Короткие стихи про папу для детей
Сайт «Мама может все!» собрал короткие стихи про папу для детей. В этой подборке вы найдёте стихи которые будет легко выучить даже совсем маленьким деткам и они смогут красиво поздравить своего папу.
***
Папы
Папы разными бывают:
Тот молчит, а тот кричит,
Тот, бывает, напевает,
Тот у телека торчит,
Тот, бывает, обнимает
Теплотою сильных рук,
Тот, бывает, забывает,
Что он сыну лучший друг.
Папы разными бывают…
И, когда проходят дни,
Сыновья их вырастают
Точка в точку, как они.
Автор: Бундур О.
***
Папочка-папуля!
Папочка-папуля!
Как тебя люблю я!
Как я рад, когда вдвоем
Мы с тобой гулять идем!
Или что-то мастерим,
Или просто говорим.
И как жаль тебя опять
На работу отпускать!
***
Папа есть у девочек,
Папа есть у мальчиков
У пушистых белочек,
И у серых зайчиков.
Папа – слово нужное
Папа – слово важное.
И семья с ним дружная.
И беда не страшная.
***
У меня есть папа!
Спросите, какой он?
Самый СИЛЬНЫЙ папа,
Самый ХРАБРЫЙ воин!
Добрый. Умный самый.
Как не похвалиться.
Папой только с мамой
Можно поделиться.
У меня есть папа!
Всё равно, какой он!
Лучший в мире папа,
Потому что МОЙ ОН!
Автор: Бокова Т.
***
Стихи о папе
Папа! Ты самый сильный.
И всех на свете умней.
Ещё ты самый красивый
И всех веселей и добрей.
Конечно же, все мечтают
Похожим быть на тебя,
Но мы-то с тобой точно знаем:
Твоё отражение — Я!
***
На папе
Я могу на папе
День и ночь кататься.
Плохо, что на папе
Не за что хвататься.
Обхватишь его сзади —
Он кричит: — Не видно! —
А за волосы — больно,
А за уши — обидно!
Автор: Усачёв А.
***
Поздравление для папы
Я знаю, что папа мой тоже когда-то
Был очень хорошим и смелым солдатом.
Я папу люблю и его непременно
Поздравить хочу в этот праздник военный..
Сейчас я повыше на стул заберусь,
Военную песню спою ему громко.
Пусть знает мой папа, что я им горжусь,
А он пусть гордится успехом ребенка.
Автор: Конаева О.
***
Мой папа совсем непохожий на маму,
Он водит машину, играет в бильярд.
Порой молчаливый, порою упрямый.
И в баню с друзьями ходить тоже рад.
И сказок про фею мой папа не знает,
И крестиком тоже он не вышивает.
Колющие щёки у папы бывают,
А дети его всё равно обожают!
***
«Мой папа — военный»
Мой папа — военный.
Он в армии служит.
Он с техникой сложной
Армейскою дружит!
Ходил он не раз
В боевые походы.
Не зря говорят:
«Командир — из пехоты».
Автор: Лагздынь Г.
***
Опасная работа —
Для сильного мужчины,
Нельзя в душе с тревогой
Бороться со стихией,
Звучит «пожарный» гордо,
Звучит «пожарный» славно,
А мне вдвойне приятно:
Герой огня — мой папа!
***
Я о папе напишу стишок
Как я сильно его люблю.
Расскажу я его разок,
Или тысячу раз повторю.
Пусть узнают здесь все вокруг,
И метель, и дождь, и град.
Папа мой лучший друг!
Между нами нет преград.
***
Принцесса
Знают все, что я — Принцесса,
Значит, папа мой — Король.
Ты мой двигатель прогресса,
Мой кумир и мой герой!
Самый сильный, самый честный,
Самый умный и родной.
И уж если дочь прелестна —
Только ты тому виной!
***
Как папа
Хочу похожим быть на папу.
Во всём хочу как папа стать.
Как он —
Носить костюм и шляпу,
Ходить, смотреть и даже спать.
Быть сильным, умным,
Не лениться
И делать всё, как он — на пять!
И не забыть ещё жениться!
И… нашу маму в жёны взять.
Автор: Бокова Т.
***
Папа
Месяц в звёздочки влюблён,
Яркий свет им дарит он;
Папа – любит нас с тобой,
Дарит мир нам и покой,
Дарит добрый, сладкий сон…
Он в семью свою влюблён!
Автор: Самоний Н.
***
Буду я сегодня папой,
Галстук новый повяжу.
Я примерю его шляпу,
Ну а маме так скажу:
«Не волнуйся дорогая
И напрасно не грусти.
Я сегодня отдыхаю,
На прогулку отпусти»
***
Под зонтом на руках у папы
Папа крепко держит зонт,
Под зонтом мне сухо,
Но не вижу горизонт —
Вижу папы ухо.
Это ухо – просто блеск!
До того родное,
Что немедленно полез
Целовать его я!
Автор: Бундур О.
***
Стихи про папу
Папа, если хочет, может песню спеть,
Если холодно — теплом своим согреть.
Папа может сказку почитать,
Мне без папы трудно засыпать!..
***
Поздравление папе
Мой папочка любимый.
Ты очень дорог мне.
Ты сильный и красивый.
Как рыцарь на коне!
Ты сможешь, точно знаю,
Помочь и защитить,
Таким прекрасным папой
Лишь ты способен быть.
Желаю всей душою
Здоровья, долгих лет,
И я горжусь тобою,
Ведь лучше папы нет!
***
Мой папа чемпион!
Он всех сильнее в мире:
Он маму на руках
Носит по квартире!
А может и меня
Поднять он вместе с нею!
Вот вырасту большой
И тоже так сумею. .
***
Стихи о папе
Спасибо, милый папочка,
Что ты достался мне!
Люблю улыбку ясную,
Она как свет в окне!
Хочу, чтобы ты был, счастлив,
Успешен и здоров!
Ты самый замечательный
И лучший из отцов!
***
Ты сильный и смелый,
И самый большой,
Ругаешь — по делу,
И хвалишь – с душой!
Я рядом шагаю,
За руку держусь!
Тебе подражаю,
Тобою горжусь.
***
Стихи папе
Ты, папа, самый добрый в мире.
Тобой горжусь и восхищаюсь,
Нет рук умелей, сердца шире,
Всё больше в этом убеждаюсь!
Все мои жизненные взгляды
Так сильно на твои похожи,
Как здорово, когда ты рядом!
Будь счастлив, папа мой хороший!
***
Папочка, папуля,
Как тебя люблю я!
Как я рад, когда вдвоем
Мы с тобой гулять идем.
И как жаль тебя опять
На работу отпускать.
***
Папа книжки мне читает
Дружбой с ним я дорожу
Сказку каждую для папы
Тот час вслух перескажу
Сам затем возьму я книжку
Прочитаю папе вслух
Папа сказку перескажет
У меня захватит дух.
Стихи про ПАПУ для малышей (короткие)
Здесь вы найдете подборку коротких стихов про папу для самых маленьких, которые вы сможете разучить с малышом.
Рисунок для папы
Папочка, родной мой,
Я так тебя люблю!
Тебе я самый лучший
Рисунок подарю.
(М. Морозова)
У меня есть ежик
По утрам колючий.
Я его целую —
Мой папа самый лучший!
Вместе с папой
В воскресенье на прогулку
Вместе с папой я хожу.
Чтобы он не потерялся
За руку его держу.
Папа, ты самый хороший на свете,
Лучший отец на огромной планете!
Как я тобой восхищаюсь, горжусь,
Крепко за дружбу и руку держусь!
Знаете, как дружно
Мы с папочкой живем!
Вместе играем, вместе поем,
Вместе смеемся, вместе гуляем,
Вместе веселые сказки читаем!
Я еще совсем ребенок,
Непоседливый мальчонок.
А мой папа — дядя взрослый.
Он такой большой, большой.
Самый добрый, самый храбрый,
Мой любимый, мой родной!
Мой папа мягкий и пухнастый,
Как будто заинька ушастый,
Он добрый, ласковый, хороший,
Его я никогда не брошу!
Оригинальный папе
Папа милый и любимый,
Самый драгоценный мой,
Ты единственный, родимый,
Очень дорожу тобой!
Любимому папе
Повезло нам с папой, по теченью плыть,
Научиться верить, дорожить, ценить
Понимать всегда, искренне любить,
Ведь для папы главное – это другом быть!
Наш папа лучше всех на свете,
Хороший, добрый и родной,
Его все любят: мама, дети,
Для нас он самый дорогой!
Папочка-папуля
Папочка-папуля!
Как тебя люблю я!
Как я рад, когда вдвоем
Мы с тобой гулять идем!
Или что-то мастерим,
Или просто говорим.
И как жаль тебя опять
На работу отпускать!
(М. Дружинина)
Принцесса
Знают все, что я — Принцесса,
Значит, папа мой — Король.
Ты мой двигатель прогресса,
Мой кумир и мой герой!
Самый сильный, самый честный,
Самый умный и родной.
И уж если дочь прелестна —
Только ты тому виной!
Папа книжки мне читает
Дружбой с ним я дорожу
Сказку каждую для папы
Тот час вслух перескажу
Сам затем возьму я книжку
Прочитаю папе вслух
Папа сказку перескажет
У меня захватит дух
Стихи про папу для детей более старшего возраста здесь.
Короткие стихи про дедушку для самых маленьких здесь
Стихи про папу для детей 3-4 лет короткие
У меня уехал папа
далеко.
Мне без папы, если честно,
нелегко.
Папа, если хочет,
может песню спеть,
Если холодно,
теплом своим согреть.
Папа может
сказку прочитать,
Мне без папы
трудно засыпать.
Поднимусь, и тихо
встану у дверей,
Милый папа,
возвращайся поскорей.
***
Папа книжки мне читает
Дружбой с ним я дорожу
Сказку каждую для папы
Тот час вслух перескажу
Сам затем возьму я книжку
Прочитаю папе вслух
Папа сказку перескажет
У меня захватит дух
***
У папы работа!
У папы забота!
И некогда с нами
ему поиграть.
А мы его любим!
А мы его ждём!
Но если наш папа
берёт выходной,
Как здорово с ним,
Он такой заводной!
***
Папка мой такой смешной!
Как приходит в садик,
Чтоб забрать меня домой,
Раз — и на пол сядет!
Я оденусь — он сидит.
Это мне знакомо!
Он все время в группе спит,
Если с гастронома.
Я его не разбужу
Hи мячом, ни палкой.
Лучше рядом посижу,
Что мне, время жалко?
А когда проспится, ой!
Сяду я на санки,
И помчимся с ним домой
Мы к сердитой мамке!
***
У меня есть папа!
Спросите, какой он?
Самый СИЛЬНЫЙ папа,
Самый ХРАБРЫЙ воин!
Добрый. Умный самый.
Как не похвалиться.
Папой только с мамой
Можно поделиться.
У меня есть папа!
Всё равно, какой он!
Лучший в мире папа,
Потому что МОЙ ОН!
***
Мой папа красивый
И сильный, как слон.
Любимый, внимательный,
Ласковый он.
Я жду с нетерпением
Папу с работы.
Всегда мне в портфеле
Приносит он что-то.
Мой папа находчивый,
Умный и смелый.
Ему по плечу
Даже сложное дело.
Еще он — шалун,
Озорник и проказник.
С ним каждый мой день
Превращается в праздник.
Мой папа веселый,
Но строгий и честный.
С ним книжки читать
И играть интересно.
И скучно без папы
На санках кататься.
Никто не умеет
Так громко смеяться.
Мой папа — волшебник.
Он самый хороший.
Он вмиг превращается
В то, что попросишь.
Он может стать клоуном,
Тигром, жирафом.
Но лучше всего
Он умеет быть папой.
Его обниму я
И тихо шепну:
— Мой папочка, я тебя
Крепко люблю!
Ты самый заботливый,
Самый родной,
Ты добрый, ты лучший
И ты только мой!
***
Ты сильный и смелый,
И самый большой,
Ругаешь — по делу,
И хвалишь – с душой!
Я рядом шагаю,
За руку держусь!
Тебе подражаю,
Тобою горжусь.
***
Спасибо милый папочка, что ты достался мне
Люблю улыбку ясную-она, как свет в окне
Хочу чтоб ты был счастлив, успешен и здоров
Ты самый замечательный и лучший из отцов!
***
У папы день рожденья,
Мной папа будет горд:
Я испеку печенье,
А, может быть, и торт.
(Ира Куприянова)
***
У меня есть ежик
По утрам колючий.
Я его целую —
Мой папа самый лучший!
***
Папочка-папуля!
Папочка-папуля!
Как тебя люблю я!
Как я рад, когда вдвоем
Мы с тобой гулять идем!
Или что-то мастерим,
Или просто говорим.
И как жаль тебя опять
На работу отпускать!
(Марина Дружинина)
***
Папа, ты самый хороший на свете,
Лучший отец на огромной планете!
Как я тобой восхищаюсь, горжусь,
Крепко за дружбу и руку держусь!
***
Как папа
Автор: Татьяна Бокова
Хочу похожим быть на папу.
Во всём хочу как папа стать.
Как он —
Носить костюм и шляпу,
Ходить, смотреть и даже спать.
Быть сильным, умным,
Не лениться
И делать всё, как он — на пять!
И не забыть ещё жениться!
И… нашу маму в жёны взять.
***
Смотрю в перевёрнутый бинокль
Автор: Олег Бундур
Смотрю в бинокль: всё вокруг
Так незнакомо стало вдруг —
Какой-то махонький диван,
А я — как великан!
Чудных вещей полным-полно,
Я обхожу весь дом:
Вот стол, вот дверь, а вот окно
И папа за окном.
Он машет издали рукой:
— Иди сюда скорее! –
Стоит он маленький такой,
Что я его жалею…
***
Утром
Олег Бундур
Я оделся и умылся —
Папа брился,
Я пока к столу садился —
Папа брился,
Чаю я уже напился —
Папа брился,
брился,
брился,
А потом сказал: — Послушай,
Вот какие МЫ копуши.
***
Папа рассказывает сказку
О. Бундур
Я сказку знаю наизусть
От слова и до слова,
Но пусть рассказывает,
Пусть,
Хочу я слушать снова.
И я хочу лишь одного:
Пусть дольше сказка длится.
Пока я с папой,
Ничего
Плохого не случится.
И папу я прошу опять
С начала сказку рассказать.
***
Папа мой приехал
Ю. Симбирская
Папа вернулся
Из командировки.
Жмутся к сапожкам
Большие кроссовки.
Папина куртка
Мою обняла.
Тоже соскучились!
Ну и дела!
***
Папа
Н. Самоний
Месяц в звёздочки влюблён,
Яркий свет им дарит он;
Папа – любит нас с тобой,
Дарит мир нам и покой,
Дарит добрый, сладкий сон…
Он в семью свою влюблён!
стихи про папу для детей 3 4 лет короткие
Папочка, родной мой,
Я так тебя люблю!
Тебе я самый лучший
Рисунок подарю.
У меня есть ежик
По утрам колючий.
Я его целую —
Мой папа самый лучший!
В воскресенье на прогулку
Вместе с папой я хожу.
Чтобы он не потерялся
За руку его держу.
Папа, ты самый хороший на свете,
Лучший отец на огромной планете!
Как я тобой восхищаюсь, горжусь,
Крепко за дружбу и руку держусь!
Знаете, как дружно
Мы с папочкой живем!
Вместе играем, вместе поем,
Вместе смеемся, вместе гуляем,
Вместе веселые сказки читаем!
Я еще совсем ребенок,
Непоседливый мальчонок.
А мой папа — дядя взрослый.
Он такой большой, большой.
Самый добрый, самый храбрый,
Мой любимый, мой родной!
Мой папа мягкий и пухнастый,
Как будто заинька ушастый,
Он добрый, ласковый, хороший,
Его я никогда не брошу!
Папа милый и любимый,
Самый драгоценный мой,
Ты единственный, родимый,
Очень дорожу тобой!
Наш папа лучше всех на свете,
Хороший, добрый и родной,
Его все любят: мама, дети,
Для нас он самый дорогой!
Папа книжки мне читает
Дружбой с ним я дорожу
Сказку каждую для папы
Тот час вслух перескажу
Сам затем возьму я книжку
Прочитаю папе вслух
Папа сказку перескажет
У меня захватит дух
Короткие стихи про папу для детей 2–4 лет
Нелля Ткаченко
Короткие стихи про папу для детей 2–4 лет
Я еще немножко маленький
Но, когда я подрасту
Я, как мой папа Ваня
Служить в полицию пойду!
Посмотрите все в окошко
Кто идет там по дорожке?
Это папа Саша, это папа мой
Самый — самый добрый
Целый день хожу, хожу
И для папочки пою.
А когда я стану взрослым
Сам я песню сочиню!
И на празднике для папы
С папой Сашей я дружу
Всем про папу расскажу,-
Папа добрый, он хороший
Папа смелый и родной!
Вот мой папочка какой!
Знаете, как дружно
Мы с папочкой живем!
Вместе играем, вместе поем
Вместе смеемся, вместе гуляем
Вместе веселые сказки читаем!
Папа Боря очень храбрый
Сильный, добрый и большой.
И такой хороший
Я еще совсем ребенок
А мой папа — дядя взрослый.
Он такой большой, большой.
Самый добрый, самый храбрый
Мой любимый, мой родной!
Куда это папы сегодня спешат?
На праздник, к детишкам
В наш детский сад.
Спешит и мой папа Василий
Он храбрый и самый красивый!
Песенку про папочку
Я уже совсем большой!
Вместе с папой Сашей
Мы готовим кашу.
Убираем со стола
Можем мы помыть полы.
Мама хвалит — молодцы!
Папа мой военный
Умный он и смелый.
Он охраняет целый мир
Папа Витя — командир!
Я и вся моя семья
Папу Славу поздравляет!
Любим, папа, мы тебя,-
Я и вся твоя семья!
Ты — самый родной
И ты только мой!
Самый лучший, папа, мой
Папа Коля, мой родной!
Мой папа красивый Хочу предложить Вам стихотворение Л. Разумовой » Мой папа» Мой папа красивый И сильный, как слон. Любимый, внимательный, Ласковый он. Мой.
Шаблоны
Готовое оформление для рефератов, папок-передвижек
Многие короткие четверостишия можно объединить между собой, составив более длинное стихотворение, в зависимости от возраста и возможностей ребенка.
Папа есть у девочек,
Папа есть у мальчиков
У пушистых белочек,
И у серых зайчиков.
Папа – слово нужное
Папа – слово важное.
И семья с ним дружная.
И беда не страшная.
А с папой усталости можно не знать,
С ним можно лошадкой по дому скакать.
Запустит кораблик, построит ракету.
С ним каша вкуснее и слаще конфеты.
Папа наш пришёл с работы,
И сказал, что он устал.
Я мужские все заботы,
На себя сегодня взял.
Скажет он спасибо сыну,
Мне поможет младший брат.
Папе чиним мы машину.
Будет папа очень рад.
Мой папа совсем непохожий на маму,
Он водит машину, играет в бильярд.
Порой молчаливый, порою упрямый.
И в баню с друзьями ходить тоже рад.
И сказок про фею мой папа не знает,
И крестиком тоже он не вышивает.
Колющие щёки у папы бывают,
А дети его всё равно обожают!
В маму я вчера играла.
Приготовила обед.
Мыла, гладила, стирала.
Так устала- силы нет.
А сегодня я сказала
Надо в папу поиграть.
Книжки взрослые достала.
Буду долго их читать.
С папой любимым я очень дружу,
С ним на прогулку за ручку хожу.
Пусть я ребёнок и мне мало лет,
Есть у ребёнка огромный секрет.
Папа конечно об этом не знает,
Папа мне куклу опять покупает.
А мне бы хотелось на ножки сапожки,
И шубку из норки, кольцо и серёжки.
Мама без папы обычно скучает,
Варит борщи, гладит, моет, стирает.
Без папы, с игрушками, брошены дети,
Компьютер грустит – папы нет в интернете.
Молчит телевизор, скучает газета.
Скучает ремень и без дела висит.
Без папы веселья в семье нашей нету.
Вот папа вернётся – всех развеселит.
Когда на плечах я у папы сижу,
Я самой счастливым на свете бываю.
И я свысока на прохожих гляжу.
Себя Гулливером тогда ощущаю.
По улице важно мы с папой идём.
И солнышко ясное в небе сияет.
Мы шутим, смеёмся и песни поём.
Как жаль, что такое не часто бывает.
Мы с папой моим – большие друзья,
Где папы ступает нога – там и я!
Машину мы чиним и красим забор –
Все делаем вместе мы с давних пор.
Я папе во всем стремлюсь помогать,
Не нужно меня даже долго и ждать.
Мне нравится время с ним проводить,
Как хорошо рядом с папой мне быть.
Знаю, папа на работе,
Скоро будет дома он.
Вновь, отбросив все заботы,
Будем с ним играть вдвоем.
Папа, не хуже чем мама,
Может заплести мне косички.
Он, посадив меня на велосипедную раму,
Отвезет в гости к двоюродной сестричке.
Папу я очень сильно люблю,
Об этом на мир весь сейчас заявлю.
Он в садик меня утром каждым отводит,
А вечером вновь за мною приходит.
С папой вновь иду гулять
Я на улицу опять.
Мы берем с собою мишку,
В магазине купим книжку.
Папа купит шоколад,
Апельсин и мармелад.
Купит все, что захочу:
Я вот братика хочу!
Папу буду очень ждать,
Я не лягу даже спать.
Не уложит меня мама,
Вот такой я вот упрямый.
Рядом с папой я иду,
С ним весело болтая.
Папу сильно я люблю,
Он об этом знает.
С папой мы гулять идем,
В парк, что с домом рядом.
Мы гуляем с ним вдвоем,
Этому я рада.
С папой играть мне всегда интересно,
В этом признаюсь я всем Вам честно.
Кто за меня еще встанет горой?
Папа защитник. Он – мой герой.
Меня папа мой на рыбалку
Завтра утром с собою возьмет.
Я сегодня в школе проявил смекалку
И решил задачу сложную в два счета.
Завтра будем мы ловить большую рыбу,
Папа удочку подарит мне свою.
Даже издали, как счастлив я всем видно.
Очень папу сильно я люблю!
С папой я люблю гулять!
В парк хочу пойти опять.
В этом парке по аллеям
Можно бегать долго смело.
С папой нарисуем солнце
На асфальте: дом, оконце,
Клумбы с белыми цветами
И подпишем кратко: «Маме!».
У меня сломался велосипед.
Кто мне сможет его починить?
Вот наконец наступил обед!
Папа поможет мне может быть?
Папе сказал о своей я поломке,
Он мне сказал, что поможет беде.
Папа то мой еще тот мастер ловкий,
Он помогает во всем и везде!
К папе люблю ходить на работу,
Он у меня начальник большой.
Но, несмотря на проблемы, заботы,
Время он часто проводит со мной.
С папой моим мы большие друзья,
Он для меня пример, идеал.
Очень люблю своего папу я,
Об этом ему с утра рассказал.
Стихи про папу для детей: 37 лучших
Как папа
Татьяна Бокова
Когда у папы выходной,
Корабль строим с парусами,
Плывем на нем за чудесами,
Я капитан, а он герой.
Он за меня готов сразиться
С драконом огненным, большим,
И если надо будет биться
С морским чудовищем самим.
Я так ценю его заботу
Я с папой будто в ярком сне,
Жаль, в понедельник на работу
Пора ему, и в садик мне.
Я
Детские стишки про папу / Малютка
Предлагаем подборку маленьких стишков и четверостиший, которыми малыш сможет поздравить папу с 23 февраля или с днем рождения. Детям 3 лет бывает сложно выучить длинное стихотворение, но короткий стишок могут запомнить даже малыши.
Короткие стишки про папу
Мой папа
Мой папа чемпион!
Он всех сильнее в мире:
Он маму на руках
Носит по квартире!
А может и меня
Поднять он вместе с нею!
Вот вырасту большой
И тоже так сумею.
Принцесса
Знают все, что я — Принцесса,
Значит, папа мой — Король.
Ты мой двигатель прогресса,
Мой кумир и мой герой!
Самый сильный, самый честный,
Самый умный и родной.
И уж если дочь прелестна —
Только ты тому виной!
Папочка-папуля!
Папочка-папуля!
Как тебя люблю я!
Как я рад, когда вдвоем
Мы с тобой гулять идем!
Или что-то мастерим,
Или просто говорим.
И как жаль тебя опять
На работу отпускать!
(автор: Марина Дружинина)
Четверостишья про папу
Рисунок для папы
Папочка, родной мой,
Я так тебя люблю!
Тебе я самый лучший
Рисунок подарю.
(автор: Марта Морозова)
Вместе с папой
В воскресенье на прогулку
Вместе с папой я хожу.
Чтобы он не потерялся
За руку его держу.
Будет папа мной гордиться
Буду делать я зарядку,
Стану хорошо учиться,
Буду взрослым помогать —
Будет папа мной гордиться
(автор: Марта Морозова)
Стихи про папу
Папа рассказывает сказку
Я сказку знаю наизусть
От слова и до слова,
Но пусть рассказывает,
Пусть,
Я буду слушать снова.
И я хочу лишь одного:
Пусть дольше сказка длится.
Пока я с папой,
Ничего
Плохого не случится.
И папу я прошу опять
С начала сказку рассказать.
(автор: Олег Бундур)
Как папа жил в детстве
Папа утром сам вставал,
Всё до капельки съедал,
Не ронял, представьте, чашек,
Никогда не рвал рубашек
И не бегал босиком,
И не щёлкал языком,
И с дворняжкой не дружил —
Очень скучно папа жил!
(автор: Олег Бундур)
Если в доме каждый рад
Папа в зеркало глядит:
Свитер как на нём сидит?
Мама ловит папин взгляд:
Папа рад или не рад?
Папа рад и мама рада,
Ну а мне того и надо:
Если в доме каждый рад,
Значит в доме мир да лад!
(автор: Олег Бундур)
Лучше бы вместе…
Папа хочет на футбол,
Маме хочется в кино,
Я бы с мамою пошёл,
Или с папой заодно,
Ну, а лучше, если бы,
Все пошли бы вместе мы
На футбол или в кино.
Всё равно…
(автор: Олег Бундур)
Папа
У папы работа!
У папы забота!
И некогда с нами ему поиграть.
А мы его любим!
А мы его ждём!
Но если наш папа берёт выходной,
Как здорово с ним,
Он такой заводной
(автор: Тамара Прокофьева)
Папе
Папа мой большого роста,
На него смотреть не просто:
Нужно голову задрать,
Чтоб «Привет!» ему сказать.
Садит он меня на плечи
И катает целый вечер.
Перед сном читает книжки,
Днём играем в кошки-мышки.
Папа добрый, сильный очень,
Всё он может, что захочет.
Всем секрет свой открываю,
Что я папу обожаю!
(автор: Наталья Анишина)
Папа
Месяц в звёздочки влюблён,
Яркий свет им дарит он;
Папа – любит нас с тобой,
Дарит мир нам и покой,
Дарит добрый, сладкий сон…
Он в семью свою влюблён!
(автор: Натали Самоний)
Самый лучший!
Может он в футбол играть,
Может книжку мне читать,
Может суп мне разогреть,
Может мультик посмотреть,
Может поиграть он в шашки,
Может даже вымыть чашки,
Может рисовать машинки,
Может собирать картинки,
Может прокатить меня
Вместо быстрого коня.
Может рыбу он ловить,
Кран на кухне починить.
Для меня всегда герой –
Самый лучший
ПАПА мой!
(автор: Ольга Чусовитина)
Стишки на день рождения папе
***
У папы день рожденья,
Мной папа будет горд:
Я испеку печенье,
А, может быть, и торт
Папе
Папа, я тебя люблю!
Нет тебя — и я не сплю.
Для меня ты самый главный:
Добрый, умный, сильный, славный.
От тебя мне мало надо:
Чтобы с нами был ты рядом,
Защищал нас и любил,
Чтоб ты очень долго жил,
Был здоровым и богатым
И быстрей построил «хату»,
А верней, большущий дом,
В нем мы славно заживем!
С днем рождения, мой родной!
Мой папуля золотой!
Детские стишки про папу
Детям 3 лет бывает сложно выучить длинное стихотворение, но короткий стишок могут запомнить даже малыши. Предлагаем подборку маленьких стишков и четверостиший, которыми малыш сможет поздравить папу с 23 февраля или с днем рождения.
Короткие стишки про папу
Мой папа Мой папа чемпион!
Он всех сильнее в мире:
Он маму на руках
Носит по квартире!
А может и меня
Поднять он вместе с нею!
Вот вырасту большой
И тоже так сумею.
***
ПринцессаЗнают все, что я — Принцесса,
Значит, папа мой — Король.
Ты мой двигатель прогресса,
Мой кумир и мой герой!
Самый сильный, самый честный,
Самый умный и родной.
И уж если дочь прелестна —
Только ты тому виной!
***
Папочка-папуля!Папочка-папуля!
Как тебя люблю я!
Как я рад, когда вдвоем
Мы с тобой гулять идем!
Или что-то мастерим,
Или просто говорим.
И как жаль тебя опять
На работу отпускать!
(автор:
Марина Дружинина)
Четверостишья про папу
Рисунок для папыПапочка, родной мой,
Я так тебя люблю!
Тебе я самый лучший
Рисунок подарю.
(автор:
Марта Морозова)
***
Вместе с папойВ воскресенье на прогулку
Вместе с папой я хожу.
Чтобы он не потерялся
За руку его держу.
***
Будет папа мной гордитьсяБуду делать я зарядку,
Стану хорошо учиться,
Буду взрослым помогать —
Будет папа мной гордиться
(автор:
Марта Морозова)
Стихи про папу
Папа рассказывает сказкуЯ сказку знаю наизусть
От слова и до слова,
Но пусть рассказывает,
Пусть,
Я буду слушать снова.
И я хочу лишь одного:
Пусть дольше сказка длится.
Пока я с папой,
Ничего
Плохого не случится.
И папу я прошу опять
С начала сказку рассказать.
(автор:
Олег Бундур)
***
Как папа жил в детствеПапа утром сам вставал,
Всё до капельки съедал,
Не ронял, представьте, чашек,
Никогда не рвал рубашек
И не бегал босиком,
И не щёлкал языком,
И с дворняжкой не дружил —
Очень
скучно
папа
жил!
(автор:
Олег Бундур)
***
Если в доме каждый радПапа в зеркало глядит:
Свитер как на нём сидит?
Мама ловит папин взгляд:
Папа рад или не рад?
Папа рад и мама рада,
Ну а мне того и надо:
Если в доме каждый рад,
Значит в доме мир да лад!
(автор:
Олег Бундур)
***
Лучше бы вместе…Папа хочет на футбол,
Маме хочется в кино,
Я бы с мамою пошёл,
Или с папой заодно,
Ну, а лучше, если бы,
Все пошли бы вместе мы
На футбол или в кино.
Всё равно…
(автор:
Олег Бундур, источник — www.bundur.ru)
***
ПапаУ папы работа!
У папы забота!
И некогда с нами
ему поиграть.
А мы его любим!
А мы его ждём!
Но если наш папа
берёт выходной,
Как здорово с ним,
Он такой заводной
(автор:
Тамара Прокофьева)
***
Папе Папа мой большого роста,
На него смотреть не просто:
Нужно голову задрать,
Чтоб «Привет!» ему сказать.
Садит он меня на плечи
И катает целый вечер.
Перед сном читает книжки,
Днём играем в кошки-мышки.
Папа добрый, сильный очень,
Всё он может, что захочет.
Всем секрет свой открываю,
Что я папу обожаю!
(автор:
Наталья Анишина)
***
Папа Месяц в звёздочки влюблён,
Яркий свет им дарит он;
Папа – любит нас с тобой,
Дарит мир нам и покой,
Дарит добрый, сладкий сон…
Он в семью свою влюблён!
(автор:
Натали Самоний)
***
Самый лучший!Может он в футбол играть,
Может книжку мне читать,
Может суп мне разогреть,
Может мультик посмотреть,
Может поиграть он в шашки,
Может даже вымыть чашки,
Может рисовать машинки,
Может собирать картинки,
Может прокатить меня
Вместо быстрого коня.
Может рыбу он ловить,
Кран на кухне починить.
Для меня всегда герой –
Самый лучший ПАПА мой!
(автор:
Ольга Чусовитина)
Стишки на день рождения папе
У папы день рожденья,
Мной папа будет горд:
Я испеку печенье,
А, может быть, и торт
***
ПАПЕПапа, я тебя люблю!
Нет тебя — и я не сплю.
Для меня ты самый главный:
Добрый, умный, сильный, славный.
От тебя мне мало надо:
Чтобы с нами был ты рядом,
Защищал нас и любил,
Чтоб ты очень долго жил,
Был здоровым и богатым
И быстрей построил «хату»,
А верней, большущий дом,
В нем мы славно заживем!
С днем рождения, мой родной!
Мой папуля золотой!
Читайте также:
для маленьких и больших детей лучшая подборка
Добрый день, дорогие гости моего блога! Сегодня обсудим стихи про папу, я дам вам множество классных вариантов, среди которых будут и короткие, и длинные, душевные, трогательные от слез, от сына и дочки. Все они предназначены для детского возраста, начиная примерно с 3 лет. Для детей от 7 лет и старше будет подборка из длинных стихотворений.
Традиционно, у нас очень много стихов читают мамам, и на утренниках в садах и школах, и на праздниках, и в дни рождения. Но ведь папа такой же близкий и родной человек. Давайте детям возможность оказывать своим отцам почтение и уважение через чтение стихов.
И какие бы внешне не были строгие отцы, признания своих детей в любви им тоже безумно приятны. Даже если внешне они это не покажут, их мужские сердца будут растоплены. Честно-честно! В статье вы найдете подходящее стихотворение на любой праздник, в том числе и для 23 февраля.
Короткие стихи про папу
При подборе подходящего стихотворения для ребенка учитывайте его возраст, возможности памяти и речи. Начинайте с коротких, периодически добавляя к ним более длинные или более сложные по имеющимся речевым оборотам. Обязательно доносите до детишек, что их стихи очень приятны и выражают их любовь.
Папа, ты самый хороший на свете,
Лучший отец на огромной планете!
Как я тобой восхищаюсь, горжусь,
Крепко за дружбу и руку держусь!
Знаете, как дружно
Мы с папочкой живем!
Вместе играем, вместе поем,
Вместе смеемся, вместе гуляем,
Вместе веселые сказки читаем!
Утром
Олег Бундур
Я оделся и умылся — Папа брился,
Я пока к столу садился — Папа брился,
Чаю я уже напился — Папа брился, брился, брился,
А потом сказал: — Послушай, вот какие МЫ копуши.
Если бы могли все дети папу сами выбирать
Мне бы очередь большую за тобой пришлось стоять
Папочка, родной мой,
Я так тебя люблю!
Тебе я самый лучший
Рисунок подарю.
(М. Морозова)
В воскресенье на прогулку
Вместе с папой я хожу.
Чтобы он не потерялся
За руку его держу.
У меня есть ежик
По утрам колючий.
Я его целую —
Мой папа самый лучший!
Мой папа чемпион!
Он всех сильнее в мире:
Он маму на руках
Носит по квартире!
А может и меня
Поднять он вместе с нею!
Вот вырасту большой
И тоже так сумею.
Среди стихотворений можно выделить шуточные, которые дети учат с особым удовольствием. Ведь даже малыши уже любят и умеют посмеяться.
Это шляпа.
В ней был папа
Вечером вчера.
А сегодня я с утра
Все заглядываю в шляпу.
Свет зажёг, при нём видней.
Ну, куда девался папа?
Ведь вчера же был он в ней!
Андрей Усачев
Я могу на папе
День и ночь кататься.
Плохо, что на папе
Не за что хвататься.
Обхватишь его сзади —
Он кричит: — Не видно! —
А за волосы — больно,
А за уши — обидно!
Я люблю его сердечно, он – защитник мой отважный,
Да, отец мой: сила, мудрость, человек мой самый важный!
Идём в детский сад
Олег Бундур
Снова в плаванье выходят
Пароход и пароходик
И спешит за пароходом
Пароходик полным ходом,
А устанет —
Пароход
На буксир его берёт.
Олег Бундур
Папа утром сам вставал,
Всё до капельки съедал,
Не ронял, представьте, чашек,
Никогда не рвал рубашек
И не бегал босиком,
И не щёлкал языком,
И с дворняжкой не дружил –
Очень скучно папа жил!
Стихи про папу для детей 3, 4 лет
Ниже подборка подойдет для 3х и 4х летних детей. Однако опять же, кто-то сможет прочитать эти стихи только в 5 лет, а кто-то в 2,5 года. Ориентируйтесь на своего малыша, и не отбейте у него охоту эти строчки, давая им их не по силам. И как видите, для детей этого возраста подойдут многие произведения из подборки выше.
Любит музыку мой папа,
От него не отстаю:
Он играет на гитаре,
А я песенки пою.
Наш папа лучше всех на свете,
Хороший, добрый и родной,
Его все любят: мама, дети,
Для нас он самый дорогой!
Я еще совсем ребенок,
Непоседливый мальчонок.
А мой папа — дядя взрослый.
Он такой большой, большой.
Самый добрый, самый храбрый,
Мой любимый, мой родной!
Мой папочка весёлый,
Может петь, стихи читать.
Ну, а если надо будет,
Сможет «яблочко» сплясать.
Папа, если хочет, может песню спеть,
Если холодно — теплом своим согреть.
Папа может сказку почитать,
Мне без папы трудно засыпать!..
У папы работа! У папы забота!
И некогда с нами ему поиграть.
А мы его любим! А мы его ждём!
Но если наш папа берёт выходной,
Как здорово с ним, он такой заводной
Мне папа приносит игрушки, конфеты,
Но папу люблю я совсем не за это.
Веселые песни он мне напевает,
Нам скучно вдвоем никогда не бывает!
Здорово, когда вместе с ребенком вы учитесь не только красиво рассказывать стихи, но и придумывать к ним небольшие инсценировки. Развивая театральную и эмоциональную подачу вы вместе с этим активно развиваете творчество и уверенность в себе.
Когда с папой я играю,
Бегаю я и стреляю.
И пускаю поезда,
И взлетаю в облака.
Кувырком все книжки, —
Так растут мальчишки!
Мы играли в паповоз —
В самый быстрый паповоз,
В самый лучший паповоз:
Ехал я, а папа вез!
От дочки стихи о папе
Говорят, что только с рождением дочки мужчина превращается в нежного трогательного «папулю». В любом случае для отца будет очень трогательно услышать стихи от своей милой маленькой принцессы. Даже если ей 30 лет. Но сегодня подборка произведений для детей.
Знают все, что я — Принцесса,
Значит, папа мой — Король.
Ты мой двигатель прогресса,
Мой кумир и мой герой!
Самый сильный, самый честный,
Самый умный и родной.
И уж если дочь прелестна —
Только ты тому виной!
Мой папочка любимый.
Ты очень дорог мне.
Ты сильный и красивый.
Как рыцарь на коне!
Ты сможешь, точно знаю,
Помочь и защитить,
Таким прекрасным папой
Лишь ты способен быть.
Желаю всей душою
Здоровья, долгих лет,
И я горжусь тобою,
Ведь лучше папы нет!
Татьяна Бокова
У меня есть папа!
Спросите, какой он?
Самый СИЛЬНЫЙ папа,
Самый ХРАБРЫЙ воин!
Добрый. Умный самый.
Как не похвалиться.
Папой только с мамой
Можно поделиться.
У меня есть папа!
Всё равно, какой он!
Лучший в мире папа,
Потому что МОЙ ОН!
Пусть дождик целый день идет,
Пусть небо хмурится с утра.
Ко мне мой папа подойдет
И спрячет от дождя.
Он меня обнимет нежно,
Скажет нежные слова.
И, вновь, солнце улыбнется —
Разгонит тучи-облака!
Сяду я к нему на ручки
И шепну, глядя в глаза:
«Папа, ты мой самый лучший!
Папа, я люблю тебя!»
Милый папа, тобою горжусь,
Милый папа, тобой восхищаюсь,
С днем рожденья поздравить спешу,
В этот день пред тобой преклоняюсь.
Говорят, что я — папина дочь,
По характеру, взглядам, манерам,
И я рада, что это так,
Для меня ты стал лучшим примером!
Ну как не умилиться таким нежным и восхищенным словам своей дочери. Если вы все еще сомневаетесь, стоит ли вашего папу ими «баловать», то прочь сомнения. Любому отцу, который занимается своими детьми и любит их, обязательно нужны такие словесные витаминки!
А пока вы думаете, что же выбрать, я дам вам еще охапку красивых стихов.
У папы нет сына, у папы две дочки,
Две девочки, я и сестра.
Мы в куклы играем, стираем платочки
И шепчемся с ней до утра…
У папы нет сына, а как бы хотелось
Ему с кем-то мяч погонять,
Построить ракету, сходить на рыбалку,
Проблемы мужские понять…
У папы нет сына,
Ну что же поделать,
Две девочки вышло подряд.
И папа вздыхает и ловит украдкой
Соседа сочувственный взгляд.
У папы нет сына,
Ну нет и не надо…
От нас поздравления прими,
Не может быть папы счастливей на свете,
Чем папы с двумя дочерьми!!!
Хоть мой папа, скажем прямо,
Ростом вовсе не большой,
Говорит всё время мама: «Я за каменной стеной».
Всем он в доме заправляет, Всё в руках его горит,
Даже сказки нам читает, В Интернете не торчит!
Папа умный, папа смелый, На работе папа – клад,
Он заведует отделом Очень важным, говорят.
Врач, учёный и рабочий – Папы разные нужны.
Папы – это важно очень Для семьи и для страны!
Но МОЙ папа – лучший самый!
Повезло мне с ним … и с мамой! Т. Гусарова
Родной мой папа милый,
Мой близкий человек,
За все тебе спасибо,
За жизни этой свет.
За то, что меня любишь,
Все в жизни отдаешь,
За то, что вместе с мамой,
Ты счастье мне несешь.
За глаз твоих лучинки,
За рук твоих тепло,
За искренность живую,
Доверие в душе.
Пусть годы пролетают,
Я нежность сберегу,
И папе в час ненастный,
Я руку протяну.
Папа мой хороший,
Добрый и простой,
Уважает маму,
Искренний такой.
Папа мой любимый,
Сердцу дорогой,
А еще красивый —
Ласковый, родной.
Папа мой надежный,
Верный семьянин,
И на этом свете,
У меня один.
Уважаю папу,
Что еще сказать?
Мне нигде такого,
Больше не сыскать.
Для него не жалко,
В жизни ничего —
Золотой мой папка,
Я люблю его!
Есть человек на свете,
Дороже всех монет,
Его улыбка сердце,
Мне греет много лет.
В руках его забота,
Ответственность к семье,
Он мне всегда поможет,
Подскажет что то мне.
Когда я стану старше,
Он постареет вдруг,
Ему налью я чая,
Укрыв от белых вьюг.
Я буду самой лучшей,
Заботливой ему,
Ведь больше жизни этой,
Я папочку люблю!
От сына стихотворения о папе
Мальчики как маленькие копии своих пап, и мечтают быть на них похожими. Общие мужские дела, свои разговоры, занятия и развлечения очень важны даже для малышей. Поэтому обязательно выучите с сыном и посвятите папе трогательное стихотворение. Будет горд и отец, и ребенок. И кстати длинное произведение можно сократить, превратив его в короткое и доступное для запоминания.
Папочка-папуля!
Как тебя люблю я!
Как я рад, когда вдвоем
Мы с тобой гулять идем!
Или что-то мастерим,
Или просто говорим.
И как жаль тебя опять
На работу отпускать!
Папа! Ты самый сильный.
И всех на свете умней.
Ещё ты самый красивый
И всех веселей и добрей.
Конечно же, все мечтают
Похожим быть на тебя,
Но мы-то с тобой точно знаем:
Твоё отражение — Я!
Татьяна Бокова
Хочу похожим быть на папу.
Во всём хочу как папа стать.
Как он —
Носить костюм и шляпу,
Ходить, смотреть и даже спать.
Быть сильным, умным,
Не лениться
И делать всё, как он — на пять!
И не забыть ещё жениться!
И… нашу маму в жёны взять.
В. Бредихин
Мне бабушка открыла
Вчера большой секрет,
Что папе тоже было
Когда-то восемь лет.
Он, как и все мальчишки,
Порой озорничал
И прыгал, как мартышка,
И двойки получал.
Ленился на зарядке,
Лицо не умывал
И чёртиков в тетрадке
Частенько рисовал.
Я папиным секретом
Ужасно удивлён,
Ведь именно за это
Меня ругает он.
Олег Бундур
Папы разными бывают:
Тот молчит, а тот кричит,
Тот, бывает, напевает,
Тот у телека торчит,
Тот, бывает, обнимает
Теплотою сильных рук,
Тот, бывает, забывает,
Что он сыну лучший друг.
Папы разными бывают…
И, когда проходят дни,
Сыновья их вырастают
Точка в точку, как они.
Я сильнее Олег Бундур
Сияет солнце высоко,
О мае напевая,
Шагает папа широко,
А я не успеваю,
И мне приходится бежать,
Чтоб от него не отставать,
И я бегу, не отстаю,
И я ничуть не устаю,
И я сказал в конце пути:
— Бежать труднее, чем идти,
Я вдвое больше пробежал!-
А папа руку мне пожал:
— Ты прав,
твой путь длиннее
И ты, сынок, сильнее!
Мой папа — самый лучший друг.
Рисуем вместе и поем.
А надоест играть нам вдруг,
Мы в парк кататься с ним пойдем.
Крутые горки не страшны,
В сафари тигра укрощу,
В ракете смело до луны
В один момент я долечу.
Все потому что очень сильно
Я папу своего люблю!
Иду я по улице С папою рядом,
И нас провожают Прохожие взглядом.
На папу и сына С улыбкой глядят.
– Как парни похожи! – Друг другу твердят.
И я улыбаюсь Приветливо тоже.
Как радостно быть мне На папу похожим!
Ладошка в руке – Мы шагаем неспешно.
Мой папа со мною! Он счастлив, конечно.
И этого счастья Понятна причина:
Ведь папа похож На любимого сына!
М. Мишакова
Когда у папы выходной,
Корабль мы строим с парусами,
Плывем на нем за чудесами,
Я — капитан, а он — герой.
Он за меня готов сразиться
С драконом огненным, большим,
И если надо будет биться
С морским чудовищем самим.
Я так ценю его заботу
Я с папой будто в ярком сне,
Жаль, в понедельник на работу
Пора ему, и в садик — мне.
Олег Бундур
Книжек у папы
Целая тыща!
Какую не спросят –
Тут же отыщет.
Наверное, папа
Всё уже знает
И снова садится один
И читает.
Я книги, как папа,
Люблю
И мечтаю:
Вот вырасту –
Столько же книг
Прочитаю.
И сына к себе
Не забуду позвать,
Спрошу его: — Ну,
Что тебе почитать?
Ю. В. Каспарова
Что мне нужно для рыбалки?
Отыщу прямую палку
И один, без папы даже,
Леску длинную прилажу.
Не забыл я про приманку:
Накопал в большую банку
Два десятка червяков.
Всё, смотрите, я готов!
Я на славу потрудился,
Даже папа удивился!
Похвалил мою смекалку,
Взял с собою на рыбалку!
Трогательные стихи про папу до слез
Для многих особенно приятно будет услышать от своего ребенка трогательные до слез и душевные стихотворения. В них признания в любви звучат очень искренне и по-детски пронзительно, так, что добираются до самой глубины сердца. Наверное, такие стихи ни кого не оставляют равнодушными. Поэтому для вас следующая подборка.
Кстати, дети, рассказывая такие стихотворения, учатся проявлять свои чувства, обозначать их в словах, открыто говорить маме и папе, близким людям о своей любви, признательности и уважении.
Спасибо, милый папочка,
Что ты достался мне!
Люблю улыбку ясную,
Она как свет в окне!
Хочу, чтобы ты был, счастлив,
Успешен и здоров!
Ты самый замечательный
И лучший из отцов!
Ты, папа, самый добрый в мире.
Тобой горжусь и восхищаюсь,
Нет рук умелей, сердца шире,
Всё больше в этом убеждаюсь!
Все мои жизненные взгляды
Так сильно на твои похожи,
Как здорово, когда ты рядом!
Будь счастлив, папа мой хороший!
В детстве ты со мной играл,
Сопли, слезы вытирал,
Покупал игрушки,
Песни пел на ушко.
А сейчас я повзрослела,
И могу признаться смело,
Что ты лучший на весь мир!
Папочка, ты мой кумир!
А. Шмыков
Хочу давно сказать тебе,
Но всё не знаю как:
Ты лучший папа на земле,
В любых делах мастак!
Умеешь красить и паять.
Варить, строгать, пилить.
Умеешь песни напевать
И просто веселить!
Ты ловишь щук и окуней.
Во всём ты молодец…
Но для меня всего важней —
Ты любящий отец!
Твоя любовь всегда со мной.
Об этом помню я,
И много счастья, папа мой.
Желаю для тебя!
Спасибо, милый папочка,
Что ты достался мне!
Люблю улыбку ясную,
Она как свет в окне!
Хочу, чтобы ты был, счастлив,
Успешен и здоров!
Ты самый замечательный
И лучший из отцов!
Папа! Ты самый сильный.
И всех на свете умней.
Ещё ты самый красивый
И всех веселей и добрей.
Конечно же, все мечтают
Похожим быть на тебя,
Но мы-то с тобой точно знаем:
Твоё отражение — Я!
Ульянич Надежда
Если говорить о папах, мой – прекрасный, мой — герой,
Любящий, великодушный и всегда такой родной.
Если верить человеку, то надежней друга нет.
Папа мой – моя опора, с ним и темень — чистый свет.
Если мне советчик нужен – папа очень дальновидный,
Он практичный, остроумный и, к тому ж, мужчина видный.
Если горе приключилось, неприятности, невзгоды,
Поспешит отец на помощь днем и в ночь, в дни непогоды.
Мы тайны друг другу
Свои доверяем
И все друг о друге,
Наверное, знаем.
А как же иначе,
А как же иначе —
Мы дружим, а это
Многое значит.
Мы с папой давно
Мужики, а не дети,
Могу я за папу
Отдать все на свете.
Родной мой папа милый,
Мой близкий человек,
За все тебе спасибо,
За жизни этой свет.
За то, что меня любишь,
Все в жизни отдаешь,
За то, что вместе с мамой,
Ты счастье мне несешь.
За глаз твоих лучинки,
За рук твоих тепло,
За искренность живую,
Доверие в душе.
Пусть годы пролетают,
Я нежность сберегу,
И папе в час ненастный,
Я руку протяну.
Я рядом всегда
Олег Бундур
Я ночью тихонько с дивана слезаю
И к папе тихонько в постель заползаю,
И тихо-претихо лежу, словно мышка,
И так засыпаю у папы под мышкой.
А утром он только откроет глаза
И скажет мне весело: — Ну, чудеса!
Откуда ты взялся? Вот удивил! –
— А я же всегда с тобой рядышком был!
Папа книжки мне читает
Дружбой с ним я дорожу
Сказку каждую для папы
Тот час вслух перескажу
Сам затем возьму я книжку
Прочитаю папе вслух
Папа сказку перескажет
У меня захватит дух
Так читаем мы друг другу
Пересказываем вслух
И так весело в квартире
И так сказочно вокруг.
Все стихи про мам читают,
Пап, как будто забывают,
Расскажу Вам сказочку,
Про своего папочку.
Я для папы своего
Не жалею ничего.
Мы с ним лучшие друзья,
Куда он, туда и я.
На работу он идет,
Меня в садик заведет,
А придет с работы,
Расскажет про охоту
Мы с ним сядем на диван,
Книжку почитаем.
Сварим маме суп-шулюм,
Все поубираем.
То в кино меня ведет,
То на горку в парке,
Только в баню не берет,
Говорит — там жарко.
Олег Бундур
Я сказку знаю наизусть
От слова и до слова,
Но пусть рассказывает,
Пусть, я буду слушать снова.
И я хочу лишь одного:
Пусть дольше сказка длится.
Пока я с папой,
Ничего плохого не случится.
И папу я прошу опять
Сначала сказку рассказать.
Ты сильный и смелый,
И самый большой,
Ругаешь — по делу,
И хвалишь – с душой!
Ты друг самый лучший
Всегда защитишь,
Где надо – научишь,
За шалость простишь.
На наши вопросы
Ты знаешь ответы,
Дымишь папиросой,
Читаешь газету.
Любую поломку
Легко устраняешь,
И головоломку
Ты быстро решаешь.
Я рядом шагаю,
За руку держусь!
Тебе подражаю,
Тобою горжусь!!!
У меня уехал папа
далеко.
Мне без папы, если честно,
нелегко.
Папа, если хочет,
может песню спеть,
Если холодно,
теплом своим согреть.
Папа может
сказку прочитать,
Мне без папы
трудно засыпать.
Поднимусь, и тихо
встану у дверей,
Милый папа,
возвращайся поскорей.
Может он в футбол играть,
Может книжку мне читать,
Может суп мне разогреть,
Может мультик посмотреть,
Может поиграть он в шашки,
Может даже вымыть чашки,
Может рисовать машинки,
Может собирать картинки,
Может прокатить меня
Вместо быстрого коня.
Может рыбу он ловить,
Кран на кухне починить.
Для меня всегда герой –
Самый лучший Папа мой!
Надеюсь, вы уже подобрали для себя варианты стихотворений, которые вам больше всех понравились.
Длинные стихи про папу
Для тех детей, кто уже запоминает большие объемы, я предлагаю взять для изучения длинные стихи про папу. Так, вы и отца удивите, и свою память хорошо потренируете. Не забывайте вкладывать эмоции, чтобы стихотворение было «живым».
А. Попов
Я самую страшную тайну открыл!
Открыл, потому что… ну, в общем, забыл…
Мой папа, когда был ребёнком, случайно
Футбольным мячом в доме люстру разбил!
И вылил зелёнку на косы сестрёнке,
И чайник кипящий в окно уронил!
А мне он другое совсем говорил:
Что он никогда ничего не творил,
Не жёг пластилин, не расплёскивал воду,
Не врал и не дрался, не хныкал, не ныл,
Не лазил в подвал, не боялся уколов,
Учился на «пять» и нигде не сорил.
Я самую страшную тайну открыл:
Мы очень похожи,
Я – тоже, хоть позже,
И всё же такой же, как я, папа был!
Мне дедушка всё рассказал по секрету,
А папа — не верит. Наверно, забыл!
Мой папа красивый
И сильный, как слон.
Любимый, внимательный,
Ласковый он.
Я жду с нетерпением
Папу с работы.
Всегда мне в портфеле
Приносит он что-то.
Мой папа находчивый,
Умный и смелый.
Ему по плечу
Даже сложное дело.
Ещё он — шалун,
Озорник и проказник.
С ним каждый мой день
Превращается в праздник.
Мой папа весёлый,
Но строгий и честный.
С ним книжки читать
И играть интересно.
И скучно без папы
На санках кататься.
Никто не умеет
Так громко смеяться.
Мой папа – волшебник,
Он самый хороший.
Он вмиг превращается
В то, что попросишь.
Он может стать клоуном,
Тигром, жирафом.
Но лучше всего
Он умеет быть папой.
Его обниму я
И тихо шепну:
— Мой папочка, я тебя
Крепко люблю!
Ты самый заботливый,
Самый родной,
Ты добрый, ты лучший
И ты только мой!
Расскажу я вам про папу –
Не разяву, не растяпу.
Этот папа – молодец,
Расторопный удалец.
Кашку варит сам из манки,
Целый день как трактор пашет,
Утюгом проворно машет.
Все пеленки перегладит,
С ужином вопрос уладит.
Перемоет всю посуду,
Пожалеет бабу Люду.
Он не стонет и не ноет,
Надо? Так полы помоет!
Все ковры пропылесосит,
И награды не попросит.
Дочерей в кровать уложит.
А еще наш папа может
Починить жене заколку,
Нитку вдеть помочь в иголку.
Знает, как держать паяльник,
Чем прочистить умывальник,
Что залить в сухой фломастер,
В общем – на все руки мастер!
Красота у них в квартире!!
Ай да папа!!
Лучший в мире!!!
А. Шипицын
У папы руки-космодромы!
Так высоченно папа дома
Меня подбрасывает, кружит.
Вот-вот скафандр будет нужен!
Ну а вчера он из картона
Соорудил нам звездолёт.
И мне сказал серьёзным тоном:
«Летишь ты в космос. Штурман – кот!»
Вот обнял маму он, встречая,
Едва она ступила в дом.
Смеётся мама: — Улетаю!
Уже на небе, на седьмом!
Вот папа с нами лечит ветку,
Вот строит дом – поёт пила!
У папы радугой стоцветной
В руках обычные дела.
Не сплю, о космосе мечтая.
И кот, глазищами мерцая,
Не спит…
Ах, руки-космодромы!
С них отправляюсь в мир огромный!..
Я привела для вас самые интересные и трогательные стихи про папу. Надеюсь, что среди них вы выбрали для себя подходящее вам. Пишите в комментариях, какие стихи вам больше по душе, длинные или короткие, пробирающие до слез или с юмором.
До новых встреч, Анастасия Смолинец




































 Как проявляется эпилепсия у грудных детей?
Как проявляется эпилепсия у грудных детей? Часто у таких детей наблюдается отставание в развитии, нарушение памяти, проблемы с психикой.
Часто у таких детей наблюдается отставание в развитии, нарушение памяти, проблемы с психикой. Лечение недуга у грудничков начинается с нормализации режима дня.
Лечение недуга у грудничков начинается с нормализации режима дня. 
 Хорошо помогают занятия плаванием, только занятия должны проходить под контролем инструктора.
Хорошо помогают занятия плаванием, только занятия должны проходить под контролем инструктора. При приступе эпилепсии у младенцев могут быть судороги
При приступе эпилепсии у младенцев могут быть судороги Примерно за сутки до приступа малыш становится капризным, постоянно плачет
Примерно за сутки до приступа малыш становится капризным, постоянно плачет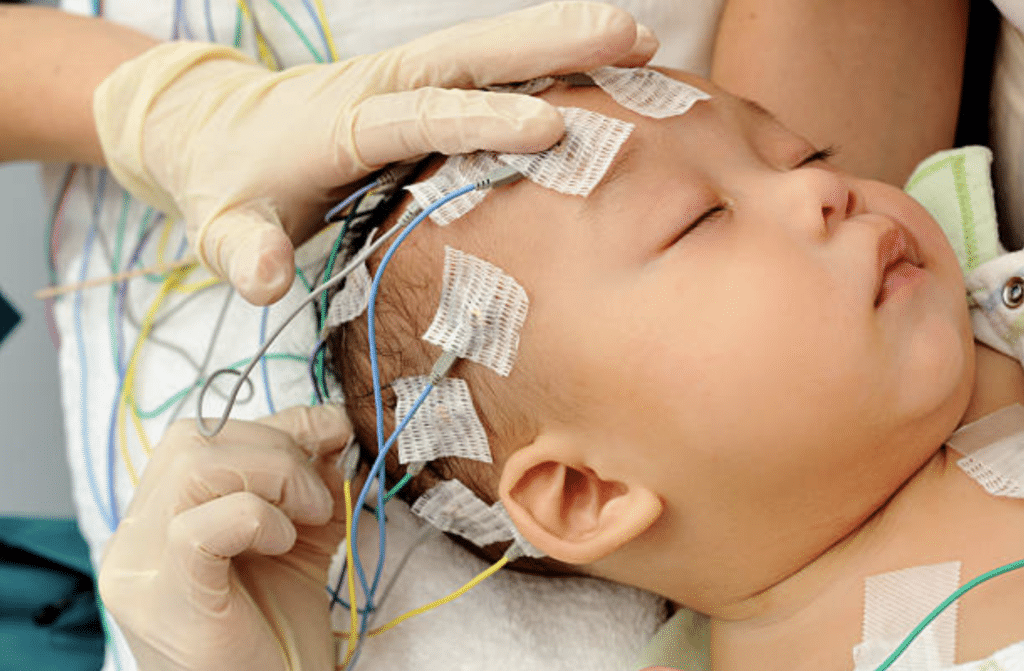 Для постановки диагноза в обязательном порядке проводится энцефалограмма
Для постановки диагноза в обязательном порядке проводится энцефалограмма Если приступ сопровождается судорогами, головку малыша необходимо придерживать
Если приступ сопровождается судорогами, головку малыша необходимо придерживать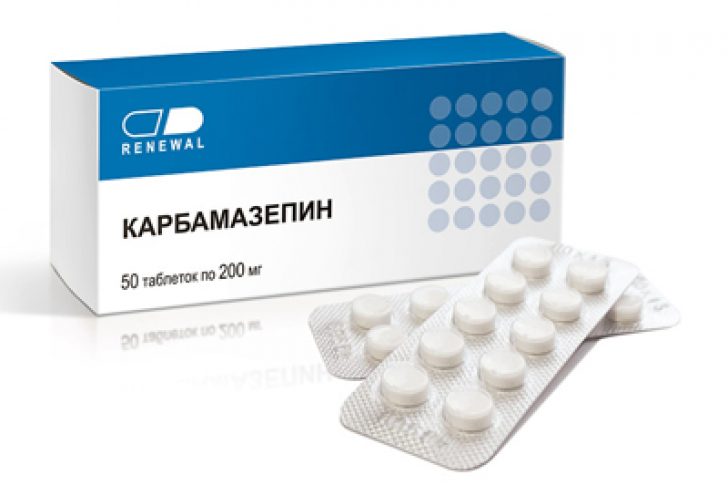 Карбамазепин – препарат для лечения эпилепсии
Карбамазепин – препарат для лечения эпилепсии

 Эпилепсия – аспространенное неврологическое расстройство, имеющее хронический характер, обусловленное разного рода поражениями центральной нервной системы. Основными его проявлениями являются приступообразные судорожные состояния, в дальнейшем могут проявиться специфические отклонения в развитии.
Эпилепсия – аспространенное неврологическое расстройство, имеющее хронический характер, обусловленное разного рода поражениями центральной нервной системы. Основными его проявлениями являются приступообразные судорожные состояния, в дальнейшем могут проявиться специфические отклонения в развитии. Учащённое дыхание – это тахипноэ. При этом состоянии глубина вдохов всегда остаётся стабильной, повышается лишь их частота. Причины возникновения ускоренного дыхания множественные. Одни из них физиологические, другие требуют неотложной консультации специалиста.
Учащённое дыхание – это тахипноэ. При этом состоянии глубина вдохов всегда остаётся стабильной, повышается лишь их частота. Причины возникновения ускоренного дыхания множественные. Одни из них физиологические, другие требуют неотложной консультации специалиста. Если учащённое дыхание у ребёнка наблюдается при кашле, то можно говорить о проблемах с дыхательными органами. В этом случае тахипноэ имеет иные симптомы, и они свидетельствуют о развитии того или иного недуга.
Если учащённое дыхание у ребёнка наблюдается при кашле, то можно говорить о проблемах с дыхательными органами. В этом случае тахипноэ имеет иные симптомы, и они свидетельствуют о развитии того или иного недуга. Тахипноэ – это не самостоятельная болезнь, а всего лишь симптом какого-то недуга, следовательно, все силы нужно направить на выявление и экстренное лечение патологии. Если взрослым кажется, что малыш дышит уж слишком часто, следует обратиться к врачу. Опытный доктор проведёт полное обследование и при необходимости направит ребёнка на осмотр к узким специалистам – пульмонологу, аллергологу или же кардиологу. Если родители связывают ускоренное дыхание с регулярными истериками ребёнка, то может быть рекомендована консультация невропатолога или психолога.
Тахипноэ – это не самостоятельная болезнь, а всего лишь симптом какого-то недуга, следовательно, все силы нужно направить на выявление и экстренное лечение патологии. Если взрослым кажется, что малыш дышит уж слишком часто, следует обратиться к врачу. Опытный доктор проведёт полное обследование и при необходимости направит ребёнка на осмотр к узким специалистам – пульмонологу, аллергологу или же кардиологу. Если родители связывают ускоренное дыхание с регулярными истериками ребёнка, то может быть рекомендована консультация невропатолога или психолога. Как правильно подсчитать частоту дыхательных движений (ЧДД) в минуту? Это не составляет особой сложности. А вот с интерпретацией данных возникают определенные трудности. Это в большей степени касается молодых родителей, поскольку, получив результат у ребенка, в несколько раз превышающий свой собственный, они впадают в панику. Поэтому в данной статье предлагаем все же разобраться, какая норма ЧДД у детей. Таблица нам в этом поможет.
Как правильно подсчитать частоту дыхательных движений (ЧДД) в минуту? Это не составляет особой сложности. А вот с интерпретацией данных возникают определенные трудности. Это в большей степени касается молодых родителей, поскольку, получив результат у ребенка, в несколько раз превышающий свой собственный, они впадают в панику. Поэтому в данной статье предлагаем все же разобраться, какая норма ЧДД у детей. Таблица нам в этом поможет. Поэтому даже при незначительных катаральных явлениях слизистая носа у ребенка быстро отекает, уменьшается и так маленький просвет, как результат — затрудняется дыхание, развивается одышка: маленькие дети еще не могут дышать ртом. Чем младше ребенок, тем опаснее могут быть последствия, и тем быстрее необходимо устранить патологическое состояние.
Поэтому даже при незначительных катаральных явлениях слизистая носа у ребенка быстро отекает, уменьшается и так маленький просвет, как результат — затрудняется дыхание, развивается одышка: маленькие дети еще не могут дышать ртом. Чем младше ребенок, тем опаснее могут быть последствия, и тем быстрее необходимо устранить патологическое состояние. У грудничков настоятельно рекомендуется проводить подсчет частоты дыхания во время сна, поскольку плач может в значительной степени повлиять на результат и дать заведомо ложные цифры. Положив руку на переднюю брюшную стенку (или просто визуально), вы сможете с легкостью провести данное исследование.
У грудничков настоятельно рекомендуется проводить подсчет частоты дыхания во время сна, поскольку плач может в значительной степени повлиять на результат и дать заведомо ложные цифры. Положив руку на переднюю брюшную стенку (или просто визуально), вы сможете с легкостью провести данное исследование.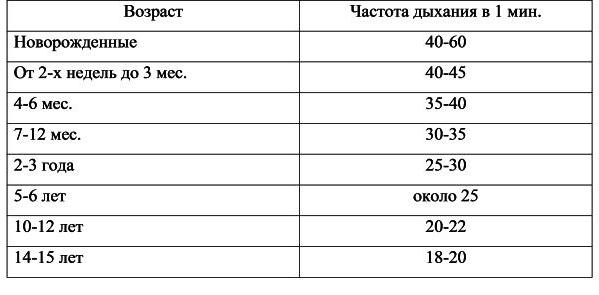 Как видим из таблицы, частота дыхательных движений в минуту тем выше, чем младше ребенок. Постепенно, по мере взросления, их количество уменьшается, и к пубертатному периоду, когда ребенку исполняется 14-15 лет, частота дыхания становится равной этому показателю у взрослого здорового человека. Каких-либо различий по половому признаку не наблюдается.
Как видим из таблицы, частота дыхательных движений в минуту тем выше, чем младше ребенок. Постепенно, по мере взросления, их количество уменьшается, и к пубертатному периоду, когда ребенку исполняется 14-15 лет, частота дыхания становится равной этому показателю у взрослого здорового человека. Каких-либо различий по половому признаку не наблюдается.
 Заключение
Заключение
 После наладки питья и воздуха лечение бронхита может и закончится, ибо все условия для выздоровления и освобождения бронхов от мокроты созданы.
После наладки питья и воздуха лечение бронхита может и закончится, ибо все условия для выздоровления и освобождения бронхов от мокроты созданы.
 Игровой процесс Dota 2.
Игровой процесс Dota 2. Турнир The International на GamesCom 2011
Турнир The International на GamesCom 2011


















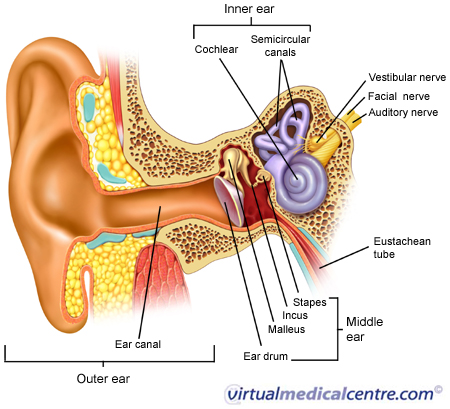
 По основной локализации изменений отит принято подразделять на:
По основной локализации изменений отит принято подразделять на: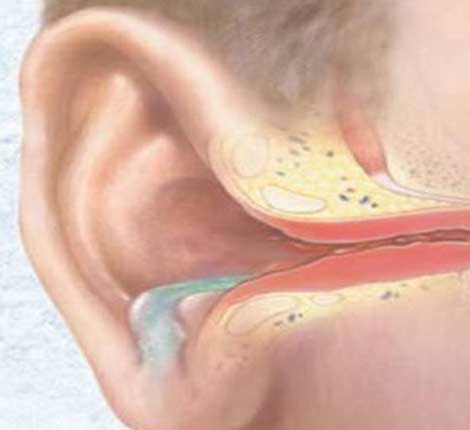 На отит, охватывающий наружные части, указывают:
На отит, охватывающий наружные части, указывают: Диагноз помогает выставить отоскопия – осмотра отдаленных отделов слухового прохода и оценка патологических изменений барабанной перепонки с помощью отоскопа. В сложных случаях назначается рентгенография, исследование на компьютере.
Диагноз помогает выставить отоскопия – осмотра отдаленных отделов слухового прохода и оценка патологических изменений барабанной перепонки с помощью отоскопа. В сложных случаях назначается рентгенография, исследование на компьютере.





 Отит считается достаточно распространенным заболеванием у детей до 7 лет. Наиболее опасным является не столько само воспаление, сколько его последствия.
Отит считается достаточно распространенным заболеванием у детей до 7 лет. Наиболее опасным является не столько само воспаление, сколько его последствия. Воспалительный процесс локализуется во внешней части слухового прохода. Воспалительный процесс может представлять собой фурункул, а иногда носить диффузный характер, распространяясь на весь ушной проход.
Воспалительный процесс локализуется во внешней части слухового прохода. Воспалительный процесс может представлять собой фурункул, а иногда носить диффузный характер, распространяясь на весь ушной проход. В начальном периоде заболевания ребенок отмечает сильные болезненные ощущения в ухе. Ввиду раздражения нерва боль может отдавать в височную область или челюсть. Воспаление снижает активность слуховых косточек перепонки, и ребенок начинает плохо слышать.
В начальном периоде заболевания ребенок отмечает сильные болезненные ощущения в ухе. Ввиду раздражения нерва боль может отдавать в височную область или челюсть. Воспаление снижает активность слуховых косточек перепонки, и ребенок начинает плохо слышать. Отит диагностируется в малом возрасте. Маленькие дети не имеют достаточной иммунной защиты, чтобы противостоять разрушительным болезням.
Отит диагностируется в малом возрасте. Маленькие дети не имеют достаточной иммунной защиты, чтобы противостоять разрушительным болезням. Бывают случаи, когда посетить врача нет возможности, а неприятные симптомы отита дают о себе знать. В таком случае можно помочь унять болезненные ощущения в ухе.
Бывают случаи, когда посетить врача нет возможности, а неприятные симптомы отита дают о себе знать. В таком случае можно помочь унять болезненные ощущения в ухе. Самыми распространенными являются капли Отипакс. Они не только снимают воспаление, но и обезболивают.
Самыми распространенными являются капли Отипакс. Они не только снимают воспаление, но и обезболивают. Чтобы отит не привел к потере слуха, родители должны добросовестно отнестись к длительному лечению заболевания и реабилитационному периоду. Если доктор назначил ребенку физиопроцедуры в качестве восстановительной терапии, то их необходимо выполнять, даже если произошло значительное улучшение состояния.
Чтобы отит не привел к потере слуха, родители должны добросовестно отнестись к длительному лечению заболевания и реабилитационному периоду. Если доктор назначил ребенку физиопроцедуры в качестве восстановительной терапии, то их необходимо выполнять, даже если произошло значительное улучшение состояния.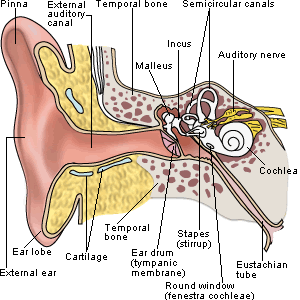

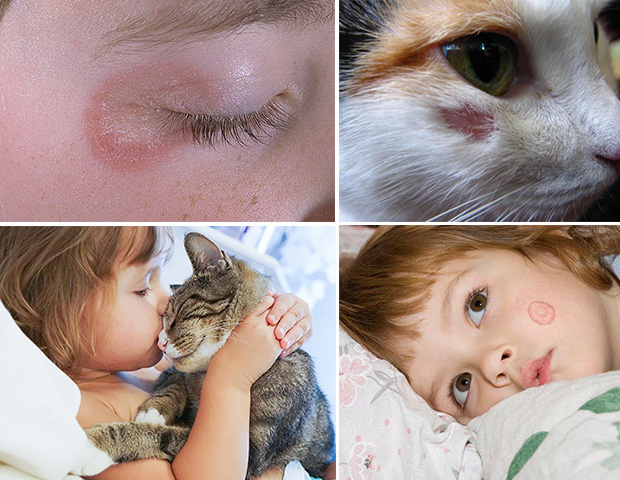




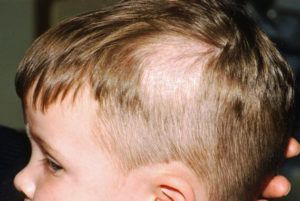 Стригущий лишай (трихофития) – заболевание грибкового типа, возбудителем которого становится грибок рода Trichophyton.
Стригущий лишай (трихофития) – заболевание грибкового типа, возбудителем которого становится грибок рода Trichophyton.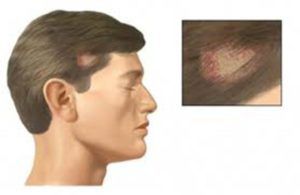 Определить стригущий лишай можно путем диагностики, которая заключается в сборе анамнеза, визуальном осмотре, инструментальном и лабораторном исследовании. Проведение лабораторного исследования заключается в культуральном и микроскопическом методе. Во время исследования под микроскопом чешуек пораженных грибковой инфекцией можно увидеть грибницы – извитые нити мицелия.
Определить стригущий лишай можно путем диагностики, которая заключается в сборе анамнеза, визуальном осмотре, инструментальном и лабораторном исследовании. Проведение лабораторного исследования заключается в культуральном и микроскопическом методе. Во время исследования под микроскопом чешуек пораженных грибковой инфекцией можно увидеть грибницы – извитые нити мицелия.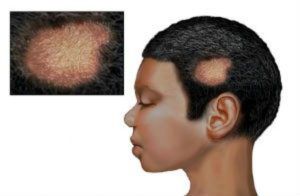 В том случае, если кто-то из членов семьи заразился стригущим лишаем, то рекомендуется провести дезинфекцию предметов, которые ранее контактировали с больным человеком. Больной не должен контактироваться с остальными родственниками, до момента его полного выздоровления.
В том случае, если кто-то из членов семьи заразился стригущим лишаем, то рекомендуется провести дезинфекцию предметов, которые ранее контактировали с больным человеком. Больной не должен контактироваться с остальными родственниками, до момента его полного выздоровления.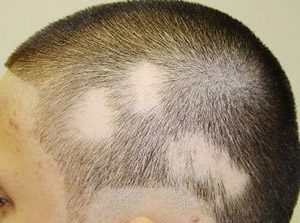







 При помощи шпильки аккуратно проденьте эту петлю под косичку, придерживая рукой.
При помощи шпильки аккуратно проденьте эту петлю под косичку, придерживая рукой.


 Так доведите водопад до затылка, сплетите из кончиков обычную косу и закрепите тонкой резиночкой. Спрячьте ее под распущенными волосами и закрепите невидимками.
Так доведите водопад до затылка, сплетите из кончиков обычную косу и закрепите тонкой резиночкой. Спрячьте ее под распущенными волосами и закрепите невидимками.
 Плелись в несколько ярусов вокруг головы, а первыми парикмахерами в тот период рабы.
Плелись в несколько ярусов вокруг головы, а первыми парикмахерами в тот период рабы.

 Физическая форма в период вынашивания ребенка — вопрос для многих женщин очень деликатный. Под влиянием бури из гормонов женское тело может неузнаваемо поменяться во время продолжения рода. С помощью диеты невозможно радикально контролировать свой вес, ведь, даже находясь на правильном питании, мы часто не можем сдержать свои порывы в сторону аппетитных вкусностей. В таких случаях нам могут помочь только физические упражнения, которые созданы специально для беременных женщин. Что это за упражнения, как их выполнять и можно ли их вообще делать, мы разберёмся в этой статье.
Физическая форма в период вынашивания ребенка — вопрос для многих женщин очень деликатный. Под влиянием бури из гормонов женское тело может неузнаваемо поменяться во время продолжения рода. С помощью диеты невозможно радикально контролировать свой вес, ведь, даже находясь на правильном питании, мы часто не можем сдержать свои порывы в сторону аппетитных вкусностей. В таких случаях нам могут помочь только физические упражнения, которые созданы специально для беременных женщин. Что это за упражнения, как их выполнять и можно ли их вообще делать, мы разберёмся в этой статье.
 Максимальное ограничение физической активности наблюдается только в случаях тяжёлых гинекологических и эндокринных патологий (опухоли матки, гормональные нарушения, патологии в строении репродуктивной системы), а также тяжёлого акушерского анамнеза (выкидыши, замершая беременность, преждевременные роды) в прошлом у беременной.
Максимальное ограничение физической активности наблюдается только в случаях тяжёлых гинекологических и эндокринных патологий (опухоли матки, гормональные нарушения, патологии в строении репродуктивной системы), а также тяжёлого акушерского анамнеза (выкидыши, замершая беременность, преждевременные роды) в прошлом у беременной.

 При грамотно поставленном дыхании при зарядке вы насыщаете свое тело кислородом, что позитивно влияет и на плод. Зарядка в 1-м триместре хороша для беременных женщин, которые хотят сохранить физическую форму во время и после родов. В домашних условиях можно достичь вполне впечатляющих результатов.
При грамотно поставленном дыхании при зарядке вы насыщаете свое тело кислородом, что позитивно влияет и на плод. Зарядка в 1-м триместре хороша для беременных женщин, которые хотят сохранить физическую форму во время и после родов. В домашних условиях можно достичь вполне впечатляющих результатов.
 Так как ваше тело поменялось за прошедшие три месяца, то теперь для того, чтобы тренироваться правильно, вам нужно придерживаться нескольких рекомендаций:
Так как ваше тело поменялось за прошедшие три месяца, то теперь для того, чтобы тренироваться правильно, вам нужно придерживаться нескольких рекомендаций: Занятия с фитболом:
Занятия с фитболом:











 Женщины, которые выполняли комплекс упражнений во время беременности, как правило, быстро приходят в форму после родов.
Женщины, которые выполняли комплекс упражнений во время беременности, как правило, быстро приходят в форму после родов. К противопоказаниям относят:
К противопоказаниям относят: Все упражнения выполняются плавно и медленно, не нужно делать резких движений и наклонов. Не рекомендуется:
Все упражнения выполняются плавно и медленно, не нужно делать резких движений и наклонов. Не рекомендуется: Вращение туловищем,таз остается неподвижен. Выполняется десять раз.
Вращение туловищем,таз остается неподвижен. Выполняется десять раз.




 Ведение здорового образа жизни (утренние и вечерние прогулки на свежем воздухе, употребление в пищу полезных продуктов, отказ от вредных привычек, совершение несложных физических упражнений) поможет без осложнений перенести беременность и родить здорового ребенка. А почувствовать легкость в теле и подарить хорошее настроение поможет во время беременности зарядка. Ведь каждая будущая мама хочет, чтобы роды прошли легко, и сохранилась красивая фигура.
Ведение здорового образа жизни (утренние и вечерние прогулки на свежем воздухе, употребление в пищу полезных продуктов, отказ от вредных привычек, совершение несложных физических упражнений) поможет без осложнений перенести беременность и родить здорового ребенка. А почувствовать легкость в теле и подарить хорошее настроение поможет во время беременности зарядка. Ведь каждая будущая мама хочет, чтобы роды прошли легко, и сохранилась красивая фигура. Держит мышцы в тонусе, благодаря чему, даже набрав лишний вес, появление растяжек сводится к минимуму.
Держит мышцы в тонусе, благодаря чему, даже набрав лишний вес, появление растяжек сводится к минимуму. При сильном токсикозе, если рвота происходит более двух раз в день, а также во 2 и 3 триместре беременности.
При сильном токсикозе, если рвота происходит более двух раз в день, а также во 2 и 3 триместре беременности. Между упражнениями делать маленькие перерывы.
Между упражнениями делать маленькие перерывы. Если у вас нет времени или средств на посещение специального центра для беременных, то можно выполнять гимнастику самостоятельно.
Если у вас нет времени или средств на посещение специального центра для беременных, то можно выполнять гимнастику самостоятельно. Необходим стул с высокой спинкой. Опереться руками о спинку стула и развести ноги широко в стороны, медленно поглубже присесть. Подняться и выполнить следующее: стоя с разведенными ногами на ширине плеч поднять пальцы на ногах вверх и опустить. После завершения упражнения опять делать приседания, чередуя нагрузку с гимнастикой для пальцев.
Необходим стул с высокой спинкой. Опереться руками о спинку стула и развести ноги широко в стороны, медленно поглубже присесть. Подняться и выполнить следующее: стоя с разведенными ногами на ширине плеч поднять пальцы на ногах вверх и опустить. После завершения упражнения опять делать приседания, чередуя нагрузку с гимнастикой для пальцев. Второй триместр — самый безопасный для нагрузок. Можно начать увеличивать нагрузку и укреплять мышцы таза.
Второй триместр — самый безопасный для нагрузок. Можно начать увеличивать нагрузку и укреплять мышцы таза. Разминка в положении сидя на полу: ноги скрестить перед собой, делать повороты головой вправо-влево. Затем развести руки в стороны и поворачивать торс в стороны. Не спешить, дышать спокойно.
Разминка в положении сидя на полу: ноги скрестить перед собой, делать повороты головой вправо-влево. Затем развести руки в стороны и поворачивать торс в стороны. Не спешить, дышать спокойно. Сесть на мяч, в руки взять гантели и сгибать руки поочередно.
Сесть на мяч, в руки взять гантели и сгибать руки поочередно. Положить одну руку на грудь, вторую — на живот. Глубоко дышать через нос. Делать вдох, затем выдох.
Положить одну руку на грудь, вторую — на живот. Глубоко дышать через нос. Делать вдох, затем выдох.