Токсикоз и другие трудности беременной — Материнство в Хабаровске
Токсикоз и другие трудности беременной, 6-13 неделя
Не пожалейте времени на то, чтобы понять от чего вам хуже и от чего лучше. Многие женщины обнаруживают, что с тошнотой помогают справиться минимальные дополнения к стилю жизни.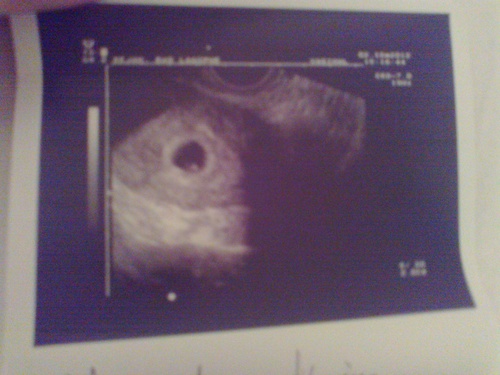
Если вас тошнит по утрам, попробуйте, не вставая с постели, съедать печеньице, запивая стаканом воды. Возможно, вам сейчас лучше избегать спешки по утрам и добираться на работу после часа пик. Распределяйте работу в соответствии с вашим самочувствием, а если от каких-то обязанностей вам становится хуже, меняйтесь с коллегами.
Если вы можете есть, ешьте все, что захочется — на здоровом питании можно сосредоточиться позже. Сейчас вам может стать лучше просто от повышения сахара в крови, так что «поклюйте» хоть что-нибудь, а потом, когда тошнота пройдет сможете поесть как следует. Ешьте часто и понемногу. Всегда носите с собой яблок, орешки или бутерброды, чтобы успеть перекусить, пока вас не начало тошнить.
Если вы не можете есть, постарайтесь больше пить — воды, разбавленных соков или даже бульона. Попытайте счастье с мороженым: очень холодные продукты обычно не пахнут.
Очень важно следить за тем, чтобы пить много жидкости. Если и это вам трудно, вот несколько подсказок:
— Держите под рукой стакан воды
— Пейте через соломинку
— Экспериментируйте: вода-обычная или газированная — с лимонным соком. Подберите нужную пропорцию.
Подберите нужную пропорцию.
— Меняйте температуру жидкостей — вода со льдом, теплая вода с лимоном, охлажденные фруктовые чаи.
— Иногда помогает есть и пить одновременно — выпейте чего-нибудь и попробуйте после этого поесть.
Тошнота, из-за которой прерывают беременность
Автор фото, PA
Підпис до фото,Утренняя тошнота у беременных может иметь различную интенсивность; в худших случаях женщины должны соблюдать постельный режим
По оценкам медиков, ежегодно порядка 10 тысяч беременных женщин страдают от острой тошноты и рвоты — состояние, известное как гиперемезис беременных (hyperemesis gravidarum) — это гораздо тяжелее, чем обычная утренняя тошнота, которая случается у каждой третьей будущей мамы.
В частности, от гиперемезиса страдает герцогиня Кембриджская, которая скоро должна родить второго ребенка.
Ее проблемы с беременностью привлекли внимание к этому тяжелому состоянию, которое порой заставляет женщин проводить дни в постели и блевать по тридцать раз на дню. Но для 10% пациенток симптомы гипермезиса просто невыносимы.
Но для 10% пациенток симптомы гипермезиса просто невыносимы.
По их мнению, у них не остается другого выбора, кроме как прервать беременность.
Британская благотворительная организаций Pregnancy Sickness Support («Поддержка беременных, страдающих от токсикоза») опубликовала отчет о различных случаях гиперемезиса беременных под названием «Еще один день я не переживу». Данные представленные в документе указывают на то, что большое количество беременных не получают нужного ухода и лечения.
Доклад основан на историях 70 британских женщин, которые за последние 10 лет решили прервать беременность из-за чрезвычайно сильной тошноты.
«Действительно плохо»
Опыт этих женщин показывает, что терапевты и врачи женской консультации иногда не желают прописывать лекарства от тошноты или признавать серьезность этого состояния.
Лили (имя изменено) знает, что такое тяжелая форма гиперемезиса.
Во время первой беременности было «действительно плохо, но я терпела», говорит она.
Первые несколько месяцев она лежала в постели, могла разве что делать по несколько глотков воды и рвала до 30 раз в день. Она страдала от обезвоживания и голода, в целом за этот период потеряв в весе 19 кг.
«Я очень ослабла и не могла устоять на ногах, у меня кружилась голова. Я не переносила никаких запахов пищи — да что там, меня тошнило даже от запаха моего мужа».
«Помню, однажды я пыталась проглотить немного фасоли — но она возвращалась обратно за считанные секунды».
К Лили иногда приходил терапевт, прописывал ей лекарства от тошноты, но они не помогали.
Наконец, после 22 недель беременности болезнь постепенно прошла, и рвота случалась уже только раз в день.
В 2011 у Лили родилась дочь.
«Я умоляла врачей о стероидах»
Но через несколько месяцев она снова забеременела, и в этот раз не могла уже даже выпить воды — настолько сильно ее тошнило.
Ей было очень плохо, а поскольку дома была ребенок, она просто не могла сама о себе позаботится.
«Я умоляла врачей о стероидах (их порой прописывают женщинам, которым не помогают другие лекарства против тошноты), но мы как раз переехали, у меня не было актуального анализа мочи, и меня не приняли в больницу на регидратационную терапию».
Автор фото, Getty
Підпис до фото,Герцогиня Кембриджская одна из тех женщин, которые страдают от гиперемезиса
Как сказано в отчете, женщинам иногда говорят, что стероиды могут навредить плоду или они слишком дорогостоящие.
Менее чем каждой десятой женщине предлагали лечение стероидами; 47% опрошенных женщин рассказали, что им или отказали в таком лечении в ответ на их просьбу, или просто о нем не вспоминали.
По словам Кейтлин Дин, директора Pregnancy Sickness Support, многие женщины безосновательно убеждены, что для беременных нет безопасных лекарств. Иногда это убеждение подкрепляют их врачи.
«Но на самом деле немалый перечень медикаментов, является одновременно безопасным и действенным. Некоторые из них известны уже более 50 лет».
Некоторые из них известны уже более 50 лет».
«Есть множество доказательств, что они не вызывают никаких проблем».
Доктор Дагни Раджасингам, акушер-консультант из лондонской больницы Сент-Томас и член Королевского колледжа акушерства и гинекологии, утверждает, что гиперемезис беременных — хорошо известное состояние, к которому следует относиться серьезно.
«Для начала, следует прописывать женщинам таблетки от тошноты, затем госпитализировать их для внутривенной регидрации и питания, если это необходимо, а в очень тяжелых случаях — применять стероиды».
Осведомленность о гиперемезисе поможет врачам и акушеркам проявлять больше сочувствия к пациенткам с острой тошнотой, добавляет она.
«Мы должны дать каждой беременной женщине гарантию, что ей будет с кем обсудить эти проблемы».
Выбора нет
Лили прекратила свои попытки получить лучшую медицинскую помощь во время второй беременности, поскольку все ее силы уходили на ежедневное выживание.
В конце концов, ей показалось, что выбора нет.
«Со всеми нашими материнскими инстинктами, нужно дойти до отчаяния, чтобы прервать жизнь ребенка».
Автор фото, ivanmikhailov
Підпис до фото,Даже простая вода может вызвать у женщин с тяжелой формой гипермезиса сильную тошноту
«Я действительно чувствовала себя так, будто вот-вот протяну ноги».
Женщина говорит, что не хочет больше иметь детей и боится забеременеть.
«Я не доверяю врачам. Они недостаточно серьезно воспринимают эту проблему, поэтому все закончится лишь еще одним абортом».
Что касается Кейтлин Дин — она перенесла три беременности с гиперемезисом, но благодаря компетентному врачу и хорошем медицинскому уходу до и после зачатия, третья беременность прошла гораздо легче.
Дин хочет, чтобы все женщины с гиперемезисом могли получить такой уход, и считает, что для уменьшения количества абортов необходима служба, которая ставила бы беременным капельницы в домашних условиях, чтобы избежать обезвоживания организма.
Это было бы гораздо экономнее, чем каждый раз госпитализировать женщин, утверждает она.
Третий триместр: опять токсикоз!
— Дорогая, ты стала похожа на грушу, — нежно улыбается муж.
— Привет, девушка-аквариум!- подтрунивает начальник на работе.
— Ходи медленно, как уточка, — советуют заботливые подруги.
Как же так? Я была тоненькая, как тростиночка, и летала легко, как пушинка, а теперь и впрямь похожа на глобус, хожу в развалку, задыхаюсь, ноги отекают, спина болит, и еще все лицо в прыщах! Что же будет дальше?
Это страшное слово «Гестоз»
Другое название этого противного явления «поздний токсикоз», но к утренней тошноте он отношения не имеет. Гестоз может испортить жизнь отеками, появлением белка в моче и повышенным давлением. Именно поэтому каждый поход к врачу – это проверка этих трех сигналов. Если не замечать первые признаки гестоза, болезнь может перейти в более серьезную стадию – преэклампсию (головная боль, «мушки» перед глазами, тошнота, рвота) и будущая мать может потерять сознание. Вылечить гестоз невозможно, ведь его причина – беременность, но в наших силах его предотвратить. 1. Старайтесь не набрать слишком большой вес. 10-15 килограммов за беременность – это норма. Не вздумайте худеть или садиться на диету (это может навредить малышу), но и поедать печенье и булочки круглые сутки не стоит. Побольше движения, овощей и фруктов, поменьше жирного и жареного.
Вылечить гестоз невозможно, ведь его причина – беременность, но в наших силах его предотвратить. 1. Старайтесь не набрать слишком большой вес. 10-15 килограммов за беременность – это норма. Не вздумайте худеть или садиться на диету (это может навредить малышу), но и поедать печенье и булочки круглые сутки не стоит. Побольше движения, овощей и фруктов, поменьше жирного и жареного.
2. Ограничьте соленое. Соль и консервы задерживают в организме жидкость, а это приводит к отекам.
3. Проверить, есть ли у вас отеки, просто: нужно надавить пальцем на голень и посмотреть, не останется ли вмятина. Если нет – значит все в порядке. Если вмятина есть – покажитесь врачу.
4. Несмотря на отеки, побольше пейте (не меньше 1-1,5 литра в день). Можно попить легкие мочегонные средства, такие как отвары из брусничного листа или хвоща.
5. Доктор будет следить за вашим давлением. Нормой считается 120/70. И если ваш врач получит показания 140/90, он порекомендует вам лечь в больницу.
И если ваш врач получит показания 140/90, он порекомендует вам лечь в больницу.
6. Побольше отдыхайте и старайтесь не нервничать.
Варикозное расширение вен
Посмотрите на свои ножки – нет ли на них расширенных вен? Не болят ли они после прогулок? Варикозное расширение вен (красно-фиолетовые пятнышки, надутые синие вены) часто остается на память о беременности. Чтобы его избежать:
— Отдыхайте лежа на боку.
— Когда лежите, подкладывайте подушки так, чтобы ноги были выше туловища на 15 см.
— Носите удобную, широкую обувь.
— Не сидите нога на ногу, это мешает кровообращению.
— Когда сидите, подставляйте под ноги скамеечку.
— Делайте гимнастику для ног 2-3 раза в день – крутите ступнями в разные стороны, разминайте пальцы ног.
— Если варикоз все-таки появился, ограничьте движение, покупайте специальные медицинские чулки и обматывайте ноги эластичными бинтами.
Многих беременных беспокоит изжога. Бабушка уверяла меня, что это все потому, что у деточки растут волосики. На самом деле, малыш уже оккупировал большую часть вашего живота и давит на все внутренние органы, из-за этого желудочный сок попадает в пищевод, а внутри вас начинается пожар.
Бабушка уверяла меня, что это все потому, что у деточки растут волосики. На самом деле, малыш уже оккупировал большую часть вашего живота и давит на все внутренние органы, из-за этого желудочный сок попадает в пищевод, а внутри вас начинается пожар.
— Ешьте чаще, но небольшими порциями.
— Меньше лежите на спине.
— После еды походите.
— Откажитесь от острого, жареного и сладкого в больших количествах.
— Если изжога мучает вас ночью, попробуйте спать полусидя на подушках.
— Есть много лекарств и антацидных (снижающих кислотность) средств. Поговорите с врачом, какие подойдут вам и не навредят ребенку. Самое безобидное проверенное средство, которое поможет на время залить жар – глоток молока.
Растяжки
Ваш маленький и плоский живот вдруг превращается в баскетбольный мяч, а маленькая грудь увеличивается до невероятных размеров. Для кожи такие изменения не могут пройти бесследно. 50 процентов беременных женщин замечают красные полоски на груди, животе, бедрах. Не расстраивайтесь, после родов, когда ваше тело вернется в свои прежние размеры, полоски побледнеют, но к сожалению не исчезнут. Чтобы предотвратить их появление, вы можете втирать в кожу специальные кремы от растяжек или просто увлажняющие кремы с витамином «Е». Предотвратить растяжки на животе поможет бандаж для беременных, а на груди – хороший поддерживающий бюстгальтер.
Не расстраивайтесь, после родов, когда ваше тело вернется в свои прежние размеры, полоски побледнеют, но к сожалению не исчезнут. Чтобы предотвратить их появление, вы можете втирать в кожу специальные кремы от растяжек или просто увлажняющие кремы с витамином «Е». Предотвратить растяжки на животе поможет бандаж для беременных, а на груди – хороший поддерживающий бюстгальтер.
Как прыщавый подросток
Я-то думала, что прыщи остались в подростковом детстве, но нет! Они вернулись. Проблема в том, что гормональные изменения вызывают у беременных повышенную жировую секрецию, как у подростков. И лечение тут может быть такое же, как в детстве:
— По утрам и вечерам умывайте лицо пенкой, протирайте лосьоном и увлажняйте нежирным кремом. Хорошо, если вся серия косметических средств будет специальной. — Делайте простые очищающие маски из овсяных хлопьев, сока алое, меда с лимоном.
Смотрите фотогалерею: Беременность в деталях: неделя за неделей
Когда начинается ранний токсикоз и как бороться с ним при беременности
Ранний токсикоз беременности — это состояние, которое доставляет женщине немало страданий. Некоторые чувствуют «подвох » ещё до задержки, а у других всё начинается с 5-6 недели. Акушер-гинеколог Галина Владимировна Овсянникова рассказывает о причинах токсикоза и способах его облегчить.
Некоторые чувствуют «подвох » ещё до задержки, а у других всё начинается с 5-6 недели. Акушер-гинеколог Галина Владимировна Овсянникова рассказывает о причинах токсикоза и способах его облегчить.
Симптомы токсикоза
Резко меняются пищевые пристрастия, появляется повышенная чувствительность к запахам, тошнота, раздражительность, постоянно хочется спать.
Обычно это состояние застигает женщину врасплох. Ей ведь надо продолжать работать, заботиться о семье, у нее запланировано много дел. С этим она и проходит к врачу, уже изрядно уставшая и с грустным взглядом. И мы начинаем разбираться.
Во-первых токсикоз мучит не всех. Некоторые просто едят всё подряд и не набирают вес, или даже худеют, и в этом проявляется их токсикоз. Таким женщинам повезло. Хотя они тоже умудряются переживать по этому поводу, так как наслушались «как должно быть» от подруг.
Во-вторых степень выраженности токсикоза зависит от состояния нервной системы, образа жизни и «похожести» малыша на маму по белковому составу.
И вот об этом подробнее.
Токсикоз: почему и для чего?
- Нервная система. Замечено, что токсикоз бывает наиболее выражен у тревожных женщин, руководителей, врачей, учителей, то есть людей с повышенной нервной нагрузкой. И, кстати, заметьте, что у животных такого токсикоза, как у людей не бывает. Они не берут на себя «всю мировую ответственность» и потому их не тошнит и не рвёт. Максимум, самки много спят и уединяются, чтобы экономить силы.
- Образ жизни. Если женщина входит в беременность не в ресурсном состоянии, уставшая, истощенная, зашлакованная от плохого питания и недостатка воды, да ещё и после какой-нибудь болезни, отравления, герпетический манифестации, ОРВИ, то организм будет стараться «уложить женщину в постель», чтобы выспаться, отдохнуть, набраться сил, покушать разную еду, чтобы пополнить запасы. Всё логично. Это умный ход в борьбе за выживание.
- Любой человек имеет уникальный генетический код, который закладывается уже в момент оплодотворения.
 И насколько он будет непохож на код матери, настолько будет выражен токсикоз. Чтобы было понятнее, есть люди, которые настолько похожи по этому коду, белковому составу, что их органы можно пересаживать друг другу и они будут приживаться. А другие, наоборот, совсем не похожи, и если от такого человека пересадить, например, почку, то она отторгнется. Также и здесь. Если ребенок унаследовал похожий генетический код, то интоксикация от попадания его белка в кровь матери будет меньше. И наоборот. По мере прогрессирования беременности и формирования плаценты между организмом матери и ребёнка, формируется плацентарный барьер. И токсикоз уменьшается: поэтому у большинства женщин он и проходит к 12-той неделе.
И насколько он будет непохож на код матери, настолько будет выражен токсикоз. Чтобы было понятнее, есть люди, которые настолько похожи по этому коду, белковому составу, что их органы можно пересаживать друг другу и они будут приживаться. А другие, наоборот, совсем не похожи, и если от такого человека пересадить, например, почку, то она отторгнется. Также и здесь. Если ребенок унаследовал похожий генетический код, то интоксикация от попадания его белка в кровь матери будет меньше. И наоборот. По мере прогрессирования беременности и формирования плаценты между организмом матери и ребёнка, формируется плацентарный барьер. И токсикоз уменьшается: поэтому у большинства женщин он и проходит к 12-той неделе.
Как пережить?
Общих для всех рецептов нет: все мы разные и причина токсикоза у каждой своя. Но всё же есть правила, которые помогают большинству женщин:
- Больше отдыхайте и спите. Спите всегда, когда есть возможность и организм просит. Женщине с тяжёлым токсикозом почти всегда помогает больничный дней на 5.

- Избегайте долгих перерывов в еде. Ешьте каждые 3 часа лёгкую и калорийную пищу. Часто помогает банан, финик, сухофрукты, сладкий йогурт. Не страшно, если будет булка или печенье. Всё это быстро переваривается, усваивается и даёт вам энергию. А вот от мяса, рыбы жирных и многокомпонентных блюд (например, салата Оливье) лучше воздержаться. Это тяжёлая для переваривания и усвоения пища. С клетчаткой придется поэкспериментировать. При беременности часто бывают запоры из-за расслабленного — за компанию с маткой — кишечника. И в таком случае грубые сырые фрукты и овощи будут запускать перестальтику и регулировать стул, но у некоторых они вызывают газообразование и неприятные колики в животе. Так что надо пробовать.
- Очень часто тошнота бывает особенно выражена утром, после сна. Это связано с большим голодным интервалом. Чтобы сгладить ощущение, старайтесь сделать лёгкий перекус непосредственно перед сном. Если встаёте ночью в туалет, то по пути сжуйте пол-банана или крекер.
 А утром, проснувшись, еще не вставая с постели, съешьте йогурт, творожок, булочку. Полежите ещё минут 20. Потом вставайте, завтракайте неплотно, и только потом чистите зубы.
А утром, проснувшись, еще не вставая с постели, съешьте йогурт, творожок, булочку. Полежите ещё минут 20. Потом вставайте, завтракайте неплотно, и только потом чистите зубы. - Чем более обезвожен организм, тем больше интоксикация. Начинайте пить маленькими глотками, тепло-горячую, хорошего качества воду. Обязательно между едой , а не во время. Для вкуса сначала можно добавлять лимон или лайм, можно купить в аптеке в стекле минеральную воду и пить её, желательно размешав и выпустив из бутылки газы. Но если вы раньше не пили воду, или пили ее очень мало, то резко начать ее пить в большем количестве не стоит.
Медикаментозное лечение раннего токсикоза тоже имеет место быть, но только при тяжёлых формах!
А главное, помните, это состояние, хоть и противное, но временное, абсолютно безопасное как для вас, так и для ребёнка. Очень скоро оно пройдет самостоятельно. И вы перестанете чувствовать себя ослабленной, больной беременной, а будете ощущать свою беременность, как большое, важное и очень радостное «дело».
10 важных фактов и советов врача
Акушер-гинеколог Татьяна Румянцева (@rumyantseva_md) рассказала, какого режима питания придерживаться в первом триместре беременности, и объяснила, что делать, если токсикоз случился в конце срока.
Татьяна Румянцева
к.м.н., акушер-гинеколог в ЦНИИ Эпидемиологии
1. Определить точную причину токсикоза нельзя
Многие удивятся, но точного ответа на вопрос: почему происходит токсикоз, – у врачей и ученых нет. Есть наиболее распространенная точка зрения: токсикоз – это реакция на гормональную перестройку и повышение уровня ХГЧ (хорионического гонадотропина человека). Бывает, что тошнота и рвота вызваны другими причинами, которые не относятся к беременности. Это заболевания щитовидной железы или печени. В идеале их нужно исключить до беременности.
2. Если вы часто испытываете тошноту в обычной жизни, большая вероятность, что во время беременности у вас будет выраженный токсикоз.
Если для вас тошнота – это реакция на переутомление, излишние физические нагрузки, мигрени, определенные запахи и вкусы, контрацептивы, то велики шансы токсикоза во время беременности.
Если женщина беременна двойней, тройней, вероятность токсикоза тоже выше.
3. Токсикоз может быть и на поздних сроках беременности
Классически токсикоз начинается до 9 недели беременности и завершается к 14 неделе. У некоторых он длится дольше и очень редко может сопровождать женщину всю беременность. Тошнота на поздних сроках – это затянувшийся токсикоз или какое-то другое заболевание: язва, отравление, заболевания щитовидной железы, желчевыводящих путей.
Обращайте внимание на симптомы: если на 27 неделе у вас началась резкая тошнота и (или) лихорадка, боли в животе, голове, нарушения стула, срочно идите к врачу.
4.
 Токсикоз может быть при замершей беременности.
Токсикоз может быть при замершей беременности.Такое состояние может сопровождать женщину до самопроизвольного прерывания беременности либо до того, как в ситуацию вмешались врачи. В этом случае токсикоз протекает плавно: ни усиливается, ни уменьшается.
Если беременность развивается нормально, токсикоз может постепенно сходить на «нет», а может «выключаться» на пару дней, и женщина резко почувствовует себя лучше.
5. Очень тяжелый токсикоз опасен главным образом для женщины
В редких случаях он действительно может быть опасен. Тяжелая степень проявления токсикоза – неукротимая рвота, когда женщина теряет до 5% от своего добеременного веса, обезвоживание, нарушение баланса основных микроэлементов. В таком состоянии практически невозможно усваивать пищу. Компенсаторные механизмы женского организма развиты так сильно, что на ребенке это не отражается. Но женщине нужно обязательно сообщить врачу. Такие ситуации требуют стационарного лечения с восполнением потерянной жидкости.
6. Сон снижает проявление токсикоза
Следите за своим образом жизни в первом триместре. Максимальное количество сна в сутки улучшит состояние. Пусть на второй план уйдут домашние дела, спите столько, сколько хочет ваш организм, а еще много гуляйте на свежем воздухе.
7. Ешьте часто и по чуть-чуть.
Многих беременных девушек тянет на соленое или сладкое. Не ограничивайте себя в первом триместре, лучше потом наладите правильную схему питания. Если плохо себя чувствуете утром, попробуйте есть что-то соленое до того, как встали с кровати. Сам факт перемещения на голодный желудок и попытка приготовить завтрак ухудшают состояние. Не бойтесь перекусывать во время первого триместра. Кому-то помогают семечки, лимон, имбирь. Пейте максимальное количество жидкости. Если воды не хочется, экспериментируйте с соками и компотами.
8. Избегайте неприятных для вас запахов.
Туалетная вода мужа, которая вам всегда очень нравилась, во время беременности может вызывать обратный эффект. То же самое и с косметикой.
То же самое и с косметикой.
9. Предупредить классическую форму токсикоза нельзя.
Но выше я уже говорила о случаях, когда тошнота и рвота во время беременности вызваны болезнями. Вот этот момент вы можете контролировать, заранее пройдя обследование до беременности. Во время планирования беременности обсудите с врачом все волнующие вопросы, особенно если у вас есть нарушения стула, аппетита, боли в животе, потливость, раздражительность и пр.
Болезни щитовидной железы, печени, желчевыводящих путей могут усугублять течение токсикоза.
10. Иммуноцитотерапия – недоказанный метод уменьшения признаков токсикоза
Эффективность этого метода абсолютно не доказана. Он не имеет никакого отношения как к токсикозу, так и к другим состояниям, для лечения которых применяется. Иммуноцитотерапия – это иммунизация женщины лимфоцитами мужа. Каким образом его лимфоциты могут влиять на проявление токсикоза, сложно представить! В международных гайдлайнах и протоколах этого метода нет (в отличие от многочисленных обсуждений в интернете), поэтому полагаться на него не стоит: негативных последствий может быть достаточно.
Третий триместр беременности (с 28 до 40 недель)
В 30 недель беременности вам уже пора в дородовый отпуск. В случае двойни дородовый отпуск – с 28 недель. Активная работа, физические и психические перегрузки в этот период могут спровоцировать преждевременные роды.
Пришло время надеть бандаж — он поможет ребенку сохранить нужное положение, а вам — хорошую форму после родов.
Ребенку по-прежнему требуется много питательных веществ, витаминов, минеральных солей. Используйте отпуск для отдыха, но не лежите целыми днями. Надеемся, что пешие прогулки на свежем воздухе вошли у вас в привычку.
Не забывайте следить за соотношением выпитой и выделенной жидкости. Накапливаясь в организме, жидкость нарушает работу почек, увеличивает нагрузку на сердце, что вызывает повышение артериального давления. В результате страдает ребенок: ему не хватает питательных веществ, кислорода.
Резкая головная боль, мелькание мушек перед глазами, судороги — признаки эклампсии, тяжелейшего осложнения беременности, представляющего угрозу для жизни матери и ребенка. Срочно вызывайте «Скорую».
Срочно вызывайте «Скорую».
В это время матка становится очень чувствительной к толчкам и движениям ребенка, периодически напрягается ее мускулатура. Она как бы делает «гимнастику». Если это происходит редко и вы не чувствуете боли, значит все в порядке и повода для беспокойства нет. Но если матка напрягается часто, появляется боль — вызывайте «Скорую». Если появились кровянистые выделения, изливаются околоплодные воды, не ждите схваток — немедленно в роддом!
Сексуальная жизнь с 32-33-й недели не рекомендуется.
В 32 недели назначается еще одно плановое ультразвуковое обследования для оценки правильности функционирования плаценты, при необходимости – исследование сердечных тонов плода.
Последний месяц — самый трудный. Нагрузка на организм увеличилась максимально. Вы уже устали от долгого ожидания. Примерно за две недели до родов из шейки матки отойдет слизистая пробка, представляющая собой комочек, иногда немного окрашенный кровью.
Не забывайте восполнять недостаток кальция в организме — ребенок до последнего дня внутриутробного существования усиленно запасается минеральными веществами. Полноценно и правильно питайтесь — плод жадно забирает все ценное для формирования организма. Ему сейчас нужен белок. Обязательно принимайте поливитамины для беременных. Отдыхайте днем. Ложитесь на бок, немного приподнимайте ноги.
Полноценно и правильно питайтесь — плод жадно забирает все ценное для формирования организма. Ему сейчас нужен белок. Обязательно принимайте поливитамины для беременных. Отдыхайте днем. Ложитесь на бок, немного приподнимайте ноги.
Многих женщин в это время беспокоят запоры. Поможет только рациональная диета. Исключите виноград, свежую капусту, горох и другие бобовые, свежее молоко, сдобные булки, сладости. Полезны: простокваша, ряженка, кефир. Хорошо нормализуют работу кишечника распаренные сухофрукты. Не принимайте слабительных. В последнем триместре беременности они могут спровоцировать сократительную деятельность матки и вызвать преждевременные роды.
Иногда, если плод очень большой, наружу выворачивается пупок. Не пугайтесь и не старайтесь затолкнуть его обратно. После родов все придет в норму.
К последним неделям беременности сильно увеличиваются грудные железы. Появление молозива — еще один предвестник близких родов. Бюстгальтер должен быть плотный, на широких лямках, обязательно хлопчатобумажный.
Будьте готовы к тому, что схватки могут начаться в любой момент. Покороче обрежьте ногти на руках и ногах, сбрейте волосы на лобке. Приготовьте вещи для новорожденного и для себя. Покажите мужу или родственникам, где они лежат. Обменная карта, паспорт, страховой полис, родовой сертификат должны быть всегда при вас.
Думайте о том, что вы должны помочь своему ребенку появиться на свет. У вас все будет хорошо!
Ранний токсикоз беременных — причины и лечение
Большинство женщин, едва узнав о наступившей беременности, ждут плохого самочувствия, приступов тошноты и даже рвоты. И действительно, ранний токсикоз зачастую становится постоянным спутником многих будущих мам на ранних сроках беременности. Можно ли как-то облегчить эти неприятные симптомы?
Токсикоз (а врачи называют это состояние гестозом) – это синдром, который определяют как нарушение адаптации женщины к беременности. По времени возникновения выделяют ранний гестоз, о котором и пойдет речь в данной статье, и поздний гестоз, который появляется в последние 2-3 месяца беременности и проявляется отеками, повышением артериального давления и появлением белка в моче.
Когда начинается ранний токсикоз при беременности
Ранний токсикоз обычно возникает в первой половине беременности. Как правило, после окончания формирования плаценты, то есть в 12-13 недель беременности явления токсикоза прекращаются. Во время нормальной беременности в организме женщины происходят адаптационные изменения функции почти всех органов и систем, которые регулируются нервной системой с участием желез внутренней секреции. Токсикоз же возникает вследствие невозможности адаптационных механизмов организма будущей мамы адекватно обеспечить потребности развивающегося плода.
Проявление раннего токсикоза
Самым частым проявлением токсикоза является рвота. Очень редко встречаются другие формы раннего токсикоза:
- дерматозы беременных – это группа заболеваний кожи, которые возникают во время беременности и исчезают после нее. При возникновении на ранних сроках беременности дерматоз обусловлен иммунными нарушениями в организме беременной женщины, а также чаще всего встречается у пациенток с заболеваниями пищеварительной и эндокринной систем.
 Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони.
Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони. - тетания (хорея) беременных. Это состояние возникает при условии снижения функции паращитовидных желез, вследствие чего нарушается обмен кальция в организме. Клинически заболевание проявляется судорогами мышц, чаще судороги бывают в пальцах рук, иногда в мышцах лица.
- слюнотечение – повышенное выделение слюны, в связи с чем происходит большая потеря жидкости (до 1 литра в сутки). Слюнотечение может быть самостоятельным проявление токсикоза или сопровождать рвоту беременных. В развитии слюнотечения имеют значение не только изменения в центральной нервной системе, но и местные нарушения в слюнных железах и их протоках под влиянием гормональной перестройки.
- бронхиальная астма беременных – крайне редкая форма гестоза.

- остеомаляция беременных – размягчение костей вследствие нарушения обмена кальция и фосфора, при этом чаще поражаются кости таза и позвоночника
- невропатия и психопатия беременных.
Причины токсикоза на ранних сроках
Существует множество теорий, пытающихся объяснить причины и механизмы развития раннего токсикоза: наиболее признанными считаются так называемая нервно-рефлекторная и иммунологическая.
Согласно нервно-рефлекторной концепции, рвота возникает вследствие нарушения взаимоотношений между корой головного мозга и подкорковыми структурами. Во время беременности интенсивнее, чем обычно, начинают работать подкорковые центры мозга, которые ответственны за большинство защитных рефлексов, в том числе дыхание и сердечную деятельность. В тех же областях подкорковых структур располагаются рвотный и слюноотделительный центры, ядра обонятельной системы мозга. Процессы возбуждения захватывают и их. Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов, изменение обоняния.
Поэтому тошноте и рвоте могут предшествовать такие явления, как углубление дыхания, учащение пульса, увеличение количества слюны, бледность, обусловленная спазмом сосудов, изменение обоняния.
Определенную роль в развитии гестоза играют иммунологические нарушения. Сроки появления рвоты обычно совпадают с формированием кровообращения в плаценте, усиленным размножением белых кровяных клеток – лимфоцитов, которые участвуют в иммунных реакциях. Плод является чужеродным для материнского организма, и ее иммунная система таким образом на него реагирует. После полного созревания плаценты, которая накапливает в себе все эти иммунные клетки, токсикоз обычно проходит.
Определенную роль в развитии рвоты беременных играет хорионический гонадотропин человека (ХГЧ). Этот гормон вырабатывается плацентой во время беременности. Его высокая концентрация может провоцировать рвоту.
Степени тяжести токсикоза при беременности
Основным симптомом раннего токсикоза беременных является рвота. В зависимости от частоты ее возникновения, а также степени нарушения обменных процессов в организме будущей мамы, врачи выделяют три степени тяжести рвоты беременных.
В зависимости от частоты ее возникновения, а также степени нарушения обменных процессов в организме будущей мамы, врачи выделяют три степени тяжести рвоты беременных.
Как справиться с токсикозом и облегчить симптомы
Лечение легкой формы токсикоза обычно проводится дома. Но, тем не менее, беременная женщина должна находиться под контролем медиков, сдавать все рекомендованные доктором анализы, соблюдать назначения. Это позволит врачу контролировать состояние организма будущей мамы и вовремя предупредить возможные осложнения. Женщине необходимо организовать нормальный режим сна и отдыха, показаны прогулки на свежем воздухе, спокойная обстановка в семье.
Правильное питание
Питаться нужно маленькими порциями, дробно, через каждые 2-3 часа. Еда должна быть легкоусваиваемой, по возможности высококалорийной и витаминизированной. В связи со снижением аппетита рекомендуют разнообразную и приятную для будущей мамы пищу, то есть продукты выбираются с учетом желаний беременной, за исключением острых блюд, копченостей. Важно помнить, что очень горячая или очень холодная еда часто провоцируют рвоту, поэтому блюда должны быть теплыми. Показан прием щелочных минеральных вод в небольших объемах 5-6 раз в день.
Важно помнить, что очень горячая или очень холодная еда часто провоцируют рвоту, поэтому блюда должны быть теплыми. Показан прием щелочных минеральных вод в небольших объемах 5-6 раз в день.
Если тошнота и рвота возникают утром, сразу после пробуждения, рекомендуется завтракать, лежа в постели, не вставая. На завтрак можно съесть сухие крекеры, сухарик, попить чая или воды с лимоном, разрешен легкий йогурт. Все это лучше заранее положить рядом с кроватью или попросить кого-нибудь принести завтрак.
Каждая женщина сама подбирает для себя средство, помогающее бороться с тошнотой. Кому-то помогает долька апельсина, лимона или яблока, некоторые будущие мамы для облегчения симптомов токсикоза носят при себе сухарики или мятные конфеты. Хорошим противорвотным действием обладает тыквенный сок. Очень многим беременным помогает имбирный чай. Он готовится очень просто:
мелко нарезанный или натертый на крупную терку корень имбиря заливают кипятком и настаивают в течение 15-20 минут. Чай можно пить в теплом или охлажденном виде, добавив в него лимон, мяту или мед.
Чай можно пить в теплом или охлажденном виде, добавив в него лимон, мяту или мед.
Жиры и белки животного происхождения рекомендуется употреблять в первой половине дня, когда более активны ферменты поджелудочной железы. Молочные продукты лучше есть после обеда или перед сном.
Не рекомендуется использовать пищу с консервантами, мясо бройлерных кур, продукты быстрого приготовления, фаст фуд.
Для поддержания обменных процессов в организме желательно выпивать 2-2,5 литра жидкости в сутки. При учащении рвоты не рекомендуется одновременно употреблять твердую и жидкую пищу. Жидкости не стоит пить за 30 минут до и в течение 1,5 часов после еды, поскольку это провоцирует рвоту за счет растяжения стенок желудка и влияния на рецепторы.
Отвары и настои
Овсяный отвар
В качестве обволакивающего средства, то есть вещества, которое образует слизистую пленку и препятствует раздражению рецепторов на стенках желудка и кишечника, рекомендуется овсяный отвар. Готовится он следующим образом: 2—3 ст. ложки овсяных зерен промывают, заливают 500-700 мл воды, кипятят на медленном огне под крышкой в течение 30 минут. Отвар сливают, зерна измельчают и заливают новой водой и варят до полной готовности. Полученную массу измельчают блендером. Употреблять отвар нужно натощак и вечером перед сном, но не ранее, чем через 2 часа после ужина, а также в течение всего дня небольшими порциями.
Готовится он следующим образом: 2—3 ст. ложки овсяных зерен промывают, заливают 500-700 мл воды, кипятят на медленном огне под крышкой в течение 30 минут. Отвар сливают, зерна измельчают и заливают новой водой и варят до полной готовности. Полученную массу измельчают блендером. Употреблять отвар нужно натощак и вечером перед сном, но не ранее, чем через 2 часа после ужина, а также в течение всего дня небольшими порциями.
Особенно хорошее воздействие он оказывает в сочетании с настоем шиповника.
Настой шиповника
Этот настой является хорошим источником витаминов и микроэлементов – содержит витамины С, К, Р и РР, калий, марганец, железо, способствует нормализации функции желчного пузыря. Чтобы его приготовить, нужно 1 ст. ложку измельченных плодов шиповника залить 250 мл кипятка и настаивать в термосе около 2 часов.
Уменьшению тошноты и улучшению состояния будущей мамы способствуют следующие настои и отвары.
Фитонастой
Взять поровну: корня валерианы, плодов аниса обыкновенного, листьев кипрея, цветков липы, цветков календулы лекарственной, побегов черники обыкновенной, плодов боярышника кроваво-красного. 1 ст. ложку измельченной в кофемолке смеси залить 500 мл кипятка и настаивать в термосе в течение 2 часа, затем процедить. Принимать настой по необходимости, до 6 раз в сутки в подогретом виде по 1/3 стакана.
1 ст. ложку измельченной в кофемолке смеси залить 500 мл кипятка и настаивать в термосе в течение 2 часа, затем процедить. Принимать настой по необходимости, до 6 раз в сутки в подогретом виде по 1/3 стакана.
Сбор Бенедиктова
Для приготовления данного сбора понадобятся: тысячелистник обыкновенный (10 г), трава мяты перечной (20 г), трава пастушьей сумки (20 г), корневища валерианы лекарственной (10 г), соцветия календулы лекарственной (20 г) и соцветия ромашки лекарственной (20 г). 10 г смеси залить 400 мл воды, выдержать на водяной бане 30 минут, процедить. Принимать по 50 мл 6 раз в день в течение 25 дней, три курса с 15-дневными перерывами.
Калина с медом
Растереть 2 ст. ложки свежих ягод калины обыкновенной, залить их 250 мл кипятка, нагревать 10 минут на водяной бане, процедить, добавить немного меда. Принимать по 1/3 стакана теплого настоя перед едой 3-4 раза в день.
Клюква с мятой, медом и лимоном
Отжать сок из 250 г ягод клюквы, охладить его, жмых вскипятить в 1 л воды, добавить 1 ст.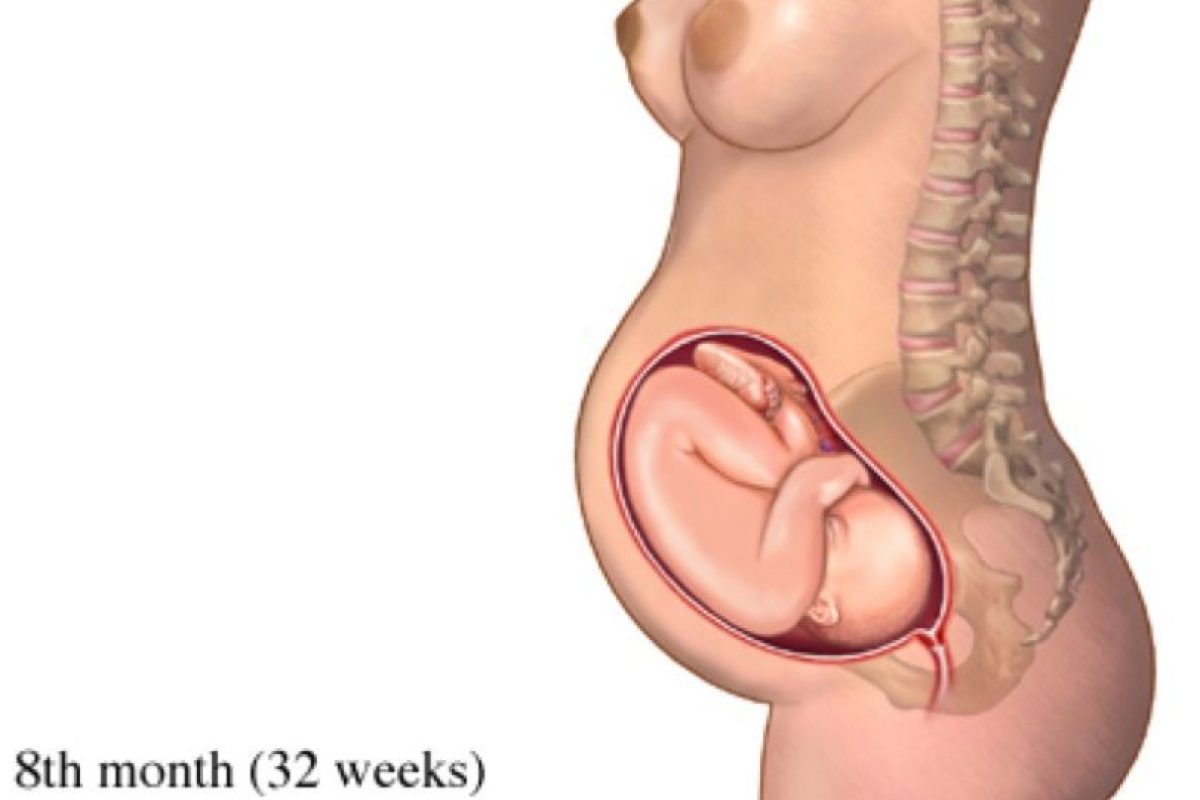 ложку листьев мяты и настоять 15 минут под крышкой. Процедить, растворить в горячем отваре 2-3 ст. ложки меда, дать остыть до комнатной температуры, добавить охлажденный клюквенный сок и дольку лимона. Употреблять по 0,5 стакана после еды или при возникновении тошноты.
ложку листьев мяты и настоять 15 минут под крышкой. Процедить, растворить в горячем отваре 2-3 ст. ложки меда, дать остыть до комнатной температуры, добавить охлажденный клюквенный сок и дольку лимона. Употреблять по 0,5 стакана после еды или при возникновении тошноты.
Шиповник с яблоками
Измельченные плоды шиповника (примерно 1 ст. ложку) залить 250 мл кипятка, добавить 0,5 ст. ложки сушеных яблок, нагревать на водяной бане в течение 15-20 минут. Этот напиток можно употреблять в течение дня вместо чая.
Шиповник с садовыми ягодами
Для приготовления напитка потребуются: 1 ст. ложка плодов шиповника, 1 ст. ложка плодов малины, 1 ст. ложка листьев черной смородины, 1 ст. ложка листьев брусники. 2 ст. ложки смеси залить 500 мл кипятка, кипятить в течение 5 минут, настаивать 1 час, процедить. Принимать по 100 мл отвара 3 раза в день.
Лечебная физкультура
Среди немедикаментозных средств хорошим эффектом обладает лечебная физкультура. Комплекс упражнений включает хождение, глубокое дыхание с потягиванием мышц туловища и конечностей. Необходимо исключить наклоны, они могут усиливать тошноту. В комплекс входят динамические упражнения для тренировки мышц рук, ног, упражнения на расслабление. Занятия лечебной гимнастикой предусматривают также обучение техникам дыхания. Как следствие, происходит насыщение организма кислородом, снижается возбудимость рвотного центра — токсикоз облегчается.
Комплекс упражнений включает хождение, глубокое дыхание с потягиванием мышц туловища и конечностей. Необходимо исключить наклоны, они могут усиливать тошноту. В комплекс входят динамические упражнения для тренировки мышц рук, ног, упражнения на расслабление. Занятия лечебной гимнастикой предусматривают также обучение техникам дыхания. Как следствие, происходит насыщение организма кислородом, снижается возбудимость рвотного центра — токсикоз облегчается.
Физиотерапевтические процедуры
Среди физиотерапевтических процедур для лечения раннего токсикоза применяют электросон, иглорефлексотерапию, лазеротерапию. Электросон — это метод, использующий низкочастотные токи, вызывающие засыпание. Продолжительность процедуры — от 60 до 90 минут, курс лечения – 6-8 сеансов.
Лазеротерапия
В комплексной терапии раннего токсикоза применяется облучение крови гелий-неоновым лазером через световод, проведенный через иглу, помещенную в локтевую вену. Процедура длится 15-20 минут. Лечебный эффект достигается за счет влияния лазера на клетки крови, изменение ее свойств, накопление в крови биологически активных веществ. В результате изменяется обмен веществ в клетках, увеличивается устойчивость тканей и организма к неблагоприятным условиям, повышается жизненный тонус.
Лечебный эффект достигается за счет влияния лазера на клетки крови, изменение ее свойств, накопление в крови биологически активных веществ. В результате изменяется обмен веществ в клетках, увеличивается устойчивость тканей и организма к неблагоприятным условиям, повышается жизненный тонус.
Иглорефлексотерапия, акупунктура
Это методы лечения, основанные на раздражении биологически активных точек и зон на теле и лице. При раннем токсикозе такое воздействие изменяет тонус нервной системы беременной женщины. Сеанс иглотерапии проводится 1-2 раза в неделю и длится 15-30 минут.
При утренней тошноте и рвоте беременных эффективен метод точечного массажа. Для этого надо пальцем надавить на точку, которая находится на внутренней стороне запястья, посередине, на 3 поперечных пальца выше ладони.
Ароматерапия
Применение ароматов растений – оказывает положительное воздействие на будущую маму и малыша. Вдыханием приятных ароматов можно достичь хорошего психологического эффекта, создать хорошее настроение, уменьшить явления токсикоза. Во время беременности преимущественно используются аромалампы, аромамедальоны, подушечки – саше. Для облегчения тошноты и рвоты подходят масла лавра благородного, лимона, лаванды, кардамона настоящего, укропа, мелиссы, мяты перечной, аниса, эвкалипта, имбиря. Для ароматизации воздуха можно использовать следующую смесь 0 3 капли масла лаванды, 1 капля масла мяты перечной, 1 капля эвкалиптового масла.
Во время беременности преимущественно используются аромалампы, аромамедальоны, подушечки – саше. Для облегчения тошноты и рвоты подходят масла лавра благородного, лимона, лаванды, кардамона настоящего, укропа, мелиссы, мяты перечной, аниса, эвкалипта, имбиря. Для ароматизации воздуха можно использовать следующую смесь 0 3 капли масла лаванды, 1 капля масла мяты перечной, 1 капля эвкалиптового масла.
Принципы лечения раннего токсикоза
Даже при легком течении раннего токсикоза беременных лечащий врач обязательно назначит ряд анализов – общий анализ крови, общий анализ мочи, биохимический анализ крови, гемостазиограмму. Это необходимо для контроля состояния беременной женщины и для своевременного назначения медикаментозных средств для коррекции возникающих в организме изменений.
При неэффективности немедикаментозных средств доктор назначает лекарства, которые помогают бороться с токсикозом. В первую очередь это растительные успокоительные средства, гомеопатические лекарства от тошноты, препараты витамина В6, противорвотные лекарства.
Если, несмотря на всю проводимую терапию, рвота усиливается, доктор обнаруживает изменения в анализах крови и мочи, а масса тела продолжает прогрессивно снижаться, показана госпитализация в стационар.
В стационаре проводится внутривенное вливание лекарств, которые восстанавливают потерянную организмом жидкость, микроэлементы и белки. В сутки беременная получает не менее 2-2,5 литров жидкости внутривенно.
Для улучшения кровотока через плаценту и улучшения поступления кислорода к плоду может назначаться оксигенотерапия — вдыхание кислородно-воздушной смеси в течение 20-30 минут дважды в день.
Чаще всего явления токсикоза постепенно уменьшаются к 12 – 13 неделям беременности.
- При легкой степени рвота натощак или после приема пищи наблюдается от 3 до 5 раз в сутки. Несмотря на рвоту, часть пищи все-таки удерживается и значительного похудения у таких беременных не наблюдается. Общее состояние существенно не страдает, изменений в анализах крови и мочи нет.
 Такая рвота легко поддается лечению различными немедикаментозными средствами, а зачастую самостоятельно проходит после нормализации режима питания и отдыха.
Такая рвота легко поддается лечению различными немедикаментозными средствами, а зачастую самостоятельно проходит после нормализации режима питания и отдыха. - Умеренная рвота (или рвота средней тяжести) выражается в учащении рвоты до 10 раз в сутки независимо от приема пищи. Характерна упорная тошнота. Наступает обезвоживание организма, уменьшение массы тела на 3 – 5 кг (6% от исходной массы). Общее состояние беременных ухудшается. Будущие мамы жалуются на слабость, апатию, отмечается плаксивость, иногда депрессия. Кожа бледная, сухая, язык обложен белым налетом, может отмечаться желтушность кожи.
- Тяжелая форма (чрезмерная рвота беременных) встречается редко. Частота рвоты до 20 раз в сутки и более. Для чрезмерной рвоты характерно выраженное обезвоживание организма и интоксикация. Это состояние может возникнуть как продолжение рвоты беременных средней тяжести или изначально приобрести тяжелый характер.
 При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов.
При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов.
Рвоту средней и тяжелой степеней лечат в стационаре.
Рвота в третьем триместре беременности
Последнее обновление
Тошнота и рвота обычны в первом триместре беременности; Фактически, это два из самых первых симптомов, которые помогают вам осознать, что вы беременны. Хотя в первом триместре беременности часто бывает тошнота, если она продолжается во втором и третьем триместре беременности, то, очевидно, для вас это будет утомительно.Если вы находитесь в третьем триместре беременности, важно знать, следует ли вам беспокоиться о рвоте на этой стадии.
Также читайте: Осложнения в третьем триместре
Причины рвоты в 3 триместре беременности
Из нескольких симптомов, которые вы испытываете во время беременности, рвота в третьем триместре беременности вызывает беспокойство. Однако помните, что вы не единственный, кто проходит через это, и, следовательно, это не является неестественным или ненормальным.Некоторые из возможных причин рвоты в третьем триместре следующие:
Однако помните, что вы не единственный, кто проходит через это, и, следовательно, это не является неестественным или ненормальным.Некоторые из возможных причин рвоты в третьем триместре следующие:
1. Утренняя болезнь
Одна очень очевидная причина рвоты в последнем триместре беременности — это утреннее недомогание. Это обычное явление, которое может вызвать рвоту даже в последнем триместре беременности.
Также читайте: Контрольный список для беременных в 3-м триместре
2. Изжога или кислотный рефлюкс
Это также обычное явление на поздних сроках беременности.Когда мышцы клапана между желудком и пищеводом расслабляются из-за гормональных изменений во время беременности, это позволяет желудочным кислотам возвращаться в пищевод. Кроме того, по мере того, как размер матки постепенно увеличивается, она оказывает давление на желудок, выталкивая кислоты вверх. Это может привести к рвоте.
3. Обезвоживание
Недостаточное количество воды может привести к обезвоживанию организма, что, в свою очередь, может вызвать тошноту и рвоту.
Также читайте: Секс в третьем триместре
4.Пищевое отравление
Пищевое отравление вызывает рвоту вне зависимости от того, беременны вы или нет; однако это может быть более серьезным и опасным, когда вы вынашиваете ребенка. Инфекционные организмы в вашей пище в основном приводят к желудочному заболеванию или пищевому отравлению, вызывая тошноту и рвоту.
5. Преэклампсия
Рвота также может быть вызвана преэклампсией, которая является сложным заболеванием, которое может повлиять на ребенка. Однако рвота — это симптом, который возникает только на очень поздней стадии заболевания, которое обычно обнаруживается раньше.
Также читайте: Диета в 3-м триместре
Рвота — признак серьезных осложнений беременности?
Рвота в третьем триместре беременности не является редким или необычным симптомом. Однако вам следует попытаться выяснить причину этого состояния, чтобы вычеркнуть все серьезные проблемы, которые могут его вызывать. Если рвота вызвана такими причинами, как утреннее недомогание, пищевое отравление, повышенная кислотность и т. Д., Ребенок не пострадает, и эти проблемы можно решить с помощью простых лекарств.Однако всегда лучше перестраховаться и проконсультироваться с врачом, если вы испытываете какие-либо симптомы, которые, по вашему мнению, являются необычными или вредными для вашего здоровья.
Если рвота вызвана такими причинами, как утреннее недомогание, пищевое отравление, повышенная кислотность и т. Д., Ребенок не пострадает, и эти проблемы можно решить с помощью простых лекарств.Однако всегда лучше перестраховаться и проконсультироваться с врачом, если вы испытываете какие-либо симптомы, которые, по вашему мнению, являются необычными или вредными для вашего здоровья.
Как избежать рвоты в третьем триместре
Некоторые небольшие меры предосторожности, принятые заранее, могут уменьшить симптомы тошноты и рвоты, если не полностью устранить их. Итак, если вас беспокоит рвота примерно на 8-м месяце беременности, вы можете принять следующие меры, чтобы сдержать тошноту:
1.Пей много воды.
Вода помогает освежиться и поддерживает постоянную дефекацию. Употребление достаточного количества воды также в значительной степени снизит вероятность рвоты в третьем триместре. Однако избегайте употребления большого количества жидкости за один прием; скорее, продолжайте пить воду из бутылки каждые несколько часов. Если вам не нравится вкус простой воды, вы всегда можете добавить в нее дольку лимона или фрукт, чтобы улучшить ее вкус. Вы также можете выбрать ледяную стружку или прозрачные фруктовые соки, чтобы поддерживать потребление жидкости.
Если вам не нравится вкус простой воды, вы всегда можете добавить в нее дольку лимона или фрукт, чтобы улучшить ее вкус. Вы также можете выбрать ледяную стружку или прозрачные фруктовые соки, чтобы поддерживать потребление жидкости.
2. Выбирайте небольшие обеды.
Беременной женщине часто советуют «есть на двоих», поскольку она вынашивает ребенка, но это не так и не требуется. Слишком много еды на тарелке может привести к потере аппетита, особенно если вас часто рвет. Итак, не ешьте слишком много за раз; вместо этого ешьте небольшими порциями в течение дня. Ешьте меньше, но ешьте чаще, так как это обеспечивает нормальное пищеварение. Если продукты с сильным запахом вызывают тошноту, вы можете выбрать такие продукты, которые можно есть при комнатной температуре (без каких-либо побочных эффектов).
3. Придерживайтесь здорового питания.
Правильная диета снизит вероятность пищевого отравления или поможет предотвратить любую инфекцию желудка.
4. Не ложитесь спать сразу после еды.
Всегда рекомендуется прогуляться или отдохнуть некоторое время после еды, а не сразу ложиться спать, так как это гарантирует, что процесс пищеварения будет происходить раньше и лучше.
5. Убедитесь, что вы хорошо отдохнули.
Много отдыхайте во время беременности, будь то хороший ночной сон или дневной сон в течение дня (но не сразу после еды, как уже упоминалось!).Это избавит вас от многих проблем, с которыми вы сталкиваетесь во время беременности, в том числе от тошноты.
Рвота во время беременности не является чем-то очень ненормальным или необычным. Тем не менее, если вы испытываете рвоту на поздних сроках беременности даже после принятия этих мер, рекомендуется проконсультироваться с врачом.
Также читайте: Какие изменения тела происходят во время третьего триместра беременности?
Тошнота и рвота в третьем триместре
23 августа Тошнота и рвота в третьем триместре
Отправлено в 05:12 в Информ Автор: Гость Доцент Стив Робсон объясняет, почему женщины могут испытывать тошноту и рвоту на поздних сроках беременности и что делать в этом случае.
Большинство женщин испытывают тошноту и, возможно, рвоту (обычно называемую «утренним недомоганием») на ранних сроках беременности. Хотя «тошнота и рвота при беременности» (NVP) является обычным и неприятным явлением, тяжелое состояние, называемое гиперемезисом беременных, к счастью, встречается редко.
Для тех немногих неудачников, которые страдают от непрекращающегося утреннего недомогания до последних стадий беременности, это состояние может быть изнурительным и изнурительным. Кроме того, есть женщины, которые полностью выздоровели и предполагают, что они в чистом виде, только для того, чтобы проблемы вернулись к концу беременности.
Причины тошноты во время беременности
По мере увеличения размеров матки другие органы брюшной полости (в частности, кишечник) сжимаются в верхней части брюшной полости относительно диафрагмы. Кроме того, гормоны беременности имеют некоторые важные эффекты. Эти гормоны действуют, расслабляя клапан или «сфинктер», который обычно удерживает соединение между пищеводом (глоткой) и желудком закрытым.
В то же время продвижение пищи из желудка в тонкий кишечник может быть очень медленным, и это состояние известно как «гастропарез».’
Это означает, что в желудке может быть много пищи, которую беременная матка давит снизу.
Из-за слабости сфинктера пища течет обратно вверх, а иногда и наружу. Это может вызвать болезненную изжогу, тошноту, а иногда и рвоту.
Меры по ликвидации последствий
Небольшие приемы пищи, отказ от большого количества жидкости во время еды, прием антацидов и отказ от еды перед сном могут помочь. Некоторые женщины спят с приподнятой головой, чтобы уменьшить рефлюкс.
В тяжелых случаях, когда эти меры не приносят облегчения, врачи иногда назначают лекарства, снижающие кислотность в желудке и увеличивающие подвижность желудка, чтобы помочь его опорожнению. К счастью, эти симптомы обычно проходят сразу после рождения ребенка.
Другие состояния, которые могут вызвать тошноту и рвоту
Есть и другие важные состояния, которые могут вызывать тошноту и рвоту на поздних сроках беременности, и если у вас есть какие-либо сомнения относительно того, что их вызывает, обратитесь к врачу или акушерке. Пищевое отравление, например, сальмонеллой или кишечной палочкой, может вызвать внезапную рвоту, но обычно также с диареей.
Пищевое отравление, например, сальмонеллой или кишечной палочкой, может вызвать внезапную рвоту, но обычно также с диареей.
Точно так же эпизоды инфекционного гастроэнтерита (например, вызванного норовирусом) также могут вызывать заболевание у женщин.
Рвота и диарея могут длиться несколько дней, приводя к обезвоживанию, и могут представлять опасность для матери и ребенка, включая выкидыш. По этим причинам важно очень внимательно относиться к безопасности пищевых продуктов и избегать других людей в случае эпидемии гастроэнтерита.
Наконец, некоторые важные осложнения беременности могут иногда приводить к появлению боли в верхней части живота, тошноты и рвоты. К счастью, они очень редки, но женщины всегда должны предупреждать своего врача или акушерку, если у них есть проблемы.
Преэклампсия чаще всего возникает при первой беременности.
Может вызвать высокое кровяное давление, отек и присутствие белка в моче. В очень тяжелых случаях преэклампсия может вызвать у женщины резкое недомогание с болями в верхней части живота, тошнотой и рвотой.
В очень тяжелых случаях преэклампсия может вызвать у женщины резкое недомогание с болями в верхней части живота, тошнотой и рвотой.
Другое состояние — острая жировая болезнь печени, которая встречается крайне редко и может быть трудно диагностируемой, поскольку иногда начальные признаки очень расплывчаты. Острая жировая дистрофия печени может быть настолько серьезной, что может привести к потере ребенка. И иногда пересадка печени — единственный способ лечения — к счастью, мы редко такое видим.
Таким образом, женщины, у которых в третьем триместре наблюдается тошнота и рвота, часто чувствуют себя лучше с помощью простых мер.
Если состояние не поддается лечению, становится тяжелым или связано с другими проблемами, сразу же сообщите об этом своему врачу или акушерке.
Доцент Стив Робсон — вице-президент Королевского колледжа акушеров и гинекологов Австралии и Новой Зеландии и практикующий акушер.
Слова доктора С. Робсона
Робсона
10 распространенных симптомов третьего триместра, которые могут возникнуть у вас
Хотя тошнота, усталость и утреннее недомогание являются знаменательными знаками, когда дело доходит до многих симптомов во время третьего триместра беременности, существует гораздо больше, которые так же распространены, как и они, но о которых говорят меньше. .Тошнота и утреннее недомогание проявляются не во всех случаях беременности как симптомы, и во многих случаях они могут не продолжаться даже после первого триместра.
Симптомы варьируются от женщины к женщине. Некоторые симптомы первого триместра могут сохраняться, а в третьем триместре могут появиться несколько новых.
10 распространенных симптомов беременности в течение недели третьего триместра
Усталость:
Повышенная утомляемость, вызванная переносом лишнего веса в теле, довольно часто встречается в последнем триместре беременности.
 Выполнение легких упражнений, таких как ходьба, частое питание и менее физическая нагрузка в течение третьего триместра недели, может помочь справиться с этим симптомом.
Выполнение легких упражнений, таких как ходьба, частое питание и менее физическая нагрузка в течение третьего триместра недели, может помочь справиться с этим симптомом.Боль в спине:
Растущий живот часто может влиять на осанку, что приводит к боли в спине, что довольно часто встречается у беременных женщин в третьем триместре беременности.
Частое мочеиспускание:
Еще одним частым симптомом последнего триместра беременности является частое мочеиспускание.Это вызвано давлением на мочевой пузырь со стороны расширяющейся матки. Вот несколько быстрых средств от частого мочеиспускания во время беременности, которые помогут вам преодолеть этот дискомфорт.
Изжога:
Изжога — один из симптомов беременности, который часто встречается не только в третьем триместре, но и в первых двух. Это вызвано гормонами беременности и может ухудшиться по мере продвижения матки вверх.
Отек:
Отек варикозного расширения вен, ног и ступней возникает из-за задержки жидкости в нижней половине тела.
 Один из популярных советов при беременности в третьем триместре — часто поднимать ступни, чтобы избежать отеков.
Один из популярных советов при беременности в третьем триместре — часто поднимать ступни, чтобы избежать отеков.Схватки Брэкстона-Хикса на 8-м и 9-м месяцах беременности:
Брэкстон-Хикс, предшествующие схваткам, иногда могут напугать беременных женщин на восьмом и девятом месяцах беременности. Эти сокращения вызывают ложные схватки, которые ощущаются в передней части живота, в отличие от настоящих схваток, которые в основном начинаются со спины.
Яркие сны:
Яркие сновидения — также распространенный, но менее известный симптом в третьем триместре беременности. Иногда эти сны могут не нравиться матери и вызывать стресс во время беременности. Главное помнить, что сны не являются реальностью и их можно обсудить с врачом для получения поддержки.
Масляные выделения:
Многие женщины в течение последнего триместра беременности обнаруживают, что их перерывы страдают от подтекания, желтых или масляных выделений.
 Это потому, что тело готовится к рождению ребенка.
Это потому, что тело готовится к рождению ребенка.Запор
Расширяющаяся матка может вызвать проблемы с кишечником и часто может вызвать недержание мочи у будущих мам в третьем триместре беременности. Кроме того, это также может вызвать запор. Узнайте больше о 5 домашних средствах от запора.
Зуд в области живота
Растяжение кожи из-за растущего живота может вызвать зуд кожи на животе и вокруг него.Следует избегать царапин на коже. Женщинам следует как можно больше увлажнять эту область безопасным увлажняющим кремом. Вы также можете изучить эти средства от растяжек во время беременности, чтобы уменьшить их внешний вид.
Хотя это лишь десять наиболее частых симптомов, которые проявляются в последнем триместре беременности, их гораздо больше. Нет двух одинаковых беременностей, поэтому симптомы тоже могут отличаться от женщины к женщине. Некоторые из них могут испытывать некоторые из этих симптомов и в других триместрах. Вы можете использовать наш калькулятор срока беременности, чтобы оценить срок родов вашего ребенка, и посетите нашу страницу со списком больничных сумок, чтобы подготовиться к рождению вашего ребенка.
Вы можете использовать наш калькулятор срока беременности, чтобы оценить срок родов вашего ребенка, и посетите нашу страницу со списком больничных сумок, чтобы подготовиться к рождению вашего ребенка.
От еженедельных советов экспертов по календарю беременности до советов по уходу за новорожденными — Pampers India поможет вам пройти через удивительный путь к раннему отцовству.
Сильная рвота при беременности (hyperemesis gravidarum)
начало содержания2-минутное чтение
Тошнота и рвота часто встречаются при беременности, особенно в первом триместре.Некоторые беременные женщины испытывают сильную тошноту и рвоту. Это состояние известно как «гиперемезис беременных» и часто требует стационарного лечения.
Hyperemesis gravidarum не является обычным явлением, но может быть серьезным. Это намного хуже, чем тошнота по утрам. Если вы все время болеете и не можете переедать, как можно скорее сообщите об этом своей акушерке или врачу.
Если вы все время болеете и не можете переедать, как можно скорее сообщите об этом своей акушерке или врачу.
Симптомы гиперемезиса беременных
Сильная рвота во время беременности намного хуже тошноты и рвоты при утреннем недомогании.Симптомы обычно появляются между 4 и 9 неделями беременности и обычно улучшаются к 15-20 неделям. Признаки и симптомы гиперемезиса беременных включают:
- длительная и сильная тошнота и рвота
- обезвоживание
- кетоз — серьезное заболевание, вызванное повышенным количеством кетонов в крови и моче (кетоны — это ядовитые кислотные химические вещества, которые образуются, когда ваше тело расщепляет жир, а не глюкозу, для получения энергии)
- потеря веса
- низкое артериальное давление (гипотония) при вставании
- головные боли, спутанность сознания, обмороки и желтуха
Тошнота и рвота обычно настолько сильны, что невозможно удержать жидкость, что может вызвать обезвоживание и потерю веса. Обезвоживание — это когда в организме не хватает жидкости.
Обезвоживание — это когда в организме не хватает жидкости.
Hyperemesis gravidarum очень неприятен с драматическими симптомами, но хорошая новость заключается в том, что он вряд ли нанесет вред вашему ребенку. Однако, если из-за этого вы худеете во время беременности, возрастает риск того, что ваш ребенок может родиться меньше, чем ожидалось.
Лечение гиперемезиса беременных
Легкие случаи гиперемезиса беременных можно контролировать с помощью изменения диеты, отдыха и приема антацидов. В тяжелых случаях может потребоваться лечение у специалиста, и вам может потребоваться госпитализация, чтобы врачи могли оценить ваше состояние и назначить вам правильное лечение.Это может включать внутривенное введение жидкости через капельницу для лечения кетоза и лечение для остановки рвоты.
Не принимайте лекарства от гиперемезиса беременных, не посоветовавшись предварительно с врачом.
Сгустки крови и гиперемезис беременных
Поскольку гиперемезис беременных может вызвать обезвоживание, также повышается риск тромбоза глубоких вен (тромба). Узнайте больше о тромбозе глубоких вен на сайте healthdirect.
Узнайте больше о тромбозе глубоких вен на сайте healthdirect.
Узнайте больше о разработке и обеспечении качества контента healthdirect.
Последний раз рассмотрено: август 2020 г.
Рвота во время беременности связана с более высоким риском низкой массы тела при рождении: когортное исследование | BMC по беременности и родам
Pallotto EK, Kilbride HW. Перинатальный исход и более поздние последствия ограничения внутриутробного развития. Clin Obstet Gynecol. 2006. 49: 257–69.
Артикул PubMed Google Scholar
Баркер DJ, Бык AR, Осмонд C, Симмондс SJ. Размер плода и плаценты и риск гипертонии во взрослой жизни. BMJ. 1990; 301: 259–62.
CAS Статья PubMed PubMed Central Google Scholar
Баркер Д.Д., Винтер П. Д., Осмонд К., Маргеттс Б., Симмондс С.Дж. Вес в младенчестве и смерть от ишемической болезни сердца. Ланцет. 1989; 2: 577–80.
Д., Осмонд К., Маргеттс Б., Симмондс С.Дж. Вес в младенчестве и смерть от ишемической болезни сердца. Ланцет. 1989; 2: 577–80.
CAS Статья PubMed Google Scholar
Хейлз К.Н., Баркер Диджей, Кларк П.М., Кокс Л.Дж., Фолл С., Осмонд С., Зимний П.Д. Рост плода и ребенка и нарушение толерантности к глюкозе в возрасте 64 лет. BMJ. 1991; 303: 1019–22.
CAS Статья PubMed PubMed Central Google Scholar
Кирхенгаст С., Хартманн Б. Связь между возрастом наступления менархе матери и размером новорожденного. Soc Biol. 2000; 47: 114–26.
CAS PubMed Google Scholar
Том С.Е., Купер Р., Кух Д., Гуральник Дж. М., Харди Р., Пауэр С. Среда плода и ранний возраст при естественной менопаузе в когортном исследовании британских новорожденных. Hum Reprod. 2010; 25: 791–8.
Артикул PubMed PubMed Central Google Scholar

Laitinen J, Kiukaanniemi K, Heikkinen J, Koiranen M, Nieminen P, Sovio U, Keinänen-Kiukaanniemi S, Järvelin MR. Размер тела от рождения до взрослого возраста, минеральное содержание и плотность костей в возрасте 31 года: результаты когортного исследования в Северной Финляндии 1966 года.Osteoporos Int. 2005; 16: 1417–24.
CAS Статья PubMed Google Scholar
Martínez-Mesa J, Restrepo-Méndez MC, González DA, Wehrmeister FC, Horta BL, Domingues MR, Menezes AM. Доказательства влияния массы тела при рождении на костную массу на протяжении всей жизни: систематический обзор и метаанализ. Osteoporos Int. 2013; 24: 7–18.
Артикул PubMed Google Scholar
Валеро Де Бернабе Дж., Сориано Т., Альбаладехо Р., Хуарранс М., Калле М.Э., Мартинес Д., Домингес-Рохас В. Факторы риска низкой массы тела при рождении: обзор. Eur J Obstet Gynecol Reprod Biol. 2004; 116: 3–15.
2004; 116: 3–15.
Артикул PubMed Google Scholar
Yaghootkar H, Freathy RM. Генетическое происхождение низкой массы тела при рождении. Curr Opin Clin Nutr Metab Care. 2012; 15: 258–64.
Артикул PubMed Google Scholar
Чин РК, Лаосский ТТ. Низкая масса тела при рождении и гиперемезис беременных. Eur J Obstet Gynecol Reprod Biol. 1988. 28: 179–83.
CAS Статья PubMed Google Scholar
Доддс Л., Фелл Д.Б., Джозеф К.С., Аллен В.М., Батлер Б. Исходы беременностей, осложненных гиперемезисом беременных. Obstet Gynecol. 2006; 107: 285–92.
Артикул PubMed Google Scholar
Венендал М.В., ван Абилен А.Ф., художник Р.С., ван дер Пост Дж.А., Роузбум Т.Дж. Последствия гиперемезиса беременных для потомства: систематический обзор и метаанализ. BJOG. 2011; 118: 1302–13.
BJOG. 2011; 118: 1302–13.
CAS Статья PubMed Google Scholar
Аскер К., Норстедт Викнер Б., Келлен Б. Использование противорвотных препаратов во время беременности в Швеции. Eur J Clin Pharmacol. 2005. 61: 899–906.
Артикул PubMed Google Scholar
Källén B, Mottet I. Результат родов после использования меклозина на ранних сроках беременности. Eur J Epidemiol. 2003; 18: 665–9.
Артикул PubMed Google Scholar
Пастернак Б., Сванстрём Х, Хвиид А. Ондансетрон во время беременности и риск неблагоприятных исходов для плода. N Engl J Med. 2013; 368: 814–23.
CAS Статья PubMed Google Scholar
Маток И., Городищер Р., Корен Г., Шейнер Е., Визницер А., Леви А.Безопасность применения метоклопрамида в первом триместре беременности. N Engl J Med. 2009. 360: 2528–35.
N Engl J Med. 2009. 360: 2528–35.
CAS Статья PubMed Google Scholar
Соренсен Х.Т., Нильсен Г.Л., Кристенсен К., Таге-Йенсен У., Экбом А., Барон Дж. Исход родов после применения метоклопрамида матерью. Исследовательская группа Euromap. Br J Clin Pharmacol. 2000; 49: 264–8.
Артикул PubMed PubMed Central Google Scholar
Берд А.Л., Грант С.К., Бандара Д.К., Мохал Дж., Ататоа-Карр ЧП, Мудрый М.Р., Инскип Х., Мияхара М., Мортон С.М. Материнское здоровье во время беременности и связи с неблагоприятными исходами родов: данные взросления в Новой Зеландии. Aust N Z J Obstet Gynaecol. 2017; 57: 16–24.
Артикул PubMed Google Scholar
Петри С.Дж., Сеир Р.В., Вингейт Д.Л., Манико Л., Асерини С.Л., Онг К.К., Хьюз И.А., Дангер ДБ. Связь между отцовскими вариантами IGF2 плода и концентрацией глюкозы в крови у матери во время беременности. Сахарный диабет. 2011; 60: 3090–6.
Сахарный диабет. 2011; 60: 3090–6.
CAS Статья PubMed PubMed Central Google Scholar
Петри С.Дж., Моосленер К., Прентис П., Хейс М.Г., Нодзенски М., Шолтенс Д.М., Хьюз И.А., Асерини С.Л., Онг К.К., Лоу В.Л. мл., Дангер Д.Б. Связь между показателем аллеля импринтированного гена плода и концентрацией глюкозы у матери на поздних сроках беременности. Диабет Метаб. 2017; 43: 323–31.
CAS Статья PubMed PubMed Central Google Scholar
Петри С.Дж., Санс Маркос Н., Пиментел Г., Хейс М.Г., Нодзенски М., Шолтенс Д.М., Хьюз И.А., Асерини С.Л., Онг К.К., Лоу В.Л. младший, Дангер Д.Б. Связь между импринтированными генами плода и кровяным давлением матери во время беременности. Гипертония. 2016; 68: 1459–66.
CAS Статья PubMed PubMed Central Google Scholar
Fisher BG, Thankamony A, Hughes IA, Ong KK, Dunger DB, Acerini CL. Пренатальное воздействие парацетамола связано с более коротким аногенитальным расстоянием у младенцев мужского пола.Hum Reprod. 2016; 31: 2642–50.
CAS Статья PubMed PubMed Central Google Scholar
Фунг Х., Бауман А., Нгуен Т.В., Янг Л., Тран М., Хиллман К. Факторы риска низкой массы тела при рождении в социально-экономически неблагополучном населении: равенство, семейное положение, этническая принадлежность и курение сигарет. Eur J Epidemiol. 2003. 18: 235–43.
CAS Статья PubMed Google Scholar
Болин М., Океруд Х., Кнаттингиус С., Стефанссон О., Викстрём АК. Гиперемезис беременных и риски нарушений плацентарной дисфункции: популяционное когортное исследование. BJOG. 2013; 120: 541–7.
CAS Статья PubMed PubMed Central Google Scholar
Roseboom TJ, Ravelli AC, van der Post JA, Painter RC. Характеристики матери во многом объясняют плохой исход беременности после гиперемезиса беременных. Eur J Obstet Gynecol Reprod Biol.2011; 156: 56–9.
Артикул PubMed Google Scholar
Vlachodimitropoulou Koumoutsea E, Gosh S, Manmatharajah B, Ray A, Igwe-Omoke N, Yoong W. Исходы беременности при тяжелой гиперемезисе беременных в многоэтнической популяции. J Obstet Gynaecol. 2013; 33: 455–8.
CAS Статья PubMed Google Scholar
Hastoy A, Lien Tran P, Lakestani O, Barau G, Gérardin P, Boukerrou M.Гиперемезис беременных и исходы беременности. J Gynecol Obstet Biol Reprod. 2015; 44: 154–63.
CAS Статья Google Scholar
Buyukkayaci Duman N, Ozcan O, Bostanci MÖ. Hyperemesis gravidarum влияет на здоровье матери, гормоны щитовидной железы и здоровье плода: проспективное исследование случай-контроль. Arch Gynecol Obstet. 2015; 292: 307–12.
Arch Gynecol Obstet. 2015; 292: 307–12.
CAS Статья PubMed Google Scholar
Куру О, Сен С., Акбайыр О, Гокседеф Б.П., Озсюрмели М., Аттар Э, Сайгили Х. Исходы беременностей, осложненных гиперемезисом беременных. Arch Gynecol Obstet. 2012; 285: 1517–21.
Артикул PubMed Google Scholar
Vikanes ÅV, Støer NC, Magnus P, Grjibovski AM. Гиперемезис беременных и исходы беременности в норвежской когорте матери и ребенка — когортное исследование. BMC Беременность и роды. 2013; 13: 169.
Артикул PubMed PubMed Central Google Scholar
Behrman CA, Hediger ML, Scholl TO, Arkangel CM. Тошнота и рвота во время подростковой беременности: влияние на массу тела при рождении. J Здоровье подростков. 1990; 11: 418–22.
CAS Статья PubMed Google Scholar

Temming L, Franco A, Istwan N, Rhea D, Desch C, Stanziano G, Joy S. Неблагоприятные исходы беременности у женщин с тошнотой и рвотой во время беременности. J Matern Fetal Neonatal Med. 2014; 27: 84–8.
Артикул PubMed Google Scholar
Zhou Q, O’Brien B, Relyea J. Сильная тошнота и рвота во время беременности: что это предсказывает? Рождение. 1999; 26: 108–14.
CAS Статья PubMed Google Scholar
Чейзель А.Е., Пухо Э. Связь между сильной тошнотой и рвотой во время беременности и более низким уровнем преждевременных родов. Педиатр Перинат Эпидемиол. 2004; 18: 253–9.
Артикул PubMed Google Scholar
Zhang J, Cai WW. Сильная рвота во время беременности: антенатальные корреляты и исходы для плода. Эпидемиология. 1991; 2: 454–7.
CAS Статья PubMed Google Scholar

Weigel MM, Reyes M, Caiza ME, Tello N, Castro NP, Cespedes S, Duchicela S, Betancourt M. Действительно ли тошнота и рвота на ранних сроках беременности защищают плод? J Perinat Med. 2006; 34: 115–22.
PubMed Google Scholar
Корен Г., Маджункова С., Малтепе С. Защитные эффекты тошноты и рвоты во время беременности от неблагоприятного исхода для плода — систематический обзор. Reprod Toxicol. 2014; 47: 77–80.
CAS Статья PubMed Google Scholar
Беркович М., Маццота П., Гринберг Р., Эльбирт Д., Аддис А., Шулер-Фаччини Л., Мерлоб П., Арнон Дж., Шталь Б., Маги Л., Моретти М., Орной А. Метоклопрамид от тошноты и рвоты беременность: проспективное многоцентровое международное исследование.Am J Perinatol. 2002; 19: 311–6.
Chortatos A, Haugen M, Iversen PO, Vikanes Å, Eberhard-Gran M, Bjelland EK, Magnus P, Veierød MB. Осложнения беременности и исходы родов среди женщин, испытывающих только тошноту или тошноту и рвоту во время беременности, в норвежском когортном исследовании матери и ребенка. BMC Беременность и роды. 2015; 15: 138.
BMC Беременность и роды. 2015; 15: 138.
Артикул PubMed PubMed Central Google Scholar
Colodro-Conde L, Cross SM, Lind PA, Painter JN, Gunst A, Jern P, Johansson A, Lund Maegbaek M, Munk-Olsen T., Nyholt DR, Ordoñana JR, Paternoster L, Sánchez-Romera JF, Wright MJ, Medland SE. Профиль когорты: тошнота и рвота во время беременности, генетический консорциум (NVP genetics consortium). Int J Epidemiol. 2017; 46: e17.
PubMed Google Scholar
Фейзо М.С., Сазонова О.В., Сатирапонгсасути Дж.Ф., Халльгримсдоттир И.Б., Исследовательская группа 23andMe, Вакич В., Макгиббон К.В., Шенберг Ф.П., Манкузо Н., Сламон Д.Д., Маллин П.М.Гены плаценты и аппетита GDF15 и IGFBP7 связаны с гиперемезией беременных. Nature Comm. 2018; DOI: https://doi.org/10.1038/s41467-018-03258-0.
Шерман П.В., Флаксман С.М. Тошнота и рвота при беременности в эволюционной перспективе. Am J Obstet Gynecol. 2002; 186 (5 Suppl Understanding): S190–7.
Am J Obstet Gynecol. 2002; 186 (5 Suppl Understanding): S190–7.
Артикул PubMed Google Scholar
Крозье С.Р., Инскип Х.М., Годфри К.М., Купер К., Робинсон С.М., Исследовательская группа SWS.Тошнота и рвота на ранних сроках беременности: влияние на прием пищи и качество диеты. Matern Child Nutr. 2017; 13: e12389.
Артикул Google Scholar
Корен Г., Маджункова С., Малтепе С. Защитные эффекты тошноты и рвоты от неблагоприятного исхода для плода — систематический обзор. Reprod Toxicol. 2014; 47: 77–80.
CAS Статья PubMed Google Scholar
Furneaux EC, Лэнгли-Эванс AJ, Лэнгли-Эванс SC. Тошнота и рвота при беременности: эндокринная основа и влияние на исход беременности. Obstet Gynecol Surv. 2001; 56: 775–82.
CAS Статья PubMed Google Scholar

Асклинг Дж., Эрландссон Дж., Кайсер М., Акре О., Экбом А. Болезни при беременности и пол ребенка. Ланцет. 1999; 354: 2053.
CAS Статья PubMed Google Scholar
Петри С.Дж., Онг К.К., Берлинг К.А., Баркер П., Перри Дж.Р.Б., Асерини С.Л., Хьюз И.А., Дангер Д.Б., О’Рахилли С. Концентрации GDF15 в материнской сыворотке, связанные с рвотой во время беременности: Кембриджское исследование роста ребенка. BioRXIV. 2017; https://doi.org/10.1101/221267.
О’Рахилли С. GDF15 — от биомаркера до аллостатического гормона. Cell Metab. 2017; 26: 807–8.
Артикул PubMed Google Scholar
Pisa FE, Casetta A, Clagnan E, Michelesio E, Vecchi Brumatti L, Barbone F.Использование лекарств во время беременности, гестационный возраст и дата родов: соответствие между самоотчетами матери и информацией из базы данных о здоровье в когорте. BMC Беременность и роды. 2015; 15: 310.
BMC Беременность и роды. 2015; 15: 310.
Артикул PubMed PubMed Central Google Scholar
Рвота и диарея при беременности: это серьезно?
Рвота и диарея — обычное явление во время беременности. Они могут различаться по продолжительности и степени тяжести.
Ниже мы исследуем, что приводит к рвоте и диарее во время беременности, и какие методы лечения работают.
Беременные женщины часто испытывают рвоту и диарею, и эти проблемы иногда совпадают. Это не всегда указывает на серьезную проблему со здоровьем.
Также стоит иметь в виду, что два симптома могут иметь разные причины, и один, оба или ни один из них не могут быть связаны с беременностью.
Итак, что вызывает проблемы с пищеварением, такие как рвота и диарея во время беременности? Ответы могут варьироваться в зависимости от стадии беременности:
Первый триместр
В течение первого триместра одним из наиболее частых симптомов беременности является утреннее недомогание.Это связано с тошнотой и рвотой и обычно возникает до 17-й недели.
У большинства женщин утреннее недомогание длится от нескольких недель до месяцев, но может длиться всю беременность. У некоторых женщин рвота происходит один или два раза в день, у других тошнота весь день.
В одном медицинском обзоре сообщается, что тревога, депрессия и негативные отношения с семьей могут усиливать тошноту и рвоту или проявляться чаще.
Узнайте больше об утреннем недомогании здесь.
Между тем стресс также может вызывать желудочно-кишечные симптомы, включая диарею.
Другие частые причины диареи во время беременности включают вирусные и бактериальные инфекции и некоторые лекарства. Важно отметить, что диарея может быть опасной, приводя к потенциально серьезным проблемам, таким как обезвоживание.
Узнайте больше об обезвоживании во время беременности здесь.
Второй триместр
Если рвота начинается или продолжается во втором триместре, это может указывать на гиперемезис беременных.
Это редкое заболевание вызывает рвоту и тошноту, которые могут быть достаточно серьезными, чтобы потребовать госпитализации.Это также может привести к дефициту витаминов и минералов, обезвоживанию и потере 5% первоначальной массы тела.
Около 22% женщин с гиперемезисом беременных испытывают симптомы — тошноту и рвоту — на протяжении всей беременности.
С другой стороны, тошнота и рвота, которые появляются после конца 16 недели, могут не быть связаны с беременностью. В этом случае причина может варьироваться от желудочного вируса до более серьезной проблемы, такой как язва или гепатит.
Третий триместр
Изжога часто встречается во время беременности, особенно на более поздних сроках, поскольку растущий плод оказывает давление на желудок.Кроме того, во время беременности расслабляется сфинктер между желудком и пищеводом.
В результате действия одного или обоих факторов желудочная кислота может подниматься в пищевод, вызывая изжогу.
Узнайте больше о изжоге во время беременности здесь.
Важно отметить, что внезапное начало тошноты и рвоты во второй половине беременности может быть вызвано преэклампсией — серьезным осложнением, которое может привести к преждевременным родам.
Некоторые другие признаки и симптомы преэклампсии включают высокое кровяное давление, изжогу и отек лица и рук.
Узнайте больше о преэклампсии здесь.
Также диарея может быть признаком преждевременных родов. В некоторых случаях у женщины нет других симптомов, или могут быть слизистые выделения из влагалища и боль в пояснице.
Различные общие проблемы со здоровьем могут вызывать как диарею, так и рвоту, в том числе:
Однако одновременное наличие диареи и рвоты не обязательно означает, что они являются симптомами одной проблемы со здоровьем.
Такие факторы, как стресс и ранее существовавшие условия, также могут привести к одному или обоим из этих симптомов.
Легкая рвота и диарея во время беременности, как правило, не требуют специального лечения. Симптомы могут исчезнуть сами по себе.
Некоторые стратегии домашнего ухода включают:
- есть мягкую пищу, такую как тосты, бананы, крекеры и рис
- принимать дородовой витамин
- есть чаще
- есть тосты или крекеры в постели первым делом утром, перед переездом
- частое откусывание таких продуктов, как орехи или крекеры
Если симптомы более серьезны или иным образом отрицательно влияют на повседневную жизнь, во время беременности безопасны следующие варианты лечения:
- витамин B6, который доступен без рецепта
- доксиламин, компонент снотворных
- лекарство, отпускаемое по рецепту, которое содержит как B6, так и доксиламин
- противорвотные препараты, отпускаемые по рецепту
Особенно важно проконсультироваться с врачом по поводу диареи и безопасных методов лечения, которые могут включать лоперамид (имодиум ).
Узнайте, как управлять рвотой и лечить ее.
Может оказаться невозможным предотвратить тошноту, рвоту или диарею, но следующие шаги могут помочь:
- есть небольшими порциями
- есть легко перевариваемые продукты
- пить много жидкости
- избегать вкуса или вкуса. триггеры запаха при тошноте
Беременная женщина должна обратиться к врачу по поводу сильной или продолжающейся более нескольких дней рвоты или диареи.
Как правило, рекомендуется обратиться к врачу в случае диареи, болей в пояснице и увеличения выделений из влагалища.
Также обратитесь к врачу по поводу любых симптомов обезвоживания, включая:
- головокружение или обморок при стоянии
- малое количество мочи, которое темное
- неспособность мочиться
- учащенное сердцебиение
- неспособность удерживать пуховые жидкости
Возможно, лучше всего обратиться к врачу по поводу любых проблем со здоровьем или необычных физических изменений во время беременности.
Диарея и рвота часто встречаются во время беременности, особенно в первом триместре.
Любая проблема может привести к осложнениям, и женщина должна получить немедленную медицинскую помощь при тяжелой диарее или рвоте. Врач может порекомендовать диетические изменения, витамины, лекарства или их комбинацию.
Нормальна ли тошнота на поздних сроках беременности?
Утреннее недомогание — обычный побочный эффект беременности, который обычно возникает в первом триместре.
Однако некоторые женщины действительно страдают от тошноты на более поздних сроках беременности, и это может быть поводом для беспокойства.
Тошнота на поздних сроках беременности может быть результатом ряда причин, а именно таких изменений в организме, как расслабление мышц желудка и желудочно-кишечного тракта и давление на живот в результате увеличения веса ребенка в матке. Это может привести к тому, что некоторые продукты (жирная, кислая или острая) станут трудно перевариваться, что вызовет тошноту и рефлюкс.
Гетти
Итак, может ли вернуться утреннее недомогание?
Утреннее недомогание в 3-м триместре обычно ощущается так же, как и в первом триместре, однако оно часто бывает более травматичным, когда возвращается — часто примерно на 27 или 28 неделе, — поскольку женщина думала, что этот период беременности закончился.
Есть еще несколько мрачных причин тошноты в третьем триместре, например, преэклампсия, которая может быть серьезным поводом для беспокойства.
Доктор Элизабет Фаррелл, медицинский директор и гинеколог в Jean Hailes for Women’s Health, рассказывает New Idea об утреннем недомогании в третьем триместре и отвечает на все ваши вопросы.
Вот чего ожидать от тошноты в третьем триместре.
На что похоже утреннее недомогание?
Симптомы утреннего недомогания
- Тошнота
- Потеря аппетита
- Рвота
- Психологические эффекты, такие как депрессия и тревога
Гетти
Что вызывает утреннее недомогание?
Dr Farrell: Утреннее недомогание, вероятно, связано с повышением уровня гормонов, колебаниями артериального давления (особенно низким артериальным давлением) и множеством изменений в организме, вызванных беременностью, потому что метаболизм в организме должен измениться.
Как долго это может продолжаться?
Dr Farrell: Примерно к 12–14 неделям утреннее недомогание пройдет, но примерно у 20% женщин оно может быть во втором триместре, а у некоторых — в течение всего периода.
Почему тошнота возникает на поздних сроках беременности и это нормально?
Dr Farrell: Для утреннего недомогания на поздних сроках беременности ненормально, поэтому тошнота обычно означает, что происходит что-то еще. Это может быть связано с рефлюксом, преэклампсией или другим угрожающим состоянием.
Когда мне следует обратиться за дополнительной медицинской консультацией?
Д-р Фаррелл: Если вы плохо себя чувствуете и беременность наступает на поздних сроках, женщинам в любом случае следует проходить регулярные осмотры, но они всегда должны связываться со своим врачом, если они не уверены или обеспокоены.
Различаются ли рекомендации в зависимости от того, на какой неделе беременности вы находитесь в третьем триместре?
Д-р Фаррелл: Если беременная женщина беспокоится, она всегда должна звонить своему врачу.
 И насколько он будет непохож на код матери, настолько будет выражен токсикоз. Чтобы было понятнее, есть люди, которые настолько похожи по этому коду, белковому составу, что их органы можно пересаживать друг другу и они будут приживаться. А другие, наоборот, совсем не похожи, и если от такого человека пересадить, например, почку, то она отторгнется. Также и здесь. Если ребенок унаследовал похожий генетический код, то интоксикация от попадания его белка в кровь матери будет меньше. И наоборот. По мере прогрессирования беременности и формирования плаценты между организмом матери и ребёнка, формируется плацентарный барьер. И токсикоз уменьшается: поэтому у большинства женщин он и проходит к 12-той неделе.
И насколько он будет непохож на код матери, настолько будет выражен токсикоз. Чтобы было понятнее, есть люди, которые настолько похожи по этому коду, белковому составу, что их органы можно пересаживать друг другу и они будут приживаться. А другие, наоборот, совсем не похожи, и если от такого человека пересадить, например, почку, то она отторгнется. Также и здесь. Если ребенок унаследовал похожий генетический код, то интоксикация от попадания его белка в кровь матери будет меньше. И наоборот. По мере прогрессирования беременности и формирования плаценты между организмом матери и ребёнка, формируется плацентарный барьер. И токсикоз уменьшается: поэтому у большинства женщин он и проходит к 12-той неделе.
 А утром, проснувшись, еще не вставая с постели, съешьте йогурт, творожок, булочку. Полежите ещё минут 20. Потом вставайте, завтракайте неплотно, и только потом чистите зубы.
А утром, проснувшись, еще не вставая с постели, съешьте йогурт, творожок, булочку. Полежите ещё минут 20. Потом вставайте, завтракайте неплотно, и только потом чистите зубы. Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони.
Наиболее распространенной формой дерматозов беременных является зуд беременных, который может быть на небольшом участке кожи или распространяться по всему телу, включая стопы и ладони.
 Такая рвота легко поддается лечению различными немедикаментозными средствами, а зачастую самостоятельно проходит после нормализации режима питания и отдыха.
Такая рвота легко поддается лечению различными немедикаментозными средствами, а зачастую самостоятельно проходит после нормализации режима питания и отдыха. При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов.
При чрезмерной рвоте масса тела быстро уменьшается, в среднем на 2-3 кг в неделю, кожа становится сухой и дряблой, подкожная жировая клетчатка быстро исчезает, язык и губы сухие, изо рта отмечается запах ацетона, температура тела может повышаться до 38 градусов. Выполнение легких упражнений, таких как ходьба, частое питание и менее физическая нагрузка в течение третьего триместра недели, может помочь справиться с этим симптомом.
Выполнение легких упражнений, таких как ходьба, частое питание и менее физическая нагрузка в течение третьего триместра недели, может помочь справиться с этим симптомом. Один из популярных советов при беременности в третьем триместре — часто поднимать ступни, чтобы избежать отеков.
Один из популярных советов при беременности в третьем триместре — часто поднимать ступни, чтобы избежать отеков. Это потому, что тело готовится к рождению ребенка.
Это потому, что тело готовится к рождению ребенка.