Малый таз / Женская анатомия
Малый таз
Малый таз – это нижняя половина таза женщины, в котором расположены матка с придатками, мочевой пузырь и прямая кишка, сосуды и нервы. Органы малого таза фиксированы к стенкам таза с помощью связок и фасций. Для облегчения понимания эту конструкцию можно сравнить с подвесным мостом.
Спереди и сзади — опоры моста (лобок и крестец). Между ними натянут мост (влагалище). От верней части опор к мосту тянутся канаты (связки). От задней опоры (крестца) — крестцово-маточные связки. От передней опоры (лобка) — пубо-уретральные связки.
Мост (влагалище) можно сравнить с мембраной батута, а связки таза с его пружинами.
Мочевой пузырь лежит на передней стенке влагалища как в гамаке.
Главной фасцией таза является лобково-шеечная фасция. Это соединительнотканный листок между передней стенкой влагалища и мочевым пузырем. Эта фасция и является гамаком, батутом или подвесным мостом.
Дефекты связочных и/или фасциальных структур, которые возникают во время родов ведут к различным видам опущения органов малого таза.
Самой главной опорной связкой является крестцово-маточная, которая фиксирует сверху всю конструкцию. При ее дефекте теряется связь между мостом и его задней опорой. Лобково-шеечная фасция, потеряв опору сверху, отрывается от стенок таза. Происходит опущение матки и передней стенки влагалища. Поэтому самым распространенным видом пролапса (опущение) является переднеапикальный (сочетание опущения матки и передней стенки влагалища).
Пубо-уретральная связка играет важную роль в механизме удержания мочи. Она фиксирует мочеиспускательный канал в средней трети, ограничивает его подвижность. Дефект этой связки вызывает патологическую подвижность мочеиспускательного канала и нарушает механизм удержания мочи.
Данному анатомическому органу соответствуют:
- Болезни
- Операции
Пересадке не подлежат: внутренние органы, без которых можно обойтись
https://ria.ru/20190411/1552563042.html
Пересадке не подлежат: внутренние органы, без которых можно обойтись
Пересадке не подлежат: внутренние органы, без которых можно обойтись
Современная медицина позволяет человеку нормально жить без желудка или селезенки — достаточно принимать лекарства, придерживаться специальной диеты. Еще проще с РИА Новости, 11.04.2019
2019-04-11T08:00
2019-04-11T08:00
2019-04-11T10:14
сергей готье
первый мгму имени сеченова
наука
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn24. img.ria.ru/images/155255/29/1552552976_0:0:1036:583_1920x0_80_0_0_5f30f7cbd9b54fe4536d0e7d594ccd59.jpg
img.ria.ru/images/155255/29/1552552976_0:0:1036:583_1920x0_80_0_0_5f30f7cbd9b54fe4536d0e7d594ccd59.jpg
МОСКВА, 11 апр — РИА Новости, Альфия Еникеева. Современная медицина позволяет человеку нормально жить без желудка или селезенки — достаточно принимать лекарства, придерживаться специальной диеты. Еще проще с парными органами: можно, например, многие годы чувствовать себя вполне комфортно с одним легким. Почему трансплантация требуется далеко не всегда — в материале РИА Новости.Когда риски несопоставимы»Трансплантологи обычно имеют дело с жизненно важными частями человеческого организма, от которых зависит как минимум продолжительность жизни, как максимум — сама жизнь. Это прежде всего сердце, печень, почки, легкие и тонкая кишка. Без них человек просто не сможет существовать. А если речь идет об онкологических заболеваниях, когда необходимо удалить тот или иной орган или фрагмент органа — скажем, желудок или толстую кишку, женские половые органы — матку, яичники, то это все переживаемо. Кстати, то же касается и парных органов. Если часть легкого или даже целое легкое удалить, останется второе, и с этим можно жить. Человек способен справиться с подобными ситуациями, потому что существуют компенсаторные возможности организма», — объясняет академик Сергей Готье, главный трансплантолог российского Минздрава, директор Национального медицинского исследовательского центра трансплантологии и искусственных органов имени академика В. И. Шумакова, заведующий кафедрой трансплантологии и искусственных органов Сеченовского университета.По словам академика, после любой операции по пересадке, чтобы избежать отторжения донорского органа, человек, как правило, всю оставшуюся жизнь принимает иммуноподавляющие препараты. И ошибка в их дозировке или даже отказе от иммунодепрессантов может стоить пациенту жизни. Именно поэтому, если человек вполне может прожить без какого-то внутреннего органа, его пересаживать не будут: риски просто несопоставимы. Кладбище эритроцитовПервая в списке непересаживаемых органов — селезенка.
Кстати, то же касается и парных органов. Если часть легкого или даже целое легкое удалить, останется второе, и с этим можно жить. Человек способен справиться с подобными ситуациями, потому что существуют компенсаторные возможности организма», — объясняет академик Сергей Готье, главный трансплантолог российского Минздрава, директор Национального медицинского исследовательского центра трансплантологии и искусственных органов имени академика В. И. Шумакова, заведующий кафедрой трансплантологии и искусственных органов Сеченовского университета.По словам академика, после любой операции по пересадке, чтобы избежать отторжения донорского органа, человек, как правило, всю оставшуюся жизнь принимает иммуноподавляющие препараты. И ошибка в их дозировке или даже отказе от иммунодепрессантов может стоить пациенту жизни. Именно поэтому, если человек вполне может прожить без какого-то внутреннего органа, его пересаживать не будут: риски просто несопоставимы. Кладбище эритроцитовПервая в списке непересаживаемых органов — селезенка. Она участвует в кроветворении и играет важную роль в поддержании иммунитета. Ее основная задача — фильтровать кровь, отсеивая определенные бактерии, в том числе вызывающие пневмонию и менингит.»Селезенка — это кладбище эритроцитов. Она обеспечивает баланс кроветворения, чтобы поддерживать необходимое число эритроцитов и лейкоцитов. Когда ее удаляют, первое время мы наблюдаем у пациента рост клеточных элементов в крови, что не всегда хорошо. Но постепенно ситуация преодолевается либо благодаря возможностям организма, либо медикаментозно. Донорскую селезенку не пересаживают, потому что без нее прожить можно, а вот без печени, например, нельзя», — уточняет трансплантолог.Орган пищеваренияЖелудок удаляют в случае серьезных заболеваний — злокачественных опухолей или пептической язвы. В ходе этой операции пищевод сшивается с тонким кишечником, берущим на себя функции исчезнувшего органа. «Человек без желудка, конечно, может жить, но он будет испытывать трудности в плане питания. Оно должно быть специальное.
Она участвует в кроветворении и играет важную роль в поддержании иммунитета. Ее основная задача — фильтровать кровь, отсеивая определенные бактерии, в том числе вызывающие пневмонию и менингит.»Селезенка — это кладбище эритроцитов. Она обеспечивает баланс кроветворения, чтобы поддерживать необходимое число эритроцитов и лейкоцитов. Когда ее удаляют, первое время мы наблюдаем у пациента рост клеточных элементов в крови, что не всегда хорошо. Но постепенно ситуация преодолевается либо благодаря возможностям организма, либо медикаментозно. Донорскую селезенку не пересаживают, потому что без нее прожить можно, а вот без печени, например, нельзя», — уточняет трансплантолог.Орган пищеваренияЖелудок удаляют в случае серьезных заболеваний — злокачественных опухолей или пептической язвы. В ходе этой операции пищевод сшивается с тонким кишечником, берущим на себя функции исчезнувшего органа. «Человек без желудка, конечно, может жить, но он будет испытывать трудности в плане питания. Оно должно быть специальное. Ведь из пищеварения выпадают процессы, происходящие в желудке, например обработка пищи соляной кислотой. Поэтому пациент будет потреблять только те продукты, которые всасываются и разлагаются в тонкой кишке», — поясняет Сергей Готье. Склад для желчиЖелчный пузырь находится под печенью и содержит желчь — жидкость, выделяемую в тонкую кишку и помогающую пищеварению. Этот орган значительно упрощает жизнь, но организм может функционировать и без него. Поэтому если в желчном пузыре регулярно образуются камни или он поражен болезнью, врачи могут порекомендовать его удалить.»Желчный пузырь необходим, чтобы хранить желчь, которая постоянно выделяется из печени. При восприятии соответствующей пищи — как правило, жирной — как раз выбрасывается избыток желчи. Поэтому при удалении желчного пузыря человеку необходимо просто соблюдать диету. Она бывает вполне адекватна, чтобы чувствовать себя комфортно», — уточнил академик.Репродуктивные органыКак показывают исследования, отсутствие яичников и матки никак не связано с продолжительностью жизни женщин.
Ведь из пищеварения выпадают процессы, происходящие в желудке, например обработка пищи соляной кислотой. Поэтому пациент будет потреблять только те продукты, которые всасываются и разлагаются в тонкой кишке», — поясняет Сергей Готье. Склад для желчиЖелчный пузырь находится под печенью и содержит желчь — жидкость, выделяемую в тонкую кишку и помогающую пищеварению. Этот орган значительно упрощает жизнь, но организм может функционировать и без него. Поэтому если в желчном пузыре регулярно образуются камни или он поражен болезнью, врачи могут порекомендовать его удалить.»Желчный пузырь необходим, чтобы хранить желчь, которая постоянно выделяется из печени. При восприятии соответствующей пищи — как правило, жирной — как раз выбрасывается избыток желчи. Поэтому при удалении желчного пузыря человеку необходимо просто соблюдать диету. Она бывает вполне адекватна, чтобы чувствовать себя комфортно», — уточнил академик.Репродуктивные органыКак показывают исследования, отсутствие яичников и матки никак не связано с продолжительностью жизни женщин. Поэтому обычно эти органы не трансплантируют. Хотя и есть данные о том, что пожилые мыши, которым пересаживали яичники молодых особей, в среднем жили дольше своих сородичей. Что касается мужчин, то удаление обеих тестикул (яичек) в некоторых популяциях приводит к увеличению продолжительности жизни и спасает от облысения.Самый бесполезный органСвою основную роль — пищеварительную — отросток слепой кишки утратил в ходе эволюции. Поэтому долгое время аппендикс считался одним из самых бесполезных органов — настолько, что некоторые медики предлагали удалять его превентивно. Даже сейчас есть исследования, доказывающие пользу от таких операций. В частности, международная команда ученых в прошлом году показала, что удаление аппендикса снижает риск возникновения болезни Паркинсона в зрелом возрасте.Но есть и другая точка зрения. Ученые из Университета Дьюка связали аппендикс с работой иммунной системы. По их мнению, отросток слепой кишки поддерживает иммунитет и служит убежищем для полезных бактерий.
Поэтому обычно эти органы не трансплантируют. Хотя и есть данные о том, что пожилые мыши, которым пересаживали яичники молодых особей, в среднем жили дольше своих сородичей. Что касается мужчин, то удаление обеих тестикул (яичек) в некоторых популяциях приводит к увеличению продолжительности жизни и спасает от облысения.Самый бесполезный органСвою основную роль — пищеварительную — отросток слепой кишки утратил в ходе эволюции. Поэтому долгое время аппендикс считался одним из самых бесполезных органов — настолько, что некоторые медики предлагали удалять его превентивно. Даже сейчас есть исследования, доказывающие пользу от таких операций. В частности, международная команда ученых в прошлом году показала, что удаление аппендикса снижает риск возникновения болезни Паркинсона в зрелом возрасте.Но есть и другая точка зрения. Ученые из Университета Дьюка связали аппендикс с работой иммунной системы. По их мнению, отросток слепой кишки поддерживает иммунитет и служит убежищем для полезных бактерий.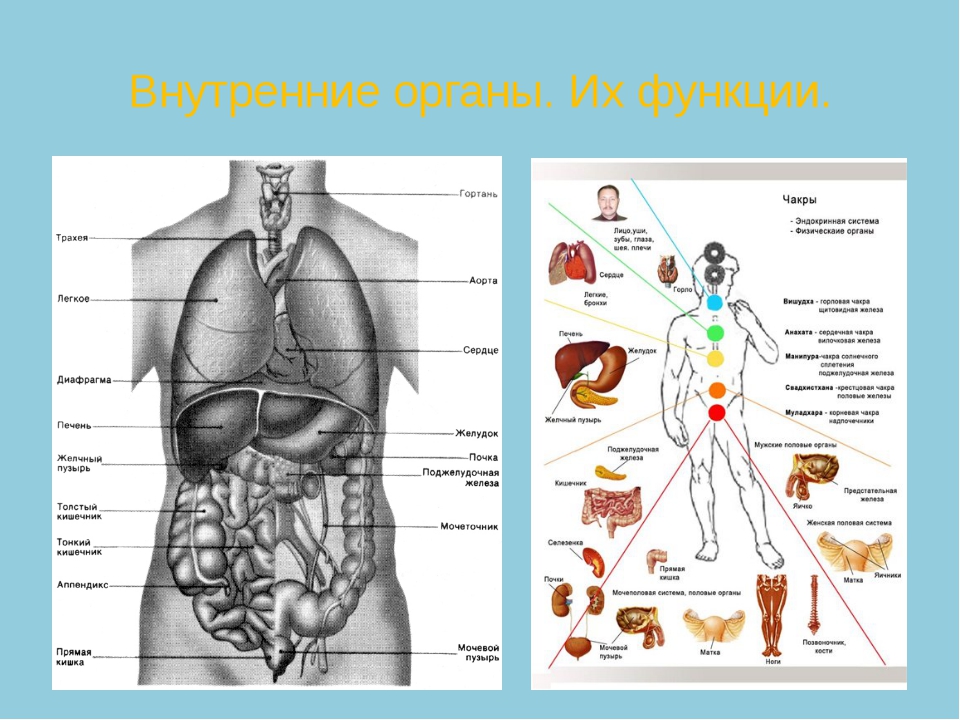 Именно поэтому людям с удаленным аппендиксом труднее восстанавливать микрофлору кишечника после инфекционного заболевания.Тем не менее, несмотря на неутихающие научные споры о важности аппендикса, огромное количество людей живет без этого органа, на качестве жизни это особо не сказалось.
Именно поэтому людям с удаленным аппендиксом труднее восстанавливать микрофлору кишечника после инфекционного заболевания.Тем не менее, несмотря на неутихающие научные споры о важности аппендикса, огромное количество людей живет без этого органа, на качестве жизни это особо не сказалось.
https://ria.ru/20170708/1498076121.html
https://ria.ru/20190206/1550470440.html
https://ria.ru/20181101/1531903155.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2019
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.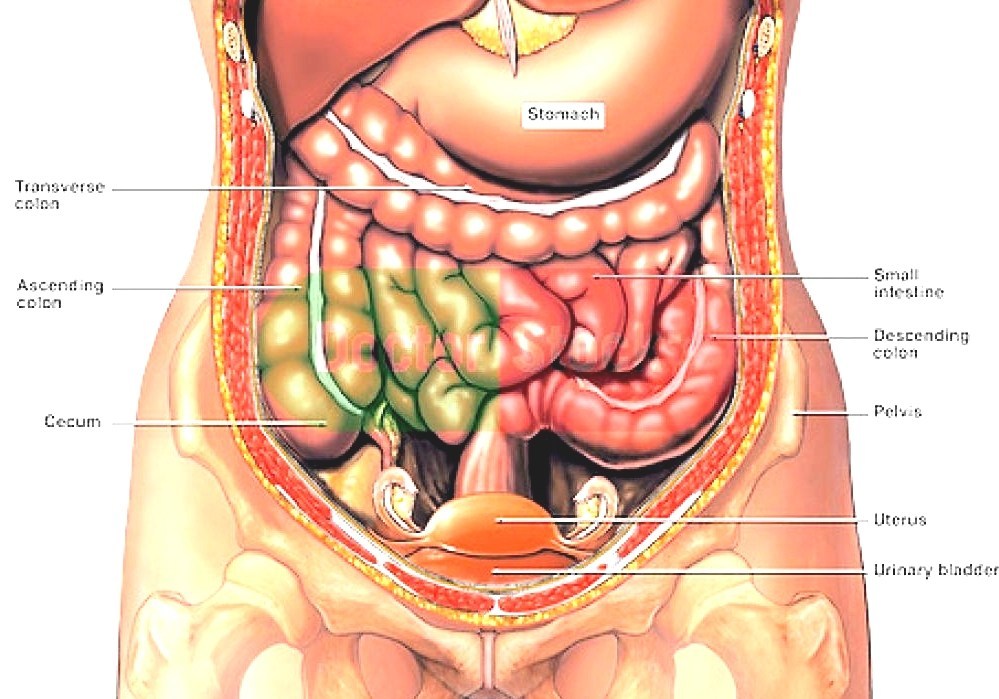 xn--p1ai/awards/
xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
сергей готье, первый мгму имени сеченова
МОСКВА, 11 апр — РИА Новости, Альфия Еникеева. Современная медицина позволяет человеку нормально жить без желудка или селезенки — достаточно принимать лекарства, придерживаться специальной диеты. Еще проще с парными органами: можно, например, многие годы чувствовать себя вполне комфортно с одним легким. Почему трансплантация требуется далеко не всегда — в материале РИА Новости.
Когда риски несопоставимы
«Трансплантологи обычно имеют дело с жизненно важными частями человеческого организма, от которых зависит как минимум продолжительность жизни, как максимум — сама жизнь. Это прежде всего сердце, печень, почки, легкие и тонкая кишка. Без них человек просто не сможет существовать. А если речь идет об онкологических заболеваниях, когда необходимо удалить тот или иной орган или фрагмент органа — скажем, желудок или толстую кишку, женские половые органы — матку, яичники, то это все переживаемо. Кстати, то же касается и парных органов. Если часть легкого или даже целое легкое удалить, останется второе, и с этим можно жить. Человек способен справиться с подобными ситуациями, потому что существуют компенсаторные возможности организма», — объясняет академик Сергей Готье, главный трансплантолог российского Минздрава, директор Национального медицинского исследовательского центра трансплантологии и искусственных органов имени академика В. И. Шумакова, заведующий кафедрой трансплантологии и искусственных органов Сеченовского университета.
Это прежде всего сердце, печень, почки, легкие и тонкая кишка. Без них человек просто не сможет существовать. А если речь идет об онкологических заболеваниях, когда необходимо удалить тот или иной орган или фрагмент органа — скажем, желудок или толстую кишку, женские половые органы — матку, яичники, то это все переживаемо. Кстати, то же касается и парных органов. Если часть легкого или даже целое легкое удалить, останется второе, и с этим можно жить. Человек способен справиться с подобными ситуациями, потому что существуют компенсаторные возможности организма», — объясняет академик Сергей Готье, главный трансплантолог российского Минздрава, директор Национального медицинского исследовательского центра трансплантологии и искусственных органов имени академика В. И. Шумакова, заведующий кафедрой трансплантологии и искусственных органов Сеченовского университета.
По словам академика, после любой операции по пересадке, чтобы избежать отторжения донорского органа, человек, как правило, всю оставшуюся жизнь принимает иммуноподавляющие препараты.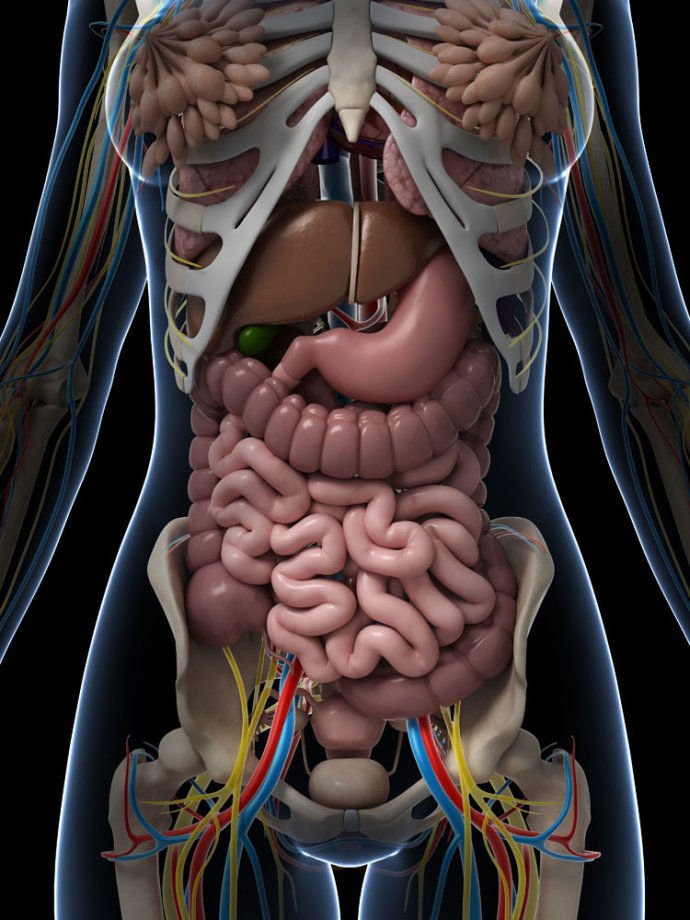 И ошибка в их дозировке или даже отказе от иммунодепрессантов может стоить пациенту жизни. Именно поэтому, если человек вполне может прожить без какого-то внутреннего органа, его пересаживать не будут: риски просто несопоставимы.
И ошибка в их дозировке или даже отказе от иммунодепрессантов может стоить пациенту жизни. Именно поэтому, если человек вполне может прожить без какого-то внутреннего органа, его пересаживать не будут: риски просто несопоставимы.
Кладбище эритроцитов
Первая в списке непересаживаемых органов — селезенка. Она участвует в кроветворении и играет важную роль в поддержании иммунитета. Ее основная задача — фильтровать кровь, отсеивая определенные бактерии, в том числе вызывающие пневмонию и менингит.
«Селезенка — это кладбище эритроцитов. Она обеспечивает баланс кроветворения, чтобы поддерживать необходимое число эритроцитов и лейкоцитов. Когда ее удаляют, первое время мы наблюдаем у пациента рост клеточных элементов в крови, что не всегда хорошо. Но постепенно ситуация преодолевается либо благодаря возможностям организма, либо медикаментозно. Донорскую селезенку не пересаживают, потому что без нее прожить можно, а вот без печени, например, нельзя», — уточняет трансплантолог.
Орган пищеварения
Желудок удаляют в случае серьезных заболеваний — злокачественных опухолей или пептической язвы. В ходе этой операции пищевод сшивается с тонким кишечником, берущим на себя функции исчезнувшего органа.
«Человек без желудка, конечно, может жить, но он будет испытывать трудности в плане питания. Оно должно быть специальное. Ведь из пищеварения выпадают процессы, происходящие в желудке, например обработка пищи соляной кислотой. Поэтому пациент будет потреблять только те продукты, которые всасываются и разлагаются в тонкой кишке», — поясняет Сергей Готье.
Склад для желчи
Желчный пузырь находится под печенью и содержит желчь — жидкость, выделяемую в тонкую кишку и помогающую пищеварению. Этот орган значительно упрощает жизнь, но организм может функционировать и без него. Поэтому если в желчном пузыре регулярно образуются камни или он поражен болезнью, врачи могут порекомендовать его удалить.
«Желчный пузырь необходим, чтобы хранить желчь, которая постоянно выделяется из печени. При восприятии соответствующей пищи — как правило, жирной — как раз выбрасывается избыток желчи. Поэтому при удалении желчного пузыря человеку необходимо просто соблюдать диету. Она бывает вполне адекватна, чтобы чувствовать себя комфортно», — уточнил академик.
6 февраля 2019, 14:41НаукаУченые выяснили, как возникает сероводород в кишечникеРепродуктивные органы
Как показывают исследования, отсутствие яичников и матки никак не связано с продолжительностью жизни женщин. Поэтому обычно эти органы не трансплантируют. Хотя и есть данные о том, что пожилые мыши, которым пересаживали яичники молодых особей, в среднем жили дольше своих сородичей. Что касается мужчин, то удаление обеих тестикул (яичек) в некоторых популяциях приводит к увеличению продолжительности жизни и спасает от облысения.Самый бесполезный орган
Свою основную роль — пищеварительную — отросток слепой кишки утратил в ходе эволюции.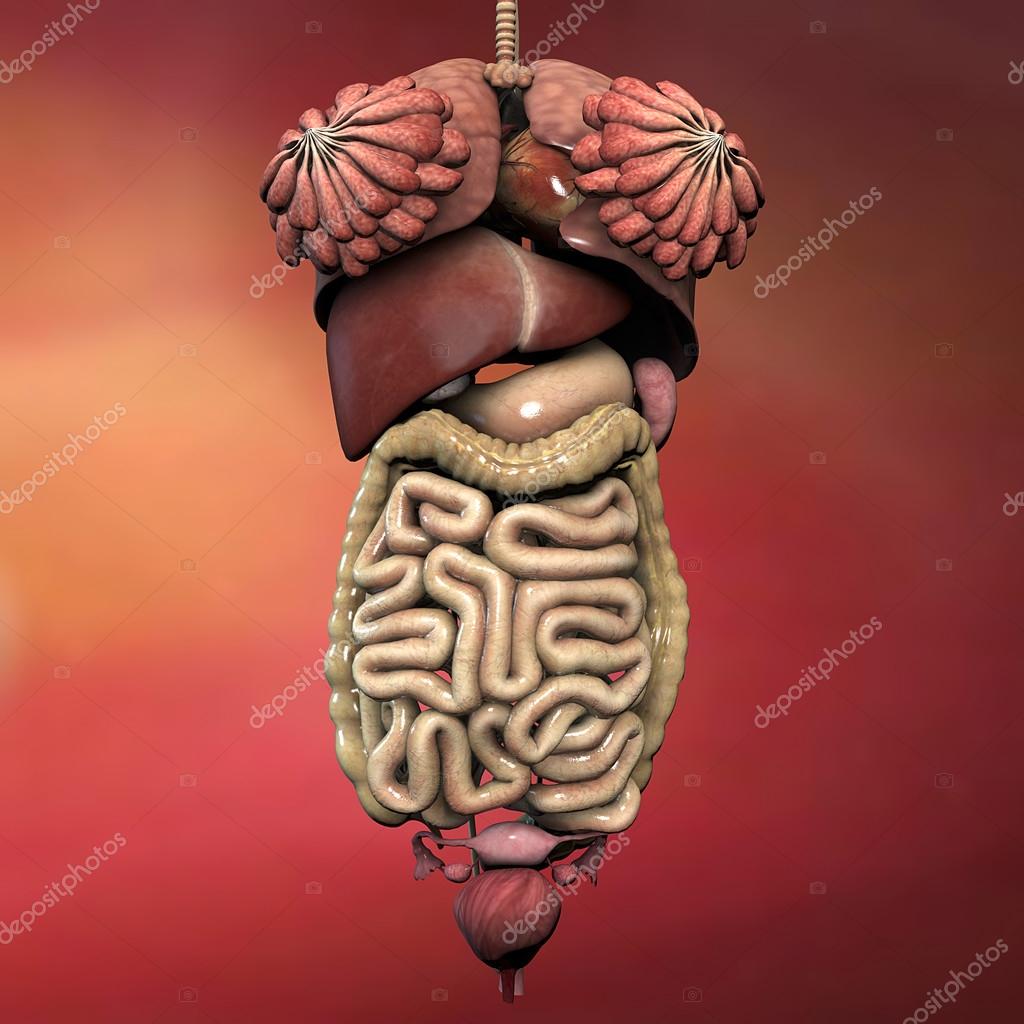 Поэтому долгое время аппендикс считался одним из самых бесполезных органов — настолько, что некоторые медики предлагали удалять его превентивно. Даже сейчас есть исследования, доказывающие пользу от таких операций. В частности, международная команда ученых в прошлом году показала, что удаление аппендикса снижает риск возникновения болезни Паркинсона в зрелом возрасте.1 ноября 2018, 02:01НаукаУченые назвали пользу от удаления аппендиксаНо есть и другая точка зрения. Ученые из Университета Дьюка связали аппендикс с работой иммунной системы. По их мнению, отросток слепой кишки поддерживает иммунитет и служит убежищем для полезных бактерий. Именно поэтому людям с удаленным аппендиксом труднее восстанавливать микрофлору кишечника после инфекционного заболевания.
Поэтому долгое время аппендикс считался одним из самых бесполезных органов — настолько, что некоторые медики предлагали удалять его превентивно. Даже сейчас есть исследования, доказывающие пользу от таких операций. В частности, международная команда ученых в прошлом году показала, что удаление аппендикса снижает риск возникновения болезни Паркинсона в зрелом возрасте.1 ноября 2018, 02:01НаукаУченые назвали пользу от удаления аппендиксаНо есть и другая точка зрения. Ученые из Университета Дьюка связали аппендикс с работой иммунной системы. По их мнению, отросток слепой кишки поддерживает иммунитет и служит убежищем для полезных бактерий. Именно поэтому людям с удаленным аппендиксом труднее восстанавливать микрофлору кишечника после инфекционного заболевания.Тем не менее, несмотря на неутихающие научные споры о важности аппендикса, огромное количество людей живет без этого органа, на качестве жизни это особо не сказалось.
Анатомия и физиология позвоночника
Анатомия и физиология позвоночникаПозвоночник человека — это очень непростой механизм, правильная работа которого влияет на функционирование всех остальных механизмов организма.
Позвоночник (от лат. «columna vertebralis», синоним — позвоночный столб) состоит из 32 — 33 позвонков (7 шейных, 12 грудных, 5 поясничных, 5 крестцовых, соединенных в крестец, и 3 — 4 копчиковых), между которыми расположены 23 межпозвоночных диска.
Связочно-мышечный аппарат, межпозвоночные диски, суставы соединяют позвонки между собой. Они позволяют удерживать его в вертикальном положении и обеспечивают необходимую свободу движения. При ходьбе, беге и прыжках эластичные свойства межпозвоночных дисков, значительно смягчают толчки и сотрясения, передаваемые на позвоночник, спинной и головной мозг.
Физиологические изгибы тела создают позвоночнику дополнительную упругость и помогают смягчать нагрузку на позвоночный столб.
Позвоночник является главной опорной структурой нашего тела. Без позвоночника человек не мог бы ходить и даже стоять. Другой важной функцией позвоночника является защита спинного мозга. Большая частота заболеваний позвоночника у современного человека обусловлена, главным образом, его «прямохождением», а также высоким уровнем травматизма.
Отделы позвоночника: В позвоночнике различают шейный, грудной, поясничный отделы, крестец и копчик. В процессе роста и развития позвоночника формируется шейный и поясничный лордозы, грудной и крестцово – копчиковый кифозы, превращающие позвоночник в «пружинящую систему», противостоящую вертикальным нагрузкам. В медицинской терминологии, для краткости, для обозначения шейных позвонков используется латинская буква «С» — С1 — С7, для обозначения грудных позвонков – «Th» — Th2 — Th22, поясничные позвонки обозначаются буквой «L» — L1 — L5.
Шейный отдел. Это самый верхний отдел позвоночного столба. Он отличается особой подвижностью, что обеспечивает такое разнообразие и свободу движения головы. Два верхних шейных позвонка с красивыми названиями атлант и аксис, имеют анатомическое строение, отличное от строения всех остальных позвонков. Благодаря наличию этих позвонков, человек может совершать повороты и наклоны головы.
Грудной отдел. К этому отделу прикрепляются 12 пар рёбер. Грудной отдел позвоночника участвует в формировании задней стенки грудной клетки, которая является вместилищем жизненно важных органов. В связи с этим грудной отдел позвоночника малоподвижен.
Грудной отдел позвоночника участвует в формировании задней стенки грудной клетки, которая является вместилищем жизненно важных органов. В связи с этим грудной отдел позвоночника малоподвижен.
Поясничный отдел. Этот отдел состоит из самых массивных позвонков, так как на них лежит самая большая нагрузка. У некоторых людей встречается шестой поясничный позвонок. Это явление врачи называют люмбализацией. Но в большинстве случаев такая аномалия не имеет клинического значения. 8-10 позвонков срастаются, образуя крестец и копчик.
Позвонок состоит из тела, дуги, двух ножек, остистого, двух поперечных и четырёх суставных отростков. Между дугой, телом и ножками позвонков находятся позвонковые отверстия, из которых формируется позвоночный канал. Между телами двух смежных позвонков располагается межпозвонковый диск, состоящий из фиброзного кольца и пульпозного ядра и выполняющий 3 функции: амортизация, удержание смежных позвонков, обеспечение подвижности тел позвонков. Фиброзное кольцо имеет множество слоев и волокон, перекрещивающихся в трех плоскостях. В нормальном состоянии фиброзное кольцо образовано очень прочными волокнами. Однако в результате дегенеративного заболевания дисков (остеохондроза) происходит замещение волокон фиброзного кольца на рубцовую ткань. Волокна рубцовой ткани не обладают такой прочностью и эластичностью как волокна фиброзного кольца. Это ведет к ослаблению межпозвоночного диска и при повышении внутридискового давления может приводить к разрыву фиброзного кольца. Значительное повышение давления внутри межпозвоночных дисков может привести к разрыву фиброзного кольца и выходу части пульпозного ядра за пределы диска. Так формируется грыжа диска, которая может приводить к сдавлаванию нервных структур, что вызывает, в свою очередь появление болевого синдрома и неврологических нарушений. |
Связочный аппарат представлен передней и задней продольными, над – и межостистыми связками, жёлтыми, межпоперечными связками и капсулой межпозвонковых суставов. Два позвонка с межпозвоночным диском и связочным аппаратом представляют позвоночный сегмент. При разрушении межпозвоночных дисков и суставов связки стремятся компенсировать повышенную патологическую подвижность позвонков (нестабильность), в результате чего происходит гипертрофия связок.Этот процесс ведет к уменьшению просвета позвоночного канала, в этом случае даже маленькие грыжи или костные наросты (остеофиты) могут сдавливать спинной мозг и корешки. Такое состояние получило название стеноза позвоночного канала. Для расширения позвоночного канала производится операция декомпрессии нервных структур. |
В позвоночном канале расположен спинной мозг и корешки «конского хвоста». Спинной мозг начинается от головного мозга и заканчивается на уровне промежутка между первым и вторым поясничными позвонками коническим заострением. От спинного мозга отходит 31 пара нервных корешков. Из позвоночного канала нервные корешки выходят через межпозвоночные (фораминарные) отверстия, которые образуются ножками и суставными отростками соседних позвонков. У человека, так же как и у других позвоночных, сохраняется сегментарная иннервация тела. Это значит, что каждый сегмент спинного мозга иннервирует определенную область организма. Например, сегменты шейного отдела спинного мозга иннервируют шею и руки, грудного отдела — грудь и живот, поясничного и крестцового — ноги, промежность и органы малого таза (мочевой пузырь, прямую кишку). |
По периферическим нервам нервные импульсы поступают от спинного мозга ко всем органам нашего тела для регуляции их функции. Информация от органов и тканей поступает в центральную нервную систему по чувствительным нервным волокнам. Большинство нервов нашего организма имеют в своем составе чувствительные, двигательные и вегетативные волокна. Врач, определяя в какой области тела, появились расстройства чувствительности или двигательной функции, может предположить, на каком уровне произошло повреждение спинного мозга. |
Анатомия женских половых органов — Медицинский центр в Томске «Мульти Клиник»
Словарь медицинских терминов
Анатомия женских половых органов
Среди женских половых органов различают внешние и внутренние. К внешним принадлежатлобок, большие половые губы, малые половые губы, клитор, преддверья влагалища. Девственная плеваявляется границей между внешними и внутренними половыми органами.
К внешним принадлежатлобок, большие половые губы, малые половые губы, клитор, преддверья влагалища. Девственная плеваявляется границей между внешними и внутренними половыми органами.
Лобок представляет собой возвышение, расположенное впереди и немного выше лобкового сочленения, покрытое волосами, верхняя граница роста которого идет горизонтально (в отличие от мужнин, у которых рост волос распространяется кверху по средней линии).
Большие половые губы представляют собой выраженные продольные складки кожи, расположенные по сторонам от половой щели, под которыми имеется подкожная основа с фиброзными волокнами, где проходят сосуды и нервы и помещаются бартолиновые железы. Большие половые губы впереди сходятся в переднюю спайку, которая расположенная над клитором и прикрывает его. Назад большие половые губы суживаются и, сходясь одна к другой, переходят в заднюю спайку. Кожа внешней поверхности больших половых губ, покрытая волосами, в ней расположенные потовые и сальные железы.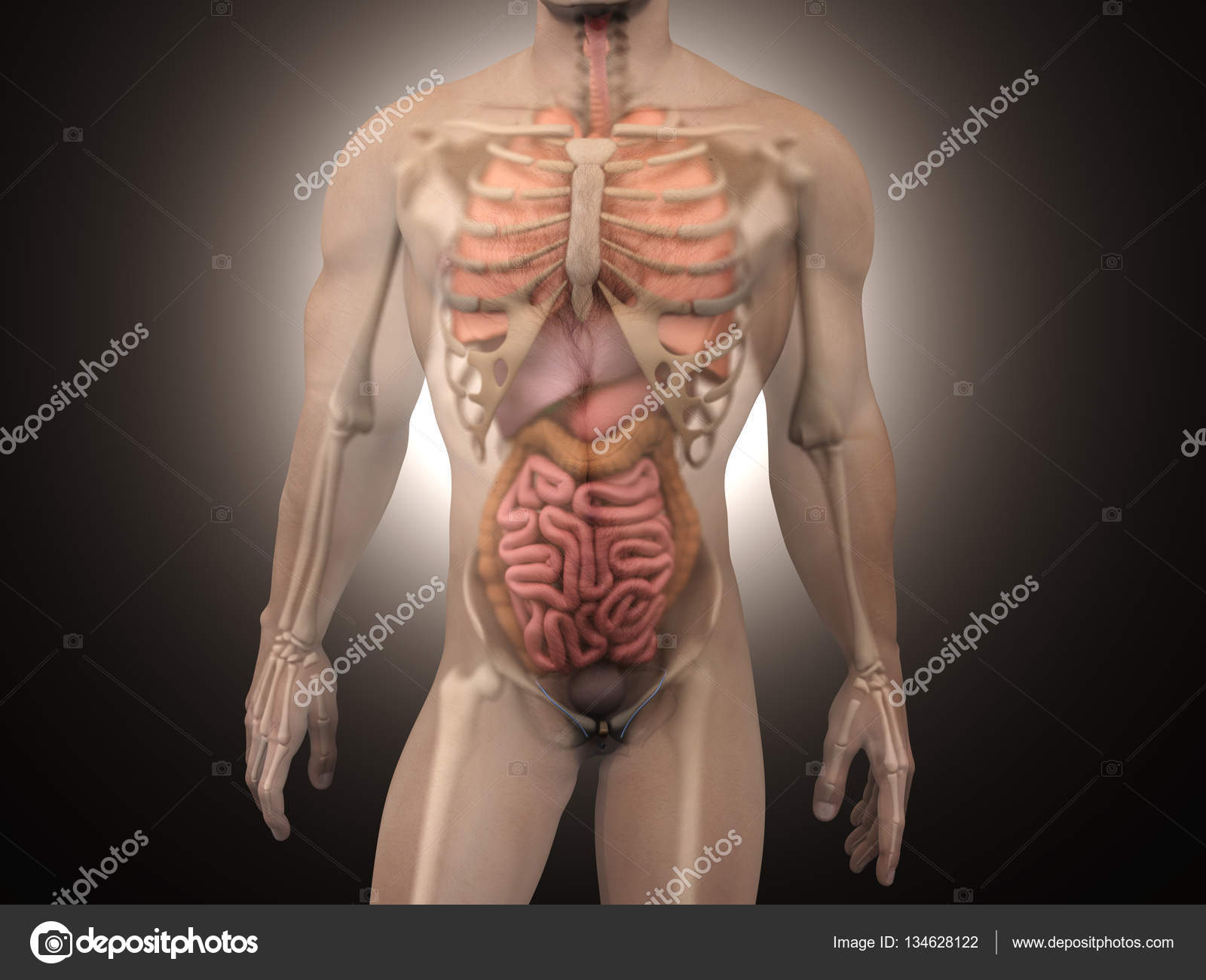
Промежность — пространство между задней спайкой больших половых губ и внешним отверстием заднего прохода. Снаружи промежность покрыта кожей, на которой видна линия от задней спайки к заднему проходу — шов промежности. В толще промежности находятся три пласта мышц, которые составляют тазовое дно. Расстояние от задней спайки к заднему проходу называют высотой промежности; она равняется 3-4 см. При высокой или малорастяжимой (ригидной) промежности, во время родов, во избежание разрывания промежности, ее разрезают (эпизиотомия).
Малые половые губы размещены глубже, за большими половыми губами. Спереди они будто выходят из клитора, образовывая две ножки, которые идут назад. Малые половые губы укрывает тонкий пласт кожи, которая напоминает слизистую оболочку бледно-розового цвета. Если маленькие губы выступают за границы больших, то кожа, которая укрывает их, бывает темно-коричневой. Малые половые губы имеют большое количество сосудов и нервных окончаний.
Если маленькие губы выступают за границы больших, то кожа, которая укрывает их, бывает темно-коричневой. Малые половые губы имеют большое количество сосудов и нервных окончаний.
Клитор — это небольшое конусообразное образование, которое состоит из пещеристых тел, наподобие структуры мужского полового члена. В пещеристых телах есть соединенные пустоты, наполненные циркулирующей кровью, которая поступает сюда из кровеносных сосудов. При половом возбуждении клитор усиленно наполняется кровью, происходит его увеличение и уплотнение (эрекция), поскольку клитор имеет много сосудов и нервов. Пещеристые тела не способны к сокращениям и не могут целиком затромбироваться, поэтому травматическое повреждение клитора опасно.
Преддверье влагалища. Границей преддверья есть девственная плева или ее остатки, которые отделяют внешние половые органы от внутренних. Впереди преддверье ограничено клитором, сзади — задней спайкой, по бокам — малыми половыми губами.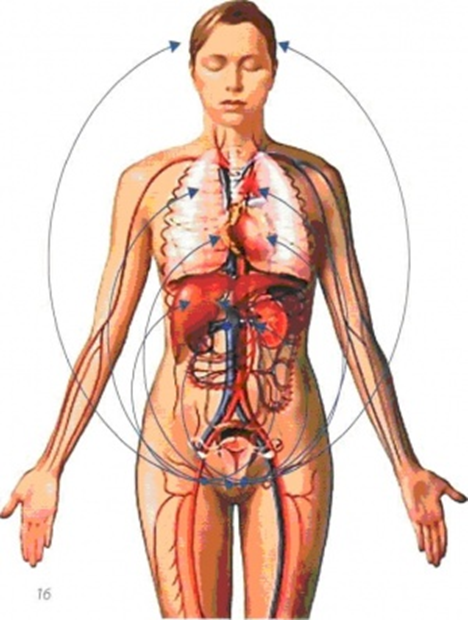
Мочеиспускательный канал имеет длину 3-4 см, просвет его растягивается до 1 см и больше. Внешнее отверстие мочеиспускательного канала имеет круглую, полумесячную или звездчатую форму, расположено оно на 2-3 см ниже клитора. Мочеиспускательный канал на всем протяжении соединен с передней стенкой влагалища. Рядом с мочеиспускательным каналом с обоих сторон есть внешние отверстия парауретральных ходов (или скиновых пазух), длина которых составляет 1-2 см. В этих образованиях вырабатывается секрет, который увлажняет участок внешнего отверстия мочеиспускательного канала.
Большие железы преддверья — продолговато-округлое образование величиной с боб, плотноэластичной консистенции, расположенные на границе задней и средней трети больших половых губ.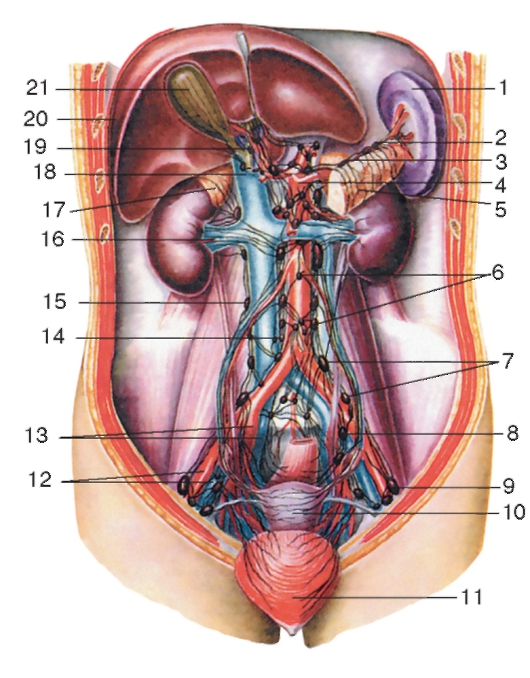 В альвеолах желез вырабатывается секрет. Выводные протоки больших желез преддверья (бартолиновых желез) открываются с внутренней стороны малых половых губ на уровне расположения бартолиновых желез. Секрет больших желез преддверья имеет беловатую окраску, щелочную реакцию, специфический запах. Он выделяется в процессе полового сношения и оказывает содействие увлажнению влагалища.
В альвеолах желез вырабатывается секрет. Выводные протоки больших желез преддверья (бартолиновых желез) открываются с внутренней стороны малых половых губ на уровне расположения бартолиновых желез. Секрет больших желез преддверья имеет беловатую окраску, щелочную реакцию, специфический запах. Он выделяется в процессе полового сношения и оказывает содействие увлажнению влагалища.
Девственная плева (гимен) — это цельнотканевая перепонка, покрытая с обеих сторон многослойным плоским эпителием. Она наиболее часто имеет одних, иногда несколько отверстий. С началом половой жизни девственная плева разрывается.
К внутренним половым органам относятся: влагалище, матка, придатки матки (маточные трубыи яичники). Внутренними половыми органами можно также считать связки, которыеподвешивают матку и придатки. Внутренние половые органы размещены внутри тазового кольца.
Влагалище — цельнотканевый канал длиной от 7-8 до 9-10 см. Он прикрепляется к месту перехода шейки матки в ее тело. Здесь шейка матки выступает в просвет влагалища (влагалищная часть шейки матки). В месте прикрепления влагалища к шейке матки получаются свод: передний, задний, левый и правый. Наименее глубокий — передний свод, наиболее глубокий — задний.
Он прикрепляется к месту перехода шейки матки в ее тело. Здесь шейка матки выступает в просвет влагалища (влагалищная часть шейки матки). В месте прикрепления влагалища к шейке матки получаются свод: передний, задний, левый и правый. Наименее глубокий — передний свод, наиболее глубокий — задний.
Слизистая оболочка состоит из многослойного плоского эпителия, желез в ней нет. Клетки эпителия содержат гликоген, из него получается молочная кислота, которая определяет оптимальные условия существования непатогенных бацилл, так называемых влагалищных палочек (палочек Додерлейна). Кислая среда содержимого влагалища и наличие палочек препятствуют развитию патогенных микробов.
Матка состоит из тела, шейки и перешейка. Матка имеет грушевидную форму, сплющенную в переднезаднем направлении. Тело ее состоит из гладкомышечных волокон, между которыми расположены цельнотканевые и эластичные волокна. Это обеспечивает большую сократительную способность этого органа.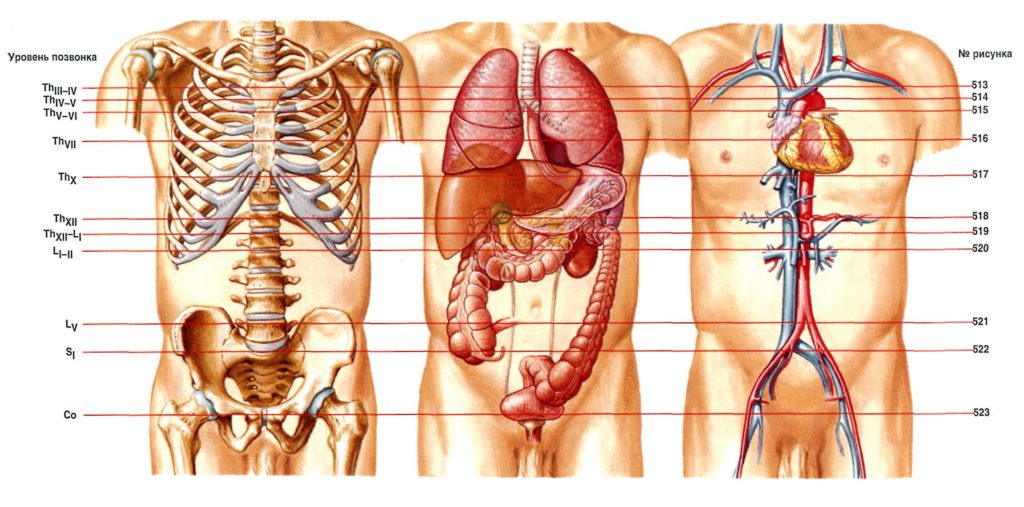
Перешеек — это канал длиной около 1 см, расположенный между полостью матки и каналом шейки матки. На участке перешейка расположен внутренний зев шейки матки. Во время ведения беременности и родов нижняя часть тела матки и перешеек составляют нижний сегмент матки.
Шейка матки частично выступает в просвет влагалища (влагалищная часть), частично располагается выше влагалища (надвлагалищная часть). У женщин, которые не рожали, шейка матки имеет коническую форму. У женщин, которые рожали, шейка матки более широкая и имеет цилиндрическую форму. Шеечный канал (цервикальный канал) также цилиндрической формы. Внешнее отверстие шеечного канала называют внешним зевом. У тех, что не рожали, он округлый, «точечный», а у рожавших — щелеподобный вследствие боковых разрывов шейки во время родов.
Внешнее отверстие шеечного канала называют внешним зевом. У тех, что не рожали, он округлый, «точечный», а у рожавших — щелеподобный вследствие боковых разрывов шейки во время родов.
Трубы маточные — трубчатые образования, которые соединяют полость матки с брюшной полостью. Их длина около 10 см. Труба состоит из четырех частей: интрамуральная (проходит в стенке матки), перешеек (самый узкий отрезок трубы рядом с маткой), ампулярная (наибольшая по протяжности извилистая часть трубы), абдоминальная (конечная) которая воронкой открывается в брюшную полость.
В отличие от мужчин, у которых брюшная полость изолирована от внешней среды, у женщин брюшная полость соединяется с внешней средой. Таким образом, у женщин большая вероятность проникновения инфекции через половые органы в брюшную полость. Маточные трубы еще называют яйцеводами, поскольку по каналу трубы яйцеклетки передвигаются из брюшной полости в полость матки.
Яичники — женские половые железы (парный орган). Располагаются они в отдельном углублении брюшины и прикрепляются к задней стенке брюшины широкой связкой. Размер яичника составляет 3 х 2 х 1 см, а весит он около 7 г. Основной слой яичника — корковое вещество, которое охватывает внутренний пласт — мозговое вещество. В корковом слое помещаются фолликулы, в которых имеются яйцеклетки. В мозговом слое, который состоит из более мягкой соединительной ткани, проходят многочисленные кровеносные и лимфатические сосуды, нервы. Маточные трубы, яичники и связи матки называют придатками матки.
Располагаются они в отдельном углублении брюшины и прикрепляются к задней стенке брюшины широкой связкой. Размер яичника составляет 3 х 2 х 1 см, а весит он около 7 г. Основной слой яичника — корковое вещество, которое охватывает внутренний пласт — мозговое вещество. В корковом слое помещаются фолликулы, в которых имеются яйцеклетки. В мозговом слое, который состоит из более мягкой соединительной ткани, проходят многочисленные кровеносные и лимфатические сосуды, нервы. Маточные трубы, яичники и связи матки называют придатками матки.
Что делать и чего не делать, если возникли проблемы с позвоночником — Российская газета
В медиацентре «РГ» прошел совет экспертов, на котором обсуждалась тема, волнующая, без преувеличения, миллионы россиян. Это боль в спине, здоровье и заболевания позвоночного столба.
В дискуссии приняли участие профессор римского Университета Сапиенца, доктор медицины, автор только что вышедшей книги «Если болит спина» Джалал Саидбегов; заведующий кафедрой нервных болезней Московского государственного медико-стоматологического университета, доктор медицинских наук профессор Игорь Стулин; заведующий кафедрой патофизиологии МГМСУ, доктор медицинских наук профессор Игорь Малышев; и.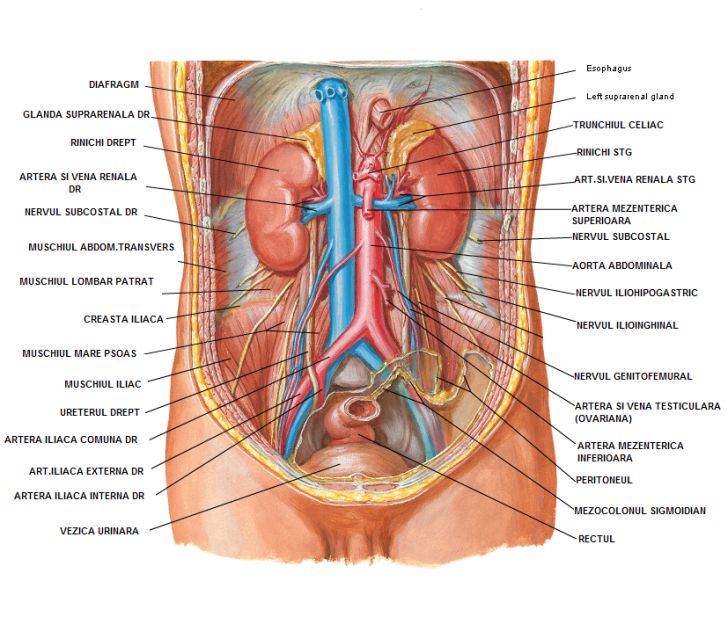 о. руководителя Центра мануальной терапии департамента здравоохранения Москвы, кандидат медицинских наук Сергей Канаев; доцент кафедры нервных болезней МГМСУ Сергей Труханов.
о. руководителя Центра мануальной терапии департамента здравоохранения Москвы, кандидат медицинских наук Сергей Канаев; доцент кафедры нервных болезней МГМСУ Сергей Труханов.
Уважаемые эксперты, так почему все больше и больше людей сталкиваются с болью в спине, причем во все более раннем возрасте?
Джалал Саидбегов: Действительно, патология позвоночника молодеет. У меня самой юной пациенткой была девочка 12 лет, у которой были диагностированы две межпозвонковые грыжи довольно больших размеров. А по статистике, после 35-40 лет до 80 процентов населения страдает от болей в спине, обусловленными грыжей или протрузией диска, либо дископатией. С чем это связано? С тем, что сегодня человек постоянно сидит — дома, на работе, на отдыхе и т.д. Известный шведский ортопед-травматолог, профессор Нахимсон измерял, как меняется давление в межпозвонковых дисках в зависимости от позы. Так вот, когда человек сидит наклонившись вперед, внутридисковое давление значительно повышается, из-за чего диск изнашивается, образуются дископатии, протрузии и т. д.
д.
Игорь Малышев: В рост заболеваемости вносит свой вклад и качество диагностики. Если раньше с болью в спине никто к врачам не обращался и ни в какую статистику программы не попадал, то сегодня и омоложение патологии, и увеличение количества пациентов отчасти, конечно, связано с улучшением диагностики и верой людей в медицину.
Сергей Канаев: ВОЗ регулярно публикует глобальные данные о заболеваемости, инвалидизации и т.д. В таком отчете за 2017 год первое место среди причин, которые нарушают нормальную жизнедеятельность человека, занимает боль в нижней части спины. Пятое место — боль в шее. Несмотря на то что формально эти состояния не влияют на продолжительность жизни и смертность, они очень сильно снижают качество жизни. А качество жизни — это главная цель современной медицины. Да, главная причина болей в спине — малоподвижный образ жизни, причем с детства. Прежде дети после школы гуляли, бегали, играли на воздухе.
В школе их учили, как правильно сидеть, как пользоваться подставкой для книг.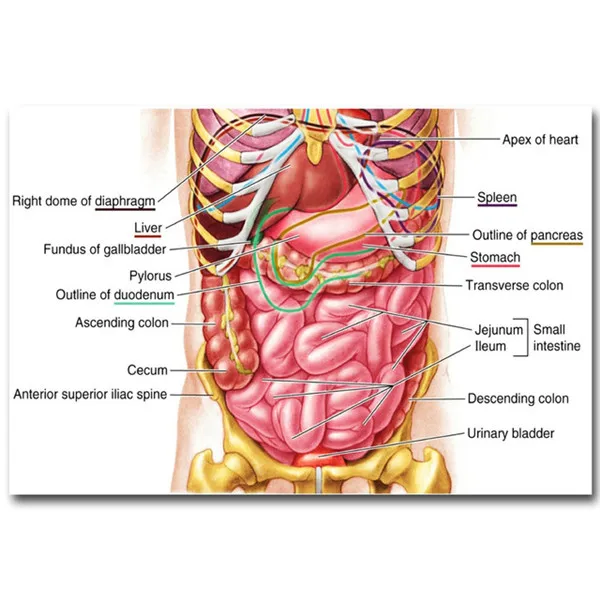 Сейчас дети в основном сидят или даже лежат дома — за компьютером и гаджетами. Сейчас и офисную работу захватили компьютеры, мало того, что человек целый день сидит, он еще и сидит неправильно. Нужно сидеть так, чтобы центр тяжести головы совпадал с центром тяжести туловища, плечи должны быть расслаблены. Вместо этого монитор стоит сбоку, человек сидит вполоборота, в противоестественной позе, плечи приподняты, напряжены. Часто не отрегулирован размер шрифтов на экране, поэтому человек еще и тянет шею к монитору. Естественно, мышцы спины будут перенапряжены, и к вечеру из-за мышечного гипертонуса будут болеть плечи, шея и голова. А если это повторяется изо дня в день, гипертонус становится хроническим, и вот перед нами готовый пациент с хронической болью в шее и пояснице.
Сейчас дети в основном сидят или даже лежат дома — за компьютером и гаджетами. Сейчас и офисную работу захватили компьютеры, мало того, что человек целый день сидит, он еще и сидит неправильно. Нужно сидеть так, чтобы центр тяжести головы совпадал с центром тяжести туловища, плечи должны быть расслаблены. Вместо этого монитор стоит сбоку, человек сидит вполоборота, в противоестественной позе, плечи приподняты, напряжены. Часто не отрегулирован размер шрифтов на экране, поэтому человек еще и тянет шею к монитору. Естественно, мышцы спины будут перенапряжены, и к вечеру из-за мышечного гипертонуса будут болеть плечи, шея и голова. А если это повторяется изо дня в день, гипертонус становится хроническим, и вот перед нами готовый пациент с хронической болью в шее и пояснице.
80 процентов населения страдает от болей в спине
Из школьного курса анатомии мы помним, что нервы, которые отходят от спинного мозга, иннервируют все внутренние органы, все системы организма. Влияет ли состояние позвоночника на работу головного мозга?
Игорь Стулин: Магистральная артерия, которая снабжает кровью головной мозг, — это сонная артерия. Она подает мозгу до 70 процентов крови от одного сокращения сердца, остальные 30 процентов идут почкам, печени и прочим органам. Но есть еще и позвоночные артерии, которые несут кровь к мозжечку, к стволу мозга, где находится центр равновесия и другие важнейшие отделы. Любая позвоночная артерия, прежде чем она доставит туда кровь, делает пять изгибов. И нарушения в позвоночнике на уровне шейного отдела, конечно, могут этому препятствовать. Поэтому очень важно определять с помощью современных диагностических методов показания и противопоказания для мануальной терапии именно на шейном отделе. К сожалению, далеко не всегда этот отбор проводят тщательно, а это может привести к драматическим исходам.
Она подает мозгу до 70 процентов крови от одного сокращения сердца, остальные 30 процентов идут почкам, печени и прочим органам. Но есть еще и позвоночные артерии, которые несут кровь к мозжечку, к стволу мозга, где находится центр равновесия и другие важнейшие отделы. Любая позвоночная артерия, прежде чем она доставит туда кровь, делает пять изгибов. И нарушения в позвоночнике на уровне шейного отдела, конечно, могут этому препятствовать. Поэтому очень важно определять с помощью современных диагностических методов показания и противопоказания для мануальной терапии именно на шейном отделе. К сожалению, далеко не всегда этот отбор проводят тщательно, а это может привести к драматическим исходам.
Сергей Канаев: Я руковожу единственным в России специализированным центром мануальной терапии. В год к нам обращается 9-10 тысяч пациентов. Но мы не всех берем на лечение, потому что к этим методам есть и противопоказания, их довольно много. И если врач не учитывает наличие у пациента противопоказаний для проведения мануальной терапии, это опасно. Но если отбор грамотный, риска нет. Хочу напомнить, что ко всем врачам мануальной терапии министерством здравоохранения и министерством образования и науки установлены единые квалификационные требования. И показания, как и противопоказания, тоже везде одинаковые. Если где-то им не следуют, это говорит только о том, что либо врач неквалифицированный, либо руководство, которое такого врача допускает к работе.
Но если отбор грамотный, риска нет. Хочу напомнить, что ко всем врачам мануальной терапии министерством здравоохранения и министерством образования и науки установлены единые квалификационные требования. И показания, как и противопоказания, тоже везде одинаковые. Если где-то им не следуют, это говорит только о том, что либо врач неквалифицированный, либо руководство, которое такого врача допускает к работе.
Игорь Юрьевич, вы изучаете иммунный ответ организма на различные заболевания. Есть ли связь между состоянием иммунитета и возникновением проблем с позвоночником?
Игорь Малышев: Патология позвоночника — это не монопатология. Она связана с метаболическими нарушениями и иммунной системой. Почему на одних пациентов мануальная терапия оказывает благотворный эффект, и даже после операции на позвоночнике они быстро и хорошо восстанавливаются? А другим вроде бы все делали тоже правильно, а восстановления нет, даже есть ухудшение. Мысль о том, что иммунная система как-то влияет на позвоночник, возникла давно. Ученые обратили внимание и на то, что у некоторых больных возникает спонтанное рассасывание межпозвонковых грыж. Исследования показали, что очень важную роль играют два фактора. Первый — какие именно клетки присутствуют в междисковом пространстве. Оказалось, что там много иммунных клеток. Среди них есть Т-клетки, которые специализированны на резорбции, то есть разрушении твердых тканей — костной и хрящевой. И есть клетки-макрофаги, которые выделяют вещества, способные лизировать, то есть растворять костную и хрящевую ткань. Второй фактор заключается в том, что в хрящевой капсуле позвонков нет сосудов. И в результате механического давления макрофаги начинают производить фактор, который усиливает рост кровеносных сосудов. А они способствуют снятию воспаления. Когда сравнили гистологическую картину разных пациентов, выяснилось, что у одних людей макрофагов и новых сосудов много — и они выздоравливают хорошо. У других макрофагов и сосудов нет, и результата от лечения тоже. Возможно, именно механическое воздействие на позвоночник, которое используют врачи мануальной терапии, активизирует работу иммунных клеток.
Ученые обратили внимание и на то, что у некоторых больных возникает спонтанное рассасывание межпозвонковых грыж. Исследования показали, что очень важную роль играют два фактора. Первый — какие именно клетки присутствуют в междисковом пространстве. Оказалось, что там много иммунных клеток. Среди них есть Т-клетки, которые специализированны на резорбции, то есть разрушении твердых тканей — костной и хрящевой. И есть клетки-макрофаги, которые выделяют вещества, способные лизировать, то есть растворять костную и хрящевую ткань. Второй фактор заключается в том, что в хрящевой капсуле позвонков нет сосудов. И в результате механического давления макрофаги начинают производить фактор, который усиливает рост кровеносных сосудов. А они способствуют снятию воспаления. Когда сравнили гистологическую картину разных пациентов, выяснилось, что у одних людей макрофагов и новых сосудов много — и они выздоравливают хорошо. У других макрофагов и сосудов нет, и результата от лечения тоже. Возможно, именно механическое воздействие на позвоночник, которое используют врачи мануальной терапии, активизирует работу иммунных клеток.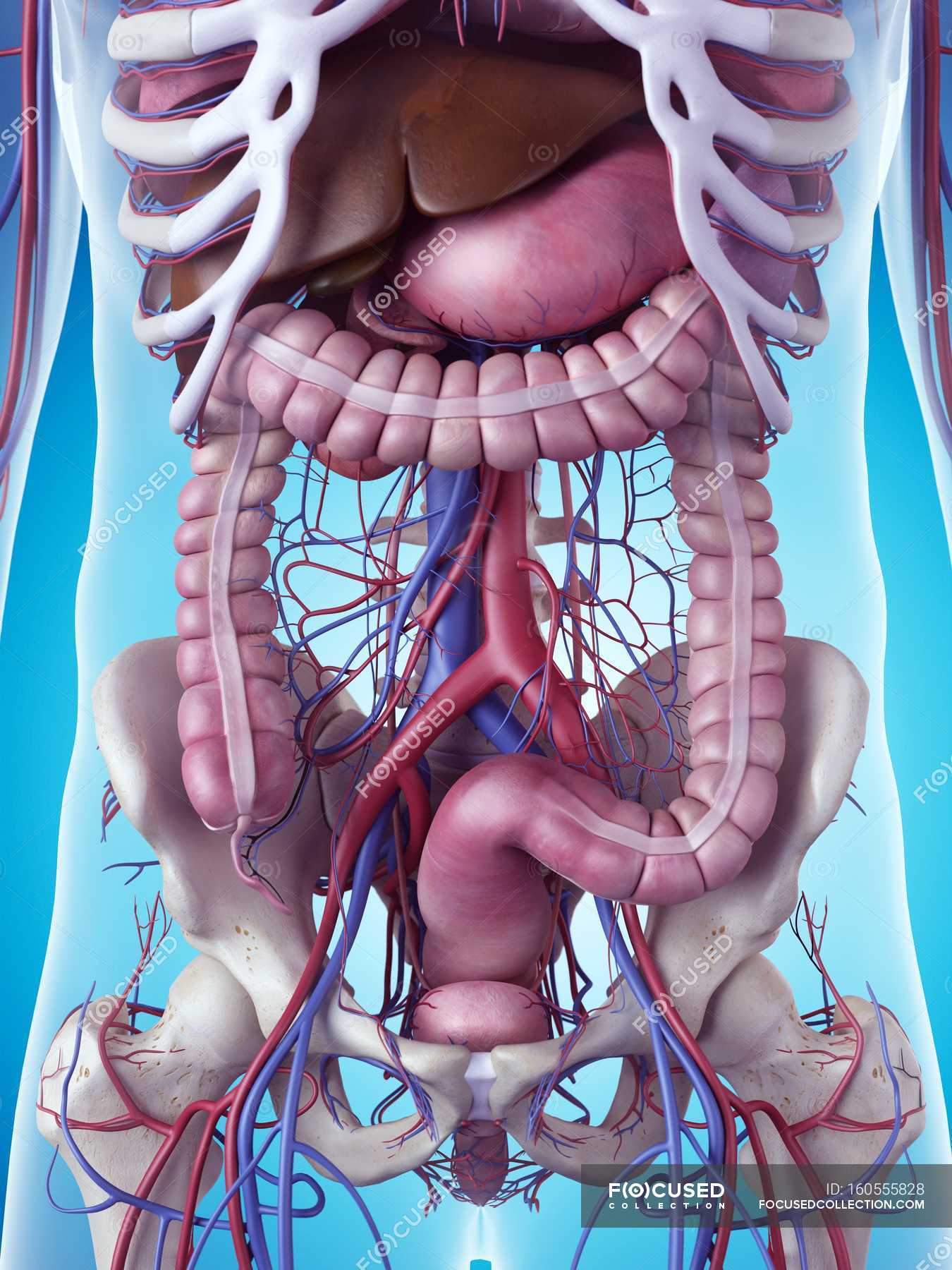 Поэтому мне кажется, что нужно внести в практику врачей мануальной терапии, и начальную оценку иммунного статуса. Тогда успех лечения может быть гораздо выше.
Поэтому мне кажется, что нужно внести в практику врачей мануальной терапии, и начальную оценку иммунного статуса. Тогда успех лечения может быть гораздо выше.
Когда возникают проблемы со спиной, жители крупных городов легко найдут адекватную медицинскую помощь. Но многие россияне живут в маленьких городах и селах, где нет ни мануального терапевта, ни иммунолога. К кому там обратиться, чтобы получить помощь?
Сергей Канаев: Логичнее всего обратиться к тому врачу, который его регулярно наблюдает и знает все его сопутствующие заболевания. Это участковый терапевт или врач общей практики. Они могут назначить простейшую терапию, безопасную для пациента. Зачастую достаточно принимать лишь нестероидные противовоспалительные препараты. Но надо иметь в виду, что на рынке их много, и все они имеют серьезные побочные эффекты. Поэтому принимать их самостоятельно не следует. Врач, который пациента наблюдает и знает его сопутствующие заболевания, назначит препараты, безопасные для него конкретно.
При боли в спине откладывать визит к врачу не следует. Пока пациент будет лечиться сам или метаться по частнопрактикующим медикам, драгоценное время будет упущено
Джалал Саидбегов: Я рекомендую обезболивающие препараты крайне редко. И ни в коем случае не советую применять согревающие мази, перцовый пластырь. Если есть грыжа, то воспаление и так имеется, при согревании оно может только усилиться.
Сергей Канаев: Второй момент — часто боли в пояснице маскируют гораздо более серьезное заболевание. И если в течение какого-то разумного времени его состояние не улучшается, то врач должен решить, к какому специалисту пациента направить — ревматологу, неврологу или сразу к нейрохирургу. И в ряде случаев методом выбора будет хирургическое лечение. Именно поэтому при боли в спине откладывать визит к врачу не следует. Пока пациент будет лечиться сам, думать, куда ему пойти или метаться по частнопрактикующим медикам, уровень и квалификация которых неизвестны, драгоценное время будет в лучшем случае упущено.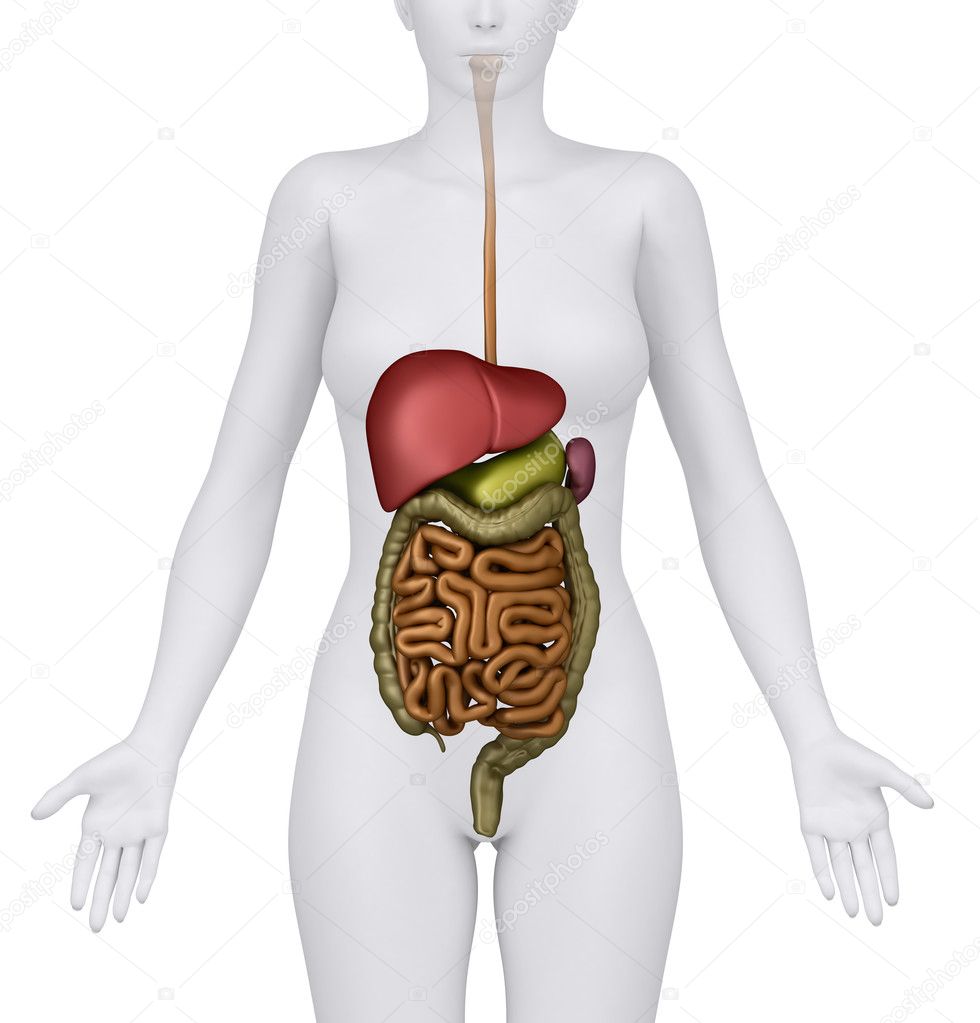 Тем более, что греха таить, часто за врачей мануальной терапии или остеопатов выдают себя люди, не имеющие должного образования. Даже за банальный массаж зачастую берутся люди, которые не имеют даже среднего медицинского образования.
Тем более, что греха таить, часто за врачей мануальной терапии или остеопатов выдают себя люди, не имеющие должного образования. Даже за банальный массаж зачастую берутся люди, которые не имеют даже среднего медицинского образования.
А какие методики лечения сегодня считаются наиболее оправдывающими себя?
Сергей Канаев: С точки зрения доказательной медицины сейчас единственный подход к лечению болей в спине — это междисциплинарный мультимодальный подход. Нет какого-то одного метода, который мог бы заменить все остальные. Методы лечения можно условно разделить их на медикаментозные и немедикаментозные. По данным международных обзоров, лечебная физкультура, мануальная терапи показывают эффективность, сравнимую с медикаментозными методами. И при этом нет существенных преимуществ одного метода над другим. Поэтому нужно учитывать еще и доступность того или иного метода, безопасность, а также приверженность пациента к тому или иному лечению.
Сами методики мануального воздействия стандартизованы, разработаны клинические рекомендации? Или это каждый раз некое творческое начало?
Сергей Канаев: Эти методы воздействия строго стандартизованы, врачей мануальной терапии учат одинаково.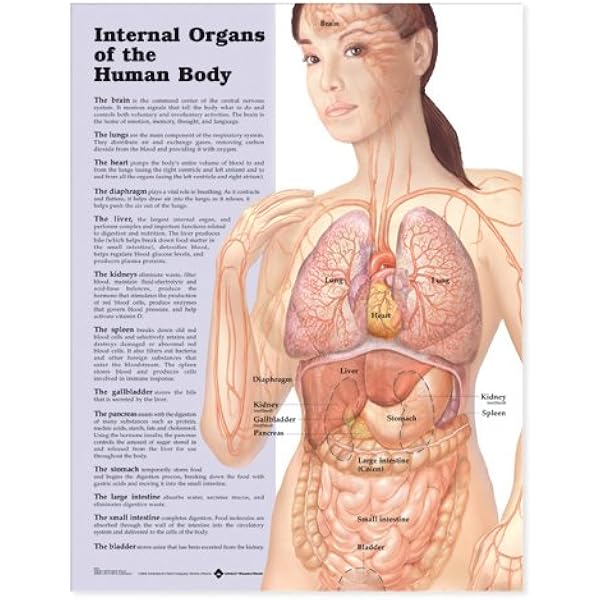 Но это можно сравнить с тем, что все домохозяйки знают, как приготовить борщ, но все готовят по-разному. Сами манипуляции четко описаны. Но какие из них и как применять к конкретному пациенту — это и есть предмет врачебного опыта, если угодно — врачебного искусства. Это уже никакими стандартами, приказами не пропишешь.
Но это можно сравнить с тем, что все домохозяйки знают, как приготовить борщ, но все готовят по-разному. Сами манипуляции четко описаны. Но какие из них и как применять к конкретному пациенту — это и есть предмет врачебного опыта, если угодно — врачебного искусства. Это уже никакими стандартами, приказами не пропишешь.
В Москве существует множество центров, в которых оказывают подобные услуги. Есть и врачи, которые утверждают, что разработали собственный метод лечения. Джалал Гаджиевич, вы используете свой метод — неинвазивную репозицию позвонков и суставов. В чем его суть?
Джалал Саидбегов: Эта методика основана на подходах врача Николая Андреевича Касьяна, потомственного мануального терапевта. При манипуляциях в шейном отделе мы применяем методику чешского врача Карела Левита. Некоторым кажется, что это очень легкая профессия — три, четыре приема сделал — и вылечил больного. Я этим занимаюсь 33 года. И каждый день у каждого больного я учусь, что-то новое для себя открываю.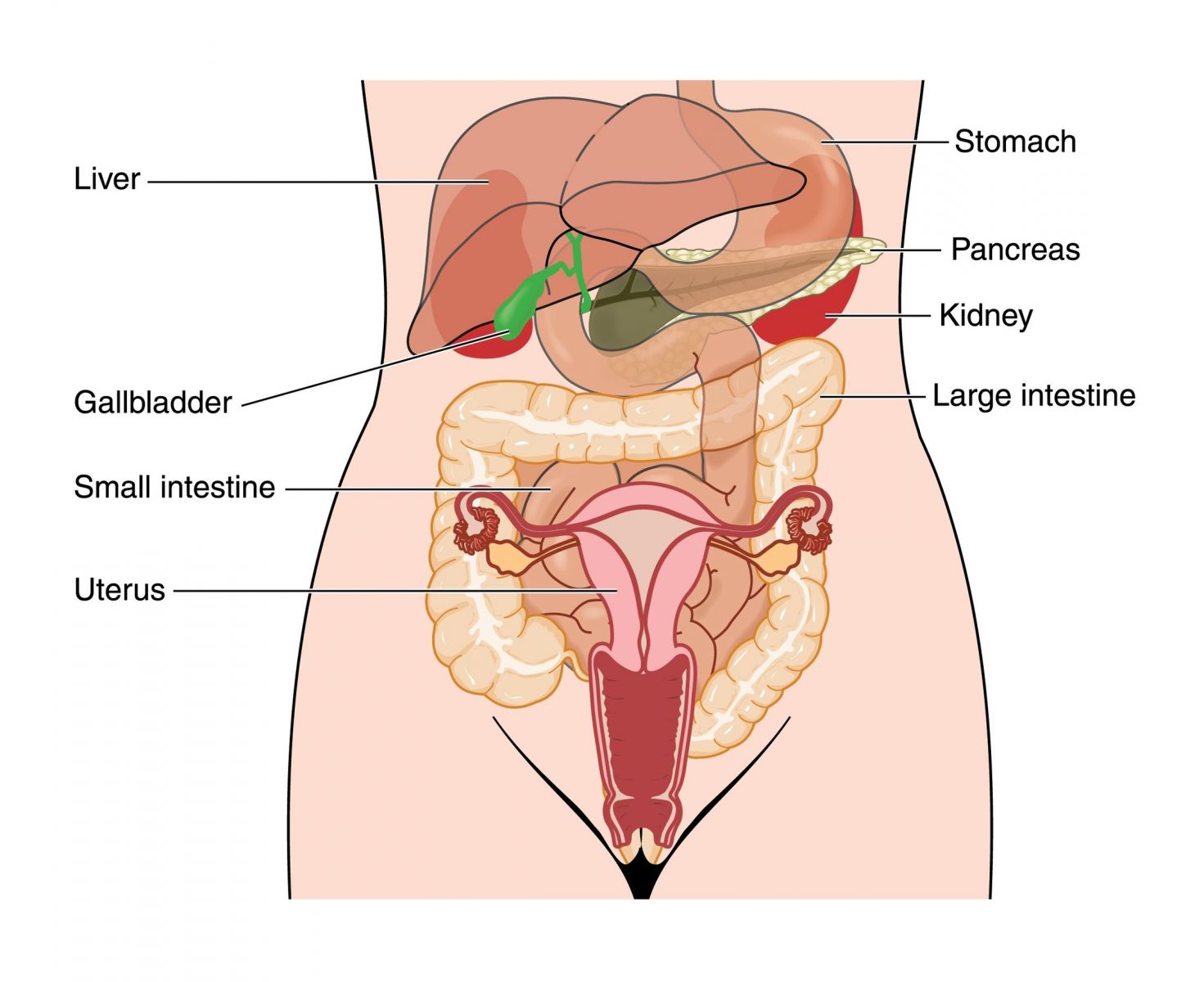 И это очень стрессовая работа, если заниматься ею серьезно. Что касается остеопатов, хиропрактиков — на мой взгляд, это беда современной медицины. В США, чтобы стать остеопатом, нужно учиться в университете пять лет. В Италии, да и в России, нередко эти «специалисты» вообще не имеют медицинского образования.
И это очень стрессовая работа, если заниматься ею серьезно. Что касается остеопатов, хиропрактиков — на мой взгляд, это беда современной медицины. В США, чтобы стать остеопатом, нужно учиться в университете пять лет. В Италии, да и в России, нередко эти «специалисты» вообще не имеют медицинского образования.
Игорь Дмитриевич, бывали ли у вас пациенты, у которых возникали осложнения после мануальных воздействий?
Игорь Стулин: Я знаю пять случаев с тетрапарезом, то есть параличом всех конечностей. Помочь таким людям может только экстренная операция.
Еще есть такая патология, как нестабильность позвоночника. Анатомия у людей бывает очень разная, связочный аппарат тоже. А позвоночная артерия настолько своеобразна, что она может расслоиться. Таким пациентам я бы не рекомендовал мануальное воздействие.
Время от времени повисеть на турнике полезно для здоровья и гибкости позвоночника. Фото: Шостак Данила / ТАСС
А может ли повыситься артериальное давление после курса массажа?
Игорь Стулин: Вполне. У пациента может быть повышенное давление, какая-то патология внутренних органов, сахарный диабет очень плохо проявляет себя в этом плане.
У пациента может быть повышенное давление, какая-то патология внутренних органов, сахарный диабет очень плохо проявляет себя в этом плане.
Сергей Канаев: Но это опять же проблема не мануальной терапии как метода лечения, а проблема отбора пациентов. Вторая проблема — выбор врача. Никому не придет в голову пойти по знакомству к какому-то чудо-доктору, который у себя дома с помощью кухонного ножа проведет операцию на коленном суставе. Но почему-то пойти к человеку, который позиционирует себя как хиропрактик, остеопат, массажист, но а самом деле им не является, — это сплошь и рядом. Естественно, без необходимого обследования и учета сопутствующих заболеваний, человек получит весь спектр осложнений.
Большинство врачей-неврологов выступают за консервативные методики лечения межпозвонковых грыж диска. А в каких случаях операция при грыже неизбежна?
Джалал Саидбегов: Болевой синдром присутствует не при всех грыжах. Примерно о 25 процентах грыж даже больших размеров сам человек и не подозревает. Их находят случайно, выполняя по какому-то поводу МРТ. И напротив, боль может вызывать не только грыжа. Порой ее вызывает избыточное количество внутрисуставной жидкости. Болевые рецепторы может раздражать и воспалительный процесс. Но эти состояния не требуют операции. Поэтому отбор на хирургическое лечение должен быть очень тщательным.
Сергей Канаев: Причиной боли в спине может быть не только поражение диска, нередко ее вызывают связки, мышцы.
На практике нейрохирурги неоправданно расширяют пул «своих» пациентов или, наоборот, кого-то не замечают?
Сергей Труханов: Небольшие исследования на эту тему есть. У нас часто приводят не очень высокие цифры положительных и условно-положительных исходов у тех пациентов, которых оперировали. Это связано, скорее всего, с чрезмерным расширением пула пациентов.
Игорь Стулин: Грыжи диска находят практически у каждого здорового человека. Было проведено обследование 400 молодых врачей, которых готовят для работы на подводных лодках. Им всем сделали МРТ, и у 80 процентов нашли эту пресловутую грыжу, которая не проявлялась и не проявится никогда. У пациента ничего не болит, а ему порой говорят: мы уберем эту молчащую грыжу, и у вас будет гарантия, что не наступит болевого синдрома. Но есть хороший принцип: лучшая операция — та, которую можно не делать. Поэтому, прежде чем решиться на операцию, надо выслушать мнение трех разных врачей, а то и четырех.
Джалал Саидбегов: Я много лет являюсь членом Eurospine — самой авторитетной в мире ассоциации врачей по патологии позвоночника. На ее конгрессах с каждым годом все чаще говорят: надо меньше оперировать.
Но на каждом конгрессе бывает выставка — новая аппаратура, искусственные диски и т.д. За всем этим стоят интересы компаний-производителей.
Дайте, пожалуйста, свои рекомендации тем, у кого есть проблемы со спиной.
Джалал Саидбегов: Надо проанализировать свой образ жизни, особое внимание уделить детям, особенно когда они идут в школу. Раньше в школах были парты Эрисмана, которые он придумал еще в 1870 году. Под партой была перекладина, на которую можно было поставить ноги. При этом поясница не напрягается. А если этой подставки, нет, то нагрузка идет на межпозвонковые диски. Стоило бы вернуться к этим партам, сделать их адаптированными к росту ребенка, регулировать по высоте, предусмотреть подставку под книгу, планшет и т.д. Не было бы столько сколиозов у детей, как сегодня.
Это, наверное, касается и офисных работников сидят?
Сергей Канаев: Как только человек почувствовал, что ему дискомфортно, начинает испытывать ощущение скованности, зажатости, он просто должен встать, потянуться, походить несколько минут.
Джалал Саидбегов: Я рекомендую повисеть минуту на турнике. А если нет турника, а есть крепкие двери, то на них. Наконец, можно просто встать у стола, опереться на него вытянутыми руками и низом живота, и повисеть, расслабить поясницу, посчитать до десяти. Это дает хорошее расслабление мышцам всей спины. И конечно, заниматься посильной физкультурой: больше ходить, плавать, двигаться.
Важно
Противопоказания к применению мануального воздействия на позвоночник:
— «синдром конского хвоста»;
— смещение спинного мозга, структурные изменения в нем;
— ухудшение состояния после долгого консервативного лечения;.
— повышенная проницаемость сосудистой стенки,
— инфекционные заболевания,
— повышенное артериальное давление,
— нарушение реологии крови;
— онкологические процессы центральной нервной системы и в позвонках;
— острые травмы;
— остеопороз.
В Германии сохранили ограничения на изъятие органов у посмертных доноров | Анализ событий в политической жизни и обществе Германии | DW
Подавляющее большинство жителей Германии, по опросам, положительно относятся к изъятию внутренних органов у умерших людей для пересадки безнадежно больным пациентам и сами готовы стать посмертными донорами. На практике, однако, ФРГ занимает одно из последних мест в Европе по их числу. Чтобы изменить ситуацию, министр здравоохранения Германии Йенс Шпан (Jens Spahn) предложил по умолчанию считать посмертными донорами всех, кто еще при жизни однозначно не заявил о своем отказе и не был внесен в специальный регистр «отказников».
Однако в четверг, 16 января, правительственный законопроект, который поддерживали и некоторые представители оппозиционных партий, не получил большинства голосов депутатов бундестага. Они отдали предпочтение альтернативному законопроекту, фактически сохраняющему существующую практику получения предварительного согласия человека на изъятие после его смерти органов для трансплантации.
Сколько органов изымают в Германии для трансплантации
В 2019 году только 932 умерших в немецких больницах пациента стали посмертными донорами. У них изъяли в общей сложности 2995 внутренних органов, в том числе 1524 почки, 726 печеней, 329 легких, 324 сердец, 87 поджелудочных желез и 5 тонких кишок. Таковы только что обнародованные данные немецкого Фонда трансплантации органов (Deutsche Stiftung Organtransplantation, DSO)
При этом в очереди на трансплантацию стоят в Германии около 10 000 пациентов. Каждый год примерно тысяча из них либо умирают, так и не дождавшись подходящего донорского органа, либо состояние их здоровья настолько ухудшается, что трансплантация становится невозможной.
Ограничения на изъятие внутренних органов
Германия занимает одно из последних мест в Европе по числу посмертных доноров. На миллион ее жителей приходится только 11 человек, у которых после смерти изъяли в 2019 году внутренние органы для пересадки безнадежно больным пациентам. В Польше таковых было 15, в Бельгии — 33, в Португалии — 34, а в Испании — даже 47 на миллион.
По действующим в настоящее время немецким законам, изъятие органов у умершего пациента допускается в строго ограниченных случаях. В идеале человек еще при жизни должен был письменно изъявить свое согласие либо в так называемом «завещании пациента» (Patientenverfügung), либо в «удостоверении донора» (Spenderausweis).
Немецкое «удостоверение донора»
Такие удостоверения — картонные карточки размером с кредитную — носят в своих портмоне, по опросам, примерно 40% немцев, причем, 37% задокументировали в них свое согласие на посмертное изъятие органов. Если у умершего человека нет ни «завещания пациента», ни «удостоверения донора» (а были они только у 15% ставших посмертными донорами), то решение принимают его близкие — либо выполняя его последнюю устную волю (40% случаев), либо в соответствие с собственными морально-этическими представлениями (19%). В таких случаях довольно часто (41%) принимаются решения против изъятия органов.
Между тем годятся для трансплантации внутренние органы очень большого количества людей. Возрастные ограничения существуют только для донорства тканей. Например, сухожилия можно жертвовать лишь до достижения 65 лет. Почки, печень, сердце и сердечные клапаны часто изымают у умерших пациентов, которые значительно старше. Роговица глаза и 100-летнего человека может спасти зрение пациенту, которому грозит слепота.
Скандал в очереди на трансплантацию органов
Низкое число посмертных доноров в Германии иногда объясняют шумным скандалом, разразившемся в 2012 году. Тогда выяснилось, что некоторые коррумпированные врачи в немецких больницах, чтобы продвинуть в начало очереди на трансплантацию своих платежеспособных пациентов, приписывали им состояние здоровья хуже, чем оно было на самом деле. И по этой, мол, причине готовность немцев становится посмертными донорами стала такой низкой.
Большинство немцев поддерживают донорство органов — Organspende
На самом же деле, сейчас такая готовность высока как никогда. По проведенному только что известным социологическим институтом Forsa опросу, 84% жителей Германии положительно относятся к посмертному донорству. Среди молодых людей в возрасте от 18 до 29 лет их даже 93%. И в возрастной группе от 50 до 69 лет таковых еще 79%. Категорически против — только 8% и столько же относятся к посмертному донорству нейтрально.
Доля тех жителей Германии, которые и сами готовы в случае смерти пожертвовать своими органами для пересадки еще живым пациентам, ниже, но и она все равно превышает 70%. Так что истинные причины дефицита органов для трансплантации, считают эксперты, другие.
Испанский опыт изъятия органов для трансплантации
Одна из них — структура больниц в Германии. В Испании, указывает немецкий DSO, на изъятии внутренних органов специализируются только несколько подходящим образом оснащенных клиник с соответствующим персоналом. Для врачей и санитаров отделений интенсивной терапии это привычная повседневная работа.
Бокс с органами, предназначенными для трансплантации
Кроме того, в Испании, как и в целом ряде других европейских стран, разрешено изымать внутренние органы и у людей, умерших от коллапса сердечно-сосудистой системы, то есть после остановки сердца. В Германии — только у тех, у кого зафиксирована смерть головного мозга, а сердце еще продолжает биться.
В ФРГ в системе посмертного донорства участвуют примерно 1300 больниц. Более половины из них не произвели в прошлом году ни одного изъятия внутренних органов у умерших в них пациентов. Дело в том, указывает эксперт в этой сфере Хайко Буррак (Heiko Burrack), что небольшие клиники экономически не заинтересованы в этом: возни много, доходов мало.
Живой пациент выгоднее посмертного донора
Сначала, поясняет Буррак, кто-то в больнице должен вообще подумать о том, что умирающий пациент может стать донором органов. Затем два врача, которых еще надо найти, независимо друг от друга должны засвидетельствовать смерть мозга — полное прекращение деятельности полушарий, мозжечка и мозгового ствола без надежды на их восстановление. На это уходит, как минимум, два дня, на протяжении которых койка в отделении интенсивной терапии оказывается занятой и недоступной для другого еще живого пациента.
Операция по пересадке почки
Плюс медперсонал должен с помощью дефицитного оборудования поддерживать жизнедеятельность внутренних органов посмертного донора, подключив его к аппаратуре искусственного дыхания. Затем хирурги извлекают подходящие органы.
Это происходит, как правило, ночью, указывает Буррак, поскольку днем в операционных проходят плановые операции. После ночной смены хирургам полагается день отдыха. Расходы у больниц большие, а возмещаются они не полностью. Куда выгоднее взять на лечение нового пациента на то место, которое занимает потенциальный посмертный донор.
Проект министра: доноры по умолчанию
Кое-что для улучшения ситуации в этой сфере министр здравоохранения ФРГ Йенс Шпан (Jens Spahn) в прошлом году сделал — в большинстве немецких больниц теперь есть уполномоченные по вопросам донорства, лучше стала финансовая сторона дела. Но больше всего надежд министр возлагает на кардинальное изменение самой системы донорства и трансплантации органов.
Сейчас, чтобы стать посмертным донором в Германии, надо проявить собственную инициативу, будь то сделать соответствующую запись в «завещании пациента», заполнить и носить с собой «удостоверение донора» или хотя бы успеть объявить свою волю близким. Шпан же предлагает ввести правило презумпции согласия на донорство: по умолчанию должны считаться посмертными донорами все, кто еще при жизни однозначно не заявил о своем отказе им стать и не был внесен в специальный регистр.
Такое правило действует в России и многих других европейских странах, например, в Австрии, Болгарии, Венгрии, Италии, Испании, Латвии, Польше, Португалии, Словакии, Франции, Чехии. Их положительный опыт в этой сфере вроде бы очевиден. Но в Германии есть и немало противников идеи сделать всех жителей страны по умолчанию донорами органов.
Посмертное донорство и самоопределение человека
В германском бундестага, однако, возобладали морально-этические сомнения на этот счет, и он большинством голосов поддержал в четверг, 16 января, альтернативный законопроект, который внесла группа депутатов из разных фракций по инициативе сопредседателя партии «Союз 90″/»зеленые» Анналены Бербок (Annalena Baerbock).
Его авторы считают модель Шпана чрезмерным ограничением права человека на личное самоопределение. «Тело человека принадлежит только ему самому, не государству и не обществу, — заявила Бербок с трибуны бундестага. — Его не надо об этом спрашивать и требовать от него возражения на изъятие органов».
Одобренный бундестагом законопроект предусматривает во многом сохранение действующей практики. По сути дела, единственное нововведение сводится к тому, что впредь врачи и государственные органы должны будут обращать внимание жителей Германии на эту проблему и предлагать им занести себя в специальный онлайн-список потенциальных доноров. Возможность такая есть, например, при выдаче в паспортных столах новых документов, удостоверяющих личность человека, что в Германии приходится делать не реже раза в 10 лет.
Смотрите также:
Медицинские и анатомические музеи в Германии
Немецкий музей гигиены (Deutsches Hygiene-Museum) в Дрездене. Был основан в 1912 году после проходившей в этом городе 1-ой Международной выставки по вопросам гигиены. Ежегодно в нем бывает около 280 тысяч посетителей. В музее также работает специальная экспозиция для детей. В рамочной программе — десятки докладов, дискуссий, чтений и концертов.
Медицинские и анатомические музеи в Германии
Музей истории медицины (Berliner Medizinhistorisches Museum) крупнейшей берлинской клиники Шарите (Charité). Число посетителей — около 50 тысяч в год. Рассказывает о развитии медицины последних четырех столетий. Помимо инструментов и приборов здесь выставлены патологоанатомические препараты и другие экспонаты, среди них — коллекция желчных камней.
Медицинские и анатомические музеи в Германии
Немецкий аптечный музей (Deutsches Apotheken-Museum) в Гейдельберге. Важнейший музей в Германии, посвященный истории фармакологии. Был основан в 1937 году. С 1957 года находится на территории Гейдельбергского замка. Ежегодно этот музей посещает около 600 тысяч человек. В коллекции представлены экспонаты от античных времен до наших дней.
Медицинские и анатомические музеи в Германии
Музей истории медицины при Университетской клинике Гамбурга (Medizinhistorisches Museum am Universitätsklinikum Hamburg-Eppendorf). Был открыт в 2010 году. Большое значение для Гамбурга традиционно имеет морская торговля, поэтому особое внимание в музее также уделяется работе судовых и портовых врачей.
Медицинские и анатомические музеи в Германии
Медицинская экспозиция Городского музея Гютерсло (Stadtmuseum Gütersloh). В 1990 году получила специальный приз как «Европейский музей года». Экспозиция рассказывает об истории медицины в мире, начиная с античных времен, а также о знаменитых врачах, работавших в этом городе. Среди экспонатов — письменный стол Роберта Коха и аппарат «железное легкое».
Медицинские и анатомические музеи в Германии
Музей в Институте Роберта Коха (Das Museum im Robert Koch-Institut) в Берлине. Экспозиция посвящена основателю института по изучению инфекционных заболеваний и непереносимых болезней, знаменитому немецкому микробиологу Роберту Коху. В 1905 году этому ученому, открывшему возбудителя туберкулеза, была присуждена Нобелевская премия по медицине.
Медицинские и анатомические музеи в Германии
Немецкий музей Рентгена (Deutsches Röntgen-Museum) в Ремшайде. Расположен на родине выдающегося немецкого ученого, первого в истории физики лауреата Нобелевской премии. Вильгельм Конрад Рентген (по-немецки правильно — Рёнтген) получил ее за открытие икс-излучения. Музей расположен в небольшом фахверковом здании недалеко от дома, в котором он родился.
Медицинские и анатомические музеи в Германии
Мемориальный музей Вильгельма Конрада Рентгена (Röntgen-Gedächtnisstätte Würzburg) в Вюрцбурге. Расположен в лабораториях бывшего университетского Института физики, где работал этот ученый. Экспозиция посвящена истории экспериментальной физики. Икс-излучение, названное его именем, ученый открыл 120 назад — в 1895 году.
Медицинские и анатомические музеи в Германии
Музей Себастьяна Кнайпа (Kneippmuseum Bad Wörishofen) в Бад-Вёрисхофене. Посвящен немецкому физиотерапевту и священнику, разработавшему популярную систему водолечения. Его книга «Meine Wasserkur» была переведена на многие языки. Издание на русском «Мое водолечение: средства для излечения болезней и сохранения здоровья» впервые вышло в 1893 году в Киеве.
Медицинские и анатомические музеи в Германии
Исторический музей Хильдегарды Бингенской (Historisches Museum am Strom — Hildegard von Bingen) в городе Бинген-на-Рейне. Посвящен немецкой монахине XII века — знаменитой травнице, автору трудов по естествознанию и медицине, одной из четырех женщин, удостоенных Ватиканом звания Учитель Церкви. Всего в этом списке — 36 имен во главе с Фомой Аквинским.
Медицинские и анатомические музеи в Германии
Музей госпитального ордена Антония Великого (Antoniter-Museum) в городе Мемминген. Названный именем первого христианского монаха орден был основан в 1095 году. Его братство в Меммингене существовало в 1214-1526 годах. Главной задачей было лечение больных, страдавших от так называемого «огня Святого Антония» (эрготизма) — отравления алкалоидами спорыньи.
Медицинские и анатомические музеи в Германии
Музей Фридриха Людвига Яна (Friedrich-Ludwig-Jahn-Museum) во Фрейбурге (Унструт), Саксония-Анхальт. «Отец Ян», как его называют, жил в 1778-1852 годах и считается основателем современной гимнастики. Он организовал несколько спортивных обществ и сыграл решающую роль в распространении многих спортивных снарядов — от брусьев до гимнастических колец.
Медицинские и анатомические музеи в Германии
Музей Вильгельма Фабри (Wilhelm-Fabry-Museum) в Хильдене. Отец немецкой хирургии, как его называют, родился в этом городе в 1560 году. Написал двадцать научных трудов и считается основоположником хирургической науки. Его жена Мари Колинет, тоже врач, первой применила магнит для извлечения металлических предметов из глаза и улучшила метод кесарева сечения.
Медицинские и анатомические музеи в Германии
Анатомическая коллекция Мекелей (Meckelsche Sammlung) Университета имени Лютера в городе Галле (Зале). Первыми экспонатами стали препараты из частной коллекции, собранной берлинским анатомом XVII века Иоганном Мекелем. Дело продолжили его сын и внук. Последний, названный в честь деда, стал основателем современной тератологии — науки, изучающей уродства.
Медицинские и анатомические музеи в Германии
Анатомический музей (Museum anatomicum) Марбургского университета, широко известного своими давними традициями в области преподавания медицины и медицинских исследований. Коллекцию начали собирать в XIX веке для научных и учебных целей. Число посетителей музея относительно небольшое — около 2500 в год, но без экскурсий он открыт лишь в первую субботу месяца.
Медицинские и анатомические музеи в Германии
Немецкий музей истории медицины (Deutsche Medizinhistorische Museum) в городе Ингольштадт. В коллекции собраны экспонаты от древнейших времен до наших дней. Среди них — скелет «гиганта из Тегернзе» Томаса Хаслера (1851-1876), внесенного в Книгу рекордов Гиннесса. Его рост составлял 2,35 метра. Музей размешается в старом здании медицинского факультета.
Медицинские и анатомические музеи в Германии
Медико-историческая коллекция Рурского университета (Medizinhistorische Sammlung der Ruhr-Universität) в Бохуме. В музее, расположенном в башне бывшей шахты, собрано более 10 тысяч инструментов и аппаратов из всех областей медицины XIX-XX веков. В центре внимания постоянной экспозиции — история изучения тайн человеческого тела и этические вопросы.
Медицинские и анатомические музеи в Германии
Музей истории медицины и фармакологии Университета имени Христиана Альбрехта (Medizin- und Pharmaziehistorische Sammlung der Christian-Albrechts-Universität zu Kiel) в Киле. Основан в 1980-х годах после передачи университету одной частной коллекции из Швейцарии. Помимо инструментов и техники здесь представлены объекты, относящиеся к народной и этномедицине.
Медицинские и анатомические музеи в Германии
Музей лепры (Lepramuseum) в вестфальском городе Мюнстер. Единственный в Германии музей, посвященный истории, распространению и борьбе с этим инфекционным заболеванием. Был открыт в 1986 году после создания немецкого Общества по изучению лепры. Музей расположен в небольшом фахверковом доме. Рядом находится часовенка Святого Лазаря из лепрозория XVI века.
Медицинские и анатомические музеи в Германии
Музей Иоганна Винтера (Johann-Winter-Museum) в городе Андернах. Небольшой музей истории врачебного искусства в родном городе немецкого ученого-медика XVI века. Рассказывает о медицине доисторического периода, античности и Средневековья, а также фармакологии, анестезии, интенсивной терапии. Около музея расположен сад с лечебными травами.
Медицинские и анатомические музеи в Германии
Вюртембергский музей психиатрии (Württembergisches Psychiatriemuseum) в Цвифальтене. Основан в 2003 году. Музей посвящен истории современной психиатрии и психиатрических больниц, диагностике, а также знакомит с известными врачами и учеными, работавшими в этой области. Специальный раздел рассказывает о бесчеловечной практике эвтаназии в «третьем рейхе».
Медицинские и анатомические музеи в Германии
Немецкий музей эпилепсии (Deutsches Epilepsiemuseum Kork) в городе Кель. Находится в районе Корк в помещениях Музея ремесел. Открыт по воскресным дням. Этот первый в мире музей, посвященный эпилепсии, был открыт в 1998 году. Рассказывает об истории болезни, диагностике, методах лечения, а также отражении в религиозном искусстве и других произведениях.
Медицинские и анатомические музеи в Германии
Музей истории дантистики (Dentalhistorisches Museum) в Чадрасе. Был открыт в 2000 году в одном из зданий замка Колдиц, а через несколько лет переехал в парк, находящийся по соседству. Музей располагает экспонатами, книгами и документами из более чем ста больших и малых частных коллекций. Экспозиция интересна не только профессионалам, но широкой публике.
Медицинские и анатомические музеи в Германии
Оптический музей (Optisches Museum Jena) в Йене. Специальные разделы его обширной экспозиции посвящены истории очков, офтальмологических приборов и микроскопов. В одном из помещений воссоздана старая мастерская фирмы Zeiss 1866 года.
Автор: Максим Нелюбин
Операции при опущении и выпадении матки
Преимущества операции:
- За счет прочности тончайшей сетки обеспечивается надежный эффект фиксации с низким риском рецидивов.
- Синтетический сетчатый материал обладает хорошей биосовместимостью с тканями человека, что предотвращает развитие аллергических проявлений, реакции отторжения, рубцовых изменений в тканях, а также воспалительных и гнойных осложнений.
- Операция проводится только лапароскопически, без разрезов в области влагалища.
- Короткий восстановительный период и хорошие отдаленные результаты.
- После проведения операции можно вести полноценную активную жизнь, в том числе — заниматься спортом.
Вагинальное удаление матки — выполняется чаще всего при полном выпадении матки, может сочетаться с пластикой влагалища.
Органосохраняющие операции — Опущение внутренних половых органов не является показанием для удаления матки. Мы проводим операции с применением современных синтетических имплантатов (производства США, Франции) для коррекции всех дефектов тазового дна с долгосрочными положительными результатами. При сочетанных формах опущения (стрессовое недержание мочи) проводим операции TOT-O (установка среднеуретрального слинга трансобтураторным доступом), избавляющие от этого симптома.
Омоложение (biorevitalization) влагалища и промежности — неинвазивное эффективное лечение ранних, начальных форм опущения половых органов заключается во введении специальной гиалуроновой кислоты в стенки влагалища, промежности. Манипуляции проводятся под местным обезболиванием. Профилактика дальнейшего прогрессирования заболевания
Записаться на консультациюОсобенности операций при опущении и выпадении матки
Анестезия. Хирургическое вмешательство проводится под внутривенным, спинальным или эндотрахеальным наркозом. Вид обезболивания определяет на предварительной консультации опытный анестезиолог-реаниматолог с учетом противопоказаний и имеющейся соматической патологии.
Длительность операции. В зависимости от сложности хирургического вмешательства операция может продолжаться от 1.5 до 3 часов. В каждой конкретной ситуации операция длится столько, сколько необходимо для получения качественного результата при максимально бережном отношении к здоровым тканям.
Нахождение в стационаре. Женщина находится в нашем госпитале от 1 (без ночевки) до 2-3 суток в зависимости от сложности операции и общего состояния. Затем в амбулаторных условиях пациентка находится на больничном листе от 10 дней до 3-4 недель.
После операции. Время восстановления организма зависит от объема хирургического вмешательства, возраста пациентки и общего состояния ее здоровья. В среднем оно составляет 2-3 недели.
Ограничения. В течение месяца после операции не рекомендуется подъем тяжестей, ограничивается половая жизнь, посещение сауны/бани. Точную длительность этих ограничений вам скажет врач при выписке.
Почему мы
- Врачи. Высококвалифицированные хирурги-гинекологи, в том числе доктор наук, профессор с большим опытом проведения лапароскопических и трансвагинальных гинекологических операций, специализирующиеся на сложных реконструктивно-пластических вмешательствах.
- Современное оборудование. Операционный блок оснащен хирургической техникой ведущих мировых производителей «Karl Storz», «Erbe», «Covidien», что позводяет применять высокотехнологичные хирургические методики, дает пациентке уверенность в безопасности и отличных результатах операции.
- Эффективность. Более 90% пациентов избавляются от симптомов заболевания (боли, недержание мочи, выпадение органов и др.).
- Бережное отношение к тканям. Доскональное знание функциональной анатомии и хирургическое мастерство врачей позволяют выполнять все манипуляции с ювелирной точностью, что способствует быстрому заживлению и восстановлению тканей.
- Комплексность. У нас можно получить полный спектр услуг — программы предоперационной подготовки, оперативное вмешательство и наблюдение в восстановительном периоде.
- Только положительные отзывы пациенток. После проведенных операций все женщины возвращаются к полноценной половой жизни и физической активности.
При опущении или выпадении матки, влагалища обращайтесь к хирургам-гинекологам Клинического госпиталя на Яузе. Наши специалисты проведут оптимально в вашем случае хирургическое вмешательство и избавят от всех связанных с этими заболеваниями неприятных симптомов.
Цены на услуги Вы можете посмотреть в прайсе или уточнить по телефону, указанному на сайте.
Статья проверена врачом акушером-гинекологом, проф. Камоевой С.В., носит общий информационный характер, не заменяет консультацию специалиста.
Для рекомендаций по диагностике и лечению необходима консультация врача.
рентген внутренних органов женского тела Фотография, картинки, изображения и сток-фотография без роялти. Изображение 14603585.
рентген внутренних органов женского тела Фотография, картинки, изображения и сток-фотография без роялти. Изображение 14603585.Рентген внутренних органов женского тела
M L XLТаблица размеров
| Размер изображения | Идеально подходит для |
| Ю | Интернет и блоги, социальные сети и мобильные приложения. |
| м | Брошюры и каталоги, журналы и открытки. |
| л | Плакаты и баннеры для дома и улицы. |
| XL | Фоны, рекламные щиты и цифровые экраны. |
Используете это изображение на предмете перепродажи или шаблоне?
Распечатать Электронный Всесторонний
4000 x 5000 пикселей | 33.9 см x 42,3 см | 300 точек на дюйм | JPG
Масштабирование до любого размера • EPS
4000 x 5000 пикселей | 33,9 см x 42,3 см | 300 точек на дюйм | JPG
Скачать
Купить одно изображение
6 кредитов
Самая низкая цена
с планом подписки
- Попробуйте 1 месяц на 2209 pyб
- Загрузите 10 фотографий или векторов.
- Нет дневного лимита загрузок, неиспользованные загрузки переносятся на следующий месяц
221 ру
за изображение любой размер
Цена денег
Ключевые слова
Похожие изображения
Нужна помощь? Свяжитесь со своим персональным менеджером по работе с клиентами
@ +7 499 938-68-54
Мы используем файлы cookie, чтобы вам было удобнее работать.Используя наш веб-сайт, вы соглашаетесь на использование файлов cookie, как описано в нашей Политике использования файлов cookie
. ПриниматьЖенская анатомия 101: Путеводитель по вашим органам
Общее понимание женской анатомии полезно для всего, от сексуального здоровья до осведомленности о раке. Знакомство с этими терминами не только упрощает общение с врачом, но и облегчает понимание нашего тела.
Женские органы
Анатомия женщины включает все тело, но органы, которые с медицинской точки зрения называются «женскими органами», обычно относятся к таким половым органам, как матка, яичники, влагалище и маточные трубы.Эти органы вырабатывают гормоны, способствуют размножению или позволяют получать удовольствие во время секса.
Матка
Матка является частью внутренней анатомии женщины и играет важную роль во время менструации и беременности. В просторечии его называют «матка». Это орган грушевидной формы, в который имплантируется оплодотворенная яйцеклетка. Он имеет толстые мускулистые стенки и считается одной из самых сильных мышц человеческого тела. Фаллопиевы трубы соединяются с маткой вверху, а шейка матки — внизу.
Эндометрий
Это слизистая оболочка, выстилающая внутреннюю часть матки. Во время менструального цикла женщины он сгущается в ожидании беременности. Если беременность не наступает, слизистая оболочка выпадает во время менструации.
Яичники
Яичники — это железа, отвечающая за производство яйцеклеток. Когда яйцеклетка созревает, она выходит из яичников в маточную трубу. По обе стороны от матки расположены два яичника.Самки рождаются с множеством потенциальных яйцеклеток, которые не созревают до наступления половой зрелости. Яичники не только производят яйца; они также производят гормоны, такие как эстроген и прогестерон, которые повышаются и понижаются в течение месячного цикла женщины.
Фаллопиевы трубы
Фаллопиевы трубы — это два мышечных протока, расположенные по обе стороны от матки. Фаллопиевы трубы имеют похожие на волосы структуры, известные как реснички, которые направляют яйца от яичников к матке.
шейка матки
Шейка матки соединяет матку с влагалищным каналом, играя важную роль во время беременности и родов.Шейка матки подобна сверхмощной части женской анатомии; органы у женщин часто меняются во время беременности, но шейка матки может расширяться от крошечного отверстия шириной в один сантиметр (размером с чирио) до отверстия шириной десять сантиметров у некоторых женщин (размером с бублик). ).
Вагина
Влагалище, как правило, является наиболее обсуждаемой частью анатомии женского таза. Влагалище — это мышечный канал, соединяющий шейку матки с наружными тазовыми женскими гениталиями.Его стены выстланы слизью и содержат Lactobacillus , умные бактерии, которые поддерживают низкий уровень pH и другие вредные бактерии.
Вульва
Вульва — это термин, используемый для обозначения нескольких внешних частей женских гениталий. В него входят половые губы и клитор.
Клитор — это центр сексуального удовольствия для женщин. Кончик или головка на конце находится к верхней части вульвы. Этот орган также простирается внутрь и имеет размеры от трех до четырех дюймов в тазу женщины.У него примерно 8000 нервных окончаний, что почти в два раза больше, чем у пениса.
Дополнительно на обеих сторонах клитора находятся половые губы. Большая губа — это более крупная внешняя мясистая часть, окружающая вход во влагалище. Малая губа — это часть, находящаяся внутри большой губы. В этой области находится отверстие уретры (где моча выходит из тела), а также отверстие влагалища. Под половыми губами находится промежность, представляющая собой небольшой кусок ткани, отделяющий внешнюю лобковую область от ануса.
Получение регулярного ухода в Атланте, Джорджия
Гораздо легче поговорить с врачом, если вы немного больше знакомы с женской анатомией. Такие органы, как матка и яичники, имеют свои собственные осложнения и, следовательно, их собственные боли и ощущения. Указание на них может быть очень полезным для постановки диагноза, но эти разговоры можно вести так, как вам удобно.
Очень важно иметь регулярные мазки Папаниколау, скрининги на заболевания, передающиеся половым путем, и посещения по поводу других репродуктивных заболеваний у женщин.Свяжитесь со специалистами Advanced Gynecology, чтобы назначить тазовый осмотр в Атланте, Афинах или Альфаретте сегодня.
Анатомия и физиология: внутренняя женская репродуктивная анатомия
Изображение из Атласа анатомии человека.
А, матка, кубик Рубикса природы. Вы, вероятно, смеетесь про себя, говоря: «Это не какая-то большая загадка — я знаю об этом достаточно, чтобы справиться». Ты? У вас на самом деле ? Я не прошу показаться злым. Это может показаться сюрпризом, но большинство людей мало знают о репродуктивной анатомии — даже своей собственной!
Это первый из двух постов, посвященных внутренним репродуктивным системам.Давайте сначала взглянем на женскую систему.
Фаллопиан, что скажешь?
Изображение из Атласа анатомии человека.
Однажды, когда я занимался сексом в 7-м классе (примерно один день), мой учитель здоровья попытался описать нам внутреннюю репродуктивную систему. Он сказал нам изобразить стойку журавля кунг-фу, с маткой в качестве мастера кунг-фу и фаллопиевыми трубами в качестве его рук (вот так). Как ни смешно это звучит, никто из нас никогда этого не забывал.
Фаллопиевы трубы, или яйцеводы, имеют длину около 10 см и состоят из трех слоев: серозной, мышечной и слизистой. Каждая маточная труба состоит из трех частей: перешейка (суженная часть, соединенная с маткой), ампулы (промежуточная расширенная часть, изгибающаяся над яичником) и воронка (открытая в брюшную полость).
Яйца (яйца) проходят через маточную трубу в полость матки.
Фимбрии, или то, о чем вы, вероятно, никогда не слышали
Изображение из Атласа анатомии человека.
Фимбрии — интересные постройки. Помните стойку журавля моего учителя здоровья? Думайте о фимбриях как о руках мастера кунг-фу. К вашему сведению, я собираюсь провести эту аналогию с Ground .
Пальцевидные по форме фимбрии представляют собой выступы, прикрепленные к яичникам. Перед овуляцией (выходом яйцеклетки) фимбрии располагаются близко к поверхности фолликула яичника. Реснички, волосовидные органеллы, на фимбриях ритмично бьются, создавая токи, которые уносят яйцеклетку в маточную трубу.
Яичники и находящиеся в них вещества
Изображение из Атласа анатомии человека.
Итак, если фаллопиевы трубы являются руками стойки журавля кунг-фу, а фимбрии — руками, то яичники — это нунчаки. Яичники — это гонады (которые происходят из того же набора в утробе матери), которые производят гаметы (яйцеклетки). Эти гаметы вносят половину генетического материала, необходимого для эмбрионального развития (другая половина поступает от мужских гамет).
Яичники — это железы внутренней секреции, вырабатывающие гормоны прогестерон и эстроген — половые гормоны, которые регулируют раннее развитие и участвуют в менструальном цикле. Каждый яичник около 4 см в длину и 2 см в ширину. Связка яичника прикрепляет его к матке, а поддерживающая связка прикрепляет его к стенке таза.
Во время овуляции яйцеклетка выходит из поверхности яичника и попадает в маточную трубу, откуда попадает в матку.
Что такое матка?
Изображение из Атласа анатомии человека.
Если бы я подошел к вам прямо сейчас и попросил вас сказать, что такое матка и что она делает, вы могли бы? Давай попробуем. Не открывая Google или Википедию, можете ли вы дать четкое и лаконичное объяснение матки? «То, что случается с младенцами», не годится. Видеть? Трудно понять, чему тебя никогда не учили.
Матка представляет собой полый толстостенный орган грушевидной формы — на самом деле проток! — расположенный в полости таза между мочевым пузырем и прямой кишкой. Фаллопиевы трубы ведут в верхнюю часть матки, по одной с каждой стороны, а нижняя часть матки — во влагалище.Связки удерживают в подвешенном состоянии верхнюю часть матки; нижняя часть заделана фиброзной тканью.
Это все хорошо, я слышу, как некоторые из вас говорят, но что он делает ? Что ж, когда яйцеклетка (яйцеклетка) оплодотворяется, она внедряется в стенку матки и обычно остается там по мере развития. Развитие эмбриона, а затем плода заставляет стенку матки увеличиваться в размерах — на самом деле очень сильно. Вы видели беременных. Ты знаешь.
После родов матка сжимается почти до нормального размера (сумасшедшая, правда?), Хотя ее полость больше, а мышечные слои более выражены (потому что она только что вытолкнула ребенка, как босс).
шейка матки
Изображение из Атласа анатомии человека.
В один памятный случай мы с некоторыми моими друзьями обсуждали то, что мы знали об анатомии друг друга за тарелкой картофельных шкур (у меня бывают интересные друзья и иногда беседы), когда один из моих друзей-парней торжествующе крикнул: «Ха! Шейка матки! Это… та штука… »Да, действительно, друг. Это шейка матки.
Шейка матки на самом деле является самой нижней частью матки, суженным сегментом конической формы, который ведет к влагалищу.Это канал для менструального цикла, поступления спермы и родов (это трифект веселья и ужаса). Он также выделяет прозрачную щелочную слизь, которая меняет характер в зависимости от того, где кто-то находится в своем менструальном цикле.
И вот оно! Краткое изложение всего, что вы всегда хотели знать о внутренней репродуктивной системе женщины. Следите за обновлениями в нашем следующем посте, где мы займемся мужской системой.
Не забудьте подписаться на блог Visible Body , чтобы узнать больше об анатомии!
Вы инструктор? У нас есть отмеченные наградами 3D-продукты и ресурсы для вашего курса анатомии и физиологии! Подробнее здесь.
Похожие сообщения:
Женская репродуктивная система | Безграничная анатомия и физиология
Анатомия женской репродуктивной системы
Репродуктивная система женщины состоит из двух основных частей: матки и яичников, которые производят яйцеклетки женщины.
Цели обучения
Обрисуйте анатомию женской репродуктивной системы от внешней к внутренней
Основные выводы
Ключевые моменты
- Внутренними репродуктивными органами женщины являются влагалище, матка, маточные трубы, шейка матки и яичник.
- Наружные структуры включают лобковую мышцу, половую щель, большие и малые половые губы, вульву, бартолиновую железу и клитор.
- Женская репродуктивная система состоит из двух основных частей: матка, в которой находится развивающийся плод, вырабатывает вагинальные и маточные выделения и передает анатомически мужскую сперму через маточные трубы; и яичники, которые производят анатомически женские яйцеклетки.
Ключевые термины
- яичник : женский репродуктивный орган, часто спаренный, вырабатывающий яйцеклетки, а у млекопитающих выделяет гормоны эстроген и прогестерон.
- яйцевод : канал, по которому яйцеклетка проходит от яичника к матке или наружу (у человека называемые фаллопиевыми трубами).
- вульва : состоит из женских наружных половых органов.
- оогенез : формирование и развитие яйцеклетки.
Женская репродуктивная система человека (или женская половая система) состоит из двух основных частей:
- матка
- Содержит развивающийся плод
- Выделяет вагинальные и маточные выделения
- Проходит анатомически мужскую сперму в маточные трубы
- Яичники
- Производят анатомически женские яйцеклетки.
- Производят и секретируют эстроген и прогестерон
Эти детали внутренние; влагалище встречается с внешними органами в области вульвы, включая половые губы, клитор и уретру. Влагалище прикрепляется к матке через шейку матки, а матка прикрепляется к яичникам через маточные трубы. Через определенные промежутки времени яичники выпускают яйцеклетку, которая проходит через маточную трубу в матку.
Если при этом переходе он встречается со спермой, сперма проникает внутрь и сливается с яйцеклеткой, оплодотворяя ее.Оплодотворение обычно происходит в яйцеводах, но может происходить и в самой матке. Затем зигота имплантируется в стенку матки, где начинается процесс эмбриогенеза и морфогенеза. Когда она достаточно развита, чтобы выжить вне матки, шейка матки расширяется, и сокращения матки продвигают плод через родовые пути (влагалище).
Яйцеклетки больше сперматозоидов и формируются к моменту рождения ребенка женского пола с анатомической точки зрения. Примерно каждый месяц в процессе оогенеза созревает одна яйцеклетка, которая отправляется по маточной трубе, прикрепленной к ее яичнику, в ожидании оплодотворения.Если яйцеклетка не оплодотворена, она выводится из организма во время менструации.
Внутренними репродуктивными органами женщины с анатомической точки зрения являются влагалище, матка, маточные трубы, шейка матки и яичник.
Внешние компоненты включают лобковую мышцу, половую щель, большие половые губы, малые половые губы, бартолиновые железы и клитор.
Female Repro : Иллюстрированный сагиттальный вид женской репродуктивной системы.
Яичники
Яичники — это органы внутренней репродуктивной системы женщины, производящие яйцеклетки.
Цели обучения
Опишите расположение и функцию яичников
Основные выводы
Ключевые моменты
- Помимо яйцеклеток, яичники являются эндокринными органами и вырабатывают гормоны, которые действуют во время женского менструального цикла и беременности.
- Яичники выделяют эстроген и прогестерон.
- Каждый яичник расположен в боковой стенке таза в области, называемой яичниковой ямкой.
- Яичники прикрепляются к матке через связку яичника (которая проходит в широкой связке).
- Обычно яичники по очереди выпускают яйца каждый месяц; однако, если один яичник отсутствует или дисфункциональный, то другой яичник откладывает яйца каждый месяц.
- Есть две конечности яичника: трубный и маточный.
Ключевые термины
- внутрибрюшинно : Находится во внутреннем слое брюшины (серозная оболочка, которая образует выстилку брюшной полости).
- желтое тело : Временная эндокринная структура женских яичников, которая необходима для установления и поддержания беременности.
- либидо : общее сексуальное влечение человека.
- фолликул : скопление сфероидных клеток, обнаруженное в яичниках, которое секретирует гормоны, влияющие на стадии менструального цикла.
- яичник : женский репродуктивный орган, часто спаренный, который производит яйцеклетки, а у млекопитающих выделяет гормоны эстроген и прогестерон.
Яичник — репродуктивный орган, вырабатывающий яйцеклетки, обычно попарно находящийся в репродуктивной системе самок позвоночных.Яичники у женщин аналогичны семенникам у мужчин в том смысле, что оба являются гонадными и эндокринными железами. Яичники секретируют как эстроген, так и прогестерон. Эстроген отвечает за появление вторичных половых признаков у женщин в период полового созревания, а также за созревание и поддержание половых органов в их зрелом функциональном состоянии. Прогестерон взаимодействует с эстрогеном, способствуя изменению менструального цикла эндометрия.
Анатомические особенности
Яичники расположены в боковой стенке таза с каждой стороны в области, называемой яичниковой ямкой.Ямка обычно находится под внешней подвздошной артерией и перед мочеточником и внутренней подвздошной артерией.
У человека парные яичники лежат в полости таза по обе стороны от матки, к которой они прикреплены посредством фиброзной нити, называемой связкой яичника. Яичники прикреплены к стенке тела через поддерживающую связку яичника. Часть широкой связки матки, которая покрывает яичник, известна как мезовариум. Яичник — единственный орган в организме человека, который полностью инвагинирован в перитоний, что делает его единственным внутрибрюшинным органом.
Яичник имеет две конечности: трубный и маточный. Конечность трубы — это конец, к которому фаллопиевы трубы прикрепляются через инфундибуло-тазовую связку. Конечность матки направлена вниз и прикрепляется к матке через связку яичника.
Яичник : графическая иллюстрация женской репродуктивной системы
Физиология и функции
Яичники являются местом производства яйцеклеток и также выполняют специфическую эндокринную функцию.
Оогенез
Яичники являются местом производства гамет (яйцеклеток, ооцитов). Развивающаяся яйцеклетка (или ооцит) растет в среде, обеспечиваемой фолликулами яичников. Фолликулы состоят из разных типов и количества клеток в зависимости от стадии их созревания, которая может определяться их размером. Когда созревание ооцитов завершается, выброс лютеинизирующего гормона (ЛГ), секретируемый гипофизом, стимулирует разрыв фолликула и высвобождение ооцитов.
Этот процесс развития и высвобождения ооцитов называется овуляцией.Фолликул остается функциональным и превращается в желтое тело, которое секретирует прогестерон, чтобы подготовить матку к возможной имплантации эмбриона. Обычно каждый яичник по очереди выпускает яйца каждый месяц. Однако этот чередующийся выпуск яиц случаен. Когда один яичник отсутствует или дисфункциональный, другой яичник будет продолжать выделять яйца каждый месяц.
Эндокринная функция
Яичники выделяют эстроген, прогестерон и тестостерон. Эстроген отвечает за вторичные половые характеристики женщин в период полового созревания.Это также важно для созревания и поддержания зрелых и функциональных репродуктивных органов. Прогестерон подготавливает матку к беременности и молочные железы к лактации. Совместное действие прогестерона и эстрогена способствует изменению менструального цикла эндометрия. У женщин тестостерон важен для развития мышечной массы, силы мышц и костей, а также для оптимального уровня энергии. Он также играет роль в либидо у женщин.
Матка
Матка — это самый большой и главный орган женского репродуктивного тракта, который является местом роста плода и реагирует на гормоны.
Цели обучения
Опишите строение и функцию матки
Основные выводы
Ключевые моменты
- Тело матки соединяется с яичниками маточными трубами и открывается во влагалище через шейку матки.
- Два мюллерова протока
обычно первоначально образуются у плода женского пола, но у человека они полностью сливаются в единую матку во время беременности. - Матка играет важную роль в сексуальной реакции, направляя кровоток к тазу и наружным гениталиям, включая яичники, влагалище, половые губы и клитор.
- Репродуктивная функция матки заключается в приеме оплодотворенной яйцеклетки, которая проходит через маточно-трубный переход от маточной трубы.
- Выстилка полости матки называется эндометрием.
Ключевые термины
- linea terminalis : Часть края таза, которая является краем входа в таз.
- аденомиоз : Состояние, характеризующееся прорывом эндометрия в мышечную стенку матки.
- матка : орган женской репродуктивной системы, в котором молодые зачатие и развиваются до рождения; матка.
- эндометрий : слизистая оболочка, выстилающая матку у млекопитающих и в которую имплантируются оплодотворенные яйца.
- фаллопиевы трубы : Фаллопиевы трубы, также известные как яйцеводы, маточные трубы и сальпинкс (сингулярный сальпинкс), представляют собой две очень тонкие трубы, выстланные реснитчатым эпителием и ведущие из яичников самок млекопитающих в матку через маточно-трубные соединение.
Матка или матка — главный репродуктивный половой орган большинства млекопитающих, включая человека, реагирующий на женские гормоны. Один конец, шейка матки, открывается во влагалище, а другой соединяется с одной или обеими маточными трубами, в зависимости от вида. Именно внутри матки плод развивается во время беременности, обычно полностью развиваясь у плацентарных млекопитающих, таких как человек.
Два мюллерова протока обычно первоначально образуются у плода женского пола, а у человека они полностью сливаются в единую матку в зависимости от вида.Матка состоит из тела и шейки матки. Шейка матки выступает во влагалище. Матка удерживается в пределах таза уплотнениями внутри тазовой фасции, которые называются связками. Эти связки включают лобково-шейные, поперечные, шейные, кардинальные и маточно-крестцовые связки. Он покрыт листовой складкой брюшины, широкой связкой.
Матка играет важную роль в сексуальной реакции, направляя кровоток к тазу и наружным гениталиям, включая яичники, влагалище, половые губы и клитор.Репродуктивная функция матки заключается в приеме оплодотворенной яйцеклетки, которая проходит через маточно-трубный переход от маточной трубы. Он имплантируется в эндометрий и получает питание от кровеносных сосудов, которые развиваются исключительно для этой цели.
Матка : Сосуды матки и ее придатков, вид сзади.
Оплодотворенная яйцеклетка становится эмбрионом, прикрепляется к стенке матки, образует плаценту и развивается в плод (беременность) до родов.Из-за анатомических барьеров, таких как таз, матка частично вдавливается в брюшную полость из-за ее расширения во время беременности. Даже во время беременности масса матки человека составляет всего около килограмма (2,2 фунта).
Матка расположена внутри таза непосредственно дорсальнее (и обычно несколько рострально) по отношению к мочевому пузырю и вентрально по отношению к прямой кишке. Матка человека имеет грушевидную форму и около 7,6 см в длину. Анатомически матку можно разделить на четыре сегмента: дно, тело, шейку матки и внутренний зев.
Яичник : графическая иллюстрация женской репродуктивной системы.
Матка находится посередине полости таза во фронтальной плоскости (за счет ligamentum latum uteri). Дно не выходит за пределы терминальной линии. Дно матки — это верхняя округлая часть, противоположная шейке матки. Вагинальная часть шейки матки не простирается ниже межостистной линии. Матка подвижна и движется кпереди под давлением полного мочевого пузыря или полной прямой кишки, тогда как если оба полны, она движется вверх.Повышенное внутрибрюшное давление толкает его вниз. Подвижность присвоено ему мышечно-волокнистая аппарат, который состоит из подвешивающих и поддерживающих частей. В нормальных условиях поддерживающая часть удерживает матку в антефлексии и антеверсии (у 90% женщин) и удерживает ее «плавающей» в тазу. В случаях, когда матка «наклонена», также известная как ретровертированная матка, у женщин могут быть симптомы боли во время полового акта, боли в области таза во время менструации, незначительное недержание мочи, инфекции мочевыводящих путей, трудности с зачатием и трудности с использованием тампонов.Осмотр органов малого таза врачом может определить, наклонена ли матка.
Выстилка полости матки называется эндометрием. Он состоит из функционального эндометрия и базального эндометрия, из которого возникает первый. Повреждение базального эндометрия приводит к образованию спаек и / или фиброзу (синдром Ашермана). У всех плацентарных млекопитающих, включая человека, эндометрий периодически образует слизистую оболочку, которая теряется или реабсорбируется, если беременность не наступает. Отслаивание функциональной выстилки эндометрия вызывает менструальное кровотечение (известное в просторечии как «период» у людей с циклом примерно 28 дней, +/- 7 дней кровотечения и +/- 21 день прогрессирования) на протяжении всех фертильных лет. женщины и некоторое время за ее пределами.
В зависимости от вида и признаков физического и психологического здоровья, веса, факторов окружающей среды циркадного ритма, фотопериодизма (физиологическая реакция организмов на продолжительность дня или ночи) влияние менструальных циклов на репродуктивную функцию матки определяется подвержены выработке гормонов, регенерации клеток и другим биологическим действиям. Менструальные циклы могут варьироваться от нескольких дней до шести месяцев, но могут сильно различаться даже у одного и того же человека, часто прерываясь на несколько циклов перед возобновлением.
Матка в основном состоит из гладкой мускулатуры, известной как миометрий. Самый внутренний слой миометрия известен как соединительная зона, которая утолщается при аденомиозе. Параметрий — это рыхлая соединительная ткань вокруг матки. Периметрий — это брюшина, покрывающая дно, вентральную и дорсальную части матки. Матка в основном поддерживается тазовой диафрагмой, телом промежности и мочеполовой диафрагмой. Во-вторых, он поддерживается связками и брюшиной (широкой связкой матки).
Система женских воздуховодов
Фаллопиевы трубы или яйцеводы соединяют яичники с маткой.
Цели обучения
Опишите конструкции внутренней системы воздуховодов
Основные выводы
Ключевые моменты
- Фаллопиевы трубы пропускают яйцеклетку из яичника в матку.
- Выстилка фаллопиевых труб реснитчатая и состоит из нескольких сегментов, включая воронку, ампулярную часть, перешеек и интерстициальные области.
- Между ресничными клетками вкраплены клетки стержня, которые содержат апикальные гранулы и продуцируют канальцевую жидкость, содержащую питательные вещества для сперматозоидов, ооцитов и зигот.
- Иногда эмбрион имплантируется в маточную трубу вместо матки, вызывая внематочную беременность.
Ключевые термины
- яйцевод : проток, по которому яйцеклетка проходит от яичника к матке или наружу.
- маточные трубы : Также известные как яйцеводы, маточные трубы и сальпинги (сингулярный сальпинкс), две очень тонкие трубы, выстланные реснитчатым эпителием, ведущие из яичников самок млекопитающих в матку через маточно-трубчатый переход.
- фолликул яичника : основные единицы репродуктивной биологии женщины, каждая из которых состоит из примерно сферических скоплений клеток, обнаруженных в яичнике.
Фаллопиевы трубы, также известные как яйцеводы, маточные трубы и сальпинги (сингулярный сальпинкс), представляют собой две очень тонкие трубы, выстланные реснитчатым эпителием, ведущие от яичников самок млекопитающих в матку через маточно-трубчатый переход. У позвоночных, не являющихся млекопитающими, эквивалентными структурами являются яйцеводы.Эти трубки позволяют яйцеклетке проходить из яичника в матку.
Различные сегменты маточной трубы (латеральнее к медиальному):
- Инфундибулум с ассоциированными фимбриями около яичника
- Ампулярная область, которая представляет собой большую часть боковой трубки
- Перешеек, который представляет собой более узкую часть трубки, которая соединяется с маткой
- Интерстициальная (интрамуральная) часть, пересекающая мускулатуру матки
Устье маточных труб — это точка, в которой канал маточных труб встречается с брюшной полостью, в то время как отверстие маточной трубы в маточной трубе является входом в полость матки, маточно-трубчатым соединением.
Сегменты матки : Иллюстративный рисунок переднего вида матки, показывающий сегменты матки
В простом цилиндрическом эпителии фаллопиевых труб есть два типа клеток. Ресничные клетки преобладают по всей трубке, но наиболее многочисленны в воронке и ампуле. Эстроген увеличивает производство ресничек на этих клетках.
Между ресничными клетками вкраплены клетки стержня, которые содержат апикальные гранулы и продуцируют канальцевую жидкость.Эта жидкость содержит питательные вещества для сперматозоидов, ооцитов и зигот. Секреция также способствует увеличению емкости сперматозоидов за счет удаления гликопротеинов и других молекул с плазматической мембраны сперматозоидов. Прогестерон увеличивает количество стержневых клеток, а эстроген увеличивает их высоту и секреторную активность. Трубная жидкость течет против действия ресничек по направлению к фибрированному концу.
Когда яйцеклетка развивается в яичнике, она инкапсулируется в мешочек, известный как фолликул яичника.При созревании фолликул и стенка яичника разрываются, позволяя яйцеклетке вырваться наружу. Яйцо захватывается бахромчатым концом и попадает в ампулу, где обычно встречаются сперматозоиды и происходит оплодотворение. Оплодотворенная яйцеклетка, ставшая теперь зиготой, движется к матке с помощью трубных ресничек и трубных мышц. Примерно через пять дней новый эмбрион попадает в полость матки и примерно через день имплантируется. Иногда эмбрион имплантируется в маточную трубу вместо матки, вызывая внематочную беременность.
Вагина
Влагалище — женский репродуктивный тракт, выполняющий две основные функции: половой акт и роды.
Цели обучения
Опишите влагалище и его функции
Основные выводы
Ключевые моменты
- Влагалище находится между шейкой матки и наружными гениталиями, в первую очередь вульвой.
- Несмотря на широкие анатомические вариации, длина непроработанного влагалища женщины детородного возраста составляет примерно от 6 до 7 лет.5 см (2,5–3 дюйма) через переднюю стенку (передняя) и 9 см (3,5 дюйма) через заднюю стенку (задняя).
- Во время полового возбуждения влагалище расширяется как в длину, так и в ширину.
- Ряд гребней, образующихся при складывании стенки наружной трети влагалища, называется вагинальными морщинами.
- Смазка влагалища обеспечивается бартолиновыми железами возле входа во влагалище и шейки матки.
- Девственная плева — это тканевая мембрана, которая окружает или частично покрывает наружное отверстие влагалища.
Ключевые термины
- вульва : влагалище, ведущее к матке.
- клитор : Маленький, чувствительный и удлиненный эректильный орган в передней части вульвы у самок млекопитающих, гомологичный пенису.
- Скинские железы : железы, расположенные на передней стенке влагалища, вокруг нижнего конца уретры, которые впадают в уретру и около отверстия уретры. Они могут быть рядом с точкой G.
- влагалище : фиброзно-мышечный трубчатый тракт, который является женским половым органом и выполняет две основные функции: половой акт и роды.
Влагалище, женский половой орган, представляет собой фиброзно-мышечный трубчатый тракт, который выполняет две основные функции: половой акт и роды. У людей этот проход ведет от отверстия вульвы к матке, но вагинальный тракт заканчивается у шейки матки.
Анатомия влагалища
Влагалище : Влагалище — ближайший внутренний женский репродуктивный орган.На этой диаграмме также показаны яичники, матка и шейка матки.
Отверстие влагалища намного больше отверстия уретры. Во время возбуждения влагалище становится влажным, чтобы облегчить проникновение полового члена. Внутренняя текстура влагалища создает трение для пениса во время полового акта.
Влагалищное отверстие находится в каудальном конце вульвы за отверстием уретры. Верхняя четверть влагалища отделена от прямой кишки прямокишечно-маточным мешком. Влагалище и внутренняя часть вульвы имеют красновато-розовый цвет, как и наиболее здоровые внутренние слизистые оболочки млекопитающих.Ряд гребней, образующихся при складывании стенки наружной трети влагалища, называется вагинальными морщинами. Эти поперечные эпителиальные гребни и обеспечивают влагалище увеличенной площадью поверхности для расширения и растяжения.
Смазка влагалища обеспечивается бартолиновыми железами возле входа во влагалище и шейки матки. Оболочка стенки влагалища также выделяет влагу, хотя и не содержит желез. До и во время овуляции слизистые железы шейки матки выделяют различные виды слизи, которая обеспечивает щелочную среду во влагалищном канале, благоприятную для выживания сперматозоидов.
Девственная плева — это тканевая оболочка, которая окружает или частично покрывает наружное отверстие влагалища. Ткань может быть разорвана или не разорвана вагинальным проникновением. Он также может быть разорван при родах, обследовании органов малого таза, травме или занятиях спортом. Отсутствие девственной плевы может не указывать на предыдущую сексуальную активность. Точно так же его присутствие может не указывать на отсутствие предшествующей сексуальной активности.
Функция влагалища
Основные функции влагалища — это сексуальное возбуждение и половой акт, а также роды.
Сексуальное возбуждение и половой акт
Концентрация нервных окончаний у входа во влагалище (нижняя треть) может обеспечить приятное ощущение во время сексуальной активности при стимуляции. Девяносто процентов нервных окончаний влагалища находятся в этой области. Однако во влагалище в целом недостаточно нервных окончаний для сексуальной стимуляции и оргазма; из-за отсутствия нервных окончаний роды становятся менее болезненными.
Исследования показывают, что ткань клитора значительно проникает в вульву и влагалище.Во время сексуального возбуждения и, в частности, стимуляции клитора, стенки влагалища смазываются, чтобы уменьшить трение, вызванное сексуальной активностью. При возбуждении влагалище быстро удлиняется в среднем до 4 дюймов (10 см) и может продолжать удлиняться в ответ на давление. Когда женщина полностью возбуждена, влагалище сжимается (расширяется в длину и ширину), а шейка матки втягивается. Стенки влагалища состоят из мягких эластичных складок слизистой оболочки, которые растягиваются или сокращаются (при поддержке тазовых мышц) до размера введенного полового члена или другого объекта, стимулируя половой член и помогая мужчине испытать оргазм и эякуляцию, таким образом возможность оплодотворения.
Эрогенная зона, обычно называемая точкой G (также известной как точка Грефенберга), расположена у передней стенки влагалища, примерно в пяти сантиметрах от входа. Некоторые женщины испытывают сильное удовольствие, если во время сексуальной активности стимулируется соответствующая точка G. Оргазм точки G может быть причиной женской эякуляции, поэтому некоторые врачи и исследователи полагают, что удовольствие от точки G исходит от желез Скина, женского гомолога простаты, а не от какого-либо конкретного места на стенке влагалища.Другие исследователи считают, что связь между железами Скина и точкой G слабая. Они утверждают, что железы Скина, по-видимому, не имеют рецепторов для стимуляции прикосновения и что нет прямых доказательств их участия. Существование точки G как отдельной структуры до сих пор является предметом споров, поскольку ее местоположение может варьироваться от женщины к женщине, а иногда и не существует.
Влагалище и роды
Влагалище обеспечивает канал для доставки ребенка из матки к самостоятельной жизни вне тела матери.Во время родов эластичность влагалища позволяет ему увеличиваться во много раз своего нормального диаметра. Влагалище часто называют родовым путем в контексте беременности и родов.
Вульва
Вульва — это наружные половые органы женского репродуктивного тракта, расположенные непосредственно за пределами генитального отверстия.
Цели обучения
Опишите строение и функции вульвы
Основные выводы
Ключевые моменты
- Основные структуры вульвы включают большие и малые половые губы, лобок, клитор, луковицу преддверия, преддверие вульвы, вестибулярные железы и генитальное отверстие (или отверстие влагалища).
- Вульва богата нервами, которые стимулируются во время сексуальной активности и возбуждения.
- Вульва также содержит отверстие женской уретры и, таким образом, выполняет жизненно важную функцию мочеиспускания.
Ключевые термины
- малые половые губы : две внутренние кожные складки внутри расщелины больших половых губ.
- вульва : влагалище, ведущее к матке.
- лобок : Мясистая выпуклость над лобковыми костями, покрывающаяся волосами в период полового созревания.
- большие половые губы : Две внешние округлые складки жировой ткани, которые лежат по обе стороны от отверстия влагалища.
Вульва состоит из наружных половых органов самки млекопитающего. Его развитие происходит в несколько фаз, в основном во время плодного и пубертатного периодов.
Как внешний портал матки или матки человека, вульва защищает свое отверстие «двойной дверью»: большие половые губы (большие губы) и малые половые губы (маленькие губы).Вульва также содержит отверстие женской уретры и, таким образом, выполняет жизненно важную функцию мочеиспускания.
У человека основными структурами вульвы являются:
- Голова лобка
- Большие и малые половые губы
- Наружная часть клитора и клиторальный капюшон
- Преддверие влагалища
- Половая щель
- Уздечка толстой губы или фуршет
- Отверстие (или мочевой проход) уретры
- Открытие (или интроитус) влагалища
- Девственная плева
Другие известные структуры включают:
- Промежность
- Сальные железы больших половых губ
- Влагалищные железы (бартолиновые и парауретральные, или скене, железы)
Вульва : Помеченное изображение вульвы, показывающее внешний и внутренний вид.
Мягкий бугорок в передней части вульвы, mons pubis, образован жировой тканью, покрывающей лобковую кость. Лобковая кость разделяется на две складки кожи, которые называются большими половыми губами, что буквально означает «большие (или большие) губы». Расщелина между большими половыми губами называется щелью половых губ, или расщелиной Венеры, и она содержит и защищает другие, более тонкие структуры вульвы. Большие половые губы снова встречаются в промежности, плоской области между половым вырезом и анусом. Цвет внешней кожи больших половых губ обычно близок к общему цвету кожи человека, хотя есть и значительные различия.
Кожа изнутри и слизистая оболочка часто розовые или коричневатые. После начала полового созревания лобковая масса и большие половые губы покрываются лобковыми волосами. Эти волосы иногда доходят до внутренней поверхности бедер и промежности, но плотность, текстура, цвет и степень покрытия лобковых волос значительно различаются как из-за индивидуальных особенностей, так и из-за культурных практик модификации или удаления волос. Малые половые губы — это две мягкие складки кожи внутри больших половых губ.
Клитор расположен в передней части вульвы, где встречаются малые половые губы.Видимая часть клитора — это головка клитора, размером и формой примерно с горошину. Головка клитора очень чувствительна и содержит столько же нервных окончаний, сколько и аналогичный орган у мужчин, головка полового члена. Точка, где малые половые губы прикрепляются к клитору, называется уздечкой клитора. Крайняя плоть, капюшон клитора, обычно покрывает и защищает клитор; однако у женщин с особенно большим клитором или маленькой крайней плотью клитор может быть частично или полностью обнажен.Клиторальный капюшон является женским эквивалентом мужской крайней плоти и может быть частично скрыт внутри половой щели.
Область между малыми половыми губами называется преддверием вульвы и содержит отверстия влагалища и уретры. Отверстие уретры (меатус) расположено ниже клитора и прямо перед влагалищем. Здесь моча выходит из мочевого пузыря.
Отверстие влагалища находится внизу преддверия влагалища по направлению к промежности.Термин «интроитус» технически более точен, чем «открытие», поскольку влагалище обычно сплющено, а отверстие закрыто, если что-то не вставлено. Иногда интроитус частично покрыт мембраной, называемой девственной плевелой. Девственная плева разрывается во время первого эпизода энергичного секса, и кровь, образующаяся при этом разрыве, традиционно считается признаком девственности. Однако девственная плева также может разорваться самопроизвольно во время упражнений или растягиваться при обычных действиях, таких как использование тампонов.Чуть ниже, слева и справа от входа во влагалище находятся две бартолиновые железы, вырабатывающие восковое феромон-содержащее вещество, назначение которого еще полностью не известно.
Промежность
Промежность — это область между гениталиями и анусом, включая тело промежности и окружающие его структуры.
Цели обучения
Опишите промежность и ее функции
Основные выводы
Ключевые моменты
- Промежность относится как к наружным, так и к глубоким структурам.
- Разрывы промежности и эпизиотомия часто возникают при родах при первых родах, но риск этих травм можно снизить, подготовив промежность с помощью массажа.
- Промежность — это эрогенная зона как для мужчин, так и для женщин.
Ключевые термины
- нижний заячок : термин для обозначения промежности, часто используемый в Великобритании.
- промежность : Область тела ниже диафрагмы таза и между ног.Это ромбовидная область на нижней поверхности туловища, которая включает анус и, у женщин, влагалище.
- Эпизиотомия : Хирургический разрез промежности, сделанный для увеличения влагалища и облегчения родов.
- Тело промежности : Фиброзно-мышечное образование пирамидальной формы по средней линии промежности на стыке между урогенитальным треугольником и анальным треугольником.
В анатомии человека промежность — это поверхностная область между лобковым симфизом и копчиком как у мужчин, так и у женщин, включая тело промежности и окружающие структуры.Границы различаются по классификации, но обычно включают гениталии и анус. Это эрогенная зона как для мужчин, так и для женщин.
Промежность Иллюстрация : Иллюстрированный рисунок мышц женской промежности.
Термин промежность может относиться только к поверхностным структурам в этой области или использоваться для обозначения как поверхностных, так и глубоких структур. Термин «нижний кролик» широко используется в Великобритании для описания этой структуры. Разрывы промежности и эпизиотомия часто происходят при родах при первых родах, но риск этих травм можно снизить, подготовив промежность с помощью массажа.
Промежность соответствует выходному отверстию таза. Его глубокие границы:
- Лобковая дуга и дугообразная связка лобка
- Кончик копчика
- он нижних ветвей лобка и седалищного бугра и крестцово-бугристой связки
Промежность включает две отдельные области, разделенные тазовой диафрагмой. В его состав входят:
- Поверхностные и глубокие мешочки промежности
- Ишиоанальная ямка, заполненное жиром пространство на латеральных сторонах анального канала, ограниченное латерально внутренней запирательной мышцей, а медиально — тазовой диафрагмой и анальным каналом.
- Анальный канал
- Половой канал, который содержит внутреннюю половую артерию и половой нерв
Молочные железы
Молочная железа — это орган самок млекопитающих, вырабатывающий молоко для кормления потомства.
Цели обучения
Описать функцию и строение молочных желез
Основные выводы
Ключевые моменты
- Молочные железы не связаны с женским репродуктивным трактом, но развиваются как вторичные половые признаки у женщин репродуктивного возраста.
- Основными компонентами зрелой молочной железы являются альвеолы, полые полости размером в несколько миллиметров, выстланные секретирующими молоко кубовидными клетками и окруженные миоэпителиальными клетками.
- Альвеолы соединяются в группы, известные как дольки, каждая из которых имеет млечный проток, который впадает в отверстия в соске.
- Секреторные альвеолы развиваются в основном во время беременности, когда повышение уровня пролактина, эстрогена и прогестерона вызывает дальнейшее разветвление вместе с увеличением жировой ткани и более богатым кровотоком.
Ключевые термины
- Wnts : Морфогенные сигнальные белки, которые регулируют межклеточные взаимодействия.
- бета-1 интегрин : один из регуляторов роста эпителиальных клеток молочной железы и дифференцировки
. - молочная железа : железа, выделяющая молоко для кормления грудью младенца или потомства.
- млечный проток : Компоненты, образующие разветвленную систему, соединяющую дольки молочной железы с кончиком соска.
Молочная железа — это орган самок млекопитающих, вырабатывающий молоко для кормления потомства.
Анатомия молочной железы
Основными компонентами зрелой молочной железы являются альвеолы, полые полости размером в несколько миллиметров, выстланные секретирующими молоко кубовидными клетками и окруженные миоэпителиальными клетками. Эти альвеолы соединяются, образуя группы, известные как дольки, и каждая долька имеет млечный проток, который впадает в отверстия в соске. Миоэпителиальные клетки могут сокращаться под воздействием окситоцина, выделяя молоко, секретируемое альвеолярными единицами, в просвет дольки по направлению к соску, где оно собирается в пазухах протоков.Когда младенец начинает сосать, возникает опосредованный гормонами (окситоцин) «рефлекс расслабления», и молоко матери выделяется в рот ребенка.
Молочная железа : Поперечный разрез молочной железы. 1. Грудная стенка 2. Грудные мышцы 3. Дольки 4. Соски 5. Ареола 6. Молочный проток 7. Жировая ткань 8. Концевой фрагмент кожи
Вся секретирующая молоко ткань, ведущая к единственному молочному протоку, называется простой молочной железой; сложная молочная железа — это все простые молочные железы, обслуживающие один сосок.У людей обычно есть две сложные молочные железы, по одной в каждой груди, и каждая сложная молочная железа состоит из 10-20 простых желез. Наличие более двух сосков известно как полителия, а наличие более двух сложных молочных желез — как полимастия.
Развитие молочных желез
Молочные железы развиваются в течение разных циклов роста. Они существуют у обоих полов на эмбриональной стадии, образуя лишь рудиментарное дерево протоков при рождении. На этой стадии развитие молочных желез зависит от системных (и материнских) гормонов, но также находится под местной регуляцией паракринной коммуникации между соседними эпителиальными и мезенхимальными клетками с помощью белка, связанного с паратироидным гормоном.Этот локально секретируемый фактор вызывает серию положительных обратных связей между этими двумя типами клеток, так что эпителиальные клетки зачатка молочной железы могут пролиферировать и прорастать вниз в мезенхимальный слой, пока они не достигнут жировой подушечки. первый раунд ветвления.
Развитие млечных протоков происходит у женщин в ответ на циркулирующие гормоны, сначала во время пре- и постнатального периода, а затем в период полового созревания. Эстроген способствует дифференцировке ветвлений, которая у мужчин подавляется тестостероном.Зрелое дерево протока, достигающее предела жировой подушечки молочной железы, образуется за счет раздвоения зачатков терминального конца протока, вторичных ветвей, прорастающих из первичных протоков, и формирования правильного просвета протока.
Процесс производства молока
Секреторные альвеолы развиваются в основном во время беременности, когда повышение уровня пролактина, эстрогена и прогестерона вызывает дальнейшее разветвление, вместе с увеличением жировой ткани и более обильным кровотоком. Во время беременности прогестерон в сыворотке остается в высокой концентрации, поэтому передача сигналов через его рецептор постоянно активируется.Как один из транскрибируемых генов, Wnts, секретируемые эпителиальными клетками молочных желез, действуют паракринно, вызывая ветвление соседних клеток. Когда дерево млечного протока почти готово, альвеолы дифференцируются от клеток просветного эпителия и добавляются на конце каждой ветви. На поздних сроках беременности и в первые несколько дней после родов выделяется молозиво.
Секреция молока (лактация) начинается через несколько дней после рождения, вызванная снижением циркулирующего прогестерона и присутствием пролактина, который опосредует дальнейший альвеологенез и производство молочного белка, а также регулирует осмотический баланс и функцию плотного соединения.
Связывание ламинина и коллагена в базальной мембране миоэпители с интегрином бета-1 на поверхности эпителия обеспечивает правильное размещение рецепторов пролактина на базальной боковой стороне клеток альвеол и направленную секрецию молока в млечные протоки. Сосание ребенка вызывает высвобождение гормона окситоцина, который стимулирует сокращение миоэпителиальных клеток. При комбинированном контроле со стороны внеклеточного матрикса (ЕСМ) и системных гормонов секреция молока может быть взаимно усилена, чтобы обеспечить ребенка достаточным питанием.
Во время отъема пониженный уровень пролактина, отсутствие механической стимуляции во время кормления грудью и изменения осмотического баланса, вызванные застоем молока и утечкой плотных соединений, вызывают прекращение производства молока. У некоторых видов после отъема наблюдается полная или частичная инволюция альвеолярных структур; однако у людей наблюдается только частичная инволюция, которая широко варьируется у разных людей. Сокращение ствола протока молочной железы и ремоделирование внеклеточного матрикса под действием различных протеиназ находится под контролем соматостатина и других ингибирующих рост гормонов и местных факторов.Это изменение структуры приводит к тому, что рыхлая жировая ткань заполняет пустое пространство. Однако функциональное дерево молочного протока может быть преобразовано, когда самка снова беременна.
Ошибка
Обратная связь
Пожалуйста, расскажите нам о своем опыте работы с AclandAnatomy! Пожалуйста, расскажите нам о своем опыте работы с AclandAnatomy!(1000 осталось символов)
Легкость использования 1 = Не проста в использовании; 5 = Очень проста в использовании| 1 | 2 | 3 | 4 | 5 |
| 1 | 2 | 3 | 4 | 5 |
| 1 | 2 | 3 | 4 | 5 |
| 1 | 2 | 3 | 4 | 5 |
| Да | Нет |
Расскажи нам, кто ты.
| Студент |
| Факультет |
| Профессиональный |
| Другое (укажите) |
| Да | Нет |
Ваш отзыв был успешно отправлен.
В настоящее время мы не можем получить ваш отзыв. Пожалуйста, попробуйте еще раз в другой раз.
Пожалуйста, войдите, чтобы оставить отзыв.
Уже подписчик?
ВойтиОбязательный Обязательный
Забыл пароль? Введите код доступа Войдите через: Открыть Афины | Шибболет ×Женская репродуктивная анатомия | Университет Колорадо, акушер-гинеколог
Многие девочки и подростки задаются вопросом о своих репродуктивных органах и о том, в норме ли они.
Приведенная ниже информация содержит название каждой части тела и ее конкретную функцию, а также диаграмму, показывающую, где она расположена на женском теле.
Изучите свою репродуктивную анатомию
Женская репродуктивная анатомия — вид спередиВнутренние органы (внутри тела)
- Влагалище : Проход между внешней частью женского тела и маткой.
- Шейка матки: Расположена в верхней части влагалища, это самая нижняя часть матки.
- Матка: Орган грушевидной формы. Он состоит из мышц и может растягиваться и расти, когда женщина забеременеет. У матки есть особая внутренняя оболочка, называемая эндометрием, которая может выпадать каждый месяц во время менструального цикла или в которую может имплантироваться оплодотворенная яйцеклетка во время беременности.
- Фаллопиевы трубы: Канал, идущий от матки к яичникам. Когда яйцеклетка выходит из яичника, концы маточной трубы поднимают яйцо вверх, чтобы оно могло попасть в матку.От каждого яичника к матке идет трубка.
- Анатомия женской репродуктивной системы — вид изнутри сбоку
Яичники: Органы, которые производят и удерживают женские клетки, необходимые для воспроизводства человека (также называемые яйцами). С каждой стороны матки есть яичники. Каждая завязь размером с большую клубнику. Яичники вырабатывают гормоны эстроген и прогестерон, которые играют важную роль во время полового созревания, менструального цикла и беременности.
- Мочевой пузырь: Часть мочевыделительной системы, задерживающая мочу (мочу). Располагается перед маткой.
- Прямая кишка: Часть желудочно-кишечной системы, которая удерживает кал (фекалии). Он расположен позади матки и влагалища.
Внешние органы (вне тела)
- Вульва: Вся мягкая кожа между ног женщины.Вульва включает половые губы, отверстие влагалища, клитор и т. Д. Вульву также называют женскими гениталиями.
- Половые губы: Это мягкие складки кожи на вульве. Большие половые губы — это более толстые внешние складки. На этой коже будут расти лобковые волосы, когда девочка станет старше. Малые половые губы более тонкие, внутренние складки окружают уретру и вход во влагалище.
- Клитор : Небольшой чувствительный участок кожи вульвы.
- Уретра: Небольшое отверстие, через которое моча выходит из тела.
- Отверстие влагалища : нижнее отверстие влагалища (проход в матку).
- Анус : Нижнее отверстие желудочно-кишечного тракта; не часть гениталий. Это связано с прямой кишкой.
Женская репродуктивная система: структура и функции
Как работает женская репродуктивная система?
Женская репродуктивная система выполняет несколько функций.Яичники производят яйцеклетки, называемые яйцеклетками или ооцитами. Затем ооциты транспортируются в маточную трубу, где может произойти оплодотворение спермой. Затем оплодотворенная яйцеклетка перемещается в матку, где слизистая оболочка матки утолщается в ответ на нормальные гормоны репродуктивного цикла. Попав в матку, оплодотворенная яйцеклетка может имплантироваться в утолщенную слизистую оболочку матки и продолжать развиваться. Если имплантация не проводится, слизистая оболочка матки теряется по мере менструального цикла. Кроме того, женская репродуктивная система вырабатывает женские половые гормоны, поддерживающие репродуктивный цикл.
Во время менопаузы женская репродуктивная система постепенно перестает вырабатывать женские гормоны, необходимые для работы репродуктивного цикла. На этом этапе менструальные циклы могут стать нерегулярными и в конечном итоге прекратиться. Через год после прекращения менструального цикла женщина считается менопаузой.
Какие части составляют женскую анатомию?
Анатомия женской репродуктивной системы включает как внешние, так и внутренние структуры.
Функция внешних женских репродуктивных структур (гениталий) двоякая: обеспечение проникновения сперматозоидов в организм и защита внутренних половых органов от инфекционных организмов.
К основным внешним структурам женской репродуктивной системы относятся:
- Большие половые губы : Большие половые губы («большие губы») охватывают и защищают другие внешние репродуктивные органы. В период полового созревания рост волос происходит на коже больших половых губ, которые также содержат потовые и секретирующие жир железы.
- Малые половые губы : Малые половые губы («маленькие губы») могут иметь различные размеры и формы. Они лежат внутри больших половых губ и окружают отверстия во влагалище (канал, соединяющий нижнюю часть матки с внешней частью тела) и уретру (трубку, по которой моча выводится из мочевого пузыря наружу тела). ).Эта кожа очень нежная и может легко раздражаться и опухать.
- Бартолиновые железы : Эти железы расположены рядом с входом во влагалище с каждой стороны и производят жидкость (слизь).
- Клитор : Две малые половые губы встречаются в клиторе, небольшом чувствительном выступе, который сравним с пенисом у мужчин. Клитор покрыт складкой кожи, называемой крайней плотью, которая похожа на крайнюю плоть на конце полового члена. Как и пенис, клитор очень чувствителен к стимуляции и может стать эрегированным.
К внутренним репродуктивным органам относятся:
- Влагалище : Влагалище — это канал, соединяющий шейку матки (нижнюю часть матки) с внешней частью тела. Он также известен как родовой канал.
- Матка (матка) : Матка — это полый орган грушевидной формы, в котором находится развивающийся плод. Матка делится на две части: шейку матки, которая является нижней частью, которая открывается во влагалище, и основное тело матки, называемое телом.Корпус может легко расшириться, чтобы вместить развивающегося ребенка. Канал, проходящий через шейку матки, позволяет сперматозоидам входить и выходить менструальной крови.
- Яичники : Яичники — это небольшие железы овальной формы, расположенные по обе стороны от матки. Яичники вырабатывают яйца и гормоны.
- Фаллопиевы трубы : Это узкие трубы, которые прикрепляются к верхней части матки и служат путями для яйцеклеток (яйцеклеток), перемещающихся от яичников к матке.Оплодотворение яйцеклетки спермой обычно происходит в маточных трубах. Затем оплодотворенная яйцеклетка перемещается в матку, где имплантируется в слизистую оболочку матки.
Что происходит во время менструального цикла?
Женщины репродуктивного возраста (начиная с 11–16 лет) испытывают циклы гормональной активности, которые повторяются с интервалом примерно в один месяц. Менстру означает «ежемесячный», что ведет к термину «менструальный цикл». С каждым циклом тело женщины готовится к потенциальной беременности, независимо от того, намерена ли женщина в этом или нет.Термин «менструация» относится к периодическому отслаиванию слизистой оболочки матки. Многие женщины называют дни, когда они замечают вагинальное кровотечение, «периодом», «менструальным циклом» или циклом.
В среднем менструальный цикл длится около 28 дней и происходит поэтапно. Эти этапы включают:
- Фолликулярная фаза (развитие яйцеклетки)
- Овуляторная фаза (выход яйцеклетки)
- Лютеиновая фаза (уровень гормонов снижается, если яйцеклетка не имплантируется)
В менструальном цикле участвуют четыре основных гормона (химические вещества, которые стимулируют или регулируют деятельность клеток или органов).Эти гормоны включают:
- Фолликулостимулирующий гормон
- Лютеинизирующий гормон
- Эстроген
- Прогестерон
Фолликулярная фаза
Эта фаза начинается в первый день менструации. Во время фолликулярной фазы менструального цикла происходят следующие события:
- Два гормона, фолликулостимулирующий гормон (ФСГ) и лютеинизирующий гормон (ЛГ), высвобождаются из мозга и перемещаются с кровью к яичникам.
- Гормоны стимулируют рост от 15 до 20 яиц в яичниках, каждое в своей собственной «оболочке», называемой фолликулом.
- Эти гормоны (ФСГ и ЛГ) также вызывают увеличение выработки женского гормона эстрогена.
- Когда уровень эстрогена повышается, он как переключатель выключает выработку фолликулостимулирующего гормона. Этот тщательный баланс гормонов позволяет телу ограничивать количество фолликулов, которые подготавливают яйцеклетки к выпуску.
- По мере развития фолликулярной фазы один фолликул в одном яичнике становится доминирующим и продолжает созревать.Этот доминантный фолликул подавляет все остальные фолликулы в группе. В результате они перестают расти и погибают. Доминирующий фолликул продолжает вырабатывать эстроген.
Овуляторная фаза
Овуляторная фаза (овуляция) обычно начинается примерно через 14 дней после начала фолликулярной фазы, но это может варьироваться. Овуляторная фаза находится между фолликулярной фазой и лютеиновой фазой. У большинства женщин менструальный цикл наступает через 10-16 дней после овуляции. На этом этапе происходят следующие события:
- Повышение уровня эстрогена в доминантном фолликуле вызывает всплеск количества лютеинизирующего гормона, вырабатываемого мозгом.
- Это заставляет доминирующий фолликул высвобождать яйцеклетку из яичника.
- Когда яйцеклетка высвобождается (процесс, называемый овуляцией), она захватывается выступами в виде пальцев на конце маточных труб (фимбриями). Фимбрии сметают яйцо в трубку.
- За один-пять дней до овуляции многие женщины замечают увеличение цервикальной слизи яичного белка. Эта слизь представляет собой выделения из влагалища, которые помогают улавливать и питать сперматозоиды на пути к яйцеклетке для оплодотворения.
Лютеиновая фаза
Лютеиновая фаза начинается сразу после овуляции и включает следующие процессы:
- После выхода яйцеклетки пустой фолликул яичника превращается в новую структуру, называемую желтым телом.
- Желтое тело выделяет гормоны эстроген и прогестерон. Прогестерон подготавливает матку к имплантации оплодотворенной яйцеклетки.
- Если половой акт произошел и сперматозоид мужчины оплодотворил яйцеклетку (процесс, называемый зачатием), оплодотворенная яйцеклетка (эмбрион) пройдет через маточную трубу и имплантируется в матку.Сейчас женщина считается беременной.
- Если яйцеклетка не оплодотворена, она проходит через матку. Не требуется для поддержания беременности, слизистая оболочка матки разрывается и линяет, и начинается следующий менструальный цикл.
Сколько яиц у женщины?
В течение внутриутробного развития происходит от 6 до 7 миллионов яиц. С этого времени новые яйца не производятся. При рождении насчитывается около 1 миллиона яиц; и к моменту полового созревания остается только около 300 000 человек.Из них только от 300 до 400 овулируют в течение репродуктивной жизни женщины. Фертильность может снижаться с возрастом женщины из-за уменьшения количества и качества оставшихся яиц.
 Вокруг ядра располагается многослойное фиброзное кольцо, которое удерживает ядро в центре и препятствует сдвиганию позвонков в сторону относительно друг друга.
Вокруг ядра располагается многослойное фиброзное кольцо, которое удерживает ядро в центре и препятствует сдвиганию позвонков в сторону относительно друг друга. Далее от спинного мозга в канале проходят спинномозговые нервные корешки, которые формируют так называемый «конский хвост».
Далее от спинного мозга в канале проходят спинномозговые нервные корешки, которые формируют так называемый «конский хвост».