Тянет низ живота на 3 неделе беременности: причины и лечение
Подобные ощущения вполне физиологичны на третьей неделе беременности и, как правило, никакого лечения не требуют.
Однако, если они сочетаются с гипертонусом маточной мускулатуры женщинам назначают Но-шпу либо Папаверин.
Но-шпа (дротаверина гидрохлорид) – эффективный спазмолитик, устраняющий спазмы гладких мышц матки без значительных воздействий на сердечно-сосудистую систему. Не выявлено эмбриотоксичности и тератогенности этого препарата. Среднесуточная дозировка составляет 0,12-0,24г, разделенные на два или три приема.
Папаверин (ректальные свечи, таблетки, раствор для инъекций) – форму выбирают в зависимости от интенсивности тонуса мускулатуры. Форма выбора – ректальные свечи, их применяют от двух до четырех раз в сутки.
Эти препараты назначаются беременным женщинам как наиболее безопасные, однако будущим мамам их можно принимать только под наблюдением врача. Они тоже могут вызывать аллергические реакции и редкие побочные эффекты, в частности, гипотонию, сонливость, головокружение, тошноту и расстройство ритма сердечной мышцы.
При угрозе выкидыша женщине рекомендуется снизить до минимума физические нагрузки, соблюдать постельный режим, иногда – строгий. Чтобы уменьшить беспокойство и тревожность могут быть назначены седативные растительные препараты – Экстракт пустырника или Корня валерианы в таблетках. Это близкие по действию средства, обладающие успокаивающим действием, не оказывающие прямого снотворного эффекта, однако, способствующие засыпанию. Принимают по одной таблетке от трех до четырех раз в сутки.
Достаточно часто причиной прерывания беременности являются гормональные нарушения, самое распространенное из них – дефицит прогестерона, гормона необходимого для нормального протекания беременности. В этом случае назначают Дюфастон, компенсирующий этот дефицит. Его принимают в первый раз 0,04г, а затем по 0,01г с восьмичасовым интервалом до купирования симптомов. Когда они пропадут, терапию эффективной дозировкой продолжают еще неделю, после чего начинают ее снижать. При возврате симптоматики возвращаются к терапии с применением дозировки, эффективной в предшествующем случае.
При преобладании андрогенов назначается Метипред – препарат с действующим веществом метилпреднизолон, обладающий широким спектром серьезных побочных эффектов. Его принимают только по строгим показаниям и под наблюдением врача. Это любимый препарат отечественных медиков, западным женщинам его не назначают. Есть случаи благополучного родоразрешения внешне здоровыми детьми и после приема этого препарата, однако, желательно проконсультироваться еще у какого-нибудь специалиста в случае его назначения и хорошо взвесить все «за» и «против».
Угрозу выкидыша на ранних сроках может вызвать множество причин и согласно диагностике врач назначит адекватное лечение или консультацию у другого специалиста, например, эндокринолога.
Витамины обычно назначают женщинам на ранних сроках беременности, исходя из того, что сложно полноценно сбалансировать свой рацион. И все же если Вас ничего всерьез не беспокоит, и нет признаков дефицита, проконсультируйтесь у врача, стоит ли принимать синтетические витамины именно Вам, ведь их передозировка может быть опасна будущему ребенку не менее, чем дефицит.
Обычно назначают фолиевую кислоту, недостаток которой может вызвать выкидыш. Фолиевая кислота может, как утверждают, даже выравнять хромосомные аномалии и скомпенсировать тератогенные влияния окружающей среды, если начать принимать ее еще до наступления беременности и продолжать прием в первые месяцы.
Физиотерапевтическое лечение на ранних сроках беременности должно помочь маме и не навредить новой развивающейся жизни. Эти процедуры тоже имеют ряд противопоказаний, назначать и контролировать их эффективность должен врач. Безопасными процедурами считаются электрофорез, иглоукалывание, электрорелаксация и бальнеотерапия.
Народное лечение
Следует отметить, что подавляющее большинство медиков неодобрительно относится к самолечению с помощью народных рецептов. Желательно все же проконсультироваться с врачом, поскольку народные средства вряд ли смогут эффективно компенсировать, например, недостаток прогестерона или гипотиреоз. Однако, в комплексе назначенных лечебных мероприятий, возможно, народные средства тоже не будут лишними.
Популярное народное средство для профилактики прерывания беременности – калина. В качестве сырья используют кору калины, собранную с молодых веточек весной до появления первых листочков. Целебный отвар готовят следующим образом: чайную ложку мелко истолченного сырья заваривают кипящей водой (200мл) и томят на водяной бане примерно пять минут. Остужают, процеживают и употребляют трижды в сутки по 30мл.
Отвар обладает способностью купировать кровотечения, нервные и судорожные приступы, улучшает сон.
В народной медицине при угрозе прерывания беременности и тянущих ощущениях внизу живота применяют и настой из цветов калины: заваривают в термосе ½ литра кипятка две столовые ложки цветков, оставляют на два часа, затем процеживают и пьют по ¼ стакана трижды или четырежды в сутки. Когда ощущения нормализуются, еще полмесяца пьют настой из цветов калины в профилактических целях, уменьшив дозу приема до 1/8 стакана. Следует учесть, что калина оказывает умеренное гипотензивное действие и повышает свертываемость крови, поэтому пить настои с калиной можно только короткими курсами и желательно под контролем врача.
Многим беременным назначают Магне В6, можно вместо этого приналечь на продукты, содержащие магний. Например, употреблять хлеб из цельнозерновой муки, разные сорта салата, шпинат, орехи – кешью, миндаль, гречку и овсянку, какао и куриные яйца. Магний хорошо усваивается вместе с кальцием, который содержится в грецких орехах, фисташках и фундуке, фасоли, твороге и молочных продуктах. Организовать переизбыток микроэлементов, который тоже нежелателен, с помощью продуктов питания гораздо сложнее, чем принимая синтетические витамины.
Лечение травами возможного прерывания беременности осуществляют с помощью настоя из надземной части одуванчика: измельчить растительное сырье, отмерить чайную ложку и заварить стаканом кипящей водой (200 мл), потомить на водяной бане от трех до пяти минут. Процедить и пить небольшими глоточками по 50 мл трижды-четырежды в сутки.
Можно приготовить отвар из высушенных и измельченных корней этого растения. Дозировка и способ его приготовления аналогичные.
Некоторые рекомендуют настой корня девясила, хотя это растение не все фитотерапевты рекомендуют беременным. Для приготовления настоя одну столовую ложку лекарственного сырья заливают стаканом кипятка и оставляют настаиваться на ночь. Утром процеживают и принимают от двух до трех столовых ложек четыре раза в день пред едой. Этот настой можно использовать и при простудных заболеваниях.
Беременным женщинам не запрещено пить ромашковый чай, обладающий релаксирующим и успокаивающим действием: 25г сухих цветков ромашки лекарственной заваривают 1/2л кипятка, томят на бане не менее пяти минут, настаивают четверть часа, процеживают и пьют по ½ стакана с добавлением меда.
 [27], [28], [29], [30], [31], [32]
[27], [28], [29], [30], [31], [32]
Гомеопатия
Гомеопатическое лечение может быть полезным на ранних сроках беременности при угрозе ее прерывания. Чтобы лечение гомеопатией было эффективным, необходимо проконсультироваться у практикующего врача-гомеопата и получить назначение из его рук. На ранних сроках, например, назначают Сэпию, Валериану, Секале, при привычных выкидышах – Эупаториум пуррурэум и Плюмбум.
Индивидуально может быть решен с врачом вопрос об использовании аптечных гомеопатически средств, таких как Мулимен, Гиникохеель, Спаскупрель.
Оперативное лечение
Хирургическое лечение проводится по поводу эктопической беременности и выполняется в необходимом объеме (лапаротомия либо лапароскопия), выбор которого определяется следующими факторами: клиникой состояния пациентки, величиной и размещением плодного яйца, целостностью органа, в котором оно развивается, наличием спаек и желанием пациентки сохранить фертильность. Это обуславливает выбор либо консервативно-пластических операций (сальпинготомии, удалении части фаллопиевой трубы либо яичника и прочие) либо радикального вмешательства – полного удаления трубы.
Лапаротомия противопоказана при наличии у пациентки геморрагического шока либо спаечной болезни брюшины IV степени.
Лапароскопический доступ безусловно предпочтителен, поскольку менее травматичен, и операция занимает намного меньше времени. При лапароскопии частота послеоперационных осложнений невелика и сохраняются функции органа, длительность госпитализации сокращается и восстановление происходит намного быстрее.
Диагностика внематочной беременности на ранних сроках предотвращает тяжелые осложнения, такие как нарушение целостности фаллопиевой трубы либо яичника, и позволяет сохранить функции детородных органов.
ilive.com.ua
Тянет низ живота на 3 неделе беременности
Появление тянущих болевых ощущений внизу живота является частым состоянием во время беременности. 3 неделя беременности является и первой неделей существования зародыша.
Он лишь начинает двигаться к матке. Непосредственно сейчас происходит его формирование. Когда он сможет прикрепиться к матке, то сможет продолжать развитие, если нет — беременность не состоится.
Тянет низ живота на 3 неделе беременности
Зачастую болевые ощущения в нижней части живота возникают еще до того, как о беременности станет известно. Имплантация – процесс, при котором оплодотворенная яйцеклетка начинает внедряться в стенку матки.
Чувства во время этого похожи на ощущения при предменструальном синдроме – тянет низ живота. Но, в отличие от него, выделения так и не идут, а дискомфорт остается.
Беременность третьей недели характеризуется интенсивными болевыми ощущениями, которые заставляют будущую мать беспокоиться. Дискомфорт может быть разным по характеру и длительности.
Он может проявляться тупыми, тянущими либо острыми, приступообразными ощущениями.
Боли наблюдаются фактически во всех случаях, даже в спокойном состоянии либо возникают лишь в процессе двигательной активности, смене положения тела, физическом напряжении.
Провоцирующие факторы данной симптоматики различны.
Причины
Многие женщины задаются вопросом, почему тянет низ живота на третьей неделе беременности.
Болезненный дискомфорт в данном участке не во всех ситуациях может обозначать патологический процесс, часто он сопряжен с изменениями физиологии, свойственными для плодоношения.
Непосредственно на данном этапе существенно увеличивается напряжение на организм женщины, и происходит перестройка множества внутренних органов.
Провоцирующие факторы дискомфорта в нижней части живота либо поясничном отделе, когда протекает беременность 3 недели, возможно разделить на 2 группы – физиологические и патологические.
Необходимо примерно знать их главные различия, поскольку если физиологические никоим образом не несут угрозы жизни беременной и плода, то патологические способны повлечь необратимые последствия.
Физиологические причины
Когда беременность находится на 3 неделе, то все болезненные ощущения исчезают, поскольку имплантация уже состоялась, а предменструальный синдром и месячные отсутствуют.
Но на деле непосредственно на данном этапе дискомфорт в нижней части живота крайне часто тревожит беременную.
Главными физиологическими провоцирующими факторами данного явления считаются:
- Увеличение в размерах матки и ее давление на смежные органы (мочевой пузырь и кишечник). По окончании имплантации матка стремительно растет. И хотя к 3 неделе она несущественно увеличивается в размере, давление на соседние органы может быть ощутимым (тупые тянущие болевые ощущения внизу живота). Кроме того беременная предъявляет жалобы на регулярные позывы в туалет без режущей боли и жжения в мочеиспускательном канале. Дискомфорт станет меньше после отдыха и изменении положения. Помимо этого, увеличившаяся матка со временем перемещает центр тяжести тела. В связи с этим возникают болевые ощущения в пояснице.
- Растяжение связок матки. В животе матку поддерживают симметрично расположенные круглые связки. Во время беременности 3 недели напряжение на связки начинает возрастать. Фиброзные волокна растягиваются и появляются болезненные ощущения. Когда матка растет быстрыми темпами, будущая мать ощущает, как тянет низ живота, формируется дискомфорт в паховой области. По прошествии времени связочный аппарат проходит адаптацию к повысившемуся напряжению, и болезненный дискомфорт проходит. Но на 4-5 неделе беременности он способен потревожить женщину вновь. Снизить боли поможет смена положения тела, уменьшение физической нагрузки, надлежащий отдых.
- Повышенный тонус матки. Так как матка является мышечным органом, то мышечное сокращение считается закономерным процессом. В 3 триместре напряжение в матке отмечается беременной как окаменение живота.
Однако на 3 неделе матка находится чересчур низко, чтобы ее возможно было прощупать. Тупые тянущие болевые ощущения, которые сопровождают повышенный тонус, наблюдаются крайне часто.
Важно, чтобы подобный дискомфорт не был похож на схватки и не усиливался с течением времени. При повышенном тонусе матки оптимально занять горизонтальное положение и отдохнуть.
Это даст возможность мышцам расслабиться. В некоторых ситуациях гипертонус матки никоим образом не дает о себе знать и диагноз будет установлен только по данным УЗИ.
Подобное состояние не нуждается в лекарственной поддержке.
Однако, в связи с тем, что в определенных случаях повышенный тонус является предшественником выкидыша, множество специалистов направляют женщину в положении в стационар в целях круглосуточного контроля и терапии спазмолитическими средствами.
Патологические причины
Болезней, во время которых может болеть живот, большое количество. Часть из них сопутствуют беременности либо же спровоцированы ей.
При наименьшем подозрении на патологическую природу болевых ощущений необходимо без промедлений обратиться к специалисту.
Однако выбор лечения специалистами относительно сохранения беременности на сроке 3 недель остается спорным.
В соответствии с западными рекомендациями на данном этапе организм начинает отторгать зародышей с генетической и хромосомной аномалией.
Но, с учетом того, какое количество усилий прикладывают женщины, чтобы забеременеть, множество специалистов предпочитают назначить гормональную терапию и сохранить беременность.
Помимо этого, не следует забывать, что на раннем сроке патологический дискомфорт является не только угрозой выкидыша.
Он также свидетельствует и о прочих патологических процессах:
- Начинающийся выкидыш либо аборт в ходу.
- Внематочная беременность.
- Болезни органов мочеполовой системы воспалительного характера.
- Фибромиома матки.
- Заболевания мочевыделительной системы.
- Желудочные болезни.
- Острые хирургические патологические процессы.
Лечение боли внизу живота на третьей неделе беременности
Неприятные ощущения вполне физиологичны на третьей неделе беременности и, обычно, не нуждаются в какой-либо терапии. При острой необходимости могут быть назначены:
- Но-шпа. Является действенным спазмолитическим средством, которое устраняет спазмирование гладкой мускулатуры матки без существенного воздействия на сердце и сосуды. Суточная дозировка равняется 0,12-0,24г, поделенные на 2-3 приема.
- Папаверин (свечи, таблетки, раствор). Форма выпуска выбирается с учетом от интенсивности тонуса гладких мышц.
- При угрозе прерывания беременной следует снизить по максимуму физическое напряжение, придерживаться постельного режима, в некоторых случаях – строгого. Для уменьшения тревожности назначаются успокоительные средства растительного происхождения – экстракт пустырника либо корня валерианы в таблетированной форме. Они схожи по своему влиянию, обладают седативным эффектом, не оказывают непосредственное снотворное действие, но, способствуют засыпанию. Употребляют по 1 таб. 3-4 раз в день.
- Довольно часто провоцирующим фактором прерывания беременности считается гормональный дисбаланс, наиболее популярным из них является нехватка прогестерона. Он необходим в целях надлежащего протекания беременности. В такой ситуации назначается Дюфастон, который компенсирует подобную нехватку. Он употребляется в 1 раз 0,04 г, а после по 0,01г с промежутком в 8 часов до купирования симптоматики. Если она исчезнет, лечение действенной дозировкой продолжается еще 7 дней, после чего она снижается. При появлении симптомов вновь необходимо вернуться к лечению с использованием дозировки, которая была действенной в предшествующей ситуации.
- Если преобладают андрогены назначают Метипред, средство с действующим компонентом метилпреднизолон, которое обладает большим количеством опасных побочных действий.
Он употребляется лишь в соответствии со строгими показаниями и под контролем специалиста.
Наблюдаются ситуации благополучных родов внешне здоровыми детьми и после употребления подобного медикамента, но, оптимально узнать рекомендации у других врачей если он назначен к употреблению.
Данные средства могут быть назначены женщинам, беременность которых составляет 3 недели, как наименее вредные, но употреблять только под контролем специалиста.
Они способны спровоцировать аллергию и другие побочные действия, в том числе, пониженное АД, вялость, головокружения, тошноту и сбой в ритме миокарда.
Витамины преимущественно назначаются женщинам в 1 триместре беременности, отталкиваясь от того, что трудно в полной мере скорректировать рацион питания.
Если же отсутствуют серьезные болевые ощущения и признаки дефицита, следует проконсультироваться со специалистом, употреблять ли синтетические витамины, поскольку передозировка несет угрозу для будущего ребенка.
Также назначается фолиевая кислота, нехватка которой провоцирует прерывание беременности.
Фолиевая кислота способна выравнивать хромосомную аномалию и компенсировать тератогенное воздействие окружающей среды, если принимать ее до начала беременности и продолжить прием в 1 триместре.
Физиотерапия, когда болит живот на 3 неделе беременности, должна помочь женщине в положении и не причинить вреда плоду. Подобные манипуляции также характеризуются определенными противопоказаниями.
Они должны назначаться и контролироваться лечащим специалистом. Безопасные процедуры — электрофорез, иглоукалывание, электрорелаксация и бальнеотерапия.
Народное лечение
Нужно заметить, что большая часть специалистов отрицательно относятся к самостоятельному лечению посредством народных средств. Необходимо узнать рекомендации врача на предмет противопоказаний.
Наиболее популярные:
- Кора калины. Эффективный рецепт в целях профилактики прерывания беременности. Как сырье используется кора калины. Лечебный отвар готовится таким образом: 1 ч. л. измельченного сырья заваривается кипятком (200 г) и томится на водяной бане приблизительно 5 минут. Остужается, процеживается и употребляется 3 раза в день по 30 г.
- Цветки калины. Когда беременность находится под угрозой и наблюдаются тянущие ощущения в нижней части брюшной полости используется настойка из цветков калины. Готовят так: завариваются в термосе 0,5 л кипятка 2 ст. л. цветков, настаиваются 2 часа, процеживаются и употребляются по 1/4 стакана 3-4 раза в день. Если ощущения пришли в норму, настойка пьется еще 15 дней в качестве профилактики, снижая дозировку до 1/8 стакана. Употреблять средство возможно лишь небольшими курсами и под наблюдением специалиста.
- Когда болит живот на 3 неделе беременности назначается Магне В6. Возможно вместо него усиленно потреблять продукцию, которая содержит магний. К примеру, хлеб из цельнозерновой муки, различные виды салата, шпинат, орехи, гречневую и овсяную каши, какао и яйца. Магний хорошо усваивается наряду с кальцием, содержащимся в орехах, бобовых, кисломолочной продукции.
- Терапия травами вероятного прерывания беременности 3 недели осуществляется посредством настойки из надземной части одуванчика: размельчается сырье, отмеривается 1 ч. л. и заваривается 1 стаканом кипятка (200 г), томится на водяной бане 3-5 минут. Процеживается и употребляется маленькими глотками по 50 г 3-4 раза в день. Возможно сделать отвар из сухих и размельченных корней данного растения. Доза и метод его изготовления аналогичные.
- Также рекомендуется настойка из корня девясила, хотя во время беременности 3 недели употреблять следует осторожно. Чтобы приготовить настой нужно 1 ст. л. сырья залить кипятком и дать настояться на ночь. Утром процеживается и употребляется 2-3 ст. л. 4 раза в сутки до приема пищи. Подобная настойка используется и во время простуды.
- Во время беременности 3 недели женщинам в положении разрешено употреблять чай из ромашки, который обладает релаксирующим и успокаивающим эффектом: 25 г сухих цветков растения завариваются 0,5 л кипятка, томятся на водяной бане по меньшей мере 5 минут, настаиваются 15 минут, процеживаются и употребляются по 0,5 стакана, добавляя мед.
Профилактика
Если болит живот на 3 неделе беременности, то необходимо соблюдать следующие предписания:
- Активный образ жизни, сбалансированный рацион питания, отсутствие воспалительных болезней мочеполовой системы фактически гарантируют надлежащую имплантацию бластоцисты и ее благополучное развитие.
- Если болит живот и наблюдаются небольшие кровяные выделения, то это считается допустимым явлением.
- Не следует ограничить себе в отдыхе, не следует поднимать тяжести, нужно ограничить физическое напряжение.
- Полезными будут прогулки пешком на улице в комфортной обуви.
- Следует одеваться по погоде, пытаться избегать мест скоплений людей, стрессов и травматизма.
- Не употреблять какие-либо медикаментозные средства, кроме рекомендованных специалистом.
Тянущий дискомфорт в нижнем участке брюшной полости и в поясничном отделе, не постоянного и не изматывающего характера, вполне физиологичны на третьей неделе беременности.
Но если самочувствие ухудшается и причиняет болезненный дискомфорт, необходимо проконсультироваться со специалистом, в целях получения высококвалифицированной помощи.
Полезное видео
jeludokbolit.ru
4 недели беременности: тянет низ живота

Беременность, особенно первая, богата новыми симптомами и неизведанными ощущениями. Некоторые из них могут насторожить будущую маму – например, боль внизу живота на ранних сроках. Важно знать, какие причины вызывают этот симптом, и когда консультация врача должна стать незамедлительной.
Боль внизу живота
Очень часто боль внизу живота появляется еще до известия о беременности. Речь идет об имплантации – процессе, когда оплодотворенная яйцеклетка внедряется в маточную стенку. Ощущения при этом сходны с таковыми при месячных, точнее, предменструальном синдроме – тянет низ живота. Однако, в отличие от последнего, менструация так и не наступает, а болезненные ощущения продолжаются.
На третьей-четвертой недели беременности они могут стать интенсивнее и заставить будущую маму тревожиться. Боль бывает разной по характеру и продолжительности – тупой, тянущей или острой, схваткообразной. Она может присутствовать практически всегда, даже в покое или появляться только при движении, перемене положении тела, физической нагрузке. Причины этого симптома многообразны.
Причины
Почему тянет низ живота на третьей-четвертой неделе беременности? Неприятные ощущения в этой зоне не всегда обозначают патологию, нередко они связаны с физиологическими изменениями, характерными для периода вынашивания малыша. Ведь именно в это время значительно возрастает нагрузка на женский организм, и идет перестройка многих его органов.
Причины болей внизу живота или области поясницы при беременности можно разделить на две группы – физиологические и патологические.
Очень важно хотя бы приблизительно представлять их основные отличия, ведь если первые никак не угрожают здоровью матери и малыша, то вторые могут закончиться плачевно.
Физиологические причины

Казалось бы, к четвертой неделе все неприятные ощущения должны исчезнуть, ведь имплантация уже произошла, а предменструального синдрома, как и месячных, нет. Но на практике именно в этот период дискомфорт внизу живота очень часто беспокоит будущую маму.
К основным физиологическим причинам этого явления относятся:
- Рост матки и ее давление на окружающие органы – мочевой пузырь, а также кишечник.
- Растяжение маточных связок.
- Гипертонус матки.
Главное отличие физиологических болей в том, что они преходящи и кратковременны. Это неприятные ощущения не растут по интенсивности, не становятся схваткообразными. И чаще всего дискомфорт исчезает при отдыхе.
Рост матки
Как только произошла имплантация, матка начинает расти. И хотя к четвертой неделе она незначительно увеличивается в размерах, все же давление на расположенные рядом органы – кишечник и мочевой пузырь – может ощущаться будущей мамой, как тупая тянущая боль в нижней части живота. Также женщина может жаловаться на частое посещение туалета без рези и жжения в уретре. Дискомфортные ощущения уменьшаются при отдыхе и смене положения.
Кроме того, растущая матка постепенно смещает центр тяжести тела, и из-за этого может возникать боль в поясничном отделе позвоночника.
Растяжение маточных связок
В брюшной полости матку поддерживают симметрично расположенные круглые связки. По мере прогрессирования беременности нагрузка на связочный аппарат все больше возрастает. Фиброзные волокна начинают растягиваться и возникают неприятные ощущения.
Если матка растет быстро, будущая мама чувствует, как тянет низ живота, появляется боль в паху. Со временем круглые связки адаптируются к увеличивающейся нагрузке, и неприятные ощущения исчезают. Но на четвертой-пятой неделе беременности они вполне могут беспокоить женщину.
Уменьшить боль помогает изменение положения тела, снижение физических нагрузок, частый отдых.
Гипертонус матки

Поскольку матка – это орган мышечный, сокращение ее мускулатуры – процесс закономерный. На поздних сроках маточное напряжение отмечается женщиной как окаменение живота. Но на четвертой-пятой неделе матка расположена слишком низко, чтоб ее можно было прощупать. Однако тупая тянущая боль, сопровождающая гипертонус, встречается очень часто.
Важно, чтоб эти ощущения не напоминали схватки и не усиливались со временем. При гипертонусе матки лучше всего прилечь и немного отдохнуть. Это поможет мускулатуре расслабиться.
Частые сокращения матки могут провоцироваться следующими факторами:
- Нагрузкой.
- Усталостью.
- Психоэмоциональными переживаниями.
- Тесной, неудобной одеждой.
- Простудой, ОРВИ, сопутствующими болезнями.
Иногда гипертонус матки никак не ощущается, и диагноз этот устанавливается лишь по данным ультразвукового исследования. Такое состояние не требует медикаментозной поддержки. Но, поскольку иногда гипертонус предшествует выкидышу, многие врачи предпочитают направить беременную женщину в стационар для круглосуточного наблюдения и лечения спазмолитиками.
Патологические причины

Заболеваний, для которых характерна боль в животе, существует достаточно много. Некоторые из них могут сопутствовать беременности или же провоцироваться ею.
При малейшем подозрении на патологический характер боли нужно незамедлительно обращаться к гинекологу. Хотя тактика врачей в отношении сохранения беременности на сроке 4–5 недель до сих пор остается дискутабельной. По западным рекомендациям в этот период организм отторгает зародышей с генетическими и хромосомными аномалиями, и мешать ему в этом не стоит.
Однако, учитывая сколько усилий прикладывают некоторые женщины, чтобы забеременеть, многие врачи предпочитают оказать будущей маме гормональную поддержку и сохранить беременность.
Кроме того, не стоит забывать, что на ранних сроках патологическая боль – это не только угроза прерывания. Она также может свидетельствовать и о других патологиях:
- Начинающийся выкидыш или аборт в ходу.
- Внематочная беременность.
- Воспалительные заболевания внутренних половых органов.
- Фибромиома матки.
- Болезни мочевыделительной системы.
- Заболевания желудка, толстого и тонкого кишечника.
- Острая хирургическая патология.
Выкидыш
Если угроза прерывания беременности проявляется лишь тупой болью или чувством давления внизу живота, при начинающемся выкидыше или аборте в ходу характер ощущений меняется. Боль становится острой, интенсивной, схваткообразной. Кроме того, у женщины появляются кровянистые выделения из половых путей, может резко ухудшиться самочувствие.
Игнорировать такие симптомы было бы опасной ошибкой. Наилучший вариант в этой ситуации – вызов бригады «Скорой помощи» для экстренной госпитализации. Хотя 4–5 недель беременности – срок небольшой, ни один врач не сможет предсказать, чем закончится выкидыш в домашних условиях. Кроме того, когда матка только начинает сокращаться, можно успеть оказать медицинскую помощь и сохранить беременность.
Внематочная беременность
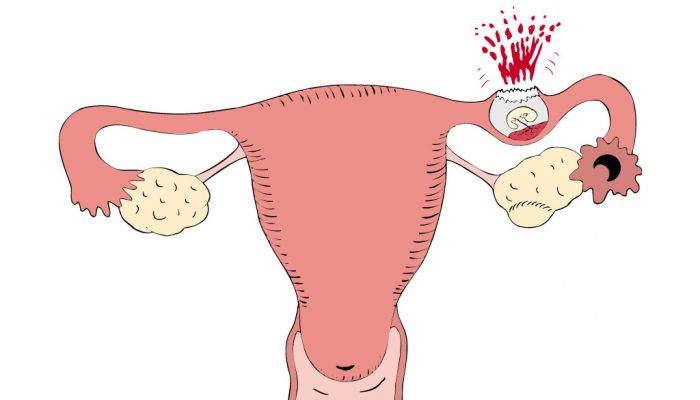
Внематочная беременность относится к жизнеугрожающим состояниям. Если вовремя не помочь женщине, патология может обернуться профузным кровотечением и летальным исходом.
Какие признаки могут насторожить в отношении внематочной беременности? Чрезвычайно опасными бывают следующие симптомы:
- Появление резкой боли. Как правило, она локализована с одной стороны, и при этом низ живота не тянет, а сильно болит.
- Иррадиация болевых ощущений в пах, бедро, ягодицу.
- Появление кровянистых выделений.
- Резкое нарастание боли при разрыве маточной трубы.
- Внезапная слабость, головокружение, учащенное сердцебиение, потеря сознания.
Последние признаки указывают на начало кровотечения вследствие разрыва трубы. В этом случае женщину как можно скорее необходимо госпитализировать, пока объем кровопотери не достиг критических значений.
При подозрении на внематочную беременность на сроке 4 недели необходимо определить уровень хорионического гонадотропина в крови и выполнить ультразвуковое исследование органов малого таза.
Если по данным анализа гормон выявляется, но при этом в полости матки плодное яйцо обнаружить не удается, диагноз внематочной беременности практически не вызывает сомнений.
Воспалительные заболевания
Воспалительные заболевания внутренних половых органов – яичников, матки и маточных труб – при беременности встречаются не так часто. Но и исключить такую патологию нельзя. Переохлаждение накануне зачатия или вскоре после него может привести к началу воспалительного процесса в половой сфере или к обострению хронических болезней.
Проявляться это будет следующими симптомами:
- Тянущими болями в области поясницы, низа живота на сроке 3–4 недели.
- Повышением температуры до субфебрильных цифр, а в некоторых случаях и выше 38°.
- Появлением необычных выделений из половых путей.
Эти жалобы нельзя игнорировать или приписывать их беременности. Запущенный воспалительный процесс способен нарушить развитие ребенка или спровоцировать прерывание беременности.
Фибромиома матки
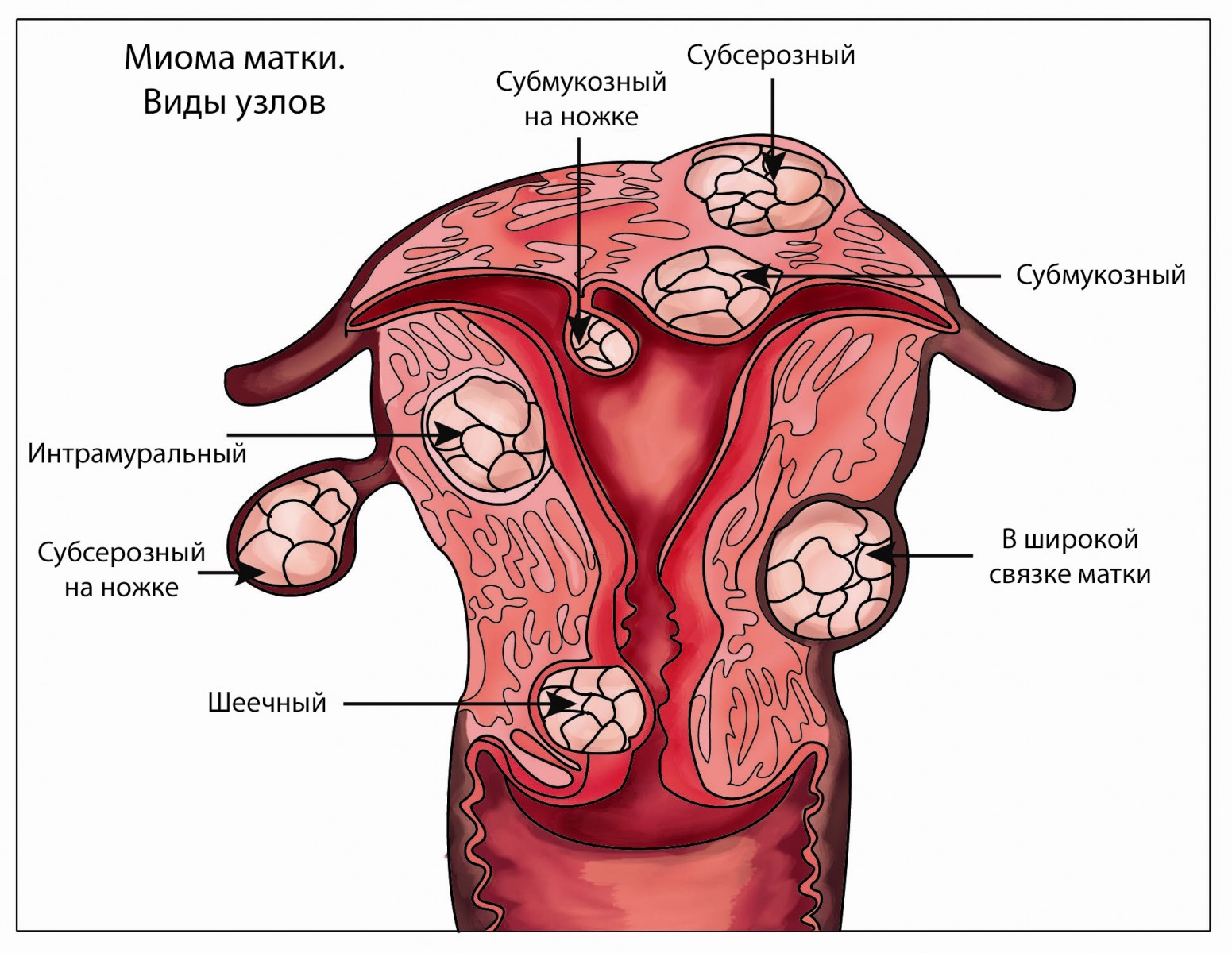
Фибромиома матки – это опухоль, но доброкачественная. Она исключительно редко перерождается в злокачественное новообразование, способное метастазировать. Однако фибромиома склонна к росту.
В период вынашивания малыша под действием гормонов опухоль может быстро увеличиваться в размерах, вызывая ощущения, будто тянет низ живота даже на ранних сроках, четвертой-пятой неделях беременности. Это случается, если перед зачатием у женщины уже была достаточно большая фибромиома или даже несколько опухолей.
Нередко бывает так, что будущая мама и не подозревает о наличии объемного образования в матке, особенно когда она не планировала беременность и не делала ранее УЗИ. Но если женщине ранее устанавливался такой диагноз, необходимо обязательно уведомить акушера-гинеколога.
Болезни мочевыделительной системы
Во время беременности нередко обостряются болезни мочевыделительной системы. Связано это с анатомическими особенностями женского организма – близостью расположения матки к мочевому пузырю. Даже вне беременности женщины чаще страдают воспалительными заболеваниями мочевыделительного тракта – острыми и хроническими циститами, пиелитами и пиелонефритами.
В период вынашивания малыша такие пациентки обязательно подлежат учету и относятся к группе риска по развитию обострения болезни.
Цистит

На ранних сроках беременности (3–4 недели) врач может часто услышать от будущей мамы жалобу на то, что тянет низ живота, и на частое мочеиспускание. Однако это нормальное явление из-за давления матки на мочевой пузырь.
Но в некоторых случаях на этом уровне действительно развивается воспалительный процесс. По каким признакам беременная женщина может заподозрить начало цистита? Как правило, эту патологию сложно с чем-либо спутать. Для воспаления мочевого пузыря характерны такие симптомы:
- Острая или тупая боль в нижней части живота, над лобком. При надавливании рукой в этом месте боль усиливается.
- Частые позывы к мочеиспусканию. Некоторым женщинам приходится посещать туалет каждые 5–10 минут, что причиняет им значительные неудобства.
- Рези, жжение и боль при мочеиспускании. Особенно характерны неприятные ощущения в конце процесса и сразу после него. Болевой синдром может быть очень выражен.
- Иногда выделение капель крови в процессе мочеиспускания. Этот признак характерен для геморрагического цистита и требует обязательного осмотра урологом.
- Возможно повышение температуры, но нормальные показатели термометра не исключают цистит.
- Видимое помутнение мочи.
Цистит – это воспалительное заболевания, возбудителем которого чаще всего являются бактерии. Именно поэтому он лечится антибиотиками. Большинство препаратов такого действия при беременности противопоказаны.
Но без лечения цистит прогрессирует и может перейти в воспаление почек – пиелонефрит. Поэтому антибактериальная терапия под контролем врача обязательна. Диагноз устанавливается на основании характерных жалоб и общего анализа мочи.
Пиелонефрит
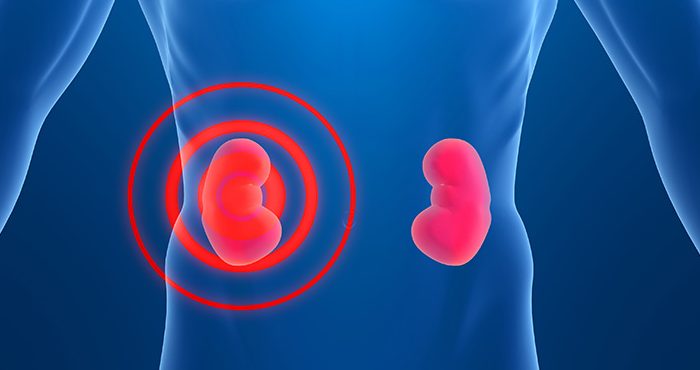
Пиелонефрит – намного более серьезное заболевание, чем цистит. При этом воспалительный процесс поражает непосредственно почки. Заболевание часто переходит в хроническую форму, и такие женщины входят в группу риска по развитию ХПН (хронической почечной недостаточности).
При беременности возрастающая нагрузка на скомпрометированные почки может привести к тому, что они перестанут справляться со своими задачами. Это чрезвычайно опасно не только для состояния здоровья женщины, но и ее будущего ребенка.
Пиелонефрит при беременности проявляется сильными болями в области поясницы и низа живота, высокой лихорадкой, потрясающими ознобами. Если это обострение хронического пиелонефрита, то симптомы могут быть не столь выражены, но лихорадка и болевой синдром присутствуют обязательно.
Опасность пиелонефрита заключается в интоксикации организма, которая развивается в остром периоде заболевания. При этом страдают и мать, и ребенок. Особенно неблагоприятно такое действие на ранних сроках беременности, в начале первого триместра, когда только начинается закладка органов.
Кроме того, эта болезнь также лечится исключительно антибактериальными препаратами. Иногда, при агрессивном или устойчивом возбудителе врачу приходится назначать лекарства из нескольких групп, чтобы добиться полного уничтожения болезнетворных бактерий. Однако и побочные действия препаратов при этом суммируются, что может отрицательно сказаться на развитии плода.
Пиелонефрит при беременности может быть осложнением цистита или первичным заболеванием.
Заболевания желудочно-кишечного тракта
Иногда низ живота при беременности болит вследствие неблагополучия в желудочно-кишечном тракте. Особенно легко пропустить этот симптом в первом триместре, на четвертой-пятой неделе.
В этот период у большинства женщин сильно выражены такие проявления токсикоза, как тошнота и рвота. И если у обычного человека эти симптомы в сочетании с болями в животе сразу наведут на мысль об остром кишечном заболевании (ОКЗ), то при вынашивании малыша ошибиться может даже врач.
На 4–5 неделях будущую маму должны насторожить боли в животе в сочетании с расстройством стула или изменением его цвета. Нередко при ОКЗ повышается температура, а в анамнезе есть указание на употребление сомнительных блюд, особенно мяса, рыбы, яиц или пирожных.
Боль в животе на ранних сроках может появляться на фоне запоров и – как следствие – развивающегося колита. Сниженная моторика кишечника – побочное действие избытка прогестерона, что характерно для начала первого триместра.
Патология ЖКТ на ранних сроках беременности чревата не только неприятными симптомами, но и обезвоживанием на фоне рвоты и диареи.
Острая хирургическая патология

При вынашивании малыша не стоит забывать и о таком заболевании, как острый аппендицит. Конечно, он встречается не так часто, как другие болезни, но, тем не менее, занимает определенное место в структуре причин болевого синдрома на ранних сроках.
Классический аппендицит проявляется следующими симптомами:
- Болью в правом нижней части живота.
- Тошнотой, иногда рвотой, запором.
- Иногда субфебрилитетом.
- Лейкоцитозом в общем анализе крови.
Все симптомы, кроме первого, можно отнести к обычным проявлениям беременности. К сожаленью, и боль при аппендиците типична не так часто, как представляется.
Примерно у трети пациенток дискомфорт появляется в эпигастрии (области желудка) и расценивается как обострение гастрита. У некоторых может болеть зона вокруг пупка, низ живота, поясница или даже левый бок. Иногда – при высоком расположении аппендикса – неприятные ощущения появляются в подреберье.
Отсутствие настороженности в отношении острой хирургической патологии у беременных приводит к тому, что на ранней стадии эти заболевания не диагностируются. А об аппедиците заговаривают лишь тогда, когда в процесс вовлекается брюшина, и боль становится интенсивной.
Период вынашивания ребенка никак не защищает от аппендицита и другой хирургической патологии, и о такой вероятности всегда нужно помнить.
Боли внизу живота на 3–4–5 неделях беременности могут быть связаны с различными процессами. Нередко они проходят сами, но иногда оказываются проявлением болезни. Чтобы не допустить развития серьезного заболевания, нужно своевременно обращаться за врачебной помощью и не заниматься самодиагностикой и самолечением.
flovit.ru