Клинический случай: брюшная беременность с живым новорожденным
Случай оперативного вмешательства при поздней диагностике брюшной беременности с живым новорожденным
По материалам: Gudu W., Bekele D. A pre-operatively diagnosed advanced abdominal pregnancy with a surviving neonate: a case report. Journal of Medical Case Reports 2015, 9:228
35‑летняя замужняя женщина поступила в стационар с жалобами на разлитые боли в животе и рецидивирующие мажущие кровянистые выделения из половых путей, сопровождающиеся тошнотой, потерей аппетита и эпизодической рвотой. Указанные симптомы беспокоили в течение 4 месяцев. Со дня последней менструации прошло около 9 месяцев, в последние 2 месяца пациентка отмечала болезненность при движениях плода. На медицинском учете по беременности не состояла. В анамнезе — 2 беременности, окончившиеся мертворождениями.
Публикация клинического случая осуществлялась с одобрения пациентки. Копия подписанного информированного согласия находится у главного редактора журнала «Journal of medical case reports».
При физикальном обследовании: кожа и видимые слизистые оболочки бледные, показатели дыхания и гемодинамики стабильны. Живот увеличен, при пальпации мягкий, умеренно болезненный, без защитного напряжения мышц. Пальпаторно легко определялись части тела плода, расположенного в поперечном положении. Признаков свободной жидкости в брюшной полости не было. Шейка матки твердая, гладкая, полностью закрытая. При аускультации прослушивалось сердцебиение плода.
При лабораторном исследовании была выявлена легкая анемия (Hb=100 г/л), остальные показатели — в пределах нормы. При УЗИ обнаружены несколько увеличенная пустая матка с тонким эндометрием и поперечно расположенный живой плод, соответствующий ~37‑й неделе гестации.
%BANNER2%
Между передней брюшной стенкой и частями плода не визуализировалось каких‑либо тканей (рис. 1). В области правого придатка матки выявлено образование 12 × 10 см с интенсивным кровотоком при допплерометрии. Признаков амниотической жидкости не обнаружено, однако в левом околоободочном кармане описано небольшое количество перитонеальной жидкости. Выставлен диагноз: прогрессирующая брюшная беременность на позднем сроке.
Врачи получили информированное согласие пациентки на оперативное вмешательство. Доступ осуществлен через срединный подпупочный разрез, в ходе операции беспрепятственно извлечен из брюшной полости живой окрашенный меконием плод мужского пола. Вес новорожденного составил 2600 г, оценка по шкале Апгар — 7–9 баллов, грубых врожденных аномалий при осмотре не выявлено. На видео, доступном по ссылке, представлен момент извлечения плода.
Доступ в тазовую полость был ограничен спайками между тканями плаценты, сальником и частью подвздошной кишки. После рассечения спаек на правом придатке матки была визуализирована тонкая хрупкая плацента с сетью переполненных кровью сосудов, соединенных с сосудами яичника, маточной трубы и широкой связки. Фимбриальный отдел правой трубы был загнут и вплетен в основание плаценты (рис. 2). Матка была увеличена, но в процесс не вовлечена, внешних патологических изменений не обнаружено (рис. 3). Оба яичника и левая маточная труба также были нормальными. Была проведена правосторонняя сальпингэктомия с перевязкой сосудов у основания плаценты. Плацента была полностью успешно удалена без значительной кровопотери. Оставлен абдоминальный дренаж. Пациентке проведена трансфузия 2 единиц (1 л) цельной крови. Послеоперационный период у женщины и ребенка протекал без осложнений, они были выписаны на пятый день.
Обсуждение
Внематочная беременность развивается в 1–2 % случаев от всех беременностей [1]. Более 90 % составляет трубная беременность, оставшиеся приходятся на долю яичниковой, брюшной, шеечной беременности, а также беременности, развившейся в послеоперационном рубце на матке [1]. Брюшная локализация встречается примерно в 1,4 % случаев внематочной беременности [1, 2]. Большинство из них вторичны: жизнеспособный эмбрион попадает в брюшную полость после трубного аборта или разрыва трубы [2]. В описанном случае, вероятнее всего, имел место трубный аборт, учитывая искривление правой трубы и вовлечение ее латеральной части в основание плаценты.
Клинические проявления брюшной беременности разнообразны, зависят от локализации и срока гестации [1]. Как и в ранее описанных случаях обнаружения брюшной беременности на поздних сроках, у представленной пациентки симптомы были неспецифичны и включали болезненность при шевелениях плода, боли в животе, легко пальпируемые части тела плода и его поперечное предлежание [2, 3–5]. Рецидивирующие маточные кровотечения могли быть связаны с ответом эндометрия на повышение уровня эстрогенов при беременности [1]. Описаны отдельные случаи брюшной беременности, манифестировавшей с картины острого живота и геморрагического шока [1, 2].
В обнаружении и верификации брюшной беременности поздних сроков имеет огромное значение настороженность врача и направленный диагностический поиск. Классическая находка при УЗИ — отсутствие эхо-признаков миометрия между материнским мочевым пузырем и плодом, имевшая место у описанной пациентки. Дополнительные признаки: плохая визуализация плаценты, маловодие и поперечное предлежание [1, 6]. Без тщательной оценки перечисленных признаков брюшная беременность может остаться незамеченной даже после серии УЗИ. Для подтверждения диагноза могут быть полезны КТ и МРТ, позволяющие различить анатомические структуры, место прикрепления плаценты и вовлеченные сосудистые соединения [7].
Выявление брюшной беременности на поздних сроках при живом плоде требует немедленного оперативного вмешательства, однако отношение врачей к отделению плаценты остается противоречивым.
В представленном случае отделение плаценты и перевязка питающих ее сосудов не представляли сложностей. Если плацента имплантирована в стенку органов брюшной полости или крупные сосуды, большинство авторов предлагает перевязку пуповины с последующим системным введением метотрексата либо без него [2, 6, 8]. Описаны редкие случаи успешной выжидательной тактики при брюшной беременности до достижения плодом срока жизнеспособности [9].
Прогноз для матери и плода при брюшной беременности обычно серьезный. Материнская смертность, обычно в результате неконтролируемого кровотечения, достигает 20 % [1]. Перинатальная смертность составляет 40–95 %, врожденные аномалии развития или деформации наблюдаются у 21,4 % плодов [10]. В описанном случае исход был благоприятным и для матери, и для ребенка. У женщины не было значительной интраоперационной кровопотери благодаря плаценте, легко доступной для удаления. Несмотря на отсутствие амниона, у новорожденного не было каких‑либо аномалий развития или деформаций. В данном случае выживание и развитие плода до достаточного срока стало возможным благодаря достаточной плацентарной поддержке, обеспеченной сосудами яичника, маточной трубы и широкой связки матки. Большую роль в благоприятном исходе сыграли также быстрая диагностика и своевременное оперативное вмешательство.
Заключение
Диагностированная на поздних сроках брюшная беременность — угрожающее жизни состояние, редко заканчивающееся рождением жизнеспособного ребенка. Врачебная настороженность, тщательная оценка клинических данных и не допускающее разночтений ультразвуковое исследование способствуют раннему выявлению данной патологии, особенно в отсутствие современных инструментальных методов визуализации. Своевременное хирургическое вмешательство способно предотвратить серьезные осложнения у матери и плода.
Библиография
- Molinaro TA, Barnhart KT. Abdominal pregnancy, cesarean scar pregnancy, and heterotopic pregnancy. UpToDate [last updated 16 January 2014]. http:// www. uptodate. com/ contents/ abdominal-pregnancy-cesarean-scar-pregnancy-and-heterotopic-pregnancy
- Nkusu Nunyalulendho D., Einterz E. M. (2008) Advanced abdominal pregnancy: case report and review of 163 cases reported since 1946. Rural Remote Health 8 (4):1087.
- Isah A. Y., et al. (2008) Abdominal pregnancy with a full term live fetus: case report. Ann Afr Med 7:198–9.
- Masukume G., et al. (2013) Full-term abdominal extrauterine pregnancy complicated by post-operative ascites with successful outcome: a case report. J Med Case Rep 7:10.
- Dahab A. A., et al. (2011) Full-term extrauterine abdominal pregnancy: a case report. J Med Case Rep 5:531.
- Beddock R., et al. (2004) [Diagnosis and current concepts of management of advanced abdominal pregnancy]. Gynecol Obstet Fertil 32:55–61. French.
- Ngene N. C., et al. (2014) Antepartum uterine rupture in a twin gestation presenting as an advanced extrauterine pregnancy in a patient with a previous lower segment caesarean section. Trop Doct 44:176–8.
- Oneko O., et al. (2010) Management of the placenta in advanced abdominal pregnancies at an East African tertiary referral center. J Womens Health (Larchmt) 19:1369–75.
- Rahaman J., et al. (2004) Minimally invasive management of an advanced abdominal pregnancy. Obstet Gynecol 103:1064–8.
- Stevens C. A. Malformations and deformations in abdominal pregnancy. (1993) Am J Med Genet 47:1189–95.
www.katrenstyle.ru
Брюшная беременность — причины, симптомы, диагностика и лечение
Брюшная беременность – беременность, при которой плодное яйцо имплантируется не в матке, а в брюшной полости. Факторами риска являются воспалительные заболевания придатков, операции на репродуктивных органах, длительное использование ВМС, генитальный инфантилизм, опухоли малого таза, эндокринные нарушения и стрессы. По своим проявлениям до возникновения осложнений брюшная беременность напоминает обычную гестацию. Существует высокая вероятность развития внутреннего кровотечения и повреждения органов брюшной полости. Диагноз выставляют на основании жалоб, анамнеза, данных общего и гинекологического осмотра и результатов инструментальных исследований. Лечение оперативное.
Общие сведения
Брюшная беременность – беременность, при которой эмбрион имплантируется не в полости матки, а в области сальника, брюшины или на поверхности органов брюшной полости. Составляет 0,3-0,4% от общего количества внематочных беременностей. Факторами риска развития брюшной беременности являются патологические изменения репродуктивной системы, возраст, стрессы и эндокринные нарушения. Исход зависит от места внедрения плодного яйца, уровня кровоснабжения и наличия крупных сосудов в области имплантации зародыша. Возможны гибель плода, повреждение крупных сосудов и внутренних органов. Брюшная беременность является показанием к срочному хирургическому вмешательству. Лечение данной патологии осуществляют акушеры-гинекологи.

Брюшная беременность
Причины брюшной беременности
Сперматозоид проникает в яйцеклетку в ампулярном отделе фаллопиевой трубы. В результате внедрения формируется зигота, покрытая блестящей оболочкой яйцеклетки. Затем зигота начинает делиться и одновременно продвигается по маточной трубе под влиянием перистальтических сокращений и колебаний ресничек трубного эпителия. При этом недифференцированные клетки эмбриона удерживаются общей блестящей оболочкой. Затем клетки разделяются на два слоя: внутренний (эмбриобласт) и наружный (трофобласт). Эмбрион вступает в стадию бластоцисты, попадает в полость матки и «сбрасывает» блестящую оболочку. Ворсины трофобласта глубоко погружаются в эндометрий — происходит имплантация.
Брюшная беременность возникает в двух случаях. Первый – если плодное яйцо на момент имплантации находится в брюшной полости (первичная брюшная беременность). Второй – если зародыш вначале имплантируется в маточной трубе, затем отторгается по типу трубного аборта, попадает в брюшную полость и повторно имплантируется на поверхности брюшины, сальника, печени, яичника, матки, кишечника или селезенки (вторичная брюшная беременность). Различить первичную и вторичную форму зачастую не представляется возможным, поскольку на месте первичной имплантации после отторжения зародыша образуется рубчик, не обнаруживающийся при проведении стандартных исследований.
Факторами риска развития брюшной беременности являются воспалительные заболевания яичников и маточных труб, спайки и нарушения сократительной способности труб в результате хирургических вмешательств, удлинение труб и замедление трубной перистальтики при генитальном инфантилизме, механическое сдавление труб опухолями, эндометриоз маточных труб, ЭКО и длительное использование внутриматочной спирали. Кроме того, вероятность возникновения брюшной беременности увеличивается заболеваниях надпочечников и щитовидной железы и при повышении уровня прогестерона, замедляющего трубную перистальтику. Некоторые авторы указывают на возможную связь брюшной беременности с преждевременной активизацией трофобласта.
У курящих женщин риск возникновения брюшной беременности в 1,5-3,5 раза выше, чем у некурящих. Это объясняется снижением иммунитета, нарушениями перистальтических движений маточных труб и отсроченной овуляцией. Некоторые исследователи указывают на связь между брюшной беременностью и стрессом. Стрессовые ситуации негативно влияют на сократительную активность фаллопиевых труб, вызывая антиперистальтические сокращения, в результате которых зародыш задерживается в трубе, прикрепляется на ее стенке, а затем после трубного аборта повторно имплантируется в брюшной полости.
В последние десятилетия все более актуальной становится проблема внематочной беременности (в том числе – брюшной беременности) у женщин, находящихся в позднем репродуктивном возрасте. Потребность построить карьеру, улучшить свое социальное и материальное положение побуждает женщин откладывать рождение ребенка. Между тем, с возрастом меняется гормональный фон, перистальтика труб становится менее активной, возникают различные нейровегетативные нарушения. У женщин старше 35 лет риск развития брюшной беременности в 3-4 раза выше, чем у женщин, не достигших возраста 24-25 лет.
Течение брюшной беременности зависит от особенностей места прикрепления зародыша. При имплантации в области со скудным кровоснабжением плод погибает. При прикреплении в месте с разветвленной сетью мелких сосудов зародыш может продолжать развиваться, как при обычной гестации. При этом вероятность появления врожденных пороков развития при брюшной беременности гораздо выше, чем при нормальной гестации, поскольку плод не защищен стенкой матки. Брюшная беременность крайне редко донашивается до положенного срока. При прорастании крупных сосудов ворсинами хориона возникают массивные внутренние кровотечения. Инвазия плаценты в ткань паренхиматозных и полых органов становится причиной повреждений этих органов.
Симптомы брюшной беременности
До возникновения осложнений при брюшной беременности выявляются те же симптомы, что и при обычной гестации. На ранних сроках наблюдаются тошнота, слабость, сонливость, изменение вкусовых и обонятельных ощущений, отсутствие менструаций и нагрубание молочных желез. При гинекологическом осмотре иногда удается обнаружить, что плод находится не в матке, а сама матка увеличена незначительно и не соответствует сроку гестации. В некоторых случаях клиническую картину брюшной беременности не распознают, а истолковывают, как многоплодную беременность, беременность при миоматозном узле или врожденных аномалиях развития матки.
В последующем пациентка с брюшной беременностью может предъявлять жалобы на боли в нижней части живота. При повреждении мелких сосудов наблюдается нарастающая анемия. Клинические проявления при повреждении внутренних органов отличаются большой вариабельностью. Иногда подобные осложнения при брюшной беременности принимают за угрозу разрыва матки, преждевременную отслойку плаценты или угрозу прерывания гестации. Выраженная слабость, головокружение, предобморочные состояния, потеря сознания, потемнение в глазах, повышенная потливость, боли в нижней части живота, бледность кожи и слизистых свидетельствуют о развитии внутреннего кровотечения – экстренной патологии, представляющей непосредственную опасность для жизни беременной.
Диагностика и лечение брюшной беременности
Ранняя диагностика брюшной беременности чрезвычайно важна, поскольку позволяет избежать развития опасных осложнений, устранить угрозу для жизни и здоровья пациентки. Диагноз устанавливается на основании данных гинекологического осмотра и результатов ультразвукового исследования. Чтобы избежать диагностических ошибок, исследование начинают с идентификации шейки матки, затем визуализируют «пустую» матку и плодное яйцо, расположенное в стороне от матки. При проведении УЗИ на поздних сроках брюшной беременности обнаруживают необычную локализацию плаценты. Плод и плацента не окружены стенками матки.
В сомнительных случаях осуществляют лапароскопию – малоинвазивное лечебно-диагностическое вмешательство, позволяющее достоверно подтвердить брюшную беременность и в ряде случаев (на ранних сроках гестации) удалить плодное яйцо без проведения объемной операции. На поздних сроках, при прорастании ворсин плаценты в органы брюшной полости, требуется лапаротомия. Объем хирургического вмешательства при брюшной беременности определяется локализацией плаценты. Может потребоваться ушивание или резекция органа, наложение кишечного анастомоза и т. д.
Прогноз для матери при раннем выявлении и своевременном оперативном лечении брюшной беременности обычно благоприятный. При поздней диагностике и развитии осложнений существует очень высокий риск неблагоприятного исхода (смерти в результате кровотечения, тяжелого повреждения внутренних органов). Вероятность благополучного донашивания брюшной беременности крайне мала. В литературе описаны единичные случаи успешного оперативного родоразрешения на поздних сроках гестации, однако подобный исход рассматривается как казуистический. Отмечается, что младенцы, появившиеся на свет в результате брюшной беременности, часто имеют аномалии развития.
www.krasotaimedicina.ru
Брюшная беременность фото — Про венерологию
27.09.2018| admin|
Брюшная беременность фото
Случай оперативного вмешательства при поздней диагностике брюшной беременности с живым новорожденным
По материалам: Gudu W., Bekele D. A pre-operatively diagnosed advanced abdominal pregnancy with a surviving neonate: a case report. Journal of Medical Case Reports 2015, 9:228
35‑летняя замужняя женщина поступила в стационар с жалобами на разлитые боли в животе и рецидивирующие мажущие кровянистые выделения из половых путей, сопровождающиеся тошнотой, потерей аппетита и эпизодической рвотой. Указанные симптомы беспокоили в течение 4 месяцев. Со дня последней менструации прошло около 9 месяцев, в последние 2 месяца пациентка отмечала болезненность при движениях плода. На медицинском учете по беременности не состояла. В анамнезе — 2 беременности, окончившиеся мертворождениями.
Публикация клинического случая осуществлялась с одобрения пациентки. Копия подписанного информированного согласия находится у главного редактора журнала «Journal of medical case reports».
При физикальном обследовании: кожа и видимые слизистые оболочки бледные, показатели дыхания и гемодинамики стабильны. Живот увеличен, при пальпации мягкий, умеренно болезненный, без защитного напряжения мышц. Пальпаторно легко определялись части тела плода, расположенного в поперечном положении. Признаков свободной жидкости в брюшной полости не было. Шейка матки твердая, гладкая, полностью закрытая. При аускультации прослушивалось сердцебиение плода.
При лабораторном исследовании была выявлена легкая анемия (Hb=100 г/л), остальные показатели — в пределах нормы. При УЗИ обнаружены несколько увеличенная пустая матка с тонким эндометрием и поперечно расположенный живой плод, соответствующий ~37‑й неделе гестации.
Между передней брюшной стенкой и частями плода не визуализировалось каких‑либо тканей (рис. 1). В области правого придатка матки выявлено образование 12 × 10 см с интенсивным кровотоком при допплерометрии. Признаков амниотической жидкости не обнаружено, однако в левом околоободочном кармане описано небольшое количество перитонеальной жидкости. Выставлен диагноз: прогрессирующая брюшная беременность на позднем сроке.
Врачи получили информированное согласие пациентки на оперативное вмешательство. Доступ осуществлен через срединный подпупочный разрез, в ходе операции беспрепятственно извлечен из брюшной полости живой окрашенный меконием плод мужского пола. Вес новорожденного составил 2600 г, оценка по шкале Апгар — 7–9 баллов, грубых врожденных аномалий при осмотре не выявлено. На видео, доступном по ссылке, представлен момент извлечения плода.
Доступ в тазовую полость был ограничен спайками между тканями плаценты, сальником и частью подвздошной кишки. После рассечения спаек на правом придатке матки была визуализирована тонкая хрупкая плацента с сетью переполненных кровью сосудов, соединенных с сосудами яичника, маточной трубы и широкой связки. Фимбриальный отдел правой трубы был загнут и вплетен в основание плаценты (рис. 2). Матка была увеличена, но в процесс не вовлечена, внешних патологических изменений не обнаружено (рис. 3). Оба яичника и левая маточная труба также были нормальными. Была проведена правосторонняя сальпингэктомия с перевязкой сосудов у основания плаценты. Плацента была полностью успешно удалена без значительной кровопотери. Оставлен абдоминальный дренаж. Пациентке проведена трансфузия 2 единиц (1 л) цельной крови. Послеоперационный период у женщины и ребенка протекал без осложнений, они были выписаны на пятый день.
Обсуждение
Внематочная беременность развивается в 1–2 % случаев от всех беременностей [1]. Более 90 % составляет трубная беременность, оставшиеся приходятся на долю яичниковой, брюшной, шеечной беременности, а также беременности, развившейся в послеоперационном рубце на матке [1]. Брюшная локализация встречается примерно в 1,4 % случаев внематочной беременности [1, 2]. Большинство из них вторичны: жизнеспособный эмбрион попадает в брюшную полость после трубного аборта или разрыва трубы [2]. В описанном случае, вероятнее всего, имел место трубный аборт, учитывая искривление правой трубы и вовлечение ее латеральной части в основание плаценты.
Клинические проявления брюшной беременности разнообразны, зависят от локализации и срока гестации [1]. Как и в ранее описанных случаях обнаружения брюшной беременности на поздних сроках, у представленной пациентки симптомы были неспецифичны и включали болезненность при шевелениях плода, боли в животе, легко пальпируемые части тела плода и его поперечное предлежание [2, 3–5]. Рецидивирующие маточные кровотечения могли быть связаны с ответом эндометрия на повышение уровня эстрогенов при беременности [1]. Описаны отдельные случаи брюшной беременности, манифестировавшей с картины острого живота и геморрагического шока [1, 2].
В обнаружении и верификации брюшной беременности поздних сроков имеет огромное значение настороженность врача и направленный диагностический поиск. Классическая находка при УЗИ — отсутствие эхо-признаков миометрия между материнским мочевым пузырем и плодом, имевшая место у описанной пациентки. Дополнительные признаки: плохая визуализация плаценты, маловодие и поперечное предлежание [1, 6]. Без тщательной оценки перечисленных признаков брюшная беременность может остаться незамеченной даже после серии УЗИ. Для подтверждения диагноза могут быть полезны КТ и МРТ, позволяющие различить анатомические структуры, место прикрепления плаценты и вовлеченные сосудистые соединения [7].
Выявление брюшной беременности на поздних сроках при живом плоде требует немедленного оперативного вмешательства, однако отношение врачей к отделению плаценты остается противоречивым.
В представленном случае отделение плаценты и перевязка питающих ее сосудов не представляли сложностей. Если плацента имплантирована в стенку органов брюшной полости или крупные сосуды, большинство авторов предлагает перевязку пуповины с последующим системным введением метотрексата либо без него [2, 6, 8]. Описаны редкие случаи успешной выжидательной тактики при брюшной беременности до достижения плодом срока жизнеспособности [9].
Прогноз для матери и плода при брюшной беременности обычно серьезный. Материнская смертность, обычно в результате неконтролируемого кровотечения, достигает 20 % [1]. Перинатальная смертность составляет 40–95 %, врожденные аномалии развития или деформации наблюдаются у 21,4 % плодов [10]. В описанном случае исход был благоприятным и для матери, и для ребенка. У женщины не было значительной интраоперационной кровопотери благодаря плаценте, легко доступной для удаления. Несмотря на отсутствие амниона, у новорожденного не было каких‑либо аномалий развития или деформаций. В данном случае выживание и развитие плода до достаточного срока стало возможным благодаря достаточной плацентарной поддержке, обеспеченной сосудами яичника, маточной трубы и широкой связки матки. Большую роль в благоприятном исходе сыграли также быстрая диагностика и своевременное оперативное вмешательство.
Заключение
Диагностированная на поздних сроках брюшная беременность — угрожающее жизни состояние, редко заканчивающееся рождением жизнеспособного ребенка. Врачебная настороженность, тщательная оценка клинических данных и не допускающее разночтений ультразвуковое исследование способствуют раннему выявлению данной патологии, особенно в отсутствие современных инструментальных методов визуализации. Своевременное хирургическое вмешательство способно предотвратить серьезные осложнения у матери и плода.
Библиография
- Molinaro TA, Barnhart KT. Abdominal pregnancy, cesarean scar pregnancy, and heterotopic pregnancy. UpToDate [last updated 16 January 2014]. http:// www. uptodate. com/ contents/ abdominal-pregnancy-cesarean-scar-pregnancy-and-heterotopic-pregnancy
- Nkusu Nunyalulendho D., Einterz E. M. (2008) Advanced abdominal pregnancy: case report and review of 163 cases reported since 1946. Rural Remote Health 8 (4):1087.
- Isah A. Y., et al. (2008) Abdominal pregnancy with a full term live fetus: case report. Ann Afr Med 7:198–9.
- Masukume G., et al. (2013) Full-term abdominal extrauterine pregnancy complicated by post-operative ascites with successful outcome: a case report. J Med Case Rep 7:10.
- Dahab A. A., et al. (2011) Full-term extrauterine abdominal pregnancy: a case report. J Med Case Rep 5:531.
- Beddock R., et al. (2004) [Diagnosis and current concepts of management of advanced abdominal pregnancy]. Gynecol Obstet Fertil 32:55–61. French.
- Ngene N. C., et al. (2014) Antepartum uterine rupture in a twin gestation presenting as an advanced extrauterine pregnancy in a patient with a previous lower segment caesarean section. Trop Doct 44:176–8.
- Oneko O., et al. (2010) Management of the placenta in advanced abdominal pregnancies at an East African tertiary referral center. J Womens Health (Larchmt) 19:1369–75.
- Rahaman J., et al. (2004) Minimally invasive management of an advanced abdominal pregnancy. Obstet Gynecol 103:1064–8.
- Stevens C. A. Malformations and deformations in abdominal pregnancy. (1993) Am J Med Genet 47:1189–95.
Навигация по записям
venerolog.uef.ru
Абдоминальная брюшная беременность | 36i6.info
Определение
Об абдоминальной (брюшной) беременности говорят в случае, когда имеет место эктопическая беременность с прикреплением плодного яйца в брюшной полости. Состояние относится к редко встречающимся, частота составляет менее 0,5% от всех внематочных беременностей.
Различают два типа абдоминальной беременности, в зависимости от механизма попадания эмбриона в брюшную полость.
· При первичной имеет место эктопическое прикрепление эмбриона непосредственно после оплодотворения.
· При вторичной живой эмбрион оказывается в брюшной полости после трубного аборта.
При абдоминальном типе эктопической беременности эмбрион прикрепляется к брюшине, сальнику, мышцам, связкам, кишечнику, селезенке и т.п. Локализация беременности определяет ее течение и прогноз.
Факторами риска эктопической абдоминальной беременности являются инфекции половых органов, аномалии развития половых органов, опухолевые процессы в маточных трубах, возраст женщины старше 35 лет, вредные привычки (курение), хирургическое вмешательство на матке, придатках и других органах малого таза.
В абсолютном большинстве случаев выявление абдоминальной беременности требует немедленной операции.
Причины
В большинстве случаев в этиопатогенезе эктопической абдоминальной беременности вне зависимости от ее типа имеет место нарушение проходимости фаллопиевой трубы (или труб).
В обычных условиях после оплодотворения яйцеклетка двигается по трубе и проникает в матку, где и происходит имплантация.
При наличии препятствий (опухоли, спаек и т.п.) или в связи с понижением перистальтики маточной трубы вошедший в стадию бластоцисты эмбрион не может покинуть трубу естественным образом. Нити трофобласта прорастают в стенку какого-либо органа брюшной полости и происходит иплантация. Если прикрепление эмбриона произошло в месте с достаточным кровоснабжением, развитие беременности продолжается. В иных условиях эмбрион вскоре погибает.
При вторичной абдоминальной беременности первоначально эмбрион прикрепляется в маточной трубе. После трубного аборта с током крови эмбрион выносится в брюшную полость, где происходит повторная имплантация. В дальнейшем развитие беременности происходит так же, как и при первичной форме.
Формирование плодных оболочек при развивающейся абдоминальной беременности происходит обычным образом.
Симптомы
Начало абдоминальной беременности характеризуется признакам, аналогичными признакам нормальной маточной беременности. Женщина отмечает задержку менструации, набухание молочных желез, утреннюю тошноту. Тест на беременность положительный. Появляются извращения вкуса, эмоциональная лабильность. В дальнейшем при осмотре у гинеколога отмечается несоответствие величины матки сроку беременности.
Достаточно часто данный тип эктопической беременности выявляется при возникновении внутрибрюшного кровотечения из-за прорастания ворсин хориона в
сосуды. При этом женщина жалуется на сильную боль внизу живота, резкую слабость. Отмечается понижение АД вплоть до коллапса, тахикардия. Конечности холодные, кожа бледная, покрыта потом. При массивном кровотечении развиваются явления геморрагического шока, гемоперитонеум.
Важно! Внутреннее кровотечение при абдоминальной беременности является угрожающим жизни состоянием. В связи с этим впервые выявленная абдоминальная беременность является показанием к госпитализации для проведения экстренного хирургического вмешательства.
На поздних сроках беременности плод обнаруживается вне полости матки при пальпации живота, женщина отмечает сильные шевеления «прямо под кожей», мелкие части плода легко пальпируются через брюшную стенку.
Диагностика
На ранних сроках диагностика брюшной беременности представляет известные трудности. При постановке диагноза учитываются наличие у женщины факторов риска, возраст, особенности акушерского анамнеза, менструального цикла.
Для подтверждения диагноза используются данные объективного обследования, дополнительных лабораторных и инструментальных методов исследования.
При влагалищном обследовании может отмечаться несоответствие матки предполагаемому сроку беременности, однако, этот критерий не может являться стопроцентным подтверждением диагноза эктопической беременности.
Назначаются общий анализ крови, общий анализ мочи, анализы крови и мочи на хорионический гонадотропин, уровень которого при внематочной беременности ниже, чем при нормальной беременности того же срока. По показаниям уровень гормона может определяться в динамике.
Назначаются УЗИ органов брюшной полости, при подозрении на внутрибрюшное кровотечение – пункция заднего свода влагалища, лапароскопия, рентгенография, компьютерная томография. В тяжелых случаях проводится лапаротомия.
На УЗИ, как правило, обнаруживается пустая матка, плодное яйцо локализуется за ее пределами или отсутствует.
Важно! Лапароскопия является одновременно диагностической и лечебной манипуляцией. Обнаружение в брюшной полости плодного яйца является показанием к его удалению.
Дифференциальная диагностика проводится с маточной беременностью при опухолях матки, с опухолями матки, яичника, органов брюшной полости, внематочной беременностью иной локализации, кистой желтого тела.
Осложнения
Абдоминальная беременность является тяжелой формой внематочной беременности и способна вызвать множество осложнений.
При прикреплении бластоцисты у крупного сосуда возможно прорастание ворсин хориона сквозь сосуд и возникновение кровотечения. С течением беременности риск возникновения внутрибрюшного кровотечения возрастает.
При прорастании плаценты в органы происходит их повреждение. Клиника данного осложнения варьирует и зависит от локализации и выраженности повреждения.
При прогрессировании беременности незащищенная стенкой матки плодная оболочка может разрываться при случайном ударе, толчке. При этом происходит излитие околоплодных вод в брюшную полость и возникновение разлитого перитонита, в дальнейшем – сепсиса. Выживание плода зависит от срока гестации и своевременности принятых мер. Для женщины данное осложнение является смертельно опасным.
У плода при брюшной беременности высок риск развития врожденных пороков, внутриутробной гипоксии. В абсолютном большинстве случаев беременность прерывается самостоятельно.
Прогноз
При своевременном обнаружении эктопической беременности прогноз для жизни и здоровья женщины благоприятный.
Выжидательная тактика применяется крайне редко. Беременность подлежит оперативному лечению. Родоразрешение естественным путем при таком типе беременности невозможно.
В целом риск материнской смертности при абдоминальной беременности почти в 100 раз выше, чем при беременности в матке. Обусловлен он, прежде всего, высоким риском развития сильного кровотечения и поздней диагностикой состояния. В некоторых случаях вместе с плацентой приходится удалять и часть органа, к которому она прикреплена.
Случаи успешно разрешившейся абдоминальной беременности чрезвычайно редки. Родоразрешение проводится посредством кесарева сечения. Во время операции также высок риск развития массивного кровотечения.
Специфической профилактики состояния не существует. Женщинам, имеющим в анамнезе заболевания половой сферы, старше 35 лет, курящим необходимо тщательно наблюдать течение беременности.
36i6.info
причины, симптомы, диагностика, лечение, профилактика
Представляет собой беременность, при которой плодное яйцо имплантируется не в матке, а в брюшной полости.
Причины
Проникновение сперматозоида в яйцеклетку происходит в ампулярном отделе фаллопиевой трубы. В следствии слияния сперматозоида и яйцеклетки образуется зигота, покрытая блестящей оболочкой яйцеклетки. На следующем этапе зигота начинает делиться и вместе с этим продвигается по маточной трубе под воздействием перистальтических сокращений и колебаний ресничек трубного эпителия. При этом недифференцированные клетки эмбриона удерживаются общей блестящей оболочкой. Позже происходит деление клетки на два слоя – внутренний и наружный. Затем эмбрион вступает в стадию бластоцисты, во время которой он проникает в полость матки и сбрасывает блестящую оболочку, после этого ворсины трофобласта глубоко погружаются в эндометрий и происходит имплантация.
Развитие брюшной беременности возможно в двух случаях:
если плодное яйцо на момент имплантации находится в брюшной полости;
если зародыш вначале имплантируется в маточной трубе, затем отторгается по типу трубного аборта, попадает в брюшную полость и повторно имплантируется на поверхности брюшины, сальника, печени, яичника, матки, кишечника или селезенки.
Предрасполагающим фактором к развитию брюшной беременности являются наличие у женщины воспалительных заболеваний яичников и маточных труб, спайки и нарушения сократительной способности труб, возникающее на фоне хирургических вмешательств, увеличения длинны труб и замедлении трубной перистальтики при генитальном инфантилизме, а также на фоне механического сдавления труб опухолями, эндометриоз маточных труб и длительное использование внутриматочной спирали. Помимо этого, вероятность возникновения брюшной беременности выше у лиц с заболеваниями надпочечников и щитовидной железы и при повышении уровня прогестерона, который замедляет трубную перистальтику. Некоторые авторы указывают на возможную связь брюшной беременности с преждевременной активизацией трофобласта.
Симптомы
До возникновения патологических симптомов при брюшной беременности выявляются те же симптомы, что и при нормально развивающейся беременности. На ранних сроках гестации у женщины может возникать тошнота, слабость, сонливость, изменение вкусовых и обонятельных ощущений, отсутствие менструаций и нагрубание молочных желез. Во время гинекологического осмотра выясняется, что плод находится не в матке, при этом сама матка увеличена незначительно, а ее размеры не соответствует сроку гестации. В некоторых случаях клиническую картину брюшной беременности не распознают, а истолковывают, как многоплодную беременность, беременность при миоматозном узле или врожденных аномалиях развития матки.
По мере развития беременности женщина может жаловаться на появление болей в нижней третей части живота. При повреждении мелких сосудов отмечается развитие прогрессирующей анемии. Клинические проявления при повреждении внутренних органов отличаются большой вариабельностью симптомов. Иногда такие симптомы при брюшной беременности могут диференцироваться как угроза разрыва матки, преждевременную отслойку плаценты или угрозу прерывания гестации.
У таких пациенток отмечается появление слабости, головокружений, предобморочных состояний, потери сознания, потемнения в глазах, повышенной потливости, болей в нижней части живота. Если на этом этапе у женщины появляется бледность кожи и слизистых, то это может указывать на развитие внутреннего кровотечения, которое представляет непосредственную опасность для жизни.
Диагностика
Ранняя диагностика брюшной беременности очень важна, так как позволяет избежать развития опасных осложнений, устранить угрозу для жизни и здоровья пациентки. Постановка диагноза основывается на основании данных гинекологического осмотра и результатов ультразвукового исследования. Чтобы избежать диагностических ошибок, исследование начинают с идентификации шейки матки, ультразвукового исследования матки и брюшной полости.
Лечение
В сомнительных случаях может потребоваться проведение лапароскопии для подтверждения брюшной беременности и удаления плодного яйцо без проведения объемной операции.
На поздних сроках, при прорастании ворсин плаценты в органы брюшной полости, необходимо проведение лапаротомии, при этом объем хирургического вмешательства при брюшной беременности определяется локализацией плаценты. Может потребоваться ушивание или резекция органа и наложение кишечного анастомоза.
Профилактика
Профилактика развития брюшной беременности основывается на своевременном лечении любых воспалительных заболеваний женской репродуктивной системы.
www.obozrevatel.com
Симптомы внематочной беременности — Рамблер/новости
Для каждой женщины диагноз «внематочная беременность» звучит достаточно страшно. Современная медицинская практика достаточно часто регистрирует такие случаи.
Внематочная беременность на ранних сроках сопровождается такими признаками, как боль, кровянистые выделения и другие. Не являются редкостью ситуации, при которых развитие патологического состояния не сопровождается никакой патологической картиной.
Виды патологического состояния
В гинекологии под внематочной беременностью понимают развитие оплодотворенной яйцеклетки за пределами полости матки. Завершением патологического процесса является гибель плодного яйца.
Зависимо от того, в каком участке локализуется плодное яйцо, выделяют несколько типов внематочной беременности:
яичниковая — т. е. развитие происходит в полости яичников;
брюшная — после оплодотворения яичник выталкивает яйцеклетку, однако, она не попадает в матке, а крепится к стенкам брюшины;
трубная — рост и развитие эмбриона происходит в фаллопиевой трубе;
рудиментарная — плодное яйцо развивается в рудиментарном отростке матки.
Каждый тип определяет клиническую картину, которой сопровождается внематочная беременность.
Яичниковая беременность в гинекологии встречается редко. Развитием здорового плода оно завершится не может.
Относительно признаков такого рода беременности. Обнаружить ее рано достаточно сложно. Первые три месяца вынашивание не сопровождается никакими патологическими признаками. У женщины отмечаются стандартная картина беременности, тест ХГЧ также дает положительный результат. На более поздних сроках могут ощущаться шевеления плода, что объясняется эластичностью тканей яичника.
Первые признаки, свидетельствующие в пользу патологического развития беременности, появляются к моменту, когда плод достигает размеров, не позволяющих свободно размещаться в яичнике.
А именно:
ярко выраженные болевые ощущения в области придатков;
мажущие, а в некоторых случаях и обильные кровянистые выделения;
головокружения;
на фоне резкого снижения артериального давления наблюдаются предобморочные состояния;
ощущения покалывания в поясничной области;
дискомфорт, которым сопровождается опорожнение кишечника.
Локализация болевых ощущений определяется тем, где прикрепилась яйцеклетка. Другими словами, если она закрепилась слева, то и болеть будет с этой стороны.
Из-за того, что плод постоянно растет, а эластичность яичника имеет природные ограничения, болевой синдром постоянно усиливается, появляются кровотечения. Повышение температуры тела — тревожный сигнал, который говорит о необходимости в кратчайшие сроки обратиться к врачу.
Брюшная внематочная беременность на ранних сроках имеет признаки, которые характеризуют обычную гестацию. Это может быть тошнота, слабость, изменение ощущений (обонятельных, вкусовых), прекращение менструации. Молочные железы становятся грубыми.
По прошествии некоторого времени женщина жалуется на боли в нижних участках брюшной полости. Если повреждаются мелкие сосуды, развивается анемия. Вызывать опасение должны такие неприятные ощущения:
ярко выраженная слабость;
головокружения;
предобморочное состояние;
потеря сознания;
повышение потливости;
бледность кожных и слизистых поверхностей.
Все перечисленное — свидетельство развития внутреннего кровотечения. Обращение к врачу должно быть незамедлительным.
Беременность, которая развилась в рудиментарном роге матки в 100% случаев завершается гибелью плода. Процесс сопровождается перерастяжением стенок отростка и, впоследствии, их разрывом.
Чаще всего в гинекологии диагностируется трубная беременность. Из 87% случаев внематочной беременности на этот вид патологического процесса приходится 100%.
У трубной беременности признаки чаще всего нетипичные, стертые. Даже если плодное яйцо локализуется в трубе, у женщины отмечается типичная клиническая картина беременности. По мере того как плод развивается, нагрузка на стенки труб возрастает. В конечном итоге, это завершается их разрывом. Женщина отмечает у себя сильные, тянущие боли в области брюшины. Достаточно часто они отдают в лопатку, прямую кишку. Бледность, холодный пот, учащение пульса, головокружения, потери сознания — признаки внутреннего кровотечения. Во время внешнего осмотра отмечается набухание заднего свода влагалища. При взятии пункции, в шприце обнаруживается кровь, которая имеет темную окраску и не сворачивается.
Общие клинические проявления
Существует ошибочное мнение, что внематочная беременность на ранних сроках не имеет никаких признаков на ранних сроках. Однако при условии внимательного наблюдения за самочувствием тревожные сигналы легко обнаружить.
Прежде всего, у женщины наблюдается не привычная задержка менструации, а ее скудное проявление. На протяжении нескольких дней выделений действительно может не наблюдаться, а затем появляются кровянистые выделения. Они имеют, как правило, неинтенсивный характер.
Во-вторых, тянущие боли в нижней части живота. При обычной беременности этот признак выражен не сильно, а в большинстве случаев отсутствует. Высокая интенсивность, повышающаяся во время физической активности, иррадиация в поясничный отдел и задний проход характеризует боль на фоне внематочной беременности.
Во время внешнего осмотра врач обнаруживает такие патологические признаки:
рыхлость шейки матки, дополняемая синюшностью;
во время пальпации придатков обнаруживается увеличение фаллопиевой трубы со стороны, где развилась внематочная беременность;
при отклонении матки болевой синдром усиливается.
Описывая признаки внематочной беременности на ранних сроках, также следует упомянуть несоответствие сроков последней менструации и размеров матки.
Внешний осмотр не дает полной информации, достаточно для постановки диагноза. Потребуется провести дополнительные исследования.
О последствиях патологической беременности
Зависимо от того, где закрепилось плодное яйцо, у женщины может наблюдаться несколько последствий внематочной беременности.
Трубный аборт
В этом случае происходит отторжение плодного яйца фаллопиевой трубой. Придатки остаются целыми. Состояние имеет такие ярки признаки:
резкая, приступообразная, жгучая боль внизу живота;
кровянистые выделения;
нарушение менструального цикла (при условии, что ранее подобного не отмечалось).
Интенсивная боль в нижнем участке живота развивается на фоне попытки организма протолкнуть оплодотворенную яйцеклетку дальше по фаллопиевой трубе. Еще одна причина — попадание в забрюшинное пространство крови.
О трубном аборте говорят в случаях, когда у женщины отмечаются такие симптомы:
боль, в развитии которой отмечается четкая периодичность;
иррадиация болевого синдрома в область заднего прохода, ключицы, поясницы. Он может усиливаться
во время чихания, кашля, резкого движения, акта дефекации.
У кровянистых выделений нет никаких запахов. Даже прием кровоостанавливающих медицинских препаратов не приводит к прекращению выделений. Если диагноз не был поставлен своевременно или женщина не обратилась к лечащему врачу, назначается механическое вычищение.
Поводом для немедленного обращения к врачу служит повышение температуры тела, слабость и регулярные головокружения.
Разрыв фаллопиевой трубы
Подобное состояние в гинекологии признается самым тяжелым осложнением внематочной беременности. При отсутствии своевременной и адекватной медицинской помощи он приводит к смерти женщины.
Фаллопиева труба разрывается достаточно стремительно и сопровождается такими клиническими проявлениями:
резкая и очень сильная боль внизу живота, которую некоторые сравнивают с ударом ножом;
стремительное снижение показателей артериального давления;
учащение пульса;
появление на поверхности ладоней, лба холодного, даже липкого пота;
общее самочувствие значительно ухудшается, могут отмечаться случаи потери сознания.
Диагностика патологического процесса
Установить, что у женщины беременность развивается по патологическому сценарию, можно на основании анализа жалоб, результатов внешнего осмотра и проведения аппаратного и лабораторного исследования.
Лабораторное исследование позволяет диагностировать патологический процесс уже с третьей недели с момента оплодотворения. Как правило, в крови при внематочной беременности можно наблюдать повышение концентрации лейкоцитов. Одновременно снижается содержание прогестерона и гонадтропина.
Начиная с 4 недели патологию удается диагностировать с помощью аппарата УЗИ (если используется абдоминальный датчик). Если проводится трансвагинальное обследование, с момента зачатия должно пройти порядка 6 недель.
Лапароскопия позволяет не только точно поставить диагноз, но и при необходимости целиком удалить нежизнеспособный эмбрион. Этот метод относится к малотравматичным — делается только три небольших прокола, что исключает большую кровопотерю. Использование лапароскопии позволяет точно установить локализацию и характер протекания внематочной беременности. А это, в свою очередь, незаменимо для избегания развития осложнений.
При условии его использования можно исключить вероятность того, что внематочная беременность будет спутаны с иными нарушениями:
аппендицит в остром течении;
онкологический процесс;
сальпингоофорит;
маточный выкидыш.
За счет высокой точности, лапароскопия в современной гинекологии признаемся самым информативным методом.
news.rambler.ru
причины, симптомы, диагностика, лечение и возможные последствия
Женский организм устроен очень сложно, и порой некоторые процессы в нем протекают не как обычно. Чаще всего беременность наступает тогда, когда оплодотворенная яйцеклетка закрепилась в матке. Но иногда она оказывается за ее пределами, т. е. в брюшной полости. Это не считается каким-либо заболеванием, но и не совсем нормальное явление. У женщины в таком случае наступает внематочная беременность в брюшной полости.
При данном виде закрепления яйцеклетки есть большой риск появления каких-либо последствий для здоровья. В данной статье пойдет речь о брюшной внематочной беременности, ее признаках, симптомах и диагностике. А также мы расскажем о том, какие последствие могут возникнуть и как лечить.
Брюшная беременность

Данный вид возникает, когда эмбрион попадает не в матку, а в брюшную полость. По статистике, количество таких беременностей составляет менее 1 %, значит, что это случается нечасто. Если у женщины есть какие-то патологические изменения в организме, то она может оказаться в зоне риска. Конечно, это навредит организму, но насколько тяжелыми будут последствия, зависит от многих факторов, например, куда именно проникнет яйцеклетка, есть ли рядом крупные кровеносные сосуды, нарушения со стороны эндокринной системы. Брюшная беременность – это веский повод для хирургического вмешательства, если есть угроза жизни женщины. А лечением будет заниматься акушер-гинеколог.
Причины
Возникновения данной патологии может произойти в 2 случаях:
- Яйцеклетка перед оплодотворением находилась в брюшной полости, а затем прикрепилась к органам. Эта беременность является первичной.
- Зародыш появился в маточной трубе, которая его отторгла, и он попал в полость. Здесь эмбрион еще раз имплантировался. Это вторичная брюшная беременность.
Выявить, какая из двух причин стала главной, практически не является возможным даже для врачей.

Другие факторы
Другими факторами, которые обуславливают развитие плода в брюшной полости, служат:
- Болезни половой системы женщины (яичников и матки).
- Увеличение труб в размере (они стали длиннее) или их механическое повреждение в результате травм.
- Доброкачественные опухоли (кисты).
- Проведение экстракорпорального оплодотворения, потому как женщина неспособна самостоятельно забеременеть по каким-либо причинам.
- Злоупотребление средствами контрацепции, такими как внематочная спираль.
- Заболевания внутренних органов, а именно надпочечников и щитовидной железы.
- Повышенный уровень гормона прогестерона, который оказывает непосредственное влияние на менструальный цикл, овуляцию, нормальное течение беременности и развитие будущего плода.
- Нарушение каких-либо важных процессов в организме женщины.
- Вредные привычки – алкоголь и курение. У любительниц сигарет в два раза повышается вероятность возникновения брюшной беременности. А алкоголь пагубно воздействует на весь организм в целом. Обе привычки значительно снижают иммунитет женщины, способствуют ухудшению работы половой системы – проводимость маточных труб становится ниже, а овуляция наступает с опозданием или вовсе отсутствует.
- Постоянный стресс и нервное состояние человека. Это приводит к неправильному сокращению маточных труб, в связи с чем эмбрион остается в них, а после отторжения попадает в брюшную полость и закрепляется там для дальнейшего развития и роста.
- Женщины в зрелом возрасте. У дам, которые находятся уже не в юных годах, в последнее время чаще всего возникает брюшная беременность. Это связано с тем, что за годы организм изнашивается, у дамы меняется гормональный фон, маточные трубы осуществляют свою функцию не так активно, как раньше. Поэтому велик риск того, что эмбрион задержится в них, а потом будет отторгнут и попадет в брюшную полость. Женщины, достигшие 35 лет, больше подвержены риску возникновения брюшной беременности, чем те, кому от 20 до 30. В том числе поэтому очень важен возраст женщины при зачатии детей.
Благоприятной ли будет беременность?

Насколько благоприятно будет протекать брюшная беременность, зависит от того, куда прикрепился эмбрион. Если ему недостаточно питательных веществ, то он быстро погибнет, а если он оказался в месте, где много мелких кровяных сосудов, то его развитие станет похожим на обычное в матке. При такой беременности есть очень высокая вероятность того, что будущий ребенок будет иметь какие-либо заболевания или патологии. Потому как в брюшной полости он не имеет должной защиты. В матке безопасность плода обеспечивается благодаря ее стенкам, а вне ее он находится под угрозой повреждения.
При брюшной беременности женщине очень редко удается родить ребенка в установленный срок, обычно дети является недоношенными, появляются на свет на несколько месяцев раньше.
Нередко, чтобы избежать возникновения внутреннего кровотечения, может потребоваться хирургическое вмешательство или проведение аборта.
В целом можно сделать вывод о том, что такой тип беременности — это очень опасное состояние для жизни женщины, которое крайне редко заканчивается появлением на свет жизнеспособного ребенка, поэтому очень важно его диагностировать как можно раньше.
Симптомы брюшной беременности
Женщина не всегда может понять, что внутри нее произошел процесс оплодотворения и в скором времени начнется развитие эмбриона. Очень важно знать симптомы вышеназванной беременности. Они практически ничем не отличаются от обычной гестации. Беременность можно заподозрить уже на ранней стадии.

Признаки брюшной беременности:
- Возникновение тошноты.
- Повышенная сонливость.
- Резкая смена вкусовых предпочтений.
- Обострение обоняния.
- Набухание груди.
- Самый волнительный для всех женщин симптом – нарушение менструального цикла (полное отсутствие выделений в положенный срок).
- Увеличение матки, которое было выявлено при осмотре у гинеколога. Также врач может обнаружить расположение плода не в обычном месте.
- Боли в нижней части живота.
- Брюшную беременность иногда распознают при диагностике других заболеваний.
- У женщины могут возникать жалобы на ухудшение самочувствия, боли в животе, может появиться слабость, постоянные головокружения, чрезмерная потливость, частые позывы в туалет, бледность кожных покровов и прочее.
- Если плод повредил мелкие сосуды, то по анализам выявляют анемию.
Диагностика

Чем раньше будет выявлена брюшная беременность, тем лучше для женщины и ее плода. Потому как это поможет снизить риск возникновения осложнений и сохранить ребенка при возможности. Такую беременность можно распознать при посещении гинеколога.
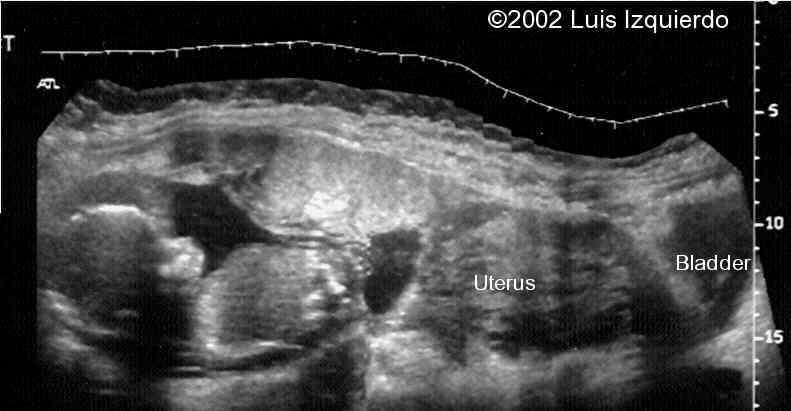
Ультразвуковое исследование
Можно делать УЗИ брюшной полости при беременности? Ответ положительный. Потому как это является одним из основных методов диагностики. УЗИ начинают с исследования матки и ее труб, и если там не обнаруживается эмбрион, то его ищут в брюшной полости. Теперь вы знаете ответ на волнующий вопрос, можно ли УЗИ брюшной полости при беременности делать. Можете без опаски отправляться на данное обследование.
Лапароскопия
Если два этих метода не подтверждают наличие плода в брюшной полости, тогда может быть принято решение о проведении лапароскопии. Это вмешательство позволяет точно диагностировать беременность и при необходимости сразу удалить оплодотворенную яйцеклетку. Такая процедура проводится на ранних сроках. Если плацента будет разрушать внутренние органы женщины, то с помощью лапароскопии ее убирают, а поврежденные места постепенно восстанавливают либо зашивают. Обычно лапароскопию делают через несколько проколов. Но если требуется достать что-то большое, то производят еще и разрез.
Ранняя диагностика поможет избежать осложнений!
Диагностика брюшной беременности очень часто проводится на ранних сроках. После чего принимается решение о сохранении плода или его удалении, а также о необходимом лечении. Исход своевременного распознавания обычно благоприятный. Но в случае диагностики на поздних сроках могут возникнуть осложнения у женщины. Вплоть до ее смерти из-за внутреннего кровотечения, сильного нарушения работы внутренних органов или их разрушения.
А может ли женщина родить малыша при таком типе беременности?
Женщина может выносить ребенка, но вероятность этого небольшая. В медицинской литературе было приведено всего несколько случаев, когда пациентки с брюшной беременностью, диагностированной на поздних сроках, смогли благополучно родить малыша. Ребенок в таком случае редко оказывается здоровым и полноценным. У него наблюдаются различные аномалии.
Был случай, когда женщину из-за подозрения на аппендицит в срочном порядке прооперировали, а вместо заболевания обнаружили там ребенка, о котором мать даже не подозревала. Малыш появился на свет вполне здоровым.
Лечение
Чаще всего брюшную беременность прерывают из-за угрозы жизни женщины и риска появления больного ребенка. После диагностики проводится лапароскопическая операция по удалению оплодотворенной яйцеклетки или плаценты. После чего врачи занимаются восстановлением здоровья женщины, назначают противовоспалительные препараты и специальные процедуры.
Брюшная беременность не может закончиться благоприятно в большинстве случаев. Поэтому лучшим выходом считается ее своевременное прерывание. Иногда организм сам отвергает оплодотворенную яйцеклетку и происходит самопроизвольный аборт. Но если своевременной диагностики не было, то необходимо хирургическое вмешательство.

Последствия
Осложнения после данной беременности зависят лишь от степени имплантации эмбриона в органы брюшной полости. Бывает так, что в процессе операции приходится удалять целый орган или его часть. В некоторых случаях достаточно просто сшить раны.
Очень мала вероятность технических ошибок и осложнений в процессе операции. Поэтому половая система в основном остается функциональной.
fb.ru