Антибиотики и дети
Родителям необходимо знать, что давать антибиотики детям без назначения врача опасно. Врач выясняет, подходят ли определенные антибиотики ребенку, и только тогда назначает их.
Эти вопросы и ответы на них помогут вам разобраться в такой непростой теме, как антибиотики:
1. У моего ребенка серьезная простуда. Почему врач не назначает антибиотики?
ОРЗ возникает из-за вирусов. А антибиотики используются для лечения инфекций, вызванных бактериями. Большинство симптомов простуды не опасны, ребенок поправится без лекарств.
2. Разве часто простуда не переходит в бактериальную инфекцию? Зачем ждать этого, когда можно сразу принять антибиотики?
В большинстве случаев бактериальные инфекции не следуют за вирусными. Если лечить антибиотиками вирусы, можно заполучить бактерии, устойчивые к антибиотикам. Кроме того, у ребенка от антибиотиков может быть диарея и другие побочные эффекты.
3. Если из носа идет желтая или зеленая слизь, это признак бактериальной инфекции?
Изменение цвета отделяемого из носа характерно для естественного течения вирусных инфекций. Насморк может продолжаться до 10-14 дней.
Воспаление придаточных пазух носа (синусит) чаще всего вызвано вирусом. В некоторых случаях причиной могут быть бактерии.
Если синусит спровоцирован бактериями, на это указывают такие признаки:
— кашель и выделения из носа желтого или зеленого цвета длятся более 10-14 дней
— высокая температура тела, плохое самочувствие, боли в проекции околоносовых пазух держатся 3-4 дня
При бактериальном синусите могут потребоваться антибиотики. Перед назначением антибиотиков врач обязательно осмотрит ребенка, чтобы убедиться в их необходимости.
4. Назначаются ли антибиотики для лечения ушных инфекций?
Антибиотики назначаются при ушных инфекциях, но не всегда. В большинстве случаев ушные инфекции проходят без применения антибиотиков.
В большинстве случаев ушные инфекции проходят без применения антибиотиков.
Если у ребенка (старше 2 лет) нет высокой температуры, стоит подождать и понаблюдать за развитием болезни. От боли в ушах можно дать ребенку безрецептурные обезболивающие препараты. Врач назначает антибиотики, если температура не снижается и боль держится более 48 часов.
5. Нужно ли пить антибиотики при боли в горле?
Нет. Более чем в 80% случае боль в горле вызвана вирусами, а как мы помним, вирусы не лечатся антибиотиками.
Антибиотики следует применять только для лечения ангины, вызванной стрептококками группы А.
Если врач подозревает, что у ребенка есть стрептококковая инфекция, он рекомендует провести анализ на стрептококк. Если результат положительный, назначаются антибиотики.
6. У антибиотиков есть побочные эффекты?
Побочные эффекты после приема антибиотиков возникают у 1 из 10 детей..gif) Это может быть сыпь, тошнота, диарея, боль в животе.
Это может быть сыпь, тошнота, диарея, боль в животе.
Обязательно сообщите педиатру, если у ребенка есть реакция на антибиотики.
7. Сколько времени требуется, чтобы антибиотики подействовали?
Большинство симптомов бактериальных инфекций начинают проходить в течение 48-72 часов после приема антибиотиков. Если за это время улучшений нет, нужно обратиться к врачу.
Также важно пройти курс лечения антибиотиками до конца. В противном случае инфекция может не вылечиться полностью и симптомы возобновятся.
8. Может ли выработаться резистентность к антибиотикам?
Неправильное использование антибиотиков может привести к образованию резистентных бактерий. Это бактерии, которые больше не уничтожаются антибиотиками.
Поэтому важно принимать антибиотики, наиболее специфичные для инфекции, а не широкого спектра.
9. Что такое противовирусные лекарства?
Противовирусные лекарства могут ускорить выздоровление при гриппе (также бывают противовирусные препараты для лечения вируса герпеса, гепатита С, ВИЧ)..gif)
Безопасное использование антибиотиков.
Помните следующее, если ваш ребенок заболел:
— Антибиотики не всегда являются лучшим лечением, если ребенок болен. Педиатр подскажет, какое лечение подойдет лучше.
— Антибиотики применяются для лечения бактериальных инфекций. Они не действуют против гриппа и других вирусных инфекций.
— Уточните у врача, какие антибиотики лучше всего подходят для лечения бактериальной инфекции у вашего ребенка.
— Убедитесь, что вы даете лекарство согласно инструкции.
— Одни и те же антибиотики могут не подойти двум разным детям, а то есть причинить вред.
— Выбрасывайте неиспользованные антибиотики. Просроченные лекарства способны нанести вред.
Правила безопасного приема антибиотиков
Сегодня антибиотиками лечится большинство заболеваний. Однако очень мало людей знают о вреде и побочных эффектах этих лекарственных препаратов, чем опасно самолечение антибиотиками и какие вопросы следует задавать врачу, прежде чем начинать принимать эти лекарства.
Однако очень мало людей знают о вреде и побочных эффектах этих лекарственных препаратов, чем опасно самолечение антибиотиками и какие вопросы следует задавать врачу, прежде чем начинать принимать эти лекарства.
Итак, ниже приведены основные правила, ознакомиться с которыми необходимо до начала проведения антибиотикотерапии.
1. Обязательно сообщите назначающему вам антибиотик врачу следующее:
- Отмечалась ли у вас раньше аллергия на антибиотики и если да, то на какие именно.
- Страдаете ли вы заболеваниями печени и/или почек. Дело в том, что все антибиотики выводятся из организма печенью или почками. В случае нарушений работы этих органов, может возникнуть опасная передозировка лекарственного препарата.
- Какие препараты вы принимали до того, как обратиться к врачу. При назначении антибиотика эти вопросы необходимо знать врачу, поскольку многие препараты не могут приниматься одновременно.
2. Для предотвращения многих нежелательных эффектов самолечения, вы должны знать следующие правила:
- Антибиотики эффективны только в отношении бактерий, поэтому лечить ими вирусные и грибковые заболевания, такие как грипп, гепатиты, молочница, бессмысленно.

- Лечебный эффект антибиотика проявляется в течение трех суток – если по истечении этого срока облегчение не наступило, врач должен заменить данный антибиотик другим препаратом.
- Антибиотики следует принимать курсом, от пяти дней и более. При этом следует помнить, что даже в случае полного исчезновения болезненных симптомов, ни в коем случае нельзя прекращать прием препарата. Это объясняется тем, что полного нарушения жизненного цикла бактерий необходимо именно такое время.
- При неполном пролечивании часто формируется резистентность, т.е. устойчивость возбудителя к препарату, и в дальнейшем данный антибиотик уже будет неэффективен.
- Крайне опасно и нежелательно принимать несколько антибиотиков одновременно.
- Принимать препарат нужно в строго определенное время, поскольку каждый антибиотик обладает своим временем жизни в организме, и в результате нерегулярного приема образуются так называемые «окна», когда свежая доза антибиотика не поступает в кровь и бактерии имеют время для передышки и приспособлению к данному лекарственному препарату.

3. При самолечении антибиотиками наиболее часто встречаются следующие осложнения:
- Нарушение работы сердца, проявляющееся в развитии аритмии, что значительно повышает риск инфарктов и инсультов.
- Оказание разрушающего действия на клетки печени и почек, что может явиться причиной печеночной или почечной комы.
- Нарушения слуха, вплоть до полной глухоты. На сегодняшний день эта проблема часто встречается в педиатрии, когда детям дают «не детские» дозы антибиотиков.
- Нарушения зрения.
- Нарушения внутриутробного развития ребенка при приеме антибиотиков во время беременности.
- Разитие галлюцинаций, психозов, состояний, схожих с эпилептическими припадками.
Источник: http://medvestnik.by/
Антибиотики для детей широкого спектра
Антибиотик (антибактериальный препарат, противомикробное средство) – это препарат, который эффективен при лечении бактериальных инфекций. Его эффект заключается в непосредственном влиянии на бактерию, он ее убивает. Также его эффект может заключаться в замедлении размножения бактерии, что позволяет иммунитету справиться с ним. Высокая распространенность инфекций, большой выбор антибиотиков для детей, неоправданное назначение данных препаратов при заболеваниях у детей и взрослых привела к угрожающим последствиям для жизни людей – антибиотикоустойчивости. Согласно Евразийским рекомендациям, в ЕС 25000 смертей ежегодно связаны именно с антибиотикоустойчивостью. На данный момент противомикробные средства являются невосполнимым ресурсом человечества. Устойчивость к антибактериальным средствам можно рассматривать как угрозу национальной безопасности.
Его эффект заключается в непосредственном влиянии на бактерию, он ее убивает. Также его эффект может заключаться в замедлении размножения бактерии, что позволяет иммунитету справиться с ним. Высокая распространенность инфекций, большой выбор антибиотиков для детей, неоправданное назначение данных препаратов при заболеваниях у детей и взрослых привела к угрожающим последствиям для жизни людей – антибиотикоустойчивости. Согласно Евразийским рекомендациям, в ЕС 25000 смертей ежегодно связаны именно с антибиотикоустойчивостью. На данный момент противомикробные средства являются невосполнимым ресурсом человечества. Устойчивость к антибактериальным средствам можно рассматривать как угрозу национальной безопасности.
Прежде, чем перейти к выбору детского антибиотика, рассмотрению дозировки, длительности применения, необходимо разобрать и объяснить основные моменты в формировании устойчивости к антибактериальным средствам. Лишь после этого можно адекватно судить о выборе и подходу к назначению данных лекарственных средств.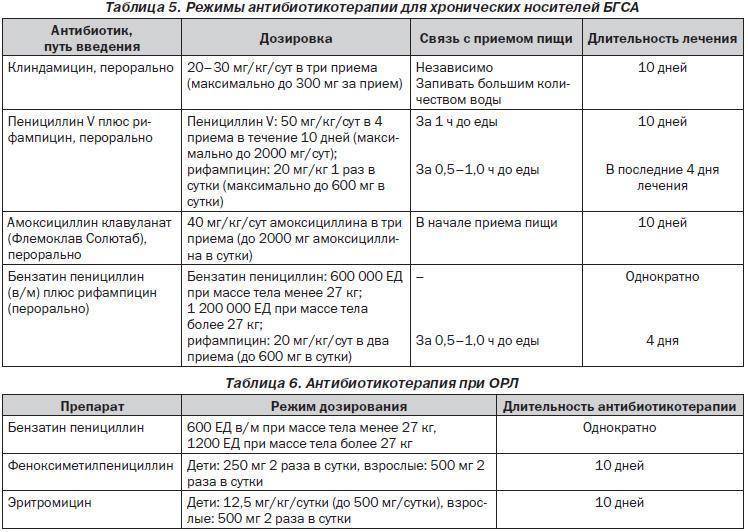
Антибиотикорезистентность
Антибиотикорезистентность – это термин, обозначающий устойчивость к антибиотикам. Кто виноват в этом? Основной причиной является избыточное и бесконтрольное применение противомикробных средств. Это касается не только медицины.
Назначение антибиотиков всегда должно быть оправданным.
Причины
- Применение в медицине. Неоправданное назначение на амбулаторном этапе, в стационаре, самолечение (безрецептурный отпуск). Основной акцент уделяется противодействию неоправданного назначения антибиотиков в первичном звене (на амбулаторном этапе). Для этого специально разрабатываются и внедряются в практическое здравоохранение клинические рекомендации и алгоритмы по назначению антибиотиков детям. Также через средства массовой информации проводятся разъяснения населению о необходимости разумного применения антимикробных средств и опасности их самостоятельного применения.
- Применение антибиотиков в ветеринарии.

- Применение в агроиндустрии.
Основные правила правильного применения антибактериальных препаратов
- Противомикробное средство принимается только при наличии бактериальной инфекции, которая предполагается или доказана документировано.
- Во время применения лекарственного средства необходимо придерживаться оптимального режима. Первое – это правильный выбор лекарства. В остальном необходимо соблюдать адекватную дозу и длительность применения.
- При выборе лекарственного средства необходимо учитывать региональную ситуацию по устойчивости к антибиотикам наиболее распространенных возбудителей и учитывать вероятность инфицирования больного данными бактериями.
- Не применять антибиотики низкого качества и с недоказанной эффективностью.
- Не использовать антибиотики с целью профилактики.
- Эффект от применения антибактериального средства оценивают через 48-72 часа после начала лечения.
- Объяснить вред несоблюдения режима применения лекарственного средства, а также пояснить опасность самолечения.

- Способствовать правильному применению лекарственного средства со стороны больного.
- В каждом случае необходимо использовать методы, позволяющие установить причину инфекции.
- При назначении антибактериального препарата врачам необходимо придерживаться рекомендациям, основанным на доказательной медицине.
Показания к назначению антибиотиков
Довольно распространенной ошибкой является использование антибиотиков при заболеваниях, которые развиваются вследствие не бактериальной инфекции.
Не следует использовать антибиотики при вирусных инфекциях.
Среди таких заболеваний:
- Острый фарингит.
- Острый ларинготрахеит.
- Ринит.
- ОРВИ, только.
- Острый бронхит. Допустимо использование антибиотиков при развитии сужения бронхов, а также при длительности лихорадки более 5 дней.
В данных случаях назначение антибиотиков не оправдано, так как причиной, приведшей к данным заболеваниям, зачастую являются вирусы.
Существуют и спорные моменты, когда к развитию заболевания могут приводить как вирусы, так и бактерии. К таким заболеваниям относятся:
- Острый риносинусит.
- Острый средний отит.
- Острый тонзиллит.
В таких случаях антибиотик назначается исключительно после обследования и наблюдения врачом за пациентом.
При вирусных инфекциях (фарингит, ринит, ларингит, трахеит) эффективность антибиотиков равна эффекту плацебо. Важно помнить, что назначение антибактериальных средств не предотвращает развитие бактериальной суперинфекции (то есть присоединения бактериальной инфекции к уже имеющейся вирусной). Эффективных средств против ОРВИ нет. Применение распространенных в аптечных сетях противовирусных иммуностимулирующих средств зачастую не несет в себе никакого эффекта. В данном случае противовирусное средство можно рассматривать как аскорбиновую кислоту или чеснок. В таких случаях назначается адекватное патогенетическое и симптоматическое лечение, которое позволяет устранить и ликвидировать симптомы ОРВИ..gif) Используются: парацетамол, ибупрофен, муколитики (амброксол, ацетилцистеин, карбоцистеин), сосудосуживающие капли в нос при насморке, назальный кортикостероид при риносинусите. Если же имеет место заболевания с вирусной или бактериальной причиной (тонзиллит, синусит, средний отит), то в таком случае рекомендуется отсроченная на 2-3 дня антибактериальная терапия. Отсроченная тактика назначения антибиотиков при инфекциях верхних дыхательных путей позволила снизить частоту назначений антибиотиков на 40%.
Используются: парацетамол, ибупрофен, муколитики (амброксол, ацетилцистеин, карбоцистеин), сосудосуживающие капли в нос при насморке, назальный кортикостероид при риносинусите. Если же имеет место заболевания с вирусной или бактериальной причиной (тонзиллит, синусит, средний отит), то в таком случае рекомендуется отсроченная на 2-3 дня антибактериальная терапия. Отсроченная тактика назначения антибиотиков при инфекциях верхних дыхательных путей позволила снизить частоту назначений антибиотиков на 40%.
Данные утверждения несут за собой доказательный характер и более подробно описаны в учебном пособии «Рациональное применение антимикробных средств в амбулаторной практике врачей», написанное по основам и доказательной базе Евразийских рекомендаций 2016 года.
Основные виды антибиотиков и их распространенные представители на рынке
Ниже рассмотрим наиболее популярные и часто использующиеся группы антибактериальных средств:
- Бета-лактамы.
 Среди них выделяют пенициллины, цефалоспорины, карбапенемы. Среди пенициллинов стоит выделить: амоксициллин, ампициллин, тикарциллин, карбенициллин, мезлоциллин, мециллам. Наиболее популярными цефалоспоринами являются: цефазолин, цефалексин, цефуроксим, цефотаксим, цефтриаксон, цефепим, цефтобипрол. Карбапенемы используются гораздо реже. Можно выделить меропенем.
Среди них выделяют пенициллины, цефалоспорины, карбапенемы. Среди пенициллинов стоит выделить: амоксициллин, ампициллин, тикарциллин, карбенициллин, мезлоциллин, мециллам. Наиболее популярными цефалоспоринами являются: цефазолин, цефалексин, цефуроксим, цефотаксим, цефтриаксон, цефепим, цефтобипрол. Карбапенемы используются гораздо реже. Можно выделить меропенем. - Макролиды. К макролидам относятся: кларитромицин, азитромицин (сумамед), джозамицин.
- Тетрациклины. Наиболее распространенные: тетрациклин, доксициклин, окситетрациклин.
- Аминогликозиды. Популярные из них: гентамицин, амикацин, изепамицин.
- Левомицетины. Торговые наименования: левомицетин, хлоромицетин.
- Гликопептидные антибиотики. Наиболее часто используют: ванкомицин, блеомицин.
- Линкозамиды. В медицине используются: линкомицин, клиндамицин.
- Фторхинолоны.
 Среди них чаще всего используют: ципрофлоксацин, левофлоксацин, гемифлоксацин. Являются антибиотиком для детей широкого спектра действия. Данные антибиотики не противопоказанные в детской практике, но их применение у ребенка резко ограничено.
Среди них чаще всего используют: ципрофлоксацин, левофлоксацин, гемифлоксацин. Являются антибиотиком для детей широкого спектра действия. Данные антибиотики не противопоказанные в детской практике, но их применение у ребенка резко ограничено.
Важно помнить, что указанные препараты имеют свои показания и противопоказания, а также применяются против определенных инфекций.
Указанные препараты имеют свои показания и противопоказания, обладают узким или широким спектром активности в отношении бактерий. Некоторые из перечисленных препаратов могут использоваться детям до года. Детские антибиотики существуют в таблетках, в суспензии, в ампулах для внутривенного и внутримышечного введения. Расчет дозы, разведение антибиотиков и введение необходимой дозы ребенку должно производиться медицинским персоналом во избежание нежелательных, побочных реакций, а также осложнений во время выполнения инъекций. Они должны назначаться исключительно врачом.
Длительность применения антибактериальных средств
Родители часто задают вопросы: «Сколько дней ставят антибиотик детям? Какой лучший антибиотик для детей? Что давать ребенку при приеме антибиотиков?». В большинстве случаев достаточно 5-7 дней применения. Существуют исключения, при которых длительность применения может возрастать до 10 – 28 дней. На второй вопрос однозначно ответить нельзя. У каждого лекарственного средства существуют свои показания и противопоказания, поэтому использование того или иного препарата зависит от ситуации (возраста, диагноза, сопутствующей патологии и др.). На третий вопрос многие доктора ответят одинаково: « Пробиотики». Пробиотик позволит восстановить нормальную микрофлору кишечника, которая подверглась влиянию антибактериального средства. Как правило, они назначаются курсом от 2 недель до 1 месяца.
В большинстве случаев достаточно 5-7 дней применения. Существуют исключения, при которых длительность применения может возрастать до 10 – 28 дней. На второй вопрос однозначно ответить нельзя. У каждого лекарственного средства существуют свои показания и противопоказания, поэтому использование того или иного препарата зависит от ситуации (возраста, диагноза, сопутствующей патологии и др.). На третий вопрос многие доктора ответят одинаково: « Пробиотики». Пробиотик позволит восстановить нормальную микрофлору кишечника, которая подверглась влиянию антибактериального средства. Как правило, они назначаются курсом от 2 недель до 1 месяца.
Вы всегда можете проконсультироваться с врачом, если вас интересуют какие-либо вопросы касательно лечения.
Согласно Евразийским рекомендациям, с целью преодоления антибиотикоустойчивости эксперты подчеркивают необходимость обращать внимание пациентов на строгое соблюдение режима применения лекарственного средства. Необходимо использовать оптимальные лекарственные формы антибиотиков с высокой биодоступностью, в частности, диспергируемые таблетки Солютаб, что согласуется с современной позицией ВОЗ и UNICEF. Преимущества диспергируемых таблеток Солютаб:
Преимущества диспергируемых таблеток Солютаб:
- Полностью всасываются в кишечнике. Вследствие этого эффект равен внутривенному эффекту.
- Создают высокую концентрацию в очаге инфекции.
- Лучшая переносимость.
- Хорошие органолептические свойства.
- Возможность растворять таблетки, что позволяет использовать данную лекарственную форму у детей.
- Для проглатывания требуется минимальное количество жидкости.
- Имеют преимущество перед суспензией – исключаются ошибки в приготовлении.
Диспергируемые таблетки, рекомендуемые ВОЗ и UNICEF:
- Флемоксин Солютаб
- Флемоклав Солютаб
- Супракс Солютаб
- Вильпрофен Солютаб
- Юнидокс Солютаб
Родителям детей стоит помнить, что незавершенный курс предписанного лечения антибиотиком приводит к формированию устойчивости бактерий и длительного нахождения микроба в организме.
Осложнения применения антибиотиков
Во время применения антибиотиков существует риск развития нежелательных реакций. К таким осложнениям относятся:
К таким осложнениям относятся:
- Гепатотоксичность – повреждение печени. Чаще всего отмечается при приеме моксифлоксацина, макролидов, клавуланата.
- Кардиотоксичность – повреждение сердца. Такая реакция может отмечаться при применении фторхинолонов, азитромицина, кларитромицина.
- Нейротоксичность – повреждение нервной системы. Отмечается у фторхинолонов.
- Аллергия. Характерна для пенициллинов, цефалоспоринов.
По факту, чем шире спектр противомикробной активности, тем выше риск развития нежелательных реакций.
Выбор антибиотика у ребенка
Ранее мы рассмотрели основные заболевания верхних и нижних дыхательных путей, при которых могут применяться противомикробные средства. Сейчас разберем основные препараты, которые могут использоваться при той или иной патологии, а также укажем необходимую дозировку лекарственного средства.
Не принимайте антибиотики без назначения врача.
Не используйте препараты самостоятельно! Препараты и дозировки приведены ниже исключительно в ознакомительных целях и не эквивалентны лечению, назначаемому врачом.
Острый средний отит
Препаратом выбора является амоксициллин 40-90 мг/кг/сут в 3 приема. Длительность терапии 10 дней, у детей < 5лет, 5-7 дней у детей >5 лет. Препаратом второй линии является амоксициллин/клавуланат. Препаратом третьей линией является джозамицин.
Острый риносинусит
Аналогично применению антибактериальных средств при остром среднем отите.
Острый тонзиллит
Препаратом выбора является амоксициллин 45-60 мг/кг в 3 приема, Феноксиметилпенициллин вн 25-50 мг/кг 3-4 раза в сутки. Препаратом второй линии является цефиксим. Препаратом третьей линией является джозамицин. Длительность терапии 10 дней.
Внебольничная пневмония
Терапия выбора – амоксициллин вн 45-90 мг/кг/сут в 3 приема. Препаратом второй линии является амоксициллин/клавуланат, цефуроксим в/м, цефтриаксон в/м. Препаратом третьей линией является джозамицин 40-50 мг/кг/сут в 2 приема.
Антибиотики являются незаменимыми препаратами в борьбе с бактериальной инфекцией. Назначение данных лекарственных средств должно производиться исключительно по медицинским показаниям. Очень важно придерживаться предписанному режиму применения антибактериального средства. Не занимайтесь самолечением. При возникновении признаков инфекции обращайтесь к педиатру, который поможет установить диагноз, причину заболевания, а также назначить адекватное лечение.
Лечение антибиотиками детей: насколько это безобидно?
Сегодня в общественном сознании существует множество точек зрения, причем нередко взаимоисключающих друг друга, о том, что же такое антибиотики, когда и как их надо применять, и насколько они опасны для человека. При ответе на эти вопросы достаточно популярны две крайности. По одним утверждениям, антибиотики — это «вредная химия», они угнетают иммунитет, вызывают дисбактериоз — нарушения в соотношении микроорганизмов в кишечнике, поэтому принимать их нельзя, а бороться с инфекциями организм человека должен своими силами. Другая категория участников дискуссии — сторонники антибиотиков, не очень утруждая себя теоретизированием, в домашней аптечке держат 2–3 различных антибиотика, принимают их сами и «назначают» родственникам при первом же чихе.
Насколько оправданы обе позиции? Предположение о том, что истина лежит где-то посередине между крайними точками зрения, вполне разумно, но нуждается в некоторой конкретизации, поэтому поговорим об антибиотиках подробно.
О том, что человек живет в мире бактерий, стало известно давно. Многие микроорганизмы оказывают благотворное влияние на жизнедеятельность людей, но они же могут и нанести вред, особенно те, которые способны проникать внутрь организма. Сильный удар по болезнетворным бактериям способны нанести антибиотики.
Чтобы понять принцип действия антибиотиков, сначала надо увидеть механизм возникновения инфекционных заболеваний в человеческом организме, поэтому начнем разговор с вызывающих их микроорганизмов. Все инфекционные болезни вызываются микроорганизмами, существенно различающимися по выраженности своих болезнетворных свойств. Одни из них способны преодолевать защитные силы организма человека и вызывать крайне тяжелые, и даже смертельные, заболевания (возбудители чумы, менингитов и др.), с другими организм легко справляется без посторонней помощи (например, возбудители простудных заболеваний). В зависимости от внутренней организации микроорганизмы делят на группы: бактерии, грибки, вирусы и простейшие (амебы, лямблии и другие).
Антибиотики — это и есть противомикробные (антибактериальные) средства. На вирусы, простейших они не оказывают лечебного воздействия, на грибки воздействуют частично (и далеко не все виды из антибактериальных препаратов). Итак, антибиотиками врачи лечат воспаления, которые вызывают бактерии.
Если малыш переносит инфекцию мочеполовой системы, заболеет бронхитом или, хуже того, пневмонией, врач, вероятнее всего, назначит ему антибиотики. О том, зачем нужны эти лекарства, как быстро они расправляются с болезнью, и как стоит к ним относиться, пойдет речь в нашей статье.
По логике событий, после определения показаний для назначения антибактериальной терапии следует этап выбора препаратов. В настоящее время для медицинского применения в России разрешено около 50 различных антибактериальных препаратов. Вполне очевидно, что выбор правильного препарата для лечения отдельных заболеваний требует значительных профессиональных знаний:
- во-первых, о спектре действия каждого препарата;
- во-вторых, о наиболее вероятных возбудителях отдельных инфекционных болезней.
Но есть общие положения, которые необходимо знать и врачам, и родителям маленьких пациентов.
Что бы ни происходило с малышом, не давайте ему антибиотики без консультации с врачом-педиатром. Почему это так важно?
Речь пойдет о возможности развития нежелательных явлений после приема лекарства и об ограничениях или запрете на прием отдельных препаратов. Сразу же необходимо оговориться, что все запреты относительны, так как в критических ситуациях, при наличии реальной угрозы жизни, врач может назначить даже запрещенный для детей препарат.
Во-первых, начинать лечение нужно только после того, как будет поставлен точный диагноз болезни: дело в том, что антибиотики — это сложные, не универсальные и небезобидные лекарства. Кроме того, каждое средство действует только на те микробы, которые к нему чувствительны, именно поэтому выбором препарата должен заниматься врач. В противном случае болезнь может затянуться или неправильно подобранный антибиотик «затушует» ее признаки, и доктору будет трудно понять, с чем он имеет дело.
Во-вторых, врач должен установить, в каких дозах и как долго стоит принимать лекарство. Если, например, курс лечение прекратится раньше времени, возбудители болезни получат «передышку» и перестанут воспринимать препарат. В результате все придется начинать сначала.
В-третьих, существует проблема побочных реакций, которые вызывают некоторые антибиотики. В отношении новых препаратов, как правило, действуют ограничения на применение их у новорожденных детей и детей в возрасте до 2-6 месяцев. Подобные ограничения объясняются отсутствием опыта применения новых препаратов у детей младших возрастных групп и риском развития нежелательных эффектов, связанных с особенностями возрастной физиологии. В инструкциях к лекарствам в таких ситуациях просто указывают, что данных о безопасности препарата для детей младших возрастных групп нет. Врач должен самостоятельно оценить соотношение пользы и вероятного вреда при назначении препарата. В остальных случаях (не связанных с ранним детским возрастом) — к наиболее частым нежелательным явлениям относятся аллергические реакции (от сыпи на коже до анафилактического шока, и, в серьезных случаях, даже отек Квинке, во время которого возникает опасность удушья). Если с малышом произошло нечто подобное, позаботьтесь о том, чтобы он пил как можно больше жидкости (тогда лекарство быстрее выйдет из организма), дайте ему активированный уголь (или смекту) и антигистаминное средство — тавегил, супрастин, эриус, кларитин или зиртек и т. д. После включите виновный в происходящем антибиотик в «черный список» и больше никогда не давайте его малышу. Подобные реакции наиболее характерны для препаратов группы пенициллинов, на препараты других групп они возникают крайне редко. Иногда родители говорят, что у ребенка аллергия «на все». При тщательном анализе каждой конкретной ситуации практически всегда оказывается, что это не так. К наиболее серьезным нежелательным явлениям относятся специфические поражения органов и систем, развивающиеся под воздействием отдельных лекарств. Несмотря на то, что современные препараты на стадии разработки проходят крайне жесткий контроль, иногда способность вызывать такие поражения может выявиться только через несколько лет после начала применения препаратов. Именно поэтому к разрешенным для применения у детей младших возрастных групп (и беременных женщин) относятся только хорошо изученные в течение многих лет препараты.
В-четвертых, прием антибиотиков может закончиться нарушением микрофлоры кишечника. Дело в том, что, попав в желудочно-кишечный тракт, антибиотики «атакуют» и нормальную флору: бифидобактерии, лактобактерии и кишечную палочку, что в результате приводит к разным проблемам, например, дисбактериозу, расстройству стула и молочнице. Именно поэтому во время лечения антибиотиками и после него врачи рекомендуют маленьким пациентам биологические препараты, которые восстанавливают микрофлору кишечника. А после того, как он перестанет принимать антибиотики, — рекомендуют продолжать прием биологических препаратов (примадофилюс, бифидумбактерин, линекс, аципол и др.), которые защитят его от дисбактериоза.
Говоря об антибактериальной терапии, много споров, разногласий и вопросов возникает также на счет антибиотикорезистентности (устойчивости бактерий к антибиотикам).
Как формируется устойчивость микроорганизмов к антибиотикам?
Все живое, в том числе и бактерии быстро приспосабливаются к неблагоприятным условиям внешней среды. Выработка устойчивости к антибиотикам — один из наиболее ярких примеров такого приспособления. Можно утверждать, что рано или поздно любой вид бактерий сможет выработать устойчивость к любому антибактериальному препарату. Выработка устойчивости происходит тем быстрее, чем в большем объеме применяется данное вещество. По мере того, как бактерии вырабатывают устойчивость к антибиотикам, человечество вынуждено изобретать все новые препараты. Поэтому можно предположить, что если сегодня мы будем бесконтрольно назначать антибактериальные препараты всем детям, то завтра внуков нам лечить будет просто нечем. В ходе этой гонки в обществе возникают конфликты интересов. Общество, в целом, заинтересовано в сокращении затрат на антибактериальную терапию и соблюдении баланса между стоимостью и эффективностью лечения. Для достижения этой цели необходимо ограничить применение антибиотиков строгими показаниями, что позволит избежать излишних затрат на разработку и изготовление новых препаратов. Производители же антибиотиков наоборот заинтересованы в увеличении объема продаж (за счет расширения показаний), что неизбежно приведет к более быстрому распространению устойчивости микроорганизмов к лекарствам и, как следствие, необходимости разработки все новых и новых препаратов. К сожалению, массовое и неконтролируемое применение антибиотиков уже привело к широкому распространению устойчивости микроорганизмов к ним.
Поэтому для выбора препарата врачу необходимо знать, не только каким возбудителем вызвана инфекция, но и то, к какому препарату этот возбудитель чувствителен. Казалось бы, что эта проблема легко решается при проведении лабораторных исследований. Но, увы, при применении современных методов исследований ответ может быть получен лишь через 2-3 (а то и 5) суток. В большинстве случаев, лечение необходимо назначить в более быстрые сроки, для предотвращения возникновения возможных осложнений воспалительного процесса. Вследствие этого в реальной жизни антибиотики назначают эмпирически, т. е. на основании имеющегося практического опыта. Но даже самый блестящий врач не может самостоятельно накопить опыт по применению всех возможных антибиотиков и уверенно сказать, что препарат, А лучше чем препарат Б. К тому же необходимо учитывать насколько широко в конкретном географическом регионе среди бактерий распространена устойчивость к конкретному препарату. Врачу неизбежно приходится опираться на результаты специальных исследований, их критический анализ, мировой и национальный опыт, а также на рекомендации по стандартам лечения, разработанные экспертами.
Беглого взгляда на особенности антибактериальной терапии в приведенных выше примерах достаточно для выделения основных принципов антибактериальной терапии:
- быстрое назначение наиболее эффективных препаратов в тех случаях, когда их эффект доказан;
- максимальное сокращение применения антибиотиков во всех других случаях.
Итак, антибиотики, конечно же, могут вызывать вполне определенные нежелательные реакции. Но вдобавок к их истинным грехам иногда приходится слышать и явно незаслуженные обвинения. Достаточно часто не только в научно-популярных, но и в специальных статьях как о чем-то совершенно очевидном говорят о способности антибиотиков угнетать иммунитет. Подобные утверждения абсолютно ничем не подтверждены. Многочисленными исследованиями однозначно установлено, что ни один из разрешенных к применению в медицинской практике антибиотиков при использовании в лечебных дозах не угнетает систему иммунитета. Следующая крайне болезненная проблема: влияние антибиотиков на кишечную микрофлору и дисбактериоз. Здесь стоит сказать несколько слов по вопросу, выходящему за рамки темы настоящей статьи. Более или менее постоянный состав кишечной микрофлоры у ребенка формируется в течение первых 6-12 месяцев жизни, а иногда и дольше, в зависимости от вида вскармливания. В течение этого периода функция желудочно-кишечного тракта характеризуется нестабильностью и частыми нарушениями (боли, вздутия живота, понос), а видовой и количественный состав кишечной микрофлоры — более или менее выраженными отклонениями от средних значений. В самом общем виде описанные изменения состава микрофлоры называют дисбактериозом.
Однако до настоящего времени нет убедительных обоснований того, какие именно изменения в составе кишечной микрофлоры следует считать патологическими. Используемые критерии нормы и патологии являются сегодня произвольными, а необычайный общественный интерес к проблеме дисбактериоза не имеет под собой серьезных оснований. На фоне приема антибиотиков состав кишечной микрофлоры неизбежно меняется, более того, во время приема наиболее мощных антибактериальных средств (препаратов группы цефалоспоринов III — IV поколений, карбапенемов — имипенема или меропинема) на короткий срок можно даже стерилизовать кишечник. Наверное, это можно назвать дисбактериозом, но имеет ли это практическое значение? Если ребенка ничего не беспокоит, то абсолютно никакого. Если же у ребенка на фоне приема антибиотиков развился понос, то необходимо сопоставить тяжесть основного заболевания и потребность в антибактериальной терапии с выраженностью желудочно-кишечного расстройства. Придется либо терпеть и окончить курс лечения, либо отменить антибиотик до окончания поноса. После отмены антибактериального препарата практически всегда функция кишечника быстро нормализуется, но у самых маленьких детей процесс восстановления может затянуться. Основным методом коррекции должна быть оптимизация питания, возможен прием биопрепаратов, содержащих «полезные» лакто- и бифидобактерии (об этом уже упоминалось в статье, чуть выше), но ни в коем случае не следует пытаться исправить ситуацию назначением новых антибиотиков.
С концепцией дисбактериоза связано и представление о неизбежной активизации роста грибов, живущих в кишечнике и потенциально способных вызывать инфекционные заболевания при приеме антибиотиков. Например, на слизистой оболочке половых органов или на небных миндалинах может появиться легко снимающийся рыхлый налет, похожий на творог, при этом самочувствие человека ухудшается. Поэтому им необходимо иногда назначать профилактические курсы противогрибковых препаратов.
Подводя итог, хотелось бы сказать, что бояться надо не антибиотиков, а последствий их бездумного и неправильного применения. Антибиотик, назначенный грамотным врачом — это целенаправленное оружие против конкретной причины заболевания. В фармакологии мало подобных групп лекарств, которые так эффективно и быстро борются с болезнью.
Будьте здоровы!
Как их пить правильно, когда это бесполезно, а когда опасно
Антибактериальные препараты делятся на группы, отличаются своим воздействием и нежелательными эффектами. Степень тяжести побочных эффектов и вероятность аллергии на антибиотик — то, что влияет на выбор антибактериального препарата в каждом конкретном случае. Реакция на препарат зависит не только от самого средства, но и от организма пациента. Если у человека есть хронические заболевания, их течение может ухудшиться во время приема назначенного антибиотика. Поэтому так важно рассказывать врачу о сопутствующих заболеваниях и наличии аллергии, даже если она была очень давно. Симптомы последней — кожный зуд, отек дыхательных путей или даже анафилактический шок (обычно после инъекции антибиотика), когда давление резко падает, возникает полуобморочное состояние и человеку требуется срочная реанимация.
Головокружение, головная боль, тошнота, рвота, вздутие живота, жидкий стул — частые проявления в ответ на антибактериальную терапию. Но это не весь список токсических реакций. Некоторые антибиотики гепатотоксичны (амфотерицин, эритромицин) — ухудшают работу печени и повышают риск желтухи, а в 60-е годы прием антибиотиков и вовсе мог обернуться потерей слуха. Виной тому вещества группы аминогликозидов: неомицин, стрептомицин, канамицин, гентамицин, амикацин. Раньше ими лечили кишечные инфекции (сегодня эту проблему научились решать по-другому — как правило, без антибиотиков). В настоящее время старые аминогликозиды применяются крайне редко и только по строгим показаниям (например, при гнойных инфекциях брюшной полости и малого таза в сочетании с другими средствами) — их вытеснили более современные и безопасные препараты.
Частым осложнением антибиотикотерапии является развитие так называемой антибиотик-ассоциированной диареи. Обычно ее не нужно лечить дополнительно, но если недомогания сохраняются спустя два-три дня после курса антибиотиков, стоит показаться врачу. «Причиной такой диареи может оказаться активизировавшаяся Clostridium difficile — бактерия толстого кишечника, которая в определенных условиях (под влиянием антибиотика) может активно размножиться и перейти в разряд патогенных микробов, — объясняет Марина Лаур. — Чтобы решить проблему, необходимо пропить другие антимикробные препараты (метронидазол, ванкомицин), сдерживающие рост бактерии».
Редким, но очень серьезным осложнением антибиотикотерапии является нарушение кроветворения. Его вызывает антибиотик «Левомицетин», который из-за его высокой токсичности не выпускают в таблетках и капсулах в целом ряде стран, но Россия к ним не относится. «Раньше „Левомицетин“ отлично помогал в борьбе с менингококковой инфекцией, но сейчас он уступил место более современным и менее токсичным антибиотикам (цефалоспоринам третьего и четвертого поколений, карбапенемам), — отмечает Екатерина Степанова. — Иногда по старинке люди пьют „Левомицетин“ при лечении поносов, однако это ничем не обосновано. Еще есть глазные капли с данным антибиотиком, эффективность которых также невелика». В аптеках «Левомицетин» отпускается по рецепту, но даже если препарат назначил врач, то прежде, чем его принимать, стоит показаться другому специалисту и поискать альтернативное средство.
Достаточно большая группа антибактериальных препаратов используется в педиатрии. Но есть антибиотики, которые противопоказаны в детском возрасте из-за способности влиять на рост и отсутствия данных об их безопасности. К примеру, тетрациклиновые антибиотики нельзя принимать до девяти лет, фторхинолоны — до 15 лет. При назначении антибиотика доза препарата должна быть рассчитана с учетом возраста и веса ребенка.
С большой осторожностью принимать антибиотики следует беременным, если без такого лечения действительно не обойтись (например, в случае пневмонии, пиелонефрита, холецистита). Они особенно опасны в первом триместре беременности, когда идет закладка основных органов и систем будущего организма. При беременности абсолютно противопоказаны тетрациклины (могут привести к нарушению формирования костей, зубов у плода), аминогликозиды (могут вызывать ото- и нефротоксичность), а также левомицетин, сульфаниламиды и нитрофураны. Беременным женщинам назначают только относительно безопасные антибиотики, официально разрешенные при беременности: пенициллины, цефалоспорины, макролиды.
Когда можно давать антибиотики детям
Антибактериальные препараты следует применять только при инфекциях, вызываемых бактериями.
В стационаре при тяжелых и угрожающих жизни инфекционных заболеваниях (например, менингите — воспалении оболочек мозга, пневмонии — воспалении легких и др.) ответственность за правильность выбора лекарства целиком лежит на враче, который основывается на данных наблюдения за пациентом (клинической картине) и на результатах специальных исследований.
При легких инфекциях, протекающих в»домашних» (амбулаторных) условиях, нередко родители сами просят врача назначить антибиотик. Правильно ли это?
Насморк и бронхит
При остром рините (насморке) и бронхите антибактериальные препараты не показаны. На практике все происходит по-другому: один-два дня повышенной температуры и кашля у ребенка родители, как правило, не дают малышу антибактериальные препараты. Но затем они начинают опасаться, что бронхит осложнится пневмонией, и решают использовать антибиотики. Здесь стоит отметить, что такое осложнение возможно, однако оно практически не зависит от предшествовавшего приема антибактериальных препаратов. Основными признаками развития пневмонии служит ухудшение состояния (дальнейшее повышение температуры тела, усиление кашля, появление одышки). В такой ситуации надо немедленно вызвать врача, который решит, надо ли корректировать лечение.
Если же состояние не ухудшается, но и существенно не улучшается, то очевидной причины для назначения антибактериальных препаратов нет. Тем не менее, именно в этот период некоторые родители не выдерживают и начинают давать препараты детям «на всякий случай».
Особо следует отметить, что очень популярный критерий назначения антибактериальных препаратов при вирусных инфекциях — сохранение повышенной температуры в течение 3-х дней — ровным счетом ничем не обоснован. Естественная длительность лихорадочного периода при вирусных инфекциях дыхательных путей у детей значительно варьирует, возможны колебания от 3 до 7 дней, а иногда и больше. Более длительное сохранение так называемой субфебрильной температуры (37,0-37,50С) вовсе не обязательно связано с развитием бактериальных осложнений, а может быть следствием совершенно других причин. В таких ситуациях применение антибиотиков обречено на провал.
Типичным признаком вирусной инфекции является сохраняющийся кашель на фоне улучшения общего состояния и нормализации температуры тела. Необходимо помнить, что антибактериальные препараты не являются противокашлевыми средствами. У родителей в этой ситуации есть широкие возможности по применению народных противокашлевых средств.
Кашель является естественным защитным механизмом, и исчезает последним из всех симптомов заболевания. Однако если у ребенка интенсивный кашель сохраняется 3-4 и более недель, надо искать его причину.
Отит
При остром отите тактика антибактериальной терапии иная, поскольку вероятность бактериальной природы этого заболевания достигает 40-60%. Учитывая это, до недавнего времени антибактериальные препараты назначались всем заболевшим.
Как показывает практика, для острого отита характерны интенсивные боли в первые 24-48 ч, затем у большинства детей состояние значительно улучшается и заболевание проходит самостоятельно. Спустя 48 часов симптомы сохраняются лишь у трети маленьких пациентов.
Существуют интересные расчеты, показывающие, что если антибактериальные препараты назначать всем детям с острым отитом, то некоторую помощь (сокращение лихорадочного периода и длительности болей) они могут оказать только тем пациентам, у которых не должно было произойти самостоятельного быстрого выздоровления. Таким может быть лишь 1 ребенок из 20.
Что же будет с остальными 19-ю детьми? При приеме современных препаратов группы пенициллинов, таких как амоксициллин или аугментин, ничего особо страшного не произойдет. У 2-3 детей может развиться понос или появятся кожные высыпания, которые быстро исчезнут после отмены препаратов, но выздоровление не ускорится. Как и в случае с бронхитом, назначение антибактериальных препаратов при отите не предотвращает развития гнойных осложнений. Осложненные формы отита с одинаковой частотой развиваются как у детей, получавших, так и у не получавших антибактериальные препараты.
К настоящему времени выработана новая тактика назначения антибактериальных препаратов при остром отите. Антибактериальные препараты целесообразно назначать всем детям в возрасте до 6 месяцев даже при сомнительном диагнозе острого отита (выяснить, что у маленького ребенка болит именно ухо, не так просто).
В возрасте от 6 месяцев до 2-х лет при сомнительном диагнозе (или легком течении) острого среднего отита назначение антибиотиков можно отложить, ограничившись наблюдением за ребенком — так называемая выжидательная тактика. Естественно, во время наблюдения детям необходимо давать обезболивающие препараты и, по необходимости, жаропонижающие. Если в течение 24-48 ч его состояние не улучшится, то необходимо начать антибактериальную терапию.
Конечно, в этом случае к родителям предъявляются повышенные требования. Прежде всего, необходимо обсудить с врачом, когда давать антибиотики, и уточнить, на какие признаки заболевания следует обращать внимание. Главное, уметь объективно оценить динамику боли, ее усиление или уменьшение, и вовремя заметить появление новых признаков болезни — кашля, сыпи и др. У родителей должна быть возможность связаться с врачом по телефону, а также иметься в наличии выписанный рецепт на антибиотик.
У детей старше 2 лет выжидание и наблюдение в течение 48 часов является самой предпочтительной тактикой, за исключением случаев тяжелого течения (температура выше 390С, интенсивные боли) болезни.
Воспаление легких
При диагнозе пневмония или серьезных подозрениях на эту патологию тактика антибактериальной терапии отличается от двух предыдущих случаев.
Для отдельных возрастных групп детей характерны некоторые особенности преобладающих возбудителей болезни. Так, в возрасте до 5-6 лет, по данным некоторых исследователей, до 50% случаев пневмонии могут вызываться вирусами. В более старшем возрасте вероятность вирусной природы пневмонии существенно снижается и возрастает роль бактерий (пневмококков) в развитии воспаления легких. Тем не менее, во всех возрастных группах частым возбудителем данного заболевания является пневмококк, который обуславливает тяжелое течение заболевания. Именно поэтому пневмония является безусловным показанием для назначения антибактериальной терапии.
Как правильно принимать антибиотики — Российская газета
Сам термин «антибиотик» в дословном переводе выглядит весьма зловеще: «анти» — против, «био» — жизнь. Противник жизни, короче говоря.
К счастью, речь идет не о жизни вообще, а о жизни микроорганизмов. Но есть повод задуматься: стоит ли заниматься самолечением, а тем более давать антибиотики без рекомендации врача своим детям?
Человека, ни разу не пытавшегося какого-нибудь микроба задавить самостоятельно, встретить почти невозможно. Практически любой антибиотик в любой аптеке вам продадут без всякого рецепта. А зря!
Типичная история. У мальчика Саши бронхит. Врач назначил ампициллин, прошло 5 дней и стало значительно лучше. Через 2 месяца очередная болезнь, все симптомы точно такие же — опять бронхит. Имеется личный опыт: ампициллин при этой болезни помогает. Не будем беспокоить педиатра. Будем глотать проверенный и эффективный ампициллин. Описанная ситуация весьма типична. Но ее последствия непредсказуемы. Дело в том, что любой антибиотик способен соединяться с белками сыворотки крови и при определенных обстоятельствах становиться антигеном — то есть вызывать выработку антител. После приема ампициллина (или любого другого препарата) в крови могут находиться антитела к ампициллину. В таком случае высока вероятность развития аллергических реакций, иногда очень (!) тяжелых. При этом аллергия возможна не только на ампициллин, но и на любой другой антибиотик, похожий по своей химической структуре (оксациллин, пенициллин, цефалоспорин). Любое повторное использование антибиотика многократно увеличивает риск аллергических реакций.
Я рассказал эту историю с единственной целью — убедить родителей в казалось бы очевидной, но так часто игнорируемой истине: применять антибиотики может только специалист, должным образом этому делу обученный, короче говоря, врач.
Лекарств без побочных явлений не существует. Антибиотики не исключение. Определенные препараты оказывают повреждающее (токсическое) действие на наши органы. Гентамицин — на почки и слуховой нерв, тетрациклин — на печень, полимиксин — на нервную систему, левомицетин — на систему кроветворения… После приема эритромицина часто возникают тошнота и рвота, большие дозы левомицетина вызывают галлюцинации и снижение остроты зрения… Кто, кроме врача, знает такие тонкости? Задумайтесь над этим, прежде чем давать заболевшему ребенку очередную таблетку.
важно
Как принимать антибиотики
— Антибиотики, как и любые другие антимикробные средства, должны назначаться только врачом!
— Если уж вы начали прием антибиотиков, ни в коем случае не прекращайте лечение сразу же после того, как станет чуточку легче. Необходимую продолжительность лечения должен определять врач.
— Никогда не выпрашивайте у врача, а тем более в аптеке чего-нибудь посильнее. Это далеко не всегда означает эффективнее.
— Врач не может правильно подобрать антибиотик, если он не знает, какие препараты и в каких дозах получал ваш ребенок. Этой информацией родители должны обязательно владеть! Записывать! Особенно обращать внимание на любые проявления аллергии.
— Не пытайтесь корректировать дозы препарата. Антибиотики в малых дозах очень опасны, поскольку высока вероятность появления устойчивых бактерий.
— Выполняйте правила приема конкретного препарата. Эритромицин, оксациллин, левомицетин — до еды, прием ампициллина и цефалексина — когда угодно, тетрациклин нельзя с молоком…
Антибиотики и дети: мифы и факты
Хотя антибиотики спасли миллионы жизней с тех пор, как их впервые прописали в 1940-х годах, чрезмерное их использование сделало многие менее эффективными в уничтожении бактерий, вызывающих болезни. Хотя они по-прежнему являются важным оружием в борьбе с болезнями, важно понимать, безопасны ли антибиотики для детей и когда.
Как действуют антибиотики?
Болезни вызывают как бактерии, так и вирусы. Бактерии, одноклеточные организмы и антибиотики убивают их, останавливая их рост и размножение.Вирусы бывают разными: они не считаются «живыми» и растут и размножаются только после того, как вторглись в другие живые клетки. Хотя иммунная система организма может бороться с некоторыми вирусами, антибиотики против них неэффективны.
Когда полезны антибиотики?
Простуда, боль в горле, кашель, лихорадка и многие ушные инфекции вызываются вирусами и не подлежат лечению антибиотиками. Но иногда эти симптомы могут быть частью более серьезного состояния. Например, пневмония, коклюш, инфекции мочевыводящих путей, инфекции носовых пазух или ангина имеют симптомы, имитирующие симптомы, вызываемые вирусами, но вызываемые бактериями, и их можно эффективно лечить антибиотиками.Кроме того, у некоторых детей есть заболевания, которые затрудняют выздоровление, и в этом случае могут быть назначены антибиотики. Эти состояния включают волчью пасть, синдром Дауна и иммунные нарушения, а также наличие кохлеарного имплантата.
Антибиотики и дети
Первые три года жизни особенно важны для развития ребенка, и врачи очень осторожно назначают антибиотики маленьким детям. Если болезнь протекает в легкой форме, врач может порекомендовать наблюдение или лечение без применения антибиотиков.Но бывают случаи, когда антибиотики являются правильным лечением для младенцев, особенно в случае высокой температуры, умеренной или сильной боли в ушах или симптомов пневмонии.
Виды антибиотиков
Разные антибиотики действуют на разные типы бактерий. Вот список антибиотиков, которые могут назначать детям:
- Пенициллины (амоксициллин и пенициллин G). Обычно они назначаются в качестве терапии первой линии при инфекциях уха и бактериальных инфекциях носовых пазух два раза в день, обычно в течение 10 дней.
- Ингибиторы бета-лактамаз (амоксициллин-клавулановая кислота или аугментин). Обычно их назначают при более сложных инфекциях уха, детям с рецидивирующими инфекциями уха в анамнезе, при более сложных инфекциях носовых пазух и некоторых формах пневмонии. Их дают два раза в день, обычно в течение 10 дней.
- Цефалоспорины (цефдинир, цефтибутен и др.). Они также назначаются при осложненных инфекциях уха, пневмонии и детям с рецидивирующими инфекциями уха в анамнезе и при бактериальных инфекциях носовых пазух.
- Макролиды (азитромицин и эритромицин). Они обычно назначаются при коклюше и легких формах пневмонии и могут назначаться более короткими курсами, например, трех- или пятидневными. Иногда назначают разовую дозу.
- Сульфатные препараты (триметоприм-сульфаметоксазол). Обычно их назначают для лечения устойчивых инфекций стафилококка и инфекций мочевыводящих путей.
Недостатки и побочные эффекты антибиотиков
Проблемы могут возникнуть при использовании антибиотиков для лечения заболеваний у детей.Частое и неправильное использование антибиотиков может привести к изменению бактерий и выработке устойчивости к антибиотикам, что требует более высоких доз для эффективного лечения. Антибиотики также убивают полезные бактерии в организме, которые могут вызвать диарею. В некоторых случаях антибиотики вызывают размножение вредных бактерий, таких как Clostridium difficile (или C. diff), и вызывают инфекции, которые трудно контролировать. Антибиотики также могут вызывать аллергические реакции, такие как сыпь и тошнота, у детей.
Как применять антибиотики
Если ваш ребенок болеет дольше нескольких дней или если симптомы ухудшаются, обратитесь к врачу.Вашему ребенку могут назначить антибиотики. В таком случае внимательно следуйте инструкциям. Обязательно давайте ребенку полное предписанное количество антибиотика каждый раз и в течение всего предписанного количества времени. Антибиотикам нужно время, чтобы подействовать, и ваш ребенок может не показывать улучшения в течение нескольких дней после начала приема антибиотиков. Никогда не сохраняйте остатки антибиотиков.
Зарегистрироваться
Следите за новостями о здоровье, которые важны для ваших детей. Подпишитесь на рассылку новостей здоровья детей и получайте больше советов прямо на ваш почтовый ящик.
Общие советы по антибиотикам | Лекарства для детей
Общие советы по антибиотикам
В этой брошюре дается общая информация об антибиотиках для детей. Буклеты по отдельным антибиотикам доступны на веб-сайте «Лекарства для детей».
Эта брошюра предназначена для родителей и опекунов о том, как применять эти лекарства у детей. Наша информация иногда отличается от той, что предоставляется производителями, потому что их информация обычно предназначена для взрослых.Пожалуйста, прочтите внимательно эту брошюру. Храните его в безопасном месте, чтобы вы могли прочитать его снова.
Если у вашего ребенка когда-либо была реакция на какое-либо лекарство, сообщите своему врачу, прежде чем давать антибиотик.
Почему моему ребенку важно принимать антибиотики?
Если вашему ребенку прописали антибиотик, важно, чтобы он принимал это лекарство, чтобы оно убивало вредные бактерии и избавляло от инфекции или предотвращало ее.
Сколько антибиотика я должен дать и когда я должен его давать?
- Ваш врач определит количество лекарства (дозу), которое подходит вашему ребенку.Доза будет указана на этикетке лекарства.
- Ваш врач или фармацевт также сообщит вам, как часто вам нужно давать лекарство.
Важно следовать указаниям врача о том, сколько и когда давать.
Что делать, если я забыл отдать или отдал слишком много?
- Антибиотики работают лучше всего при регулярном назначении. Они вряд ли вызовут какие-либо проблемы, если вы по ошибке дадите дополнительную дозу.
- Подробная информация о том, что делать, если вы забыли дать антибиотик или дала слишком много антибиотика, доступна в отдельных брошюрах о лекарствах для каждого антибиотика на веб-сайте «Лекарства для детей» www.Medicineforchildren.org.uk
- Если вы обеспокоены тем, что забыли ввести несколько доз или дали ребенку слишком много, обратитесь к своему врачу или в местную службу NHS (подробности в конце буклета). Имейте при себе лекарство или упаковку, если вы позвоните за советом.
Можно ли одновременно давать другие лекарства?
- Вы можете давать своему ребенку лекарства, содержащие парацетамол, если только ваш врач не запретил вам это делать.
- Некоторые антибиотики нельзя принимать вместе с другими лекарствами, которые вы получаете по рецепту.Перед тем, как давать ребенку какие-либо другие лекарства, посоветуйтесь со своим врачом или фармацевтом. Сюда входят лекарственные травы и дополнительные лекарства, а также некоторые лекарства, которые можно купить без рецепта.
Общие рекомендации по антибиотикам
- Дети иногда болеют (рвота) или страдают диареей при приеме антибиотиков. Поощряйте их пить воду, чтобы восполнить потерю жидкости. Если это серьезное заболевание, или ваш ребенок сонный, вялый или не отвечает, обратитесь к врачу, в местную службу NHS (подробности в конце буклета) или отвезите ребенка в больницу.
- Не давайте ребенку лекарства от диареи, если только ваш врач не сказал вам об этом.
- Старайтесь давать лекарство примерно в одно и то же время каждый день, чтобы помочь вам запомнить и убедиться, что в организме вашего ребенка есть необходимое количество лекарства, чтобы убить бактерии.
- Давайте это лекарство вашему ребенку только от его текущей инфекции.
- Никогда не откладывайте лекарства от будущих болезней. Верните неиспользованное лекарство фармацевту.
- Давайте антибиотик только ребенку, которому он был прописан.Никогда не давайте его кому-либо другому, даже если их состояние кажется таким же, поскольку это может навредить
Если вы считаете, что кто-то другой мог случайно принять это лекарство, обратитесь за советом к врачу.
Профилактика устойчивости к антибиотикам
- Важно, чтобы ваш ребенок прошел курс лечения антибиотиками. Это означает, что они должны принимать лекарство в течение того количества дней, которое вам прописал врач, или до тех пор, пока все лекарство не будет принято. Если вы прекратите давать антибиотик слишком рано, оставшиеся бактерии могут снова начать размножаться и вызвать новую инфекцию.
- В прошлом врачи могли прописывать антибиотики от многих типов инфекций. Однако в настоящее время эта практика меняется из-за растущей обеспокоенности по поводу риска устойчивости к антибиотикам.
- Бактерии, которые становятся «устойчивыми» к обычному антибиотику, больше не убиваются им, и инфекции может стать труднее лечить. Поэтому важно, чтобы антибиотики использовались только при необходимости.
- Многие распространенные болезни, такие как ангина, простуда, кашель и грипп, вызываются вирусами.Антибиотики не убивают вирусы, поэтому ваш врач не пропишет антибиотики при этих заболеваниях.
- Антибиотики не всегда сокращают продолжительность инфекции. Большинство детей могут бороться с легкой инфекцией, такой как ушная инфекция или тонзиллит. В настоящее время рекомендуется, чтобы врачи не назначали антибиотики, если они считают, что инфекция вылечится сама по себе. Вы можете давать ребенку лекарства, такие как парацетамол, чтобы облегчить симптомы, пока его иммунная система борется с инфекцией.
- Следует помнить, что антибиотики могут вызывать побочные эффекты или аллергические реакции.При принятии решения о назначении антибиотика врач рассмотрит преимущества и риски болезни и ее лечения.
Где хранить антибиотик?
- Храните лекарства в шкафу, вдали от источников тепла и прямых солнечных лучей.
- Возможно, вам понадобится хранить жидкие лекарства в холодильнике — проверьте инструкции на упаковке. Следите, чтобы лекарство не замерзло.
- Убедитесь, что дети не могут видеть или дотянуться до лекарства.
- Храните лекарство в той упаковке, в которой оно было.
К кому обратиться за дополнительной информацией
Лечащий врач, фармацевт или медсестра могут предоставить вам дополнительную информацию об антибиотике, который назначают вашему ребенку.
антибиотиков для детей: ответы на ваши вопросы
Когда ваш ребенок заболевает, естественно хотеть действовать быстро, чтобы остановить страдания и остановить распространение болезни в семье.
Очевидное решение для большинства ситуаций: антибиотики. Но не все болезни требуют антибиотиков.Фактически, антибиотики бесполезны против двух самых распространенных заболеваний в зимние месяцы — простуды и гриппа.
Часто задаваемые вопросы: антибиотики
В 2015 году, последнем году, по которому были доступны данные, врачи выписали более 60 миллионов рецептов на антибиотики для детей в возрасте до 19 лет. Но по данным Центров по контролю и профилактике заболеваний (CDC), почти 30 процентов этих рецептов были ненужными. Вот ответы на некоторые часто задаваемые вопросы об использовании антибиотиков у детей.
Q: В чем вред при использовании антибиотиков?
A: Каждое лекарство имеет побочные эффекты. В случае антибиотиков побочные эффекты варьируются от дилемм пищеварения (тошнота, рвота и диарея) до сыпи и грибковых инфекций (например, дрожжевых грибков). Антибиотики убивают бактерии, что очень важно при бактериальной инфекции. Проблема в том, что они убивают полезные бактерии вместе с вредными, что может увеличить риск развития у ребенка других инфекций, включая серьезную инфекцию под названием Clostridium difficile (C.difficile или C. diff). Более того, чрезмерное употребление антибиотиков может привести к лекарственной устойчивости, а это означает, что антибиотики больше не эффективны против распространенных детских болезней, таких как пневмония и ушные инфекции.
В: Какое влияние антибиотики оказывают на кишечник?
A: Когда дети принимают антибиотики, полезные бактерии в их кишечнике могут пострадать. В то время как детский организм очень эффективно восстанавливает полезные бактерии, у вашего ребенка могут возникнуть проблемы с животом, пока он принимает лекарства.Если ваш ребенок страдает диареей во время приема антибиотиков, не прекращайте лечение. Позвоните педиатру вашего ребенка, чтобы определить, что делать дальше. В некоторых случаях врач может изменить дозу или лекарства для вашего ребенка.
Q: Что мне делать с остатками антибиотиков?
A: В идеальном мире у вас не должно быть остатков лекарств. Убедитесь, что ваш ребенок прошел полный курс. Если ваш педиатр прекратит прием вашего ребенка, выбросьте все оставшиеся лекарства.Недавний опрос 500 родителей показал, что почти половина из них придерживались остатков антибиотиков. Что еще хуже, 73 процента употребляли эти лекарства другому ребенку по поводу другого недуга. Также важно отметить, что антибиотики со временем могут потерять свою эффективность. Таким образом, если вы используете их через несколько месяцев после того, как они были прописаны, они могут не обеспечить полного покрытия.
В: Почему нельзя применять антибиотики другому ребенку с похожими симптомами?
A: Врачи дозируют детям антибиотики по весу.Итак, если вы используете антибиотик, назначенный вашему 4-летнему ребенку, 8-летнему ребенку, доза будет очень низкой. Более того, второму ребенку могут не понадобиться антибиотики, может потребоваться больше, чем у вас осталось, или у него может быть аллергия на антибиотик, прописанный первому ребенку.
В: Может ли у детей быть аллергия на антибиотики?
A: Да! Если вас беспокоит аллергия, поговорите с врачом вашего ребенка. Ваш врач может порекомендовать проверить вашего ребенка на аллергию перед назначением лекарства.
В: Что вы можете сделать, если ваш ребенок болен, но антибиотики — не лучшее лекарство?
A: Вернемся к основам. Убедитесь, что ваш ребенок отдыхает и пьет много жидкости. Простые средства, такие как леденцы от кашля, мед, горячий чай и домашний куриный суп, могут иметь большое значение для улучшения самочувствия вашего ребенка. Ваш врач может также порекомендовать безрецептурные лекарства для лечения симптомов простуды. Если ваш ребенок страдает желудочными заболеваниями, такими как диарея, пробиотики могут помочь пополнить запасы полезных бактерий в кишечнике.
Остаться хорошо
Когда дело доходит до рецептурных лекарств — антибиотиков или любого другого типа — важно пройти полный курс и принимать лекарства в соответствии с предписаниями.
В это время года может быть сложно оставаться здоровым, особенно когда у вас есть дети. Лучший способ защитить свою семью:
- Вымойте руки. Хорошее мытье рук по-прежнему остается наиболее эффективным средством предотвращения распространения инфекции. Мойте руки теплой водой с мылом в течение полных 20 секунд — достаточно, чтобы дважды спеть песню «С Днем Рождения».
- Держите дистанцию. Если ваш ребенок или другой член семьи заболел, постарайтесь держать их подальше от других ваших детей. Не делитесь чашками и посудой. И не забывайте часто мыть руки.
- Будьте бдительны. Если ваш ребенок страдает продолжительной лихорадкой (более трех дней), изменением поведения или отключением симптомов, которые мешают повседневной активности, обратитесь к врачу.
Большинство болезней являются вирусными, а не бактериальными, и для них не требуются антибиотики.Всегда водите ребенка к врачу, прежде чем давать рецепт. Если у вашего ребенка вирусное заболевание, может пройти целая неделя или даже 10 дней, прежде чем он или она вернется к нормальному состоянию.
Будьте терпеливы. Со временем симптомы исчезнут. Но не стесняйтесь обращаться к врачу, если вас это беспокоит. Ваш ребенок заслуживает самого лучшего ухода. Иногда для этого требуется нечто большее, чем просто основы.
Чтобы найти педиатра в Генри Форде, посетите сайт henryford.com или позвоните по телефону 1-800-HENRYFORD (436-7936).
Теги: Доктор Стейси Лезервуд Кэннон, Педиатрия
Назначение антибиотиков детям | Rush System
Появление пенициллина в 1940-х годах спасло миллионы жизней. Заболевания, которые когда-то считались опасными для жизни, такие как пневмония, ангина и скарлатина, теперь полностью поддаются лечению благодаря пенициллину и другим антибиотикам.
Почему же тогда, кажется, существует так много противоречивой информации об использовании того, что было названо «чудодейственным лекарством»? Для родителя с больным ребенком неоднозначные сообщения исследователей и средств массовой информации могут вызывать особенное недоумение.
Карен Луи, доктор медицины, педиатр из Медицинского центра Университета Раша, проливает свет на эту проблему.
Вопрос: Почему, кажется, растет сомнение в отношении использования антибиотиков?
Lui: Я не думаю, что какой-либо врач любит прописывать ребенку антибиотики, если в этом нет необходимости. На то есть много причин.
Из-за чрезмерного использования антибиотиков и повышения устойчивости бактерий к ним нам пришлось использовать гораздо более высокие дозы.Это увеличивает риск побочных эффектов, таких как расстройство желудка и диарея, которые создают дополнительный дискомфорт в дополнение к болезни, через которую уже проходит ребенок.
В конце концов, пациенту может потребоваться более сильный класс антибиотиков, потому что штаммы бактерий становятся устойчивыми. Кроме того, у некоторых детей есть аллергия на антибиотики, и мы не знаем, есть ли у них аллергия, пока не попробуем и у них не появятся реакции.
Вопрос: Существуют исследования, в том числе исследования ушных инфекций, которые показывают, когда полезно сразу лечить детей в возрасте до 2 лет антибиотиками.Почему есть разница в том, как вы относитесь к двухлетнему ребенку по сравнению с трехлетним?
Lui: Детям младше 2 лет сложнее понять, в чем может заключаться основная проблема. Они не могут сказать нам, что на самом деле вызывает у них дискомфорт.
Кроме того, для детей младшего возраста иногда бывает сложно провести тщательный осмотр уха; их слуховые проходы настолько малы, что они могут бояться и плакать на протяжении всего визита в офис, поэтому ухо уже красное от слез.Поэтому, если симптомы ушной инфекции или другой инфекции являются единственными имеющимися у нас признаками, мы будем лечить ребенка антибиотиком.
Кроме того, дети младшего возраста обычно болеют быстрее, чем дети старшего возраста; поэтому мы беспокоимся о других заболеваниях, которые могут вызвать осложнения, таких как мастоидит, когда инфекция уха распространяется на череп, поэтому мы проявляем осторожность и используем антибиотики.
Однако трехлетний ребенок может сказать нам, где именно находится дискомфорт.Для детей старше 2 лет мы обычно даем родителям возможность сначала попробовать ибупрофен или ушные капли, чтобы уменьшить боль. Если примерно через 48 часов у ребенка по-прежнему проявляются симптомы, антибиотики должны быть рассмотрены сильнее.
Это также относится к другим инфекциям, например, поражающим носовые пазухи и горло. При инфекциях носовых пазух я могу сначала порекомендовать обезболивающие, увлажнитель воздуха и полоскание носа. Увлажнитель также может уменьшить охриплость голоса, возникающую при инфекции горла; полоскание горла теплой соленой водой также может уменьшить воспаление.
Не думаю, что какой-либо врач любит прописывать ребенку антибиотики, если в этом нет необходимости.
В: Что могут сделать родители, чтобы подготовиться к посещению врача и потенциальному применению антибиотиков для своего больного ребенка?
Луи: Я бы посоветовал изо всех сил следить за течением болезни. Когда появились симптомы и насколько высока была температура? Основываясь на анамнезе, мы иногда можем определить, использовать ли антибиотики раньше, чем позже.
Если у ребенка лихорадка дольше двух или трех дней, тогда мы ошибаемся в пользу лечения антибиотиком, в отличие от того, если у ребенка была субфебрильная температура в течение дня. Хорошее общение между родителем и врачом помогает всем участникам решить, что им комфортно делать дальше.
Общие и серьезные побочные эффекты антибиотиков у детей
Как и любые лекарства, которые вы или ваш ребенок принимаете, антибиотики могут иметь побочные эффекты. Чаще всего польза от этих препаратов намного превышает любые риски, но побочные реакции все же возникают.Узнайте об общих и менее распространенных побочных эффектах антибиотиков и о том, как снизить риски.
Онфокус / Getty ImagesАнтибиотики от детских инфекций
Хотя использование антибиотиков снизилось за последние 10–20 лет, они по-прежнему остаются одними из наиболее назначаемых лекарств в педиатрии.
Снижению количества назначений антибиотиков способствуют:
- Добавление препарата Prevnar к календарю иммунизации детей, что напрямую привело к уменьшению количества ушных инфекций
- Более широкое использование вакцины от гриппа, что может привести к уменьшению числа детей, болеющих гриппом и вторичными инфекциями уха
- Повышение осведомленности о рисках устойчивости к антибиотикам, например MRSA
- Лучшее руководство по назначению антибиотиков, включая рекомендации, которые рекомендуют осторожное ожидание некоторых детей с ушными инфекциями и инфекциями носовых пазух
Однако, что наиболее важно, существует более глубокое понимание побочных эффектов антибиотиков.Зная о побочных эффектах, которые могут вызывать антибиотики, мы надеемся, что это приведет к еще меньшему количеству ненужных рецептов антибиотиков от простуды и других вирусных инфекций, так что антибиотики будут работать тогда, когда они нам понадобятся.
Ваши шансы на побочный эффект от антибиотика, достаточно серьезного, чтобы отправить вас в отделение неотложной помощи, составляют 1 из 1000, в то время как шансы, что антибиотик действительно поможет предотвратить серьезное осложнение инфекции верхних дыхательных путей, в четыре раза меньше (1 из 4000)
Общие побочные эффекты
Если у вашего ребенка развиваются побочные эффекты во время приема или сразу после прекращения приема антибиотиков, обязательно сообщите об этом своему педиатру.Общие побочные эффекты антибиотиков могут включать следующее.
Диарея, связанная с антибиотиками
Диарея при приеме антибиотиков встречается гораздо чаще, чем думают многие родители. Считается, что до 25% детей разовьется диарея либо во время приема антибиотика, либо в течение нескольких недель после его окончания.
Хотя считается, что некоторые антибиотики, в том числе аугментин и эритромицин, с большей вероятностью вызывают диарею, практически любой антибиотик может вызвать у вашего ребенка диарею.
Аллергические реакции
Антибиотики обычно могут вызывать аллергические реакции с крапивницей. К сожалению, многие вирусные реакции могут вызывать кожную сыпь, которую можно спутать с аллергической реакцией, если ребенку без надобности прописали антибиотик, что вызывает проблемы, когда ребенку действительно нужен антибиотик в более позднее время. .
Реакция на лекарства
Сыпь как лекарственная реакция (а не аллергическая реакция) на антибиотик может включать зуд, макулопапулезную сыпь или даже крапивницу с отсроченным началом (похожую на крапивницу), но это не аллергическая реакция, опосредованная IgE, и поэтому не вызывает опасные для жизни анафилактические реакции.
Дрожжевые инфекции
Дрожжевые инфекции могут возникать в разных частях тела и могут включать высыпания во рту (молочница) или генитальные высыпания (кандидозный вульвовагинит).
Окрашенные зубы
Как правило, производные тетрациклина вызывают окрашивание зубов, когда их дают маленьким детям в периоды кальцификации эмали, поэтому эти антибиотики (тетрациклин, доксициклин и миноциклин) обычно не используются у детей в возрасте до 8 лет.
Удивительно, но считается, что даже Амоксициллин может вызывать окрашивание зубов. Одно исследование показало, что дети, которые принимали Амоксициллин в первые три-шесть месяцев жизни, имели повышенный риск окрашивания зубов позже.
Лихорадка
Несмотря на то, что некоторые антибиотики часто упускаются из виду как побочный эффект, они могут вызывать лекарственную лихорадку при внутривенном введении (внутривенно).
Большинство из этих побочных эффектов являются временными, не опасными для жизни и проходят, когда ваш ребенок заканчивает прием антибиотика.Аллергические реакции могут нуждаться в лечении антигистаминными препаратами или кортикостероидами, а дрожжевые инфекции, возможно, необходимо лечить с помощью местных противогрибковых препаратов.
Серьезные побочные эффекты
Антибиотики вызывают не только диарею и сыпь. По данным за 2013–2014 годы, на каждые 1000 человек ежегодно приходилось четыре обращения за неотложной помощью по поводу побочных эффектов. Среди детей наиболее частой причиной визита были антибиотики.
Дети в возрасте до 5 лет имеют один из самых высоких показателей обращения в отделение неотложной помощи, связанного с побочными эффектами лекарств.Это неудивительно, если учесть, что некоторые из этих более серьезных побочных эффектов могут включать:
- Анафилаксия : Анафилаксия — это опасная для жизни аллергическая реакция, которая включает множественные симптомы аллергии, особенно затрудненное дыхание и / или снижение артериального давления.
- Синдром Стивенса-Джонсона : это опасная для жизни реакция гиперчувствительности. У детей с синдромом Стивенса-Джонсона появляются симптомы гриппа с болезненными язвами или эрозиями во рту, носу, глазах и слизистой оболочке половых органов, часто с образованием корок.
- Токсический эпидермальный некролиз (TEN) : Это тяжелая форма синдрома Стивенса-Джонсона.
- Проблемы опорно-двигательного аппарата : Ципро (ципрофлоксацин) и другие фторхинолоны обычно не используются у детей. Они несут риск разрыва сухожилий и, возможно, необратимого повреждения нервов, особенно у детей. Ципро может вызвать проблемы с костями, суставами и сухожилиями, включая боль или отек.
- Clostridium difficile инфекции : Эти бактерии могут вызывать диарею и другие желудочно-кишечные симптомы.Это особенно часто встречается у детей, недавно принимавших антибиотики.
- Синдром красного человека : реакция, которая может возникнуть у детей, получающих ванкомицин внутривенно, синдром красного человека включает покраснение головы и шеи и иногда, что более серьезно, опасные для жизни реакции.
- Ототоксичность : Некоторые антибиотики, особенно аминогликозиды (гентамицин), могут вызывать повреждение улитки или вестибулярного аппарата, что приводит к потере слуха. Когда детям, особенно новорожденным, назначают этот антибиотик при тяжелой инфекции, важно контролировать уровень лекарств.
- Таблеточный эзофагит : Пищевод ребенка может раздражать принимаемые им антибиотики, особенно если ему прописали доксициклин, который довольно большой.
- Светочувствительность : Многие антибиотики, особенно те, которые используются для лечения акне, могут сделать детей более чувствительными к солнцу. Сюда входят антибиотики, тетрациклин, миноциклин и доксициклин, для которых следует проявлять особую осторожность, чтобы уменьшить воздействие солнца, пока ваш подросток принимает их.
- Волчанка, вызванная лекарственными препаратами : У детей могут развиваться симптомы системной красной волчанки (СКВ) при длительном приеме определенных лекарств, особенно высоких доз миноциклина.
- Идиопатическая внутричерепная гипертензия : Миноциклин иногда может вызывать внутричерепную гипертензию или псевдоопухоль головного мозга, при которой у детей, принимающих это лекарство, развивается хроническая головная боль, тошнота и рвота.
приходится 56% обращений в отделения неотложной помощи детьми в возрасте 5 лет и младше, у которых наблюдаются побочные эффекты приема лекарств.
Как избежать побочных эффектов
Лучший способ избежать побочных эффектов антибиотика — это получить рецепт на антибиотик только тогда, когда он необходим для лечения бактериальной инфекции, и принимать его в соответствии с назначением.
Помимо поощрения устойчивости к антибиотикам (когда антибиотики больше не могут убивать бактерии), прием антибиотиков, когда они не нужны, может подвергнуть вашего ребенка риску возникновения побочных эффектов. Рецепт на Амоксил или Зитромакс не может вызвать диарею или аллергическую реакцию, если он вообще не был выписан.
Но когда необходимы антибиотики, например, когда у вашего ребенка ангина или пневмония, вы можете избежать или, по крайней мере, снизить вероятность развития у ребенка побочных эффектов, выполнив следующие действия:
- Примите пробиотик. Несколько исследований показали, что пробиотики могут предотвратить диарею, вызванную приемом антибиотиков, у детей.
- Чтобы предотвратить пилюльный эзофагит, попросите вашего ребенка выпить полный стакан воды, если он принимает доксициклин или другие большие пилюли или капсулы.
- Будьте особенно осторожны, чтобы защитить ребенка от солнца, если принимаете антибиотики, которые могут повысить риск получения солнечных ожогов. Используйте солнцезащитный крем, наденьте защитную одежду и ограничьте пребывание на солнце, когда оно наиболее сильное.
- Примите антибиотик в соответствии с предписаниями, включая выполнение всего рецепта, чтобы у вас не было остатков лекарства.
- Избегайте взаимодействия с другими лекарствами, убедившись, что ваш педиатр знает обо всех других лекарствах, включая безрецептурные и натуральные средства, которые может принимать ваш ребенок.
- Храните антибиотик надлежащим образом, особенно если его нужно охлаждать.
- Следуйте указаниям относительно того, следует ли принимать антибиотик во время еды или натощак.
Однако самое главное — ознакомьтесь с последними инструкциями по назначению антибиотиков, чтобы не искать антибиотик каждый раз, когда у вашего ребенка насморк, боль в горле или незначительная ушная инфекция.
Что еще нужно знать
Хотя иногда это просто неприятность, побочные эффекты от антибиотиков могут быть серьезными.Еще кое-что, что нужно знать о побочных эффектах антибиотиков:
- Хотя доксициклин обычно не используется для лечения маленьких детей, он показан детям с эрлихиозом и пятнистой лихорадкой Скалистых гор, даже если им меньше 8 лет. В этих случаях риски этих серьезных клещевых заболеваний перевешиваются. приема антибиотика.
- У детей Ципро показан для лечения осложненных инфекций мочевыводящих путей и пиелонефрита (инфекции почек), вызванного Escherichia coli .Однако это не препарат первого выбора для детей раннего возраста.
- Омницеф (цефдинир) может иногда вызывать красноватый цвет детского стула из-за взаимодействия с витаминами, содержащими железо, детской смесью с железом или другими железосодержащими продуктами.
- Амоксициллин (амоксициллин) иногда вызывает изменения в поведении, включая гиперактивность и возбуждение.
- Детям с дефицитом глюкозо-6-фосфатазы (дефицитом G6PD) не следует принимать определенные антибиотики из-за риска развития гемолитической анемии.Примеры этих антибиотиков включают сульфаниламиды и нитрофурантоин.
Слово от Verywell
Антибиотики лечат опасные для жизни инфекции и были описаны как чудодейственные лекарства и как одно из 10 великих достижений общественного здравоохранения 20-го века. Не позволяйте беспокойству о побочных эффектах удерживать вас от приема антибиотиков, когда они вам нужны.
Если у вашего ребенка действительно есть серьезный побочный эффект, связанный с приемом антибиотика, вы можете сообщить об этом в FDA через его онлайн-форму добровольного сообщения MedWatch.
Безопасны ли антибиотики для младенцев и малышей?
У вашего ребенка высокая температура, опухшие железы и потемнение в глазах. Вы спешите к педиатру, жаждущим волшебного лекарства, которое поможет ему почувствовать себя лучше. Назначит ли ваш врач антибиотики или нет, будет зависеть от вируса, от которого заболел ваш малыш.
Антибиотики эффективны при лечении бактериальных инфекций. Они необходимы при некоторых, но не всех, случаях ушных инфекций, ангины и бактериального синусита.
Однако большинство детских болезней вызывается вирусами, что означает, что их нельзя лечить антибиотиками. Использование антибиотиков для лечения вирусной инфекции проблематично: они уничтожают здоровые бактерии в организме и могут привести к устойчивости к антибиотикам.
Вот что вам нужно знать о том, когда антибиотики оправданы, а когда их лучше избегать.
Могут ли младенцы и дети ясельного возраста принимать антибиотики?
Да, младенцы и дети ясельного возраста могут и должны принимать антибиотики для лечения бактериальной инфекции, такой как инфекция мочевыводящих путей или бактериальный синусит.
Если ваш врач диагностирует одно из этих состояний, важно, чтобы ваш ребенок прошел полный курс лечения антибиотиками в соответствии с предписаниями, чтобы гарантировать, что вы избавитесь от всех бактерий, вызывающих его заболевание.
Почему чрезмерное употребление антибиотиков у младенцев и детей может быть опасным
Антибиотики необходимы не для всех болезней. Давать их вашему ребенку, когда они не требуются, может быть потенциально вредным, и некоторые исследования показывают, что это может быть особенно проблематичным в течение первого или двух лет жизни.
Считается, что многие потенциальные риски антибиотиков связаны с нарушением баланса бактерий в микробиоме (т.е. здоровых бактерий, грибов и вирусов в нашем организме, большинство из которых живут в нашем кишечнике). Микробиом выполняет ряд важных функций, включая защиту от вредных насекомых и поддержку функции иммунной системы. Изменения микробиома кишечника связаны с повышенным риском инфекций, аутоиммунных заболеваний и хронических воспалений.
Чрезмерное употребление ненужных антибиотиков:
- подвергает вашего ребенка потенциальным побочным эффектам препарата (например, диарее и молочнице), а также потенциально серьезной аллергической реакции.
- Связан с повышенным риском состояний, связанных с функционированием иммунной системы, включая воспалительные заболевания кишечника, целиакию, диабет и детскую астму. Чтобы понять потенциальную связь, необходимо провести дополнительные исследования.
- Со временем чрезмерное употребление антибиотиков увеличивает устойчивость бактерий к антибиотикам, так что один и тот же антибиотик может в конечном итоге не работать с той же инфекцией.
- Способствует чрезмерному использованию антибиотиков в обществе, что может привести к росту новых штаммов бактерий (иногда называемых супербактериями), которые в целом устойчивы к антибиотикам.По мере того, как все больше бактерий становилось сильнее и становилось невосприимчивым к лечению в общинах по всей стране, это стало серьезной проблемой общественного здравоохранения.
Когда младенцам и малышам нужны антибиотики?
Ваш врач пропишет антибиотики, если он или она подозревают, что бактериальная инфекция является причиной симптомов вашего ребенка или малыша. Следующие заболевания могут служить основанием для курса антибиотиков для детей:
Некоторые симптомы вашего ребенка могут потребовать или не потребовать антибиотиков в зависимости от болезни, их вызвавшей (еще одна причина обратиться к педиатру вашего ребенка, чтобы установить правильный диагноз).Вот некоторые из этих симптомов, которые могут быть неактивными:
Лихорадка
Подавляющее большинство всех лихорадок у маленьких детей вызвано вирусными инфекциями, такими как грипп или простуда, которые не требуют применения антибиотиков. Лихорадка является частью естественной защиты организма от инфекции, и ваш врач может помочь определить, нуждается ли вызывающая лихорадка инфекция в дальнейшем лечении или вылечится после отдыха и большой любви с вашей стороны.
Лихорадка, вызванная бактериями (например, бактериальный синусит или ангина), обычно, хотя и не всегда, требует применения антибиотиков.Поскольку единственным симптомом ИМП у младенцев может быть лихорадка, если у вашего ребенка необъяснимая лихорадка, и ваш врач может попросить образец мочи вашего ребенка.
Поскольку некоторые лихорадки могут быть серьезными, важно:
- Немедленно обратиться за медицинской помощью, если вашему ребенку младше 3 месяцев и у него температура 100,4 ° F или выше, измеренная с помощью ректального термометра, или если у ребенка любого возраста. у него проблемы с дыханием, он не пьет и не мочится, вялый, выглядит очень больным и / или не получил все рекомендованные вакцины.
- Позвоните своему педиатру, если у вашего ребенка старше 3 месяцев лихорадка выше 104 ° F, или если у вашего малыша или старшего ребенка температура не улучшается через два-три дня.
Если у вас есть вопросы или вам нужно подтверждение, позвоните своему педиатру.
Инфекция ухаОстрый средний отит — распространенная инфекция уха у детей, которая возникает, когда среднее ухо болезненно забивается жидкостью, обычно из-за простуды или другой вирусной инфекции верхних дыхательных путей.Эта жидкость становится питательной средой для бактерий, вирусов или грибков. При любой ушной инфекции ребенок может:
- Дергать за инфицированное ухо
- испытывать трудности со сном (боль часто усиливается ночью)
- лихорадить
- быть усталым или капризным
Если вы считаете, что у вашего ребенка есть инфекция уха (особенно, если у нее жар), обратитесь к педиатру. Ваш врач может назначить антибиотики, если:
- Вашему ребенку менее 6 месяцев
- Вашему ребенку более 6 месяцев и у температура выше 102.2º F, или если инфекция очень болезненна и длится более пары дней
Многие врачи выжидают, прежде чем прописать антибиотики детям старше 2 лет. Это потому, что большинство вирусных инфекций уха и даже многие бактериальные инфекции уха проходят сами по себе в течение двух-трех дней, а антибиотики не уменьшают боль или улучшают выздоровление. А пока посоветуйтесь со своим педиатром, давайте ребенку парацетамол или ибупрофен, чтобы облегчить боль.
Боль в горлеБоль в горле часто является первым признаком простудной вирусной инфекции, которая не требует применения антибиотиков. Боль в горле, вызванная вирусной инфекцией, обычно сопровождается одним или несколькими из следующих симптомов:
- Насморк
- Кашель
- Охриплость
- Розовый глаз
Стрептококковая инфекция в горле — это бактериальная инфекция, при которой могут потребоваться антибиотики. Однако очень редко младенцы и дети младше 3 лет получают лечение от ангины.Инфекция чаще всего встречается у детей в возрасте от 5 до 15 лет. Ваш врач может проверить вашего ребенка или малыша на стрептококк, если в ее детском саду произошла вспышка или если у его близкого родственника был стрептококк.
Если у вашего ребенка фарингит, боль в горле обычно сопровождается:
- Лихорадкой
- Опуханием миндалин
- Маленькими красными пятнами на небе
- Увеличение лимфатических узлов
Розовый глаз (он же конъюнктивит) — это воспаление мембраны, выстилающей глаза или веки, в результате чего один или оба глаза выглядят розовыми или красными.Это может быть вызвано бактериями, вирусами, аллергенами (например, пыльцой) или другими раздражителями (например, хлором в бассейне). Бактериальная инфекция может сопровождаться:
- Желтыми или зелеными выделениями из глаза
- Боль
- Инфекцией уха, которая часто возникает при розовом глазу
Точная причина розового глаза может быть трудной. Если белок глаза вашего ребенка покраснел и выглядит опухшим, обратитесь к врачу вашего ребенка за лечением.
Зеленая слизистая
Когда слизистая становится желтой или зеленой, это называется синуситом или воспалением носовой полости.Через несколько дней после начала простуды выделения из носа становятся желтыми или зелеными — это нормально.
Бактериальная инфекция носовых пазух обычно возникает после вирусной инфекции, такой как простуда, вызывая повышение температуры и ухудшение других симптомов. Это относительно редко и встречается всего в 5% случаев простуды.
Врачи часто выжидательно подходят к зеленой слизистой оболочке в течение примерно 10 дней, прежде чем прописать антибиотики. Ваш врач также может заподозрить бактериальный синусит, если симптомы улучшатся и снова ухудшатся, или если у вашего ребенка температура не ниже 102 градусов.2º F в течение трех дней подряд, сопровождающиеся желтыми или зелеными выделениями из носа.
Кашель
Большинство случаев кашля вызвано вирусной инфекцией, например, простудой или гриппом. Но ваш врач может порекомендовать антибиотики при кашле вашего ребенка, если он не улучшится в течение 14 дней или если анализы покажут, что у вашего ребенка коклюш или бактериальная пневмония.
Диарея
Хотя диарея имеет множество различных причин, большая часть диареи вызвана вирусной инфекцией, такой как ротавирус. Реже это может быть вызвано бактериальной инфекцией.Ваш врач может назначить антибиотики, если у вашего ребенка диарея с кровью.
Когда антибиотики не нужны младенцам и детям ясельного возраста?
Антибиотики не нужны при вирусных инфекциях, они убивают только здоровые бактерии в организме вашего ребенка. Вирусы являются причиной многих распространенных детских недугов, в том числе:
- Простуда
- Грипп
- Болезнь рук, ящура (вирус Коксаки)
- Пятая болезнь (вирус парвовируса B19)
- Круп
Как избежать чрезмерного использования антибиотиков
Контроль использования антибиотиков — это не только компетенция врача; это тоже ваше дело.Вот как вы можете избежать чрезмерного использования антибиотиков у своего ребенка и малыша:
- Признайте, что антибиотики — не всегда выход. Имейте в виду, что маленькие дети часто простужаются — от шести до восьми в год, особенно если они находятся в детском саду. Большинство симптомов, таких как насморк, кашель и заложенность носа, связаны с вирусной простудой и проходят сами по себе.
- Подожди. Если у вашего ребенка вирус, время — лучшее лекарство. Спросите своего врача, могут ли обезболивающие облегчить симптомы.
- Говорите. Если ваш педиатр порекомендует вам антибиотик, не бойтесь спросить, зачем он нужен.
- Следуйте инструкциям. Если вашему малышу действительно нужен антибиотик, внимательно следуйте инструкциям, чтобы как можно быстрее убить инфекцию. И всегда давайте своему ребенку полный курс антибиотиков, даже если ему кажется, что в середине курса ему лучше: когда вы прекратите рано, вредные бактерии все еще могут задерживаться и вызывать у вашего ребенка заболевание снова, требуя еще одного курса антибиотиков.
- Каждый раз получайте новый рецепт. Если у вас есть старые антибиотики, оставшиеся после перенесенной болезни, никогда не давайте их своему ребенку. Каждая инфекция требует определенного лекарства и дозы. Кроме того, вполне вероятно, что срок их действия истек.
- Регулярно мойте руки. Мытье после посещения туалета и перед приготовлением пищи снижает риск заражения бактериальной или вирусной инфекцией.
- Избегайте сырого мяса и молочных продуктов. Защитите свою семью от бактериальной инфекции пищевого происхождения, избегая непастеризованного молока и сырого мяса и рыбы.
- Сделайте прививки вашему ребенку. Некоторых из наиболее заразных и опасных бактериальных инфекций можно избежать с помощью вакцин, включая дифтерию, столбняк и коклюш (вакцина DTaP) и пневмококковая инфекция (пневмококковая конъюгированная (PCV) вакцина). Действительно, исследования показали, что вакцинация против ЦВС помогает предотвратить развитие устойчивых к антибиотикам инфекций у детей.
- Сделайте себе прививку. Если вы ждете ребенка, обязательно сделайте вакцину Tdap, чтобы защитить своего ребенка от рождения, и попросите других лиц, осуществляющих уход, убедиться, что их вакцины актуальны, чтобы защитить ребенка от коклюша.
На какие побочные эффекты антибиотиков следует обращать внимание родителям?
У каждого десятого ребенка есть побочные эффекты от приема антибиотиков. Сообщите своему врачу, если у вашего ребенка появятся какие-либо из следующих симптомов после приема антибиотиков:
- Водянистая диарея
- Диарея с кровью
- Тошнота
- Боль в животе
- Молочница
- Зудящая сыпь или крапивница (красные рубцы)
Немедленно обратитесь к врачу, если у вашего ребенка более серьезная реакция на антибиотики, в том числе:
- Волдыри на коже
- Отек лица и горла
- Проблемы с дыханием
- Тяжелая и стойкая диарея (это может быть C.difficile)
Нужны ли вашему ребенку антибиотики?
Для родителей может быть трудно сказать, требует ли болезнь вашего ребенка антибиотиков или существуют другие способы эффективного лечения его симптомов. Чтобы предотвратить чрезмерное употребление этих препаратов, важно знать, в каких ситуациях можно использовать домашние средства вместо антибиотиков. Чем больше вы лечите своего ребенка антибиотиками, тем больше вероятность, что он заболеет устойчивой к антибиотикам инфекцией в будущем.
Инфекции уха
Если у вашего ребенка ушная инфекция, подумайте об использовании безрецептурных обезболивающих вместо антибиотиков. Инфекции уха у детей обычно проходят в течение двух-трех дней, особенно у детей от двух лет и старше. Если здоровье вашего ребенка не улучшится в течение нескольких дней, было бы разумно отвезти его к врачу.
Эксперты рекомендуют антибиотики при ушной инфекции в следующих случаях:
- Если вашему ребенку шесть месяцев или младше
- Если вашему ребенку от шести месяцев до двух лет и он страдает от умеренной до сильной боли
- Если вашему ребенку два года и старше с тяжелыми симптомами
Если у вашего ребенка ушные трубки и у него развивается ушная инфекция, попробуйте использовать ушные капли с антибиотиками вместо пероральных антибиотиков.В этом случае ушные капли более эффективны, чем пероральные антибиотики, потому что трубки позволяют антибиотикам попадать прямо в среднее ухо, где находится большинство инфекций. Ушные капли также не так часто вызывают резистентные бактерии, как пероральные антибиотики.
Однако вам следует попросить о пероральных антибиотиках, если инфекция вашего ребенка не исчезнет с помощью ушных капель. Если ваш ребенок серьезно болен, может быть лучше использовать пероральные антибиотики вместо ушных капель.
Простуда, грипп и другие респираторные инфекции
Не используйте антибиотики для лечения простуды, гриппа и большинства других респираторных инфекций вашего ребенка.Вирусы вызывают большинство респираторных инфекций, а антибиотики не лечат вирусы; антибиотики борются с бактериями. Вместо этого предложите ребенку теплые жидкости, например чай или суп. Они могут иметь успокаивающее действие и разжижать слизь. Безрецептурные солевые капли для носа или солевой спрей также могут помочь разжижить носовую слизь. Попробуйте включить увлажнитель с прохладным туманом в детской комнате или отпарить горячий душ для дополнительного облегчения.
Стрептококковая ангина и кашель
Бактерии вызывают ангины.Однако у большинства детей с симптомами ангины на самом деле есть вирус. Вам следует попросить сделать тест на фарингит, прежде чем обращаться к антибиотикам для лечения симптомов вашего ребенка. Мороженое, замороженные фруктовые леденцы или холодные напитки могут помочь облегчить боль в горле. Дети постарше могут полоскать горло соленой водой или рассасывать леденцы для горла. Всегда поощряйте ребенка достаточно отдыхать, чтобы его тело могло восстановиться.
Подумайте о том, чтобы назначить ребенку антибиотики при кашле.сохраняется 14 дней и более.Антибиотики также необходимы, если врач диагностирует у вашего ребенка бактериальную инфекцию, такую как ангина.
В целях безопасности наших пациентов, персонала и посетителей в клинике Mayo действуют строгие правила маскировки.
.gif)



 Среди них выделяют пенициллины, цефалоспорины, карбапенемы. Среди пенициллинов стоит выделить: амоксициллин, ампициллин, тикарциллин, карбенициллин, мезлоциллин, мециллам. Наиболее популярными цефалоспоринами являются: цефазолин, цефалексин, цефуроксим, цефотаксим, цефтриаксон, цефепим, цефтобипрол. Карбапенемы используются гораздо реже. Можно выделить меропенем.
Среди них выделяют пенициллины, цефалоспорины, карбапенемы. Среди пенициллинов стоит выделить: амоксициллин, ампициллин, тикарциллин, карбенициллин, мезлоциллин, мециллам. Наиболее популярными цефалоспоринами являются: цефазолин, цефалексин, цефуроксим, цефотаксим, цефтриаксон, цефепим, цефтобипрол. Карбапенемы используются гораздо реже. Можно выделить меропенем. Среди них чаще всего используют: ципрофлоксацин, левофлоксацин, гемифлоксацин. Являются антибиотиком для детей широкого спектра действия. Данные антибиотики не противопоказанные в детской практике, но их применение у ребенка резко ограничено.
Среди них чаще всего используют: ципрофлоксацин, левофлоксацин, гемифлоксацин. Являются антибиотиком для детей широкого спектра действия. Данные антибиотики не противопоказанные в детской практике, но их применение у ребенка резко ограничено.