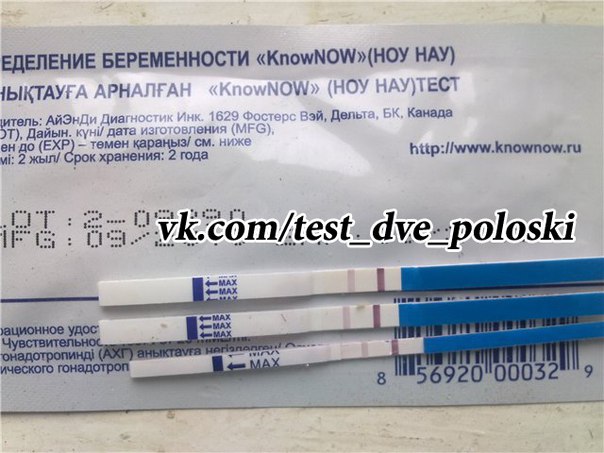
УЗИ при многоплодной беременности в СПБ
Подозреваете многоплодную беременность? Как можно точно это определить? Каковы признаки многоплодной беременности на ранних сроках? Двойни бывают разные? Сколько УЗИ нужно пройти при многоплодной беременности?
Сегодня УЗИ является самым надежным методом подтверждения многоплодной беременности. Данную процедуру можно проводить практически сразу после задержки менструального цикла уже с 3-4 недели. Если врач выявил наличие нескольких эмбрионов в матке, то многоплодная беременность установлена.
Существуют классические клинические признаки многоплодия, которыми врачи пользовались до появления ультразвука. Они и сегодня позволяют предположить присутствие нескольких плодов.
Признаки многоплодной беременности:
- Не по сроку большой размер матки;
- Большой объем живота;
- Излишний вес;
- Сильный токсикоз.

УЗИ является золотым стандартом в диагностике многоплодия у женщин, его точность составляет 99,3%.
Количество УЗИ при многоплодной беременности
Многоплодная беременность считается сложной для женского организма, предназначенного для вынашивания 1 ребенка. Поэтому, в данном случае, кроме плановых УЗИ 1 2 3 триместра требуется проведение дополнительных процедур. Их частота зависит от количества плодов и типа двоен.
Беременность двойней
Типы многоплодия
- Двуяйцовая (дизиготная)
- Однояйцовая (монозиготная)
Из двух яйцеклеток получаются двойняшки, а из одной – близнецы. В первом случае каждый плод имеет свой набор хромосом, поэтому будущие малыши могут быть разнополыми и отличаться внешне. Это самый легкий вариант многоплодной беременности, так как каждый эмбрион имеет свою плаценту и околоплодное пространство. Чтобы избежать каких-либо угроз при вынашивании такой двойни первое и второе УЗИ делают планово, а потом один раз в месяц вплоть до родов.
Чтобы избежать каких-либо угроз при вынашивании такой двойни первое и второе УЗИ делают планово, а потом один раз в месяц вплоть до родов.
Во втором случае (однояйцевая двойня) плоды имеют идентичный набор генов, поэтому имеют идентичную внешность. Различают биамниотическую и моноамниотическую двойни.
При биамниотической двойне у плодов единая плацента, но околоплодное пространство у каждого свое, разделенное перегородкой. У близнецов могут быть общие сосуды, соединяющие их кровеносные системы. Поэтому повышен риск развития патологий и осложнений беременности. Акушер-гинеколог назначает дополнительные процедуры начиная с первого триместра.
Моноамниотическая двойня – самый редкий и сложный случай. Плоды имеет одну плаценту и околоплодное пространство на двоих. Риск развития осложнений самый высокий: от задержки развития до гибели одного из плодов. Поэтому такую беременность необходимо постоянно держать на контроле.
УЗИ после ЭКО
Развитие современных репродуктивных методик повлияло на рост случаев многоплодной беременности. При ЭКО вероятность развития беременности с несколькими плодами составляет более 50% случаев. При экстракорпоральном оплодотворении в матку помещается несколько эмбрионов, и прижиться может один, два, три, а иногда и все. Сегодня женщина сама принимает решение, сколько плодов она сохранит. Врачи рекомендуют оставить двух, на случай если один из них вдруг погибнет.
Сложно переоценить важность УЗИ при многоплодной беременности. Врачи, специализирующиеся на пренатальной дородовой ультразвуковой диагностике, должны иметь соответствующее образование и углубленные знания в этой области. Во время проведения процедуры профессионал сможет выявить тип двойни, количество плацент и околоплодных пространств. Именно УЗИ вовремя покажет нарушения в развития плода и возможные угрозы риски развития хромосомных патологий.
Именно УЗИ вовремя покажет нарушения в развития плода и возможные угрозы риски развития хромосомных патологий.
УЗИ при многоплодной беременности экспертного уровня можно сделать у врача с большим опытом – Ивана Викторовича Чубкина.
Записывайтесь на прием по телефонам +7 (812) 770-12-34 +7 (911) 915-37-77 или через форму на сайте.
Анэмбриония – беременность или нет?
К сожалению, далеко не все наступившие беременности завершаются деторождением. Репродуктивные потери при этом могут быть обусловлены различными причинами. И одной из них является неразвивающаяся или замершая беременность. Н долю этой патологии приходится до 15-20% репродуктивных потерь. В настоящее время выделяют 2 варианта замершей беременности: гибель эмбриона и анэмбриония. Важно понимать, что дифференциальная диагностика между ними не влияет на последующую лечебную тактику, но учитывается при оценке прогноза. Чаще определяется анэмбриония, причем это состояние во многих случаях не сопровождается самопроизвольным абортом и потому требует искусственного прерывания замершей беременности.
Анэмбриония – что это такое?
Анэмбриония – это отсутствие эмбриона в развивающемся плодном яйце. Такое состояние называют также синдромом пустого плодного яйца. Это отнюдь не редкая патология, которая может быть диагностирована у первобеременных и у женщин, уже имеющих здоровых детей.
В настоящее время выделено достаточно много возможных причин анэмбрионии. К ним относят:
- Генетические аномалии, которые отмечаются почти в 80% патологического состояния. Обычно они связаны с грубыми и/или множественными хромосомными нарушениями. Причем при анэмбрионии такие аномалии носят качественный характер, а при гибели эмбриона и его аборте – преимущественно количественный. Возможны также нежизнеспособные комбинации родительских генов или мутации в ключевых зонах, отвечающих за ранние этапы эмбриогенеза и синтез основных структурных белков клеточных мембран.
- Некоторые острые вирусные и бактериальные заболевания, протекающие на ранних сроках беременности и приводящие к поражению эмбриональных тканей или трофобласта.

- Персистирующие вирусно-бактериальные инфекции органов репродуктивной системы, приводящие к развитию хронического эндометрита. И в большинстве случаев такая патология протекает без явных клинических симптомов и выявляется уже после замершей беременности.
- Радиационное воздействие на развивающийся эмбрион.
- Экзогенные интоксикации
- Эндокринные расстройства у беременной женщины. И наиболее критичным является дефицит прогестерона и нарушения его обмена, что является основной причиной патологии децидуализации эндометрия и аномальной имплантации плодного яйца.
В целом причины возникновения патологии в большинстве случаев остаются не диагностированными. Обычно удается определить лишь предположительную этиологию.
Обычно удается определить лишь предположительную этиологию.
Проведение генетической диагностики абортированных тканей может выявить явные аномалии наследственного материала. Но такое исследование, к сожалению, проводится в очень небольшом проценте случаев. В основном оно показано при отягощенном акушерском анамнезе у женщины, когда у нее в прошлом уже были замершие или самопроизвольно прервавшиеся на ранних сроках гестации. Но и такая диагностика не всегда бывает достаточно информативной, что связано с ограниченными возможностями современной генетики и высокой вероятностью воздействия других этиологических факторов.
Патогенез
Анэмбриония является следствием прекращения размножения и дифференцировки эмбриобласта или внутренней клеточной массы – группы клеток, в норме дающих начало тканям плода. И происходит это на самых ранних этапах беременности (обычно на 2-4 неделях гестации), причем без нарушения развития плодных оболочек из трофобласта. В результате образуется так называемое пустое плодное яйцо, которое продолжает расти даже при отсутствии в нем эмбриона.
К патогенетически важным факторам развития заболевания относят:
- Унаследованные от родителей или приобретенные хромосомные аберрации и другие генетические аномалии. Они могут приводить к грубой десинхронизации развития эмбриональных тканей, критичным изменениям структуры коллагена и других белков, нарушению индукции дифференцировки и миграции делящихся клеток. Чаще всего встречаются аутосомные трисомии, моносомии, триплоидии, тетраплоидии.
- Избыточное образование в организме женщины циркулирующих иммунных комплексов. Их отложение в стенках мелких сосудов приводит к тромбоэмболиям и другим критическим нарушениям микроциркуляции в зоне имплантирующего яйца. Наибольшее клиническое значение придается антифосфолипидным антителам.
- Чрезмерная активация Т-хелперов с повышением концентрации и агрессии секретируемых ими цитокинов. Эти вещества способны оказывать прямое и опосредованное повреждающее действие на эмбриональные ткани с нарушением их пролиферации и дифференцировки.
 Фактически плодное яйцо в этом случае выступает мишенью для клеточного звена иммунитета. Причиной такого аномального иммунного ответа организма женщины может быть хроническая инфекция эндометрия, гормональные отклонения, некоторые другие эндогенные факторы.
Фактически плодное яйцо в этом случае выступает мишенью для клеточного звена иммунитета. Причиной такого аномального иммунного ответа организма женщины может быть хроническая инфекция эндометрия, гормональные отклонения, некоторые другие эндогенные факторы.
Важно понимать, что при анэмбрионии в организме женщины вырабатываются вещества, способствующие пролонгации беременности. Поэтому в значительной части случаев самопроизвольный аборт не происходит. У пациентки появляются и поддерживаются признаки беременности, происходит прирост ХГЧ в сыворотке крови. Поэтому базальная температура при анэмбрионии обычно не имеет характерных особенностей. А на первом раннем УЗИ подтверждается факт успешной имплантации плодного яйца в полости матки. Ведь беременность действительно наступает, но развивается она без ключевого компонента – эмбриона.
В последующем возможно отторжение аномального плодного яйца. При этом могут быть диагностированы угроза прерывания беременности (в том числе с образованием отслаивающих ретрохориальных гематом) или самопроизвольный аборт (выкидыш). Но нередко анэмбриония диагностируется лишь при плановом обследовании, в этом случае диагноз является абсолютно неожиданным и шокирующим известием. Такая беременность требует искусственного прерывания.
Но нередко анэмбриония диагностируется лишь при плановом обследовании, в этом случае диагноз является абсолютно неожиданным и шокирующим известием. Такая беременность требует искусственного прерывания.
Как это проявляется?
Анэмбриония не имеет собственных клинических симптомов, все появляющиеся нарушения связаны обычно с угрозой прерывания такой патологической беременности. И к настораживающим признакам можно отнести наличие клинических проявлений относительной прогестероновой недостаточности, что создает предпосылки для самопроизвольного аборта. Поэтому поводом для обращения к врачу могут стать боли внизу живота и кровянистые выделения, при анэмбрионии они могут появиться практически на любом сроке в течение 1-го триместра. Но зачастую об имеющейся патологии женщина узнает лишь при проведении скринингового УЗИ на сроке 10-14 недель.
Диагностика
Как и другие формы замершей беременности, анэмбриония выявляется в первом триместре гестации. И основным диагностическим инструментом при этом является УЗИ, ведь именно это исследование позволяет визуализировать имеющиеся отклонения.
И основным диагностическим инструментом при этом является УЗИ, ведь именно это исследование позволяет визуализировать имеющиеся отклонения.
При этом достоверно выявить симптомы можно лишь после 8-ой недели гестации. На более ранних сроках визуализация нередко недостаточна вследствие слишком малых размеров плодного яйца, так что не исключен ошибочный диагноз. Поэтому при подозрении на замершую беременность и анэмбрионию рекомендуется проводить обследование несколько раз, повторяя процедуру на аппаратуре экспертного класса с интервалом в 6-8 дней. При этом первично поставленный диагноз пустого плодного яйца может быть снят, если на последующих УЗИ удается визуализировать эмбрион с признаками сердцебиения и достаточной динамикой развития.
Основные эхографические признаки:
- отсутствие желточного мешка при диаметре плодного яйца 8-25мм;
- отсутствие эмбриона в плодном яйце диаметром более 25 мм.

К дополнительным признакам замершей беременности относят неправильную форму плодного яйца, недостаточный прирост его диаметра в динамике, слабую выраженность децидуальной реакции, отсутствие сердцебиения на сроке гестации 7 и более недель. А признаками угрозы ее прерывания служат изменение тонуса матки и появление участков отслойки хориона с появлением субхориальных гематом.
Заподозрить анэмбрионию можно также при динамической оценке уровня ХГЧ в крови. Прирост уровня этого гормона по нижней границе нормы должен быть основанием для дальнейшего обследования женщины с проведением УЗИ. Важно понимать, что ХГЧ вырабатывается и при синдроме пустого плодного яйца. Причем его уровень при этой патологии будет практически нормальным, в отличие замершей беременности с гибелью нормально развивающегося эмбриона. Поэтому отслеживание косвенных признаков беременности и рост ХГЧ при анэмбрионии нельзя отнести к достоверным методам диагностики.
Разновидности
Возможны несколько вариантов синдрома пустого плодного яйца:
- Анэмбриония I типа.
 Эмбрион и его остатки не визуализируются, размеры плодного яйца и матки не соответствуют предполагаемому сроку беременности. Диаметр яйца составляет обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели гестации.
Эмбрион и его остатки не визуализируются, размеры плодного яйца и матки не соответствуют предполагаемому сроку беременности. Диаметр яйца составляет обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели гестации. - Анэмбриония II типа. Эмбриона нет, но плодное яйцо и матка соответствуют сроку гестации.
- Резорбция одного или нескольких эмбрионов при многоплодной беременности. При этом одновременно визуализируются нормально развивающиеся и регрессирующие плодные яйца. По этому типу нередко протекает анэмбриония после ЭКО, если женщине были подсажены несколько эмбрионов.
Все эти разновидности определяются лишь с помощью УЗИ, характерных клинических особенностей они не имеют.
Что делать?
Подтвержденная анэмбриония является показанием для искусственного прерывания беременности. При этом не учитывается срок гестации, самочувствие женщины и наличие у нее признаков возможного самопроизвольного аборта. Исключение составляет ситуация, когда диагностируется анэмбриония второго плодного яйца при многоплодной беременности. В этом случае предпринимают выжидательную тактику, оценивая в динамике развитие сохранившегося эмбриона.
Исключение составляет ситуация, когда диагностируется анэмбриония второго плодного яйца при многоплодной беременности. В этом случае предпринимают выжидательную тактику, оценивая в динамике развитие сохранившегося эмбриона.
Прерывание замершей беременности проводится только в стационаре. После процедуры эвакуации плодного яйца женщина должна находиться под врачебным наблюдением. Во многих случаях после неё назначается дополнительное медикаментозное и иногда физиотерапевтическое лечение, направленное на нормализацию гормонального фона, профилактику воспалительных и геморрагических осложнений, ликвидацию выявленной инфекции.
Для проведения медицинского аборта при этой патологии возможно использование нескольких методик. Могут быть использованы:
- медикаментозный аборт – прерывание беременности с помощью гормональных препаратов, провоцирующих отторжение эндометрия вместе с имплантированным плодным яйцом;
- вакуумная аспирация содержимого полости матки;
- выскабливание – операция, включающая механическое удаление плодного яйца и эндометрия специальным инструментом (кюреткой) после принудительного расширения канала шейки матки бужами.

Медикаментозный аборт при анэмбрионии возможен лишь на сроке 6-8 недель. В более поздние сроки гестации предпочтение отдают механическим методам, что требует применения общей анестезии. От выбора способа искусственного аборта зависит, болит ли живот после прерывания беременности, продолжительность реабилитационного периода, вероятность развития ранних и поздних осложнений.
Обследование после искусственного аборта обязательно включает УЗ-контроль. Это позволяет подтвердить полную эвакуацию плодных оболочек и эндометрия, исключить нежелательные последствия аборта в виде гематометры, перфорации и эндометрита.
Прогноз
Может ли повториться анэмбриония? Смогу ли еще иметь детей? Эти вопросы беспокоят всех пациенток, перенесших эту патологию. К счастью, в большинстве случаев состояние не повторяется, женщине в последующем удается благополучно забеременеть и выносить ребенка. Но при этом ее относят к группе риска по возможному развитию осложнений беременности и родов. Поэтому в первом триместре ей обычно назначается динамический УЗИ-контроль развития плодного яйца, определение гормонального профиля и оценка состояния системы гемостаза.
Поэтому в первом триместре ей обычно назначается динамический УЗИ-контроль развития плодного яйца, определение гормонального профиля и оценка состояния системы гемостаза.
Беременность после анэмбрионии теоретически возможна уже в следующем овариально-менструальном цикле. Но желательно дать организму восстановиться. Поэтому планирование повторного зачатия рекомендуют начинать не ранее, чем через 3 месяца после проведенного искусственного аборта. Если же он протекал с осложнениями, реабилитационный период с соблюдением репродуктивного покоя продлевают на срок до полугода. При выявлении у женщины хронического эндометрита и различных инфекций, через 2 месяца после завершения лечения проводят контрольное обследование и лишь тогда определяют возможные сроки повторного зачатия.
Для предупреждения наступления беременности предпочтение отдают барьерному методу и гормональной контрацепции. Подбор средства при этом осуществляется индивидуально. Внутриматочные спирали сразу после перенесенной замершей беременности не используют во избежание развития эндометрита.
Внутриматочные спирали сразу после перенесенной замершей беременности не используют во избежание развития эндометрита.
Профилактика
Первичная профилактика анэмбрионии включает тщательное планирование беременности с проведением комплексного обследования. При выявлении отклонений проводится их коррекция. Конечно, такая подготовка не позволяет на 100% исключить вероятность патологии, но снижает риск ее развития.
Вторичная профилактика проводится при наличии у женщины в анамнезе самопроизвольных абортов и анэмбрионии. Первая беременность с синдромом пустого плодного яйца – повод для последующего обследования женщины на инфекции и нарушения гемостаза. При повторении ситуации показано проведение также генетического обследования супругов для исключения у них аномалий наследственного материала. В некоторых случаях последующее зачатие предпочтительно проводить с помощью ЭКО, что позволит использовать преимплантационную диагностику для выявления у эмбрионов хромосомных нарушений.
Анэмбриония диагностируется достаточно часто. И, к сожалению, в настоящее время пока не удается полностью исключить такую патологию уже на этапе планирования беременности. Ведь она может развиться даже у полностью здоровых и обследованных пациенток. При этом перенесенная замершая беременность не означает невозможность повторного успешного зачатия, большинству женщин после анэмбрионии удается благополучно родить здорового ребенка.
Пиелонефрит у беременных. Автор статьи: врач-гинеколог Павлова Ирина Александровна.
03 декабря 2019
Журнал «Здоровье семьи»Пиелонефрит – это воспалительный
процесс в лоханках почек, вызванный различными микроорганизмами (в переводе с
греческого «пиелос» – лоханка, «нефрос» –
почка). Заболевание почек среди экстрагенитальных патологических процессов у беременных занимает второе место.
Заболевание почек среди экстрагенитальных патологических процессов у беременных занимает второе место.
- Причины возникновения пиелонефрита у беременных:
Механическая причина: связана с характерной чертой беременности – ростом
матки. По мере увеличения матки меняется и соотношение всех внутренних органов
брюшной полости; матка начинает теснить
и кишечник, и диафрагму, и другие органы.
Точно такому же «притеснению» подвергаются и мочеточники – каналы, проводящие
мочу от почек к мочевому пузырю. Они располагаются так, что растущая матка в области малого таза начинает пережимать и
сдавливать их, что затрудняет прохождение
мочи по мочеточникам. Возбудителем пиелонефрита является
грамотрицательные бактерии, чаще всего
кишечная палочка. Инфекционный процесс в почках приводит к угрозе отторжения плодного яйца: повышается тонус
матки, появляются признаки угрозы выкидыша. Невынашивание плода при пиелонефрите наблюдается в 5 раз чаще, чем при
беременности у здоровых женщин. Инфекция проникает в плаценту, где возникает
воспаление вплоть до некроза (омертвение)
и гибели плода.
Другая причина – гормональные изменения в организме беременной. Количество
одних гормонов нарастает, других же, наоборот, уменьшается. Эти изменения способствуют тому, что перистальтика мочеточников тоже затруднена.
Таким образом, создаются условия для
неполного опорожнения, застоя мочи в лоханках почек. А даже минимальный застой
чреват инфицированием мочи.
Кроме того, для нормального функционирования почек и мочевыделительной
системы желательно вести активный образ
жизни. А по мере увеличения срока беременности женщины часто все более пассивны – мало двигаются (чаще лежат или
сидят).
Особенно часто пиелонефрит возникает
у беременных, перенесших в детстве или в
подростковом возрасте цистит (воспаление мочевого пузыря) или пиелонефрит. По
статистике, он обостряется у 20-30 % таких
беременных.
Роды часто осложняются аномалиями родовых сил.
Инфекция проникает в плаценту, где возникает
воспаление вплоть до некроза (омертвение)
и гибели плода.
Другая причина – гормональные изменения в организме беременной. Количество
одних гормонов нарастает, других же, наоборот, уменьшается. Эти изменения способствуют тому, что перистальтика мочеточников тоже затруднена.
Таким образом, создаются условия для
неполного опорожнения, застоя мочи в лоханках почек. А даже минимальный застой
чреват инфицированием мочи.
Кроме того, для нормального функционирования почек и мочевыделительной
системы желательно вести активный образ
жизни. А по мере увеличения срока беременности женщины часто все более пассивны – мало двигаются (чаще лежат или
сидят).
Особенно часто пиелонефрит возникает
у беременных, перенесших в детстве или в
подростковом возрасте цистит (воспаление мочевого пузыря) или пиелонефрит. По
статистике, он обостряется у 20-30 % таких
беременных.
Роды часто осложняются аномалиями родовых сил.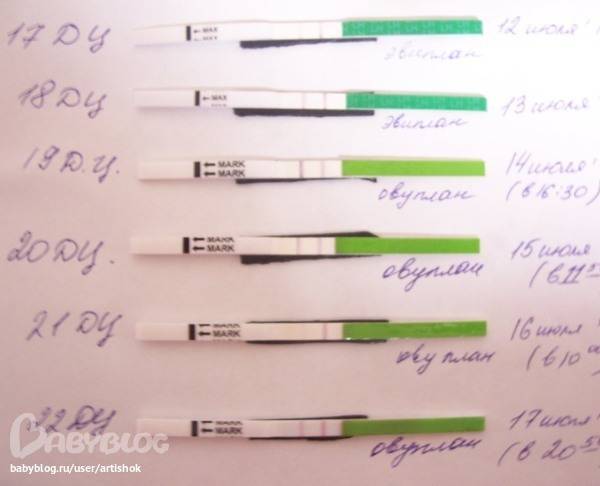 В послеродовом периоде может
развиться воспаление матки, инфицирования ран.
В послеродовом периоде может
развиться воспаление матки, инфицирования ран.
- Влияние пиелонефрита на течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в
случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность.
Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности
в ранние или поздние сроки, развивается
тяжелая анемия.
- Влияние пиелонефрита на течение беременности.
Сначала беременность создает предпосылки для развития пиелонефрита, но в
случае заболевания, пиелонефрит сам неблагоприятно влияет на беременность.
Чаще наблюдается поздний токсикоз, самопроизвольное прерывание беременности
в ранние или поздние сроки, развивается
тяжелая анемия.
Обязательно выполнение общего анализа крови и мочи, а также посева мочи, (т. е.
лабораторной диагностики) до начала антибактериальной терапии. Рентгеновские и радионуклеидные методы исследования противопоказаны. Наибольшие преимущества при беременности
имеет ультразвуковое исследование (УЗИ),
которое дает возможность оценить состояние почек матери и состояние плода. Этот
метод позволяет выявить расширение полостной системы почки, свидетельствующее
о нарушении оттока мочи из почки, камни
в мочевыводящих путях и изменения в околопочечных тканях. УЗИ мочевыделительной системы должно быть первым этапом.
Рентгеновские и радионуклеидные методы исследования противопоказаны. Наибольшие преимущества при беременности
имеет ультразвуковое исследование (УЗИ),
которое дает возможность оценить состояние почек матери и состояние плода. Этот
метод позволяет выявить расширение полостной системы почки, свидетельствующее
о нарушении оттока мочи из почки, камни
в мочевыводящих путях и изменения в околопочечных тканях. УЗИ мочевыделительной системы должно быть первым этапом.
Лечение должно быть своевременным
и комплексным. Острый пиелонефрит без признаков обструкций мочевых путей подлежит, в первую очередь, антибактериальной терапии. Если по данным УЗИ имеются признаки обструкции мочевых путей
(расширение чашечно-лоханной системы),
то лечение беременной начинается с восстановления оттока мочи с помощью стенткатетера, который может удерживаться в
мочевых путях до родов, во время родов и
после них. Если своевременно не восстановить пассаж (отток) мочи, то может возникнуть угроза эндотоксического шока. Лечение – стационарное, так как необходимо уточнить, к какому антибиотику
чувствителен возбудитель, постоянно контролировать показатели крови и мочи. В
зависимости от тяжести болезни в больничной палате можно провести от недели до
двух.
Главными компонентами в лечении пиелонефрита являются антибиотики и другие
антибактериальные препараты, назначенные врачом (растительные антисептики, препараты, улучшающие почечный кровоток). На фоне лечения пиелонефрита
уменьшаются признаки угрозы прерывания беременности. При прогрессировании
тяжелых форм заболевания, несмотря на
лечение, необходимо ставить вопрос о прерывании беременности, ввиду угрозы для
жизни женщины. Еще большую угрозу жизни беременной представляет хронический
пиелонефрит. При хроническом пиелонефрите в виду длительного воспалительного
процесса происходит истончение коркового
слоя, утолщение стенок чашечек и лоханок, склерозирование сосудов, а в результате – сморщивание почки и нарушение ее
функции.
Лечение – стационарное, так как необходимо уточнить, к какому антибиотику
чувствителен возбудитель, постоянно контролировать показатели крови и мочи. В
зависимости от тяжести болезни в больничной палате можно провести от недели до
двух.
Главными компонентами в лечении пиелонефрита являются антибиотики и другие
антибактериальные препараты, назначенные врачом (растительные антисептики, препараты, улучшающие почечный кровоток). На фоне лечения пиелонефрита
уменьшаются признаки угрозы прерывания беременности. При прогрессировании
тяжелых форм заболевания, несмотря на
лечение, необходимо ставить вопрос о прерывании беременности, ввиду угрозы для
жизни женщины. Еще большую угрозу жизни беременной представляет хронический
пиелонефрит. При хроническом пиелонефрите в виду длительного воспалительного
процесса происходит истончение коркового
слоя, утолщение стенок чашечек и лоханок, склерозирование сосудов, а в результате – сморщивание почки и нарушение ее
функции. К обострению хронического пиелонефрита во время беременности может
привести дополнительная нагрузка на почки, а также переохлаждение, инфекционные заболевания, плохие условия работы.
При этом обязательно нужно «промывать» почки. Пить можно растительный
почечный чай, клюквенный морс, отвары
петрушки, толокнянки.
Беременность, протекающая на фоне
хронического пиелонефрита, характеризуется частыми угрозами прерывания беременности – 10-20 %; 3-6 % – выкидышами;
12-15 % – преждевременными родами.
У женщин, страдающих хроническим пиелонефритом, беременность в 80 % случаев
осложняется гестозом, который значительно ухудшает прогноз. Возможно развитие
тяжёлых осложнений: острая почечная недостаточность, бактериально-токсический
шок, сепсис. Хронический пиелонефрит у
беременных характеризуется упорным течением, плохо поддается лечению, нередко сочетается с мочекаменной болезнью и
может сам способствовать нефролитиазису,
гидронефрозу.
К обострению хронического пиелонефрита во время беременности может
привести дополнительная нагрузка на почки, а также переохлаждение, инфекционные заболевания, плохие условия работы.
При этом обязательно нужно «промывать» почки. Пить можно растительный
почечный чай, клюквенный морс, отвары
петрушки, толокнянки.
Беременность, протекающая на фоне
хронического пиелонефрита, характеризуется частыми угрозами прерывания беременности – 10-20 %; 3-6 % – выкидышами;
12-15 % – преждевременными родами.
У женщин, страдающих хроническим пиелонефритом, беременность в 80 % случаев
осложняется гестозом, который значительно ухудшает прогноз. Возможно развитие
тяжёлых осложнений: острая почечная недостаточность, бактериально-токсический
шок, сепсис. Хронический пиелонефрит у
беременных характеризуется упорным течением, плохо поддается лечению, нередко сочетается с мочекаменной болезнью и
может сам способствовать нефролитиазису,
гидронефрозу. В 10 % случаев приходится проводить досрочное родоразрешение.
У женщин с хроническим пиелонефритом
беременность нередко осложняется задержкой внутриутробного развития плода (15
%), хроническая плацентарная недостаточность (35 %), хроническая гипоксия плода
(30 %). Часто причиной преждевременного
прерывания беременности нередко является тяжёлое сочетания гестоза, возникшего
на фоне хронического пиелонефрита. Гестоз часто возникает и при аномалиях развития почек (поликистозе, риск развития
акушерских осложнений у беременных с
аномалиями мочевыделительных путей
повышается в отсутствие прегравидарной
подготовки).
Дети, рождённые от матери с воспалительными заболеваниями мочеполового
тракта, нередко имеют признаки внутриутробного инфицирования, пороки развития мочеполовой системы (МПС). Поэтому
у матерей, страдающих МПС, необходимо
своевременно проводить УЗИ с целью выявления аномалий строения различных органов и систем у плода.
В 10 % случаев приходится проводить досрочное родоразрешение.
У женщин с хроническим пиелонефритом
беременность нередко осложняется задержкой внутриутробного развития плода (15
%), хроническая плацентарная недостаточность (35 %), хроническая гипоксия плода
(30 %). Часто причиной преждевременного
прерывания беременности нередко является тяжёлое сочетания гестоза, возникшего
на фоне хронического пиелонефрита. Гестоз часто возникает и при аномалиях развития почек (поликистозе, риск развития
акушерских осложнений у беременных с
аномалиями мочевыделительных путей
повышается в отсутствие прегравидарной
подготовки).
Дети, рождённые от матери с воспалительными заболеваниями мочеполового
тракта, нередко имеют признаки внутриутробного инфицирования, пороки развития мочеполовой системы (МПС). Поэтому
у матерей, страдающих МПС, необходимо
своевременно проводить УЗИ с целью выявления аномалий строения различных органов и систем у плода. Профилактика пиелонефрита у беременных направлена на выявление различных
признаков заболевания, своевременное
адекватное лечение бессимптомной бактериурии, предупреждение обострений воспалительного процесса.
По мере прогрессирования беременности
возрастает роль механического фактора в
возникновении уродинамических нарушений. В связи с этим применяют позиционную терапию коленно-локтевого положения, положения на боку, противоположной
стороне поражения для улучшения оттока
мочи.
Качественно состав пищи не отличается
какими-либо особенностями. Приём жидкости ограничивать не следует. Необходимо
следить за функцией кишечника, так как запоры поддерживают воспаление в почках.
При запорах рекомендуется вводить в рацион питания продукты, вызывающие послабление кишечника (чернослив, свекла,
компот или кисель из ревеня), или наладить
функцию кишечника с помощью растительных слабительных средств. Калорийность
еды должна составлять 2000-3000 ккал.
Профилактика пиелонефрита у беременных направлена на выявление различных
признаков заболевания, своевременное
адекватное лечение бессимптомной бактериурии, предупреждение обострений воспалительного процесса.
По мере прогрессирования беременности
возрастает роль механического фактора в
возникновении уродинамических нарушений. В связи с этим применяют позиционную терапию коленно-локтевого положения, положения на боку, противоположной
стороне поражения для улучшения оттока
мочи.
Качественно состав пищи не отличается
какими-либо особенностями. Приём жидкости ограничивать не следует. Необходимо
следить за функцией кишечника, так как запоры поддерживают воспаление в почках.
При запорах рекомендуется вводить в рацион питания продукты, вызывающие послабление кишечника (чернослив, свекла,
компот или кисель из ревеня), или наладить
функцию кишечника с помощью растительных слабительных средств. Калорийность
еды должна составлять 2000-3000 ккал.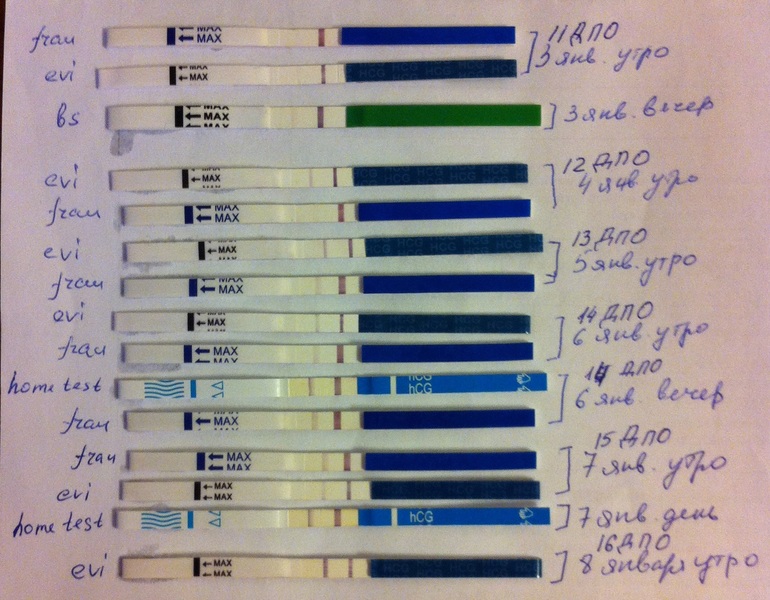 При
острой стадии заболевания количество жидкости может быть увеличено до 2,5-3 литров
в сутки. Количество поваренной соли не
нуждается в ограничении, так как при пиелонефрите не происходит задержки соли и
жидкости в организме.
При
острой стадии заболевания количество жидкости может быть увеличено до 2,5-3 литров
в сутки. Количество поваренной соли не
нуждается в ограничении, так как при пиелонефрите не происходит задержки соли и
жидкости в организме.
- Если его не лечить!
Последствия пущенного на самотёк или
плохо вылеченного пиелонефрита известны. Прежде всего эта болезнь неблагоприятно отражается на плоде. Плод может
страдать от внутриутробной инфекции, полученной от матери. Эта инфекция может
привести к самопроизвольному прерыванию беременности или к преждевременным родам.
Проявления внутриутробной инфекции
у новорожденного ребёнка могут быть различными: от простейшего заболевания
глаз – конъюнктивита, не представляющего
особой опасности для ребенка, до тяжелых
инфекционных поражений лёгких, почек и
других органов.
Кроме того, развивается внутриутробная
гипоксия плода, когда в связи с изменениями в организме матери плод получает
меньше кислорода, чем ему требуется для
нормального роста. Это грозит гипотрофией плода – меньшим весом, недостаточным
его развитием. В период новорожденности
такие дети чаще болеют.
Все женщины, перенесшие пиелонефрит
во время беременности, нуждаются в последующем наблюдении. После выписки
из роддома их должен осмотреть участковый терапевт и поставить на диспансерный
учёт. Это важно потому, что у таких женщин
может оставаться поражение почек, и хотя
оно и недостаточно выражено, его следует
долечить. Поэтому необходимы врачебное
наблюдение и соответствующие контрольные исследования до конца беременности и
после родов.
Для предупреждения развития пиелонефрита или какого-либо другого осложнения беременности необходимо как можно
раньше обратиться к врачу по поводу беременности, регулярно посещать женскую
консультацию, прислушиваться к советам
доктора и выполнять его назначения.
Это грозит гипотрофией плода – меньшим весом, недостаточным
его развитием. В период новорожденности
такие дети чаще болеют.
Все женщины, перенесшие пиелонефрит
во время беременности, нуждаются в последующем наблюдении. После выписки
из роддома их должен осмотреть участковый терапевт и поставить на диспансерный
учёт. Это важно потому, что у таких женщин
может оставаться поражение почек, и хотя
оно и недостаточно выражено, его следует
долечить. Поэтому необходимы врачебное
наблюдение и соответствующие контрольные исследования до конца беременности и
после родов.
Для предупреждения развития пиелонефрита или какого-либо другого осложнения беременности необходимо как можно
раньше обратиться к врачу по поводу беременности, регулярно посещать женскую
консультацию, прислушиваться к советам
доктора и выполнять его назначения.
Поделиться в соц.сетях
Диагностика врожденных пороков развития плода.
Диагностика врожденных пороков развития плода входит в перечень обязательных исследований, проводимых женщине во время беременности. И это неслучайно, ведь внутриутробные пороки развития плода — одна из основных причин перинатальной смертности и инвалидности детей.
Причин пороков внутриутробного развития ребенка может быть много. Патология иногда имеет наследственный характер, ее причинами могут стать негативные внешние и внутренние факторы. Итог один — страшный удар для всей семьи, который далеко не всем удается выдержать с достоинством, и это при том, что сегодня в России 5 детей из 100 рождаются с подобными проблемами.
Какие пороки внутриутробного развития плода могут быть выявлены уже во время беременности?
- Синдром Дауна или трисомия по 21-й паре хромосом, что в дальнейшем приводит к множественным порокам развития внутренних органов и умственной отсталости.
- Синдром Эдвардса или трисомия по 18-й паре хромосом, характеризующийся пороками формирования многих внутренних органов.

- Пороки развития нервной трубки, проявляющиеся отсутствием головного мозга (анэнцефалией) дефектами заращения спинномозгового канала и формированием грыжи спинного мозга (spina bifida).
- Пороки развития сердца и легких.
- Пороки развития конечностей.
- Пороки развития лицевой части черепа, например, волчья пасть, заячья губа и т.д.
Дородовая диагностика пороков внутриутробного развития ребенка проводится в два основных этапа, включающих УЗИ и анализы крови.
Впервые женщина должна посетить кабинет УЗИ при 10-14 недельном сроке беременности, что позволяет подтвердить наличие беременности; узнать, маточная или внематочная беременность; определить срок беременности с точностью до 2-3 дней; выявить многоплодную беременность; исключить ложную беременность и выраженные анатомические отклонения. А самое главное – признаки хромосомных аномалий синдрома Дауна, которые позже могут и не проявить себя, определение которых в большей степени зависит от квалификации врача и уровня УЗИ аппаратуры.
Анализ крови:
- b-ХГЧ или свободную b-субъединицу хорионического гормона.
- ПАПП-А белок или ассоциированный с беременностью протеин плазмы.
Если выявлены отклонения в развитии плода, то при сроке 16-18 недель беременности проводится тройной биохимический тест, учитывающий результаты первого скрининга и включающий в себя:
- анализ крови на альфа-фетопротеин;
- анализ крови на свободный эстриол;
- анализ крови на b-ХГЧ.
Проведение ультразвукового исследования в сроке 20-24 недель позволяет выявить соответствие развития плода предполагаемому сроку беременности; диагностику пороков развития плода; даются рекомендации по продолжению беременности (или ее прерыванию при выявлении тяжелых аномалий развития плода). В этом сроке все органы полностью сформированы, можно оценить их строение и, косвенно, функцию. Детально исследуется каждый орган плода. При исследовании головки, оценивается форма и толщина костей черепа, структура мозга, его полушарий, подкорковых образований, мозжечка и желудочков мозга. Анализируется строение лицевого черепа и мягких тканей лица. Исключаются дефекты позвонков (грыжи и искривления, отсутствие позвонков). Оценивается форма и размеры грудной клетки, ребер, лопаток. Исследуют область передней брюшной стенки для исключения пупочной грыжи. Затем исследуют ручки и ножки будущего ребенка, оценивая движения в суставах, длину и толщину трубчатых костей. В этом сроке беременности особенно тщательно исследуется сердце плода. При этом диагностируется большинство серьезных пороков сердца,в том числе несовместимых с жизнью или требующих оперативного лечения в ранние сроки после рождения ребенка. Изучаются другие внутренние органы плода, которые уже практически сформированы и доступны для исследования. Это легкие, кишечник, селезенка, желудок, печень и желчный пузырь, почки и мочевой пузырь. Вновь исключаются хромосомные маркеры и риск по хромосомной патологии. Проводится ультразвуковое исследование плаценты, пуповины, околоплодных вод, оцениваются особенности тела, шейки матки и ее придатков.
Анализируется строение лицевого черепа и мягких тканей лица. Исключаются дефекты позвонков (грыжи и искривления, отсутствие позвонков). Оценивается форма и размеры грудной клетки, ребер, лопаток. Исследуют область передней брюшной стенки для исключения пупочной грыжи. Затем исследуют ручки и ножки будущего ребенка, оценивая движения в суставах, длину и толщину трубчатых костей. В этом сроке беременности особенно тщательно исследуется сердце плода. При этом диагностируется большинство серьезных пороков сердца,в том числе несовместимых с жизнью или требующих оперативного лечения в ранние сроки после рождения ребенка. Изучаются другие внутренние органы плода, которые уже практически сформированы и доступны для исследования. Это легкие, кишечник, селезенка, желудок, печень и желчный пузырь, почки и мочевой пузырь. Вновь исключаются хромосомные маркеры и риск по хромосомной патологии. Проводится ультразвуковое исследование плаценты, пуповины, околоплодных вод, оцениваются особенности тела, шейки матки и ее придатков.
При проведении ультразвукового исследования в сроке 30-34 недель можно выявить возможное наличие синдрома задержки развития плода; выявить возможные патологии плода, которые не были по тем или иным причинам выявлены на более ранних сроках беременности; определить количество околоплодных вод. Проводится измерение частей тела плода (головки, грудной клетки, конечностей) с целью оценки его роста, веса и пропорций. Эти измерения позволяют исключить задержку развития плода. К 28 неделе у плода округляются щёчки, лицо становится более сформированным, различимы губки, носик. Он может почесать ушко, сложить кулачки, зевнуть, состроить гримасу, улыбнуться.
В раннем сроке беременности измеряют кровоток в артериях матки, для выявления беременных с высоким риском гестоза второй половины беременности и задержке развития плода. Это исследование также помогает при ведении беременных, страдающих сахарным диабетом и сосудистыми нарушениями.
По результатам УЗИ, на всех сроках беременности, даются рекомендации по вендению беременности. При возникновении патологии, женщины обязательно консультируются с ведущими специалистами областного Перинатального центра, проводится диагностика хромосомного набора плода. При необходимости женщина направляется на городской, областной перинатальный консилиум для определения последующей тактики ведения беременной и будущем обследовании ребенка.
При возникновении патологии, женщины обязательно консультируются с ведущими специалистами областного Перинатального центра, проводится диагностика хромосомного набора плода. При необходимости женщина направляется на городской, областной перинатальный консилиум для определения последующей тактики ведения беременной и будущем обследовании ребенка.
Группа риска развития внутриутробных аномалий
Высокий риск внутриутробных аномалий имеют:
- возрастные пары, в которых возраст женщины превышает 35 лет;
- потенциальные родители, имеющие близких родственников с наследственными заболеваниями;
- пары, имевшие опыт рождения больных детей;
- супруги, подвергавшиеся радиоактивному облучению;
- женщины с привычным невынашиванием беременности;
- женщины с «плохими» результатами скрининга.
Помните! Чем раньше обнаружена патология, тем больше у врача шансов исправить «ошибку природы», вмешаться в ход беременности, основательно подготовить мать и ребенка к родам и последующему лечению.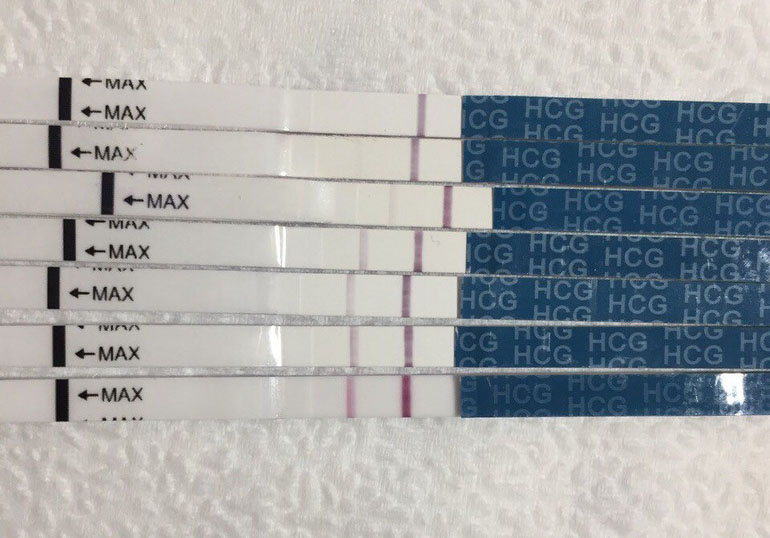
Главный врач медицинского центра «Тет-а-Тет», акушер-гинеколог, врач высшей категории Ульянова Сания Музагитовна.
М или Ж? Узнать пол ребенка с 90% точностью легко! – Медицинский центр «Абсолют»
Человеческая любознательность – предмет многих шуток и поговорок. Про любопытную Варвару и то, что «Любопытство не порок, а источник нужных знаний», знает каждый ребенок. Однако существует ряд случаев, когда непомерное любопытство совершенно оправданно; например, в отношении того, как определить пол будущего ребенка. В преддверии восхитительного момента пополнения в семье, до наступления которого еще не один месяц, родители, устав строить догадки, озадачиваются поиском точного способа, который поможет узнать пол будущего ребенка. Арсенал догадок и методов по поводу того, как определить будущий пол ребенка, периодически пополняется новыми изысканиями. Особенно в этом усердствуют бабушки, неустанно «подкидывая» очередной способ или примету, однако наука предлагает совершенно новую методику определение пола ребенка по крови матери методом Полимеразной цепной реакции (ПЦР).
Это эффективный, высокоточный и абсолютно безопасный лабораторный анализ генетического состава крови матери.
- Ранние сроки – достоверный результат уже с 8-ой недели беременности.
- Безопасно – не требует вмешательства, достаточно взять кровь из вены у матери.
- Достоверно – результат основан на генетическом лабораторном анализе крови беременной женщины, а не на визуальном определении. Точность анализа при сроках беременности более 8 недель приближается к 100%.
Как работает технология?
Во время беременности, уже на первом месяце, в крови матери в очень низкой концентрации появляются клетки и ДНК ребенка, которые специалисты называют фетальные клетки и ДНК. Если женщина носит мальчика, то в ее крови появляется фетальная ДНК Y-хромосомы. Выявление маркеров Y-хромосомы позволяет определить пол будущего малыша. Так как концентрация фетальной ДНК очень низкая, то выявить ее можно только очень высокочувствительным методом. Фетальная ДНК появляется в крови матери с 4-5 недели беременности. Однако индивидуальные особенности развития беременности не всегда позволяют получать достоверные результаты на этих сроках.
Фетальная ДНК появляется в крови матери с 4-5 недели беременности. Однако индивидуальные особенности развития беременности не всегда позволяют получать достоверные результаты на этих сроках.
В период с 6 по 8 неделю уровень достоверности анализа составляет в среднем 90-95%. В этот период концентрация фетальной ДНК в крови матери повышается, и после 8-ми недель достоверность анализа достигает 100%. Следует, однако, помнить, что на уровень фетальной ДНК влияют различные факторы — срок с момента зачатия, первая или нет беременность, индивидуальные особенности организма женщины и процесса развития плода, наличие многоплодия и др., что может сказаться на достоверности результата. Кроме того, при определении маркера Y-хромосомы (т.е. мальчик) достоверность анализа выше, т.к. отрицательный результат (т.е. девочка) может быть связан не с отсутствием маркера, а с необычно низкой концентрацией фетальной ДНК.
Какова надежность/достоверность результатов?
Достоверность результатов зависит, прежде всего, от срока беременности и пола ребенка, которого носит женщина. При сроках беременности более 8 недель достоверность результатов исследования практически приближается к 100%. При меньших сроках не всегда можно получить однозначные результаты. Как правило, если определяемый пол «мальчик», то результат надежен. Если – «девочка», то мы рекомендуем повторное исследование через 7-10 дней.
При сроках беременности более 8 недель достоверность результатов исследования практически приближается к 100%. При меньших сроках не всегда можно получить однозначные результаты. Как правило, если определяемый пол «мальчик», то результат надежен. Если – «девочка», то мы рекомендуем повторное исследование через 7-10 дней.
Можно ли добиться 100% достоверности результатов определения пола?
Да, можно. Для этого необходимо провести два последовательных исследования с независимым забором крови с интервалом в 7-10 дней.
Можно ли определить пол ребенка в случае двойни/тройни?
Можно, но следует учитывать, что если один из детей мальчик, то мы не можем определить пол другого ребенка. Поэтому возможны следующие варианты. Маркер Y-хромосомы не определен – все девочки. Маркер Y-хромосомы определен – один из детей – мальчик, другие дети могут быть как мальчиками, так и девочками. Кроме того, было замечено, что при многоплодной беременности один плод может подавлять развитие другого, что также может отразиться на результатах анализа.
Возможны ли ошибки?
Известная пословица гласит, что «не ошибается тот, кто ничего не делает». Но все наши усилия направлены на то, чтобы их не допускать. При разработке метода был длительный период, когда исследования проводились в тестовом режиме с целью выявить возможные причины ошибок и выработать условия, при которых эти ошибки можно было избежать. Современный диагностический процесс организован с учетом этого опыта.
Наш медицинский центр «Абсолют» проводит исследования пола будущего ребёнка.
По всем вопросам можно обращаться по телефонам:
+7 (4162) 520 010 и +7 (4162) 520 072 г. Благовещенск
или по телефону бесплатной горячей линии 8 800 555 29 74
Записаться на приём он-лайн можно в разделе «Контакты».
Скрининговые тесты для выявления синдрома Дауна в первые 24 недели беременности
Актуальность
Синдром Дауна (также известен, как болезнь Дауна или Трисомия по 21 паре хромосом) является неизлечимым генетическим заболеванием, которое становится причиной значительных проблем с физическим и психическим здоровьем, а также инвалидности. Однако синдром Дауна совершенно по-разному влияет на людей. У одних проявления выражены значительно, в то время как другие имеют незначительные проблемы со здоровьем и способны вести относительно нормальную жизнь. Не существует способа, позволяющего предсказать, насколько сильно может пострадать ребенок.
Однако синдром Дауна совершенно по-разному влияет на людей. У одних проявления выражены значительно, в то время как другие имеют незначительные проблемы со здоровьем и способны вести относительно нормальную жизнь. Не существует способа, позволяющего предсказать, насколько сильно может пострадать ребенок.
Будущим родителям во время беременности предоставляется возможность пройти скрининг-тест для выявления синдрома Дауна у ребенка, чтобы помочь им принять решение. Если мать вынашивает ребенка с синдромом Дауна, то следует решить, прерывать беременность или сохранять ее. Информация дает родителям возможность спланировать жизнь с ребенком с синдромом Дауна.
Самые точные скрининг-тесты на выявление синдрома Дауна включают в себя исследование околоплодной жидкости (амниоцентез) или ткани плаценты (биопсия ворсин хориона (БВХ)) для определения патологических хромосом, связанных с синдромом Дауна. Оба этих теста предполагают введение в живот матери иглы, что, как известно, повышает риск выкидыша. Таким образом, скрининг-тесты подходят не всем беременным женщинам. Поэтому чаще берут анализы крови и мочи матери, а также проводят ультразвуковое обследование ребенка. Эти скрининг-тесты несовершенны, так как они могут пропустить случаи синдрома Дауна, а также с большой долей риска дают положительный результат в том случае, когда ребенок не страдает синдромом Дауна. Таким образом, при выявлении высокого риска при использовании этих скрининг-тестов требуется дальнейшее проведение амниоцентеза или БВХ для подтверждения диагноза синдрома Дауна.
Таким образом, скрининг-тесты подходят не всем беременным женщинам. Поэтому чаще берут анализы крови и мочи матери, а также проводят ультразвуковое обследование ребенка. Эти скрининг-тесты несовершенны, так как они могут пропустить случаи синдрома Дауна, а также с большой долей риска дают положительный результат в том случае, когда ребенок не страдает синдромом Дауна. Таким образом, при выявлении высокого риска при использовании этих скрининг-тестов требуется дальнейшее проведение амниоцентеза или БВХ для подтверждения диагноза синдрома Дауна.
Что мы сделали
Мы проанализировали комбинации сывороточных скрининг-тестов в первый (до 14 недели) и второй (до 24 недели) триместры беременности в сочетании с ультразвуковым скринингом в первом триместре или без него. Нашей целью было выявить наиболее точные тесты для прогнозирования риска синдрома Дауна во время беременности. Были изучены один ультразвуковой показатель (толщина шейной складки) и семь различных серологических показателей (PAPP-A, общий ХГЧ, свободный бета-ХГЧ, несвязанный эстриол, альфа-фетопротеин, ингибин А, ADAM 12), которые могут быть использованы по отдельности, в соотношениях или в комбинации друг с другом, полученные до 24 недели беременности, тем самым получилось 32 скрининг-теста по выявлению синдрома Дауна. Мы обнаружили 22 исследования, в которых участвовали 228615 беременных женщин (в том числе 1067 плодов с синдромом Дауна).
Мы обнаружили 22 исследования, в которых участвовали 228615 беременных женщин (в том числе 1067 плодов с синдромом Дауна).
Что мы обнаружили
Во время скрининга по выявлению синдрома Дауна, в ходе которого проводились тесты в течение первого и второго триместров, результаты которых в совокупности определяют общий риск, мы выяснили, что тест, включающий в себя измерение толщины шейной складки и PAPP-A в первом триместре, а также определение общего ХГЧ, несвязанного эстриола, альфа-фетопротеина и ингибина А во втором триместре, оказался наиболее чувствительным, так как позволил определить 9 из 10 случаев беременности, ассоциированной с синдромом Дауна. У пяти процентов беременных женщин, у которых был определен высокий риск по результатам такой комбинации тестов, ребенок не страдал бы синдромом Дауна. Было проведено относительно немного исследований, в которых оценивали эти тесты, поэтому мы не можем сделать надежных выводов и рекомендаций, какой из тестов является лучшим.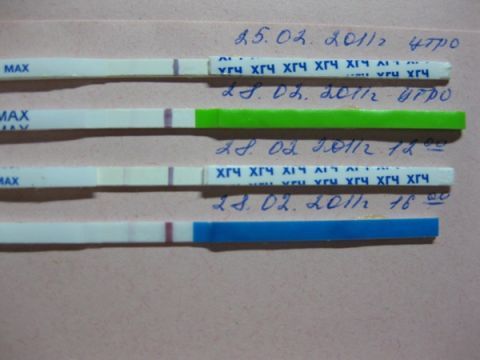
Другая важная информация для рассмотрения
Сами по себе ультразвуковые исследования не имеют неблагоприятных эффектов для женщин, а исследования крови могут причинять дискомфорт, оставлять синяки и, в редких случаях, стать причиной инфекции. Однако, у некоторых женщин, у которых по результатам скрининг-теста был выявлен высокий риск синдрома Дауна у ребенка, и которые подверглись проведению амниоцентеза или БВХ, есть риск выкидыша ребенка, не страдающего синдромом Дауна. Родителям будет необходимо взвесить этот риск при принятии решения о том, следует ли проводить амниоцентез или БВХ после выявления «высокого риска» по результатам скрининг-тестов.
Со мной произошло то, о чем не говорят: что такое замершая беременность
Это история архитектора Оксаны Иващенко, которая потеряла беременность и решилась об этом рассказать — несмотря на то, что такие вещи в России обсуждать не принято. По просьбе Афиши Daily врачи объяснили, почему это случается, а перинатальный психолог рассказала о том, как говорить о таких потерях.
Мы из тех пар, которые планируют беременность заранее: постепенно избавились от вредных привычек, обследовались. Мы готовились. Все получилось где-то через полгода, что для нашего возраста и образа жизни мне кажется нормальным.
Беременность продлилась семь-восемь недель. Когда я пришла на очередное УЗИ, на котором надо было услышать сердцебиение, его не оказалось. Мужчина-узист сказал прохладно: «Нет сердцебиения. Замершая. Это надо прекращать: утром, натощак, приходите по такому-то адресу». И все. Иностранцы называют это silent miscarriage — «тихий выкидыш». Нельзя сказать, что я потеряла ребенка, что у меня был ребенок и вот он умер. Нет. У меня не было ребенка. У меня была беременность и, как позже выяснилось, эмбрион мужского пола. У него было сильное хромосомное нарушение, и он был нежизнеспособен.
Не важно, был ли ты подготовлен. Есть вещи, которые сильнее нас, например, наш мозг, наполненный гормонами. Это самовключающийся механизм самки, сильнее которого мало что существует, и его сложно выключить или поставить на паузу.
Когда я смогла говорить, я спросила узиста: «А какая статистика?» «Двадцать процентов». Я об этом ничего не знала. Двадцать процентов женщин переживают замершую беременность в любой стране мира. С возрастом женщины этот процент увеличивается. Мой первый вопрос был: «А почему я об этом ничего не знаю?» Почему об этом не говорят мамы, сестры, подруги, коллеги? Если это 20%, значит, как минимум у 10 из 50 женщин, с которыми я близко общаюсь, было то же самое. Он мне ответил: «Об этом вообще никто не говорит».
Так не принято
Беременность и деторождение в России окутаны предрассудками больше других сфер медицины: считается, что нельзя фотографировать аппарат УЗИ, многие не рекомендуют стричься во время беременности, иногда тебя крестят узисты.
О своей беременности до 12–14 недель тоже не принято говорить. Это негласное правило. Когда начинаешь докапываться, почему это нужно держать в тайне, люди нехотя отвечают: «Мало ли что может произойти». Только сейчас я поняла, что общество, придумавшее замалчивать беременность до 12–14 недель, прекрасно знает, что каждая пятая семья эту беременность потеряет.
Если вдуматься, это случается едва ли не чаще, чем переломы рук и ног. Об этом нужно научиться говорить. Многие женщины не разговаривают про это, потому что испытывают стыд, чувство вины, непонимание, что произошло, как сказать своему мужчине, страх, что это повторится. Когда я смотрю на две тысячи своих фейсбук-друзей, то понимаю, что эта проблема коснулась или коснется четырех сотен моих знакомых, как мужчин, так и женщин.
Женское дело
Я хотела бы, чтобы все поняли: замершая беременность — это не история про женскую долю. Это проблема двоих. Мне кажется, что генетик или гинеколог должен не одну женщину звать в кабинет. Он должен говорить: «Ваш муж в коридоре сидит? Зовите его. Половина генов его».
Нормально и планировать ребенка вместе, и воспитывать, и потери переживать вместе. Да, женщина переживает сильнее, потому что биологически связана с плодом, но мужчина переживает наравне с женщиной, потому что оказывается абсолютно беспомощным в этой ситуации.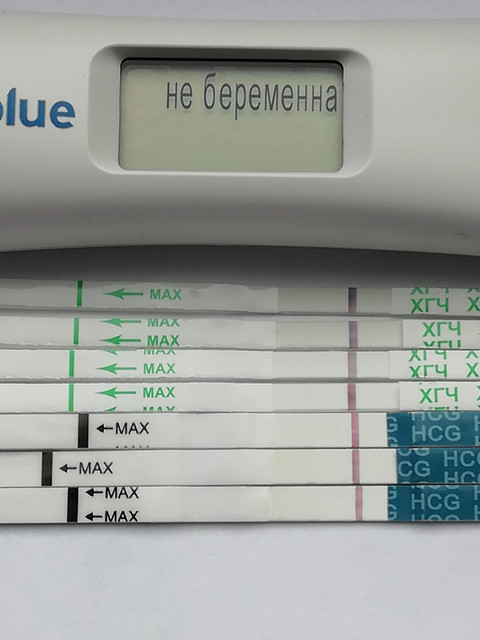
Когда заходишь на русскоязычные женские форумы по замершей беременности, там рушатся семьи, карьеры, иногда женщины беременеют, не говоря даже мужу, а потом переживают потерю в одиночку. Потом женщины начинают себя бесконечно винить. Через три месяца после пережитого, как мне рассказывал генетик, может начаться второй виток горя: муж с женой начинают ссориться, обвинять друг друга, доходит до разводов. Так устроена наша психика, которая все время ищет ответы.
Окончательно я поняла, что об этом надо писать и говорить, когда зашла на российский сайт, посвященный замершей беременности, где прочитала: «Мы сознательно не вспоминаем о роли мужчины во всем этом нелегком процессе, потому что все случившееся с тобой ты переживаешь и осмысливаешь наедине с собой». Параллельно у меня были открыты американский и английский сайты по этой теме, где есть брошюры для родственников и для мужа, с которых началось мое возвращение в норму. Там было сказано: «Каким бы сильным ни было ваше горе, не забывайте, что ваша семья нуждается в вас и в вашей поддержке, вашему мужу сейчас тоже очень тяжело». На американских сайтах пишут: «Как бы вам сейчас ни хотелось замкнуться в себе, пожалуйста, постарайтесь этого не делать».
На американских сайтах пишут: «Как бы вам сейчас ни хотелось замкнуться в себе, пожалуйста, постарайтесь этого не делать».
Мужчины безумно тяжело это переживают и не знают, с кем поговорить. Они даже не понимают, отчего все это произошло, как об этом поговорить? Что делать дальше?
У моего мужа был постэффект. Сначала он был молодцом. Каждую секунду был со мной, помогал и поддерживал. На каждом УЗИ, на приеме у хирурга, после операции. Но через неделю и он, мощный, маскулинный мужик, поехал вниз. Я просто увидела, как он не поехал на работу, молча, не завтракая, сел в пижаме на кухне, и, когда пошла одиннадцатая серия «Шерлока», я поняла, что надо успокаиваться. Я перестала бродить как привидение по квартире, помыла голову, приготовила ужин и позвала наших близких друзей. Я очень хотела дать понять мужу, что сопереживаю ему, благодарна за стойкость и мы пойдем потихоньку дальше, прямо сейчас. Самое ведь главное — это любой из врачей скажет, — что одна, даже три подряд замершие беременности, как было у Марка Цукерберга и у его жены, — это не приговор.
Просто так получилось. Это аппарат случайных чисел, и тебе сейчас выпало такое число. Не потому, что у тебя вьющиеся волосы или тебе 34 года.
Работа с плохими новостями
Врачи первым делом говорят, что это нормальная ситуация. Но это тяжело пережить: как это? Вчера ты была беременной, а сегодня уже нет. В этот момент ты чувствуешь себя абсолютно одинокой. Тебе кажется, что такое произошло только с тобой, и тебе так будет казаться, пока ты не начнешь об этом говорить настолько искренне, чтобы другие захотели сказать: «Слушай, мы никому не говорили, но с нами было то же самое».
Многие рассказывают, что им тяжела поддержка, которую пытаются оказывать окружающие. Люди же не знают, как это делать. У нас нет этики работы с плохими новостями. Когда нам говорят: «У меня кто-то умер» или «у меня такая вот болезнь», мы часто не знаем, что ответить.
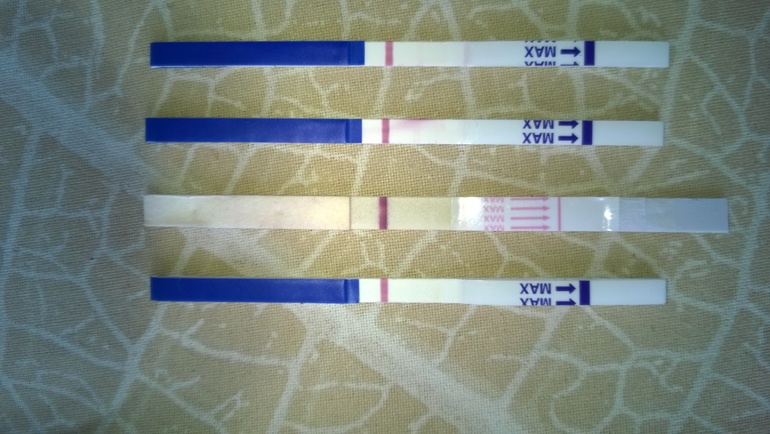
Можете ли вы получить отрицательный тест на беременность и при этом оставаться беременной?
Да, неправильные результаты теста на беременность случаются и случаются. На самом деле ложноотрицательные результаты, когда тест на беременность показывает, что вы не беременны, но на самом деле беременны, встречаются чаще, чем ложноположительные.
На самом деле ложноотрицательные результаты, когда тест на беременность показывает, что вы не беременны, но на самом деле беременны, встречаются чаще, чем ложноположительные.
Однако важно также сказать, что этот не должен давать вам ложную надежду. Отрицательный результат теста на беременность, скорее всего, означает, что вы не беременны.
Но если вы действительно считаете, что беременны и у вас есть симптомы беременности (вот 41 ранний признак беременности, если вы не уверены), есть шанс, что вы правы.
Подробнее: 6 причин ложного срабатывания
«Если вы думаете, что беременны, но тест на беременность отрицательный, этому может быть несколько причин», — говорит наша опытная акушерка Никки Хан.
Причины ложноотрицательного результата теста на беременность
1. Вы слишком рано сделали тест на беременность
«Домашние тесты на беременность измеряют в моче определенный гормон, называемый хорионическим гонадотропином человека (ХГЧ), который присутствует только во время беременности», — объясняет Никки.«Его получают на самых ранних сроках беременности после оплодотворения яйцеклеток.
«Некоторые тесты на беременность более чувствительны к этому гормону, чем другие, и утверждают, что могут определить его за несколько дней до того, как вы пропустите менструацию.
«Но они не всегда определяют уровень ХГЧ на столь раннем сроке беременности, особенно если у вас очень низкий уровень. По этой причине большинство брендов предлагают повторить тест через несколько дней ».
Возможность пройти тест на беременность раньше из-за повышенной чувствительности сегодняшних тестов также увеличивает риск тестирования до того, как ваш уровень ХГЧ станет достаточно высоким, чтобы его можно было обнаружить.
Одна мама, Снаппилоз, на нашем форуме объяснила, как у нее были неправильные результаты беременности. «У меня были ложноотрицательные результаты, но только тогда, когда я прошла тестирование до того, как должна была наступить моя ФП [тетушка Флоу — например, мои месячные]. Те, что были сделаны после, всегда были точными. Однако все зависит от того, когда у вас произошла овуляция ».
У Wifey2479 был похожий опыт: «У меня было 3 ложноотрицательных результата, затем через 2 дня мне принесли цифровой Clearblue, и, конечно же, я была беременна. Думаю, я просто проверил слишком рано ».
2.Вы проверили не в то время суток
На нашем форуме мы заметили немало разговоров о том, в какое время дня нужно делать тест на беременность, чтобы получить оптимальные результаты. «Лучше всего тестировать с первой же порцией дня, поскольку она более концентрированная, — советует Барвинк.
И она права. «Имейте в виду, что время взятия пробы мочи может иметь влияние. Лучше всего проверить утром первым делом, поэтому всегда пытайтесь проверить себя тогда », — говорит Никки.
Лучший способ помочиться на палочку — это первая моча за день — первая утренняя моча (как ее еще называют FMU).Это когда ХГЧ будет больше всего концентрироваться в моче и его легче всего обнаружить.
3. Ваша моча слишком разбавлена
Не пейте много воды или других жидкостей за пару часов до анализа, так как это разбавит вашу мочу. Постарайтесь продержаться до тех пор, пока вам будет удобно, прежде чем помочиться прямо на палочку.
4. Есть вероятность, что вы не беременны
Даже если другие факторы могут указывать на то, что вы беременны, как говорит Никки, «тест мог дать отрицательный результат, потому что на самом деле вы не беременны».
«Если у вас пропустили менструальный цикл и у вас наблюдаются симптомы беременности (напоминание об этих ранних симптомах беременности), но у вас отрицательный результат теста на беременность, попросите своего терапевта сделать анализ крови, чтобы проверить уровень гормонов, который поможет прояснить ситуация.»
Иногда в тесте на беременность может появиться очень слабая линия, которую трудно интерпретировать. Именно это и произошло с мамой heartsbeats03 на нашем форуме: «Мы с мужем пытаемся зачать ребенка.Последние 3 дня моя грудь покалывала и болела.
«У меня также были очень сильные головные боли, и я был очень сонным. Прошло 4 недели с первого дня или моего последнего менструального цикла. Я сделала тест на беременность, и линия была очень слабой. Означает ли это, что я беременна? »
Если вы не уверены, беременны вы или нет, всегда консультируйтесь с врачом.
фото: Getty
Подробнее :
Тест на беременность возможны ложноотрицательные результаты
Поделиться
Артикул
Вы можете поделиться этой статьей с указанием авторства 4.0 Международная лицензия.
Несмотря на маркетинговые заявления о том, что домашние тесты на беременность точны на 99 процентов, исследования за последнее десятилетие показали, что до 5 процентов из них дают ложноотрицательные результаты.
Ежегодно женщины в США проходят около 20 миллионов таких тестов.
Производители тестов на беременность сообщают, что тесты, проведенные в первую или две недели после зачатия, могут быть неточными, поскольку уровень гормонов беременности может быть недостаточно высоким, чтобы их можно было обнаружить.
«Наихудший [тест] дал ложноотрицательные результаты в 5% проб мочи беременных женщин».
Но Энн Гроновски, профессор патологии и иммунологии, а также акушерства и гинекологии Медицинской школы Вашингтонского университета в Сент-Луисе и медицинский директор основных лабораторных служб больницы Барнс-Еврей, обнаружила, что тесты на беременность также могут давать неверные результаты женщинам. через пять или более недель беременности, когда уровень гормонов, как правило, очень высок.
Она опубликовала первую статью, описывающую эту проблему, в 2009 году и с тех пор продолжала изучать и поднимать тревогу по этой серьезной, но недостаточно признанной проблеме. Недавно она и ее коллеги опубликовали статью в журнале Clinical Chemistry , в которой они оценивают, насколько вероятно, что несколько устройств для беременных дадут ложноотрицательные результаты.
Здесь она обсуждает выводы:
Источник: Вашингтонский университет в Санкт-Петербурге.Луи
Оригинальное исследование DOI: 10.1373 / Clinchem.2018.293076
Можно ли получить ложноотрицательный результат теста на беременность?
Ложноотрицательные тесты на беременность
At Your Options Medical, мы обнаружили, что, когда многие из наших пациенток имеют отрицательный результат теста на беременность, они считают, что они не беременны.Тем не менее, это не всегда так. Ложноотрицательные тесты на беременность случаются. Вот как это работает:
Тест на беременность в моче определяет гормон, называемый ХГЧ (хорионический гонадотропин человека). Это гормон, который вырабатывается вашим организмом во время беременности. Когда моча проверяется на наличие этого гормона ХГЧ и женщина беременна, результат теста на беременность должен быть положительным. Однако есть несколько причин, по которым тест на беременность может дать ложный результат, включая следующие:
- На ранних сроках беременности уровень гормона ХГЧ может быть слишком низким для определения с помощью теста на беременность.Самое раннее время для проверки точного результата — через 7-10 дней после пропущенной менструации.
- Лучшее время дня для проведения теста на беременность — утром, когда моча женщины очень концентрированная. Поскольку в течение дня концентрация мочи может быть менее концентрированной, тест может не выявить гормон ХГЧ.
- Если у вас был отрицательный тест на беременность, но вы испытываете симптомы, похожие на беременность, такие как тошнота, рвота, усталость, потеря аппетита и т. Д., Всегда лучше обратиться к врачу, чтобы узнать о причинах, не связанных с беременностью.
- При выполнении домашних тестов на беременность всегда существует вероятность человеческой ошибки. Важно следовать инструкциям производителя. Большинство тестов на беременность требуют, чтобы тест оставался на 3-5 минут. Если тест будет продолжаться дольше рекомендованного установленного времени, это может привести к ложному результату теста.
- Если у вас была перевязка маточных труб (например, перевязка труб), симптомы, похожие на беременность, и отрицательный результат теста на беременность, обратитесь к врачу, чтобы выяснить причины, не связанные с беременностью.
Если вы думаете, что можете забеременеть из-за задержки менструации, знайте, что есть и другие причины, помимо беременности. Чтобы узнать больше, загляните в наш блог.
Свяжитесь с нами
Если вы подозреваете, что беременны, Your Options Medical может предложить вам тестирование на беременность, УЗИ и консультации по вариантам беременности бесплатно для вас и не требуется страховка.
Свяжитесь с нами сегодня, чтобы узнать больше!
Отрицательный тест на беременность, но без менструации?
Когда вы пропускаете менструальный цикл, вы можете задаться вопросом: «Я беременна?». Возможно, вы чувствуете легкую тошноту, ваша грудь болезненная или у вас есть другие ранние признаки беременности, но вы прошли тест. , и результаты говорят, что вы не беременны.Вы можете спросить: могу ли я доверять результатам? Иногда вы можете получить ложноотрицательный результат по тесту на беременность — это означает, что вы беременны, но тест говорит об обратном. С другой стороны, вы можете пропустить месячные, но вы не беременны. Читайте дальше, чтобы узнать, что означает отрицательный результат теста на беременность .
- Тест на беременность определяет гормон ХГЧ, который обычно присутствует в организме только во время беременности.
- Ваш уровень ХГЧ со временем повысится, если вы беременны.
- Отрицательный результат теста на беременность означает, что тест не обнаружил ХГЧ в моче.
- Если у вас очень запоздалые месячные, или вы пропустили месячные и получили отрицательный результат, вы вряд ли забеременеете.
- Если вы проходите тестирование до предполагаемой даты менструации, возможно, вы беременны, но ваш уровень ХГЧ слишком низкий, чтобы его можно было определить с помощью теста.
- Вы можете получить отрицательный результат при раннем тестировании, если вы не используете первую за день мочу, выпили слишком много жидкости или тест недостаточно чувствителен для раннего тестирования, даже если вы беременны.
Почему я получил отрицательный результат теста?
Вы можете получить отрицательный результат на вашем тесте на беременность по двум причинам: вы не беременны или вы беременны, но вы слишком рано прошли тест на беременность, который вы использовали для определения гормона ХГЧ «беременность» в вашем организме. тело.
Тесты на беременность работают путем обнаружения (обнаружения) гормона, известного как ХГЧ (хорионический гонадотропин человека), который вырабатывается при беременности и будет продолжать расти в течение первых двух месяцев беременности.Вы можете увидеть, как повышается уровень ХГЧ от овуляции до пропущенного периода на графике ниже.
Повышение уровня гормона беременности
(ХГЧ) на ранних сроках беременности
Относительная концентрация ХГЧ
Овуляция
ХГЧ может начать появляться в моче примерно в это время
Первый день тестирования с Clearblue Ultra Early
Ожидаемый период
Пропущенный период
Дней до пропущенной менструации
По материалам: Gnoth C.и Джонсон С. Полоски надежды: точность домашних тестов на беременность и новые разработки. GeburtshilfeFrauenheilkd 2014; 74 (7): 661–669.
Если вы сделаете тест слишком рано, тест может не набрать достаточно ХГЧ для получения положительного результата. Если вы сдаете анализ до предполагаемого дня менструации, вы можете увидеть отрицательный результат, даже если вы беременны, если:
- Ваш тест оказался недостаточно чувствительным для раннего тестирования.
- Вы не использовали первую дневную мочу, поэтому концентрация ХГЧ в вашей моче была недостаточно высокой.
- Перед анализом вы выпили слишком много жидкости и вы разбавили гормон в моче.
Но что делать, если результат отрицательный, а месячные задерживаются? Скорее всего, вы не беременны, и у вас могут задержаться месячные или вы даже можете пропустить их из-за стресса или болезни. Если тест отрицательный и вы не сделали его раньше, возможно, пропустил , ваш период , если:
- Вы кормите грудью
- Вы заболели
- У вас нерегулярные месячные (например,g., из-за синдрома поликистозных яичников, часто называемого СПКЯ)
- Вы были в путешествии
- Вы плохо спали
- Вы пережили очень сильный стресс
- Вы принимаете лекарства от бесплодия, например Кломид®
- У вас не было месячных
- Вы в менопаузе или перименопаузе
Обратитесь к врачу за дополнительной консультацией, если вы беспокоитесь о пропущенных или пропущенных менструациях.
Можно ли забеременеть и получить отрицательный результат теста на беременность?Да, это возможно.Отрицательный результат не означает, что вы не беременны, это может просто означать, что ваш уровень ХГЧ недостаточно высок для того, чтобы тест обнаружил гормон в моче. Даже самые чувствительные и доступные тесты на беременность «на раннем этапе» могут выявить беременность только за шесть дней до пропущенного периода (то есть за пять дней до ожидаемого периода), и даже тогда эти тесты не смогут обнаруживать каждую беременность так рано.
Кроме того, если вы проводите тестирование очень рано, ваш тест может обнаружить ХГЧ в моче только утром, когда он наиболее концентрирован.Вот почему важно не пить слишком много воды перед использованием домашнего теста на беременность , , так как это также может снизить уровень ХГЧ.
Другие причины, по которым вы можете получить отрицательный результат теста во время беременности, могут быть связаны с тем, что вы используете тест, срок действия которого истек (проверьте дату на упаковке) или неправильно хранился (вам нужно сохранить тест между 2-30 ° C).
Существует также невероятно редкая вероятность того, что у вас внематочная беременность [ссылка на якорную ссылку внематочной беременности в ложноположительной статье], которая не дает положительного результата — менее 3% внематочных беременностей показывают отрицательный результат.
Если вы получили отрицательный результат теста результат и считаете, что все еще беременны, пройдите еще один тест в день ожидаемой менструации. Если у вас задержка менструации, повторите тест через три дня. Если вы все еще не уверены, обратитесь к врачу.
Что происходит, когда мой тест на беременность отрицательный, и у меня пропущены месячные?Легко прийти к выводу, что пропущенных месячных означает беременность, но иногда у вас задержка менструации по другим причинам.Начнем с того, что ваш менструальный цикл Длина может варьироваться между циклами, и, фактически, 46% циклов могут отличаться на семь дней и более. Ваши месячные могут быть очень поздними или вы даже можете пропустить их из-за:
- болезнь
- путешествия
- плохой сон
- очень высокое напряжение
У вас могут быть нерегулярные периоды после рождения ребенка и грудного вскармливания. Если вы недавно родили и кормите грудью, ваши месячные могут не возобновиться, пока вы не прекратите кормить грудью — но это не значит, что вы не можете забеременеть, поэтому не забывайте использовать противозачаточные средства, если это не в вашем распоряжении. строить планы!
Еще одна причина, по которой у вас могут быть нерегулярные менструации или их отсутствие, — менопауза.Но даже если вам больше 45 лет и вы заметили, что у вас задержка менструации, на всякий случай все же стоит пройти тест на беременность.
Противозачаточные таблетки также могут повлиять на регулярность менструаций, когда вы их прекратите. Это связано с тем, что гормональные контрацептивы фактически контролируют ваши менструальные циклы , пока вы их принимаете, поэтому в течение первых двух месяцев вы можете быть нерегулярными, пока ваше тело «перекалибруется».
Если у вас не было менструаций в течение нескольких месяцев и вы не беременны, это может быть связано с дисбалансом уровня гормона , побочным эффектом от лекарств, чрезмерными упражнениями или сильным избыточным или недостаточным весом.Если у вас не было месячных в течение нескольких месяцев, обратитесь к врачу, чтобы выяснить причину.
Когда еще рано тестировать?Это зависит от теста. Некоторые тесты достаточно чувствительны, чтобы определить ХГЧ в моче за шесть дней до пропущенного цикла (то есть за пять дней до ожидаемого периода). Прочтите инструкции на упаковке, чтобы понять, какой тестовый образец вы используете для раннего обнаружения. Некоторые женщины по-прежнему предпочитают делать анализ в тот день, когда у них ожидаются месячные, когда точность всех домашних тестов на беременность превышает 99%.
Зачатие обычно происходит примерно за две недели до того, как обычно ожидаются месячные. Если вы пытаетесь завести ребенка, вы можете использовать тест на овуляцию не только для определения ваших пиковых фертильных дней, но и для получения информации о вашем цикле, чтобы вы знали, когда лучше всего пройти тест. Это поможет вам почувствовать себя увереннее в результатах, которые вы видите.
Нужно ли мне сдавать тест утром?Нет, если вы не тестируете раньше. В противном случае ваш тест должен определять ХГЧ в любое время дня, если вы беременны.Однако, если вы делаете тест на беременность до пропущенных месячных , лучше сделать тест утром, когда концентрация ХГЧ самая высокая.
Вы также можете уменьшить количество ХГЧ в моче, выпив слишком много жидкости, поэтому старайтесь не пить больше, чем обычно.
Могу ли я сделать тест неправильно?Важно, чтобы вы внимательно прочитали инструкции, прилагаемые к тесту, и следовали им. Таким образом, вы можете быть уверены, что можете доверять результату.Некоторые тесты легче читать, чем другие — для теста, который дает результат такими словами, как « беременна » или « не беременна », он ясен — тогда как визуальные тесты, где вам нужно интерпретировать строки, могут быть труднее читать и могут оставить вас интересно, беременны вы или нет. Если вы сомневаетесь, что правильно читаете результат, и неуверенность вызывает у вас беспокойство, то возьмите тест, который легко читать, например тест на беременность Clearblue с индикатором недель, чтобы быть уверенным в полученном результате.
Вы можете увидеть, как выглядит отрицательный результат теста на беременность , на нашей инфографике ниже.
Что делать, если с тестом что-то не так?Вы можете получить ложноотрицательный результат теста на беременность, срок годности которого истек, поэтому проверяйте упаковку перед использованием.
Получил отрицательный результат, что мне делать дальше?Если вы все еще не уверены в результате, дождитесь дня ожидаемой менструации, чтобы провести тест, или повторите тест через три дня, если у вас пропустили периоды, с тестом на беременность от надежного производителя и следуйте инструкциям. внимательно инструкции.Вы также можете обратиться к врачу, если у вас есть сомнения. Вы можете пройти обследование в клинике или ваш врач может порекомендовать вам другой тест.
Когда сдавать тест на беременность — для наилучшего результата
Хотите знать, когда делать тест на беременность, чтобы получить наилучший и наиболее точный результат?
Во-первых, вот простое и важное объяснение того, как на самом деле работают домашние тесты на беременность.
В начале беременности оплодотворенная яйцеклетка имплантируется в вашу матку.Затем он производит гормон, называемый хорионическим гондотропином человека (сокращенно ХГЧ!).
Хорионический гонадотропин человека может быть обнаружен в моче, если вы беременны.
На ранних сроках беременности уровень ХГЧ повышается по мере развития беременности, достигая пика примерно на 8–11 неделе, а затем снижается до более низкого уровня на 12 и 16 неделе.
Некоторые наборы тестов на беременность могут определять уровень ХГЧ от 10 до 25 мМЕ / мл.
Если вы беременны, через 10 дней после овуляции (DPO) вы можете обнаружить около 25 мМЕ.
Через 12 дней после овуляции вы сможете определить около 50 мМЕ, а через 14 дней после овуляции — 100 мМЕ.
Когда проводить тесты на беременность
Тесты на беременность предназначены для определения уровня ХГЧ, вырабатываемого вашим организмом, если вы беременны.
Ваш организм может вырабатывать человеческий хорионический гонадотропин до задержки менструации, однако лучше всего пройти домашний тест на беременность в первый день задержки менструации.
Если вы сделаете домашний тест на беременность перед задержкой менструации, вы действительно можете получить положительный результат.Но если вы сдадите тест до наступления срока менструации, у вас больше шансов получить неточный результат.
Тесты на беременность могут дать отрицательный результат, если ваш уровень ХГЧ еще недостаточно высок для выявления беременности.
С другой стороны, он может показать положительный результат и не перерасти в настоящую беременность из-за случаев самопроизвольного выкидыша. Это может произойти перед пропущенными менструациями, и обычно вы не станете мудрее.
Когда лучше всего делать тест на беременность?
Значит, у вас были пропущенные месячные, и пора пройти тест… но когда?
Гормон беременности ХГЧ обычно находится на самом высоком уровне рано утром, когда ваша моча концентрируется после сна.Это лучшее время для проведения теста на беременность, особенно на ранних сроках беременности.
Чрезмерное потребление жидкости перед тестом на беременность может фактически разжижать ХГЧ. Это может затруднить чтение результата.
Как сделать тест на беременность
Всегда лучше следовать инструкциям производителя, прилагаемым к домашним тестам на беременность, поскольку процедура может отличаться и повлиять на ваш результат, если ее не провести должным образом.
Как только вы извлекли тест на беременность из упаковки, не прикасайтесь к впитывающей подушечке.
Обычно есть два способа выполнить домашний тест на беременность: в середине или в чашке.
Если вы предпочитаете использовать промежуточные тесты на беременность, все, что вам нужно сделать, это держать тест почти вертикально и пропускать через слабую струю мочи. Перед началом теста убедитесь, что на устройство не попала вода или моча.
Если вы предпочитаете использовать метод чашки, помочитесь в чистый сухой контейнер и окуните впитывающую подушечку в мочу на 3-5 секунд. Впитывающую подушечку нельзя полностью погружать, достаточно 1 см.
Точны ли тесты на беременность?
Многие домашние тесты на беременность утверждают, что их точность превышает 99% при правильном проведении. Обычно это означает, что тест проводится в первый день пропущенной менструации.
Однако исследование показало, что некоторые тесты на беременность имеют более низкие пределы обнаружения H-hCG (который обнаруживается в моче на ранних этапах беременности ), чем другие.
Более вероятно, что вы получите ложноотрицательный результат, чем ложноположительный, из-за ошибочного теста или слишком низкого уровня гормонов для определения.
Если вы не уверены в своих результатах, ваш лечащий врач всегда может организовать анализ крови, чтобы проверить уровень ХГЧ в вашей крови.
Может ли лекарство повлиять на результаты теста на беременность?
Если вы принимаете антибиотики, противозачаточные таблетки или обезболивающие, это не должно повлиять на результат теста на беременность.
Если вы принимаете какие-либо лекарства от бесплодия, содержащие ХГЧ, вы можете получить ложноположительный результат.
Обратитесь к своему фармацевту или поставщику медицинских услуг для получения дополнительной информации.
Кломид не дает ложных срабатываний тестов на беременность, но может с тестами на овуляцию.
Как выглядит положительный тест на беременность?
При положительном результате теста будет отображаться контрольная линия, которая присутствовала до проведения теста (обычно довольно темная), а вторая линия появится после того, как моча пройдет через окно.
Некоторые тесты на беременность имеют два отдельных окна, в каждом из которых должны отображаться линии.
В других тестах на беременность есть крест, чтобы показать положительный результат, поэтому они могут варьироваться — просто прочтите инструкции, чтобы узнать, что искать.
Линия положительного результата не обязательно должна быть такой же темной, как контрольная линия. Но если у вас появится вторая строка в течение времени, указанного в пакете, значит, вы беременны.
Как выглядит отрицательный тест на беременность?
Отрицательный тест на беременность отобразит только исходную контрольную линию; после того, как моча прошла через окно, больше ничего не появится.
Иногда вы можете пройти тест на беременность, но на экране появится очень слабая линия. после указанного на пакете временного интервала.
Он скажет вам подождать определенное количество минут, чтобы показать результат.
По истечении этого времени тест следует выбросить.
Что делать, если строки теста на беременность тусклые или трудночитаемые?
Это совершенно нормально, если результат теста на беременность будет слабее или темнее контрольной линии.
Одна из причин появления слабой линии может быть связана с меньшим содержанием ХГЧ в моче, особенно на очень ранних сроках беременности.
Может быть темнее, если беременность протекает дольше, но не всегда.
Иногда тест на беременность может отображать «теневую» линию, когда должен быть положительный результат.
Узнайте больше в нашей статье Слабая линия на тесте на беременность — что это значит?
Как долго должен работать тест?
Результат теста на беременность следует читать через 5 минут, но не позднее, чем через 10 минут.
Если через 10 минут появляются линии, это все равно отрицательный результат, и на него не следует обращать внимания.
Если вы прочитали тест на беременность раньше, чем через 5 минут, он также может быть неточным, так как у него не было достаточно времени для работы.
Что делать, если на тесте на беременность нет линий?
Маловероятно, что это произойдет, но если это произойдет, не обращайте внимания на тест.
Тест может быть ошибочным или результатом недостаточного количества мочи на впитывающей подушечке.
Другая причина — слишком много мочи на впитывающей подушечке или, возможно, тест был проведен неправильно в струе мочи.
Повторите тест на беременность, внимательно следуя инструкциям, приведенным в приведенном выше вопросе о том, как использовать тест.
Следует ли мне повторить тест на беременность? Если да, то когда?
Если результат теста был отрицательным, а месячные все еще не начались через несколько дней, повторите тест.
Возможно, вы неправильно рассчитали даты цикла и / или уровень ХГЧ оказался слишком низким для определения.
Если вы по-прежнему получаете отрицательный результат после второго теста и у вас все еще нет месячных, проконсультируйтесь с врачом.
Некоторые женщины обнаруживают, что не получают положительный результат, как другие. Но они смогли определить беременность с помощью анализа крови.
Все разные; однако, если вы обеспокоены, обратитесь к своему врачу.
Что мне делать, если я беременна?
Вы можете определить срок родов с помощью калькулятора BellyBelly.
Как только у вас будет предполагаемая дата родов, начните рассматривать варианты дородового ухода.
Попробуйте изучить все возможные варианты, чтобы принять обоснованное решение.
Вы можете выбрать из независимой акушерки / акушерки родов на дому (которая будет поддерживать вас дома или в больнице), акушера или терапевта общей практики (в Австралии).
Не можете забеременеть?
Зачать ребенка в первые двенадцать месяцев — это нормально.
Вы можете попробовать составить график своего цикла или использовать наборы для прогнозирования овуляции (OPK), которые работают так же, как наборы для тестов на беременность — путем измерения гормона в моче.
Они могут помочь вам определить наиболее фертильный период, определив лютеинизирующий гормон (ЛГ). ЛГ сигнализирует о вероятной овуляции в ближайшие 24-36 часов.
Нажмите, чтобы увидеть популярный и высоко оцененный бренд тестов для прогнозирования овуляции.
Моя тайная жизнь в онлайн-форумах мам
Не нажимай на нее, Чауни. Я нахожу ссылку и думаю просто закрыть свой ноутбук и переключиться на что-нибудь другое, что-то продуктивное. Это вам не поможет. Вы знаете лучше, чем это.
Но мои пальцы продолжают жить своей собственной жизнью, и я ныряю в онлайн-форум.
Ванесса8574 написала: «У меня 28 день цикла, и тесты на беременность отрицательны. Могу ли я быть беременной?»
В ответ появилось несколько плакатов со своими историями, и я читал с жадностью. Hope0417 пишет: «Да! Я получил положительный результат только через неделю после предполагаемого срока! » «Я на 12 неделе беременности, и мои анализов по-прежнему отрицательны», — добавляет Jacesmommy9. Есть десятки ответов, все обнадеживающие, все поддерживающие, все обнадеживающие.
Я поглощаю каждое слово каждого комментария, потому что эти истории — мои собственные.После нескольких выкидышей я стала женщиной, одержимой попытками зачать ребенка. И теперь, почти против своей воли, я оказываюсь по колено в мире, частью которого никогда не думал, что стану частью: онлайн-форумы сообщества «пытающихся зачать» (TTC).
Как и многие женщины, я случайно попала в мир форумов TTC. Один простой поисковый запрос в Google: «насколько рано делать тест на беременность?» и всего через несколько минут я полностью погрузился в сцену, от которой невозможно было отвернуться.
Конечно, в глубине души я знаю, что эти форумы не могут дать мне того, чего я действительно хочу, а именно волшебным образом вернуть моих потерянных детей и сделать мои повторные отрицательные тесты на беременность положительными. В глубине души я действительно это осознаю.
Но, тем не менее, в этом клубе, где я безликий, я нахожу утешение. Я нахожу женщин, которые успокаивают меня, когда у меня задержка месячных впервые за всю мою жизнь, но мои тесты все еще отрицательны (как это может быть ??), женщин, которые разделяют счастливый прогресс в дни и недели после их собственных положительных тестов , и женщины, которые признаются, что они тоже сломались и прошли еще один тест слишком рано, хотя они знали лучше.
Я уже была беременна и поэтому хорошо осведомлена о признаках и симптомах беременности. Я также знаю, что логически поиск ответов в Интернете не изменит того, что происходит или не происходит в моем теле. Но эти форумы — место, где мне не нужно скрывать, что я делаю все «не надо» TTC: я подчеркиваю, я тестирую слишком рано, я внимательно изучаю мочу, я зацикливаюсь. Здесь меня не судят — даже за то, что раньше у них была успешная беременность, чего у многих из этих женщин не было (и, возможно, никогда.) Здесь боль человека не сбрасывается со счетов, основываясь на том, сколько у него уже детей. Здесь людей ждут, несмотря ни на что.
Форумы быстро становятся чем-то вроде зависимости (я бегаю среди нескольких популярных, каждый со своей культурой и атмосферой). Я слежу за TTC-путешествиями других женщин, даже когда это означает, что мои худшие опасения подтверждаются, когда люди делятся своими историями о горе. Я не сплю до 2 часов ночи, даже когда это означает, что я не вижу своего мужа, даже когда это означает, что я срываю свои рабочие сроки и на следующий день огрызаюсь на своих близких, потому что я очень устала и раздражительна.Ибо пока я всего лишь скрытень, то, в конце концов, участник. Моя первая публикация происходит после того, как я создаю учетную запись, исключительно для того, чтобы опубликовать свой тест на беременность, чтобы узнать, сможет ли кто-нибудь еще обнаружить вторую строку, в существовании которой я убедился. (Это не так.)
Женщины этих форумов понимают, насколько утомительно жить в двух разных мирах: внутреннем мире, где все, о чем я думаю, это младенцы, зачатие и слизистая шейки матки, и мир, в котором я живу в «реальном» мире, где я притворяюсь быть совершенно нормальным.
В «реальном» мире я делаю такие вещи, как улыбаюсь и непроизвольно хихикаю, когда кто-то спрашивает, буду ли я еще рожать. «Никогда не знаешь!» Я легко выбрасываю его, даже когда мой разум возвращается к тому времени, когда я пролил кровь на новый коврик для ванной во время выкидыша, и о том, как там все еще есть пятно, которое я никогда не вытащу, и как мне больно видеть его каждый раз, когда я чистить зубы.
В «реальном» мире я делаю такие вещи, как поздравляю женщину, которая объявляет о беременности, от которой я чувствовал себя обманутой, и спрашиваю ее, как она себя чувствует, и сохраняю мою улыбку, пока она жалуется на свои опухшие лодыжки.
В «реальном» мире я хожу на барбекю, хожу на вечеринки, планирую свидания и выгляжу как человек, который, проходя мимо ребенка в продуктовом магазине, не чувствует такой подавляющей волны печали, которая иногда бывает должна остановить свою тележку и просто держаться.
Но внутри?
Внутри я чувствую себя уродливым, ожесточенным и одержимым. Внутри я делаю такие вещи, как массовый заказ тестов на беременность, скрываю их от мужа и постоянно анализирую свое тело, выискивая признаки, которых нет, и даже захожу так далеко, что начинаю сильно задыхаться от утреннего недомогания, которого не существует.Месяц за месяцем я делаю это, а потом, когда приходит кровь, я учусь онеметь.
Внутри я всегда чувствовал себя одиноким.
Пока не понял, что меня больше. Я понял, что целый мир существует прямо под поверхностью повседневной жизни, мир, который всегда активен и бодрствует, мерцает на экране, кишит женщинами, которые «понимают это» и могут дать мне то утешение, которое я ищу. Они понимают, что каждый приступ боли в животе — это возможная судорога при имплантации, каждый вдох — возможность и надежда на волну тошноты.Даже мои мечты поглощены тем, чтобы забеременеть. Знаете ли вы, что яркие сны также являются ранним признаком беременности? Они есть.
Эти женщины скажут: «Я определенно вижу начало очереди!» когда я публикую свой тест на беременность (кстати, это называется «настройка», когда вы находите способы выявить линии, которые практически — или полностью — невидимы невооруженным глазом). Они подбадривают меня фразами вроде «Надеюсь, этот останется!» и «Присыпайте детскую пыль в свой путь!» И, как и я, эти женщины прячутся и прокручивают до предрассветных часов, чтобы проверить, получил ли кто-то из подающих надежды свой BFP, аббревиатуру от «Big Fat Positive.”
Я говорю себе, что могу покинуть эти форумы в любое время; Я говорю себе, что на самом деле я не один из них; Я говорю себе «расслабься», и я забеременею. Но затем, когда у меня наступают месячные, на этот раз с жестким опозданием на 4 дня, я обращаюсь к своему экранному миру, чтобы поделиться своими новостями, и меня заваливают сообщениями. «Следующий месяц — твой месяц !!» и «Ой, дорогая, извини, я знаю это чувство, XO».
Потому что, в конце концов, женщины на этих форумах дали мне то, чего я нигде больше не могла найти.Они дали мне надежду.
Нравится то, что вы видите? Подпишитесь на нашу еженедельную новостную рассылку!Точны ли тесты на беременность с истекшим сроком годности? (Что вам следует знать)
Есть ли у вас в шкафу остатки тестов на беременность, и вы хотите знать, можно ли их использовать, даже если срок их действия истек?
Домашние тесты на беременность просты и удобны в использовании. Кроме того, вы можете пройти тестирование в уединении своего дома, изменить образ жизни и как можно скорее обратиться за дородовой помощью, если вы действительно беременны.
Но является ли тест на беременность с истекшим сроком годности таким же точным, как и жизнеспособный?
Действительно ли срок действия домашних тестов на беременность истекает?
Мы обсудим, как работают домашние тесты на беременность, когда их проводить, когда и когда они истекают, и чего ожидать при использовании теста с истекшим сроком годности.
Как работают домашние тесты на беременность?
На ранних сроках беременности уровень гормона, называемого хорионическим гонадотропином человека (ХГЧ), быстро увеличивается день ото дня. Этот гормон вырабатывается плацентой и поддерживает развитие вашего растущего ребенка.
Тест-полоска в домашнем тесте на беременность содержит химическое вещество, которое определяет ХГЧ в моче, подтверждая беременность вы или нет.
Срок действия домашних тестов на беременность истекает?
Многие женщины никогда не ищут срок годности, потому что они даже не учитывают этот факт, но домашние тесты на беременность действительно заканчиваются. Все они имеют срок годности, указанный на коробке или вне упаковки теста.
Эта дата соответствует ожидаемому сроку годности химического вещества. Когда срок действия теста истек, он, по сути, больше не действителен, так как химическое вещество будет неэффективно при обнаружении ХГЧ в вашей моче.
Когда они истекают?
Эти временные рамки варьируются, но чаще всего от двух до трех лет с момента их выпуска. Менее дорогие тесты обычно заканчиваются раньше, в то время как более дорогие, как правило, имеют более длительный срок хранения.
Дорогие тесты могут оказаться жизнеспособными и после истечения срока их годности. С другой стороны, дешевые тесты также могут перестать работать несколько месяцев назад, поскольку они могут содержать химические реактивы низкого качества. Вот почему рекомендуется приобретать тесты как минимум за шесть месяцев до истечения срока их годности.
Точны ли тесты с истекшим сроком годности?
Большинство домашних тестов на беременность утверждают, что их точность составляет от 97 до 99 процентов при правильном использовании и проведении через неделю после пропущенного периода (1) . Но подходит ли это для просроченного теста?
Домашний тест на беременность может быть жизнеспособным после истечения срока его годности. Однако в большинстве случаев они с большей вероятностью дадут ложные результаты.
Принять к сведению
Тесты на беременность с истекшим сроком годности с меньшей вероятностью обнаружат гормон беременности, так как химический реагент разложился, что приведет к отрицательному результату теста, даже если вы действительно беременны.Это называется ложноотрицательным результатом (2) .
Хотя и редко, но также возможно получить ложноположительный результат при просроченном тесте на беременность, если тест подвергался воздействию тепла или влаги. Ложноположительный — это когда вы получили положительный результат, но на самом деле не беременны.
Другие причины ложного результата
Есть несколько других причин, помимо срока годности, по которым вы можете получить ложный результат домашнего теста на беременность.
Ложноотрицательный
- Слишком ранняя сдача теста: Возможно, у вас еще не было достаточного количества ХГЧ в моче, если вы прошли тест на беременность после имплантации.Для достижения наилучших результатов подождите одну неделю после задержки менструации, чтобы пройти домашний тест на беременность.
- Ошибка пользователя: Ошибки пользователя, такие как слишком ранняя проверка результатов, неправильная интерпретация результатов и неиспользование промежуточной мочи, потенциально могут привести к ложноотрицательному результату.
- Слишком разбавленная моча: Чем более разбавлена ваша моча, тем ниже будет концентрация ХГЧ. Вот почему рекомендуется использовать более концентрированную мочу (т. Е. Первую утреннюю мочу).
Если вы думаете, что можете забеременеть даже с отрицательным результатом, подождите пять-семь дней и повторите тест. Также может быть хорошей идеей купить новый тест на беременность задолго до истечения срока его годности.
Ложноположительный
- Внематочная беременность: Внематочная беременность — это когда оплодотворенная яйцеклетка имплантируется в другое место, кроме матки, например, в маточные трубы. Это нежизнеспособная беременность и может быть опасной, даже фатальной, если ее не лечить.Если вы испытываете сильную боль в животе, одностороннюю боль в области таза, сильное или продолжительное кровотечение, как можно скорее обратитесь к врачу.
- Выкидыш : Понижение уровня ХГЧ после выкидыша может занять несколько недель. Если у вас был ранний выкидыш, ХГЧ, все еще содержащийся в моче, может давать ложноположительные результаты.
- Препараты для лечения бесплодия: Если вы прошли тест слишком рано после приема препарата для лечения бесплодия с ХГЧ, у вас может быть ложноположительный результат.
- Ошибка пользователя: Слишком раннее или слишком позднее чтение теста может привести к неверным результатам. Слабые линии испарения на тестах на беременность также могут быть ошибочно приняты за положительную тестовую линию. Чтобы избежать неправильного толкования, внимательно прочтите инструкции производителя перед использованием домашнего теста на беременность.
Если вы считаете, что результаты могут быть ложными или неоднозначными, проконсультируйтесь с врачом и сделайте анализ крови для подтверждения зачатия. (3) .
При получении положительного результата домашнего теста на беременность вам следует позвонить и записаться на первую дородовую консультацию.Затем начните приспосабливать свой образ жизни к растущему ребенку. Этот положительный результат может быть ложноположительным, но более вероятно, что вы действительно беременны.
Чего ожидать с просроченными тестами
Что произойдет, если вы пройдете тест на беременность с истекшим сроком годности, зависит от качества теста, степени разложения химического реагента и от того, беременны вы или нет. Вы просто не можете полагаться на точный результат, если у вас просроченный домашний тест на беременность.
Если вы решили использовать просроченный тест на беременность, будьте готовы к возможным ложным результатам.Не спешите с выводами, поскольку ваши результаты могут быть точными, а могут и нет. Лучше всего сразу купить новый, чтобы еще раз проверить свои результаты.
Тест с истекшим сроком годности значительно чаще дает ложноотрицательный результат, чем ложноположительный результат. Если вы сделали положительный тест с истекшим сроком годности, скорее всего, вы беременны.
Примечание редактора:
Кейтлин Гудвин, MSN, RN, CNMДомашний тест на беременность
Большинство медицинских работников рекомендуют подождать одну неделю после пропущенной менструации, чтобы пройти домашний тест на беременность.Однако некоторые женщины либо не испытывают задержки менструации, либо ошибочно имеют кровотечение при имплантации в течение определенного периода.
Итак, если вы абсолютно не можете дождаться задержки менструации, вам следует пройти тест не раньше, чем через 14 дней с даты, которая, по вашему мнению, могла зачать ребенка.
В течение этого периода ожидания вы можете испытывать другие симптомы ранней беременности, например:
Если вы испытываете одностороннюю боль в области таза, сильную боль в области таза, постоянные кровянистые выделения или кровотечение, обратитесь за помощью к поставщику услуг дородового ухода.
Примечание редактора:
Кейтлин Гудвин, MSN, RN, CNMЗаключение
Домашние тесты на беременность могут дать быстрые и надежные результаты.


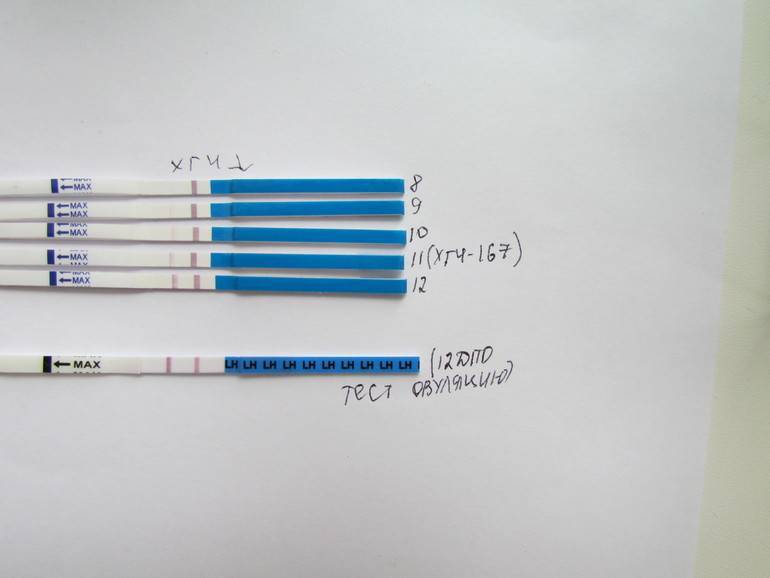 Фактически плодное яйцо в этом случае выступает мишенью для клеточного звена иммунитета. Причиной такого аномального иммунного ответа организма женщины может быть хроническая инфекция эндометрия, гормональные отклонения, некоторые другие эндогенные факторы.
Фактически плодное яйцо в этом случае выступает мишенью для клеточного звена иммунитета. Причиной такого аномального иммунного ответа организма женщины может быть хроническая инфекция эндометрия, гормональные отклонения, некоторые другие эндогенные факторы.
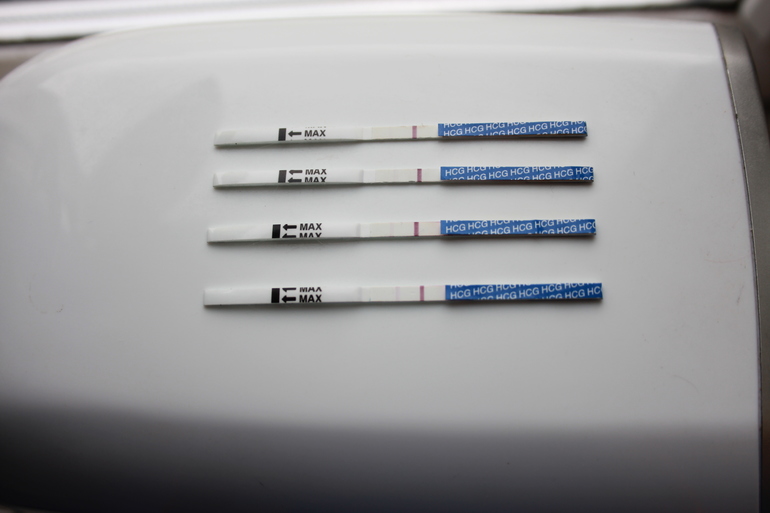 Эмбрион и его остатки не визуализируются, размеры плодного яйца и матки не соответствуют предполагаемому сроку беременности. Диаметр яйца составляет обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели гестации.
Эмбрион и его остатки не визуализируются, размеры плодного яйца и матки не соответствуют предполагаемому сроку беременности. Диаметр яйца составляет обычно не более 2,5 мм, а матка увеличена лишь до 5-7 недели гестации.