Гепатит у детей: симптомы, диагностика, лечение
Широко распространенный заболеванием печени, которое забирает детские жизни является гепатит. Гепатит у детей отличается особой опасностью, так как изменения в печеночных тканях ребенка может привести к самым непредсказуемым последствиям. Он влияет на работоспособность печени, снижая иммунитет, вследствие чего организм не справляется с выводом вредных веществ.

Разновидности гепатитов
Большинство случаев гепатита вызваны вирусом. Существует 3 наиболее распространенных вируса — гепатит А, В и С (вирусы типа D, Е и F встречаются довольно редко). Новые разновидности SEN и TTV находятся в процессе исследований. Гепатит у ребенка, не вызванный вирусом, возникает в результате:
- бактериальных инфекций;
- повреждений печени, вызванных токсином;
- отсутствия нормального кровоснабжения печени;
- застоя желчи;
- брюшной травмы в области печени;
- нападений на печень собственной иммунной системой (аутоиммунный гепатит).
Вернуться к оглавлениюГепатитом типа А страдают 75% инфицированных детей, на вирусы В и С — 20%, на инфекции типа D, E, G, F, SEN, TTV приходится остальные 5%.
Этиология и заражение
 Очень опасное заболевание в детском возрасте.
Очень опасное заболевание в детском возрасте.Вирус гепатита А присутствует в экскрементах инфицированных лиц. Он может передаваться непосредственно от человека человеку или через пищу и воду, которые содержат вирус. В детстве заражение этим типом является следствием несоблюдения гигиены. У ребенка до года обычно нет симптомов. Инфекционный тип вируса может даже исчезнуть незамеченным.
Гепатит В у детей является более серьезной инфекцией. Это может привести к циррозу (постоянному рубцеванию) печени, печеночной недостаточности или раку печени, вызывая тяжелые заболевания и даже смерть. Вирус типа B распространяется от человека к человеку с помощью крови или других жидкостей организма. Он может передаваться плоду в утробе матери, если мать является хроническим вирусоносителем или если она заразилась им в третьем триместре беременности. Ребенок также может быть инфицирован после рождения, если его мать (носитель вируса) кормит грудью, а на сосках есть трещинки и ранки.
Гепатит С у детей распространяется через кровь или другие биологические жидкости и может привести к циррозу или раку печени. Передача матери ребенку во время родов является основным способом его распространения. Заражение типом D возможно если в крови ребенка уже присутствуют частицы гепатита типа B. Вирус Е несет угрозу детским жизням в дородовой период. Он похож на тип A, но в тяжелых случаях может поражать клетки почек и печени. Опасен для женщин и плода в период беременности. Инфицирование типом F происходит через кровь или фекально-оральным путем, типом G — гемоконтактным путем. Типы SEN и TTV изучены недостаточно.
Вернуться к оглавлениюФормы гепатитов
- Аутоиммунная форма является хроническим заболевание неизвестной причины и имеет тенденцию к прогрессированию цирроза. Отличительной чертой этого типа является то, что печень разрушается под воздействием собственной иммунной системы.
- Фетальная (врожденная) форма возникает при внутриутробном развитии плода через плаценту или сыворотку крови, неся большую угрозу жизни гибели новорожденного.
- Токсическая форма возможна при отравлении организма лекарственными средствами, химическими веществами, алкоголем, ядовитыми растениями, пищевыми добавками. Он может развиваться в течение нескольких часов или дней иногда, прежде чем появятся признаки могут пройти месяцы.
-
 Много факторов определяет течение болезни.
Много факторов определяет течение болезни.Реактивная форма проявляется как осложнение на фоне других патологий (нарушений эндокринной системы, инфекционных заболеваний, болезней легких).
- Хроническая форма вызвана разными причинами (лекарства, яды, радиация), длительность воздействия которых превышает 6 месяцев.
- Фульминантная форма — быстрое прогрессирование печеночной недостаточности, которое в 95% имеет летальный исход.
Инкубационный период
| Тип вируса | Инкубационный период |
| A | 15—30 дней |
| B | От 50 до 180 дней |
| C | 45—60 дней |
| D | От 4—5 до 20—50 дней |
| E | 20—60 дней |
| F | Сокращает инкубационные периоды вирусов А, В, С, так как самостоятельно практически не встречается |
| G | От 14 до 30 дней |
Общие симптомы
Проявляется гепатит по разному для каждого ребенка в зависимости от типа и формы вируса, степени поражения печеночных тканей. У некоторых детей симптомы отсутствуют. Признаки гепатита у детей:
Вернуться к оглавлениюСимптомы гепатитов могут выглядеть как симптомы других проблем со здоровьем. Если ребенок пожелтел, для установления диагноза необходимо срочно его проверить у специалиста.
Диагностика и лечение
Вирусные гепатиты у детей диагностируются после тщательного осмотра ребенка и изучения симптомов, на основе которых составляется эпидемиологический анамнез. Далее делается биохимический анализ крови (помогает выявить повышение уровня билирубина и ферментов печени), лабораторные исследования крови на наличие антител, серологические анализы (для выявления вирусных возбудителей гепатита), иммуноферментный анализ. Важным этапом диагностики является УЗИ брюшной полости, помогающее изучить размеры печени и степень ее поражения.
После диагностики, необходимо пройти комплексное лечение, которое зависит от типа вируса и его причины и лечится в стационаре. Гепатит A (болезнь Боткина) можно лечить в домашних условиях, если диагностировано легкую форму. Независимо от типа вируса назначают препараты, способные защитить клетки печени от разрушений («Глутаргин», «Эссенциале», «Карсил», «Силибор»), проводят симптоматическое лечение. При вирусных гепатитах назначают иммуномодуляторы (напр. «Иммунал», «Декарис», «Тактивин»). Для снижения интоксикации назначают сорбенты («Сорбекс», «Энтеросгель», активированный уголь).
Лечение гепатита С у детей происходит при использовании специфических противовирусных препаратов. С помощью специальной трехкомпонентной терапии больные через несколько месяцев чувствуют себя абсолютно здоровыми. Лечиться необходимо соблюдая постельный режим и специально назначенную диету.
Вернуться к оглавлениюПрогноз и профилактика
Если ребенок болен гепатитами А или В, то при своевременном лечении и соблюдении диеты наступление выздоровления возможно через 2—4 недели. У 80% случаев вирус типа В заканчивается без осложнений, если вовремя начать лечение злокачественное течение в 75% случаев заканчивается летально. Прогноз при вирусе С у ребенка зависит от того как протекает болезнь: острая форма при правильной терапии излечивается на протяжении года. Очень опасной является хроническая форма, так как в большинстве случаев приводит к циррозу печени и смерти. Для профилактики необходимо следить за личной гигиеной, устранение контактов детей с медицинскими приборами, обследование крови доноров при переливании ребенку, изолирование детей от носителей вируса, вакцинация.
Что надо знать о гепатите
Гепатит – это воспаление ткани печени.
Существует много различных форм гепатита. В этой статье мы поговорим в основном о гепатите B и гепатите С. Но для начала давайте разберемся, какие вообще гепатиты бывают и чем они друг от друга отличаются.
Гепатиты бывают инфекционной и неинфекционной природы. К последним относятся, в частности, токсический гепатит (возникающий как следствие отравления алкоголем, лекарственными препаратами, ядами), аутоиммунный гепатит (возникающий в результате серьезного сбоя работы иммунной системы), лучевой гепатит (компонент лучевой болезни). Основное отличие гепатитов неинфекционной природы в том, что они не заразны.
Инфекционные гепатиты могут выступать как компонент какой-то инфекционной болезни (например, желтой лихорадки, инфекции вируса Эпштейна-Барр, СПИДа) или как самостоятельное заболевание (именно такими являются гепатиты B и C, которым посвящена эта статья).
Итак, гепатит B и гепатит С – это инфекционные (вирусные) гепатиты. Это значит, что их появление вызывает вирус и что они могут передаваться другим людям.
Известно несколько форм вирусных гепатитов. Они именуются буквами латинского алфавита — A, B, C, D, E, G. Все известные формы вирусного гепатита можно разделить на две основные группы в зависимости от путей инфицирования, то есть от того, каким образом человек может заразиться.
1. Гепатит А и гепатит E. Заражение происходит так называемым фекально-оральным путем, вирус выделяется с калом больного человека, затем может попасть в воду, продукты питания, на предметы обихода или грязные руки. Через них обычно и происходит заражение. Попросту говоря, чтобы заразиться, вирус нужно «съесть». Поэтому, чтобы уберечься от заражения, необходимо соблюдать обычные правила гигиены (мытье рук перед едой, мытье фруктов и овощей, термообработка пищи и т.п.).
Гепатит A, который еще называют болезнью Боткина, является наиболее распространенным из всех вирусных гепатитов. Одновременно он считается и наиболее благоприятной формой гепатита. Чаще всего начало заболевания сопровождается подъёмом температуры и может напоминать грипп. Спустя 2–4 дня моча темнеет до цвета темного пива, а кал становится бесцветным. С появлением желтухи состояние больных улучшается. Заболевание длится от 1 недели до 1,5–2-х месяцев, после чего наступает период восстановления, который может растянуться до полугода. Диагноз ставится с учётом симптомов, анамнеза (возникновение болезни после контакта с больными гепатитом А), лабораторных данных. Большинство случаев завершается спонтанным выздоровлением и не требует активного лечения. Всем больным рекомендован постельный режим во время разгара болезни, специальная диета и препараты, защищающие печень (гепатопротекторы).
Гепатит E в целом похож на гепатит A, но начинается постепенно и более опасен для беременных.
2. Гепатиты B, C, D, G. Эти формы гепатита передаются с кровью или другими биологическим жидкостями больного человека, попадающими непосредственно в кровь инфицируемого. Такое происходит при совместном использовании колюще-режущих предметов (маникюрный набор, станки для бритья), одного шприца для введения наркотиков, при пирсинге, татуаже с использованием плохо обработанного инструментария, при проведении медицинских манипуляций, половым путем и от инфицированной матери ребенку во время беременности или родов.
Симптоматика гепатитов из этой группы достаточно разнообразна: повышение температуры, слабость, боли в суставах, тошнота, рвота, иногда появляются высыпания, происходит увеличение печени и селезёнки. Также может быть желтуха, потемнение мочи и обесцвечивание кала. Однако долгое время после заражения никаких выраженных симптомов может и не проявляться. Для постановки правильного диагноза необходимы специальные лабораторные исследования.
Итак, мы коротко поговорили о гепатитах вообще, теперь давайте подробнее о гепатитах B и C.
Заболевания могут протекать в острой и хронической форме. Кроме того, иногда выделяют т.н. бессимптомное носительство, при котором вирус присутствует в организме человека, но находится в подавленном состоянии и не оказывает ощутимого негативного влияния на здоровье.
Большой проблемой является длительное хроническое течение гепатита, которое тяжело поддается лечению, а также может приводить к таким серьезным последствиям как цирроз и рак печени. Особенно опасен в этом смысле вирус гепатита C, который способен приводить к хроническому течению болезни с частотой до 80%. С гепатитом B ситуация более благоприятная – хроническое течение формируется в 5-10% случаев, однако для детей этот показатель выше.
Несмотря на все сложности, гепатит можно успешно лечить. Важную роль при этом играет своевременная диагностика заболевания — современные методы позволяют с высокой точностью определить соответствующие виды вирусов на самом раннем периоде развития заболевания. Необходимые обследования можно пройти в специализированных медицинских центрах, расположенных во многих крупных городах России. Кроме того, бесплатная горячая линия по проблемам гепатита позволяет из любой точки России получить оперативную консультацию у специалиста, сохранив, при желании, анонимность.
Следует также знать, что пути распространения вирусов хорошо изучены медициной, и риск заражения гепатитом можно снизить в десятки раз, если следовать элементарным правилам гигиены и проявлять разумную предосторожность.
Основная диагностика связана с лабораторными исследованиями, то есть со сдачей анализов.
Прежде всего, это биохимический анализ крови. Исследуют показатели крови, которые связаны с работой печени (билирубин, трансаминазы, щелочная фосфотаза и др.). По этим показателям можно судить о состоянии печени.
Чтобы обнаружить присутствие вируса гепатита, применяют два основных способа.
Первый способ – иммунологический. В крови обнаруживают антитела (антитела – это особые элементы иммунной системы), которые организм вырабатывает в ответ на разные части вируса для защиты, либо сами эти части (антигены).
Второй способ — генетический. С его помощью определяют наличие генетического материала вируса в крови.
При необходимости могут быть назначены и другие исследования, в частности ультразвуковое исследование печени и биопсия печени.
Возможных исследований много, но это не значит, что обязательно потребуется выполнить их все. Этот вопрос необходимо обсуждать непосредственно с лечащим врачом в каждом конкретном случае.
Первое, что следует знать и помнить – гепатит можно успешно лечить и полностью вылечить. Подробный рассказ о методах лечения гепатита не является целью этой статьи, поэтому остановимся только на нескольких общих моментах.
Разумеется, требуется наблюдение врача.
Обязательно придется сдавать различные анализы, причем неоднократно, чтобы контролировать состояние печени, активность вирусов и эффективность лечения.
В случае хронического течения гепатита надо быть готовым к тому, что лечение может занять длительное время.
Потребуется внести некоторые изменения в привычный образ жизни. Впрочем, в большинстве случаев эти изменения незначительные и ограничения касаются в основном питания.
Известие о заболевании гепатитом B или C обычно является для человека сильным стрессом. Тревога, растерянность, подавленность, страх – нормальная реакция нормального человека на подобную новость. Это нормально, но это мешает. Правильный психологический настрой ничуть не менее важен для борьбы с болезнью, чем правильное лечение и диета. Поэтому, всегда надо помнить:
- Заболевание гепатитом, даже в хронической форме — не повод для отчаяния.
- Заболевание поддается успешному лечению.
- Заболевший человек не становится изгоем общества и может продолжать активную жизнь – работать, общаться, заводить семью и детей, заниматься спортом и т.д.
- Хотя вирусный гепатит заразен, соблюдение некоторых простых правил может надежно уберечь окружающих людей от инфицирования.
Очень важна поддержка родных и близких. Необходимо приложить все усилия, чтобы заболевший человек не испытывал чувства отчужденности и одиночества, постараться проявлять больше тепла, внимания и любви. Эти слова, конечно, кажутся жуткой банальностью, но поверьте, что психологическая поддержка больного человека самым непосредственным образом влияет на успешность борьбы с болезнью!
Заболевание одного из членов семьи вирусным гепатитом означает необходимость помнить об охране от заражения здоровых членов семьи, а также о помощи больному члену семьи. К счастью, вирус гепатита в бытовых условиях передается достаточно редко. Для заражения необходим контакт зараженной биологической жидкости больного с кровью здорового человека.
Это означает, что заражение может наступить:
- при пользовании одними маникюрными приборами
- при пользовании одними бритвенными приборами
- при перевязывании раны у больного
Таким образом, если в семье есть больной вирусным гепатитом, необходимо соблюдать следующие правила:
- больной должен иметь индивидуальные предметы гигиены, такие как маникюрные и бритвенные приборы (как для мужчин, так и для женщин), зубные щетки, полотенца
- если больной (зараженный) вирусным гепатитом поранился, то помощь ему следует оказывать крайне осторожно, избегая попадания крови зараженного на собственные ранки (лучше всего для таких случаев иметь дома резиновые перчатки)
- если на ткани осталось пятно крови человека, зараженного вирусом гепатита, его необходимо осторожно застирать (лучше — в стиральной машине).
Запомните — нет оснований отделять себя или детей от больного гепатитом. Общение, рукопожатия, поцелуи, объятья, пользование общей посудой не могут передать вирус.
Как уже говорилось выше, гепатиты B и C могут передаваться от больной матери к ребенку во время беременности и родов. Такой путь передачи называется «вертикальный». Вероятность такого события оценивается учеными по-разному, но в целом достаточно низкая. Если женщина инфицирована вирусом гепатита и планирует беременность, то она должна знать:
- Беременность при гепатите не противопоказана.
- Следует проконсультироваться с врачом.
Следующий важный вопрос – определение того, произошло ли заражение ребенка от матери. Разумеется, ребенок, рожденный от инфицированной вирусным гепатитом матери, должен быть обследован для исключения этого заболевания. Однако здесь есть определенные сложности. Дело в том, что антитела к вирусу гепатита C могут попадать от матери к ребенку через плаценту.
Поэтому обнаружение в крови новорожденного антител к вирусу гепатита еще не означает, что он инфицирован. Материнские антитела могут циркулировать в крови ребенка до 18 месяцев. Если же антитела сохраняются более чем через 18 месяцев после рождения, то это является подтверждением инфицированности ребенка гепатитом.
Риск инфицирования ребенка при кормлении грудью в настоящее время еще изучается. Научные данные разнятся. По данным большинства исследований грудное вскармливание само по себе к факторам риска инфицирования не относится. Поэтому в настоящее время наличие гепатита B и C у женщин не является противопоказанием к кормлению грудью. Однако, травматизация сосков матери и контакт с ее кровью создает дополнительный риск заражения. В связи с этим, женщине следует проявлять разумную осторожность, рекомендовано также кормление через специальные силиконовые накладки.
Как уже, наверное, стало понятно, эта статья написана для широкого круга читателей с целью дать самые общие представления о вирусных гепатитах. Поэтому многие подробности были опущены. В частности, мало что сказано о лечении, потому что методов лечения много, и разбор существующих методик – тема как минимум для отдельной, более углубленной работы. Также не были рассмотрены вопросы прогноза заболевания, особенностей течения у взрослых и детей, и некоторые другие. Рассмотрение этих проблем требует погружения в многочисленные статистические исследования и представляет интерес в основном для врачей, профессионально занимающихся изучением гепатитов. А для тех людей, которые стали собирать информацию о вирусных гепатитов просто из-за того, что сами непосредственно столкнулись с ним, хочется еще раз сказать главное.
Гепатит – не повод для отчаяния. Главное, не опускать руки и не унывать. Потому что, как говорил наш великий соотечественник, святой Серафим Саровский, «нет хуже греха, и ничего нет ужаснее и пагубнее духа уныния».
Гепатит А у детей — симптомы болезни, профилактика и лечение Гепатита А у детей, причины заболевания и его диагностика на EUROLAB
Что такое Гепатит А у детей —
Гепатит А — острое заболевание с циклическим течением, которое проявляется симптомами интоксикации и нарушениями печеночных функций, которые быстро проходят. Гепатит А, согласно международной классификации, бывает таких видов:
- гепатит А с печеночной комой
- острый гепатит А
- гепатит А без печеночной комы.
Эпидемиология
Гепатитом А часто болеют дети. Заболеваемость проявляется в виде отдельных периодических случаев или небольших эпидемий. Среди больных гепатитом А более 60% —дети. Более других подвержены данной болезни дети от 3 до 7 лет. Трансплацентарный иммунитет защищает детей до 1 года от болезни.
Гепатиту А подвержены только люди. Инфекцию переносит и распространяет человек, независимо от формы болезни – явная или скрытая, а также вирусоноситель. Эпидемии развиваются в основном из-за больных с атипичными формами гепатита А. Болезнь у них не диагностируют, потому зараженный человек продолжает вести обычный образ жизни, распространяет инфекцию, сам того не ведая.
Вирус у больных «обитает» в кале, крови и моче. В моче он появляется до того, как были выявлены какие-либо симптомы. Гепатит А классифицируют как типичную кишечную инфекцию. Пути передачи: контактно-бытовой, через фекалии, с едой и водой. Гепатит А не передается воздушно-капельным путем. Заразиться можно также при переливании крови, но риск очень и очень мал, так как вирус в крови нестойкий. Трансплацентарный путь передачи исключен.
Человеческий организм очень восприимчив к данному вирусу. У подавляющего большинства взрослых вырабатываются антитела. Самое большое количество заболеваний гепатитом А регистрируют осенью и зимой, а самый низкий уровень заболеваемости приходится на лето. Эпидемии случаются в детсадах и школах. После болезни в организме вырабатывается иммунитет, который защищает человека от гепатита А всю оставшуюся жизнь.
Классификацию гепатит А проводят по типу, тяжести и течению.
Типичный гепатит А – все случаи заболевания, характеризующиеся желтушечным окрашиванием кожи и видимых слизистых оболочек. По тяжести традиционно выделяют 3 формы: легкую, среднетяжелую и тяжелую. К атипичным случаям относят безжелтушный, стертый, субклинический гепатит. Атипичный гепатит А по тяжести не классифицируют, он относится к легкой форме.
Тяжесть определяют по тому, насколько выражены проявления общей интоксикации и желтухи. Также берут в учет результаты биохимических исследований.
Легкая форма. Такой формой более около 50% детей. Для нее характерна умеренное повышение температуры тела (недолгосрочное). Интоксикация выражена слабо. Печень увеличена умеренно.
Болезнь протекает циклически и доброкачественно. Желтушный период длится от недели до 10 дней. Печень обретает нормальные размеры на 25—35-й день. Затяжное течение болезни отмечается у 5% детей.
У 30% больных встречается среднетяжелая форма гепатита А. Симптомы интоксикации выражены средне, желтуха – от умеренной до значительной. Край печени плотный, сам орган болезненный. Количество мочи значительно уменьшается. Часто увеличена также селезенка. Болезнь протекает гладко. До 10-14 дня болезни сохраняются симптомы интоксикации. Желтуха не проходит 2-3 недели. Печень приходит в норму только после 40-460 дня болезни. Затяжное течение отмечают только в 3% случаев.
Тяжелая форма заболевания редкая, фиксируется только в 1-3 случаях из 100. Явления интоксикации сильно выражены, кА ки желтуха. Появляется сильная и частая рвота, вялость, анорексия и пр. Появления желтухи не приводит к ослаблению симптомов общей интоксикации, скорее наоборот. Ребенок становится апатичным, заторможенным. Среди симптомов также отмечают головокружения, носовые кровотечения, брадикардию, значительное снижение диуреза, геморрагические высыпания.
При тяжелой форме гепатита А печень резко увеличена, селезенка также. При пальпации возникает сильная боль.
Безжелтушечная форма заболевания проходит без иктеричности кожи и склер. Ей подвержено около 20% больных гепатитом А. Другие симптомы аналогичны симптомам желтушечной формы гепатита. Может на некоторое время повыситься температура. Аппетит пропадает, появляется общая слабость и вялость. Может быть тошнота и даже рвота, но не более 3-5 суток.
Основной симптом безжелтушечной формы – острое увеличение печени с ее уплотнением и болезненностью при пальпации. Случается также увеличение селезенки, темная моча и немного обесцвеченные каловые массы.
Субклиническая форма заболевания также называется инаппарантной. При ней клинические проявления отсутствуют. Диагностировать гепатит А в таком случае можно с помощью биохимического обследования детей, которые контактируют с больными. С достоверностью подтверждает диагноз обнаружение в сыворотке крови антител класса TgM к ВГА. Дети с данной формой болезни поддерживают эпидемический процесс в коллективах.
Холестатическая форма. Характеризуется в первую очередь проявленными симптомами механической желтухи. В основе развития данной формы заболевания лежит задержка желчи на уровне внутрипеченочных желчных ходов. Основной симптом – длительная хорошо выраженная желтуха, которая проходит через 30-40 дней или позже. Кожа может иметь не только желтый, но и зеленоватый или шафранный оттенок. В таких случаях преобладает кожный зуд. Симптомы интоксикации не выражены, наблюдается незначительное увеличение печени. Моча темная, кал обесцвеченный. Течение холестатической формы гепатита А длительное, тем не менее – благоприятное. Хронический гепатит не возникает.
Течение гепатита А
Болезнь может быть острой или затяжной, гладкой без обострений, с обострениями. Могут также быть осложнения со стороны желчных путей и присоединение сопутствующих заболеваний.
Острое течение происходит в 95/100 случаев. Бывают случаи, когда симптомы исчезают очень быстро – за 2-3 недели. Печень за это время приходит в норму. У детей общая продолжительность болезни хотя и укладывается во временные рамки острого гепатита (2—3 месяца), но на протяжении 6—8 недель после исчезновения желтухи могут оставаться определенные жалобы. Эти случаи можно рассматривать как втянувшуюся реконвалесценцию.
Затяжное течение диагностируют при гепатите, который длится 3-6 месяцев и дольше. Нарушение цикличности болезни выявляется в периоде после желтухи. Печень долго остается увеличенной, порой также и селезенка. Затяжная форма гепатита А оканчивается выздоровлением.
Течение с обострением. Под обострением понимают усиление клинических признаков гепатита и ухудшение функциональных печеночных проб на фоне сохраняющегося патологического процесса в печени. Обострение отличается от рецидивов гепатита А. Под рецидивами понимают повторное возникновение болезни, которое начинается после полного выздоровления (когда пропадают видимые симптомы). Рецидивы могут не сопровождаться появлением желтухи.
У детей проявление рецидива болезни сопровождается присоединением гепатита другого типа. Обострения возникают по причине низкого иммунитета.
Течение с поражением желчных путей обычно возникает при среднетяжелой форме заболевания. Нередко болезнь в таком случае протекает без отчетливых симптомов и диагностируется по результатам лабораторного исследования. Поражения проходят без применения специфического лечения вместе с исчезновением симптомов гепатита А.
Течение с присоединением интеркуррентных инфекций. Присоединяющиеся заболевания обычно не повышают выраженность симптомов. Но могут вызвать увеличение печени в некоторых случаях.
Исход возможен позитивный – полное выздоровление, проявляющееся в том числе восстановлением структуры печени. Выздоровление может быть с анатомическими дефектами, в таком случае печень увеличена пожизненно. Также могут быть осложнения. Поражение желчных путей считают не сколько исходом, сколько осложнением гепатита А из-за активации микробной флоры.
При поражении желчных путей больные жалуются на боль под ребрами справа, тошноту или рвоту. Причем жалобы начинаются после 2-3 месячного срока после выздоровления.
Что провоцирует / Причины Гепатита А у детей:
Вирус гепатита А был открыт в 1970 году S. Feinstone и командой. Вирус содержит РНК диаметром от 27 до 30 нм. Вирус относят к энтеровирусам. ВГА можно «убить» раствором формалина, хлорамина и ультрафиолетовыми лучами. Также вирус погибает в течение первой минуты, если температура среды достигает 85°С. Но ВГА нечувствителен к эфиру.
Патогенез (что происходит?) во время Гепатита А у детей:
При гепатите А допускается прямое цитопатическое действие вируса на паренхиму печени. Вирус попадает в желудок со слюной или едой/водой. Из желудка он опускается в тонкую кишку, в которой, предположительно, всасывается в портальный кровоток и через родственный рецептор проникает в гепатоциты и взаимодействуете биологическими макромолекулами, принимающими участие в процессах детоксикации.
По причине этого процесса высвобождаются свободные радикалы, которые инициируют процессы перекислого окисления липидов мембран клеток. Изменяется структура организации липидных компонентов мембран. Появляются дыры в гидрофобном барьере биологических мембран, что приводит в итоге к их проницаемости. Возникает центральное звено патогенеза гепатита А — синдром цитолиза.
В организме нарушается белковый, жировой, углеводный, пигментный и другие виды обменов. Потому снижается способность синтезировать альбумин, факторы свертывания крови, различные витамины, ухудшается использование глюкозы и т. д. В фазе реконвалесценции состояние печени восстанавливается.
Патоморфология. Морфологию гепатита А удалось изучить благодаря данным прижизненных пункционных биопсий печени. Изменения видны во всех ее тканевых компонентах. При гепатите А не бывает массивного некроза печени.
Симптомы Гепатита А у детей:
Болезнь, имеющая типичное течение, циклична, включает периоды: инкубационный, начальный (преджелтушный), разгар болезни (желтушный), постжелтушный и период реконвалесценции. Всего их пять.
От 10 до 45 суток длится инкубационный период при заражении детей гепатитом А. В большинстве случаев это 15-30 дней. Вирусный антиген в этом время уже можно обнаружить в крови заразившегося ребенка. Также наблюдается высокая активность печеночно-клеточных ферментов.
Начальный период в специализированной литературе также называется периодом продромы. Болезнь имеет острое начало, температура поднимается до уровня 38—39°С, появляются такие симптомы как слабость в теле, головные боли, потеря или снижение аппетита, тошнота и даже рвота. Ребенок может жаловаться на боль справа под ребрами или без определенной локализации.
Маленькие дети начинают капризничать и раздражаться, пропадает интерес к играм, происходят нарушения сна. Часто возникают скоропреходящие диспепсические расстройства: метеоризм, запоры, в более редких случаях — многократный разжиженный стул.
Через несколько дней или даже спустя первые сутки температура приходит в норму, симптомы слабеют, но общая слабость все же сохраняется. Наиболее важными объективными симптомом в этом периоде болезни являются увеличение печени, ее чувствительность и болезненность при пальпации.
При легких формах гепатита А заболевание начинается не с выше описанных симптомов интоксикации, а с изменений оттенка мочи и каловых масс. Продромальный период длится от 3 до 8 дней.
Период разгара характеризуется проявлением желтухи. Общее состояние при этом улучшается. Сначала желтеют склеры, потом кожа лица, торса, неба, а еще позже – кожа на конечностях. Желтуха проявляется очень быстро.
Желтуха при гепатите А у детей не всегда ярко проявлена. Она держится от 1 до 2 недель, в среднем от 9 до 13 суток. Дольше всего остаются желтыми складки кожи, ушные раковины и склеры. В разгар желтухи печень максимально увеличена, боль при пальпации. При гепатите А также могут быть перечисленные ниже симптомы: снижение артериального давления, ослабление тонов сердца, нечистота I тона или небольшой систолический шум у верхушки и пр.
После максимума желтуха начинает спадать, это происходит на 7-10 день после начала. Симптомы интоксикации пропадают, аппетит становится лучше, диурез увеличивается. Возвращается нормальный окрас каловых масс. Если течение болезни циклическое, клиника спадает после недели (максимум – после 10 дней). Потом начинается постжелтушечный период. Не смотря на хорошее самочувствие, изменены функциональные печеночные пробы, увеличена печень (редко – также селезенка).
Пятый период называют восстановительным. Он характеризуется нормализацией размеров печени и восстановлением ее функций. Общее самочувствие ребенка хорошее. Но часто дети жалуются на быстрое утомление при физической нагрузке, боли в животе. Пятый период длится от 2 до 3 месяцев.
Диагностика Гепатита А у детей:
Диагностика гепатита А у детей основывается на клинических, эпидемиологических и лабораторных данных. Решающее значение имеют лабораторные методы. Лабораторные показатели делятся на специфические и неспецифические. Специфические позволяют обнаружить в крови РНК ВГА (с помощью ПЦР) и специфические антитела анти-ВГА JgM (с помощью ИФА).
Неспецифические лабораторные показатели помогают установить уровень поражения печени, оценить тяжесть, течение и прогноз болезни. Среди многочисленных лабораторных биохимических тестов наиболее эффективны определение активности печеночно-клеточных ферментов (АпАТ, АсАТ, Ф-1 — ФА и пр.), показателей пигментного обмена и белок-синтезирующей функции печени.
Лечение Гепатита А у детей:
Лечение в большинстве случаев проводится в домашних условиях. Если заболевание среднетяжелое, рекомендованы умеренные/минимальные физические нагрузки. Чем тяжелее болезнь, тем меньше должна быть физическая активность.
Если форма болезни стертая, легкая, рекомендован полупостельный режим с момента выявления желтухи.
При тяжелой и даже среднетяжелой форме должен соблюдаться постельный режим в первые 3—5 дней желтушного периода. Как только симптомы интоксикации начинают проявляться меньше, можно вводить полупостельный режим.
Дети освобождаются от занятий физкультурой на 3—6 месяцев, а спортом — на срок от 6 до 12 месяцев. Увеличение физической нагрузки рекомендовано вводить в зависимости от индивидуальных случаев.
Заболевшим детям необходимо полноценное, высококалорийное и по возможности физиологичное питание с соотношением белков, жиров и углеводов 1:1:4—5.
Белки ребенок с гепатитом А может потреблять из нежирных молочных продуктов, нежирного мяса, нежирной рыбы, яиц. Углеводы вводят в рацион в виде хлеба, рисовой, манной, овсяной, гречневой каши, макаронных изделий, сахара, картофеля.
Диета при гепатите А у детей должна содержать достаточное сырых и отварных овощей, а также зелень, соки и фрукты. Следует исключить потребление экстрактивных веществ. Под этим понятием скрываются органические вещества, которые поступают в раствор при варке продукта. К примеру, это креатин, ксантин, креатинин, тирозин, мочевина, лейцин и пр.
Также ребенку не рекомендованы тугоплавкие жиры, которые содержатся сале, маргарине, комбижире. Нельзя есть жирные колбасы, мясные консервы, свинину, окорока, жирную птицу, жирные виды рыбы, маринады, острые подливы, бобовые, острые сыры, редьку, чеснок, редис, торты, шоколад, пирожные, конфеты, острые приправы (включая горчицу, майонез и перец), копченые продукты, г орехи, рибы, хрен и др.
Можно употреблять при гепатите А мед, пастилу, варенье, несдобное печенье, сухофрукты (например, чернослив, курагу, изюм), желе, муссы, кисели, салаты, винегреты, заливную рыбу, вымоченную сельдь.
Гепатит А у детей не лечат медикаментами, но прописывают желчегонные препараты. В остром периоде заболевания лучше применять средства преимущественно холелитического действия (магния сульфат, фламин, берберин и др.), а в периоде реконвалесценции — холесекретирующего (аллохол, холензим и др,).
При гепатите А врачи назначают комплексные витамины группы В, витамины С и РР. В периоде реконвалесценции и особен-, но при затяжном гепатите А можно назначать фосфоглив, Лив52 К (если ребенок старше 2 лет), таблетированный Лив52. Или же можно провести курс лечения легалоном.
Купирование холестаза при холестатической форме заболевания проводят с помощью урсодезоксихолевой кислоты (урсосана). Доза составляет 10—15 мгДкг/сутки. Если течение гепатита А затяжное, курс урсосана может быть продлен и составит 3-6 месяцев. Урсосан иногда заменяют (по рекомендации врача) на фосфоглив или эссенциале на протяжении 2-4 недель или на легалон. При тяжелых формах (и в некоторых случаях при среднетяжелых формах) назначают инфузионную терапию.
Внутривенно капельно вводят 1,5% раствор реамберина из расчета 10 мл/кг массы тела реополиглюкин, гемодез, 10% раствор глюкозы.
Когда острый период болезни проходит, дети находятся под диспансерным наблюдением. Специальный кабинет организуют при стационаре. Если же такой кабинет организовать невозможно, диспансеризацию проводит участковый педиатр в детской поликлинике.
На 45-60 сутки после начала болезни проводится первое обследование больного ребенка, второй осмотр назначают после 3 месяцев. Если клинические проявления отсутствуют, ребенок снимается с учета.
Независимо от формы и тяжести заболевания на все время лечения необходимо назначать энтеросорбционную терапию. Используются такие лекарственные средства как энтеросгель, энтеродез.
Если большой ребенок проживает в селах или поселках, диспансеризацию осуществляют при инфекционных отделениях центральных районных детских больниц или детских поликлиник.
Профилактика Гепатита А у детей:
Мероприятия по предупреждению распространения инфекции гепатита А предполагают воздействие на источник инфекции, пути ее передачи и восприимчивость организма.
Ранняя диагностика позволяет изолировать больного человека, чтобы предупредить эпидемические вспышки, в особенности в детских организованных коллективах. У детей, которые имели контакт с больным, каждый день проводят осмотр склер, кожи, проводят пальпацию печени. Также могут проверять цвет мочи и каловых масс.
Для выявления атипичных форм в очаге гепатита А рекомендуется проведение лабораторного обследования. Обследование проводится систематически, через каждые 10-15 суток, пока вспышка гепатита А не кончится.
Предупреждение путей распространения инфекции проводится с помощью контроля за общественным питанием, качеством питьевой воды, соблюдением общественной и личной гигиены. При выявлении больного гепатитом А в очаге инфекции проводится текущая и заключительная дезинфекция.
В качестве профилактики используют введение нормального иммуноглобулина. Это помогает купировать вспышку. Используют обычно иммуноглобулин с высоким содержанием антител к вирусу гепатита А — 1:10 000 и выше.
Иммунопрофилактику болезни проводят планово и перед сезоном активности заболевания. Также по эпидемическим показаниям. Плановая профилактика припадает на начало осени – август или сентябрь, ее проводят в регионах с высоким уровнем заболеваемости гепатитом А, где болеют 12 из 1000 детей.
Максимально эффективная профилактика гепатита А возможна лишь через всеобщую вакцинацию. В России зарегистрированы и разрешены к применению следующие вакцины:
- вакцина против гепатита А с полиоксидонием ГЕП-А-ин-ВАК-ПО Л, Россия;
- вакцина против гепатита А очищенная концентрированная адсорбированная инактивированная жидкая ГЕП-А-ин-ВАК. Россия;
- хаврикс 720 фирмы Глаксо Смит Кляйн, Англия;
- хаврикс 1440 фирмы Глаксо Смит Кляйн, Англия;
- твинрикс — вакцина против гепатитов А и В фирмы Глаксо Смит Кляйн, Англия;
- вакта 25 ЕД (и 50 ЕД). фирмы Мерк Шарп и Доум, США;
- аваксим фирмы Санофи Пастер, Франция.
Вакцину против гепатита А вводят внутримышечно детям от 1 года. Вакцину против гепатита А можно вводить одновременно с вакциной против гепатита В при совпадении сроков прививок в разные части тела. У 95% вакцинированных формируется защитный уровень иммунитета.
Побочные эффект от введения вакцины практически не распространены. Они могут проявляться в редких случаях в виде болевых ощущений, гиперемии и отека на месте введения вакцины. Может повыситься температура, появиться озноб, аллергические высыпания.
К каким докторам следует обращаться если у Вас Гепатит А у детей:
Педиатр
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гепатита А у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.Гепатит С у детей: симптомы, признаки, лечение
Гепатит С у детей представляет собой поражение печени инфекционно-воспалительного характера. Поскольку вирус, попавший в кровь, недостаточно «насыщает» её, иммунитет пациента с опозданием реагирует на патоген. Поэтому практически у 80% детей заболевание переходит в хроническую фазу, не давая о себе знать. Диагностику и лечение воспаления осложняет и способность вируса мутировать. Неокрепший детский организм с трудом противостоит ласковому убийце. Именно так неофициально называют гепатит С.
Причины гепатита C у детей

Гепатит С у ребёнка выражается в поражении печёночной паренхимы. Это слой клеток эпителия. Ткани паренхемы функционально активны, то есть именно за их счёт орган перерабатывает токсины, жиры, синтезирует жёлчь.
Длительное нахождение в крови вируса гепатита С приводит к серьёзным осложнениям воспаления печени. Развиваются недостаточность органа, цирроз или онкологические патологии.
Длительное пребывание патогенна в организме связано с тем, что вирус способен маскироваться под обычные клетки, избегая иммунных атак.
Заразиться гепатитом С ребёнок может несколькими путями:
- Вертикальным. Возбудитель попадает в организм малыша ещё на этапе внутриутробного развития через плаценту инфицированной матери. То есть, если болезнь диагностирована у новорождённого, путь заражения именно вертикальный.
- Интранатальным. Заражение происходит, когда младенец контактировал с биологической средой, выделяемой организмом больной матери. Обычно инфицирование происходит при прохождении через родовые пути.
- Лактационным. Такой путь заражения грудничка типичен для передачи вируса гепатита В. Однако случаи заражения патогенном С при лактации тоже бывают. Инфицирование происходит, если в молоке оказывается высокая концентрация вируса.
- Парентеральным. Проникновение инфекции связано с попаданием в кровь при повреждении целостности кожных покровов или слизистых оболочек. Обычно заражение происходит при проведении медицинских манипуляций, к примеру, уколов, лечения зубов. Вирус способен попасть в организм ребёнка и во время переливания крови или трансплантации органов, если материалы берутся у инфицированных.
- Контактным. Этот путь заражения актуален для подростков. Они могут инфицироваться при контакте с кровью больного или используя не стерильные инструменты во время маникюра, пирсинга. Не исключено заражение при половом контакте.

Особняком «стоит» реактивный гепатит. Он развивается под действием экзогенных или эндогенных факторов. Последние являются внутренними, бывают связаны, к примеру, с аутоиммунными сбоями. Под экзогенными понимаются внешние факторы типа постоянного вдыхания ядов.
Поскольку печени лишена нервных окончаний, гепатит длительное время себя не проявляет. Орган не может передать сигналы о бедствии по нейронам в мозг.
Поэтому обнаружить гепатит С удаётся уже на поздних стадиях развития, когда затронуты снабжённые нервными окончаниями ткани.
Осложнённый недуг С может стать причиной летального исхода. Поэтому, заметив любые признаки гепатита у ребёнка, важно не медлить с обращением к врачу.
Проводится ли вакцинация взрослых и детей против гепатита С
Классификация гепатита C у детей
Исходя из периода развития болезни у ребёнка, вирусный гепатит С разделяют на 2 вида:
- Острый, то есть развивающийся не дольше 6 месяцев.
- Хронический, диагностируемый на протяжении 6 и более месяцев.
Иногда причиной хронического процесса становится неправильная терапия острого гепатита. Однако у детей он редко держится на начальной стадии полгода. Хроническим воспаление может стать уже через 1-2 месяца. Поэтому чаще дело не во врачебных ошибках, а особенностях развития вируса в детском организме.
 Хронический гепатит характеризует длительное течение болезни с постоянным ухудшением состояния пациента. Постепенно недуг приводит к сложному поражению печени. Орган перестаёт, нормально функционировать. Ткани отмирают или мутируют.
Хронический гепатит характеризует длительное течение болезни с постоянным ухудшением состояния пациента. Постепенно недуг приводит к сложному поражению печени. Орган перестаёт, нормально функционировать. Ткани отмирают или мутируют.
Симптоматика хронического гепатита С неявная. В острой же стадии болезнь может протекать типично и атипично. Характеристики затрагивают симптомы и признаки гепатита С у детей. Атипичная клиническая картина тоже размыта. Типичные же проявления явные, главным из них является желтуха. Цвет меняют не только кожные покровы, но и слизистые, склеры глаз.
Симптомы гепатита C
Рассматривая признаки гепатита у детей, можно отметить, что симптомы несколько размыты. Инкубационный период болезни у маленьких пациентов длится примерно 7-8 недель. Начальная симптоматика обычно связана с расстройством пищеварения. Появляются понос, изжога, урчание в животе и его распирания, Проявляется гепатит и нарушениями со стороны нервной системы.
Поскольку гепатит С развивается медленно, его первые проявления могут проявиться только через 6 и более месяцев после заражения.
Для острого периода болезни характерны такие симптомы:
- болезненность в области живота или ломота суставов,
- продолжительное удерживание температуры тела на отметке 37-38 градусов,
- потемнение мочи,
- обесцвечивание каловых масс,
- тошнота и рвота.
 У 20-40% пациентов появляется желтуха. Она удерживается на протяжении 2-3 недель.
У 20-40% пациентов появляется желтуха. Она удерживается на протяжении 2-3 недель.
Хронический гепатит С способен развиваться в течение нескольких лет и абсолютно никак не проявляться. Зачастую медики диагностируют болезнь во время обследования относительно других патологий. Несмотря на отсутствие жалоб детей при хроническом гепатите, вирус приводит к увеличению печени и селезёнки.
Около 30% детей отмечают быструю утомляемость и астению. Последний термин обозначает болезненную слабость как физическую, так и психическую.
Несмотря на низкую активность хронической патологии, у детей происходит фиброз печени. Через год после инфицирования он выявляется у половины заболевших, а через 5 лет у 90%. Фиброз — разрастание соединительной ткани. Явление опасно риском развития цирроза и других осложнений. В их числе печёночная недостаточность, аутоиммунные реакции, бактериальные инфекции, кровотечения.
Лечение и рекомендуемая диета для детей и взрослых при диагнозе реактивный гепатит
Диагностика гепатита C у детей
Гепатит у детей выявляется после проведения комплексного обследования. Оно включает осмотр, сбор анамнеза, проведение биохимических и серологических анализов.
К основным диагностическим методам в педиатрии для определения гепатита С относят:

- Определение уровня билирубина и печёночных ферментов. При заболевании их количество повышается. При этом снижается протромбиновый индекс. Это разница во времени свёртываемости плазмы здорового и больного человека.
- Полимеразная цепная реакция. Позволяет выявить вирус в крови ребёнка уже через 24 часа после заражения. Исследование даёт возможность определить конкретный генотип, то есть разновидность болезни. Её распознание позволяет подобрать эффективную терапию и рассчитать время, необходимое для лечения. Полностью избавиться от гепатита С сложно. Чем выше выявляемая полимеразной реакцией вирусная нагрузка, тем хуже прогноз.
- Иммуноферментный анализ. Определяет маркер вируса, его активность и скорость развития патологии.
- Ультразвуковое исследование или биопсия печени. Необязательны. Входят в диагностику как уточняющие методы. Однако поскольку симптомы наличия вируса типа С схожи с проявлениями гепатита В, для постановки окончательного диагноза стараются использовать полный спектр исследований.
Диагностика у новорождённых проводится в несколько этапов. Обычно их 4. Проводятся этапы диагностики с интервалом в 1-6 месяцев. Начинают с теста на наличие РНК (рибонуклеиновой кислоты) вируса или антител к нему. Если они не выявлены, ребёнок здоров.
У маленьких детей в большинстве случаев диагностируют генотип вируса, отличающийся тяжёлым развитием и минимальной вероятностью полного излечения.
Лечение гепатита C у детей
 Развитие гепатита С у детей аналогично течению болезни у взрослых. Сразу после попадания вируса в организм болезнь находится в острой фазе. Со временем патология переходит в хроническую стадию. У маленьких пациентов процесс зачастую ускорен. Курс лечения помимо приёма специальных препаратов предполагает соблюдение постельного режима и поддерживающей диеты.
Развитие гепатита С у детей аналогично течению болезни у взрослых. Сразу после попадания вируса в организм болезнь находится в острой фазе. Со временем патология переходит в хроническую стадию. У маленьких пациентов процесс зачастую ускорен. Курс лечения помимо приёма специальных препаратов предполагает соблюдение постельного режима и поддерживающей диеты.
Основной задачей терапии является предотвращение перехода патологии в хроническую форму. Поэтому важна скорость ликвидации воспаления. На успех терапии влияет состояние иммунитета.
Его поддерживают приёмом:
- Интерферона альфа.
- Реаферона.
- Интрона.
- Виферона.
Чтобы усилить действие на организм интерферона, являющегося активным веществом большинства лекарств против гепатита, параллельно принимают Рибавирин. Он также позволяет уменьшить побочные действия основных препаратов.
Назначения врачей в каждом конкретном случае зависят от тяжести инфекционного процесса, общего состояния ребёнка.
 Учитывается также, что многие препараты, обладающие противовирусным действием, для лечения маленьких детей не подходят, вызывая:
Учитывается также, что многие препараты, обладающие противовирусным действием, для лечения маленьких детей не подходят, вызывая:
- расстройство работы органов желудочно-кишечного тракта,
- изменение состава крови,
- общее недомогание,
- жар и озноб,
- боли в мышцах и голове,
- сухость кожных покровов,
- выпадение волос.
Выбираются лекарства с минимумом побочных действий. Впрочем, со временем организм ребёнка способен привыкнуть к действию препаратов. Тогда побочные эффекты постепенно исчезают. Обычно терапевтический курс рассчитан на 6-12 месяцев.
Обязательно назначается приём:
- Гепатопротекторов. Они поддерживают состояние клеток печени и способствуют её регенерации. Обычно выписывают Эссенциале, Карсил, Галстена, Антраль.
- Сорбенты. Они выводят из организма токсины. Стандартное назначение — Энтеросгель.
- Антиоксиданты. Подбираются с антихолецистическим и иммуномодулирующим свойствами. Часто детям назначают Урсосан.
Для снижения нагрузки на печень важно соблюдать диету. Она подразумевает дробное питание небольшими порциями. Из рациона на период лечения исключают острое и жирное, копчёности, свежую выпечку, колбасные и кондитерские изделия.
График вакцинации против гепатита В и возможные побочные эффекты у детей и взрослых
Прогноз и профилактика гепатита C у детей
Ни один медик не способен дать прогноз относительно развития заболевания, времени его терапии или возникновения осложнений.
Медики боятся делать предположения, поскольку на развитие гепатита влияют факторы, не зависящие от пациента или докторов:
- активность конкретного вируса,
- возможности иммунитета больного противодействовать патогену,
- последовательность и чёткость выполнения врачебных предписаний.
Говоря в общем, педиатры отмечают, что перспективы лечения детей лучше, чем взрослых. Юный организм легче переносит использование интерферонов. Деятельность печени у детей восстанавливается быстрее. Это тоже облегчает терапию.
Смертность от гепатита С среди детей не превышает 1%. Если брать выборку среди младенцев, показатель приближен к 2%.
Учитывая риски, медики обращают внимание родителей на профилактику заболевания:
- Чтобы не допустить проникновения вируса в организм ребёнка, во время проведения инъекций важно использовать исключительно одноразовые шприцы. Поэтому родители должны наблюдать за процедурами в медицинских учреждениях.
- Если ребёнку необходимо провести переливание крови, важно убедиться, что потенциальный донор здоров. Дополнительно стоит удостовериться, что препараты крови, которые предполагается использовать, протестированы.
- Важно соблюдать гигиенические принципы. Их соблюдают не только дома, но и не делают маникюр и пирсинг в салонах, где может быть нестерильное оборудование.
- Для женщин профилактика имеет значение ещё на этапе планирования беременности. Ребёнок способен заразиться вирусом в утробе матери. Поэтому перед зачатием и женщина, и её партнёр должны пройти комплексное обследование. В него входит проверка на гепатит С или его носительство. Если у кого-то из родителей выявили заболевание, важно пройти курс лечения и только после заниматься планированием беременности.
Прививки от гепатита С, в отличие от вируса форм А и В, нет. Учёным ещё не удалось обнаружить белок, который был бы способен нейтрализовать антитела. Поэтому защитить ребёнка помогут только перечисленные правила.
Доктор Комаровский о гепатите С у детей
Известный педиатр Евгений Комаровский называет гепатит С типично кровяной инфекцией. Вирус проникает с потоком эритроцитов. Через другие жидкости патоген передаётся редко.
Инфицируются, по наблюдениям Комаровского, дети обычно во время проведения инъекций нестерильными шприцами, леча зубы или контактируя с заражённой кровью.

В отличие от гепатита формы В вирус типа С отличается более лёгким течением. Однако первый тип болезни проще лечится. К тому же есть вакцина от гепатита В.
Комаровский отмечает, что возможности медицины в плане лечения вируса С-типа ограничены. Препараты против патогена дороги, но не всегда эффективны. Универсального способа борьбы с инфекцией не существует.
Поэтому современная терапия гепатита С призвана лишь снижать нагрузку на печень направлена и корректировать сопутствующие недугу расстройства:
- нарушение процесса свёртываемости крови,
- токсическое поражение организма,
- нарушение пищеварения.
Если вирусный гепатит протекает в лёгкой или средней формах тяжести, единственным возможным лечением Комаровский называет специальную диету, основанную на употреблении легкоусвояемых продуктов, с исключением жиров.
Важно ребёнку давать пить больше жидкости. Это помогает выводить токсины из организма.
Обязательным условием прохождения лечения Комаровский считает нахождение в стационаре. Там проще соблюдать диету. В случае ухудшения состояния ребёнка, медики могут быстро отреагировать.
Задумываясь о профилактике гепатита С, доктор Комаровский советует поставить вакцину против вируса В-типа. От заражения ласковым убийцей прививка не убережёт, зато, облегчит течение болезни.
Не менее важно соблюдать гигиену и научить этому ребёнка. Не секрет, что дети учатся на примере взрослых. Заметив же признаки гепатита у ребёнка, Комаровский советует не паниковать. Симптомы болезни типичны для ряда других недугов, к примеру, проблем с жёлчным пузырём и его протоками. Сначала нужно оперативно, спокойно и с позитивным настроем пройти диагностику. Там станет понятно, с чем столкнулись.
Даже если диагностируют гепатит, стоит сохранять позитивный настрой, ведь для излечения важен покой ребёнка. Дети склонны перенимать переживания родителей, близких.
 Загрузка…
Загрузка…Гепатит В у детей — симптомы болезни, профилактика и лечение Гепатита В у детей, причины заболевания и его диагностика на EUROLAB
Что такое Гепатит В у детей —
Гепатит В у детей — острое или хроническое заболевание печени, которое вызывает вирус, содержащий ДНК. Путь заражения: парентеральный.
Виды гепатита В по международной классификации:
- острый гепатит В с дельта-агентом (коинфекция) без печеночной комы
- острый гепатит В с дельта-агентом (коинфекция) и печеночной комой
- острый гепатит В без дельта-агента и без печеночной комы
- острый гепатит В без дельта-агента с печеночной комой
Эпидемиология
Гепатиту В подвержены только люди, им не могут болеть животные. Такие инфекции называются антропозными. Вирус переносят вирусоносители без клинических проявлений болезни, но также заразиться можно и от больных с хроническими или острыми формами заболевания.
Согласно неполным данным, в мире в обще числится 300 млн вирусоносителей, из которых 5 млн проживают в России. Самое маленькое количество носителей (до 1%) находится в США, Канаде, Австралии, Центральной и Северной Европе. От 6 до 8% вирусоносителей проживают в Японии, странах Средиземноморья, Юго-Западной Африке. А в Тропической Африке, на островах Океании, в Тайване и Юго-Восточной Азии зафиксировано официально 20-50% вирусоносителей гепатита В.
Основной маркер инфекции – HbsAg – обнаруживается практически во всех жидкостях, выделениях организма инфицированного человека. Например, его выделяют из мочи, крови, спермы, вагинального секрета, грудного молока и т. д. Концентрация вируса максимальна в крови, сперме и слюне больного, потому именно эти жидкости представляют самую большую опасность для здоровых окружающих.
Парентеральный путь передачи инфекции означает, что заражение может произойти при переливании крови, плазмы, альбумина и пр.; при использовании зараженных и непростерилизованных должным образом игл, шприцев, хирургических инструментов и т. д. Есть высокий риск заражения при татуировках, шрамировании, проведении операций, стоматологических операциях, эндоскопическом исследовании, дуоденальном зондировании и других манипуляциях, входе которых нарушается целостность кожных покровов и слизистых оболочек.
Также вирусом гепатита В можно заразиться при сексуальном контакте (если на слизистых оболочках гениталий и на кожных покровах есть микротравмы).
Инфекцию передает и зараженная мать ребенку. Этот путь характерен для регионов, в которых большое количество вирусоносителей. Если мать больна гепатитом на последних трех месяцах вынашивания, то ребенок почти гарантированно родится с гепатитом В. Плод может подхватить инфекцию через плаценту, в ходе родового процесса или после рождения. Через плаценту гепатит В передается лишь в 10 случаях из 100. Риск инфицирования резко возрастает при выявлении в крови матери HBeAg, особенно в высокой концентрации (до 95%). При наличии микротрещин на сосках матери младенец может инфицироваться (вирус попадает с кровью вместе с молоком в организм младенца).
Инфекция особенно широко распространяется, если есть такие факторы как скученность (нахождение в группах), низкая культура общения, низкий санитарно-гигиенический уровень жизни и пр.
Восприимчивость к вирусу высокая, но часто болезнь переносится бессимптомно. Потому учет больных нельзя считать абсолютно точным. После перенесения болезни в организме формируется стойкий иммунитет, действующий всю жизнь. Повторные заболевания очень и очень редки.
Классификация
Болезнь классифицируют по типу, тяжести и течению. Критерии аналогичные таковым при гепатите А. Помимо легкой, среднетяжелой и тяжелой существует злокачественная форма (только при заболевании гепатитом В и дельта).
Течение гепатита В бывает:
- острое;
- затяжное;
- хроническое.
Злокачественной форме подвержены только дети до 1 года. Различают период предвестников (начальный период болезни) и период развития массивных некрозов печени.
Болезнь имеет острое начало, температура тела достигает 38—39 °С, появляются такие симптомы как вялость, резкий упадок сил, понижения тонуса мышц, порой сонливость, которая сменяется приступами беспокойства или двигательным возбуждением.
Для болезни характерны расстройства пищеварительной системы, что проявляется в тошноте, срыгивании (у младенцев), рвоте, порой в жидком учащенном стуле.
Со дня появления желтухи возникает повторная рвота с примесью крови, психомоторное возбуждение, учащенное токсическое дыхание, тахикардия, вздутие живота. Выражен геморрагический синдром, температура повышена, диурез (количество мочи) снижен.
Злокачественные формы болезни отмечается также рвотой «кофейной гущей». Так называют рвотные массы красно-коричневого оттенка, что говорит о внутреннем кровотечении. Также злокачественной форме гепатита В характерны: судорожный синдром, инверсия сна, тахикардия, гипертермия, печеночный запах изо рта, учащенное токсическое дыхание. Печень уменьшается. Затем (или вместе с перечисленными симптомами) сознание затемняется (с клинической симптоматик печеночной комы).
Болезнь можно выявиться с помощью таких биохимических показателей:
- билирубин-ферментная диссоциация;
- билирубин-протеидная диссоциация.
Течение
Течение гепатита В разделяют на острое, затяжное и хроническое. У 90 больных детей из 100 наблюдается острое течение. Острая фаза завершается на 25-30 сутки с начала болезни, более чем у трети детей констатируют выздоровление. У двух третей печень незначительно увеличена, отмечается гиперферментемия.
У 10 детей из 100 наблюдается затяжное течение гепатита В. Гепатомегалия и гиперферментемия продолжаются от 4 до 6 месяцев. В исходе желтушечных форм болезни хронический гепатит не формируется.
Острый манифестный гепатит В у детей обычно заканчивается выздоровлением, функции печени восстанавливаются. Но возможен и фиброз печени или осложнения со стороны желчных путей и желудочно-кишечного тракта.
Что провоцирует / Причины Гепатита В у детей:
Возбудитель болезни—вирус из семейства гепаднавирусов, содержащий ДНК. Вирусы гепатита В именуются также частицами Дейна. Они имеют сферическую форму, диаметр 42 нм.
Вирус содержит 3 антигена: HBcAg, HBeAg и HBsAg. Он имеет устойчивость как к низким, так и к высоким температурам среды. При температуре 100° С вирус инактивируется (погибает) через 2—10 мин. В комнатной температуре он может жить от 3 до 6 месяцев. От 6 до 12 месяцев ВГВ может жить в холодильнике, сохраняя свои свойства. Также до 20 лет вирус хранится в замороженном виде, на 5 лет дольше – в высушенной плазме.
Химическими веществами вирус можно убить не сразу. Понадобится 2 часа, чтобы инактивировать ВГВ 1—2% раствором хлорамина и 7 суток – 1,5% раствор формалина. Нельзя убить вирус гепатита В эфиром, лиофилизацией, ультрафиолетом, кислотами и т. д. При автоклавировании (120°С) активность вируса полностью подавляется через 5 минут, а при воздействии сухого жара (160 °С) — через 2 часа.
Патогенез (что происходит?) во время Гепатита В у детей:
Первый этап патогенеза – заражение организма вирусом. Далее происходит приникновение ВГВ в клетку, размножение и выделение вируса на поверхность гепатоцита, а также в кровь. После этого включаются иммунные реакции, призванные уничтожить вирус; поражаются внепеченочные органы и системы. Вследствие данных процессов формируется иммунитет, вирус уходит из организма, организм выздоравливает.
Иммунные комплексы образуются вследствие накапливания в крови специфических антител, которые связывают антигены вируса. Комплексы фагоцитируются макрофагами и выделяются почками. При этом могут возникать различные иммунокомплексные поражения. Так наступает выздоровление, избавление от вируса.
Если иммунный ответ на антигены вируса адекватный – формируется острая форма гепатита со стандартными циклами, болезнь заканчивается выздоровлением. Если иммунный ответ снижен, не происходит эффективной элиминации инфицированных клеток печени. Как следствие – клинические проявления выражены слабо, возможно развитие хронической формы гепатита В.
Патоморфология
Классификация по морфологическим изменениям позволяет выделить такие варианты острого гепатита В у детей: циклический, массивный некроз печени и холестатический перихолангиолитический гепатит.
При циклической форме гепатита дистрофические, воспалительные и пролиферагивные изменения более выражены в центре долек. При массивном некрозе печени морфологические изменения максимально выражены. При холестатическом (перихолангиолитическом) гепатите максимальные морфологические изменения обнаруживаются внутри печеночных желчных ходов; наблюдается картина холангиолита и перихолангиолита.
Симптомы Гепатита В у детей:
Типичные случаи болезни делят на четыре периода:
- инкубационный
- преджелтушный
- желтушный
- период реконвалесценции.
От 3 до 6 месяцев длится инкубационный период при данном заболевании. Чаще всего это 2-4 месяца. Редко инкубационный период длится меньше или больше указанного срока. У детей первых месяцев жизни инкубационный период обычно короче, чем у старших детей.
В инкубационном периоде симптомы не проявляются, но в конце его в крови активизируются леченочно-клеточные ферменты, выявляют также маркеры активно текущей инфекции: HBsAg, HBeAg, анти-НВс lgM.
Преджелтушечный период называют начальным. Болезнь развивается постепенно. В 40 случаях из 100 отмечается повышенная температура. В первый день заболевания в большинстве случаев температура нормальная.
Для болезни характерны такие симптомы как слабость в теле, вялость, повышенная утомляемость и плохой аппетит. Иногда они выражены слабо, потому все эти проявления можно не заметить. Начало болезни знаменуется потемнением мочи и светлыми каловыми массами.
Редко, но симптомы начала заболевания могут быть выражены ярко. Появляется тошнота, многократная рвота, кружится голова, появляется сонливость. Могу возникать расстройства пищеварительной системы: снижение аппетита, нежелание принимать любую пищу, запоры, метеоризм (повышенное газообразование), редко – жидкий повторяющийся стул.
В начальном периоде заболевания самыми объективными симптомами являются уплотнение, увеличение и болезненность печени. Преджелтушечный период длится от 2-3 часов до 2-3 недель. Средний срок – 5 суток.
Разгар заболевания называется желтушечным периодом. За 1-2 дня до его начала моча темнее, в большинстве случаев также обесцвечивается кал. Симптомы интоксикации организма при это становятся сильнее. Желтуха проявляется не сразу, наростая на протяжении 5-7 дней. Иногда этот срок удлиняется до 2 недель и более. Кожные покровы могут быть как желтыми, так и желто-красными или желто-зелеными.
Редко проявляется такой симптом как кожные высыпания. Сыпь располагается симметрично на конечностях, ягодицах и туловище, бывает пятнисто-папулезной, красного цвета, диаметром до 2 мм. Такие высыпания называются синдромом Джанотти—Крости.
При тяжелых формах гепатита А на высоте симптомов могут появиться кровоизлияния в кожу – точечные или значительные. Вместе с нарастанием желтухи увеличивается печень с уплотнением края. Также тяжелые формы отличаются развитием анемии в некоторых случаях.
Анализ крови в желтушном периоде показывает нормальное или пониженное количество лейкоцитов. СОЭ в большинстве случаев в норме.
Реконвалесцентный (восстановительный) период характеризуется восстановлением аппетита и двигательной активности. При этом гепатомегалия сохраняется у 50% больных, более чем у 60% больных отмечается незначительная гиперферментемия.
Диагностика Гепатита В у детей:
Признаком гепатита В является 7-дневное и более длительное усиление желтушности кожных покровов и видимых слизистых оболочек. Интенсивная желтуха сохраняется (без нарастания) на протяжении 7-14 дней. Та же динамика и у размеров печени.
Важны такие эпидемиологические данные как гемотрансфузии, перенесенные операции, инъекции и проч., которые были проведены за 3-6 месяцев до проявления гепатита. Важно знать, имел ли заболевший контакт с вирусоносителем или больным с хронической формой гепатита В.
Дифференциальная диагностика
Острый гепатит В отличают от других гепатитов по определенным признакам. Окончательный анализ ставят только с помощью определения в сыворотке крови специфических маркеров.
Объективные трудности могут возникать и при дифференциальной диагностике гепатита В с другими заболеваниями, имеющими на разных стадиях и в разных формах схожую симптоматику.
Лечение Гепатита В у детей:
Следует придерживаться принципов лечения, аналогичных таковым при заболевании гепатитом А. Для гепатита В характерно течение в тяжелой и злокачественной формах. Заболевание может оканчиваться не только выздоровлением, но и переходом в хроническую форму или циррозом. Потому важно, чтобы врач дал конкретные рекомендации, которых следует четко придерживаться.
Дети с легкой и тяжелой формой гепатита В лечатся дома. Конкретные рекомендации по режиму активности, диете такие же, как при гепатите А. Сроки, которые нужно придерживаться этих рекомендаций, при данном виде гепатита длиннее, зависят от течения заболевания.
Если болезнь имеет гладкое течение, ограничения относительно режима активности и диеты могут быть сняты через пол года после начала гепатита В. Через год от начала можно разрешить ребенку занятия спортом.
Медикаментозная терапия – как при гепатите А. При среднетяжелых и тяжелых формах болезни базисную терапию дополняют интерфероном – внутримышечными инъекциями. Срок лечения им – 15 дней. Врачи могут назначить также циклоферон – 10—15 мг/кг.
При тяжелых формах болезни показана детоксикация с помощью гемодеза, реополиглюкина, 10% раствора глюкозы. Также врач может назначить прием кортикостероидных гормонов. Если есть угроза развития злокачественной формы гепатита В, назначают кортикостероидные гормоны, плазму, альбумин, гемодез, ингибиторы протеолиза, лазикс и маннитол. Могут быть показания к назначению гепарина (внутривенное введение).
В комплекс патогенетических средств целесообразно включать и гипербарическую оксигенацию (1—2 сеанса в сутки). Терапия малоэффективна при развитии глубокой печеночной комы.
Если ребенка лечили в стационаре, выписка происходит на 30-40 день болезни. Последующее наблюдение проводится в консультативно-диспансерном кабинете при инфекционном стационаре. Или же наблюдение проводит лечащий врач. Рекомендовано провести первый после выписки осмотр не позже чем через 30 дней, а последующие осмотры – через 3, 4 и 6 месяцев. Если болезнь никак не проявляется, и жалобы отсутствуют, ребенок снимается с диспансерного учета. Либо – при наличии жалоб – ребенок обследуется раз в 30 дней, пока симптомы не пропадут. Дети с обострением заболевания или подозрением на формирование хронического гепатита подлежат повторной госпитализации.
Профилактика Гепатита В у детей:
Кровь доноров должна проверяться на HBsAg с помощью ИФА или РИА, также проверяют активность АлAT. Донорами не могут быть люди, которые перенесли вирусный гепатит, а также больные хроническими заболеваниями печени. Противопоказано донорство лиц, которым переливали кровь или ее компоненты в последние пол года. Также доноров обследуют на анти-НВс.
Всех беременных женщину двукратно обследуют на HBsAg. В случае выявления HBsAg вопрос о вынашивании беременности решают индивидуально. Риск инфицирования новорожденного уменьшается при кесаревом сечении вместо родов обычным путем.
Для профилактики посттрансфузионного гепатита большое значение имеет строгое соблюдение показаний к гемотерапии. В отделениях высокого риска заражения гепатитом В нужно строго соблюдать противоэпидемические мероприятия. В реанимационных блоках, центрах гемодиализа, палатах интенсивной терапии и др. рекомендуют использовать одноразовые инструменты, тщательно очищать от крови сложные медаппараты, максимально разобщать больных и т. д. Во всех этих случаях идентификацию HBsAg проводят высокочувствительными методами и не реже 1 раза в месяц.
Сотрудники выше перечисленных организаций во избежание заражения должны соблюдать правила личной гигиены в обязательном порядке, работа с кровью проводится только в резиновых перчатках.
Для предотвращения распространения инфекции в семьях больных гепатитом и носителей ВГВ проводится текущая дезинфекция. Предметы гигиены должны быть строго индивидуальны. Все члены должны быть проинформированы о условиях, в которых происходит заражение, чтобы избежать таких ситуаций. За членами семей больных хроническим гепатитом В и носителей HBsAg устанавливается медицинское наблюдение.
Специфическая профилактика гепатита В проводится с помощью пассивной и активной иммунизации детей с высоким риском инфицирования. Пассивная иммунизация проводится иммуноглобулином содержанием антител к HBsAg. Она рекомендована для таких детей:
- которые рождены от матерей, являющихся носительницами HBsAg
- которые рождены от матерей, заболевших острым гепатитом В в последние месяцы беременности
- после попадания в организм вируссодержащего материала
- при длительно сохраняющейся угрозе инфицирования.
Пик концентрации анти-HBs в крови достигается через 2—5 суток при внутримышечном введении иммуноглобулина. Чтобы получить пролонгированный эффект, иммуноглобулин вводят повторно. Гепатит В при своевременном введении иммуноглобулина удается предотвратить в 70-90 случаях из 100.
Активная профилактика гепатита В проводится генно-инженерными вакцинами. В России существует несколько рекомбинантных вакцин против гепатита В. Также к применению разрешены и официально зарегистрированы зарубежные препараты, такие как HB-VAX 11, эувакс; энджерикс В; Шапвак-В; Эбер-Оновак.
Активную иммунизацию проводят:
- детям, рожденным от матерей с гепатитом или от носительниц HBcAg
- новорожденным в районах с высоким уровнем носительства HBsAg
- больным, которым часто проводят различные парентеральные манипуляции (например, при сахарном диабете, хронической почечной недостаточности и т. д.).
- детям, которые находятся в тесном контакте с носителем HBsAg
- медицинскому персоналу гепатитных отделений, центров гемодиализа, отделений службы крови и пр.
- лицам, получившим случайную травму инструментами, загрязненными кровью больных гепатитом В или носителями HBsAg.
Активная иммунизация необходима только тем детям, в крови у которых нет маркеров ВГВ. Вакцинация имеет высокую эффективность. Противопоказаний к вакцинации против гепатита В нет. Заболеваемость гепатитом В снижается в 10-30 раз именно благодаря вакцинации.
Для предотвращения вертикальной передачи ВГВ первую фазу вакцин вводят в первые сутки после рождения. Ревакцинация ребенка необходима далее в 1, 2 и 12 месяцев.
Широкое внедрение вакцинации против гепатита В позволит снизить заболеваемость острым, хроническим гепатитом В, циррозом и первичным раком печени.
К каким докторам следует обращаться если у Вас Гепатит В у детей:
Педиатр
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гепатита В у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Другие заболевания из группы Болезни ребенка (педиатрия):
Если Вас интересуют еще какие-нибудь виды болезней и группы заболеваний человека или у Вас есть какие-либо другие вопросы и предложения – напишите нам, мы обязательно постараемся Вам помочь.Гепатит у новорожденных: прогноз, причины, последствия
Количество пациентов с воспалительным поражением печени ежегодно увеличивается, в частности — всё чаще обнаруживается гепатит у новорождённых. Прививка от болезни ставится в роддоме. Но как быть, если малыш родился инфицированным? Медики ратуют за раннюю диагностику недуга, ведь вирусные гепатиты входят в 10 наиболее частых причин смертности детей.
Причины гепатита у новорождённых

Воспалительное заболевание печени у младенцев сопровождается поражением гепатоцитов. Это клетки паренхимы печени, слагающие её на 80%. Доходит до некроза некоторых участков тканей.
Недуг у младенцев зачастую развивается вследствие передачи вируса от матери к плоду. В этом случае диагностируется фетальный гепатит. По-другому его называют врождённым или неонатальным.
Основная причина инфицирования ребёнка — проникновение болезнетворного агента в кровоток.
Подобное происходит в случаях:
- Прохождения возбудителя через плацентарный барьер в течение внутриутробного периода. Вирус должен присутствовать в крови беременной.
- Прохождения малыша через родовые пути заражённой матери. Инфицирование происходит во время появления на свет.
- Гемотрансфузии. Кровь для переливания берётся от непроверенного донора.
- Обработки пуповины с нарушением правил асептики и антисептики.
- Неграмотно проведённых манипуляций, предусматривающих повреждение кожных покровов новорождённого.
Неонатальный гепатит возникает у ребенка при злоупотреблении алкогольными напитками и курении матери.
Также болезнь провоцируется имеющимися у женщины патологиями:
- краснухой,
- ветрянкой,
- острыми респираторными заболеваниями, гриппом в тяжёлой форме,
- кожно-венерологическими недугами,
- токсоплазмозом,
- цитомегаловирусом.
Не стоит путать вирусный гепатит с физиологической желтухой. Она возникает почти у всех новорождённых и исчезает самостоятельно спустя неделю.
Поскольку печень малыша зачастую поражается из-за инфицирования матери, важно заблаговременно определить наличие вируса у женщин, чтобы предупредить нежелательные последствия.
Типы гепатита у новорождённых
Гепатит представляет собой острое или хроническое воспалительное заболевание печени инфекционного либо неинфекционного происхождения.
У новорождённых встречаются гепатиты, появление которых обуславливается:
- Активностью простейших. Как правило, механизм болезни запускают токсоплазмы.
- Влиянием вирусов. Это могут быть гепатиты 1 и 2 типа, С, D, В, реже А, краснуха, ветряная оспа, цитомегаловирус, аденовирус, мононуклеоз.
- Воздействием бактерий. Обычно приходится иметь дело с бледной трепонемой.
 Как показывает практика, у большинства младенцев заболевание имеет вирусную природу.
Как показывает практика, у большинства младенцев заболевание имеет вирусную природу.
Гепатит В и С у новорождённых обнаруживается чаще всего. Первый тип болезни из-за постоянного наличия в крови возбудителя обычно приобретает хроническую форму. Причина возникновения — заражение плода или инфицирование при родоразрешении. Заболевание передаётся от матери-носителя антигена HBeAG. Вероятность проникновения инфекции существенно уменьшается при наличии поверхностного антигена HBsAG.
Гепатит С у новорождённых появляется лишь в 5% случаев по тем же причинам, что и тип В. Характеризуется недуг медленным течением и отсутствием симптоматики на протяжении длительного периода. Поэтому патология получила название «ласковый убийца».
Если мать больна гепатитом С, она может родить здорового ребёнка. Однако не исключено заражение при грудном вскармливании.
Изредка у младенцев встречается гепатит А, передаваемый фекально-оральным путём, то есть через грязные руки, воду, продукты.
Признаки гепатита у заболевших детей
Симптомы вирусного недуга обнаруживаются на первой или второй неделе после появления младенца на свет. Иногда врождённый гепатит заявляет о себе на 2—3 месяце жизни.
Первый признак поражения печени — желтуха, появляющаяся на протяжении первых 7 суток или даже 24 часов жизни. Если изменение цвета покровов физиологическое, оно проходит максимум через 2 недели после родов. Если же желтуха связана с гепатитом, она сохраняется, становясь всё более выраженной.
На выраженность иктеричности (желтушности) кожных покровов влияют индивидуальные особенности организма ребёнка и степень агрессивности возбудителя. Чем слабее младенец, тем тяжелее протекает заболевание, и очевидней просматриваются симптомы.
Гепатит новорождённых сопровождается:
- Обесцвечиванием кала. Изменение окраски фекалий может происходить регулярно или изредка.
- Потемнением мочи. Из-за сбоя в билирубиновом обмене урина также меняет свой цвет. Если поначалу она имеет нормальный окрас, то в дальнейшем начинает темнеть.
- Увеличением печени, в частности, её левой доли, и селезёнки. Последний вариант встречается в единичных случаях при наличии определённых осложнений.
- Нарушением функционирования органов ЖКТ (желудочно-кишечного тракта). Новорождённые часто страдают от безудержной рвоты, вследствие которой организм теряет значительное количество жидкости. Как результат —симптомы обезвоживания (сухость кожи и слизистых, западение родничка, вялое состояние). Иногда проблемы с пищеварительным процессом и изменение размеров печени возникают до появления желтухи.
- Тяжестью общего самочувствия. У каждого 5 ребёнка состояние ухудшается стремительно, появляются отёки, нарушается периферическое кровообращение и наблюдается отставание в развитии.
- Мелкими неврологическими нарушениями. Отмечается понижение мышечного тонуса, угнетение основных рефлексов. При тяжёлом течении болезнь дополняется генерализованными судорогами и симптомами, указывающими на воспаление мозговых оболочек.
Появление любых из перечисленных признаков должно стать сигналом к обращению за медицинской помощью. Чем раньше гепатит будет диагностирован, тем проще с ним справиться.
Инкубационный период
Длительность инкубации зависит от вида вируса, спровоцировавшего заболевание. У существующих типов гепатитов латентные периоды разнятся.
Если печень поражается вирусом:
- типа А — инкубация длится минимум 8 суток, максимум 49, но иногда эти показатели увеличиваются до 2 месяцев,
- вида В — длительность скрытого периода болезни составляет 51—180 дней (у большинства новорождённых первая симптоматика наблюдается спустя 3 месяца),
- типа С — инкубационный период продолжается около 1,5—2 месяцев,
- вида D —начальные симптомы отмечаются на протяжении первых 7 суток, но у некоторых малышей инкубация длится 2—3 месяца,
- E — на инкубацию отводится от 20 до 45 суток,
- типа F — встречается только при попадании в организм малыша вирусов А, В, С, при этом латентный период каждого из заболеваний сокращается в разы,
- G — обычно длительность инкубации составляет примерно 14—30 дней (иногда 45).
Организму малыша после рождения трудно справляться с гепатитом. Особенно это касается поражения печени вирусом С. Поэтому будущая мать должна своевременно проходить анализы для раннего выявления болезни.
Базовая диагностика
Обнаружение гепатита вирусной природы зачастую не вызывает сложностей. Подозрения на заболевание возникают у врача при обычном визуальном осмотре ребёнка, а также в результате определения размеров внутренних органов. Дальше, для постановки точного диагноза специалист направляет на сдачу анализов и прохождение ряда обследований.
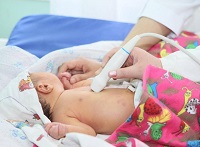
Чтобы диагностировать у новорождённого гепатит, не обойтись без:
- Анализов крови. Проводятобщий и биохимический.
- Анализа мочи на наличие билирубина.
- Иммуноферментного исследования образца крови (ИФА). Проводится для выявления возбудителя патологии. ИФА отличается недостаточной информативностью, может выдавать ложноположительные результаты. Поэтому кровь сдают несколько раз. Диагноз нужно подтвердить или опровергнуть.
- Серологического теста. Позволяет выявить антитела к возбудителю. На начальном этапе болезни тест бесполезен. Антитела начинают образовываться, спустя несколько недель или месяцев после заражения.
- ПЦР-диагностики (полимеразной цепной реакции). Помогает определить наличие в организме инфекционного агента и характеризуется высокой точностью.
- УЗИ (ультразвуковое исследование) печени и селезёнки. Методика используется для определения размеров органов и имеющихся в них нарушений.
Некоторые типы гепатитов длительно протекают бессимптомно. Поэтому возникает потребность в проведении биоанализов всем детям без исключения.
Чем опасна болезнь?
Прогноз исхода болезни для новорождённых могут ухудшить развивающиеся осложнения. Например, при заражении вирусом гепатита В неблагоприятные последствия способны появиться в преджелтушный период у 5—5% новорождённых.
Речь идёт о следующих осложнениях:
- геморрагических кровоизлияниях,
- кожных высыпаниях,
- болезненном дискомфорте в суставах,
- крови в урине.
Если допустить переход гепатита В из острой формы в хроническую, у ребёнка могут развиваться:
- печёночная энцефалопатия (в запущенных случаях провоцирует угнетение функций головного и спинного мозга),
- геморрагический синдром, к примеру, возможны кровоизлияния в органах пищеварительной системы или лёгких,
- острая почечная/дыхательная недостаточность,
- отёк мозга.
Одно из осложнений гепатита С — определённые виды ревматологических заболеваний. Нередко наблюдаются поздняя кожная порфирия или красный плоский лишай.
Дополнительно хронический гепатит способен обернуться циррозом, поражением сердца, почек или щитовидной железы, гепатоцеллюлярным раком.
Лишь у 1—5% новорождённых гепатит развивается молниеносно, сопровождаясь массовым уничтожением гепатоцитов. Самочувствие ребёнка стремительно ухудшается. Можно ожидать опасного для жизни последствия в виде шока. Он, в свою очередь, приводит к коме. Это требует срочной госпитализации и массивной инфузионной терапии.
Большинство новорождённых при своевременной диагностике гепатита полностью выздоравливают. Почти 90% малышей продолжают жизнь, избавившись от вируса.
Можно ли родить здорового малыша матери с гепатитом?
При вынашивании ребёнка есть высокая вероятность заражения плода возбудителем гепатита. По данным статистики, чаще всего происходит инфицирование ребёнка вирусом типа В. Однако поражение гепатоцитов печени, приводящее к осложнениям, можно предупредить.
Как говорит Евгений Комаровский, если женщина пройдёт соответствующий курс лечения, можно до минимума снизить риск внутриутробного инфицирования. Доктор напоминает, что не стоит планировать беременность, не убедившись в отсутствии опасности для будущего малыша.
Кроме того, значение имеет вакцинация. Национальный календарь профилактических прививок содержит информацию о том, сколько раз необходимо ставить вакцину и когда это следует делать. Например, чтобы защититься от гепатита В, достаточно 3 прививок.
Не менее опасным для ребёнка является гепатит С. Его возбудитель через плацентарный барьер не способен проникать. Однако риск заражения остаётся высоким. Обычно инфекция попадает в организм крохи при его прохождении через родовые пути или в период лактации.На сосках у матери образовываются микротрещины. Через них в молоко и проникает вирус. От гепатита С пока не разработана вакцина. Поэтому беременной необходимо уделять внимание профилактике заболевания. Стоит максимально ограничить любые контакты, из-за которых возможно проникновение инфекции.
Возбудитель может попасть в кровь во время проведения:
- Косметической процедуры. Особенно опасно проведение обрезного маникюра.
- Медицинских манипуляций.
Инфицирование становится возможным при наличии повреждений кожных покровов, если специалист пользуется нестерильным инструментом.
Беременность возлагает на женщину дополнительную ответственность. Благодаря вакцинации и соблюдению профилактических мер удастся предотвратить заражение.
Принципы лечения
Фетальный гепатит у грудничка необходимо лечить сразу после выявления. Цель основных терапевтических мероприятий — восстановление печёночных клеток с учётом типа заболевания, его стадии и симптомов. Каких-либо специальных лечебных методик, направленных на борьбу с патологией, пока не существует. Поэтому терапия имеет поддерживающий характер.
Если диагностирован острый фетальный гепатит, прописываются:
- Гепатопротекторы. Призваны поддерживать работу печени и восстанавливать клетки органа. Обычно выписывают Карсил, Эссенциале.
- Препараты с противовирусным действием. Борются с клетками-возбудителями. Зачастую выписывают Виферон.
Дозировка подбирается с учётом массы новорождённого и контролируется лечащим врачом.
Важная составляющая лечебного курса — диета женщины, которая кормит грудью.
Из меню полностью устраняются:
- жирное, жареное,
- аллергены — орехи, цитрусовые, продукты с усилителями вкуса и красителями,
- алкогольные напитки.
По необходимости грудничка переводят на кормление смесями с содержанием витаминов.
Также осуществляется дегидратационная терапия с применением инфузионных растворов. Чтобы улучшить сворачиваемость крови, назначается введение витамина К.
Профилактические мероприятия
 Поражение печени новорождённого гепатитом обычно встречается в случаях, когда мать не заботится о собственном здоровье.
Поражение печени новорождённого гепатитом обычно встречается в случаях, когда мать не заботится о собственном здоровье.
Чтобы избежать инфицирования ребёнка, необходимо прислушаться к следующим рекомендациям:
- Планируя беременность, следует пройти обследование на выявление инфекций. Тесты нужно сдать как женщине, так и мужчине.
- Прохождение анализов предусматривается также при беременности, в частности, на наличие носительства вируса гепатита В.
- Не стоит игнорировать вакцинацию, являющуюся эффективной профилактикой некоторых типов гепатита.
- Если у новорождённого нет противопоказаний, ему вводится вакцина в первые сутки после рождения. Детям, входящим в группу риска, на протяжении года ставится 4 прививки.
- При наличии временных противопоказаний предусматривается введение специфического иммуноглобулина.
Прогноз течения болезни зависит от нескольких факторов:
- типа патологии,
- стадии развития болезни,
- наличия осложнений.
Современная медицина обладает всеми необходимыми ресурсами для снижения риска негативного исхода заболевания.
Показатель смертности от врождённого недуга составляет 25%.
Даже при проведении профилактики нельзя исключить развитие болезни. Главное, не откладывать обращение за помощью и в точности следовать рекомендациям врача.
 Загрузка…
Загрузка…Гепатит Е у детей — симптомы болезни, профилактика и лечение Гепатита Е у детей, причины заболевания и его диагностика на EUROLAB
Что такое Гепатит Е у детей —
Гепатит Е — заболевание, широко распространенное во многих развивающихся странах с жарким климатом.
Эпидемиология
Переносит типичную или атипичную форму заболевания зараженный человек. Механизм передачи – фекально-оральный. Это значит, что вирус содержится в испражнениях больного человека, затем через еду и воду попадает в организм здорового человека, вызывая его инфицирование. Также гепатит Е у детей передается при бытовом контакте.
В определенный период года уровень заболеваемости населения повышается. Это называют сезонностью инфекции/болезни. Подъем заболеваемости гепатитом Е в страха Азии связан с наводнениями и ливнями, поскольку эти факторы способствуют загрязнению воды нечистотами – так вирус попадает в организмы детей и взрослых. То есть наибольший уровень заболеваемости гепатитом Е приходится на осень и зиму.
Большинство случаев заболевания зафиксировано среди лиц 15-30 лет, дети составляют в этом списке около 30%. Предполагают, что дети болеют стертыми и субклиническими формами болезни, потому такие случаи не диагностируются и не попадают в общую статистику. То есть, вероятно, процент больных детей превышает 30%.
До сих пор точно не установлена восприимчивость к гепатиту Е, но ее принято считать высокой. Гепатит Е не повсеместно распространен в России, Украине и других странах СНГ. Причина в том, что инфекция распространяется в основном по воду. Некоторые эксперты относят гепатит Е к природно-очаговым заболеваниям.
Что провоцирует / Причины Гепатита Е у детей:
Болезнь вызывает вирусоподобная частица, имеющая сферическую форму, диаметром 27 нм. Она не имеет антигенной общности с ВГА (вирусом гепатита А) и не считается его вариантом или подтипом.
Вирус можно выявить в кале людей, имеющих проявления острого гепатита, который классифицируют как гепатит «ни А, ни В». Также данные вирусоподобные частицы были обнаружены в испражнениях обезьян, над которыми проводился эксперимент по заражению гепатитом Е. Вирусные частицы реагируют с сыворотками тех же больных и экспериментальных животных в стадии реконвалесценции.
Патогенез (что происходит?) во время Гепатита Е у детей:
Почему гепатит Е поражает печень, какие процессы там вызывает – медициной не установлено. Предполагают, что механизмы сходы с механизмами при гепатите А. Когда проводился эксперимент на обезьянах, к концу месяца от момента их заражения суспензией фекального экстракта от больных гепатитом Е у животных в печени обнаруживается картина острого гепатита, которая сопровождается повышением уровня трансаминаз. В кале одновременно возникают вирусоподобные частицы. На 8-15 сутки антитела к вирусу находят в сыворотке крови.
Морфологическая картина печени при гепатите Е в общих чертах сходная с гепатитом А.
Симптомы Гепатита Е у детей:
Инкубационный период довольно разнообразен, может протекать от 10 до 50 суток. Прежде всего у больного появляется вялость, слабость в теле, падает аппетит. Может быть тошнота и приступы рвоты, ребенок может жаловаться на боль в животе. Редко бывает повышение температуры, что отличает гепатит Е от гепатита А.
От 1 до 10 суток длится преджелтушечный период. Типично потемнение мочи на 3-4 сутки после начала болезни. Симптомы нарастают постепенно, желтуха проявляется за 2-3 дня. При этом симптомы интоксикации не исчезают, что, опять таки, отличает данный вид гепатита. Больные даже в период желтухи жалуются на слабость в теле, ухудшение аппетита. Боль возникает в области под мечевидным отростком (эпигастральной) и в правом подреберье. Могут возникнуть такие симптомы гепатита Е как зуд кожи и немного повышенная (субфебрильная) температура тела. У всех больных детей наблюдают увеличенную печень. Край селезенки можно пропальпировать в очень редких случаях.
Содержание общего билирубина повышено в сыворотке крови в 2—10 раз в разгар болезни, в основном за счет прямой фракции. В 5-10 раз увеличена активность печеночно-клеточных ферментов. Тимоловая проба остается в норме, в некоторых случаях может быть повышена не более чем в 2 раза (что схоже с гепатитом В).
От 2 до 3 недель длится желтушечный период при гепатите Е у детей. Размеры печени постепенно возвращаются в норму, как и активность ферментов.
Течение
Болезнь имеет острое течение. Структура и функции печени восстанавливаются полностью только через 2-3 месяца. Клиническое течение аналогичное таковому при гепатите А. У детей летального исхода не бывает. Хронический гепатит Е также не описан в медицинской литературе.
Диагностика Гепатита Е у детей:
Диагностируют данное заболевание методом ИФА – в сыворотке крови выявляют антитела к вирусу гепатита Е (класс IgM). Либо РНК вируса обнаруживают в ПЦР.
Лечение Гепатита Е у детей:
При гепатите Е проводится лечение аналогичное таковому при остальных вирусных гепатитах.
Актуальным в лечении гепатита Е является симптоматическая терапия, направленная на уменьшение интоксикации и болевого синдрома. Также назначают гепатопротекторы, для поддержания и усиления функций печени. Щадящая диета при гепатите Е обязательна так же, как и при других видах вируса.
Профилактика Гепатита Е у детей:
Экстренное извещение в СЭС (санитарно-эпидемиологическую службу) обязательно должно посылаться при фиксации случаев гепатита Е. После изоляции заболевшего ребенка в детсадах и школах проводят заключительную дезинфекцию, объявляется карантин в группах на срок 45 дней.
Дети, контактировавшие с больным ребенком, наблюдаются регулярно у врача до истечения срока карантина. Те, кто не болел ранее гепатитом Е, могут получить иммуноглобулин. Но эффективность иммуноглобулина в данных случаях полностью не доказана. Предполагают, что метод действенен только при условии, что коммерческие серии иммуноглобулина содержат антитела к вирусу гепатита Е.
К каким докторам следует обращаться если у Вас Гепатит Е у детей:
Педиатр
Инфекционист
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Гепатита Е у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой. Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
 Много факторов определяет течение болезни.
Много факторов определяет течение болезни.