Диагностика беременности на ранних сроках. Советы доктора гинеколога :: АЦМД
Беременность – ответственный период в жизни женщины. В этой статье мы хотим доступно и максимально полно описать методы диагностики беременности малого срока.
Итак, основными достоверными методами диагностики беременности являются:
- анализ крови на содержание β ХГЧ
- ультразвуковая диагностика
Основные цели этих методов на ранних этапах диагностики:
- установление срока беременности
- исключение внематочной беременности и угрозы прерывания беременности
- подтверждение жизнеспособности эмбриона
- выявление многоплодной беременности
- исключение патологии развития беременности раннего срока
Давайте рассмотрим возможности вышеперечисленных методов.
ХГЧ (Хорионический гонадотропин человека) — гормон, который выделяется клетками плаценты. На 5 — 6 день после овуляции и оплодотворения он определяется в крови женщины. ХГЧ состоит из двух частиц: α и β -субъединицы. У беременных определяют только β -субъединицу. Таким образом, можно подтвердить наличие беременности, начиная с 3й акушерской недели. Следует помнить, что срок беременности всегда считается в неделях, от первого дня последней менструации. Уровень β ХГЧ удваивается каждые два дня (приблизительно 40 — 48 часов) , достигая своего максимума на 8 — 10 неделе беременности. Повышение концентрации β ХГЧ в пределах референтных значений свидетельствует о нормально развивающейся беременности.
ХГЧ состоит из двух частиц: α и β -субъединицы. У беременных определяют только β -субъединицу. Таким образом, можно подтвердить наличие беременности, начиная с 3й акушерской недели. Следует помнить, что срок беременности всегда считается в неделях, от первого дня последней менструации. Уровень β ХГЧ удваивается каждые два дня (приблизительно 40 — 48 часов) , достигая своего максимума на 8 — 10 неделе беременности. Повышение концентрации β ХГЧ в пределах референтных значений свидетельствует о нормально развивающейся беременности.
При подозрении на патологию развития беременности раннего срока или для подтверждения прогрессирования беременности рекомендовано определение концентрации β ХГЧ в крови с интервалом в один день. Однако, следует помнить о том, что беременность может развиваться вне полости матки. Поэтому, крайне важно пройти ультразвуковое исследование.
Ультразвуковая диагностика с использованием трансвагинального датчика позволяет определить наличие плодного яйца в полости матки размером около 2мм, что приблизительно соответствует сроку 4 недели + 3 дня. Необходимо рассмотреть вопрос безопасности трансвагинального исследования. По данным Американского Института по Изучению Ультразвука в Медицине (AIUM), ультразвуковые колебания ниже 50 Дж/см не оказывают подтвержденного биологического эффекта и могут считаться безопасными. На практике трансвагинальные датчики имеют рабочую частоту 5−6,5 МГц, что значительно ниже безопасного предела.
Необходимо рассмотреть вопрос безопасности трансвагинального исследования. По данным Американского Института по Изучению Ультразвука в Медицине (AIUM), ультразвуковые колебания ниже 50 Дж/см не оказывают подтвержденного биологического эффекта и могут считаться безопасными. На практике трансвагинальные датчики имеют рабочую частоту 5−6,5 МГц, что значительно ниже безопасного предела.
Для достоверного подтверждения маточной беременности наличия округлого образования в полости матки размером 2мм не достаточно — необходимо визуализировать части зародышевых структур. Желточный мешок, который является зародышевой структурой, появляется на сроке беременности 5 — 6 недель и имеет диаметр около 3мм. Наличие желточного мешка в плодном яйце в полости матки позволяет достоверно поставить диагноз маточной беременности.
Начиная с 6 недели беременности, можно четко визуализировать эмбрион и подтвердить его сердцебиение.
В совокупности анализ крови на содержание β ХГЧ и ультразвуковая диагностика позволяют выявить патологии развития беременности раннего срока.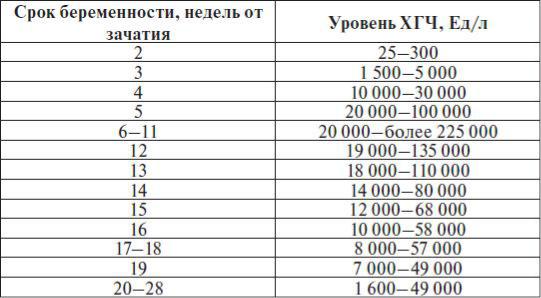 При наличии внематочной беременности концентрация β ХГЧ будет расти в пределах референтных значений, но плодное яйцо в полости матки визуализироваться не будет. В случае замершей маточной беременности плодное яйцо не соответствует сроку беременности, а уровень β ХГЧ в крови снижается.
При наличии внематочной беременности концентрация β ХГЧ будет расти в пределах референтных значений, но плодное яйцо в полости матки визуализироваться не будет. В случае замершей маточной беременности плодное яйцо не соответствует сроку беременности, а уровень β ХГЧ в крови снижается.
По статистике, 80 — 85% от всех диагностированных беременностей протекают без вышеперечисленных патологий. К их числу относятся сохраненные беременности, угроза прерывания которых была выявлена при своевременном обращении к врачу.
В нашем центре Вы можете пройти обследование с использованием современного оборудования и получить консультацию специалиста. Желаем Вам крепкого здоровья!
Статью подготовили специалисты гинекологического отделения АЦМД-МЕДОКС
Беременность — Материнство в Хабаровске
В период первого триместра беременности, гинеколог назначит вам общее обследование организма. Впереди вас ждет целый путь по вынашиванию малыша, и поэтому необходимо знать, в каком состоянии находится организм.
- Анамнез. Общее физикальное обследование органов дыхания, кровообращения, пищеварения, мочевыводящей системы, молочных желез.
- Антропометрия (измерение роста, массы тела, определение индекса массы тела) — проведут во время первичного приема в ЖК.
- Измерение размеров таза. Осмотр шейки матки в зеркалах. Бимануальное влагалищное исследование — сделает врач на первом приеме в ЖК.
- Анализы крови*(1, 2, 3, 4)
- Анализ мочи.
- Определение основных групп крови (А, В, 0) и резус-принадлежности, биохимический скрининг уровней сывороточных маркеров: связанный с беременностью плазменный протеин А (РАРР-А) и свободная бета-субъединица хорионического гонадотропина (далее — бета-ХГ) (11-14 недель), определение антител к бледной трепонеме (Treponema pallidum) в крови, определение антител классов М, G к вирусу иммунодефицита человека ВИЧ-1 и ВИЧ-2 в крови, определение антител классов М, G к антигену вирусного гепатита В и вирусному гепатиту С в крови.

- Микроскопическое исследование отделяемого женских половых органов на гонококк, микроскопическое исследование влагалищного отделяемого на грибы рода кандида. Определение глюкозы венозной плазмы натощак.
- Электрокардиография (далее — ЭКГ) по назначению врача-терапевта (врача-кардиолога).
- Ультразвуковое исследование (далее — УЗИ) органов малого таза (в сроке 11-14 недель).
- В ЖК вас направят на обследование у стоматолога.
Виды анализов крови:
*(1) Общий (клинический) анализ крови развернутый.
*(2) Анализ крови биохимический (общетерапевтический): общий белок, мочевина, креатинин, общий билирубин, прямой билирубин, аланин-трансаминаза (далее — АЛТ), аспартат-трансаминаза (далее — ACT), глюкоза, (при ожирении, отеках, преэклампсии беременных, при заболеваниях щитовидной железы, сахарном диабете, артериальной гипертензии, ишемической болезни сердца (далее — ИБС), церебро-васулярных заболеваниях — триглицериды крови, липопротеины высокой плотности (далее — ЛПВП), липопротеины низкой плотности (далее — ЛПНП), общий холестерин.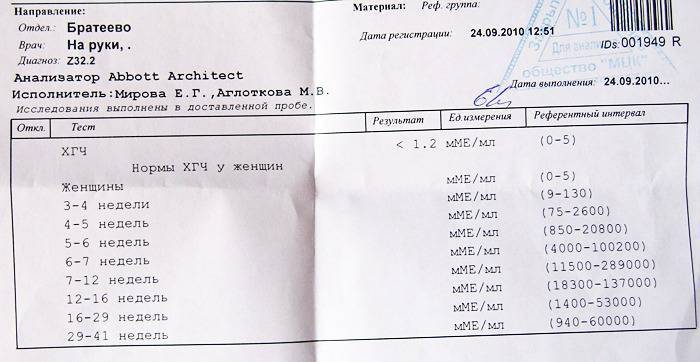
*(3) Коагулограмма (ориентировочное исследование системы гемостаза) — количество тромбоцитов, время свертывания, время кровотечения, агрегация тромбоцитов, активированное частичное тромбопласти новое время (далее — АЧТВ), фибриноген, определение протромбинового (тромбопластинового) времени.
*(4) Определение антител классов М, G (IgM, IgG) к вирусу краснухи в крови, определение антител к токсоплазме в крови.
Эти анализы можно сдать совершенно бесплатно в своей женской консультации по направлению от вашего врача акушера-гинеколога. Либо пройти платно в клиниках города.
Сдать анализ крови на ХГЧ (хорионический гонадотропин)
Метод определенияХемилюминесцентный иммуноанализ.
Исследуемый материал Сыворотка крови
Синонимы: Бета-ХГЧ общий.
Human Chorionic Gonadotropin; hCG; Pregnancy Quantitative hCG; Beta hCG; Total beta hCG.
Краткая характеристика определяемого вещества Хорионический гонадотропин человека
ХГЧ – гликопротеин с молекулярной массой около 46 кДа, синтезируемый в синтицио-трофобласте плаценты. ХГЧ состоит из двух субъединиц: альфа и бета. Альфа-субъединица (α-ХГЧ) идентична альфа-субъединицам гормонов гипофиза (ТТГ, ФСГ и ЛГ). Бета-субъединица (β-ХГЧ), используемая для иммунометрического определения гормона, уникальна.
Уровень β-ХГЧ крови уже на 6-8-й день после зачатия позволяет диагностировать беременность (концентрация β-ХГЧ в моче достигает диагностического уровня на 1-2 дня позже, чем в сыворотке крови). В первом триместре беременности ХГЧ обеспечивает синтез прогестерона и эстрогенов, необходимых для поддержания беременности желтым телом яичника. ХГЧ действует на желтое тело подобно лютеинизирующему гормону, то есть поддерживает его существование. Это происходит до тех пор, пока комплекс «плод-плацента» не приобретет способность самостоятельно формировать необходимый гормональный фон.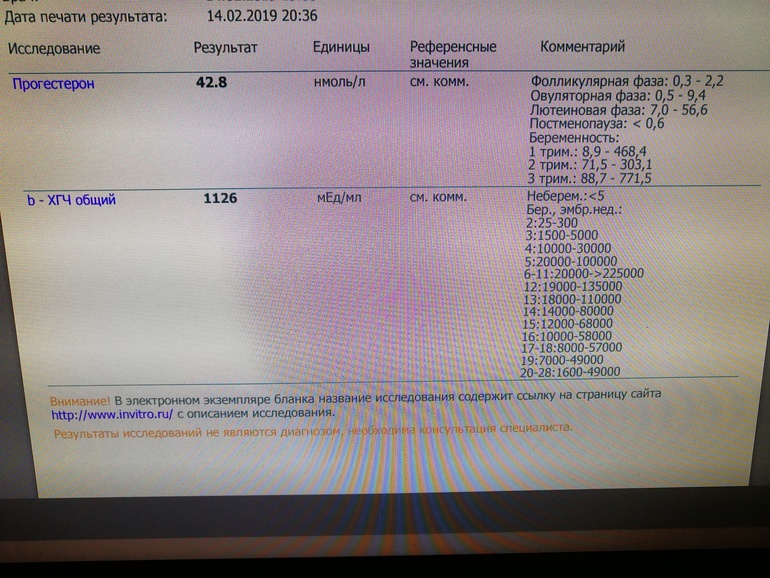
Синтез ХГЧ осуществляется в течение всей беременности.
При нормальном течении беременности в период между второй и пятой неделями содержание β-ХГЧ удваивается каждые 1,5 суток. Пик концентрации β-ХГЧ приходится на 10-11-й неделе беременности, затем его концентрация начинает медленно снижаться. При многоплодной беременности содержание ХГЧ увеличивается пропорционально числу плодов.
При каких состояниях может снижаться уровень ХГЧ
Пониженная концентрация ХГЧ может свидетельствовать об эктопической беременности или угрожающем аборте, задержке развития плода, недостаточности функции плаценты.
При каких состояниях, кроме беременности, может повышаться уровень ХГЧ
Высокий уровень ХГЧ может отмечаться при наличии трофобластических структур семином и несеминомных герминогенных опухолей.
С какой целью исследуют уровень общего бета-ХГЧ
Исследование общего бета-ХГЧ используют для раннего подтверждения беременности и динамического контроля ее течения, выявления внематочной беременности, оценки риска отклонений развития плода и осложнений беременности, выявления многоплодной беременности, оценки полноты оперативного прерывания беременности, при подозрении на угрозу прерывания беременности и неразвивающуюся беременность, в комплексной диагностике некоторых трофобластических заболеваний (хорионэпителиомы, пузырного заноса), дифференциальной диагностике опухолей яичек.
Что следует учесть при проведении исследования уровня ХГЧ
Чувствительность метода в большинстве случаев позволяет диагностировать беременность уже в первый-второй день задержки менструации, но из-за индивидуальных различий в скорости синтеза β-ХГЧ у женщин лучше проводить исследование не ранее 3-5-дневной задержки менструации во избежание ложноотрицательных результатов. В случае сомнительных результатов тест следует повторить дважды с интервалом в 2-3 дня. При определении полноты удаления эктопической беременности или аборта исследование β-ХГЧ проводят через 1-2 дня после операции для исключения ложноположительного результата.
В случае сомнительных результатов тест следует повторить дважды с интервалом в 2-3 дня. При определении полноты удаления эктопической беременности или аборта исследование β-ХГЧ проводят через 1-2 дня после операции для исключения ложноположительного результата.
Литература
ХГЧ после ЭКО — клиника Эмбрио
ХГЧ (хорионический гонадотропин человека) – особый гормон, являющийся важным показателем развития беременности. Хорионический гонадотропин вырабатывают клетки ворсинчатой оболочки эмбриона (хориона) сразу после его имплантации в эндометрий. В первом триместре беременности ХГЧ подобно лютеинизируюшему гормону обеспечивает синтез жёлтым телом яичника прогестерона и эстрогена, которые необходимы для поддержания беременности.
Оценка уровня хорионического гонадотропина в крови является наиболее достоверным методом определения беременности на ранних сроках. После проведения переноса эмбрионов в программе экстракорпорального оплодотворения (ЭКО) рекомендуется определять уровень ХГЧ в крови на 12-14-ый день.
В лабораторной практике исследуется бета единица хорионического гонадотропина. В норме показатели гормона в период между 2 и 5 неделями увеличиваются, как правило, в 1,5 – 2 раза каждые 2 дня и достигают максимального значения к началу второго триместра.
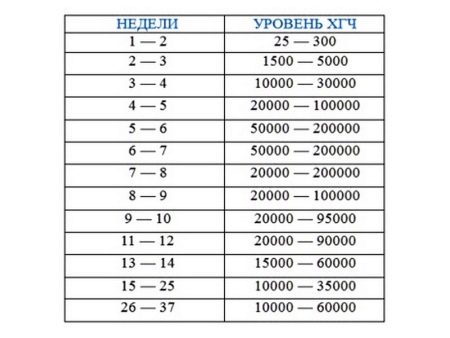
В зависимости от срока беременности содержание ХГЧ в крови, измеряемое в мМЕ/мл, примерно следующее:
- 2 недели – от 60 до 200;
- 4-5 недель – от 9000 до 28000;
- 6-7 недель – от 45000 до 190000;
- 8-11 недель – от 65000 до 250000;
После переноса эмбрионов важно наблюдать так же за динамикой ХГЧ. Врач может назначить повторный анализ через несколько дней. Его уровень важен как для подтверждения факта прогрессирования беременности, так и для определения рисков для эмбриона и матери (низкий прирост уровня ХГЧ может свидетельствовать о неразвивающейся или внематочной беременности).
Желательно проводить повторное исследование в той же лаборатории. Данные, полученные в различных лабораториях, могут отличаться — они зависят от оборудования, методик и реактивов, используемых в конкретном учреждении. Анализ рекомендуется сдавать утром натощак (воду не газированную пить можно), допустимо сдавать и днём через 5-6 часов после приема пищи. Так как существующие таблицы показателей ХГЧ по неделям являются усредненными, правильно интерпретировать результат может только специалист.
Распространенный экспресс-тест на беременность, которым может воспользоваться каждая женщина в домашних условиях, основан на определении хорионического гонадотропина в моче. Но необходимый для диагностирования беременности уровень данного гормона в моче достигается на несколько дней позже, чем его уровень в крови. Женщинам после ЭКО не рекомендуется делать экспресс-тесты до обозначенного врачом срока, так как они могут оказаться как ложноположительными, так и ложноотрицательными. Например, спустя несколько дней после переноса эмбриона тест может реагировать на «следы» триггера овуляции, действующим веществом которого является хорионический гонадотропин.
Например, спустя несколько дней после переноса эмбриона тест может реагировать на «следы» триггера овуляции, действующим веществом которого является хорионический гонадотропин.
Для окончательного подтверждения беременности необходимо проведение ультразвукового исследования не ранее, чем на 21-ый день после переноса эмбрионов.
Определение уровня ХГЧ (Хорионического Гонадотропина Человека) при беременности. — «Самый точный анализ. Но нужно смотреть в динамике»
В марте 2017 года у меня был регресс беременности, беременеть снова врачу разрешили через полгода. Забеременела ровно спустя 6 месяцев. Узнала еще до задержки, сразу начала принимать фолиевую кислоту, йод, старалась не болеть простудными заболеваниями.
В 5,5 недель (акушерских -по месячным) по причине тянущих болей побежала на узи, где не увидели эмбриона, только плодное яйцо размером на 3-4 недели. Отправили сдавать ХГЧ двукратно ( 2 раза с интервалом в 2 суток).
ХГЧ- это особый гормон, который вырабатывается при беременности, в норме он должен удваиваться за 2 суток до 11-12 недель.
Итак, я сдала анализы. На момент сдачи должно было быть 6 полных акушерских недель. Первый анализ : 3118 МЕ/л. Соответствует сроку 3-4 недели по таблице.
Меня в тот момент уже накрыла паника, но я себе запретила паниковать, так как понимала, что могла быть поздняя овуляции и тп, поэтому и срок меньше.
Через 3 дня снова сдаю анализ в этой же лаборатории: 2707 МЕ/л
Получила анализы я ночью уже. Проревела всю ночь, поняла, что если ХГЧ падает, то опять регресс.На завтра утром на УЗИ — а там!!! появился эмбрион, плодное яйцо на 5 недель, бьется сердечко!!! Как так? ХГЧ падает, а эмбриончик живой и сердцебиение есть. Врач УЗИ развела руками, сказала, что жизнь непредсказуема, нужно наблюдать. Забилась надежда, что анализы ХГЧ не достоверные.
Спустя еще неделю прихожу снова на контроль УЗИ. И тут вновь — эмбрион подрос по размеру до 6 недель, сердцебиение ритмичное, а плодное яйцо теперь отстает по таблице на 1-1,5 недели.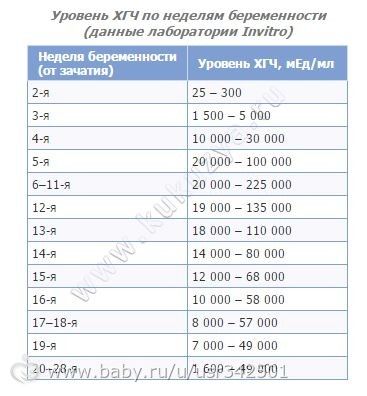 Грубо говоря- эмбриону тесно в плодном яйце, он в норме должен там «плавать».
Грубо говоря- эмбриону тесно в плодном яйце, он в норме должен там «плавать».
Решила еще раз сдать ХГЧ. Уже в другой лаборатории
Прошла неделя от показателя 2707, а новый анализ 3331 . Всего ….((((
Я иду к гинекологу со всеми УЗИ и ХГЧ. Она ответила, что давай еще неделю подождем. Пока пить дюфастон и валерианку.
Через неделю на УЗИ — срок 7.5 недель по эмбриону, эмбрион подрос, плодное яйцо меньше нормы, но не критично. Я плакала от счастья.
Сдала анализы для постановки на учет. А через неделю появились едва видимые выделения — как грязная вода на туалетной бумаге. Я бегом к гинекологу, на осмотре не понравилась матка, не соответствует сроку, тут же на УЗИ — сердцебиения нет, срок по ктр эмбриона (длине) — по прежнему 7,5 недель. Диагноз — неразвивающаяся беременность, регресс.
Все . Занавес. Направление на вакуум-аспирацию полости матки (чистку). О ней я писала подробно в прошлый раз. Почитайте, если кому интересно(вакуум-аспирация при регрессе).
Не буду писать о своем психологическом состоянии, думаю, и так понятно, что мне было очень невесело. Напишу объективно:
1. На момент диагноза регресс было 10 акушерских недель.
2. У меня был токсикоз, подташнивало, болела грудь, была сонливость сильная.И все это сохранялось еще неделю после чистки.
3.Я принимала все препараты- дюфастон, фолиевую. Не поднимала тяжести, не пила, не курила, не болела ничем.
4. Оглядываясь назад — о том, что это регресс можно было сказать после второго анализа ХГЧ, когда ХГЧ снизился, но эмбрион продолжал расти еще месяц. И целый месяц были надежды.
5. Анализ ХГЧ действительно достоверный. Как ни печально это в моем случае.
6. Я находила в сети для себя такой ответ , что если ХГЧ растет неправильно, то это свидетельствует и генетических проблемах у плода. И замирание крайне вероятно, это естественный отбор. Жестоко, но лучше потерять на 10 неделях, чем в 25 или родить крайне нездорового ребенка. Но ведь надеялась я до последнего. Я искала в интернете запрос : «эмбрион растет, а ХГЧ падает». Я очень хотела подробных историй, может теперь моя кому-то пригодится.
Я искала в интернете запрос : «эмбрион растет, а ХГЧ падает». Я очень хотела подробных историй, может теперь моя кому-то пригодится.
Всем желаю счастливых здоровых беременностей. Пусть ваш ХГЧ непременно удваивается!
уровней ХГЧ | Американская ассоциация беременных
ХГЧ ( Хорионический гонадотропин человека) часто называют гормоном беременности, потому что он вырабатывается клетками плаценты, которые питают яйцеклетку после ее оплодотворения и прикрепляются к стенке матки. Уровни можно сначала определить с помощью анализа крови примерно через 11 дней после зачатия и примерно через 12-14 дней после зачатия с помощью анализа мочи. Недорогие тесты на беременность для раннего выявления мочи можно приобрести у нашего корпоративного спонсора Fairhaven Health.
Обычно уровень ХГЧ удваивается каждые 72 часа. Уровень достигнет своего пика в первые 8-11 недель беременности , а затем будет снижаться и выравниваться до конца беременности.
Что нужно знать об уровнях ХГЧ:
- По мере того, как вы продвигаетесь во время беременности и уровень ХГЧ становится выше, время, необходимое для удвоения, может увеличиваться примерно до 96 часов.
- Следует проявлять осторожность при производстве слишком большого количества ХГЧ.Нормальная беременность может иметь низкий уровень ХГЧ и привести к появлению совершенно здорового ребенка. Результаты УЗИ после 5-6 недель беременности намного точнее, чем с использованием чисел ХГЧ.
- Уровень ХГЧ менее 5 мМЕ / мл считается отрицательным для беременности, а уровень выше 25 мМЕ / мл считается положительным для беременности.
- Уровень ХГЧ от 6 до 24 мМЕ / мл считается серой зоной, и вам, скорее всего, потребуется повторное тестирование, чтобы увидеть, повышается ли ваш уровень, чтобы подтвердить беременность.
- Гормон ХГЧ измеряется в милли-международных единицах на миллилитр (мМЕ / мл).

- Трансвагинальное УЗИ должно показать по крайней мере гестационный мешок, когда уровень ХГЧ достигнет 1000–2000 мМЕ / мл . Поскольку уровни могут сильно различаться, а датировка зачатия может быть ошибочной, диагноз не следует ставить на основании результатов УЗИ до тех пор, пока уровень ХГЧ не достигнет , по крайней мере, 2000 мМЕ / мл .
- Одного чтения недостаточно для большинства диагнозов.Когда возникает вопрос о здоровье беременной, несколько тестов на ХГЧ, проведенных с интервалом в пару дней, дают более точную оценку ситуации.
- Уровни ХГЧ не следует использовать для датирования беременности, поскольку эти цифры могут сильно различаться.
- Есть два распространенных типа тестов на ХГЧ. Качественный тест определяет, присутствует ли ХГЧ в крови. Количественный тест (или бета) измеряет количество ХГЧ, фактически присутствующего в крови.
Нормы содержания ХГЧ по неделям во время беременности
* Эти цифры являются всего лишь рекомендацией . — у каждой женщины уровень ХГЧ может повыситься по-разному. Значение имеет не обязательно уровень, а его изменение.
— у каждой женщины уровень ХГЧ может повыситься по-разному. Значение имеет не обязательно уровень, а его изменение.
Что означает низкий уровень ХГЧ?
Низкий уровень ХГЧ может означать любое количество вещей, и его следует повторно проверить в течение 48-72 часов, чтобы увидеть, как изменяется уровень. Низкий уровень может обозначать:
Высокий уровень ХГЧ — это плохо?
Высокий уровень ХГЧ также может означать ряд вещей, и его следует повторно проверить в течение 48-72 часов, чтобы оценить изменения уровня. Высокий уровень может обозначать:
Следует ли мне регулярно проверять уровень ХГЧ?
Врачи обычно не проверяют уровень ХГЧ в плановом порядке, если только у вас нет признаков потенциальной проблемы.
Медицинский работник может перепроверить ваш уровень, если у вас кровотечение, сильные спазмы или выкидыш в анамнезе.
Чего мне ожидать после потери беременности?
Большинство женщин могут ожидать, что их уровни вернутся к диапазону небеременных примерно через 4-6 недель после того, как произошла потеря беременности.
Это может различаться по тому, как произошла потеря (самопроизвольный выкидыш, процедура D&C, аборт, естественные роды) и насколько высокими были уровни во время потери.
Медицинские работники обычно продолжают проверять уровни ХГЧ после потери беременности, чтобы убедиться, что они вернулись к <5.0.
Что может повлиять на мой уровень ХГЧ?
Если результат теста положительный, скорее всего, вы беременны. Ложные срабатывания крайне редки. Однако есть некоторые условия, которые могут вызвать ложноположительный результат, например, определенные виды рака и ранний выкидыш. Некоторые антитела также могут повлиять на результаты теста.
Лекарства, содержащие ХГЧ, также могут влиять на уровень ХГЧ.
Эти лекарства часто используются для лечения бесплодия, и ваш лечащий врач должен посоветовать вам, как они могут повлиять на результаты теста.
Все другие лекарства, такие как антибиотики, болеутоляющие, противозачаточные или другие гормональные препараты, не должны влиять на тест, измеряющий ХГЧ.
Загрузите приложение Fetal Life: iOS / Android со счетчиком ударов и другими полезными инструментами дородового оздоровления.
Хотите узнать больше?
Составлено с использованием информации из следующих источников:
1. Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США
www.fda.gov
2.Башир, я; Ихенету, К; Miller, J.J .; Gim, M .; Липпманн, С. Положительный тест на беременность у психиатрических пациенток в постменопаузе — что думать? Психиатрия (Эджмонт). Февраль 2006 г.
Что означает мой уровень ХГЧ?
Итак, вы находитесь в процессе ЭКО, и теперь вы ждали долгие 10–16 дней своего первого теста на беременность. Ваш уровень ХГЧ снова становится положительным. Поздравляю!
Затем начинается паника. У меня слишком мало номера? Это слишком высоко? Означает ли это, что у меня близнецы? Тройняшки? В InVia Fertility пациенты часто просят нас интерпретировать их уровень ХГЧ по результатам первого положительного теста — и, по правде говоря, в большинстве случаев это невозможно.
Что измеряет уровень ХГЧ?
ХГЧ (хорионический гонадотропин человека) — это «гормон беременности». Он выявляется вскоре после имплантации и обычно удваивается каждые 72 часа. Он достигает своего пика к 8-11 неделям беременности и выравнивается. Уровень ХГЧ ниже 5 считается отрицательным. От 5 до 25 считается низко положительным и может предупредить врача об аномальной беременности (например, химической или внематочной) Более 25 считается положительным результатом для беременности.
При этом один уровень ХГЧ не дает много информации. Необходимо повторить измерения уровня сыворотки (крови), чтобы увидеть, повышается или понижается уровень соответственно. Как только уровень ХГЧ достигнет примерно 1000, трансвагинальное УЗИ сможет обнаружить гестационный мешок в матке. После этого серийное ультразвуковое исследование предоставит вашему специалисту по фертильности самую важную информацию.
Диапазон уровней ХГЧ и их значение
В таблице ниже представлены медианные уровни ХГЧ, а также их диапазон.Как видите, ассортимент существенно разнится:
Диапазон для одиночных детей составляет 5 — 397, а для близнецов — 48 — 683. Как вы можете видеть, существует большое совпадение между первым уровнем ХГЧ у одиночек и близнецов. Это означает, что даже если у вас первый уровень ХГЧ 397, это может быть одноплодная беременность. Также, если первый уровень ХГЧ равен 48; это могла быть двойная беременность. Таким образом, один уровень ХГЧ не может отличить одноплодную беременность от многоплодной. Конечно, если первый уровень ХГЧ, скажем, 1200 мМЕ / мл; это больше всего похоже на многоплодную беременность, но вы не можете быть уверены, пока не сделаете УЗИ пару недель спустя.
Аналогичное наблюдение можно сделать и в отношении выкидыша. Здесь диапазон первого уровня ХГЧ составляет от 5 до 268. Таким образом, даже у пациентов с (превосходным) первым уровнем ХГЧ 268 мМЕ / мл может произойти выкидыш.
Наконец, на ваш уровень ХГЧ может повлиять перенос эмбриона на 5-й или 3-й день.
Итог
Итак, подведем итоги: когда первый тест на ХГЧ положительный, это отличная новость — вы преодолели огромное препятствие, и это нормально — наслаждаться моментом! Вы действительно беременны! Однако может быть разумным помнить, что последующие уровни ХГЧ должны показывать соответствующее повышение, а последующие ультразвуковые исследования должны показывать соответствующий рост, прежде чем можно будет подтвердить, что это продолжающаяся беременность.
Уровни ХГЧ, указанные выше, являются ориентировочными. Из правил всегда есть исключения. Вот почему, даже если уровень ХГЧ низкий, важно продолжать прием лекарств и продолжать наблюдение за пациентами .
Чтобы работать с квалифицированным, сертифицированным специалистом по лечению бесплодия, запишитесь на прием в одну из четырех клиник репродуктивного здоровья InVia в Чикаго.
За одну неделю я забеременела, у меня случился выкидыш, и мне поставили диагноз угрожающее жизни осложнение, которого я не понимал
Автор: Келли Глисон, доктор философии, RN
В воскресенье после того, как я получила очень слабый, но положительный тест на беременность, я взволнованно убрала комнату, которую мы с мужем мечтали сделать детской, когда покупали дом.Я позвонил ему наверх, чтобы спросить, может ли, по его мнению, детская кроватка поместиться в комнате с кроватью размера «queen-size», и согласен ли он покрасить мебель в белый цвет, а комнату в мятно-зеленый. Я был так счастлив, он собирался стать отличным отцом. Затем внезапно я почувствовал сильную боль в животе.
Я легла и написала своему лучшему другу и маме: «Это нормально? Это так больно ».
«Да, беременность доставляет дискомфорт. Успокойся, — ответила мама.
Но мой муж отправил меня в отделение неотложной помощи, и, спустя несколько тестов, практикующая медсестра прослезилась, когда рассказала мне результаты.Мой уровень ХГЧ (гормона, указывающего на беременность) был на низком уровне для кого-то от 4 до 5 недель, а УЗИ не показало наличия ребенка. Возможно, у меня случился выкидыш, и мне потребуются дополнительные анализы, чтобы подтвердить это.
Но вот что касается беременности: каждый симптом можно интерпретировать по-разному.
Моя беременность была обнаружена, но на УЗИ не было обнаружено ребенка. Этот может вызывать беспокойство, но тогда обычно нет свидетельств рождения ребенка в возрасте от 4 до 5 недель или при моем уровне ХГЧ, 200.Мой уровень ХГЧ был на нижнем уровне для кого-то 4–5 недель, но он все еще находился в смехотворно большом «нормальном» диапазоне от 5 (нижний предел) через 4 недели до 7340 (верхний предел) в течение 5 недель. Спазмы в животе могут означать, что у меня возникло опасное осложнение или что моя матка расширяется. С моей беременностью происходило что-то забавное, поэтому я надеялась, что все еще могу быть беременной.
Во вторник я сделал дополнительный тест на ХГЧ, и мой уровень утроился с до 600.Ваш уровень ХГЧ должен как минимум удвоиться при здоровой беременности — тройных, ХГЧ могут быть близнецами! Я позвонила мужу, чтобы сказать ему, что боль в животе, вероятно, просто моя подготовка к рождению близнецов!
В четверг я взволнованно поделился этой новостью на моем следующем приеме у OBGYN, но мой провайдер был более сдержанным. «Иногда это втрое больше, чем последняя попытка вашего тела бросить вызов», — сказала она. «Я хочу еще один тест на ХГЧ».
Это 590. Я по-прежнему надеюсь, что это могут быть исчезающие близнецы — маловероятный, но все же возможный! Но к субботе я признаю, что у меня выкидыш; У меня были боли в животе и кровянистые выделения, и мой субботний тест показал тот же уровень ХГЧ, около 600.
Два дня назад я думала, что у меня близнецы, теперь я истерически плачу из-за своего выкидыша, и внезапно дежурный акушер, которого я никогда раньше не встречал, звонит и говорит, чтобы я немедленно явился в отделение неотложной помощи. Мне сейчас нужны «D&C и метотрексат», потому что мои «симптомы кричат внематочные». Я медсестра, но здоровье матери — не моя специальность. Что это обозначает?!
В качестве пояснения она сказала: «О, это займет всего 5 минут, как только мы получим комнату и медсестру, это просто для того, чтобы я могла получить образец ткани для подтверждения.»Она сказала больше, но теперь я боюсь, а также эмоционально». Провайдер сообщает, а я не понимаю, что мне предстоит принять несколько серьезных решений.
Я не обрабатываю и не принимаю то, что она мне говорит:
- Что у меня, вероятно, внематочная беременность, опасное для жизни состояние, при котором мой ребенок растет в фаллопиевой трубе вне моей матки.
- Что она хочет, чтобы мне сделали дилатацию и выскабливание (D&C), хирургическую процедуру, часто выполняемую после выкидыша, чтобы удалить содержимое матки (что, если бы ребенок действительно был там ?!), в качестве теста для подтверждения. что у меня внематочная беременность.Или
- Что она хочет, чтобы я принял метотрексат, химиотерапевтическое средство с ужасными побочными эффектами, в качестве лекарства от внематочной беременности, в существовании которого она уверена на 95 процентов.
Я не обрабатывал то, что она мне рассказывала, пока не встретил ее лично, пока она получала мое информированное согласие, и я уже был одет для операции, которую я не знал. Я медсестра с высокой санитарной грамотностью, но до этого момента я настолько не знала, что такое «D&C», что я написала своей подруге, что немного опоздаю на нее.м. день рождения.
Я согласился с D&C, но есть еще одно скрытое решение, которое нужно принять, когда я просыпаюсь после операции. Они не могут подтвердить, что моя беременность была внематочной, до тех пор, пока через несколько дней не будут получены результаты на тканях, но врач-акушер хочет, чтобы я принял метотрексат, химиотерапевтический препарат, сейчас. Очень теплая, профессиональная медсестра, которая выздоравливает, явно беспокоится о том, чтобы дать мне метотрексат; она носит три пары перчаток, объясняя все побочные эффекты… и я решаю (вежливо) отказаться от лечения, пока моя внематочная беременность не подтвердится.
Они не могли помешать мне уйти, но два разных врача-гинеколога нашли свое время, чтобы убедить меня принять метотрексат и повторить опасный характер моей все еще нелеченной (и все еще неподтвержденной) внематочной беременности. Дежурный врач-гинеколог объяснил так, как я, наконец, понял, что если я откладываю лечение своей внематочной беременности, нежизнеспособная оплодотворенная яйцеклетка может вырасти больше в неправильном месте, что может вызвать опасное для жизни кровотечение или вызвать разрушение маточной трубы разрыв, угрожающий моим шансам на детей в будущем.
Я не мог заснуть в воскресенье вечером, тупая боль в правом боку была напоминанием о том, что я, упрямо отказываясь от лекарств, подвергал себя риску разрыва маточных труб. В понедельник я возвращаюсь в отделение неотложной помощи с болью и получаю метотрексат, и на следующий день моя внематочная беременность подтвердилась.
Оглядываясь назад, я получил лечение по учебнику: моя боль не игнорировалась, моя внематочная беременность была обнаружена как можно раньше, и мой врач прописал метотрексат и провел диагностику и лечение, чтобы подтвердить, что у меня внематочная беременность, поскольку она не была видно на УЗИ.
Но за одну неделю я была беременна, у меня могло быть выкидыш, я думала, что у меня близнецы, я признала, что у меня выкидыш, а потом мне поставили диагноз — неподтвержденное, но опасное для жизни осложнение. И в моем уязвимом эмоциональном состоянии мне пришлось принять так много серьезных решений по поводу лечения, с которыми я не был знаком и не совсем понимал. Я позвонила маме, чтобы подтвердить, что мои решения были правильными и во всех отношениях соответствовали нашей католической вере. Я не был уверен, насколько открыто я могу рассказать о том, что со мной происходит, поскольку люди не говорят о выкидышах.И я до сих пор не уверен, что согласился бы с D&C, если бы понял, что операция была просто тестом, и что результаты не вернутся вовремя, чтобы обосновать мое решение о метотрексате в любом случае.
У меня больше, чем у большинства людей. Замечательный, поддерживающий муж, высокая медицинская грамотность (хотя и не в отношении деторождения), медицинская страховка, отличные акушеры, которые постоянно следили за ней, работа, на которой я могу работать из дома, и больше планов на обед и ужин, чем когда-либо, потому что мой бесконечный фантастический система поддержки не хочет, чтобы я был один.И все еще воняет. А это еще болит.
В самых неотложных ситуациях пациенты не ожидают, что им придется принимать решение о лечении, если диагноз не подтвержден. Пациенты не до конца понимают все риски и преимущества, а также причины, по которым врачи принимают решения, которые они принимают. Это так страшно — пойти в операционную, а потом прописать лекарство с опасными побочными эффектами только на основании интуиции врача. Пациенты должны полностью понимать свои возможности, независимо от того, являются ли они опытной практикующей медсестрой или имеют образование ниже средней школы.«Совместное принятие решений» — это не прихоть, это жизненно важно.
Подробнее Д-р Келли Глисон:
ОБ АВТОРЕ:
Келли Глисон, доктор медицинских наук, доцент Школы медсестер, преподает информатику. В своем исследовании она стремится разработать методы уменьшения диагностических ошибок с помощью инструментов медицинских информационных технологий, ориентированных на пациентов.
ХГЧ — Беременность, сыворотка, количественный
ХГЧ — беременность, сыворотка, количественный
Средний сборник:
| Трубка сепаратора плазмы 4.5 мл |
Минимум:
3 мл цельной крови в светло-зеленой верхней пробирке или ДВА Устройства Microtainer ® .
Тестирование График:
24 часа в сутки, 7 дней в неделю, включая праздничные дни.
Turn Around Время:
30 минут (при поступлении в лабораторию)
Базовый диапазон:
недель беременности Ожидаемый диапазон
мМЕ / мл
3 недели 5-72
4 недели 10 - 708
5 недель 217 - 8 245
6 недель 152 - 32 177
7 недель 4059 - 153 767
8 недель 31,366 - 149,094
9 недель 59,109 - 135,901
10 недель 44,186 - 170,409
12 недель 27,107 - 201,165
14 недель 24 302 - 93 646
15 недель 12,540 - 69,747
16 недель 8,904 - 55,332
17 недель 8,240 - 51,793
18 недель 9,649 - 55,271
Небеременные женщины: Комментариев:
На этот анализ может значительно повлиять высокие дозы биотина (> 5 мг доза), принятые в течение предыдущих 12 часов.Высокие концентрации биотина может привести к ложному занижению результатов. Эти концентрации могут быть обнаружен у пациентов, принимающих добавки с биотином, отпускаемые без рецепта. содержание биотина намного превышает пищевые потребности. Образцы следует собирать не ранее, чем через 12 часов после последняя доза.Этот анализ распознает интактный «холо-гормон» ХГЧ, продуцируемый в беременность, но может не распознавать другие формы ХГЧ (например, ХГЧ »), продуцируемый в других условиях, таких как опухоли половых клеток, яичники, мочевой пузырь, поджелудочная железа, желудок, легкие и печень.
Методология:
Электрохемилюминесцентный иммуноанализ
Образец Обработка:
Центрифуга со скоростью и временем, необходимыми для барьерного разделения плазмы / сыворотки и клеток в течение 1 часа после сбора. Отправьте образец в оригинальной пробирке. Не переносите на другую трубку.
Каждый образец должен быть помечен как минимум ДВУМЯ полными идентификаторами пациента (Имя / Фамилия и Дата рождения достаточно для клиентов, не связанных с UIHC), чтобы избежать отклонения / задержек образца.
Образец Хранение:
Холодильник.
Все требования к хранению образцов предназначены для доставки в UIHC в течение 24 часов после сбора для тестирования. Если образцы не будут доставлены в этот период времени, позвоните в основную лабораторию UIHC для получения инструкций по альтернативному хранению / транспортировке (319-356-3527).
Транспорт Инструкции:
Поместите промаркированный образец в пакет для биологических опасностей с замком-молнией; запечатать мешок.
Поместите заполненную заявку во внешний карман сумки.
Транспортировка в охладителе с упаковками с охлаждающей жидкостью.
Гормоны ХГЧ: что такое гормоны ХГЧ и как они влияют на беременность
Каждая здоровая беременность требует определенного уровня гормона ХГЧ, который можно определить с помощью теста на беременность. Уровни вашего гормона ХГЧ могут сказать, беременны ли вы, но это еще не все, что уровни ХГЧ могут сказать о вашей беременности. Читайте дальше, чтобы узнать больше.Что такое ХГЧ?
Полная форма ХГЧ — хорионический гонадотропин человека, который вырабатывается внешним слоем структуры на ранних сроках беременности и до эмбриона, называемой бластоцистой.Этот внешний слой снабжает эмбрион питательными веществами, а затем образует часть плодных оболочек и плаценты. Наличие гормона ХГЧ обычно является признаком беременности, но также может означать внематочную беременность. Внематочная беременность — это когда оплодотворенная яйцеклетка имплантируется не в матку, а где-то еще.
Как измерить ХГЧ? Легкодоступные домашние наборы тестов на беременность могут определять ХГЧ в моче, когда он достигает 25 мМЕ / мл или более. Существуют также наборы, известные как наборы для раннего обнаружения, которые могут обнаруживать, даже когда уровень ХГЧ составляет всего 10 мМЕ / мл.Эти тесты не показывают точные уровни гормона ХГЧ, а просто показывают, достаточно ли они высоки, чтобы указывать на беременность.
Хотя анализы крови более чувствительны, так как они позволяют выявить беременность раньше, чем анализ мочи. Уровни также могут подтвердить точную стадию беременности. Если у вас нет осложнений при беременности, вам не нужно проверять уровень ХГЧ после подтверждения беременности.
Каковы здоровые уровни ХГЧ?
Уровни ХГЧ широко варьируются в течение всей беременности.Во время здоровой беременности уровень ХГЧ повышается на 50 процентов каждые 48 часов. Пик уровня ХГЧ составляет около 10 недель.
Вот график диапазона ожидаемых уровней в разное время:
Менее 1 недели от 5 до 50 мМЕ / мл
1-2 недели от 50 до 500 мМЕ / мл
от 2 до 3 недель от 100 до 5000 мМЕ / мл
от 3 до 4 недель от 500 до 10 000 мМЕ / мл
от 4 до 5 недель от 1000 до 50 000 мМЕ / мл
от 5 до 6 недель от 10000 до 100000 мМЕ / мл
от 6 до 8 недель от 15000 до 200000 мМЕ / мл
от 8 до 12 недель от 10000 до 100000 мМЕ / мл
Что делать, если у вас слишком низкий уровень ХГЧ?
Низкий уровень ХГЧ может просто быть признаком ранней беременности.Но если они не увеличиваются через несколько дней, это может указывать на внематочную беременность. Это возможно только тогда, когда вы сделаете два анализа крови с интервалом в несколько дней.
Что делать, если уровень ХГЧ слишком высок?
Высокий уровень ХГЧ может сигнализировать о близнецах или тройняшках, но также может быть признаком гестационной трофобластической болезни (GTD). Если ваши ранние показатели ХГЧ слишком высоки, вам необходимо проконсультироваться с врачом, чтобы узнать точную причину. Ваш врач может также попросить вас проверить уровень ХГЧ на более поздних сроках беременности, если вы испытываете гиперемезис беременных (тяжелое утреннее недомогание), тиреоидный шторм и вагинальное кровотечение, которые являются симптомами ГТД.
Когда уровень ХГЧ вернется к уровню до беременности?
При нормальной беременности уровень ХГЧ возвращается к норме через шесть недель после родов.
Уровень ХГЧ в сыворотке крови матери выше при наличии плода женского пола уже на 3 неделе после оплодотворения | Репродукция человека
79″> Введение
Было показано, что пол плода оказывает значительное влияние на уровень ХГЧ в сыворотке крови матери (MSHCG).Первоначально было продемонстрировано, что MSHCG в третьем триместре выше у женщин, вынашивающих плод женского пола, чем у женщин с плодом мужского пола (Brody and Carlstrom, 1965; Hobson and Wide, 1974; Wide and Hobson, 1974; Danzer et al. , 1980; Deville и др. , 1980; Obiekwe and Chard, 1982). Благодаря широкому использованию биохимического скрининга во втором триместре на синдром Дауна, во втором триместре в большинстве исследований были продемонстрированы такие же гендерные различия (Leporrier et al., 1992; Локвуд и др. , 1993; Santolaya-Forgas et al. , 1997; Bazzett et al. , 1998; Ghidini et al. , 1998; Spong et al. , 1999; Steier et al. , 1999; Спенсер, 2000). Два недавних исследования показали, что уровень свободного β-ХГЧ в сыворотке крови матери также значительно выше в конце первого триместра (10–14 недель беременности) у женщин, вынашивающих плод женского пола (de Graaf et al. , 2000; Yaron et al. , 2001).
Причина гендерных различий в материнской сыворотке ХГЧ остается неуловимой с тех пор, как Броуди и Карстром впервые описали это явление в 1965 году (Brody and Carlstrom, 1965).Было высказано предположение, что гендерные различия в MSHCG являются результатом дифференциальной активности гипоталамо-гипофизарно-гонадной оси плода (Obiekwe and Chard, 1982), тем самым влияя на уровни прегнандиола (Rawlings and Krieger, 1964), прогестерона и андрогенов у плода. (Бородицкий и др. , 1975), тестостерон или эстрадиол (Danzer и др. , 1980), которые, в свою очередь, влияют на выработку или использование ХГЧ. В качестве альтернативы было предложено, что гендерные различия в MSHCG опосредованы половыми хромосомами трофобласта, в результате чего некоторые гены на Х-хромосоме, которые избегают инактивации, могут быть чрезмерно экспрессированы плацентой в присутствии плода женского пола ( Обикве и Чард, 1982, 1983).
Наша гипотеза заключалась в том, что если гендерные различия в MSHCG могут быть продемонстрированы до установления оси гипоталамуса-гипофиза-гонад плода, то они могут быть приписаны дифференциальной экспрессии генов трофобластом. Таким образом, мы решили определить, можно ли выявить гендерные различия в MSHCG уже на 3 неделе после оплодотворения, когда обычно сначала измеряется MSHCG. Хотя маркеры материнской сыворотки могут несколько измениться при ЭКО (Lam et al., 1999), мы выбрали эту настройку, потому что точный гестационный возраст документируется с точностью до дня, доступны несколько измерений MSHCG, а количество гестационных мешков оценивается сонографически на ранней стадии.
84″> Пациентов
В исследование были включены 335 пациентов, перенесших 347 циклов ЭКО в отделении ЭКО Расина Тель-Авивского медицинского центра. Индукция овуляции достигалась стандартным протоколом аналога GnRH и HMG (Pergonal; Teva Pharmaceutical Industries, Израиль), как описано ранее (Ben-Yosef et al., 1999). Забор ооцитов был запланирован через 34–35 ч после введения 10 000 МЕ ХГЧ (Chorigon; Teva Pharmaceutical Industries, Израиль). Осеменение извлеченных ооцитов проводили стандартным осеменением или ИКСИ в соответствии с параметрами сперматозоидов. Скорость и качество дробления эмбрионов оценивали на 2 или 3 день, и для переноса выбирали эмбрионы самого высокого качества. Количество перенесенных эмбрионов варьировалось в зависимости от возраста пациента, количества ранее неудачных циклов ЭКО и качества эмбрионов.
88″> Статистический анализ
Переменные пациентов и исходы беременности были получены из нашей собственной персонализированной базы данных «Компьютерное оплодотворение». Данные были классифицированы по гестационному возрасту в днях и полу плода. Поскольку уровни MSHCG сначала быстро повышаются, ожидаемые уровни для каждого дня беременности значительно различаются. Таким образом, чтобы можно было сравнивать разные гестационные сроки, уровни MSHCG были выражены как скорректированные по гестационному возрасту кратные (суточные) медианы (MoM), аналогично биохимическому скринингу в первом и втором триместрах (Wald et al., 1988). Преимущество использования медианы, а не среднего, в качестве меры центральной тенденции состоит в том, что на нее не влияют случайные выпадающие значения. Средние значения MSHCG были рассчитаны для каждого дня после оплодотворения для плодов мужского и женского пола. В целях статистического анализа MoM для всей исследуемой группы были рассчитаны в соответствии с медианами, полученными только от женщин в исследовании, которые вынашивали плод мужского пола.
Распределение MoM MSHCG искажено, как показано на рисунке I.Однако log 10 MSHCG MoM распределяется по Гауссу по всему диапазону значений (Wald et al. , 1988). Следовательно, журнал 10 MSHCG MoM может быть сравнен с использованием двустороннего непарного теста Стьюдента t , предполагая равную дисперсию, как описано ранее (Spencer, 2000).
Для сравнения демографических показателей пациентов и переменных лечения использовались тесты Стьюдента t и χ 2 , в зависимости от ситуации. A P -значение <0.05 считали статистически значимым.
95″> Обсуждение
Несмотря на многочисленные сообщения, подтверждающие влияние пола на уровни MSHCG во втором и третьем триместрах беременности и в конце первого триместра (10–14 недель беременности) (de Graaf et al. , 2000; Yaron et al. , 2001), удовлетворительного объяснения этому явлению не дано.Броуди и Карлстром впервые продемонстрировали, что уровни общего ХГЧ в сыворотке крови матери в третьем триместре были значительно повышены у женщин с плодом женского пола по сравнению с таковыми с плодом мужского пола (Brody and Carlstrom, 1965). Они предположили, что это может быть результатом экскреции прегнандиола во второй половине беременности, основывая свою гипотезу на наблюдениях Роулингса и Кригера, которые отметили высокое соотношение мужчин и женщин у плодов матерей с высокой экскрецией прегнандиола (Rawlings and Krieger , 1964).Несколько последующих отчетов подтвердили это наблюдение, но только в третьем триместре.
Crosignani et al . также отметили значительно более высокие концентрации ХГЧ в околоплодных водах, когда плод был женским, чем когда он был мужским (Crosignani et al. , 1972). Хобсон и Уайд сообщили, что концентрация ХГЧ в плаценте была ниже, когда плод был мужским (Hobson and Wide, 1974; Wide and Hobson, 1974), и предположили, что это гендерное различие может быть связано с разной скоростью инактивации. или использование ХГЧ плодом или матерью, или что мужские и женские половые железы по-разному регулируют выработку гонадотропинов плацентой.Бородицкий и др. . предположил, что разница в MSHCG между самками и самцами может указывать на то, что плод осуществляет контроль над выработкой ХГЧ в плаценте, но признал, что нельзя исключать первичное генетическое различие в функции плаценты (Бородицкий et al. , 1975) . Они также предположили, что более высокие уровни прогестерона, присутствующие в пупочных артериях мужчин, могут иметь ингибирующий эффект на выработку ХГЧ, что приводит к более низким уровням ХГЧ в мужской плаценте.Они также предположили, что андрогены, происходящие от плода мужского пола, могут подавлять выработку ХГЧ плацентой.
Danzer и др. . оценили возможность использования уровней MSHCG в третьем триместре для прогнозирования пола плода, но обнаружили, что это нецелесообразно (Danzer et al. , 1980). Они предположили, что стероидная среда плода может частично регулировать выработку ХГЧ плацентой. В подтверждение этой гипотезы они указали на значительную обратную корреляцию между уровнем тестостерона и эстрадиола в пуповинной крови у младенцев мужского пола и MSHCG.В серии из 96 нормальных беременностей, Deville et al . отметили, что MSHCG, его субъединица α и особенно β-субъединица были выше в случаях плодов женского пола, хотя это не достигло статистической значимости (Deville et al. , 1980).
Обикве и Чард подтвердили предыдущие наблюдения, что MSHCG выше у женщин, вынашивающих плод женского пола, только на поздних сроках беременности (Obiekwe and Chard, 1982). Они предположили, что наиболее очевидным объяснением этого феномена может быть некоторая конкретная связь с развитием гипофизарно-гонадной системы плода.Они также предположили, что разница может быть «опосредована … на более фундаментальном уровне половыми хромосомами трофобласта». Действительно, в следующей статье Обикве и Чард оценили уровни других плацентарных белков в материнской сыворотке, включая плацентарный лактоген человека (HPL), белок Schwangerschaft (SP 1 ) и плацентарный белок 5 (PP 5 ). Они обнаружили, что HPL, а также ХГЧ повышается у матерей, вынашивающих плод женского пола, но не обнаружили изменений в SP 1 или PP 5 (Obiekwe and Chard, 1983).Они пришли к выводу, что предыдущие предположения, приписывающие половые различия в MSHCG потенциальной роли ХГЧ как гонадотропина у плода, могут быть исключены, поскольку «этот аргумент не может быть легко расширен, чтобы включить HPL или стероидную сульфатазу плаценты». Они предположили, что «синтез плацентарных белков может быть связан с количеством Х-хромосом с почти полной инактивацией в некоторых случаях (SP 1 , PP 5 ), частичной инактивацией в других (ХГЧ, HPL) и отсутствием инактивация стероидсульфатазой (СТС).«Хотя эта теория определенно применима к STS, который отображается на хромосоме X и, как известно, избегает инактивации (Migeon et al. , 1982), ни гены HCG, ни его рецептор не расположены на X-хромосоме.
С появлением биохимического скрининга синдрома Дауна во втором триместре несколько исследований обнаружили значительно более высокие уровни MSHCG в присутствии плода женского пола (Leporrier et al. , 1992; Lockwood et al. , 1993; Santolaya-Forgas et al., 1997; Bazzett et al. , 1998; Ghidini et al. , 1998; Spong et al. , 1999; Steier et al. , 1999; Спенсер, 2000). Это противоречило более ранним исследованиям (рассмотренным выше) и даже некоторым недавним отчетам (Steier et al. , 1999), которые не продемонстрировали каких-либо значительных гендерных различий в MSHCG во втором триместре. Очевидное несоответствие может быть частично объяснено относительно большим размером исследуемых популяций в более поздних исследованиях и статистическим анализом с использованием кратных медиан (MoM) и log 10 преобразований, которые более подходят для таких сравнений.Leporrier и др. . проанализировали MSHCG у 3000 пациентов на сроке 16–20 недель беременности и отметили, что MSHCG был значительно выше в присутствии плода женского пола после 17 недель беременности (Leporrier et al. , 1992). Они предположили, что основной механизм может быть связан с высоким уровнем тестостерона, наблюдаемым у плодов мужского пола незадолго до середины беременности (Reyes et al. , 1974). В серии из более чем 10 000 пациентов мы продемонстрировали, что у пациенток с плодом женского пола был значительно более высокий уровень MSHCG и более низкий уровень α-фетопротеина на 14–22 неделе беременности (Bazzett et al., 1998).
Связанные с полом плода различия в MSHCG могут потенциально привести к более высокому риску вычисленного синдрома Дауна у пациентов с женскими плодами, которые с большей вероятностью будут иметь «положительные результаты скрининга», чем пациенты с мужскими зародышами (Spong et al. , 1999). Однако Спенсер предположил, что, несмотря на значительные гендерные различия в уровнях маркеров у плода, нет никаких доказательств того, что это приводит к какой-либо значительной гендерной предвзятости в показателях выявления синдрома Дауна при скрининге материнской сыворотки во втором триместре (Spencer, 2000).
Комбинированный скрининг в первом триместре на синдром Дауна теперь использует сонографически определенную затылочную прозрачность, свободный β-ХГЧ в сыворотке крови матери и связанный с беременностью белок плазмы A (PAPP-A) (Wald and Hackshaw, 1997). де Грааф и др. . отметили значительное увеличение свободного β-ХГЧ у плодов женского пола (de Graaf et al. , 2000). Недавно мы также продемонстрировали, что медиана свободного β-ХГЧ MoM на 10–13 неделе беременности значительно выше (19%) при наличии плода женского пола (Yaron et al., 2001).
Результаты настоящего исследования подтверждают, что MSHCG значительно увеличивается в присутствии плода женского пола уже на 16 день после оплодотворения. Взятые вместе, данные, представленные в этом и предыдущих исследованиях, предполагают, что MSHCG постоянно повышается в присутствии плода женского пола на протяжении всей беременности. Тот факт, что это явление происходит уже на 3-й неделе эмбрионального развития, нельзя объяснить ролью оси гипоталамус-гипофиз-гонад у плода, как предполагалось ранее, поскольку на этой стадии необходимые органы еще не сформировались (Moore and Presaud, 1998). ).Следовательно, гендерные различия следует отнести на счет дифференциальной экспрессии белков плаценты у женщин по сравнению с плодами мужского пола. Это согласуется с гипотезой, выдвинутой Obiekwe и Chard относительно возможного ухода от инактивации некоторых X-сцепленных генов, которые играют роль в метаболизме HCG в плаценте (Obiekwe and Chard, 1982, 1983). Было бы заманчиво предположить, что гены в псевдоавтосомных областях Х-хромосомы избегают инактивации и поэтому чрезмерно экспрессируются у женщин.Однако гены β-ХГЧ и его рецептора расположены на хромосомах 19q13.32 и 2p21 соответственно. Объяснение может лежать в других сложных механизмах, которые регулируют выработку ХГЧ ранним трофобластом (Sorensen et al. , 1995). Два фактора, которые, как известно, влияют на выработку ХГЧ плацентой, — это GnRH (Khodr and Siler-Khodr, 1978; Islami et al. , 2001) и γ-аминомасляная кислота (GABA) через рецепторы, подобные GABA-A (Licht и др. , 1992). Гены по крайней мере двух субъединиц рецептора GABA-A [α3 и ε (OMIM # 305660 и # 300093 соответственно)] были картированы на хромосоме Xq28 рядом со второй псевдоавтосомной областью, где некоторые гены избегают X-инактивации.Эти и, возможно, другие гены будут привлекательными кандидатами для молекулярного анализа дифференциальной экспрессии генов женской и мужской плацентой.
В заключение, тот факт, что гендерные различия в MSHCG существуют уже на 3 неделе после оплодотворения, предполагает, что существует дифференциальная экспрессия генов в плаценте женщин по сравнению с плодами мужского пола. Хотя гендерная разница в MSHCG является статистически значимой, она не имеет большого значения для прогнозирования пола плода из-за небольшой доли беременных женщин с концентрациями ХГЧ в сыворотке крови, которые являются высокими или достаточно низкими, чтобы сделать прогноз с высокой вероятностью (Danzer et al. ., 1980). Модель для прогнозирования пола плода может быть создана, если дополнительные маркеры первого триместра также продемонстрируют такое гендерное различие. Эта концепция является биологически правдоподобной, поскольку гендерные различия были описаны для других маркеров материнской сыворотки во втором триместре; α-фетопротеин ниже (Sowers et al. , 1983; Petrikovsky, 1989; Calvas et al. , 1990; Bazzett et al. , 1998), а ингибин-A выше (Lam and Tang, 2001) при наличии плода женского пола.
Таблица I.Демографические данные пациента и параметры лечения, классифицированные по наличию плода женского или мужского пола
| Переменная . | Кобели . | Женщины . | P -значение . | ||
|---|---|---|---|---|---|
| . | ( n = 163) . | ( n = 184) . | . | ||
| Возраст матери (лет) | 32,7 ± 5,0 | 32,4 ± 4,6 | NS | ||
| Предыдущие беременности | 1,16 ± 1,17 | 1,12 ± 1,42 | 4,4 ± 3,7 | 4,4 ± 3,4 | NS |
| Продолжительность бесплодия (лет) | 5,4 ± 3,8 | 5,0 ± 3.8 | NS | ||
| Показания для ЭКО | |||||
| Механическое | 52 | 51 | |||
| Наружный | 51 | 75 9024ain7 | |||
| Прочие | 21 | 22 | |||
| Итого | 163 | 184 | NS | ||
| No.извлеченных ооцитов | 12 ± 7 | 10 ± 7 | NS | ||
| Число перенесенных эмбрионов | 3 ± 1 | 3 ± 1 | NS | ||
| Масса при рождении (г) | 599 | 2972 ± 538 | 0,001 | ||
| Переменная . | Кобели . | Женщины . | P -значение . |
|---|---|---|---|
| . | ( n = 163) . | ( n = 184) . | . |
| Возраст матери (лет) | 32,7 ± 5,0 | 32,4 ± 4,6 | NS |
| Предыдущие беременности | 1,16 ± 1,17 | 1,12 ± 1,42 | 4.4 ± 3,7 | 4,4 ± 3,4 | NS |
| Длительность бесплодия (лет) | 5,4 ± 3,8 | 5,0 ± 3,8 | NS |
| Показания к ЭКО | Механическое | 51 | |
| Мужской | 51 | 75 | |
| Необъясненное | 39 | 36 | |
| 184 | NS | ||
| No.извлеченных ооцитов | 12 ± 7 | 10 ± 7 | NS |
| Число перенесенных эмбрионов | 3 ± 1 | 3 ± 1 | NS |
| Масса при рождении (г) | 599 | 2972 ± 538 | 0,001 |
Демографические данные пациента и параметры лечения, классифицированные по наличию плода женского или мужского пола
| Переменная . | Кобели . | Женщины . | P -значение . |
|---|---|---|---|
| . | ( n = 163) . | ( n = 184) . | . |
| Возраст матери (лет) | 32,7 ± 5,0 | 32,4 ± 4,6 | NS |
| Предыдущие беременности | 1.16 ± 1,17 | 1,12 ± 1,42 | NS |
| Предыдущие циклы ЭКО | 4,4 ± 3,7 | 4,4 ± 3,4 | NS |
| Продолжительность бесплодия (лет) | 5,4 ± 3,8 9024 3.8 | NS | |
| Показания для ЭКО | |||
| Механический | 52 | 51 | |
| Наружный | 51 | 75 | |
| Прочие | 21 | 22 | |
| Итого | 163 | 184 | NS |
| No.извлеченных ооцитов | 12 ± 7 | 10 ± 7 | NS |
| Число перенесенных эмбрионов | 3 ± 1 | 3 ± 1 | NS |
| Масса при рождении (г) | 599 | 2972 ± 538 | 0,001 |
| Переменная . | Кобели . | Женщины . | P -значение . |
|---|---|---|---|
| . | ( n = 163) . | ( n = 184) . | . |
| Возраст матери (лет) | 32,7 ± 5,0 | 32,4 ± 4,6 | NS |
| Предыдущие беременности | 1,16 ± 1,17 | 1,12 ± 1,42 | 4.4 ± 3,7 | 4,4 ± 3,4 | NS |
| Длительность бесплодия (лет) | 5,4 ± 3,8 | 5,0 ± 3,8 | NS |
| Показания к ЭКО | Механическое | 51 | |
| Мужской | 51 | 75 | |
| Необъясненное | 39 | 36 | |
| 184 | NS | ||
| No.извлеченных ооцитов | 12 ± 7 | 10 ± 7 | NS |
| Число перенесенных эмбрионов | 3 ± 1 | 3 ± 1 | NS |
| Масса при рождении (г) | 599 | 2972 ± 538 | 0,001 |
Среднесуточный уровень ХГЧ в материнской сыворотке (MSHCG) на 3 неделе после оплодотворения, классифицированный по наличию плода женского или мужского пола
| Дней после оплодотворения . | Мужчины . | Женщины . | ||||
|---|---|---|---|---|---|---|
| . | Кол-во измерений . | Медиана MSHCG (мМЕ / мл) . | Кол-во измерений . | Медиана MSHCG (мМЕ / мл) . | ||
| 14 | 10 | 70 | 10 | 61 | ||
| 15 | 40 | 98.5 | 38 | 96,5 | ||
| 16 | 50 | 111 | 71 | 132 | ||
| 17 | 69 | 200 | 70 | 9058 9058255 | 67 | 345 |
| 19 | 43 | 401 | 41 | 517 | ||
| 20 | 32 | 518 | — | 325 | — | |
| Дней после оплодотворения . | Мужчины . | Женщины . | ||||
|---|---|---|---|---|---|---|
| . | Кол-во измерений . | Медиана MSHCG (мМЕ / мл) . | Кол-во измерений . | Медиана MSHCG (мМЕ / мл) . | ||
| 14 | 10 | 70 | 10 | 61 | ||
| 15 | 40 | 98.5 | 38 | 96,5 | ||
| 16 | 50 | 111 | 71 | 132 | ||
| 17 | 69 | 200 | 70 | 9058 9058255 | 67 | 345 |
| 19 | 43 | 401 | 41 | 517 | ||
| 20 | 32 | 518 | — | 325 | — | |
Среднесуточный уровень ХГЧ в материнской сыворотке (MSHCG) на 3 неделе после оплодотворения, классифицированный по наличию плода женского или мужского пола
| Дней после оплодотворения . | Мужчины . | Женщины . | |||||
|---|---|---|---|---|---|---|---|
| . | Кол-во измерений . | Медиана MSHCG (мМЕ / мл) . | Кол-во измерений . | Медиана MSHCG (мМЕ / мл) . | |||
| 14 | 10 | 70 | 10 | 61 | |||
| 15 | 40 | 98,5 | 38 | 96,5 | 905838 | 96,5 | 9058 9058132 |
| 17 | 69 | 200 | 70 | 230 | |||
| 18 | 73 | 255 | 67 | 345 | 517 | ||
| 20 | 32 | 518 | 28 | 678 | |||
| Всего | 317 | — | 325 | ||||
Сравнение MSHCG на 14–20 дни после оплодотворения у пациентов, вынашивающих женщин, и пациентов с мужчинами
| . | Кобели . | Женщины . | P значение a . |
|---|---|---|---|
| . | ( n = 317) . | ( n = 325) . | . |
| a Двусторонний непарный тест Стьюдента t -тест | |||
| Медиана MSHCG MoM | 1.000 | 1,185 | |
| –0,0193 | 0,0612 | 0,00017 | |
| Журнал SD 10 MSHCG MoM | 0,3010 | 0,2932 | |
| Кобели . | Женщины . | P значение a . | |||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| . | ( n = 317) . | ( n = 325) . | . | ||||||||||||||||||||
| a Двусторонний непарный тест Студента t -тест | |||||||||||||||||||||||
| Медиана MSHCG MoM | 1.000 | 1,185 | |||||||||||||||||||||
| Среднее значение логарифма 10 MSHCG (м / м) | –0,0193 | 0,0612 | 0,00017 | ||||||||||||||||||||
| SD log 10 | 10|||||||||||||||||||||||
| . | Кобели . | Женщины . | P значение a . | ||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| . | ( n = 317) . | ( n = 325) . | . | ||||||||||||||||||||
| a Двусторонний непарный тест Студента t -тест | |||||||||||||||||||||||
| Медиана MSHCG MoM | 1.000 | 1,185 | |||||||||||||||||||||
| Среднее значение логарифма 10 MSHCG (м / м) | –0,0193 | 0,0612 | 0,00017 | ||||||||||||||||||||
| SD log 10 | 10 9010|||||||||||||||||||||||
| . | Кобели . | Женщины . | P значение a . |
|---|---|---|---|
| . | ( n = 317) . | ( n = 325) . | . |
| a Двусторонний непарный тест Стьюдента t -тест | |||
| Медиана MSHCG MoM | 1.000 | 1,185 | |
| –0.0193 | 0,0612 | 0,00017 | |
| SD log 10 MSHCG MoM | 0,3010 | 0,2932 | |
Рис. 1.
Распределение пациенток согласно скорректированным по гестационному возрасту кратным медианам (МоМ) ХГЧ. Распределение совместимо с распределением log 10 (log-Gaussian).
Рис. 1.
Распределение пациенток согласно скорректированным по гестационному возрасту кратным медианам (МоМ) ХГЧ.Распределение совместимо с распределением log 10 (log-Gaussian).
Список литературы
Bazzett, L.B., Yaron, Y., O’Brien, J.E., Critchfield, G., Kramer, R.L., Ayoub, M., Johnson, M.P. и Эванс, М. (
1998
) Влияние пола плода на результаты множественного скрининга.г. J. Med. Genet.
,76
,369
–371.Бен-Йосеф, Д., Йогев, Л., Хаузер, Р., Явец, Х., Азем, Ф., Йовель, И., Лессинг, Дж.B. и Amit, A. (
1999
) Извлечение и криоконсервация сперматозоидов перед началом стимуляции яичников в качестве подхода первой линии у пациентов с необструктивной азооспермией.Hum. Репродукция.
,14
,1794
–1801.Бородицкий, Р.С., Рейес, Ф.И., Винтер, Дж. и Faiman, C. (
1975
) Образцы хорионического гонадотропина и прогестерона в сыворотке крови человека в последнем триместре беременности: связь с полом плода.г.J. Obstet. Гинеколь.
,121
,238
–241.Brody, S. и Carlstrom, G. (
1965
) Характер хорионических гонадотропинов в сыворотке крови и его связь с полом плода.J. Clin. Эндокринол.
,25
,792
–797.Calvas, P., Bourrouillou, G., Smilovici, W. и Colombies, P. (
1990
) Альфа-фетопротеин материнской сыворотки и пол плода.Prenat. Диаг.
,10
,134
–136.Crosignani, P.G., Nencioni, T. и Brambati, B. (
1972
) Концентрация хорионического гонадотропина и хорионического соматомаммотропина в материнской сыворотке, околоплодных водах и сыворотке пуповинной крови во время родов.J. Obstet. Gynaecol. Br. Commonw.
,79
,122
–126.Danzer, H., Braustein, G.D., Rasor, J., Forsythe, A. и Wade, M.E. (
1980
) Концентрации хорионического гонадотропина человека в материнской сыворотке и прогнозирование пола плода.Fertil.Стерил.
,34
,336
–340.de Graaf, I.M., Cuckle, H.S., Pajkrt, E., Leschot, N.J., Bleker, O.P., van Lith, J.M. (
2000
) Сопеременные в скрининге материнской сыворотки в первом триместре.Prenat. Диаг.
,20
,186
–189.Deville, J.L., Gaspard, U., Reuter, A.M., Franchimont, P. and Lambotte, R. (
1980
) Уровни хорионического гонадотропина и его свободных от альфа и бета субъединиц в сыворотке крови матери в зависимости от пола плода.Предварительное изучение.C. R. Seances Soc. Биол. Fil.
,174
,365
–369.Ghidini, A., Spong, C.Y., Grier, R.E., Walker, C.N. and Pezzullo, J.C. (
1998
) Является ли тройной скрининг материнской сыворотки лучшим предиктором синдрома Дауна у плодов женского пола, чем у плодов мужского пола?Prenat. Диаг.
,18
,123
–126.Хобсон Б. и Уайд Л. (
1974
) Хорионический гонадотропин в плаценте человека в зависимости от пола доношенного плода.J. Endocrinol.
,60
,75
–80.Islami, D., Chardonnens, D., Campana, A. и Bischof, P. (
2001
) Сравнение эффектов GnRH-I и GnRH-II на синтез и секрецию HCG трофобластом в первом триместре.Мол. Гул. Репродукция.
,7
,3
–9.Ходр, Г., Силер-Ходр, Т.М. (
1978
) Влияние фактора высвобождения лютеинизирующего гормона на секрецию хорионического гонадотропина человека.Fertil.Стерил.
,30
,301
–304.Лам, Ю. и Тан, M.H.Y. (
2001
) Влияние пола плода на концентрацию ингибина-А в сыворотке крови матери во втором триместре.Prenat. Диаг.
,21
,662
–664.Лам, Й.Х., Йунг, У.С., Тан, М.Х., Нг, Э.Х., Со, У.В. и Хо П. (
1999
) Альфа-фетопротеин материнской сыворотки и хорионический гонадотропин человека при беременностях, зачатых после интрацитоплазматической инъекции сперматозоидов и обычного оплодотворения in vitro.Hum. Репродукция.
,14
,2120
–2123.Leporrier, N., Herrou, M. и Leymarie, P. (
1992
) Изменение соотношения полов у плода в выбранных беременностях с риском развития синдрома Дауна с помощью ХГЧ.Prenat. Диаг.
,12
,703
–704.Licht, P., Harbarth, P. and Merz, W.E. (
1992
) Доказательства модуляции уровней мессенджера субъединицы хорионического гонадотропина человека (ХГЧ) рибонуклеиновой кислоты и секреции ХГЧ гамма-аминомасляной кислотой в плаценте человека в первом триместре in vitro .Эндокринология
,130
,490
–496.Локвуд, К.Дж., Линч, Л., Гидини, А., Лапински, Р., Берковиц, Г., Тайер, Б. и Миллер, Вашингтон (
1993
) Влияние пола плода на прогноз синдрома Дауна с помощью показателей альфа-фетопротеина материнской сыворотки и ультразвуковых параметров.г. J. Obstet. Гинеколь.
,169
,1190
–1197.Мигеон, Б.Р., Шапиро, Л.Дж., Норум, Р.А., Мохандас, Т., Аксельман, Дж. И Дабора, Р.L. (
1982
) Дифференциальная экспрессия локуса стероидной сульфатазы на активной и неактивной Х-хромосоме человека.Nature
,299
,838
–840.Мур, К.Л. и Presaud, T.V.N. (1998) Развивающийся человек: клинически ориентированная эмбриология. Компания У. Б. Сондерса, Филадельфия, стр. 470–473.
Obiekwe, B.C. and Chard, T. (
1982
) Уровни хорионического гонадотропина человека в крови матери на поздних сроках беременности: связь с массой тела при рождении, полом и состоянием ребенка при рождении.руб. J. Obstet. Gynaecol.
,89
,543
–546.Обикве, до н. Э. and Chard, T. (
1983
) Плацентарные белки на поздних сроках беременности; отношение к половому акту плода.J. Obstet. Gynaecol.
,3
,163
–164.Петриковский Б. (
1989
) Концентрация альфа-фетопротеина в сыворотке крови матери и пол плода.Prenat. Диаг.
,9
,449
–450.Rawlings, W.J., Krieger, V.I.(
1964
)Fertil. Стерил.
,15
,173
.Рейес Ф.И., Бородицкий Р.С., Винтер, Дж. и Файман К. (
1974
) Исследования полового развития человека. II. Концентрации гонадотропинов и половых стероидов в сыворотке плода и матери.J. Clin. Эндокринол. Метаб.
,38
,612
–617.Santolaya-Forgas, J., Meyer, W.J., Burton, B.K. и Scommegna, A. (
1997
) Измененное гендерное распределение новорожденных у пациентов с низким содержанием хорионического гонадотропина человека в материнской сыворотке в середине триместра (MShCG).J. Matern. Fetal Med.
,6
,111
–114.Соренсен, С., Момсен, Г., Руге, С. и Педерсен, Дж. Ф. (
1995
) Дифференциальное увеличение концентраций плацентарных белков в сыворотке крови матери, хорионический гонадотропин человека, специфический для беременности бета-1-гликопротеин, плацентарный белок человека лактоген и связанный с беременностью белок плазмы-А в течение первой половины нормальной беременности, выясненные с помощью математической модели.Hum. Репродукция.
,10
,453
–458.Сауэрс, С.Г., Рейш, Р.Л., Бертон, Б.К. (
1983
) Связанные с полом плода различия в содержании альфа-фетопротеина в сыворотке крови матери во втором триместре беременности.г. J. Obstet. Гинеколь.
,146
,786
–789.Spencer, K. (
2000
) Влияние пола плода на скрининг синдрома Дауна во втором триместре с использованием АФП и свободного бета-ХГЧ.Prenat. Диаг.
,20
,648
–651.Губка, C.Y., Ghidini, A., Stanley-Christian, H., Meck, J.M., Seydel, F.D. и Pezzullo, J.C. (
1999
) Риск ненормального тройного скрининга синдрома Дауна значительно выше у пациентов с женским плодом.Prenat. Диаг.
,19
,337
–339.Steier, J.A., Myking, O.L. и Бергсьо, П. (
1999
) Корреляция между полом плода и хорионическим гонадотропином человека в периферической материнской крови и околоплодных водах при нормальной беременности во втором и третьем триместре.Acta Obstet. Гинеколь. Сканд.
,78
,367
–371.Wald, N.J. и Hackshaw, A.K. (
1997
) Сочетание ультразвука и биохимии в скрининге в первом триместре на синдром Дауна.Prenat. Диаг.
,17
,821
–829.Уолд, Нью-Джерси, Кукл, Х.С., Денсем, Дж. У., Нанчахал, К., Ройстон, П., Чард, Т., Хаддоу, Дж. Э., Найт, Дж. Дж., Паломаки, Г. и Каник, Дж. (
1988
) Скрининг материнской сыворотки на синдром Дауна на ранних сроках беременности.руб. Med. J.
,297
,883
–887.Wide, L. и Hobson, B. (
1974
) Взаимосвязь между полом плода и количеством хорионического гонадотропина человека в плаценте с 10-й по 20-ю неделю беременности.J. Endocrinol.
,61
,75
–81.Yaron, Y., Wolman, I., Kupferminc, MJ, Ochshorn, Y., Many, A. и Orr-Urtreger, A. (
2001
) Влияние пола плода на маркеры первого триместра и на скрининг синдрома Дауна .Prenat. Диаг.
,21
,1027
–1030.© Европейское общество репродукции человека и эмбриологии
Каким должен быть уровень ХГЧ и прогестерона во время беременности?
Уровень ХГЧ от зачатия до рождения
Хорионический гонадотропин человека или ХГЧ — это то, что вы проверяете с помощью теста на беременность. ХГЧ будет обнаружен в анализе мочи примерно через 12-14 дней после зачатия. Анализы крови еще более чувствительны и могут обнаружить повышение уровня ХГЧ примерно через 10 дней после зачатия.
У большинства женщин уровень ХГЧ будет удваиваться каждые 72 часа. Повышение уровня будет достигать пика примерно на третьем месяце беременности, а затем снизится до стабильного уровня на протяжении оставшейся части беременности.
Что значит, если уровень ХГЧ не повышается?
Одним из ранних признаков выкидыша является падение уровня ХГЧ в течение первых двух месяцев беременности. Низкий или падающий уровень ХГЧ также может указывать на внематочную беременность.
Количество ХГЧ, вырабатываемого в течение первых недель беременности, сильно различается у разных женщин. Изменение прироста важнее числового значения.
Например, на шестой неделе беременности нормальный диапазон ХГЧ составляет 1080–56 500 мМЕ / мл. Это огромный ассортимент! Более важно знать увеличение ХГЧ за 72-часовой период. Таким образом, вам нужно будет дважды проверить уровень ХГЧ, по крайней мере, с разницей в пару дней. (источник)
Для большинства женщин, подвергающихся ЭКО, уровни ХГЧ на 12 и 14 день действительно могут предсказать, будет ли беременность успешной.На этом этапе ваш врач может проверить ваш уровень, чтобы понять, как будет протекать беременность. (этюд)
Что на самом деле ХГЧ делает в вашем организме?
Внутри яичника ваше тело образует временную эндокринную структуру, называемую желтым телом. Желтое тело окружает ооцит (незрелую яйцеклетку) и вырабатывает гормоны, необходимые для беременности.
Прогестерон — это гормон, вырабатываемый желтым телом. Это вызывает утолщение стенки матки при подготовке к оплодотворению яйцеклетки.
Если ооцит не оплодотворяется, желтое тело естественным образом перестает вырабатывать прогестерон и дегенерирует. Это происходит каждый месяц во время нормального менструального цикла.
Если ооцит оплодотворен , он будет производить хорионический гонадотропин человека (ХГЧ). Гормон ХГЧ сигнализирует желтому телу о продолжении секреции прогестерона. Прогестерон вызывает утолщение слизистой оболочки матки, увеличивая образование кровеносных сосудов для поддержки развивающегося ребенка.
Как только плацента полностью сформируется, она будет производить прогестерон до конца беременности.Затем уровень ХГЧ снижается, поскольку плацента берет на себя производство прогестерона.
.