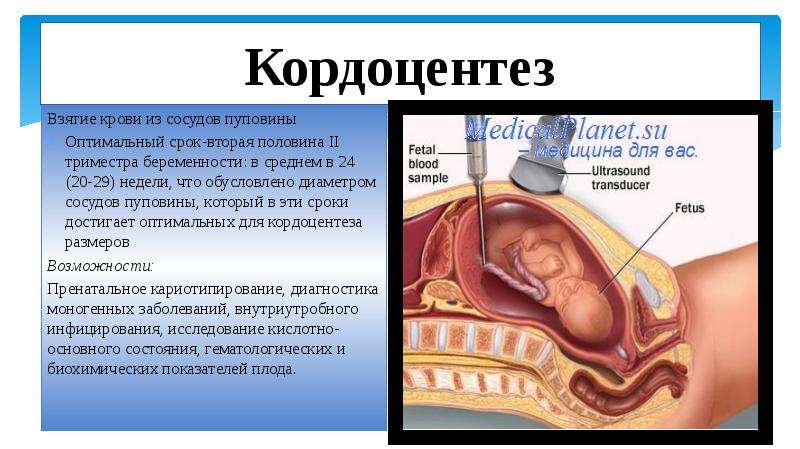
Проведение инвазивной пренатальной диагностики
Решаем вместе
Не убран мусор, яма на дороге, не горит фонарь? Столкнулись с проблемой — сообщите о ней!
Сообщить о проблеме
Инвазивная пренатальная диагностика включает в себя получение эмбрионального материала с помощью инвазивной манипуляции, а также лабораторное исследование полученного материала с целью исключения/выявления хромосомных или генных аномалий. Наиболее частые хромосомные аномалии — это синдром Дауна, синдром Эдвардса, синдром Патау. Если при проведении ультразвуковой диагностики выявлены маркеры хромосомной патологии, достоверно прояснить ситуацию можно только с помощью инвазивной пренатальной диагностики.
Врачи МГЦ имеют огромный опыт инвазивной диагностики, что снижает риск процедуры до минимума (в среднем менее 1%). Лабораторное исследование полученного материала включает: цитогенетическое исследование, молекулярное кариотипирование. МГЦ осуществляет весь объём инвазивной пренатальной диагностики в рамках территориальной программы оказания медицинской помощи в Санкт-Петербурге. Выбор инвазивной процедуры и последующего лабораторного исследования индивидуален, зависит от Вашего диагноза, срока беременности, УЗ-картины и многих других факторов.
Наши врачи-генетики проведут консультирование по всем выявленным на УЗИ или в процессе комбинированного скрининга особенностям и определят целесообразность проведения инвазивной диагностики. Врачи акушеры-гинекологи, проводящие ИПД, на предварительном приеме оценят риски от процедуры, наличие противопоказаний, детально расскажут, как она будет происходить и какие анализы нужно сдать перед прохождением ИПД. Решение делать или не делать диагностику принимаете Вы, наши врачи предоставят Вам всю необходимую информацию и с уважением отнесутся к любому Вашему решению.
Наши специалисты всегда рады ответить на все Ваши вопросы в связи с предстоящим исследованием.
Вы приняли решение о проведении инвазивной пренатальной диагностики. Для этого Вам необходимы:
1. документы: паспорт, обменная карта беременной (если есть), рекомендации врача и результаты УЗИ и других исследований при данной беременности.
2. анализы, сделанные при данной беременности (без ограничения срока годности):
- анализ крови на ВИЧ
- анализ крови на гепатиты В и С (HBS, HCV)
- анализ крови на RW
- анализ крови на резус фактор
3. анализы со сроком годности до 10 дней на день проведения ИПД
- клинический анализ крови
- общий анализ мочи
- только для женщин с отрицательным резус-фактором – анализ крови на антирезусные антитела
4. при наличии хронических гепатитов, ВИЧ – необходимо заключение инфекциониста о возможности проведения ИПД с указанием диагноза и результатов свежих анализов с вирусной нагрузкой.
при наличии хронических гепатитов, ВИЧ – необходимо заключение инфекциониста о возможности проведения ИПД с указанием диагноза и результатов свежих анализов с вирусной нагрузкой.
Перед диагностикой утром важно позавтракать. С собой можно иметь воду. Вы приходите к назначенному времени в каб.2 для оформления документов, далее проходите на прием к врачу акушеру-гинекологу. Возможно, Вам придется немного подождать. В целом суммарное время пребывания в МГЦ может составить до 3-4 часов.
Инвазивная пренатальная диагностика в СПб
Инвазивная диагностика
Золотым стандартом диагностики хромосомных нарушений у плода считаются инвазивные тесты, такие как биопсия ворсин хориона и плацентоцентез. Их точность составляет 99%.
В каких случаях назначается инвазивная диагностика?
Результаты скрининга (УЗИ и биохимический анализ крови) в первом триместре беременности могут показать повышенный риск нарушений в развитии плода: более 1%. Это ни в коем случае не означает, что ребенок родится больным, но дает врачу основания направить будущую маму на дополнительное обследование.
Это ни в коем случае не означает, что ребенок родится больным, но дает врачу основания направить будущую маму на дополнительное обследование.
Пациентка может получить направление на инвазивную диагностику и в том случае, если скрининг показал хорошие результаты. Это означает, что у нее есть другие показания для такого обследования.
Показания к проведению инвазивной пренатальной диагностики:
- В семье уже рождались дети с хромосомными или иными пороками развития
- У одного из родителей диагностирована сбалансированная хромосомная перестройка (то есть в структуре хромосом есть что-то необычное, но к нарушениям развития это не привело)
- Во время скрининга обнаружены УЗИ-маркеры хромосомных отклонений
- Биохимический скрининг показал повышенный риск рождения ребенка с хромосомной болезнью, например, с синдромом Дауна.
Почему важно выявить хромосомные болезни как можно раньше?
Хромосомные пороки нельзя вылечить. Влияние, которое они оказывают на развитие плода, необратимо. В пример можно привести известный всем синдром Дауна. Но есть и еще более тяжелые хромосомные нарушения.
Влияние, которое они оказывают на развитие плода, необратимо. В пример можно привести известный всем синдром Дауна. Но есть и еще более тяжелые хромосомные нарушения.
Своевременная диагностика пороков развития плода позволяет узнать о вероятности появления нездорового потомства и понять будущим родителям, следует ли сохранять беременность дальше. Инвазивная диагностика проводится по назначению врача.
Как выполняется инвазивная диагностика?
Согласно современным стандартам пренатальной диагностики, оно проводится инвазивными методами, то есть требует вмешательства в организм женщины.
Инвазивная диагностика проводится в лабораторных условиях. Врач под контролем УЗИ делает прокол в передней брюшной стенке и извлекает несколько ворсинок хориона (или крошечную частичку плаценты, если используется метод плацентоцентеза).
Полученный материал изучают в лаборатории, подсчитывая количество хромосом в клетках. Поскольку клетки хориона идентичны клеткам плода, после подсчета врач может точно сказать, все ли у ребенка в порядке с хромосомами.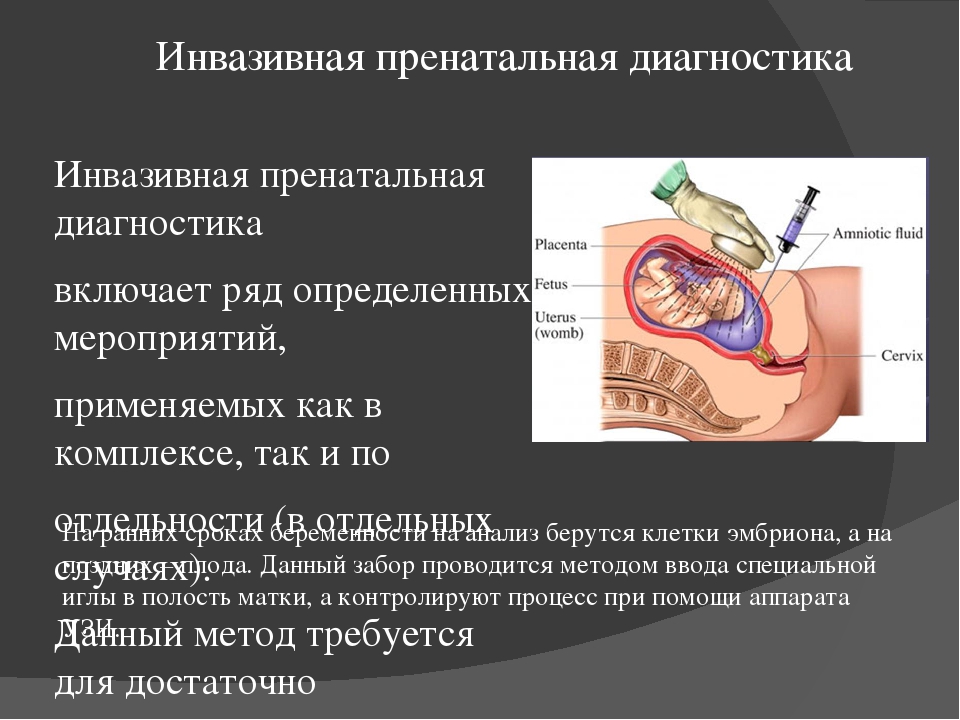
Во время выполнения тестов используются стерильные инструменты, одноразовые иглы и перчатки. Поэтому риск занести инфекцию практически исключен.
Вероятность осложнений после инвазивной диагностики
Как и во время выполнения любой другой инвазивной процедуры, осложнения могут произойти.
В их числе повышение тонуса матки и преждевременные роды.
Риск осложнений составляет от 0,3 до 1%. Надо также отметить, что в современных клиниках врачи делают все, чтобы избежать всякой вероятности осложнений. Кроме того, из предосторожности инвазивная диагностика плода проводится только по показаниям.
Где сделать инвазивную диагностику?
В Центре Медицины Плода в Санкт-Петербурге инвазивная диагностика выполняется методами биопсии ворсин хориона, плацентобиопсии, амниоцентеза и кордоцентеза. Исследования проводят врачи высокой квалификации. Все они имеют международные сертификаты в сфере фетальной медицины и подтверждают их ежегодно.
Инвазивные методы диагностики применяют под контролем УЗИ-оборудования экспертного класса. Все это позволяет свести неприятные ощущения и риски к минимуму, проводить диагностику оперативно и с высокой точностью.
Все это позволяет свести неприятные ощущения и риски к минимуму, проводить диагностику оперативно и с высокой точностью.
Филиалы Центра Медицины Плода в Санкт-Петербурге — это 10 клиник в разных районах города, удобно расположенные недалеко от станций метро.
Приходите в любую из наших клиник, мы будем вам рады!
Возможные дополнительные исследования:
- Неинвазивный пренатальный тест.
Неинвазивный пренатальный тест — VMC Verte medical clinic
Отличия NIFTY от обычного скрининга
Современная неинвазивная пренатальная генетическая диагностика NIFTY является новейшим достижением медицины. Она превосходит ранее применяющиеся методы выявления хромосомных нарушений по всем показателям, включая точность и скорость. Тест NIFTY является лучшей альтернативой традиционно использующимся диагностикам.
Использующиеся ранее скрининговые методики:
Наиболее распространенная в России методика оценки риска — совокупный учет массы признаков, среди которых наиболее важную часть составляют данные УЗИ и биохимических исследований крови.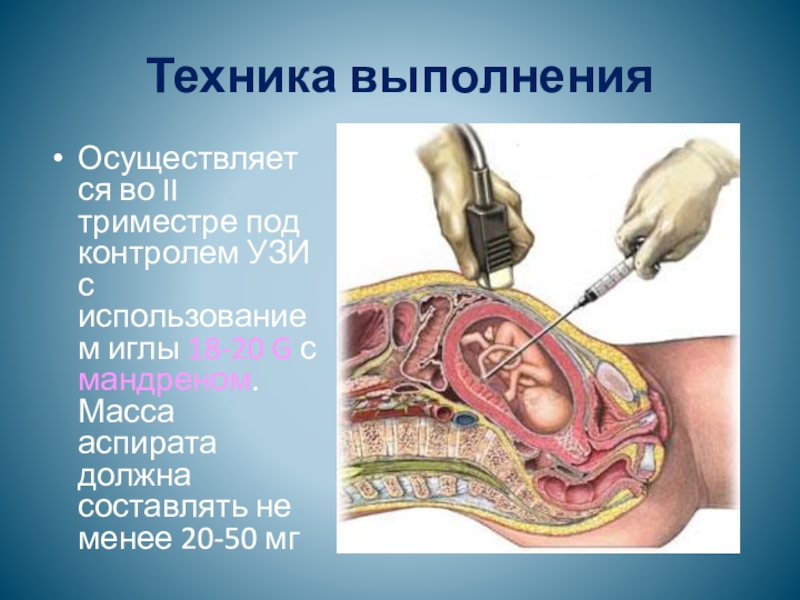 Биохимические маркеры — это гормональные исследования крови беременных. УЗИ отслеживает толщину воротниковой зоны. Показатели такой диагностики: 5% ложноположительных при чувствительности 60−80%.
Биохимические маркеры — это гормональные исследования крови беременных. УЗИ отслеживает толщину воротниковой зоны. Показатели такой диагностики: 5% ложноположительных при чувствительности 60−80%.
Хорионбиопсия — взятие для анализа фрагмента хориона — ткани плода на ранних сроках беременности. Выполняется на сроке 9−12 недель. Характеризуется высокой точностью: >99% чувствительность. Является инвазивной процедурой и сопровождается риском выкидыша (~1−2%). Амниоцентез (пункция амниотической оболочки) и кордоцентез (взятие крови из пуповины) также характеризуются высокой точностью результатов (чувствительность >99%). Такая инвазивная диагностика производится во втором триместре беременности и имеет риск прерывания беременности также около 1%.
Современная диагностика:
NIFTY — новый, оригинальный, высокотехнологичный, очень точный и чувствительный тест для неинвазивной пренатальной диагностики плода. В основе теста лежит анализ ДНК плода, находящейся в крови матери.
NIFTY — неинвазивная пренатальная диагностика по ДНК плода в крови матери позволяет очень точно (>99,9%) установить наличие или отсутствие наиболее частой хромосомной патологии — синдромов Дауна, Эдвардса и Патау, а также определить пол ребенка.
Когда проходить тест
Неинвазивную пренатальную диагностику с помощью теста NIFTY можно проводить уже с 9-й недели беременности. На более ранних сроках в крови матери может оказаться слишком мало ДНК плода для уверенного заключения, а надёжность — одно из главных достоинств теста NIFTY.
Необходимо помнить, что после 9-ти недель беременности тест можно проводить на любом сроке. Но проведение неинвазивной пренатальной диагностики после 24 недель беременности оставляет слишком мало времени до родов, чтобы сделать уточняющую инвазивную диагностику в случае обнаружения анеуплодии.
Что такое пренатальная диагностика
Пренатальная диагностика плода — это диагностика на этапе внутриутробного развития. Современная пренатальная диагностика плода включает инвазивные и неинвазивные методики, которые позволяют выявить большинство врожденных и наследственных патологий плода, например хромосомные нарушения или нарушения в работе сердца, а также произвести подтверждение отцовства и определить пол ребенка.
Современная пренатальная диагностика плода включает инвазивные и неинвазивные методики, которые позволяют выявить большинство врожденных и наследственных патологий плода, например хромосомные нарушения или нарушения в работе сердца, а также произвести подтверждение отцовства и определить пол ребенка.
В число методов пренатальной диагностики входит анализ родословной родителей и их генетический анализ, а также инвазивные и неинвазивные тесты. В число инвазивных методик входит биопсия хориона (забор эмбриологических структур) для выявления хромосомных и моногенных болезней, амниоцентез (забор околоплодных вод) для цитогенетического и молекулярного анализа различных заболеваний, кордоцентез (забор крови из пуповины) для выявления гемолитической болезни и резус-конфликта. Инвазивная диагностика сопровождается риском выкидыша и рекомендована только при наличии показаний.
Среди неинвазивных методов пренатальной диагностики распространен скрининг материнских сывороточных факторов, ультразвуковой скрининг, а с недавних пор также тесты на основе анализа генетического материала плода, полученного из крови матери. Современные неинвазивные исследования позволяют выявить хромосомные нарушения, а также аномалии в развитии плода без риска для здоровья матери и ребенка.
Современные неинвазивные исследования позволяют выявить хромосомные нарушения, а также аномалии в развитии плода без риска для здоровья матери и ребенка.
Наиболее распространенные хромосомные нарушения
Наиболее часто встречающимися хромосомными нарушениями являются трисомии — синдром Эдвардса, синдром Патау и синдром Дауна. При данных заболеваниях возможно только симптоматическое лечение, а выздоровление пациентов невозможно. В настоящее время тесты на определение синдрома Дауна, а также другой распространенной врожденной патологии проводят согласно программе скринирующего обследования всех беременных. Такие программы опираются на данные биохимических анализов и УЗИ. К сожалению, чувствительность этих методов не превышает 80%, т.е. сохраняется высокий риск (20%) пропустить заболевание, и при этом обычные тесты в 5% случаев ошибочно определяют болезнь, когда её нет.
Синдром Эдвардса — трисомия по хромосоме 18. Данная трисомия является следствием увеличения копий хромосомы 18. Как правило, продолжительность жизни детей с синдром Эдвардса не превышает одного года. Синдром вызывает как физические отклонения — аномалии мозгового и лицевого черепа, деформирование ушных раковин, аномальное развитие стоп, так и психики — синдром вызывает глубокую олигофрению.
Как правило, продолжительность жизни детей с синдром Эдвардса не превышает одного года. Синдром вызывает как физические отклонения — аномалии мозгового и лицевого черепа, деформирование ушных раковин, аномальное развитие стоп, так и психики — синдром вызывает глубокую олигофрению.
Синдром Патау. Данный синдром сопровождается тяжелыми врожденными пороками и был впервые описан в 1657 г. Э. Бартолином, а свое название получил в честь доктора Клауса Патау, который выявил его хромосомную природу в 1960 г. Синдром может сформироваться по двум цитогенетическим вариантам: простая трисомия (по хромосоме 13) и робертсоновская транслокация. Другие варианты встречаются крайне редко.
Трисомия по хромосоме 21 (синдром Дауна) является самым распространенным нарушением числа хромосом, поэтому тесты на определение синдрома Дауна являются самыми частыми среди рекомендованных в пренатальный диагностике. Синдром сопровождается различными внешними признаками, а также задержками умственного и речевого развития.
Что значит «синдром Дауна»
Синдром Дауна — это хромосомная аномалия, которая заключается в увеличенном количестве хромосом. При данной аномалии кариотип представлен 47 хромосомами, тогда как нормальным является наличие 46 хромосом. В данном случае наблюдается трисомия хромосомы 21 — вместо пары хромосом 21 в каждой клетки находится три хромосомы 21. В редких случаях синдром Дауна обусловлен увеличением числа отдельных частей хромосомы 21 или наличием трисомий не во всех клетках организма (мозаицизм).
Синдром получил свое название в честь английского врача, впервые его описавшего — Джона Дауна. Описания Джона Дауна датируются 1866 годом, однако непосредственная связь между синдромом и количеством хромосом была выявлена французским генетиком Жеромом Леженом только в 1959 году. Синоним — трисомия 21.
Трисомия 21 возникает в результате появления лишней хромосомы в процессе образования половых клеток (гаметогенеза) как матери, так и отца. Для синдрома Дауна характерно увеличение риска появления аномалии с возрастом беременной. Наиболее резкое увеличение риска происходит в возрасте после 35 лет, и далее риск продолжает быстро увеличиваться, как считается в связи со старением основной массы яйцеклеток. Синдром Дауна является врожденным заболеванием, но его не относят к наследственным заболеваниям, т.к. в данном случае патология не передаётся от родителей потомству, но возникает во время гаметогенеза.
Наиболее резкое увеличение риска происходит в возрасте после 35 лет, и далее риск продолжает быстро увеличиваться, как считается в связи со старением основной массы яйцеклеток. Синдром Дауна является врожденным заболеванием, но его не относят к наследственным заболеваниям, т.к. в данном случае патология не передаётся от родителей потомству, но возникает во время гаметогенеза.
Синдром Дауна сопровождается внешними изменениями, такими как плоское лицо с раскосыми глазами, низкий рост, деформация черепа (брахицефалия), гиперподвижность суставов, мышечная гипотония и т.д. Также синдром Дауна, как правило, приводит к умственной отсталости.
Что такое трисомия
Трисомия — это хромосомная аномалия, представляющая собой наличие одной дополнительной хромосомы к какой-либо паре хромосом, что является следствием нерасхождения гомологичных хромосом. Это нарушение числа хромосом, позволяет выявить уже на раннем сроке беременности неинвазивный пренатальный тест NIFTY, а также, другие инвазивные методики, например амниоцентез.
Трисомия относится к хромосомным болезням. Частота хромосомных наследственных патологий согласно данным цитогенетических иссле¬дований, проводимых среди новорожденных, составляет порядка 0,5%.
Нарушения, вызванные численными мутациями хромосом, приводят к тяжелым генетическим заболеваниям. При аутосомных трисомиях наиболее часто встречаются трисомия 21 (синдром Дауна), трисомия 18 (синдром Эдвардса), трисомия 13 (синдром Патау). Перечисленные синдромы являются аутосомными трисомиями; согласно исследованиям, другие трисомики чаше всего нежизнеспособны и теряются в виде спонтанных абортов, так как несовместимы даже с ранними этапами эмбриогенеза.
В настоящее время существует ряд диагностических методик — включая неинвазивный пренатальный тест и инвазивные методики, — которые позволяют выявить трисомию и другие хромосомные аномалии на ранних сроках беременности с высокой степенью точности.
Этапы диагностики NIFTY
NIFTY — это неинвазивная пренатальная диагностика, для выполнения которой необходимо пройти ряд этапов от предварительной консультации и до получения результатов. Первый этап — это консультация со специалистом. В ходе консультации предоставляется вся основная информация о тесте, определяется необходимость его выполнения и возможные ограничения.
Первый этап — это консультация со специалистом. В ходе консультации предоставляется вся основная информация о тесте, определяется необходимость его выполнения и возможные ограничения.
По итогам консультации выбирается оптимальное время для выполнения теста NIFTY, которое входит в большой промежуток от момента достаточной концентрации фрагментов ДНК плода в крови матери (на 9 неделе беременности) до 24 недели, когда уже не остается времени для инвазивной диагностики, в случае необходимости.
Вторым этапом идет подписание документов об информированном согласии. На данном этапе матери предоставляется форма информированного согласия NIFTY. После подписания согласия, выполняется забор венозной крови в объеме 10 мл. Забор крови — это безопасная процедура, которая не влияет на плод и хорошо переносится беременными.
Далее производится отправка крови в лабораторию BGI. В лаборатории выполняется тестирование образца, и подготавливается заключение, которое дает вероятность более 99,6% позитивного или негативного результата.
Заключительный этап — передача результатов. Результаты тестирования можно получить у своего врача уже через 10 — 14 дней после процедуры. Далее, в зависимости от результата, который дала высокоточная неинвазивная пренатальная диагностика, врач помогает определить дальнейшие действия.
Преимущества NIFTY
Неинвазивная пренатальная диагностика с помощью теста NIFTY позволяет провести анализ уже с 9 недель беременности.
Тест безопасен для малыша и может быть проведён по желанию женщины.
Надёжность теста подтверждена его использованием в различных странах: Австрия, Великобритания, Венгрия, Греция, Дания, Израиль, Испания, Кипр, Польша, Румыния, Турция, Чехия.
По данным на февраль 2014 года в мире проведено более 250 000 тестов NIFTY. Такое огромное количество проведенных тестов позволяет с высокой уверенностью говорить о беспрецедентно высоких специфичности (99,99%) и чувствительности (99,65%) теста.
Непревзойдённая скорость анализа — ответ можно получить уже через 8 дней после получения образца в лаборатории.
Кому рекомендован тест
Неинвазивная пренатальная диагностика с помощью NIFTY показана женщинам:
- Желающим получить надежную информацию о наличии или отсутствии синдромов, связанных с анеуплоидией по хромосомам 13, 18, 21, Х и Y.
- Старше 35 лет, которым противопоказаны инвазивные методы, или которые не хотят проводить инвазивную диагностику (риск синдрома Дауна резко возрастает после 35 лет).
- У которых биохимические тесты или УЗИ на 1 и 2 триместрах свидетельствуют о повышенном риске синдрома Дауна.
- При невозможности проведения инвазивной диагностики вследствие предлежания плаценты, риска выкидыша, инфекции HBV или HIV.
- Вынашивающих беременность после ЭКО.
Что такое «инвазивный» и «неинвазивный» тест
В пренатальной диагностике под инвазивным подразумевают тесты, требующие взятия эмбриональных тканей:
- хорионбиопсия — взятие маленького фрагмента хориона,
- амниоцентез — прокол через брюшную стенку и взятие нескольких миллилитров амниотической жидкости,
- кордоцентез — прокол через брюшную стенку и взятие крови плода из сосудов пуповины.

Все эти методы несут риск инфицирования плода и прерывания беременности.
Неинвазивными называют методы, которые не затрагивают ткани и органы плода, включая УЗИ и взятие крови из вены у матери. Данные методы безопасны для плода.
NIFTY является новым точным и надёжным методом неинвазивной прентальной диагностики.
Хромосомы и ДНК
В соматической клетке человека находится 23 пары хромосом. Потеря или приобретение хотя бы одной хромосомы приводит к развитию врожденных пороков развития. Трисомии по хромосоме 21 (синдром Дауна), 18 (синдром Эдвардса) и 13 (синдром Патау) — наиболее распространённые хромосомные нарушения.
Тест NIFTY, разработанный компанией BGI и широко распространённый в мире позволяет с высокой точностью определить наличие или отсутствие этих анеуплоидий. Для этого необходимо взять 10 мл крови беременной в срок от 10 до 24 недель. В этом образце крови есть, так называемая, внеклеточная ДНК, которая попала в кровь матери из организма плода.
Подробный анализ всей внеклеточной ДНК на современном высокопроизводительном оборудовании позволяет выделить ДНК плода и определить число хромосом 13, 18 и 21, а также половых хромосом, что также даёт информацию о поле плода.
Что такое анеуплоидия
Анеуплоидия — изменение числа хромосом. В норме у человека 23 пары хромосом. При анеуплоидии может как исчезать одна из хромосом пары, так и появляться лишняя. Парность хромосом очень важна для нормального развития и жизни человека, и анеуплоидии большинства хромосом летальны для эмбриона на очень ранних сроках развития (дни-недели).
Однако, есть анеуплоидии, совместимые с жизнью. Самая известная — трисомия (то есть вместо пары — три) хромосомы 21 — приводит к развитию синдрома Дауна.
NIFTY — метод неинвазивной пренатальной диагностики — разработан специально для определения наличия или отсутствия анеуплоидии у плода уже с 9-ти недель беременности.
Сочетание надёжности, безопасности и скорости делает NIFTY лучшим выбором для каждой беременной.
Как делают тест NIFTY
Для проведения неинвазивной пренатальной диагностики NIFTY необходимо взять 10 мл крови беременной. После этого из крови выделяют свободную (внеклеточную) ДНК, в которой среди фрагментов ДНК матери находятся фрагменты ДНК плода.
Начиная с 9-ой недели беременности фрагментов ДНК плода достаточно много, чтобы проанализировать их и уверенно отличить плодные от материнских. По плодным фрагментам ДНК можно определить количество каждой хромосомы плода.
Наиболее важными с клинической точки зрения являются хромосомы 21, 18, 13 и половые X и Y. Именно их число анализируют в тесте NIFTY.
Ограничения NIFTY
У любого медицинского исследования есть ограничения и противопоказания к применению.
При проведении NIFTY необходимо помнить, что следующие условия могут повлиять на его точность: переливание крови, трансплантация, иммунотерапия или терапия стволовыми клетками в анамнезе у беременной. Мозаицизм* матери, плаценты или плода может приводить к ошибочным результатам. Частота таких случаев не превышает десятой доли процента.
Частота таких случаев не превышает десятой доли процента.
Мозаицизм — сочетания разных по генотипу клеток в пределах одной ткани, органа или организма. В данном случае имеется в виду сочетание нормальных клеток и клеток с анеуплоидией.
Что такое амниоцентез
На сегодняшний день пренатальная диагностика, позволяющая выявить ряд патологических состояний плода, получает все большее распространение. Среди инвазивных процедур чаще всего проводится амниоцентез — прокол через брюшную стенку и взятие нескольких миллилитров амниотической жидкости в 16−20 (оптимально) недель беременности. При подозрении на генетически обусловленное заболевание, амниоцентез выполняется на более ранних сроках.
Пункция амниотической оболочки позволяет произвести забор околоплодных вод для проведения диагностических исследования, а также амниоцентез дает возможность выполнить интраамниальное введение препаратов, амниоредукцию, фетохирургию и т.д.
Амниоцентез позволяет производить исследования, включая биохимические, гормональнальные, иммунологические и цитологические, для получения необходимой информации о состоянии плода в 1−3 триместрах беременности.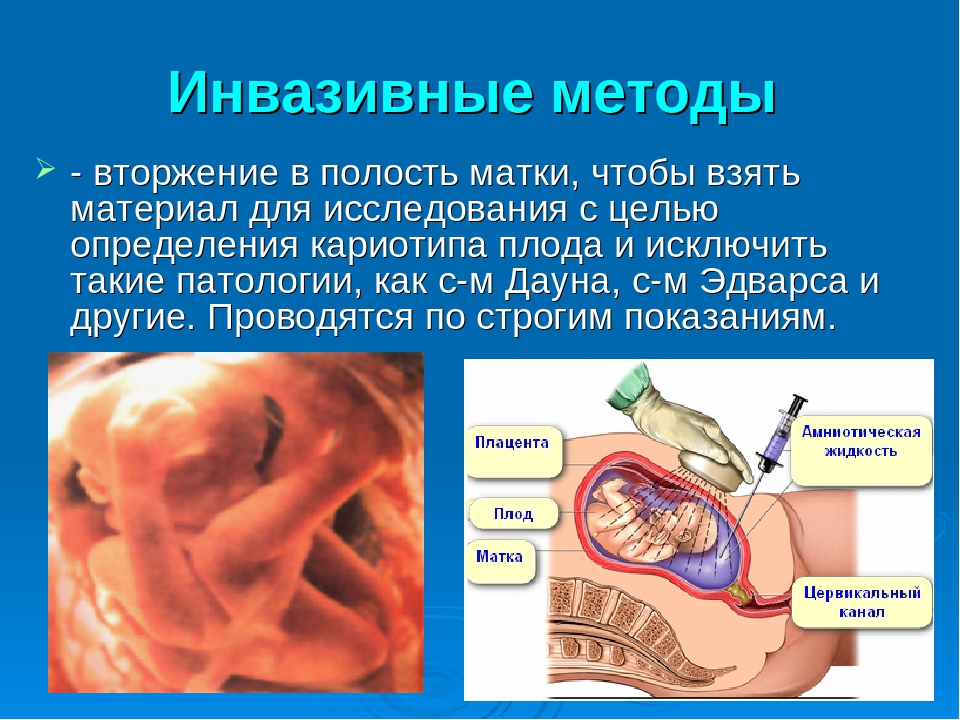
В числе прочего процедура амниоцентеза производится для выявления трисомии с высокой точностью результатов. Однако проведение такого анализа связано с риском выкидыша (около 1%), а рекомендуемое время для проведения данного теста 16−20 недель беременности. Также существенным недостатком такого исследования является продолжительное ожидание результатов — до нескольких недель. Это значительно сокращает время на принятие решения в случае выявления патологии и повторного исследования, а пренатальная диагностика имеет своей основной задачей как можно более ранее выявления отклонений.
Инвазивное пренатальное тестирование
Как можно получить информацию об эффективности и безопасности той или иной процедуры? Самый распространённый вариант – почитать отзывы в интернете или спросить у своих знакомых.
Однако, советуясь с неспециалистами, вы рискуете получить ложную информацию. Надежнее всего будет обратиться к вашему лечащему врачу, проконсультироваться с ним и узнать, подходит ли данная процедура именно вам, есть ли у вас показания для проведения инвазивной диагностики и, конкретно, амниоцентеза. Данный способ помогает узнать более чем о 200 видах отклонений, возникших по причине генетических мутаций.
Данный способ помогает узнать более чем о 200 видах отклонений, возникших по причине генетических мутаций.
Противопоказаний для амниоцентеза немного и все они диктуются соображениями безопасности для сохранения беременности и здоровья плода. К основным противопоказаниям относятся:
- угроза выкидыша и отслоение плаценты;
- лихорадочное состояние у беременной;
- острые инфекционные процессы любой локализации или обострение хронической инфекции;
- миоматозные узлы больших размеров.
Исходя из результатов исследования, можно предположить возможность развития ряда пороков, в том числе несовместимых с жизнью. Если никаких отклонений не выявлено, результат амниоцентеза может успокоить женщину и показать, что ребенок не будет иметь серьёзных нарушений и готов к полноценной жизни.
Нарушения, выявляемые процедурой
Амниоцентез не выявляет всех врождённых патологий, однако позволяет выявить ряд серьёзных хромосомных отклонений и генетических заболеваний.
К хромосомным заболеваниям, которые выявляются при амниоцентезе с точностью более 99%, относятся:
- Синдром Дауна (лишняя 21 хромосома) — заболевание, при котором наблюдаются отклонения в умственном развитии, пороки развития внутренних органов и некоторые особенности внешности.
- Синдром Патау (трисомия по 13 хромосоме) — патология, сопровождающаяся многочисленными внешними отклонениями, пороками развития головного мозга и лица, нарушениями работы центральной нервной системы. Продолжительность жизни при живорождении чаще всего несколько дней.
- Синдром Эдвардса (трисомия по 18 хромосоме), как и другие ХА сопровождается внутренними и внешними аномалиями, умственной отсталостью, часто встречаются пороки сердца, продолжительность жизни в среднем несколько месяцев, в редких случаях несколько лет.
- Синдром Тернера (имеется только одна половая Х-хромосома). Страдают этим заболеванием только женщины. Как правило, люди с такой аномалией ведут полноценный образ жизни, имеют нормальное интеллектуальное развитие, однако у них могут быть пороки развития внутренних органов, бесплодие и некоторые внешние особенности, например низкий рост.

- Синдром Клайнфельтера (1 или 2 лишних Х-хромосомы у мужчины, общее число хромосом 47 или 48). Синдром, характерный только для мужчин, выявляется обычно только к периоду полового созревания. У больных наблюдаются длинные конечности и высокая талия, скудная растительность на лице и теле, гинекомастия (увеличение грудных желез), постепенная атрофия яичек, половое созревание замедленное. Страдающие этим синдромом в большинстве случаев бесплодны.
После проведения амниоцентеза и получения материала для исследования проводится его анализ с помощью одного из этих методов:
1. Анализ кариотипа клеток плода (цитогенетический анализ)
Это цитогенетическое исследование, посредством которого изучаются наборы хромосом человека (так называемый кариотип). Специалист составляет карту хромосом, располагая их по парам. Методика позволяет выявить изменения числа хромосом, их структуры, нарушения порядка расположения хромосом (делеции, дупликации, инверсии, транслокации) и диагностировать определенные хромосомные болезни.
Кариотипирование может обнаружить такие аномалии, как синдром Дауна, Патау, Тернера, Эдвардса и Клайнфельтера, а также полисомию Х-хромосомы.
К сожалению, кариотипирование определяет только анеуплодии (числовые аномалии хромосом) и достаточно крупные структурные аномалии, пропуская микроделиционные и микродупликационные отклонения, вызывающие широкий спектр других болезней. При проведении данного анализа существует примерно 1% вероятности обнаружения изолированного плацентарного мозаицизма. Это редкое отклонение, при котором часть клеток плаценты обладает нормальным хромосомным набором, а другие клетки имеют аномальное строение. Сам кариотип плода при этом находится в норме. Также существует риск диагностических ошибок, обусловленных субъективизмом и профессионализмом специалиста.
Стандартное кариотипирование требует дополнительного времени для доведения полученных клеток до нужного состояния. Длительность культивирования клеток, как правило, 72 часа, и только после этого можно проводить их анализ.
2. Хромосомный микроматричный анализ (ХМА)
Данный метод будет доступен после проведения любого из вариантов инвазивной диагностики. Исследование предполагает обработку материала компьютерными программами, благодаря чему удаётся не только определить хромосомный набор плода, но и диагностировать те нарушения, которые не определяются при помощи кариотипирования. ХМА способен выявить в 1000 раз более мелкие поломки хромосом, чем классический цитогенетический анализ. Ещё одно существенное преимущество ХМА – быстрое получение результата (около четырех рабочих дней).
ХМА позволяет диагностировать все известные микроделеционные синдромы и некоторые синдромы, связанные с аутосомно-доминантными заболеваниями. При выполнении исследования могут быть выявлены патогенные делеции (исчезновение участков хромосом), дупликации (появление дополнительных копий генетического материала), участки с потерей гетерозиготности, которые имеют важное значение при болезнях импринтинга, близкородственных браках, аутосомно-рецессивных заболеваниях.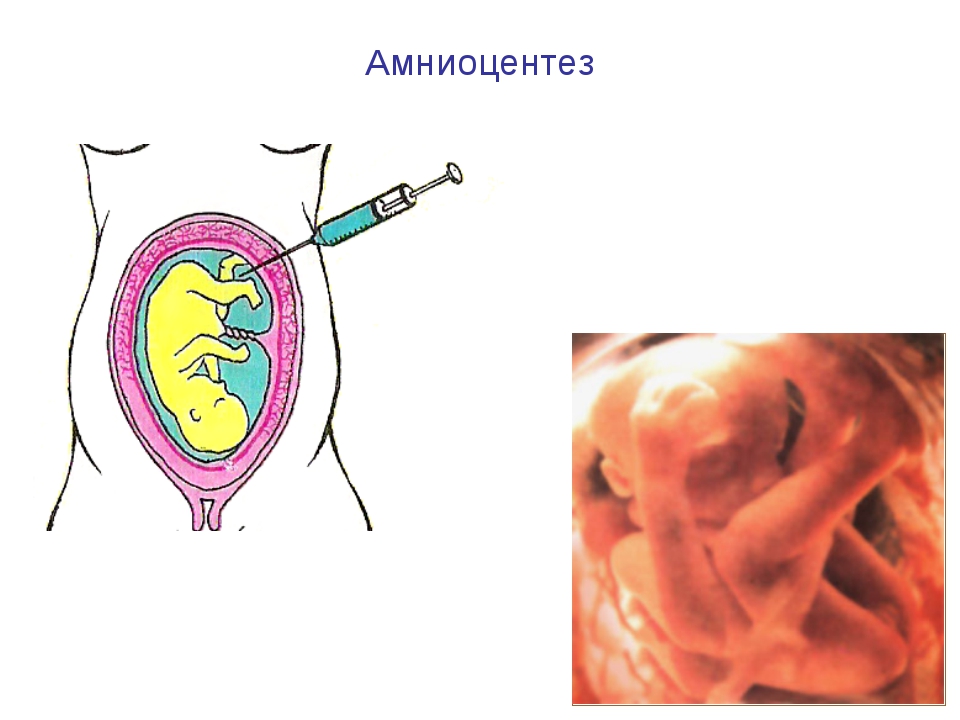
Среди пренатальных инвазивных тестов микроматричный имеет самую высокую информативность и точность (более 99%).
Несмотря на все преимущества ХМА, есть еще один сегмент болезней, которые этот анализ, как и кариотипирование, выявить не может. Это моногенные патологии, исследование на наличие которых проводят только при наличии специальных показаний. При данных заболеваниях хромосомный набор у плода совершенно нормальный, однако имеет мутация какого-то конкретного гена, отвечающего за развития заболевания. К моногенным заболеваниям относятся:
- муковисцидоз (кистозный фиброз).
- Болезнь Тея-Сакса: редкое наследственное заболевание, поражающее ЦНС.
- Мышечная дистрофия: прогрессирующая слабость и дегенерация мышечных тканей.
- Серповидно-клеточная анемия: наследственное нарушение строения белка гемоглобина.
- Гемофилия: наследственное нарушение свертывания крови.
Диагностику на моногенные заболевания проводят только если известно, риск какого конкретно заболевания имеется у ребенка и какую мутацию нужно искать.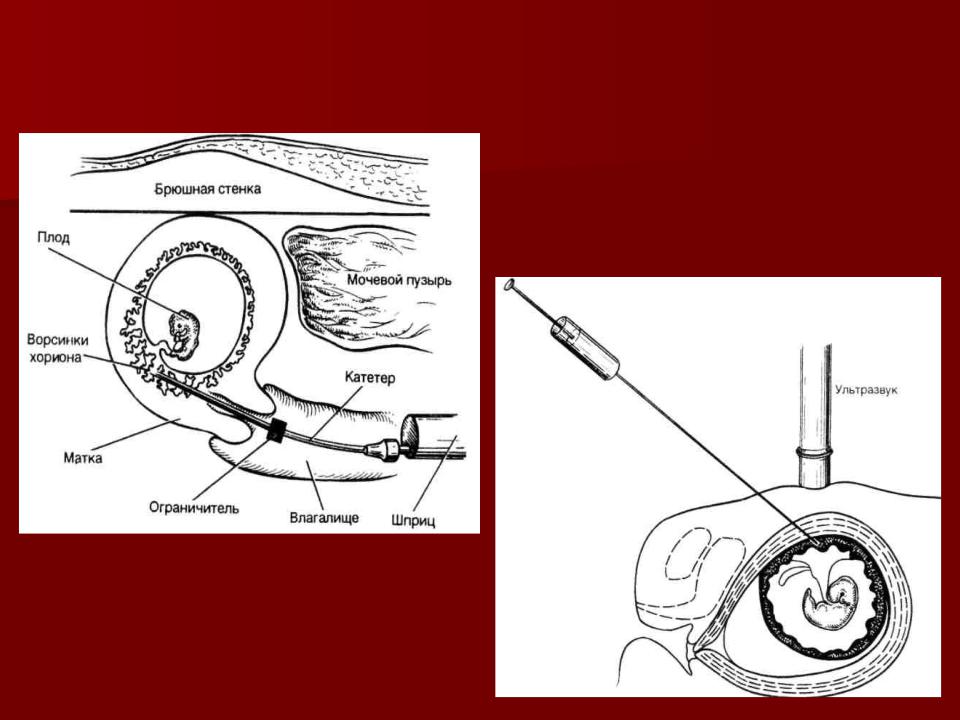 Может быть известное заболевание в семье будущего ребенка, либо при планировании беременности проводится скрининг на наследственные заболевания, при помощи которого выявляется, носителями каких мутаций являются будущие родители, и, следовательно, какие генетические заболевания могут быть у ребенка.
Может быть известное заболевание в семье будущего ребенка, либо при планировании беременности проводится скрининг на наследственные заболевания, при помощи которого выявляется, носителями каких мутаций являются будущие родители, и, следовательно, какие генетические заболевания могут быть у ребенка.
В редких случаях анализ околоплодных вод проводится для оценки внутриутробного состояния плода и по другим параметрам, помимо наличия генетической патологии.
Биохимический анализ проводят при подозрении на гемолитическую болезнь плода при резус-конфликтной беременности, для диагностики возможных врождённых заболеваний, а также для оценки зрелости плода. Посредством амниотической жидкости могут быть проанализированы:
АФП (альфа-фетопротеин) — это белок, который образуется при развитии плода. Его количество в амниотической жидкости изменяется в зависимости от срока беременности. Превышение нормативных величин встречается при пороках развития нервной системы плода, при угрозе внутриутробной гибели плода, при некоторых врожденных заболеваниях почек. Снижение концентрации альфа-фетопротеина в околоплодных водах может быть зафиксировано при синдроме Дауна, при наличии у беременной сахарного диабета.
Снижение концентрации альфа-фетопротеина в околоплодных водах может быть зафиксировано при синдроме Дауна, при наличии у беременной сахарного диабета.
Билирубин — это вещество, которое образуется в организме человека при разрушении эритроцитов. Повышенный билирубин может негативно отразиться на здоровье будущего ребенка, а также может указывать на различные болезни. Например, холецистит, вирусный гепатит, гемолитическую анемию и др. При гемолитической анемии, если ее преждевременно не вылечить, может возникнуть риск преждевременных родов или рождение мертвого ребенка.
Глюкоза – углевод, являющийся важнейшим компонентом обмена веществ в человеческом организме. В норме концентрация глюкозы в околоплодных водах составляет менее 2,3 ммоль/л. Повышение ее количества свидетельствует о патологии поджелудочной железы плода, а также о возможном риске развития тяжелой гемолитической болезни у ребенка. Снижение концентрации глюкозы отмечается при внутриутробной инфекции и у пациенток с подтеканием околоплодных вод, а также при перенашивании беременности.
Иммунологический анализ
Среди показателей, характеризующих состояние иммунной защиты организма, большое значение имеют провоспалительные цитокины, которые выполняют роль медиаторов иммунных реакций. Анализ содержания цитокинов в околоплодных водах имеет большое диагностическое значение. В систему цитокинов входят интерфероны (ИФН), фактор некроза опухоли (ФНО) и интерлейкины (ИЛ). Это низкомолекулярные гликопротеиды, регулирующие продолжительность и силу иммунных реакций, а также реакции воспаления.
Гормональный анализ
В последние годы изучение гормонов амниотической жидкости все чаще становится предметом научных исследований, позволяющих получить информацию о степени зрелости и развития плода, а также имеет практическое значение для решения вопроса о сроках родовозбуждения у беременных, группы риска развития внутриутробных инфекций.
Так, функциональное состояние плаценты определяется, в частности, синтезом в ней хорионического гонадотропина (ХГЧ) и плацентарного лактогена. Из всех гормонов, участвующих в изменении эндокринного баланса организма и во многом определяющих особенности течения беременности и родов, наибольшее значение следует придавать содержанию кортизола, эстрадиола, эстриола, прогестерона и плацентарного лактогена в околоплодных водах в течение беременности и в родах.
Из всех гормонов, участвующих в изменении эндокринного баланса организма и во многом определяющих особенности течения беременности и родов, наибольшее значение следует придавать содержанию кортизола, эстрадиола, эстриола, прогестерона и плацентарного лактогена в околоплодных водах в течение беременности и в родах.
Неинвазивный пренатальный тест — НИПТ
Что такое НИПТ и почему об этом исследовании столько говорят в последнее время? Какие преимущества у данных тестов? Кому они показаны и существуют ли ограничения? Сегодня мы найдём ответы на эти и другие актуальные вопросы.
Рождение здорового ребёнка – первостепенная цель любой женщины. Есть генетические нарушения, несовместимые с жизнью и/или приносящие страдание и ребёнку, и родителям. Выявление генетической патологии на раннем сроке беременности очень важно. Для этих целей в лабораторной практике давно используются неинвазивные биохимические скрининги (PRISCA, ASTRAIA), которые по результатам анализа крови и данных УЗИ позволяют рассчитать риск генетической аномалии. Это доступные биохимические тесты, их обязательно делают женщинам, стоящим на учёте в женской консультации. Результат такого теста представляет собой расчётную цифру, показывающую риск рождения ребёнка с генетической патологией у женщины определённого возраста с такими показателями гормонов и данными УЗИ. Если этот расчётный риск получается высоким, то женщину направляют на инвазивное исследование — амниоцентез.
Это доступные биохимические тесты, их обязательно делают женщинам, стоящим на учёте в женской консультации. Результат такого теста представляет собой расчётную цифру, показывающую риск рождения ребёнка с генетической патологией у женщины определённого возраста с такими показателями гормонов и данными УЗИ. Если этот расчётный риск получается высоким, то женщину направляют на инвазивное исследование — амниоцентез.
Биохимические скрининговые программы не обладают высокой точностью, они основаны на cовокупности данных статистики, уровня гормонов и размеров плода по УЗИ. Амниоцентез – самый точный метод, но он инвазивный (нужно сделать прокол плодного пузыря, чтобы получить для исследования клетки, принадлежащие плоду) и угрожает развитием осложнений и прерыванием беременности.
Медицинская наука не прекращала поиски новых тестов для скрининга, которые были бы более точны и не зависели от расчётных показателей. В качестве скрининговых тестов в последнее время хорошо себя зарекомендовали НИПТ (неинвазивные пренатальные тесты) как надёжные, удобные и не мешающие нормальному протеканию беременности. Точность метода достигает 99,9%, так как исследуется генетический материал плода (его ДНК) в венозной крови будущей матери.
Точность метода достигает 99,9%, так как исследуется генетический материал плода (его ДНК) в венозной крови будущей матери.
Как это возможно? Учёные выяснили, что начиная примерно с 10 недели беременности в крови женщины свободно циркулирует ДНК плода. Благодаря современным технологиям врачи научились выделять её и исследовать, выявляя самые распространенные изменения хромосом.
Таким образом, почти каждая женщина может сдать венозную кровь, дождавшись срока 10 недель беременности, и определить генетическое здоровье будущего малыша.
В каких случаях исследование с применением НИПТ будет наиболее полезно?
- Если по результатам биохимического скрининга (тесты PRISCA или ASTRAIA) выявлен высокий риск хромосомной патологии
- У беременных в возрасте старше 35 лет. В этом возрасте все методы, основанные на расчётных статистических данных, дают высокий риск генетической патологии, так как программа учитывает статистический возрастной риск.
- Если были выявлены генетические нарушения у плода при предыдущих беременностях
- Если женщина хочет сделать исследование именно этим методом.
 Надо помнить, что стандартный биохимический скрининг можно пройти бесплатно, за счет ОМС в женской консультации. НИПТ — достаточно дорогое исследование, которое можно сделать только за плату в коммерческих лабораториях.
Надо помнить, что стандартный биохимический скрининг можно пройти бесплатно, за счет ОМС в женской консультации. НИПТ — достаточно дорогое исследование, которое можно сделать только за плату в коммерческих лабораториях.
В спектре лаборатории KDL представлено несколько комплексов НИПТ. Они отличаются объёмом исследования, показаниями и ограничениями. Важно чтобы понять, какой тест подходит именно Вам.
В каких случаях выполнение НИПТ невозможно?
- Если срок беременности менее 10 недель
- Количество плодов более 2
- Имеются признаки замершей одноплодной беременности
- Производилась трансплантация органов, тканей, в том числе костного мозга, до беременности
- При наличии онкологических заболеваний
Итак, выполнение неинвазивных пренатальных тестов возможно при одноплодной и двуплодной беременности. Если беременность одноплодная естественная или наступила после ЭКО с использованием собственной яйцеклетки, то доступны все исследования НИПТ. В остальных случаях существуют ограничения.
В остальных случаях существуют ограничения.
В чем отличия разных тестов линейки НИПТ?
НИПС Т21 (Геномед)- диагностика только синдрома Дауна. В исследовании выявляется дополнительная 21 хромосома, если она есть у плода. Синдром Дауна считается одной из самых частых хромосомных аномалий и его частота растёт с увеличением возраста женщины. Выполняется при беременности вследствие естественного зачатия, при ЭКО с собственной яйцеклеткой или при использовании донорской яйцеклетки; при беременности одним плодом и двойней, а также при суррогатном материнстве и если произошла редукция одного эмбриона в двойне.
НИПС 5 – ДНК тест на 5 синдромов (Геномед) – неинвазивный тест на 5 синдромов, можно определить аномалии 13, 18, 21 и в большинстве исследований выявить аномалии половых хромосом X и Y.
- Синдром Дауна (21 хромосома)
- синдромы Эдвардса и Патау (дополнительная 18 и 13 хромосомы соответственно)
- синдром Клайнфельтера (дополнительная Х хромосома)- возможен у мальчиков
- синдром Тернера (недостающая Х хромосома) — наблюдается только у девочек
НИПС 5 универсальный, его выполнение возможно как при одноплодной естественной беременности, так и при беременности двойней, при носительстве донорской яйцеклетки, суррогатным матерям и в том случае, когда один плод в двойне редуцирован.
3 тестовые базовые панели:
- НИПТ Panorama, базовая панель (Natera) — кроме одноплодной естественной беременности, выполнение возможно при беременности двойней, если развиваются оба эмбриона; носительницам донорской яйцеклетки и при суррогатном материнстве. Тест различает зиготность двойни (монозиготная или дизиготная). Тест считается выполненным, если проведено исследование 13,18,21 хромосом.
- НИПТ Harmony, базовая панель (Roche) – также доступен при одноплодной и двуплодной беременности, есть определение зиготности двойни, при ЭКО с использованием донорской яйцеклетки и в случае суррогатного материнства.
- НИПТ Panorama, базовая панель (Геномед) — отличается от других базовых панелей тем, что используется только при одноплодной естественной беременности или ЭКО с собственной яйцеклеткой.
Базовые панели позволяют выявить хромосомные аномалии 13,18, 21, Х и Y хромосом плода, а также триплоидии.
- Триплоидия (дополнительный набор хромосом) – приводит к выраженным множественным дефектам, несовместимым с жизнью
- Синдром Якобса (выявляется дополнительная Y хромосома) – только у мужчин, развивается бесплодие
- Синдром ХХХ (дополнительная Х хромосома)
НИПС (Геномед) – включает определение вышеперечисленных синдромов (скрининг 13, 18, 21, Х, Y хромосом плода) и определение носительства у матери частых мутаций, которые могут привести к наследственным болезням, если ребенок унаследует два дефектных рецессивных гена от обоих родителей или один доминантный ген. Данные мутации выявляются в крови без выделения ДНК плода, т.е. оценивается не хромосомная мутация плода, а наличие аномальных вариантов генов у матери.
Данные мутации выявляются в крови без выделения ДНК плода, т.е. оценивается не хромосомная мутация плода, а наличие аномальных вариантов генов у матери.
Генетические заболевания, связанные в тестируемыми в этом исследовании вариантами генов:
- Муковисцидоз – тяжелое поражение органов дыхания и поджелудочной железы
- Гемохроматоз – нарушение обмена железа, когда избыток железа откладывается в органах и тканях
- Фенилкетонурия – нарушение обмена аминокислот, проявляется нарушением работы гипофиза, щитовидной железы и надпочечников и психическими расстройствами
- Галактоземия – нарушение углеводного обмена, когда не усваивается молоко и развивается цирроз печени и поражения нервной системы
- Нейросенсорная тугоухость – развивается с вероятностью 50%, если у одного из родителей есть доминантный ген
НИПС уникален не только клинической значимостью, но и доступностью. Одноплодная беременность, беременность двойней (с определением зиготности), в том числе при редукции одного из эмбрионов в двойне. При ЭКО с донорской яйцеклеткой и суррогатном материнстве этот тест нецелесообразен, так как определять мутации, связанные с генетическими заболеваниями нужно по крови той женщины, чья яйцеклетка дала начало эмбриону.
При ЭКО с донорской яйцеклеткой и суррогатном материнстве этот тест нецелесообразен, так как определять мутации, связанные с генетическими заболеваниями нужно по крови той женщины, чья яйцеклетка дала начало эмбриону.
Следующие 2 панели включают микроделеционные синдромы:
Микроделеции – это поломки сегмента хромосом, которые являются менее распространенными, но не менее опасными, и их невозможно заподозрить на УЗИ.
- Синдром Ди-Джорджи – врожденный иммунодефицит, пороки сердца и деформации лица.
- Синдром делеции 1p36 – выраженная умственная отсталость вследствие дефектов развития головного мозга.
- Синдром кошачьего крика – выраженные нарушения интеллекта, зрительные расстройства и патология гортани.
- Синдром Ангельмана – известен как «синдром Петрушки», проявляется приступами, хаотичными движениями, частым смехом без причины
- Синдром Прадера-Вилли – по признакам напоминает синдром Дауна
НИПТ Panorama, расширенная панель (Natera) – исследуются и стандартные аномалии хромосом (13,18,21, Х, Y, триплоидии) и микроделеционные синдромы. Если у Вас беременность одноплодная естественная или в результате ЭКО с собственной яйцеклеткой, то выполнение данных панелей возможно.
Если у Вас беременность одноплодная естественная или в результате ЭКО с собственной яйцеклеткой, то выполнение данных панелей возможно.
При наличии двух плодов, ЭКО с донорской яйцеклеткой и суррогатном материнстве определить сегментарные нарушения технически невозможно.
НИПТ Panorama – ДНК тест на 18 синдромов (Геномед) — самое объемное из всех исследований. В состав входит определение патологии 13,18, 21 и половых хромосом (Х и Y), микроделеционные синдромы и носительство генов наследственных заболеваний у матери (такая же панель генетических заболеваний, как в исследовании НИПС (Геномед) 26.2.А7). Выполняется этот тест только при естественной одноплодной беременности и ЭКО с использованием собственной яйцеклетки.
Можно ли определить пол плода и в каких случаях?
Да, по желанию женщины любой НИПТ определяет пол плода и это доступно как при одноплодной, так и при двуплодной беременности.
Обращаем Ваше внимание, что получение результатов, указывающих на риски развития патологических синдромов, требует консультации генетика и дополнительной инвазивной диагностики.
Инвазивная пренатальная диагностика плода | «Айвимед Родинне Джерело»
Методы инвазивного исследования
Пренатальные инвазивные методы исследования различаются в зависимости от срока гестации. В I триместре проводится биопсия ворсин хориона – ворсистой оболочки вокруг имплантированного яйца. Проводится исследование на 11-12 неделе гестации и позволяет выявить на ранней стадии аномалии хромосомного набора и генных аномалий плода.
Забор материала для исследования проводят двумя способами:
- внутривагинальным доступом. Через влагалище в полость матки вводится тонкий катетер, через который происходит отбор тканей ворсинок;
- абдоминальным доступом. Делают прокол брюшной и маточной стенки и с помощью шприца забирают материал. Отбор биоптата производят под контролем аппарата УЗИ.
Недостатком метода является возможность получения ложного результата из-за неидентичности хромосомного материала клеток зародыша и хориона.
Также проводится амниоцентез – отбор околоплодной жидкости для проведения анализа.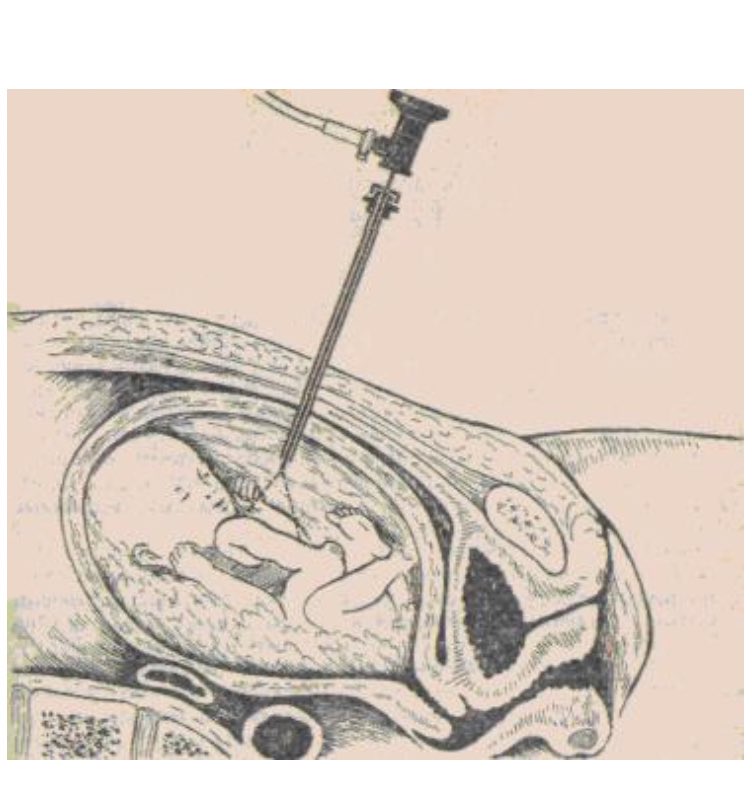 Диагностическую процедуру проводят как в I триместре (17-22 недель), так и во II триместре на сроке 34 недели. Методика позволяет определить степень зрелости и пол плода, патологии сердца и гемолитические заболевания, аномалии развития нервной системы зародыша.
Диагностическую процедуру проводят как в I триместре (17-22 недель), так и во II триместре на сроке 34 недели. Методика позволяет определить степень зрелости и пол плода, патологии сердца и гемолитические заболевания, аномалии развития нервной системы зародыша.
Недостатком метода является продолжительное (2-3 недели) ожидание результатов, так как для их получения требуется время для увеличения количества (размножения в специальной среде) полученных клеток плода.
Во II триместре гестации, кроме амниоцентеза, назначают:
- Амниоскопию – визуальное исследование нижней части плодного яйца с помощью эндоскопической системы самого малого диаметра. Исследование проводится, начиная с 17 недели беременности и по показаниям до родов.
- Плацентоцентез – методика забора клеток плаценты для исследования. Этот метод во многом похож на биопсию ворсинок хориона и проводится на 16-20 неделе беременности. Недостатком метода является то, что при необходимости прерывание беременности производится на поздних сроках, что более травматично для женщины.

- Кордоцентез – забор крови из вены пуповины. Исследование помогает выявить заболевания крови у плода, наличие инфекционного агента или определить резус-конфликт. Исследование назначают с 18 недели гестации. Метод позволяет выполнить широкий спектр исследований крови, а также провести терапевтические процедуры (переливание крови плоду, введение медикаментозных средств) внутриутробно. Относительными противопоказаниями к проведению исследования являются – мало- или многоводие, неудачное положение плода.
- Фетоскопию – визуальное исследование плода, проводимое с помощью оптической системы эндоскопа, позволяющее выявить анатомические пороки развития. При помощи микрохирургических инструментов, вводимых через хирургический канал эндоскопа, может быть проведен забор образца кожного покрова или мышц плода. Метод применяется в 18-24 недели беременности.
Полученный в результате ИМД материал отправляют на исследование.
Методы исследования биоптата
Полученный материал подвергается следующим методам исследования:
- цитогенетическим, в результате которых удается выявить аномалии количества пар хромосом;
- молекулярно-генетическим – метод дает возможность исследовать структуру хромосомы и определить наличие дефектов ее структуры;
- биохимическим – данный комплекс методов исследования позволяет оценить зрелость органов плода и степень опасности резус-конфликта.

Полученные результаты дают возможность прогнозирования дальнейшего течения беременности и обоснование выбора исхода. В МЦ «Родинне джерело» используются автоматические и полуавтоматические методы обработки материала для исследований, что позволяет сократить сроки получения результата и снизить влияние человеческого фактора.
Риски послеоперационных осложнений
Даже самые безопасные методы инвазивного исследования могут привести к негативным последствиям в виде:
- преждевременного отхождения амниотической жидкости;
- преждевременного родоразрешения;
- травматизации и внутриутробной задержки роста плода;
- отслойки детского места;
- нарушения целостности пуповины;
- травм органов, расположенных в непосредственной близости с маткой;
- заноса инфекции внутрь плодного пузыря.
В МЦ «Родинне джерело» эти риски минимальны, так как вмешательство проводится:
- под контролем высококачественной УЗИ аппаратуры;
- специалистами высокого класса и с большим практическим опытом;
- после тщательного изучения анамнеза;
- с учетом индивидуальных особенностей и состояния пациентки.

Риски прерывания беременности при проведении ИМД сравнимы с общими популяционными рисками.
Наиболее опасной процедурой является кордоцентез. При его проведении риск выкидыша составляет 3,3%. Но благодаря высокому профессионализму сотрудников МЦ «Родинне джерело» эти показатели удается снизить до минимума, так как своевременное обращение и проведение неинвазивного скринингового исследования позволяет применять менее травматичные методы на ранних сроках беременности.
Неинвазивный генетический тест -цена, сделать генетический тест в клинике «Мать и дитя» в Москве
Преимущества неинвазивного генетического теста
Данный метод исследования на сегодняшний день является точным и безопасным способом диагностировать нарушение числа хромосом у плода (анеуплоидии).
В отличие от различных инвазивных методов, таких как кордоцентез, амниоцентез и аспирация ворсин хориона, этот тест делается по крови матери и является абсолютно безопасным как для ее здоровья, так и для здоровья будущего ребенка.
При этом точность неинвазивного теста гораздо выше, чем у биохимического скрининга беременных, так как на его результат не оказывают влияния особенности течения беременности, принимаемые препараты и соматические заболевания женщины. Немаловажным плюсом является тот факт, что делать неинвазивный генетический тест можно на ранних сроках беременности, начиная уже с 10 недели.
Что показывает этот тест?
Суть данного исследования заключается в выделении из крови женщины ДНК плода, некоторое количество которого свободно циркулирует в ее организме во время беременности. На основании анализа фетальной ДНК можно получить информацию о нарушении числа хромосом, с которым связаны наиболее распространенные заболевания.
Таким образом, неинвазивный генетический тест позволяет с точностью 99% определить такие заболевания, как синдром Дауна, синдром Патау, синдром Эвардса, синдром Тернера и с 98% точностью диагностировать синдром Клайнфельтера.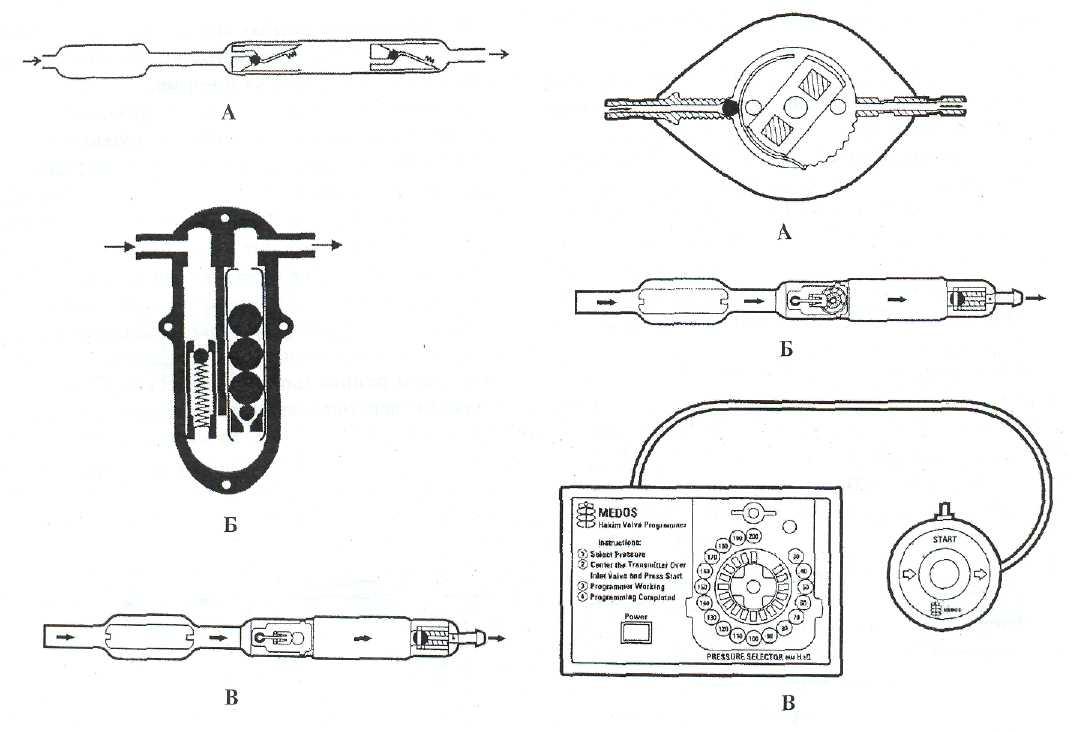
Кому показан тест?
Поскольку неинвазивный генетический тест является абсолютно безопасным методом диагностики, сделать его может любая беременная женщина, желающая получить наиболее полную информацию о здоровье своего будущего ребенка и, возможно, развеять некоторые сомнения и страхи.
Пройти этот тест может любая женщина, желающая получить максимальную информацию о здоровье ребенка безопасным способом. Однако при наличии следующих ситуаций неинвазивный тест обязателен:
- высокий риск патологии плода по результатам биохимического скрининга;
- возраст беременной более 35 лет;
- имеется угроза прерывания беременности или привычное невынашивание.
Противопоказания для неинвазивного генетического теста
Не смотря на то, что этот метод, как и, собственно, скрининг беременных, является полностью безопасным, он тоже имеет свои противопоказания. Неинвазивный пренатальный тест нельзя делать в случаях, если:
- носительство хромосомных перестроек одним из родителей
- в анамнезе имеется пересадка костного мозга или стволовых клеток;
- обнаружены УЗ-маркеры хромосомной патологии (неимунная водянка, расширение толщины воротникового пространства) или пороки развития, это показание для инвазивной пренатальной диагностики
Что нужно для данного исследования?
Неинвазивный генетический тест не требует никакой предварительной подготовки. При отсутствии противопоказаний к его прохождению, необходимо просто сдать кровь в одной из клиник «Мать и Дитя» не натощак. Результаты исследования будут готовы через 14 дней после сдачи крови на анализ.
При отсутствии противопоказаний к его прохождению, необходимо просто сдать кровь в одной из клиник «Мать и Дитя» не натощак. Результаты исследования будут готовы через 14 дней после сдачи крови на анализ.
Здесь же при необходимости вы можете получить и консультацию генетика. Высококвалифицированные специалисты клиник «Мать и Дитя» с радостью ответят на все интересующие вас вопросы.
ДИАГНОСТИЧЕСКОЕ ТЕСТИРОВАНИЕ — Диагностическое тестирование диабета: переход от инвазивного к неинвазивному тестированию
ВВЕДЕНИЕ
С каждым годом масштабы эпидемии диабета становятся все более очевидными. По данным Международной федерации диабета (IDF), в настоящее время в мире насчитывается более 246 миллионов человек с диабетом, и ожидается, что к 2025 году это население вырастет до 380 миллионов. По оценкам, не менее 50% людей с диабетом не знают о своем условие.Диабет занимает четвертое место среди причин смерти в США и седьмое место в мире. Его осложнения включают сердечный приступ, инсульт, слепоту, почечную недостаточность и ампутацию.
Его осложнения включают сердечный приступ, инсульт, слепоту, почечную недостаточность и ампутацию.
Потенциальные человеческие и экономические издержки эпидемии диабета огромны, но возможность обратить вспять последствия для здоровья и финансов, поставив эпидемию под контроль, также дает большие выгоды. Существует насущная потребность в более эффективных решениях по управлению диабетом для отслеживания и диагностики этого заболевания и предотвращения человеческих и экономических затрат, связанных с его осложнениями на ранней стадии.На диабет приходится от 5% до 10% национального бюджета здравоохранения.
Рисунок 1 показывает эволюцию рынка тестирования на диабет. Хотя в настоящее время доминирует третье поколение, большая часть инноваций преобладает в тестировании четвертого поколения. В этой статье основное внимание будет уделено инновациям, связанным с глюкометрами с самоконтролем и устройствами для непрерывного мониторинга глюкозы. Frost & Sullivan провела углубленную конкурентную разведку по некоторым технологиям и неинвазивным методам, чтобы выделить ключевые компании, за которыми стоит наблюдать в 2015 году и в последующий период.
ИННОВАЦИИ ДЛЯ НЕПРЕРЫВНОГО МОНИТОРИНГА ГЛЮКОЗЫ КРОВИ (CGM)
Были сделаны импровизации на уровне датчиков, чтобы обеспечить максимально возможную точность. Чтобы постоянно контролировать уровень глюкозы, поставщики активно исследуют несколько методов, использующих различные технологические особенности. На рисунке 2 дано полное представление о типах компаний, использующих различные технологические каналы для эффективной дифференциации своей продукции.
Многие продукты уже представлены на рынке, а некоторые все еще проходят клинические испытания.В области CGM также происходит внедрение спектроскопических технологий, включая ближнюю инфракрасную (NIR), рамановскую спектроскопию, биоимпеданс и тепловое излучение, которые проложат путь для неинвазивных испытаний.
ИСКУССТВЕННЫЕ ПОДЖЕЛЫЕ (AP), ЗАМКНУТАЯ СИСТЕМА, БИОНИЧЕСКИЕ ПОДЖЕЛЫЕ — ЭТО ВОЗМОЖНОСТЬ ИЛИ РЕАЛЬНОСТЬ?
В Американской диабетической ассоциации обсуждалась возможность того, что AP станет реальностью. Некоторые производители присматриваются к алгоритмам AP, которые взаимодействуют с насосом, чтобы инициировать систему с обратной связью.В разработке этой технологии был достигнут значительный прогресс, и она все еще считается технологией ближайшего будущего.
Некоторые производители присматриваются к алгоритмам AP, которые взаимодействуют с насосом, чтобы инициировать систему с обратной связью.В разработке этой технологии был достигнут значительный прогресс, и она все еще считается технологией ближайшего будущего.
Несколько систем-прекурсоров уже представлены на рынке. Фонд исследований ювенильного диабета активно поддерживает эти исследования и продемонстрировал успех в клинических испытаниях с небольшим количеством пациентов; сейчас они продвигаются к коммерческой разработке и разрешению FDA.
Новая компания TypeZero, основанная доктором Борисом Ковачевым и его командой из Университета Вирджинии, совместно представила результаты Фазы II системы алгоритмов AP Diabetes Assistant (DiAs).Результаты поддерживают разработку более крупных международных клинических испытаний для подтверждения безопасности, эффективности и коммерциализации системы.
ПРОДОЛЖАЮТСЯ ОБСУЖДЕНИЯ ПО ТЕСТУ ОБСЛУЖИВАНИЯ HBA1C
В течение многих лет ведутся дискуссии об эффективности биомаркера HbA1c.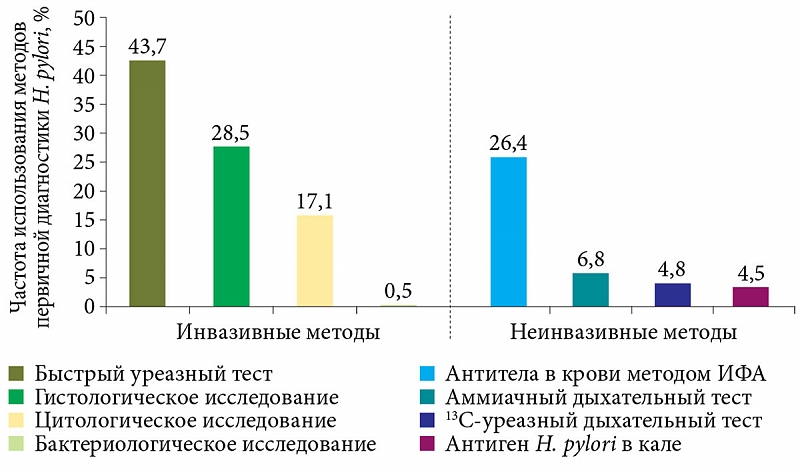 HbA1c, который измеряет гликированный гемоглобин, можно измерять только каждые 3-6 месяцев. Это позволяет диабету бесконтрольно прогрессировать в течение длительных периодов времени и мешает медицинским работникам быстро оценивать эффективность терапии.Исследования показывают, что тестирование в месте оказания медицинской помощи или самоконтроль уровней HbA1c всегда следует подтверждать результатами лабораторных тестов, и не следует принимать решения в ответ на результаты измерений HbA1c, не требующих подтверждения от CLIA.
HbA1c, который измеряет гликированный гемоглобин, можно измерять только каждые 3-6 месяцев. Это позволяет диабету бесконтрольно прогрессировать в течение длительных периодов времени и мешает медицинским работникам быстро оценивать эффективность терапии.Исследования показывают, что тестирование в месте оказания медицинской помощи или самоконтроль уровней HbA1c всегда следует подтверждать результатами лабораторных тестов, и не следует принимать решения в ответ на результаты измерений HbA1c, не требующих подтверждения от CLIA.
Существует неудовлетворенная потребность в более эффективном контроле диабета. Частота использования доступных технологий для мониторинга диабета в настоящее время слишком коротка (каждый день) или слишком велика (от 3 до 6 месяцев). Исследования также показали, что тесты на глюкозу и HbA1c имеют низкие показатели комплаентности для диабетиков 2 типа.Учитывая проблемы тестирования, такие как временные рамки, частота и точность, были изучены альтернативные биомаркеры, чтобы преодолеть разрыв между тестами самоконтроля уровня глюкозы в крови (SMBG) и A1C для лучшего контроля диабета.
Гликированный альбумин (GA), ежемесячное измерение гликирования, широко признано лучшим потенциальным маркером для оценки диабета. Он успешно используется в лабораторных условиях. GA — идеальный аналит для измерения краткосрочного гликирования; показывает, что повреждение белка произошло в течение предыдущих двух-трех недель.
КомпанияEpinex Diagnostics разработала тест на индекс быстрого мониторинга диабета Epinex G1A TM . В настоящее время тест проходит клиническую оценку. Несколько других компаний ищут альтернативные биомаркеры, чтобы доказать эффективность и удовлетворить неудовлетворенные потребности диабетиков.
САМОКОНТРОЛЬ КРОВИ РЫНОК ГЛЮКОЗЫ (SMBG)
Только в США счетчик SMBG принес в 2014 году 407,6 миллиона долларов за счет продажи 18.5 миллионов метров. Рынок прокладки принес 3,63 млрд долларов, из которых было продано 8,44 млрд долларов. Ожидается, что рынок счетчиков SMBG останется умеренно благоприятным благодаря новым функциям подключения смартфонов.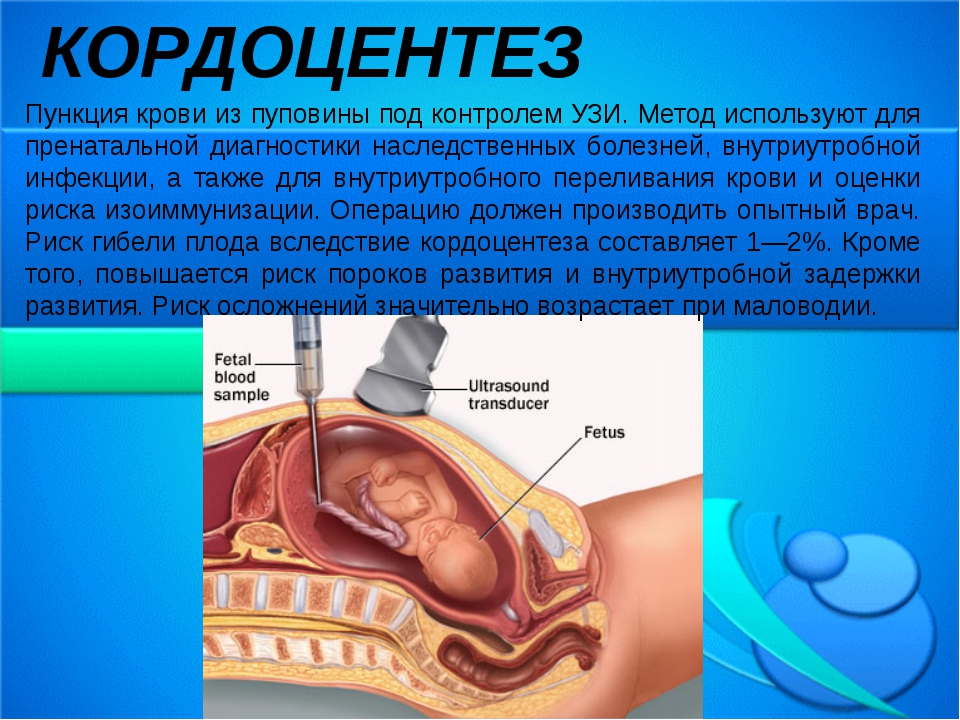 Однако постоянный мониторинг и неинвазивные методы определения глюкозы по-прежнему будут представлять угрозу для рынка. Учитывая дорогостоящий характер этих тестов и технологий, доступ по-прежнему будет ограничен счетчиками высокого класса. Большинство счетчиков сегодня предлагается почти по той же цене, и каждый счетчик снабжен минимальной возможностью загрузки через USB; это обеспечит некоторый рост рынка.
Однако постоянный мониторинг и неинвазивные методы определения глюкозы по-прежнему будут представлять угрозу для рынка. Учитывая дорогостоящий характер этих тестов и технологий, доступ по-прежнему будет ограничен счетчиками высокого класса. Большинство счетчиков сегодня предлагается почти по той же цене, и каждый счетчик снабжен минимальной возможностью загрузки через USB; это обеспечит некоторый рост рынка.
С принятием Закона о доступном медицинском обслуживании больше пациентов получат гарантированный доступ к страхованию здоровья. Это даст производителям возможность протестировать недиагностированное население, которое составляет не менее 30% диабетиков в США. Ценовая разница в стоимости полосы между производителями минимальна. Цена за полосу обычно колеблется от 35 до 45 центов. Из-за жесткой конкуренции поставщики сосредоточены на оптовых продажах, придерживаясь более низких ценовых стратегий. В большинстве случаев сильная ценность бренда способствует продажам, и поставщики второго уровня, как правило, страдают от последствий отрицательного результата. Рынок полосовой прокладки характеризуется сильным падением цен и имеет тенденцию сглаживать рост рынка. Рынок обычных глюкометров и тест-полосок SMBG испытывает сильное ценовое давление: только на рынке США насчитывается более 88 брендовых счетчиков. Учитывая, что существуют серьезные ограничения по возмещению расходов для аптек с доставкой по почте, рынок SMBG достиг насыщения в 2013 году.
Рынок полосовой прокладки характеризуется сильным падением цен и имеет тенденцию сглаживать рост рынка. Рынок обычных глюкометров и тест-полосок SMBG испытывает сильное ценовое давление: только на рынке США насчитывается более 88 брендовых счетчиков. Учитывая, что существуют серьезные ограничения по возмещению расходов для аптек с доставкой по почте, рынок SMBG достиг насыщения в 2013 году.
Кроме того, сейчас в это пространство вторгаются технологии цифрового здравоохранения. Возможность подключения смартфона и другие функции, такие как облачные и мобильные приложения, побуждают клиентов перейти на инновационные технологии счетчиков.Онлайн-продажи измерителей и полосок увеличиваются. Популярные поставщики электронной коммерции (например, Amazon) являются лидерами в области онлайн-поставок.
Frost & Sullivan описывает интересные компании, которые использовали эффективные стратегии дифференциации продукции, чтобы конкурировать на насыщенном рынке. Эти компании составляют серьезную конкуренцию лидерам рынка, таким как LifeScan (J&J), Roche, Bayer и Abbott.
Чтобы просмотреть этот выпуск и все предыдущие выпуски в Интернете, посетите сайт www.Drug-dev.com.
Дивья Равишанкар — старший аналитик отрасли медико-биологических исследований Frost & Sullivan. Она обладает разнообразным опытом в области информационных технологий здравоохранения и наук о жизни с акцентом на диагностику in vitro.Ее опыт включает лабораторные исследования, управленческий консалтинг и конкурентную разведку. В дополнение к своему опыту она также имеет обширный опыт работы в различных секторах, где она установила давние рабочие отношения с ведущими участниками отрасли в таких областях, как клиническая диагностика, фармацевтика и биотехнологии. Г-жа Равишанкар получила степень магистра биологических наук в Институте технологии и науки Бирла, Пилани, Индия. Для получения дополнительной информации о глобальной практике и предложениях Frost & Sullivan в области наук о жизни, пожалуйста, напишите [email protected] или посетите www.frost.com.
Г-жа Равишанкар получила степень магистра биологических наук в Институте технологии и науки Бирла, Пилани, Индия. Для получения дополнительной информации о глобальной практике и предложениях Frost & Sullivan в области наук о жизни, пожалуйста, напишите [email protected] или посетите www.frost.com.
Что такое неинвазивное пренатальное тестирование (НИПТ) и на какие расстройства можно проводить скрининг ?: MedlinePlus Genetics
Неинвазивное пренатальное тестирование (НИПТ), иногда называемое неинвазивным пренатальным скринингом (НИПТ), является методом определения риска того, что плод будет рождены с определенными генетическими аномалиями.Это тестирование анализирует небольшие фрагменты ДНК, которые циркулируют в крови беременной женщины. В отличие от большей части ДНК, которая находится внутри ядра клетки, эти фрагменты свободно плавают, а не внутри клеток, и поэтому называются внеклеточной ДНК (вкДНК). Эти небольшие фрагменты обычно содержат менее 200 строительных блоков ДНК (пар оснований) и возникают, когда клетки отмирают и разрушаются, а их содержимое, включая ДНК, попадает в кровоток.
Эти небольшие фрагменты обычно содержат менее 200 строительных блоков ДНК (пар оснований) и возникают, когда клетки отмирают и разрушаются, а их содержимое, включая ДНК, попадает в кровоток.
Во время беременности кровоток матери содержит смесь вкДНК, которая поступает из ее клеток, и клеток из плаценты.Плацента — это ткань матки, которая связывает плод и кровоснабжение матери. Эти клетки попадают в кровоток матери на протяжении всей беременности. ДНК плацентарных клеток обычно идентична ДНК плода. Анализ вкДНК из плаценты дает возможность раннего обнаружения определенных генетических аномалий без вреда для плода.
НИПТ чаще всего используется для поиска хромосомных нарушений, вызванных наличием лишней или отсутствующей копии (анеуплоидии) хромосомы.НИПТ в первую очередь ищет синдром Дауна (трисомия 21, вызванная дополнительной хромосомой 21), трисомия 18 (вызванная дополнительной хромосомой 18), трисомия 13 (вызванная дополнительной хромосомой 13) и дополнительные или отсутствующие копии X-хромосомы и Y-хромосома (половые хромосомы). Точность теста зависит от заболевания.
Точность теста зависит от заболевания.
НИПТ может включать скрининг дополнительных хромосомных нарушений, которые вызваны отсутствующими (удаленными) или скопированными (дублированными) участками хромосомы. НИПТ начинает использоваться для тестирования генетических нарушений, вызванных изменениями (вариантами) отдельных генов.По мере совершенствования технологий и снижения стоимости генетического тестирования исследователи ожидают, что НИПТ станет доступным для многих других генетических состояний.
НИПТ считается неинвазивным, поскольку он требует забора крови только у беременной женщины и не представляет опасности для плода. НИПТ — это скрининговый тест, что означает, что он не дает однозначного ответа о том, есть ли у плода генетическое заболевание. Тест может только оценить, увеличился или уменьшился риск наличия определенных состояний.В некоторых случаях результаты НИПТ указывают на повышенный риск генетической аномалии, когда плод фактически не затронут (ложноположительный результат), или результаты указывают на снижение риска генетической аномалии, когда плод действительно поражен (ложноотрицательный).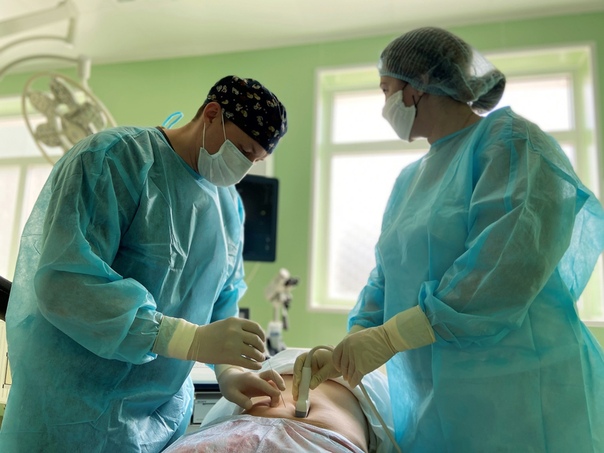 Поскольку НИПТ анализирует вкДНК плода и матери, этот тест может выявить генетическое заболевание матери.
Поскольку НИПТ анализирует вкДНК плода и матери, этот тест может выявить генетическое заболевание матери.
В кровотоке матери должно быть достаточное количество вкДНК плода, чтобы можно было идентифицировать хромосомные аномалии плода. Доля вкДНК в материнской крови, поступающей из плаценты, известна как фракция плода.Как правило, фракция плода должна быть выше 4 процентов, что обычно происходит примерно на десятой неделе беременности. Низкая фракция плода может привести к невозможности проведения теста или ложноотрицательному результату. Причины низкой фракции плода включают слишком раннее тестирование во время беременности, ошибки выборки, материнское ожирение и аномалии плода.
Существует несколько методов НИПТ для анализа вкДНК плода. Наиболее распространенным методом определения хромосомной анеуплоидии является подсчет всех фрагментов вкДНК (как фетальных, так и материнских).Если процентное соотношение фрагментов вкДНК от каждой хромосомы соответствует ожидаемому, то у плода снижается риск хромосомного состояния (отрицательный результат теста).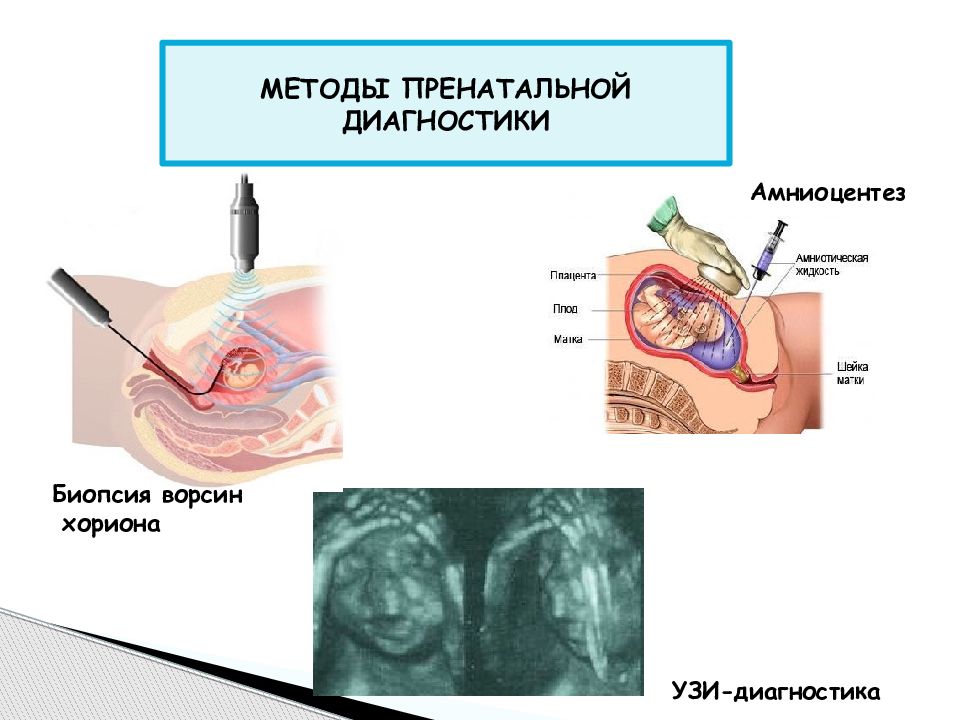 Если процент фрагментов вкДНК из определенной хромосомы больше ожидаемого, то у плода повышенная вероятность наличия состояния трисомии (положительный результат теста). Положительный результат скрининга указывает на то, что для подтверждения результата необходимо провести дальнейшее тестирование (называемое диагностическим тестированием, поскольку оно используется для диагностики заболевания).
Если процент фрагментов вкДНК из определенной хромосомы больше ожидаемого, то у плода повышенная вероятность наличия состояния трисомии (положительный результат теста). Положительный результат скрининга указывает на то, что для подтверждения результата необходимо провести дальнейшее тестирование (называемое диагностическим тестированием, поскольку оно используется для диагностики заболевания).
Статьи в научных журналах для дальнейшего чтения
Мнение Комитета № 640: Скрининг внеклеточной ДНК на анеуплоидию плода. Obstet Gynecol. 2015 сентябрь; 126 (3): e31-7. DOI: 10.1097 / AOG.0000000000001051. PubMed: 26287791.
Дондорп В., де Верт Дж., Бомбард Ю., Бьянки Д. В., Бергманн К., Борри П., Читти Л. С., Феллманн Ф, Форцано Ф, Холл А, Хеннеман Л., Ховард Х. С., Лукассен А., Ормонд К., Петерлин Б., Радойкович Д., Роговски В., Соллер М., Тиббен А., Транебьерг Л., ван Эль К.Г., Корнел М.К.Неинвазивное пренатальное тестирование на анеуплоидию и не только: проблемы ответственных инноваций в пренатальном скрининге. Резюме и рекомендации. Eur J Hum Genet. 2015 г. 1. doi: 10.1038 / ejhg.2015.56. [Epub перед печатью] PubMed: 25828867.
Резюме и рекомендации. Eur J Hum Genet. 2015 г. 1. doi: 10.1038 / ejhg.2015.56. [Epub перед печатью] PubMed: 25828867.
Goldwaser T, Klugman S. Бесклеточная ДНК для обнаружения анеуплоидии плода. Fertil Steril. 2018 Февраль; 109 (2): 195-200. DOI: 10.1016 / j.fertnstert.2017.12.019. PubMed: 29447662.
Грегг А.Р., Скотко Б.Г., Бенкендорф Ю.Л., Монаган К.Г., Баджадж К., Лучшая гимнастика, Клугман С., Уотсон М.С.Неинвазивный пренатальный скрининг на анеуплоидию плода, обновление 2016 г .: заявление о позиции Американского колледжа медицинской генетики и геномики. Genet Med. 2016 Октябрь; 18 (10): 1056-65. DOI: 10.1038 / gim.2016.97. Epub 2016, 28 июля. PubMed: 27467454.
Роуз, Северная Каролина, Каймал А.Дж., Дугофф Л., Нортон Мэн; Комитет по практическим бюллетеням Американского колледжа акушеров и гинекологов — акушерство; Комитет по генетике; Общество медицины матери и плода. Скрининг на хромосомные аномалии плода: Практический бюллетень ACOG, номер 226.Obstet Gynecol. 2020 Октябрь; 136 (4): e48-e69. DOI: 10.1097 / AOG.0000000000004084. PubMed: 32804883.Skrzypek H, Hui L. Неинвазивное пренатальное тестирование на анеуплоидию плода и единичные генные нарушения. Лучшая практика Res Clin Obstet Gynaecol. 2017 июл; 42: 26-38. DOI: 10.1016 / j.bpobgyn.2017.02.007. Epub 2017 28 февраля. PubMed: 28342726.
2020 Октябрь; 136 (4): e48-e69. DOI: 10.1097 / AOG.0000000000004084. PubMed: 32804883.Skrzypek H, Hui L. Неинвазивное пренатальное тестирование на анеуплоидию плода и единичные генные нарушения. Лучшая практика Res Clin Obstet Gynaecol. 2017 июл; 42: 26-38. DOI: 10.1016 / j.bpobgyn.2017.02.007. Epub 2017 28 февраля. PubMed: 28342726.Инвазивное диагностическое тестирование — пренатальный скрининг Онтарио
Инвазивные диагностические тесты — это необязательные тесты, финансируемые OHIP, которые дадут однозначный ответ о конкретных хромосомных различиях у вашего ребенка, например о трисомии 21 (синдром Дауна ), трисомия 18 и трисомия 13.
Кто может пройти инвазивное диагностическое тестирование?
Пренатальное инвазивное диагностическое тестирование обычно предлагается, если:
Обратитесь к своему врачу, если у вас есть вопросы об инвазивном диагностическом тестировании или вы хотите, чтобы вас направили для дальнейшего консультирования.
Варианты инвазивного диагностического тестирования
В Онтарио существует 2 варианта пренатального инвазивного тестирования в зависимости от того, на каком этапе беременности вы находитесь и какие услуги доступны в вашем районе.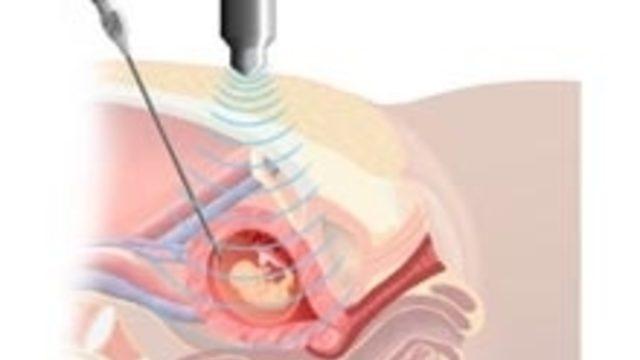
- Взятие пробы ворсин хориона (CVS) — обычно проводится в 1 -м триместре беременности
- Амниоцентез — доступен после 15 недель беременности
Что вам скажут инвазивные диагностические исследования
Результаты инвазивного диагностического тестирования зависят от региона и от того, какое тестирование было заказано. Важно обсудить с вашим лечащим врачом, какое тестирование проводится в вашем регионе и какие будут результаты.
Преимущества
- Наиболее значительным преимуществом инвазивного диагностического тестирования является то, что оно может дать вам однозначный ответ («да» или «нет») о конкретных состояниях.
- Поскольку и CVS, и амниоцентез исследуют все хромосомы ребенка, вы получите больше информации в результате этого тестирования, чем в результате скринингового теста.
Риски
- И CVS, и амниоцентез являются «инвазивными» тестами, что означает, что они создают риск выкидыша для вашей беременности.
- Результаты CVS и амниоцентеза могут дать вам информацию о вашем ребенке, которой вы не ожидали.
Важно поговорить со своим генетическим консультантом, если вы рассматриваете CVS или амниоцентез и у вас есть дополнительные вопросы о рисках и преимуществах.
Сроки получения результатов
Результаты инвазивного диагностического тестирования зависят от типа заказанного тестирования. Ваш генетический консультант может дать вам дополнительную информацию о том, когда ожидать результатов.
Найдите региональный генетический центр в вашем районе
Инвазивная диагностика — обзор
1.3.1 Методы инвазивной коронарной визуализации
Катетеризация сердца — это инвазивная диагностическая процедура, которая использует рентгеновский метод, называемый коронарной ангиографией (Scanlon et al., 1999), и был первым введен метод, позволяющий визуализировать коронарное артериальное дерево. Во время процедуры катетеризации гибкий и длинный катетер вводится в кровеносный сосуд через бедро или руку.Кончик катетера направляется к сердцу, а затем к коронарным артериям, используя рентгеновские снимки в качестве ориентира. Контрастная жидкость вводится из кончика катетера, что видно на ангиографии. Контрастная жидкость проходит через кровь, и коронарное дерево отображается на ангиограммах. Выполнение коронарной ангиографии позволяет выявить суженные или заблокированные коронарные артерии. Однако коронарная ангиография может только оценить степень стеноза и не может оценить состав атеросклеротической бляшки.Поэтому были разработаны методы, позволяющие визуализировать бляшки коронарных артерий.
ВСУЗИ было первым методом визуализации артериальной стенки и стало наиболее широко используемым методом внутрисосудистой визуализации. ВСУЗИ выполняется параллельно с коронарной ангиографией и требует введения катетера с датчиком на его конце. Преобразователь излучает ультразвуковой сигнал перпендикулярно своей оси с частотой от 20 до 70 МГц. Отраженные сигналы, полученные датчиком, анализируются и генерируют изображения поперечного сечения артериальной стенки.Используя изображения ВСУЗИ, эксперт-наблюдатель может обнаружить просвет и границы адвентиции между средой и стентом, чтобы количественно оценить бляшку и охарактеризовать состав бляшки (Mintz et al., 2001). Ручная характеристика зубного налета зависит от способности экспертов обнаружить налет. Поэтому было разработано несколько методологий, основанных на радиочастотном анализе сигнала обратного рассеяния ВСУЗИ (RF-ВСУЗИ) (Mehta et al., 2007). Эти полуавтоматические методы повысили точность характеристики бляшки ВСУЗИ, поскольку они учитывали не только амплитуду, но и частоту отраженного сигнала.Однако, хотя эти методы кажутся более эффективными, чем ВСУЗИ с оттенками серого для определения состава бляшек, они не могут быть надежными в стентированных сегментах и за большими отложениями кальция (Thim et al., 2010). Тем не менее, состав бляшек за отложениями кальция не может быть отображен с помощью ВСУЗИ как пропадание сигнала за кальцием (кальцинированная тень). Кроме того, ВСУЗИ не может отображать наличие новообразований, макрофагов или микрокальцификатов, а также толщину фиброзной бляшки, что тесно связано с повышенной уязвимостью (DeMaria et al., 2006; Tan & Lip, 2008). Другими ограничениями ВСУЗИ являются многочисленные артефакты, видимые на изображениях ВСУЗИ. Этими артефактами являются неравномерное вращательное искажение, эффект опускания кольца, артефакт проводника и пропадание сигнала за кальцием. Наконец, ВСУЗИ не может предоставить какую-либо информацию о трехмерной геометрии сосуда или определить точное местоположение различных типов бляшек внутри артерии.
Метод ОКТ-визуализации похож на ВСУЗИ и использует ближний инфракрасный свет вместо акустических волн.Метод основан на измерении временной задержки и величины отраженного света для создания изображений поперечного сечения артериальной стенки. ОКТ имеет более высокое осевое разрешение (12–18 против 150 мкм) по сравнению с ВСУЗИ. Его высокое разрешение позволяет детально визуализировать стенку сосуда, обнаруживать эрозию и разрыв бляшки, лучше характеризовать бляшки и визуализировать микроструктуры бляшек, связанные с повышенной уязвимостью, такой как кровоизлияние в бляшки, наличие неоваскуляризации и микрокальцификации (Athanasiou et al., 2012; Янг, 2011). ОКТ позволяет обнаруживать стойки стента и их неправильное расположение, неоинтимальную гиперплазию, тромб и травму стенки сосуда (Ozaki et al., 2010).
Ограничением визуализации ОКТ является плохое проникновение сигнала (2–3 мм), что часто снижает визуализацию внешней стенки сосуда. Кроме того, свет не может проникать в богатые липидами бляшки, что приводит к диффузии границ липидных бляшек. Наконец, как и ВСУЗИ, ОКТ не может предоставить никакой информации о геометрии сосуда (Kume et al., 2006).
NIRS-визуализация похожа на RF-IVUS и основана на следующем принципе: разные органические молекулы поглощают и рассеивают NIRS-свет в разной степени и на разных длинах волн. Спектральный анализ отраженного света NIRS позволяет оценить химический состав бляшки и идентифицировать липидный компонент. NIRS, в отличие от RF-IVUS, может идентифицировать только большие поверхностные липидные ядра (с толщиной крышки <450 мкм, протяженностью по окружности> 60 градусов и толщиной бляшки> 200 мкм) (Brugaletta et al., 2011). Напротив, он кажется более надежным, чем RF-IVUS, обнаруживающий богатые липидами бляшки, расположенные за кальцием (Brugaletta et al., 2011). Однако NIRS не может обнаружить просвет и внешнюю стенку сосуда, количественно оценить бляшку и предоставить информацию о трехмерной геометрии сосуда.
Помимо вышеупомянутых методов внутрисосудистой визуализации, было внедрено несколько других внутрисосудистых методов (Van Velzen et al., 2009), которые еще не использовались в клинической практике.Среди этих методов — внутрисосудистая магнитная томография (Ferrari & Wilensky, 2007), внутрисосудистая магнитно-резонансная спектроскопия (Blank et al., 2005), рамановская спектроскопия (Buschman et al., 2000), внутрисосудистая фотоакустическая визуализация (IVPA) (IVPA) ( Jansen et al., 2014), внутрисосудистую молекулярную визуализацию ближней инфракрасной флуоресценции (NIRF) (Calfon et al., 2011) и метод мультиспектральной сканирующей флуоресцентной спектроскопии с временным разрешением (TRFS) (Xie et al., 2012). Внутрисосудистая магнитно-резонансная спектроскопия позволяет обнаруживать липидный компонент; внутрисосудистая магнитная визуализация является единственным методом визуализации, который может визуализировать как богатые липидами, так и кальцифицированные бляшки, в то время как рамановская спектроскопия способна отличить этерифицированные от неэтерифицированных бляшек, богатых холестерином.Наконец, визуализация IVPA может обнаружить присутствие макрофагов новых сосудов, визуализация NIRF способна идентифицировать сосудистое воспаление, а TRFS может охарактеризовать только состав поверхностной бляшки. Хотя эти методы обладают уникальными достоинствами, они находятся в стадии разработки.
Усовершенствованная КТ-визуализация столь же точна, как и инвазивные тесты для оценки сердечной блокады, исследование показывает
Сверхбыстрый компьютерный томограф (КТ) с 320 детекторами, который показывает анатомию коронарных артерий и кровоток, может точно определить, каким людям нужна или не нужна инвазивная процедура для выявления коронарной закупорки, согласно международному исследованию. .Исследователи говорят, что их результаты потенциально могут спасти миллионы людей во всем мире от ненужной катетеризации сердца.
В исследовании, известном как CORE 320, участвовал 381 пациент из 16 больниц в восьми странах. Статья о результатах была опубликована в интернет-издании European Heart Journal 19 ноября 2013 г.
В исследовании участников оценивали с помощью КТ с 320 детекторами и обычных тестов, которые широко используются сегодня. Исследователи говорят, что 91 процент тех, у кого компьютерная томография исключила закупорку, не нуждались бы в инвазивном лечении, таком как стентирование или шунтирование.Таким образом, те пациенты, у которых не было ишемической болезни сердца в анамнезе, могли избежать инвазивных тестов, потому что для них компьютерная томография была столь же точной при определении того, кто будет хорошим кандидатом на реваскуляризацию, как и обычные тесты.
«Наше первое проспективное многоцентровое исследование, посвященное диагностической точности КТ для оценки закупорки кровеносных сосудов и определения того, какая из этих закупорок может мешать сердцу получать адекватный кровоток», — говорит Жоао А.К. Лима, доктор медицины, старший автор исследования и профессор медицины и радиологии медицинского факультета Университета Джона Хопкинса. «Мы обнаружили отличную корреляцию в результатах, когда сравнили КТ-тестирование с 320 детекторами с традиционными методами оценки с использованием стресс-теста с визуализацией и катетеризацией сердца».
Результаты исследования, говорит Лима, применимы к людям, у которых есть боль в груди, но не сердечный приступ, на основе ЭКГ и других данных. Многие люди в такой ситуации отправляются в лабораторию катетеризации сердца для дальнейшего обследования с помощью ангиографии, инвазивного теста для поиска закупорки коронарных артерий с помощью красителя и специальных рентгеновских лучей.По словам Лима, около 30 процентов людей, которым проводят такую катетеризацию, имеют минимальное заболевание или не имеют закупорки, требующей вмешательства для открытия сосуда с помощью стента или обхода сосуда с помощью хирургического вмешательства.
381 пациент, завершивший исследование, прошел традиционную однофотонную эмиссионную компьютерную томографию (ОФЭКТ) и инвазивную ангиографию. Лима говорит, что SPECT, стресс-тест с визуализацией, показывает снижение кровотока к сердцу без указания количества или конкретного местоположения закупорки.
Участники исследования также прошли два типа тестов с неинвазивным 320-детекторным компьютерным томографом. В первом КТ-тесте сканер использовался, чтобы увидеть анатомию сосудов, чтобы оценить, есть ли и где есть закупорки. Этот тест известен как КТА, в котором буква «А» означает ангиографию. Затем, во втором КТ-тесте на том же аппарате, пациентам давали лекарство, которое расширяет кровеносные сосуды и увеличивает приток крови к сердцу аналогично тому, как это происходит во время стресс-теста. Второй тест называется CTP, где буква «P» означает перфузию.
«Мы обнаружили, что компьютерный томограф с 320 детекторами позволяет нам увидеть анатомию закупорок и определить, вызывают ли закупорки недостаточное кровоснабжение сердца», — говорит ведущий автор Карлос Э. Рочитте, доктор медицины, кардиолог в центре сердца Institute (InCor), Медицинская школа Университета Сан-Паулу, Бразилия: «Таким образом, мы смогли правильно идентифицировать пациентов, которым потребовалась реваскуляризация, в течение 30 дней после их оценки».
«Многие пациенты отправляются на ангиопластику, когда они могут им не понадобиться.Наша конечная цель состоит в том, чтобы иметь больше уверенности в том, какие пациенты, страдающие болью в груди — без признаков сердечного приступа — нуждаются в инвазивной процедуре, чтобы открыть артериальную блокаду », — говорит кардиолог Ричард Джордж, доктор медицины, доцент медицины Университета Джона Хопкинса. Медицинский факультет и соавтор исследования.
«Тест CTP добавил важную информацию о состоянии пациентов и повысил нашу способность идентифицировать тех, чьи блокировки были достаточно серьезными, чтобы уменьшить приток крови к сердцу», — добавляет Джордж, который разработал метод CTP с Лимой.
КТ с 320 датчиками позволяет получить полную картину сердца, сделав всего один оборот вокруг тела. Исследователи говорят, что два теста вместе — CTA и CTP — по-прежнему производят меньше излучения, чем сканирование с помощью широко распространенного сегодня компьютерного томографа с 64 детекторами.
«В нашем исследовании количество радиационного облучения пациентов от двух КТ-тестов с 320 детекторами было вдвое меньше, чем они получили в результате традиционных методов оценки — ангиограммы и стресс-теста ядерной медицины», — говорит Лима.
Исследователи говорят, что они будут продолжать наблюдать за пациентами в исследовании в течение пяти лет, ища любые сердечные события, такие как сердечные приступы, а также госпитализации, процедуры или операции.
Больница Джона Хопкинса входит в число больниц США, участвовавших в исследовании CORE 320, наряду с больницами в Германии, Канаде, Бразилии, Нидерландах, Дании, Японии и Сингапуре. Изображения, полученные в ходе исследования, оценивались в основных лабораториях Университета Джона Хопкинса и в Бригаме и женской больнице в Бостоне.
Исследование спонсировалось Toshiba Medical Systems Corporation. Компания не участвовала в разработке исследования, сборе данных, анализе данных или подготовке рукописей.
Неинвазивное исследование сосудов | Cooper University Health Care
При неинвазивном исследовании сосудов используются различные технологии для оценки состояния кровеносных сосудов в состоянии покоя, а иногда и при физической нагрузке. Эти процедуры, как правило, безболезненны и могут помочь определить наличие заболевания кровеносных сосудов, локализацию и степень тяжести.
Существует много типов неинвазивных сосудистых тестов:
Ультразвук сонных артерий измеряет артериальный кровоток по сонным артериям к головному мозгу. Ультразвук брюшной аорты исследует размер аорты, главного кровеносного сосуда, по которому кровь идет от сердца к телу (аорте).
УЗИ вен исследует кровообращение в венах рук и ног, чаще всего выявляя тромбы. При оценке артерий нижних конечностей (лодыжечно-плечевой тест или тест с регистрацией пульсового объема) исследуется артериальный кровоток к нижней части тела и ногам.Это можно сделать, когда боль в ногах вызвана деятельностью и облегчается отдыхом.
A УЗИ почечной артерии измеряет поток крови через почечные артерии к почкам. Это исследование можно назначить пациентам с тяжелой или неконтролируемой артериальной гипертензией, которые уже принимают несколько препаратов от артериального давления.
После завершения теста результаты отправляются врачу на рассмотрение. Могут последовать дальнейшие обследования или лечение.
Чего ожидать
В зависимости от типа заказанного теста человека попросят лечь или сесть на экзаменационный стол.Небольшое количество геля наносится на кожу на исследуемом участке тела. Затем техник проведет палочкой (датчиком) по покрытой гелем области. Во время исследования может возникнуть минимальное давление или дискомфорт, поскольку ультразвуковая насадка прижимается к коже. Техник сделает несколько цифровых изображений кровеносных сосудов с помощью специального ультразвукового аппарата. После завершения исследования изображения отправляются врачу на рассмотрение.
Неинвазивное диагностическое тестирование ишемической болезни сердца у пациента с гипертонией: потенциальные преимущества алгоритма, основанного на оценке риска | Американский журнал гипертонии
Аннотация
Гипертония является основным фактором риска сердечно-сосудистых заболеваний, включая коронарный атеросклероз и его клинические проявления.Однако неинвазивная диагностика ишемической болезни сердца при гипертонии остается серьезной клинической проблемой. Боль в груди часто возникает у пациентов с гипертонией с нарушением коронарного кровотока и без него. Электрокардиографические аномалии также часто встречаются у этих пациентов, что приводит к дальнейшим трудностям в диагностике. С другой стороны, международные руководящие принципы довольно неуловимы в отношении рекомендуемых методов диагностики ишемической болезни сердца у пациентов с артериальной гипертензией.
В этой статье мы рассмотрим сильные и слабые стороны современных диагностических методов, используемых для правильного определения ишемической болезни сердца у пациентов с гипертонией. Кроме того, мы анализируем полезность принятия предварительной и всеобъемлющей стратификации сердечно-сосудистого риска вместе с оценкой маркеров поражения органов для повышения диагностической эффективности.
Несмотря на высокую распространенность артериальной гипертензии, у нас все еще отсутствует стратегия, которая привела бы к валидированным и экономически эффективным клиническим процессам принятия решений у пациентов с гипертонией, которые помогли бы врачам свести к минимуму бесполезные, неэффективные и дорогостоящие диагностические шаги.С этой целью в будущих рекомендациях следует рассмотреть вопрос о диагностических стратегиях для раннего выявления пациентов с артериальной гипертонией, подверженных риску ишемической болезни сердца. Это может облегчить выбор подходящего лечения для оптимизации клинического лечения ишемической болезни сердца при гипертонии.
Ишемическая болезнь сердца (ИБС) продолжает оставаться ведущей причиной смерти 1 , а артериальная гипертензия является одним из основных факторов риска развития и прогрессирования ИБС. 2 Сотрудничество перспективных исследований показало устойчивую взаимосвязь между повышением как систолического, так и диастолического артериального давления (АД) и риском ИБС, так что на каждые 20 мм рт. Ст. Повышение систолического АД или 10 мм рт. оценивается риск возникновения ИБС. 3 Приблизительно 72 миллиона взрослых в общей популяции Соединенных Штатов страдают гипертонией 4 , а предполагаемая распространенность среди взрослого европейского населения колеблется от 20 до 25%. 5 Такая высокая распространенность гипертонии является критическим фактором при определении стратегий профилактики ИБС для раннего выявления и надлежащего лечения пациентов с высоким риском. 6 Таким образом, следует поощрять надлежащий выбор и использование диагностических ресурсов с учетом высокой стоимости медицинского обслуживания.
Несмотря на развитие новых диагностических возможностей и инновационных терапевтических инструментов, неинвазивная диагностика ИБС у пациентов с гипертонией обычно вызывает сомнения в повседневной клинической практике. Фактически, боль в груди или дискомфорт в грудной клетке обычны при гипертонии, с или без основной ИБС. 7 В настоящее время неинвазивные скрининговые тесты не всегда могут точно различить пациентов с гипертонией с ассоциированной ИБС или без нее. У значительной части пациентов, перенесших коронарную ангиографию (КА), действительно нет никаких признаков эпикардиальной коронарной болезни.Однако в руководствах нет четких указаний для выбора среди различных диагностических тестов ИБС у пациентов с гипертонией. 8,9
Недавние рандомизированные клинические испытания с участием пациентов с высоким сердечно-сосудистым (СС) риском, таких как пациенты с гипертонией и диабетом, постоянно сообщали о повышенном риске ИБС, особенно инфаркта миокарда, при достижении очень низкого уровня АД. 10 Это наблюдение предполагает осторожность при агрессивном снижении АД у пациентов с клиническим подозрением на ИБС и, таким образом, подчеркивает важность более тщательного изучения ИБС у пациентов с высоким риском.
В этой статье, анализируя доступную медицинскую литературу, мы критически обсуждаем методы диагностики, используемые в настоящее время для выявления ИБС у пациентов с гипертонией. Также обсуждается потенциальная полезность использования комплексной стратификации риска сердечно-сосудистых заболеваний, основанной на оценке сопутствующих факторов риска сердечно-сосудистых заболеваний, связанных с маркерами поражения органов.
Диагностические методы и методы выявления ИБС при гипертонии
Широкое и неизбирательное использование неинвазивных диагностических тестов для «скрининга ИБС» у пациентов с артериальной гипертензией часто может приводить к высокой доле ложноположительных результатов и реже к ложноотрицательным результатам, что ведет к предотвратимой госпитализации и увеличивает расходы на системы здравоохранения.Такой подход может также подвергнуть отдельных пациентов ненужным инвазивным, в конечном итоге опасным для жизни процедурам. 11
При оценке возможного ИБС у пациента с гипертонией первым шагом является определение его / ее дополнительного относительного риска сердечно-сосудистых заболеваний, чтобы выбрать подходящую диагностическую стратегию. В Рекомендациях ESH-ESC 2007 г. подчеркивается, что лечение гипертонии должно быть связано с количественной оценкой глобального сердечно-сосудистого риска. Сосуществование большего количества факторов риска сердечно-сосудистых заболеваний вызывает экспоненциальное увеличение риска сердечно-сосудистых заболеваний. 12 Действительно, пациенты с гипертонией, перенесшие ИБС или страдающие сахарным диабетом, хроническим заболеванием почек, или с уровнем АД> 180/110, или с> 3 традиционными факторами риска сердечно-сосудистых заболеваний, имеют высокий / очень высокий дополнительный относительный риск. 12 Было разработано несколько методов оценки общего сердечно-сосудистого риска, который обычно определяется как вероятность возникновения острого сердечно-сосудистого события для сердечно-сосудистого события в течение 10 лет. Наиболее широко известны шкала риска Фрамингема, полученная американской когортой 13 , и диаграммы SCORE, доступные для стран с высоким и низким уровнем риска в Европе. 14 Эти диаграммы учитывают наличие традиционных факторов риска сердечно-сосудистых заболеваний (дислипидемия, гипертония, сахарный диабет, курение, возраст и пол) для определения «глобальной оценки риска», в целом классифицируя пациентов как «низкий риск», «Средний риск» и «высокий риск». Как правило, пациенты относятся к группе высокого риска, если установлено, что глобальная оценка риска серьезных сердечных событий составляет не менее 20% по шкале риска Фрамингема или 5% по шкале SCORE в течение 10 лет. Порог отделения низкого риска от среднего риска составляет 10% для оценки риска по Фрамингему и 1% для SCORE. 13,14,15 В последнее время возросла актуальность определения наличия поражения органов-мишеней у пациентов с гипертонией, поскольку связанные с гипертензией субклинические изменения в некоторых органах заметно увеличивают риск, выходящий за рамки присутствия традиционных факторов риска. 16 Гипертрофия левого желудочка (ГЛЖ), 17,18 УЗИ: наличие атеросклеротической бляшки сонной артерии или интима / медиа толщиной> 0,9 мм. 19 повышение артериальной жесткости, 20 снижение расчетной скорости клубочковой фильтрации, 21,22,23,24 микроальбуминурия, 25,26 и лодыжечно-плечевой индекс АД <0.9 27 — это наиболее известные индексы поражения органов-мишеней, и их присутствие связано со значительным увеличением риска сердечно-сосудистых заболеваний, на 12 больше, чем рассчитывается по шкалам SCORE. 28 Некоторые из показателей повреждения органа-мишени могут быть обнаружены с помощью широко доступных тестов при разумных затратах, таких как электрокардиография (ЭКГ) -ЛЖВ, расчетная скорость клубочковой фильтрации и микроальбуминурия, тогда как другие, такие как ультразвуковое исследование толщины интимы / среды или лодыжки Измерение плечевого индекса, оценка кальция в коронарной артерии или скорость пульсовой волны, 12 , несмотря на растущие доказательства их прогностической полезности, особенно у бессимптомных пациентов с промежуточным риском сердечно-сосудистых заболеваний, менее доступны и более дороги. 12,20,29,30,31,32,33,34,35,36,37,38 В целом, скрининг на микроальбуминурию и ЭКГ-ГЛЖ следует считать рутинными процедурами, проводимыми для всех пациентов с гипертонией, тогда как другие вышеупомянутые тесты можно рассматривать как рекомендации, основанные на тщательной клинической оценке. 12
Неинвазивные скрининговые тесты
В этом разделе статьи мы обсуждаем роль доступных тестов, предлагаемых в настоящее время для выявления ИБС у пациентов с гипертонией (Таблица 1).
Таблица 1Сравнение неинвазивных диагностических тестов для выявления ишемической болезни сердца у пациентов с гипертонией
Таблица 1Сравнение неинвазивных диагностических тестов для выявления ишемической болезни сердца у пациентов с гипертонией
Нагрузочный электрокардиографический тест с нагрузкой
Нагрузочный тест ЭКГ с физической нагрузкой считается потенциально полезным методом для скрининга ИБС, поскольку он прост в применении, относительно дешев и безопасен. 39 Однако его относительно низкая точность для диагностики ИБС, даже у пациентов с симптомами, привела к рекомендациям, которые препятствуют использованию тестов с физической нагрузкой в качестве инструмента скрининга. Этот тест имеет низкую ценность для субъектов с низким риском, и нет достаточных доказательств за или против тестирования у субъектов с более высоким риском. Действительно, необходимо понимать, что ложноположительные тесты распространены среди бессимптомных взрослых, особенно женщин, и могут привести к ненужным дальнейшим исследованиям и чрезмерному лечению. 40
При использовании депрессии ST при физической нагрузке> 0,1 мВ или 1 мм для определения положительного результата теста чувствительность и специфичность для выявления значительных ИБС колеблются между 23–100% и 17–100%, соответственно. Исключая пациентов с предшествующей ИБС, средняя чувствительность составила 67%, а специфичность — 72%. Однако интерпретация результатов ЭКГ с нагрузкой требует байесовского подхода для постановки диагноза, в соответствии с которым предварительные оценки заболевания, зависящие от возраста, пола и характера симптомов, наряду с результатами диагностических тестов, генерируют индивидуализированные пост-тестовые вероятности заболевания. для данного пациента.В популяции с низкой распространенностью ИБС доля ложноположительных тестов будет высокой по сравнению с популяцией с высокой вероятностью заболевания до теста. И наоборот, у пациентов мужского пола с тяжелой стенокардией напряжения, с четкими изменениями ЭКГ во время боли, вероятность ИБС перед тестом высока (> 90%), и в таких случаях тест с физической нагрузкой не дает дополнительной информации для диагностики. . Действительно, полезность тестирования с физической нагрузкой была ограничена пациентами с промежуточным до-тестовым риском ИБС. 39 У значительной части пациентов с артериальной гипертензией наблюдается боль в груди или дискомфорт в грудной клетке, чаще во время физических упражнений, но специфичность теста с физической нагрузкой для определения вероятности обструктивной ИБС очень низка у пациентов с гипертонией, особенно у пациентов с ГЛЖ и гипертонией. / или наличие изменений на ЭКГ на исходном уровне. 41,42 По этой причине было предложено использовать стресс-тест ЭКГ с нагрузкой для скрининга пациентов с отрицательным максимальным тестом (тех, кто достигает 85% от максимальной прогнозируемой частоты сердечных сокращений на основе возраста и пола во время упражнений без развития симптомов или ЭКГ изменения) из-за его высокой отрицательной прогностической ценности, которая сопоставима как в популяциях с нормальным, так и в гипертензивном состоянии.С другой стороны, пациентам с промежуточным предтестовым риском, имеющим неинтерпретируемую ЭКГ, неспособность выполнять упражнения или стресс-тест ЭКГ с физической нагрузкой, который либо не интерпретируется, либо неоднозначен, для надежной идентификации стресс-эхо-теста требуется визуализирующий стресс-эхо-тест. значительный эпикардиальный ИБС. Фактически, депрессия сегмента ST часто обнаруживается у пациентов с ангиографически нормальными коронарными артериями, связанными с ГЛЖ и / или микрососудистыми заболеваниями. 12,43,44,45
Этот тест не рекомендуется женщинам, молодым пациентам, пациентам, неспособным выполнять упражнения из-за физических ограничений (например,ж., артрит, ампутации, тяжелое заболевание периферических сосудов, тяжелая хроническая обструктивная болезнь легких, общая слабость), аномальная ЭКГ покоя из-за блокады левой ножки пучка Гиса, синдрома предвозбуждения, ГЛЖ, терапии дигоксином или тех, у которых наблюдается большая (> 1 мм ) Депрессия или подъем сегмента ST. 46
Стресс-эхокардиография . Использование тестов с визуализацией под нагрузкой также имеет ограничения при постановке точного диагноза ИБС у пациентов с гипертонией из-за их ложноположительных результатов. 41,47
Стресс-эхокардиография не показана для оценки риска сердечно-сосудистых заболеваний у бессимптомных взрослых с низким или промежуточным риском. Стресс-эхокардиография в основном используется для оценки кардиологических симптомов, которые могут представлять ИБС, 15 , особенно у женщин и мужчин старшего возраста (> 75 лет), для которых прогностическая сила ЭКГ с нагрузкой сомнительна. 48 В зависимости от метаанализа общая чувствительность и специфичность эхокардиографии с нагрузкой составляют 80–85% и 84–86% соответственно; тогда как результаты стресс-эхокардиографии с добутамином колеблются от 40–100% до 62–100%, соответственно, и от 56–92% до 87–100% для сосудорасширяющего стресса. 39
У пациентов с гипертонией стресс-эхокардиография дала особенно интересные результаты. Сравнение стресс-эхокардиографии с дипиридамолом и ЭКГ с нагрузкой у ряда пациентов с болью в груди неизвестного происхождения выявило аналогичную чувствительность, но более высокую специфичность для метода визуализации. Аналогичные результаты были получены с добутамином. 49,50 Более того, эхокардиография с нагрузкой показала лучшую чувствительность, специфичность и диагностическую точность, чем ЭКГ с нагрузкой у пациентов с артериальной гипертензией, как на лечении, так и после него. 51 Таким образом, стресс-эхокардиография может повысить диагностическую точность теста ЭКГ с нагрузкой, не будучи зависимой от наличия ГЛЖ, и позволяет одновременно провести структурную и функциональную оценку сердца. 44,45 Недавнее исследование Лу и его коллег 52 показало, что добутаминовая эхокардиография может быть полезным методом визуализации первой линии у женщин с гипертонией. Однако специфичность стресс-эхокардиографии с добутамином может быть нарушена у пациентов с выраженной ГЛЖ. 53
Тест не рекомендуется пациентам с плохим акустическим окном (например, ожирением, обструктивным заболеванием легких) или с аномалиями движения стенок в состоянии покоя (например, перенесенный инфаркт, тяжелая дисфункция ЛЖ, стимуляция правого желудочка и предшествующие кардиохирургические вмешательства) .
Добутамин противопоказан при нестабильных желудочковых аритмиях, гипертрофической кардиомиопатии и не рекомендуется при гиповолемии или фибрилляции предсердий. Дипиридамол не рекомендуется пациентам с печеночной недостаточностью.Аденозин противопоказан при обструктивном заболевании легких, атриовентрикулярной блокаде или дисфункции синусового узла. 54
Тест визуализации для ядерной медицины
Развитие количественных методов в попытке диагностировать ИБС с помощью теста ядерной визуализации обеспечило более объективную меру, тем самым уменьшив предвзятость оператора по сравнению с традиционными диагностическими подходами у пациентов с гипертонией. 55 Ядерно-стрессовые визуализационные тесты с использованием физических упражнений или дипиридамола в качестве стимулирующих факторов в основном используются для диагностики ИБС у пациентов с высоким риском или у пациентов с симптомами с аномальной базовой ЭКГ или в качестве дальнейшего исследования при оценке риска после стресс-теста ЭКГ. .Похоже, что они добавляют мало прогностической / диагностической информации к ЭКГ с нагрузкой у мужчин среднего возраста, но могут быть полезны для оценки риска у женщин и пожилых мужчин (> 75 лет). 15,39,48 Они также могут быть рассмотрены для расширенной оценки риска сердечно-сосудистых заболеваний у бессимптомных взрослых с высоким риском (например, с диабетом или с показателем кальция в коронарной артерии> 400) или с сильным семейным анамнезом ИБС. 15,56 Известно, что однофотонная эмиссионная компьютерная томография (ОФЭКТ) и перфузионная сцинтиграфия миокарда связаны с воздействием ионизирующего излучения, поэтому использование этих методов следует ограничивать пациентами, у которых ожидаемая клиническая польза превышает риск радиационного воздействия. 15 Такие диагностические методы, особенно после введения «закрытой» ОФЭКТ, позволяют одновременно оценивать функциональное состояние и скорость перфузии миокарда. 57
Перфузионная сцинтиграфия миокарда имеет высокую чувствительность для выявления ИБС у пациентов с гипертонией. 58 Нет различий между пациентами с нормальным и артериальным давлением с точки зрения чувствительности (77% против 75%), специфичности (74% против 72%) и точности (77% против 75%).74%) упражнений ОФЭКТ. 59,60,61 При наличии ГЛЖ диагностическая точность визуализации перфузии миокарда является предметом разногласий, при этом некоторые исследования указывают на низкую специфичность, часто давая ложноположительные результаты, возможно, из-за микрососудистых аномалий 59,62,63 , 64,65 и другие, демонстрирующие сохраненную специфичность. 66
Риск радиационного облучения у молодых людей и женщин 54 представляет собой ограничение для применения перфузионной сцинтиграфии миокарда, а также общие рекомендации по фармакологическим стрессорным агентам, которые уже упоминались для стресс-эхокардиографии.
Магнитно-резонансная и компьютерная томографическая ангиография сердца
Кардиомагнитный резонанс (CMR) и коронарная компьютерная томография (CCT) имеют высокую диагностическую точность и отрицательную прогностическую ценность, поскольку обе позволяют проводить прямую визуальную оценку анатомии коронарных артерий. CMR — один из новых методов визуализации, используемых в неинвазивной диагностике CAD 67 . Это достигается как за счет прямой визуализации коронарных артерий (магнитно-резонансная ангиография), так и за счет функциональной и перфузионной оценки сниженного коронарного резерва во время провокационных стресс-тестов.Многоплоскостное сканирование, высокое пространственное разрешение и отсутствие ионизирующего излучения делают этот тест привлекательным для диагностики. 67 Тем не менее, четкая визуализация коронарных артерий с помощью магнитно-резонансной ангиографии все еще остается сложной задачей из-за мешающих факторов, таких как малые размеры и извилистый характер сосудов, а также непрерывные движения сердца и легких. 67
Текущие руководящие принципы ограничивают полезность CMR в диагностике ИБС для субъектов с промежуточным риском сердечно-сосудистых заболеваний до тестирования, с неинтерпретируемой ЭКГ, неспособностью выполнять упражнения или для субъектов с сомнительными стресс-тестами (ЭКГ с нагрузкой, стресс-ОФЭКТ или стресс-эхо ). 68 В настоящее время нет опубликованных проспективных популяционных данных для оценки роли результатов CMR в оценке риска бессимптомных взрослых. 15
В клинических исследованиях по выявлению ИБС результаты CMR очень хороши по сравнению с рентгеновским CA и SPECT. 68,69 Метаанализ, включающий пациентов с промежуточной вероятностью заболевания, продемонстрировал чувствительность 90% и специфичность 81% для перфузии аденозинового стресса CMR, 70 , тогда как другой метаанализ, включая 14 исследований с высокой распространенностью CAD, продемонстрировали чувствительность 83% и специфичность 86% для добутаминового стресса CMR. 71 Было обнаружено, что диагностическая эффективность добутаминового стрессового CMR имеет более высокую диагностическую точность по сравнению с добутаминовым стресс-эхо (86% против 73%). 72 Применение добутаминовой стрессовой CMR особенно полезно у пациентов с плохим акустическим окном, а также у женщин, которые регулярно проходят ложноположительные стрессовые ядерные сканирования. 73
Международное многоцентровое исследование по оценке диагностической точности коронарной магнитно-резонансной ангиографии показало высокую чувствительность (92%) и низкую специфичность (59%) для выявления ИБС. 74 Другие исследования сообщили о более высокой специфичности. 75
Было высказано предположение, что если коронарную магнитно-резонансную ангиографию можно будет использовать для скрининга пациентов с низким риском, которые в настоящее время направляют на катетеризацию, можно добиться значительной экономии средств среди пациентов с нормальной катетеризацией (текущий показатель в США ~ 35%. ). В одном отчете ожидалось, что общая экономия затрат превысит 1000 долларов на пациента (или более чем на 60% снижение затрат). 76
Несмотря на отсутствие конкретных данных о популяции с артериальной гипертензией, почти все когорты из различных исследований включали большую часть пациентов с артериальной гипертензией.
Этот тест нельзя проводить у пациентов, страдающих клаустрофобией или имеющих имплантированные ферромагнитные объекты (например, кардиостимулятор, зажимы). Из-за редкого, но потенциально опасного для жизни осложнения нефрогенного системного фиброза назначение гадолиния противопоказано пациентам с клиренсом креатинина ≤30 мл / мин / 1,73 м 2 54 ; противопоказания к действию стрессорных агентов также являются ограничениями.
Хотя CMR показывает большие перспективы как йодированный бесконтрастный и радиационный диагностический тест, в настоящее время он все еще отстает от более широко используемой CCT.ЧМТ гораздо более широко применяется в клинической практике, и при правильном применении потенциально может быть легкодоступным неинвазивным тестом для диагностики ИБС. CCT полезен как расширенный инструмент для оценки риска при выявлении ИБС у пациентов с симптомами без известных сердечных заболеваний при промежуточной предтестовой вероятности ИБС, если ЭКГ поддается интерпретации и они могут выполнять упражнения; или у пациентов с низкой / средней вероятностью ИБС до тестирования, если результаты ЭКГ не поддаются интерпретации или если пациенты не могут выполнять упражнения.ЧМТ не рекомендуется для симптоматических пациентов с высокой вероятностью ИБС, потому что этим пациентам, вероятно, понадобится АК, учитывая тот факт, что в настоящее время ЧМТ не может сочетаться с чрескожной коронарной реваскуляризацией. 77
В недавнем обзоре 45 исследований было отмечено, что для значительного стеноза эпикардиальной коронарной артерии ≥50% 64-срезовая CCT имела чувствительность ≥90% при оценке пациентов (наличие ИБС где-то в коронарном дереве данного пациента), названные сосуды (наличие заболевания где-то в определенной коронарной артерии), сегменты (наличие заболевания в конкретном сегменте конкретной коронарной артерии) и шунтирование коронарной артерии, за исключением левой огибающей (88% ), дистальных сегментов (80%) и стентов (88%), специфичность 88% для анализа на основе пациентов и> 90% для всех отдельных участков, переменные положительные прогностические значения в диапазоне от 91 до 93% для оценок на основе пациентов, слева основной коронарная артерия, тогда как в других местах от 69 до 84% (из-за низкой распространенности заболевания в каком-либо конкретном сегменте или сосуде), отрицательные прогностические значения от 96 до 100%. 78 Во всех исследованиях отрицательная прогностическая ценность 64-срезовой ангиографии CCT была очень высокой (медиана 100%). 64-срезовая КТ почти так же хороша, как СА с точки зрения обнаружения истинных положительных результатов. Однако количество ложных срабатываний у него несколько меньше. Кажется вероятным, что диагностические стратегии, включающие 64-срезовую КТ, по-прежнему потребуют инвазивной СА для положительных результатов КТ-теста. 79 Постоянно низкий уровень ложноотрицательных результатов делает это исследование особенно привлекательным для исключения наличия ИБС у пациентов с промежуточным риском.Недавнее исследование Meijboom et al. 80 показали, что пациенты с наибольшей вероятностью получат пользу от ЧМТ — это пациенты с неубедительным тестом на ишемию или пациенты с положительным результатом, но у которых вероятность, основанная на клинической оценке, предполагает, что это, вероятно, ложноположительный результат.
CCT особенно полезен у пациентов с артериальной гипертензией для оценки риска последующих сердечных событий и для определения группы пациентов с особенно высоким риском. 81 Что касается пациентов с гипертонией, страдающих от боли в груди, было показано, что чувствительность и специфичность КТ с двумя источниками для выявления значительных ИБС составляли 100 и 90% соответственно с отрицательной прогностической ценностью 100%. 82
CCT имеет более высокую чувствительность и специфичность, а также более высокую прогностическую ценность для выявления коронарного стеноза, чем другие неинвазивные тесты, включая CMR. 83 Кроме того, CCT обеспечивает прямую визуализацию стенки сосуда, тем самым позволяя косвенно оценить количество бляшек, что иначе невозможно с помощью CMR. Размер и наличие кальцификатов налета также могут иметь дополнительную ценность. Однако долгосрочный риск, связанный с ионизирующим излучением этого теста, по-прежнему ограничивает его использование в качестве «скринингового» инструмента для CAD.Более того, потребность в относительно низкой частоте сердечных сокращений (<70 ударов в минуту) и регулярном сердечном ритме представляет собой другие потенциальные ограничения.
Возможным ограничением является риск радиационного облучения молодых людей и женщин. Наконец, этот тест не рекомендуется, если креатинин сыворотки <1,5 мг / дл и в случае аллергии на йод. 54
Инвазивные скрининговые тесты
Селективная коронарография
В настоящее время CA по-прежнему представляет собой «золотой стандарт» диагностики ИБС в клинической практике.Ежегодно в Европе и США выполняется более 2,5 миллионов СА. Патель и его коллеги недавно проанализировали Национальный реестр сердечно-сосудистых данных Американского колледжа кардиологов и обнаружили, что только 40% пациентов, перенесших КА, имели обструктивную ИБС, а затем их лечили путем реваскуляризации. Следовательно, у подавляющего числа пациентов без известной ИБС, перенесших инвазивную КА, диагностическая ценность относительно невысока. 11 Это серьезное ограничение этого диагностического теста в группах населения с низкой распространенностью ИБС.
Ряд факторов риска сердечно-сосудистых заболеваний, таких как мужской пол, употребление табака, диабет, дислипидемия, заболевания периферических сосудов, цереброваскулярные заболевания и гипертония, были независимыми прогностическими факторами обструктивной ИБС. Также была выявлена значимая и независимая связь между положительностью неинвазивного теста и диагнозом ИБС по сравнению с отсутствием тестирования. Это говорит о том, что более тщательная оценка риска сердечно-сосудистых заболеваний может помочь улучшить процесс принятия клинических решений. Выбор наиболее подходящих неинвазивных тестов должен основываться на подходе, характеризующемся множественными сравнениями различных диагностических тестов, применяемых для ежедневного клинического лечения сердечно-сосудистых заболеваний для каждого человека.Учитывая широкое распространение гипертонии среди населения в целом, использование КА у всех подходящих пациентов в попытке диагностировать ИБС не может быть продолжено, поскольку это фактически окажет пагубное влияние на систему здравоохранения, особенно с точки зрения затрат и госпитализации. груз.
Разработка алгоритмов для улучшения диагностики CAD при гипертонии
Использование какого-либо одного диагностического инструмента часто неадекватно для точного выявления ИБС у пациентов с гипертонией.Более того, рутинное выполнение СА у неотобранных пациентов с АГ не следует рекомендовать в качестве первого выбора не только потому, что тест является инвазивным, но и из-за низкой диагностической эффективности.
Диагностический алгоритм, основанный на глобальной оценке риска, такой как шкала риска Фрамингема или диаграммы SCORE (рис. 1) для стратификации уровня риска сердечно-сосудистых заболеваний, может представлять собой жизнеспособную стратегию повышения диагностической эффективности СА. 84 Этот подход может стать еще более эффективным при использовании маркеров поражения органов-мишеней (ГЛЖ, микроальбуминурия и т. Д.)). 16,17,18,19,20,21,22,23,24,25,26,27,28 Действительно, вышеупомянутые маркеры могут значительно увеличить дискриминирующую силу инструментов оценки риска сердечно-сосудистых заболеваний, особенно у пациентов с промежуточным риском. , и, следовательно, помогают идентифицировать пациентов с гипертонией, которым будет полезен более точный неинвазивный метод диагностики для идентификации CAD
Предлагаемый алгоритм клинических тестов для диагностики ишемической болезни сердца у пациентов с гипертонией.CCT — компьютерная коронарная томография; CMR, сердечный магнитный резонанс; ЭКГ, электрокардиография; FRS, оценка риска Framingham; ГЛЖ, гипертрофия левого желудочка; РНИ, радионуклидная визуализация.
Рисунок 1.
Рисунок 1.
Предлагаемый алгоритм клинических тестов для диагностики ишемической болезни сердца у пациентов с гипертонической болезнью. CCT — компьютерная коронарная томография; CMR, сердечный магнитный резонанс; ЭКГ, электрокардиография; FRS, оценка риска Framingham; ГЛЖ, гипертрофия левого желудочка; РНИ, радионуклидная визуализация.
Второй шаг диагностического алгоритма представлен выбором наиболее подходящего неинвазивного теста. Широкий спектр доступных диагностических тестов в клинической практике и их интерпретация кажутся врачам «дружественными». ЭКГ с нагрузкой обычно рекомендуется в качестве первого диагностического шага также у пациентов с артериальной гипертензией ввиду ее высокой отрицательной прогностической ценности. Однако его целесообразность следует тщательно оценивать в каждом отдельном случае. Когда это не рекомендуется, разумной альтернативой являются методы визуализации.Как обсуждалось выше, при выборе наиболее подходящего метода визуализации следует учитывать не только рабочие характеристики каждого диагностического инструмента, которые, как правило, очень высоки, но также его биологическое воздействие и стоимость.
Наконец, выбор СА должен быть ограничен пациентами с высоким или очень высоким профилем риска, пациентами с низким порогом реакции на положительные провокационные тесты или пациентами с высоким порогом положительного результата теста, но высоким профилем риска.
Выводы и перспективы диагностики ИБС при гипертонии
Гипертония является наиболее важным фактором риска сердечно-сосудистых заболеваний ИБС.У пациентов с артериальной гипертензией риск ИБС вдвое выше, чем у пациентов с нормальным АД. Рекомендуется раннее и эффективное выявление и лечение ИБС у пациентов с гипертонией. 12 В этой статье мы подчеркиваем потенциальную дополнительную ценность точной стратификации риска сердечно-сосудистых заболеваний с целью эффективного внедрения процесса принятия клинических решений, который приводит к текущему диагностическому использованию СА. Точная стратификация риска сердечно-сосудистых заболеваний, применяемая к выбору диагностического теста для скрининга ИБС, может помочь клиницистам преодолеть препятствия, связанные с этим диагнозом, так что затраты на неэффективное тестирование могут быть существенно минимизированы.Кроме того, диагностика ИБС при гипертонии может помочь определить цели лечения, снижая риск, связанный с чрезмерным снижением артериального давления. 85,86
Несмотря на растущий объем доказательств за последние десятилетия, все еще необходимы дальнейшие исследования для разработки более точных стратегий диагностики ишемической болезни сердца при гипертонии. Возможно, в будущем частью этой панорамы станут новинки. Недавняя разработка КТ-сканеров с 256 срезами и 320 детекторов снизит радиационное воздействие и сведет к минимуму артефакты движения.Более низкие дозы контрастного вещества также помогут снизить потенциальную нефротоксичность. Вполне вероятно, что эти новые достижения в технологии CCT будут успешно конкурировать с существующими методами визуализации стресса, по крайней мере, у пациентов с промежуточным риском ИБС. 87 Более того, в ближайшие несколько лет, благодаря новым развивающимся биомаркерам, станет возможным характеризовать атеросклеротические поражения на молекулярном уровне в их доклиническом состоянии. Это позволит оценить стабильность атеросклеротической бляшки и выявить на еще более ранней стадии пациентов с высоким риском развития ИБС, что позволит врачам принять более агрессивную стратегию лечения. 88
Раскрытие информации
Авторы заявили об отсутствии конфликта интересов.
Список литературы
1.,,,,,.
Связь между артериальным давлением и смертностью от ишемической болезни сердца среди мужчин в различных частях мира. Исследовательская группа семи стран
.N Engl J Med
2000
;342
:1
—8
.2.,.
Холестерин сыворотки, артериальное давление, курение сигарет и смерть от ишемической болезни сердца.Общие результаты и различия по возрасту для 316 099 белых мужчин. Исследовательская группа по изучению интервенций множественных факторов риска
.Arch Intern Med
1992
;152
:56
—64
.3.,,,,
Сотрудничество в области перспективных исследований
.Возрастное значение обычного артериального давления для смертности от сосудов: метаанализ индивидуальных данных для одного миллиона взрослых в 61 проспективном исследовании
.Ланцет
2002
;360
:1903
—1913
.4.,,.
Тенденции в США в отношении распространенности, осведомленности, лечения и контроля гипертонии, 1988-2008 гг.
.JAMA
2010
;303
:2043
—2050
.5.,,,,,
EUROASPIRE Study Group
.Рекомендации по профилактике сердечно-сосудистых заболеваний в повседневной практике: сравнение исследований EUROASPIRE I, II и III в восьми европейских странах
.Ланцет
2009
;373
:929
—940
.6.,,,,,,,,,,,.
Специальное обновление 2009 г.: Рекомендации ACCF / AHA по диагностике и лечению сердечной недостаточности у взрослых: отчет Фонда Американского колледжа кардиологов / Американской кардиологической ассоциации по практическим рекомендациям: разработан в сотрудничестве с Международным обществом сердца и сердца. Трансплантация легких
.Тираж
2009
;119
:1977
—2016
.7.,,,,,,.
Молодые взрослые пациенты из группы низкого риска, страдающие болью в груди, могут не получить пользу от обычного сердечного стресс-теста: байесовский анализ
.Crit Pathw Cardiol
2010
;9
:170
—173
.8.,,,,.
ACCF / SCAI / STS / AATS / AHA / ASNC Критерии соответствия для коронарной реваскуляризации 2009: отчет Целевой группы по критериям соответствия Фонда Американского колледжа кардиологов, Общества сердечно-сосудистой ангиографии и вмешательств, Общества торакальных хирургов, Американской ассоциации торакальной хирургии. Хирургия, Американская кардиологическая ассоциация и Американское общество ядерной кардиологии: одобрено Американским обществом эхокардиографии, Американским обществом сердечной недостаточности и Обществом сердечно-сосудистой компьютерной томографии
.Тираж
2009
;119
:1330
—1352
.9.,,,,,,,,,,,,,,,,,,,,,,,
Целевая группа по критериям соответствия Фонда Американского колледжа кардиологии; Американское общество эхокардиографии; Американский колледж врачей скорой помощи; Американская Ассоциация Сердца; Американское общество ядерной кардиологии; Общество сердечно-сосудистой ангиографии и вмешательств; Общество сердечно-сосудистой компьютерной томографии; Общество сердечно-сосудистого магнитного резонанса
.ACCF / ASE / ACEP / AHA / ASNC / SCAI / SCCT / SCMR Критерии соответствия 2008 для стресс-эхокардиографии: отчет Целевой группы по критериям соответствия Американского колледжа кардиологии, Американского общества эхокардиографии, Американского колледжа врачей неотложной помощи, American Heart Ассоциация, Американское общество ядерной кардиологии, Общество сердечно-сосудистой ангиографии и вмешательств, Общество сердечно-сосудистой компьютерной томографии и Общество сердечно-сосудистого магнитного резонанса: одобрено Обществом сердечного ритма и Обществом реаниматологии
.Тираж
2008
;117
:1478
—1497
.10.,.
Переосмысление целевых показателей артериального давления у пациентов из группы высокого риска ?: уроки коронарных конечных точек в недавних рандомизированных клинических исследованиях
.Am J Hypertens
2011
;24
:1060
—1068
.11.,,,,,,,.
Низкая диагностическая ценность плановой коронарной ангиографии
.N Engl J Med
2010
;362
:886
—895
.12.
Целевая группа по лечению артериальной гипертензии Европейского общества гипертонии (ESH) и Европейского общества кардиологов (ESC)
.2007 Руководство по ведению артериальной гипертензии
.Eur Heart J
2007
;28
:1462
—1536
.13.,,,
Группа прогнозирования риска ИБС
.Подтверждение оценок Фрамингемского прогноза ишемической болезни сердца: результаты исследования нескольких этнических групп
.JAMA
2001
;286
:180
—187
.14.,,,,,,,,,,,,,,,,,,
Группа проектов SCORE
.Оценка десятилетнего риска смертельных сердечно-сосудистых заболеваний в Европе: проект SCORE
.Eur Heart J
2003
;24
:987
—1003
.15.,,,,,,,,,,,,,,,
Фонд Американского колледжа кардиологов / Целевая группа Американской кардиологической ассоциации по практическим рекомендациям
.Руководство ACCF / AHA, 2010 г., по оценке риска сердечно-сосудистых заболеваний у бессимптомных взрослых: отчет Фонда Американского колледжа кардиологов / Целевой группы Американской кардиологической ассоциации по практическим рекомендациям
.Тираж
2010
;122
:e584
—e636
.16.,,,,,,,,,,,.
Совместная работа при поддержке Консультации по научным исследованиям в области кардиоваскулярных заболеваний (CSCV) Оценка сердечно-сосудистого риска за пределами SCORE: роль маркеров повреждения органов
.J Hypertens
, в печати.17.,,,,,.
Непрерывная связь между массой левого желудочка и сердечно-сосудистым риском при гипертонической болезни
.Гипертония
2000
;35
:580
—586
.18.,.
Снижение риска после регресса эхокардиографической гипертрофии левого желудочка при артериальной гипертензии: метаанализ
.Am J Hypertens
2010
;23
:876
—881
.19.,,,,,,.
Роль толщины интима-медиа сонной артерии в прогнозировании клинических коронарных событий
.Ann Intern Med
1998
;128
:262
—269
.20.,,,,,,,.
Жесткость аорты является независимым предиктором общей смертности и смертности от сердечно-сосудистых заболеваний у пациентов с гипертонией
.Гипертония
2001
;37
:1236
—1241
.21.,,,,,,.
Функция почек и интенсивное снижение артериального давления у участников исследования оптимального лечения гипертонии (HOT)
.J Am Soc Nephrol
2001
;12
:218
—225
.22.,,,,,,.
Развитие хронической болезни почек и прогноз сердечно-сосудистой системы у больных гипертонической болезнью
.J Am Soc Nephrol
2004
;15
:1616
—1622
.23.,,,,,,,.
Комбинированный эффект альбуминурии и оценочной скорости клубочковой фильтрации на сердечно-сосудистые события и общую смертность у пациентов с неосложненной гипертонией
.J Hypertens
2010
;28
:848
—855
.24.,,,,,,,,,,,,,,.
Связь поражения почек с сердечно-сосудистыми заболеваниями не зависит от индивидуального профиля риска сердечно-сосудистых заболеваний при гипертонии: данные из Италии — Развитие образования и осведомленности о микроальбуминурии у пациентов с гипертонической болезнью, исследование
.J Hypertens
2010
;28
:251
—258
.25.,,,,,,,,,,,,,,,,,,,,.
Альбуминурия и сердечно-сосудистый риск у гипертоников с гипертрофией левого желудочка: исследование LIFE
.Ann Intern Med
2003
;139
:901
—906
.26.,,,,,,,.
Микроальбуминурия и заболевание периферических артерий являются независимыми предикторами сердечно-сосудистой и общей смертности, особенно среди пациентов с гипертонией: пятилетнее наблюдение за исследованием Hoorn Study
.Arterioscler Thromb Vasc Biol
1999
;19
:617
—624
.27.,,,,,,,,,.
Долгосрочная прогностическая ценность голеностопно-плечевого индекса в состоянии покоя и после упражнений
.Arch Intern Med
2006
;166
:529
—535
.28.,,,,,,,,.
Прогнозирование рисков улучшено за счет добавления маркеров субклинического поражения органов к SCORE
.Eur Heart J
2010
;31
:883
—891
.29.
Руководство ACCF / AHA по оценке сердечно-сосудистого риска у бессимптомных взрослых, 2010 г.
; ,,,,,.Роль эхокардиографии и ультразвукового исследования сонных артерий в стратификации риска ESC и ESH Рекомендации 1519 у пациентов с эссенциальной гипертензией: обсервационное исследование оценки прогностического риска
.J Hypertens
2002
;20
:1307
—1314
.30.,,,,.
Толщина интима-медиа сонной артерии как инструмент скрининга в первичной профилактике сердечно-сосудистых заболеваний
.евро J Clin Invest
2011
;41
:521
—526
.31.,,,,,,,.
Взаимосвязь между толщиной интима-медиа сонной артерии и данными коронарной ангиографии: проспективное исследование
.Кардиоваск Ультразвук
2009
;7
:59
.32.,,,,,,,.
Полезность ультразвукового исследования сонной артерии для улучшения способности стресс-тестирования прогнозировать ишемическую болезнь сердца
.Am J Cardiol
2007
;99
:1196
—1200
.33.,,,,,,,,.
Толщина интима-медиа сонных артерий и наличие или отсутствие бляшек улучшает прогнозирование риска ишемической болезни сердца: исследование ARIC (риск атеросклероза в сообществах)
.J Am Coll Cardiol
2010
;55
:1600
—1607
.34.,,,,,,,,
Целевая группа Американского общества эхокардиографии по толщине интима-медиа сонных артерий
.Использование УЗИ сонных артерий для выявления субклинических сосудистых заболеваний и оценки риска сердечно-сосудистых заболеваний: консенсусное заявление Целевой группы Американского общества эхокардиографии Carotid Intima-Media Thickness Task Force. Одобрено Обществом сосудистой медицины
.J Am Soc Echocardiogr
2008
;21
:93
–111; викторина 189
.35.
Лодыжно-плечевой указатель коллаборации
.Лодыжечно-плечевой индекс в сочетании с оценкой риска Фрамингема для прогнозирования сердечно-сосудистых событий и смертности: метаанализ
.JAMA
2008
;300
:197
—208
.36.
Исследователи Хайнца Никсдорфа
.субклинический коронарный атеросклероз позволяет прогнозировать сердечно-сосудистый риск на разных стадиях артериальной гипертензии: результат исследования отзыва
.Гипертония
2012
;59
:44
—53
.37.,,,,.
Оценка кальция в коронарной артерии в сочетании с оценкой Фрамингема для прогнозирования риска у бессимптомных лиц
.JAMA
2004
;291
:210
—215
.38.
ACCF / AHA 2007 Консенсус клинических экспертов по оценке содержания кальция в коронарных артериях с помощью компьютерной томографии в глобальной оценке сердечно-сосудистого риска и в оценке пациентов с болью в груди
.Тираж
2007
;115
:402
—426
.39.,,,,,,,,,,,,,,,,,,,,,,,,,,
Целевая группа по ведению стабильной стенокардии Европейского общества кардиологов; Комитет ESC по практическим рекомендациям (CPG)
.Рекомендации по ведению стабильной стенокардии: краткое содержание: Целевая группа по ведению стабильной стенокардии Европейского общества кардиологов
.Eur Heart J
2006
;27
:1341
—1381
.40.,,,,,
Целевая группа профилактических услуг США
.Тестирование переносимости упражнений для выявления ишемической болезни сердца: систематический обзор технической поддержки Целевой группы профилактических услуг США
.Ann Intern Med
2004
;140
:W9
—24
.41.,,,.
Ложноположительные стресс-тесты из-за невыявленной гипертрофии левого желудочка
.Am J Epidemiol
1982
;115
:412
—417
.42.,,,,.
Как диагностировать ишемическую болезнь сердца у пациентов с гипертонией
?Гипертония
1987
;10
:467
—472
.43.,,.
Диагностика ишемии миокарда у больных артериальной гипертонией
.J Hypertens
2001
;19
:1177
—1183
.44.,,,,,.
Клинические, электрокардиографические и фармакологические результаты стресс-эхокардиографии для стратификации риска у пациентов с гипертонической болезнью и болью в груди
.Am J Cardiol
2003
;91
:941
—945
.45.,,,,,,,,,,,,,,,,,,,,,,,,,
Фонд Американского колледжа кардиологов; Американское общество эхокардиографии; Американский колледж врачей скорой помощи; Американская Ассоциация Сердца; Американское общество ядерной кардиологии; Общество сердечно-сосудистой ангиографии и вмешательств; Общество сердечно-сосудистой компьютерной томографии; Общество сердечно-сосудистого магнитного резонанса
.ACCF / ASE / ACEP / AHA / ASNC / SCAI / SCCT / SCMR Критерии соответствия 2008 для стресс-эхокардиографии: отчет Целевой группы по критериям соответствия Американского колледжа кардиологии, Американского общества эхокардиографии, Американского колледжа врачей неотложной помощи, American Heart Ассоциация, Американское общество ядерной кардиологии, Общество сердечно-сосудистой ангиографии и вмешательств, Общество сердечно-сосудистой компьютерной томографии и Общество сердечно-сосудистого магнитного резонанса, одобренные Обществом сердечного ритма и Обществом интенсивной терапии
.J Am Coll Cardiol
2008
;51
:1127
—1147
.46.
Отчет Американской коллегии кардиологов / Американской кардиологической ассоциации по практическим рекомендациям (Комитет по тестированию с физической нагрузкой). Рекомендации ACC / AHA по тестированию с физической нагрузкой
.JACC
1997
;30
:260
—315
.47 ..
Последние достижения в лечении хронической стабильной стенокардии I: подход к пациенту, диагностика, патофизиология, стратификация риска и гендерное неравенство
.Vasc Health Risk Manag
2010
;6
:635
—656
.48.,,.
Материалы конференции AHA. Конференция по профилактике V: Помимо вторичной профилактики: Определение пациентов из группы высокого риска для первичной профилактики: резюме. Американская кардиологическая ассоциация
.Тираж
2000
;101
:111
—116
.49.,,,,,,.
Эхокардиография с дипиридамолом у пациентов с гипертонической болезнью и болью в груди
.Гипертония
1988
;12
:238
—243
.50.,,,,.
Диагностическая точность стресс-эхокардиографии с добутамином для выявления ишемической болезни сердца у пациентов с артериальной гипертензией
.Eur Heart J
1996
;17
:289
—295
.51.,,,,,,.
Сравнение эхокардиографии с нагрузкой и электрокардиографии с нагрузкой в диагностике ишемической болезни сердца при гипертонии
.Am J Hypertens
2000
;13
:796
—801
.52.,,,,,,,,.
Сравнение электрокардиографии с нагрузкой, однофотонной эмиссионной компьютерной томографии технеция-99m sestamibi и эхокардиографии добутамина и дипиридамола для выявления ишемической болезни сердца у женщин с гипертонической болезнью
.Am J Cardiol
2010
;105
:1254
—1260
.53.,,,,,,,,.
Нарушения коронарного кровообращения в гипертрофированных желудочках
.Тираж
1987
;75
:I19
—I25
.54.,.
Выбор лучшего неинвазивного визуализирующего теста для руководства лечением после безрезультатного теста с физической нагрузкой
.Варианты лечения Curr Cardiovasc Med
2012
;14
:8
—23
.55.,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,,
Рабочая группа по критериям соответствия Комитета по стратегическим направлениям качества Фонда Американского колледжа кардиологов; Американское общество ядерной кардиологии; Американская кардиологическая ассоциация
.Критерии соответствия ACCF / ASNC для однофотонной эмиссионной компьютерной томографии перфузии миокарда (SPECT MPI): отчет Рабочей группы по критериям соответствия Комитета по стратегическим направлениям качества Фонда Американского колледжа кардиологов и Американского общества ядерной кардиологии, одобренный Американским кардиологом Ассоциация
.J Am Coll Cardiol
2005
;46
:1587
—1605
.56.,,,,.
Определение того, каких пациентов с гипертонической болезнью без известной ишемической болезни сердца следует проверить на наличие ишемии миокарда с помощью визуализации перфузии
.J Clin Hypertens (Гринвич)
2007
;9
:921
—928
.57.,,,,,,,,
Фонд Американского колледжа кардиологов
.ACCF предложил метод оценки целесообразности визуализации сердечно-сосудистой системы
.J Am Coll Cardiol
2005
;46
:1606
—1613
.58.,,,,,,,,,,.
Перфузионная сцинтиграфия и эхокардиография миокарда для выявления ишемической болезни сердца у пациентов с гипертонией: метаанализ
.евро J Nucl Med Mol Imaging
2011
;38
:2040
—2049
.59.,,,,,.
Влияние гипертонии на точность визуализации перфузии миокарда при физической нагрузке для диагностики ишемической болезни сердца
.Сердце
2001
;85
:655
—661
.60.,,,,,,,,,.
Тихая ишемия миокарда у больных гипертонической болезнью
.Am J Hypertens
1992
;5
:169S
—174S
.61.,,,,,,,.
Микроваскулярная стенокардия у пациентов с гипертонией и гипертрофией левого желудочка и диагностическое значение сцинтиграфии с таллием-201 с физической нагрузкой
.Am J Cardiol
1995
;75
:335
—339
.62.,,,,.
Взаимосвязь между нарушением резерва коронарного кровотока, гипертрофией левого желудочка и дефектами перфузии таллия у пациентов с артериальной гипертензией без обструктивной болезни коронарных артерий
.J Am Coll Cardiol
1990
;15
:43
—51
.63.,,,,.
Влияние системной гипертензии на томографию таллия-201 с физической нагрузкой при отсутствии электрокардиографической гипертрофии левого желудочка
.Am Heart J
1993
;126
:327
—332
.64.,,,,,.
Сравнение результатов томографии перфузии миокарда в состоянии покоя, стресс-эхокардиографии с дипиридамолом и добутамином для выявления ишемической болезни сердца у пациентов с артериальной гипертензией с болью в груди и положительным результатом теста с физической нагрузкой
.J Am Coll Cardiol
1999
;34
:441
—447
.65.,,,,.
Нарушения перфузии миокарда у пролеченных пациентов с артериальной гипертензией без известной ишемической болезни сердца
.J Hypertens
1999
;17
:1601
—1606
.66.
ACCF / ACR / SCCT / SCMR / ASNC / NASCI / SCAI / SIR 2006 Критерии соответствия для компьютерной томографии сердца и магнитно-резонансной томографии сердца
.JACC
2006
;48
:1475
—1497
.67.,,,,,,,
Целевая группа по критериям надлежащего использования Фонда Американского колледжа кардиологов; Американское общество ядерной кардиологии; Американский колледж радиологии; Американская Ассоциация Сердца; Американское общество эхокардиографии; Общество сердечно-сосудистой компьютерной томографии; Общество сердечно-сосудистого магнитного резонанса; Общество ядерной медицины
.ACCF / ASNC / ACR / AHA / ASE / SCCT / SCMR / SNM 2009 соответствующие критерии использования для визуализации сердечных радионуклидов: отчет Целевой группы по критериям надлежащего использования Фонда Американского колледжа кардиологов, Американского общества ядерной кардиологии, Американского колледжа радиологии, Американской кардиологической ассоциации, Американского общества эхокардиографии, Общества сердечно-сосудистой компьютерной томографии, Общества сердечно-сосудистого магнитного резонанса и Общества ядерной медицины
.Тираж
2009
;119
:e561
—e587
.68.,,,,,,,,
Общество сердечно-сосудистого магнитного резонанса; Рабочая группа по сердечно-сосудистому магнитному резонансу Европейского общества кардиологов
.Клинические показания для сердечно-сосудистого магнитного резонанса (CMR): отчет группы консенсуса
.Eur Heart J
2004
;25
:1940
—1965
.69.,,,,,,,,,,,.
Сердечно-сосудистый магнитный резонанс и однофотонная эмиссионная компьютерная томография для диагностики ишемической болезни сердца (CE-MARC): проспективное исследование
.Ланцет
2012
;379
:453
—460
.70.,,,,,.
Метаанализ диагностической эффективности сердечно-сосудистого магнитного резонанса при стрессовой перфузии для выявления ишемической болезни сердца
.J Cardiovasc Magn Reson
2010
;12
:29
.71.,,,,.
Диагностическая эффективность стрессовой магнитно-резонансной томографии сердца при выявлении ишемической болезни сердца: метаанализ
.J Am Coll Cardiol
2007
;50
:1343
—1353
.72.,,,,,,,,.
Неинвазивная диагностика вызванных ишемией аномалий движения стенки с использованием стрессовой МРТ с высокими дозами добутамина: сравнение с добутаминовой стресс-эхокардиографией
.Тираж
1999
;99
:763
—770
.73.,,,,,,,.
Утилита быстрой киномагнитно-резонансной томографии и дисплея для обнаружения ишемии миокарда у пациентов, не подходящих для стресс-эхокардиографии второй гармоники
.Тираж
1999
;100
:1697
—1702
.74.,,,,,,,,,,,.
Коронарная магнитно-резонансная ангиография для выявления коронарных стенозов
.N Engl J Med
2001
;345
:1863
—1869
.75.,,,,,,,,,,,.
Оценка ишемической болезни сердца с помощью магнитно-резонансной коронарной ангиографии: национальное многоцентровое исследование
.J Am Coll Cardiol
2010
;56
:983
—991
.76.,,.
Текущие доказательства экономической эффективности неинвазивного кардиологического тестирования
. В: «, (ред.).Подраздел e: Аналитические подходы к оценке эффективности затрат и результатов в визуализации сердечно-сосудистой системы, визуализации при сердечно-сосудистых заболеваниях
.Williams, & Wilkins
:Philadelphia, Lippincott
,2000
; :479
—500
.77.,,,,,,,,,,.
Неинвазивная визуализация коронарных артерий: магнитно-резонансная ангиография и мультидетекторная компьютерная томографическая ангиография: научное заявление комитета американской ассоциации сердца по сердечно-сосудистой визуализации и вмешательство совета по сердечно-сосудистой радиологии и вмешательству, а также советов по клинической кардиологии и сердечно-сосудистым заболеваниям в молодой
.Тираж
2008
;118
:586
—606
.78.,,,,,.
Многодетекторная компьютерная томография для диагностики ишемической болезни сердца: систематический обзор
.Am J Med
2006
;119
:203
—216
.79.,,,,,,.
64-срезовая компьютерная томографическая ангиография в диагностике и оценке ишемической болезни сердца: систематический обзор и метаанализ
.Сердце
2008
;94
:1386
—1393
.80.,,,,,,,,,,,.
64-срезовая компьютерная томография, коронарография у пациентов с высокой, средней или низкой предтестовой вероятностью значительной ишемической болезни сердца
.J Am Coll Cardiol
2007
;50
:1469
—1475
.81.,,,,,,,.
Прогностическое значение коронарной компьютерной томографической ангиографии у пациентов с артериальной гипертензией
.Int J Cardiovasc Imaging
2012
;28
:641
—650
.82.,,,,,,,,.
Точность КТ с двумя источниками для выявления значительной ишемической болезни сердца у пациентов с неконтролируемой артериальной гипертензией, проявляющейся болью в груди: сравнение с коронарной ангиографией
.Int J Cardiovasc Imaging
2011
; электронный паб впереди печати.83.,,,.
Мета-анализ: неинвазивная коронарная ангиография с использованием компьютерной томографии в сравнении с магнитно-резонансной томографией
.Ann Intern Med
2010
;152
:167
—177
.84.,,,,,,.
Оценка риска Фрамингема и прогноз риска ишемической болезни сердца на протяжении всей жизни
.Am J Cardiol
2004
;94
:20
—24
.85.,,,,,,
Работа с новыми целями Руководящий комитет и следователи
.Пересмотр J-кривой: анализ артериального давления и сердечно-сосудистых событий в испытании «Лечение до новых целей» (TNT)
.Eur Heart J
2010
;31
:2897
—2908
.86.,,,,
PROVE IT-TIMI 22 Следователи
.Какое оптимальное артериальное давление у пациентов после острых коронарных синдромов ?: Взаимосвязь артериального давления и сердечно-сосудистых событий в PRavastatin OR аторVastatin Оценка и инфекционная терапия — тромболизис при инфаркте миокарда (PROVE IT-TIMI) 22 испытание
.Тираж
2010
;122
:2142
—2151
.87.,,.
КТ-коронарография: сканеры строк с 256 срезами и 320 детекторов
.Curr Cardiol Rep
2010
;12
:68
—75
.88.,.
Биомаркеры нестабильности и разрыва атеросклеротической бляшки
.Артериосклер Тромб Васк Биол
2007
;27
:15
—26
.89.,,,,,.
Дипиридамол-атропиновая стресс-эхокардиография в сравнении с сцинтиграфией SPECT с нагрузкой для выявления ишемической болезни сердца у гипертоников при положительном тесте с физической нагрузкой
.J Hypertens
2001
;19
:495
—502
.90.,,.
Дипиридамол-добутаминовая стресс-эхокардиография для выявления ишемии миокарда у пациентов с артериальной гипертензией
.Herz
2005
;30
:215
—222
.© 2012 Американский журнал гипертонии, Ltd.


 Надо помнить, что стандартный биохимический скрининг можно пройти бесплатно, за счет ОМС в женской консультации. НИПТ — достаточно дорогое исследование, которое можно сделать только за плату в коммерческих лабораториях.
Надо помнить, что стандартный биохимический скрининг можно пройти бесплатно, за счет ОМС в женской консультации. НИПТ — достаточно дорогое исследование, которое можно сделать только за плату в коммерческих лабораториях.