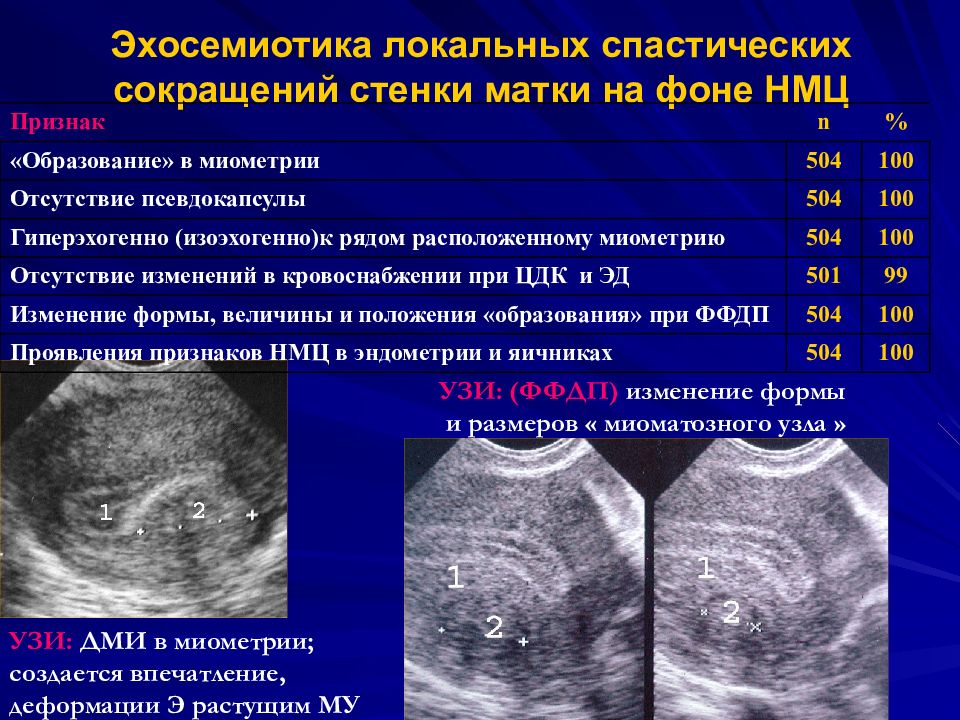
Повышенный тонус матки при беременности
Никотин сужает кровеносные сосуды будущей мамы, а также сосуды плаценты и пуповины, посредством которых осуществляется питание плода. Конечно, само по себе курение вряд ли приведет к гипертонусу, но в сочетании с другими факторами – вполне может
Если работа связана с постоянными стрессами, на ней есть вредности или она физически тяжела, при первой же возможности откажитесь от нее. Если это невозможно, воспользуйтесь своими правами, которые закреплены в трудовом законодательстве Российской Федерации
Гипертонус надо отличать от схваток Брекстона–Хикса: он длится гораздо дольше этих тренировочных схваток и сам обычно не проходит (или проходит только спустя какое-то длительное время)
что такое гипертонус
Основная ткань, из которой состоит матка, – мышечная, а по законам физиологии, мышечная ткань под воздействием любого фактора сокращается. Несильно матка сокращается у женщин каждый месяц во время менструации, гораздо сильнее – во время родовых схваток.
Оказывается, живот может напрягаться не только при угрозе прерывания беременности. Начиная с конца II триместра будущая мама может чувствовать так называемые тренировочные схватки (схватки Брекстона–Хикса) – живот при них тоже на некоторое время напрягается, как бы «каменеет», – в общем, ощущения те же, что и при гипертонусе. Но основное отличие таких схваток от гипертонуса состоит в том, что длятся они совсем недолго (несколько секунд – пару минут) и проходят сами, а также если сменить положение тела или принять душ. Возникают схватки Брекстона–Хикса примерно до десяти раз в сутки, а к концу беременности они появляются еще чаще. Эти схватки – совершенно нормальное явление во время беременности, и ни о какой угрозе прерывания они не свидетельствуют. Просто с их помощью матка как бы готовится (тренируется) к родам.
Возникают схватки Брекстона–Хикса примерно до десяти раз в сутки, а к концу беременности они появляются еще чаще. Эти схватки – совершенно нормальное явление во время беременности, и ни о какой угрозе прерывания они не свидетельствуют. Просто с их помощью матка как бы готовится (тренируется) к родам.
откуда берется гипертонус
Гипертонус может появиться в любом триместре беременности. На ранних сроках он возникает чаще из-за того, что не хватает прогестерона – гормона, который нужен для нормального протекания беременности. Другая причина гипертонуса – какие-то изменения в стенке матки, например миома (узел из мышечной ткани матки), эндометриоз (разрастание слизистой матки в толщу стенки), воспалительные заболевания. В этих ситуациях стенка матки не способна растягиваться так, как надо. На более поздних сроках гипертонус может развиваться, наоборот, при перерастяжении матки (при многоводии, крупном плоде, многоплодной беременности). Очень часто гипертонус провоцирует какая-то слишком сильная для женщины физическая нагрузка, например если в порыве «гнездования» мама вдруг начала сама двигать и переставлять что-то в квартире или она просто очень долго двигалась не отдыхая.
как узнать гипертонус
Гипертонус надо отличать от схваток Брекстона–Хикса – он, как говорилось раньше, длится гораздо дольше этих тренировочных схваток и сам обычно не проходит (или проходит только спустя какое-то длительное время). Но если мама не может понять, есть у нее гипертонус или нет, – стоит обратиться к врачу. Если повышенный тонус матки все же есть, врач, просто положив руку на живот, почувствует уплотнение, напряжение, вплоть до ощущения камня под рукой. Дополнительно всегда можно сделать УЗИ, на котором при гипертонусе видны участки локального утолщения мышечного слоя матки, а еще посмотреть шейку матки, по состоянию которой тоже можно судить, есть угроза прерывания беременности или нет.
что делать при гипертонусе
Если он появился, прежде всего нужно:
1. Успокоиться и по возможности прилечь. Не стоит паниковать, лишний стресс пользы не принесет, тем более что без консультации врача все равно не ясно, есть ли гипертонус и насколько он выражен. А может быть, тревога вообще ложная? Кроме того, можно воспользоваться техниками расслабления (дыхание, аутотренинг и т.п.).
А может быть, тревога вообще ложная? Кроме того, можно воспользоваться техниками расслабления (дыхание, аутотренинг и т.п.).
2. Позвонить своему врачу. Конечно, заочно доктор диагноз не поставит, но так как он знает анамнез будущей мамы, ее настоящие или возможные проблемы, то сможет дать правильное направление для дальнейших действий.
4. Гипертонус хорошо устраняется специальными лекарствами, расслабляющими матку (токолитиками), и если доктор их назначил, то не надо бояться их принимать: они помогают достаточно быстро и вреда ребенку не приносят.
как предупредить гипертонус
Есть простые правила, которые могут предупредить гипертонус или снизить риск его появления:
1.
2. Распределяйте свои силы правильно. Стирка, готовка могут и подождать, если будущая мама вдруг почувствует, что ей необходим отдых. Если какие-либо дела требуют физического или психологического напряжения – отмените их на некоторое время. Не посещайте мероприятия или места, где можете почувствовать дискомфорт, сократите общение с неприятными для вас людьми.
3. Следуйте рекомендациям своего врача: если он рекомендует какое-то обследование или лечение – не пренебрегайте ими.
Прислушайтесь к своему телу, следуйте советам врача, настраивайтесь на позитив – это залог успешного протекания беременности. И тогда никакой гипертонус вам не страшен!
Тонус матки — так ли страшно?
Тонус матки-вопрос, который волнует каждую вторую беременную женщину.
Часто так называемый гипертонус матки становится причиной беспокойства женщины после посещения гинеколога. Ведь именно во время гинекологического осмотра матка сокращается (тут и психологическая составляющая играет роль) и врач обращает внимание на наличие тонуса матки. Западные специалисты даже не диагностируют этот симптом у своих пациенток и уж тем более не назначают никакого лечения. Тонус матки воспринимается исключительно как физиологическое явление.
Ведь именно во время гинекологического осмотра матка сокращается (тут и психологическая составляющая играет роль) и врач обращает внимание на наличие тонуса матки. Западные специалисты даже не диагностируют этот симптом у своих пациенток и уж тем более не назначают никакого лечения. Тонус матки воспринимается исключительно как физиологическое явление.
Примечательно, что в отечественных учебниках по акушерству и гинекологии Вы также не найдете определения «гипертонус» или повышенный тонус матки. Если речь и идет о тонусе матки, то исключительно в периоде родов. К слову, доктор Березовская Е.П. также подтверждает, что понятия «гипертонус» в акушерстве нет, а повышенный тонус – не что иное как физиологическое состояние матки во время беременности по причине улучшения кровоснабжения стенок матки (поэтому задняя стенка толще передней) и «имплантации» плодного яйца (отсюда частая диагностика тонуса на раннем сроке беременности).
Несмотря на такую кардинальную разницу во взглядах на этот вопрос, предлагаем разобраться в чем суть тонуса матки, в каких случаях стоит его опасаться и что делать для профилактики этого состояния.
Тонус матки – это мышечные сокращения матки, которые способствуют родоразрешению, т.е. выходу плода и плаценты во внешнюю среду. Поскольку матка – это полый гладкомышечный орган, которому по природе своей свойственно сокращаться, то и тонус матки – состояние весьма естественное.
Считается нормальным, когда матка находится в некоем тонусе (мед. нормальный тонус матки), а не полностью расслабленной или, наоборот, слишком напряженной, каменной. Однако очевидно, что тонус матки, как физиологическая необходимость, должен появиться непосредственно в родах, если же тонус матки наблюдается во время беременности, то следует обратиться к врачу и выяснить причину такого явления.
Следует сразу отметить, что тонус матки – это не диагноз, это – симптом. В связи с этим, наблюдайте за поведением своего организма, ощущениями, чтобы суметь понять и почувствовать, когда следует опасаться тонуса матки, а когда – нет.
Можно ли определить тонус матки самостоятельно?Да, почувствовать тонус матки Вы сможете самостоятельно на любом из этапов беременности.
На ранних сроках беременности при тонусе матки Вы будете ощущать тянущие боли внизу живота, боль в пояснице или крестце. В целом, эти ощущения будут очень схожи с симптомами месячных. Вспомните, как Вы себя чувствовали перед или во время месячных. Если аналогичные или еще более интенсивные болезненные ощущения Вы испытываете на ранних сроках беременности, – обратитесь к врачу.
Во втором и третьем триместре ощущения дополнятся еще и «окаменением» живота. Живот становится твердым, каменным – это говорит о том, что матка сокращается. После 36 недели беременности окаменение живота и тонус матки могут также свидетельствовать о начале так называемых ложных (тренировочных) схваток. Угрозу беременности на этом сроке они уже, как правило, не несут.
Если же на любом из сроков Вы заметили, помимо тонуса матки, кровянистые мажущие выделения, рекомендуем сразу же обратиться к врачу.
Подведем небольшой итог. Когда тонус матки можно считать нормальным физиологическим состоянием?
- Когда отсутствуют другие симптомы, доставляющие дискомфорт;
- Когда тонус матки носит кратковременный и нерегулярный характер;
- Когда нет кровянистых мажущих выделений.

К слову, тонус матки возникает во время чихания, смеха, оргазма или физических нагрузок.
Даже если Вы чувствуете себя прекрасно, не лишним будет знать о методах профилактики тонуса матки.
Главным методом профилактики гипертонуса матки является ведение здорового образа жизни! Помните, что отдых, спокойствие и режим дня – лучшая профилактика большинства возможных проблем при беременности.
Рекомендуем:
- Избегать лишних физических нагрузок (прогулки на свежем воздухе – ДА!, тренировки в спортзале – только с позволения врача). Рекомендуем посещать занятия по плаванию.
- Сказать НЕТ стрессам и волнениям! Только спокойствие и внутренняя умиротворенность. Малышу такое состояние мамы будет на пользу.
- Отказаться от вредных привычек (курение и алкоголь), поскольку они тоже способствуют развитию тонуса матки, особенно на ранней стадии беременности.
- Регулярное посещение гинеколога во время беременности, а еще лучше – на стадии планирования беременности.
 Изучите особенности организма до беременности и будьте готовы к возможным сюрпризам!
Изучите особенности организма до беременности и будьте готовы к возможным сюрпризам!
Преждевременное активное сокращение мышц матки до начала родовой деятельности (т.е. собственно родов) на ранних сроках беременности, а именно в первом и втором триместре, опасно самопроизвольным выкидышем, а в третьем триместре – преждевременными родами. (Прим. автора первый триместр – это период до 14й недели включительно, второй триместр – от 15й до 26й недели, третий триместр – от 27й до 40й недели).
О том, что такое преждевременные роды читайте в нашем следующем материале.
Вместе с тем, если вовремя выявить тонус матки и устранить причину его возникновения, то беременность удается спасти, а возникшие на раннем сроке нюансы никак не повлияют на развитие и здоровье малыша. Несмотря на устоявшийся стереотип, нет прямой зависимости между гипертонусом и прерыванием беременности. Тонус матки, как один из симптомов, лишь свидетельствует о необходимости коррекции (возможно медикаментозным путем) здоровья и состояния беременной.
Тонус матки, как один из симптомов, лишь свидетельствует о необходимости коррекции (возможно медикаментозным путем) здоровья и состояния беременной.
Если же причиной тонуса матки являются соматические заболевания, патологии или аномалии развития женских половых органов, то тонус матки удастся существенно снизить или предотвратить, если выявить эти отклонения на этапе планирования или на раннем сроке беременности. Поэтому очень важно проводить комплексное обследование будущей мамы еще на стадии планирования беременности.
Действительно, повышенный тонус матки несет опасность и малышу, поскольку во время сокращения мышцы матки пережимают пуповину и к плоду попадает меньшее количество кислорода и питательных веществ, что в свою очередь может способствовать развитию гипоксии и гипотрофии плода. Однако тут стоит оговориться, что гипотрофия и гипоксия плода – весьма серьезные диагнозы и развиться могут при серьезных физиологических отклонениях состояния беременной женщины.
Если же Вы определили у себя повышенный тонус матки, то первое, что Вы должны сделать – обратиться к врачу.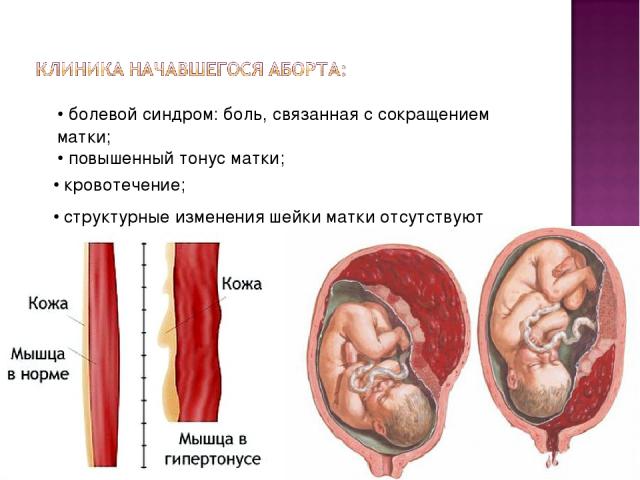 Диагностировать тонус матки возможно при гинекологическом осмотре, однако лучше провести ультразвуковое исследование, поскольку УЗИ позволит выявить патологии (тонус матки по задней или передней стенке 1 или 2 степени).
Диагностировать тонус матки возможно при гинекологическом осмотре, однако лучше провести ультразвуковое исследование, поскольку УЗИ позволит выявить патологии (тонус матки по задней или передней стенке 1 или 2 степени).
Напомним, что повышенный тонус матки – это не болезнь, это – симптом, свидетельствующий о наличии определенных отклонений в организме женщины. Таким образом, причинами тонуса матки могут быть:
- Гормональные нарушения. Чаще всего проявляются в нехватке гормона прогестерона или избытке некоторых мужских гормонов.
- Сильный токсикоз в 1 триместре, особенно при наличии частой и обильной рвоты. Сокращения мышц ЖКТ способствуют сокращению мышц матки.
- Физиологические особенности женщины – наличие аномалий развития матки. Аномалии развития матки – это изменения анатомической структуры органа вследствие нарушений внутриутробного развития. Составляют 1-2% от общего количества врожденных аномалий женских половых органов.
 Обнаруживаются при гинекологическом осмотре и УЗИ.
Обнаруживаются при гинекологическом осмотре и УЗИ. - Структурные изменения в стенках матки (опухоли, например).
- Соматические заболевания (заболевания сердца, печени, почек и пр.).
- Наличие резус-конфликта. Тонус матки возникает, когда у резус-отрицательной матери идет отторжение резус-положительного плода. Современная медицина способна влиять на данный процесс.
- Инфекционные заболевания и воспалительные процессы. Обратите внимание, что должны наблюдаться и другие симптомы (зуд и жжение, болевые ощущения, изменение характера выделений).
- Крупноплодная или многоплодная беременность. Многоводие. При таких беременностях наблюдается естественное растяжение матки, что провоцирует возникновение гипертонуса.
- Сильные физические нагрузки.
- Стрессы и нарушения ЦНС.
- Аборты и хирургические вмешательства, предшествующие беременности.
- Вредные условия труда (токсичные вещества, тяжелый физический труд).
- Вредные привычки – курение и алкоголь.

В целом, причин может быть множество в зависимости от того, как на любой из факторов (внутренних или внешних) реагирует наш организм. Поэтому, прислушивайтесь к себе и организму, дайте ему возможность справиться с уже возникшей нагрузкой и выносить здорового и счастливого малыша!
Будьте здоровы! Всегда Ваши Sun Flower Family
Что делать, если поставлен тонус матки?
Счастливая женщина – это беременная женщина. Но всё это счастье оказывается под угрозой, если будущей маме ставят диагноз «тонус матки».
Он появляется из-за неправильного образа жизни, сильного переутомления, частых стрессов. Провокаторами иногда выступают дефицит прогестерона, заболевания эндометриоз, миома, оофорит. Повышенный тонус может быть обусловлен многоплодной беременностью, большими размерами ребенка, избытком околоплодных вод, нарушениями в функционировании ЦНС.
Конечно, беременная женщина начинает паниковать, связывая активность маточной мускулатуры с угрозой выкидыша. Да, тонус матки может привести к потере ребенка, но лишь в том случае, если мама ничего не предприняла.
Да, тонус матки может привести к потере ребенка, но лишь в том случае, если мама ничего не предприняла.
Так бояться или не бояться?
Когда тело матки начинает напрягаться, интенсивно и неконтролируемо сокращаться задолго до родов, говорят о тонусе матки. По сути, орган выталкивает ребенка, поэтому может случиться выкидыш. К счастью, тонус восстанавливается.
Почти вся матка состоит из мышечной ткани, поэтому она способна сокращаться. Известно о трех слоях: 1) первый является наружным, он, подобно плёнке, покрывает тело матки; 2) второй (миометрий) располагается между внутренним и наружным слоем, состоит из соединительной и мышечной ткани; 3) третий (эндометрий) выстилает дно матки.
При нормальном протекании беременности (нормотонус) мышцы матки спокойны и расслаблены. Когда возникает физическое перенапряжение, волнение, мышечные волокна сжимаются, что приводит к росту давления в маточной полости и к увеличению тонуса.
Как обнаружить проблему?
Женщина способна сама определить, повышен ли тонус матки или нет. Прежде всего, наблюдаются периодические спазмы, пульсация в нижней части живота. Похожие симптомы возникают во время болезненных менструаций. Кроме того, есть ощущение, что живот каменеет. Естественно, всё это сопровождается локализованными схваткообразными болями.
Прежде всего, наблюдаются периодические спазмы, пульсация в нижней части живота. Похожие симптомы возникают во время болезненных менструаций. Кроме того, есть ощущение, что живот каменеет. Естественно, всё это сопровождается локализованными схваткообразными болями.
Нужно лечь на спину, расположив руки так, чтобы одна легла на переднюю поверхность бедра, а вторая на место расположения матки. Если тонус бедра и матки одинаковые, можно не беспокоиться. Бить тревогу стоит тогда, когда матка ощущается более твердой. В первом триместре возможны кратковременные сокращения без особых проявлений, но в этом нет ничего страшного.
Стоит отметить, что тонус матки не является самостоятельным заболеванием. Скорее, он симптом, который указывает на опасные изменения в организме. Так или иначе, женщина должна быть очень внимательной. Желательно чаще бывать на свежем воздухе, избегать стрессовых ситуаций, переутомления.
Для беременности характерно усиление сократительной функции матки начиная с 28 недели. Тонус ощутим и болезнен. Уже на последних неделях (38–40) он выступает в роли оповестителя: роды приближаются. Тем не менее, врачи крайне внимательно относятся к подобному симптому. Длящийся несколько часов подряд и даже дней гипертонус приводит к спазмам сосудов. Это не может не отразиться на работе плаценты и, безусловно, кровоснабжении плода. Кислородное голодание ухудшает внутриутробное развитие ребенка. Дело может закончиться отслойкой плаценты или даже внутриматочным кровотечением.
Тонус ощутим и болезнен. Уже на последних неделях (38–40) он выступает в роли оповестителя: роды приближаются. Тем не менее, врачи крайне внимательно относятся к подобному симптому. Длящийся несколько часов подряд и даже дней гипертонус приводит к спазмам сосудов. Это не может не отразиться на работе плаценты и, безусловно, кровоснабжении плода. Кислородное голодание ухудшает внутриутробное развитие ребенка. Дело может закончиться отслойкой плаценты или даже внутриматочным кровотечением.
Можно ли вылечить?
Основное, что рекомендуется женщинам с тонусом матки, – это снизить нагрузки, моральные и физические. На пользу идут дыхательные упражнения, регулярные прогулки, полноценный сон. Также необходим приём специальных лекарственных препаратов, в том числе с седативным эффектом.
В условиях стационара будущим роженицам дают настойку пустырника, экстракт валерианы. Если эффект слабее ожидаемого, предлагают «Нозепам», «Сибазол», «Триоксазин». Расслабляют маточную мускулатуру традиционные «Но-шпа», «Папаверин».
При нарушениях гормонального фона беременным назначают «Утрожестан» (срок не больше 16 недель), «Дюфастон». Срабатывают блокаторы кальциевых каналов: «Коринфар», «Нифедипин». Препараты «Этамзилат», «Дицитон» необходимы при кровянистых выделениях. Женщинам, которые находятся на последних месяцах беременности, вводят внутривенно спиртовой раствор (10 % спирта) на основе сернокислой магнезии. Обязательно прописываются диета, иглорефлексотерапия, физио- и психотерапия.
как почувствовать тонус матки при беременности — 25 рекомендаций на Babyblog.ru
На
протяжении всей беременности мне не один раз приходилось слышать от своего
врача то, что моя матка в тонусе, поначалу я сильно переживала, но затем просто
эмоционально не реагировала на эти слова. Моя подруга, которая именно сейчас
вынашивает ребенка, прибежала после очередного осмотра гинеколога очень
встревоженной и сообщила мне, что у нее повышенный тонус матки и ей предлагают
лечь на сохранение. Чтобы поддержать мою подругу я решила написать эту статью,
где хочу максимально подробно рассмотреть, что такое тонус у беременных или
другими словами, что значит матка в тонусе?
Что такое тонус матки при беременности?
Тонус матки
или гипертонус матки при беременности – это непроизвольные сокращения, которые
могут привести к выкидышу. Этот диагноз очень сильно распространен и на протяжении всего периода беременности его
приходилось слышать, наверное, каждой беременной женщине.
Этот диагноз очень сильно распространен и на протяжении всего периода беременности его
приходилось слышать, наверное, каждой беременной женщине.
Матка – это внутренний орган, который состоит в основном из мышц, ее стенки имеют три основных слоя:
· Серозная оболочка, это очень тонкая пленка, которая покрывает матку снаружи.
· Мышечный слой. Все волокна в этом слое распределены в разных направлениях, есть вертикальные, круговые и даже спиралевидные. Такое строение делает матку очень сильной и позволяет ей удержать и выносить малыша.
· Эндометрий. Представляет собой внутреннюю слизистую матки.
Разобравшись, из чего состоит матка, можно теперь легко представить, что значит матка в тонусе. Когда мышечный слой матки приходит в тонус, он может непроизвольно сокращаться, вызвать такую реакцию могут самые разнообразные факторы.
Причины, по которым возникает повышенный тонус матки.
Первый
триместр. На
начальном этапе ощутить, что такое тонус у беременных, могут девушки и женщины,
организм которых испытывает дефицит прогестерона. Гормон прогестерон, отвечает
за поддержание нормального протекания беременности, если в организме женщины
этого гормона, по каким-либо причинам не хватает, то организм принимает решение
запустить в действие механизм «естественного отбора». Но своевременное
вмешательство врачей, путем назначения этого гормона в виде определенных
препаратов, нейтрализуют угрозу преждевременного прерывания беременности.
Гормон прогестерон, отвечает
за поддержание нормального протекания беременности, если в организме женщины
этого гормона, по каким-либо причинам не хватает, то организм принимает решение
запустить в действие механизм «естественного отбора». Но своевременное
вмешательство врачей, путем назначения этого гормона в виде определенных
препаратов, нейтрализуют угрозу преждевременного прерывания беременности.
Второй триместр. Неправильный образ жизни, перегрузки на работе, стрессы и интенсивный рабочий график, могут спровоцировать ситуацию, когда организм, находясь в эмоциональном истощении, отреагирует таким образом, что приведет матку в тонус.
Третий триместр. Из-за того, что к этому периоду матка сильно увеличивается в размерах, спровоцировать тонус матки могут самые разнообразные факторы (многоводие, крупный плод, многоплодие и т.д.). Матка в тонусе при беременности на этом сроке может спровоцировать преждевременные роды.
Тонус матки как определить.
Специалисты определяют тонус матки либо при помощи пальпации (тщательно прощупывают живот снаружи), либо при помощи УЗИ.
Сама беременная может почувствовать тонус по следующим признакам:
— сжимания внутри живота;
— сокращения внутри живота;
— тянущая боль внизу живота.
При наличии всех этих признаков нужно незамедлительно обратиться к врачу.
Гипертонус матки при беременности, лечение.
Если врач установил диагноз гипертонус или просто повышенный тонус матки при беременности, то женщину помещают непременно в стационар, ей рекомендуется строгий постельный режим и при необходимости назначаются определенные медицинские препараты снимающие тонус матки, если причиной служит нехватка прогестерона, то назначается прием этого гормона, если другие показатели, то разрабатывается индивидуальная схема лечения.
Профилактика.
Для того
чтобы во время самой беременности не задавать себе и окружающим вопросы, типа
такого: «тонус матки что это?», желательно еще до планирование беременности,
полностью обследоваться, чтобы исключить возможность наличия любых инфекций
провоцирующих тонус матки. А так же во время самой беременности обеспечить себе
только положительные эмоции, категорически исключить моральные и физические
нагрузки, организовать режим дня и питания. Следовать всем рекомендациям своего
врача и верить в свои силы.
А так же во время самой беременности обеспечить себе
только положительные эмоции, категорически исключить моральные и физические
нагрузки, организовать режим дня и питания. Следовать всем рекомендациям своего
врача и верить в свои силы.
Kam Electro
Kam Electro Перейти к содержимому- — «Comment et pourquoi»
- Pourquoi le nouveau-né joue quoi faire avec un enfant chez un enfant après avoir nourri — medside.ru
- Minin et Pozharsky — mythologie.
- Table de coûts pour un mois.
- Signes d’amour chez les hommes et les femmes: comment comprendre que vous êtes amoureux de vous
- Barry Porridge sur la recette friable de l’eau avec photo étape par étape — 1000.Menu
- Application au bureau du procureur (échantillon correct)
- Comment solliciter le maquereau à la maison rapidement et savoureux: recettes de poisson salées entières et pièces
- Sovetguru.
- Papa cadeau pour l’anniversaire avec vos propres mains: 30 meilleures idées
- Meubles pour poupées Faites-le vous-même: table, chaises, canapés (76 photos)
- Les vêtements pour poupées le font vous-même: des voies simples et Lifehaki — classes de maître sur burdastyle.
 ru
ru - Bonsaï: Construire des graines, des bases de l’équipement et des soins avec des photos
- Poppers: ce que c’est et pour ce qui est utilisé pour
- Yandex Dzen.
- Chimomycine ou suumpé — quel est le meilleur et dans quels cas
- Douleur à l’oreille: pourquoi l’oreille fait mal, que faire, traiter les oreilles de la maison et le docteur — un modérateur
- Ktonanovenkogo.ru.
- Diurétiques avec hypertension et insuffisance cardiaque — une liste de médicaments diurétiques et à haute pression
- Vertèbres lombaires — Wikipedia
- Yandex Dzen.
- 6 façons d’offrir une fille à rencontrer
- Fer à souder avec vos propres mains: comment faire à la maison: principe de fonctionnement, fonctionnalités et différentes façons de mettre en œuvre
- Comment installer la peau sur Minecraft avec vidéo
- Comment réduire la bilirubine adulte: quels médicaments à prendre, produits pour réduire la bilirubine dans le sang
- Affaires dans le garage pour hommes — 20 options avec des investissements minimaux ou sans investissement
- Comment traduire l’intérêt pour la fraction décimale 🚩 Comment traduire l’intérêt pour une fraction ordinaire 🚩 Mathématiques
- Plateau Arabien: Qu’est-ce que c’est, où se trouve, où se trouve les caractéristiques du climat, du soulagement, du tourisme :: syl.
 ru
ru - Que faire si le mari est alcoolique: comment vivre avec un mari alcoolique
- Option du nouvel an pour un enfant
- Kim.
- Quel est le frototeur: description, conseils et recommandations, causes, méthodes et moyens, avantages et inconvénients, types et méthodes
- Masters de pays
- Colonne dottale avec vos propres mains: dessins et instructions de montage précises
- Pourquoi les poulets ne portent pas d’œufs et de quoi faire pour augmenter leur production d’œufs?
- Courseburg.
- Calendrier de l’achat pour 44-фЗ pour 2020 — Contour. Zakupki — Contour SKB
- Comment remonter les cheveux par la capture: comment utiliser comment faire de belles boucles, écraser les boucles, les commentaires que le périphérique est meilleur, portant des cheveux courts, moyens et longs
- Recevoir la télévision numérique: comment aller et se connecter sans console et recevoir au préfixe, comment configurer les chaînes de télévision numérique, installation de télévision numérique gratuite 📡
- Salade avec poulet et ananas — Recettes classiques simples et délicieuses
- Comment faire une enveloppe sans colle ni ciseaux
- Instructions pour créer des cadeaux originaux
- Comment supprimer tous les abonnements payants de Megaphone — 5 façons simples
- Quelle est la différence entre les nombres en mathématiques: définition, réglementation
- Traduire l’argent de Megaphone en mégaphone: façons
- Yandex Dzen.

- Comment utiliser la commande «D’accord, Google» pour la recherche vocale et d’autres actions — Android — Aide — Recherche Google
- Que faire lorsque Steam ne fonctionne pas: Mode d’emploi
- Comment faire cuire le veau de la langue (recette pas à pas avec des photos)
- Haut-parleur pour un subwoofer avec vos propres mains — communauté «DIY» sur Drive2
- Comment savoir qui a enregistré un numéro et installe le propriétaire du mobile en ligne ou dans la base de données de l’opérateur
- Comment choisir de bons antibiotiques pour le traitement de la bronchite chez les adultes?
- Comment mettre de l’argent du téléphone sur la carte: carte de réapprovisionnement du téléphone
- Jour lunaire 13 janvier 2020 dans le calendrier lunaire — World of Cosmos
- Porridge perle sans trempage — recette pas à pas avec des photos sur le cuire.ru
- Comment diviser une page pour 2 parties dans Word 2007, 2010, 2013 et 2016
- Chasse de chasse: examen détaillé, toutes les méthodes de chasse, armes, cartouches
- Note Top 7 meilleures huiles de transmission
- Comment tordre une serviette sous la forme d’un ours ou d’un chat?
- Yandex Dzen.

- Comment envoyer un email email
- HATHA YOGA: Exercices
- Besoin de vitesse: la plupart recherchés
- Comment répondre au mot «shalom» — gkd.ru
- RAM — Wikipedia
- Comment faire du masque Freddie pour les fans d’un dessinateur
- Décoration de salades festives avec leurs propres mains: instructions étape par étape avec des photos
- Comment espercendre le cou d’écouteurs: bijoux élégants de choses inutiles
- Pikabu
- Talc: préjudices et avantages pour la santé
- Aller en ligne
- Comment dessiner des chats, des chats et des chatons sur les cellules, des systèmes simples et complexes?
- Qui sont les nazis?
- Baylis Liquor: 5 recettes à la maison
- L’artisanat du Nouvel An à la maternelle et à l’école le faire vous-même: 66 photos
- Douleur dans l’estomac: pourquoi l’estomac fait mal à quoi faire de la douleur aiguë et grave — causes, diagnostic et traitement
- Comment faire un cognac d’une lunehine à la maison: les meilleures recettes
- Comment coudre des rideaux Faites-le vous-même: instructions pas à pas (5 photos)
- Comment manger un fruit de groo
- Comment fonctionne-t-il maintenant?
- Comment faire cuire de la bouteinine de la meilleure façon
- Fumer maquereau à la maison — recette pas à pas avec photos sur cuisinier.
 ru
ru - Comment montrer des fichiers et des dossiers cachés dans Windows 7
- Skirt-Tuta avec tes propres mains — classes de maître sur burdastyle.ru
- Salades, collations et plats avec gingembre mariné: recettes
- YouTube Channel comme maman (Kanuki Kanoku) — Toutes les vidéos en ligne gratuitement en bonne qualité sans pause — blogueurs-hub
- Quels hommes voient le sexe oral parfait — Rambler / Femme
- Yandex Dzen.
- Informations pour les patients
- Gastrite: symptômes, causes d’occurrence, comment traiter la gastrite et combien coûte
- Costume de bonhomme de neige pour adulte
- Réglage des fenêtres en plastique indépendamment: hiver, mode été, majuscule, boucle inférieure, remplacement du stylo
- Analyse des journaux d’événements.
- Pourquoi les filles se masturbent: causes, avantages et dommages pour la masturbation féminine
- Archives météo à Moscou en décembre 2020
- Comment réparer un briquet avec l’essence :: Syl.
 ru
ru - 6 recettes du froid le plus délicieux — Lifehaker
- Yandex Dzen.
- Avis et Tops de Russie
- Qu’est-ce qu’un priori — ce que cela signifie, le mot, la définition, l’essence,
- Tricoté de la boîte de rangement de corde de jute
Как почувствовать тонус матки при беременности — Медицинский блог
Автор На чтение 24 мин. Просмотров 8 Опубликовано Обновлено
Симптомы и последствия повышенного тонуса матки
Как определить тонус самостоятельно? Далеко не все женщины что-либо чувствуют при данной патологии, однако многие жалуются на следующие ощущения при тонусе матки:
- «Тянет» поясницу или низ живота, напоминая менструальные или предменструальные боли.
- Живот становится «каменным», твердым и упругим. Для определения тонуса матки женщина должна лечь на спину и согнуть ноги в коленях, в нормальном состоянии живот должен быть мягким, в противном случае он твердый и напряженный.

- Боли могут напоминать схватки – живот сжимается периодически.
- «Плохим» признаком тонуса матки при беременности являются кровянистые выделения.
- Проявляется тонус матки и в необычном поведении ребенка: он либо становится очень активным – бьется или пинается в животике, либо наоборот женщина не чувствует его шевелений.
- После 20-ой недели могут периодически возникать схватки Брэкстона-Хикса, которые ничем не угрожают плоду, а просто являются тренировкой организма перед предстоящими родами, они могут напоминать тонус, однако лечить никак их не нужно.
Основным симптомом гипертонуса матки на ранних сроках является тянущая боль внизу живота (как при месячных), болевые ощущения в пояснице и в области крестца. Во втором триместре и на более поздних сроках – это схваткообразные боли и отвердение живота, что хорошо ощущается при его пальпации (ощупывании).
youtube.com/embed/oEIU8o_ljl0?feature=oembed» frameborder=»0″ allow=»accelerometer; autoplay; encrypted-media; gyroscope; picture-in-picture» allowfullscreen=»»/>Усугубляется повышенный тонус матки на ранних сроках мажущими кровяными выделениями из половых путей. Тогда есть риск самопроизвольного выкидыша, так как оплодотворенной яйцеклетке из-за повышенного тонуса мышечного слоя матки сложно прикрепиться к стенке матки.
Во втором триместре беременности, когда уже полностью сформировалась плацента, есть риск её отслоения вследствие повышенного тонуса матки.
На поздних сроках беременности гипертонус матки может привести к преждевременным родам, ведь такое сокращение матки происходит в процессе родовой деятельности, чтобы помочь малышу появиться на свет.
Также негативным последствием при гипертонусе матки является гипоксия плода, когда из-за тонуса мышечного слоя матки нарушается маточно-плацентарный кровоток. Таким образом, к плоду поступает недостаточное количество кислорода и питательных веществ, необходимых для его нормального развития. Обычно такой плод отстает в весе и размерах, его развитие тоже притормаживается, а при несвоевременном лечении может наблюдаться развитие пороков органов плода или даже это может привести к замершей беременности, т.е. к гибели плода.
Обычно такой плод отстает в весе и размерах, его развитие тоже притормаживается, а при несвоевременном лечении может наблюдаться развитие пороков органов плода или даже это может привести к замершей беременности, т.е. к гибели плода.
Состояние повышенного тонуса матки является нормой, если беременность достигла своего пика, и наступают роды. Также оно возникает во время менструального цикла и при оргазме. Но если женщина находится на ранних сроках вынашивания плода, то это серьёзный признак для беспокойства.
Тонус матки при ранних сроках беременности: как узнать что это проблема?Когда происходит зачатие, организм претерпевает глобальные изменения. Он готовится к новой роли. И женщина, задумываясь о будущем, соответственно переживает и волнуется. Возможно, меняются отношения с мужем, переходят на новую стадию. И все эти события сказываются на эмоциональном состоянии, что влияет на степень маточного тонуса.
В первом триместре беременности повышенный тонус особенно опасен для женщины.
В некоторых случаях из-за него беременность замирает, и плод погибает. При этом женщина порой, может даже не знать этого. Основным признаком замершей беременности является исчезновение других признаков: перестаёт ощущаться тяжесть в груди, по утрам больше не мучает токсикоз и т.д.
Поэтому женщине необходимо снять с себя часть домашних обязательств, больше отдыхать и морально, и физически. Это нужно, чтобы первые месяцы вынашивания малыша прошли без осложнений, а организм смог бы без стресса подготовиться к дальнейшим изменениям.
При тщательном отношении к своим ощущениям, женщина способна и сама понять, что состояние матки нарушено. Когда чувствуется давящая боль под животом или в поясничной области. Во второй половине беременности каменеет живот.
Если это происходит редко, при смене позы или после физических нагрузок, то это нормальный физиологический процесс. Возможно, женщина понервничала, много ходила или был половой акт.
Тонус матки в обязательном порядке должен присутствовать при беременности, так как это мышечный орган это и он должен сокращаться. Иначе, если бы матка не приходила в тонус, то она не смогла бы совершить такую сложную задачу, как довольно длительный период схваток — первый период родов, а также второй период — период потуг.
Лечение гипертонуса матки
Так как матка расширяется при беременности, её мышечные ткани не должны напрягаться. Но из-за ряда причин, риск возникновения этого процесса возрастает.
Например:
- Половые инфекции. Это – цитомегаловирус, хламидиоз, герпес и др;
- Воспалительные процессы в мочеполовой системе;
- Изменение гормонального фона. Это — переизбыток мужских гормонов или недостаток прогестерона;
- Резус-конфликт крови с плодом;
- Неправильное питание;
- Депрессии и стрессы;
- Физическое перенапряжение;
- Половой акт;
- Аномальное развитие матки;
- Токсикоз.

Выполняя несложные упражнения, женщина может расслабить мышцы матки самостоятельно у себя дома.
В этом помогут:
- Гимнастика:
- Расслабить лицевые мышцы. Для этого нужно сесть в удобную позу и склонить голову. Дышать медленно и спокойно. В таком положении спадает напряжение с лица и шеи, что позволяет привести тонус в норму;
- Упражнение «кошка». Женщина встаёт на четвереньки и склоняет голову. Затем поднимает её, прогибая вниз спину. Дыхание должно быть глубоким и ровным, а мышцы — расслабленными. И так же плавно с глубоким дыханием прогнуться поясницей вверх, опустив голову. Простоять в каждом положении около 7 секунд. Проделав упражнение 5 раз, прилечь на кровать;
- Встать на колени, опираясь локтями на пол. Простоять так около минуты. Затем лечь отдыхать.
- Бандаж:
- Трусики, с эластичным широким верхом, хорошо поддерживают живот, не вызывая дискомфорта.
- Пояс. Его надевают поверх белья. По бокам рассоложены захваты, с помощью которых легко регулировать объём.
- Универсальный бандаж. Эластичная лента имеет по бокам крючки или другие способы крепления. Со стороны живота он расширенной формы, а на пояснице заужен. Хорошо фиксирует живот, что позволяет матке не напрягаться за счёт своего веса.
- Питание:
- Овсяная и гречневая каши. 3 ст. ложки заливают стаканом кипятка и варят 5 минут. Употребляют на голодный желудок. Можно добавить мёд;
- Овощи зелёного цвета. Это спаржа, огурцы, брокколи, горошек;
- Миндаль и орехи;
- Фрукты;
- Из мяса: курицу и кролика.
Употребляя правильные продукты, можно существенно снизить риск повышения тонуса. Не пить кофе и крепкий чай. Газированные напитки, фаст-фуд и жирная пища также вредны беременным женщинам.
«Дома и стены лечат». К женщинам, вынашивающим малыша, это убеждение не всегда подходит. Так как при тонусе, в первую очередь, положен постельный режим. А домашние дела всё же могут заставить женщину совершать лишние движения. Поэтому стационарное лечение может стать наилучшим решением в таком вопросе.
Кроме недолгих прогулок по коридору, ничего другого там делать не придётся. Часто врачи рекомендуют питаться в палате. От вынужденного безделья, беременная женщина много спит, что считается лучшим лекарством.
Но изначально, чтобы определить степень тяжести симптома, беременная обязана сдать все анализы, пройти ультразвуковое обследование и тонусометрию. Оценив состояние матки, наличие гормонов, психологический настрой, доктор назначает соответствующие схемы лечения. Это успокаивающие, сохраняющие или поддерживающие препараты.
Ещё одно преимущество стационарного лечения – это капельницы. Внутривенные инъекции магния или магнезии действуют быстрее и эффективнее, нежели таблетки. Также с пациенткой рядом постоянно находятся врачи, которые при необходимости вовремя смогут оказать профессиональную помощь. И факт того, что она находится под контролем специалистов, успокаивают женщину.
Во избежание самопроизвольного аборта или гипоксии плода из-за тонуса матки при беременности на ранних сроках, необходимо принимать медикаментозное лечение. Для этого назначаются фармакологические препараты для снятия напряжения мышечных волокон.
- Гинипрал. Благодаря содержащемуся в препарате селективному В2 – Адреномиметику, снижается активность миометрия. Интенсивность сокращений уменьшается, угнетая спазмы в матке. Применяются в виде капельниц или таблеток.
- Но – шпа (Дротаверин).Также снимает спазмы в мышцах живота. Однако препарат может проникать через плаценту, поэтому назначается, если есть реальный риск потери плода.
- Магне В6. Назначенный на ранних сроках беременности, препарат восполняет дефицит магния, и предотвращает осложнения в последующих триместрах. Это плацентарная недостаточность, гестоз, пороки развития плода. Также средство нормализует клеточный метаболизм.
- Папаверин. Снимает спазмы, снижает артериальное давление и в целом благотворно влияет на плод. На ранних сроках назначают в виде свечей.
- Утрожестан. Восполняет недостаток прогестерона. Снижает риск выкидыша.
- Дюфастон. Назначается при гормональной терапии. Основной компонент прогестаген выступает аналогом прогестерона.
- Валериана или Пустырник. Седативные средства. Нормализуют эмоциональный фон. Помогают расслабиться и снять спазмы в брюшных мышцах. Принимаются исключительно в таблетированной форме, так как в настойках содержится спирт.
При тонусе матки на ранних сроках беременности может помочь и матушка – природа. Некоторые натуральные средства решают эту проблему не хуже медикаментов.
- Мелисса. Готовят настой из 1 л воды и 20 г растения. Заварить траву на водяной бане. Затем непрерывно мешать в течение четверти часа. Когда отвар остынет, через ситечко или марлю процедить и смешать с 3 л мёда. Принимать 3-4 раза в день. Курс приёма варьирует от 1 до 2 месяцев.
- Клюква. Ягоды клюквы пюрировать с помощью мясорубки или блендера, и смешать с сахаром в пропорциях 1:1. Также можно сделать пасту и из облепихи. Затем 5 ст.л. сладкой смеси развести в поллитрах воды и заменить таким напитком чай. Можно пить всю беременность.
- Петрушка. Отвар петрушки отлично снимает спазмы, а содержащаяся в ней фолиевая кислота полезна любой будущей маме. Взять свежие листики петрушки, мелко нарезать и залить кипятком. Держать на медленном огне четверть часа. Употреблять 2 стакана в сутки на протяжении месяца.
- Лимон и томат. Выжать сок из лимонов и томатов. В пропорциях помидора к лимону 9:1. В течение 14 дней выпивать по 100 мл коктейля утром за 30 минут до приёма пищи.
- Сухофрукты и шиповник. На 1,5 л воды взять по 50 г шиповника, кураги и изюма. Кипятить 10-15 минут, не больше. В остывшем отваре размешать 2 ст.л. лугового мёда. 250-300 г разделить на 2 раза и за день выпить. Курс длится 5 месяцев.
В профилактических целях целесообразным будет делать или не делать некоторые вещи.
Например, нельзя:
- нервничать;
- переутомляться физически;
- употреблять алкоголь, табак или наркотики;
- поднимать тяжести;
- питаться вредной пищей.
В то же время следует:
- хорошо высыпаться;
- больше отдыхать от домашних дел;
- больше бывать на свежем воздухе;
- обязательно посещать вовремя врача-гинеколога.
При осмотре врачом беременной женщины определяется матка с повышенным тонусом, характеризуется плотной консистенции. При этом женский репродуктивный орган хорошо контролируется через переднюю брюшную стенку и длительно находится в таком состоянии. Для диагностики гипертонуса используется ультразвуковое исследование, при проведении которого может быть выявлен гипертонус задней стенки матки, а также передней.
Однако, этот признак не всегда может говорить об угрозе прерывание беременности. Матка может прийти в тонус в ответ на прохождение ультразвуковой волны через ее стенку. Также на ультразвуковом исследовании при выполнении цервикометрии (измерение длины шейки матки) диагностируется истмико-цервикальная недостаточность (укорочение шейки матки, открытие ее внутреннего зева).
Как проявляется тонус матки на кардиотокографии? (КТГ)
Повышенный тонус матки можно определить путем проведения кардиотокографии. На полученной пленке будет графически изображена кривая, параллельно кривой сердечного ритма плода, указывающая на гипертонус.
Тонус матки на ранних сроках может быть вызван различными факторами, среди которых 80% отводится на врожденные аномалии развития. Женщины должны быть в обязательном порядке осведомлены об этом факте и сохраняя беременность в условиях стационара, должны дать письменное согласие о сохранении беременности.
Во втором триместре у женщины также может быть выявлен повышенный тонус матки при беременности, причины которого кроются в низком уровне прогестерона (основного гормона беременности), который обладает расслабляющим эффектом, наличием инфекции различной этиологии, нарушении работы кишечника в виде его усиленной перистальтики.
К сожалению, и в третьем триместре возникает повышенный тонус матки у беременных. К его причинам можно отнести низкий уровень прогестерона, который может усугубляться развитием дисфункции плаценты, ее старением, ведь именно плацента продуцирует основное количество прогестерона. При появлении нарушений страдает и ее гормональная функция.
Многоводие, многоплодная беременность, инфекционные факторы могут служить пусковым механизмом в развитии такого осложнения, как угроза преждевременных родов. Также на любом гестационном сроке причиной гипертонуса может быть наличие сопутствующей беременности патологии, как миома матки, эндокринные заболевания, гематологические патологии.
В силу развития информационных технологий и сети интернет многие беременные женщины начинают искать ответы на вопрос «как снять тонус матки» на просторах форумов. Наиболее часто обсуждаемой темой на таких страницах является тонус матки, как снять в домашних условиях такое состояние. Это самая основная ошибка, которая может быть фатальной. Как снять тонус матки при беременности в зависимости от этиологии знают только врачи акушеры-гинекологи и только в условиях стационара.
- Первоочередное значение имеет психоэмоциональный покой беременной. Поддержание данного состояния достигается назначением легких седативных препаратов в виде валерианы, пустырника.
- Выраженным седативным эффектом обладает магний в таблетированной форме (Магне В6, Магнелис).
- Обязательным является назначение спазмолитических препаратов в виде Платифиллина, Спазмалгона, Дротаверина. Спазмолитики могут назначаться в виде ректальных суппозиториев (свечи с папаверином, Вибуркол).
- При наличии доказанной прогестероновой недостаточности проводится терапия Утрожестаном, Дюфастоном.
- Если гипертонус сопровождается кровянистыми выделениями из половых путей и исключены такие патологии, как отслойка плаценты, то применяются гемостатики в виде Дицинона, Этамзилата, Транексамовой кислоты.
- Во втором и третьем триместре применяются схемы острого токолиза с назначением таких препаратов, как Гинипрал, Нифедипин, Трактоцил.
- Наряду с токолитической терапией обязательным моментом является проведение профилактики респираторного дистресс синдрома плода путем введения Дексаметазона, Бетаметазона в определенных дозах и схемах применения.
- Если этиологическим фактором возникновения гипертонуса миометрия послужила внутриутробная инфекция, то применяются меры по ее элиминации путем назначения антибактериальной, противовирусной, а также иммуномодулирующей терапии.
Последствия и осложнения беременности при гипертонусе матки
Важным моментом является вопрос «как определить тонус матки при беременности?». Для того, чтобы понять когда беременность протекает физиологически, а когда необходимо обращаться за медицинской помощью, необходимо понять, как самостоятельно определить тонус матки. Довольно часто, первобеременные женщины не могут понять, что же в себя включает данное состояние. Ниже представим основные симптомы, помогающие узнать ответ на вопрос «как понять тонус матки».
- Ощущение «стянутости», скованности внизу живота более 5 раз в сутки.
- Ощущение «каменной матки» длительный период времени.
- Ощущение тянущей боли внизу живота, чувства «тяжести», в некоторых случаях боль приобретает схваткообразный характер.
- При давлении на мочевой пузырь женщины могут предъявлять жалобы на учащенные позывы к мочеиспусканию.
- Косвенным симптомом гипертонуса матки могут являться кровянистые выделения из половых путей, которые необходимо проводить дифференциальную диагностику с другими осложнениями беременности.
Будьте здоровы!
Тонус матки можно сравнить с судорогой, которая временно «сводит» мышцы этого органа. Известно, что матка в тонусе может быть и вне беременности, например, накануне менструации, во время сильного стресса, при наличии миомы. Беременность тонус матки может также вызывать.
Различают тотальный и локальный тонус матки, локальным называется тонус отдельных участков, тотальный – когда напряжение охватывает всю матку. Термины гипертонус и повышенный тонус имеют различное значение, гипертонус обозначает аномальную родовую деятельность.
Во избежание тонуса матки на ранних сроках беременности, необходимо обратить внимание на такие симптомы:
- Кровянистые выделения. Они могут быть красного, коричневого или розового цвета. Свидетельствуют об уже начавшемся выкидыше или отслойке хориона.
- Тянущие боли в пояснице, внизу живота или малого таза. Происходит иррадиация боли в область промежности. Особенно боль ощущается после физического напряжения или полового акта.
- Общее состояние похоже на недомогание при менструациях.
- Пульсация в области живота.
- На более поздних сроках – затвердение живота.
- Спазмы, похожие на схватки.
В норме при беременности матка полностью расслабленна, но иногда наблюдается повышенный её тонус, когда мышечный слой матки сжимается, повышая тем самым давление в полости матки. Такое состояние матки плохо сказывается на течении беременности и развитии плода, называется данное состояние гипертонусом матки.
Лечение
В первом триместре беременности при тонусе матки, вызванном дефицитом гормона прогестерона, назначают Утрожестан или Дюфастон, чтобы сохранить беременность. Главное правило приёма гормональных препаратов – их нельзя резко отменять. Если тонус перестал беспокоить беременную женщину, то гормональные препараты уменьшаем в дозировке и только потом прекращаем и вовсе их пить.
При отслоении плаценты наблюдается тонус матки и ноющая тупая боль, отдающая в бедро или в промежность. Тогда беременную госпитализируют и назначают ей лечение на стационаре. Обычно такое лечение включает спазмолитик «плюс» препарат, содержащий магний (например, Магне-В6 или сульфат магния), который способен снизить активность матки «плюс» витамины и успокоительные средства растительного состава (например, валериана или пустырник).
Со второго триместра можно применять более эффективный препарат для лечения гипертонуса матки – Гинипрал, но при наличии отслоения плаценты его применять нельзя.
В третьем триместре, если ребёнок достаточно созрел и есть риск потерять ребёнка из-за чрезмерного отслоения плаценты или открытии шейки матки, врачи могут предпринять решение по стимуляции родов или провести кесарево сечение, дабы сохранить жизнь и ребенку, и будущей матери.
Но обычно современные беременные женщины страдают гипертонусом из-за психо-эмоциональной нагрузки: завалы на работе, необходимость ведения домашнего хозяйства, активное времяпрепровождение с детьми и пр. Всё это вызывает стресс и повышенную утомляемость, на что центральная нервная система беременной реагирует проявлением гипертонуса матки.
Гипертонус миометрия вызванный активным образом жизни обычно врачи не лечат как таковой, а просто назначают витамины, рекомендуют избегать стрессовых ситуаций, соблюдать покой (и половой в том числе) и режим дня (спать не менее 8 часов). В период обострения возьмите отгул хотя бы на пару дней и постарайтесь день не вставать с кровати (лежать следует на левом боку).
Если нет возможности взять отгул, то можно сделать расслабляющую гимнастику непосредственно на рабочем месте (если есть свой кабинет или вы находитесь в окружении хороших подруг-сотрудниц).
Встаньте на стул коленями, приняв позу «на четвереньках», и медленно прогните спину, при этом поднимая голову вверх. Задержитесь в таком положении на несколько секунд. Так животик будет как бы в «подвешенном» комфортном состоянии. Потом медленно выгнитесь (как кошка), подтянув подбородок к груди, и снова задержитесь.
Если дефицит подтвердится, то назначают синтетические аналоги прогестерона Дюфастон и Утрожестан. Утрожестан можно применять не только в таблетках, но и в свечах, кроме этого он изготовлен из растительного сырья, поэтому многие отдают ему предпочтение. Эти препараты назначают до 16-20-ой недели беременности и постепенно отменяют. Резко отменять такие препараты нельзя из-за высокой угрозы выкидыша.
При незначительном тонусе используют известные спазмолитики но-шпу, дротаверин, свечи или уколы папаверина. Если они не помогают, то предлагают лечь в стационар под наблюдение. В стационаре обычно используют следующие препараты:
- Сульфат магния или магнезия. Ее применяют в виде внутривенных или внутримышечных инъекций, с большой осторожностью при гипотонии.
- Гинипрал – в капельницах или таблетках и только после 16-ой недели беременности. Если гинипрал не подходит используют нифедипин.
На эти лекарства может возникать побочная реакция в виде тошноты, головокружения, рвоты, упадка сил, поэтому такие капельницы нужно ставить под наблюдением специалистов.
Важно! Во всех случаях назначают магний В6. Витамин Е (токоферол) также может помочь, однако его назначают только в первом триместре.
Кроме этого некоторые рекомендуют пить успокоительные средства или чаи с валерианой и пустырником, однако с травами лучше не экспериментировать, а лучше научиться снимать напряжение без лекарственных средств.
Относительно бандажа — лучше его не носить. Носить можно в том случае, когда без него беременная не сможет обойтись.
Чем опасен тонус матки
Сразу стоит оговориться, что только отечественная медицина не считает тонус матки при беременности нормальным состоянием. На Западе беременную с тонусом никто не будет класть на «сохранение», а некоторые врачи вовсе не признают такую патологию.
На развитие плода повышенный тонус матки также может оказать негативное влияние, потому что в «сжатой» матке нарушаются процессы кровообращения. В результате ребенок может страдать от гипоксии или нехватки кислорода, либо расти медленно и отставать от нормальных размеров, соответствующих сроку беременности.
Важно заметить, что такого мнения придерживаются не все врачи, зарубежные специалисты говорят о том, что сокращения матки во время беременности абсолютно нормальное явление, и оно ничем не угрожает плоду.
По причине того, что в отечественных клиниках такой диагноз ставят почти каждой второй беременной, то далеко не всегда он сопряжен с какой-либо опасностью. Если беременная с тонусом не испытывает каких-либо настораживающих симптомов, то вряд ли стоит о чем-то беспокоиться. У некоторых женщин наблюдается постоянный тонус матки во время беременности и они вынашивают и рожают деток без каких-либо проблем.
Женщины довольно часто не относятся серьёзно к повышенному тонусу и не предпринимают никаких мер по его купированию. Это происходит по причине незнания представительниц прекрасного пола, чем опасен тонус матки. К грозным осложнениям гипертонуса миометрия относятся:
- Угроза прерывания беременности, самопроизвольный аборт – прерывание беременности в сроке до 21 недели и 6 дней.
- Угроза преждевременных родов и сами преждевременные роды – окончание беременности в сроках от 22 до 36 недель и 6 дней гестации. Последствиями преждевременных родов являются дыхательные расстройства у новорожденного, гипоксия тканей, незрелость всех органов и систем, которая влечет за собой множество патологических состояний, связанных с недоношенностью. Не исключен и летальный исход для ребенка.
- Отслойка нормально расположенной плаценты – патологическое состояние, характеризующееся массивной кровопотерей и опасностью как для жизни беременной женщины, так и для плода. Медицинская помощь необходима в первые минуты после возникновения данного патологического состояния.
- Кровотечением заканчивается гипертонус матки для женщин с диагнозом центрального предлежания плаценты, краевой, а также низкой плацентации.
- При возникновении гипертонуса, открытии внутреннего зева происходит отслойка края плаценты и возникновение кровотечения.
- Гипоксия плода вследствие повышенного тонуса матки и развития дисфункции плаценты, которая может характеризоваться нарушением кровотока либо его сохранением. Последствием таких плацентарных нарушений является задержка внутриутробного развития плода.
Методы доврачебной помощи
В этом помогут:
- Гимнастика:
- Бандаж:
- Питание:
Чтобы снизить повышенный тонус матки при беременности на ранних сроках, не обязательно прибегать к медикаментозному лечению. Есть немало способов, которые помогут справиться с этим и без лекарств.
- Ароматерапия. Приятный запах помогает расслабиться и успокоить нервы. Можно расставить по дому ароматизированные палочки или зажечь благовония. Если беременную не беспокоят выделения, то отлично расслабит мышцы и успокоит нервную систему тёплая ванна с добавлением эфирных масел. Буквально 6 капель базилика, тимьяна, шалфея, эвкалипта или лимона уже могут полностью восстановить эмоциональное состояние;
- Прекрасным успокоительным средством служат травяные чаи. Это может быть как сбор трав, так и просто чай с добавлением пустырника, мяты или мелиссы.
- Йога. С помощью специальной техники релаксации можно полностью избавиться от стресса и нервного перевозбуждения. В процессе медитации женщина может визуализировать счастливое будущее с малышом на руках. Занятия йогой должны успокаивать, а не напрягать физически.
- Приятная, спокойная музыка настроит на умиротворенный лад, отодвигая все внутренние переживания.
- Ручная работа. Вязание, вышивка, кулинария или шитьё помогут отвлечься от суеты. И если такое времяпрепровождение доставляет радость женщине, то можно заниматься этим как можно чаще.
Рекомендации беременным мамам
Все знают, что при беременности необходимо сохранять радостное и спокойное настроение, поэтому основная рекомендация заключается в том, чтобы избегать стрессов. Для этого не ссорьтесь, не смотрите негативные фильмы, не слушайте тяжелую музыку и не бойтесь беременности и предстоящих родов (для этого не читайте и не слушайте непроверенные форумы).
Постарайтесь выполнять следующие рекомендации:
- Соблюдать режим дня – ночью высыпаться не менее 8 часов, днем иметь послеобеденное время для отдыха. Запомните, если вы спите хорошо, ваш ребенок будет спать хорошо.
- Много гуляйте на свежем воздухе, если у вас нет угроз, то живете полноценной жизнью до самих родов, затем вам будет легче восстанавливаться и ухаживать за своим ребенком.
- Относительно интимной жизни, то при тонусе ее лучше ограничить. Если вас ничего не беспокоит, то половая жизнь должна быть полноценной.
- Если вас беспокоят выделения, схваткообразные боли вы должны незамедлительно обратиться к врачу. Важно заметить, что если боли и выделения никак не отражаются на шейке матки – она не укорачивается, зев матки не открывается, то угроза выкидыша минимальна, но лучше всего вам находиться под наблюдением.
- Соблюдайте постельный режим, если вам рекомендовал это врач.
- При тонусе нельзя трогать, гладить живот, в ответ на любое внешнее воздействие матка может реагировать сокращением, соски также нельзя тревожить!
- Если тонуса нет, тренируйте вагинальные мышцы (упражнения Кегеля) для профилактики разрывов во время родов.
- Питайтесь полноценно – рацион должен быть богат витаминами и микроэлементами. По утрам кушайте гречневые и овсяные каши – они богаты магнием. Говядина, печень поможет вам поддерживать необходимый уровень гемоглобина.
- Избегайте запоров и вовремя опорожняйте мочевой пузырь
- Не носите тяжести, избегайте тяжелой физической работы.
- Выпивайте не меньше 2 литров жидкости в день, если это вам не противопоказано.
Гипертонус матки – описание
Матка – это гладкомышечный орган. И ей характерно периодическое напряжение. Когда повышается тонус, происходит сокращение миометрия. Это мышечная оболочка матки. Расположена она сразу за эндометрием (слизистый слой). И во время сокращения мышечных тканей, начинается давление на ребёнка.
Помимо этого, происходит недостаточное кровоснабжение плаценты. Она не получает свою норму кислорода и питания. Далее, как следствие, отслоение плаценты. Что приводит к гибели плода, либо выкидышу.
Опасность состояния
При беременности может происходить краткое или долгое сокращение маточных мышц. И если при первом варианте это нормально, то во втором — это уже патологическое состояние.
Тонус матки при ранних сроках беременности: опасность состояния.Оно может спровоцировать:
- гипоксию плода;
- отслойку плаценты;
- самопроизвольный аборт;
- замерзшую беременность;
- явление преждевременных родов.
Пальпация
Как правило, врач осматривает женщин посредством УЗИ и применяет метод пальпации для выявления тонуса. Но на ранних сроках беременности тонус матки сложно выявить при помощи пальпации, то актуальной такая диагностика считается в периоде второго и третьего триместра.
Для этого женщина ложится на спину, подогнув ноги в коленках. Брюшные мышцы расслабляются, и врач может нащупать напряжённую матку. Также гинеколог проверяет предлежание плода. На более поздних сроках, при повышении тонуса, живот каменеет, и прощупать части плода уже проблематично.
Диагностические мероприятия
По определённым признакам женщина и сама может понять, что с ней. Но бывает и такое, что гипертонус никак себя не проявляет и момент помощи может быть упущен. Определить тонус гинеколог может несколькими методами.
Тонус матки при ранних сроках беременности: методы диагностики- Пальпация. Чаще применяется на поздних сроках беременности, когда хорошо прощупывается матка. Пациентка принимает лежачую позу с полусогнутыми коленями. Так как в таком положении непроизвольное напряжение живота спадает и врачу легче пальпировать.
- УЗИ. Сканирование с помощью ультразвука, определяет какой именно тонус у беременной – локальный или тотальный. При локальном тонусе напряжена только 1 стенка матки, передняя или задняя. При тотальном тонусе утолщается весь миометрий.
- Тонусометрия. К животу пациентки прикрепляется специальный датчик. Благодаря устройству, можно точно зафиксировать степень напряжённости мышц.
Мнение специалистов
С учётом нынешнего времени, новых технологий, присутствия в жизни каждого человека разнообразных гаджетов, специалисты советуют беременным женщинам менять свой образ жизни.
Чтобы выносить здорового малыша и избежать проблемных ситуаций при беременности, следует:
- Существенно сократить пользование компьютером, телефоном или планшетом;
- По возможности сменить место жительства на время беременности. То есть, уехать на дачу или в деревню, где воздух гораздо чище, чем в больших городах;
- Чаще гулять на свежем воздухе в парке, где много деревьев;
- Если позволяют условия, посещать бассейн. И вообще иметь больше контакта с водой. Принимать тёплые ванны. Море, озеро, речка приветствуются;
- Не употреблять продукты, напитки и приправы, которые могут изменить тонус в худшую сторону;
- Выполнять упражнения, связанные с правильным дыханием;
- В голове держать только позитивные мысли.
Самое главное — помнить, что тонус матки при ранних сроках беременности не приговор. И ни в коем случае нельзя плакать и нервничать, так как такая реакция только ухудшает ситуацию. Забота о своём здоровье и здоровье малыша во многом зависит от поведения будущей мамы.
Спорт во время беременности — как заниматься
Время ожидания малыша – особенный и очень важный период в жизни женщины. Будущая мама заботится не только о своем здоровье, но и о благополучии своего малыша. Все больше молодых девушек в последние годы занимаются спортом в повседневной жизни и на этапе планирования беременности. Как же поступить женщине, когда она уже беременна? Прекращать занятия фитнесом или как-то совмещать их с новым положением? Ведь следить за своей фигурой, здоровьем и набором веса женщинам в «интересном положении» приходится даже более тщательно, чем до беременности.
Можно ли заниматься спортом при беременности
Всем известно, что спортивные занятия благоприятно влияют на физическое и эмоциональное состояние человека. Приносят ли пользу занятия спортом во время беременности? Конечно да. Малоподвижный образ жизни способствует набору лишнего веса, появлению отеков, повышению артериального давления. Давно уже не секрет, что спортивные упражнения нормализуют работу дыхательной и сердечно-сосудистой систем, укрепляют мышцы, которые участвует в родовом акте, благотворно влияют на психоэмоциональный статус, нормализуют сон и улучшают аппетит. Регулярные физические упражнения снижают процент осложнений беременности, способствуют нормальному течению родов, уменьшают риск разрывов промежности. Занятия спортом во время беременности улучшают кровообращение и обмен веществ во внутренних органах, что благоприятно сказывается на росте и развитии плода, препятствует появлению отеков. Есть также научные данные, что дети женщин, занимающихся физическими упражнениями во время беременности, менее подвержены различным заболеваниям, инфекциям и стрессам. Кроме того, женщина, занимавшаяся спортом во время беременности, быстрее восстанавливается в послеродовом периоде, а опасность развития послеродовых осложнений значительно уменьшается.
В любом случае, перед тем как начать заниматься физическими упражнениями во время беременности, обязательно нужно проконсультироваться с акушером-гинекологом, наблюдающим женщину.
Противопоказания для спорта во время беременности
Существуют состояния и заболевания, при которых занятия спортом категорически противопоказаны:
- предлежание плаценты – состояние, когда плацента располагается низко в матке и перекрывает выход из нее (так называемый, внутренний зев). Эти состояния опасны внезапным возникновением обильного кровотечения и любая физическая нагрузка может его спровоцировать.
- заболевания печени, почек, сердечно-сосудистой системы. Дополнительная физическая нагрузка во время беременности в виде занятий фитнесом может усугубить течение этих заболеваний.
- маточные кровотечения. Естественно при кровотечении фитнес противопоказан, ведь физические упражнения могут привести к усилению кровотечения.
- гипертонус матки, угроза прерывания беременности. Спорт также может усугубить ситуацию и привести к прерыванию беременности.
- многоводие – избыточное накопление околоплодных вод. Занятия спортом в данном случае могут привести к преждевременным родам или разрыву плодного пузыря и преждевременному излитию околоплодных вод.
- воспалительные и гнойные процессы, поскольку занятия спортом будут способствовать распространению воспалительного процесса.
- гестоз – тяжелое осложнение второй половины беременности, при котором повышается артериальное давление, появляется белок в моче и отеки. Занятия спортом в данном случае могут спровоцировать грозное осложнение беременности – эклампсию – появление судорог.
- тяжелая степень анемии – значительное снижение уровня гемоглобина обычно сопровождается нехваткой кислорода органам и тканям, а физические упражнения могут еще более усугубить состояние кислородного дефицита.
- заболевания системы крови, в частности при склонности к тромбозам (образованию сгустков крови, закупоривающих сосуды) или кровотечениям. В этих случаях возможно ухудшение течения заболевания на фоне физических нагрузок во время беременности.
Кроме того, необходимо помнить, что даже здоровой женщине при физиологическом течении беременности не всеми видами спорта можно заниматься. В ряде случаев причиной запрета является высокая степень травматизма определенных видов спорта. В эту группу можно отнести верховую езду, бокс, каратэ, все виды борьбы, прыжки с трамплина, парашютный спорт, катание на горных лыжах, скейтборд, роликовые коньки, сноуборд. К запрещенным видам относят мотоспорт, скутеры, снегокаты и водные мотоциклы. Помимо высокого риска травматизма работающий двигатель этих транспортных средств вызывает интенсивную вибрацию, которая неблагоприятно влияет на тазовые органы и может стать причиной прерывания беременности. Велосипедный спорт, велотренажеры и водные велосипеды обладают свойством усиливать приток крови к матке, вследствие чего может усиливаться тонус, что приводит к угрозе прерывания беременности. Прыжки в воду и дайвинг тоже находятся под запретом. Оба вида спорта связаны со значительным изменением давления, что крайне нежелательно для женщины, ожидающей малыша, так как может привести к нарушению кровоснабжения плода. Нельзя также заниматься видами спорта, где необходимо задерживать дыхание, например бодифлекс.
Табу налагается и на силовые виды спорта, поднятие тяжестей более 5 килограмм, соответственно на все силовые тренажеры, степ, танцевальную аэробику, спринтерский бег, бег на длинные дистанции, любые упражнения, связанные с растяжкой мышц живота.
Каким спортом можно заниматься при беременности
Какие же занятия разрешены беременным женщинам:
В первую очередь, начиная заниматься спортом во время беременности, необходимо учитывать уровень физической подготовки до зачатия. Если женщина много лет регулярно занималась спортом, получала интенсивные нагрузки, естественно и во время беременности при отсутствии противопоказаний, она может позволить себе более интенсивные занятия, правда с присутствием определенного контроля. Так, в частности, частота пульса через 5 минут после завершения упражнения не должна превышать 100 ударов в минуту, а артериальное давление должно самостоятельно нормализоваться через тот же промежуток времени. В ходе тренировки надо стараться ограничить время интенсивной физической работы до 15 минут (под интенсивной работой понимается такая, во время которой частота пульса превышает 150 ударов в минуту). Лучше увеличить время, отведенное на разминку и разогрев. Само время тренировки в идеале не должно превышать 1,5 часов.
Женщинам, не занимающимся до беременности интенсивным фитнесом нужно аккуратно подходить к началу занятий во время беременности, начинать с малого и постепенно, в разумных пределах, увеличивать нагрузку.
Одна из самых простых, доступных каждой женщине, но весьма эффективных физических нагрузок, разрешенных абсолютно всем беременным, независимо от их подготовки и самочувствия – это пешие прогулки. Такие упражнения тонизируют мышцы ног, ягодиц и спины, предотвращают появление варикозного расширения вен и геморроя, борются с венозным застоем в малом тазу. Регулярные прогулки улучшают маточно-плацентарный кровоток, в результате чего плод получает больше кислорода и питательных веществ.
Зимой можно регулярно совершать прогулки на равнинных лыжах — этот вид спорта считается безопасным. После 24-25 недель во время пеших или лыжных прогулок необходимо надевать поддерживающий бандаж для беременных.
Также полезна беременным ходьба по лестнице вверх. Главное условие – не торопиться, дышать ровно и спокойно.
Естественно, на первых позициях по полезности и дозволенности в период беременности находятся плавание, йога, специальная гимнастика для беременных.
Занятия плаванием являются, пожалуй, самым оптимальным видом спорта для беременных. Плавание очень благотворно влияет и на маму, и на малыша. Упражнения в воде разгружают позвоночник, укрепляют мышцы спины и груди, массируют ткани, улучшают кровообращение в органах и тканях, исчезают отеки, метеоризм. Кроме того, плавание исключает возможность перегрева, обезвоживания и травматизации женщины, а также избыточной нагрузки на суставы. Плавание – это отличный способ держать свое тело в тонусе и великолепная возможность привести его в порядок после того, как малыш появится на свет. Вода является прекрасным амортизатором, позволяющим оптимально распределить нагрузку на тело при любом виде движений. Можно просто держаться на воде, ходить в воде, плавать, заниматься аквааэробикой для беременных. В фитнес-центрах существуют специальные программы аквааэробики для будущих мам под руководством инструкторов. Единственные моменты, которые нужно помнить, отправляясь в бассейн – необходимо чтобы купальник был хорошо подобран по размеру, не сдавливал живот, с собой нужно обязательно взять бутылочку с чистой питьевой водой, чтобы восполнить жидкость после занятия, и оценить чистоту бассейна, в котором проходят занятия плаванием.
Йога также является отличным вариантом физических упражнений в период вынашивания малыша. Для этого подходят почти все ее разновидности, но все-таки лучше, особенно для начинающих, заниматься специально адаптированной для беременных йогой, под руководством опытного инструктора. Такая йога не навредит ни маме, ни малышу, в ней нет перевернутых поз и упражнений, которые необходимо выполнять лежа на спине. Еще один аргумент в пользу йоги в том, что при выполнении упражнений много времени уделяется дыханию и расслаблению. Это очень благотворно влияет на развитие малыша (правильное дыхание улучшает кровообращение и он получает больше кислорода), а также готовит маму к родам.
Существуют несколько вариантов специально разработанной гимнастики для беременных. Она продумана с учетом всех физиологий и потребностей беременных женщин. Упражнения в этих комплексах направлены на то, чтобы укрепить сердечно-сосудистую и дыхательную системы, мышцы, которые участвуют в процессе родов — на укрепление брюшного пресса и тазового дна. Положительно влияет гимнастика для беременных на поддержание осанки и укрепление позвоночника. Гимнастикой для беременных можно заниматься дома самостоятельно, подчерпнув основные упражнения из специальных журналов или из сети Интернет. Во многих фитнес клубах создаются специальные группы для будущих мам. В группе беременные женщины занимаются физическими упражнениями под руководством опытных инструкторов, которые покажут необходимые упражнения, укажут на возможные ошибки, а кроме того, занимаясь в группе, женщины могут общаться с другими будущими мамочками. В фитнес клубах занятия для беременных проводят также с использованием надувных спортивных мячей – фитболов. Упражнения на фитболе также направлены на укрепление мышц спины, подготовку мышц и связок, прямо или косвенно участвующих в процессе родов, улучшение кровоснабжения органов и тканей.
Приветствуются во время беременности занятия пилатесом. Он помогает не только укрепить мышцы, активно участвующие в родах, в частности мышцы тазового дна, но и овладеть навыками правильного дыхания и релаксации. Эти навыки пригодятся во время родов для уменьшения болевых ощущений во время схваток.
В первом триместре беременности фитнес помогает бороться с легкой степенью токсикоза, болями в поясничной области, возникающими при давлении растущей матки, помогает нормализовать работу кишечника. В этот период происходит закладка всех органов и систем малыша и связь его с материнским организмом еще слаба рекомендуется воздержаться от резких наклонов и прогибания туловища, резких подъемы туловища из положения лежа, подъема прямых ног. Поскольку в этот период возрастает потребность тканей организма в кислороде, а будущую маму нередко беспокоит токсикоз или повышенная чувствительность к запахам, лучше всего в этот период уделить большее внимание спокойным пешим или лыжным прогулкам и не посещать душные залы фитнес клуба с их особенными ароматами.
Наиболее благоприятным для физических упражнений считается второй триместр беременности. Во втором триместре беременности происходит активное формирование плаценты и круга кровообращения «мать – плод», возрастает давление матки на сосуды, что приводит к отекам и появлению варикоза. В обмен веществ включаются гормоны плаценты, которые усиливают рост матки и молочных желез, увеличение живота приводит к изменению осанки, возможно уплощение стопы. Занятия спортом во втором триместре беременности способствуют сохранению гибкости и подвижности суставов, а также являются профилактикой варикозного расширения вен и отеков. Во втором триместре рекомендуется заниматься гимнастикой для беременных, пилатесом и особенно плаванием. Плавание как никакой другой вид спорта, помогает «разгрузить» позвоночник и какое-то время чувствовать свое тело таким, каким оно было до беременности.
В третьем триместре происходит увеличение матки, возрастает нагрузка на сердце, диафрагмальное дыхание затруднено, ухудшается венозный отток от ног и малого таза, повышается нагрузка на позвоночник и свод стопы. Занятия в этот период нацелены на улучшение кровообращения во всех органах и системах. Общая нагрузка должна быть снижена. Большое значение имеют упражнения на расслабление. Значительную пользу в этот период также приносит плавание.
На что обращать внимание во время занятий спортом
На начальном этапе длительность тренировки не должна превышать 20-30 минут в день. Со временем, при условии хорошей переносимости, эту продолжительность можно будет довести до часа. При этом нагрузка должна нарастать плавно и постепенно. После тренировки беременная женщина не должна чувствовать усталость.Для занятий спортом необходимо выбирать удобную, качественную обувь и просторную одежду из хлопка. Нужно избегать перегрева. Помещение, в котором проходят занятия должно хорошо проветриваться, в нем не должно быть жарко и душно.
Естественно, во время занятий спортом будущая мама должна внимательно прислушиваться к своему организму, а на поздних сроках и к двигательной активности плода во время выполнения упражнений и после их завершения. Если эта активность снижается, значит физическая активность избыточна и нуждается в коррективах, кроме того, это повод обратиться за советом к врачу.
Если в момент физической нагрузки появляется интенсивная боль в животе, кровянистые выделения – это повод для немедленного прекращения занятий и срочного обращения за медицинской помощью. Если после упражнений постоянно появляется головная боль, головокружения, усиливаются отеки или бывают кровянистые выделения из половых путей – необходимо прекратить занятия и обратиться к врачу, наблюдающему беременность. Поводом для консультации должно быть любое проявление нездоровья.
Занимаясь спортом, нужно помнить, что он должен приносить только удовольствие. Только в этом случае, он будет приносить пользу будущей мамочке и ее малышу.
Когда обращаться к врачу
Беременность — это часто волнующее время в жизни женщины, но также время, наполненное новыми странными физическими симптомами или переживаниями. Сжатие желудка — один из таких симптомов, с которым сталкиваются многие женщины во время беременности.
У подтягивания живота или живота во время беременности может быть много причин, и они могут различаться в зависимости от триместра.
В этой статье мы рассмотрим причины, а также когда поговорить с врачом.
Существует множество причин, по которым женщина может чувствовать сужение желудка в первом триместре беременности, в том числе:
Растяжение
В течение первого триместра матка быстро растет и растягивается, чтобы приспособиться к растущему плоду.
Это может вызвать спазмы в животе или острые, колющие или стреляющие боли по бокам живота при растяжении связок и других тканей.
Газ или запор
Газовая боль — очень распространенная проблема во время беременности. Это может вызвать спазмы или стреляющую боль в животе, и это может быть очень болезненным.
Запор также является частой жалобой на ранних сроках беременности. Изменяющиеся гормоны беременности могут замедлить работу желудочно-кишечного тракта.
Кроме того, железо, содержащееся в некоторых витаминах для беременных, может затвердеть стул и затруднить посещение туалета. И газы, и запор иногда могут вызывать ощущение сжимания желудка.
Выкидыш
Редко сжатие живота может сигнализировать о выкидыше, то есть о потере беременности до 20 недель.
Однако выкидыш чаще всего случается до 12-й недели беременности. К другим признакам выкидыша относятся:
- от легкой до сильной боли в спине
- ярко-красное или коричневое вагинальное кровотечение
- спазмы
- выделения тканей или сгустков из влагалища
- уменьшение симптомов или признаков беременности, таких как утреннее недомогание или болезненность груди
Признаки выкидыша у разных людей различаются, и в некоторых ситуациях у женщины могут вообще не быть никаких признаков.Для женщины важно регулярно получать дородовой уход на ранних сроках беременности, чтобы ее врач мог следить за развитием ребенка.
На ранних сроках беременности женщина должна обратиться к врачу с любым вагинальным кровотечением, особенно если оно красного цвета и напоминает менструацию.
Растягивающая, схваткообразная и колющая боль по бокам матки часто продолжается во втором триместре и известна как боль в круглых связках. Круглые связки расположены по обе стороны от матки и соединяют матку с пахом.
Во время беременности связки растягиваются по мере роста матки, что может вызвать резкую боль. Эта боль обычно возникает при смене положения, например, при изменении положения сидя или при наклоне.
Большинство женщин начинают чувствовать, что их матка сокращается и периодически сжимается во втором триместре, то есть на сроке их беременности между 14 и 28 неделями. Они известны как схватки Брэкстона-Хикса, ложные схватки или тренировочные схватки.
Целью сокращений Брэкстона-Хикса является подготовка матки к тяжелым родам и родоразрешению.Считается, что они помогают тонизировать мышцы матки и способствуют притоку крови к плаценте.
Сокращения Брэкстона-Хикса нормальные и очень частые. Обычно они длятся от 30 до 60 секунд, но могут длиться и 2 минуты. Они не так болезненны, как обычные схватки, но все же могут вызывать значительную боль и дискомфорт.
Некоторые вещи могут вызвать или усугубить схватки Брэкстона-Хикса:
- секс или оргазм
- обезвоживание
- полный мочевой пузырь
- резкий удар ногой ребенка
Хотя схватки Брэкстона-Хикса обычны во время беременности, это Важно упомянуть о них врачу во время дородовых посещений.Врач может помочь определить, являются ли они родами Брэкстона-Хикса или могут быть признаком преждевременных родов.
Важно вызвать врача, если:
- схватки усиливаются или сближаются
- схватки не облегчаются отдыхом или питьевой водой
- есть утечка жидкости из влагалища
- есть вагинальное кровотечение
A Врач должен оценить эти симптомы, чтобы убедиться, что у женщины нет осложнений или преждевременных родов.
Поделиться на Pinterest В течение третьего триместра схватки Брэкстона-Хикса могут усилиться.Сжатие желудка, связанное с сокращениями Брэкстона-Хикса, увеличивается в силе и частоте в течение третьего триместра. Эти сокращения особенно распространены в течение последних нескольких недель беременности, когда матка готовится к родам.
Однако по-прежнему важно их замечать и отслеживать. Если женщина выпила больше нескольких таблеток в час, ей следует поговорить со своим врачом.
Чтобы облегчить боль и чувство растяжения, человек может:
- Выпить стакан воды : Обезвоживание является обычным триггером сокращений Брэкстона-Хикса. Попробуйте выпить большой стакан воды и полежать несколько минут.
- Использование туалета : Полный мочевой пузырь связан с усилением сокращений Брэкстона-Хикса. Иногда просто сходите в туалет и опорожните мочевой пузырь, чтобы остановить схватки.
- Изменение положения : Иногда положение тела может оказывать давление на матку, вызывая схватки Брэкстона-Хикса.Попробуйте сменить положение или лечь.
- Принятие теплой ванны или душа : Сидение в теплой ванне может расслабить уставшие или больные мышцы, включая матку.
- Выпить чашку чая или теплого молока : теплое молоко или травяной чай могут одновременно расслаблять и увлажнять.
Важно вызвать врача, если домашние средства не снимают напряжение в животе или если в час происходит более четырех схваток.
Многие женщины звонили своему врачу или обращались в больницу, если испытывали схватки Брэкстона-Хикса, особенно в конце беременности.По мере того, как схватки Брэкстона-Хикса усиливаются и учащаются, часто возникает ощущение, что схватки начинаются по-настоящему.
Однако есть несколько отличий:
| Сокращения Брэкстона-Хикса | Настоящие роды |
| Нерегулярные по интенсивности и частоте | Сходятся ближе друг к другу и становятся все сильнее |
| Болезненный | |
| Можно облегчить домашними мерами, включая питьевую воду или лежа | Домашние меры не облегчают их |
| Нет других признаков родов | Могут быть другие признаки родов |
Другие признаки родов могут включать:
- боль или спазмы в спине
- утечка жидкости из влагалища
- кровянистые выделения из влагалища
Как всегда, важно связаться с врачом или отправиться в больницу с любыми вопросами или проблемы.
Брэкстон-Хикс схватки | Беременность, роды и рождение ребенка
Если вы чувствуете сжатие или спазмы в животе во время беременности, возможно, у вас схватки Брэкстона-Хикса. Это нормально и не означает, что вы готовы к родам.
Сокращения Брэкстона-Хикса иногда называют «ложными» или «тренировочными» сокращениями.
Что такое схватки Брэкстона-Хикса?
Сокращения Брэкстона-Хикса — это сжатие в животе, которое приходит и уходит.Это сокращение матки при подготовке к родам. Они тонизируют мышцы матки, а также могут помочь подготовить шейку матки к родам.
Схватки Брэкстона-Хикса не вызывают родов и не являются признаком начала родов.
Если вы не уверены, у вас схватки Брэкстона-Хикса или настоящие роды, обратитесь к врачу или акушерке. Они смогут сказать, проведя вагинальное обследование — если нет признаков изменения шейки матки, это не роды.
Как они себя чувствуют?
Сокращения Брэкстона-Хикса ощущаются как напряжение мышц живота, и если вы положите руки на живот во время сокращения, вы, вероятно, почувствуете, как ваша матка становится твердой.
Сокращения происходят нерегулярно и обычно длятся около 30 секунд. Хотя они могут быть неудобными, обычно они не причиняют боли.
Если боль или дискомфорт от схваток утихают, вероятно, это схватки Брэкстона-Хикса.
Когда вы их получите?
схватки Брэкстона-Хикса происходят на ранних сроках беременности, но вы можете не чувствовать их до второго триместра. Если это ваша первая беременность, вы можете почувствовать их примерно с 16 недель. На более поздних сроках беременности схватки Брэкстона-Хикса могут ощущаться чаще или раньше. Некоторые женщины их вообще не чувствуют.
На поздних сроках беременности схватки Брэкстона-Хикса могут наблюдаться чаще — возможно, каждые 10–20 минут.Это знак того, что вы готовитесь к родам — так называемым предтрудовым.
Чем схватки Брэкстона-Хикса отличаются от родовой боли?
Есть некоторые различия между схватками Брэкстона-Хикса и настоящими схватками, которые помогут вашему врачу или акушерке решить, рожаете ли вы:
схваток Брэкстона-Хикса:
- не приводит к истончению и раскрытию шейки матки
- обычно длится около 30 секунд
- может быть неудобным, но обычно безболезненным
- приходят и уходят нерегулярно
- обычно происходят не чаще одного-двух раз в час (до поздних сроков беременности), несколько раз в день
- обычно останавливается, если вы меняете позу, вид деятельности или идете на прогулку
- обычно уходят, если вы принимаете теплую ванну или душ
Реальные схватки:
- приведет к истончению и раскрытию шейки матки
- последние 30-70 секунд
- стал очень обычным
- сблизиться
- прослужит дольше на
- становишься сильнее или приходишь чаще при ходьбе
- со временем становится сильнее
Должен ли я позвонить своему врачу или акушерке?
Если вы беременны менее 37 недель, схватки могут быть признаком преждевременных родов.Немедленно обратитесь к врачу или акушерке, если:
- Вы чувствуете боль, давление или дискомфорт в области таза, живота или поясницы
- схватки становятся сильнее, ближе друг к другу и более регулярными
- Из влагалища вытекает или фонтанирует жидкость
Если вы доношены до конца срока, вы можете подождать немного позже, в зависимости от того, что вы договорились со своим врачом или акушеркой. Если у вас отошли воды или у вас сильные схватки с разницей в 5 минут, пора в больницу.
Как и на любом этапе беременности, вам следует немедленно обратиться к врачу или акушерке, если вы:
Если у вас есть сомнения, не стесняйтесь обращаться к своему врачу или акушерке за советом.
Как уменьшить дискомфорт?
Схватки Брэкстона-Хикса являются нормальным явлением и не нуждаются в лечении. Но если почувствуете дискомфорт, можете попробовать:
- лежа
- на прогулке
- отдых в теплой ванне
- массаж
Это может помочь выполнять дыхательные упражнения во время сокращений Брэкстона-Хикса.
Причина для беспокойства, когда паттерны ненормальные
Основные выводы:
- Сокращения матки могут сдавливать кровеносные сосуды матки, потенциально препятствуя передаче кислорода плаценте и ребенку.
- При нормальных родах идеальным является одно сокращение каждые две-три минуты или менее пяти сокращений за 10-минутный период.
- Матка должна отдыхать между схватками, иметь достаточный маточный тонус покоя (мягкий на ощупь) и время покоя матки (около одной минуты).
Плод полагается на адекватное кровообращение в матке и пуповине, чтобы обеспечить достаточное количество кислорода для поддержания благополучия плода во время родов. Состояние плода оценивают во время родов, отслеживая частоту сердечных сокращений плода.
Имеются характерные образцы частоты сердечных сокращений плода, отраженные на графике, что указывает на хорошую оксигенацию. Плод подвержен риску нарушения доставки кислорода при аномальном характере сокращения матки.
Почему характер сокращения матки важен
Аномальный паттерн сокращения матки, сопровождающийся неутешительным паттерном сердечного ритма плода, вызывает беспокойство. Медсестры, акушерки и врачи должны принять меры, чтобы избежать этого.
В медицинской литературе есть много статей об интерпретации паттернов частоты сердечных сокращений плода при оценке благополучия плода, но большая часть литературы не рассматривает или адекватно не рассматривает паттерн сокращения матки как критически важную переменную при оценке состояния плода. -существование.
Существует ряд характеристик характера сокращения матки, которые могут способствовать стрессу у плода во время родов, тем самым увеличивая риск причинения вреда ребенку. Сокращения матки могут сдавливать кровеносные сосуды матки, потенциально препятствуя передаче кислорода плаценте и ребенку.
Сокращения также могут сдавливать пуповину, что может повлиять на приток насыщенной кислородом крови к ребенку. Оба события происходят в большинстве родов без последствий для ребенка.Но если эти события происходят слишком часто или слишком серьезно, возрастает риск травмы.
Последствия недостаточного кровотока, насыщенного кислородом
Существует ряд характеристик, свидетельствующих о чрезмерной активности матки, которых следует избегать, чтобы предотвратить повреждение плода. Чрезмерная активность матки может привести к нарушению оксигенации плода. Хотя плод обладает замечательной способностью переносить периоды нарушения оксигенации, эта толерантность имеет пределы.
В конце концов, если чрезмерная активность матки сохраняется, у плода может развиться состояние, называемое метаболическим ацидозом, и, если оно достаточно серьезное, может произойти травма головного мозга и даже смерть. Существует ряд моделей сокращений, которые могут способствовать риску травмы или смерти плода.
Как часто у вас должны быть схватки?
Частота сокращений — важный вопрос. Частота сокращений матки должна быть достаточной для расширения шейки матки и содействия опусканию плода по родовым путям.
Вообще говоря, желаемая частота сокращений матки при нормальных родах — это одно сокращение каждые две-три минуты или менее пяти сокращений за 10-минутный период.
Если схватки происходят чаще, существует риск того, что плод не перенесет дополнительный стресс, если такая картина сохраняется. Чрезмерно частые сокращения матки называют «тахисистолией».
Что такое окситоцин и почему он используется при родах?
При некоторых родах используются лекарственные препараты для улучшения активности матки.Препарат называется «окситоцин» или «синтоцинон». Эффект этого лекарства, вводимого матери, заключается в увеличении частоты, продолжительности и интенсивности сокращений матки для ускорения родов.
Одним из рисков, связанных с окситоцином, является возможность чрезмерной активности матки. При использовании окситоцина в случае слишком частых сокращений (чаще, чем одно сокращение каждые две минуты) окситоцин необходимо либо уменьшить, либо прекратить.
Необходимо наблюдать за патологическим характером сокращений матки, чтобы увидеть, исчезнет ли она.Если прекращение приема окситоцина не решает проблему, на этом этапе могут потребоваться роды, особенно если частота сердечных сокращений плода неутешительна.
Почему важна продолжительность схваток
Продолжительность схваток — еще одна важная характеристика. При обычных родах желаемая продолжительность схваток составляет от 45 до 60 секунд. Сокращения, которые продолжаются более 60 секунд, если они продолжаются, могут указывать на то, что матка сокращается в течение чрезмерных периодов времени, что способствует стрессу плода.
Сокращение, продолжающееся более 90 секунд, называется «тетаническим» сокращением. Опять же, слишком продолжительные схватки являются ненормальными и приводят к дополнительному стрессу для плода, и их следует избегать.
Убедитесь, что матка находится в состоянии покоя
Для благополучия плода важно, чтобы матка отдыхала между схватками. Этот отдых состоит из двух важных компонентов: тонуса покоя матки и времени покоя матки. Во время сокращений матка, которая представляет собой мышцу, напрягается, чтобы обеспечить силу, необходимую для продвижения родов.
Что такое тонус покоя матки?
Матка напряжена во время схваток или имеет повышенный «тонус». Отдых между схватками требует, чтобы матка была «мягкой» при прикосновении или пальпации и имела пониженный тонус. Если матка не мягкая, то тонус повышен. Мышца может быть недостаточно расслаблена для улучшения кровообращения.
Это может привести к снижению кровотока между схватками, что является проблемой для оксигенации плода.Медсестре важно прикасаться к животу матери между схватками, чтобы матка была мягкой.
Если между схватками наблюдается стойкое усиление тонуса, необходимо определить причину этой проблемы и разработать план решения проблемы, которая может включать снижение окситоцина или ускоренные роды.
Как долго длится время отдыха матки?
Между схватками должно быть достаточно времени, чтобы плод «оправился» от стресса, вызванного предыдущими схватками.В идеале время отдыха между схватками должно составлять одну минуту. Короткое время отдыха может способствовать ненужному стрессу у плода.
Другие модели сокращения
Схватки, которые происходят в быстрой последовательности, также могут быть проблематичными. Когда два сокращения происходят очень быстро с небольшим перерывом между ними, это называется «сцеплением». Три быстрых последовательных сокращения называют «утроением». Эти паттерны ненормальны, и их следует избегать.
Аномальная активность матки всегда должна рассматриваться как вызывающая беспокойство, независимо от того, наблюдаются ли паттерны с неутешительными паттернами ЧСС плода или без них.Если чрезмерная активность матки возникает при неутешительном ритме сердечного ритма плода, это вызывает гораздо большее беспокойство и требует лечения.
Врачи и медсестры должны быть внимательны к возможности развития метаболического ацидоза плода, когда эти состояния встречаются вместе, и от них требуется принять меры.
Свяжитесь с доверенным юристом по родовым травмам сегодня
Общей чертой во многих делах, которые юристы BILA рассматривают для семей детей, рожденных с церебральным параличом или другими родовыми травмами, является наличие аномальной активности матки, часто связанной с неразумным применением окситоцина.
Во многих из этих случаев травмы новорожденного можно было бы полностью избежать при правильном распознавании этих закономерностей и соответствующей клинической реакции. Свяжитесь с одним из наших доверенных юристов сегодня.
5 упражнений и техник для подготовки к родам | Ваша беременность имеет значение
Вы не смогли бы пробежать марафон без соответствующей подготовки. Роды должны быть такими же. Беременность, роды и роды требуют таких же затрат — или даже больше! — на теле.
Вы заняты — работаете, возможно, ухаживаете за другими детьми, проводите время с друзьями и семьей, живете жизнью.Где вы найдете время для дополнительных упражнений? В отличие от марафона, вам не нужно тратить часы на тренировки. Выполнение нескольких простых упражнений и техник может помочь облегчить боль и дискомфорт и подготовить ваше тело к рождению ребенка.
Подобно тому, как у бегунов есть тренеры, вам не обязательно тренироваться в одиночку. Физиотерапевт может помочь вам чувствовать себя более комфортно во время беременности и родов, а также предотвратить потенциальные проблемы со здоровьем в будущем. Узнайте о роли физиотерапевтов в уходе за беременными и в послеродовой период, а также о пяти упражнениях и методах, которые вы можете практиковать, чтобы подготовить свое тело к родам.
Как физиотерапия может помочь во время беременности?
«Никогда бы не подумал о том, чтобы пойти к физиотерапевту». Беременные и послеродовые женщины постоянно говорят нам об этом.
Американская ассоциация физиотерапии уже почти 40 лет издает раздел о здоровье женщин. Первоначально он был ориентирован исключительно на уход за женщинами до, во время и после беременности. Хотя с годами его возможности расширились, помощь беременным и послеродовым женщинам остается краеугольным камнем.
Если вы думаете, что физиотерапевты помогают пациентам выздоравливать только после травм или операций, вы не одиноки. Хотя реабилитация является частью нашей работы, мы также уделяем внимание предотвращению травм. По мере того как индустрия здравоохранения начинает уделять больше внимания благополучию, врачи и пациенты все больше осознают, что мы можем предложить во время и после беременности.
Наша команда в Клинике физической медицины и реабилитации Университетской больницы специализируется на здоровье тазовых органов. Помимо лечения мужских и женских проблем с кишечником, дисфункции мочевого пузыря и проблем сексуального здоровья, мы также увлечены работой с женщинами во время беременности и в послеродовой период.
Мы можем вам помочь:
- Научитесь толкаться во время родов
- Удлините мышцы таза и смягчите ткани
- Попрактикуйтесь в рабочей позиции
- Практикуйте техники релаксации
- Профилактика или лечение недержания мочи
- Снимите боль в спине
- Снимите боль во время полового акта
Когда мне следует обратиться к физиотерапевту во время беременности?
Боль — это ненормально, и это не меняется только потому, что вы беременны.Хотя ваше тело кардинально изменится во время беременности, это не значит, что вам нужно чувствовать дискомфорт или жить с болью в течение 40 недель и более.
Обычно мы принимаем пациентов после того, как у них появилась боль. Однако в идеале мы хотели бы видеть вас сразу после первого триместра, чтобы начать упражнения для тазового дна. Они укрепляют ваш таз и предотвращают недержание или выпадение, при котором такие органы, как матка, падают или выскальзывают из своего места. Возможно, вы читали в журнале, как выполнять упражнения Кегеля, но большинство женщин делают их неправильно.Мы можем убедиться, что вы выполняете их эффективно.
Во время беременности мы будем работать с вами над правильной механикой тела. По мере роста матки центр тяжести смещается, а также меняется осанка и координация движений. Некоторые мышцы станут напряженными, а другие расслабятся. Мы научим вас упражнениям и позам йоги, которые укрепят и расслабят мышцы и помогут вам чувствовать себя комфортно и избежать травм.
Примерно за пять недель до срока родов мы можем обучить вас и вашего партнера делать массаж промежности.Этот метод расслабляет и смягчает промежность, область между влагалищем и прямой кишкой. Это может снизить вероятность разрыва во время родов.
Вы можете думать, что умеете толкать, но, скорее всего, делаете это неправильно. Мы можем научить вас правильно толкаться, чтобы вы выполняли желаемое действие, не задерживая дыхание.
Мы также будем работать над рабочими местами, чтобы вы могли с комфортом работать на них и выходить из них. Во время родов происходит так много всего, что у вас нет времени думать.Если заранее попрактиковаться в некоторых вещах, они станут автоматическими.
Узнайте в своей страховой компании, есть ли у вас льготы по физиотерапии и покрывают ли они оздоровительные процедуры, а также реабилитацию после травм.
Как и во всех областях здоровья, физиотерапевты специализируются в определенных областях. При поиске физиотерапевта вам нужно задать несколько вопросов:
- Обучались ли вы специально для лечения беременных или послеродовых пациенток?
- Вы выполняете внутренние работы, если это необходимо? Это включает интравагинальное или интраректальное мануальное лечение мышц тазового дна, соединительных тканей, рубцовой ткани и т. Д.
10 вещей, которые могут вас удивить в отношении беременности (для родителей)
Информация о беременности есть везде. Во время вашего первого дородового визита ваш врач, скорее всего, даст вам охапку брошюры, охватывающие все тесты и триместры.
Несмотря на всю эту информацию, вот 10 общих сюрпризов, которые может преподнести беременность.
1. Инстинкт гнездования
Многие беременные женщины чувствуют инстинкт гнездования, сильное побуждение подготовить свои дом для малыша по уборке и декорированию.
По мере приближения срока родов вы можете начать мыть шкафы или стирать стены — вещи, о которых вы даже не догадывались на девятом месяце беременности! Это желание подготовить свой дом может быть полезно — у вас будет меньше дел после рождение. Но будьте осторожны, не переборщите.
2. Проблемы с концентрацией внимания
В первом триместре, усталость и утреннее недомогание могут вызывать у многих женщин чувство усталости и нечеткости ума.Но даже у хорошо отдохнувшей беременной женщины могут быть проблемы с концентрацией внимания и периоды забывчивость.
Размышления о ребенке играют роль, как и гормональные изменения. Все — в том числе работа, счета и записи к врачу — могут показаться менее важными, чем ребенок и грядущее рождение. Составление списков поможет вам запомнить даты и встречи.
3. Перепады настроения
Предменструальный синдром и беременность во многом схожи.Ваша грудь набухает и становитесь болезненными, ваши гормоны повышаются и понижаются, и вы можете чувствовать себя капризным. Если у тебя есть ПМС: у вас, вероятно, будут более серьезные перепады настроения во время беременности. Они могут сделать вы переходите от счастья в одну минуту к тому, что в следующую вам хочется плакать.
Перепады настроения очень распространены во время беременности. Они чаще случаются в первые триместр и ближе к концу третьего триместра.
Многие беременные женщины страдают депрессией во время беременности.Если у вас есть такие симптомы, как проблемы со сном, изменения в пищевых привычках, и перепады настроения более 2 недель, поговорите со своим врачом.
4. Размер бюстгальтера
Увеличение груди — один из первых признаков беременности. Рост груди в первом триместре из-за повышенного уровня гормонов
эстроген а также прогестерон . Этот рост в первом триместре тоже может быть не концом — ваш грудь может продолжать расти на протяжении всей беременности!Размер вашего бюстгальтера также может зависеть от размера грудной клетки.Когда вы беременны, ваш емкость легких увеличивается, поэтому вы можете получать дополнительный кислород, что может привести к большему Размер груди. Возможно, вам придется менять бюстгальтеры несколько раз во время беременности.
5. Изменения кожи
Ваши друзья говорят, что у вас сияние беременности? Это один из многих эффектов, которые может возникнуть из-за гормональных изменений и растяжения кожи.
У беременных женщин увеличен объем крови, чтобы обеспечить дополнительный приток крови к матке и другие органы, особенно почки.Чем больше объем, тем больше крови к сосудам и увеличивает секрецию сальных желез.
У некоторых женщин появляются коричневатые или желтоватые пятна, называемые хлоазмой или «маской». беременности «на их лицах. А некоторые заметят темную линию на средней линии нижней части живота, известной как черная линия (или черная линия). Они также могут иметь гиперпигментация (потемнение кожи) сосков, наружных половых органов и анальная область. Это потому, что гормоны беременности заставляют организм вырабатывать больше пигмента.
Этот усиленный пигмент может быть неоднородным, поэтому потемневшая кожа может выглядеть как пятна. цвета. Хлоазму нельзя предотвратить, но используйте солнцезащитный крем и избегайте ультрафиолетового излучения. может свести к минимуму его последствия.
Акне часто встречается во время беременности, потому что сальные железы кожи производят больше жира. А родинки или веснушки, которые были у вас до беременности, могут стать больше и темнее. Большинство Эти изменения кожи должны исчезнуть после родов.
Многие беременные женщины также получают тепловую сыпь, вызванную сыростью и потоотделением. В общем, беременность может вызвать зуд у женщины. Растяжение кожи на животе может вызвать: зуд и шелушение. Ваш врач может порекомендовать кремы, чтобы успокоить сухую или зудящую кожу.
6. Волосы и ногти
У многих женщин наблюдается изменение текстуры и роста волос во время беременности. Гормоны могут сделать волосы быстрее и меньше выпадать. Но эти изменения волос обычно не постоянный.Многие женщины теряют волосы в послеродовом периоде или после прекращения грудного вскармливания.
Некоторые женщины обнаруживают, что волосы у них растут в нежелательных местах, например, на лице или живот или вокруг сосков. Изменения текстуры волос могут сделать волосы более жирными или сухими. Некоторые женщины даже замечают, что их волосы меняют цвет.
Ногти, как и волосы, могут измениться во время беременности. Дополнительные гормоны могут заставить их расти быстрее и стать сильнее. Однако некоторые женщины обнаруживают, что их ногти трескаются и ломаются. легче во время беременности.Как и изменения в волосах, изменения ногтей не являются постоянными. Если во время беременности ваши ногти легче расслаиваются и рвутся, подстригайте их и Избегайте химических веществ в лаке для ногтей и жидкости для снятия лака.
7. Размер обуви
Даже если вы не можете надеть ни одну одежду для беременных, у вас все равно есть твои туфли, да? Может быть, а может и нет. Избыточная жидкость в их беременных телах означает что у многих женщин опухли ноги и им нужно носить обувь большего размера.Носить слипоны обувь большего размера может быть удобнее, особенно в летние месяцы.
8. Совместная мобильность
Во время беременности ваше тело вырабатывает гормон релаксин, который, как считается, помогает подготовить лобковую область и шейку матки к родам. Релаксин расслабляет связки в вашем теле, что делает вас менее устойчивым и более подверженным риску травм. Легко растянуть или напрягите себя, особенно суставы таза, поясницы и коленей.Когда упражнения или поднятие тяжестей предметы, двигайтесь медленно и избегайте резких рывков.
9. Варикозное расширение вен, геморрой и запор
Варикозное расширение вен, обычно обнаруживаемое на ногах и в области гениталий, возникает при скоплении крови. в венах, увеличенных гормонами беременности. Варикозное расширение вен часто проходит после беременности. Чтобы предотвратить их:
- не стоять и не сидеть в течение длительного времени
- Носить свободную одежду
- Износ опорного шланга
- поднимайте ноги, когда сидите
Геморрой — варикозное расширение вен прямой кишки — часто встречается во время беременности, так как хорошо.Объем крови увеличился, и матка давит на таз. Таким образом, вены в прямой кишке могут увеличиваться в виде гроздей винограда. Геморрой может быть очень болезненным, может кровоточить, зудеть или жалить, особенно во время или после опорожнения кишечника движение (БМ).
Запор — еще одна распространенная проблема беременных. Это происходит потому, что гормоны беременности замедлить прохождение пищи по желудочно-кишечному тракту. На более поздних этапах во время беременности матка может давить на толстую кишку, что затрудняет у вас есть БМ.А запор может способствовать развитию геморроя из-за натуживания. пойти может расширить вены прямой кишки.
Лучший способ справиться с запорами и геморроем — это предотвратить их. принимать пищу богатая клетчаткой диета, ежедневное употребление большого количества жидкости и регулярные упражнения могут помогают поддерживать регулярность BM. Также могут помочь смягчители стула (не слабительные). Если у вас есть геморроя, поговорите со своим врачом о креме или мази, которые могут сжать их.
10. То, что выходит из вашего тела во время родов
Итак, вы пережили перепады настроения и геморрой и думаете о своих сюрпризах. старше. Но день, когда вы родите, вероятно, преподнесет самые большие сюрпризы из всех.
Во время беременности жидкость окружает вашего ребенка в амниотическом мешке. Этот мешок ломается (или «разрывы») в начале или во время родов — момент, обычно упоминаемый как ваша вода разбивается.У большинства рожениц схватки начинаются раньше, чем разрывы воды. Иногда врачу приходится разрывать амниотический мешок (если шейка матки уже расширен).
Сколько воды можно ожидать? Для доношенного ребенка существует от 2 до 3 чашек. околоплодных вод. Некоторые женщины могут испытывать сильное желание в туалет, что приводит к их излишествию. жидкости, когда их вода разрывается. Другие могут только чувствовать, как по ноге стекает струйка. потому что голова ребенка действует как пробка, чтобы предотвратить утечку большей части жидкости вне.
Амниотическая жидкость обычно имеет сладкий запах и бледная или бесцветная. Он заменен через ваше тело каждые 3 часа, поэтому не удивляйтесь, если вы продолжите вытекать жидкость, примерно чашка в час, до доставки.
Во время родов из вашего тела могут выйти другие неожиданные вещи. У некоторых женщин тошнота и рвота. У других наблюдается диарея до или во время родов и выделение газов. также обычное дело. Во время фазы натуживания вы можете потерять контроль над мочевым пузырем. или кишечник.
План родов может помочь в общении ваши пожелания вашим поставщикам медицинских услуг о том, как справиться с этими и другими аспектами труда и доставки.
Множество сюрпризов ждет вас, когда вы беременны, но нет ничего лучше чем то, что вы почувствуете, когда новорожденный окажется у вас на руках!
Беременность | Сидарс-Синай
Не то, что вы ищете?Обзор
Беременность наступает при зачатии.
Симптомы
Первый признак беременности — задержка менструального цикла.
Также могут присутствовать опухшие груди и тошнота с периодической рвотой. Отек вызван гормональными изменениями, аналогичными тем, которые могут быть у женщины до менструации. Тошнота и рвота могут быть вызваны гормональными изменениями, производимыми клетками плаценты примерно через 10 дней после оплодотворения.
Беременная женщина может чувствовать усталость. Некоторые женщины замечают вздутие живота на ранних сроках беременности.
Причины и факторы риска
Беременность наступает, когда яйцеклетка оплодотворяется спермой. Это потенциал для сексуально активных женщин детородного возраста.
Определенные факторы могут повысить риск беременности, поскольку они представляют опасность для здоровья матери и ребенка, а также для нормального протекания беременности и родов. К ним относятся:
- Существующие ранее состояния здоровья, делающие беременность более сложной или рискованной
- Состояния, которые развиваются из-за новых требований, которые беременность предъявляет к организму женщины, например гестационный диабет
- Характер тела матери, включая рост, вес, возраст или аномалии ее матки или таза
- Аномалии развития ребенка или его положения в теле матери
- Семейный анамнез близнецов, тяжелых беременностей или генетических дефектов
- Личный анамнез мертворожденных, тяжелых беременностей, детей с генетическим заболеванием или врожденным дефектом
- Воздействие лекарств, вирусов или веществ, таких как простой герпес, вирусный гепатит, эпидемический паротит, краснуха, ветряная оспа, сифилис, алкоголь, сигареты, литий, стрептомицин, тетрациклин, талидомид и варфарин.
Курение и алкоголь — два серьезных фактора риска для здоровой беременности и рождения здорового ребенка. Наркомания или злоупотребление психоактивными веществами во время беременности также представляют серьезную опасность для здоровья матери и ребенка.
Все вещества, которые мать ест, пьет или вдыхает, циркулируют не только в ее собственной, но и в кровеносной системе ребенка.
В идеале женщина должна обратиться за медицинской помощью до того, как она забеременеет, чтобы врач мог:
- Экран для выявления болезней
- Сообщите ей об употреблении табака, наркотиков, алкоголя или других веществ
- Проверка физического состояния, которое может повлиять на беременность или здоровую беременность и роды
- Объясните ей, как поддерживать хорошее здоровье до зачатия и во время беременности с помощью диеты, физических упражнений и интервалов между беременностями
- Сообщите ей о рисках контакта с наполнителем для кошачьего туалета (который может привести к токсоплазмозу), горячими ваннами, краснухой, пассивным курением и парами краски
Диагноз
Врач изучит историю болезни женщины и проведет медицинский осмотр.Если у женщины регулярные менструации и она ведет активную половую жизнь, отсутствие менструации более чем на неделю обычно может рассматриваться как свидетельство беременности.
Анализ мочи на гормоны, возникающие во время беременности, обычно позволяет подтвердить беременность через несколько дней после зачатия.
Эти признаки считаются положительным доказательством беременности:
- Тоны сердца плода, услышанные врачом или с помощью ультразвуковой допплерографии
- Движения плода, ощущаемые или слышимые врачом
- Идентификация мешка внутри матки и движения сердца плода
- Рождение плода
Беременность обычно измеряется неделями, начиная с первого дня последней менструации.Обычно через две недели после отсутствия менструации пациентка считается на шестой неделе беременности.
В организме беременной на разных сроках беременности будет наблюдаться ряд изменений, в том числе:
- В первые четыре недели: матка обычно увеличивается в размерах и нерегулярно размягчается; шейка матки (отверстие матки) становится более мягкой и синеватой или пурпурной, что отражает усиление кровоснабжения матки
- Через шесть недель: матку иногда можно легко согнуть по заметно размягченному перешейку.Полость, характерная для беременности, может быть обнаружена в матке с помощью ультразвука
- В семь-восемь недель: движение сердца плода можно увидеть с помощью ультразвука
- На сроке от восьми до 10 недель: сердцебиение плода можно определить с помощью ультразвукового допплеровского устройства, которое может получить доступ к матке брюшной полости
- В 12 недель: матка больше области таза и поднимается вверх в брюшную полость. Ощущается над лобковой костью
- В 16 недель или позже: скелет плода можно идентифицировать на рентгеновском снимке
- В 18-20 недель: врач может услышать сердцебиение плода с помощью стетоскопа
- В 20 недель: верхняя точка матки на уровне пупка женщины
- В 36 недель: верхняя точка матки находится рядом с нижней частью грудной кости
Обычно ребенок рождается через 266 дней с момента зачатия или 280 дней с первого дня последней менструации, если у женщины периоды регулярные.Сроки родов ребенка являются приблизительными; нередко ребенок рождается на две недели раньше или на две недели позже установленной врачом даты родов.
Практически каждая система женского тела страдает от беременности и возвращается в нормальное состояние после родов. Некоторые из этих изменений включают:
- Увеличение сердечного выброса
- Учащенное сердцебиение или ненормальное сердцебиение иногда из-за давления, которое различные органы оказывают на сердце по мере роста ребенка
- Увеличение объема крови
- Большая потребность в железе
- Повышенный диурез.В зависимости от своего положения и того, какое давление ребенок оказывает на почки и мочевой пузырь, женщина может испытывать большую потребность в ванной, когда ложится и пытается заснуть.
- Изменения дыхания из-за гормональных изменений и давления, которое растущий ребенок оказывает на внутренние органы женщины. У беременной женщины может быть заложенный нос или уши из-за заложенности ушей, носа и горла. Тон и качество ее голоса могут измениться. Когда она активна, у нее может перехватить дыхание.
- Запор. Это происходит во время беременности, потому что увеличенная матка давит на прямую кишку и нижнюю часть толстой кишки. Мышцы пищеварительной системы женщины имеют тенденцию расслабляться из-за изменения гормонов. У нее могут появиться изжога и отрыжка.
- Повышенный риск проблем с желчным пузырем
- Более активная щитовидная железа. Это может вызвать учащенное сердцебиение, потливость, эмоциональную нестабильность и увеличение щитовидной железы.
- Повышение уровня гормона надпочечников.Это, вероятно, вызывает появление растяжек и способствует отеку.
- Повышенная потребность в инсулине из-за того, как гормоны влияют на то, как глюкоза используется организмом. Женщины, подверженные риску развития диабета, могут заболеть во время беременности.
- Повышенное окрашивание кожи. На лбу и скулах может появиться пятнистый коричневатый пигмент (маска беременности или меланодермии). Ареолы груди могут потемнеть. По середине живота появляется темная линия. Также увеличивается частота возникновения паутинных ангиом или опухолевидных узлов кровеносных сосудов (обычно только выше талии) и варикозного расширения вен (особенно в нижних конечностях).
Лечение
Процесс зачатия и родов можно разделить на четыре этапа:
- Пренатальный этап от зачатия до родов
- Роды — это процесс, который длится от последних часов или дней беременности до родов
- Роды, то есть процесс, с помощью которого ребенок выталкивается из материнской утробы и в идеале становится самостоятельно функционирующим новорожденным.
- После родов, то есть между рождением ребенка и примерно через четыре часа после рождения плаценты
© 2000-2021 Компания StayWell, LLC.Все права защищены. Эта информация не предназначена для замены профессиональной медицинской помощи. Всегда следуйте инструкциям лечащего врача.
Не то, что вы ищете?Физиология, схватки при беременности — StatPearls
Введение
Матка — это полый орган, который обеспечивает защитную и питательную поддержку яйцеклетке с момента ее оплодотворения до тех пор, пока она не превратится в хорошо развитый плод, готовый к родам.Его средний мышечный слой называется миометрием, который известен своими ритмическими сокращениями, которые приводят к «эндометриальным волнам» в небеременной матке, сокращениям Брэкстона-Хикса во время беременности и истинным родам к концу третьего триместра. Схватки болезненны, регулярны и сопровождаются расширением и / или стиранием шейки матки.
Проблемы, вызывающие озабоченность
Поскольку сокращения матки всегда присутствуют в процветающей матке, они дифференцируются на основе частоты, амплитуды, продолжительности и направления распространения.Несмотря на недавний прогресс в знаниях о сокращениях матки, все еще остается огромный пробел в понимании соответствующей физиологии на клеточном и молекулярном уровнях. Знание процесса сокращений матки, который в конечном итоге приводит к изгнанию ребенка, поможет врачам выявить аномалии, которые могут привести к акушерским осложнениям, таким как преждевременные роды и остановка родов. Это также поможет фармацевтам в разработке и улучшении лекарств, используемых для увеличения, индукции родов и токолиза.Сокращения матки также играют важную роль в минимизации послеродового кровотечения, что объясняет, почему многие лекарства, используемые для лечения этого осложнения, нацелены на путь, участвующий в сократимости миометрия.
Клеточный
Миоциты матки — это гладкомышечные клетки, плотно упакованные миофиламентами, плотными телами и плотными полосами. Эти клетки имеют в 6 раз больше актина, чем миозина. Плотные тела прикрепляют актиновые филаменты друг к другу, гарантируя, что сокращение приводит к силе в продольном направлении миоцита.Актиновые нити сократительного аппарата прикреплены к цитоскелету с помощью плотных лент. Это приводит к передаче сил от сократительных единиц к плазматической мембране, что приводит к укорочению миоцита.
Миозин, присутствующий в этих клетках, классифицируется как MII. Это молекула гексамера, состоящая из двух тяжелых цепей миозина (MHC) и двух пар легких цепей миозина (MLC). Он образует три основных домена. «Головная» область состоит из глобулярного N-концевого конца MHC, который выступает латерально от филамента.Он имеет актин-связывающую область, а также сайт гидролиза АТФ, который дает энергию, необходимую для сокращения. Это преобразуется в большее движение из-за жесткого «шейного» домена на С-конце моторной области [1]. «Шейный» домен также является местом нековалентного связывания легких цепей миозина. «Хвостовой» домен состоит из С-концевых концов тяжелых цепей миозина, которые переплетены в α-спиральный стержень и образуют основные составляющие толстых нитей миоцитов.
Промежуточные волокна, присутствующие в миоцитах, не только придают форму клетке, но также помогают в передаче сигналов и пространственно-временной организации клетки, увеличивая напряжение, создаваемое сократительным действием.
Клетки общаются друг с другом через соединения, называемые щелевыми соединениями, которые увеличиваются к концу беременности, чтобы помочь синхронным сокращениям. Количество актина и миозина, присутствующих в миоцитах, увеличивается во время беременности по мере гипертрофии матки.Отложения фосфокреатина, гликогена и жирных кислот увеличиваются, чтобы обеспечить энергию для сокращений. Приток крови к матке во время беременности увеличивается синхронно с растущей потребностью в перфузии, но позже к концу беременности отстает.
Развитие
Миометрий двухслойный. Круговой слой тоньше и присутствует на самой внутренней стороне мышечных волокон и происходит от парамезонефрических / мюллеровских протоков. Он называется субэндометриальным или соединительным эндометрием.Внешний продольный слой состоит из переплетенных мышечных пучков, встроенных во внеклеточный матрикс, состоящий из коллагеновых волокон, которые имеют большое количество сосудов. Это помогает создать интенсивное давление, необходимое для схваток. Продольный слой происходит из немюллеровской ткани. Оба слоя работают вместе, чтобы изгнать плод из полости матки. Некоторые исследования предполагают, что клетки миометрия обладают способностями к стимуляции, такими как те, которые присутствуют в кишечнике и уретре, которые способствуют синхронным сокращениям матки, хотя доказательства этого противоречивы.[2]
Функция
Основная функция сокращений матки — изгнание плода из полости матки. Однако сокращения также играют важную роль в минимизации послеродового кровотечения. Знание нормальной физиологии сокращений матки также позволяет клиницистам лучше различать истинное начало родов и продромальные роды, также известные как схватки Брэкстона-Хикса. Сокращения Брэкстона-Хикса происходят спорадически и не увеличиваются в силе. Они нерегулярны по продолжительности, частоте и интенсивности, непредсказуемы и неритмичны и скорее доставляют дискомфорт, чем болезненность.Настоящий труд состоит из регулярных сокращений. По мере развития схваток эти схватки становятся сильнее, и время между схватками сокращается. Первый период родов делится на две фазы, которые определяются степенью раскрытия шейки матки. Скрытая фаза — это расширение от 0 до 6 см, а активная фаза начинается с 6 см до полного раскрытия шейки матки на 10 см. Второй период родов начинается с раскрытия шейки матки на 10 см и заканчивается родами.Третий период родов начинается при рождении плода и заканчивается рождением плаценты.
Механизм
Электрофизиология сокращений
Мембранный потенциал покоя обусловлен электрохимическим градиентом, в основном создаваемым ионами калия, сосредоточенными внутри клетки, и, в меньшей степени, ионами кальция, натрия и хлорида, концентрированными вне клетки.
В миоцитах матки наблюдались два типа потенциалов действия: один связан с деполяризацией с последующей быстрой реполяризацией, а другой — с начальной деполяризацией с устойчивым плато.Это высвобождение ионов кальция из внутриклеточных запасов, а также приток ионов кальция из внеклеточного пространства, которые инициируют потенциалы действия. Когда мембранный потенциал деполяризуется примерно до -40 мВ, управляемые напряжением кальциевые каналы L-типа открываются, вызывая приток ионов кальция. Са-каналы Т-типа также обнаруживаются в миоцитах матки и играют роль в распространении потенциалов действия. [3]
Взаимодействие маточных агонистов с GPCR, расположенным на плазматической мембране миоцита, приводит к цепочке событий, в конечном итоге вызывающих опосредованное IP-IPR высвобождение Са из саркоплазматической сети.Это еще больше повысило концентрацию кальция в цитозоле, а также напряжение плазматической мембраны. Другой процесс, вызывающий распространение потенциала действия, — это механизм положительной обратной связи кальция, известный как Са-индуцированное высвобождение Са (CICR), посредством которого увеличение внутриклеточной концентрации кальция стимулирует открытие других Са-каналов. Возможно, наиболее плохо изученным является путь входа Са, управляемый магазином (SOCE). Когда внутриклеточные запасы Ca в SR опустошаются, высвобождается «фактор притока кальция» (CIF), который заставляет плазматическую мембрану допускать приток внеклеточного Ca.Липидные рафты, называемые «кавеолами», которые стабилизируются каркасным белком, кавеолином, присутствующим на плазматической мембране миоцитов, также участвуют в передаче сигнала и возбудимости миоцитов.
После притока ионов кальция и их последующего связывания с кальмодулином конформационное изменение киназы легкой цепи миозина приводит к увеличению фосфорилирования легкой цепи миозина по остатку серина 19, что вызывает присоединение миозинового поперечного мостика к актиновой нити. и вызвать сокращение.
Расслабление миоцитов происходит за счет оттока ионов кальция из цитозоля в SR и внеклеточное пространство. Са-АТФаза (PMCA) плазматической мембраны и Са-АТФаза SR / ER (SERCA) принадлежат к семейству Са-АТФаз P-типа, отвечают за перемещение одного иона Са из внутриклеточного компартмента в обмен на H + восстанавливают покой. мембранный потенциал. Другой механизм включает обменник Na / Ca (NCX) за счет электрохимического градиента Na, создаваемого Na / K-АТФазой.Интересно, что кальций сам по себе вызывает клиренс ионов кальция: ионы кальция ингибируют кальциевые каналы L-типа, а комплекс кальций-кальмодулин также стимулирует CaM-киназу II (CaMKII), которая ингибирует кальциевые каналы L-типа.
Сенсибилизация и десенсибилизация кальцием
Повышенная чувствительность регуляторных и сократительных белков к кальцию, в конечном итоге приводящая к более сильному сокращению после стимуляции агонистом, известна как сенсибилизация к кальцию. Обратное верно для десенсибилизации кальцием.Это устанавливается через сигнальный путь RhoA / Rho-kinase. Активация рецепторов, связанных с G-белком (GPCR), вызывает рекрутирование RhoA на плазматическую мембрану после обмена GDP на GTP. Это активирует Rho-ассоциированную киназу (ROK), которая фосфорилирует нацеленную на миозин субъединицу (MYPT1) фосфатазы легкой цепи миозина, предотвращая дефосфорилирование легкой цепи миозина. МРНК для RhoA, ROK-1 и ROK-2 присутствуют в матке без беременности и увеличиваются во время беременности.Ингибирование ROK препятствует развитию силы и способствует расслаблению без изменения уровня [Ca] в спонтанных и стимулированных агонистами сокращениях. Точно так же цАМФ вызывает фосфорилирование самой КЛЦМ с помощью цАМФ-зависимой протеинкиназы, которая снижает ферментативную активность за счет уменьшения сродства КЛЦМ к комплексу кальмодулин-кальций. На поверхности клеток миометрия обнаружено несколько рецепторов, влияющих на сократимость. К ним относятся:
Рецепторы окситоцина: агонист сократимости
Рецепторы эстрогена: агонист сократимости
Рецепторы прогестерона: антагонист сократимости
бета2-адренорецепторы
- вызывают повышение уровня цАМФ38
Альфа-адренорецепторы вызывают снижение уровней цАМФ, следовательно, агонист сократительной способности
Эти рецепторы являются мишенями для многих лекарств, используемых для лечения патологических родов, как мы увидим позже.
Точная последовательность событий, которые приводят к сокращению матки, все еще в значительной степени неизвестна. Некоторые исследования предполагают, что механическое растяжение и гормоны работают вместе, вызывая сокращения при нормальных родах. [2] Однако из-за роли воспаления в преждевременных родах другие исследования показывают, что медиаторы воспаления, такие как цитокины и простагландины, вызывают сокращение матки. [4]
Механическое растяжение
Механическое растяжение относится к растяжению клеток миометрия при растяжении матки.Физическое растяжение матки приводит к притоку ионов, а именно натрия и кальция, что изменяет потенциал действия клеток миометрия. [5] [6] Это изменение облегчает начало сокращений матки. Количество коннексинов (щелевых контактов) между клетками миометрия увеличивается непосредственно перед родами, что обеспечивает скоординированное сокращение мышц. Эти межклеточные контакты менее часты на ранних сроках беременности, что способствует покою матки. [7] Также было предположение, что чрезмерное растяжение матки вызывает «воспалительный импульс», который дополнительно активирует сократимость миометрия.[8]
Медиаторы воспаления
Многие исследования показывают, что воспаление является медиатором родов. [8] [9] Маркеры воспаления, в первую очередь, включают простагландины, концентрация которых увеличивается перед началом родов из-за функциональной отмены прогестерона, что приводит к увеличению соотношения эстрогена и прогестерона [10]. Амнион и хорион продуцируют PGE2, а децидуальная оболочка вырабатывает как PGE2, так и PGF2.
Двумя наиболее изученными простагландинами, участвующими в сокращениях матки, являются простагландин E1 (PGE1) и простагландин E2 (PGE2.) Они стимулируют сократимость миометрия, скорее всего, действуя как ионофоры кальция, что приводит к увеличению внутриклеточного кальция. Мизопростол является синтетической версией PGE1, который, хотя изначально был разработан для предотвращения язвенной болезни, доказал, что он имеет дозозависимый эффект на сократимость миометрия [10].
PGE2 также играет роль в сокращениях матки, активируя рецепторы EP1 и EP3 на клетках миометрия. [11] Однако основным физиологическим эффектом PGE2 во время родов является активация медиаторов воспаления IL-8 и TNF-alpha, которые активируют коллагеназы и MMP, что приводит к созреванию шейки матки.[10]
Простагландин F2 альфа (PGF2a) менее изучен, но считается, что он снижает уровень прогестерона и независимо увеличивает сократимость матки за счет стимуляции гладкомышечных клеток. [12]
Простагландины также играют роль в сокращениях матки после родов. В это время, также известное как стадия 3 родов, плацента выделяет простагландины, которые приводят к ее отслоению из полости эндометрия [13]. Сокращения в этот период также минимизируют послеродовое кровотечение.Отсутствие схваток в этот период может возникнуть из-за атонии матки.
Гормоны
Основные задействованные гормоны включают эстроген, прогестерон и окситоцин. Окситоцин — один из наиболее изученных гормонов, участвующих в сокращениях матки. Он уменьшает отток Ca2 +, ингибируя Ca2 + / ATPase мембраны миометриальной клетки, которая перекачивает кальций изнутри во внеклеточное пространство и увеличивает приток Ca2 +, а также вызывает высвобождение Ca2 + из SR через IICR.Исследования показывают, что повышенное соотношение эстрогена и прогестерона, которое происходит до начала родов, приводит к увеличению количества рецепторов окситоцина в матке. [14] Многие исследования на животных также показывают повышение концентрации окситоцина перед родами; однако имеются ограниченные данные об этом феномене у людей из-за технических трудностей в получении уровней окситоцина у рожениц. [15]
Окситоцин: Процесс начинается в гипоталамусе, особенно в паравентрикулярном и супраоптическом ядрах.Эти ядра генерируют и секретируют окситоцин, основной составляющей которого является паравентрикулярное ядро. Затем окситоцин попадает в задний гипофиз через гипоталамо-гипофизарный тракт. После того, как окситоцин попадает в задний гипофиз, он затем получает доступ к системному кровоснабжению, которое доставляет молекулу окситоцина к рецепторам окситоцина на клетках миометрия. Эпителиальная выстилка матки также вырабатывает окситоцин во время беременности, где он действует как аутокринным, так и паракринным образом. [16] [17] Механизм положительной обратной связи окситоцина дополнительно катализирует начало родов.[15] [18] [19]. Эти рецепторы представляют собой белки G класса 1 родопсина, которые соединяются с фосфолипазой C (PLC), которая затем активирует инозитолтрифосфат (IP3) и диацилглицерин (DAG). Активированный IP3 мобилизует кальций из саркоплазматического ретикулума, который затем связывается с киназами легкой цепи миозина, что приводит к сокращение гладких мышц. [15]
Прогестерон: снижает проницаемость для кальция, натрия и калия, а также модулирует внутриклеточное связывание кальция, что делает меньше кальция доступным для системы кальмодулин-КЛЦМ за счет увеличения скорости синтеза цАМФ.Он жизненно важен для поддержания беременности, так как вызывает расслабление матки на ранних сроках беременности, а его функциональная отмена приведет к увеличению соотношения эстрогена и прогестерона, что вызывает повышение концентрации простагландина, вызывающее роды [20].
Сопутствующие испытания
Основные клинические методы мониторинга активности миометрия включают использование наружных ткометров и катетеров внутриматочного давления. Хотя оба устройства позволяют визуализировать сокращения относительно частоты сердечных сокращений плода, только катетеры внутриматочного давления позволяют точно измерить силу сокращений матки.В 10-минутном окне должно быть от 3 до 5 схваток, каждое продолжительностью от 30 до 40 секунд. Во время родов следует постоянно контролировать сокращения матки.
Внешний токометр
На живот женщины помещают два зонда: один над дном матки, другой — рядом с сердцем плода. Этот подход является стандартным методом наблюдения за сокращениями матки у рожениц.
Внутриматочный катетер давления
Тонкий катетер вводится в матку и контролирует изменения давления.Стандартная единица измерения — единица Монтевидео (МВУ). Адекватные сокращения определяются как в общей сложности 200 MVU в течение 10 минут. Внутренний мониторинг имеет ограниченное применение, поскольку для установки требуется разрыв плодных оболочек. Он обычно используется в сочетании с электродом для волосистой части головы плода, который контролирует частоту сердечных сокращений плода.
Патофизиология
Хориоамнионит — это острое воспаление оболочек и хориона плаценты, обычно вызванное восходящей полимикробной бактериальной инфекцией в условиях разрыва мембраны.[21] Это связано с повышением уровня простагландинов. Поскольку PG стимулирует сократимость миометрия и размягчение шейки матки, это приводит к индукции преждевременных родов [22].
Затяжные стадии родов указывают на то, что изменение шейки матки происходит медленнее, чем можно было бы ожидать, при наличии или отсутствии адекватных сокращений. Арест означает полное прекращение родов. Его можно сформулировать как отсутствие изменения шейки матки более 4 часов при наличии адекватных сокращений или отсутствие изменения шейки матки более 6 часов при наличии неадекватных сокращений.Аномальные роды на третьем этапе — это задержка плаценты более 30 минут.
Клиническая значимость
Понимание физиологии сокращений матки позволяет клиницистам использовать таргетную терапию как для индукции, так и для прекращения родов. Обычно используемые лекарства для стимуляции родов включают окситоцин, мизопростол и динопростон. Поскольку сокращения матки действуют дважды, чтобы минимизировать послеродовое кровотечение, это те же лекарства, которые используются для лечения послеродового кровотечения.Карбопрост, аналог PGF2a, является дополнительным лекарством, используемым для лечения послеродового кровотечения, не используемым для индукции родов.
Окситоцин обычно используется в современной акушерской практике для усиления схваток при неудачных родах, чтобы способствовать естественным родам. [23]
Простагландины являются активными сократительными агентами, и их аналоги используются в комбинации с мифепристоном (антипрогестином) для опорожнения матки на очень ранних сроках и во втором триместре беременности.[24] [25] [24] Мизопростол дешевле гемепроста и не требует охлаждения, поэтому он является предпочтительным простагландином.
В 2013 году FDA одобрило использование добавок с прогестероном (гидроксипрогестерона капроат) во время беременности для снижения риска повторных преждевременных родов у женщин, у которых в анамнезе были как минимум одни спонтанные преждевременные роды. Он защищает от повторных преждевременных родов, поскольку частота повторных преждевременных родов при его применении снижается до 25–31% по сравнению с 33–47% в контрольной группе плацебо.[27]
Лекарства, применяемые для остановки преждевременных родов, противодействуют сокращению матки. Обычно используемые токолитики включают нифедипин, тербуталин, сульфат магния, индометацин и атозибан. На Рисунке 1 представлены препараты, используемые для индукции родов и токолиза. Из этих токолитиков наиболее многообещающими данными с точки зрения эффективности обладают бета-симпатомиметики, антагонисты рецепторов окситоцина и блокаторы кальциевых каналов [28]. Сульфат магния — слабый токолитик, но он не используется для токолиза.Его назначают для снижения риска сопутствующих неврологических заболеваний у детей, родившихся на сроке <32 недель беременности. Имеются данные о том, что НПВП и БКК лучше, чем магний и бета-симпатомиметики, с точки зрения исходов неонатального и материнского возраста и материнских осложнений. Однако НПВП могут вызывать такие побочные эффекты, как маловодие, почечная недостаточность, некротический энтероколит, внутрижелудочковое кровоизлияние и закрытие открытого артериального протока [30]. Следовательно, блокаторы кальциевых каналов являются препаратами выбора при токолизе после 32 недель беременности.

 Обнаруживаются при гинекологическом осмотре и УЗИ.
Обнаруживаются при гинекологическом осмотре и УЗИ.
 ru
ru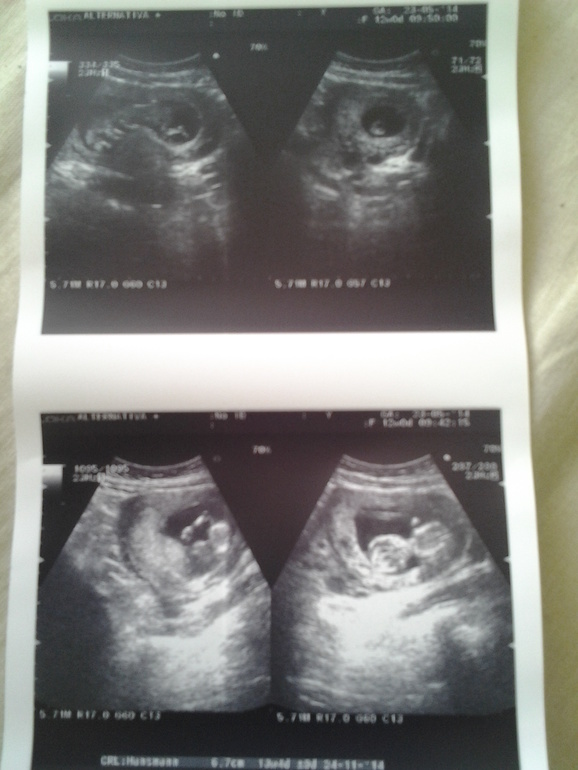 ru
ru

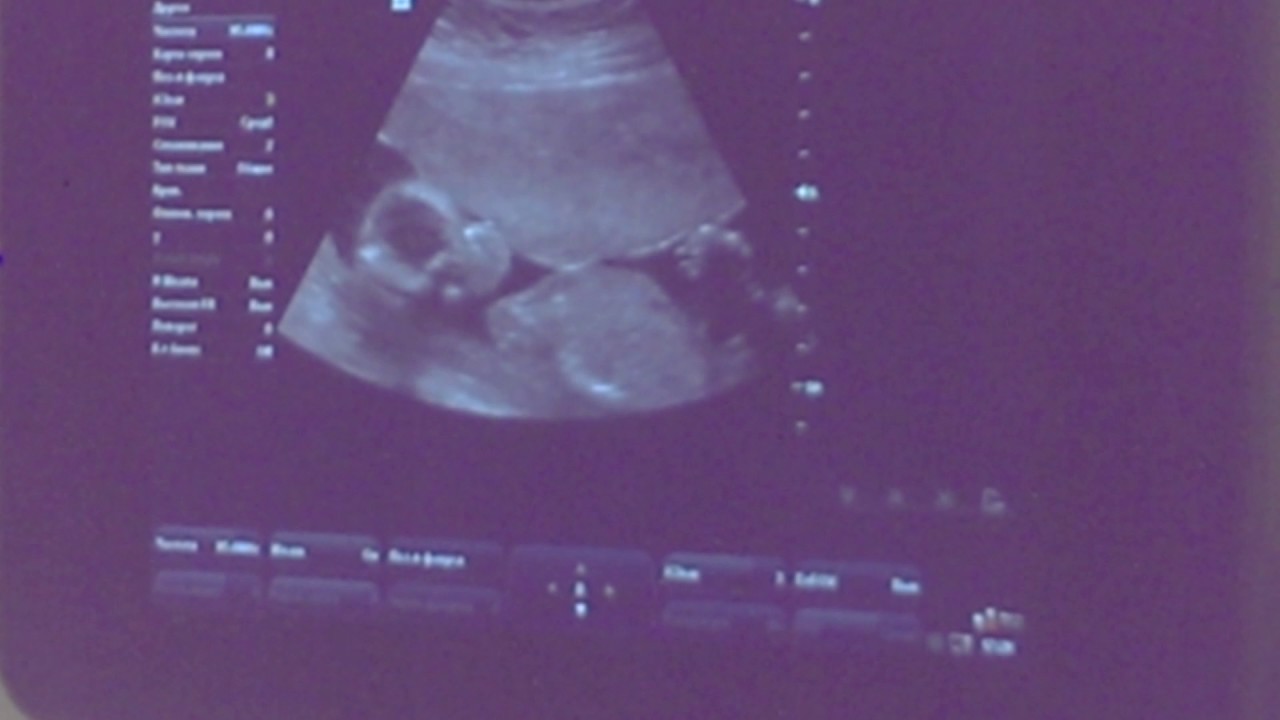 ru
ru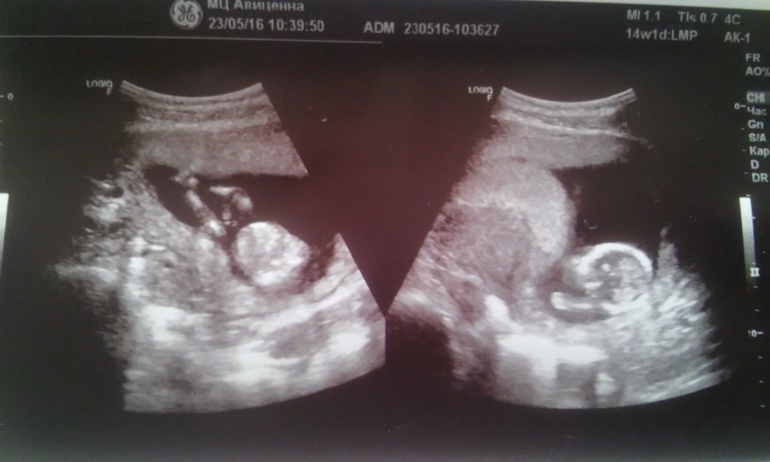 ru
ru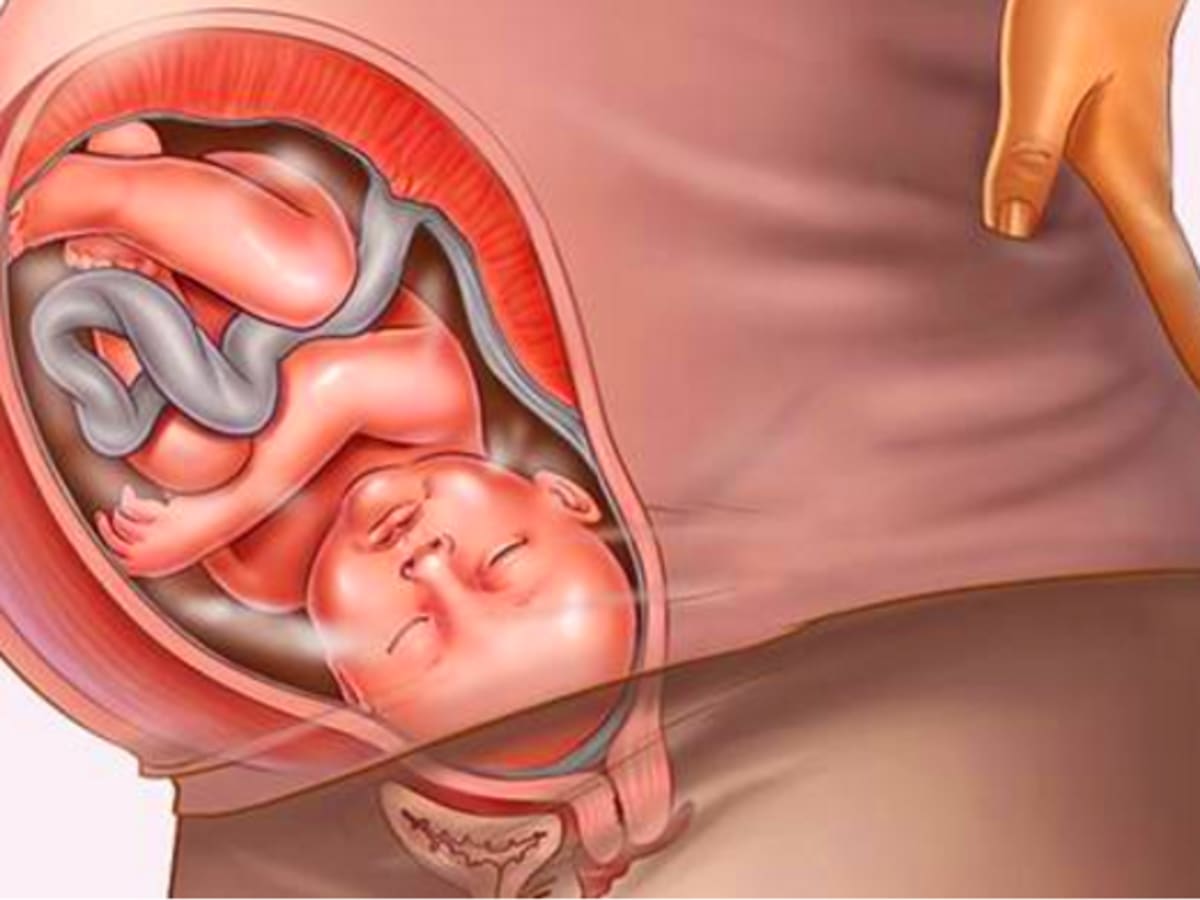
 В некоторых случаях из-за него беременность замирает, и плод погибает. При этом женщина порой, может даже не знать этого. Основным признаком замершей беременности является исчезновение других признаков: перестаёт ощущаться тяжесть в груди, по утрам больше не мучает токсикоз и т.д.
В некоторых случаях из-за него беременность замирает, и плод погибает. При этом женщина порой, может даже не знать этого. Основным признаком замершей беременности является исчезновение других признаков: перестаёт ощущаться тяжесть в груди, по утрам больше не мучает токсикоз и т.д.