Какими бывают средства от отравления для детей: памятка
pexels.com
Отвечает Елена Лобанова — врач-педиатр Клинического госпиталя «Лапино», Детской Клиники КГ «Лапино» на Новой Риге. Врач консультирует онлайн в сервисе «Доктис».
Острые отравления у детей: причины
Острые отравления у детей лекарственными препаратами, веществами бытовой промышленной химии, ядовитыми растениями и грибами, к сожалению, наблюдаются довольно часто.
Они нередко сопровождаются развитием тяжелой интоксикации и при несвоевременно или при неправильной оказанной помощи могут привести к смертельному исходу.
Пищевое отравление — это расстройства пищеварения, вызванные употреблением в пищу продуктов, потерявшими свою пищевую ценность в результате заражения микробами (сальмонелла, стафилококк, клостридия ботулизма и продукты жизнедеятельности этих организмов).
Каковы симптомы отравления у детей?
Симптомы обычно проявляются через 2-3 часа после того, как ребенок съел некачественный продукт (максимум через 48 часов после еды). У ребенка может быть общая слабость, тошнота, многократная рвота, жидкий стул, озноб, схваткообразная боль в околопупочной области, повышение температуры тела. В тяжелых случаях — обмороки, судороги, тахикардия, двоение в глазах, мышечная слабость, общемозговые и менингеальные симптомы.
Если ребенку менее 3 лет и появились вышеуказанные симптомы, нужно вызвать бригаду скорой медицинской помощи для оценки состояния. Это очень важно, так как у маленьких детей очень быстро развивается обезвоживание.
В таких случаях важна каждая минута.
Если повышена температура тела, нужно проконсультироваться с врачом о дальнейшем лечении.
Что можно сделать до приезда врача
Меры оказания первой помощи своему ребенку, если вы оценили состояние и решаете начать лечение на доврачебном этапе:
Очищение желудка. При первых признаках отравления нужно вызвать рвоту и очистить желудок.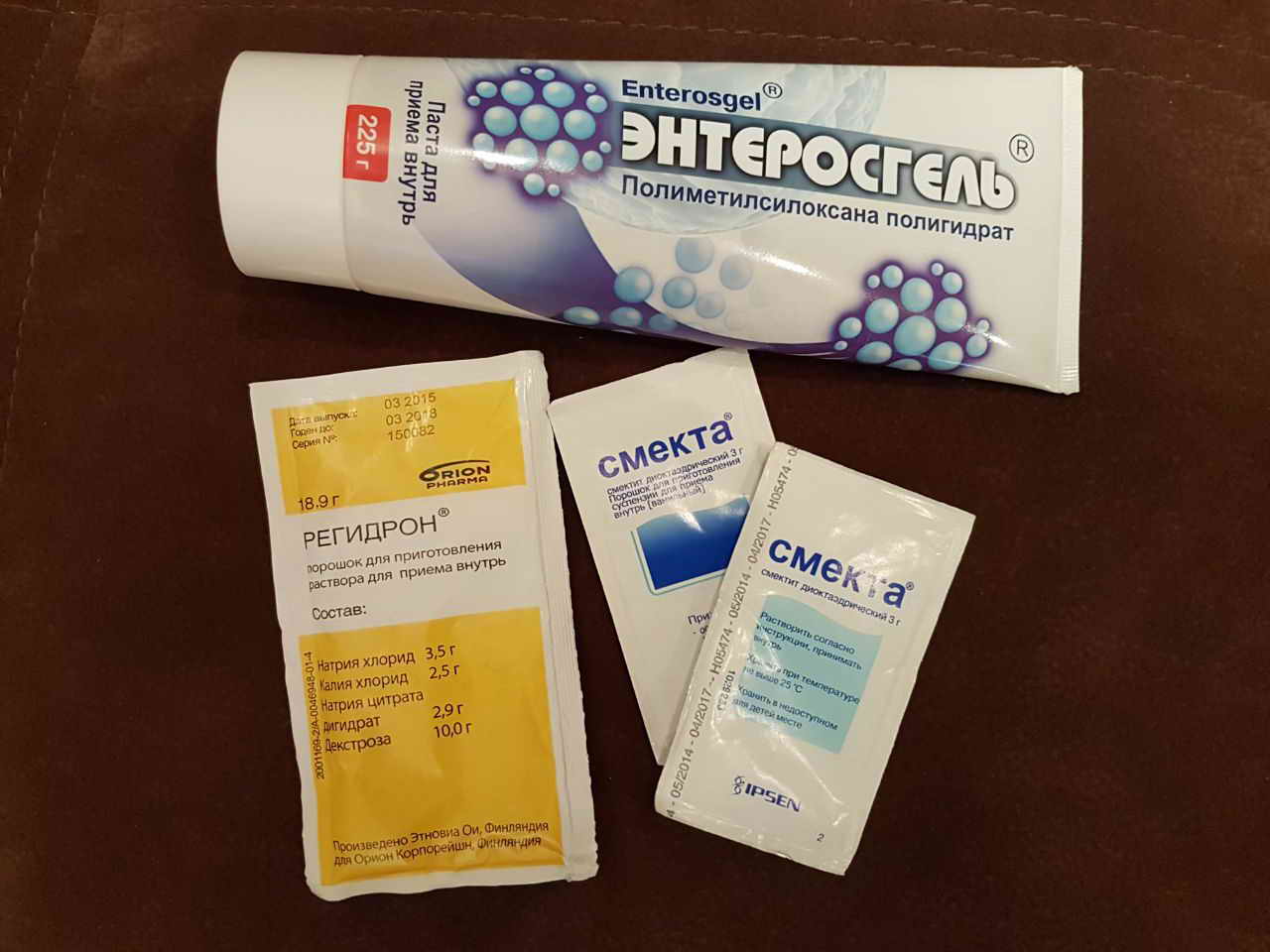 Если это сделать своевременно, то клиническая картина пищевого отравления может не развиться или будет протекать в лёгкой форме. Для этого необходимо дать ребенку выпить теплой воды большими глотками, не менее 200 мл за один раз.
Если это сделать своевременно, то клиническая картина пищевого отравления может не развиться или будет протекать в лёгкой форме. Для этого необходимо дать ребенку выпить теплой воды большими глотками, не менее 200 мл за один раз.
Затем пальцем своей руки нажать на корень языка ребенка, вызывая рвотный рефлекс. Важно, чтобы ребенок не запрокидывал голову назад.
Не проводите эту процедуру лежащему на спине ребенку, чтобы рвотные массы не попали в дыхательные пути.
Если вы ожидаете приезда скорой медицинской помощи, соберите в отдельную стеклянную посуду достаточное количество «первых» рвотных масс для проведения бактериологических анализов. В последующем это поможет правильно установить причину отравления, а также определить способ дальнейшего лечения ребенка.
Соблюдение постельного режима. Уложите ребенка в постель. Следите за температурой конечностей (они не должны быть холодными) и по мере необходимости согревайте их.
pexels.com
Предупреждение обезвоживания организма. Главная помощь — выпаивание! Вода — лучшее средство для нейтрализации ядов. Чтобы не допустить обезвоживания организма, необходимо постоянно давать ребенку теплое питье. Температура воды должна быть 37°С для максимально быстрого всасывания и восполнения потерянной жидкости. Старайтесь давать мелкими порциями. Возможно выпаивать с помощью шприца (без иглы) или чайной ложки по 5-10 мл каждые 10 минут. Ваша задача — любыми способами заставить ребенка пить.
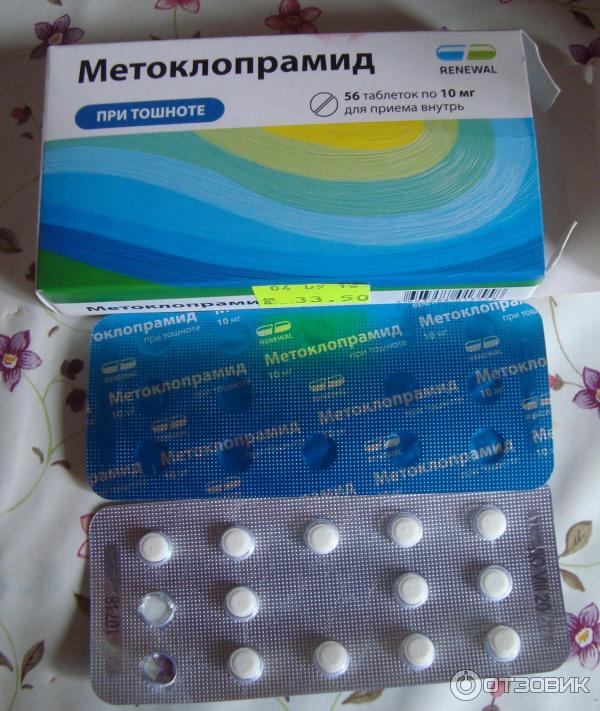
Энтеросорбенты. «В народе» их считают средствами от отравления, для детей в том числе. Если вредные вещества уже всосались, для их нейтрализации используют энтеросорбенты. Часто используется активированый уголь (таблетки для приема внутрь), а также препараты на основе коллоидного диоксида кремния («Полисорб МП» порошок для приготовления суспензии) и полиметилсилоксана полигидрата («Энтеросгель» паста для приема внутрь).
Все они разрешены для применения с раннего возраста. Возможность взаимодействия сорбируемого вещества и сорбента уже в желудке характерна для порошкообразных материалов. Гранулированные препараты могут сохранять сорбционную способность более длительное время.
Возможность взаимодействия сорбируемого вещества и сорбента уже в желудке характерна для порошкообразных материалов. Гранулированные препараты могут сохранять сорбционную способность более длительное время.
Подобрать препарат может только врач.
Диета. Один из первых симптомов отравления — снижение аппетита и отказ ребенка от еды. Не нужно заставлять ребенка есть, если он не хочет.
Следует отказаться от продуктов питания, усиливающих перистальтику кишечника, бродильный процесс и содержащих грубую клетчатку:
- цельное молоко,
- йогурты,
- каши на цельном молоке,
- черный хлеб,
- бобовые,
- свекла,
- капуста,
- жирные сорта мяса,
- цитрусовые,
- груши,
- сливы,
- виноград.
Если у ребенка появился аппетит — это первый признак улучшения состояния и скорого выздоровления.
Питание должно быть дробное, малыми порциями, легкоусвояемое. Дробное питание переносится лучше.
- рисовая каша на воде,
- кефир,
- сухари,
- картофельное пюре без молока,
- овощные супы,
- нежирное мясо.
Грудное вскармливание не следует прерывать. Детей младше 6 месяцев, получающих прикорм, при необходимости можно перевести на исключительно грудное вскармливание на 1-2 дня.
Не используйте противорвотные препараты (если только их не назначил врач), обезболивающие средства, грелку или холод для снижения болевых ощущений.
Что может вызвать отравление?
Причин попадания болезнетворных микроорганизмов на продукты питания множество: это может быть нарушение правил приготовления, транспортировки, хранения и кулинарной обработки продуктов. При этом внешний вид блюда может не меняться.
Многие возбудители пищевых токсико-инфекций попадают в организм не только с пищей, но и другими способами, например, с грязных рук. Разрушаясь в желудке и кишечнике, они выделяют дополнительные порции токсических веществ, тем самым вызывая воспалительный процесс в слизистой оболочке желудка и кишечника.
Разрушаясь в желудке и кишечнике, они выделяют дополнительные порции токсических веществ, тем самым вызывая воспалительный процесс в слизистой оболочке желудка и кишечника.
Как отличить отравление от кишечной инфекции?
К сожалению, однозначно ответить на этот вопрос нельзя, так как эти состояния могут быть взаимосвязаны. Чаще инфекция протекает с повышением температуры тела до фебрильных цифр (выше 38°C). Разворачивается полная клиническая картина — многократная рвота, жидкий стул, боли в животе. При этом рвота будет приносить лишь незначительное облегчение в таких случаях.
При отравлении рвота часто приносит облегчение и беспокоит реже в течение дня, в отличие от течения кишечной инфекции.
pexels.com
Общее состояние страдает не так сильно, и организм восстанавливается уже через 1-2 суток при пищевом отравлении.
Что такое ботулизм?
Ботулизм — это потенциально смертельное инфекционное заболевание, которое возникает при воздействии на организм бактерии, выделяющей ботулотоксины. Это нейротропный яд, поражающий нервную систему. Возбудитель этого заболевания живет в почве, в виде спор.
Какие продукты могут быть опасны? Консервы, квашеная капуста, вяленая (копченая) рыба.
Какие проявления у этого заболевания?
- затрудненное дыхание,
- тошнота,
- рвота,
- судороги,
- двоение в глазах,
- сложность глотания и произношение слов,
- паралич.
При появлении этих симптомов вызывайте скорую помощь.
Ребенок отравился: что дать из лекарств
Родители часто спрашивают, какую дать ребенку таблетку от отравления? К сожалению, специального лекарства от отравления не существует, но если соблюдать правила профилактики, то неприятных ситуаций можно будет избежать.
1. Следуйте правилам личной гигиены: контролируйте, чтобы ребенок мыл руки (намыливал не менее 30 секунд) перед едой, после посещения туалета и прогулок.
2. Тщательно обрабатывайте овощи и фрукты. Обращайте внимание на срок годности продуктов.
3. Правильно храните продукты дома. Соблюдайте температурный режим в холодильнике (менее +5°C). Храните продукты в емкости с закрытой крышкой.
Помните, что быстрее всего портятся торты, пирожные с кремом, салаты с майонезом, натуральные продукты (без содержания консервантов).
Бактерии активно размножаются во влажной среде и при температуре от +5 до +60°С. Поэтому летом надо быть крайне осторожным при хранении продуктов питания. Стараться не готовить блюда впрок.
4. Термически обрабатывайте продукты.
5. Соблюдайте товарное соседство, чтобы избежать перекрестного загрязнения (например, не храните рядом фрукты и сырое мясо). Разделочная доска для сырых продуктов должна быть отдельной.
Если принятые меры не приносят облегчения и самочувствие ухудшается, то обязательно проконсультируйтесь с врачом.
Источники:1. Т.Н. Парийская «Острые отравления у детей» 2010 г.
2. А. Светлов «Отравления у детей» 2013 г.
3. Википедия / Энтеросорбенты
Читайте также:
У ребенка болит живот: когда идти к гастроэнтерологу
Врач фонда «Детское сердце»: «Если у ребенка ярко-красные щечки, это повод для беспокойства»
Белый язык, «жемчужины» на нёбе: симптомы, которые нельзя игнорировать
Рвота и жидкий стул у ребенка
Рвота и жидкий стул у ребенка
Консультации врачей специалистов: (812) 200-48-48
У ребенка (особенно на первом году жизни) пищеварительная система очень чувствительна не только к качеству пищи и ее соответствию возрастным возможностям, но и к любым резким изменениям в питании. Естественно, получив что-то неприемлемое или непривычное, организм стремится как можно скорее избавиться от этого, либо извергнув содержимое желудка через рот (рвота), либо резко ускорив прохождение неудобной пищи по кишечнику (понос).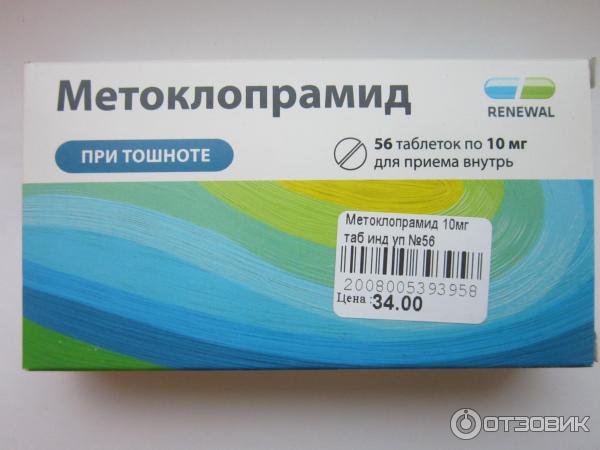
Безусловно, тщательное соблюдение личной гигиены уменьшает риск возникновения кишечных инфекций, однако не существует методов, гарантирующих 100-процентную защиту от них вашего малыша — ребенок живет в нестерильном мире, населенном болезнетворными микроорганизмами, многие из которых способны передаваться не только контактным, но и воздушно-капельным путем. Поэтому не стоит проводить следствие для выяснения, кто именно из членов семьи заразил ребенка — все претензии к тому, кто создал микробов.
При рвоте и жидком стуле консультация врача абсолютно необходима. Особенно это касается рвоты — данный симптом может быть признаком ряда серьезных заболеваний, никак не связанных с желудочно-кишечным трактом. Если рвота сочетается с головной болью или появилась после травмы головы — вызывайте скорую помощь, не дожидаясь визита участкового врача. Сохраните до приезда врача несколько последних порций стула, герметично упаковав памперс или трусики в полиэтиленовый пакет, — скорее всего, доктор захочет их осмотреть.
Голод
Если визит врача ожидается в ближайшие часы, кормить ребенка до его прихода не следует. В случае, когда срочная врачебная консультация невозможна, следует сделать перерыв в питании на 6–8 часов (у грудных детей это означает пропуск одного кормления).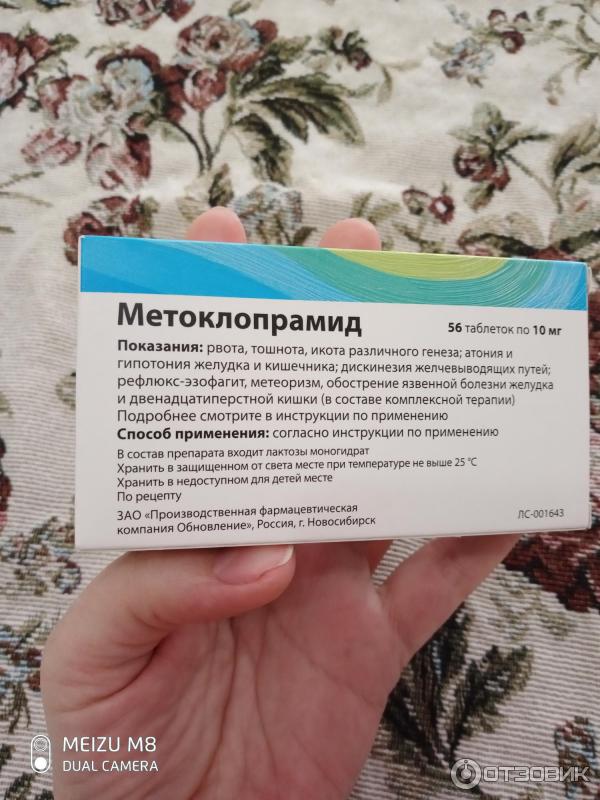
Питье
Оно также должно быть дробным. Разовый объем жидкости для грудных детей не должен превышать 10–15 мл, у более старших детей — 30–100 мл (большие объемы, растягивая стенку желудка, могут провоцировать рвоту). Поить ребенка необходимо через 10–30 минут (чем меньше разовый объем, тем чаще следует поить). Суточный объем принятой жидкости не должен быть менее суточной потребности ребенка с учетом возросших потерь: для грудничка это — 800–1000 мл, для более старших детей — до двух-трех литров. Не бойтесь передозировать жидкость — здесь принцип прямо противоположный: лучше передать, чем недодать (имеется в виду суточный объем, а не разовая порция).
Однако, такое питье неспособно возместить потери солей (особенно эти потери велики при рвоте). Поэтому минимум половина суточного объема жидкости должна быть представлена солевыми растворами. В этом качестве удобнее всего использовать порошки Регидрон (они продаются в любой аптеке).

Отметим, что при желудочно-кишечных расстройствах коррекция водно-солевых нарушений является основным лечебным фактором, значительно более важным, чем применение самых современных и действенных лекарств.
Лекарственные средства
И все-таки, какие лекарства можно дать ребенку при поносе и рвоте до прихода врача?
В самом начале заболевания могут быть полезны энтеросорбенты — полисорб, зостерин-ультра, полипефан, фильтрум (любимый всеми активированный уголь дать ребенку в действенной дозе весьма затруднительно). Также поможет нормализовать стул Смекта — три приема в день, детям старше двух лет — по целому пакетику, детям раннего возраста — один пакетик в сутки на год жизни. Перед употреблением пакетик Смекты следует растворить в 50 мл кипяченой воды (допускается — в молочных смесях). Если понос или рвота сопровождаются повышением температуры выше 38 ºС, температуру следует снижать, так как при повышенной температуре возрастают потери жидкости на увлажнение выдыхаемого воздуха.
ЧЕГО ДЕЛАТЬ НЕ СЛЕДУЕТ?
Во-первых, не стоит пытаться промыть ребенку желудок — это насильственное мероприятие способно привести только к дополнительной потере солей. Кроме того, после этой малоприятной процедуры Вам вряд ли удастся напоить ребенка или дать ему необходимое лекарство.
Ни в коем случае не следует также самостоятельно, без назначения врача, давать ребенку антибиотики. Во-первых, сегодня антибиотики в лечении кишечных инфекций применяются не так часто. Во-вторых, они начинают действовать только на второй или третий день курсового применения, поэтому несколько часов – ничего не решают.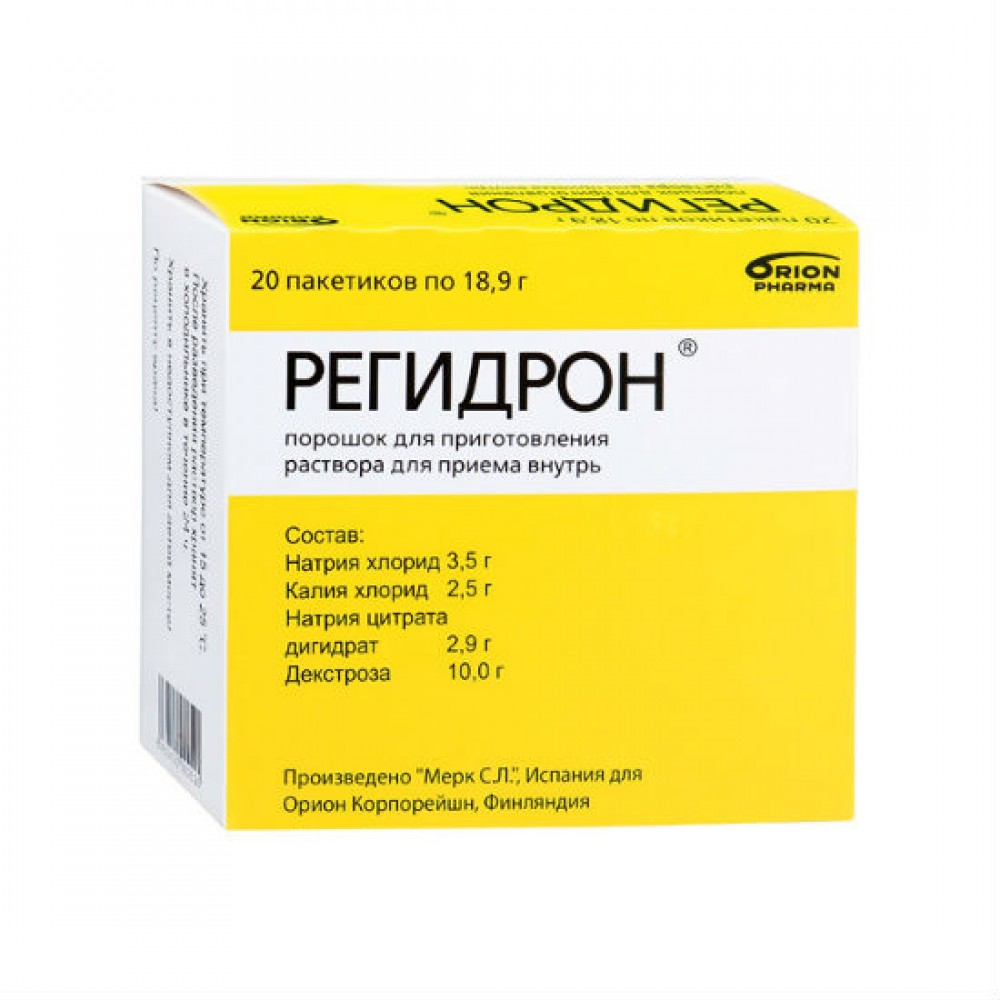
Широко рекламируемый Имодиум (синонимы — Лопедиум, Лоперамид) также нельзя применять самостоятельно — препарат не обладает лечебным эффектом по отношению к заболеванию, вызвавшему жидкий стул, он просто тормозит моторику кишечника. Кроме того, возрастные ограничения и возможные побочные действия этого препарата делают возможным его применение у детей только под контролем лечащего врача.
Еще раз подчеркну — при рвоте и (или) жидком стуле у ребенка своевременная (то есть немедленная) консультация врача абсолютно необходима. Обычно задержка с обращением к врачу связана с банальной причиной — родители просто боятся, что ребенка «заберут в больницу». При раннем обращении эти страхи совершенно не обоснованы — большинство случаев кишечных расстройств у детей протекают без особых проблем и могут лечиться дома. Необходимость госпитализации чаще бывает связана не с тяжелым течением самого заболевания (хотя бывает и такое), а с обезвоживанием, развившимся за время безуспешных попыток справиться с болезнью самостоятельно. В любом случае, врач может только предложить вам стационарное лечение — без вашего согласия вашего ребенка никто никуда не «заберет». И, наконец, последнее – сегодня следует учитывать, что у детей желудочно-кишечное расстройство может быть единственным начальным проявлением инфекции COVID 19.
Кантер М.И.
Врач педиатр высшей категории
Отравление у детей
Во всем мире количество острых отравлений неуклонно растет, эту ситуацию называют «ползучей катастрофой». В связи с широким распространением в окружающей среде различных химических и фармакологических препаратов все больше детей поступает в токсикологические отделения с диагнозом острого экзогенного отравления.
Другая, еще более серьезная, причина – легкомысленное отношение матери к здоровью собственного ребенка, ее невнимательность и расчет на русский “авось”.
Годовалый малыш проснулся рано и вылез из кроватки. Мама одела его и пустила на “свободный выпас”, а сама легла досыпать.
Скажете: такого не может быть? К сожалению, может, как и все остальные случаи из личной врачебной практики.
Малыш, оставшись без присмотра, с удовольствием хозяйничал на кухне, рассыпал крупу, разлил масло, а потом забрался на стул и достал с полочки бабушкин клофелин. Через час, когда проснулась мама, спал уже малыш, зажав в кулачке флакончик с таблетками.
В гости к маме пришла подружка, с которой давно не виделись. Накопилось столько новостей, требующих немедленного обсуждения за чашкой кофе и сигаретой. Но ведь пассивное курение вредно для ребенка. Поэтому его оставили в комнате, а сами удалились на кухню. Сколько длился перекур, неизвестно. Мама утверждает, что совсем недолго. Но малышу хватило времени, чтобы из сумки гостьи достать противозачаточные таблетки и полакомиться ими.
Двухлетняя девочка играла на полу с игрушками и вдруг там же на полу уснула. Мама перенесла ее в кроватку, и занялась домашними делами, довольная, что ребенок не мешает. Через какое-то время мать обратила внимание, что сон девочки беспокоен, она плачет, не просыпаясь, производит беспорядочные движения конечностями, словно отбиваясь от кого-то.
Врач скорой помощи заподозрил медикаментозное отравление, и на полу среди игрушек был обнаружен пузырек с амитриптилином (применяется при депрессиях). Беспокойное поведение ребенка объяснялось возникновением галлюцинаций.
Мама налила в чайник “Антинакипин” и оставила на ночь, чтобы растворился весь осадок. Когда рано утром малыш потребовал законную бутылочку, полусонная мама развела молочную смесь водой из злополучного чайника и дала ребенку. Спохватилась она, лишь заметив, что смесь в бутылочке свернулась хлопьями. А за это время малыш уже успел отхлебнуть изрядную дозу.
Подобных примеров можно привести тысячи.
Но есть и другие случаи, когда мама собственной рукой превышает дозу лекарства или по ошибке дает ребенку другое средство.
В каждой семье есть аптечка с набором самых необходимых и, казалось бы, безобидных лекарств. Но так ли они безобидны?
Еще в XYI веке врач и естествоиспытатель Парацельс сказал: «Яд от лекарства отличает только доза.»
Известно ли вам, что широко рекламируемые и любимые родителями «Калпол», «Панадол», «Тайленол»и другие лекарства на основе парацетамола уже в дозе, лишь в два раза превышающей разовую, оказывают токсическое влияние на печень, а десятикратное превышение разовой дозы вызывает почечную недостаточность? Не слишком ли тяжелая расплата за бесконтрольное употребление «сиропа с ароматом клубники»?
Знакомые всем препараты димедрол, супрастин, пипольфен, кроме аллергического, обладают успокаивающим и снотворным действием, что делает их весьма популярными у некоторых родителей.
Желая, чтобы ребенок поспал подольше в выходной или праздничный день, мама дает малышу димедрол в повышенной дозе.
Вопреки ожидаемому результату ребенок не засыпает, и получает еще одну таблеточку. После этого ребенок не только не успокаивается, но напротив, становится возбужденным, не находит себе места в кроватке, отбивается от кого-то невидимого руками, извивается, плачет. Кожа у него покраснела и стала сухой, зрачки расширились, сердечко бьется учащенно. И виной всему стала передозировка димедрола.
У грудничка насморк. Он не может сосать грудь, плохо спит. Доктор назначил малютке сосудосуживающие капли в нос: нафтизин, галазолин или санорин. После первой же процедуры малыш свободно задышал носом, хорошо поел и спокойно заснул. Довольная мама стала закапывать ему капли перед каждым кормлением, а потом еще перед тем, как уложить спать. К вечеру ребенка словно подменили: он стал вялым, сонливым, отказывался от еды и просился в кроватку. Кожа стала бледной, холодной, усилилось потоотделение. Измерив температуру, мама пришла в ужас: 34,7 С. Так интенсивное лечение насморка привело к отравлению малыша.
Все чаще сосудосуживающие капли выпускаются в пластиковых флаконах, снабженных носиком-капельницей. Делается это для удобства потребителей: снял колпачок, надавил на податливые стенки, закапал лекарство в нос, и никакой возни с пипеткой. Для маленьких детей такой способ не годится, так как, применив усилие, можно впустить лекарство струей, значительно превысив дозу. Воспользуйтесь обычной пипеткой, набирая в нее столько капель, сколько назначил врач.
У ребенка многократная рвота, и мама, вместо того, чтобы пригласить врача, два дня подряд дает ему церукал («Я знаю, что он останавливает рвоту»). А о побочных действиях этого препарата, так же, как и о нежелательности его применения у детей до 14 лет, она и понятия не имеет. Поэтому, когда на 3-й день у ребенка появились насильственные движения в конечностях и мышцах шеи (переразгибание рук, непроизвольные повороты головы в сторону) и судорожные подергивания (гримасы) лицевой мускулатуры, мама очень удивилась и вызвала скорую помощь. Едва взглянув на мальчика, врач скорой помощи спросил: «Церукал давали?», и, получив утвердительный ответ, приступил к промыванию желудка через зонд.
К сожалению, отравления у детей не ограничиваются лекарственными средствами. В быту нас окружают химические вещества, призванные улучшить и облегчить нашу жизнь. Сколько бед и несчастий принесла и еще принесет детям уксусная эссенция, используемая в каждой семье для домашнего консервирования!.Ни в одной стране мира не выпускается уксусная кислота такой концентрации для бытовых целей, а у нас — пожалуйста, пей — не хочу.
Ни педантичной немке, ни легкомысленной француженке, ни дисциплинированной американке не придет в голову перелить ядовитое вещество в бутылку из-под «Пепси» или «Фанты», а у нас сплошь и рядом причиной отравления малышей является пренебрежение элементарными правилами хранения моющих и дезинфицирующих средств и предметов бытовой химии.
«Как же так получилось? — сокрушается мама, — ведь я же написала на бутылке, что здесь бензин».
Но малыш читать не умеет, зато хорошо помнит, что вчера на прогулке папа наливал ему вкусную водичку из такой бутылки.
У детей до одного года двигательная активность и поле деятельности ограничены кроваткой или манежем. Самостоятельно достать и проглотить лекарства или токсические вещества они не могут. Поэтому причина отравлений у малышей первого года жизни — это невнимательность и беспечность родителей, когда, перепутав посуду, они дают ребенку вместо воды спиртные напитки или другие токсические вещества; вместо капель для носа закапывают глазные капли с клофелином; выполняя назначения врача, превышают дозу лекарств, а нередко лечат ребенка самостоятельно, не советуясь с врачом, полагаясь на собственные знания или советы подруг.
Способность малыша к самостоятельному передвижению увеличивает риск несчастных случаев, в том числе и отравлений. Недоступных мест для ребенка становится все меньше, а предметов и веществ с привлекательным видом все больше. Разве можно пройти мимо пузырька с такими красивыми разноцветными таблетками? Надо немедленно достать их и попробовать. О, да они еще и в сладкой оболочке, настоящие конфеты!
Всегда помните о том, что ребенок «познает мир через рот». Этим обстоятельством и объясняется наибольшее количество отравлений в группе детей 2‑го и 3‑го лет жизни.
Добавьте сюда неряшливость матери в быту, небрежность взрослых при хранении лекарств и химических веществ, и картина будет полной.
Судьба ребенка с острым отравлением нередко зависит от правильного поведения матери или окружающих. Что должна сделать мать, если ребенок принял какое-то лекарственное или химическое вещество?
Если факт приема ядовитого вещества установлен, немедленно вызывайте скорую помощь, а до приезда бригады освободите ротовую полость ребенка от таблеток, которые он не успел проглотить, постарайтесь прополоскать ему рот и напоить большим количеством воды (до 200мл) с двумя растолченными таблетками активированного угля или другого адсорбента, например, полифепана (1—2 чайные ложки).
Не поите ребенка молоком, так как некоторые яды являются жирорастворимыми, и жир, содержащийся в молоке, ускорит всасывание яда.
Попробуйте собрать и сосчитать оставшиеся таблетки, прикиньте, сколько таблеток успел проглотить малыш. Каждому ясно, чем больше доза, тем тяжелее отравление, тем серьезнее прогноз.
Но не стоит успокаиваться, если не досчитались “всего одной” таблетки. Некоторые лекарственные препараты обладают таким сильным и быстрым действием, что и одна таблетка может привести к тяжелым нарушениям жизненно важных функций. К таким препаратам относятся нитроглицерин, аминазин, дигоксин, гемитон, клофелин, амитриптилин.
Ни в коем случае не вызывайте рвоту у ребенка, если отравление произошло концентрированной кислотой или едкой щелочью, вызывающими ожоги полости рта, глотки и пищевода. Едкое вещество при прохождении в обратном направлении неизбежно увеличит площадь и глубину ожога, а также может попасть в дыхательные пути. Постарайтесь напоить ребенка водой (1,5 — 2 стакана), чтобы уменьшить концентрацию едкого вещества в желудке.
Бытующее в народе мнение, что при отравлении кислотой надо пить щелочные напитки, а при отравлении щелочами — слабокислые растворы, неверно, так как образующийся в результате такой реакции углекислый газ является причиной перерастяжения желудка и ухудшения состояния ребенка.
Если отравление произошло газом или испарениями ядовитого вещества, ребенка срочно следует вывести из загазованного помещения, освободить от стесняющей одежды, очистить дыхательные пути от слизи и рвотных масс.
При попадании ядовитого вещества в глаза необходимо провести промывание глаз струей теплой воды с помощью шприца (без иглы) или резиновой груши в течение 5 минут.
Если отравляющее вещество попало на кожу, ребенка надо раздеть и тщательно промыть кожу теплой проточной водой с мылом, сначала обрабатывая загрязненные участки, а затем всю поверхность тела.
Порой факт приема ребенком лекарственных или химических веществ остается неизвестным матери или другим взрослым членам семьи, что существенно затрудняет диагностику, приводит к несвоевременному оказанию помощи, и ухудшает прогноз.
Настораживающим моментом, заставляющим мать подумать об отравлении, является изменение поведения ребенка: обычно активный и веселый, он вдруг становится вялым, сонливым, засыпает в неурочное время. Сон такой глубокий и крепкий, что его невозможно разбудить. Или, наоборот, во сне ребенок совершает активные движения, ползает по кровати, отбивается от кого-то руками и ногами, плачет, кричит, не просыпаясь. Такое поведение свидетельствует о галлюцинациях. Могут возникнуть судороги, потеря сознания.
Подумайте об отравлении, если…
— у вашего малыша насморк, и вы, не жалея лекарства, закапываете ему в нос сосудосуживающие капли, а ребенок становится вялым, отказывается от еды и просится спать;
— ребенок вдруг становится дурашливым, смешливым без причины, его «штормит», т.е. шатает в стороны при ходьбе, он натыкается на предметы, спотыкается на ровном месте;
— среди полного здоровья внезапно ухудшается состояние ребенка, нарушается сознание, появляются судороги, а признаки острого воспалительного заболевания отсутствуют.
Вызывайте скорую помощь и расскажите о своих наблюдениях и подозрениях врачу. Чем раньше вы это сделаете, тем лучше для ребенка.
Неужели ничего нельзя сделать, чтобы уберечь детей от воздействия токсических веществ? Можно и даже нужно!
Профилактика отравлений чрезвычайно проста и не требует от родителей ни моральных, ни материальных затрат.
Лекарства должны храниться в недоступном для ребенка месте. Периодически устраивайте ревизию в домашней аптечке и освобождайтесь от ненужных, с истекшим сроком годности, со стершейся надписью лекарств. Не держите лекарства «под рукой» в косметичке, в кармане, в сумочке. Ваш юный следопыт отыщет их везде и попробует «на зуб».
Не держите лекарства «под рукой» в косметичке, в кармане, в сумочке. Ваш юный следопыт отыщет их везде и попробует «на зуб».
Если во время болезни вы даете ребенку таблетки или витамины, никогда не называйте их «конфетками».
Чистящие и моющие средства, аэрозоли для борьбы с насекомыми, пятновыводители и растворители, технические жидкости храните в закрытом помещении или в запертом на ключ шкафу.
Не допускается переливание потенциально ядовитых веществ в тару из-под пищевых продуктов.
Жидкость для снятия лака, дезодоранты, косметические лосьоны должны храниться на высокой полке, куда ребенок не сможет добраться даже со стула.
Не оставляйте в рюмках недопитые алкогольные напитки. Пока вы провожаете гостей, дети могут продолжить праздничное застолье, следуя вашему примеру.
Не держите в доме ядовитые растения, а на прогулке не разрешайте малышу пробовать «красивые ягодки» с деревьев и кустарников.
Все вышесказанное в большей мере относится к малышам, отравления которых носят, в основном, случайный характер.
Что делать, если у ребенка началась рвота: инструкция для родителей
https://ria.ru/20201218/rvota-1589979048.html
Что делать, если у ребенка началась рвота: инструкция для родителей
Что делать, если у ребенка началась рвота: инструкция для родителей
Рвота у ребенка — это защитный процесс, который запускается при различных обстоятельствах и болезнях в организме. Как оказать первую помощь — в материале РИА… РИА Новости, 18.12.2020
2020-12-18T20:58
2020-12-18T20:58
2020-12-18T20:58
евгений комаровский
здоровье — общество
дети
/html/head/meta[@name=’og:title’]/@content
/html/head/meta[@name=’og:description’]/@content
https://cdn21.img.ria.ru/images/07e4/0c/12/1589970554_0:0:3072:1728_1920x0_80_0_0_a5af72b3e56a73f1f574745a00c83e2d. jpg
jpg
МОСКВА, 18 дек — РИА Новости. Рвота у ребенка — это защитный процесс, который запускается при различных обстоятельствах и болезнях в организме. Как оказать первую помощь — в материале РИА Новости.Как вести себя родителям, если у ребенка возникла рвотаЕсли приступ рвоты у ребенка был разовым, необильным, и есть основания полагать, что его причиной стало переедание, укачивание или стресс, то, возможно, прямой необходимости обращаться к врачу нет. Во всех остальных случаях требуется консультация медика.Причины рвоты у детейСтоит учитывать, что рвотный центр у несовершеннолетнего более чувствителен, чем у взрослого. Растущий организм способен давать реакцию и на различные запахи, незнакомые вкусы, а также нервное напряжение.Виды рвоты у ребенкаРазличные обстоятельства могут стать причиной рвоты у детей. Отталкиваясь от них, выделяют несколько видов симптомов.Наиболее часто родители отмечают рвоту с желчью у ребенка. Так бывает, если он переел, отравился или же в его рацион включена нездоровая пища — жареное, острое, жирное. В таком случае могут быть одновременно рвота и диарея у ребенка.Признаком инфекции, заболеваний центральной нервной системы, обострения гастрита может быть рвота с примесью слизи. Но самое опасное — когда в ней присутствует кровь. Вероятно, у ребенка поражена слизистая ЖКТ, а значит, ему срочно требуется госпитализация.Определить наверняка разновидность рвоты и то, что ее вызывает, может только квалифицированный врач, потому при появлении симптомов следует обратиться к специалисту.Что делать и как остановить рвоту у ребенкаЕсли у ребенка рвота и температура, болит живот или голова, появилась сыпь и признаки обезвоживания, то нужно срочно вызвать врача.По мнению специалиста, нарушение водно-солевого обмена — это самое опасное при рвоте и представляет особую угрозу для детей до года. Организм новорожденного состоит из воды на 75%, старше 1 месяца — на 60%, поэтому рвота может приводить к обезвоживанию и вместе с потерей электролитов (калия, натрия). Выраженное обезвоживание ведет в первую очередь к нарушению со стороны ЦНС: ребенок становится раздражительным, а затем — вялым, дезориентированным. При осмотре можно заметить, что кожа и слизистые сухие, а пульс — слабый. В таком случае нужно экстренно вызвать бригаду «скорой».Во время приступов рвоты ребенок должен лежать на боку или находиться в другом удобном для него положении, которое не позволит ему захлебнуться выходящими массами. После рвоты рот нужно прополаскивать.Как отмечает детский доктор Евгений Комаровский, при рвоте ребенку нужно давать пить часто и маленькими порциями — несколько глотков.Только квалифицированный врач может сказать родителям, как и чем остановить рвоту у ребенка, и назначить для этого необходимые медикаменты и процедуры. Самостоятельно решать, что дать ребенку от рвоты, лучше не стоит. И хотя народная медицина предлагает несколько способов, как остановить рвоту в домашних условиях, они могут только ухудшить ситуацию. За правильным лечением нужно обращаться к специалисту.ПрофилактикаДля того, чтобы не «подцепить» бактериальные или вирусные инфекции, которые могут спровоцировать температуру и рвоту у ребенка, необходимо соблюдать правила гигиены: мыть руки, фрукты и овощи, не употреблять просроченные продукты.Также важно ограничить доступ маленького ребенка к аптечке, бытовой химии и отучить малыша класть в рот посторонние предметы.Кроме того, нужно ограничивать детей в употреблении чипсов, сухариков, попкорна и сладостей в большом количестве. При жалобах на боли в животе, нарушении стула важно обращаться к врачу и не заниматься самолечением.
Выраженное обезвоживание ведет в первую очередь к нарушению со стороны ЦНС: ребенок становится раздражительным, а затем — вялым, дезориентированным. При осмотре можно заметить, что кожа и слизистые сухие, а пульс — слабый. В таком случае нужно экстренно вызвать бригаду «скорой».Во время приступов рвоты ребенок должен лежать на боку или находиться в другом удобном для него положении, которое не позволит ему захлебнуться выходящими массами. После рвоты рот нужно прополаскивать.Как отмечает детский доктор Евгений Комаровский, при рвоте ребенку нужно давать пить часто и маленькими порциями — несколько глотков.Только квалифицированный врач может сказать родителям, как и чем остановить рвоту у ребенка, и назначить для этого необходимые медикаменты и процедуры. Самостоятельно решать, что дать ребенку от рвоты, лучше не стоит. И хотя народная медицина предлагает несколько способов, как остановить рвоту в домашних условиях, они могут только ухудшить ситуацию. За правильным лечением нужно обращаться к специалисту.ПрофилактикаДля того, чтобы не «подцепить» бактериальные или вирусные инфекции, которые могут спровоцировать температуру и рвоту у ребенка, необходимо соблюдать правила гигиены: мыть руки, фрукты и овощи, не употреблять просроченные продукты.Также важно ограничить доступ маленького ребенка к аптечке, бытовой химии и отучить малыша класть в рот посторонние предметы.Кроме того, нужно ограничивать детей в употреблении чипсов, сухариков, попкорна и сладостей в большом количестве. При жалобах на боли в животе, нарушении стула важно обращаться к врачу и не заниматься самолечением.
https://ria.ru/20200916/bolezn-1577320739.html
https://ria.ru/20201211/deti-1588797267.html
https://radiosputnik.ria.ru/20201203/komarovskiy-1587516443.html
https://ria.ru/20201013/prostuda-1579497053.html
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
2020
РИА Новости
internet-group@rian. ru
ru
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
Новости
ru-RU
https://ria.ru/docs/about/copyright.html
https://xn--c1acbl2abdlkab1og.xn--p1ai/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
https://cdn25.img.ria.ru/images/07e4/0c/12/1589970554_341:0:3072:2048_1920x0_80_0_0_9ae98e05cf0363d0af922a6fdd4e0b90.jpgРИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
РИА Новости
7 495 645-6601
ФГУП МИА «Россия сегодня»
https://xn--c1acbl2abdlkab1og.xn--p1ai/awards/
евгений комаровский, здоровье — общество, дети
МОСКВА, 18 дек — РИА Новости. Рвота у ребенка — это защитный процесс, который запускается при различных обстоятельствах и болезнях в организме. Как оказать первую помощь — в материале РИА Новости.
Как вести себя родителям, если у ребенка возникла рвота
— Если мы говорим о грудничке, то обязательно нужно обратиться за медицинской помощью. Если о ребенке постарше, то надо обращать внимание, есть ли другие симптомы (лихорадка, головные боли, боли в области живота, сыпь), которые свидетельствуют о возникновении серьезного заболевания. При их наличии также нужно вызывать медиков, — рассказала РИА Новости доцент кафедры пропедевтики внутренних болезней мединститута ТулГУ, кандидат медицинских наук, педиатр Виктория Соболенкова.Если приступ рвоты у ребенка был разовым, необильным, и есть основания полагать, что его причиной стало переедание, укачивание или стресс, то, возможно, прямой необходимости обращаться к врачу нет. Во всех остальных случаях требуется консультация медика.
Причины рвоты у детей
— Рвота — это частый симптом заболеваний желудочно-кишечного тракта. Чаще всего она связана с инфекцией — вирусной или бактериальной. Однако может быть и при лихорадке, подъеме артериального давления, остром пиелонефрите. Также рвота у ребенка без температуры способна возникать при острой хирургической патологии (например, аппендиците), укачивании, интоксикации после приема лекарств, — отметила Виктория Соболенкова.
Чаще всего она связана с инфекцией — вирусной или бактериальной. Однако может быть и при лихорадке, подъеме артериального давления, остром пиелонефрите. Также рвота у ребенка без температуры способна возникать при острой хирургической патологии (например, аппендиците), укачивании, интоксикации после приема лекарств, — отметила Виктория Соболенкова.
Стоит учитывать, что рвотный центр у несовершеннолетнего более чувствителен, чем у взрослого. Растущий организм способен давать реакцию и на различные запахи, незнакомые вкусы, а также нервное напряжение.
16 сентября 2020, 14:31
Врач назвала симптомы редкой болезни у детейВиды рвоты у ребенка
Различные обстоятельства могут стать причиной рвоты у детей. Отталкиваясь от них, выделяют несколько видов симптомов.
— Для грудных детей характерен синдром срыгивания. Он может сопровождаться рвотой без симптомов острого заболевания и не приводить к расстройству общего состояния малыша, — отметила эксперт.
Наиболее часто родители отмечают рвоту с желчью у ребенка. Так бывает, если он переел, отравился или же в его рацион включена нездоровая пища — жареное, острое, жирное. В таком случае могут быть одновременно рвота и диарея у ребенка.
11 декабря 2020, 16:13Распространение коронавирусаВрач рассказал об особенностях коронавируса у детейПризнаком инфекции, заболеваний центральной нервной системы, обострения гастрита может быть рвота с примесью слизи. Но самое опасное — когда в ней присутствует кровь. Вероятно, у ребенка поражена слизистая ЖКТ, а значит, ему срочно требуется госпитализация.
Определить наверняка разновидность рвоты и то, что ее вызывает, может только квалифицированный врач, потому при появлении симптомов следует обратиться к специалисту.
Что делать и как остановить рвоту у ребенка
Если у ребенка рвота и температура, болит живот или голова, появилась сыпь и признаки обезвоживания, то нужно срочно вызвать врача.
— До приезда медиков важно проводить оральную регидратацию: отпаивать водой или средствами для восстановления водно-электролитного баланса, например, «Регидроном» или «Адиарином Регидро», — пояснила Виктория Соболенкова.
По мнению специалиста, нарушение водно-солевого обмена — это самое опасное при рвоте и представляет особую угрозу для детей до года. Организм новорожденного состоит из воды на 75%, старше 1 месяца — на 60%, поэтому рвота может приводить к обезвоживанию и вместе с потерей электролитов (калия, натрия).
3 декабря 2020, 15:01
Доктор Комаровский назвал самые глупые советы по лечению коронавирусаВыраженное обезвоживание ведет в первую очередь к нарушению со стороны ЦНС: ребенок становится раздражительным, а затем — вялым, дезориентированным. При осмотре можно заметить, что кожа и слизистые сухие, а пульс — слабый. В таком случае нужно экстренно вызвать бригаду «скорой».
Во время приступов рвоты ребенок должен лежать на боку или находиться в другом удобном для него положении, которое не позволит ему захлебнуться выходящими массами. После рвоты рот нужно прополаскивать.
Как отмечает детский доктор Евгений Комаровский, при рвоте ребенку нужно давать пить часто и маленькими порциями — несколько глотков.Только квалифицированный врач может сказать родителям, как и чем остановить рвоту у ребенка, и назначить для этого необходимые медикаменты и процедуры. Самостоятельно решать, что дать ребенку от рвоты, лучше не стоит. И хотя народная медицина предлагает несколько способов, как остановить рвоту в домашних условиях, они могут только ухудшить ситуацию. За правильным лечением нужно обращаться к специалисту.
13 октября 2020, 11:00Это надолго»Это надолго»: что сделать, чтобы дети меньше простужались?Что нужно знать родителям, чтобы пережить осень с детьми? Как «укрепить» иммунитет дошкольника и почему частые сопли — это нормально? Что делать с аденоидами? В чём вред «полезных трав» и растительных препаратов? Спасут ли от частых простуд иммуномодуляторы, увлажнители воздуха, витамин D и закаливание? Разбираем (не)мифы о детском иммунитете.Профилактика
Для того, чтобы не «подцепить» бактериальные или вирусные инфекции, которые могут спровоцировать температуру и рвоту у ребенка, необходимо соблюдать правила гигиены: мыть руки, фрукты и овощи, не употреблять просроченные продукты.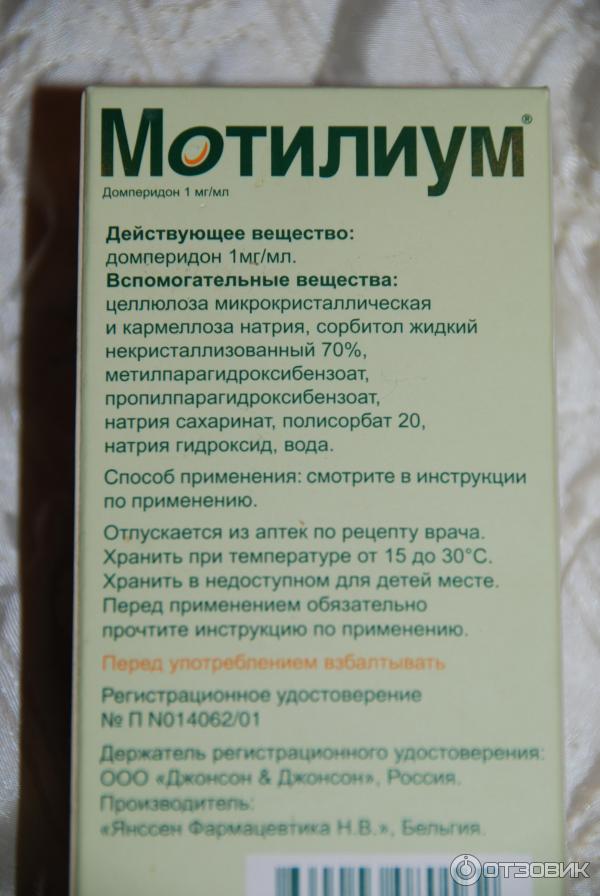
Также важно ограничить доступ маленького ребенка к аптечке, бытовой химии и отучить малыша класть в рот посторонние предметы.
Кроме того, нужно ограничивать детей в употреблении чипсов, сухариков, попкорна и сладостей в большом количестве. При жалобах на боли в животе, нарушении стула важно обращаться к врачу и не заниматься самолечением.
Лечение рвоты у детей в клинике
Что такое рвота.
Рвота это симптом, который характеризуется быстрым резким рефлекторным опорожнением желудка и тонкого кишечника через рот и нос. За возникновение рвоты отвечает головной мозг, где есть специальный рвотный центр.
Рвота не является самостоятельным заболеванием – этот симптом , сигнал для родителей, что ребенка необходимо показать врачу. Есть множество состояний и заболеваний, которые сопровождаются рвотой. Даже если взрослым кажется, что они знают точно, почему ребенка рвет, лучше получить подтверждение своих предположений у специалиста.
Как вести себя родителям, если у ребенка возникла рвота:
- Нельзя оставлять ребенка без присмотра взрослых, если его вырвало. Рвота может повториться. Есть риск, что рвотные массы попадут в дыхательные пути.
- Если ребенок первого года жизни, его нужно держать на руках вертикально немного наклонив вперед.
- Если ребёнок старше года лежит – уложить его на бочок, голову положить на подушку.
- После рвоты нужно помочь ребенку – промыть ротовую полость водой , в нос – закапать капли с морской водой или физиологический раствор в небольшом количестве, при этом держать голову ребенка в полувертикальном положении . Если ребенок старше года, нужно дать несколько глотков воды. Ребенка постарше можно попросить прополоскать рот водой.
- Не нужно сразу давать ребенку лекарства, и поить большим количеством воды. Не кормить, до определения причины рвоты.
Возраст очень важен для определения возможных причин рвоты у ребенка.
Повторная обильная рвота у детей первых 2-х месяцев жизни у может говорить о наличии аномалии развития пищеварительного или дыхательного тракта, а также о врожденных болезнях обмена веществ. Еще одной причиной частой рвоты у детей первых месяцев жизни может быть гастроэзофагальный рефлюкс. Лечащий доктор будет исключать именно эти причины.
Еще одной причиной частой рвоты у детей первых месяцев жизни может быть гастроэзофагальный рефлюкс. Лечащий доктор будет исключать именно эти причины.
Самая благоприятная причина рвоты у новорожденных – это переедание. Ребенок первые месяцы жизни не знает чувства насыщения, его беспокоят колики, что является нормой физиологического развития. Когда ребенок сосет грудное молоко, улучшается перистальтика кишечника, легче отходят газы. У кормящей мамы на первых месяцах жизни ребёнка страх, что молока не хватает, и, когда ребенок беспокоится, кричит, он сразу получает грудное молоко. При переполнении желудка может возникать рвота. После такой рвоты ребенок веселый, активный. Стул, аппетит не нарушены. Ребенок активно прибавляет в весе. Однако решение, стоит ли беспокоиться по поводу такой рвоты, принимает врач, наблюдающий ребенка.
Рвота у ребенка раннего возраста без повышения температуры может быть однократной рефлекторной реакцией на какой-то раздражитель: малыш поперхнулся, сильно закашлялся или съел что-то невкусное, сильно испугался и долго плакал. Если реакция на пищевые, вкусовые раздражители повторяется, наблюдающий ребенка врач должен об этом знать, возможно, потребуется дополнительное обследование малыша в плановом порядке.
Малыша укачивает в машине – постарайтесь не кормить и не поить ребенка за 2 часа до выезда. В салоне во время путешествия не должно быть жарко. Будьте готовы остановиться по требованию и погулять — сделать перерыв. Если рвота при поездках многократная, предстоит длительное путешествие лечащий врач подберет препарат от укачивания разрешенный детям в данном возрасте, подберет дозу.
Рвота при остром кишечным инфекционным заболевании.
Одной из наиболее часто встречающихся причин рвоты у детей в различном возрасте, может быть острое кишечное инфекционное заболевание. Оно может быть вызвано вирусом (ротавирус, норовирус и другие энтеровирусы) или бактерией (сальмонелла, шигелла, иерсиния, кампилобактер и другие бактерии, вызывающие острые гастроэнтериты). Передаются эти заболевания воздушно-капельным , контактным путем, через немытые руки . Бактериальная кишечная инфекция — попадает в организм еще и с некачественной, непромытой едой. Родителям, определить, что у ребенка инфекционное заболевание часто бывает сложно. Обычно накануне ребенок выглядит здоровым, у него может быть прекрасный аппетит. Если ребенок посещает детский сад или школу нужно узнать, нет ли заболевших детей с такими же симптомами в течение последних 7 дней, возможно, у кого-то из взрослых в семье недавно отмечалась тошнота и диарея – у взрослых вирусные кишечные заболевания могут протекать легче.
Передаются эти заболевания воздушно-капельным , контактным путем, через немытые руки . Бактериальная кишечная инфекция — попадает в организм еще и с некачественной, непромытой едой. Родителям, определить, что у ребенка инфекционное заболевание часто бывает сложно. Обычно накануне ребенок выглядит здоровым, у него может быть прекрасный аппетит. Если ребенок посещает детский сад или школу нужно узнать, нет ли заболевших детей с такими же симптомами в течение последних 7 дней, возможно, у кого-то из взрослых в семье недавно отмечалась тошнота и диарея – у взрослых вирусные кишечные заболевания могут протекать легче.
Острая кишечная инфекция может сопровождаться повышением температуры до первого приступа рвоты, а в некоторых случаях температура повышается уже после многократной рвоты. Боли в животе и диарея при этих заболеваниях могут присоединиться потом, также как и слабость.
Важно, что у детей первых 3-х лет жизни обезвоживание может наступить очень быстро, после 2-3 разовой рвоты за короткий промежуток времени. Все рекомендации по выпаиванию ребенка дает врач. Он оценивает степень обезвоживания и расписывает график выпаивания солевыми растворами и сорбентами. Ребенок постарше после рвоты будет просить пить, нужно поить маленькими порциями по 1-2 глотка и делать перерывы между питьем 15-20 минут, пока состояние ребенка не оценит доктор.
Кроме инфекций, вызывающих кишечную инфекцию, любые острые инфекционные заболевания , которые сопровождаются интоксикацией и резким повышением температуры, могут сопровождаться рвотой, которая может быть на фоне озноба, головной боли, после рвоты облегчения состояния ребенка не отмечается.
У ребенка первых трех лет жизни, который переносит острую респираторную инфекцию, скопление отделяемого из носа может вызвать однократную рвоту слизью. Это спонтанное очищение верхних дыхательных путей. Если промыть носик каплями с морской водой – носовое дыхание становится свободным, такая рвота приносит облегчение ребенку.
При коклюше и паракоклюше рвота у детей возникает на высоте длительного сухого приступообразного кашля
Многократная рвота без тошноты, на фоне головной боли – это тревожный признак. Рвота может быть вызвана мозговыми нарушениями.
Рвота может быть вызвана мозговыми нарушениями.
У ребенка, который ударился головой, рвота может возникнуть сразу или в течение нескольких часов, а иногда и в течение первых-2-х суток после травмы. Ребенка должен обязательно осмотреть педиатр, невролог и офтальмолог по необходимости. Дополнительное обследование назначается в зависимости от степени тяжести. Осмотр должен быть в первые сутки после падения.
Рвота может сопровождать заболевания, требующие хирургического вмешательства. При таких состояниях чаще первично возникает боль в животе, после рвоты боль не проходит.
Дети с момента, когда начинают ползать, с удовольствием изучают окружающий мир через вкусовые ощущения. Очень интересно попробовать все что блестит и оставлено на полочках и на полу. Поэтому, если у здорового маленького ребенка внезапно возникла рвота, причиной этому может быть инородное тело в пищеводе. Чаще это дети до 5 лет, ребенок при этом беспокоен, плачет, может жаловаться на боль, не уточняя, где она, или показывать на грудную клетку.
Что делать, если у ребенка рвота.
Если у ребенка случилась рвота, прежде всего, необходимо определить, нужно ли срочно вызвать скорую помощь или у родителей есть время, чтобы самим доехать до врача с ребенком.
Тревожные признаки, при появлении которых, необходимо вызвать «Скорую медицинскую помощь»:
- Примесь крови в рвотных массах, или ротные массы цвета «кофейной гущи»,
- У детей первых месяцев жизни примесь желтого или зеленого цвета в рвотных массах
- Рвота на фоне высокой температуры, головной боли, слабости, выраженного снижения активности ребенка
- Рвота, возникающая в течение первых 2 суток после падения ребенка, травмы головы
- Многократная рвота –3-4 раза в течение 2-х часов, особенно у детей первых 3-х лет жизни. У маленьких детей обезвоживание развивается крайне быстро.
- Рвота на фоне сильной боли в животе или внезапно возникшего выраженного беспокойства, резкого крика ребенка.

Принимаем детей с рождения до 18 лет.
Какое лекарство от рвоты и тошноты для детей выбрать
Рвота — не самостоятельное заболевание, а симптом патологического процесса. Возникает чаще при проникновении в пищеварительный тракт ребенка инфекций и токсинов. Это своеобразная защитная реакция организма, проявляющаяся в виде рефлекторного извержения через нос или рот содержимого желудка. В большинстве случаев рвота у детей является результатом острой кишечной инфекции и отравления.
Причины и симптомы
Из-за того, что у маленьких детей пищеварительная система сформирована не до конца, такие проявления как рвота и понос у них возникают часто. Такое состояние особенно опасно для детей младше 3 лет. Поэтому нельзя пытаться самостоятельно лечить ребенка с такими симптомами.
Рвотный рефлекс регулируется специальным центром в продолговатом мозге. Этот процесс сопровождается активным сокращением брюшной полости и расширением пищевода. При этом желудок расслабляется и выталкивает то, что там находится вверх по пищеводу.
Чаще всего причиной рвоты у детей становится пищевое отравление, когда микробы попадают в организм ребенка через молочные или мясные продукты, овощи или фрукты, лекарства и химические вещества. Также этот симптом может наблюдаться при некоторых инфекционных заболеваниях, в особенности при ротавирусе. Среди других причин рвоты у детей можно отметить следующие:
- интоксикация организма;
- тяжелые заболевания почек;
- болезни органов желудочно-кишечного тракта;
- травмы головы;
- неврологические нарушения.
Непосредственно рвота сопровождается такими ощущениями, как: вялость, слабость, озноб, бледность кожи, боль в желудке, прерывистость дыхания, учащенное сердцебиение. Чем младше ребенок, тем более опасны последствия рвоты. В первую очередь, присутствует риск обезвоживания — состояния, угрожающего его жизни.
Важно знать, что однократная рвота без иных проявлений недостаточное
основание для беспокойства родителей.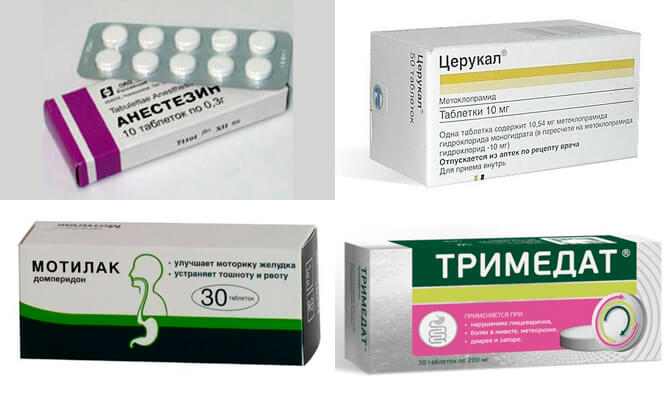 Таким способом организм очищается от тех
элементов, которые не были переварены. В то время как многократная рвота с
сопутствующей симптоматикой не должна оставаться без внимания родителей. В этом
случае для предотвращения тяжелых осложнений врач подберет лекарство в
соответствии с возрастом.
Таким способом организм очищается от тех
элементов, которые не были переварены. В то время как многократная рвота с
сопутствующей симптоматикой не должна оставаться без внимания родителей. В этом
случае для предотвращения тяжелых осложнений врач подберет лекарство в
соответствии с возрастом.
Следует обратиться за врачебной помощью в следующих случаях:
- ребенок в возрасте от 0 до 3 лет;
- рвота протекает с повышением температуры тела;
- рассматриваемый симптом сопровождается диареей и болью в животе;
- в рвотных массах присутствует кровь или желчь;
- у других членов семьи одновременно проявились подобные симптомы.
Медикаментозное лечение рвоты и поноса у детей
Формирование рвотного рефлекса происходит за счёт химического или механического раздражения рецепторов слизистой глотки, языка желудка, кишечника. Также пусковым механизмом становятся нервные импульсы, передаваемые по нервным волокнам к рвотному центру в головном мозге. Нередко рвота наступает вследствие перевозбуждения лабиринтного аппарата. Поэтому препараты от рвоты должны воздействовать и на рвотный центр и вестибулярный аппарат.
Фото: Kaspars Grinvalds / Shutterstock.comПротиворвотная терапия у детей должна соответствовать определенным требованиям. Выбор лекарственного средства осуществляется в соответствии с причиной возникновения заболевания. Лечение при рвоте и поносе у ребенка должно быть направлено на вывод токсинов из организма, снижение активности перистальтики пищеварительного тракта, восстановление нормальной микрофлоры кишечника, устранение рвоты и воспалительного процесса в пищеварительной системе, восстановление потерянной жидкости. Для этого назначаются следующие группы препаратов:
- Противорвотные средства — антиэметики. Для остановки рвотных позывов.
- Энтеросорбенты. Для выведения из организма отравляющих веществ, вызывающих интоксикацию и рвоту.
- Пробиотики. Пре5дназначены для восстановления баланса микрофлоры к кишечнику, которая была нарушена после диареи.
- Ферментные средства. Для восстановления работы пищеварительного тракта и облегчении переваривания пищи.
- Антиперистальтические лекарства.
Часто у детей наблюдаются сочетание рвоты с поносом. Это свидетельствует о нарушении работы пищеварительной системы, а также интоксикации организма. Когда помимо рвоты у ребенка наблюдается понос обязательно нужно восполнить потерянную жидкость. Это достигается путем приема электролитных растворов – Регидрон, Глюкосолан, Дисоль.
Специальные лекарства от поноса детям назначают с осторожностью — только когда наблюдается неукротимая диарея. Их прием может вызвать стойкий запор и даже привести к кишечной непроходимости. Поэтому врач подбирает препараты, не оказывающие такого побочного эффекта. Это могут быть содержащие цинк средства, например, Цинктит. Он является биологически активной добавкой.
Лекарства для лечения рвоты у детей
| Название препарата | Форма выпуска | Кому подходит | Действие |
| Домперидон | Таблетки | Дети старше 5 лет | Противорвотное средство |
| Церукал | Таблетки, раствор для в/м инъекций | От 2 лет | Блокирует рвотный центр |
| Мотилиум | Таблетки, суспензия для приема внутрь | С рождения | Устраняет тошноту и рвоту, вздутие живота |
| Но-Спазм | Таблетки, сироп | С рождения | Снимает спазмы гладкой мускулатуры органов ЖКТ |
| Риабал | Сироп, таблетки | С рождения | Устраняет рвоту и спазмы в желудке |
Лекарства от рвоты
Непосредственно влияющие на рвотный рефлекс препараты различаются по направленности действия на центральную нервную систему:
- Дофаминергические.
- Антихолинергические.
- Серотонинергические.
- Блокаторы Н1 гистаминовых рецепторов.
Антагонисты дофамина подавляют рвотный рефлекс у ребенка, воздействуя на специальный центр в головном мозге. Принято выделять два механизма действия этих препаратов: центральный и прокинетический. Первый блокирует в продолговатом мозге рвотный центр, второй способствует активизации нормальной моторики пищеварительного тракта. Лекарства этой фармакологической группы назначаются, когда рвота возникает в результате желудочно-кишечных расстройств, сопровождающихся замедление перистальтики и пищеварения. К таковым относятся токсическая инфекция, гастрит, гастроэзофагеальная рефлюксная болезнь.
К препаратам антагонистов дофамина разрешено приёму детьми относятся:
- Церукал.
- Метоклопрамид.
- Мотилак.
- Реглан.
- Мотилиум.
Антихолинергические лекарства против рвоты действует за счет повышения тонуса нижнего сфинктера пищевода. В результате этого рвотный рефлекс останавливается. Прием препаратов этой группы также помогает избавиться от болезненных мышечных спазмов в брюшной полости и оказывает седативное действие. Способствует подавлению повторных позывов к рвоте.
Из препаратов этой группы детям разрешен к применению раствор для перорального использования Риабал. Его назначают также при функциональных спазмах, возникающих у грудных детей после кормления. Давать его можно три раза в сутки из расчёта 1 мг на килограмм массы тела. Капли помогают снять боль в животе. Детям старше 6 лет подходит таблетированная форма лекарства.
Остановить рвоту также помогают антагонисты серотониновых рецепторов. Они передают нервные импульсы и блокируют рецепторы серотонина. Такой механизм действия предупреждает появление рвотных позывов. Препараты, относящиеся к данной фармакологической группе:
- Бимарал;
- Бромоприд.
- Ондансетрон.
Энтеросорбенты для лечения поноса и рвоты
Лекарственные средства этой группы связывают, поглощают и выводят через ЖКТ токсические элементы, образовавшиеся в результате интоксикации. Они назначаются, когда понос и рвота стали результатом инфекционных заболеваний, расстройств пищеварения или пищевых отравлений.
Некоторые лекарство такого действия допускается давать детям младше 2 лет. После приема сорбентов состояние ребёнка улучшается, нормализуется стул и проходит тошнота. Такой эффект обусловлен устранением токсинов. Лекарства безопасны для применения детьми, практически не вызывают побочных действий. Тем не менее их рекомендуется принимать по назначению и в рекомендуемой врачом дозировке. В педиатрической практике используются следующие из них:
- Энтеросгель.
- Полисорб.
- Смекта.
- Полифепан.
Энтеросгель имеет форму пасты. Препарат не только проводит токсины и яды из организма способствует восстановлению слизистой оболочки органов пищеварения. Назначается в качестве детоксикационного средства для лечения детей. Рекомендуется давать лекарство за 1 час до или через один час после еды. Дозировка для грудных детей составляет половина чайной ложки. Для них пасту разводят в грудном молоке или воде в объеме в 3 раза превышающем само лекарство. Кратность приема — 6 раз в день перед каждым кормлением. Для детей от 1 года до 5 лет — 0,5 столовой ложки 3 раза в день. Если возраст ребёнка от 5 до 14 лет, то им показана доза в 1 столовую ложку 3 раза в сутки. Продолжительность приема при остром кишечном отравлении составляет 3-5 дней.
Смекта — одно из наиболее популярных средств назначаемых для лечения детей при появлении у них тошноты, рвоты и диареи. Лекарство имеет форму порошка и перед применением его нужно растворить в небольшом количестве воды. На 1 пакетик приходится 50 жидкости. Детям первого года жизни в день можно давать не больше 2 пакетиков. В остальных случаях дозировка увеличивается до 4 пакетиков в сутки.
Полифепан выпускается в виде порошка в пакетиках. Детям в возрасте до 1 года дают по 1 ч. ложке за 1 час до еды. Пациентам от 1 года до 7 лет — 1 десертную ложку. Взрослые принимать по 1 столовой ложке за 60 минут до приема пищи. Порошок или гранулы необходимо предварительно развести в 100 мл воды. Длительность приема 10-15 дней.
Энтеросорбирующее средство Полисорб выпускается в форме суспензии для приема внутрь. Оно оказывает выраженное детоксикационное и сорбционное действие. Оно эффективно, когда причиной рвоты и диареи стали токсины и токсические вещества, ягоды и лекарственные препараты, пищевые аллергены.
Детская дозировка определяется в зависимости от веса ребенка:
- До 10 кг: 0,5-1,5 ч.л. в сутки, разделенные на 3 приема. Порошок развести в 30-50 мл воды.
- С 11 до 30 кг: 1 ч.л. на один прием. Растворить в 50 мл воды.
- 31-40 кг: по 2 ч.л. с горкой 3 раза в день. Растворить в 100 мл жидкости.
- От 41 и более: по 1 ст.л. на 100 мл воды на 1 прием (3 раза в сутки).
Несмотря на благотворное влияние энтеросорбентов при отравлении, их бесконтрольный и длительный прием приводит к чрезмерной утрате веществ, необходимых для полноценного функционирования детского организма.
Меры предосторожности при приёме противорвотных средств
Противорвотные для детей должен назначать только педиатр. Даже если в инструкции к препарату среди противопоказаний не указан детский возраст, давать его ребенку нельзя без согласования с врачом. Чем это опасно:
- Побочные эффекты. Механизм действия противорвотных препаратов основан на блокировке центральных рецепторов, запускающих рвотный рефлекс. Они могут спровоцировать появление таких реакций, как судороги, нарушение зрения, аритмия, головокружение, сонливость, нарушение стула, затруднение дыхания, аллергия и многие другие.
- Усиление интоксикации организма. При кишечных инфекциях и пищевом отравлении не рекомендуется подавлять рвоту, так как таким способом организм избавляется от ядовитых токсинов. Прием таких лекарств может осложнить течение болезни.
- Не действует на причину болезни. Бесконтрольный прием таких лекарств без выявления причины рвоты не поможет справиться с источником болезни.
Врач в индивидуальном порядке принимает решение о необходимости назначения антибактериальных препаратов детям. Для этого нужно осмотреть ребенка, оценить тяжесть состояния, выявить возможную причину возникновения рвотного рефлекса и после постановки предварительного диагноза определить схему лечения. Прием противорвотных лекарств показан при неукротимой рвоте у ребенка, что является угрожающим его жизни и здоровью состоянием. Оно развивается в результате патологий желудочно-кишечного тракта, неврологических нарушений или травм головы. Лечение, в зависимости от тяжести состояния ребенка проводится в стационаре или на дому.
Насколько полезен был этот пост?
Нажмите на звезду, чтобы оценить его!
Submit RatingСредний рейтинг / 5. Подсчет голосов:
Памятка родителям: выпаивание при кишечной инфекции
Первоклассные специалисты инфекционных отделений детской больницы №9 им. Г.Н.Сперанского специально для мам и пап разработали методическое пособие по своевременному избавлению от кишечной инфекции до обращения к специалисту. Если вы с ребенком оказались на даче, в походе, на отдыхе за рубежом или там, где не сразу можно попасть на прием к врачу, врачи подскажут, как действовать, чтобы малыш или подросток как можно скорее выздоровел.
Не допустить обезвоживания!
При частой рвоте, повышенной температуре и жидком стуле и нужно немедленно начинать дробное выпаивание. Лучше использовать растворы солей, сухие порошки для приготовления, которые продаются в аптеках. Солевые растворы, например регидрон, необходимо чередовать с кипяченой водой. Если ребенок капризничает, тогда можно также предложить ребенку некрепкий чай, минеральную воду без газа в разумных количествах (воздержитесь от сульфатной или магниевой, чтобы не усилить жидкий стул).
Как правильно поить? Даже несколько крупных глотков из стакана могут спровоцировать рвоту. Единственный способ восполнить дефицит воды – давать жидкость очень маленькими порциями. Грудничку – по одной чайной ложке подростку – по одной столовой ложке воды или солевого раствора, чередуя их. Интересно, что если заменить стакан ложкой, в большинстве случаев рвота прекращается. Младенцев можно выпаивать, используя шприц на 2-5 мл, разумеется, без иглы. Маленькие порции воды или раствора нужно вливать в ребенка каждые пять минут – не реже, иначе ребенку не удастся выпить нужный объем, но и не чаще, иначе жидкость не успеет усвоиться и ребенка вырвет.
Что не нужно делать?
Выпаивать ребенка соками, морсами и молочными продуктами. Ориентироваться на его жажду. Если малыш или подросток не хочет пить, его все равно нужно дробно и часто поить. Если он просить жидкости больше, не давайте – большой объем вызовет рвоту.
Когда бить тревогу?
Если у ребенка нарастает вялость и ему хочется все время дремать. Не стоит думать, что он устал – это тревожный признак нарастающего обезвоживания. Ни в коем случае не прерывайте выпаивание, чтобы дать ребенку отдохнуть. Тормошите и продолжайте поить до тех пор, пока ребенок вновь не станет бодрым. Если вялость и сонливость сохраняются, появились другие признаки обезвоживания – сухость губ и языка, долгое отсутствие мочеиспускания, непрекращающаяся рвота, «запавший» родничок у младенца, то в этом случае уже необходимо капельное внутривенное введение жидкости в стационарных условиях.
Необходимо обращать внимание на объем и частоту мочеиспусканий, характер стула. Если ребенок не мочится более 6-8 часов, необходим осмотр врача, так как при некоторых острых кишечных инфекциях возможно поражений почек. При появлении крови в стуле показано стационарное лечение.
Помните, что основная профилактика кишечных инфекций – личная гигиена, правильное приготовление и хранение пищи!
Лечение рвоты и диареи у детей
Родители часто не понимают, что делать, если у их детей начинается рвота и диарея. Дают ли они еще пить, потому что их только что вырвало и их мучает жажда, даже если они, вероятно, их тоже вырвет? Или они не разрешают им пить, хотя продолжающаяся рвота и диарея могут быстро привести к обезвоживанию детей?
Пол Брэдбери / Getty ImagesСредства от рвоты и диареи
Как правило, если у вашего ребенка сильная рвота или диарея, вызванная чем-то вроде желудочного вируса (гастроэнтерит), вам следует:
- Дайте им жидкости, чтобы избежать обезвоживания или помочь им восстановить водный баланс
- Как только ребенок научится удерживать жидкость, возобновите кормление для обеспечения нутритивной поддержки
- Избегайте обычных антибиотиков в качестве лечения, поскольку гастроэнтерит обычно вызывается вирусами
- Избегайте приема противодиарейных препаратов у детей раннего возраста
Жидкости, рекомендованные при рвоте и диарее
Родители часто дают своим детям воду или сок, когда у них диарея или рвота, но лучше использовать раствор для пероральной регидратации (ORS).Взаимодействие с другими людьми
Растворы для пероральной регидратации содержат правильное сочетание сахара и электролитов, чтобы наилучшим образом помочь вашему ребенку, в то время как высокое количество сахара и недостаток натрия в других жидкостях, таких как яблочный сок, на самом деле могут ухудшить состояние вашего ребенка. Точно так же высокое содержание сахара в Gatorade делает его спорным при использовании при диарее или рвоте.
Хотя раствор для пероральной регидратации Всемирной организации здравоохранения (ВОЗ-ORS) является золотым стандартом для лечения острого гастроэнтерита, многие родители и педиатры используют коммерчески доступные растворы, такие как Enfalyte или Pedialyte .
Они доступны в большинстве супермаркетов и аптек без рецепта и имеют приятный вкус, хотя некоторые бренды действительно вкуснее, чем другие.
Сколько жидкости давать ребенку при рвоте
Самая большая ошибка, которую допускают родители, когда у их детей диарея и рвота, помимо того, что они дают неправильную жидкость, — это слишком агрессивно и дает своим детям слишком много пить за один раз.
Если у вашего ребенка частая рвота, ограничьте потребление жидкости до чайной ложки за раз, используя шприц, капельницу с лекарством или настоящую чайную ложку для измерения дозы.Постепенно увеличивайте количество, которое вы даете каждый раз, когда ваш ребенок начинает сдерживать его.
Хорошей отправной точкой является чайная ложка (5 мл) или столовая ложка (15 мл) жидкости каждые пять или десять минут в течение первых часов или двух, с увеличением до нескольких столовых ложек за раз, когда рвота уменьшится и ваш ребенок будет хорошо удерживать жидкость. .
Если ваш ребенок не может или не хочет пить что-либо еще, эскимо Pedialyte может быть хорошей альтернативой для предотвращения обезвоживания.
Общее количество жидкости, которое вы должны стремиться давать, зависит от степени обезвоживания вашего ребенка.
Дети с:
- Минимальное обезвоживание или его отсутствие. должен получать около 2-4 унций ПРС на каждый эпизод рвоты или диареи, если они меньше 22 фунтов, и 4-8 унций, если они больше 22 фунтов. Имейте в виду, что одна унция равна 30 мл, поэтому, даже если вы просто даете своему ребенку одну столовую ложку (15 мл) каждые пять или десять минут, вы можете очень быстро получить до 4 унций (120 мл).
- Легкое или умеренное обезвоживание , со снижением диуреза, сухостью во рту, уменьшением слез и потерей веса тела на 3–9 процентов, следует получать от 25 до 50 мл (чуть менее 1-2 унций) ПРС на фунт массы тела более 2-4 часов.Кроме того, им также потребуется 2–4 унции ПРС на каждый эпизод рвоты или диареи, если они меньше 22 фунтов, и 4–8 унций, если они весят более 22 фунтов, чтобы возместить текущие потери .
- Тяжелое обезвоживание с потерей массы тела более 9%, учащенным пульсом, глубоким дыханием, пересохшим ртом, глубоко запавшими глазами, отсутствием слез, минимальным выделением мочи и холодными пятнистыми конечностями, потребуется немедленная медицинская помощь и внутривенно Затем их можно заменить на ПРС, как только они начнут улучшаться.
Когда обращаться за медицинской помощью
Гастроэнтерит, как правило, можно лечить дома, однако, если ваш ребенок, вам следует позвонить педиатру:
- младше 6 месяцев
- отказывается пить педиалит или другой раствор для пероральной регидратации
- продолжает часто рвать
- — сильное обезвоживание или жар
- испытывает изменение психического статуса (например, становится вялым или раздражительным)
- кровавый понос
- продолжает ухудшаться
- не может получить уход дома
Кормление через желудочный вирус
Часто рекомендуется, чтобы родители не кормили своего ребенка, предлагали диету BRAT (бананы, рис, яблочное пюре и тосты) или иным образом ограничивали диету своего ребенка, когда он болен.Если у вашего ребенка сильная рвота или он просто не хочет есть, вам не нужно ограничивать его диету.
Особенно, если у вашего ребенка только что понос и / или эпизодическая рвота, вам следует:
- Продолжать грудное вскармливание
- Продолжайте кормить ребенка смесью, используя полноценную смесь после регидратации
- Как можно скорее вернитесь к неограниченной диете, соответствующей возрасту
- Избегайте ограничения молока (лактозы) у вашего старшего ребенка или внесения изменений в детское питание
- Избегайте продуктов с большим количеством добавленных сахаров, таких как морсы, фруктовые соки и газированные безалкогольные напитки
А как насчет пробиотиков? Хотя они часто используются, они, вероятно, часто злоупотребляют, когда у детей рвота и диарея.
Зофран, лекарство от рвоты, может помочь некоторым детям, у которых рвота, избежать обезвоживания.
Лечение тошноты и рвоты у детей в возрасте 11 лет и младше
Позвоните в службу 911, если:
- У ребенка рвота, и он, возможно, проглотил что-то ядовитое.
Когда ребенок срыгивает или рвет, это может беспокоить и беспокоить. Но обычно это не повод для беспокойства.
Позвоните врачу, если у вашего ребенка:
- Часто рвет
- Сильно рвет или рвет
- Срыгивает более одной или двух столовых ложек молока
- Срыгивает коричневую, красную или зеленую жидкость
- Не набирает вес
- Намокает меньше подгузников, чем обычно
- Вялый, очень устает или предпочитает не двигаться
- Имеет лихорадку выше 102 по Фаренгейту
- Кровь в рвоте или стуле
- Рвота и плачет без слез
- Диарея больше чем один раз в день
Когда ребенок срыгивает
1.При срыгивании младенцев
- Срыгивание является обычным явлением, пока младенцы не начинают есть твердую пищу. Это не то же самое, что рвота.
- Срыгивание обычно происходит, когда младенцы отрыгивают, и это происходит без каких-либо усилий с их стороны.
2. Предотвращение срыгивания
- Кормите ребенка в вертикальном положении и держите его в вертикальном положении не менее 20 минут после кормления.
- Чаще кормите меньшими порциями и отрыгивайте ребенка каждые 5-10 минут, если он находится на грудном вскармливании, или после каждых 1-2 унций из бутылочки.
- Не давите на живот ребенка, когда он отрыгивает через плечо.
- Избегайте частых движений ребенка во время кормления и сразу после него.
- Если срыгивание кажется чрезмерным или ваш ребенок недоволен срыгиванием, обсудите ситуацию со своим врачом.
Лечение вашего ребенка от рвоты
Рвота сильная и более болезненная, чем рвота. Рвота может вызвать потерю жидкости у ребенка, поэтому важно следить за обезвоживанием.
1. Лечить симптомы рвоты
- Давайте жидкости в небольших количествах. Если после этого у ребенка начнется рвота, подождите 20–30 минут и снова дайте жидкость. Если ребенка рвало два или более раз, обратитесь к врачу.
- Если ваш ребенок кормит грудью, кормите его грудью чаще и в течение меньшего времени.
- Ваш врач может попросить вас дать ребенку небольшое количество раствора электролита для приема внутрь. Уточните количество у своего врача.
- Давайте малышам примерно одну столовую ложку перорального раствора электролита, кусочков льда, разбавленного сока или прозрачного бульона каждые 15 минут.Если у вашего ребенка по-прежнему рвота, обратитесь к врачу.
Лечение рвоты — HealthyChildren.org
Как лучше всего лечить рвоту?
В большинстве случаев рвота прекращается без специального лечения. Большинство случаев вызвано вирусом и проходит самостоятельно. Вы никогда не должны использовать безрецептурные или рецептурные средства, если они не были специально прописаны вашим педиатром для вашего ребенка и для этого конкретного заболевания.
Когда у вашего младенца или маленького ребенка рвота, держите его как можно дольше на животе или на боку. Это сведет к минимуму вероятность попадания рвоты в верхние дыхательные пути и легкие.
Часы для обезвоживания
Если рвота продолжается, необходимо убедиться, что не происходит обезвоживания. Обезвоживание — это термин, используемый, когда организм теряет столько воды, что больше не может эффективно функционировать. Если позволить достигнуть серьезной степени, это может быть серьезным и опасным для жизни.Чтобы этого не произошло, убедитесь, что ваш ребенок потребляет достаточно жидкости, чтобы восстановить то, что было потеряно в результате рвоты. Если ее рвет этими жидкостями, сообщите об этом своему педиатру.
Измените диету вашего ребенка
В течение первых двадцати четырех часов или около того любого заболевания, которое вызывает рвоту, не позволяйте ребенку есть твердую пищу и поощряйте его сосать или пить небольшое количество раствора электролита (спросите у педиатра, какой из них), прозрачные жидкости, такие как вода сахарная вода (1/2 чайной ложки [2.5 мл] сахара в 4 унциях [120 мл] воды), фруктовое мороженое, желатиновая вода (1 чайная ложка [5 мл] ароматизированного желатина на 4 унции воды) вместо еды. Жидкости не только помогают предотвратить обезвоживание, но и с меньшей вероятностью, чем твердая пища, стимулируют дальнейшую рвоту.
Обязательно следуйте рекомендациям вашего педиатра по введению жидкости вашему ребенку. Ваш врач будет соблюдать требования, описанные ниже.
Расчетные потребности в пероральной жидкости и электролитах в зависимости от массы тела
6–7 | 10 | 16 |
11 | 15 | 23 |
22 | 25 | 40 |
26 | 28 | 44 |
33 | 32 | 51 |
40 | 38 | 61 |
1 унция = 30 мл
* ПРИМЕЧАНИЕ. Это наименьшее количество жидкости , которое требуется нормальному ребенку. Большинство детей пьют больше.
В большинстве случаев вашему ребенку достаточно будет оставаться дома и получать жидкую диету от двенадцати до двадцати четырех часов. Ваш педиатр обычно не назначает лекарство от рвоты, но некоторые врачи прописывают детям лекарства от тошноты.
Если у вашего ребенка также диарея, спросите своего педиатра, как давать жидкости и восстанавливать твердую пищу в его рационе.
Когда звонить педиатру
Если она не может удерживать прозрачные жидкости или если симптомы становятся более серьезными, сообщите об этом своему педиатру. Она осмотрит вашего ребенка и может назначить анализы крови и мочи или рентген для постановки диагноза. Иногда может потребоваться стационарное лечение.
Пока ваш ребенок не почувствует себя лучше, не забывайте пить воду и сразу же звоните своему педиатру, если у него появляются признаки обезвоживания. Если ваш ребенок выглядит больным, симптомы не улучшаются со временем или ваш педиатр подозревает бактериальную инфекцию, он может провести посев кала и провести соответствующее лечение.
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Путешествие без рвоты: как лечить укачивание у детей
Ничто не делает путешествие таким несчастным, как рвота у ребенка, но хорошая новость в том, что даже самое страшное укачивание поддается лечению. Если ваш ребенок болен автомобилем, воздушной болезнью или морской болезнью, правильные лекарства в сочетании с проверенными домашними средствами могут остановить тошноту и помочь всей вашей семье наслаждаться путешествием вместе.
Хотел бы я раньше лечить укачивание. Не знаю, почему у меня так долго. В течение многих лет вся моя семья боролась с тошнотой, и моих малышей рвало в минивэне, на лодке и в самолете. Теперь всем нам лучше. Когда дело доходит до укачивания, не переживайте — лечите его.
Есть много подходов к лечению укачивания у детей (да, эти уловки работают и у взрослых):
Лекарства, отпускаемые без рецепта:
- Драмамин, также известный как дименгидринат, отпускается без рецепта для взрослых и детей старше 2 лет. Доза составляет 1–1,5 мг / кг на дозу, или прочтите этикетку на упаковке.
- Бенадрил, также известный как дифенгидрамин, также может быть эффективным при укачивании. Вот диаграмма дозирования на основе веса.
Лекарства, отпускаемые по рецепту:
- Зофран — это лекарство от сильной тошноты, отпускаемое по рецепту. Поговорите со своим педиатром о том, подходит ли Зофран вашему ребенку.
Природные процедуры:
- Имбирь: Существует множество исследований, которые показывают, что имбирь является эффективным средством от укачивания. Имбирь, кажется, замедляет движения мышечных стенок желудка. Правильная доза имбиря при укачивании неясна, особенно для детей.Медицинский центр Университета Мэриленда предлагает взрослую дозу 250 мг стандартизированного экстракта три раза в день или по мере необходимости. Эта доза является лишь ориентировочной, детям может потребоваться меньшая. Спросите своего педиатра, подходит ли эта сумма для вас или вашего ребенка.
- Ароматерапия: Такие ароматы, как мята или лаванда, могут быть эффективными как средства против тошноты. Подробнее об эфирных маслах и об основах исследования их эффективности читайте в моей статье здесь.
- Акупрессура: Браслеты Sea-Band и другие марки браслетов для акупрессуры — это недорогие и безопасные методы лечения укачивания.Исследования эффективности акупрессурных вмешательств для предотвращения укачивания не показывают явных преимуществ — некоторые люди находят заметное облегчение с помощью акупрессуры, другие — незначительное или нулевое. Так что, если это работает для вас или вашего ребенка, дерзайте.
Проверенные и надежные домашние средства правовой защиты:
- Как только ваш ребенок почувствует себя плохо, попросите его закрыть глаза или найдите место вдалеке, на котором можно сосредоточиться, вместо того, чтобы смотреть на вещи, которые находятся поблизости.
- Глубокое дыхание может быстро облегчить укачивание.Пение — отличный способ заставить вашего ребенка дышать глубже. Попробуйте спеть с ребенком песню. По крайней мере, это избавит ее от тошноты.
- Если укачивание не проходит, попросите ребенка лечь и попробуйте обернуть ему голову прохладной тканью.
- Избегайте чтения и использования цифровых устройств. Если вы используете цифровые устройства, видео — гораздо лучший вариант, чем все, что связано с чтением.
- Ешьте легкие, здоровые, нежирные блюда во время путешествия.
Рассмотрите возможность приема драмамина или бенадрила примерно за час до отъезда, а затем снова каждые 6 часов во время путешествия, особенно если у вас есть ребенок, у которого в анамнезе укачивание, или если вы принимаете лекарства, вызывающие тошноту.Женщины, у которых менструация или в период менструации, также подвержены повышенному риску укачивания.
Научите ребенка распознавать признаки укачивания и побудите его сказать вам, как только они начнутся. Малыши в возрасте двух или трех лет скажут вам, когда они почувствуют себя плохо. Это помогает поговорить об этом заранее и побудить ваших детей рассказать вам, как только они почувствуют себя плохо.
По возможности избегайте приема лекарств, которые вызывают или усугубляют укачивание. Многие лекарства, вызывающие тошноту, в том числе:
| Антибиотики | Азитромицин, метронидазол, эритромицин, триметоприм-сульфаметоксазол |
| Противопаразитарные | хлорохин, мефлохин |
| Эстрогены | Оральные контрацептивы, эстрадиол |
| обезболивающие | Ибупрофен, кодеин, морфин, оксикодон |
| Антидепрессанты | Флуоксетин, сертралин |
Все еще болеет? Иногда рвота у ребенка может быть вызвана вирусным заболеванием, пищевым отравлением или «желудочным гриппом».У доктора Ли есть отличные советы по устранению других причин рвоты.
Каждый год я вижу в отделении неотложной помощи самых разных детей, которые путешествуют и далеко от дома. Вот 5 советов, как избежать неотложной помощи во время отпуска. И не забудьте упаковать свою лучшую семейную аптечку.
Автомобильная болезнь у детей: можно ли это предотвратить?
Автомобильная болезнь — это разновидность укачивания. Укачивание возникает, когда мозг получает противоречивую информацию от внутреннего уха, глаз и нервов в суставах и мышцах.
Представьте себе маленького ребенка, сидящего низко на заднем сиденье машины, не видя в окно, или старшего ребенка, читающего книгу в машине. Внутреннее ухо ребенка будет ощущать движение, но его или ее глаза и тело — нет. Результатом может быть расстройство желудка, холодный пот, усталость, потеря аппетита или рвота.
Непонятно, почему автомобильная болезнь поражает одних детей больше, чем других. Хотя проблема, похоже, не затрагивает большинство младенцев и малышей, дети в возрасте от 2 до 12 особенно восприимчивы.
Чтобы предотвратить укачивание у детей, вы можете попробовать следующие стратегии:
- Уменьшить сенсорный ввод. Поощряйте ребенка смотреть на вещи вне машины, а не сосредотачиваться на книгах, играх или экранах. Если ваш ребенок спит, может помочь путешествие во время сна.
- Тщательно планируйте питание перед поездкой. Не давайте ребенку обильную еду непосредственно перед поездкой в машине или во время нее. Если поездка будет долгой или вашему ребенку нужно поесть, дайте ему или ей небольшую мягкую закуску — например, сухие крекеры и небольшой напиток — до того, как придет время уходить.
- Обеспечьте вентиляцию воздуха. Соответствующая вентиляция может помочь предотвратить автомобильную болезнь.
- Предлагайте развлечения. Если ваш ребенок склонен к укачиванию в машине, попробуйте отвлечь его или ее во время поездок на автомобиле, разговаривая, слушая музыку или распевая песни.
- Принимайте лекарства. Если вы планируете поездку на автомобиле, попросите врача вашего ребенка использовать безрецептурные антигистаминные препараты, такие как дименгидринат (драмамин) или дифенгидрамин (Бенадрил), для предотвращения автомобильной болезни.Оба препарата работают лучше всего, если принимать их примерно за час до поездки. Внимательно прочтите этикетку продукта, чтобы определить правильную дозу и будьте готовы к возможным побочным эффектам, таким как сонливость. Антигистаминные препараты, не вызывающие сонливости, не эффективны при лечении укачивания.
Если у вашего ребенка начинает проявляться тошнота, остановите машину как можно скорее и позвольте ребенку выйти и прогуляться или полежать на спине несколько минут с закрытыми глазами. Также может помочь прикладывание прохладной ткани ко лбу ребенка.
Если эти советы не помогают или если у вашего ребенка болезнь автомобиля, вы затрудняетесь в поездке, поговорите с врачом вашего ребенка о других вариантах.
11 июля 2020 г. Показать ссылки- Brunette GW, et al., Eds. Морская болезнь. В: Желтая книга CDC 2020: Медицинская информация для международных поездок. Издательство Оксфордского университета; 2019. https://wwwnc.cdc.gov/travel/yellowbook/2020/travel-by-air-land-sea/motion-sickness. Проверено 24 февраля 2020 г.
- Морская болезнь. Руководство Merck Professional Version.https://www.merckmanuals.com/professional/injuries-poisoning/motion-sickness/motion-sickness#. Проверено 24 февраля 2020 г.
- Priesol AJ. Морская болезнь. https://www.uptodate.com/contents/search. Проверено 24 февраля 2020 г.
- Альтманн Т. и др., Ред. Голова, шея и нервная система. В: Уход за младенцем и маленьким ребенком: от рождения до 5 лет. 7-е изд. Петух; 2019.
.
Что делать, если у вашего ребенка рвота
Когда вашего ребенка рвет (рвет), это нормально беспокоиться или беспокоиться. Но рвота обычно возникает не из-за серьезных проблем со здоровьем. Чаще всего рвота вызывается вирусной инфекцией или пищевым отравлением. Обычно это длится всего день или два. Наибольшее беспокойство при рвоте вызывает обезвоживание (слишком мало жидкости в организме). В этой таблице рассказывается, что вы можете сделать, чтобы помочь ребенку почувствовать себя лучше и избежать обезвоживания.
Как лечить рвоту в домашних условиях?
Упор для желудка. Не давайте ребенку есть и пить в течение 30–60 минут после рвоты. Это даст вашему ребенку шанс восстановиться.
Замена жидкостей. Обезвоживание может быть проблемой, когда у вашего ребенка рвота. Начните замену жидкости после того, как вашего ребенка не вырвало в течение 30-60 минут. Для этого:
Подождите, пока ваш ребенок не почувствует себя достаточно хорошо, чтобы попросить пить.Не заставляйте ребенка пить, если он все еще плохо себя чувствует. И не будите ребенка пить, если он или она спит.
Начните с того, что давайте ребенку очень небольшое количество (1/2 унции или меньше) жидкости каждые 5–10 минут. Для жидкости используйте чайную ложку вместо стакана.
Используйте воду или другую прозрачную негазированную жидкость. Если ваш ребенок кормит грудью, можно давать грудное молоко.
Если у вашего ребенка рвота жидкостью, подождите еще не менее 30 минут.Затем начинайте снова с очень небольшим количеством жидкости каждые 5-10 минут.
Если у вашего ребенка проблемы с глотанием жидкости, предложите ему батончики замороженного сока (без кусочков фруктов) или кусочки льда.
Раствор для пероральной регидратации можно использовать, если ваш ребенок обезвожен из-за повторяющейся рвоты. Вы можете купить раствор для регидратации в ближайшем продуктовом магазине или аптеке. Держитесь подальше от спортивных напитков. В них слишком много сахара.
Твердая пища. Если ваш ребенок голоден и просит поесть, попробуйте дать ему небольшое количество мягкой пищи. Сюда входят крекеры, сухие хлопья, рис или лапша. Не давайте ребенку жирную, жирную или острую пищу в течение нескольких дней, пока ребенок поправится.
Лекарства. Если у вашего ребенка высокая температура, спросите своего врача, можете ли вы дать ему лекарство, отпускаемое без рецепта, например парацетамол. Эти лекарства также могут быть доступны в форме суппозиториев, если у вашего ребенка все еще рвота.Поговорите со своим фармацевтом, чтобы узнать больше. Не давайте ребенку аспирин для снятия температуры. Использование аспирина для лечения лихорадки у детей может вызвать серьезное заболевание, называемое синдромом Рейе. Кроме того, ибупрофен не одобрен для детей младше 6 месяцев.
Когда звонить поставщику медицинских услуг вашего ребенка
Немедленно позвоните поставщику медицинских услуг вашего ребенка, если у вашего здорового ребенка есть одно из следующего:
Лихорадка (см. Лихорадка и дети ниже)
Несколько рвоты раз в час в течение нескольких часов
Кровавая рвота
Зеленоватая рвота (содержит желчь)
Боль в желудке
Неконтролируемая рвота (без рвоты)
- 02 Рвота
Очень сильная рвота (рвота метательными снарядами)
Кровавая диарея
Симптомы обезвоживания
Вялое или летаргическое поведение
Сухость во рту или запавшие глаза
Моча отсутствует в течение 6–8 часов или очень темно отказывается от жидкости от 6 до 8 часов
Лихорадка и дети
Всегда используйте цифровой термометр для измерения температуры вашего ребенка.Никогда не используйте ртутный термометр.
Для младенцев и детей ясельного возраста обязательно используйте ректальный термометр правильно. Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Вот рекомендации по лихорадке. Неточные значения температуры ушей в возрасте до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Для детей младше 3 месяцев:
Спросите у лечащего врача вашего ребенка, как следует измерять температуру.
Температура прямой кишки или лба (височной артерии) 100,4 ° F (38 ° C) или выше, или по указанию врача
Температура подмышек 99 ° F (37.2 ° C) или выше, или по указанию врача
Ребенок в возрасте от 3 до 36 месяцев:
Температура прямой кишки, лба (височная артерия) или уха 102 ° F (38,9 ° C) или выше, или по указанию поставщика
Температура подмышек 101 ° F (38,3 ° C) или выше, или по указанию поставщика
Ребенок любого возраста:
Повторяющаяся температура 104 ° F (40 ° C) или выше, или по указанию поставщика
Лихорадка, которая сохраняется более 24 часов у ребенка в возрасте до 2 лет.Или жар, который держится 3 дня у ребенка от 2 лет и старше.
Рвота (младенческая)
Рвота часто встречается у младенцев. Есть много возможных причин, включая вирусную инфекцию и рефлюкс (ГЭРБ). Многие распространенные заболевания, такие как простуда и ушные инфекции, также могут вызывать рвоту.
Рвоту у маленьких детей обычно можно лечить дома. Медицинский работник обычно не прописывает лекарства для предотвращения рвоты, если симптомы не являются серьезными.Это связано с тем, что при применении этого лекарства у маленьких детей повышается риск серьезных побочных эффектов. Основная опасность от рвоты — обезвоживание. Это означает, что ваш ребенок может потерять слишком много воды и минералов. Чтобы предотвратить обезвоживание, вам могут посоветовать заменить потерянные жидкости в организме раствором для пероральной регидратации. Вы можете получить его в аптеках и большинстве продуктовых магазинов без рецепта.
Уход на дому
Чтобы вылечить рвоту и предотвратить обезвоживание у ребенка, следуйте инструкциям лечащего врача.Сюда может входить следующее:
Для младенцев, находящихся на грудном вскармливании, вам могут посоветовать кормить ребенка с более короткими интервалами и чаще. Делайте это в соответствии с указаниями поставщика. По мере уменьшения рвоты ваш ребенок может вернуться к своему обычному графику кормления.
Для младенцев, находящихся на искусственном вскармливании, вам могут посоветовать сначала давать ребенку небольшое количество регидратационного раствора каждые 15 минут в течение 2–3 часов. Количество раствора зависит от таких факторов, как вес вашего ребенка.Ваш провайдер даст точные инструкции. По мере уменьшения рвоты ваш ребенок может вернуться к своему обычному графику кормления.
Если ваш младенец уже ест твердую пищу, можно постепенно возобновить давать твердую пищу по мере уменьшения рвоты. При необходимости лечащий врач вашего ребенка расскажет вам больше.
Последующее наблюдение
Наблюдайте за врачом вашего ребенка в соответствии с рекомендациями. Если тестирование было проведено, вам сообщат результаты, когда они будут готовы.В некоторых случаях может потребоваться дополнительное лечение.
Когда обращаться за медицинской помощью
Если лечащий врач вашего ребенка не посоветует иное, немедленно позвоните поставщику, если у вашего ребенка:
Есть лихорадка (см. Лихорадка и дети ниже)
Рвота продолжается после первые 2 часа на жидкости
Имеет рвоту, которая длится более 24 часов
Имеет диарею более 5 раз в день или кровь (красного или черного цвета) или слизь в его или ее диарее
Есть кровь в рвоте или стуле
Набухший живот или признаки боли в животе
Сильная рвота (рвота метательными снарядами)
Желтая или зеленоватая рвота
Стул не выходит
Темная моча или отсутствие мочи в течение 8 часов, отсутствие слез при плаче, запавшие глаза или сухость во рту
Не прекращает суетиться или продолжает плакать и ок. не успокаивается
Позвоните
911Если у вашего ребенка:
У ребенка проблемы с дыханием
Сильно сбит с толку
Сильно сонлив или плохо просыпается
Обмороки
Необычно учащенное сердцебиение
Большое количество крови в рвоте или стуле
Приступ
Жестокая шея
Лихорадка
Всегда используйте цифровой термометр для измерения температуры вашего ребенка.Никогда не используйте ртутный термометр.
Для младенцев и детей ясельного возраста обязательно используйте ректальный термометр правильно. Ректальный термометр может случайно проткнуть (перфорировать) прямую кишку. Он также может передавать микробы через стул. Всегда следуйте инструкциям производителя продукта для правильного использования. Если вам неудобно измерять ректальную температуру, воспользуйтесь другим методом. Когда вы разговариваете с лечащим врачом вашего ребенка, сообщите ему или ей, какой метод вы использовали для измерения температуры вашего ребенка.
Вот рекомендации по лихорадке. Неточные значения температуры ушей в возрасте до 6 месяцев. Не измеряйте температуру полости рта, пока вашему ребенку не исполнится 4 года.
Для детей младше 3 месяцев:
Спросите у лечащего врача вашего ребенка, как следует измерять температуру.
Температура прямой кишки или лба (височной артерии) 100,4 ° F (38 ° C) или выше, или по указанию врача
Температура подмышек 99 ° F (37.2 ° C) или выше, или по указанию врача
Ребенок в возрасте от 3 до 36 месяцев:
Температура прямой кишки, лба (височная артерия) или уха 102 ° F (38,9 ° C) или выше, или по указанию поставщика
Температура подмышек 101 ° F (38,3 ° C) или выше, или по указанию поставщика
Ребенок любого возраста:
Повторяющаяся температура 104 ° F (40 ° C) или выше, или по указанию поставщика
Лихорадка, которая сохраняется более 24 часов у ребенка в возрасте до 2 лет.