Мочегонные средства при беременности | onwomen.ru
Не секрет, что во время беременности организм женщины вынужден работать за двоих. Нагрузка увеличивается абсолютно все внутренние органы, включая почки, которые отвечают за вывод жидкости. Однако при беременности со своей задачей они далеко не всегда справляются успешно. В итоге будущие мамы нередко страдают от отеков и жалуются на токсикоз – следствие нарушения работы почек, которая в большинстве случаев после родов нормализуется.
Между тем, чтобы стабилизировать общее состояние и избавиться от неприятных симптомов во время беременности, медики советуют женщинам прибегать к помощи мочегонных средств. Правда, выбирать их следует с таким расчетом, чтобы не только быстро избавиться от отеков, но при этом и сохранить здоровье малыша.
Народные мочегонные средства при беременности
В старину на Руси для этих целей использовались различные лекарственные растения, которые заваривались, как обычный чай, и принимались будущими мамами перед сном. Для этих целей использовались березовые почки, листья брусники, семена толокнянки и корни петрушки. Для приготовления мочегонного напитка, как правило, хватало 1 чайной ложки выбранного средства, которое заливалось 200 мл кипятка. Правда, дозировка эта соблюдалась неукоснительно, потому что наши предки знали – навредить беременной женщине при помощи лекарственных растений очень легко. Именно по этой причине мочегонный чай пился лишь раз в сутки перед сном, чтобы к утру в организме не скапливались излишки жидкости, приводящие к отекам и затрудняющие работу сердечной мышцы. Впоследствии научные исследования подтвердили пользу данных растений, но при этом сумели пролить свет на ограничения, которых придерживались наши предки. Выяснилось, что чрезмерное увлечение такими чаями, которые нередко именуют почечными, приводит к вымыванию из организма полезных веществ, которые так необходимы для нормального развития плода. Именно по этой причине наши предки в случае сильных отеков дополняли такие напитки специальными блюдами, обладающими мочегонными средствами.
Для этих целей использовались березовые почки, листья брусники, семена толокнянки и корни петрушки. Для приготовления мочегонного напитка, как правило, хватало 1 чайной ложки выбранного средства, которое заливалось 200 мл кипятка. Правда, дозировка эта соблюдалась неукоснительно, потому что наши предки знали – навредить беременной женщине при помощи лекарственных растений очень легко. Именно по этой причине мочегонный чай пился лишь раз в сутки перед сном, чтобы к утру в организме не скапливались излишки жидкости, приводящие к отекам и затрудняющие работу сердечной мышцы. Впоследствии научные исследования подтвердили пользу данных растений, но при этом сумели пролить свет на ограничения, которых придерживались наши предки. Выяснилось, что чрезмерное увлечение такими чаями, которые нередко именуют почечными, приводит к вымыванию из организма полезных веществ, которые так необходимы для нормального развития плода. Именно по этой причине наши предки в случае сильных отеков дополняли такие напитки специальными блюдами, обладающими мочегонными средствами.
В первую очередь, речь идет о таких лесных ягодах, как клюква и земляника, которые помогают беременным женщинам бороться с отеками. Правда, если клюкву с медом или же сахаром будущей маме можно есть в неограниченном количестве, то по отношению к землянике все же стоит проявлять осторожность, так как она может привести к развитию аллергии у малыша. Среди продуктов, которые обладают мочегонными средствами и не причиняют вреда плоду, стоит также отметить кабачки, дыни и арбузы, тыкву и яблоки, морковь, петрушку, сельдерей, шпинат, огурцы и виноград. Употребляя эти фрукты и овощи в свежем виде, можно легко справиться с отеками, не прибегая к помощи целебных чаев. Более того, в этих продуктах содержится огромное количество полезных веществ и витаминов, которые нужнее малышу для нормального развития, а маме – для хорошего самочувствия.
Мочегонные препараты при беременности
Сегодня многие фармацевтические компании активно рекламируют медикаментозные мочегонные препараты, которые можно принимать будущим мамам. Однако среди огромного списка можно выделить лишь несколько наименований лекарств, которые относительно безопасны для здоровья беременно женщины. Это «Канефрн», «Эуфиллин» и «Фитолизин», которые готовятся на растительной основе. Тем не менее, их регулярное применение может стать причиной головокружений, тошноты, общей слабости и резкого снижения артериального давления. Что касается препаратов на химической основе, то они могут спровоцировать преждевременные роды, повышение уровня холестерина в крови, развитие сахарного диабета, нарушения работы сердца и желудка.
Однако среди огромного списка можно выделить лишь несколько наименований лекарств, которые относительно безопасны для здоровья беременно женщины. Это «Канефрн», «Эуфиллин» и «Фитолизин», которые готовятся на растительной основе. Тем не менее, их регулярное применение может стать причиной головокружений, тошноты, общей слабости и резкого снижения артериального давления. Что касается препаратов на химической основе, то они могут спровоцировать преждевременные роды, повышение уровня холестерина в крови, развитие сахарного диабета, нарушения работы сердца и желудка.
Мочегонные средства для беременных — борьба с отеками
Беременность – чрезвычайно ответственный период в жизни каждой женщины, желающей иметь здорового, крепкого ребенка. По причине часто появляющихся отеков, практически, ни одна женщина не обходится без применения мочегонных средств для беременных. Такие средства – неотвратимая необходимость будущей мамы.В настоящее время выпускается достаточное количество фармакологических препаратов, специальных поливитаминных комплексов.
Причиной возникновения отеков и необходимости использования мочегонных средств является плохая экология, иногда довольно слабое здоровье современных женщин, множество других факторов. При этом любая будущая мама беспокоится о безопасности предлагаемых препаратов, возможности неблагоприятного воздействия на здоровье или внутриутробное развитие крохи.
Поистине, отеки являются настоящим бичом большинства беременных женщин, мочегонные препараты назначаются им чаще всех остальных. Отеки преследуют каждую третью беременную женщину, поэтому мочегонные средства для беременных так необходимы. Это состояние является очень неприятным и опасным для здоровья мамы и будущего ребенка.
Имеющиеся нарушения или отеки становятся явными у большинства беременных в основном на третьем триместре, поэтому приходится бороться с ними при помощи мочегонных средств. Естественно, что любое самолечение абсолютно исключается. Назначить необходимый лекарственный препарат может исключительно квалифицированный врач-гинеколог. Это должно быть неотъемлемым правилом для любой будущей мамы, которого следует придерживаться на протяжении всей повседневной жизни беременной женщины.
Это должно быть неотъемлемым правилом для любой будущей мамы, которого следует придерживаться на протяжении всей повседневной жизни беременной женщины.
Как правило, при подборе мочегонных средств для беременных лечащий врач-гинеколог назначает женщине лекарственные препараты, которые называются диуретиками. Диуретики подразделяются на синтетические и натуральные. К синтетическим диуретикам относятся специальные медикаментозные лекарственные препараты. К натуральным или растительным – фрукты-ягоды.
Естественно, все они способствуют эффективному выведению из организма мочи и значительному уменьшению содержания жидкости в тканях, что совершенно необходимо для предотвращения возможных осложнений протекания беременности. Примером такого осложнения может служить гестоз, основным признаком которого является появление отеков. В таких случаях особенно необходимы мочегонные средства для беременных.
Наблюдаемые отеки лица иногда могут свидетельствовать о заболеваниях почек или о пороке сердца, что является чрезвычайно опасным фактором при беременности. Такое положение вещей нельзя оставлять без внимания при любых обстоятельствах. Довольно часто врачи-гинекологи назначают беременным женщинам препарат Канефрон, который обладает, помимо мочегонного свойства, антисептическим, спазмолитическим, противовоспалительным действием. Практически, на любом этапе вынашивания малыша беременным рекомендуется именно таблетированная форма выпуска лекарственного препарата, так как настойки могут содержать алкоголь.
Такое положение вещей нельзя оставлять без внимания при любых обстоятельствах. Довольно часто врачи-гинекологи назначают беременным женщинам препарат Канефрон, который обладает, помимо мочегонного свойства, антисептическим, спазмолитическим, противовоспалительным действием. Практически, на любом этапе вынашивания малыша беременным рекомендуется именно таблетированная форма выпуска лекарственного препарата, так как настойки могут содержать алкоголь.
Также применяют в качестве мочегонного средства для беременных препарат Эуфиллин. Его не рекомендуется принимать натощак, поскольку существует риск возникновения нарушений со стороны кишечника. Препарат нельзя принимать при пониженном артериальном давлении, заболеваниях сердца, эпилепсии. Другим популярным препаратом для беременных является Фитолизин, обладающий комплексным положительным воздействием на организм будущей мамы. Фитолизин оказывает противовоспалительное, болеутоляющее, мочегонное, антибактериальное действие.
Полезны диуретики растительного происхождения, к которым относится полезный, вкусный напиток из клюквы или брусники.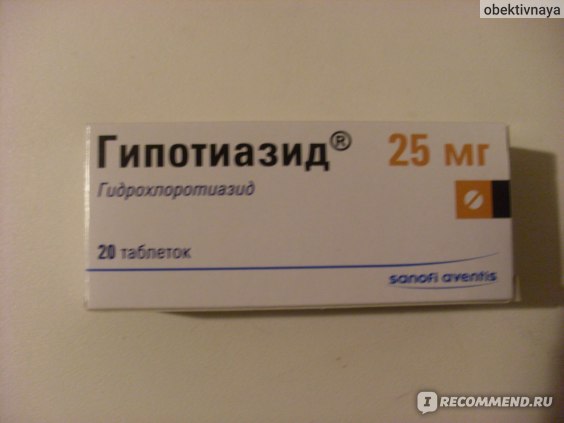 Принимать такой морс необходимо трижды в день по стакану. Иногда при отеках применяют различные почечные чаи, они показаны беременным, у которых прежде наблюдались заболевания почек. Однако следует помнить, что некоторые растения, принимаемые при обычном состоянии, противопоказаны при беременности. К таким растениям относятся ягоды земляники, плоды можжевельника, вызывающие сокращение матки, корень петрушки, приводящий к повышенному тонусу матки.
Принимать такой морс необходимо трижды в день по стакану. Иногда при отеках применяют различные почечные чаи, они показаны беременным, у которых прежде наблюдались заболевания почек. Однако следует помнить, что некоторые растения, принимаемые при обычном состоянии, противопоказаны при беременности. К таким растениям относятся ягоды земляники, плоды можжевельника, вызывающие сокращение матки, корень петрушки, приводящий к повышенному тонусу матки.
Иногда самостоятельно принимаемые мочегонные препараты при беременности могут значительно навредить самой женщине, внутриутробному развитию малыша. Плановые посещения женской консультации, выполнение питьевого режима, применение бессолевой диеты подчас творят чудеса, позволяя удачно выносить ребенка. Контроль за собственным весом поможет предотвратить отеки.
Эффективные мочегонные средства при беременности
Беременность для женского организма – это огромный стресс. Женщина получает сильнейшие нагрузки, ведь её телу приходится работать за двоих. И это уже не говоря о ситуации, когда должны родиться близнецы или тройняшки. Поэтому самые разные проблемы с внутренними органами, к сожалению, случаются часто, обостряются всевозможные заболевания, начинают происходить перебои в работе организма.
И это уже не говоря о ситуации, когда должны родиться близнецы или тройняшки. Поэтому самые разные проблемы с внутренними органами, к сожалению, случаются часто, обостряются всевозможные заболевания, начинают происходить перебои в работе организма.
Очень большую нагрузку испытывают почки: им приходится выводить большее количество жидкостей, причём оно будет только увеличиваться. Поэтому с проблемой отёков сталкивается большинство. Но какие мочегонные можно пить при беременности, чтобы не навредить плоду? Перед нами – один из самых актуальных вопросов, с которым регулярно сталкиваются будущие мамы. Давайте разберёмся.
Зависит от заболевания
Отёки сами по себе – это не отдельная патология, с которой нужно специально бороться. Речь идёт о симптоме, присущем многим заболеваниям. И поэтому мочегонное при беременности назначают с учётом общего состояния организма, специфики патологии, а также с принятием во внимание других выписанных лекарств.
Такие средства обычно показаны при болезнях органов мочеполовой системы, о чём уже говорилось выше. Однако подобные симптомы может давать патология печени или сердечно-сосудистой системы. Застой жидкости в организме часто случается и опасен при варикозном расширении вен, гипертензии. Иногда такие случается при аллергии.
Однако подобные симптомы может давать патология печени или сердечно-сосудистой системы. Застой жидкости в организме часто случается и опасен при варикозном расширении вен, гипертензии. Иногда такие случается при аллергии.
Статья в тему: Избавляемся от отёков при беременности
Исключительно под врачебным контролем
О вреде самолечения и важности следовать врачебным предписаниям говорится в каждой статье, посвящённой теме лекарств для беременных. Но диуретики – особый разговор. Во-первых, некоторые из них могут быть банально опасными. В частности, как мочегонное средство петрушка при беременности – не лучший вариант, потому что она способна повысить тонус матки, вызвать спазмы. Это значит, что такое средство увеличивает риск выкидыша.
Во-вторых, некоторые препараты выводят из организма не только лишнюю жидкость, но ещё и очень нужные микроэлементы. В итоге женщине может стать плохо. Очень часто врачи при отёках при беременности мочегонные средства назначают вместе с поливитаминными комплексами или же просто с разными добавками, компенсирующими потерю или же препятствующими выводу важных элементов из организма.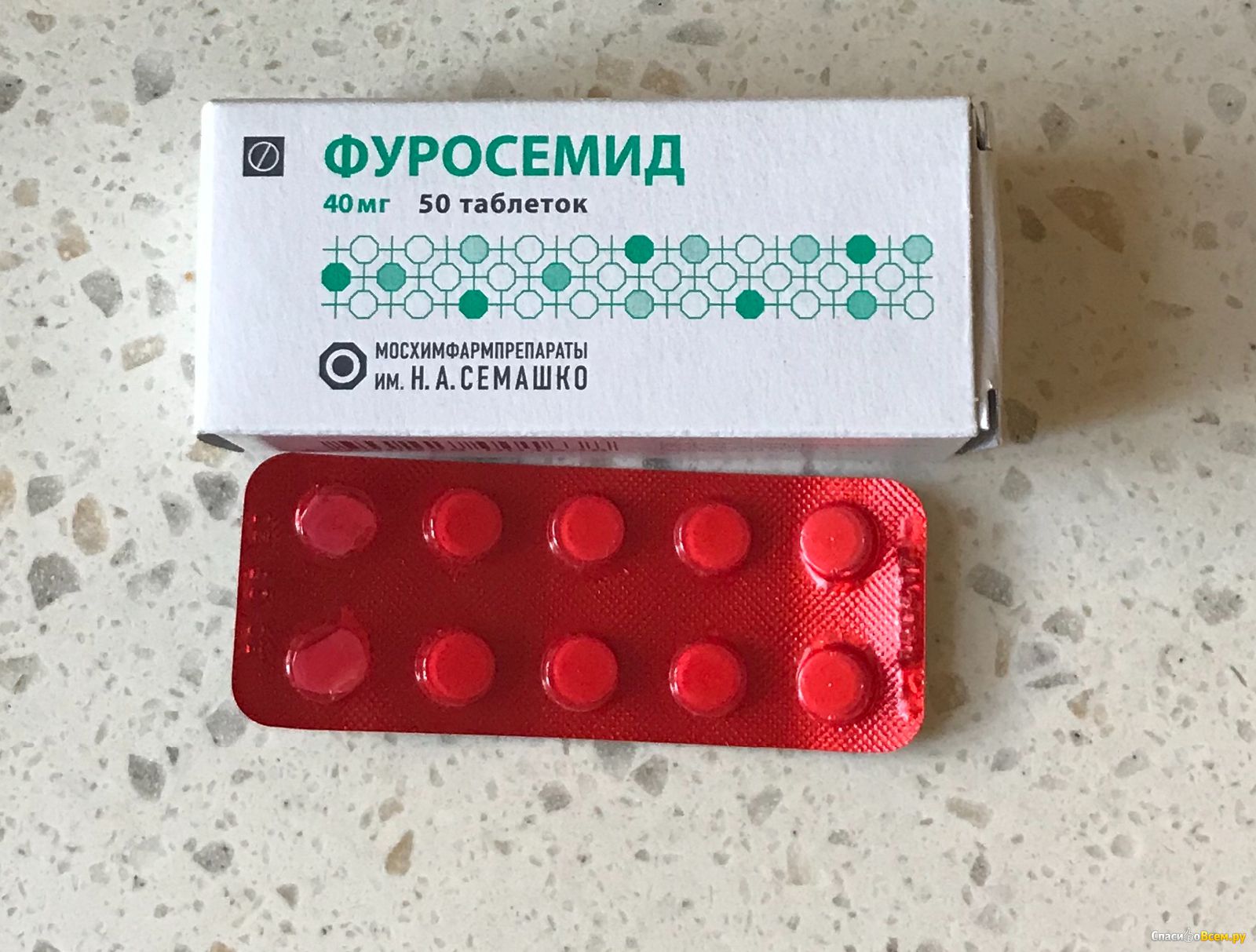
В-третьих, надо учитывать противопоказания. Сейчас на рынке много синтетических диуретиков. Одни действуют слишком сильно для будущих мам, другие могут дать нежелательные побочки. Но не нужно думать, что натуральные мочегонные средства для беременных исключительно безопасны, потому что это далеко не так. А на некоторые может развиться аллергия.
Когда отёки опаснее всего?
Жидкость может начать задерживаться в организме на любой стадии вынашивания ребёнка. Однако нужнее мочегонные при беременности в 3 триместре, потому что именно на этом этапе вынашивания ребёнка повышается риск разных неприятных осложнений, связанных, к примеру, с гестозом. Что неудивительно: непосредственно перед родами нагрузка на организм предельная.
Какие бывают диуретики для беременных?
Все мочегонные для будущих матерей можно условно разделить на несколько групп. Это разрешённые и запрещённые. Причём первая категория делится на синтетические и натуральные. Также встречаются и другие классификации, например, по производителю, цене и прочему, но обычно пациенты не углубляются в эту тему.
Ещё выделяют мочегонные средства, не выводящие кальций при беременности, это препараты из группы петлевых диуретиков (применять будущим матерям с осторожностью), «Индаламид», «Арифон». Но нужно отметить, что такие лекарства выводят из организма калий и магний, поэтому витаминно-минеральные комплексы принимать всё равно придётся. И внимательно изучать противопоказания.
Читайте также: Чем грозит нехватка кальция при беременности и как её исправить
Что разрешено?
Итак, какое хорошее мочегонное средство для беременных разрешено? Это «Фитолизин», который в целом разрешён при вынашивании ребёнка, но для начала необходимо убедиться, что в почках отсутствует воспалительный процесс. Кроме того, стоит внимательно изучить состав, а также противопоказания к компонентам.
Довольно часто допустимы мочегонные травы для беременных, например, препариат «Канефрон», куда входят листья розмарина, корень любистока, а также золототысячник. Он оказывает комплексное воздействие, убирает воспаление, работает как антисептик, снимает спазмы. Можно принимать на любой стадии, но предпочтительнее в форме драже: в составе капель есть алкоголь.
Он оказывает комплексное воздействие, убирает воспаление, работает как антисептик, снимает спазмы. Можно принимать на любой стадии, но предпочтительнее в форме драже: в составе капель есть алкоголь.
Иногда используется «Эуфиллин», но его нельзя пить на голодный желудок. В противном случае может появиться нарушение пищеварения, головокружение, головная боль. Эпилепсия, болезни сердца и пониженное давление – прямые противопоказания.
Возможно, вам также будет интересно: Канефрон® при беременности
Мочегонные чаи
Способностью выводить жидкость из организма обладают многие составы, например, чаи. Большинству женщин они прекрасно знакомы, потому что такие средства часто используются и до зачатия – для сброса лишнего веса. Что неудивительно, поскольку жир во многом состоит из воды. Но давайте вернёмся к основной теме.
Итак, насколько этот вариант действенный? И можно ли в принципе пить мочегонный чай для беременных или нельзя? При внимательном изучении этого вопроса становится понятно, что в большинстве случаев врачи отговаривают от подобных экспериментов.
Но если все разрешённые составы не помогают, а ситуация становится тяжёлой, то врач может под свою ответственность посоветовать на короткий срок принять несколько раз такое средство. Например, «Нефрон». Правда, только до снятия острых симптомов и при условии, что гарантированно безопасные варианты не сработали.
Народные рецепты против отеков
Укроп
Народная медицина знает огромное количество рецептов. Например, часто рекомендуют пить семена укропа как мочегонное при беременности. Вернее, отвар на их основе, его легко приготовить в домашних условиях. Но стоит учесть, что это не самый действенный вариант. К тому же укроп обладает способностью провоцировать сокращение матки, так что при угрозе выкидыша придётся поискать другое решение.
Брусника
Довольно популярна брусника как мочегонное средство при беременности: в этом качестве её многие советуют. Действительно, отвар листьев вполне неплохо справляется с задачей вывода лишней жидкости. Но если в моче при сдаче анализов обнаружены ураты, то брусника категорически противопоказана. А ещё она снижает давление, поэтому не рекомендована тем, кто и так уже страдает от гипотонии.
Действительно, отвар листьев вполне неплохо справляется с задачей вывода лишней жидкости. Но если в моче при сдаче анализов обнаружены ураты, то брусника категорически противопоказана. А ещё она снижает давление, поэтому не рекомендована тем, кто и так уже страдает от гипотонии.
Калина
Нередко калину как мочегонное при беременности советуют. Она вообще обладает целым рядом достоинств, позитивно воздействует на организм, тонизирует и укрепляет. Но отвар способен повысить тонус матки, поэтому врачи чаще всего рекомендуют прибегать к такому способу непосредственно перед родами.
Клюква
Насколько безопасна как мочегонное при беременности клюква, а также насколько она действенна? Многие рекомендуют пить морс на основе этой ягоды, только сок должен быть свежим, а кипятком его не нужно разбавлять, иначе эффект может исчезнуть! И обращайте внимание на противопоказания: острый гастрит, другие заболевания ЖКТ, колит, гипотония, аллергия.
Лимон
Не все знают, что эффективным мочегонным для беременных лимон обычный может стать. Причём его и просто пьют, и добавляют в чаи (только не очень сладкие, потому что сахар тоже способен задерживать воду в теле человека), и протирают им лицо, если там появились отёки. Правда, если нет повышенной кислотности, аллергии и других противопоказаний.
Шиповник
В китайской (и не только) медицине давно известен шиповник как мочегонное средство при беременности, он ещё и прекрасно тонизирует, укрепляет иммунитет, помогает справиться с простудными заболеваниями. Но обратите внимание на то, что эти ягоды также выводят полезные вещества, а ещё к ним очень большой список противопоказаний, среди которых есть сердечно-сосудистые заболевания, нарушения целостности зубной эмали, склонность к запорам, прочее.
Арбуз
Летом как мочегонное при беременности арбуз используется. К тому же это ещё и просто очень вкусная ягода, которую приятно многим будущим мамам просто есть. Но и здесь есть свои нюансы: такая диета может привести к выведению калия и магния из организма, что сказывается на состоянии сердечно-сосудистой системы.
Но и здесь есть свои нюансы: такая диета может привести к выведению калия и магния из организма, что сказывается на состоянии сердечно-сосудистой системы.
Статьи в тему:
— Можно ли калину при беременности?
— Чем полезна клюква при беременности
— Польза шиповника при беременности
Какие мочегонные запрещены во время беременности?
Как можно увидеть по перечисленному выше, даже самые обычные травы и ягоды, традиционно считающиеся для организма крайне полезными, в некоторых ситуациях противопоказаны. А это значит, что их бесконтрольное употребление способно повлечь за собой ухудшение общего состояния.
Поэтому здесь не должно быть никакой самодеятельности. И нужно знать, что некоторые лекарства – ещё опаснее, они могут привести к негативным последствиям не только для самой женщины, но и для ребёнка. Итак, среди запрещённых мочегонных для беременных есть, например, популярные «Фуросемид» и «Гипотиазид». Почему?
Всё довольно просто и страшно одновременно. Они способны вызвать потерю слуха у ребёнка, нарушение в работе почек, стать причиной желтухи и тромбоцитопении. А «Теобромин», к примеру, вызывает у плода тахикардию. Некоторые лекарства запрещены только в первый триместр, в остальное время они условно разрешены под строгим контролем врача.
Они способны вызвать потерю слуха у ребёнка, нарушение в работе почек, стать причиной желтухи и тромбоцитопении. А «Теобромин», к примеру, вызывает у плода тахикардию. Некоторые лекарства запрещены только в первый триместр, в остальное время они условно разрешены под строгим контролем врача.
Что имеется в виду? Такие препараты иногда можно принимать, когда негативные последствия от задержки жидкости в организме превышают возможный риск. Правда, только при условии, что другие, более безопасные составы, нельзя употреблять по разным причинам, они не оказывают нужного эффекта или же действуют слишком медленно.
Зачем пить мочегонное при беременности?
Нужно отметить, что далеко не все женщины вообще понимают, зачем нужно принимать мочегонные лекарства, пить отвары и прочее. Возможные риски и побочные эффекты пугают. А отёки встречаются так часто, что некоторые считают это нарушение своеобразным вариантом нормы.
На самом деле не нужно впадать в крайности. Причин для паники действительно нет, но и слишком спокойно относиться к отёкам тоже не следует. Во-первых, если ситуацию запустить, то она может выйти из-под контроля, а организм – перестать откликаться на попытку вывода жидкости из организма. Во-вторых, возникает риск гестоза.
Во-первых, если ситуацию запустить, то она может выйти из-под контроля, а организм – перестать откликаться на попытку вывода жидкости из организма. Во-вторых, возникает риск гестоза.
В-третьих, отёки могут сильно усугубить состояние матери, если у неё и так уже есть какие-то проблемы со здоровьем, с давлением, работой почек, с варикозным расширением вен и т. д. И, наконец, самое опасное – это риск для плода. Очень большое количество жидкости может начать давить на него, спровоцировать гипоксию ребёнка, стать угрозой для самой беременности.
Так что по всем перечисленным причинам недооценивать опасность не нужно. Наилучшим решением проблемы, как и во многих других ситуациях, является профилактика, а также своевременное принятие мер.
Пересмотр диеты
Задержке жидкости в организме в немалой степени способствует соль. Ситуация усугубляется тем, что во многих продуктах, которые мы едим, она и так уже есть, иногда даже в хлебе. Так что проконтролировать количество этого вещества, регулярно поступающего в организм, трудно.
Именно поэтому врачи рекомендуют при вынашивании ребёнка отказаться от соли. Её можно заменить некоторыми безопасными приправами. Разумеется, под строгим врачебным контролем.
Что же касается самой воды, то отказываться от неё, конечно же, не стоит. Пить нужно, но небольшими порциями на протяжении всего дня. Тогда жидкость будет поступать в организм равномерно, таким образом, и нагрузка на почки тоже распределится более-менее ровно.
Мочегонные препараты, чаи, травы и ягоды при беременности необходимы большинству будущих матерей. Они помогают поддерживать организм, снижать нагрузку, выводить лишнюю жидкость, избегать накапливания вместе с ней вредных веществ. Но эксперименты здесь не менее опасны, чем сами отёки. Поэтому не забывайте советоваться с врачом.
Реомендуем также прочитать:
— Отёки при беременности как вылечить?
— Как правильно питаться во время беременности
— Что нельзя делать беременным? От чего стоит отказаться?
Источники
https://www. ncbi.nlm.nih.gov/pmc/articles/PMC2628835/
ncbi.nlm.nih.gov/pmc/articles/PMC2628835/
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2014434/
СТАТЬИ ПО ТЕМЕ
Обновлено: 18.08.2020 09:38какие таблетки можно пить от отеков в третьем триместре, травы и чай при отеках, народные средства и возможные противопоказания к их применению
Отеки — недуг, с которым сталкивается 75% будущих мам. Для облегчения состояния врачами прописываются мочегонные средства при беременности. У диуретиков разный состав и назначение. Врач подберет безопасное комплексное лечение проблемы, предварительно выяснив причину набора влаги организмом.
Приём диуретиков беременной может потребоваться при наличии или развитии патологий.
Мочегонное при беременности
Отёки могут быть вызваны разными причинами и лечиться должны по-разному. Но зачастую женщины, вместо того чтобы консультироваться с врачом, сами принимают решение и пьют мочегонное при беременности. Правильно ли это?
Почему появляются отеки у беременных?
Отеки у беременных появляются в основном в связи с двумя причинами: с объёмом жидкости в организме не справляются сердце и сосуды либо почки.
Процесс развивается медленно, в течение нескольких недель, просто в один день женщина замечает у себя отеки. К этому времени в ее организме в виде отеков находится около двух литров жидкости.
Мочегонные средства при беременности
Большинство мочегонных средств действуют быстро и достаточно «жёстко», выводя жидкость из организма, но, к сожалению, если не решить проблему, которая вызвала образование отеков, то уменьшатся они всего на несколько часов.
Каждое повторное применение мочегонных препаратов будет всё более ухудшать общую ситуацию. В результате плохо будет не только самой женщине, но и её будущему ребенку. Именно поэтому мочегонные средства при беременности принимать без назначения врача .
Какие мочегонные можно?
Заметив у себя отеки, в первую очередь . Ограничьте прием соли до 5 граммов в сутки. Совсем исключать соль из пищи нельзя, но и более 5 граммов (чайной ложки без верха) тоже есть не нужно. Резко ограничивать прием жидкости не стоит, нужно выпивать не менее 1,5 литров в сутки. Если меньше – это негативно сказывается на течении беременности.
Если меньше – это негативно сказывается на течении беременности.
Расскажите об отёках врачу. Врач, скорее всего, назначит дополнительное обследование – анализы мочи и крови, УЗИ почек, консультацию нефролога. По результатам обследования будет назначено лечение.
Однако, если понадобится серьёзное лечение, вас направят на госпитализацию, потому что назначать мочегонные можно только под постоянным наблюдением врача и почти всегда для избавления отеков используется капельное введение лекарственных средств.
Если ситуация не запущена, то могут быть рекомендованы лекарственные травы. Как мочегонная трава при беременности чаще всего используется брусника. Можно использовать как ее листочки, так и ягоды и заваривать их по своему вкусу. Мочегонная трава при беременности, в отличие от лекарств, действует мягко и вреда не наносит. Однако и помочь она может только при небольших, незапущенных отёках.
Поделитесь с друзьями!
Можно ли пить мочегонный чай при беременности
Мочегонный чай при беременности
Каждая беременная женщина осознает, что главная ее цель – рождение здорового ребенка. Поэтому нужно предпринять все возможные меры для предотвращения заражений различного типа. Но не всех болезней можно избежать. Так, в этот период женщины часто мучаются от отеков.
Поэтому нужно предпринять все возможные меры для предотвращения заражений различного типа. Но не всех болезней можно избежать. Так, в этот период женщины часто мучаются от отеков.
Отеки вредны не только для будущей мамы, но и для ребенка. Отечность становится заметной на третьем триместре. Чтобы избавиться от нее, необходим прием мочегонных препаратов. К сожалению, не все обращаются к врачу за назначением этих таблеток. Некоторые считают, что сами могут выбрать, что им пить. Но самолечение не сделает вас здоровее, тем более в этот, несомненно, особенный период жизни женщины.
Мочегонные препараты делятся на две группы:
- синтетические (лекарственные препараты)
- натуральные (фрукты, ягоды и травы)
Лекарства выводят мочу из организма, уменьшая содержание жидкости в ткани. Таким образом, этот препарат помогает избежать гестоза, наиболее ярким проявлением которого является отечность. Вообще, появление отеков – это признак того, что у вас проблемы с почками или сердце. Н
Н
Мочегонные чаи при беременности как средство от отеков
Вообще, дело в том, что отеки не всегда заметны на первый взгляд, поэтому с особым вниманием нужно следить за увеличением веса.
Существует немало мочегонных препаратов, которые нельзя использовать беременным. Речь идет от таких лекарствах как «Вискальдикс», «Лазилактон», «Триамтерен», «Аквафор», «Теобромин». Их принимают только в самых экстренных случаях. Их употребление чревато аллергией, головокружением, слабостью, ухудшением зрения и слуха.
Женщинам во время вынашивания ребенка разрешается принимать лекарства, изготовленные на основе растений. Такие как канефрон, фитолизин, эуфиллин. Хотя для того, чтобы лечение принесло действительно пользу, а не вред, нужно знать о всех особенностях этих лекарств.
Мочегонный чай для беременных
Но можно обойтись и без лекарств. Хорошим средством для борьбы с отеками будет бессолевая диета. Также рекомендуется пить напиток, в котором смешивается брусника и клюква.
А вот мочегонный чай во время беременности нарушает водно-солевой обмен, выводит кальций, калий и иные микро- и макроэлементы, способствуя нарушению кислотно-щелочного баланса. Женщинам, у которых были проблемы с почками еще до беременности, назначают почечные чаи. Тем не менее, каждый случай индивидуален, поэтому требует консультации с врачом.
Мочегонные средства для беременных
Каждая третья беременная женщина в своей жизни сталкивалась с отеками. Они для плода и здоровья мамы очень опасны, и являются неприятными. Мочегонные средства помогают бороться с явными отеками. Разумеется, нужно пойти на консультацию перед их применением. Надеюсь, вы это знаете.
Мочегонные средства или диуретики могут быть натуральными и синтетическими. Натуральные — это фрукты-ягоды и травы, синтетические — лекарственные препараты. Данные лекарства в организме уменьшают количество жидкости и способствуют выведению мочи. Для чего это делают? Для того, чтобы пройти мимо некоторых неприятных осложнений при беременности, например гестозе. Из-за него возникают отеки. Также, отеки говорят о пороке сердца или о заболеваниях почек. А это не нужно при беременности покидать без внимания. Визуально трудно определить отеки. Но если у женщины резко увеличивается вес, то о них можно заподозрить.
Мочегонные препараты, которые категорически запрещено принимать при беременности
В момент беременности противопоказаны такие препараты:
- Гипотиазид — из-за него ухудшается зрение и слух, возникает желудочное расстройство, нарушается работа печени, повышается в крови уровень холестерина и глюкозы, развивается тромбофлебит, падает артериальное давление.
- Фуросемид или Лазикс повышает выведение калия, магния, кальция, фосфоров, бикарбонатов, в почке блокирует всасывание натрия. В первой половине беременности нельзя применять, во второй — при необходимости и то, в небольших количествах.
- Дихлотиазид или Гипотиазид является причиной головокружения, слабости, аллергии, также он в организме задерживает кальций. В первой половине беременности категорически запрещен, потом, только кардиологом или терапевтом приписывается при сильной необходимости.
- Лекарственные препараты мочегонного эффекта, которые можно употреблять в крайних случаях и при конкретных условиях.
- Теобромин — у плода развивает тахикардию.
- Триамтерен, лазилактон, аквафор, этакриновая кислота, вискальдикс.
Гипотиазид и Фуросемид является причиной тромбоцитопении у малыша, появления желтухи, нарушения работы почек, потери слуха.
- Триамтерен, буметанид, спиронолактон, диакарб, теофиллин, клопамид, оксодолин, циклометиазид — строго запрещено применять в первом триместре беременности. На втором и третьем, надо учесть некоторые факторы: степень отеков, состояние женщины. Потом врач сопоставляет все риски от заболевания, если препарат не будет применяться и от приема диуретика.
Какие препараты разрешены при беременности
Это те препараты, которые приготовлены из растений. Это:
- Эуфиллин — он имеет мочегонное действие. Натощак его запрещено употреблять, потому что может возникнуть головокружение, головная боль. При эпилепсии, заболеваниях сердца, пониженном артериальном давлении — его нельзя употреблять.
- Фитолизин (в состав входит: апельсиновое, сосновое, шалфейное, мятное масло. А также травы горца, листья березы, трави хвоща, корень петрушки). Женщинам в положении можно употреблять, если отсутствует воспалительный процесс.
- Канефрон (листья розмарина, корень любистка, трава золототысячника). Имеет противоспалительное, спазмолитическое, антисептическое и мочегонное действие. На этапе беременности применение не запрещено. Можно купить в виде драже или капель. Женщинам в положении нужно применять драже, ведь алкоголь присутствует в каплях.
Растительное происхождение мочегонных препаратов
Будет хорошо, если отеки женщина «удалит» без помощи медикаментов и лекарственных трав. Некоторым женщинам приходит на помощь бессолевая диета. Ее суть, применять соль в минимальных количествах или вообще не употреблять. Также помогает брусковый или клюквенный напиток. Чтобы напиток приготовить, надо с сахаром перетереть ягоды и залить водой. Потом его применять в день три раза по одному стакану. Брусничный лист также используют, но помните, что его в больших количествах нельзя применять.
При беременности не противопоказаны травы, которые имеют мочегонное эффекты, это: почки и листья березы, хвощ полевой, медвежьи ушки, листья ортосифона.
Однако есть и запрещенные мочегонные растения, это — корень петрушки, плоды можжевельника и ягоды земляники.
Многие врачи говорят, что при беременности мочегонный чай не нужно пить, потому что он из организма выводит воду, микро- и макроэлементы, кальций, калий. Также чай кислотный баланс меняет. Тем не менее, если женщина до беременности жаловалась на почки, то во время вынашивания ситуация усугубляется, то ей приписывают почечный чай.
Не забывайте, что каждый препарат приписывается индивидуально, поэтому нужна консультация врача.
| Танюша, 5 июля 2012 | |
| Рейтинг 4.8 из 5Голосов 8 | |
Интересные статьи
Мочегонные препараты (сборы), разрешенные при беременности
Опубликовано: 13 окт 2014, 13:41
Каждый женский организм по-разному ведет себя при вынашивании ребенка. Кому-то удается все 9 месяцев вести активный образ жизни и радоваться предстоящему материнству, а другие страдают из-за многочисленных осложнений. Так как женщина испытывает в это время дополнительные нагрузки, то редко у кого получается избежать отеков, появляющихся на лице, на лодыжках, в области суставов. Мочегонные средства при беременности помогут бороться с данным проявлением, только выбирать лекарства следует крайне осторожно, помня, что нельзя навредить ребенку, который формируется в материнской утробе. Каждая женщина, столкнувшаяся с подобной проблемой, должна знать, какое мочегонное можно пить беременным в первом триместре, а какое запрещено даже в последние недели.
Синтетические диуретики при беременности
При возникновении отеков из тканей необходимо вывести лишнюю жидкость. Приняв мочегонные препараты при беременности, уже через несколько часов удастся почувствовать облегчение, но таблетки могут оказаться вредными для развивающегося плода. Чтобы не навредить ребенку и помочь себе, придется изучить, можно ли беременным пить мочегонные таблетки.
Есть в группе диуретиков препараты, которые производятся на основе растительного сырья. Их прием разрешен на любых сроках беременности, но только под присмотром врача. К числу таких лекарственных средств относятся:
- Канефрон Н. Это препарат, который обладает диуретическим, противовоспалительным, спазмолитическим и антисептическим действием. В его состав ходят растения: любисток (корень), золототысячник (трава), розмарин (листья). Назначаться лекарство может на любом сроке беременности не только при отеках, но и для лечения цистита, пиелонефрита. Высока его эффективности при проявлениях гестоза. Дозировку приема препарата определяет доктор в зависимости от тяжести заболевания. Иногда эти мочегонные таблетки употребляются при беременности для профилактики, если у женщины имеются хронические заболевания органов выделительной системы.
- Фитолизин. Лекарство прописывается врачом при отеках и для лечения заболеваний почек. Кроме того что лекарство быстро выводит из организма мочу и застоявшуюся в клетках жидкость, он оказывает влияние на камни в почках и способствует их дроблению. Фитолизин — это средство растительного происхождения. Его основные компоненты травы золотарник, хвощ полевой, листья березы, корневища пырея. К ним добавляется экстракт семян петрушки и лука, растительные масла. Но встречается и непереносимость данного препарата, так как в его составе имеется специфическое растительное сырье. У многих женщин наблюдается рвота при употреблении лекарства.
Нельзя даже в количестве одной таблетки применять следующие диуретики при беременности в первом и втором триместре:
Когда нужны натуральные диуретики?
- Если у человека имеются отеки. Конечно, вам ничто не помешает воспользоваться аптечным препаратом. Однако он может наградить организм побочными эффектами. А кроме того, лекарства подобного плана имеют дурную славу из-за способности вымывать из тела полезные вещества.
- Если отечность кратковременная (например, человек с проблемными почками с вечера увлекся селедкой, и на утро немного «припух»), они позволят вообще отказаться от покупки медикаментов.
- Период простуд или восстановления после опасной болезни. Кроме мочегонного эффекта, продукты-диуретики также активно «витаминизируют» человека, насыщая его минералами и другими нутриентами.
- Показаниями к введению диуретической диеты считаются заболевания почек, сердца, диабет, постоянное вздутие живота, а также внешние неидеальности (целлюлит, лишний вес).
- Экспресс-диеты, рассчитанные на быструю потерю пары кило за счет выведения застоявшейся жидкости (иногда популярные диеты бывают и лечебными, ведь за компанию с жидкостью они и токсины с шлаками могут с собой «прихватить»). Но помните: «выгонять жидкость» стоит два-три, максимум 5 дней. Если слишком увлечься, можно стать не стройной, а больной, ведь диета не «плавит» жир, зато спустя пару дней из тела уйдет не только лишняя, но и нужная для жизни влага.
NB! Чтобы добиться максимального терапевтического эффекта, нужно вводить такие продукты в свой рацион ежедневно. Не комбинируйте их с кислыми, солеными, острыми блюдами — они сведут целебное действие диеты на нет.
Мочегонное при беременности
11111 5 из 5 (2 голосов)29/07/2014
В период беременности женский организм подвергается двойной нагрузке: обеспечивать всеми жизненно важными веществами приходится не только себя, но и растущего внутри ребенка. Именно поэтому все системы организма будущей мамы работают в усиленном режиме. Однако такой «интенсивный график» приводит к тому, что некоторые органы начинают давать сбои. Чаще всего возникают проблемы с сердцем или почками, в результате чего у женщины появляются отеки. Многие представительницы прекрасного пола не считают нужным проконсультироваться по этому поводу с врачом и начинают пить мочегонное при беременности. Правильно ли это?
Мочегонные средства, известные также как диуретики, уместно разделять на две группы. К первой группе относятся лекарственные препараты на синтетической основе, ко второй – травы и препараты с растительными компонентами. И те и другие способствуют выведению мочи из организма и уменьшению содержания жидкость в тканях. При беременности мочегонное помогает справиться с гестозом, нормализовать артериальное давление, а также предотвратить развитие таких опасных состояний, как эклампсия и преэклампсия. Однако проблема заключается в том, что далеко не все травы и лекарства можно использовать во время вынашивания плода.
Какие мочегонные при беременности опасны
Фармакологические компании предлагают довольно широкий выбор препаратов-диуретиков. Условно их можно разделить на 4 категории:
- Ингибиторы карбоангидразы;
- Препараты, тормозящие обратное всасывание натрия в почечных канальцах;
- Осмотические диуретики;
- Кислотообразующие диуретики.
И все бы ничего, но практически все эти мочегонные при беременности либо противопоказаны вообще, либо применяются с большой осторожностью под наблюдением медиков. Помните, что ни в коем случае нельзя заниматься самолечением и пить диуретики без врачебного назначения. В частности, будущим мамам запрещено принимать Вискалдикс, Этакриновую кислоту, Ксипамид, Лазилактон, Теобромин и Триамтерен.
Однако в исключительных случаях допускается применение следующих мочегонных средств при беременности:
- Дихлотиазид (Гипотиазид). Нельзя использовать в первой половине беременности. Препарат назначается только при крайней необходимости, поскольку задерживает в организме кальций, нередко вызывает аллергические реакции, головокружение и общую слабость;
- Фуросемид (Лазикс). Препятствует обратному всасыванию натрия в почках, увеличивает выведение фосфатов, бикарбонатов, магния, кальция и калия. Принимать в первой половине беременности запрещено, на более поздних сроках может назначаться в экстренных случаях и на непродолжительный период;
- Гипотиазид. Прием данного мочегонного для беременных может обернуться падением артериального давления, развитием тромбофлебита, повышением уровня холестерина и глюкозы в крови, нарушением работы печени, расстройствами ЖКТ, временным ухудшением слуха и зрения, слабостью, нарушениями со стороны системы крови. Препарат может использоваться исключительно во второй половине беременности и только в условиях стационара;
- Оксодолин, Диакарб, Циклометиазид, Клопамид, Теофиллиг, Спиронолактон, Буметанид. Никогда не используются в первом триместре. Что касается более поздних сроков, прежде чем назначить женщине одно из вышеперечисленных мочегонных при беременности, врач должен принять во внимание целый ряд факторов: общее состояние пациентки, степень отечности и спровоцировавшие ее причины. Также доктор должен сопоставить возможный риск приема лекарства и осложнения, которые вызовет заболевание в случае отсутствия квалифицированного лечения.
Какие мочегонные при беременности можно принимать
В категорию разрешенных для беременных мочегонных средств попадают все лекарственные препараты, изготовленные на растительной основе. В частности:
- Канефрон. Препарат на основе золототысячника, любистка, розмарина и шиповника. Помимо мочегонного, обладает антисептическим, противовоспалительным и спазмолитическим действием. Можно использовать на любом сроке вынашивания ребенка. Форма выпуска – капли или драже. Будущим мамам лучше отдать предпочтение второму варианту, поскольку основой для капель является спирт;
- Фитолизин. Диуретическое средство в форме пасты, состав которой более чем наполовину представлен сгущенным экстрактом пырея, шелухи лука, семян пажитника, листьев березы, корня петрушки, травы хвоща полевого, травы золотарника, корня любистка, травы горчака птичьего. Это мочегонное при беременности противопоказано лишь в случае наличия острого воспалительного процесса в почках.
Мочегонные травы при беременности
Конечно, будет намного лучше, если женщина, столкнувшаяся с отечностью при беременности, сможет справиться с этой проблемой без помощи медикаментов и даже лекарственных растений. Многие будущие мамы на собственном опыте убедились в эффективности бессолевой диеты, при которой употребление соли исключается вообще или сводится к минимуму.
Своего рода мочегонным для беременных может стать вкусный и полезный напиток из брусники или клюквы. Для его приготовления нужно перетереть ягоды с сахаром и залить полученное пюре водой комнатной температуры. Выпивая по стакану этого морса 3 раза в день, можно вывести из организма лишнюю жидкость без особого труда. Также можно использовать листья брусники для заваривания чая, однако здесь необходимо проявить осторожность, поскольку в больших количествах такой отвар может навредить.
В перечень разрешенных во время беременности трав, обладающих мягким мочегонным эффектом, входят листья ортосифона тычиночного, полевой хвощ, почки и листья березы, лист толокнянки. Например, можно самому приготовить следующие мочегонные средства при беременности:
- Смешать лист толокнянки, корень солодки и цветы василька в соотношении 3:1:1. Столовую ложку смеси залить стаканом кипятка, дать настояться полчаса, остудить и процедить. Готовое снадобье принимать по 1 столовой ложке 3-4 раза в день;
- 2 чайных ложки мелко нарезанных березовых листьев залить стаканом кипятка, дать настояться 30 минут, процедить и добавить питьевую соду на кончике ножа. Принимать настой по 1 чайной ложке каждые 3-4 часа;
- Настой из толокнянки является не только отличным мочегонным при беременности, но может применяться как дезинфицирующее средство при воспалительных заболеваниях мочевых путей и мочевого пузыря. Для его приготовления 10 г сухих листьев заливают стаканом горячей воды, кипятят 15 минут, после чего снимают с огня и оставляют на полчаса. Процеженный отвар принимают по 1 столовой ложке 5-6 раз в день.
Но нельзя забывать о том, что некоторые мочегонные травы при беременности противопоказаны. Например, корень можжевельника, плоды земляники, корень петрушки – все эти средства обладают хорошим мочегонным эффектом, однако их применение в период вынашивания ребенка строго запрещено, поскольку они могут спровоцировать маточные сокращения и гипертонус.
Список продуктов и трав, выводящих жидкость
Ягоды, обладающие мочегонным эффектом:
- арбуз;
- клюква;
- рябина;
- брусника;
- ежевика;
- калина.
Мочегонные овощи и фрукты:
- Огурцы;
- Помидоры;
- Тыква;
- Баклажан;
- Капуста;
- Свекла;
- Шпинат;
- Зеленый салат;
- Ананас;
- Виноград;
- Персики;
- Гранат;
- Лимон.
Мочегонные травы:
- Листья березы;
- Можжевельника;
- Подорожника;
- Одуванчика;
- Тысячелистника;
- Толокнянки.
Соблюдение определенной диеты и употребление продуктов, способствующих выводу лишней жидкости, способно уберечь вас от приема сильнодействующих мочегонных лекарственных препаратов. А благодаря большому разнообразию таких продуктов, ваш ежедневный рацион будет богатым и сбалансированным круглый год.
Узнайте, как правильно приниматьскипидарные ванны по Залманову в домашних условиях.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Источник: sovets.net
Мочегонные средства для беременных
Отеки. С ними сталкивается каждая третья женщина, ожидающая появления своего малыша на свет. Это состояние является не только неприятным, но и опасным для здоровья как мамы, так и будущего ребенка. Как только отеки становятся явными (а у большинства беременных это происходит в третьем триместре), приходится бороться с ними при помощи мочегонных средств. Конечно, их нельзя применять самовольно, не посоветовавшись с врачом. Надеемся, это правило вы не только знаете, но и используете в своей повседневной беременной жизни.
Мочегонные средства, или, как их еще называют, диуретики, бывают синтетические и натуральные. К первым относят лекарственные препараты, ко вторым — травы и фрукты-ягоды. Все они способствуют выведению из организма мочи и уменьшению содержания жидкости в ткани. Для чего это нужно? Хотя бы для того, чтобы избежать некоторых осложнений беременности, как, скажем, гестоз, признаками которого как раз и является появление отеков. Более того, отеки (особенно лица) могут свидетельствовать о заболеваниях почек или же о пороке сердца, чего во время беременности ни в коем случае нельзя оставлять без внимания. Иногда отеки сложно выявить визуально, но о них можно заподозрить, если вес беременной женщины увеличивается быстрыми темпами.
Мочегонные, которые беременным нельзя принимать ни при каких условиях
К препаратам, противопоказанным для приема во время беременности, относят следующие:
- Вискальдикс, Этакриновая кислота, Аквафор (Ксипамид), Лазилактон, Триамтерен.
- Теобромин — может стать причиной возникновения тахикардии у плода.
- Лекарственные средства, обладающие мочегонным эффектом, которые можно принимать при определенных условиях и в крайних случаях
- Дихлотиазид (Гипотиазид) — задерживает кальций в организме, вызывает аллергические реакции, общую слабость, головокружение. Во время беременности (в первой половине вообще запрещен) назначается в очень крайних случаях и то только терапевтом или кардиологом.
- Фуросемид (Лазикс) блокирует обратное всасывание натрия в почке, увеличивает выведение бикарбонатов, фосфатов, кальция, магния и калия. Запрещено использование в первой половине беременности, а во второй — в случае крайней необходимости и на непродолжительное время.
- Гипотиазид — может стать причиной падения артериального давления, развития тромбофлебита, повышения уровня глюкозы и холестерина в крови, нарушений функции печени, желудочно-кишечные расстройства, временное ухудшение слуха и зрения, слабость, нарушения со стороны крови. В первые 4,5 месяца препарат принимать нельзя, далее — по строгим показаниям (только в условиях стационара).
Как Фуросемид, так и Гипотиазид могут стать причиной потери слуха, нарушения функции почек, возникновения желтухи, а также тромбоцитопении у ребенка.
- Циклометиазид, Оксодолин, Клопамид, Теофиллин, Диакарб, Спиронолактон, Буметанид (Буфенокс), Триамтерен (птерофен) — ни в коем случае не назначают в первом триместре беременности. Что касается приема во втором и третьем триместрах, то перед тем, как назначить один из перечисленных препаратов, врач учитывает множество факторов: общее состояние беременной женщины, степень отеков, причины, вызвавшие их. Также доктор сопоставляет возможный риск от приема мочегонного лекарства и от заболевания в случае, если препарат не будет назначен.
Опасные моменты
Неправильное применение мочегонных препаратов приводит к развитию разнообразных побочных эффектов, в том числе, и к преждевременным родам или выкидышу. Длительное использование отваров из лекарственных растений способствует вымыванию из организма калия — микроэлемента, который отвечает за нормальное развитие скелета малыша, а также здоровье маминых зубов и костей.
Если у женщины в положении появилась необходимость в применении средств, которые оказывают мочегонное действие, ни в коем случае не нужно заниматься самолечением. Игнорирование рекомендациями врача может привести к ухудшению состояния как будущей мамы, так и младенца.
Диуретики: безопасность прежде всего!
В летнюю жару организм человека пытается накопить больше жидкости ради поддержания терморегуляции и во избежание дегидратации. Когда запасы воды становятся заметны невооруженным глазом, потребители отправляются в аптеку за мочегонными средствами. Чем может им помочь фармацевт в этой ситуации?
Диуретики против отечности: дифференцируем «застойные» проявленияЕсли не говорить о симптомах таких тяжелых патологий, как сердечная, почечная или венозная недостаточность, при которых отечный синдром приобретает весьма характерные «очертания», то причины застоя жидкости в организме настолько многочисленны, что без скрупулезной диагностики их установить невозможно. Чаще всего специфичной летней жарой обусловлены на отеки ног, однако также нередки жалобы на отечность лица и рук.
Как правило, легкая или умеренная отечность в жару – это попытка организма контролировать температуру тела. Повышение температуры воздуха приводит не только к увеличению потоотделения и, как следствие, электролитному дисбалансу, но также к нарушениям кровообращения. Под воздействием тепла кровеносные сосуды расширяются и теряют способность эффективно перекачивать кровь, стенки вен растягиваются, истончаются, начинают пропускать воду в межклеточные пространства окружающих тканей – так возникают отеки в конечностях. Ну, а то, что застой жидкости ощущается чаще всего в ногах, можно легко объяснить гравитацией.
Диуретики: главное – не навредитьМочегонные препараты отличаются как по фармакокинетике, так и по степени выраженности терапевтического эффекта, и самое главное – профилем безопасности, т.е. риском развития побочных реакций. Последний, как правило, напрямую связан с интенсивностью их мочегонного действия, которое проявляется за счет снижения реабсорбции воды, натрия (а также других электролитов) в почечных канальцах, что усиливает выведение жидкости из организма.
В частности, избыточная потеря жидкости при приеме рецептурных диуретиков повышает риск развития гиповолемии (состояния, характеризующиеся уменьшением общего объема крови), гипотонии и острой почечной травмы. Подобные мочегонные препараты также повышают риск развития гипокалиемии – дефицита калия. Достаточно распространенным побочным эффектом таких препаратов является гипонатриемия (недостаток натрия), спровоцированная усиленным выведением этого минерала. Многие диуретики способны повысить уровень кальция или глюкозы в крови, нарушить электролитный баланс и липидный обмен, а также спровоцировать дефицит калия и магния, а при подагре – стать причиной обострения. Есть средства, которые безопасны в плане дефицита калия, однако они представляют потенциальную угрозу для пациентов с заболеваниями сердца. Мало того, неконтролируемый прием (высокие дозы) некоторых диуретиков даже может привести к временной или постоянной глухоте.
Кроме того, все без исключения диуретики способны стать причиной гиперкоагуляции (повышенной свертываемости крови) и часто склонны вступать в различные лекарственные взаимодействия. В связи с этим строжайше рекомендовано избегать совместного применения с диуретиками средств, повышающих свертываемость крови (коагулянтов).
Диуретики: когда можно рекомендовать ОТС-средствоВ целом же отеки, отечность, одутловатость весьма разнообразны по своей природе: они возникают как при тяжелых патологиях, так и у практически здоровых людей. Беременность, предменструальный синдром, ожирение, прием определенных лекарств (бета-блокаторы, миноксидил, гормональные препараты и т.д.) – все это также может сопровождаться отеками. Отдельно выделяют идиопатический отек, который возникает чаще у женщин репродуктивного возраста (как правило, 20-30 лет). Идиопатический отек усугубляется в вертикальном положении и отличается от предменструального отека цикличностью, стойкостью и склонностью к прогрессированию.
К счастью, в большинстве случаев отеки не угрожают здоровью, так как связаны с застойными явлениями (затруднением оттока лимфы), которые усугубляется в жару как у мужчин, так и у женщин. Межклеточная жидкость в тканях способна собираться почти в любом месте, особо заметна отечность лица, которая может появляться у людей совершенно разного возраста при неправильном питании, чрезмерной усталости, дефиците сна, злоупотреблении спиртным. Но так или иначе, посетитель с жалобами на отечность нуждается в квалифицированной консультации специалиста – даже если после прочтения медицинского сайта он уверен, что ему наверняка поможет фуросемид. От этой идеи его можно (и нужно) отговорить. А в легких случаях можно ограничиться рекомендацией ОТС-средства.
Растительные альтернативы рецептурным диуретикамВысокий риск некорректного назначения рецептурных диуретиков не означает, что вам следует отправить посетителя с отеками восвояси. К счастью, существуют и другие препараты с мочегонным действием – на основе лекарственных растений. Они популярны среди потребителей, да и в случае отеков неизвестной природы они кажутся наиболее предпочтительным вариантом для рекомендаций, так что на фитопрепаратах стоит остановиться подробнее. К растительным мочегонным средствам, которые можно найти в нашей фармакопее, относятся березовые почки, листья толокнянки, плоды можжевельника, трава полевого хвоща: как правило, эти средства назначаются при инфекциях мочевыделительных путей, хотя их действие весьма разнообразно. Например, трава хвоща также показана и при «сердечных» отеках, а большинство «травяных» диуретиков – при дисфункциях желчевыводящих путей, реже – печени.
Распространены комбинации растительных диуретиков: мочегонный и урологический сборы, почечный чай. Для достижения нескольких терапевтических эффектов мочегонные растительные средства сочетают с травами, оказывающими антибактериальное, спазмолитическое и противовоспалительное действие. Например, к таким многофункциональным фитопрепаратам можно отнести сбор «Урофлокс» – помимо мочегонных толокнянки и хвоща содержит противовоспалительные спазмолитики – липу, зверобой и цветки бузины. Аналогичным образом скомпонованы таблетки «Урокран»: среди растительных экстрактов плодов клюквы и черники, кукурузных рылец, которые проявляют противовоспалительные действие, спрятаны мочегонные листья толокнянки и петрушки.
Натуральное не означает «безвредное»: чем опасны «натуральные» диуретики?В целом, природа предлагает нам богатый выбор растительных мочегонных средств, но они, как и синтетические препараты, также чреваты побочными эффектами. Многие люди, страдающие от отеков, используют мочегонные таблетки или чаи – подобное самолечение не всегда безопасно. Существует ошибочное убеждение, будто натуральные препараты можно принимать без контроля. Отпуская такие мочегонные, клиента следует обязательно предупреждать о том, что растительные средства не менее опасны, чем синтетические – они способны вызвать побочные реакции, в том числе тяжелые (обезвоживание, нарушения электролитного баланса вплоть до опасной для жизни потери минералов и солей), поэтому их нужно принимать только по инструкции – не превышая дозировку и указанный срок.
И березовые почки, и плоды можжевельника, и другие натуральные диуретики способны спровоцировать нежелательные эффекты, а при совместном приеме различных групп препаратов, не важно, натуральных или синтетических, проявляются более серьезные побочные эффекты. Категорически не следует комбинировать их с растительными коагулянтами, такими как трава тысячелистника, пастушьей сумки, водяного перца и птичьего горца, листья крапивы.
Какие растения обладают диуретическим эффектом, список лучших мочегонных трав?
Мочегонные травы – это диуретики природного происхождения. Они ускоряют выведение из организма застоявшейся жидкости при отеках, проблемах с мочеиспусканием, болезнях сердца и мочеполовой системы. Поскольку они практически не имеют побочных эффектов и действуют мягче, чем аптечные препараты, их часто назначают беременным, детям и людям с серьезными хроническими патологиями.
Внимание! Перед приемом мочегонных трав нужно обязательно проконсультироваться с врачом. Многие из них характеризуются большим перечнем индивидуальных противопоказаний.
Показания и противопоказания к применению
Отвары и настои из мочегонных трав помогают при болезнях мочевыводящей системы, сердца, сосудов, интоксикации. Их часто назначают при цистите, сердечной недостаточности, уретрите, пиелонефрите, отеках ног и лица на фоне гипертонии или беременности, отравлении. Многие используют диуретические растения для похудения и общей чистки организма.
Противопоказания:
- опухоли;
- нефроз почек;
- диабет;
- камни в почках;
- подагра;
- почечная недостаточность;
- дефицит цинка, калия.
Внимание! Некоторые растения могут вызвать аллергическую реакцию. Поэтому стоит убедиться в отсутствии индивидуальной непереносимости компонентов в их составе.
Топ-5 мочегонных трав
Мочегонным эффектом обладают многие лекарственные растения. Наиболее популярные, доступные и эффективные: ромашка, толокнянка, шиповник, крапива, расторопша.
Очистить организм токсинов и вывести лишнюю жидкость поможет Turbo Tea (Очищающий турбочай) — Yoo Gо. Сенна дарит комфорт, а имбирь и курильский чай помогают нормализовать обмен веществ. Чай помогает оставаться в тонусе на протяжении всего дня и не думать о тяжести в животе.
Ромашка
У ромашки разностороннее действие: мочегонное, успокаивающее, противовоспалительное, антисептическое. Она входит во многие рецепты народных средств для устранения отеков, снижения выраженности воспалительных процессов в почках, лечения патологий нервной системы и бессонницы.
Для приготовления ромашкового отвара нужно залить 1-2 ч. л. травы 200 мл кипятка, настоять 15 минут и процедить через марлю. Пьют его как напиток несколько раз в день.
Толокнянка
Толокнянка обладает мощным диуретическим эффектом. Ее часто применяют для лечения болезней мочевого пузыря и ликвидации отеков при беременности. В день выпивают всего 1 стакан толокняного отвара из 200 мл кипятка и 1 ст. л. сырья.
Шиповник
Шиповник, напротив, является мягким и щадящим диуретиком с иммуномодулирующим и общеукрепляющим действием. Он полезен для сосудов, почек, сердца.
Настой готовят из 2 ст. л. травы и 400 мл кипятка. Чтобы растение не утратило полезные свойства, его заваривают в термосе или кастрюле под закрытой крышкой, не кипятят. Пьют такой отвар несколько раз в день как чай.
Крапива
Крапива – эффективное разжижающее, диуретическое и укрепляющее средство. Растение отличается мягким действием и отличной совместимостью с другими травами, поэтому оно часто входит в состав сборов.
Рецепт лечебного мочегонного отвара: 1 ст. л. измельченной смеси из листьев крапивы и березы, ягод терна, цветов бузины заливают 200 мл кипятка, настаивают 10 минут, процеживают. Пьют по утрам до еды.
Расторопша
Расторопша характеризуется щадящим мочегонным эффектом короткого действия. Отвар на ее основе можно пить через каждый час.
Внимание! Расторопша обладает антиоксидантным, противовоспалительным и спазмолитическим эффектом. Поэтому она является идеальным народным средством для облегчения состояния при пиелонефрите, камнях в почках, воспалительных болезнях мочевыводящих протоков.
Отвар готовят из 30 г семян и 500 мл кипятка. После соединения ингредиенты томят на малом огне до испарения 50% жидкости. Пьют средство по 1 ложке через каждые 60 минут в течение нескольких недель.
Список других диуретических трав
Помимо перечисленных, мочегонным эффектом обладают такие растения
- полевой хвощ;
- фенхель;
- ягоды можжевельника;
- семена льна;
- березовые листья;
- пижма;
- петрушка;
- листья черной смороды;
- цветки василька;
- золототысячник.
Препятствует застою жидкости в организме растительный комплекс Медвежьи ушки и брусника — Essential Botanics, оказывающий антимикробное и противовоспалительное действие на организм. Рекомендуется на постоянной основе, особенно в период холодов.
Поддержать работу мочевыделительной системы поможет также капельный синергетик Siberian Wellness — ЭПАМ 96 (урологический). Входящие в его состав компоненты обладают умеренным мочегонным, а также антибактериальным и противовоспалительным действием действием, оказывают общеукрепляющую поддержку организма.
Внимание! Не стоит пить мочегонные отвары на ночь, чтобы не нарушать фазы сна. И не забывайте, что, по правилам, лечение травами должно быть курсовым: 10 дней приема, перерыв.
Мочегонное при беременности: это очень вредно? Как правильно выбрать и принимать мочегонное при беременности: советы врача — Автор Екатерина Данилова
С проблемой отечности сталкивается практически каждая третья женщина при беременности. Такой признак, несмотря на распространенность явления, нельзя оставлять без внимания.
Будущие мамочки, ощущая определенный дискомфорт от скопления жидкости в тканях, мало придают значения важности такого симптома, а стараются как можно быстрее от нее избавиться. И тут в ход идут и народные рецепты, и спец. диеты, и даже мочегонные препараты. Применение мочегонного действительно помогает эффективно выводить жидкость.
Но всегда ли целесообразно прибегать к таким кардинальным мерам?
Для чего необходимы мочегонные при беременности?
Во время беременности всем органам и системам женщины приходится работать с двойной нагрузкой. Потребность в жидкости резко возрастает. Увеличение объемов крови, поддержание необходимого объема околоплодных вод требует дополнительного поступления жидкости. Однако естественные и патологические изменения в организме не всегда положительно отражаются на водном балансе, и как следствие появляется отечность.
Скопление межклеточной жидкости может быть обусловлено:
1. Увеличением размеров матки. Под давлением растущего живота органы в брюшной полости меняют свое расположение. Могут сдавливаться мелкие сосуды, мочеточники. Это отражается на способности организма выводить скопившуюся жидкость.
2. Гестозом. Опасное состояние, с которым беременные сталкиваются в третьем триместре. Отечность может сопровождаться повышением давления, тошнотой, присутствием белка в моче, снижением гемоглобина.
3. Патологиями почек. Главный орган, обеспечивающий вывод жидкости из организма при некоторых патологиях не справляется с основной задачей, и жидкость начинает накапливаться в тканях. Почечные отеки проявляются утренними припухлостями на лице.
4. Проблемами с сердцем и сосудами. Сосуды при сбоях в работе сердечно-сосудистой системы неспособны должным образом поддерживать водный обмен с тканями. Ухудшение лимфотока и кровотока провоцирует появление отечностей.
5. Накоплением в организме беременной натрия. Этот элемент притягивает жидкость. Поэтому нарушается водный обмен, поступившая жидкость не аккумулируется выводящей системой, а скапливается в тканях.
Признаки отечности могут проявляться не только внешне. Иногда отекают внутренние органы, что на первоначальном этапе визуально не просматривается, а отражается на показателях веса.
Отечность негативно отражается на работе практически всего организма:
• Нарушение водного обмена однозначно сказывается на проводящих способностях сосудов.
• Кровь при дефиците жидкости начинает густеть, сердце работать в усиленном режиме, что проявляется усиленным сердцебиением.
• Чтобы компенсировать недостаток объемов крови в организме повышается давление.
• Ухудшенное кровообращение сказывается на обеспечении тканей и малыша питательными веществами и кислородом.
Не стоит забывать, что отечность сказывается и на состоянии сосудов плаценты, а скопление жидкости происходит не только в тканях материнского организма, но и в организме малыша.
Поэтому при сильной отечности во время беременности прием мочегонного просто необходим.
Какое мочегонное при беременности можно применять?
Назначаются мочегонные при беременности только в комплексе с другими препаратами. Так как отечность в большинстве случаев является признаком, а не причиной некоторых заболеваний. Лечение, прежде всего, направлено на устранение причин, вызвавших отеки.
Мочегонное эффективно выводит скопившуюся жидкость. Но действие его временно. И если не воздействовать на основную патологию, отеки возвращаются.
При выборе препаратов и средств обращают внимание на их безопасность. Не все медикаменты и травы разрешены к употреблению во время беременности. А некоторые даже запрещены, так как могут причинить существенный вред.
Категорически запрещено использовать медикаменты, способствующие сокращению матки и поднимающие тонус. Такие мочегонные при беременности способны спровоцировать выкидыш.
Учитывается и проницательная способность препаратов. Предпочтение отдается тем медикаментам, которые в меньшей степени способны проникать через плаценту и оказывать влияние на малыша.
Даже ознакомившись с инструкцией к препарату, в которой производитель обязательно прописывает возможность и риски приема мочегонного при беременности, нельзя быть до конца уверенным в их безопасности для собственного организма и малыша.
Поэтому категорически запрещено заниматься самостоятельным подбором мочегонного при беременности. Доктор до назначения мочегонных при беременности обязательно назначит исследование мочи, проведет дополнительные обследования в виде УЗИ, кардиограммы, и определит насколько сильным должно быть действие препаратов.
Врач взвешенно оценит, насколько польза от конкретного мочегонного будет превышать потенциальный вред для плода.
Синтетические диуретики
Мочегонные на синтетической основе запрещены в первой половине беременности, когда у плода формируются важные органы и системы. Под полный запрет попадают препараты в виде Спиронолактона, Индапамида, Триамтерена, Этакриновой кислоты, Теобромина.
Со второго триместра при крайней необходимости врач может порекомендовать прием Гидрохлортиазида, Лазикса, Диакарба. Допускаются минимальные дозы Торасемида. Предпочтение отдается таблетированной форме. Таким образом, действующее вещество медленнее проникает в кровь и существует меньшая вероятность побочных эффектов.
При необходимости врач может назначить инъекции или капельное введение синтетических мочегонных при беременности.
Если действие таких препаратов малоэффективно, прибегают к применению Эуфеллина. Препарат способен преодолевать плацентарный барьер, поэтому его назначают в крайнем случае.
Мочегонные на растительной основе
Медикаменты и травяные сборы более предпочтительны при беременности. У них меньше побочных эффектов, они не вызывают привыкания и благотворно влияют на работу почек, сердца.
Но следует помнить, что травы – это тоже лекарство. Они имеют свои фармакологические свойства, благодаря чему оказывают специфическое действие на организм.
Не допускается лечение средствами, в составе которых присутствуют травы в виде петрушки, листа толокнянка, хвоща полевого, горца птичьего. Эти растения поднимают тонус, провоцируют сокращение матки.
Травы могут, кроме мочегонного эффекта, сильно снижать или повышать давление, вызывать аллергические реакции, нарушать работу пищеварительной системы.
Поэтому одобрить прием растительных мочегонных при беременности должен врач. Безопасными мочегонными при беременности считаются Фитолизин и Канефрон.
Из трав рекомендуется прием отваров и чаев на основе шиповника, листьев березы, брусничного листа, любистка, толокнянки.
Для беременных подходит почечный чай с содержанием тычиночного ортосифона. Этот напиток разрешен к употреблению на любом сроке.
Чем опасны мочегонные при беременности для ребенка?
Мочегонные средства не действуют избирательно. Действующее вещество может оказывать влияние на работу многих органов.
Так, синтетические препараты тиазидной группы становятся причиной:
• резкого снижения давления;
• сгущения крови и образования тромбов;
• повышения сахара в крови;
• образования у плода желтухи, гипокалиемии, тромбоцитопении.
Лекарства с содержанием спиронолактона могут провоцировать гормональные отклонения, что становится причиной не только сбоев в развитии малыша, но и ставит под угрозу саму беременность.
Не так безобидны и разрешенные препараты. При стремительной потере мочи под влиянием быстродействующих синтетических препаратов появляется угроза резкого снижения давления, что ведет к кислородному голоданию малыша, спазмам. Вымывание калия большими объемами сказывается на работе сердца, тонусе мышц. Появляется угроза тромбоза и отслойки плаценты.
Увлечение травяными сборами и препаратами тоже до добра не приводит. С мочой из организма вымываются и полезные вещества. Потеря в больших количествах натрия, калия, магния, фосфора, железа, меди, аминокислот сказывается на обменных процессах и обеспечении малыша крайне важными элементами для развития.
Как правильно применять мочегонное при беременности?
При появлении небольшой отечности медики не рекомендуют сразу начинать прием мочегонного при беременности. В этих случаях можно откорректировать водный баланс простыми средствами:
1. Исключить из питания соленые и копченые блюда. Не увлекаться тяжелой пищей, замедляющей пищеварение.
2. Уменьшить потребление соли. Для этого можно перестать солить блюда во время приготовления, а применять способ незначительного присаливания готовой пищи перед употреблением.
3. Откорректировать водный режим. В день стараться употреблять достаточное количество именно чистой воды, распределив ее равномерно в течение суток. Как ни странно, именно вода способна стабилизировать водный обмен и выступить в роли естественного мочегонного. В вечерние часы стараться пить меньше.
4. Добавить в пищу продукты с естественным мочегонным эффектом. На помощь придут огурцы, арбузы, помидоры, тыква, редька и имбирь, ананас, черная смородина.
5. Отказаться от кофе и крепкого чая. В качестве витаминных напитков можно готовить отвары сухофруктов, свежевыжатые морковные, тыквенные, яблочные и цитрусовые соки.
Если при помощи диеты не получается избавиться от отечностей, прибегают к средствам на растительной основе. В этом случае необходимо строго придерживаться дозировки. При приеме мочегонного во время беременности ни в коем случае нельзя уменьшать объемы употребления воды. А в некоторых случаях врач может даже порекомендовать увеличить количество жидкости в рационе. Стремительное обезвоживание при передозировке нарушает электролитный обмен и лишает организм важных элементов.
К применению синтетических препаратов прибегают только по жизненным показаниям. Прием таких средств должен контролироваться медиками. Поэтому их редко назначают для применения в домашних условиях. Только в стационаре опытный медперсонал сможет отследить действие и побочные эффекты таких лекарств, и вовремя откорректировать лечение.
Прислушивайтесь к рекомендациям своего гинеколога. И если врач считает необходимым прием мочегонных при беременности, не игнорируйте его советы. Правильно подобранное средство и дозировка облегчит состояние при беременности и исключит неблагоприятные последствия отеков.
Полезные ссылки:
Использование гидрохлоротиазида во время беременности | Drugs.com
Гидрохлоротиазид также известен как: Aquazide H, Carozide, Diaqua, Esidrix, Ezide, Hydro Par, HydroDIURIL, Loqua, Microzide, Oretic
.Гидрохлоротиазид Предупреждения о беременности
Исследования на животных не выявили доказательств вредного воздействия на плод. Нет данных контролируемых исследований на людях, но ретроспективные обзоры показали повышенный риск пороков развития, связанных с тиазидными диуретиками. Кроме того, использование тиазидных диуретиков во время беременности было связано с электролитными нарушениями у плода или новорожденного, желтухой и / или тромбоцитопенией.
В рамках совместного перинатального проекта наблюдали за 50 282 парами мать-ребенок, из которых 233 подвергались воздействию тиазидов или родственных диуретиков в течение первого триместра. Был обнаружен повышенный риск пороков развития при приеме тиазидных диуретиков. Использование тиазидов после первого триместра не связано с этим риском. Однако тиазидные диуретики могут представлять метаболический риск для матери и плода (гипонатриемия, гипокалиемия, тромбоцитопения, гипергликемия) и могут оказывать прямое действие на гладкие мышцы, приводя к торможению родов.
Данные исследования врожденных дефектов Medicaid в США, Мичиган, выявили связь между применением гидрохлоротиазида и врожденными аномалиями. Это было ретроспективное исследование 229 101 завершенной беременности в период с 1985 по 1992 год, из которых 567 подвергались воздействию гидрохлоротиазида в какой-то момент в течение первого триместра, а 1173 подвергались воздействию препарата в любое время во время беременности. Из 567 беременностей было 24 полных и 7 сердечно-сосудистых врожденных дефектов (22 и 6 ожидаемых соответственно).Не наблюдалось ни волчьей пасти, ни расщелины позвоночника, ни редукции конечностей, ни гипоспадии. Один случай полидактилии не имел статистической значимости. Эти данные согласуются с ассоциацией между применением гидрохлоротиазида и врожденными дефектами, хотя другие факторы, включая основное заболевание (-я) матери, не учитываются.
Сообщалось о случаях неонатальной тромбоцитопении, связанной с дородовым приемом тиазидных диуретиков.
AU TGA, категория беременности C: Лекарственные средства, которые в силу своего фармакологического действия вызвали или могут предположительно оказывать вредное воздействие на человеческий плод или новорожденного, не вызывая пороков развития.Эти эффекты могут быть обратимыми. Для получения дополнительных сведений обратитесь к сопроводительным текстам.
US FDA категория беременности B: исследования репродукции животных не смогли продемонстрировать риск для плода, и нет адекватных и хорошо контролируемых исследований у беременных женщин.
Производитель рекомендует применять гидрохлоротиазид во время беременности только в том случае, если потенциальная польза превышает потенциальный риск для плода.
AU TGA Категория беременности: C
US FDA категория беременности: B
Обычное использование диуретиков во время беременности не показано и не рекомендуется.
См. Ссылки
Гидрохлоротиазид Предупреждения о грудном вскармливании
Рекомендация производителя: Использование не рекомендуется, и следует принять решение о прекращении грудного вскармливания или прекращении приема препарата, принимая во внимание важность препарата для матери.
Из организма в материнском молоке: Да
Согласно LactMed, этот препарат использовался без видимых вредных воздействий на грудного ребенка в дозах 50 мг в день или меньше. Большие дозы могут вызвать интенсивный диурез, что приведет к снижению выработки грудного молока.
См. Ссылки
Ссылки для информации о беременности
- Lindheimer MD, Katz AI «Sodiuim и диуретики при беременности». N Engl J Med 288 (1973): 891-4
- Heinonen O, Slone D, Shapiro S; Кауфман DW изд. «Врожденные пороки и лекарства при беременности». Литтлтон, Массачусетс: Publishing Sciences Group, Inc. (1977): 297
- Rodriguez SU, Sanford LL, Hiller MC «Неонатальная тромбоцитопения, связанная с дородовым введением тиазидных препаратов». N Engl J Med 270 (1964): 881-4
- Cerner Multum, Inc.«Краткое изложение характеристик продукта в Великобритании». O 0
- Cerner Multum, Inc. «Информация о продукции для Австралии». O 0
- Фармацевтическое общество Австралии «APPGuide онлайн. Австралийское онлайн-руководство по рецептурным продуктам. Доступно по адресу: URL: http://www.appco.com.au/appguide/default.asp.» ([2006]):
Ссылки для информации о грудном вскармливании
- Cerner Multum, Inc. «Информация о продуктах для Австралии». O 0
- «Информация о продукте. ГидроДИУРИЛ (гидрохлоротиазид).»Merck & Co, Inc, Вест-Пойнт, Пенсильвания.
- Национальная медицинская библиотека США» Toxnet. Сеть токсикологических данных. Доступно по адресу: URL: http://toxnet.nlm.nih.gov/cgi-bin/sis/htmlgen?LACT. «([Цитировано в 2013 г. -]):
Дополнительная информация
Всегда консультируйтесь со своим врачом, чтобы убедиться, что информация, представленная на этой странице, относится к вашим личным обстоятельствам.
Заявление об отказе от ответственности за медицинское обслуживание
Чувствуете опухание? 8 способов уменьшить отек во время беременности
Отеки, отеки конечностей — обычное явление во время беременности, особенно в летнюю жару.Женщины сообщают об увеличении отеков во время беременности в последнем триместре.
Две причины, вызывающие нормальный отек при беременности
- По мере развития беременности вес матки, включая ребенка, плаценту и жидкость, вызывает давление в тазу, которое препятствует эффективному возврату крови из нижних конечностей.
- Кроме того, гормоны беременности заставляют ваши вены расслабляться, и они не могут перемещать кровь против силы тяжести обратно к сердцу и почкам так же хорошо, как обычно.Сидение с зависимостью ног в течение длительного периода времени, как это делают многие женщины на своей работе, является причиной отека лодыжек у беременных в конце дня. Если после того, как вы проспали всю ночь в горизонтальном положении, ваш отек исчез, вы можете быть уверены, что это совершенно нормально. Как правило, у женщин отеки на лодыжках усиливаются ночью и на руках утром.
У некоторых женщин во время беременности возникает отек, который не проходит после отдыха и смены положения.Опять же, когда он начинается постепенно и остается в ногах или руках, это обычно нормально.
Когда вы гуглите «отек во время беременности», обычно появляется слово «преэклампсия». Преэклампсия — это повышение артериального давления во время беременности, связанное с белком в моче, головная боль, не купируемая тайленолом, гидратацией и отдыхом, нарушения зрения, боль в эпигастрии или другие лабораторные отклонения. Отек во время беременности потенциально может быть побочным эффектом этого состояния, но это НЕ способ диагностики преэклампсии.
Что можно сделать, чтобы снять отек во время беременности?
- Гидратация — ключ к успеху. Это кажется нелогичным, но употребление большего количества воды уменьшает отек (также называемый отеком). Чем больше вы гидратированы, тем меньше жидкости будет хранить ваше тело в тканях.
- Продукты, являющиеся натуральными мочегонными средствами (продукты, увеличивающие выведение жидкости через почки), включая спаржу, сельдерей, артишоки, морковь, арбуз, огурец, помидоры, петрушку, баклажаны, клюквенный сок, капусту, яблочный уксус, свеклу, имбирь. , брюссельская капуста и лимон.
- Потребление белка должно увеличиться в 3 -м триместре до примерно 100 граммов в день. Низкий уровень альбумина (белка) в крови может вызвать снижение осмоляльности («толщины») крови и привести к «утечке» жидкости из кровеносных сосудов в окружающие ткани (отеку). Вы должны есть белок каждые 2-3 часа в тримезере 3 rd . «Более густая» кровь будет втягивать жидкость обратно в вены и выводиться почками.
- Таблетки с чесноком и маслом петрушки (они собраны в одной гелевой капсуле) также могут помочь уменьшить отек.Принимать по 3 таблетки перед сном.
- Снижение потребления сахара может ограничить задержку воды . Помните, что сахар содержится во всех углеводных продуктах (рис, макароны, хлеб, крупы, десерт), а также во фруктах. А тропические фрукты содержат больше сахара, чем другие фрукты.
- Компрессионные чулки также могут помочь. Надевайте их утром, когда у вас уменьшится отечность голени. Они будут оказывать давление на ваши ноги, способствуя возвращению крови по венам.
- Погружение в воду может уменьшить отек . В конце дня опустите ноги в ведро с теплой водой с небольшим количеством английской соли. Гидростатическое давление выталкивает жидкости обратно в вены для вывода. При генерализованном отеке попробуйте несколько раз в неделю погрузиться в глубокую ванну или бассейн.
- Лечебный массаж также может вернуть жидкость в общий кровоток, чтобы способствовать выведению через почки. Выберите хорошее массажное масло, и вы можете помассировать ноги или попросите партнера сделать это дома.
Отек при беременности пройдет после родов, но не беспокойтесь, на самом деле он может ухудшиться вначале в послеродовом периоде, но обычно проходит примерно через 2 недели после вашего рождения.
Мочегонных таблеток, не рекомендуемых для профилактики преэклампсии, говорится в отчете — ScienceDaily
Хотя в 1960-х годах они широко прописывались женщинам, стремящимся избежать опасно высокого кровяного давления во время беременности, диуретические препараты не следует рекомендовать как способ предотвращения этого серьезное состояние, называемое преэклампсией, согласно недавнему обзору исследований.
Женщины, которые принимали мочегонные средства, широко известные как «водные таблетки», во время беременности имели не меньшую вероятность развития преэклампсии, преждевременных родов или потери детей, чем те, кто не принимал таблетки, сказал акушер Дэвид Черчилль из Нью Cross Hospital в Уэст-Мидлендсе, Англия, и его коллеги.
Однако у женщин, принимавших диуретики, вероятность тошноты и рвоты была значительно выше.
«Из этого обзора не было обнаружено явных преимуществ использования диуретиков для предотвращения преэклампсии», — сказал Черчилль.
Обзор включал пять исследований с участием 1836 женщин.
Обзор опубликован в последнем выпуске Кокрановской библиотеки, публикации Кокрановского сотрудничества, международной организации, занимающейся оценкой медицинских исследований. Систематические обзоры делают основанные на фактах выводы о медицинской практике после рассмотрения как содержания, так и качества существующих медицинских исследований по той или иной теме.
У женщин с преэклампсией, диагностированной обычно после 20 недель беременности, наблюдается высокое кровяное давление и содержание белка в моче.Состояние может быть опасным как для матери, так и для плода, вызывая осложнения при беременности, преждевременные роды и даже смерть.
«В настоящее время единственным лекарством от болезни являются роды и плацента, но это приводит к тому, что многие дети рождаются преждевременно и уязвимыми», — сказал Черчилль.
По этой причине врачи сосредоточили свое внимание на изменении диеты, например, на назначении большего количества продуктов, богатых кальцием и других методов лечения, которые могут предотвратить заболевание до его появления, а не на поиске способов уменьшить его эффекты, — сказала Лиза Боднар, доктор философии.D., специалист по материнскому питанию в Университете Питтсбурга.
«Нет никаких изменений, которые женщина могла бы сделать, чтобы уменьшить симптомы или« вылечить »ее болезнь после явной преэклампсии. Изменения в диете, которые женщины должны внести на ранних сроках беременности или даже до того, как женщина забеременеет», — сказал Боднар. .
Исследователи и врачи первоначально прописывали диуретики для предотвращения преэклампсии, поскольку считали, что это состояние вызвано избытком соли и воды, удерживаемых беременными женщинами.Диуретики усиливают мочеиспускание и выводят воду и соль из организма, что может вызвать серьезные симптомы заболеваний печени, почек и сердца, включая высокое кровяное давление.
Однако врачи перестали рекомендовать диуретики в качестве регулярной профилактической меры в 1980-х годах, когда исследования начали связывать таблетки со снижением уровня в плазме беременных женщин, жидкой части крови, которая несет клетки крови. Уровни в плазме обычно повышаются при здоровой беременности.
Диуретики по-прежнему назначают беременным, хотя и в меньшей степени, чем раньше.
Обзор поддержан организацией Health Technology Assessment и Ливерпульским университетом в Англии.
Влияние гипотензивных препаратов на плод
Отчет Рабочей группы по высокому кровяному давлению при беременности Am J Obstet Gynecol 1990; 163 : 1691–1712 Публикация NIH N000–3029. Пересмотрено в июле 2000 г.
De Swiet M. Артериальное давление и вес матери при рождении (передовая статья) Lancet 2000; 355 : 81
CAS Статья Google Scholar
Фон Дадельсзен P и др. .Падение среднего артериального давления и ограничение роста плода при гипертонии у беременных: метаанализ Lancet 2000; 355 : 87–92
CAS Статья Google Scholar
Сибай Б.М. и др. . Факторы риска преэклампсии отслойки плаценты и неблагоприятных неонатальных исходов у женщин с хронической гипертензией N Engl J Med 1998; 338 : 701–705
Артикул Google Scholar
Рей Э., Кутюрье А.Прогноз беременности у женщин с хронической гипертонией Am J Obstet Gynecol 1994; 171 : 410–416
CAS Статья Google Scholar
Montan S и др. . Влияние метилдопы на маточно-плацентарную гемодинамику и гемодинамику плода при гипертонии, вызванной беременностью Am J Obstet Gynecol 1993; 168 : 152–156
CAS Статья Google Scholar
Сибай БМ.Лечение гипертонии у беременных N Engl J Med 1996; 335 : 257–265
CAS Статья Google Scholar
Lindheimer MD. Гипертония при беременности Гипертония 1993; 22 : 127–137
CAS Статья Google Scholar
Кирстен Р., Нельсон К., Кирстен Д., Хайнц Б. Клиническая фармакокинетика вазодилататоров — Часть II Clin Pharmacokinet 1998; 35 : 9–36
CAS Статья Google Scholar
Сибай МБ и др. .Сравнение отсутствия лекарств с метилдопой или лабеталолом при хронической гипертензии во время беременности Am J Obstet Gynecol 1990; 162 : 960–967
CAS Статья Google Scholar
Соленья CJ, Symonds EM, Pipkin FB. Исход для плода в рандомизированном двойном слепом контролируемом исследовании лабеталола по сравнению с плацебо при гипертонии, вызванной беременностью Br J Obstet Gynecol 1989; 96 : 38–43
CAS Статья Google Scholar
Пиклз К.Дж., Бротон Пипкин Ф., Симондс Э.М.Рандомизированное плацебо-контролируемое исследование лабеталола в лечении гипертонии, вызванной беременностью легкой и средней степени тяжести Br J Obstet Gynecol 1992; 99 : 964–968
CAS Статья Google Scholar
Баттерс Л., Кеннеди С., Рубин ПК. Атенолол при эссенциальной гипертензии во время беременности BMJ 1990; 301 : 587–589
CAS Статья Google Scholar
Губа GYH и др. .Влияние атенолола на массу тела при рождении Am J Cardiol 1997; 79 : 1436–1438
CAS Статья Google Scholar
Magee LA, Omstein MP, von Dsadelszen P. Двухнедельный обзор: ведение гипертонии во время беременности BMJ 1999; 318 : 1332–1336
CAS Статья Google Scholar
Lydakis C et al .Атенолол и рост плода при беременности, осложненной гипертонией Am J Hypertens 1999; 12 : 541–547
CAS Статья Google Scholar
Истерлинг TR и др. . Профилактика преэклампсии — рандомизированное испытание атенолола у пациентов с гипердинамикой до развития гипертонии. Obstet Gynecol 1999; 93 : 725–733
CAS Google Scholar
Черчилль Д., Бейлисс Х., Биверс Дж.Ограничение роста плода Lancet 2000; 355 : 1366–1367
CAS Статья Google Scholar
Маги Л. Ответ авторов Ланцет 2000; 355 : 1367
Артикул Google Scholar
Magee LA и др. . Возможность обобщения данных испытаний; сравнение участников испытания бета-блокаторов с предполагаемой группой женщин, принимающих бета-блокаторы во время беременности Eur J Obstet Gynecol Reprod Biol 2001; 94 : 205–210
CAS Статья Google Scholar
Wagebvoort AM et al .Местная терапия тимололом при беременности: безопасно ли это для плода? Teratology 1998; 58 : 258–262
Артикул Google Scholar
Ван Теттен GR. Сердечно-сосудистые эффекты тимолола у беременных овец и плода под наркозом Proc West Pharmacol Soc 1980; 23 : 191–195
Google Scholar
Кунер К.С., Циммерман Т.Дж.Антиглаукомная терапия во время беременности — Часть I Ann Ophthalmol 1988; 20 : 166–169
CAS PubMed Google Scholar
Bourget P et al . Слабые плацентарные ходы празозина (Альпресс) в третьем триместре беременности J Gynecol Obstet Biol Reported Paris 1993; 22 : 871–874
CAS Google Scholar
Hurst JA et al .Поперечная недостаточность конечностей, расщелина лица и гипоксическое повреждение почек: связь с лечением материнской гипертензии? Clin Dysmorphol 1995; 4 : 359–363
CAS Статья Google Scholar
Калер SG и др. . Гипертрихоз и врожденные аномалии, связанные с использованием миноксидила матерями Pediatrics 1987; 79 : 434–436
CAS PubMed Google Scholar
Carlson RG, Feenstra ES.Токсикологические исследования гипотензивного агента миноксидил Toxicol Appl Pharmacol 1977; 39 : 1–11
CAS Статья Google Scholar
Magee LA et al . Безопасность блокаторов кальциевых каналов при беременности человека: проспективное многоцентровое когортное исследование Am J Obstet Gynecol 1996; 174 : 823–828
CAS Статья Google Scholar
Gruppo di studio Ipertensione в Гравиданце.Нифедипин в сравнении с выжидательной тактикой при легкой и умеренной артериальной гипертензии во время беременности Br J Obstet Gynaecol 1998; 105 : 718–722
Сибай Б.М., Гроссман Р.А., Гроссман Х.Г. Влияние диуретиков на объем плазмы у беременных с длительной артериальной гипертензией Am J Obstet Gynecol 1984; 150 : 831–835
CAS Статья Google Scholar
Ариас Ф, Замора Дж.Антигипертензивная терапия и исходы беременности у пациентов с легкой хронической гипертензией Obstet Gynecol 1979; 53 : 489–494
CAS PubMed Google Scholar
Коллинз Р., Юсуф С., Пето Р. Обзор рандомизированных исследований диуретиков при беременности BMJ 1985; 290 : 17–23
CAS Статья Google Scholar
Дэвидсон Д., Сталкап С.А., Меллинс РБ.Введение каптоприла беременной морской свинке подавляет активность ангиотензинпревращающего фермента плода Pediatr Res 1981; 15 : 658
Артикул Google Scholar
Бротон-Пипкин Ф, Уоллес С.П. Влияние эналаприла (MK421), ингибитора ангиотензинпревращающего фермента, на беременную овцу в сознании и ее плод Br J Pharmacol 1986; 87 : 533–542
CAS Статья Google Scholar
Бротон-Пипкин Ф., Саймондс Э.М., Тернер С.Р.Влияние каптоприла (SQ14,255) на мать и плод у овец с хроническим канюлированием и у беременных кроликов J Physiol 1982; 323 : 415–422
CAS Статья Google Scholar
Феррис TF, Weir EK. Влияние каптоприла на кровоток в матке и синтез простагландинов у беременных кроликов J Clin Invest 1983; 71 : 809–815
CAS Статья Google Scholar
Fiocchi R et al .Каптоприл при беременности Ланцет 1984; 2 : 1153
CAS Статья Google Scholar
Coen G et al . Успешное лечение длительно тяжелой гипертензии каптоприлом во время беременности двойней Nephron 1985; 40 : 498–500
CAS Статья Google Scholar
Брент РЛ. Ингибиторы ангиотензин-превращающего фермента, эмбриопатический класс лекарств с уникальными свойствами: информация для консультантов по клинической тетралогии Tetralogy 1991; 43 : 543–546
CAS Google Scholar
Guignard JP.Burgener F, Calame A Стойкая анурия у новорожденного: побочный эффект каптоприла? J Pediatr Nephrol 1981; 2 : 133
Google Scholar
Скотт А.А., Пурохит DM. Почечная недостаточность новорожденных: осложнение антигипертензивной терапии матери Am J Obstet Gynecol 1989; 160 : 1223–1224
CAS Статья Google Scholar
Ротберг А.Д., Лоренц Р.Может ли каптоприл вызвать почечную недостаточность у плода и новорожденного? Pediatr Pharmacol 1984; 4 : 189–192
CAS Google Scholar
Cuniff C и др. . Последовательность олигогидрамниона и пороки развития почечных канальцев, связанные с использованием материнского эналаприла Am J Obstet Gynecol 1990; 162 : 187–189
Артикул Google Scholar
Schubiger G, Flury G, Nussberger J.Эналаприл для лечения гипертензии, вызванной беременностью: острая почечная недостаточность у новорожденных Ann Intern Med 1988; 108 : 215–216
CAS Статья Google Scholar
Барр М-младший, Коэн М.М. Ингибитор АПФ фетопатия и гипокальвария: связь почка-череп Teratology 1991; 44 : 485–495
CAS Статья Google Scholar
Duminy PC, Burger P du T.Анбормальность плода, связанная с применением каптоприла во время беременности. (Письмо) S Afr Med J 1981; 60 : 805
CAS PubMed Google Scholar
Мхета Н, Моди Н. Ингибиторы АПФ при беременности (Letter) Lancet 1989; 2 : 96
Артикул Google Scholar
Kreft-Jais C et al . Ингибиторы ангиотензинпревращающего фермента во время беременности: обследование 22 пациенток, получавших каптоприл, и 9 пациенток, получавших эналаприл Br J Obstet Gynecol 1988; 95 : 420–422
CAS Статья Google Scholar
Kalter H, Warkany J.Врожденные пороки развития: этиологические факторы и их роль в профилактике N Engl J Med 1983; 308 : 491–497
CAS Статья Google Scholar
Безопасны ли ингибиторы АПФ при беременности? (от редакции) Lancet 1989; 2 : 482–483
Shotan A et al . Риски ингибирования ангиотензинпревращающего фермента во время беременности: экспериментальные и клинические данные, потенциальные механизмы и рекомендации по применению Am J Med 1994; 96 : 451–456
CAS Статья Google Scholar
Калхун Д.А., Опарил С.Высокое кровяное давление у женщин Int J Fertil 1997; 42 : 198–205
CAS Google Scholar
Губа GYH и др. . Ингибиторы ангиотензинпревращающего фермента на ранних сроках беременности Lancet 1997; 350 : 1446–1447
CAS Статья Google Scholar
Передняя часть AJ и др. . Изменения в ренин-ангиотензиновой системе матери и плода в ответ на блокаду рецептора ангиотензина II типа 1 и ингибитор ангиотензинпревращающего фермента у беременных овец на поздних сроках беременности Exp Phys 1997; 82 : 761–776
CAS Статья Google Scholar
Spence SG et al .Токсикокинетический анализ лозартана во время беременности и кормления грудью у крыс Teratology 1996; 53 : 245–252
CAS Статья Google Scholar
Ламбот М.А., Вермейлен Д., Ноэль Дж. Ингибиторы рецепторов ангиотензина II при беременности Ланцет 2001; 357 : 1619–1620
CAS Статья Google Scholar
Saji H, Yamanaka M, Hagiwara A, Ijiri R.Лозартан и токсическое действие на плод (Письмо) Ланцет 2001; 357 : 363
CAS Статья Google Scholar
Hinsberger A, Wingen AM, Hoyer PF. (Письмо) Ланцет 2001; 357 : 1620
CAS Статья Google Scholar
Chung NA, Lip GH, Beevers M, Beevers DG. Результаты у женщин, получавших валсортам на ранних сроках беременности.(Письмо) Ланцет 2001; 357 : 1620
CAS Статья Google Scholar
Риск приема таблеток для похудания на воде во время беременности
Беременная женщина со стаканом воды и таблетками.
Кредит изображения: Antonio_Diaz / iStock / Getty Images
Наряду с увеличением веса во время беременности часто возникают отеки рук и ног, которые могут затруднить снятие колец и ношение определенной обуви.Вы можете рассмотреть возможность приема диуретиков по рецепту или покупки «натуральных» растительных диуретиков в магазине здоровой пищи, но не делайте этого, по крайней мере, если только ваш врач не скажет вам об этом. Диуретики не помогут уменьшить нормальный отек или прибавку в весе, связанные с беременностью, и могут иметь вредные последствия. Не принимайте во время беременности мочегонные средства, отпускаемые без рецепта, или по рецепту врача.
Причины
У каждой беременной женщины увеличение объема крови во время беременности составляет от 40 до 60 процентов, Джой Джонс, Р.Н., сообщает об услугах перинатальной поддержки. Дополнительный объем жидкости необходим для снабжения ребенка и плаценты кровью, содержащей питательные вещества, в том числе кислород. Водные таблетки, известные в медицине как диуретики, увеличивают количество натрия, выводимого почками. Натрий вытягивает больше жидкости из кровеносных сосудов и уменьшает количество циркулирующей жидкости.
Эффекты артериального давления
Когда объем вашей крови уменьшается, у вас становится меньше крови для циркуляции к плоду во время беременности, что может лишить плод необходимых питательных веществ.Когда объем крови падает, почки выделяют дополнительный ренин — вещество, сужающее мелкие кровеносные сосуды. Это происходит при преэклампсии, одной из гипертонических проблем беременности. По мере сужения кровеносных сосудов повышается артериальное давление, что происходит при преэклампсии, а также может возникнуть при применении диуретиков, особенно если у вас уже есть склонность к преэклампсии. Джой Джонс предупреждает, что это может спровоцировать начало преэклампсии у восприимчивых женщин.
Осложнения при нормальной беременности
Проблемы, связанные с использованием диуретиков при нормальной беременности, включают повышенный риск тошноты и рвоты, согласно отчету в январском выпуске журнала «Canadian Family Physician» за 2009 год, в котором был рассмотрен ряд исследований.У женщин, принимавших диуретики по поводу хронического высокого кровяного давления до беременности, не было обнаружено свидетельств повышенного риска врожденных дефектов или дисбаланса электролитов. У новорожденных не было повышенного риска низкого количества тромбоцитов или желтухи.
Осложнения у женщин с другими проблемами со здоровьем
Использование диуретиков может незначительно увеличить вес плода, в среднем на 3,6 унции. Однако 10,3 процента женщин, принимающих диуретики, в датском исследовании, опубликованном в «Британском журнале клинической фармакологии» за февраль 2001 года, которое показало увеличение веса плода, когда женщины принимали диуретики, были диабетиками, что увеличивает вес плода.Около 15 процентов женщин имели высокое кровяное давление, что более чем вдвое увеличивало риск рождения ребенка с массой тела при рождении менее 5,5 фунтов.
Осложнения преэклампсии
Использование диуретиков может привести к преэклампсии из-за повышения артериального давления у восприимчивых женщин. Осложнения преэклампсии включают задержку внутриутробного развития с низкой массой тела при рождении, преждевременные роды, отслойку плаценты, судороги у матери, повреждение головного мозга плода или матери, смерть плода или матери в тяжелых случаях.
Вот уже несколько лет противники диеты и философии Брюера критикуют то, что его труды устарели, потому что так часто говорят о вреде диуретиков. Эти критики утверждают, что не существует мейнстрима врачи, которые больше не используют диуретики, и поэтому люди Брюера не в курсе текущих потребностей беременных женщины.Я отвечал этим критикам: хотя в наши дни очень немногие врачи используют диуретики для здоровых беременных женщин, Основная посылка Брюера остается в силе, и современные врачи все еще используют другие средства, чтобы попытаться контролировать прибавку в весе, кровь давление и отеки беременных женщин — другие вмешательства, такие как низкосолевые, низкокалорийные и низкобелковые диеты, а иногда и антигипертензивные препараты, которые так же опасны для беременных, как и диуретики. Однако недавно я обратил внимание на то, что, похоже, в нашей стране выросла новая угроза, исходящая от нового источник мочегонных средств, о котором я не был полностью осведомлен до сих пор. Мое внимание привлекло большое количество беременных женщин, которые используют травы, обладающие мочегонными свойствами, во время беременности.Травы, которые До сих пор я узнал о крапиве, одуванчике, люцерне, чернике и сельдерее. Некоторые из этих трав встречаются при беременности. чаи, некоторые в очищающих средствах для печени, некоторые в препаратах железа, а некоторые используются по другим причинам. Некоторые женщины кажутся на самом деле намеренно использовать эти травы из-за их мочегонных свойств — в попытке уменьшить отек, который они могут испытывать боль в лодыжках или в попытке снизить повышающееся кровяное давление! Есть некоторые, кто будет утверждать, что мочегонные средства на травах имеют совсем другое мочегонное действие, чем те, которые отпускаются по рецепту. мочегонные средства делают то, что они не так вредны и суровы, как диуретики, отпускаемые по рецепту, и поэтому их можно использовать во время беременность. Некоторые утверждают, что эти травы с мочегонными свойствами также содержат витамины, необходимые для хорошее здоровье печени и почек и различные функции организма беременной, поэтому их можно использовать в беременность. Некоторые утверждают, что польза витаминов, содержащихся в этих травах, перевешивает возможные риски, связанные с мочегонные свойства этих трав. Некоторые даже возразят, что небольшое мочегонное действие не может навредить беременной женщине, и особенно тем, у кого есть отеки. Я думаю, что вполне возможно, что на каком-то уровне травяные диуретики могут быть менее агрессивными для организма в целом, чем прописанные по рецепту. диуретики есть.Но в некотором смысле и я этого не понимаю. По определению диуретиком является любое вещество (независимо от источника), который заставляет почки выделять больше жидкости, чем они обычно хотели бы выводить сами по себе. я Можно увидеть, что, возможно, травяное мочегонное средство может не вызывать у человека выведения некоторых питательных веществ, как это делают рецептурные диуретики. Но меня беспокоит то, что все диуретики, независимо от того, насколько они удобны для употребления, заставляют почки выделять больше жидкости. вне системы, чем они действительно хотят, что снижает объем крови, что может поставить под угрозу здоровье беременности, и который может вызвать множество осложнений. Я не сомневаюсь, что эти травы богаты витаминами, которые очень полезны для беременных и могут быть очень полезны. полезен для печени или почек или может быть хорошим источником железа для крови. Но проблема не в этом. Так долго как они могут вызвать снижение объема крови матери, они потенциально смертельны для матери или ребенок или оба, потому что падение объема крови может вызвать ползучий АД и / или преэклампсию / HELLP и / или IUGR и / или преждевременные роды роды и / или низкая масса тела при рождении и / или отслойка плаценты и / или множество других проблем. Однако я очень встревожен, обнаружив сильное утверждение некоторых травников о том, что, конечно, немного мочегонного действие некоторых трав не может навредить беременной женщине, и что для мамы не может быть вредно потерять немного той «лишней жидкости», которую она носит с собой, особенно для тех матерей, которым может быть немного неудобно из-за припухлость в лодыжках или ногах или повышенное кровяное давление.Мне ясно, что те, кто считают это утверждение, не понимают, что беременное тело пытается сделать в отношении объема крови, чтобы оставаться здоровый. Беременная женщина, страдающая отеком, не теряет лишней жидкости. Если у нее физиологический отек, это признак хорошего здоровья, и ей понадобится дополнительная жидкость для родов. Если у нее патологический отек — это признак того, что объем ее крови уже слишком мал и приближается к преэклампсии, поэтому еще большее снижение его с помощью любого мочегонного средства может быть буквально опасным для жизни. Это жизненно важно для всех, кто ухаживает за беременными или создает добавки или чаи для беременных, или кто продает какие-либо травы беременным женщинам, чтобы понять, что одна из самых важных функций организма беременной заключается в увеличении объема крови матери на 40-60% в течение ее беременности — и более того, если их больше, чем один ребенок.Этот дополнительный объем крови жизненно важен для здоровой имплантации и функционирования плаценты, а также для здорового функции печени и почек, а также для полноценного питания ребенка, плаценты и матки. Если объем крови слишком мал для беременности, когда он не увеличивается на 40-60%, из-за неправильного питания или из-за При использовании мочегонных средств (травяных или рецептурных) почки выделяют вещество, называемое ренином.Ренин — это вещество, которое почки выделяют в любое время, когда объем крови ниже нормы, независимо от того, беременна женщина или нет. Действие ренина на теле — сужение капилляров с целью направления большей части кровоснабжения, пусть и неадекватного, для жизненно важные внутренние органы, чтобы сохранить жизнь тела. Во время беременности эта реакция почек ренина ниже нормы. Объем крови вызывает повышение кровяного давления у матери.Уменьшить объем крови еще больше, дав матери диуретики (на травах или по рецепту), заставляет ее почки выделять больше ренина, что повышает ее кровяное давление. Сказать, что по-другому — мочегонные средства в любой форме могут заставить почки снизить объем крови матери на удаление большего количества жидкости из крови и потеря ее в виде мочи. Меньший объем крови вызывает секрецию ренина, что вызывает повышение артериального давления.Таким образом, при нормальной беременности использование диуретиков из любого источника может вызвать повышение артериальное давление и начало процесса преэклампсии / АД. Патологический отек (отек) во время беременности также вызывается недостаточным объемом крови и усугубляется использование диуретиков независимо от источника этих диуретиков.Большая часть опухолей / отеков во время беременности возникает в норме или вызвана физиологическими причинами. гормонами беременности и весом ребенка, ограничивающими возвращение кровотока от ног к сердцу. Но когда мать сидит на неадекватной диете или принимает диуретики, потеря жидкости из крови также может вызвать патологические припухлость / отек. Этот патологический отек вызван другой реакцией почек, которая срабатывает, когда объем крови слишком мал.Вторая реакция — это попытка почек сохранить жидкость, посылая меньше жидкости, которая выводится с мочой. В Почки отправляют эту консервированную жидкость обратно в кровоток, пытаясь увеличить объем крови до более нормального уровня. Если в крови недостаточно осмотического давления, чтобы удерживать эту консервированную жидкость в кровотоке, осмотическое давление обычно Созданная присутствием альбумина и соли в крови, эта консервированная жидкость не останется в кровотоке.Вместо, он переместится из капилляров в ткани лодыжек, ног, пальцев и лица. Вот что вызывает патологические припухлость / отек при беременности. Использование мочегонных средств, чтобы попытаться вытеснить жидкость из тканей и заставить почки потерять эту жидкость с мочой, только заставит объем крови упасть еще больше, что в конечном итоге вызовет еще больший отек / отек поскольку почки пытаются компенсировать это, сохраняя больше жидкости. Это жизненно важно для беременных женщин и тех, кто заботится о них и снабжает их травами и добавками. понять, что существует огромная разница между отеком и гипертонией небеременных людей с сердечными заболеваниями, заболевание почек и сердечно-сосудистые заболевания; а также отек и гипертония у здоровых беременных женщин.Отек гипертония больного тела вызвана аномально увеличенным объемом крови , и это состояние должно лечиться различными методами лечения, которые помогают организму справляться с увеличенным объемом крови, — терапией, которая может включать диуретики. Нормальное тело беременной, в котором развивается патологический отек или гипертония, страдает от аномального сокращения объем крови, и единственный способ исправить это состояние — помочь организму в его усилиях по увеличению объема крови.Использование диуретиков противодействует усилиям беременного тела по увеличению объема крови. Помощь беременной маме есть больше калорий, больше соли и больше белка — это терапия, которая поможет ее телу увеличить объем крови до уровня это необходимо для поддержания здоровой беременности. Одна из величайших трагедий этой ситуации заключается в том, что многие матери, употребляющие и наблюдающие действие этих мочегонных трав, возможно, очень усердно работали, чтобы следовать диете Брюера — план питания, который, как они ожидали, сохранит их объем крови расширенный план питания, который, как они ожидали, поможет им предотвратить ПВГ, патологический отек, преэклампсию, АД, ЗВУР, преждевременные роды, отслойка плаценты и / или дети с низкой массой тела при рождении, которые могут возникнуть в результате аномального сокращения объема крови при беременности.Возможно, они также принимали эти травы, чтобы питать и поддерживать свою печень, что на самом деле является еще одним цель диеты и философии Брюера. Мало ли они знали, что, принимая травяные мочегонные средства, они фактически уничтожали некоторые об их усердной работе по питанию, с помощью которой они намеревались сохранить объем крови увеличенным и здоровым. Поэтому я обращаюсь к сообществу травников с призывом принять вызов и предупредить всех беременных женщин, чтобы они не употребляли никаких травы, обладающие мочегонными свойствами.Я призываю их удалить такие травы, как крапива, одуванчик, люцерна, черника и сельдерей. из их чая для беременных и их добавок для беременных. Я умоляю их найти другие недиуретические травы с такими же питательные качества для их добавок железа. Я обращаюсь к ним с просьбой размещать предупреждения на своих сайтах, предупреждая беременных женщин. об опасностях использования различных добавок, очищающих печень или питающих почки, если они содержат одуванчик, крапиву, люцерну, черника, или сельдерей, или любая другая трава с мочегонными свойствами.Давайте работать вместе и помогать каждой женщине как можно более здоровое течение беременности, помогая каждой женщине вырастить как можно более здоровый объем крови. (Джой Джонс, 9 апреля 2008 г.) См. Здесь информацию о некоторых распространенных заблуждениях относительно диеты Брюера См. Здесь информацию о том, как диета Брюера может предотвратить осложнения во время беременности См. Здесь «Предотвращение токсикоза при беременности», Боб Филис, MD Следует выделить два основных факта: 1.Плацента человека создает АРТЕРИО-ВЕНОЗНЫЙ ШУНТ (A / V) в кровотоке матери. В течение последнего триместра нормального беременность, от 50 до 60 струй артериальной материнской крови выбрасываются на семядоли плода с каждой систолой сердца матери. Эта кровь циркулирует в межворсинчатом пространстве и проходит через «дренажные каналы» обратно в венозную систему матки. 2. Шунт A / V требует для оптимального роста и развития плода УВЕЛИЧЕНИЕ ОБЪЕМА КРОВИ МАТЕРИ в течение второго триместра до плато, которое должно сохраняться на протяжении всего третьего триместра. Неспособность признать эти два четко установленных факта нанесла ущерб здоровью матери и плода человека во всем мире. западный мир, особенно в США, Канаде и Великобритании. Наблюдаемое снижение маточно-плацентарного кровотока. ассоциированная с распространенной репродуктивной патологией человека, не была правильно интерпретирована как результат гиповолемии, отказа для поддержания физиологического увеличения объема материнской крови. Врачи обычно соблюдают диетические ограничения калорий и натрия и назначают лекарства, диуретики, заменители натрия, анорексанты,
сосудорасширяющие средства и т. д., которые фактически вызывают и / или усиливают гиповолемию у матери. Задержка внутриутробного развития плода (ЗВУР)
и детей, не достигших гестационного возраста (SGA), резко увеличилось с 1950-х годов, особенно в этих трех странах,
где роль дородового недоедания в причинении репродуктивных потерь среди людей до сих пор повсеместно отрицается медицинскими властями.Прикладная физиология и фундаментальная наука о питании в дородовом уходе за людьми как рутина для всех женщин на протяжении всей беременности.
составляют основу истинной первичной профилактики в этой области. См. Здесь иллюстрацию плаценты и шунта a-v, который создает озеро материнской крови Нижеследующее перепечатано из Что должна знать каждая беременная женщина , Гейл Сфорца Брюэр с Томом Брюером, М.Д., 1977. «Понимание отека: задержка воды — это нормально» (стр. 34) От восьмидесяти до девяноста процентов женщин отекают в какой-то момент во время беременности. Большинство американских акушеров с тревогой посмотрите на эту нормальную опухоль. Призрак токсемии никогда не уходит из головы, и женщины, страдающие от токсемии, набухают. Врачи обучены рассматривать опухоль как признак потенциальной опасности. Когда они видят отек лица или рук, они отшатнулся в ужасе. Это определенно «состояние», которое нужно «лечить». Они атакуют опухоль терапевтическим неистовством. Они обессолить. Они наркотики. Они обезвоживаются. Тогда они все равно сбиты с толку, когда у их пациентов развивается токсемия. Доктор Леон Чесли, выдающийся автор главы о токсемии в Williams Obstetrics , наиболее широко используемом акушерстве. учебник, теперь бросает вызов этому традиционному подходу к отеку беременных. После сорока лет исследований в этой области он пришел к выводу, что нормальный отек или физиологический отек является признаком здоровья беременных, а не патологическим состоянием. 17 июля 1975 г. на слушании в Управлении по санитарному надзору за качеством пищевых продуктов и медикаментов США об использовании «водяных таблеток» или диуретиков во время беременности доктор К. Чесли засвидетельствовал, что от 60 до 70 процентов нормальных беременных женщин будут иметь доброкачественные отеки лица и рук — кроме того. к ступням и лодыжкам. (1) Это единственное утверждение имеет огромное значение, потому что с 1958 года [по состоянию на 1977 год] ежегодно до двух миллионов беременных женщин. были назначены сильнодействующие диуретики для «лечения» того самого отека, который профессор Чесли назвал нормальным. Ссылаясь на исследование за исследованием, начиная с классической книги Декстера и Вайса о токсемии (1941), д-р Чесли критиковал рутинная американская акушерская практика вообще «лечит» отек беременности. Вместо этого он настаивал на признании его основные физиологические причины. Нормальная задержка воды во время беременности возникает в основном из-за впечатляющего повышения уровня женских гормонов, в основном эстрогены, вырабатываемые плацентой.Это те же гормоны, которые вызывают у многих женщин накопление воды и отек за несколько дней до менструального цикла или при приеме противозачаточных таблеток. Во время беременности эти гормоны влияют на соединительную ткань по всему телу, удерживая лишнюю жидкость. Следовательно, беременные женщины обычно испытывает отек лица и рук (общий отек), а также отек ступней и голеней (зависимый отек). Задержанная жидкость полезна для матери и ребенка. Подобно резервуару, он обеспечивает систему хранения воды в материнской тело. Сохраненная жидкость служит защитой, резерв для увеличенного объема крови, который, как мы узнали, необходим для питания плацента. Во время родов, когда некоторая кровопотеря неизбежна, лишняя жидкость защищает мать от в шоке.Оставшаяся тканевая жидкость мобилизуется в ранний период грудного вскармливания, чтобы обеспечить матери достаточное количество молока. поток. У женщин, беременных двойней, процесс физиологического отека преувеличен. Их большие плаценты производят больше гормоны, которые вызывают задержку большего количества воды в организме — нормально! Эта дополнительная вода плюс вес второй ребенок, резко увеличивает прибавку в весе матери, вынашивающей двойню.Прибавка в весе от пятидесяти до шестидесяти фунтов — это типично, когда матерям рекомендуется хорошо поесть. К сожалению, в США, где жесткий контроль веса, ограничение соли и диуретическая терапия характеризовали стандартную дородовую помощь, диагноз беременности двойней автоматически назначает мать в так называемую категорию «повышенного риска». Легко понять, почему у близнецов было столько проблем, когда их внутриутробный такая практика постоянно подрывает рост.Даже врачи и матери признали, что «близнецы приходят рано» — они рождаются на три или четыре недели раньше срока, и каждый из них должен весить при рождении меньше, чем одинокий младенец будет. Люди думают, что матка матери растянулась настолько, насколько могла — «больше не было места» — так что младенцы должны были родиться. Когда матерям близнецов советуют правильно питаться в течение троих на протяжении всей беременности, они удовлетворяют свои повышенные потребности в питании. требования.Когда они отказываются от диуретиков и низкосолевой диеты из-за своего дополнительного физиологического отека, они обычно рожают в срок младенцам с нормальной массой тела при рождении. Близнецы не обязательно относятся к группе высокого риска. Они становятся таковыми только тогда, когда управление несовместимо с физиологией навязывается врачом. Доктор Чесли в своих показаниях FDA неизменно связывал наличие физиологического отека с лучшим исходом для новорожденных.По двум важнейшим критериям — весу при рождении и младенческой смертности — матери с нормальным отеком показали себя намного лучше, чем матери без Это. Обращая внимание на главный вывод совместного исследования NIH 1968 года по церебральному параличу , д-р Чесли отметил, что младенцы, рожденные от матерей с нормальным отеком, имели более высокий вес при рождении, чем дети, рожденные от матерей без отека. Совместное исследование также показало, что вес ребенка при рождении является наиболее надежным индикатором будущего неврологического развития. Младенцы с низким весом при рождении имеют гораздо более высокую вероятность начать жизнь со значительным повреждением головного мозга или вырастут. трудности с обучением в школе. Доктор.Чесли также сообщил об обзоре медицинских карт 17 000 американских матерей, беременных впервые. В этом в ходе исследования отек был связан не только с более высокой массой тела при рождении, но и с более низкой младенческой смертностью. У 10 126 матерей, которые ни разу не было отеков рук или лица, младенческая смертность составляла 26 на тысячу. У 6963 матерей, у которых были отеки рук и / или лица младенческая смертность составила 18 на тысячу.При отсутствии отеков детская смертность была на 44% выше. группа. После представления этих доказательств и очень эрудированного обсуждения других вредных эффектов «водных пилюль» (которые ставят под сомнение достоверность исследования, которое изначально убедило FDA разрешить их использование у беременных женщин), ДокторЧесли выступил против использования диуретиков при беременности человека. Он сделал только одно исключение из одеяло противопоказание. Диуретики целесообразно использовать, когда мать страдает сердечной недостаточностью, нарушением функции почек, или другое медицинское заболевание, которое приводит к аномальной задержке воды как в тканях , так и в кровообращении . Это исключение не относится к токсикозу, Dr.- заявил Чесли. Он категорически заявил, что диуретики не предотвращают и не улучшают токсикоз. Этот смелый вывод описал гладкие четырехцветные пасты, продвигающие диуретики, которые появлялись в каждом Американский журнал OB / GYN с 1958 года. Напротив, доктор Чесли обвинил диуретики в усугублении значительного нарушения. присутствует у матерей с токсемией, низким объемом крови (гиповолемией).Мочегонные средства выводят соль и воду из кровообращения, тем самым еще больше уменьшая объем крови. При использовании в сочетании с диетой с низким содержанием соли на ранних сроках беременности, как фармацевтические компании утверждали в своих рекламных акциях, мочегонные средства могут фактически вызвать токсемию, которую врач пытается предотвратить. Каков результат этого слушания? До сих пор большинство практикующих акушеров даже не подозревали, что это было.Нет показаний от нескольких врачей, присутствовавших на слушании, была предана огласке. FDA не созывало публичную пресс-конференцию чтобы напрямую предупредить нашу общественность об опасности этих препаратов, даже если миллионы женщин и нерожденных младенцев продолжают подвергаться им. Также не были отправлены обычные предупреждения врачам, как это было сделано недавно после того, как стало известно, что определенные гормоны, часто используемые для предотвращения самопроизвольных абортов, вызывают рак влагалища у детей женского пола, рожденных от матерей, принимавших их на ранних сроках беременности.Скорее, FDA просто выпустило правила, требующие изменения маркировки лекарств, удалив указание на то, что они эффективны при токсемии. Большинство практикующих акушеров прошли обучение использованию этих препаратов. как часть рутинного ведения беременности. Без особых предупреждений эта маркировка меняется мелким шрифтом врачей. Часть вкладыша в упаковке, вероятно, останется незамеченной для занятого врача.Вызывает тревогу то, что Американский колледж акушеров и гинекологи, представитель которых на слушании утверждал, что препараты следует продолжать назначать, если мать «слишком неудобно» в конце беременности из-за отека, все еще придерживается этой позиции [по состоянию на 1977 год]. В результате многие тысячи женщин будут продолжать принимать эти лекарства каждый год, потому что их врачи будут продолжать выписывать рецепты. Без правильной информации от своих врачей о нормальном отеке многие женщины обеспокоены тем, как они выглядят. когда они начинают немного опухать. Многие врачи играют на мрачной оценке матери ее внешности, чтобы заставить ее подчиниться. с их диетами с низким содержанием соли и мочегонными средствами. Если мать отказывается сотрудничать, могут возникнуть другие формы давления.Она часто сказала, что ее опухоль связана с ненужным накоплением жира во время беременности, что приведет к необратимому ожирению. Или что ее муж может потерять к ней интерес, если она станет тучной. Мать, не понимая, что ее опухоль, вероятно, нормально и исчезнет после рождения ребенка, согласно оценке врача. Мать из пригорода с гневом вспоминает, как ее акушеру было так противно ее прибавка в весе на двадцать восемь фунтов и открытая пренебрегая его диетой во время ее второй беременности, он категорически отказался присутствовать на ее родах.Он «научил ее урок «, оставив ее в руках неопытного резидента, которого она никогда раньше не встречала! Ее здоровый мальчик весил семь фунтов — заметное отличие от ее первого ребенка, который весил три с четвертью фунта. и родился преждевременно после искусственных родов из-за токсемии. Эта мать впервые соблюдала диету врача, и у ребенка с самого рождения была бесконечная серия проблем со здоровьем, ставшая жертвой внутриутробного недоедания. Не помогают и популярные женские журналы, сложенные в приемной врача. Их страницы полны рекламы для мягких мочегонных средств для снятия отеков перед менструацией или для «быстрой потери веса», когда ее любимая одежда — маленькая слишком туго. Макеты диетических газированных напитков и нездоровой пищи обещают удовлетворение без питания.Шквал худых моделей продвигает исхудание как американский эталон красоты. Каждый выпуск восхваляет последнюю голливудскую диету, которая гарантированно удержит читателей. яркий и сексуальный, при этом питаясь только грейпфрутом, только рисом или только жидкостями. Неудивительно, что беременная женщина находится на защищать ее размер и форму в течение девяти месяцев подряд! Неудивительно, что ее беспокоят отеки. Когда отек становится неудобным, как это может быть к концу беременности, матери следует предпринять следующие шаги:
Если врач предлагает диуретики на любом сроке беременности, мать должна задать вопросы. Во-первых, она сама: соблюдаю ли я хорошую сбалансированную диету во время беременности? Получаю ли я достаточно белка, калорий и соли? Припухлость может быть результатом недостатка любого из этих питательных веществ. Далее от врача: Есть ли у меня какое-либо заболевание, вызывающее аномальное увеличение объема крови, например сердечная недостаточность? или нефрит? Заболеваниям, при которых в кровотоке задерживается избыток жидкости, можно облегчить с помощью разумной диуретической терапии. Следует проконсультироваться с терапевтом и провести тщательную оценку состояния матери, если какое-либо из этих заболеваний подозревается.Хороший акушер осознает свои ограничения и при необходимости обратится за консультацией к другим специалистам. Женщины должны знать, что в детородном возрасте эти заболевания чрезвычайно редки. Настолько редко, что если врач прописывает ей мочегонное средство, она должна спросить, зачем ей это нужно. Если он уверяет ее, что у нее нет ненормального увеличения в крови объем из-за основного медицинского заболевания, ей следует отказаться от приема таблеток.Диуретики не могут принести ничего, кроме вреда, за исключением эти редкие ситуации. Д-р Дуглас Р. Шанклин, профессор обоих отделений акушерства и гинекологии и патологии Медицинской школы Чикагского университета и бывший редактор журнала Journal of Reproductive Medicine , заявил в 1973 году:Современная физиология почек ясно дает понять, что использование диуретиков во время беременности практически не имеет под собой никаких оснований.Есть сильный основание убеждения, что они являются причиной осложнений. Следует запретить использование мочегонных средств при беременности; им следует быть оставленным в современной дородовой помощи. align = «center»>Что должна знать каждая беременная женщина «Пищевая соль и диуретики» (стр. 72) Мой собственный клинический опыт работы со многими здоровыми беременными женщинами, находящимися в токсикозе, привел меня к твердому убеждению, что ограничение Использование соли в рационе беременных не приносит клинической пользы. Несколько исследователей в этой стране и в Англии и в Канаде зарегистрировали аналогичный опыт.43,44,45 Конечно, это не относится к женщинам с сердечно-сосудистыми заболеваниями. или почечная недостаточность во время беременности. Ограничение соли имеет некоторые нежелательные результаты, особенно в сочетании с использованием салуретических диуретиков. Много женщин сказали мне, что и врачи, и медсестры говорили им не пить молоко, потому что оно содержит слишком много соли. Это неправильно, потому что молоко — один из самых важных и дешевых источников, которые у нас есть, для обеспечения высокого биологического качества. белки.Диета с низким содержанием соли не очень вкусная, и пациенты часто плохо питаются, когда на самом деле соблюдают такую диету. Именно у госпитализированных пациенток часто совершается одна из самых вопиющих ошибок в питании беременных. Здесь у нас есть возможность предоставить пациенту оптимальную диету, спланированную и приготовленную опытными диетологами. Я был в нескольких больниц в нашей стране, где рутинное ведение токсичных пациентов требует «диеты с низким содержанием соли», которая по запросу обнаружено, что он содержит только 50 г белка.Чтобы снизить потребление белка токсикологическим пациентом ниже требуемого нормальная беременность — это серьезная физиологическая и биохимическая ошибка. Рисунок 11 (гл. 4, стр. 52) демонстрирует общий клинический феномен: мочегонное средство, которое заставляет почки выделять чрезмерное количество количество натрия и калия, а также связанная с ними вода не влияет на основное нарушение обмена веществ в MTLP, поскольку как только диуретик прекращается, задержка натрия и воды немедленно возобновляется.Диурез может ослепить врача к тому, что пациенту действительно становится хуже. Диуретики категорически противопоказаны при тяжелых пациент с токсикозом, имеющий суженный объем крови, низкий уровень сывороточного альбумина и гемоконцепцию. Следующие три случая [к будут добавлены на этот веб-сайт позже] представлены подробно, чтобы проиллюстрировать клиническую реальность этих идей. Это было в результате тщательного изучения этих и других подобных случаев я начал выкристаллизовывать свои представления о патогенезе метаболических токсикоз на поздних сроках беременности и переход от концентрации на натрии, воде, диуретиках и почках к концентрации на питание и нарушение функции печени. 43. Робинсон, Маргарет: Соль во время беременности. Lancet, 1, : 178 (25 января), 1958. 44. Mengert, W.F., and Tacchi, D.A .: Токсемия беременных и хлорид натрия, Amer. J. Obstet. Gynec., 81 : 601, 1961. 45. Бауэр, Дэвид: Влияние потребления соли с пищей на преэклампсию. J. Obstet. Gynec. Брит. Comm., 71 : 123, 1964. Метаболическая токсемия на поздних сроках беременности доступна здесь Следующее перепечатано из Medikon International no.4 — 30-5-1974. «Ятрогенное голодание при беременности человека» , Том Брюэр, доктор медицины, врач округа, Медицинская служба округа Контра-Коста, Ричмонд, Калифорния, США. Фрэнк Хиттен рассказывает нам в своем учебнике по физиологии беременности о двух пионерах в области ятрогенного голодания у человека. беременность.(1) Некий профессор Бруннингхаузен из Вюрцбурга по неустановленным причинам решил, что это лучше для женщин. меньше есть во время беременности; это было в 1803 году. Спустя столетие Проховник получил признание в 1899 году за введение идея о том, что ограничения калорийности и жидкости во время беременности человека могут привести к рождению ребенка, который весит меньше при рождении (2). Намерение Проховника состояло в том, чтобы свести к минимуму головно-тазовую диспропорцию у женщин с пограничным сокращением таза. и таким образом снизить частоту хирургического вмешательства у таких пациентов.Поскольку хирургические методы развивались с практикой После внедрения асептики и улучшенной анестезии западноевропейские акушеры перестали бояться оперативных родов. Проховника ценное клиническое наблюдение, что ограничения калорийности и жидкости действительно снижают вес новорожденного человека при рождении было забыто. Таким образом был похоронен очень важный ключ к разгадке тайны «низкого веса при рождении на свидание» новорожденных. К сожалению, это все еще универсальное заблуждение стало догмой в клинических акушерских учениях в западных странах. медицинская культура: человеческий плод — паразит, вырастет в соответствии со своим «генетическим кодом» до заданного веса и длины, прежде чем рождение, и что этот рост и развитие ни в каком конкретном, материальном смысле не зависят от пищи и жидкости беременной женщина принимает во время беременности.(3,4) Научное акушерство до сих пор страдает от того, что я называю безразличие », связанное с этим ложным убеждением. В 1972 году официально в США причиной эклампсии, заболевания I обозначили судорожный метаболический токсикоз на поздних сроках беременности. (MTLP), было «неизвестно». (5,6) [Это официальное утверждение продолжается до 2008 г.] Поскольку эта страшная болезнь остается частой причиной В связи с заболеваемостью и смертностью матерей, плода и новорожденных во всем мире, предположения о его этиологии продолжаются.Это долгое время считалось, что Питание беременной женщины во время беременности действительно влияет на ее развитие. МТЛП. Женщин, у которых развивается MTLP, по-прежнему обвиняют в том, что они едят слишком много калорий и слишком много соли (NaCl). Что такое эта идея остается популярной в 1973 году, поскольку очень немногие акушеры-гинекологи, прошедшие обучение на Западе, когда-либо уделяли время или Интересно спросить этих бедных женщин, какие продукты и сколько они ели и пили во время беременности. Когда я начал работать в дородовой клинике Tulane Service в Charity Hospital, Новый Орлеан, Луизиана, на третьем курсе. студент-медик, беременным пациенткам было сказано ограничить потребление калорий и ограничить потребление соли с пищей: «Так что у вас не будет припадков … чтобы вы и ваш ребенок не умерли от токсемии.»Мне сложно понять, что происходит теперь, так как никто из преподавателей Тулейна не будет общаться со мной, но неофициальные источники сообщили мне не так давно что «… ничего не изменилось в этой области с тех пор, как вы были здесь более 20 лет назад». Я изучал эту проблему четыре года в другом городе-уездном госпитале в нашем дальнем юге . Мемориальный госпиталь Джексона, Майами, Флорида, с 1958 по 1962 год.Надежное сообщение от известного остетолога из Майами в марте 1973 года сообщило мне, что «… ничего не изменилось. в этой области с тех пор, как вы уехали отсюда более десяти лет назад «. Общие методы контроля веса и ограничения потребления соли кажутся вечными. Поскольку теперь ясно, что внезапное и быстрое увеличение веса, наблюдаемое у пациентов с тяжелым MTLP, является результатом недоедания. с падающей концентрацией сывороточного альбумина, гемоконцентрацией, падающим объемом крови с увеличением интерстициальной жидкости, нам больше не нужно слепо «контролировать вес» с помощью диет голодного типа.Однако страх перед неизвестным побуждает самых рациональных и «ученых» людей к иррациональным действиям; миллионы беременных женщин в западноевропейской медицинской культуре по-прежнему страдают от ятрогенного голодания в смутной надежде, что ограничение калорий и соли каким-то образом защитит их и их нерожденный от «древней загадки акушерства» — эклампсии. Ятрогенное голодание при беременности человека имеет долгую и неблагородную историю в Соединенных Штатах: его традиции сильны и глубоко в одном из наших старейших и самых респектабельных акушерских журналов, Американском журнале акушерства и гинекологии.Во втором томе, опубликованном в 1921 году, мы находим отчет Рукера: «2 августа, через две недели после ее первого посещения, ее кровяное давление было 120/80, моча не содержала альбумина и сахара. 17 августа ее вес увеличился на 6 фунтов, а ноги распухли до колен. Головной боли у нее не было.Артериальное давление было 180/90. Моча не содержала альбумина и сахара. Ее посадили на диету из хлеба и воды. «(курсив добавлен) » Через неделю, 24 августа, , несмотря на жесткую диету, она набрала на 8 3/4 фунта больше. (курсив добавлен) Ее кровь давление 205/110, болит затылок, перед глазами видны пятнышки. Моча показала след альбумина.Никаких слепков не обнаружено ». (7) Впоследствии у этой бедной женщины было 11 судорог. Теперь ясно, что «диета из хлеба и воды» не является эффективной профилактикой. для МТЛП! В самом первом томе Американского журнала акушерства и гинекологии, опубликованном 53 года назад [по состоянию на 1974 год], Эренфест просмотрел «Недавнюю литературу по эклампсии» и обнаружил, что венесекция все еще широко используется для лечения этой страшной болезни: «Для цель снижения артериального давления и вывода токсинов…. » Он сообщил о другом широко распространенном тогда подходе: «Диуретики должны сопровождаться полным или частичным ограничением соли. Мясо не допускается. »(курсив добавлен) Эренфест также отметил начало научного отказа от кровопускания. в лечении эклампсии: «Крэгин говорит: Пациенты с эклампсией после судорог очень похожи на пациентов в состоянии шока, такое почитание кажется нелогичным.Кажется, им нужна вся кровь, которая у них есть, и даже больше »(8). Здесь было очевидное клиническое признание гиповолемического шока, который так часто приводит к смерти матери и плода в тяжелой форме. метаболическая токсемия на поздних сроках беременности. (9) Нелогичное использование солевых диуретиков при этом заболевании можно рассматривать как «современное» форма кровопускания, при которой электролиты и вода крови вытесняются из тела пациента через почки, вид бесклеточной венесекции! В апреле 1969 года я по приглашению представила доклад на международной встрече по «токсикозу беременности» в Базеле, Швейцария.
доктораE.T. Рипперман, секретарь организации Gestose. (10) Здесь я узнал следующие интересные факты:
Вскоре из моих бесед со многими европейскими специалистами в области акушерства и гинекологии стало очевидно, что общий статус питания народов Центральной Европы было исключительно хорошим, и что это адекватное питание было основной причиной устранения тяжелой MTLP и относительно низкой заболеваемости младенцев с низкой массой тела при рождении. Моя собственная статья, представленная в Базеле, была воспринята с величайшим скептицизмом: европейские акушеры почти на человека ответили: «Несомненно, в богатой Америке нет серьезного недоедания». Конечно? В нашей стране выросла заболеваемость низкой массой тела при рождении с 7,0% в 1950 г. до 10,0% в настоящее время [1974 г.] с гораздо более высокими показателями по всем нашим районам бедности; MTLP продолжает вызывать материнско-плодный а также заболеваемость и смертность новорожденных.Ятрогенное голодание во время беременности человека до сих пор широко практикуется в нашей стране. сегодня, потому что ни одно из наших медицинских учреждений или учреждений «общественного здравоохранения» не предприняло конкретных действий, чтобы остановить это. Обзор несвязанных выпусков Американского журнала акушерства и гинекологии показывает, что на протяжении большей части 1950-х гг. В 1960-е годы широко рекламировались амфетамины и другие «таблетки для похудания» для «контроля веса» во время беременности.Солевые диуретики, давно признанные смертельными для тяжелой токсикологической пациентки и ее плода, в этом журнале с 1958 г. 1972 г. Профессор Леон Чесли наконец признал их вредное воздействие на объем материнской плазмы. (11) для этих водных пилюль было прекращено , но не их широкое использование . Сегодня в 1973 году проблемы роста цен на основные продукты питания, такие как постное мясо, курица, яйца, овощи и фрукты, и Продолжающуюся бедность и экономическую депрессию во многих областях нашей страны не могут решить национальные врачи.Однако не гуманные врачи сегодня несут особую и моральную ответственность за то, чтобы остановить слепые ошибки ятрогенной болезни. голодание при беременности человека? Не акушеры, особенно отвечающие за дородовой уход за людьми в государственных клиниках и частные офисы несут ответственность перед беременными пациентками за предоставление им научной информации о питании? В защитные эффекты прикладного научного питания в дородовой помощи людям недавно были подробно задокументированы Миссис.Агнес Хиггинс из Монреальского диетического диспансера. (12) Обоснование для слепого контроля веса с помощью любого «магического числа» фунтов в человеческом организме беременность была полностью уничтожена. (13) Что же тогда должны делать акушеры нашей страны? Какие действия должны они принимают меры для обеспечения здоровья матери, плода и новорожденного для каждой женщины, которая хочет родить нормального, доношенного ребенка и остаться в хорошем самочувствии?
Эти меры откроют новую эру профилактического акушерства в нашей стране и резко сократят количество низкая масса тела при рождении, а также рождаются дети с повреждениями головного мозга и умственно отсталыми. Дополнительная информация после этих ссылок ССЫЛКИ
Симптомы низкого объема крови во время беременности и осложнения, вызванные или вызванные этим низким объемом крови, могут включают повышение гемоглобина / гематокрита, повышение АД, патологический отек, преэклампсию, HELLP (гемолиз, повышенный уровень ферментов печени уровни и Низкое количество тромбоцитов), ЗВУР (задержка внутриутробного роста), отслойка плаценты, преждевременные роды и низкий вес при рождении.Меня беспокоит то, что в начале беременности невозможно узнать, какие женщины будут более подвержены к осложнениям из-за низкого объема крови, и какие из них не будут так склонны к ним, или насколько этот объем крови будет нужно бросить, прежде чем у нее начнут проявляться симптомы. Также невозможно узнать, на каком раннем сроке беременности каждая мать может быть предрасположенным к этим осложнениям. В течение нескольких месяцев в 2008 году я общалась с членами доски объявлений, где все беременные матери были очень заинтересованы. в использовании трав всех видов.Насколько я помню, некоторые из этих женщин принимали литр или больше малинового чая в день, был смешан с крапивой. У некоторых из них были проблемы с повышением АД, преэклампсией и, возможно, некоторыми другими. осложнения, которые я перечислил. Я поискал травы, на которых они были, и обнаружил, что многие из них обладают мочегонными свойствами. Я объяснил им, почему это может быть проблемой.Насколько я помню, те, кто попробовал мои идеи, поправились, а те, кто продолжил на мочегонные травы, иногда даже добавляя больше мочегонных трав, либо остались с их текущим уровнем проблем, либо получили худший. Мне также пишет акушерка, практикующая в основном женщин, употребляющих много трав. Когда она прочитала мой информация о мочегонных травах, она начала отключать своих беременных мам от всех мочегонных трав, которые они принимали.Один из тех матери, у которых были проблемы, похожие на ЗВУР, увеличили высоту дна матки на 5 см за одну неделю после прекращения приема трав и собирается на диету Брюера. Другие из ее группы беременных женщин сообщили, что чувствуют себя лучше, когда перестают принимать травы и переходят на диету Брюера, и они начали рассказывать своим друзьям об этом новом образе мышления. Были и другие улучшение здоровья этой группы клиентов. Также существует организация, состоящая из женщин, которые категорически против пивоварения. Я общался с ними около 2-3 Зимой 2007-2008 гг., на одной из доск объявлений. Они утверждают, что у некоторых из них развилась преэклампсия. и некоторые из этих других осложнений уже через 20 недель, и иногда симптомы прогрессировали до угрожающих жизни градусов в считанные часы, и это случилось с некоторыми из них, несмотря на то, что они соблюдали диету Брюера.К несчастью, у нас нет возможности узнать, действительно ли эти женщины соблюдали законную версию диеты Брюера или же они также увеличили потребление калорий или соли до уровня Брюера (вместе с потреблением белка), или адаптировали ли они Brewer Diet в соответствии с их уникальными потребностями в образе жизни или принимали ли они также некоторые из этих трав. В их системе убеждений Brewer Diet обвиняется в том, что подвела их.Однако я подозреваю, что по крайней мере некоторые из этих женщин принимали эти мочегонные средства. травы. Поэтому, как сторонник диеты Брюера, я считаю, что это важно для беременных женщин и лиц, ухаживающих за ними. чтобы понять потенциальный риск использования этих трав. Эти противники пивоварения также очень заинтересованы в чтении всех последних основных медицинских исследований о возможных причины преэклампсии и АД.В результате они считают эти осложнения случайными, непредсказуемыми стихийными бедствиями — ситуациями. которые мы совершенно не контролируем и совершенно не связаны с питанием или образом жизни матери. Очевидно, они категорически не согласны со мной и принципами Брюера, и я категорически не согласен с ними. Однако я прислушивался к тому, что они говорили. Различные теории их исследований придумали, видимо, включают следующее…. 1) что преэклампсия вызвана некой проблемой иммунитета между матерью и плацентой; или 2) что это вызвано какой-либо проблемой имплантации плаценты, что приводит к неглубокой имплантации, которая запускает все остальные симптомы; или 3), что это вызвано какой-то проблемой гипоксии в плаценте, которая вызывает сужение кровеносных сосудов в плаценте; или 4) что это вызвано каким-то белком, секретируемым плацентой, который вызывает все симптомы ПЭ; и 5) возможно, некоторые другие аналогичные теории. Я считаю, что все эти теории — всего лишь результат основных медицинских исследований, пытающихся «закрыть сарай». дверь после того, как лошадь ушла «. Другими словами, мне кажется огромной вероятностью, что физические изменения, которые эти исследователи находят и описывают лишь конечные результаты низкого объема крови, вызванного отсутствием определенных виды пищи (белок плюс калории плюс соль). Когда я вижу все эти ужасные результаты, все механизмы, которые, возможно, запускаются и приводятся в действие чем-то вроде просто, как низкий объем крови … и когда я вижу, как далеко может зайти процесс, прежде чем какие-либо очевидные симптомы могут предупредить нас о том, что происходит (по словам акушерки Энн Фрай, первым симптомом часто является повышение Hgb / Hct, чего мы не можем увидеть с помощью невооруженным глазом и не найдем, если не будем делать еженедельные анализы крови)…. и когда я вижу, как сложно заставить этот процесс остановитесь и развернитесь, как только он начнется (например, принимая 17 яиц и 2 кварты молока в день в течение 3 дней, для начала или врача, который назначит вам альбумин внутривенно) …. и когда я слышу, как рано это может доходить до крика (иногда уже через 20 недель) …. и как быстро он может перейти в опасную для жизни ситуацию (иногда всего за несколько часов)…. тогда я просто хочу сказать все, что я могу, насколько мы здесь рискуем …. как очень, очень, очень важно защитить беременную объем крови как драгоценное, драгоценное сокровище, которым он является, и как немаловажно дать матери некоторые травы, которые может стимулировать ее почки к тому, чтобы они вышли из бесценной циркулирующей жидкости, над накоплением которой она так усердно работала. Кроме того, я знаю, что некоторым женщинам сложно соблюдать диету Брюера каждый день. Так что это просто для меня не имеет смысла призывать беременную женщину наращивать объем крови с помощью диеты Брюера, с одной стороны, а затем, с другой стороны, чтобы побудить ее принять траву, которая может заставить ее тело потерять часть этого с трудом заработанного объем крови за счет мочегонного действия.Мне кажется, это все равно что сделать два шага вперед и полшага. назад каждый день. Я предлагаю всем, кто ухаживает за беременными женщинами, если у них есть женщина на ежедневной чашке (или более) одной из этих трав чаи с мочегонными свойствами, или если она принимает добавку, содержащую одну из этих трав, и если они видят ее АД начала ползать, или ее ребенок начал отставать в росте, или ее опухоль начала увеличиваться, самым мудрым может быть чтобы убрать ее с того небольшого количества этих трав, которое она принимает. Если бы я был акушеркой, я бы не стал рисковать, если бы кто-то из моих пациентов принимал какое-либо количество мочегонных трав, потому что однажды вы увидеть очевидные симптомы падающего или упавшего объема крови, процесс может быть уже сильно продвинут, и игра в догонялки, путем добавления в рацион дополнительных белков, соли и калорий, а также путем прекращения приема доз трав или назначения альбумина внутривенно, часто намного труднее, чем было бы предотвратить, и иногда необходимые диетические изменения могут не произойти достаточно быстро или работайте достаточно быстро, чтобы повлиять на результат. Это причины, по которым я так решительно реагирую, когда речь заходит об использовании трав, обладающих мочегонными свойствами. во время беременности. (Джой Джонс, 8 января 2009 г.) См. Здесь метод Брюера по диагностике и лечению преэклампсии Джой Джонс, RN 9 февраля 2009 г. Мне только что стало известно о ситуации, когда одна беременная мать принимает мочегонное средство по рецепту своего акушера, и возникновение дополнительного отека (отека) в качестве побочного эффекта.Я также только что узнала по крайней мере об одной беременной матери (чья (муж — врач), который также принимает мочегонное средство, и у которого сложилось впечатление, что дополнительная опухоль — это нормальная доброкачественная сторона эффект нахождения на мочегонном. Она также считает, что диуретики считаются самым безопасным средством от кровяного давления. беременные женщины! Она также считает, что в настоящее время беременным женщинам чаще всего назначают диуретики! Я не знаю, правы ли факты второй матери, но если ее впечатления хотя бы отдаленно точны, современные американские американцы акушерство, безусловно, сделало огромный шаг назад! Вот уже несколько лет те, кто критикует сочинения Брюера, утверждали, что одним из доказательств того, что эти сочинения устарели и не соответствуют современной акушерской практике, является подчеркивается, что д-р.Брюэр советует избегать использования мочегонных средств во время беременности. Эти критики высмеивают его писаний, в которых говорится, что доктор Брюэр и те, кто его поддержит, должны знать, что врачи никогда не назначают диуретики для их беременных пациенток больше нет. Что ж, если утверждения этой матери хоть сколько-нибудь близки к правде, кажется, что, к сожалению, эта критика была несколько преждевременной. Лично я шокирован, поражен и напуган тем, что до сих пор существует хотя бы один OB, не говоря уже о более чем тот, кто при повышении АД при беременности прописывает диуретики! В 1975 году, всего 34 года назад, было обширное свидетельство передано в FDA относительно опасностей использования диуретиков во время беременности, до такой степени, что FDA, наконец, пришлось признать и издать правила, требующие изменения маркировки лекарств, убрав указание, что они эффективны при токсемии !!! Согласно отчету об этом слушании FDA, как указано в Что должна знать каждая беременная женщина , в его показания «Др.Чесли обвинил диуретики в усугублении значительного отклонения от нормы у матерей с токсемией, низкий объем крови (гиповолемия). Мочегонные средства выводят соль и воду из кровотока, уменьшая объем крови. даже больше. При использовании в сочетании с диетой с низким содержанием соли на ранних сроках беременности, как утверждали фармацевтические компании в своих рекламных акциях, мочегонные средства могут вызвать токсемию, которую врач пытается предотвратить. Вы можете прочитать больше об этом свидетельстве FDA в этой временной шкале Брюера, под записью за 1975 год Что должна знать каждая беременная женщина Фактически, 24 года назад в 1985 году был судебный процесс, создающий прецедент, в котором акушеры, больница, и фармацевтическая компания, которая производила мочегонное средство, используемое для лечения беременной женщины, была успешно привлечена к суду за пагубные последствия что на нее подействовало мочегонное средство! Подробнее об этом иске см. Здесь Достаточно сказать, что любой акушер уже должен знать лучше, чем прописывать мочегонное средство при отеках или приливе крови давление во время беременности, через 24 года после этого судебного процесса и через 34 года после того, как FDA постановило, что использование диуретиков во время беременности не лучшая идея. Совершенно определенно существует прямая связь между применением диуретиков во время беременности и увеличением отека (отека). что мать испытает побочный эффект этого лечения. Это жизненно важно для всех, кто ухаживает за беременными, назначает мочегонные средства беременным, или кто производит мочегонные средства, добавки или чаи для беременных женщин или продает беременным женщинам какие-либо травы, чтобы понять что одна из важнейших функций организма беременной — увеличение объема крови матери на 40-60% к концу ее второго триместра — и более того, если у нее более одного ребенка.Затем в третьем триместре организм беременной необходимо поддерживать этот увеличенный объем крови. Этот дополнительный объем крови жизненно важен для здоровой имплантации и функционирования. плаценты, и для здоровой функции печени и почек, и для полноценного питания ребенка, плаценты, и матка. Если объем крови слишком мал для беременности, когда он не увеличивается на 40-60% из-за недостаточного питания (соль, калории,
и белок), или из-за использования диуретиков (травяных или рецептурных) почки выделяют вещество, называемое ренином.Ренин
это вещество, которое выделяют почки в любое время, когда объем крови ниже нормы, независимо от того, беременна ли женщина или
нет. Действие ренина на организм заключается в сужении капилляров для обеспечения большей части кровоснабжения,
он недостаточен для жизненно важных внутренних органов, чтобы сохранить жизнь тела как можно дольше. Во время беременности
эта реакция ренина со стороны почек на более низкий, чем обычно, объем крови вызывает повышение кровяного давления у матери.Изготовление
объем крови падает еще больше, если давать матери диуретики (травяные или рецептурные), заставляет ее почки выделять
больше ренина, что заставляет ее кровяное давление повышаться еще выше. Другими словами — диуретики в любой форме могут заставить почки снижать объем крови матери, удаляя больше жидкость из ее крови и потеря ее в виде мочи.Меньший объем крови вызывает секрецию ренина, что вызывает повышение артериального давления. Таким образом, при нормальной беременности использование диуретиков из любого источника может вызвать повышение артериального давления. и начало процесса преэклампсии / HELLP. Патологический отек (отек) при беременности — еще один симптом, вызванный недостаточным объемом крови, и он также усугубляется с помощью диуретиков, независимо от источника этих диуретиков.Большая часть опухолей / отеков во время беременности является нормальным явлением или физиологические — вызванные гормонами беременности и весом ребенка, ограничивающими возврат кровотока из ноги к сердцу. Но когда мать сидит на несоответствующей диете или принимает диуретики, потеря жидкости из крови также может вызвать патологический отек / отек. Этот патологический отек вызван другой реакцией почек, которая срабатывает, когда объем крови слишком мал.Вторая реакция — это попытка почек сохранить жидкость, посылая меньше жидкости, которая выводится с мочой. В Почки отправляют эту консервированную жидкость обратно в кровоток, пытаясь увеличить объем крови до более нормального уровня. Если в крови недостаточно осмотического давления, чтобы удерживать эту консервированную жидкость в кровотоке, осмотическое давление обычно Созданная присутствием альбумина (белка) и соли в крови, эта консервированная жидкость не останется в кровотоке.Вместо этого он будет вытекать из капилляров в ткани лодыжек, ног, пальцев и лица. Это то, что вызывает патологическая припухлость / отек при беременности. Использование мочегонных средств, чтобы попытаться вытеснить жидкость из тканей и заставить почки, теряющие эту жидкость с мочой, только заставляют объем крови падать еще больше, что в конечном итоге вызывает еще большее припухлость / отек, поскольку почки пытаются компенсировать это за счет сохранения большего количества жидкости. Беременным женщинам жизненно важно понимать, а тем, кто ухаживает за ними и снабжает их мочегонными средствами, жизненно важно понимать, что между отеком и гипертонией у людей с сердечными заболеваниями, заболеваниями почек огромная разница, или заболевание кровообращения; а также отек и гипертония у здоровых беременных женщин.Отеки и гипертония больного тела вызвано аномально увеличенным объемом крови , и это состояние необходимо лечить с помощью различные методы лечения, которые помогают организму справиться с увеличенным объемом крови, — методы лечения, которые могут включать диуретики. Нормальный тело беременной, у которого развивается патологический отек или гипертония, страдает от аномального сокращения объем крови, и единственный способ исправить это состояние — помочь организму в его усилиях по увеличению объема крови.Использование диуретиков противодействует попыткам организма беременной увеличить объем крови. Как помочь беременной матери есть больше калорий, больше соли и больше белка — это терапия, которая поможет ее телу увеличить объем крови до уровня, который необходим для поддержания здоровой беременности. Таким образом, единственная ситуация, в которой диуретики могут быть показаны во время беременности, — это ситуация, когда мать уже принимала диуретики. до беременности из-за какого-либо ранее существовавшего состояния, такого как болезнь сердца или почек, или то, при котором у нее развилось это состояние во время беременности, и даже в этом случае за ней нужно будет внимательно наблюдать, чтобы узнать, должна ли быть дозировка мочегонного средства. уменьшилось во время беременности. Одна из величайших трагедий этой ситуации состоит в том, что некоторые матери, принимающие и наблюдающие за действием этих мочегонных средств, могут очень усердно работали, чтобы следовать диете Брюэра — план питания, который, как они ожидали, позволит сохранить объем крови в хорошем состоянии, план питания, который, как они ожидали, поможет им предотвратить ПВГ, патологический отек, преэклампсию, АД, ЗВУР, преждевременные роды роды, сгустки плаценты, отслойка плаценты и / или дети с низкой массой тела при рождении, которые могут возникнуть в результате ненормального объем крови при беременности.Некоторые матери, возможно, принимали травяные диуретики, чтобы кормить и поддерживать свою печень, что на самом деле это еще одна цель диеты и философии Брюера. Мало ли они знали, что, принимая рецепт или травяные диуретики, они фактически сводили на нет часть своей усердной работы по питанию, с помощью которой они намеревались сохранить свою кровь объем хорошо расширен и здоров. См. Здесь, чтобы узнать больше о том, как дополнительный отек может быть вызван низким объемом крови (из-за использования диуретиков или недостаточного количество соли, калорий и белка) С точки зрения того, что отек является нормальным побочным эффектом использования диуретика во время беременности, все зависит от вашего определения. из «нормальных».Результат или побочный эффект отека, когда вы принимаете мочегонное средство во время беременности, является обычным и очень ожидаемым. побочный эффект, поэтому для женщины «нормально» иметь отек как побочный эффект приема мочегонного средства. Но пока это Для беременной «нормально» рассматривать опухоль как побочный эффект приема мочегонных средств, это также не безопасно побочный эффект вообще.Для беременной женщины очень, очень, очень опасно принимать мочегонные средства, если у нее не было ранее существовавших или сопутствующее заболевание сердца или почек. А для тех, кто ухаживает за мамой, появление этого «нормального» побочного эффекта отека (отек) должен вызывать все виды красных флажков и вызывать все виды сигналов тревоги о том, что объем крови беременной пациентки падает. до опасно низкого уровня. Любой, кто считает дополнительный отек, возникший в результате применения диуретиков во время беременности, «нормальным» и доброкачественным. побочный эффект — тот, кто не до конца понимает физиологию ситуации.Добавление диуретиков к и без того нестабильная ситуация с недостатком соли и низким объемом крови создает ситуацию, которая буквально опасна для жизни. Чтобы проиллюстрировать эту точку зрения, я хотел бы заменить слово «нормальный» на термин «естественные последствия» и добавить аналогию. Дополнительный отек во время приема мочегонных средств у беременной женщины является «естественным последствием». Это также «естественный следствие «для нас может произойти взрыв, если мы зажжем спичку, пока заливаем бензин в машину.Но хотя бы для нас нормально ожидать этого «естественного следствия», это не означает, что этот взрыв будет приемлемым «естественным следствием». последствия »для нас. Таким же образом, побочный эффект отека (отека) из-за использования мочегонных средств не является приемлемым. «естественные последствия» беременности. Дополнительные сведения о рисках использования травяных или рецептурных диуретиков во время беременности см. Здесь Вот доктор.Взгляд Брюера на использование мочегонных средств во время беременности, как он писал в книге Что должна делать каждая беременная женщина. Знай: правда о диетах и лекарствах во время беременности , книга, которую он написал в партнерстве со своей женой Гейл Брюэр. (доступно на Amazon.com, в местной публичной библиотеке или в межбиблиотечном абонементе) ….. Во время беременности печень работает сверхурочно Если диета матери не улучшается, объем крови продолжает падать. На данном этапе традиционного ведения пациентов с тяжелой токсичностью ответом было введение еще более сильнодействующих препаратов.
диуретики матери в надежде увеличить ее диурез В этих условиях диуретики смертельны. Они действуют в организме только для того, чтобы удалить больше воды из и без того опасного
уменьшение объема крови. Они не могут повлиять на аномальный отек, потому что не содержат каких-либо веществ, способных
привлечения тканевой жидкости обратно в кровоток. Вместо этого они отнимают у пациента ту самую жидкость, которая ей нужна в кровотоке При повторных дозах диуретиков у матери в конце концов наступает гиповолемический шок: точно такое же состояние, как если бы
она попала в автомобильную аварию, и у нее текла неконтролируемая кровь. Если врач предлагает диуретики на любом сроке беременности, мать должна задать вопросы. Во-первых, она сама: соблюдаю ли я хорошую сбалансированную диету во время беременности? Получаю ли я достаточно белка, калорий и соли? Припухлость может быть результатом недостатка любого из этих питательных веществ. Далее от врача: Есть ли у меня какое-либо заболевание, вызывающее аномальное увеличение объема крови, например сердечная недостаточность? или нефрит? Заболеваниям, при которых в кровотоке задерживается избыток жидкости, может помочь разумная диуретическая терапия. An При подозрении на какое-либо из этих заболеваний следует проконсультироваться с терапевтом и провести тщательную оценку состояния матери. Хороший акушер осознает свои ограничения и при необходимости обратится за консультацией к другим специалистам. Женщины должны знать, что в детородном возрасте эти заболевания чрезвычайно редки. Настолько редко, что если врач
прописывает ей мочегонное средство, она должна спросить, зачем ей это нужно. Если он уверяет ее, что у нее нет ненормального увеличения в крови
объем из-за основного медицинского заболевания, ей следует отказаться от приема таблеток. Диуретики не могут принести ничего, кроме вреда, за исключением
эти редкие ситуации. Современная физиология почек ясно дает понять, что использование диуретиков во время беременности практически не имеет под собой никаких оснований. Есть сильный основание убеждения, что они являются причиной осложнений.Следует запретить использование мочегонных средств при беременности; они должны быть заброшены в современной дородовой помощи. См. Здесь эту цитату и многое другое из этой главы книги Что должна знать каждая беременная женщина За последние 100 лет многие врачи писали или свидетельствовали об этом феномене — связи между низким объемом крови и синдром, который включает отек, повышение артериального давления и преэклампсию.Кроме того, я не верю, что FDA отменил свое решение 1975 года о том, что диуретики не следует использовать в таких ситуациях. На самом деле судебный прецедент 1985 г. все еще в бухгалтерских книгах, о том, что врачи, больницы и фармацевтические компании могут нести ответственность, если они прописывают диуретики беременной женщине, или если они каким-либо образом связаны с беременной женщиной, принимающей диуретики при отеках или повышенном АД, или преэклампсия, или эклампсия / токсемия.Если современные акушеры действительно возвращаются к попыткам лечить симптомы синдрома преэклампсии с диуретиками, они также должны быть хорошо осведомлены о медицинских, юридических и этические риски, с которыми они сталкиваются при этом. |
Какова роль диуретиков в лечении эклампсии?
Craici I, Wagner S, Garovic VD.Преэклампсия и сердечно-сосудистый риск в будущем: формальный фактор риска или неудачный стресс-тест? Ther Adv Cardiovasc Dis . 2008 2 (4): 249-59. [Медлайн]. [Полный текст].
Габбе. Акушерство: нормальные и проблемные беременности. Гипертония . 5-е изд. Черчилль Ливингстон, отпечаток Эльзевьера; 2007. [Полный текст].
ACOG. Бюллетень практики ACOG: Диагностика и лечение преэклампсии и эклампсии: Американский колледж акушеров и гинекологов, номер 33.Янв 2002.
Маттар Ф, Сибай БМ. Эклампсия. VIII. Факторы риска материнской заболеваемости. Am J Obstet Gynecol . 2000 фев. 182 (2): 307-12. [Медлайн].
Уоррингтон JP. Ишемия плаценты увеличивает восприимчивость к судорогам и повышает содержание цитокинов спинномозговой жидкости. Physiol Rep . 2015 3 (11) ноября: [Medline].
Дуглас К.А., Редман CW. Эклампсия в Великобритании. BMJ . 1994 26 ноя.309 (6966): 1395-400. [Медлайн].
Нодлер Дж., Муламалла С.Р., Леджер Е.М., Нувайхид Б.С., Мулла З.Д. Повышенные титры антифосфолипидных антител и неблагоприятные исходы беременности: анализ популяционного набора данных больниц. BMC по беременности и родам . 2009 16 марта, 9:11. [Медлайн]. [Полный текст].
Bolte AC, Dekker GA, van Eyck J, van Schijndel RS, van Geijn HP. Несоответствие между центральным венозным давлением и давлением заклинивания легочных капилляров при преэклампсии. Гипертоническая беременность . 2000. 19 (3): 261-71. [Медлайн].
Reddy A, Suri S, Sargent IL, Redman CW, Muttukrishna S. Уровни материнской циркуляции активина A, ингибина A, sFlt-1 и эндоглина во время родов при нормальной беременности и преэклампсии. PLoS One . 2009. 4 (2): e4453. [Медлайн]. [Полный текст].
Banerjee S, Randeva H, Chambers AE. Мышиные модели преэклампсии: нарушение редокс-регулируемой передачи сигналов. Репрод Биол Эндокринол .2009 15 января. 7: 4. [Медлайн]. [Полный текст].
Cadden KA, Walsh SW. Нейтрофилы, но не лимфоциты или моноциты, проникают в системную сосудистую сеть матери у женщин с преэклампсией. Гипертоническая беременность . 2008. 27 (4): 396-405. [Медлайн]. [Полный текст].
Курей С.Д., Эдмондс С.М., Тонг С. и др. Характеристика симптомов, непосредственно предшествующих эклампсии. Акушерский гинекол . 2011 ноябрь 118 (5): 995-9. [Медлайн].
Nerenberg KA, Park AL, Vigod SN, Saposnik G, Berger H, Hladunewich MA, et al.Долгосрочный риск судорожного расстройства после эклампсии. Акушерский гинекол . 2017 г. 3 ноября. [Medline].
Hofmeyr GJ, Belfort M. Протеинурия как предиктор осложнений преэклампсии. BMC Med . 2009. 7:11. [Медлайн]. [Полный текст].
Baweja S, Kent A, Masterson R, Roberts S, McMahon L. Прогнозирование преэклампсии на ранних сроках беременности путем оценки соотношения точечного альбумина в моче: креатинина с использованием высокоэффективной жидкостной хроматографии. БЖОГ . 2011 августа 118 (9): 1126-32. [Медлайн].
Брюэр Дж., Оуэнс М.Ю., Уоллес К., Ривз А.А., Моррис Р., Хан М. и др. Синдром задней обратимой энцефалопатии у 46 из 47 больных эклампсией. Am J Obstet Gynecol . 2013 июн. 208 (6): 468.e1-6. [Медлайн].
[Директива] Маги Л.А., Хелева М., Мауткин Дж. М., фон Дадельзен П. ,. Комитет по рекомендациям по гипертонии, Общество акушеров и гинекологов Канады.Прогнозирование, профилактика и прогноз преэклампсии. В: Диагностика, оценка и лечение гипертонических расстройств во время беременности. J Obstet Gynaecol Can . Mar 2008. 30 (3 Suppl 1): S16-23.
[Рекомендации] Милн Ф., Редман С., Уокер Дж., Бейкер П., Брэдли Дж., Купер С. и др. Руководство сообщества по преэклампсии (PRECOG): как проводить скрининг и обнаруживать начало преэклампсии в сообществе. BMJ . 2005 12 марта. 330 (7491): 576-80. [Медлайн].[Полный текст].
Заключение комитета № 652: использование сульфата магния в акушерстве. Акушерский гинекол . 2016 Январь 127 (1): e52-3. [Медлайн].
Лукас М.Дж., Левено К.Дж., Каннингем Ф.Г. Сравнение сульфата магния с фенитоином для профилактики эклампсии. N Engl J Med . 1995 27 июля. 333 (4): 201-5. [Медлайн].
Реки EP. Клиническая практика неотложной медицинской помощи. Преэклампсия, эклампсия и другие гипертонические нарушения при беременности .2-е изд. 1996. 315-21.
Сибай БМ. Диагностика, профилактика и лечение эклампсии. Акушерский гинекол . 2005 Февраль 105 (2): 402-10. [Медлайн].
Anjum S, Goel N, Sharma R, Mohsin Z, Garg N. Материнские исходы после 12 часов и 24 часов терапии сульфатом магния при эклампсии. Int J Gynaecol Obstet . 2015 14 октября [Medline].
Zhang J, Meikle S, Trumble A. Тяжелая материнская заболеваемость, связанная с гипертоническими расстройствами во время беременности в Соединенных Штатах. Гипертоническая беременность . 2003. 22 (2): 203-12. [Медлайн].
Аль-Сафи З., Имудиа А.Н., Филетти Л.С. и др. Отсроченная послеродовая преэклампсия и эклампсия: демография, клиническое течение и осложнения. Акушерский гинекол . 2011 ноябрь 118 (5): 1102-7. [Медлайн].
Vadillo-Ortega F, Perichart-Perera O, Espino S, et al. Влияние добавок L-аргинина и антиоксидантных витаминов в лечебное питание во время беременности на преэклампсию в популяции высокого риска: рандомизированное контролируемое исследование. BMJ . 2011 г. 19 мая. 342: d2901. [Медлайн]. [Полный текст].
Сибай Б.М., Сариноглу Ц., Мерсер Б.М. Эклампсия. VII. Исход беременности после эклампсии и отдаленный прогноз. Am J Obstet Gynecol . 1992 июн. 166 (6, часть 1): 1757-61; обсуждение 1761-3. [Медлайн].
Janeczko LL. Формальное тестирование не может подтвердить когнитивные проблемы спустя годы после эклампсии или преэклампсии. Medscape . 24 февраля 2014 г. [Полный текст].
Postma IR, Bouma A, Ankersmit IF, et al.Нейрокогнитивные функции после преэклампсии и эклампсии: долгосрочное катамнестическое исследование. Am J Obstet Gynecol . 2014 июл. 211 (1): 37.e1-9. [Медлайн].
Лю С., Джозеф К.С., Листон Р.М. и др. Заболеваемость, факторы риска и сопутствующие осложнения эклампсии. Акушерский гинекол . 2011 ноябрь 118 (5): 987-994. [Медлайн].
Виджил-де Грасиа П. Материнская смертность из-за эклампсии и HELLP-синдрома. Int J Gynaecol Obstet .2009 Февраль 104 (2): 90-4. [Медлайн].
MacKay AP, Berg CJ, Atrash HK. Связанная с беременностью смертность от преэклампсии и эклампсии. Акушерский гинекол . 2001 апр. 97 (4): 533-8. [Медлайн].
von Dadelszen P, Payne B, Li J, et al. Прогнозирование неблагоприятных исходов у матери при преэклампсии: разработка и проверка полной модели PIERS. Ланцет . 2011 15 января. 377 (9761): 219-27. [Медлайн].
Окусаня Б.О., Оладапо О.Т., Лонг К. и др.Клинические фармакокинетические свойства сульфата магния у женщин с преэклампсией и эклампсией: систематический обзор. БЖОГ . 2015 24 ноября [Medline].
Bond DM, Gordon A, Hyett J, de Vries B, Carberry AE, Morris J. Запланированные ранние роды по сравнению с выжидательной тактикой доношенного ребенка с подозрением на компромисс для улучшения результатов. Кокрановская база данных Syst Rev . 2015 24 ноября, 11: CD009433. [Медлайн].
Vaught AJ, Kovell LC, Szymanski LM, Mayer SA, Seifert SM, Vaidya D, et al.Острые сердечные эффекты тяжелой преэклампсии. Джам Колл Кардиол . 2018 г. 3 июля. 72 (1): 1-11. [Медлайн].
Fujita Y, Nakanishi TO, Sugitani M, Kato K. Эластичность плаценты как новый неинвазивный прогностический маркер преэклампсии. Ультразвук Мед Биол . 2019 января 45 (1): 93-97. [Медлайн].
Townsend R, Khalil A, Premakumar Y, Allotey J, Snell KIE, Chan C и др. Прогнозирование преэклампсии: обзор отзывов. Ультразвуковой акушерский гинеколь . 2018 28 сентября. [Medline].
Сепульведа-Мартинес А., Ренкорет Дж., Сильва М.С., Ахумада П., Педраса Д., Муньос Х. и др. Скрининг в первом триместре преждевременной и доношенной преэклампсии по характеристикам матери и биофизическим маркерам в популяции с низким риском.