Прививки и аллергия
Вакцинация с давних пор является самым надёжным способом профилактики множества инфекционных заболеваний и их осложнений. С момента открытия первой вакцины прошло более двухсот лет, и за этот период практически полностью исчезли такие болезни, как коклюш, столбняк, полиомиелит и множество других опасных инфекций.
С другой стороны, изменение экологии и образа жизни людей привело к тому, что жители многих стран столкнулись с «болезнями цивилизации», среди которых наиболее часто встречается аллергия.
Каждый день родители сталкиваются с обилием информации о прививках, среди которой нелегко отделить правду от вымысла. Мамы и папы здоровых малышей задаются вопросами: возможно ли развитие аллергических реакций на прививку, не станет ли вакцина причиной развития аллергического заболевания? Тем более, родителям бывает сложно принять решение о вакцинации ребёнка, зная, что он страдает аллергическим заболеванием. Ведь вакцина, как и любой лекарственный препарат, имеет показания и противопоказания.
Попробуем вместе разобраться, нужны ли прививки ребёнку-аллергику, и как сделать вакцинацию максимально безопасной для тех, кто склонен к аллергии или страдает от аллергической патологии.
Итак, нужно помнить, что сама по себе аллергия не относится к противопоказаниям к вакцинации.
Пациенты с аллергопатологией могут быть привиты от всех инфекций, включённых в национальный календарь вакцинации. Следует помнить, что большинство современных вакцин максимально очищены от балластных веществ, что сводит к минимуму риск формирования аллергии в ответ на прививки или обострению аллергии.
Противопоказанием к вакцинации является наличие у Вашего ребёнка аллергии на компоненты, входящие в состав прививок. Например, прививку от гепатита В нельзя ставить, если есть данные об аллергии на дрожжи. Наличие аллергии на ряд антибиотиков или куриное яйцо может стать причиной медотвода от прививок против кори, краснухи и паротита. При реакции на желатин, противопоказана прививка против ветряной оспы.
При реакции на желатин, противопоказана прививка против ветряной оспы.
Напомню, что речь идёт о подтверждённых и выраженных аллергических реакциях, таких, как отёк Квинке или анафилактический шок. Если реакции незначительные (небольшая сыпь), случившиеся однократно, без повторений, то прививка не противопоказана.
Обострение аллергического заболевания — это тоже противопоказание для проведения прививок, хотя является временным. Если Ваш ребёнок страдает бронхиальной астмой, атопическим дерматитом, аллергическим ринитом или любой формой аллергопатологии, вакцинация проводится только при отсутствии симптомов.
Если ребёнка на момент плановой вакцинации беспокоят приступы затруднённого дыхания, насморк, отёки, высыпания на коже, врач отложит прививку до выздоровления. При этом вакцинацию можно проводить, продолжая лечение аллергии, которое назначает врач в соответствии с жалобами и тяжестью заболевания.
Если прививка проводится аллергику в период «затишья болезни», в качестве меры профилактики обострений назначаются антигистаминные (противоаллергические) препараты коротким курсом на 3-6 дней перед прививкой и после.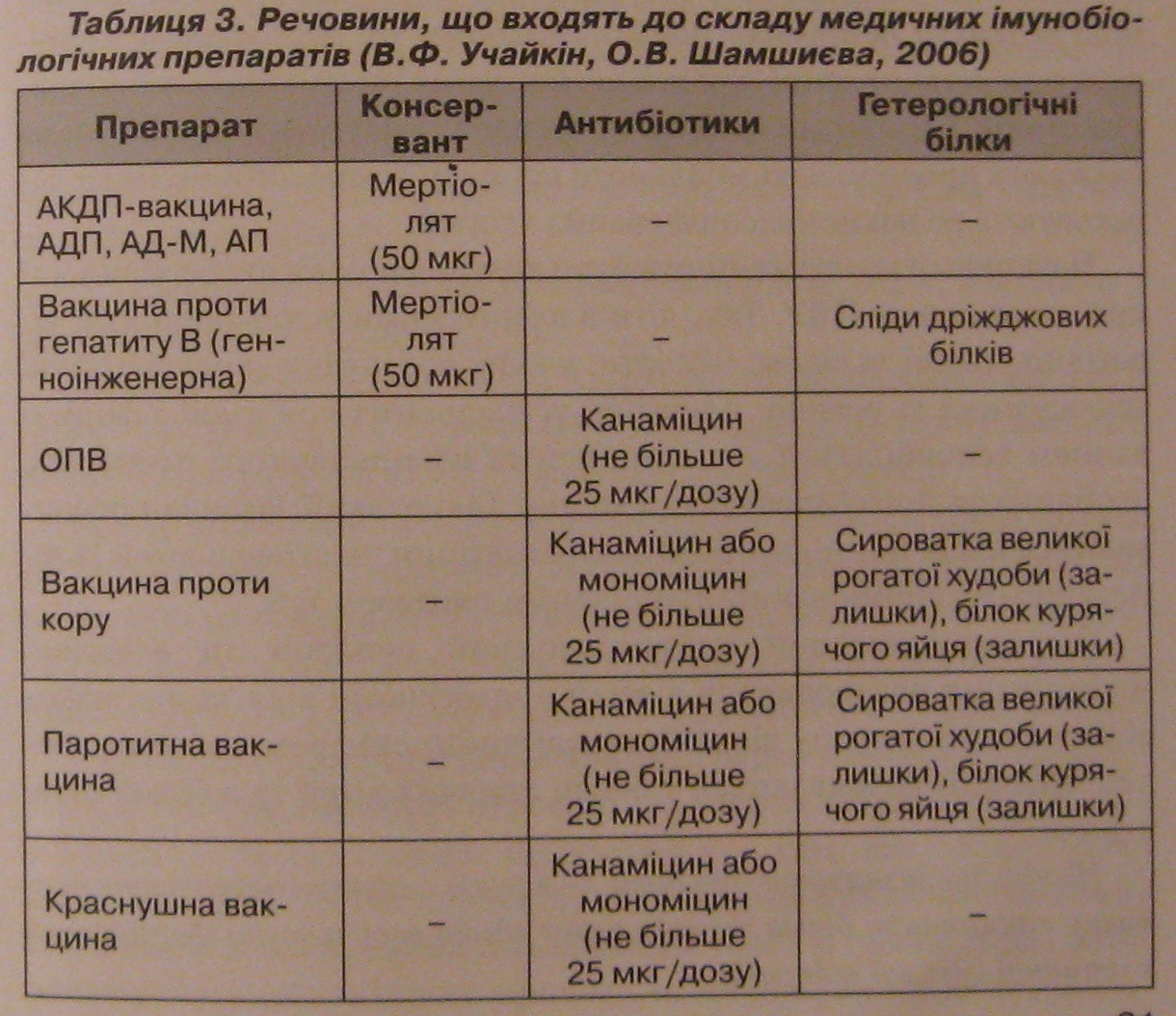
Если Ваш ребёнок страдает сезонной аллергией на пыльцу растений, плановые прививки рекомендуется проводить в зимний период, когда цветение исключено. Если же аллергия связана с чувствительностью к аллергенам домашней пыли и клеща, прививаться можно в летнее время, когда риск обострений у таких пациентов ниже.
Соблюдайте диету. За 1-2 недели до прививки не вводите новых продуктов, предлагайте ребёнку только те продукты, которые не вызывают у него аллергических реакций. Так же в течение 2-х недель до и 1-3х месяцев после вакцинации лучше воздержаться от высокоаллергенных продуктов, таких, как шоколад, цитрусовые, молоко, рыба, яйца, мед, сыр, орехи, какао, клубника, малина. Особенно опасны продукты, содержащие искусственные цветные красители, консерванты, специи, ароматизаторы.
Если Вашему ребёнку планируется проведение пробы Манту или кожных аллергопроб, то прививки разрешено вводить через 10-14 дней после этих диагностических тестов, или их следует отложить на 1-1,5 месяца после вакцинации.
Если Вы проходите курс специфической иммунотерапии или планируете начать лечение аллергенами, вакцинацию рекомендовано провести за 1,5-2 месяца до начала терапии или через то же время после окончания курса. Исключения составляет экстренная вакцинация по эпидемиологическим показаниям. В этой ситуации необходимо проконсультироваться с аллергологом, проводящим аллерготерапию.
Помните, что если ребёнок страдает аллергическим ринитом или астмой, любое респираторное заболевание может привести к обострению аллергии. Поэтому важно, чтобы ребёнок был своевременно привит против гемофильной и пневмококковой инфекции, которые лежат в основе ангин, синуситов, отитов, а также таких тяжёлых заболеваний, как пневмония и менингит. Дополнительно рекомендована ежегодная прививка против ГРИППа, при отсутствии противопоказаний.
Вакцинация проводится после обязательной консультации и осмотра врача. Не забудьте рассказать врачу о наличии аллергии в семье, об имеющихся у ребёнка аллергических проявлениях и заболеваниях, о наличии реакций на лекарственные препараты, о том, как прошли предыдущие прививки и отмечались ли реакции на них.
Важно! Не покидайте поликлинику в течение 30 минут после введения вакцины! В случае возникновения аллергической реакции, которая чаще всего проявляется в первые полчаса, врачи поликлиники смогут оказать Вам помощь.
Если у Вас в семье есть случаи аллергических заболеваний, Вы сами или Ваш ребёнок страдаете от аллергии, планируя вакцинацию, проконсультируйтесь с врачом аллергологом. Врач поможет Вам подобрать адекватное лечение и спланировать вакцинацию, сведя возможные риски к минимуму.
Будьте здоровы!
Колчина Анна Сергеевна, к.м.н., врач аллерголог-иммунолог Медицинский центр»Аллергомед». г.Томск
Томская клиника Аллергомед выявит все причины и поможет справиться с аллергией.
Связаться с клиникой можно либо на сайте (на http://allergomedtomsk.ru), либо по телефонам: 8 (913) 853 99 96; 8 (3822) 33 99 96.
Вакцинация детей и взрослых, страдающих аллергическими заболеваниями.
В настоящее время отмечается рост аллергических заболеваний среди детей и взрослых. У родителей больного ребенка или взрослого человека, страдающего аллергией, могут возникать различные опасения или заблуждения, приводящие к необоснованным отказам от прививок или же выборочной вакцинации с нарушением графика. В результате ребенок или взрослый остается незащищенным от управляемых инфекций. Итак, давайте разберемся когда вакцинация действительно противопоказана, а когда может проводиться и при каких условиях.
У родителей больного ребенка или взрослого человека, страдающего аллергией, могут возникать различные опасения или заблуждения, приводящие к необоснованным отказам от прививок или же выборочной вакцинации с нарушением графика. В результате ребенок или взрослый остается незащищенным от управляемых инфекций. Итак, давайте разберемся когда вакцинация действительно противопоказана, а когда может проводиться и при каких условиях. В ряде случаев – при наличии тяжелых системных реакций на компоненты вакцины – вакцинация противопоказана. Но, необходимо понимать, мы говорим именно о тяжелых реакциях, когда у человека после введения аллергена любым способом (через рот, при попадании на кожу, инъекционно и др.) развиваются одышка, удушье, потеря сознания, судороги, падение артериального давления, рвота, распространенная крапивница или ангионевротический отек (отек Квинке) и другие тяжелые состояния. Диагноз тяжелой системной реакции (анафилаксии) устанавливается врачом документально. Больной должен быть обязательно проконсультирован врачом аллергологом-иммунологом для уточнения диагноза и получения рекомендаций во избежание повторного контакта с причинно-значимым аллергеном.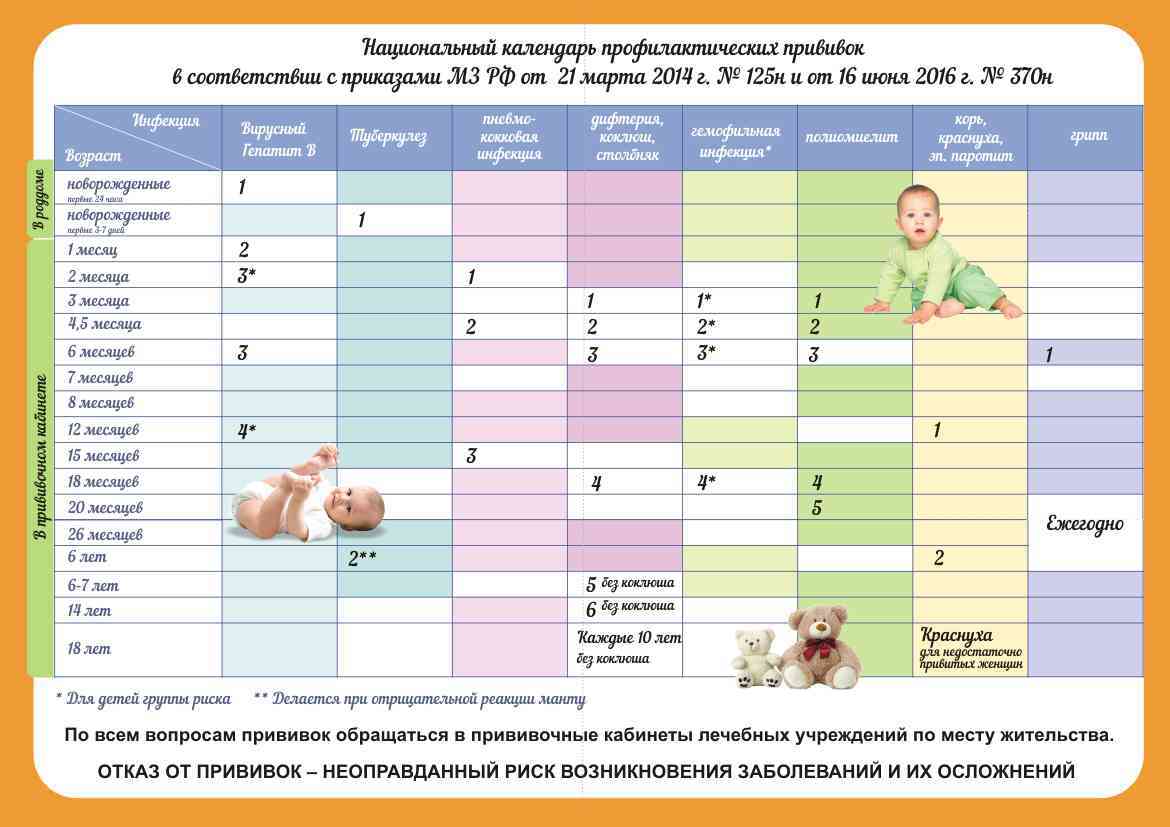
Обострение хронического аллергического заболевания (например, атопического дерматита или бронхиальной астмы) после вакцинации не является тяжелой системной реакцией на нее и не может быть противопоказанием для дальнейших прививок.
При наличии тяжелых системных реакций на какие вещества человеку противопоказана вакцинация?
Далее рассмотрим вопросы вакцинации при наличии хронического аллергического заболевания. Обращаем Ваше внимание на то, что речь идет о профилактических прививках, выполняемых ПЛАНОВО. Если имеются показания к экстренной вакцинации, например, против бешенства, столбняка или кори, вопросы ее проведения решаются лечащим врачом при возникновении ситуации, требующей экстренной вакцинации.
Атопический дерматит.
Атопический дерматит представляет собой хроническое заболевание кожи, когда наряду с аллергическим воспалением имеют место наследственные дефекты строения эпидермиса.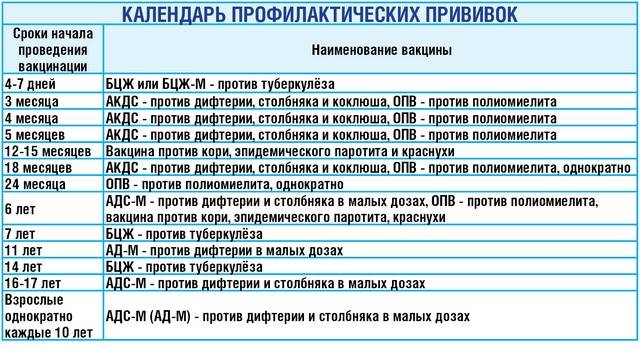 Сохранение остаточных элементов сыпи не препятствует проведению вакцинации. В таком случае за 3-4 дня до и 5-7 дней после вакцинации назначаются антигистаминные препараты в возрастной дозировке и проводится необходимое местное лечение (в том числе гормональными кремами и мазями),
Сохранение остаточных элементов сыпи не препятствует проведению вакцинации. В таком случае за 3-4 дня до и 5-7 дней после вакцинации назначаются антигистаминные препараты в возрастной дозировке и проводится необходимое местное лечение (в том числе гормональными кремами и мазями), Пищевая аллергия.
При наличии пищевой аллергии за неделю до и две недели после вакцинации «виновные» пищевые продукты (молочные продукты, куриное яйцо, рыба и др. ) исключаются из рациона. Кроме того, в те же сроки рекомендуется исключить из рациона шоколад, мед, орехи, морепродукты, цитрусовые, клубнику и продукты, содержащие красители и консерванты.
) исключаются из рациона. Кроме того, в те же сроки рекомендуется исключить из рациона шоколад, мед, орехи, морепродукты, цитрусовые, клубнику и продукты, содержащие красители и консерванты. Бронхиальная астма.
Бронхиальная астма – это хроническое воспалительное заболевание органов дыхание, основным механизмом которого является повышенная реактивность бронхов, т.е. их чувствительность для различных факторов внешней среды, как аллергенов (домашней пыли, животных, плесени, пыльцы растений), так и неспецифической природы (табачный дым, острые респираторные вирусные инфекции и др.).Бронхиальная астма может иметь различную тяжесть течения — от единичных приступов в течение года до ежедневных дневных и ночных приступов, влияющих на физическую активность, сон и в целом значительно снижающих качество жизни.
Вакцинация людей, страдающих бронхиальной астмой, проводится в период ремиссии на протяжении как минимум 1 месяца. При этом ремиссия может достигаться самостоятельно или на фоне проводимой базисной терапии (местными глюкокортикостероидами, препаратами, содержащими комбинацию глюкокортикостероида и длительно действующего бета-2-агониста, антилейкотриеновыми препаратами и др. ). В последнем случае мы говорим о контроле бронхиальной астмы. При этом пациент получает прежнюю базисную терапию или, по заключению лечащего врача, она может быть временно увеличена. Как правило, больным бронхиальной астмой также назначают терапию антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после проведения вакцинации в возрастной дозировке.
). В последнем случае мы говорим о контроле бронхиальной астмы. При этом пациент получает прежнюю базисную терапию или, по заключению лечащего врача, она может быть временно увеличена. Как правило, больным бронхиальной астмой также назначают терапию антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после проведения вакцинации в возрастной дозировке.
Аллергический ринит и аллергический конъюнктивит, сезонная аллергия (поллиноз).
Аллергический ринит и конъюнктивит – это аллергическое воспаление слизистой оболочки носа и конъюнктивы глаза соответственно, обусловленное контактом с причинно-значимым аллергеном.Симптомы аллергического ринита и конъюнктивита могут проявляться в течение всего года или иметь сезонный характер, связанный с ежегодным цветением растений (деревьев, луговых, сорных трав) и распространением в воздухе спор некоторых плесневых грибов.
При наличии круглогодичного ринита и конъюнктивита, вакцинация проводится в период ремиссии, на фоне терапии антигистаминными препаратами 2 поколения за 1-2 недели до и 1 неделю после вакцинации в возрастной дозировке.
Если же ринит и конъюнктивит имеют сезонный характер, плановые профилактические прививки не выполняются в сезон цветения растений, вызывающих аллергию. В центральной полосе России деревья цветут обычно с середины марта до начала июня, луговые травы – с конца мая по начало августа, сорные травы – с середины июня по начало сентября. Споры плесневых грибов рода Cladosporium и Alternaria присутствуют в воздухе с марта по сентябрь с пиком концентрации в воздухе в июле-августе.
Кроме ринита и конъюнктивита, сезонные обострения также характерны для атопического дерматита и бронхиальной астмы. Плановая вакцинация в период цветения в таком случае также не проводится.
При подозрении на наличие сезонной аллергии, рекомендуется посетить врача аллерголога-иммунолога для проведения необходимого обследования с целью уточнения диагноза, лечения и получения рекомендаций по проведению мероприятий, направленных на ограничение контакта с пыльцой растений и спорами плесневых грибов.
Крапивница и ангионевротический отек (отек Квинке).
Крапивница и ангионевротический отек представляют собой большую группу заболеваний, которые могут иметь аллергический генез, вызываться различными физическими факторами (холодом, солнечным светом, давлением и др.) или быть одним из симптомов другого неаллергического заболевания. Кроме того, крапивница и ангиоотек могут иметь острое или хроническое течение. Тактика в отношении вакцинации при наличии крапивницы и ангиоотека существенно зависит от выше перечисленных факторов и определяется лечащим врачом аллергологом-иммунологом.Вакцинация и аллергологическое обследование.
Кожные пробы с аллергенами обычно проводятся за 7-10 дней до вакцинации или через 30 дней после вакцинации живыми вакцинами, через 2 недели после вакцинации инактивированными вакцинами, через 8-12 недель после вакцинации БЦЖ, через 14 дней после пробы Манту. Исследование сыворотки крови на специфические IgE к различным аллергенам может выполняться не зависимо от вакцинации и постановки пробы Манту.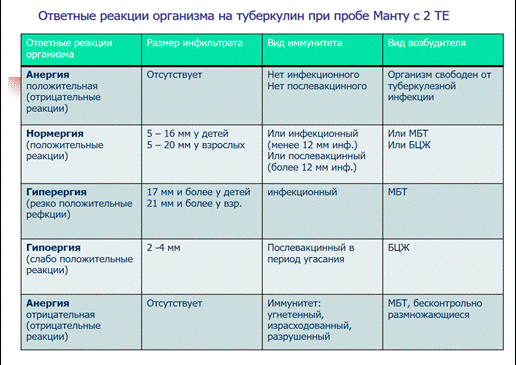
Вакцинация и аллерген-специфическая иммунотерапия (АСИТ).
Плановая вакцинация проводится за 15-30 дней до и через 15-30 дней после введения очередной дозы аллергена.
При планировании АСИТ рекомендуем обсудить вопросы вакцинации и постановки пробы Манту с наблюдающим врачом аллергологом-иммунологом.
аллергия – не причина отказываться от вакцинации
Безопасно ли делать прививки при аллергии? Почему иногда лучше задержаться в больнице? Кому нужна дополнительная вакцинация и почему температура до 38°С и насморк уже не являются противопоказаниями для прививки?
На эти и другие вопросы отвечает доцент кафедры детских инфекционных болезней и детской иммунологии Национальной медицинской академии последипломного образования, председатель ОО «Родители за вакцинацию» Федор Лапий.
Федор Иванович, можно ли делать прививки, если ребенок или взрослый страдает аллергией?Сама по себе аллергия, согласно научным данным, не является противопоказанием. Наоборот, можно говорить о том, что при некоторых аллергических заболеваниях, например, бронхиальной астме, возникает необходимость дополнительной вакцинации, то есть вакцинации помимо календаря прививок.
Наоборот, можно говорить о том, что при некоторых аллергических заболеваниях, например, бронхиальной астме, возникает необходимость дополнительной вакцинации, то есть вакцинации помимо календаря прививок.
Ведь специалистам вполне понятно, что при астме органы дыхания скомпрометированы не только самой хронической болезнью. А еще и вследствие приема определенных препаратов, которые помогают обеспечить этим органам нормальное функционирование.
Итак, для этих пациентов тот же пневмококк или вирус гриппа довольно опасны. Поэтому люди нуждаются в дополнительной защите от таких болезней.
Есть страны, которые уже включили вакцинацию от этих вирусов в свои календари прививок. Либо рекомендуют вводить ее по специальным показаниям.
В Украине с 2006 года в календаре прививок есть раздел под названием «Вакцинация по состоянию здоровья». И в нем отмечается, что бронхиальная астма является показанием для дополнительной вакцинации. В частности, от гриппа, пневмококковой и Hib-инфекций (группа заболеваний, вызванных гемофильной палочкой наиболее опасного типа b).
Относительно того, не заостряет ли вакцинация течение заболевания у пациентов с астмой и не провоцирует ли она увеличение частоты приступов, проводилось много исследований. Полученные данные достаточно надежны. Они указывают, что прививки ни к чему такому не приводят. Наоборот – они полезны для пациентов.
Другие виды аллергии, например, бытовая, аллергический ринит или сезонная аллергия, к противопоказаниям к вакцинации не имеют непосредственного отношения.
Даже в период, когда активно течет из носа? Как вообще отличить аллергический насморк от инфекционного?Ответ очень прост: необходимости учитывать противопоказания в такой период вообще нет. Такова позиция Всемирной организации здравоохранения, а также Великобритании, Канады, США, Японии и других стран.
Пожалуй, только на территории бывшего Советского Союза до сих пор рекомендуют воздержаться от прививок при острой болезни, если мы говорим об остром риносинусите.
В Украине сейчас тоже практически на выходе согласование Национальной технической группы экспертов по иммунопрофилактике (НТГЭИ) о пересмотре противопоказаний к вакцинации. В этом документе отмечено, что болезни с температурой до 38 градусов (кстати, в некоторых странах даже до 38,5) не являются противопоказаниями для прививки.
Исследования показывают, что вакцинация пациентов с острой болезнью, простудой, которая сопровождается выделениями из носа и температурой, является безопасной и эффективной. Поэтому, если вы планируете вакцинацию, нет необходимости дифференцировать ринит, — инфекционный он или аллергический.
Единственное ограничение в такой ситуации может возникнуть для ввода интраназальной живой вакцины против гриппа, которая используется в США. Она просто не будет эффективной. Ведь из-за отека носа вирус из вакцины просто не проникнет к необходимым клеткам.
Как быть, если у пациента пищевая аллергия? На ту же курятину, например?Если говорить о курином белке и вакцинах, которые выращиваются с применением эмбриона или куриного яйца (например, от гриппа, желтой лихорадки, бешенства, кори и эпидемического паротита), то есть рекомендации Всемирной организации здравоохранения, Канады, Великобритании, США и других стран.
Согласно им,
даже если у вас возникает тяжелая аллергическая реакция при контакте с куриным белком или куриным яйцом, это не является противопоказанием к введению вакцин от кори, эпидемического паротита, гриппа. Некоторая оговорка есть относительно вакцинации от желтой лихорадки.
В частности, при необходимости ее проведения рекомендуется сначала сделать внутрикожную пробу. Если ее результат отрицательный, доза вводится вся сразу. Если положительный – вакцина вводится дробно. Сначала в разведенном виде, затем постепенно каждые 15 минут доводится остальное количество.
А можно ли и как правильно делать прививки людям с атопическим дерматитом?Если дерматит есть и расположен в месте, куда вводится инъекция, надо просто выбрать иной участок кожи: другое бедро или плечо. Конечно, можно и подождать.
Вообще вопрос аллергии является весьма специфическим. Но, в соответствии с мировыми рекомендациями, атопический дерматит не является противопоказанием. К тому же атопический дерматит не является аллергическим по своему происхождению.
Коллеги, кстати, могут ознакомиться с этими рекомендациями на украинском языке благодаря профессору Игорю Кайдашеву. Это международные рекомендации ICON по вакцинации при аллергии. Они опубликованы в журнале «Клиническая иммунология. Аллергология. Инфектология » за 2016 год.
А как быть, если необходимость вакцинации совпадает по времени с лечением аллергии?Невозможность прививки во время проведения аллерген-специфической иммунотерапии (когда длительное время принимаются определенные дозы конкретного аллергена, чтобы сформировать толерантность к нему) – тоже миф.
Мои коллеги-аллергологи подсказывают, что «ноги растут» из российских практик. У нас эту информацию просто перевели на украинский и начали говорить о противопоказаниях.
Нигде больше в современном мире это не является противопоказанием и никаких научных обоснований я не встречал. Наоборот:
Антигистаминные препараты часто советуют принимать перед вакцинацией. Стоит ли это делать?в национальных рекомендациях других стран по вакцинации указано, что проведение аллерген-специфической иммунотерапии – это не противопоказание к прививке.
Нет. С одной стороны, эти лекарства действуют ограниченное время и не защищают от тяжелых проявлений аллергии. С другой – имеют побочные эффекты.
Поэтому когда мы наблюдаем, как ребенок после вакцинации много спит, а мама утверждает, что ребенок ничего не получает, и потом только после 25-го раза добавляет, что «ничего, кроме супрастина», – стоит задуматься.
На самом деле нет никакой необходимости принимать антигистамины за несколько дней до и после вакцинации. Даже если на фоне прививки возникает, например, крапивница, то она появляется позже. При необходимости препарат назначит врач, и тот подействует достаточно быстро.
Но все боятся тяжелых реакций на вакцину …Да, все мы боимся тяжелых реакций – прежде всего анафилаксии. Анафилактический шок – угрожающее жизни состояние. Но, к счастью,
вакцины не содержат тех аллергенов, которые являются широко распространенными причинами анафилаксии.
Угрожающие аллергические реакции на аллергены растительного или животного происхождения, например, укус пчелы или другого насекомого, возникают намного-намного чаще.
Так, в медицинском мире достаточно распространены тяжелые аллергические реакции на антибиотики. Лидируют в этом плане бета-лактамовые препараты: группа пенициллина, амоксициллина, цефтриаксона. Но ни один бета-лактамовый антибиотик не используется в изготовлении вакцин.
Остаточное количество антибиотика, которое может присутствовать в некоторых вакцинах, это, в основном, неомицин и полимиксин. Аллергические реакции к этим препаратам крайне редки и чаще встречаются при местном применении. И это не тяжелые случаи, а преимущественно контактные дерматиты.
Дерматит, обусловленный неомицином или полимиксином, не является противопоказанием к вакцинации вообще. Об этом говорится в уже упомянутых рекомендациях ICON и профильных организаций США, Канады и других стран
Единственное противопоказание – предыдущая тяжелая аллергическая реакция в виде анафилаксии. Но, повторюсь, это крайне редкое явление.
Насколько редкое?Согласно статистике из разных стран, тяжелая реакция на вакцину составляет менее чем один случай на миллион доз.
Недавно были опубликованы данные о возникновении тяжелых аллергических реакций к вакцине против вируса папилломы человека. Согласно этой информации, риск составляет один случай на 1,7 миллиона доз.
Чтобы представить: в Украине сейчас в год примерно 190 тысяч девушек одной возрастной группы должны каждая получить по две дозы. Это, считайте, 370 тысяч доз понадобится на возрастную группу.
А теперь посчитайте, через сколько лет у кого-то из этих девушек может проявиться тяжелая аллергическая реакция? Лет через пять, то есть вероятность очень мала.
Но она есть?Да, поэтому мы должны придерживаться строгих правил проведения вакцинации.
- Пациент после прививки не должен в течение 30 минут покидать учреждение здравоохранения.
- Там, где проводится вакцинация, пусть он никогда и не понадобится, но должен быть адреналин.
- Медицинские работники должны иметь под рукой алгоритм действий и уметь оказывать неотложную медицинскую помощь.
К сожалению, многие из них в таких случаях рассказывают о жгуте, о том, что надо разводить адреналин, или что нужно обколоть место инъекции. Многие не знают, чем отличается 0,1% раствор адреналина от 0,18 %. И вот это действительно проблема …
А вообще в Украине были случаи, когда после прививки надо было прибегать к адреналину?Случаи были. Но уже потом, при анализе самой ситуации, пришли к выводу, что это не был анафилактический шок. Вместе с тем, с точки зрения наиболее потенциально угрожающего состояния для жизни, тактика медиков была правильной.
А более легкие реакции, та же крапивница или дерматит, как быть с ними?Такие состояния случаются. Но, с одной стороны, они не угрожают жизни. С другой – не всегда можно оценить, что именно их спровоцировало.
По своему практическому опыту скажу, что большое значение имеет сбор анамнеза. Часто родители не обращают внимания на прием ребенком потенциальных аллергенов.
Например, нередко у детей возникает отек Квинке на «чупа-чупс». Но при этом малыш остается со старшим ребенком, который ест леденец. Или родители начинают вспоминать, что порадовали ребенка чем-то сладким после вакцинации или решили дать «новый» продукт …
Об атопическом дерматите: мои литовские коллеги шутят, что у них родители верят в то, что вакцинация лечит атопический дерматит. У нас же считается, что она приводит к обострению заболевания.
Дело в том, что атопический дерматит имеет достаточно сезонный характер – он обостряется в холодное время.
В Украине из-за сыпи прививка может быть отложена. В результате ее часто делают в начале осени, когда после лета кожа красивая и чистая. Но, как только начинает холодать, сыпь возвращается. И родители обвиняют в этом вакцинацию.
В той же Литве медики не ждут, а делают прививку в период обострения болезни – часто зимой. И к лету дерматит проходит вследствие сезонного фактора.
А было бы неплохо, если бы вакцинация действительно лечила аллергию?Такая идея была. В частности, речь шла о вакцине БЦЖ. Так как она содержит живую бактерию M.bovis, ее введение теоретически может приводить к тому, что привитые дети будут меньше болеть аллергией. Но, к сожалению, пока эта теория не получила надежного подтверждения.
Необходимо также помнить, что дать рекомендации по вакцинации ребенка с аллергией в каждом индивидуальном случае может врач-аллерголог клиники FxMed.
Прививки детям — ставить или не ставить?
Вопрос, ставить ли ребенку прививки, беспокоит многих родителей. Эта тема связана со множеством страхов, мифов и сомнений. Мы задали самые волнующие вопросы педиатру «ЕвроМед клиники» Елене Сергеевне Кочетковой.
— Елена Сергеевна, может ли быть два мнения по вопросу того, ставить ли прививки ребенку?
— Однозначно нет! Вакцинация – это единственный способ уберечь ребенка от множества опасных (и порой смертельно опасных) инфекций. Многие родители боятся осложнений после прививок, но уверяю вас, риск осложнений от перенесенных инфекций в разы выше. Если говорить про осложнения после прививок, то для начала надо различать нежелательные побочные эффекты и действительно реальные осложнения. Побочные эффекты обычно легко переносятся ребенком и быстро проходят. Что касается серьезных осложнений после прививок, то могу сказать, что за свою более чем 30-летнюю практику я всего два раза сталкивалась с действительно непредсказуемыми и серьезными осложнениями у детей. Да и то нельзя сказать, что они были совсем уж криминальными.
Обычно же осложнений можно избежать, подготовить ребенка к вакцинации с учетом его анамнеза, имеющихся у него заболеваний, аллергий.
— В каких случаях прививку не ставят по медицинским показаниям?
— Большинство наших медотводов – чисто российская перестраховка, уступка тревожным родителям. Заграницей основанием к временному отказу от прививки будет считаться, например, высокая температура, а у нас даже насморк, который был три дня назад для многих является поводом отложить прививку. В большинстве случаев прививка не влияет на выздоровление, так же, как выздоровление не влияет на прививку. Но у нас принято всё, что происходит с ребенком в течение длительного времени после введения вакцины, списывать на прививку. Мы забываем золотое правило: «после» не значит «вследствие».
Разумеется, есть случаи, когда вакцинацию лучше отложить. Это острое состояние при аллергии (в период ремиссии вакцинация аллергикам не просто можно, а нужно делать), высокая температура, ОРВИ, некоторые неврологические заболевания. Отдельный случай, когда вакцинацию рекомендуется отложить – наличие у ребенка до года доброкачественной нейтропении. Это состояние связано с адаптацией ребенка к нашим городским условиям, современным нагрузкам; проявляется тем, что в анализе крови наблюдается недостаточное количество нейтрофилов. Причем это количество не укладывается ни в норму, ни в состояние при болезни, а находится в среднем значении. В такой ситуации лучше не нагружать организм дополнительно, его иммунные силы сейчас и так ослаблены, и все силы направлены на то, чтобы адаптироваться к окружающей среде.
— Можно ли ставить прививки детям, склонным к аллергии, часто болеющим?
— В первую очередь! Конечно, в остром состоянии прививки не ставят. Но в состоянии ремиссии прививаться обязательно. Сами посудите, если ребенок часто болеющий, ослабленный, заразится какой-то серьезной инфекцией, то как он будет болеть? С высокой долей вероятности – очень тяжело, скорее всего, с осложнениями. Что касается аллергиков, то с ними дополнительно возникнет проблема – как их лечить, как он среагирует на заболевание, на лекарственные препараты. Опять же велик риск того, что заболевание будет протекать в тяжелой форме.
Поэтому аллергикам, часто болеющим детям, пациентам с пороком сердца вакцинация нужна обязательно.
— Есть мнение, что вакцинация может спровоцировать развитие аллергии у ребенка. Это так?
— Прямой связи здесь, конечно, нет. Но если у ребенка есть предрасположенность к аллергии, введение вакцины может послужить толчком к развитию заболевания. В данной ситуации сложно предположить, что опаснее, потому что сама инфекция или лекарственные препараты так же могут спровоцировать развитие аллергии.
— Многие родители задаются вопросом, стоит ли ставить прививки от гепатита В и туберкулеза сразу в роддоме – ведь новорожденный малыш еще так слаб. Может быть, разумнее дать ему время адаптироваться, а эти прививки поставить позже – допустим, в 3-6 месяцев?
— Ребенок сразу после рождения (да и еще находясь в утробе матери!) сталкивается с сотней микроорганизмов, и успешно их обрабатывает. Так что дополнительные пара антигенов, которые ему введут во время вакцинации не играют уже особой роди на фоне этого.
Иммунный ответ на БЦЖ (прививку от туберкулеза) развивается в течение 2-3 месяцев. Учитывая, что туберкулез встречается абсолютно во всех социальных слоях, в том числе среди весьма благополучных и обеспеченных людей, то когда же прививать ребенка, чтобы обеспечить ему надежную защиту?
Гепатит В – это такая болезнь, у которой в детском возрасте нет понятия «выздоровление». Если взрослый человек заболеет гепатитом В, то он имеет шанс взять его под контроль – при помощи соответствующего образа жизни и лекарственных препаратов. У детей же это невозможно. Они растут и поэтому гепатит у них может только активно прогрессировать.
В детском возрасте основной путь заражения гепатитом В – во время медицинских процедур. И никто не может знать, когда ребенку понадобиться медицинская помощь: неотложная операция, переливание крови после травмы, ДТП. Девочкам сейчас очень рано прокалывают уши – и это тоже риск заражения гепатитом.
Прививку от гепатита В неслучайно ставят в первые сутки после рождения – именно потому, что никто не застрахован от срочного медицинского вмешательства.
— Какие еще прививки, помимо тех, которые перечислены в календаре вакцинации, можно порекомендовать поставить ребенку?
— Прививку против ротавирусной инфекции. Ротавирус очень опасен в первые годы жизни ребенка. Более 90% детей с ротавирусной инфекцией госпитализируется в инфекционную больницу. Вообще, по статистике, более половины госпитализаций детей с острыми кишечными заболеваниями связаны с ротавирусной инфекцией. Болезнь сопровождается высокой температурой, сильной рвотой и диареей (поносом), что приводит к обезвоживанию, а для маленьких детей это может быть весьма опасно. Кроме того, дети могут болеть этой инфекцией неоднократно, так как у нее масса разновидностей. Вакцина защищает от ротавируса и значительно облегчает течение заболевания при смежных вирусах (норовирус, астровирус и др.).
Курс вакцинации включает в себя три прививки с интервалом в 4-10 недель, вакцина вводится перорально (то есть капли в рот). Первая прививка ставится в возрасте от 6 до 12 недель (не позже!), последняя прививка должна быть поставлена не позже 8 месяцев. После полного курса вакцинации у ребенка вырабатывается иммунитет к ротавирусной инфекции, который сохраняется до 5 лет. Ревакцинация не требуется.
Прививку против ветряной оспы. Эта прививка не входит в российский календарь прививок, в отличие от многих зарубежных стран, но я рекомендую ее делать. Ставить прививку от ветряной оспы можно, начиная с года ребенка.
Многие родители задаются вопросом: зачем она нужна, ведь если ребенок переболеет в детстве ветрянкой, то у него и так появится иммунитет на всю жизнь? Все так просто. В детском возрасте ветряная оспа действительно обычно переносится достаточно легко, особенно в случае, если мама ребенка имеет иммунитет к этой инфекции, и, соответственно, у маленького ребенка еще сохраняются материнские антитела. В более взрослом возрасте ветрянка, чаще всего, протекает достаточно тяжело и с большим количеством осложнений.
Многолетний опыт работы позволяет сделать следующие наблюдения: сейчас ветрянка достаточно сильно мутирует. Еще 15 лет назад большинство врачей относились к ветрянке достаточно спокойно, рассуждая так же: переболел с достаточно предсказуемыми последствиями, и иммунитет сформирован. Сейчас же вирус становится более агрессивным, каждый год фиксируются летальные исходы и серьезные осложнения! Высыпания появляются не только на коже, но и на слизистых, на внутренних органах: поверхности кишечника, бронхов, и это может привести к развитию тяжелых осложнений.
Кроме того, важно учитывать, что ветрянка вызывается генерализованной герпетической инфекцией. И герпес после этого из организма не уходит. Зачастую после 40 лет вирус просыпается и проявляется в виде неврологической реакции: опоясывающем лишае в межреберных промежутках. Это обычно связано со стрессами, со снижением иммунитета.
Таким образом, актуальность вакцинации против ветряной оспы уже не вызывает сомнений.
Вакцинация против ВПЧ. Вирус папилломы человека (ВПЧ) является основной причиной развития рака шейки матки. Соответственно, своевременная вакцинация девочек от ВПЧ является надежной защитой от развития рака. Иммунопрофилактика против ВПЧ рекомендована девушкам и молодым женщинам, которые еще не инфицированы ВПЧ. Желательно провести вакцинацию до начала половой жизни, обычно ее рекомендуют девочкам-подросткам в 12 лет. Стандартный курс вакцинации состоит из 3 доз и проводится по схеме (0-2-6 мес.): вторая доза – через 2 месяца после первой; третья доза – через 6 месяцев после первой.
Эту вакцину можно рекомендовать поставить всем девочкам. Но если есть семейный анамнез (онкология у кого-то из близких родственников, особенно – рак шейки матки, вульвы, влагалища), тогда эта прививка особенно нужна!
Мальчиков тоже рекомендуем прививать. Во-первых, с целью защитить их будущих любимых женщин, так как мальчики могут являться переносчиками ВПЧ. Во-вторых, ВПЧ может являться одним из факторов развития онкологии половой системы и у мужчин, хотя это и проявляется значительно реже.
Таким образом, повторим еще раз: только вакцинация является надежной защитой от множества тяжелых инфекций. Давайте не будем ставить эксперименты на своих детях, проверяя их устойчивость к инфекциям и играя в русскую рулетку: легко они переболеют или получат тяжелейшие осложнения от заболевания, от которого мы легко могли их защитить всего лишь поставив прививку.
Справка
- Вакцинация
- – это самое эффективное средство защиты вашего ребенка от инфекционных заболеваний. При помощи прививок успешно борются с вирусами кори, краснухи, паротита (свинки), ветряной оспы, полиомиелита, гепатита В, ротавирусной инфекции и с бактериями, вызывающими туберкулез, дифтерию, коклюш, столбняк, гемофильную инфекцию.
Суть вакцинации заключается в том, что ребенку прививается ослабленный или убитый болезнетворный агент (или искусственно синтезированный, аналогичный настоящему) с целью стимулировать выработку организмом антител к нему.
- Календарь прививок
- – это перечень вакцин и схема их введения, утвержденная Министерством здравоохранения РФ. В календаре прививок регламентируются плановые прививки и прививки, которые делают по эпидемиологическим показаниям.
Плановые прививки ставятся от массовых инфекций, которые протекают тяжело, имеют высокую вероятность неблагоприятных последствий или летального исхода. Их проводят, начиная с рождения ребенка, по специальному графику. Кроме утвержденных в календаре прививок вы можете отдельно поставить по желанию прививки от некоторых тяжелых инфекций: ветряной оспы, вируса папилломы человека, ротавирусной инфекции и др.
Прививки по эпидемическим показаниям ставятся в случае возникновения вспышек некоторых инфекций; людям, живущим или посещающим эпидемиологически неблагополучные районы; работникам определенных специальностей (медицинские работники, учителя и др.). Например, всем жителям Новосибирской области рекомендуется ставить прививку от клещевого энцефалита – опасной инфекции, которой можно заразиться при укусе клеща.
| Категории и возраст граждан, подлежащих профилактическим прививкам | Наименование прививки | Примечания |
|---|---|---|
| Новорожденные в первые 24 часа жизни | Первая вакцинация против вирусного гепатита В | |
| Новорожденные на 3-7 день жизни | Вакцинация против туберкулеза | |
| Дети в 1 месяц | Вторая вакцинация против вирусного гепатита В | |
| Дети в 2 месяца | Третья вакцинация против вирусного гепатита В | По показаниям, только если ребенок находится в группе риска. |
| Первая вакцинация от пневмококковой инфекции (дает защиту от пневмоний, бронхитов, отитов и ОРВИ средней степени) | ||
| Дети в 3 месяца | Первая вакцинация против дифтерии, коклюша, столбняка | |
| Первая вакцинация против гемофильной инфекции (гнойные отиты, менингиты) | Курс вакцинации против гемофильной инфекции для детей в возрасте от 3 до 6 месяцев состоит из 3 инъекций по 0,5 мл с интервалом 1-1,5 месяца. | |
| Первая вакцинация против полиомиелита | ||
| Дети в 4, 5 месяцев | Вторая вакцинация против дифтерии, коклюша, столбняка | Проводится детям, получившим первую вакцинацию в 3 месяца |
| Вторая вакцинация против гемофильной инфекции | Проводится детям, получившим первую вакцинацию в 3 месяца | |
| Вторая вакцинация против полиомиелита | Проводится детям, получившим первую вакцинацию в 3 месяца | |
| Дети в 6 месяцев | Третья вакцинация против дифтерии, коклюша, столбняка | Проводится детям, получившим первую и вторую вакцинацию в 3 и 4,5 месяца соответственно |
| Третья вакцинация против вирусного гепатита В | Проводится детям, не относящимся к группам риска, получившим первую и вторую вакцинацию в 0 и 1 месяц соответственно | |
| Третья вакцинация против гемофильной инфекции | Проводится детям, получившим первую и вторую вакцинацию в 3 и 4,5 месяца соответственно | |
| Третья вакцинация против полиомиелита | ||
| Дети в 12 месяцев | Вакцинация против кори, краснухи, эпидемического паротита | |
| Четвертая вакцинация против вирусного гепатита В | Проводится детям из групп риска | |
| Дети в 18 месяцев | Первая ревакцинация против дифтерии, коклюша, столбняка | |
| Первая ревакцинация против полиомиелита | ||
| Ревакцинация против гемофильной инфекции | Ревакцинации проводят однократно детям, привитым на первом году жизни. | |
| Дети в 20 месяцев | Вторая ревакцинация против полиомиелита | |
| Дети в 6 лет | Ревакцинация против кори, краснухи, эпидемического паротита | Проводится детям, получившим вакцинацию против кори, краснухи, эпидемического паротита |
| Дети в 6-7 лет | Вторая ревакцинация против дифтерии, столбняка | |
| Дети в 7 лет | Ревакцинация против туберкулеза | |
| Третья ревакцинация против дифтерии, столбняка | ||
| Третья ревакцинация против полиомиелита | ||
| Ревакцинация против туберкулеза | ||
| Взрослые от 18 лет | Ревакцинация против дифтерии, столбняка | Проводится в соответствии с инструкциями по применению анатоксинов с уменьшенным содержанием антигенов взрослым от 18 лет каждые 10 лет с момента последней ревакцинации |
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ О ПРИВИВКАХ
Дата публикации: . Категория: Советы врача.
Острый гепатит «В» — тяжелое инфекционное заболевание, характеризующееся воспалительным поражением печени. Перенесенный в раннем возрасте вирусный гепатит «В» в 50–90% случаев переходит в хроническую форму, приводящую в дальнейшем к циррозу печени и первичному раку печени. Чем младше возраст, в котором происходит инфицирование, тем выше вероятность стать хроническим носителем.
Туберкулез — заболевание поражает легкие и бронхи, однако возможно поражение и других органов. При туберкулезе возможно развитие генерализованных форм, в том числе и туберкулезного менингита, устойчивых к противотуберкулезным препаратам.
Коклюш -инфекционное заболевание дыхательных путей. опасным является поражение легких, особенно в грудном возрасте. Серьезным осложнением является энцефалопатия, которая вследствие судорог, может привести к смерти или оставить после себя стойкие повреждения, глухоту или эпилептические приступы.
Дифтерия — острое инфекционное заболевание, характеризующееся токсическим поражением организма, преимущественно сердечно-сосудистой и нервной систем, а также местным воспалительным процессом с образованием фибринного налета. Возможны такие осложнения как инф.-токсический шок, миокардиты, полиневриты, включая поражение черепных и перифических нервов, поражение надпочечников, токсический невроз.
Столбняк — поражает нервную систему и сопровождается высокой летальностью вследствие паралича дыхания и сердечной мышцы.
Корь — заболевание может вызвать развитие отита, пневмонии, не поддающей антибиотикотерапии, энцефалит. Риск тяжелых осложнений и смерти особенно велик у маленьких детей.
Эпидемический паротит — заболевание может осложняться серозным менингитом, в отдельных случаях воспалением поджелудочной железы. Свинка является одной из причин развития мужского и женского бесплодия.
РОДИТЕЛИ! ПОМНИТЕ! Прививая ребенка, Вы защищаете его от инфекционных заболеваний! Отказываясь от прививок, Вы рискуете здоровьем и жизнью Вашего ребенка! Помогите Вашему ребенку! Защитите его от инфекционных заболеваний, и от вызываемых ими тяжелых осложнений и последствий! Дайте ребенку возможность бесплатно получить необходимую прививку! Как предупредить болезнь ребёнка? Некоторые болезни можно предотвратить. В этом нет ничего сложного. Все меры 6 предупреждения болезней просты и доступны каждой семье. Соблюдение гигиенических правил, режима, полноценное питание, разумное закаливание, систематические физические упражнения, занятия спортом, своевременные профилактические прививки и ограничение возможного контакта с инфекционными больными — вот почти полный арсенал средств, обеспечивающих здоровье и правильное развитие ребёнка. При малейшем подозрении на инфекционную болезнь в семье до прихода врача надо отделить больного от здоровых детей, предупредить окружающих о заболевании и как можно быстрее сообщить о болезни ребёнка в ясли, детский сад, школу, если заболевший посещал их. Всем этим можно оградить от заражения других детей и предупредить появление бациллоносительства и распространение болезни.
В целях профилактики заболеваний, предлагаем выполнять следующие правила: • Сообщать медсестре детского сада о малейших признаках нездоровья ребенка накануне посещения детского сада.
• Если ребенок отсутствует в детском саду по болезни, либо по какой-то другой причине более 3-х дней, то родители обязаны предоставить справку от врача-педиатра.
Если ребенок, пришедший в группу, проявляет признаки болезни, педагог имеет право не допустить данного ребенка в группу без осмотра медсестры. Если ребенок заболел в детском саду, врач или медсестра изолируют его, и он находится в изоляторе до приезда родителей. Время нахождения ребенка в изоляторе не должно превышать 2-х часов. Все прививки, необходимые по возрасту, должны быть сделаны. Без прививок ребенок в группу не допускается.
• При проведении плановой вакцинации, родители должны дать письменное согласие на проведение прививки в детском саду. Если ребенок прививается в другом учреждении, родители обязаны сделать прививки в течение недели. В случае медицинского отвода от прививок, необходимо предоставить справку от лечащего педиатра.
При направлении ребенка медработниками детского сада на какие-либо бактериологические исследования родители обязаны осуществить его в течение 7 дней.
• Родители должны выполнять все мероприятия (оздоровительные, профилактические, восстановительные — после болезни), назначенные врачом-педиатром.
• С целью ранней диагностики туберкулеза, ежегодно (1 раз в год) в учреждении детям ставится вк проба Манту. Отсутствующим детям необходимо ее сделать в поликлинике по месту жительства.
• После летнего отдыха предоставляется справка от педиатра о состоянии здоровья ребенка, и результаты анализа на энтеробиоз.
«Зачем нужны прививки?»
Прививки или вакцины получили свое название по противооспенному препарату, приготовленному из содержимого коровьих оспинок английский врачом Дженнером в 1798 году. Он заметил, что если ввести содержимое оспины коровы, в котором присутствуют болезнетворные бактерии, в кожный надрез человеку, то он не заболеет натуральной оспой. Прививки (вакцины) — это препараты, способствующие созданию активного специфического иммунитета, приобретенного в процессе прививания и необходимого для защиты организма от конкретного возбудителя болезни. Также прививки могут быть использованы для лечения некоторых инфекционных заболеваний. Прививки (вакцины) изготавливают путем сложных биохимических процессов из микроорганизмов, продуктов их жизнедеятельности или отдельных компонентов микробной клетки. Вакцинный препарат, содержащий определенные дозы возбудителя болезни, оказавшись в организме человека, сталкивается с клетками крови — лимфоцитами, в результате чего образуются антитела — особые защитные белки. Организм в определенный период времени — год, пять лет и т. п. — «помнит» о прививке. С этим связана необходимость повторных 7 вакцинаций — ревакцинации, после чего формируется стойкий длительный иммунитет. При последующей «встрече» с болезнетворным микрорганизмом антитела его узнают и нейтрализуют, и человек не заболевает.
Календарь плановых прививок
Каждая страна мира имеет свой календарь профилактических прививок. В нашей стране до недавнего времени в него входило семь инфекций: туберкулез, дифтерия, столбняк, коклюш, корь, эпидемический паротит (свинка) и полиомиелит. С 1997 года в календарь обязательных прививок внесены еще две прививки — против гепатита В и краснухи.
Прививка гепатита В. В первые 12 часов жизни малышу делают прививку против вирусного гепатита В. Вирусный гепатит В — инфекционное заболевание печени, вызываемое одноименным вирусом, характеризующееся тяжелым воспалительным поражением печени. Болезнь имеет различные формы — от носительства вируса до острой печеночной недостаточности, цирроза печени и рака печени. У новорожденных вирусный гепатит в большинстве случаев протекает бессимптомно, без классической желтухи, что затрудняет своевременную диагностику и затягивает начало лечения. Если не прививать новорожденных, то у 90% детей, инфицировавшихся вирусным гепатитом В в первом полугодии, и у 50% детей, инфицировавшихся во втором полугодии жизни, разовьется хроническое течение этой тяжелой болезни. Прививку повторяют в 1 и 6 месяцев. В случае, если ребенок родился от матери, носительницы антигена гепатита В или заболевшей гепатитом в третьем триместре беременности, прививку повторяют в 1, 2 и 12 месяцев. Иммунитет сохраняется до 12 лет и более.
Прививка против туберкулеза. В возрасте трех-семи дней ребенку делают прививку против туберкулеза вакциной БЦЖ (BCG — Bacillus Calmette Guerin, дословно — бацилла Кальметта, Герена — создатели противотуберкулезной вакцины). Туберкулез — хроническая, широко распространенная и тяжело протекающая инфекция, возбудителем которой является микобактерия туберкулеза (палочка Коха). Первоначально поражаются легкие, однако инфекции могут быть подвержены и другие органы. Известно, что микобактерией туберкулеза инфицировано около 2/3 населения планеты. Ежегодно активным туберкулезом заболевает около 8 миллионов человек, около 3 миллионов заболевших погибает. На современном этапе лечение этой инфекции чрезвычайно затруднено из-за высокой устойчивости бациллы к сильнейшим антибиотикам. Положение усугубляется еще и тем, что, в отличие от других вакцин, БЦЖ не является стопроцентно эффективной в предотвращении туберкулеза и абсолютным средством контроля этой инфекции. В то же время доказано, что БЦЖ защищает 85% привитых детей от тяжелых форм туберкулеза. Поэтому Всемирной Организацией Здравоохранения (ВОЗ) эту прививку рекомендовано делать новорожденным тех стран, где туберкулез сильно распространен, в том числе и в нашей стране. Иммунитет после прививки развивается через 8 недель. Для того чтобы не пропустить момент возможного инфицирования туберкулезом, ребенку ежегодно проводится проба Манту. При отрицательной пробе Манту (т. е. отсутствии противотуберкулезного иммунитета) проводится ревакцинация (повторная вакцинация) БЦЖ в 7 и/или 14 лет. Прививки против коклюша, дифтерии, столбняка и полиомиелита. С трехмесячного возраста начинают делать прививку против коклюша, дифтерии, столбняка (АКДС — адсорбированная коклюшно-дифтерийно-столбнячная вакцина) и полиомиелита (ОПВ — оральная (введенная через рот) полиомиелитная вакцина). Обе прививки можно заменить французской вакциной Тетракок — комбинированная вакцина, содержащая АКДС и ОПВ.
Коклюш — инфекционное заболевание, вызываемое коклюшной палочкой. Наиболее характерным признаком коклюша является затяжной, приступообразный спастический кашель. Болезнь наиболее тяжело протекает у детей первых месяцев жизни, сопровождается высокой смертностью, у каждого четвертого заболевшего вызывает патологию легких. Вакцинация состоит из 3 прививок в 3, 4,5 и 6 месяцев, повторная вакцинация проводится в 18 месяцев. Прививают против коклюша детей до 4 лет, в 7 и 14 лет проводят вакцинацию и 8 ревакцинацию только против дифтерии и столбняка, у взрослых это делают — каждые 10 лет.
Дифтерия — заболевание, вызываемое коронебактерией дифтерии. Инфекция протекает тяжело, с образованием характерных пленок на слизистых оболочках верхних дыхательных путей, с поражением нервной и сердечно-сосудистой систем. Возбудитель дифтерии выделяет сильнейший токсин, обладающий способностью разрушать оболочку нервов, повреждать эритроциты (клетки крови). Осложнениями дифтерии могут быть: миокардит (воспаление сердечной мышцы), полиневрит (множественное поражение нервов), параличи, снижение зрения, поражение почек. Всемирной Организацией Здравоохранения прививка рекомендована для всех без исключения стран мира.
Столбняк — смертельно опасное заболевание, вызываемое столбнячной палочкой. Возбудители заболевания обитают в почве в виде спор. Они проникают в организм через мельчайшие царапины кожи, слизистых оболочек и токсинами (одними из самых сильных) поражают нервную систему. Возникают спазмы, судороги всех мышц тела, настолько выраженные, что приводят к переломам костей и отрывом мышц от костей. Особенно опасными являются продолжительные судороги дыхательной мускулатуры. Прогноз начавшегося заболевания неблагоприятный. Смертность составляет 40–80%. Наступает спазм дыхательной мускулатуры, паралич сердечной мышцы — это приводит к летальному исходу. Единственным средством профилактики является прививка.
Полиомиелит — острая вирусная инфекция, поражающая нервную систему (серое вещество спинного мозга). Характеризуется повышением температуры, головными, мышечными болями с последующим развитием параличей нижних конечностей (слабость, боль в мышцах, невозможность или нарушение ходьбы). В наиболее тяжелых случаях поражение спинного мозга приводит к остановке дыхания и смерти. Осложнения полиомиелита: атрофия, т. е. нарушение структуры и функций мышц, в результате чего они становятся слабее, в легких случаях возникает хромота, в тяжелых — параличи. В качестве профилактики используется прививка. Прививки против кори, краснухи и эпидемического паротита. В 1 год ребенку делают прививку против кори, краснухи и эпидемического паротита, повторная вакцинация производится в 6 лет.
Корь — это тяжело протекающая вирусная инфекция, с высокой смертностью (в некоторых странах до 10%), осложняющаяся пневмонией (воспаление легких), энцефалитом (воспаление вещества мозга).
Краснуха — острозаразное вирусное заболевание, проявляющееся сыпью на коже, увеличением лимфоузлов. Опасность этого заболевания в первую очередь состоит в том, что вирус краснухи поражает плод не болевшей краснухой и не привитой беременной женщины, вызывая пороки сердца, мозга и других органов и систем. Поэтому существует три принципиальных подхода к борьбе с краснухой: прививание детей, прививание девушекподростков и прививание женщин детородного возраста, планирующих иметь детей. ВОЗ рекомендует сочетать по мере возможности все три стратегии.
В России в части регионов сочетается вакцинация детей и подростков. Вирус эпидемического паротита поражает не только слюнную железу, но и другие железистые органы: яичники, яички (это может быть причиной бесплодия), поджелудочную железу, возможно воспаление вещества мозга (энцефалит).
О прививках, не входящих в календарь плановых прививок.
Прививка против гриппа. Из-за риска возможных тяжелых осложнений, она показана детям с 6-месячного возраста, страдающих хроническими заболеваниями бронхо-легочной системы, почек, сердца. Необходимо прививаться вакцинами, состав которых меняется ежегодно и соответствует спектру тех вирусов, которые распространены именно в этом году (мониторинг проводит ВОЗ). Делать прививку против гриппа надо еще и потому, что в присутствии вирусов гриппа очень многие слабые вирусы и бактерии становятся более агрессивными и могут вызывать обострения хронических заболеваний или провоцировать возникновение другой инфекции.
Менингит (бактериальный) — воспаление оболочек головного или спинного мозга, вызываемое менингококком, который «обитает» в горле. Заражение происходит от больного человека или внешне здорового носителя этого микроба. Болезнь передается воздушнокапельным путем. Кроме того, при ослабленном иммунитете возбудитель болезни может через кровь попасть в центральную нервную систему, вызывая воспаление оболочек головного и спинного мозга. Повышается температура (свыше 38,0 С), беспокоит сильная головная боль, скованность шейных мышц, тошнота, рвота, сыпь в виде кровоподтеков. Возможны внутренние кровотечения, сепсис, а также потеря сознания, кома, судороги из-за отека головного мозга. Выделение токсинов менингококка приводят к нарушению сердечнососудистой деятельности, дыхания и смерти больного. Менингококковая инфекция наиболее тяжело протекает у детей первого года жизни. По эпидемическим показаниям прививают детей с 6 месяцев, с повторным введение вакцины через 3 месяца, в случае, когда вакцина отечественная прививают с 1 года. В обычных случаях прививают детей старше 2 лет однократно, иммунитет развивается не менее чем на 3 года, у взрослых — на 10 лет. В заключение скажем, что прививки делаются добровольно, по желанию родителей ребенка.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ О РИСКАХ ДЛЯ ЗДОРОВЬЯ ДЕТЕЙ ПРИ ОТКАЗЕ ОТ ВАКЦИНАЦИИ
Что такое вакцинация? До изобретения прививок инфекции и вирусы являлись главной причиной высокой смертности населения Земли и малой продолжительности жизни человека. Уже 200 с лишним лет в мире существует эффективный способ защиты человека и животных от целого ряда инфекционных и некоторых вирусных заболеваний. Вакцинация (от лат. vaccus корова) — это введение медикамента с целью предотвратить заражение или ослабить его проявления и негативные последствия. В качестве материала (антигена) могут быть использованы: • живые, но ослабленные штаммы микробов; • убитые (инактивированные) микробы; • части микробов, например, белки; • синтетические компоненты. При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Антитела строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Справившись с задачей, защитники не исчезают: они еще долго — несколько лет, а то и всю жизнь готовы противостоять вредителям. Так в чем же плюсы прививок? По статистике, за последнее столетие продолжительность жизни человека увеличилась, в том числе, благодаря вакцинации. Однако, многие отказываются от прививок, более того, отказываются прививать своих детей, тем самым, подвергая их большому риску. Если бы не было прививок, нам бы угрожали: • корь — вероятность смертельного исхода 1 случай из 100, инвалидности 5 случаев из 100; • коклюш — очень высок риск осложнений со стороны дыхательной и нервной систем; • дифтерия — вероятность смертельного исхода 10 случаев из 100; • полиомиелит — риск тяжелой инвалидности; • туберкулез — длительное лечение, тяжелые осложнения; • эпидемический паротит — возможно развитие бесплодия; • краснуха — у не болевших в детстве или непривитых женщин, заболевших во время беременности, может родиться ребенок-инвалид или нежизнеспособный ребенок; • гепатит В — высокий риск возникновения тяжелого поражения печени (включая рак). Когда сделать вакцинацию максимально безопасной? Многие дети получают временный отвод от прививок на основе относительных противопоказаний, например: острое заболевание (ОРЗ, грипп, бронхит), обострение хронической патологии (аллергия, дерматит, почечная недостаточность) и предстоящее путешествие. В каждом из названных случаев процедуру переносят до подходящего момента выздоровления, снятия обострения или возвращения из поездки. Все прочие поводы отказа от 11 прививки, включая дисбактериоз, недоношенность, эпилепсию и прочие состояния, считаются ложными. Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания. Проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу к нескольким заболеваниям. Важно: По статистике, до 60% родителей, не прививающих своих детей, ссылаются не на болезни или обострения, а на собственные умозаключения, советы родных, религиозные аспекты и прочие сомнительные обстоятельства. Последствия отказа от прививок Если родители все же решили не вакцинировать ребенка, то они должны понимать, что означает для него статус непривитого. Когда в мир, заполненный микробами и вирусами, выходит совершенно незащищенный кроха, его мама и папа обязаны предпринять дополнительные меры для укрепления иммунной системы и жестко следовать санитарногигиеническим правилам, так как любое нарушение может привести к заражению.
ПАМЯТКА ДЛЯ РОДИТЕЛЕЙ «О ПОЛЬЗЕ ВАКЦИНАЦИИ»
Одним из важнейших мероприятий, предпринимаемых для сохранения и укрепления здоровья детей, является организация и проведение профилактических прививок. Защиту организма от возбудителей инфекционных заболеваний осуществляет иммунная система. Она способна защитить ребёнка от постоянно окружающих нас микроорганизмов (кишечной палочки, стрептококков и других), но не всегда в силах справиться с возбудителями дифтерии, вирусного гепатита «А» и «В», столбняка, коклюша, кори и других инфекционных заболеваний. Важно отметить, что прививки, полученные в детстве, в большинстве случаев, создают основу иммунитета против отдельных инфекций на всю жизнь. При введении вакцины происходит выработка иммунитета на её компоненты, в результате образуются антитела, которые живут в организме. Они строго индивидуальны для каждого возбудителя, при встрече с ним очень быстро подавляют его и не дают болезни развиться. Однако ни одна вакцина не может дать 100% гарантии, что ребёнок не заболеет. Хотя, привитые дети болеют крайне редко, между тем большинство вакцин требуют подкрепляющих прививок через определенные промежутки времени, т. к. со временем иммунитет слабеет и защита будет недостаточной. Например, от дифтерии и столбняка прививки повторяют через 5- 10 лет до шестидесятилетнего возраста.
• Зачастую родители боятся делать прививки детям, страдающими хроническими заболеваниями, тем не менее, риск от инфекции во много раз больше возможных последствий от вакцинации. Например, ребёнок с пороком сердца намного хуже перенесёт тот же коклюш, чем здоровый. • После прививки у некоторых детей может наблюдаться постпрививочная реакция, такая как: повышение температуры, покраснение или уплотнение в месте введения вакцины. Это закономерная реакция, которая говорит о начале формирования защиты от инфекции. Как правило, такая реакция носит кратковременный характер (1–3 дня). При повышении температуры до 38 градусов не требуется никакого лечения. Если температура повысится выше 38 градусов, необходимо использовать жаропонижающие средства, их назначения сделает участковый педиатр, в соответствии с возрастом вашего ребёнка. В случае покраснения или уплотнения в месте введения вакцины, необходимо поставить в известность медработника, проводившего прививку. Рекомендуется сделать содовую примочку (на стакан кипяченной теплой воды 1 чайная ложка соды) или йодовую сеточку. Эти процедуры можно делать только через сутки после введения вакцины. Содовую примочку оставляют до 13 высыхания марлевой повязки, при необходимости процедуру повторяют 2–3 раза в день. Для детей, у которых наблюдалась постпрививочная реакция, рекомендуются подготовительные мероприятия, которые назначит врач перед следующей прививкой. Это поможет ослабить постпрививочную реакцию или полностью её избежать. О них вам расскажет ваш участковый педиатр или врач, назначающий прививку ребёнку.
• Важно помнить, что к каждому ребёнку применяется индивидуальный подход. Перед любой прививкой врач осматривает ребёнка и решает вопрос о возможности её проведения. Прививки назначаются в соответствии с календарём прививок. Однако, некоторые дети, например, недоношенные или с определёнными отклонениями в состоянии здоровья, к данной вакцине могут иметь медицинские противопоказания. Прививки не проводят в период острого или обострения хронического заболевания, их откладывают до выздоровления или ремиссии. Однако, если риск инфекции велик (например, после контакта с больным), то некоторые вакцины можно ввести на фоне незначительных симптомов острого или хронического заболевания. Ответственность за назначение вакцины и её последствия, в данном случае, несёт врач, назначивший прививку.
• Хочется добавить, что проведение в один день нескольких вакцин не опасно, если эти вакцины сочетаются между собой, и их назначение совпадает с календарём прививок, в результате вырабатывается иммунитет сразу от нескольких заболеваний. При этом вакцины необходимо вводить в разные части тела.
Перед прививкой ребенка нужно оберегать от контактов с больными. При наличии пищевой аллергии необходимо строго соблюдать диету, не вводить в рацион новые продукты. Такой же тактики нужно придерживаться в течение 5 — 7 дней после прививки. В день проведения прививки сокращаются прогулки на улице, ограничиваются контакты с другими детьми, рекомендуется не купать ребёнка в течение суток. • После прививки ребёнок нуждается во внимательном отношении к нему со стороны родителей и наблюдении медперсонала поликлиники в установленные сроки. Для обеспечения медицинского наблюдения за ребёнком в случае возникновения немедленной реакции непосредственно после проведения прививки, родителям следует находиться с ребёнком возле прививочного кабинета в течение 30 минут.
• Каждый человек имеет право сделать свой выбор — прививаться или нет, но родители должны знать, что отказываясь от прививок, они лишают своих детей права на здоровье. Кроме того, если в детском учреждении карантин по какой — то инфекции, а у вашего ребёнка отсутствует прививка, то его могут не принять в детский коллектив.
• Важно подчеркнуть, что современная медицина не имеет пока более эффективного средства профилактики инфекционных заболеваний, чем вакцинация.
Родители! Отказываясь от прививок, вы не только лишаете защиты своего ребёнка, но и подвергаете опасности других детей, а также способствуете распространению инфекционных заболеваний в обществе.
Рекомендации населению по проведению вакцинации и основам безопасности иммунопрофилактики.
Вы должны это знать! Проведение нижеуказанных мероприятий направлено на обеспечение безопасности иммунизации с целью предупреждения возникновения нежелательных реакций на введение вакцины. Профилактические прививки гражданам проводятся в целях создания специфической невосприимчивости к инфекционным болезням. При проведении прививок медицинскими организациями проводятся мероприятия, направленные на обеспечение безопасности иммунизации, в том числе пациента, которому вводят вакцину. В этой связи профилактические прививки проводятся в организациях (медицинских кабинетах) при наличии у них лицензий на медицинскую деятельность. В определенных случаях по согласованию с органами, осуществляющими санитарно-эпидемиологический надзор в субъекте, может быть принято решение о проведении профилактических прививок гражданам на дому или по месту работы с привлечением прививочных бригад. Профилактические прививки проводят медицинские работники, обученные правилам организации и техники проведения иммунизации, а также приемам неотложной помощи в случае возникновения поствакцинальных осложнений. К проведению прививок допускается только здоровый медицинский персонал. Иммунизацию в лечебно-профилактических организациях проводят в специально оборудованных прививочных кабинетах. При отсутствии здравпунктов в организациях для проведения иммунизации с привлечением прививочных бригад выделяют помещения, где должна быть проведена влажная уборка, дезинфекция, проветривание, есть мебель для осмотра пациента и проведения профилактических прививок (стол, стулья, кушетка). Решение о возможности работы прививочной бригады в выделенном помещении принимает врач (в сельской местности — фельдшер) прививочной бригады. С целью выявления противопоказаний к проведению прививок все лица, которым должны проводиться профилактические прививки, предварительно должны быть осмотрены врачом или фельдшером. Перед иммунизацией врач должен тщательно собрать анамнез у пациента с целью выявления предшествующих заболеваний, в том числе хронических, наличия реакций или осложнений на предыдущее введение препарата, аллергических реакций на лекарственные препараты, продукты, выявить индивидуальные особенности организма (недоношенность, родовая травма, 16 судороги), уточнить, имеются ли контакты с инфекционными больными, а также сроки предшествующих прививок, для женщин — наличие беременности. Лица с хроническими заболеваниями, аллергическими состояниями и др. при необходимости подвергаются медицинскому обследованию с использованием лабораторных и инструментальных методов исследования. Непосредственно перед проведением профилактической прививки должна быть проведена термометрия. Убедитесь, что на момент прививки нет повышения температуры. Это является единственным универсальным противопоказанием к проведению прививки. Иммунизация проводится вакцинами отечественного и зарубежного производства, зарегистрированными и разрешенными к применению в установленном порядке. На всех этапах использования вакцин (транспортирование, хранение) должна соблюдаться «холодовая цепь». Оптимальный режим хранения для вакцин +20 С — +80 С. Все профилактические прививки проводят стерильными шприцами и иглами однократного применения. В случае одновременного проведения одному пациенту нескольких профилактических прививок каждую вакцину вводят отдельным шприцем и иглой в разные участки тела в соответствии с инструкцией по применению препарата. Для введения вакцины используется только тот метод, который указан в инструкции по ее применению. Внутримышечные инъекции детям первых лет жизни проводят только в верхненаружную поверхность средней части бедра. Медицинский работник должен предупредить пациента, родителей (или опекуна) ребенка о возможности возникновения местных реакций и клинических проявлениях поствакцинальных реакций и осложнений, дать рекомендации в каких случаях обращаться за медицинской помощью. В первые 30 минут после прививки, не торопитесь покинуть поликлинику или медицинский центр. Посидите в течение 20–30 минут неподалеку от кабинета. Это позволит быстро оказать помощь в случае возникновения немедленных аллергических реакций на прививку. При проведении профилактических прививок детям первого года жизни должно быть обеспечено активное медицинское наблюдение (патронаж) в следующие сроки: — на следующий день после иммунизации против гепатита В, дифтерии, коклюша, столбняка, гемофильной инфекции; — на 2-й и 7-й дни после иммунизации против полиомиелита; — через 1, 3, 6, 9 и 12 мес. после иммунизации против туберкулеза.
На прививку становись! Особенности вакцинирования аллергиков | Здоровье ребенка | Здоровье
Рассказывает наш эксперт – детский врач-аллерголог Мария Седова.
Выбирайте время
Хотя аллергическое заболевание у ребенка и не является противопоказанием к вакцинации, оно требует индивидуального прививочного графика. Детям-аллергикам нельзя делать прививки во время обострения, то есть при выраженных проявлениях атопического дерматита, астмы или поллиноза. В случае поллиноза следует избегать вакцинации в течение всего сезона цветения, даже если в данный момент сильных проявлений аллергии нет. Лучше всего дождаться периода полного «затишья», чтобы избежать лишней нагрузки на иммунную систему.
Убедитесь в безопасности вакцины
Прежде чем прививать ребенка, нужно не только убедиться в хорошем качестве вакцины, но и уточнить ее состав, так как он может оказаться неподходящим для аллергика. Некоторые прививочные препараты (например, живая поливакцина корь – краснуха – паротит) приготовлены на куриных эмбрионах и противопоказаны при аллергии на белок куриного яйца. При аллергии на пекарские дрожжи нельзя вводить вакцину против гепатита В, а при аллергии к желатину – вакцину против ветряной оспы. Чувствительные дети часто плохо реагируют на коклюшный компонент вакцины АКДС, и врачи рекомендуют прививать их от дифтерии и столбняка вакциной АДСМ, воздействие которой считается более мягким. Если у ребенка есть аллергия на антибиотики, для него опасны живые и многосоставные вакцины. Вообще при вакцинации аллергиков лучше, насколько возможно, избегать живых и поликомпонентных вакцин. Прививочный график при этом растягивается во времени, но для организма ребенка так будет лучше.
Меры профилактики
Собираясь прививать даже здорового ребенка, хорошо незадолго до вакцинации сделать анализы его крови и мочи, чтобы убедиться в том, что в организме не идет скрытый инкубационный период заболевания. Что касается аллергиков, то за три дня до вакцинации, в день прививки и три дня после нее им желательно еще и принимать антигистаминные препараты. Это на всякий случай следует делать и детям с возможной предрасположенностью к аллергии (когда есть аллергики среди близких родственников), у которых прививка может сыграть роль «спускового крючка» для начала заболевания.
Изредка сразу после вакцинации случается острая аллергическая реакция, известная под названием сывороточной болезни, или анафилактического шока, и дети-аллергики подвержены этому риску больше остальных. Как бы ни была низка вероятность того, что это произойдет, лучше не уходить из поликлиники хотя бы в течение получаса после прививки – в процедурном кабинете есть все необходимое для срочной помощи в подобных случаях. Если ребенку стало плохо уже после того, как вы вернулись домой, необходимо вызвать «скорую».
Как быть с реакцией Манту?
Реакция Манту формально не является прививкой, но тем не менее это введение в организм чужеродного вещества, нередко вызывающее аллергию. Недостаток этой процедуры в том, что она слишком часто дает ложноположительную реакцию. Практически все аллергики так реагируют на составляющую препарата – туберкулин. Поэтому детям с аллергией или склонностью к ней нужно делать Манту под прикрытием антигистаминных препаратов или использовать другие методы проверки на туберкулез. Например, существует диагностика, разработанная в России, под названием диаскинтест: под кожу вводится не туберкулин, а рекомбинантный белок, вызывающий иммунную реакцию только на микобактерии туберкулеза. Но хоть этот препарат и считается менее аллергенным, его все равно лучше вводить на фоне приема антигистаминов.
Можно прибегнуть и к альтернативному варианту диагностики туберкулеза – сдать на анализ кровь из вены. Это более сложная и долгая процедура, но зато и более щадящая для иммунной системы ребенка-аллергика.
Двойная польза
Есть прививки, которые аллергикам особенно… полезны. Например, при вирусиндуцированной бронхиальной астме (аллергии на вирусные инфекции) такая прививка как раз может защитить от аллергической реакции на вирусное заболевание. Также всех детей с аллергией рекомендуется своевременно прививать от дифтерии и столбняка, потому что риск острых аллергических реакций на лечение – введение противостолбнячной и противодифтерийной сывороток – значительно выше, чем на анатоксины, которые используются в вакцинах от этих заболеваний.
Смотрите также:
О прививках. Как подготовить ребёнка к прививке?
Главная » Здоровье » О прививках. Как подготовить ребёнка к прививке?Родители знают: уберечь свое чадо от инфекционных заболеваний в большом детском коллективе, будь то ясли, детский садик или школа, практически невозможно. Единственным средством защиты детей остаются прививки.
Цифры в календаре прививок означают лишь приблизительный возраст, с которого можно начинать вакцинацию. Но родителям всегда стоит помнить, что нужный момент подбирается индивидуально. Если у малыша есть отклонения в развитии (не только отставание, но и опережение) или противопоказания (аллергия и т.п.) лечащий врач может отойти от строгого графика.
Раньше срока делаются лишь прививки в случаях, если в группе детского садика или семье кто-то заболел заразной болезнью.
Отложить прививку необходимо, если ребенок только что перенес какое-либо инфекционное или вирусное заболевание. Нужно хорошенько долечить его и только тогда отправляться на прививку. Врачи советуют переждать как минимум месяц после выздоровления, а также воздержаться от плановых прививок во время эпидемий гриппа и ОРЗ.
Количество плановых прививок рассчитано на самый слабый иммунитет. Потому что практически у всех наших детей сегодня он именно такой. И даже еще слабее, потому что участились случаи заболевания привитых детей, чей организм не способен выработать необходимые антитела даже будучи специально спровоцированным вакциной. Правда, в случае заболевания привитый ребенок переносит его в несравнимо более легкой форме и никогда не погибает.
Вакцины не оказывают на организм ребенка по-настоящему вредного воздействия. Реакция на внесение в организм «заразы» хотя часто и пугает родителей (повышение температуры, краснота, припухлость и болезненность в месте прививки), но неизмеримо легче самой инфекции, против которой делается прививка.
Чем мы можем помочь нашему малышу, чтобы прививка подействовала с максимальной пользой? Уже за 5-7 дней до прививки постарайтесь отгородить ребенка от многочисленных сборищ – и не только детских. Не стоит вести его на рынок, запихивать в переполненный автобус и идти с ним на юбилей к любимой троюродной бабушке. Если ребенок часто страдает пищевой аллергией, придется несколько дней соблюдать диету, отказавшись от всех «запретных» лакомств. Накануне искупайте ребенка, ведь, как правило, несколько следующих дней ему придется обойтись без ванны. В день прививки измерьте ребенку температуру.
После прививки будьте повнимательнее к малышу. Его «обычные» капризы на этот раз могут быть вызваны недомоганием: побалуйте его ласками, но не лакомствами. Контролируйте температуру – ее повышение до38,5 градусов можно считать нормой. Она держится не дольше 2-3 дней и снижается без применения каких-либо лекарственных препаратов. Если состояние ребенка выходит за рамки обычного легкого недомогания, побалуйте его ласками, но не лакомством.
О профилактике поствакцинальных осложненийКогда подходит время делать ребенку плановую прививку, у родителей возникает масса опасений и подозрений, касающихся ее безопасности. Как подготовить ребенка к вакцинации и в последствии отличить нормальную реакцию детского организма от негативной? Особенно эти вопросы волнуют родителей детей, страдающих хроническими заболеваниями.Вакцинация — единственный способ защиты от ряда заболеваний, которые невозможно вылечить другими средствами или само лечение может вызвать осложнение (например, корь, дифтерия и пр.). Врожденной невосприимчивости к инфекционным заболеваниям, от которых существуют прививки — нет. Если мама ребенка когда-то болела ими, то первые 3—6 месяцев жизни доношенный ребенок может быть защищен материнскими антителами, которые попали к нему через плаценту во время беременности и через грудное молоко. У недоношенных детей и детей на искусственном вскармливании такой защиты нет. Поскольку возможность заболеть из-за контактов с другими людьми велика, очень важно прививать малышей с самого раннего возраста.
Как же подготовить малыша к прививке и попытаться свести к минимуму риск возникновения осложнений?
Сразу отметим, что здоровых детей не требуется специально готовить к прививке, нужно лишь предварительно измерить температуру тела (она должна быть нормальной, чаще 36,6 градусов С; у детей до 1 года нормальной температурой может быть 37,1—37,2 градусов за счет особенностей теплообмена, он повышен, не зря детей, которые уже ходят, бегают, рекомендуется одевать чуть холоднее, чем взрослых), привести ребенка к специалисту и ответить на его вопросы.
Некоторые врачи прибегают к практике назначения всем детям перед прививкой, так сказать профилактически, приема противоаллергических препаратов, например ТАВЕГИЛА, КЛАРИТИНА, ЗИРТЕКА. В действительности такой «поголовной» необходимости нет. Не все дети предрасположены к аллергии и соответственно не все нуждаются в таких лекарствах. Скорее это происходит из-за желания врача лишний раз подстраховаться или из-за того, что выявление детей группы риска по аллергии это более трудоемкий процесс. Но если ребенок склонен к аллергическим реакциям, то профилактическое применение противоаллергических препаратов оправдано. Например, такая ситуация, ребенок первого года жизни, ранее аллергия не проявлялась, прививается против коклюша, дифтерии, столбняка (АКДС).
Первая прививка (на первом году АКДС делается трижды) прошла без особенностей, но после второй прививки ребенку начали вводить новое питание, и у малыша появилась впервые аллергическая сыпь, значит, перед третьей прививкой следует профилактически дать ребенку противоаллергический препарат, чтобы высыпания не повторились. Для профилактики поствакцинальных осложнений врач должен, в первую очередь, оценить состояние здоровья ребенка перед прививкой. Выявить противопоказания к ней — временные и постоянные (например, выраженная аллергическая реакция на предыдущее введение подобной вакцины), и решить вопрос о необходимости назначения каких-либо предварительных дополнительных обследований и лекарственных препаратов. Перед прививкой врач (фельдшер) осматривает ребенка, измеряет температуру (она должна быть нормальной — 36,6 градусов С), подробно расспрашивает родителей о жизни ребенка, перенесенных им заболеваниях и прочее. Родители, в свою очередь, должны проинформировать врача о всех особенностях и проблемах здоровья своего малыша.
О чем необходимо сказать врачу:
- Не повышалась ли температура в дни, предшествующие вакцинации? Не было ли каких-либо других признаков нездоровья, например, кашля, чихания, насморка, которые могут свидетельствовать о начале заболевания?
- Имеются ли у ребенка какие-либо хронические заболевания и не получает ли он в связи с этим постоянно лекарственные препараты, если да, то какие?
- Не было ли ранее судорог, выраженных аллергических реакций на пищу, лекарства и пр.?
- Необходимо рассказать, как ребенок переносил предыдущие прививки, повышалась ли у него температура, ухудшалось ли самочувствие и др.
- Не рекомендуется делать прививки сразу после возвращения из длительной поездки, особенно, если резко менялся климат, так как это создает условия для заболеваний.
- Необходимо сказать, получал ли ребенок в последние три месяца препараты, изготовленные на основе крови, или производилось ли переливание крови. Это влияет на сроки последующей вакцинации против кори, краснухи и паротита, они увеличиваются, т.к. препараты крови содержат готовые антитела — специфические защитные белки крови против указанных инфекций, которые «мешают» ребенку активно выработать иммунитет самому.
Если при осмотре перед прививкой врач делает заключение, что ребенок практически здоров, проводится прививка.
Когда и как прививают больных детей?Если у ребенка имеются заболевания, находящиеся в настоящее время вне обострения и ему нужно сделать прививку, то к мерам профилактики, проводимым у здоровых детей, добавляются предварительные обследования. Решается вопрос о необходимости назначения различных препаратов за 3—4 дня до проведения прививки и на весь период после процесса: 3—5 дней после введения неживых, химических вакцин и т.д., и 14 дней при использовании живых вакцин. В своих прошлых публикациях мы указывали на возможность развития осложнений после прививок . Их профилактика включает еще целый комплекс мероприятий, к которым относится соблюдение техники вакцинации, назначение в ряде случаев до прививки и после лекарственных средств, помогающих избежать осложнений, определенный режим и питание ребенка, патронаж (специальное наблюдение) после вакцинации. Медицинские работники навещают привитого ребенка на дому или узнают о состоянии его здоровья по телефону, чтобы не пропустить ситуации осложнения, развившиеся после прививки.
Какие признаки могут указать на неврологические проблемы ребенка при осмотре перед прививкой?У маленьких детей — напряжение, выбухание большого родничка в вертикальном положении, расширение подкожных вен головы, частые срыгивания, излишние движения языка, повышение мышечного тонуса рук и ног, тремор (мелкое дрожание) подбородка и рук в спокойном состоянии, нарушение сна и пр. Перечисленные признаки могут свидетельствовать о повышенном внутричерепном давлении. Чрезмерно быстрый рост головы, увеличение размеров большого родничка, вместо его сокращения и другие признаки могут свидетельствовать о гидроцефальном синдроме — избыточном накоплении мозговой жидкости в желудочках мозга и других внутричерепных пространствах. Эти и другие заболевания нервной системы выявляет и описывает при плановом осмотре детей до 3-х месяцев невролог.
Для подтверждения или исключения патологии проводят дополнительные исследования, например, ультразвуковое исследование головного мозга — нейросонографию, когда датчик аппарата устанавливается на большом родничке и на экране отображается картина строения мозга. Многие педиатры, неврологи склонны настороженно относиться к вакцинации детей с неврологическими проблемами из-за боязни усугубить течение патологии в поствакцинальном периоде. Это не правильно, так как инфекция, от которой проводится прививка, гораздо более опасна для ребенка с поражением нервной системы. Например, коклюш у таких детей, особенно в возрасте до года может вызывать тяжелые поражения мозга, судороги и прочее. К сожалению, иногда о поражении нервной системы начинают думать уже после прививки, которая спровоцировала временные ухудшения в работе этой системы. Поэтому основным средством предупреждения поствакцинальных осложнений со стороны нервной системы является своевременное выявление неврологической патологии у новорожденного, ее лечение и проведение прививок на фоне медикаментозной терапии или по ее окончании.
Какие медикаментозные средства обычно применяют при подготовке к иммунизации детей с неврологическими проблемами?
Детям с повышенным внутричерепным давлением и гидроцефальным синдромом, назначают мочегонные средства (в том числе травы), препараты, улучшающие кровоток и обмен веществ в мозговой ткани. Курсы терапии повторяют 2-3 раза в год, в эти же периоды может быть проведена иммунизация ребенка. Если прививкуделают после завершения лечения, то желательно в момент иммунизации снова провести короткий курс ранее применявшихся средств (мочегонных, успокоительных и т.п.). Если у ребенка были судороги, вызванные повышенной температурой, прививкиможно проводить не ранее, чем через 1 месяц после приступа. До и после прививки назначают противосудорожные, и иногда мочегонные лекарства. Детям, перенесшим судороги, причиной которых являлась температура выше 38,0 градусов С, в дальнейшем можно делать все прививки. Если судороги были на фоне температуры менее 38,0 градусов С, то не вводят коклюшную вакцину, входящую в состав комплексной вакцины против коклюша, дифтерии, столбняка (АКДС). Остальные вакцины могут быть использованы. Всем детям, ранее имевшим судороги или предрасположенным к ним, после прививки назначают и жаропонижающие препараты, так как вакцины могут вызвать высокую температуру и снова провоцировать судороги.
При наличии у ребенка эпилепсии, вакцинация также осуществляется не ранее, чем через 1 месяц после приступа, без коклюшной вакцины, на фоне противосудорожной терапии. При тяжелых формах эпилепсии вопрос о прививках решается индивидуально с врачом невропатологом. Дети с непрогрессирующими поражениями нервной системы (хромосомные, генетические заболевания, врожденные аномалии развития, детский церебральный паралич и т.п.), психическими заболеваниями вне острого периода, с умственной отсталостью и перенесшие воспалительные заболевания нервной системы не имеют противопоказаний к прививкам. Их вакцинируют с использованием симптоматической (применяемой при лечении конкретного заболевания) терапии или не назначают лекарств совсем.
Прививки и аллергические заболеванияДостаточно частой патологией на первом году жизни и в более старшем возрасте являются аллергические заболевания: пищевая аллергия, бронхиальная астма и т.п. Прививки в таком случае проводят не ранее 1 месяца после завершения обострения. Основными принципами профилактики осложнений после вакцинации у этой группы детей является — режим питания (особенно для детей с пищевой аллергией), исключающий введение новых продуктов за 5-7 дней до и после прививки. На новую пищу у них возможна аллергическая реакция, которую родители и врач ошибочно будут трактовать как реакцию на вакцину. Так же исключаются аллергены, на которые ребенок заведомо дает аллергические реакции. Например, ребенка с аллергией на пыльцу какого-либо растения не прививают, когда оно цветет.
До и после прививки могут быть назначены противоаллергические препараты, препараты, содержащие бифидо- и лактобактерии. Они благотворно влияют на микрофлору кишечника, так как при аллергических заболеваниях часто происходит ее нарушение. Детям с бронхиальной астмой, постоянно получающим ингаляционные препараты, в том числе и гормональные, это лечение не отменяется, а продолжается.
Вакцинация часто болеющих детейПри иммунизации детей, страдающих частыми респираторными заболеваниями, хроническими заболеваниями ЛОР — органов (уши, гортань, нос), повторными бронхитами, пневмониями, наиболее частой проблемой является развитие респираторных и других инфекций в поствакцинальном периоде. Предрасполагают к возникновению частых заболеваний особенности иммунной системы ребенка. Не у всех детей в одно время «созревают» иммунные реакции, поэтому одни являются более, а другие — менее восприимчивыми к инфекциям. Способствует заболеваниям и стрессовая ситуация, например, когда ребенок не комфортно себя чувствует в детском учреждении и находится в состоянии хронического стресса.
В какой-то мере к стрессу можно отнести и прививку. Для профилактики таких заболеваний до и после вакцинации назначают общеукрепляющие средства (витамины, растительные и гомеопатические средства) или противовирусные препараты, изготовленные на основе крови человека (ИНТЕРФЕРОН) или синтетический интерферон (ВИФЕРОН) и пр., а также, препараты, способные моделировать иммунитет (РИБОМУНИЛ, ПОЛИОКСИДОНИЙ и др.).
Как готовят к прививке старших дошкольников с хроническими заболеваниями?У более старших детей после прививки могут обостриться уже диагностированные хронические заболевания эндокринной системы, соединительной ткани, крови и кроветворных органов, почек, печени, сердца и др. Основной принцип иммунизации таких детей — прививать не ранее, чем через 1 месяц после окончания обострения и осуществлять профилактику обострений после прививки. Детям с хроническими заболеваниями проводят минимальное лабораторное обследование (например, анализы мочи при болезнях почек). Если анализы в норме, то ребенка прививают на фоне противорецидивной терапии, которую назначают за 3-5 дней до и на 7-14 дней после прививки. Рекомендуется провести контрольные лабораторные обследования через 7, 14 и 30 дней после прививки (анализы мочи, крови и др.). Такое обследование позволяет быть уверенным в достаточности медикаментозной терапии, которую получал ребенок в момент прививок. Если в анализах выявляются изменения, характерные для обострения хронического заболевания, то последующие прививки проводят после нормализации состояния на фоне более интенсивного лечения. Вот такая непростая последовательность комбинаций требуется для прививания заведомо нездорового малыша.
Но все же следует помнить о том, что инфекция, в плане обострения хронического заболевания много опаснее, чем возможность минимальных, крайне редко встречающихся, контролируемых обострений при вакцинации. Кроме того, детям с любыми хроническими заболеваниями рекомендуется проводить дополнительные прививки (помимо плановых) против гемофильной инфекции типа В, менингококковой, пневмококковой инфекций, гриппа. После прививки, и в последующие дни, родителям следует обращать внимание на состояние ребенка.
Первые три дня рекомендуется измерять температуру, особенно после прививкипротив коклюша, дифтерии и столбняка (АКДС, Тетракок). Если состояние не изменилось и не ухудшилось, т.е. малыш весел, бодр, у него хороший аппетит, спокойный сон и пр., то его режим жизни менять не нужно. Продолжайте как обычно, кормить, купать ребенка, гулять с ним. Единственно — следует ограничить общение с чихающими, кашляющими людьми, и детьми, чтобы ребенок не имел шансов заразиться. С этой же точки зрения не желательно путешествовать с ребенком сразу после прививки.
Если родителям необходимо куда-то уезжать с малышом, следует подумать о прививках заранее, за 1-2 недели до отъезда. За это время успеют выработаться антитела на введенную вакцину и успеют проявиться нежелательные эффекты от прививки, если им суждено быть. В дороге или в чужом городе может оказаться сложнее оказать медицинскую помощь ребенку.
Что же делать, если после прививки повысилась температура, ухудшилось общее состояние малыша?Следует воздержаться от купания и прогулок. Сообщите о нарушении состояния ребенка медицинской сестре, которая проводит патронаж после прививки или врачу. Дайте жаропонижающие средства в возрастной дозировке: для детей, перенесших ранее судороги — сразу же при любой повышенной температуре (даже если это 37,1 градусов С), для остальных — при температуре выше 38,5 градусов С. Своевременное обращение к врачу позволит выяснить, с чем связана температура — с обычной реакцией на вакцину, случайным заболеванием или с чем-либо еще.
Правильно поставленный диагноз — залог безопасности дальнейшей вакцинации. Помните, что в месте введения всех вакцин может появиться краснота и уплотнение, которые должны пройти через 1-3 дня. Если уплотнение, покраснение держится дольше 4 дней или его размеры более 5-8 см, необходимо обязательно проконсультироваться у врача.
Можно ли делать прививку в специальном центре?Любого ребенка, а тем более, страдающего каким-либо заболеванием можно прививать в специализированных центрах иммунопрофилактики (филиалы таких центров могут существовать и в участковых поликлиниках), под наблюдением врачей иммунологов. Они составят индивидуальный график прививок, подберут оптимальный тип вакцины для конкретного малыша и пр. Такие меры позволят свести к минимуму риск развития поствакцинальных осложнений и создать эффективную защиту организма от тяжелых и опасных инфекций.
Исключение из правилИзвестно, что детям во время острого заболевания или обострения хронического, плановые прививки не проводят. Вакцинацию откладывают до выздоровления или завершения обострения хронического процесса. Однако, если возникает экстренная ситуация, когда нужно привить нездорового ребенка, это может быть сделано (вакцинация по экстренным показаниям). Например, ребенок болен ОРВИ, или у него обострилось хроническое заболевание, и при этом он общался с больным дифтерией или его укусила собака и т.д. В таких случаях противопоказаниями к вакцинации можно пренебречь, чтобы по жизненно важным обстоятельствам срочно привить ребенка.
Эксперты говорят, чтодетей с аллергией на вакцины могут быть безопасно вакцинированы — ScienceDaily
При тщательном наблюдении и соблюдении нескольких стандартных мер предосторожности почти все дети с известной или предполагаемой аллергией на вакцины могут быть безопасно вакцинированы, по мнению группы экспертов по безопасности под руководством Детского центра Джонса Хопкинса.
В сентябрьском выпуске журнала Pediatrics многоцентровая исследовательская группа предлагает педиатрам пошаговый инструмент для быстрого выявления детей с аллергическими реакциями на вакцины и столь необходимое руководство, как они говорят, по безопасной иммунизации аллергиков.
Серьезные аллергические реакции на вакцины крайне редки — по некоторым оценкам, одна или две на миллион прививок — но когда они случаются, такие эпизоды могут быть серьезными, даже опасными для жизни, поэтому для педиатров крайне важно мгновенно определить истинные аллергические реакции и исследователи говорят, что отличают их от более мягких неаллергических реакций. Также крайне важно, чтобы педиатры разработали безопасный план иммунизации детей с подтвержденной аллергией на вакцины. Считается, что дети, у которых была одна аллергическая реакция, подвергаются более высокому риску будущих реакций, обычно более серьезных, чем первая.
«Мы не можем достаточно повторить, что вакцины, используемые сегодня, чрезвычайно безопасны, но у некоторых детей определенные ингредиенты вакцины могут вызвать серьезные аллергические реакции», — говорит Роберт Вуд, доктор медицины, ведущий автор статьи и руководитель отдела детской аллергии и иммунологии в Hopkins Children’s. «По большей части, даже дети с известной аллергией могут быть безопасно вакцинированы».
Учитывая недавние вспышки инфекций, которые можно предотвратить с помощью вакцин, таких как корь, эпидемический паротит и коклюш, в Соединенных Штатах, а также корь и полиомиелит за рубежом, важно провести безопасную вакцинацию как можно большего числа детей, говорят исследователи.
На основе имеющихся данных о безопасности вакцин и аллергии группа под руководством Хопкинса разработала последовательность инструкций — алгоритм, который подсказывает врачам шаг за шагом, как оценивать и иммунизировать детей с известной или подозреваемой аллергией на вакцины.
Руководство предназначено для врачей и родителей, которые не уверены в безопасности вакцины для детей, которые уже перенесли или имеют высокий риск аллергических реакций на вакцины.
В таких случаях группа под руководством Хопкинса рекомендует обследование у аллерголога, включая кожный укол — укол в кожу или инъекцию под кожу небольшой дозы вакцины или предполагаемого аллергена на основе вакцины или анализов крови. это позволит обнаружить наличие характерных антител, которые вырабатываются пациентами к аллергенам, таких как антитела к желатину или яичным белкам, используемым в нескольких распространенных вакцинах.
Во многих случаях детей с аллергией можно вакцинировать с использованием альтернативных форм вакцины, не содержащих аллерген.Даже если препараты, не содержащие аллергенов, недоступны, многие дети все равно могут быть вакцинированы и оставаться под наблюдением врача в течение нескольких часов после вакцинации. Другой вариант — тестирование ребенка на иммунитет. Исследователи пишут, что если анализы крови показывают, что у ребенка уже выработались защитные антитела, можно, по крайней мере временно, отказаться от введения дополнительных доз вакцины.
«Вакцины спасают жизни, и родители должны знать, что дети, у которых были аллергические реакции после вакцинации, вероятно, развили защиту от инфекции в результате вакцинации», — говорит исследователь Нил Халси, M.D., специалист по инфекционным заболеваниям в Детской больнице Хопкинса и профессор международного здравоохранения Школы общественного здравоохранения Блумберга Университета Джонса Хопкинса.
«Большинство детей, у которых была аллергическая реакция после вакцинации, все еще могут быть безопасно вакцинированы против других болезней, а некоторые могут получить дополнительные дозы вакцин, на которые они могли бы отреагировать», — добавляет Хэлси.
Многие дети с известной аллергией на вакцины, у которых низкий уровень защитных антител и которым требуется больше доз, могут быть безопасно вакцинированы в соответствии с руководящими принципами.В некоторых случаях детям с известной аллергией перед вакцинацией можно давать противоаллергические препараты, такие как антигистаминные препараты и кортикостероиды, чтобы предотвратить или уменьшить аллергическую реакцию. Пошаговое руководство по введению вакцины детям с известной или подозреваемой аллергией на вакцину см. В полном тексте статьи по адресу http://pediatrics.aappublications.org/future/122.3.shtml.
Иммунизация детей с известной аллергической реакцией на вакцины всегда должна проводиться под медицинским наблюдением в клинике, оборудованной для лечения опасных для жизни аллергических реакций, или в отделении интенсивной терапии больницы.Пациенты обычно могут идти домой через час или два, если у них нет побочных реакций.
Истинные аллергии обычно вызывают немедленные реакции, вовлекающие иммунную систему в целом, которые возникают в течение от нескольких минут до нескольких часов после вакцинации. Напротив, отсроченные реакции, которые возникают в течение нескольких дней или даже недель после вакцинации, обычно являются доброкачественными и редко, если вообще когда-либо, опасны.
Симптомы немедленных аллергических реакций включают крапивницу, отек, одышку, кашель, низкое кровяное давление, рвоту, диарею и могут привести к полномасштабной анафилаксии, опасной для жизни аллергической реакции.
Исследование финансировалось Центрами по контролю и профилактике заболеваний.
Соавторы исследования: Мелвин Бергер, доктор медицинских наук, Университетские больницы Кливленда; Стивен Дрескин, доктор медицинских наук, Колорадский университет; Розанна Сетсе, доктор медицинских наук, Школа общественного здравоохранения Блумберга Университета Джона Хопкинса; Рената Энглер, доктор медицины, Армейский медицинский институт Уолтера Рида; Корнелия Деккер, доктор медицины, Медицинский факультет Стэнфордского университета. Сеть клинической оценки безопасности иммунизации, состоящая из шести медицинских исследовательских центров, специализирующихся в области безопасности иммунизации, была частью исследования.
Раскрытие конфликта интересов для исследователей Хопкинса: Хэлси получила поддержку в исследованиях от производителя вакцин Wyeth и является консультантом производителей вакцин GlaxoSmithKline и Merck.
Вакцины и астма или аллергия
Вызывают ли вакцины астму или аллергию?
В нескольких крупных исследованиях изучалась взаимосвязь между вакцинами и аллергией.
Одно хорошо контролируемое исследование было проведено с использованием компьютеризированных записей о детях, родившихся в период с 1991 по 1997 год, которые были зарегистрированы в четырех крупных организациях по поддержанию здоровья (ОПЗ) в Соединенных Штатах.Исследователи выявили 18 407 детей с астмой. Риск астмы был на , а не на выше у детей, получивших вакцину против дифтерии, столбняка и коклюша (АКДС), пероральную вакцину против полиомиелита, вакцину против кори, паротита и краснухи (MMR), вакцину против Haemophilus influenzae типа b (Hib) или против гепатита B. вакцина по сравнению с детьми, которые не получали эти вакцины.
В другом крупном контролируемом исследовании, проведенном в Швеции, проспективно оценивался риск аллергии после получения коклюшной вакцины у 669 детей.Младенцы были рандомизированы для получения одной из трех различных вакцин против дифтерии, столбняка и коклюша или контрольной вакцины, не содержащей коклюш, начиная с 2-месячного возраста. За детьми наблюдали около двух с половиной лет, и риск аллергии определялся с помощью анкетирования родителей и изучения медицинских карт. Изученные аллергические расстройства включали астму, кожные реакции, сенную лихорадку, крапивницу и пищевую аллергию. Никаких различий в частоте аллергических заболеваний у детей, получавших или не получавших коклюшную вакцину, не наблюдалось.Интересно, что у детей с естественной коклюшной инфекцией вероятность развития аллергических заболеваний выше, чем у детей, не инфицированных коклюшем.
Наконец, в популяционном когортном исследовании в Австралии наблюдали за 5 500 пациентами в возрасте от 7 до 44 лет. Исследователи искали связи между получением вакцин и астмой, экземой, пищевой аллергией или сенной лихорадкой. Не было обнаружено связи между получением детских вакцин (от дифтерии, столбняка, коклюша, полиомиелита и оспы) и какими-либо из этих состояний.
В совокупности эти исследования не подтверждают гипотезу о том, что вакцины вызывают астму или аллергические заболевания.
Узнайте больше, посмотрев эти короткие видеоролики из серии Говоря о вакцинах с доктором Полом Оффитом Серия видеороликов :
Список литературы
Андерсон Х.Р., Полонецки Д.Д., Страчан Д.П. и др. Иммунизация и симптомы атопического заболевания у детей: результаты международного исследования астмы и аллергии у детей. Am J Public Health. Июль 2001; 91 (7): 1126-9.
DeStefano F, Gu D, Kramarz P, et al. Детские прививки и риск астмы. Pediatr Infect Dis J. 2002 Jun; 21 (6): 498-504.
Грубер С., Кулиг М., Бергманн Р. и др. Отсроченная гиперчувствительность к туберкулину, общему иммуноглобулину Е, специфическая сенсибилизация и атопические проявления у детей, вакцинированных и невакцинированных с помощью бациллы Кальметта-Герена, на ранней стадии наблюдения. Педиатрия. Март 2001 г .; 107 (3): E36.
Koppen S, de Groot R, Neijens HJ, et al.Нет эпидемиологических доказательств того, что вакцинация младенцев вызывает аллергическое заболевание. Вакцина . 2004; 22: 3375-3385.
Kramarz P, DeStefano F, Gargiullo PM, et al. Обостряет ли вакцинация против гриппа астму? Анализ большой когорты детей с астмой. Группа данных по безопасности вакцин. Arch Fam Med. Июль 2000; 9 (7): 617-23.
Matheson MC, Haydn Walters E, Burgess JA и др. Иммунизация детей и атопические заболевания в среднем возрасте — проспективное когортное исследование. Педиатр Аллергии Иммунол . 2010: 21: 301-306.
Нильссон Л., Кьельман Н., Бьоркстен Б. Рандомизированное контролируемое испытание влияния коклюшной вакцины на атопическое заболевание. Arch Pediatr Adolesc Med . 1998 август; 152 (8): 734-8.
Николсон К.Г., Нгуен-Ван-Там Дж. С., Ахмед А. Х. и др. Рандомизированное плацебо-контролируемое перекрестное исследование влияния инактивированной противогриппозной вакцины на легочную функцию при астме. Ланцет. 31 января 1998; 351 (9099): 326-31.
Reid DW, Bromly CL, Stenton SC и др.Двойное слепое плацебо-контролируемое исследование влияния вакцинации против гриппа на чувствительность дыхательных путей при астме. Respir Med. , август 1998; 92 (8): 1010-1.
Викенс К., Крейн Дж., Кемп Т. и др. Исследование факторов риска астмы у новозеландских детей методом случай-контроль. Aust N Z J Public Health. 2001; 25 (1): 44-49.
Вакцинация и риск атопии и астмы
Обновлено: сентябрь 2016 г.
Сообщение: июнь 2011 г.
Менахем Роттем, Мэриленд, FAAAAI
Заведующий отделением аллергии и клинической иммунологии
Медицинский центр Эмек
Афу и Раппапорт, медицинский факультет,
Технион-Израильский технологический институт
Хайфа, Израиль
Рецензент: Gailen D.Маршалл-младший, доктор медицинских наук, отделение аллергии и клинической иммунологии, Медицинская школа Техасского университета в Хьюстоне,
Вакцины имеют большое значение в борьбе с распространением инфекционных заболеваний, но использование некоторых вакцин было связано с аллергическими и аутоиммунными явлениями у здоровых и часто в определенных группах высокого риска. Непосредственные системные аллергические реакции после вакцинации широко используемыми вакцинами крайне редки до такой степени, что можно утверждать, что существует какая-либо связь между вакцинами и аллергическими реакциями, о которых сообщалось (1,2).
Высказывались опасения, что вакцинация в младенчестве и детстве может повысить риск развития астмы и аллергических заболеваний. Особое беспокойство вызывают некоторые из имеющихся в настоящее время нереплицирующихся детских вакцин, которые могут не имитировать естественный иммунный ответ, опосредованный инфекцией, который может защищать от развития аллергических заболеваний и астмы. Однако не было эпидемиологических доказательств того, что вакцинация младенцев против дифтерии, коклюша, столбняка (DPT), кори, эпидемического паротита, краснухи (MMR) и вакцины против бациллы Calmate-Guerin (BCG) в младенчестве связана с развитием аллергических заболеваний (3). -5).
Вакцина против гриппа
Грипп вызывает значительную заболеваемость среди взрослых и детей, а вакцинация может предотвратить грипп и его осложнения. Однако есть опасения, что вакцинация может вызвать обострение астмы. Несмотря на рекомендации большинства стран вводить инактивированную вакцину против гриппа людям, страдающим астмой, в настоящее время ее получают лишь меньшинство. Одной из причин низкого охвата вакцинацией было опасение, что вакцинация может вызвать обострение астмы.В большинстве исследований на сегодняшний день представлены убедительные доказательства того, что вакцинация против гриппа не связана с повышенным риском атопии и не влияет на реактивность бронхов или функцию легких, симптомы астмы, обострения или повышенное использование препаратов экстренной помощи (6-13). Следовательно, инактивированные и недавно представленные живые аттенуированные вакцины против гриппа безопасны для введения взрослым и детям. Ежегодная вакцинация против гриппа рекомендована Консультативным комитетом по практике иммунизации (ACIP), Американской академией педиатрии (AAP) и Группой экспертов по диагностике и лечению астмы для защиты пациентов с астмой (14).Учитывая заболеваемость гриппом, рекомендуется ежегодно вакцинировать всех больных астмой. В 2009 году в ответ на глобальную пандемию гриппа моновалентная вакцина против пандемического гриппа (h2N1) была введена отдельно от рекомендованной вакцины против сезонного гриппа. Впоследствии компонент пандемической вакцины против h2N1 был включен в качестве компонента против h2N1 сезонной вакцины. Большинство имеющихся на рынке вакцин против гриппа производятся в куриных яйцах с эмбрионами и поэтому содержат небольшие количества яичных белков, в первую очередь яичного альбумина, количество которых может варьироваться в зависимости от производителя вакцины и партии вакцины.Новая рекомбинантная вакцина против гриппа, произведенная в системе клеток бакуловирус-насекомое (Flublok®), в настоящее время лицензирована в США только для реципиентов в возрасте 18-49 лет. Эта вакцина снижает иммуногенность у детей по сравнению со стандартными вакцинами, выращенными из яиц (15). Еще одна недавно лицензированная вакцина против гриппа производится в культуре клеток (Flucelvax®) (16). В обширном обзоре нежелательных явлений, о которых сообщалось после иммунизации против гриппа, не упоминалась анафилаксия из-за ее нечастого возникновения (17).Анализ отчетов в Систему побочных эффектов вакцин (VAERS) о реакциях после введения в 2009 г. моновалентной вакцины против гриппа h2N1 выявил общую частоту 10,7 реакций гиперчувствительности немедленного типа на миллион распределенных доз вакцины, при этом показатель для живых аттенуированных доз вакцины в 2 раза выше. вакцина по сравнению с инактивированной вакциной (18). Текущие рекомендации Американской академии педиатрии заключаются в том, что дети с астмой должны получать инактивированную трехвалентную вакцину и не должны получать живую аттенуированную вакцину (18).
Bacillus Calmette-Guerin (BCG )
Связь между воздействием микобактерий, вакцинацией бациллой Кальметта-Герена (БЦЖ) в раннем возрасте и атопией остается спорной. Имеются противоречивые сообщения о влиянии вакцинации БЦЖ на последующее развитие атопии и астмы у детей. Одна из проблем при попытке интерпретировать результаты заключается в том, что все исследования не проверяли взаимосвязь одинаковым образом. В некоторых исследованиях изучали туберкулиновый ответ.Другие исследовали вакцинацию БЦЖ; некоторые исследовали и то, и другое, и инфекция туберкулеза также исследовалась. Измеренные исходы также различались и включали астму, определяемую разными способами; атопия; и проявления атопического заболевания, а также респираторные симптомы, такие как хрипы. Когда обзор литературы ограничивается вакцинацией БЦЖ и одышкой, противоречивые результаты все еще наблюдаются (19-27)
Считается, что вакцинацияБЦЖ относится к группе вакцин, способных манипулировать иммунной системой в сторону доминирования T (H) 1 и, следовательно, снижать вероятность атопического заболевания.В мышиной системе БЦЖ подавляет аллергическую сенсибилизацию и гиперреактивность дыхательных путей. Некоторые эпидемиологические исследования на людях предполагают ингибирующее действие туберкулеза на аллергию. Однако вакцинация детей БЦЖ не оказывает или оказывает лишь незначительное подавляющее действие на атопию. Вакцинация БЦЖ взрослых пациентов с астмой средней и тяжелой степени улучшила функцию легких и сократила потребление лекарств. Это улучшение сопровождалось подавлением иммунного ответа Th3-типа, что позволяет предположить, что вакцинация БЦЖ может быть эффективным терапевтическим средством против астмы.Неизвестно, влияет ли вакцинация БЦЖ новорожденных на цитокиновые реакции лимфоцитов, которые in vitro подвергаются действию аллергенов. В нескольких исследованиях изучали, связана ли вакцинация новорожденных БЦЖ или, наоборот, иммунологическая память об этой вакцинации со снижением распространенности аллергической сенсибилизации, астмы, экземы и сенной лихорадки в детстве. Пока есть противоречивые результаты в отношении того, может ли вакцинация БЦЖ защитить от развития аллергических заболеваний, особенно если вакцинация проводится сразу после рождения.В настоящее время нет данных об обострениях астмы, связанных с вакцинацией БЦЖ.
Вакцина против дифтерии, столбняка, бесклеточного коклюша (АКДС)
Реакции гиперчувствительности на вакцины, содержащие анатоксины дифтерии, столбняка и коклюша, очень редки, в основном это местные реакции, некоторые из которых связаны с алюминием, включенным в вакцину в качестве адъюванта (28-30). Ретроспективная популяционная оценка побочных эффектов бесклеточной коклюшной вакцины показала 3,9 эпизода крапивницы на 10 000 доз без эпизодов анафилаксии (31).В другом исследовании анафилаксия у австралийских детей (<18 лет) в 2007-2013 гг. Оценивалась в 0,36 случая на 100 000 доз DTaP (32).
Предполагается, что инфекция коклюша является потенциальным причинным фактором развития атопического заболевания из-за воздействия иммунизации против коклюша на специфические антитела IgE. Было высказано предположение, что вакцинация против коклюша в младенчестве увеличивает риск развития астмы и аллергии. Бесклеточная коклюшная вакцина заменила цельноклеточную инактивированную вакцину во многих странах, но до сих пор используется за пределами Европы и Северной Америки.Получены противоречивые результаты относительно риска атопии, связанной с коклюшем (33–39). Метаанализ 7 исследований коклюша с участием 186 663 пациентов показал отсутствие или только пограничный значительный провокационный эффект на астму между цельноклеточной вакцинацией против коклюша и уровнем заболеваемости астмой в детском и подростковом возрасте. Ни в одном из исследований не сообщалось об обострении болезни после вакцинации против коклюша.
Пневмококковая вакцина
Аллергические и особенно анафилактические реакции на пневмококковую вакцину очень редки.Из-за наличия специфических антител IgE и положительной кожной пробы в таких случаях предполагается, что эти реакции опосредованы IgE. Безопасность пневмококковых вакцин была проанализирована в систематическом обзоре 42 исследований (40). Вакцинация против ЦВС7, которая была внедрена и лицензирована в США в 2000 году, может вызвать больше местных реакций и лихорадки, чем некоторые вакцины сравнения. Два крупнейших исследования ПКВ, одно с участием ЦВС7, а другое, ЦВС9, выявили статистически значимое повышение риска госпитализации по поводу реактивного заболевания дыхательных путей, включая астму.Самое крупное испытание (41) включало 19 922 младенцев, вакцинированных ЦВС-9 на сроках 6, 10 и 14 недель, и 19 914 младенцев, получавших инъекции плацебо. Госпитализация по поводу астмы или реактивного заболевания дыхательных путей по истечении 31 дня после вакцинации была более частой в группе PCV9, чем в группе плацебо, с относительным риском 1,79 (P = 0,009). Биологическая правдоподобность таких событий по прошествии одного месяца после вакцинации в отношении возможного эффекта вакцинации действительно сомнительна. Однако другое крупное испытание PCV9 не обнаружило повышенного риска астмы.Не было серьезных проблем с безопасностью вакцины PCV7 или любой другой пневмококковой конъюгированной вакцины, за возможным исключением реактивного заболевания дыхательных путей, которое, следовательно, требует дальнейшего наблюдения.
Прочие вакцинации младенцев
Четыре другие важные вакцины являются частью протоколов вакцинации младенцев и детей, а именно против кори и краснухи (MMR), полиомиелита, Haemophilus influenzae (Hib) и ветряной оспы (5,42,43). Ни одна из этих вакцин не увеличивает риск атопии или астмы, и ни одна из них не сообщала об обострении астмы.Большинство случаев анафилаксии, связанной с вакцинами MMR, были связаны с содержанием желатина, который использовался в качестве стабилизатора до 1998 года. Точно так же количество яичного белка в вакцинах MMR незначительно и недостаточно, чтобы вызвать аллергическую реакцию.
Реакции на компоненты вакцины
Аллергические реакции на разные вакцины могут быть результатом реакций на общие компоненты этих вакцин. Вакцины содержат организмы или части организмов и / или инактивированные токсины (токсоиды), которые вызывают защитные иммунные реакции.Большинство компонентов присутствует в небольших количествах, которые обычно недостаточны для того, чтобы вызвать аллергию, но теоретически люди с необычно высокими уровнями антител IgE могут теоретически реагировать на очень небольшие количества этих антигенов и развивать тяжелые реакции, включая анафилаксию (44). идентифицированы желатин и яичный белок.
Риск желатина в первую очередь оценивался при вакцинации АКДС (45,46). Существовала сильная причинно-следственная связь между вакцинацией DTaP, содержащей желатин, выработкой анти-желатинового IgE и риском анафилаксии от иммунизации живыми вирусными вакцинами, которые содержат большее количество желатина.Механизм реакции остается неизвестным. Желатин присутствует в микрограммах в вакцинах против гриппа, MMR и ветряной оспы. Пациентам с подозрением на аллергию на желатин рекомендуется пройти кожные пробы с вакциной и, в случае положительного результата, получить вакцинацию в дозированных дозах под наблюдением.
Аллергия на яйца — это особая проблема в программах вакцинации против гриппа. Вакцины против гриппа получают из экстра-эмбриональной жидкости куриных эмбрионов, инокулированных определенными типами вируса гриппа.Вакцины обычно содержат небольшие, но измеримые количества аллергенов яичного белка, таких как яичный альбумин. Побочные аллергические реакции наблюдались у пациентов с аллергией на яйца, которым вводили инактивированные вакцины против гриппа. Распространенность аллергии на яйца среди населения оценивается от 0,13% до 1,6% у детей раннего возраста. Распространенность выше у детей-аллергиков в целом, 5,6%, и до 40% у детей с атопическим дерматитом средней и тяжелой степени. Распространенность аллергии на яйца у детей-астматиков составляет 2.От 0 до 3,6%. Даже при аллергии на яйца риск вакцинации против гриппа чрезвычайно низок (47,48). Всем пациентам рекомендуется перед вакцинацией узнать об анамнезе побочных реакций на яичные вакцины или вакцины против гриппа. Текущие рекомендации Американской академии педиатрии заключаются в том, что детям с известными системными реакциями на яйца не следует вводить вакцины против гриппа, будь то инактивированные или живые аттенуированные вакцины, но менее серьезные или местные реакции не являются противопоказаниями.Консультативный комитет по практике иммунизации рекомендует, чтобы лица, у которых была крапивница, отек губ или языка, или которые испытали острый респираторный дистресс или потерял сознание после употребления яиц, должны проконсультироваться с врачом для соответствующей оценки, чтобы определить, следует ли вакцинация. быть управляемым (18). Лица, у которых задокументирована гиперчувствительность к яйцам, опосредованная иммуноглобулином E (IgE), в том числе те, у кого была профессиональная астма, связанная с воздействием яиц или другими аллергическими реакциями на яичный белок, также могут подвергаться повышенному риску аллергических реакций на вакцину против гриппа, и проконсультироваться с Перед вакцинацией следует обратиться к врачу.В том же документе Консультативный комитет по практике иммунизации рекомендует не вводить TIV или LAIV лицам, о которых известно, что у них анафилактическая гиперчувствительность к яйцам или другим компонентам вакцины против гриппа. Профилактическое использование противовирусных средств является вариантом профилактики гриппа среди таких людей. Принимая во внимание важность вакцинации против гриппа, редкость опасных для жизни реакций и безопасность вакцинации MMR у детей с аллергией на яйца, эти рекомендации могут быть оспорены, поэтому вакцина против гриппа противопоказана только пациентам с тяжелой анафилактической реакцией после приема яиц. .Центры по контролю за заболеваниями (CDC), основываясь на заявлении ACIP о MMR, теперь рекомендуют плановую вакцинацию детей с аллергией на яйца без использования специальных протоколов или процедур десенсибилизации (49).
Комментарий
Вакцинация была связана с потенциальными аллергическими побочными эффектами, включая обострения астмы у здоровых и часто в определенных группах высокого риска. Тщательное изучение литературы показывает, что такие реакции редки, а опасные для жизни явления крайне редки.Следует различать две группы вакцинаций: вакцинации против общих инфекционных заболеваний, таких как АКДС, MMR, полиомиелит, Hib, и вакцинации, в основном против респираторных вирусных заболеваний, которые лучше всего представлены вакцинацией против гриппа. Последние имеют большое значение в отношении обострений астмы с точки зрения возможной профилактики или обострения после вакцинации. Текущие исследования показывают, что детские вакцины, включая инактивированные и живые аттенуированные вакцины против гриппа, безопасны для детей в возрасте 18 месяцев и старше с легкой перемежающейся астмой.Существует опасение относительно возможного учащения хрипов и госпитализации у младенцев, получивших живую аттенуированную вакцинацию против гриппа интраназальным путем, и необходимы дальнейшие исследования. Между тем, детям с частым хрипом или тяжелой формой астмы следует вводить инактивированную вакцину против гриппа. Хотя тяжелые аллергические побочные эффекты, связанные с вакцинацией, крайне редки, все серьезные аллергические реакции следует дополнительно оценивать для выявления вероятного причинного компонента вакцины, включая яичный белок и желатин.
Риск отказа от вакцинации детей намного превышает риск обострения аллергии и астмы. Поэтому вакцинация детей должна оставаться неотъемлемой частью программ охраны здоровья детей, и в ней нельзя отказываться даже от детей, страдающих астмой или предрасположенных к аллергии.
Взгляд в будущее
Можно ожидать, что вакцинация детей, страдающих астмой, улучшится по трем основным направлениям: диагностика, безопасность и эффективность.
Фундаментальной проблемой при попытках исследовать возникновение и возможное обострение астмы после вакцинации является отсутствие стандартизированного, общепринятого определения астмы, особенно у младенцев.Хрип был определен как самый важный симптом, потому что его можно относительно легко измерить без инвазивных или дорогостоящих тестов. Он часто используется в качестве показателя результатов в эпидемиологических исследованиях на основе вопросников. Разработка лучших диагностических маркеров воспаления при астме, таких как измерения NO, может помочь в более точном диагнозе. Аналогичным образом, более совершенные и быстрые средства диагностики вирусных инфекций с использованием молекулярно-биологических методов, таких как ПЦР, помогут выяснить, связано ли свистящее дыхание после вакцинации причинно-следственной связью с вакцинацией или результатом скрытого заболевания, связанного с другими и не связанными вирусными инфекциями.
Эксперименты с интраназальным введением инактивированной цельной вакцины против гриппа мышам, которые снижали последующую сенсибилизацию аллергена и предотвращали AHR, индуцированную аллергеном, предполагают, что состав вакцины против гриппа оказывает большое влияние на последующее развитие аллерген-индуцированной сенсибилизации и AHR, и предполагают что вакцинация слизистых оболочек может представлять собой шаг к разработке стратегии профилактики атопической астмы. Потенциальным развитием может быть сублингвальная вакцинация, аналогичная сублингвальной иммунотерапии, которая в целом более безопасна, чем сублингвальная иммунотерапия.Назальный и потенциально сублингвальный пути введения могут быть лучше приняты детьми, легче вводятся и могут привести к увеличению показателей вакцинации среди населения. Необходимы дальнейшие исследования для изучения безопасности живой аттенуированной вакцины против гриппа у детей с хрипом и астмой.
Наконец, улучшение диагностики обострений астмы, связанное с вакцинацией и более безопасными и более эффективными вакцинами, приведет к лучшей оценке экономической эффективности различных вакцин, особенно вакцины против гриппа.В связи с этим некоторые исследования показали, что вакцинация против гриппа не привела к значительному снижению количества, тяжести или продолжительности обострений астмы, вызванных гриппом. Потребуются дополнительные исследования, чтобы оправдать плановую вакцинацию против гриппа детей, страдающих астмой.
Ключевые проблемы
- В последние десятилетия увеличилась распространенность астмы и аллергических заболеваний. Обострения астмы часто возникают в результате респираторных вирусных инфекций.
- Вакцины оказали большое влияние на борьбу с распространением инфекционных заболеваний, но есть опасения, что вакцинация в младенчестве и детстве может повысить риск развития астмы и аллергических заболеваний у здоровых, а зачастую и у некоторых групп высокого риска.
- Программы вакцинации не объясняют рост распространенности аллергических заболеваний и астмы. Непосредственные системные аллергические реакции, включая обострения астмы, после вакцинации обычно используемыми вакцинами очень редки. Тяжелые аллергические побочные эффекты, связанные с вакцинацией, включая обострения астмы, чрезвычайно редки, а опасные для жизни события — крайне редки.
- Следует дополнительно оценить серьезные аллергические реакции для выявления вероятного причинного компонента вакцины, включая яичный белок и желатин.
- Противогриппозные вакцины, как инактивированные, так и живые аттенуированные, безопасны для детей с легкой перемежающейся астмой, но есть опасения по поводу возможного учащения свистящего дыхания и госпитализации у младенцев, получивших живую интраназальную вакцинацию.
- Необходимы дальнейшие исследования, чтобы оправдать плановую вакцинацию против гриппа детей, страдающих астмой.
- Риск отказа от вакцинации детей намного превышает риск аллергии и астмы. Поэтому вакцинация детей должна оставаться неотъемлемой частью программ охраны здоровья детей, и в ней нельзя отказываться даже от детей, страдающих астмой или предрасположенных к аллергии.
Заключение
Вакцинация была связана с потенциальными побочными аллергическими эффектами у здоровых, а часто и у некоторых групп высокого риска. Тщательное изучение литературы показывает, что такие реакции редки, а опасные для жизни явления крайне редки. Аллергические реакции на вакцины следует отличать от множества менее важных и более частых побочных эффектов после иммунизации. Хотя тяжелые аллергические побочные эффекты, связанные с вакцинацией, крайне редки, все серьезные аллергические реакции следует дополнительно оценивать для выявления вероятного причинного компонента вакцины, включая яичный белок и желатин.Программы вакцинации не объясняют рост распространенности аллергических заболеваний, но у отдельных детей редко может развиться аллергическая реакция на вакцину. Однако риски отказа от вакцинации детей намного перевешивают риск аллергии. Таким образом, вакцинация детей остается неотъемлемой частью программ охраны здоровья детей, и в ней нельзя отказываться даже от детей, предрасположенных к аллергии. Иммунотерапия представляет собой эффективный и безопасный метод лечения аллергических состояний путем иммуномодуляции иммунной системы.Нельзя исключать возможность запуска вакцинации или разоблачения аутоиммунитета у генетически предрасположенных лиц, но для населения в целом соотношение риска и пользы в подавляющем большинстве случаев в пользу вакцинации.
Список литературы
- Роттем М., Шенфельд Ю. Вакцинация и аллергия. Curr Opin Otolaryngol Head Neck Surg. 2004; 12, 223-2.
- Kelso JM, Greenhawt MJ, Li JT, Nicklas RA, Bernstein DI, Blessing-Moore J et al. Нежелательные реакции на вакцинацию параметр 2012 обновление.J Allergy Clin Immunol. 2012; 130 (1): 25-43
- .Koppen S, de Groot R, et al. Нет эпидемиологических свидетельств того, что вакцинация младенцев вызывает аллергические заболевания. Вакцина. 2004; 22 (25-26), 3375-3378.
- Санчес-Солис М., Гарсия-Маркос Л. Изменяют ли вакцины распространенность астмы и аллергии? Экспертные ревакцины. 2006; 5 (5) 631-640.
- RedBook. Красная книга 2015: Отчет Комитета по инфекционным болезням 30 изд. Американская академия педиатрии; 2015. doi: 10.1016 / j.jaci.2012.04.003.
- Miller RL, Cheng M, DiMango EA, Geromanos K, Rothman PB; Центры клинических исследований астмы Американской ассоциации легких. Т-клеточные ответы и гиперчувствительность к гриппу и яичным антигенам у взрослых с астмой, иммунизированных вакциной против гриппа. J Allergy Clin Immunol. 2003; 112 (3), 606-608.
- Kmiecik T, Arnoux S, Kobryn A, Gorski P. Вакцинация против гриппа у взрослых с астмой: безопасность инактивированной трехвалентной вакцины против гриппа. J Asthma.2007; 44 (10), 817-22.
- Bergen R, Black S, Shinefield H и др. Безопасность адаптированной к холоду живой аттенуированной вакцины против гриппа в большой когорте детей и подростков. Pediatr Infect Dis J. 2004; 23, 138-144.
- Fleming DM, Crovari P, Wahn U et al. Сравнение эффективности и безопасности живой аттенуированной вакцины против гриппа, адаптированной к холоду, трехвалентной, с трехвалентной вакциной против инактивированного вируса гриппа у детей и подростков с астмой. Pediatr Infect Dis J. 2006; 25 (10), 860-9.
- Ashkenazi S, Vertruyen A, Arístegui J et al. Превосходная относительная эффективность живой аттенуированной вакцины против гриппа по сравнению с инактивированной вакциной против гриппа у маленьких детей с рецидивирующими инфекциями дыхательных путей. Pediatr Infect Dis J. 2006; 25 (10), 870-9.
- Белше РБ, Эдвардс К.М., Весикари Т. и др. Сравнение живой аттенуированной вакцины против гриппа с инактивированной у младенцев и детей раннего возраста. N Engl J Med. 2007; 356 (7), 685-696.
- Gaglani MJ, Piedra PA, Riggs M, Herschler G, Fewlass C, Glezen WP.Безопасность интраназальной трехвалентной живой аттенуированной вакцины против гриппа (LAIV) у детей с перемежающимся хрипом в открытом полевом испытании. Pediatr Infect Dis J. 2008; 27 (5), 444-452.
- Cates CJ, Rowe BH. Вакцины для профилактики гриппа у людей, страдающих астмой. Кокрановская база данных Syst Rev., 28 февраля 2013 г .; (2): CD000364. DOI: 10.1002 / 14651858.CD000364.pub4. Рассмотрение.
- Комитет по инфекционным заболеваниям Американской академии педиатрии. Профилактика гриппа: рекомендации по иммунизации детей против гриппа, 2011-2012 гг.Педиатрия. 2011; 128 (4): 813-25
- King JC, Jr., Cox MM, Reisinger K, Hedrick J, Graham I., Patriarca P. Оценка безопасности, реактогенности и иммуногенности трехвалентной рекомбинантной вакцины против гриппа FluBlok, экспрессированной бакуловирусом, гемагглютинина, вводимой внутримышечно здоровым детям в возрасте 6-59 месяцев . Вакцина. 2009; 27 (47): 6589-94.
- Seqirus. Вкладыш в пакет Flucelvax. 2012.
- Маглионе М.А., Дас Л., Рааен Л., Смит А., Чари Р., Ньюберри С. и др.Безопасность вакцин, используемых для плановой иммунизации детей в США: систематический обзор. Педиатрия. 2014; 134 (2): 325-37.
- Halsey NA, Griffioen M, Dreskin SC, Dekker CL, Wood R, Sharma D et al. Непосредственные реакции гиперчувствительности после моновалентной вакцины против пандемического гриппа A (h2N1) 2009 г .: отчеты в VAERS. Вакцина. 2013; 31 (51): 6107-12.
- .Grüber C, Meinlschmidt G, Bergmann R, Wahn U, Stark K. Связана ли ранняя вакцинация БЦЖ с меньшим количеством атопических заболеваний? Эпидемиологическое исследование среди немецких дошкольников разного этнического происхождения.Pediatr Allergy Immunol. 2002; 13, 177-181.
- Marks GB, Ng K, Zhou J, Toelle BG, Xuan W, Belousova EG, Britton WJ. Влияние вакцинации БЦЖ новорожденных на атопию и астму в возрасте от 7 до 14 лет: историческое когортное исследование в сообществе с очень низкой распространенностью туберкулезной инфекции и высокой распространенностью атопических заболеваний. J Allergy Clin Immunol. 2003; 111 (3), 541-549.
- Krause TG, Hviid A, Koch A, Fribourg J, Hjuler T., Wohlfahrt J, Olsen OR, Kristensen B, Melbye M.Вакцинация БЦЖ и риск атопии. ДЖАМА. 2003; 289 (8), 1012-1015.
- Mommers M, Weishoff-Houben M, Swaen GM и др. Иммунизация младенцев и возникновение атопических заболеваний у голландских и немецких детей: вложенное исследование случай-контроль. Педиатр Пульмонол. 2004; 38 (4), 329-434.
- Гарсия-Маркос Л., Моралес Суарес-Варела М., Шахтер Канфланка I и др. Иммунизация БЦЖ при рождении и атопические заболевания в однородной популяции испанских школьников. Int Arch Allergy Immunol.2005; 137, 303-309.
- Linehan MF, Frank TL, Hazell ML, et al. Изменилась ли неонатальная вакцинация БЦЖ распространенность хрипов у детей? J Allergy Clin Immunol. 2007; 119 (5), 1079-1085.
- Li J, Zhou Z, An J, Zhang C, Sun B, Zhong N. Отсутствие взаимосвязи между туберкулиновыми реакциями и развитием астмы у взрослых с ринитом и атопией. Грудь. 2008; 133 (1), 100-6.
- Balicer RD, Grotto I, Mimouni M, Mimouni D. Связана ли детская вакцинация с астмой? Метаанализ наблюдательных исследований.Педиатрия. 2007; 120 (5), e1269-1277.
- Park SS, Heo EY, Kim DK, Chung HS, Lee CH. Ассоциация вакцинации БЦЖ с атопией и астмой у взрослых. Int J Med Sci. 2015; 1; 12 (8): 668-73.
- Джексон Л.А., Ю О, Нельсон Дж. К., Домингес С., Петерсон Д., Бакстер Р. и др. Место инъекции и риск развития местных реакций на бесклеточную коклюшную вакцину с медицинским наблюдением. Педиатрия. 2011; 127 (3): e581-7.
- 53. Беверидж М.Г., Полкари И.С., Бернс Дж.Л., Адлер А., Хендриксон Б., Штейн С.Л.Местные реакции в месте вакцинации и контактная аллергия на алюминий. Pediatr Dermatol. 2012; 29 (1): 68-72.
- 54. Бергфорс Э., Троллфорс Б. Шестьдесят четыре ребенка со стойкими зудящими узелками и контактной аллергией на алюминий после вакцинации вакцинами, адсорбированными алюминием — прогноз и исход после повторной вакцинации. Eur J Pediatr. 2013; 172 (2): 171-7.
- Jackson LA, Carste BA, Malais D, Froeschle J. Ретроспективная популяционная оценка реакций в месте инъекции, судорог, аллергических реакций и лихорадочных эпизодов после бесклеточной коклюшной вакцины в сочетании с дифтерийным и столбнячным токсоидами.Pediatr Infect Dis J. 2002; 21 (8): 781-6.
- Cheng DR, Perrett KP, Choo S, Danchin M, Buttery JP, Crawford NW. Педиатрические анафилактические побочные эффекты после иммунизации в Виктории, Австралия, с 2007 по 2013 год. Вакцина. 2015; 33 (13): 1602-7.
- Nilsson L, Kjellman NI, Björkstén B. Рандомизированное контролируемое испытание влияния коклюшной вакцины на атопическое заболевание. Arch Pediatr Adolesc Med. 1998; 152 (8), 734-738.
- Nilsson L, Kjellman NI, Bjorksten B.Аллергическое заболевание в возрасте 7 лет после вакцинации против коклюша в младенчестве: результаты последующего рандомизированного контролируемого исследования 3 вакцин. Arch Pediatr Adolesc Med. 2003; 157, 1184-118.
- Bernsen RM, de Jongste JC, van der Wouden JC. Снижает риск атопических расстройств у детей, вакцинированных цельноклеточными вакцинами против коклюша. Eur Respir J. 2003; 22, 962-964.
- Майтра А., Шериф А., Гриффитс М., Хендерсон Дж; Группа исследователей лонгитюдного исследования Avon для родителей и детей.Вакцинация против коклюша в младенчестве и астма или аллергия в более позднем детстве: когортное исследование при рождении. BMJ 2004; 328, 925-926.
- DeStefano F, Gu D, Kramarz P, et al. Детские прививки и риск астмы. Pediatr Infect Dis J. 2002; 21, 498-504
- . Грюбер С., Илли С., Лау С. и др. Временное подавление атопии в раннем детстве связано с высоким охватом вакцинацией. Педиатрия. 2003; 111 (3), е282-288.
- Bernsen RM, Nagelkerke NJ, Thijs C, van der Wouden JC.Зарегистрированная коклюшная инфекция и риск атопии у вакцинированных и невакцинированных детей в возрасте от 8 до 12 лет. Pediatr Allergy Immunol. 2008; 19 (1), 46-52.
- Дестефано Ф., Пфейфер Д., Нохинек Х. Профиль безопасности пневмококковых конъюгированных вакцин: систематический обзор данных до и после получения лицензии. Bull World Health Organ. 2008; 86 (5), 373-380.
- Klugman KP, Madhi SA, Huebner RE, Kohberger R, Mbelle N, Pierce N; Группа исследователей вакцин. Испытание 9-валентной пневмококковой конъюгированной вакцины у детей с ВИЧ-инфекцией и без нее.N Engl J Med 2003; 349, 1341-1348.
- Roost HP, Gassner M, Grize L, Wüthrich B, et al. Влияние MMR-вакцинации и заболеваний на атопическую сенсибилизацию и аллергические симптомы у швейцарских школьников. Pediatr Allergy Immunol. 2004; 15 (5), 401-407.
- Bernsen RM, Koes BW, de Jongste JC, van der Wouden JC. Вакцинация против Haemophilus influenzae типа b и сообщения об атопических расстройствах у детей в возрасте 8–12 лет. Педиатр Пульмонол, 2006; 41 (5), 463-469.
- Stassijns J, Bollaerts K, Baay M, Verstraeten T.Систематический обзор и метаанализ безопасности новых адъювантных вакцин для детей. Вакцина. 2016; 34 (6): 714-22.
- Сакагучи М., Иноуэ С. Сенсибилизация IgE к желатину: вероятная роль желатинсодержащих вакцин против дифтерии, столбняка и бесклеточного коклюша (DTaP). Вакцина. 2000; 18 (19), 2055-2058.
- Кумагаи Т., Одзаки Т., Камада М. и др. Желатинсодержащая вакцина против дифтерии, столбняка и коклюша (АКДС) вызывает у реципиентов сенсибилизацию к желатину. Вакцина 2000; 18 (15), 1555-1561.
- Джеймс Дж. М., Зейгер Р. С., Лестор М. Р. и др. Безопасное введение противогриппозной вакцины пациентам с аллергией на яйца. Журнал Педиатр 1998; 133, 624-628.
- Zeiger RS. Актуальные проблемы вакцинации против гриппа при аллергии на яйца. J Allergy Clin Immunol 2002; 110, 834-840.
- Hamborsky J, Kroger A, Wolfe C. Эпидемиология и профилактика заболеваний, предупреждаемых с помощью вакцин. 13-е изд. Розовая книга. Центры по контролю и профилактике заболеваний; 2015.
Аллергические реакции на вакцинацию младенцев
Младенцы получают многочисленные прививки в течение первых четырех месяцев жизни.Хотя эти инъекции заставляют детей плакать (и часто заставляют родителей проявлять брезгливость), эта практика почти стерла многие детские болезни, которые когда-то считались смертельными.
Бьярте Реттедал / Getty ImagesНесмотря на мифы и заблуждения об их «опасностях», иммунизация не менее чем важна для сохранения здоровья вашего ребенка и его безопасности. Однако вакцинация может иметь некоторые побочные эффекты.
Знание того, какие из них являются нормальными, а какие нет, может помочь вам решить, когда действовать в том маловероятном случае, если у вашего ребенка возникнет неблагоприятная реакция.
Общие побочные эффекты
У младенцев после вакцинации нередко возникают побочные эффекты. Большинство из них не так уж и серьезны и обычно проходят в течение дня или двух. К наиболее распространенным относятся:
- Болезненность, покраснение или припухлость в месте инъекции
- Небольшая температура
- Раздражительность
- Плач
Кормление грудью или кормление из бутылочки после инъекции может помочь успокоить суетливого ребенка.
Признаки серьезной реакции
В редких случаях известны серьезные аллергические реакции на вакцины для младенцев.Если не лечить немедленно, это может привести к потенциально опасной для жизни аллергической реакции, известной как анафилаксия.
Ранние признаки анафилаксии у младенцев часто незаметны, и их легко не заметить. Наиболее показательным может быть постоянный кашель, обычно сопровождающийся плачем и легкой лихорадкой. В течение нескольких минут или часов симптомы могут ухудшиться, поскольку дыхательные пути становятся все более суженными, что приводит к респираторной недостаточности и другим серьезным побочным эффектам.
Когда звонить 911
Позвоните 911, если после иммунизации у вашего ребенка появятся некоторые или все из следующих симптомов:
Большинство случаев анафилаксии происходит в течение восьми часов после укола, но может произойти и через 30 минут.Если не лечить, анафилаксия может привести к потере сознания, судорогам, шоку, коме и даже смерти.
Оценка риска
Анафилаксия может возникнуть в результате приема любых лекарств. Хотя такая возможность вызывает беспокойство, она не должна заставлять вас избегать вакцинации ребенка. Исследования показали, что риск чрезвычайно низок.
В исследовании, проведенном в 2016 году Центрами по контролю и профилактике заболеваний (CDC), были проанализированы данные из базы данных по безопасности вакцин и подтверждено, что было всего 33 случая анафилаксии из 25 173 965 доз вакцины, введенных с января 2009 по декабрь 2011 года.Взаимодействие с другими людьми
Основываясь на своих выводах, исследователи CDC пришли к выводу, что риск вызванной вакциной анафилаксии редок для всех возрастных групп.
Когда откладывать или избегать вакцинации
Как правило, иммунизация младенцев безопасна и является жизненно важным компонентом хорошего здоровья вашего ребенка. Однако существуют определенные обстоятельства, при которых может возникнуть необходимость пропустить или отложить выстрел:
- Если у ребенка высокая температура, ему не следует делать вакцинацию, пока он полностью не выздоровеет.Однако вакцинировать ребенка от простуды безопасно.
- Если у младенца в прошлом уже была аллергическая реакция на вакцину, важно проконсультироваться у специалиста-аллерголога, чтобы определить причину. Это может помочь определить, какие вакцины безопасны, а какие небезопасны для использования.
Любой младенец с лихорадкой или болезнью должен быть осмотрен врачом перед вакцинацией.
Руководство по обсуждению вакцин для врачей
Получите наше руководство для печати к следующему визиту к врачу, которое поможет вам задать правильные вопросы.
Отправить руководство по электронной почтеОтправить себе или любимому человеку.
Зарегистрироваться
Это руководство для обсуждения с доктором отправлено на адрес {{form.email}}.
Произошла ошибка. Пожалуйста, попробуйте еще раз.
Первые вакцины для вашего ребенка: информационные бюллетени о вакцинах
Вакцины могут предотвратить болезни. Большинство болезней, которые можно предотвратить с помощью вакцин, встречаются гораздо реже, чем раньше, но некоторые из этих болезней все еще встречаются в Соединенных Штатах. Чем меньше детей получают вакцины, тем больше детей заболевают.
Дифтерия, столбняк и коклюш
- Дифтерия (D) может привести к затрудненному дыханию, сердечной недостаточности, параличу или смерти.
- Столбняк (T) вызывает болезненное скованность мышц. Столбняк может привести к серьезным проблемам со здоровьем, в том числе к невозможности открыть рот, затруднениям с глотанием и дыханием или к смерти.
- Коклюш (AP), также известный как «коклюш», может вызывать неконтролируемый сильный кашель, из-за которого становится трудно дышать, есть или пить.Коклюш может быть очень серьезным заболеванием у младенцев и детей младшего возраста, вызывая пневмонию, судороги, повреждение головного мозга или смерть. У подростков и взрослых это может вызвать потерю веса, потерю контроля над мочевым пузырем, обморок и переломы ребер из-за сильного кашля.
Hib ( Haemophilus influenzae тип b) болезнь
Haemophilus influenzae тип b может вызывать множество различных видов инфекций. Эти инфекции обычно поражают детей до 5 лет. Бактерии Hib могут вызывать легкие заболевания, такие как ушные инфекции или бронхит, или тяжелые заболевания, например инфекции кровотока.Тяжелая инфекция Hib требует лечения в больнице и иногда может быть смертельной.
Гепатит B
Гепатит B — это заболевание печени. Острая инфекция гепатита B — это кратковременное заболевание, которое может привести к лихорадке, утомляемости, потере аппетита, тошноте, рвоте, желтухе (желтая кожа или глаза, темная моча, испражнения цвета глины) и боли в мышцах, суставах. , и желудок. Хроническая инфекция гепатита B — это хроническое заболевание, которое является очень серьезным и может привести к повреждению печени (циррозу), раку печени и смерти.
Полиомиелит
Полиомиелит вызывается полиовирусом. У большинства людей, инфицированных полиовирусом, симптомы отсутствуют, но некоторые люди испытывают боль в горле, лихорадку, усталость, тошноту, головную боль или боль в животе. У меньшей группы людей разовьются более серьезные симптомы, влияющие на головной и спинной мозг. В самых тяжелых случаях полиомиелит может вызвать слабость и паралич (когда человек не может двигать частями тела), что может привести к необратимой инвалидности и, в редких случаях, к смерти.
Пневмококковая инфекция
Пневмококковая инфекция — это любое заболевание, вызываемое пневмококковыми бактериями.Эти бактерии могут вызывать пневмонию (инфекцию легких), инфекции уха, инфекции носовых пазух, менингит (инфицирование тканей головного и спинного мозга) и бактериемию (инфекцию кровотока). Большинство пневмококковых инфекций протекают в легкой форме, но некоторые из них могут привести к долгосрочным проблемам, таким как повреждение головного мозга или потеря слуха. Менингит, бактериемия и пневмония, вызванные пневмококковой инфекцией, могут быть смертельными.
Аллергические реакции на детские вакцины (и что делать в случае их возникновения)
| Перейти к: | Выберите раздел статьи… |
Сьюзан Шуваль, MD
Огромное количество рекомендуемых детских прививок требует, чтобы педиатры были в состоянии распознавать и лечить аллергические реакции и выявлять тех детей, которым ревакцинация противопоказана.
Регулярная иммунизация детей представляет собой одно из величайших достижений в области общественного здравоохранения ХХ века. Ранее смертельные детские инфекции — корь, паралитический полиомиелит, врожденная краснуха — больше не наблюдаются.Инвазивная болезнь Haemophilus influenzae типа b (Hib) практически искоренена. В последние годы заболеваемость ветряной оспой заметно снизилась. Однако по мере увеличения числа плановых иммунизаций — средний ребенок, рожденный в 2002 году, к 6 годам получит 23 прививки от 11 различных болезней — поэтому общественность обеспокоена безопасностью вакцин.
В непрофессиональных кругах вину за множество заболеваний возлагают на детские вакцины; решение этих проблем выходит за рамки данной статьи.Вместо этого этот обзор сосредоточен на клинических побочных реакциях — аллергических и неаллергических — на обязательные детские прививки. Из 1,9 миллиарда доз вакцин, введенных в США в период с 1991 по 2001 год, был зарегистрирован только 2281 случай аллергических реакций. 1 (Для сравнения, предполагаемая частота аллергических реакций на пищу любого типа в педиатрической популяции составляет от 6% до 8%; частота аллергических реакций на антибиотики в той же группе населения составляет 7%.3%. 2 ) Хотя аллергические реакции на вакцины возникают редко, педиатр общего профиля должен уметь распознавать и лечить такие реакции, а также гораздо более распространенные неаллергические реакции. Более того, в свете схем многократного введения многих педиатрических вакцин терапевт должен уметь идентифицировать тех детей, которым противопоказана ревакцинация, чтобы избежать потенциально опасного для жизни события.
Неаллергические реакцииПобочная реакция на вакцину определяется как любая клинически ненормальная реакция на вакцинацию.Эти реакции чаще всего неиммунологически опосредованы (неаллергические).
В 1990 г. была создана Система сообщений о побочных эффектах вакцин (VAERS) как общенациональная система пассивного наблюдения для мониторинга побочных реакций на вакцины. Родители или врачи могут отправлять отчеты о побочных эффектах, которые происходят уже через 30 дней после вакцинации, которые затем вносятся в базу данных. Серьезные события рассматриваются медицинским персоналом Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США и проходят наблюдение через 60 дней и один год.Ежегодно FDA получает около 11 000 сообщений о возможных побочных эффектах, связанных с вакцинами. 3
Самым распространенным типом нежелательной реакции на вакцину является местная реакция, обычно легкая и самоограничивающаяся. Местные реакции проявляются в виде боли, покраснения, уплотнения или припухлости в месте инъекции, обычно в течение нескольких часов после вакцинации. Местная реакция может возникнуть у 50% реципиентов вакцины. Такие реакции более вероятны после введения вакцины, содержащей адъювант (вещество, повышающее иммуногенность вакцины), например вакцины от дифтерии, столбняка и коклюша, содержащей столбнячный токсоид и бесклеточные компоненты Bordetella pertussis (DTaP). .(См. «Что входит в состав вакцины?».) В общем, местные реакции на вакцину , а не являются противопоказанием к будущей иммунизации. Стерильные абсцессы также могут возникать в месте инъекции, обычно после введения инактивированной вакцины. 4
Большая местная реакция проявляется покраснением или припухлостью более 10 сантиметров в диаметре. Этот тип реакции встречается реже, чем небольшие местные реакции, и может быть следствием вакцинации DTaP или дифтерии или столбнячного анатоксина (DT или dT).Случаи отека всей конечности были связаны с четвертой или пятой дозой DTaP. Такая реакция объясняется высоким содержанием в вакцине дифтерийного анатоксина. 5
Системные реакции на вакцины могут включать общие симптомы, такие как лихорадка, сыпь, артралгия, артрит, миалгия, головная боль, анорексия и недомогание. Хотя цельноклеточная вакцина против дифтерии, коклюша и столбняка (АКДС) часто вызывала такие симптомы, эти реакции возникают нечасто при применении современных бесклеточных препаратов АКДС.Живые аттенуированные вакцины, такие как корь-паротит-краснуха (MMR), могут вызывать легкую форму естественного заболевания, вызывая системные симптомы через одну-три недели после вакцинации.
Многие поздние реакции (через несколько дней после вакцинации), приписываемые вакцинам, могут быть вызваны совпадающей инфекцией или аллергическими реакциями на другие антигены. Следует отметить, что временная связь между вакцинацией и клиническим состоянием не доказывает причинно-следственную связь.
Аллергические реакцииАллергическая реакция на вакцину определяется как иммунологически опосредованная реакция на антиген вакцины или другой компонент вакцины.Реакция может быть опосредованной IgE или может включать другой иммунологический механизм, такой как клеточно-опосредованный иммунитет. 6 Хотя аллергические реакции на вакцины возникают редко, любой практикующий врач, вводящий вакцины, должен быть оборудован для выявления и лечения тяжелых аллергических реакций. Аллергические реакции могут быть местными или системными и обычно возникают в течение нескольких минут или часов после инъекции.
Местная аллергическая реакция на вакцину может состоять из волдырей и обострения или локальной крапивницы в месте инъекции.Системные аллергические реакции можно классифицировать как не опасные для жизни или опасные для жизни. Неопасные для жизни системные реакции, такие как генерализованная крапивница, могут сопровождаться введением DTaP, DT и dT. Преходящие петехии или крапивница после вакцинации АКДС обычно возникают в течение нескольких минут и могут быть вызваны предварительно сформированными циркулирующими антителами к дифтерии и столбняку. Преходящая генерализованная крапивница после вакцинации , а не является противопоказанием к дальнейшей вакцинации. 7
Реакция Артюса — это тяжелая местная реакция с теплом, эритемой, отеком, петехиями или изъязвлением, обычно возникающая через два-восемь часов после вакцинации.Эта реакция возникает вторично по отношению к наличию высокого уровня преформированных антител у ранее вакцинированного пациента и чаще всего следует за инъекцией дифтерийного и столбнячного анатоксина. По этой причине эти ревакцинальные вакцины не следует вводить чаще, чем каждые 10 лет, 8 , хотя в случае контакта с столбняком может быть сделана ревакцинация от столбняка, если с момента последней дозы прошло более пяти лет.
Анафилактические реакции — это опасные для жизни системные аллергические реакции, которые могут проявляться гипотонией, бронхоспазмом, генерализованной крапивницей, ангионевротическим отеком и отеком гортани.Приблизительно два случая анафилаксии происходят на каждые 100 000 введенных инъекций АКДС; частота анафилаксии после вакцинации АКДС неизвестна. Анафилаксия вакцины против гепатита В оценивается у одного из каждых 600 000 реципиентов, большинство из которых являются взрослыми. 4 VAERS получила одиннадцать сообщений об анафилаксии, вызванной вакцинацией MMR (после введения 70 миллионов доз MMR). 9 Частота анафилаксии столбнячного анатоксина составляет 1,6 на каждый миллион введенных доз. 10 Для всех вакцин истинная анафилактическая реакция является абсолютным противопоказанием для дальнейшей иммунизации этой вакциной.
Важно дифференцировать другие, более распространенные, неаллергические клинические синдромы от анафилактических реакций на вакцины. Вазовагальные реакции с бледностью, брадикардией, слабостью, головокружением и кратковременными обмороками могут возникнуть через 5–15 минут после вакцинации. Эти реакции чаще возникают у подростков и взрослых, чем у детей. За период с 1990 по 2001 год VAERS получило более 2000 сообщений об обмороках, связанных с вакцинацией. 3 Гипотонически-гипореактивный эпизод (HHE) — это шоковый синдром, возникающий через 10–48 часов после вакцинации, отмеченный внезапной потерей мышечного тонуса, бледностью, лихорадкой и отсутствием реакции. HHE был описан после цельноклеточной коклюшной вакцины и считается относительным противопоказанием (врач должен взвесить пользу и риск при принятии решения о введении вакцины) для ревакцинации от коклюша. 9
Аллергические реакции на пневмококковые вакцины, вакцины против Hib, гепатита B, гепатита A и полиовируса возникают очень редко.Аллергические реакции на любую вакцину могут возникать вторично по отношению к самому антигену вакцины или к другим компонентам вакцины. IgE-антитела к токсоидам столбняка или дифтерии были обнаружены в сыворотках пациентов, страдающих генерализованной крапивницей или анафилаксией к вакцинам, содержащим эти токсоиды. 11
Поскольку живые аттенуированные вирусы, используемые в вакцине MMR, выращиваются в культивируемых фибробластах куриных эмбрионов, незначительные количества яичного белка овальбумина (<1 нанограмма) содержатся в конечном препарате вакцины.До 1997 года Американская академия педиатрии (AAP) рекомендовала пациентам с анафилаксией яиц в анамнезе проходить кожные пробы с вакциной MMR. 12 Положительные кожные пробы потребуют десенсибилизации вакцины с помощью протокола дифференцированных доз. Эти рекомендации были пересмотрены в 1997 году после многочисленных сообщений о безопасном введении вакцины MMR детям с аллергией на яйца. 13–17 Людям с аллергией на яйца больше не требуется кожная проба. Вместо этого вакцину MMR можно регулярно вводить детям с аллергией на яйца с осторожностью, чтобы за реципиентами вакцины наблюдать в течение 90 минут после вакцинации в учреждении, оборудованном для лечения анафилаксии вакцины. 18 Аллергические реакции на вакцину MMR наблюдались у детей, не страдающих аллергией на яйца, а также могут быть вызваны чувствительностью к неомицину или желатину, которые содержатся в вакцине. Khakoo предположил, что дети с аллергией на яйца и астмой могут подвергаться повышенному риску побочных реакций MMR. 19
Вакцина против вируса гриппа содержит большее количество яичного альбумина, чем вакцина MMR, поскольку вирус, используемый в вакцине, происходит из аллантоисных жидкостей инфицированных куриных эмбрионов.Как правило, вакцина против вируса гриппа противопоказана любому ребенку с анафилаксией яиц в анамнезе. Однако недавнее исследование включало протокол относительно безопасного введения вакцины против вируса гриппа людям с аллергией на яйца. 20
Яичный белок также содержится в моновалентных вакцинах против кори, моновалентного паротита, желтой лихорадки и бешенства, но не в моновалентной вакцине против краснухи (Таблица 1).
ТАБЛИЦА 1
Примеры вакцин , содержащих яичный белок
| Торговая марка (производитель) | Вакцина |
| FluShield (Wyeth) Флузон (Авентис Пастер) Флувирин (Эванс) | Грипп |
| Аттенувакс (Merck) | Корь |
| MMR II (Merck) | Корь, эпидемический паротит, краснуха |
| MR-Vax39 | |
| MR-Vax39 | |
| Mumpsvax (Merck) | Mumpsvax |
| Biavax II (Merck) | Краснуха, эпидемический паротит |
| RabAvert (Chiron) | Бешенство |
Консерванты часто включают в вакцины для предотвращения микробного заражения.Тимеросал — это ртутьсодержащий консервант, содержащийся в ряде детских вакцин (таблица 2). Обеспокоенность по поводу возможных последствий воздействия тяжелых металлов на нервную систему у детей побудила AAP и Службу общественного здравоохранения США в 1999 году призвать к отмене тимеросала из вакцин. 21 Аллергические реакции немедленного типа на вакцины, содержащие тимеросал, не описаны. Однако сообщалось об отсроченных местных реакциях гиперчувствительности на такие вакцины. 22
ТАБЛИЦА 2
Примеры вакцин, содержащих тимеросал
| Торговая марка (производитель) | Вакцина | Количество ртути на дозу * | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Tripedia (Aventis Pasteur) | Дифтерийный и столбнячный токсоиды и бесклеточные коклюшные вакцины, адсорбированные (DTaP), содержат одно количество адсорбированных микроэлементов (DTaP) | Трипедиальные флаконы; Многодозовые флаконы содержат 25 мкг | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Td (Aventis Pasteur) | Адсорбированные токсоиды столбняка и дифтерии, для взрослых | 25 мкг | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| DT (Aventis Pasteurbed and tetianus Pasteur) использовать | 25 мкг | |||||||||||||||||||||||||||||||||||||||||||||||||||||||
| TT (Aventis Pasteur) | Адсорбированный столбнячный анатоксин | 25 мкг | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| TriHIBit (Aventis Pasteur) | TraHIBit (Aventis Pasteur) | Trahmophilus influenzae 9038 | Гепатит B (рекомбинантный) | Следы (доза для взрослых содержит <1 мкг) | ||||||||||||||||||||||||||||||||||||||||||||||||||||
| FluShield (Wyeth) Флузон (Авентис Пастер) Флувирин (Эванс) | Грипп | FluShield: 25 мкг (доза для детей 6–35 мес. Содержит 12 мкг).5 мкг) Флузон: 25 мкг; доступен препарат со следовыми количествами для детей от 6 до 35 месяцев, а другой препарат с концентрацией <1 мкг для детей старше 3 лет. Флувирин: 25 мкг; доступен препарат с содержанием <1 мкг, но Флувирин не одобрен для применения у детей младше 4 лет | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| JE-VAX (Авентис Пастер) | Японский энцефалит | 35 мкг (доза для детей 1-3 лет содержит 17,5 мкг). мкг) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Menomune (Aventis Pasteur) | Менингококковый полисахарид | 25 мкг (многодозовые флаконы) | ||||||||||||||||||||||||||||||||||||||||||||||||||||||
| Pnu-Imune 23 (Wyeth) |
| Антибиотик | Торговая марка (производитель) | Вакцина |
| Амфотерицин B 9044 | ||
| Хлортетрациклин | RabAvert (Chiron) | Бешенство |
| Неомицин | MR-Vax II (Merck) | Корь, краснуха |
| MMR II (Merck) 903 903 краснуха | Аттенувакс (Merck) | Корь |
| Mumpsvax (Merck) | Свинка | |
| Ipol (Aventis Pasteur) | Полиовирус | |
| RabAvert Имовакс (Авентис Пастеур) | Бешенство | |
| Биавакс II (Мерк) | Краснуха, эпидемический паротит | |
| Мерувакс II (Мерк) | Краснуха | |
| Ипол (Авентис Пастер) | Полиовирус | |
| Стрептомицин | Ипол (Авентис Пастер) | Полиовирус |
Стабилизаторы вакцины для стабилизации антигена вакцины.Свиной желатин является стабилизатором, содержащимся в вакцинах MMR и входящих в нее вакцинах, а также в вакцинах против ветряной оспы, вирусного гриппа, желтой лихорадки, японского энцефалита и вакцины DTaP (таблица 4). Пациенты, сообщающие о клинической аллергии на желатин, обычно реагируют на бычий желатин, содержащийся в пищевых продуктах. Эти пациенты могут подвергаться риску аллергических реакций после введения желатинсодержащих вакцин. 24 Возможно, что многие реакции, ранее приписываемые аллергии на яйца у реципиентов MMR, были вызваны аллергией на желатин.IgE-антитела к желатину были обнаружены у 93% пациентов, сообщивших об анафилаксии при применении моновалентных вакцин против кори, эпидемического паротита и краснухи в Японии. 25
ТАБЛИЦА 4
Примеры вакцин, содержащих желатин
| Торговая марка (производитель) | Вакцина | |||
| Трипедиа (Aventis Pasteur) и Aventis Pasteur39 | адсорбированные коклюшные вакцины (DTaP)||||
| ActHIB as TriHIBit (Aventis Pasteur) | Haemophilus influenzae типа b | |||
| Fluzone (Aventis Pasteur) | Influenza | Aventis Pasteur | ||
| MMR II (Merck) | Корь, эпидемический паротит, краснуха | |||
| MR-Vax II (Merck) | Корь, краснуха | |||
| Attenuvax (Merck) 904v40 | (Merck) 904v40 | (Merck) 904v40 | (Merck) ) | Свинка |
| RabAvert (Chiron) | Бешенство | Биавакс II (Мерк) | Краснуха, эпидемический паротит | |
| Мерувакс II (Мерк) | Краснуха | |||
| Вивотиф Берна (Берна) | Брюшной тиф, пероральный | Мерк40|||
| YF-VAX (Aventis Pasteur) | Желтая лихорадка |
Адъюванты обычно используются в вакцинах, содержащих убитые микробы или токсоиды.Вакцины с адсорбцией алюминия DTaP, DT, Td, гепатит A и гепатит B являются вакцинами, содержащими адъювант. Введение таких вакцин может вызвать подкожные узелки, которые сохраняются в течение недель или месяцев. 4 Боль и болезненность в месте инъекции также связаны с алюминием, содержащимся в различных вакцинах.
Современные вакцины против гепатита B получают из дрожжевых культур. Гиперчувствительность к дрожжам — абсолютное противопоказание для введения вакцины против гепатита В. 26
Аллергия на курицу, утку или перья не является противопоказанием для любой стандартной педиатрической вакцины.
Возможная реактивность чувствительных к латексу людей латекса, содержащегося в резиновых пробках флаконов с вакциной, вызывает беспокойство. Однако большинство флаконов с вакциной содержат синтетический каучук, а не латекс натурального каучука, связанный с клинической реактивностью. Один случай анафилаксии был связан с резиновой пробкой флакона с вакциной против гепатита В. 27
Предотвращение аллергических реакций: предвакцинальный скринингВсе пациенты должны пройти обследование перед вакцинацией на предмет возможных противопоказаний к вакцинации (см. Рамку «Ключевые моменты»). Помимо получения подробного анамнеза пациента на наличие пищевой аллергии (на яйца или желатин) или лекарственной аллергии (например, на неомицин, полимиксин B, стрептомицин), важно проверить всех реципиентов вакцины на наличие в анамнезе реакций на вакцину.Ревакцинация противопоказана любому пациенту, у которого ранее была анафилаксия на вакцину или компонент вакцины.
Управление аллергическими реакциямиМестные реакции, такие как локализованная крапивница, можно лечить пероральными антигистаминными препаратами, такими как дифенгидрамин или гидроксизин. Генерализованную крапивницу, связанную с вакцинацией, также можно лечить пероральными антигистаминными препаратами. Системные кортикостероиды могут быть полезны, если реакция тяжелая или есть связанный с ней ангионевротический отек.
Лечение анафилаксии, вызванной вакциной, не отличается от лечения анафилаксии, вызванной любой другой причиной. Первоначальное лечение должно включать оценку состояния дыхательных путей, дыхания и кровообращения пациента. Внутривенный доступ должен быть получен незамедлительно. Наложение жгута проксимальнее места инъекции вакцины может помочь перекрыть венозный возврат. Инфильтрация адреналина вокруг места инъекции также может замедлить абсорбцию. Адреналин подкожно 1: 1000 (0.От 01 мл / кг до максимум 0,3 мл), дифенгидрамин (1-2 мг / кг в / м / в / в / перорально максимум до 50 мг) и метилпреднизолон (1-2 мг / кг на дозу) могут спасти жизнь .
Дополнительный кислород и распыленный альбутерол (0,05–0,15 мг / кг, максимум 2,5 мг, в 3 мл физиологического раствора) следует назначать при респираторной недостаточности. Пациентам с гипотонией следует принять положение Тренделенберга и ввести болюсы физиологического раствора (20 мл / кг) внутривенно. Адреналин внутривенно 1: 10 000 (0,1 мл / кг) может быть рассмотрен в случае шока. 28
Следует как можно скорее связаться со службами неотложной медицинской помощи, чтобы немедленно доставить пациента в ближайшее отделение неотложной помощи больницы для дальнейшего обследования и лечения. Во всех учреждениях, где вводятся вакцины, всегда должно быть в наличии оборудование для оказания неотложной помощи, такое как аппараты искусственной вентиляции легких, внутривенные катетеры, внутривенные жидкостные трубки, ларингоскопы, эндотрахеальные трубки, дыхательные пути полости рта и кислород. 29
Любая значительная аллергическая реакция на вакцину должна быть полностью задокументирована в медицинской карте и сообщена в VAERS по телефону (круглосуточная бесплатная информация, 800-822-7967) или через его веб-сайт (www.fda.gov/cber/vaers/vaers.htm или www.vaers.org).
РевакцинацияЕсли у пациента возникла значительная аллергическая реакция после введения дозы вакцины и требуются дополнительные дозы, показано серологическое тестирование. Если показаны защитные титры антител IgG, дальнейшая иммунизация не требуется. Если титры антител не являются защитными, оценка аллергологом может быть полезна для определения того, какой компонент вакцины мог вызвать реакцию и требуется ли дополнительная оценка.Риски вакцинации необходимо сопоставить с преимуществами иммунизации. В случае реакции на вакцину MMR или вакцину против ветряной оспы аллерголог может провести тест на радиоаллергосорбент (RAST) или укол с желатином или яичным белком, чтобы определить, есть ли у пациента IgE-опосредованная чувствительность к этим продуктам. Для подтверждения диагноза пищевой аллергии могут потребоваться двойные слепые плацебо-контролируемые пищевые испытания.
Если требуется дальнейшее введение вакцины, аллерголог может провести кожную пробу вакцины.Хотя такое тестирование не стандартизовано, Красная книга 2000 г. рекомендует кожное тестирование вакцины для пациентов, сообщающих о реакциях на столбнячный анатоксин, реакциях на вакцину против желтой лихорадки и значительных реакциях гиперчувствительности, не включая анафилаксию, на вакцину против кори. 30 Обычно кожная проба вакцины состоит из укола вакцины в разведении 1:10 с соответствующим положительным контролем (гистамин) и отрицательным контролем (физиологический раствор). Если кожная проба укола вакцины отрицательна через 15-20 минут, внутрикожная кожная проба (0.02 мл вакцины в разведении 1: 100) помещают с одновременным положительным и отрицательным контролями. Если внутрикожная кожная проба отрицательна, вакцина может быть сделана. После вакцинации за пациентом следует наблюдать 30 минут.
Если проводится кожная проба вакцины, предпочтительно использовать альтернативные препараты требуемой вакцины. Использование моновалентной вакцины против кори, эпидемического паротита или краснухи может быть показано для кожных проб и введения вакцины пациентам, у которых были реакции на комбинированные вакцины, такие как DPT или MMR.Точно так же может быть желательно использование комбинаций дифтерии и столбняка, за исключением коклюша. Прогностическая ценность кожных проб вакцины неизвестна. Кроме того, кожные пробы вакцины могут выявить только тех пациентов, у которых есть IgE-опосредованная чувствительность к вакцине.
В случаях, когда кожная проба вакцины положительна и требуется введение вакцины, можно рассмотреть вопрос о десенсибилизации вакцины с помощью протокола дифференцированного дозирования. Он состоит из подкожного введения постепенно увеличивающихся количеств разбавленной и полной вакцины.Лекарства для неотложной помощи и реанимационное оборудование должны быть доступны во время кожных проб и десенсибилизации в случае аллергической реакции. 31 Протоколы десенсибилизации описаны для вакцины MMR, столбнячного анатоксина, вакцины против желтой лихорадки и вакцины против вирусного гриппа. 11,32 Однако ценность десенсибилизации вакциной не доказана. 33
Некоторые авторы предложили вакцинацию в больнице в качестве альтернативы кожному тестированию вакцины и десенсибилизации вакциной.Интенсивный кардиореспираторный мониторинг в течение как минимум двух часов после иммунизации может быть рассмотрен для пациентов со значительной аллергией на яйца в анамнезе или предыдущими реакциями на вакцины. 19
В случаях, когда дальнейшее введение вакцины исключено, использование пассивной иммунопрофилактики или химиопрофилактики может быть полезным для предотвращения некоторых инфекционных заболеваний в случаях известного воздействия. Предотвратить инфекцию может введение иммуноглобулина (IG) или специфических препаратов иммуноглобулина, таких как иммуноглобулин против столбняка, иммуноглобулин против ветряной оспы (VZIG), иммуноглобулин против гепатита B (HBIG) или дифтерийный антитоксин, в течение 72 часов после воздействия определенных инфекционных агентов.Химиопрофилактика ацикловиром, рифампицином, амантадином или римантадином может быть показана в случаях воздействия ветряной оспы, Haemophilus influenzae или гриппа A соответственно.
Регулярный скрининг, своевременное лечениеХотя аллергические реакции на вакцины редки, своевременная диагностика, лечение и последующее наблюдение таких реакций являются важными проблемами для практикующего педиатра. Практикующие должны проверять всех потенциальных реципиентов вакцины на пищевую аллергию, чувствительность к лекарствам и предшествующие реакции на вакцину.(Вы можете распространить Руководство для родителей, чтобы рассказать родителям о реакциях на вакцины и о том, что следует искать после вакцинации.) Направление к аллергологу следует делать, когда у пациента наблюдается значительная реакция на вакцину и требуются дополнительные дозы. Среди абсолютных противопоказаний к ревакцинации — предшествующая анафилактическая реакция на вакцину или компонент вакцины. Лекарства и оборудование для оказания неотложной помощи должны быть доступны во всех учреждениях, где вводятся вакцины. Руководство для родителей по распознаванию и предотвращению серьезных реакций на вакцины может быть скопировано и распространено среди семей в вашей практике без разрешения издателя.
СПРАВОЧНАЯ ИНФОРМАЦИЯ
1. Центры по контролю и профилактике заболеваний: надзор за безопасностью после иммунизации: Система сообщений о побочных эффектах вакцин (VAERS) — Соединенные Штаты. MMWR Morb Mortal Wkly Rep 2003; 52 (SS01): 1
2. Ибия Э., Шварц А., Видерман Б.Л .: Сыпь от антибиотиков у детей: исследование в условиях частной практики. Arch Dermatol 2000; 136: 849
3. Центры по контролю и профилактике заболеваний: Общие рекомендации по иммунизации.Рекомендации Консультативного комитета по практике иммунизации (ACIP) и Американской академии семейных врачей (AAFP ). MMWR Morb Mortal Wkly Rep 2002; 51 (RR02): 1
4. Активная и пассивная иммунизация, в Pickering LK (ed): 2000 Red Book: Report of the Committee on Infectious Diseases , ed 25. Elk Grove Village , Иллинойс, Американская академия педиатрии, 2000, стр. 1–81
5. Реннельс МБ: Обширный отек после бустерных доз бесклеточных коклюшно-столбнячных-дифтерийных вакцин. Pediatrics 2000; 105 (1): e12
6. Кумагаи Т., Яманака Т., Ватая Ю. и др.: Желатин-специфические гуморальные и клеточные иммунные реакции у детей с реакциями немедленного и непосредственного типа на живую корь и эпидемический паротит. вакцины против краснухи и ветряной оспы . J Allergy Clin Immunol 1997; 100: 130
7. Льюис К., Джордан С.К., Черри Д.Д. и др.: Петехии и крапивница после вакцинации АКДС: обнаружение циркулирующих иммунных комплексов, содержащих вакцино-специфические антигены .J Pediatr 1986; 109: 1009
8. Крокетт Р.Э., Локки Р.Ф.: Гиперчувствительность к вакцинам. Immunol Allerg Clin North Am 2001; 21 (4): 707
9. Центры по контролю и профилактике заболеваний: обновление: побочные эффекты вакцин, побочные реакции, меры предосторожности, рекомендации Консультативного комитета по практике иммунизации (ACIP). MMWR Morb Mortal Wkly Rep 1996: 45 (RR-12): 30
10. Гарднер П: Вопросы, связанные с рекомендацией вакцинации против столбнячно-дифтерийного анатоксина у взрослых в течение десятилетия. Infect Dis Clin North Am 2001; 15 (1): 143
11. Mark A, Bjorksten B, Granstrom M: Ответ иммуноглобулина E на дифтерийный и столбнячный токсоиды после бустерной вакцины с адсорбированными алюминием и жидкими вакцинами DT . Vaccine 1995; 13: 669
12. Активная и пассивная иммунизация, в Pickering LK (ed): 1994 Red Book: Report of the Committee on Infectious Diseases , ed 23. Elk Grove Village, Ill., American Academy of Педиатрия, 1994, стр. 36
13.Бруно Г., Джампетро П.Г., Грандольфо М.Э. и др.: Безопасность иммунизации против кори у детей с IgE-опосредованной аллергией на яйца. Lancet 1990; 335: 739
14. Гринберг М.А., Биркс Д.Л.: Безопасное введение вакцины против эпидемического паротита, кори и краснухи детям с аллергией на яйца. J Pediatr 1988; 113: 504
15. Джеймс Дж. М., Буркс В. А., Роберсон П. К. и др.: Безопасное введение противокоревой вакцины детям с аллергией на яйца . N Engl J Med 1995; 332 (19): 1262
16.Juntunen-Backman K, Peltola H, Backman A и др.: Безопасная иммунизация детей с аллергией против кори, эпидемического паротита и краснухи . Am J Dis Child 1987; 141: 1103
17. Лави С., Циммерман Б., Корен Г. и др.: Введение вакцины против кори, эпидемического паротита и краснухи (живой) детям с аллергией на яйца . JAMA 1990; 263: 269
18. Активная и пассивная иммунизация, в Pickering LK (ed): 1997 Red Book: Report of the Committee on Infectious Diseases , ed 24.Элк-Гроув-Виллидж, штат Иллинойс, Американская академия педиатрии, 1997 г., стр. 32
19. Хакоо Г.А., Отсутствие G: Рекомендации по использованию вакцины MMR у детей с аллергией на яйца . BMJ 2000; 320: 929
20. Zeiger RS: Актуальные проблемы вакцины против гриппа при аллергии на яйца. J Allerg Clin Immunol 2002; 110: 834
21. Центры по контролю и профилактике заболеваний: Примечание для читателей: тимеросал в вакцинах: совместное заявление Американской академии педиатрии и Службы общественного здравоохранения .MMWR Morb Mortal Wkly Rep 1999; 48: 563
22. Болл Л.К., Болл Р., Пратт Р.Д.: Оценка использования тимеросала в детских вакцинах. Педиатрия 2001; 107 (5): 1147
23. Kwittken PL, Rosen S, Sweinberg SK: вакцина MMR и аллергия на неомицин. Am J Dis Child 1993; 147: 128
24. Kelso JM, Jones RT, Yunginger JW: Анафилаксия вакцины против кори, эпидемического паротита и краснухи, опосредованная IgE к желатину . J Allerg Clin Immunol 1993; 91: 867
25.Сакагути М., Накаяма Т., Иноуэ С. Пищевая аллергия на желатин у детей с системными реакциями немедленного типа, включая анафилаксию, на вакцины. J Allerg Clin Immunol 1996; 98: 1058
26. Grotto I, Mandel Y, Ephros M и др.: Основные побочные реакции на дрожжевые вакцины против гепатита B: обзор. Vaccine 1998; 16: 329
27. Lear JT, English JSC: Анафилаксия после вакцинации против гепатита B (письмо). Ланцет 1995; 345: 1249
28.Siberry GK, Iannone R (ред.): The Harriet Lane Handbook, ed 15. St. Louis, Mosby, 2001, p 7
29. Toback S: Подготовьте свой офис к неотложной медицинской помощи. Contemporary Pediatrics 2002; 19 (4): 107
30. Пикеринг LK (ed): 2000 Red Book: Report of the Committee on Infectious Diseases, ed 25. Elk Grove Village, Ill., Американская академия педиатрии , 2000
31. Кэмпбелл А.Л., Брайант К.А.: Регулярные иммунизации детей. Первичная помощь: клиники в офисной практике 2001; 28 (4): 713
32. Джеймс Дж. М., Зейгер Р. С., Лестер М. Р. и др.: Безопасное введение противогриппозной вакцины пациентам с аллергией на яйца. J Pediatr 1998; 133 (5): 624
33. Poley GE, Slater JE: Детская аллергия и иммунология: аллергия на лекарства и вакцины. Immunol Allerg Clin North Am 1999; 19 (2): 409
DR. SCHUVAL — доцент педиатрии, отделение аллергии / иммунологии, Детская больница Шнайдер, Еврейский медицинский центр Лонг-Айленда, Нью-Гайд-парк, штат Нью-Йорк.Y. Ей нечего раскрывать в отношении аффилированности или финансовых интересов в любой организации, которая может иметь интерес в любой части этой статьи.
Что входит в состав вакцины?
Вакцинные антигены можно разделить на бактериальные, вирусные, токсоидные, конъюгированные или рекомбинантные. Живые аттенуированные вакцины , такие как вакцина против кори-паротита-краснухи (MMR) или вакцины против ветряной оспы, содержат ослабленные бактерии или вирус, тогда как инактивированные вакцины , такие как дифтерийный и столбнячный токсоиды и коклюш (цельноклеточная DPT) или дифтерия и столбняк токсоиды и бесклеточный коклюш (DTaP) содержат целые микробы или частично убитые микробы.Биологические токсины в составе токсоидных вакцин, такие как дифтерийный и столбнячный токсоиды, были инактивированы формальдегидом.
Конъюгированные вакцины были разработаны для усиления ответа антител у маленьких детей, которые обычно плохо реагируют на полисахарид, но адекватно на белковые антигены. В вакцине Haemophilus influenzae типа b и пневмококковой конъюгированной вакцине полисахариды инкапсулированных бактерий связаны с белками-носителями, повышая иммуногенность вакцины. Рекомбинантные вакцины , такие как гепатит В, используют дрожжевые системы для производства вакцинного антигена, который затем очищается.
Помимо вакцинного антигена, в вакцине могут присутствовать другие неактивные компоненты, такие как белки культуральной среды, консерванты, стабилизаторы, адъюванты и антибиотики. Вкладыш для каждой вакцины содержит список основных компонентов, содержащихся в этой вакцине. Препараты вакцины могут различаться у разных производителей и от партии к партии.
КЛЮЧЕВЫЕ МОМЕНТЫ
Когда воздерживаться от вакцинации — и когда ее вводить
- Ревакцинация противопоказана любому пациенту, у которого ранее была анафилаксия на вакцину или компонент вакцины.
- Вакцина MMR может регулярно вводиться ребенку с аллергией на яйца при условии, что ребенок находится под наблюдением в течение 90 минут после инъекции в учреждении, оборудованном для лечения анафилаксии. Вакцина против вируса гриппа обычно противопоказана любому ребенку с анафилаксией яиц в анамнезе.
- Введение вакцины может быть противопоказано пациенту, сообщающему об аллергии на антибиотики. Например, анафилаксия неомицина в анамнезе является абсолютным противопоказанием к введению вакцины, содержащей неомицин.
- Вакцинация против гепатита B противопоказана пациентам с гиперчувствительностью к дрожжам.
- Предыдущий гипотонически-гипореактивный эпизод после вакцинации против коклюша является относительным противопоказанием к ревакцинации против коклюша (врач должен сопоставить пользу и риск при принятии решения о введении вакцины).
- Преходящая генерализованная крапивница после вакцинации не является противопоказанием для дальнейшей вакцинации .
- Аллергия на курицу, утку или перья — это , а не противопоказанием к любой плановой педиатрической вакцине.
- Местная реакция после вакцинации обычно , а не противопоказанием к будущей вакцинации.
РУКОВОДСТВО ДЛЯ РОДИТЕЛЕЙ
Распознавание и предотвращение серьезных реакций на детские вакцины
Прививки (также называемые иммунизацией) предотвращают ряд детских инфекций, которые могут вызвать серьезные заболевания и смерть, и являются важной частью здравоохранения вашего ребенка.Несмотря на то, что вакцины проходят тщательное тестирование, прежде чем они будут одобрены для использования, возможно, у вашего ребенка будет неблагоприятная реакция на вакцину («неблагоприятная» означает, что реакция не должна была произойти) — точно так же, как у человека может быть реакция на любую вакцину. медикамент. Легкие местные реакции, такие как покраснение в месте инъекции, обычны после плановой вакцинации и не являются поводом для беспокойства. Более серьезные реакции, которые обычно являются аллергической реакцией на ингредиент вакцины, возникают редко.Например, после 70 миллионов прививок вакциной против кори, паротита и краснухи (часто называемой вакциной MMR) было зарегистрировано только 11 случаев опасных для жизни аллергических реакций.
Снижение риска
Из-за возможности серьезной реакции, даже если она встречается редко, во время иммунизации принимаются определенные меры предосторожности:
1. Предварительный скрининг проводится для выявления любого ребенка, которому следует нельзя вакцинироваться конкретной вакциной.Это ребенок, у которого была:
- предыдущая аллергическая реакция или другая значительная неблагоприятная реакция на эту вакцину
Или, в зависимости от конкретной вакцины, ребенок с:
- пищевой аллергией, в частности аллергией на яйца белок или желатин, или
- аллергия на определенные антибиотики, в частности аллергия на неомицин, стрептомицин или полимиксин B
2. Центры федерального правительства по контролю и профилактике заболеваний требуют, чтобы педиатр предоставил информацию о вакцине листок для родителей перед вакцинацией их ребенка.
3. По возможности за ребенком следует наблюдать в течение 15-20 минут после вакцинации; наиболее серьезные реакции возникают через несколько минут или часов после вакцинации.
4. Медицинский персонал и оборудование для оказания неотложной помощи должны быть доступны при вакцинации ребенка в случае аллергической реакции на вакцину.
Наблюдение за вашим ребенком после вакцинации
Проверьте место вакцинации через несколько часов после вакцинации. Наиболее частыми реакциями являются местная боль, покраснение и отек.Обычно никакого лечения не требуется, и симптомы исчезают через день или два.
Реакции, затрагивающие все тело, называемые системными реакциями, могут возникать после определенных плановых иммунизаций. Ваш ребенок может жаловаться на лихорадку, боли в суставах, мышечные боли или недомогание (ощущение усталости во всем теле) в течение нескольких дней или недель после введения вакцины. Если ваш ребенок говорит, что чувствует какой-либо из этих симптомов (или, если он слишком мал, чтобы говорить или жестикулировать вам, вы думаете, что он испытывает какой-либо из этих симптомов), проконсультируйтесь со своим педиатром.
Истинные аллергические реакции на вакцины возникают редко. Такие реакции обычно легкие — всего одна или несколько крапивниц на месте инъекции (известная как местная аллергическая реакция). Тяжелые аллергические реакции (известные как анафилаксия) на вакцины возникают редко и обычно возникают через несколько минут или часов после иммунизации. Признаки могут включать:
- отек лица, рта или горла
- хрипы или другие затруднения с дыханием
- шок (спутанность сознания, отсутствие движения или реакции или даже потеря сознания)
Если ваш ребенок Если после вакцинации у него появится любой из этих признаков, уложите его на спину и приподнимите ноги.Немедленно обратитесь в службу неотложной медицинской помощи, чтобы вашего ребенка отвезли в ближайшее отделение неотложной помощи больницы для обследования и лечения.
Сьюзан Шуваль. Аллергические реакции на детские вакцины (и что делать в случае их возникновения). Современная педиатрия 2003; 4: 29.
Пациентов с аллергией на вакцины можно безопасно вакцинировать в соответствии с новыми рекомендациями | Пациенты с аллергией на вакцины могут быть безопасно вакцинированы в соответствии с новыми руководящими принципами
Для немедленного освобождения Обращайтесь: Джо Энн Фабер по телефону (847) 427-1200 x240 joannfaber @ acaai.org
ARLINGTON HEIGHTS, Ill., 8 октября 2009 г. Следует исследовать явную аллергическую реакцию после иммунизации, а не избегать будущих иммунизаций, которые могут подвергнуть пациентов большему риску заболевания, согласно новым медицинским рекомендациям, опубликованным в октябрьском номере Annals of Allergy, Asthma & Immunology , научный журнал Американского колледжа аллергии, астмы и иммунологии (ACAAI).
Ежегодно в Соединенных Штатах вводится около 235 миллионов доз вакцины, и только одна доза на миллион вызывает анафилаксию, серьезную медицинскую реакцию.Смертельные случаи от анафилаксии, вызванной вакциной, чрезвычайно редки.
«Местные реакции в месте инъекции и конституциональные симптомы, особенно лихорадка, являются обычным явлением после вакцинации и не являются противопоказанием для будущих доз», — сказал Джон М. Келсо, доктор медицины, отделение аллергии, астмы и иммунологии клиники Скриппса в Сан-Диего, Калифорния. ., и главный редактор параметра практики.
Доктор Келсо и его коллеги рекомендуют сообщать обо всех серьезных событиях, произошедших после введения вакцины, в Систему сообщений о побочных эффектах вакцин (VAERS) на сайте www.vaers.hhs.gov, созданный Центром по контролю за заболеваниями (CDC) и Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов (FDA). Возможные ассоциации реакции на вакцину затем могут быть оценены на предмет причинно-следственной связи.
Все предполагаемые анафилактические реакции на вакцины должны быть оценены аллергологом для определения виновного аллергена. Аллерголог, специалист по диагностике и лечению аллергии и астмы, может провести тестирование на аллергию, чтобы определить конкретные вещества, вызывающие аллергические реакции, и определить наиболее подходящее и эффективное лечение.
Аллергические или IgE-опосредованные реакции на вакцины чаще вызываются компонентами вакцины, а не самим иммунизирующим агентом. Компоненты вакцины, которые могут вызывать аллергические реакции, включают желатин или яичный белок и, в редких случаях, дрожжи, латекс (содержащийся в пробках флаконов или поршнях шприцев), неомицин и тимеросал.
«Желатин, который добавляется ко многим вакцинам в качестве стабилизатора, бывает крупного рогатого скота или свиньи, которые обладают высокой перекрестной реактивностью. Мы рекомендуем изучить историю аллергии на прием желатина, прежде чем вводить желатинсодержащую вакцину. , «Доктор- сказал Келсо.
«КПК (вакцины против кори и эпидемического паротита) и один тип вакцины против бешенства содержат незначительное количество яичного белка или не содержат его и могут вводиться детям с аллергией на яйца без предварительного кожного тестирования. Яичный белок присутствует в более высоких количествах в вакцинах против желтой лихорадки и гриппа. и может вызывать реакции у пациентов с аллергией на яйца, которые должны быть обследованы аллергологом перед введением этих вакцин.
«Однако редко, если в анамнезе у пациента есть реакция немедленного типа на дрожжи, латекс, неомицин или тимеросал мы рекомендуем исследовать это с помощью кожных проб перед иммунизацией вакциной, содержащей эти компоненты », — сказал он.
Если вакцина предназначена для аллергика, оценка может определить, что вакцина может быть введена в кабинете специалиста по аллергии, который при необходимости готов оказать помощь в экстренных случаях.
«Лица с аллергией на яйца в анамнезе или прошлой реакцией на вакцину от гриппа могут по-прежнему безопасно получать вакцину против h2N1 или сезонного гриппа. Я считаю, что любой, кто обеспокоен этим, должен проконсультироваться со своим врачом и аллерголог «, — сказал Джеймс Т.Ли, доктор медицины, профессор медицины и заведующий кафедрой аллергии и иммунологии в клинике Мэйо, Рочестер, Миннесота, и главный редактор параметра практики.
Практический параметр под названием «Побочные реакции на вакцины» был разработан Объединенной целевой группой по практическим параметрам, представляющей Американский колледж аллергии, астмы и иммунологии (ACAAI), Американскую академию аллергии, астмы и иммунологии (AAAAI) и Объединенный совет по аллергии, астме и иммунологии. Параметры практики совместной оперативной группы доступны на сайте www.Allergyparameters.org.
О ACAAI
Американский колледж аллергии, астмы и иммунологии (ACAAI) — это профессиональная медицинская организация со штаб-квартирой в Арлингтон-Хайтс, штат Иллинойс, которая способствует совершенствованию практики аллергии и иммунологии. Колледж, в состав которого входят более 5000 аллергологов-иммунологов и других специалистов в области здравоохранения, способствует развитию культуры сотрудничества и дружбы, в которой его члены работают вместе и с другими для достижения общих целей ухода за пациентами, образования, защиты интересов и исследований.