важная информация, рекомендации к подготовке
Не редкость когда семейная пара хочет завести ребенка, видимых препятствий этому нет, но беременность так и не наступает. Известно, что вероятность зачатия высока в период овуляции у женщины. Существуют симптомы помогающие распознать данный период, в некоторых случаях они отсутствуют или яйцеклетка выходит раньше или позже. Разобраться с происходящим в женском организме и что препятствует оплодотворению поможет узи на овуляцию.
Можно ли определить овуляцию по УЗИ
Обычно определяют овуляцию по УЗИ, используя трансвагинальный, ультразвуковой датчик. Задача врача определить рост главного фолликула, состояние эндометрия и развитие желтого тела.
В норме овуляционный период наступает каждый месяц приблизительно в середине менструального цикла.
Каждый яичник содержит по 10-12 фолликулов, приблизительно через 3 дня по окончанию месячных появляется доминантный, один или несколько фолликулов. Он выделяет яйцеклетку, возможно несколько, если оплодотворились обе, то наступает беременность двойней или несколькими эмбрионами. Метод УЗИ помогает понять, происходит ли вообще процесс выхода яйцеклетки.
Как делают исследование на овуляцию
УЗИ для определения овуляции выполняют двумя способами: путем введения датчика во влагалище или проводя им по поверхности живота. Женщина не при каком из методов не испытывает дискомфорта, полученные результаты высвечиваются у доктора на экране.

При отслеживании овуляции по УЗИ первым способом, женщина ложится на спину, предварительно сняв трусики. Далее коленки подтягиваются, ноги должны быть раздвинуты. Врач надевает на аппарат презерватив и вводит во влагалище. Во втором случае пациентка оголяет поверхность живота и лобок.
Когда делать обследование на овуляцию
УЗИ мониторинг позволяет с максимальной точностью определить период овуляции и выявить причины сбоев в репродуктивной системе, соответственно правильно и своевременно вылечить пациентку. Чтоб понять, когда выполнять процедуру нужно учитывать менструальный цикл женщины, продолжительность которого в среднем равна 28-30 дням. Началом цикла принято считать первый день последней менструации. Если у женщины он без сбоев, то для точного определения выхода яйцеклетки достаточно 2-3 процедур.

При регулярных месячных женщине проводят первую процедуру на 8-10 день от их начала. При сбоях, пациентке назначают исследование за 3-4 дня до предполагаемого числа выхода яйцеклетки. В последнем случае дополнительно проводят исследования яичников и эндометрия, по данным которых устанавливаются причины нерегулярных менструаций.
Повторное УЗИ можно делать на 3 день, при котором доктор еще раз проверяет доминантный фолликул, он может достигнуть размера 2 см. Прекращение его развития говорит о не наступлении овуляции по каким-либо причинам.
Исходя из данных анализов, специалист определяет, на какой день делать УЗИ в третий раз, процедуру проводят когда фолликул достигнет максимальных размеров, после происходит его разрыв и наступает период овуляции.
Признаки овуляции по ультразвуковому исследованию
Наступление овуляции сигнализирует о готовности женщины к оплодотворению. В большинстве случаев, если предварительное исследование показало выросший фолликул, выход яйцеклетки происходит. На мониторе процесс овуляции выглядит одним из следующих образов:
- виднеется фолликулярный разрыв;
- за маткой наблюдается скопление жидкости;
- после разрыва фолликула узист обнаруживает желтое тело;
- отсутствует выросший фолликул, который был отчетливо виден на предыдущих процедурах.
Подтвердить результаты УЗИ могут симптомы овуляции:
- появление небольшого количества крови;
- вязкие выделения;
- тянущая боль внизу живота;
- резкая смена настроения без причины;
- увеличение груди;
- повышенное сексуальное влечение.
 Узи позволяет делать мониторинг органов репродуктивной системы во время овуляции. При необходимости специалисты могут искусственно спровоцировать выход яйцеклетки, такое действие помогает многим парам зачать ребенка.
Узи позволяет делать мониторинг органов репродуктивной системы во время овуляции. При необходимости специалисты могут искусственно спровоцировать выход яйцеклетки, такое действие помогает многим парам зачать ребенка.
Желтое тело на обследовании овуляции
Желтое тело появляется на УЗИ после овуляции, им принято считать вспомогательную железу в яичниках, которая появляется сразу после разрыва фолликула. Уникальное название было дано из-за присутствия в составе лютеина, с характерным желтым оттенком.
Появление железы заметно во второй фазе менструального цикла. Главной ее функцией считается выработка прогестерона для поддержания нормальной беременности. Гормон подготавливает эндометрий к прикреплению плодного яйца. Если оплодотворение не произошло, УЗИ после овуляции не покажет желтое тело.
Как на узи определяется желтое тело?
Диагностика УЗИ с высокой точностью обнаруживает желтое тело, которое имеет форму неординарного мешочка с жидкостью внутри. Его размер составляет 12-26 мм, у беременных 20-30 мм. Если величина превышает показатели и изменяет свою привычную норму, возможно образование у пациентки кисты. Процесс последующего УЗИ мониторинга поможет распознать патологию.
Как выглядит желтое тело на УЗИ сразу после овуляции?

При осмотре, на мониторе узист видит возле яичника желтое тело, в отсутствии зачатия узи после овуляции показывает железу в виде белой массы, позже на яичнике остается рубец и больше ничего не видно. При цикле без сбоев железа появляется в одно и тоже время, отсутствие тела свидетельствует о наличии сбоев репродуктивной системы и патологиях. При нерегулярных месячных отсутствие железы может свидетельствовать об их задержке.
Допплерометрические признаки гипофункции желтого тела
Если желтое пятно меньше нормы, это говорит об его недостаточности, что может спровоцировать выкидыш или принести другие проблемы из-за недостатка выработки прогестерона. Внешние признаки гипофункции желтого тела проявляются:
- бесплодием;
- повторяющимися выкидышами на 2-4 неделе беременности.
 Обычно лечение заключается в стимулировании желтого тела и поддержании уровня прогестерона в крови. Но данная терапия не всегда дает результаты, так как гипофункция чаще является симптомом какой-либо патологии, нежели самостоятельной болезнью.
Обычно лечение заключается в стимулировании желтого тела и поддержании уровня прогестерона в крови. Но данная терапия не всегда дает результаты, так как гипофункция чаще является симптомом какой-либо патологии, нежели самостоятельной болезнью.
Фолликулометрия — разбираемся в деталях
Процедура фолликулометрии позволяет определить наличие сбоев с овуляционным периодом и выявить причину. Данным методом специалист прослеживает весь процесс формирования яйцеклеток и получает точные данные о цикле женщины. 
Исследование помогает:
- определить подходящий день для зачатия;
- дать характеристику работоспособности яичников;
- контролировать гормональный фон;
- диагностировать патологии;
- следить за состоянием здоровья после назначения терапии.
УЗИ яичников для определения овуляции дает практически 100% результаты в отличие от измерений базальной температуры, применения тестовых полосок и высчитывания дней по календарю.
Подготовка к процедуре заключает в себе не только тщательную гигиену половых органов перед визитом к врачу, но и правильном питании за несколько дней до нее и приеме слабительного накануне. Обычно исследование проводят в утреннее время, пациентке разрешен легкий завтрак за час.
С собой женщине нужно взять 1,5 литра обычной воды и употребить ее за час до осмотра, если диагностика проводится наружным методом. При использовании вагинального датчика пить не нужно, в случае проведения процедуры двумя способами одновременно, сначала пьют жидкость, а перед введением аппарата мочатся.
Нарушения фолликулогенеза — что это
От процесса фолликулогенеза напрямую зависит овуляция и процесс наступления оплодотворения. Фолликулы появляются в организме с самого рождения, при наступлении полового созревания, во время месячных у девочки около 300 штук начинает развиваться и расти.
В процессе своего развития им предстоит прохождение периодов:
- примордиального;
- первичного;
- вторичного;
- преовуляторного.
До последней стадии развития доходит лишь малая часть, в самом периоде овуляции действует лишь один фолликул. Таким образом, процесс перехода из примордиального этапа до преовуляторного называется фолликулогенезом, во время которого происходит изменение структуры. В нем формируется пространство для содержания яйцеклетки, в период овуляции происходит разрыв его стенок. Выполнив свои функции, мешочек исчезает, вместо него появляется желтое тело.
При нарушениях этих функций пациентка не может забеременеть, патология может проявляться следующим образом:
- Полным отсутствием развития фолликула.
- Образованием кисты — это фолликулярный рост больше своих размеров из-за скопления в нем большого количества жидкости.
- Лютеинизацией, при которой желтое тело образуется, но разрыва пузырька с яйцеклеткой не наблюдается. Такое случается при гормональных нарушениях или нарушениях в структуре яичников.
- При атрезии узист обнаруживает, что доминантный фолликул образуется, изначально все происходит как положено, но внезапно наблюдается уменьшение в размерах, а после исчезновение. В таком случае овуляционный период не наступает совсем.
- Персистенция характеризуется тем, что пузырек, достигнув своих размеров, не лопается и яйцеклетка не выходит наружу, находясь некоторое время в организме он исчезает.
УЗИ на овуляцию, если произошло зачатие
Оплодотворение яйцеклетки происходит в маточных трубах, после чего в женском организме формируется зигота, которая спустя 5 суток превращается в бластоцисту. Далее эмбрион ищет место крепления к эндометрию в течение некоторого периода.
Если произошло зачатие, женщина почувствует первые признаки сразу после крепления плодного яйца.
Когда на УЗИ видно желтое тело в первый день задержки месячных, это свидетельствует о наступлении беременности. Аппарат фиксирует тело до 2 недель ее течения, после чего происходит формирование плаценты, железа исчезает, размеры яичников увеличиваются.

Иногда женщины говорят: что овуляции не было, а беременность наступила. Такое утверждение не верно, а зачатие произошло в тот момент, когда женщина не заметила наступление этого периода, что могло произойти из-за неправильной диагностики по БЗ, тестовым полоскам или календарному высчитыванию.
Ультразвуковое исследование при поздней овуляции
Определить позднее созревание яйцеклетки можно только ведя наблюдение в течение нескольких циклов подряд. Исходя из этого, гинеколог определяет дату исследования на овуляцию. Данные ультразвуковых исследований при поздней овуляции очень важны, ведь если доктор неправильно определил срок выхода яйцеклетки, пользуясь календарным методом, то он мог поставить неправильный диагноз. Соответственно назначить неправильную или ненужную вовсе терапию. Если факт установлен, врач должен ставить на учет таких беременных записывая в их карту 2 предполагаемых срока, ориентируясь на день овуляции и последних месячных.
Когда покажет беременности на УЗИ при поздней овуляции
Диагностика при поздней овуляции покажет эмбрион спустя 3-4 недели после оплодотворения, соответственно смысла в раннем посещении узиста нет. Дата визита рассчитывается примерно так: к установленному гинекологом сроку прибавляется еще 2-3 недели, после чего отправляются на осмотр. Таким образом, при установке доктором срока 8 недель, исследование покажет 11-12 недель. 
Заключение
Благодаря фолликулометрии специалисты могут выявлять многие патологические состояния из-за которых женщины не могут забеременеть, при том что не всегда сбои репродуктивной системы имеют видимые признаки. Метод помог многим парам, старающимся зачать малыша и уже опустившим руки.
Можно ли по УЗИ определить беременность: три скрининга

Как передается гепатит «с»: симптомы и лечение
Январь 25, 2020 0 19

Лечение герпеса на губах
Июль 25, 2019 0 127

Хламидиоз у мужчин – симптомы и схема
Июль 13, 2019 0 219

Аденомиоз матки
Июль 13, 2019 0 223
на какой неделе можно определить и когда точно видно наличие нескольких эмбрионов, а также фото исследования

Процедура ультразвукового исследования является обязательной для всех беременных женщин. Это высокоинформативный, безопасный и доступный способ контроля течения беременности, позволяющий своевременно выявить возможные пороки развития плода, а также рассчитать точный срок гестации, расположение эмбриона и состояние плаценты. УЗИ при беременности следует проходить строго в показанные сроки, и даже чаще. Оптимально, если исследование проводится на современном высокоточном оборудовании при участии квалифицированного специалиста в формате 4D. В статье можно прочитать на каком сроке можно определить многоплодие по УЗИ и как это происходит.
Разновидности методов при определении
Для проведения УЗИ используется особый датчик, который производит ультразвуковые волны.
Волны не слышны человеку, но имеют способность проникать в организм, в результате чего специалист видит внутренние органы матери и ребенка и оценивает их состояние.
При беременности используются два метода проведения УЗИ:
Трансвагинальный способ
 Этот способ осуществляется путем введения датчика специальной удлиненной формы во влагалище. На него врач надевает тонкий презерватив и сверху накладывает небольшой слой геля или смазки. Метод позволяет максимально точно зафиксировать изменения эмбриона, так как датчик располагается очень близко к матке. Это совершенно не травмоопасно и безболезненно для матери и плода.
Этот способ осуществляется путем введения датчика специальной удлиненной формы во влагалище. На него врач надевает тонкий презерватив и сверху накладывает небольшой слой геля или смазки. Метод позволяет максимально точно зафиксировать изменения эмбриона, так как датчик располагается очень близко к матке. Это совершенно не травмоопасно и безболезненно для матери и плода.
Трансвагинальный метод УЗИ позволяет определить жизнеспособность зародыша уже с пятой недели развития, при этом эмбрион визуализируется на экране аппарата, и становится слышным биение его сердца.
Трансвагинальный метод чаще всего используется до 12 недель. В этот период матка находится в пределах малого таза. На самых ранних сроках он позволяет точно подтвердить факт наступившей беременности.
Во втором и третьем триместре трансвагинальное УЗИ проводится довольно редко, в основном в случаях, когда необходимо исследовать глубоко расположенные структуры плода – голову или мозг, которые невозможно четко рассмотреть при сканировании через брюшную полость. Также трансвагинальный способ помогает оценить состояние шейки матки и вовремя остановить преждевременное раскрытие зева.
После процедуры иногда женщину могут беспокоить небольшие водянистые или слизистые выделения, которые возникают в результате аллергической реакции на материал презерватива, смазку или гель. Это явление не несет в себе угрозы и не увеличивает риск выкидыша, оно проходит в течение одного-двух дней после УЗИ. Но в случае обильных выделений, особенно с примесью или прожилками крови, нужно незамедлительно обратиться к гинекологу или звонить в скорую помощь.
к оглавлению ↑Абдоминальный способ
После 12 недель для определения внутриутробного развития плода более информативным становится абдоминальный способ проведения УЗИ, так как матка значительно увеличилась в размерах и эмбрион хорошо просматривается при исследовании через стенки живота.
При проведении УЗИ абдоминальным способом используется датчик, который смазывается гелем и перемещается по коже живота беременной. Во время УЗИ на экране визуализируется плод, который врач внимательно осматривает.
 Абдоминальное УЗИ позволяет:
Абдоминальное УЗИ позволяет:
- установить точный срок беременности;
- определить положение плода, его вес и размеры;
- прослушать сердцебиение;
- оценить степень зрелости плаценты и состояние околоплодных вод.
УЗИ является безопасным, но после него у беременной может повыситься тонус матки и ощущаться небольшой дискомфорт в животе. Во время исследования иногда наблюдается увеличение активности плода.
В этих случаях женщине рекомендуется отдохнуть, отвлечься и не перенапрягаться физически и эмоционально.
к оглавлению ↑Особенности процедуры проведения
УЗИ – неотъемлемое исследование при ведении беременности, которое имеет свои особенности. Будущая мама должна знать, как подготовиться к УЗИ, чего следует ожидать на процедуре и быть проинформированной о сроках плановых исследований ультразвуком.
Как подготовиться?
УЗИ необходимо проходить только у дипломированного квалифицированного специалиста, исследования обычно проводятся в женских консультациях или частных медицинских центрах. Если оборудование является качественным и современным, то гарантирован более точный результат.
- Принять душ, особенно, если предстоит трансвагинальное УЗИ.
- У специалиста следует уточнить заранее, нужно ли приходить с наполненным мочевым пузырем. Иногда это требуется для лучшей визуализации матки и плода на ранних сроках беременности.
- С собой необходимо взять широкую пеленку для кушетки и небольшое полотенце или бумажные салфетки для удаления с живота излишком геля после УЗИ.

- В кабинете доктор смотрит обменную карту и результаты предыдущих обследований и УЗИ, поэтому бумаги и документы необходимо приготовить заранее.
Признаки
При ультразвуковом исследовании беременной женщины доктор обращает пристальное внимание на признаки, по которым определяется количество плодов и состояние их развития.
Обнаружение эмбрионов
Плодное яйцо доступно для обнаружения через ультразвук при достижении 1,5 мм. На мониторе оно похоже на пузырь овальной формы, окруженный оболочкой.
До 4-5 недели эмбрион может не визуализироваться при УЗИ, но опытный специалист отметит уплотнение и утолщение слоях матки, что характерно для беременности, после чего порекомендует повторное исследование через неделю.
При многоплодии обнаружить несколько плодных яиц гораздо труднее, обычно они становятся видны только к 6-8 неделе.
Но на этом сроке количество эмбрионов остается под вопросом, первые месяцы считаются критическими, так как случается, что одно плодное яйцо может отторгаться и рассасываться без вреда для матери и второго зародыша. К моменту первого скрининга (11-12 недель) эмбрионы достигают размеров, которые позволяют им хорошо просматриваться, врач может показать будущей маме части тела ее еще совсем крошечных малышей.
к оглавлению ↑Выявление сердцебиения
 Признаком того, что эмбрион жив, является сердцебиение. Оно прослушивается на УЗИ на 5-6 неделе. Это один из важнейших показателей прогрессирующей беременности, который контролируется врачами особенно тщательно.
Признаком того, что эмбрион жив, является сердцебиение. Оно прослушивается на УЗИ на 5-6 неделе. Это один из важнейших показателей прогрессирующей беременности, который контролируется врачами особенно тщательно.
Сердце полностью бьется к 22 дню от зачатия, а через 4 дня кровь начинает циркулировать по собственной системе кровообращения. На УЗИ врач слушает сердцебиение всех плодов, нормальные показатели говорят о том, что эмбрионы развиваются хорошо, и отклонений нет. При отсутствии биения исследование повторяется через неделю.
Причиной отсутствия сердечных сокращений может быть замершая беременность. При этом зародыши погибают, а плодные яйца имеет деформированную форму. В этом случае неразвившаяся беременность заканчивается медицинским абортом. Если на повторном УЗИ отчетливо слышно сердцебиение плодов, то женщину уже могут поставить на учет в женской консультации.
к оглавлению ↑Наличие желтых тел
Желтое тело – это временная железа, которая образуется на яичнике при выходе из него яйцеклетки. Если оплодотворения не произошло, то оно работает около 14 дней, а затем погибает, и начинается очередная менструация.
В случае удачной встречи сперматозоида и яйцеклетки желтое тело активно развивается, увеличивается в размерах и выполняет главную функцию – вырабатывает гормон беременности прогестерон.
Следует отметить, что к моменту начала функционирования плаценты желтое тело прекращает свою деятельность.
Если желтое тело вырабатывает недостаточно прогестерона, врачи обязательно назначают специальные препараты, которые поддерживают нужный уровень гормона. Принимать их необходимо вплоть до 22-25 недели.
 Прогестерон – важнейший гормон, он обеспечивает правильное образование плодных яиц, определяет дальнейшее развитие эмбрионов. Его нормальный уровень создает необходимые условия для наступления беременности и ее благополучного прогресса. Снижение прогестерона часто приводит к выкидышу на начальных неделях.
Прогестерон – важнейший гормон, он обеспечивает правильное образование плодных яиц, определяет дальнейшее развитие эмбрионов. Его нормальный уровень создает необходимые условия для наступления беременности и ее благополучного прогресса. Снижение прогестерона часто приводит к выкидышу на начальных неделях.
Если на УЗИ специалист не видит желтых тел, это означает, что в данном цикле яйцеклетка не созрела и беременность невозможна.
к оглавлению ↑Движения плода
На 7-8 неделе размер эмбрионы достигают 20-25 мм. Это позволяет на экране аппарата увидеть их первые движения. Наличие этого признака на ранних сроках означает, что плоды жизнеспособны и развиваются в соответствии со сроком.
Когда проводить процедуру?
Каждая будущая мама в течение беременности должна пройти 3 обязательных скрининговых УЗИ:
Первый скрининг – 10-12 недель
Для исключения серьезных хромосомных заболеваний и отклонений на УЗИ определяется размер воротниковой зоны и носовых костей, толщина мягких тканей лица и шеи. Это важнейшие параметры, от которых зависит норма развития плода.
Также врач оценивает состояние плаценты и внутренних органов обоих плодов, количество околоплодных вод, строение пуповины, определяет примерную дату родов.
На этом сроке возможна отслойка плаценты и угроза самопроизвольного выкидыша, поэтому УЗИ необходимо пройти вовремя.
к оглавлению ↑Второй скрининг – 22-24 недели
В этот период УЗИ выявляет и исключает пороки развития плодов, их соответствие сроку, определяет зрелость плаценты, качество и количество вод, длину цервикального канала. Исследуются также структуры головного мозга, исключаются их аномалии развития. На втором скрининге врач уже может точно определить пол малышей. Хотя сделать это бывает сложно из-за тесного расположения плодов в матке.
к оглавлению ↑Третий – 30-32
На УЗИ осматриваются органы и системы каждого ребенка, уточняется предлежание и вес каждого плода, измеряется объем амниотической жидкости, определяется степень зрелости плаценты, исключается обвитие пуповиной.
Дополнительные исследования ультразвуком могут назначаться на любом сроке в случае возникновения отклонений и патологий.
Фото
Далее вы можете ознакомиться с фото УЗИ при многоплодной беременности на ранних и поздних сроках:



Какова вероятность определения многоплодия в первом триместре?
Когда по УЗИ видно многоплодие? Врач может направить на УЗИ на раннем сроке, в 6-9 недель. Это потребуется для того, чтобы подтвердить наличие беременности, определить местоположение плодного яйца и исключить внематочную беременность.
На сроке 6-9 недель становится возможным определение количества эмбрионов, ритм их сердцебиения, развитие и положение – это именно то, что будущая мама должна ждать от первого УЗИ. Также специалист может разглядеть вид многоплодной беременности.
На ранних сроках будущая мама может определить, что у нее многоплодная беременность, не только по результатам УЗИ, но и по ряду признаков:
- Снижение работоспособности, частая сильная усталость и сонливость.
- Ранний сильный токсикоз и появление очень четких полосок на аптечных тестах с первых дней задержки менструации, так как в организме концентрация ХГЧ гораздо выше, чем при одноплодной беременности.
- Быстрый набор веса и рост живота.
Заключение
УЗИ является важнейшим методом диагностики норм и патологий, возникающих в течение беременности. Несмотря на безопасность исследования, злоупотреблять им нельзя. УЗИ должно проводиться в установленные сроки и только по врачебным показаниям. Современное оборудование позволяет определить количество эмбрионов в матке уже после 6 недели. Данные, полученные на всех УЗИ, в дальнейшем помогают врачам определять верную тактику для родов и свести к минимуму возможные риски.
на каком сроке, как именно, фото
Вопрос сроков определения пола малыша по УЗИ интересует многих женщин, которые впервые станут мамой и которым не терпится узнать, какого цвета одежду закупать. Фотографии для этой статьи взяты из сообщения одного из сообществ ВКонтакте. Очень наглядно вы увидите, чего можно ожидать от результатов УЗИ на разных сроках: какие изменения внешних половых признаков происходят у развивающегося плода и насколько разница между мальчиком и девочкой неочевидна/очевидна в разные периоды внутриутробного развития.
Для начала рассмотрим 6-ти недельный эмбрион (УЗИ на 8-ой акушерской неделе беременности). Его размер всего 12 мм и, естественно, разглядеть пол невозможно.
6-недельный эмбрион
1 — Рука
2 — Жаберная дуга
3 — Мембрана плаценты
4 — Глаз
5 — Половой бугорок
6 — Сердце
7 — Нога
8 — Хвост
9 — Пуповина
На сроке 6 недель образуется маленькая выпуклость — половой бугорок. До 9-ой недели развития эмбриона половые органы и у мальчика и у девочки выглядят абсолютно одинаково.
9 недель после оплодотворения, 11 акушерских недель (после первого дня последних месячных)
Мальчик
Девочка
1 — Анус
2 — Губно-мошоночные бугорки
3 — Ноги
4 — Половой бугорок
7 — Углубление уретры
8 — Половые складочки
Размер эмбриона — 45 мм.
На 9-ой неделе заметных различий между половыми органами мальчика и девочки нет. Половой бугорок и половые складки окружены снаружи губно-мошоночными бугорками. Картинки подтверждают, что внешне мальчик и девочка не отличаются.
Мальчик (11 недель после оплодотворения, 13 акушерских недель)
Мальчик, 11 недель
Размер эмбриона — 64 мм.
Развитие мужских внешних гениталий зависит от дигидротестерона, который вырабатывается яичками. Половой бугорок удлиняется и растет, формируясь в пенис, а мочеполовые складочки с обеих сторон мочеполовой мембраны начинают срастаться, формируя мочеиспускательный канал. Губно-мошоночные бугорки усиленно растут и превращаются в мошонку, срастаясь по средней линии.
У мальчиков половой бугорок формирует пенис (4). Тело пениса формируется из половых складочек, на данном этапе развития формирование пениса еще не закончено (7). Мошонка (6) формируется из губно-мошоночных бугорков (2). Линия сращения мошонки (5) формируется за счет соединения губно-мошоночных бугорков.
На этой стадии развития яички расположены в животе. Они не опускаются в мошонку (6) до 7—8 месяца беременности.
Крайняя плоть на 12-ой неделе развития эмбриона уже сформирована.
Изменения в развитии половых органов девочек на 13-20 неделях после оплодотворения
У девочек в крови содержится очень мало тестостерона. Поэтому, после формирования наружных половых органов на 8-ой неделе, в дальнейшем внешне они практически не меняются.
Половой бугорок превращается в клитор, он может увеличиваться не только в период нахождения в животе у мамы, но и после рождения девочки.
Мочеполовые складки образуют малые половые губы. Губно-мошоночные бугорки увеличиваются и превращаются в большие половые губы, а мочеполовая бороздка остается открытой, образуя вход во влагалище.
Положение наружного отверстия мочеиспускательного канала определяется к 14-ой неделе развития эмбриона.
Размер 13-недельного эмбриона — 90 мм, 17-недельного — 150 мм, 20-недельного — 185 мм.
Девочка, УЗИ 13-20 недель
1 — Анус
2 — Ягодицы
3 — Клитор
4 — Большие половые губы
6 — Ноги
7 — Малые половые губы
Половые органы девочек формируются из тех же складочек и бугорков, что и половые органы мальчиков.
К 20-ой неделе губно-мошоночные бугорки и половые складочки у девочек не срастаются и образуют малые (7) и большие (4) половые губы. Из полового бугорка формируется клитор (3).
Яичники не идентифицируются до 10 недели.
Определение пола во время второго планового УЗИ на 20-22 неделе
На 20 неделе все внешние изменения гениталий уже произошли и можно достаточно точно все «разглядеть». Но если вам попался квалифицированный специалист и качественная аппаратура, то на УЗИ можно определить пол ребенка начиная с 12 недели.
У мальчиков можно разглядеть бугорочек между ног, который является мошонкой и пенисом. может показать круглую выпуклую область в пределах половой области, которая является мошонкой и членом. На экране УЗИ-аппарата половые органы мальчиков в профиль похожи на маленькую улитку.
Мальчик
Некоторые детишки разворачиваются во время УЗИ так, что их половых органов не видно и на третьем скрининговом УЗИ на 32-34 неделе.
На определение пола плода влияют такие факторы как положение плода, количество амниотической жидкости и толщина брюшной стены.
Трехмерное (3D) УЗИ облегчает специалистам определение пола плода.
Ответы на наиболее частые вопросы
Вопрос: Могут ли определить пол ребенка на первом скрининговом УЗИ в 12 недель?
Ответ: На сроке 12 недель врач УЗИ может сделать предположение относительно пола, порой оно чуть более точное чем 50/50.
Правильная визуализация любой части плода зависит от многих факторов, среди которых:
- положение плода,
- количество амниотической жидкости,
- толщина брюшной стенки и др..
Итак, если вам очень интересно, кто же родится, то приведем несколько возможностей предположить о поле по результатам раннего ультразвукового исследования.
Такие удачные картинки как на фото справа получаются крайне редко.
Если же ребенок так «удобно» повернулся, пол может быть определен и на сроке 12 недель после зачатия (14 акушерских недель).
3 способа определения пола по УЗИ на ранних сроках
1. Определение по анализу угла между половым бугорком и спинкой малыша.
На скринах УЗИ ниже вы видите, как примерно это выглядит. Все скрины — эмбрионы на 12-ой (14-ой акушерской) неделе беременности, размер эмбрионов — около 75 мм.
У мальчиков половой бугорок образует угол примерно 30 градусов или больше со спинкой (левый столбик на фото).
У девочек половой бугорок образует угол меньше 30 градусов (правый столбик примеров на картинке).
2. По расположению плаценты
Если плацента расположена в правой части матки, с большей вероятностью родится мальчик.
Если плацента располагается в левой части матки — ждите девочку.
Этот метод носит название своего открывателя и известен как метод Рамзи. (По ссылке вы найдете описание исследований, а также голосование читателей сайта, подтвердился ли способ определения пола по расположению плаценты в их случае).
3. По форме черепа
Если череп и челюсть квадратные — мальчик; если круглые — девочка.
Вопрос: На сколько точны результаты определения пола ребенка в первом триместре беременности?
Ответ: Опытные УЗИ-специалисты могут определить пол, измерив угол полового бугорка.
На 11-ой неделе процент ошибки составляет примерно 50% (из 100 мальчиков точно пол определен у 14), на 14 неделе определение пола уже более точное.
на какой неделе что видно. Когда видно на узи беременность
Содержание:

Ультразвуковое исследование делается всем без исключения будущим мамам, причем неоднократно. Обычно число пройденных беременной женщиной УЗИ должно быть не менее трех. Если же во время беременности возникли какие-то проблемы, то количество обследований может быть увеличено. Что же можно узнать о будущем малыше во время УЗИ на разных сроках беременности?

Определить маточную беременность при помощи трансвагинального датчика можно уже на сроке 2,5–3 недели от момента зачатия. Это соответствует примерно третьему-пятому дню задержки менструации. Поэтому самое первое ультразвуковое исследование делается именно для установления факта беременности. На столь раннем сроке врач может также выявить и ряд симптомов угрозы прерывания беременности и своевременно назначить лечение.
Конец первого триместра беременности — время планового УЗИ. К этому периоду многие системы и органы ребенка уже достаточно сформированы и хорошо видны во время исследования. Именно на этом сроке можно исключить некоторые генетические заболевания плода. А еще в это время можно со 100%-ной вероятностью узнать, что ожидается рождение не одного малыша, а двух или даже трех.

Длина ребенка на этом сроке составляет 6–7 см, а его масса достигает 20–25 г. Отчетливо определяются конечности, пальцы рук и ног, хорошо различимо четырехкамерное сердечко. На УЗИ можно увидеть, как малыш сосет пальчик, открывает и закрывает рот. Готовьте новый фотоальбом, в котором появятся первые снимки малыша. Кстати, именно на этом сроке некоторые семейные пары уже могут узнать пол своего ребенка.
Малыш в этот период весит уже порядка 150 г и имеет рост 16–18 см. На его голове появились волосы, на лице — реснички и бровки. Кроха открывает рот, глотает околоплодную жидкость и даже улыбается. Пришла пора как следует изучить состояние плаценты (например, ее размеры и место прикрепления), а также состояние околоплодных вод. Все эти показатели расскажут и о развитии ребенка, и о здоровье мамы.
Пришла пора провести второй обязательный скрининг. Ведь на этом сроке можно не только различить отдельные части тела плода, но и «разглядеть» его более мелкие структуры: детали строения позвонков, головного мозга, сердца. Полученные данные позволят врачу сделать выводы, нормально ли развивается ребенок. Начиная с 22–24-й недели беременности можно проводить и 3D-УЗИ. Трехмерная реконструкция позволит вам сформировать представление о внешности малыша, поискать первые черты сходства с мамой или папой, а врачу поможет составить полное представление о развитии плода.
Если сфотографировать 25-недельного кроху при проведении 3D-УЗИ, то можно увидеть, как он умеет выражать свое недовольство «вмешательством» в личную жизнь: об этом красноречиво свидетельствуют сердитый взгляд, напряженные мышцы вокруг глаз, сморщенные губки. В 28 недель ребенок весит около 1000 г, его рост достигает 35 см. Большинство семейных пар пол ребенка узнают именно на этом сроке.

Считается, что лучшим временем для проведения третьего скрининга являются 30–32-я недели внутриутробного развития. Ребенка хорошо видно, и он пока еще достаточно подвижен. Именно в этот период многие родители решают сделать не просто фото своего малыша, но и записать видео, доступное при проведении 4D-УЗИ. После 32 недель малыш продолжит расти, и он уже не будет целиком помещаться на экране монитора. Поэтому «фото- и видеосъемка» для семейного архива станет невозможной.

В этот период многие дети уже занимают окончательное положение в матке. В идеале малыш должен лежать головкой вниз. Проведение УЗИ на данном сроке беременности позволяет врачу узнать положение ребенка и при необходимости посоветовать маме определенную гимнастику, которая поможет плоду занять правильное положение. Также в середине третьего триместра можно обнаружить так называемые поздние аномалии развития ребенка — обычно это касается развития почек.

Ваш малыш на данном сроке считается доношенным, и роды могут начаться в любой момент. Результаты УЗИ помогут врачу наметить тактику ведения родов: нужно выяснить, как лежит ребенок, есть ли обвитие пуповиной, и если есть, то какого оно вида. В 38 недель головка крохи опускается ко входу в малый таз. Если врач увидел это во время исследования, не сомневайтесь: счет идет на дни, а то и на часы!
УЗИ перед родами
В роддоме круглосуточно дежурит врач УЗ-диагностики, который проводит ультразвуковое исследование в приемном отделении. Цель УЗИ при поступлении — оценить состояние малыша и женщины. Обязательно измеряются росто-весовые показатели и частота сердечных сокращений ребенка, а также кровоток в сосудах плода и матери.
Как правило, на 3–4-е сутки после естественных родов и 5–6-е после кесарева сечения врач снова назначит проведение УЗИ. Зачем? Необходимо убедиться, что обратное развитие матки идет нормальными темпами, в ее полости нет сгустков крови или остатков плаценты, отсутствуют воспалительные процессы. Только после этого можно готовиться к долгожданной выписке и возвращению в стены родного дома вместе с бесценным созданием на руках!
Я на 20 неделе узнала, что жду доченьку, а со старшим сыном уже на 13 неделе сказали.
11.06.2015 14:02:23, TanyshenciyaВсе проходили) Только я уже на 6 недельке знала, что у меня один ребеночек.
11.02.2015 18:48:51, chuchyВсего 2 сообщения Прочитать обсуждение полностью.
Отправить свой рассказ для публикации на сайте можно на [email protected]
Что показывает УЗИ брюшной полости?
УЗИ брюшины — один из популярных видов обследований. Что дает УЗИ живота и что выявляет врач на исследовании?
Процедура проводится натощак, в утреннее время. Несколько дней перед исследованием пациенту придется ограничивать себя в пище: из-за того, что в кишечнике скапливаются газы, сквозь которые не проходит ультразвук, результат обследования может быть или невиден, или неверен. Из рациона необходимо исключить на 3 дня алкоголь и газированные напитки, бобы, жирную, острую, соленую пищу и черный хлеб.
Для полного очищения кишечника врачи рекомендуют за день до обследования принять слабительное. Кроме того, избавиться от газов помогут аптечные препараты, например, активированный уголь. Утром перед обследованием нельзя завтракать, курить, пить воду и сосать леденцы, чтобы не вызвать спазм желудка и не получить искаженный результат. Лучше несколько часов потерпеть голод, чем получить неверный диагноз или повторное направление на УЗИ живота.
Больше никакой особенной подготовки для УЗИ органов брюшной полости не нужно, кроме, разве что, гигиенических процедур: перед исследованием не лишним будет принять душ и надеть чистую одежду.
УЗИ внутренних органов
УЗИ органов брюшной полости – процедура довольно долгая, длится около получаса. За это время врач-сонолог осматривает и оценивает состояние внутренних органов пациента в целом, их размер, расположение, структуру и общее состояние брюшной полости. УЗИ покажет воспалительные процессы в животе, размеры органов, а также наличие жидкости и опухолей. В заключении описываются и нормальные данные, и те, которые были получены. Не стоит пугаться, если реальные размеры органов немного отличаются от «стандарта» — расположение и размеры органов зависят от возраста, телосложения и особенностей организма пациента. Расшифровка УЗИ может занять больше времени, и проводить ее будет лечащий врач, а не сонолог.
Начинается исследование с осмотра брюшины, то есть внутренней оболочки, выстилающей брюшную полость. Ее воспаление – перитонит – одно из частых заболеваний, вызывающих боль в животе. После этого доктор начинает осматривать внутренние органы.
Пищеварительная система
В нее входит печень и желчный пузырь, кишечник, желудок и поджелудочная железа.
Печень отвечает за расщепление жиров и избавление организма от накапливающихся вредных веществ. Поэтому, например, при приеме сильнодействующих препаратов врачи рекомендуют пить гепатопротекторы, то есть препараты, защищающие орган, улучшающие его работу и выводящие яд.
Нормальные показатели печени должны быть примерно следующими:
- Размеры правой доли – до 12 см, левой – до 7 см;
- Диаметр портальной вены – до 13 мм, полой вены — до 15 мм;
- Диаметр желчного протока – до 8 мм;
- Угол правой доли должен быть не больше 75 градусов, угол левой – не более 45.
Края должны быть ровные, четкие. Печень должна быть одинаково плотной по своей структуре, без уплотнений и новообразований. На УЗИ должно быть видно сосуды и связки.
Как правило, состояние желчного пузыря описывается вместе с данными о печени, так как эти органы не только находятся рядом в брюшной полости, но и выполняют одну и ту же функцию: желчь, необходимая для расщепления жиров, которое происходит в печени, вырабатывается и хранится в желчном пузыре. С неправильной работой желчного пузыря связаны такие заболевания как холецистит и образование камней в желчном пузыре.
В норме у этого органа должны быть следующие параметры:
- Длина – от 6 до 9 см;
- Ширина – от 3 до 5 см;
- Толщина стенок органа – до 4 мм;
- Нижний край пузыря может выступать из-за нижнего края печени на 1 см.
Также УЗИ показывает размеры протоков желчного пузыря, через которые жидкость попадает в двенадцатиперстную кишку и печень. Диаметр желчного протока должен быть не более 6 мм, диаметр печеночного – не более 5.
Поджелудочная железа вырабатывает пищеварительные ферменты, а кроме того, инсулин и глюкагон. Неправильная работа этого органа чревата не только панкреатитом и проблемами с желудком, но и появлением диабета.
Нормальный результат исследования поджелудочной железы должен быть примерно такой:
- Головка – не более 32 мм;
- Тело – не более 21 мм;
- Хвост – не более 35 мм;
- Панкреатический проток – не более 2 мм.
Структура поджелудочной железы должна быть однородной, а плотность соответствовать плотности печени или быть чуть выше. Контуры у органа должны быть четкие. Как и в остальных случаях, размытые контуры и увеличенные размеры говорят о воспалении тканей и отеках. Кисты, опухоли и камни в протоках тоже будут заметны при обследовании ультразвуком.
УЗИ кишечника и желудка делается редко, так как это полые органы, через которые ультразвук проходит плохо, из-за чего невозможно выявить поражения слизистой. Но исследование показывает наличие жидкости или инородных тел в полостях, что может быть полезно при постановке диагноза.
Селезенка и лимфатические узлы
Селезенка, наряду с почками и печенью, участвует в очищении крови. В этом органе вырабатываются антитела, кровь фильтруется от бактерий и простейших и разрушаются отработавшие свое кровяные тельца.
Нарушения работы этого органа встречаются реже и не приводят к таким фатальным последствиям как нарушения работы печени или поджелудочной железы. В нормальном состоянии орган будет примерно 12 см в длину и 8 – в ширину. При воспалениях и появлениях новообразований габариты органа увеличатся, а эхоструктура будет неоднородной. Если в расшифровке результатов УЗИ указано, что селезенка увеличена, стоит вплотную заняться своим здоровьем: часто воспаление этого органа говорит об инфекционном заболевании или о проблемах с кровообращением. Если УЗИ показывает неоднородную эхоструктуру, то это может говорить о гибели тканей селезенки.
В заключении описывается количество исследованных и патологически измененных лимфоузлов, их расположение, форма, размер и внутренняя структура. Как и в случае с селезенкой, патологии в лимфоузлах часто свидетельствуют о заболеваниях других органов.
Почки и мочеточники
УЗИ почек часто назначается отдельно от УЗИ остальных органов. Это исследование помогает выявить нарушения работы органа, опухоли, наличие камней и другие неприятные заболевания. Нормальные параметры почки должны быть примерно такие:
- Размер – 5*6*12 см, толщина паренхимы, то есть внешней оболочки – до 25 мм. Одна почка может быть немного больше другой, но не более чем на 2 см;
- Структура ровная, контуры четкие, эхогенность на уровне печени или чуть ниже;
- Подвижность при дыхании – не более 3 см.
Вместе с почками врач может осмотреть мочеточники и надпочечники. В них не должно быть новообразований, камней и песка.
УЗИ сосудов брюшной полости
УЗИ сосудов часто проводится вместе с допплер-диагностикой, которая позволяет оценить не только состояние сосудов, но и кровоток в них. УЗИ проводится параллельно осмотру органов живота, то есть вместе с состоянием ткани оценивается состояние прилегающих сосудов и уровень снабжения органа кровью. Отдельно оцениваются:
- Портальная венозная система;
- Подвзошные артерии;
- Полая вена;
- Артерии и вены печени, селезенки и остальных органов.
Исследование сосудов брюшной полости помогает наиболее точно поставить диагноз, выяснить причину заболевания и оценить общее состояние органов живота пациента.
Расшифровка УЗИ — процесс сложный, и заниматься им должен врач. Часто пациенты, не обладающие нужными знаниями, пробуют сами толковать результаты обследования, а когда результаты не укладываются в норму – паникуют. Верно истолковать результаты, отличить болезнь от особенностей организма, поставить точный диагноз может только квалифицированный врач.
видно ли плод с патологией, признаки, фото
Будущих родителей волнует здоровье их малыша. Часто задаваемые врачу вопросы: можно ли по УЗИ определить синдром Дауна и что это такое. Синдром Дауна – это генетическое нарушение. Во время зачатия или первого деления оплодотворенной яйцеклетки происходит сбой. Новорожденная клетка объединяет признаки обоих родителей в виде соединений хромосом отца и матери. Хромосомы родителей дают новому организму свои признаки. В клетке они образуют пары. В норме клетка содержит 46 хромосом -23 от матери и 23 от отца. В результате нарушения процесса образования новой клетки 21-я пара получает еще одну лишнюю хромосому. Такой организм имеет ряд отличительных признаков. Чаще всего дети с синдромом Дауна имеют характерную внешность: «плоское лицо», плоский затылок, короткие конечности, открытый рот, зубные и глазные аномалии, короткую шею и нос. Исследования по определению синдрома Дауна проводятся на очень ранних сроках беременности.

Ультразвуковое исследование
Определить синдром Дауна по УЗИ проще и безопасней. Такой метод исследования считается одним из самых точных. Его называют ультразвуковым скринингом. Вероятность выявления патологии достигает 91%.
При ультразвуковом исследовании можно наглядно определить наличие признаков болезни у плода. Этот метод не навредит ни матери, ни малышу. Процедура достаточно быстрая и доступная, не доставляет неприятных ощущений. Несмотря на безопасность УЗИ, проводить его нужно только по назначению врача.
 Чтобы получить достоверную оценку развития плода на ранних сроках, делать УЗИ лучше на самой современной цифровой технике с высоким разрешением. Такая техника позволит тщательно рассмотреть мелкие детали и не пропустить опасные признаки. Современные ультразвуковые технологии помогают получать двухмерную и трехмерную картинку. Трехмерное изображение позволяет определить отклонения в развитии скелета. Двухмерным способом проще исследовать внутренние органы.
Чтобы получить достоверную оценку развития плода на ранних сроках, делать УЗИ лучше на самой современной цифровой технике с высоким разрешением. Такая техника позволит тщательно рассмотреть мелкие детали и не пропустить опасные признаки. Современные ультразвуковые технологии помогают получать двухмерную и трехмерную картинку. Трехмерное изображение позволяет определить отклонения в развитии скелета. Двухмерным способом проще исследовать внутренние органы.
Высокое качество оборудования поможет точнее определить наличие отклонений от нормы. Также важно проводить скрининг в конкретный период беременности. Иногда положение ребенка в матке не дает возможность определить те или иные признаки. Беременную могут попросить немного подвигаться, чтобы младенец изменил позу. В зависимости от расположения плода делают УЗИ через кожу живота или через влагалище.
Вернуться к оглавлению
Определение маркеров
Во время процедуры УЗИ производят различные измерения. На каждом этапе своего развития здоровый плод имеет определенные размеры, вес. Есть биометрические показатели, которые считают нормальными.
 Во время процедуры производят измерения каждого конкретного показателя. Отклонения от нормы называют маркерами. Маркеры сами по себе не свидетельствует о патологии. Это может быть временное отклонение или ошибка диагностики.
Во время процедуры производят измерения каждого конкретного показателя. Отклонения от нормы называют маркерами. Маркеры сами по себе не свидетельствует о патологии. Это может быть временное отклонение или ошибка диагностики.
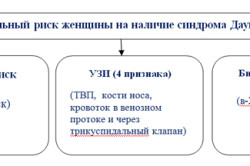
Рассматривают совокупность различных показателей. Если есть отклонения по ряду показателей, это повод для дополнительных исследований. Основными признаками наличия патологии синдрома Дауна являются: сердечные пороки, короткие трубчатые кости конечностей, увеличенное шейное пространство и отсутствие носовой кости. Наличие сразу нескольких признаков – это уже тревожный результат.
Вернуться к оглавлению
Первый скрининг
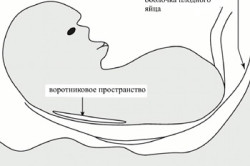
Первый скрининг делают в первом триместре беременности – между 10 и 14 неделями. Ранее этого срока анатомическое строение плода еще не сформировано, и обнаружить отклонения практически невозможно. Начиная с 10-й недели беременности можно выявить наличие некоторых патологических изменений, характерных для синдрома Дауна – утолщение воротникового пространства, шейную гигрому (опухоль в районе шеи), отсутствие носовой кости и отставание в развитии на 8-10%. Эти признаки синдрома Дауна у плода по УЗИ могут свидетельствовать о наличии данной патологии.
Первый скрининг не позволяет определить все пороки, характерные для синдрома Дауна.
 Но если во время скрининга обнаружены тревожные маркеры, женщину направляют для дополнительных исследований на консультацию к генетику. Он назначает беременной анализ крови, а также процедуры, направленные на изучение генетического материала плода. Это анализ околоплодной жидкости, клеток плаценты и крови плода, взятой из пуповины. Такие исследования проводятся инвазивно, то есть с проникновением в полость матки с помощью медицинских инструментов. Такое вмешательство может спровоцировать выкидыш. Но риск такого развития событий очень низкий, около 1%.
Но если во время скрининга обнаружены тревожные маркеры, женщину направляют для дополнительных исследований на консультацию к генетику. Он назначает беременной анализ крови, а также процедуры, направленные на изучение генетического материала плода. Это анализ околоплодной жидкости, клеток плаценты и крови плода, взятой из пуповины. Такие исследования проводятся инвазивно, то есть с проникновением в полость матки с помощью медицинских инструментов. Такое вмешательство может спровоцировать выкидыш. Но риск такого развития событий очень низкий, около 1%.
Если подозрения подтверждаются, может быть принято решение о проведении аборта. Аборт на таком сроке пройдет с минимальной угрозой для здоровья женщины.
Вернуться к оглавлению
Второй скрининг и третий
Второй скрининг проводится на 20-24-й неделе беременности. Во время этого обследования можно получить гораздо больше информации. Многие органы сформированы. Во втором триместре уже можно явно увидеть неправильную форму черепа (брахицефалию), пороки сердца, кисты, недоразвитие костей лица (заячья губа), наличие дополнительной складки на шее, непроходимость кишечника, короткие кости конечностей, нарушения работы почек, центральной нервной системы. Изучается расположение и толщина плаценты, объем околоплодных вод.
 Но даже такое подробное изучение анатомического строения не дает ответа на все вопросы. Незначительные отклонения отдельных систем зафиксировать не удается. Если обнаружены тревожные признаки во время этого исследования, беременную направляют тоже на консультацию к генетику.
Но даже такое подробное изучение анатомического строения не дает ответа на все вопросы. Незначительные отклонения отдельных систем зафиксировать не удается. Если обнаружены тревожные признаки во время этого исследования, беременную направляют тоже на консультацию к генетику.
На 30-32-й неделе могут обнаружиться признаки, скрытые ранее. Например, гидроцефалия, пороки сердца, нарушение развития мочевыводящих путей.
К сожалению, ультразвуковые исследования не всегда выявляют генетические отклонения, которые слабо проявляются анатомически. К таким отклонениям относится и синдром Дауна. Но своевременно сделанная процедура поможет не пропустить пороки развития плода в подавляющем большинстве случаев.
Вернуться к оглавлению
У кого может родиться ребенок с синдром Дауна
Патология не является редкой. На каждые 700-800 новорожденных приходится 1 ребенок с синдромом Дауна. Такое соотношение одинаковое для всех народов и не зависит от уровня благосостояния. Прослеживается четкая зависимость увеличения вероятности рождения ребенка с таким нарушением от возраста матери. Самая низкая вероятность родить ребенка с синдромом Дауна у молодых женщин от 20 до 24 лет. Хотя девушки младше этого возраста тоже находятся в зоне риска.
С возрастом вероятность увеличивается. У женщин старше 45 лет риск родить ребенка с такой патологией самый высокий. И все же 80% детей с данным синдромом рождается у молодых женщин, так как в таком возрасте рожают гораздо чаще.
В зоне риска также находятся люди, в роду которых были генетические отклонения (не обязательно синдром Дауна), работницы предприятий с вредным производством. Могут увеличить вероятность появления новорожденного с патологией гормональные заболевания, наркомания, облучение радиацией.
Современная диагностика позволяет большинству семейных пар узнать об отклонениях в развитии на очень ранних стадиях.
