Скрининг второго триместра
Скрининг-УЗИ второго триместра в Немецкой клинике
Главная цель скрининга второго триместра: поиск патологий развития плода.
В сроке 18-20.6 недель плод вырос, он уже 17-22 сантиметра в длину. Внутренние органы его также увеличились, стали хорошо видны на УЗИ. И, если у плода формируются какие-нибудь патологии, то их проявление в органах становится более явным для визуализации. И то, что мы подозревали на 1 скрининге, становится либо нормой, либо явным.
Лучше сделать УЗИ в 19-20 недель, и не делать в 18, так как некоторые особенности нормального развития, в 18-18.5 недель могут быть расценены как патологии, и потребуют в лучшем случае пересмотра в более поздние сроки.
При проведении 2 скрининга врач производит осмотр плода по протоколу, утвержденному в распоряжении № 231 комитета здравоохранения Санкт-Петербурга, где указаны все органы и структуры плода. Большое значение имеют опыт и знания врача во многих медицинских дисциплинах.
Подавляющее большинство специалистов на этом УЗИ уделяют много внимания осмотру сердца. В протоколе указан только осмотр 4-х камерного среза сердца плода, а это позволяет визуализировать не более 50% врожденных пороков сердца. Врач-эксперт смотрит сердце плода в различных проекциях, использует разнообразные программы и настройки аппарата для улучшения визуализации, осматривает сосуды, приносящие и выносящие кровь в/из сердца.
Оцениваются размеры плода и соответствие их менструальному сроку и сроку 1 скрининга, для выявления задержки развития, расположения плаценты, количество околоплодных вод, длины шейки матки.
На этом скрининге совсем не важно расположение плода в матке. Плацента также может располагаться в матке, где угодно, и от беременной это никак не зависит, и повлиять она на это тоже не может. Даже, если есть какие-то особенности плацентации, то всё будет понятно на 3 скрининге. Не надо сразу низкую плацентацию и даже предлежание плаценты рассматривать как нечто ужасное и неизбежное. Понадобится только консультация вашего гинеколога для обсуждения особенностей ведения беременности и особенностей вашего дальнейшего поведения.
Понадобится только консультация вашего гинеколога для обсуждения особенностей ведения беременности и особенностей вашего дальнейшего поведения.
Это же касается и оценки длины шейки матки. При длине шейки до 30 мм ничего делать не надо — это норма. От 25 до 30 мм.- наблюдение, контроль УЗИ (цервикометрия) и определённые ограничения. Менее 25 мм — возможна госпитализация, постановка удерживающего устройства во влагалище или наложение швов на шейку матки.
Очень много вопросов поступает от беременных по поводу ультразвукового исследования в 3D и 4D: вредно или нет, вреднее, чем обычное УЗИ, что оно даёт в плане качества изображения и т.д. и т. п.
Ни 2D, ни 3D/4D УЗИ не наносит вред ни беременной, ни плоду!
Современные ультразвуковые аппараты – это сложнейшие ультразвуковые системы с множеством функций и программ. И на этих системах современные электронные датчики генерируют и принимают ультразвуковые волны, которые не в состоянии нанести ощутимый вред живым клеткам на любой глубине проникновения.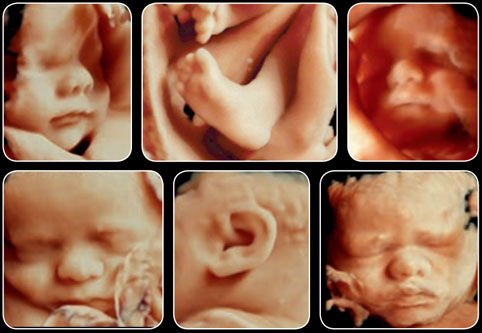
Функции 3D и 4D, с программами постобработки сейчас устанавливают на аппаратах, начиная с высокого класса. То, что на аппарате установлены эти функции, говорит о том, что данный аппарат выдает картинку хорошего качества. Так можно было сказать лет 5-6 тому назад. Потому, что на данный момент развития ультразвукового оборудования качество изображения на аппаратах одного класса, но разных фирм производителей отличаются довольно сильно. И на одном аппарате движения плода в 3D выглядят «пластилиновыми», а на других полностью реалистичными. Чем лучше аппарат, тем качественнее визуализация объекта, и тем качественнее исследование, что в обычном режиме, что в 3D. Специалист-эксперт прекрасно всё увидит и в 2D, но объёмное изображение поможет ему разобраться в нюансах проблемы, что в дальнейшем приведёт к установке более точного диагноза, и, как следствие, к правильной тактике последующего лечения.
Поэтому мы счиатем, что доктор должен во время УЗИ плода чередовать своё исследование и в 2D, и в 3D, максимально насытить исследование приятными моментами изображений лица ребёнка, его постоянно изменяющейся мимике, чтобы создать атмосферу близости матери и будущего ребёнка не только в утробе, но и на экране монитора.
Мифы и споры по поводу УЗИ-скрининга во втором триместреПо поводу ультразвукового пренатального исследования во втором триместре (18.0-20.6 недель) существует определённый парадокс: врачи считают это УЗИ одним из важных наряду с УЗИ в 1 триместре, а некоторые беременные (хорошо, что не все) — относятся к этому УЗИ, как к необязательному обследованию. Они уверены, что пройдя 1-ый, комбинированный скрининг, с развитием их плода никаких проблем не будет. |
Ведь на руках есть заключение УЗИ и ответ биохимического скрининга, где черным по белому написано, что патологии не выявлено, и риск развития хромосомных аномалий низкий. А у некоторых, прошедших хорионбиопсию, в заключении написано: «хромосомные патологии исключены на 99,9%».
На форумах беременных проходит активное обсуждение, что УЗИ, как метод исследования, вредно для развивающегося ребёнка, и количество исследований нужно свести до минимума. Поэтому они приходят к выводу, что достаточно пройти комбинированный скрининг 1 триместра и всё — ребёнок должен родиться здоровым. Как же ошибаются будущие мамы!
Во-первых: если у плода нет хромосомных заболеваний, то это не исключает, что у него не может быть проблем с развитием сердца, легких, головного мозга и т.д.
Во-вторых: на УЗИ 1 скрининга происходит поиск маркеров аномалий развития и исключение грубых патологий плода. Конечно все внутренние органы и конечности осматриваются, но… Есть большая разница в осмотре плода в 11.0-12.0 недель, когда размеры плода (КТР) составляют всего 45-55 мм, и в 13-13.6 недель, когда КТР длиной 69-80 мм. Размеры различаются как минимум в 1,5 раза. Некоторые патологии внутренних органов на 1 скрининге можно только заподозрить, и то — при тщательном поиске.
Бывают ситуации, когда на всех скринингах патологий не выявили, биохимический скрининг показал низкий риск, а ребенок родился с синдромом Дауна.
Почему же так произошло? УЗИ ведь делали хорошие специалисты, но никто ничего не нашел!
При синдроме Дауна у плодов могут быть очень тяжелые пороки развития, которые будут видны даже на не экспертном аппарате УЗИ, а может быть так, что никаких пороков внутренних органов у плода нет, и никакой суперспециалист на суперэкспертном аппарате ничего не найдет. Но ребенок родится с неправильной 21 хромосомой.
К сожалению, дети с синдромом Дауна рождаются во всех странах мира, не смотря ни на какие скрининги.
При болезни Дауна у плода специалисты пренатальной диагностики часто находят, так называемые «мягкие маркеры» патологий, и отправляют на консультацию к генетикам или на инвазивную диагностику.
Внимание: цены, представленные на сайте, не являются публичной офертой. Уточняйте, пожалуйста, стоимость услуг по многоканальному телефону +7 (812) 432 32 32.
сделать в Москве, цены и адреса клиник АО Семейный доктор
Перинатальный скрининг 2 триместра беременности – комплекс исследований, по результатам которых врач может оценить, как проходит беременность, правильно ли развивается плод и есть ли риски осложнений. Если будущая мама проходила скрининг 1 триместра и были обнаружены риски патологии плода, на втором скрининге они подтверждаются или опровергаются.
Оптимальный интервал для проведения исследований – 14-20 недели беременности. Но если вы по каким-либо причинам не смогли прийти на консультацию к врачу в это время, записывайтесь на прием при первой возможности. К тому же на таком сроке вы уже сможете увидеть ручки и ножки своего малыша, рассмотреть его пальчики, а если повезет, то и узнать его пол.
В клиниках «Семейный доктор» можно пройти скрининги на всех этапах беременности. Записаться на консультацию можно через колл-центр, мобильное приложение или личный кабинет пациента.
Скрининг 2 триместра включает УЗИ плода и биохимический анализ крови.
Кому показан скрининг?
Перинатальный скрининг во 2 триместре рекомендован всем беременным. Обязательно пройти исследования рекомендуется:
-
женщинам старше 35 лет;
-
беременным, в анамнезе которых есть преждевременные роды, выкидыши;
-
при наличии детей с аномалиями развития;
-
если в первый триместр организм женщины подвергался радиационному излучению;
-
будущим мамам, которые принимают или принимали во время беременности препараты, запрещенные к приему в этом периоде, болели вирусными или бактериальными заболеваниями;
-
при кровном родстве родителей
.
 Подготовка
ПодготовкаПостарайтесь за сутки до скрининга исключить из рациона орехи, шоколад и какао, морепродукты, жаренную и жирную пищу. За 6 часов до сдачи анализов нужно воздержаться от еды, пить только негазированную воду.
Перед УЗИ специально наполнять мочевой пузырь, принимать препараты против газообразования не нужно. Растущая матка смещает кишечник к задней стенке, а околоплодные воды позволяют свободно проходить УЗ-волнам (вместо наполненного мочевого пузыря).
Ультразвуковое обследование
УЗИ позволяет диагностировать широкий спектр внутриутробных аномалий:
-
анэнцефалию – порок развития головного мозга;
-
акранию – отсутствие свода черепа, мягких тканей головы, патологические изменения головного мозга;
-
гидроцефалию;
-
черепно-мозговые грыжи;
-
структурные нарушения спинного мозга;
-
пороки развития внутренних органов.

Биохимическое исследование
Во время скрининга 2 триместра по результатам биохимического анализа крови проводится компьютерный расчет вероятности хромосомных аномалий. Для этого определяется концентрация следующих гормонов:
1. Хорионический гонадотропин. Пик его концентрации приходится на окончание первого триместра. Он продуцируется плацентой и играет ключевую роль в поддержании ее функциональной активности. Нормальный уровень хорионического гонадотропина во втором триместре не превышает 103000 мЕд/мл.
2. Альфа-фетопротеин. Вырабатывается пищеварительным трактом и печенью плода. Он предотвращает иммунный конфликт между матерью и будущим ребенком. Снижение уровня альфа-фетопротеина в крови может быть маркером хромосомной патологии плода.
3. Свободный эстриол. Концентрация этого гормона увеличивается с развитием плаценты, достигая максимума в третьем триместре беременности. Он увеличивает кровоснабжение матки, способствует формированию системы протоков молочных желез матери.
Он увеличивает кровоснабжение матки, способствует формированию системы протоков молочных желез матери.
Важно: если скрининг во 2 триместре беременности выявил вероятность осложнений, врачи клиник «Семейный доктор» подробно расскажут обо всех возможных вариантах развития ситуации, при необходимости назначат дополнительные исследования, предложат схему лечения, чтобы максимально снизить риски неблагоприятного исхода и повысить шанс сохранить здоровье будущей мамы и ребенка. Главное – не нервничайте. Ваше спокойствие и забота специалистов – лучшее, что вы можете сделать для себя и своего малыша.
Гинекологическое отделение: Пренатальный УЗИ — СКРИНИНГ 2-го триместра: 20 (18-21) недель беременности, цена в Нижнем Новгороде
Беременность 20 недель: пренатальный ультразвуковой скрининг второго триместра беременности в клинике «Садко»
Экспертный Центр пренатальной диагностики «Садко» в рамках своего проекта «Садко поддержит» проводит ультразвуковой скрининг ВТОРОГО триместра. Он позволяет наблюдать за малышом на более позднем сроке с помощью высокоточного ультразвукового оборудования последнего поколения. А также, это именно тот долгожданный момент, когда врач приподнимет завесу тайны и скажет — кто появится на свет: мальчик или девочка.
Он позволяет наблюдать за малышом на более позднем сроке с помощью высокоточного ультразвукового оборудования последнего поколения. А также, это именно тот долгожданный момент, когда врач приподнимет завесу тайны и скажет — кто появится на свет: мальчик или девочка.
Скрининг беременности рекомендовано проводить каждый триместр. Он дает возможность родителям максимально подробно узнать о здоровье своего будущего малыша, а с помощью современных методик, оборудования и врачей-экспертов в сети клиник «Садко» это абсолютно ТОЧНО!
Пройти скрининг второго триместра в 20 недель беременности можно в Центре экспертной пренатальной диагностики «Садко» на Бекетова, 13, предварительно записавшись по телефону (831) 412-07-77 на удобное время (с 7:30 до 20:30 с понедельника по субботу включительно и с 9:00 до 18:00 в воскресенье). Точное время уточняйте у администраторов клиники.
Что это за обследование?
Пренатальный (дородовый) скрининг второго триместра проводится на сроке от 18 до 21 недель беременности, но оптимальный срок — 20 недель. Именно этот срок является своего рода экватором беременности. Анатомическое строение уже хорошо сформировано, будущий малыш достаточно большой и подвижный. Ощущения на этом сроке описывают как щекотание, толчки или движение «рыбки», «бабочки» в животе. Главной задачей экспертного ультразвукового скрининга является исключение пороков развития плода. Помимо этого скрининг помогает на ранних сроках диагностировать истмико-цервикальную недостаточность и другие особенности беременности. Также врач-эксперт ультразвуковой диагностики определяет пол плода,поэтому на скрининг на этом сроке женщины спешат с радостью и трепетом.
Именно этот срок является своего рода экватором беременности. Анатомическое строение уже хорошо сформировано, будущий малыш достаточно большой и подвижный. Ощущения на этом сроке описывают как щекотание, толчки или движение «рыбки», «бабочки» в животе. Главной задачей экспертного ультразвукового скрининга является исключение пороков развития плода. Помимо этого скрининг помогает на ранних сроках диагностировать истмико-цервикальную недостаточность и другие особенности беременности. Также врач-эксперт ультразвуковой диагностики определяет пол плода,поэтому на скрининг на этом сроке женщины спешат с радостью и трепетом.
Скрининг второго триместра проводят по европейскому стандарту — трансабдоминально: небольшой датчик ультразвукового оборудования экспертного класса легко скользит по животу женщины с помощью специального геля. Никакой подготовки для проведения исследования не требуется. Для оценки состояния шейки матки УЗИ осуществляют, как правило, трансвагинальным доступом. Бояться этого метода не стоит, он абсолютно безопасный и не вызывает никаких неприятных ощущений.
Врач УЗИ оценивает и измеряет размеры будущего малыша, детально изучает головной мозг, лицо, позвоночник, внутренние органы (сердце, легкие, желудок, печень, почки), строение ручек и ножек. Особую значимость уделяет длине носовой кости, толщине преназальных тканей и их соотношению. Оценивает сердцебиение плода и двигательную активность. Это самые важные параметры. Еще врач описывает структуру, толщину и расположение плаценты.
Кому показано?
Проведение второго скрининга показано всем беременным женщинам во втором триместре беременности! Такое исследование крайне важно для детального обследования организма будущего малыша. Оно позволяет диагностировать аномалии и пороки развития с максимальной точностью!
Второй этап на пути к здоровью вашего малыша!
Высокая достоверность и информативность обследования в клинике «Садко» обеспечивается сертифицированным оборудованием последнего поколения.
3/4D УЗИ (ультразвуковое исследование) на оборудовании экспертного класса General Electric (Австрия) с OLED монитором 22 дюйма: УЗИ-диагностика на аппарате Voluson Е10 и УЗИ-диагностика на аппарате Volusson Е8-4D с режимом HDlive. Это лучшее в мире оборудование для диагностики в сфере женского здоровья: беспрецедентное качество визуализации, реалистичные изображения за счет эффекта объемного изображения и инновационных параметров: 45 объемных изображений в секунду в режиме реального времени. У врача УЗИ есть уникальная возможность разворота малыша в различных проекциях для более детального исследования. Данный аппарат позволяет уже на ранних сроках увидеть объемное изображение малыша, оценить сердечную деятельность, двигательную активность и соответствие его развития сроку беременности в режиме реального времени. Кроме того, сверхточные чувствительные датчики помогают выявить все возможные патологии плода, либо исключить их. Приятным подарком от клиники будет фотография малыша. Также вы можете воспользоваться услугой: записать первое видео будущего малыша еще до момента рождения на диск. Важным этапом исследования на уникальном аппарате Voluson E10 и Voluson E8 является допплерометрия — изучение маточно-плодово-плацентарного кровообращения.
Это лучшее в мире оборудование для диагностики в сфере женского здоровья: беспрецедентное качество визуализации, реалистичные изображения за счет эффекта объемного изображения и инновационных параметров: 45 объемных изображений в секунду в режиме реального времени. У врача УЗИ есть уникальная возможность разворота малыша в различных проекциях для более детального исследования. Данный аппарат позволяет уже на ранних сроках увидеть объемное изображение малыша, оценить сердечную деятельность, двигательную активность и соответствие его развития сроку беременности в режиме реального времени. Кроме того, сверхточные чувствительные датчики помогают выявить все возможные патологии плода, либо исключить их. Приятным подарком от клиники будет фотография малыша. Также вы можете воспользоваться услугой: записать первое видео будущего малыша еще до момента рождения на диск. Важным этапом исследования на уникальном аппарате Voluson E10 и Voluson E8 является допплерометрия — изучение маточно-плодово-плацентарного кровообращения. Таким образом врач ультразвуковой диагностики может оценить степень кислородного голодания или гипоксию плода, а также прогнозировать риск развития эклампсии на доклинической стадии. В сети клиник «Садко» такое исследование – триплексное, то есть наиболее современное, которое дает больше информации о кровотоке и его направлении. Цветной допплер (color doppler) — цветное картирование характера кровотока, обладает высокой скоростью сканирования и при этом дает точный результат. На этом аппарате можно сделать исследование как 2D (черно-белое, плоскостное), так и 3/4D (режим реального времени, объемное изображение). На данном оборудовании детально проводится ультразвуковое исследование и при многоплодной беременности.
Таким образом врач ультразвуковой диагностики может оценить степень кислородного голодания или гипоксию плода, а также прогнозировать риск развития эклампсии на доклинической стадии. В сети клиник «Садко» такое исследование – триплексное, то есть наиболее современное, которое дает больше информации о кровотоке и его направлении. Цветной допплер (color doppler) — цветное картирование характера кровотока, обладает высокой скоростью сканирования и при этом дает точный результат. На этом аппарате можно сделать исследование как 2D (черно-белое, плоскостное), так и 3/4D (режим реального времени, объемное изображение). На данном оборудовании детально проводится ультразвуковое исследование и при многоплодной беременности.
Всё оборудование сети клиник «Садко» приобретено напрямую от производителя — это абсолютно новые аппараты, без прохождения каких-либо восстановительных работ. Ультразвуковое исследование проводят только врачи-эксперты, получившие сертификат FMF (The Fetal Medicine Foundation) — Фонда медицины плода.
Благодаря квалификации врачей и использованию передового оборудования обследование позволяет определить:
- пороки развития плода и признаки хромосомной аномалии;
- длину шейки матки — для диагностики истмико-цервикальной недостаточности;
- осложнения и особенности течения беременности, такие как маловодие или многоводие и пр.
УЗИ на такой аппаратуре — полностью безопасное обследование как для матери, так и для будущего малыша. Оно не занимает много времени, не вызывает неприятных ощущений. Стандартным протоколом ведения беременности рекомендуется проведение одного исследования в триместр, но при необходимости его можно делать чаще — без какого-либо риска для будущего малыша. И на сегодняшний день УЗИ на аппаратуре экспертного класса — самый надежный и доступный всем способ определения патологий беременности на любом сроке.
В Центре женского здоровья «Садко» ультразвуковой скрининг беременности в 20 недель проводят только врачи-эксперты c сертификатом FMF. Врачи ультразвуковой диагностики проходят ежегодное повышение квалификации в России и за рубежом. За последний год в экспертном пренатальном центре «Садко» провели данное обследование более 1000 женщин.
Врачи ультразвуковой диагностики проходят ежегодное повышение квалификации в России и за рубежом. За последний год в экспертном пренатальном центре «Садко» провели данное обследование более 1000 женщин.
Исследование безвредно, максимально комфортно для будущего малыша и мамы. Отличается высокой точностью!
Обратите внимание! Скрининг беременности второго триместра необходимо провести в 20 недель (допустимо не ранее 18-й и не позднее 21-й недели беременности).
ДАЛЬНЕЙШИЕ РЕКОМЕНДАЦИИ ЦЕНТРА ЖЕНСКОГО ЗДОРОВЬЯ ПОСЛЕ ПРОХОЖДЕНИЯ ПРЕНАТАЛЬНОГО УЛЬТРАЗВУКОВОГО СКРИНИНГА ВТОРОГО ТРИМЕСТРА
Далее рекомендовано пройти УЗИ-скрининг в третьем триместре беременности на сроке 30–34 (желательно 31–32) недель беременности.
Полное экспертное ведение беременности и подготовка к родам в женском центре здоровья «Садко». Связь с личным доктором 24 часа 7 дней в неделю! «Садко» с вами в самый важный момент жизни!
Прохождение курса в Академии отцовства и материнства «Царство любви».
Узнать подробную информацию и записаться можно по телефону: (831) 412-07-77.
Ультразвуковое обследование вэкспертном центре пренатальной диагностики «Садко» проводят следующие ведущие УЗИ-специалисты: Пронина Мария Григорьевна (зав. отделением ультразвуковой диагностики), Чупрова Полина Алексеевна, Холоденина Нелли Валерьевна.
УЗИ 2 триместра беременности на сроках 18, 19, 20, 21, 22 недели
УЗИ скрининг во втором триместре беременности.
Второй триместр охватывает 18,19,20, 21 или 22 неделю беременности, оптимальный срок — 19-20 недель. Так же, как и в первом триместре, пройти УЗИ в этот период должны все будущие мамы.
Как выглядит плод на УЗИ второго триместра?
На 19-22 неделе беременности ребенок весит уже 400—500 грамм, а его рост увеличивается до 22-27 см. Теперь врач может рассмотреть малыша на УЗИ во всех подробностях и показать будущим родителям, лицо, пол ребенка, сколько у него пальцев.
Какие заболевания плода выявляют на УЗИ второго триместра?
Важно, что во втором триместре врач с помощью УЗИ может определить, нет ли в развитии плода каких-либо отклонений.
Значимость этой информации переоценить невозможно, поскольку современные технологии позволяют исправить многие пороки развития ребенка, если они обнаружены вовремя.
Это огромная победа медицины — еще недавно подобное было недостижимо.
Также во втором триместре врач уже может определить наличие или отсутствие у ребенка признаков хромосомных болезней.
Какие еще сведения дает плановое УЗИ во втором триместре?
Итак, УЗИ позволяет определить:
- сколько плодов находится в матке;
- пороки и аномалии развития плода;
- уз-маркёры хромосомных аномалий второго триместра;
- структуру плаценты и её положение относительно внутреннего зева;
- количество и качество околоплодных вод;
- кровоток в маточных артериях.

- длину шейки матки.
- нет ли в органах малого таза кист или опухолей;
В каких случаях УЗИ выполняют с помощью трансвагинального датчика?
Чтобы выявить степень риска преждевременных родов, доктор проводит измерение длины шейки матки. Также врач определяет, каково ее состояние. Это исследование выполняют только при помощи трансвагинального датчика.
УЗ-диагностика показана всем женщинам без исключения. Противопоказаний к проведению процедуры не существует. Исследование проходит в комфортных условиях: пока доктор выполняет диагностику, пациентка спокойно лежит в кресле. Вся процедура длится около получаса.
Показания и противопоказания
УЗИ скрининг II триместра необходимо проходить всем будущим мамам и не имеет противопоказаний.
Подготовка к УЗ-диагностике
Для подготовки к плановому УЗИ необходимо:
- За сутки до процедуры исключить из рациона все продукты, стимулирующие газообразование: бобовые, дрожжевую выпечку, газированные напитки, капусту и т.
 д. Подробный список будущей маме выдает наблюдающий акушер-гинеколог.
д. Подробный список будущей маме выдает наблюдающий акушер-гинеколог. - За несколько дней до процедуры врач может назначить прием препаратов от метеоризма (при повышенном газообразовании картинка на УЗИ может получиться нечеткой).
В тех же целях перед процедурой следует опорожнить кишечник, а вот много пить, чтобы наполнился мочевой пузырь, перед УЗИ с трансвагинальным датчиком не нужно (за исключением оценки рубца на матке после операции кесарева сечения в предыдущие роды).
Где пройти УЗИ во втором триместре?
Приглашаем вас пройти обследование в Центре Медицины Плода, где диагностические исследования выполняются по международным стандартам FMF и ISUOG на аппаратах экспертного класса GE Voluson E8 Expert. Это оборудование позволяет получать цветные трехмерные изображения идеального качества.
Сотрудники Центра Медицины Плода — врачи высших категорий, кандидаты медицинских наук, доктора и профессора — имеют международные сертификаты FMF. В сложных случаях врачи центра консультируются со специалистами Госпиталя Королевского Колледжа (King’s College Hospital) в Лондоне.
В сложных случаях врачи центра консультируются со специалистами Госпиталя Королевского Колледжа (King’s College Hospital) в Лондоне.
Показания и противопоказания
УЗИ скрининг II триместра необходимо проходить всем будущим мамам и не имеет противопоказаний.
| № | Услуга | Кол-во |
|---|---|---|
| 1. | Прием (осмотр, консультация) акушера-гинеколога категории А повторный | 9 |
| 2. | Прием (осмотр, консультация) оториноларинголога первичный | 1 |
| 3. | Прием (осмотр, консультация) офтальмолога первичный | 1 |
| 4. | Прием (осмотр, консультация) терапевта первичный | 2 |
5. | Прием (осмотр, консультация) эндокринолога первичный | 1 |
| 6. | УЗИ беременных (включает оценку анатомических структур, в т.ч. сердца плода и допплерометрию по показаниям) с 11 недель беременности, специалистом категории А | 3 |
| 7. | УЗИ беременных (включает оценку анатомических структур, в т.ч. сердца плода и допплерометрию по показаниям) с 11 недель беременности, специалистом категории В | 1 |
| 8. | Допплерометрия плода | 3 |
| 9. | Кардиотокография (КТГ) | 3 |
| 10. | ЭКГ взрослого | 1 |
11. | Забор гинекологического мазка | 2 |
| 12. | Забор крови из вены | 3 |
| 13. | Клинический анализ крови | 3 |
| 14. | Общий анализ мочи с микроскопией осадка | 7 |
| 15. | Мазок гинекологический (микроскопия: клеточный состав, микрофлора) | 2 |
| 16. | Креатинин | 2 |
| 17. | Мочевина | 2 |
| 18. | Общий белок | 2 |
19. | Глюкоза | 2 |
| 20. | Билирубин общий | 2 |
| 21. | АЛТ (аланинаминотрансфераза) | 2 |
| 22. | АСТ (аспартатаминотрансфераза) | 2 |
| 23. | Группа крови и резус-принадлежность, Kell-антиген | 1 |
| 24. | Определение групповых антител со стандартными эритроцитами | 1 |
| 25. | Определение аллоиммунных антител к антигенам эритроцитов (резус и минорные антигены Kell, Duffy) | 1 |
| 26. | Тиреотропный гормон (ТТГ) | 1 |
27. | Тироксин свободный (Т4 свободный) | 1 |
| 28. | Антитела к тиреопероксидазе (АТ – ТПО, микросомальные антитела) | 1 |
| 29. | Прогестерон | 1 |
| 30. | 17-оксипрогестерон (17-ОН-прогестерон) | 1 |
| 31. | Пренатальный скрининг 2-го триместра (16-20 нед) (тройной тест) (определение уровня АФП, b-ХГЧ и свободного эстриола с расчетом риска трисомии и дефектов нервной трубки) | 1 |
| 32. | Комплексное стандартное исследование гемостаза | 2 |
| 33. | Определение Д- димеров | 1 |
34. | Волчаночный антикоагулянт — скрининговый тест | 1 |
| 35. | АТ к фосфолипидам IgM, IgG (суммарные, скрининг) | 1 |
| 36. | Комплекс серологических реакций: HBs-Ag, анти-НCV, анти-ВИЧ+АГ, MP | 2 |
| 37. | Антитела к вирусу краснухи (два антитела — IgМ, IgG) | 1 |
| 38. | Антитела к возбудителю листериоза-РСК | 1 |
| 39. | Антитела к Токсоплазме Toxoplasma gondii (два антитела — IgМ, IgG) | 1 |
| 40. | Chlamуdia trachomatis (соскоб) | 1 |
41. | Mycoplasma genitalium (соскоб) | 1 |
| 42. | Ureaplasma urealyticum (соскоб) | 1 |
| 43. | Герпес. Herpes Simplex virus II типа (соскоб) | 1 |
| 44. | Цитомегаловирус, Cytomegalovirus (соскоб) | 1 |
| 45. | Посев мочи на микрофлору и чувствительность к антибиотикам | 1 |
| 46. | Посев материала из влагалища на микрофлору и чувствительность к антибиотикам | 1 |
| 47. | Жидкостная цитология с использованием автоматизированного скрининга | 1 |
48. | Rh (C, E, c, e), Kell — фенотипирование (Определение наличия на исследуемых эритроцитах Антигенов C, E, c, e, K | 1 |
| 49. | Прием (осмотр, консультация) клинического генетика первичный | 1 |
| 50. | Mycoplasma hominis и Ureaplasma spp. с определением чувствительности к антибиотикам (культуральный метод Микоплазма ДУО), соскоб Посев на M.hominis и Ureaplasma spp. и определение чувствительности к антимикробным препаратам | 1 |
| 51. | TORCH-комплекс (АТ к ЦМВ,краснухе,герпесу,токсоплазме) | 1 |
| 52. | Глюкозотолерантный тест | 1 |
| 53. | Прием (консультация) врача с применением Телемедицинских технологий | 3 |
Скрининг 2 триместра при беременности: сроки проведения и нормы второго УЗИ исследования в Москве Юго-западная
| Наименование услуги | Цена, руб |
|---|---|
| УЗИ плода с 10 до 21 недели | 1800 |
| УЗ определение беременности в 1-ом триместре(до 10 недель) | 1500 |
| УЗИ контроль растущего фолликула( 1 исследование) | 1000 |
| УЗИ плода 1 триместр до 12 недели (СКРИНИНГ) | 2000 |
| УЗИ плода 2 триместр после 12 недели (СКРИНИНГ) | 2500 |
| УЗИ плода 3 триместр после 21 недели | 2200 |
| УЗ определение пола плода | 1200 |
| УЗИ плода до 21 недели( многоплодная беременность) | 2200 |
| УЗИ плода с 21 недели (многоплодная беременность) | 3500 |
| Допплер сосудов | 1200 |
| УЗИ контроль растущего фолликула (фолликулометрия) | 900 |
Ведение беременности – одно из самых главных направлений гинекологии, а ультразвуковая диагностика является одним из основных способов контролировать состояние плода и беременной. Первый раз скрининг женщины проходят на сроке11–13 недель. Его главные задачи – уточнить срок гестации, оценить, насколько правильно сформирован плод, измерить его сердцебиение, определить длину шейки матки, чтобы предотвратить возможный выкидыш (если она окажется короче, чем должна быть). Также на первом скрининге есть возможность определить маркеры хромосомных патологий.
Первый раз скрининг женщины проходят на сроке11–13 недель. Его главные задачи – уточнить срок гестации, оценить, насколько правильно сформирован плод, измерить его сердцебиение, определить длину шейки матки, чтобы предотвратить возможный выкидыш (если она окажется короче, чем должна быть). Также на первом скрининге есть возможность определить маркеры хромосомных патологий.
Во втором триместре важно продолжать наблюдение за развитием плода, и УЗИ входит в список обязательных диагностических процедур. На важный вопрос, во сколько недель нужно проводить скрининг 2 триместра, врачи отвечают: 18-22 недели беременности.
В нашей клинике постоянно проходят Акции
2 скрининг: основные показатели плода и их нормы
УЗИ в 20 недель беременности информативно и достоверно показывает, как развивается плод, насколько ему комфортно в утробе матери. Оценивается соответствие размеров плода установленному сроку гестации.
Важный момент для второго УЗИ – это осмотр внутренних органов плода и выявление их патологий. Существует ряд показателей, по которым оценивается уровень развития плода:
Существует ряд показателей, по которым оценивается уровень развития плода:
- окружность живота – к 20 неделям она должна достигать +/-144 мм;
- окружность головы – норма для 20 недель +/-154–186 мм;
- бипариетальный размер головы плода – +/-36 мм считается нормой;
- лобно-затылочный размер – норма в пределах от 56 до 68 мм;
- длина бедренной кости – норма варьируется от 26 до 38 мм;
- цефалический индекс, то есть отношение БПР к ЛЗР. Данный индекс позволяет точно идентифицировать тип, размер и строение головки плода.
На 2 скрининге также важно оценить структуру и функционал плаценты, поскольку она играет важнейшую роль в питании и развитии малыша. Обязательно нужно провести анализ зрелости плаценты – во втором триместре она должна быть нулевой. Если же УЗИ показывает, что плацента уже более зрелая (то есть происходит её преждевременное старение), это должно стать показанием к медикаментозному лечению и более пристальному наблюдению за беременной.
В протокол второго скрининга входят данные и о пуповине. Через нее происходит внутриутробное питание малыша. Осматриваются сосуды пуповины – их должно быть в норме три. Также врач обследует пуповину на предмет обвития плода (если оно есть, нужно узнать количество петель и насколько туго обвит плод).
Проведение скрининга 2 триместра в клинике «Медицина» в районе ЗАО Москвы
В клинике «Медицина» в Москве беременные женщины всегда могут сделать плановый 2 скрининг. У нас прием ведут квалифицированные специалисты УЗИ диагностики, которые подробно расскажут женщине о состоянии плода, а заодно определят его пол. Также у будущей мамы будет возможность увидеть своего малыша, получить его первое фото.
Исследование проводится на современном оборудовании в комфортных условиях. Записаться на скрининг вы можете по телефону. У нас доступные цены и самый лучший сервис!
Норма УЗИ при скрининге во время беременности
С наступлением беременности каждую женщину начинает заботить большое количество вопросов. Каждая женщина желает для своего ребенка гармоничного развития. Как известно, на ранних сроках развития существует риск появления определенных болезней и отклонений эмбриона. Для того, чтобы проверить и диагностировать эти моменты, женщинам назначают такую процедуру, как УЗИ.
Каждая женщина желает для своего ребенка гармоничного развития. Как известно, на ранних сроках развития существует риск появления определенных болезней и отклонений эмбриона. Для того, чтобы проверить и диагностировать эти моменты, женщинам назначают такую процедуру, как УЗИ.
Что такое скрининг при беременности
Благодаря исследованию, доктор может с определенной точностью диагностировать некоторые дефекты в развитии.
В подобное исследование включаются следующие процедуры:
- Анализ крови из вены
- УЗИ
В России неизбежно назначается только плановое УЗИ. Полный скрининг рекомендуют не во всех случаях. Если же ваш доктор настаивает на его проведении, то не стоит заранее беспокоиться и расстраиваться. Как правило, его стоит сделать в следующих ситуациях:
- если беременная имеет возраст выше 35 лет;
- если папе ребенка выше 40 лет;
- у кого-то из членов семьи существуют генетические патологии;
- женщина во время беременности перенесла инфекцию;
- беременная принимала лекарственные препараты, которые могут отрицательно сказаться на развитие ребенка;
- работа женщины на вредных производствах.
Можно отметить важное значение раннего обнаружения каких-либо патологий. Ведь именно это дает возможность начать необходимое лечение как можно раньше. Если при скрининге медик увидел определенные отклонения от нормы, то беременность контролируется более внимательно и серьезно.
Скрининг при беременности делается три раза. При необходимости существует возможность дополнительного обследования.
Нормы УЗИ первого скрининга
Самый первый скрининг следует пройти начиная с 11 недели беременности и до 13. Именно в этот промежуток врач назначает обследование. Некоторым будущим мамочкам не терпится сходить на УЗИ раньше 11 недели. Но в этом нет острой необходимости. Ведь до этого срока многие показатели просто невозможно определить. Поэтому информативность исследования будет маленькая.
На первом скрининге доктор:
- выявляет точный срок беременности;
- вычисляет размеры плода;
- смотрит матку.
Для каждого значения существуют нормы. Давайте рассмотрим их.
- Оценивается КТР или, проще говоря, длина плода. Норма составляет от 43 до 65 мм. Когда отклонение идет в большую сторону — считается, что малыш родится крупным. Если же оно в меньшую сторону, то это говорит о замедлении в развитии, болезнях или даже о замирании плода.
- Следующий показатель, на который смотрят, называется БПР. Измеряется расстояние от виска до другого виска. В норме оно должно составлять от 17 до 24 мм. Низкие показатели могут говорить об отставании в развитии. Высокие — о крупном плоде (если другие критерии также указывают на это), либо о гидроцефалии.
- Толщина воротникового пространства. Норма 1,6-1,7 мм. Если выявляются другие цифры, то это плохой знак, и тут может идти речь о заболевании синдрома Дауна.
- Длина кости носа, должна быть от 2 до 4,2 мм.
- ЧСС. Норма от 140 до 160 ударов.
- Амнион. Норма околоплодных вод равняется 50-100 мл.
- Длина шейки матки. Норма 35-40 мм.
Нормы УЗИ второго скрининга
На сроке 16-20 недель делают второй скрининг. Доктор смотрит помимо размеров то, как расположен плод, состояние органов плода.
Нормы УЗИ выглядят следующим образом:
- БПР — 26–56 мм.
- Длина кости бедра— 13–38 мм.
- Длина кости плеча— 13–36 мм.
- ОГ— 112–186 мм
- Воды составляют 73–230 мм. Если выявляется маловодие, то это отрицательно воздействует на формирование нервной системы малыша.
Помимо вышеперечисленного, доктор смотрит расположение плаценты. Если она находится на передней стенки матки, то возможен риск ее отслоения.
Также важный показатель, на который врач обращает внимание, это место прикрепления пуповины.
Нормы УЗИ третьего скрининга
Его проводят на 30-43 недели беременности. После проведения этого исследования доктор определяет каким образом будут проходить роды: естественным путем или будет сделано кесарево сечение.
В некоторых случаях помимо УЗИ, назначают допплерографию. Нормы развития в этот период выделяют следующие:
- БПР — 67–91;
- ДБК — 47–71;
- ДПК — 44–63;
- ОГ — 238–336;
- ИАЖ — 82— 278;
- толщина плаценты — 23,9–43,8.
УЗИ скрининг в Москве в платной клинике
Скрининг является очень важным обследованием, которое обязательно нужно пройти. Болезни, которые могут быть найдены с помощью этого метода диагностики, могут сохранить жизнь вашего малыша.
Удобнее всего для этого исследования обратиться в частную клинику. Беременная женщина подвержена частой смене настроения и быстрой утомляемости. В частной клинике вам не придется долго сидеть в очереди, нет необходимости ругаться по каким-либо поводам. Наоборот, существует возможность записи на прием в удобное время и день, доброжелательный персонал. Доктор более тщательно и внимательно проведет процедуру, по желанию сделает фото плода и видео процедуры. Помимо этого, всегда есть возможность выслать результаты скрининга на вашу электронную почту.
Калифорнийская программа дородового скрининга | Акушерство и гинекология
Калифорнийская программа пренатального скрининга была введена в 1986 году Министерством здравоохранения Калифорнии. Программа ранее была известна как «Расширенная программа AFP». В настоящее время беременным женщинам предлагается три варианта скрининговых тестов для выявления лиц, которые подвергаются повышенному риску вынашивания плода с определенным врожденным дефектом.
- Quad Marker Screening — Один образец крови на сроке 15–20 недель беременности (тест во втором триместре).
- Комплексный скрининг сыворотки — объединяет анализ крови в первом триместре (10 недель — 13 недель 6 дней) с анализом крови во втором триместре (15 недель — 20 недель).
- Последовательный интегрированный скрининг — объединяет результаты анализа крови в первом и втором триместре с результатами ультразвукового исследования Nuchal Translucency (NT).Этот вид УЗИ проводят врачи, прошедшие специальную подготовку. Он измеряет заднюю часть шеи плода. Это измерение помогает выявить синдром Дауна. (Примечание: Программа скрининга не оплачивает ультразвуковое исследование NT). Пациенты с образцами крови в первом триместре и NT проходят предварительную оценку риска хромосомных аномалий в первом триместре. Этот предварительный риск будет пересмотрен при получении образца крови во втором триместре.
Программа пренатального скрининга предоставляет беременным женщинам оценку риска открытых дефектов нервной трубки (NTD), дефектов брюшной стенки (AWD), синдрома Дауна (трисомия 21), трисомии 18 и SLOS (синдром Смита-Лемли-Опица) через один-два анализа крови.Поскольку скрининг не позволяет диагностировать врожденные дефекты плода, Программа предоставляет женщинам, относящимся к группе высокого риска, по результатам скрининговых тестов, бесплатные последующие услуги в утвержденных государством центрах пренатальной диагностики (PDC) (PDF). Услуги, предлагаемые в этих центрах, могут включать генетическое консультирование, УЗИ, НИПТ, CVS и амниоцентез. Участие в скрининговом тестировании и последующих услугах является добровольным. Стоимость тестирования по программе пренатального скрининга составляет 222 доллара США.
Департамент акушерства и гинекологии Калифорнийского университета в Дэвисе имеет контракт с Департаментом общественного здравоохранения — GDSP (Программа скрининга генетических заболеваний) на предоставление услуг по ведению пациентов и последующему наблюдению для женщин, результаты которых показывают повышенный риск.
Для получения дополнительной информации на английском языке прочтите Буклет для пациентов с предродовым скринингом (PDF).
Щелкните здесь для получения дополнительной информации и буклетов на других языках.
Скрининг на синдром Дауна | Беременность, рождение и рождение ребенка
Беременным женщинам обычно предлагается пройти обследование, чтобы выяснить, не подвержен ли их ребенок повышенному риску синдрома Дауна и других заболеваний. Если у вашего ребенка больше шансов, вам предложат дальнейшие тесты, чтобы поставить окончательный диагноз.
Зачем нужен тест на синдром Дауна?
Примерно 1 из 1100 детей в Австралии рождается с синдромом Дауна. Это генетическое заболевание, приводящее к некоторому уровню умственной отсталости, отличительной внешности и некоторым проблемам со здоровьем и развитием.
В каждой клетке человеческого тела 23 пары хромосом. Синдром Дауна возникает, когда ребенок рождается с дополнительной копией хромосомы 21 в своих клетках (синдром Дауна также называется «трисомией 21»). Это происходит случайно во время зачатия.
Существует два типа пренатальных тестов на синдром Дауна:
- Скрининговые тесты: Они не дадут вам окончательного ответа, но сообщат вам, есть ли у вашего ребенка повышенная вероятность синдрома Дауна. Скрининговые тесты не вредят ни матери, ни ребенку.
- Диагностический тест: Они очень точны и дадут вам окончательный ответ. Диагностические тесты обычно предлагаются женщинам, у которых вероятность рождения ребенка повышена на основании результатов скрининговых тестов.Диагностический тест может повысить риск выкидыша, поэтому не всем женщинам его обычно предлагают.
Вам не нужно сдавать анализы, если вы этого не хотите. Если у вас есть скрининговый тест, который показывает, что у вашего ребенка повышенная вероятность синдрома Дауна, вам не нужно переходить к диагностическому тесту. Вам и вашей семье необходимо решить, что лучше для вас, и вы можете обсудить это со своим врачом, акушеркой или генетическим консультантом.
Отборочные испытания
Существует 3 типа скрининговых тестов на синдром Дауна: комбинированный скрининг в первом триместре, неинвазивное пренатальное тестирование (НИПТ) и скрининг материнской сыворотки во втором триместре.
Комбинированный скрининг в первом триместре
Комбинированный скрининговый тест в первом триместре проводится между 9 и 13 неделями (плюс 6 дней) беременности для расчета вероятности ряда аномалий, включая синдром Дауна. Это безопасно как для мамы, так и для малыша. Обычно за это взимается плата, но вы можете потребовать ее обратно в Medicare.
Компьютер используется для объединения результатов 2 тестов:
- Анализ крови, сделанный между 9 и 12 неделями беременности, выявляет гормональные изменения, которые могут указывать на проблему с хромосомами ребенка.
- Ультразвуковое сканирование, проводимое на 12–13 неделе беременности, измеряет толщину жидкости за шеей ребенка, называемую затылочной прозрачностью. У младенцев с синдромом Дауна это часто больше.
Эти результаты в сочетании с возрастом матери показывают вероятность синдрома Дауна. Если у ребенка повышенная вероятность, вам предложат пройти диагностический тест, который не является обязательным, чтобы подтвердить, есть ли у ребенка синдром Дауна.
Неинвазивное пренатальное тестирование
Неинвазивный пренатальный тест (или НИПТ, иногда называемый торговыми марками, такими как Harmony или Percept) — это новая, очень чувствительная форма скрининга на синдром Дауна.Он включает в себя простой анализ крови, который анализирует ДНК ребенка, попавшую в кровоток матери. Тест проводится через 10 недель, и его точность при синдроме Дауна составляет более 99%.
ТестыNIPT проводятся только в частных клиниках и не покрываются программой Medicare. Этот тип теста больше всего подходит для женщин, у которых повышена вероятность рождения ребенка с синдромом Дауна.
Скрининг материнской сыворотки во втором триместре
Скрининг во втором триместре, иногда называемый скринингом материнской сыворотки (MSS) или «тройным тестом», проводится между 14 и 18 неделями беременности.Обычно его предлагают женщинам, которые пропустили комбинированный скрининговый тест в первом триместре или если он не был доступен по месту жительства.
Это включает анализ крови для поиска гормонов, которые могут указывать на синдром Дауна или дефект нервной трубки. Обычно за это взимается плата, но вы можете потребовать ее обратно в Medicare.
Если у вашего ребенка больше шансов, вам предложат пройти диагностический тест, который не является обязательным, чтобы подтвердить, есть ли у ребенка синдром Дауна.
Помимо теста MSS, большинство беременных женщин проходят морфологическое сканирование (также известное как сканирование аномалий) на 18–22 неделе беременности, чтобы проверить рост ребенка и увидеть, как протекает беременность. Иногда это может проявляться признаками синдрома Дауна.
Диагностические тесты
Единственный способ узнать наверняка, есть ли у вашего ребенка синдром Дауна, — это пройти диагностический тест. Диагностические тесты увеличивают риск выкидыша, поэтому они обычно предлагаются только женщинам с повышенным шансом, женщинам, у которых ранее были дети с генетическими аномалиями, и женщинам с семейным анамнезом генетического заболевания.
Два теста могут подтвердить синдром Дауна:
- Взятие пробы ворсин хориона (CVS): игла, управляемая ультразвуком, вводится через брюшную полость матери, чтобы взять образец клеток из плаценты. Они проверяются на отсутствие, лишние или аномальные хромосомы. Процедура проводится на сроке от 11 до 14 недель беременности. Это безболезненно и занимает около 20 минут. Риск выкидыша составляет менее 1 из 100.
- Амниоцентез: игла, управляемая ультразвуком, вводится в брюшную полость матери для взятия пробы околоплодных вод.Это проверяется на отсутствие, лишние или аномальные хромосомы. Эта процедура проводится на сроке от 15 до 18 недель беременности. Это безболезненно и занимает около 20 минут. Риск выкидыша также составляет менее 1 из 100.
Вы получите результаты через несколько дней после теста. Ваш врач объяснит результаты, и вам может быть предложено генетическое консультирование.
Что делать с результатами
Всегда трудно, когда тебе говорят, что с твоим ребенком что-то не так, особенно если ты стоишь перед болезненным решением относительно будущего своей беременности.
Ваша акушерка или врач проследит за тем, чтобы вы обратились к соответствующим специалистам в области здравоохранения, например, к консультанту по генетическим вопросам, которые помогут вам получить всю информацию и поддержку, необходимые для того, чтобы сделать правильный выбор для вас и вашей семьи.
Если результат положительный, вы можете оставить ребенка, передать ребенка на усыновление или прервать беременность.
Подумайте, как вы будете ухаживать за ребенком с синдромом Дауна и как это повлияет на вашу семью. К счастью, перспективы для людей с синдромом Дауна обычно очень хорошие.Для получения дополнительной информации о жизни и воспитании ребенка с синдромом Дауна посетите веб-сайт Австралии с синдромом Дауна.
Куда обратиться за дополнительной информацией
Скрининг на синдром Дауна в первом или втором триместре или в обоих случаях
Задний план: Неясно, как лучше всего проводить скрининг беременных женщин на наличие у плода синдрома Дауна: проводить скрининг в первом триместре, проводить скрининг во втором триместре или использовать стратегии, включающие измерения в обоих триместрах.
Методы: Женщины с одноплодной беременностью прошли комбинированный скрининг в первом триместре (измерение затылочной прозрачности, связанного с беременностью белка A плазмы [PAPP-A] и свободной бета-субъединицы хорионического гонадотропина человека в период с 10 недель 3 дней до 13 недель 6 дней беременности) и четырехкратный скрининг во втором триместре (измерение альфа-фетопротеина, общего хорионического гонадотропина человека, неконъюгированного эстриола и ингибина А на 15–18 неделе беременности).Мы сравнили результаты пошагового последовательного скрининга (результаты оценки риска предоставляются после каждого теста), полностью интегрированного скрининга (предоставлен единственный результат риска) и интегрированного скрининга сыворотки (идентично полностью интегрированному скринингу, но без затылочной прозрачности).
Полученные результаты: Скрининг в первом триместре был проведен у 38 167 пациентов; У 117 был плод с синдромом Дауна.При 5-процентном уровне ложноположительных результатов частота выявления синдрома Дауна была следующей: при комбинированном скрининге в первом триместре 87 процентов, 85 процентов и 82 процентов для измерений, выполненных на 11, 12 и 13 неделе, соответственно; с четырехкратным скринингом во втором триместре — 81 процент; при пошаговом последовательном скрининге 95%; с интегрированным скринингом сыворотки — 88 процентов; и с полностью интегрированным скринингом с измерениями в первом триместре, проведенными на 11 неделе, 96 процентов. Парные сравнения выявили существенные различия между тестами, за исключением сравнения между комплексным скринингом сыворотки и комбинированным скринингом.
Выводы: Комбинированный скрининг в первом триместре на 11 неделе беременности лучше, чем четырехкратный скрининг во втором триместре, но на 13 неделе дает результаты, аналогичные четырехкратному скринингу во втором триместре. И пошаговый последовательный скрининг, и полностью интегрированный скрининг имеют высокие показатели выявления синдрома Дауна с низким уровнем ложноположительных результатов.
Врожденные пороки и скрининг во втором триместре
Хотя большинство детей рождаются здоровыми, примерно 3-5% детей рождаются с каким-либо врожденным дефектом.Эти дефекты могут быть очень незначительными или серьезными и обычно развиваются в первые три месяца беременности. Примерно в 70% случаев причина дефекта неизвестна. Однако известные причины врожденных дефектов также могут включать генетику или воздействие на мать вредных агентов или лекарств.
Некоторые из наиболее распространенных дефектов, которые мы можем выявить, включают:
Дефект нервной трубки: Неполное закрытие позвоночника плода, которое может привести к расщеплению позвоночника или анэнцефалии.Риск этого можно снизить с помощью фолиевой кислоты. Вот почему важно принимать фолиевую кислоту до беременности или сразу после того, как вы обнаружите, что беременны.
Дефекты брюшной стенки: Это относится к отверстию в брюшной стенке, через которое кишечник выходит наружу. Гастрошизис — это дефект, который описывает потерю мышц и кожи на брюшной стенке. Через это отверстие может высовываться кишечник. Другой тип — когда ткань вокруг пуповины слаба и позволяет органам выступать в эту область (омфалоцеле).
Синдром Дауна: Синдром, который возникает в результате дополнительной копии хромосомы 21. Типичными его чертами являются умственная отсталость, аномальная структура лица и медицинские проблемы, такие как пороки сердца.
Трисомия 18: Синдром, который возникает в результате дополнительной копии хромосомы 18. Он вызывает серьезную умственную отсталость, врожденные дефекты и обычно несовместим с жизнью.
Скрининговый тест — это тест, который оценивает риск у вашего ребенка определенного врожденного дефекта.Преимущество этого вида теста заключается в том, что он не является инвазивным и не представляет опасности для вас или ребенка. Однако, поскольку тест используется только для скрининга, аномальные результаты могут потребовать дальнейшего тестирования.
Скрининг в первом триместре
Для получения более подробной информации см. Раздел «Врожденные пороки и скрининг в 1 триместре» под заголовком 1 триместр.
Скрининг второго триместра
Скрининг во втором триместре включает забор крови между 15 и 20 неделями беременности.Могут быть выполнены различные тесты, но в нашем офисе мы используем так называемый «четырехъядерный экран». Это означает, что мы проверяем кровь на четыре разных гормона. Определены уровни АФП, эстриола, ХГЧ и ингибина А (всех гормонов, вырабатываемых во время беременности). Когда эти уровни сочетаются с другой информацией о матери, можно оценить уровень риска беременности плода, имеющего одно из следующих отклонений:
1. Синдром Дауна (выявляет синдром Дауна в 80% случаев)
2.Трисомия 18
3. Дефекты нервной трубки (выявляются в 80% случаев)
Как отмечалось выше, это всего лишь отборочный тест. Если результаты не соответствуют норме, ваш врач может порекомендовать дальнейшее тестирование и консультирование.
УЗИ
Мы предлагаем ультразвуковое исследование на сроке 18 недель беременности для выявления определенных анатомических дефектов. На этом УЗИ мы более внимательно изучаем позвоночник ребенка, брюшную стенку, сердце и почки. Обычно мы также можем определить пол ребенка во время этого визита.
Скрининг можно проводить в первом и втором триместрах. В настоящее время в нашем офисе проводятся только скрининговые тесты во втором триместре. К женщинам с повышенным риском рождения ребенка с врожденным дефектом относятся женщины, у которых в семейном или личном анамнезе есть врожденные дефекты, женщины, у которых был ребенок с врожденным дефектом или генетической проблемой, а также женщины старше 35 лет. при доставке. Если вы попадаете в одну из этих категорий или заинтересованы в более раннем обследовании, позвоните или обсудите с вашим поставщиком медицинских услуг на следующем приеме, чтобы мы могли направить вас к специалисту.
Что делать, если у меня ненормальный экран?
Аномальные скрининговые тесты не всегда указывают на нездорового ребенка. С другой стороны, поскольку это не диагностический тест, врожденный дефект может присутствовать, даже если тест нормальный. В большинстве случаев варианты лечения недоступны, поэтому полученная информация предназначена исключительно для вашего сведения.
Если результаты вашего скринингового теста не соответствуют норме, ваш врач может порекомендовать направление к специалисту по материнско-фетальной медицине для диагностического тестирования.Эти виды тестов предлагаются женщинам, которые подвержены риску генетического заболевания на основании анамнеза или результатов скрининговых тестов. К ним относятся амниоцентез, биопсия ворсин хориона и более подробные ультразвуковые исследования. Скрининговые и диагностические тесты доступны для любой матери, если ее мать заинтересована, но инвазивные диагностические тесты проводятся только в центрах более высокого уровня и требуют направления.
Скрининг второго триместра
Доступно на 15-20 неделях беременности
В течение многих лет общепринятым стандартом ухода за женщинами до 35 лет было проведение скрининга во втором триместре.Этот скрининг проводится в офисе вашего акушера и имеет несколько названий, включая: скрининг материнской сыворотки, тройной скрининг, четырехкратный скрининг или тест на альфа-фетопротеин (AFP). Этот анализ крови обычно проводится между 15 и 20 неделей беременности.
Скрининг во втором триместре измеряет три или четыре различных гормона беременности: АФП, хорионический гонадотропин человека (ХГЧ), неконъюгированный эстриол (uE3) и ингибин (DIA), продуцируемый беременностью. Уровни гормонов вместе сравниваются, чтобы оценить риски для трех состояний: дефект открытой нервной трубки (расщепление позвоночника), синдром Дауна (трисомия 21) и трисомия 18.Результаты также включают возраст матери, признавая, что вероятность синдрома Дауна и трисомии 18 увеличивается с увеличением возраста матери.
Положительный или ненормальный результат скрининга не означает, что у вашей беременности есть генетическая проблема. Аномальные результаты скрининга только указывают на то, что беременность подвержена повышенному риску аномалии и что следует рассмотреть возможность дополнительных, более точных тестов плода, таких как амниоцентез. Отрицательный или нормальный результат скрининга указывает на низкий риск развития этих аномалий у беременности.Сам по себе скрининг во втором триместре не может исключить ни одно из этих состояний. Поэтому важно не принимать решения о беременности только на основании анализа крови.
Многие женщины рассматривают возможность проведения скрининга в первом триместре (FTS) вместо скрининга материнской сыворотки. FTS имеет более высокий уровень выявления, исследует дополнительный серьезный хромосомный дефект, называемый трисомией 13, и выполняется на более ранних сроках беременности. Однако FTS не проверяет наличие открытых дефектов нервной трубки, поэтому во втором триместре рекомендуется подробное ультразвуковое исследование или измерение только АФП.
Чтобы записаться на прием, щелкните здесь или позвоните по телефону 800.552.4363 или 703.698.7355.
Quad Screen Test | Американская ассоциация беременности
Четырехканальный скрининговый тест — это скрининговый тест материнской крови, который выявляет четыре специфических вещества: АФП, ХГЧ, эстриол и ингибин-А.
AFP : альфа-фетопротеин — это белок, который вырабатывается плодом
ХГЧ : Хорионический гонадотропин человека — гормон, вырабатываемый в плаценте
: эстриол 902 902 902 представляет собой эстроген, продуцируемый как плодом, так и плацентой
Ингибин-A : ингибин-A представляет собой белок, продуцируемый плацентой и яичниками
Что такое скрининговый тест Quad?
Квадроэкран — это скрининговый тест материнской крови, аналогичный тройному скринингу (также известный как AFP Plus и множественный маркерный скрининг).Однако четырехкратный скрининг ищет не только три конкретных вещества, оцениваемых в этих тестах (АФП, ХГЧ и эстриол), но и четвертое вещество, известное как ингибин-А.
Скрининг, по сути, такой же, как скрининговые тесты, которые ищут только три вещества, за исключением того, что вероятность выявления беременностей с риском синдрома Дауна выше при оценке уровней ингибина-А. Уровень ложноположительных результатов теста также ниже.
Очень важно помнить, что такое скрининговый тест, прежде чем его проводить.Это поможет немного снизить беспокойство, связанное с результатами анализов. Скрининговые тесты смотрят не только на результаты анализа крови. Они сравнивают ряд различных факторов (включая возраст, этническую принадлежность, результаты анализов крови и т. Д.), А затем оценивают шансы человека на наличие отклонений.
Эти тесты НЕ диагностируют проблему; они лишь сигнализируют о необходимости проведения дальнейших испытаний.
Как выполняется тест квадратора экрана?
Скрининговый тест включает в себя забор крови матери, что занимает от 5 до 10 минут.Затем образец крови отправляется в лабораторию для анализа. Обычно получение результатов занимает несколько дней.
Каковы риски и побочные эффекты для матери или ребенка?
За исключением дискомфорта при взятии крови, нет никаких известных рисков или побочных эффектов, связанных с тестом на квадроцикл.
Когда выполняется тест квадратора экрана?
Квадроэкранный тест проводится между 16 и 18 неделями беременности.
Всем беременным следует предлагать квадроэкран, но он рекомендуется женщинам, у которых:
Что ищет тест с четырьмя экранами?
Счетверенный экран измеряет высокие и низкие уровни АФП, аномальные уровни ХГЧ и эстриола и высокие уровни ингибина-А.Результаты сочетаются с возрастом и этнической принадлежностью матери, чтобы оценить вероятность потенциальных генетических нарушений. Высокий уровень АФП может указывать на то, что у развивающегося ребенка дефект нервной трубки, такой как расщелина позвоночника или анэнцефалия.
Однако наиболее частой причиной повышенного уровня АФП является неточное датирование беременности.
Низкий уровень АФП и аномальные уровни ХГЧ и эстриола могут указывать на то, что у развивающегося ребенка трисомия 21 (синдром Дауна), трисомия 18 (синдром Эдвардса) или другой тип хромосомной аномалии.
Что означают результаты четырех экранов?
Важно помнить, что квадроэкран — это скрининговый, а не диагностический тест. Этот тест только отмечает, что мать подвержена риску вынашивания ребенка с генетическим заболеванием. Многие женщины, у которых результаты анализов отклоняются от нормы, рожают здоровых детей. Ненормальные результаты теста требуют дополнительного тестирования для постановки диагноза.
Более консервативный подход включает выполнение второго квадроэкранного сканирования с последующим ультразвуковым сканированием высокого разрешения.Если тестирование по-прежнему дает ненормальные результаты, может быть выполнена более инвазивная процедура, такая как амниоцентез.
Любую инвазивную процедуру следует тщательно обсудить с вашим лечащим врачом и между вами и вашим партнером. Дополнительные консультации и обсуждения с консультантом, социальным работником или священником могут оказаться полезными.
Каковы причины дальнейшего тестирования?
Счетверенный экран — это стандартный скрининг, который не представляет известных рисков для матери или ребенка. Результаты четырехкратного экрана могут потребовать дополнительного тестирования.Причины для продолжения тестирования или отказа от него варьируются от человека к человеку и от пары к паре.
Дальнейшее тестирование позволяет подтвердить диагноз, а затем предоставляет определенные возможности:
- Продолжать возможные вмешательства (например, хирургическое вмешательство плода по поводу расщелины позвоночника)
- Начать планирование для ребенка с особыми потребностями
- Начните реагировать на ожидаемые изменения образа жизни
- Определите группы поддержки и ресурсы
- Принять решение о вынашивании ребенка до срока
Некоторые люди или пары могут по разным причинам отказаться от тестирования или дополнительного тестирования:
- Они довольны результатами независимо от результата
- По личным, моральным или религиозным причинам принятие решения о вынашивании ребенка до срока не является вариантом
- Некоторые родители не разрешают проводить какие-либо тесты, представляющие риск причинения вреда развивающемуся ребенку
Важно тщательно обсудить риски и преимущества тестирования с вашим лечащим врачом.Ваш лечащий врач поможет вам оценить, может ли польза от результатов перевесить любые риски, связанные с процедурой.
Хотите узнать больше?
Составлено с использованием информации из следующих источников:
1. WebMD
https://www.webmd.com
2. Марш десятицентовиков
www.marchofdimes.com
3. Скрининг материнской сыворотки во втором триместре на предмет дефектов открытой нервной трубки плода и анеуплоидии », Заявление о политике Американского колледжа медицинской генетики (2004).
Пренатальные скрининговые тесты во втором триместре
В течение первого триместра вы можете пройти предварительные пренатальные скрининговые тесты, которые помогут вам узнать больше о своем ребенке и помогут вашему лечащему врачу понять, подвержен ли он или она высокому риску определенных генетических заболеваний.
Обследование в первом триместре включает ультразвуковое исследование вашего ребенка и анализ крови. Вы можете увидеть своего ребенка, узнать его или ее пол (если захотите!) И пройти пренатальные скрининговые тесты, чтобы узнать больше о своем малыше.
Когда вы перейдете во второй триместр, вы сможете пройти дополнительное тестирование. За это время вы вместе со своим малышом достигнете нескольких интересных результатов! От прослушивания их сердцебиения до определения пола (полов) ваш второй триместр поистине потрясающий.
«В течение этого времени ваш поставщик медицинских услуг обсудит с вами ряд доступных пренатальных скрининговых тестов», — говорит Линдси Бейли, консультант по генетическим вопросам в Geisinger. «Часто между 15 и 22 неделями вам предлагают пройти тест на врожденные дефекты, а также на хромосомные состояния.Важно понимать, что все пренатальные скрининговые тесты необязательны. Спросите своего врача, если вы не уверены, какой из них лучше для вас ».
Эти тесты не диагностируют у вашего ребенка какое-либо заболевание, но покажут, следует ли проводить дальнейшее тестирование. Вот несколько распространенных пренатальных скрининговых тестов во втором триместре.
Тест четырех экрановМежду 15 и 22 неделями беременности у вас будет возможность пройти анализ крови, который называется квадроэкраном.
Счетверенный анализатор измеряет четыре гормона или белка в кровотоке матери, и, исходя из уровней этих гормонов или белков, вы оцениваете риск наличия у вашего ребенка определенных заболеваний:
- Хромосомные состояния, например:
- Трисомия 21 (синдром Дауна)
- Трисомия 18 (синдром Эдвардса)
- Дефекты нервной трубки, также известные как расщелина позвоночника
«Положительный результат скринингового теста не означает, что у вашего ребенка есть одно из этих состояний», — объясняет г-жа.Бейли. «Однако это означает, что ваш ребенок подвергается более высокому риску родиться с ними. Ваш лечащий врач обсудит дальнейшее тестирование, чтобы узнать больше ».
Результаты теста Quad screen представлены в виде числа риска: например, каждый пятый или каждый 5000, в отличие от ответа «да или нет».
Если вы решите пройти тест с четырехкратным экраном, ваша кровь будет взята и отправлена в лабораторию для тестирования. На получение результатов уйдет около недели.
Внеклеточная ДНК плода (неинвазивное пренатальное тестирование)Этот относительно новый скрининговый тест может помочь оценить риск рождения вашего ребенка с определенными хромосомными нарушениями.Внеклеточный скрининг ДНК плода, предлагаемый уже на десятой неделе беременности, и если вы рассматриваете беременность с высоким риском, не используется для диагностики вашего ребенка, а скорее поможет вам и вашему врачу решить, следует ли проводить дальнейшее тестирование. быть сделано.
«Бесклеточная ДНК плода выделяется плацентой и попадает в кровоток матери во время беременности», — объясняет г-жа Бейли. Информация о ДНК беременности проверяется на основе состояний хромосом, таких как трисомия 21, трисомия 18, трисомия 13 и состояния половых хромосом.
«Хотя этот тест позволяет выявить некоторые из тех же хромосомных состояний, что и тест с четырехкратным экраном, он не позволяет выявить дефекты нервной трубки. Поэтому может быть рекомендовано сделать второй анализ крови для выявления дефектов нервной трубки », — отмечает г-жа Бейли.
Если ваша беременность относится к группе повышенного риска, это может быть лучшим тестом для вас.
Примеры беременностей с высоким риском:
- Матери 35 лет и старше
- У матери ранее была беременность с хромосомным заболеванием
- Мать в настоящее время беременна, у нее врожденный дефект или положительные результаты скрининговых тестов, например, квадрокоптер или скрининг в первом триместре
Этот тест включает забор крови и полностью безопасен как для мамы, так и для ребенка.
АмниоцентезПосле отклонения от нормы или положительного результата скринингового теста ваш врач может обсудить с вами амниоцентез на основе ваших результатов. Во время амниоцентеза вам в брюшную полость и в амниотический мешок вводят тонкую иглу, чтобы удалить жидкость для анализа.
«Жидкость в амниотическом мешке содержит клетки, выделенные вашим ребенком, и ее можно дополнительно исследовать, чтобы определить, есть ли у него хромосомное заболевание. Он может поставить точный диагноз с ответом «да или нет» », — объясняет г-жа.Бейли. «Прежде чем выбрать пренатальный скрининг, обсудите риски, а также преимущества со своим врачом, чтобы узнать как можно больше, прежде чем принимать решение».
Следующие шаги:
Подробнее об уходе за беременными
Записаться на прием к беременным
Записаться на прием к Линдси Бейли, LGC

 д. Подробный список будущей маме выдает наблюдающий акушер-гинеколог.
д. Подробный список будущей маме выдает наблюдающий акушер-гинеколог.