|
Здравствуйте! Вы не могли бы сообщить норму содержания сахара в капиллярной крови через час после еды у беременных. Спасибо!
Здравтвуйте, Ирина! Все диагностические тесты для установления диагноза гестационный сахарный диабет проводятся из венозной крови. При проведении самоконтроля из капиллярной крови следует достигать целевых значений гликемии: натощак и перед основными приемами пищи до 5,1 ммоль/л, через 1 час после приема пищи до 7, 1 ммоль/л. Здравствуйте, Елена! Я прошу прощения за назойливость, просто хотелось бы уточнить.
Здравствуйте, Ирина!По существу заданных вопросов отвечаю следующее. Гликированный гемоглобин – норма. За время беременности женщина набирает в норме в среднем до 12 кг.Рекомендуемый набор веса в 3 триместре: для женщин с норм.массой тела-0,3-0.35 кг/неделю, с недостаточной массой- до 0,5 кг/нед, с избыточной- 0,2 кг в неделю. Оценивать свой вес необходимо каждую неделю, можно в домашних условиях. Кроме того, врач гинеколог оценивает данные УЗИ плода – наличии многоводия, макросомии плода, врожденных пороков. Надеюсь, у Вас все в норме.  Таким образом, я рекомендую Вам все таки соблюдать здоровое сбалансированное питание, в котором есть и белки и жиры и углеводы , и нет ничего лишнего. Самоконроль продолжайте. Показано 3 результата |
Статья «Гестационный диабет»
Недостаток инсулина (гормона поджелудочной железы, который отвечает за обмен глюкозы) в организме, когда поджелудочная железа вырабатывает малое количество этого гормона, называется сахарным диабетом. Это заболевание может появиться у женщины как до беременности (прегестационный), так и во время нее (гестационный). Если сахарный диабет развивается во время беременности, то это происходит после 24-28 недели. В этом случае заболевание не оказывает влияние на эмбрион на начальных этапах развития и не вызывает врожденных патологий.
Для гестационного диабета характерно медленное развитие без ярко выраженных симптомов. Может появиться небольшая жажда, сильная утомляемость, увеличение аппетита, но при этом потеря веса, частые позывы в туалет. Большинство женщин не обращают на это внимания, списывая все на беременность. Но о любых неприятных ощущениях следует сообщить врачу, который назначит обследование.
Факторы, которые повышают риск развития гестационного диабета
Наличие диабета у родителей или близких родственников.
Если женщина страдает ожирением.
Наличие в анамнезе гестационного сахарного диабета в предыдущих беременностях, недоношенных беременностей, крупных плодов более 4-х кг, мертворожденных детей, многоводия, самопроизвольных абортов.
Артериальная гипертензия (повышение артериального давления).

Диагностика
Беременные женщины, находящиеся в группе риска по гестационному сахарному диабету, обследуются при первом обращении к врачу. Беременным без явных факторов риска на 24-28 неделе срока проводится тест О’Салливан или тест толерантности к глюкозе. Для этого принимается 50 гр. глюкозы перорально, независимо от времени последнего приема пищи, и через час оценивается уровень глюкозы в венозной крови. Концентрация глюкозы не должна превышать 7,8 ммоль/литр (140 мгр %). В случае выявления отклонений от нормы, проводится трехчасовой глюкозотолерантный тест с пероральной нагрузкой в 100 гр. глюкозы для того, чтобы подтвердить или опровергнуть диагноз гестационного сахарного диабета.
Постоянная гипергликемия (повышенный сахар) вызывает недостаток энергии для нормального развития плода. Во втором триместре у плода развивается своя поджелудочная железа, которая, помимо утилизации глюкозы в организме ребенка, вынуждена нормализовать уровень глюкозы в организме матери. Это вызывает выработку большого количества инсулина, развивается гиперинсулинемия, что грозит гипогликемическими состояниями новорожденных (так как поджелудочная железа привыкла работать за двоих), нарушениями дыхательных функций и развитием асфиксии.
Это вызывает выработку большого количества инсулина, развивается гиперинсулинемия, что грозит гипогликемическими состояниями новорожденных (так как поджелудочная железа привыкла работать за двоих), нарушениями дыхательных функций и развитием асфиксии.
Для плода опасен не только высокий сахар, но и низкий. Частые гипогликемии вызывают нарушения питания головного мозга, что грозит замедлением психического развития ребенка.
Лечение
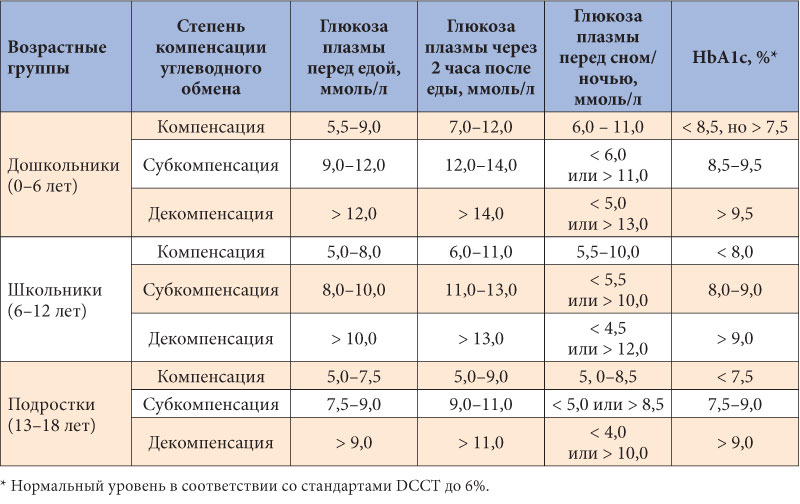
Если диагноз поставлен вовремя, лечение женщины правильное, а сама беременная выполняет все указания врача, то вероятность рождения здорового ребенка составляет 98-99%. Отсюда вытекает необходимость определения концентрации глюкозы в крови в период 24-28 недель. Во время беременности нельзя применять пероральные сахароснижающие препараты. Если глюкоза не превышает ниже перечисленные показатели, то пациенту рекомендуется диета и физическая нагрузка. Если уровень глюкозы превышает следующие показатели, то необходима инсулинотерапия.
Критерии нормогликемии:
Натощак: 5,5 ммоль/л (60-100 мгр %)
Через час после еды: 5,5-7,8 ммоль/л (100-140 мгр %)
Через 2 часа после еды: 4,44 – 6,7 ммоль/л (80-120 мгр %)
Ночью: 4,44 – 5,5 ммоль/л (80-100 мгр %)
Диетотерапия во время беременности
Диета беременных с диагнозом — сахарный диабет обязательно согласовывается с врачом-эндокринологом.
Чтобы компенсировать сахарный диабет, диета обязательно должна включать растительную клетчатку, которая дает ощущение сытости при минимальных калориях. Среди прочего также рекомендованы свежие ягоды. Особенно крыжовник, клюква и вишня, поскольку фруктоза, содержащаяся в них, предупреждает ожирение и развитие сахарного диабета. Но не переусердствуйте со сладкими, богатыми углеводами плодами: дыни – только один ломтик, винограда – только кисточку, банан – не больше половины, картофеля – не более двух клубней в день. Ограничьте хлеб до трех кусочков в сутки. Отдайте предпочтение сортам хлеба из муки грубого помола.
Среди запрещенных продуктов значатся все рафинированные, то есть очищенные от клетчатки. К примеру, белый хлеб, сахар, сладости (варенья, джемы, сиропы, сладкие соки, мороженое, торты, пирожные, вафли, печенье, конфеты, др. кондитерские изделия и выпечку), мед, финики.
К примеру, белый хлеб, сахар, сладости (варенья, джемы, сиропы, сладкие соки, мороженое, торты, пирожные, вафли, печенье, конфеты, др. кондитерские изделия и выпечку), мед, финики.
Также старайтесь есть как можно меньше соли (не более 4 грамм в день), яиц, рыбной икры, животных жиров (в т.ч. сливочного масла), печени. Взамен любителям сладкого предлагаются ксилит, фруктоза и сорбит. Разрешается до 30 г. сахарозаменителя в день.
Ваш рацион, в первую очередь, должен включать:
вареную фасоль
нежирную рыбу, постную говядину и курицу без кожи, желательно отварную или запеченную в духовке
капусту в любом виде
твердые нежирные сорта сыра
грейпфруты, лимоны, апельсины, клюкву, крыжовник, вишню
томатный сок, чай
серый хлеб без муки грубого помола
молоко и творог низкой жирности
гречку, овсянку, перловку
Важно помнить, что ваше индивидуальное меню должно быть согласовано с лечащим врачом. Проконсультируйтесь с эндокринологом или диетологом, не занимайтесь самолечением.
Проконсультируйтесь с эндокринологом или диетологом, не занимайтесь самолечением.
После рождения ребенка у большинства женщин уровень сахара крови приходит в норму, даже если в течение беременности она вводила инсулин. Но диабет во время беременности все-таки повышает риск его развития в будущем. Этого можно избежать, если строго следить за своим весом.
Диабет и беременность — какие риски для мамы и малыша
Беременность – большая нагрузка на организм женщины. А когда к ней присоединяется какое-либо серьезное заболевание, то неудивительно, что оно несет дополнительные риски и для мамы, и для малыша.
К таким серьезным патологиям относится сахарный диабет – состояние, при котором нарушается обмен углеводов в организме.
Сахарный диабет у беременных
Существует три варианта сахарного диабета, которым могут страдать женщины, вынашивающие ребенка.
Беременность при сахарном диабетеЕще до беременности у женщины был сахарный диабет 1-го (чаще) или 2-го типа, она знала о своем диагнозе и контролировала заболевание. В этом случае она должна тщательно готовиться к предстоящей беременности, в период вынашивания регулярно проходить диагностику, посещать женскую консультацию (клинику) чаще, чем обычно, наблюдаться у гинеколога и эндокринолога, несколько раз ложиться в больницу на обследование.
В этом случае она должна тщательно готовиться к предстоящей беременности, в период вынашивания регулярно проходить диагностику, посещать женскую консультацию (клинику) чаще, чем обычно, наблюдаться у гинеколога и эндокринолога, несколько раз ложиться в больницу на обследование.
Манифестный диабет
До беременности у женщины был скрытый диабет, или преддиабет, он ничем не проявлялся, его было не определить по обычному анализу на уровень глюкозы. При беременности такой скрытый диабет переходит в манифестную форму. И тогда симптомы сахарного диабета проявляются уже в первые недели. Повышается и сахар в крови.
После рождения ребенка манифестный диабет, как правило, переходит в инсулинонезависимый сахарный диабет (2-го типа).
Гестационный диабет
Раньше женщина была здорова, но во время беременности у нее возникает сахарный диабет. Он вызван тем, что при перестройке организма, связанной с вынашиванием ребенка, и дополнительной нагрузке на органы матери происходит сбой в работе поджелудочной железы.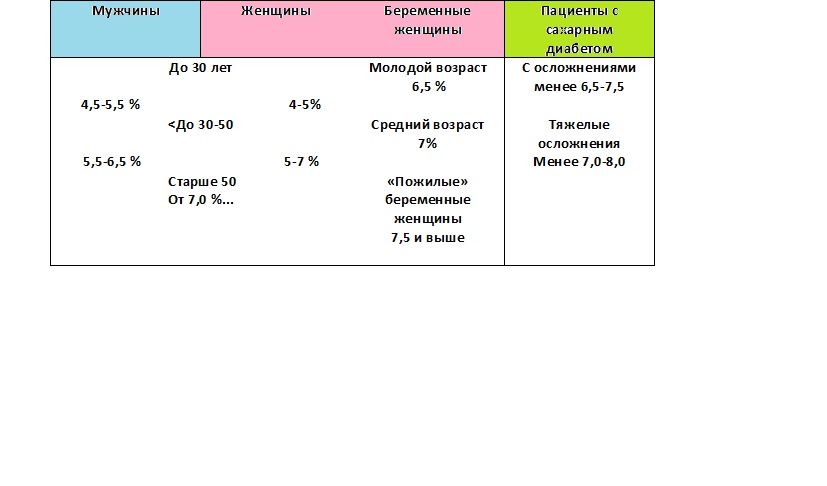 Это влечет за собой нарушение углеводного обмена – гестационный диабет. Обычно он протекает без симптомов и впервые появляется к концу II триместра.
Это влечет за собой нарушение углеводного обмена – гестационный диабет. Обычно он протекает без симптомов и впервые появляется к концу II триместра.
После рождения ребенка гестационный диабет чаще всего исчезает, углеводный обмен нормализуется.
Группа риска
Имеются факторы, повышающие вероятность гестационного диабета:
- лишний вес или ожирение;
- возраст более 35 лет;
- гипертоническая болезнь;
- гестационный диабет при предыдущей беременности;
- многоводие;
- по данным УЗИ крупный плод;
- исход предыдущих родов – гибель ребенка без видимых причин;
- предыдущий ребенок родился весом более 4 кг;
- малыш родился с патологиями.
Сахарный диабет – угроза для женщины
Когда женщина до беременности имела это заболевание, резкая перестройка организма может вызвать развитие осложнений, характерных именно для диабета. А он опасен прежде всего тем, что нарушает функцию почек (нефропатия), сердца и сосудов, влияет на зрение (ретинопатия).
Влияние диабета непосредственно на беременность проявляется тем, что у женщин с сахарным диабетом, в том числе с гестационным:
- развиваются инфекции мочевыводящих путей;
- резко возрастает риск поздних токсикозов – преэклампсии и эклампсии;
- высока вероятность выкидышей и преждевременных родов;
- нередко бывает преждевременная отслойка плаценты;
- часто роды проводятся с помощью кесарева, что связано с большими размерами плода;
- после родов нередко развивается кровотечение.
Сахарный диабет – угроза для ребенка
Высокие значения сахара в крови у матери нарушают обмен плода, что вызывает сбои при формировании органов ребенка. Он может появиться на свет с гипоксией (кислородным голоданием), нарушениями центральной нервной системы, диабетической фетопатией. Для этого состояния характерны:
- большой вес;
- увеличенные размеры внутренних органов;
- нарушение пропорций тела: длинное туловище, большой живот, слишком короткие ручки и ножки;
- незрелость основных систем жизнеобеспечения;
- низкий уровень сахара.

Возможна и гибель ребенка в родах.
Как избежать опасности
На самом деле все не так ужасно. Ведь опасен не сам сахарный диабет, а постоянно повышенный уровень сахара или его резкие скачки. Если же этого не допускать, постоянно контролировать уровень глюкозы, соблюдать диету принимать при необходимости препараты, которые назначит врач, или делать инъекции инсулина, то всех страшных последствий можно избежать.
И здесь, как ни странно, в лучшем положении оказываются женщины, у которых заболевание было диагностировано до беременности. Они знают о своем заболевании, умеют компенсировать диабет. Их постоянно наблюдают специалисты, они регулярно проходят обследования.
Чем при беременности опасен гестационный диабет? Тем, что его не всегда распознают. Симптомы появляются поздно, на них не всегда обращают внимание, считая их проявлениями беременности. И сахарный диабет оказывается некомпенсированным, то есть в крови у матери (а значит, и у малыша) постоянно повышен сахар.
Как итог, сахарный диабет не диагностируется или диагностируется поздно, поэтому в случае гестационной формы диабета последствия бывают тяжелее.
Что должно насторожить:
- постоянное чувство жажды;
- частые мочеиспускания;
- зуд и сухость кожи.
Об этих признаках надо обязательно сказать лечащему врачу и пройти дополнительное обследование.
Главное, надо понимать, что сегодня врачи умеют «управлять» сахарным диабетом. И рождение здорового малыша у женщины с сахарным диабетом – норма, а не исключение.
Записаться к врачу на Ветеранов 16, Санкт-Петербург
Что бы записаться на прием к врачу позвоните пожалуйста по телефону: +7 (812) 756-92-92, +7 (952) 204-59-83, либо заполните форму записи ОНЛАЙН.
[contact-form-7 404 «Not Found»]Лечение гестационного сахарного диабета в Санкт-Петербурге. Цена в ЦПС Медика | Эндокринология | Направления
В прежние времена рождение крупного ребенка всегда воспринималось как большое счастье и особая удача. У наших предков большой вес новорожденного считался признаком здоровья – «богатырь вырастет!». Однако современная медицина доказала, что чрезмерный вес младенца, наоборот, чреват серьезными последствиями для ребенка и в ряде случаев является результатом гестационного сахарного диабета у матери.
У наших предков большой вес новорожденного считался признаком здоровья – «богатырь вырастет!». Однако современная медицина доказала, что чрезмерный вес младенца, наоборот, чреват серьезными последствиями для ребенка и в ряде случаев является результатом гестационного сахарного диабета у матери.
Это заболевание встречается у 7% беременных женщин, и в последнее время эти показатели, к сожалению, растут.
Гестационный сахарный диабет (ГСД), или сахарный диабет беременных – это эндокринное заболевание, которое впервые выявляется у женщин во время беременности и прекращается после родов.
При ГСД кровь матери с повышенным содержанием сахара проникает через плаценту к плоду и вызывает у него повышение массы тела, увеличивает риск развития пороков сердца, заболеваний печени и селезенки, приводит к незрелости головного мозга и легких. Гестационный сахарный диабет – фактор риска развития ожирения, сахарного диабета, гипертонической болезни, ишемической болезни сердца у матери и ребенка в будущем.
Гестационный сахарный диабет коварен тем, что сама женщина никак не ощущает его проявлений. Будущую маму, как правило, ничего не беспокоит. Многие женщины даже поначалу отказываются верить в то, что у них — опасное заболевание.
Мне часто приходится слышать от своих пациенток, узнавших об этом диагнозе: «Но я же прекрасно себя чувствую!». И, однако же, это тот случай, когда следует прислушаться в первую очередь к врачу, а не к своему организму, ведь для еще не родившегося малыша гестационный сахарный диабет таит серьезную опасность.
На что обратить внимание и как определить заболевание?
Как уже упоминалось выше, поскольку у будущей мамы никаких жалоб гестационный сахарный диабет не вызывает, определить его может только врач. Для этого беременным женщинам в обязательном порядке проводится диагностика нарушений углеводного обмена, которая включает 2 этапа.
1 этап выявления сахарного диабета — при первом обращении беременной женщины к врачу. В сроке до 24 недель всем женщинам проводится оценка глюкозы венозной плазмы натощак. В норме она не должна превышать 5,1 ммоль/л. Если этот показатель превышен, весь период беременности женщина должна наблюдаться у эндокринолога.
В сроке до 24 недель всем женщинам проводится оценка глюкозы венозной плазмы натощак. В норме она не должна превышать 5,1 ммоль/л. Если этот показатель превышен, весь период беременности женщина должна наблюдаться у эндокринолога.
При этом необходимо знать, что вести беременную с гестационным сахарным диабетом, как и женщину, у которой сахарный диабет был диагностирован еще до беременности, должен врач, специализирующийся на данной проблеме, а это далеко не каждый эндокринолог. В нашем Центре это — Наталья Владимировна Конанова, опытный врач, специалист по диагностике и лечению эндокринных патологий у беременных.
2 этап выявления сахарного диабета проводится на 24 – 28 неделе беременности. Всем женщинам, у которых не было выявлено нарушение углеводного обмена в ранние сроки беременности, между 24 и 28 неделями проводится пероральный глюкозотолерантный тест с 75 гр глюкозы. В исключительных случаях ПГТТ может быть проведен на сроке до 32 недель.
Можно ли предотвратить и как лечить?
Говоря о том, можно ли предотвратить гестационный сахарный диабет, нужно в первую очередь сказать о том, что сама по себе беременность – это мощный фактор риска его развития.
Как известно, беременность провоцирует сильнейшие изменения в организме женщины, в том числе активизацию гормональных процессов, а это грозит эндокринными нарушениями.
Для того, чтобы снизить эту угрозу, женщина, в особенности из группы риска – с избыточной массой тела, «сложной» наследственностью (кто-то из родственников болел сахарным диабетом) или переносившая это заболевание во время предыдущих беременностей – должна еще на этапе планирования беременности пройти обследование у эндокринолога. Если по его результатам риск развития гестационного сахарного диабета будет выявлен, пациентке назначают терапию. Как правило, женщине рекомендуются соответствующие модификации образа жизни, рациона, добавление физических нагрузок, самоконтроль уровня сахара в крови и др., в зависимости от индивидуальных особенностей организма. По результатам лечения эндокринолог принимает решение о возможности безопасной для матери и ребенка беременности.
Если ГСД все же избежать не удалось, пациентке назначаются:
- Диета 9. При наличии показаний может быть рекомендована инсулинотерапия. Таблетированные сахароснижающие препараты во время беременности и грудного вскармливания противопоказаны!
- Дозированные физические нагрузки
- Ежедневный анализ крови на сахар натощак, через 1 час после завтрака, обеда и ужина – до родов (Самоконтроль выполняется пациенткой с помощью глюкометра)
- Ведение дневника питания и сахара крови (Результаты предоставляются врачу)
- Общий анализ мочи в динамике (глюкозурия, кетонурия)
- Контроль артериального давления, массы тела
- Наблюдение врача– эндокринолога (специализирующегося на ГСД)
Если говорить об особенностях ведения беременных с гестационным сахарным диабетом, то, помимо выше перечисленных назначений, пациенткам, как правило, назначается дополнительные проведение допплерометрии плода (каждые 10 дней) и УЗИ-скрининг.
ОБСЛЕДОВАНИЕ И ЛЕЧЕНИЕ ПРОВОДИТСЯ НА НОВЕЙШЕМ
ВЫСОКОТЕХНОЛОГИЧНОМ ОБОРУДОВАНИИ
Наши преимущества:
- наши специалисты – кандидаты медицинских наук, врачи высшей категории,
постоянные участники российских и зарубежных конгрессов и конференций с многолетним опытом работы; - мы используем только рекомендации ВОЗ (Всемирная Организация Здравоохранения),
современные научно доказанные подходы и методики; - мы обеспечиваем полную анонимность и соблюдение врачебной тайны;
- обследование и лечение проводится на новейшем высокотехнологичном оборудовании;
- наши пациенты полностью информированы о ходе лечебно-диагностических
процессов; - мы гарантируем индивидуальный подход к каждому пациенту и обеспечиваем ему комфорт.
Гестационный диабет – что это такое?
В чем опасность гестационного диабета.
Беременность оказывает повышенную нагрузку на организм матери, именно в это время обостряются многие хронические болезни и появляются новые проблемы. Среди нарушений обменных процессов у женщин, вынашивающих ребенка, гестационный сахарный диабет (ГСД) встречается чаще всего. Это заболевание сопровождает около 4% беременностей, 80% из них протекают с осложнениями для матери, в 45% случаев становится причиной гестоза.
Количество осложнений у женщины и ребенка во многом зависит от своевременности выявления диабета, правильного лечения и ответственного отношения будущей матери к своему состоянию.
Гестационный диабет – что это такое?
Во время вынашивания ребенка потребность в глюкозе повышается, организм задерживает ее в крови, чтобы удовлетворить энергетические потребности плода, поэтому возникает физиологическая инсулинорезистентность. Если в этом процессе происходят сбои, развивается гестационный диабет. Время его начала — вторая половина беременности, когда ребенок уже довольно большой, обычно с 16 по 32 неделю.
В отличие от обычного сахарного диабета, гестационный чаще не сопровождается выраженной гипергликемией. Диабет беременных, как его еще называют, может выражаться не только в повышении сахара, но и в нарушении толерантности к глюкозе. Это значит, что нормы сахара в крови натощак превышены, но не настолько, чтобы это нарушение считалось диабетом.
Другое отличие гестационного диабета – его временный характер. Все признаки нарушения исчезают сразу после родоразрешения. В дальнейшем у таких женщин выше риск аналогичных нарушений во время следующих беременностей (больше 60%), повышена вероятность диабета 2 типа.
Причины возникновения ГСД
Начиная с середины беременности, в организме матери происходят серьезные гормональные изменения: активизируется выработка прогестерона, плацентарного лактогена, эстрогена, кортизола. Все они являются антагонистами инсулина, это значит, что их увеличение становится причиной его ослабления. Способствуют повышению глюкозы и обычные изменения в жизни беременной – увеличение калорийности пищи, уменьшение физических нагрузок и подвижности, рост веса.
Чаще всего это происходит в следующих случаях:
- Лишний вес у беременной (> 20% выше нормы), приобретенный ранее.
- Высококалорийная диета с большим количеством углеводов.
- Малоподвижный образ жизни, в том числе до беременности.
- Курение.
- Сахарный диабет или сильная инсулинорезистентность у близких родственников.
- ГСД при предыдущей беременности.
- Первые дети имели вес больше 4 кг при рождении.
- Многоводие.
- Поликистоз яичников.
- Возраст больше 30 лет. К 40 годам риск гестационного диабета вырастает в 2 раза.
Симптоматика и признаки гестационного диабета
К симптомам гестационного диабета можно отнести:
- частая сухость во рту;
- повышенный аппетит;
- увеличение объема выпиваемой воды, более частое и обильное мочевыделение;
- повышенное газообразование в ЖКТ;
- зуд, особенно на животе и в промежности;
- усталость, сонливость;
- кандидоз, плохо поддающийся лечению;
- набор веса с опережением нормы.
Как видно, все эти симптомы неспецифические, все они могут быть спровоцированы и другими причинами, в том числе и самой беременностью. Явных, всем заметных симптомов гестационный диабет не имеет, поэтому каждая женщина после постановки на учет проходит обязательное обследование для выявления нарушений метаболизма глюкозы.
Диагностические мероприятия
При первом обращении к врачу всем беременным назначают исследование крови на сахар . При повышенной глюкозе женщину направляют к эндокринологу, который проводит дополнительные исследования, определяет тип и стадию заболевания, назначает лечение. При беременности у женщин, которых по нескольким признакам можно отнести в группу повышенной вероятности сахарного диабета, такие исследования крови проводятся повторно спустя несколько недель.
Оптимальное время для выявления гестационного диабета – период с 24 по 26 неделю беременности. Согласно клиническим рекомендациям Минздрава для диагностики используют глюкозотолерантный тест. Если у женщины повышен риск диабета, большие размеры плода, признаки фетопатии, анализ может быть проведен и позднее. Крайний срок – 32 неделя, позже тест может быть опасен из-за сильного подъема сахара в крови.
Как лечить диабет у беременных
Диагностирование диабета при беременности – не повод паниковать. Если вовремя начать лечение, дисциплинированно посещать врача и соблюдать все его назначения, можно устранить негативные последствия для ребенка, избежать осложнений у матери, исключить сахарный диабет в дальнейшем.
При обнаружении гестационного диабета рекомендуется придерживаться определенных правил питания. Они помогут нормализовать уровень глюкозы в кровотоке без негативных побочных эффектов для организма плода и женщины, вынашивающей его. Так, рекомендуется:
- Употреблять разнообразную пищу. Несмотря на то, что при гестационном СД необходимо исключать определенные продукты из рациона, питание должно быть разнообразным. Только так можно насытить организм витаминами и микроэлементами, необходимыми для нормального развития плода.
- Правильно отбирать употребляемые продукты. Делать это можно ориентируясь на гликемические индексы продуктов питания, их калорийность и вид углеводов, содержащихся в них.
- Пить большое количество жидкости. Правильное питание при ГСД у беременных женщин должно сопровождаться употреблением большого количества простой воды. Не менее одного литра в течение суток.
- Сократить количество жиров в рационе. Чрезмерное количество пищи, насыщенной жирами, может навредить как матери, так и ее ребенку. Рекомендуется также ограничить потребление жареных блюд.
- Строго придерживаться времени и количества приемов пищи. Употребление продуктов питания следует разделить на несколько этапов (пять или шесть). Допускать голодания нельзя.
- Избегать переедания. Чрезмерное употребление пищи вызывает резкие скачки концентрации глюкозы в кровотоке. Даже если есть только разрешенные продукты, потреблять их в слишком большом количестве все равно не рекомендуется.
Гимнастика и физкультура при гестационном диабете
Регулярная работа мышц помогает снизить инсулинорезистентность и не допустить чрезмерного набора веса, поэтому физкультурой при гестационном диабете пренебрегать не стоит. Программа занятий составляется для каждой женщины индивидуально, в зависимости от состояния ее здоровья и физических возможностей. Обычно упражнения низкоинтенсивные – ходьба, плавание или аквааэробика. Нельзя делать упражнения лежа на спине или животе, запрещены подъемы туловища и ног. Не подойдут и виды спорта, чреватые травмами: лошади, велосипед, коньки или ролики.
Нужно ли наблюдаться после родов
Клинические наблюдения и отзывы мам говорят о том, что в подавляющем большинстве гестационный диабет проходит, как только родился ребенок. Сразу после отхода плаценты, которая является самым большим гормонопродуцирующим органом при беременности, сахар в крови нормализуется. Пока женщина не выпишется, ей продолжают контролировать уровень глюкозы. Через 2 месяца необходимо сдать глюкозотолерантный тест, чтобы выявить, остались ли нарушения углеводного метаболизма и грозит ли вам сахарный диабет в ближайшем будущем.
Чтобы снизить риск, женщинам, перенесшим ГСД, нужно сбросить вес до нормы, избегать быстрых углеводов, расширить свою физическую активность. При подготовке к следующей беременности обязательно обследоваться у эндокринолога.
Алехина С.В. — старшая медицинская сестра Перинатального центра
Булгакова О.В. — старшая акушерка отделения патологии беременности № 3
Уровень сахара в крови у женщин: как определить, какая норма
Всем известно, что вместе с пищей в наш организм попадают полезные вещества, в том числе и глюкоза, которые поддерживают его здоровье и жизнедеятельность. Являясь источником энергии, глюкоза часто становится причиной развития сахарного диабета, поскольку не расщепляется под воздействием инсулина, а остается в крови в своем первоначальном состоянии.
Это ухудшает кровоток и приводит к вязкости крови, что порой способствует тромбообразованию. Чтобы не допустить печальных последствий, необходимо тщательно и регулярно замерять сахар в крови у женщин, и если норма показателя превышена, обращаться к врачу.
Сахар в крови у женщин: допустимые пределы
До недавнего времени специалисты считали, что уровень глюкозы в крови изменяется не от половой принадлежности индивидуума, а в зависимости от его возраста. Однако последние исследования показали, что в организме представительниц слабого пола данный показатель может зависеть совсем от иных факторов.
Это, в первую очередь обусловлено особенностями физиологии женщины, поскольку именно женские гормоны призваны регулировать уровень этого элемента в крови. Доказано, что в период менопаузы, когда наблюдается спад гормональной активности, возрастает уровень глюкозы в моче и в крови. И если у здоровой женщины среднего возраста нормальный предел сахара составляет примерно 5,5 ммоль/л, то в период менопаузы этот показатель может колебаться в пределах 7-10 ммоль/л.
Это не считается патологией, но нормальным состоянием, и именно в данный период необходимо сдавать анализы. Состояние, когда уровень достигает по верхнему пределу до отметки 6 ммоль/л, называется предиабетическим, и является причиной посещения врача-эндокринолога. Если же отметка превышает предел в 6 ммоль/л, то это дает основание утверждать, что у женщины развивается сахарный диабет.
Норма сахара в крови у женщин не должна опускаться ниже отметки 3,3 ммоль/л, поскольку могут наблюдаться такие симптомы, как слабость, сонливость, головокружение, а в некоторых случаях голод и раздражение. Если уровень превышает свою норму, у женщины может появиться раздражение слизистой и кожных покровов, развиться зуд, появиться сухость во рту, возникнуть жажда, которую трудно утолить. При обильном поглощении жидкости наблюдается учащенное мочеиспускание.
Сахар в крови у женщин: период беременности
Повышение уровня глюкозы в крови может наблюдаться и у беременных, и это состояние называется гестационным диабетом или диабетом беременных. Это явление носит временный характер и, как правило, исчезает после родов. В этом случае у беременной женщины уровень сахара в крови достигает 7 ммоль/л, но, при этом, она себя прекрасно чувствует. При показателе свыше 7 ммоль/л, можно утверждать, что налицо манифестный сахарный диабет, который требует серьезного лечения и не исчезает после родоразрешения. Кроме того, на фоне повышенного уровня глюкозы, почти у половины беременных наблюдается поздний гестоз (токсикоз).
Необходимо помнить, что при любых изменениях самочувствия визит к доктору просто необходим. Не всегда вышеперечисленные нормы и симптому свидетельствуют о конкретном заболевании. Только квалифицированный специалист сможет поставить вам точный диагноз.
Как определить уровень сахара в норме при диабете?
Часто спрашивают, какой уровень сахара крови нормальный? Отвечая на этот вопрос, можно сказать: натощак менее 6.1 ммоль/л, а после еды менее 7.8 ммоль/л.
Но для больных сахарным диабетом нельзя по определению говорить о “нормальном сахаре”. Существует термин – целевой диапазон. Другими словами, уровень глюкозы в крови не должен превышать максимальное значение и не опускаться ниже минимального. Этот диапазон надо обязательно обсудить со своим врачом, т.к. он может отличаться для разных пациентов.
Задача человека с диабетом – стремится к тому, чтобы сахар крови крови находился внутри целевого диапазона.
Существует известный миф, что уровень глюкозы в крови можно почувствовать. Поэтому глюкометром можно не пользоваться. К сожалению, это больше заблуждение. Организм постепенно привыкает к высокому сахару. Конечно, речь не идет об экстремальных значениях выше 20 ммоль/л. На даже значение 11-12 ммоль/л может развивать необратимые негативные последствия и осложнения диабета. Поэтому измерение уровня глюкозы в крови надо проводить регулярно, не реже 1 раза в день. Это официальные рекомендации из алгоритмов лечения сахарного диабета.
Как же убедиться, что сахар крови в нужном диапазоне и не обманывать себя?
Все очень просто – понять результат с первого взгляда помогут глюкометры серии OneTouch Select® Plus Flex с цветовыми подсказами. В течение 5 секунд на экране появится цифра и указание, что она означает: слишком высокий, низкий сахар или попал в целевой диапазон. А в глюкометре OneTouch Select® Plus Flex можно даже настроить разные диапазоны до и после еды.
Но очень важно помнить, что регулярный самоконтроль не обеспечивает эффективное управление диабетом. Надо обязательно предпринимать правильные действия при низком и высоком сахаре. Чтобы узнать, что делать, надо просто посоветоваться с врачом.
Будьте здоровы!
Беременность и сахарный диабет
Давно канули в прошлое времена, когда женщинам, страдающим диабетом, врачи запрещали рожать. Считалось, что беременность, отягчённая болезнью, не может протекать нормально, и роды будут проходить с осложнениями. Сегодня медики не видят преград для таких женщин, следует только строго придерживаться рекомендаций специалиста, возможно, изменить привычный образ жизни, сообщать своему врачу о малейших изменениях в организме, тщательно следить за уровнем глюкозы в крови.Соблюдайте диету!
Лечение сахарного диабета требует от пациентов строго следить за своим ежедневным рационом. Естественно, это касается и беременных женщин. Рацион будущей мамы должен быть ограничен количеством углеводов и жиров. В нем должны содержаться витамины В, А, С и D. Лучше снизить и общую калорийность пищи, особенно, если женщина имеет избыточный вес. Обязательно нужно снизить потребление мучных изделий, продуктов с высоким содержанием сахара, жирных и соленых продуктов. Желательно разнообразить ежедневное меню зерновым и отрубным хлебом, фруктами и овощами. К тому же, диетологи советуют дробить питание, так как более частое принятие пищи позволяет избежать резких скачков уровня сахара в крови.Если диабет протекает в легкой форме, соблюдения диеты бывает достаточно. Но, когда болезнь имеют более тяжелую форму, женщина жалуется на зуд, постоянную жажду, частое мочеиспускание, ей понадобится инъекции инсулина. В этом случае обязательно подстраивать приемы пищи так, чтобы они совмещались с максимальным действием инсулина.
Гестационный диабет
Иногда диабет начинает проявляться уже во время беременности. Такой вид диабета называют «диабетом беременных», или гестационным диабетом. Ему бывают подвержены женщины, страдающими избытком веса и имеющие семейную предрасположенность к нарушению обмена углеводов в организме. Обнаруживается гестационный диабет при помощи специальных тестов, один из которых тест на глюкозотолерантность с нагрузкой. Или, другими словами, — тест на сахар.Почему появляется «диабет беременных»?
Во время беременности организм беременной женщины требует больше инсулина, гормона, который находится в поджелудочной железе и отвечает за баланс уровня сахара в крови. Теперь организм будущей мамы должен учитывать и потребности малыша. Но, когда поджелудочная железа не успевает вырабатывать достаточное количество инсулина, уровень сахара может подскочить вверх, перейдя, таким образом, в диабет.В больницах Израиля пациентка, у которой был обнаружен гестационный диабет, переходит под наблюдение специалиста по беременностям с повышенным риском. Конечно, потребуется уделять большее внимание прохождению различных проверок, чем это делается при обычной беременности, — чаще делатт мониторинг плода, УЗИ, стандартные медицинские проверки (пульс, давление, вес), в добавок пациентка должна будет ежедневно несколько раз в день проверять уровень глюкозы в крови.
В большинстве случаев, «диабет беременных» проходит после рождения ребенка.
матерей подвергает младенцев риску родовых проблем, 7 мая 2008 г. Выпуск новостей
Пресс-релиз
Среда, 7 мая 2008 г.
Беременные женщины с уровнем сахара в крови выше нормы — но недостаточно высоким, чтобы считаться диабетом — с большей вероятностью, чем женщины с более низким уровнем сахара в крови, родят детей, подверженных риску многих из тех же проблем, которые наблюдаются у новорожденных. женщинам с диабетом во время беременности, согласно исследованию, в значительной степени финансируемому Национальными институтами здравоохранения.
Эти проблемы включали большую вероятность кесарева сечения и аномально большой размер тела при рождении. Младенцы, рожденные женщинами с более высоким уровнем сахара в крови, также подвергались риску дистоции плеча, состояния, возникающего во время родов, при котором плечо младенца застревает внутри тела матери, что фактически останавливает процесс родов.
Авторы исследования отказались дать рекомендации относительно приемлемого уровня сахара в крови для беременных. Исследователи не смогли определить точный уровень, при котором повышение уровня сахара в крови увеличивало риск любого из результатов, наблюдаемых в исследовании.Скорее, шансы на результат постепенно увеличивались, что соответствовало повышению уровня сахара в крови у женщин.
Хорошо известно, что высокий уровень сахара в крови, характерный для диабета, возникающего во время беременности, представляет опасность для будущих матерей и рожденных ими младенцев. Настоящее исследование является первым документом, подтверждающим, что более высокий уровень сахара в крови, недостаточно высокий, чтобы считаться диабетом, также несет в себе эти повышенные риски. Более того, когда исследователи математически скорректировали другие потенциальные причины этих рисков, такие как пожилой возраст матери, ожирение и высокое кровяное давление, повышенные риски из-за более высокого уровня сахара в крови все еще присутствовали.
«Эти важные новые результаты подчеркивают риски повышенного уровня сахара в крови во время беременности», — сказала Дуэйн Александер, доктор медицинских наук, директор Национального института здоровья ребенка и человеческого развития Юнис Кеннеди Шрайвер Национального института здоровья, который предоставил большую часть финансирования исследования. «Исследования, проводимые при поддержке NIH, дадут рекомендации по их лечению. Пока результаты этих исследований не будут доступны, всем беременным женщинам следует проконсультироваться со специалистом в области здравоохранения по поводу обследования на диабет во время беременности.«
Дополнительное финансирование NIH было предоставлено Национальным институтом диабета, болезней органов пищеварения и почек и Национальным центром исследовательских ресурсов.
Диабет возникает из-за трудностей с переносом сахара (глюкозы) из крови в ткани организма. Это происходит примерно в 5 процентах всех беременностей в Соединенных Штатах. Матери с диабетом во время беременности также подвергаются повышенному риску преэклампсии, потенциально смертельного заболевания, связанного с опасно высоким кровяным давлением.Младенцы, рожденные от матерей с диабетом — когда они достигают совершеннолетия — подвергаются более высокому риску ожирения, а также диабета, высокого кровяного давления и сердечных заболеваний.
В семилетнем исследовании приняли участие более 23 000 беременных женщин в 15 центрах в 9 странах.
Результаты исследования гипергликемии и неблагоприятных исходов беременности (HAPO) опубликованы 8 мая в Медицинском журнале Новой Англии. Исследователями руководил Бойд Э. Мецгер, доктор медицины, профессор медицины Медицинской школы Файнберга Северо-Западного университета в Чикаго.
Доктор Метцгер объяснил, что до настоящего исследования врачи не были уверены, в какой момент повышенный уровень сахара в крови матери представляет риск для ребенка. Часто высокий уровень сахара в крови матери сопровождает такие состояния, как ожирение, высокое кровяное давление и пожилой возраст матери, которые, как известно, увеличивают вероятность кесарева сечения. По этой причине неизвестно, были ли повышенный риск кесарева сечения и другие проблемы, наблюдаемые при умеренном повышении уровня сахара в крови во время беременности, вызваны повышенным уровнем сахара в крови или этими сопутствующими состояниями.Однако в своем исследовании исследователи внесли поправки на эти сопутствующие условия и обнаружили, что более высокий уровень сахара в крови по-прежнему несет повышенный риск.
Для проведения исследования исследователи провели пероральный тест на толерантность к глюкозе у каждой женщины с 24-й по 32-ю неделю беременности. Для теста женщины голодали, после чего у них измеряли уровень глюкозы в крови. Затем женщины выпили раствор глюкозы, а затем с заданными интервалами измеряли уровень глюкозы в их крови.Женщины с уровнем сахара в крови, достаточно высоким, чтобы вызывать опасения по поводу безопасности, были направлены на лечение и не были включены в исследование. За остальными женщинами наблюдали на протяжении всего исследования, пока они не родили.
Исследователи обнаружили, что чем выше уровень сахара в крови матери, тем больше шансов, что у нее роды будут путем кесарева сечения. Кроме того, чем выше уровень сахара в крови матери, тем больше вероятность, что у младенцев будет высокий уровень инсулина и низкий уровень сахара в крови при рождении.Оба состояния указывают на воздействие высоких уровней глюкозы в утробе матери. Более того, чем выше уровень сахара в крови матери, тем больше вероятность того, что у женщин разовьется преэклампсия, и тем больше вероятность того, что их младенцы родятся преждевременно и испытают дистоцию плеча. Так, например, женщины с самым низким уровнем сахара в крови натощак рожали аномально крупных детей примерно в 5 процентах случаев, в то время как женщины с самым высоким уровнем сахара в крови рожали крупных детей в 26 процентах случаев.
«Эти отношения являются непрерывными и обычно постепенно увеличиваются в диапазоне уровней глюкозы в крови, который мы видели в исследовании», — сказал он.
На консенсусной конференции, которую намечено провести с 11 по 13 июня в Пасадене, Калифорния, исследователи, клинические эксперты, члены профессиональных организаций и другие участники обсудят результаты и дадут рекомендации, основанные на данных. Информация о конференции доступна на http://www.iadpsg.org/.
Для получения информации о гестационном диабете и ссылок на публикации по этой теме см. Http: // www.nichd.nih.gov/health/topics/Gestational_Diabetes.cfm
Информация о питании во время беременности доступна по адресу http://mypyramid.gov/mypyramidmoms/index.html
NICHD спонсирует исследования по развитию до и после рождения; здоровье матери, ребенка и семьи; репродуктивная биология и вопросы народонаселения; и медицинская реабилитация. Для получения дополнительной информации посетите веб-сайт института http://www.nichd.nih.gov/.
О Национальных институтах здравоохранения (NIH): NIH, национальное агентство медицинских исследований, включает 27 институтов и центров и является составной частью U.S. Департамент здравоохранения и социальных служб. NIH является основным федеральным агентством, проводящим и поддерживающим фундаментальные, клинические и трансляционные медицинские исследования, а также изучающим причины, методы лечения и способы лечения как распространенных, так и редких заболеваний. Для получения дополнительной информации о NIH и его программах посетите www.nih.gov.
NIH… Превращение открытий в здоровье ®
###
Гестационный диабет (ГСД) | Больницы и клиники Университета Айовы
Что такое GDM?
GDM — это тип диабета, которым вы можете заболеть только во время беременности.Часто появляется во второй половине беременности. Если вам поставили диагноз на ранних сроках беременности, возможно, у вас был диабет до того, как вы забеременели.
Что вызывает GDM?
Когда вы едите, ваше тело расщепляет пищу на глюкозу, также называемую сахаром в крови, и использует ее в качестве энергии. Инсулин — это гормон, вырабатываемый поджелудочной железой. Он действует как ключ, открывающий дверь в клетки тела. Затем сахар может перемещаться из крови в клетки, чтобы использовать их для получения энергии. При ГСД ваше тело не может вырабатывать достаточно инсулина для нормального использования сахара.
Во время беременности плацента ребенка вырабатывает гормоны, которые также не позволяют использовать инсулин, который вырабатывает поджелудочная железа. Это называется инсулинорезистентностью. Это вызывает накопление сахара в крови, что приводит к GDM.
Глюкоза и другие питательные вещества поступают к ребенку через кровь и плаценту. Изменение уровня сахара в крови вызовет изменение уровня сахара в крови вашего ребенка. Цель состоит в том, чтобы поддерживать нормальный уровень сахара в крови.
Какие симптомы я могу почувствовать?
Большинство женщин с ГСД чувствуют себя здоровыми и не имеют никаких симптомов.
Каковы риски во время беременности для больных ГСД?
- Многоводие (слишком много околоплодных вод вокруг ребенка)
- Преэклампсия (высокое артериальное давление)
- Макросомия (большой ребенок)
- Необходимость кесарева сечения (если ребенок слишком большой, а роды затягиваются)
- Гипогликемия (низкий уровень сахара в крови у ребенка после родов)
- Респираторный дистресс-синдром (проблемы с дыханием у ребенка после родов)
- Смерть плода (редко, но ребенок может умереть до родов по причинам, которые не всегда известны.)
Что я могу сделать, чтобы снизить риски для моего ребенка и меня самого?
Для достижения целей здоровой беременности с GDM вам будет предложено:
- Проверьте уровень сахара в крови
- Следите за планом питания
- Упражнение
- Приходите на прием к врачу
Мониторинг уровня сахара в крови
Медсестра научит вас проверять уровень сахара в крови. Проверяйте их четыре раза в день. Ваши уровни должны быть в пределах этих диапазонов:
- Голодание (утром перед едой): 60-95
- Через час после начала каждого приема пищи: менее 140
Если вы не используете глюкометр Telcare, воспользуйтесь MyChart, чтобы отправить данные о сахаре в крови вашей бригаде по уходу.Выберите врача-акушера-диабетика в своей учетной записи MyChart.
Планирование питания
Ешьте и пейте здоровую и приятную на вкус пищу, поддерживая при этом уровень сахара в крови в необходимом диапазоне. На уровень сахара в крови влияют все продукты, которые вы едите, а не только продукты с высоким содержанием сахара, такие как конфеты, пирожные и пироги.
Диетолог обсудит с вами ваши диетические потребности. Они помогут вам составить план, который подходит именно вам.
Физическая активность
Упражнения, например ходьба после еды, помогают снизить уровень сахара в крови.Выполняйте упражнения каждый день в одно и то же время, чтобы поддерживать стабильный уровень сахара в крови. Обязательно проконсультируйтесь с врачом, чтобы убедиться, что вам безопасно заниматься спортом во время беременности.
Не забудьте:
- Во время тренировки поддерживайте частоту сердечных сокращений ниже 140 ударов в минуту.
- Носить идентификацию диабета.
- Носите с собой сахар, например леденцы, на тот случай, если из-за физических упражнений уровень сахара в крови упадет слишком низко.
Лекарства
Возможно, вам потребуется принять лекарство.Ваш врач поговорит с вами и выпишет все необходимые рецепты.
Пренатальные визиты
Сохраняйте все посещения врача. Позвоните своему провайдеру, если вам нужно изменить график.
Если вы являетесь пациентом службы UI Health Care, вы можете позвонить по телефону 1-319-356-2294, чтобы изменить график.Что такое гипогликемия (низкий уровень сахара в крови)?
Это когда уровень сахара в крови низкий. Во время беременности уровень сахара в крови ниже 60 мг / дл слишком низкий.
Признаки низкого уровня сахара в крови могут включать:
- Шаткость
- Гоночное сердце
- Затуманенное зрение
- Потливость
- Головная боль
- Нервничаю
- Чувствую себя нетерпеливым
- Чувство капризности
- Голод
- Путаница
- Головокружение или обморок
- Онемение губ или языка
- Невнятная речь
Что такое гипергликемия (повышенный уровень сахара в крови)?
Это когда уровень сахара в крови выше целевого диапазона.Вы можете или не можете чувствовать, когда у вас высокий уровень сахара в крови.
Признаки повышенного уровня сахара в крови могут включать:
- Сухость во рту
- Сонливость (более усталая, чем обычно)
- Жажда
- Похудание
- Частое мочеиспускание
- Повышенный аппетит (более голодный, чем обычно)
- Мочеиспускание в ночное время
- Размытое зрение
Заболеет ли я диабетом после беременности?
Большинство женщин с ГСД больше не болеют диабетом после родов.Вы можете снова есть и пить как обычно.
Двухчасовой тест на толерантность к глюкозе будет проведен при первом посещении врача после рождения ребенка, чтобы выяснить, есть ли у вас диабет 2 типа. Голодать ( не есть ) в течение 8 часов перед этим тестом.
Как я могу снизить свои шансы заболеть диабетом 2 типа?
- Контролируйте свой вес. Если у вас избыточный вес, сбросьте от 5 до 7% веса тела.
- Делайте упражнения по 30 минут пять раз в неделю.
- Проверяйте уровень сахара в крови натощак не реже одного раза в три года.
Как избавиться от ланцетов?
Лучше всего класть ланцеты в контейнер, который используется только для этой цели, чтобы предотвратить травмы, болезни и загрязнения. Используйте банку из-под кофе или жесткую пластиковую бутылку, например пустую бутылку из-под отбеливателя или жидкого моющего средства.
Не использовать контейнер:
- Будет возвращено в магазин или переработано
- Стекло
- Прозрачный пластик
Заклейте крышку прочной лентой, когда контейнер заполнен.
Позвоните в местный отдел по отходам, чтобы узнать, как безопасно избавиться от использованных шприцев.
Не приносите в больницу использованные ланцеты, инсулиновые шприцы или иглы.
Храните все острые предметы в недоступном для детей месте.
Уровень сахара в крови, который когда-то считался нормальным, небезопасен для ребенка, мать — ScienceDaily
Вскоре в два-три раза больше беременных женщин могут быть диагностированы и вылечены от гестационного диабета на основе новых измерений для определения рискованных уровней сахара в крови для матери и ребенка. ее нерожденный ребенок, согласно исследованию, которое координировали исследователи из Медицинской школы Файнберга Северо-Западного университета.
«В результате этого исследования более 16 процентов всего населения беременных женщин были квалифицированы как страдающие гестационным диабетом», — сказал ведущий автор Бойд Мецгер, доктор медицины, профессор метаболизма и питания Тома Д. Спайса в Файнберге и врач в Северо-западный мемориальный госпиталь. «Раньше это диагностировали от 5 до 8 процентов беременных женщин».
Уровень сахара в крови, который когда-то считался нормальным, теперь считается причиной резкого увеличения числа детей с избыточным весом с высоким уровнем инсулина, преждевременными родами, кесаревым сечением и потенциально опасной для жизни преэклампсией, состоянием, при котором мать у нее и ребенка высокое кровяное давление.
Крупные младенцы, являющиеся результатом накопления жира, определяются как верхние 10 процентов младенцев определенной этнической группы. Поскольку у крупных детей повышается риск травм во время родов через естественные родовые пути, у многих женщин, участвовавших в исследовании, вероятность кесарева сечения была выше.
Предыдущие рекомендации по диагностике гестационного диабета основывались на уровнях сахара в крови, которые выявляли женщин с высоким риском развития диабета в будущем. Рекомендации не были связаны с рисками для ребенка или другими рисками для матери.
Исследование будет опубликовано в мартовском выпуске Diabetes Care , журнала Американской диабетической ассоциации.
Мецгер отметил, что хорошие новости заключаются в том, что недавние исследования показывают, что у женщин с гестационным диабетом легкой степени тяжести, которых лечили, изменив образ жизни и диету, а также наблюдая за уровнем сахара в крови, значительно снизился риск осложнений. По словам Мецгера, в результате лечения у женщин родились маленькие дети, меньше кесарева сечения и меньше преэклампсии.
Основываясь на исследовании более 23000 женщин в девяти странах, Мецгер и международная группа из 50 экспертов пришли к выводу, что уровень сахара в крови натощак составляет 92 или выше, часовой уровень 180 или выше на тесте на толерантность к глюкозе или двух -часовой уровень 153 или выше на тесте на толерантность к глюкозе представляет серьезный риск для матери и ребенка. Ранее эти уровни считались безопасными, нормальными, и для диагностики гестационного диабета требовалось два повышенных уровня.
«На этих уровнях частота рождения ребенка с избыточным весом почти удваивается, частота преэклампсии почти удваивается, а частота преждевременных родов на 40 процентов выше», — сказал Метцгер. «Это действительно существенные различия».
Группа международных экспертов по гестационному диабету потратила почти два года на определение того, как применить результаты исследования 2008 года, также возглавляемого Мецгером, которое обнаружило, что гораздо более низкий уровень сахара в крови беременной женщины, чем считалось ранее, увеличивает риск серьезных осложнений.
Исследователи установили свои новые критерии диагностики и лечения, определив уровень сахара в крови, который почти вдвое увеличил риски для ребенка и матери.
«В этом исследовании говорится, что эти риски для беременности похожи на многие вещи, с которыми мы имеем дело в медицине», — сказал Мецгер. «Риск инсульта начинается не тогда, когда ваше артериальное давление составляет 140 на 80. Именно тогда мы говорим, что у вас гипертония, но это не то место, где риск начинает влиять на ваше здоровье. Это начинается раньше. уровень холестерина связан с риском сердечных заболеваний.Он не начинается с 200. Вот где он достигает порога, при котором обычные методы лечения могут снизить риски ».
«Наше исследование представляет собой изучение рисков и консенсус относительно того, насколько высокого уровня должен достичь риск, прежде чем следует поставить диагноз и рассмотреть вопрос о лечении», — сказал Мецгер.
За последнее десятилетие уровень гестационного диабета, как было измерено ранее, вырос на 50 процентов. «Мы не должны удивляться, — сказал Мецгер. «Тот факт, что нам приходится иметь дело с большим количеством случаев гестационного диабета, согласуется с серьезным влиянием, которое диабет и ожирение оказывают на наше население в целом.Как мы могли ожидать, что беременность избежит этого? »
23 000 женщин участвовали в проекте «Гипергликемия и неблагоприятные исходы беременности» (HAPO), который начался в 1999 году. Проект финансировался Национальными институтами здравоохранения.
Диабет и беременность
Май 2012 г.Майкл Демпси, доктор медицины
Майкл Демпси, доктор медицины
Эндокринолог в Роквилле, Мэриленд
Диабет присутствует у 2-6% беременных женщин в США; 88% этих женщин страдают гестационным диабетом (ГСД).Это форма диабета, которая возникает во время беременности, обычно во втором или третьем триместре. Распространенность GDM увеличилась из-за увеличения случаев ожирения в США. Остальные 12% беременных женщин с диабетом уже имеют диабет 1 или 2 типа.
У всех беременных женщин повышенная выработка плацентой гормонов, таких как плацентарный лактоген человека, вызывает резистентность к действию инсулина. Нормальные женщины могут преодолеть это за счет увеличения выработки инсулина.Таким образом, их уровень сахара поддерживается в пределах нормы.
Женщины с ГСД, а также с уже существующим диабетом 1 и 2 типа не могут компенсировать инсулинорезистентность, связанную с беременностью. При диабете 1 типа это связано с отсутствием выработки инсулина. При ГСД и диабете 2 типа это происходит из-за преждевременной инсулинорезистентности. Многие из этих женщин также могут иметь дефекты выработки инсулина. Их неспособность компенсировать инсулинорезистентность, связанную с беременностью, приводит к повышению уровня сахара в крови.
Если уровень сахара повышен у женщин с ранее существовавшим диабетом в течение первых недель беременности, существует повышенный риск самопроизвольных абортов и врожденных дефектов. Если уровень сахара остается повышенным на протяжении всей беременности, повышается риск крупных детей и травм, связанных с родами. Также может быть повышенный риск ожирения и / или диабета в течение всей жизни у ребенка. Повышенный уровень сахара также связан с повышенным риском высокого кровяного давления и преэклампсии.Высокий уровень сахара у женщин с ГСД связан с аналогичными рисками.
Учитывая известную связь высокого уровня сахара в крови с осложнениями у новорожденного и матери, очень важен хороший контроль сахара. У женщин с ранее существовавшим диабетом необходимо приложить все усилия для нормализации уровня сахара в крови до зачатия.
После беременности типичными целями для уровня сахара являются утренние сахара натощак 70-90 мг / дл и сахара через 1 час после еды <120 мг / дл. Уровни HA1c должны быть как можно ближе к норме.70-80% женщин с ГСД смогут достичь этих целей, изменив свое питание и легкие упражнения. Важна консультация диетолога.
Если цели в отношении сахара не достигаются путем изменения образа жизни, назначается медикаментозное лечение. У женщин с ранее существовавшим диабетом инсулин является наиболее распространенной терапией. Среди женщин с ГСД еще одним вариантом является лечение пероральными препаратами от диабета, такими как глибурид.
Многие эндокринологи (включая меня) предпочитают инсулиновую терапию из-за отсутствия долгосрочных данных о безопасности, а также из-за меньшей гибкости дозирования пероральных агентов.После родов уровень сахара вернется к значениям до беременности.
Если планируется кормление грудью, схемы приема лекарств следует обсудить с акушером. Женщины с ГСД имеют значительно повышенный риск развития диабета в будущем. Тест на толерантность к глюкозе обычно проводится через 6 недель после родов при ГСД. Даже если тест в норме, следует прилагать усилия для поддержания здорового образа жизни и веса.
Если тщательно контролировать уровень сахара у беременных женщин с диабетом, шансы на здоровую беременность и здорового ребенка такие же, как у женщин, не страдающих диабетом.Будущие успехи в лечении, а также более ранняя диагностика должны продолжать улучшать перспективы для женщин с беременностью и диабетом.
Доктор Демпси — эндокринолог из Роквилла, штат Мэриленд, США. Его практика посвящена тщательному индивидуальному ведению пациентов с гормональными нарушениями. Он окончил Гарвардскую медицинскую школу в 1983 году. Помимо своей напряженной общей медицинской практики, доктор Демпси с 2000 года принимал активное участие в более чем 40 клинических исследованиях, связанных с диабетом.В настоящее время он является медицинским представителем по вопросам диабетического образования в пригородной больнице, врачом двух местных эндокринологических клиник для недостаточно обслуживаемых пациентов в округе Монтгомери и является председателем комитета по работе с населением Медицинского общества округа Монтгомери. Следуйте за ним в Twitter @thediabetesdoc или посетите веб-сайт его практики https://sites.google.com/site/thediabetesdoc/
Новые цели для достижения нормогликемии во время беременности
В недавнем выпуске Diabetes Care , Эрнандес и др.(1) из Университета Колорадо представили всесторонний обзор 24-часового профиля глюкозы во время беременности у женщин без диабета. В текущем выпуске Harmon et al. (2) из того же учреждения представляют новые наблюдения за гликемическим профилем беременных женщин, не страдающих диабетом, исследуя различия между матерями с ожирением и нормальным весом, а также между разными триместрами беременности. Почему статьи о женщинах, не страдающих диабетом, публикуются в журнале, в самом названии которого написано, что он посвящен лечению диабета? Ответ заключается в том, что эти два отчета дают нам представление о том, что такое действительно «нормальная» глюкоза во время беременности, и это имеет важное значение для того, как мы все лечим диабет во время беременности.Статьи поражают тем, что обе показывают, что нормальные значения глюкозы значительно ниже целевых значений, рекомендуемых в настоящее время для лечения диабета во время беременности. Эрнандес и др. (1) предполагают, что мы должны изменить эти целевые показатели для более точного приближения к недиабетическим нормам.
Современное лечение диабета во время беременности основывается на гипотезе Педерсена, согласно которой диабетическая макросомия плода и различные метаболические последствия новорожденного вызываются эндогенной гиперинсулинемией плода, которая является ответом на гипергликемию плода.Это, в свою очередь, является прямым отражением гипергликемии у матери, поскольку глюкоза легко проходит через плаценту, а инсулин — нет (3). Следствием этого является то, что диабетическую фетопатию в значительной степени можно предотвратить, предотвратив гипергликемию у матери. Таким образом, краеугольным камнем ведения диабета во время беременности является попытка поддерживать уровень глюкозы у матери как можно ближе к норме. Но что такое «нормальная» глюкоза во время беременности? В статьях Эрнандеса и др. (1) и Harmon et al. (2) помогите нам ответить на этот вопрос.
Обзор Hernandez et al. (1) сообщили о литературе за полвека, посвященной нормогликемии у женщин без диабета. Удивительно, но наше понимание нормального 24-часового гликемического профиля основано на в общей сложности 12 исследованиях, в которых участвовало только 255 субъектов без диабета, в основном не страдающих ожирением и в основном в конце третьего триместра беременности. За некоторыми из этих женщин наблюдали в условиях стационара с использованием измерений глюкозы в цельной крови или плазме, за другими наблюдали в амбулаторных условиях с использованием самоконтролируемых измерений капиллярной глюкозы, а третьих — с измерениями глюкозы в тканях с использованием систем непрерывного мониторинга глюкозы.Несмотря на различия в методологии и условиях, в результатах наблюдалась некоторая последовательность. Обобщая результаты, средневзвешенные значения глюкозы (± 1 стандартное отклонение) составили 71 ± 8 мг / дл натощак, 109 ± 13 мг / дл через 1 час после приема пищи и 99 ± 10 мг / дл через 2 часа после приема пищи.
Эти значения представляют собой нашу лучшую оценку нормогликемии во время беременности. Но в обзоре литературы было мало исследований, посвященных влиянию важных кофакторов, таких как материнское ожирение, этническая принадлежность матери или триместр беременности.Исследование Harmon et al. (2) начинает рассматривать некоторые из них, в частности различия между женщинами с ожирением и не страдающими ожирением, не страдающими диабетом, которые изучались в начале второго триместра и снова в начале третьего триместра. Они сообщают, что уровень глюкозы в среднем на 5–10 мг / дл выше у женщин с ожирением, чем у женщин с нормальным весом в течение дня, включая как голодание, так и состояние питания, независимо от того, придерживались ли женщины строго регулируемой диеты или ad libitum. потребление. Ожирение новорожденных (процент жира в организме) коррелировало со средним дневным уровнем глюкозы.Авторы вводят термин «скрытая гипергликемия» для описания более высоких средних значений глюкозы среди женщин с ожирением. Они предполагают, что эта тонкая степень гипергликемии может частично объяснять повышенное ожирение и высокие показатели макросомии и увеличения гестационного возраста (LGA) среди новорожденных от матерей с ожирением.
Неужели такое незначительное повышение уровня глюкозы так много значит? Недавние данные свидетельствуют об этом. Исследование гипергликемии и неблагоприятных исходов беременности (HAPO) (4) показало, что существует непрерывная линейная зависимость между материнской глюкозой и С-пептидом пуповинной крови (показатель гиперинсулинизма плода), LGA и ожирением новорожденных.Лечебные испытания, такие как Австралийское исследование непереносимости углеводов (ACHOIS) (5) и исследование Американской сети отделений материнско-фетальной медицины (MFMU) (6), продемонстрировали, что риск LGA и других неблагоприятных исходов можно снизить с помощью диеты и лекарств, предназначенных для понизить уровень глюкозы, даже если он незначительно повышен.
Различные национальные и международные профессиональные организации и согласованные группы рекомендовали целевые значения глюкозы для лечения гестационного сахарного диабета (GDM) (7–9) или явного диабета во время беременности (10–12).Рекомендуемые цели состоят в том, чтобы поддерживать уровень глюкозы натощак <95–99 мг / дл, глюкозы через 1 час после приема пищи 130–144 мг / дл и глюкозы через 2 часа менее 120 мг / дл. Все эти целевые показатели на 20–35 мг / дл выше средневзвешенных нормальных значений у женщин без диабета, о которых сообщают Hernandez et al. (1). Даже по сравнению с женщинами с ожирением, не страдающими диабетом, в исследовании Harmon (2) они были на 5–30 мг / дл выше. Эрнандес и др. (1) предположили, что большая пропасть между нормальным уровнем глюкозы и целевыми показателями лечения может объяснить, почему многие лица, осуществляющие уход, обнаруживают повышенный уровень макросомии плода среди потомков матерей с диабетом, даже когда контроль уровня глюкозы поддерживается в пределах целевого уровня.В своем обзоре они предложили новые, более низкие целевые значения глюкозы для беременности, основанные на 1 SD выше средних значений для беременных женщин без диабета. В частности, они предложили целевые показатели 81 мг / дл для глюкозы натощак, 122 мг / дл для глюкозы через 1 час после приема пищи и 110 мг / дл для глюкозы через 2 часа после приема пищи.
Есть некоторые косвенные доказательства, подтверждающие гипотезу о том, что стремление к более низким целевым показателям глюкозы должно снизить уровень макросомии плода. Одна линия доказательств исходит из исследования HAPO (4), которое обнаружило самые низкие показатели LGA среди людей с самым низким уровнем глюкозы, независимо от того, измеряли ли они натощак или после провокации глюкозой.Но эти результаты представляют собой просто корреляцию из наблюдательного исследования, основанного на измерении глюкозы в определенный момент времени в начале третьего триместра. Необязательно экстраполировать эти наблюдения на схему лечения, продолжающуюся несколько недель или месяцев. Еще одна линия доказательств исходит из двух недавних испытаний лечения ГСД. Исследование ACHOIS (5) нацелено на достижение целевых значений глюкозы натощак <99 мг / дл (5,5 ммоль / л) и значений через 1 час после приема пищи <144 мг / дл (8,0 ммоль / л), тогда как исследование MFMU (6) имело несколько ниже целевых значений, <95 мг / дл и <140 мг / дл, соответственно.Частота LGA в двух исследованиях составила 13 и 7% соответственно. Возникает соблазн предположить, что более низкий уровень LGA в исследовании MFMU был результатом более низких целей, используемых в этом исследовании, но вполне могли быть задействованы и другие факторы, включая различия в популяциях пациентов и критериях включения.
Необходимы контролируемые клинические испытания, чтобы проверить, улучшат ли исходы беременности более низкие целевые уровни глюкозы. На сегодняшний день не было проведено никаких испытаний лечения, проверяющих, превосходит ли один конкретный набор целевых значений другой.Действительно, не было даже испытаний, в которых изучались бы, лучше ли основывать лечение на измерениях глюкозы через 1 или 2 часа после приема пищи. Все стандартные рекомендации (7–12) основаны на доказательствах уровня III (т. Е. На мнении экспертов и консенсусе).
Контроль гликемии во время беременности часто требует уравновешивания. Если контроль не является достаточно строгим, могут возникнуть LGA и метаболические осложнения, но если контроль будет слишком строгим, частота значительной материнской гипогликемии и младенцев с малым для гестационного возраста (SGA) младенцами может возрасти (13,14).Эти конкурирующие факторы оставляют нас в состоянии равновесия в отношении целевого уровня гликемии во время беременности. Это равновесие, этот неопределенный баланс конкурирующих факторов является необходимым и достаточным основанием для проведения клинических испытаний. Исследователям необходимо будет обсудить, должно ли такое испытание проверять новые цели на основе 1 SD выше нормальных средних недиабетических значений, предложенных Hernandez et al. (1), или цели, основанные на 2 SD выше среднего, или других возможных значениях. Выбор целей для исследования будет включать взвешивание ожидаемых преимуществ (таких как уменьшение LGA и неонатальная гипогликемия) по сравнению с потенциальными рисками (такими как увеличение SGA и материнская гипогликемия), с учетом практических проблем, связанных с мотивацией субъектов к достижению более строгих целей. .
Ожидается, что новые критерии, установленные Международной ассоциацией исследовательских групп по диабету у беременных для диагностики ГСД (15), существенно увеличат процент женщин с диагнозом ГСД. Это, вероятно, уместно, учитывая нынешнюю мировую эпидемию ожирения. Чем больше ожирение, тем больше плодов подвержены риску. Больше женщин с диагнозом ГСД означает больше возможностей для снижения этого риска. Но как добиться сокращения? Американская диабетическая ассоциация предполагает, что большая часть увеличения GDM будет связана с женщинами с легкой степенью гипергликемии, которые могут не нуждаться в интенсивной терапии (16).Но рассмотренные здесь данные свидетельствуют о том, что всем женщинам с ГСД может потребоваться более интенсивная терапия, чем мы рекомендовали ранее. Пришло время для контролируемых испытаний, чтобы определить, какими должны быть наши целевые уровни глюкозы.
Благодарности
О потенциальных конфликтах интересов, относящихся к этой статье, не сообщалось.
- © 2011 Американской диабетической ассоциации.
Сахарный диабет при беременности | Diabète Québec
Гестационный диабет не увеличивает риск врожденных дефектов или риска того, что у ребенка будет диабет при рождении.
Этот тип диабета, также называемый гестационным сахарным диабетом (ГСД), поражает от 3% до 20% беременных женщин. Он проявляется повышением уровня глюкозы (сахара) в крови к концу 2-го и 3-го триместра беременности. В 90% случаев он исчезает после родов, но у матери повышается риск развития диабета 2 типа в будущем.
Причина
Это происходит, когда клетки становятся устойчивыми к действию инсулина, которое естественным образом вызывается во время беременности гормонами плаценты.У некоторых женщин поджелудочная железа не может секретировать достаточно инсулина, чтобы уравновесить действие этих гормонов, вызывая гипергликемию, а затем диабет.
Симптомы
У беременных обычно нет явных симптомов диабета. Иногда возникают такие симптомы:
- Необычная усталость
- Чрезмерная жажда
- Увеличение объема и частоты мочеиспускания
- Головные боли
Важность проверки
Эти симптомы могут остаться незамеченными, поскольку они очень часто встречаются у беременных.
Женщины в группе риска
Несколько факторов увеличивают риск развития гестационного диабета:
- Возраст 35 лет и старше
- Избыточный вес
- Члены семьи, больные сахарным диабетом 2 типа
- Ранее родившие ребенка весом более 4 кг (9 фунтов)
- Гестационный диабет при предыдущей беременности
- Принадлежность к этнической группе высокого риска (аборигены, латиноамериканские, азиатские, арабские или африканские)
- Наличие в прошлом аномально высокого уровня глюкозы (сахара) в крови, будь то диагноз непереносимости глюкозы или преддиабет
- Регулярное употребление кортикостероидных препаратов
- Страдает синдромом поликистозных яичников (СПКЯ)
- Страдает черным анкантозом, изменение цвета кожи, часто затемненные пятна на шее или под мышками
Просеивание
Руководство по клинической практике профилактики и лечения диабета в Канаде, разработанное Канадской диабетической ассоциацией 2018 г., рекомендует проводить скрининг на диабет всех беременных женщин в период с 24 по 28 неделю беременности.Женщины с повышенным риском развития гестационного диабета должны пройти обследование раньше.
Два метода проверки:
1. Большинство центров используют метод, применяемый в два разных времени. Он начинается с анализа крови, измеряющего уровень глюкозы (сахара) в крови через 1 час после употребления сладкой жидкости, содержащей 50 г глюкозы, в любое время дня. Если результат:
- Ниже 7,8 ммоль / л тест нормальный.
- Более 11,0 ммоль / л — гестационный диабет.
- Если оно находится между 7.8 и 11,0 ммоль / л, лечащий врач попросит провести второй анализ крови, измеряющий уровень глюкозы (сахара) в крови натощак, а затем анализы крови, взятые через 1 час и 2 часа после употребления 75 г глюкозы. Это подтвердит гестационный диабет, если значения равны или больше:
- 5,3 ммоль / л натощак
- 10,6 ммоль / л через 1 час после употребления сладкой жидкости
- 9,0 ммоль / л через 2 часа после употребления сладкой жидкости
2. Второй метод — пероральный тест на толерантность к глюкозе (OGTT) с подслащенной жидкостью, содержащей 75 г глюкозы, и тремя анализами крови.Диагноз ставится, если хотя бы один из трех анализов крови имеет значения, равные или превышающие:
5,1 ммоль / л натощак
10 ммоль / л через 1 час после употребления сладкой жидкости
8,5 ммоль / л через 2 часа после употребления сладкой жидкости
Риски и возможные осложнения
Существует множество рисков, когда гестационный диабет не контролируется должным образом, а уровень глюкозы (сахара) в крови остается высоким.
Для мамы:
- Избыток околоплодных вод увеличивает риск преждевременных родов
- Риск кесарева сечения или более тяжелых вагинальных родов (среди прочего, из-за веса ребенка)
- Гестационная гипертензия или преэклампсия (высокое кровяное давление и отек)
- Более высокий риск сохранения диабета после родов или развития диабета 2 типа в будущем (риск от 20% до 50% в течение 5-10 лет после рождения).
Для младенцев:
- Больше обычного при рождении (более 4 кг 9 фунтов)
- Гипогликемия (падение уровня сахара в крови) при рождении
- Риск того, что плечи ребенка застрянут в родовых путях во время родов
- Риск ожирения и непереносимости глюкозы в раннем взрослом возрасте (особенно, если масса тела при рождении была выше 4 кг или 9 фунтов)
Незначительный риск:
- Желтуха, особенно у недоношенного ребенка
- Недостаток кальция в крови
- Проблемы с дыханием
Правильный контроль диабета значительно снижает риск осложнений.
Лечение
При диагностировании гестационного диабета необходимо разработать индивидуальный план питания для контроля гликемии матери.
Как правило, для контроля гестационного диабета достаточно здоровой диеты с правильным контролем порций и распределения углеводов (сахаров), а также здорового образа жизни (управление стрессом, достаточное количество сна и физическая активность).
Если уровень глюкозы (сахара) в крови остается слишком высоким, врач назначит инъекции инсулина или, в некоторых случаях, пероральные противодиабетические средства.
Целевой уровень глюкозы (сахара) в крови для большинства беременных женщин:
- Натощак <5,3 ммоль / л
- Через 1 час после еды <7,8 ммоль / л
- Через 2 часа после еды <6,7 ммоль / л
Целевые значения для контроля гестационного диабета отличаются от таковых для других типов диабета.
Важность сбалансированного питания
Сбалансированная диета необходима для контроля уровня глюкозы (сахара) в крови и для здоровой беременности.При гестационном диабете необходимо внести определенные изменения в рацион матери, в том числе в количество углеводов в каждом приеме пищи. Основой лечения является диета с ограничением углеводов. Важно не исключать полностью углеводы, а лучше распределять их в течение дня.
Ваш план питания
Диетолог поможет вам составить или изменить план питания в зависимости от ваших энергетических потребностей. Диетолог также посоветует вам, какие важные питательные вещества следует включить в свой рацион во время беременности:
Для получения дополнительной информации о сбалансированном питании см. The Balanced Plate.
Важность физической активности
Физическая активность помогает контролировать диабет во время беременности и имеет множество преимуществ для здоровья беременных женщин.
Большинству беременных женщин рекомендуется заниматься физическими упражнениями в общей сложности 150 минут в неделю, в идеале, как минимум, от 3 до 5 занятий по 30-45 минут каждое. Если до беременности вы не были активными, начните постепенно.
К безопасным сердечно-сосудистым упражнениям (выполняемые с легкой или умеренной интенсивностью) во время беременности относятся:
- пешком
- танцы
- велосипед
- плавание
- тренажеры стационарные
- беговые лыжи
- бег трусцой
Проконсультируйтесь с врачом, прежде чем начинать эти занятия и избегайте физических нагрузок, при которых вы рискуете упасть, потерять равновесие или внезапно изменить направление движения (например, футбол, бадминтон и т.).
Сохраняйте водный баланс до, во время и после тренировки, в дополнение к тому, чтобы всегда иметь при себе глюкометр (сахар) и источник быстро усваиваемых углеводов на случай гипогликемии.
Перед физической активностью вам, возможно, придется снизить дозу инсулина, чтобы ограничить риск гипогликемии. Ваша медицинская бригада поможет вам скорректировать дозировку по мере необходимости.
При рождении
Во время родов медицинская бригада регулярно контролирует уровень глюкозы (сахара) в крови матери и корректирует лечение на основе показаний.Уровень глюкозы (сахара) в крови ребенка также контролируется в часы после рождения.
После рождения
В большинстве случаев диабет исчезает после рождения. Однако риск развития диабета в будущем увеличивается, особенно если вы сохраняете лишний вес. Чтобы избежать этой ситуации, вам следует поддерживать здоровый вес, придерживаться сбалансированной диеты и регулярно заниматься спортом.
Кроме того, рекомендуется пройти тест на уровень глюкозы (сахара) в крови в период между 6 неделями и 6 месяцами после родов, чтобы проверить, вернулся ли уровень глюкозы (сахара) в крови к нормальным значениям.Перед повторной беременностью следует проконсультироваться с врачом.
Грудное вскармливание
Грудное вскармливание рекомендуется всем женщинам, независимо от того, страдает он диабетом или нет. Материнское молоко — отличная пища для вашего младенца. Кормление грудью не только помогает матери сбросить вес, набранный во время беременности, но также снижает артериальное давление и помогает контролировать уровень глюкозы (сахара) в крови и, таким образом, предотвращает диабет 2 типа. Это также снижает риск ожирения и диабета в дальнейшем у ребенка. Потребности кормящих матерей в питании практически такие же, как и в последнем триместре беременности.
Рекомендуется начинать грудное вскармливание сразу после рождения, чтобы предотвратить гипогликемию у новорожденного, и продолжать как минимум в течение 6 месяцев.
См. Список клиник для беременных высокого риска (только на французском языке).
Исследование и текст: Команда специалистов здравоохранения Квебека по диабету
По материалам: Diabète Québec (2013), «Diabète et grossesse».
июнь 2014 г. (обновлено в июле 2018 г.)
© Все права защищены Diabetes Quebec
Ссылки:
Фейг Д., Бергер Х., Донован Л. и др.Руководство по клинической практике диабета Канады 2018 по профилактике и лечению диабета в Канаде: диабет и беременность. Can J Diabetes 2018; 42 (Приложение 1): S255-S282.
Канадское педиатрическое общество (28 февраля 2018 г.). Отлучение от груди [Online]. Найдено по адресу https://www.cps.ca/fr/documents/position/sevrage-de-allaitement (веб-страница проверена 18 июля 2018 г.).
Повышенный уровень сахара в крови натощак во время беременности связан с вредными последствиями для матерей и младенцев
Согласно новому исследованию исследовательской группы Университета Альберты, беременные женщины с диагнозом диабет, у которых повышен уровень сахара в крови натощак (перед едой), с большей вероятностью столкнутся с осложнениями, чем те, у которых только повышенный уровень глюкозы после еды.
«У женщин с повышенным уровнем глюкозы натощак с поправкой на все другие факторы риска вероятность рождения большого ребенка была почти в три раза выше, чем у женщин с нормальным уровнем глюкозы натощак, но повышенным уровнем сахара после еды», — сказала профессор кардиологии Падма Каул, которая также является адъюнкт-профессором Школы общественного здравоохранения.
Было обнаружено, что женщины с высоким уровнем сахара в крови натощак имеют в 1,5 раза более высокий риск высокого кровяного давления во время беременности и имеют более высокую вероятность потребности в искусственных родах, кесаревом сечении или преждевременных родах.
Каул сказал, что у крупных детей есть риск осложнений во время родов и ожирения в более позднем возрасте, а высокое кровяное давление во время беременности может вызвать дополнительную нагрузку на сердце и почки матери.
Исследователи обнаружили, что неблагоприятные исходы для женщин с высоким уровнем сахара в крови натощак сохранялись даже тогда, когда женщинам давали лекарства от диабета, такие как инсулин или метформин.
«Почему женщины, у которых есть глюкоза натощак, менее восприимчивы к лечению, — очень важный вопрос», — сказал Каул.«Это может указывать на какой-то другой механизм, требующий дальнейшего изучения».
Каул сказал, что необходимы дальнейшие исследования, чтобы определить, будет ли более раннее или более агрессивное лечение диабета у женщин с высоким уровнем глюкозы натощак уменьшать или предотвращать неблагоприятные исходы.
Исследователи изучили медицинские записи более чем 250 000 беременностей в Альберте в период с 2008 по 2014 год. Почти у 13 000 матерей был диагностирован гестационный диабет. Четыре тысячи человек имели повышенный уровень сахара в крови натощак до 5.3 ммоль / л или выше, тогда как у других сахар крови был нормальным во время голодания, но показал повышенный уровень после перорального теста на толерантность к глюкозе.
Каул объяснил, что почти все беременные женщины в Альберте проходят двухэтапный процесс скрининга на гестационный диабет. Первый тест, проводимый между 20 и 24 неделями беременности, — это тест на толерантность к глюкозе на 50 грамм, который проводится в любое время дня. Если через час обнаруживается, что уровень сахара в крови женщины выше 7,8 ммоль / л, ее отправляют на второй анализ, который включает сдачу образца крови через 12 часов голодания, обычно первым делом утром, а затем прием внутрь 75 граммов. глюкозы и сдача дополнительных образцов через один и два часа.
Каул сказал, что около 15 процентов беременных женщин в Альберте проходят второй тест, и примерно у одной трети из них диагностирован гестационный диабет. По мере сохранения тенденции к увеличению возраста матери и увеличению веса во время беременности, показатели гестационного диабета также растут.
###
Исследование проводилось в канадском центре VIGOR, где Каул является соруководителем, и финансировалось Канадскими институтами исследований в области здравоохранения.
Заявление об отказе от ответственности: AAAS и EurekAlert! не несут ответственности за точность выпусков новостей, размещенных на EurekAlert! участвующими учреждениями или для использования любой информации через систему EurekAlert.
..png)