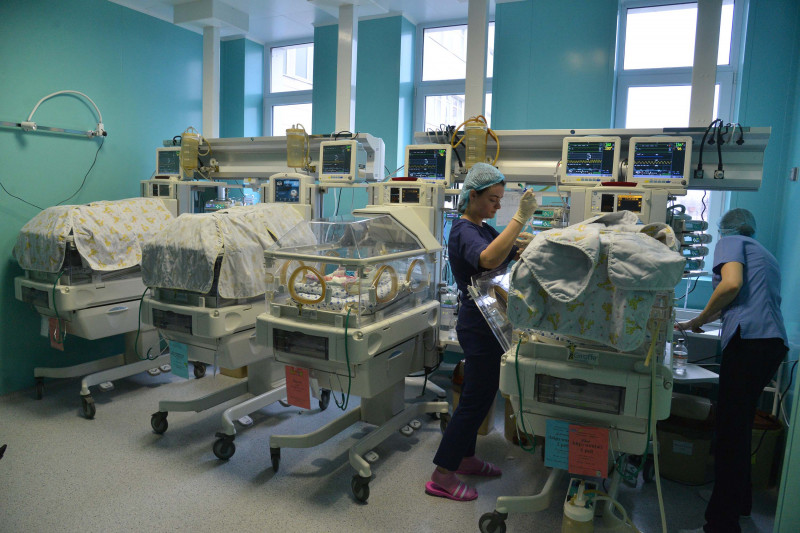
Хрупкая жизнь: репортаж из отделения, где выхаживают недоношенных детей
«Дети очень любят держаться за щупальца игрушечных осьминогов, как за пуповину матери» – мы узнали, как работает отделение реанимации и интенсивной терапии недоношенных детей 24-ой больницы
Преждевременные роды врачи сравнивают с аварией на дороге: есть пострадавшие, и им нужно оказывать помощь. Возможно, человек, попавший в аварию, станет инвалидом, может быть, будет лежать в коме, а, может быть, будет абсолютно здоров. Вот так же и преждевременные роды. Катастрофа случилась, и теперь нужно помочь ребенку выбраться из нее. Ведь получается, что малыш не успел развиться в привычных условиях внутриутробной жизни, и попадает в условия, в которых не может существовать самостоятельно.
В 2009 году по инициативе Европейского фонда заботы о новорожденных пациентах (EFCNI) 17 ноября был определен как Международный день недоношенного ребенка (Premature Awareness Day). В 2010 году этот день был широко отпразднован в 12 европейских странах, в том числе и в России.Только вот врачей-неонатологов иногда даже упрекают – зачем вы это делаете? Выживать должны те, кто может это сделать самостоятельно, а ваше вмешательство приводит к сохранению жизни детей, которые становятся инвалидами. Наши собеседники с таким подходом не согласны. Жизнь бесценна, и нужно сделать все, чтобы сохранить ее. Кроме того, сегодняшний уровень неонатологии позволяет не просто сохранить жизнь младенцу, но и обеспечить ее качество.
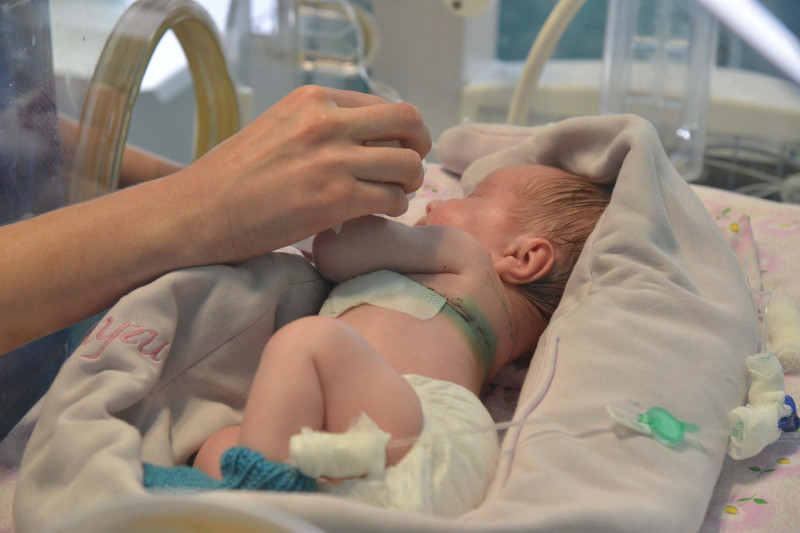
Детская жизнь – как говорят здесь врачи, «жизнь на ладошке», – очень хрупкая
Мозг 6-недельного ребенка уже испускает импульсы, сердце ребенка начинает биться примерно в 2,5 недели, и все функции его организма ничем не отличаются от наших. Во Франции жизнь ребенка начинает защищаться государственными законами через 10 недель после зачатия, в Дании — после 12 недель, в Швеции — после 20, во многих странах жизнь юридически защищена только после рождения.«Но в те далекие времена в СССР дети весом меньше 1000 граммов не считались рожденными. Но если они прожили 7 дней, то уже узаконивались, и на них выписывались документы, – рассказывает Ольга Бабак, заведующая вторым отделением реанимации и интенсивной терапии филиала № 2 ГКБ № 24, – Но все равно считалось, что это дети малоперспективные и многозатратные.
Рассказывает Ольга Бабак
Тогда такие дети могли по месяцу лежать в родильном доме, из которого потом их переводили в детское отделение. Потом в 2012 году вышел наш российский закон, по которому все дети от 500 граммов считаются рожденными, – это соответствовало и требованиям ВОЗ. Стало понятно, что проблемы «крупных» невыношенных детей – от 2 кг примерно – уже в целом решены. Акушеры-гинекологи научились выхаживать и тех, у кого 1300-1500 граммов. Теперь к нам приходят те дети, которые бы раньше просто бы не могли родиться. То есть жизнь и медицина поставила перед нами новые задачи».
«Мама, будь рядом со мной!»
Бывают ли летальные исходы? К сожалению, да. Чаще всего такой риск есть у критично недоношенных детей. «Как правило, дети, которые изначально очень тяжелые, рискуют, – говорит Ольга Бабак. – Мы всегда сразу обсуждаем ситуацию с родителями. Первое, о чем я им говорю: давайте договоримся на берегу. Мы имеем ребенка, который родился в сложной ситуации, в которой трудно что-то прогнозировать. Он может умереть. Он может жить. Выжить он может и практически здоровым, и полным инвалидом, по разным причинам. Но на сегодня никто из нас не может сказать, что будет. Поэтому задача нас, врачей, делать все, что в наших силах. А от родителей требуется их вера в то, что все будет хорошо».
Врачи и родители вместе проживают тяжелый и неоднозначный этап жизни. «Но не говорить правду я не имею права. Тут есть тонкость: ребенок живет у нас в реанимации месяц, полтора, два… и мамам и папам кажется, что все уже позади. Стирается эта граница тревожности. Но ведь произойти может всякое. И мы сталкивались с такими ситуациями, когда потом гибель такого ребенка через два месяца становится просто шоком. А родители в такой ситуации часто слышат избирательно – не усваивают всю информацию, которая им дается. Так что наша задача – мы должны подать родителям информацию так, чтобы достучаться до них. Но при этом не испугать, не выбить почву из-под ног. Помочь сохранить надежду и веру, иначе ничего не получится».
Родители в отделении неонатологии или помогают, или мешают, или бездействуют. Чем быстрее, отмечают врачи, родители осознают, что могут помочь своему ребенку, и включаются в процесс, тем больше вероятности, что малыш выдержит, выживет, вырастет здоровым. Это те самые проявления психосоматики, уже доказанные.
Биологический и психологический контакт с ребенком очень важен. «Когда родители настроены на победу, ситуация развивается немного иначе. Хотя иногда победы и не случается, а случается поражение. Но и к этому нужно быть готовыми. Не нам знать, у кого какой путь. Есть известное выражение: сделай, что можешь, прими то, что изменить не можешь. А третье – самое главное – умей отличить одно от другого», – отмечает Ольга Бабак.
«Если он на аппарате искусственной вентиляции легких, то он не сможет издать и звука. Но все эмоции на лице…»
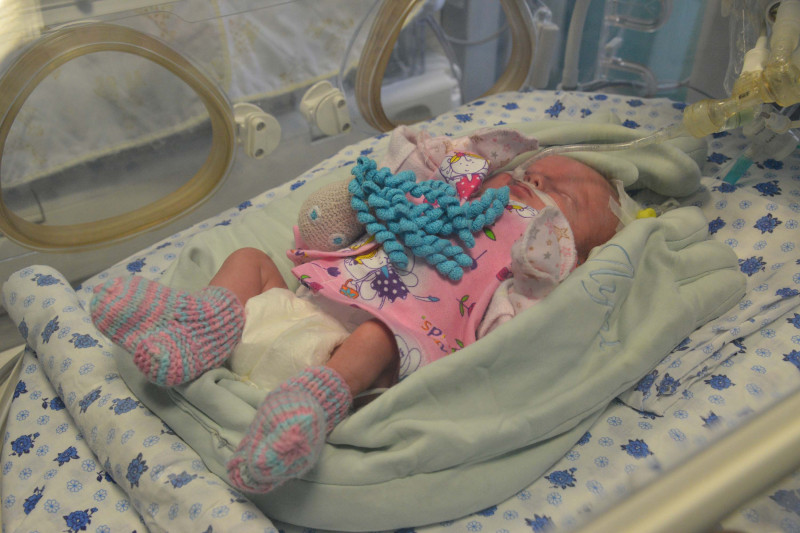
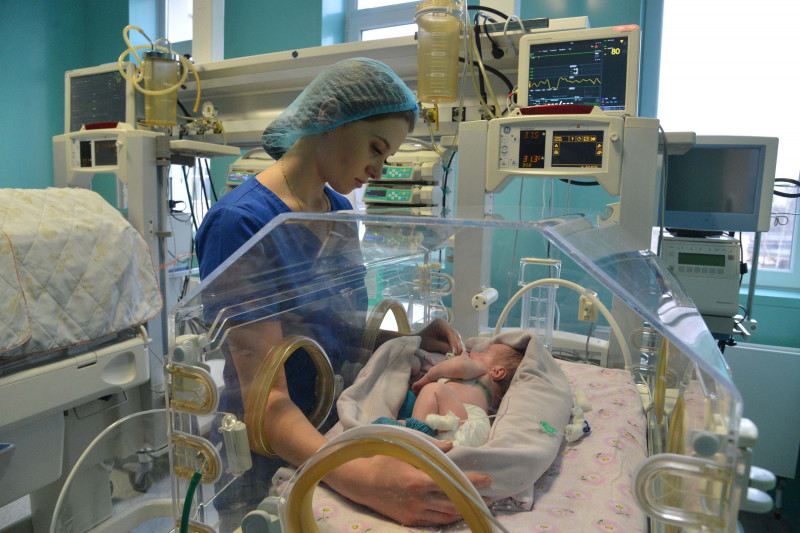
В реанимации недоношенных считают крайне важным тактильный контакт с малышом. Мамы и папы могут приходить сюда на два часа каждый день, даже в выходные, и проводить все это время со своим ребенком. Правда, здесь пока нет технической возможности выхаживания по типу кенгуру, как это делается за рубежом: когда папа или мама сидят в кресле, малыш лежит у них на груди.
Однако доступ к малышу для родителей неограничен, они могут держать его за ручки или ножки, гладить, и, конечно же, общаться. Мамы признаются, что очень любят петь своим сыновьям и дочкам песенки. Обязательно рассказывают, как прошел день, что нового случилось в жизни там, за окном, пока малыш лежит здесь, в кювезе, обмотанный проводками.
Дети чувствуют и ощущают, что к ним приходят родные люди. Ольга Бабак рассказывает, что даже сама как-то испытала такое: однажды она навещала малыша, который был переведен из ее отделения в уже обычную детскую больницу. Ребенок плакал и кричал. «Но как только я обратилась к нему «Что же ты так себя ведешь?», он тут же замолчал, открыл глаза и посмотрел на меня. Доктор в больнице удивилась. Мы не можем знать, что у них в мыслях, но мы однозначно видим, как ребенок реагирует на состояние матери.
Это работает в любом возрасте малыша. Если мама в нервозном, взвинченном состоянии, то это тут же передается ребенку. Вот приходит мама – она первый раз видит своего ребенка, ее всю трясет, и с ним происходит что-то ужасное – он кричит, дергается. Я говорю: «Мама, что вы делаете? Вот посмотрите. Сейчас я вам покажу волшебство». Я подхожу к нему, кладу руки на голову, на ножки – и он замолкает, обмякает, успокаивается.
«Я никакой экстрасенсорикой не владею. Почему ваших детей должны успокаивать чужие люди, врачи, когда рядом – мама? Справьтесь со своими эмоциями – оставить их за дверью не получится, они все равно будут с вами, просто переборите их». Если ребенок чувствует нас, врачей, то уж родную маму он ощущает еще больше».
Кто-то читает молитвы, кто-то – книги. Кто-то просто поет. Ребенок отзывается. Если он на аппарате искусственной вентиляции легких, то он не сможет издать и звука. Но все эмоции на лице – нахмуренные брови, или улыбка, кряхтение, шевеление, сопение.
Мария Мумрикова, врач-реаниматолог второго отделения реанимации, рассказывает, что сейчас ее коллеги увлечены зарубежной идеей – там в таких отделениях неонатологии вяжут для детей осьминогов.
Дети очень любят держаться за щупальца игрушечных осьминогов, как за пуповину матери. У наших малышей есть вариант хватать ручкой провода от аппаратуры. Но, наверное, скоро здесь тоже появятся осьминожки, и станут первыми игрушками подопечных отделения реанимации недоношенных
Мамы сцеживают молоко – оно обычно приходит в любом случае, даже если ребенок рождается раньше срока. Молоко дети пьют через зонд. Совсем маленьким детям грудное молоко специально готовят, поскольку дети в утробе матери еще не готовы к такой пище.
Принятие неизбежного
Лариса склоняется над кювезом и что-то шепчет сыну, лежащему в нем. Кузьма родился практически доношенным. Но у него хромосомная патология – синдром Эдвардса. Этот ребенок умрет все равно. Когда и от чего – никому не известно. Это или порок легких, или порок сердца – такие дети беззащитны перед будущим. Они могут находиться на ИВЛ, могут лежать в детском отделении. «Это сложно. Страх смерти, страх потери близких для нас велик. Тяжело, когда нашим пожилым родителям пора уходить. Но когда родители хоронят своих детей – это страшно. Но если пара верующая, то этот путь они проходят спокойнее, мягче», – отмечает Ольга Бабак. Рано или поздно, но родители отдаются своему материнству и отцовству, любят своих детей и хотят, чтобы они жили как можно дольше.
Здесь помнят историю, как в подобной ситуации мама еще в роддоме отказалась навещать ребенка – сказала, что ей это очень тяжело. Родители приносили памперсы и все необходимое, узнавали, как здоровье малыша, но не навещали. Потом ребенка сняли с ИВЛ, перевели в детское отделение. Однажды ему стало плохо. Когда врач вышла из палаты, мама малыша бросилась к ней. «Она рыдала и просила: «Ольга Алексеевна, пусть хоть немножко, но он еще поживет!».
К сожалению, ребенок потом умер, ведь с синдромом Эдвардса не выживают. Но мама остается мамой, никуда от этого не деться. Но все же, полагают врачи, вера помогает поддержать и себя, и ребенка в такой безвыходной ситуации. «Этап отторжения, агрессии – сначала внешней, выплеснутой на кого-то, потом направленной на себя – «это все из-за меня», проходит, перемалывается. С большими потерями, психологическими – и для себя, и для семьи. Потом человек приходит к смирению, к принятию. Люди воцерковленные проходят этот путь легче», – признает Ольга Бабак.
Лариса, мама Кузьмы, рассказывает, что во время беременности врачи после УЗИ предположили, что у ребенка синдром Дауна, отметили, что что-то не так с сердечком, с головным мозгом. Но родители не планировали прерывать беременность и доносили малыша. Мальчик родился в срок, весом 2300 граммов. Однако все же родился с патологией – синдрома Дауна не оказалось, но оказался тот самый смертельный синдром Эдвардса. «Нас предупредили, что он проживет 2-3 месяца. Ну, сейчас сын живет уже четыре месяца. Сначала я плакала. Но мы воцерковленные с мужем. Мы приняли эту ситуацию», – рассказывает Лариса. В семье еще трое сыновей. Однажды к Кузьме пустили его старшего, 11-летнего брата. Обычно детей в отделение не пускают.
Лариса и Кузьма: «Запомнилось, как я его поцеловала первый раз. Он так удивился, напрягся и замер»
Лариса отмечает профессионализм врачей. «Это удивительные люди. Я вообще поражаюсь, как они здесь работают. Это очень эмоциональная работа. Столько нужно нервов… Мы все им очень благодарны». В отделении, кстати, есть психолог, но Лариса признает, что ей проще сходить на исповедь, чем беседовать с психологом. А еще очень помогают беседы с врачами.
«Я езжу сюда из Бутово. Каждый день. Девчонки ездят и из Зеленограда, и из Мытищ, многие издалека. Ну а как еще. Мы же знаем, что нас тут ждут наши дети», – говорит Лариса.
На Кузьме – красные пинетки. К приходу родителей здесь наряжают детей. Многие мамы здесь вяжут, но все связанные вещи складываются в «общий котел» и потом попадают то к одному, то к другому малышу. Лариса говорит, что всегда беседует с сыном, рассказывает, какие новости дома, кто что делал, как прошел день. На звук маминого голоса Кузьма поворачивает голову. «Запомнилось, как я его поцеловала первый раз. Он так удивился, напрягся и замер», – вспоминает Лариса.
Вся семья молится за Кузьму. Кузьму покрестили – в отделение специально приезжал священник, хотя и при самой реанимации недоношенных есть отец Михаил, которого очень любят все родители детей в отделении. «Отец Михаил мне сказал: «Вы за него не волнуйтесь. Волноваться надо за живущих. А он ангел. С ним все будет хорошо»», – говорит Лариса.
Хрупкая жизнь
«Сегодня мы оперировали ребенка, родившегося в 22 недели», – рассказывает Ольга Бабак. Это тоже своего рода рекорд – раньше на таком сроке «родить» было еще нельзя, ребенок не считался рожденным. А сегодня – не только рожденный, но и, пожалуйста, прооперированный и живой!
Пришлось оперировать глаза – все дети, рожденные до 32 недели беременности, имеют риск – у них ретинопатия недоношенных. Операцию делает окулист, который в штате отделения, – такие дети должны постоянно наблюдаться у врача такой специальности. Раньше, лет 15 назад, такой возможности не было, и у недоношенных детей часто оставались проблемы со зрением. В прошлом году, отмечает Ольга Бабак, только один малыш из всех, наблюдавшихся в отделении, остался слепым – зрение восстановить не удалось. Такие случаи сейчас крайне редки.
Мифы и правда о недоношенных детях: Именно из-за ретинопатии недоношенных родился довольно распространенный миф о том, что многие такие дети слепнут из-за ярких ламп, под которыми они лежат в кювезах. Это легенды, хотя и имеющие под собой некоторые основания. Яркий свет недоношенным детям действительно вреден.Мы приходим в палату к прооперированному мальчику. Его мама Марина уже рядом с ним. Марина рассказывает, что забеременела при наличии миомы в матке – врачи сказали, что потом миома устранится вместе с рождением ребенка. Но вышло иначе. Возможно, считает Марина, миома стала быстро расти и мешать развиваться малышу. Начались схватки и роды. В итоге ребенок появился на свет, пришлось делать кесарево.
«Мамы рассказывают, как прошел день, что нового случилось в жизни там, за окном, пока малыш лежит в кювезе, обмотанный проводками».
«Мне сказали, что ребенок весит всего 500 граммов и, скорее всего, самостоятельно жить не сможет. Но сын все же выжил, и нас потом перевели в это отделение». Это долгожданный первенец Марины, и все случившееся очень испугало ее. «Я в шоке шла на кесарево. Но когда мне показали ребенка, и сказали, что у меня родился сын, у меня словно второе дыхание открылось. Правда, когда я потом шла в первый раз в реанимацию, меня потряхивало, боялась – что я там увижу? Но теперь я спокойна и верю, что все будет хорошо».
У сына Марины еще и сломана ножка – она в гипсе, поднята кверху. Мария Мумрикова объясняет, что дети получают мочегонные препараты, гормоны – все это влияет на то, что косточки становятся хрупкими. Иногда даже манжетка при измерении давления может излишне сдавить ручку. В отделении когда-то лежал ребенок, у которого было 26 переломов! Но теперь он совершенно здоров, и уже несколько раз навещал своих врачей вместе с мамой. Так что такая детская жизнь – как говорят здесь врачи, «жизнь на ладошке», – очень хрупкая.
«Спасибо вам за то, что я живу!»
…Мы с врачами рассматриваем фотографию маленькой именинницы – на ней ей год. Ева поступила в отделение, когда весила всего 500 граммов. «Всех таких, кто так мало весит, мы очень хорошо запоминаем», – рассказывают врачи. Потом дети с родителями навещают неонатологов, привозят им рисунки и поделки.
А это именинница Ева. Ева поступила в отделение, когда весила всего 500 граммов
«Большое спасибо за то, что я живу, за то, что я могу петь, рисовать, любить и поклониться вам до земли», – так подписан один из рисунков, стоящих в кабинете Ольги Бабак. На рисунке – аисты, принесшие малыша. Это один из подарков, которые приносят сюда родители и дети, бывшие подопечные отделения.
А в помещении для отдыха медиков на стене – самые разные детские фотографии. Это уже сами врачи – вот так придумали оставить здесь свое детство. Появилось время для обеда, мы пьем чай. «Здесь нет тех, кому не нравится у нас работать, у нас самый лучший коллектив в Москве, – считает Наталья Щапова, одна из врачей отделения. – Я очень люблю свою профессию. Причем когда я говорю, что я неонатолог, многие даже не знают, что это за профессия. Я даже радуюсь – значит, не сталкивались с этой проблемой».
Муж Натальи, кстати, неонатальный хирург, работает в Филатовской больнице и оперирует именно таких, самых крохотных пациентов. Так что в семье Наташи это семейная профессия.
Мифы и правда о недоношенных детях: Почему вообще могут случиться преждевременные роды? ЭКО-оплодотворение – очень частая причина, отмечают врачи. И аборты. Остальное необъяснимо.«Причем это не асоциальные семьи, а часто наоборот – очень заботливые, и дети эти чаще всего очень долгожданные. Люди долго лечатся от бесплодия – и вдруг потом попадают в такую историю», – говорит Мария Мумрикова. Но бывают и сложные случаи. Например, совершенно здоровая женщина забеременела, и вдруг анализы показали резко повышенное количество лейкоцитов. Оказалось, что у нее лейкоз, и он стал активно прогрессировать. Пришлось делать кесарево, сейчас мама в тяжелом состоянии в больнице, а малыш у нас на выхаживании. Но при таких вынужденных случаях кесарева сечения это не сильно недоношенные дети, а обычно 35 недель и побольше.
«Раньше при таких случаях говорили – прерываем беременность, о жизни ребенка речь не идет. Сейчас в таких случаях удается сохранить жизнь малышу», – отмечает Мария Мумрикова.
Мифы и правда о недоношенных детях: Почему выживают семимесячные дети, а восьмимесячные – в зоне риска? В легких есть клетки, в которых вырабатывается сурфактант. Это вещество помогает легким распрямляться после выдоха. Иначе, снова вдыхая, нам пришлось бы прилагать огромные усилия. У семимесячных это вещество уже есть, но оно временное. Позже, как раз во время восьмого месяца беременности, у плода сменяются эти клетки и вырабатывается уже настоящий и постоянный сурфактант. Поэтому, если вдруг преждевременные роды случаются на 7 месяце, ребенок выживает. А если это происходит на 8 месяце беременности, ребенок, скорее всего, не выживет, поскольку не сможет полноценно дышать. Когда такое случалось, приходилось насильственно, с помощью искусственной вентиляции, раскрывать легкие младенца. Дети получались тяжелыми кислородозависимыми. Но лет тридцать назад на Западе был изобретен искусственный сурфактант – это настоящая революция в медицине, это помогло спасать жизни восьмимесячным детям. У нас он стал применяться примерно 10 лет назад.«Проблема выгорания – от маловерия»
«Иногда приходят такие тяжелые дети, что даже у нас не хватает веры… – признает Мария Мумрикова. – Вот, к примеру, наша Полина. Она родилась при весе 700 граммов, кишечник оперировали, глаза тоже пришлось оперировать, когда ее вернули, из глаз текла кровь… но все в итоге хорошо. Полина приходит на наши праздники, и мы очень рады, что она жива и здорова». Удивительно, но здесь врачи помнят своих пациентов по именам и помнят историю каждого. Когда в жизнь такого малыша вкладывается столько сил и эмоций, это уже не забывается.
А нужно ли, действительно, спасать такие жизни? Не противоречит ли работа неонатолога жребию, судьбе ребенка, который, может быть, не выживет, и это было ясно изначально? Врачи с такими сомнениями не соглашаются. «Только Бог знает, что правильно, а что неправильно. Но есть целители, есть врачи, причисленные к лику святых. Если все это имеет место быть, значит, на это тоже есть воля Божия.
Рассуждать на тему, почему и зачем, не нужно, – считает Ольга Бабак. – Каждая судьба это промысел Божий однозначно. Когда мне предложили пост заведующей, я брала благословение у священника. И он сказал мне: работай, но не забывай напоминать людям, почему с ними это происходит. Это способ современной совместной жизни, это частые аборты. Но при всем этом, хоть мы и бесконечно грешим, Господь нам посылает свою милость».
Каждый уход ребенка – если ты не относишься к работе просто как к работе – это всегда трагедия. Проблема выгорания, считает Ольга Бабак, связана как раз с маловерием. «Когда человек занимается интенсивной терапией или реанимацией, стоит на грани жизни и смерти, и понимает, что это не в его власти, что он не принимает решений, и должен делать, что должен, – тогда можно принимать этот путь. И не умирать каждый раз вместе с умирающим ребенком. Я прошла этот путь, еще когда была ординатором. Ты думаешь, что ты можешь – а не смог, значит, чего-то не знаешь.
Это не так. Ведь многие ученые, физики, доходя до определенного уровня знаний, приходили к Богу, потому что понимали, что дальше – уже непостижимое, дальше – только Всевышний. Иначе ты не выживешь в твоей профессии. Потому что это правда горе, беда. Беда каждый день».
В отделении и крестят, и причащают детей. Все зависит от желания родителей – и многие идут на это. «Я помню случай – рождается двойня с экстремально низким весом тела. Сердцебиение прощупывается с трудом. Мы зовем Галину Николаевну, нашу нянечку. Недавно она умерла, уже будучи, кстати, монахиней. Она совершает короткий обряд крещения, который может совершить любой мирянин, и на последних словах «во имя Отца, и Сына , и Святого духа», они совершают по одному вздоху. И все».
В итоге мы в отделении совместно с родителями решили, что здесь нужен священник, и поэтому теперь дети отсюда не уйдут из жизни некрещенными. «Мы очень благодарны нашему отцу Михаилу. Он не просто делает свое дело. Он еще и очень теплый человек. Он в хорошем смысле земной человек – поэтому с ним легко тем, кто только приходит к богу, и они раскрываются», – рассказывает Ольга Бабак. Здесь был случай, когда мама-мусульманка покрестила своего ребенка, а через какое-то время и сама приняла христианство.
Здесь врачи помнят своих пациентов по именам и помнят историю каждого. Когда в жизнь такого малыша вкладывается столько сил и эмоций, это уже не забывается.
Во многих странах считается, что дети, родившиеся до 24 недель раньше срока, – неперспективные, и имеют большой процент инвалидизации. И бороться за такого ребенка нужно только если это «золотая беременность» – единственный шанс. Но наши врачи считают, что если ребенок жив – ему нужно помогать. А почему это случается и зачем – объяснять можно по-разному. «Люди чаще идут в церковь в горе и беде, а не в радости. И может быть, если смотреть на это с точки зрения христианина, – все. Что с нами случается, это то, чем мы платим, способ заставить нас одуматься и жить немножко по-другому».
Фото: Павел Смертин
www.miloserdie.ru
Валерий Горев: как выхаживают недоношенных новорожденных в Москве
Интервью главного неонатолога Департамента здравоохранения Москвы, врача-неонатолога городской клинической больницы им. М. П. Кончаловского, заместителя главного врача по неонатологии Городской клинической больницы №57 им. Л.А. Ворохобова.
По данным столичного Депздрава, в Москве за год рождается в среднем от 400 до 450 детей с весом меньше килограмма и около 750 детей с весом от 1000 до 1500 грамм. Эти дети очень слабы и то, как им будет оказана помощь в первые часы жизни во многом определит, насколько здоровы они будут в будущем. Главный неонатолог Департамента здравоохранения Москвы Валерий Горев рассказал, как обстоят дела в Москве с выхаживанием новорожденных с низкой и экстремально низкой массой тела, а также о том, как важно совместное пребывание малыша с мамой и его первый контакт с папой.
— Валерий Викторович, расскажите, сколько весят самые маленькие ваши пациенты и что такое низкая и экстремально низкая масса тела?
— Самые маленькие наши пациенты весят около 500 грамм. Экстремально низкой массой тела считается вес ребенка до одного килограмма, а очень низкой — от одного до полутора килограмм при рождении. Если ребенок при рождении весит от 1,5 до 2,5 килограмма — считается, что у него низкая масса тела.
— Какой процент новорожденных, появившихся на свет раньше срока, столичным врачам удается выхаживать и как изменился этот показатель за последнее время?
— На сегодняшний день в Москве в общей сложности выживают 92,6 процента недоношенных детей — это соответствует показателям ведущих зарубежных стран. Например, в столичных роддомах в 2018 году 62 процента детей до 1000 грамм родилось в перинатальных центрах, где их выживаемость превышает 80 процентов, в то время как в 2013 году этот показатель составлял лишь 25,6 процента.
— Благодаря чему удалось достичь такого роста?
— В первую очередь рост обусловлен развитием перинатальных центров и высоким уровнем акушерско-гинекологической службы в городе. Сегодня в Москве работают 4 перинатальных центра при многопрофильных городских больницах: при городской больнице имени Юдина на юге Москвы, при больнице имени Кончаловского в Зеленограде, при больнице имени Мухина на востоке, а также при больнице №24 на севере столицы. В этом году планируется открытие еще одного крупнейшего перинатального центра в больнице №67 имени Ворохобова в западном округе.
— Чем перинатальный центр отличается от обычного роддома и как будущая мама может туда попасть?
— Основное отличие от роддома в том, что его специалисты занимаются не только родоразрешением, но и проблемами зачатия, вынашивания и послеродового наблюдения. Такие центры созданы для тех пар, у которых появились проблемы с вынашиванием, родоразрешением. Так же тем, у кого родились недоношенные дети, либо младенцы с критически малым весом около 500 грамм.
В перинатальные центры могут быть направлены женщины, у которых в прошлом несколько беременностей заканчивалось выкидышами, пары, которые более года не могут забеременеть, будущие мамы, у которых возникает опасность для жизни плода или ее самой. Также в перинатальный центр могут быть направлены женщины, ожидающие появления сразу двоих или троих малышей, поскольку велик риск того, что детки будут иметь низкую массу тела при рождении.
— А если это внезапные роды? Беременную женщину ведь доставят в ближайший роддом?
— В столичных роддомах есть все необходимое для того, чтобы принять и выходить малыша, появившегося на свет раньше срока, но в случае выявления определенных патологий, например, проявления кислородной недостаточности у ребенка или при необходимости срочной реанимации и интенсивной терапии, новорожденные вместе с мамами переводятся из обычного родильного дома в перинатальный центр.
Дело в том, что техническое оснащение перинатального центра позволяет решать более широкий спектр задач, чем в роддоме. Практически в каждом центре находятся кафедры вузов, проводится научная работа. Здесь работают врачи неонатологи, которые наблюдают детей с первого дня и до 28 суток жизни.

Главный неонатолог Департамента здравоохранения Москвы Валерий Горев рассказал, как обстоят дела в Москве с выхаживанием новорожденных с низкой и экстремально низкой массой телаФото: Пресс-служба Департамента здравоохранения города Москвы
— Как происходит само выхаживание? Что это означает?
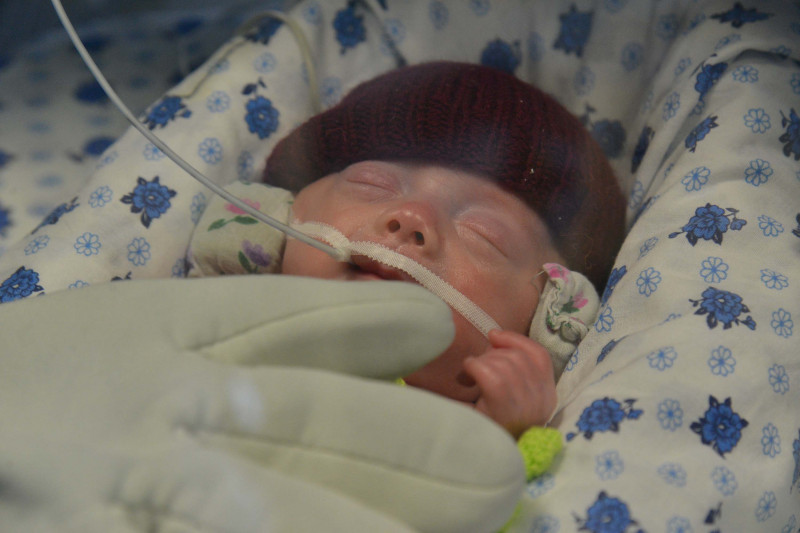
— В перинатальном центре выхаживание проходит в два этапа. Первый этап — это детская реанимация. В случае значительной незрелости жизненно важных систем новорожденного (например, если недоношенный ребенок не в состоянии самостоятельно дышать), он сразу после рождения попадает в отделение детской реанимации. Здесь малыши лежат в специальных кувезах, закрытых прозрачными колпаками с четырьмя отверстиями — по два с каждой стороны — для лечебных манипуляций. Все кувезы снабжены аппаратами искусственной вентиляции легких. Дети, у которых отсутствует или слабо выражен сосательный рефлекс, первые несколько недель получают пищу через назогастральный зонд — обычно это подогретое материнское молоко, иногда со специально подобранными добавками. В кувезе поддерживается постоянная температура, поскольку опасность представляет не только переохлаждение, но и перегрев, а также и влажность воздуха — около 60 процентов, чтобы у ребенка не высыхали слизистые оболочки. Иногда кувезы снабжены водяными матрасами, которые приближают условия к пребыванию в амниотической жидкости. С помощью многочисленных трубок и проводов ребенок подсоединен к мониторам, капельницам и другим аппаратам, контролирующим его пульс, температуру и дыхание, регулярно проводящим анализы крови, вводящим необходимые лекарства и выполняющим множество других важных функций. Если показатели, регистрируемые этими приборами, опасно отклоняются от нормы, раздается сигнал тревоги.
— Сколько обычно длится выхаживание?
— Время пребывания в стационаре зависит от степени недоношенности и общего состояния малыша. Когда ребенок в состоянии самостоятельно дышать и отпадает необходимость в искусственной вентиляции легких, начинается второй этап выхаживания, который обычно проводится в отделении интенсивной терапии новорожденных. Здесь недоношенные дети тоже помещаются в кувезы. В отличие от отделений реанимации, отделения интенсивной терапии не оборудованы аппаратами искусственной вентиляции легких. Тем не менее, здесь обеспечивается дополнительная подача увлажненного и подогретого кислорода в кувезы, а также оптимальный влажностный и температурный режим. Ребенок находится в кувезе до тех пор, пока не сможет самостоятельно поддерживать температуру тела и обходиться без дополнительной подачи кислорода.

— А как насчет мамы? Есть ли у нее возможность быть рядом с ребенком, пока он находится в реанимации, и насколько ее присутствие помогает малышу?
— Сегодня считается доказанным тот факт, что во время пребывания в стационаре недоношенному ребенку необходимо общение с матерью. Малыш должен слышать материнский голос и чувствовать ее тепло — это достигается при помощи так называемого метода кенгуру. Этот метод выхаживания недоношенных детей впервые был применен в тех бедных и слаборазвитых странах, где по чисто экономическим причинами не было средств обеспечить всех недоношенных детей кувезами, оснащенными всем необходимым для поддержания постоянной температуры оборудованием. Суть метода состоит в том, что ребенок выхаживается, находясь в непосредственном контакте с кожей матери — у нее на груди и животе. Мама надевает свободную, расстегивающуюся спереди одежду, на ребенка надет подгузник и, может быть, шапочка. Малыш помещается на груди у матери, а одежда застегивается, чтобы ребенку было тепло, при этом его температура контролируется медсестрой или мониторами. Исследования показали, что материнское тепло прекрасно согревает ребенка и температура его тела поддерживается на должном уровне. Дыхание также становится более правильным и стабильным, равно как и сердцебиение и насыщение крови кислородом. Мало того, кожа ребенка заселяется микрофлорой матери, что способствует процессам выздоровления. К этому методу выхаживания можно перейти, когда при относительно удовлетворительном состоянии ребенок все еще нуждается в искусственной терморегуляции и наблюдении за сердцебиением и дыханием.
Источник: «Вечерняя Москва»
mosgorzdrav.ru
Как это работает. Выхаживание недоношенных детей в Воронеже. Последние свежие новости Воронежа и области
В Воронежском перинатальном центре в седьмой раз отметили День белых лепестков, приуроченный к Международному дню недоношенных детей – 17 ноября. В перинатальном центре раньше срока рождается около 400 младенцев в год – это более 62% всех недоношенных детей в регионе. О том, как выхаживают «торопыжек», рассказали специалисты перинатального центра.
Каких новорожденных считают недоношенными?
В норме беременность длится 38-40 недель. Недоношенными считаются дети, рожденные на сроке от 22-й недели до окончания 37-й. В 2012 году Россия перешла на критерии живорожденности, утвержденные Всемирной организацией здравоохранения. По этим параметрам недоношенный новорожденный ребенок весит не менее 500 г. Если его масса еще ниже, он считается плодом.
– Дети, рожденные раньше срока, делятся на несколько групп: с массой при рождении менее килограмма (экстремально низкая масса тела), от 1 до 1,5 кг (очень низкая масса тела) и более 1,5 кг (низкая масса тела). Мощная реанимация позволяет нам выхаживать детей начиная с 500 г, – рассказал заместитель главного врача по акушерству и гинекологии Воронежского перинатального центра Сергей Хоц.

Каждый год в перинатальном центре выхаживают около сотни малышей массой меньше килограмма, а всего за восемь лет работы центра их родилось около 600.
В чем причина преждевременных родов?
Причин много: это могут быть и стресс, и гормональные нарушения, и проблемы с плацентой, и внутриутробная инфекция.
– К сожалению, не только в Воронежской области, но и в целом в России количество преждевременных родов не снижается. Это проблема мирового уровня: в мире роды раньше срока составляют 5-10%. Во время беременности растет нагрузка на организм мамы, обостряются все хронические заболевания сердечно-сосудистой системы, почек, эндокринной системы. Поэтому хотелось бы пожелать будущим родителям во время планирования беременности пройти тщательное обследование на так называемые дремлющие инфекции и соматические патологии, – сказал Сергей Хоц.

Эксперты отметили: тезис о том, что недоношенные младенцы рождаются чаще в неблагополучных семьях, неверен. Такое может, наоборот, произойти в благополучной семье, где родители очень ждут ребенка и во время беременности у будущей матери высока тревожность.
Чем дети, рожденные раньше срока, отличаются от обычных новорожденных?
Есть внешние признаки: рост и вес ниже нормы, голова выглядит более крупной по отношению к туловищу, пупок низко расположен, открыт родничок на затылке, не развиты ногти, тонкая кожа. Но главная проблема – незрелость всех органов и систем. Недоношенные дети хуже удерживают тепло, у них пониженный мышечный тонус, могут быть проблемы с дыханием, отсутствует или слабо выражен сосательный рефлекс.

Как выхаживают недоношенных малышей?
Если у новорожденного есть проблемы с дыханием, его направляют в отделение реанимации и интенсивной терапии. Малыш помещается в высокотехнологичный кювез, где с максимальной точностью воссоздается внутриутробная среда: поддерживаются определенная температура и влажность, есть возможность дополнительной дотации кислорода. Кювезы оборудованы аппаратами искусственного дыхания и даже весами, чтобы взвешивать малыша можно было, не вынимая его лишний раз и не тревожа.

Новорожденных оберегают от стресса, поэтому в отделении реанимации соблюдается режим тишины, здесь нельзя ходить на каблуках, запрещен яркий свет.
– Близнецов, брата и сестру весом по 800 г, мы поместили в один кювез: они чувствуют присутствие друг друга, и это помогает им выживать. Родились они в срок 24 недели с весом 700 г. Мальчик дышит самостоятельно, девочка – пока с помощью аппарата искусственной вентиляции легких (ИВЛ). Малыши в сознании, неврологических отклонений на данный момент нет. У них есть все шансы на полноценную жизнь, но они должны пройти все этапы развития. Просто в данном случае это происходит не внутриутробно, – рассказал заведующий отделением реанимации новорожденных перинатального центра Константин Паничев.

Важная часть выхаживания недоношенных детей – развивающий уход. Малыши лежат в так называемых гнездах, на младенцах – теплые шапочки и носочки из чистой шерсти, которые вяжут как мамы, так и добровольные помощники. Помимо крошечных одежек, для младенцев вяжут игрушки – осьминожек с длинными щупальцами, морковку с ботвой. Как выяснилось, такие предметы тоже помогают воссоздавать внутриутробную среду: сжимая в ручках все эти веревочки, младенцы как будто перебирают пуповину и чувствуют себя спокойнее, натуральная шерсть активизирует рецепторы и улучшает кровообращение.
Если нет признаков течения инфекционного процесса и малыш перестает нуждаться в дотации кислорода, его переводят из реанимации на второй этап выхаживания. Там малыши также лежат в кювезах, но уже не оборудованных аппаратами ИВЛ. Однако там поддерживаются нужные температура и влажность. Затем ребенка отправляют в палату совместного пребывания с мамой.
Как кормят недоношенных детей?
Лучшее питание для всех младенцев – грудное материнское молоко. Оно содержит все необходимые новорожденному питательные вещества в легкоусвояемой форме и антитела, защищающие от инфекций. Мамы сцеживают молоко, и младенцев в реанимации кормят им через специальные маленькие соски. При необходимости молоко обогащают микроэлементами. Также дети могут получать дополнительное питание через зонд или внутривенно.
Пускают ли мам в реанимацию?
Родители могут в любое время навещать детей в реанимации, но обычно их просят согласовывать время посещений, чтобы оно не совпало с процедурами.
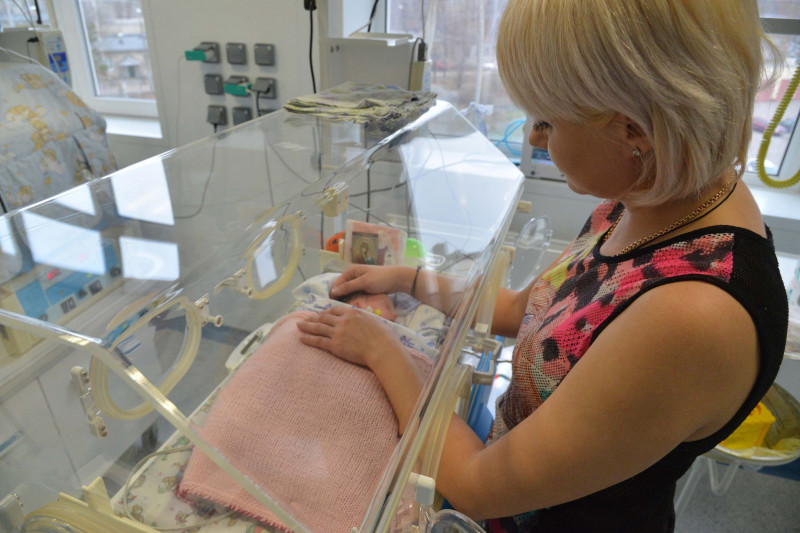
В каждой палате стоит кресло, на которое мама может сесть и положить ребенка на грудь, кожей к коже. Этот метод под названием «кенгуру» укрепляет связь матери и ребенка, успокаивает малыша и помогает ему лучше развиваться.
Ольга каждое утро провожает в школу старшего ребенка и спешит в перинатальный центр к своей дочке Стефании. Малышка родилась с весом 875 г, но со дня рождения – 3 октября – фактически удвоила вес. Ее уже перевели на второй этап выхаживания.
– Тактильный контакт очень важен. Так говорят врачи, но я и сама вижу, что ребенок совсем по-другому себя ведет, когда к ней прикасаешься. Дочка берет меня за руку, улыбается. Она чувствует даже эмоциональное состояние, поэтому в плохом настроении к ней приходить нельзя, – рассказала Ольга.
Какие осложнения здоровья грозят недоношенным детям?
Существует целая группа особых болезней недоношенных детей. Это может быть анемия, рахит, остеопения – заболевания, не характерные для обычных новорожденных.
– Например, откуда берется анемия? Закладка железа в печени младенца происходит в третьем триместре от мамы, а если он родился раньше, у него этого депо нет. Остеопения – метаболическая болезнь костей, потому что в них у недоношенных детей мало кальция и фосфора. Недоношенность является и фактором риска развития неврологических нарушений. Возможны хронические заболевания легких, серьезные проблемы со зрением. Но создание условий внутриутробной среды для «торопыжек» и специальная терапия позволяют вести профилактику и не допускать развития болезней. К счастью, технологии выхаживания и, соответственно, прогнозы недоношенных малышей с каждым годом улучшаются, и большинство детей, рожденных раньше срока, идут в школу вместе со своими сверстниками, – рассказала главный неонатолог Воронежской области Людмила Ипполитова.
Чему учат родителей «торопыжек»?
Школу для таких родителей открыли в 2018 году. Врачи и медсестры подробно рассказывают матерям и отцам о состоянии их детей, о терапии, которую они получают, о тонкостях выхаживания и реабилитации, о грудном вскармливании. Мамы делятся своими счастливыми историями на сайте торопыжки.36 и поддерживают родителей, которые находятся в начале этого пути.
– Родители, которые прошли эту школу, более спокойны, они становятся одной командой с медперсоналом и помогают специалистам выхаживать своих детей на всех этапах. Сначала решается вопрос жизни и смерти, потом – качества жизни. Хотя школу мы официально создали в прошлом году, занятия проводим уже около трех лет и обратили внимание, что за это время количество разводов в семьях недоношенных детей сократилось в три раза. Ведь рождение такого малыша – это большая физическая и моральная нагрузка, и часто папа уходит из семьи, не выдержав этого груза. А тут многие папы приходят на занятия даже без мам, давая им отдохнуть, и спрашивают, чем могут помочь. Когда мы стали проводить такие занятия еще и в палате патологий, куда женщины поступают с угрозой прерывания беременности, то заметили, что преждевременных родов стало меньше: будущая мама получила информацию, успокоилась, и беременность сохранилась, – рассказала Людмила Ипполитова.
Истории о детях, которых выходили в перинатальном центре
Три года назад у Натальи родилась тройня. Стефания, Вероника и Арина. Одна девочка весила 1,8 кг, две – по 1,4 кг.

– Их выхаживали месяц, они хорошо набирали вес. Особое внимание уделяли еще и потому, что это тройня. Сейчас девочкам три года, никаких проблем со здоровьем у них нет, – поделилась Наталья.
Дочка Марины и Сергея родилась на 25-й неделе и на тот момент была самым маленьким новорожденным перинатального центра: весила всего 550 г.
– У нее было кровоизлияние в мозг, неврологические проблемы. С такими диагнозами выживают лишь 25% детей. Но через месяц, проведенный в реанимации, состояние дочки стабилизировалось, а через два она начала дышать самостоятельно. В два года ее сняли с учета у невролога, – рассказала мать.

Сергей первым увидел дочь через 20 минут после родов, в это время Марина была еще под наркозом после операции.
– Было страшно! – признался он. – Но врачи молодцы, все время морально нас поддерживали. Через два месяца я впервые взял дочку на руки.
В год «самая маленькая девочка» весила всего 7 кг. Сейчас ей пять лет, она ходит в садик и, как говорит мама, уже даже не самая маленькая в группе.
– Дочка посещает логопедический детсад. У нее хорошо идет английский. Но сейчас идет подготовка к школе, врачи посоветовали не перенапрягать дополнительными занятиями. А в будущем планируем записаться на борьбу: девочка должна уметь постоять за себя! – рассказала Марина.
Анастасия увидела сына лишь на третьи сутки после рождения, когда его состояние немного улучшилось. Малыш родился весом 1650 г, ростом 48 см, сам не дышал.

– Никаких прогнозов врачи не давали, надо было просто ждать. Я сцеживала молоко, кормили начиная с 2 мл – сначала через зонд, потом сам научился. Месяц мы жили в состоянии неизвестности. Выписали Федора в возрасте полутора месяцев с весом 3 кг. Сейчас ему пять лет. Он занимается танцами. Не все пока получается, но он очень старается. Ему нравятся музыка и общение с детьми. На праздник белых лепестков приходим каждый год, переписываемся, с кем вместе лежали, общаемся с врачами.
У Лили сложно протекала беременность, а потом наступили преждевременные роды.

Лиля:
– Я сама работаю в перинатальном центре и знаю, что нашим специалистам можно довериться. Но все равно переживала сильно. Дочь родилась в начале 32-й недели, вес 1660 г. Пять дней провела в реанимации, дышала с помощью аппарата ИВЛ, но благодаря нашим специалистам все обошлось. Перевели на второй этап выхаживания, мы начали набирать вес на грудном вскармливании и выписались с 2200 г. Сейчас Латике год, она очень любознательная, все ей интересно, особенно техника. Невозможно было оторвать ее от аппарата УЗИ, она все пыталась вытащить датчики. Наверное, будет врачом!

Яна:
– Вес Алисы был 1270 г. Пять дней она провела в реанимации. Через месяц нас выписали с весом 2050 г. Огромное спасибо всем врачам, которые поддерживают этих малышей! Сейчас Алисе полтора года, она подвижная, веселая девочка, развивается как обычный ребенок.

Мария:
– Сергей родился 8 марта шестимесячным, с весом 1120 г. За день до этого он перестал шевелиться, я поехала на УЗИ – сказали ложиться на сохранение. А в перинатальном центре сразу отправили на операционный стол. У малыша была единичка по шкале Апгар (система быстрой оценки состояния новорожденного, хорошим считается результат от семи до десяти баллов. – Прим. РИА «Воронеж»), он не дышал, 49 дней жил на аппарате ИВЛ, два с половиной месяца провел в реанимации. Сложно объяснить, что мы пережили, иногда думали, что надежды нет. Несколько раз он давал поволноваться и нам, и врачам. Сейчас Сереже два с половиной года, это очень активный непоседа. Наверное, если бы не такой энергичный характер, он бы не выкарабкался.
Справка РИА «Воронеж»
Пороговым весом для выхаживания недоношенных детей в период с 1930-х до начала 1950-х годов было около 2 кг, потом показатель начал снижаться: в 1960-е годы – уже 1,5 – 1,8 кг, в конце 1970-х – начале 1980-х относительно хорошо научились выхаживать новорожденных с весом 1 кг, а вот детей весом 500 г стали спасать сравнительно недавно.
×
Добавить издание «РИА «Воронеж»» в ваши источники?
Новости из таких источников показываются на сайте Яндекс.Новостей выше других
Добавить
Заметили ошибку? Выделите ее мышью и нажмите Ctrl+Enter
riavrn.ru
Отделение патологии новорожденных и недоношенных детей
Краткая история отделения
Отделение патологии новорожденных и недоношенных детей входит в структуру неонатальной службы Перинатального центра и расчитано на 20 коек совместного пребывания матери и ребенка. В отделении осуществляется круглосуточное специализированное обследование и лечение новорожденных с различными заболеваниями перинатального периода, выхаживание недоношенных детей. С открытием отделения, в родильном доме появилась возможность оказания комплексной медицинсокй помощи беременным и новорожденным на всех этапах, начиная от момента планирование ребенка, ведения беременности, родов, заканчивая лечением и выхаживанием малышей. Ранее, после стабилизации состояния ребенка для дальнейшего лечения и выхаживания, новорожденные транспортировались в детские больницы. С момента основания приоритетный принцип работы нашего отделения – совместное пребывание матери и ребенка, исключительно грудное вскармливание, современные здоровье сберегающие технологии в лечении и выхаживании новорожденного ребенка.

Заведующий отделением:
Перцева Виктория Александровна
Врач неонатолог высшей квалификационной категории, анестезиолог-реаниматолог, кандидат медицинских наук.
Профиль отделения
В отделении проводятся обследование, лечение и ранняя абилитация новорожденных с различными заболеваниями перинатального периода: внутриутробными инфекциями, заболеваниями бронхо-легочной, сердечно-сосудистой и нервной систем, врожденными нарушениями обмена веществ, преходящими гематологическими нарушениями, выхаживание недоношенных детей.
Отделение располагает широким спектром диагностических методов обследования: ультразвуковая, комплексная лабораторная и функциональная диагностика, скрининговые исследования на врожденные и наследственные заболевания, аудиологический скрининг. Проводятся консультации невролога, офтальмолога, кардиолога и других узких специалистов (по показаниям).
Лечение и обследование новорожденных осуществляется в соответствии с российскими и зарубежными стандартами оказания медицинской помощи. Применяются современные здоровье-сберегающие технологии выхаживания недоношенных детей и ранняя абилитация новорожденных с перинатальной патологиией нервной системы.
В комплексе реабилитационных мероприятий для детей с неврологической симптоматикой и недоношенных новорожденных широко используется метод сухой иммерсии в сочетании с вибромассажем, что способствует стабилизации гемодинамических показателей и улучшению неврологического статуса, более быстрому восстановлению функций организма и набору веса.
Особое внимание уделяется поддержке грудного вскармливания. В штате отделения работают консультанты, которые обучают мам секретам успешного грудного вскармливания.


Оснащенность оборудованием
Отделение оснащено одно и двухместными палатами для совместного пребывания матери и ребенка. Новорожденные выхаживаются в кроватках, оборудованных сенсорными датчиками контроля функции органов дыхания и дополнительным подогревом. Недоношенные дети находятся в инкубаторах, где создаются условия, максимально приближенные к внутриутробной жизни, с постоянным контролем температуры и влажности, защитой от шума и яркого цвета. В отделении оборудован пост интенсивной терапии для новорожденных, нуждающихся в непрерывном мониторинге жизненно-важных функций, проведении инфузионной и кислородотерапии.Сочетание высокого профессионализма врачей и среднего медицинского персонала, чуткого и доброжелательного отношения к матери и ребенку, применение современных технологий диагностики, лечения и ранней абилитации новорожденных, а также комфортных условий пребывания, способствуют скорейшему выздоровлению малышей и формированию высокого индекса здоровья в будущем.
www.klinika29.ru
Отделение патологии новорожденных и недоношенных детей

Что представляет собой отделение патологии новорожденных и недоношенных детей?
Отделение патологии новорожденных и недоношенных детей осуществляет специализированный круглосуточный уход за новорожденными недоношенными детьми и за детьми с какими-либо заболеваниями. Значительное количество детей ежедневно попадают в отделение патологии новорожденных и недоношенных детей.
В отделении патологии новорожденных и недоношенных детей осуществляется разный уход за разными детьми. Ребенок помещается в одну из палат отделения патологии в зависимости от его нужд (Bliss 2011):
- Уход за новорожденными с самыми тяжелыми формами заболеваний осуществляется в отделении интенсивной терапии новорожденных.
- В отделение для наблюдения и лечения тяжелобольных детей помещаются дети, которым не требуется размещение в отделении интенсивной терапии новорожденных, но которые все еще нуждаются в специализированном комплексном уходе.
- Отделение специализированного ухода осуществляет наблюдение за недоношенными детьми, догоняющими темпы роста и развития сверстников, родившихся в срок. У этих детей менее серьезные проблемы со здоровьем, они идут на поправку после проведенной комплексной терапии.
Перед выпиской малыша из родильного дома ребенка могут поместить в отделение, где мама сможет осуществлять самостоятельный уход за ребенком под наблюдением медицинской сестры (отделение реабилитации новорожденных). В некоторых случаях мама и малыш в течение некоторого времени располагаются в палате, смежной с отделением неонатологов.
В каждом родильном доме существует отделение патологии новорожденных и недоношенных детей. Но не каждый родильный дом оснащен необходимым медицинским оборудованием для адекватного ухода и обеспечения нужд малыша. Поэтому вашего ребенка могут поместить в отделение, которое находится не по месту вашего проживания. Это также может произойти из-за отсутствия свободных палат в местном родильном доме.
Почему нужно помещать ребенка в отделение патологии новорожденных и недоношенных детей?
Чтобы догнать рост и развитие, которые должны были происходить в период внутриутробного развития, недоношенные дети нуждаются в дополнительном уходе и заботе. Например, недоношенному ребенку труднее сохранять тепло, потому что малыш еще не может регулировать собственную температуру тела (Ramachandrappa 2009). Для этого необходима специальная детская кроватка (инкубатор).
Если ваш малыш еще слишком мал, слаб и не может есть, он может получать необходимое питание через капельное внутривенное вливание или через зонд, с помощью которого молоко поступает в желудок ребенка (Bliss 2010b).
Недоношенные дети также нуждаются в дополнительном наблюдении, лечении и уходе. Они еще очень ранимы и могут иметь серьезные проблемы со здоровьем.Часто встречающиеся проблемы со здоровьем недоношенных детей (NLM 2010):
- проблемы с дыханием;
- кровоизлияние в мозг;
- неудовлетворительное состояние работы сердца;
- нарушение работы кишечника, расстройство пищеварения;
- проблемы со зрением;
- желтуха;
- анемия;
- инфекции.
Медицинский персонал отделения патологии новорожденных постоянно контролирует проявление каких-либо признаков вышеназванных расстройств и заболеваний. При необходимости они оперативно проводят необходимое лечение.
Кто позаботится о моем малыше в отделении патологии новорожденных и недоношенных детей?
В отделении патологии новорожденных и недоношенных детей работает команда профессионалов. Вам, возможно, придется прибегнуть к помощи некоторых из них (Bliss 2011):
- Штатные и специализированные медсестры отделения новорожденных.
- Старшая медицинская сестра.
- Педиатр или неонатолог, который будет наблюдать вашего малыша.
- Другие специализированные врачи, например, хирурги, рентгенологи, которых вызывают из других отделений для консультаций.
- Штатные врачи с различными степенями и званиями.
- Врачи-ассистенты.
- Физиотерапевты.
- Врачи-диетологи, которые подберут ребенку подходящее питание.
- Фармацевты.
- Медсестры, ухаживающие за детьми.
Последние, но не менее важные в списке – вы, родители. Вы лучше всех знаете своего ребенка, вы – главные ответственные за заботу о нем. Врачи это понимают и будут к вам относиться как к части команды. Им нужно по мере возможностей привлекать вас к активной заботе о вашем ребенке.
Некоторые роддома придерживаются политики открытых дверей. Посещения в них возможны всегда в течение дня. В других родильных домах часы посещения ограничены строгим графиком.
Если вы еще не в роддоме, вы можете позвонить в отделение для новорожденных и задать волнующие вас вопросы. (Вряд-ли ,только частные контакты с врачом по договоренности.
Для чего в родильном отделении столько технического оборудования и трубок?
Возможно, это довольно пугающая картина — видеть вашего малыша, помещенного в различного вида технические приспособления. У вас может возникнуть мысль, что вы никогда не сможете быть рядом с вашим ребенком. Будьте уверены, что по мере того как ваш малыш крепнет, становится сильнее, все меньше технического оборудования требуется для его развития. С каждым днем вам становится все легче заботиться о вашей крохе.
Некоторые аппараты издают шумные звуковые сигналы, которые могут напугать. Не стесняйтесь спрашивать у медицинских сестер, что значит тот или иной сигнал, требует ли он особого внимания.
Вот перечень некоторых видов оборудования, с которым вы можете столкнуться в отделение патологии новорожденных и недоношенных детей (Bliss 2011, March of Dimes 2011):
Обогревательные приборы для малышей
Инкубатор – это специальная детская кроватка, которая поддерживает нужную температуру, а в некоторых случаях контролирует уровень влажности. В некоторых видах инкубаторов имеется крышка. Некоторые инкубаторы оснащены дополнительным нагревательным элементом, который располагается над малышом.
Мониторы
Существуют различные виды мониторов, которые помогают команде отделения для новорожденных заботиться о вашем ребенке.
Мониторы для контроля основных жизненных функций применяются для наблюдения за сердцебиением малыша, частотой дыхания, кровяным давлением и температурой тела. Медсестры помещают на грудь ребенка аппликаторы с проводами, по которым выводится информация о самочувствии ребенка на монитор. Достаточно часто монитор издает различные звуковые сигналы.
Мониторы, ведущие наблюдение за насыщенностью крови ребенка кислородом. Аппликаторы устанавливаются на руки и ноги ребенка.
Аппараты для оказания помощи ребенку выполнять дыхательную функцию
Аппарат искусственной вентиляции легких (ИВЛ) помогает легким ребенка выполнять свою работу. Если ваш ребенок родился недоношенным или слабым, ему может потребоваться такой аппарат. Врач аккуратно установит интубационную трубку в трахею малыша. Дыхательная смесь, состоящая из воздуха и кислорода, через трубку аппарата ИВЛ поступает и выходит из легких ребенка.
Аппарат для обеспечения положительного непрерывного давления в дыхательных путях – это еще один тип оборудования, который может помочь вашему ребенку дышать. Этот аппарат обеспечивает непрерывное поступление воздуха в легкие и помогает держать дыхательные пути открытыми. Воздух поступает через маску или трубку, устанавливаемую в нос ребенка. Эту трубку называют носовой канюлей.
Если вашему ребенку нужен дополнительный кислород, существуют инкубаторы с прозрачным куполом для кислородной терапии. Малыш также может получать дополнительный кислород через маску или носовую канюлю.
Трубки
В вену ребенка могут установить тонкую хирургическую иглу, присоединенная к трубке для введения жидкости, лекарственных веществ, питания, необходимых вашему малышу. Трубка может также устанавливаться в область артерии для наблюдения за кровяным давлением, уровнями кислорода и углекислого газа в крови.
Насос для вливаний – это аппарат, помогающий вводить необходимые лекарственные вещества и жидкости через трубку с определенный скоростью и необходимой частотой.
Если ребенок еще не готов питаться из маминой груди или из бутылочки, гастрономическая трубка доставит молоко прямо в животик малыша. Медсестра аккуратно через рот или нос ребенка введет мягкую гибкую трубку в желудок.
Специальные световые лучи
Если в вашего ребенка желтуха, ему поможет фототерапия. У многих новорожденных малышей развивается желтуха. Их кожа желтеет, потому что вещество, называемое билирубин вырабатывается быстрее, чем организм малыша может его выводить.
Под воздействием этих лучей билирубин, вырабатывающийся в теле малыша, превращается в безвредное вещество до тех пор, пока организм ребенка не будет способен выполнять это самостоятельно. При помощи фототерапии билирубин принимает форму, которая намного быстрее выводится из организма. Во время этой процедуры ваш ребенок располагается под лампой фототерапии, для защиты глаз надевается специальная маска.
Могу ли я навещать малыша в отделении патологии новорожденных и недоношенных детей?
Обычно маме разрешают находиться вместе с ребенком в любое время дня и ночи.
Чем я могу помочь своему ребенку, пока он находится в отделении патологии новорожденных и недоношенных детей?
Вашему недоношенному ребенку необходимо все то же, что и каждому другому ребенку: ваши прикосновения, ваш голос и ваше присутствие. Все это сослужит отличную службу вашему малышу. Вот некоторые вещи, с помощью которых вы сможете помочь крохе, пока он находится в отделении патологии новорожденных и недоношенных детей:
Метод кенгуру
Как только ваш малыш окрепнет, одним из действенных способов помочь ему станет так называемый метод кенгуру. Вы просто держите вашего ребенка под своей одеждой, обеспечивая контакт кожа к коже. При использовании метода кенгуру малыш успокаивается, улучшается его самочувствие, ускоряются процессы развития.
Согласно результатам исследований, применение метода кенгуру может снизить риск развития инфекций, помочь наладить кормление грудью и установить вашу связь с малышом (Conde-Agudelo 2011, Lawn 2010). Работники отделения могут помочь вам правильно держать ребенка, когда он будет к этому готов.
Некоторые педиатры негативно относятся к методу кенгуру, считая, что его использование дает неправильную нагрузку на позвоночник малыша и влияет на развитие зрения ребенка.
Кормление малыша
Как только ваш малыш окрепнет, вы также можете начинать его кормить. Если вы хотите кормить грудью, сообщите это медсестрам. Они сделают все возможное, что вам в этом помочь.
Медсестры помогут вам сцеживать грудное молоко, пока малыш не окрепнет. Сцеженное молоко пока будет храниться, и вы сможете его использовать, когда ребенок будет готов (Bliss 2010b).
Кормление вашего недоношенного малыша грудным молоком может помочь развитию его головного мозга и способствовать борьбе с болезнями (Quigley 2011, Vohr 2007, Boyd 2007, Renfrew 2009). Малыши на грудном вскармливании раньше выписываются из роддома (Altman 2009).
Если ваш малыш родился раньше срока, по разным причинам не всегда легко бывает наладить процесс кормления грудью. В особенности тяжело, когда у вас стресс, когда вы слишком беспокоитесь о ребенке. Убедитесь в том, что вам окажут необходимую помощь и поддержку.
Заботьтесь о ребенке
Возможно, потребуется некоторое время для того, чтобы малыш окреп, и вы начали выполнять свои обычные родительские обязанности, такие как смена подгузников и купание крохи.
Говорите и действуйте в пользу вашего ребенка
Как и всяким другим родителям, вам также нужно будет научиться высказывать то, что вы считаете нужным, в пользу вашего малыша, выступать в роли его адвоката. Если вы чувствуете что что-то не так, доверьтесь своим инстинктам. Поговорите с персоналом. Не бойтесь задавать вопросы и озвучивать свои переживания.
Позаботьтесь о себе
Одна из самых важных вещей, которую вы и ваш муж могут сделать для малыша, это позаботиться о вас самой. Высыпайтесь, регулярно и правильно питайтесь, устраивайте перерывы от домашней суеты.
Очень изнуряет, когда ваш малыш находится в отделении патологии новорожденных и недоношенных детей, особенно если у вас еще есть дети и вы еще не до конца оправились после тяжелых родов. Это естественно, что вы ставите нужды ребенка на первое место, но нельзя забывать и о себе.
Когда моего ребенка смогут выписать из роддома?
Трудно ответить на этот вопрос, поскольку все дети разные. Это зависит от состояния вашего малыша. Состояние детей, вес и размеры которых меньше, которые родились раньше, как правило, сопряжено с большим количеством проблем. Они, в большинстве случаев, остаются в отделении патологии новорожденных и недоношенных детей дольше.
Недоношенный малыш, который, напротив, чувствует себя лучше, обычно пребывает в отделении патологии новорожденных и недоношенных детей до предполагаемой ранее даты родов. Если состояние ребенка действительно хорошее, вас могут выписать и раньше.
babyvcentre.ru
Отделение патологии новорожденных детей — НЦЗД
В отделении успешно функционирует первый в России банк донорского грудного молока, за 3 года его работы донорское молоко было использовано как незаменимый продукт питания при выхаживании 325 тяжелобольных новорожденных, в т.ч. недоношенных детей, что позволило сократить длительность антибактериальной терапии в среднем на 4,3 дня и общую продолжительность стационарного лечения в среднем на 8,3 дня. Опыт работы банка грудного молока был отмечен в 2015 г. Всероссийской Премией «Первые лица», учрежденной Российской ассоциацией специалистов перинатальной медицины (РАСПМ).
Отделение функционирует по принципу «Мать и дитя» — госпитализация младенцев с матерями и активное привлечение матерей к выхаживанию пациентов. Это позволило не только открыть первый в России Банк донорского грудного молока, но и внедрить в 2017 г. новую медико-организационную технологию – «Семейно-ориентированный неонатальный стационар», в котором разработана и внедрена методика медико-психологического сопровождения семьи больного ребенка в стационаре; в 2017 г. была организована комната психологической разгрузки для индивидуальных и групповых занятий с родителями больных новорожденных детей. Это позволило улучшить психоэмоциональное состояние родителей; оптимальную комплаентность при стационарном и амбулаторном лечении, а также успешное становление лактации у кормящих матерей и сокращение длительности стационарного лечения пациентов. Преимущества этой формы работы стационара в 2017 г. отмечены Всероссийской Премией «Первые лица», учрежденной Российской ассоциацией специалистов перинатальной медицины (РАСПМ).
В стационаре осуществляется комплексный персонализированный подход к лечению и реабилитации пациентов с использованием перспективных методик; отделение является единственным в стране, где существует возможность последовательной этапной абилитации маловесных детей в условиях одного стационара и наблюдение их одним и тем же лечащим врачом – неонатологом (педиатром).
В отделении имеется уникальная возможность срочной индивидуализированной коррекции рациона питания младенца с учетом динамики состава его тела, определяемого методом воздушной плетизмографии.
Одним из важных конкурентных преимуществ стационара является работа в тесном содружестве с профильными специалистами – прежде всего неонатальными хирургами и реаниматологами, благодаря чему при необходимости пациенты получают неотложную реанимационную и хирургическую помощь. В условиях многопрофильного педиатрического стационара имеется возможность ургентных консультаций всех смежных специалистов, в т.ч. генетика, кардиолога, диетолога, гастроэнтеролога, пульмонолога, невролога, ортопеда, окулиста, а также педагогов и психологов.
nczd.ru
48. Система выхаживания недоношенных детей. Организация выхаживания на 1 этапе
Обогрев с момента рождения – Т в родзале 25-28, источник лучитого тепла, теплые пеленки, разогретый кювез (35-36). Переводится в бокс-палату с постом медсестры, поддержание Т, изолированность, цикличное заполнение.
Гигиена ребенка как у доношенного, но купать только здоровых с массой более 2 кг. Родовую смазку удалить стерильным маслом на тампоне. Кислород должен подаваться по минимуму, но чтоб обеспечить потребности ребенка.
Обработка и смена закрытых кювезов. Срок пребывания в кювезе решается индивидуально. После того, как ребенок стал сам держать Т и не нужнается в О2, перевести в кроватку грелку (вес более 1800-1900 Г). Когда его колебания Т становятся незначительными – перевести на обычную кроватку.
Здоровый ребенок, способный держать Т, с массой более 2000 и прибавляющий ее, при нормальной эпителизации пупчной ранки и нормальном ОАК, может быть выписан домой после 8 дня жизни.
Все больные дети, независимо от массы, здоровые с массой менее 2000 после 2 нед жизни переводятся на 2 этап выхаживания.
49. Система выхаживания недоношенных детей. Организация выхаживания на 2 этапе
2-й этап – специализированное отделение (больница) по лечению и выхаживанию недоношенных детей. Задача – стойкое восстановление или компенсация недоразвитых или утраченных ф-ий, нормализация гомеостаза, повышение иммунологической реактивности, продолжение терапии церебральных нарушений и возникших инф, проф рахита и анемии.
Педагогические мероприятия – воз-е на ор-ны чувств, экстеро-проприорецепторы. Адаптация к кормлению груди матери. Заполнение палат циклично, лучше в одну палату из одного роддома.
Находятся в бокс-палатах, отдельная медсестра на 4-6 детей. Уход осуществляет медсестра, а в отделении находятся только матери, кормящие грудью.
Выхаживание индивидуальное. В первые 2-3 адаптируется к новому месту, поэтому могут отсут прибавки массы, беспокойное поведение, срыгивания, апноэ. Дети с массой менее 1700 г находятся в кроватках-кювезах (до 2-3 нед). Купать здоровых детей начинают со 2-й нед жизни, а детей с массой менее 1000 – на 15-18 день. Купать через день или каждый. Не купать при тяжелых состояниях, нарушении кровообращения.
Антропометрия в день поступления и каждый мес, вес каждый день (если грудное кормление, то после каждого кормления). Окружность головы – каждые 10 дней.
Выкладывать на живот с 1 мес при массе 1100-1300 г, начиная с 10 мин, 3-4 раза в день за 15-20 мин до еды (постепенно увеличивать).
Массаж ПБС ежедневно с 1 мес и массой 1700-1800, а при метеоризме с меньшим весом.
Прогулки на верандах – с 2-3 нед при весе 2100-2500, и с 2 мес при весе 1800-1900.
50. Принципы вскармливания доношенных и недоношенных новорожденных. Расчеты питания
Доношенный. Объем грудного молока (смеси) в первые 7-10 дней жизни: если вес ребенка более 3200 г при рождении, то V=80*n, где n – число дней жизни. Если вес менее 3200, то V=70*n, где n – число дней жизни. После выписки из роддома и до 2 мес – 1/5 от массы; 2-4 мес – 1/6 массы, 4-6 мес – 1/7 массы, после 6 мес 1/8, но не более 1 л. До 3.5 мес ребенок ест каждые 3 часа (7 раз в день), 3,5-6 мес – каждые 3,5 часа (6 раз), после 6 мес – каждые 4 часа (5 раз).
Недоношенный. Индивидуально. Ввести пост зонд, оставть на 30-40 мин и убедиться, что общее состояние не нарушено. Проба на толернтность – ввести 1-3 мл дистилл воды, убедиться в нормльном состоянии. Далее вводить воду или глю, увеличивая объем, каждые 3 часа. Убидиться в нормальном состоянии. Начать давать грудное молоко 10-14 мл/кг/сут или спец смесь и постепенно увеличивать. Кормление каждые 3 часа. В зависимости от сосательного рефлекса кормить грудью (с проверкой массы после кормлений), из бутылочки или через зонд. С зонда переводят, когда ребенок начинает подсасывать зонд.
Дети до 10 дней по формуле 3*день жизни*масса тела в кг. Детям старше 10 дней 1/7 массы, после 3 нед – 1/6, 1 мес – 1/5.
Лучше грудное вскармливание, но молоко неадекватно по минералам, белкам и колориям для недоношенного. Поэтому используют добавки (порошок или жид-ть) для добавления в молоко. Или можно заменить часть молока смесями для недоношенных. Если нет возможности грудного вскармливания, то используют спец смеси для недоношенных.
studfile.net