Пренатальный скрининг 1 триместра беременности
Первое скрининговое исследование при беременности проводится в срок
с 11 по 14 неделю беременности.Какие исследования входят в первый скрининг
- Ультразвуковое исследование
- РАРР-А тест
- β — ХГЧ (хорионический гонадотропин, анализ крови на ХГЧ)
Ультразвуковое исследование
При проведении ультразвукового исследования для 1 скрининга врач определяет:- точный срок беременности
- телосложение и размеры ребенка: длина костей, рост и окружность головы
- симметричность головного мозга
- околоплодные воды: объем
- плацента: размер и структура
- матка: состояние и тонус
- КТР (копчико-теменной размер — длина плода от темени до копчика)
- БПР — бипариетальный размер плода.

- Носовая кость плода — кость носа в норме составляет примерно 1,4-2,5 мм, что зависит от срока. На более ранних неделях гестации врач констатирует ее наличие
- ТВП — толщина воротникового пространства. Определяется шейная складка, которая находится между шеей плода и верхней кожной оболочкой тела
- ЧСС — частота сердечных сокращений
РАРР-А и b-ХГЧ
Данные исследования при проведении первого скрининга позволяют диагностировать с точностью до 85 — 90% в частности. наличие синдрома Дауна, синдрома Эдвардса, патологий зачатка ЦНС — нервной трубки, синдром Патау, омфалоцеле, триплоидия (тройной набор хромосом вместо двойного), синдром Смита-Опитца, синдром де Ланге.
PAPP-A — ассоциированный с беременностью протеин-А плазмы (pregnancy-associated). В пренатальном скрининге I триместра беременности – маркёр риска синдрома Дауна и других хромосомных аномалий плода.
В пренатальном скрининге I триместра беременности – маркёр риска синдрома Дауна и других хромосомных аномалий плода.
Хорионический гонадотропин человека (ХГЧ, бета-ХГЧ, б-ХГЧ, Human Chorionic) — cпецифический гормон беременности.
УЗИ экспертного класса при беременности
Спокойствие для будущей мамы — УЗИ экспертного класса при беременности
Каждой маме знакомо состояние, когда радость от беременности мешается с тревогой – что с малышом? Как он развивается? Здоров ли он?
УЗИ экспертного класса развеет все сомнения!
Ультразвуковое исследование входит в список рекомендуемых скринингов для будущих мам. Беременным рекомендуется проходить УЗИ трижды: в первом триместре — на сроке в 9-11 недель, во втором — с 17 до 22 недель, а в третьем – в 32-33 недели. Ультразвуковое исследование дает врачу возможность визуализировать плод, произвести фетометрию (замеры параметров строения тела) и понять, здоров ли малыш.
Преимущества УЗИ экспертного класса
Несмотря на то, что многим будущим родителям так хочется узнать, кого же им принес аист, задача ультразвукового исследования намного серьезнее – изучить строение плода и дать врачу информацию о состоянии его здоровья и возможных отклонениях от нормы.
УЗИ экспертного уровня – это полный и подробный скрининг. Врач подробно разглядывает плод и дает заключение по каждому органу – от того, сколько пальцев на руках и ногах, до строения лицевых костей.
Врач не только рассмотрит плод, но и проведет замеры определенных параметров. Если результаты фетометрии будут отклоняться от норм для данного срока беременности – это может быть маркером таких генетических заболеваний, как:
- Синдром Патау;
- Синдром Эдвардса;
- Синдром Дауна;
- Синдром Де Ланге;
- Синдром Смита-Опитца;
- Триплоидный набор хромосом.

Кроме того, ультразвуковое исследование позволяет:
- Выявить возможные патологии развития ЦНС;
- Определить положение плода;
- Изучить состояние плаценты и объем околоплодных вод;
- Диагностировать обвитие пуповиной;
- Выявить внутриутробную задержку развития малыша.
Ультразвуковое исследование позволяет выявить до 90% видимых патологий развития.
Полученные при УЗИ данные позволяют родителям принять решение о сохранении или прерывании беременности, подготовиться к особенностям малыша и возможным сложностям в его воспитании. Врачам же ультразвуковой скрининг беременных позволяет выбрать тактику ведения родов и своевременно подготовиться к оказанию помощи малышу с особенностями развития.
Экспертное УЗИ может быть проведено по назначению врача или по желанию будущей мамы. Врачи порекомендуют вам пройти ультразвуковое исследование экспертного класса в следующих случаях:
Врачи порекомендуют вам пройти ультразвуковое исследование экспертного класса в следующих случаях:
- Если вы переживали замершую беременность, выкидыш, преждевременные роды;
- Вы перенесли инфекционное заболевание на ранних сроках беременности или непосредственно до зачатия;
- Если во время беременности вы проходили лечение препаратами, которые могут оказывать влияние на плод;
- Если вам или отцу ребенка более 35 лет;
- Если у вас или отца ребенка есть родственники с генетическими заболеваниями;
- Если у вас уже есть ребенок с генетическими заболеваниями;
- Если вы с отцом ребенка – родственники.
Полный скрининг плода на аппарате УЗИ экспертного класса – ключ к уверенности и спокойствию будущей мамы. А когда мама спокойна – хорошо и малышу!
Первый скрининг при беременности — запись в Жуковском и Раменском
Услуги и цены
Скрининг I (11-13 недель) многоплодная беременность
5500 ₽
Скрининг I (11-13 недель)
4500 ₽
Первый скрининг — это важное и волнующее событие для будущих родителей.
Скрининг первого триместра — это одна из трех ступеней углубленного наблюдения за развитием малыша, которая позволяет заметить малейшие отклонения и вовремя сообщить об этом будущим родителям. Задача врача — предоставить полную информацию о состоянии плода, обнаруженных аномалиях развития, заболеваниях, последствиях как для мамы, так и для ребенка. На основании чего женщина принимает решение о пролонгировании или прерывании беременности.
Первый скрининг фокусируется в основном на генетических аномалиях и наследственных заболеваниях. Не только хромосомные болезни можно заподозрить при первом большом обследовании, но и врожденные пороки сердца, диафрагмальные, пупочные грыжи.
Первый скрининг проводится на 11-14 недели беременности. Такой временной отрезок не случаен. Во-первых, 11 недель — это минимальный срок, на котором можно заподозрить крупные пороки развития органов. Во-вторых, кости достаточно сформированы, чтобы определить, например, размер и форму черепа, сердце приобретает 4-х камерную структуру, близкую к той, что имеют взрослые.
Во-вторых, кости достаточно сформированы, чтобы определить, например, размер и форму черепа, сердце приобретает 4-х камерную структуру, близкую к той, что имеют взрослые.
Первый скрининг включает в себя биохимический анализ крови и УЗИ. Скрининг первого триместра проводится в учреждениях экспертного уровня. Доктора ультразвуковой диагностики в таких лечебных учреждениях дополнительно проходят обучение для работы с врожденными патологиями, имеют большой опыт и, что немаловажно, аппараты УЗИ высокой разрешающей способности.
Анализ крови проводится с определением β-ХГЧ и плацентарного протеина А. Поговорим подробнее о каждом показателе.
- β-ХГЧ (хорионический гонадотропин человека) — это гормон, который вырабатывается плацентой после прикрепления зародыша к матке и вызывает перестройку женского организма под нужды ребенка. Достигает своего максимума с 8 по 12 неделю. Повышение этого гормона может свидетельствовать о наличии хромосомной аномалии, такой как синдром Дауна.

- Плацентарный протеин А (РАРР-А или протеин А, ассоциированный с беременностью) — очень важный белок, выделяемый плацентой. Он способствует росту плаценты и строительству сосудов, по которым плод будет получать питание. Уровень белка зависит от срока беременности — чем больше срок, тем больше РАРР-А. Снижение уровня плацентарного протеина А характерно для синдрома Эдвардса (трисомии по 18 хромосоме).
Ультразвуковое исследование.
Плод в 12 недель уже имеет очертания маленького человечка. Следует оговорится, что УЗИ, вопреки распространенному мифу, безопасный метод обследования как для беременной, так и для будущего ребенка. УЗ-скрининг ничем не отличается от обычного УЗИ. Беременная ложится на кушетку, кожа живота смазывается гипоаллергенным гелем и, с помощью датчика, доктор визуализирует плод.
При исследовании врач ультразвуковой диагностики определяет несколько важных показателей: толщина воротникового пространства, теменно-копчиковой размер и размер костей носа.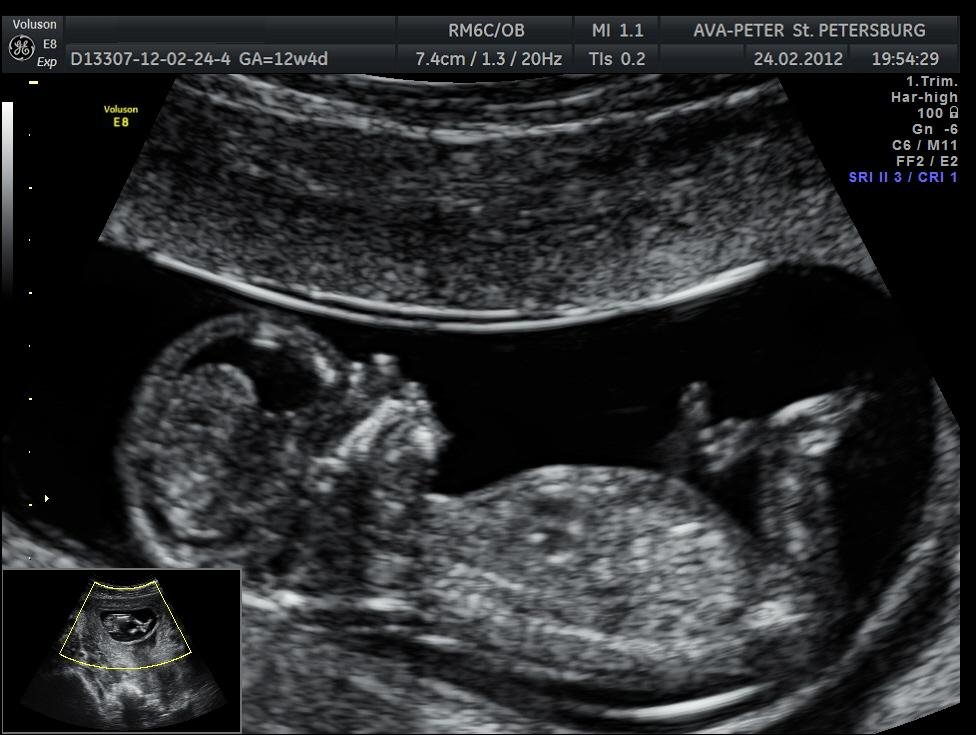
- Воротниковое пространство — это область между кожей и мягкими тканями плода в области шеи, в которой находится жидкость. Является важным маркером хромосомных нарушений плода, в первую очередь, синдрома Дауна. Также увеличение толщины воротникового пространства может являться сигналом о наличии врожденного порока сердца, дисплазии скелета, пупочной или диафрагмальной грыжи.
- Теменно-копчиковой размер (КПТ) — это длина линии от верхушки головы плода по спине до копчика. Пожалуй, это наиболее точный параметр для определения срока развития плода. При синдроме Эдвардса (трисомии по 18 хромосоме), Синдроме Патау (трисомия по 13 хромосоме), синдроме Тернера отмечается выраженное замедление развития плода. Поэтому КПТ будет меньше средней нормы. При синдроме Дауна (трисомии по 21 хромосоме) размеры плода соответствуют норме и стоит опираться на другие показатели.
- Наличие и длина носовой кости — важный признак нормального развития плода.
 При синдроме Дауна кости носа короче или не визуализируются у 60-70% плодов с этой патологией. Что вместе с другими показателями повышает вероятность раннего обнаружения этого синдрома.
При синдроме Дауна кости носа короче или не визуализируются у 60-70% плодов с этой патологией. Что вместе с другими показателями повышает вероятность раннего обнаружения этого синдрома.
Отклонение результатов скрининга первого триместра от норм не говорит о стопроцентной патологии и необходимости прерывания беременности, а лишь сигнализирует о возможном риске, который после прохождения обследования рассчитывается индивидуально для каждой пациентки. Отклонения могут обнаруживаться при многоплодной беременности (беременностью двойней), неправильном определении срока гестации, сахарном диабете. Выявление групп риска производится программой. На данный момент в России сертифицированы две программы — PRISCA и ASTRAIA.
На основании результатов УЗИ, анализа крови, возраста мамы, этнической принадлежности и дополнительных факторов риска (курение, диабет, ЭКО) рассчитывается индивидуальный риск рождения ребенка с определенной хромосомной патологией. Например, соотношение 1:1200 говорит о том, что у 1 из 1200 беременных с аналогичными параметрами рождается ребенок с пороком развития. Если риск высокий (1:100 и выше) или на УЗИ выявлены серьезные аномалии развития, то беременная направляется в медико-генетический центр для консультации врача-генетика и проведения углубленного обследования инвазивными методами, о которых пойдет речь дальше.
Например, соотношение 1:1200 говорит о том, что у 1 из 1200 беременных с аналогичными параметрами рождается ребенок с пороком развития. Если риск высокий (1:100 и выше) или на УЗИ выявлены серьезные аномалии развития, то беременная направляется в медико-генетический центр для консультации врача-генетика и проведения углубленного обследования инвазивными методами, о которых пойдет речь дальше.
Инвазивные методы.
Самым достоверным способом постановки диагноза является кариотипирование — исследование, при котором смотрят количество хромосом и их качество. В первом триместре возможно использование двух инвазивных методов диагностики — амниоцентез и биопсия хориона.
- Амниоцентез — это забор небольшого количества околоплодных вод (около 25 мл), которые содержат клетки плода. Как правило, это недолгая процедура, которую по степени болезненности можно сравнить с обычным забором крови. Манипуляция представляет из себя введение тонкой игры, а в случае доступа через влагалище — катетера в полость матки сквозь амниотическую оболочку под контролем УЗИ датчика.
 Это инвазивная процедура несет минимальные, но риски, связанные с преждевременными родами. При проведении амниоцентеза риск выкидыша составляет 01%-0.25%. После исследования рекомендуется отдых, отсутствие нагрузок в течение 48 часов и в течение 72 часов воздержаться от половых контактов.
Это инвазивная процедура несет минимальные, но риски, связанные с преждевременными родами. При проведении амниоцентеза риск выкидыша составляет 01%-0.25%. После исследования рекомендуется отдых, отсутствие нагрузок в течение 48 часов и в течение 72 часов воздержаться от половых контактов.
- Биопсия ворсин хориона. Для начала стоит сказать о том, что это за структура. Хорион — одна из плодных оболочек вокруг ребенка. И оболочки и плод развивались исходно из одной клетки. Их генетический состав идентичен, поэтому, взяв небольшое количество клеток хориона, мы можем оценить кариотип ребенка. Биопсия проводится трансабдоминальным или влагалищным доступом. Под контролем датчика УЗИ вводится игла, которая захватывает часть клеток ворсин. Риск преждевременных родов выше, чем при амниоцентезе, но составляет менее 1%. Далее материал направляется в лабораторию для кариотипирования.
Существует еще один тест на выявление хромосомных патологий, который не так распространен в России, как инвазивный скрининг. НИПТ (NIPT или cfDNA) — неинвазивный тест на определение клеток плода, циркулирующих в организме матери, которые в последующем также кариотипируются. На сегодняшний день данный тест не входит в программу ОМС, но производится многими частными лабораториями. Производители теста заявляют о 99% точности результатов в отношении синдрома Дауна и Эдвардса, и 72-92% при диагностике синдрома Патау.
НИПТ (NIPT или cfDNA) — неинвазивный тест на определение клеток плода, циркулирующих в организме матери, которые в последующем также кариотипируются. На сегодняшний день данный тест не входит в программу ОМС, но производится многими частными лабораториями. Производители теста заявляют о 99% точности результатов в отношении синдрома Дауна и Эдвардса, и 72-92% при диагностике синдрома Патау.
Однако существуют и ограничения:
- количество плодов более 2;
- если имеются признаки замершей одноплодной беременности;
- беременной проводилась трансплантация органов, тканей, в том числе костного мозга до беременности;
- при наличии онкологических заболеваний мамы.
Вариабельность панелей скрининга — ещё одна особенность данного теста. Если при инвазивном исследовании мы смотрим полный кариотип плода, то при НИПТ проводится поиск конкретных мутаций.
Что делать, если обнаружили порок развития плода?
В том случае, когда у плода обнаруживается порок развития, дальнейшую тактику ведения беременности избирает перинатальный консилиум врачей, который состоит из акушера-гинеколога, неонатолога и детского хирурга. Решений может быть несколько: порок признается незначительным и не влияющим на прогноз жизни, возможна хирургическая коррекция сразу после рождения ребенка или внутриутробная хирургическая коррекция ( в крайне редких случаях).
Решений может быть несколько: порок признается незначительным и не влияющим на прогноз жизни, возможна хирургическая коррекция сразу после рождения ребенка или внутриутробная хирургическая коррекция ( в крайне редких случаях).
Рекомендации о прерывании беременности выносятся в случае неблагоприятного прогноза для жизни и здоровья ребенка после рождения. Лечащий врач предоставляет полную информацию беременной женщине об обнаруженной аномалии развития, прогнозе жизни новорожденного, методах лечения, связанных с ним рисков здоровья мамы и ребенка, возможных вариантах медицинского вмешательства, их последствиях и результатах. Однако окончательное решение о сохранении или прерывании беременности принимает только женщина!
Подготовка к первому скринингу.
Специальная подготовка не требуется. Забор крови производится утром, натощак, как и при любой сдаче крови, ограничений в потреблении чистой питьевой воды нет.
Сделать УЗИ скрининг 1 2 3 триместра платно
Скрининг во время беременности: что, когда и зачем
УЗИ на всех необходимых сроках беременности в ЦТА!
Вы можете пройти исследование в филиалах нашего центра. Мы находимся у метро Тульская в ЦАО и метро Октябрьское поле в СЗАО.
Мы находимся у метро Тульская в ЦАО и метро Октябрьское поле в СЗАО.
Оставьте свой номер телефона.
Вам перезвонит администратор клиники.
Оставить заявку
УЗИ во время беременности — это возможность впервые увидеть своего малыша, попробовать угадать черты лица и характер. А распечатка УЗИ становится “первым портретом” крохи в семейном альбоме. Но что по УЗИ–скринингу может сказать врач-диагност, зачем наши врачи настаивают на его проведении и почему именно в эти сроки? Чтобы не мучить этими вопросами своего акушера-гинеколога, и спокойно решить – соглашаться на скрининг или нет, специалист УЗ-диагностики Территории Здоровья Елена Сергеевна Павлова ответила на эти вопросы.
«По закону (приказ МЗ РФ №572Н от 12.11.2012), скрининговое ультразвуковое исследование во время беременности должно проводиться трижды. Обо всех по порядку.
1й скрининг — 11-14 недель беременности
К этому “возрасту” ребеночек длиной всего 5-7 сантиметров, а у него уже можно посчитать пальчики на ручках, увидеть, как он машет маме с папой, услышать его сердцебиение.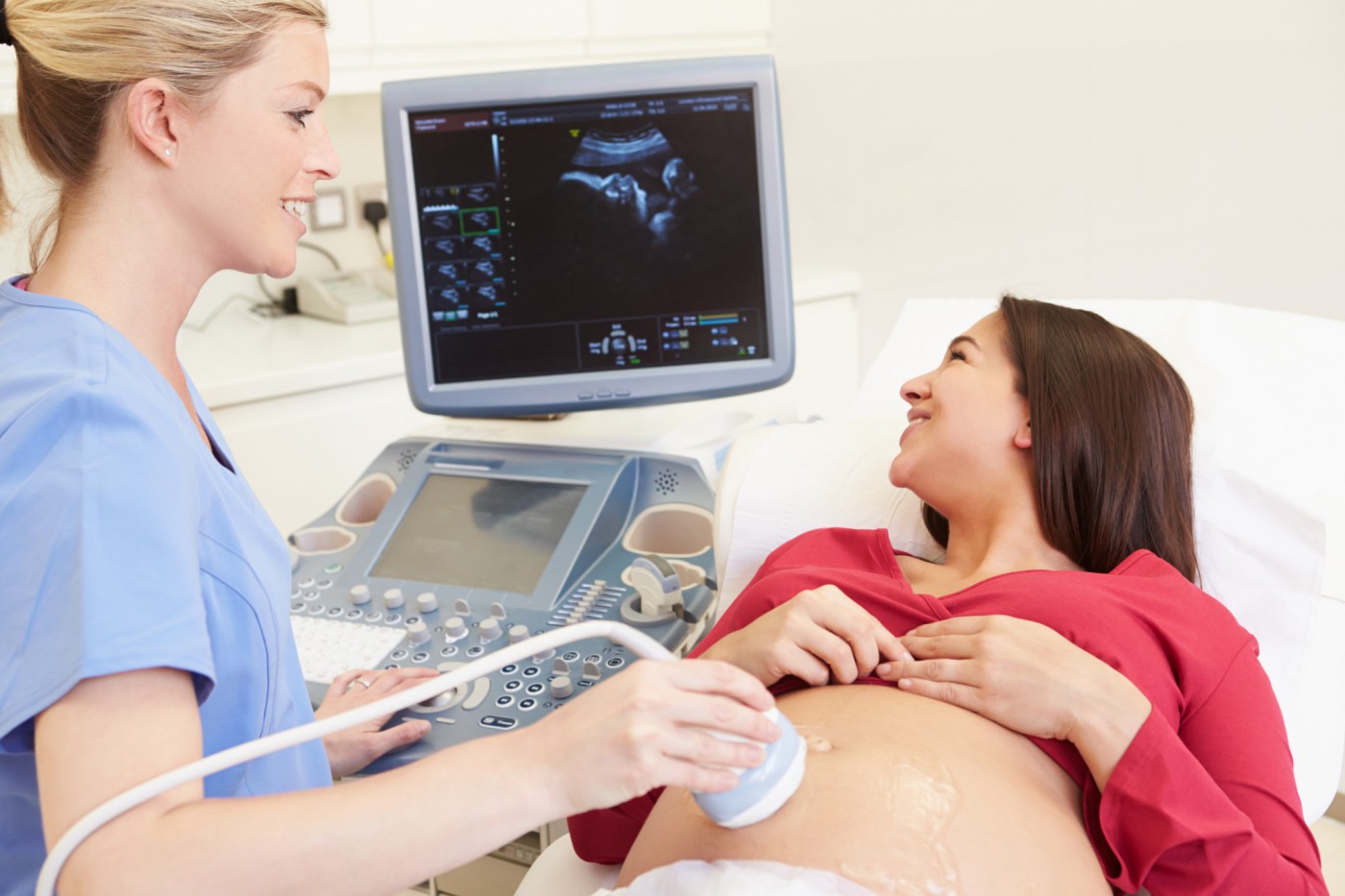 Это первое полноценное акушерское УЗИ направлено на раннюю диагностику врожденных и наследственных заболеваний. Оптимальными сроками его проведения являются все же 12-14 недель. В эти сроки чуть лучше, чем в 11-ть, видны те анатомические структуры плода, которые необходимо оценить врачу, в частности воротниковое пространство, носовые кости, сердце, головной мозг. Именно на этом УЗИ благодаря копчико-теменному размеру ребенка можно уточнить срок беременности (с точностью до 5 дней) — что важно для женщин с нерегулярным циклом. Параллельно с ультразвуковым исследованием будущая мама сдает кровь для биохимического скрининга. Это все нужно для расчета индивидуального риска рождения ребенка с хромосомной патологией (но в любом случае, результаты этого скрининга — лишь повод для более внимательного наблюдения и дополнительного обследования).
Это первое полноценное акушерское УЗИ направлено на раннюю диагностику врожденных и наследственных заболеваний. Оптимальными сроками его проведения являются все же 12-14 недель. В эти сроки чуть лучше, чем в 11-ть, видны те анатомические структуры плода, которые необходимо оценить врачу, в частности воротниковое пространство, носовые кости, сердце, головной мозг. Именно на этом УЗИ благодаря копчико-теменному размеру ребенка можно уточнить срок беременности (с точностью до 5 дней) — что важно для женщин с нерегулярным циклом. Параллельно с ультразвуковым исследованием будущая мама сдает кровь для биохимического скрининга. Это все нужно для расчета индивидуального риска рождения ребенка с хромосомной патологией (но в любом случае, результаты этого скрининга — лишь повод для более внимательного наблюдения и дополнительного обследования).
2й скрининг – 18-21 недель беременности
Малышу уже 20 недель, он позевывает, заглатывает околоплодные воды и высовывает язык, сосет пальчик, двигает ручками и ножками (и даже, по последним данным, различает уже все вкусы!). В этот период проводится фетометрия (изучение размеров плода) и изучение его анатомии с целью исключения поздно проявляющихся врожденных пороков из тех, что вообще можно увидеть до родов. Есть заболевания, увы, не совместимые с жизнью, а есть — операбельные (например, некоторые пороки сердца), предъявляющие особые требования к родоразрешению. При втором ультразвуковом скрининге оцениваются также плацента, пуповина и околоплодные воды.
В этот период проводится фетометрия (изучение размеров плода) и изучение его анатомии с целью исключения поздно проявляющихся врожденных пороков из тех, что вообще можно увидеть до родов. Есть заболевания, увы, не совместимые с жизнью, а есть — операбельные (например, некоторые пороки сердца), предъявляющие особые требования к родоразрешению. При втором ультразвуковом скрининге оцениваются также плацента, пуповина и околоплодные воды.
В нашем Центре мы просим прийти будущих мам в 20 полных недель беременности. Почему в 20-ть? В 18-ть недель малыш часто располагается строго вертикально и отворачивается. Это затрудняет осмотр и увеличивает его продолжительность. А к 20 неделям он (или она) обычно принимает более удобное для исследования положение. Кроме того, сердце плода (отклонения в развитии сердца, кстати, являются наиболее трудно диагностируемыми) становится крупнее и доступнее для осмотра. На втором скрининговом УЗИ обычно удается увидеть пол малыша. И хотя эта информация не является обязательной (в протоколе эхографии пол не указывается), но большинство будущих родителей приходят на это исследование с вопросом «а кто у нас?». И на него также легче ответить не в 18, а в 20 недель беременности.
И на него также легче ответить не в 18, а в 20 недель беременности.
3й скрининг – 30-34 недели беременности
В 30 недель уже видны и пухлые щечки, и даже можно угадать определенное выражение лица. Медицинская цель этого УЗИ – исключение задержки внутриутробного роста, а также оценка функционального состояния малыша. Определяется предлежание плода (головное, тазовое), состояние плаценты, околоплодных вод, высчитывается приблизительный вес ребёнка. Кроме того, проводится допплерография – изучение кровотока в маточных артериях, артериях пуповины и в средней мозговой артерии малыша. При этом исследовании включают «цвет», чтобы определить расположение кровеносного сосуда, и применяют спектральный допплеровский режим для оценки скоростей и различных индексов кровотока.
При проведении всех скрининговых акушерских УЗИ оценивается соответствие размеров плода менструальному сроку беременности, а также исключаются разные варианты отклонений и пороков развития. Допплеровское исследование кровотока может быть выполнено по направлению лечащего акушера-гинеколога и при втором скрининговом исследовании, а также в конце второго и на протяжении третьего триместра беременности в динамике. Для врача ультразвуковой диагностики важно внимательно проводить исследование, измерять, «выводить» на экран аппарата определенные ультразвуковые срезы, чтобы убедиться, что все в порядке. А для того, чтобы все врачи говорили на одном языке, созданы протоколы скрининговых ультразвуковых исследований.
Для врача ультразвуковой диагностики важно внимательно проводить исследование, измерять, «выводить» на экран аппарата определенные ультразвуковые срезы, чтобы убедиться, что все в порядке. А для того, чтобы все врачи говорили на одном языке, созданы протоколы скрининговых ультразвуковых исследований.
И хочется добавить, что, конечно же, УЗ-исследование – это не 100% знания о растущем организме ребенка, природа, порой, готовит разные сюрпризы — и стопроцентные «девочки» (по УЗИ) рождаются мальчиками, а «страшные» диагнозы не подтверждаются. Но, к сожалению, бывает, и наоборот. И мамы, и врачи, должны быть готовыми к этому. Также как и к тому, что многие заболевания и отклонения, выявленные еще внутриутробно, поддаются, если не лечению, то корректировке. А знания о том, что у вас, возможно, родится особый малыш даст возможность подготовиться ко встрече с ним.
Но в любом случае, сделать скрининг УЗИ или нет — решает мама. Современные родители готовятся к родам, многое читают, знают о беременности и родах. И поэтому понимают, что отказываясь от УЗИ, они принимают любой вариант развития событий. Поэтому, если вы по каким-то причинам считаете, что вам все это не нужно, и вы осознаете всю степень ответственности за здоровье своего малыша, тогда пишите официальный отказ от обследований. Впрочем, большинство мам и пап от УЗИ не отказываются, и приходят на него с позитивным настроем — ведь сейчас они смогут, наконец, увидеть свое маленькое чудо!»
И поэтому понимают, что отказываясь от УЗИ, они принимают любой вариант развития событий. Поэтому, если вы по каким-то причинам считаете, что вам все это не нужно, и вы осознаете всю степень ответственности за здоровье своего малыша, тогда пишите официальный отказ от обследований. Впрочем, большинство мам и пап от УЗИ не отказываются, и приходят на него с позитивным настроем — ведь сейчас они смогут, наконец, увидеть свое маленькое чудо!»
Пренатальный скрининг в Казани — «Скандинавия» Казань
Пренатальный скрининг в «Скандинавия» («Ава-Казань»)
Пренатальный скрининг — обследование, которое показывает степень риска хромосомных проблем у малыша. Беременная женщина сдает кровь и проходит УЗИ, а потом результаты исследований сравниваются с тысячами результатов других женщин. Скрининг не дает абсолютно точного диагноза, но высчитывает статистическую вероятность врожденных аномалий.
Первый скрининг проводится на сроке 11-13 недель. Уже в это время акушер-гинеколог может выявить риски развития у ребенка синдромов Дауна, Эдвардса и Патау.
Уже в это время акушер-гинеколог может выявить риски развития у ребенка синдромов Дауна, Эдвардса и Патау.
Обследование рекомендуется пройти всем женщинам и особенно тем, кто входит в группу риска.
- Женщина старше 35 лет;
- Есть угрозы прерывания беременности на раннем сроке;
- Замершие беременности, выкидыши, обнаруженные генетические аномалии в прошлом;
- Прием запрещенных веществ и инфекции на раннем сроке беременности;
- Наследственные болезни.
Пренатальный биохимический скрининг
Пренатальный скрининг состоит из нескольких этапов.
На первом заполняют анкету, в которой нужно указать:
- Паспортные данные;
- Рост и вес;
- Было ли переливание крови;
- Была ли пересадка органов.
Далее — биохимический анализ крови. В первую очередь, исследуется уровень свободной бета-субъединицы ХГЧ (хорионического гонадотропина). Это гормон, который вырабатывается только спустя неделю после оплодотворения яйцеклетки и стимулирует развитие плаценты. Тесты на беременность как раз определяют содержание ХГЧ в моче. Повышенный или пониженный уровень гормона в крови повышает вероятность генетических отклонений, но не является достоверным признаком заболеваний.
Это гормон, который вырабатывается только спустя неделю после оплодотворения яйцеклетки и стимулирует развитие плаценты. Тесты на беременность как раз определяют содержание ХГЧ в моче. Повышенный или пониженный уровень гормона в крови повышает вероятность генетических отклонений, но не является достоверным признаком заболеваний.
Другое исследование — PPAP-А (ассоциированный с беременностью плазменный белок A). Уровень этого протеина в течении беременности постоянно растет, а отклонения от нормы могут указывать на риск синдрома Дауна и синдрома Эдвардса.
Скрининговое УЗИ при беременности
Основное исследование пренатального скрининга — УЗИ плода. Акушер-гинеколог оценивает:
- Воротниковое пространство;
- Копчико-теменной размер;
- Окружность головы;
- Расстояние от лобной кости до затылочной кости
- Симметричность полушарий головного мозга;
- Расположение сердца и желудка;
- Размеры сердца и другие показатели.

По развитию тех или иных частей тела будущего ребенка можно определить и вероятность генетических отклонений. Например, на синдром Дауна могут указывать малые размеры верхнечелюстной кости.
Главные показатели — копчико-теменной размер (КТР) и толщина воротникового пространства (ТВП). Расчет идет в миллиметрах. Даже самая современная аппаратура без опытного акушера-гинеколога может не справиться.
В «Скандинавия» («Ава-Казань») пять из восьми врачей имеют сертификаты и дипломы по ультразвуковой диагностике.
Чтобы измерить плод, нужно время. Иногда его просто не видно, и женщине нужно прокашляться или немного повернуться. В «Скандинавия» («Ава-Казань») пациенток не торопят — процедура занимает около часа.
Эти исследования проходят при первом пренатальном скрининге. На втором обследовании, на сроке 22-24 недель, биохимический анализ крови дополняется исследованиями уровня альфа-фетопротеина и свободного эстриола, а на УЗИ уже можно оценить правильное формирование конечностей.
На 30-34 неделе проходит третий пренатальный скрининг. Также возможно более детальное исследование — с просмотром плаценты, кровотока и сердца плода.
Расчет генетических рисков
Все результаты — данные анкеты, анализы и УЗИ — загружаются в систему Astraia. Ее разработала главная организация в мире по здоровью плода — Институт внутриутробной медицины в Лондоне (Fetal Medicine Foundation).
Работает система следующим образом. Результаты одной женщины сравниваются с медианными значениями анализов у тысяч других женщин, у которых родились здоровые дети. Чем ближе к медиане, то есть нормальному результату, тем лучше.
Для оценки врачи применяют показатель MoM — кратность медианы. В норме он составляет 0,5-2 и зависит от тех факторов, которые указаны в анкете. По полученному показателю считается риск развития патологии. Например, результат 1:10000 означает, что у одной из 10000 женщины с точно такими же показателями по статистике рождается ребенок с аномалией. Чем больше вторая цифра, тем меньше рисков.
Чем больше вторая цифра, тем меньше рисков.
По результатам скрининга пациентка получает заключение о высокой или низкой степени риска. Если высокая — назначаются консультация генетика и дополнительные исследования клеток плаценты, околоплодных вод или пуповинной крови. Дополнительная инвазивная диагностика проводится только с письменного согласия будущей матери. Если патология подтверждается, женщина может прервать беременность.
Пренатальный скрининг — одно из ключевых исследований беременной женщины. Всего в течение беременности пациентка «Скандинавия» («Ава-Казань») получает доступ к 100 анализам, обследованиям, приемам и осмотрам.
Что входит в ведение беременности
Вернуться назад
Читайте также:
Планирование беременностиШкола материнства
Что входит в ведение беременности
Почему беременность нужно наблюдать в клинике «Скандинавия»
Календарь беременности
УСЛУГИ ОКАЗЫВАЮТ ВЫСОКОКЛАССНЫЕ СПЕЦИАЛИСТЫ:
Комбинированный скрининг в 1 триместре беременности
Комбинированный скрининг в 1 триместре беременности
Ранний пренатальный скрининг проводится в первом триместре. Цель обследования – выявить риски наличия у плода хромосомных аномалий, а также определить риски развития преэклампсии (осложнение беременности), задержки роста плода, преждевременных родов.
Цель обследования – выявить риски наличия у плода хромосомных аномалий, а также определить риски развития преэклампсии (осложнение беременности), задержки роста плода, преждевременных родов.
Что представляет собой и зачем проводится ранний скрининг
Скрининг на ранних сроках беременности — это комплекс исследований, состоящий из:
- процедуры УЗ-диагностики;
- биохимического анализа крови.
Цель раннего скрининга:
- выявить или исключить грубые пороки развития;
- определить группу риска по наличию хромосомных аномалий.
Риск на хромосомные аномалии рассчитывается для синдромов Дауна, Эдвардса и Патау. Хромосомные болезни неизлечимы и приводят к тяжелейшим нарушениям развития плода. Поэтому очень важно диагностировать такие проблемы как можно раньше.
В какие сроки проходят скрининг 1-го триместра
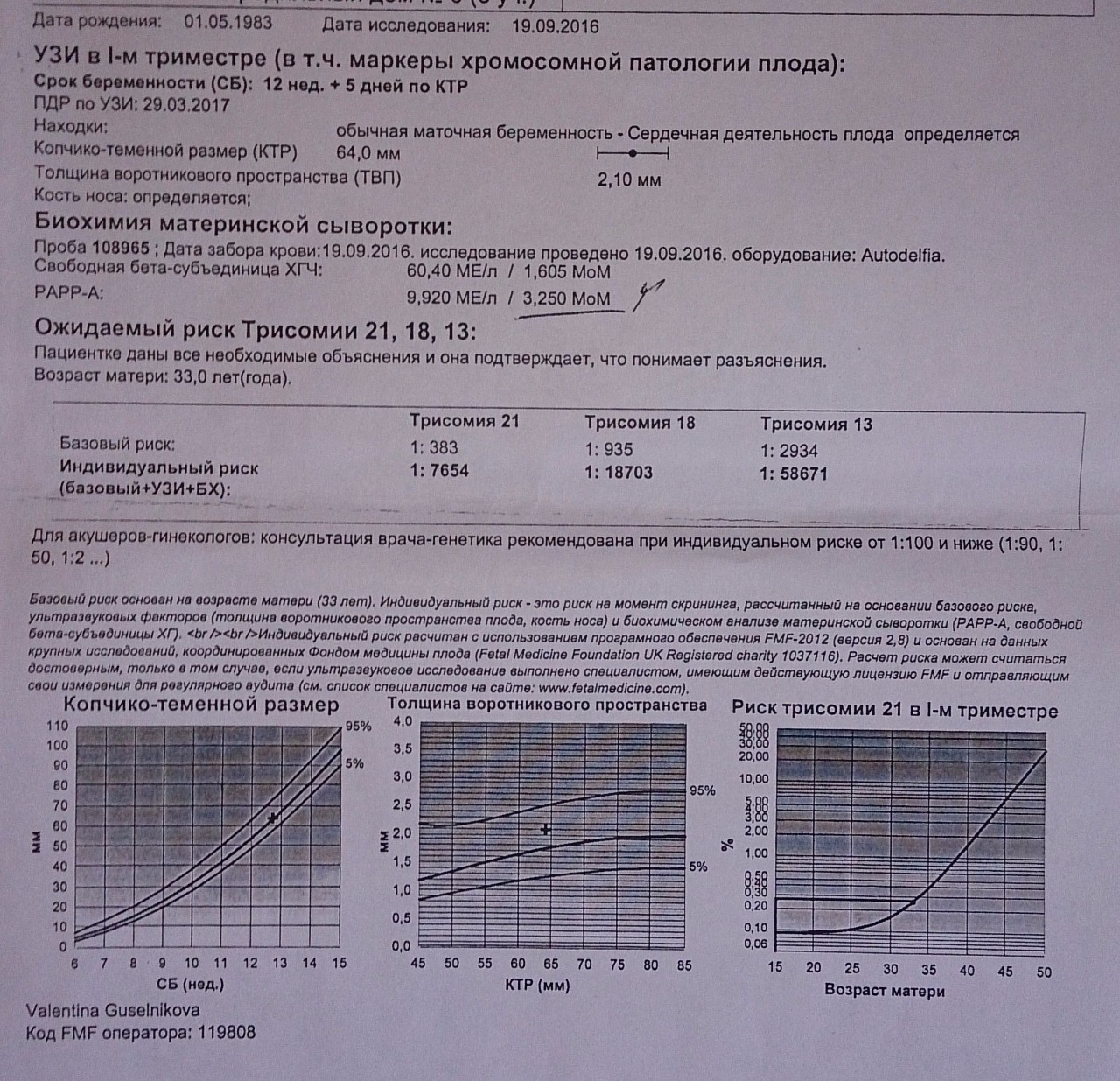
Комбинированный скрининг первого триместра проводится на 11-14 неделе беременности (11+0 дней – 13+6 дней, где важный момент: копчико-теменной размер плода должен быть не менее 45мм и не более 84мм).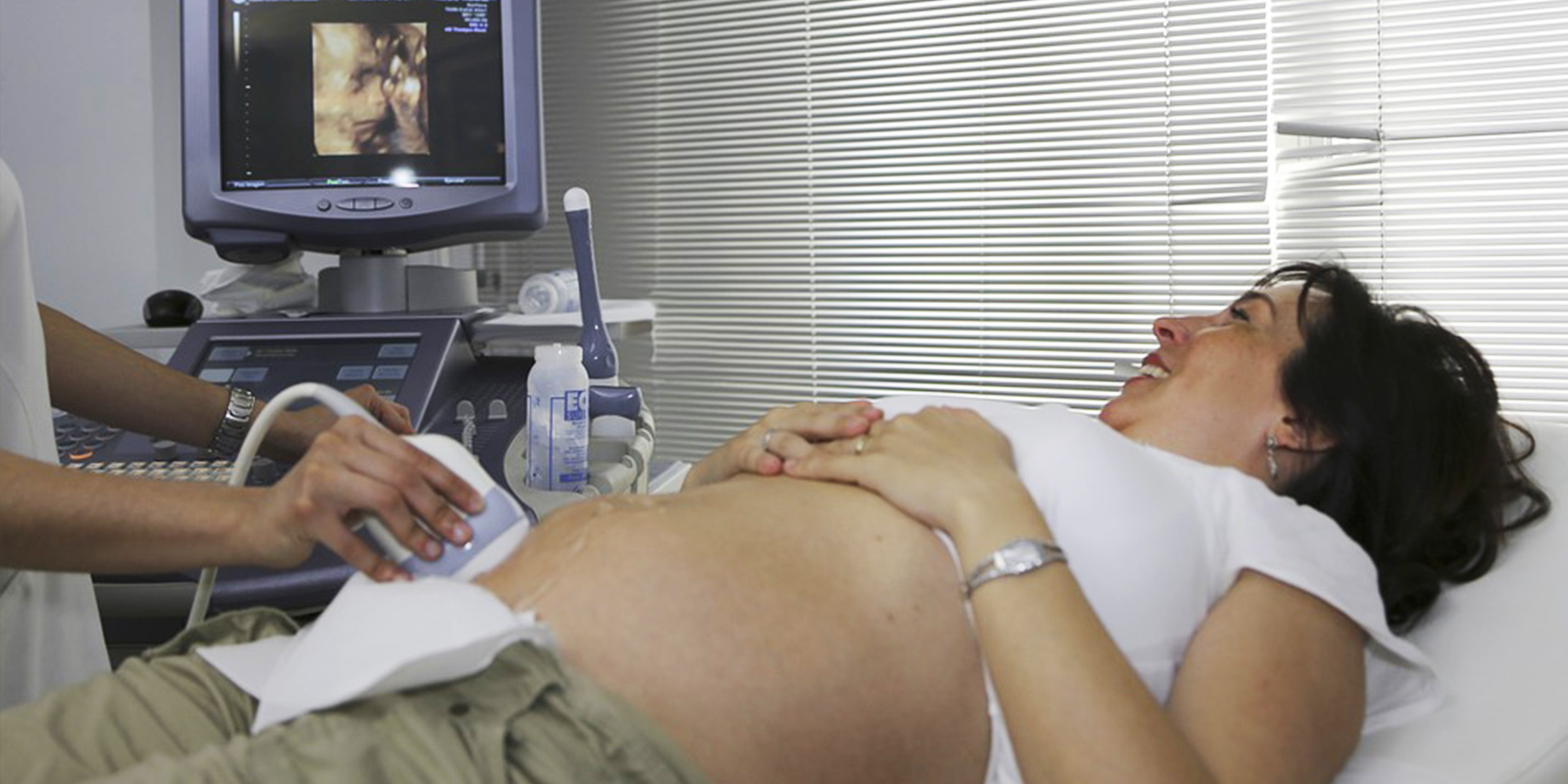 Наилучшим временем считается 12-я неделя – «золотая середина». Поскольку биохимический анализ крови более информативен в 10-11 недель, в сравнении с 13 неделей, а УЗ-исследование более чёткое и информативное в 12-13 недель, так как малыш крупнее и более зрелый.
Наилучшим временем считается 12-я неделя – «золотая середина». Поскольку биохимический анализ крови более информативен в 10-11 недель, в сравнении с 13 неделей, а УЗ-исследование более чёткое и информативное в 12-13 недель, так как малыш крупнее и более зрелый.
Каковы показания для раннего скрининга
Ранний пренатальный скрининг — это плановое обследование, поэтому пройти его должны все будущие мамы.
Что показывает УЗИ в рамках раннего скрининга
- Количество плодов.
- Признаки грубых пороков развития плода.
- Маркеры хромосомных аномалий.
- Место прикрепления плаценты.
- Количество и качество околоплодных вод.
- Кровоток в маточных артериях матери.
- Длину шейки матки.
- Нет ли в матке и в яичниках новообразований (таких как опухоли, кисты).
- Пол ребенка в первом триместре еще точно не определяется, однако можно предположить пол.

Врач УЗ-диагностики проводит фетометрию и исследует анатомию плода. Врач измеряет КТР, толщину воротникового пространства, окружность головы и живота, пульсационный индекс в венозном протоке, оценивает носовую косточку и «внутричерепное» пространство. Полученные показатели сравнивают с нормативными. В результате определяют точный срок беременности (с погрешностью в два-три дня), пропорциональность развития плода, наличие или отсутствие грубых пороков развития, наличие или отсутствие уз-маркёров хромосомной патологии у плода.
Что можно узнать с помощью биохимического исследования
Будущая мама сдает кровь для оценки следующих показателей:
- концентрация свободной β-субъединицы ХГЧ (хорионического гонадотропина)
- концентрация протеина А, ассоциированного с беременностью (РАРР-А).
По уровню концентрации этих показателей врач делает первые выводы о риске хромосомных аномалий у плода.
Точность биохимического анализа составляет около 65%.
Точность комбинированного скрининга (с учётом уз-маркёров и показателей биохимического анализа) составляет до 90%.
Что делать, если скрининг показал не очень хорошие результаты
Исследование проводят на раннем этапе специально для того, чтобы, распределить женщин по группам риска, кому требуется дополнительное обследование для уточнения диагноза.
В Центре Медицины Плода можно пройти не только ранний пренатальный скрининг 1-го триместра, но и консультацию генетика, и дополнительное обследование.
После тщательной диагностики доктор на консультации пояснит ее результаты родителям и расскажет обо всех вариантах дальнейших действий.
Как подготовиться к раннему пренатальному скринингу
За 4-5 дней до УЗИ рекомендуется исключить из рациона продукты, вызывающие газообразование (газированные напитки, сладости, бобовые и т.д.). Также желательно за 2-3 дня до исследования исключить половые контакты.
Первый скрининг при беременности | Первое УЗИ на 12 неделе беременности, фото
Даже если беременную ничего не беспокоит, на протяжении периода вынашивания ей рекомендовано пройти три комплексных исследования, так называемых скрининга. Их целью является выявление возможных отклонений в развитии плода.
Их целью является выявление возможных отклонений в развитии плода.
Очень важно максимально точно определить срок беременности. Показатели в первом триместре изменчивы, и погрешности в подсчете срока могут привести к неправильной интерпретации результатов первого скрининга.
Время проведения первого скрининга — 12–13 недель. Этот срок считается оптимальным для получения наиболее точных сведений о сроке беременности и состоянии развития плода, хотя допустим и более широкий временной диапазон. Будущая мама может выполнить первый скрининг при беременности неделей раньше или позже.Женщина вправе отказаться от первого и от последующих скринингов. Однако обследования не обременительны, а получаемая информация столь важна, что лучше не игнорировать их. Есть категории женщин, которым настоятельно рекомендуется пройти скрининг первого триместра. Это беременные старше 35 лет, а также имеющие факторы риска, которые может определить только специалист.
Обследование включает в себя УЗИ-скрининг и анализ крови беременной.
Первый УЗИ-скрининг
Ультразвуковое исследование позволяет уточнить срок беременности, что очень важно для правильной интерпретации данных. Поскольку околоплодных вод еще недостаточно для хорошей визуализации крохи, за полчаса перед исследованием женщине предстоит выпить около 1 литра чистой питьевой воды. Когда мочевой пузырь женщины будет полон, а сама она испытает желание помочиться, можно проводить исследование. Никакой дополнительной подготовки не требуется.Беременная ложится на кушетку на спину и обнажает живот. Специалист наносит специальный гель для облегчения скольжения датчика, прикладывает сам датчик к коже и водит им по животу женщины. Картина проецируется на специальный монитор.
Нелишним будет захватить с собой пеленку или простынку, чтобы постелить ее на кушетку, и небольшое полотенце для удаления излишков геля.
Первый УЗИ-скрининг подтверждает наличие плода или плодов в полости матки, позволяет оценить расположение и состояние хориона, который в скором времени станет плацентой.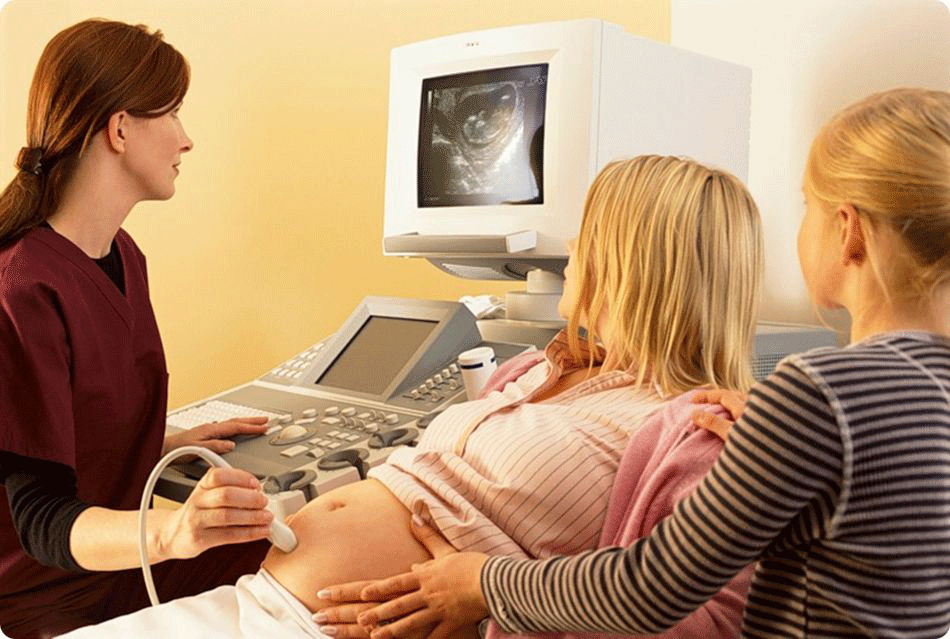 Дается оценка состоянию сократительной активности матки. Внимательно изучается плод. Определяется наличие всех четырех конечностей, оценивается головной отдел, мозговые структуры.
Дается оценка состоянию сократительной активности матки. Внимательно изучается плод. Определяется наличие всех четырех конечностей, оценивается головной отдел, мозговые структуры.
Одним из важных показателей является толщина воротникового пространства (ТВП), которое также называют шейной складкой. Это участок между кожей эмбриона и тканями, окружающими шейный отдел позвоночника. Нормальные размеры ТВП — признак отсутствия генетических дефектов. Недели первого скрининга выбраны неспроста. Раньше 10-й недели плод слишком мал, чтобы определить данный параметр. Позже 14-й недели исследование шейной складки становится неинформативным, так как жидкость в этой области рассасывается.
Полученные размеры шейной складки сопоставляются с нормами, характерными для того или иного срока беременности. В случае существенных изменений в большую сторону специалист обратит на это внимание. Но не стоит паниковать: при наличии сомнений женщине будет рекомендовано повторить данное исследование. К тому же, не стоит забывать, что оценка первого скрининга при беременности проводится комплексно.
Ультразвуковое исследование является крайне важным при течения беременности, но оно обязательно должно быть дополнено результатами изучения крови.
Еще один важный момент — определение носовой кости плода. Пока сложно говорить о ее размерах, но можно подтвердить наличие. Недоразвитие носовой кости может быть признаком генетических дефектов у плода.
Биохимический скрининг первого триместра
При скрининге первого триместра в венозной крови будущей мамы изучаются два показателя — хорионический гонадотропин (ХГЧ) и плазменный протеин, ассоциированный с беременностью А (РАРР-А).
Женщине желательно сдать кровь в день выполнения УЗИ. Однако допустимо делать биохимический скрининг на следующий день или через один, но не более чем через три.
ХГЧ — это «рыцарь» беременности. Он вырабатывается клетками оболочек эмбриона и ответственен за развитие беременности. При скрининге кровь исследуется на бета-фракцию ХГЧ: именно по ее значениям можно выявить отклонения в развитии плода. В первом триместре уровень хорионического гонадотропина стремительно увеличивается, и на 12-й неделе показатель ХГЧ максимален.
Второй биохимический маркер — белок, ассоциированный с беременностью (PAPP-A). Он образуется организмом женщины, обеспечивая развитие детского места, а также отвечает за то, чтобы материнский организм не отторг плод как нечто чужеродное. Хотя изучать данный показатель можно уже в 7–8 недель беременности, все же уровень PAPP-A определяется одномоментно с ХГЧ, чтобы не обременять женщину. После 14-й недели результаты исследования этого белка будут не информативны.
Не забывайте, что перед забором крови будущая мама не должна завтракать.
Первый скрининг является высокоинформативным комплексным обследованием будущей мамы. Однако не нужно впадать в панику, если имеются отклонения от нормы единичных показателей — на результаты может повлиять неправильно определенный срок беременности. Лишь существенные отклонения от нормы целого ряда показателей вызывают настороженность. Но и в этом случае женщина будет направлена на консультацию со специалистом, и ей будет предложено пройти дополнительные обследования.
Понравилась статья?
Подпишись на наш канал в Яндекс Дзен!
Пренатальное тестирование: Краткое руководство по стандартным тестам
Пренатальное тестирование: Краткое руководство по стандартным тестам
Пренатальные скрининговые тесты могут предоставить информацию о состоянии здоровья вашего ребенка до его рождения. Подумайте о сроках и о том, что может выявить пренатальное тестирование.
Персонал клиники МэйоПренатальное тестирование предлагается при всех беременностях. Вот обзор распространенных пренатальных скрининговых тестов:
| Что это такое | Когда это будет сделано | Что могут сказать результаты | Продолжение |
|---|---|---|---|
| Скрининг внеклеточной ДНК (вкДНК) | |||
| Анализ крови | Уже на 10 неделе | Риск синдрома Дауна (трисомия 21), трисомия 18 и трисомия 13 и пол плода | Возможное инвазивное исследование, такое как забор проб ворсинок хориона или амниоцентез |
| Скрининг 1 триместра | |||
| Анализ крови и УЗИ | 11-14 недель | Риск синдрома Дауна (трисомия 21) и трисомия 18 | Возможные инвазивные исследования, такие как пробы ворсинок хориона или амниоцентез; также можно рассматривать бесклеточный ДНК-скрининг |
| Четыре экрана | |||
| Анализ крови | 15-22 недели | Риск синдрома Дауна (трисомия 21), трисомия 18 и открытые дефекты нервной трубки, такие как расщелина позвоночника | Возможное прицельное ультразвуковое исследование или инвазивное тестирование, такое как взятие проб ворсинок хориона или амниоцентез; также можно рассматривать бесклеточный ДНК-скрининг |
Некоторые поставщики медицинских услуг предпочитают комбинировать результаты скрининга в первом триместре с квадрокоптером, хотя вы не узнаете окончательные результаты этого последовательного тестирования, пока оба теста не будут завершены и проанализированы.
Кроме того, ультразвуковое исследование плода часто играет важную роль в дородовом уходе и скрининге. На ранних сроках беременности УЗИ можно использовать для подтверждения и датирования беременности. Позже ультразвук можно использовать для выявления определенных врожденных дефектов и аномалий плода, включая дефекты нервной трубки.
Анализы крови и УЗИ представляют ограниченный риск для вас и вашего ребенка. Если результаты анализа крови или УЗИ положительны или вызывают беспокойство, ваш лечащий врач может порекомендовать более инвазивный диагностический тест, например, забор проб ворсинок хориона или амниоцентез.Эти тесты можно использовать для диагностики состояний, но они несут в себе небольшой риск потери беременности.
Если вы беспокоитесь о пренатальном тестировании или задаетесь вопросом, нужны ли вам специальные скрининговые или диагностические тесты, обсудите риски и преимущества со своим врачом.
3 октября 2020 г. Показать ссылки- Messerlian GM, et al. Комбинированный тест в первом триместре и комплексные тесты для скрининга синдрома Дауна и трисомии 18. https://www.uptodate.com/contents/search.По состоянию на 5 декабря 2018 г.
- Часто задаваемые вопросы. Часто задаваемые вопросы о беременности 133. Стандартные анализы при беременности. Американский колледж акушеров и гинекологов. https://www.acog.org/Patients/FAQs/Routine-Tests-During-Pregnancy. По состоянию на 5 декабря 2018 г.
- Messerlian GM, et al. Синдром Дауна: Обзор пренатального скрининга. https://www.uptodate.com/contents/search. По состоянию на 5 декабря 2018 г.
- Американский колледж акушеров и гинекологов Комитет по практическим бюллетеням — акушерство, Комитет по генетике и Общество медицины матери и плода.Практический бюллетень № 163: Скрининг на анеуплоидию плода. Акушерство и гинекология. 2016; 127: e123.
- AskMayoExpert. Пренатальный скрининг: виды скрининговых тестов. Рочестер, Миннесота: Фонд Мейо медицинского образования и исследований; 2018.
- Часто задаваемые вопросы. Специальные процедуры FAQ025. Ультразвуковые исследования. Американский колледж акушерства и гинекологии. https://www.acog.org/Patients/FAQs/Ultrasound-Exams. По состоянию на 5 декабря 2018 г.
Продукты и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Тестов, выполняемых только во время беременности — Услуги — Репродуктивная генетика — UR Medicine Акушерство и гинекология
Скрининг в первом триместре
Этот тест проводится во время беременности на сроке от 11 до 14 недель. Он сочетает в себе анализ крови на ХГЧ (гормон беременности) и определенный белок (белок плазмы, связанный с беременностью, или PAPP-A) с ультразвуковым измерением задней части шеи ребенка (затылочная прозрачность или NT).Хотя существует ряд значений для них при нормальной беременности, женщины с показателями NT выше среднего или выше или ниже среднего значения ХГЧ или PAPP-A могут иметь риск рождения ребенка с синдромом Дауна или другой редкой хромосомной проблемой, называемой Трисомия 18. Скрининг в первом триместре не может точно сказать, есть ли у плода эти проблемы или нет, но он может выявить женщин, у которых риск на выше среднего . Примерно 4 или 5 из каждых 100 женщин, прошедших скрининг в первом триместре, будут предлагать дальнейшее тестирование с помощью амниоцентеза или CVS, , но в большинстве случаев эти женщины рожают нормального, здорового ребенка .
Четырехместный скрининг (2-й триместр)
Quad Screen выполняется во время беременности, как правило, на сроке от 15 до 18 недель беременности. Он измеряет уровни четырех веществ (альфа-фетопротеина (AFP), ХГЧ, неконъюгированного эстриола и димерного ингибина) в крови беременной женщины. Эти вещества поступают из плода и плаценты и обнаруживаются в крови всех беременных женщин. Уровни этих веществ варьируются у разных женщин, это нормально, но некоторые женщины с особенно высокими или низкими значениями различных веществ могут подвергаться повышенному риску рождения ребенка с синдромом Дауна, трисомией 18 или открытием у младенцев. тело, вызванное дефектом нервной трубки (NTD) или дефектом брюшной стенки.Quad Screen не может точно сказать, есть ли у плода врожденный дефект или нет, но он может идентифицировать женщин, у которых риск на выше среднего. Примерно 7 или 8 из каждых 100 женщин, прошедших тестирование на AFP +, будут предлагать дальнейшее тестирование, но в большинстве случаев эти женщины рожают нормального, здорового ребенка.
Пренатальное УЗИ
Ультразвук использует звуковые волны для создания изображений ребенка до его рождения.Большинство органов и костей ребенка можно увидеть с помощью УЗИ. Эта технология используется на ранних сроках беременности, чтобы определить, как далеко продвинулась беременность, или чтобы убедиться, что беременность на ранних сроках жизнеспособна. Измерения прозрачности затылочной кости для скрининга 1-го триместра (см. Выше) проводят на 11–14 неделе беременности, а детальная оценка анатомии ребенка обычно проводится между 18 и 20 неделями. Также на сроке от 18 до 20 недель большинство ультразвуковых обследований включает «скрининг» на наличие неявных признаков («мягких признаков»), которые могут указывать на повышенный риск синдрома Дауна.Некоторые из них включают отек кожи на задней части шеи, немного короче среднего плеча или костей верхней части ноги, или небольшое яркое пятно (эхогенный внутрисердечный фокус, EIF), видимое на УЗИ сердца ребенка. Нет известных рисков от ультразвука.
Обследование в первом и втором триместре
Одним из самых информативных и полезных инструментов для наблюдения за беременностью является УЗИ, также известное как сонограмма.
Как работает ультразвуковая технология?
В этой неинвазивной процедуре используется пластиковый преобразователь для передачи высокочастотных звуковых волн в матку беременной женщины.Эти звуковые волны затем передаются обратно на высокотехнологичный аппарат, который преобразует их в изображения плода.
Какие преимущества УЗИ в первом триместре?
Преимущества использования ультразвука в качестве диагностического инструмента во время беременности огромны. Некоторые врачи назначают УЗИ в течение первых нескольких недель беременности, чтобы подтвердить дату родов. Использование в клиниках радиологии ультразвука на ранних стадиях беременности обеспечивает наиболее точное датирование беременности, поскольку у плода еще не сформировалась уникальная модель роста.Ультразвук в первом триместре также может определить, вынашивает ли мать многоплодную беременность, а также исключить внематочную беременность. На ранних сроках беременности это ультразвуковое исследование обычно проводится трансвагинально, поскольку плод находится ближе к родовым путям, чем к брюшной полости. Трансвагинальное УЗИ даст наиболее четкую картину состояния плода.
Какие преимущества УЗИ во втором триместре?
Большинство врачей также назначают УЗИ в середине беременности, чтобы проверить наличие различных проблем.Это комплексное ультразвуковое исследование, которое иногда называют анатомическим сканированием, может помочь обнаружить аномалии. Большинство пациентов могут ожидать, что это сканирование займет до 30 минут. Сонографист сможет детально рассмотреть развивающиеся органы ребенка. Родители с нетерпением ждут этого УЗИ, потому что обычно врач может точно определить пол ребенка. Поскольку это сканирование происходит, когда беременность находится на более позднем сроке, процедура может выполняться с датчиком, используемым вне брюшной полости, а не с трансвагинальной палочкой.
УЗИ можно назначить в другое время во время беременности, если врач обнаружит причину для беспокойства. Это сканирование может выполняться по разным причинам, включая появление у матери кровянистых выделений или спазмов, беспокойство о скорости роста или вопросы о здоровье плаценты.
Радиологическая клиника предоставляет множество высококачественных ультразвуковых услуг, предназначенных для того, чтобы наши пациенты могли получить максимум знаний. Профессиональные и дружелюбные сотрудники Радиологической клиники приветствуют возможность разделить это особое время с вами и вашей семьей, когда вы впервые увидите свою растущую семью.В наших технологиях используются новейшие медицинские инновации, чтобы предоставить вам самые передовые результаты. Мы с нетерпением ждем возможности служить вам сегодня!
Часто задаваемые вопросы по скринингу в первом триместре
Кому следует рассмотреть возможность скрининга в первом триместре?
FTS рекомендуется беременным женщинам любого возраста, которые хотели бы получить раннюю информацию о состоянии здоровья
беременности без инвазивного тестирования. Серьезные хромосомные аномалии чаще связаны с беременностью у женщин в возрасте 35 лет и старше, но они могут возникнуть в любом возрасте.Фактически, больше детей с синдромом Дауна рождается у женщин в возрасте до 35 лет.
Что такое скрининг в первом триместре?
FTS — это неинвазивный инструмент, который сочетает в себе анализ крови, специализированное ультразвуковое исследование и ваш возраст. Эта информация обеспечивает мощную персонализированную оценку риска вашей текущей беременности. Обнаруживает до:
- 98% беременностей с синдромом Дауна и
- 95% беременностей с трисомией 18 или трисомией 13.
Этот процесс скрининга значительно более точен и доступен на ранних сроках беременности, чем анализ крови во втором триместре (четырехкратный скрининг) на синдром Дауна и другие состояния.Однако ни один скрининг не может оценить риск каждой хромосомной аномалии, генетического заболевания или врожденного дефекта.
Как проводится скрининг в первом триместре?
На приеме в ФНС вам сделают УЗИ и сдадут кровь. Образец крови используется для измерения концентрации пяти белков: PAPP-A (белок плазмы А, связанный с беременностью), свободный ß-ХГЧ (свободный бета-хорионический гонадотропин человека), AFP (альфа-фетопротеин, DIA (димерный ингибин A) ) и PGIF (фактор роста плаценты).Эти белки попадают в кровь матери при каждой беременности. Ультразвук определяет наличие носовой кости плода и измеряет прозрачность воротниковой зоны. Затылочная полость — это заполненная жидкостью область в задней части шеи плода, которая присутствует при каждой беременности.
Данные анализа крови и УЗИ сочетаются с вашим возрастом для получения результата. Персонализированные результаты будут описывать риски синдрома Дауна и трисомии 18 или трисомии 13 во время беременности.
Когда мне следует пройти обследование в первом триместре?
Ультразвук FTS выполняется в течение определенного периода времени в зависимости от размера плода. У большинства женщин это начинается на 11-й неделе и продолжается до 13-й недели беременности. Анализ крови можно сделать одновременно или за две недели до УЗИ. Для удобства большинству женщин УЗИ и анализ крови будут сданы на одном приеме.
Как я получу результаты скрининга в первом триместре?
В GIVF есть генетические консультанты, которые встретятся с вами в день вашего УЗИ и позвонят вам и сообщат результаты FTS, как правило, менее чем через неделю после вашего приема.Консультанты-генетики имеют обширную подготовку по пренатальному скринингу и досконально понимают значение теста; они объяснят вам результаты и ответят на ваши вопросы.
Что мне скажут результаты скрининга в первом триместре?
Генетический консультант даст вам два результата. Первый результат — это шанс на синдром Дауна. Второй результат — это вероятность трисомии 18 или трисомии 13. Эти результаты выражаются в виде вероятностей, например 1 из 1000 (низкий риск) или 1 из 100 (высокий риск).Консультант по генетическим вопросам объяснит ваши индивидуальные результаты и их значение для вашей беременности.
Результаты у большинства женщин нормальные и подтверждают, что в дальнейшем скрининге или инвазивном тестировании на хромосомные аномалии, вероятно, нет необходимости. Некоторым женщинам могут быть предложены дополнительные варианты скрининга крови. Другим женщинам будет предложено последующее диагностическое обследование, такое как пробы ворсин хориона (CVS) или амниоцентез.
Все варианты последующего наблюдения являются факультативными. Вы сможете решить, какие следующие шаги (если таковые имеются) лучше всего подходят для вас, исходя из результатов вашего FTS, истории беременности и личных предпочтений.
Что еще может мне сказать мой скрининг в первом триместре?
Увеличение прозрачности воротниковой зоны указывает на то, что у плода повышенный риск хромосомных аномалий
. Увеличенная прозрачность воротниковой зоны также может наблюдаться при некоторых беременностях с пороком сердца или редким генетическим заболеванием. На более поздних сроках беременности может быть рекомендовано дополнительное тестирование или последующие процедуры.
Зачем мне проходить обследование в первом триместре в GIVF?
- Для вашего удобства GIVF дает вам возможность сдать анализ крови и УЗИ в один день.Может быть организовано альтернативное расписание.
- Вы встретитесь с генетическим консультантом в день вашего визита. Консультант ответит на ваши вопросы о скрининге и проинформирует вас о результатах ультразвукового исследования. Она также расскажет вам о вашей генетической семейной истории.
- Консультант по генетике свяжется с вами напрямую и сообщит результаты вашего обследования. Это еще одна возможность задать вопросы и рассмотреть возможные варианты последующего наблюдения на основе данных ультразвукового исследования или семейного анамнеза.Консультанты-генетики имеют степень магистра генетики, сертификат национального совета и дополнительную подготовку по консультированию и развитию плода. Они обсуждают информацию, оказывают поддержку и выступают в роли защитников интересов пациентов на протяжении всего процесса генетического скрининга. В качестве основного контактного лица для пациентов в GIVF генетические консультанты помогают координировать тестирование и интерпретировать результаты.
- Пациенты с ненормальными результатами имеют немедленный доступ к генетическим консультантам и, при необходимости, часто в тот же день диагностическое тестирование.
- GIVF — единственный местный центр, который предоставляет полный спектр поддержки пациентов, неинвазивный скрининг
и диагностическое тестирование. Такая непрерывность обслуживания гарантирует, что вы получите полную и точную информацию о
как можно быстрее. - FTS является точным только при выполнении сертифицированными профессионалами. Персонал GIVF высококвалифицирован и сертифицирован Фондом медицины плода.
Как мне записаться на скрининг в первом триместре?
Свяжитесь с ГИВФ на ранних сроках беременности, чтобы записаться на прием, по телефону по телефону 703.698.7355 или нажмите здесь . Вам будет предложено указать дату родов, которую вам назначит акушер при записи на прием.
Руководство для первого триместра: какие анализы ожидать и что они означают
Положительный тест на беременность в наличии? Вымерли, просто встав с дивана? Планируете лучшие места, где можно незаметно блевать в офисе? Поздравляем и добро пожаловать в первый триместр!
Предполагая, что вы впервые посетили дородовой и увидели это учащенное сердцебиение, вы готовы к следующему этапу — тестированию.Так много испытаний.
Вы будете пописать в чашку (много раз), возьмете кровь (несколько раз) и попросите совершенно незнакомого человека осмотреть вашего ребенка с помощью ультразвука. Вот расписание всех тестов, которые вы можете пройти в течение следующих девяти месяцев:
Эти тесты делятся на две большие категории:
- стандартная проверка здоровья для вас или ребенка (анализ крови, анализы мочи, артериальное давление, обследование на гестационный диабет, УЗИ)
- пренатальное генетическое тестирование (скрининг в первом триместре, НИПТ, забор проб ворсин хориона, амниоцентез)
Первый набор представляет собой стандартную процедуру, но может потребовать дополнительных посещений врача и лаборатории.Что касается пренатального генетического тестирования, у вас будут варианты и решения, которые необходимо принять, особенно в первом триместре. Чтобы перейти к разделу, посвященному пренатальному генетическому тестированию в первом триместре, щелкните ЗДЕСЬ.
Общий анализ крови
Оценивает различное количество клеток в крови. Низкое количество эритроцитов может отражать анемию (низкий уровень железа). Лейкоциты могут указывать на то, как ваше тело справится с болезнью. А количество тромбоцитов может показать, есть ли у вас риск проблем со свертыванием крови.
Группа крови
Определяет, резус-фактор положительный или отрицательный. Резус-фактор — это белковый маркер красных кровяных телец. Если у вас отрицательный резус-фактор, а у ребенка положительный резус-фактор, ваш организм может вырабатывать антитела против резус-фактора. Это может вызвать проблемы при последующих беременностях. Чтобы предотвратить выработку антител, вам сделают прививку примерно через 27 недель.
Краснуха
Определяет, были ли вы ранее инфицированы или вакцинированы против краснухи. Заболевание краснухой (краснухой) во время беременности может вызвать серьезные врожденные дефекты.
Гепатит B (и, возможно, C)
Эти вирусы могут передаваться вашему ребенку через плаценту. Этот тест определяет, инфицированы вы или нет.
STI’s
Да, вас проверит на сифилис и хламидиоз, поскольку без надлежащего лечения эти инфекции, передаваемые половым путем, могут привести к осложнениям для вас и вашего ребенка. Разве беременность разве не развлекает? Подробнее об этих тестах ЗДЕСЬ.
Общий анализ мочи
Проверяет наличие эритроцитов, которые могут указывать на заболевание мочевыводящих путей, лейкоцитов, которые могут указывать на инфекции мочевыводящих путей, глюкозы (ранний индикатор гестационного диабета) и белка для сравнения с более поздними тестами на белок на преэклампсию.
Посев мочи
Оценивает вашу мочу на наличие бактерий, которые могут указывать на инфекцию мочевыводящих путей (ИМП).
Решить, какое пренатальное генетическое тестирование вы хотите, может быть непросто. Есть много вариантов. И никто не может и не должен диктовать вам лучший вариант.
Мы здесь не для того, чтобы пытаться. Но мы твердо убеждены в том, что риски и преимущества каждого варианта можно и нужно легко понять.
Ниже мы обобщаем плюсы и минусы вариантов генетического тестирования в первом триместре.
(Для тех, кто хочет больше данных (да, дайте мне больше данных!), Посмотрите нашу электронную книгу The Complete Guide to Prenatal Testing, , где мы глубоко углубимся в науку, историю и числа.)
Скрининг в первом триместре
Скрининг в первом триместре, проводимый между 11 и 13 неделями, является первой частью комбинированного скрининга. (Вторая часть происходит между 16-18 неделями). Он дает оценку риска вероятности того, что у вашего ребенка будет трисомия 21 (синдром Дауна), трисомия 18 или трисомия 13 .
Скрининг в первом триместре включает анализ крови и подробное ультразвуковое исследование между 11-13 неделями.
Ваша оценка риска основана на:
- Ваш возраст
- Выйная прозрачность плода (NT) вашего ребенка — ультразвуковое измерение количества жидкости в задней части шеи вашего ребенка
- Уровни двух гормонов беременности в крови: свободного β-хорионического гонадотропина человека (β-ХГЧ) и протеина плазмы, связанного с беременностью (PAPP-A).
Результаты обычно возвращаются в течение недели и содержат две части информации: оценку риска и то, считается ли эта оценка «положительной» или «отрицательной» для любой из трех трисомий. Считается ли ваша оценка риска «положительной» или «отрицательной» на основе произвольного отсечения . Риск 1 из 250 или выше обычно считается положительным и является показанием для дальнейшего тестирования.
См. Нашу электронную книгу Complete Guide to Prenatal Testing для получения более подробной информации о плюсах и минусах скрининга в первом триместре.
Неинвазивное пренатальное тестирование (НИПТ)
Неинвазивное пренатальное тестирование (NIPT), также называемое неинвазивным пренатальным скринингом (NIPS) , является еще одним вариантом генетического скрининга, для которого требуется только простой забор крови. НИПТ работает путем анализа небольших фрагментов ДНК, известных как внеклеточная ДНК. Эти фрагменты попадают из плаценты вашего ребенка в кровоток.
УНИПТ есть что рекомендовать. По сравнению с традиционным скринингом в первом триместре, НИПТ имеет гораздо более высокий уровень выявления и более низкий уровень ложноположительных результатов для трех наиболее распространенных генетических аномалий (трисомия 21, 13 и 18).Это не увеличивает ваши шансы на выкидыш. Это можно сделать уже через 10 недель. И, помимо тестирования на генетические нарушения, он может определить пол вашего ребенка с точностью более 99% [9] .
По сравнению с традиционным скринингом в первом триместре, НИПТ имеет гораздо более высокий уровень выявления и более низкий уровень ложноположительных результатов для трех наиболее распространенных генетических аномалий.
Несмотря на высокую точность, НИПТ представляет собой скрининговый тест , поскольку он обеспечивает оценку риска, а не , а не диагноз .Оценки риска выше заранее определенного порога, обычно 1 из 100, сообщаются как положительные .
На какие расстройства скрининг проводится НИПТ? Все тесты НИПТ могут выявить синдром Дауна, трисомию 18 и трисомию 13. По запросу. Они также могут проверить наличие аномалий половых хромосом, включая моносомию X (синдром Тернера), XXY (синдром Клайнфельтера) и XXX (тройной X). Некоторые из них также будут охватывать несколько редких хромосомных аномалий по запросу.
См. Полное руководство по пренатальному тестированию для получения более подробной информации о плюсах и минусах НИПТ.
Взятие проб ворсинок хориона
Диагностические тесты, такие как отбор проб ворсинок хориона и амниоцентез, — единственные тесты, которые, как следует из названия, могут диагностировать генетические нарушения. Эти диагностические тесты дают ответ «да» или «нет» на то, есть ли у вашего ребенка конкретное генетическое заболевание.
Взятие пробы ворсин хориона (CVS) — единственный диагностический тест, доступный в первом триместре. Врачи обычно проводят CVS на сроке от 10 до 13 недель беременности.(Амниоцентез обычно проводят немного позже, между 16 и 18 неделями беременности.)
Во время CVS врач вводит иглу в пальцеобразные выступы плаценты, известные как «ворсинки». Затем врач извлечет некоторые из этих клеток для тестирования. Для направления иглы используется ультразвук. Это поможет вашему врачу избежать контакта с вашим ребенком. После извлечения ваш врач отправит плацентарные клетки в лабораторию для анализа.
Диагностические тесты — единственные генетические тесты, которые могут точно сказать вам, есть ли у вашего ребенка конкретное генетическое заболевание.
Ожидайте результатов в течение недели.
Диагностические тесты, такие как CVS, имеют два основных преимущества:
- Они могут сказать вам наверняка, есть ли у вашего ребенка конкретное генетическое заболевание или нет. (В отличие от этого, экраны показывают, что , вероятно, у вашего ребенка генетическая проблема.)
- Они проверяют более широкий спектр генетических заболеваний, чем любой из доступных скринингов.
Подробнее о плюсах и минусах хориона и амниоцентеза ЗДЕСЬ.
Ищете дополнительную информацию?
Наша бесплатная (да, бесплатная!) Электронная книга Complete Guide to Prenatal Testing охватывает почти все, что вы, возможно, хотите знать о пренатальном генетическом тестировании. Проверьте это!
УЗИ плода | PeaceHealth
Обзор теста
Ультразвук плода — это тест, проводимый во время беременности, который использует отраженные звуковые волны. Он создает изображение ребенка (плода), органа, поддерживающего плод (плацента), и жидкости, окружающей плод (околоплодные воды).Картинка отображается на экране телевизора. Он может быть черно-белым или цветным. Снимки также называют сонограммой, эхограммой или сканированием. Они могут быть сохранены как часть истории болезни вашего ребенка.
УЗИ плода можно сделать двумя способами. При трансабдоминальном УЗИ небольшое портативное устройство, называемое датчиком, перемещается по вашему животу. При трансвагинальном УЗИ датчик вводится во влагалище.
УЗИ плода — самый безопасный способ проверить наличие проблем и получить подробную информацию о вашем плоде.Он может определять такие вещи, как размер и положение плода. Он не использует рентгеновские лучи или другие виды излучения, которые могут нанести вред вашему плоду. Это можно делать уже на 5 неделе беременности. Иногда пол вашего плода можно определить примерно на 18 неделе беременности.
Ультразвук — это один из скрининговых тестов, который может проводиться в первом триместре для выявления врожденных дефектов, таких как синдром Дауна. Скрининговый тест в первом триместре использует ультразвук для измерения толщины кожи на задней части шеи ребенка.Этот скрининг также включает анализы крови, которые определяют уровни двух веществ, которые могут быть связаны с врожденными дефектами.
Почему это сделано
Ультразвук плода проводится, чтобы узнать о состоянии здоровья вашего плода. Различные детали можно узнать в разное время во время беременности.
УЗИ первого триместра
Этот тест проводится для:
- Посмотрите, как протекает ваша беременность.
- Узнайте, беременны ли вы более чем одним плодом.
- Оценить возраст плода (срок беременности).
- Оцените риск хромосомного дефекта, например синдрома Дауна.
- Проверьте наличие врожденных дефектов головного или спинного мозга.
УЗИ второго триместра
Этот тест проводится для:
- Оцените возраст плода.
- Посмотрите на размер и положение плода, плаценты и околоплодных вод.
- Проверьте положение плода, пуповины и плаценты во время такой процедуры, как амниоцентез или забор крови из пуповины.
- Найдите серьезные врожденные дефекты, такие как дефект нервной трубки или проблемы с сердцем.
УЗИ третий семестр
Этот тест проводится для:
- Убедитесь, что плод жив и движется.
- Посмотрите на размер и положение плода, плаценты и околоплодных вод.
Узнать больше
Как подготовить
В общем, вам ничего не нужно делать перед этим тестом, если только ваш врач не скажет вам об этом.
Как это делается
УЗИ плода можно сделать в кабинете врача, больнице или клинике.
Вы можете оставить свою одежду или вам дадут платье.
Трансабдоминальное УЗИ
- Возможно, вам понадобится полный мочевой пузырь.Полный мочевой пузырь помогает передавать звуковые волны и отталкивает кишечник от матки. Это делает ультразвуковую картину более четкой.
- Вы не сможете мочиться до завершения теста. Но сообщите специалисту УЗИ, если ваш мочевой пузырь настолько переполнен, что вам больно.
- Если УЗИ проводится на поздних сроках беременности, полный мочевой пузырь может не понадобиться. Растущий плод вытолкнет кишечник.
- Вы лягте на спину на экзаменационный стол.Если вы чувствуете одышку или слабость, лежа на спине, ваша верхняя часть тела может быть приподнята или вы можете повернуться на бок.
- Гель будет растекаться по вашему животу.
- Небольшое портативное устройство, называемое датчиком, будет прижиматься к гелю на вашей коже. Он будет перемещаться по вашему животу несколько раз. Вы можете смотреть на монитор, чтобы увидеть изображение плода во время теста.
Вы можете мочиться сразу после проведения анализа.
Техники УЗИ обучены собирать изображения вашего плода. Но они не могут сказать, нормально это выглядит или нет. Ваш врач поделится с вами этой информацией после того, как ультразвуковые изображения будут просмотрены радиологом или перинатологом.
Трансвагинальное УЗИ
- Вам не обязательно иметь полный мочевой пузырь.
- Вы будете лежать на спине, согнув колени, а ступни и ноги поддерживая подножками.
- Накройте тонкий датчик крышкой (например, презервативом).Датчик аккуратно введут во влагалище. Он будет перемещен для настройки изображения на мониторе. Некоторые врачи могут разрешить вам самостоятельно вводить датчик во влагалище.
Сколько времени длится тест
- Трансабдоминальное УЗИ занимает от 30 до 60 минут.
- Трансвагинальное УЗИ занимает от 15 до 30 минут.
- УЗИ плода во втором триместре длится от 30 до 60 минут.
Как это чувствуется
Во время трансабдоминального УЗИ у вас может возникнуть ощущение давления в мочевом пузыре.При первом нанесении геля на живот может казаться прохладным. Вы почувствуете легкое давление, когда датчик проведете над животом.
Обычно трансвагинальное УЗИ не вызывает дискомфорта. Вы можете почувствовать легкое давление, когда датчик перемещается во влагалище.
Риски
Нет известных рисков от прохождения этого теста.
«Keepsake video operations» — это центры ультразвуковой диагностики, которые продают видео с УЗИ в качестве первой фотографии вашего ребенка.По этой причине Управление по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) не рекомендует проводить ультразвуковые исследования. Он рекомендует ультразвук только для получения медицинской информации о плодах. Центры сувениров могут использовать ультразвуковой аппарат на более высоких уровнях энергии и дольше, чем необходимо, чтобы получить «хорошее изображение».
Результаты
Вы можете не сразу получить подробную информацию о тесте. Полные результаты обычно доступны через 1-2 дня.
Нормальный: |
|
|---|---|
Ненормально: |
|
Многие состояния могут повлиять на результаты УЗИ плода. Ваш врач обсудит с вами любые отклонения от нормы, связанные с вашим прошлым здоровьем.
Кредиты
Текущий по состоянию на: 8 октября 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Сара Маршалл, доктор медицины, семейная медицина,
E.Грегори Томпсон, врач-терапевт
Кэтлин Ромито, доктор медицины, семейная медицина
Адам Хусни, доктор медицины, семейная медицина
Уильям Гилберт, врач-терапевт, материнство и плод,
Феми Олатунбосун, MB, FRCSC — акушерство и гинекология
По состоянию на: 8 октября 2020 г.
Автор: Здоровый персонал
Медицинское обозрение: Сара Маршалл, доктор медицины — семейная медицина и E.Грегори Томпсон, врач-терапевт, Кэтлин Ромито, доктор медицины, семейная медицина, Адам Хусни, врач, семейная медицина, Уильям Гилберт, доктор медицины, материнская медицина и медицина плода, MB Femi Olatunbosun, FRCSC — акушерство и гинекология
Тестирование во время беременности — первый триместр
Тесты, обычно используемые во время первого триместра, включают:
Экран первого триместра (также называемый последовательным экраном, часть первая)
Скрининг в первом триместре (или первая часть последовательного скрининга) представляет собой комбинацию ультразвукового исследования плода и анализа крови матери, выполняемого в течение первого триместра беременности.Анализ крови выявляет связанный с беременностью белок плазмы A (PAPP-A) и хорионический гонадотропин человека (ХГЧ).
Ультразвуковое исследование направлено на измерение полупрозрачности затылочной кости, тонкого слоя жидкости у основания шеи плода. Этот процесс скрининга может помочь определить риск для вашего плода иметь определенные врожденные дефекты, включая трисомию 21 (синдром Дауна) и трисомию 18 (синдром Эдвардса). Этот тест обычно сопровождается вторым анализом крови на 16 неделе беременности (последовательный скрининг, часть 2) для получения более надежных результатов.
Тест внеклеточной ДНК плода
Внеклеточный анализ ДНК плода проводится с использованием образца крови беременной женщины. Образец крови анализируется на генетический материал (ДНК), принадлежащий плоду. Тестирование может обнаружить аномалии в ДНК плода, которые могут указывать на определенные хромосомные состояния, включая трисомию 21 (синдром Дауна), трисомию 18 (синдром Эдвардса), трисомию 13 (синдром Патау) и аномалии половых хромосом. Этот тест может быть предложен женщинам, которые относятся к группе повышенного риска рождения ребенка с хромосомным заболеванием.Критерии включают:
- Пожилой возраст матери (возраст 35 лет и старше на момент родов)
- Отклонения от нормы результатов скрининга материнской сыворотки, такие как последовательный или четырехкратный скрининг
- Предыдущая беременность, в результате которой родился ребенок с хромосомным заболеванием
- Ультразвук плода, указывающий на отклонения от нормы
Внеклеточный анализ ДНК плода проводится только после 10 недель беременности.
Взятие ворсин хориона
Взятие пробы ворсин хориона (CVS) — это пренатальный тест, который включает в себя взятие пробы некоторой части плацентарной ткани.Эта ткань содержит тот же генетический материал, что и плод, и ее можно проверить на хромосомные аномалии и некоторые другие генетические проблемы. Этот тест может предоставить информацию о других генетических дефектах и нарушениях в зависимости от семейного анамнеза и конкретного состояния. CVS может быть предложен женщинам с повышенным риском хромосомных аномалий или имеющим в семейном анамнезе генетический дефект, который можно проверить с помощью плацентарной ткани.


 При синдроме Дауна кости носа короче или не визуализируются у 60-70% плодов с этой патологией. Что вместе с другими показателями повышает вероятность раннего обнаружения этого синдрома.
При синдроме Дауна кости носа короче или не визуализируются у 60-70% плодов с этой патологией. Что вместе с другими показателями повышает вероятность раннего обнаружения этого синдрома. Это инвазивная процедура несет минимальные, но риски, связанные с преждевременными родами. При проведении амниоцентеза риск выкидыша составляет 01%-0.25%. После исследования рекомендуется отдых, отсутствие нагрузок в течение 48 часов и в течение 72 часов воздержаться от половых контактов.
Это инвазивная процедура несет минимальные, но риски, связанные с преждевременными родами. При проведении амниоцентеза риск выкидыша составляет 01%-0.25%. После исследования рекомендуется отдых, отсутствие нагрузок в течение 48 часов и в течение 72 часов воздержаться от половых контактов.