Первые признаки менингита у ребенка: как проявляется инфекционное заболевание
Менингит — воспаление оболочек мозга. У детей заболевание встречается часто, протекает тяжело и приводит к серьезным осложнениям. Причина — бактериальные и вирусные агенты. При подозрении на менингит ребенка нужно срочно госпитализировать. Чем меньше возраст — тем выше риск неблагоприятного исхода.
Что такое менингит
Мозг человека покрыт тремя оболочками, которые защищают и питают его. Воспаление их называют менингитом. Чаще он развивается у детей. Это объясняется повышенной проницаемостью гематоэнцефалического барьера.
Так называют систему, разделяющую кровь и мозговое вещество. Она образована стенками сосудов, межклеточным веществом. Барьер защищает головной мозг от токсинов и бактерий, проникающих в кровоток.
Заболеваемость до 14 лет — 10 случаев на 100 тысяч населения. 80% из них младше 5 лет. Дети возрастом до месяца болеют реже всего. Мальчики подвержены больше, чем девочки. Подъем заболеваемости регистрируется зимой и весной.
Опасность менингита для детей

отек головного мозга;
остановка дыхания;
остановка сердца;
отказ почек.
Смертность составляет 10% у детей старше 5 лет. В младшем возрасте частота летальных исходов достигает 30%.
Поздние последствия связаны с поражением нервной системы. Развиваются они у 20% переболевших. Наблюдаются:
- отставание в умственном развитии;
- хронические головные боли;
- судорожные припадки;
- потеря слуха и зрения;
- косоглазие.
У детей чаще развивается сахарный диабет, патология щитовидной железы.
Начало заболевания
Источником инфекции для малышей являются люди — носители бактерий и вирусов. Передача происходит несколькими путями:
с частичками слюны при кашле и чихании;
через грязные руки;
при прямом контакте с микробами.
Инфекция может переходить от беременной женщины к плоду через плаценту. Инкубация возбудителя в организме занимает 2-10 суток. Вирусы поражают головной мозг быстрее, чем бактерии. При туберкулезе, боррелиозе, клещевом энцефалите инкубационный период составляет более 3 недель.
Микроорганизмы попадают на слизистую носа или рта. Отсюда с током крови они проникают в мозговые оболочки. Развивается серозное или гнойное воспаление. Непосредственное попадание вирусов или бактерий на поверхность мозга встречается редко. Для этого должны быть повреждены кости черепа.
Риск возникновения инфекции у малыша повышается при недоношенности, родовых травмах, на фоне нехватки кислорода. Подвержены менингиту дети со сниженным иммунитетом, хроническими заболеваниями ушей, носа, горла. Значение имеет неправильный уход, переохлаждения.
Основные симптомы
Менингит может начинаться остро или постепенно. В клинической картине заболевания выделяют три синдрома.

Общеинфекционный. Включает лихорадку более 38°С, озноб. Ребенок становится вялым или наоборот, беспокойным. Иногда появляется кожная сыпь.
Общемозговой
Менингеальный. Малыш принимает вынужденное положение — голова отведена назад, ноги согнуты. Повышается чувствительность к световым, звуковым, тактильным раздражителям.
Специфический признак — положительные менингеальные симптомы. Самый частый — ригидность мышц шеи. Они напряжены, привести голову к груди невозможно. Симптом Брудзинского — если лежащему малышу притянуть подбородок к груди, происходит автоматическое сгибание коленей.
Выделяют 4 формы течения болезни:
молниеносная — до суток;
острая — до недели;
подострая — до месяца;
хроническая — более месяца.
Для детей характерно молниеносное и острое течение. Признаки инфекции у ребенка возникают внезапно, состояние его становится тяжелым в течение 4-5 часов.

Высокая температура
Лихорадка возникает из-за действия бактериальных и вирусных токсинов. Повышается температура внезапно, сразу до высоких цифр 38-39С. При вирусных менингитах лихорадка умеренная, при бактериальных — высокая и продолжительная. Особенность туберкулезного менингита — нормальная температура тела.
Головная боль
Появление головной боли связано с давлением на мозговые оболочки и раздражением их токсинами. Она бывает ограниченной только в затылочной области или распространенной. Усиливается боль при действии звука, света, прикосновениях.
Вялость
Признак выраженной интоксикации. Сначала больной возбужден, постепенно сознание угнетается. Ребенок лежит без движений, не реагирует на разговор. Слабость возникает из-за угнетения двигательных центров мозга, сильной головной боли.
Рвота
Возникает из-за воспалительного раздражения нервного центра в продолговатом мозге. Приступы рвоты не зависят от приема пищи, повторяются многократно. Провоцируются они движениями, ярким светом. После рвоты не становится легче.
Высыпания
Наблюдаются не в каждом случае менингита. Точечная сыпь по типу мелких кровоизлияний — характерный признак для менингококковой инфекции. Поражение кожи возникает после проникновения бактерий в кровь. Это неблагоприятный признак, говорящий о крайне тяжелом состоянии ребенка.
Проявления в зависимости от возраста
Заболевание протекает у детей до года тяжелее, чем у старших. Для грудничков типична молниеносная форма менингита. Это объясняется несовершенством иммунной системы, повышенной проницаемостью гематоэнцефалического барьера. Подростки переносят заболевание легче.

У новорожденных
В этом возрасте менингит протекает особенно нетипично. Заболевание чаще развивается постепенно. Малыш сначала проявляет беспокойство, затем оно сменяется вялостью. Плач монотонный, пронзительный. Глаза смотрят в одну точку, ручки прижаты к груди.
Трудность диагностики в том, что новорожденный не может сказать о своих ощущениях. О типичных признаках менингита можно только догадываться по поведению ребенка.
У детей до года
В этом возрасте тонус мышц повышен. Поэтому определить менингеальные симптомы нельзя. Предположить воспаление позволяет выбухающий родничок. Положителен симптом Лессажа — грудничка берут за подмышки, приподнимают, колени подтягиваются к животу. Наблюдается жидкий стул.
У детей 2-3 лет
Малыши этого возраста уже могут объяснить, что их беспокоит. Первые симптомы менингита у детей развиваются остро. Малыш внезапно становится вялым, жалуется на головную боль. Быстро повышается температура до 38-38,5°С. На этом фоне начинаются судороги, нередко малыш теряет сознание.
Специфические признаки менингита у детей 3 лет определяются хорошо. Отчетливо прослеживается ригидность шейных мышц, симптом Брудзинского. Звук и свет провоцируют рвоту фонтаном. Отмечается снижение слуха. Дыхание шумное, учащенное.
У детей 6-9 лет
Появляется боль при надавливании на ушную раковину, постукивании по лбу, скулам. Лицо отечное, кожа краснеет. Отчетливо определяется симптом Брудзинского. Высокая температура вызывает бред, малыш заговаривается. При тяжелом течении появляются слуховые и зрительные галлюцинации.
Выражена светобоязнь, непереносимость громких звуков, прикосновений. Больной лежит в вынужденной позе, поджав колени к животу. Периодически возникает рвота. Дыхание и пульс учащены, давление низкое. Малыш жалуется на боль в животе.
У подростков
Клиническая картина похожа на симптомы у взрослого. Заболевание у подростков развивается постепенно. Ему предшествуют симптомы ОРЗ — кашель, чихание, недомогание. Температура быстро нарастает. Привлекает внимание раздражительность подростка.
Заметно покраснение лица. Через 3-4 часа начинается самопроизвольная рвота. Спутанность сознания возникает редко, в основном бывает возбуждение. У подростков хорошо определяется напряжение мышц шеи.

Действия при первых симптомах
Признаки менингита у детей — показание к вызову скорой помощи. До приезда врача обеспечьте заболевшему покой. Пациента отвозят в реанимацию. Лечение включает антибиотики, капельницы.
Видео
Нашли в тексте ошибку?
Выделите её, нажмите Ctrl + Enter и мы всё исправим!
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
vrachmedik.ru
Менингит — Википедия
Менинги́т (от др.-греч. μῆνιγξ → лат. meninx, родит.п. лат. meningis «мозговая оболочка» + суффикс -itis «воспаление») — воспаление оболочек головного мозга и спинного мозга. Различают лептоменингит — воспаление мягкой и паутинной мозговых оболочек, и пахименингит — воспаление твёрдой мозговой оболочки[3]. В клинической практике под термином «менингит» обычно подразумевают воспаление мягкой мозговой оболочки. Менингит возникает как самостоятельное заболевание или как осложнение другого процесса. Наиболее часто встречающиеся симптомы менингита — головная боль, ригидность затылочных мышц одновременно с лихорадкой, изменённым состоянием сознания и чувствительностью к свету (фотофобией) или звуку. Иногда, особенно у детей, могут быть только неспецифические симптомы, такие как раздражительность и сонливость.
Для диагностики менингита используется люмбальная пункция. Она заключается в заборе спинномозговой жидкости из позвоночного канала с помощью шприца и её исследования на наличие возбудителя заболевания[4]. Лечение менингита проводится с помощью антибиотиков, противовирусных или противогрибковых средств. Иногда для предотвращения осложнений от сильного воспаления используются стероидные средства.
Менингит, особенно при задержке с лечением, может вызывать серьёзные осложнения: глухоту, эпилепсию, гидроцефалию и проблемы с умственным развитием у детей. Возможен летальный исход. Некоторые формы менингита (вызываемые менингококками, гемофильной палочкой типа b, пневмококками или вирусом паротита) могут быть предотвращены прививками[5].
Различают несколько видов менингитов: серозный, гнойный. При серозных менингитах в цереброспинальной жидкости преобладают лимфоциты, при гнойных — преимущественно нейтрофильный плеоцитоз. Гнойный менингит бывает первичным или вторичным, когда инфекция попадает в мозговые оболочки из очагов инфекции в самом организме или при травме черепа.
Наиболее часто встречаются менингококковый и вторичные гнойные менингиты, на третьем месте вирусный менингит[6]. Также существует грибковый менингит, который наиболее часто встречается у людей со значительно сниженным иммунитетом (СПИД[7][8], длительная лекарственная иммуносупрессия после пересадки органа[9] или для лечения аутоиммунного воспалительного заболевания соединительной ткани[10][11][12][13][14][15], химиотерапия), однако он бывает и у людей с нормальным иммунитетом[16][17], в том числе во время беременности[18].
Если во время болезни есть сыпь, она может указывать на вероятную причину болезни, к примеру, при менингите, вызванном менингококками, имеются характерные кожные высыпания[19].
 Обуховская больница
Обуховская больницаНекоторые учёные полагают, что Гиппократу было известно существование менингита. Другие врачи до эпохи Возрождения, например, Авиценна, скорее всего, знали об этой болезни[20]. Сообщение о случае туберкулёзного менингита было сделано в 1768 году шотландским врачом Робертом Виттом (англ. Robert Whytt) в описании смерти больного, хотя связь между менингитом, туберкулёзом и его возбудителем не была выявлена до XIX века[21]. Эпидемический менингит — относительно недавнее явление[22]. Первая документированная эпидемия произошла в Женеве в 1805 году[22][23]. В течение последующих лет несколько эпидемий произошли в Европе и в США, первая эпидемия в Африке — в 1840. Африканские эпидемии участились в XX веке, начиная с эпидемий в Нигерии и Гане в 1905—1908 годах.
Первая статья о бактериальной инфекции как причине менингита была написана австрийским бактериологом Антоном Вайксельбаумом (нем. Anton Weichselbaum), который в 1887 описал менингококк[24]. В конце XIX века были также описаны многие клинические признаки менингита. В России наиболее достоверный признак болезни был описан в 1884 году врачом Обуховской больницы В. М. Кернигом. Он указал, что «симптом контрактуры коленных суставов» является ранним признаком воспаления мозговых оболочек. Владимир Михайлович Бехтерев в 1899 году описал оболочечный скуловой симптом (болевая гримаса при постукивании молоточком по скуловой дуге). Позже польским врачом Юзефом Брудзинским были описаны четыре менингеальных симптома[25].
Во второй половине XX века была установлена этиологическая связь заболеваний с вирусами гриппа А и В, аденовирусами, а также с выделенным в 1942 году агентом, первоначально считавшимся вирусом, а затем отнесённым к бактериям группы микоплазм[25].
Одной из первых форм вирусных менингитов является лимфоцитарный хориоменингит. Армстронг и Лилли в 1934 году в эксперименте на обезьянах показали, что эта форма менингита вызывается автономным фильтрующим вирусом. Вскоре вирус Армстронга и Лилли был выделен и из спинномозговой жидкости больных[25].
В 1953 году С. Н. Давиденков описал двухволновой серозный менингит, вызванный клещами. Синдром острого серозного менингита, обусловленный заражением вирусом клещевого энцефалита, выделял ещё первооткрыватель болезни А. Г. Панов, описавший весенне-летний таёжный энцефалит в 1935 году[25].
До XX века смертность от менингита достигала 90 % . В 1906 с помощью иммунизации лошадей, были получены антитела против возбудителей менингита, развитие идеи иммунизации американским учёным Саймоном Флекснером (Simon Flexner) позволило значительно сократить смертность от менингита[26][27]. В 1944 было показано, что пенициллин может быть использован для лечения этой болезни[28]. В конце XX века использование вакцин против гемофильной палочки привело к уменьшению числа заболеваний, связанных с этим патогеном. В 2002 году было предложено использовать стероиды для улучшения течения болезни при бактериальном менингите.
1. По характеру воспалительного процесса
2. По происхождению
3. По этиологии
4. По течению
| 5. По преимущественной локализации
6. По степени тяжести
7. По наличию осложнений
| По клиническим формам менингококковая инфекция делится 1) Локализованные формы:
2) Генерализованные формы:
3) Редкие формы:
|
Гнойный менингит могут вызывать менингококки, пневмококки, гемофильная палочка, стафилококки, а также стрептококки, сальмонеллы, синегнойная палочка, клебсиеллы[29].
Основные патоморфологические изменения при гнойном менингите затрагивают мягкую и паутинную оболочки с частичным вовлечением в процесс вещества головного мозга. Наиболее часто встречается менингит менингококковой природы[30].
Менингококковый эпидемический цереброспинальный менингит является первичным гнойным воспалением оболочек головного и спинного мозга и относится к острым инфекционным заболеваниям, имеющим тенденцию к эпидемическому распространению, и поражает, в основном, детей до 5 лет. В настоящее время это заболевание встречается в виде отдельных случаев, тогда как ранее оно принимало характер больших эпидемий, чему способствовали скученность населения и неблагоприятные санитарно-гигиенические условия[29].
Возбудителем эпидемического цереброспинального менингита является менингококк — грамотрицательный диплококк, который проникает в ЦНС по кровеносной, либо лимфатической системе[31].
Источником менингококковой инфекции является только человек, то есть больные менингококковым менингитом, больные с катаральными явлениями (назофарингитами) и здоровые носители[32]. Механизм передачи — воздушно-капельный[31].
Чаще болеют дети раннего возраста и мужчины. Наибольшее число заболеваний приходится на зимне-весенний период (февраль-апрель). В период эпидемического подъёма уже с ноября-декабря наблюдается рост заболеваемости. Факторами, влияющими на сезонную заболеваемость, являются климатические условия (резкие колебания температуры, повышенная влажность), изменение характера общения между людьми в зимнее время (длительное пребывание в закрытых помещениях, недостаточная вентиляция и т. д.). Периодически, через 10—15 лет, отмечаются эпидемические подъёмы частоты данной инфекции[32].
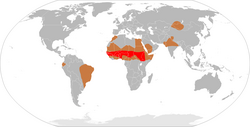
Менингит распространён во всех странах мира. Особенно высока заболеваемость в некоторых странах Африки (Чад, Нигер, Нигерия, Судан) — в 40—50 раз выше, чем в странах Европы[32].
Точные показатели заболеваемости менингитом неизвестны, несмотря на то, что во многих странах государственные органы здравоохранения должны быть уведомлены по каждому случаю[33]. Исследования показали, что в западных странах бактериальный менингит встречается примерно у 3 человек на 100000 жителей. Вирусный менингит является более распространённым, он встречается (в среднем) у 10,9 человек на 100000 жителей. В Бразилии показатель заболеваемости бактериального менингита выше (45,8 случаев на 100000 жителей). В Африке, к югу от Сахары, в так называемом «поясе менингита» случаются крупные эпидемии менингококкового менингита (до 500 случаев на 100000 жителей). Они возникают в областях с низкой эффективностью оказания медицинской помощи[34].
Заболеваемость менингитом циклически изменяется, существуют различные теории, объясняющие подъёмы и спады заболеваемости.
Впервые вспышка менингита в России произошла в 1930—1940-е годы, и никто не мог предугадать путь её развития. Количество заболевавших было равно 50 человек на 100 тысяч. Эпидемиологи предполагали, что менингит связан с миграцией населения, которая отмечалась в те годы. Тем не менее, в конце 1940-х годов вспышка закончилась. Но уже в 1969—1973 годы эпидемия менингита была вновь зафиксирована в СССР. Причину вспышки эпидемиологам удалось определить только в 1997 году, когда учёные уже всерьёз заинтересовались всеми разновидностями менингококков. Оказалось, что причиной заболевания стал менингококк, впервые появившийся в Китае в середине 1960-х годов и случайно занесённый в СССР. Этот возбудитель был совершенно новым для жителей России, и к нему практически ни у кого не было иммунитета[35].
Чаще всего менингит возникает в результате проникновения в мягкие мозговые оболочки различных чужеродных микроорганизмов, начиная от вирусов и заканчивая простейшими. В таблице представлены наиболее распространённые возбудители менингита бактериальной природы.
| Предрасполагающий фактор: Возраст | Вероятные возбудители |
|---|---|
| 0—4 нед. | S. agalactiae (стрептококки группы В), E. coli K1, L. monocytogenes |
| 4—12 нед. | S. agalactiae, E. coli, H. influenzae, S. pneumoniae, N. meningitidis |
| 3 мес. — 18 лет | N. meningitidis, S .pneumoniae, H. influenzae |
| 18—50 лет | S. pneumoniae, N. meningitidis, H. influenzae |
| > 50 лет | S. pneumoniae, N. meningitidis, L. monocytogenes, аэробные грамотрицательные палочки |
| Иммуносупрессия | S. pneumoniae, N. meningitidis, L. monocytogenes, аэробные грамотрицательные палочки |
| Перелом основания черепа | S. pneumoniae, H. influenzae, стрептококки группы А |
| Травмы головы, нейрохирургические операции и краниотомия | Staphylococcus aureus, аэробные грамотрицательные палочки, в том числе Pseudomonas aeruginosa |
| Цереброспинальное шунтирование | S. aureus, аэробные грамотрицательные палочки, Propionibacterium acnes |
| Сепсис | S. aureus, Enterocococcus spp., Enterobacteriaceae, P. aeruginosa, S. pneumoniae |
В патогенезе имеет значение токсемия, особенно выраженная при тяжёлых септических формах заболевания. В этих случаях развивается инфекционно-токсический шок, обусловленный токсемией в результате массивного распада большого количества менингококков. Эндотоксин нарушает микроциркуляцию, вызывает внутрисосудистое свёртывание крови, нарушение обмена веществ. Результатом токсикоза может быть отёк мозга с синдромом внутричерепного повышенного давления и летальным исходом от паралича дыхательного центра в среднем мозге. В результате перенесённой инфекции в крови выздоравливающих нарастает число специфических антител. Перенесённая инфекция приводит к развитию типоспецифического иммунитета[32].
Менингококковый менингит[править | править код]
Единственным источником возбудителя инфекции является человек. У большинства лиц, заразившихся менингококком, практически отсутствуют клинические проявления, примерно у 1/10—1/8 возникает картина острого назофарингита и лишь у отдельных лиц наблюдается генерализованная форма болезни. На одного заболевшего генерализованной формой приходится от 100 до 20 000 бактерионосителей[37].
В большинстве случаев менингококк, попав на слизистую оболочку носоглотки, не вызывает её местного воспаления или заметных нарушений состояния здоровья. Лишь в 10—15 % случаев попадание менингококка на слизистую оболочку носоглотки, а возможно, и бронхов приводит к развитию воспаления[37].
В организме возбудитель распространяется гематогенным путём[37].
Бактериемия сопровождается токсемией, играющей большую роль в патогенезе болезни. Важное значение имеют предшествовавшие вирусные заболевания, резкая смена климатических условий, травмы и другие факторы[37].
В патогенезе менингококковой инфекции играет роль сочетание процессов септического и токсического характера с аллергическими реакциями. Большинство поражений, возникающих в начале болезни, обусловлено первично-септическим процессом. В результате гибели менингококков выделяются токсины, поражающие сосуды микроциркуляторного русла[37].
Следствием этого является тяжёлое поражение жизненно важных органов, прежде всего головного мозга, почек, надпочечников, печени. У больных менингококкемией недостаточность кровообращения связана также с падением сократительной способности миокарда и нарушением сосудистого тонуса. Геморрагические сыпи, кровоизлияния и кровотечения при менингококковом менингите обусловлены развитием тромбогеморрагического синдрома и повреждением сосудов[37].
Вторичный гнойный менингит[править | править код]
Гнойный менингит — гнойное воспаление мозговых оболочек. Основные возбудители у новорождённых и детей — стрептококки группы В или D, кишечная палочка, Listeria monocytogenes, гемофильная палочка, у взрослых — пневмококки, стафилококки и другие возбудители. Факторами риска являются иммунодефицитные состояния, черепно-мозговая травма, оперативные вмешательства на голове и шее. Микроорганизмы могут проникать непосредственно в нервную систему через раневое или операционное отверстие (контактно). Для возникновения поражения головного мозга в большинстве случаев необходимо наличие очага хронической инфекции, из которого различными путями происходит диссеминация возбудителя в оболочки головного мозга. В большинстве случаев входными воротами является слизистая оболочка носоглотки. Генерализация инфекции происходит гематогенным, лимфогенным, контактным путями, периневральным путём, а также при травмах. Во всех случаях, подозрительных на менингит, для микробиологического исследования кроме ликвора берут из предполагаемого первичного очага инфекции: мазки из носоглотки, среднего уха, ран после нейрохирургических и других оперативных вмешательств, кровь[38].
Серозный менингит[править | править код]
Серозные менингиты вирусного происхождения вызываются энтеровирусами — Коксаки и ECHO, вирусами полиомиелита, эпидемического паротита, а также некоторыми другими видами вирусов[39].
Источником инфекции является больной человек и «здоровый» вирусоноситель. Вирус передается через воду, овощи, фрукты, пищевые продукты, грязные руки. Может передаваться и воздушно-капельным путём при большом скоплении людей. Заражение чаще происходит при купании в водоёмах и плавательных бассейнах. Наиболее часто болеют серозным менингитом дети от 3 до 6 лет, дети школьного возраста болеют чуть реже, а взрослые заражаются очень редко. Наиболее выражена летне-сезонная заболеваемость. Также переносчиками вируса могут служить различные членистоногие, например клещи, для возбудителя клещевого энцефалита[40].
Туберкулёзный менингит[править | править код]
Туберкулёзный менингит развивается при наличии в организме туберкулёзного очага. Инфекция проникает в оболочки мозга гематогенным путём. При этом виде менингита происходит обсеменение оболочек, главным образом основания мозга, туберкулёзными узелками величиной от булавочной головки до просяного зерна. В подпаутинном пространстве скапливается серовато-жёлтый студенистый экссудат. Количество ликвора увеличивается. При люмбальной пункции он вытекает струёй, прозрачен. При лабораторном исследовании всегда обнаруживается большое количество белка и форменных элементов, преимущественно лимфоцитов. В спинномозговой жидкости часто отмечается повышение, но иногда может быть и снижение количества глюкозы — до 0,825—1,650 ммоль/л. Иногда отмечается лейкопения или незначительный лейкоцитоз с небольшим сдвигом влево и лимфопенией[41].
Вирусный менингит[править | править код]
Возбудитель — вирусы Коксаки и ЕСНО относятся к семейству Picornaviridae, роду Enterovirus. Это РНК-содержащие вирусы небольшого размера. Все 6 типов вирусов Коксаки В патогенны для человека. Идентифицированы 34 серотипа вирусов ЕСНО, 2/3 из которых патогенны для человека[42].
Вирусы устойчивы к замораживанию, действию эфира, 70 % спирта, 5 % лизола, сохраняют активность при комнатной температуре в течение нескольких дней и инактивируются под действием формалина, хлорсодержащих средств, при нагревании, высушивании, ультрафиолетовом облучении[42].
Протозойные менингиты[править | править код]
Одним из возбудителей является Toxoplasma gondii, которая относится к типу Protozoa (внутриклеточный паразит). Бессимптомными носителями могут являться кошки.
Также данный микроорганизм может находиться в мясе и мясных продуктах, может сохранять жизнеспособность при температуре от 2 до 5° С до месяца. Гибнет при температуре до — 20° С. Формирование иммунитета приводит к исчезновению возбудителя из крови, прекращается его размножение в клетках. Образуются истинные тканевые цисты, которые могут длительно, десятилетиями, в интактном состоянии сохраняться в организме[43].
Менингококковый менингит[править | править код]
Патологические изменения обнаруживаются в оболочках выпуклой и базальной поверхностей головного мозга. Гнойный и фибринозно-гнойный экссудат покрывает головной мозг сине-зелёной шапкой. Полинуклеарные инфильтраты вдоль сосудов проникают в вещество головного мозга. Развивается отёк и гиперемия мозгового вещества. Аналогичные изменения отмечаются и в спинном мозге. При своевременном начатом лечении воспалительный процесс в оболочках стихает, экссудат подвергается полной резорбции. В запущенных случаях и при нерациональном лечении может развиться склероз мозговых оболочек, заращение парного межжелудочкового отверстия и парных латеральных отверстий четвёртого желудочка, соединяющих четвёртый желудочек с большой цистерной мозга, — что ведет к нарушению ликвородинамики и развитию водянки головного мозга[44].
Морфологические изменения при менингококкемии соответствуют инфекционно-токсическому шоку с выраженным тромбогеморрагическим синдромом. В микроциркуляторном русле наблюдаются плазморрагия, гиперемия, стаз, обнаруживаются фибриновые тромбы и фибриноидный некроз стенок сосудов. Для менингококцемии особенно характерны множественные кровоизлияния в кожу, двусторонние массивные кровоизлияния в надпочечники с развитием острой надпочечниковой недостаточности (синдром Уотерхаузена-Фридериксена) и острый отёк головного мозга. В почках отмечают дистрофические и некротические изменения эпителия канальцев. В оболочках мозга менингококки вызывают вначале серозно-гнойное воспаление, но уже к концу суток экссудат становится гнойным. Гнойный экссудат располагается преимущественно на базальной поверхности головного мозга. Помимо воспалительных изменений в оболочках и веществе мозга наблюдаются выраженные сосудистые расстройства, полнокровие, стазы, тромбозы, кровоизлияния. К 5—6-му дню болезни гнойный экссудат организуется, но при благоприятном течении болезни он в дальнейшем подвергается ферментативному растворению и рассасыванию[37].
Вторичный гнойный менингит[править | править код]
Мозговые оболочки преимущественно на выпуклой поверхности больших полушарий гиперемированы, отёчны, мутны. Субарахноидальное пространство заполнено гнойным экссудатом. В мозговом веществе на фоне отёка периваскулярно располагаются инфильтраты, состоящие преимущественно из нейтрофилов[44].
Серозный менингит[править | править код]
Патологические изменения обнаруживаются преимущественно на нижней поверхности мозга и характеризуются образованием милиарных бугорков на фоне серозно-фибринозного экссудата в мягкой мозговой оболочке. До применения специфических средств больные обычно умирали во время экссудативной фазы заболевания. В настоящее время под влиянием лечения процесс переходит в следующую, продуктивную фазу. В оболочках отмечается развитие грануляционной ткани с последующим склерозом. В сосудах головного мозга отмечаются неспецифические аллергические изменения типа периартериита и облитерирующего эндартериита[44].
Туберкулёзный менингит
В острых случаях туберкулёзного менингита головной мозг обычно бледен и извилины несколько уплощены. В начале болезни поражаются оболочки преимущественно основания мозга, эпендима III и IV желудочков и сосудистые сплетения. Наблюдаются как экссудативные, так и пролиферативные изменения. Экссудат покрывает мягкие мозговые оболочки обычно в основании черепа. В оболочках видны милиарные бугорки. Наиболее явные они вдоль сосудов, особенно по ходу средней мозговой артерии. Микроскопически эти бугорки состоят из скоплений круглых клеток, в основном мононуклеаров, в центре часто имеется казеоз. Гигантские клетки встречаются редко. В веществе головного мозга имеется небольшая воспалительная реакция, выражена токсическая дегенерация нейронов. При лечении антибиотиками базальный экссудат становится плотным, а в проходящих через него крупных артериях может развиться артериит с последующим формированием инфаркта мозга. Рубцово-спаечный процесс вызывает гидроцефалию или блок спинального субарахноидального пространства[45].
Вирусный менингит. Лимфатическая инфильтрация мягкой мозговой оболочки и желудочков[46].
Протозойный менингит[править | править код]
Патоморфологические изменения изучены в экспериментах на животных. Установлено, что в центральной нервной системе развиваются явления некротического перивентрикулита, мелкие очаги некроза в субкортикальном белом веществе. В сосудах головного мозга, мягкой мозговой оболочки и хориоидальных сплетениях отмечаются признаки серозно-пролиферативного воспаления. Обнаруживаются также глазные патологоанатомические изменения (типа ретинита, хориоидита, иридоциклита) и изменения во внутренних органах (сердце, лёгкие, печень, селезенка)[44].
Менингококковый менингит[править | править код]
Менингококковый менингит чаще начинается внезапно, с резкого подъёма температуры, многократной рвоты, не приносящей облегчения (рвота центрального происхождения), головная боль в результате повышения внутричерепного давления[47]. Больной находится в характерной позе: затылочные мышцы напряжены, голова запрокинута назад, спина выгнута, живот втянут, ноги согнуты и приведены к животу[41].
У ряда больных в первый день заболевания на коже появляется полиморфная эритематозная или кореподобная сыпь, исчезающая в течение 1—2 ч. Нередко отмечается гиперемия задней стенки глотки с гиперплазией фолликулов. У некоторых пациентов за несколько дней до заболевания диагностируется острое респираторное заболевание. У грудных детей заболевание может развиваться постепенно; постепенное начало болезни у детей более старшего возраста наблюдается очень редко[47].
В зависимости от тяжести заболевания у больного могут наблюдаться затемнение сознания, бессознательное состояние, бред, судороги в мышцах конечностей и туловища. При неблагоприятном течении болезни в конце первой недели наступает коматозное состояние, на первый план выступают параличи глазных мышц, лицевого нерва, моно- или гемиплегии; приступы судорог учащаются, и во время одного из них наступает смерть. В тех случаях, когда течение болезни принимает благоприятный характер, температура снижается, у больного появляется аппетит, и он вступает в стадию выздоровления[41].
Длительность менингококкового менингита в среднем 2—6 недель[48]. Однако известны случаи молниеносного течения, когда больной погибает в течение нескольких часов от начала заболевания, и случаи затяжные, когда у больного после периода улучшения опять повышается температура и устанавливается надолго. Эта затяжная форма представляет собой или гидроцефалическую стадию, или ту стадию, когда у больного наступает менингококковый сепсис с проникновением менингококка в кровь (менингококкцемия). Её характерной особенностью является возникновение на коже геморрагической сыпи. Повышается температура, развивается тахикардия, снижается артериальное давление, возникает одышка[41].
Наиболее тяжёлым проявлением менингококкового менингита является возникновение бактериального шока. Заболевание развивается остро. Внезапно повышается температура, возникает сыпь. Пульс становится частым, слабого наполнения. Дыхание неравномерное. Возможны судороги. Больной впадает в коматозное состояние. Очень часто больной погибает, не приходя в сознание[41].
Некрозы кожи. При тяжёлой менингококковой инфекции в сосудах кожи могут развиться воспаление и тромбоз. Это ведет к ишемии, обширным кровоизлияниям и некрозам кожи (особенно в участках, подверженных сдавлению). Затем некротизированная кожа и подкожная клетчатка отторгаются, оставляя глубокие язвы. Заживление язв обычно протекает медленно, может потребоваться пересадка кожи. Нередко образуются келоидные рубцы[49].
Косоглазие. В острой стадии менингита иногда поражаются черепные нервы. Наиболее уязвим отводящий нерв, поскольку значительная его часть проходит по основанию головного мозга; поражение этого нерва ведет к параличу латеральных прямых мышц глаза. Обычно через несколько недель косоглазие исчезает. Распространение инфекции на внутреннее ухо может привести к частичной или полной глухоте[49].
Увеит. Конъюнктивит при менингите встречается часто, однако на фоне лечения он быстро проходит. Увеит — более серьёзное осложнение, он может привести к панофтальмиту и к слепоте. Благодаря антимикробной терапии столь тяжёлые последствия сейчас почти не встречаются[49].
Вторичный гнойный менингит[править | править код]
Заболевание начинается с резкого ухудшения общего состояния, повышения температуры, чувства озноба[41]. При тяжелых формах могут быть потеря сознания, бред, судороги, многократная рвота. Резко выражены менингеальные симптомы: ригидность затылочных мышц, симптомы Кернига и Брудзинского[44] Развивается тахикардия, брадикардия. Ликвор мутный, вытекает под большим давлением. Резко повышен нейтрофильный цитоз, достигающий нескольких тысяч, повышено содержание белка.[41].
Течение менингита острое. Но возможны случаи как молниеносного, так и хронического течения заболевания. В некоторых случаях типичная клиническая картина менингита маскируется выраженными явлениями общего септического состояния[41].
Серозный менингит[править | править код]
Серозный менингит чаще всего поражает детей в возрасте 2—7 лет.[41] Серозный менингит начинается постепенно, после выраженного продромального периода, который может длиться 2—3 недели. Продромальные явления выражаются общим недомоганием, потерей аппетита, появляется субфебрильная температура[44]. После периода предвестников наступают признаки менингита — появляется рвота, головная боль, запор, повышается температура, отмечается напряжение затылка, симптомы Кернига и Брудзинского. В выраженных случаях типично положение больного: голова запрокинута назад, ноги согнуты в коленных суставах, живот втянут[41].
Туберкулёзный менингит[править | править код]
Туберкулёзный менингит начинается постепенно, может длиться 2—3 недели. Выражен общим недомоганием, потерей аппетита. Ребёнок становится скучным, теряет интерес к играм, жалуется на непостоянную умеренную головную боль. Появляется субфебрильная температура. Болезненные явления постепенно нарастают. Головная боль усиливается, становится постоянной. Проявляется рвота на фоне нарастающих менингеальных симптомов. Возникают признаки поражения черепных нервов, чаще III, IV и VI пар. Температура тела достигает 38°— 39 °C. При тяжёлом течении заболевания постепенно нарушается сознание, появляются периодические судороги. Спинномозговая жидкость вытекает под повышенным давлением, прозрачная или слегка опалесцирующая. При микроскопическом исследовании обнаруживается лимфоцитарный плеоцитоз. Характерно понижение в спинномозговой жидкости количества глюкозы, что отличает туберкулёзный менингит от менингитов другой этиологии. Не существует специфических для туберкулёзного менингита изменений в общем анализе крови. Обнаруживается повышение СОЭ до 15—20 мм/ч и умеренный лейкоцитоз (10-13 * 10^9 в 1 л)[44].
Вирусный менингит[править | править код]
Вирусный менингит начинается остро, с высокой лихорадки и общей интоксикации. На 1-2-й день болезни появляется отчетливо выраженный менингеальный синдром — сильная упорная головная боль, повторная рвота, нередко отмечается вялость и сонливость, иногда возбуждение и беспокойство. Возможны жалобы на кашель, насморк, боли в горле и боли в животе. Часто у больных появляется кожная гиперестезия, повышенная чувствительность к раздражителям. При осмотре выявляются положительные симптомы Кернига, Брудзинского, ригидность затылочных мышц, признаки выраженного гипертензионного синдрома. При спинномозговой пункции прозрачная бесцветная цереброспинальная жидкость вытекает под давлением. Цитоз повышен, преобладают лимфоциты, содержание белка, глюкозы и хлоридов нормальное. Температура тела нормализируется через 3-5 дней, иногда появляется вторая волна лихорадки. Инкубационный период длится обычно 2-4 дня[42].
Протозойный менингит[править | править код]
Протекает как общее заболевание с мышечной и суставной болью, пятнисто-папулезной сыпью, увеличением лимфатических желез, непостоянной лихорадкой. Появляется головная боль, рвота, менингеальный синдром. В спинномозговой жидкости невысокий лимфоцитарный плеоцитоз, в осадке иногда обнаруживаются токсоплазмы[44].
Клещевой энцефалит[править | править код]
Менингеальная форма клещевого энцефалита проявляется в виде острого серозного менингита с выраженными общемозговыми и менингеальными симптомами. В цереброспинальной жидкости отмечаются характерное повышение давления (до 500 мм вод.ст.), смешанный лимфоцитарно-нейтрофильный плеоцитоз (до 300 клеток в 1 мкл)[50]. Больные жалуются на сильную головную боль, усиливающуюся при малейшем движении головы, головокружение, тошноту, однократную или многократную рвоту, боли в глазах, светобоязнь. Больные вялы и заторможены. Определяется ригидность мышц затылка, симптомы Кернига и Брудзинского. Менингеальные симптомы держатся на протяжении всего лихорадочного периода. Длительность лихорадки — 7—14 дней. Прогноз благоприятный[51].
Ранняя синдромная диагностика менингита[править | править код]
У грудных детей основным менингеальным симптомом является стойкое выбухание и напряжение большого родничка, однако у ослабленных детей страдающих диспепсией, гипотрофией, и при наличии густого гноя на конвекситальной поверхности мозга этого симптома не обнаруживается[25].
Первичный или этиологически недифференцированный диагноз менингита устанавливается на основании сочетания триады синдромов:
- оболочечного (менингеального) симптомокомплекса;
- синдрома интоксикации;
- синдрома воспалительных изменений цереброспинальной жидкости.
В триаде синдромов, позволяющих распознавать менингит, надо подчеркнуть решающее значение воспалительных изменений в цереброспинальной жидкости. Отсутствие воспалительных изменений в ликворе всегда исключает диагноз менингита[25].
Оболочечный симптомокомплекс (менингеальный синдром) складывается из общемозговых и собственно оболочечных (менингеальных) симптомов. Возникает резкая головная боль распирающего характера, нередко настолько мучительная, что больные, даже находящиеся в бессознательном состоянии, держатся руками за голову, стонут или громко вскрикивают («гидроцефальный крик»). Возникает обильная, фонтаном, рвота («мозговая рвота»). При тяжелом течении менингита наблюдаются судороги или психомоторное возбуждение, периодически сменяющаяся вялостью, нарушения сознания. Возможны психические расстройства в виде бреда и галлюцинаций[25].
Собственно оболочечные (менингеальные) симптомы можно разделить на 2 группы, в зависимости от их патофизиологических механизмов и особенностей исследования[25].
К первой группе относятся симптомы общей гиперестезии или гиперестезии органов чувств. Если больной в сознании, то у него обнаруживается непереносимость шума или повышенная чувствительность к нему, громкому разговору (гиперакузия). Головные боли усиливаются от сильных звуков и яркого света. Больные предпочитают лежать с закрытыми глазами[25].
Ко второй группе относятся реактивные болевые феномены. Если больной в сознании, то надавливание на глазные яблоки через закрытые век
ru.wikipedia.org
Симптомы и лечение менингита у детей, пути заражения и осложнения
⚠Часто родители сами пугаются диагноза «менингит» и пугают им детей, говоря им, что это опасно – заболеть менингитом. И опасаются они не зря. Менингит симптомы имеет тяжелые, а осложнения болезнь оставляет еще тяжелее. Данная статья поведает, чем опасна данная болезнь, каковы симптомы менингита у детей, способы лечения.

 Возбудитель вирусного менингита
Возбудитель вирусного менингитаСимптомы
У каждого ребенка патология сигнализирует о заболевании по-своему. Признаками, появляющимися у маленьких больных, это:
- головная боль, которая усиливается от света, звуков и других раздражителей; 😦
- повышение 📈температуры до 39 градусов, не снижающейся после приема лекарств;
- приступы рвоты;👅
- оцепенение мышц на затылке, спине;
- сыпь на поверхности кожи;
- постоянная сонливость;
- дергаются мышцы глаза;
- хроническое состояние усталости;
- капризы;😭
- судороги мышц конечностей;
- приступы потерь сознания.
Но бывают случаи, когда при заболевании температуры нет.
💥Первые признаки менингита у ребенка проявляются резко. У деток 2 – 5 лет заболевание начинается лихорадкой, а уже потом ребенок становится вялым, все время спит или часто раздражается. Такие же признаки болезни появляются в первые дни и у детей 5-10 лет. У грудных детей до года основным симптомом менингита врачи считают частые капризы и уплотнение родничка. Ребята, старшие десяти лет жалуются на боли в височной части головы. У них повышается давление и появляется сыпь по коже. Остальные симптомы у детей такие же, как при заболевании у взрослых.


Форма менингита у детей бактериальной природы тоже начинается лихорадочным состоянием, а спустя несколько дней появляются другие признаки. Могут сильно болеть мышцы, проявляться нарушения в ритме дыхания и работе ЖКТ. Больные подросткового возраста и взрослые страдают болями в лобной части головы, постоянное состояние полудремы и состояние, когда человек находится в полусознании или теряет его.


Подробно это заболевание описывал в своих программах доктор Комаровский💬, проводя работу с родителями. Видео представлено в конце статьи.
Понятие о менингите
Недуг считается серьезной патологией, возникающей при развитии процесса в оболочках головного мозга. Причем воспаление мозговых тканей одинаково поражает не только головного, спинного тоже.
Медики борются с недугом, но он часто приводит к осложнениям. 😦Выделяют особенности болезни у детей, которые обязательно знать. Если вовремя обнаружить заболевание, это поможет справиться с заболеванием с минимальными последствиями. Менингит требует проведения курса терапевтического лечения в условиях стационара. По этой причине амбулаторное лечение недопустимо. Даже антибиотики и другие лекарства, придуманные за последнее время, процент смертности при недуге не снизили.
⚠Наиболее опасен менингит у детей. Это говорит о важности обращения в клинику при обнаружении у заболевшего первых признаков заболевания.🚑


Виды менингита
В зависимости типа возбудителя, вызвавшего менингит, его условно разделяют на виды:
➡️вирусный менингит;
➡️бактериальный;
➡️грибковая патология мозга;
➡️вызванный простейшими микроорганизмами, например, амебой.
Бактериальный вид (или серозный) менингит, по мнению врачей, относится к опасным недугам для младенцев до полугода. В организме человека развиваются попавшие туда бактерии. Они становятся при данной форме инфекции провокаторами развития серозного (гнойного) воспаления в тканях мозговой коры, а это вызывает ее отек. У больных происходит ухудшение микроциркуляции крови по сосудам в коре мозга, которое сопровождает повышение давления внутри черепа. Этот фактор влечет к развитию водянки мозга. Воспаление при отсутствии квалификационной помощи распространяется на корешки нервных тканей и на само мозговое вещество. Протекает он тяжело. 🚑
Вирусная форма патологии у детей связывается с инфекцией внутри организма, которая поразила ЖКТ и ткани гортани. Вирусный менингит симптомы дает те же, что и бактериальный. Отличия определяются при диагностике. Течение болезни обычно одинаково.🚑
⚠Инкубационный период заболевания, в том числе и у детей, продолжается от пары суток до 10 – 12.
Причины патологии у детей
👆Менингит у детей вызывается микроорганизмами – возбудителями (бактериями с грибками и вирусами). Причиной заболевания является не только попадание в организм инфекций. Он наблюдается у детей при родовой травме и патологиях нервной системы. Частая причина подобного воспаления низкий иммунитет. Патологию влечет за собой фактор срока вынашивания ребенка. Недоношенных малышей патология поражает чаще. Иногда к менингитному воспалению приводят травмы механического характера. Развитие любой инфекционной болезни может привести к менингиту.


Диагностика менингита
Признаки менингита у детей, проявившись, требуют проведения диагностических процедур для подтверждения диагноза. Важно в этом случае обследование организма.
✨Эти процедуры включают люмбальную пункцию. Ее проведение требуется для проверки жидкости спинного мозга. Саму процедуру выполняют с помощью длинной иглы. Доктор вводит иглу в поясничную часть позвоночника, в расположенный там спинномозговой канал. При проведении процедуры нужна аккуратность, чтобы не были повреждены расположенные там нервы. Если набранная жидкость беловатая, менингит бактериальной природы. Вирусная природа менингита диагностируется, когда взятая жидкость прозрачная и выделяется из проколотого отверстия сильной струей, под напором.
✨В процессе диагностики также проводится исследование крови: наличие белка и сахара, а также на химический и биологический состав.


✨Еще подозрение на патологию у детей требует провести рентген черепа, проводится томография с помощью компьютера и энцефалография. Все перечисленные анализы нужны для точного диагноза.
✨Непрямой подсказкой о процессах в мозге может быть симптом Кернига и Брудзинского. Но он проявляется и при травмах головы или при гнойных отитах. Первый симптом отмечает напряжение бедра в задней области. А симптом Будзинского считается положительным, когда при сгибании одной ноги в колене лежа на спине сгибается автоматически и вторая нога.
Лечение
При менингите способ лечения определяет врач. И лечат патологию только в условиях стационара под строгим наблюдением врачей.
♻Медицинские процедуры зависят от типа заболеваний. Например, при вирусной патологии назначают:
- курс дегидратационного лечения;
- снимающие судороги лекарства;
- десенсибилизирующий вариант терапии.
♻Чтобы справиться с серозным менингитом, требуется использование интерферона, а также дезоксирибонуклеазы, рибонуклеазы, литических смесей и других лекарств. Нужны еще и препараты для снятия симптоматических проявлений менингита: снижения температуры, обезболивания.


♻При терапии менингита, обусловленного гнойными процессами, или бактериального типа назначают антибиотики. 💉Но их употребляют после определения чувствительности организма на возбудителя. А чаще назначают несколько асептических медикаментов.
Параллельно проводится патогенетическая терапия.
Возможные осложнения
💥Последствия в результате болезни у детей бывают крайне тяжелые осложнения, особенно если не провести своевременный курс лечения. Бывают случаи развития парезов, частичных или полных параличей. У детей бывает пневмония или почечная недостаточность. Нередко медики констатируют тяжелый отек мозга, приводящий к коме.🚑 А порой он приводит к летальному исходу, но чаще всего заболевание излечивается.
Рвота может быть настолько сильной, что приведет к нарушениям в органах ЖКТ. Последствиями менингитной инфекции бывают нарушения слуха, патологические повреждения мозговых нервов.😦


Но, если вовремя начать лечение патологии, эти сложности можно миновать. В случае правильного лечения признаки болезни стихают уже через 3 – 4 дня, а состояние больного нормализуется.
Профилактика менингита
👆Лучший способ защитить малыша от опасного недуга – это профилактика. 👆Помогает избежать заболевания или облегчить состояние ребенка в случае болезни прививка. Ее проводят медучреждения. При вспышках заболевания прививка является единственной защитой детского организма. При проведении прививки вводится препарат, защищающий организм от инфекции, которая является главной причиной развития менингитного расстройства у детей.
Прививку делают не только во время вспышки инфекции, лучше ее делать в календарные сроки и регулярно.
Но эта процедура не защищает человека на 100% от патологии, особенно при инфицировании организма неспецифическими возбудителями. Но прививка поможет облегчить состояние больного и ускорить выздоровление.
👆Вовремя нужно лечить все другие инфекции, особенно избегать воспалительных процессов в челюстном участке головы. Побольше внимания требуется синдрому повышенного внутричерепного давления.
Установить диагноз и предложить прививку от этой болезни может любой врач терапевт по месту регистрации.
detki.guru
Менингит у подростков: симптомы, методы диагностики
Менингит – остро протекающее заболевание инфекционной этиологии, связанное с воспалительными процессами, затронувшими оболочки (паутинную, мягкую), покрывающие головной, спинной мозг. У подростков наблюдаются характерные симптомы, которые помогают выявить менингит на ранней стадии, что способствует успешному лечению.


Чаще патологию провоцируют бактерии, вирусы, грибы, паразиты, хламидии, микоплазмы, простейшие. Осложнения заболевания: эпилепсия, утрата слуха, гидроцефалия, отставание в умственном развитии у детей и подростков. Возможно возникновение состояний, угрожающих жизни пациента – токсический шок, помрачение сознания, судорожный синдром.
Характеристика патологии
Различают первичную и вторичную формы. В первом случае возбудители локализуются и провоцируют появление очага воспаления в нервной ткани. Во втором – до развития менингита в организме присутствовали очаги инфекционного поражения с локализацией в разных органах. По характеру течения выделяют фульминантные (клинические симптомы проявляются в течение 24 часов), острые (стремительно, выраженно прогрессирующие), хронические (патологические процессы длятся дольше 4 недель).
Хроническая форма коррелирует с такими патологиями, как болезнь Лайма, туберкулез, аутоиммунные заболевания с поражением соединительной ткани, сифилис, кандидоз, токсоплазмоз. В патогенезе решающую роль играет гематогенный (через кровоток) или контактный (прямой) путь инфицирования. Вирусные формы чаще спровоцированы вирусами эпидемического паротита, Коксаки, ECHO. В патогенетических процессах при бактериальных формах чаще участвуют менингококки, пневмококки, гемофильная палочка.
Начальные признаки заболевания
Первые признаки менингита у подростков включают повышение температуры тела в среднем до 38º, боль в зоне головы, головокружение. Нередко на начальной стадии заболевания наблюдается изменение психо-эмоционального фона. Ребенок становится вспыльчивым, раздражительным, иногда апатичным, вялым. У детей в возрасте до 14 лет стоит обратить внимание на положение тела во время сна.
Из-за мышечных спазмов в области шеи ребенок вынужден постоянно находиться в позе с сильно откинутой назад головой. Попытка опустить голову в направлении груди сопровождается болезненными ощущениями. Родителей должен насторожить такой признак, как повышение чувствительности к яркому свету и громким звукам.
Первые симптомы менингита у подростков могут выражаться в расстройстве зрительной функции. Возможно появление посторонних предметов в поле зрения, развитие страбизма (косоглазие). Начальные признаки патологии у детей в возрасте 15 лет и старше включают мышечную слабость, учащенный пульс, сбивчивое, прерывистое дыхание.


Основные симптомы болезни
При менингите у подростков выделяют общемозговые, менингеальные и характерные для любой инфекции симптомы. Инфекционное заболевание любой этиологии проявляется признаками:
- Лихорадка – состояние жара, чередующегося с ознобом.
- Миалгия – болезненные ощущения в области мышц.
- Тахикардия – нарушение сердечного ритма.
- Гиперемия (покраснение) кожных покровов в зоне лица.
Гнойная форма заболевания, спровоцированная менингококками, обычно протекает остро. Для нее характерны проявления: повышение температуры до 39-41º, рвота, не приносящая облегчения, резкая, стреляющая боль в зоне головы выраженного характера, которая может отдавать даже в ухо.
Стоит обратить внимание на появление высыпаний на коже геморрагического типа – выступающие над общей поверхностью мелкие уплотнения ярко-красного цвета. Сыпь чаще локализуется в зоне ягодиц, бедер, голеней. Петехии (мелкие красные пятна) нередко наблюдаются в области слизистых оболочек и конъюнктивы, в зоне ладоней рук и подошв стоп.
Осложнением заболевания является эндотоксический шок. Для состояния характерна симптоматика: быстрое снижение значений артериального давления, побледнение кожи, цианоз (синюшный оттенок кожных покровов), уменьшение частоты и выраженности пульса (нитевидный), иногда его отсутствие. В числе общемозговых и менингеальных признаков менингита у подростков стоит отметить:
- Боль в зоне головы. Обычно интенсивная, распирающая.
- Тошноту, нередко сопровождающуюся приступами рвоты.
- Судорожные приступы генерализованного (общего, распространенного по всему телу) типа.
- Спутанность, помрачение, угнетение сознания.
Повышение значений внутричерепного давления нередко провоцирует появление триады Кушинга: повышение показателей артериального давления (систолического – верхнее число), брадикардия – уменьшение частоты сердечных сокращений, замедленное дыхание.
Тяжелое течение сопровождается судорогами, психомоторным возбуждением, которое периодически сменяется апатией, вялостью, мышечной слабостью. Возможно появление психических расстройств в виде галлюцинаций и бреда. Поражение мозговых оболочек отражается в признаках:
- Гиперестезия – усиление чувствительности к внешним раздражителям (громкий шум, яркий свет).
- Повышение тонуса мышц (дорсальные, спинные мышцы).
- Ригидность (твердость, спазм) затылочных мышц.
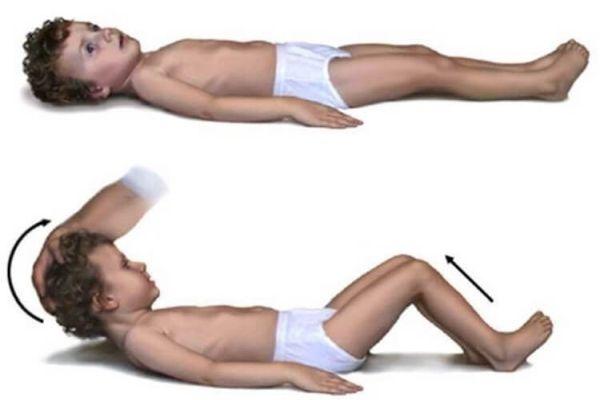
- Симптом Кернига. Проверяют, пассивно сгибая ногу больного, который находится в лежачем положении на спине. Сгибают в суставах в области бедра и колена под углом 90º. Попытка пассивного разгибания ноги только в коленном суставе не удается из-за повышенного тонуса мышц бедра.
- Симптом Брудзинского. Верхний – пассивное нагибание головы к области груди приводит к рефлекторной реакции – нижние конечности сгибаются в суставах колен и бедер. Средний – проявляется аналогичной позой, когда врач нажимает рукой на область лобка. Нижний – если одна нога пассивно сгибается в суставах бедра и колена, вторая непроизвольно принимает аналогичное положение.

У детей в возрасте до 12 лет оболочечные симптомы могут выражаться незначительно. Стоит обратить внимание на потерю аппетита, отказ от еды. При тяжелом, остром течении на фоне почечной недостаточности и анурии (нарушение поступления мочи в мочевой пузырь) может развиться состояние сопора и комы.
Методы диагностики
Показаны консультации педиатра, невролога, офтальмолога. Противопоказанием к проведению люмбальной пункции являются застойные явления в области дисков зрительных нервов. Типичные проявления клинической картины:
- Общая интоксикация.
- Очаги воспаления и отек в области мозговых оболочек.
- Гиперсекреция (усиленная выработка) цереброспинальной жидкости с нарушением процесса резорбции (всасывания).
- Повышение показателей внутричерепного давления.
Подобные нарушения характерны для подростков в возрасте 16-17 лет и взрослых пациентов. При подозрении на заболевание родителям в домашних условиях необходимо выполнить действия:
- Измерить температуру. Если показатели высокие, больному ребенку дают Парацетамол.
- Осмотреть кожные покровы, чтобы выявить наличие сыпи.
- Давать ребенку пить жидкость в достаточном объеме.
- Не оставлять больного без присмотра до приезда врача.
Диагноз ставит лечащий врач по результатам визуального осмотра и инструментального обследования. Врач оценивает физическое и психическое состояние пациента, определяет неврологический статус и риск развития осложнений (дислокационный синдром – смещение мозговых структур, токсический шок). Диагноз подтверждается после проведения люмбальной пункции.
Анализ цереброспинальной жидкости показывает наличие воспалительного процесса. Методы лечения выбирают с учетом вида возбудителя. Если заболевание спровоцировано бактериями, обычно назначают препараты группы цефалоспоринов, при менингите вирусной этиологии – противовирусные средства. Параллельно назначают:
- Парацетамол (в качестве жаропонижающего средства).
- Диазепам (при выявленном судорожном синдроме).
- Димедрол (внутривенно) или другие антигистаминные лекарства (при тяжелом течении с угнетением сознания, одновременном состоянии тахикардии и гипотонии, что указывает на развитие токсического шока).


Для дифференциальной диагностики выполняют эхоэнцефалографию. При отклонении показателей М-эхо от нормы, высока вероятность абсцесса мозга. Для абсцесса характерна неврологическая симптоматика – афазия (утрата речевых навыков), гемипарез (парез в одной половине тела), гемианопсия (слепота в одной половине зрительного обзора в обоих глазах).
Дифференциальная диагностика позволяет исключить патологии со схожей симптоматикой – быстро манифестирующие (прогрессирующие) опухоли в структурах мозга, внутричерепные гематомы (эпидуральные, субдуральные) посттравматического характера, недостаточность мозгового кровотока, протекающая в острой форме. Диагностические критерии:
- Очаг кровоизлияния в субарахноидальном пространстве. Внезапное, острое начало, интенсивная боль в зоне головы, желтоватый оттенок цереброспинальной жидкости.
- Ушиб в области головного мозга. Наличие гематомы, истечение спинномозговой жидкости из носовых и ушных ходов.
- Энцефалит вирусной этиологии. Изменение психического статуса с галлюцинациями, помрачением сознания, сенсорной афазией, гемипарезами. Анализ ликвора показывает лимфоцитарный плеоцитоз – повышение концентрации лимфоцитов.
Особенности строения организма подростка обуславливают склонность к возникновению генерализованных (распространенных по всему телу) общемозговых реакций. В этом возрасте вследствие инфекционного поражения часто возникают такие симптомы, как моторный автоматизм (непроизвольная двигательная активность), гиперкинезы (непроизвольные движения, спровоцированные группой мышц), судороги.
Частые осложнения – нейротоксикоз и энцефалический синдром (кома, сопор, помрачение сознания, бред, психомоторное возбуждение). Подобные особенности проявления и течения менингита требуют детальной, комплексной оценки состояния больного.
Менингит в подростковом возрасте часто протекает остро, с осложнениями. Своевременная, корректная диагностика поможет выявить и эффективно лечить заболевание.
Просмотров: 235
golovmozg.ru
Менингит у детей и подростков: симптомы (признаки) менингеальные, общие

— воспалительное поражение головного мозга, чаще наблюдаемое у детей и подростков. Такая патология является опасной для жизни и при неверном лечении способна привести к смерти пациента. Симптомы менингита у детей могут проявляться по-разному, в зависимости от возраста ребенка.
Этот воспалительный процесс протекает весьма тяжело, вызывается вирусной или бактериальной инфекцией (в подавляющем большинстве случаев провокатором становится пневмококковый возбудитель), грибком. Чаще он поражает тех детей, у которых наблюдается несостоятельность гематоэнцефалического барьера или повышение его проницаемости.
Даже правильная терапия не может застраховать ребенка от появления отдаленных последствий менингита в будущем. Поэтому нужно обращать внимание на малейшие симптомы, которые могут говорить о данном заболевании.
Причины развития болезни
Причины менингита у детей различны, но основными воздействующими факторами являются патогенные микроорганизмы и вирусы:
- Эпштейна-Барр.
- Кори и краснухи.
- Ветрянки.
- Полиомиелита.

- Пневмококк, гемофильная палочка, стрептококки.
- Простейшие.
- Туберкулезная палочка.
- Гельминты.
Из видео с врачом-педиатром Евгением Олеговичем Комаровским вы узнаете как проявляется заболевание у ребенка:
Очень быстро патология в детских коллективах, ведь там дети контактируют между собой. Кроме того, существует инкубационный период менингита у детей, во время которого болезнь никак не проявляет себя, и может беспрепятственно распространяться. Он длится от 2 до 10 дней. В этот период ребенок уже заразен.
Существует также группа риска, в которую входят недоношенные дети или рожденные вследствие тяжелой беременности. Сюда можно причислить грудничков с тонзиллитом, эндокардитом, остеомиелитом, с травмой головы или спинного мозга. Менингит также поражает маленького пациента, если он страдает дисфункцией нервной системы.
Общеинфекционные признаки
Менингит у ребенка проявляется достаточно ярко. Однако некоторые признаки являются неспецифическими:
- Сильное повышение температуры, достигающее 39-40 градусов. Если лечение начать своевременно, то показатели можно снизить уже на 3-4 день.
- Изменение оттенка кожи: она становится бледной.
- Болевые ощущения в мышечной ткани и суставах. Особенно заметно чрезмерное напряжение длинных мышц спины. Проявляется это в невозможности сидеть прямо. Ребенку приходится опираться на руки.
- Учащение пульса, посинение носогубного треугольника.
В этом видео профессор, врач-иммунолог Андрей Продеус и профессор, врач-терапевт Елена Васильевна Малышева расскажут о причинах, симптомах и профилактике заболевания:
- Одышка.
- Падение артериального давления.
- Ухудшение аппетита или полный отказ от еды.
- Усиление жажды. Если ребенок отказывается от питья, то такой симптом является неблагоприятным сигналом, требующим незамедлительного вмешательства специалистов.
Однако, у детей присутствуют не только эти симптомы. Есть и другие проявления, которые помогут более точно поставить диагноз.
Менингиальные признаки
Менингеальные симптомы — это проявления, характерные только для этой патологии. Проведя некоторые тесты, врач сразу поймет, что у ребенка воспалительный процесс. Первые признаки менингита у детей таковы:
- Сильная боль в голове, которая появляется вследствие воздействия токсинов на мозговые оболочки. при этом повышается. Боль имеет большую интенсивность и распирающий характер. Ощущения усиливаются вследствие воздействия солнечного света, громкого звука. Анальгетики практически не дают никакого эффекта.
- Боязнь света и звука, головокружение, рвота. Эти симптомы появляются уже на 2-3 сутки. При этом рвота не приносит облегчения, обычно бьет фонтаном. Даже небольшое прикосновение при менингите способно усиливать неприятные симптомы.
- Затвердение затылочных мышц. Малыш не может нагнуть голову.
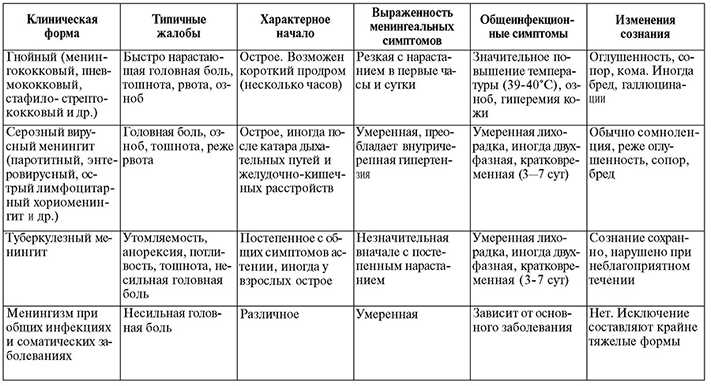
Клинические проявления различных типов менингита
- Нервное возбуждение или торможение, которое прогрессирует.
- При поражении черепно-мозговых нервов у больного нарушается зрение (птоз, двоение в глазах, снижение остроты зрения).
- Появление галлюцинаций.
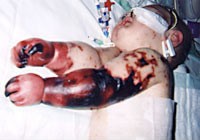
- Красная или розовая сыпь при менингите. При надавливании на пораженный участок она исчезает. Через короткий промежуток времени высыпания становятся геморрагическими. Этот симптом не говорит ни о чем хорошем, так как значит, что у пациента развивается некроз мягких тканей на фоне начинающегося сепсиса.
При менингите можно наблюдать и другие специфические симптомы:
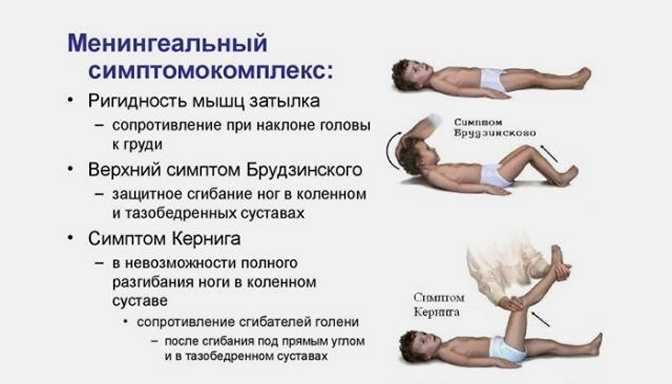
- Щечный. При нажатии на щеку автоматически поднимаются плечи. Его можно проверять как с обеих, так и с одной стороны.
- Кернига. Ноги, согнутые в тазобедренных и коленных суставах, нельзя разогнуть.
- Брудзинского. В лежачем положении при наклоне головы к груди самовольно сгибаются колени.
- Лессажа. Этот симптом проверяется, если болен грудничок. У него набухает и пульсирует родничок, он напряжен вследствие изменения внутричерепного давления.
- Бехтерева. Если простучать пациента по скуловой дуге, то произойдет самопроизвольное сокращение лицевых мышц.
- Пулатова. При простукивании черепной коробки пациент ощущает боль.
- Менделя. Если врач нажмет больному в районе наружного слухового прохода, тот почувствует дискомфорт и на лице появится гримаса боли.
Также появляется дискомфорт, если надавить на область выхода черепно-мозговых нервов.
Особенности проявления менингита в зависимости от возраста ребенка
Признаки менингита у подростков и детей поменьше проявляются одинаково ярко и внезапно. Однако проявления в каждом возрастном периоде имеют свои особенности:
| Возраст | Симптоматика |
| До 1 года | У малышей признаки патологии проявляются не очень ярко, поэтому им часто ставится неправильный диагноз. У детей до года еще не получится спросить, что у них болит, поэтому родителям необходимо быть очень внимательными |
| 2 года | Резко поднимается температура до высоких показателей. Жар очень стойкий и сбить его подручными лекарствами не получится. Малыша знобит. Он становится сонливым, вялым, наблюдается общая слабость. На обращение взрослых малыш может не реагировать. У него появляется интенсивная боль в голове, неукротимая рвота. Дополнительным симптомом менингита у ребенка являются судороги и спазмы |
| 3 года | В этом возрасте у ребенка уже можно спросить, что болит. Так, родители уже способны определить спутанность сознания |
| 5 лет | Кроме стандартных симптомов, наблюдается сухость слизистой оболочки глаз и рта. Также маленький пациент не может нормально глотать пищу |
| 6, 7, 8 лет | У пациента температура резко повышается до 40 градусов. В животе появляется сильная боль, как при отравлении. Из-за высокой температуры у ребенка начинается бред, спутанность сознания. Неотъемлемыми признаками являются тошнота, рвота, отек и покраснение лица, глазной белок затуманивается |
| 10 лет и старше | Симптомы в этом случае такие же |
Особенно важно определить менингит у новорожденных, так как несвоевременная диагностика и терапия может спровоцировать серьезные осложнения, а также задержку в развитии.
Особенности лечения
Передаваться патология может воздушно-капельным, фекально-оральным путем, а также от матери к ребенку. Если инфекцию малыш получил еще во время внутриутробного развития, то скорее всего, он умрет. Лечение менингита у детей происходит в условиях стационара.
Малышу назначаются антибактериальные и противовирусные препараты. Необходима также симптоматическая терапия. Заниматься самолечением родителям крайне не рекомендуется. Применение народных методов возможно только после устранения острой симптоматики.
Врач педиатр Михаил Никольский расскажет нам о симптомах, лечении и профилактике болезни у детей:
Если все необходимые меры были приняты вовремя, то ребенку становится легче уже через 3 суток. Спустя 7-10 дней у пациента приходит в норму циркуляция спинномозговой жидкости. Если интенсивность признаков не уменьшается через 2 дня терапии, то следует провести повторную диагностику и изменить назначенные лекарства.
Необходима дегидратационное лечение, противосудорожные препараты. Лечить менингит нужно незамедлительно, так как самостоятельно он не проходит.
Последствия и профилактика менингита у детей
у детей обычно тяжелые, так как у них нет достаточного иммунитета для защиты от заболевания. У малыша может появиться:
- Парез или паралич конечностей.
- Воспалительное поражение легких.
- Почечная недостаточность.
- Тяжелый отек головного мозга.
- Кома.
Иногда последствия менингита у детей устранить гораздо тяжелее, чем саму болезнь. Но диагностика и терапия должна быть проведена вовремя.
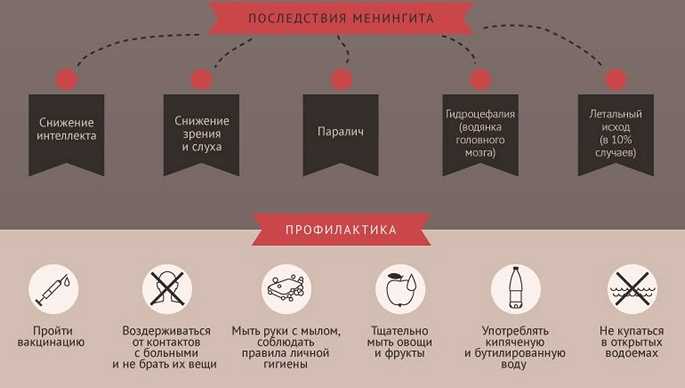
Важна и профилактика менингита у детей. Она предусматривает выполнение таких рекомендаций врачей:
- Укреплять иммунные силы ребенка.
- При любых простудных заболеваниях следует сразу обращаться а врачу, а не отдавать предпочтение народным методам и самолечению. Особенно это важно в том случае, если у маленького пациента поднялась температура.
- В случае эпидемий вирусных заболеваний лучше соблюдать карантин.
Еще одной мерой профилактики считается прививка от менингита детям. Делается она при вспышках заболевания, причем предусматривается такая профилактика государством. Прививание позволяет остановить распространение патологии. Оно предусматривает введение препарата от гемофильной инфекции, которая часто провоцирует менингит.
Делать прививку можно не только при наличии вспышки заболевания в детском коллективе. Отзывы о ней не всегда положительны, так как родители говорят, что даже после процедуры ребенок заболел. Однако, это очень просто объяснить, ведь вакцина неэффективна, если менингит вызван неспецифическим возбудителем или вирусом. Кроме того, у детей иногда возникают осложнения, поэтому не все родители согласны делать такую профилактику. Даже врачи не всегда едины в необходимости проведения вакцинации. Все остается на ответственности законных представителей ребенка.
Следует укреплять иммунитет поливитаминными препаратами и продуктами питания. Менингит — это тяжелая патология, которая чаще встречается у детей. Ее нужно обязательно лечить, чтобы не получить осложнений в будущем.
promigreni.com