Предвестники родов у первородящих и повторнородящих
- В последнее время мой малыш стал меньше шевелиться. Это предвестник скорых родов?
- Я немного похудела. Это же один из признаков приближения родов?
- Как понять, что опустился живот, и через сколько дней после этого начнутся роды?
- Учащенное мочеиспускание и диарея — это признаки скорых родов?
- Отошла слизистая пробка. После такого признака начинающихся родов надо срочно ехать в роддом?
- Скоро роды. Как понять, что начались схватки?
- Как понять, что начинаются настоящие схватки перед родами и пора ехать в роддом?
- Отошли воды. Что делать?
- Предвестники родов: частые вопросы
Содержание:
Каждая будущая мама мечтает знать, когда родится ее малыш. Вычислить примерную дату можно самостоятельно сразу после известия о беременности. Ваш врач тоже обозначит наиболее вероятные сроки родов. Но важно понимать, что прогноз будет очень примерным — по статистике в запланированный день на 40-й неделе рожают лишь 5% женщин.
| Большинство родов проходят в период плюс-минус две недели — с 38-й по 42-ю неделю и называются срочными (от «в срок», а не от «срочность»). При этом продолжительность вынашивания у первородящих может отличаться от сроков при 2-й и 3-й беременности, а также, если ожидается рождение двух или более малышей. |
|
Просто смиритесь с тем, что никто не в силах предсказать точный день и час, однако существуют особые признаки приближающихся родов, которые могут предупредить будущую маму о необходимости ехать в роддом.
В последнее время мой малыш стал меньше шевелиться. Это предвестник скорых родов?
Не думайте, что роды отнимают много сил только у мамы. Для малыша это тоже большая работа, и за некоторое время до «дня икс» он обычно затихает, чтобы подготовиться к появлению на свет. Другой причиной снижения активности ребенка является нехватка места.
| В последний месяц, начиная с 36-й недели, малыш занимает почти все пространство матки, поэтому шевеления проявляются нечасто. |
|
Такое поведение ребенка безусловно говорит о том, что вы вышли на финишную прямую, но уверенно утверждать, что на днях начнутся роды, нельзя. Счет может идти как на дни, так и на недели.
Я немного похудела. Это же один из признаков приближения родов?
Во время беременности в организме женщины вырабатывается прогестерон — особый гормон, оказывающий огромное влияние на весь процесс развития плода. Одним из проявлений высокого уровня прогестерона является повышенная концентрация воды в организме, из-за чего у будущей мамы появляются отеки.
| Прогестерон выполняет много функций в организме женщины — от поддержания здоровья кожи до управления сексуальным влечением, однако наиболее важен он в процессе вынашивания малыша. |
|
Примерно в 37 недель развитие малыша завершается. С этого времени выработка прогестерона начинает падать, а вместе с ним уходит лишняя вода. Женщина может заметить, что плотно сидящие туфли вдруг стали болтаться на ноге, а кольцо, которое, казалось, приросло к пальцу, удалось неожиданно легко снять. Изменения подтвердят и весы — ушедшая из организма вода может дать до двух килограммов потерянной массы.
Получается, что потеря веса — один из явных предвестников перед родами? Да, но, к сожалению, он не очень надежный. Во-первых, у некоторых мам снижение веса не отмечается или проходит почти незаметно. Во-вторых, изменение количества воды в организме — лишь симптом, который может быть следствием как прогестероновой активности, так и других, не связанных с беременностью физиологических процессов.
Как понять, что опустился живот, и через сколько дней после этого начнутся роды?
В первые роды мамы часто боятся пропустить опущение живота. Вот несколько признаков этого предвестника родов, которые позволят определить, что процесс пошел:
Живот меняет свою форму, превращаясь из шара в сочную грушу.
Становится легче дышать, исчезает изжога и напряжение в ребрах.
Появляется учащенное мочеиспускание.
Из-за смещения центра тяжести меняется осанка и появляется характерная «утиная» походка.
Ваша ладонь легко помещается между грудью и животом.
| Опущение живота является одним из признаков скорых родов. У первородящих оно обычно происходит за две недели до появления малыша на свет, у повторнородящих — позже, иногда даже в день родов. |
|
У некоторых будущих мам опущение живота случается за несколько недель до планового срока.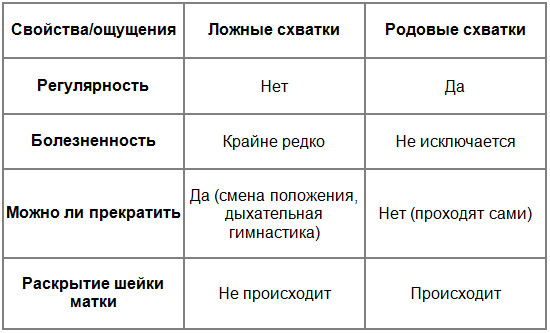 Они не знают, как это понять, и боятся, что начались преждевременные роды. Паниковать не стоит: при отсутствии других предвестников это не является признаком начинающихся родов.
Они не знают, как это понять, и боятся, что начались преждевременные роды. Паниковать не стоит: при отсутствии других предвестников это не является признаком начинающихся родов.
Учащенное мочеиспускание и диарея — это признаки скорых родов?
Учащенное мочеиспускание — следствие опущения живота. Оно не является симптомом начала родов, и до них еще могут оставаться недели.
Диарея — другое дело. На поздних сроках у будущей мамы происходят гормональные изменения, стимулирующие расслабление гладкой мускулатуры матки. В качестве побочного эффекта расслабляется и кишечник, как нельзя нагляднее давая понять, что скоро начнутся роды.
| Помните, что причиной слишком мягкого стула может быть и кишечная инфекция. |
|
Если понос сопровождается тошнотой, рвотой, другими симптомами интоксикации, значит «признаки родов» у женщины вызваны несвежей пищей.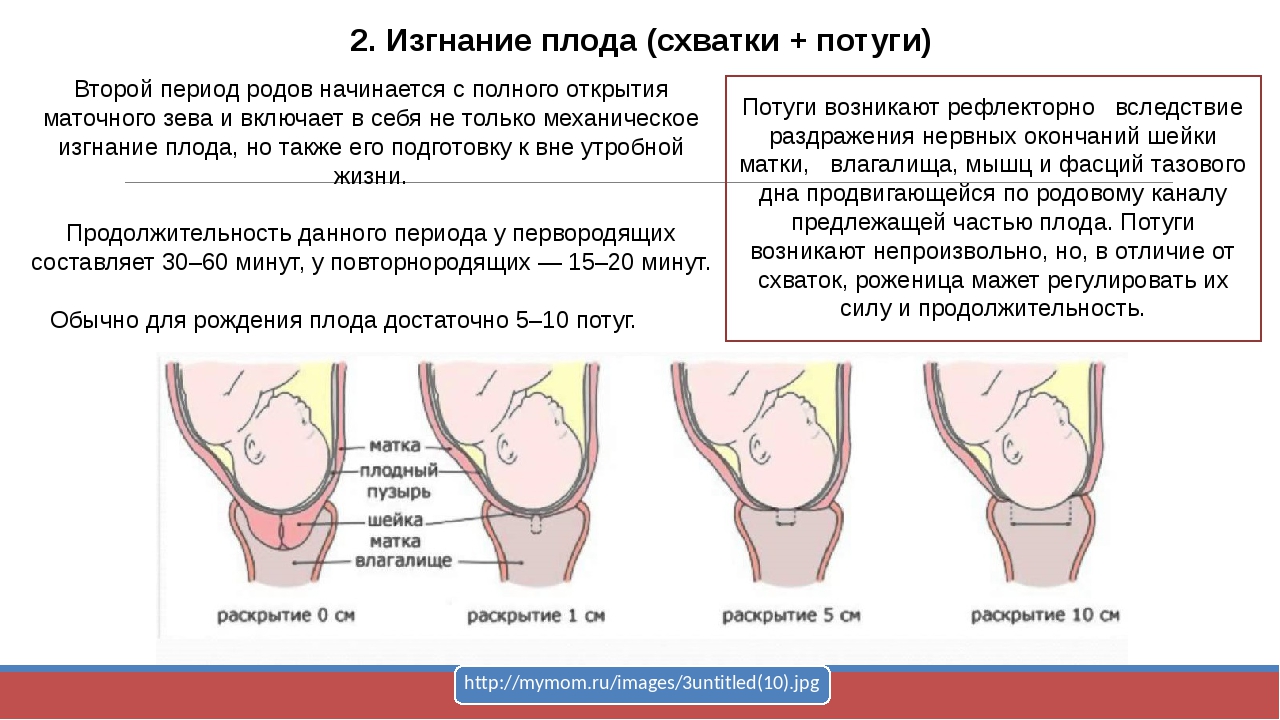
Отошла слизистая пробка. После такого признака начинающихся родов надо срочно ехать в роддом?
Не торопитесь, давайте сначала разберемся, что происходит.
| Слизистая пробка — естественная защита плода, надежно перекрывающая шейку матки в течение почти всего периода беременности. |
|
При подготовке к родам шейка матки раскрывается, и когда пробка больше не может удерживаться, она выходит. Этот процесс весьма индивидуален, и даже у одной и той же женщины при 1-й беременности пробка может отойти раньше, чем во вторых или третьих родах.
Отхождение слизистой пробки является одним из признаков близких родов и, как правило, происходит за несколько дней до этого, например, на 39-й неделе. Однако в практике акушеров бывают случаи, когда пробка выходит уже в процессе родов, поэтому не стоит считать это событие обязательным предвестником к родам. Может случиться, что схватки у вас начнутся раньше.
Однако в практике акушеров бывают случаи, когда пробка выходит уже в процессе родов, поэтому не стоит считать это событие обязательным предвестником к родам. Может случиться, что схватки у вас начнутся раньше.
Пусть отхождение пробки и не отвечает на вопрос, как понять, что сегодня начнутся роды. Все равно это значимое событие, после которого вам нужно очень внимательно прислушиваться к сигналам собственного тела. И помнить: естественной преграды, которая защищала малыша в течение всей беременности, больше нет, и до начала родов надо быть очень осторожной. Заниматься сексом, принимать ванну и совершать любые другие действия, при которых есть риск попадания посторонней микрофлоры в родовые пути, теперь строго запрещено.
Скоро роды. Как понять, что начались схватки?
Начало схваток невозможно пропустить, но при первых родах неопытные мамы часто путают настоящие схватки с ложными.
| Ложные схватки могут появляться уже с 20-й недели беременности. |
|
Как понять, что начинаются настоящие схватки перед родами и пора ехать в роддом? Есть несколько основных признаков:
При ложных схватках у будущей мамы тянет живот, но перед началом родов ощущения становятся гораздо более болезненными. Многие женщины говорят, что истинные схватки напоминают очень сильные менструальные боли.
Думая, как понять, начались ли схватки, и скоро ли роды, займитесь дыхательными упражнениями или начните медленно ходить. Если схватки ложные, эти упражнения скорее всего полностью снимут неприятные ощущения в области матки.

Главными признаками начинающихся схваток и близости родов являются регулярность и постепенное увеличение частоты и продолжительности спазмов. Смотрите на часы и фиксируйте длительность сокращений и время между ними. Например, у вас было несколько схваток по 20 секунд с разницей в 20 минут, а затем промежуток сократился до 15 минут или продолжительность выросла до 30 секунд. Этот способ поможет как гарантированно понять, что начались схватки, так и собрать полезную для врача информацию об их динамике.
Отошли воды. Что делать?
Действовать быстро и четко!
| Излитие вод и схватки — первые настоящие признаки родов при беременности. |
|
Посмотрите на часы и зафиксируйте время, обратите внимание на цвет и количество вод. В идеале они должны не иметь никакого запаха и быть прозрачными, возможно с легким желтоватым или розоватым оттенком. Затем смело звоните в скорую, берите папку с документами и «мамин чемоданчик». В течение 12 часов вы станете мамой!
В идеале они должны не иметь никакого запаха и быть прозрачными, возможно с легким желтоватым или розоватым оттенком. Затем смело звоните в скорую, берите папку с документами и «мамин чемоданчик». В течение 12 часов вы станете мамой!
Предвестники родов: частые вопросы
На поздних сроках беременности женщины очень ждут признаки родов, поэтому иногда склонны принимать за них совершенно посторонние события. Это легко понять: даже опыт, имеющийся у второродящей мамы, не всегда позволяет ей точно предсказать начало родов, а у первородящей могут вызывать волнения любые сигналы собственного организма.
Как понять, что роды начались? Какие первые признаки родов? Отвечаем в режиме блица.
Как понять, когда начнутся роды при первой беременности?
Первые настоящие признаки начала родов — излитие вод и схватки: уже не предвестники, а очень явные вестники, которые кричат о необходимости отправляться в роддом.
| Эти симптомы начала родов как у первородящих, так и у повторнородящих могут случиться в любой последовательности или даже одновременно. |
|
Если у вас начались схватки, а воды еще не отошли, или наоборот, не нужно ждать второго события — звоните в скорую!
При второй беременности предвестники родов чем-то отличаются?
Признаки вторых и третьих родов могут быть немного другими, чем при первой беременности. Например, опущение живота может произойти позже, а вероятность отхождения вод до начала схваток повышается.
| Приближение родов может отличаться в деталях, но признаки при второй беременности во многом повторят ваш предыдущий опыт. |
|
Как показывает практика, понять, что начались вторые роды, женщине гораздо легче, чем при первой беременности.
Как понять, что начались сложные роды? Предвестники родов могут показать, что необходимо кесарево сечение?
| Предвестники не могут предсказать, как будет происходить рождение ребенка. |
|
Решение о проведении родов с помощью операции принимает специалист, руководствуясь объективными данными — предлежанием ребенка, его размерами, состоянием здоровья мамы и другими фактами. Случается и так, что какие-то признаки во время естественных родов заставляют врача срочно начать кесарево сечение. Однако в большинстве случаев мама рожает самостоятельно.
Сколько времени проходит между появлением признаков родов при первой беременности и рождением малыша?
От первых признаков родов (начала схваток или излития вод) до рождения ребенка у первородящих обычно проходит 9–11 часов. При повторной беременности эти предвестники родов появляются за 6–8 часов.
| Если что-то пойдет не так, и вам не удастся родить за 12 часов, скорее всего, врачи примут решение о проведении кесарева сечения. |
|
Что будет, если я пропущу какие-то предвестники перед родами? Вдруг я не замечу признаки родов и рожу во сне?
Как ни странно, некоторые женщины боятся пропустить собственные роды. Не волнуйтесь — этого еще никому не удавалось!
Читай нас на Яндекс Дзен
Предвестники родов — Как понять, что настало время ехать в роддом?
Подписывайтесь на наш Instagram! Полезная информация о беременности и родах от ведущих акушеров-гинекологов Москвы и зарубежных экспертов: https://www.instagram.com/roddompravda/
Советы и мнения ведущих детских специалистов: https://www.instagram.com/emc.child/
Каждая беременная женщина с волнением и радостью ждет предстоящих родов. Чем ближе заветная дата, тем внимательнее будущая мама прислушивается к изменениям, происходящим в ее организме и в поведении малыша. Конечно, будущей маме хочется знать, по каким признакам можно понять, что роды не за горами.
Предвестниками родов принято называть внешние, реально ощутимые изменения в организме, которые являются непосредственной подготовкой к началу родовой деятельности. Ткани родовых путей — шейки матки, влагалища, вульвы, промежности — становятся достаточно эластичными, растяжимыми, но вместе с тем — весьма прочными и устойчивыми к разрывам. Шейка матки располагается по центру свода влагалища, укорачивается почти вдвое относительно своей обычной длины и значительно размягчается. Цервикальный канал — просвет шейки, соединяющий полость матки с влагалищем, — приоткрывается, в результате диаметр цервикального канала приблизительно равен 2-2,5 см. Головка плода должна опуститься максимально низко и плотно прижаться ко входу в малый таз. Безусловно, на такую значительную «перестройку» уходит не один день.
За подготовку к родам отвечают женские половые гормоны. В течение девяти месяцев беременности в организме будущей мамы «безраздельно властвует» прогестерон. Он обеспечивает нормальный тонус матки (расслабленное состояние мышц), выработку цервикальной слизи — слизистой пробки в шейке матки, предохраняющей плод от инфекции. От количества прогестерона во время беременности во многом зависят нормальное развитие и рост плода, необходимая концентрация в крови матери питательных веществ и кислорода, а также их своевременная и бесперебойная доставка малышу.
Незадолго до родов выработка прогестерона заметно снижается, на смену ему приходят эстрогены — женские половые гормоны. Увеличение эстрогенов в крови вызвано необходимостью подготовки организма к предстоящим родам. Именно эти гормоны отвечают за эластичность и проходимость родовых путей. От них зависит скорость раскрытия шейки матки в первом периоде родов. Во втором периоде, когда шейка матки полностью раскрылась и плод проходит по родовым путям, также очень важно, насколько эластичны и растяжимы стенки влагалища — от этого во многом будет зависеть длительность потужного периода. Наконец, само начало родовой деятельности зависит от уровня эстрогенов: схватки возникают в результате нервного импульса, который вызывается определенным уровнем («пиком») накопления эстрогенов.
Эти изменения являются нормой и не требуют внепланового визита к врачу или госпитализации. Предвестники родов — проявления плановой перестройки в организме будущей мамы, «последние штрихи» подготовки к предстоящему радостному событию.
Отсутствие явно ощутимых изменений накануне ожидаемой даты родов также не является патологией. Не все будущие мамы отмечают те перемены в самочувствии, которые принято называть предвестниками. Однако это не означает, что подготовки не происходит. В ряде случаев «последние приготовления» проходят незаметно для беременной. Поэтому не стоит волноваться или срочно обращаться к специалисту.
Появление любого из «предвестников» указывает на вероятность развития регулярной родовой деятельности в течение ближайших двух часов — двух недель. Ни одно из описываемых ощущений не дает стопроцентной гарантии, что в течение ближайших суток женщина станет мамой. Гормональная перестройка перед родами начинается приблизительно за две недели до предполагаемых родов. Теоретически, в течение этих двух недель в любое время беременная может отмечать те или иные перемены в самочувствии. Следовательно, отсутствие родовой деятельности через час, день и даже неделю после впервые отмеченных изменений не является патологией и не требует специальной консультации врача.
Изменения в самочувствии накануне родов, требующие немедленного обращения к врачу:
- Алые выделения из половых путей в любом количестве.
- Сильная боль в животе.
- Повышение артериального давления (выше 130/80 мм рт. ст.).
- Повышение температуры тела до 37.5°С и выше.
- Учащение сердцебиения (более 100 ударов в минуту).
- Сильная головная боль, рвота, нарушение зрения.
- Значительное увеличение отеков.
- Отсутствие, резкое уменьшение, резкое увеличение шевелений плода.
- Подозрение на подтекание околоплодных вод.
Снижение массы тела. Незадолго до предполагаемой даты родов будущая мама может отмечать некоторое «похудение». Снижение веса в этот период связано с выведением из организма излишков жидкости, то есть общим уменьшением отеков. Чем более выраженной была задержка жидкости во время беременности, тем большую массу «потеряет» беременная накануне родов. Во время беременности в организме всех будущих мам в большей или меньшей степени задерживается вода. Причиной является прогестерон — гормон, основной функцией которого является поддержание процессов беременности. Перед родами на смену прогестерону приходят эстрогены. Именно эстрогены выводят лишнюю жидкость из организма. Первые результаты становятся заметны на кистях, стопах и голенях. В зависимости от выраженности отеков снижение веса перед родами варьируется от 0,5 до 2,5 кг.
Изменение стула. Учащение и изменение консистенции физиологических отправлений накануне родов также связано с увеличением уровня эстрогенов и выведением жидкости из организма будущей мамы. Похожие изменения в организме небеременной женщины наблюдаются в период менструации. Стул может учащаться до 2-3 раз в день, одновременно может отмечаться некоторое разжижение каловых масс. Более частые позывы на дефекацию, резкое изменение цвета и запаха каловых масс в сочетании с тошнотой и рвотой является поводом для консультации с врачом — под такими «предвестниками» может маскироваться пищевая токсикоинфекция.
Опущение дна матки. Незадолго до родов малыш прижимается предлежащей частью (чаще всего это головка) к нижнему сегменту матки и утягивает ее вниз, прижимаясь ко входу в малый таз. Плод «группируется», принимая наиболее выгодное для себя положение на момент начала схваток. В результате таких «приготовлений» со стороны плода матка «проседает», и ее верхняя часть — дно — перестает оказывать давление на внутренние органы. После опущения дна матки у беременной пропадает одышка (становится легче дышать, появляется ощущение полноценного вдоха). Если в последний месяц у будущей мамы были отрыжка, изжога, чувство тяжести в желудке после приема пищи, при опущении дна матки эти явления исчезают. Однако, опустившись ниже к области малого таза, матка будет оказывать большее давление на расположенные там внутренние органы. К органам малого таза, в частности, относится мочевой пузырь. Он расположен непосредственно перед маткой, в нижней ее части. Позади матки на расстоянии нескольких сантиметров располагается ампула прямой кишки — выходной отдел кишечника. Нетрудно догадаться, каким будет результат давления на мочевой пузырь и прямую кишку: позывы в туалет перед родами могут заметно участиться.
Выделение слизистой пробки. Во время беременности железы слизистой оболочки цервикального канала (просвета шейки матки) выделяют специальный секрет. Он представляет собой густую, клейкую, желеобразную массу, образующую своеобразную пробку. Слизистая пробка полностью заполняет цервикальный канал, препятствуя проникновению бактериальной флоры из влагалища в полость матки. Таким образом, цервикальная слизь, или слизистая пробка шейки матки, предохраняет плод от восходящей инфекции. Перед родами, когда под действием эстрогенов шейка матки начинает размягчаться, канал шейки приоткрывается и цервикальная слизь, содержавшаяся в нем, может выделяться наружу. В этом случае будущая мама может обнаружить небольшие сгустки слизи желтовато-буроватого цвета, прозрачные, желеобразной консистенции, без запаха. Слизистая пробка может выделиться одномоментно или отходить по частям в течение суток. В последнем случае иногда отмечается легкий дискомфорт в виде «потягивания» внизу живота, напоминающий ощущения перед менструацией или во время нее. Однако чаще всего выделение слизистой пробки не сопровождается ощутимыми изменениями в самочувствии будущей мамы. После отхождения слизистой пробки не рекомендуется посещение бассейна, купание в водоемах и в ванне. При погружении в воду она заполняет влагалище; таким образом, при отсутствии слизистой пробки увеличивается риск инфицирования плода и оболочек через приоткрытую шейку матки.
Тренировочные схватки. Тренировочными или ложными называют такие схватки, которые появляются незадолго до родов и не являются собственно родовой деятельностью, так как не ведут к раскрытию шейки матки. Схватка по сути является единичным сокращением стенки матки; обычно такое сокращение длится несколько секунд. В момент схватки будущая мама ощущает постепенно нарастающее, а затем постепенно спадающее напряжение в области живота. Если в этот момент положить ладонь на живот, можно отметить, что живот становится очень твердым, но после схватки полностью расслабляется и опять становится мягким. Помимо непроизвольного напряжения матки, других изменений в самочувствии будущей мамы во время ложных схваток обычно не отмечается. Отличить тренировочные схватки от настоящих не сложно. В большинстве случаев ложные схватки слабые, безболезненные, нерегулярные или чередующиеся значительным промежутком (30 и более минут). Родовые схватки, напротив, отличаются регулярностью и постепенным нарастанием интенсивности. В отличие от ложных схваток, настоящие схватки приводят к видимому результату — раскрытию шейки матки. В сомнительных случаях простого акушерского осмотра будет достаточно для постановки точного диагноза. В остальных случаях тренировочные схватки, как и все предвестники родов, не требуют обращения к врачу или госпитализации. Ложные схватки могут повторяться в течение нескольких часов и затем прекращаются. Чаще всего они беспокоят беременную в вечерние и утренние часы в течение нескольких дней.
Дискомфортные ощущения. Последние недели перед родами многие беременные отмечают дискомфорт внизу живота и в районе крестца (область несколько ниже поясницы). Такие изменения в
самочувствии будущей мамы вызваны растяжением тазовых связок и увеличившимся притоком крови к органам малого таза. Обычно эти незначительные ощущения, описываемые как чувство «легкого томления» внизу живота, сравнимы с аналогичными явлениями в период накануне или во время менструации. Дискомфорт, как и тренировочные схватки, чаще беспокоят будущую маму в утренние и вечерние часы. Уровень дискомфорта минимален, он не должен волновать будущую маму и не требует врачебного вмешательства.
Все предвестники родов могут появляться в течение последних двух недель перед родами, их наличие, равно как и отсутствие, является нормой и не требует обращения к врачу. Важно научиться прислушиваться к изменениям в своем организме, не бояться перемен самочувствия, связанных с предродовой подготовкой, а главное — успеть морально и физически подготовиться к самому важному событию — рождению малыша.
Подписывайтесь на наш Instagram. Вас ждет полезная информация о беременности и родах от ведущих акушеров-гинекологов ЕМС.
Первые признаки родов: начало схваток
По мере приближения срока родов вы можете задаваться вопросом: а как, собственно, определить начало родов? Не волнуйтесь. Тело само подсказывает женщине, что происходит.
Признаки приближающихся родов
Есть два основных признака, предупреждающих о том, что роды могут начаться через день-другой.
1. Разрыв плодного пузыря (амниотической сумки)
Об этом еще говорят: «отошли воды». Количество прозрачной амниотической жидкости, которая просачивается из плодного пузыря и вытекает из влагалища, может быть очень разным. Воды могут отойти за один раз, а могут вытекать по капле. Удивительно, но этот признак появляется первым менее, чем у 25 процентов женщин. У кого-то воды могут отойти только во время родов, а не до них. Но если воды отхошли заранее, велика вероятность, что роды начнутся в течение следующих 24 часов. Если у вас отошли воды, немедленно сообщите об этом своему врачу или акушерке. Запомните время, цвет и количество жидкости, а также наличие неприятного запаха. Сообщите эту информацию медицинскому персоналу.
2. Отхождение слизистой пробки
За день или два до начала схваток вы можете заметить розоватые или кровянистые выделения. Это — слизистая пробка, которая закрывает вход в цервикальный канал во время беременности. Не все женщины замечают отхождение пробки, а у некоторых это происходит только после начала схваток. Помните, что отхождение слизистой пробки не похоже на коричневатые кровянистые выделения, которые могут появиться после вагинального осмотра у гинеколога во время беременности: такие выделения — не повод для беспокойства.
Ранние признаки начала родов: схватки
Серьезное предупреждение о том, что роды уже начались — начало регулярных маточных схваток. Сначала они ощущаются как спазмы во время менструации или боль в пояснице, которая начинается и проходит с интервалом в 20–30 минут. Постепенно боль и спазмы становятся сильнее и дольше. Схватки тоже становятся все более частыми, пока не начинают происходить с интервалом от трех до пяти минут. Засеките время ваших схваток, записывайте, во сколько точно начинается каждая схватка и как долго она длится.
Настоящие схватки или ложные?
Звонок врачу
Если вы считаете, что роды начались, позвоните врачу. Когда будете звонить, приготовьте свои записи, чтобы вы могли дать точную информацию о своих симптомах. Не бойтесь звонить в любое время дня и ночи. Медицинские работники понимают, что схватки не всегда начинаются с девяти до пяти, поэтому в родильном отделении ожидают звонков в любое время суток. Однако наибольшее внимание они уделяют ночи, поскольку именно в это время суток часть нервной системы, отвечающая за родовую деятельность, активна, и чаще всего схватки начинаются именно в это время.
Учтите, что вам, возможно, не придется немедленно ехать в больницу. Если это ваш первый ребенок, то большинство врачей и акушеров предложат вам побыть дома, пока схватки не пойдут с пятиминутным интервалом. Если же это не первые ваши роды, то вас, скорее всего, попросят пораньше приехать в роддом , потому что роды у вас могут протекать быстрее.
Когда вы поймете, что начались схватки, на вас могут нахлынуть самые разные эмоции: волнение, радость, недоверие и страх. Постарайтесь сохранять спокойствие и сосредоточиться. Попросите мужа или подругу помочь вам записывать симптомы, поддержать вас и довезти до больницы, когда это будет необходимо. А главное, помните, что вы вполне способны подарить этот мир своему малышу!
Уже знаете что брать с собой в роддом? Третий триместр беременности — приятный период, чтобы озаботиться подготовкой к родам.
Предвестники – роды уже скоро!
Ложные схватки
Они могут появиться после 38-й недели беременности. Ложные схватки похожи на сокращения Брэкстона-Хикса, которые женщина уже могла чувствовать начиная со II триместра беременности (матка на несколько секунд – пару минут как бы каменеет, затем напряжение в ней спадает). Ложные схватки тренируют матку перед родами, они нерегулярны и безболезненны, интервалы между ними не сокращаются. Настоящие родовые схватки, напротив, регулярны, сила их постепенно нарастает, они становятся все продолжительнее и болезненнее, а промежутки между ними сокращаются. Вот тогда уже можно говорить о том, что роды начались по-настоящему. А пока идут ложные схватки, ехать в роддом необязательно – их спокойно можно пережить и дома.
Опущение живота
Приблизительно за две-три недели до родов ребенок, готовясь к появлению на свет, прижимается предлежащей частью (обычно это голова) к нижнему участку матки и тянет ее вниз. В результате матка перемещается ниже в тазовую область, верхняя ее часть перестает давить на внутренние органы грудной клети и брюшной полости. В народе это называется – живот опустился. Как только живот опустится, будущая мама замечает, что ей стало легче дышать, а вот сидеть и ходить становится, наоборот, труднее. Также исчезают изжога и отрыжка (ведь матка больше не давит на диафрагму и желудок). Зато, опустившись вниз, матка начинает давить на мочевой пузырь – естественно, учащается мочеиспускание.
У кого-то опущение матки вызывает чувство тяжести внизу живота и даже легкую боль в области паховых связок. Эти ощущения возникают из-за того, что голова ребенка, перемещаясь вниз, раздражает нервные окончания тазовых органов.
При вторых и последующих родах живот опускается позже – прямо накануне родов. Бывает, что этого предвестника родов нет совсем.
Отхождение слизистой пробки
Это один из основных и явных предвестников родов. Во время беременности железы в шейке матки вырабатывают секрет (он похож на густое желе и образует так называемую пробку), который не дает различным микроорганизмам проникнуть в полость матки. Перед родами под влиянием эстрогенов шейка матки размягчается, канал шейки приоткрывается и пробка может выйти наружу – женщина увидит, что на белье остались сгустки слизи, похожие на желе. Пробка может быть разного цвета – белая, прозрачная, желтовато-бурая или розово-красная. Часто она окрашена кровью – это совершенно нормально и может свидетельствовать о том, что роды произойдут в течение ближайших суток. Слизистая пробка может выделиться сразу (одномоментно) или же выходить по частям в течение дня.
Снижение веса
Примерно за две недели до родов может снизиться вес, обычно он уменьшается на 0,5–2 кг. Происходит это потому, что из организма выводится лишняя жидкость и уменьшаются отеки. Если раньше во время беременности под воздействием гормона прогестерона жидкость в организме беременной женщины накапливалась, то теперь, перед родами, действие прогестерона уменьшается, зато начинают усиленно работать другие женские половые гормоны – эстрогены, они-то и выводят лишнюю жидкость из организма будущей мамы.
Кроме того, часто будущая мама замечает, что в конце беременности ей стало легче надевать кольца, перчатки, обувь – это уменьшились отеки на кистях рук и стопах.
Изменение стула
Прямо перед родами гормоны часто действуют и на кишечник – расслабляют его мускулатуру, в результате начинается расстройство стула. Иногда такой частый (до 2–3 раз в день) и даже жидкий стул женщины принимают за кишечную инфекцию. Но если нет тошноты, рвоты, изменения цвета и запаха кала, каких-либо других симптомов интоксикации, беспокоиться не стоит: это один из предвестников предстоящих родов.
А еще накануне родов часто совсем не хочется есть. Все это – также подготовка организма к естественным родам.
Изменение настроения
У многих женщин за несколько дней до родов меняется настроение. Будущая мама быстро устает, ей хочется больше отдыхать, спать, даже появляется какая-то апатия. Такое состояние вполне понятно – надо собраться с силами, чтобы подготовиться к родам. Часто перед самыми родами женщина хочет уединиться, ищет укромное местечко, в котором можно затаиться и сосредоточиться на себе и своих переживаниях.
Что делать, если появились какие-либо предвестники родов? Обычно ничего делать не надо, ведь предвестники совершенно естественны, они просто говорят о том, что организм перестраивается и готовится к рождению ребенка. Поэтому не стоит беспокоиться и ехать в роддом, как только, например, начались тренировочные схватки или отошла слизистая пробка. Надо дождаться настоящих родовых схваток или излития вод.
Признаки приближающихся родов — причины, диагностика и лечение
Признаки приближающихся родов
Опущение» живота
Женщина может заметить, что живот сместился вниз. «Опущение» живота происходит за счет опускания и вставления предлежащей части плода во вход малого таза и отклонения дна матки вперед вследствие некоторого снижения тонуса брюшного пресса. У первородящих это наблюдается за 2–4 недели до родов. У повторнородящих — накануне родов.
Дышать становится легче
В результате перемещения ребенка вниз снимается давление с диафрагмы и желудка. Дышать становится легче. Может пройти изжога. При этом увеличивается давление на низ живота. Сидеть и ходить становится немного труднее. После смещения ребенка вниз женщина может испытывать трудности со сном, трудно найти удобную позу.
Частые мочеиспускания и дефекация
Позывы к мочеиспусканию становятся чаще, так как увеличивается давление на мочевой пузырь. Гормоны родов воздействуют и на кишечник женщины, вызывая так называемое предварительное очищение. У некоторых женщин могут наблюдаться легкие спазмы в животе и понос.
Боли внизу спины
После смещения ребенка вниз женщина может испытывать некомфортные ощущения в области поясницы. Эти ощущения вызваны не только давлением со стороны ребенка, но и увеличением растяжения крестцово-подвздошной соединительной ткани.
Изменение аппетита
Перед самыми родами может меняться аппетит. Чаще всего он уменьшается. Хорошо, если женщина в это время будет больше доверять своей интуиции при выборе продуктов. Не следует есть «за двоих».
Уменьшение массы тела
Перед родами женщина может немного похудеть. Массы тела беременной женщины может уменьшится примерно на 1–2 кг. Так организм естественным образом готовится к родам. Перед родами тело должно быть гибким и пластичным.
Неожиданная смена настроения
Женщина с нетерпением ждет родов. Может «вдруг» меняться настроение. Смена настроения во многом связана с нейроэндокринными процессами, происходящими в организме беременной перед родами. Возможны взрывы энергии. Состояние усталости и инертности может неожиданно сменяться бурной деятельностью. Проявляется инстинкт «гнезда». Женщина готовится к встрече малыша: шьет, чистит, моет, прибирается. Главное не переусердствовать.
Нерегулярные сокращения матки
После 30-ой недели беременности могут появиться ложные схватки. Ощутимые, но нерегулярные сокращения матки в этом подготовительном (прелиминарном) периоде ошибочно принимают за начало родов. Женщина может чувствовать определенные сокращения и за несколько недель до родов. Если не устанавливается регулярный и продолжительный ритм, если интервалы между схватками не сокращаются, то они, как правило, вовсе не означают начало родов.
Три основных признака родов
- Началом родов считают появление регулярных сокращений мускулатуры матки — схваток. С этого момента женщину называют роженицей. Ритмичные сокращения ощущаются как чувство давления в брюшной полости. Матка становится тяжелой, давление может чувствоваться по всему животу. Причем большее значение имеет не сам факт сокращения, а в его ритмичность. Настоящие родовые схватки вначале повторяются каждые 15–20 минут (возможна и иная периодичность). Постепенно интервалы уменьшаются: до 3–4 минут. В период между схватками живот расслаблен. В это время женщина отдыхает.
- Выделения из влагалища шеечной слизи — слизистой пробки. Она может отойти за 2 недели до родов, а может и непосредственно в день «Икс». Обычно это происходит после начала маточных сокращений. Может произойти выделение бесцветной, желтоватой, или слегка окрашенной кровью, слаборозовой слизи.
- Отхождение вод. Околоплодные вод могут подтекать (особенно в горизонтальном положении), а могут отходить одномоментно — при разрыве плодного пузыря. Это может произойти до появления ритмичных сокращений матки. Чаще это происходит у повторнородящих. При разрыве плодного пузыря боли не чувствуется. Если воды отошли — следует ехать в роддом немедленно (поскольку имеется риск инфицирования плода).
Как протекают роды
У каждой беременной роды протекают по-разному. Некоторые женщины рожают «классически», то есть схватки развиваются постепенно, интервалы между схватками плавно уменьшаются и возникает желание тужиться. Другие рожают «стремительно», то есть схватки сразу активные и интервалы между ними коротки. У третьих — прелюдия к родам может затянуться.
Источники
- Yu Y., Yang X., Wang S., Wang H., Chang R., Tsamlag L., Zhang S., Xu C., Yu X., Cai Y., Lau JTF. Serial multiple mediation of the association between internet gaming disorder and suicidal ideation by insomnia and depression in adolescents in Shanghai, China. // BMC Psychiatry — 2020 — Vol20 — N1 — p.460; PMID:32967648
- Macari S., Milgramm A., Reed J., Shic F., Powell KK., Macris D., Chawarska K. Context-Specific Dyadic Attention Vulnerabilities During the First Year in Infants Later Developing Autism Spectrum Disorder. // J Am Acad Child Adolesc Psychiatry — 2021 — Vol60 — N1 — p.166-175; PMID:32061926
- Hewitt L., Benjamin-Neelon SE., Carson V., Stanley RM., Janssen I., Okely AD. Child care centre adherence to infant physical activity and screen time recommendations in Australia, Canada and the United States: An observational study. // Infant Behav Dev — 2018 — Vol50 — NNULL — p.88-97; PMID:29223777
- Daniels LA., Mallan KM., Battistutta D., Nicholson JM., Perry R., Magarey A. Evaluation of an intervention to promote protective infant feeding practices to prevent childhood obesity: outcomes of the NOURISH RCT at 14 months of age and 6 months post the first of two intervention modules. // Int J Obes (Lond) — 2012 — Vol36 — N10 — p.1292-8; PMID:22710926
«Как понять, что скоро рожаешь?» – Яндекс.Кью
Существуют известные признаки приближения родов:
Опускание живота
Остановка прибавки в весе
Прекращение изжоги
Жидкий стул
Уменьшение шевелений малыша
Боль в области лобка
Тренировочные схватки
Выход слизистой пробки
Инстинкт гнездования
Беспокойный сон
и ряд других.
Однако проблема в том, что прочитав это, женщины начинают искать все эти признаки у себя. А в реальности, у беременной женщины эти признаки могут и не проявиться. Точнее, разные признаки появляются у разных женщин. А ряд признаков могут иметь совсем иные причины, чем роды.
Например, у некоторых беременных живот может не опускаться до самых родов. Прибавка в весе может остановиться просто потому, что изменилось питание. Так же и относительно изжоги или жидкого стула. Про то, что ребенок начинает шевелиться меньше перед родами пишут много, а в реальности бывает наоборот, ребенок становится активнее. Боли в области лобка беспокоят некоторых женщин чуть ли не с 20 недель. С тренировочными схватками можно спутать периодический тонус матки, который может появляться с середины беременности и требует обращения к врачу. Инстинкт гнездования вообще очень размытое состояние. Это нормально — подготовить квартиру к приезду малыша. Беспокойный сон может появляться по самым разным причинам. А вот слизистая пробка выходит далеко не у всех, менее, чем у половины беременных женщин.
Я это пишу к тому, что надо оценивать свое состояние в комплексе. Часто бывает, что даже та женщина, которая уже рожала, с удивлением реагирует на то, что ее организм скоро готов рожать.
Как пример. Женщина беременна в третий раз, готовится рожать с моим сопровождением. Я ей звоню и спрашиваю, как дела. На что она спокойно мне говорит, все хорошо периодически схватывает животик. Я ей в шутку отвечаю: «Подойди к зеркалу и, глядя себе в глаза, скажи — я уже рожала два раза». Она делает это и вдруг начинает смеяться: «Так что? Я уже рожаю?» Да, говорю ей. Малыш появился на свет через 7 часов.
Очень часто так бывает, что женщина перед родами просто все забывает или не соотносит свои ощущения с тем, что она прочитала в интернете. Поэтому старайтесь больше прислушиваться к себе, к своему ребенку, не бросайтесь искать информацию в интернете из-за каждого потягивания или покалывания. Лучше иметь человека, врача или психолога, опыту которого вы доверяете, и периодически задавать ему вопросы по своему состоянию перед родами. Тогда вам обязательно подскажут, что вы вышли на финишную прямую. Мы в Центре Свободное Рождение всегда подсказываем беременным, которые у нас занимаются, какие сигналы говорят именно у них о приближении родов.
Признаки схваток: когда пора в роддом?
В статье рассказывается, чем настоящие схватки отличаются от ложных, на какие предвестники родов стоит обратить внимание, когда нужно особенно торопиться в роддом.
Почти каждая третья женщина до 40 лет была хоть один раз в жизни беременна. Как они понимали, что пора в родильный дом? Об этом вы узнаете в нашей статье.
В последние две, а то и три недели беременности женщина начинает переживать. Этот страх оправдан, все-таки, вынашивание ребенка – весьма ответственный период в жизни. Но при этом она также начинает прислушиваться к своему организму. Схватки, которые происходят в первый раз, волнуют больше всего, поскольку женщина никогда не сталкивались с этим явлением. Однако, и те, кто собирается рожать второй раз, могут не сразу понять, что процесс уже начался, так как ощущения всегда разные. Они зависят от типа плода, пола ребенка, возраста и состояния здоровья матери а, а также от других факторов.
О предстоящем рождении малыша можно узнать уже за несколько дней, так как организм подготавливается к этому важному процессу. Живот начинает опускаться, отходит слизистая пробка – в некоторых случаях ее можно увидеть на нижнем белье, вес уменьшается на несколько килограммов, ложные схватки учащаются до нескольких раз в день. Может появиться ноющая боль в пояснице.
Форма живота меняется потому, что головка ребенка опускается в дно таза, соответственно, он уже готов выйти на свет. Обычно вследствие этого дыхание матери становится легче, и ее перестает мучить изжога. Это происходит потому, что ребенок не давит больше на диафрагму.
Если уже отошла слизистая пробка, это значит, что родовые пути готовы к началу родов. Для чего она нужна? В течение всей беременности пробка защищала матку от инфекций. Отходит она обычно за 2-3 дня до родов.
Перед родами, как уже было сказано выше, женщина несколько теряет в весе. Обычно уходит около двух килограмм, но если вы потеряли чуть больше или, наоборот, меньше, беспокоиться не стоит. Это нормальное явление, которое происходит не у всех.
На поздних сроках беременности женщину может атаковать боль в пояснице и даже ложные схватки! Они не свидетельствуют о том, что малыш вот-вот появится на свет, это спонтанные сокращения мышечных стенок матки, которая готовится к родовой деятельности. По-научному данное явление называется схватками Брестона-Хикса.
Если они периодически повторяются, но при этом интенсивность не увеличивается – это не повод для переживаний. Настоящие схватки сопровождаются нарастанием болевых ощущений и силы сокращений матки. В это время советуем вам начать засекать время, если интервал между спазмами все уменьшается, то нужно сейчас же ехать в родильный дом!
Многие беременные женщины переживают, что могут не заметить начала схваток во время сна. Такого не будет, так как все они сопровождаются усиливающейся болью, а при ней, как известно, поспать не удается.
Как только вы поняли, что проходят настоящие схватки, лучше сразу же поехать в родильный дом. У некоторых женщин роды проходят достаточно быстро, поэтому тянуть с этим нельзя, так как в какой-то степени рожать дома гораздо опаснее, чем в больнице.
Бывают и такие ситуации, когда воды уже отошли, а схваток не предвидится. В таком случае нужно на трусики положить чистую прокладку и тоже отправляться в родильную палату. Все нужно делать быстро, так как ребенок без вод в утробе находится в безопасности только 12-16 часов. Можно позвонить в скорую, попросить помощи и рассказать о своей ситуации, а также проконсультироваться с врачом.
После того как беременная женщина поступит в родильный дом, ей обязательно сделают УЗИ. Это нужно для того, чтобы оценить плаценты и состояние плода. После результатов врачами уже будет принято решение, как поступать дальше.
| Обычно на стратегию ведения родов влияет четыре фактора: |
|
Если срок беременности небольшой, то врачи попробуют сохранить ее. Если что-то не получится, то родившегося ребенка будут выхаживать в специальном отделении родильного дома. Если срок беременности нормальный, то врачи попробуют стимулировать схватки с помощью медикаментов. В том случае, когда стимуляция не помогает, и матка пассивна, проводится операция кесарева сечения.
После того, как воды отошли, советуем вам обратить внимание на их цвет. Если они прозрачные, чуть желтоватые, то повода для беспокойства нет. Однако если воды зеленого цвета, то все не так хорошо. В такой ситуации нельзя медлить, нужно срочно обращаться в родильный дом.
Вывод из этого один: следите за своим телом, и вы сами поймете, когда пора в больницу.
Контакты! |
|
г. Санкт-Петербург, ул. Парашютная, 23к2, м. Пионерская, Удельная, Комендантский проспект
Телефон: +7 (812) 677-30-15, E-mail [email protected] |
Диагностика начала родов: систематический обзор определений в исследовательской литературе | BMC по беременности и родам
Описание включенных исследований
Мы выявили в общей сложности 1683 потенциально релевантных ссылок (рис. 1). После пересмотра названия 549 были сохранены, и обзор этих рефератов исключил все исследования, кроме 117. После полнотекстового скрининга 62 исследования были признаны подходящими для включения в наш обзор (см. Таблицу 1). Из 62 включенных исследований 22 (35%) были из США [25–44] и шесть (10%) из Германии [12–14, 45–48].Остальные исследования включали по четыре из Италии [49–52] и Нигерии [53–56], по три (5%) из Ирана [57–59] и Норвегии [60–62], по два из Израиля [63, 64]. ] и Южной Африки [65, 66], и по одному из Австралии [67], Австрии [68], Бахрейна [69], Канады [70], Франции [45], Индии [71], Ирландии [72], Иордании [73], Корея [74], Кувейт [75], Новая Зеландия [76], Пакистан [77], Филиппины [78], Саудовская Аравия [79], Южная Корея [80] и Швеция [81]. Большинство включенных исследований ( n = 39, 63%) были опубликованы в период с 2005 по 2013 гг. (Рис.2) [13, 14, 28, 30–34, 36, 38, 39, 42–48, 50–52, 55–59, 63, 67, 69–71, 73–77, 79–81]. Большинство исследований были ретроспективными когортными исследованиями ( n = 29, 47%) [2, 25, 27, 28, 30–36, 38, 40, 41, 43, 44, 49–51, 55, 61, 62 , 65, 66, 70, 72, 80, 82, 83], а 29% были проспективными когортными исследованиями ( n = 18) [26, 29, 37, 39, 42, 46–48, 52–54, 56 , 60, 67, 71, 74, 79, 81] и 11% ( n = 7) были рандомизированными контролируемыми испытаниями или когортными [57–59, 69, 75, 77, 78]. В остальных восьми исследованиях (13%) использовался ряд качественных методов, методов «случай-контроль», смешанных методов или других дизайнов [12–14, 45, 63, 68, 73, 76].В пяти исследованиях (8%) определения начала родов по-разному определялись для первородящих и повторнородящих женщин [36, 40, 41, 54, 66]. Из этих пяти исследований (8%) четыре были опубликованы в 1986 году или ранее [40, 41, 54, 66].
Фиг.1 Таблица 1 Характеристики, включенные в определения начала родов Рис.2Частота включения исследований по году публикации
- 1)
Как определяется начало родов?
Типы начала родов, определенные включенными исследованиями
Мы классифицировали тип начала родов в соответствии с тем, что, по словам авторов включенных статей, они определяли.В 62 включенных исследованиях мы наблюдали четыре различных типа начала родов, включая «активные роды», «латентные или ранние фазы родов», «роды на первой стадии» или просто «роды» без дальнейших уточнений, которые мы называем «неустановленными родами». В большинстве исследований определялось только начало активной фазы родов ( n = 22, 35%) [26, 27, 31, 35, 41, 42, 45, 50, 51, 53, 56, 57, 59, 61 , 63, 65, 66, 71, 74, 77, 79, 83]. В трех исследованиях определялась только латентная фаза родов (5%) [40, 55, 76], а в 11 исследованиях определялось только начало первого периода родов (18%) (см. Таблицу 1) [32–34, 38, 47 , 62, 68–70, 73, 78].Примерно четверть исследований предоставила только определение неуточненных родов ( n = 15, 24%) [12–14, 25, 30, 36, 37, 39, 43, 44, 46, 48, 49, 52, 58 ]. Что касается исследований, которые определяли более одного «типа» родов, 10 исследований (16%) давали определение как активной, так и латентной фазы родов [2, 28, 29, 54, 60, 67, 72, 75, 81 , 82], а один (1,6%) определил как активные, так и неуточненные роды [80].
Компоненты определений начала родов
Большинство исследований (68%) включали в свое определение меры раскрытия шейки матки, и только 20 исследований опускали конкретное измерение расширения из определений родов в их статье [12–14, 25, 29, 30, 32, 33, 35, 37, 40, 46–48, 61, 62, 70, 73, 76, 83] (таблица 1).Регулярные болезненные схватки также часто упоминались в определениях начала родов (71%), и только 18 исследований не упоминали о схватках [26, 27, 31, 36, 39, 41–45, 53, 55, 57, 59, 63 , 68, 78, 79]. В исследованиях также различались описания продолжительности и частоты схваток в начале родов. Двадцать одно исследование (34%) включало упоминание длительности или частоты схваток в определение начала родов [29, 30, 32, 33, 35, 49–51, 54–56, 60–62, 66, 67, 69, 71, 74, 75, 83].Одно исследование показало, что начало родов в целом также характеризуется сохранением, а не разрывом плодных оболочек [28]. Ниже мы описываем, как эти часто упоминаемые компоненты определений труда менялись в зависимости от определенного типа труда.
Начало латентной фазы
Среди 14 исследований, в которых определяли латентную фазу родов, 11 (79%) включали в определение расширение шейки матки. Начало латентной фазы родов определяли с помощью различных показателей раскрытия шейки матки, чаще всего <4 см ( n = 7, 50%) [2, 28, 54, 60, 75, 81, 82]; однако, ≤2 см, [72] и <3 см [29, 55, 67] также были включены в определения.Одно исследование предоставило разные определения окончания латентной фазы родов в зависимости от паритета, указав, что раскрытие шейки матки на 3 см ознаменовало окончание латентной фазы родов у первородящих женщин, тогда как у повторнородящих женщин оно составляло 4 см [54]. Сглаживание шейки матки было включено в определение латентной фазы родов в трех из тринадцати исследований (23%). В двух исследованиях указывалось, что сглаживание должно составлять не менее 80% [29, 75], в третьем исследовании латентная фаза родов определялась как «минимальное сглаживание или полное его отсутствие» [55].
Все тринадцать исследований (100%), которые давали определения начала латентной фазы родов, включали в свои определения наличие регулярных болезненных схваток [2, 28, 29, 40, 54, 55, 60, 67, 72, 75, 76, 81, 82]. В трех исследованиях (23%) указывалось, что в начале латентной фазы родов должно происходить по крайней мере одно болезненное сокращение матки каждые 8–10 минут [29, 54, 55], а в одном исследовании указывалось, что должно быть не менее двух сокращений. болезненные сокращения матки каждые 10 мин [75]. Продолжительность каждого сокращения не была включена в эти определения.Только три исследования (23%) включали в свои определения другие физиологические симптомы. К ним относятся кровавое шоу [29, 72, 76] и потеря жидкости [72, 76], а также желудочно-кишечные симптомы или нерегулярная (неповторяющаяся) боль [72, 76].
Активные роды
Из исследований, которые включали определение начала активных родов ( n = 33), 27 (82%) включали расширение шейки матки в свое определение [2, 26–29, 31, 42, 45 , 50, 51, 53, 54, 56, 57, 59, 60, 63, 65–67, 71, 74, 75, 77, 79–81].Двое (6%) включали раскрытие шейки матки ≥2 см в качестве меры начала родов [50, 51], десять (30%) указали 3–4 см [29, 45, 53, 54, 59, 65–67, 77, 79], в то время как четырнадцать (45%) включали расширение шейки матки ≥4 см в свое определение начала активных родов [2, 26–28, 31, 42, 56, 57, 60, 63, 71, 74, 75, 80, 81 ]. Два исследования (6%) не давали количественной оценки степени дилатации, присутствующей в начале активных родов, и скорее заявили, что должны быть сокращения, ведущие к «изменению шейки матки» [35, 83]. Четыре исследования (12%) характеризовали начало активной фазы родов как точку, в которой шейка матки начинает расширяться более чем на 1 см в час [2, 41, 63, 79].
Сглаживание шейки матки упоминалось в шести определениях (21%) начала активных родов [50, 51, 66, 72, 74, 81]. В одном исследовании упоминалось, что шейка матки обычно стирается [81], в одном было высказано предположение, что сглаживание ≥75% свидетельствует об активных родах [72], в то время как три других считали, что срезание шейки матки сглажено не менее чем на 80% [50, 51, 74] и наконец, в одном исследовании упоминалась «полностью стертая» шейка матки [66].
Более половины исследований, определяющих начало активных родов, включали в свое определение регулярные болезненные схватки ( n = 20, 60%) [2, 28, 29, 35, 50, 51, 54, 56, 60, 61 , 65–67, 71, 72, 74, 77, 81–83].Среди исследований, в которых определялось начало активной фазы родов, два показали, что схватки должны быть разделены на пять минут [66, 67], а два заявили, что должно быть не менее трех схваток за десять минут [71, 74], а еще два предложили схватки должны происходить каждые 3–5 мин [35, 83]. Одно исследование показало, что начало активных родов характеризуется сокращениями продолжительностью 20-25 секунд [71], в то время как два исследования (с тем же первым автором) заявили, что схватки продолжаются более 40 секунд [50, 51].Два исследования включали дополнительные физиологические симптомы в определение начала активной фазы родов: потеря жидкости [72] и кровавое шоу [29, 72].
Начало первого периода родов
Из 11 исследований, в которых определялось начало первого периода родов без ссылки на конкретную фазу [32–34, 38, 47, 62, 68–70, 73, 78], пять (45 %) в своем определении содержали конкретное раскрытие шейки матки, включая четыре, которые определяли начало родов на первом этапе, когда шейка матки была раскрыта на 3–4 см [34, 38, 68, 69], и одно исследование, в котором использовалось раскрытие шейки матки ≥4 см [ 78].Три исследования не давали количественной оценки дилатации, но утверждали, что на первом этапе родов должно быть «изменение шейки матки» [32, 33, 70]. Только одно исследование, в котором определялись роды на первом этапе, включало сглаживание в свое определение (9%) и упоминало только то, что в их определении первого периода родов должно быть очевидное сглаживание и расширение шейки матки [38].
Большинство исследований, в которых определялось начало первого периода родов, включали в свое определение регулярные болезненные схватки ( n = 9, 82%) [32–34, 38, 47, 62, 69, 70, 73].Только одно исследование касалось продолжительности или частоты схваток в начале первого периода родов и показало, что схватки должны быть длительностью> 40 с [69].
Начало родов неуточненное
Среди 16 исследований, которые включали определение родов без указания фазы или стадии [12–14, 25, 30, 36, 37, 39, 43, 44, 46, 48, 49, 52, 58, 80], шесть (40%) включали в свое определение специфическое расширение шейки матки. Эти шесть были равномерно разделены на 2 см [49, 52], 3-4 см [43, 48] и> 4 см [36, 39].Два исследования включали сглаживание шейки матки в определение начала неуточненных родов, заявляя, что шейка матки должна быть «частично» стерта [49] или ≥50% стерта [52].
Двенадцать из шестнадцати исследований (75%), которые определяли начало родов на неопределенной стадии или фазе родов, включали в свое определение регулярные болезненные схватки [12–14, 25, 30, 37, 46, 48, 49, 52, 58 , 80]. Из этих исследований четыре были проведены одним и тем же первым автором [12–14, 46] и использовали определение начала родов на первом этапе, которое включало множественные физиологические симптомы, полученные в результате качественного исследования опыта женщин в отношении начала родов в срок [12].Три исследования диагностировали начало неуточненных родов, когда один из симптомов включал схватки, происходящие не менее трех раз с интервалом в десять минут [30, 49, 52].
Определения в соответствии с паритетом
В пяти исследованиях дано определение начала родов, которое различается в зависимости от паритета [36, 40, 41, 54, 66]. Одно исследование показало, что латентная фаза родов и активная фаза начинались, когда шейка матки женщины была раскрыта на 3 или 4 см для первородящих и повторнородящих женщин соответственно [54].Другой предположил, что роды (неуточненные) начались при раскрытии шейки матки на 4 и 5 см у первородящих и повторнородящих женщин соответственно [36]. В двух исследованиях одних и тех же авторов сообщалось, что расширение шейки матки должно было происходить с разной скоростью в зависимости от паритета (1,2 см / ч для первокурсников против 1,5 см / ч для множественных) [40, 41].
Определение по опекуну и роженице
Большинство исследований не относили диагноз родов к сфере компетенции опекуна определенного типа (например, медсестры, акушерки, врача).Девятнадцать исследований (31%) показали, что симптомы, о которых сообщила женщина, использовались для диагностики начала родов [12, 13, 25, 30, 32, 33, 35, 37, 40, 46–48, 66, 67, 70, 76, 80–82]. В семи исследованиях (11%) врачи включили в свое определение начало родов в момент поступления женщины в больницу [14, 28, 38, 46, 47, 66, 73]. В трех исследованиях сравнивались определения, используемые женщинами и их опекунами [46, 47, 66].
Временные рамки
За период включения в исследование (1978–2013 гг., См. Рис.2), не наблюдались временные закономерности в отношении типов начала родов, определенных в исследованиях (т.е. латентный или активный) или показателей раскрытия шейки матки (т.е. 3 см против 4 см), которые исследования использовали для определения начала родов. Скорее, в исследованиях использовались разнородные определения на протяжении всего периода времени. Однако большинство исследований, в которых начало родов определяется по-разному у первородящих и повторнородящих женщин, было опубликовано в 1986 году или ранее [40, 41, 54, 66].
- 2)
Какую доказательную базу предоставляют авторы, если таковая имеется, в поддержку своего определения начала родов?
В большинстве исследований не было обоснования своего определения начала родов ( n = 37, 60%) [12, 25, 31–34, 39, 43–45, 47, 50, 51, 53 –59, 61–63, 65, 68–71, 73–78, 80, 81, 83].Одиннадцать описали отчеты женщин или обычную клиническую практику в качестве обоснования [26–28, 30, 35–37, 52, 60, 66, 67]. Например, авторы одного исследования заявили, что «мы выбрали 4 см в качестве общепринятой точки перехода» между латентной и активной фазами родов [28].
Восемь исследований (13%) цитировали публикации, которые были написаны Фридманом или использовали его определение кривой труда 1954 г. в качестве обоснования [2, 29, 40–42, 72, 79, 82], однако не во всех исследованиях использовался метод Фридмана. определение правильно.Например, только в трех из этих исследований упоминалась скорость дилатации [2, 41, 79], которая считается важным компонентом кривой труда Фридмана [84]. В трех исследованиях цитировались учебники по акушерской и акушерской анестезиологии [38, 49, 82], включая главу в учебнике по материнско-фетальной медицине [85], учебник по акушерской анестезиологии [86] и две главы из Акушерства Уильямса [87]. Два исследования [2, 72] цитировали клинические исследования продолжительности родов [88, 89]. Наконец, четыре немецких исследования с общим автором [13, 14, 46, 48] ссылались на определение начала родов из проведенного ими ранее качественного исследования [12], посвященного опыту женщин с началом родов в срок.
Стадии родов — StatPearls
Введение
Роды — это процесс, посредством которого плод и плацента выводятся из матки через влагалище. [1] Человеческий труд делится на три этапа. Первый этап делится на два этапа. Успешные роды связаны с тремя факторами: материнскими усилиями и сокращениями матки, характеристиками плода и анатомией таза [1]. Эту триаду в классическом понимании называют пассажиром, мощностью и проходом [1]. Клиницисты обычно используют несколько методов наблюдения за родами.Последовательные осмотры шейки матки используются для определения раскрытия, сглаживания и положения плода, также известного как «станция». Мониторинг сердца плода используется почти постоянно для оценки благополучия плода во время родов. Кардиотокография используется для контроля частоты и адекватности сокращений. Медицинские работники используют информацию, которую они получают в результате мониторинга и обследования шейки матки, для определения стадии родов у пациента и наблюдения за их развитием.
Первичная оценка и представление родов
Женщины часто сами приходят на акушерскую сортировку, беспокоясь о начале родов.Общие основные жалобы включают болезненные схватки, вагинальное кровотечение / кровянистые выделения и вытекание жидкости из влагалища. Клиницист должен определить, есть ли у пациента роды, определяемые как регулярные, клинически значимые схватки с объективным изменением в раскрытии и / или сглаживании шейки матки. [1] Когда женщина впервые обращается в родильное отделение, необходимо проверить жизненно важные показатели, включая температуру, частоту сердечных сокращений, сатурацию кислорода, частоту дыхания и артериальное давление, и проверить их на предмет каких-либо отклонений.Пациентка должна находиться под постоянным кардиотокографическим наблюдением для обеспечения благополучия плода. Предродовая карта пациента, включая акушерский анамнез, хирургический анамнез, анамнез, лабораторные данные и данные визуализации, должна быть проверена. Наконец, необходимо будет составить анамнез настоящего заболевания, обследовать системы и физический осмотр, включая обследование стерильного зеркала.
Во время исследования стерильного зеркала врачи будут искать признаки разрыва плодных оболочек, такие как скопление околоплодных вод в заднем влагалищном канале.Если клиницист не уверен, произошел ли разрыв мембран, следующим шагом может быть дополнительное тестирование, такое как определение pH, микроскопическое исследование для выявления папоротниковой жидкости или лабораторное исследование жидкости. [2] Амниотическая жидкость имеет pH от 7,0 до 7,5, что является более основным, чем нормальный pH влагалища. Следует провести обследование в стерильных перчатках, чтобы определить степень раскрытия и сглаживания шейки матки. Для измерения раскрытия шейки матки определяют местонахождение внешнего зева шейки матки, разводят пальцы в форме буквы «V» и определяют расстояние в сантиметрах между двумя пальцами.Сглаживание измеряется путем оценки оставшегося процента длины истонченной шейки матки по сравнению с не сглаженной шейкой матки. Во время осмотра шейки матки также необходимо подтверждение предлежания плода. Ультразвук у постели больного можно использовать для подтверждения предлежания и положения предлежащей части плода. Особое упоминание следует отметить в случае тазового предлежания из-за повышенного риска заболеваемости и смертности плода по сравнению с тазовым предлежанием плода.
Ведение обычных родов
Роды — это естественный процесс, но он может прерываться из-за осложняющих факторов, которые иногда требуют клинического вмешательства. Ведение родов с низким уровнем риска — это тонкий баланс между продолжением естественного процесса и ограничением любых возможных осложнений. [3] Во время родов часто используется кардиотокографический мониторинг для отслеживания сокращений матки и частоты сердечных сокращений плода с течением времени. Клиницисты отслеживают кардиограмму плода, чтобы оценить любые признаки дистресса плода, которые потребуют вмешательства, а также адекватность или неадекватность сокращений.Показатели жизнедеятельности матери измеряются через регулярные промежутки времени и всякий раз, когда возникают сомнения относительно изменения клинического статуса. Лабораторные исследования часто включают определение гемоглобина, гематокрита и количества тромбоцитов и иногда повторяются после родов, если происходит значительная кровопотеря. Осмотр шейки матки обычно проводится каждые 2–3 часа, если не возникает проблем и не требуется более частые осмотры. Частые осмотры шейки матки связаны с более высоким риском заражения, особенно если произошел разрыв плодных оболочек.Женщинам следует разрешить свободно передвигаться и при желании менять положение [3]. Внутривенный катетер обычно вводят в случае необходимости введения лекарств или жидкостей. Не следует отказываться от перорального приема. Если пациент остается без еды или питья в течение длительного периода времени, следует рассмотреть возможность введения внутривенных жидкостей, чтобы помочь восполнить потери, но не обязательно использовать постоянно для всех рожениц. [3] Подходящим кандидатам анальгезия предлагается в форме внутривенных опиоидов, вдыхания закиси азота и нейроаксиальной анальгезии.[4] Амниотомия рассматривается по мере необходимости для наблюдения за кожей головы плода или увеличения объема родов, но ее регулярное использование не рекомендуется. [3] Окситоцин может быть назначен для усиления сокращений, которые были признаны неадекватными.
Первый период родов
Первый период родов начинается с начала родов и заканчивается полным раскрытием шейки матки до 10 сантиметров [1]. Роды часто начинаются спонтанно или могут быть вызваны с медицинской точки зрения по различным показаниям матери или плода [5]. Способы стимулирования родов включают созревание шейки матки простагландинами, удаление мембраны, амниотомию и внутривенное введение окситоцина.[5] Хотя точное определение момента начала схваток может быть неточным, роды обычно определяются как начало, когда схватки становятся сильными и имеют регулярный интервал примерно 3-5 минут. [1] Женщины могут испытывать болезненные схватки на протяжении всей беременности, которые не приводят к расширению или сглаживанию шейки матки, что называется ложными родами. Таким образом, определение начала родов часто основывается на ретроспективных или субъективных данных. Friedman et al. были одними из первых, кто изучал прогресс родов и определили начало родов как начало, когда женщины чувствовали значительные и регулярные схватки.[6] Он изобразил расширение шейки матки с течением времени и определил, что нормальные роды имеют сигмовидную форму. Основываясь на анализе его графиков занятости, он предположил, что рабочая сила состоит из трех подразделений. Сначала подготовительный этап, характеризующийся медленным расширением шейки матки с большими биохимическими и структурными изменениями. Это также известно как скрытая фаза первого периода родов. Во-вторых, более короткая и быстрая фаза расширения также известна как активная фаза первого периода родов. В-третьих, фаза тазового деления, которая происходит во втором периоде родов.[1]
Первый период родов подразделяется на две фазы, определяемые степенью раскрытия шейки матки. Скрытая фаза обычно определяется от 0 до 6 см, в то время как активная фаза начинается от 6 см до полного раскрытия шейки матки. Представленная часть плода также начинает процесс вовлечения в таз на первом этапе. В течение первого периода родов проводятся серийные осмотры шейки матки для определения положения плода, раскрытия и сглаживания шейки матки.Сглаживание шейки матки относится к длине шейки матки в передне-задней плоскости. Когда шейка матки полностью истончена и не остается длины, это называется 100-процентным стиранием. [1] Станция плода определяется относительно его положения в тазу матери. Когда костная предлежащая часть плода совмещена с седалищной остью матери, положение плода равно 0. Проксимальнее седалищных шипов находятся станции от -1 до -5 сантиметров, а дистальнее седалищных шипов — от +1 до +5 станций.[1] Первый период родов состоит из латентной и активной фаз. Во время латентной фазы шейка матки медленно расширяется примерно до 6 сантиметров. Латентная фаза обычно значительно длиннее и менее предсказуема в отношении скорости шейных изменений, чем наблюдаемая в активной фазе. Нормальная латентная фаза может длиться до 20 часов и 14 часов у первородящих и повторнородящих женщин, соответственно, и не считается продолжительной [1]. Седация может увеличить продолжительность латентной фазы родов.[7] В активной фазе шейка матки изменяется более быстро и предсказуемо, пока не достигнет 10 сантиметров и не завершится раскрытие и сглаживание шейки матки. Активные роды с более быстрым раскрытием шейки матки обычно начинаются примерно на 6 сантиметров. Во время активной фазы шейка матки обычно расширяется со скоростью от 1,2 до 1,5 сантиметра в час. Многопарали, или женщины, в анамнезе которых были роды через естественные родовые пути, обычно демонстрируют более быстрое раскрытие шейки матки. [1] Отсутствие изменения шейки матки более 4 часов при наличии адекватных сокращений или шести часов при неадекватных схватках считается остановкой родов и может потребовать клинического вмешательства.[7]
Второй период родов
Второй период родов начинается с полного раскрытия шейки матки до 10 сантиметров и заканчивается рождением новорожденного. Это также было определено Фридманом как фаза тазового деления. После полного раскрытия шейки матки плод опускается во влагалище с толкающими усилиями матери или без них. Плод проходит через родовые пути с помощью 7 движений, известных как кардинальные движения. К ним относятся зацепление, опускание, сгибание, внутреннее вращение, разгибание, внешнее вращение и изгнание.[1] У женщин, которые ранее рожали естественным путем, чьи тела привыкли к рождению плода, вторая стадия может потребовать только короткого испытания, тогда как у нерожавшей женщины может потребоваться более длительная продолжительность. У рожениц без нейроаксиальной анестезии второй период родов обычно длится менее трех часов у нерожавших женщин и менее двух часов у повторнородящих. У женщин, получивших нейроаксиальную анестезию, второй период родов обычно длится менее четырех часов у нерожавших женщин и менее трех часов у повторнородящих.[1] Если второй период родов длится дольше указанных параметров, то второй период считается затяжным. На продолжительность второго периода родов могут влиять несколько факторов, включая факторы плода, такие как размер и положение плода, или факторы матери, такие как форма таза, степень изгнания, сопутствующие заболевания, такие как гипертония или диабет, возраст и предыдущий анамнез. поставки. [8]
Третий период родов
Третий период родов начинается при рождении плода и заканчивается рождением плаценты.Отделение плаценты от поверхности раздела матки характеризуется тремя кардинальными признаками, включая приток крови во влагалище, удлинение пуповины и шаровидное дно матки при пальпации [1]. Самопроизвольное изгнание плаценты обычно занимает от 5 до 30 минут. [1] Время доставки более 30 минут связано с более высоким риском послеродового кровотечения и может быть показанием для ручного удаления или другого вмешательства. [1] Ведение третьего периода родов включает в себя тракцию пуповины с одновременным давлением на дно матки для ускорения родов плаценты.
Функция
Функция стадий родов заключается в создании универсального определения, которое медицинские работники могут использовать для общения друг с другом о родах. Стадии родов могут использоваться, чтобы помочь определить, где находится пациент в спектре родов. Уточнение стадий родов помогло создать руководящие принципы, которые определяют нормальные и аномальные тенденции в родах. Клиническое лечение также ориентировано на различные стадии родов.
Проблемы, вызывающие озабоченность
На любом из этапов родов могут возникнуть осложнения, которые могут привести к ненормальным родам.На первом этапе у женщины может наблюдаться остановка родов, требующая кесарева сечения, что может нести больший риск для матери или плода. Осложнения второй стадии включают множество осложнений, связанных с травмой процесса родов плода или матери. У плода могут быть ацидемия, дистоция плеча, переломы костей, параличи нервов, гематомы кожи головы и аноксические травмы головного мозга. Точно так же у матери может развиться множество травматических осложнений, включая разрыв матки, разрыв влагалища, разрыв шейки матки, маточное кровотечение, эмболию околоплодными водами и смерть.На третьем этапе родов могут возникнуть осложнения, связанные с кровотечением, отрывом пуповины, задержкой плаценты или ее неполным удалением [5].
Клиническая значимость
Определение стадий родов с конкретным началом и концом позволило клиницистам изучить тенденции родов и построить кривые родов. Например, в 1950-х годах доктор Фридман создал графическое представление скорости нормальных родов во время латентных и активных родов, используя наблюдаемые клинические данные. [9] Они, в свою очередь, могут использоваться для определения того, проходят ли у женщины ожидаемые роды, и помогают идентифицировать ненормальные роды.Фридман заметил, что роды обычно имеют сигмовидную форму, если измерять расширение шейки матки с течением времени. Во время активной фазы родов раскрытие шейки матки происходит со скоростью 1 сантиметр и более в час. Если расширение происходит намного медленнее, у пациента может возникнуть риск аномальных родов или остановки родов. [10]
Если у женщины обнаруживается, что первый период родов не протекает, как ожидалось, это может привести к диагнозу остановки расширения или опускания, что может привести к кесареву сечению.Выводы доктора Фридмана недавно были оспорены, и в настоящее время существует мнение, что нормальная латентная фаза родов длится дольше, чем наблюдалось ранее. [8] Критерии стадий родов создают универсальный язык, который позволяет медицинским работникам точно общаться друг с другом по вопросам ухода за пациентами. Кроме того, конкретные вмешательства адаптированы к конкретным этапам родов, чтобы попытаться улучшить результаты для пациентов. Например, активное ведение в третьем периоде родов осуществляется путем немедленной тракции пуповины и внутривенного введения окситоцина, что коррелирует с более низким риском послеродового кровотечения.[11] Клиницисты будут продолжать использовать этапы родов для ведения родов и изучать модели родов для улучшения ухода за пациентами.
Улучшение результатов команды здравоохранения
Стадии родов описывают сложный физиологический процесс, который начинается во время родов и заканчивается рождением плода и плаценты. Клиническое наблюдение за родами обычно осуществляется межпрофессиональной бригадой с использованием нескольких методов. Процесс родов может протекать, как обычно ожидается, с определенными кардинальными событиями и временными параметрами или может сталкиваться с осложнениями и задержками, что может потребовать идентификации и медицинского вмешательства.
Роль межпрофессиональной группы в мониторинге и уходе за женщинами во время родов критически важна для обеспечения безопасности женщин и улучшения результатов во время родов.
В трудовой процесс женщины могут быть вовлечены самые разные медицинские работники, такие как медсестры, акушерки, фармацевты, семейные врачи, анестезиологи и акушеры-гинекологи. Между этими профессионалами необходимо тесное общение для создания атмосферы безопасности и ухода, ориентированного на пациента.Акушерки часто руководят родами и тесно сотрудничают с врачами при возникновении осложнений, требующих вмешательства врача, например, кесарева сечения или оперативных родов. Фармацевты следят за тем, чтобы пациенты получали надлежащие анальгетики, токолитики и другие лекарства, которые могут потребоваться во время или после родов. Анестезиологи и медсестры-анестезиологи вводят эпидуральную анестезию для обезболивания и, при необходимости, доступны для общей эндотрахеальной анестезии. Медсестры следят за жизненно важными показателями пациента, сокращениями, обследованием шейки матки, оценкой боли, вводят лекарства, распознают осложнения и информируют врача или акушерку, отвечающую за пациента.Все роды уникальны, но межпрофессиональный подход до родов и во время родов может быть использован для улучшения результатов пациентов и оказания помощи, ориентированной на пациента, поскольку каждый класс поставщиков работает совместно, чтобы гарантировать, что линии связи остаются открытыми между различными дисциплинами в медицинской бригаде [Уровень 5 ]
Канадское ретроспективное когортное исследование с участием 1238 женщин показало, что межпрофессиональный командный подход к акушерской помощи показал лучшие результаты для пациентов за счет снижения частоты кесарева сечения и продолжительности пребывания женщин в больнице.[12] [Уровень 4]
Медсестры, смежные медицинские и межпрофессиональные группы вмешательства
Медсестры принимают непосредственное участие в мониторинге и уходе за рожающими женщинами. Медсестры вводят и титруют лекарства во время родов, например окситоцин. Медсестры внимательно следят за жизненно важными показателями, оценкой боли и развитием родов у женщин и плода и несут ответственность за распознавание и последующее уведомление врачей и акушерок при возникновении аномалий.
Физиология и ведение обычных родов
BMJ.1999 20 марта; 318 (7186): 793–796.
Азбука труда
Эта статья цитируется в других статьях PMC.Роды у людей протекают тяжелее, чем у большинства других млекопитающих. Наши предки, австралопитеки, приняли вертикальную позу около пяти миллионов лет назад. Естественный отбор привел к уменьшению таза, который более эффективно передает силы от задних ног к позвоночнику. Примерно 1,5 миллиона лет назад размер мозга начал увеличиваться (вероятно, это было связано с улучшением социальной интеграции, а затем и с языковым инстинктом), в результате чего ныне доношенная голова человеческого плода занимает большую часть доступного пространства в тазу матери.
Вероятно, только из-за развития вращения головы во время родов около 300 000 лет назад система человеческого рождения вообще работает. Головка плода обычно занимает затылочно-поперечное положение и поворачивается в затылочно-переднее положение при прохождении через таз, позволяя плечам войти в тазовый край в поперечном положении. После рождения головы плечи поворачиваются в передне-заднее положение, что облегчает их родоразрешение.
Нормальная матка спонтанно сокращается, и в основном прогестерон, секретируемый плацентой, подавляет активность матки во время беременности, удерживая плод внутри матки.Кроме того, шейка матки остается твердой и нестабильной. В срок в шейке матки происходят изменения, которые делают ее более мягкой, а сокращения матки становятся более частыми и регулярными. Точные механизмы этих изменений остаются неясными. Изменения в соотношении эстрогена и прогестерона, секреции стероидов плода и изменения напряжения стенки матки по мере роста плода, вероятно, играют определенную роль. Растет количество свидетельств того, что долгосрочным интересам плода лучше всего служит его крупный размер при рождении.Однако это представляет проблему для матери, так как у некоторых женщин возникают длительные повреждения тазовых органов при родах. Этот конфликт интересов ребенка и матери, вероятно, является причиной того, что продолжительность беременности столь непостоянна. Мать рожает легче, если ребенок недоношенный, но ребенок выживает лучше всего, если он родился в срок и старше.
Этапы труда
Труд можно разделить на три этапа, которые не равны по продолжительности. Фундаментальным изменением, лежащим в основе процесса первой стадии, является прогрессирующее расширение шейки матки.Это вызывает знакомые симптомы и признаки родов. Шейка матки обильно снабжена нервными окончаниями, и когда она начинает расширяться, это вызывает характерную боль при родах. Кроме того, пробка из вязкой слизи, защищающая от проникновения бактерий во время беременности, часто проявляется в виде зрелища. Расширение шейки матки снижает опору для амниотических оболочек плода, которые выпячиваются через шейку матки, и часто разрыв этих оболочек может быть инициирующим феноменом активных родов.
Три этапа родов
Первый: от начала родов до полного раскрытия (обычно длится 8-12 часов при первых родах, 3-8 часов при последующих родах)
Второй: от полного раскрытия шейка матки до рождения ребенка (обычно длится 1-2 часа при первых родах, 0,5-1 час при последующих)
Третье: от рождения ребенка до выхода плаценты (обычно длится до час, если физиологический, 5-15 минут, если активно ведется)
В оптимальных условиях регулярные сокращения матки вызваны развитием контактов между клетками, которые считаются местами с низким сопротивлением.Эти щелевые соединения представляют собой участки с низким электрическим сопротивлением, которые позволяют проходить волнам деполяризации от одной мышечной клетки к другой через матку. В идеале процесс совпадает с созреванием шейки матки. Если схватки начинаются или происходит разрыв плодных оболочек до того, как шейка матки полностью созрела, процесс стимулируется высвобождением простагландинов из оболочек и децидуальной оболочки матки. Затем роды должны пройти через латентную фазу, во время которой шейка матки расширяется очень медленно.Это может очень деморализовать мать и увеличивает риск заражения во время родов.
Наблюдение за родами
Прогресс в латентной фазе родов оценивается по шкале Бишопа. Шейка матки должна меняться как минимум на один балл по шкале Бишопа в час, если роды должны закончиться в разумные сроки (только 20% женщин двигаются медленнее, чем это). Оценка 11 указывает на начало активной фазы родов, во время которой средняя скорость раскрытия шейки матки у женщин во время первых родов составляет 1 см / ч.У рожениц шейка матки расширяется быстрее — в среднем на 1,6 см / ч.
Важным событием в организации труда стало введение партограммы. Партограмма, впервые разработанная Хью Филпоттом в 1972 году для выявления аномально медленных родов, представляет собой графическое представление изменений, происходящих во время родов, включая расширение шейки матки, частоту сердечных сокращений плода, пульс матери, артериальное давление и температуру; он также показывает числовую запись таких характеристик, как диурез, объем и тип внутривенных инфузий (включая капельницы окситоцина).Таким образом, можно сразу определить отклонения от нормы по любой из этих переменных.
Оценка Бишопа для оценки цервикальной спелости
| 0 | 1 | 2 | 3 | 902902 902 (длина | ) 1 | <1 | Полностью | ||||
| взят | |||||||||||
| 3 или 4 | ≥5 | ||||||||||
| Цервикальная консистенция | Фирма | Средняя | Мягкая | NA | |||||||
| Положение шейки матки | Передняя станция | 902 902 902 902 Передняя часть 902 902 Центральная 902 902 902 902 902 Центральная 902 предлежащей части (см над седалищными шипами)3 | 2 | 1 или 0 | Ниже | ||||||
| колючки |
Трудно предсказать, как будут развиваться роды; мы не можем предсказать вероятную силу и частоту сокращений матки, степень, в которой шейка матки будет легко размягчаться и расширяться, а также степень формы головки плода.Точно так же мы не можем знать заранее, будет ли происходить сложное вращение плода, необходимое для эффективных родов, должным образом. По всем этим причинам антенатальная пельвиметрия не оказалась полезным предиктором, за исключением тех, кто получил травматическое повреждение, например, перелом таза.
Подача кислорода
Подача кислорода снижается во время родов, поскольку сокращения мешают потоку насыщенной кислородом материнской крови к плаценте. Однако в норме плод хорошо к этому приспосабливается.На кровообращение плода сокращения не влияют (поскольку плод заключен в матку), если только не происходит запутывание пуповины при сжатии. Нормальное давление кислорода в крови плода перед родами составляет около 4 кПа. Во время родов оно падает примерно до 3 кПа. Однако перераспределение кровотока внутри плода для защиты жизненно важных органов, таких как сердце и мозг, означает, что здоровый плод хорошо справляется с этим стрессом.
Рождение плаценты
После рождения ребенка матка продолжает сильно сокращаться и теперь может втягиваться, заметно уменьшаясь в размерах.Это отрывает плаценту от стенки матки. Если позволить плаценте выйти с нормальными сокращениями (иногда это называется «физиологическим контролем»), это может занять до часа. Использование окситоцина ускоряет этот процесс в четыре раза и снижает среднюю кровопотерю примерно на 50%. Недавнее исследование опубликованные в журнале Lancet , показали, что в большом рандомизированном контролируемом исследовании только 6,8% женщин, получавших активное (лекарственное) лечение, имели значительное кровотечение по сравнению с 16,5%, получавших физиологическое лечение.
Применение лекарств
Окситоцик следует давать при рождении переднего плеча. Использование дородового ультразвукового обследования практически исключило возможность передачи окситоцина до рождения второго близнеца, которому не был поставлен диагноз. Синтоцинон — это наиболее часто используемый окситоцик, известный своей эффективностью; добавление эргометрина может еще больше снизить кровопотерю, но может вызвать серьезную гипертензию у восприимчивых женщин, например, у женщин с преэклампсией. Из-за скорости, с которой матка втягивается после стимуляции окситоцином, плаценту следует удалять с помощью контролируемого тракции за пуповину, как только становится очевидным, что она отделилась от стенки матки.
Поддержка матери
Поскольку большинство родов являются самопроизвольными и заканчиваются нормальными родами, основная цель акушерки (обычно акушерки) — оказывать поддержку матери и ее партнеру по родам и контролировать процесс на предмет отклонений . Поэтому акушерке необходимо понимать как физические процессы, так и эмоциональные потребности матери.
Нерожавшей женщине трудно понять ощущения (включая иногда сильную боль), которые она будет испытывать во время родов, до тех пор, пока они действительно не возникнут.Поэтому акушерке необходимо интерпретировать ощущения женщины за нее, например, объясняя, что опасения, что «ребенок застрял» или «моя промежность разорвется», являются нормальными и не обязательно указывают на аномалию.
Некоторым женщинам требуется тихая поддержка; другие нуждаются в энергичной поддержке (особенно во время второй стадии). Необходимы чуткость и опыт, чтобы сопоставить тип поддержки с потребностями матери.
Позы для родов
Поскольку роженицы испытывают боль, они часто чувствуют необходимость много двигаться.Поэтому полезно создать среду, в которой женщина может изменять свое положение по своему желанию — например, мягкие циновки и мешки с фасолью на полу, подушки или бассейны для родов. Женщину следует поощрять рожать в любом удобном для нее положении, при условии, что это не окажет значительного воздействия на плод. Некоторым женщинам нравится стоять или сидеть на корточках, но чаще всего используется положение лежа на кровати; единственное положение, которое следует регулярно запрещать, — это положение лежа на спине (то есть, когда женщина лежит на спине).Это часто вызывает компрессию полой полости, ограничивающую венозный отток от ног, и может привести к синдрому гипотензии в положении лежа на спине, что приводит к гипоксии плода и матери. Если необходимо использовать положение лежа на спине — например, для вакуумирования или введения щипцов — следует поместить клин под ягодицы и поясницу матери, чтобы отклонить матку от нижней полой вены.
Другие роли акушера
Ценность физического сопровождения плода акушеркой при нормальных родах является спорной.Исследование HOOP («руки на руках или в равновесии»), в котором контроль появления головы и плеч сравнивается с полностью самопроизвольными родами, все еще продолжается.
После родов акушер должен внимательно следить за любыми признаками кровотечения или инфекции.
Выводы
Подход к управлению трудом в Великобритании становится все более либеральным
Акушерка, самостоятельный профессионал, теперь имеет большую автономию и ответственность
Многие из старых ограничительных мер о кормлении, ходьбе и положении для родов неэффективны, эффективны или необходимы
Ключевые ссылки
Баркер Д.Фетальное происхождение ишемической болезни сердца. BMJ 1995; 311: 171-4.
Philpott RH. Графические записи в родах. BMJ 1972; iv: 163-5.
Роджерс Дж., Вуд Дж., Маккэндлиш Р., Айерс С., Трусдейл А., Элбурн Д. Активное ведение третьего периода родов по сравнению с выжидательным: рандомизированное контролируемое исследование Хинчингбрука. Ланцет 1998; 351: 693-9.
Лю Д., Фэйрвезер Д. Руководство родильного отделения . Оксфорд: Баттерворт-Хайнеманн, 1991.
Whittle M. Управление и контроль нормальных родов. В: Чемберлен Г, изд. Акушерство Тернбулла с. Лондон: Черчилль Ливингстон, 1995.
Дэвис Р. Роль акушерки в ведении нормальных родов. В: Чемберлен Г, изд. акушерство Тернбулла с. Лондон: Черчилль Ливингстон, 1995.
Продольный вид головки плода в тазу, показывающий, насколько там мало места.
Горизонтальный вид зацепления в левом затылочно-переднем положении.
Вращение головки плода при спуске по тазу.Максимальный диаметр головки соответствует диаметру таза на каждом уровне (максимальные диаметры указаны стрелкой)
Факторы, влияющие на начало родов
Расширение шейки матки: (a) шейка матки не раскрыта или расширена на поздних сроках беременности; (b) шейка матки расширена на 1 см; (c) шейка матки расширена на 2-3 см с выпуклостью мембран; (d) шейка матки расширена на 5 см с разрывом плодных оболочек и утечкой околоплодных вод
Латентная и активная фазы родов у первородящей женщины
Партограмма: пунктирные линии показывают ожидаемый прогресс расширения шейки матки у повторнородящих (слева) и первородящих ( справа) женщины
Существенные изменения между внутриматочным и внематочным кровообращением (шунты, закрывающиеся во время или вскоре после рождения, отмечены параллельными линиями)
Мета-анализ эффектов профилактических окситоциновых препаратов на кровопотерю во время третьего периода родов
Регистрация давления при сокращении матки в более позднем первом периоде родов (обратите внимание на разницу в повышении давления при объективной пальпации сокращений и боли, ощущаемой матерью)
Роды в положении стоя
Роды в положении рук и коленей
Позиции в труд, используемый женщинами при родах в больнице или дома
Благодарности
Диаграмма, показывающая существенные изменения между внутриматочным и внематочным кровообращением, адаптирована из работы Чемберлена ( Конспект лекций — акушерство .7-е изд. Оксфорд: Blackwell Science, 1997). Линия, показывающая результаты метаанализа эффектов профилактических окситоциновых препаратов, адаптирована из Prendeville W, Elbourne D ( Кокрановская база данных по беременности и родам (1995, выпуск 2)). График, показывающий рабочие места, занятые женщинами, адаптирован из домашних родов, (обследование Национального фонда дней рождения, 1994).
Footnotes
Филип Стир — профессор акушерства и консультант-акушер в Школе медицины Имперского колледжа в Челси и Вестминстерской больнице в Лондоне; Кэролайн Флинт — почетный профессор Университета долины Темзы и независимая акушерка в Лондоне.
Азбуку труда редактирует Джеффри Чемберлен, заслуженный профессор акушерства и гинекологии больницы Синглтон в Суонси. Летом он будет издан в виде книги.
Трудовой этап 1 — обзор
Что происходит?
Это указывает на окончание первого периода родов, когда организм начинает готовиться ко второму этапу. Шейка матки завершает финальную стадию расширения (8–10 см).
На этом этапе схватки будут ближе друг к другу, каждые 2 минуты, и они также будут дольше, до 60 секунд.Все становится физически более напряженным. Женщина может чувствовать жар или холода, рвоту или тошноту, дрожь в ногах, кряхтение, давление в анусе или опорожнение кишечника. Эмоционально это также может быть интенсивным. Женщина может злиться, разочаровываться или чувствовать, что не может продолжать. Это момент родов, когда она может отругать своего партнера или попросить эпидуральную анестезию или кесарево сечение, даже если у нее, возможно, все было хорошо, и до этой фазы у нее не было желания вмешиваться. Она может чувствовать сильную усталость и нуждаться в отдыхе.На самом деле могло показаться, что роды прекратились. Переход может быть коротким, несколько минут, а может длиться до часа и более. И женщине, и партнеру важно помнить, что вся эта интенсивность является показателем того, что в ее организме начались схватки, шейка матки расширяется, ее тело готовится к родам. Это означает, что дела идут своим чередом. Если их можно рассматривать как «хорошие» знаки и принимать их, с ними легче справиться. «О, это та интенсивная фаза родов!»
Женщина может почувствовать позыв к толчкам из-за повышенного давления головки ребенка в тазу, но иногда это может произойти до того, как шейка матки полностью откроется.В таком случае женщине обычно лучше не пытаться активно толкаться, а расслабляться и дышать во время схваток, чтобы почувствовать, что делает ее тело. Сказать женщине, чтобы она не давила, может быть контрпродуктивным, потому что тогда она может запутаться в том, что ее тело хочет от нее делать. Тяжелое дыхание, которое часто пропагандируют, может заставить женщину отключиться от ее собственного ритма дыхания и может быть не особенно эффективным для уменьшения позывов к давлению. Часто предпочтительнее дать женщине такие стратегии, как поощрение ее перехода в такие положения, как положение колена к груди, где ее таз выше головы, чтобы уменьшить давление на шейку матки.
Иногда при полном раскрытии шейки матки возможна пауза в интенсивности родов. Некоторые женщины могут чувствовать сонливость или хотеть спать, особенно если это была длительная первая стадия. Важно подождать, пока женщина не почувствует сильные сокращения второй стадии, прежде чем надавливать вниз, потому что ребенку все еще может потребоваться отрегулировать свое положение, а надавливание может заставить его принять неправильное положение. Некоторые акушерки называют это этапом «отдыхай и будь благодарен». Организму имеет смысл немного отдохнуть перед тем, как перейти к потенциально более физически сложному второму этапу.
Некоторые женщины становятся бдительными и бодрствующими (даже болтливыми), что является признаком повышения уровня катехоламинов. Одент предполагает, что выброс катехоламинов вызывает «рефлекс изгнания плода» (Odent 1992).
Этапы родов
Вы можете знать, что приближаетесь к родам, если приближается срок родов, ваш ребенок переместился в макушку или ваш врач заметил, что ваша шейка матки начинает расширяться. Признаки того, что у вас начнутся схватки, включают ощущение регулярных сокращений и боли в животе и пояснице.Вы можете испытать некоторые схватки перед началом настоящих схваток — разница в том, что схватки, сигнализирующие о родах, являются регулярными и становятся сильнее. Кроме того, вы можете увидеть «кровавое шоу», кровянистые выделения из слизи или оттекать воду. Ваш «прорыв воды» происходит при разрыве амниотического мешка, окружающего ребенка в утробе матери. Когда это произойдет, вы заметите водянистые выделения или ощущение.
Первый период или ранние родыПервый период родов, также называемый ранними родами, является самым продолжительным.Он начинается в начале родов и продолжается до полного раскрытия шейки матки. Расширение шейки матки имеет решающее значение: шейка матки представляет собой чрезвычайно узкий проход между маткой и влагалищем, который необходимо растянуть и истончить, чтобы ребенок мог пройти через него. Для справки: шейка матки на этом этапе должна вырасти с 1 дюйма, размером с небольшую виноградинку, до 10 дюймов, размером с грейпфрут.
Эта ранняя стадия разделена на две фазы: скрытых и активных фаз.Обычно от начала до конца у рожениц уходит около 20 часов.
Скрытая фаза родов длится от 5 до 20 часов и более и завершается, когда шейка матки расширяется примерно до 4 сантиметров. Расширение шейки матки измеряется путем ощупывания шейного отверстия двумя пальцами. Схватки легкие, а боль на этом этапе минимальна. Большинство матерей остаются дома во время латентной фазы, так как это самая продолжительная фаза, и медицинская помощь обычно не требуется.
Активная фаза родов длится в среднем от 2 до 8 часов, в течение которых схватки становятся более сильными и ритмичными, сигнализируя о том, что пора в больницу.В течение активной фазы шейка матки полностью расширяется до 10 сантиметров, и голова ребенка опускается в таз. По мере того, как шейка матки приближается к полному раскрытию, роды становятся все более и более болезненными. Расширение с 6 до 10 сантиметров, называемое переходной фазой, может быть особенно трудным, потому что часто это происходит в течение часа. Методы обезболивания, такие как эпидуральная анестезия и обезболивающие, могут использоваться начиная с активной фазы.
Врачи и медсестры в родильном отделении внимательно следят за частотой сердечных сокращений плода и раскрытием шейки матки во время первого периода родов.Это сделано для того, чтобы они могли вмешаться, если ребенок расстроен или роды не прогрессируют. Если амниотический мешок не разорвался, врачи могут выполнить амниотомию для разрыва мембраны.
Вторая стадия, или активные родыВторая стадия, также называемая активными родами, — это подталкивающая стадия родов. Ребенок проходит через шейку матки, таз и родовые пути и выходит через отверстие во влагалище. В среднем с момента полного раскрытия шейки матки до рождения ребенка проходит от 1 до 3 часов.Поскольку голова ребенка переместилась из матки в родовые пути, сокращения матки должны быть заменены самопроизвольным толчком матери.
Акушерки, доулы и члены семьи могут быть особенно важны во время активных родов, чтобы помочь матери справиться с тяжелой работой по подталкиванию. На втором этапе врачи внимательно следят за признаками осложнений у матери или ребенка. Они внимательно следят за частотой сердечных сокращений и положением ребенка, чтобы убедиться, что он или она не находится в затруднительном положении или застряли.
Третья стадияТретья стадия состоит из выхода плаценты, также известного как послед. Обычно плаценте требуется всего несколько минут, чтобы следовать за ребенком. В ожидании плаценты врачи продолжают проверять состояние здоровья ребенка и матери, в том числе частоту сердечных сокращений и показатели жизнедеятельности. Если плацента не выходит, ее необходимо удалить хирургическим путем, чтобы предотвратить серьезные осложнения для здоровья.
9. Второй период родов
Пройдите тест по главе до и после прочтения этой главы.
Викторина по открытию главы
Закрыть викторинуЗакрыть викторинуПервый раз? Бесплатная регистрация. Просто введите свой адрес электронной почты или номер мобильного и придумайте пароль.
Содержание
Цели
По завершении этой главы вы сможете:
- Определить начало второго периода родов.
- Решите, когда пациенту следует начать давить.
- Эффективно общаться с пациентом во время родов.
- Используйте материнское усилие наилучшим образом, когда пациент давит.
- Внимательно наблюдайте за вторым периодом родов.
- Оценить состояние плода во время надавливания пациента.
- Точно оцените прогресс во втором периоде родов.
- Ведение пациента с затяжным вторым периодом родов.
- Диагностика и лечение пораженных плеч.
Нормальный второй период родов
9-1 Как определяется второй период родов?
Второй период родов начинается, когда шейка матки пациента полностью раскрыта, и заканчивается, когда ребенок полностью рождается.
9-2 Какие симптомы и признаки указывают на начало второго периода родов?
Может произойти одно или несколько из следующих событий:
- Сокращения матки увеличиваются как по частоте, так и по продолжительности, т.е. они учащаются и длятся дольше.
- Пациент становится беспокойным.
- Часто возникают тошнота и рвота.
- У пациента возникает неконтролируемое желание надавить (толкнуть).
- Промежность выпячивается во время сокращения, так как она растягивается головкой плода.
Если симптомы и признаки указывают на то, что второй период родов начался, необходимо провести обследование брюшной полости для оценки объема головы, пальпируемой над краем таза, с последующим вагинальным обследованием.
9-3 Есть ли разница между первородящими и мультигравидами в начале второго периода родов?
Да. У первородящих обычно голова задействована, когда шейка матки полностью раскрывается. Напротив, multigravidas часто достигает полного раскрытия шейки матки, когда головка плода все еще пальпируется на 3/5 или более над краем таза (т.е. голова еще не занята).
Пациентке следует начинать надавливание только тогда, когда головка плода раздувает промежность и у нее возникает сильное желание надавить вниз.
9-4 Что означает задействование головки плода?
Головка плода задействуется, когда наибольший поперечный диаметр головки (бипариетальный диаметр) проходит через вход в таз. Когда головка плода задействована, над краем таза пальпируется не более 2/5 головки.
Головка плода задействована, когда над краем таза пальпируется только 2/5 или менее головки.
Помолвка обычно начинается до начала родов. Первоначально 5/5 головы пальпируются над краем таза, но когда вовлечение завершено, голова больше не пальпируется при обследовании брюшной полости. Вовлеченность головки не может быть определена при вагинальном исследовании .
Ведение второго периода родов
9-5 Следует ли пациенту начинать надавливание, как только шейка матки полностью раскрыта?
№Пациентке следует подождать, пока головка плода не начнет раздувать промежность, когда она почувствует сильное желание надавить. Головка плода будет задействована на 1/5 или менее головки плода, пальпируемой над краем таза.
9-6 Когда безопасно подождать сцепления, прежде чем позволить пациенту надавить, если шейка матки полностью расширена, но головка плода находится на 2/5 или более выше входа в таз?
- Если нет признаков дистресса плода.
- Если нет признаков головно-тазовой диспропорции.
Ожидание зацепления головы у пациентки с полностью расширенной шейкой матки следует допускать только при отсутствии признаков дистресса плода или цефалопазовой диспропорции.
9-7 Как долго вам следует подождать, прежде чем просить пациента надавить, если шейка матки полностью раскрыта, но голова еще не задействована?
- Пациент должен быть осмотрен через час, если нет признаков дистресс-синдрома плода, а наблюдения матери в норме.
- Обычно в это время происходит зацепление головы, и пациент почувствует сильное желание надавить вниз в течение часа.
- Если голова не задействована после ожидания в течение 1 часа, врач должен тщательно обследовать пациента на предмет цефалопазовой диспропорции, которая может присутствовать в результате большого плода или аномального предлежания головы плода. Скорее всего показано кесарево сечение.
9-8 В каком положении следует доставить пациента?
- Обычно рожают на спине (т.е.е. спинное положение), потому что это легче для человека, ведущего роды. Однако это положение имеет тот недостаток, что может вызвать постуральную гипотензию, что может привести к дистрессу плода. Этой проблемы можно избежать, если поместить под одно из бедер пациента твердую подушку так, чтобы она была повернута на 15 ° на бок и не лежала на спине.
- Боковое положение (т.е. на боку) предотвращает проблему постуральной гипотензии. Кроме того, лицо, проводящее родоразрешение, имеет хороший обзор вульвы и промежности, мышцы таза расслаблены, и родоразрешение можно лучше контролировать.Боковое положение особенно полезно, когда пациент не хочет полностью сотрудничать с ней.
- Часто используется вертикальное положение (т.е. вертикальное положение или положение на корточках). Пациент садится на пятки и опирается на вытянутые руки. Эта позиция имеет следующие преимущества:
- Материнские усилия становятся более эффективными.
- Укорочена продолжительность второго этапа.
- Меньшему количеству пациентов требуется помощь при родах.
- Положение полу-Фаулера, когда спина пациента поднимается на 45 ° от горизонтали, может использоваться вместо вертикального положения. Это частично сидячее положение удобно как для пациента, так и для человека, проводящего роды.
Поза, используемая во втором периоде родов, зависит от выбора пациента и обстоятельств, при которых проводятся роды. Выбранное положение должно обеспечивать максимальное усилие матери при надавливании.
9-9 Как добиться наилучшего сотрудничества с матерью во втором периоде родов?
- Хорошее общение между пациентом и акушеркой или врачом очень важно. Доверительные отношения, сложившиеся на первом этапе родов, будут способствовать хорошему общению и сотрудничеству на втором этапе.
- Пациентка должна знать, что от нее ожидается на втором этапе. Лицо, проводящее роды, должно поощрять и поддерживать пациентку, а также информировать ее о прогрессе.Следует похвалить хорошее сотрудничество и попытки подавить.
9-10 Как обеспечить максимально эффективное воздействие на пациента?
- В то время как пациентка пассивна на первом этапе, она должна активно использовать свои силы на втором этапе родов, чтобы способствовать сокращению матки. Чем эффективнее она использует свои силы, тем короче будет второй этап.
- Акушерка или врач должны убедиться, что пациент знает, когда и как надавливать.
- Важно, чтобы она отдыхала между схватками и давила во время схваток.
- В разгар схватки пациентку просят сделать глубокий вдох, прижать подбородок к груди и надавить, как если бы она собиралась опорожнить прямую кишку. Это действие наиболее эффективно и легко, если пациент держится за ноги или другой твердый предмет.
- Каждое опускающее усилие должно длиться как можно дольше. Это лучше, чем несколько коротких усилий.
- Когда пациенту нужно дышать во время толчка, она должна быстро выдохнуть, сделать глубокий вдох и снова надавить.
- При использовании мультигравидаса пациенту иногда необходимо дышать, а не толкаться во время схватки, чтобы предотвратить слишком быстрое рождение головки плода.
Хорошее общение между пациентом и лицом, проводящим роды, очень важно во время родов.
9-11 Какие наблюдения необходимо сделать во время второго периода родов?
Если голова все еще не задействована и решено дождаться включения, следует продолжить те же наблюдения, которые обычно производятся во время первого периода родов.
Если голова задействована и пациента просят надавить, необходимо выполнить следующие наблюдения:
- Слушайте сердцебиение плода между сокращениями, чтобы определить исходную частоту сердечных сокращений плода.
- Слушайте сердцебиение плода сразу после каждого второго сокращения. Если частота сердечных сокращений плода остается такой же, как и исходная частота сердечных сокращений, вы уверены, что плод находится в хорошем состоянии. Однако, если в конце сокращения сердце плода работает медленнее, и медленная частота сердечных сокращений занимает 30 секунд или более, чтобы вернуться к исходной частоте (т.е. позднее замедление), плод должен родиться как можно быстрее, потому что у плода развился дистресс.
- Обратите внимание на частоту и продолжительность сокращений матки.
- Поищите влагалищное кровотечение.
- Запишите ход родов.
- Примечание
- Если между схватками больше 5 минут, послушайте частоту сердечных сокращений плода через 5 минут.
9-12 Как отслеживается прогресс во втором периоде родов?
С каждым сокращением матки и попыткой надавливания должен наблюдаться некоторый прогресс в опускании головки плода на промежность.
9-13 Что делать, если опускания головы на промежность нет?
- Если у пациента произошло не менее 2 схваток за 10 минут, каждое продолжительностью 40 секунд или более, и после четырех попыток опускания головы не наблюдается прогресса, врач должен осмотреть пациента на предмет возможной родовспоможения.
- Если у первородящих наблюдаются неадекватные сокращения матки и отсутствуют признаки цефалопазовой диспропорции (т.е. 2+ или меньше) следует начать инфузию окситоцина. Следует использовать только одну единицу окситоцина, как описано в Разделе 8-37. Когда будут получены сильные схватки, пациент должен начать надавливание.
- Если нет прогресса в опускании головы и присутствуют признаки цефалопельвиальной диспропорции (т. Е. Плесень 3+), пациент не должен давить вниз. Вместо этого ей следует сосредоточиться на своем дыхании во время схваток. Врач должен срочно осмотреть пациента, так как показано экстренное кесарево сечение.При подготовке пациентки необходимо провести внутриматочную реанимацию.
- Сокращения матки во втором периоде родов сильные и происходят с высокой частотой. Подавление сокращений матки, как описано в Разделах 8-34, полезно как для матери, так и для плода.
При сильных сокращениях и хорошем прижатии вниз должен быть прогресс в опускании предлежащей части на промежность.
9-14 Как вы должны управлять дистрессом плода во втором периоде родов?
- Эпизиотомия должна быть сделана, если головка плода раздувает промежность при надавливании пациента, чтобы плод мог родиться при следующем сокращении.
- Если промежность не выпячивается при сокращениях и кажется, что плод не родится после следующих двух попыток надавливания, тогда необходимо вызвать врача для осмотра пациента и, возможно, для проведения родовспоможения. Если условия для вспомогательных родов не могут быть выполнены, необходимо выполнить экстренное кесарево сечение. При подготовке пациентки сокращения матки необходимо подавить.
9-15 Как следует вести нормальные вагинальные роды?
Акушерка или врач, ведущий второй период родов, всегда должны быть готовы к возможным осложнениям.Оборудование, которое может потребоваться, должно быть под рукой и в хорошем рабочем состоянии. Лекарства, которые могут потребоваться, должны быть легко доступны.
- Опорожнение мочевого пузыря : Любой фактор, например полный мочевой пузырь, который предотвращает опускание головки плода или снижает силу сокращений матки, должен быть исправлен. Поэтому очень важно, чтобы пациентка опорожнила мочевой пузырь перед тем, как приступить к давлению. Если пациент не может мочиться, мочевой пузырь необходимо опорожнить с помощью катетера «внутрь и наружу», что является стерильной процедурой.
- Поддержка промежности : Над анусом пациента следует поместить мазок, чтобы предотвратить загрязнение вульвы, а затем и головки плода калом (т. Е. Фекалиями). Важно поддерживать промежность, чтобы:
- Увеличьте сгибание головки плода так, чтобы наименьший возможный диаметр проходил через влагалище. Это можно сделать, нажав сразу над анальным отверстием.
- Снизить давление на промежность. Помните, что промежность должна быть постоянно на виду.
- Коронация головы : Когда головка венчает, выход из влагалища растягивается, и может быть показана эпизиотомия. Акушерка или врач должны положить одну руку на макушку, чтобы предотвратить внезапное отрывание головы. Другая рука, поддерживающая промежность, теперь перемещается вверх, чтобы помочь вытянуть голову. Важно только контролировать головку плода, а не сдерживать ее.
- Нащупывание пуповины : Убедитесь, что пуповина не плотно обернута вокруг шеи младенца.Свободный шнур можно надеть на голову, но плотный шнур следует перерезать и перерезать.
- Плечи и тело : Мягким непрерывным вытяжением за голову и боковым сгибанием переднее плечо выводится из-под лобкового сочленения. Затем заднее плечо поднимают над промежностью. Остальная часть тела ребенка теперь рождается по изгибу родовых путей, а не просто вытягивается прямо из влагалища.
Эпизиотомия
9-16 Какое место занимает эпизиотомия в современной акушерстве?
Эпизиотомия обычно не выполняется, а только при наличии хороших показаний, например:
- Когда необходимо без промедления родить ребенка.
- Поражение плода во время второго периода родов.
- Материнское истощение.
- Затяжной второй период родов, когда головка плода выпирает промежность и очевидно, что эпизиотомия ускорит роды.
- Когда необходима быстрая и легкая вторая ступень, например, у пациента с пороком сердечного клапана.
- С доставкой недоношенного ребенка, когда требуются легкие роды.
- Когда высок риск разрыва третьей степени.
- Толстая тугая промежность.
- Предыдущий разрыв третьей степени.
- Восстановленное ректоцеле.
- После наложения щипцов.
9-17 Разрыв второй степени заживает быстрее и с меньшим количеством осложнений, чем эпизиотомия?
Да. Разрыв второй степени легче лечить и быстрее заживает с меньшими болями и дискомфортом, чем при эпизиотомии. Следовательно, разрыв второй степени предпочтительнее эпизиотомии.Эпизиотомия не должна выполняться в обычном порядке у первородящих.
Эпизиотомия должна выполняться только при наличии определенных показаний.
9-18 Какой тип эпизиотомии следует выполнять?
Обычно выполняется медиолатеральная эпизиотомия. Однако, если акушерка или врач имеют опыт работы с этой техникой, можно выполнить срединную эпизиотомию.
Затяжной второй период родов
9-19 Что означает затяжной второй период родов?
Время отсчитывается с момента, когда пациенту разрешили начать движение вниз.Если первобытная беременность продолжается более 45 минут, а мультигравидная продолжается более 30 минут без рождения ребенка, диагностируется длительный второй период родов.
Второй период родов продлевается, если он длится более 45 минут при первородящих или 30 минут при многоплодных.
9-20 Какие факторы во время дородового периода или первого периода родов могут указывать на то, что пациент находится в группе повышенного риска затяжного второго периода родов?
- Факторы дородового периода, которые предполагают, что пациент родит крупного ребенка:
- Пациентка с высотой симфиза и глазного дна выше 90-го центиля, когда многоплодная беременность и многоводие были исключены, т.е.е. кажется, есть большой плод.
- Пациентка с гестационным или прегестационным сахарным диабетом.
- Пациент с индексом массы тела 40 кг / м 2 и более.
- Пациент с предыдущим младенцем, весившим при рождении 4 кг и более.
- Факторы первого периода родов:
- Расчетная масса плода, определенная при осмотре брюшной полости, 4 кг и более.
- Пациент с плохим прогрессом в первом периоде родов до полного раскрытия шейки матки.
- Пациент, который нормально прогрессировал в течение активной фазы первого периода родов, но у которого прогресс был медленнее с 7 или 8 см до полного раскрытия.
Медленное развитие первого периода родов может сопровождаться длительным вторым периодом родов.
9-21 Как вести себя пациенту с затяжным вторым периодом родов?
- Если врач доступен, он должен осмотреть пациента.Обычно вспомогательные роды проводятся после исключения цефалопазовой диспропорции и после того, как головка плода на 1/5 или не остается над краем таза. Кесарево сечение необходимо сделать, если имеется диспропорция головного и таза.
- Если врач недоступен, пациента следует направить в больницу уровня 1 или 2, где есть все необходимое для выполнения кесарева сечения.
Затяжной второй период родов — опасное осложнение, требующее немедленного и соответствующего лечения.
9-22 Как следует вести пациента с длительным вторым периодом родов во время перевода в больницу для кесарева сечения?
- Пациентка должна лечь на бок и не давить при схватках. Вместо этого ей следует сосредоточиться на своем дыхании.
- Следует начать внутривенную инфузию и медленно ввести 250 мкг (0,5 мл) сальбутамола (вентолина) внутривенно или 3 капсулы нифедипина (адалат) по 10 мг (всего 30 мг) перорально, если нет противопоказаний.
Ведение с поврежденными плечами
9-23 Какие пациенты подвержены высокому риску развития ущемленных плеч?
Те же пациенты, которые подвергаются высокому риску затяжного второго периода родов, также имеют риск развития пораженных плеч (дистоция плеча), то есть женщины, у которых, вероятно, есть крупный ребенок. Пациенты с затяжным вторым периодом родов и после родов также подвержены риску травмирования плечевого сустава.
9-24 Какие признаки второго периода родов указывают на поражение плеч?
- Обычно голова младенца вынимается с помощью удлинителя.Однако при втянутых плечах голова удерживается назад, не падает вперед на промежность и не подвергается нормальному вращению.
- Размер головы и щек ребенка при родах указывает на то, что ребенок большой и толстый. Обычно пациент также страдает ожирением.
- Попытки внешнего вращения, бокового сгибания и вытяжения не приносят плечи.
Чем раньше будут обнаружены эти признаки поражения плечевого сустава, тем больше шансов, что это осложнение будет успешно вылечено.
9-25 Как вести себя пациенту с пораженным плечом?
Следующее управление следует тщательно и поэтапно выполнять:
- Обратитесь за помощью и сообщите пациенту, что возникло серьезное осложнение и что она должна полностью сотрудничать с акушеркой или врачом.
- Пациентку следует переместить так, чтобы ее ягодицы находились над краем кровати, чтобы можно было хорошо тянуть вниз головку плода. Это можно сделать быстро, убрав конец кровати или перевернув пациента поперек кровати.
Бедра и колени пациента должны быть полностью согнуты, чтобы колени почти касались плеч. Акушерка или врач должны удерживать голову младенца обеими руками и твердо тянуть голову наружу и вниз (назад), в то время как ассистент должен в то же время сильно надавливать на лобковый симфиз пациента. Величину прилагаемого тягового усилия наружу и вниз следует постепенно увеличивать до тех пор, пока не будет достигнуто разумное усилие. Избегайте острого изгиба шейки плода вниз.Это снижает риск травмы плечевого сплетения. Надлобковое давление должно быть достаточно сильным, чтобы рука ассистента могла проходить за лобковый симфиз. С помощью этой процедуры переднее плечо младенца проходит под лобковым сочленением. Пациент должен как можно сильнее надавить на плечи во время этих попыток поставить плечи.
- Примечание
- Эта процедура по доставке травмированных плеч называется методом Мак-Роберта.
- Если после двух попыток ребенок не родится, следует доставить заднее плечо:
- Акушерка или врач должны поместить правую руку (если правша) или левую руку (если левша) позади плода во влагалище, чтобы дотянуться до плеча младенца.Полость крестца — единственная область, которая дает пространство для манипуляций.
- Следить за задней рукой младенца до локтя. Руку нужно согнуть в локте, а затем потянуть вперед через грудь и вывести из влагалища. При доставке задней руки также доставляется заднее плечо.
- Теперь можно освободить переднюю часть плеча, потянув голову ребенка наружу и вниз (назад).
- Если не удается освободить переднее плечо, младенца необходимо повернуть на 180 °.Во время вращения голова младенца и освобожденная рука должны крепко держаться вместе. Освобожденная рука укажет направление вращения, то есть поверните младенца так, чтобы плечо следовало за освобожденной рукой. Как только переднее плечо повернуто в полость крестца, захваченное плечо можно освободить, вставив руку сзади, согнув руку в локте и вытащив руку из влагалища.
- Если невозможно поставить заднюю руку, отсасывающий катетер можно провести под подмышечной впадиной задней руки.Затем плечо поворачивают кпереди и выводят из таза с помощью катетера.
Необходимо тщательно соблюдать правила доставки травмированных плеч без паники. Если ребенок родится в течение 5 минут после обнаружения осложнения, повреждения головного мозга не должно произойти. Хотя вышеуказанное лечение помогает снизить риск родовой травмы, перелом ключицы или плечевой кости может произойти при родах заднего плеча. Это предпочтительнее паралича Эрба (плечевого) или черепно-мозговой травмы.Не следует тратить время на попытки использовать другие методы, которые неэффективны.
Поражение плеча — серьезное осложнение и требует быстрого и эффективного лечения по четкому плану.
Ведение новорожденного
9-26 Когда следует в первую очередь отсосать дыхательные пути младенца при родах?
- Младенец с жидкостью, окрашенной меконием: нет необходимости отсасывать жидкость изо рта и носа перед родами через плечи и грудь.Немедленно высушите младенца. Если ребенок хорошо дышит, дальнейшая реанимация не требуется. Предположите, что младенцу может потребоваться реанимация при родах, если ребенок плохо дышит после сушки. Младенцы, не дышащие, страдают асфиксией при рождении и нуждаются в интубации. Перед началом вентиляции отсосите дыхательные пути через эндотрахеальную трубку.
- Младенец с прозрачной жидкостью: в отсасывании дыхательных путей младенца перед родами нет необходимости. После родов отсасывание необходимо только в том случае, если ребенок плохо дышит.
9-27 Что нужно делать сразу после родов через естественные родовые пути?
Очень хорошо высушите младенца и оцените, плачет ли ребенок или дышит хорошо. Если ребенок дышит хорошо, оставьте ребенка на животе матери и только через 2–3 минуты перережьте пуповину и перережьте ее. Если ребенок плохо дышит, немедленно зажмите и перережьте пуповину и переместите ребенка в удобное место для реанимации.
Пример использования 1
Повторнородящий рожает в 18:00.Головка плода пальпируется на 3/5 над краем таза, шейка матки расширена на 7 см. Вагинальное исследование повторяется в 21:00, когда сигнальная линия указывает на то, что шейка матки должна быть полностью раскрыта. Обследование подтверждает, что шейка матки полностью раскрыта. Однако головка плода все еще не задействована. Пациент готовится начать надавливание.
1. Согласны ли вы, что пациентка должна начинать надавливание сейчас, когда шейка матки полностью раскрыта?
№Она не должна начинать надавливание, пока головка плода не будет полностью задействована и не достигнет промежности.
2. Какие симптомы и признаки указывают на то, что пациент должен начать давить?
У пациента будет неконтролируемое желание надавить. Кроме того, при осмотре брюшной полости будет задействована головка плода, а головка плода будет раздувать промежность при надавливании пациента.
3. Если обследование брюшной полости показывает, что головка плода не задействована, какие условия должны быть соблюдены при принятии решения подождать, прежде чем позволить пациенту надавить?
Дистресс плода необходимо исключить, убедившись, что нет поздних замедлений сердечного ритма плода.Диспропорция головного мозга также должна быть исключена, если при влагалищном обследовании будет выявлено 2+ или менее плесени.
4. Как долго можно ждать, пока головка плода не задействуется?
Через час пациента следует снова обследовать. Если голова все еще не задействована, необходимо вызвать врача для осмотра пациента. Если условия для вспомогательных родов не могут быть выполнены, необходимо сделать экстренное кесарево сечение.
5. Будете ли вы вести первичную пациентку так же, как и мультигравидную, если бы она достигла полного раскрытия шейки матки без задействования головки плода?
Обычно первородящие достигают полного раскрытия шейки матки только после включения головки плода.Следовательно, существует большая вероятность цефалопропорции у первородящих, чем у мультигравидных, которые могут достичь полного раскрытия шейки матки с незанятой головкой плода.
Пример использования 2
Пациент с нормальным прогрессированием во время первого периода родов до раскрытия шейки матки на 7 см. Полное раскрытие шейки матки достигается еще через 5 часов. При последнем осмотре 3/5 головки плода все еще пальпируются над краем таза, а при влагалищном осмотре обнаруживается форма 3+.Пациента готовят ко второму периоду родов, и его просят надавить схватками.
1. Какие осложнения вы ожидаете, если учесть прогресс пациента во время первого периода родов?
Затяжной второй период родов, так как роды у пациентки протекали медленнее, чем ожидалось, между 7 см и полным раскрытием.
2. Какая наиболее вероятная причина затяжной второй стадии у этого пациента?
Цефалопаточная диспропорция, на что указывает незавязанная головка плода и форма 3+.
3. Согласны ли вы с решением позволить пациенту давить, потому что ее шейка матки полностью раскрыта?
Нет. Поскольку у пациента наблюдается диспропорция цефалопаточного таза, необходимо выполнить кесарево сечение.
4. Как следует вести дальнейшее лечение этой пациентки, если она находится в клинике?
Ее необходимо направить в больницу, где есть все необходимое для выполнения кесарева сечения.
5. Какие меры необходимо предпринять, чтобы перевод этого пациента был максимально безопасным?
Пациент должен лечь на бок и начать внутривенное вливание.Если нет противопоказаний, схватки необходимо купировать с помощью внутривенного введения сальбутамола (Вентолин) или перорального приема нифедипина (Адалат).
Пример использования 3
Первородная пациентка все еще не родила после того, как ее шейка матки была полностью раскрыта в течение 45 минут. Головка плода не пальпируется в брюшной полости и выпячивается в промежности, когда пациент сжимает ее. Диагностируется затяжная вторая стадия и вызывается врач для осмотра пациента.
1. Согласны ли вы с диагнозом «затяжная вторая стадия»?
Это будет зависеть от того, когда пациентка начала давить и были ли ее попытки давить.Диагноз правильный, если она хорошо давила 45 минут.
2. Что вы должны делать, если пациент хорошо давил на 45 минут?
Поскольку голова не пальпируется в брюшной полости и раздувает промежность, следует выполнить эпизиотомию. После этого, если младенец не родился после нескольких схваток, когда пациент хорошо надавливает на него, необходимо вызвать врача, чтобы он оценил состояние пациента на предмет родовспоможения.
3. Следует ли проводить эпизиотомию при доставке всех первородящих?
№Только при наличии явных показаний к эпизиотомии. В этом случае показана эпизиотомия, поскольку второй этап является продолжительным и родоразрешение, вероятно, будет быстро достигнуто с помощью эпизиотомии.
4. Младенец рождается непосредственно перед проведением эпизиотомии, и после родов у пациента обнаруживается разрыв промежности второй степени. Было бы предпочтительнее сделать эпизиотомию?
Нет. Разрыв второй степени не следует рассматривать как осложнение, так как он предпочтительнее эпизиотомии.Разрыв второй степени легче лечить, быстрее заживает и вызывает меньше боли и дискомфорта, чем эпизиотомия.
5. Как бы вы справились с этим пациентом, если бы затяжные роды были вызваны плохим взаимодействием и неэффективными попытками пациента надавить?
Хорошее общение между персоналом и пациентом во время первого периода родов должно было установить доверительные отношения. Пациентке нужно было сказать, что именно ей следует делать на втором этапе.Ее также следовало поддерживать, поощрять и хвалить.
Пример использования 4
Пациент с мультигравидным заболеванием весом 110 кг прогрессирует до полного раскрытия шейки матки. Через 30 минут во втором периоде родов голова младенца достается с трудом. Голова удерживается назад и не падает вперед на промежность, при этом не происходит вращения головы.
1. Какое осложнение произошло во втором периоде родов?
Удар плеча (т.е. плечевая дистоция).
2. Как можно было предсказать это осложнение?
Пациенты с избыточным весом подвержены риску развития пораженных плечевых суставов, так как у таких пациентов рождаются очень большие дети.
3. Как следует вести дальнейшее лечение этого пациента?
Ягодицы пациента необходимо переместить к краю кровати, чтобы можно было применить хорошее заднее вытяжение к голове младенца. Это можно сделать быстро, если можно снять конец кровати или если пациента можно будет перебросить через кровать.Бедра и колени пациента должны быть согнуты так, чтобы колени почти доходили до плеч. Голову младенца следует крепко удерживать обеими руками и вытягивать вниз (кзади), в то время как ассистент одновременно надавливает на надлобковую область. Величину прилагаемого тягового усилия наружу и вниз следует постепенно увеличивать до тех пор, пока не будет достигнуто разумное усилие.
4. Что делать дальше, если эти попытки поставить плечи не увенчались успехом?
Должна быть предпринята немедленная попытка родить заднюю руку младенца.Лицо, проводящее роды, должно поместить руку кзади от плода во влагалище, согнуть заднюю руку младенца в локте и вытянуть ее вперед над грудью. Когда рука вытягивается, автоматически выводится и задняя часть плеча. Теперь можно освободить переднее плечо, потянув голову младенца наружу и вниз.
Второй период родов | Американская ассоциация беременности
Второй период родов — это когда ваш ребенок движется по родовым путям.Второй период родов начинается, когда шейка матки полностью раскрывается (раскрывается), и заканчивается рождением ребенка. Схватки толкают ребенка по родовым путям, и вы можете почувствовать сильное давление, похожее на позыв к дефекации.
Второй этап родов: толкание
Ваш лечащий врач может попросить вас подтолкнуть вас при каждом сокращении. Схватки остаются сильными, но они могут немного разойтись и дать вам время отдохнуть. Продолжительность второго этапа зависит от того, рожали ли вы раньше и сколько раз, а также от положения и размера ребенка.
Интенсивность в конце первого периода родов будет продолжаться в этой фазе давления. Вы можете быть раздражительным во время схватки и попеременно желать, чтобы вас трогали и разговаривали, и желать, чтобы вас оставили в покое. Когда схватки достигают своего пика, женщины нередко хрюкают или стонут.
Толчок и чего ожидать:
- Второй этап может длиться от 20 минут до 2 часов
- Схватки будут длиться около 45-90 секунд с интервалами 3-5 минут отдыха между
- У вас будет сильное естественное желание толкнуть
- Вы почувствуете сильное давление в прямой кишке
- У вас вероятно незначительное нарушение кишечника или мочеиспускания
- Голова вашего ребенка со временем станет видна (станет видимой)
- Вы почувствуете жжение, покалывание во время коронации.
- Во время коронации ваш лечащий врач попросит вас не настаивать на
Нажатие и что делать:
- Примите позицию толчка, в которой сила тяжести используется в ваших интересах
- Толкайся, когда чувствуешь позыв
- Расслабьте тазовое дно и анальную область (могут помочь упражнения Кегеля)
- Отдых между схватками для восстановления сил
- Используйте зеркало, чтобы следить за своим прогрессом (это может быть очень обнадеживающе!)
- Используйте всю свою энергию, чтобы толкнуть
- Не расстраивайтесь, если голова вашего ребенка вылезает, а затем скользит обратно во влагалище (этот процесс может включать два шага вперед и один шаг назад).
Советы специалисту по поддержке
- Помогите ей расслабиться и почувствовать себя максимально комфортно.Дайте ей ледяные чипсы, если таковые имеются, и окажите физическую поддержку в ее положении
- Ободрять, ободрять, ободрять!
- Помогите ей пройти через схватки
- Подбодрите ее, рассказав, насколько хорошо у нее дела.
- Не обижайтесь, если она проявляет гнев или становится эмоциональной
Чем занимается ваш ребенок на втором этапе:
Пока вы переживаете роды, ваш ребенок предпринимает определенные шаги, чтобы войти в этот мир.
- Голова вашего ребенка повернется набок, и подбородок автоматически упирается в грудь, так что задняя часть головы может идти вперед.
- Когда вы полностью расширены, голова ребенка идет впереди, а голова и туловище начинают поворачиваться к вашей спине при входе во влагалище
- Затем голова вашего ребенка начнет выступать или «венчать» через отверстие влагалища
- Как только голова ребенка высунется, голова и плечи снова повернутся к вам боком, позволяя ребенку легко выскользнуть.
Доставка и чего ожидать:
Имейте в виду, что ваш ребенок замачивал мешок с околоплодными водами в течение девяти месяцев.Вот что происходит, когда ваш ребенок попадает в атмосферу:
- Его нужно высушить полотенцем и держать в тепле ..
- Ваш врач или акушерка могут быстро отсосать ребенку изо рта и носовых проходов, если у него много слизи.
- Если нет никаких осложнений, его поднимут на ваш голый живот, чтобы вы могли прикоснуться к нему, поцеловать и просто полюбоваться им. Контакт кожа к коже будет держать вашего ребенка красивым и поджаренным, и его накроют теплым одеялом и, возможно, дадут его первую шляпу, чтобы предотвратить потерю тепла.
- Ваш опекун зажмет пуповину в двух местах, а затем перережет ее между двумя зажимами — или ваш партнер может оказать помощь.
После схваток и прохождения через ваш очень узкий родовой канал ребенок будет иметь следующие характеристики:
- Головка конусообразная
- Покрытие Vernix (сырное вещество, которое покрывает плод в матке)
- Пухлые глаза
- Лануго (тонкие пушистые волосы, покрывающие плечи, спину, лоб и виски)
- Увеличенные гениталии
Сейчас вы можете испытывать широкий спектр эмоций: эйфорию, трепет, гордость, неверие, волнение (и это лишь некоторые из них) и, конечно же, сильное облегчение от того, что все кончено.

 Они редки, не отличаются регулярностью и не приносят сильной боли. Если сокращения повторяются, между ними проходит значительное время — 4–5 часов. За 2–3 недели до начала как первых, так и вторых или третьих родов могут появиться предвестниковые схватки. Они отличаются повышенной частотой и интенсивностью, но тоже являются тренировочными и не вызывают раскрытия шейки матки.
Они редки, не отличаются регулярностью и не приносят сильной боли. Если сокращения повторяются, между ними проходит значительное время — 4–5 часов. За 2–3 недели до начала как первых, так и вторых или третьих родов могут появиться предвестниковые схватки. Они отличаются повышенной частотой и интенсивностью, но тоже являются тренировочными и не вызывают раскрытия шейки матки.