Гестационный сахарный диабет (памятка для пациенток)
Гестационный сахарный диабет (памятка для пациенток)
Гестационный сахарный диабет (ГСД) – это однократное повышение сахара в крови выше нормы впервые во время беременности.
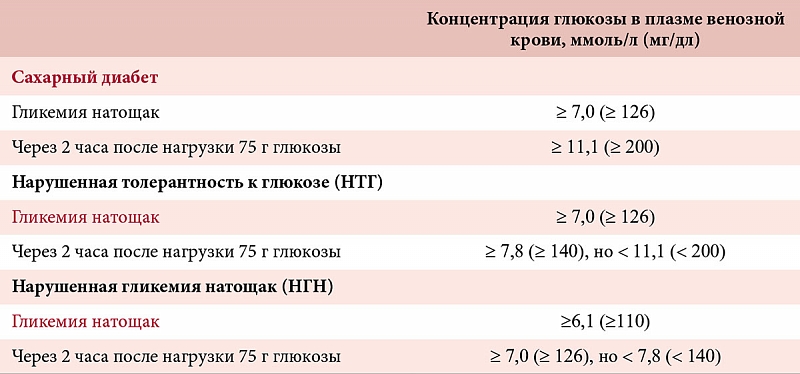
Норма сахара крови у беременных утром натощак (до еды) < 5,1ммоль/л, а после нагрузки глюкозой при проведении теста толерантности к глюкозе в 24-28 недель беременности: через 1 час < 10,0ммоль/л, через 2 часа < 8,5ммоль/л. Нагрузку глюкозой проводить нельзя, если уровень сахара крови утром натощак уже был ≥ 5,1 ммоль/л.
Такое повышение сахара (глюкозы) крови чрезвычайно минимально, никак не сказывается на самочувствии женщины, но во время беременности может приводить к очень серьезным последствиям, как для будущей мамы, так и для ее малыша. Если ГСД своевременно не выявлен или будущая мама не принимает никаких действий по его лечению, то существенно повышается риск раннего старения плаценты и, как следствие, задержки развития плода, преждевременных родов, а также многоводия, повышения артериального давления, преэклампсии, формирования крупного плода и необходимости в кесаревом сечении, травматизации женщины и ребенка в родах, гипогликемия и нарушение дыхания у новорожденного. Самым грозным осложнением нелеченного ГСД является перинатальная гибель плода. Поэтому современная организация здравоохранения во всем мире рекомендует обязательное обследование ВСЕХ беременных женщин для наиболее раннего выявления ГСД и его своевременного лечения.
Если у Вас выявили ГСД, то это не повод отчаиваться. Не откладывая необходимо принять все меры, чтобы Ваш сахар крови на протяжении всего оставшегося срока беременности был в пределах нормы. Так как повышение сахара крови при ГСД очень незначительно и субъективно не ощущается, то необходимо начать проводить регулярный самоконтроль сахара крови с помощью портативного прибора — глюкометра (при беременности используются только глюкометры, калиброванные по плазме крови – см.
Нормы сахара крови для беременных: утром до еды 3,3-5,0 ммоль/л, через 1 час после еды – меньше 7,0 ммоль/л. Необходимо записывать каждое значение сахара в дневник самоконтроля с указанием даты, времени и подробным описанием содержания приема пищи, после которого Вы измерили сахар. Этот дневник Вы должны каждый раз брать с собой на прием к акушеру-гинекологу и эндокринологу.
Лечение ГСД во время беременности:
- Диета – самое главное в лечении ГСД (http://www.niiomm.ru/joomla-stuff/category-blog/32-rekomendatsii-po-pitaniyu-beremennykh-stradayushchikh-sakharnym-diabetom):
- Из питания полностью исключаются легкоусвояемые углеводы: сахар, варенье, мед, все соки, мороженое, пирожное, торты, хлебо-булочные изделия из белой высокосортной муки; сдобная выпечка (булки, плюшки, пирожки),
- Любые сахарозаменители
- Если у Вас избыток массы тела, то в питании необходимо ограничить все жиры и полностью исключить: колбасы, сосиски, сардельки, сало, маргарин, майонез,
- Ни в коем случае не голодайте! Питание должно быть равномерно распределено на 4 – 6 приемов пищи в течение дня; перерывы между едой не должны быть более 3-4 часов.
- Физические нагрузки. Если нет противопоказаний, то очень полезны умеренные физические нагрузки не менее 30 минут ежедневно, например, ходьба, плавание в бассейне.
Избегайте упражнений, которые вызывают повышение артериального давления и вызывают гипертонус матки.
- Дневник самоконтроля, в который Вы записываете:
- сахар крови утром до еды, через 1 час после каждого приема пищи в течение дня и перед ночным сном – ежедневно,
- все приемы пищи (подробно) – ежедневно,
- кетонурия (кетоны или ацетон мочи) утром натощак (существуют специальные тест-полоски для определения кетоновых тел в моче – например, «Урикет», «Кетофан») – ежедневно,
- артериальное давление (АД должно быть менее 130/80 мм рт.
 ст.) – ежедневно,
ст.) – ежедневно, - шевеления плода – ежедневно,
- массу тела — еженедельно.
!!! Внимание: если Вы не ведете дневник, или ведете его не честно, тем самым Вы обманываете себя (а не врача) и рискуете собой и своим малышом!
- Если, несмотря на проводимые мероприятия, сахар крови превышает рекомендованные значения, то необходимо начать лечение инсулином (для этого Вас направят на консультацию к эндокринологу). Вы должны знать, что привыкания к инсулину не развивается, и после родов в подавляющем большинстве случаев инсулин отменяется. Инсулин в адекватных дозах не приносит вреда ни ребенку, ни матери, он назначается для сохранения полноценного здоровья и мамы, и малыша.
РОДЫ и ГСД:
Гестационный сахарный диабет сам по себе НЕ ЯВЛЯЕТСЯ показанием для кесарева сечения и преждевременных родов. Срок и способ родов определяет акушер-гинеколог.
ГСД после родов:
- соблюдение диеты в течение 1,5 месяцев после родов,
- отменяется инсулинотерапия (если таковая была),
- контроль сахара крови в первые трое суток (норма сахара крови после родов: натощак 3,3 — 5,5 ммоль/л, через 2 часа после еды до 7,8 ммоль/л),
- через 6-12 недель после родов – консультация эндокринолога для проведения диагностических тестов с целью уточнения состояния углеводного обмена,
- женщины, перенесшие ГСД, входят в группу высокого риска по развитию ГСД при следующих беременностях и сахарного диабета 2 типа в будущем, поэтому женщине перенесшей ГСД необходимо:
— соблюдать диету, направленную на снижение массы тела при ее избытке,
— расширять физическую активность,
— планировать последующие беременности,
- у детей от матерей с ГСД в течение всей жизни имеется повышенный риск развития ожирения и сахарного диабета 2 типа, поэтому им рекомендуется рациональное питание и достаточная физическая активность, наблюдение эндокринолога.

Удачи Вам! Здоровья и благополучия Вам и Вашему малышу!
Скачать документ в формате Word:
Анализ крови на глюкозу: как сдавать и можно ли самостоятельно расшифровать результаты исследования?
Человеку, страдающему диабетом, необходимо проходить плановое исследование уровня глюкозы в крови не менее двух раз в год.
Подробнее об услуге…
Некоторые коммерческие лаборатории могут предложить бесплатную консультацию специалиста по оказываемым услугам.
Записаться…
Для того чтобы результаты анализов были максимально достоверным, необходимо правильно подготовиться к их сдаче.
Как подготовиться?
Сэкономьте на медицинских услугах, став участником специальной дисконтной программы.
Узнать больше…
Изменение уровня глюкозы в крови обычно остается незаметным для человека. Узнать об отклонениях можно, только сдав анализы. Именно поэтому врачи настоятельно рекомендуют раз в шесть месяцев проходить тест на уровень глюкозы мужчинам и женщинам старше 40 лет, а также независимо от пола и возраста — всем, кто имеет избыточный вес или наследственную предрасположенность к диабету второго типа. В нашей стране более 5% населения страдают от этого заболевания.
Таким образом, необходимость мониторинга уровня глюкозы очевидна. Как сдать анализ и интерпретировать его результаты? Об этом расскажем в статье.
Почему нам назначают анализ крови на глюкозу?
Глюкоза — это простой углевод (моносахарид), который играет в организме очень важную роль, а именно — является основным источником энергии. В глюкозе нуждаются все клетки человеческого организма, это вещество настолько же необходимо нам для жизнедеятельности и обеспечения метаболических процессов, как топливо для автомобилей.
Количественное содержание глюкозы в крови позволяет оценить состояние здоровья человека, поэтому очень важно поддерживать баланс уровня этого вещества. Привычный для нас сахар, содержащийся в пище, с помощью особого гормона, инсулина, расщепляется и попадает в кровь. Чем больше сахара содержится в пище, тем больше инсулина вырабатывает поджелудочная железа. Однако объем инсулина, который может быть выработан, ограничен. Поэтому лишний сахар откладывается в печени, мышцах, клетках жировой ткани.
Привычный для нас сахар, содержащийся в пище, с помощью особого гормона, инсулина, расщепляется и попадает в кровь. Чем больше сахара содержится в пище, тем больше инсулина вырабатывает поджелудочная железа. Однако объем инсулина, который может быть выработан, ограничен. Поэтому лишний сахар откладывается в печени, мышцах, клетках жировой ткани.
Чрезмерное употребление сахара может нарушить эту сложную систему и повысить уровень глюкозы в крови. Точно так же баланс может быть нарушен, если человек воздерживается от пищи или его рацион не соответствует необходимой норме. Тогда уровень глюкозы падает, что приводит к снижению работоспособности клеток головного мозга. Дисбаланс возможен и при дисфункции поджелудочной железы, вырабатывающей инсулин.
Сильная жажда, сухость во рту, частое мочеиспускание, потливость, слабость, головокружение, запах ацетона изо рта, учащенное сердцебиение — эти симптомы являются показаниями для сдачи анализа крови на глюкозу.
Неутешительная статистика
В России от сахарного диабета страдает около 9 миллионов человек. По прогнозам исследователей, через 10 лет количество больных увеличится в два раза. Каждые десять секунд в мире число людей с диагнозом «сахарный диабет» пополняется на два человека. Каждые десять секунд умирает один заболевший. Диабет занимает четвертое место в мире среди болезней, влекущих за собой летальный исход.
Анализы на уровень глюкозы в крови
Нарушения углеводного обмена представляют серьезную опасность для здоровья человека. Выясним, каким образом можно диагностировать заболевание на любых стадиях.
Лабораторные методыПредставляют собой ряд анализов крови, проводимых в лаборатории, позволяют установить точную клиническую картину болезни. Эти сложные исследования дают возможность определить, есть ли факт нарушения углеводного обмена и конкретизировать патологию.
- Биохимический анализ крови
Данное исследование является универсальным методом диагностики, его применяют при общем обследовании и в профилактических целях. Биохимический анализ позволяет оценить самые разные показатели в организме, в том числе и уровень глюкозы в крови. Материал для анализа отправляют в биохимическую лабораторию.
Биохимический анализ позволяет оценить самые разные показатели в организме, в том числе и уровень глюкозы в крови. Материал для анализа отправляют в биохимическую лабораторию.
- Анализ крови на толерантность к глюкозе с «нагрузкой» (глюкозотолерантный тест натощак с нагрузкой)
Этот тест позволяет зафиксировать уровень содержания глюкозы в плазме крови. Пациент натощак сдает кровь. Затем он в течение 5 минут выпивает стакан воды, в которой растворена глюкоза. После этого проба делается через каждые 30 минут в течение 2 часов. Данный анализ позволяет диагностировать сахарный диабет и выявить нарушения толерантности к глюкозе.
- Глюкозотолерантный тест на С-пептид
Данный анализ дает количественную оценку функции бета-клеток, продуцирующих инсулин, определяет тип сахарного диабета (инсулинозависимый или инсулиннезависимый). Этот тест является важным показателем при мониторинге терапии диабета 1 и 2 типов.
- Анализ на гликированный гемоглобин
В ходе исследования рассматривается соединение гемоглобина с глюкозой. Чем больше сахара в крови, тем выше уровень гликогемоглобина. Анализ позволяет оценить уровень гликемии (содержание глюкозы в крови) за 1–3 месяца, предшествующие исследованию. По рекомендациям ВОЗ, этот анализ считается оптимальным и необходимым для контроля состояния людей, страдающих сахарным диабетом обоих типов.
- Анализ на уровень фруктозамина
Фруктозамин — соединение глюкозы с белками. В отличие от гликированного гемоглобина уровень фруктозамина отражает степень постоянного или транзиторного (носящего временный характер) повышения уровня сахара не за 1–3 месяца, а за 1–3 недели, предшествующие исследованию. Тест дает возможность оценить эффективность проводимой терапии гипергликемии и при необходимости скорректировать лечение. Также этот анализ показан беременным для выявления скрытого диабета и больным анемией.
- Анализ на уровень лактата
Это показатель содержания молочной кислоты, вырабатываемой организмом в процессе анаэробного (без участия кислорода) метаболизма глюкозы. Данный анализ может свидетельствовать о лакцитозе (закисление крови вследствие накопления лактата) определенного типа, который возникает вследствие заболевания диабетом.
- Анализ на уровень глюкозы в крови беременных (глюкозотолерантный тест при беременности)
Гестационный сахарный диабет — это нарушение толерантности к глюкозе, которое возникает во время беременности. Чем сильнее концентрация глюкозы в крови превышает норму, тем выше риск развития макросомии (чрезмерный рост и избыточная масса тела плода). Это может привести к преждевременным родам, а также нанесению травмы ребенку или матери во время родов. Поэтому при беременности нужно держать сахар в крови под контролем — это залог безопасности и для мамы, и для будущего малыша.
Экспресс-исследованиеДанный метод основан на тех же реакциях, что и лабораторный анализ на уровень глюкозы, однако он занимает гораздо меньше времени и выполнить его можно в домашних условиях. Каплю крови помещают на тест-полоску, установленную в глюкозоксидазный биосенсор глюкометра, и через несколько минут можно увидеть результат. Экспресс-метод принято считать приблизительным тестом, однако он показан тем, кто страдает сахарным диабетом, — такой мониторинг позволяет ежедневно держать сахар под контролем.
Как сдавать кровь на анализ глюкозы?
Все лабораторные методы исследований крови на глюкозу предполагают забор крови из вены или из пальца утром натощак. Специальной подготовки данные анализы не требуют, однако накануне рекомендуется избегать физических и эмоциональных перегрузок, переедания, употребления спиртных напитков. По возможности перед процедурой следует отказаться от приема лекарственных препаратов.
Что касается экспресс-метода, то кровь для анализа берется из пальца в любое время суток.
Расшифровка результатов
Интерпретировать анализы и поставить точный диагноз может только специалист. Однако давайте попробуем разобраться в некоторых показателях.
Нормы содержанияПри сдаче биохимического анализа крови ребенка до двух лет норма составляет от 2,78 до 4,4 ммоль/л, у ребенка от двух до шести лет — от 3,3 до 5 ммоль/л, у детей школьного возраста — от 3,3 и не выше 5,5 ммоль/л. Норма для взрослых: 3,89–5,83 ммоль/л, у пожилых людей старше 60 лет уровень глюкозы должен составлять до 6,38 ммоль/л. При беременности норма глюкозы 3,3–6,6 ммоль/л.
Для теста с нагрузкой существуют свои границы нормы: до 7,8 ммоль/л.
При определении уровня молочной кислоты нормой является показатель 0,5–2,2 ммоль/л.
Норма содержания фруктозамина в крови составляет у мужчин 118–282 мкмоль/л, а у женщины 161–351 мкмоль/л. Норма гликированного гемоглобина одинакова как для детей, так и для взрослых, показатель не должен превышать 5,7%.
ОтклоненияЕсли биохимический анализ показал, что уровень глюкозы повышен (гипергликемия), это может указывать на следующие заболевания:
- сахарный диабет;
- эндокринные нарушения;
- острый или хронический панкреатит;
- заболевания печени;
- болезни почек.
Если же, наоборот, сахар понижен (гипогликемия), врач может предположить у пациента такие заболевания:
- патологии поджелудочной железы;
- болезни печени;
- гипотиреоз;
- отравление мышьяком, алкоголем или лекарственными препаратами.
При интерпретации теста с нагрузкой показатель «7,8–11,00 ммоль/л» говорит о преддиабетном состоянии пациента. А если анализ показал результат выше 11,1 ммоль/л, это может свидетельствовать о диабете.
Если уровень молочной кислоты в крови повышен, в 50% случаев это говорит о сахарном диабете. Также показатель может указывать на цирроз, гликогенозы, тяжелые сосудистые заболевания и многие другие недуги. Понижение значений может говорить об анемии.
Если уровень фруктозамина повышен, у пациента предполагают сахарный диабет, диабет во время беременности, нарушение толерантности к глюкозе, цирроз печени, почечную недостаточность. Понижение фруктозамина может стать сигналом о гипертиреозе, нефротическом синдроме, диабетической нефропатии.
Отклонения от нормы содержания гликированного гемоглобина могут говорить о возникновении сахарного диабета, если показатель превышает 6,5%.
Однако выход за пределы нормы показателей еще не говорит об окончательном диагнозе. Изменение уровня глюкозы в крови может быть вызвано стрессом, употреблением алкоголя, чрезмерными физическими и умственными нагрузками, отказом от здоровой диеты и многими другими факторами. Для уточнения диагноза врач должен назначить дополнительные обследования.
Клиника Фомина — сеть многопрофильных клиник
Гестационный сахарный диабет — заболевание, которое появляется во время беременности у женщин, у которых до этого диабета не было.
Вне беременности нормальным показателем уровня глюкозы в крови считается значение до 6,0 ммоль/л включительно. Но у беременных все иначе. Уровень сахара становится ниже, из-за счет расходов на развивающийся плод, снижения образования глюкозы в печени и других процессов. Поэтому значение глюкозы у беременной натощак 5,1 ммоль/л и выше (но до 7,0 ммоль/л) даже при однократном определении говорит о гестационном сахарном диабете.
Выше 7,0 ммоль/л — это манифестный диабет, который требует незамедлительного обращения к эндокринологу и начала терапии инсулином. Часто это означает, что сахарный диабет был и до беременности, но не был выявлен.
Гестационный диабет опасен тем, что может стать причиной ряда осложнений во время беременности и родов, а именно: мертворождение, самопроизвольного прерывания беременности, высокий риск ожирения и развития сахарного диабета впоследствии.
Для женщины это состояние тоже небезопасно: повышаются риски преэклампсии, необходимости кесарева сечения и развития сахарного диабета уже после родов.
К счастью, всех этих последствий можно избежать, если обратиться к врачу и начать лечение.
Обычно гестационный диабет протекает бессимптомно, но иногда может проявляться чрезмерной усталостью, постоянной жаждой, частым мочеиспусканием и нечетким зрением. Все это можно списать на стресс и погоду. Поэтому точно поставить диагноз можно с помощью анализов.
После 6 недели беременности исследуется глюкоза в крови из вены. В норме результат до 5,0 ммоль/л включительно. Повышение сахара до 5,1 ммоль/л и более требует вмешательства – консультации эндокринолога, который расскажет о необходимости изменения питания, образа жизни, регулярного самоконтроля сахара в крови, в некоторых случаях назначается лечение инсулином.
На сроке 24-28 недель всем беременным с нормальной глюкозой в крови проводят пероральный глюкозотолерантный тест (ПГТТ), чтобы выявить скрытые нарушения. ПГТТ входит в перечень обследований, которые проводятся в рамках ОМС.
Вы можете уменьшить риск возникновения гестационного сахарного диабета, если измените свой образ жизни. Для этого нужно:
- иметь ИМТ менее 25,
- перейти здоровое питание,
- 150 мин в неделю уделять физической активности,
- отказаться от курения.
Наши эндокринологи действуют в рамках клинических рекомендаций, российских и международных, и не назначают лишних анализов и препаратов. Кроме этого, работая вместе с акушерами-гинекологами, они помогают женщинам готовиться к беременности, ЭКО и при необходимости консультируют будущих мам.
Кроме этого, работая вместе с акушерами-гинекологами, они помогают женщинам готовиться к беременности, ЭКО и при необходимости консультируют будущих мам.
Сахарный диабет во время беременности
Гестационный сахарный диабет (ГСД) — это такое состояние у женщины, при котором уровень сахара крови во время беременности становится высоким, а после родов нормализуется.
Что приводит к развитию ГСД?
Во второй половине беременности повышается уровень гормонов, действие которых противоположно эффектам инсулина, т.е. они обеспечивают повышение уровня сахара крови. Обычно резервов инсулина матери хватает для поддержания нормального уровня сахара, но при наличии таких факторов как ожирение, наследственная предрасположенность к сахарному диабету, снижение физической активности, действия инсулина становится недостаточно, и уровень сахара крови повышается выше нормы.
Чем опасно развитие ГСД, если его не лечить?
Высокий уровень сахара крови у беременной приводит к изменениям в сосудах и стенках плаценты, развитию диабетической фетопатии плода (внутриутробное увеличение длины тела, увеличение размеров печени и селезенки, отечность тканей и подкожной клетчатки, нарушение развития легочной ткани и, как следствие, внутриутробная гипоксия плода). Все это повышает риск развития преэклапсии (отеки и повышение давления у беременной).
У кого может начаться ГСД?
Высокий риск развития гестационного сахарного диабета: наличие диабета у родственников, избыточный вес/ожирение, ранее зарегистрированное нарушение углеводного обмена (нарушение толерантности к глюкозе), глюкозурия (повышение уровня сахара в моче) во время данной беременности, возраст старше 30 лет
Как узнать, есть ли у беременной ГСД?
Для диагностики ГСД проводится определение уровня сахара в крови — тест с 75 граммами глюкозы. Измеряется уровень сахара натощак, а затем через 1 час и через 2 часа после приема раствора глюкозы. Кровь берется из вены, уровень сахара определяют в плазме крови.
Гестационный диабет диагностируют, если сахар натощак от 5,1 до 6,9, через 1 час после приема глюкозы — до 10 и выше, а через 2 часа — от 8,5 до 10,9.
Если эти показатели выше 7,0 натощак и 11,0 после приема глюкозы, то диагностируется впервые выявленный сахарный диабет.
Что делать, если врач диагностировал ГСД?
Если диагностирован ГСД, важно понять, что это состояние временное, которое с большей долей вероятности пройдет после родов. Поэтому все рекомендации будут относится к тому периоду, который остались до родов.
Во-первых, необходимо пересмотреть диету и исключить те продукты, в приготовлении которых используется сахар (мед, патока), крахмал, мука высшего сорта, а также продукты, прошедшие интенсивную кулинарную обработку (пюреобразные продукты, разваренные, продукты быстрого приготовления). В них глюкоза находится в легкодоступной форме, их употребление приведет к быстрому повышению уровня сахара в крови, а инсулярный аппарат не успеет выработать нужное количество гормона (вот и повышение сахара в крови через 1 час после еды, вредное для ребеночка).
Во-вторых, нужно больше двигаться, потому что мышца — главный потребитель глюкозы, который активно расходует сахар крови. Можно плавать, гулять, посещать спортивные занятия для беременных, делать простейшие упражнения руками и ногами в пределах того, что разрешает акушер-гинеколог. Любая мышца может поработать во благо снижения уровня гликемии.
В-третьих, нужен контроль для оценки усилий по снижению уровня сахара в крови до нормы. Необходим глюкометр, который откалиброван по плазме (Акку-Чек, Ван Тач.) для самостоятельного определения сахара крови. (Для измерения нужна очень маленькая капля крови, которую получают специальным прокалывателем с тонкой иглой, которую даже не видно). Обычно врач назначает контроль перед и через 1 час после основных приемов пищи и на ночь. До еды сахар должен быть до 5,0 ммоль/л, а через 1 час после еды до 6,9 ммоль/л. Именно при таких показателях плод не получит избытка сахара и у него не возникнет осложнений. Важно записывать все результаты вашего самоконтроля или помечать специальными символами в памяти глюкометра.
Важно записывать все результаты вашего самоконтроля или помечать специальными символами в памяти глюкометра.
В-четвертых, нужно измерять уровень ацетона в моче, потому что когда возникают чрезмерные ограничения по поступлению углеводов в организм беременной, у нее могут вырабатываться кетоновые тела, которые компенсируют недостаток энергии, но являются токсичными веществами. Если есть ацетон в моче, надо сообщить врачу, скорее всего, будет принято решение о приеме дополнительных углеводов перед сном (например, кефир и кусочек хлеба)
Как правильно соблюдать диету при ГСД?
Можно употреблять без ограничения: грибы, сырые овощи, бобовые, сыры, говядину, птицу, рыбу, морепродукты, яйца.
Необходимо уменьшить вполовину от привычной порции: несладкие фрукты и ягоды, жидкие молочные продукты, крупяные и макаронные изделия.
Вообще, чем больше измельчен или переработан углеводистый продукт, тем быстрее он повысит уровень сахара в крови.
Не стоит злоупотреблять животными жирами, хоть они и не повлияют на уровень сахара в крови.
Что делать, если при самоконтроле сохраняется высокий уровень сахара, не смотря на диету?
К сожалению, такое бывает. Важно вовремя сообщить об это врачу, не полагаясь на то, что это случайно, и завтра будут другие цифры при самоконтроле. Врач назначит инсулин (подберет его, основываясь на показателях самоконтроля). К сожалению, никаких таблеток от диабета во время беременности принимать нельзя. Не бойтесь, ведь это всего на несколько месяцев. После родов инсулин отменят. Но важно соблюдать эту рекомендацию, чтобы выносить и в срок родить здорового малыша, а самой не пострадать от осложнений.
Как протекают роды при ГСД?
Обычно их ведут через естественные родовые пути. Решение вопроса об операции кесарева сечения происходит с учетом акушерских показаний (как для женщин без ГСД). Пациенток на инсулине заранее госпитализируют в специальный роддом, опять-таки в интересах ребенка, чтобы ему оказали правильную помощь, если она потребуется.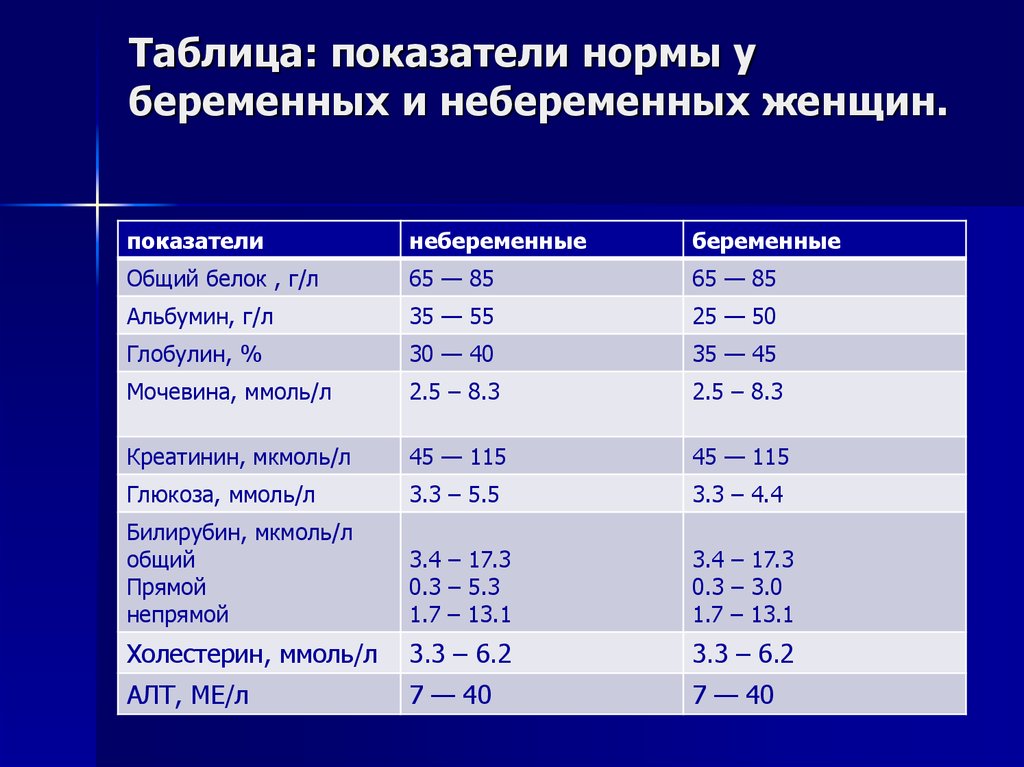
Что будет после родов?
После родов отменят инсулин, не нужно будет строго соблюдать диету. Однако, через 2-3 месяца после родов нужно повторить тест с глюкозой (натощак и через 2 часа после приема 75 г глюкозы) с использованием капиллярной крови (из пальца) или плазмы крови (из вены). По результату врач сориентирует, что делать дальше.
Если во время предшествующей беременности был выявлен ГСД, можно еще планировать беременность?
Можно, но именно планировать. Заранее позаботиться о снижении массы тела, отучиться есть много сладкого, привыкнуть вести здоровый образ жизни. Во время беременности контролировать сахар крови. Все это поможет избежать повторения ГСД или сделает его течение более мягким.
Будьте здоровы!
Вопрос-ответ
В этом разделе мы отвечаем на часто задаваемые вопросы. По мере появления новых часто задаваемых вопросов раздел будет дополняться. Ваши вопросы направляйте по адресу [email protected]. Обязательно укажите, кому адресовано письмо, например, «офтальмологу», «главному врачу» и т.д.
Вопрос: У мамы раньше сахар доходил до 19. Недавно ей назначен инсулин. Мы ей измеряли сахар 3 раза в день. К вечеру сахар падает. Ночью, примерно с двух до пяти, у нее начинается настоящее буйство, она начинает кричать, драться, кататься по полу, мочиться под себя. Возили ее в поликлинику к неврологу. Он сказал, что причина такого поведения – низкий сахар. Неужели гипогликемия может вызывать такое неадекватное поведение?
Ответ: Поведение вашей мамы точно соответствует тяжелому гипогликемическому состоянию. Обязательно срочно обсудите с врачом тактику инсулинотерапии, вечернюю дозу инсулина и прием пищи перед сном. При первых признаках неадекватного поведения немедленно дайте сладкий чай, компот, сок.
Вопрос: Здравствуйте! Скажите, пожалуйста, может ли у ребёнка подняться сахар до 7-ми из-за сильного нервного переживания? Потом нормализуется ли? Или уже нужно обращтиться к врачу? Не останется ли это у ребенка навсегда, автоматически, в виде заболевания?
Ответ: Добрый день! Представленных Вами данных недостаточно для объективной оценки ситуации. Все интересующие вопросы можно задать на приеме у врача-эндокринолога диспансера. Справка и запись на прием по тел. регистратуры (8 0152) 44 72 00, 44 72 15.
Все интересующие вопросы можно задать на приеме у врача-эндокринолога диспансера. Справка и запись на прием по тел. регистратуры (8 0152) 44 72 00, 44 72 15.
Вопрос: Добрый день, скажите пожалуйста, я с сахарным диабетом 1 типа могу сдать на водительские права категории А?
Ответ: Можете сдавать на права категории А при отсутствии в анамнезе коматозного состояния с последующим ежегодным прохождением медицинской комиссии (постановление Министерства здравоохранения Республики Беларусь от 06.12.2018 № 88).
Вопрос: У моего ребенка (ему 12 лет) имеются признаки сахарного диабета: постоянная жажда, частые походы в туалет, особенно ночью, снижение аппетита, сухость кожи, раздражительность, иногда озноб, тошнота и даже рвота (как правило, ночью). Моча практически бесцветная. Сдали анализ на сахар… 5,2, но врач сказала, что в моче много лейкоцитов. О каком заболевании могут свидетельствовать эти симптомы? Заранее благодарю.
Ответ: На основании содержания Вашего письма у ребенка можно заподозрить заболевание мочевыводящих путей. Вам следует обратиться к педиатру, который уточнит характер заболевания.
Вопрос: Мне врач–гинеколог порекомендовал пропить сиофор для сброса лишнего веса. Не опасен ли этот препарат и как его принимать?
Ответ: Вопрос о целесообразности приема препарата сиофор следует обсудить с врачом–терапевтом или эндокринологом. Если у вас есть показания и нет противопоказаний к его приему, вам будет назначена адекватная доза и разъяснены правила приема препарата.
Вопрос: Здравствуйте. У меня повышен сахар до 6,7. Что это может значить? Никаких признаков диабета не наблюдалось.
Ответ: Здравствуйте. Это может значить, что у Вас сахарный диабет. Такие значения глюкозы никаких симптомов не дают. Вам необходимо повторить глюкозу крови натощак (период голода не меньше 8 часов). С результатом анализа обращайтесь к Вашему участковому терапевту.
С результатом анализа обращайтесь к Вашему участковому терапевту.
Вопрос: У меня диабет 2 типа, принимаю таблетки. Недавно обнаружили кистому яичника и послали к эндокринологу проконсультироваться насчет возможности операции. Если в связи с операцией понадобится перевести меня на инсулин, можно ли потом опять перейти на таблетки?
Ответ: Не беспокойтесь, после хирургического лечения и заживления раневой поверхности возможен перевод снова на лечение таблетированными препаратами.
Вопрос: Мне 22 года. Полгода назад обнаружили диабет 1 типа. Колю инсулин. Недавно возобновил тренировки с тренажерном зале. Собираюсь начать внутривенное введение аминокислот на фоне введения дополнительной дозы. Хотелось бы знать, безопасны ли такие процедуры? Во время состояния гипогликемии буду находиться не один и в любой момент смогу получить необходимую помощь.
Ответ: Молодой человек! Ваше решение о внутривенном введении аминокислот обязательно обсудите с лечащим врачом! Ваше решение о дополнительной дозе инсулина с целью вызвать гипогликемическую реакцию однозначно неправильное. Даже легкие гипогликемии серьезно влияют на функции центральной нервной системы, снижая память и вызывая другие отрицательные последствия, которые не всегда поддаются лечению. Будьте осторожны!
Вопрос: Здравствуйте! У меня такие вопросы. СД 2 типа обнаружен год назад. Сахар был 9,0. Назначили метформин по 850 мг, «села» на диету. За 9 месяцев сбросила 10 кг (с 97 до 86)! Нормально ли это? Будет ли вес и далее снижаться? Сейчас утренний сахар от 5,9 до 7,2. Еще принимаю от давления индап и верапамил. Читала, что они снижают действие метформина. Нужно ли их заменить на другие гипотензивные средства или не обращать на это внимание? И еще, в аннотации к метформину написано: «принимать с осторожностью в пожилом возрасте» Почему? Мне 69 лет. Заранее огромное спасибо.
Ответ: По Вашему письму можно сделать заключение, что лечение СД проводится адекватно. На фоне приема метформина в сочетании с рациональным питанием получены хорошие результаты. Пожилой возраст – не противопоказание к длительному лечению метформином. Целесообразно контролировать функциональные показатели работы печени 1 раз в год. Прием гипотензивных препаратов лучше согласовать с лечащим врачом, поддерживая АД на уровне 135/80 мм рт. ст.
Вопрос: Мне 64 года. Почувствовала по утрам сухость во рту, но к эндокринологу сразу попасть не смогла. Месяц строго соблюдала диету. Глюкометром мужа (у него диабет более 10 лет) проверяла сахар крови по утрам натощак. Показатели – от 7,9 до 6,2 ммоль/л. А когда пошла к эндокринологу и сдала анализы в лаборатории, удивилась: натощак – 7,82, а через 2 часа после приема глюкозы – 4,78. Разве такое может быть?
Ответ: Уровни глюкозы крови, которые вы перечислили в письме, могут соответствовать начальной стадии сахарного диабета 2 типа. Вам необходимо, кроме соблюдения диеты, согласовать с лечащим врачом дополнительное лечение. Характер лечения будет зависеть от вашего веса, уровня артериального давления и наличия других заболеваний. Существенной разницы между показателями гликемии натощак в лаборатории и на домашнем глюкометре у вас нет.
Вопрос: Заболела сахарным диабетом в ноябре 2010, когда «скорая» увезла в больницу, сахар крови был 19,7. До этого долго не могла понять, почему мне так плохо. Мой вопрос: как питаться, чтобы набрать вес? Пока мне не поставили диагноз и я не знала, что со мной происходит, похудела на 15 кг. Я никогда не была полной, а сейчас стала «кожа да кости».
Ответ: Для ответа на ваш вопрос необходима встреча с врачом-эндокринологом и обсуждение тактики лечения СД. Вы не сообщили Ваш возраст, какими сахароснижающими препаратами пользуетесь, принимаете ли инсулин, каковы уровни сахара крови сейчас, есть ли у вас сопутствующие заболевания. Ответы на все эти и другие вопросы помогут лечащему врачу назначить правильное лечение и остановить потерю массы тела.
Ответы на все эти и другие вопросы помогут лечащему врачу назначить правильное лечение и остановить потерю массы тела.
Вопрос: По какому анализу определяют количество уцелевших бета-клеток при диабете? Спасибо.
Ответ: В настоящее время состояние бета-клеток островковой части поджелудочной железы оценивается по уровню С-пептида в крови пациента и антител к бета-клеткам.
Вопрос: у меня в поликлинике заподозрили гипотиреоз. А как точнее узнать, есть ли он?
Ответ: Подтвердить гипотиреоз достаточно просто: нужно проверить уровень тиреотропного гормона (ТТГ). Это самый информативный тест для диагностики любых нарушений щитовидной железы. При гипотиреозе уровень ТТГ будет повышен. При необходимости дополнительно назначается исследование крови на тироксин Т4 свободный. При явном гипотиреозе уровень его понижен.
Определение уровня ТТГ показано, если человек прибавляет в весе, хотя для этого нет видимых при чин, и снизить его не помогают ни диета, ни физическая нагрузка, если ему холодно, в то время как окружающие чувствуют себя комфортно, если быстро утомляется, появились стойкие запоры, если становится сухой кожа и интенсивно начинают выпадать волосы и брови. Отечность лица и болезненность суставов тоже может указывать на эту же болезнь, но проявляются эти симптомы тогда, когда процесс уже далеко зашел. Есть ряд и других признаков. Однако можно выделить группы людей, у которых риск гипотиреоза выше. Это женщины старше 40 лет, люди с повышенным уровнем холестерина в крови, те, у кого заболевания щитовидной железы были у родственников. Всем им рекомендовано проверять уровень ТТГ. Да и другим это тоже не помешает. Можно иключить только молодых мужчин, у которых нет ни малейших проблем со здоровьем.
Вопрос: Зачем проверять уровень сахара в крови?
Ответ: Для того, чтобы вовремя обнаружить диабет.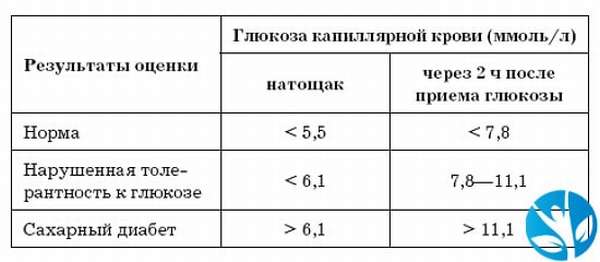 О заболевании идет речь, когда уровень глюкозы в крови дважды натощак 7 и выше моль/л. При однократной случайной сдаче подозрение возникает, когда он 11 и выше.
О заболевании идет речь, когда уровень глюкозы в крови дважды натощак 7 и выше моль/л. При однократной случайной сдаче подозрение возникает, когда он 11 и выше.
Чаще всего встречается два типа сахарного диабета. Первым типом, как правило, заболевают молодежь и дети. В таком случае в организме перестает вырабатываться гормон инсулин, необходимый для усвоения глюкозы. Чтобы нормализовать обмен веществ, нужно постоянно вводить препарат инсулина.
При сахарном диабете 2 типа своего инсулина в организме как правило достаточно, иногда даже слишком много, но он становится неэффективным. Такое состояние встречается гораздо чаще (до девяноста процентов из всех случаев). Больному не нужны постоянные инъекции, но архиважным становится внимание к собственному здоровью. Потому что болезнь опасна, прежде всего, осложнениями, ведущими часто к потере трудоспособности и инвалидности. Они могут развиваться медленно, в течение многих лет. Поражаются сосуды сетчатки глаз и может наступить слепота, развивается хроническая почечная недостаточность, нарушается кровоснабжение ног, возникают трофические язвы. Ухудшается кровоснабжение сердца и мозга, что может привести к инфаркту миокарда или инсульту.
Почти у каждого нашего пациента с 2 типом сахарного диабета оказывается артериальная гипертензия, для борьбы с которой, как правило, серьезных мер не принималось, ишемическая болезнь сердца. А еще у большинства «диабетиков» чрезмерная полнота. Люди едят гораздо больше того, чем необходимо для восстановления энергетических затрат, и это приводит к ожирению и нарушениям в обмене веществ. Жировая же ткань содержит вещества, которые снижают чувствительность к инсулину. Поэтому у полных людей диабет 2 типа развивается гораздо чаще.
Вот почему на первом месте в противодиабетическом рецепте — изменение образа жизни.
Вопрос: У меня стали выпадать волосы, хотя возраст еще не старый и питаюсь нормально. Врач в поликлинике сказала, что это может быть связано с работой щитовидки. Может такое быть?
Может такое быть?
Ответ: Рост волос действительно очень чувствителен к состоянию функции щитовидной железы. Он может нарушаться как при гипотиреозе, так и и при тиреотоксикозе. Нужно сдать анализ на гормоны щитовидной железы и общий анализ крови. Если уровень ТТГ и гемоглобина в норме, а проблемы с волосами сохраняются, речь, наиболее вероятно, идет о самостоятельном заболевании волос и вам нужно обратиться к дерматологу.
Вопрос: Говорят, чтобы защитить щитовидку от болезней, а тем более лечить ее больную, нужно принимать йод. Так ли это?
Ответ: Нет, это неверно. Существует несколько десятков заболеваний щитовидной железы, подходы к лечению которых могут диаметрально отличаться. Йод необходим для продукции гормонов щитовидной железы. При гипотиреозе она разрушена и уже не способна синтезировать их с использованием йода, поэтому принимать содержащие его препараты нет смысла. В любом случае хотела бы предостеречь от использования спиртового раствора йода в профилактических целях, и вообще от лечения щитовидной железы бесконтрольно, без обследований и врачебных назначений.
Вопрос: Как же все-таки гипотиреоз лечится и не придется ли менять свой образ жизни?
Ответ: Гипотиреоз – это недостаток в организме тироксина. Лечение подразумевает его возмещение – ежедневный прием назначенных врачом таблеток тироксина. Если принимать нужную дозу тироксина, которая обеспечит стойкое поддержание уровня ТТГ в норме, то никаких ограничений в образе жизни не нужно. Можно питаться как обычно, заниматься любым вид
расшифровка, нормы, как и где сдавать?
Результаты анализа крови на уровень сахара помогут врачу диагностировать множество заболеваний: от сахарного диабета до опухоли головного мозга.
Где можно сдать анализ?
Измерение глюкозы в крови является основным лабораторным тестом в диагностике сахарного диабета.

Подробнее…
Дисбаланс уровня сахара в крови может привести к развитию серьезных заболеваний.
Как определить уровень сахара в крови?
Пациентам, страдающим сахарным диабетом, необходимо 2 раза в год сдавать анализы на содержание в крови специфических ферментов.
Подробнее об обследовании…
Для того чтобы результаты анализов были максимально достоверными, необходимо правильно подготовиться к их сдаче.
Как подготовиться?
Комфорт — превыше всего. Сдать все необходимые анализы можно не выходя из дома.
Вызвать специалиста на дом…
Спецпредложения, скидки и акции помогут существенно сэкономить на медицинском обследовании.
Посмотреть текущие акции…
Контроль качества лабораторных исследований, осуществляемый по международным стандартам, — дополнительная гарантия точности результатов анализов.
Что учесть при выборе независимой лаборатории?
Биохимический анализ крови на сахар входит в число лабораторных исследований, которые проводят наиболее часто. Это объяснимо. В мире от диабета сегодня страдают более 400 млн человек, а к 2030 году, как прогнозируют эксперты ВОЗ, эта болезнь выйдет на 7-е место в списке причин смертности населения. Заболевание коварно: оно длительное время развивается бессимптомно, не давая о себе знать до начала необратимых разрушительных процессов в сосудах, сердце, глазах. Не допустить критической ситуации по силам каждому. Следует контролировать уровень сахара и оценивать показатели, при которых следует незамедлительно бить тревогу.
Обширная медицинская практика накопила богатый опыт диагностики заболевания на ранней стадии, когда пациенту можно сохранить здоровье, лишь скорректировав систему питания и образ жизни. Рассмотрим подробнее, какие анализы на определение уровня сахара в крови существуют, как пройти исследование, чтобы избежать ложных результатов, и какие цифры указывают на развитие диабета и прочих нарушений эндокринной системы.
Что показывает анализ крови на сахар
Сахаром в быту принято называть глюкозу, которая растворена в крови и циркулирует по всем органам и системам организма. В кровь она попадает из кишечника и печени. Для человека глюкоза — это основной источник энергии. На нее приходится более половины всей энергии, которую организм получает с пищей, перерабатывая углеводы. Глюкоза питает и обеспечивает работу эритроцитов, мышечных клеток и клеток головного мозга. Усваивать ее помогает особый гормон — инсулин — который вырабатывает поджелудочная железа. Концентрацию глюкозы в крови и называют уровнем сахара. Минимальный уровень сахара присутствует в крови до приема пищи. После еды он повышается, постепенно возвращаясь к прежнему значению. В норме организм человека самостоятельно регулирует уровень в узком диапазоне: 3,5–5,5 ммоль/л. Это оптимальный показатель для того, чтобы источник энергии был доступен всем системами и органам, полностью усваивался и не выделялся с мочой. Случается, что в организме обмен глюкозы нарушается. Ее содержание в крови резко увеличивается или уменьшается. Эти состояния носят название гипергликемия и гипогликемия.
К сведению
В странах постсоветского пространства при расшифровке результатов анализа крови на сахар используют единицы измерения «ммоль/л» — «миллимоль на литр». В англоязычных государствах уровень измеряют в миллиграммах на децилитр (мг/дл). Одни единицы легко перевести в другие: 1 ммоль/л = 18 мг/дл. К примеру, 3,0 ммоль/л = 54 мг/дл, 7,0 ммоль/л = 126 мг/дл.
- Гипергликемия — это повышенное содержание глюкозы в плазме крови. При больших физических нагрузках на организм, сильных эмоциях, стрессе, боли, выбросе адреналина уровень резко поднимается, что связано с повышенным расходованием энергии. Такой подъем обычно длится непродолжительное время, показатели автоматически возвращаются на нормальный уровень. Патологическим считается состояние, когда высокая концентрация глюкозы держится в крови постоянно, скорость выделения глюкозы значительно превышает ту, с которой организм ее усваивает.
 Это происходит, как правило, по причине заболеваний эндокринной системы. Наиболее распространенная — это сахарный диабет. Случается, что гипергликемию вызывают болезни гипоталамуса — это область головного мозга, регулирующая функции желез внутренней секреции. В редких случаях — заболевания печени.
Это происходит, как правило, по причине заболеваний эндокринной системы. Наиболее распространенная — это сахарный диабет. Случается, что гипергликемию вызывают болезни гипоталамуса — это область головного мозга, регулирующая функции желез внутренней секреции. В редких случаях — заболевания печени.Когда уровень сахара значительно превышает норму, человек начинает страдать от жажды, увеличивается количество мочеиспусканий, кожа и слизистые оболочки становятся сухими. Тяжелую форму гипергликемии сопровождает тошнота, рвота, сонливость и далее возможна гипергликемическая кома — это состояние, угрожающее жизни. При продолжительно высоком уровне сахара серьезные сбои начинает давать иммунная система, нарушается кровоснабжение тканей, в организме развиваются гнойные воспалительные процессы.
- Гипогликемия — это пониженное содержание глюкозы. Встречается значительно реже, чем гипергликемия. Уровень сахара падает, когда поджелудочная железа постоянно работает на максимуме возможностей, вырабатывая чересчур большое количество инсулина. Это связано, как правило, с заболеваниями железы, разрастанием ее клеток и тканей. Например, причиной могут стать различные опухоли. Среди других причин гипогликемии — заболевания печени, почек, надпочечников. Симптомы проявляются в виде слабости, потливости и дрожи во всем теле. У человека учащается сердцебиение, нарушается психика, появляется повышенная возбудимость и постоянное чувство голода. Наиболее тяжелой формой является потеря сознания и гипогликемическая кома, способная привести к смерти.
Выявить нарушения обменных процессов в той или иной форме позволяет анализ крови на сахар. Если показатели содержания глюкозы ниже 3,5 ммоль/л, врач вправе говорить о гипогликемии. Если выше 5,5 ммоль/л — гипергликемии. В случае последнего возникает подозрение на сахарный диабет, пациенту необходимо пройти дополнительное обследование для установления точного диагноза.
Показания к назначению
С помощью исследования крови можно точно диагностировать не только сахарный диабет, но и другие болезни эндокринной системы, установить преддиабетическое состояние. Общий анализ крови на сахар можно сдать по собственному желанию, не посещая предварительно врача. Однако на практике люди чаще всего обращаются в лабораторию, имея направление терапевта или эндокринолога. Наиболее частые показания к проведению анализа следующие:
Общий анализ крови на сахар можно сдать по собственному желанию, не посещая предварительно врача. Однако на практике люди чаще всего обращаются в лабораторию, имея направление терапевта или эндокринолога. Наиболее частые показания к проведению анализа следующие:
- повышенная утомляемость;
- бледность, вялость, раздражительность, судороги;
- резкий рост аппетита;
- быстрое снижение веса;
- постоянная жажда и сухость во рту;
- учащенное мочеиспускание.
Исследование крови на глюкозу входит в число обязательных при общем обследовании организма. Постоянно контролировать уровень рекомендовано людям с избыточным весом и гипертонией. В группу риска попадают пациенты, чьи родственники имеют диагнозы, связанные с нарушением обмена углеводов. Анализ крови на сахар возможно провести в том числе и у ребенка. Существуют экспресс-тесты для бытового использования. Однако погрешность измерения может достигать 20%. Абсолютно достоверным является лишь лабораторный метод. Анализы в лаборатории доступны практически без ограничений, за исключением узкоспециализированных тестов, которые могут быть противопоказаны людям с подтвержденным диабетом, беременным женщинам и в стадии обострения хронических заболеваний. На основании исследования, проведенного в медицинском учреждении, можно делать выводы о состоянии пациента и давать рекомендации по лечению и питанию.
Виды анализов
Диагностика сахарного диабета и других заболеваний эндокринной системы проводится в несколько этапов. Сначала пациента ждет сдача общего анализа крови на сахар. После изучения результатов врач назначает дополнительное исследование, которое помогает подтвердить предположения и выяснить причины изменения уровня глюкозы в крови. Итоговый диагноз ставят на основании комплексного результата анализов в совокупности с симптомами. Существует несколько методов лабораторной диагностики, каждый из которых имеет собственные показания к назначению.
- Анализ на определение уровня глюкозы в крови.
 Первичное и наиболее часто назначаемое исследование. Анализ крови на сахар проводят с забором материала из вены или пальца. Причем норма глюкозы в венозной крови чуть выше, примерно на 12%, что учитывается лаборантами.
Первичное и наиболее часто назначаемое исследование. Анализ крови на сахар проводят с забором материала из вены или пальца. Причем норма глюкозы в венозной крови чуть выше, примерно на 12%, что учитывается лаборантами. - Определение концентрации фруктозамина. Фруктозамин — это соединение глюкозы с белком (в основном, с альбумином). Анализ назначают для диагностики сахарного диабета и оценки эффективности проводимого лечения. Исследование фруктозамина дает возможность наблюдать результаты терапии по истечении 2–3 недель. Это единственный метод, позволяющий адекватно оценить уровень глюкозы в случае сильной потери эритроцитной массы: при кровопотерях и гемолитической анемии. Неинформативен при протеинурии и выраженной гипопротеинемии. Для анализа у пациента берут кровь из вены и проводят исследования с использованием специального анализатора.
- Анализ на уровень гликированного гемоглобина. Гликированный гемоглобин — часть гемоглобина, связанная с глюкозой. Показатель измеряют в процентах. Чем больше в крови сахара, тем большие процент гемоглобина окажется гликированным. Необходим для долговременного мониторинга эффективности лечения больных сахарным диабетом, для определения степени компенсации заболевания. Изучение соединения гемоглобина с глюкозой позволяет оценить уровень гликемии за 1–3 месяца до анализа. Для исследования берут венозную кровь. Не проводят у беременных женщин и детей до 6-ти месяцев.
Важно
Анализ на уровень гликированного гемоглобина в мировой практике считается наиболее точным и достоверным методом диагностики диабета. Показатель не зависит от времени суток и приема пациентом пищи, физических нагрузок и эмоционального состояния.
- Глюкозотолерантный тест с определением глюкозы натощак и после нагрузки через 2 часа. Тест позволяет оценить реакцию организма на прием глюкозы. В ходе анализа лаборант производит измерение уровня сахара натощак, а затем через час и два часа после глюкозной нагрузки.
 Тест используют для подтверждения диагноза, если первичный анализ уже показал повышенный уровень сахара. Проведение анализа противопоказано людям, у которых концентрация глюкозы натощак более 11,1 ммоль/л, а также тем, кто недавно перенес хирургическую операцию, инфаркт миокарда, роды. У пациента берут кровь из вены, затем дают ему 75 граммов глюкозы, производят забор крови через час и через 2 часа. В норме уровень сахара должен подняться, а затем начать снижаться. Однако у людей с диабетом после попадания глюкозы внутрь значения уже не возвращаются к тем, что были прежде. Тест не делают детям до 14-ти лет.
Тест используют для подтверждения диагноза, если первичный анализ уже показал повышенный уровень сахара. Проведение анализа противопоказано людям, у которых концентрация глюкозы натощак более 11,1 ммоль/л, а также тем, кто недавно перенес хирургическую операцию, инфаркт миокарда, роды. У пациента берут кровь из вены, затем дают ему 75 граммов глюкозы, производят забор крови через час и через 2 часа. В норме уровень сахара должен подняться, а затем начать снижаться. Однако у людей с диабетом после попадания глюкозы внутрь значения уже не возвращаются к тем, что были прежде. Тест не делают детям до 14-ти лет. - Глюкозотолерантный тест с определением С-пептида. С-пептид — это фрагмент молекулы проинсулина, отщепление которого и образует инсулин. Исследование позволяет дать количественную оценку функции бета-клеток, которые производят инсулин, дифференцировать диабет на инсулинозависимый и неинсулинозависимый. Кроме того, анализ проводят для коррекции терапии при диабетах 1 и 2 типов. Используют венозную кровь.
- Определение концентрации лактата в крови. Уровень лактата, или молочной кислоты, показывает, насколько ткани насыщены кислородом. Анализ позволяет выявить проблемы с кровообращением, диагностировать гипоксию и ацидоз при сердечной недостаточности и сахарном диабете. Избыток лактата провоцирует развитие лактацидоза. Исходя из уровня молочной кислоты, врач ставит диагноз или назначает дополнительное обследование. Забор крови производят из вены.
- Глюкозотолерантный тест при беременности. Гестационный сахарный диабет возникает или впервые выявляется во время беременности. По статистике патология затрагивает до 7% женщин. При постановке на учет гинеколог рекомендует пройти исследование на уровень глюкозы крови или гликированного гемоглобина. Эти анализы позволяют выявить манифестный (явный) сахарный диабет. Тест на толерантность к глюкозе проводят позже, на сроке от 24 до 28 недели беременности, если нет показаний к более ранней диагностике.
 Процедура аналогична стандартному тесту на толерантность к глюкозе. Забор крови производят натощак, затем через час после приема 75-ти граммов глюкозы и через 2 часа.
Процедура аналогична стандартному тесту на толерантность к глюкозе. Забор крови производят натощак, затем через час после приема 75-ти граммов глюкозы и через 2 часа.
Уровень глюкозы в крови напрямую связан не только со здоровьем пациента, но и с его поведением, эмоциональным состоянием и физической активностью. При проведении лабораторной диагностики большое значение приобретает правильная подготовка к процедуре и соблюдение обязательных условий сдачи биоматериала для лабораторного исследования. В противном случае велик риск получения недостоверного результата.
Особенности сдачи крови на анализ сахара
Главное правило, которое распространяется на все тесты, за исключением анализа на гликированный гемоглобин — сдавать кровь натощак. Период воздержания от еды должен составлять от 8 до 12 часов, но при этом — не более 14 часов! В этот промежуток разрешено пить воду. Специалисты отмечают и ряд других факторов, на которые следует обратить внимание:
- Алкоголь — даже малая доза, выпитая накануне, способна исказить результаты.
- Пищевые привычки — перед диагностикой не следует особенно налегать на сладкое и углеводы.
- Физические нагрузки — активное занятие спортом в день анализа может стать причиной повышенного показателя уровня сахара.
- Стрессовые ситуации — на диагностику следует приходить в спокойном, уравновешенном состоянии.
- Инфекционные заболевания — после ОРВИ, гриппа, ангины и прочих заболеваний необходимо восстановление в течение 2-х недель.
За три дня до проведения анализа следует отменить диеты (если они были), исключить факторы, способные вызвать обезвоживание, перестать принимать лекарственные препараты (в том числе оральные контрацептивы, глюкокортикостероиды, витамин С). Количество потребленных углеводов накануне исследования должно быть не менее 150 граммов в день.
Отдельное внимание необходимо уделять тестам на толерантность к глюкозе. Поскольку они предполагают дополнительный прием глюкозы во время исследования, проводить процедуру следует только в присутствии квалифицированного специалиста. Важно, чтобы он сумел правильно оценить состояние пациента и принять решение о количестве «энергетического вещества», которое необходимо употребить. Ошибка здесь грозит как минимум недостоверными результатами, как максимум — резким ухудшением состояния здоровья больного.
Поскольку они предполагают дополнительный прием глюкозы во время исследования, проводить процедуру следует только в присутствии квалифицированного специалиста. Важно, чтобы он сумел правильно оценить состояние пациента и принять решение о количестве «энергетического вещества», которое необходимо употребить. Ошибка здесь грозит как минимум недостоверными результатами, как максимум — резким ухудшением состояния здоровья больного.
Расшифровка результатов: от нормы до патологии
Каждый анализ имеет собственные нормативные значения, отклонения от которых указывают на заболевание или развитие сопутствующих патологий. Благодаря лабораторной диагностике, врач также способен оценить эффективность назначенного лечения и своевременно внести коррективы.
• Анализ на определение уровня глюкозы в крови. Нормативные показатели содержания глюкозы представлены в таблице 1.
Таблица 1. Нормы глюкозы в крови в зависимости от возраста пациента (натощак)
Возраст пациента | Нормальное значение уровня, ммоль/л |
|---|---|
От 2 дней до 1 месяца | 2,8–4,4 |
До 14 лет | 3,3–5,5 |
От 14 лет | 3,5–5,5 |
Уровень глюкозы в крови из пальца от 5,6 до 6,1 ммоль/л (из вены 6,1–7 ммоль/л) указывает на преддиабетное состояние или нарушение толерантности к глюкозе. Иными словами, диабета еще нет, но необходимо срочно корректировать питание и образ жизни. Если больше 7,0 ммоль/л из вены и 6,1 из пальца — это уже сахарный диабет. Врач назначает дополнительные тесты. Уровень глюкозы ниже 3,5 ммоль/л указывает на гипогликемию. Анализ используют и для оценки эффективности проводимой терапии. При уровне натощак не более 10 ммоль/л сахарный диабет 1 типа считают компенсированным. Для сахарного диабета 2 типа критерии оценки строже: глюкоза не должна быть выше 6 ммоль/л с утра или 8,25 ммоль/л в дневное время.
При уровне натощак не более 10 ммоль/л сахарный диабет 1 типа считают компенсированным. Для сахарного диабета 2 типа критерии оценки строже: глюкоза не должна быть выше 6 ммоль/л с утра или 8,25 ммоль/л в дневное время.
• Определение концентрации фруктозамина. Максимально допустимая концентрация фруктозамина — 320 мкмоль/л. У здоровых людей показатель обычно не превышает 286 мкмоль/л. У больных сахарным диабетом в компенсированной стадии значения колеблются в интервале 286–320 мкмоль/л, в декомпенсированной стадии — свыше 370 мкмоль/л. Повышение уровня может указывать на почечную недостаточность, гипотиреоз. Понижение — на выраженную гипопротеинемию, диабетическую нефропатию. Ложные результаты дает прием аскорбиновой кислоты.
• Анализ на уровень гликированного гемоглобина. Результат выглядит как процент от общего количества гемоглобина:
- <6% — норма;
- ?6,5% — диагностический критерий сахарного диабета;
- 6,0–6,5% — повышенный риск развития сахарного диабета и его осложнений по данным ВОЗ. По данным ADA (American Diabetes Association) — 5,7–6,5%. Ложное завышение может возникнуть при спленэктомии и железодефицитной анемии. Ложное занижение — при гемолитической анемии, после кровотечения, переливания крови.
• Глюкозотолерантный тест с определением глюкозы натощак и после нагрузки через 2 часа. Результат показывает концентрацию сахара в крови через 2 часа после приема глюкозы.
- <7,8 ммоль/л — норма;
- 7,8–11,1 ммоль/л — нарушение толерантности к глюкозе, преддиабетное состояние;
- >11,1 ммоль/л — сахарный диабет.
• Глюкозотолерантный тест с определением С-пептида. Результат показывает концентрацию С-пептида. Нормативные значения для взрослых — 1,1–5,0 нг/мл. Повышение уровня свидетельствует о инсулиннезависимом диабете (2 типа), указывает на возможную почечную недостаточность, поликистоз, инсулиному. Понижение — на инсулинозависимый диабет (1 типа).
• Определение концентрации лактата в крови. Нормативные значения 0,5–2,2 ммоль/л. Повышение уровня может указывать на сердечную недостаточность, цирроз, пиелонефрит, лейкоз, анемию и ряд других заболеваний. Снижение уровня наблюдается при анемии.
• Глюкозотолерантный тест при беременности. Расшифровка результатов анализа крови на сахар представлены в таблице 2.
Таблица 2. Пороговые значения глюкозы венозной крови для диагностики гестационного диабета при проведении глюкозотолерантного теста
Показатель | Нормальная беременность | Гестационный сахарный диабет | Манифестный сахарный диабет |
|---|---|---|---|
Глюкоза натощак, ммоль/л | <5,1 | 5,1–6,9 | >7 |
1 час после нагрузки, ммоль/л | <10 | >10 | — |
2 часа после нагрузки, ммоль/л | <8,5 | 8,5–11 | >11,1 |
Как утверждает медицинская статистика, диабет входит в число главных причин слепоты, почечной недостаточности, инфарктов, инсультов и ампутаций нижних конечностей. За последние 35 лет распространенность этого заболевания выросла в 2 раза: с 4,7% в начале 80-х годов до 8,5% к 2015-му. Между тем, есть и другая статистика, которая уверяет: диабет можно успешно лечить, а его осложнения — предотвращать или облегчать с помощью диеты, медикаментов, занятий спортом и регулярных медицинских осмотров. Простое и доступное тестирование крови позволяет своевременно выявить болезнь и начать терапию.
Простое и доступное тестирование крови позволяет своевременно выявить болезнь и начать терапию.
Где можно сдать кровь на анализ сахара?
Обычный анализ крови на сахар проводят в большинстве лечебных учреждений: больницах, поликлиниках, государственных и частных лабораториях. Другое дело, когда речь идет о специфичной диагностике, которая требует соответствующего оборудования, материалов и квалификации медработников. Такие условия пациентам готовы предложить далеко не все медицинские центры. Представитель сети независимых медицинских лабораторий «ИНВИТРО» рассказывает о правилах и видах тестирования биоматериала на усвоение глюкозы:
«Правильно проведенный анализ способен дать врачу от 60 до 80% диагностической информации о больном. Конечно, по одному лишь результату диагноз не ставят. Его сопоставляют с клинической картиной, с данными других лабораторных исследований и наблюдений. Поэтому очень удобно, чтобы пациент имел возможность на месте пройти полное обследование. В наших лабораториях мы стараемся создавать максимально удобные для клиентов условия, предлагая полный спектр исследований на выявление уровня глюкозы: от общего анализа крови на сахар до глюкозотолерантных тестов, в том числе с определением С-пептидов. Наши специалисты обладают достаточной квалификацией и компетентностью для проведения сложных исследований, к примеру расчета индекса инсулинорезистентности HOMA–IR. И все это — в кратчайшие сроки. За 15 лет мы заработали доверие более 1000 медицинских учреждений России и Украины, с которыми продолжаем сотрудничество. Учитывая степень распространенности заболеваний, связанных с нарушением обмена веществ, мы понимаем, насколько востребована сегодня качественная и оперативная диагностика, поэтому постоянно стремимся быть ближе к клиенту. Офисы «ИНВИТРО» работают в 200 городах страны. И это только сегодня».
P.S. «ИНВИТРО» — современные лаборатории, предлагающие клиентам более 1000 видов исследований, в том числе биохимические, гормональные, иммунологические. В числе ключевых преимуществ — высокая технологичность, автоматизация всех процессов и собственные научные разработки. В 2014 году лаборатория «ИНВИТРО» стала организатором всероссийской акции «Узнай уровень глюкозы», в результате которой за 2 месяца бесплатно измерить уровень сахара смогли более 400 тысяч человек!
В числе ключевых преимуществ — высокая технологичность, автоматизация всех процессов и собственные научные разработки. В 2014 году лаборатория «ИНВИТРО» стала организатором всероссийской акции «Узнай уровень глюкозы», в результате которой за 2 месяца бесплатно измерить уровень сахара смогли более 400 тысяч человек!
Лицензия на осуществление медицинской деятельности № ЛО-50-01-009134 от 26 октября 2017 г.
«Болезнь цивилизации»: распознать и предупредить
В наше время любой человек, ведя «современный» образ жизни – с низкой физической активностью, высококалорийным питанием и частыми стрессами, – может заболеть сахарным диабетом. Чтобы исключить это опасное заболевание, нужно ежегодно определять уровень глюкозы в крови на медицинских осмотрах или просто при обращении в поликлинику к любому специалисту, советует врач-эндокринолог Наталья Юрьевна Слободина.
Наталья Юрьевна, в каком возрасте и как часто следует проводить тесты на уровень глюкозы в крови?
Уровень глюкозы необходимо контролировать регулярно даже при видимом благополучии. Комитет экспертов ВОЗ рекомендует проводить обследование на диабет всех пациентов в возрасте старше 45, причем при отрицательном результате анализы необходимо повторять каждые 3 года. Но, учитывая тот факт, что диабет в нынешних условиях стремительно молодеет и получает все большее распространение, медики рекомендуют проводить регулярное (ежегодное) обследование пациентов и более молодого возраста, особенно при наличии признаков так называемого метаболического синдрома.
Как этот синдром проявляется?
О наличии у пациента метаболического синдрома можно говорить, если есть выраженное ожирение, а в анамнезе имеются наследственная отягощенность по сахарному диабету, гипертония и высокий холестерин. Для женщин факторами риска являются также гестационный (выявленный во время беременности) диабет и рождение ребенка весом более 4,5 кг. Согласно современной классификации ВОЗ, выделяется несколько типов диабета. Большинство случаев приходится на сахарный диабет 2-го типа (хроническое заболевание поджелудочной железы с нарушением углеводного обмена и снижением чувствительности организма к собственному инсулину). Если диабетом 1-го типа (аутоиммунное заболевание эндокринной системы, характеризуется инсулинозависимостью) болеют около 5–10%, то на долю больных сахарным диабетом 2-го типа приходится 90–95% случаев заболеваний.
Согласно современной классификации ВОЗ, выделяется несколько типов диабета. Большинство случаев приходится на сахарный диабет 2-го типа (хроническое заболевание поджелудочной железы с нарушением углеводного обмена и снижением чувствительности организма к собственному инсулину). Если диабетом 1-го типа (аутоиммунное заболевание эндокринной системы, характеризуется инсулинозависимостью) болеют около 5–10%, то на долю больных сахарным диабетом 2-го типа приходится 90–95% случаев заболеваний.
Какой показатель уровня глюкозы в крови можно считать поводом для беспокойства?
К сожалению, нередки случаи, когда ко мне на первичный прием приходят люди с критическими показателями 20–25 ммоль/л, при этом поводами для обращения обычно становятся осложнения диабета –
снижение зрения, нарушение функции почек. Между тем критическим считается уровень сахара более 7 ммоль/л. Нормальный показатель при заборе крови из вены натощак – менее 6,1 ммоль/л. Это верхняя граница нормы, и даже такая цифра, особенно с осложненным семейным анамнезом, – уже повод задуматься и обратиться за консультацией к эндокринологу. Кстати, сахар в крови может ненадолго «вырасти» при обострении какого-либо заболевания или при отравлении. Тогда тест следует пересдать. В любом случае не стоит дожидаться, пока показатели достигнут критической отметки. Даже когда уровень сахара в крови определяется по верхней границе нормы, визит к врачу откладывать нежелательно.
Почему?
Дело в том, что диабет и его осложнения невозможно полностью излечить. Начинается заболевание, как правило, постепенно, часто совершенно бессимптомно. Диабет может прогрессировать в течение нескольких лет, а человек не будет даже знать об этом. Причем повышенный уровень глюкозы в крови может быть выявлен случайно, при обследовании совершенно по другому поводу. К сожалению, современная медицина способна только остановить развитие заболевания, и поэтому чем раньше вы начнете контролировать уровень глюкозы с помощью диеты и медикаментозного лечения, тем вернее убережете себя от осложнений диабета.
Какие из них представляют угрозу для жизни?
Самыми опасными последствиями сахарного диабета являются его системные сосудистые осложнения – нефропатия (поражение сосудов почек), ретинопатия (поражение сосудов сетчатки глаза), поражение магистральных сосудов сердца, головного мозга, периферических сосудов нижних конечностей. Эти заболевания – основная причина инвалидизации и смертности больных сахарным диабетом.
Каков прогноз лечения при своевременно выявленном высоком уровне сахара в крови?
По предупреждению осложнений прогноз хороший. Однако, несмотря на большой прогресс в изучении причин и механизмов развития, сахарный диабет остается хроническим заболеванием, и полное его излечение пока невозможно. На сегодняшний день с помощью терапии можно контролировать уровень сахара и минимизировать возможность развития осложнений.
Необходим ли визит к специалисту перед лабораторным исследованием?
Если речь идет о первичном обследовании и у пациента отсутствуют явные жалобы, тогда разумнее обратиться сначала к врачу общей практики, который назначит спектр диагностических тестов. Если же пациент наблюдается у врача по поводу какого-либо из проявлений метаболического синдрома (ишемическая болезнь сердца, высокий холестерин, ожирение, повышенное давление), он может сдать тест на глюкозу самостоятельно. Причем для скрининга сахарного диабета ВОЗ рекомендует определение как глюкозы, так и гемоглобина А1с, так называемого гликированного гемоглобина, который связан с глюкозой. Его повышенное содержание может быть симптомом сахарного диабета.
Какие симптомы должны насторожить настолько, чтобы можно было заподозрить повышенный уровень глюкозы?
Относительными показаниями для исследования могут быть жалобы на утомляемость, апатию, одышку, повышенный аппетит, жажду, учащенное мочеиспускание, головную боль, сухость кожи, потливость, долго не заживающие фурункулы, ранки, нарушения чувствительности нижних конечностей. Однако проблема состоит в том, что эти симптомы появляются чаще всего уже тогда, когда заболевание развилось и диагностировано. Начальная стадия диабета протекает практически бессимптомно. Впрочем, по статистике около 90% людей с сахарным диабетом 2-го типа имеют избыточный вес или ожирение, поэтому тучные люди по определению находятся в группе риска. Этот тип диабета также характеризуется высокой распространенностью среди близких родственников, поэтому семейная история заболеваемости диабетом – еще один повод задуматься о необходимости пройти тест на уровень сахара в крови.
Однако проблема состоит в том, что эти симптомы появляются чаще всего уже тогда, когда заболевание развилось и диагностировано. Начальная стадия диабета протекает практически бессимптомно. Впрочем, по статистике около 90% людей с сахарным диабетом 2-го типа имеют избыточный вес или ожирение, поэтому тучные люди по определению находятся в группе риска. Этот тип диабета также характеризуется высокой распространенностью среди близких родственников, поэтому семейная история заболеваемости диабетом – еще один повод задуматься о необходимости пройти тест на уровень сахара в крови.
Получается, что диабет – это «болезнь цивилизации», неправильного образа жизни?
Именно так. Для лечения данного типа диабета необходимо изменить свой образ жизни: научиться правильно питаться, увеличить физическую нагрузку, похудеть. Поддержание сахарного диабета в состоянии хорошей компенсации требует усилий не только со стороны врача, но и в 90% случаев со стороны пациента. При соблюдении правильного питания (ограничение жирной, сладкой пищи), увеличении физической нагрузки (ежедневно как минимум полчаса ходить пешком, подниматься на этаж по лестнице), избегании стрессов можно предотвратить серьезные эндокринные заболевания.
Дата публикации: 13.04.17
Проба глюкозы — клиника Мэйо
Обзор
Тест на глюкозу измеряет реакцию вашего организма на сахар (глюкозу). Тест на глюкозу проводится во время беременности для выявления гестационного диабета — диабета, который развивается во время беременности.
Тест на глюкозу проводится в два этапа. Сначала вы выпиваете сахарный раствор. Через час измеряется уровень сахара в крови. Результаты теста на глюкозу показывают, есть ли у вас гестационный диабет.
Если результаты теста выше нормы, вам потребуется дополнительное тестирование для определения диагноза.
Продукты и услуги
Показать больше продуктов от Mayo ClinicЗачем это нужно
Тест с провокацией глюкозы используется для выявления гестационного диабета. Тест обычно проводится между 24 и 28 неделями беременности.
Тест обычно проводится между 24 и 28 неделями беременности.
Однако это можно сделать уже во время вашего первого дородового визита, если вы подвержены высокому риску гестационного диабета из-за ожирения, личного анамнеза гестационного диабета, семейного анамнеза диабета или других факторов.Аномальные результаты тестов на ранних сроках беременности могут указывать на то, что у вас уже есть диабет 2 типа, который ранее не распознавался, а не гестационный диабет.
Большинство женщин с гестационным диабетом рожают здоровых детей. Однако без тщательного лечения гестационный диабет может привести к различным осложнениям беременности, таким как преэклампсия или избыточный рост плода, что может увеличить риск родовых травм или вызвать кесарево сечение.
Как вы готовитесь
Вы можете нормально есть и пить перед тестом на глюкозу.
Что вы можете ожидать
Тест на глюкозу проводится в два этапа. Когда вы приедете в офис или лабораторию своего врача, вы выпьете около 5 унций (около 148 миллилитров) сиропообразного раствора глюкозы, который содержит 1,8 унции (50 граммов) сахара.
Вам нужно будет оставаться в офисе или лаборатории вашего поставщика медицинских услуг, пока вы ждете проверки уровня сахара в крови. Подумайте о том, чтобы взять с собой тихие занятия
Через час у вас возьмут кровь из вены на руке. Этот образец крови будет использован для измерения уровня сахара в крови.
После теста на глюкозу вы можете немедленно вернуться к своим обычным занятиям.
Результаты
Результаты теста с провокацией глюкозы приведены в миллиграммах на децилитр (мг / дл) или миллимолях на литр (ммоль / л).
- Уровень сахара в крови ниже 140 мг / дл (7,8 ммоль / л) считается нормальным.
- Уровень сахара в крови 140 мг / дл (7,8 ммоль / л) или выше может указывать на гестационный диабет.

Некоторые клиники или лаборатории используют более низкий порог в 130 мг / дл (7,2 ммоль / л) при скрининге на гестационный диабет.
Если результаты вашего теста на глюкозу указывают на возможность гестационного диабета, ваш лечащий врач проведет еще один тест — обычно тест на толерантность к глюкозе — для определения диагноза.
Ведение гестационного сахарного диабета
1.Сюн X, Сондерс Л.Д., Ван Флорида, Демьянчук Н.Н. Гестационный сахарный диабет: распространенность, факторы риска, исходы для матери и ребенка. Int J Gynaecol Obstet . 2001; 75: 221–8 ….
2. Периодическое обследование состояния здоровья, обновление 1992 г .: 1. Скрининг на гестационный сахарный диабет. CMAJ . 1992; 147: 435–43.
3. Скрининг гестационного сахарного диабета: рекомендации и обоснование. Ам Фам Врач .2003; 68: 331–5.
4. Отчет экспертной комиссии по диагностике и классификации сахарного диабета. Уход за диабетом . 2003; 26приложение 1: S5–20.
5. Сермер М, Нейлор CD, Гар Диджей, Kenshole AB, Ричи Дж. В., Фарин Д, и другие. Влияние увеличения непереносимости углеводов на исходы беременности и родов у 3637 женщин без гестационного диабета. Проект гестационного диабета трех больниц Торонто. Am J Obstet Gynecol . 1995; 173: 146–56.
6. Кейси Б.М., Лукас MJ, Макинтайр Д.Д., Левено KJ. Исходы беременности у женщин с гестационным диабетом по сравнению с общей акушерской популяцией. Акушерский гинекол . 1997; 90: 869–73.
7. Данг К.,
Хомко С,
Рис EA.
Факторы, связанные с макросомией плода у потомков беременных женщин с диабетом. J Matern Fetal Med .
2000; 9: 114–7.
8. Лангер О, Леви Дж, Брустман Л, Аняегбунам А, Merkatz R, Дивон М. Гликемический контроль при гестационном сахарном диабете — насколько жесткий достаточно жесткий: маленький для гестационного возраста по сравнению с большим для гестационного возраста? Am J Obstet Gynecol . 1989. 161: 646–53.
9. O – Sullivan JB, Чарльз Д, Махан СМ, Dandrow RV. Гестационный диабет и перинатальная смертность. Am J Obstet Gynecol .1973; 116: 901–4.
10. Бейшер Н.А., Вейн П, Шиди М.Т., Штеффен Б. Выявление и лечение женщин с гипергликемией, диагностированной во время беременности, может значительно снизить уровень перинатальной смертности. Aust N Z J Obstet Gynaecol . 1996. 36: 239–47.
11. Wood SL, Sauve R, Росс С, Брант Р, Люблю EJ. Преддиабет и перинатальная смертность. Уход за диабетом . 2000; 23: 1752–4.
12. Габбе С.Г., Местман Ю.Г., Фриман РК, Андерсон Г.В., Lowensohn RI. Лечение и исход сахарного диабета класса А. Am J Obstet Gynecol . 1977; 127: 465–9.
13. Канди Т., Гэмбл G, Тауненд К, Хенли П.Г., Макферсон П, Робертс AB. Перинатальная смертность при сахарном диабете 2 типа. Диабет Мед . 2000; 17: 33–9.
14. Сахарный диабет беременных.. Уход за диабетом . 2003; 26приложение 1: S103–5.
15. Практический бюллетень ACOG. Сахарный диабет при беременности. Номер 30, сентябрь 2001 г. (заменяет Технический бюллетень № 200, декабрь 1994 г.). Акушерский гинекол . 2001; 98: 525–38.
16. Классификация и диагностика сахарного диабета и других категорий непереносимости глюкозы. Диабет . 1979; 28: 1039–57.
17. Плотник М.В.,
Кустан ДР. Критерии скрининговых тестов на гестационный диабет. Am J Obstet Gynecol .
1982; 144: 768–73.
Критерии скрининговых тестов на гестационный диабет. Am J Obstet Gynecol .
1982; 144: 768–73.
18. Шварц М.Л., Рэй WN, Любарский С.Л. Диагностика и классификация гестационного сахарного диабета: пора ли менять настрой ?. Am J Obstet Gynecol . 1999; 1806 ч. 1: 1560–71.
19. De Veciana M, Главный CA, Морган М.А., Асрат Т, Toohey JS, Лиен Дж. М., и другие. Сравнение постпрандиального и препрандиального мониторинга уровня глюкозы в крови у женщин с гестационным сахарным диабетом, которым требуется инсулинотерапия. N Engl J Med . 1995; 333: 1237–41.
20. Walkinshaw SA. Регулирование диеты при «гестационном диабете». Кокрановская база данных Syst Rev . 2003; (2): CD000070.
21. Риццо Т, Мецгер Б.Е., Бернс WJ, Бернс К. Корреляция между метаболизмом матери в дородовой период и интеллектом ребенка. N Engl J Med . 1991; 325: 911–6.
22. Риццо Т.А., Дули С.Л., Мецгер Б.Е., Чо НХ, Огата Е.С., Сильверман БЛ.Пренатальные и перинатальные влияния на долгосрочное психомоторное развитие у потомков матерей с диабетом. Am J Obstet Gynecol . 1995; 173: 1753–8.
23. Эйвери Мэриленд, Леон А.С., Копер Р.А. Эффекты частично домашних упражнений для женщин с гестационным диабетом. Акушерский гинекол . 1997; 89: 10–5.
24. О’Салливан Дж. Б., Геллис СС, Дандроу Р.В., Тенни Б.О. Потенциальный диабетик и ее лечение во время беременности. Акушерский гинекол . 1966; 27: 683–9.
25. Кустан Д.Р., Льюис С.Б. Инсулинотерапия при гестационном диабете. Акушерский гинекол . 1978; 51: 306–10.
26. Thompson DJ,
Портер КБ,
Gunnells DJ,
Вагнера ПК,
Spinnato JA.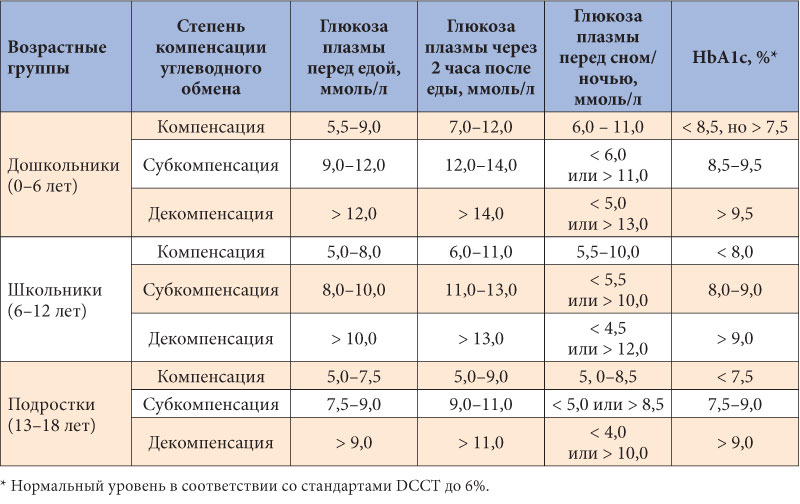 Профилактический инсулин в лечении гестационного диабета. Акушерский гинекол .
1990; 75: 960–4.
Профилактический инсулин в лечении гестационного диабета. Акушерский гинекол .
1990; 75: 960–4.
27. Перссон Б, Стангенберг М, Ханссон Ю, Нордландер Э.Гестационный сахарный диабет (ГСД). Сравнительная оценка двух схем лечения, диеты по сравнению с инсулином и диеты. Диабет . 1985; 34приложение 2: 101–5.
28. Гарнер П., Окунь Н, Кили Э, Уэллс G, Perkins S, Сильвен Дж, и другие. Рандомизированное контролируемое исследование строгого гликемического контроля и акушерской помощи третичного уровня по сравнению с обычной акушерской помощью при гестационном диабете: пилотное исследование. Am J Obstet Gynecol . 1997; 177: 190–5.
29. Лангер О, Беркус М, Брустман Л, Аняегбунам А, Мацце Р. Обоснование применения инсулина при гестационном сахарном диабете. Диабет . 1991; 40suppl 2: 186–90.
30. Кустан Д.Р., Имара Дж. Профилактическое лечение инсулином гестационного диабета снижает частоту макросомии, оперативных родов и родовых травм. Am J Obstet Gynecol .1984; 150: 836–42.
31. Йованович Л., Илич С, Петитт ди-джей, Хьюго К., Гутьеррес М, Bowsher RR, и другие. Метаболические и иммунологические эффекты инсулина лизпро при гестационном диабете. Уход за диабетом . 1999; 22: 1422–7.
32. Ziegler MH, Графтон ТФ, Hansen DK. Влияние толбутамида на эмбриональное развитие крыс in vitro. Тератология . 1993; 48: 45–51.
33. Elliott BD,
Шенкер С,
Лангер О,
Джонсон Р.,
Прихода Т.
Сравнительный перенос через плаценту пероральных гипогликемических агентов у людей: модель переноса через плаценту человека. Am J Obstet Gynecol .
1994; 171: 653–60.
34. Лангер О, Конвей Д.Л., Беркус МД, Ксенакис Э.М., Гонсалес О. Сравнение глибурида и инсулина у женщин с гестационным сахарным диабетом. N Engl J Med .2000; 343: 1134–8.
35. Glueck CJ, Ван П, Гольденберг Н, Сито-Смит Л. Исходы беременности у женщин с синдромом поликистозных яичников, получавших метформин. Репродукция Человека . 2002; 17: 2858–64.
36. Акер ДБ, Sachs BP, Фридман Э.А. Факторы риска дистоции плеча. Акушерский гинекол . 1985; 66: 762–8.
37. Наум Г.Г., Станислав Х. Ультрасонографический прогноз массы тела при рождении: насколько он точен ?. Am J Obstet Gynecol . 2003. 188: 566–74.
38. Роуз DJ, Оуэн Дж, Гольденберг Р.Л., Cliver SP. Эффективность и стоимость планового кесарева сечения при макросомии плода, диагностированной с помощью УЗИ. ЯМА . 1996. 276: 1480–6.
39. Каплан Р.Х., Пальяра А.С., Бегин Е.А., Смайлик CA, Бина-Фримарк М, Гёттль К.А., и другие. Постоянное внутривенное введение инсулина во время родов и родоразрешения при сахарном диабете. Уход за диабетом . 1982; 5: 6–10.
40. Ким С, Ньютон КМ, Кнопп Р. Гестационный диабет и частота диабета 2 типа: систематический обзор. Уход за диабетом . 2002; 25: 1862–8.
41. Kjos SL, Генри О, Ли РМ, Бьюкенен Т.А., Мишель Д.Р. мл. Влияние лактации на метаболизм глюкозы и липидов у женщин с недавним гестационным диабетом. Акушерский гинекол . 1993; 82: 451–5.
Гестационный диабет (диабет во время беременности)
Ваша медицинская бригада поможет вам составить план здорового питания, выбрав те продукты, которые подходят как вам, так и вашему ребенку. Этим вариантам лучше всего следовать на протяжении всей беременности и после того, как вы будете растить семью.
Этим вариантам лучше всего следовать на протяжении всей беременности и после того, как вы будете растить семью.
Использование плана здорового питания поможет поддерживать уровень глюкозы в крови в целевом диапазоне. Этот план поможет вам узнать, какие продукты есть, сколько и когда есть. Выбор, количество и время приема пищи важны для поддержания уровня глюкозы в крови в целевом диапазоне.
Более подробная информация представлена в разделе о здоровье NIDDK «Что мне нужно знать о питании и диабете».
Физическая активность
Физическая активность может помочь вам достичь целевого уровня глюкозы в крови. Поговорите со своим врачом о том, какой вид деятельности вам больше всего подходит. Если вы уже ведете активный образ жизни, расскажите врачу, что вы делаете. Физическая активность также поможет снизить ваши шансы заболеть диабетом 2 типа и его проблемами в будущем. Пришло время выработать полезные привычки для вас и вашего ребенка.
- Будьте как можно более физически активными. Старайтесь уделять хотя бы 30 минут большую часть дней в неделю.
- Делайте аэробные упражнения, при которых ваши большие мышцы заставляют ваше сердце биться быстрее. Попробуйте быструю ходьбу, плавание, танцы или аэробику с малой нагрузкой.
- Спросите своего врача, можете ли вы продолжить занятия более интенсивными видами спорта для укрепления мышц и костей, если вы уже занимались ими до беременности, например, поднятие тяжестей или бег трусцой.
- Избегайте занятий, при которых вы можете получить удар в живот, например, баскетбола или футбола.
- Избегайте занятий, которые могут привести к падению, например катания на лошадях или горных лыжах.
- Не выполняйте упражнения на спине после первого триместра. Такой вид физической активности может вызвать слишком сильное давление на важную вену и ограничить приток крови к ребенку.
Для получения дополнительной информации о физической активности и беременности посетите сайт www. womenshealth.gov/pregnancy.
womenshealth.gov/pregnancy.
Уколы инсулина
Если у вас есть проблемы с достижением целевого уровня глюкозы в крови, вам может потребоваться принять лекарство, называемое инсулином, наряду с соблюдением здорового плана питания и физической активностью.Ваша медицинская бригада покажет вам, как делать себе уколы инсулина. Инсулин не причинит вреда вашему ребенку.
Как я узнаю, находится ли мой уровень глюкозы в крови на целевом уровне?
Ваша медицинская бригада может попросить вас использовать небольшое устройство, называемое глюкометром, для самостоятельной проверки уровня глюкозы в крови. Вы узнаете:
- как пользоваться счетчиком,
- как уколоть палец, чтобы получить каплю крови,
- , каков целевой диапазон глюкозы в крови, и
- , когда проверять уровень глюкозы в крови.
Вас могут попросить проверить уровень глюкозы в крови:
- когда просыпаешься,
- непосредственно перед едой,
- через 1 или 2 часа после завтрака,
- через 1 или 2 часа после обеда и
- Через 1 или 2 часа после обеда.
Каждый раз, когда вы проверяете уровень глюкозы в крови, записывайте результаты в дневник. Попросите свою медицинскую бригаду предоставить журнал учета глюкозы в крови или воспользуйтесь электронной системой отслеживания уровня глюкозы в крови в Интернете или на своем мобильном телефоне.Всегда берите с собой глюкометр и свою записную книжку на медицинские осмотры, чтобы вы могли обсудить со своим лечащим врачом достижение целевого уровня глюкозы в крови.
Нужно ли мне самому делать другие тесты?
Ваша медицинская бригада может научить вас определять химические вещества, называемые кетонами, в утренней моче или крови. Высокий уровень кетонов является признаком того, что ваше тело использует жировые отложения для получения энергии, а не пищу, которую вы едите. Во время беременности не рекомендуется использовать жир для получения энергии. Кетоны могут быть вредными для вашего ребенка.
Кетоны могут быть вредными для вашего ребенка.
Если у вас высокий уровень кетонов, ваш врач может посоветовать вам изменить тип или количество еды, которую вы едите. Или вам может потребоваться изменить время приема пищи или перекусов.
Каков нормальный уровень сахара в крови?
Уровни глюкозы в крови различаются в зависимости от состояния здоровья человека и того, ел ли он. Люди без диабета обычно имеют 72–140 миллиграммов глюкозы на 1 децилитр крови.
У людей, страдающих диабетом, как правило, уровень глюкозы или сахара в крови немного выше — около 80–180 миллиграммов на децилитр (мг / дл).
Центры по контролю и профилактике заболеваний (CDC) рекомендуют, чтобы мониторинг уровня глюкозы в крови помогал людям оставаться в пределах их целевых диапазонов. Поддержание здорового рациона может предотвратить долгосрочные осложнения диабета, такие как потеря зрения, болезни сердца и почек.
В этой статье мы обсуждаем нормальные диапазоны уровня сахара в крови. Мы также рассказываем, как и почему врачи проверяют уровень сахара в крови.
Уровень сахара в крови меняется в течение дня. Обычно уровень сахара в крови достигает самого низкого уровня утром или после периода голодания.Уровень сахара в крови повышается во время и после еды, так как организм переваривает пищу.
В следующей таблице показаны нормальные уровни сахара в крови для людей с диабетом и без него, в зависимости от времени суток:
Аномальный уровень сахара в крови
Аномальный уровень сахара в крови возникает, когда в крови слишком много или мало сахара. кровь. Диапазон уровней сахара в крови для каждого из них:
Что такое анализ глюкозы в крови?
Есть два способа измерения уровня глюкозы в крови:
- Тест на сахар в крови .Это измеряет текущий уровень глюкозы в крови.
- Тест A1C . Он измеряет средний уровень глюкозы в крови за последние 2–3 месяца.
 Этот тест проводится в лаборатории.
Этот тест проводится в лаборатории.
Люди могут измерять уровень сахара в крови с помощью глюкометра или глюкометра непрерывного действия.
Глюкометр непрерывного действия использует датчик для измерения уровня сахара в крови. Врач вводит датчик под кожу, обычно в живот или руку. Датчик передает информацию на монитор, который отображает уровень глюкозы каждые несколько минут.
Измеритель уровня сахара в крови измеряет количество глюкозы в капле крови, обычно из пальца.
При использовании глюкометра выполните следующие действия:
- Тщательно вымойте руки и продезинфицируйте глюкометр.
- Возьмите глюкометр, тест-полоску, ланцет и спиртовую салфетку.
- Потрите руки вместе, чтобы усилить приток крови к кончикам пальцев.
- Включите глюкометр и вставьте тест-полоску.
- Протрите кончик пальца спиртовой салфеткой и дайте спирту испариться.
- Проколите палец ланцетом.
- Осторожно сожмите основание пальца, пока на кончике пальца не образуется капля крови.
- Поместите каплю крови на тест-полоску.
- Подождите, пока глюкометр отобразит измерение сахара в крови.
- Запишите результаты, добавив примечания обо всем, что могло способствовать отклонению от нормы, например о еде или физической активности.
- Утилизируйте салфетку, ланцет и тест-полоску надлежащим образом.
Тест A1C измеряет процент связанного с глюкозой гемоглобина в крови человека.
По данным Национального института здоровья (NIH), это дает общую картину уровня глюкозы в крови человека за последние 2–3 месяца.
Аномальные результаты теста A1C не обязательно означают, что у человека диабет. Врач подтвердит эти результаты еще одним анализом уровня глюкозы в крови.
Врач может порекомендовать провести дополнительные анализы, например анализ крови, чтобы исключить другие состояния, которые могут повлиять на уровень сахара в крови.
Когда следует сдавать анализ на уровень сахара в крови A1C?
CDC рекомендует людям с диабетом проходить тест на A1C не реже двух раз в год.
Врачи используют результаты A1C, чтобы контролировать, насколько хорошо человек реагирует на определенный режим контроля глюкозы. Они также могут использовать тесты A1C для диагностики преддиабета и диабета.
Симптомы диабета, которые могут побудить к прохождению теста A1C
Как указано в NIH, врач может порекомендовать тест A1C, если у человека проявляются признаки плохого контроля уровня глюкозы, диабета или преддиабета.
Предупреждающие знаки могут включать:
- повышенная жажда
- учащенное мочеиспускание, особенно ночью
- повышенный голод
- крайняя усталость
- повторяющиеся инфекции
- онемение или покалывание в руках или ногах
- медленно заживающие язвы
- размытые зрение
Врачи могут также порекомендовать тест A1C людям, у которых есть следующие факторы риска преддиабета:
Что происходит во время теста?
Большинство людей могут пройти тест A1C в любое время без предварительной подготовки.Однако врач иногда может попросить человека воздержаться от еды и питья за 8 часов до обследования.
Беременным женщинам может потребоваться выпить сладкий напиток за 1 час до теста.
Врач или медсестра берут образец крови, обычно из вены на руке или кисти. Они отправят образец в лабораторию для анализа.
Риски теста
Тесты A1C — это безопасные и надежные методы измерения уровня сахара в крови человека. Эти тесты несут в себе низкий риск осложнений.
Однако люди могут испытывать временную боль или синяки в месте инъекции. Использование нечистой иглы или ланцета может привести к инфекции.
Врач может дать рекомендации по питанию и образу жизни с учетом индивидуальных потребностей. Врачи также могут назначить инсулин и другие лекарства, которые помогают стабилизировать уровень сахара в крови./40/40_2.jpg)
Люди могут использовать следующие советы, чтобы поддерживать уровень глюкозы в крови в пределах здорового диапазона:
- внимательно следить за уровнем сахара в крови
- поддерживать здоровый вес
- регулярно заниматься спортом
- есть продукты с низким гликемическим индексом
- увеличить количество пищевых волокон потребление
- пейте много воды
- ешьте регулярно и не пропускайте приемы пищи
Узнайте больше о продуктах с низким гликемическим индексом здесь.
Люди могут снизить высокий уровень сахара в крови с помощью:
- ограничения потребления углеводов
- выбора сложных углеводов вместо простых
- есть больше цельнозерновых, некрахмалистых овощей и фруктов
- контролировать размер порции
- регулярно заниматься спортом
- получать много сон
- сохранение гидратации
Люди могут повысить низкий уровень сахара в крови с помощью:
- употребления 15 граммов быстродействующих углеводов, таких как таблетки глюкозы или 4 унции сока
- употребление сухофруктов или яблочного пюре
- употребление 1 столовой ложки арахиса сливочное масло
- с использованием инъекции глюкозы, как прописал врач
Диабет 1 и 2 типа может влиять на то, как организм вырабатывает инсулин и реагирует на него.Когда инсулин доступен только в меньших количествах или клетки больше не реагируют на него, сахар не попадает в эти клетки и остается в крови.
Диабет 1 типа: Бета-клетки, вырабатывающие инсулин в поджелудочной железе, повреждаются или разрушаются, поэтому сахар остается в крови дольше.
Диабет 2 типа: Клетки печени, мышц и жировой ткани больше не реагируют на инсулин и выделяют больше сахара в кровь. В этой ситуации бета-клетки не производят достаточно соединений инсулина.
Люди, страдающие диабетом, могут испытывать повышенный уровень сахара в крови или гипергликемию, потому что клетки их тела не могут усваивать сахар из крови.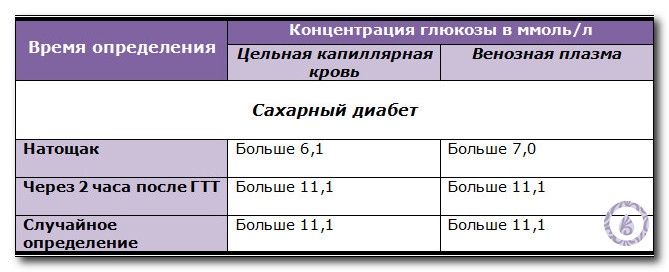
Факторы, которые могут повысить уровень сахара в крови, включают:
- слишком мало инсулина
- слишком много углеводов
- стресс
- недостаток физической активности
- определенные лекарства
- стероиды
Если люди принимают слишком много инсулин, физическая нагрузка больше обычного или пропуск приема пищи, у них может наблюдаться низкий уровень сахара в крови или гипогликемия.
Люди могут иметь ненормальный уровень сахара в крови и без диабета.
Причины гипогликемии без диабета включают:
- чрезмерное употребление алкоголя
- прием определенных лекарств
- недостаточное питание
- заболевания надпочечников или гипофиза
- проблемы с почками или поджелудочной железой
Регулярный контроль уровня сахара в крови имеет жизненно важное значение аспект лечения диабета. Диета человека, уровень физической активности и семейный анамнез могут влиять на уровень сахара в крови.
Высокий или низкий уровень сахара в крови может вызывать такие симптомы, как усталость, головокружение и проблемы со зрением.
Неконтролируемый уровень сахара в крови может привести к долгосрочным заболеваниям, включая потерю зрения, болезни сердца и почек.
Прочтите статью на испанском языке.
Здоровая беременность для женщин с диабетом
Амниотическая жидкость: Жидкость в мешочке, в котором находится плод.
Амниотический мешок: Заполненный жидкостью мешок в женской матке.В этом мешочке развивается плод.
Врожденные дефекты: Физические проблемы, присутствующие при рождении.
Ячейки : Наименьшие элементы конструкции в теле. Клетки — это строительные блоки для всех частей тела.
Кесарево сечение: Рождение плода из матки через разрез (разрез), сделанный в брюшной полости женщины.
Осложнения: Заболевания или состояния, возникшие в результате другого заболевания или состояния.Примером может служить пневмония, возникшая в результате гриппа. Осложнение также может возникнуть в результате такого состояния, как беременность. Пример осложнения беременности — преждевременные роды.
Сахарный диабет: Состояние, при котором уровень сахара в крови слишком высок.
Глюкоза : сахар в крови, который является основным источником топлива для организма.
Гемоглобин: Белковая молекула в красных кровяных тельцах, которая переносит кислород из легких в организм и возвращает углекислый газ из организма в легкие.
Высокое кровяное давление : Кровяное давление выше нормального уровня. Также называется гипертонией.
Hydramnios : Состояние, при котором имеется избыточное количество околоплодных вод в мешочке, окружающем плод.
Инсулин: Гормон, снижающий уровень глюкозы (сахара) в крови.
Внутривенная (IV) линия: Трубка, вводимая в вену и используемая для доставки лекарств или жидкостей.
Желтуха: Накопление билирубина (коричневато-желтого вещества, образующегося при расщеплении эритроцитов в крови), из-за которого кожа приобретает желтоватый оттенок.
Заболевание почек: Общий термин для обозначения любого заболевания, которое влияет на работу почек.
Макросомия: Состояние, при котором плод весит 8 фунтов 13 унций (4000 граммов) или более.
Отделение интенсивной терапии новорожденных (NICU): Специальная часть больницы, в которой больные новорожденные получают медицинскую помощь.
Прегестационный сахарный диабет: Диабет, существовавший до беременности.
Недоношенные: Менее 37 недель беременности.
Матка: Мышечный орган женского таза. Во время беременности этот орган удерживает и питает плод.
Пренатальный уход | ADA
Беременность часто бывает временем взлетов и падений.
Это может быть потрясающе и захватывающе — когда вы слышите сердцебиение ребенка или чувствуете первый крошечный толчок. Если у вас диабет, это тоже может расстраивать и даже пугать.
Поскольку мы знаем о диабете больше, чем когда-либо прежде, сейчас самое лучшее время для планирования беременности.Для обеспечения наилучшего дородового ухода соберите команду, в которую войдут:
- Врач, обученный уходу за людьми с диабетом, который лечил беременных женщин с диабетом
- Врач-акушер, который занимается беременностями с высоким риском и лечил других беременных женщин с диабетом
- Педиатр (детский врач) или неонатолог (врач для новорожденных), который знает и может лечить особые проблемы, которые могут возникнуть у новорожденных женщин с диабетом
- Зарегистрированный диетолог, который может изменить ваш план питания по мере изменения ваших потребностей во время и после беременности
- Инструктор по диабету, который может помочь вам управлять диабетом во время беременности
- Офтальмолог, который может быть уверен, что ваши глаза в хорошей форме к беременности
Важно помнить, что вы являетесь руководителем своей медицинской бригады.Следите за любыми вопросами, которые у вас есть, чтобы они были у вас на приеме.
Проверка уровня сахара в крови (глюкозы в крови)
Ваше тело меняется по мере роста ребенка. Поскольку у вас диабет, эти изменения повлияют на уровень сахара в крови. Беременность также может затруднить обнаружение симптомов низкого уровня сахара в крови.
Во время беременности для контроля диабета потребуется больше усилий. Проверки уровня сахара в крови, которые вы проводите дома, являются ключевой частью хорошего ухода за собой и своим ребенком до, во время и после беременности.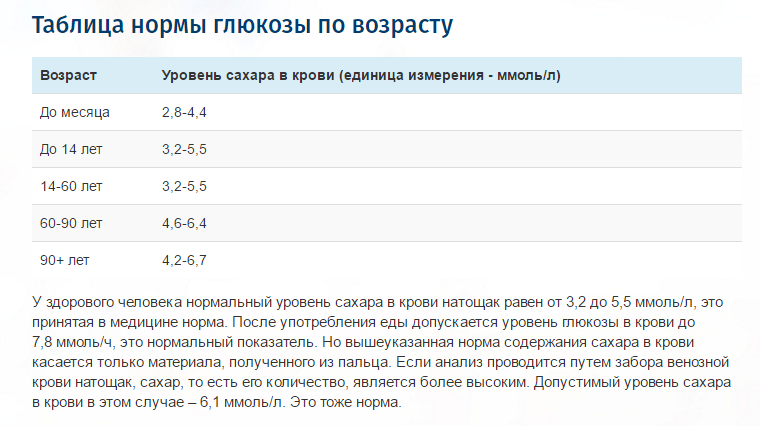
Целевые уровни сахара в крови разработаны, чтобы помочь вам свести к минимуму риск врожденных дефектов и выкидыша, а также помочь предотвратить рост вашего ребенка. Если вам сложно придерживаться целевого диапазона или у вас часто бывает низкий уровень сахара в крови, поговорите со своим лечащим врачом о пересмотре плана лечения. Целевые значения сахара в крови могут незначительно отличаться в разных системах помощи и в разных диабетических бригадах. Работайте со своим лечащим врачом над определением ваших конкретных целей до и во время беременности.
Мы предлагаем следующие цели для беременных женщин с ранее существовавшим диабетом. Более или менее строгие гликемические цели могут быть подходящими для каждого человека.
- Перед едой (препрандиально) и перед сном / на ночь: 60-99 мг / дл
- После еды (после приема пищи): 100-129 мг / дл
- A1C: менее 6%
* Измерения глюкозы после приема пищи следует проводить через 1-2 часа после начала приема пищи, что, как правило, приходится на время пика уровня у людей с диабетом.
Проверяйте уровень сахара в крови в то время, когда вам советуют специалисты по лечению диабета; это может быть до восьми тестов в день и, вероятно, будет включать проверки после еды.
- Запишите результаты
- Записывайте свой план питания и упражнения
- Вносите изменения в свой план питания и инсулин только с советом вашей бригады по лечению диабета
Инсулин и таблетки от диабета
Инсулин — это традиционный препарат первого выбора для контроля уровня сахара в крови во время беременности, поскольку он наиболее эффективен для точного регулирования уровня сахара в крови и не проникает через плаценту.Следовательно, это безопасно для малыша. Инсулин можно вводить шприцем, инсулиновой ручкой или через инсулиновую помпу. Все три метода безопасны для беременных.
Если у вас диабет 1 типа, беременность повлияет на ваш план лечения инсулином. В течение месяцев беременности потребность вашего организма в инсулине возрастает. Особенно это актуально в течение последних трех месяцев беременности. Потребность в большем количестве инсулина вызвана гормонами, которые плацента вырабатывает, чтобы помочь ребенку расти. В то же время эти гормоны блокируют действие материнского инсулина.В результате ваша потребность в инсулине увеличится.
В течение месяцев беременности потребность вашего организма в инсулине возрастает. Особенно это актуально в течение последних трех месяцев беременности. Потребность в большем количестве инсулина вызвана гормонами, которые плацента вырабатывает, чтобы помочь ребенку расти. В то же время эти гормоны блокируют действие материнского инсулина.В результате ваша потребность в инсулине увеличится.
Если у вас сахарный диабет 2 типа, вам также нужно планировать заранее. Если вы принимаете таблетки от диабета для контроля уровня сахара в крови, возможно, вы не сможете принимать их во время беременности. Поскольку безопасность использования таблеток от диабета во время беременности не установлена, ваш врач, вероятно, сразу же попросит вас перейти на инсулин. Кроме того, инсулинорезистентность, возникающая во время беременности, часто снижает эффективность пероральных лекарств от диабета в поддержании уровня сахара в крови в целевом диапазоне.
Для женщин с гестационным диабетом планирование питания и физические упражнения часто помогают контролировать уровень сахара в крови; однако, если уровень сахара в крови все еще высок, ваш врач, вероятно, назначит вам инсулин.
Было опубликовано лишь небольшое количество исследований, посвященных анализу безопасности и эффективности пероральных препаратов во время беременности. В отличие от инсулина, пероральные препараты в разной степени проникают через плаценту к будущему ребенку. По этим причинам мы не рекомендуем их использовать во время беременности.Однако в настоящее время некоторые медицинские работники используют пероральные препараты чаще, чем в прошлом, для контроля уровня сахара в крови, который не контролируется только диетой и упражнениями во время беременности.
Еда
Во время беременности вам и вашему диетологу или врачу может потребоваться изменить план питания, чтобы избежать проблем с низким и высоким уровнем сахара в крови. Это самая важная причина для отслеживания результатов измерения уровня сахара в крови.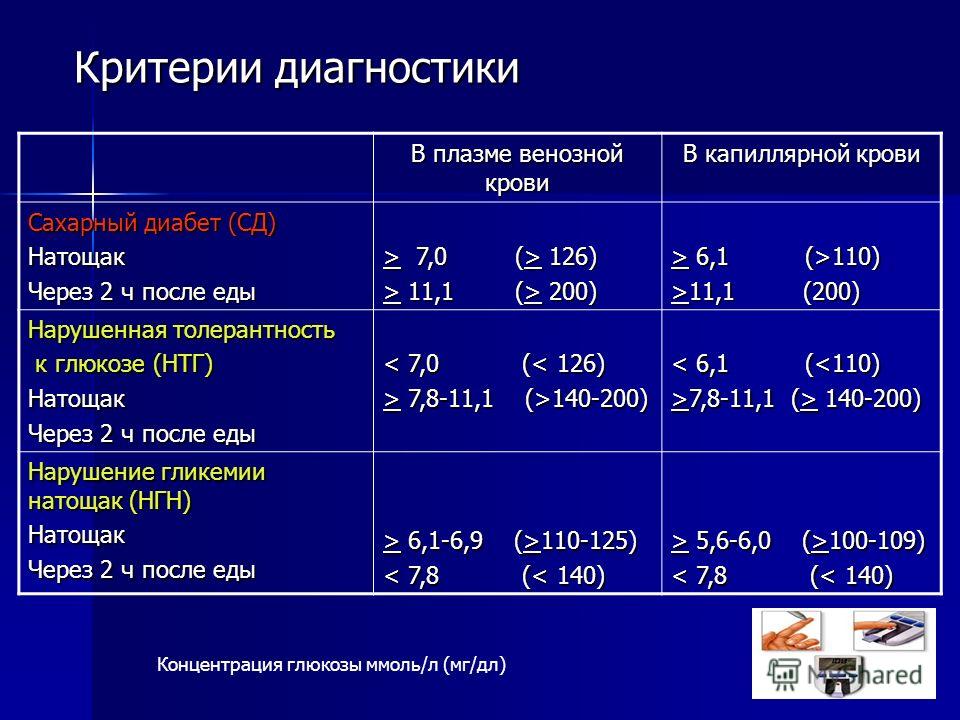 Для большинства женщин при составлении хорошего плана питания во время беременности основное внимание уделяется улучшению качества продуктов, которые вы едите, а не простому увеличению количества съедаемой пищи.Хороший план питания разработан, чтобы помочь вам избежать высокого и низкого уровня сахара в крови, при этом обеспечивая ребенка питательными веществами, необходимыми для роста.
Для большинства женщин при составлении хорошего плана питания во время беременности основное внимание уделяется улучшению качества продуктов, которые вы едите, а не простому увеличению количества съедаемой пищи.Хороший план питания разработан, чтобы помочь вам избежать высокого и низкого уровня сахара в крови, при этом обеспечивая ребенка питательными веществами, необходимыми для роста.
Использование разнообразных продуктов и наблюдение за размером порций — ключ к здоровому питанию. Здоровое питание важно до, во время и после беременности, а также на протяжении всей вашей жизни. Здоровое питание включает употребление в пищу самых разнообразных продуктов, в том числе:
- Овощи
- Нежирные молочные продукты
- Фрукты
- Фасоль
- Постное мясо
- Птица
- Рыба
Многие люди думают, что есть на двоих — значит есть намного больше, чем раньше.Это неправда. Вам нужно всего лишь увеличивать потребление калорий примерно на 300 калорий каждый день. Если вы начинаете беременность с слишком большим весом, не следует пытаться похудеть. Вместо этого посоветуйтесь с диетологом или врачом, чтобы снизить прибавку в весе во время беременности.
Ваш диетолог поможет отслеживать прибавку в весе. Если вы начинаете беременность с нормальным весом, ожидайте прибавки от 25 до 35 фунтов. Женщины, которые начинают беременность слишком худыми, должны набирать больше. Если в начале беременности вы страдаете ожирением, посоветуйтесь с диетологом, чтобы ограничить прибавку в весе примерно до 15–25 фунтов.Вы можете определить свой здоровый вес, определив свой ИМТ с помощью нашего калькулятора ИМТ.
Целевой вес при беременности
Если ваш вес до беременности… | Тогда усиление… |
Недостаточный вес | 28–40 фунтов |
Обычный | 25–35 фунтов |
Избыточный | 15–25 фунтов |
ожирение | 11–20 фунтов |
Это средние значения, чтобы дать вам представление о том, сколько веса вам следует набрать. Поговорите со своим врачом о ваших конкретных целевых показателях веса во время беременности. (Адаптировано из Полное руководство по диабету Американской диабетической ассоциации, 5-е издание, Американская диабетическая ассоциация, 2011 ).
Поговорите со своим врачом о ваших конкретных целевых показателях веса во время беременности. (Адаптировано из Полное руководство по диабету Американской диабетической ассоциации, 5-е издание, Американская диабетическая ассоциация, 2011 ).
Упражнение
Физические упражнения — ключевая часть лечения диабета. Так же, как вам нужно контролировать уровень сахара в крови перед беременностью, лучше всего прийти в форму до того, как вы забеременеете. Сможете ли вы сохранить свою текущую программу упражнений во время беременности? Безопасно ли начинать заниматься спортом после беременности?
Обсудите свои планы упражнений со своей бригадой по лечению диабета и попросите рекомендации.Беременные женщины часто задаются вопросом, безопасно ли заниматься спортом во время беременности. Регулярная физическая активность не только безопасна для беременных женщин, но и приносит пользу здоровью, устраняя некоторые проблемы беременности, такие как варикозное расширение вен, судороги ног, усталость и запоры. Для женщин с диабетом упражнения после еды могут помочь мышцам использовать сахар в кровотоке и помочь поддерживать уровень сахара в крови в целевом диапазоне. Однако, если у вас есть какое-либо из следующих состояний, вам нужно будет поговорить с вашей командой по лечению диабета о рисках физических упражнений во время беременности:
- Высокое артериальное давление
- Проблемы с глазами, почками или сердцем
- Поражение мелких или крупных кровеносных сосудов
- Повреждение нерва
В общем, начинать новую программу интенсивных упражнений во время беременности — не лучший вариант.Хорошие варианты упражнений для беременных включают ходьбу, аэробику с малой нагрузкой, плавание или аквааэробику. Действия, которых следует избегать во время беременности, включают:
- Действия, которые могут привести к падению или травме живота, например, контактные виды спорта
- Действия, оказывающие давление на живот (упражнения, выполняемые лежа на животе)
- Подводное плавание с аквалангом
- Энергичные, интенсивные упражнения, например, слишком быстрый бег для разговора
- Действия с подпрыгиванием или тряской движения (верховая езда или высокоэффективная аэробика)
Изменения в организме матери во время беременности
Анатомические изменения
Женщины претерпевают множество физических изменений во время беременности из-за гормональных колебаний и необходимости приспосабливаться к растущему плоду.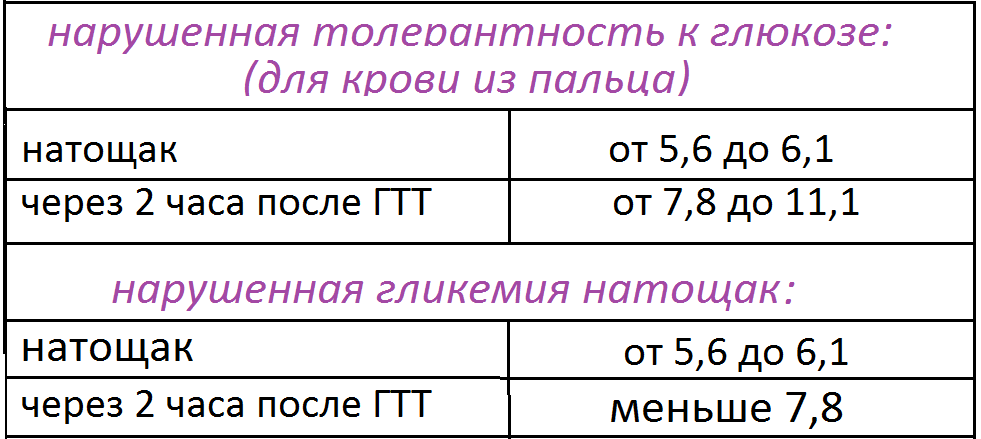
Цели обучения
Опишите анатомические изменения беременной женщины, которые происходят во время беременности
Основные выводы
Ключевые моменты
- По мере роста и развития плода в женском теле должны произойти некоторые анатомические изменения, чтобы приспособиться к растущему плоду, включая развитие плаценты, увеличение веса, разгибание живота, увеличение груди, развитие желез и изменение осанки.
- Во втором триместре утреннее недомогание проходит, матка увеличивается в 20 раз по сравнению с нормальным размером, груди увеличиваются, и можно почувствовать шевеления плода.
- В течение третьего триместра плод растет наиболее быстро, и происходит окончательное прибавление в весе. Живот опускается, и шевеление плода может стать довольно сильным. Женщина чувствует себя готовой к родам.
Ключевые термины
- имплантация : прикрепление оплодотворенной яйцеклетки к стенке матки.
- decidua : слизистая оболочка матки, которая выделяется во время менструации и изменяется во время беременности.
- полость таза : полость тела, ограниченная костями таза.Его наклонная крыша — это вход в таз (верхнее отверстие таза). Его нижняя граница — тазовое дно.
Физические изменения во время беременности
Беременность начинается, когда развивающийся эмбрион внедряется в слизистую оболочку эндометрия матки женщины. У большинства беременных женщин после имплантации нет каких-либо специфических признаков или симптомов, хотя нередко наблюдается минимальное кровотечение.
После имплантации эндометрий матки называется децидуальной оболочкой.Плацента, которая частично образована децидуальной оболочкой и частично из внешних слоев эмбриона, соединяет развивающийся эмбрион со стенкой матки, обеспечивая поглощение питательных веществ, удаление отходов и газообмен через кровоснабжение матери.
Пуповина соединяет эмбрион или плод с плацентой. Развивающийся эмбрион претерпевает огромный рост и изменения в процессе внутриутробного развития.
Большинство беременных женщин испытывают ряд симптомов, которые могут указывать на беременность.Симптомы включают тошноту и рвоту, чрезмерную усталость и утомляемость, тягу к определенной пище, которую обычно не ищут, и частое мочеиспускание, особенно в ночное время.
С беременностью связан ряд ранних медицинских признаков. Эти признаки обычно появляются, если вообще появляются, в течение первых нескольких недель после зачатия. Не все эти признаки присутствуют повсеместно, и не все они сами по себе являются диагностическими; вместе взятые, однако, они могут поставить предположительный диагноз беременности.
Эти знаки включают:
- Наличие хорионического гонадотропина человека (ХГЧ) в крови и моче.
- Отсутствие менструального цикла.
- Имплантационное кровотечение (возникает при имплантации эмбриона в матку в течение третьей или четвертой недели после последней менструации).
- Повышение базальной температуры тела, сохраняющееся более 2 недель после овуляции.
- Признак Чедвика (потемнение шейки матки, влагалища и вульвы).
- Признак Гуделла (размягчение влагалищной части шейки матки).
- Признак Хегара (размягчение перешейка матки).
- Пигментация белой линии (называемая черной линией), то есть потемнение кожи по средней линии живота. Это потемнение вызвано гиперпигментацией в результате гормональных изменений, обычно возникающих примерно в середине беременности.
Нежность груди — обычное дело в первом триместре. Вскоре после зачатия соски и ареолы начинают темнеть из-за временного повышения уровня гормонов.Этот процесс продолжается на протяжении всей беременности.
Несмотря на все признаки, некоторые женщины могут не осознавать, что они беременны, до тех пор, пока не забеременеют. В некоторых случаях некоторые не знали о своей беременности до начала родов. Это может быть вызвано многими факторами, в том числе нерегулярными менструациями (довольно часто у подростков), некоторыми лекарствами (не связанными с зачатием детей) и женщинами с ожирением, которые игнорируют увеличение веса, связанное с беременностью. Другие могут отрицать свою ситуацию.
Это может быть вызвано многими факторами, в том числе нерегулярными менструациями (довольно часто у подростков), некоторыми лекарствами (не связанными с зачатием детей) и женщинами с ожирением, которые игнорируют увеличение веса, связанное с беременностью. Другие могут отрицать свою ситуацию.
Первый триместр
Первые 12 недель беременности называются первым триместром. В течение этого триместра развитие плода можно разделить на разные стадии.
В начале внутриутробного периода резко снижается риск выкидыша. Все основные структуры, включая голову, мозг, руки, ноги и другие органы, были сформированы на стадии плода. Когда беременность переходит во второй триместр, риск выкидыша и врожденных дефектов резко снижается.
Второй триместр
Недели с 13 по 28 беременности называются вторым триместром. Большинство женщин в этот период чувствуют себя более энергичными. Они прибавляют в весе, когда симптомы утреннего недомогания исчезают и постепенно исчезают.
К концу второго триместра расширяющаяся матка создала видимую шишку ребенка. Хотя грудь внутренне развивалась с самого начала беременности, большинство видимых изменений проявляются после этого.
Во время беременности матка может увеличиваться в размерах до 20 раз.Хотя плод начинает двигаться и принимает узнаваемую человеческую форму в течение первого триместра, женщина может почувствовать движение плода, часто называемое ускорением, только во втором триместре.
Третий триместр
Окончательная прибавка в весе происходит в третьем триместре, и это наибольшая прибавка в весе за всю беременность. На этом этапе плод будет расти наиболее быстро, набирая до 28 г в день.
Беременная женщина : Живот беременной женщины опускается из-за того, что плод поворачивается вниз, готовый к родам.
Форма живота женщины изменится по мере того, как он опускается из-за того, что плод поворачивается вниз, готовый к рождению, и женщина сможет поднимать и опускать живот.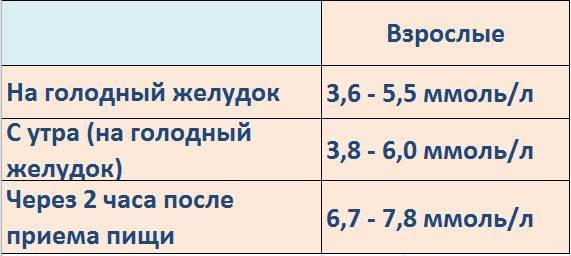 Пупок женщины иногда становится выпуклым — выпирающим — из-за расширения живота. Этот период ее беременности может быть неудобным и вызывать такие симптомы, как слабый контроль над мочевым пузырем и боль в спине.
Пупок женщины иногда становится выпуклым — выпирающим — из-за расширения живота. Этот период ее беременности может быть неудобным и вызывать такие симптомы, как слабый контроль над мочевым пузырем и боль в спине.
Поза тела меняется по мере развития беременности. Наклоны таза и изгибы спины помогают сохранять равновесие.Плохая осанка возникает естественным образом из-за растяжения мышц живота женщины по мере роста плода. Эти мышцы менее способны сокращаться и удерживать нижнюю часть спины в правильном положении.
У беременной другая походка. Шаг удлиняется по мере развития беременности из-за увеличения веса и изменения осанки. Кроме того, увеличение веса тела во время беременности, задержка жидкости и увеличение веса опускают свод стопы, дополнительно увеличивая длину и ширину стопы.
Воздействие повышенных гормонов, таких как эстроген и релаксин, инициирует ремоделирование мягких тканей, хрящей и связок.Некоторые скелетные суставы (например, лобковый симфиз и крестцово-подвздошный сустав) расширяются или имеют повышенную слабость.
Метаболические изменения
Во время беременности нарушается метаболизм белков и углеводов, а инсулинорезистентность матери может привести к гестационному диабету.
Цели обучения
Анализировать метаболические факторы, участвующие в гестационном диабете
Основные выводы
Ключевые моменты
- Во время беременности обмен веществ меняется, чтобы обеспечить растущий плод большим количеством питательных веществ, а также обеспечить развитие слизистой оболочки матки и железистой ткани груди.
- Гормональные изменения во время беременности увеличивают потребность в питательных веществах и отложение жира.
- Инсулинорезистентность может развиться и привести к гестационному диабету.
Ключевые термины
- кортизол : стероидный гормон (также называемый гидрокортизоном), вырабатываемый корой надпочечников, который регулирует метаболизм углеводов и поддерживает кровяное давление.

- гестационный диабет : это состояние, также называемое гестационным сахарным диабетом (ГСД), при котором у женщин без ранее диагностированного диабета наблюдается высокий уровень глюкозы в крови во время беременности (особенно в третьем триместре).
- лактоген : Человеческий плацентарный лактоген (HPL), также называемый хорионическим соматомаммотропином (HCS), представляет собой полипептидный плацентарный гормон. Его структура и функции аналогичны гормону роста человека. Он изменяет метаболическое состояние матери во время беременности, чтобы обеспечить энергообеспечение плода.
Метаболизм питательных веществ
Во время беременности нарушается как белковый, так и углеводный обмен. Один килограмм дополнительного белка откладывается: половина идет к плоду и плаценте, а другая половина — к сократительным белкам матки, железистой ткани груди, белку плазмы и гемоглобину.
Увеличение количества питательных веществ необходимо для роста плода и отложения жира. Изменения вызываются стероидными гормонами, лактогеном и кортизолом. Также наблюдается усиление метаболизма в печени с усилением глюконеогенеза, что приводит к повышению уровня глюкозы у матери. Инсулинорезистентность матери может привести к гестационному диабету.
Гестационный диабет
Гестационный диабет (или гестационный сахарный диабет, GDM) — это состояние, при котором у женщин без ранее диагностированного диабета наблюдается высокий уровень глюкозы в крови во время беременности (особенно в третьем триместре).Возникает некоторый вопрос, является ли это состояние естественным во время беременности.
Инсулинорезистентность матери может привести к гестационному диабету. Этот тип диабета возникает, когда рецепторы инсулина не функционируют должным образом. Вероятно, это связано с факторами, связанными с беременностью, такими как присутствие плацентарного лактогена человека, который мешает чувствительным рецепторам инсулина.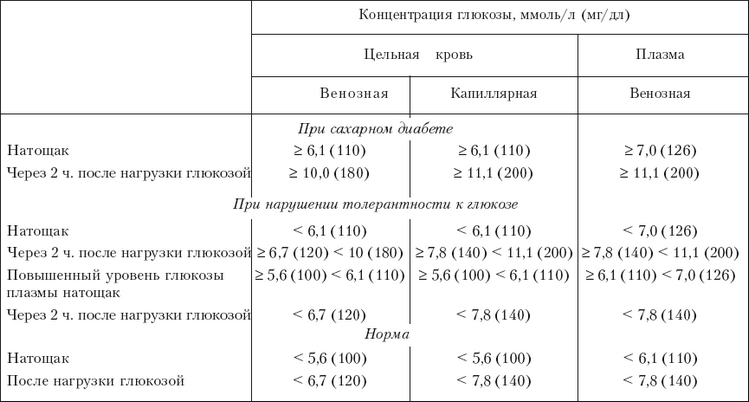 Это, в свою очередь, вызывает чрезмерно повышенный уровень сахара в крови.
Это, в свою очередь, вызывает чрезмерно повышенный уровень сахара в крови.
Гестационный диабет обычно имеет мало симптомов и чаще всего диагностируется при скрининге во время беременности.Диагностические тесты обнаруживают недопустимо высокий уровень глюкозы в образцах крови. Гестационный диабет встречается у 3–10% беременностей, в зависимости от исследуемой популяции, поэтому он может быть естественным явлением.
Влияние инсулина на поглощение и метаболизм глюкозы : Инсулин связывается со своим рецептором (1) на клеточной мембране, который, в свою очередь, запускает множество каскадов активации белков (2). К ним относятся: перемещение переносчика глут-4 к плазматической мембране и приток глюкозы (3), синтез гликогена (4), гликолиз (5) и синтез жирных кислот (6).
Младенцы, рожденные от матерей с нелеченным гестационным диабетом, обычно подвергаются повышенному риску возникновения проблем, таких как большие для гестационного возраста (что может привести к осложнениям при родах), низкий уровень сахара в крови и желтуха. Если не лечить, это также может вызвать судороги или мертворождение.
Гестационный диабет является излечимым заболеванием, и женщины, у которых есть адекватный контроль уровня глюкозы, могут эффективно снизить эти риски.
Физиологические изменения
Физиологические изменения матери во время беременности совершенно нормальны и служат адаптацией для лучшего приспособления к эмбриональному / внутриутробному развитию.
Цели обучения
Опишите физиологические изменения, которые претерпевает женщина во время беременности
Основные выводы
Ключевые моменты
- Во время беременности женщины претерпевают несколько изменений, включая сердечно-сосудистые, гематологические, метаболические, почечные и респираторные изменения, которые обеспечивают адекватное питание и газообмен для развивающегося плода.
- Уровень прогестерона и эстрогена постоянно повышается во время беременности, вместе с сахаром в крови, частотой дыхания и сердечным выбросом.

- Поза тела меняется во время беременности, чтобы приспособиться к растущему плоду, и мать набирает вес.
- Грудь растет и изменяется при подготовке к лактации после рождения ребенка. Как только начинается лактация, грудь женщины значительно набухает, появляется болезненность, неровность и тяжесть (нагрубание). Это облегчается кормлением младенца грудью.
- Объем плазмы и крови увеличиваются в течение беременности и приводят к изменениям частоты сердечных сокращений и артериального давления.У женщин также может быть более высокий риск образования тромбов, особенно в первые недели после родов.
Ключевые термины
- плацентарный лактоген человека : Также называемый хорионическим соматомаммотропином человека, это полипептидный плацентарный гормон. Его структура и функции аналогичны гормону роста человека. Он изменяет метаболическое состояние матери во время беременности, чтобы обеспечить энергообеспечение плода.
- хорионический гонадотропин человека : пептидный гормон, вырабатываемый во время беременности, который предотвращает разрушение желтого тела и поддерживает выработку прогестерона.
- прогестерон : стероидный гормон, секретируемый яичниками, функция которого заключается в подготовке матки к имплантации оплодотворенной яйцеклетки и поддержании беременности.
Физиологические изменения матери во время беременности — это нормальные адаптации, которым женщина подвергается во время беременности, чтобы лучше приспособиться к эмбриону или плоду, и включают сердечно-сосудистые, гематологические, метаболические, почечные и респираторные изменения. Женский организм должен изменить свои физиологические и гомеостатические механизмы во время беременности, чтобы обеспечить правильное развитие плода.Требуется повышение уровня сахара в крови, дыхания и сердечного выброса.
Гормональные изменения
У беременных женщин происходят изменения в эндокринной системе.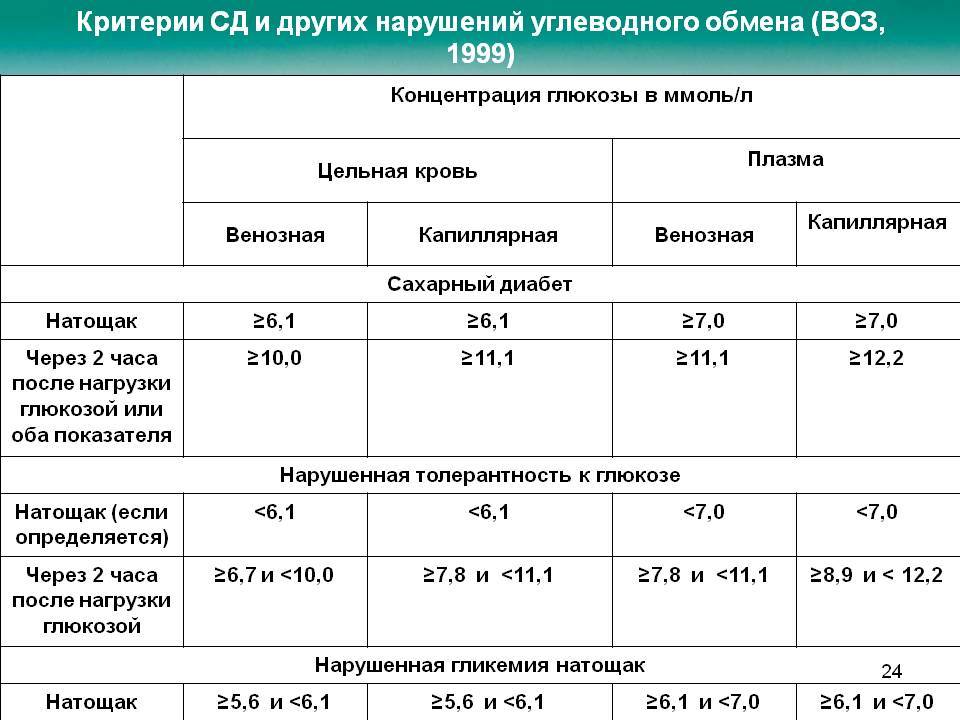 Уровни прогестерона и эстрогенов постоянно повышаются на протяжении всей беременности, подавляя гипоталамическую ось, а затем и менструальный цикл.
Уровни прогестерона и эстрогенов постоянно повышаются на протяжении всей беременности, подавляя гипоталамическую ось, а затем и менструальный цикл.
Эстроген, вырабатываемый плацентой, связан с благополучием плода. У женщин также наблюдается повышение уровня хорионического гонадотропина человека (β-ХГЧ), который вырабатывается плацентой и поддерживает выработку прогестерона желтым телом.
Увеличение выработки прогестерона в первую очередь способствует расслаблению гладких мышц. Уровни пролактина повышаются из-за увеличения материнского гипофиза, что опосредует изменение структуры молочной железы с протоковой на дольково-альвеолярную.
Повышается уровень гормона паращитовидной железы, что приводит к увеличению поглощения кальция в кишечнике и его реабсорбции почками. Гормоны надпочечников, такие как кортизол и альдостерон, также повышаются.
Человеческий плацентарный лактоген (HPL) вырабатывается плацентой, стимулируя липолиз и метаболизм жирных кислот у женщины и сохраняя глюкозу в крови для использования плодом.Это также может снизить чувствительность тканей матери к инсулину и привести к гестационному диабету.
Изменение веса
Одно из самых заметных изменений во время беременности — прибавка в весе. Увеличение матки, растущий плод, плацента и ликвор, задержка жира и воды — все это способствует увеличению веса.
Прибавка в весе варьируется и может составлять от пяти фунтов (2,3 кг) до более 100 фунтов (45 кг). В США рекомендуемый врачом диапазон увеличения веса составляет от 25 фунтов (11 кг) до 35 фунтов (16 кг), меньше, если женщина имеет избыточный вес, больше (до 40 фунтов 18 кг), если у женщины недостаточный вес.
Беременность : Во время беременности женщина набирает вес, и ее грудь увеличивается.
Женская грудь растет во время беременности, обычно на один-два размера чашки, но, возможно, и больше. Женщине, которая носила бюстгальтер с чашкой C до беременности, возможно, потребуется купить бюстгальтер с чашкой F или большего размера во время кормления грудью. У женщины тоже растет торс, и размер ее бюстгальтера может увеличиваться на один или два размера.
У женщины тоже растет торс, и размер ее бюстгальтера может увеличиваться на один или два размера.
После рождения ребенка (примерно через 50-73 часа после рождения) мать почувствует, как ее грудь наполняется молоком, и в этот момент изменения в груди происходят очень быстро.Как только начинается лактация, грудь женщины значительно набухает, появляется болезненность, неровность и тяжесть (нагрубание). Ее грудь может снова увеличиться в размерах. Индивидуальный размер груди может меняться ежедневно или в течение более длительных периодов времени в зависимости от того, сколько грудного возраста ребенок сосет с каждой груди.
Изменения кровообращения
Объем плазмы и крови медленно увеличивается на 40–50% в течение беременности (из-за повышения уровня альдостерона), чтобы приспособиться к изменениям, что приводит к увеличению частоты сердечных сокращений (на 15 ударов в минуту больше, чем обычно), ударного объема и сердечный выброс.Сердечный выброс увеличивается примерно на 50%, в основном в течение первого триместра.
Системное сосудистое сопротивление также падает из-за расслабления гладких мышц и общего расширения сосудов, вызванного повышенным уровнем прогестерона, что приводит к падению артериального давления. Следовательно, диастолическое артериальное давление снижается между 12–26 неделями и снова повышается до уровней, существовавших до беременности, к 36 неделям.
Отек (опухоль) ног — обычное явление во время беременности, отчасти потому, что увеличивающаяся матка сжимает вены и лимфатический дренаж ног.
Беременная женщина также становится подверженной гиперкоагуляции, что приводит к повышенному риску развития тромбов и эмболий из-за повышенной выработки печенью факторов свертывания. Женщины подвергаются наибольшему риску развития тромбов (тромбов) в течение нескольких недель после родов.
Сгустки обычно образуются в левой ноге или левой подвздошной венозной системе, потому что левая подвздошная вена пересекает правую подвздошную артерию.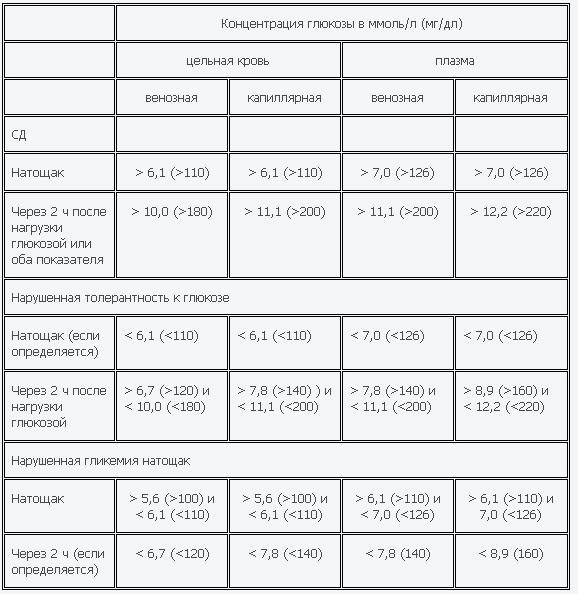 Повышенный кровоток в правой подвздошной артерии после родов сдавливает левую подвздошную вену, что приводит к повышенному риску тромбоза (тромбообразования), который усугубляется отсутствием передвижения (ходьбы) после родов.И тромбофилия, и кесарево сечение могут еще больше увеличить эти риски.
Повышенный кровоток в правой подвздошной артерии после родов сдавливает левую подвздошную вену, что приводит к повышенному риску тромбоза (тромбообразования), который усугубляется отсутствием передвижения (ходьбы) после родов.И тромбофилия, и кесарево сечение могут еще больше увеличить эти риски.
Физические упражнения и беременность
При отсутствии осложнений беременным следует продолжать занятия аэробикой и силовыми тренировками в течение всего срока беременности.
Цели обучения
Оцените типы упражнений, подходящие для беременных
Основные выводы
Ключевые моменты
- Умеренные аэробные упражнения и силовые тренировки улучшают здоровье беременных женщин, не оказывая при этом неблагоприятных последствий для развивающегося плода.
- Разнообразные упражнения подходят, за исключением упражнений с высоким риском травм живота, таких как верховая езда, катание на лыжах, футбол или хоккей.
- Противопоказания к упражнениям включают: вагинальное кровотечение, одышку перед нагрузкой, головокружение, головную боль, боль в груди, мышечную слабость, преждевременные роды, снижение подвижности плода, подтекание околоплодных вод, боль или отек в икроножных мышцах (чтобы исключить тромбофлебит).
Ключевые термины
- противопоказание : Фактор или симптом, делающий назначенное лечение нецелесообразным.
- аэробные упражнения : Физические упражнения от низкой до высокой интенсивности, которые в первую очередь зависят от процесса выработки аэробной энергии.
- сила-кондиционирование : использование сопротивления мышечному сокращению для развития силы, анаэробной выносливости и размера скелетных мышц. Существует множество различных методов силовых тренировок, наиболее распространенными из которых являются использование силы тяжести или упругих / гидравлических сил для противодействия сокращению мышц.

- тромбофлебит : Флебит (воспаление вен), связанный с тромбом (сгустком крови).
Физические упражнения во время беременности : У сильной, здоровой женщины, как правило, будет хороший исход беременности. Врачи рекомендуют умеренные физические нагрузки во время беременности, в том числе силовые.
Регулярные аэробные упражнения во время беременности улучшают (или поддерживают) физическую форму. Хотя верхний уровень безопасной интенсивности упражнений не установлен, женщины, которые регулярно занимались физическими упражнениями до беременности и у которых была неосложненная, здоровая беременность, должны иметь возможность участвовать в программах упражнений высокой интенсивности (например,(например, бег трусцой и аэробика) менее 45 минут без побочных эффектов. Им просто нужно помнить о возможности того, что им может потребоваться увеличить потребление энергии, и быть осторожными, чтобы не перегреться.
При отсутствии медицинских или акушерских осложнений врачи советуют ежедневно заниматься физическими упражнениями по 30 минут в большинство, если не все дни недели. Комитет по клинической практике акушерства Канады рекомендует, чтобы «всех женщин без противопоказаний поощряли к участию в аэробных и силовых упражнениях в рамках здорового образа жизни во время беременности.”
В целом, участие в широком спектре развлекательных мероприятий кажется безопасным. Беременным женщинам просто нужно избегать тех, кто подвержен высокому риску падений, таких как верховая езда или катание на лыжах, или тех, кто несет риск травм живота, таких как футбол или хоккей.
В прошлом основные проблемы, связанные с упражнениями во время беременности, были сосредоточены на плоде, и считалось, что любая потенциальная польза для матери компенсируется потенциальным риском для плода. Однако более свежие данные показывают, что при неосложненной беременности травмы плода маловероятны.
Противопоказания для упражнений включают вагинальное кровотечение, одышку перед нагрузкой, головокружение, головную боль, боль в груди, мышечную слабость, преждевременные роды, снижение подвижности плода, подтекание околоплодных вод, боль или отек в икроножных мышцах (чтобы исключить тромбофлебит).
 ст.) – ежедневно,
ст.) – ежедневно,
 Это происходит, как правило, по причине заболеваний эндокринной системы. Наиболее распространенная — это сахарный диабет. Случается, что гипергликемию вызывают болезни гипоталамуса — это область головного мозга, регулирующая функции желез внутренней секреции. В редких случаях — заболевания печени.
Это происходит, как правило, по причине заболеваний эндокринной системы. Наиболее распространенная — это сахарный диабет. Случается, что гипергликемию вызывают болезни гипоталамуса — это область головного мозга, регулирующая функции желез внутренней секреции. В редких случаях — заболевания печени. Первичное и наиболее часто назначаемое исследование. Анализ крови на сахар проводят с забором материала из вены или пальца. Причем норма глюкозы в венозной крови чуть выше, примерно на 12%, что учитывается лаборантами.
Первичное и наиболее часто назначаемое исследование. Анализ крови на сахар проводят с забором материала из вены или пальца. Причем норма глюкозы в венозной крови чуть выше, примерно на 12%, что учитывается лаборантами.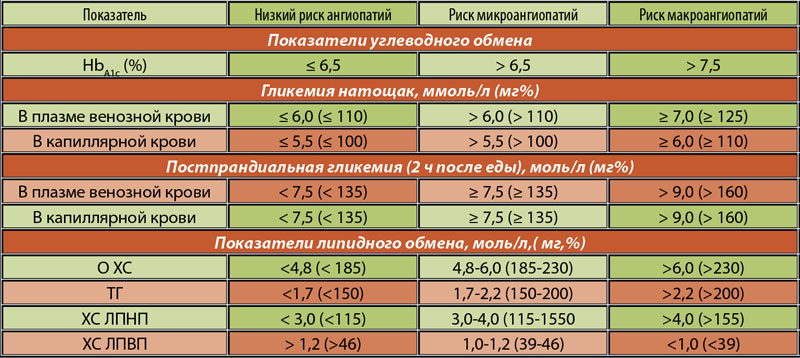 Тест используют для подтверждения диагноза, если первичный анализ уже показал повышенный уровень сахара. Проведение анализа противопоказано людям, у которых концентрация глюкозы натощак более 11,1 ммоль/л, а также тем, кто недавно перенес хирургическую операцию, инфаркт миокарда, роды. У пациента берут кровь из вены, затем дают ему 75 граммов глюкозы, производят забор крови через час и через 2 часа. В норме уровень сахара должен подняться, а затем начать снижаться. Однако у людей с диабетом после попадания глюкозы внутрь значения уже не возвращаются к тем, что были прежде. Тест не делают детям до 14-ти лет.
Тест используют для подтверждения диагноза, если первичный анализ уже показал повышенный уровень сахара. Проведение анализа противопоказано людям, у которых концентрация глюкозы натощак более 11,1 ммоль/л, а также тем, кто недавно перенес хирургическую операцию, инфаркт миокарда, роды. У пациента берут кровь из вены, затем дают ему 75 граммов глюкозы, производят забор крови через час и через 2 часа. В норме уровень сахара должен подняться, а затем начать снижаться. Однако у людей с диабетом после попадания глюкозы внутрь значения уже не возвращаются к тем, что были прежде. Тест не делают детям до 14-ти лет.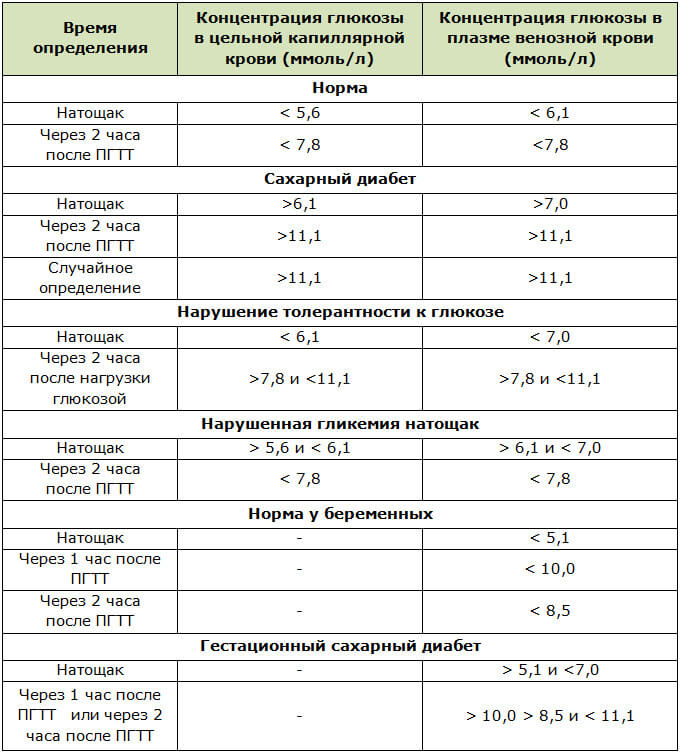 Процедура аналогична стандартному тесту на толерантность к глюкозе. Забор крови производят натощак, затем через час после приема 75-ти граммов глюкозы и через 2 часа.
Процедура аналогична стандартному тесту на толерантность к глюкозе. Забор крови производят натощак, затем через час после приема 75-ти граммов глюкозы и через 2 часа.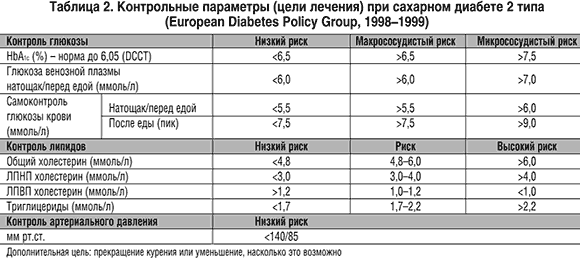
 Этот тест проводится в лаборатории.
Этот тест проводится в лаборатории.