Пяточная шпора — цены на лечение в Москве в центре «СМ-Клиника»
Нужна дополнительная информация?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Нужна дополнительная информация?
Не нашли ответ на свой вопрос?
Оставьте заявку и наши специалистыпроконсультируют Вас.
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.
Спасибо за обращение.
Ваша заявка принята.
Наш специалист свяжется с Вами в ближайшее время
Симптомы
Пяточная шпора не всегда проявляет себя с момента образования. Сила боли и дискомфорт зависят от места расположения костного разрастания. Чем поверхностнее к нервному окончанию располагается костный шип, тем боль сильнее.Все начинается с ощущения «гвоздя» в пятке. В первые 2 недели такая своеобразная боль беспокоит только при первых шагах, а затем самостоятельно успокаивается. Однако с течением времени болевые ощущения усиливаются при нагрузке, особенно длительной ходьбе.
Стремясь избежать боли, пациент старается на пятку не наступать. У человека изменяется походка, а вес тела распределяется неправильно. Перегружаются наружный край стопы и ее передние отделы, что приводит к формированию поперечного плоскостопия. Передние отделы расширяются, у основания первого пальца появляется «косточка».
Без лечения ситуация постепенно усугубляется. Боль становится постоянной, стопа болит даже в покое. Приступы боли могут самостоятельно начинаться и заканчиваться, беспокоить в самый неподходящий момент.
Приступы боли могут самостоятельно начинаться и заканчиваться, беспокоить в самый неподходящий момент.
Если у Вас наблюдаются подобные симптомы, советуем записаться на прием к врачу. Своевременная консультация предупредит негативные последствия для вашего здоровья. Телефон для записи +7 (495) 292-39-72
Причины
Провоцирующие факторы ─ женский пол, возраст старше 40 лет, постоянное место жительства в городе.- врожденное плоскостопие;
- беременность, особенно многоплодная;
- лишний вес;
- изменение кровотока и скорости восстановления тканей, обусловленные возрастом;
- травмы;
- системные заболевания, затрагивающие нервы, сосуды и ткани ног ─ сахарный диабет, подагра, ревматоидный артрит.
У молодых мужчин и женщин младше 40 лет причинами образования пяточной шпоры служат интенсивные физические нагрузки и ношение неудобной, не фиксирующей стопу обуви ─ шлепанцев и сланцев, слишком высоких «шпилек».
Если же нагрузка чрезмерная, то в месте надрыва возникает асептическое (без участия микроорганизмов) воспаление. Именно в месте такого воспаления постепенно откладывается кальций, образующий костный шип. Раздражается надкостница, и шип начинает расти либо в плоскости самой связки, либо над ней.
Пяточная шпора может образоваться на одной ноге или на обеих одновременно, что существенно снижает качество жизни.
Диагностика
Заподозрить пяточную шпору можно по характерному симптому ─ боли при ходьбе. При ощупывании пятки можно найти место наибольшей болезненности. Однако для установления диагноза требуется обследование, поскольку боль в пятке при ходьбе может быть и при других болезнях:
Однако для установления диагноза требуется обследование, поскольку боль в пятке при ходьбе может быть и при других болезнях:- подагра – нарушение обмена мочевой кислоты;
- ревматоидный артрит – специфическое аутоиммунное воспаление суставов;
- болезнь Бехтерева, или анкилозирующий спондилоартрит;
- остеомиелит – гнойно-некротическое воспаление кости и окружающих мягких тканей;
- костный туберкулез;
- ушиб;
- растяжение сухожилий или повреждение связочного аппарата голеностопного сустава;
- воспаление бактериальной или вирусной природы.
Для отграничения одного заболевания от другого могут назначаться такие обследования:
Если врач-ортопед обнаруживает сопутствующие заболевания, то потребуются консультации профильных специалистов ─ ревматолога, инфекциониста, травматолога, терапевта или других с учетом клинической ситуации.
Лечение
Лечить пяточную шпору может только врач, поскольку особенности болезни у каждого человека разные. Самолечение при отсутствии базовых знаний приводит к повреждению мягких тканей, ожогам и прочим неприятностям.Используются такие методы:
- лекарственный;
- физиотерапевтический, в том числе ударно-волновой;
- воздействие ультразвуком;
- лазерная терапия;
- рентгенотерапия;
- массаж;
- лечебная физкультура.
Медикаментозное лечение подбирает врач в индивидуальном порядке. Лекарства направлены на уменьшение воспаления и облегчение боли. Используются различные лекарственные формы: таблетки, мази, пластыри.
 Такую манипуляцию выполняет хирург. Обезболивающие и противовоспалительные средства назначаются коротким курсом для того, чтобы не было привыкания.
Такую манипуляцию выполняет хирург. Обезболивающие и противовоспалительные средства назначаются коротким курсом для того, чтобы не было привыкания.Физиотерапия приносит наибольшую пользу. Применяется массаж мышц голени и стопы, грязевые ванны и аппликации, лекарственный электрофорез и сонофорез (введение лекарств без повреждения кожи при помощи ультразвуковых волн). Также используется ультразвук и лечебная физкультура.
Широко используется ударно-волновая терапия, когда акустическая волна буквально «разбивает» отложения кальция. Частички отложений вымываются кровотоком и выводятся естественным образом. Процедура одновременно уменьшает отечность и воспаление, ускоряет регенерацию тканей.
При помощи лазера ускоряют обменные процессы, создают условия для восстановления мягких тканей.
Хирургический метод
Операции при помощи скальпеля, когда костный нарост удаляется вместе с участком фасции, сейчас не выполняют, потому что такое вмешательство нарушает анатомию стопы.По показаниям используют радиочастотную микротеномию, когда поврежденный участок фасции с остеофитом в прямом смысле «выжигается». Остальные участки связки при этом не пересекаются, остаются неповрежденными. В поле воздействия одновременно попадает нервное окончание, которое тоже разрушается, и это навсегда избавляет человека от боли.
Чем раньше при дискомфорте в стопе человек обращается к врачу, тем меньше усилий и времени понадобится на излечение.
Наши преимущества:
Более 110 ведущих травматологов-ортопедов и хирургов
Все специалисты
в одной клинике
Передовое медицинское оборудование
Гарантия качества обслуживания
Хотите, мы Вам перезвоним?
Спасибо за оставленную заявку.
Наш оператор свяжется с вами с 8:00 до 22:00
Заявки, поступившие после 22:00, будут обработаны на следующий день.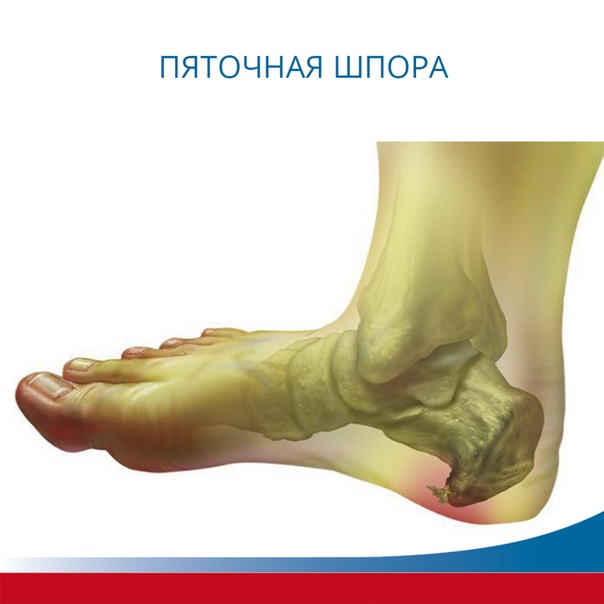
Шпоры на пятках, лечение пяточной шпоры | Лечение шпор в Ижевске
Когда в области пятки начинают беспокоить неприятные ощущения и даже острые боли, нередко требуется лечение пяточной шпоры. Пяточная шпора представляет собой костное разрастание на поверхности пяточной кости, выступающее в виде шипа и сдавливающее мягкие ткани.
Причины появления пяточной шпоры
Пяточная шпора образуется в результате кальциевых отложений на нижней части пяточной кости, а также вследствие повышенных нагрузок на область пятки, растяжения мышц и связок, вытяжения подошвенной фасции и разрывов мембраны, покрывающей пяточную кость. Именно у тех, кто испытывает постоянные нагрузки на пяточную область, и образуются шпоры на пятках, лечение которых важно начинать незамедлительно.
Вполне вероятно, что Вам может понадобиться лечение пяточной шпоры, если:
- У Вас имеется плоскостопие,
- Вы обладаете неправильной или нарушенной походкой,
- регулярно бегаете и прыгаете на твердых поверхностях,
- носите неудобную и некачественную обувь,
- имеете избыточный вес.
Среди факторов риска, провоцирующих лечение шпор, называют пожилой возраст, диабет и плоскостопие.
Симптомы заболевания
Наиболее частые симптомы подошвенного фасциита, при котором и требуется лечение шпор:
- боль в пяточной области,
- утренние боли, которые стихают в процессе движения,
- боли после активной физической деятельности и занятий спортом.
Боли напоминают укол воткнувшейся в ногу булавкой.
Методы лечения
Наиболее эффективными методами лечения заболевания, при котором пациента беспокоит пяточная шпора, считаются:
- ударно-волновая терапия,
- прием противовоспалительных препаратов
- снижение физической нагрузки,
- занятия лечебной физкультурой,
- специальная ортопедическая обувь,
- лазерная терапия.
Именно ударно-волновая терапия обладает высокой эффективностью, способной ускорить процесс выздоровления. Если Вас беспокоят шпоры на пятках, лечение нужно начать незамедлительно. В большинстве случаев, современные методики позволяют устранить причину заболевания без необходимости хирургического вмешательства.
Если Вас беспокоят шпоры на пятках, лечение нужно начать незамедлительно. В большинстве случаев, современные методики позволяют устранить причину заболевания без необходимости хирургического вмешательства.
Записаться на прием к хирургу или ортопеду для лечения пяточной шпоры можно через окно нашего сайта «Запись на прием» или по телефону 8 (3412) 65-51-51.
Пяточная шпора: описание болезни, причины, симптомы, стоимость лечения в Москве
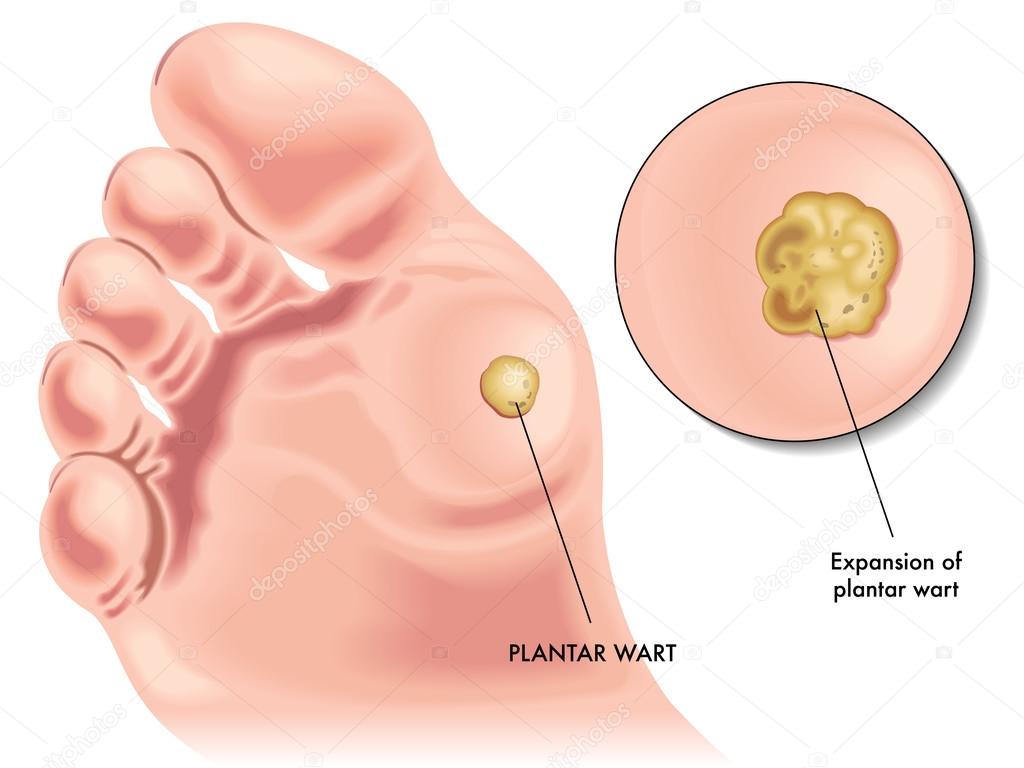
Пяточная шпора – это воспаление в мягких тканях пяточного бугра. Данный синдром вызван рядом патологических отклонений. При таком состоянии костная ткань разрастается и повреждает окружающую клетчатку. Нарост находится в плантарной части пяточной кости. Размеры могут быть различны, а форма напоминает шпору, клюв или шип.
На протяжении последних десятков лет данное заболевание диагностируется с большей интенсивностью. Наибольшее количество жалоб приходится на женщин среднего возраста. Но подвержены риску все возрастные категории, не зависимо от пола и образа жизни. Появляется от большой нагрузки на стопы. На ранних стадиях заболевание удается эффективно вылечить. Но запущенный процесс прогрессирования, излечить довольно трудно. К пожилому возрасту пяточную шпору можно обнаружить у 25% населения.
Причины формирования
Появление пяточной шпоры зависит от ряда факторов. Это может быть как приобретенный, так и врожденный синдром. В течение всей жизни при ходьбе нагрузка приходится именно на область возникновения фасциита. Так же причиной может стать инфекция, травма, нарушения работы сосудов.
Рассмотрим ряд факторов возникновения шпоры:
-
Избыточная масса тела приводит к повышенной нагрузке на стопу.
-
Все виды плоскостопия, а так же деформации, которые вызванные во время не правильной ходьбы.
-
Инфекционные заболевания.

-
Нарушение кровообращения в организме.
-
Атеросклероз.
-
Ревматизм.
-
Повышенный уровень сахара в крови.
-
После 50 лет уменьшение жировой прослойки в области пяточной кости.
-
Поражение нервных окончаний.
-
Сильная травма пятки, перелом.
-
Растяжение и воспаление мышц.
-
Возрастные изменения.
-
Болезни позвонка и суставов.
-
Чрезмерная физическая нагрузка на данную зону.
Чтобы избежать симптомов заболевания пяточной шпоры, следует обследовать весь организм и начать лечение других имеющихся заболеваний. На фоне данных отклонений от нормы в сухожилиях появляется маленькие разрывы. Со временем это приводит к воспалению. Заживление происходит очень медленно. Воспаление переходит на мышцы и область под пяточным бугром. Образуется жидкость, которая замедляет процесс заживления и нарушает приток крови. На бугре откладываются соли. Начинает появляться нарост.
Симптомы
Боль в пятке является главным симптомом пяточной шпоры. Визуальных нарушений может даже и не быть. При этом человек ощущает боль различного характера. Иногда видно покраснение или увеличение температуры тела в пораженной области. Чтобы начать эффективное лечение, следует изучить симптомы и узнать, какое заболевание вызвало возникновение пяточной шпоры.
Процесс диагностики
Диагноз пяточной шпоры врачу поставить легко. На основании жалоб больного о боли в пятке, диагноз ставиться сразу в 95% случаев. Врач осмотрит конечность визуально, и благодаря надавливанию на определенные точки на пятке, точно диагностирует заболевание. Для подтверждения пациенту назначают рентгеновский снимок, по которому доктор выявит размер и форму шпоры. Назначит правильное лечение и оценит уровень прогрессирования заболевания.
Для подтверждения пациенту назначают рентгеновский снимок, по которому доктор выявит размер и форму шпоры. Назначит правильное лечение и оценит уровень прогрессирования заболевания.
Со временем нарост может достигнуть размера более 1 см. Он растет на пяточном бугре по направлению к пальцам. Может быть диагностирован в результате рентгена другой области ног, и быть замечен специалистом. При этом у одного пациента из-за сильных болей может быть ограничено передвижение, другой же не испытывает никаких ощущений.
Лечение
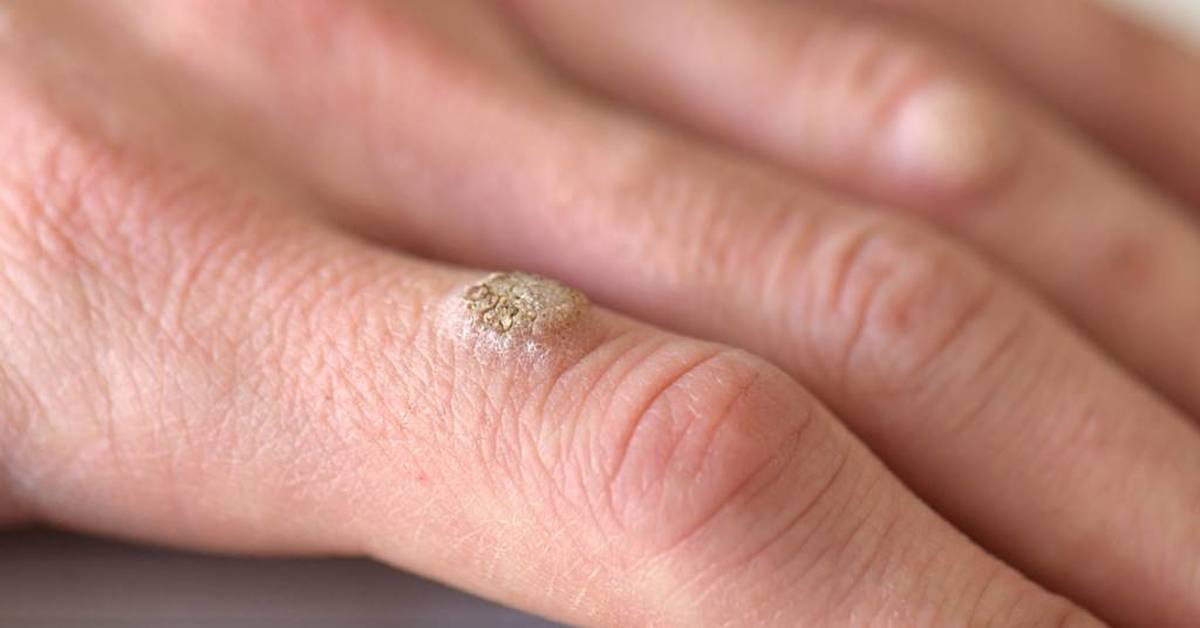
Заболевание пяточной шпоры часто путают с шипицей. Это абсолютно разные заболевания, которые находятся на разной части пятки, и лечение протекает по-разному. На основе рентгеновского фото врач определит стадию заболевания синдрома пяточной шпоры. На первой стадии присуща округлая форма. На второй стадии шпора меняет форму и увеличивается в размерах. В запущенной форме становится размером 12 мм и напоминает птичий клюв.
Дополнительным обследованием может быть ультразвуковое исследование пяточной шпоры и магнитно-резонансная томография. Для определения повреждения и состояния мягких тканей. УЗИ сопутствует на всех этапах лечения и терапии, для отслеживания состояния и процесса заживления.
Чтобы устранить опухоль, растянуть сухожилия и снять воспаление с пяточного бугра назначают медикаментозное или физиотерапевтическое восстановление. Назначаются мази, таблетки и компрессы, при которых боль при ходьбе начнет уменьшаться. Современная медицина позволяет назначить эффективный курс лечения пяточной шпоры, с помощью специальных процедур:
-
Рентгенотерапия.
-
Лечение лазером.
-
Лечение ультразвуком.
-
Иммобилизация.
-
Фонфорез.
-
Электрофорез.

-
Ношение пяточных протезов.
-
Медикаменты.
-
Уколы.
-
Оперативное вмешательство.
Существуют различные методы и способы лечения пяточной шпоры:
Мази. Специальные противовоспалительные и регенерирующие мази способствуют восстановлению хрящевой ткани, восстанавливают эластичность тканей, снимают болевой синдром. При правильном и длительном использовании проходит отек и регулируется баланс минеральных веществ в поврежденной зоне. Согревающее действие улучшит кровообращение и наладит теплообмен. Самыми распространенными являются: Вольтарен, Хондроксид, Дексаметазон, Индометацин.
Препараты. Медикаментозное лечение направлено на блокировку химических веществ, которые способствуют воспалению. Хондропротекторы способны ускорить восстановление костной и мягкой ткани. Придадут эластичности и нормализуют циркуляцию крови в организме. Например: Артадол, Ибупрофен, Диклофенак, Найз.
Уколы. Назначает и выполняет только специалист. Определяется правильная дозировка и глубина проникновения. Для снятия сильной боли и быстроты действия уколы выполняют 2-3 раза в день.
Блокады. Лечебные уколы в пятку выполняются хирургом для блокировки распространения воспаления и болевого ощущения. Одна правильная блокада помогает избавиться от боли на несколько лет. Раствор ледокаина или новокаина вводят с действующим веществом, таким как Дипроспан или Бетаметазон.
Волновая терапия. Самый эффективный способ лечения. Не имеет никаких побочных действий. Длительность процедуры около получаса. Отсутствие боли.
Лазеротерапия. Лазерное лечение является самым безболезненным и приятным методом лечения. Цена соответствует качеству. Лазерный мощный луч проникает в пораженную зону и ускоряет обмен веществ. Ежедневные процедуры в течение 10-20 минут в зависимости от состояния больного проводятся 5-10 раз.
Ежедневные процедуры в течение 10-20 минут в зависимости от состояния больного проводятся 5-10 раз.
Показания и ход операции
При проявлении первых признаков пяточной шпоры не занимайтесь самолечением и немедленно обратитесь за медицинской помощью. Оперативное вмешательство проводится редко, но иногда становится просто необходимым. Эффективность удаления костного нароста через разрез на коже приносит результат в 70% случаях, в остальном болевые ощущения возвращаются.
Показания
1. Отсутствие улучшения состояния пациента в течение полугода.
2. Невозможность ожидания и провождения медикаментозного лечения.
3. Снижение работоспособности и ограничение в передвижении.
Ход операции
При хирургическом вмешательстве врач выполняет следующие действия:
-
вводит пациента в наркоз;
-
делает разрез на пяточной части;
-
через разрез проникает вовнутрь и удаляет пораженный участок фасции;
-
освобождает нерв, рассекая мышечную ткань от большого пальца;
-
производит удаление нароста;
-
пяточная поверхность выравнивается для дальнейшего благоприятного заживления;
-
мышцы и нервы устанавливаются на правильное место;
-
накладываются швы;
-
швы обрабатываются;
-
пациент восстанавливается после действия анестезии.
Пяточная шпора
– это разрастание в районе подошвенной поверхности бугра пяточной кости. Это
заболевание широкое распространено — его доля среди общей массы патологических
состояний опорно-двигательного аппарата составляет 10%.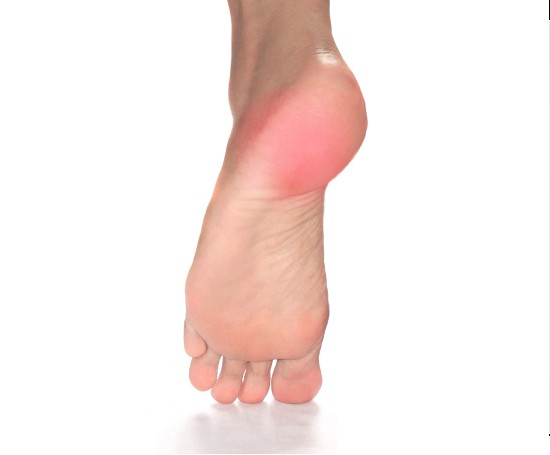 Развитие данного заболевания
возможно в любом возрасте, у любого человека при наличии предрасполагающих
факторов, хотя чаще всего шпоры диагностируют у женщин старше 40 лет.
Развитие данного заболевания
возможно в любом возрасте, у любого человека при наличии предрасполагающих
факторов, хотя чаще всего шпоры диагностируют у женщин старше 40 лет.
Во время ходьбы весь вес человека приходится на подошвенную фасцию, которая поддерживает поперечный и продольный свод стопы. В норме она позволяет амортизировать походку и правильно распределяет нагрузку. Но при чрезмерной (а особенно повторяющейся) нагрузке в местах прикрепления к пяточной кости начинает развиваться локальное асептическое воспаление, а затем и дегенеративно-дистрофические процессы – замещение здоровой эластичной соединительной ткани патологической грубоволокнистой и появлением костных разрастаний (энтезофитов, или собственно «шпор»).
Причины развития заболевания:
• Избыточная масса тела
• Чрезмерные физические нагрузки во время занятий спортом.
• Травмы стопы: переломы костей, ушибы мягких тканей, повреждение связочного аппарата и пр.
• Болезни, сопровождающиеся нарушениями кровообращения, изменениями метаболических процессов, например, сахарный диабет, подагра.
• Ношение неудобной обуви, отсутствие амортизирующих стелек в ней, тонкая и жесткая подошва. Ношение обуви на высоком каблуке.
• Продольное плоскостопие — распределение нагрузки на стопу происходит неравномерно, фасция страдает от избыточного натяжения. Пяточная шпора формируется у 90% людей с данной патологией.
• Болезни соединительной ткани (болезнь Бехтерева, ревматоидный полиартрит) способны провоцировать развитие пяточной шпоры.
Клиническая картина
Боль
острого, жгучего характера, различной интенсивности, возникающая (или
усиливающаяся) во время ходьбы, бега, прыжков или даже при малейшей опоре на
пятку. Интенсивность боли не зависит от размеров «шипа». Так, пациенты с
небольшими плоскими шпорами могут страдать от более выраженных болей, чем люди
с крупными разрастаниями. Характерно усиление болей после ночного отдыха — за
время сна микроразрывы фасции срослись с укорочением, при движениях вновь
возникает микроразрыв, чем и обусловлено усиление болевого синдрома. На
протяжении дня фасция растягивается, болезненные ощущения немного уменьшаются,
но к вечеру снова усиливаются из-за нагрузок и образования новых
микроскопических повреждений.
Так, пациенты с
небольшими плоскими шпорами могут страдать от более выраженных болей, чем люди
с крупными разрастаниями. Характерно усиление болей после ночного отдыха — за
время сна микроразрывы фасции срослись с укорочением, при движениях вновь
возникает микроразрыв, чем и обусловлено усиление болевого синдрома. На
протяжении дня фасция растягивается, болезненные ощущения немного уменьшаются,
но к вечеру снова усиливаются из-за нагрузок и образования новых
микроскопических повреждений.
Повторяющаяся изо дня в день травматизация подошвенной фасции приводит к рубцовым изменениям, а также отложениям солей кальция в месте прикрепления к кости, что приводит к образованию костных разрастаний.
Стараясь разгрузить задние отделы стопы у человека изменяется походка. Внешних патологических изменений в области пятки не отмечается. Редко можно обнаружить слабовыраженный отек пяточной области и омозолелость.
Диагностика
• клиническое обследование пациента (боль при надавливании, ограничение подвижности стопы, боль при ходьбе)
• рентгенография стопы – позволяет «увидеть» болезненное образование (остеофит или энтезофит) – вытянутый в сторону пальцев клиновидный крючок, оценить его размеры и состояние окружающих его мягких тканей. Также рекомендуется выполнять рентгенографию стоя, под нагрузкой – это позволяет оценить степень плоскостопия и выявить возможные деформации костей стопы)
• Компьютерная томография, магнитно-резонансная томография хоть и обладают более высоким разрешением визуализации, но не имеют какого-либо решающего значения в диагностике, а следовательно, и лечения данного заболевания.
•
Ультразвуковое исследование при пяточной шпоре имеет наименьшую диагностическую
ценность, так как очень ограниченно визуализирует костный компонент данного
заболевания.
Лечение
Так как основной причинный фактор – перенапряжение подошвенной фасции, то следует ограничить нагрузку на стопы (приостановить занятия спортом, нормализовать повышенную массу тела, уменьшить время ходьбы и стояния). Разгрузка больной конечности и ликвидация чрезмерного давления на пятку должны предшествовать любому лечебному мероприятию.
Ношение стелек с супинаторами также помогают равномерно распределять нагрузку на своды стопы и соответственно создавать благоприятные условия для выздоровления.
Массаж стоп и хождение босиком по теплому песку также вносит свой вклад в комплекс лечения этого заболевания.
Медикаментозное лечение включает применение нестероидных противовоспалительных средств, а также локальные инъекции с глюкокортикоидами (гормональными препаратами). Применение последних хоть и уменьшает болевой синдром, но при частом (более 3 инъекций) применении вызывает дегенеративные изменения, которые усугубляют течение заболевания. Также инъекции с глюкокортикоидами опасны при нарушении правил асептики развитием тяжелых инфекционных заболеваний – гнойных абсцессов, флегмон и даже остеомиелита.
Физиотерапевтическое лечение имеет наибольшее значение в лечении пыточных шпор. Возможно применять практически все виды физического воздействия на патологический процесс.
Наиболее эффективными считаются:
1. лазеротерапия – вызывает улучшение кровообращение, ускоряет метаболические процессы, усиливает репарацию (восстановление) поврежденных структур;
2. ударно-волновая терапия – позволяет «раздробить» костные разрастания, ускоряет метаболические процессы;
3. ультразвуковое лечение, фонофорез с противовоспалительными средствами – применение ультразвуковых волн для проведения лекарственного средства к месту воспаления;
Также
в комплексе лечения хоть и с меньшей эффективностью, но возможно применять и
другие методы физиотерапии – электролечение (амплипульс, дарсонваль),
магнитотерапия, вакуум-терапия и т. д.
д.
Также существуют такие методики лечения как тейпирование и применение ночных ортезов.
Тейпирование – методика наложения на подошвенную поверхность стопы специальной ленты-пластыря, позволяющая фиксировать плантарную фасцию в удлиненном состоянии.
Ночные ортезы — это специальные ортопедические пособия, фиксирующие ногу под прямым углом для расслабления подошвенной фасции и создания благоприятных условий для сращения микроразрывов последней.
Если консервативные методы не помогают избавиться от проблемы, то необходимо прибегать к хирургическому лечению. В ходе операции в районе шпоры выполняется разрез кожи и подкожной клетчатки. Далее вдоль волокон пересекается плантарная фасция и выполняется удаление остеофита. Следует отметить, хирургическое вмешательство показано крайне редко.
Удаление пяточной шпоры эндоскопическим методом
Д-р мед. Томас Шнайдер,ортопед-хирург, специалист в области голеностопного сустава
Современное лечение пяточной шпоры © ViewmedicaПяточная шпора проявляется в форме острой пульсирующей боли в стопе и прежде всего в пятке. Обычно острая боль возникает ночью либо после длительного отдыха. Из-за сильных режущих болей пациент переносит при ходьбе вес на переднюю часть стопы и начинает хромать.
Как проводится операция по удалению пяточной шпоры?
С помощью подвижной рентгеновской трубки идентифицируется положение пяточной шпоры и помечается с помощью канюли (иглы). Через два небольших разреза вводятся с одной стороны источник света и камера, с другой стороны специальные хирургические инструменты. Благодаря маркировке иглой пяточную шпору можно легко найти и вывести на экран. С помощью небольшой круглой фрезы удаляется костный выступ пяточной кости, а нижняя поверхность пяточной кости полностью сглаживается, чтобы предотвратить дальнейшее раздражение сухожилий.
Существуют ли какие-либо специфические риски и ограничения этого метода?
Так как операция проводится минимально-инвазивным методом, возможен лишь ограниченный обзор внутри сустава. Это влечет за собой риск того, что подошвенное плато (Plantaraponeurose) может быть слишком глубоко или наоборот недостаточно глубоко расщеплено. У опытного хирурга этот риск сводится к минимуму. Неблагоприятно на результат операции влияют большая длительность заболевния до операции и ожирение у пациента. Наряду с эти существуют общие риски, как и при любой операции, такие как тромбоз, эмболия, кровотечение, инфекции, плохое заживление ран.
Преимущества эндоскопического удаления пяточной шпоры:
- маленькие разрезы
- хорошое заживление ран
- незначительные рубцы
- низкий риск заражения
- быстрая мобилизация после операции
- быстрое послеоперационное восстановление
Послеоперационная реабилитация
Если позволяет боль в ноге, сразу же после операции разрешена частичная нагрузка на ногу. Тем не менее, в течение первых двух-трех недель не следует нагружать ногу полным весом тела, чтобы не препятствовать процессу заживления. Кроме того, необходимы регулярные осмотры раны для обнаружения на ранней стадии и предотвращения возможных инфекций. После заживления раны разрешена полная нагрузка на ногу. Полность оценить успешность операции часто возможно лишь через несколько месяцев. Рекомендуется продолжать носить специалные супинаторы для поддержки свода стопы.
| Вид операции | Длительность пребывания в стационаре | Общая стоимость* |
| Удаление пяточной шпоры минимально-инвазивным методом | 2 ночи | 5.500 € |
Как вылечить боль в стопе и пятке?
Содержание
- Что делать при боли в стопе?
- Когда необходимо обращаться к врачу?
- Боль в стопе и пятках у спортсменов-бегунов:
Ахиллодиния, пяточная шпора, маршевый перелом, бурсит - Боль в стопе у женщин:
Нерома Мортона, поперечное плоскостопие, плюсне-вальгусная деформация - Боль в стопе у людей пожилого возраста: Плосковальгусная деформация, ревматический артрит, подагра, артроз
- Боль в стопе у детей и подростков:
Боли роста, остеохондроз, деформации свода ступни, остеохондрома таранной кости - Часто задаваемые вопросы
Боль в стопе — это биологически важный предупредительный сигнал, который указывает на патологии ступни. Боль в стопе появляется вследствие перенагрузки, деформации, переломов, патологий сухожилий и суставов либо общих заболеваний, вызванных нарушением обмена веществ.
Для того, чтобы установить правильный диагноз, специалистам клиники Gelenk-Klinik в г. Фрайбург необходимо знать при каких обстоятельствах наступила боль в стопе.
Боль в стопе может появиться вследстие усиленных тренировок, неправильного распределения нагрузки и травм. Кроме того, существуют другие заболевания, которые проявляются как боль в стопе, однако не имеют никакого отношения к ортопедии.
Боль в стопе появляется вследствие перенагрузки, деформации, переломов, патологий сухожилий и суставов либо общих заболеваний, вызванных нарушением обмена веществ.
Для того, чтобы установить правильный диагноз, специалистам клиники Gelenk-Klinik в г. Фрайбург необходимо знать при каких обстоятельствах наступила боль в стопе.
Боль в стопе может появиться вследстие усиленных тренировок, неправильного распределения нагрузки и травм. Кроме того, существуют другие заболевания, которые проявляются как боль в стопе, однако не имеют никакого отношения к ортопедии.
Как избежать боль в стопе?
При внезапных или хронических болях не стоит ждать до последнего. Прежде чем боль в стопе обострится и приведет к непоправимым повреждениям, обратитесь к специалисту.
Боль в стопе можно рассматривать поэтапно: Боль в пятках либо в ахилловом сухожилии характерна для заднего отдела стопы, а боль ступни, подъёма стопы и внутренняя боль сбоку для среднего отдела.
Боль пальцев ног, зачастую как следствие поперечного плоскостопия, наблюдается в переднем отделе ступни.
С данными жалобами не всегда нужно обращаться к врачу: Иногда для того, чтобы успешно вылечить боль в стопе необходимо лишь менять обувь, уменьшать нагрузки в ступне или изменить технику ходьбы.
Анатомия стопы. Анатомия стопы. Боль может возникнуть в любом отделе ступни. Голеностопный сустав соединяет ее с коленом. Крепкая пяточная кость — это опора голеностопного сустава. Предплюсна несет часть ответственности за вертикальную подвижность ступни. Скелет ступни состоит из трех отделов: предплюсны, плюсны и пальцев. Дуга от пяточной кости до пальцев образует продольный свод стопы. При перекате с пятки на носок головки плюсневых костей переносят силу на пол и вместе с пальцами образуют передний отдел стопы. © ViewmedicaКогда нужно обращаться к специалисту?
- При болезненной отечности в стопе или голеностопном суставе, длительностью более пяти дней.
- При открытых и гнойных ранах.

- При наличии колющей и режущей боли.
- При повторных жалобах.
- Если боль в стопе продолжается несколько недель подряд.
- Если помимо рези в стопе у Вас повышенная температура.
- При структурных изменениях в стопе, пяточной кости или голеностопного сустава.
Боль в стопе и пятках у спортсменов-бегунов
У спортсменов, занимающихся активными видами спорта, боль в стопе имеет ортопедические основания. «Ортопедические» означает повреждения костей, суставов, сухожилий, мышц и связок. Во время тренировок и соревнований нагрузке более всего подвержены ноги, что и интерпретируется как основание большинства травм в стопе. При этом тяжесть приходится на все ткани в стопе: сухожилия, кости, хрящи и околосуставную сумку (бурса). Чрезмерные или неправильные занятия могут привести к переломам в стопе, воспалению сухожилий и разрывам мышц.
Как лечится боль в стопе у спортсменов-бегунов?
Не только усиленные тренировки, но и деформация пяточной кости может являться причиной перенагрузки ахиллова сухожилия. Неправильное положение изменяет ход сухожилий закрепленного на пяточной кости (см. рис. справа). Результат — скрученность, которая приводит к чрезмерной тяжести на некоторые отделы сухожилия. © Dr. Thomas SchneiderНе только спортсменам, но и другим пациентам, страдающим патологиями в стопе, рекомендуется прислушиваться к своему организму и прекратить либо сократить нагрузки если появляется боль в стопе. Квалифицированные специалисты-ортопеды советуют сначала проконсультироваться с врачом прежде чем принимать болеутоляющие препараты. Таким образом, человек может предотвратить продолжительные заболевания и боль в стопе. При болях сухожилий ни в коем случае нельзя принимать обезболивающие, сохраняя прежнюю нагрузку в стопе. Соревнования и силовые тренировки под приемом болеутоляющих препаратов могут нанести серьёзный ущерб на воспаленное ахиллово сухожилие.
Заболевания сухожилий: Воспаление ахиллова сухожилия (ахиллодиния)
Симптомы ахиллодинии- Колющая боль в стопе в начале движения.

- Утолщение в 3 cм. над местом крепления сухожилия.
- Покраснения и перегрев кожи.
- Крепитация — хруст сухожилий.
- Ранняя стадия: Боль в стопе под нагрузкой.
- Поздняя стадия: Боль в стопе в состоянии покоя/постоянная боль.
Ахиллово сухожилие закрепляется по всей ширине пяточной кости и отвечает за передачу нагрузки от икроножных мышц к заднему отделу стопы.
Ахиллодиния зачастую проявляется в пятках как колющая боль в стопе в начале движения либо в начале тренировки. Однако- это довольно обманчиво: Даже если во время самой тренировки боль в стопе проходит, ахиллово сухожилие всеравно подвергаается нагрузке и становится более хрупким, что, рано или поздно, приведет к его разрыву.
Как лечится Ахиллодиния?
Сократите нагрузки в стопе. При острых воспалениях используйте обезболивающие противоревматические препараты (напр. Ибупрофен).
- Состояние покоя и «разгрузка» ахиллова сухожилия
- Противовоспалительные препараты
- Специальные стельки (увеличение подъема в стопе, защита от избыточной пронации)
- Физиотерапия: упражнения для минимизации отклонений осей нижних конечностей
- Специальные упражнения на растяжение икроножных мышц
- Ударно-волновая терапия
- Оперативное удаление воспаленных тканей
- Операция по восстановлению разрыва пяточного сухожилия: пластика ахиллова сухожилия
Пяточная шпора: подошвенный апоневроз и воспаление ахиллова сухожилия на пяточной кости
Симптомы пяточной шпоры- Колющая боль в стопе
- Боль в стопе в начале движения
- Боль, зависящая от интенсивности тренировок
- Отсутствие боли в стопе в состоянии покоя
- Верхняя пяточная шпора: Боль в пятке
- Нижняя пяточная шпора: Подошвенная пяточная боль и окостенение нижней части пятки
Для нижней пяточной шпоры характерна режущая боль в стопе на подошве в области пятки. Чаще всего некачественная обувь или перенапряжение в стопе являются основами воспалительных процессов в плантарном сухожилии.
Во время тренировок боль в стопе уменьшается либо исчезает вовсе.
Область крепления подошвенного сухожилия при пяточной шпоре очень чувствительна при давящей боли. Кроме того, подошвенное сухожилие представляет собой сухожильную пластинку, которая проходит от пяточной кости под подошвой ступни. Нижняя пяточная шпора возникает зачастую у людей с лишним весом или у людей высокого роста. Спортсмены-бегуны, а также люди, увлекающиеся другими видами спорта, часто жалуются на колющую боль в подошвенной области ступни.
Для верхней пяточной шпоры характерна боль в области пятки. Ахиллово сухожилие, которое берет свое начало в области соединения медиальной и латеральной головок икроножной и камбаловидной мышц, воспаляется и вызывает давящую боль в стопе при ношении неправильной обуви.
При помощи рентгена специалисты по лечению боли в стопе могут незамедлительно определить болезненное утолщение плантарного либо ахиллова сухожилия.
Как лечится пяточная шпора?
Спортсменам, страдающим воспалением плантарных (пяточных) сухожилий рекомендуется снизить нагрузки в стопе и не тренироваться, ощущая боль. Упражнения на растяжение пяточных сухожилий в стопе предотвращают это заболевание и ускоряют выздоровление. Специальные стельки освобождают место крепления сухожилия на пятке от нагрузок. Ударно-волновая терапия ускоряет лечение данной патологии.
- Супинаторы, уменьшающие тяжесть на свод ступни.
- Ударно-волновая терапия
- Биологическое восстановление клетки (ЯКЕ®-Матричная регенерационная терапия)
- Упражнения на растяжение и физиотерапия.
- Инъекции ботулотоксина
- Эндоскопия
Воспаление сухожильного влагалища (тендовагинит) — это причина боли в подъеме стопы
Воспаление синовиального влагалища сухожилий, движущихся от передней большеберцовой мышцы вдоль тыльной часть стопы и соединенных с пальцами. Эти сухожилия могут воспалиться и опухнуть вследствие перенагрузок. © Grays Anatomy Симптомы тендовагинита- Колющая/тянущая боль в стопе
- Покраснения и перегрев кожи
- Хруст в сухожилиях (крепитация)
- Ощутимое утолщение сухожилий в стопе
Иногда, во время ходьбы ощущается боль в тыльной стороне стопы. Целый ряд сухожилий проходит от большеберцовых мышц через её тыльную часть и снабжает каждый палец. Чрезмерные нагрузки могут стать причиной воспалений в сухожилиях.
Целый ряд сухожилий проходит от большеберцовых мышц через её тыльную часть и снабжает каждый палец. Чрезмерные нагрузки могут стать причиной воспалений в сухожилиях.
Боль в стопе, а именно на её тыльной части, очень похожа на маршевый (усталостный) перелом при котором пациент ощущает колющую боль вовремя опускание ноги на пятку. Сухожильное влагалище также воспаляется из-за неправильной обуви или длительных тренировок. Неправильная и слишком узкая обувь, а также чрезмерные спортивные нагрузки, являются главными причинами воспалений сухожильного влагалища.
Как вылечить воспаление сухожилий в стопе?
- Охлаждающий компресс
- Электротерапия
- Физиотерапия
- Обезболивающие (Ибупрофен)
- Фиксация ортезом
- Оперативное лечение
Людям, занимающимся спортом, рекомендуется приостановить тренировки и заменить обувь на более удобную, пока боль в стопе полностью не пройдет. НПВП — нестероидные противовоспалительные препараты помогут преодолеть и остановить боль в стопе. Кроме того, специалисты Геленк Клинки во Фрайбурге не рекомендуют заниматься спортом во время приема Ибупрофена.
Экзостоз пяточной кости (Экзостоз Хаглунда): колющая боль заднего отдела стопы
Симптомы экзостоза пяточной кости- Отёчность и покраснения на пятках
- Дявящая боль в стопе
- Гипертермия, покраснения
Помимо пяточной шпоры и ахиллодинии существуют и другие причины колющей и давящей боли в заднем отделе стопы. У спортсменов — это, например, кроссовки с зауженными пяточными вкладышами. Такая обувь сильно давит на верхнюю поверхность пяточной кости и является началом целого ряда отклонений в стопе. При ношении неподходящих туфель в стопе могут проявиться и другие дефекты, о которых пациент мог и не знать. Таким образом, полая стопа часто приводит к деформации пятки и образованию выроста на ней. Поэтому, у людей, с данной деформацией хрящевой вырост на пятке образуется чаще, чем у других.
Как лечиться Экзостоз Хаглунда?
Чаще всего данным заболеванием страдают спортсмены-бегуны. Пациентам рекомендуется приостановить тренировки и снизить нагрузки в стопе. Экзостоз пяточной кости лечится при помощи следующих методов:
- Пяточные вкладыши
- Ортопедические стельки
- Физиотерапия
- Антиревматические лекарства
- Операция (напр. удаление околосуставной слизистой сумки)
Перенагрузки как следствие усталостных (маршевых) переломов плюсневой кости
Симптомы маршевого перелома- Колющая боль плюсны стопы
- Отёчность в стопе
Чрезмерные либо интенсивные тренировки могут привести к болезненным маршевым переломам плюсневых костей в стопе. Фрактуры вследствие перенагрузки образуются не только в стопе, но и на других перегруженных участках. Чаще всего усталостные переломы наблюдаются в стопе поскольку она несет на себе всю массу тела. Кроме того, такие повреждения плюсневой (метатарзальной) кости среднего отдела стопы наблюдаются в зоне второй плюсневой кости. При этом большой палец стопы, который удерживается приводящей мышцей, начинает смещаться кнаружи.
В большинстве случаев стрессовые переломы в стопе пациенты принимают за растяжения суставов либо за ушибы. Однако при данной патологии вследствие перенагрузок нарушается структура плюсневой кости. Характерным для усталостного перелома является колющая боль в стопе под нагрузкой.
Как вылечить маршевый перелом?
- Незамедлительное снижение нагрузки
- Противоотёчное лечение:(ЯКЕ®-Матричная регенерационная терапия, Лимфодренаж)
- Противовоспалительные препараты
- Иммобилизация стопы, снижение нагрузки
Прекратите занятия спортом пока не пройдет боль в стопе. Противовоспалительные лекарственные средства ускоряют процесс снижения отечности в стопе. Снижение тяжести на переднюю часть стопы при помощи специальной обуви ускоряет восстановление. При маршевом переломе в стопе смещения костей не наблюдается. В большинстве случаев повреждается только кортикальный слой кости. Из этого следует, что полное обездвиживание стопы не является необходимым. Процесс восстановления длится до шести недель. Именно столько больному рекомендуют держать стопу в состоянии покоя.
Задний пяточный бурсит и воспаление синовиальной сумки, окружающей ахиллово сухожилие (Ахиллобурсит)
Симптомы Ахиллобурсита- Отечность пятки
- Покраснения и перегрев кожи
- Колющая боль в пятке при каждом шаге
Болезненные воспаления суставной сумки (бурсит) Так же могут вызвать боль в стопе. Синовиальная околосуставная сумка — это утолщенная полость, содержащая синовиальную жидкость, отвечающая за подвижность сухожилий и мышц. Кроме того, они защищают мягкие ткани от давления и ушибов.
Одним из признаков бурсита является боль заднего отдела стопы. Ахиллово сухожилие образуется в результате слияния плоских сухожилий задних мышц голени — икроножной мышцы и камбаловидной мышцы и крепится к бугру пяточной кости. Кроме того, ахиллово сухожилие находится между двумя синовиальными сумками, которые могут воспалиться при чрезмерных нагрузках. Довольно часто ахиллобурсит взывает боль в заднем отделе стопы.
Как вылечить задний пяточный бурсит?
- Снижение нагрузки в стопе, охлаждающие компрессы, иммобилизация
- НПВП — нестероидные противовоспалительные препараты (напр. Ибупрофен)
- Пункция воспаленной бурсы (синовиальная сумка)
- Оперативное удаление синовиальной сумки
Обувь с зауженными пяточными вкладышами необходимо заменить на более удобную с ортопедическими амортизирующими стельками. Противовоспалительные препараты помогают вылечить от боль в стопе и облегчить симптомы заболевания. Для того, чтобы немного «разгрузить» стопу, пациентам рекомендуется приостановить занятия спортом. В запущенных случаях проводится оперативное удаление синовиальной сумки заднего отдела стопы.
Межплюсневый бурсит — воспаление синовиальной сумки переднего отела стопы
Боль в стопе появляется так же и вследствие меж плюсневого бурсита. Воспаление синовиальной сумки переднего отела стопы может наступить вследствие силовых упражнений и ношения узкой обуви, сдавливающей пальцы. Так как при каждом движении значительная часть нагрузки приходится на фаланги пальцев и кости плюсны, стопа может деформироваться. Таким образом, патологии в стопе, а именно поперечное плоскостопие или вальгусная деформация могут привести к перераздражению синовиальной сумки переднего отела стопы.
Довольно часто специалисты-ортопеды наблюдают у пациентов бурсит первого плюснефалангового сустава (плюснефаланговый бурсит). Вследствие уже резвившейся деформации большого пальца стопы обувь в этой области начинает давить еще больше. Смещение первого пальца стопы зачастую приводит к бурситу и болезненной отечности. Синовиальные сумки между другими плюсневыми костями воспаляются во время усиленных занятий спортом.
Как лечиться бурсит переднего отдела стопы?
- Стельки от поперечного плоскостопия
- Нестероидные противовоспалительные препараты (напр. Ибупрофен)
- Оперативное удаление синовиальной сумки
Противовоспалительные препараты снижают боль и отечность в стопе в стопе. Силовые спортивные нагрузки пациентам необходимо сократить в срочном порядке. Стельки от поперечного плоскостопия помогут уменьшить нагрузку на переднюю часть стопы в области фаланг пальцев.
Мышца отводящая большой палец стопы — вид снизу красным цветом — отвечает за отведение большого пальца стопы. У спортсменов, занимающихся беговыми видами спорта, эта мышца может воспалиться. © Grays AnatomyМышечная боль в стопе: Воспаление мышцы, отводящей большой палец стопы (Musculus abductor hallucis)
Симптомы воспаления мышц внутренней части стопы- Колющая боль в стопе
- Отечность
- Покраснение и перегревание кожи
В стопе появляется и мышечная боль: Мышца отводящая большой палец стопы (Musculus abductor hallucis) занимает медиальное положение в подошвенной части стопы. Кроме того, эта мышца отвечает за процесс сгибания отвода большого пальца. Колющая боль в стопе является одним из признаков патологии мышцы, отводящей свод стопы.
Как вылечить воспаление мышцы отводящей большой палец стопы?
- НПВП — нестероидные противовоспалительные препараты
- Состояние покоя
- Упражнения на растяжение мышц
Колющую боль разгибателя большого пальца можно перепутать с болью в плантарном (пяточном) сухожилии либо с маршевым (усталостным) переломом. Упражнения на растяжение мышц способствуют поддержанию здоровой формы стопы.
Воспаление или разрыв сухожилий малоберцовых мышц
Симптомы воспаления сухожилий малоберцовых мышц- Боль в голениl
- Боль в латеральной лодыжке
- Давящая боль по всему сухожилию малоберцовой мышцы
- Отечность, покраснения
- Щелканье сухожилия с наружной части лодыжки
Сухожилия малоберцовых мышц соединяют мускулатуру голени (короткая малоберцовая мышца/длинная малоберцовая мышца) с костями предплюсны: с клиновидными внутри стопы и плюсневыми снаружи. Обе кости окружают стопу с медиальной и латеральной сторон. Малоберцовые мышцы способствуют разгибанию стопы и пальцев (подошвенное сгибание).
Голеностопный сустав и малоберцовые сухожилия: длинными малоберцовым сухожилиями управляют икроножные мышцы, расположенные парно – с внутренней и внешней стороны голеностопного сустава — и закрепленные в области предплюсны. При чрезмерных нагрузках и отсутствии регенерации возможны воспаления сухожильного влагалища и разрывы малоберцовых сухожилий. © Bilderzwerg @ fotoliaМалоберцовые сухожилия и мышцы зачастую воспаляются вследствие перенагрузки, усиленных занятий спортом, отсутствия разминки или деформаций в стопе (тендит малоберцовых сухожилий). Критическим моментов в данной ситуации является внезапное изменение общей нагрузки: У людей, начинающих с увеличенного объема тренировки, могут образоваться разрывы мышечных волокон, а также воспаления малоберцовых мышц. Боль в стопе, вызванная воспалением малоберцовых мышц и сухожилий, начинается в икроножных мышцах и через сухожилия отдаёт в стопу. Прежде всего начинает болеть внешняя лодыжка. При подворачивании стопы наружу боль в малоберцовых мышцах усиливается, так как сухожилие продолжает растягиваться. Так же и в области сухожилий, которые проходят поперечно под голеностопным суставом, могут возникнуть воспаления (тендит). Следствием тендита малоберцового сухожилия является болезненное воспаление, а также отечность, боль в стопе и в голеностопном суставе.
Узкая спортивная обувь, ограничивающая плавный перекат стопы, так же вызывает болезненные воспаления малоберцовых сухожилий. При деформациях в стопе отсутствует необходимый объем нагрузки на мышцы голени, что вызывает к боль и перенагрузки некоторых отделов стопы.
Воспалительный процесс может привести к разрыву малоберцового сухожилия. Кроме того, опухшее малоберцовое сухожилие может послужить сдавлению нервов тарзального (плюсневого канала), вследствие чего пациент ощущает зуд, онемение и нарушения чувствительности в стопе.
Лечение воспалений малоберцовых сухожилий
- Снижение нагрузки и состояние покоя в стопеe
- Охлаждение острых воспалений в стопе
- Противовоспалительные препараты (напр. Ибупрофен)
- Физиотерапия, упражнения на растяжение икроножных мышцr
- Ортопедические стельки
- Операция на стопе
- Удаление омертвевших (некротизированных) тканей с помощью острого скальпеля
- Выравнивание костных структур малоберцового сухожилия
Частая боль в стопе у женщин
Не существует таких патологий в стопе, которые касаются только женщин. Однако боль в переднем отделе стопы возникает у женщин в 10 раз чаще, чем у мужчин. Причиной этому является тот факт, что соединительные ткани у женщин слабее. Гормональные изменения, например, беременность или менопауза, так же могут изменить структуру соединительных тканей. Кроме того, женщины любят носить красивую обувь на высоком каблуке, что приводит искривлению мышц в стопе. Очень часто, вместо того, чтобы плавно перекатывать стопу с пятки на носок, основной вес приходится на передний отдел стопы, что приводит к деформации мышц.
Боль в большом пальце стопы: Метатарзалгия (боль плюсневых костей) при поперечном плоскостопии
Симптомы метатарзалгии- Понижение поперечной дуги переднего отдела стопы
- Расширение передней части стопы
- Согнутое положение большого пальца
- Боль в стопе под нагрузкой
- Мозоли на фалангах пальцев (натоптыш))
При метатарзалгии (боль плюсневых костей) пациенты ощущают боль в плюснефаланговом суставе на уровне подушечек стопы обеих ног, которые расположены прямо под пальцами. На эту область в стопе оказывается наиболее сильное давление, чем на другие. Вследствие поперечного плоскостопия понижается поперечный свод стопы и увеличивается нагрузка на подошвенную фасцию. Во время переката стопы с пятки на носок перенос веса тела на пол происходит при помощи подушечек стопы. Слабость соединительных тканей или не достаточно тренированные ноги — это две наиболее значимые причины, по которым пациенты начинают чувствовать боль в стопе. Если человек каждый день носит неудобную обувь с зауженным носком, риск заболевания значительно увеличивается.
А если туфли еще и на высоком каблуке, увеличивается нагрузка на подушечки стопы и соединительные ткани. Пациентам рекомендуется учесть эти факты и обратить внимание на то, что стопа человека по своей природе не способна переносить такие нагрузки. После нескольких лет ношения подобной обуви у многих наблюдается сильная боль в стопе, а также уплощение свода стопы и поперечное плоскостопие, при котором передние отделы стопы распластываются, а первый палец отводится кнаружи.
Как вылечить боль в плюсневой части стопы?
- Ортопедические стельки для укрепления поперечного свода стопы
- Упражнения для стопы и гимнастика
- Обувь на низкой подошве, не сужающая пальцы
- Operation (Weil-Osteotomie: Korrektur des Spreizfußes)Остеотомия (операция Вейля: коррекция поперечного плоскостопия)
Методика лечения патологии будет зависеть от причин, по которым началась боль в стопе. Однако, в любом случае врачи рекомендуют заменить обувь наиболее удобную. Иногда помогают гимнастические упражнения, способствующие укреплению переднего отдела стопы. При деформациях в стопе, вследствие поперечного плоскостопия используются стельки со специальными клиновидными элементами. В таких стельках на пятке делается выемка, а в области поперечного свода стопы устанавливают метатарзальную подушечку. Данная конструкция позволяет выпрямить поперечный свод стопы и снизить нагрузку в стопе.
Неврома Мортона: боль среднего отдела стопы вследствие ущемления нервов
Неврома Мортона — это патологическое утолщению общепальцевого нерва стопы вызывающее боль в стопе между третьим и четвертым пальцем. Данное заболевание, для которого характерна колющая боль в стопе, а также онемение и чувство жжения в пальцах, может быть спровоцировано поперечным плоскостопием. © Dr.Thomas Schneider Симптомы Невромы Мортона- Коющая боль в пальцах и переднем отделе стопы
- Онемение пальцев
- Чувство, что Вы как будто наступаете на горошину
- Уменьшение болевого синдрома после снятия обуви
Заболевание Неврома Мортона Неврома Мортона проявляется в форме болезненного отека нервной оболочки между плюсневыми костями, а поперечное плоскостопие ускоряет ее развитие. Снижение переднего поперечного свода стопы при поперечном плоскостопии оказывает негативное влияние на состоянии переднего отдела стопы. В результате первый плюснефаланговый сустав находится прямо на полу, а область между костями плюсны сужается. Во время ходьбы плюсневые кости сдавливают срединный нерв (Nervus medianus), вследствие чего опухает соединительная ткань, образующая оболочки нерва.
В результате выше указанного отека усиливается давление на нервные окончания в стопе. Пациенты чувствуют сильную колющую боль в стопе, а иногда жжение либо онемение. Таким образом, затронута практически вся область кровоснабжения нервов в стопе.
Если у Вас есть чувство, что Вы как будто наступаете на горошину или гальку при ходьбе, то у вас скорее всего Неврома Мортона.
Как лечится Неврома Мортона?
- Обувь на низкой подошве, не сужающая пальцы
- Гимнастика для стоп
- Местная анестезия
- Оперативная декомпрессия — уменьшение степени сжатия плюсны
- Остеотомия костей плюсны
- Неврэктомия — оперативное иссечение воспаленного нерва
После того, как пациент снимает обувь, боль в стопе, вызванная Невромой Мортона сразу проходит. Узкие лыжные ботинки также могут спровоцировать боль в стопе.
Чтобы, боль в стопе, вызванная Невромой Мортона, прошла как можно быстрее рекомендуется отказаться от остроконечной обуви на высоком каблуке. Однако в некоторых случаях, при воспалении и уплощении нерва помогает только хирургическое лечение Невромы Мортона.
Вальгусная деформация – «шишка» или искривление пальцев ног
Симптомы вальгусной деформации- Искривление первого пальца стопы кнаружи
- Отклонение внутрь стопы большого пальца
- Отечность, покраснение, перенагревание и давящая боль в стопе
- Боль в среднем отделе стопы (метатарзалгия)
Вальгусная деформация — это типичная женская проблема. Женщины страдают данным заболеваем в 10 раз чаще, чем мужчины. Для вальгусной деформации характерно болезненное увеличение косточки первого пальца стопы с внутренней стороны, а также отечность, покраснения и боль в стопе при нагрузке. Однако не у всех пациентов с вальгусной деформацией наблюдается боль в стопе.
При воспалении слизистых сумок в области суставов (бурсит) боль в стопе чувствуется при каждом шаге, а выносливость большого пальца значительно снижается. Бурсит большого пальца стопы формируется вследствие скопления, что в синовиальной лишней жидкости, которая иногда является гнойной.
В самых сложных случаях оказание чрезмерной нагрузки на малые пальцы в стопе может привести к стрессовым переломам, то есть к нарушению целостности костей.
Как лечится вальгусная деформация?
При сильной боли в стопе необходимо квалифицированное лечение. В большинстве вылечить боль в стопе помогает только оперативное лечение вальгусной деформации по выпрямлению деформации большого пальца стопы.
Hallux rigidus — артроз первого плюснефалангового сустава
Симптомы артроза первого плюснефалангового сустава- Отечность большого пальца
- Ограничения подвижности большого пальца
- Боль, зависящая от интенсивности движений в первом плюснефаланговом суставе
- Шум трения в суставе
Артроз может наступить и вследствие оказания чрезмерной нагрузки на первый плюснефаланговый сустав. В таком случае специалисты рассматривают заболевание Hallux rigidus или другими словами жесткий (ригидный) палец. Одной из наиболее важных причин появления артроза первого плюснефалангового сустава является деформация большого пальца (вальгусная деформация) (Hallux valgus). Другими причинами болезни могут быть травмы, повреждения либо чрезмерно интенсивные нагрузки.
При артрозе боль в стопе усиливается, а большой палец становится ригидным, отчего и пошло определение Hallux rigidus. У пациентов отмечается ограниченность в движениях и сильная боль в стопе. Для того, чтобы уменьшить боль в стопе, при перекате стопы человек переносит вес тела на соседние малые пальцы, что является причиной появления переходной метатарзалгии (боль плюсневых костей вследствие переноса тяжести тела).
Лечение артроза первого плюснефалангового сустава
- НПВП — нестероидные противовоспалительные препаратыli>
- Инфильтрация — инъекция болеутоляющих препаратов (напр. кортизон)
- Ортезы для иммобилизации сустава
- Ортопедические стельки или обездвиживание больного сустава
- Хейлэктомия — удаление костных разрастаний вокруг сустава
- Остеотомия — укорочение первой плюсневой кости
- Артродез (обездвиживание) первого плюснефалангового сустава
- Протезирование
Лечение Hallux rigidus должно предотвратить или хотя бы приостановить развитие артроза. При этом целесообразно использование специальных стелек для ослабления нагрузки на сустав. Противовоспалительные медикаменты (НПВП) помогут уменьшить боль в суставе и снизить вероятность износа суставного хрящ.
Артроз может изменить всю структуру первого плюснефалангового сустава: Вследствие повышенного давления вокруг сустава образуются костные шпоры, ускоряющие износ суставного хряща. Во время хэйлектомии — малоинвазивной операции на суставе (хэйлектомия) хирург удаляет эти костные разрастания и таким образом, сохраняет жизнеспособность сустава.
Если вследствие артроза суставный хрящ был полностью изношен, то единственным методом лечения является обездвиживание (артродез) первого плюснефалангового сустава. Специалисты-ортопеды Геленк-Клиники проведут данное вмешательство без особых рисков ограничения для подвижности и спортивных способностей пациента. После артродеза пациент может вернуться и в большой спорт.
Деформация Тейлора («стопа портного»): отклонение V плюсневой кости и образование «шишки» у основания мизинца
Симптомы деформации Тейлора- Согнутое положение мизинца
- Давящая боль в стопе. вследствие воспаления суставной сумки
- Мозоли (натоптыши) на подошве стопы
- Расширение поперечного свода стопы
Деформация Тейлора или «стопа портного» — это схожее по симптоматике с артрозом первого плюснефалангового сустава, заболевание мизинца, при котором пятый палец стопы отклоняется кнутри и перекрывает соседние пальцы. При этом воспаляется область 5-го плюснефалангового сустава, вследствие чего пациент ощущает сильную боль в стопе. Причиной «стопы портного», как и при вальгусной патологии, является поперечное плоскостопие. Частое ношение обуви на высоком каблуке с зауженным носком усиливает деформацию и боль в стопе.
Как лечится Деформация Тейлора?
- Обувь на низкой подошве, не сужающая пальцы
- Отказ от высоких каблуков
- Силиконовые вкладыши в под дистальный отдел стопы
- Хирургическое вмешательство
Ношение свободной обуви предотвращает прогрессирование деформации. При сбалансированном распределении нагрузки на стопу, процесс перенагрузки соединительных тканей и разрушения переднего свода стопы останавливается сразу. Силиконовые подушечки под дистальный отдел стопы способствуют предотвращению существующих воспалений и деформаций в стопе.
В сложных случаях проводится операция по выпрямлению «стопы портного». Данное вмешательство возвращает мизинец в прежнее положение, что способствует сужению стопы.
Боль в стопе у людей средней и старшей возрастной группы
В то время как у молодых людей боль в стопе наступает вследствие перенагрузок и травм, то у людей средней и старшей возрастной категории боль в стопе может возникнуть вследствие безобидных деформаций в стопе, которые не причиняют молодым и малейших неудобств. У людей более старшего возраста такие деформации проявляются намного быстрее и приводят к анкилозу (неподвижность) в суставах и артрозу. Причиной этому являются изменения в процессе обмена веществ под воздействием гормональных препаратов, которые оказывают негативное влияние на мышечное равновесие и сухожилия в стопе. Износ сустава приводит к артрозу в стопе или плюснефаланговом суставе.
Плосковальгусная деформация в стопе: болезненное уплощение продольного свода стопы на рентгеновском снимке.© Gelenk-doktor.deПлосковальгусная деформация стопы
Симптомы плосковальгусной деформации стопы- Отечность медиальной лодыжки
- Быстрая усталость в стопе при ходьбе
- Боль с наружного края стопы
- Боль в стопе, отдающая в голень
- Плоскостопие
- Нарушение процесса переката стопы при ходьбе
- Боль в стопе при перекате стопы с пятки на носок
Плосковальгусная деформация — это одна из самых часто встречающихся и болезненных деформаций в стопе. Данное определение описывает две основные патологии в стопе, которые появляются одновременно: Вальгусная стопа — это Х-образное искривлением оси пятки, а плоскостопие снижение продольного свода стопы до пола.
При подъеме продольного свода стопы прозводится активная дейятельность задних мышц голени. Совместно с икроножной и камбаловидной мышцами задняя большеберцовая мышца осуществляет подошвенное сгибание в стопе. Также она участвует в супинациии приведении стопы. При слабости или нестабольности большеберцовой мышцы продольный свод стопы опускается.
Все обстоятельства, снижающие работоспособность мышц, могут стать причиной ослабления продольного свода стопы. Кроме мышечной слабости к таким патологиям относятся заболевания, вызванные нарушением обмена веществ, а так же ревматизм, подагра и стероидные гормональные средства. Читатайте подробнее о причинах плосковальгусной деформации стопы (pes planovalgus).
Пациенты, страдающие плосковальгусной деформацией чувствуют боль в стопе под нагрузкой. При данном заболевании сокращается дистанция «безболевой ходьбы», а медиальная лодыжка часто опухает. При патологиях задней большеберцовой мышцы, боль в стопе может отдавать прямо в голень. Данная деформация в стопе заметна и по обуви пациента: Внутренние края выглядят очень изношеными, так как перекат стопы ощуествляется не через большой палец, а через внутренний край стопы. При этом пальцы стопы отклоняются кнаружи.
Лечение болезненной плосковальгусной деформации в стопе
Плосковальгусная деформация стопы почти всегда лечится консервативно. Спортивные тренировки и болевая терапия помогают вылечить боль в стопе. Специальные ортопедические стельки поддерживают продольный свод стопы и улучшают походку.
Если при повреждениях и разрывах большеберцовой коллатеральной связки физитерапия не принесла желаемого результата, а боль осталась, специалисты нашей клиники проводят операцию на стопе.
Во время оперативного лечения большеберцовая коллатеральная связки укорачивается и очищается от воспалений.
Другим методом лечения дегеративных изменений большеберцовой коллатеральной связки является аутогенная трансплантация.
Кроме того, существует возможность проведения костной пластики для нормализации положения пяточной кости. Данное вмешательство является необходимым при контранктуре мышц и плосковальгусной деформации в стопе.
Артроз предплюсны: Износ плюсневого сустава (Артроз в суставе Лисфранка)
Артроз плюсневого сустава чаще всего образуется в области большого пальца и поражает другие суставы и кости предплюсны. Износ плюсневого сустава является причиной боли в подъеме стопы. © Dr. Thomas Schneider Симптомы артроза плюсневого сустава- Боль в тыльной части стопы
- Отечность и боль в подъеме стопы
- Изменение нагрузки в стопе
- Боль в стопе при перекате с пятки на носок
- Усиленная боль в стопе во время подъёма по лестнице
- Боль в стопе в начале движения
Для артроза плюсневого сустава характерна боль над продольным сводом стопы в подъеме ноги. Кости предплюсны (тарзальные кости) находятся между костями плюсны и таранной костью. Они образуют переход между предплюсной и длинной костью плюсны. В медицине такой процесс называют суставом Лисфранка.
Зачастую боль и артроз плюсневого сустава появляются вследствие травм: Предшедствующие переломы костей предплюсны только усиливают боль в стопе. Однако, в некоторых случаях причина неясна. Тогда специалисты рассматривают проблему идиопатического износа в плюсневом суставе.
Довольно часто боль и артроз в плюсневом суставе возникает наряду с отечностью и перенагреванием тыльной части стопы. Поврежденные суставы в задней части стопы ортопеды определяют во время пальпаторного обследования.На ранней стадии заболевания артроз плюсневого сустава и связанную с ним боль в стопе специалисты лечат при помощи специальных ортопедических стеле, которые поддерживают продольный свод стопы.. Если боль в стопе усиливяется, проводится артродез сустава Лисфранка.
Как лечится артроз плюсневого сустава?
- Противовоспалительные обезболивающие
- Ортопедические стельки для поддержания продольного свода стопы
- Артродез сустава Лисфранка
Иногда боль в стопе, связанную с артрозом, можно вылечить при помощи противовоспалительных препаратов. В более запущенных случаях боль в стопе устраняется во время артродеза сустава Лисфранка. Хирургичческое обездвиживание не имеет негативного влияния на работоспособноть стопы и стабильность сустава Лисфранка. Пониженная подвижность сустава Лисфранка после операции играет лишь второстепенную роль.
Диабетическая стопа: Боль в стопе, вызванная диабетической невропатией и нарушением кровоснабжения
Симптомы диабетической стопы- Отсутствие чувствительности в стопе
- Измененное восприятие давления, холода и тепла
- Боль и зуд в стопе и в голени
- Деформация мышц в стопе и в голени
Боль может чувствоваться в нескольких отделах стопы, однако в редких случаях она возникает по ортопедическим причинам. Как правило боль в стопе связана с нарушениями метаболизма.
Диабет — это одна из основных причин, по которым появляется боль в стопе. Периферическая невралгия — особенно боль в стопе — является одним из наиболее распространенных сопутствующих осложнений диабета. Диабетическая невропатия (поражение периферических нервов) сопровождается нарушением чувствительности и боли в стопе. Кроме того, для данной патологии характерна боль в пятке, онемение подошвы стопы, а также изменение восприятия тепла и холода. Боль и нарушения чувствительности в стопе увеличивают риск травматических повреждений. Язвенные образования и воспаления в стопе являются опасными, так как зачастую остаются незаметными.
Лечение диабетической полиневропатии
- Улучшенный контроль уровня сахара в крови
- Болевая терапия антидепрессантами
- Отказ от алкоголя и никотина
- Медикаменты, стимулирующие кровообращение
Невропатическая боль в стопе лечится не у специалиста-ортопеда: С такой патологией необходимо обращаться к семейному врачу или к терапевту. Главными причинами невропатической боли в стопе и диабета являются лишний вес, курение, употребление алкоголя и неправильное питание.
Нарушение метаболизма мочевой кислоты является причиной подагры и колющей боли в стоп
Одним из признаков подагры может быть боль в стопе, сопровождающаяся покраснениями на коже и болезненностью при надавливании. Для начальной стадии подагры характерна внезапная колющая боль в стопе у основания большого пальца. Зачастую пациенты, страдающие этой патологией, просыпаются ночью и чувствуют сильную боль в большом пальце. Сустав при этом опухает и перенагревается.
Подагра возникает вследствие отложения кристаллов мочевой кислоты в суставе. Из этого следует, что причиной подагра является нарушение метаболизма мочевой кислоты.
Для нормального выведения мочи из организма, ограничьте себя в употреблении мясных продуктов и алкогольных напитков.
Лечение подагры (гиперурикемии)
- Питание: Меньше мяса и алкоголя
- Похудение
- Обезболивающие против острых приступов подагры
- Больше жидкости (способствует выделению мочевой кислоты)
- Уростатики (медикаменты, задерживающие производство мочевой кислоты)
Нарушение обмена веществ можно вылечить путем изменения режима питания. Для нормального выведения мочи из организма, ограничьте себя в употреблении мясных продуктов и алкогольных напитков.
Ревматоидная стопа: Ревматоидный артрит является причиной болезненной отечности и перегрева в стопе
Симптомы ревматоидного артритаРевматоидный артрит (ревматизм) — это болезненное, воспалительное заболевание мягких тканей и суставов, для которого характерна боль в стопе.
Возбудителем болезни являются аутоиммунные патологии, при которых воспалительная реакция организма направлена против собственных тканей. Даный факт является причиной износа суставного хряща. Диагностика артрита проходит при помощи биохимического анализа крови. Колющая боль в стопе, отечность и перенагревания рассматриваются как последствия ревматоидного артрита.
Как вылечить ревматоидный артрит?
- Медикаменты: НПВП — нестероидные противовоспалительные препараты
- Физиотерапия
- Лечебная физкультура
- Редко: Инъекции кортизона
- Дьявольский коготь (лекарственное растение)
- Оме́га-3-полиненасыщенные жиирные кислоты (ПНЖК)
- Оперативное лечение вальгусного плоскостопия, вальгусной деформации и молоткообразных пальцев
Диагностическая визуализация (напр. УЗИ, ренген, МРТ) помогает отличить ревматоидный артрит от других заболеваний в стопе. Лечение данного заболевания связано с рядом сложностей, так как проводится при помощи антиревматических противовопалительных препаратов. Лечение ревматита рекомендуется проходить у высококвалифицированных врачей-ревматологов. При осложненных деформациях проводится хирургическая коррекция голеностопного сустава.
Синдром тарзального канала: Колющая боль и онемение в стопе вследствие защемления большеберцового нерва голеностопного сустава. © Dr. Thomas SchneiderСиндром тарзального канала: Боль с внешней стороны стопы вследствие защемления большеберцового нерва
Симптомы синдрома тарзального канала::- Зуд и онемение в передней части подошвы стопы
- Жгучая боль в плюсневой части стопы
- Неприятные ощущения или острая боль с тыльной части стопы
- Боль в стопе ночью и в состоянии покоя
- Боль в стопе, отдающая в голень
Синдром тарзального канала возникает вследствие защемления (компрессии) нервов, так же, как и Неврома Мортона. При этом поперечные связки голеностопного сустава сдавливают большеберцовый нерв. В свою очередь жгучая и тупая боль в стопе распространяется до ягодичной области по задней поверхности ноги, и затем усиливается при разгибании стопы. Иногда при компрессионной (туннельной) невропатии боль наступает в зависимости от интенсивности нагрузки в стопе в состоянии покоя. Многие пациенты сталкиваются с проблемой невропатии заднего большеберцового нерва после ношения лыжной обуви.
Металлические стержни лыжных ботинок растягивают связки голеностопного сустава, вследствие чего пациент начинает чувствовать боль и онемение в стопе. Довольно часто отечность и боль в стопе вызывает синдром тарзального канала — например, у диабетиков или при опухоли мягких тканей и голеностопного сустава. В результате увеличивается давление в стопе, а связки, в свою очередь, ограничивают пространство для нервов, которые проходят внутри сустава.
Диагностика заболевания основана на его клинических проявлениях и предварительном опросе пациента. В зависимости от результатов обследования пациентам предлагают два типа лечения — консервативное и хирургическое.
Как вылечить синдром тарзального канала?
- Болеутоляющие и противовоспалительные препараты
- Мобилизация голени и голеностопного сустава
- Инъекции кортизона
- Ортезы
- Ортопедические стельки
- Хирургическое расширение тарзального туннеля (декомпрессия)
При помощи нестероидных противовоспалительных препаратов (НПВП) либо кортизона проводится консервативное лечение синдрома тарзального канала.
Хирургическое расширение туннельного канала — как и в случае синдрома запястного канала кистевого сустава — проводится с целью устранения сдавления (декомпрессии) нервов. После успешной операции все симптомы туннельной невралгии постепенно проходят.
Боль в стопе у детей и подростков
Боль в стопе у детей наступает по разным причинам. Как правило, дети жалуются на боль в стопе при незначительных травмах — например, когда подворачивают ногу или ударяются пальцами стопы. Подошвенные бородавки на подошве стопы, также являются причинами появления боли.
Если ребёнок жалуется на боль в костях, мышцах и суставах, рекомендуется обратит внимание на другие факторы.
Если боль в стопе настолько сильна, что ребенок не может ступить на ногу, необходимо обратиться в отделение экстренной медицинской помощи. Во время диагностического обследования квалифицированные медики определят наличие структурных повреждений либо переломов в стопе.
Боль в стопе вследствие островоспалительного процесса, проявляющего во время роста человек (апофизит)
- Боль в пятке, усиливающаяся при нагрузке
- Хромота при выполнении физической нагрузки
- Давящая боль в стопе
- Отечность и покраснение пятки
Боль в стопе у детей и подростков, как правило, не связана со структурными изменениями костей, сухожилий и суставов.
Зачастую боль в стопе возникает вследствие дисбаланса между ростом скелета и ростом мышц. Вследствие процесса роста наблюдаются раздражения сухожильных оснований — например инсерционная тендинопатия, энтезопатия и тендит. В стопе данная патология затрагивает место прикрепления ахиллова сухожилия к пятке. У детей здесь расположена зона роста кости, а именно костное сращение, в котором происходит рост стопы. Прежде всего боль в пятках, а именно у основания ахиллова сухожилия пяточной кости, является одним из признаков роста ребенка.
Как вылечить боль роста у детей и подростков?
- Физический покой
- Силиконовые вкладыши под пятку
- Ортопедические стельки под подъём стопы
- Похудение
- Болеутоляющие препараты
У подростков, активно занимающихся спортом, боль в стопе и в пятке может быть связана с заболеванием Экзостоз Хаглунда.
После ортопедического обследования и правильного диагноза жалобы на боль в стопе у подростков можно вылечить путем физио- и мануальной терапии
Боль в голеностопном суставе вследствие рассекающего остеохондрита (болезнь Кёнига)
- Боль в голеностопом суставе на фоне физической нагрузки
- Защемления/блокады в суставе
- Боль в стопе вследствие воспаления синовиальной оболочки сустава (синовит)
Рассекающий остеохондрит или расслаивающий остеохондроз — это нарушение обмена веществ в хрящевой и костной ткани прямо под хрящевой плоскостью. Поражены, как правило, участки таранной кости, наиболее подверженные физической нагрузке. Именно поэтому, рассекающий остеохондрит в стопе отмечается у спортивно-активных детей и подростков.
Для данного заболевания характерна потеря кровообращения в отдельном участке кости под суставом. На первой стадии заболевания появляется незначительная боль в стопе неопределенной локализации и устанавливается очаг остеонекроза. На второй стадии усиливается боль в стопе и появляется синовит.
На третьем этапе происходит неполное отделение некротизированного тела, что приводит к защемлению сустава и образованию так называемой суставной мыши. На последней стадии некротизированное тело отделяется полностью, а боль в стопе усиливается.
Лечение рассекающего остеохондроза у подростков
- Иммобилизация, запрет на занятия спортом
- Уменьшение нагрузки в стопе при помощи локтевых костылей
- Нормализация метаболизма кальция при помощи Витамина Д3
- Операция: Артроскопия голеностопного сустава
- Хирургическое просверливание области остеохондроза в кости
- Костная трансплантация (спонгиопластика)
- Рефиксация отделенного костного фрагмента
Если врач-ортопед ставит диагноз «Рассекающий остеохондроз», то, как правило, пациенту запрещается заниматься спортом долгое время. У детей остеонекроз кости проходит при соблюдении всех предписаний врача. С возрастом уменьшаются шансы пациента вылечить боль в стопе консервативно и поэтому начиная с 18-ти лет рассекающий остеохондроз лечится хирургическими методами. При отделении костных фрагментов необходима операция рассекающего остеохондроза. Аутогенная трансплантация (замена костной ткани) — путем взятия трансплантата из подвздошного гребня тазовой кости способствует полному излечению пациента.
Боль и деформации в стопе вследствие костных срастаний: тарзальные коалиции
- Частое подворачивание ноги
- Боль и ограниченность движения в голеностопном суставе
- Плосковальгусная деформация стопы у детей.
Плоско-вальгусная деформация стоп у детей это одна з стадий развития. Однако родители воспринимают ее как деформацию в стопе и начинают активные поиски специалиста. Путем естественного развития продольный свод стопы у детей выпрямляется до 4-6 лет. Нормальному развитию в стопе, также способствуют активность и хождение босиком.
Если же при плосковальгусной установке стоп дети жалуются на боль в стопе и мышечный спазм, отдающий в голень, родителям необходимо заняться поисками квалифицированного ортопеда. Часто боль в стопе ограничивает подвижность ребенка во время ходьбы и является причиной преждевременной усталости. При наличии данных симптомов существует опасность срастания костей в стопе, которые, как правило, должны развиваться отдельно. Боль в стопе, появившаяся вследствие костных срастаний отмечается у детей с 12-ти лет. Причиной этому служит спазмированная плоская стопа (плосковальгусная деформация), не выпрямившаяся во время процесса развития стопы ребенка
Стопа человека состоит из 26-ти костей. В заднем отделе стопы и предплюсне эти кости стабильны и соединены между собой. Неправильное развитие костей, а именно их срастание во время роста стопы могут привести к серьёзным осложнениям. Согласно статистике, примерно у 1% детей наблюдаются такие тарзальные коалиции.
В силу своего опыта специалисты Геленк Клиники во Фрайбурге отмечают регулярность следующих срастаний:
- Срастание ладьевидной и таранной костей: талонавикулярная коалиция (Coalition talonavicularis) у 70% пациентов
- Срастание пяточной и таранной костей: синостоз (Coalition talocalcanearis) у 30 % пациентов
- Срастание пяточной и ладьевидной костей: пяточно-ладьевидное соединение (Coalitio calcaneonavicularis)
Мышечный спазм является одним из самых распространненых проявлений тарзальной коалиции. Для быстрого устранения проблемы, необходимо выполнять рекомндации лечащего врача.
Диагностика тарзальных коалиций основана на клинических обследованиях и использовании различных визуализирующих методов. Рентген стопы предназначен для более точного определения степени развития патологии а цифровая объемная томография (DVT) способствует получению трехмерного изображения костей, что являтся оптимальным методом диагностики тарзальной коалиции.Как вылечить коалицию костей в стопе под голеностопным суставом?
- Хирургическое разделение костного сращения предплюсны
- При неоходимости — подтаранный артродез для восстановления продольного свода стопы
Тарзальные коалиции в стопе у детей — это порок развития костей стопы, вылечить который можно хирургическими методами. Проведение операции перед переходным возрастом ребенка необходимо для восстановления нормального процесса роста в стопе.
Во время операции хирург разделяет срощенные кости в стопе. Если хирургическое вмешательство проводится уже после завершения процесса роста стопы пациента, существует большая вероятность появления артроза нижнего (талонавикулярного) голеностопного сустава , либо артроза костей предплюсны, что вызывает дополнительную боль в стопе.
Варусная стопа, косолапость и конская стопа: Деформации и боль в стопе у детей
Косолапость — это врожденная деформация в стопе, которая встречается у 0,1 % всех новорожденных. Ввиду специфической формы стоп, данная патология определяется сразу после рождения ребенка. Лечение косолапости проводится еще в грудном возрасте при помощи фиксирующих гипсовых бинтов.
При конской стопе происходит деформация, которая проявляется в виде стойкого подошвенного сгибания и характерной установки стопы. Довольно часто у детей наблюдается двойная деформация в стопе — косолапость и конская стопа. Как и косолапость, конская стопа обнаруживается сразу после рождения ребенка либо еще до его рождения при помощи УЗИ. Нередко конская стопа имеет неврологический характер: повреждения нервов либо икроножных мышц могут послужит возникновению данной патологии.
Как вылечить синдром «конской стопы» у детей?
Физиотерапия является главным методом лечения синдрома «конской стопы» у ребенка.
Хрящевой экзостоз/Остеохондрома (доброкачественная опухоль кости) у детей
Хрящевой экзостоз — это доброкачественное костно-хрящевое разрастание на поверхности кости, которое образуется из окостеневающей хрящевой ткани. Как правило данный процесс заканчивается после прекращения роста стопы пациента. Оперативное вмешательство необходимо лишь в том случае, если остеохондрома вызывает боль в стопе и поражает нервные окончания и суставы. © Dr.Thomas SchneiderОстеохондрома в голеностопном суставе — это доброкачественное разрастание хрящевой ткани в метафизе кости предплюсны, за счет которого происходит рост кости в длину в детском и юношеском возрасте. Костно-хрящевой экзостоз вызывает у детей боль на поверхности стопы. В таком случае необходимо обратиться к специалисту, который успешно проведет операцию по удалению данного разрастания в стопе.
Лечение хрящевого экзостоза
- Терпение и наблюдение
- Если появляется боль в стопе: хирургическая резекция нароста
Оперативное лечение патологии проводится в том случае, если костно-хрящевые разрастания проходят через нервы и кровеносные сосуды либо образуют защемления сустава предплюсны и боль в стопе.
Часто задаваемые вопросы
Боль в пальцах стопы
Боль в пальцах стопыБоль в плюснефаланговых суставах появляется вследствие нарушения контакта суставных поверхностей и нарушения биомеханики в стопе. Это приводит к травмам синовиальной оболочки и остеоартрозу суставного хряща, а также к подвывихам суставов.
Боль в пальцах ног возникает из-за вальгусной деформации Hallux valgus первого пальца стопы.При этом воспаляется околосуставная сумка внутреннего свода стопы. Воспаленная суставная сумка первого плюснефалангвого сустава отекает и начинет болеть при надавливании.
Боль внешнего свода стопы возникает вследствие пронации малых пальцев. В медицине существует такое понятие как варусное отклонение мизинца (деформация Тейлора) или «стопа портного» (Digitus quintus varus). Варусная деформация пятой плюсневой кости может протекать безболезненно, а иногда пациенты даже не замечают ее.
Аутоиммунные заболевания, например ревматит или такие нарушения обмена веществ, как подагра вызывают сильную боль в стопе.
После усиленной физической нагрузки, беговых тренировок или туристических походов могут образоваться маршевые (усталостные) переломы метатарзальных костей (костей плюсны), которые вызывают сильную колющую боль в стопе и в пальцах.
Как появляется боль с внешней стороны стопы?
Защемления большеберцового нерва в области голеностопного сустава могут вызвать давящую боль в стопе и нарушения чувствительности с внешней стороны стопы (Синдром тарзального канала). Также невропатия большеберцового нерва вызывает колющую боль и онемение в стопе.
Деформация пятого плюснефалангового сустава стопа портногоможет быть причиной боли в области внешнего свода стопы.
В некоторых случаях боль с внешней стороны стопы может быть вызвана такой патологией как плосковальгусная деформация.
Боль с тыльной стороны стопы
Боль с тыльной стороны стопыУ спортсменов боль в стопе возникает вследствие воспаления сухожильного влагалища (Тендовагинит) .
Следующей причиной, по которой появляется боль у основания стопы является артроз сустава Лисфранка. Колющая боль в стопе во время каждого шага может привести к отечности в тыльной части стопы.
Защемление нерва в голеностопном суставе может вызвать передний синдром тарзального каналаи колющую боль в стопе.
При сильной нагрузке собственным весом либо продолжительном нахождении в положении «стоя» боль с внешней стороны стопы может появиться и без фонового заболевания.
Боль с внутренней стороны стопы
Боль внутри стопыБоль с внутренней стороны стопы является следствием деформации большого пальца (Hallux valgus). При этом кость первого пальца стопы начинает отклоняться от привычного положения и опухает вследствие воспаления околосуставной сумки (Бурсит).
После продолжительной ходьбы или туристических походов также возникает боль в стопе, а именно с ее внутренней стороны. При недостаточной регенерации может воспалиться (длинный разгибатель большого пальца) проходящий по внутренней части стопы.
Такие деформации как плосковальгусная стопа также вызывают боль с внутренней стороны стопы. При перекатывании подошвы вдоль внутреннего края стопы голеностопный сустав воспаляется, и пациенты начинают чувствовать боль в стопе.
Боль в пятке
Боль в пятке: причиныБоль в пятке имеет несколько причин.
Например, боль в пятке и в стопе. после травмы, аварии или падения с высоты может быть связана с переломом пяточной кости.
Заболевания сухожилий вызывают колющую боль в пяточной кости (пяточная шпора) под подошвой, что приводит к ощутимому дискомфорту в стопе. При нижней пяточной шпоре затронуто основание подошвенного сухожилия пяточной кости, а при верхней пяточной шпоре — основание ахиллова сухожилия. .
Колюща боль в пятке и в стопе сверху может указывать и на различные патологии ахиллова сухожилия..
При костных разрастаниях в области пяточного бугра, приводящих к воспалениям мягких тканей в пятке и болевому синдрому в стопе, ставится диагноз «Болезнь Хаглунда». Данная проблема усугубляется при воспалении околосуставной сумки (бурсит) перед ахилловым сухожилием или за ним.
Боль в стопе после отдыха или утром после сна
Боль в стопе утром после снаБоль в стопе в начале движения, которая появляется утром после сна или после длительного нахождения стопы в состоянии покоя, имеет точные причины. Боль в стопе в начале движения, которая появляется утром после сна или после длительного нахождения стопы в состоянии покоя, имеет точные причины. Боль в стопе и в других суставах в начале движения — это один из признаков артроза, который поражает голеностопные и таранно-предплюсневые суставы. После разминки сустава боль в стопе проходит, однако после некоторого времени безболевой ходьбы боль в стопе появляется снова. Чаще всего встречается артроз верхнего голеностопного сустава.
Артроз нижнего голеностопного сустава (пяточно-таранный сустав) вызывает боль в стопе при передвижении по неровной поверхности.
Боль голеностопного сустава в начале движения может спровоцировать (артроз сустава Лисфранка).
Боль в переднем отделе стопы в начале движения вызывает артроза первого плюснефалангового сустава. (Hallux rigidus).
Кроме того, боль в стопе в начале движения может быть связана с различными воспалительными процессами. При воспалениях в области крепления связок и сухожилий к костям (энтезопатия) и воспалениях сухожильного влагалища (тендовагинит) в начале тренировки и после состояния покоя появляется колющая боль в стопе, которая сразу исчезает после разминки. Врачи не рекомендуют терпеть такую боль в стопе. Если человек чувствует вышеописанную боль в стопе, то ему необходимо пройти обследование и заняться лечением.
Боль в стопе утром после снc встречается при таком заболевании как ахиллодиния..
Также это касается и боли при нижней пяточной шпоре (Плантарный фасциит), котрая после нескольк шагов проходит.
Боль в процесе переката стопы
Очень часто при болях в стопе человек подворачивает ногу во внутрь, вследствие чего увеличивается объем нагрузки на сухожилия пяточной кости (ахиллово и пяточное сухожилия) и образуется пяточная шпора. В результата появляется боль в стопе при каждом шаге.
Артроз нижнего голеностопного сустава причиняет колющую боль в области между голеностопным суставом и пяткой при перекате стопы с носка на пятку. Сустав, который находится между таранной и пяточной костью отвечает за передвижение стопы по неровной поверхности.
Если пациент ощущает боль в пальцах при перекате стопы, то поражен первый плюснефаланговый сустав, на который приходится основная часть нагрузки. После длительных тренировок могут воспалиться и околосуставные сумки между плюсневыми костями и флангами пальцев ног. В таком случае специалисты по лечению стопы рассматривают такую патологию как интерметатарзальный бурсит. При перекате стопы с пятки на носок и наоборот, в воспаленных участках стопы чувствуется давящая боль.
Боль в подошвенной части стопы
В данном случае речь идет о разрыве пяточного сухожилия. Болевой очаг находится на переднем крае подошвенной фасции.
Такие заболевания как подагра, диабет и ревматизм вызывают боль и дискомфорт в стопе.
Защемление латерального и медиального подошвенного нерва приводит к болезненным ощущениям в пальцах (Неврома Мортона). Пациенты, страдающие этим заболеванием чувствуют, что как будто наступают на горошину или гальку при ходьбе. Чаще всего пациенты рассказывают о наличии инородного тела в стопе, а про боль забывают.
Боль в стопе ночью сопровождается зудом, жжением и потерей чувствительности, а также защемлением других нервов — например большеберцового. В этом случае специалисты рассматривают такое заболевание как СТК или невралгическая боль заднего большеберцового нерва в стопе.
Что такое подошвенный фасциит и как его лечить
Подошвенный, или, как говорят врачи, плантарный фасциит — одна из наиболее частых причин боли в стопе у взрослого населения. Что лежит в основе заболевания и как с ним справиться?
Заболевание обладает настолько характерной симптоматикой, что не заметить его или перепутать с какой–либо другой болезнью просто невозможно. Основной симптом подошвенного фасциита — боль в области пятки. Утром после пробуждения возникает мучительная колика в подошве, которая возобновляется при каждом шаге. Это явление врачи называют утренней болью первого шага. Через небольшой промежуток времени боль стихает, но на следующее утро или после кратковременного отдыха повторяется снова. Многие пациенты жалуются на появление боли после длительной ходьбы. В основе болевого синдрома лежит воспаление подошвенной фасции — слоя жесткой соединительной ткани, которая, как трос, соединяет пяточную кость с плюсневыми костями и поддерживает продольный свод стопы.
Известно несколько факторов, которые способствуют развитию подошвенного фасциита. Наиболее доказанным из них является наличие плоскостопия — патологического состояния, сопровождающегося уплощением свода стопы, в результате чего подошвенная фасция чрезмерно натягивается и надрывается. Наиболее сильно повреждается та часть фасции, которая крепится к пяточной кости, в связи с чем воспаление в этом месте выражено больше всего. Другим фактором риска является избыточная масса тела, что влечет за собой увеличение нагрузки на стопу и соответственно подошвенную фасцию. Провоцировать возникновение фасциита может также изменение привычной физической активности, например, слишком интенсивные занятия спортом или тяжелая работа.
Без лечения боль в пятке может беспокоить на протяжении нескольких месяцев или постоянно, то отступая, то появляясь вновь. В результате хронического воспаления и «отложения» солей кальция в месте фиксации подошвенной фасции к пяточной кости формируется костный выступ, или «пяточная шпора». Многие пациенты считают ее виновницей неприятных симптомов, однако это не совсем так. Боль вызвана в первую очередь воспалением, а «шпора» — это уже его следствие. Именно поэтому подошвенный фасциит требует полноценного лечения, в основе которого всегда лежит купирование воспаления и устранение причины недуга.
Консервативная терапия носит комплексный характер и включает обычно комбинацию нескольких методов. Начинать можно со стретчинга — гимнастики для растяжения мышц стопы и икроножных мышц. Если проводить занятия на регулярной основе, они позволяют эффективно уменьшить боль в пятке. Наряду с гимнастикой также облегчают боль нестероидные противовоспалительные средства, однако их длительный прием небезопасен из–за большого количества побочных действий. Весьма полезным является ношение индивидуальных ортопедических стелек, прилегающих к ступне по всей площади, которые изготавливают индивидуально для каждого пациента. Они позволяют уже в первые недели постоянного ношения восстановить нормальную высоту свода стопы и, таким образом, уменьшить натяжение подошвенной фасции. В настоящее время именно этот метод лечения считается наиболее эффективным и гарантирующим долговременный результат. Еще одним терапевтическим направлением является использование так называемых «ночных шин» — специальных ортопедических приспособлений, напоминающих пластиковый сапожок. Они, конечно, способны уменьшить боль первого утреннего шага, однако довольно громоздкие и не очень удобны в применении. Ударно–волновая терапия, применяемая и при других заболеваниях, обладает определенным положительным эффектом, но не всегда полностью купирует болевой синдром, а достигнутый результат не сохраняется длительно. Локальное введение гормонов (кортикостероидов) в место воспаления и хирургическое вмешательство являются крайними мерами, к которым прибегают только в тех случаях, когда другие методы лечения не принесли желаемого результата. Поэтому не пренебрегайте рекомендациями врача по гимнастике и ношению специальных стелек. Для этого требуется не так уж много усилий.
Берегите свои стопы!
Владимир ХРЫЩАНОВИЧ, доктор медицинских наук.
Дерматофиброма: причины, изображения и лечение
Дерматофиброма — это небольшие безвредные образования, которые появляются на коже. Эти наросты, называемые узелками, могут расти где угодно на теле, но чаще всего встречаются на руках, голенях и верхней части спины.
Дерматофибромы встречаются у взрослых, но редко у детей. Они чаще встречаются у женщин, чем у мужчин, и чаще встречаются у людей с ослабленной иммунной системой.
Дерматофибромы — это безвредные образования на коже, которые обычно имеют небольшой диаметр.Они могут различаться по цвету, а цвет может меняться с годами.
Дерматофибромы твердые на ощупь. Они очень плотные, и многие люди говорят, что они кажутся маленьким камешком под кожей или приподнятым над ней. Большинство дерматофибром безболезненны.
Некоторые люди испытывают зуд или раздражение в месте роста, а также болезненность. Дерматофибромы также можно назвать доброкачественными фиброзными гистиоцитомами.
Дерматофиброма — это скопление лишних клеток в более глубоких слоях кожи.Точная причина этих разрастаний неизвестна.
Они могут быть вызваны неблагоприятной реакцией на небольшую травму, например укус насекомого, занозу или колотую рану.
Возраст может быть еще одним фактором риска, так как новообразования появляются в основном у взрослых. Люди с подавленной иммунной системой могут с большей вероятностью столкнуться с дерматофибромой и иметь более одного образования. Множественные дерматофибромы особенно часто встречаются у людей с системной волчанкой.
Поделиться на Pinterest. Возможные причины могут включать небольшие травмы, такие как заноза, порез бумаги или укус насекомого.Дерматофибромы имеют тенденцию к медленному росту. У наростов обычно есть некоторые определяющие характеристики, которые могут помочь их идентифицировать.
Ключевые признаки дерматофибромы:
- Внешний вид — круглая шишка, которая в основном находится под кожей.
- Размер — нормальный диапазон составляет от кончика шариковой ручки до горошины, и обычно он остается стабильным.
- Цвет — может быть розового, красного, серого, светло-коричневого или пурпурного в разной степени и может меняться со временем.
- Расположение — чаще всего встречается на ногах, но иногда на руках, туловище и реже на других частях тела.
- Дополнительные симптомы — обычно безвредны и безболезненны, но иногда могут быть зудящими, болезненными, болезненными или воспаленными.
При защемлении дерматофиброма не продвигается к поверхности кожи. Вместо этого он будет углубляться внутрь себя, что может помочь отличить дерматофиброму от другого типа роста.
Обычно на теле появляется только один нарост. Однако множественные дерматофибромы чаще возникают у людей с ослабленной иммунной системой.
Кожные новообразования могут вызывать тревогу, но дерматофибромы безвредны и не перерастают в раковые образования.
Врачи первичного звена и дерматологи обычно диагностируют дерматофиброму, осматривая ее визуально. Узелки легко идентифицировать, но врачи также захотят убедиться, что они не ошибочно диагностируют рост.
Врач может ущипнуть нарост, чтобы проверить наличие ямочки, и может спросить о любых дополнительных симптомах, которые испытывает человек.
Дерматоскоп можно использовать для увеличения изображения поверхности новообразования. Дерматофибромы обычно имеют центральную белую область посередине, окруженную пигментацией, если смотреть под дерматоскопом.
Любые атипичные признаки могут потребовать дальнейшего тестирования. Если новообразование сильно раздражено, кровоточит, имеет неправильную форму или наверху есть язва, врачи могут назначить биопсию.Для этого нужно взять небольшой кусочек ткани узелка для исследования под микроскопом в лаборатории.
В редких случаях другой рост или заболевание можно принять за дерматофиброму. Некоторые из возможных диагнозов новообразований, напоминающих дерматофиброму:
- атипичная родинка
- гипертрофический рубец или келоид
- злокачественная меланома
- плоскоклеточная карцинома
- базальноклеточная карцинома
- кератоакантома naev
- Spitz
Существует также редкий рак кожи, называемый протуберанской дерматофибросаркомой (DFSP), который изначально напоминает дерматофиброму.Врач, который не уверен в диагнозе, может провести биопсию растущей ткани для подтверждения.
Диагноз всегда должен поставить квалифицированный дерматолог или врач.
Поделиться на Pinterest Варианты лечения могут включать удаление дерматофибром, их бритье или замораживание. В большинстве случаев это оставляет шрам. Лечение не всегда необходимо.Большинство дерматофибром не требуют лечения. Их можно безопасно оставить в покое, и они обычно не вызывают никаких симптомов, кроме появления на коже.Однако некоторые люди все же предпочитают их удалять. Удаление особенно распространено, если рост неприглядный или находится в неудобном месте.
Наросты также можно удалить, если они находятся в неудобном месте. Этот сценарий может повлиять на нарост, который раздражается одеждой или постоянно режется, например, во время бритья.
Дерматофибромы представляют собой смесь тканей, таких как кровеносные сосуды, фибробласты и макрофаги. Наросты попадают в дерму, которая является средним слоем кожи.В редких случаях наросты могут распространяться на подкожный слой, который находится глубже и затрудняет их удаление.
Дерматофибромы обычно удаляют путем полного удаления новообразования. Это может оставить заметный рубец после заживления. Люди, которые хотят удалить дерматофиброму, потому что считают ее неприглядной, должны знать, что вместо этого у них может быть шрам.
Некоторые узелки просто сглаживаются до уровня кожи путем сбривания верхних слоев. Это может не вызвать столько рубцов, но означает, что более глубокие слои узелка остаются.Это может позволить узлу со временем вырасти.
Другие методы лечения включают замораживание новообразования жидким азотом или введение в него кортикостероидов. Эти методы могут быть успешными, но могут устранить только верхнюю часть нароста. Также использовались лазерные процедуры.
В настоящее время нет известных методов постоянного изменения размера дерматофибромы. Иногда нарост может уменьшиться или исчезнуть сам по себе, но это бывает редко.
Не следует пытаться удалить эти наросты в домашних условиях.Неправильное удаление может привести к глубокому рубцеванию, инфекции и неправильному заживлению.
Дерматофибромы — это безвредные образования, которые не становятся злокачественными. Однако дерматофибромы обычно не проходят сами по себе.
Если их не удалить хирургическим путем, узелки останутся внутри кожи. Некрасивые или неприятные наросты могут быть удалены по желанию человека.
О любом новом росте кожи следует сообщать врачу, особенно если она меняет размер, форму или цвет и имеет неправильный узор.О любом новообразовании, которое кровоточит, становится болезненным, чешется или быстро растет, также следует сообщать как можно скорее.
Консультация врача — лучший способ убедиться, что дерматофиброма правильно диагностирована и лечится.
Основы споротрихоза
Обзор споротрихоза
Споротрихоз — это инфекция кожи, вызываемая грибком Sporothrix schenckii . Этот грибок больше связан с плесенью на черством хлебе или дрожжах, используемых для пивоварения, чем с бактериями, которые обычно вызывают инфекции.Плесень встречается на шипах роз, сене, мохе сфагнуме, ветках и почве. Инфекция чаще встречается среди садоводов, работников питомников и фермеров, работающих с розами, мхом, сеном и почвой.
Когда споры плесени проникают в кожу, болезнь развивается через несколько дней или даже месяцев.
Причины споротрихоза
Споротрихоз обычно начинается, когда споры плесени проталкиваются под кожу шипом розы или острой палкой, хотя инфекция может начаться на явно неповрежденной коже после контакта с сеном или мхом, несущим плесень.
Реже кошки или броненосцы могут быть переносчиками болезни.
В редких случаях грибок может вдыхаться или проглатываться, вызывая инфекцию в других частях тела, кроме кожи.
Споротрихоз не передается от человека к человеку.
Симптомы споротрихоза
Первым симптомом споротрихоза является плотная шишка (узелок) на коже, цвет которой может варьироваться от розового до почти фиолетового. Узелок обычно безболезненный или умеренно болезненный.Со временем в узелке может образоваться открытая язва, по которой может стекать прозрачная жидкость. При отсутствии лечения узелок и язва становятся хроническими и могут оставаться неизменными в течение многих лет.
Примерно в 60% случаев плесень распространяется по лимфатическим узлам. Со временем новые узелки и язвы распространяются вдоль инфицированной руки или ноги. Они также могут длиться годами.
В очень редких случаях инфекция может распространиться на другие части тела, такие как кости, суставы, легкие и мозг. Это чаще встречается у людей с ослабленной иммунной системой.Это может быть трудно поддающимся лечению и может быть опасным для жизни.
Когда обращаться за медицинской помощью при споротрихозе
Когда обращаться к врачу
- Если вы подозреваете, что у вас может быть споротрихоз, обратитесь к врачу по поводу диагностики и лечения.
- Если вы уже лечитесь от споротрихоза, обратитесь к врачу, если появляются новые язвы или кажется, что старые растут.
Продолжение
Когда обращаться в больницу
- Споротрихоз кожи или лимфатических узлов не должен быть опасным или опасным для жизни.
- Открытые язвы могут инфицироваться бактериями и вызывать состояние, известное как целлюлит.
- Если вокруг первоначальных язв появляется быстро расширяющаяся область покраснения, боли и тепла, вам следует обратиться в местное отделение неотложной помощи.
Обследования и тесты на споротрихоз
Другие инфекции могут имитировать споротрихоз, поэтому врач проводит тесты для подтверждения диагноза. Тесты на споротрихоз обычно включают биопсию одного из узелков с последующим исследованием образца биопсии под микроскопом для выявления плесени.Другие возможные инфекции могут включать:
Уход за споротрихозом на дому
Эффективный домашний уход за споротрихозом не известен. Язвы следует содержать в чистоте и закрывать до тех пор, пока они не заживут.
Лечение споротрихоза
Лечение споротрихоза зависит от места заражения.
- Только кожные инфекции: Эти инфекции, вызванные споротрихозом, традиционно лечатся перенасыщенным раствором йодида калия.Это лекарство принимают три раза в день в течение трех-шести месяцев, пока все поражения не исчезнут. Кожные инфекции также можно лечить итраконазолом (Споранокс) на срок до шести месяцев.
- Инфекция споротрихоза костей и суставов: Эти инфекции гораздо труднее поддаются лечению и редко поддаются лечению йодидом калия. Итраконазол (Споранокс) часто используется в качестве начального лекарства в течение нескольких месяцев или даже года. Также используется амфотерицин, но этот препарат можно вводить только внутривенно.Амфотерицин имеет больше побочных эффектов, и его, возможно, потребуется вводить в течение многих месяцев. Иногда требуется хирургическое вмешательство для удаления инфицированной кости.
- Инфекция в легких: Инфекции легких лечат йодидом калия, итраконазолом (спораноксом) и амфотерицином с переменным успехом. Иногда необходимо удалить инфицированные участки легкого.
- Инфекция в головном мозге: Менингит, вызванный споротрихозом, встречается редко, поэтому информация о лечении недоступна.Обычно рекомендуется амфотерицин плюс 5-фторцитозин, но можно также попробовать итраконазол (споранокс).
Последующее наблюдение при споротрихозе
Для того, чтобы убедиться, что споротрихоз исчез, может потребоваться несколько контрольных визитов к врачу. Как только болезнь проходит, дальнейшее наблюдение обычно не требуется.
Профилактика споротрихоза
Самым важным шагом в предотвращении споротрихоза является предотвращение попадания спор плесени на кожу.
Люди, работающие с розами, сеном или мхом сфагнумом, должны прикрывать любые царапины или трещины на коже. Им также следует носить тяжелую обувь и перчатки, чтобы предотвратить колотые раны.
Перспективы споротрихоза
Большинство людей со споротрихозом только кожи или лимфатических узлов полностью выздоравливают.
Лечение инфекции споротрихоза может занять несколько месяцев или лет, и на месте первоначальной инфекции могут остаться рубцы.
Инфекции, поражающие головной мозг, легкие, суставы или другие части тела, лечить гораздо труднее.
Осколок, первая помощь: состояние, методы лечения и изображения — Руководство по оказанию первой помощи
54392 544 Информация для Первая медицинская помощь подпись идет сюда …Изображения Сплинтера, Первая помощь
Обзор
Осколок или осколок — это частица постороннего предмета, такого как небольшой кусок дерева, вонзившаяся в кожу.Осколки иногда могут выходить сами по себе, их можно легко вытащить или доить (осторожно сжимая с каждой стороны), но другие могут быть глубоко врезаны и их трудно удалить. Все осколки следует удалять как можно быстрее. Если заноза намокнет, она станет подверженной инфекции.
Руководство по оказанию первой помощи
Меры самостоятельного ухода за занозой следующие:
- Вымойте руки.
- Очистите пинцет и иглу, прокипятив их или облив антисептическим раствором (например, изопропиловым спиртом), и дайте им высохнуть.
- Пинцетом попытайтесь вытащить осколок в том же направлении и под тем же углом, что и он вошел в кожу.
- Если осколок нельзя удалить пинцетом из-за недоступности его наконечника, проделайте иглой небольшое отверстие над занозой и / или используйте иглу, чтобы вытащить занозу.
- Как только заноза полностью выметается, промойте пораженный участок и перевязите его чистой сухой повязкой.
Примечание: Если заноза застряла в коже под ногтем, вы можете вырезать V-образную выемку на ногте, чтобы улучшить доступ к этой области.
Кто в опасности?
Осколки очень распространены и поражают всех людей. Те, кто сталкивается с необработанной древесиной или машинами, производящими щепки из дерева или металла, наиболее подвержены осколкам.
Признаки и симптомы
Осколки часто представляют собой небольшие осколки постороннего предмета, полностью или частично врезанные в кожу человека. Осколки могут быть маленькими, большими, гладкими, зубчатыми, глубоко врезанными или частично врезанными.Если полоска большая или зазубренная, возможно кровотечение и покраснение пораженного участка. Кровотечение может отсутствовать, если полоска небольшая или довольно гладкая.
Щепки часто появляются на руках и ногах, но они могут возникать в любом месте кожи или глаза, которые соприкасаются с полоской постороннего предмета. Примечание. Информацию о занозах в глазу см. В разделе Посторонний предмет в глазах или на коже.
Когда обращаться за медицинской помощью
Обратитесь за медицинской помощью, если:
- Вы не можете удалить занозу или только часть занозы была успешно удалена с помощью средств самообслуживания, а кусочек щеки все еще остается в коже.
- Кожа вокруг занозы особенно красная, болезненная, опухшая или кровоточащая.
- Место занозы кажется инфицированным (т. Е. Оно становится все более болезненным или красным, опухшим, есть выделения, есть сопутствующая лихорадка или увеличенные лимфатические узлы, или есть красные полосы от пораженного участка к сердцу).
- Иммунизация против столбняка не актуальна.
Лечение, которое может назначить ваш врач
Врач удостоверится, что место занозы чистое и на нем нет мусора.
Если иммунизация против столбняка не актуальна (т. Е. Прошло более 10 лет с момента последней иммунизации), врач должен будет незамедлительно сделать прививку от столбняка и ревакцинацию. (Иммунизация от столбняка эффективна только в том случае, если она сделана в течение 72 часов после травмы.) Если вы делали прививку от столбняка в течение последних 5 лет, но полоска контактировала с грязью или фекалиями животных до того, как проколола кожу или полоска оказалась особенно глубокой. или зубчатый, врач может ввести новую вакцину против столбняка и ревакцинацию.
Если место занозы инфицировано, врачу может потребоваться лечение инфекции антибиотиками.
Надежные ссылки
MedlinePlus: инородные тела4 вещи, которые взрослые должны знать о столбняке
Когда вам в последний раз делали прививку от столбняка? Знание причин и признаков столбняка, а также правильная частота прививок могут помочь вам предотвратить это болезненное и потенциально смертельное состояние. Доктор Джон Мартинес, врач неотложной помощи медицинского фонда Dignity Health Medical Foundation в Вудленде, делится четырьмя вещами, которые взрослые должны знать о столбняке.
1. Для начала, что такое столбняк?
Столбняк — редкое потенциально смертельное заболевание, которое вызывается токсином, выделяемым бактериями Clostridium tetani. Эти бактерии обычно встречаются в грязи и могут передаваться, наступая на ржавый гвоздь (который часто ассоциируется со столбняком) или даже при уколе шипом розы.
После заражения столбняк может вызвать действительно болезненные мышечные спазмы и часто проявляется в области челюсти и шеи. Это может повлиять на вашу способность дышать, а в серьезных случаях может стать причиной смерти.Вы также можете испытывать жар, потливость и затруднение глотания.
2. Когда взрослому следует сделать прививку от столбняка?
К счастью, столбняк можно предотвратить с помощью вакцины против столбняка, которая обычно применяется вместе с вакцинацией от дифтерии и коклюша, известной как вакцина TDAP (что означает столбняк, дифтерию и бесклеточный коклюш).
Взрослые должны получать ревакцинацию от столбняка каждые десять лет, хотя при оказании неотложной помощи мы рекомендуем ревакцинацию через пять лет пациентам с грязной или загрязненной раной.
3. Вероятность заражения столбняком в определенных ранах выше?
Когда речь идет о риске заражения столбняком, расположение раны не имеет значения. Грязную рану на любой части тела следует тщательно промыть и очистить, а затем, при необходимости, дать вакцину против столбняка. Опять же, вам следует обратиться за медицинской помощью, если ваша рана подверглась воздействию грязи, ржавчины и т. Д.
5. Что еще нужно знать взрослым о столбняке?
Помните, что при колотых ранах или других травмах, таких как рваные раны, в которых, по вашему мнению, вы могли заразиться столбняком, вы можете обратиться в местную службу неотложной помощи.Если есть более серьезная травма, например, большая рваная рана длиной более 4–5 дюймов или более серьезные травмы, то более подходящим вариантом является отделение неотложной помощи.
Насколько опасны шипы на боярышнике? |
Барбара Рубен Обновлено 14 декабря 2018 г.
С их многочисленными острыми, как кинжал шипами, нетрудно понять, как дерево боярышника получило свое название. В зависимости от разновидности боярышника колючки на ветвях, прутьях и даже стволах деревьев могут быть прямыми или изогнутыми.Некоторые шипы могут достигать четырех дюймов в длину. Колючки не только могут вызывать колотые раны, но и были причиной бактериальных инфекций и аллергических реакций.
Боярышники
В фольклоре говорится, что Пол Баньян использовал дерево боярышника в качестве чесалки для спины. Некоторые считают, что терновый венец, который носил Христос, был сделан из боярышника. Существует множество видов боярышника. У черного боярышника, также называемого боярышником Дугласа (Crataegus douglasii), шипы от прямых до слегка изогнутых в 1 дюйм, а у речного боярышника (Crataegus rivularis) шипы вырастают до 1,5 дюймов.Колючки колумбийского боярышника (Crataegus columbiana) еще длиннее, от 2 до 4 дюймов.
Опасности от ран от колючек
Колючки боярышника своей остроты и размера могут причинить серьезные ранения. При обрезке следует надевать плотные перчатки и защитные очки. Известны случаи царапин от шипов на глазах, которые привели к слепоте. Контакт с шипами также может вызвать колотые раны на коже. Если вас ранили шипами, вам следует сделать прививку от столбняка, если вы не получали ее в течение последних 10 лет.
Аллергические реакции
Не только царапина или колотая рана от шипа могут вызвать боль, у некоторых людей может быть аллергия на шип боярышника. У людей, страдающих аллергией, может возникнуть сильная боль, которая длится несколько дней, и опухоль вокруг травмы. Антигистаминные препараты могут помочь при аллергических реакциях, но если травма не улучшится в течение нескольких дней, следует проконсультироваться с врачом.
Бактериальные инфекции
Патогены растений на шипе также вызывают инфекции у людей с колотыми ранами боярышника.В одном случае у ребенка развился септический артрит из-за бактерии Curtobacterium после того, как он был проколот шипом боярышника тазобедренным. Другой ребенок был инфицирован бактериями Pantoea agglomerans и Enterobacter cloacae после травмы от шипа, застрявшего под ее кожей.
Что делать, если у вас незаживающие язвы диабетической стопы
Если вы страдаете диабетом, вам следует особенно внимательно относиться к ступням. Скорее всего, мы все время от времени принимали наши ноги как должное, но люди, живущие с диабетом, подвергаются особому риску незаживающей язвы диабетической стопы, потенциально опасного для жизни осложнения диабета.
Что такое язвы диабетической стопы? Язва диабетической стопы — это рана или язва на стопе человека, страдающего диабетом. Если не лечить, эти язвы могут привести к серьезным инфекциям, которые могут привести к ампутации. Поскольку последствия отказа от лечения диабетической язвы стопы потенциально ужасны, важно обратиться за лечением как можно скорее, , как только вы обнаружите, что язва присутствует.
Если у вас незаживающая язва диабетической стопы — вам необходимо немедленно обратиться за лечением
Если вы обеспокоены тем, что у вас незаживающая язва диабетической стопы, запишитесь на прием к врачу и узнайте больше сам.
Что такое язвы диабетической стопы
Язвы диабетической стопы — это раны, которые возникают на ногах человека, страдающего диабетом. Вот некоторые факты об этих язвах:
- Язва может начаться с небольшой травмы — даже такой, казалось бы, безобидной, как волдырь, сухая кожа, которая потрескалась, заноза или рана от наступления на гвоздь.
- Язвы развиваются у 15-25% людей с диабетом. [i]
- Риск язвы повышается, если у вас диабетическая периферическая нейропатия, то есть повреждение нервов в результате диабета.Диабетическая периферическая нейропатия начинается с ненормального ощущения в ступнях и в конечном итоге может переместиться вверх по ногам. [i]
- До 50% людей с диабетическими язвами стопы имеют заболевание периферических артерий (ЗПА), то есть закупорку артерий в ногах. [iii]
Язвы диабетической стопы лучше всего лечит бригада медицинских специалистов, в которую могут входить:
- ваш основной врач
- специалист по диабету
- специалист по ранам
- специалист по стопам
- инфекционное заболевание специалист
- сосудистые специалисты, такие как сосудистый хирург или интервенционный радиолог
Язвы диабетической стопы и заболевание периферических артерий (ЗПА)
Плохой кровоток в ногах может затруднить восстановление организма после травмы.Часто незаживающая язва стопы является симптомом ЗПА.
Симптомы ЗПА могут включать:
- Незаживающие или хронические раны и язвы на ногах.
- Усталость или боль в ногах, возникающая при ходьбе, но улучшающаяся в покое
- Боль в ногах в покое
- Синий цвет в пальцах ног, ступнях или ногах
- Одна нога холоднее другой
- Отсутствие волос на ногах
- Ногти на пальцах ног, которые не растут
При наличии ЗПА раннее лечение (если оно проводится в течение 8 недель после начала обследования) для изменения направления кровотока часто может привести к улучшенному заживлению с течением времени без необходимости серьезной ампутации . [ii]
Думаете, у вас может быть PAD?
Если вы считаете, что у вас может быть ЗПА, пройдите оценку риска ЗПА, а затем обсудите свои симптомы и проблемы со своим врачом.
Не ждите — Последствия незаживающих язв диабетической стопы и PAD
Исследователям сложно определить, сколько людей ждали, а также как долго они обычно ждут, прежде чем обратиться к врачу. Одно исследование показало, что язвы, которые существовали примерно за полтора месяца до первого посещения врача, с меньшей вероятностью зажили, чем язвы, которые были обнаружены и вылечены раньше. [iv] Как упоминалось ранее, незаживающие язвы стопы часто являются признаком ЗПА, поскольку незаживающие язвы на стопе, пальце ноги или лодыжке могут быть признаком неисправной системы кровообращения. Это важно понимать, потому что существуют малоинвазивные методы лечения ЗПА, которые могут помочь. Однако бездействие или слишком долгое ожидание, чтобы увидеть, заживет ли рана, или вылечить ЗПА, могут увеличить риск более серьезных осложнений, таких как хроническая инфекция, гангрена и даже ампутация.Ампутация
Знаете ли вы, что многие ампутации нижних конечностей, не связанные с травмой, происходят у людей с ЗПА? Язва стопы считается первым событием, которое часто приводит к ампутации нижних конечностей. [v] Ампутация стопы из-за осложнений ЗПА, таких как незаживающая диабетическая язва стопы, уменьшается, когда группа медицинских специалистов занимается лечением ЗПА, вызывающего язву. [vi]
Если вы живете с диабетом и / или ЗПА и все еще не записались на прием к врачу по поводу раны на ноге, назначьте его как можно скорее.Это единственное, что вам следует сделать сразу же , если вы заметили язву на ноге. Чем дольше вы ждете, тем выше вероятность развития инфекции, которая может привести к ампутации.
Источники:
[i] Bartus CL, Margolis DJ. Снижение частоты изъязвлений стопы и ампутации при диабете. Curr Diab Rep.2004; 4: 413-418. [PubMed]
[DOI]
[ii] Boulton AJ, Vileikyte L, Ragnarson-Tennvall G, Apelqvist J.Глобальное бремя диабетической стопы. Ланцет. 2005; 366: 1719-1724.
[PubMed] [DOI]
[iii] Elfzyri, T., Larsson, J., Nyberg, P., Thorne, J., Ericksson, KF, Apelqvist, J., Ранняя реваскуляризация после доступа к Центр диабетической стопы влияет на вероятность заживления ишемической язвы стопы у пациентов с диабетом . Euro J Vasc Endovascular Surg, 2014, 48 (4): стр. 440-446.
[iv] Эльфзири, Т., Ларссон, Дж., Ниберг, П., Торн, Дж., Эрикссон, К.Ф., Апельквист, Дж., Ранняя реваскуляризация после поступления в центр диабетической стопы влияет на вероятность заживления ишемической язвы стопы у пациентов с диабетом . Euro J Vasc Endovascular Surg, 2014, 48 (4): стр. 440-446.
[v] Brownrigg, J.R.W., Apelqvist, J., Bakker, K., Schaper, N.C., and Hinchliffe, R.J., На основе фактических данных управляемая PAD и диабетическая стопа . Euro J Vasc and Endovasular Surg, 2013. 45 (6): п. 673-681. http://www.ejves.com/article/S1078-5884(13)00136-6/abstract (дата обращения 30.07.2016)
[vi] https://www.ncbi.nlm.nih.gov / pmc / статьи / PMC4107174 /
Споротрихоз | DermNet NZ
Автор: Ванесса Нган, штатный писатель, 2005 г.
Что такое споротрихоз?
Споротрихоз — грибковая инфекция кожи, вызываемая грибком Sporothrix schenckii , который встречается на гниющей растительности, кустах роз, веточках, сене, сфагновом мхе и почве, богатой мульчей.Из-за своей склонности к появлению после травмы шипом ее также называют болезнью садовников роз.
Как возникает споротрихоз?
Наиболее распространенный путь заражения S schenckii — через кожу через небольшие порезы, царапины или проколы от шипов, зазубрин, сосновых игл или проволоки. Споротрихоз, по-видимому, не передается от человека к человеку, но есть сообщения о случаях передачи от инфицированных кошек человеку. В очень редких случаях пыль, содержащая споры, может вдыхаться или проглатываться, а у людей с ослабленной иммунной системой вызывает диссеминированный (широко распространенный) споротрихоз.
К людям, подверженным риску заражения споротрихозом, относятся фермеры, работники питомников, ландшафтные дизайнеры и садовники. Взрослые мужчины в силу своего рода занятий наиболее подвержены риску заражения.
Каковы клинические признаки споротрихоза?
В зависимости от тяжести инфекции и общего самочувствия человека споротрихоз может проявляться по-разному. Кожное заболевание — самое распространенное.
| Презентация | Характеристики |
|---|---|
| Кожные заболевания |
|
| Болезнь легких |
|
| Заболевания костей и суставов |
|
| Диссеминированная болезнь |
|
Кожный и лимфокожный споротрихоз
Лимфокожный путь является наиболее частым проявлением споротрихоза и иногда описывается как споротрихоз. Это происходит после имплантации спор в рану. Поражения обычно появляются на открытых участках кожи и часто поражаются кисть или предплечье, так как эти области являются частым местом травм. Особенности кожного споротрихоза включают:
- Первое поражение может появиться через 20-90 дней после первоначальной кожной инокуляции.Обычно первый видимый узелок появляется в течение 20 дней.
- Первый признак — плотная шишка (узелок) на коже, цвет которой может варьироваться от розового до почти фиолетового. Обычно это безболезненно или слегка болезненно.
- Узелок постепенно увеличивается в размерах, краснеет, становится пустулезным и изъязвляется. Из открытой язвы (язвы) может стекать прозрачная жидкость.
- Если не лечить, узелок и язва становятся хроническими и остаются неизменными в течение многих лет.
- Примерно в 60% случаев инфекция распространяется по лимфатическим узлам, и цепочка лимфатических узлов развивается вдоль инфицированной руки (или ноги), ведущей от начальной язвы.Они также перерастают в язвы и могут длиться годами, если их не лечить.
Как диагностируется споротрихоз?
Другие лимфокожные инфекции могут имитировать поражения споротрихоза, поэтому важно провести тесты для подтверждения диагноза. Выполняется микроскопия и посев инфицированной ткани для выявления присутствия Sporothrix schencki .
Биопсия кожи может быть полезной. Гистопатология выявляет гранулематозную инфекцию с образованием абсцесса.Организмы можно идентифицировать с помощью специальных красителей.
Как лечить споротрихоз?
Лечение споротрихоза зависит от пораженного участка.
| Место инфекции | Лечение |
|---|---|
| Кожа | |
| Кости и суставы |
|
| Легкие |
|
| Распространенный (например, инфекция головного мозга) |
|
Лечение споротрихоза можно продлить, но его следует продолжать до исчезновения всех поражений. Это может занять месяцы или годы, и на месте первоначального заражения могут остаться рубцы. Однако большинство людей может ожидать полного выздоровления. Системный или диссеминированный споротрихоз обычно труднее лечить и в некоторых случаях опасен для жизни людей с ослабленной иммунной системой.
Пациентам следует проинформировать о мерах, которые необходимо принять для предотвращения споротрихоза.К ним относятся перчатки, обувь и одежда, закрывающая руки и ноги при работе с кустами роз, тюками сена, саженцами сосны или другими материалами, которые могут поцарапать или повредить поверхность кожи. Также желательно избегать попадания на кожу мха сфагнума.
Список литературы
- Книга: Учебник дерматологии. Эд Рук А., Уилкинсон Д.С., Эблинг FJB, Чемпион Р.Х., Бертон Д.Л. Четвертое издание. Научные публикации Блэквелла.
В DermNet NZ
Другие веб-сайты
Книги о кожных заболеваниях
См. Книжный магазин DermNet NZ.
.