сроки проведения, нормы, расшифровка результатов
Второй скрининг при беременности – это комплексная оценка показателей развития плода в период с 18 по 21 неделю гестации. На этом сроке контролируется развитие плода, диагностируются аномалии с поздним манифестом, проводится исследование кровотока в системе плод-плацента-мать.
Программа 2-го скрининга состоит из исследований течения беременности методом УЗИ с допплерометрией. Информативное обследование структур и органов плода, состояния плаценты, оценка кровоснабжения и достаточности питания для нормального развития ребенка. УЗИ во втором триместре проводится трансабдоманильно, исключается любой дискомфорт для будущей мамы и малыша.
В клинике «Академия VIP» скрининги второго триместра беременности проводятся на единственном в регионе аппарате УЗИ нового поколения Voluson E10 2020г, разработанном специально для акушерства и гинекологии. Скрининг проводится сонологами со специализацией на диагностике развития беременности. Для оценки риска используется программное обеспечение, рассчитывающее возможные аномалии с высокой вероятностью.
Особенности второго триместра беременности
В течение второго триместра у ребенка развивается мышечный каркас, начинают работать мочевыделительная системы, поджелудочная железа, кишечник, формируются зубы. К концу этого периода беременности функционируют все органы, кроме легких. В триместре идет активное развитие нервной, эндокринной, сердечно-сосудистой систем. На 2-м скрининге можно определить пол ребенка.
Показания для второго скрининга
Скрининг 2-го триместра включен в утвержденный план ведения беременности в государственных и частных клиниках. Второе УЗИ проводится обязательно, анализ крови на гормональные маркеры в этом триместре делается по желанию беременной пройти более информативное обследование или по показаниям:
- Есть угроза прерывания беременности.
- В период гестации женщина перенесла инфекционные заболевания или принимала препараты, способные повлиять на развитие плода.

- На предыдущем скрининге были выявлены аномалии развития.
- У женщины в период беременности диагностированы патологии эндокринного, онкологического профиля.
- В анамнезе есть отягощающие факторы: работа во вредных условиях, вредные привычки, родство будущих родителей.
- У пары уже рождались дети с генетическими заболеваниями.
Второй скрининг не имеет противопоказаний. Полученная информация помогает скорректировать ведение беременности в следующем триместре, предотвратить развитие патологий у плода.
Подготовка к скринингу
- Для подготовки ко второму УЗИ достаточно соблюдать щадящую диету и избегать продуктов, провоцирующих газообразование. 2-й скрининг проводится через переднюю стенку брюшины. Положение и размер плода к этому времени позволяют получить хорошую визуализацию. До УЗИ можно пить воду. Допустим легкий завтрак, если забор крови производится в другой день. Перед процедурой рекомендуется расслабиться, успокоиться, так как нервное возбуждение может повлиять на поведение плода и результаты скрининга.
- Кровь сдается строго натощак, в первой половине дня. Концентрация гормонов, характерных для беременности, в это время достигает максимума.
Что оценивается на УЗИ
В ходе второго УЗИ выполняется фетометрия плода, измеряется вес и рост, исследуются внутренние органы, оценивается кровообращение. Также скрининг позволяет диагностировать:
- Состояние плаценты, полости матки и цервикального канала, качество и количество амниотических вод, положение ребенка в плаценте.
- Развитие структур черепа, формирование глазных яблок, носовой кости.
- Патологии нервной системы и головного мозга (анэнцефалия, грыжа спинного мозга, гидроцефалия).
- Аномалии развития почек или их отсутствие.
- Патологии стенки брюшины, отверстие в диафрагме, разделяющей грудную клетку с боюшиной.
- Нарушения в развитии и строении сердца.
Рост и вес
Для 2-го триместра показатели роста и веса плода в норме следующие:
| 18 неделя | 19 неделя | 20 неделя | 21 неделя | |
| Рост, см | 20-22 | 22-24 | 24-26 | 26-28 |
| Вес, г | 140-215 | 200-270 | 220-350 | 280-410 |
- Небольшие отклонения в любую сторону при пропорциональном сложении и остальных нормальных показателях могут быть особенностью строения, связанными с наследственностью.

- Низкий вес на фоне нарушений кровообращения и других отклонений может говорить о нарушении питания плода и замедлении развития. При остром дефиците питательных веществ беременность может замереть, также голодание плода повышает риск появления аномалий в формировании органов.
- Большой вес указывает на патологии нервной системы, повышенную отечность, резус-конфликт крови матери и ребенка.
- Отклонение в большую сторону может быть связано с беременностью на фоне сахарного диабета у матери.
- Несоответствие веса и роста сроку гестации может быть результатом генетических пороков.
Фетометрия во втором триместре
На УЗИ 2-го скрининга измеряются следующие показатели:
| Показатель | 18 недель | 19 недель | 20 недель | 21 неделя |
| Бипариетальный размер (БПР), мм | 37-47 | 41-49 | 43-53 | 46-56 |
| Носовая кость | 6,6-8,0 | 6,6-8,0 | 7,0-8,3 | 7,0-8,3 |
| Лобно-затылочный размер (ЛЗР), мм | 49-59 | 53-63 | 56-68 | 60-72 |
| Окружность головы, мм | 131-161 | 142-174 | 154-186 | 166-200 |
| Окружность живота, мм | 104-144 | 114-154 | 124-164 | 137-177 |
| Длина бедра, мм | 23-31 | 26-34 | 29-37 | 32-40 |
| Длина голени, мм | 20-28 | 23-31 | 26-34 | 29-37 |
| Длина плеча, мм | 20-28 | 23-31 | 26-34 | 29-37 |
| Длина предплечья, мм | 17-23 | 20-26 | 22-29 | 24-32 |
| Частота сердечных сокращений (ЧСС), удары в минуту | 130-165 | 130-165 | 140-170 | 140-170 |
Бипариетальный размер (межвисочное расстояние) позволяет определить точный срок беременности. Второй скрининг наиболее информативен для этого показателя. Если БПР больше или меньше нормы, но пропорционален другим показателям, это указывает на особенность сложения ребенка. Непропорциональное отклонение может быть результатом патологий:
Второй скрининг наиболее информативен для этого показателя. Если БПР больше или меньше нормы, но пропорционален другим показателям, это указывает на особенность сложения ребенка. Непропорциональное отклонение может быть результатом патологий:
- Гидроцефалия (водянка головного мозга). При этом увеличен бипариетальный размер, лобно-затылочный размер, длина окружности головы выше нормы, возможно нарушение симметрии черепа. Остальные параметры в норме. Гидроцефалия развивается из-за внутриутробных инфекций.
- Отставание развития. БПР заметно меньше нормы, другие показатели соответствуют норме. Такая ситуация может наблюдаться на фоне системной гипоксии плода или его инфицирования.
- Микроцефалия. Нарушение развития головного мозга. БПР меньше нормы в 2-3 раза, уменьшена окружность головы, ЛЗР.
Носовая кость во втором триместре четко визуализируется на УЗИ. Если она намного меньше нормы, есть риск хромосомных нарушений. Их вероятность оценивается в совокупности с другими показателями скрининга.
Лобно-затылочный размер (расстояние между лобной и затылочной костями черепа) интерпретируется вместе с БПР. Отклонения помогают уточнить предполагаемую патологию. Для более объективной оценки рисков используется цефалический индекс (ЦИ). Он рассчитывается по формуле: БПР:ЛЗР×100%. Это соотношение сохраняется в течение всего срока беременности. ЦИ не должен существенно отличаться от результатов УЗИ первого скрининга.
Окружность головы оценивается в комплексе с БПР, ЛЗР, формой головы. В норме форма головы здорового плода округлая, симметричная.
Размеры конечностей должны быть пропорциональны, длина рук должна соответствовать длине ног. Причинами отклонений могут быть:
- Факторы наследственности. Укорочение рук и ног, неправильное строение кистей может быть спровоцировано наследственной карликовостью, синдромом Эллиса-ван Кревельда.

- Генетические сбои. Нарушения могут возникнуть на этапе оплодотворения и когда беременность только началась. Причиной заболевания могут половые инфекции, токсоплазмоз, краснуха, вирус гриппа, герпес. При генетических патологиях могут наблюдаться деформации и несимметричность конечностей, их неестественное положение, неправильное развитие костей.
- Прием препаратов, несовместимых с беременностью. К ним относятся некоторые антидепрессанты, антибиотики, средства, меняющие свертываемость крови.
- Вредные привычки, контакт с токсичными веществами. Алкоголь, наркотические вещества, соединения свинца, лития, мышьяка влияют на развитие скелета.
Частота сердечных сокращений говорит о самочувствии плода и работе сердца.
- Системное увеличение ЧСС – симптом гипоксии, вызванной плацентарной недостаточностью, железодефицитной анемией матери, внутренним кровотечением, интоксикацией, пороками развития сердца, наличием перекрутов и узлов пуповины, пороками развития головного мозга, вирусной инфекцией матери.
- Постоянное снижение показателя ЧСС может наблюдаться при нарушении обмена веществ у мамы и ребенка, повышении концентрации калия в крови, тяжелых пороках развития, в том числе, сердца и сосудистой системы.
Плацента
На УЗИ оценивается положение плаценты относительно родовых путей. Эти данные позволяют спрогнозировать риски при родах. Самое удачное прикрепление плаценты – в верхней части матки. Структура должна быть однородной, прикрепление должно быть равномерным, без отслоек. Толщина около 20 мм. Зрелость плаценты в этом триместре нулевая.
Пуповина
В пуповине должны присутствовать 2 артерии и 1 вена. На УЗИ исследуется положение пуповины относительно плода, наличие узлов, переучиваний. Качество кровотока оценивается с помощью допплеровского датчика.
Матка
Поверяется тонус, наличие новообразований, состояние швов, если ранее проводилось кесарево сечение.
Околоплодные воды
Для диагностики состояния и количества вод используется индекс амниотической жидкости (ИАЖ). Его нормальное значение от 137 до 214 мм.
Его нормальное значение от 137 до 214 мм.
- ИАЖ меньше нормы говорит о маловодии. При этом повышается риск внутриутробных инфекций.
- При ИАЖ выше нормы определяется многоводие. Большой объем вод может спровоцировать неправильное предлежание, обвитие пуповиной.
В жидкости не должно быть хлопьев, примесей.
Что влияет на результаты
Возможности оборудования для проведения УЗИ и допплерометрии. В «Академии VIP» используется флагманский аппарат с возможностью объемного моделирования органов и систем плода. Чувствительность и обзорность датчиков позволяют увидеть структурные изменения в доли миллиметра. Повышенная контрастность во время допплерометрии повышает информативность оценки кровотока. Получение срезов на разной глубине дает возможность подробно изучить строение органов.
Квалификация специалистов. Опыт и специализация врача влияет на точность интерпретации результатов. Доктора нашей клиники имеют международную сертификацию FMF по проведению УЗИ-скринингов плода всех сроков.
Состояние пациентки. Если женщина нервничает, повышается секреция норадреналина, адреналина. Это может вызвать изменения ЧСС плода. Рекомендуется проводить обследование в спокойном состоянии. Во время болезни беременной возможны отклонения функциональных показателей.
Прием лекарств. Прием некоторых препаратов изменяет работу сердца у плода. Перед УЗИ нужно сообщить врачу, какие лекарства принимаются.
Диагностика в «Академии VIP»
У нас можно пройти скрининг с оценкой более 20 параметров развития плода, развернутым генетическим исследованием крови и расчетом рисков с помощью аккредитованной программы Astraia.
Voluson E10 оснащен эффективной системой шумоподавления и улучшения качества визуализации – на изображениях нет помех и искажений. Четкие фото и видео с обследования сохранят яркие моменты на всю жизнь!
УЗИ на втором триместре беременности
УЗИ на втором триместре – обязательное исследование при беременности.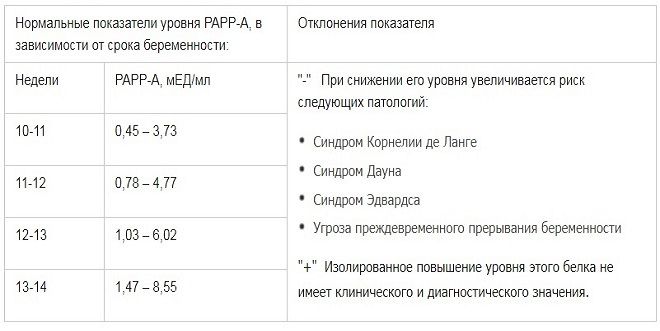 К этому времени у плода уже сформированы все внутренние органы и системы. Основная цель исследования – исключить неизлечимые врожденные пороки развития. В отличие от УЗИ 1 триместра врач уже может рассмотреть пол ребенка и пересчитать его пальцы.
К этому времени у плода уже сформированы все внутренние органы и системы. Основная цель исследования – исключить неизлечимые врожденные пороки развития. В отличие от УЗИ 1 триместра врач уже может рассмотреть пол ребенка и пересчитать его пальцы.
Также специалист оценивает:
- Толщину, плотность, строение и локализацию плаценты – от параметров околоплодного мешка зависит дыхание, питание, защищенность и метаболизм плода, а также риск отслоения детского места. При слишком быстром утолщении плаценты возможно замедленное развитие и кислородное голодание ребенка в утробе, а также преждевременные роды.
- Количество и качество околоплодной жидкости – эти параметры влияют на обмен веществ и терморегуляцию плода. Маловодие может негативно сказаться на состоянии костей и нервной системы ребенка.
- Состояние пуповины – от нее зависит снабжение плода кровью и кислородом. При аномальном креплении возможны осложнения в процессе родов (в этих случаях предварительно планируют кесарево сечение).
- Нет ли обвития – это может критически замедлить частоту сердечных сокращений и вызвать непоправимые осложнения при родах. Состояние требует повышенного внимания со стороны врача.
- Положение плода – влияет на тактику подготовки к родам и родовспоможение.
- Размер и массу плода – нормально ли он развивается, не требуется ли коррекция образа жизни и рациона мамы.
- Состояние шейки матки и тонус ее стенок – нет ли риска выкидыша.
На УЗИ 2 триместра врач может увидеть признаки патологий плода:
- синдрома Дауна – внешние аномалии строения лица, головы, туловища, конечностей, недоразвитие половых органов, сниженный мышечный тонус, множественные пороки развития сердца и ЖКТ;
- синдрома Эдвардса – аномалии мозговой и лицевой поверхностей черепа;
- синдрома Патау – множественные аномалии мозга, лицевых структур и конечностей с высоким риском смерти на первом году жизни;
- синдрома Тернера – множественные аномалии аорты, почек, зрения, слуха, органов репродукции, внешности и психики;
- триплодии – множественные аномалии мозга, эмбриональный рак и умственная отсталость;
- патологий невральной трубки – врожденные уродства, инвалидность и ранняя смерть.

В ходе процедуры еще нельзя выявить врожденные пороки сердца и некоторые другие аномалии, проявляющиеся на более поздних сроках. Кроме этого, положение плода до родов еще может поменяться. Эти параметры корректно оценивают во время 3-го УЗИ.
УЗИ 2 триместра проводят в рамках планового скрининга на ~20-24 неделе беременности. Для исследования используют абдоминальный датчик, который перемещают по коже живота.
Как подготовиться?
За день до ультразвукового исследования исключите из меню продукты, стимулирующие газообразование в кишечнике, – бобовые, газировку, дрожжевую выпечку, капусту, черный хлеб, и т. д. Кроме этого, врач может назначить препараты от метеоризма.
Как правило, плод уже достаточно хорошо визуализируется, поэтому в отличие от УЗИ первого триместра наполнять мочевой пузырь жидкостью не нужно, если это не назначит врач. Перед процедурой нужно опорожнить кишечник.
УЗИ не несет никаких рисков для матери и ребенка – доказательства этого подтверждены Всемирной Организацией Здравоохранения ВОЗ, Европейским Комитетом по Безопасности Медицинского Ультразвука ECMUS, Американским Институтом Ультразвука в Медицине AIUM и многими другими экспертными организациями. За 50 лет использования ультразвука в акушерстве и гинекологии в мире не зарегистрировано ни одного случая осложнения.
Кроме этого, процедура:
- информативная – дает врачу необходимые данные для корректного ведения беременности с учетом индивидуальных особенностей женщины и плода;
- точная – позволяет безошибочно определять норму и патологию;
- безболезненная – проводится без медикаментозного обезболивания;
- не несет риска инфицирования – проводится без нарушения целостности кожи и слизистых;
- не требует сложной подготовки;
- длительность сеанса ~20 минут;
- результаты готовы уже через ~10 минут и могут использоваться для врачебных назначений;
- доступна по цене широкому кругу пациентов.

Отклонения от нормы, выявленные в ходе скринингового УЗИ 2 триместра не означают, что ребенок обязательно болен – они указывают на риск того, что он может родиться с патологией. Вероятность этого считается высокой при показателе 1 к 100: то есть только у 1 женщины из 100 с такими результатами родится ребенок с аномалиями.
В подобных случаях беременную направляют на консультацию к генетику, назначают дополнительные лабораторные и инструментальные исследования. По результатам такого обследования курирующий акушер-гинеколог определяет дальнейшую тактику ведения беременности – наиболее подходящую для конкретных матери и ребенка.
Сделать УЗИ 2 триместра беременности в СПб в любой день и время можно в одной из 4 клиник нашего холдинга, удобно расположенных возле станций метро.
Наши клиники в Санкт-Петербурге
Пренатальный скрининг 2 триместра — сроки проведения, нормы, расшифровка, цены
УЗИ скрининг 2 триместра
Во втором триместре в нашей клинике можно пройти трехмерный или четырехмерный ультразвуковой скрининг. 3D и 4D УЗИ – относительно новые процедуры, которые по ряду параметров превосходят обычный двухмерный скрининг.
На какой неделе проводится скрининг 2 триместра?
Второй скрининг беременности нужно сделать на сроке 16-20 недель. Оба этапа – ультразвуковое исследование и анализ крови – могут быть пройдены в один день.
На 16-20 неделе беременности плод уже достаточно большой. Это позволяет разглядеть лицо малыша, увидеть, насколько пропорционально развиваются конечности, определить, правильно ли формируются внутренние органы. 4D УЗИ показывает подвижность плода и определяет пол малыша.
Вот основные характеристики, которые анализируются на УЗИ скрининге 16-20 недели:
- Бипариетальный размер головы (БПР).
- Длина бедренной и плечевых костей (ДБК и ДПК соответственно).
- Окружность головы (ОГ).
- Объем околоплодных вод (индекс анатомической жидкости, ИАЖ).
 Если этот параметр заметно ниже нормы, возможны проблемы с состоянием костей и развитием нервной системы.
Если этот параметр заметно ниже нормы, возможны проблемы с состоянием костей и развитием нервной системы. - Место прикрепление пуповины. Отклонения от нормы по этому параметру говорят о рисках гипоксии плода, нарушений в функционировании сердечно-сосудистой системы, других нарушений. Но по-настоящему тревожным сигналом это становится только при наличии отклонений в других анализах.
- Длина шейки матки у мамы. Слишком короткая шейка матки на сроке 16-20 недель повышает риск выкидыша.
При УЗИ-диагностике принимается во внимание то, как визуализируется плод. Плохая визуализация может говорить об отеке и гипертонусе матки. Но с другой стороны, к ней иногда приводят лишний вес женщины и особенности положения малыша в животе мамы.
Будущим мамам не стоит заниматься самостоятельная расшифровкой УЗИ-скрининга 2 триместра. Это задача профессионалов, никакие таблицы с нормами из интернета не помогут адекватно интерпретировать результаты. Кроме того, выводы делаются на основе всего комплекса показателей. И еще один важный момент — результаты не дают однозначного ответа о заболевании или аномалии у малыша, они говорят лишь о наличии рисков.
Сделать окончательные выводы позволяют дополнительные исследования. При этом они необязательно должны быть инвазивными. В нашем центре доступен неинвазивный генетический тест Prenetix.
Биохимический скрининг 2 триместра
Исследование крови не является обязательной составляющей второго перинатального скрининга. Повторно сдать кровь будущей маме рекомендуется в том случае, если результаты скрининга 1 триместра показали риск отклонений. Есть и другие ситуации, когда беременной женщине показано биохимическое исследование крови на 16-20 неделе:
- возраст 35+ у будущих родителей или одного из них – после 35 лет снижается качество половых клеток, растет вероятность генетических мутаций и врожденных отклонений у плода;
- выкидыши и замершая беременность в анамнезе;
- случаи рождения детей с генетическими отклонениями или синдромом Дауна в роду у кого-то из супругов;
В рамках исследования крови анализируются те же показатели, что и в первом триместре.
- Хронический гонадотропин человека (ХГЧ, часто называют гормоном беременности). Уровень выше нормы может быть при синдроме Дауна, пузырном заносе. Слишком низкая концентрация говорит о риске выкидыша и синдрома Эдвардса.
- Альфа-фетопротеин (АФП). К очень низкому уровню этого вырабатываемого ЖКТ плода белка могут привести синдромы Дауна и Эдвардса, гибель плода. Он также свидетельствует о повышенном риске выкидыша. Возможные причины повышенной концентрации – аномалии нервной трубки, синдром Меккеля, атрезия пищевода у плода. С другой стороны, к ней приводят инфекционные заболевания, которые будущая мама перенесла после зачатия.
- Свободный эстриол. Понижение уровня этого стероидного женского гормона говорит о вероятности гидроцефалии у плода, отсутствия головного мозга, синдромах Эдвардса, Дауна, Патау, других нарушениях.
Подготовка ко второму скринингу беременности
УЗ-исследование не требует какой-то особенной подготовки. Но если сразу после него будущая мама собирается сдать кровь, то и ультразвук надо проводить на пустой желудок. Другой вариант – разнести скрининги на разные дни. Еще одна рекомендация пациенткам от наших акушеров-гинекологов – приходить на обследование с позитивным настроем и отдохнувшими.
Не стоит бояться пренатального скрининга. Скорее всего, он покажет, что с малышом все хорошо. Если же отклонения будут выявлены, это позволит своевременно принять необходимые меры – например, сохранить беременность или должным образом подготовиться к борьбе за здоровье малыша.
Записаться на обследование можно по телефону, через форму на сайте или онлайн-чат.
🧬 УЗИ скрининг 2 триместра, сделать ультразвуковое скрининговое исследование плода во втором триместре беременности
Выявление патологий
Сохранение и благоприятное течение беременности, находится в прямой зависимости от безошибочной, своевременной пренатальной диагностики. Ультразвуковой скрининг на 18–21 неделе — обязательное исследование, которое необходимо пройти каждой беременной женщине. При обнаружении патологии, можно вовремя провести более точную пренатальную диагностику и дать прогноз для здоровья, иногда жизни плода и будущего ребенка.
Ультразвуковой скрининг на 18–21 неделе — обязательное исследование, которое необходимо пройти каждой беременной женщине. При обнаружении патологии, можно вовремя провести более точную пренатальную диагностику и дать прогноз для здоровья, иногда жизни плода и будущего ребенка.УЗИ плода 2 триместра, к сожалению, не всегда позволяет выявить:
— Маркеры хромосомных аномалий — синдром Дауна, Эдвардса, Патау, Тернера;
— Анатомические дефекты, структуральные пороки развития — волчья пасть, заячья губа, анэнцефалия, вентрикуломегалия, расщепление позвоночника, аномалии конечностей, пороки сердца.
Цена УЗИ второго триместра включает все требуемые диагностические мероприятия. Стоимость обследования можно уточнить, просмотрев прайс-лист или обратившись в наш круглосуточный колл-центр. Услуга ведения беременности в нашей клинике в Москве включает в цену проведение данного исследования.
Подготовка к УЗИ второго триместра
Сделать УЗИ второго триместра можно без какой-либо специальной подготовки. Перед процедурой не требуется соблюдать диету или питьевой режим. Размер и степень развития органов позволяют врачу детально рассмотреть пальчики на руках и ногах, строение позвонков и обнаружить патологии, которые на более ранних сроках беременности невозможно диагностировать. При оптимальном положении плода возможно выполнение 3D и 4D визуализации плода.Все что нужно для исследования — это присутствие будущей мамы. Многие женщины приходят на обследование вместе с отцом ребенка.
Результаты
Результаты пренатального УЗИ скрининга 2 триместра оценивает ведущий беременность акушер-гинеколог. При наличии несоответствий или отклонений от нормы, специалист порекомендует повторить исследование через неделю, чтобы оценить состояния плода в динамике. Поэтому сделать скрининговое УЗИ второго триместра нужно в срок до 22 недель. Потом будет сложнее повлиять на обнаруженные отклонения. При выявлении пороков развития, обязательно назначается консультация генетика и проводится углубленное обследование, в том числе, инвазивное. Записаться на ультразвуковой скрининг II триместра в Москве и узнать цену исследования можно по телефону или на сайте.
Записаться на ультразвуковой скрининг II триместра в Москве и узнать цену исследования можно по телефону или на сайте.что входит в каждый из трёх обязательных в период беременности скринингов и почему их необходимо проводить в строго определенные сроки?
Скрининг при беременности – это комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще нерожденного малыша. В нашей стране согласно приказу Минздрава РФ № 572н обязательным в период беременности является плановое трехразовое обследование. Отметим, что слово «скрининг» означает отбор, это значит, пройти его должны все женщины, и в определенный срок беременности. Подробности объясняет заведующая отделением лучевой и функциональной диагностики Олеся Стрельникова.
1-й скрининг. В зоне внимания – оценка анатомических структур и риск развития хромосомных заболеваний
Исследование, включающее в себя два медицинских теста (УЗИ и анализ крови), проводится в период с 10 до 13,6 недель беременности. В это время копчико-теменной размер (КТР) малыша составляет 45-84 мм. Если его размер меньше, многие подлежащие исследованию показатели не поддадутся определению, если больше, станут не информативны.
В ходе первого УЗИ-исследования врач оценивает развитие анатомических структур плода. Анатомия малышей, у которых, вероятно, есть хромосомное заболевание, часто (но не всегда) отличается от анатомии здоровых плодов. Потенциальные отклонения от нормального развития мы определяем по специальным ультразвуковым маркерам и выделяем этих малышей в группу высокого риска по хромосомным заболеваниям.
Первый скрининг не ограничивается только УЗИ-исследованием. Мы забираем у женщины венозную кровь на исследование двух специфических гормонов: PAPP-A (плазменный протеин А) и ХГЧ (хорионический гонадотропин человека), вырабатываемые хориальной тканью плодного яйца с ранних сроков беременности. Уровни этих гормонов в сыворотке крови у мам здоровых малышей и у мам, вынашивающих малышей с вероятными отклонениями, также отличаются. Так, низкий уровень PAPP-A может быть признаком таких хромосомных заболеваний, как синдром Дауна или синдром Эдвардса. Отметим, что на уровень гормонов в крови беременной женщины влияет ряд факторов: раса, ее вес, рост, наличие хронических заболеваний, курение; наступила беременность естественным путем или методом ЭКО.
Уровни этих гормонов в сыворотке крови у мам здоровых малышей и у мам, вынашивающих малышей с вероятными отклонениями, также отличаются. Так, низкий уровень PAPP-A может быть признаком таких хромосомных заболеваний, как синдром Дауна или синдром Эдвардса. Отметим, что на уровень гормонов в крови беременной женщины влияет ряд факторов: раса, ее вес, рост, наличие хронических заболеваний, курение; наступила беременность естественным путем или методом ЭКО.
В центре «ДАР» расчет индивидуальных рисков хромосомной патологии плода в первом триместре проводится в программе «Astraia», которая была разработана Фондом медицины плода (The Fetal Medicine Foundation) в Лондоне группой всемирно известных специалистов в области гинекологии и пренатальной диагностики. На сегодняшний день данная система используется во всем мире и в первом триместре беременности признана самой информативной: ее точность составляет 95%. В программе Astraia работают доктора-эксперты, каждый год подтверждающие свою компетентность.
На каждую пациентку в программе заводится индивидуальная карточка, в которую вносятся параметры УЗИ и уровни сывороточных маркёров, учитываются обозначенные выше показатели (рост, вес и пр.). На основании внесенных данных «Astraia» автоматически рассчитывает риск хромосомных заболеваний. Если он высок, женщина проходит дополнительное медико-генетическое консультирование.
Таким образом, во время первого скрининга (который признан наиболее важным) оценивается развитие анатомических структур плода и вероятный риск хромосомных заболеваний, связанных с изменением числа или структуры хромосом. Обследование на наличие наследственных заболеваний, связанных с поломкой генов в хромосомах, проводят после рождения малыша, во время неонатального скрининга, так называемого «пяточного теста». В Алтайском крае неонатальный скрининг проводится на 5 наследственных заболеваний, которые невозможно диагностировать во время беременности: врожденные гипотиреоз и адреногенитальный синдром, муковисцидоз, фенилкетонурию и галактоземию.
В 2019 году первый скрининг в центре «ДАР» прошли 19132 женщины. Из них в группу высокого риска по хромосомным заболеваниям были отобраны 580 беременных женщин. Им было предложено пройти более детальное обследование для подтверждения диагноза – инвазивный пренатальный тест. Суть метода в заборе материала плода (ворсины плаценты или пуповинной крови) и подсчете количества хромосом. Диагнозы подтвердились у 68. В таких случаях перинатальный консилиум врачей предлагает женщине прервать беременность, поскольку дети, рожденные с хромосомными заболеваниями, помимо анатомических дефектов и нарушения жизненно важных функций имеют снижение интеллекта и не могут полноценно адаптироваться в обществе. Но выбор – вынашивать беременность или прервать – всегда остается за женщиной и ее семьей.
2-й скрининг. В зоне внимания – развитие анатомических структур и внутренних органов
Исследование проводится в период с 18 по 21,6 недель беременности. Такие сроки также имеют обоснование. Дело в том, что к 22 неделям беременности плод достигает массы 500 г, и по законодательству РФ дети, достигшие такой массы, становятся гражданами РФ и получают права, которыми обладают уже рожденные дети. И если малыши появятся на свет на сроке 22 недели и более, им необходимо оказывать реанимационные мероприятия и выхаживать новорожденных. Именно по этой причине вопрос о вынашивании беременности (если выявлены грубые нарушения развития плода) нужно решить до срока 22 недель, если других вариантов изменить ситуацию не существует.
В задачи ультразвукового исследования второго скрининга входит изучение не только фотометрических параметров, но и анатомических характеристик жизненно важных органов. Малыш уже достаточно подрос для того, чтобы более чётко оценить развитие его анатомических структур. Так, например, сердце стало больше: если в первом триместре его поперечник составляет всего 6-8 мм, то во втором триместре уже 18-22. При таких размерах легче детально оценить анатомию сердца, выявить грубые врожденные пороки развития. То же касается и других органов и систем.
При таких размерах легче детально оценить анатомию сердца, выявить грубые врожденные пороки развития. То же касается и других органов и систем.
Согласно приказу № 572-н второй скрининг – это только УЗИ-обследование. Однако в Алтайском крае, в частности в центре «ДАР», врачи во время второго скрининга проводят фетальную эхокардиографию – углубленное исследование сердца. В России это необязательное исследование, но поскольку врожденные пороки сердца среди аномалий развития стоят на первом месте, в центре решено, что его должны исследовать сразу два врача.
Так, в 2019 году второй скрининг в центре «ДАР» прошли 17 тысяч женщин. Было выявлено 599 врожденных пороков развития, из них пороков сердца – 162 (27% от общего числа выявленных врожденных пороков развития). Среди них были как множественные, очень тяжелые, так и поддающиеся коррекции после рождения.
Биохимическое исследование сыворотки крови второго триместра назначает врач-генетик при неудовлетворительных показателях первого скрининга или его отсутствии, однако этот тест (называемый «Priska») несет меньшую диагностическую ценность (не более 75%) в отличие от теста первого триместра по программе «Astraia». Но каждая женщина может провести полный скрининг по желанию, включая и инвазивную пренатальную диагностику.
3-й скрининг. В зоне внимания – исключение поздно манифестирующих врожденных пороков развития плода
Третий скрининг проводится в период с 30 по 33,6 недель беременности.
Есть ряд врожденных пороков развития, которые принято называть поздно манифестирующими. Это те заболевания плода, которые проявляются только после 28 недели беременности, и соответственно, могут визуализироваться на УЗИ только в 3 триместре. Это могут быть, например, пороки развития опорно-двигательной и мочевыделительной систем (тот же гидронефроз или скелетные аномалии проявляются себя только в 3 триместре). Некоторые поздно манифестирующие пороки развития обусловлены заболеваниями, которые мама перенесла во время беременности. Так, клапанные пороки сердца могут развиться после перенесенного будущей мамой ОРВИ, но уже после успешно пройденных первого и второго скринингов.
Некоторые поздно манифестирующие пороки развития обусловлены заболеваниями, которые мама перенесла во время беременности. Так, клапанные пороки сердца могут развиться после перенесенного будущей мамой ОРВИ, но уже после успешно пройденных первого и второго скринингов.
Также во время всех УЗИ-скринингов мы оцениваем расположение и степень зрелости плаценты, измеряем амниотический индекс (исследование количества околоплодных вод). Еще одна составляющая скринингов – допплеровское исследование сосудов. Допплерография включена в рутинное скрининговое исследование, поскольку хорошо отображает состояние маточно-плацентарного и плодово-плацентарного кровотоков и позволяет выявить различные степени нарушения кровообращения. Допплерография помогает врачу убедиться, что ребенок нормально развивается и получает для этого достаточно питательных веществ и кислорода. С помощью допплерографии можно заподозрить наличие гипоксии у плода, откорректировать тактику ведения беременной, а в ряде случаев и выбрать оптимальный метод родоразрешения.
Кроме этого, последний скрининг позволяет выявить задержку роста плода и помогает врачу акушеру-гинекологу вовремя принять все необходимые меры для успешного завершения беременности.
В центре «ДАР» третий скрининг проходят только беременные женщины, которые находятся в группе высокого риска по развитию врожденных пороков развития плода или по развитию тяжелых акушерских осложнений.
В заключении отметим, что только успешное сотрудничество с врачом приведёт вас к долгожданному, благополучному завершению беременности.
Скрининг второго триместра
Скрининг-УЗИ второго триместра в Немецкой клинике
Главная цель скрининга второго триместра: поиск патологий развития плода.
В сроке 18-20.6 недель плод вырос, он уже 17-22 сантиметра в длину. Внутренние органы его также увеличились, стали хорошо видны на УЗИ. И, если у плода формируются какие-нибудь патологии, то их проявление в органах становится более явным для визуализации. И то, что мы подозревали на 1 скрининге, становится либо нормой, либо явным.
И то, что мы подозревали на 1 скрининге, становится либо нормой, либо явным.
Лучше сделать УЗИ в 19-20 недель, и не делать в 18, так как некоторые особенности нормального развития, в 18-18.5 недель могут быть расценены как патологии, и потребуют в лучшем случае пересмотра в более поздние сроки.
При проведении 2 скрининга врач производит осмотр плода по протоколу, утвержденному в распоряжении № 231 комитета здравоохранения Санкт-Петербурга, где указаны все органы и структуры плода. Большое значение имеют опыт и знания врача во многих медицинских дисциплинах.
Подавляющее большинство специалистов на этом УЗИ уделяют много внимания осмотру сердца. В протоколе указан только осмотр 4-х камерного среза сердца плода, а это позволяет визуализировать не более 50% врожденных пороков сердца. Врач-эксперт смотрит сердце плода в различных проекциях, использует разнообразные программы и настройки аппарата для улучшения визуализации, осматривает сосуды, приносящие и выносящие кровь в/из сердца.
Оцениваются размеры плода и соответствие их менструальному сроку и сроку 1 скрининга, для выявления задержки развития, расположения плаценты, количество околоплодных вод, длины шейки матки.
На этом скрининге совсем не важно расположение плода в матке. Плацента также может располагаться в матке, где угодно, и от беременной это никак не зависит, и повлиять она на это тоже не может. Даже, если есть какие-то особенности плацентации, то всё будет понятно на 3 скрининге. Не надо сразу низкую плацентацию и даже предлежание плаценты рассматривать как нечто ужасное и неизбежное. Понадобится только консультация вашего гинеколога для обсуждения особенностей ведения беременности и особенностей вашего дальнейшего поведения.
Это же касается и оценки длины шейки матки. При длине шейки до 30 мм ничего делать не надо — это норма. От 25 до 30 мм.- наблюдение, контроль УЗИ (цервикометрия) и определённые ограничения.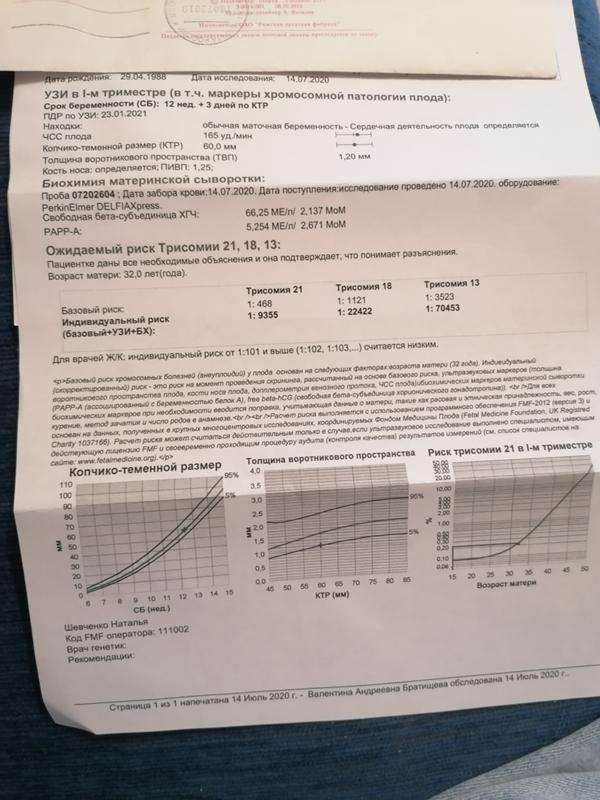 Менее 25 мм — возможна госпитализация, постановка удерживающего устройства во влагалище или наложение швов на шейку матки.
Менее 25 мм — возможна госпитализация, постановка удерживающего устройства во влагалище или наложение швов на шейку матки.
Очень много вопросов поступает от беременных по поводу ультразвукового исследования в 3D и 4D: вредно или нет, вреднее, чем обычное УЗИ, что оно даёт в плане качества изображения и т.д. и т. п.
Ни 2D, ни 3D/4D УЗИ не наносит вред ни беременной, ни плоду!
Современные ультразвуковые аппараты – это сложнейшие ультразвуковые системы с множеством функций и программ. И на этих системах современные электронные датчики генерируют и принимают ультразвуковые волны, которые не в состоянии нанести ощутимый вред живым клеткам на любой глубине проникновения.
Функции 3D и 4D, с программами постобработки сейчас устанавливают на аппаратах, начиная с высокого класса. То, что на аппарате установлены эти функции, говорит о том, что данный аппарат выдает картинку хорошего качества. Так можно было сказать лет 5-6 тому назад. Потому, что на данный момент развития ультразвукового оборудования качество изображения на аппаратах одного класса, но разных фирм производителей отличаются довольно сильно. И на одном аппарате движения плода в 3D выглядят «пластилиновыми», а на других полностью реалистичными. Чем лучше аппарат, тем качественнее визуализация объекта, и тем качественнее исследование, что в обычном режиме, что в 3D. Специалист-эксперт прекрасно всё увидит и в 2D, но объёмное изображение поможет ему разобраться в нюансах проблемы, что в дальнейшем приведёт к установке более точного диагноза, и, как следствие, к правильной тактике последующего лечения.
Поэтому мы счиатем, что доктор должен во время УЗИ плода чередовать своё исследование и в 2D, и в 3D, максимально насытить исследование приятными моментами изображений лица ребёнка, его постоянно изменяющейся мимике, чтобы создать атмосферу близости матери и будущего ребёнка не только в утробе, но и на экране монитора.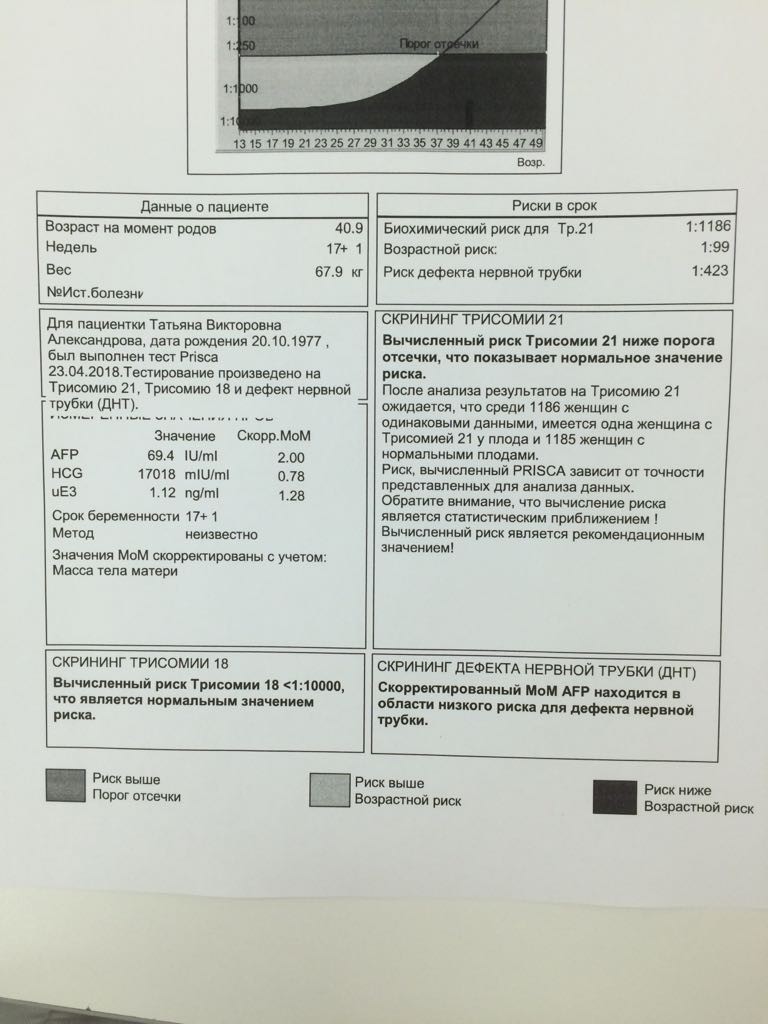 И будет прекрасно, если всё это сохранится на память в виде записи на любой носитель.
И будет прекрасно, если всё это сохранится на память в виде записи на любой носитель.
Мифы и споры по поводу УЗИ-скрининга во втором триместреПо поводу ультразвукового пренатального исследования во втором триместре (18.0-20.6 недель) существует определённый парадокс: врачи считают это УЗИ одним из важных наряду с УЗИ в 1 триместре, а некоторые беременные (хорошо, что не все) — относятся к этому УЗИ, как к необязательному обследованию. Они уверены, что пройдя 1-ый, комбинированный скрининг, с развитием их плода никаких проблем не будет. |
Ведь на руках есть заключение УЗИ и ответ биохимического скрининга, где черным по белому написано, что патологии не выявлено, и риск развития хромосомных аномалий низкий. А у некоторых, прошедших хорионбиопсию, в заключении написано: «хромосомные патологии исключены на 99,9%».
На форумах беременных проходит активное обсуждение, что УЗИ, как метод исследования, вредно для развивающегося ребёнка, и количество исследований нужно свести до минимума. Поэтому они приходят к выводу, что достаточно пройти комбинированный скрининг 1 триместра и всё — ребёнок должен родиться здоровым. Как же ошибаются будущие мамы!
Во-первых: если у плода нет хромосомных заболеваний, то это не исключает, что у него не может быть проблем с развитием сердца, легких, головного мозга и т.д.
Во-вторых: на УЗИ 1 скрининга происходит поиск маркеров аномалий развития и исключение грубых патологий плода. Конечно все внутренние органы и конечности осматриваются, но… Есть большая разница в осмотре плода в 11.0-12.0 недель, когда размеры плода (КТР) составляют всего 45-55 мм, и в 13-13.6 недель, когда КТР длиной 69-80 мм. Размеры различаются как минимум в 1,5 раза. Некоторые патологии внутренних органов на 1 скрининге можно только заподозрить, и то — при тщательном поиске. И, зачастую, эти патологии видны только на 2-ом, а то и на 3 скрининге.
И, зачастую, эти патологии видны только на 2-ом, а то и на 3 скрининге.
Бывают ситуации, когда на всех скринингах патологий не выявили, биохимический скрининг показал низкий риск, а ребенок родился с синдромом Дауна.
Почему же так произошло? УЗИ ведь делали хорошие специалисты, но никто ничего не нашел!
При синдроме Дауна у плодов могут быть очень тяжелые пороки развития, которые будут видны даже на не экспертном аппарате УЗИ, а может быть так, что никаких пороков внутренних органов у плода нет, и никакой суперспециалист на суперэкспертном аппарате ничего не найдет. Но ребенок родится с неправильной 21 хромосомой.
К сожалению, дети с синдромом Дауна рождаются во всех странах мира, не смотря ни на какие скрининги.
При болезни Дауна у плода специалисты пренатальной диагностики часто находят, так называемые «мягкие маркеры» патологий, и отправляют на консультацию к генетикам или на инвазивную диагностику. Но беременные, на основании консультации генетика или «консультации» с интернетом, очень часто принимают решение ничего не делать, или делают УЗИ у других специалистов, которые ничего не находят (либо маркеры исчезли, пока беременная думала, либо у врача не было достаточного опыта). В итоге на 3 скрининге уже ничего не находят, и ребенок рождается больным.
Внимание: цены, представленные на сайте, не являются публичной офертой. Уточняйте, пожалуйста, стоимость услуг по многоканальному телефону +7 (812) 432 32 32.
сделать в Москве, цены и адреса клиник АО Семейный доктор
Перинатальный скрининг 2 триместра беременности – комплекс исследований, по результатам которых врач может оценить, как проходит беременность, правильно ли развивается плод и есть ли риски осложнений. Если будущая мама проходила скрининг 1 триместра и были обнаружены риски патологии плода, на втором скрининге они подтверждаются или опровергаются.
Оптимальный интервал для проведения исследований – 14-20 недели беременности. Но если вы по каким-либо причинам не смогли прийти на консультацию к врачу в это время, записывайтесь на прием при первой возможности. К тому же на таком сроке вы уже сможете увидеть ручки и ножки своего малыша, рассмотреть его пальчики, а если повезет, то и узнать его пол.
В клиниках «Семейный доктор» можно пройти скрининги на всех этапах беременности. Записаться на консультацию можно через колл-центр, мобильное приложение или личный кабинет пациента.
Скрининг 2 триместра включает УЗИ плода и биохимический анализ крови.
Кому показан скрининг?
Перинатальный скрининг во 2 триместре рекомендован всем беременным. Обязательно пройти исследования рекомендуется:
-
женщинам старше 35 лет;
-
беременным, в анамнезе которых есть преждевременные роды, выкидыши;
-
при наличии детей с аномалиями развития;
-
если в первый триместр организм женщины подвергался радиационному излучению;
-
будущим мамам, которые принимают или принимали во время беременности препараты, запрещенные к приему в этом периоде, болели вирусными или бактериальными заболеваниями;
-
при кровном родстве родителей
.Подготовка
Постарайтесь за сутки до скрининга исключить из рациона орехи, шоколад и какао, морепродукты, жаренную и жирную пищу. За 6 часов до сдачи анализов нужно воздержаться от еды, пить только негазированную воду.
Перед УЗИ специально наполнять мочевой пузырь, принимать препараты против газообразования не нужно. Растущая матка смещает кишечник к задней стенке, а околоплодные воды позволяют свободно проходить УЗ-волнам (вместо наполненного мочевого пузыря).
Ультразвуковое обследование
УЗИ позволяет диагностировать широкий спектр внутриутробных аномалий:
-
анэнцефалию – порок развития головного мозга;
-
акранию – отсутствие свода черепа, мягких тканей головы, патологические изменения головного мозга;
-
гидроцефалию;
-
черепно-мозговые грыжи;
-
структурные нарушения спинного мозга;
-
пороки развития внутренних органов.
Биохимическое исследование
Во время скрининга 2 триместра по результатам биохимического анализа крови проводится компьютерный расчет вероятности хромосомных аномалий. Для этого определяется концентрация следующих гормонов:
1. Хорионический гонадотропин. Пик его концентрации приходится на окончание первого триместра. Он продуцируется плацентой и играет ключевую роль в поддержании ее функциональной активности. Нормальный уровень хорионического гонадотропина во втором триместре не превышает 103000 мЕд/мл.
2. Альфа-фетопротеин. Вырабатывается пищеварительным трактом и печенью плода. Он предотвращает иммунный конфликт между матерью и будущим ребенком. Снижение уровня альфа-фетопротеина в крови может быть маркером хромосомной патологии плода.
3. Свободный эстриол. Концентрация этого гормона увеличивается с развитием плаценты, достигая максимума в третьем триместре беременности. Он увеличивает кровоснабжение матки, способствует формированию системы протоков молочных желез матери.
Важно: если скрининг во 2 триместре беременности выявил вероятность осложнений, врачи клиник «Семейный доктор» подробно расскажут обо всех возможных вариантах развития ситуации, при необходимости назначат дополнительные исследования, предложат схему лечения, чтобы максимально снизить риски неблагоприятного исхода и повысить шанс сохранить здоровье будущей мамы и ребенка. Главное – не нервничайте. Ваше спокойствие и забота специалистов – лучшее, что вы можете сделать для себя и своего малыша.
Главное – не нервничайте. Ваше спокойствие и забота специалистов – лучшее, что вы можете сделать для себя и своего малыша.
Дородовая помощь: посещения во 2 триместре
Пренатальный уход: посещения во 2-м триместре
В течение второго триместра дородовой уход включает стандартные лабораторные анализы и измерения роста вашего ребенка. Вы также можете подумать о пренатальном тестировании.
Персонал клиники МэйоЦелью дородового ухода является обеспечение того, чтобы вы и ваш ребенок оставались здоровыми на протяжении всей беременности. В идеале дородовой уход начинается, как только вы думаете, что беременны. Ваш лечащий врач может назначить приемы дородового наблюдения каждые четыре недели на протяжении второго триместра.
Вот чего ожидать на приеме у врача во втором триместре беременности.
Обзор основных операций
Ваш лечащий врач будет проверять ваше кровяное давление и вес при каждом посещении. Поделитесь любыми проблемами, которые у вас есть. Тогда настало время, чтобы ваш ребенок занял центральное место. Ваш лечащий врач может:
- Отслеживайте рост вашего ребенка. Путем измерения расстояния от лобковой кости до верхней части матки (высота дна матки) ваш лечащий врач может измерить рост вашего ребенка.После 20 недель беременности это измерение в сантиметрах часто совпадает с количеством недель беременности плюс-минус 2 сантиметра.
- Слушайте сердцебиение вашего ребенка. При посещении во втором триместре вы можете услышать сердцебиение вашего ребенка с помощью допплеровского инструмента. Инструмент Доплера обнаруживает движение и передает его в виде звука.
- Оцените шевеление плода. Сообщите своему врачу, когда вы начнете замечать трепетание или удары ногой. Имейте в виду, что матери замечают эти движения в разное время, и движение в этот период беременности обычно непредсказуемо.
 Скорее всего, вы впервые заметите трепетание на сроке от 18 до 20 недель беременности.
Скорее всего, вы впервые заметите трепетание на сроке от 18 до 20 недель беременности.
Также поговорите со своим врачом о любых вакцинациях, которые могут вам понадобиться.
Рассмотреть возможность пренатального тестирования
Во втором триместре вам могут предложить различные пренатальные обследования или тесты:
- Генетические тесты. Могут быть предложены анализы крови для выявления генетических или хромосомных заболеваний, таких как расщелина позвоночника или синдром Дауна.Если ваши результаты ненормальные или вызывают беспокойство, ваш врач порекомендует диагностический тест, обычно амниоцентез. Во время амниоцентеза образец жидкости, которая окружает и защищает ребенка во время беременности, извлекается из матки для тестирования.
- УЗИ плода. Ультразвук плода — это метод визуализации, который использует высокочастотные звуковые волны для получения изображений ребенка в матке. Подробное ультразвуковое исследование может помочь вашему лечащему врачу оценить анатомию плода.Ультразвук плода также может дать вам возможность узнать пол ребенка.
- Анализы крови. В период с 24 по 28 неделю беременности могут быть предложены анализы крови, чтобы проверить ваш анализ крови и уровень железа, а также выявить диабет, который может развиться во время беременности (гестационный диабет). Если у вас резус-отрицательный результат в крови — наследственная черта, которая относится к определенному белку, обнаруженному на поверхности эритроцитов, — вам может потребоваться анализ крови для проверки на наличие антител Rh .Эти антитела могут развиться, если у вашего ребенка кровь с положительным результатом Rh и ваша кровь с отрицательным результатом Rh смешивается с кровью ребенка. Без лечения антитела могут проникать через плаценту и атаковать красные кровяные тельца ребенка, особенно при последующей беременности у ребенка, у которого кровь имеет положительный результат на Rh .

Сообщите своему врачу
Второй триместр часто приносит обновленное чувство благополучия. Утреннее недомогание обычно начинает проходить.Вы начинаете чувствовать, как ребенок двигается. Ваш живот становится более заметным. Много чего происходит.
Сообщите своему врачу, о чем вы думаете, даже если это кажется глупым или несущественным. Когда речь заходит о вашем здоровье или здоровье вашего ребенка, нет ничего тривиального.
07 августа 2020 г. Показать ссылки- Lockwood CJ, et al. Пренатальный уход: первоначальная оценка. https://www.uptodate.com/contents/search. По состоянию на 9 июля 2018 г.
- Пренатальная помощь и тесты.Управление по женскому здоровью. http://www.womenshealth.gov/pregnancy/you-are-pregnant/prenatal-care-tests.html. По состоянию на 9 июля 2018 г.
- Cunningham FG, et al., Eds. Наблюдение за беременной женщиной. В: Акушерство Уильямса. 25-е изд. Нью-Йорк, штат Нью-Йорк: образование McGraw-Hill; 2018. https: // accessmedicine.mhmedical.com. По состоянию на 9 июля 2018 г.
- Lockwood CJ, et al. Пренатальная помощь: второй и третий триместры. https://www.uptodate.com/contents/search. По состоянию на 9 июля 2018 г.
- Американский колледж акушеров и гинекологов (ACOG) Комитет по практическим бюллетеням — акушерство.Бюллетень практики ACOG № 101: Ультрасонография при беременности. Акушерство и гинекология. 2009; 113: 451. Подтверждено 2014.
Продукты и услуги
- Книга: Руководство клиники Мэйо по здоровой беременности
.
Второй триместр
Второй триместр
Второй триместр — от 14 до 26 недель. Часто считается самым легким триместром.Большинство женщин заявляют, что в этом триместре они чувствуют себя физически лучше.
дородовые посещения
В этом триместре мы будем видеть вас каждые четыре недели до 24–28 недель. После того, как вы сдадите тест на глюкозу, вас будут посещать каждые две недели. Эти посещения, как правило, короткие и включают в себя измерение артериального давления, а также сдачу анализа мочи. Мы проверим вашу мочу на содержание белка и глюкозы, а также вас взвесим, чтобы мы могли отслеживать прибавку в весе на протяжении всей беременности.
После того, как вы сдадите тест на глюкозу, вас будут посещать каждые две недели. Эти посещения, как правило, короткие и включают в себя измерение артериального давления, а также сдачу анализа мочи. Мы проверим вашу мочу на содержание белка и глюкозы, а также вас взвесим, чтобы мы могли отслеживать прибавку в весе на протяжении всей беременности.
Высота дна
Высота дна матки позволяет контролировать рост плода. Мы измерим размер матки в сантиметрах, и это должно примерно равняться количеству недель беременности плюс-минус три сантиметра. Мы будем измерять расстояние от верхнего края лобковой кости до верхней части матки. Например, предположим, что вы только что достигли 24-й недели беременности; высота вашего дна может составлять от 22 до 26 см. Если по какой-либо причине мы заметим, что измерение выходит за пределы этого диапазона, мы сообщим вам о необходимости дальнейшего тестирования.При необходимости мониторинг роста плода также можно проводить с помощью дополнительных ультразвуковых исследований.
Просеивание
Если вы решили пройти скрининг в первом триместре, мы предложим вам тест на альфа-фетопротеин. Если вы не проходили скрининг в первом триместре, вам может быть доступен квадроцикл. Это необязательный генетический скрининговый тест. Тест на альфа-фетопротеин — это скрининг на расщелину позвоночника и другие дефекты нервной трубки. Если скрининговый тест положителен, вам может потребоваться дополнительное подтверждающее тестирование.
Причины, по которым ваш тест может быть ненормальным: если вы вынашиваете близнецов или срок беременности превышает предполагаемый срок, этот тест может быть ненормальным. Кроме того, если есть легкие аномалии плаценты, которые могут подвергнуть вашу беременность риску преждевременных родов, преэклампсии или рождения ребенка с малой массой тела, результат теста может быть отклонен от нормы.
Окончательный тест на дефекты нервной трубки — это амниоцентез.
Анатомический скан
Один из наиболее частых вопросов, которые нам задают: «Когда я узнаю, есть ли у меня мальчик или девочка?» Анатомическое сканирование обычно предлагается на 18-20 неделе. Анатомическое сканирование также считается скрининговым тестом, поскольку оно позволяет нам выявить большинство анатомических аномалий. Анатомическое сканирование также подтвердит дату родов, количество плодов, общий рост и развитие и расположение плаценты. Обычное УЗИ обнадеживает, но не исключает возможности врожденных дефектов.
Анатомическое сканирование также считается скрининговым тестом, поскольку оно позволяет нам выявить большинство анатомических аномалий. Анатомическое сканирование также подтвердит дату родов, количество плодов, общий рост и развитие и расположение плаценты. Обычное УЗИ обнадеживает, но не исключает возможности врожденных дефектов.
Мы предлагаем сканирование анатомии здесь, в офисе. Если ваша беременность относится к группе повышенного риска, мы направим вас в Женский центр здоровья матери и плода в больнице Св.Госпиталь Агнес, чтобы пройти анатомическое сканирование и при необходимости получить дополнительную консультацию. Если ваша страховка не разрешает проводить УЗИ в нашем офисе, вас направят к рентгенологу для этого обследования.
Бывают случаи, когда ваше УЗИ не может быть завершено при первом посещении. Вас могут попросить запланировать повторный визит, если ваше анатомическое сканирование не завершено.
Тест на толерантность к глюкозе
С 24-28 недель беременности мы рекомендуем скрининговый тест на диабет.Вас попросят зайти в офис и выпить тест на толерантность к глюкозе на 50 грамм за один час. Вы выпьете это в офисе, и через час после этого сделают анализ крови. Мы дадим вам инструкции перед экзаменом, когда вы запланируете тест на толерантность к глюкозе.
Питание
Важно помнить, что вы должны придерживаться хорошо сбалансированной диеты. Если у вас разовьется гестационный диабет, вас направят в клинику материнского плода для обучения диабету и дальнейшего тестирования.При необходимости мы обсудим это дополнительно.
Прибавка в весе
Если мы сообщили вам, что у вас недостаточный вес (ИМТ <18,5), вам следует стремиться набирать не более 1 фунта в неделю.
Если ваш ИМТ составляет 18,5–24,9, вам также следует стремиться набирать не более 1 фунта в неделю.
Если вам сказали, что у вас избыточный вес или ваш ИМТ> 25, или вы страдаете ожирением (ИМТ> 30), вы должны набирать не более 0,5 фунта в неделю.
Если вы обнаружите, что набираете слишком много веса, убедитесь, что вы включили сердечно-сосудистую деятельность в свой распорядок дня.Вы должны стремиться тренироваться как минимум три раза в неделю по 30 минут за раз. Предлагаемое упражнение: ходьба, эллиптический тренажер или беговая дорожка. Если вы ранее занимались физическими упражнениями, сообщите своему инструктору, что вы беременны. Если у вас есть какие-либо вопросы о соответствующих упражнениях, сообщите нам об этом на приеме.
Прививки
Если сейчас сезон гриппа, и вы еще не сделали прививку от гриппа, мы порекомендуем вам сделать прививку в офисе.Мы также порекомендуем вам сделать прививку tdap. Оптимальное время для вакцинации tdap — с 27-й по 36-ю неделю. Родственникам и друзьям также следует рекомендовать сделать прививку. В идеале вакцинацию следует проводить за 2 недели до контакта с младенцем. Tdap используется для сведения к минимуму вероятности развития коклюша у младенца или «коклюша».
Голы
Запись в больницу:
Зарегистрируйтесь для родов в больнице Святой Агнесы.Убедитесь, что вы отправили в больницу предварительную форму.
Выберите педиатра. Обязательно обратитесь к списку поставщиков, предоставленному вашей страховкой. Рассмотрите возможность экскурсии по выбранному вами офису.
Пренатальные классы и госпитализация
Рассмотрите дородовые классы. Вам нужно будет позвонить в Saint Agnes, чтобы назначить занятия по родам, или посетите веб-сайт Saint Agnes, чтобы получить информацию о классах дородового образования.
Чтобы узнать дату, время, стоимость и зарегистрироваться по телефону 1-866-690-WELL (9355).
- 4-недельный курс обучения родам в будние дни с туром (90 долларов США) 2-часовой курс, проводимый один будний день в неделю в течение 4 недель
- 2-недельное обучение родам с туром (90 долларов США) 2-часовой курс, проводимый два дня в неделю в течение 2 недель
- Образовательный пакет по родам на полдня с туром (90 долларов США) 4-часовой курс, проводимый либо в субботу, либо в воскресенье в течение 2 недель
- Образовательный пакет по родам на выходных с туром (140 долларов США) Включает уход за младенцами и СЛР
- 1-дневный курс интенсивных родов с туром (90 долларов США)
- Курс повышения квалификации по родам с туром (25 долларов США) Для тех, кто ранее посещал курс родовспоможения
- Класс кесарева сечения с туром (20 долларов США) Тем, кому сказали, может потребоваться кесарево сечение
- Кровать-подлокотник для родов (50 долларов США) Получите возмещение в размере 25 долларов США при возврате набора
Также регулярно проводятся экскурсии в родильный дом Святой Аньесы.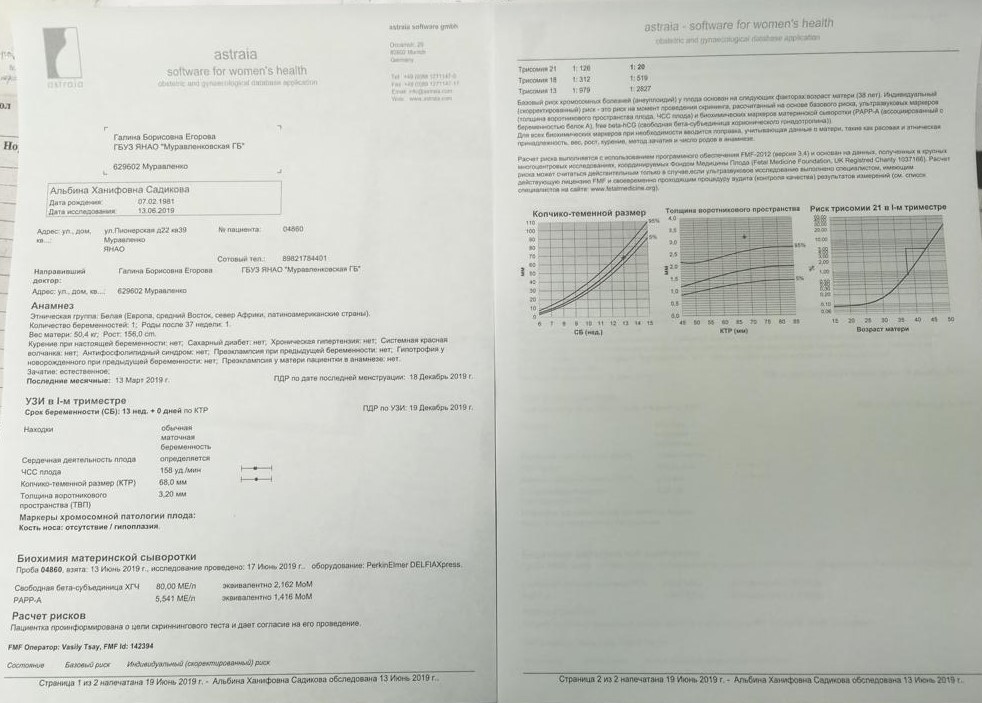 Экскурсии предлагаются на английском и испанском языках.
Экскурсии предлагаются на английском и испанском языках.
Дополнительные сведения:
Банк пуповинной кровиБанки пуповинной крови — Существуют государственные и частные варианты банков пуповинной крови. Если вы хотите узнать больше, вы должны знать, что доступно несколько компаний. Если вы хотите узнать больше о преимуществах и ограничениях донорства и трансплантации пуповинной крови, посетите веб-сайт http://bethematch.org/ и выберите «Дайте рождение надежде, сдав пуповинную кровь вашего ребенка».«Мы также будем рады рассмотреть любые вопросы, которые могут у вас возникнуть, чтобы помочь вам и вашей семье принять решение о хранении пуповинной крови.
ПутешествиеОбычно мы просим вас ограничить поездки во время беременности. Если вам необходимо запланировать поездку во время беременности, мы просим вас запланировать поездку на срок от 14 до 28 недель. Если вы планируете длительную автомобильную поездку, скажем, во Флориду, мы советуем вам ограничить ежедневное вождение до шести часов. Мы также просим вас часто останавливаться и ходить не менее 30 минут каждые 90 минут.Убедитесь, что вы пристегиваете ремень безопасности на протяжении всей поездки. Вы также можете подумать о том, чтобы носить компрессионные чулки во время поездки. Вам нужно будет оставаться хорошо увлажненным.
Если вы планируете путешествие самолетом, мы рекомендуем вам передвигаться в полете каждые 45 минут — час. Не забывайте пристегивать ремень безопасности на протяжении всего полета. Вам следует избегать газированных напитков и следить за тем, чтобы у вас был хороший уровень гидратации. Большинство авиакомпаний не разрешают авиаперелеты после 36 недель.
Если вы планируете круиз, не забудьте путешествовать со своими предродовыми записями. Вы можете отложить круиз до наступления беременности. Если вы не можете убедиться, что вы изучили политику и предыдущую историю своей круизной линии. Убедитесь, что вы придерживаетесь надлежащей практики мытья рук.
Проблемы во втором триместре
Движение плодаТрепетание обычно ощущается уже в 16 недель. Мы ожидаем, что вы начнете ощущать шевеления плода с 17 до 20 недель.В зависимости от местоположения плаценты, которое будет подтверждено на анатомическом ультразвуковом исследовании, вы можете почувствовать движения только через 20 недель. Сначала пациенты обычно описывают движения как подергивания мышц или урчание газов, поскольку плод продолжает расти, вы фактически начинаете ощущать «толчки». Подсчет ударов плода обычно рекомендуется проводить на 32 неделе и позже. Мы просим вас следить за движениями и убедиться, что вы чувствуете не менее 10 движений плода в течение двух часов, когда вы находитесь в спокойном состоянии и сосредоточены на мониторинге движений.Если вы испытываете снижение шевеления плода, мы просим вас связаться с офисом для получения дальнейших инструкций.
Антенатальное тестированиеЕсли вам сказали, что ваша беременность связана с высоким риском, у вас есть ранее существовавшее заболевание, такое как диабет или гипертония, или у вас гестационный диабет, гестационная гипертензия или преэклампсия, мы можем попросить вас пройти дородовое обследование. Может потребоваться нестресс-тест. Мы назначим встречу, чтобы контролировать частоту сердечных сокращений плода, а также характер сокращений.Это может быть сделано вместе с биофизическим профилем, который представляет собой ультразвуковую оценку движений плода, а также околоплодных вод, среди других факторов. Дородовое тестирование может проводиться в офисе, или мы можем попросить вас назначить тестирование в Центре здоровья женщин в Сент-Агнес.
Боль круглой связки Примерно через 16-20 недель вы можете начать замечать резкие колющие боли в паху. Боль может быть как правой, так и левой. Эти боли обычно не указывают на какие-либо проблемы.Круглые связки — это связки, которые удерживают матку на месте, и вы можете заметить, что по мере того, как матка продолжает расти, постоянное растяжение может вызывать периодические спазмы. Обычно при этой боли помогают компрессы, а также упражнения на растяжку, такие как пренатальная йога или пилатес. Ацетаминофен также может облегчить боль.
Обычно при этой боли помогают компрессы, а также упражнения на растяжку, такие как пренатальная йога или пилатес. Ацетаминофен также может облегчить боль.
Мы будем спрашивать вас о том, чувствуете ли вы схватки, учащение выделений или утечку жидкости, о вагинальном кровотечении и о шевелении плода при каждом посещении.Если вы заметили, что у вас схватки Брэкстона-Хика, это может не быть признаком родов. Истинные сокращения обычно учащаются со временем и связаны с болью, в то время как схватки Брэкстона-Хикса обычно безболезненны. Если у вас есть что-либо из вышеперечисленного, мы просим вас позвонить в офис, чтобы прийти на оценку.
Часто задаваемые вопросы о скрининге синдрома Дауна в 1-м и 2-м триместрах — Диагностическая визуализация полуострова | Маммография | Ультразвук | МРТ | Рентген
Скрининг синдрома Дауна в 1-м и 2-м триместрах — часто задаваемые вопросы
Что такое скрининг-тест?
Скрининговый тест — это безопасный, неинвазивный способ узнать о риске рождения ребенка с определенными врожденными дефектами, такими как синдром Дауна (трисомия 21), трисомия 18 и 13, открытые дефекты нервной трубки и пороки сердца.Скрининговый тест предназначен для выявления беременностей с высоким риском, а не для постановки окончательного диагноза.
Амниоцентез и CVS — это диагностические тесты, которые обеспечивают окончательный диагноз синдрома Дауна и других хромосомных аномалий. Эти инвазивные тесты связаны с риском осложнений для беременности.
Что такое синдром Дауна?
Трисомия 21 возникает из-за дополнительной копии хромосомы 21 и является наиболее распространенной трисомией при рождении.Трисомия 21 вызывает синдром Дауна, который связан с умственной отсталостью от легкой до умеренной, а также может привести к проблемам с пищеварением и врожденным порокам сердца. Подсчитано, что синдром Дауна присутствует у каждого 740 новорожденных.
Риск рождения ребенка с синдромом Дауна постепенно увеличивается с возрастом матери, но может возникнуть в любом возрасте.
Что такое трисомия 18?
Трисомия 18 возникает из-за дополнительной копии 18 хромосомы.Трисомия 18 вызывает синдром Эдвардса и связана с высоким уровнем выкидышей. Младенцы, рожденные с синдромом Эдвардса, могут иметь различные заболевания и иметь укороченную продолжительность жизни. Подсчитано, что синдром Эдвардса присутствует примерно у одного из каждых 5000 новорожденных.
Помимо трисомии 21 и трисомии 18, существуют другие трисомии, которые реже встречаются при рождении или связаны с более легкими заболеваниями.
Что такое открытые дефекты нервной трубки?
Нервная трубка, которая формируется на ранних сроках беременности, в конечном итоге превращается в головной и спинной мозг ребенка.Если эта трубка не закрывается полностью, отверстие может остаться вдоль любой части позвоночника или головы ребенка, что приведет к открытому дефекту нервной трубки, например, расщеплению позвоночника или анэнцефалии. Открытые дефекты нервной трубки встречаются у 1 из 1000 родов. Риск возникновения открытого дефекта нервной трубки не увеличивается с возрастом матери. Осложнения со стороны материнского здоровья, включая неконтролируемый материнский диабет, могут повысить риск открытых дефектов нервной трубки.
Зачем мне проходить ультразвуковое исследование на выйную прозрачность (NT) и полный комплексный скрининг, если мне меньше 35 лет?
70% детей с синдромом Дауна рождаются женщинами в возрасте до 35 лет.Эти тесты неинвазивны и являются наиболее чувствительным способом оценки риска синдрома Дауна, трисомии 18, открытых дефектов нервной трубки, сердечных и других аномалий. Американский колледж гинекологии (ACOG) рекомендует всем женщинам независимо от возраста предлагать скрининг на синдром Дауна с затылочной прозрачностью (NT) и анализ крови матери.
Что такое затылочная полупрозрачность (NT)?
Прозрачность затылочной кости (NT) — это жидкость, которая накапливается в задней части шеи развивающегося плода под кожей.Измерение затылочной прозрачности (NT) коррелирует с риском синдрома Дауна, пороков сердца плода и других дефектов плода. Это измерение производится между 11 неделями 2 дня и 14 неделями 2 днями.
Что означает аномалия затылочной прозрачности (NT)?
Повышенная прозрачность шеи может указывать на повышенный риск хромосомных дефектов, таких как трисомия 21 или 18, сердечные или другие дефекты. Если затылочная прозрачность (NT) значительно утолщена, дальнейшее обследование проводится с помощью анализов крови матери в 1-м и 2-м триместрах, включая НИПТ (неинвазивное пренатальное тестирование), или рассмотрение пренатальной диагностики, включая сердечно-сосудистую систему или амниоцентез.
Подробное ультразвуковое исследование сердца плода и анатомии плода рекомендуется между 19 и 22 менструальными неделями, чтобы исключить сердечные и другие аномалии плода, которые могут быть связаны с утолщением NT.
Что такое полностью интегрированный скрининг?
Полный комплексный скрининг — это программа скрининга, проводимая в штате Калифорния, которая включает ультразвуковое исследование прозрачности шеи и два анализа крови матери. Этот экран может предоставить вам предварительный ранний отчет в первом триместре и окончательный результат во втором триместре о вашем риске синдрома Дауна, трисомии 18 и открытых дефектов нервной трубки.Чувствительность полного интегрированного скрининга для выявления синдрома Дауна составляет 90%. Для этого теста требуется УЗИ (между 11 и 13 неделями 6 дней) со специальными измерениями затылочной прозрачности (NT) и анализ крови, проводимый в первом триместре (между 10 неделями и 13 неделями 6 дней), в сочетании с другим образцом крови. полученные во втором триместре (скрининг на четыре маркера или Afp4) между 15 и 20 неделями.
Зачем мне нужен полный интегрированный скрининг?
Полный интегрированный скрининг предоставляет наиболее конфиденциальную информацию из Калифорнийской программы пренатального скрининга (pdf) о риске синдрома Дауна, трисомии 18 и открытых дефектов нервной трубки.Основываясь на этих результатах, вы можете решить продолжить диагностическое тестирование или отказаться от него.
Когда следует подумать о планировании полной интегрированной проверки?
Полный интегрированный скрининг включает в себя анализ крови в первом триместре, который необходимо получить между 10 и 13 неделями 6 дней беременности, и ультразвуковое исследование затылочной прозрачности (NT), которое необходимо сделать в период между 11 неделями 2 дня и 14 неделями 2. дни беременности. Анализ крови в первом триместре можно запланировать за неделю до или одновременно с УЗИ NT, если он проводится между 10 неделями и 13 неделями 6 дней беременности.Ультразвуковое исследование NT может быть выполнено в период от 11 недель 2 дней до 14 недель 2 дней беременности. Эти анализы нельзя сдать после 14 недель 2 дней беременности.
Второй анализ крови (Quad Marker Screening или Afp4) для полного интегрированного скрининга должен быть проведен между 15 и 20 менструальными неделями и отправлен в Центр пренатальной диагностики штата Калифорния (pdf).
Как скоро я получу результаты полного интегрированного скрининга?
Предварительные результаты полного интегрированного скрининга в течение первого триместра доступны через неделю после отправки пробы крови в первом триместре (между 10 и 13 неделями 6 дней) в Калифорнийскую программу пренатального скрининга (pdf).Ультразвуковое исследование NT выполняется в период от 11 недель 2 дней до 13 недель 6 дней беременности. Анализ крови в первом триместре и NT могут быть выполнены одновременно (от 11 недель 2 дней до 13 недель 6 дней беременности), а результаты будут доступны через неделю.
В качестве альтернативы, анализ крови в первом триместре может быть сдан за неделю до УЗИ NT (между 10 неделями и 13 неделями 2 дня беременности), а предварительные результаты анализа крови NT и первого триместра будут доступны во время проведения УЗИ. Исследование NT.
Окончательные результаты полного интегрированного скрининга доступны через неделю после проведения второго анализа крови (Quad Marker Screening или Afp4), между 15 и 20 менструальными неделями.
Какую еще информацию дает Quad Marker Screening или Afp4 (второй анализ крови), помимо риска синдрома Дауна и риска трисомии 18?
Quad Marker Screening или Afp4 чувствителен при обнаружении 80% плодов с риском расщепления позвоночника или других открытых дефектов нервной трубки и дефектов брюшной стенки, а также трисомии 18.Этот тест может также выявить беременность с повышенным риском аномалий роста плода и материнской гипертензии (преэклампсия), а также синдром Смита-Лемли-Опица (SLOS), который является редким генетическим синдромом, связанным с умственной отсталостью.
Как сделать тест на расщелину позвоночника и другие открытые дефекты нервной трубки более чувствительным?
Комбинация скринингового теста с четырьмя маркерами или теста Afp4 с подробным ультразвуковым исследованием во втором триместре между 19 и 22 менструальными неделями, когда можно провести оценку головного и спинного мозга, дает примерно 95% -ную чувствительность при обнаружении открытых дефектов нервной трубки.
Что такое генетическое консультирование?
Генетическое консультирование — это процесс, помогающий людям понять и адаптироваться к медицинским, психологическим и семейным последствиям генетического вклада в заболевание. Этот процесс включает в себя следующее:
- Расшифровка семейных историй и историй болезни для оценки вероятности возникновения или рецидива заболевания.
- Обучение наследованию, тестированию, управлению, профилактике, ресурсам и исследованиям.

- Консультации для содействия осознанному выбору и адаптации к риску или состоянию.
В дополнение к генетическим консультациям мы предлагаем генетические тесты на различные заболевания, включая скрининг носителей по этнической принадлежности, муковисцидоз и гемоглобинопатии. Спросите у своего врача о направлении на консультацию по генетическим вопросам в Peninsula Prenatal Services.
Если у вас есть вопросы о записи на прием, свяжитесь с нами по телефону: (650) 343 1655.
Скрининг на синдром Дауна | Беременность, роды и рождение ребенка
Беременным женщинам обычно предлагается пройти обследование, чтобы определить, не подвержен ли их ребенок повышенному риску синдрома Дауна и других заболеваний.Если у вашего ребенка больше шансов, вам будут предложены дальнейшие тесты, чтобы поставить окончательный диагноз.
Зачем нужен тест на синдром Дауна?
Примерно 1 из 1100 детей в Австралии рождается с синдромом Дауна. Это генетическое заболевание, приводящее к некоторому уровню умственной отсталости, отличительной внешности и некоторым проблемам со здоровьем и развитием.
В каждой клетке человеческого тела 23 пары хромосом. Синдром Дауна возникает, когда ребенок рождается с дополнительной копией хромосомы 21 в своих клетках (синдром Дауна также называется «трисомией 21»).Это происходит случайно во время зачатия.
Существует два типа пренатальных тестов на синдром Дауна:
- Скрининговые тесты: Они не дадут вам окончательного ответа, но сообщат вам, есть ли у вашего ребенка повышенная вероятность синдрома Дауна. Скрининговые тесты не вредят ни матери, ни ребенку.
- Диагностический тест: Они очень точны и дадут вам окончательный ответ. Диагностические тесты обычно предлагаются женщинам, у которых вероятность рождения ребенка повышена на основании результатов скрининговых тестов.Диагностический тест может повысить риск выкидыша, поэтому не всем женщинам его обычно предлагают.

Не нужно сдавать анализы, если не хочешь. Если у вас есть скрининговый тест, который показывает, что у вашего ребенка повышенная вероятность синдрома Дауна, вам не нужно переходить к диагностическому тесту. Вы и ваша семья должны решить, что лучше для вас, и вы можете обсудить это со своим врачом, акушеркой или генетическим консультантом.
Скрининговые тесты
Существует 3 типа скрининговых тестов на синдром Дауна: комбинированный скрининг в первом триместре, неинвазивное пренатальное тестирование (НИПТ) и скрининг материнской сыворотки во втором триместре.
Комбинированный скрининг в первом триместре
Комбинированный скрининговый тест в первом триместре проводится между 9 и 13 неделями (плюс 6 дней) беременности для расчета вероятности ряда аномалий, включая синдром Дауна. Это безопасно как для мамы, так и для малыша. Обычно за это взимается плата, но вы можете потребовать ее обратно в Medicare.
Компьютер используется для объединения результатов двух тестов:
- Анализ крови, сделанный между 9 и 12 неделями беременности, выявляет гормональные изменения, которые могут указывать на проблему с хромосомами ребенка.
- Ультразвуковое сканирование, проводимое на 12–13 неделе беременности, измеряет толщину жидкости за шеей ребенка, называемую затылочной прозрачностью. У детей с синдромом Дауна это часто больше.
Эти результаты в сочетании с возрастом матери показывают вероятность синдрома Дауна. Если у ребенка повышенная вероятность, вам предложат пройти диагностический тест, который не является обязательным, чтобы подтвердить, есть ли у ребенка синдром Дауна.
Неинвазивное пренатальное тестирование
Неинвазивный пренатальный тест (или НИПТ, иногда называемый торговыми марками, такими как Harmony или Percept) — это новая, очень чувствительная форма скрининга на синдром Дауна.Он включает в себя простой анализ крови, который анализирует ДНК ребенка, попавшую в кровоток матери. Тест проводится через 10 недель, и его точность при синдроме Дауна составляет более 99%.
Тест проводится через 10 недель, и его точность при синдроме Дауна составляет более 99%.
NIPT проводятся только в частных клиниках и не покрываются программой Medicare. Этот тип теста больше всего подходит для женщин, у которых повышена вероятность рождения ребенка с синдромом Дауна.
Скрининг материнской сыворотки во втором триместре
Скрининг второго триместра, иногда называемый скринингом материнской сыворотки (MSS) или «тройным тестом», проводится между 14 и 18 неделями беременности.Обычно его предлагают женщинам, которые пропустили комбинированный скрининговый тест в первом триместре или если он не был доступен по месту жительства.
Он включает анализ крови для поиска гормонов, которые могут указывать на синдром Дауна или дефект нервной трубки. Обычно за это взимается плата, но вы можете потребовать ее обратно в Medicare.
Если у вашего ребенка больше шансов, вам предложат пройти диагностический тест, который не является обязательным, чтобы подтвердить, есть ли у ребенка синдром Дауна.
Помимо теста MSS, большинство беременных женщин проходят морфологическое сканирование (также известное как сканирование аномалий) на 18–22 неделе беременности, чтобы проверить рост ребенка и увидеть, как протекает беременность. Иногда это может проявляться признаками синдрома Дауна.
Диагностические тесты
Единственный способ узнать наверняка, есть ли у вашего ребенка синдром Дауна, — это пройти диагностический тест. Диагностические тесты увеличивают риск выкидыша, поэтому они обычно предлагаются только женщинам с повышенным шансом, женщинам, у которых ранее были дети с генетическими аномалиями, и женщинам с семейным анамнезом генетического заболевания.
Два теста могут подтвердить синдром Дауна:
- Взятие пробы ворсин хориона (CVS): игла, управляемая ультразвуком, вводится через брюшную полость матери, чтобы взять образец клеток из плаценты. Они проверяются на отсутствие, лишние или аномальные хромосомы.
 Процедура проводится на сроке от 11 до 14 недель беременности. Это безболезненно и занимает около 20 минут. Риск выкидыша составляет менее 1 из 100.
Процедура проводится на сроке от 11 до 14 недель беременности. Это безболезненно и занимает около 20 минут. Риск выкидыша составляет менее 1 из 100. - Амниоцентез: игла, управляемая ультразвуком, вводится в брюшную полость матери для взятия пробы околоплодных вод.Это проверяется на отсутствие, лишние или аномальные хромосомы. Эта процедура проводится на сроке от 15 до 18 недель беременности. Это безболезненно и занимает около 20 минут. Риск выкидыша также составляет менее 1 из 100.
Вы получите результаты через несколько дней после теста. Ваш врач объяснит результаты, и вам может быть предложено генетическое консультирование.
Что делать с результатами
Всегда трудно, когда тебе говорят, что с твоим ребенком что-то не так, особенно если ты стоишь перед болезненным решением относительно будущего своей беременности.
Ваша акушерка или врач позаботятся о том, чтобы вы обратились к соответствующим специалистам в области здравоохранения, например, к консультанту по генетическим вопросам, которые помогут вам получить всю информацию и поддержку, которые вам необходимы, чтобы сделать правильный выбор для вас и вашей семьи.
Если результат положительный, вы можете оставить ребенка, передать ребенка на усыновление или прервать беременность.
Подумайте, как вы будете заботиться о ребенке с синдромом Дауна и как это повлияет на вашу семью. К счастью, перспективы для людей с синдромом Дауна обычно очень хорошие.Для получения дополнительной информации о жизни и воспитании ребенка с синдромом Дауна посетите веб-сайт Австралии с синдромом Дауна.
Куда обратиться за дополнительной информацией
Диагностика врожденных пороков | CDC
Врожденные дефекты могут быть диагностированы во время беременности или после рождения ребенка, в зависимости от конкретного типа врожденного порока.
Во время беременности: пренатальное тестирование
Отборочные тесты
Скрининговый тест — это процедура или тест, который проводится, чтобы определить, есть ли у женщины или ее ребенка определенные проблемы. Скрининговый тест не дает конкретного диагноза — для этого требуется диагностический тест (см. Ниже). Скрининговый тест иногда может дать ненормальный результат, даже если с матерью или ее ребенком все в порядке. Реже результат скринингового теста может быть нормальным и упускать из виду существующую проблему. Во время беременности женщинам обычно предлагают эти скрининговые тесты для выявления врожденных дефектов или других проблем у женщины или ее ребенка. Поговорите со своим врачом о любых проблемах, которые у вас есть по поводу пренатального тестирования.
Скрининговый тест не дает конкретного диагноза — для этого требуется диагностический тест (см. Ниже). Скрининговый тест иногда может дать ненормальный результат, даже если с матерью или ее ребенком все в порядке. Реже результат скринингового теста может быть нормальным и упускать из виду существующую проблему. Во время беременности женщинам обычно предлагают эти скрининговые тесты для выявления врожденных дефектов или других проблем у женщины или ее ребенка. Поговорите со своим врачом о любых проблемах, которые у вас есть по поводу пренатального тестирования.
Скрининг в первом триместре
Скрининг в первом триместре — это комбинация тестов, выполненных между 11 и 13 неделями беременности. Он используется для поиска определенных врожденных дефектов, связанных с сердцем ребенка или хромосомными нарушениями, такими как синдром Дауна. Этот экран включает анализ крови матери и УЗИ.
- Анализ крови матери
Анализ крови матери — это простой анализ крови. Он измеряет уровни двух белков, хорионического гонадотропина человека (ХГЧ) и протеина плазмы, ассоциированного с беременностью (PAPP-A).Если уровень белка ненормально высокий или низкий, возможно, у ребенка хромосомное заболевание.
- Ультразвук
Ультразвук создает изображения ребенка. Ультразвук для проверки в первом триместре выявляет лишнюю жидкость за шеей ребенка. Если на УЗИ обнаружено повышенное содержание жидкости, возможно, у ребенка хромосомное заболевание или порок сердца.
Скрининг второго триместра
Скрининговые тесты во втором триместре проводят между 15 и 20 неделями беременности.Их используют для поиска определенных врожденных дефектов у ребенка. Скрининговые тесты во втором триместре включают анализ материнской сыворотки и всестороннюю ультразвуковую оценку ребенка на предмет наличия структурных аномалий (также известных как ультразвуковые аномалии).
- Скрининг материнской сыворотки
Скрининг материнской сыворотки — это простой анализ крови, используемый для выявления у женщины повышенного риска рождения ребенка с определенными врожденными дефектами, такими как дефекты нервной трубки или хромосомные нарушения, такие как синдром Дауна. Он также известен как «тройной экран» или «четырехугольный экран» в зависимости от количества белков, измеренных в крови матери. Например, четырехъядерный скрининг проверяет уровни 4 белков AFP (альфа-фетопротеин), ХГЧ, эстриола и ингибина-А. Обычно анализ сыворотки крови матери проводится во втором триместре.
Он также известен как «тройной экран» или «четырехугольный экран» в зависимости от количества белков, измеренных в крови матери. Например, четырехъядерный скрининг проверяет уровни 4 белков AFP (альфа-фетопротеин), ХГЧ, эстриола и ингибина-А. Обычно анализ сыворотки крови матери проводится во втором триместре.
- Эхокардиограмма плода
Эхокардиограмма плода — это тест, в котором используются звуковые волны для оценки сердечного ритма ребенка до рождения. Этот тест может предоставить более подробное изображение сердца ребенка, чем обычное УЗИ на беременность.Некоторые пороки сердца нельзя увидеть до рождения даже с помощью эхокардиограммы плода. Если ваш лечащий врач обнаружит проблему в структуре сердца ребенка, может быть проведено подробное ультразвуковое исследование, чтобы найти другие проблемы с развивающимся ребенком.
- Аномалия Ультразвук
Ультразвук создает изображения ребенка. Этот тест обычно проводят на 18–20 неделе беременности. Ультразвук используется для проверки размеров ребенка и выявления врожденных дефектов или других проблем с ребенком.
Диагностические тесты
Если результат скринингового теста отклоняется от нормы, врачи обычно предлагают дополнительные диагностические тесты, чтобы определить наличие врожденных дефектов или других возможных проблем с ребенком. Эти диагностические тесты также предлагаются женщинам с беременностями повышенного риска, которые могут включать женщин в возрасте 35 лет и старше; женщины, перенесшие предыдущую беременность с врожденным дефектом; женщины, страдающие хроническими заболеваниями, такими как волчанка, высокое кровяное давление, диабет или эпилепсия; или женщины, принимающие определенные лекарства.
Ультразвук высокого разрешения
Ультразвук создает фотографии ребенка. Это УЗИ, также известное как УЗИ уровня II, используется для более подробного изучения возможных врожденных дефектов или других проблем с ребенком, которые были предложены в предыдущих скрининговых тестах.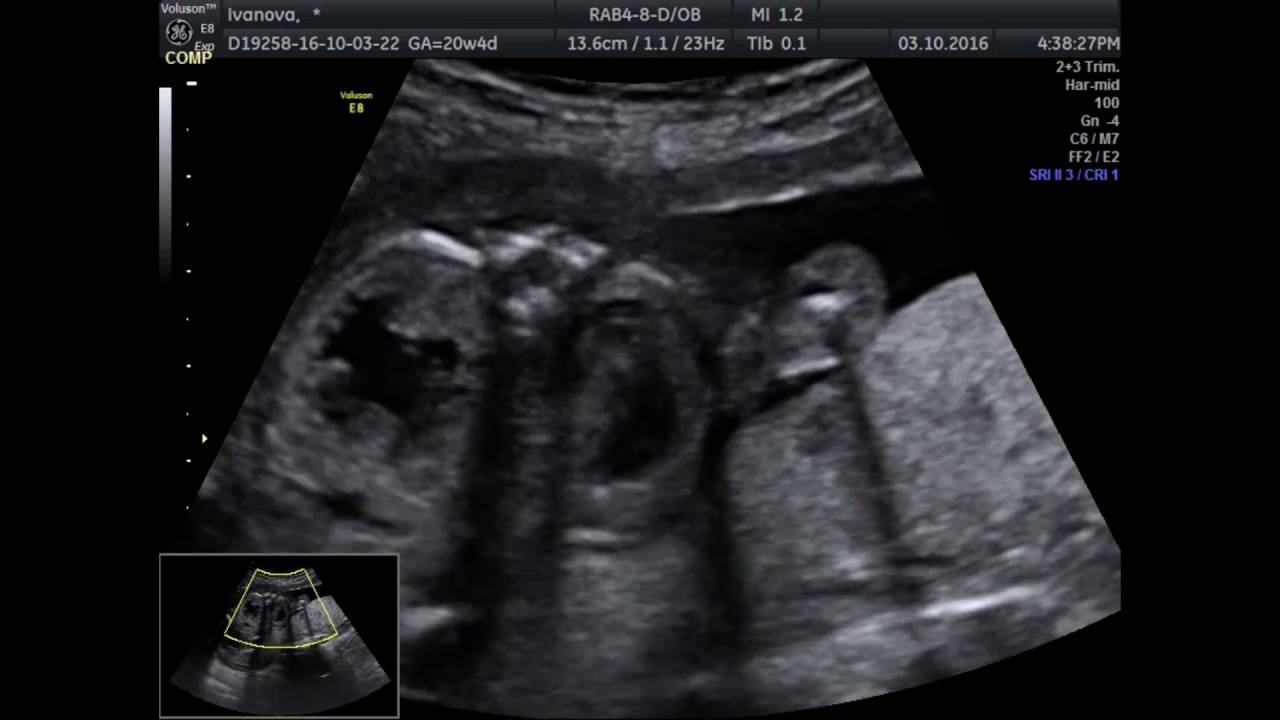 Обычно он завершается между 18 и 22 неделями беременности.
Обычно он завершается между 18 и 22 неделями беременности.
Взятие пробы ворсинок хориона (CVS)
CVS — это тест, при котором врач собирает крошечный кусочек плаценты, называемый ворсинками хориона, который затем исследуется для выявления хромосомных или генетических нарушений у ребенка.Как правило, тест CVS предлагается женщинам, получившим ненормальный результат на скрининговом тесте в первом триместре, или женщинам, которые могут подвергаться более высокому риску. Он завершается между 10 и 12 неделями беременности, раньше, чем амниоцентез.
Амниоцентез
Амниоцентез — это исследование, при котором врач собирает небольшое количество околоплодных вод из области, окружающей ребенка. Затем жидкость проверяется для измерения уровня белка в ребенке, который может указывать на определенные врожденные дефекты.Клетки в околоплодных водах можно проверить на хромосомные нарушения, такие как синдром Дауна, и генетические проблемы, такие как муковисцидоз или болезнь Тея-Сакса. Как правило, амниоцентез предлагается женщинам, получившим ненормальный результат на скрининговом тесте, или женщинам, которые могут подвергаться более высокому риску. Он завершается между 15 и 18 неделями беременности. Ниже приведены некоторые белки, на которые проводится амниоцентез.
- AFP
AFP означает альфа-фетопротеин, белок, который вырабатывается еще не родившимся ребенком.Высокий уровень АФП в околоплодных водах может означать, что у ребенка есть дефект, указывающий на отверстие в ткани, такой как дефект нервной трубки (анэнцефалия или расщепление позвоночника), или дефект стенки тела, такой как омфалоцеле или гастрошизис.
- AChE
AChE означает ацетилхолинэстеразу, фермент, который вырабатывается еще не родившимся ребенком. Этот фермент может перейти от еще не родившегося ребенка к жидкости, окружающей ребенка, если в нервной трубке есть отверстие.
После рождения ребенка
Определенные врожденные дефекты могут быть диагностированы только после рождения ребенка. Иногда врожденный дефект проявляется сразу при рождении. В случае других врожденных дефектов, включая некоторые пороки сердца, врожденный дефект может быть диагностирован только в более позднем возрасте.
Иногда врожденный дефект проявляется сразу при рождении. В случае других врожденных дефектов, включая некоторые пороки сердца, врожденный дефект может быть диагностирован только в более позднем возрасте.
Когда у ребенка есть проблемы со здоровьем, поставщик первичной медико-санитарной помощи может искать врожденные дефекты, собирая медицинский и семейный анамнез, проводя медицинский осмотр и иногда рекомендуя дальнейшие тесты. Если диагноз не может быть поставлен после обследования, лечащий врач может направить ребенка к специалисту по врожденным дефектам и генетике.Клинический генетик — это врач со специальной подготовкой для оценки пациентов, у которых могут быть генетические заболевания или врожденные дефекты. Даже если ребенок обратится к специалисту, точный диагноз не может быть поставлен.
пренатальных генетических скрининговых тестов | ACOG
Амниоцентез : Процедура, при которой из матки берутся околоплодные воды и клетки для исследования. В этой процедуре используется игла для извлечения жидкости и клеток из мешочка, в котором находится плод.
Анеуплоидия: Ненормальное количество хромосом. Типы включают трисомию, при которой есть лишняя хромосома, или моносомию, при которой хромосома отсутствует. Анеуплоидия может поражать любую хромосому, в том числе половые хромосомы. Синдром Дауна (трисомия 21) — распространенная анеуплоидия. К другим относятся синдром Патау (трисомия 13) и синдром Эдвардса (трисомия 18).
Скрининг носителей: Тест, проводимый на человеке без признаков или симптомов, чтобы выяснить, несет ли он или она ген генетического заболевания.
Внеклеточная ДНК: ДНК плаценты, которая свободно перемещается в крови беременной женщины. Анализ этой ДНК может быть выполнен в качестве неинвазивного пренатального скринингового теста.
Ячейки: Наименьшие элементы конструкции в теле. Клетки — это строительные блоки для всех частей тела.
Клетки — это строительные блоки для всех частей тела.
Взятие образцов ворсинок хориона (CVS) : процедура, при которой небольшой образец клеток берут из плаценты и тестируют.
Хромосомы : структуры, расположенные внутри каждой клетки тела. Они содержат гены, определяющие физическое состояние человека.
Муковисцидоз (CF): Наследственное заболевание, вызывающее проблемы с дыханием и пищеварением.
Диагностические тесты: Тесты для выявления болезни или причины заболевания.
ДНК: Генетический материал, передающийся от родителей к ребенку.ДНК упакована в структуры, называемые хромосомами.
Синдром Дауна (трисомия 21): Генетическое заболевание, вызывающее аномальные черты лица и тела, проблемы со здоровьем, такие как пороки сердца, и умственную отсталость. Большинство случаев синдрома Дауна вызвано дополнительной 21-й хромосомой (трисомия 21).
Синдром Эдвардса (трисомия 18) : генетическое заболевание, вызывающее серьезные проблемы. Это вызывает маленькую голову, пороки сердца и глухоту.
Плод : стадия развития человека после 8 полных недель после оплодотворения.
Гены: Сегменты ДНК, содержащие инструкции по развитию физических качеств человека и контролю процессов в организме. Ген является основной единицей наследственности и может передаваться от родителя к ребенку.
Консультант по генетике: Специалист в области здравоохранения со специальной подготовкой в области генетики, который может дать экспертную консультацию по генетическим нарушениям и пренатальному тестированию.
Генетические заболевания : Заболевания, вызванные изменением генов или хромосом.
Наследственные заболевания: Заболевания, вызванные изменением гена, который может передаваться от родителей к детям.
Моносомия: Состояние, при котором отсутствует хромосома.
Мутации: Изменения в генах, которые могут передаваться от родителя к ребенку.
Дефекты нервной трубки (ДНТ) : Врожденные дефекты, возникающие в результате проблем в развитии головного, спинного мозга или их покровов.
Скрининг затылочной прозрачности: Тест для выявления определенных врожденных дефектов, таких как синдром Дауна, синдром Эдвардса или пороки сердца.При обследовании используется ультразвук для измерения жидкости в задней части шеи плода.
Врач акушер: Врач, который ухаживает за женщинами во время беременности и родов.
Синдром Патау (Triso my 13): Генетическое заболевание, вызывающее серьезные проблемы. Это касается сердца и мозга, расщелины губы и неба, а также лишних пальцев рук и ног.
Плацента : Орган, который обеспечивает питательными веществами плод и выводит отходы из него.
Скрининговые тесты: Тесты для выявления возможных признаков заболевания у людей, не имеющих признаков или симптомов.
Половые хромосомы : хромосомы, определяющие пол человека. У людей есть две половые хромосомы, X и Y. У женщин две хромосомы X, а у мужчин — X и Y хромосомы.
Серповидноклеточная болезнь: Наследственное заболевание, при котором эритроциты имеют серповидную форму, вызывающую хроническую анемию и приступы боли.
Болезнь Тея – Сакса : наследственное заболевание, которое вызывает умственную отсталость, слепоту, судороги и смерть, обычно к 5 годам.
Триместр: Срок беременности 3 месяца. Он может быть первым, вторым или третьим.
Трисомия: Состояние, при котором имеется лишняя хромосома.
Ультразвуковые исследования: Тесты, в которых звуковые волны используются для исследования внутренних частей тела. Во время беременности можно использовать УЗИ для проверки плода.
Во время беременности можно использовать УЗИ для проверки плода.
Беременность во втором триместре — обзор
Скрининг сыворотки во втором триместре
Скрининг во втором триместре начался в 1970-х годах с использованием одного аналита, альфа-фетопротеина (AFP), для выявления дефектов нервной трубки или расщелины позвоночника. В настоящее время скрининг сыворотки во втором триместре, такой как тройной или четырехкратный скрининг, является стандартом медицинской помощи при скрининге населения. Тройной скрининг измеряет уровни трех аналитов в материнской сыворотке: АФП, β-ХГЧ и эстриола (E3).Четырехкратный скрининг сыворотки добавляет ингибин-A к вышеуказанному (, таблица 3, ). Скрининг сыворотки во втором триместре может быть проведен на сроке от 15 до 20 недель беременности, но наиболее точен на сроке от 16 до 18 недель. Уровень каждого аналита указывается как кратное медиане (или МоМ). В качестве скринингового теста он дает оценку риска, а не окончательный ответ.
Таблица 3. Структура четырех аналитов сыворотки при дефектах нервной трубки и различных анеуплоидиях
| AFP | β-CG | E3 | Ингибин A | ⇓ | ⇑ |
|---|---|---|---|---|
| Трисомия 18 | ⇓ | ⇓ | ⇓ | ⇓ |
| NTD / AWD | ⇑ | 9069 N
AFP, альфа-фетопротеин; AWD, дефекты брюшной стенки; β-CG, бета хорионический гонадотропин человека; Е3, эстриол; NTD, дефекты нервной трубки.N / A, не применимо.
AFP представляет собой белок циркулирующей крови плода, сходный по структуре с альбумином. АФП продуцируется плодом, но транспортируется через плаценту. Уровни наиболее высоки в крови плода, затем следует моча плода (околоплодные воды) и кровь матери. Высокий уровень АФП часто связан с дефектами нервной трубки. Другие возможные причины высокого АФП включают неправильные даты, ранее не диагностированную многоплодную беременность, кровотечение у плода и другие пороки развития плода, такие как дефекты брюшной стенки.Низкий уровень АФП связан с синдромом Дауна. Необъяснимый высокий уровень AFP (высокий уровень AFP при отсутствии порока развития плода) связан с повышенным риском неблагоприятного исхода беременности, включая преждевременные роды, гипертензивные расстройства у матери, ограничение роста плода и даже смерть плода. Это может быть связано с «неплотным» плацентарным барьером или другой плацентарной дисфункцией. Любое отклонение от нормы АФП должно сопровождаться подробным ультразвуковым исследованием плода.
Хорионический гонадотропин человека или ХГЧ также известен как «гормон беременности».Он вырабатывается плацентой на очень ранних сроках беременности. Пик этого гормона достигается на ранних сроках беременности, на 8–10 неделе. Уровни повышаются при синдроме Дауна и снижаются при трисомии 18.
Эстриол является доминирующей формой эстрогена во время беременности. Этот гормон получают из предшественников надпочечников плода, которые перерабатываются в плаценте. Низкий уровень эстриола может быть связан с синдромом Дауна. Другие причины низкого уровня эстриола включают отсутствие зоны надпочечников у плода, что может быть обнаружено при анэнцефалии, наиболее серьезном дефекте нервной трубки, характеризующемся отсутствием большей части мозга плода.Очень низкие уровни эстриола, менее 0,3 мМ, могут быть связаны с синдромом Смита-Лемли-Опица (SLO). Этот синдром возникает из-за дефицита холестерин-продуцирующего фермента 7-дегидрохолестеринредуктазы (DHCR7). Этот дефицит фермента приводит к накоплению промежуточных продуктов холестерина, включая 7-дегидрохолестерин (7DHC), и к недостатку холестерина, который используется для многих функций, включая стабилизацию клеточных мембран и производство стероидных гормонов. Признаки этого синдрома могут включать задержку роста плода, пороки сердца, расщелины лица, почечные аномалии, генитальные аномалии и характерный внешний вид лица.У выживших обычно наблюдается умственная отсталость от средней до тяжелой степени. Диагноз может быть поставлен путем анализа уровней 7DHC в околоплодных водах, которые заметно повышены при SLO, или путем молекулярного тестирования. Другие синдромы, связанные с низким уровнем эстриола, включают врожденную гипоплазию надпочечников и Х-сцепленный ихтиоз.
Ингибины — это плацентарные гормоны, которые подавляют секрецию фолликулостимулирующего гормона (ФСГ). Есть две формы: ингибин А и ингибин В; однако только первый встречается у беременных женщин.Было обнаружено, что уровень ингибина А повышается при беременности с синдромом Дауна, и совсем недавно он был добавлен в качестве четвертого сывороточного маркера для скрининга во втором триместре.
В общей популяции четырехкратный анализ сыворотки выявляет примерно 80% случаев синдрома Дауна с 5% ложноположительными результатами. Как и в случае скрининга в первом триместре, частота выявления и ложноположительных результатов зависит от возраста матери (, таблица 4, ). У женщин старше 35 лет четырехкратный скрининг сыворотки выявляет 85–95% случаев синдрома Дауна с 25% ложноположительными результатами.
Таблица 4. Выявление и частота ложноположительных результатов пренатального скрининга
| Частота обнаружения (%) | Частота ложноположительных результатов (%) | |||
|---|---|---|---|---|
| Только затылочная прозрачность | 65–70 | 65–70 | ||
| Комбинированный FTS | 82–87 | 5 | ||
| Тройная сыворотка | 70 | 5 | ||
| Четверная сыворотка | 80 | 5 | 9068 Для женщин старше 35 лет||
| Комбинированный FTS | 90 | 15 | ||
| Четырехместный экран для сыворотки | 85–95 | 25 |
FTS, скрининг в первом триместре.
Данные для таблицы взяты из: Bahado-Singh R and Driscoll D (2007) Скрининг хромосомных аномалий плода. Бюллетень практики ACOG № 77. Американский колледж акушеров и гинекологов. Акушерство и гинекология 109: 271–228; и исследование FASTER: Wapner R, Thom E, Simpson JL, et al. (2003) Скрининг в первом триместре на трисомии 21 и 18. Медицинский журнал Новой Англии 349: 1405–1413.
Пациентам, которые выбирают комбинированный скрининг в первом триместре, скрининг во втором триместре без учета результатов скрининга в первом триместре не рекомендуется, поскольку это приводит к минимальному, если вообще, увеличению частоты выявления с повышенным уровнем ложноположительных результатов.Доступны протоколы скрининга, которые включают результаты как первого, так и второго триместра для получения единой оценки риска, детали которых выходят за рамки данной статьи. Некоторые авторитетные источники рекомендуют измерение АФП во втором триместре у пациентов, которые выбирают скрининг только в первом триместре, поскольку скрининг в первом триместре не позволяет выявить дефекты нервной трубки. Однако чувствительность одного измерения АФП при открытом дефекте нервной трубки составляет 80–90%, а чувствительность ультразвука в центрах высокого риска составляет 95–100%.Кроме того, скрининг на АФП в сыворотке не позволяет обнаружить закрытые дефекты нервной трубки, а ультразвуковое исследование может. Это побудило некоторых рекомендовать измерение АФП во втором триместре после скрининга в первом триместре только в том случае, если нет достаточного доступа к УЗИ высокого риска.
Тройной и четырехкратный скрининг сыворотки, поскольку он основан на измерении аналитов, которые меняются в зависимости от беременности, очень чувствителен к гестационному возрасту. На самом деле, наиболее частая причина положительного результата теста — неправильное датирование беременности.Кроме того, возраст матери имеет большое значение в расчетах, используемых для оценки риска, поэтому количество ложноположительных результатов увеличивается с возрастом матери.

.gif)



 Если этот параметр заметно ниже нормы, возможны проблемы с состоянием костей и развитием нервной системы.
Если этот параметр заметно ниже нормы, возможны проблемы с состоянием костей и развитием нервной системы. Скорее всего, вы впервые заметите трепетание на сроке от 18 до 20 недель беременности.
Скорее всего, вы впервые заметите трепетание на сроке от 18 до 20 недель беременности.

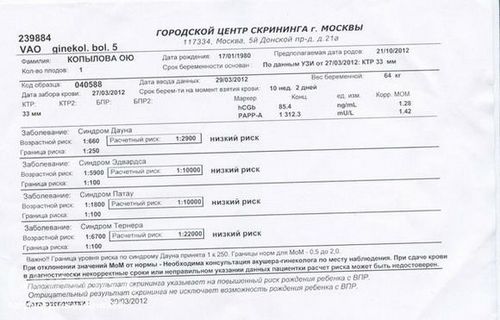
 Процедура проводится на сроке от 11 до 14 недель беременности. Это безболезненно и занимает около 20 минут. Риск выкидыша составляет менее 1 из 100.
Процедура проводится на сроке от 11 до 14 недель беременности. Это безболезненно и занимает около 20 минут. Риск выкидыша составляет менее 1 из 100. Он также известен как «тройной экран» или «четырехугольный экран» в зависимости от количества белков, измеренных в крови матери. Например, четырехъядерный скрининг проверяет уровни 4 белков AFP (альфа-фетопротеин), ХГЧ, эстриола и ингибина-А. Обычно анализ сыворотки крови матери проводится во втором триместре.
Он также известен как «тройной экран» или «четырехугольный экран» в зависимости от количества белков, измеренных в крови матери. Например, четырехъядерный скрининг проверяет уровни 4 белков AFP (альфа-фетопротеин), ХГЧ, эстриола и ингибина-А. Обычно анализ сыворотки крови матери проводится во втором триместре.