Дакриоцистит у новорожденных: лечение эффективными методами
Молодые родители не всегда способны самостоятельно правильно диагностировать болезнь у малыша. Так, часто и дакриоцистит у новорожденных лечение, по их мнению, предполагает аналогичное тому, которое используется при конъюнктивите. Связано это с тем, что многие мамы путают два этих заболевания. Терапия против конъюнктивита не способна избавить кроху от дакриоцистита, поскольку причины и течение у этих болезней глаз разные.
Дакриоцистит у новорожденных: что это?
В нормальном состоянии носослезные каналы ребенка, равно как и у взрослого, должны характеризоваться высокой проходимостью для слезных масс. Последние необходимы для увлажнения органов зрения, их защиты от патогенных микроорганизмов. Но в некоторых случаях просвет слезного протока слишком мал для нормального функционирования, и на фоне его непроходимости развивается дакриоцистит у новорожденного ребенка.
Дакриоцистит у новорожденных: лечение поможет быстро устранить проблему
Заболевание представляет собой воспалительный процесс, протекающий в слезном мешке. При этой проблеме в нем скапливается слезная жидкость, превращаясь в благоприятную среду для развития патогенных микроорганизмов. Это состояние опасно не только тем, что может повлечь за собой массу других заболеваний глаз, но и тем, что оно способно спровоцировать недуги близлежащих тканей.
На фоне дакриоцистита новорожденного может развиться флегмона с абсцессом, а это способно повлечь перемещение гноя в глазное яблоко и даже в полость черепа. Подобные явления представляют собой риск не только для органов зрения, но и для жизни малыша.
У грудных детей дакриоцистит возникает по нескольким причинам, и основными из них являются такие:
- Рождение ребенка с пленкой в наружной части носослезного канала. Она формируется во внутриутробном развитии плода, и в норме к его появлению на свет ее уже быть не должно. Во многих случаях ребенок рождается с ней, но как только он делает свой первый вдох, мембрана лопается. Но иногда и этого не происходит. Пленка остается на носослезном протоке, перекрывая его, что и служит причиной развития дакриоцистита;
- Полная непроходимость или слишком узкий просвет носослезного канала. Это обстоятельство всегда наличествует при данном заболевании, но оно может быть врожденным, и в таком случае оно же и выступает основной причиной болезни.
Дакриоцистит у новорожденных: симптомы болезни
Признаки заболевания обычно дают о себе знать уже в первые дни жизни крохи. Проявляются они прежде всего в скапливании слезной жидкости в уголках глаз. В ней могут просматриваться гнойные включения.
Сроки появления первых симптомов дакриоцистита у новорожденного в виде скапливания слез зависят от того, насколько сужен просвет слезного канала. Чем он уже, тем позднее дадут о себе знать симптомы болезни.
Само по себе появление слез в столь раннем возрасте крохи – признак нарушений в работе его организма. В норме слезы даже при плаче у грудничка появляются лишь к 3-4-недельному возрасту.
Дакриоцистит новорожденных может проявляться со временем и таким симптомом, как появление отечности в области слезного мешка. При нажатии на уплотнение можно увидеть, как из внутренних уголков глаз из наружной части слезного канала выделяется гнойное отделяемое.
Болезнь можно отличить от конъюнктивита по некоторым признакам:
- При воспалении конъюнктивы наблюдается покраснение глаз, отечность век, и такие признаки отсутствуют при дакриоцистите;
- Как правило, конъюнктивит поражает оба органа зрения, тогда как в подавляющем большинстве случаев при дакриоцистите страдает только один глаз.
Примерно к 2-недельному возрасту малыша желатинозная мембрана, перекрывающая проток, рассасывается самостоятельно, а вместе с ней отступает и дакриоцистит у грудничков вместе со своими симптомами.
Тем не менее далеко не все врачи согласны с тем, что лечения это явление не требует.
Диагностика дакриоцистита новорожденных
При дакриоцистите у новорожденного все время текут слезы
Как правило, подтвердить данный диагноз врачу удается уже при первом осмотре малыша. Если же этого сделать сразу не удается, используют дополнительные методы диагностики:
- Использование раствора колларгола. Вещество закапывают в глаза маленького пациента, предварительно поместив в нос тампон. В течение 5-10 минут раствор должен окрасить тампон, но если этого не случилось, делают вывод о плохой проходимости носослезного канала. Этот фактор и есть свидетельством того, что развивается дакриоцистит новорожденного, лечение которого лучше не откладывать;
- Рентгенография, для которой применяется специальное контрастное вещество. Благодаря последнему удается определить, какой просвет имеет слезный проток.
Желательно обратиться к врачу (педиатру или офтальмологу) уже в тот момент, когда родители заметили проблему. С учетом того, что явление к 2-недельному возрасту может отступить самостоятельно, некоторые родители дожидаются этого момента, не обращаясь к специалисту. Если и к этому сроку проблема не исчезла, посетить доктора нужно в обязательном порядке.
Дакриоцистит у новорожденных: лечение
Родители, которые упорно не желают обращаться к врачу, выбирая домашнее лечение, назначенное самостоятельно, могут заметить, что при использовании антибактериальных глазных капель, травяных отваров, настоев, чайных компрессов и т. д. дает некоторые результаты. Такой вариант возможен, но это совсем не означает, что решается сама проблема, а не оказывается только симптоматическое лечение. Кроме того, это не гарантия того, что со временем болезнь не усугубится или не рецидивирует.
Борьба с явлением обычно предполагает применение таких методов, которые могут использоваться как совместно, так и по отдельности:
- Массаж. Это весьма эффективная мера, без которой не обходится лечение грудных детей;
- Использование глазных капель;
Если эти меры оказываются не эффективными, возможно, врач назначит зондирование – разновидность хирургического вмешательства, при котором просвет слезного канала увеличивается посредством специальных приспособлений – бужей.
Массаж – действенный способ устранения дакриоцистита у новорожденных
Выполняются эти манипуляции с целью выведения скопившегося в слезном мешке гноя. Массаж позволяет открыть носослезные каналы, что способствует и увеличению просвета в них. Как правило, первый раз массаж выполняется врачом в присутствии мамы ребенка, чтобы она могла увидеть, как правильно его делать.
Манипуляции совершаются несколько раз вдень – 4-5, и обычно врачи советуют делать их после кормления крохи.
Дакриоцистит у новорожденных: лечение с помощью массажа является эффективным
Выполняя массаж, нужно совершать уверенные, надавливающие на область слезного мешка движения. Если сила надавливания будет слишком слабой, результативность сеансов будет крайне низкой. Но и не стоит забывать, что перед вами грудничок, поэтому в вопросе интенсивности надавливающих движений необходимо найти «золотую середину».
Оценить эффективность манипуляций позволит количество выделяемого при массаже гноя. Если оно увеличивается, значит, процедуры проводятся правильно.
По окончанию каждого сеанса необходимо промывать глаза малыша с применением дезинфицирующих растворов. В их качестве могут выступать «Хлоргексидин» либо фурацилин. Это необходимо делать, чтобы удалить с органов зрения отделяемое из слезного мешка.
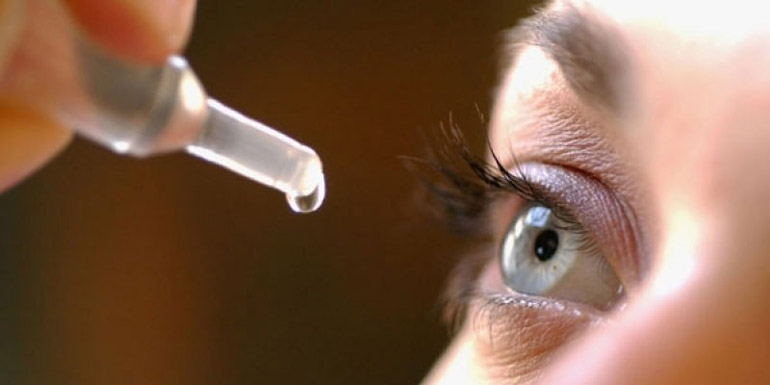
С применением этих средств глаза крохи нужно не просто протирать – при таком подходе вряд ли получится удалить все отделяемое. Раствор в количестве 5-10 капель нужно закапать в глаз грудничка посредством пипетки, одновременно удаляя с помощью ватного тампона выделяемую из слезного канала жидкость.
Если в органах зрения ребенка скапливается слишком большое количество отделяемого, необходимо использовать антибактериальные капли после процедуры промывания глаз.
Чаще всего для этого используются такие медикаменты:
Как правило, врач назначает применение этих глазных капель трижды/день.
Показателями успешного консервативного лечения является прекращение слезостояния и слезотечения. Вместе с этими явлениями постепенно отступают и гнойные выделения.
Зондирование
Обычно лечение дакриоцистита новорожденных медикаментозными средствами приводит к выздоровлению. Если же к 2-месячному возрасту грудничка проблема не устранена, скорее всего, придется прибегнуть к зондированию носослезного канала. Эта манипуляция должна производиться только врачом, и только в клинических условиях.
Зондирование глаза новорожденного производится таким образом:
- Ребенку делают местное обезболивание, для чего обычно используются капли.
- По ходу носослезного протока вводится зонд, который выталкивает мембрану.
- В конце процедуры слезные каналы обрабатываются антисептическим раствором.
Данная манипуляция выполняется очень быстро, и благодаря местному обезболиванию малыш практически не испытывает болевых ощущений. Но обычно ребенок во время процедуры все равно плачет, кричит, что тоже способствует раскрытию слезных путей. После зондирования малыш не испытывает какого-либо дискомфорта.
Если медикаментозное лечение не помогает, дакриоцистит устраняется с помощью зондирования
Результативность этого метода очень высока, если он применяется в течение первых нескольких месяцев жизни крохи – в 95% случаев удается полностью устранить явление. Преимуществом раннего использования зондирования является и то, что в таком возрасте грудничку гораздо проще психологически пережить данную манипуляцию.
Как правило, эффективность проведения процедуры видна сразу, и проявляется она в исчезновении отделяемого из глаз ребенка, слезостояния. Редко эти явления не покидают малыша в течение еще пары недель, и чтобы ускорить выздоровление, прибегают к использованию антибактериальных капель при дакриоцистите.
Не следует паниковать, если вашего малыша настигла эта проблема. Она поддается полному и безвозвратному устранению, если вовремя уделить ей внимание.
Дакриоцистит у новорождённых: причины, симптомы, лечение
Дакриоцистит у новорожденных представляет собой заболевание, сопровождающееся застоем слёз, при котором в слёзном мешке формируется воспалительный процесс. Данная патология встречается у 1-5% малышей, хотя заболевание иногда диагностируется и у взрослых людей.
Характеристика заболевания
В норме сразу же после рождения малыша с первым его криком должен происходить разрыв плёнки, перекрывающей слёзный канал, который защищал дыхательные пути плода от околоплодной жидкости. Если этого не происходит, застаивающиеся слёзы становятся идеальной средой для активизации деятельности патогенных организмов. В результате слёзный мешок воспаляется, и при нажимании на внутреннюю часть нижнего века из уголка глаза выделяется гной. Как правило, это происходит спустя 8-10 дней после рождения.
Заболевание сопровождается сильной болезненностью и дискомфортом, поэтому малыш постоянно плачет и беспокоится. При прогрессировании заболевания наблюдается повышение температуры и ухудшение состояния маленького пациента.
Дакриоцистит может вызывать осложнения в виде:
- Постоянного слезотечения.
- Развития хронического процесса.
- Распространения гнойного процесса на прилегающие ткани и органы, и формирование осложнений, угрожающих жизни. К таковым относят гнойный перидакриоцистит, менингит, сепсис, флегмону глазницы и т. д.
В случае несвоевременно проведённого лечения или его отсутствия больному потребуются неоднократные хирургические операции, у малыша может сформироваться хроническое воспаление и постоянное слезотечение.
Заболевание может поражать один или оба глаза. Иногда применение антибиотиков или антисептических капель позволяет полностью устранить неприятные симптомы, но после отмены лекарства они появляются снова.
Почему заболевание развивается у грудных детей
Причинами дакриоцистита у грудничков могут быть:
- Анатомические особенности слёзных каналов (слишком узкий или искривлённый выход протока в нос, узость носовых ходов и т. д.).
- Врождённый дакриоцистит, при котором наблюдается непроходимость слёзного протока, вызванная закупориванием просвета носослёзного канала желатинозной пробкой.
- Водянка слёзного мешка.
- Родовая травма.
Симптомы и диагностика
Основным признаком развития болезни является выделение гнойного содержимого из слёзных точек при нажатии на слёзный мешок.
К другим симптомам относят:
- Гиперемию конъюнктивы.
- Сужение глазной щели.
- Припухлость и болезненность участка, где расположен слёзный мешок.
- Отсутствие слёз или слезотечение.
В начале развития дакриоцистит можно ошибочно расценить как конъюнктивит, что ведёт к несвоевременному и неадекватному лечению. Поэтому при появлении подозрительных симптомов важно безотлагательно сообщить о них врачу.
Для выявления дакриоцистита используются следующие методы:
- Цветная слёзно-носовая проба.
- Риноскопия.
- Бакпосев выделений из глаз.
- Зондирование слёзных путей.
К какому врачу обратиться
Диагностику патологии проводит детский офтальмолог. Чтобы исключить вирусную, аллергическую или риногенную причину слезотечения, ребёнка должен осмотреть педиатр, детский аллерголог и отоларинголог.
Лечение новорождённых
Главной целью терапевтических мероприятий является восстановление функции носослезного канала, устранение воспаления и промывание слезоотводящего канала специальными растворами.
Для достижения этих целей применяются следующие методы лечения:
- Закапывание глаз специальными каплями.
- Физиотерапевтические процедуры.
- Массаж.
- Хирургическое вмешательство.
У некоторых малышей к концу второй недели жизни дакриоцистит проходит самостоятельно за счёт рассасывания желатинообразной пробки. В этом случае происходит постепенное стихание воспалительного процесса и сопутствующих ему симптомов.
Капли
Для лечения дакриоцистита у малышей применяются следующие препараты:
- Витабакт — оказывает антибактериальное воздействие. Средство разработано на основе дигидрохлорида пиклоксидина, в качестве дополнительных веществ содержит глюкозу, полисорбат и дистиллированную воду. Применяется при терапии дакриоцистита у грудничков. Противопоказано лекарство пациентам с индивидуальной непереносимостью компонентов.
- Колларгол — капли для глаз, оказывающие противомикробное воздействие. Способствуют устранению воспаления и предотвращают выработку слизи. Препарат можно назначать новорождённым, в его составе содержится альбумин и серебро. Не назначают капли пациентам с индивидуальной непереносимостью компонентов.
- Левомицетин — обладает антибактериальными и противовирусными свойствами, содержит антибиотик. Данное средство чаще всего назначается пациентам старше 2 лет. Детям младше указанного возраста Левомицетин можно закапывать только при тяжёлых формах течения дакриоцистита. Активным веществом капель является хлорамфеникол, в качестве вспомогательных используется дистиллированная вода и борная кислота. Противопоказания — возраст до 1 года, беременность, индивидуальная непереносимость ингредиентов, присутствующих в составе медикамента.
- Флоксал — противомикробные капли, содержащие антибиотик. Активный компонент препарата — офлоксацин, вспомогательные — гидроксид натрия, хлорид натрия, хлористоводородная кислота, хлорид бензалкония, вода. Лекарство можно применять для лечения дакриоцистита у малышей старше 1 года.
- Тобрекс — средство обладает противовоспалительным и противомикробным действием, содержит антибиотик. Тобрекс разработан на основе дексаметазона и тобрамицина, а также содержит хлорид натрия, хлорид бензагексония, гидроксиэтилцеллюлозу, дистиллированную воду. Противопоказаны капли беременным, пациентам младше 3 лет, а также больным, которые имеют повышенную чувствительность к ингредиентам, присутствующим в составе капель.
- Вигамокс — капли оказывают противомикробное действие, содержат антибиотик. Разработаны на основе гидрохлорида моксифлоксацина, в качестве дополнительных веществ производитель использует борную кислоту, натрия хлорид и воду для инъекций.
- Дексаметазон — оказывает противовоспалительное воздействие, снимает аллергические проявления, облегчает течение тяжёлого и хронического дакриоцистита. Капли разработаны на основе дексаметазона, в качестве вспомогательных веществ в их составе присутствуют хлорид натрия, этанол, дигидрофосфат натрия и другие. Противопоказания — внутриглазное давление, индивидуальная непереносимость компонентов, детский возраст до 12 лет.

Физиотерапия
При развитии острого дакриоцистита лечение малышей проводится в условиях стационара. Кроме массажа и медикаментозного лечения, маленьким пациентам назначают физиотерапевтические процедуры. Одним из наиболее распространённых и эффективных методов физиотерапии считается УВЧ.
Данный метод предполагает использование электромагнитного поля ультравысокой частоты, которое способствует быстрому проникновению сквозь ткани, прогревает их, улучшает кровообращение и оказывает противовоспалительный, обезболивающий, противоотёчный и спазмологический эффект.
УВЧ позволяет повысить защитные функции тканей, что обеспечивает более эффективную борьбу с патогенными организмами.
Кроме УВЧ, малышам назначают сухое тепло, которое прикладывают на поражённый слёзный мешок и слезоотводящий канал.
Массаж
Регулярное проведение массажа способствует разрушению перекрывающей слёзно-носовой проток желатинообразной пробки или эмбриональной плёнки. Во время его проведения также происходит удаление накопившегося гноя из слёзных мешков.
Для достижения положительного терапевтического эффекта массаж нужно выполнять не менее 5 раз в день, поэтому данную процедуру родителям больного ребёнка необходимо научиться делать самостоятельно.
Согласно статистике, правильное и постоянное выполнение массажа позволяет добиться полного выздоровления пациентов возрастом до 2 месяцев.
После каждого массажа следует промыть конъюнктивальную полость при помощи антисептика, например, Фурацилина, с последующим закапыванием антибактериального препарата.
Массаж проводят следующим образом:
- Тщательно моют руки в тёплой воде с мылом.
- Подготавливают антибактериальные капли, которые назначил врач, и несколько ватных шариков.
- Укладывают малыша на ровную поверхность, например, пеленальный столик.
- Вводят в поражённый глаз (или оба глаза) 1-2 капли препарата.
- Удаляют остатки средства вместе с выделениями при помощи ватных шариков, протирая глаз от внешнего угла к внутреннему.
- Располагают указательный палец немного выше слёзного мешка пораженного глаза, и выполняют толчкообразные надавливания по направлению сверху вниз не менее 10 раз. Нужно следить, чтобы надавливания были достаточно сильными, и вместе с тем не травмировали хрупкие слезовыводящие пути. Данная манипуляция способствует повышению давления в слёзных каналах, под воздействием которого эмбриональная спайка должна разорваться.
Понять, что массаж проведён правильно, можно по увеличению количества отделяемого из глаза малыша. После процедуры следует повторно закапать глаз, промокнуть его ватным шариком и хорошо помыть руки.
Хирургическое лечение
Если массаж не дал нужного результата, то эмбриональная пробка разрывается с помощью специального зонда. Этим же инструментом врач промывает слёзные каналы больного, используя антибиотические или антисептические препараты. Зондирования делают под местной анестезией. Данная процедура ведёт к выздоровлению маленьких пациентов приблизительно в 95% случаях.
Зондирование делают малышам, достигшим 2 месяцев. Чаще всего требуется три таких процедуры, между которыми выдерживается интервал около 2 месяцев. Если же зондирование не помогло устранить проблему, или её причиной является врождённое аномальное строение носослёзного канала, то с 2-летнего возраста ребёнку проводят операцию — дакриоцисториностомию. Данный метод хирургического лечения позволяет восстановить функцию слезоотводящих органов и сформировать пути оттока.
Как зондирование, так и дакриоцисториностомию, делают только после купирования симптомов острого воспаления.
Своевременно проведённое лечение значительно повышает шансы на благоприятный прогноз.
Советы Комаровского
Известный педиатр Комаровский считает, что дакриоцистит новорождённых проходит даже без применения агрессивных медикаментов примерно к году жизни ребёнка. Единственное, что нужно делать родителям — научиться самостоятельно делать массаж слёзного мешка и желез с целью разрушения эмбриональной плёнки. Если этого удастся достичь с помощью массажа, то процедура зондирования не потребуется.
Делать массаж Комаровский рекомендует во время каждого кормления крохи. Для этого следует нажимать на область выше слёзного мешка движениями сверху вниз. К применению антибиотиков он советует прибегать только при наличии серьёзных для этого оснований.
Профилактика
Для профилактики осложнений и предупреждения перехода болезни в хронический дакриоцистит важно вовремя выявить патологию и как можно быстрее принять меры по её устранению. Грамотно проведённый массаж и своевременное зондирование слёзно-носовых каналов в большинстве случаев способствует быстрому купированию воспалительного процесса.
При неадекватном и несвоевременном лечении существенно возрастает риск развития тяжёлых осложнений, которые могут стать причиной летального исхода.
Дакриоцистит у новорожденных: причины, симптомы, лечение
Дакриоцистит – это воспаление слезного мешка, резвившееся на фоне закупорки слезного канала и застоя слезы. Возможна закупорка канала у взрослых и у детей. Но мы поговорим сегодня об особой разновидности этой болезни – врожденном дакриоцистите у новорожденных. Эта патология встречается у 5% малышей. Обычно со временем она проходит самостоятельно, но иногда вызывает осложнения. Как распознать дакриоцистит, можно ли отличить его от других видов глазных заболеваний, и как можно помочь ребёнку?
Причины дакриоцистита у новорожденных
Развиваясь в утробе матери, ребенок плавает в амниотических водах. Они не должны попадать в легкие, поэтому нос малыша надежно защищен эмбриональной слизью, которая выходит сразу после рождения. Но есть еще один путь в дыхательные пути – это слезной проток, который в будущем будет служить каналом для отвода слез в носоглотку. Пока плод еще находится в животе у мамы, проток должен быть герметично закрытым. Этому способствует перепонка из эмбриональной ткани.
В момент рождения ребенок делает первый вдох, в результате которого увеличивается давление в носоглотке. От него лопается эмбриональная перепонка, и открывается, начиная функционировать, слезный проток. Непроходимость слезного канала у новорожденных встречается у каждого двадцатого малыша. И если к застою слез присоединяется инфекция, то развивается дакриоцистит.
Важно! В родильных домах педиатры осматривают каждого новорождённого с целью выявления возможных патологий. И если слезной проток закрыт, то врач должен вам об этом сообщить. Также имейте в виду, что в роддомах ежедневно обрабатывают глазки младенцев антисептическими растворами. Поэтому первые симптомы дакриоцистита вы можете обнаружить, находясь уже дома.
Симптомы дакриоцистита, или когда бить тревогу
При дакриоцистите новорожденных симптомы обычно выражаются слабо. Первое, что может заметить мама – это скапливание слез у внутреннего уголка глаза при условии, что малыш не плачет. Причем скапливание происходит постоянно, так как слезная жидкость на поверхности глаза обновляется при каждом моргании. Излишки иногда стекают по щеке.
Внимание! Дакриоцистит у новорожденных обычно встречается только на одном глазу.
Впоследствии у грудничков наблюдается закисание глаза. Присоединяются симптомы:
- Скапливание гноя у внутреннего уголка;
- Склеивание ресниц гноем;
- Выход гноя при надавливании на внутренний уголок глаза;
- Покраснение слизистой оболочки глазного яблока и кожи вокруг него;
- Болезненная отечность у внутреннего уголка;
- Повышенная температура тела (при остром дакриоцистите у грудничка).
Обычно такие симптомы воспринимаются родителями как признаки конъюнктивита. И часто они пытаются самостоятельно вылечить малыша. В этом и заключается ошибка: применение любых противовоспалительных, антисептических и антибактериальных капель
лечение, симптомы у детей до года, отзывы, чем опасен
Дакриоциститом называется воспаление в слезном мешке, которое развивается при нарушенном оттоке слез и возникновении их застоя.
У взрослых чаще всего причиной данного явления выступает распространение инфекции из носовой полости или травма лицевой части черепа. О течении заболевания в этой возрастной группе можно прочитать здесь.
Дакриоцистит у новорождённых в большинстве случаев обусловлен нарушением проходимости носослезных каналов желатинообразными пленками, которые являются остатками эмбриональных тканей. В норме они физиологично должны прорываться при крике и плаче ребенка после родов.
Заболевание у новорождённых может иметь простую, эктатическую, гнойную и флегманозную формы.
Симптомы
Признаки дакриоцистита обнаруживаются довольно часто. Поражается один или оба глаза у одной трети малышей. Основной симптом простой формы, по которому можно распознать заболевание, – «глаза на мокром месте» – у грудничков катятся слезы даже тогда, когда они не плачут. Другие симптомы дакриоцистита у новорожденных – покраснение во внутреннем углу глаза, сопровождающееся припухлостью и отеком в области носа. При отсутствии лечения отек и покраснение могут распространяться на другие части лица.
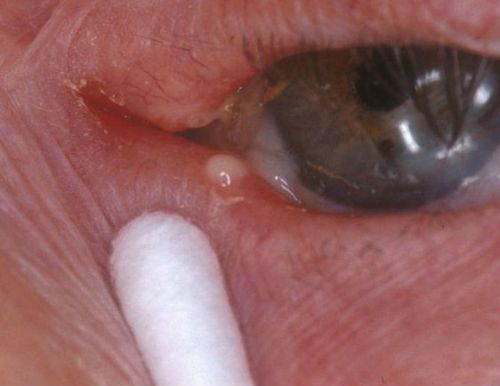
Признак дакриоцистита
При надавливании на эту припухлость из слезной точки происходит выделение слизи и гноя, который может накапливаться в уголках глаз. Часто скопление отделяемого замечают после сна, младенец может проснуться с присохшими корочками гноя на веках и ресницах.
Обычно ребенок перерастает это состояние и каналы со временем разблокируются, а симптомы дакриоцистита у детей в 90% случаев проходят самостоятельно.
В другом случае в застоявшемся содержимом слезного мешка происходит скопление и рост большого числа бактерий, вызывая опасные осложнения. Полость переполняется гноем (эктазия слезного мешка), может образоваться киста, которая называется дакриоцеле. В тяжелых случаях это может привести к абсцессу (флегмонозная форма), который удаляется хирургическим путем. Дакриоцистит опасен как источник бактериальной инфекции, поскольку он может стать причиной орбитального целлюлита, септического заражения мозга, нагноения структур глаз.
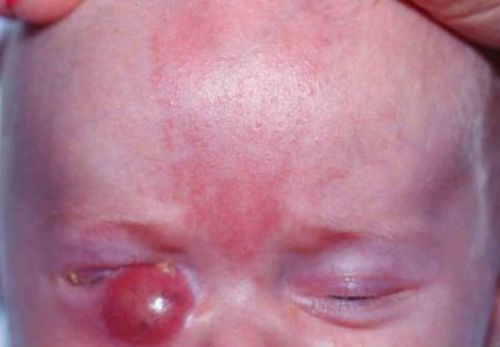
Флегмона слезного мешка
Если врожденный дакриоцистит у новорожденных периодически обостряется, то детский окулист может предложить несколько путей решения проблемы.
Массаж при дакриоцистите
Первый способ, которым можно добиться прорыва и удаления эмбриональных пленок, – это правильный массаж.
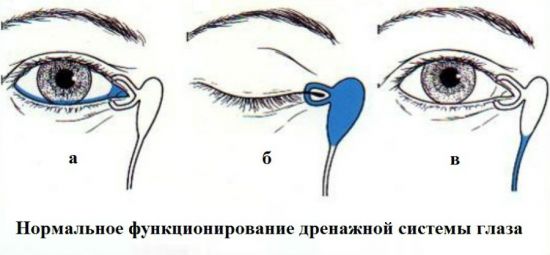
Толчковым массажем стараются вытолкнуть содержимое из слезного мешка (б) в носослезный проток (в)
Его нужно делать четыре-пять раз в день. Перед проведением манипуляции глазки промывают раствором фурацилина, удаляя слизь и гной.
Важно не забывать, что движения хоть и должны быть с нажимом, но не переусердствуйте, так как у ребенка носовые пазухи еще не окостенели и легко повредить нежные хрящевые ткани. Также нужно следить, чтобы отделяемое из одного глаза не попадало в другой, или не затекало в ушко.
Хорошего эффекта можно достичь, проводя процедуру сразу после или во время плача, поскольку во время этого естественного процесса пленки могут прорываться самостоятельно.
Начинают массировать область слезного мешка движениями сверху вниз. Пальцы должны совершать несильные толчкообразные движения от внутреннего угла глаза к носу. Сперва делают десять таких проходов, а на одиннадцатый раз меняют направление и ведут пальцы вибрирующими движениями снизу вверх. Именно такая техника позволяет эффективнее всего добиться прорыва желатиновых пленок и производить дренаж слезного мешка. Нужно отметить, что в возрасте после года малыши болезненнее переносят подобный массаж.
Для борьбы с инфекцией после массажа в глазки закапывают назначенные врачом антибактериальные глазные капли – с левомицетином, Альбуцид 20%,Тобрекс, Флоксал, Ципролоксацин, Ломефлоксацин. Кратность их внесения составляет 6–8 раз. Антибактериальные капли в совокупности с массажем позволяют вылечить дакриоцистит новорожденных в течение двух недель.
Антибактериальные препараты в идеале должны подбираться по чувствительности микробной флоры. Ее образцы получают, собирая стерильным тампоном гнойное отделяемое из глаз. Но на практике лечащий врач назначает препараты, ориентируясь на симптомы у ребенка и руководствуясь эмпирическим опытом. В случаях тяжелой инфекции для лечения дакриоцистита могут использоваться антибиотики для внутривенного введения. Здесь важно понимать, что антибактериальные препараты борются с последствиями дакриоцистита, но не устраняют обструкцию носослезных каналов.
В тяжелых случаях антибиотики назначают внутривенно или внутримышечно, для устранения воспаления дополнительно вводят нестероидные противовоспалительные препараты. До момента отсутствия гноя в слезном мешке может использоваться сухое тепло или же УВЧ-прогревания слезного мешка.
При неосложненном состоянии консервативным методом удается лечить дакриоцистит у детей первых двух месяцев жизни.
Точная диагностика
Главным критерием, по которому определяют необходимость в зондировании, является проходимость каналов. Ее можно выявить специальными тестами.
Цветовой тест Веста. Он заключается в регистрации времени появления красителя в выделениях из носовой полости после его закапывания в глаза. При проходимости носослёзных каналов краситель стекает в нижний носовой ход и его можно обнаружить на ватке или салфетке спустя 5 минут после введения. Отсутствие красителя спустя 20 минут указывает на полную непроходимость каналов. Краситель не выделяется, так как накапливается в слезном мешке.
По другой методике судить о нормальном оттоке слезы из слезного озера можно по скорости вымывания красителя после его внесения на роговицу. Это так называемая канальцевая проба на всасывающую способность слезной точки, канальца и мешка. В норме исчезновение красителя с конъюнктивы должно произойти не позднее, чем через пять минут. Время от 5 до 10 минут свидетельствует о нарушении функционирования слезных органов, а свыше 10 минут – о наличии непреодолимых препятствий.
Для точного выявления места стеноза или закупорки может быть проведена сцинтиграфия – снимок рентгеновскими лучами носовых ходов после введения в них контрастного вещества.
Такие исследования позволяют провести дальнейшие манипуляции с наибольшей эффективностью и наименьшими повреждениями.
Зондирование
При упорном течении лечение дакриоцистита у новорожденных с большей вероятностью будет заключаться в зондировании слезного мешка. Эта манипуляция позволяет механически с помощью специального зонда (или бужа) прочистить носослезный канал и открыть отток из слезного мешка. С помощью зонда также проводится орошение самой полости с помощью антисептиков или растворов антибиотиков. Это способствует устранению источника инфекции и нормальному функционированию слезных органов в 95% случаев.
Без разблокировки слезных каналов капли при дакриоцистите новорожденных попросту не смогут попасть в слезный мешок. Зондирование стараются провести в первые 12 месяцев жизни ребенка, когда манипуляция переносится достаточно легко. Положительный эффект от манипуляции снижается, если это уже не первая процедура или возраст ребенка больше трех лет. С ростом количества процедур зондирования возрастает риск образования фистул, стенозов или ложных ходов между слезным мешком и носовой полостью.
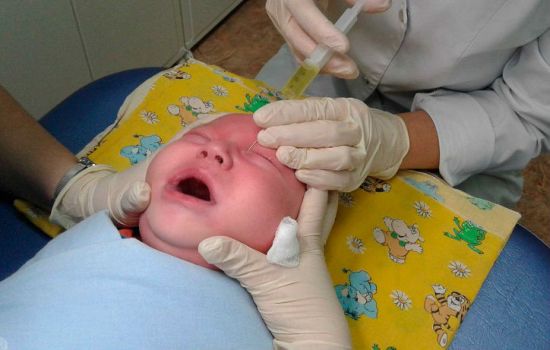
На фото виден ход зондирования и промывания носослезного канала у младенца
Для предупреждения воспаления после подобных манипуляций ребенку обязательно назначаются антибактериальные капли и промывание глаз растворами антисептиков (фурацилином).
Зондирование проводится под местной анестезией в режиме одного дня, малыша после процедуры можно забрать домой.
Важно соблюдать рекомендации окулиста по уходу за глазками после зондирования:
- в течение 10 дней делать точковый массаж;
- производить закапывание офтальмологических капель, содержащих антибиотик, и НПВС;
- некоторое время ограничивать пребывание ребенка в коллективе или на улице.
Если зондирование не имело успеха, то ребенку может потребоваться дальнейшее оперативное лечение.
Хирургическое лечение
В обязательном порядке хирургическим путем вскрывают абсцесс или флегмону слезного мешка. Полости промывают растворами антисептиков и антибиотиков в течение недели. Для ускорения заживления рану смазывают мазью Метилурациловой или Левомеколем.
Также показаниями к хирургическому лечению является наличие врожденной атрезии слезных канальцев, аномалии клапанов слезного мешка.
Обеспечить дренаж можно несколькими способами.
Первый – это носослезное интубирование силиконовыми трубочками. Такие устройства играют роль искусственных канальцев для оттока слез. Операция по их установке успешна в 85–90% случаев у детей младше двух лет. Однако этот метод мало популярен, поскольку часто внедрение трубочек вызывает образование рубцов и соединительнотканных спаек, которые способствуют вторичной обтурации слезных каналов.
Второй – дакриоцистопластика. В ходе операции в слезный канал вводят баллончик, который постепенно заполняют жидкостью. Он расширяет слезный ход.
Наиболее радикальной операцией является дакриоцисторинотомия, в ходе которой создаются новые пути оттока слез в одну из средних носовых раковин с последующей установкой протеза (например, протез Джонса). Такая операция показана детям старше 10-ти лет, поскольку уход за протезами требует определенных навыков.
Оперативное вмешательство проводиться под общим наркозом.
Народные методы лечения
Поскольку дакриоцистит довольно часто встречается у младенцев, то существует уже много проверенных рецептов народной медицины, подсказывающих, как лечить это заболевание.
Основное средство – это промывание глаз настоем ромашки. Его готовят из десертной ложки растительного сырья и стакана кипятка. Четверть часа раствор настаивают и охлаждают. Затем отфильтровывают осадок, а жидкость использую для промывания глаз. Ромашка имеет антисептическое, противовоспалительное и успокаивающее действие.
Также народные методы лечения воспаления при дакриоцистите рекомендуют использовать чайную заварку. Следует помнить, что чай должен быть без ароматизаторов или примесей. Танины, которые содержатся в чайных листьях, имеют вяжущее, противоотечное, антисептическое действие.
Из лекарственных средств наиболее доступными являются антисептические растворы 1%-ой борной кислоты или теплый раствор фурацилина.
Для новорожденных можно использовать ватные тампоны, а можно промывать глаз струей из небольшой резиновой груши. Под височный угол глаза подставляют лоток, и в направлении от внутреннего угла из груши выпускают струю жидкости. При этом одной рукой держат грушу, а пальцами второй осторожно раскрывают и придерживают веки. После этих процедур полезно сделать толчковый массаж.

После промывания глаз ромашкой по народному рецепту также будет необходимо провести массаж слезных каналов
Отзывы
Ольга
Самое важное в лечении дакриоцистита – это то, чтобы попался хороший врач и правильно установил диагноз. Нам первое время, когда у малыша гноились глазки, ставили диагноз конъюнктивит. Назначали антибактериальные капли, но глаза все продолжали гноиться. Главная причина была все-таки в закупорке слезного мешочка, поэтому, пока мы не начали делать массаж, наша проблема не решалась. Массаж помог нам избавиться от заболевания буквально за 10 дней.
Катерина
От многих родителей слышала о такой методике, которой теперь и сама пользуюсь. Промываю глазки раствором фурацилина, затем делаю массаж, который показал мне наш детский окулист. При этом в уголке глаза появляется небольшое количество вязкой слизи, которое я удаляю также ватным тампоном, смоченным в фурацилине. В конце процедуры беру стерильную ватную палочку и наношу ею одну каплю раствора колларгола на слезную точку в глазу. Затем в глаза закапываю капли глазные левомицетиновые. А еще обязательно смачиваю в растворе левомицетина ватный жгутик и ставлю его в носик на 15 минут. Так делаю уже 5 дней и могу сказать, что припухлость в уголку глаза значительно уменьшилась, ребенок стал спокойней, из глаз нее катятся постоянно слезы, как это было раньше.
Павел
Нашему ребенку сделали зондирование в возрасте 2 месяцев. Это самый подходящий возраст, так как потом процедура переноситься значительно хуже. Вам также рекомендую сделать это как можно скорее, чтобы не мучить ребенка. Сама операция непродолжительна, малыша нам в этот же день отдали домой. Еще пару дней мы делали массаж и капали антибактериальные капли. Проблема дакриоцистита у нас больше не вставала. Наверное, главное – это перебороть страх родителей перед операцией.
причины, симптомы, диагностика, лечение у новорожденных и взрослых
Дакриоцистит — воспаление слезного мешка, которое обычно имеет хроническое течение. Чаще всего этому заболеванию подвержены новорожденные дети и люди после 30 лет, особенно женщины. Дакриоцистит бывает нескольких типов. Рассмотрим причины, по которым он может возникать, а также способы эффективного лечения недуга у взрослых и детей.
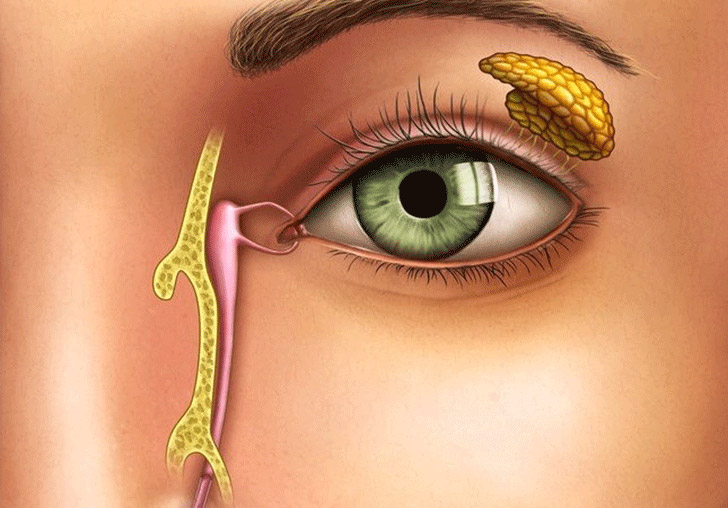
Слезная жидкость — важнейший продукт для нормальной работы глаза. Она постоянно продуцируется слезными железами, находящимися под верхними веками, а также добавочными железами, расположенными в конъюнктиве. Слеза скапливается у внутреннего уголка глаза и отводится затем по слезным канальцам через носослезный канал в полость рта. Наиболее важную роль в этом процессе играет нижний каналец, через который оттекает до 90% всей слезной жидкости. Если же протоки закупориваются по разным причинам, то внутри них начинают скапливаться микроорганизмы. Выйти со слезой они не могут, что приводит к острому воспалению и нагноению — это и называется дакриоцистит.
Симптомы дакриоцистита у взрослых и детей
Признаки дакриоцистита довольно заметно выражены внешне. У внутреннего уголка глаза образуется припухлость, начинается обильное слезотечение. Пациенты жалуются на чувство распирания изнутри. При надавливании на опухшую область из канальца выделяется гнойное или слизистое содержимое, может ощущаться умеренная боль. Веки при дакриоцистите краснеют, отекают, глазная щель сужается. По прошествии нескольких дней припухлость становится мягче, а кожа желтеет. Как правило, развивается такой процесс только на одном глазу.
Острое воспаление слезного канала может привести к печальным последствиям, если вовремя не заняться лечением. В практике известны случаи, когда опухоль достигала размеров грецкого ореха.Хронический дакриоцистит может развиться в эмпиему или флегмону — гнойное воспаление клетчатки вокруг слезного мешка. Кожа у пораженного участка становится багрово-красной, нос заметно опухает, глазная щель становится узкой или полностью закрывается. В таких случаях существует опасность, что гной прорвется внутрь тканей, а дальше вглубь черепа — подобные состояния грозят смертельным исходом.
Причины, по которым может возникнуть дакриоцистит
Это воспалительное заболевание возникает при закупорке протоков или их сужении, из-за чего нарушается нормальный отток слезной жидкости. Вот какие факторы могут вызвать такое состояние.
- Аномальное развитие или недоразвитость слезных путей.
- Стеноз — врожденное сужение слезных каналов.
- Инфекционные болезни органов зрения.
- Хронический насморк.
- Атеросклероз и т.д.
Дакриоцистит новорожденных — нередкое явление в офтальмологической практике. Данное воспалительное заболевание диагностируется в 10% случаев от всех болезней глаз. Рассмотрим подробнее причины дакриоцистита и способы его лечения у новорожденных детей.
Дакриоцистит новорожденных
Основные причины воспаления глаз у младенцев — врожденная непроходимость слезного канала, или же неразорвавшаяся перепонка в его нижнем отделе. Что это такое? До появления младенца на свет его слезные каналы имеют тонкую перепонку из эмбриональной ткани. После рождения и первого крика ребенка она обычно благополучно разрывается, и слезные протоки открываются для прохождения жидкости. Бывает, что это происходит не сразу, а в течение 10-14 дней после рождения. А вот в случае, если перепонка остается целой, нормальный отток слезы нарушается и развивается воспалительный процесс.
Симптомы дакриоцистита у младенцев проявляются следующим образом:
- из глазок выделяется слизь или гной;
- веки опухают и краснеют;
- ресницы слипаются после сна.
Внешне признаки дакриоцистита новорожденных могут напоминать бактериальный конъюнктивит. Однако это воспалительное заболевание имеет обычно двусторонний характер, тогда как дакриоцистит, за редким исключением, развивается с одной стороны. Лечение глаз у детей нужно начинать как можно раньше, иначе существует риск образования флегмоны и серьезного повреждения не только органов зрения, но и других отделов головы.
Дакриоцистит у новорожденных: лечение
Антибактериальную терапию в таких случаях проводятся комплексно. Назначается промывание глаз, массаж слезного канала у малыша, лечение антибактериальными каплями или мазями, а в случае, если эти меры не помогают, применяют механический прорыв перепонки, закрывающей слезные протоки, или их прочищение.
Массаж — важная процедура на начальном этапе лечения дакриоцистита, так как он направлен на улучшение проходимости слезных путей.
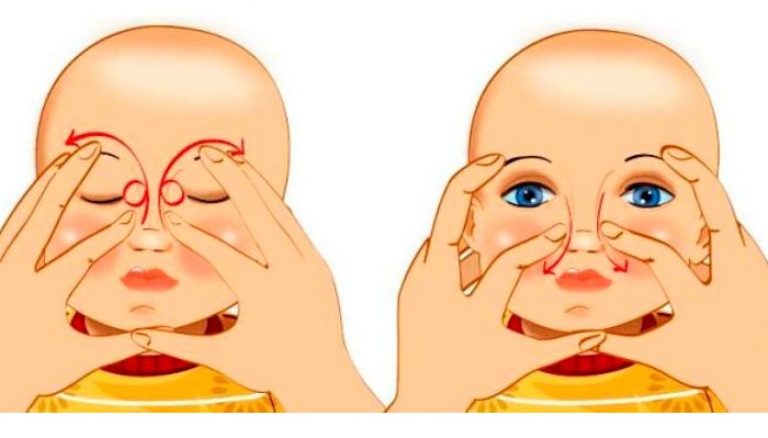
Как правильно делать массаж глаз новорожденному ребенку
Проводить массаж нужно с соблюдением требований гигиены и безопасности, чтобы случайно не повредить глаза ребенку и не занести инфекцию. Обязательно следует состричь длинные ногти, чтобы не поцарапать кожу малыша. Перед началом процедуры тщательно вымойте руки и высушите их. Начинать массаж лучше после кормления, когда ребенок находится в спокойном, расслабленном состоянии. Не рекомендуется делать это, если он испытывает беспокойство по какой-либо причине, у него повышена температура.
Сначала следует провести промывание, очистив глаза от следов гнойных выделений. Для этого подойдут слабые антисептические растворы — например, борной кислоты, фурацилина, ромашки и т.д. Ватный диск смачивают в растворе и аккуратно удаляют следы гнойной жидкости движением от внешнего уголка глаза к внутреннему. Каждый раз используйте отдельный диск.
Далее следует поместить указательный палец на точке во внутреннем уголке глаза, где сходятся два канальца перед входом в слезный мешок. Попросите врача показать это место, а также нащупайте его у себя, чтобы лучше понять, где находится искомая точка.
Далее начинайте вести палец сверху вниз по направлению к носу ребенка, при этом аккуратно надавливая. Необходимо повторить такие движения 6-10 раз. Если во время процедуры выделяется гной из слезного мешка, значит, массаж глаз проводится правильно. Содержимое протоков удаляют с помощью ватного тампона.
Устранять гнойные выделения таким способом рекомендовано 5-6 раз в день. По завершению процедуры нужно промыть глаз с помощью антисептических растворов, а затем ввести антибактериальные мази или капли. Это может быть раствор «Левомицетина» 0,25%, «Витабакт» или другие лекарства. Врачи рекомендуют проводить массаж глаз у новорожденных при непроходимости слезного канала в течение двух недель, а затем показаться специалисту. Обычно за это время процесс нормализуется, и слеза начинает отходить в нормальном режиме. Как правило, назначение врача выглядит так:
- массаж глаз — 4-6 раза в день по 6-10 повторов;
- промывание слезных каналов антисептическим раствором;
- «Левомицетин» 0,25% по 1 капле 4-5 раз в сутки.
Ни в коем случае не занимайтесь лечением ребенка, руководствуясь советами с интернет-форумов. Неправильная терапия приведет к тому, что дакриоцистит примет острую форму, и справиться с ним будет сложно. Вообще же в 80% случаев принятые меры действуют благоприятно и пленка разрывается, обеспечивая нормальную проходимость слезного протока. Если этого не случается, назначают хирургическое лечение.
Зондирование и бужирование носослезного канала
Данный способ применяется только после проведения курса антибактериальной терапии вкупе с массажем глаз, если желаемых результатов достигнуто не было. Процедура проводится в клинике под местной анестезией. Ребенку вводится тонкий зонд непосредственно в носослезный канал, прорывается эмбриональная пленка, а затем канал промывается. Восстановить проходимость необходимо к шестимесячному возрасту, иначе в дальнейшем может развиться сильное нагноение. К тому же тонкая мембрана со временем начинает уплотняться, и прорвать ее становится сложнее.
После операции назначается курс массажа глаз и специальные капли для профилактики образования спаек, которые могут привести к рецидиву заболевания и закупорке носослезного канала. В случае, если эмбриональная пленка прорвалась сама, а жидкость все так же застаивается в протоках, их необходимо расширить. Для этого назначают бужирование, оно проводится с помощью трубочки, которая расширяет (растягивает) стенки носослезного канала.
Бывает и так, что дакриоцистит постоянно рецидивирует после полного, казалось бы, излечения. Тогда проводится дополнительная диагностика заболевания: возможно, причина кроется в аномалии развития слезного канала, искривлении носовой перегородки или других факторах.
Дакриоцистит у взрослых
Часто эта глазная патология возникает у людей среднего и пожилого возраста, причем у женщин диагностируется в семь раз чаще, чем у мужчин. В отличие от детей, у которых заболевание является, как правило, врожденным, у взрослых дакриоцистит возникает по ряду некоторых причин:
- вирусные или бактериальные патологии глаз, способствующие развитию отеков, которые пережимают слезные каналы;
- хроническое воспаление слезных протоков — дакриоаденит;
- нарушение целостности слезных протоков из-за перенесенных травм;
- попадание частичек косметических средств при несвоевременном снятии макияжа;
- полипы в носовой полости;
- последствия сильных кровотечений — формируются сгустки крови и начинается усиленное выделение экссудата, что может способствовать образованию дакриолитов.
Симптомы дакриоцистита у взрослых и диагностика
В целом проявления заболевания и у детей, и у взрослых похожи. Область слезного мешка заметно краснеет и опухает, а спустя некоторое время из глаз начинаются выделения гнойного характера, так как носослезный каналец забивается. При надавливании на воспаленную область человек испытывает болезненные ощущения.
Если болезнь протекает в острой форме, то боль может быть весьма чувствительной. Опухоль при этом уплотнена, а спустя несколько дней она начинает размягчаться, а отек спадает. В это время формируется абсцесс, который может самопроизвольно вскрыться, и из-за оттока из него гноя отек уменьшится.
Для диагностики дакриоцистита у взрослых врач назначает общий анализ мочи и крови, мазок для бакпосева. Обязательно выполняется риноскопия, которая нужна для исключения заболеваний, связанных с аномалиями в строении носа. Также может быть назначена канальцевая проба, в ходе которой в глаза пациента закапывают красящий раствор колларгол. После этого смотрят, уходит ли раствор в канальцы. Если этого не происходит, то это явный признак закупорки протоков.
Лечение дакриоцистита
Терапевтические меры по лечению заболевания в целом аналогичны тем, что назначаются детям. Это массаж слезных протоков, применение антибактериальных капель и мазей. Если же данные меры не приносят результата, то назначается механическая прочистка каналов с помощью специального хирургического зонда или бужирование.
Конечно, для взрослых людей используются другие лекарственные средства. Из капель это могут быть «Цефуроксим», «Доксициклин», «Хлорамфеникол», фузидовая кислота. В случае, если уже началось формирование абсцесса, хороший эффект оказывают физиотерапевтические процедуры.
При запущенном течении заболевания, когда стандартные методы не помогают, назначают хирургическое лечение. Это может быть дакриоцистопластика (открытие слезного протока с помощью мини-баллона) или эндоскопическая дакриоцисториностомия (создание нового слезного канала). В протоку вводится эндоскоп — гибкая трубка с мини-камерой на конце, и производится разрез. Реабилитация после операции занимает примерно неделю, после нее не остается следов.
Последствия запущенного дакриоцистита
Небрежное отношение к этой глазной патологии, применение самовольно выбранных народных способов лечения может привести к негативным последствиям для здоровья глаз. Вот какими осложнениям может закончиться запущенный дакриоцистит:
- сепсис тканей в результате попадания в них гноя;
- тромбоз кавернозного синуса;
- тромбофлебит вен орбитальной области;
- флегмона орбиты глаза;
- воспаление оболочек и тканей мозга
- язва роговицы, возникновение бельма.
Перечисленные возможные последствия являются очень серьезными, и даже потеря зрения в таких случаях считается благоприятным прогнозом, так как в большинстве случаев запущенный дакриоцистит оборачивается летальным исходом. Врачи предупреждают — при появлении любого дискомфорта и тем более заметного внешне воспаления в области глаз следует немедленно показаться специалисту, который установит точный диагноз и назначит грамотное лечение.
Команда MagazinLinz.ru
Дакриоцистит у детей и взрослых
Слезные пути имеют сложную структуру. Любое незначительное воспаление или простая соринка могут полностью перекрыть путь оттока слезе. Именно это происходит при дакриоцистите. Слеза перестает двигаться по обычному маршруту.
Дакриоциститы чаще бывают у новорожденных и у людей 30-40 лет и старше. Воспаление слезного мешочка наиболее часто встречается у новорожденных малышей на 2-4 месяце жизни.
Анатомия слезных путей
Слезная жидкость вырабатывается слезной железой, затем она поступает в конъюнктивальную полость, из которой по слезным канальцам проходит в слезный мешок, откуда по носослезному каналу слеза оттекает в полость носа. Носослезный канал имеет множество складок, препятствующих попаданию инфекции из носа. У новорожденных этот канал короткий – около 8 мм, кроме того клапаны канала недоразвиты, что создает благоприятные условия для проникновения инфекции.
Симптомы нарушения проходимости слезных путей: слезостояние, слезотечение, усиливающееся на ветру, и/или гнойное отделяемое на одном, или на обоих глазах. В некоторых случаях у внутреннего угла глаза может появляться небольшое безболезненное выпячивание, при надавливании на которое появляется слизистое, а через некоторое время гнойное отделяемое.
Причины дакриоцистита новорожденных
До рождения выходное отверстие канала закрыто пленкой, которая в норме прорывается сразу после родов. Если этого не происходит, в слезном мешке скапливается слеза, которая становится питательной средой для окружающих бактерий, что приводит к воспалению — дакриоциститу.
Развитию дакриоцистита у детей также способствуют особенности или врожденные аномалии строения полости носа, которые могут препятствовать оттоку слезной жидкости из слезного мешка, а также частые риниты и прорезывание верхних зубов.
Диагностика дакриоцистита
Для постановки диагноза офтальмолог анализирует жалобы пациента, предшествующую историю лечения, обучает родителей технике выполнения массажа слезного мешка.
При осмотре врач определяет наличие или отсутствие слезостояния или слезотечения, наличие или отсутствие выпячивания у внутреннего угла глаза. Осматривает кожу в области век на предмет покраснения и отека, оценивает состояние и положение век, рост ресниц, обращает внимание на состояние слезных точек, оценивает характер отделяемого при нажатии на область слезного мешка.
Проведение проб
1. Канальцевая проба помогает оценить функцию слезных точек, слезных канальцев и слезного мешка. Для этого в глаз закапывают по 1 капле 2% колларгола. В норме краска должна исчезнуть в течение 5 минут. Если краска исчезает в течение 10 минут, это говорит о замедлении оттока слезной жидкости. Если краска задерживается в конъюнктивальной полости более 10 минут, отток слезы значительно нарушен.
2. Носовая проба помогает оценить проходимость всей слезоотводящей системы. Для этого в глаз закапывают по 1 капле 2% колларгола. Ватную турунду вводят в нос на глубину 2 см. Появление на ней краски в течение 5 минут после закапывания свидетельствует о нормальной функции слезных путей, в течение 10 минут – отток есть, но он несколько замедлен. Появление краски через 10 минут указывает на отсутствие оттока и полное нарушение проходимости слезоотводящей системы.
Обязательно проводится лабораторное исследование отделяемого с целью выявления возбудителя и определения чувствительности к антибиотикам.
К дополнительным методам исследования относятся эндоскопия полости носа, зондирование и промывание слезных путей, которые применяются не только с диагностической, но и с лечебной целью.
При обследовании также проводятся общий анализ крови и консультация педиатра с целью исключения сопутствующей ОРВИ, аллергии или других заболеваний.
Лечение дакриоцистита
Лечение направлено на восстановление проходимости слезных путей, купирование воспаления и дезинфекцию всей слезоотводящей системы.
Массаж при дакриоцистите новорожденных
При дакриоцистите лечение, как правило, начинается с массажа слезного мешка. Необходимо правильно обучиться этой технике. Массаж проводится 5-6 раз в день перед кормлением. После сеанса закапывают назначенные врачом капли, не грудное молоко, чай и т.д., это может только ухудшить течение заболевания. Если появилось покраснение, отек или припухлость в области слезного мешка, массаж строго противопоказан.
Медикаментозное лечение острого дакриоцистита
При дакриоцистите применяют дезинфицирующие и антибактериальные средства. Как правило, у новорожденных в 95% случаев возбудителем является стафилококк, реже – стрептококк и синегнойная палочка. Использование альбуцида и фурацилина крайне нежелательно, потому что, во-первых, они вызывают жжение при закапывании, а, во-вторых, им свойственна кристаллизация, что может еще больше затруднить отток жидкости в полость носа. Современным антисептическим препаратом является витабакт, он обладает антибактериальной активностью в отношении стафилококка, стрептококка, кишечной палочки, клебсиеллы, хламидии и др.
Зондирование слезных каналов
Если правильное выполнение массажа в комплексе с антибактериальной терапией в течение 3-4 недель не приводят к выздоровлению, требуется зондирование слезных путей. Оптимальный возраст для этой процедуры — 2-3 месяца. Эмбриональная пробка механически устраняется при помощи специального зонда. Процедура выполняется под местной анестезией. Зачастую для полного восстановления проходимости достаточно одной процедуры, но иногда требуется многократное проведение зондирования.
После зондирования в течение 1-3 недель проводится медикаментозное лечение и повторные промывания.
Дакриоцисториностомия
Если лечение не дает результата, проводится сложная операция – дакриоцисториностомия. Хронический дакриоцистит лечат только хирургическим путем.
Дакриоцистит у взрослых
Проявления дакриоцистита в большинстве случаев неярко выраженные. Острый дакриоцистит может сопровождаться болями в слезном мешке, однако зачастую не имеет болезненных симптомов, поэтому многие пациенты откладывают визит к врачу. Первый признак дакриоцистита — припухлость в области слезного мешка. Надавливание может вызывать неприятные (но, как правило, не резко болезненные) ощущения. Иногда надавливание провоцирует выделение небольшого количества мутного содержимого (или гноя) из слезных точек. Другой характерный симптом — слезотечение. Слеза не может всосаться и уйти в полость носа.
Длительное отсутствие лечения опасно развитием гнойных осложнений. Со временем размножающиеся бактерии могут выйти за пределы слезного мешка и проникнуть в организм. Когда в процесс вовлекаются окружающие ткани, формируется тяжелое гнойное воспаление — абсцесс или даже флегмона (если воспаление быстро распространяется). Это очень опасные заболевания, трудно поддающиеся лечению, поэтому важно своевременно обратиться к врачу, не допуская развития осложнений.
Дакриоцистит не имеет характерных симптомов. Припухлость и слезотечение — это признаки, по которым можно заподозрить данное заболевание, но для назначения лечения необходимо точно знать диагноз. Для этого офтальмолог на первой консультации выполняет ряд обследований. Все диагностические процедуры проводятся с одной целью — определить, проходимы ли носослезные пути.
Проба Веста — распространенная диагностическая методика. В глаз закапывают несколько капель колларгола 2%. Предварительно в соответствующую ноздрю помещают ватный тампон. Чем быстрее на тампоне появятся первые пятнышки оранжевого цвета (колларгол), тем лучше проходимость пути «глаз-нос». В норме на это уходит около двух минут. Если тампон прокрасился через пять-десять минут, нужно повторить исследование, возможно проходимость слезных путей нарушена. Если колларгол задержался больше десяти минут (или не появился вообще), слезные пути непроходимы (или проходимость серьезно нарушена).
Как лечить?
Лечение дакриоцистита состоит из двух частей. Первая — восстановление проходимости носослезного канала (оперативным путем). Вторая — противовоспалительная и антибактериальная терапия. Восстановление проходимости носослезных путей осуществляется двумя способами. Наиболее распространенный — бужирование. Бужирование — это введение в канальцы специального зонда (бужа), который пробивает засор (если он есть) и раздвигает стенки носослезного канала (если они сузились, например, в результате воспалительного процесса). Процедура длится несколько минут и, как правило, сопровождается незначительными неприятными ощущениями, чтобы свести и их к минимуму используют внутривенную анестезию.
Другой способ – дакриоцисториностомия. Это более сложное хирургическое вмешательство. К ней прибегают, когда бужирование в сочетании с остальными методами лечения не дает необходимого результата. Во время операции врач формирует сообщение между слезным мешком и полостью носа в обход носослезных каналов. Такая операция помогает предотвратить развитие тяжелых гнойных осложнений.
Автор материала – к.м.н., офтальмолог-хирург Детской клиники ЕМС, Виктор Макаров
Дакриоцистит у новорожденных: симптомы, лечение, массаж, зондирование
Часто такое заболевание как дакриоцистит обнаруживается только после того как у новорожденного начинает гноиться глазик, хотя первые симптомы появляются гораздо раньше. Несмотря на то, что это заболевание не такое уж и опасное, молодым родителям следует о нем знать и уметь распознавать, чтобы своевременно обратиться к специалисту за помощью.
Причины
Между глазом и носом у каждого человека есть носослезный канал, который соединяет слезный мешок и полость носа. При засорении носослезного канала слеза не может оттекать в нос, из-за чего происходит ее застой в глазу. В результате возникают благоприятные условия для размножения болезнетворных микроорганизмов, и происходит нагноение глаза.
Дакриоцистит возникает у новорожденных детей и у грудничков до двух месяцев. Непроходимость носослезного канала может возникнуть в нескольких случаях.
- Из-за сохранения рудиментарной пленки, которая в утробе матери предохраняет дыхательные пути ребенка от попадания в них околоплодных вод. При первом вдохе эта пленка в норме разрывается.
- Образования пробки из остатков эмбриональной слизи в носослезном канале и ее дальнейшего сохранения.
- Очень редко причиной могут стать врожденные аномалии носослезного протока, которые мешают стеканию слезы в полость носа.
Симптомы заболевания
Проявляются на 8-й – 10-й день после рождения. В подавляющем большинстве случаев поражается один глаз, который начинает постоянно слезиться.
Важно! Плакать со слезами новорожденные начинают примерно на 3-4 неделе жизни. Появление слез в более раннем возрасте может указывать на дакриоцистит.
Через некоторое время в углу глаза возникает выпячивание небольшого размера, при нажатии на которое появляются сначала прозрачные, а затем гнойные выделения из слезной точки. Далее уже можно наблюдать типичную картину воспалительного процесса с покраснением, отеком, болезненностью.
Возможные осложнения
Как и большинство заболеваний, дакриоцистит при неправильном лечении или его отсутствии может переходить в хроническую форму. Кроме того, не исключены такие последствия заболевания как:
- флегмона века – воспалительный процесс тканей века;
- флегмона орбиты и абсцесс, причиной которых является скопление гноя в слезном мешке и проникновение инфекции в прилегающие ткани;
- флегмона слезного мешка – воспалительный процесс гнойного характера слезного мешка;
- киста слезного протока (дакриоцистоцеле). Внешне выглядит как возвышение во внутреннем углу глаза;
- гнойное воспаление глаза в целом (панофтальмит), приводящее к слепоте;
- сепсис;
- менингит.
Методы диагностики
Для постановки диагноза требуется осмотр врача-офтальмолога, а в случае необходимости консультации педиатра, аллерголога, отоларинголога. К методам диагностики относят: наружный осмотр, цветные пробы, бакпосев, риноскопию, зондирование слезного канала.
- Наружный осмотр с оценкой слезостояния и слезотечения, определение наличия характерных симптомов заболевания. Удалив содержимое протока, врач может сделать цветные пробы.
- Канальцевая проба. В глаз закапывают несколько капель колларгола. Исчезновение окраски должно произойти не мене чем через 5 минут. Если время исчезновения окраски больше, делается вывод о нарушении оттока слезы.
- Носовая проба. Также как и в случае канальцевой пробы, в глаз закапывают несколько капель колларгола, а внос вводят ватную турунду, наблюдая через какое время произойдет ее окрашивание. Если время появления окраски больше 5 минут, делается вывод о нарушении оттока слезы через носослезный канал.
- Бакпосев – для установления возбудителя бактериальной инфекции.
- Риноскопия с дальнейшим зондированием слезного канала.
Лечение
Начинают лечение заболевания с массажа зоны проекции слезного мешка в комплексе с лечением медицинскими препаратами. Массаж направлен на создание перепадов давления в слезном протоке, которые способствуют устранению пробки в носослезном канале и прорыву рудиментарной пленки. Массаж делают от 5 до 6 раз в день перед кормлением.
Техника выполнения массажа
- Вымойте руки с мылом.
- Раствором фурацилина очистите глаза ребенка от гноя.
- Поместите указательный палец на внутренний уголок глаза, подушечкой по направлению переносице.
- Достаточно легко надавите на точку под пальцем и сделайте поглаживающее, слегка вибрирующее, но достаточно сильное движение вертикально по направлению к крылу носа, при этом, не доводя до него.
- Направление массажных движений осуществляется вдоль носослезного канала, поэтому, прижимая мягкие ткани к кости, вы как бы выдавливаете пробку и помогаете пробить рудиментарную пленку.
- Во время одного сеанса массажа нужно сделать от десяти до двенадцати движений.
- Все выделения после массажа обязательно необходимо удалить тампоном, пропитанным раствором фурацилина.
По окончании процедуры в глаза закапывают капли с антибактериальным эффектом:
- Витабакт;
- Вигамокс;
- Тобрекс;
- Гентамицин;
- Левомицетин.
Как закапывать капли в глаза новорожденному и промывать глаза раствором фурацилина читайте здесь.
Как делать массаж при дакриоцистите новорожденного видео
Важно! Отсутствие положительной динамики в течение двух недель массажа является показанием для зондирования слезного канала. Возрастным ограничением для проведения процедуры служит детский возраст до 1 месяца.
Зондирование
Целью зондирования является механическое разрушение пробки, которая затрудняет или перекрывает отток слезы в полость носа. Процедуру проводит специалист под местной анестезией с использованием специального зонда. После чего канал промывают раствором фурацилина. Показателем эффективности зондирования служит выход раствора через нос. Как правило, бывает достаточно одного зондирования, но иногда его приходится повторять. После проведения процедуры ребенку в течение семи — десяти дней закапывают капли – Флоксал или Тобрекс, обладающие дезинфицирующим действием. Закапывать надо как в конъюнктивальную полость, так и в соответствующий носовой ход. Необходимо повторять промывание на протяжении от одного до трех месяцев для предотвращения рецидивов заболевания.
Важно! Предупредить дакриоцистит невозможно. Для предотвращения развития осложнений немедленно после проявления симптомов надо обратиться к офтальмологу и выполнять все его предписания по лечению заболевания.
Не используйте народные методы лечения с целью избавиться от дакриоцистита самостоятельно. Это может способствовать переходу заболевания в вяло текущую хроническую форму.
