Удс при беременности что это такое — Все о детях
Нас можно поздравить, поскольку с началом 20 недели мы с вами преодолели половину расстояния до момента рождения малыша. И хотя большинство акушеров называют второй триместр скучным, поскольку он лишен каких-либо резких изменений в течении беременности, для нас это время эмоционального контакта с нашим ребенком. На этом этапе подрастающий малыш активен как никогда, совершая до 50 движений в течение часа. Он видит, дышит, слышит, реагирует на внешние раздражители. В этот период прогресс в развитии мозга малыша наиболее заметен, особенно лимбической системы и среднего мозга, что вызывает физиологический отклик с его стороны на эмоциональные раздражители. Поэтому так важно на этом этапе развивать душевную организацию малыша, постоянно общаясь с ребенком, который учится обрабатывать стимулы, поступающие извне.
Учитывая особенности развития плода и изменения в организме матери в период с 20 по 24 неделю, к этому времени приурочены и ряд специфических тестов, позволяющих с максимальной точностью контролировать течение беременности, среди них: тест гестационного диабета и допплерометрия при беременности.
Содержание статьи:
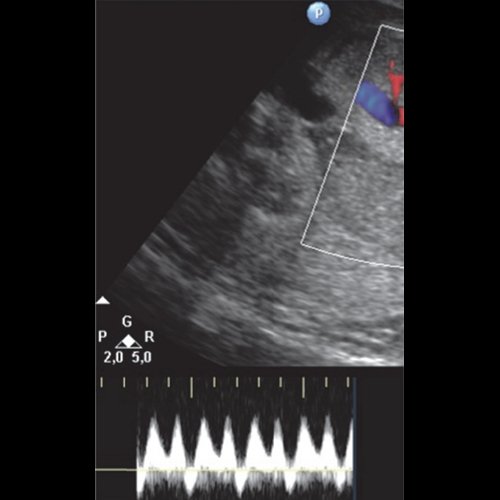
Что представляет собой допплерометрия
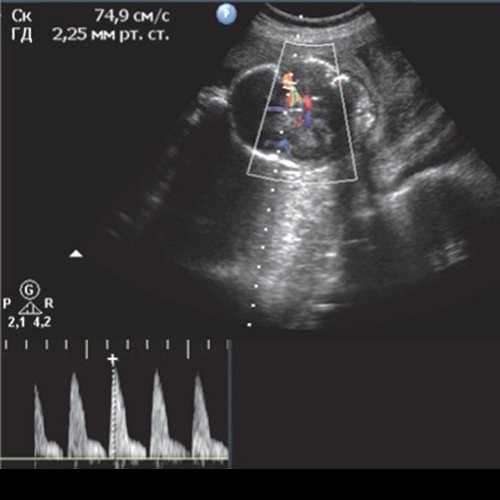
Допплерометрия включает использование ультразвукового исследования аппаратами со специальным техническим снаряжением для визуализации движения жидкости. Ее главная польза состоит в изучении того, как развивается сердечнососудистая система ребенка в утробе матери. На экране монитора изучаемые структуры становятся окрашиваемые в различные оттенки красного и синего цвета, в зависимости от типа, интенсивности и направления кровотока. Помимо допплерометрии в цвете используется и импульсная форма исследования, представляющая собой аналог стетоскопа высокой точности для обнаружения различных сердечных заболеваний у плода. С помощью допплерографии можно определить сумму, направление и скорость течения крови, а также ее количество и распределение между ребенком и мамой.
Как это работает
Исследование базируется на тех же принципах, которые используются в гидроакустике судов. В сторону объекта исследования посылается луч высокой звуковой частоты, получаемое в результате эхо позволяет определить дистанцию до исследуемого объекта, а также его форму и внутреннюю структуру (твердый, жидкий или смешанный). Соответствующее программное обеспечение, анализируя полученные сигналы, преображает их в картинку, которая выводится на экран монитора. Способ проведения исследования, в принципе, ничем не отличается от обыкновенного УЗИ и не представляет опасности для ребенка и матери.
Что оценивается во время проведения допплерографии
Допплерометрия при беременности дает нам очень важную информацию, связанную с ростом малыша, позволяя изучить особенности его мозгового кровообращения, пуповину, сердце плода, а также особенности плацентарного кровообращения.
- Позволяет определить работает ли сердце плода нормально, путем измерения кровотока через клапаны и сердечные камеры ребенка
- Проанализировать состояние маточных артерий, чтобы принять соответствующие меры в случае обнаружения гипертензии беременных
- Изучение церебральных артерий плода позволяет выявить большинство осложнений, связанных с развитием ребенка
- Во время проведения теста оценивается состояние пуповины, ее длина, наличие сжатий или обвитие вокруг шеи плода. Оценивается, в достаточной ли мере ребенок обеспечен кислородом и питательными веществами, путем измерения величины кровотока через пупочную артерию.
- В случае с близнецами, получающими питание от одной плаценты, исследуют, равномерно ли распределяется между ними питание и поступление кислорода, поскольку иногда один ребенок получает кислорода больше, чем другой.
- Изменение кровотока может сигнализировать о наличии хромосомных изменений у ребенка. К примеру, если в плаценте обнаружено слишком много кровеносных сосудов, можно заподозрить наличие триплоидии, тяжелой хромосомной аномалии.
Кроме того, допплерометрия позволяет обнаружить болезни сердца у ребенка, наличие кровотока в различные органы, такие как почки и печень, а также изменения в мозговом кровообращении, вызывающие паралич.
Является ли тест обязательным для всех
Невзирая на то, что никаких негативных последствий для матери и плода проведение допплерометрии не оказывает, данному исследованию, прежде всего, подвергаются женщины:
- с подозрением на возникновение гипертонии во время беременности
- если врач подозревает задержку в развитии плода
- с малым количеством околоплодных вод
- отклонениями в частоте сердечных сокращений у ребенка
- наличии несовместимости по группе крови
- таких заболеваний матери как диабет, почечная и сердечная недостаточность
- многоплодная беременность
- ряд инфекционных заболеваний, таких как краснуха, которые могут вызвать пороки развития у ребенка.
Какова практическая польза допплерометрии
Проведение исследования чрезвычайно полезно для определения дальнейшего ведения беременности, поскольку позволяет, пользуясь точными сведениями, предотвратить различные варианты патологического течения беременности и гарантировать рождение здорового малыша.
К примеру:
- при обнаружении таких аномалий как уропатия или задержка внутриутробного развития плода можно произвести раннее родоразрешение с учетом достаточной степени зрелости ребенка и в то же время не усугубляя дальнейшее развитие патологии
- запланировать внутриутробные методы лечения ребенка
- обеспечить срочное хирургическое вмешательство для лечения малышей сразу после родов. К примеру, большинство врожденных пороков сердца можно устранить в течение первого месяца после родов
- некоторые патологические ситуации могут быть разрешены путем обработки плода, находящегося в утробе матери: внутриутробное переливание крови при резус несовместимости, лазерная коагуляция плацентарных сосудов и многое другое.
Допплерометрия при беременности один из ключевых тестов, результаты которого жизненно важны как для здоровья мамы, так и для будущего малыша.
Source: www.BabyBlog.ruЧитайте также
detishki.ahuman.ru
показания, как расшифровывается, вредно ли
Обсуждая, что такое допплерометрия плода — это разновидность ультразвукового обследования. Оно направлено на оценку кровообращения матери, малыша и плаценты. Помогает узнать хватает ли ребенку кислорода и имеется ли патология сосудов. Проводят данную диагностику после окончания формирования плаценты. Заканчивает формироваться она на 18 неделе.
Что такое УЗДГ
Женщина во время вынашивания ребенка проходит огромное количество различных исследований. Проводятся они для того, чтобы на начальной стадии выявить заболевания ребенка, а также осложнения, которые могут повлечь за собой проблемные роды. В перечень таких обследований входит допплерография.
Рассматривая, что такое УЗДГ при беременности, можно отметить, что это ультразвуковое исследование помогающее оценить кровообращение в органах ребенка. Оно помогает определить в каком состоянии находится плод.
Также данная процедура помогает увидеть деятельность плаценты и кровообращение в артериях матки. Очень важно проводить допплерографию беременным с проблемами свертываемости крови.
Так как допплерография при беременности проводиться совместно с УЗИ, многие УЗИ-аппараты имеют дополнительную функцию допплерография.
Говоря простым языком, что такое допплерография — это единственный на сегодняшний день способ обследовать сосуды беременной женщины и ее малыша.
Когда и зачем делать допплерографию при беременности
Назначается допплерография, чтобы выявить внутриутробную кислородную недостаточность, которая вызывает нарушения в развитие плода. Благодаря ей можно выявить порок сердца у малыша на раннем сроке.
Допплерографическое исследование плода назначается всем мамам на 32 недели.
Если имеются осложнения, то процедуру могут назначить на 22 недели.
Проводится обследование таким же способом, что и УЗИ.
Как и в случае с ультразвуковым исследованием женщина находится в положении лежа, а врач специальным датчиком водит по ее животу.
Какая-либо особая подготовка перед процедурой не требуется. Нет необходимости в том, чтобы пить много жидкости или придерживаться специальной диеты.
Все это не влияет на результат. Единственное повлиять на показатели может курение. Поэтому за пару часов до обследования стоит воздержаться.
Длительность процедуры составляет около получаса. Неприятных ощущений женщина при этом не испытывает. Результаты можно получить сразу же после исследования.
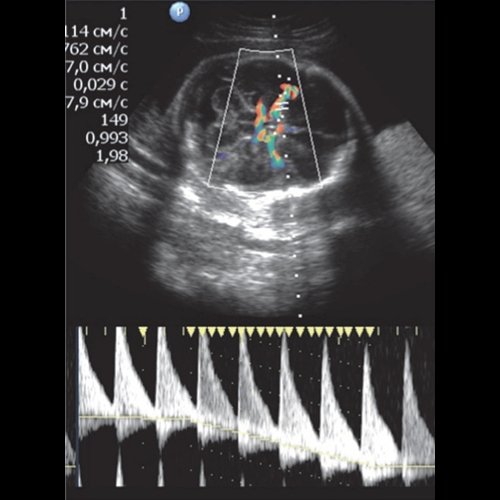
Во время обследования на монитор выводиться картинка где оттенки красного отображают кровоток направленный к датчику, а синие цветы — от него. Чем ярче цвет, тем сильнее скорость кровотока.
Что показывает исследование
Допплерография для беременных помогает выявить в каком состоянии находиться сердце ребенка. Она дает возможность увидеть работу клапанов, структуру сосудов.
У матери можно проследить за работой кровеносной системы, а также сердца и почек.
Исходя из полученных данных врачи делают выводы о проходимости сосудов, о насыщении питательными веществами тканей ребенка, состояние пуповины.
Показания к обязательному исследованию при беременности
Зачастую назначают данное исследование при беременности двойней, резус-конфликте, задержке в развитии плода, неудовлетворительных результатах кардиотокографии.
Также может быть назначена допплерография, если имелись нарушения в предыдущих беременностях.
Помимо этого к показаниям проведения процедуры относится:
Также к обязательной допплерографии назначается женщина, которая во время беременности продолжает курить, употреблять спиртное и наркотики.
Если беременность протекает без проблем, то врач может и не настаивать на проведении допплерографии.
Как расшифровывается УЗДГ при беременности
Допплерометрия для беременных рассматривает не только ток крови от матери к плоду, но и ее движение по сосудам матки и пуповины, а также по артериям ребенка.
На мониторе видно изменения в скорости тока крови. По графику, имеющему две или три фазы, можно увидеть скорость во время сокращения сердца. Она носит название систолическая скорость.
Также можно понаблюдать за кровообращение в момент покоя. Называют эту скорость диастолической.
По полученным данным проводят оценку количественных изменений показателей плода и изменения кривых, которые наблюдаются при появлении патологии.
Каждый сосуд младенца на определенном сроке должен иметь характерный вид. Любые деформации кривой, говорят о наличии нарушения.
Оценка кровотока
Его оценивают по различным показателям, это:
- Индекс резистентности. Во время него берется минимальная и максимальная скорость, и вычисляется разница между показателями. В дальнейшем результат делят на максимальную скорость.
- Диастолическое и систолическое соотношение. Здесь смотрят соотношение тока крови в двух фазах — диастолы и систолы.
- Индекс пульсации. В этом случае разницу между максимальной и минимальной скоростью делят на среднюю.
Результаты исследований сравнивают с таблицей показателей нормы. После чего врач делает оценку состояния плода.
Гипоксия плода
Чтобы определить насколько выражена гипоксия плода сравнивают нормы допплерографии с результатами обследований.
Если показатели пуповины выше, то это говорит об плацентарной недостаточности.
Когда в артериях матки повышено СДО и ИР, то скорее всего малышу не хватает кислорода. Это может привести к запоздалому развитию плода.
Если ИР и СДО повышены в аорте, то младенцу не комфортно.
Обычно показатели выше нормы при переношенной беременности, и когда будущая мама болеет.
При имеющейся двойное повышенные показатели в пуповине одного означает, что он получает меньше необходимых элементов нежели второй малыш. Так один ребенок может отставать в развитии от другого.
Срочно нужно бить тревогу если СДО и ИР в спинной и мозговой артерии понижены. Это говорит о том, что плод находиться в опасности. В этом случае кровью снабжаются только главные органы.
При обнаружении таких показателей применяется кесарево сечение. Если его не провести ребенок может погибнуть.
Вредит ли процедура малышу
Существует мнение среди будущих мам, что УЗИ вредит малышу.
Многие утверждают — каждая процедура стресс для не родившегося ребенка. Поэтому беременные женщины стараются как можно меньше проводить исследований. Но данное мнение ошибочное, так как УЗИ и допплерография не несут опасности здоровью будущей матери и ее ребенка.
Все аппараты имеют рекомендации по использованию. Специалист, который проводит допплерографию знает как работает оборудование. Во время обследования он следит, чтобы не были перегреты ткани и не возникли неприятные последствия.
Процедура занимает небольшое количество времени, ультразвук не несет существенного вреда здоровью. А полученные результаты могут спасти жизнь младенцу.
Если вовремя обнаружить у плода сбой в кровообращении, это поможет устранить проблему. Принять необходимые меры для сохранения беременности и благополучного рождения полноценного ребенка.
Автор: Лина Валерьевна, гинеколог
Специально для сайта kakrodit.ru
Видео: допплерография при беременности
kakrodit.ru
Почему так важна допплерография при беременности и вредит ли она плоду?

Сегодня беременная женщина проходит гораздо больше исследований, чем это было в прошлом веке. Медицина двигается вперед, и её достижения помогают уберечь и предотвратить заболевания ребенка, проблемы в родах. Уже никого не удивишь обязательностью приема фолиевой кислоты как профилактического средства в период беременности. Пожалуй, половина беременных знали о роли этого витамина еще до интересного положения, как впрочем, и о прохождении ультразвуковых исследований при беременности. Одно из таких исследований называется допплерографией. Кому же его назначают и зачем?
Что такое допплерография (допплер)?
Допплерографией называют ультразвуковое исследование, которое позволяет оценить кровоток малыша в разных его органах. Вместе с тем это исследование диагностирует общее состояние плода. Процедура важна для оценки функционирования плаценты и кровотока в маточных артериях. Допплерография (допплер УЗИ) имеет огромное значение для беременных с нарушениями свертываемости крови. Если оценивается состояние развития плода, то допплер УЗИ целесообразно применять совместно с кардиотокографией и эхографией. По результатам допплер УЗИ врач может корректировать предварительно запланированную схему ведения беременности и даже родов.
Высокая степень информативности и безопасности, а также применение ультразвуковой диагностики с допплером на ранних сроках вынашивания ребенка, делает это исследование незаменимым в комплексной пренатальной диагностике.
Допплерография проводится вместе с плановым УЗИ и на том же оборудовании, потому что большинство УЗИ-аппаратов сегодня имеет функцию допплерографа как дополнительную.
В начале диагностирования врач-диагност определяет положение сосуда, который нужно проверить, к примеру, кровоток в сосудах органов желудочно-кишечного тракта. После этого он включает функцию допплерографи — и на экране появляется картинка с изображением состояния кровотока в нужном органе. Затем аппарат анализирует полученные данные. Длительность такой манипуляции — несколько минут.
Когда назначают допплерографию?
Следует знать, что допплерография назначается лечащим врачом всем будущим мамам на 32 неделе беременности. Если же есть осложнения в вынашивании ребенка, подозрения на фето-плацентарную недостаточность, то это исследование назначают раньше. Это может быть срок 22-24 недели беременности.
Обычно допплерографию назначают при многоплодной беременности, а именно при вынашивании близнецов с общей плацентой, при резус-конфликте беременной и ребёнка, задержке его внутриутробного развития, наличии патологий в протекании предыдущих беременностей и плохих результатах кардиотокографии.
Если ребёночек слишком мал для установленного срока беременности, то допплерография проверит работу плаценты и позволит оценить состояние кровотока через пуповину к плоду. В ней есть 2 артерии и 1 вена. Кровь по артериям поступает к плоду из плаценты и снабжает малыша нужными питательными веществами, витаминами и кислородом. Через вену пуповины от плода к плаценте выводятся ненужные ребенку продукты распада. Только низкое сопротивление в артериях пуповины обеспечит нормальное поступление к ребёнку крови и питательных веществ. При повышенном сопротивлении в этом снабжении начинаются проблемы, и ребенок развивается ненормально. Если же допплер показал, что с сосудами пуповины всё в норме, то маленький размер плода не страшен. Возможно, причина этого в миниатюрной маме, то есть генетической предрасположенности.
Когда сопротивление в сосудах повышено, то врачи могут принять решение о проведении досрочных родов.
Итак, не нужно бояться нового слова и дополнительного обследования, если в этом есть необходимость. Ведь оно может только помочь родить здорового ребенка или успокоить будущую маму.
Специально для beremennost.net Елена ТОЛОЧИК
beremennost.net
как проводится, расшифровка и нормы показателей
Некоторым женщинам, которые находятся в «интересном положении», врач может назначить такую процедуру, как допплерометрия при беременности. Но вот что она собой представляет, для чего собственно она нужна и в каких случаях ее назначают? Эти и некоторые другие вопросы возникают в голове каждой будущей матери. И первое, что приходит на ум, – безопасно ли такое исследование? Попробуем разобраться в этом и многом другом.
Общие сведения
С помощью обычного УЗИ определяется сам факт беременности, после чего женщине предстоит встать на учет в женской консультации, чтобы ее положение было под неусыпным контролем. Это является обязательной процедурой и в течение всего срока проводится несколько раз. УЗИ позволяет оценить, в каком состоянии находится плод, есть или какие-либо отклонения.
Допплерометрия плода представляет собой один из видов ультразвукового исследования, целью которого является определение состояния кровоснабжения между женским организмом и ребенком. По-другому она именуется допплерографией (УЗДГ). Данное исследование применяется не только в области акушерства, но и в гинекологии.
При УЗДГ оценивается состояние кровотока по венам и артериям, то есть его скорость, присутствуют ли нарушения, функциональность в плаценте. Результат исследования заносится в допплерограмму. Для специалистов в области акушерства важно определить скорость кровотока по таким сосудам, как:
Допплерометрия плода позволяет врачам не только вычислить, с какой скоростью кровь движется по интересующим сосудам, но и выявить имеющиеся нарушения гемодинамики. В обязательном порядке при исследовании наибольший интерес представляют маточные артерии (левая и правая) и артерии пуповины.
Этого вполне хватает для определения, в каком состоянии находится кровоток в системе мать — плацента — плод, что, в свою очередь, позволяет своевременно выявить какие-либо нарушения. Что касается остальных сосудов, то они исследуются при определенных обстоятельствах. Это может быть обнаруженная патология в отношении маточных артерий и сосудов пуповины.
Суть методики
Австрийский математик Кристиан Допплер в 1842 году открыл эффект, который в наше время позволяет определять скорость кровотока в кровеносной системе человеческого организма. Именно на нем основывается принцип работы доплер-УЗИ при беременности.
Движение крови по сосудам обусловлено работой сердца. Причем на фазе сокращения сердечной мышцы (систола) она движется с одной скоростью, в то время как на фазе расслабления (диастола) она другая.

Обнаружить это можно лишь при помощи специального аппарата, именуемого доплером. От датчика исходит ультразвуковая волна, которая имеет способность отражаться от объектов. Если он находится в неподвижном состоянии, то волна возвращается, сохраняя при этом частоту. Однако если объект движется, то частота уже не остается постоянной, а меняется. При этом образуется разница между исходящим и входящим сигналом. Поэтому такая методика актуальна для определения скорости кровотока.
Разновидности доплер-УЗИ при беременности
В настоящее время применяются два основных метода:
- Дуплексное сканирование.
- Триплексное сканирование.
При дуплексном сканировании проверяется сила кровотока, учитывается состояние сосудов и их проходимость.
Триплексное сканирование (или, по-другому, цветное допплеровское картирование -ЦДК) – это практически то же самое, так как цели те же. Единственное различие кроется в том, что при данном методе формируется цветное изображение. То есть разная скорость кровотока обозначается своим оттенком. Благодаря этому ЦДК является более наглядным способом, при котором можно получить достоверные сведения о кровотоке в главных сосудах женского организма и плода.
Допплерометрия в акушерстве
Вряд ли можно поспорить с тем фактом, что в настоящее время человечество достигло определенных высот в отношении различных сфер деятельности. И медицина не является исключением. Диагностическое оборудование все время совершенствуется. Взять, к примеру, рентген – современные аппараты характеризуются гораздо меньшим количеством вредного излучения. Такие же показатели есть и у аппаратов УЗИ.
Для многих из нас важно знать, насколько они безопасны для здоровья. В особенности это относится к беременным женщинам, ведь под сердцем они носят новую жизнь! Опасаясь, что исследование может навредить ребенку, некоторые мамы отказываются от него. Но этим поступком они подвергают своего малыша не меньшему риску. Оправдано ли такое решение в отношении допплерометрии при беременности?

Единого мнения на данный счет нет, хотя большинство специалистов в области акушерства и гинекологии все же рекомендуют не отказываться от такого исследования. По их мнению, оно полностью безопасно как для матери, так и для плода. Вред от ультразвуковых волн сомнителен даже после II триместра.
В любом случае, если судить о безопасности допплерометрии, то данное исследование в такой же степени может представлять угрозу, как и любая другая процедура УЗИ.
Сроки проведения
На каком сроке делают допплерометрию при беременности? Простое УЗИ, которое является обязательной процедурой, проводится в плановом режиме либо согласно медицинским показаниям. Допплерометрия же назначается тогда, когда это действительно нужно. Как правило, это период с 21-й по 22-ю неделю. В ходе данной процедуры выполняется следующее:
- Оценивается кровоток системы мать — плацента — плод.
- Определяется положение плода в полости матки.
- Выявляется риск и степень обвития пуповиной.
- Оценивается состояние сердца и главных сосудов плода.
Именно на данном сроке беременности получаются достоверные результаты, поскольку признаки сердцебиения и кровоснабжения можно обнаружить только в это время. Тем не менее УЗДГ может проводиться и на более поздних сроках вынашивания ребенка: с 30-й по 34-ю неделю. Зачастую допплерометрия плаценты на период III триместра сочетается с обычной процедурой УЗИ.
Медицинские показания
Необходимость в проведении допплерометрии определяет лишь акушер-гинеколог, который ведет беременность. Плановые сроки проведения данной процедуры приведены выше, но существуют особые медицинские показания, в связи с которыми назначается дополнительное исследование. К таковым могут относиться:
- Вредные привычки матери вроде алкогольной и наркотической зависимости, курение.
- Заболевания женского организма, находящиеся в хронической форме.
- Наличие гестоза.
- Болезни аутоиммунного характера.
- Многоплодие или крупные размеры ребенка.
- Большой срок вынашивания.
- Угроза отслойки плаценты.
Но помимо этого, показана допплерометрия и при резус-конфликтной беременности. Она проводится еще раз, если в ходе прошлого исследования была выявлена какая-либо патология вроде синдрома задержки развития плода, много-, маловодия и пр.
Особенности подготовки к процедуре
Большинство беременных женщина накануне проведения допплерометрии испытывают беспокойство. Только вот этого нужно избегать, поскольку любые подобные состояния матери определенным образом сказываются на развитии ребенка. Поэтому первым делом необходимо успокоиться и взять себя в руки – как уже выше было подмечено, УЗДГ не представляет никакой угрозы для малыша или матери. К тому же обследование проходит безболезненно, без дискомфорта.

Делается ли допплерометрия при беременности по ОМС? Она входит в перечень обязательных процедур при ведении беременности, утвержденных Минздравом РФ. Следовательно, бесплатно такая услуга будет оказана в государственных клиниках. Что касается частных, то нужно уточнить, работает ли она в системе ОМС и осуществляется ли там конкретное обследование. В этом случае допплерометрия будет сделана бесплатно. Сама процедура может проходить следующим образом:
- В государственных медицинских учреждениях. Понадобится простыня либо полотенце, чтобы застелить кушетку. В аптеке можно приобрести одноразовые пеленки, иногда ими пользоваться намного удобнее, чем полотенцем. Также нужно позаботиться о бумажных салфетках, которые понадобятся для удаления остатков геля.
- Исследование можно пройти и в какой-либо частной клинике, где такие одноразовые комплекты, включая салфетки, выдаются бесплатно, поскольку все это включено в итоговую стоимость самой процедуры.
Придерживаться какой-либо строгой диеты не нужно. Накануне процедуры лучше воздержаться от чрезмерного употребления овощей и фруктов. Может усилиться газообразование из-за грубой клетчатки, что существенно затруднит проведение диагностики. Плотный прием пищи и обильное питье приведет к тому, что врач ничего не сможет разглядеть.
О процедуре
Допплерометрия проводится в кабинете УЗИ, а ее длительность зависит от ряда факторов. У опытных специалистов на это уходит от 20 до 30 минут. В то же время при обнаружении какой-либо патологии продолжительность может быть увеличена по понятным причинам.
Как проводится допплерометрия при беременности? Женщина укладывается на кушетку на спину. Но иногда врач попросит женщину повернуться на левый бок, что потребуется в основном, когда будущая мама находится на III триместре. В этом случае давление увеличенной матки на нижнюю полую вену заметно снижается.
На живот врач УЗИ наносит специальный гипоаллергенный и безопасный гель. Подобные средства пред применением проходят многоступенчатое тестирование, и только потом они разрешены к использованию в отношении беременных женщин. У геля отсутствует цвет и запах, а по своей консистенции он напоминает густой клей. После этого врач берет в руки датчик, которым касается поверхности кожи живота. На экране в этом время появляется изображение.
Исследование позволяет оценить состояние трех главных систем кровотока, на основе чего выводятся результаты допплерометрии:
- плодного ПК;
- маточно-плацентарного МПК;
- плодово-плацентарного ППК.
При исследовании МПК определяется вероятность плацентарной недостаточности, в то время как ППК позволяет выявить степень тяжести данной патологии (если таковая имеется). По ПК можно судить о состоянии ребенка.
Характеристики результата
По результатам исследования можно судить о скорости кровотока в организме будущей матери. Для этого определяются индексы сосудистого сопротивления (ИСС):
- Индекс резистентности (RI или ИР).
- Индекс пульсации (PI или ИП).
- Систоло-диастолическое отношение (СДО).
Под RI следует понимать отношение разницы максимальной и минимальной скоростей кровотока к максимальному значению скорости на фазе сжатия. Ее формула: ИР=(С-Д)/С, где С – это максимальная скорость кровотока на фазе систолы, а Д – то же самое, только на фазе диастолы. Вычисление проводится в течение нескольких сердечных циклов, а потом определяется среднее значение.
PI – это уже немного другое отношение: те же самые скорости, только уже к усредненной скорости кровотока. Здесь и формула немного другая: ПИ=(С-Д)/М, где М – это средний показатель скорости кровотока.
Что касается СДО, то под этой аббревиатурой допплерометрии при беременности скрывается отношение максимальной скорости на фазе систолы к минимальному показателю в период диастолы. Тут формула проще: СДО=С-Д.
Нарушение кровотока
Допплерометрия позволяет диагностировать любую патологию развития плода, причем даже на раннем сроке беременности. При этом врачи разделяют их на несколько степеней в зависимости от тяжести проявления:
- IA либо IB.
- II степень.
- III степень.
Нарушения МПК относятся к классу IA. Серьезных нарушений в кровообращении ребенка не возникает, как и признаков внутриутробной задержки роста либо развития плода.

Изменения ППК относятся уже к классу IB. Что характерно, здесь картина обратная, чем представлена выше. Иными словами, патологий в отношении МПК нет, а нарушения касаются лишь сообщения кровеносных сосудов плода и матери. Как раз в этом случае могут быть признаки внутриутробной задержки роста и развития ребенка.
Если в ходе расшифровки допплерометрии при беременности будет обнаружена вторая степень тяжести патологии, то это говорит о наличии разнообразных нарушений, которые затрагивают практически всю кровеносную систему женского организма и плода. Изменения происходят не только в МПК, но и в ППК. Хоть такое положение дел является более серьезным, угрозы жизни ребенка пока еще нет.
Третья степень нарушения кровотока свидетельствует о сильном нарушении кровотока у ребенка. В результате поступление необходимых микроэлементов существенно снижается, если не принимать никаких мер, это приводит к гибели плода. Поэтому при таком диагнозе необходима экстренная медицинская помощь.
Независимо от степени патологического изменения кровотока беременной женщине назначается необходимый и специальный курс лечения. Кроме того, нужно будет еще раз пройти допплерометрию, чтобы наблюдать протекание изменений в динамике.
Показатели нормы
Скорость кровотока находится в прямой зависимости от срока вынашивания ребенка. Поэтому здесь важно правильно определить именно фактическую беременность, иначе достоверность результатов исследования ставится под сомнение. В связи с этим интерпретацией результатов должен заниматься лишь врач и никто более. Впрочем, определением фактического срока беременности тоже должен заниматься только специалист. В статье можно найти таблицу, в которой отражены показатели нормы допплерометрии при беременности по неделям.
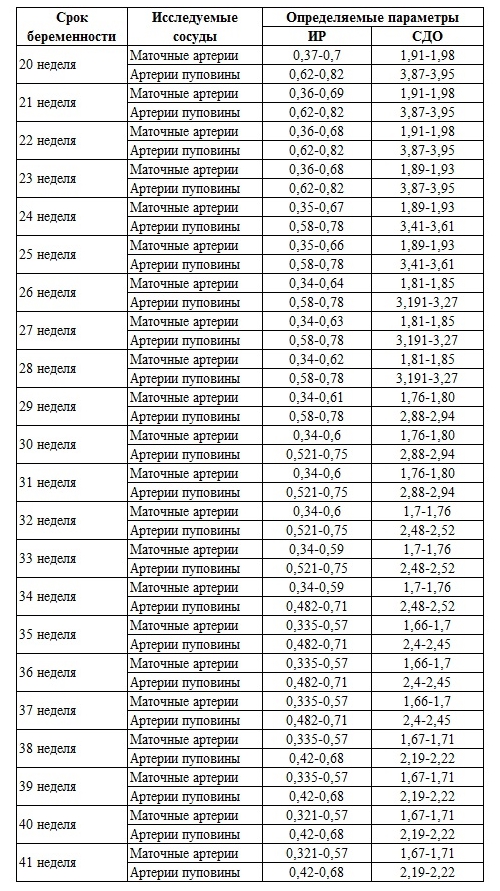
Если результаты проведенных исследований не показывают отклонений от нормы, значит развитие ребенка протекает без осложнений, к нему в бесперебойном режиме поступают все необходимые питательные вещества. Тем не менее иногда при проведении допплерометрии могут быть незначительные отклонения. Пугаться этого не стоит, поскольку все это легко корректируется при необходимости.
В качестве заключения
Из всего этого можно сделать единственно верный вывод: допплерометрия – это довольно достоверная и информативная диагностика, которая позволяет своевременной выявить патологические изменения в кровеносной системе женского организма и плода. Это позволяет составить прогноз дальнейшего протекания беременности и оценить степень тяжести патологии. В зависимости от этого уже переходить к необходимым мерам.
В ходе допплерометрии при беременности также можно обнаружить гипофункцию желтого тела и выявить прочие патологические изменения, которые несут прямую угрозу матери и ребенку. По этой причине не стоит игнорировать все рекомендации врача, который ведет беременность. Только таким образом можно избежать многих последствий, и на свет появится здоровый и полноценный малыш на радость родителям!
fb.ru
MEDISON.RU — Антенатальные эхографические мониторинги при гемолитической болезни плода

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
Введение
Этиопатогенез ГБПН у Rh-отрицательной матери представлен следующей последовательностью: предшествующая беременность Rh-положительным плодом, плодово-материнские трансфузии в родах либо при прерывании беременности, иммунизация матери с формированием в ее крови anti-Rh антител (Rh-сенсибилизация), проникновение антител в кровь Rh-отрицательного плода, повреждающее (гемолитическое) действие антител на эритроциты плода, интоксикация плода и новорожденного продуктами распада гемоглобина. ГБПН является фактором высокого риска перинатальной смертности и заболеваемости [1, 2].
Существуют три клинические формы ГБПН: отечная, желтушная и анемическая. Проявления желтушной формы болезни: гипербилирубинемия, изменение окраски кожи и билирубиновая интоксикация новорожденного. При анемической форме имеются изолированные гематологические изменения (анемия, эритробластоз). Отечная форма (генерализованный врожденный отек) — наиболее тяжелая, имеющая крайне неблагоприятный прогноз, сопровождается значительным скоплением внеклеточной жидкости в тканях и полостях плода, фетальной гепато- и спленомегалией.
Инвазивный забор фетальной крови и гематологическое исследование позволяют наиболее точно диагностировать ГБП на антенатальном этапе. Очевидно, что поиск критериев, обеспечивающих неинвазивную, т. е. эхографическую, диагностику и оценку степени перинатального риска при сенсибилизированной беременности, является важной задачей современной перинатологии.
В акушерской клинике ультразвуковое (УЗ) исследование плода играет важную роль в диагностике ГБПН. Эхографические находки при отечной форме ГБП зависят от степени выраженности водянки. УЗ-проявления иммунной и неиммунной водянки плода практически одинаковы, к настоящему времени они подробно описаны в руководствах [2, 3]. К ранним признакам отечной формы ГБП относят плацентомегалию, гепатоспленомегалию плода и многоводие, к поздним — кардиомегалию и перикардиальный выпот, асцит, гидроторакс, повышенную эхогенность кишечника вследствие отека его стенки, отек подкожной клетчатки головы, туловища и конечностей плода (двойной контур) и расширение вены пуповины [4]. Некоторые авторы рекомендуют измерение длины печени плода в качестве критерия фетальной гепатомегалии [4, 5]. Что касается УЗ-биометрии фетальной селезенки, по мнению экспертов пренатальной эхографии, эти измерения чаще бывают неточными в связи с малым размером органа и методологической сложностью [6]. К сожалению, косвенные УЗ-признаки ГБП, которые рассматриваются как возможные индикаторы доклинических форм водянки плода (полигидрамнион, плацентомегалия, гепатомегалия и эхогенность кишечника плода), имеют недостаточную предсказательную ценность [7, 8].
Наибольшее число публикаций в области неинвазивной (эхографической) диагностики анемической формы ГБП в последние годы было посвящено измерению пиковой систолической скорости (ПСС) фетальной средней мозговой артерии (СМА) как критерия фетальной анемии и раннего признака ГБП [9]. Анемия плода не имеет патогномоничных УЗ-признаков, отек плода может отсутствовать даже при тяжелой анемии. Анемия сопровождается снижением гематокрита и гемодилюцией , что приводит к возрастанию ПСС кровотока в сосудах плода, что наиболее ярко проявляется в мозговых сосудах на фоне компенсаторного усиления фетального мозгового кровообращения. Допплерография СМА плода с оценкой скорости кровотока позволяет диагностировать умеренную либо тяжелую фетальную анемию [8-10]. Измерение ПСС СМА позволяет во многих случаях избежать проведени инвазивных процедур при беременности, осложненной изоиммунизацией [11]. В основе оценки ПСС СМА плода лежит статистический принцип распределения значений в множествах от медиан (multiples of the median, МоМ). Авторы методики рассматривают диапазон до 1,29 МоМ как пороговое значение, характеризующее легкую анемию, до 1,5 МоМ — как среднетяжелую, более 1,5 МоМ — тяжелую анемию [11]. В ведущих перинатальных центрах и центрах беременности высокого риска дородовая диагностика анемической формы ГБП проводится главным образом с целью выполнения гемотрансфузий анемичному плоду. Однако, по данным некоторых исследований, оценка ПСС СМА плода позволяет надежно диагностировать только тяжелую форму фетальной анемии и неэффективна в антенатальной детекции легких и умеренных форм [12]. Систематический обзор, проведенный еще в 2001 г., показал, что практически все УЗ-маркеры (кроме ПСС в СМА) обладают низкой чувствительностью, поздней манифестацией и разной специфичностью и не могут использоваться в качестве раннего предиктора ГБП [9].
Все перечисленное затрудняет пренатальное консультирование и прогнозирование результата беременности у сенсибилизированных женщин.
Кроме того, отсутствие стандартного регламента и алгоритма перинатальной тактики при аномальных показателях антенатальных мониторингов иммуноконфликтной беременности объясняется крайне низкой современной частотой подобных клинических случаев, что исключает получение доказательных выводов. Так, в крупном американском центре за 17 лет наблюдений было выявлено всего 167 случаев иммунной водянки плода, т. е. патология встречалась с частотой менее 10 случаев в год [3]. Опубликованный в 2009 г. ретроспективный анализ всех случаев Rh-иммунизации, имевших место в двух французских административных районах c 3 млн жителей, показал, что популяционная частота Rh-иммунизации в настоящее время ниже 0,41%о [13]. Это, по-видимому, связано с широким внедрением профилактических технологий Rh-десенсибилизации и с высоким уровнем контрацепции в экономически развитых регионах.
В настоящее время отсутствуют четкие протоколы ведения сенсибилизированной беременности в зависимости от результатов антенатальных УЗ-мониторингов, поскольку отсутствует доказательная база, основанная на результатах больших исследований. В каждом случае акушерская ситуация оценивается индивидуально, а алгоритмы отсутствуют. В частности, отсутствуют алгоритмы изменения перинатальной и акушерской тактики на основании допплерографии венозного протока (ВП) плода.
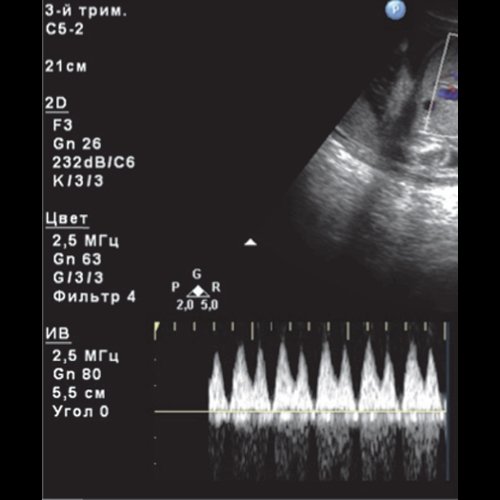
В то же время исследование гемодинамики ВП плода — важный компонент антенатальных допплеровских мониторингов беременности высокого перинатального риска (рис. 1). Различают два типа патологических изменений допплерограмм ВП: наличие а-реверсной волны и снижение фазы изоволюметрической релаксации (ИВР). Возрастание давления, гемодинамическая перегрузка и застой в правом предсердии отражаются возрастанием индексов сосудистого сопротивления ВП и появлением а-реверса. Фаза ИВР ВП — показатель функции миокарда. Период между систолическим и диастолическим пиками спектра кровотока ВП соответствует периоду ИВР миокарда, когда давление в предсердии и убывающее систолическое давление выброса сравнительно одинаковы. В этот период сердечная мышца расслабляется. Способность к полноценной релаксации в диастолу — важная функция миокарда. При гипоксии миокарда или ацидозе сердечная мышца становится менее податливой, хуже расслабляется и фаза ИВР снижается.
Рис. 1. Допплеровский спектр венозного протока плода

а) Норма, углубление между систолическим и диастолическим пиками (между 1 и 2) отражает период ИВР миокарда.
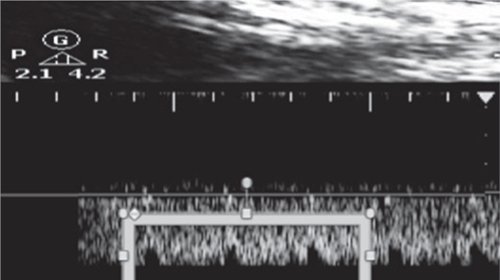
б) К III триместру беременности фаза ИВР ВП плода продолжительная и высокая, почти напоминает плато: миокард зрелого плода способен хорошо расслабляться.

в) При прогрессировании ухудшения состояния миокарда фаза ИВР углубляется, достигает нулевой линии и даже может становиться реверсной.
Целью настоящего исследования явилось изучение возможностей эхографических и допплеровских антенатальных мониторингов, в частности допплерографии ВП, в неинвазивной диагностике ГБП и определении степени перинатального риска при сенсибилизированной беременности.
Материал и методы
Проведено проспективное когортное обсервационное одноцентровое исследование. Эхографически были обследованы 128 женщин (130 плодов) с Rh-сенсибилизированной беременностью, имевших anti-Rh антитела. Исследования до рождения включали визуальную оценку УЗ-анатомии плода, измерение периметра селезенки плода и его оценку по P. Callen [6], измерение длины печени, размеров сердца плода, диаметра интраабдоминального сегмента вены пуповины, толщины плаценты, индекса амниотической жидкости (amniotic fluid index, AFI). Проводилась допплерометрия артерии пуповины (АП), маточных артерий (МА), фетальной СМА с измерением ПСС и оценкой ее соответствия диапазону МоМ по G. Mari и соавт. [8, 11]. Допплеровские спектры ВП изучались качественным и полуколичественным способами с оценкой индексов сосудистого сопротивления, глубины фазы ИВР и определением наличия а-реверсной волны. Изученные постнатальные результаты всех обследованных женщин классифицировались следующим образом: неблагоприятный общий постнатальный результат (ОПР) — перинатальная или младенческая смерть; неблагоприятный клинический постнатальный результат (КПР) — тяжелая неонатальная заболеваемость, тяжелая персистирующая постнатальная заболеваемость.
Результаты и обсуждение
Неблагоприятные ОПР имели 6 (4,6 %) новорожденных от сенсибилизированных женщин, а неблагоприятные КПР (клинические проявления ГБН) — 115 (84,5 %) новорожденных.
Из 115 новорожденных с ГБН у 5 имелись клинические проявления отечной формы, у 110 — анемической и/или желтушной формы ГБПН (35 и 75 случаев соответственно). 9 (11,5 %) новорожденных от сенсибилизированных матерей не имели клинических проявлений ГБПН. Неблагоприятные ОПР отмечены в 5 случаях отечной формы и в одном случае желтушной формы ГБПН (3 антенатальные смерти, 2 ранние неонатальные, 1 поздняя неонатальная смерть).
У 92 (76,1 %) плодов, имевших после рождения клинические проявления ГБПН, обнаруживались антенатальные эхографические предикторы и их разнообразные комбинации. У плодов с отечной формой ГБПН обнаруживались следующие эхографические особенности и аномалии: асцит, гидроторакс, перикардиальный выпот, двойной контур головы и туловища плода, дилатация пупочной вены до 10 мм и более, многоводие с AFI выше 90-го процентиля для срока гестации, плацентомегалия с толщиной плаценты в центральном отделе выше 90-го процентиля для срока гестации, гепатомегалия (увеличение продольного размера печени выше 90-го процентиля для срока гестации), снижение фазы ИВР ВП, высокорезистентный кровоток (ВРК) и а-реверс ВП, ВРК АП, дилатационная кардиомегалия с преимущественной дилатацией правых отделов сердца, ПСС СМА в диапазоне 1,3-1,49 МоМ, ПСС СМА выше 1,5 МоМ, высокая эхогенность кишечника, увеличение периметра селезенки плода.
Высокую степень ассоциации с отечной формой ГБПН имели такие признаки, как асцит и гидроторакс, дилатация вены пуповины, двойной контур головы и туловища плода, перикардиальный выпот, ПСС СМА выше 1,5 МоМ, снижение фазы ИВР ВП, а также кардиомегалия с дилатацией правых отделов сердца. Связи средней силы демонстрировали такие признаки, как многоводие и плацентомегалия, увеличение длины печени плода и а-реверс ВП. Наименьшее прогностическое значение для антенатальной детекции отечной формы ГБПН при рождении имели такие УЗ-признаки, как увеличение периметра селезенки; высокая эхогенность кишечника; ВРК МА; ВРК АП; ПСС СМА 1,3-1,49 МоМ. Недостаточная эффективность измерений фетальной селезенки связана, вероятно, с методологической сложностью и низкой воспроизводимостью этого измерения на фоне сложностей визуализации паренхиматозных органов плода (рис. 2). На рисунке 3 представлены эхограммы, иллюстрирующие особенности антенатальных УЗ-мониторингов при отечной форме ГБПН.
Рис. 2. Визуализация и измерение фетальной селезенки
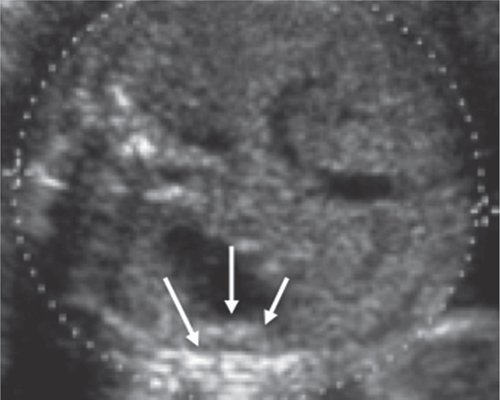
а) Аксиальное сечение туловища плода на уровне портального синуса, селезенка плода обозначена стрелками.
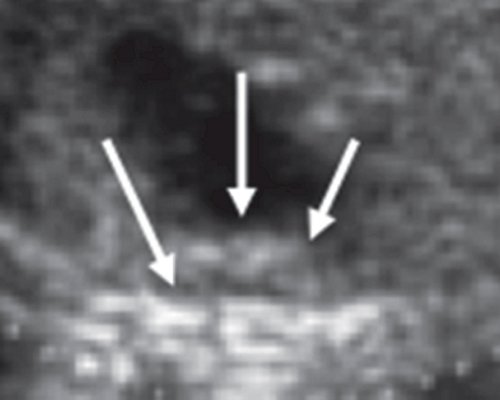
б) То же изображение в режиме zoom, селезенка плода обозначена стрелками.
Рис. 3. Антенатальные эхографические мониторинги при отечной форме гемолитической болезни плода на фоне Rh-сенсибилизации. Беременность 24 нед, титр anti-Rh антител 1:1024
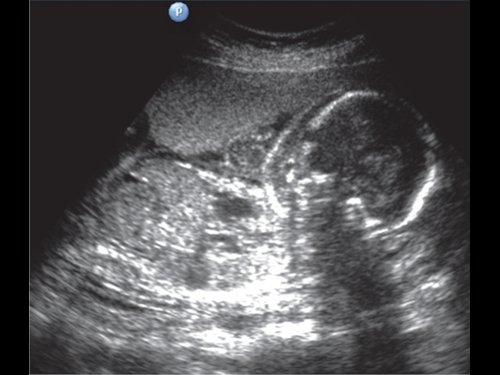
а) Подкожный отек, двойной контур туловища.
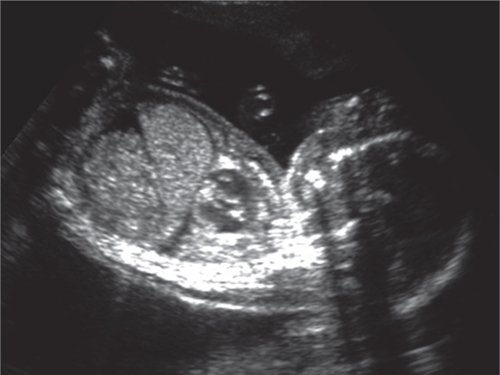
б) Начальный асцит.
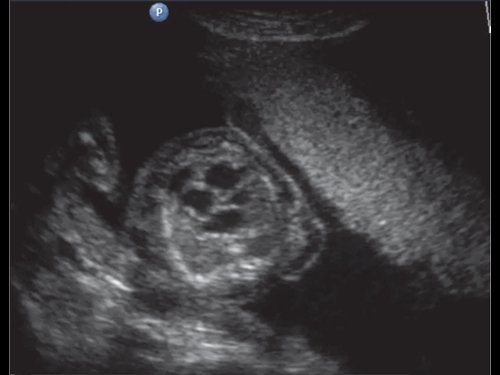
в) Кардиомегалия, дилатация правых отделов сердца, гидроперикард.
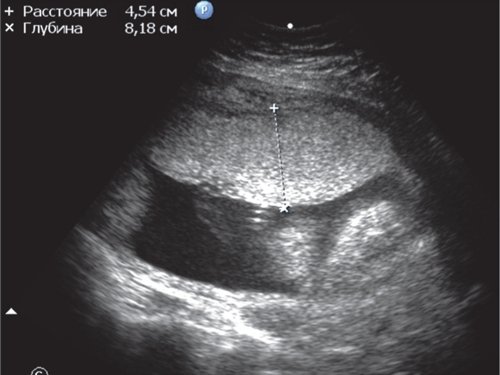
г) Плацентомегалия.
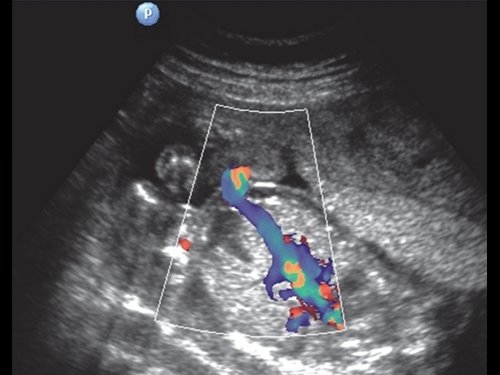
д) Дилатация вены пуповины в интраабдоминальном отделе.
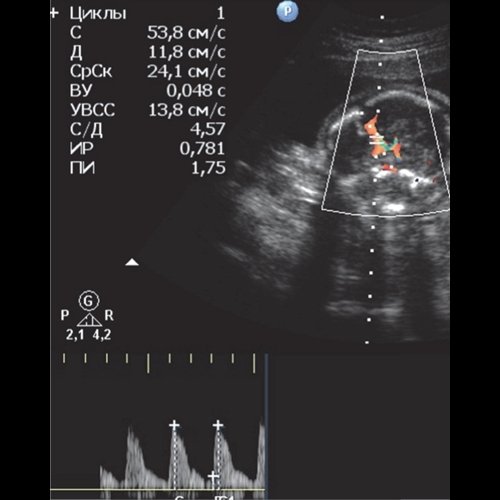
е) ПСС СМА 53,8 см/с (выше 1,5 МоМ для срока гестации).
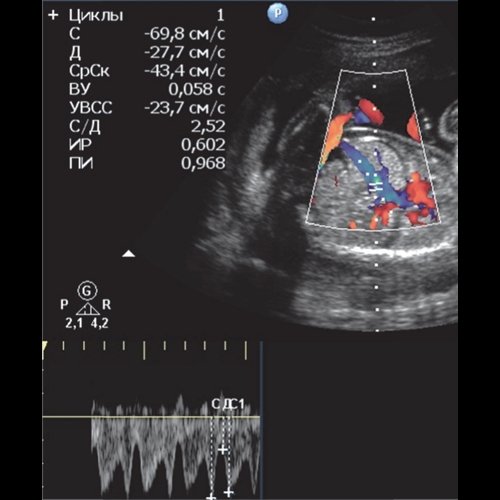
ж) Кровоток в венозном протоке плода: индексы резистентности не превышают 95-го гестационного процентиля, отсутствует а-реверсная волна, снижена фаза ИВР. ОПР беременности — антенатальная гибель плода.
У плодов с анемической формой ГБПН обнаруживались следующие эхографические особенности и аномалии: возрастание ПСС СМА (как в умеренном, так и в выраженном диапазоне), увеличение длины печени плода, кардиомегалия, дилатация правых отделов сердца, плацентомегалия, многоводие. При этом сильные связи с анемической формой ГБПН имели лишь несколько признаков: ПСС СМА выше 1,5 МоМ и ПСС СМА 1,3-1,49 МоМ. Связи средней силы демонстрировали такие признаки, как увеличение длины печени плода, снижение ИВР ВП, а также кардиомегалия с дилатацией правых отделов сердца. Увеличение периметра селезенки, ВРК МА, ВРК АП, плацентомегалия и многоводие имели слабую ассоциацию с фетальной анемией.
На рисунке 4 представлены эхограммы отечно-анемической формы ГБПН. Приведенный случай иллюстрирует различия особенностей эхографических мониторингов при отечной и анемической формах заболевания на примере двух плодов: дихориальных близнецов от сенсибилизированной матери, имевших дискордантные формы ГБПН — у первого плода преобладал отечный, у второго — анемический компонент ГБПН. Пример мониторинга беременности с анемической формой ГБПН, закончившейся неонатальной смертью, представлен на рисунке 5.
Рис. 4. Антенатальные эхографические мониторинги при отечно-анемической дискордантной ГБПН у дихориальных близнецов. Двуплодная беременность 25-26 нед, дихориальная двойня, титр anti-Rh антител 1:64, у первого плода преобладал отечный, у второго — анемический компонент ГБПН
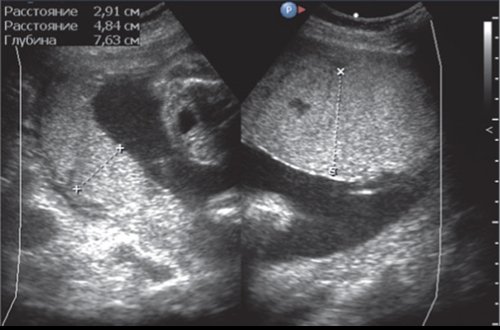
а) Дискордантность толщины плацент близнецов, плацентомегалия первого плода.
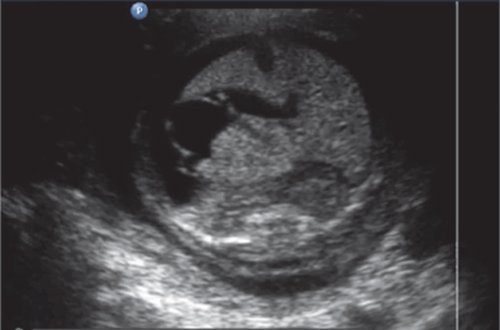
б) Асцит и подкожный отек первого плода;
в — высокоэхогенный кишечник первого плода.
в) Высокоэхогенный кишечник первого плода.
г) Гидроторакс первого близнеца.
д) Дискордантность размеров сердец плодов, дилатационная кардиомегалия первого плода.
е) Прогрессирующая дилатация камер сердца и гидроперикард первого плода.
ж) Норморезистентный кровоток артерии пуповины первого плода.
з, и) Кровоток ВП с нормальными индексами резистентности и сниженной фазой ИВР и реверсный кровоток ВП, зарегистрированные с интервалом 4 дня.
к, л) Возрастание ПСС СМА первого плода с 70,3 до 83,6 см/с при динамическом наблюдении.
м-р) Мониторинг после антенатальной гибели первого плода: голова первого плода (двойной контур, некроз головного мозга), возрастание ПСС СМА до 66,5 см/с, нормальные индексы резистентности при сниженной ИВР-фазе ВП второго плода; возрастание ПСС СМА второго плода до 78,7 см/с (выше 1,5 МоМ для срока гестации), гепатомегалия второго плода. ОПР и КПР — антенатальная гибель первого близнеца, тяжелая гемолитическая анемия (Hb при рождении 40 г/л) и неонатальная смерть второго близнеца.
Рис. 5. Антенатальные эхографические мониторинги при анемической форме ГБПН на фоне Rh-сенсибилизации. Беременность 30 нед, титр anti-Rh антител 1:32
а) Кардиомегалия, дилатация правых отделов сердца, гидроперикард.
б) Дилатация вены пуповины до 10 мм.
в, г) Сниженная фаза ИВР ВП при сохранении конечной диастолической скорости в а-фазу предшествовала появлению а-реверса ВП.
д) ПСС СМА — 114 см/с (выше 1,5 МоМ для срока гестации).
е) Гепатомегалия плода. КПР и ОПР — тяжелая гемолитическая анемия плода (Hb при рождении — 32 г/л).
У 75 плодов с желтушной формой ГБПН, выявленной в постнатальном катамнезе, какие-либо специфичные эхографические симптомы, ассоциированные с иммунизацией и гемолизом, отсутствовали.
В целом чувствительность эхографии в диагностике ГБПН составила 74 %, специфичность — 78 %, точность — 74,6 %.
Выводы
Выраженность эхографических проявлений и степень тяжести ГБПН не зависят от материнских серологических титров антител. Антенатальные эхографические мониторинги нельзя считать эффективными в диагностике желтушной формы ГБПН. Также следует считать неэффективными допплерографические мониторинги АП и МА в антенатальной детекции ГБПН. Наиболее ранним допплеровским изменением ВП при ГБПН является снижение ИВРфазы, тогда как индексы сосудистой резистентности повышаются позже. А-реверс при ГБПН манифестирует поздно и служит надежным предиктором антенатальной гибели плода, однако не помогает в диагностике на докритических стадиях ГБПН.
Результаты исследования можно использовать при пренатальном консультировании, а также на этапах принятия тактических решений и прогнозирования перинатального результата при сенсибилизированной беременности.
Литература
- Dajak S., Roje D., Maglic P. The importance of antenatal prevention of RhD immunisation in the first pregnancy. Blood Transfus. 2014; 12(3): 410-15.
- Norton M.E., Chauhan S.P., Dashe J.S. Society for maternal-fetal medicine (SMFM) clinical guideline № 7: nonimmune hydrops fetalis. Am J Obstet Gynecol. 2015; 212(2): 127-39.
- Derderian S.C., Jeanty C., Fleck S.R., Cheng L.S., et al. The many faces of hydrops. J.Pediatr. Surg. 2015; 50(1): 50-4.
- Roberts A.B., Mitchell L.M., Pattinson N.S. Foetal Liver Length in normal and isoimmunized pregnancies. AMJOG 1989; 161: 42-6.
- Lee .L, Nasser J. Doppler ultrasound assessment of foetal anaemia in an alloimmunised pregnancy AJUM 2010; 13 (4): 24-7.
- Callen P.W. Ultrasonography in Obstetrics and Gynecology: Elsevier Health Sciences, 2011: 1180.
- Zimmerman R., Carpenter R.J., Durig P., Mari G. Longitudinal measurement of peak systolic velocity in the fetal middle cerebral artery for monitoring pregnancies complicated by red cell alloimmunisation: a prospective multicentretrial with intention-totreat. BJOG. 2002; 109: 746-52.
- Mari G. Middle cerebral artery peak systolic velocity: is it the standard of care for the diagnosis of fetal anemia? J. Ultrasound Med. 2005; 24: 697-702.
- Divakaran T.G., Waugh J., Clark T.J., Khan K.S., et al. Noninvasive techniques to detect fetal anemia due to red blood cell alloimmunization: a systematic review. Obstet Gynecol 2001; 98: 509-17.
- Сафонова И.Н. Антенатальные допплерографические мониторинги при беременности высокого перинатального риска. Обзор современной литературы // Медицинские аспекты здоровья женщины. 2014. 83(8): C. 2-12.
- Mari G., Deter R., M.D., Carpenter R., et al. For the Collaborative Group for Doppler Assessment of the Blood Velocity in Anemic Fetuses Noninvasive Diagnosis by Doppler Ultrasonography of Fetal Anemia Due to Maternal Red-Cell Alloimmunization. N Engl J Med. 2000; 342: 9-14.
- Brennand J. Middle cerebral artery Doppler. Austral J Ultrasound Med. 2009; 12(3): 35-8.
- Boulet S., Krause C., Tixier H., Bardou M., et al. Relevance of new recommendations on routine antenatal prevention of rhesus immunization: an appraisal based on a retrospective analysis of all cases observed in two French administrative areas of 3 million inhabitants. European J Obstet Gynecol Reprod Biol. 2009; 146(1): 65-70.

SonoAce-R7
Универсальный ультразвуковой сканер высокого класса, ультракомпактный дизайн и инновационные возможности.
www.medison.ru
ХФПН при беременности: что это такое?
Что это — ХФПН при беременности? Данный недуг диагностируется у каждой третьей женщины, ожидающей ребенка, которая входит в группу риска. Под этой аббревиатурой скрывается медицинский термин, который звучит как «хроническая фетоплацентарная недостаточность». Патология является результатом сложной реакции плода и плаценты на различные состояния материнского организма. Наблюдаются при этом нарушения транспортной, метаболической, трофической и эндокринной функций плаценты, что негативно сказывается на состоянии здоровья плода и новорожденного.
Факторы риска
Диагноз ХФПН при беременности может быть обусловлен различными факторами, которые гинекологи разделяют на несколько групп: социально-бытовые, особенности акушерско-гинекологического анамнеза, особенности течения конкретной беременности, особенности соматического анамнеза. К социально-бытовым причинам плацентарной недостаточности относятся возраст до семнадцати лет или после 35, работа на вредном производстве, тяжелый физический труд, алкоголизм и курение, психоэмоциональное напряжение.

Нередко факторами риска развития недостаточности являются хронические инфекции, эндокринные патологии матери или экстрагенитальные заболевания (болезни внутренних органов, которые не связаны с нарушениями репродуктивной функции напрямую). Чаще всего во время беременности обостряются пороки сердца, ревматизм, гипертония и гипотония, варикозное расширение вен, анемия, холецистит, сахарный диабет.
К часто являющимся причинам ХФПН относят нарушения менструальной функции, перенесенные ранее гинекологические операции, самопроизвольные или искусственные аборты, мертворождения, рецидивирующие гинекологические заболевания, фибромиома, эндометриоз, рождение маловесных детей, бесплодие. К группе риска относят первородящих старше 35 лет с миомой матки. При том же заболевании, но в возрасте до 30 лет риск развития ХФПН значительно уменьшается.
Осложнениями ХФПН, которые характерны для конкретной беременности, являются гестозы, угроза прерывания, перенашивание, многоплодие, анемия, обострение хронических заболеваний. Степень и характер патологических состояний при подобном диагнозе во многом зависит от срока беременности, состояния механизмов в системе «мать — плацента — плод», а также от длительности воздействия негативных факторов.

Классификация
Беременность на фоне ХФПН — что это? Недуг характеризуется функциональными нарушениями в плаценте, прогрессирование которых может привести к задержке развития, гипоксии или даже внутриутробной гибели плода. Осложнение диагностируется у половины беременных женщин, для которых характерно невынашивание. В трети случаев ХФПН возникает как осложнение гестоза, а после перенесенной на ранних сроках инфекции проявляется в большем случае наблюдений (около 60 %).
Первичная и вторичная
По времени возникновения и механизму различают первичную и вторичную недостаточность функций плаценты. Первичная ХФПН возникает на сроке до шестнадцати недель. Это связано с различного рода нарушениями имплантации и плацентации. Вторичная недостаточность развивается после шестнадцати недель под влиянием внешних факторов, которые негативным образом воздействуют на плод или мать при уже сформированной плаценте.
Острая и хроническая
По клиническому течению ФПН различается на острую и хроническую. Острая чаще возникает на фоне отслойки плаценты. Диагностируется преимущественно в родах, но нельзя исключать возникновения острой недостаточности плаценты на любом сроке. Хроническая недостаточность может диагностироваться на любом сроке беременности. Разделяется на компенсированную, декомпенсированную (дополнительно выделяют степени) и субкомпенсированную.
Компенсированная форма ХФПН при беременности — что это и к чему приводит? Это патология, при которой обменные процессы в плаценте нарушаются, а кровообращение остается в норме. При этом за счет возможностей материнского организма плод не испытывает дискомфорта, так что последствия такой формы ХФПН минимальны. Однако необходимо наблюдение, потому что такая форма патологии при отсутствии терапии переходит в более серьезные.
Субкомпенсированная форма недостаточности — это состояние, при котором ресурсы материнского организма начинают истощаться. Такое случается, если не устранить причины возникновения компенсированной формы ХФПН. Декомпенсированной формой называют прогрессирование патологии с нарушением кровообращения в системе «мать — плацента — плод».
С помощью допплерометрии можно определить степень декомпенсированной формы недостаточности плаценты. ХФПН 1а при беременности характеризуется нарушением кровообращения только в маточно-плацентарном кровотоке. При форме 1б нарушения возникают только в плодово-плацентарном кровотоке. На второй степени определяются нарушения на двух уровнях, но не являются критическими. Третья степень ХФПН — критический уровень нарушений, который ставит жизнь плода под угрозу.

Симптомы
Серьезный диагноз — ХФПН при беременности. Что это за патология и по каким симптомам можно заподозрить патологию? Нарушения в механизме «мать — плацента — плод», которые в самом тяжелом случае могут привести к задержке развития или внутриутробной гибели плода, могут возникать вследствие бактериальных или вирусных инфекций, перенесенных в первом триместре, эндокринных патологий или генетических нарушений. Поэтому особенно внимательным должно быть ведение пациенток, которые входят в группу риска по этим факторам.
Что это — ХФПН с компенсацией при беременности? Об этом опасном состоянии нужно знать всем будущим мамам, чтобы самостоятельно уметь определить тревожные симптомы и обратиться к врачу. Недуг практически никак себя не проявляет. У женщины удовлетворительное самочувствие, а нарушения можно определить только в ходе дополнительных исследований (УЗИ или допплерометрии).
Тревожные симптомы начинают появляться только при декомпенсированной форме плацентарной недостаточности. Сначала отмечаются признаки, характерные для различных заболеваний, на фоне которых обычно развивается ХФПН, а именно отеки при гестозе или головная боль при гипертензии. Параллельно с этим уменьшается частота и интенсивность движение плода.

В случае внутриутробной задержки развития врач может отметить несоответствие высоты дна матки сроку беременности. Это косвенный признак, но и на него следует обратить внимание. Опасным симптомом является появление кровянистых выделений из влагалища на любом сроке вынашивания. Это указывает на преждевременную отслойку плаценты, которая может привести к гипоксии плода. При появлении кровянистых выделений женщина должна немедленно обратиться за медицинской помощью.
Диагностика
Врачам нужно уделять большее внимание женщинам, входящим в группу риска по развитию ХФПН при беременности. Что это за состояние, было описано выше. Так, при каждом осмотре гинеколог должен обращать внимание на прибавку в весе, определять высоту дна матки и окружность живота. Сигналом для проведения дополнительных исследований являются уменьшение количества шевелений плода, глухость тонов сердцебиения, несоответствие ВДМ сроку беременности.
Определить патологию можно при помощи УЗИ, допплерометрии или кардиотокографии. Ультразвуковая диагностика позволяет оценить состояние плаценты и плода, измерить количество околоплодных вод. По результатам допплерометрии определяется степень и уровень нарушений в системе «мать — плацента — плод». Также эта диагностическая процедура позволяет подобрать оптимальную терапию. Косвенно судить о состоянии плода можно по сердечной деятельности, которая определяется в ходе кардиотокографии.
Лечение
ХФПН при беременности может лечиться амбулаторно при условии постоянного наблюдения и частых визитов в женскую консультацию, но только в том случае, если патология протекает в компенсированной форме. В остальных случаях необходимо наблюдение в стационаре. Все существующие на сегодняшний момент способы лечения не позволяют в полной мере восстановить строение и функции плаценты, а только способствуют стабилизации процесса и предотвращают дальнейшее прогрессирование патологии.
Препараты
ХФПН лечится с помощью препаратов, улучшающих кровообращение в сосудах, активизирующих обменные процессы в тканях плода. Нередко патология сопровождается повышенным тонусом матки, при чем назначаются «Но-шпа», сульфат магния, «Гинипрал». Все терапевтические мероприятия проводятся в течение не менее двух недель. Контролировать состояние женщины и плода можно с помощью КТГ, ультразвуковой диагностики или допплерометрии.
Роды при ХФПН
Если состояние плода удовлетворительное, то даже с таким диагнозом женщина может родить естественным путем. В противном случае ХФПН является показанием для кесарева сечения. КС проводится при угрозе прерывания беременности или ранней отслойке плаценты на поздних сроках (когда плод уже жизнеспособен), при длительной гипоксии плода, зафиксированной в родах. Может быть назначено как плановое, так и экстренное КС. Все зависит от конкретного случая.

Риски и последствия
Последствия ХФПН при беременности для ребенка могут быть очень серьезными, но риски зависят от типа и стадии патологии. Плацентарная недостаточность может привести к самопроизвольному прерыванию, задержке роста и развития плода, гипоксии. Также возрастает риск внутриутробной гибели плода. Последствия ХФПН при беременности серьезные, но этот диагноз еще не означает, что ребенок родится с задержкой развития или раньше срока. При раннем выявлении патологии и адекватном лечении прогноз для матери и плода благоприятный.
Профилактика
Итак, было определено, что это — ХФПН при беременности. Основной профилактической мерой является соблюдение здорового образа жизни как на этапе планирования, так и во время беременности, отказ от вредных привычек, полноценное питание, прием витаминов. При планировании необходимо пройти обследование у гинеколога, пролечить хронические заболевания и половые инфекции. Во время беременности следует не игнорировать визиты в женскую консультацию и рекомендованные диагностические процедуры, а именно анализы крови и мочи, УЗИ и так далее.
fb.ru
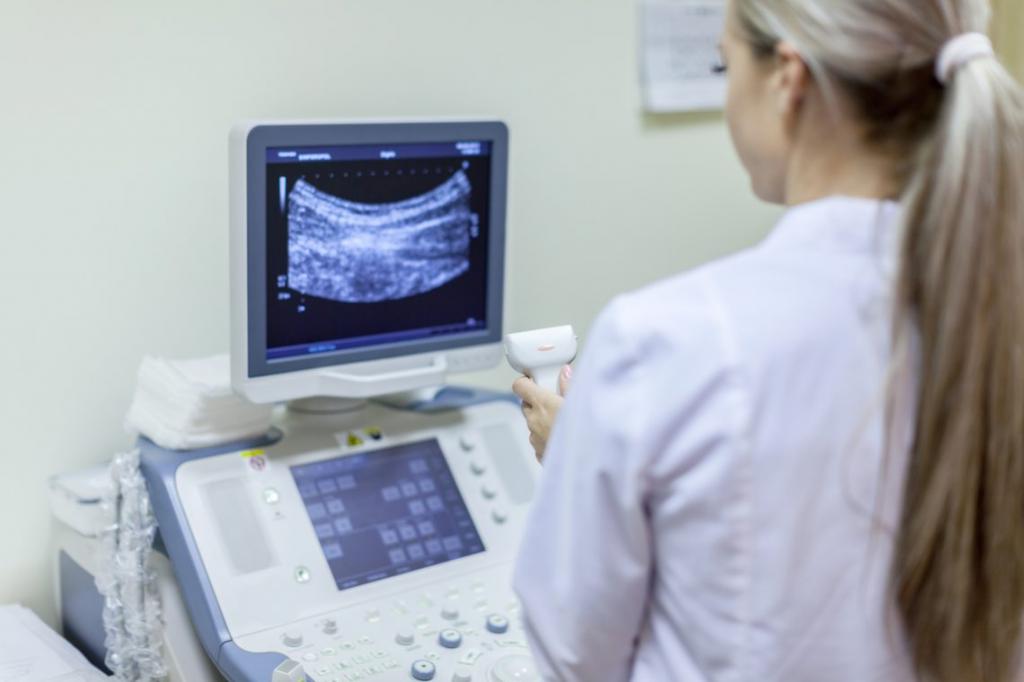
Допплерометрия при беременности: что это за исследование и зачем его проводят — Статьи — Беременность
Всем доброго времени суток!Создаю тему анонимно, мне легче рассказать всё таким образом. Так что за это строго не судите.
Лет мне не мало, взрослый, живущий отдельно, сын. Отдельная квартира, неплохая должность, позволяющая мне ни от кого не зависеть.
13 лет назад овдовела. Пережила. С трудом оправилась.
После 10 лет одиночества познакомилась с мужчиной. Разведен. Понравился во всём: красиво ухаживал, добрый, умный, чуткий. Договорились, что будут только встречи, без совместного проживания. 1,5 года придерживались договоренностей, всё отлично, всё всех устраивало. Но потом мужчина предложил совместное проживание. Я отказалась. Пожив одна, я поняла, что не хочу больше жить с мужчиной. Не смотря на чувства. Только встречи. Поговорили, я ему все объяснила. Расстались. Все прекрасно. Поняли друг друга и каждый из нас пошел своей дорогой.
И вот в начале года познакомилась с мужчиной. Оказался родственником подруги. Именно подруги, а не знакомой, которую знаю более 25 лет. «И в горе и радости» с ней. Проверенный жизнью человечек.
Заранее оговорила свои условия (как и в предыдущем случае): только встречи. Никаких знакомств с детьми и близкими. Это у каждого своё личное пространство.
Почти год меня всё устраивало. И вот перед новым годом мужчина настойчиво предлагает знакомство со своей дочерью, родителями и совместное проживание. Опять. Отказала. Напомнила про договор.
Начался треш какой-то: слезы, слежка, телефон разрывается от его звонков и сообщений. Вызвала на откровенный разговор подругу. Созналась в том, что свела нас осознанно, не говорила, что он ее кузен. Типа, судьба. Рассказала, что у него дома отвратная обстановка. Дочь взрослая, разменять квартиру на 2-е отдельные не сможет, вкладываться в ипотеку никто не хочет.
Сказала — утихомирь братца!!! ЧС и игнор считала детским садом. Ведь взрослые люди же. Сказала, что поговорит, но какой будет результат — не знает.
Я устала… Чего хочу? Наверное совета — как разрулить эту ситуацию с наименьшими потерями для себя. Для всех.
Возможно, у кого-то есть опыт выхода из данной ситуации.
С наступающим, девочки.
deti.mail.ru