Классификация, Причины, Симптомы, Диагностика, Лечение, Профилактика
Женщины, особенно ожидающие появления на свет первого ребенка, всегда очень трепетно относятся к своему состоянию. Их тревожат и пугают порой даже совершенно нормальные физиологические изменения, характерные для периода беременности. Именно поэтому сегодня мы обсудим самые важные тревожные симптомы угрозы выкидыша.
Выкидыш или самопроизвольный аборт – это самопроизвольное прерывание маточной беременности, начиная с самых ранних ее сроков до полных 22 недель. Подавляющее большинство выкидышей происходит в ранние сроки – до 12 недель. Все прерывания беременности после 22 недель в странах СНГ квалифицируется как преждевременные роды, однако ряд даже довольно развитых стран считает таким пограничным сроком 24-28 недель.
Итак, при выкидышах или самопроизвольных абортах ранних сроков эмбрион совершенно нежизнеспособен, а сам процесс выкидыша редко сопровождается значимыми осложнениями. Чем больше срок беременности, тем чаще случаются различные неприятности – массивные маточные кровотечения, гнойные осложнения и тромботические нарушения.
Классификация
Приведем примерную классификацию самопроизвольных абортов.
По сроку беременности:
- Ранний – от первых дней задержки менструации до 12 недель беременности;
- Поздний – с 12 до 22 недель беременности.
По «запущенности» процесса аборта:
- Угрожающий выкидыш – начальные симптомы прерывания беременности с живым плодным яйцом или эмбрионом.
- Начавшийся выкидыш – начавшаяся отслойка плодного яйца или эмбриона, живого или погибшего, сопровождающаяся кровотечением из половых путей.
- Аборт в ходу – полная отслойка плодного яйца или эмбриона от стенок матки, его гибель и достаточно обильное сопутствующее кровотечение.
- Совершившийся аборт: полный в случае полностью пустой полости матки и неполный при наличии остатков плодного яйца в полости матки.
Важно понимать, что границы этих степеней достаточно условны, требуют применения ультразвука для оценки состояния плодного яйца или эмбриона, наличия у него сердцебиения и определения его положения в полости матки.
Отдельно выделяют некоторые виды осложнений самопроизвольного аборта:
- Инфицированный самопроизвольный аборт – то есть присоединение инфекции, которая великолепно себя чувствует в рыхлой, хорошо кровоснабжаемой полости матки.
- Тромботические осложнения аборта – это нарушении свертываемости крови, запущенные гормональными всплесками беременности, ее потери и некоторыми медицинскими манипуляциями. Сгусток крови или тромб может сформироваться где угодно, чаще всего – в венах малого таза.
- Аборт с массивным маточным кровотечением – наиболее грозное осложнение потери беременности, сопровождающееся значительным объемом потери крови из сосудов несокращающейся матки.
Причины
Генетические причины. Очень важно понимать, что далеко не всегда потеря беременности, пусть даже очень желанной – это несчастье. По официальной мировой статистике, подавляющее большинство беременностей, теряемых в сроках 5-8 недель – это генетически аномальные плоды. Таким образом природа проводит естественный отбор, предохраняя женщину от рождения глубокого инвалида.
Гормональные причины. На первом месте в таких нарушениях стоит патология щитовидной железы, недостаточность лютеиновой фазы цикла и гиперпролактинемия. Достаточно часто у таких пациенток до потери беременности имелось длительное бесплодие, нарушения менструального цикла.
Хронические инфекции органов малого таза – наиболее часто хронический эндометрит или воспаление слизистой оболочки полости матки. В условиях существования длительного хронического воспалительного процесса клетки эндометрия становятся неполноценными, неадекватно отвечают на гормональную стимуляцию и не выполняют необходимую роль той самой « благодатной вспаханной почвы» для внедрения оплодотворенной яйцеклетки.
Нарушения свертываемости крови – тромбофилии. Это настоящий бич 21 века, так как те или иные формы тромбофилий обнаруживаются у достаточно большого числа женщин – от 2 до 15% в зависимости от страны. Беременность запускает механизмы неправильного, извращенного гемостаза, формируя тромбозы сосудов, питающих хорион и плацентарную площадку, вызывая отслойки плодного яйца, хориона, нарушения питания эмбриона и его гибель. Самыми неблагоприятными для беременности являются АФС или антифосфолипидный синдром, мутации фактора Лейдена, нарушения фолатного цикла, дефицит протеинов С и S.
Анатомические дефекты матки. По официальной статистике, у женщин, имеющих врожденные или приобретенные пороки развития матки, самопроизвольные прерывания беременности случаются на порядок чаще. К таким аномалиям можно отнести двурогую матку, полное удвоение матки, недоразвитие или гипоплазию матки, наличие внутриматочных синехий.
Анатомические дефекты шейки матки – как правило, приобретенные в ходе жизни разрывы шейки матки, последствия оперативных манипуляций. Так формируется недостаточность шейки матки или ИЦН. Чем больше срок беременности, тем тяжелее шейки играть роль нормального «замка» между окружающей средой и полостью матки.
Кроме того, выделен перечень факторов риска самопроизвольного аборта, управляемых и неуправляемых:
- Возраст женщины. Чем старше беременная – тем выше у нее риск самопроизвольного выкидыша.
- Паритет родов – чем больше у пациентки было беременностей и родов в прошлом, тем выше риск самопроизвольного аборта.
- Инфекционные заболевания, обострения хронических заболеваний и банальная температурная реакция. Кстати, посещение бань и саун в ранние сроки аналогично температурной реакции в связи с гриппом или простудой.
- Курение. Никотин и смолы негативно влияют на сосудистую стенку, а прорастание сосудами места будущей плаценты – хориона – ключевой момент ранних сроков беременности.
- Стресс, нарушения питания расцениваются организмом как жизнеугрожающий фактор, при котором беременность может принести вред матери. Так можно потерять совершенно нормальную беременность.
Таким образом, вполне очевидно, что управляя некоторыми факторами, можно легко предотвратить выкидыш на раннем сроке.
Также важно понимать, что при изначально нормальном течение беременности, здоровом эмбрионе никакие банальные акушерские манипуляции, половая жизнь или занятия фитнесом не могут повлиять на начало выкидыша.
Гинекологический осмотр на кресле или мазок угрозу выкидыша не провоцируют. Кровянистые выделения после посещения гинеколога могут быть, так как многие мазки – цитология или мазок на ИППП могут незначительно травмировать шейку матки, что никак не влияет на течение беременности.
Симптомы
Угрожающий выкидыш. Как правило, симптомами угрожающего выкидыша становятся боли различной интенсивности внизу живота, пояснице, отдающие во внутреннюю поверхность бедра или прямую кишку.
Важно понимать, что у беременной женщины периодически бывают и, более того, должны быть некие ощущения дискомфорта – растет матка, смещаются внутренние органы, растягиваются и размягчаются связки, матка периодически приходит в тонус – все эти совершенно нормальные явления могут сопровождаться тянущими болями, «покалываниями», тяжестью внизу живота и так далее. Важно уметь различать острые боли, длительный дискомфорт от разовых дискомфортных ощущений, иначе будущая мама рискует всю беременность пролежать в стационаре под эгидой «угрозы выкидыша».
Кровянистые выделения для угрожающего самопроизвольного аборта в принципе не характерны, изредка это могут быть крайне скудные бурые выделения. Коричневые выделения могут сохраняться после угрозы выкидыша. Это занимает от нескольких дней до двух недель – так опорожняется полость матки и «уходят» гематомы и отслойки плодного яйца.
Начавшийся выкидыш и аборт в ходу. Два этих состояния клинически не имеют никаких различий между собой. Для них характерны боли различной интенсивности и достаточно обильное кровотечение – кровь в этом случае будет не коричневой или бурой, а яркой алой – как в обильные дни менструаций.
В принципе, само течение аборта в ходу и начавшегося выкидыша аналогично очередной менструации – тянущие боли, схваткообразные боли и кровотечение из половых путей, в ряде случаев обильное, со сгустками.
Чем более длительное и обильное кровотечение, тем меньше шансов для сохранения беременности. Кстати, США и Канада в своих классификациях самопроизвольного аборта объединяют два этих понятия под термином – неизбежный аборт, который редко подвергается попыткам лечения.
Совершившийся аборт. Многие пациентки самостоятельно определяют, что аборт завершился, так как видят само плодное яйцо или эмбрион малых размеров. После выхода эмбриональных структур из полости матки в норме мышца матки сокращается, кровотечение постепенно завершается – аналогично окончанию менструации. При отсутствии осложнений и инфицирования кровотечение занимает около 5-9 дней – как при обычной менструации, может, слегка более обильной.
Диагностика
Само определение факта нарушенной беременности не составляет труда. Для этого необходимо:
- Подтверждение факта беременности стандартным тестом на ХГЧ.
- Опрос женщины на предмет наличия беременности, выяснением даты последней менструации, особенностями наступления и течения как данной беременности, так и предыдущих.
- Ультразвуковое исследование малого таза – крайне важно, так как позволяет не только точно определить срок беременности, наличие сердцебиения плода, наличие отслоек плодного яйца, ретрохориальных гематом, но и установить самый важный факт – наличие плодного яйца именно в полости матки. Это совершенно необходимо, поскольку клиника внематочной беременности на первых порах совершенно аналогична таковой при угрожающем выкидыше, а вот опасность для жизни и здоровья пациентки – в разы выше. Это основная дифференциальная диагностика угрозы прерывания беременности.
Диагноз «Угроза прерывания беременности на ранних сроках» выносится врачом гинекологом после обязательно выполнения вышеуказанных действий.
Лечение
Лечение при угрозе выкидыша на ранних сроках включает в себя два типа препаратов:
- Патогенетические – то есть влияющие непосредственно на причину прерывания беременности.
- Симптоматические – неспецифические препараты, снимающие основные проявления угрозы – боль, кровотечение, спазмы.
Патогенетические препараты– очень большая группа лекарств, влияющих на первопричину, их можно назначать только конкретной пациентке при знании конкретной причины невынашивания. Например, низкомолекулярные гепарины могут быть назначены только пациенткам с подтвержденными тромбофилиями. У женщин без такой патологии эти препараты усугубят кровотечение.
Перечислим представителей этих групп:
- Низкомолекулярные гепарины, препараты аспирина:
- Препараты прогестерона – как синтетические, так и натуральные;
- Иные гормоны или антигормоны – например гормоны щитовидной железы, эстрогены, антигормоны к пролактину, глюкокортикостероиды и так далее.
- Препараты фолиевой кислоты в больших дозах – 4-6 грамм в сутки.
Симтоматические лекарства при угрозе выкидыша используются значительно чаще, поскольку они не представляют опасности для любой женщины и снимают основные звенья патогенеза самопроизвольного аборта.
- Спазмолитики – дротаверин (но-шпа), папаверин в капельницах, уколах, свечах и таблетках.
- Магнезии сульфат – в виде внутривенных вливаний и капельниц.
- Кровоостанавливающие препараты – этамзилат, транексамовая кислота, аскорутин.
- Препараты прогестерона также широко используются в качестве симптоматического средства, хотя эффективны будут далеко не у всех пациенток.
Лечение назначает врач, а уж место его получения определяется ситуацией – неосложненный угрожающий выкидыш без кровотечения можно пролечить и в условиях поликлиники, выдав женщине листок нетрудоспособности. А вот обильное кровотечение или угрозу прерывания у женщины с пятой попыткой ЭКО, разумеется, лучше госпитализировать.
Женщина же должна соблюдать все рекомендации врача и делать все, от нее зависящее:
- Лечебно-охранительный режим, желательно домашний, с преимущественным пребыванием в постели.
- Половой покой. Секс при угрозе выкидыша часто провоцирует кровотечение и усугубление процесса. В любом случае, можно ли заниматься сексом при угрозе выкидыша, лучше уточнить у врача.
- Минимизация стрессов.
Важно понимать, что многие беременности, даже при самом современном и своевременном лечении сохранить нельзя – природа однозначно решила выбраковать этот эмбрион и к ней лучше прислушаться.
Очень часто сами женщины задают вопрос: «Нужно ли сохранять беременность при угрозе выкидыша на ранних сроках?» Однозначного ответа на этот вопрос нет – в странах СНГ на этом «сохранении» построили целый бизнес, а большинство развитых стран не сохраняет такие беременности и «сохраняющее» лечение не покрывает ни одна страховка.
В любом случае, решение должно оставаться за самой женщиной, которая должна быть информирована, что, возможно, этот плод или эмбрион, которого пытается отторгнуть ее организм – генетически нездоров.
Также крайне важно знать, что два и более последовательных прерывания беременности носит название «привычное невынашивание». Пациентки с таким диагнозом должны пройти тщательное и всестороннее обследование для выяснения причин прерывания.
Профилактика
Часто женщины задают вопрос, как предотвратить угрозу выкидыша на ранних сроках. К сожалению, со 100% вероятность избежать выкидыша нельзя, но можно снизить риск такого осложнения, соблюдая следующие меры профилактики:
- обязательно пройти планирование беременности;
- избегать заражения ЗПП, регулярно обследоваться у гинеколога;
- с первых дней планирования или хотя бы с самого начала беременности перестать курить и пить алкоголь;
- принимать витамины, правильно питаться;
- избегать стрессов, высыпаться, достаточное количество времени отдыхать.
Планирование беременности — самый верны способ избежать угрозы выкидыша. Во время планирования женщина и мужчина обследуются, избавляются от всех патологий, которые могут навредить ребенку.
https://www.youtube.com/watch?v=9MqgGABmbZg
Поделиться:
Угроза выкидыша на ранних сроках
По подсчетам за последние годы примерно 20% беременностей закачивались выкидышами, причем большая часть из них припадает именно на первый триместр вынашивания плода. Сохранение беременности при угрозе выкидыша – одна из обязательных мер, которая предпринимается медиками для продолжения благополучного вынашивания ребенка и его развития в утробе матери.
Именно гипертонус матки способен вызвать данную проблему. Определяется он благодаря процедуре УЗИ. Угроза выкидыша на ранних сроках беременности при наличии отклонений достаточно высока. Потому медики нередко разделяют 3 категории угрозы самопроизвольного прерывания беременности.
Чем помогает процедура УЗИ
Внутриутробная диагностика плода может быть плановой и внеплановой. Обычно первое обследование проходит на 12 неделе вынашивания ребенка, если ранее не были определены никакие предпосылки для волнений.
В это время удается определить первые возможные патологии развития ребенка и принять все возможные меры для их устранения. Но бывают случаи, когда уже на 6 неделе необходимо проходить процедуру УЗИ. Как правило, она рекомендуется в случаях:
- Если есть угроза выкидыша, женщину беспокоит плохое самочувствие
- У матери присутствуют хронические или генные заболевания и необходимо определить первичное состояние плода
- Если предыдущая беременность закончилась выкидышем или ранними родами, а также, если прошло не более 10 месяцев после процедуры кесаревосечения
УЗИ – это вспомогательная процедура, которая помогает определить состояние плода и матки женщины. Она не назначается без потребности, однако в большинстве случаев именно на первых этапах вынашивания ребенка крайне необходима. Благодаря ей можно изучить строение плаценты и в целом оценить протекание первого триместра беременности.
Именно благодаря УЗИ можно определить очаги угрозы и назначить необходимое лечение. Без данной процедуры невозможно сказать со 100% гарантией, что существует вероятность прерывания беременности.
Чаще всего источником возможного выкидыша является гипертонус матки женщины. Это наблюдается практически в 85% случаев. В зависимости от степени тонуса матки, гинекологи могут поставить следующие диагноз:
- Тонус І степени
- Тонус ІІ степени
- Тонус ІІІ степени
Первое обследование УЗИ, как правило, делается в период 10-14 недели беременности, тогда же и можно определить первые признаки отклонений от нормы, как в развитии плода, так и в организме женщины.
Тонус матки І степени практически ничем не угрожает развитию плода. Такой диагноз является сигнализатором возможных проблем в развитии и без принятия необходимых мер может переходить в следующие стадии. В этот период желательно ложиться на сохранения для того, чтоб определить была ли угроза выкидыша. Больница должна быть оснащена специальным оборудованием для определения состояния матки женщины.
В такой период желательно самостоятельно способствовать расслаблению мышц матки. Для этого нужно больше лежать, не поднимать любые тяжести и выбирать только обувь на ровном ходу. Также рекомендуется избегать стрессовых ситуаций, слушать релаксирующую музыку и делать расслабляющие упражнения. Тонус І степени может наблюдаться во время вынашивания ребенка даже в первые 4 недели. Угроза выкидыша, отзывы беременных и статистика гинекологов об этом вопросе, крайне небольшая в это время.
Тонус ІІ степени, как правило, характерен для второго триместра беременности. Нередко причиной опасений является именно гипертонус задней стенки матки. Нередко тянущие боли внизу живота могут сопровождать всю оставшуюся беременность. Сроки угрозы выкидыша при гипертонусе второй степени могут варьироваться от 2-3 недель и вплоть до начала родов, потому обязательной считается процедура сохранения.
Гипертонус матки ІІІ степени наиболее часто присутствует во время третьего триместра беременности. Такой диагноз является наиболее небезопасным для развития плода и в некоторых случаях может вызывать преждевременные роды, либо замирание ребенка. В таких случаях важно немедленно обратиться к специалисту и позволить ему вести под контролем беременность. Угроза выкидыша, сколько она будет длиться в таком случае, зависит только от организма женщины.
Определив точно, какие угрозы выкидыша присутствуют, можно принять меры и избежать их. Медики отмечают, что существует только два вида угроз:
- Если женщину постоянно беспокоит сильная боль внизу живота, очень часто она сопоставима с той, которая бывает в первые дни менструации.
- Наличие кровотечения, причем оно может быть как обильным, так иметь и мажущий характер.
В таком случае обязательно нужно вызывать неотложную помощь или же отправляться к специалисту на транспорте, при этом следить за плавностью передвижения машины, поскольку любые резкие толчки могут повлечь за собой необратимые последствия.
Перед отправкой необходимо принять 1-2 таблетки но-шпы или любого средства, которое расслабляет мышцы. Ни в коем случае не принимать ванную. Самым опасным в данном случае является кровотечение, которое может свидетельствовать о замершей беременности или самопроизвольном аборте.
В больнице специалисты окажут первую медицинскую помощь. Чем быстрее обратиться к врачам, тем больше шансов сохранить беременность. После угрозы выкидыша не прибегать к физическим перегрузкам и отказаться от интимной близости до того времени, пока ситуация не придет в норму.
Если у женщины не наблюдалось определенных симптомов тонуса матки в первые 6 недель, угроза выкидыша на ранних сроках не была подтверждена, то это не гарантирует, что в последующих этапах беременности не следует обращать внимание на этот вопрос. Причины для угрозы на последующих этапах могут быть совершенно разные, причем не всегда зависят от образа жизни женщины. На это может влиять и генетика, и экология, и даже уровень стрессов.
Причины
Во время вынашивания ребенка некоторые женщины могут столкнуться с угрозой выкидыша. После сдачи необходимых анализов и ряда исследований специалисты назначают специальное поддерживающее лечение. Однако, что может стать причиной такого положения и можно ли этого избежать?
Почему может быть угроза выкидыша
Гинекологи выделяют ряд причин, почему может быть угроза выкидыша. Однако это не всегда свидетельствует о патологии развития плода и не дает основания для беспокойства о самопроизвольном или искусственном прерывании беременности. Крайне важно соблюдать те меры предосторожности, которые указываются специалистами.
Существует несколько основных причин, в связи с которыми может произойти выкидыш на любом сроке беременности:
- Генетические отклонения у плода
- Гормональные нарушения и их скачки у беременной
- Несовместимость между супругами
- Инфекции
- Неправильное строение матки
- Эмоциональное напряжение
Именно отклонения в развитии и различные мутации являются основной на ранних сроках беременности, нередко приводит к самопроизвольному выкидышу. Такая проблема может быть связана с сильным влиянием внешней среды, образа жизни будущей матери. В более редких случаях имеет место полагать, что источником таких патологических изменений является генетика.
В таком случае нельзя четко ответить, как остановить угрозу выкидыша. Поскольку в таком случае медиками могут быть предприняты всевозможные меры для сбережения плода, однако речь будет идти именно о естественном отборе. Если организм матери считает плод нежизнеспособным, то попытается всячески его отторгать, вследствие чего возможен самопроизвольный выкидыш на ранних сроках.
Если же во время прохождения процедуры УЗИ или сдачи анализов медики определят генетические нарушения у плода, которые приведут к возможной его гибели еще в утробе матери или же вызовут различные мутации, то нередко рекомендуется прерывать такую беременность. В некоторых случаях гинекологи берут под учет все время протекания вынашивания ребенка.
Проблема гормональных нарушений является одной из не менее весомых причин, которые могут повлечь за собой выкидыш. На вопрос, почему происходит угроза выкидыша на третьей недели, гинекологи дают четкий ответ – из-за недостатка прогестерона. Иногда это происходит из-за чрезмерных гормональных скачков ввиду сильного стрессового состояния.
Не менее влиятельным оказывается и несовместимость резус-факторов между матерью и ребенком, что может стать ответом на вопрос, почему возникает угроза выкидыша на ранних сроках. Отторжение плода происходит именно по этой причине. Для того чтоб избежать негативных последствий нередко необходимо принимать различные лекарственные препараты, а в более сложных случаях может потребоваться и переливание крови матери.
Практически любые инфекционные заболевания могут повлиять на развитие плод, и становится под вопросом угроза выкидыша на ранних сроках. Почему это происходит? Краснуха, сифилис или даже инфекционная пневмония заставляют организм вырабатывать антитела для борьбы с ними. При этом отмечается повышение температуры от 37 до 39 градусов. Даже незначительная температура может не пройти незамеченной и стать причиной угрозы выкидыша на ранних сроках.
Прием любых лекарственных препаратов проводится под контролем специалистов. Температуру, которая достигла отметки 38 градусов обязательно нужно сбивать жаропонижающими. Однако можно воспользоваться и средствами народной медицины с помощью уксусного раствора.
Причины угрозы выкидыша на ранних сроках беременности могут напрямую зависеть от самой женщины и ее образа жизни. Чрезмерное реагирование на внешнюю среду и сильные стрессы могут стать причиной не только выкидыша, но и замершей беременности в любом триместре. Следует также осторожно относиться к приему лекарственных препаратов. Обязательно консультироваться со специалистами перед принятиями таких решений.
Желательно не перенапрягаться в эмоциональном плане, в крайнем случае, можно прибегать к травяным препаратам, которые стабилизируют пульс и давление.
Почему бывает угроза выкидыша на ранних сроках при нервных перегрузках? В некоторых случаях сильные стрессы могут вызывать негативные реакции организма и ставать причиной развития депрессий и других расстройств. Это крайне негативно влияет на формирование плода.
Почему может быть угроза выкидыша на поздних сроках
Угроза выкидыша может быть спровоцирована и на более поздних сроках беременности. Именно в таких случаях медики советуют женщине больше расслабляться или вовсе лечь на сохранение. Почему при угрозе выкидыша нужно лежать? Как правило, такие действия рекомендуются при гипертонусе матки или же после остановки кровотечения. Стоит учитывать, что поднимать любой груз в таких ситуациях крайне запрещено.
Одной из причин угроз выкидыша может стать особенность строения матки. Ее нестандартная форма затрудняет прикрепление плодного яйца, а потому весь период беременности проходит под строгим и постоянным наблюдением специалистов. Во время последнего триместра противопоказана интимная близость беременной с мужчиной. Почему нельзя заниматься сексом при угрозе выкидыша? Излишнее давление на матку может спровоцировать усиленное ее сокращение и как следствие вызвать преждевременные роды. В некоторых случаях специалисты могут их оттянуть на некоторое время, давая дополнительное время для развития ребенка.
Крайне важно и правильное питание при угрозе выкидыша на ранних сроках. Оно должно быть насыщенно различными полезными веществами и витаминами, содержать в себе клетчатку. Желательно не слишком увлекаться продуктами, которые содержат большое количество жира.
Обязательно нужно учитывать и симптомы, которые сопровождают женщину. Игнорирование своего самочувствия может повлечь необратимые процессы. Чем быстрее провести консультацию с гинекологом, тем больше шансов сохранить беременность.
Симптомы
Исходя из статистики, каждая пятая беременность заканчивается выкидышем. Причем его симптомы не всегда заметны и ощутимы для женщины. Считается, что самопроизвольное прерывание беременности может происходить только в период до 22 недели вынашивания плода. Новые современные технологии позволяют заниматься восстановлением и развитием тез детей, которые рождаются на более поздних сроках с весом не менее 500 грамм.
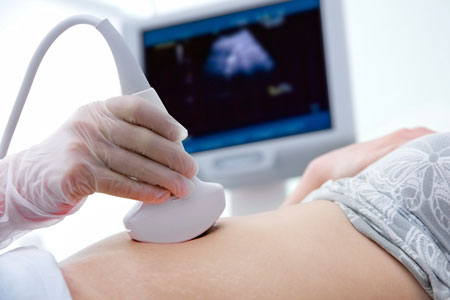
Не во всех случаях беременность является запланированной, потому девушка может ожидать наступления критических дней, как и раньше. Этот момент может оттянуться на некоторое время (от нескольких дней до двух недель). В таком случае месячные будут обильней, чем обычно и сопровождаться сильными болями в животе. В таком случае крайне большая вероятность самопроизвольного аборта, который не всегда замечает женщина.
После окончания обильного кровотечения некоторые не обращаются за помощью к специалисту, и это говорит о 100% гарантии выкидыша. Если в первый же день, как только характерно ухудшение состояния и обильное выделение крови, женщина обратиться к гинекологу, то шансы увеличиваются в несколько и нередко удается сохранить беременность. Угроза выкидыша, симптомы на ранних сроках которого можно заметить, делятся на 2 группы:
- Физические
- Психологические
Говоря о психологическом состоянии беременной, на возможные проблемы может указать повышенная эмоциональность, сильная нервозность, желание больше спать. Также в некоторых случаях признаки угрозы выкидыша на ранних сроках – это частые панические атаки, которые сопровождаются нередко головными болями.
Говоря о физическом состоянии женщины, то обязательно обращать внимание на любые изменения в самочувствии, поскольку они могут проявляться, как угроза выкидыша на ранних сроках. Симптомы, лечение которых является обязательным, могут быть следующими:
- Повышенная температура, а также ее резкие скачки в зависимости от времени суток
- Выделение из влагалища любого характера – от светло-коричневых до кровянистых
- Сильные и резкие боли в нижней части живота, которые могут напоминать боли при критических днях или же иметь сильный пульсирующий характер
- Ноющая боль в спине, которая сопровождается головокружением
- Беспричинная тошнота, отказ от пищи
- Постоянная усталость, сильное желание спать и изменение своего обычного дневного графика
Наиболее часто женщины жалуются на коричневые выделения. Угроза выкидыша в таком случае присутствует, однако при своевременном обращении к специалистам, удается ее исключить. В некоторых случаях беременные могут наблюдать выделение небольшого сгустка крови. При этом внешне он очень напоминает пузырь небольшого диаметра с кровяными сгустками или прожилками внутри. В таком случае необходимо сразу же обратиться к врачу, поскольку данная ситуация является самопроизвольным выкидышем.
Кровотечение при угрозе выкидыша является крайне опасным симптомом. В таком случае необходимо сразу же принять горизонтальное положение и стараться не делать любых резких движений. Обязательно связаться с лечащим врачом, после этого принять таблетку но-шпы и выпить любые успокоительные травяные капли.
Могут быть и другие выделения при угрозе выкидыша на ранних сроках, к примеру, творожистые или небольшие сгустки слизи. В этом случае такие симптомы указывают на возможное бактериальное заболевание, однако ввиду индивидуальных особенностей, может быть обычным процессом очищения организма женщины.
Признаки угрозы выкидыша на ранних сроках беременности могут быть также индивидуальными для каждой женщины. Потому при наблюдении любых изменений физического состояния организма необходимо обратиться за помощью и полностью прекратить любые физические нагрузки.
Необходимо тщательно следить за базальной температурой и уровнем ХГЧ. Для этого не обязательно отправляться на прием к гинекологу или сдавать анализы. Достаточно иметь обычный тест на беременность и термометр.
Как измерить базальную температуру? Она определяется только утром после пробуждения, причем ежедневно ее нужно диагностировать в одно и то же время. Желательно приобрести электронный термометр, поскольку он более безопасен.
Как определить угрозу выкидыша на раннем сроке этим методом? Измерять базальную температуру можно следующими способами: вставить градусник в рот на 10-30 секунд, в прямую кишку или же во влагалище. Она должна быть не менее отметки 37. Если же она превышает 38 градусов, значит идет речь о воспалительных заболеваниях организма. Падение показателей ниже 37 свидетельствует, что присутствует угроза выкидыша. Симптомы, лечение которых назначается незамедлительно, следует обговорить с гинекологом.
Другой способ помогает самостоятельно определить уровень ХГЧ. Для этого необходимо использовать тест на беременность. Если вторая его полоска будет слабо выраженной или незаметной, значит, уровень ХГЧ крайне низок, что может стать причиной неразвивающейся беременности.
Эти периоды вынашивания ребенка не являются столько критическими, как первым триместр. Если симптомы угрозы выкидыша на ранних сроках беременности проявляются достаточно часто и могут даже отличаться от индивидуальных особенностей женщины, то на более поздних сроках такие симптомы сводятся только к некоторым показателям. Среди них:
- Кровянистые выделение
Причем, если выделяется ярко-алая кровь, то это свидетельствует об угрозе выкидыша или преждевременных родах. Если же они имеют темно-красный оттенок, значит, процесс выкидыша уже начался.
- Резкие боли в спине
Некоторые женщины сопоставляют такие тянущие боли с теми, которые бывают во время приближающихся родов. Они не интенсивные, однако, могут создавать сильные неприятные ощущения и иногда становиться причиной потери сознания.
О любых симптомах необходимо сообщать гинекологу, тогда он сможет назначить правильное лечение и сохранить беременность.
Лечение при угрозе
При наличии предвестников выкидыша необходимо сразу же заняться вопросом лечения проблемы, которая может стать его причиной. Медики нередко предлагают стационарное пребывание во время кризисных периодов вынашивания ребенка, однако в каких случаях можно от него отказаться и как предотвратить угрозу выкидыша самостоятельно?
Первое, что делать при угрозе выкидыша – это немедленное обращение за помощью к специалистам. После этого необходимо пройти ряд обследований и при надобности сдать анализы. К примеру, наиболее распространенными являются на проверку уровня ХГЧ и осмотр с помощью УЗИ.
Они являются полностью безопасными для беременной женщины и плода, а также позволяют в считанные минуты определить источник угрозы, учитывая сопутствующую симптоматику.
Лечение при угрозе выкидыша на ранних этапах развития плода проходит в несколько этапов: постановка диагноза, назначение лекарственных средств и прохождение курса лечения, соблюдение мер предосторожности после угрозы выкидыша.
Также можно заняться диагностикой присутствующих проблем с развитием плода и в домашних условиях. Как только женщина чувствует первые симптомы угрозы выкидыша или общее недомогание, можно воспользоваться самыми быстрыми методами диагностики отклонений: с помощью теста на беременность или благодаря проверке уровню температуры тела.
Современные методы диагностики помогают практически мгновенно и качественно исследовать возможные проблемы организма и отметить отклонения в развитии плода, что и становится причиной постановки диагноза «угроза выкидыша на ранних сроках». Как предотвратить возможные осложнения при наличии различных заболеваний? Для начала потребуется пройти такие процедуры:
- Отправиться на осмотр к гинекологу, обязательно сообщить о симптомах.
В свою очередь он проверит работу шейки матки и исключит возможность ее гипертонуса. В случае подтверждения диагноза он может назначить следующие препараты при угрозе выкидыша на ранних сроках: но-шпу, как лекарственное средство для расслабления мышц, назначить постоянный постельный режим, при необходимости порекомендовать и другие препараты, но уже после более детального обследования.
- Пройти УЗИ в клинике для осмотра состояния плода и плаценты матери.
Также благодаря такой процедуре можно определить строение матки, ведь нередко специфическая ее форма становится причиной выкидышей на первых неделях беременности.
- Определение наличие вирусных или инфекционных заболеваний.
Проводится благодаря анализу структуры крови. К примеру, вирус краснухи может стать единственной причиной самопроизвольного аборта в первые 10 недель беременности.
- Проверить уровень гормона прогестерона.
Если его количества будет слишком мало в организме женщины, медики могут назначить специальные гормональные уколы или препараты для поддержки необходимого уровня прогестерона в крови.
Также специалисты могут предложить пройти ряд других обследований, однако это происходит в индивидуальном порядке, если есть подозрение других возможных заболеваний для постановки диагноза «угроза выкидыша». Как сохранить беременность в таком случае, и какие препараты принимать – зависит только от уровня осложнений и индивидуальных особенностей организма.
Таблетки при угрозе выкидыша назначаются в зависимости от тяжести положения женщины. Среди возможных препаратов выделяют такие:
В случае если во время беременности началось кровотечение любой степени. Такие лекарства помогут запустить процессы ускоренного свертывания крови, что остановит данную проблему. Этот вопрос актуален, если говорить относительно вопроса какие таблетки. Угроза выкидыша: уколы какого типа могут назначаться для решения проблемы обильного маточного кровотечения? Если потеря крови значительная, то гинекологи могут приписать уколы Дициона. Такое средство начинает действовать практически моментально и останавливает кровотечение.
Это один из возможных спазмолитиков, отлично подходит для решения проблемы гипертонуса матки. Также может потребоваться в случае сильного перенапряжения организма для быстрого снятия симптоматики, которая предвещает выкидыш. При осложнениях назначается в виде инъекций.
Вместо такого препарата гинекологи могут рекомендовать прием и других: инъекции Магнезии, Дротаверин или свечи Папаверина. Все они в равной степени влияют на расслабление мышц матки. Препарат Дротаверин является отечественным аналогом Но-шпы.
- Препараты для устранения вирусов из организма
В зависимости от того, какая проблема присутствует. К примеру, при заражении стафилококком рекомендуется принимать Бактериофаг.
В случае нехватки прогестерона в организме женщины есть большая вероятность выкидыша. Именно этот препарат пополняет недостаток гормона. Утрожестан при угрозе выкидыша на ранних сроках также могут рекомендовать, как один из заменителей Дюфастона.
Такие таблетки при угрозе выкидыша помогают пополнить запас витамина Е в организме. Также вместе с приемом этого препарата назначаются и другие: витамин С, кальций. Необходимо соблюдать правильное питание, которое содержит много полезных веществ.
Не менее эффективными являются и народные средства в вопросе, как сохранить беременность при угрозе выкидыша. Среди них и настойка одуванчика, цветы калины, а также зверобой. Однако пить настойки из последнего следует крайне осторожно. Он противопоказан во время и после кровотечений.
Дополнительно специалисты могут диагностировать и другие причины угрозы выкидыша и дополнить этот список другими препаратами. Однако в данном случае важно не только восстановить организм и исключить возможность выкидыша, но и соблюдать ограничения при угрозе выкидыша.
Ограничения при угрозе выкидыша
Если существует даже самая минимальная угроза прерывания беременности, но необходимо позаботиться не только о приеме необходимых лекарственных препаратов для поддержания здоровья, но и придерживаться некоторых ограничений.
Именно игнорирование рекомендаций специалистов может усугублять положение женщины, а также относить ее к категории зоны риска. Однако в случае осложнений гинекологи не всегда могут вовремя оказать помощь, поскольку счет в данном случае будет идти на минуты. Именно поэтому обязательно нужно учитывать и придерживаться любых возможных ограничений.
Специалисты говорят, что нельзя при угрозе выкидыша перенапрягать спину и нижнюю часть живота. Потому в любом из случаев беременным женщинам не рекомендуется:
- Заниматься спортивными занятиями, на более ранних сроках вынашивания ребенка желательно отказаться даже от утренней зарядки
- Не рекомендуется посещать сеансы массажа до того времени, пока угроза выкидыша не будет исключена полностью, сильные приливы крови могут нарушить жизнедеятельность плода. Разрешаются только массажи в области шеи и рук
- При угрозе выкидыша можно заниматься йогой, однако существуют ограничения на некоторые позы. Так нельзя прибегать к упражнениям, которые задействуют мышцы живота и ног, а также не рекомендуется резко менять положение тела
- Нельзя ходить пешком по лестницам выше. Если есть возможность, то пользоваться лифтом, в других случаях стараться как можно медленней подниматься и делать глубокие вдохи и выдохи
- Категорически запрещена пробежка в любой форме, даже быстрая ходьба может спровоцировать кровотечение
Стоит учитывать, что даже в том случае, если не чувствуется дискомфорта при угрозе прерывания беременности категорически запрещены любые физические воздействия. Если изначально нет никаких видимых признаков выкидыша, то они могут проявиться через некоторое время. В таких случаях специалисты могут принудительно зачислить женщину на стационарное лечение для сохранения плода.
Также гинекологи отвечают вопрос о том, можно ли при угрозе выкидыша заниматься привычной домашней работой: стиркой, уборкой, мытьем полов. Женщинам, которые находятся в зоне риска во время вынашивания ребенка, не стоит заниматься такой работой. Поскольку частые наклонения и приседания могут оказывать лишнее воздействие на матку и самого ребенка, что может вызвать либо кровотечение, либо замирание плода.
Можно делать самые простые домашние занятия, которые не потребуют особых усилий: протирание пыли, поливание растений, их пересадка, глажка вещей. При этом учитывать, что не рекомендуется проводить много времени в стоячем положении. Если же гинекологами рекомендован жесткий постельный режим, то соблюдать его обязательно.
Второй вопрос, который слышат медики достаточно часто, если есть угроза выкидыша, можно заниматься сексом или лучше не рисковать? Большинство специалистов дают на этот вопрос только после обследований и проведения ряда анализов. Потому перед тем, как ответить, можно ли заниматься сексом при угрозе выкидыша, необходимо учесть следующее:
- Во время интимного контакта матка подвергается крайне сильному давлению со стороны, что может вызвать кровотечение и, как следствие, самопроизвольное прерывание беременности
- Крайне высок риск заражения любыми инфекциями извне, поскольку в период риска выкидыша организм женщины крайне ослаблен. В первую очередь инфекция будет действовать на плод
- Если гинеколог после обследования УЗИ подтвердил отслоение плаценты, то в данном случае существует 100% гарантия прерывания беременности, если есть секс при угрозе выкидыша. Что можно делать в таком случае? Большинство специалистов рекомендует придерживаться умеренного ритма жизни и полностью ограничить интимную жизнь
Существуют некоторые альтернативы в данном вопросе. Есть некоторые ограничения, что можно, а что нельзя делать при угрозе выкидыша. Так гинекологи категорически не рекомендуют вагинальный или анальный секс, поскольку и один, и второй вариант является небезопасным. Однако секс после угрозы выкидыша возможен, если после курса лечения пройдет не менее 4-х недель.

После угрозы выкидыша можно заниматься сексом не чаще 2-3 раз в неделю, поскольку все еще будет присутствовать риск потери ребенка.
В некоторых случаях гипертонус матки может наблюдаться на протяжении всего периода беременности, потому и вопрос об интимных отношениях крайне важно урегулировать со своим гинекологов. Ведь лишь он может более четко ответить, после угрозы выкидыша можно ли заниматься сексом, и через какой период, исходя только из индивидуальных особенностей протекания беременности.
Если существует угроза прерывания беременности, то обязательно нужно следить за рационом своего питания. Обязательно нужно исключить те продукты, которые вызывают разжижение крови, ведь чрезмерное их употребление не поможет в вопросах быстрого ее свертывания во время кровотечения, что повлечет выкидыш. К таким продуктам относятся:
- Сезонные ягоды
- Каштан
- Чеснок
- Оливковое масло
- Гранат
- Свекла
- Какао
- Цитрусовые
Это не говорит о том, что их нужно полностью исключить из рациона. В данном случае важно соблюдать меру и питаться этими продуктами не чаще, чем несколько раз в неделю. К примеру, из цитрусовых можно сделать свежий фреш и пить его 2-3 раза в неделю. Оливковое масло на время заменить подсолнечным, а ягоды кушать в запеченном виде, к примеру, в тортах.
Не рекомендуется кушать такие продукты в том случае, если беременная принимает препараты, которые усиливают свертываемость крови.
Придерживаясь всех установленных правил можно уменьшить риск выкидыша в несколько раз. После восстановления организма и устранения источника проблем наслаждать такими продуктами питания разрешается в любом разумном количестве.
Выкидыш — Википедия
Выкидыш, самопроизвольный аборт — самопроизвольное патологическое прерывание беременности. Самопроизвольным абортом заканчиваются 15—20 % клинически установленных случаев беременности[1]. Эти цифры являются нижней оценочной границей, так как во многих случаях выкидыш происходит на ранних стадиях — до того, как женщина поймет, что она забеременела, при этом клинические признаки выкидыша ошибочно принимают за обильные месячные или за их задержку[2].
Угроза выкидыша является патологией и в ряде случаев подлежит стационарному лечению. Отличается от медицинского аборта, производимого целенаправленно, хотя в ряде случаев аборт, производимый в домашних условиях, является именно выкидышем.
В «Словаре терминов вспомогательных репродуктивных технологий» ВОЗ 2009 г.[3] различаются следующие типы выкидышей (самопроизвольных абортов):
- Биохимическая беременность (преклинический спонтанный аборт) — беременность, не достигшая клинической стадии и определённая только по результатам анализа хорионического гонадотропина в сыворотке крови или моче;
- Самопроизвольный аборт — индуцированное организмом женщины прерывание беременности до достижения плодом срока гестации, предполагающего его жизнеспособность. На настоящий момент таким сроком по рекомендации ВОЗ считаются 22 недели беременности[4].
- Искусственный выкидыш (аборт) — осознанное прерывание беременности, производимое, как правило, в домашних условиях.
- Несостоявшийся выкидыш — Несостоявшимся выкидышем называется состояние, при котором происходит внутриматочная гибель плода на сроке гестации до 28 недель без изгнания плодного яйца из матки[5].
Роды живым или мёртвым ребёнком, произошедшие между 22-й и 37-й полными неделями гестационного срока, квалифицируются как преждевременные роды.
Клиническая картина угрожающего аборта включает любое кровотечение во время беременности до жизнеспособности плода, которое ещё предстоит оценить в дальнейшем. При обследовании может быть обнаружено, что плод остаётся жизнеспособным, и беременность продолжается без дальнейших проблем.
В качестве альтернативы используются следующие термины для описания того, что беременность уже не продолжается:
- Пустой мешок — это состояние, когда плодный мешок развивается нормально, в то время как эмбриональная часть либо отсутствует, либо перестаёт расти очень рано. Другое название — пустое плодное яйцо.
- Неизбежный аборт описывает состояние, при котором шейка матки уже расширена и открыта, но плод ещё не изгнан. Как правило, это состояние прогрессирует до полного аборта.
- Полный аборт — исключение всех продуктов зачатия. Продукты зачатия могут включать в себя трофобласт, ворсинки, хорион, желток, эмбрион, а на поздних сроках беременности плод, пуповину, плаценту, околоплодные воды жидкости и амниотическую мембрану.
- Неполный аборт происходит, когда ткань вышла, но некоторые части плода или эмбриона остались внутриутробно.
- Замершая (неразвивающаяся) беременность — смерть плода или эмбриона и отсутствие выкидыша. Другое название — задержавшийся или пропущенный выкидыш.
Следующие два термина описывают дальнейшие осложнения или последствия выкидыша:
- Септический аборт происходит, когда ткань из пропущенного или неполного аборта заражается. Инфекция матки несёт риск распространения инфекции (сепсис) и представляет собой серьёзную опасность для жизни женщины.
- Периодической потерей беременности или повторным выкидышем (медики называют это привычным абортом) является наличие трёх последовательных выкидышей. Если доля беременностей, заканчивающихся одним выкидышем, составляет 15 %, то, полагая, что выкидыши происходят независимо друг от друга,[6] находим вероятность двух последовательных выкидышей — 2,25 %, а вероятность трёх последовательных выкидышей — 0,34 %. Тем не менее, эти события зависимы, а частота периодической потери беременности составляет 1 %.[6] Подавляющее большинство женщин (85 %), у которых были два выкидыша, после этого провели свои роды нормально.
Физические симптомы угрозы беременности варьируются в зависимости от срока беременности:
- В срок до шести недель могут присутствовать только небольшие сгустки крови, возможно сопровождение умеренными судорогами и периодической болью.
- На сроках от 6 до 13 недель возможно появление множества сгустков до 5 см в размере, частей плода. Этот процесс может занять несколько часов или, периодически приостанавливаясь и возобновляясь, длиться несколько дней. Симптомы варьируются в широких пределах и могут включать в себя рвоту и диарею, возможно, из-за физического дискомфорта.
- Начиная с 13 недели плод может легко покинуть матку, однако плацента с большей вероятностью полностью или частично останется в матке, приводя к неполному аборту. Физические симптомы: кровотечения, судороги и боли, которые могут походить на ранний выкидыш, но иногда бывают более сильными и похожими на таковые при родах.
Наиболее распространённым симптомом выкидыша является кровотечение[7] (угрожающий выкидыш). У половины женщин, которые во время беременности обращались за медицинской помощью по поводу кровотечений, будет выкидыш.[8] Остальные симптомы не являются статистически связанными с выкидышем.[7]
Выкидыш может быть обнаружен во время УЗИ или посредством серии замеров уровня хорионического гонадотропина человека (ХГЧ). Существуют медицинские способы для прекращения беременности с документально подтверждённой нежизнеспособностью плода, который не был изгнан естественным путём.
Психологические симптомы[править | править код]
Несмотря на то, что физически женщина быстро восстанавливается после выкидыша, психологическая реабилитация может занять длительное время. Многое зависит от индивидуальных особенностей: некоторым достаточно нескольких месяцев, чтобы двигаться дальше, в то время, как другим может потребоваться больше года. Анкетирование (GHQ-12 General Health Questionnaire (Опросник общего состояния здоровья)), в котором опрашивались женщины с прервавшейся беременностью, показало, что половина (55 %) из них столкнулась с существенным психологическим расстройством сразу после прерывания беременности, 25 % в течение 3-х месяцев; 18 % — 6 месяцев, и 11 % на протяжении года после выкидыша.[9]
Чувство потери, отсутствие понимания со стороны других имеет большое значение. Людям, которые не переживали выкидыш, трудно сопереживать тем, у кого он был. Беременность и выкидыш часто не упоминаются в общении, потому что эта тема слишком болезненна. Это может заставить женщину чувствовать себя более изолированной ото всех. Взаимодействие беременных женщин с новорождёнными детьми болезненно для родителей, которые пережили выкидыш. Иногда это затрудняет общение с друзьями, знакомыми и семьёй.[10]
Выкидыш может произойти по различным причинам, не все из которых могут быть вовремя обнаружены. Основные причины:
- Генетические нарушения;
- Нарушение гормонального фона;
- Инфекционные заболевания женщины;
- Хронические заболевания;
- Аномалии в строении половых органов и перенесенные аборты;
- Иммунологические причины;
- Тяжёлые физические нагрузки.[11]
Большинство клинических выкидышей (две трети или три четверти в разных исследованиях) происходит в течение первого триместра.[12][13] Хромосомные аномалии встречаются более чем у половины эмбрионов после выкидыша в первые 13 недель.[14] Беременность с генетическими проблемами с вероятностью 95 % завершается выкидышем. Большинство хромосомных проблем происходят случайно, не имеют ничего общего с родителями и вряд ли повторятся. Хромосомные проблемы, связанные с генами родителей, однако, возможны. В случае повторных выкидышей есть вероятность генетических нарушений у одного из родителей ребёнка. Также эту причину стоит рассмотреть, если у родителей есть дети или близкие родственники с отклонениями или пороками. Генетические проблемы чаще происходят с пожилыми родителями.[15]
Ещё одной причиной раннего выкидыша может быть дефицит прогестерона. Женщинам с низким уровнем прогестерона во второй половине менструального цикла (лютеиновая фаза) может быть рекомендована поддержка прогестероном в первом триместре. Однако ни одно исследование не показало, что лекарственная прогестероновая поддержка первом триместре снижает риск выкидыша (когда мать, возможно, уже потеряла ребёнка).[16] Даже связь проблем лютеиновой фазы с выкидышем находится под вопросом.[17]
До 15 % потерь беременности во втором триместре может быть связано с пороком матки, новообразованием в полости матки (миома) или с проблемами шейки. Эти условия также могут приводить к преждевременным родам.
Одно исследование показало, что 19 % потерь беременности во втором триместре были вызваны проблемами с пуповиной. Проблемы с плацентой могут составлять значительное число поздних выкидышей.
- Возраст беременной.
- Многоплодная беременность.
- Сахарный диабет в стадии декомпенсации (неконтролируемый). Поскольку диабет может развиться во время беременности (гестационный диабет), важной составной частью дородового ухода является контроль за признаками болезни.
- Синдром поликистозных яичников.
- Повышение артериального давления (преэклампсия).
- Тяжелый гипотиреоз. Наличие антитиреоидных аутоантител связано с повышенным риском выкидыша.
- Некоторые инфекционные заболевания: корь, краснуха, хламидиоз и др.
- Курение. Увеличение риска выкидышей также связано с отцом-курильщиком. В одном исследовании[источник не указан 1598 дней] было отмечено, что на 4 % увеличился риск для мужей, которые курят менее 20 сигарет в день, и на 81 % для женщин, которые курят больше 20 сигарет в день.
- Наркотическая зависимость.
- Физические травмы, воздействие токсинов окружающей среды.
- Использование ВМС в момент зачатия.
- Антидепрессанты пароксетин и венлафаксин могут привести к спонтанному аборту.
Несколько факторов были связаны с более высокой частотой выкидышей, но ещё неизвестно, являются ли они причинами выкидышей.
Некоторые исследования показывают, что аутоиммунные заболевания — возможная причина рецидивирующего или позднего выкидыша. Такие заболевания возникают, когда иммунная система действует «против организма хозяина». Таким образом, это уничтожает растущий плод или препятствует нормальной прогрессии беременности. Дальнейшие исследования также показали, что аутоиммунные заболевания могут вызвать генетические нарушения у эмбрионов, которые в свою очередь, могут привести к выкидышу.
Тошнота и рвота беременных связаны с уменьшенным риском выкидыша.
Одним из факторов риска являются упражнения. Исследование (какое? –прим. ред.) показало, что большинство видов упражнений (за исключением плавания) связано с повышенным риском выкидыша до 18 недели. Ударопрочные[уточнить] упражнения особенно связаны с повышенной угрозой выкидыша. Не было выявлено никакой зависимости между физическими упражнениями и выкидышами после 18 недели беременности.
Выкидыш может быть обнаружен при помощи специальной ультразвуковой аппаратуры. При поиске микроскопических патологических симптомов выкидыша следует посмотреть снимок. К микроскопическим относятся ворсинки, трофобласт, части плода. Также можно выполнить генетические тесты для поиска ненормальных хромосом. Роль в морфологическом исследований заключается в выявлении и изучении морфологических изменений в материале получаемый при спонтанных абортах.
Потеря крови во время ранней беременности является наиболее распространённым симптомом. В случае потери крови и/или болей выполняется трансвагинальное УЗИ. Если с помощью ультразвука не установлена жизнеспособность внутриутробной беременности, то должны быть выполнены определённые тесты, чтобы исключить внематочную беременность, которая опасна для жизни.
Если кровотечение несильное, то рекомендуется сходить к врачу, а если кровотечение тяжёлое, существует значительная боль или есть лихорадка, то необходимо обязательно обратиться к врачу.
В случае неполного аборта, пустого мешка или замершей беременности есть три варианта лечения:
- При отсутствии лечения (выжидательная тактика) всё будет происходить естественно в течение двух-шести недель. Этот путь позволяет избежать побочных эффектов, вызванных лекарствами и операциями.
- Медикаментозное лечение обычно заключается в использовании мизопростола и способствует завершению выкидыша.
- Хирургическое лечение (чаще всего вакуум-аспирация) является самым быстрым способом для завершения выкидыша. Он также сокращает длительность и тяжесть кровотечений, а также помогает избегать физических болей, связанных с выкидышем. В случае повторного выкидыша, вакуум-аспирация также является наиболее удобным способом для получения образцов тканей для анализа кариотипа. Однако эта операция имеет и высокий риск развития осложнений, включая риск повреждения шейки матки и самой матки, перфорация матки, рубцы и потенциальная внутриутробная прокладка. Это является важным фактором для тех женщин, которые хотели бы иметь детей в будущем, сохранить свою фертильность и уменьшить вероятность будущих акушерских осложнений.
В настоящее время ещё нет способа для предотвращения выкидыша. Тем не менее, эксперты считают, что выявление причин выкидыша может помочь предотвратить его повторение в последующих беременностях.
Определить распространённость выкидыша трудно. Многие выкидыши происходят в самом начале беременности, прежде, чем женщина узнаёт, что беременна. Перспективные исследования с использованием тестов очень ранних беременностей показали, что 26 % выкидышей происходят на сроке до шести недель с даты начала последней менструации женщины. Однако есть и другие источники, утверждающие совсем другое:
- Университет Оттавы: «Частота спонтанных абортов составляет 50 % всех беременностей по причине того, что многие прерывают беременность самопроизвольно и без клинического вмешательства.
- NIH сообщает: «До половины всех оплодотворённых яйцеклеток умирают до того момента, когда женщина узнаёт, что беременна. Среди тех женщин, которые знают про свою беременность, выкидыш составляет около 15-20 %. Клинические выкидыши встречаются в 8 % беременностей.
Риск выкидыша резко падает после 10 недели с последней менструации женщины.
Распространённость выкидыша значительно увеличивается с возрастом родителей. Беременность в 25 лет имеет риск выкидыша на 60 % меньший, чем беременность в 40 лет.
Выкидыш происходит у всех животных. Есть целый ряд известных факторов риска по невынашиванию беременности у не связанных с человеком животных. У овец, например, это может быть связано со скоплением людей или из-за собачьей погони. У коров выкидыш может произойти из-за инфекционного заболевания, но часто может контролироваться с помощью вакцинации.[источник не указан 1598 дней]
- ↑ Everett C. Incidence and outcome of bleeding the 20th week of pregnancy: prospective study from general practice. British Medical Journal 1997;315:32-34.
- ↑ Wilcox A.L. et al. Incidence of early loss of pregnancy. New England Journal of Medicine 1998;319:189-194.
- ↑ Словарь Терминов ВРТ. Пересмотренный ИКМАРТ и ВОЗ словарь терминов ВРТ, 2009
- ↑ Самопроизвольный аборт | 36i6.info (рус.) (неопр.) ?. 36i6.info. Дата обращения 27 апреля 2018.
- ↑ Несостоявшийся выкидыш | 36i6.info (рус.) (неопр.) ?. 36i6.info. Дата обращения 12 апреля 2018.
- ↑ 1 2 Royal College of Obstetricians and Gynaecologists. The investigation and treatment of couples with recurrent miscarriage (неопр.). Green-top Guideline No. 17 (May 2003). Дата обращения 20 октября 2010. Архивировано 24 июня 2013 года.
- ↑ 1 2 Gracia, Clarisa R.; Sammel, Mary D.; Chittams, Jesse; Hummel, Amy C.; Shaunik, Alka; Barnhart, Kurt T. Risk Factors for Spontaneous Abortion in Early Symptomatic First-Trimester Pregnancies (англ.) // Obstetrics & Gynecology : journal. — 2005. — Vol. 106, no. 5, Part 1. — P. 993—999. — DOI:10.1097/01.AOG.0000183604.09922.e0. — PMID 16260517.
- ↑ Everett, C. Incidence and outcome of bleeding before the 20th week of pregnancy: Prospective study from general practice (англ.) // The BMJ : journal. — 1997. — Vol. 315, no. 7099. — P. 32—4. — DOI:10.1136/bmj.315.7099.32. — PMID 9233324.
- ↑ Lok, Ingrid Hung; Yip, Alexander Shing-Kai; Lee, Dominic Tak-Sing; Sahota, Daljit; Chung, Tony Kwok-Hung. A 1-year longitudinal study of psychological morbidity after miscarriage (англ.) // Fertility and Sterility : journal. — 2010. — Vol. 93, no. 6. — P. 1966—1975. — DOI:10.1016/j.fertnstert.2008.12.048. — PMID 19185858.
- ↑ Яшкина Ирина. Самопроизвольный выкидыш (неопр.). MyMammy.info (16 октября 2016).
- ↑ Причины угрозы прерывания беременности Гинекология инфо
- ↑ Rosenthal, M. Sara The Second Trimester (неопр.). The Gynecological Sourcebook. WebMD (1999). Дата обращения 18 декабря 2006. Архивировано 24 июня 2013 года.
- ↑ Francis, O. An analysis of 1150 cases of abortions from the Government R.S.R.M. Lying-in Hospital, Madras (англ.) // Journal of obstetrics and gynaecology of India : journal. — 1959. — Vol. 10, no. 1. — P. 62—70. — PMID 12336441.
- ↑ Kajii, T; Ferrier, A; Niikawa, N; Takahara, H; Ohama, K; Avirachan, S. Anatomic and chromosomal anomalies in 639 spontaneous abortuses (англ.) // Human genetics : journal. — 1980. — Vol. 55, no. 1. — P. 87—98. — DOI:10.1007/BF00329132. — PMID 7450760.
- ↑ Pregnancy Over Age 30 (неопр.). MUSC Children’s Hospital. Дата обращения 18 декабря 2006. Архивировано 13 ноября 2006 года.
- ↑ Wahabi, Hayfaa A; Abed Althagafi, Nuha F; Elawad, Mamoun; Al Zeidan, Rasmieh A. Progestogen for treating threatened miscarriage (англ.) // Cochrane Database of Systematic Reviews / Wahabi, Hayfaa A.. — 2007. — No. 12. — P. CD005943. — DOI:10.1002/14651858.CD005943.pub2. — PMID 22161393.
- ↑ Bukulmez, Orhan; Arici, Aydin. Luteal phase defect: Myth or reality (неопр.) // Obstetrics and Gynecology Clinics of North America. — 2004. — Т. 31, № 4. — С. 727—744. — DOI:10.1016/j.ogc.2004.08.007. — PMID 15550332.
Угроза выкидыша на раннем сроке беременности: как предотвратить

Беременность, безусловно, очень радостное время ожидания рождения долгожданного малыша. Но в этот же период женщину ожидает страшный риск – потерять ребенка. Это может произойти внезапно в результате самопроизвольного аборта, когда плод просто отторгается из организма матери. Причины бывают самыми различными. Но, как правило, определенные признаки уже задолго указывают на такую опасность. Поэтому необходимо точно знать их, чтобы не пропустить или не принять за что-то малозначительное.
Срочное обращение к специалисту требуется при появлении крови в любых ее проявлениях и других важных симптомов. Очень важно не пропустить их, чтобы иметь возможность вовремя обратиться к врачу. Срочно проведенное лечение позволит сохранить эмбрион и благополучно довести беременность до родов. Наиболее часто выкидыш случается на сроке, не превышающем двенадцать недель. Подобная опасность вполне реальна. Поэтому женщина должна быть очень бдительной.
Что такое угроза выкидыша на раннем сроке беременности
У целого ряда представительниц слабого пола в их карточках при беременности стоит пугающая надпись «Угроза выкидыша». Этот медицинский термин означает возникновение схваток у женщины, которые могут закончиться отторжением плода.
На ранних сроках риск самопроизвольного аборта является более грозным, чем на поздних. Это объясняется тем, что в такой период плод спасти невозможно.
На поздних сроках педиатры стараются довести преждевременно появившихся на свет детей до состояния, когда они уже могут существовать без помощи специальных аппаратов. Поэтому первый триместр беременности требует особо пристального наблюдения за пациенткой.
Наиболее часто подобная патология способна произойти в период со второй по третью неделю беременности. Некоторые представительницы слабого пола еще даже и не успевают понять, что оплодотворение произошло и не замечают произошедшего выкидыша, посчитав его за начала очередной менструации.
Опасность может возникнуть и при наступлении периода с восьмой по двенадцатую неделю. В это время угроза выкидыша повышается из-за гормонального дисбаланса в организме, и, в первую очередь, из-за недостатка прогестерона.
Обычно самопроизвольный аборт происходит также из-за нарушения нормального внедрения яйцеклетки в слизистую оболочку матки или вследствие гипертонуса органа.
Но не стоит думать, что угроза выкидыша – окончательный приговор. Понятие самопроизвольный аборт и угроза выкидыша вовсе не являются синонимами. Такой диагноз базируется на наличии у беременной целого ряда негативных факторов, которые способны стать пусковым механизмом к возникновению подобной тяжелой ситуации.
В свою очередь к этому состоянию также приводят сочетание внешних и внутренних факторов, поэтому за здоровьем беременной постоянно должен наблюдать специалист.
Для нее очень важно регулярно проходить осмотр у специалиста, чтобы не пропустить изменение тонуса матки. При его повышении гинеколог выписывает специальные препараты, помогающие с этим бороться и снижающие угрозу выкидыша.
Чаще всего, благодаря своевременно принятым медицинским мерам, такой риск остается простой угрозой. Врач делает все необходимые назначения, проводит специальное лечение и пристально наблюдает за пациенткой. Поэтому обычно она в назначенный срок рождает здорового малыша.
Симптомы и признаки
Отчетливых проявлений угрозы выкидыша может и не быть. Иногда женщина чувствует себя вполне нормально до самого момента появления спазмов.
Наиболее явным показателем неблагополучия являются постоянные неприятные ощущения в нижней части брюшной полости. Пациентка испытывает дискомфорт и мышечное напряжение.
Поэтому обязательно нужно обратить внимание на следующие признаки:
- постоянную ноющую боль в надлобковой области;
- выраженные неприятные ощущения в поясничном и крестцовом отделе;
- сильный дискомфорт в боку, левом или правом;
- кровотечение различной интенсивности;
- сильную отечность конечностей;
- нехарактерные выделения из влагалища;
- напряжение передних мышц живота и др.
Эти тревожные симптомы и признаки означают, что в результате гормонального сбоя возникла реальная угроза выкидыша. Из-за значительного нарушения синтеза определенных веществ у женщины резко изменилось соотношение количества прогестерона и эстрогена в плазме.
Возможно, такие неприятные ощущения напрямую связаны с имеющимся нарушением свертываемости крови или возникновением гематомы.
Сильные болевые ощущения могут указывать на выраженную патологию матки, ее шейки, яичников или почек. Чаще всего в случае угрозы выкидыша у беременных женщин фиксируется повышение тонуса органа. Иногда сама пациентка способна заметить его у себя, а в других случаях требуется ультразвуковое сканирование, которое его зафиксирует.
Подобное состояние бывает местным или общим, если оно охватило всю ее поверхность. Тогда напряженной оказывается вся передняя брюшная стенка, а женщина ощущает значительную боль. Чаще всего спазмы достаточно быстро купируются при применении определенных препаратов.
Выделения крови могут носить самый разный характер. Они бывают ярко-красными при отделении эмбриона от эндометрия или коричневыми, обозначающими развитие гематомы.
Обычно необходим немедленный вызов Неотложной помощи в тех случаях, если у беременной женщины наблюдается сильная боль внизу живота и в пояснице, сопровождающаяся выраженным жаром до тридцати восьми градусов Цельсия.
Причины
Основными факторами, наиболее часто приводящими к угрозе выкидыша, обычно становятся:
- резкое нарушение гормонального равновесия;
- резус-конфликт;
- заболевания, передающиеся половым путем;
- хламидиоз;
- вирусные, грибковые или бактериальные инфекции;
- ангина;
- хронические болезни почек;
- пиелонефрит;
- венерические инфекции;
- сифилис;
- различные хромосомные мутации;
- врожденные аномалии внутренних женских половых органов;
- сильное нервное перенапряжение;
- увлечение спиртными напитками;
- бесконтрольное употребление фармакологических средств;
- физические нагрузки;
- аномалии строения матки;
- ее значительное недоразвитие;
- миома;
- перенесенные аборты;
- спаечный процесс;
- рубцовые изменения;
- травмы во время вынашивания и т.д.

Эти причины способны вызывать предпосылки для развития угрозы выкидыша, нежелательную иммунную реакцию организма или заболевания внутренних органов женской половой сферы.
Очень часто не вылеченные вовремя патологии прямо приводят к различным порокам развития плода, которые делают дальнейшее вынашивание невозможным. Поэтому уже при планировании беременности следует не только пройти полное обследование организма, но и осуществить полный курс лечения от имеющихся заболеваний.
Причиной угрозы выкидыша способна стать подхваченная женщиной вирусная или бактериальная инфекция, выраженное нарушение обмена веществ или резкие скачки артериального давления. Если она подозревает у себя развитие какой-либо болезни, требуется немедленно обратиться к гинекологу, не дожидаясь проявлений угрозы выкидыша.
Поэтому еще при планировании беременности женщине стоит посетить гинеколога, терапевта, инфекциониста или эндокринолога, чтобы они могли вовремя заметить определенное неблагополучие и вовремя скорректировать его. Желательна также полная заблаговременная вакцинация организма.
Наиболее часто одной из причин угрозы выкидыша становится значительное нарушение гормонального фона беременной женщины. Обычно оно бывает связано с недостаточным синтезом прогестерона. Именно он отвечает за нормальное вынашивание.
Опасность представляет также и излишне высокое содержание в крови мужских половых гормонов.
Любые патологии эндокринных органов, особенно коры надпочечников и щитовидной железы, приводят к общему нарушению обмена веществ. Это, в свою очередь, влечет за собой искажение всей цепочки биологических активных компонентов, которые необходимы для протекания полноценной беременности.
Резус-конфликт у родителей также является одной из основных причин возникновения угрозы выкидыша. Если отец и мать будущего ребенка имеют разные показатели, то малыш унаследует их от кого-то одного. Когда у зародыша формируется положительный, а у женщины отрицательный резус, то возможно развитие тяжелой иммунной реакции. Она способна проявиться как при протекании беременности, так и после родов.
Ни в коем случае нельзя принимать внутрь какие-либо фармакологические препараты, не назначенные врачом. Некоторые из них напрямую приводят к возникновению угрозы выкидыша. Особенно опасна в таких случаях фитотерапия. Укроп, петрушка, душица, зверобой, крапива или пижма могут спровоцировать выкидыш на ранних сроках беременности.
Кроме того, в течение всего периода вынашивания, а особенно в первом триместре, стоит соблюдать тщательную профилактику.
Диагностика вероятности невынашивания
Самостоятельно почувствовать, что наступила угроза выкидыша, беременная женщина бывает не в силах. Подобное заключение способен сделать только специалист. Он же определяет степень имеющегося риска. Градация возможна самая различная: от гипотетической до вполне реальной. Для того, чтобы установить точные параметры этого состояния необходима тщательная дифференциальная диагностика.
При любом малейшем подозрении на какое-либо неблагополучное протекание беременности, нужно пройти ряд мероприятий, фиксирующих общее состояние пациентки.
Обычно к ним относятся:
- подробный осмотр в специальном гинекологическом кресле с применением особых зеркал;
- гистероскопия;
- ультразвуковое исследование;
- полный анализ на уровень всех половых гормонов в плазме крови;
- тщательная диагностика состояния щитовидной железы;
- TORCH-комплекс;
- ХГЧ;
- выявление КС-17 в моче;
- мазок на микрофлору;
- пцр на инфекции;
- определение группы крови и резус-фактора;
- кольпоцитология;
- кариопикнотический индекс;
- определение ВСК и ДК и пр.
Такие точнейшие методы исследования сразу же позволяют определить тонус матки, ее функциональное состояние, общую жизнеспособность развивающегося плода, степень благополучия протекания беременности у женщины и отсутствие каких-либо рисков возникновения выкидыша.
Чаще всего именно проведение ультразвукового сканирования дает достоверную возможность установить наличие угрозы самопроизвольного аборта. При уже возникшей угрозе исследование позволяет с большой точностью выявить его причину и назначить срочные меры медицинской помощи.
Но только подобным способом ограничиваться не рекомендуется. Нужно также осуществить ряд лабораторных и визуальных исследований. Кроме того, некоторые специалисты в области гинекологии считают, что именно ультразвуковое сканирование в какой-то мере способно усилить угрозу выкидыша.
Комплексные диагностические меры дают отличную возможность с абсолютной точностью установить причину развития риска самопроизвольного аборта. Врач полностью анализирует все имеющиеся жалобы пациентки, подробно изучает ее анамнез и проводит внешний осмотр.
При гинекологическом обследовании на кресле он выявляет общее состояние шейки матки, проверяет тонус органа и его сократительные способности. Специалист внимательно изучает также формирование плода. Для него важно определить наличие у него сердцебиения, убедиться в его росте и развитии, соответствии размеров эмбриона срокам беременности и отсутствии у него каких-либо патологий.
Угроза выкидыша на раннем сроке: лечение
В том случае, если специалисты подозревают возможность угрозы выкидыша, требуется применение специальных методов. Они включают в себя прием специальных препаратов и особые способы коррекции состояния пациентки. Во многих ситуациях необходимо строгое соблюдение постельного режима. Нередко рекомендуется госпитализация.
Обычно именно постельный режим, иногда даже в течение всего срока беременности, спасает женщину от самопроизвольного аборта. Он является действенным методом, помогающим избежать влияния неблагоприятных факторов в период вынашивания.
На втором месте по степени важности находится влияние психотерапевтических способов воздействия и прием легких успокаивающих препаратов, одобренных лечащим врачом и не способных повредить ни матери, ни будущему ребенку.
Нужно строго соблюдать специально назначенный режим питания, ограничение любых физических нагрузок и бережное отношение к своей нервной системе. Нередко рекомендуется регулярно посещать психотерапевта, который поможет научиться приемам релаксации и методам достижения внутреннего равновесия.
Обязательно также использование различных препаратов.
К ним обычно относятся:
- успокаивающие средства;
- вещества, препятствующие возникновению спазмов матки;
- лекарства, нормализующие тонус органа;
- анальгетики;
- микроэлементы;
- противосудорожные медикаменты;
- витамины;
- гестагены;
- прогестерон;
- эстрогены;
- гормоны;
- хориогонин;
- кортикостероиды;
- кровоостанавливающие препараты;
- венотоники;
- средства, повышающие свертываемость крови;
- антиоксиданты и т.п.
Не менее важна в таких случаях физиотерапия. Отличный эффект оказывает обезболивание и снижение тонуса матки при помощи электрических импульсов, электрофорез магния, гипербарическая оксигенация и акупунктура.
В совокупности все подобные способы лечения помогают расслабить мышцы, прекратить судорожную активность матки и насытить организм требующимися ему веществами.
Профилактика
Очень важно заранее предупреждать малейшую возможность развития угрозы выкидыша. Настоящая подготовка должна осуществляться женщиной уже в период планирования беременности.
Когда оплодотворение уже стало свершившимся фактом и анализ ХГЧ зафиксировал наличие плода, необходимо сразу же, не откладывая, встать на учет в женскую консультацию, где опытные специалисты будут пристально следить за состоянием пациентки. При этом следует самым тщательным образом выполнять все назначения гинеколога и прислушиваться к каждому его совету.
Категорически запрещается при беременности во избежание угрозы выкидыша:
- вести активную половую жизнь;
- употреблять минеральную воду с газом;
- есть капусту и бобовые;
- перекусывать фаст-фудом;
- следовать каким-либо диетам;
- посещать бани, сауны или принимать ванну;
- подвергаться прогревающим процедурам;
- есть суши или роллы;
- смотреть триллеры или программы новостей с демонстрацией кровавых сцен;
- летать на самолете;
- ходить на дискотеки;
- заниматься активным спортом;
- употреблять алкоголь даже в минимальных дозах;
- курить;
- переедать;
- пить в больших количествах чай или кофе.
Эти неблагоприятные факторы способны достаточно быстро вызвать гипертонус матки.
Определенные продукты способствуют повышенному выделению в брюшную полость газов, значительно сдавливающих внутренние органы и нарушающих обмен веществ.
Посещение бань и саун создает излишний приток крови к малому тазу.
Прием алкоголя или курение вызывает интоксикацию и излишне сильно воздействует на нервную систему беременной женщины.

Активные же занятия спортом или танцами создают для нее физические перегрузки.
Каких-то особых рекомендаций, позволяющих полностью избежать возможной угрозы выкидыша, гинекологами не выявлено.
Беременной женщине достаточно бывает не нарушать основные принципы здорового образа жизни, полностью исключать влияние любых вредных продуктов и токсических веществ, а также создавать для развития будущего младенца самую благоприятную обстановку.
Для предотвращения угрозы выкидыша следует регулярно принимать фолиевую кислоту, вылечить все имеющиеся болезни, особенно женской половой сферы, сделать все прививки, а также пройти лабораторные и инструментальные исследования.
Требуется полностью отказаться от приема спиртных напитков, курения и активного отдыха. Нельзя поднимать никаких тяжеловесных вещей и, тем более, переносить их. Желательно до самых родов отказаться от сексуальных контактов.
Повседневное питание беременной женщины должно быть абсолютно сбалансированным и включать в себя все необходимые для ее здоровья и нормального развития плода компоненты.
В этот период нужно полностью отказаться от любых поездок на курорты в жаркие страны, участия в экстремальных видах досуга и посещения увеселительных клубов. На ночной сон следует выделить не менее восьми часов в сутки.
Читайте также:
Для полной нормализации состояния нервной системы беременной женщины стоит больше бывать на свежем воздухе, посещать театры и концерты, читать спокойную литературу или заниматься йогой. Желательно включить в распорядок дня также длительные прогулки на природе.
Теоретически угроза выкидыша может проявиться у любой представительницы слабого пола во время вынашивания. Каждая женщина имеет такой исход дел в виду и старается избегать провоцирующих подобную беду ситуаций. Тем не менее, каждая седьмая дама сталкивается с ней лицом к лицу.
Поэтому нередко в карточке беременной имеется этот устрашающий диагноз. Он обозначен у многих пациенток, но лишь единицы из них действительно подвергаются самопроизвольному аборту. Самое главное в случае его установления успокоиться и не поддаваться паническим настроениям. Ситуация уже находится под контролем и врачи сделают все от них зависящее, чтобы сохранить беременность. Кроме того, между понятием «угроза выкидыша» и понятием «выкидыш» существует очень большая разница.
В нашей стране повышение рождаемости является одним из основных приоритетов внутренней политики. Поэтому современная медицина борется за сохранение плода всеми известными ей способами, а фармакологическая промышленность ежедневно открывает все новые действенные препараты, способствующие нормальному вынашиванию.
Выкидыш на раннем сроке: симптомы, причины, что делать после
Выкидыш (спонтанный аборт) – это самопроизвольное прерывание беременности в сроке до 22 недель. Соответственно, они делятся на ранние и поздние. По динамике происходящего различают:
Деление на эти виды весьма условно, они могут перетекать друг в друга. Например, угрожающий аборт переходит в полный, а замершая беременность все-таки заканчивается выходом плодного яйца.
Как часто прерывается беременность?
Полагают, что как минимум 20% всех зачатий заканчиваются спонтанным абортом. Вполне возможно, что эта цифра занижена. Ведь многие женщины даже не подозревают о прервавшейся беременности, когда это происходит на 4 неделе, принимая ее за запоздалые месячные. Процент таких событий увеличивается с возрастом женщины.
Немного статистики:
- 80% всех внезапных абортов составляют потери в 1 триместре
- 90% потерь в первом триместре и около 30% во втором — следствие случайных хромосомных аномалий, которые скорее всего больше не повторятся
- больше половины всех женщин с угрозой выкидыша благополучно вынашивают беременность до 40 недель
- в возрасте 40 женщина имеет 50% риска спонтанного прерывания беременности.
Вероятные причины прерывания беременности
- Нарушение развития эмбриона (хромосомные и генетические поломки, уродства)
- Иммунные сбои
- Аномалии матки и ее опухоли
- Шеечная недостаточность
- Гормональные причины
- Инфекции матери
- Системные болезни матери
- Отравления, травмы
- Другое
К сожалению, установить точную причину такого события возможно далеко не всегда. С этим сопряжено большинство волнений родителей, планирующих новую беременность после неудачи.
Нарушения развития эмбриона
Почти 90% беременностей, прервавшихся до 8 недели, были связаны с мутацией. Хромосомные аномалии как бы «отсеиваются» природой, чтобы не допустить рождения нежизнеспособных детей. Поэтому за рубежом в столь ранние сроки даже не пытаются лечить угрожающий аборт.
Иммунные сбои
Словосочетание «антифосфолипидный синдром» в последние годы наводит страх на все женщин, хоть раз терявших свою беременность. Именно этот диагноз тщетно пытаются найти при самопроизвольном аборте до 12 недель, сдавая ненужные анализы.
АФС – синдром, при котором в организме образуются антитела к собственным белкам. В результате возникают тромбозы, тромбоэмболии при отсутствии видимых причин выкидыша на ранних сроках от 10 недель. Помимо этого повышен риск задержки роста плода и тяжелой преэклампсии. Истинный АФС требует лечения на протяжении всех последующих беременностей.
Для диагностики синдрома помимо обнаружения антифосфолипидных антител нужны определенные симптомы (необъяснимое невынашивание беременности, тромбозы). Поэтому нет смысла проверяться на АФС при первой беременности или после однократной ее потери в ранние сроки.
Аномалии матки
Врожденные дефекты половых органов, например, неполная перегородка матки, увеличивает риск спонтанного аборта почти в 2 раза. Удивительно, но более серьезные нарушения (двурогая и двушеечная матка) реже приводят к прерыванию беременности.
Шеечная (истмико-цервикальная) недостаточность
Во втором триместре в структуре самопроизвольных выкидышей возрастает роль шеечной недостаточности. При этом шейка матки преждевременно размягчается и укорачивается, что ведет к излитию околоплодных вод и началу родовой деятельности. Причиной такого состояния может быть травма при гинекологических манипуляциях, анатомические особенности, частые искусственные аборты. Чаще всего этот процесс происходит бессимптомно, лишь изредка могут появиться выделения или боли. Поэтому абсолютно всем женщинам в сроке 19-21 неделя нужно проходить цервикометрию – измерение длины шейки с помощью интравагинального датчика УЗИ.
Гормональные причины
Есть некоторые данные, что низкий уровень прогестерона может быть причиной невынашивания беременности. Недостаточность лютеиновой фазы – это и есть проявление дефицита прогестерона. В реальности это состояние бывает реже, чем звучит диагноз. Порой НЛФ сочетается с изменениями яичников, гипофиза и других эндокринных органов. Очень часто низкий прогестерон успешно сочетается с нормальной беременностью.
Инфекции
Высокая температура и сильная интоксикация материнского организма может стимулировать сокращения матки и вызывать прерывание беременности. Поэтому любая инфекция потенциально опасна. Однако некоторые болезни особенно часто грозят выкидышем. Это краснуха, токсоплазмоз, листериоз, бруцеллез (см. причины внутриутробной инфекции у новорожденных). Другие инфекции не ассоциируются с повышением частоты абортов. Важно отметить, что в случае повторения абортов роль инфекции резко снижается.
Системные болезни матери
Существуют заболевания, которые не только осложняют течение беременности, но могут увеличивать частоту спонтанных абортов. К ним относятся:
Отравления и травмы
Четкая связь между токсическими веществами и абортом не установлена. Считается, что работа с органическими растворителями и наркотическими газами может спровоцировать прерывание беременности. Такой же эффект оказывает курение, большие дозы алкоголя и наркотики.
Несчастные случаи с повреждением живота, а также операции на яичниках и кишечнике могут быть опасны при беременности. Но эмбрион в матке имеет хорошую защиту, поэтому большинство таких вмешательств оканчивается благополучно.
Мифы о причинах ранней потери беременности
До 13 недели прерывание беременности практически никогда не связано со следующими факторами:
- Полет на самолете
- Легкая тупая травма живота
- Занятия спортом (адекватные)
- Один предыдущий выкидыш до 12 недель
- Сексуальная активность
- Стресс
О том, что можно и что нельзя делать при беременности читайте в нашей статье.
Как распознать аборт?
Существует несколько основных симптомов выкидыша:
- Кровотечение различной интенсивности
Выделение крови объясняется частичной или полной отслойкой хориона (будущей плаценты). Если эта отслойка произошла в верхних отделах матки, то кровь может не выходить наружу, а образовывать ретрохориальную гематому. При угрожающем аборте может быть легкое кровомазание, проходящее самостоятельно и без последствий, а при аборте в ходу кровотечение бывает довольно обильным.
Болевые ощущения обычно локализуются над лобком, могут отдавать в пах, поясницу и иметь разную интенсивность. Они могут носить постоянный или схваткообразный характер. Важно, что у большинства беременных женщин на протяжении всех 9 месяцев могут возникать различные неприятные и непривычные ощущения в районе живота, которые никак не угрожают ребенку. Все сомнения о природе болей может развеять врач женской консультации.
- Выход частей эмбриона из половых путей
Большинство абортов оканчивается самостоятельно после выхода всех частей эмбриона. Этот признак – несомненное подтверждение диагноза, но порой женщина путает сгустки крови с эмбрионом.
- Излитие околоплодных вод
Во втором триместре излитие околоплодных вод всегда говорит о неизбежном аборте. Вслед за разрывом плодных оболочек следуют схватки и выход плода. Иногда при беременности может возникнуть недержание мочи или обильное влагалищное отделяемое. При сомнениях в природе жидкости лучше сразу обратиться к врачу для проведения специальных тестов. Доступные в аптеках тест-прокладки на амниотическую жидкость могут давать ложноположительный результат.
С чем можно перепутать спонтанный аборт?
Многие симптомы выкидыша на ранних сроках могут быть и при других состояниях и болезнях. Поэтому важно обратиться к врачу для их исключения. Сходные признаки бывают при:
Когда нужно срочно обратиться к врачу?
- Кровотечение на любом сроке
- Сильные схваткообразные боли внизу живота
- Болевые или неприятные ощущения в области паха, появившиеся впервые
- Выделение большого количества бесцветной жидкости из влагалища
- Повышение температуры, ухудшение общего состояния.
Диагностика при симптомах выкидыша
УЗИ
С помощью ультразвукового датчика можно обнаружить плодное яйцо уже с 3-4 недели беременности, а в более поздние сроки появляется возможность найти сердцебиение эмбриона. Считается, что если при незначительном кровотечении и закрытой шейке матки врач обнаруживает сердцебиение плода, то вероятность выносить эту беременность до срока составляет 97%. Если же кровь из половых путей сочетается с сильно деформированным плодным яйцом, слишком маленьким эмбрионом или отсутствием биения сердца, то аборт считается неизбежным.
Часто при кровотечении или сильных болях внизу живота на УЗИ можно обнаружить ретрохориальную гематому. При небольших размерах она не опасна и требует лишь наблюдения. При значительной отслойке и большой гематоме велик риск прерывания беременности и сильного кровотечения.
ХГЧ
Определение хорионического гонадотропина целесообразно проводить только в очень ранние сроки, когда на УЗИ еще нельзя определить жизнеспособность эмбриона. При качественном ультразвуковом исследовании необходимость этом отпадает. Если срок беременности 3-4 недели, а плодное яйцо не найдено, то есть смысл определить ХГЧ дважды, с интервалом в 48 часов. В зависимости от результатов повторяют УЗИ или констатируют состоявшийся выкидыш.
PAP-тест
Как ни странно, порой при кровотечении делают мазок на онкоцитологию. Это необходимо, если на УЗИ есть живой эмбрион, гематомы в области хориона не видно, а кровотечение продолжается. В этом случае мазок позволяет исключить рак шейки матки.
Лечение
Лечение угрожающего аборта
зависит от его предполагаемой причины. Непосредственно повлиять на ход событий в ранние сроки (до 12 недель) практически невозможно. Обычно назначают транексам (для остановки кровотечения) и утрожестан (при неудачных предыдущих беременностях). Во втором триместре можно замедлить укорочение шейки при ИЦН (путем наложения швов и пессария). На этом методы лечения исчерпываются. Во многих странах ранние выкидыши даже не пытаются лечить в связи с высокой частотой хромосомных аномалий. Недавно появились исследования, что Утрожестан в свечах не препятствует выходу аномального эмбриона, поэтому может использоваться и на малых сроках.
Что НЕ НУЖНО при кровотечении в ранние сроки беременности (угрожающем аборте):
Все вышеперечисленные средства и меры являются неэффективными, а потому не рекомендуются ведущими российскими и зарубежными ассоциациями акушеров-гинекологов. Некоторые старые способы лечения, например, постельный режим, могут даже навредить беременной. При ограничении подвижности возрастает риск запоров, тромбозов, стресса, что ведет к различным осложнениям.
Свершившийся полный аборт
Такое состояние обычно не требует лечения и даже наблюдения. Обычно врачи рекомендуют сдать анализ на ХГЧ через 3 недели после прекращения беременности. Если он приходит в норму, то можно спокойно жить дальше. Если ХГЧ не снизился или снизился недостаточно, то можно подозревать пузырный занос – опасное состояние, требующее лечения.
Аборт в ходу
Если при осмотре врача кровотечение все еще продолжается, а плодное яйцо или погибший эмбрион еще не вышли из матки, то применяют три подхода:
- выжидательный (подождать самостоятельного разрешении ситуации в течение 7 дней)
- медикаментрозное завершение (прием мизопростола для сокращения матки и изгнания плодного яйца)
- вакуум-аспирация или выскабливание (чистка) полости матки (при сильном кровотечении или неэффективности других методов)
Вопрос о способе завершения аборта решает врач. Поэтому крайне важно обратиться к специалисту и наблюдаться у него до окончания процесса. При опасном для жизни кровотечении назначают кровоостанавливающие препараты, а порой приходиться переливать компоненты крови в условиях стационара.
Когда назначают прогестерон?
Гормональная поддержка (Утрожестан в свечах интравагинально) назначается в следующих случаях:
- два и более спонтанных аборта на сроках менее 20 недель
- один выкидыш в сроке 20 недель у женщин старше 35 лет или при бесплодии в прошлом
- доказанная недостаточность лютеиновой фазы цикла
- угроза прерывания беременности при шеечной недостаточности (произвольном укорочении шейки матки менее 25 мм)
В первых двух случаях Утрожестан (микронизированный прогестерон) применяется для профилактики, начиная с подготовки к беременности и вплоть до 10-12 недели. При существующей угрозе аборта до 20 недели препарат назначается вплоть до исчезновения симптомов.
Как восстановиться после выкидыша?
Потеря желанной беременности – всегда стресс для женщины. К нему прибавляется беспокойство об успехах будущих беременностей. Поэтому крайне важно реабилитировать свое здоровье и настроение перед планированием потомства (см. также последствия аборта и реабилитация).
- При инфекции половых путей (если кровотечение затянулось, например) врач назначает антибиотики. Нет смысла принимать их только в профилактических целях при самостоятельном аборте. Если его завершение было стимулировано мизопростолом, то лихорадка в первые сутки будет обусловлена лекарством, а не заражением, поэтому не стоит волноваться. При хирургическом вмешательстве обычно назначают однократный профилактический прием антибактериального препарата.
- Если потеря беременности сопровождалась ощутимым кровотечением, то может потребоваться прием препаратов железа для лечения анемии.
- При определенных обстоятельствах гинеколог может рекомендовать прием противозачаточные средств. Но при неосложненном спонтанном аборте на разных сроках можно приступать к планированию беременности, как только появится психологический настрой.
- При привычном невынашивании (3 и более спонтанных абортов подряд) необходимо пройти дополнительные процедуры и сдать анализы.
Обследование при привычном невынашивании
Если спонтанное прерывание беременности повторяется 2 и более раза (а по некоторым стандартам – 3), то такое состояние называют привычным невынашиванием. Оно требует тщательного обследования и выяснения причин. Примерный план обследования и решения проблемы:
Обследование | Лечение при выявлении проблемы |
| Анализ экологических, социальных условий и привычек | Исключение вредных привычек, нормализация массы тела, жилищных и психологических условий |
| Кариотипирование абортуса и родителей (определение хромосомного набора) | При хромосомных поломках необходимо тщательное генетическое обследование эмбриона при последующих беременностях |
| УЗИ органов малого таза, гистероскопия | Удаление миомы, полипов, маточной перегородки и других анатомических дефектов |
| Тесты на АФС | При подтвержденном синдроме в следующую беременность – прием низкомолекулярного гепарина и аспирина для разжижения крови |
| Тесты на тромбофилии (только при наличии тромбозов в прошлом у женщины и ее ближайших родственников) | Соответствующее лечение |
| Проверка работы щитовидной железы (уровень ТТГ и других гормонов) | Лечение (чаще – L-тироксином) |
| Тест на гиперпролактинемию (высокий уровень гормона пролактина) | Лечение агонистами дофамина |
| Определение гликированного гемоглобина (при сахарном диабете) | Лечение инсулином |
| Анализы на ИППП (ЦМВ, герпес, хламидиоз, гарднереллез и др.), а также токсоплазмоз. | При необходимости – устранение инфекции |
Профилактика потерь беременности
Основная задача для всех женщин, планирующих стать мамами – разумно подходить к своему новому статусу. Важно принимать только необходимые препараты (фолиевую кислоту, железо), избавляться от вредных привычек и стресса. При повторных абортах дополнительное обследование и лечение также может снизить риск неудачи. Но самое главное – надо понимать, что большинству женщин с потерями беременностей в прошлом удалось забеременеть, выносить и родить здоровых детей.
Частые вопросы
Два года назад случилось замирание беременности на сроке 7 недель. Сейчас я снова беременна, срок 5 недель, врач назначил Утрожестан в свечах. Есть дли показания для этого? Не повредит ли препарат ребенку?
Одна лишь замершая беременность не является показанием к назначению Утрожестана. Возможно, есть другие причины для его приема, которые Вы не указали. В такой ситуации Утрожестан не представляет опасности для ребенка.
Срок беременности 16 недель. Начиная с 14 недели, продолжается обильное кровотечение. По УЗИ плод жив, есть большая гематома. Беспокоит, что быстро падает уровень гемоглобина, врачи настраивают на прерывании. Есть ли шанс сохранить беременность при обильном кровотечении?
Учитывая, что плод жив, шанс сохранить беременность есть. Но если уровень гемоглобина будет продолжать падать, то в интересах здоровья матери возможно прерывание.
Могла ли простуда в сроке 7 недель спровоцировать выкидыш?
Теоретически высокая температура может способствовать аборту. Но на столь малом сроке вероятнее всего спонтанная генетическая поломка.
Через сколько после неудачной беременности (закончилась на 6 неделе) можно планировать новую?
При отсутствии осложнений можно приступать к планированию сразу. Но лучше выждать 1-2 менструальных цикла для психологической подготовки и приема фолиевой кислоты.
Какие симптомы на 2 неделе при выкидыше?
Если рассматривать акушерский метод определения срока беременности по последней менструации, то на 2 неделе еще даже не произошло зачатия. Если имеется в виду возраст эмбриона, то он соответствует сроку в 4 недели. Такая прервавшаяся беременность называется биохимической, так как на УЗИ еще ничего нельзя увидеть. Поэтому симптомом будет кровотечение, по срокам совпадающее с месячными или с задержкой в несколько дней.