9.5.1.1. Хирургическое лечение врожденной расщелины неба (уранопластика)
9.5.1.1. Хирургическое лечение врожденной расщелины неба (уранопластика)
Единой точки зрения на сроки проведения уранопластики не существует, но общая тенденция определена в виде рекомендации ранних операций (1—3 года) и находит много сторонников. Поздние операции (в 12—13 лет) почти никем не одобряются.
Многие специалисты утверждают, что лечение лучше завершить до поступления ребенка в школу (5—6 лет). В основе решения вопроса о сроках операции самым важным является значимость этой операции для становления речи и создания условий к ограничению или предупреждению деформаций челюстей, обусловленных влиянием послеоперационных рубцов. Анализ сложных процессов роста и развития верхней челюсти, формирования прикуса и условий, определяющих становление речи, являются основными факторами выбора сроков и вида оперативного лечения.
В основу решения вопроса о сроке пластики неба должно быть положено четкое планирование ее этапности, последовательности и взаимодействия специалистов: ортодонта — для проведения ортодонтического лечения перед операцией и возможности его поэтапного, но адаптированного к возрасту продолжения в последующие годы. Это лечение необходимо проводить в предоперационном периоде в первые месяцы жизни, обеспечив условия для щадящей пластики неба.
Для успешной логотерапии подготовительный этап и проведение уранопластики своевременным можно считать возраст 1—2, реже 3 года.
Таким образом, для детей, имеющих расщелину только вторичного неба, щадящая уранопластика может быть проведена в 1—2 года. При необходимости предхирургического ортодонтического лечения — в 2—3 года, при расщелине первичного и вторичного неба выполняют два этапа этой операции. Пластику мягкого неба проводят в 1—2 года после обязательного ортодонтического лечения. Ортодонтическая коррекция, начатая в предхирурги-ческий период, продолжается, и второй этап щадящей уранопластики проводят в любое время, но после эффективного ортодонтического лечения; чаще это возможно после 3—4 лет. Все реабилитационные комплексные мероприятия продолжаются в условиях диспансерного наблюдения в специализированном центре.
Цель ранних операций — сокращение периода дезадаптации ребенка. Цель использования щадящих вариантов уранопластики — снижение условий образования множественных рубцов, способствующих развитию вторичных деформаций верхней челюсти. Травма костных структур неба во время операции сдерживает дальнейшее развитие челюстных костей и усугубляет вторичные деформации челюстей, зубных рядов и всей средней зоны лица.
Радикальная пластика неба относится к операциям травматичным, технически сложным.
Пластику мягкого и твердого неба при полной расщелине проводят в разном возрасте: мягкое небо оперируют в возрасте 1 года — 2 лет, а расщелину твердого неба — в возрасте 2—4 лет и старше. Однако, несмотря на разные точки зрения, большинство хирургов в настоящее время считают, что все операции у детей с расщелиной губы и неба должны быть закончены в дошкольном возрасте, т.е. до 5—6 лет.
Раннюю пластику следует проводить при одновременном ортодонтическом лечении. При отсутствии последнего раннее оперативное вмешательство на небе независимо от размеров врожденной расщелины ведет к послеоперационным деформациям верхней челюсти, выявляемым через несколько лет после операции.
Пластика неба. Хирургическим путем необходимо устранить основные анатомические нарушения, имеющиеся при расщелине неба: 1) на всем протяжении закрыть расщелину неба, при двухэтапном лечении — на первом этапе проводят только пластику мягкого неба, на втором — пластику оставшегося дефекта неба; 2) удлинить мягкое небо; 3) сузить средний отдел глотки.
Пластику неба осуществляют местными тканями, используя при этом перемещенные слизисто-надкостничные лоскуты с небных пластинок и ткани мягкого неба. А.А. Лимберг (1927) предложил методику операции, позволяющую одномоментно решить все три задачи. Щадящие варианты уранопластики состоят из отдельных элементов, заимствованных из классической уранопластики, разработанной А.А. Лимбергом. В связи с этим считаем целесообразным представить методику этого автора. Она была предложена для проведения хирургического лечения расщелины неба у детей 10—12 лет и старше и в настоящее время применяется в полном объеме только в отдельных случаях у детей старшего возраста и взрослых.
Радикальная пластика неба по Лимбергу состоит из 5 этапов (схема 9.6).
1. Освежение краев расщелины, выкраивание и отслоение слизисто-надкостничных лоскутов в пределах твердого неба. Разрезы проводят с обеих сторон расщелины вдоль всего альвеолярного отростка, отступая на 2—3 мм от десневого края. В переднем отделе неба оба разреза соединяются между собой углообразным разрезом, окаймляющим резцовое отверстие. Это позволяет при ретротранспозиции тканей добиться закрытия полной расщелины твердого и мягкого неба на всем протяжении.
2. Освобождение сосудисто-нервных пучков, выходящих из больших небных отверстий, производят с помощью резекции задневнутренних краев больших небных отверстий. Отсекают слизистую оболочку носа от заднего края твердого неба и перемещают ткани кзади (ретро-транспозиция) для удлинения мягкого неба.
3. Межпластинчатая остеотомия. Крючок крыловидного отростка с участком внутренней крыловидной пластинки и прикрепленными к нему мышцами мягкого неба долотом отделяют от крыловидного отростка основной кости и передвигают к средней линии. Это позволяет без рассечения мышц мягкого неба переместить их к средней линии и ушить расщелину в пределах мягкого неба.
4. Сужение среднего отдела глотки. Рассекая только слизистую оболочку, разрезы продолжают по обеим крыловидно-челюстным складкам, тупым инструментом расслаивают и перемещают к средней линии мышцы боковых отделов глотки. Раны в окологлоточном пространстве тампонируют йодоформной полосой.
5. Распрепаровка освеженных краев расщелины перед ушиванием на протяжении мягкого неба. Швы накладывают на мягкое небо в три слоя: первый — на носовую слизистую оболочку, второй — на мышцы, третий — на ротовую слизистую оболочку мягкого неба. На твердом небе отслоенные слизисто-надкостничные лоскуты сближаются и сшиваются.
Схема 9.6. Этапы радикальной пластики неба (по Лимбергу)
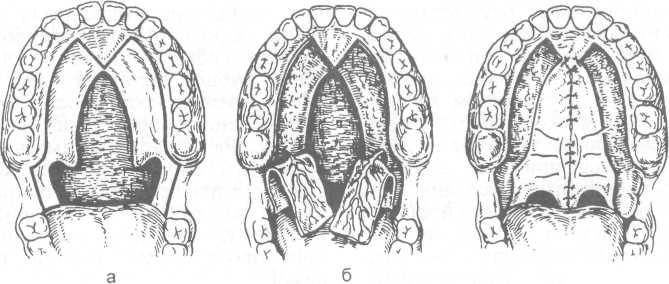
а — разрезы на твердом и мягком небе, по крылочелюстным складкам; б — отвернуты лоскуты на твердом небе и освобождены сосудисто-нервные пучки; в — сопоставлены и ушиты ткани, в окологлоточном пространстве оставлены йодоформные тампоны. Объяснение в тексте.
При щадящих вариантах пластики (схема 9.7) проводят высвобождение и вытягивание сосудисто-нервных пучков из крыловидно-небного канала. Костные рассечения на небе не производят. Сужение среднего отдела глотки сочетают с последующим ушиванием слизистой оболочки по крыловидно-челюстным складкам. Межпластинчатую остеотомию не производят. Щадящие методы пластики неба предложены Л.Е.Фроловой, А.А.Мамедовым и др.
Схема 9.7. Щадящая пластика неба (по Л.Е.Фроловой и соавт.) [цит. по А.А. Мамедову, 1998]
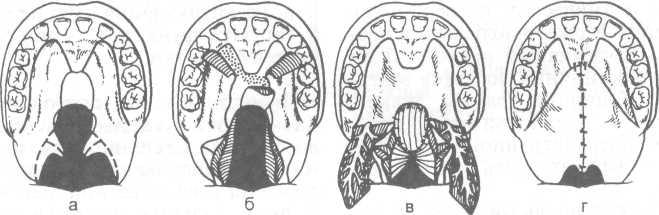
а — намечены линии разрезов на твердом и мягком небе; б, в — выкроены лоскуты и отсе-парованы от небных пластин, распрепарованы мышцы мягкого неба; г — лоскуты сопоставлены и ушиты по средней линии.
Наиболее частым послеоперационным осложнением является расхождение краев раны на границе твердого и мягкого неба. Это результат технических погрешностей операции. Может наблюдаться краевой или частичный некроз слизисто-надкостничных лоскутов вследствие обширной травмы тканей. Короткое малоподвижное небо, грубые послеоперационные рубцы следует рассматривать как осложнения.
Послеоперационный уход за ребенком. На верхнюю челюсть после операции надевают защитную пластинку, изготовленную заранее в зуботехнической лаборатории. При пластике только мягкого неба защитная пластинка изготавливается по специальным показаниям.
После операции для создания в ране покоя на 10 дней назначают режим молчания. Ежедневно проводят орошение полости рта теплым раствором перманганата калия в разведении 1:5000 и повторяют его после каждого приема пищи. На 7—9-й день после операции делают первую перевязку. Следующие перевязки проводят каждые 2—3 дня. Тампоны удаляют постепенно.
На 13—15-й день после операции на внутреннюю поверхность защитной пластинки наслаивают термопластическую массу с таким расчетом, чтобы она отдавливала вверх ткани задних отделов твердого и мягкого неба. По мере разглаживания рубцов толщину слоя этой массы увеличивают. После операции ребенок носит пластинку до 1,5 мес. Разрешается снимать ее на время еды, занятий с логопедом и сна. Кормить детей после операции нужно жидкой высококалорийной пищей. К занятиям с логопедом приступают после первой перевязки.
Показанием к повторным операциям на небе служат сквозные дефекты в задних отделах твердого, на границе твердого и мягкого неба. Укороченное мягкое небо является показанием к повторной операции только в тех случаях, когда артикуляция речи не корригируется функцией мышц задней стенки глотки.
Функциональное состояние небно-глоточного кольца оценивается логопедом. Степень этих изменений устанавливается: методами эндоскопии, контрастной рентгенографии, электромиографии, что определяет показания и выбор метода операции по устранению небно-глоточной недостаточности. Методы коррекции последней предложены Ф.М. Хитровым, С.Г. Ананяном, А.А. Мамедовым и др. Выбор метода операции обусловлен степенью функциональных нарушений и характером анатомических изменений тканей небно-глоточного кольца.
Точечные дефекты в передней трети твердого неба, не пропускающие жидкую пищу в полость носа, не являются показанием к повторной операции, так как при правильной речевой артикуляции они не влияют на направление воздушного потока и не меняют произношения звуков речи.
Радикальная уранопластика по А. А. Лимбергу
По краям расщелины иссекают полоску слизистой оболочки неба шириной в 3—4 мм до переднего края дефекта. Освежение краев расщелины выгоднее осуществлять не иссечением слизистой, а рассечением тканей линейным разрезом по всему краю дефекта. От уровня дистального края последнего зуба (первого или второго моляра) производят разрезы справа и слева по внутренней поверхности альвеолярного отростка верхней челюсти, отступя на 2—3 мм от десневого края (рис. 93). Передний конец этих разрезов доводят до лунки клыка, бокового резца или до срединной линии в зависимости от способа образования переднего лоскута. Разрезы, освежающие края расщелины, соединяют поперечным разрезом, проходящим на несколько миллиметров кпереди от начала расщелины. Передние лоскуты выкраивают в зависимости от формы дефекта. Прямым широким распатором отслаивают слизисто-надкостничные лоскуты со стороны боковых разрезов и края расщелины до заднего края кости и большого небного отверстия. Узким долотом производят резекцию задневнутреннего края большого небного отверстия той и другой стороны, превращая его в полукольцо для освобождения сосудисто-нервного пучка. Это позволяет лоскуты твердого неба вместе с сосудисто-нервным пучком сместить кзади и кнутри. Для сужения ротовой части глотки (мезофарингоконстрикция) продолжают кзади разрез на твердом небе, проводя его вертикально книзу на внутреннюю поверхность альвеолярного отростка нижней челюсти у последнего зуба. Клетчатку окологлоточного пространства тупо расслаивают — в ране становится виден передневнутренний край медиальной крыловидной мышцы. Боковую стенку глотки смещают кнутри по обеим сторонам. С целью уменьшения натяжения мышц мягкого неба производят интерламинарную остеотомию. Для этого конец узкого прямого долота или остеотома устанавливают непосредственно кнаружи от большого небного отверстия, а ручку долота — над малыми коренными зубами противоположной стороны и, слабо ударяя молотком, делают острием долота насечку в кортикальной пластинке внутренней поверхности альвеолярного отростка. Затем, упираясь концом долота в кость, ручку отводят внутрь и устанавливают ее над центральными резцами. Прощупывают через мягкие ткани крючок крыловидного отростка и направляют долото кнаружи от него через крыловидную вырезку в направлении крыловидной ямки. Далее вместо долота в образованную костную щель вводят широкий прямой распатор и рычагообразными движениями или давлением внутрь надламывают внутреннюю пластинку крыловидного отростка справа и слева. Этим уменьшают натяжение мышц, начинающихся от внутренней пластинки крыловидного отростка (mm. tensor veli palatini, constrictor pharyngeus superior). Тонким кетгутом послойно накладывают швы на мягкое небо. Края лоскутов твердого неба сближают узловыми или П-образными кетгутовыми швами. В область крыловидной вырезки в окологлоточное пространство вводят тампоны с йодоформом. Всю поверхность неба закрывают йодоформной марлей и защитной пластинкой из быстро твердеющей пластмассы или целлулоида. Пластинку оставляют до полной эпителизации раны. Она удерживается на зубах, которые плотно охватывает. В тех случаях, когда расщелина в передней части широкая, то при смещении неба назад передний его отдел закрывают с помощью лоскута кожи на ножке.
Благодаря отсутствию эпителиального покрова на носовой поверхности небных лоскутов и заживлению этих ран вторичным натяжением сокращается длина лоскутов и уменьшается длина неба. Для предупреждения этого осложнения А. А. Лимберг производит предварительную свободную пересадку тонких лоскутов кожи, взятых с плеча или бедра, на раневую поверхность небных лоскутов. Размеры пересаживаемого кожного лоскута и методика пересадки зависят от вида, расщелины. Радикальную уранопластику при этом осуществляют вторым этапом.
Рис. 93. Операция при расщелине неба по А. А. Лимбергу.
Показаны направления разрезов, выкраивание лоскутов, увеличение костных отверстий и принцип выполнения швов.
полное описание, советы и рекомендации
Уранопластика по Лимбергу: техника выполнения
Самой эффективной, проверенной операцией при небной расщелине считается уранопластика по Лимбергу, этапы которой были разработаны еще в начале двадцатого века.После введения анестезии отслаиваются лоскуты слизистой с двух сторон от щели и соединяются углообразным швом. Далее производится удлинение мягкого неба путем перемещения назад оболочки носовой полости. Затем совмещаются и ушиваются непосредственно кость и мышцы. На последнем этапе происходит послойное сшивание всех тканей и обработка раны антисептиком.
После того, как завершилась уранопластика по Лимбергу, на внутреннюю часть верхней челюсти надевается защитная пластинка. Она изготовляется по индивидуальным параметрам таким образом, чтобы можно было постепенно утяжелять ее путем наслоения материала. Это создает эффект давления для разглаживания рубца. Пластинка носится два месяца и снимается только во время приема пищи, гигиенических процедур и занятия с логопедом.
Уранопластика по Лимбергу: восстановление
Уранопластика по Лимбергу предусматривает достаточно долгий восстановительный период. Первые несколько недель пациенту предстоит провести в клинике для предупреждения послеоперационных осложнений. Для этого он принимает курс антибактериальных и противовоспалительных препаратов.
Так как оперируемое место находится в области носоглотки, необходимо внимательно следить за образованием отеков. Эта естественная реакция организма на хирургическое вмешательство опасна перекрытием дыхательных путей. Поэтому отдыхать и спать следует только на боку и без подушки. В этом случае слизь, кровь и слюна соберутся за щекой и вытекут изо рта, не причинив вреда.
Уранопластика по Лимбергу образует рану в ротовой полости, препятствующую пережевыванию и глотанию. В первые несколько дней питание происходит инфузионным способом. Затем разрешается употребление перетертых продуктов. Но после каждого приема пищи производят орошение полости рта раствором перманганата калия.
Для того, чтобы у ребенка успешно восстановились все функции, необходимые для полноценной жизнедеятельности, родителям следует настроиться на длительную совместную работу с логопедом, стоматологом, отоларингологом, терапевтом. Зато результатом этих усилий станет здоровье, звонкий голос и чистая речь.
Методы уранопластики — стр. 35
ЛЕЧЕНИЕ БОЛЬНЫХ С ВРОЖДЕННЫМИ РАСЩЕЛИНАМИ НЕБА
Врожденные расщелины неба сопровождаются тяжелым расстройством дыхания, речи, слуха. В патогенезе этих нарушений наряду с расщелиной, образующей сообщение носовой и ротовой полостей, важную роль играют укорочение твердого и мягкого неба, расширение зева, среднего отдела глотки, изменение мышц мягкого неба. Эти изменения, встречающиеся при всех видах расщелины, возникают внутриутробно. Поэтому независимо от возраста оперируемого больного при пластике неба должны проводиться операционные приемы, восстановливающие анатомическую правильность твердого и мягкого неба среднего отдела глотки.
Методы уранопластики. Классической операцией, которая обеспечивает решение этих задач-закрытие расщелины на всем протяжении, удлинение неба (ретротранспозиция), сужение среднего отдела глотки (мезофаринго-констрикция),- является радикальная уранопластика по методу Лимберга. Эта операция описана во всех учебниках и руководствах по хирургической стоматологии. Она является до настоящего времени базовой операцией, определяющей развитие современного хирургического лечения врожденных расщелин неба,
Основные этапы радикальной уранопластики по Лимбергу следующие,
1. Освежение краев расщелины твердого неба,
2. Образование слизисто-надкостничных лоскутов на твердом небе по Лангенбеку-Львову для закрытия дефекта неба и альвеолярного отростка.
3. Рассечение носовой слизистой оболочки по заднему краю небных отростков.
4. Резекция задневнутренних краев больших небных отверстий по Львову.
5. Разрезы по крылочелюстным складкам до язычной поверхности альвеолярного отростка нижней челюсти в области последнего моляра (по Галле-Эрсту) и мезофарингоконстрикция.
6. Интерламинарная остеотомия по Лимбергу.
7. Выведение сосудисто-нервных пучков и сдвиг тканей мягкого неба к задней стенке глотки.
8. Освежение краев расщелины мягкого неба.
9. Сшивание расщепленного мягкого неба трехрядным швом, слизисто-надкостничных лоскутов твердого неба двухрядным швом.
10. Тампонада йодоформным тампоном окологлоточных ниш.
11. Покрытие вновь созданного неба йодоформной марлей, наложение защитной небной пластики из целлулоида.
Анализ отдаленных результатов радикальной уранопластики Лимберга выявил ряд несовершенных моментов операции, которые вели к ухудшению достигнутых анатомических и функциональных результатов, нарушению роста верхней челюсти.
Усилиями многих клиник нашей страны радикальная уранопластика усовершенствована, предложены новые оперативные приемы. Слабым местом операции Лимберга являлась пластика переднего отдела расщелины.
260
В настоящее время способами выбора при пластике односторонних сквозных расщелин являются предложения В. И. Заусаева (1953), Б. Д. Кабакова (1964) закрывать расщелину слизисто-надкостничным лоскутом с большого фрагмента челюсти, опрокинутым в сторону расщелины или двумя сли-зисто-надкостничными лоскутами, выкроенными по краям расщелины и опрокинутыми в сторону носовой полости. При сквозных двусторонних расщелинах для пластики переднего отдела используют слизисто-надкост-ничные лоскуты с межчелюстной кости, сшиваемые с лоскутами, отслоенными с краев расщелины боковых фрагментов.
При полных расщелинах твердого и мягкого неба передний отдел расщелины полноценно закрывается слизисто-надкостничным лоскутом с межчелюстной кости, опрокинутым в расщелину по Дубову. В случаях, когда расщелина достигает десневого края, расщелина перекрывается двумя лоскутами с краев небных отростков по Вернадскому.
Успех пластики переднего отдела расщелины неба во многом зависит от тщательности и атравматичности отслойки лоекутов, наложения «выворотных» швов, узлы которых должны завязываться в носовой полости, Одно-и двусторонние дефекты альвеолярного отростка со стороны преддверия рта рекомендуют закрывать в два слоя: лоскутами, опрокинутыми в нос с краев дефекта, и лоскутом, мобилизованным из разреза «кочерги» в области переходной складки.
Существенным недостатком уранопластики по Лимбергу является послеоперационное укорочение неба. Длина неба уменьшается в результате вторичного заживления и рубцового сморщивания носовой поверхности небных лоекутов. Рубцевание лоекутов является одной из ведущих причин послеоперационного сужения верхнего зубного ряда. Неустойчивы и результаты сужения среднего отдела глотки. Рубцевание в области крыло-челюстных складок, переднего окологлоточного пространства возвращает смещенную боковую стенку глотки и пластинку крыловидного отростка в дооперационное положение.
Включение в уранопластику дополнительного этапа-отслойки и уши-вания слизисто-надкостничных лоекутов носовой поверхности небных отростков-предотвращает рубцевание смещенных небных лоекутов.
Улучшает исходы операции свободная костная пластика. Введение костного или хрящевого аллотрансплантата между расщепленными пластинками крыловидного отростка [Вернадский Ю. И., 1962] удерживает внутренние пластинки от смещения их под влиянием рубцовой тяги. Свободная костная пластика расщелины твердого неба [Семенченко Г, И., 1967; Вакуленко В. И., 1982] предотвращает послеоперационное сужение верхней челюсти.
При планировании уранопластики необходимо учитывать индивидуальные особенности расщепленного неба и достаточность пластического материала. Величина укорочения неба и необходимой ретротранспозиции определяется разницей размеров расстояния от центральных резцов до задней стенки и до кончиков расщепленного язычка. Планируемая ширина небных лоекутов определяется с учетом индекса расщелины. .Наиболее прост и информативен индекс расщелины, предложенный Ф.Д. Джумани-язовым (1976). Он определяется отношением суммы ширины небных отростков к ширине расщелины в наиболее ее широком участке. Современные усовершенствованные способы радикальной уранопластики при индивидуальном планировании и квалифицированном выполнении операции обеспечивают у 92-98% больных полноценные анатомические результаты. Функциональные результаты хуже. Подвижность неба, полное небно-гло-
261
точное смыкание восстанавливаются постепенно, необходимы ЛФК, массаж, а иногда и электростимуляция.
Полноценность небно-глоточного смыкания и речи во многом зависит от правильности восстановления на операции анатомических взаимоотношений мышц мягкого неба и сохранности их двигательной иннервации.
Небно-глоточное замыкание в норме обеспечивается сокращением трех мышечных петель. При одновременном сокращении мышц, поднимающих небную занавеску, и небно-глоточных мышц небная занавеска поднимается кверху и смещается к задней стенке глотки. Первостепенное значение в акте небно-глоточного смыкания играет мышечная петля, образованная мышцами, поднимающими небную занавеску, которые начинаются на основании черепа у хрящевой части слуховых труб, окружены рыхлой клетчаткой, что позволяет им сокращаться, не вызывая смещения прилежащих тканей. Сокращение мышечной дуги циркулярных волокон небно-глоточной мышцы и крылоглоточной части верхнего констриктора глотки, начинающихся на задней стенке глотки и внутренней пластинке крыловидного отростка и ее крючке, приводит к смещению задней и боковой стенок глотки навстречу поднимающемуся небу, образуя валик Пассавана,
При расщелинах неба патологические топографические изменения мышц мягкого неба и глотки при всех видах однотипны, а выраженность изменений зависит от тяжести расщелины. Наиболее нарушены анатомическое строение и функция мышцы, поднимающих небную занавеску. Пучки их идут под острым углом к средней линии, крепятся передними отделами к краю и носовой поверхности слизисто-надкостничного покрытия небных отростков. Пучки задних отделов идут почти параллельно расщелине, переплетаясь с волокнами продольных пучков небно-глоточных мышц, образуя мышечную культю укороченного мягкого неба. Растянутые между двумя точками начала и порочного прикрепления мышцы, поднимающие небную занавеску, минимально влияют на подвижность расщепленного мягкого неба. Если при пластике расщелины неба не исправляется направление хода мышечных пучков, не выделяются культи передних отделов мышцы, восстановленная петля мышц, поднимающих небную занавеску, будет неполноценной.
Мышца, напрягающая небную занавеску, сохраняет неизменными места начала на основании черепа и перепончато-хрящевом отделе слуховой трубы. Сохраняется относительно правильное анатомическое положение сухожилия мышцы, перекидывающегося через бороздку крыловидного крючка. Без больших отклонений функционирует также мышечная петля, образованная циркулярными волокнами небно-глоточной мышцы и крылоглоточной части верхнего констриктора глотки. У неоперированных больных на нее падает избыточная нагрузка, что вызывает наблюдаемое в клинике увеличение валика Пассавана. Это обеспечивает уменьшение сообщения носо- и ротоглотки, улучшает функцию глотания и речи больных до операции. Поэтому отслойка мест их прикрепления к внутренней пластинке крыловидного отростка, надлом крючка, предусматриваемые некоторыми способами уранопластики, нежелательны. При пластике неба необходимо учитывать возможность повреждения нервов, обеспечивающих двигательную иннервацию мышц мягкого неба. При проведении мезофа-рингоконстрикции, при глубоком расслоении переднего окологлоточного пространства и тугой тампонаде, введении мотков кетгута по Вернадскому можно легко травмировать ветви переднего глоточного сплетения, что может повлечь снижение функциональных результатов, удлинение сроков реабилитации. Возникновение рубцов в тканях, окружающих мышцы,
262
поднимающие небную занавеску, также могут вызвать уменьшение амплитуды и подвижности этих мышц. Усиливают дисфункцию мягкого неба его укорочение, недоразвитие небных отростков в длину. У детей 6-7 лет укорочение твердого неба наблюдается у всех больных и составляет 6-12 мм [Давыдов Б.Н., 1984].
Для исправления имеющихся патологических томографических изменений небных отростков мышц мягкого неба и глотки, получения высоких функциональных результатов необходимо при уранопластике решать дополнительно следующие задачи.
1. Восстановить анатомическую правильную непрерывность всех слоев и размеры твердого и мягкого неба.
2. Сохранить при сужении среднего отдела глотки места прикрепления мышцы, напрягающей небную занавеску циркулярной части небно-гло-точной мышцы и крылоглоточной части верхнего констриктора глотки к внутренней пластинке крыловидного отростка, функция которых не нарушена.
3. Устранить порочное прикрепление небно-глоточной мышцы и мышцы, напрягающей небную занавеску, соединить их пучки в правильном анатомическом положении.
4. Исключить в момент операции возможность повреждения двигательной иннервации мышц мягкого неба.
5. Обеспечить стабильное закрепление восстановленных анатомических правильных взаимоотношений и правильный рост расщепленной верхней челюсти.
Полноценно решать вышеназванные задачи позволяют методики костно-пластического восстановления неба с коррекцией мышц мягкого неба [Давыдов Б.Н., 1984]. Последнее достигается введением следующих оперативных приемов.
1. Костно-пластическое устранение расщелины твердого неба с одномоментным его удлинением.
2. Объединение интерламинарной остеотомии и резекции заднего края небного отверстия в один оперативный прием-крыло-небное рассечение. Последнее позволяет, сохранив места прикреплений к внутренней пластинке и крючку крыловидного отростка мышц, напрягающих небную занавеску и верхнего констриктора глотки, сужать средний отдел глотки, смещать ткани мягкого неба к задней стенке глотки. Костная пластика образовавшихся костных дефектов обеспечивает надежное закрепление достигнутых анатомических результатов.
3. Ограничение применения мезофарингоконстрикции из разрезов по крылочелюстным складкам лишь случаями широких расщелин неба с индексом, приближающимся к единице.
4. Устранение порочного прикрепления мышцы, поднимающей небную занавеску, и небно-глоточной мышцы к небным отросткам и слизисто-над-костничным лоскутам; выделение культей мышц, их низведение и ушивание в правильном положении.
5. Сближение мест вплетения в мягкое небо небно-глоточных и небно-язычных мышц для восстановления анатомически правильных соотношений передней и небных дужек и улучшения небно-глоточного смыкания.
Описанные выше патоморфологические изменения присущи всем видам расщелин неба, поэтому принцип костно-пластического удлинения твердого неба, восстановления анатомически правильных взаимоотношений мышц мягкого неба можно использовать при всех видах расщелин. Однако характер и объем костно-пластического вмешательства определяется тя-
263
жестью расщелины и выраженностью функциональных расстройств. Показателями последних являются индекс расщелины и степень укорочения твердого и мягкого неба, двигательная активность мышц глотки.
При индексе расщелины (измерения проводят на уровне границы твердого и мягкого неба) менее 1,5 независимо от укорочения неба проводят крылонебное рассечение и костную пластику расщелины неба (рис. 98).
Операцию начинают с рассечения слизистой оболочки краев расщелины (1) мягкого неба. Разрез ведут по линии перехода ротовой слизистой оболочки в носовую, затем продолжают по ротовой поверхности небных отростков, отступя от краев расщелины на 2-3 мм. Проводят разрезы Лангенбека, при этом, учитывая ширину расщелины, стараются сохранить как можно больше слизистой оболочки на небной поверхности альвеолярного отростка. Выкраивают лоскуты для закрытия переднего отдела расщелины неба по одному из известных способов. Разрезы Лангенбека продолжают вокруг бугров верхней челюсти. Из слизистой оболочки ретромолярной области и переходной складки в области верхнечелюстного бугра выкраивают треугольный лоскут с основанием шириной 10-15 мм и длиной 2,5-3 см. Отслаивают слизисто-надкостничные лоскуты до больших небных отверстий, лоскуты слизистой оболочки ретромолярных областей, слизисто-надкостничные лоскуты носовой поверхности небных отростков до боковых стенок носовой полости и максимально вперед, учитывая положение носовой перегородки.
Тщательно отсекают волокна мышцы, поднимающей небную занавеску, и небно-глоточной мышцы, крепящиеся к небным отросткам, к слизисто-надкостничным лоскутам, от медиального края горизонтальных пластинок небных костей, продолжая отслойку от ротовых и носовых лоскутов спереди назад на глубину около 5 мм.
Сосудисто-нервные пучки подтягивают из крылонебных каналов, открывая обзор большого небного отверстия для проведения крылонебного рассечения (2). Острым тонким долотом рассекают горизонтальную пластинку небной кости поперек небного отростка, а затем остеотомом проводят интерламинарную остеотомию. При надломе медиальной пластинки надламывают заднюю стенку крылонебного канала и отсеченную часть горизонтальной пластинки небной кости вместе с прикрепляющимся к ним небным апоневрозом (3), волокнами верхнего констриктора глотки и циркулярными волокнами небно-глоточной мышцы (4), Костные фрагменты наклоняют кнутри и кзади с учетом необходимого смещения. Сосудисто-нервные пучки получают свободу для перемещения. При сильном натяжении носовой слизистой оболочки последнюю пересекают в переднем отделе расщелины, что позволяет сместить фрагменты мягкого неба до соприкосновения с задней стенкой глотки.
На следующем этапе продолжают начатую препаровку тканей мягкого неба. По центру мышечной культи проводят разрез на глубину 1,5-2 мм по всей длине мягкого неба для улучшения сопоставления слизистой оболочки и мышечных пучков. У основания язычков выделяют культи небно-язычных мышц. Отводят кончики язычков книзу и в стороны, определяют место входа в ткани мягкого неба небно-глоточных мышц и по направлению к небным дужкам делают разрезы длиной 5-10 мм. Отслаивают по краям слизистую оболочку, раздвигают поверхностные слои мышц, стремясь раскрыть разрезы до тупых углов (5).
Ушивание начинают с наложения швов на кончике язычка. Затем ушивают одиночными погружными швами слизистую оболочку носовой поверхности мягкого и твердого неба. Сшивают края треугольных разрезов
264



Рис. 98. Схема уранопластики.
а- расщелина, места проведения разрезов; б- топографическая анатомия; в- линии остеотомии и локализация костных трансплантатов; г- вид расщелины после ушивания ран. Объяснение
в тексте.
265
у начала задних небных дужек. При сшивании слизистой оболочки носовой поверхности твердого неба вкол делают в полоску слизистой оболочки, отслоенной от ротовой поверхности. Это предупреждает прорезывание швов.
Мышцы сшивают так же, начиная с мышц язычка, затем оттягивают кзади и сшивают культи задних пучков небно-язычных мышц, накладывают мышечный шов на место выхода из мягкого неба небно-глоточных мышц, добиваясь сближения небно-глоточных дужек до нормального положения. Накладывая швы на мышцы, из культи оттягивают ранее наложенными швами кзади, последним накладывают погружной матрацный шов на культи мышечных волокон, отслоенных от краев расщелины, мышцы, поднимающей небную занавеску. Частые швы (5-7) на мышцы мягкого неба обеспечивают оптимальное восстановление его длины и правильного соединения отдельных мышечных пучков.
Затем по всей длине сближающими швами соединяют ротовую слизистую оболочку мягкого и твердого неба. Сшитые небные лоскуты отводят на лигатурах книзу и кзади, окончательно моделируют по краям костных дефектов аллотрансплантаты. Между бугром верхней челюсти и внутренней крыловидной пластинкой вводят клиновидный трансплантат с шириной основания, равной около \^^ ширины расщелины. В расщелину вводят фигурный трансплантат, упирающийся в отсеченные участки горизонтальных пластинок небной кости и края небных отростков. Трансплантат вводят с некоторым усилием, но так, чтобы не перерастянуть слизистую оболочку носа. Боковые отделы трансплантата помещают в область остеотомии горизонтальной пластинки небной кости. Из-за смещения ротовых лоскутов заместить щелевой дефект удается лишь до I или II молочного моляра (7).
Ротовые небные лоскуты в переднем отделе подшивают к опрокинутым лоскутам или к лоскутам носовой оболочки. Образовавшийся дефект в ретромолярной области и над крыловидными отростками закрывают перемещенным треугольным лоскутом слизистой оболочки с переходной складки (8).
При индексе расщелины менее 1, резком асимметричном укорочении мягкого неба, при невозможности сшить без натяжения лоскуты носовой слизистой оболочки (В > А + А^) проводят крылонебное рассечение и кост-но-пластическое удлинение небных отростков без костной пластики расщелины неба (рис. 99).
Для лучшего сближения дистальных отделов мягкого неба разрезы Лангенбека продолжают на крылочелюстные складки. Рассекают их на 1/^- Уз их Длины, выделяют переднее окологлоточное пространство. Слизистую оболочку носовой поверхности ушивают на протяжении лишь мягкого неба (1).
Смещенные кзади и кнутри костные фрагменты вместе с мышцами мягкого неба фиксируют костными аллотрансплантатами. Клиновидной формы трансплантат (2) вводят между буграми верхней челюсти и внутренними пластинками крыловидных отростков, четырехугольные костные пластинки помещают в распорку между краями остеотомии горизонтальных пластинок небных костей (3).
Костные трансплантаты от сообщения с носовой полостью изолируют смещением к средней линии слизистой оболочки носовой поверхности небных отростков, которые фиксируют матрацными швами к ротовым слизисто-надкостничным лоскутам. При расщелинах, когда ротовые сли-зисто-надкостничные лоскуты с трудом или неполностью перекрывают
266




Рис. 99. Схема уранопластики при широкой расщелине.
а-расщелина, места проведения разрезов; б-топографическая анатомия; в-локализация костных трансплантатов; г- вид расщелины после ушивания раны. Объяснение в тексте.
267
расщелину твердого неба, имеется опасность возникновения послеоперационных боковых дефектов, ротовые лоскуты дополнительно фиксируют швами к небным отросткам. Шов проводят через отверстие 1-1,5 мм в диаметре, образованное на краю небного отростка вращательными движениями остроконечного скальпеля.
Дефект слизистой оболочки над крыловидными отростками закрывают перемещением треугольных лоскутов слизистой оболочки, выкроенных на щеке и переходной складке в области бугров верхней челюсти (4).
Операцию заканчивают введением йодоформной марли в окологлоточные пространства через нижние отделы разрезов по крылочелюстным складкам (5).
При индексе расщелины более 1,5 и укорочении неба менее 10 мм крылонебное рассечение не проводят. Удлинение неба достигают отслойкой ротовых и носовых слизисто-надкостничных лоскутов, выделением сосудисто-нервных пучков, восстановлением неба и нормальных размеров •твердого неба костным аллотрансплантатом. Костные рассечения исключаются (рис. 100),
Мягкое небо, смещенное кзади, фиксируют фигурным, смоделированным по форме расщелины костным или хрящевым аллотрансплантатом (1). Трансплантат моделируют с учетом необходимого удлинения твердого неба в форме «запонки», который надевается расщепленными краями на медиальные и задние края небных отростков.
Непосредственно перед операцией, используя размеры укорочения твердого неба, форму расщелины, в стерильных условиях готовят «вчерне» костные трансплантаты.
Возрастные показания для уранопластики. Современные способы радикальной уранопластики применяют у детей в возрасте от 3 до 5 лет. В 3- 5 лет оперируют больных с несквозными расщелинами неба. В возрасте 5-6 лет-сквозные одно- и двусторонние расщелины. Проведение подобных операций в более раннем возрасте может повлечь замедление роста верхней челюсти.
В возрасте до 2 лет применяют щадящие способы уранопластики, ограничивающие отслойку надкостницы и исключающие вмешательства на кости. В 1951 г. БсЬууескюшиск: предложил оперировать расщелины неба в два этапа. На первом этапе в возрасте 1 года проводят пластику мягкого неба (велопластику), на втором этапе в возрасте 6 лет закрывают расщелину твердого неба. У больных с одно- и двусторонними расщелинами верхней губы, альвеолярного отростка и неба хейлопластику и велопластику проводят одномоментно.
Оригинальный способ щадящей пластики расщелин мягкого неба с сужением небно-глоточного кольца разработан Л.Е. Фроловой (1977). Эта методика заключается в следующем. Делают разрез сначала от вершины расщелины до границы твердого и мягкого неба, далее по носовой поверхности мягкого неба косо вниз по боковой стенке глотки на уровне верхнего полюса небно-глоточной дужки. За ней разрез продолжают по боковой стенке глотки. В зависимости от величины глоточного кольца разрез по боковой стенке глотки заканчивают на уровне середины небно-глоточной дужки или продолжают до уровня нижнего ее полюса. Ткани рассекают с таким расчетом, чтобы лоскуты для назофарингеального отдела и ротовой области содержали слизисто-мышечные слои. После ушивания противоположных лоскутов образуется слизисто-мышечный жом на всем протяжении. В последнюю очередь производят пластику язычка. Расщелину твердого неба закрывают на втором этапе.
268

Рис. 100. Схема уранопластики при индексе расщелины более 1,5. а-г-то же, что на рис. 99. Объяснение в тексте.
Э.Л. Махкамов (1981) предложил уранопластику у детей в возрасте 2 лет заканчивать в один этап. Расщелину неба закрывают перемещением или опрокидыванием слизисто-надкостничных лоскутов твердого неба. Для уменьшения травматичности вмешательства лоскуты выкраивают по форме имеющегося врожденного дефекта твердого неба, пластику мягкого неба проводят по Фроловой.
Л. В. Хорьков (1987) применяет щадящий метод ураностафилопластики, при котором для пластики расщелины твердого неба также выкраивают один скользящий слизисто-надкостничный лоскут с большого фрагмента расщепленной верхней челюсти. Ретротранспозиция достигается пересечением сосудисто-нервных пучков и освобождением небных лоскутов от крючка и медиальной поверхности внутренней пластинки крыловидного отростка клиновидной кости.
А. Э. Гуцан (1982) в раннем детском возрасте проводит пластику расщепленного твердого и мягкого неба взаимоперемещением слизисто-над-костничными и слизисто-мышечными лоскутами.
Богатый опыт хирургического лечения расщелин неба в первые 2 года жизни имеют страны Западной Европы. Анализ отдаленных результатов сверхранней уранопластики показывает несостоятельность широко распространенного утверждения, что восстановление целости мягкого неба и устранение расщелины твердого неба в раннем возрасте обязательно обеспечивают восстановление правильной речи. «;
По данным \У. КоЬег@ (1973), Н. Могла (1975), С. Кгаиве (1977), Н. Поспадет (1977), А. вголуп и соавт. (1983), у больных, оперированных до 2 лет способами, предусматривающими удлинение неба, полноценно речь восстанавливается у 60-66% больных; при пластике расщелин без удлинения неба (модификации-операции Лангенбека) речь восстановлена лишь у 50-56% больных. Для улучшения результатов лечения у детей старшего возраста широко практикуется дополнительная операция — фарингофикса-ция. Эти данные еще раз подтверждают правильность общего подхода к совершенствованию уранопластики: независимо от возраста больного способ операции должен включать оперативные приемы, удлиняющие небо, обеспечивающие сужение среднего отдела глотки и правильное восстановление анатомических взаимоотношений и функции мягкого неба.
До уранопластики больному целесообразно носить «плавающий» обтуратор, который способствует правильному вскармливанию, нормализации дыхания, становлению речи. За 2 нед до операции на небе обтуратор снимают.
Послеоперационный период. Профилактика осложнений. После операции больным назначают постельный режим на 2-3 дня, питание протертой пищей, обильное щелочное питье. В течение 5-7 дней вводят антибиотики широкого спектра действия парентерально.
Для уменьшения послеоперационного отека тканей неба, глотки и гортани назначают парентерально 1 % раствор димедрола 2- 3 раза в день, 5% раствор хлорида кальция внутрь, аскорбиновую кислоту, поливитамины. В нижние носовые ходы закапывают фурацилин (1:5000) по 5-10 капель, 2% раствор эфедрина по 5 капель 4 раза в день. При болях назначают 50% раствор анальгина по 0,1 мл на 10 кг массы тела. В первые сутки-горчичники или круговые банки, дыхательная гимнастика.
Тщательный уход за полостью рта: до еды и после еды ирригация слабым раствором перманганата калия 4- 5 раз в день, надувание воздушных шариков, глотание жидкости малыми порциями.
При костно-пластическом восстановлении расщелины свод твердого
270
неба формируется одномоментно на операции, однако отдельные поверхности в области переднего отдела неба и купол мягкого неба необходимо выравнивать наслойкой термопластической массы. Наслойки на формирующую пластинку начинают проводить с 14-го дня. Очень аккуратно надо проводить наслойки в области твердого неба, чтобы не вызвать пролежня слизистой оболочки в области трансплантата. В связи с этим рекомендуется ежедневный осмотр твердого и мягкого неба.
С 14-го дня проводят пальцевой массаж мягкого неба, логопедические упражнения.
Больных, имеющих возможность продолжать квалифицированное наблюдение в условиях поликлиники, выписывают из стационара на 3-й неделе. Больных из сельской местности выписывают на 21-28-й день. За это время у них закрепляются навыки ЛФК, массажа неба, дыхательных упражнений.
После выписки больных направляют на логопедическое лечение и под наблюдение ортодонтов областного центра диспансеризации больных с врожденными пороками лица.
Результаты лечения. Оценивают их по анатомическим и функциональным исходам. Оценка анатомического исхода складывается из результата сращения краев щели и возможности пассивного замыкания небно-глоточ-ного кольца.
Полное восстановление анатомической целости неба при способе уранопластики с коррекцией мышц мягкого неба и костной пластикой расщелины имеет место у 98,4% больных. Основным же показателем эффективности хирургического лечения расщелин неба является функциональный исход, Непосредственно после операции результат оценивают по наличию активного и рефлекторного небно-глоточного замыкания, отдаленный исход- по полноте восстановления разговорной речи. По данным нашей клиники, активное и рефлекторное полное небно-глоточное замыкание на 21-й день после операции достигается соответственно у 71,6 и 84,2% больных, после радикальной уранопластики по Лимбергу-у 35,1 и 45,2% больных. Столь заметное улучшение функциональных результатов достигается в основном за счет ограничения применения мезофарингоконстрикции. У больных, которым не проводится мезофарингоконстрикция, подвижность неба восстанавливается сразу же на операции.
Хирургическая коррекция мышц мягкого неба и глотки приближает восстановленное мягкое небо к норме и в момент функции. После радикальной уранопластики мягкое небо при замыкании касается задним краем-превалирует тяга небно-глоточных мышц. Мягкое небо, восстановленное с коррекцией положения мышц, поднимающих небную занавеску, при произношении звука «а» прогибается на границе средней и задней его трети, смыкаясь с нижним краем валика Пассавана или выше его к задней стенке глотки, подобно движению мягкого неба у здорового ребенка.
Полное удовлетворительное восстановление речи после пластики неба, по данным литературы и нашим данным, наблюдается у 70-90 больных. Успех во многом зависит от эффективности до и после операционной логопедии. С целью профилактики и устранения деформаций верхней челюсти и прикуса дети по показаниям должны наблюдаться и лечиться ортодонтом. Комплексное логопедическое, ортодонтическое, хирургическое лечение детей с врожденными расщелинами неба в дошкольном возрасте дает возможность больным детям своевременно начать занятия в школе наравне со здоровыми сверстниками.
271
Хирургическое лечение врожденной расщелины неба (уранопластика)
Рекомендация
Студентам
Вы можете использовать данную статью как часть или основу своего реферата или даже дипломной работы или своего сайта
Просто перейдите по ссылке ниже, редактируйте статью, все картинки тоже доступны, все бесплатно
Редактировать статью?!
Скачать статью в формате PDF
Сохраните результат в MS Word Docx или PDF, делитесь с друзьями, спасибо 🙂
Категории статей
Хирургическое лечение врожденной расщелины неба (уранопластика)
Единой точки зрения на сроки проведения уранопластики не существует, но общая тенденция определена в виде рекомендации ранних операций (1—3 года) и находит много сторонников. Поздние операции (в 12—13 лет) почти никем не одобряются.
Многие специалисты утверждают, что лечение лучше завершить до поступления ребенка в школу (5—6 лет). В основе решения вопроса о сроках операции самым важным является значимость этой операции для становления речи и создания условий к ограничению или предупреждению деформаций челюстей, обусловленных влиянием послеоперационных рубцов. Анализ сложных процессов роста и развития верхней челюсти, формирования прикуса и условий, определяющих становление речи, являются основными факторами выбора сроков и вида оперативного лечения.
В основу решения вопроса о сроке пластики неба должно быть по-
ложено четкое планирование ее этапности, последовательности и взаимодействия специалистов: ортодонта — для проведения ортодон-тического лечения перед операцией и возможности его поэтапного, но адаптированного к возрасту продолжения в последующие годы. Это лечение необходимо проводить в предоперационном периоде в первые месяцы жизни, обеспечив условия для щадящей пластики неба.
Для успешной логотерапии подготовительный этап и проведение уранопластики своевременным можно считать возраст 1—2, реже 3 года.
Таким образом, для детей, имеющих расщелину только вторичного неба, щадящая уранопластика может быть проведена в 1—2 года. При необходимости предхирургиче-ского ортодонтического лечения — в 2—3 года, при расщелине первичного и вторичного неба выполняют два этапа этой операции. Пластику мягкого неба проводят в 1—2 года после обязательного ортодонтического лечения. Ортодонтическая коррекция, начатая в предхирурги-ческий период, продолжается, и второй этап щадящей уранопластики проводят в любое время, но после эффективного ортодонтического лечения; чаще это возможно после 3—4 лет. Все реабилитационные комплексные мероприятия продолжаются в условиях диспансерного наблюдения в специализированном центре.
Цель ранних операций — сокращение периода дезадаптации ребенка. Цель использования щадящих вариантов уранопластики — снижение условий образования множественных рубцов, способствующих развитию вторичных деформаций верхней челюсти. Травма костных структур неба во время операции сдерживает дальнейшее развитие челюстных костей и усугубляет вторичные деформации челюстей, зубных рядов и всей средней зоны лица.
ки. Раны в окологлоточном пространстве тампонируют йодоформ-ной полосой.
5. Распрепаровка освеженных краев расщелины перед ушиванием на протяжении мягкого неба. Швы накладывают на мягкое небо в три слоя: первый — на носовую слизистую оболочку, второй — на мышцы, третий — на ротовую слизистую оболочку мягкого неба. На твердом небе отслоенные слизисто-надкостничные лоскуты сближаются и сшиваются.
Радикальная пластика неба относится к операциям травматичным, технически сложным.
Пластику мягкого и твердого неба при полной расщелине проводят в разном возрасте: мягкое небо оперируют в возрасте 1 года — 2 лет, а расщелину твердого неба — в возрасте 2—4 лет и старше. Однако, несмотря на разные точки зрения, большинство хирургов в настоящее время считают, что все операции у детей с расщелиной губы и неба должны быть закончены в дошкольном возрасте, т.е. до 5—6 лет.
Раннюю пластику следует проводить при одновременном ортодон-тическом лечении. При отсутствии последнего раннее оперативное вмешательство на небе независимо от размеров врожденной расщелины ведет к послеоперационным деформациям верхней челюсти, выявляемым через несколько лет после операции.
Пластика неба. Хирургическим путем необходимо устранить основные анатомические нарушения, имеющиеся при расщелине неба: 1) на всем протяжении закрыть расщелину неба, при двухэтапном лечении — на первом этапе проводят только пластику мягкого неба, на втором — пластику оставшегося дефекта неба; 2) удлинить мягкое небо; 3) сузить средний отдел глотки.
Пластику неба осуществляют местными тканями, используя при этом перемещенные слизисто-над-костничные лоскуты с небных пластинок и ткани мягкого неба. А.А. Лимберг (1927) предложил методику операции, позволяющую одномоментно решить все три задачи. Щадящие варианты уранопластики состоят из отдельных элементов, заимствованных из классической уранопластики, разработанной А.А. Лимбергом. В связи с этим считаем целесообразным представить методику этого автора. Она была предложена для проведе-
ния хирургического лечения расщелины неба у детей 10—12 лет и старше и в настоящее время применяется в полном объеме только в отдельных случаях у детей старшего возраста и взрослых.
Радикальная пластика неба по Лимбергу состоит из 5 этапов.
1. Освежение краев расщелины, выкраивание и отслоение слизи-сто-надкостничных лоскутов в пределах твердого неба. Разрезы проводят с обеих сторон расщелины вдоль всего альвеолярного отростка, отступая на 2—3 мм от деснево-го края. В переднем отделе неба оба разреза соединяются между собой углообразным разрезом, окаймляющим резцовое отверстие. Это позволяет при ретротранспозиции тканей добиться закрытия полной расщелины твердого и мягкого неба на всем протяжении.
2. Освобождение сосудисто-нервных пучков, выходящих из больших небных отверстий, производят с помощью резекции задневнутрен-них краев больших небных отверстий. Отсекают слизистую оболочку носа от заднего края твердого неба и перемещают ткани кзади (ретро-транспозиция) для удлинения мягкого неба.
3. Межпластинчатая остеотомия. Крючок крыловидного отростка с участком внутренней крыловидной пластинки и прикрепленными к нему мышцами мягкого неба долотом отделяют от крыловидного отростка основной кости и передвигают к средней линии. Это позволяет без рассечения мышц мягкого неба переместить их к средней линии и ушить расщелину в пределах мягкого неба.
4. Сужение среднего отдела глотки. Рассекая только слизистую оболочку, разрезы продолжают по обеим крыловидно-челюстным складкам, тупым инструментом расслаивают и перемещают к средней линии мышцы боковых отделов глот-
У детей младшего возраста (2— 3 лет) лучшие анатомические и функциональные результаты получены щадящими оперативными методами, не сопровождающимися костными вмешательствами. При двухэтапном лечении пластика мягкого неба, проведенная в возрасте 1 года — 2 лет, создает благоприятные анатомо-функциональные условия для своевременного формирования речи. Пластика дефекта твердого неба, осуществленная в 2—4 года, создает более благоприятные условия для развития верхней челюсти и эффективного ортодон-тического лечения.
Наиболее частым послеоперационным осложнением является расхождение краев раны на границе твердого и мягкого неба. Это результат технических погрешностей операции. Может наблюдаться краевой или частичный некроз слизи-сто-надкостничных лоскутов вследствие обширной травмы тканей. Короткое малоподвижное небо, грубые послеоперационные рубцы следует рассматривать как осложнения.
Послеоперационный уход за ребенком. На верхнюю челюсть после операции надевают защитную пластинку, изготовленную заранее в зу-ботехнической лаборатории. При пластике только мягкого неба защитная пластинка изготавливается по специальным показаниям.
После операции для создания в ране покоя на 10 дней назначают режим молчания. Ежедневно проводят орошение полости рта теплым раствором перманганата калия в разведении 1:5000 и повторяют его после каждого приема пищи. На 7—9-й день после операции делают первую перевязку. Следующие перевязки проводят каждые 2—3 дня. Тампоны удаляют постепенно.
На 13—15-й день после операции на внутреннюю поверхность защит-
ной пластинки наслаивают термопластическую массу с таким расчетом, чтобы она отдавливала вверх ткани задних отделов твердого и мягкого неба. По мере разглаживания рубцов толщину слоя этой массы увеличивают. После операции ребенок носит пластинку до 1,5 мес. Разрешается снимать ее на время еды, занятий с логопедом и сна. Кормить детей после операции нужно жидкой высококалорийной пищей. К занятиям с логопедом приступают после первой перевязки.
Показанием к повторным операциям на небе служат сквозные дефекты в задних отделах твердого, на границе твердого и мягкого неба. Укороченное мягкое небо является показанием к повторной операции только в тех случаях, когда артикуляция речи не корригируется функцией мышц задней стенки глотки.
Функциональное состояние не-бно-глоточного кольца оценивается логопедом. Степень этих изменений устанавливается: методами эндоскопии, контрастной рентгенографии, электромиографии, что определяет показания и выбор метода операции по устранению не-бно-глоточной недостаточности. Методы коррекции последней предложены Ф.М. Хитровым, С.Г. Ананяном, А.А. Мамедовым и др. Выбор метода операции обусловлен степенью функциональных нарушений и характером анатомических изменений тканей небно-глоточного кольца.
Точечные дефекты в передней трети твердого неба, не пропускающие жидкую пищу в полость носа, не являются показанием к повторной операции, так как при правильной речевой артикуляции они не влияют на направление воздушного потока и не меняют произношения звуков речи.
Источник: stomfak.ru
Уранопластика — цены от 11000 руб. в Москве, 21 адрес
Уранопластика – реконструктивная операция по коррекции расщелины твердого нёба. В ходе проведения уранопластики решаются задачи восстановления анатомической целостности нёба и среднего отдела глотки путем пластического закрытия дефекта лоскутом, сформированным из соседних мягких тканей. Современные методы радикальной уранопластики позволяют достичь полноценного анатомического восстановления нёба у 92-98% пациентов.
При планировании методики проведения уранопластики учитывается степень декомпенсации нёбноглоточного затвора (смыкания), определяются источники пластического материала, используемого для ликвидации дефекта нёба. Обычно материалом, служащим для закрытия имеющегося костного дефекта, служат отделенные от боковых частей твердого нёба, мобилизованные и сшитые по средней линии слизисто-надкостничные лоскуты. Успешно выполненная уранопластика способствует нормализации питания ребенка, улучшению речи, которая в дальнейшем полностью восстанавливается с помощью логопедических занятий.
Как правило, пластическая хирургия рекомендует выполнять радикальную уранопластику детям в возрасте 3-6 лет, до их поступления в школу. В возрасте 3-5 лет оперируют несквозные расщелины нёба, с 5 до 6 лет — сквозные одно- или двусторонние расщелины. Проведение радикальной уранопластики в более раннем возрасте не рекомендуется, т.к. данное вмешательство может привести к замедлению роста нижней челюсти. Щадящие методики уранопластики могут быть выполнены детям до 2-х лет. Ранние операции уранопластики сокращают период дезадаптации ребенка, снижают вероятность развития рубцовых деформаций верхней челюсти.
Оптимальные сроки для проведения уранопластики в каждом конкретном случае устанавливаются исходя из анализа процессов развития и роста верхней челюсти, формирования прикуса и становления речи. При этом определяется этапность и последовательность хирургического, логопедического и ортодонтического лечения.
До операции уранопластики пациенту назначается ношение «плавающего» обтуратора, нормализующего процесс вскармливания, дыхания, становления речи. Обтуратор снимают за 2 недели до планируемой уранопластики.
Методы пластики
Радикальная уранопластика является технически сложной, травматичной операцией. Устранение имеющихся анатомических нарушений выполняется путем закрытия расщелины нёба на всем протяжении, удлинения мягкого нёба и сужения среднего отдела глотки. В результате уранопластики восстанавливается анатомически правильное взаиморасположение структур, обеспечивающих форму и функции нёба.
Базовой операцией радикальной уранопластики, является методика А.А. Лимберга, предложенная в 1927 году и одномоментно решающая все 3 задачи. Пластика нёба по Лимбергу осуществляется с использованием местных тканей – перемещенных слизисто-надкостничных лоскутов и тканей мягкого нёба. До настоящего времени отдельные элементы уранопластики Лимберга используются при проведении щадящих методик. Методика Лимберга в ее классическом варианте в настоящее время применяется для хирургической коррекции отдельных случаев расщелин нёба у взрослых и детей старшего возраста.
Радикальная уранопластика по Лимбергу включает 5 этапов. На первом этапе края расщелины освежаются, в пределах твердого неба выкраиваются и отслаиваются слизисто-надкостничные лоскуты. Разрезы выполняются вдоль альвеолярного отростка по обе стороны расщелины, с отступом от десневого края на 2-3 мм. Между собой оба разреза соединяются в передних отделах нёба с помощью углообразного разреза, окаймляющего резцовое отверстие. Наложение таких разрезов позволяет осуществить ретранспозицию тканей и полное закрытие расщелины мягкого и твердого нёба на всем его протяжении.
На втором этапе выполняется резекция задневнутренних краев больших небных отверстий и освобождение выходящих из них сосудисто-нервных пучков. Слизистая оболочка носа отсекается от заднего края твердого неба и перемещается кзади, удлиняя мягкое нёбо (ретротранспозиция тканей).
Третьим этапом уранопластики по Лимбергу выполняется межпластинчатая остеотомия. С помощью долота от крыловидного отростка основной кости производят отделение крючка крыловидного отростка и участка внутренней крыловидной пластинки вместе с мышцами мягкого нёба, и перемещают ткани к средней линии. Таким образом становится возможным ушить дефект в пределах мягкого неба, не прибегая к рассечению мышц.
В процессе четвертого этапа радикальной уранопластики выполняется сужение среднего отдела глотки. По ходу обеих крыловидно-челюстных складок рассекается слизистая оболочка. Затем мышцы боковых отделов глотки тупым способом расслаиваются и перемещаются к средней линии. Окологлоточное пространство тампонируется йодоформными марлевыми тампонами.
На заключительном этапе уранопластки по Лимбергу выполняют распрепаровку краев расщелины на протяжении мягкого неба перед их ушиванием. На мягкое нёбо швы накладываются послойно: на носовую слизистую, на мышцы и на ротовую слизистую оболочку мягкого нёба. Сближаются и сшиваются отслоенные слизисто-надкостничные лоскуты на твердом нёбе.
У младших детей (2-3-х лет) наилучших анатомических и функциональных результатов удается достичь выполнением щадящих оперативных методов, исключающих костные вмешательства. При 2-х этапной уранопластике в 1-2 года ребенку выполняется пластика мягкого нёба, что способствует созданию благоприятных анатомо-функциональных условий для своевременного и правильного формирования речи. Пластику дефектов твердого нёба, способствующую развитию верхней челюсти и эффективному ортодонтическому лечению, в этом случае проводят в 2—4 года.
Реабилитация после операции
Сразу после уранопластики на верхнюю челюсть пациенту устанавливается защитная пластинка, изготовленная по индивидуальному слепку в зуботехнической лаборатории. Установка защитной пластинки после изолированной пластики мягкого нёба производится по показаниям.
После операции уранопластики для создания покоя верхней челюсти на 2-3 дня назначается постельный режим и на 10 суток — режим молчания. Полость рта после каждого приема пищи орошают раствором перманганата калия теплой температуры в разведении 1:5000. Пациента кормят протертой пищей, также рекомендуется обильное щелочное питье.
Для профилактики инфекционных осложнений со стороны раны назначаются антибиотики сроком на 5-7 дней, при болях водятся анальгетики.
Первую перевязку проводят на 7—9-е сутки после уранопластики; в дальнейшем перевязки осуществляются каждые 2—3 дня; тампоны извлекают постепенно.
На 13—15-е сутки после уронопластики на защитную пластинку дополнительно наслаивается термопластическая масса с тем, чтобы усилить ее давление на твердое и мягкое нёбо. Толщину слоя термопластической массы увеличивают по мере разглаживания рубцов. Носить пластинку после уранопластики необходимо в течение 1,5 месяцев, снимая на время еды, сна и логопедических занятий.
Занятия с логопедом начинают после первой перевязки. Также, начиная со второй недели, рекомендуется надувание воздушных шаров по 4-5 раз в день, проведение пальцевого массажа мягкого нёба и выполнение специальных упражнений.
Выписка из стационара после уранопластики производится на 21-28-е сутки.
Осложнения и риски
В результате технических погрешностей, допущенных в ходе уранопластики, может произойти расхождение краев послеоперационной раны на границе мягкого и твердого нёба. Также в результате обширной травмы тканей может развиться частичный или краевой некроз слизисто-надкостничного лоскута. Среди осложнений уранопластики встречаются формирование грубых послеоперационных рубцов, укорочение и малоподвижность мягкого нёба.
При образовании сквозных дефектов на границе мягкого и твердого нёба выполняются повторные пластические операции. При укороченном мягком нёбе к повторному вмешательству прибегают в случае невозможности нормального речевого развития.
Выбор метода коррекции нёбно-глоточной недостаточности после проведенной уранопластики (по Ф.М. Хитрову, С.Г. Ананяну, А.А. Мамедову и др.) определяется характером анатомических изменений небно-глоточного кольца и выраженностью функциональных нарушений. Степень нёбно-глоточной недостаточности устанавливается при эндоскопическом, рентгенографическом, электромиографическом исследованиях, функциональные нарушения оцениваются логопедом.
Наличие точечных дефектов в передних отделах твердого нёба, не пропускающих жидкость в полость носа, не является показанием к повторной коррекции, т. к. не нарушают направление воздушных потоков и произношение звуков речи.
КОНТРОЛЬНЫЕ ТЕСТЫ ОБУЧЕНИЯ
КОНТРОЛЬНЫЕ ТЕСТЫ ОБУЧЕНИЯ
«+» — правильный ответ; «-» — неправильные ответы.
1. К эндогенным причинам развития врожденных уродств лица следует отнести:
+ наследственность;
— воздействие ионизирующей радиации;
— воздействие патогенной микрофлоры;
— воздействие медикаментов; — неполноценное питание;
— воздействие термических факторов;
— гипоксия;
— травма живота в ранние сроки беременности.
2. К эндогенным причинам развития врожденных уродств лица следует отнести:
+ биологическая неполноценность половых клеток;
— воздействие ионизирующей радиации;
— воздействие патогенной микрофлоры;
— воздействие медикаментов;
— неполноценное питание;
— воздействие термических факторов;
— гипоксия;
-травма живота в ранние сроки беременности.
3. К эндогенным причинам развития врожденных уродств лица следует отнести:
+ перенесенные матерью в первые месяцы беременности инфекционные заболева-ния;
— воздействие ионизирующей радиации;
— воздействие патогенной микрофлоры;
— воздействие медикаментов;
— неполноценное питание;
— воздействие термических факторов;
— гипоксия;
-травма живота в ранние сроки беременности.
4. К эндогенным причинам развития врожденных уродств лица следует отнести:
+ перенесенные аборты;
— воздействие ионизирующей радиации;
— воздействие патогенной микрофлоры;
— воздействие медикаментов;
— неполноценное питание;
— воздействие термических факторов;
— гипоксия;
— травма живота в ранние сроки беременности.
5. Формирование неба происходит в течение:
— 1-2 месяца развития плода;
+ 2-3 месяца развития плода;
— 4-5 месяца развития плода;
— 6-7 месяца развития плода.
6. Верхняя губа окончательно формируется в конце:
— первого месяца развития плода;
+ второго месяца развития плода;
— третьего месяца развития плода;
— четвертого месяца развития плода;
— пятого месяца развития плода.
7. Нижняя губа образуется в конце:
+ первого месяца развития плода;
— второго месяца развития плода;
— третьего месяца развития плода;
— четвертого месяца развития плода;
— пятого месяца развития плода.
8. Скрытое несращение верхней губы — это:
+ втянутая линейная борозда на коже губы и выемка на красной кайме;
— дефект мягких тканей верхней губы, который не доходит до нижнего отдела носо-вого отверстия;
— имеется дефект верхней губы по всей высоте, который захватывает нижний отдел носового отверстия.
9. Неполное (частичное) несращение верхней губы — это:
— втянутая линейная борозда на коже губы и выемка на красной кайме;
+ дефект мягких тканей верхней губы, который не доходит до нижнего отдела носо-вого отверстия;
— имеется дефект верхней губы по всей высоте, который захватывает нижний отдел носового отверстия.
10. Полное несращение верхней губы — это:
— втянутая линейная борозда на коже губы и выемка на красной кайме;
— дефект мягких тканей верхней губы, который не доходит до нижнего отдела носо-вого отверстия;
+ имеется дефект верхней губы по всей высоте, который захватывает нижний отдел носового отверстия.
11. У ребенка 2-х лет имеется линейная бороздка на коже верхней губы, а также вы-емка на красной кайме. Какой диагноз установите в этом случае ?
+ скрытое несращение верхней губы;
— неполное (частичное) несращение верхней губы;
— полное несращение верхней губы.
12. У ребенка 3-х лет имеется врожденный дефект мягких тканей верхней губы, ко-торый не доходит до нижнего отдела носового отверстия. Какой диагноз установите в этом случае ?
— скрытое несращение верхней губы;
+ неполное (частичное) несращение верхней губы;
— полное несращение верхней губы.
13. У ребенка 1-го года имеется врожденный дефект мягких тканей верхней губы, который проходит по всей ее высоте и захватывает нижний отдел носового отвер-стия. Какой диагноз установите в этом случае ?
— скрытое несращение верхней губы;
— неполное (частичное) несращение верхней губы;
+ полное несращение верхней губы.
14. Неполное несращение неба — это:
+ несращение неба захватывает язычок или язычок и мягкое небо, а в некоторых слу-чаях даже частично твердое небо, но не проходит через альвеолярный отросток;
— дефект проходит через альвеолярный отросток, твердое и мягкое небо.
15. Полное несращение неба — это:
— несращение неба захватывает язычок или язычок и мягкое небо, а в некоторых слу-чаях даже частично твердое небо, но не проходит через альвеолярный отросток;
+ дефект проходит через альвеолярный отросток, твердое и мягкое небо.
16. У ребенка 2-х лет имеется несращение неба, которое захватывает мягкое небо и твердое небо, но не проходит через альвеолярный отросток. Какой диагноз Вы уста-новите в этом случае ?
+ изолированное неполное несращение неба;
— изолированное полное несращение неба;
— комбинированное несращение неба.
17. У ребенка 2-х лет имеется врожденный дефект мягкого и твердого неба, который проходит через альвеолярный отросток верхней челюсти. Мягкие ткани губы без де-формаций. Установите диагноз в этом случае:
— изолированное неполное несращение неба;
+ изолированное полное несращение неба;
— комбинированное несращение неба.
18. У ребенка 2-х лет имеется врожденный дефект верхней губы, альвеолярного от-ростка, твердого и мягкого неба. Какой диагноз установите в этом случае ?
— изолированное неполное несращение неба;
— изолированное полное несращение неба;
+ комбинированное несращение неба.
19. Лечение больных с врожденными несращениями верхней губы и неба должно быть:
— хирургическим;
— ортодонтическим;
— хирургическим и ортодонтическим;
+ хирургическим, ортодонтическим и логопедическим.
20. Какой возраст является наиболее оптимальным для проведения первичной хейлопластики ?
— месячный возраст ребенка;
+ 6-12 месяцев;
— 1-2 года;
— 3-4 года;
— 5-7 лет.
21. У ребенка 11 месяцев установлен диагноз — одностороннее изолированное не-полное несращение верхней губы. Каким методом необходимо проводить первичную хейлопластику этому ребенку ?
+ Орловского;
— Лимберга-Обуховой;
— Семенченко;
— Милларда.
22. У ребенка 11 месяцев установлен диагноз — одностороннее изолированное час-тичное несращение верхней губы. Каким методом необходимо проводить первичную хейлопластику этому ребенку ?
+ Обуховой;
— Лимберга-Обуховой;
— Семенченко;
— Милларда.
23. Наиболее оптимальный возраст для проведения первичной ураностафилопласти-ки:
— возраст ребенка до одного года;
+ дошкольный возраст;
— младший школьный;
— старший школьный.
24. У ребенка при рождении установили диагноз — изолированное несквозное не-сращение неба. В каком возрасте Вы будете рекомендовать родителям оперировать этого ребенка ?
— в возрасте до года;
+ в дошкольном возрасте;
— в младшем школьном возрасте;
— в старшем школьном возрасте.
25. Как называется пластическая операция устранения дефекта твердого неба ?
+ уранопластика;
— стафилопластика;
— стафилорафия;
— ураностафилопластика.
26. Как называется пластическая операция устранения дефекта мягкого неба ?
— уранопластика;
+ стафилопластика;
— стафилорафия;
— ураностафилопластика.
27. Как называется пластическая операция устранения дефекта твердого и мягкого неба ?
— уранопластика;
— стафилопластика;
— стафилорафия;
+ ураностафилопластика.
28. Если больному проведена ураностафилопластика, то следует ли ему назначать постельный режим в раннем послеоперационном периоде ?
— не следует;
+ постельный режим назначается на 2-3 дня;
— постельный режим назначается на 7 дней;
— постельный режим назначается на 14 дней.
29. Больному 6 лет проведена уранопластика по Лимбергу. На какой день после операции необходимо провести первую перевязку больному, т.е. когда следует впер-вые снять защитную пластину ?
— на следующий день;
— на 2-3 день;
+ на 5-7 день;
— на 10-12 день.
30. Больному 6 лет проведена уранопластика по Лимбергу. На какой день после ее проведения окончательно снимается защитная пластинка и проводится полное уда-ление боковых йодоформных тампонов из окологлоточных ниш ?
— на следующий день;
— на 2-3 день;
— на 5-7 день;
+ на 10-12 день.