где пролегают границы нормы и патологии?
Беременность – это одновременно и радостный, и волнительный период в жизни женщины. В настоящее время в акушерстве уделяется большое значение проведению ультразвуковых скринингов в определенные сроки беременности. Но насколько это важно? Почему именно в эти сроки? Обо всем этом и пойдет речь в данной статье.
Чем обычное ультразвуковое исследование отличается от скринингового?
Важно знать, что скрининг проводится АБСОЛЮТНО всем беременным женщинам на одних и тех же сроках. Цель данного исследования — выявление серьезных аномалий развития плода. Иначе говоря, диагностика проводится на самых лучших аппаратах и самыми квалифицированными специалистами, ведь на них возлагается большая ответственность – выявить те или иные нарушения в развитии во время внутриутробного развития.
В какие сроки беременности следует проводить УЗ-скрининги?
Согласно приказу министерства здравоохранения (№572 н от 01.11.2012г.) в данном вопросе есть строго определенные сроки, отклоняться от которых следует лишь в крайних ситуациях. Первый скрининг проводится с 11 по 14 неделю беременности, второй — с 18 по 21 неделю беременности, и третий – в сроке 30-34 недели беременности.
Первый УЗ-скрининг: какие показатели являются нормальными?
В сроке 11-14 недель все беременные женщины должны пройти одно из самых важных исследований – УЗИ диагностику экспертного класса. Врач определяет такие показатели, как:
- Сердцебиение эмбриона (в сроке проведения скрининга важно определить не просто наличие или отсутствие сердцебиения, но и частоту сердечных сокращений. Так например, нормальным является сердцебие6ние 140-160 ударов в минуту). Признаки брадикардии (когда ЧСС 100 ударов в минуту и меньше) и выраженной тахикардии (ЧСС выше 160) являются неблагоприятным признаком.
- Измерение копчико-теменного размера (сокращенно – КТР).
- Измерение толщины воротникового пространства (сокращенно — ТВП)
- Длина носовой кости (нижняя граница нормы – 2 мм).
- Расположение хориона, место будущей плаценты. В норме хорион располагается на любой стенке матки, но неблагоприятной считается ситуация, при которой хорион расположен в области внутреннего зева, или крайне близко к нему. Такой вариант прикрепления хориона может стать причиной предлежания плаценты или низкой плацентации.
- Наличие или отсутствие отслойки хориона. Хорион – это по сути место, из которого формируется позже плацента. Именно по этой причине важно определить, нет ли участков, которые отслоились от стенки матки.
- Соответствие размера эмбриона сроку беременности. При проведении УЗИ врач всегда спрашивает у женщины первый день последней менструации. И вопрос этот задается не ради праздного любопытства. Именно благодаря этой информации можно понять, соответствует ли размер эмбриона сроку беременности. Вот почему женщине очень важно знать эту информацию и сказать ее врачу.
Каковы нормальные значения толщины воротникового пространства (ТВП)?
| Нижняя граница нормы | Верхняя граница нормы | Среднее значение | |
| 10 недель | 0,8 | 2,2 | 1,5 |
| 11 недель | 0,8 | 2,2 | 1,6 |
| 12 недель | 0,7 | 2,5 | 1,7 |
| 13 недель | 0,7 | 2,8 | 1,7 |
| 14 недель | 0,8 | 2,8 | 1,8 |
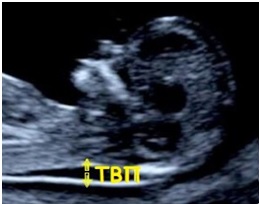
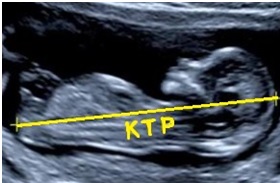
О чем свидетельствует увеличение ТВП?
Увеличение толщины воротникового пространства – один из признаков хромосомных аномалий, чаще всего данный маркер характерен для синдрома Дауна, за счет скопления жидкости в этой области. Однако, следует знать, что измерение ТВП должна проводиться при определенном положении эмбриона (он не должен излишне сгибать или разгибать голову).
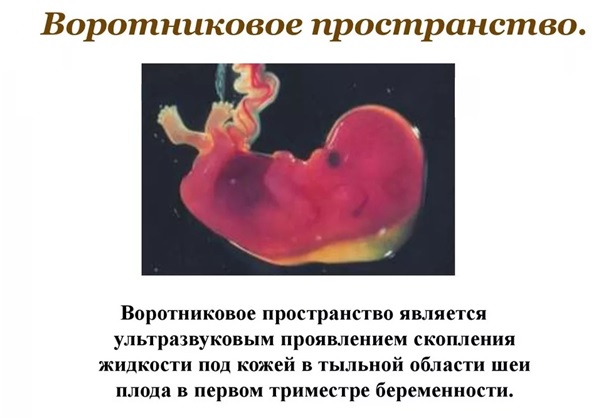
О чем может свидетельствовать уменьшение длины носовой кости?
Уменьшение длины носовой кости может быть маркером хромосомных аномалий. Однако, изолированно по одному признаку диагноз не может быть поставлен. В случае выявления тех или иных отклонений по результатам УЗИ, проводят расширенное обследование.
Какие аномалии развития можно выявить при первом УЗ-скрининге?
На первом скрининге обычно можно выявить самые тяжелые пороки развития. К ним относятся как серьезные хромосомные аномалии, определенные генетические заболевания, тяжелые пороки развития.
К ним относятся:
- Синдром Дауна
- Синдром Патау
- Анэнцефалия (отсутствие головного мозга)
- Гидроцефалия (избыточное скопление спинномозговой жидкости в головном мозге, расширение ликворных пространств)
- Сложные пороки сердца (тетрада, пентада Фалло, дефекты перегородок)
- Пороки развития опорно-двигательного аппарата (отсутствие конечностей, пальцев)
Можно ли только на основании первого УЗ-скрининга поставить диагноз о тяжелой патологии эмбриона?
При выявлении серьезных отклонений в развитии эмбриона приятно расширить диагностический поиск, это необходимо с целью исключения ложноположительных результатов. К таким диагностическим процедурам относится: сдача анализов на генетическую двойку и тройку. При необходимости можно провести амниоцентез и хорион-биопсию. Данные анализы позволяют провести расширенный генетический анализ околоплодных вод и тканей хориона с целью выявления грубых и серьезных патологий). Однако, следует помнить, что эти диагностические процедуры могут привести к серьезным осложнениям, вплоть до самопроизвольного прерывания беременности).
Некоторые пороки развития, выявленные при исследовании, не требуют проведения дополнительных исследований, в силу своей очевидности. Так например, отсутствие конечности или выраженные нарушения нервной трубки (анэнцефалия, гидроцефалия).
Что делать, если на первом УЗ-скрининге были выявлены тяжелые пороки развития?
Если во время обследования врач определил наличие признаков, которые свидетельствуют о наличии у эмбриона серьезных пороков развития, в таком случае с женщиной проводится разъяснительная беседа, собирается консилиум в составе врачей: акушер-гинеколог, генетик, неонатолог, иногда приглашается детский хирург. При выявлении пороков развития, несовместимых с жизнью, женщине предлагается прервать беременность по медицинским показаниям. Если же выявленные нарушения касаются только внешних пороков развития без риска для жизни, то женщина сама принимает решение: продолжать ли ей дальнейшее вынашивание беременности или нет.
Второй УЗ-скрининг: сроки и цели проведения?
В сроке 18-21 недели проводится второй скрининг, который позволяет уже гораздо более детально исследовать плод. На втором скрининге можно определить:
- Пороки сердца (отсутствие перегородок сердца, пороки клапанов)
- Отсутствие или патология внутренних органов плода или аномальное их расположение (единственная почка, ее неправильная форма, опущение почки, отсутствие желчного пузыря, селезенки, зеркальное расположение органов, сосудистые аномалии – расширение сосудов (аневризмы)
- Опухоли у плода
- Количество околоплодных вод.
- Расположение плаценты (нет ли предлежания, отслойки плаценты, нет ли гематомы в полости матки, в пространстве между плацентой и маткой)
- Аномалии строения лицевого черепа (незаращение верхней губы – заячья губа, незаращение твердого неба – волчья пасть)
- Скорость кровотока в системе «мать-плацента-плод». Кровоток оценивается как по маточным артериям, так и по сосудам пуповины, и даже в средней мозговой артерии плода для выявления нарушений кровотока и признаков кислородного голодания (гипоксии) плода.
- Обязательным является исследование шейки матки (ее длину, ширину цервикального канала).
Третий УЗ-скрининг: когда проводится и что позволяет выявить?
Проводится данное исследование в третьем триместре, а именно на сроке 30-32 недели беременности. Позволяет выявить наиболее сложные, трудно диагностируемые пороки развития и патологии развития беременности. К ним относятся:
- Опухоли плода небольших размеров
- Сложные пороки развития сосудистой системы мозга
- Труднодоступные визуализации пороки внутренних органов плода.
- Вращение плаценты в мышечную стенку матки
- Пороки головного и спинного мозга плода
- Сложно диагностируемые пороки сердца и сосудов
К необходимым исследованиям в третьем триместре относятся исследование кровотока, подсчет количества околоплодных вод, исследование сердцебиения плода, определение всех размеров плода (так называемая фетометрия, при которой измеряют размер всех костей скелета), а также проводить цервикометрию (определение длины шейки матки).
Что делать, если пропущен срок проведения скрининга?
Подобная ситуация, как правило, чаще встречается у женщин, которые в силу определенных причин поздно узнали о своей беременности, а также у юных первобеременных, и у женщин, которые ошибочно считали, что у них уже наступил климакс (но на самом деле менструации прекратились в силу наступления беременности). В подобных ситуациях необходимо проведение УЗИ экспертного класса как можно раньше, потому как велика вероятность выявления пороков развития на поздних сроках, что может создавать определенные риски для плода и матери.
Обязательно ли должны определить пол плода при проведении УЗИ исследования?
Врач, выполняющий УЗ-скрининг, в обязательном порядке должен исследовать мочеполовую систему плода. Но перед врачом в данном случае стоит не просто цель – определить пол, он должен не пропустить любые пороки развития половых органов (водянку яичка, крипторхизм, синдром Кюстнера-Рокитанского и другие аномалии развития)
Нужно ли готовиться к проведению данного исследования?
Никакой особой подготовки не требуется перед проведением исследования. Однако, первый скрининг, как правило, проводят при наполненном мочевом пузыре (в данном случае визуализация лучше). Поэтому в этом сроке прийти на УЗИ нужно с наполненным мочевым пузырем). Перед исследованием должно быть легкое ощущение позыва к мочеиспусканию (но не нужно переусердствовать).
Нужно ли делать УЗИ между скринингами?
При нормально протекающей беременности нет необходимости проведения УЗ-исследований вне скрининга. Однако, есть определенные патологии, которые требуют проведения постоянного мониторинга и динамики состояния. К примеру, при нарушениях кровотока в маточных артериях, или в сосудах пуповины, необходимо проведения частых УЗ-исследований с обязательным измерением скорости кровотока (допплерометрия).
Какой аппарат УЗИ используется при проведении скрининга?
Обычно данное исследование проводится на очень хороших аппаратах экспертного класса, позволяющих построить и смоделировать 3-Д изображение. Но стоит отметить не только высокую разрешающую способность этих аппаратов, но и людей, выполняющих это исследование. Скрининг проводят самые лучшие специалисты, имеющие большой опыт и знания.
Насколько важен скрининг?
УЗ-скрининг в акушерстве имеет огромное значение. Именно благодаря подобной расширенной диагностике удалось существенно увеличить выявление пороков развития, сложных аномалий, хромосомных заболеваний. По выше изложенным причинам вклад ультразвуковой диагностики в акушерство очень трудно переоценить. Большинство пороков выявляются уже при проведении первого скрининга, что существенно снизило рождение детей со сложными пороками развития и хромосомными аномалиями.
Пренатальный скрининг на выявление пороков развития плода |
Пренатальный скрининг на выявление пороков развития плода
Из Приказа Минздрава РФ от 01.11.2012 N 572н – Об утверждении Порядка оказания медицинской помощи по профилю «акушерство и гинекология» о проведении пренатального скрининга у всех беременных на выявление пороков развития плода:
«…Скрининговое ультразвуковое исследование (далее — УЗИ) проводится трехкратно: при сроках беременности 11 — 14 недель, 18 — 21 неделя и 30 — 34 недели.
При сроке беременности 11 — 14 недель беременная женщина направляется в медицинскую организацию, осуществляющую экспертный уровень пренатальной диагностики, для проведения комплексной пренатальной (дородовой) диагностики нарушений развития ребенка, включающей УЗИ врачами-специалистами, прошедшими специальную подготовку и имеющими допуск на проведение ультразвукового скринингового обследования в I триместре, и определение материнских сывороточных маркеров (связанного с беременностью плазменного протеина А (РАРР-А) и свободной бета-субъединицы хорионического гонадотропина) с последующим программным комплексным расчетом индивидуального риска рождения ребенка с хромосомной патологией.
При сроке беременности 18 — 21 неделя беременная женщина направляется в медицинскую организацию, осуществляющую пренатальную диагностику, в целях проведения УЗИ для исключения поздно манифестирующих врожденных аномалий развития плода.
При сроке беременности 30 — 34 недели УЗИ проводится по месту наблюдения беременной женщины.
При установлении у беременной женщины высокого риска по хромосомным нарушениям у плода (индивидуальный риск 1/100 и выше) в I триместре беременности и (или) выявлении врожденных аномалий (пороков развития) у плода в I, II и III триместрах беременности врач-акушер-гинеколог направляет ее в медико-генетическую консультацию (центр) для медико-генетического консультирования и установления или подтверждения пренатального диагноза с использованием инвазивных методов обследования. …»</
А теперь давайте поподробнее остановимся на каждом этапе проведения пренатального скрининга и разберем : что в себя включает каждый этап, на что нужно обращать внимание и что нужно делать вы выявлении высокого риска на хромосомную патологию.
Во — первых, что означает слово скрининг? Оно означает «просеивание».
Пренатальный скрининг —
Это обследования, которые проходят все беременные женщины для того, чтобы выявить, входят ли они в группу риска осложнений беременности и наличия врожденных или генетических пороков развития у плода.
Этот скрининг включает в себя проведение УЗИ в определенные сроки беременности + биохимический анализ крови на определение эмбриоспецифичных маркерных белков.
Полученные результаты скрининга в лаборатории сравнивают со стандартными показателями, характерными для срока беременности на момент исследования.
Несоответствие какого-либо показателя норме указывает только на определенную вероятность, без точного ее указания (может быть, а может и не быть) возникновения какого-либо отклонения в развитии плода.
Вот это важный момент: может быть, а может и не быть!!!!! Это только выявление группы риска!
По сроку беременности различают скрининг первого, второго и третьего триместра беременности.
Скрининг I триместра (11-14 недель)
Начинают с проведения УЗИ. Оптимальные сроки проведения — 12 -13 недель.
Проводится оценка анатомии плода, оценка ТВП ( толщина воротникового пространства), визуализация носовой кости.
Это наиболее важный скрининг. Очень важно в этот период хорошо посмотреть шейную складку, толщина которой является одним из наиболее важных показателей, и значительно увеличивает информативность биохимического скрининга.

Важно, чтобы специалист, проводящий этот скрининг, был экспертного уровня, а аппарат высокого качества.
Если ТВП менее 2,5 мм и не выявлено на УЗИ никаких пороков развития плода, то беременная сразу идет сдавать кровь на маркерные белки: РАРР-А (ассоциированный с беременностью плазменный белок А) и ХГЧ (хорионический гонадотропин человека), для выявления группы риска прежде всего:
— по синдрому Дауна (три копии 21-й пары хромосомы, вместо нормальных двух)
— синдрому Эдвардса (наличие дополнительной 18-ой хромосомы – три вместо двух)
— синдрому Патау (трисомия 13) – наличие еще одной копии 13-ой хромосомы.
— Дефекту нервной трубки (ДНТ)
Эти маркеры являются эмбриоспецифичными, т.е. продуцируются клетками плода или хориона, их концентрация меняется в зависимости от срока беременности и состояния плода.
Исследования данных маркеров обязательно должны проводиться в диагностически значимые сроки беременности.
Если показатели маркерных белков в пределах допустимых значений и рассчитанный программой индивидуальный риск менее, чем 1:1000, беременность ведется как обычная.
Эффективность пренатального скрининга
Биохимический скрининг в 1 триместре достаточно эффективный на выявление основных хромосомных патологий, прежде всего синдрома Дауна.
Эффективность биохимического скрининга в 1 триместре достигает 90%, если используются : БХС (ПАПП,ХГЧ)+возраст+ ТВП -90%
Если к этим показателям добавляется еще несколько показателей : БХС (ПАПП, ХГЧ)+ возраст+ ТВП+PLGF (плодовый фактор роста)+ Нк (Носовая кость) +Vr (скорость кровотока в венозном протоке) , то эффективность достигает 95% (используются в ГК « Мать и Дитя»)
Но, остаются 3-5% женщин с ложноположительными результатами, которые входят в группу риска по какой -либо патологии.
Стоит помнить, что группа риска, это еще не заболевание, а пока только группа риска, требующая прохождения дополнительного обследования.
На уровень биохимических маркеров в крови могут влиять:
- Срок беременности
- Вес матери
- Этническая принадлежность матери
- Двойня
- Инсулинозависимый сахарный диабет
- Прием некоторых препаратов
- Курение
- Возраст и другие факторы
Что делать, если вы входите в группу риска?
При обнаружении УЗ- признаков пороков развития плода, маркеров хромосомных аномалий (ТВП более 2,5 мм) или при отклонениях в показателях маркерных белков и при риске 1:100 — 1:1000 беременная женщина в обязательном порядке направляется на консультацию к генетику для проведения дополнительных тестов.
К дополнительным тестам относятся:


— НИПТ-неинвазивный пренатальный тест. (О нем более подробно в статье о НИПТ)
ИПД — инвазивная пренатальная диагностика: биопсия ворсин хориона (до 13 недель беременности), с 16 до 20 недель проводится амниоцентез (забор околоплодных вод), с 20−21 неделя — кордоцентез (забор пуповинной крови плода). Проведение амниоцентеза не ограничивается 20 неделями, однако, желательно получить результат до 22 недель
Когда проводится НИПТ?
Если при УЗИ не выявлено никаких отклонений, но есть отклонения в биохимических показателях или при риске 1:100 — 1:1000, то проводится либо второй биохимический скрининг на сроке 16-18 недель либо НИПТ.
Когда проводится ИПД?
— При обнаружении пороков развития плода и/или УЗ -маркеров хромосомных аномалий (ТВП более 2,5 мм) — сразу проводится ИПД
— При положительном результате НИПТ
Скрининг II триместра (с 16 по 21 неделю)
По приказу МЗ РФ №572 в сроке 18-21 недель проводится всем беременным УЗИ для исключения поздних врожденных аномалий развития плода.
В ГК «Мать и Дитя» проводится:
— УЗИ в сроке 16-18 недель + биохимический скрининг №2, где оцениваются три показателя: АФП (альфафетопротеин), свободный эстриол, бета-ХГЧ. (тройной тест) и так же рассчитывается индивидуальный риск.
Он проводится всем беременным с нормальными или незначительными отклонениями показателей 1 скрининга.
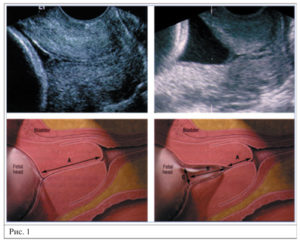 (В этом сроке дополнительно оценивается состояние длины шейки матки, которое должно быть не менее 30 мм) Довольно часто, проводя УЗИ только в сроке 20-21 неделю, просматривают укорочение шейки матки и не успевают вовремя корригировать ИЦН (истмико-цервикальную недостаточность).
(В этом сроке дополнительно оценивается состояние длины шейки матки, которое должно быть не менее 30 мм) Довольно часто, проводя УЗИ только в сроке 20-21 неделю, просматривают укорочение шейки матки и не успевают вовремя корригировать ИЦН (истмико-цервикальную недостаточность).
-УЗИ в 20-21 неделю.
При выявлении каких либо отклонений по УЗИ или в биохимических показателях, также проводится НИПТ или ИПД.
Скрининг III триместра ( 30-34 недели)
В эти сроки проводят только УЗ скрининг с целью выявления задержки роста плода и пороков развития с поздним проявлением, оценки состояния фетоплацентарного комплекса, выявления риска преждевременных родов.
В III триместре беременности наряду с УЗИ проводят такие методы диагностики, как кардиотокография (КТГ) и доплерометрия.
КТГ (кардиотокография)
Этот вид обследования проводят беременной начиная с 32 недели беременности. Это единственная методика, позволяющая определить функциональное состояние плода внутриутробно.
С помощью этого метода можно составить заключение о функциональном состоянии плода (его «самочувствии») на данный момент.
 Доплерометрия представляет собой разновидность УЗИ с определением степени кровотока в сосудах матки, плаценты и плода.
Доплерометрия представляет собой разновидность УЗИ с определением степени кровотока в сосудах матки, плаценты и плода.
Некоторые будущие мамы отказываются от проведения УЗИ .
Этот отказ вызван опасениями, что ультразвук нанесет вред будущему ребенку. Однако эти опасения напрасны, так как отрицательного воздействия ультразвука на плод не обнаружено.
А вот отрицательные последствия отказа от ультразвукового исследования очень наглядны.
Приказ Минздрава РФ от 2000 г. обязывает женские консультации проводить биохимический перинатальный скрининг и УЗИ-скрининг в диагностически значимые сроки всем беременным.
Однако вы сами решаете, сдавать вам анализы, проходить УЗИ или нет.
Главной проблемой является то, что в большинстве случаев , лечения обнаруженных грубых пороков развития плода не существует.
Но все-таки знать о том, что вас ждет в конце беременности и быть готовым к этому стоит.
Поэтому не отказывайтесь от прохождения пренатальной диагностики, здравый смысл прежде всего.
Прервать беременность или сохранить?
В случае подтверждения наличия аномалий у плода супружеская пара становится перед выбором: прервать беременность или сохранить ее.
И бывает морально сложно принять то или иное решение.
Ниже посмотрите видео и что говорит по поводу такого выбора Садхгуру ( йог, мистик, мудрый человек, передающий знания Истины) Возможно его слова помогут Вам в вашем выборе.
Желаю Всем рождения Здоровых Детей!
Также по этой теме:
Что такое Неинвазивный Пренатальный Тест -НИПТ?
нормы первого, второго, третьего УЗИ и расшифровка
Прохождение каждого, назначенного врачом, анализа необходимо для осуществления контроля за развитием плода. Уже на раннем сроке беременности каждой матери приходится столкнуться с вопросом, что такое скрининг. Далеко не все женщины хорошо знакомы с данной процедурой. Из-за незнания у будущих мам возникают страхи по поводу того, для чего нужно делать такой анализ, насколько он безопасен, болезнен ли, а также является ли обязательным. Чтобы развеять все страхи и опасения каждой беременной, нужно подробней узнать, что такое скрининг, каковы его задачи и цели.
Скрининг: что это такое и каковы его виды?
После нескольких недель вынашивания каждая беременная получает направление на скрининг. Ответ на вопрос, скрининг — что это такое, можно получить у участкового врача-гинеколога, в обязанности которого входит разъяснение будущим мамочкам назначений всех проводимых с ней исследований. Но случается и такое, когда, узнав от врача, скрининг — что это такое, у беспокойных женщин остаются некоторые вопросы и в связи с этим возникают опасения. Ради успокоения будущих матерей мы собрали подробную информацию об этой процедуре в данной статье.
Период беременности у каждой женщины наполнен не только счастьем, но и необходимостью делать регулярные анализы. Уже с раннего срока беременным проводят различные скрининги в виде:
- Ультразвукового;
- Биохимического и генетического.
В чем же суть данных процедур? Целью прохождения биохимического скрининга является обнаружение вероятности наличия у ребенка пороков в развитии на генетическом уровне. Обнаружить путем данного анализа можно различные заболевания, типа синдрома Дауна, Эдварса и др. Под биохимическим и генетическим скринингом понимается процедура неоднократной сдачи крови. По результатам анализа крови врач определяет уровни концентраций определенных веществ, что помогает выявить наличие или отсутствие нарушений в развитии плода. Определенный срок беременности характеризуется конкретными результатами анализа. Именно поэтому такой вид скрининга необходимо делать несколько раз.
Периодом для проведения ультразвукового скрининга являются уже первые недели беременности. В дальнейшем этот анализ повторяется несколько раз, с учетом триместра и результатов. Главная задача, преследуемая УЗИ, заключается в выявлении дефектов аномального и анатомического типа, которые могут возникать в процессе развития плода. Впервые процедура такого вида проводится при достижении 12-недельного срока беременности. Суть анализа заключается в измерении двух параметров, в виде ТВП и КТР. Ко второму триместру ребенок становится больше, а значит, в процессе проведения УЗИ у врача появляется возможность точнее рассмотреть все необходимые моменты. Ультразвуковой скрининг, проводимый на 2 триместре, способен дать расширенную информацию о том, как протекает развитие малыша и есть ли у него или у матери патологии. Кроме того при данном анализе в период 2 триместра у женщины появляется возможность узнать пол будущего ребенка.
Под пренатальным скринингом понимается комплексная процедура, включающая в себя различные исследования, такие как ультразвуковые и лабораторные. Главная задача такого анализа – определить, могут ли развиться пороки плода за период его вынашивания. С помощью данного метода диагностики у врачей появляется возможность получить подробную информацию о состоянии плода и самой женщины. К скрининговым относятся анализы, которые назначаются всем будущим мамам.
Скрининг при беременности: сроки проведения и суть процедур
Проходить скрининг при беременности нужно каждой женщине, особенно в том случае, когда есть назначение. Как правило, данная процедура обязательна при первом и втором триместрах. Что касается 3 триместра, то в зависимости от обстоятельств и необходимости врач также может назначить данное лабораторное исследование. Кроме того, в период первого и последующих триместров, каждая беременная может делать скрининг по собственному желанию, не дожидаясь направления от доктора.
При первом скрининге, по достижению 11-12 недель, измеряется толщина воротникового пространства и при помощи биохимического анализа крови определяется риск возникновения аномальных изменений в хромосомах. В процессе проведения первого скрининга решаются следующие задачи:
- Устанавливается точный срок беременности;
- Проверяется, есть ли грубые пороки в развитии плода, типа пупочной грыжи, отсутствия головного мозга и пр.;
- Проводится тест по измерению уровня гормонов ХГЧ и РАРР-А.
При достижении срока в 14-18 недель будущую мамочку направляют на 2 скрининг. Иногда данное обследование проводят чуть позже, на сроке от 20 до 22 недель. При проведении данного исследования во 2 триместре врачу необходимо:
- Исследовать шейку матки, определить ее состояние и исключить появление симптомов, способных прервать беременность;
- Исследовать анатомические структуры плода, чтобы исключить риски появления любых нарушений при развитии плода;
- Исследовать плаценту, пуповину и оценить их состояние;
- Проанализировать результаты крови в отношении конкретных показателей, как АФП, ХГЧ, свободный эстриол и ингибин А, с целью выявления отклонений у ребенка.
При необходимости будущим матерям назначается третий скрининг при беременности, включающий в себя прохождение УЗИ, кардиотокографии и допплерометрического исследования. Проводить скрининг в 3 раз нужно для того, чтобы:
- Определить расположение плода, что поможет выбрать тактику при родах;
- Диагностировать состояние плода и присутствие задержек в развитии;
- Провести оценку малыша с использованием ультразвукового метода и КТГ;
- Установить ряд показателей: в каком количестве околоплодные воды, и на каком уровне зрелость плаценты;
- Для проведения всех перечисленных процедур используются соответствующие медицинские приборы и оборудование.
Расшифровка скрининга при беременности
После получения результатов анализа крови врач при помощи определенных значений может установить, насколько ровно протекает беременность.
Каждому сроку беременности соответствуют определенные нормы. При проведении исследования в первом триместре особая роль уделяется толщине воротникового пространства. Данный показатель способен на ранних неделях предупредить о наличии у плода серьезных заболеваний, типа синдрома Дауна. В качестве норм ТВП в первом триместре выступают следующие показатели: при 10-недельном сроке толщина должна быть в пределах от 1,5 до 2,2 мм, при 11-недельном – от 1,6 до 2,4 мм, при 12-недельном – от 1,6 до 2,5 мм, при 13-недельном – менее 2,7 мм. В случае превышения нормативного показателя, будущую мать направляют на прочие диагностические исследования.
Другой скрининговый показатель, анализируемый в первом триместре, представлен в виде копчико-теменного размера. Его значение должно находиться в нормативных пределах: в 10-недельный срок — от 33-до 49 мм, в 11-недельный – от 42 до 58 мм, в 12-недельный – от 51 до 73 мм.
По результатам проведенного биохимического перинатального скрининга при первом триместре доктор определяет возможность возникновения синдрома Дауна. При значении, превышающем нормативный показатель, у ребенка высока вероятность развития данного синдрома. При сниженном значении есть риск заболевания синдромом Эдвардса. В процессе изучения при первом триместре показателя РАРР-А доктор также может поставить перечисленные диагнозы.
После проведения скрининга во 2 триместре доктор делает оценку состояния малыша по значениям следующих показателей: ХГЧ, АФП, эстриолы. В результате полученных коэффициентов, проводится их соотношение и выводится средний уровень МоМ, норма которого находится в пределах от 0,5 до 2.
Когда результат исследования выявит заниженный показатель АФП, у ребенка есть большая вероятность стать носителем болезни Дауна или Эдварса. Понижение АФП может сулить гибель плода или же говорить о неверно посчитанном сроке беременности. В случае, когда данный показатель выше нормы, развитие нервной системы малыша может сопровождаться пороками. Также причиной этому может стать пупочная грыжа и прочие патологии, связанные с пищеводом, печенью или передней брюшной стенкой.
По результату анализа на уровень эстриол врач также может установить возникновение различных нарушений и заболеваний, таких как синдром Дауна, фетоплацентарная недостаточность, внутриутробное инфицирование, а также риск раннего начала родовой деятельности.
Аудиологический скрининг новорожденных
После рождения каждому малышу необходимо пройти различные медицинские исследования, предназначенные для новорожденных. Одной из важных процедур является аудиоскрининг, при помощи которого диагностируется наличие или отсутствие нарушений слуха. Благодаря тому, что аудиоскрининг проводится в течение первых дней жизни новорожденных, любые отклонения могут быть вовремя скорректированы и устранены.
Как правило, аудиологический анализ проводится у новорожденных после 4 суток со дня появления на свет. Если аудиоскрининг будет проведен раньше, то результат может быть неверным. При положительном прохождении теста, аудиоскрининг больше не проводится.
В случае, когда аудиологический скрининг имеет отрицательное значение, данное обследование назначают повторно по истечению 1-1,5 месяцев со дня предыдущего аудиоскрининга. Если вторичный анализ дал отрицательный результат, то врач выдает направление на проведение диагностики слуха ребенка в специализированном центре. Специалисты утверждают, что добиться верного результата можно при обследовании новорожденных, не достигших 3-месячного возраста.
Кроме того, повторный аудиологический анализ рекомендован и для тех новорожденных, у которых повышенное значение в уровне билирубина. Это необходимо даже в случае удовлетворительного прохождения первого аудиоскрининга.
В чем заключается процедура по прохождению аудиоскрининга?
При таком исследовании как аудиологический скрининг используется специальный прибор – аудиометр. Благодаря тому, что прибор является портативным и переносным, аудиоскрининг может проводиться в палатах новорожденных. Устройство представляет собой гибкий зонд с ушным вкладышем, который вводится в уши новорожденных. В процессе генерации тестовых звуковых импульсов аппаратом для аудиоскрининга, происходит анализ результатов и их отображение на экране. Как правило, аудиологический скрининг проходит в течение 10 минут. Для получения наиболее верных результатов у ребенка не должно быть беспокойств и излишней подвижности. Процедура аудиоскрининг для новорожденных не является болезненной и не имеет никаких ограничений к проведению. Результаты аудиоскрининга отражаются в выписке.
Скрининговое обследование: что это такое
С понятием скрининга люди сталкиваются не очень часто, и считают, что этот вид обследования показан только беременным женщинам. На самом деле, скрининг могут предложить и мужчинам, и даже детям, особенно новорожденным. Но чаще всего скрининг делают именно беременным женщинам в разные триместры беременности. Чтобы внести ясность в эти понятия, мы решили рассказать поподробнее, что такое скрининг при беременности и про его особенности для каждого триместра.
Скрининг — что это такое
Скринингом называют медицинский осмотр здоровых людей любого возраста для выявления риска и заболеваний. Такое обследование проводится во всех медицинских учреждениях, во многих даже бесплатно, для того чтобы его сделать обращаются в больницу прикрепленной по месту жительства.
Благодаря скрининговому обследованию можно выявить множество болезней на самом начале их развития, что значительно повышает шансы на исключение патологий.
К таким заболеваниям можно отнести:
- основные заболевания кровеносной системы;
- сахарный диабет у женского пола и мужского;
- опухоль матки, молочной железы, как злокачественную, так и незлокачественную;
- глаукому у мужчин и женщин;
- новообразования толстой и прямой кишки;
- заболевания пищевода, печени, желудка;
- гепатит и многие другие;
Скрининг в переводе с английского языка означает «просеивание». Ультразвуковой скрининг делают каждой беременной женщине, даже если беременность протекает без каких-либо нарушений и патологий. Делается, такое обследование на одиннадцатой неделе.
Существует также такое понятие как комбинированный генетический скрининг. Это понятие означает ряд процедур, которые проводят до рождения ребенка, сюда входят биохимия, ультразвуковые и другие обследования. Благодаря генетическому скринингу можно провести обследование на выявление отсталости у ребенка.
Скрининг при беременности: сроки проведения
Перенатальный или дородовой скрининг – это множество комплексных обследований который рекомендуют проходить беременным для того чтобы выявить аномалии плода, некоторые из них не поддаются излечению. Скрининг представляет собой исследование в три этапа при помощи ультразвука, биохимии и анализа крови. Данные процедуры абсолютно безопасные для малыша и для мамы.
Как делают скрининг при беременности
Первым этапом скрининга является ультразвуковое обследование. В ходе обследования проходит оценка размера плода и соответствие его нормам срока, состояние ребенка, выраженные пороки и другое. То есть первый этап – это то, что заметно внешне без каких-либо анализов. Но необходимо выделить, что если скрининг не показал изначальных патологий, то их нет. Например, синдром Дауна можно заметить сразу только на пятьдесят процентов. А точный результат можно узнать только после сдачи анализов на хромосомные болезни.
Биохимический скрининг
Точный результат наличия болезней у ребенка можно узнать после второго этапа скрининга. Второй этап скрининга называется биохимическим. На данном этапе обследуют кровь будущей мамы. Определяют наличия специфических веществ, которые выделяет плацента. Еще оценивают показатели белка и маркерного вещества в крови.
Компьютерные программы при скрининге
Третьим этапом является расчет хромосом на патологии при использовании специальных компьютерных программ. Также кроме всех вышесказанных результатов используют все показатели возраст, и масса матери, сроки беременности, имеются ли вредные привычки, генетические заболевания у родителей, а также национальность.
После того как вся нужная информация обработается при помощи компьютерных программ, доктор может сделать выводы о том какой шанс родить ребенка с отклонениями и генетическими заболеваниями.
Если результат низкий, то беременная не проходит обследование второй раз, за ней необходимо наблюдение во время беременности у обычного врача. Когда проявился средний уровень, то во время второго триместра проходят обследование еще раз. Когда результат очень высокий проводят еще оно обследование сразу после получения результатов. Назначается перенатальная диагностика, после нее будет известен точный результат о здоровье ребенка.
Негативные факторы, влияющие на развитие нарушений у плода
Существует определенные факторы, вследствие которых, возможно, ребенок будет иметь некоторые отклонения:
- Если будущая мама забеременела поздно, старше тридцати пяти лет и старше, а также, если биологический возраст папы на момент зачатия ребенка достигает сорока лет.
- Если в роду есть аномальные болезни.
- Если у будущего малыша плохая наследственность.
- Если мать имела до этого в анамнезе замершую беременность или родила мертвого младенца, были постоянные выкидыши или аборты.
- Если мать переболела в первом триместре вирусными заболеваниями.
- Если мать принимала опасные препараты (их называют «тератогенные»), которые влияют на плод негативным образом.
Сразу спешим успокоить будущих мам и сказать, что развитие нарушений развития при наличии перечисленных факторов не обязательно должно быть у вашего ребенка. Многие рожают первенца в возрасте старше 35 лет, в силу каких-либо факторов у женщины могут быть в анамнезе выкидыши, аборты и прочие неприятности (назовем их так), но это совсем не значит, что у нее 100% родится ребенок с отклонениями в развитии.
Скрининг 1 триместра: что это такое
Первый этап скрининга и проводится в одиннадцать или четырнадцать недель. Первый скрининг делается в себя два этапа, это прохождение УЗИ и сдача крови на анализы. В ходе ультразвука можно определить количество детей, срок беременности, размер ребенка, КТР, БПР, величина шейной складки, величина носовых костей и тому подобное. Благодаря данным исследований, можно понять, как развивается ребенок.

Скрининг 1 триместра: нормы, расшифровка
В первую очередь оценивают КТР — это срок беременности. Рассматривают его по специальной таблице. После смотрят на размеры головы плода, пропорционально ли она растет. Затем обращают внимание на размеры шейной складки, ведь именно она показывает на то, есть ли отклонения у ребенка.
Обращают внимание на длину кости носа, ведь у ребенка с отклонениями кости начинают развиваться гораздо позже. Также обращают внимание на развитие остальных костей, и на каком этапе это развитие. После происходит оценка жизнедеятельности ребенка, проверяют частоту сердечных сокращений и желчный мешочек. После проводится осмотр шейки матки, она должна быть закрыта и ее длина обязана быть равна не больше — сорока миллиметров.
Отклонение от нормы некоторых элементов при первичном скрининге не может давать поводов для переживаний, просто беременность должна будет наблюдаться более интенсивно, и только после второго скрининга можно назвать какие риски развития порока у плода.
Любые отклонения от нормы показателей в первом триместре беременности, не дают повода для переживаний, просто необходимо, чтобы за беременной велось постоянное наблюдение специалистов. И уже после проведения второго скрининга можно говорить о проблемах.
Скрининг 2 триместра: что это такое
Как правило, второй скрининг назначается тем женщинам, которые попали в зону риска по результатам первого скрининга. Его проводят беременным примерно на сроке в 16-20 недель. Для обследования важны предыдущие анализы, так как этот анализ назначают как повторный, если при первом его проведении были выявлены какие-либо отклонения, врач должен посмотреть динамику.
Реже всего второй скрининг назначают при угрозе того, что нужно прервать беременность, т.е. если у ребенка заподозрили какие-либо отклонения, которые являются показаниями к искусственным родам.
Если нет никаких рисков и побочных эффектов, второй скрининг обычно не проводится, назначают и делают только ультразвуковое исследование. УЗИ на данных сроках помогает определить строение скелета, и как развиваются внутренние органы у ребенка.
Скрининг 2 триместра: нормы, расшифровка
Определяют то, как лежит плод, тазовое или головное расположение. Затем смотрят на то как развивается носовая кость, как и в первом триместре это влияет на состояние здоровья малыша. Также во время обследования врачом осматривается пуповина, плацента и количество околоплодных вод у матери. Затем осматривают шейку и стенки матки, длинна шейки матки, должна быть около сорока пяти миллиметров. Также при втором осмотре смотрят на то, чтобы у ребенка было правильное расположение, не было лишнего веса и отеков у матери.
Также определяют значение трех показателей это ХГЧ, эстриол и АФП.
ХГЧ определяют при помощи специальной таблицы, для разных сроков беременности значение хорионического гонадотропина человека будет различным. Вырабатывается этот гормон хорионом, который в самом начале беременности заменяет плаценту. Гормон имеет важное значение и отвечает за «сохранение» беременности. Если значение ХГЧ сильно отличатся от нормы, то возникает угроза прерывания беременности.
Эстриол определяют также при помощи таблицы. Эстриол — это гормон, который указывает на то, как развивается плацента и печень будущего малыша. Уровень этого гормона оказывает воздействие на состояние кровотока в матке и плаценте, участвует в формировании молочных протоков женщины, чтобы после рождения ребенка она могла его вскармливать грудью.
Для того чтобы узнать вырабатывается ли белок у ребенка, поверяют АФП (альфа-фетопротеин – это белок сыворотки крови у самого эмбриона).
Ингибин А представляет собой сцепицифический гормон, уровень которого значительно повышается в организме женщины при наступлении беременности. В течение всего периода вынашивания его уровень в крови изменяется. Во время второго скрининга его практически не учитывают, однако если при первом исследовании были выявлены какие-либо нарушения, то могут взять во внимание и этот показатель, для определения более точной картины текущей ситуации.
Скрининг 3 триместра: что это такое
Если беременность протекает хорошо, то до третьего скрининга дело, как правило, не доходит. Женщина рожает малыша и следующий скрининг уже делают новорожденному. Но в некоторых случаях необходимо проведение третьего скрининга беременной. Это делают в третьем триместре. Осматривают то, в каком положении лежит ребенок, оценивается плацента и ее толщина, а также принимают решение о том, как будут проходить роды.
Скрининг 3 триместра: нормы, расшифровка
Каждой женщине необходимо пройти скрининг. Ведь от этого обследования зависит здоровье будущего ребенка. Еще на ранних сроках можно найти, какие проблем есть у ребенка, узнать его патологии. Ведь некоторые из них можно предотвратить и излечить. Особенно необходим скрининг для тех будущих материй, которые имеют, какие-либо патологии или генетические заболевания. Тоже касается, если у отца имеются проблемы со здоровьем или генетическая предрасположенность к патологиям плода.
На 30-36 неделе беременности назначают последнее УЗИ, а с тридцатой недели делают кардиограмму сердца малыша. Смотрят за тем, как изменяется сердечная деятельность во время движения ребенка и сокращения матки.
Еще могут назначить допплерографию, она позволит сделать оценку силы кровотока в матке, плаценте и сосудах. При помощи данного обследования доктор может узнать, насколько малышу хватает воздуха и питательных веществ. Данное исследование предотвращает гипоксию плода, и решает все проблемы, связанные со здоровьем ребенка еще до его рождения. Также следят за тем какое количество околоплодных вод у матери.
Также проверяют значение показателей АФП, ХГЧ, маркеры, определяющие наичие у плода синдрома Дауна и плацентарный лагтоген (ПЛ). Если общее УЗИ на 30-32 неделе показало какие-либо отклонения от нормы, то могут взять эти и другие биохимические анализы, чтобы получить более точное видение всей ситуации. Они не только помогут выявить хромосомные мутации, но и задержки развития у ребенка, риски вероятности замершей беременности.
Преимущества скрининг диагностики
Чем хороша скрининг диагностика? Преимущества ее проведения не вызывают никаких сомнений. Благодаря этому тесту можно заранее выявить начало каких-либо нарушений в здоровье матери и будущего малыша, определить риски развития патологических изменений у плода еще до его рождения и постараться предотвратить их, насколько это возможно. Благодаря скрининговому обследованию можно выявить множество болезней на самом начале их развития, что значительно повышает шансы на исключение патологий.