Посев на бета-гемолитический стрептококк группы В
Бета-гемолитический стрептококк группы В относится к нормальной микрофлоре кишечника, в частности обитает в прямой кишке. В титрах, не превышающих норму, он не вызывает нарушений работы кишечника, а также не колонизирует соседние отделы и органы. Но при наличии провоцирующих факторов, таких как снижение иммунитета, хроническое воспаление мочеполового тракта, дисбиоз влагалища с изменением кислотности среды и снижением количества полезной флоры, стрептококк может поражать клетки уретры, влагалища, цервикального канала, и даже перемещаться восходящим путем в матку и придатки.
Данный вид стрептококка получил свое название из-за способности к гемолизу, но выраженность его зависит от ряда факторов и может отличаться вплоть исчезновения гемолиза. В таких случаях, стрептококк приобретает нетипичные для себя качества и затрудняет диагностику.
Диагностика в-гемолитического стрептококка группы В крайне важна. При беременности носительство данной бактерии может привести к тяжелым осложнениям, поражениям органов плода. Наиболее часто встречается пневмония, менингит, пиелонефрит, сепсис новорожденных. Чаще всего ребенок инфицируется от матери во время родов, причем большая вероятность заражения отмечается при родах через естественных родовые пути. Меньшие риски при кесаревом сечении. Отдельного внимания заслуживает статистика возможности инфицирования в зависимости от срока родов. Так, при доношенной беременности лишь 2 % новорожденных имеют выраженную клиническую картину СГВ-инфекции. Чем меньше срок, тем больше случаев инфицирования и развития осложнений. Так, у недоношенных детей, родившихся на сроке более 28 недель, вероятность развития инфекции 15-20%, в том время как у глубоко недоношенных новорожденных (срок родов менее 28 недель) вероятность составляет практически 100%. Неонатологи всех стран до сих пор работают над вопросом ранней профилактики и начала лечения таких детей.
Диагностика стрептококковой инфекции
Посев отделяемого половых органов на флору проводится для оценки наличия в-гемолитического стрептококка группы В. Одновременно в ходе исследования определяется титр бактерии, если она присутствует. Выделяют незначительное количество бактерий, обычно менее 10 в 3 степени, в таком случае лабораторные системы диагностики не оценивают чувствительность данного вида бактерий к антибиотикам, так как титр является нормальным, лечение не требуется. Но во время беременности даже незначительное количество стрептококка может вызывать вышеперечисленные осложнения, поэтому диагностика обычно является комплексной. Помимо посева на стрептококк проверяют его наличие путем ПЦР в режиме реального времени.
Определившееся количество колоний стрептококка в ходе исследования посева оценивают и, в случае превышения нормы, врач решает вопрос о проведении терапии. Курс лечения всегда включает антибактериальный препарата, который следует выбирать исключительно с учетом чувствительности к нему определившейся флоры. Это позволяет избежать неэффективности лечения из-за антибиотикорезистентности.
Streptococcus pyogenes, ДНК [реал-тайм ПЦР]
Исследование для выявления возбудителя стрептококковой инфекции (Streptococcus pyogenes), в ходе которого с помощью метода полимеразной цепной реакции в реальном времени определяется генетический материал (ДНК) стрептококка в образце биоматериала.
Синонимы русские
Пиогенный стрептококк, бета-гемолитический стрептококк группы А, БГСА, β-гемолитический стрептококк группы А, β-ГСА [полимеразная цепная реакция в реальном времени, ПЦР в реальном времени].
Синонимы английские
S. pyogenes, Group A streptococcus, GAS, β-hemolytic streptococcus group A, β-hemolytic streptococcus group A.
Метод исследования
Полимеразная цепная реакция в режиме реального времени.
Какой биоматериал можно использовать для исследования?
Мазок из зева (ротоглотки), мазок из носоглотки, соскоб урогенитальный.
Общая информация об исследовании
S. pyogenes – это грамположительная бактерия шаровидной формы, являющаяся возбудителем острого фарингита и импетиго, а также спектра более тяжелых деструктивных заболеваний, таких как пневмония, сепсис и септический артрит, синдром токсического шока, целлюлит и некротизирующий фасциит.
Традиционно для подтверждения диагноза «стрептококковая инфекция» применяют бактериологический посев биоматериала на специальные среды. В качестве биоматериала может выступать отделяемое миндалин или носоглотки (при подозрении на острый фарингит), мокрота (при пневмонии). Как правило, результат может быть получен лишь через несколько суток, что связано с промедлением в постановке точного диагноза и назначении специфического лечения. Однако выявлено, что своевременная диагностика и специфическое лечение не только уменьшают продолжительность болезни и интенсивность симптомов, но также снижают риск развития таких осложнений, как паратонзиллярный абсцесс, средний отит, острая ревматическая лихорадка и постстрептококковый гломерулонефрит (при остром фарингите), стрептококковый сепсис (при пневмонии), деструкция сустава и инвалидизация (при септическом артрите). Эмпирическая терапия антибиотиками пенициллинового ряда основана на предпосылке, что S. pyogenes является основным бактериальным возбудителем острого фарингита (5-15 % случаев у взрослых и 20-30 % у детей).
В реакции РТ-ПЦР применяются специфические праймеры к фрагменту ДНК S. pyogenes. Такая особенность позволяет выявлять только пиогенный стрептококк, а не родственные ему другие стрептококки – представители нормальной микрофлоры зева (Streptococcus mutans, Streptococcus viridians). По специфичности РТ-ПЦР не уступает бактериологическому посеву и значительно превосходит другие методы идентификации возбудителя (например, экспресс-тест для определения антигена).
Достаточно часто биоматериал на исследование берется уже на фоне лечения заболевания. В результате чувствительность методов диагностики снижается и вероятность получить ложноотрицательный результат выше. В такой ситуации метод РТ-ПЦР обладает некоторым преимуществом перед другими видами диагностики. Это объясняется тем, что для идентификации возбудителя в реакции используется генетический материал возбудителя – как геномная ДНК живого микроорганизма, так и фрагменты ДНК бактерии, подвергшейся лизису. При этом становится возможным выявление не только живых, активно размножающихся микроорганизмов, но и убитых в результате лечения бактерий. В отличие от РТ-ПЦР, обязательным условием для осуществления других методов диагностики (иммуноферментного анализа или бактериологического посева) является наличие живых микроорганизмов. Поэтому, если биоматериал сдается уже на фоне лечения, метод РТ-ПЦР следует предпочесть другим методам диагностики.
Высокая чувствительность РТ-ПЦР позволяет использовать этот метод при диагностике осложнений острого фарингита: острой ревматической лихорадки и постстрептококкового гломерулонефрита. Осложнения острого фарингита – это аутоиммунные заболевания, при которых S. pyogenes – ассоциированный фарингит является причинным фактором патологического иммунного ответа, но на момент диагностики этих осложнений он уже проходит (самостоятельно или в результате лечения). Поэтому выявить возбудитель при бактериологическом посеве отделяемого миндалин и носоглотки у пациентов с осложнениями острого фарингита удается лишь в небольшом проценте случаев. С другой стороны, доказательство перенесенной S. pyogenes – инфекции является необходимым критерием постановки диагноза, а также значительно облегчает проведение дифференциальной диагностики заболеваний. Метод РТ-ПЦР характеризуется высокой чувствительностью и поэтому может быть использован при диагностике осложнений острого фарингита.
Осложнения острого фарингита – это аутоиммунные заболевания, при которых S. pyogenes – ассоциированный фарингит является причинным фактором патологического иммунного ответа, но на момент диагностики этих осложнений он уже проходит (самостоятельно или в результате лечения). Поэтому выявить возбудитель при бактериологическом посеве отделяемого миндалин и носоглотки у пациентов с осложнениями острого фарингита удается лишь в небольшом проценте случаев. С другой стороны, доказательство перенесенной S. pyogenes – инфекции является необходимым критерием постановки диагноза, а также значительно облегчает проведение дифференциальной диагностики заболеваний. Метод РТ-ПЦР характеризуется высокой чувствительностью и поэтому может быть использован при диагностике осложнений острого фарингита.
Выявление S. pyogenes в так называемых стерильных средах – это всегда патологический признак. С другой стороны, обнаружение этого микроорганизма в нестерильных средах (мокрота, отделяемое носоглотки) не всегда указывает на наличие заболевания. Выявлено, что около 12-20 % детей школьного возраста и 2,4-3,7 % взрослых людей являются бессимптомными носителями S. pyogenes. В таких случаях трактовку положительного результата исследования следует расценивать с учетом бактериальной нагрузки и в сочетании с некоторыми другими клиническими и лабораторными признаками. Как правило, бессимптомное носительство характеризуется меньшим количеством бактерий по сравнению с активной инфекцией. Поэтому обнаружение высокой бактериальной нагрузки S. pyogenes в мазке из зева у пациента с лихорадкой, болью в горле и болезненным регионарным лимфаденитом подтверждает диагноз «острый стрептококковый фарингит». И, наоборот, обнаружение низкой бактериальной нагрузки этого микроорганизма в мазке из зева при отсутствии жалоб и клинической картины следует расценить как бессимптомное носительство. РТ-ПЦР – это полуколичественный метод, позволяющий косвенно оценить бактериальную нагрузку. Поэтому он оказывается особенно полезным при обследовании «здоровых носителей» стрептококка.
Для чего используется исследование?
Для диагностики:
- острого фарингита;
- острой ревматической лихорадки и постстрептококкового фарингита у пациентов с указанием на перенесенный эпизод острого фарингита в анамнезе или без него;
- бессимптомного носительства S. pyogenes у пациента с частыми рецидивами фарингита;
- бессимптомного носительства S. pyogenes у членов семьи пациента с частыми рецидивами стрептококкового фарингита;
- внебольничной пневмонии;
- септического артрита.
Когда назначается исследование?
- При симптомах острого фарингита: боль при глотании, отек и эритема слизистой зева, гнойное отделяемое с поверхности миндалин, болезненный регионарный лимфаденит;
- при симптомах острой ревматической лихорадки: мигрирующий полиартрит или артралгия, чувство перебоев в работе сердца, боль в области сердца, немотивированная слабость, кольцевидная эритема и подкожные узелки, а также неврологическая симптоматика в виде хореического гиперкинеза;
- при симптомах постстрептококкового гломерулонефрита: отек (периорбитальной области или генерализованный), макрогематурия, немотивированная слабость, протеинурия менее 3,5 г/сут., артериальная гипертензия;
- при обследовании пациента с рецидивирующим фарингитом;
- при обследовании членов семьи пациента с рецидивирующим фарингитом;
- при обследовании членов семьи пациента с частыми рецидивами острого стрептококкового фарингита;
- при наличии такого фактора риска S. pyogenes (ассоциированной пневмонии), как вирус гриппа h2N1;
- при симптомах внебольничной пневмонии: внезапное начало болезни, лихорадка, одышка, боль в грудной клетке, кашель с отхождением гнойной мокроты;
- при наличии факторов риска септического артрита: младенческий и старческий возраст, иммуносупрессивная терапия, соматические заболевания, гемодиализ;
- при симптомах септического артрита: боли в суставе в покое и при движении, эритема кожных покровов над областью сустава, нарушение подвижности в суставе, повышение температуры тела и немотивированная слабость.

Что означают результаты?
Референсные значения: отрицательно.
Причины положительного результата
В отделяемом носоглотки и миндалин:
- острый фарингит;
- острая ревматическая лихорадка;
- постстрептококковый гломерулонефрит.
В мокроте:
- пневмония;
- острый бронхит, бронхит курильщика.
Что может влиять на результат?
- Применение антибактериальных препаратов пенициллинового ряда (амоксиклав, ампициллин), цефалоспоринов (цефиксим, цефтибутен) и макролидов (азитромицин, кларитромицин) до взятия материала на анализ может привести к получению отрицательного результата.
Важные замечания
- Около 12-20 % детей школьного возраста и 2,4-3,7 % взрослых людей являются бессимптомными носителями S. pyogenes.
- Результат исследования следует оценивать вместе с некоторыми другими лабораторными анализами.
Также рекомендуется
Кто назначает исследование?
Врач общей практики, ЛОР, инфекционист, пульмонолог, эпидемиолог, травматолог.
Литература
- Lee JH, Uhl JR, Cockerill FR 3rd, Weaver AL, Orvidas LJ. Real-time PCR vs standard culture detection of group A beta-hemolytic streptococci at various anatomic sites in tonsillectomy patients. Arch Otolaryngol Head Neck Surg. 2008 Nov;134(11):1177-81.
- Uhl JR et al. Comparison of LightCycler PCR, rapid antigen immunoassay, and culture for detection of group Astreptococci from throat swabs. J Clin Microbiol. 2003 Jan;41(1):242-9.
- Chiappini E, Regoli M, Bonsignori F, Sollai S, Parretti A, Galli L, de Martino M. Analysis of different recommendations from international guidelines for the management of acute pharyngitis in adults and children. Clin Ther.
 2011 Jan;33(1):48-58.
2011 Jan;33(1):48-58. - Hill HR. Group A streptococcal carrier versus acute infection: the continuing dilemma. Clin Infect Dis. 2010 Feb 15;50(4):491-2.
- García-Arias M, Balsa A, Mola EM. Best Pract Res Clin Rheumatol. Septic arthritis. 2011 Jun;25(3):407-21.
Стрептококковая инфекция:Причины стрептококковой инфекции,Симптомы,Лечение заболеваний вызванных стрептококковой инфекцией
Стрептококк – род бактериальных организмов, который присутствует в организме человека. Существует больше 15 подтипов бактерии, но самым распространенными являются: альфа, бета и гамма. При допустимом значении альфа и гамма стрептококки являются частью нормальной микрофлоры желудочно-кишечного тракта, ротовой полости, гортани и дыхательной системы человека, вреда организму они не проносят. Опасными для здоровья человека являются бета стрептококки, они и становятся причиной широкого спектра заболеваний человека.
Гемолитический стрептококк (группа А) – распространенный вид бактерии, которая присутствует в организме. Преимущественное количество инфекций развивается именно благодаря стрептококку группы А. В связи с этим человек имеет высокую восприимчивость к стрептококку и, соответственно, при благоприятных для бактерии условиях, она активно размножается в организме человека. Бактерии группы А чаще всего вызывают:
- ангину;
- фарингит;
- импетиго;
- рожу;
- скарлатину;
- пневмонию;
- гломерулонефрит;
- васкулит;
- ревматизм;
- бронхит;
- пародонтит.
Стрептококк группы B поражает, в основном, мочеполовую систему, поскольку данный вид бактерии содержится у мужчин в уретре, а у женщин – во влагалище.
Причины стрептококковой инфекцииБолезнетворная бактерия передается тремя путями:
- воздушно-капельным – распространение инфекции со слюной и слизью при чихании, крике, кашле;
- контактно-бытовым – непосредственный контакт с носителем инфекции, даже если у него не проявляются симптомы заболеваний, контакт с бытовыми предметами в доме и местах общественного пользования;
- половым – через незащищенный половой акт.

Самый быстрый способ распространения стрептококка – воздушно-капельный путь, поэтому инфицированию очень часто поддаются дети, находящиеся в большой группе (школе, садике, на различных занятиях).
Стрептококковая инфекция у детей развивается чаще всего в холодное время года (конец осени, зима). Из-за того, что дети не всегда соблюдают гигиену рук, они могут заразиться практически в любых условиях окружающей среды.
Часто встречается стрептококковая инфекция у новорожденных, это связано с возможностью стрептококка проникать в ткани и органы. В момент родов заражение может произойти через околоплодные воды. Инфекция развивается в первые несколько часов жизни и приводит к пневмонии, сепсису, менингиту. Процент смертности при таком развитии инфекции составляет более 50%.
У детей в возрасте от 2 до 8 лет стрептококк нередко вызывает пневмонию как осложнение перенесенной ранее инфекции: коклюша, гриппа, кори, ветряной оспы. Подвержены этому заболеванию и дети с ослабленным иммунитетом, перенесшие сильное переохлаждение.
СимптомыВ медицинской практике при заболеваниях, стрептококковая инфекция проявляется разнообразными симптомами. Это зависит от конкретного заболевания, которое вызвал данный вид патогенной бактерии.
Для группы болезней дыхательных путей это:
- болевой синдром в горле;
- повышение температуры;
- образование налета с гноем на миндалинах;
- увеличение лимфатических узлов.
Стрептококковая инфекция кожи обычно сопровождается:воспалительными процессами на кожных покровах;
- зудом;
- покраснением;
- появлением пузырьков, бляшек на коже;
- повышением температуры;
- ознобом;
- слабостью.
Заболевания мочеполовой системы, вызванные гемолитическим стрептококком, чаще всего протекают бессимптомно. Однако могут наблюдаться и симптомы, схожие с симптомами заболеваний этой области:
- зуд;
- выделения;
- болезненность в органах мочеполовой системы.

Для выявление бактерии рода стрептококк проводится ряд исследований, которые позволяют определить конкретный возбудитель инфекции, его тип и чувствительность к медицинским препаратам. Традиционно врачи (специальность которого зависит от пораженого участка или органа) проводят комплексную диагностику:
- бактериологическое исследование (посев биологического материала) – мазок с миндалин, очагов на кожных покровах, исследование мокроты на легких;
- общий анализ мочи, крови;
- микробиологическое исследование на уровень чувствительности к антибиотикам;
- осмотр пораженных органов узким специалистом.
Лечение стрептококковой инфекции требует первоначально правильно поставленного диагноза основного заболевания, дифференциации его от схожих заболеваний.
При диагностировании патогенной бактерии стрептокок, лечение должно проводиться узким специалистом в зависимости от пораженного органа: пульмонологом, дерматологом, гинекологом, урологом и др.
Стрептококк на кожных покровах лечится в основном в домашних условиях под наблюдением врача. В легких формах заболевания, таких как импетиго (пузырьково-гнойное высыпание) применяется лечение наружными средствами: антибактериальными и дезинфицирующими мазями. При тяжелом течении болезни врач назначает пациенту антибиотики, поливитамины, иммуностимуляторы, кроме этого на раны делают примочки из дезинфицирующих средств.
Инфицирование воздушных путей требует лечения конкретных болезней, вызванных бактерией. Стрептококковая инфекция горла чаще всего приводит к развитию тонзиллита и фарингита, для лечения которых назначают антибиотики. Больной должен принимать обильное питье (около 3 литров) для выведения токсинов из организма. Больному следует соблюдать легкую диету, насыщенную витаминами.
На нашем сайте вы можете найти справочную информацию по лекарственным средствам (инструкции, аналоги), а также забронировать лекарства, что сэкономит вам много времени.
Посев на бета-гемолитический стрептококк группы В (Streptococcus group B, S.agalactiae)
Метод определения Посев на плотные питательные среды.
Исследуемый материал Мазок из входа во влагалище или аноректальной области
Доступен выезд на дом
Бета-гемолитический стрептококк группы В (Streptococcus group В, S. agalactiae) — грамположительный, неспорообразующий, неподвижный микроорганизм. Обычно колонизирует носоглотку, ЖКТ и влагалище; подавляющую часть изолятов составляет S. agalactiae. Серологически стрептококки группы В разделяют на серовары: la, lb, Ic, II и III.Бактерии сероваров 1а и III тропны к тканям ЦНС и дыхательных путей, они часто вызывают менингиты и пневмонии у новорождённых. Стрептококки группы B являются частью нормальной флоры влагалища и могут быть обнаружены у 5-35% всех беременных. Бессимптомная колонизация влагалища встречается примерно у 20% женщин. Наиболее высок уровень колонизации у женщин моложе 20 лет, имеющих высокую половую активность, использующих ВМС.
Наиболее типичен вертикальный путь заражения новорождённых — при прохождении плода по родовым путям, инфицированным стрептококками. Подобным образом происходит заражение не менее 50% детей, составляющих группу риска. У детей, родившихся у женщин со значительной колонизацией родовых путей, чаще регистрируют раннее развитие менингита (в течение первых 5 суток), а у детей, инфицированных большим количеством возбудителей, подобные поражения наблюдают позднее (от 6 суток до 3 месяцев). Несмотря на высокий уровень вертикальной передачи, реальная частота клинической стрептококковой инфекции у новорождённых первых 7 дней жизни составляет 1,3-3:1000, родившихся живыми, после 7 дней жизни — 1-1,7: 1000. На каждые 100 инфицированных новорождённых приходится только один случай клинически явной инфекции. Потенциальным источником инфекции может являться мать ребенка. Кроме того, около 16-47% персонала родильного отделения являются носителями стрептококковой инфекции. Возможна передача инфекции и от новорождённого к новорождённому. Нозокомиальный (больничный) риск инфицирования новорождённых стрептококками группы B при отсутствии инфекции у матери составляет 13-43%. С целью профилактики неонатальных осложнений показано проводить обследование на стрептококк группы В в третьем триместре беременности (на 35-37 неделе) для последующей антибиотикопрофилактики в родах.
На каждые 100 инфицированных новорождённых приходится только один случай клинически явной инфекции. Потенциальным источником инфекции может являться мать ребенка. Кроме того, около 16-47% персонала родильного отделения являются носителями стрептококковой инфекции. Возможна передача инфекции и от новорождённого к новорождённому. Нозокомиальный (больничный) риск инфицирования новорождённых стрептококками группы B при отсутствии инфекции у матери составляет 13-43%. С целью профилактики неонатальных осложнений показано проводить обследование на стрептококк группы В в третьем триместре беременности (на 35-37 неделе) для последующей антибиотикопрофилактики в родах.
Анализ на стрептококк
Стрептококками называют патогенные микроорганизмы. Они присутствуют в микрофлоре любого человека (в дыхательных путях, на слизистой носоглотки, в толстом кишечнике и на органах мочеполовой системы) и являются частью микрофлоры. При определенных условиях (снижении иммунитета, переохлаждении и т.п.) стрептококки начинают быстро размножаться и выделять токсины. Микроорганизмы и токсины, попавшие в кровь, становятся причиной развития стрептококковых инфекций, которые могут поражать ЖКТ, глотку или ротовую полость. Также инфекция способна передаваться от человека к человеку.
Существуют разные виды стрептококков. Одни являются патогенными, другие нет. Есть даже полезные для организма стрептококки. Патогенные микроорганизмы делят на группы – A, В, С, D, F, G. Наиболее распространенными и опасными являются стрептококки группы А (бета-гемолитические). Они обладают способностью разрушать красные кровяные клетки и вызывают такие болезни, как:
- скарлатина;
- тонзиллит;
- рожа;
- гломерулонефрит;
- отит;
- ангина;
- фарингит;
- ревматическая лихорадка;
- эндокардит;
- остеомиелит;
- миокардит.
Для подтверждения стрептококковой инфекции осуществляют анализ на стрептококк группы А (или другой группы). Исследуются кровь и моча, а для определения вида возбудителя заболевания делают посевы биологического материала (берут мазок).
Исследуются кровь и моча, а для определения вида возбудителя заболевания делают посевы биологического материала (берут мазок).
Когда нужно сдать анализы на стрептококк?
Анализ на стрептококк необходимо сдать при наличии следующих симптомов:
- рвота;
- потеря сознания;
- повышение температуры тела;
- интоксикация;
- головные боли;
- воспаление миндалин;
- слабость;
- ухудшение аппетита;
- ломота в суставах;
- воспалительные образования на коже.
Анализ крови на стрептококк назначается при подозрении на острую ревматическую лихорадку. Как правило, это происходит при наличии недолеченной инфекции горла.
Подготовка к анализу
Анализ крови не требует специфической подготовки. Перед анализом крови как минимум в течение получаса нельзя курить и испытывать сильные переживания. Сдают анализ натощак.
Если вы собираетесь сдавать мазок (из горла или носа), то в течение нескольких дней перед исследованием не следует применять антибиотики и противомикробные препараты (в том числе спреи и полоскания). В противном случае результат анализа может быть ложноотрицательным. Утром в день исследования не чистят зубы и не принимают пищу.
Анализы на стафилококк и стрептококк сегодня являются популярными лабораторными исследованиями, так как вышеуказанные микроорганизмы очень распространены. Исследования позволяют оперативно диагностировать заражение и принять меры. Если вам нужно сдать анализы на стафилококк и стрептококк, обращайтесь в Немецкую семейную клинику! Так как мы располагаем собственной лабораторией, у нас есть возможность проводить экспресс-анализы. Экспресс анализ на стрептококк позволяет получить результаты в течение 15 минут!
Бактериалогический посев на Streptococcus pyogenes в лабортории Оптимум г. Сочи (Адлер)
Бактериалогический посев на Streptococcus pyogenes
Бактериалогический посев на Streptococcus pyogenes – это лабораторное исследование мазков из носоглотки или ротоглотки, мокроты, мочи, отделяемого с ран, уха, пазух, молока, мазков с влагалища, цервикального канала, мочеиспускательного канала, шейки матки, полости матки, спермы, сока простаты, проводимое с целью выявления возбудителя бактериальных заболеваний.
 Streptococcus pyogenes – это неподвижные и неспорообразующие грамположительные бактерии рода стрептококков. Они имеют круглую либо яйцевидную форму и размер от 0,6 до 1,0 мкм. По отношению к кислороду микроорганизм является факультативным анаэробом. Для активного воспроизводства нуждаются в клетках крови, поэтому Streptococcus pyogenes относят к β-гемолитическим стрептококкам. На сахарных или плотных средах образуют мелкие колонии. Бактерии потребляют углеводы, метаболизируя кислоты.
Streptococcus pyogenes – это неподвижные и неспорообразующие грамположительные бактерии рода стрептококков. Они имеют круглую либо яйцевидную форму и размер от 0,6 до 1,0 мкм. По отношению к кислороду микроорганизм является факультативным анаэробом. Для активного воспроизводства нуждаются в клетках крови, поэтому Streptococcus pyogenes относят к β-гемолитическим стрептококкам. На сахарных или плотных средах образуют мелкие колонии. Бактерии потребляют углеводы, метаболизируя кислоты.Микроорганизмы образую такие факторы патогенности, как стрептолизин, гиалуронидаза, амилаза, стрептокиназа, лейкоцидин, протеиназа, скарлатинозный эритрогенин, некротоксин и летальный токсин. Streptococcus pyogenes толерантно относятся к замораживанию, нагреванию или высыханию. Достаточно долго сохраняют жизнеспособность в окружающей среде, но при этом теряют патогенные свойства. Микроорганизмы чувствительны к воздействию таких антибиотиков, как эритромицин, олеандомицин, пенициллин, стрептомицин. Streptococcus pyogenes – одна из наиболее болезнетворных бактерий, носительство которой в холодный сезон может достигать 25 %. Микроорганизм локализуется на слизистых оболочках и кожных покровах человека.
Подготовка к исследованию:
- Не рекомендуется сдавать материал во время приема антибактериальных препаратов
- За 2-3 дня до сдачи материала следует прекратить местное лечение
Тип биоматериала: мазок из носа, зева, полости рта, пазух, мокрота, молоко, моча, отделяемое с ран, мазок из влагалища, цервикального канала, мочеиспускательного канала, шейки матки, полости матки, сперма, сок простаты
Синонимы (rus): Посев на бета-гемолитический стрептококк группы А, посев на пиогенный стрептококк, посев на БГСА
Синонимы (eng): Group A streptococci culture, GAS culture, S. pyogenes culture, Beta hemolytic streptococcus culture
Методы исследования: микробиологический анализ
Единицы измерения: КОЕ или определение числа колоний в мазке
Сроки выполнения: до 5 дней
Пути передачи и симптомы инфекции
Часто заболевание проявляется у носителей микроорганизма при снижении иммунитета.
 Передается инфекция, как правило, воздушно-капельным путем, и может иметь эпидемиологический характер в коллективах. Streptococcus pyogenes поражает горло, носоглотку, кожные покровы и приводит к таким заболеваниям, как ангина, скарлатина, отит, фарингит, тонзиллит, импетиго, рожа и др. Микроорганизм может стать причиной и неинфекционных заболеваний, например, острой ревматической лихорадки, гломерулонефрита.
Передается инфекция, как правило, воздушно-капельным путем, и может иметь эпидемиологический характер в коллективах. Streptococcus pyogenes поражает горло, носоглотку, кожные покровы и приводит к таким заболеваниям, как ангина, скарлатина, отит, фарингит, тонзиллит, импетиго, рожа и др. Микроорганизм может стать причиной и неинфекционных заболеваний, например, острой ревматической лихорадки, гломерулонефрита.Заболевания горла, вызванные Streptococcus pyogenes, сопровождаются покраснением и отеком миндалин, зева, сильной болью в горле, увеличением температуры до 38 °С и более, общим недомоганием. Вероятно также увеличение лимфоузлов и появление на миндалинах гнойного налета.
Показания к сдаче анализа на Streptococcus pyogenes
Исследование на инфицирование Streptococcus pyogenes проводится в следующих случаях:
- определения эффективности лечения антибиотиками стрептококковой инфекции;
- подозрения на инфекцию или носительство S. Pyogenes;
- заболевания ангиной, тонзиллитом, скарлатиной, фарингитом для установления возбудителя;
- возникновения внутрибольничных инфекций;
- для профилактики перед стационарной госпитализацией.
Методика
Микробиологическое исследование мазка на наличие Streptococcus pyogenes заключается в посеве на чашку Петри с кровяным агаром и последующем наблюдении за ростом колоний. В качестве питательной среды традиционно используется 5%-ная дефибринированная баранья кровь. Инкубация производится при температуре 35 – 37 °С и 7%-ном содержании диоксида углерода. Метод полуколичественный. Оценивается наличие бета-гемолиза и размер проросших колоний.
Интерпретация результатов
Отрицательный результат свидетельствует об отсутствии инфицирования или носительства. При обнаружении прорастания колоний производится их полуколичественная оценка.
 Заключительный диагноз ставит лечащий врач.
Заключительный диагноз ставит лечащий врач.Стрептококковая инфекция — Полезные статьи на Kupibonus, а также купоны, скидки на услуги в Москве
Возбудителем инфекции является гемолитический стрептококк (Streptococcus haemolyticus). Он имеет овальную или шаровидную форму, его размер в пределах 0,6 — 1 мкм. Образующиеся под его действием в питательных средах цепочки вызывают гемолиз. Довольно устойчив в окружающей среде, в высохшей крови и гное сохраняется несколько месяцев. В благоприятных условиях размножается в некоторых пищевых продуктах, например, креме или мороженом. Дезинфицирующие средства и кипячение быстро убивают микробы.
Ядовитость возбудителя основана токсическими субстанциями, которые обладают свойствами экзотоксина (токсин Дика), а также рядом ферментов — стрептокиназой, гаалуронидазой, РНК-азой, ДНК-азой, фибринолизином, липопротеазой и эндотоксином.
Источником возбудителя инфекции может являться как больной человек, так и его носитель. Носительство отмечено среди всех возрастных категорий. Особое значение вызывает носительство гемолитического стрептококка роженицами и персоналом родильных домов, что довольно часто приводит к появлению инфекции у новорожденных.
Только стрептококк служит возбудителем рожи и скарлатины. Ангина в 80—90% случаев вызывается стрептококком. При диффузных заболеваниях соединительной ткани: ревматизме, остром гломерулонефрите — стрептококковая инфекция является пусковым механизмом патологического процесса. Также стрептококк может быть одним из вероятных возбудителей генерализованной и местной гнойных инфекций — карбункула, абсцесса, лимфаденита, синусита, отита, пиодермии, раневой инфекции, пневмонии, флегмона, менингита, остеомиелита, фурункула, септикопиемии, эндокардита; пищевых токсикоинфекций.
В последние годы стрептококковая инфекция стала частой причиной инфекций мочеполовых путей, как мужчин, так и женщин, причиной выкидышей у женщин и инфекций у плода. У 25% женщин стрептококк обнаруживается и во влагалище. В основном бактерия не обнаруживает своей враждебности. Но так происходит до тех пор, пока иммунная система справляется со своими задачами.
В основном бактерия не обнаруживает своей враждебности. Но так происходит до тех пор, пока иммунная система справляется со своими задачами.
Симптомы стрептококковой инфекции
Стрептококковая инфекция мочеполовых путей у женщин выявляется при бактериологическом посеве из влагалища. Но заболевание не всегда протекает бессимптомно. При стрептококковом вагините (кольпите) вас должны насторожить следующие признаки:
• Тяжесть в нижней части живота;
• Покраснение, отечность и болезненное ощущение в области вульвы с характерными язвочками под сероватой пленкой;
• Обильные белые или сероватые выделения из влагалища со специфическим запахом «задумавшейся» селедки;
Яркие симптомы наблюдаются при обострении кольпита. При хронической форме проявления заболевания совсем незаметны.
Причины стрептококковой инфекции
Причиной болезни может стать осложнение после скарлатины или ангины, несоблюдение правил личной гигиены, злоупотребление спринцеванием, раздражение от химических веществ и чужеродных объектов, прием медикаментов и общее ослабление организма и иммунитета.
Лечение стрептококковой инфекции
При наличии признаков болезни вам обязательно нужно обратиться к врачу! При стрептококковой инфекции мочеполовых путей доктор пропишет влагалищные свечи или палочки с антибиотиками пенициллинового ряда. Влагалищные ванночки с синтомицином. Состояние облегчит орошение влагалища настоем ромашки, разведенным кефиром или кислым молоком (содержащим молочную кислоту).
Положительный результат даст фитотерапия. Следует принимать природные иммуностимуляторы – эхинацею, женьшень, лимонник, солодку, элеутерококк, алоэ, зверобой. Останавливающее инфекцию действие имеют отвары репейника и хмеля. Положительный эффект даст употребление вишневого сока.
Профилактика стрептококковой инфекции
Профилактика стрептококковой инфекции направлена на источник ее возбудителя, возможные пути его передачи и восприимчивый организм. В отношении источника производят мероприятия, которые направлены на раннее обнаружение у больных некоторых форм инфекций (скарлатины, ангины, местной гнойной инфекцией) и немедленную изоляцию в инфекционном стационаре или в домашних условиях. Лица, которые имели контакт с больным, подлежат обязательному врачебному осмотру для выявления как выраженных, так и стертых форм болезни.
В отношении источника производят мероприятия, которые направлены на раннее обнаружение у больных некоторых форм инфекций (скарлатины, ангины, местной гнойной инфекцией) и немедленную изоляцию в инфекционном стационаре или в домашних условиях. Лица, которые имели контакт с больным, подлежат обязательному врачебному осмотру для выявления как выраженных, так и стертых форм болезни.
Также проводят дезинфекцию в помещении, где находится инфекционный больной. Лица, которые перенесли болезнь, получают допуск к работе в родильном доме, детском дошкольном учреждении, больнице, на пищеблоке после полного выздоровления, однако не ранее 22-го дня от начала заболевания.
Лучшие акции по теме на KupiBonus
Streptococcus Lab: Id Strep Species General Methods Section 1
Раздел I.
Схема рабочего процесса для
Stretococcus Лаборатория- Если культура представляет собой неидентифицированный грамположительный кокк, Enterococcus , viridans Streptococcus или неизвестной идентичности (в основном включает все культуры, кроме пневмококков, ß-гемолитических стрептококков и питательных стрептококков), засевают следующие СМИ.Засейте чашку агара с 5% -ным агаром с триптиказо-соевым 5% -ным агаром с кровью барана, нанеся тяжелый посевной материал на одну четверть чашки, а оставшуюся часть — для изолированных колоний. Поместите диск ванкомицина на самую тяжелую часть посевного материала и поместите планшет в сосуд для тушения свечей или инкубатор CO 2 на 18–24 ч при 35 ° C.
- Если культура идентифицирована как бета-гемолитический стрептококк или стрептококки группы A, B, C, F или G, засевайте пластину агара с триптиказо-соевым 5% агаром с овечьей кровью и поместите бацитрациновый диск на тяжелую часть нароста.Все чашки следует инкубировать в сосуде для тушения свечей или инкубаторе с CO 2 в течение 18 часов при 35 ° C. Для большинства культур, представленных как стрептококки группы А, тех, которые выглядят чистыми в представленной культуре, следует засеять 30 мл и 5 мл бульона Тодда-Хьюитта (THB).
 Поместите 5 мл THB в инкубатор на 30 ° C или оставьте при комнатной температуре на 1-3 дня. 5 мл THB используют для типирования Т-агглютинации стрептококков группы А. Поместите 30 мл бульона при 35 ° C на 16–18 часов. Не инкубируйте дольше 18 часов.Для бета-гемолитических стрептококков, отличных от группы A, 30 мл THB также можно засеять и поместить при 35 ° C на 18–24 часа. Некоторым штаммам может потребоваться более одного дня инкубации, инкубация этих бульонов более 24–72 часов не причинит вреда. 30 мл THB используется в некоторых случаях для серогруппировки и серотипирования.
Поместите 5 мл THB в инкубатор на 30 ° C или оставьте при комнатной температуре на 1-3 дня. 5 мл THB используют для типирования Т-агглютинации стрептококков группы А. Поместите 30 мл бульона при 35 ° C на 16–18 часов. Не инкубируйте дольше 18 часов.Для бета-гемолитических стрептококков, отличных от группы A, 30 мл THB также можно засеять и поместить при 35 ° C на 18–24 часа. Некоторым штаммам может потребоваться более одного дня инкубации, инкубация этих бульонов более 24–72 часов не причинит вреда. 30 мл THB используется в некоторых случаях для серогруппировки и серотипирования. - Если культура представлена как питательная недостаточность Streptococcus (NVS), засевайте всю чашку триптиказо-соевого кровяного агара с культурой. Перпендикулярно этой полосе аккуратно нанесите одну полосу с культурой Staphylococcus aureus .Этот тест определит, образует ли неизвестная культура колонии-спутники, прилегающие к стафилококкам, что характерно для всех NVS. Инкубируйте планшет в CO 2 или сосуде для тушения свечей при 35 ° C в течение 24–48 часов.
Примеры необычных или неожиданных результатов:
Чашки с кровяным агаром, используемые описанным выше способом, предназначены для проверки чистоты культур. Если какие-либо результаты необычны или неожиданны, или если культура загрязнена, тест необходимо повторить.
Стрептококки, устойчивые к ванкомицину, или другие неизвестные, кроме лейконостоков и педиококков, которые по своей природе устойчивы к ванкомицину.
AccuProbe-
Enterococcus Тест- Принцип
Тест AccuProbe- Enterococcus используется для идентификации атипичных энтерококков и для дифференциации штаммов Enterococcus и Lactococcus . - Инокулят
Ночная культура, выращенная на кровяном агаре, инкубированная при 35 ° C в CO 2 . - Реагенты и материалы
Genprobe Accuprobe Enterococcus Тест идентификации культуры, GEN-PROBE Inc. Сан-Диего, Калифорния
Сан-Диего, Калифорния - Процедура
Тест проводится в соответствии с инструкциями, вложенными в пакет. - Чтение и интерпретация
Автоматизировано - Ограничения
Будьте осторожны с количеством используемых колоний. Слишком много колоний приведет к ложноположительному результату. - Контроль качества
Контроль качества, положительные и отрицательные реакции определяются каждый день после определения результатов теста. E. faecalis SS1273 и S. sanguinis SS910 использовали в качестве положительного и отрицательного контролей соответственно.
AccuProbe-
Пневмококк Тест- Принцип
Тест AccuProbe- Pneumococcus используется для помощи в идентификации атипичных пневмококков и для дифференциации штаммов viridans Streptococcus . - Инокулят
Ночная культура, выращенная на кровяном агаре, инкубированная при 35 ° C в CO 2 . - Реагенты и материалы
Genprobe Accuprobe Pneumococcus Тест идентификации культуры, GEN-PROBE Inc. Сан-Диего, Калифорния - Процедура
Тест проводится в соответствии с инструкциями, вложенными в пакет. - Чтение и интерпретация
Автоматизировано - Ограничения
Будьте осторожны с количеством используемых колоний. Слишком много колоний приведет к ложноположительному результату. - Контроль качества
Контроль качества, положительные и отрицательные реакции определяются каждый день после определения результатов теста. S. pneumonia и S. sanguinis SS910 используются в качестве положительного и отрицательного контролей соответственно.
Образование кислоты в углеводных бульонах
- Принцип
Способность бактерий образовывать кислоту в некоторых углеводных бульонах, но не в других, может использоваться в схемах идентификации. Если бактерии подкисляют углевод, pH изменится, и индикатор (бромкрезоловый пурпурный) станет желтым.
- Инокулят
Ночная культура в бульоне Тодда Хьюитта, инкубированная в течение ночи при 35 ° C, или свежая бактериальная суспензия в бульоне Тодда Хьюитта может использоваться в качестве инокулята. - Реактивы и материалы
- Бульон Heart Infusion с 1% углеводов и 0,16 бром-крезоловым пурпурным индикатором. Большинство углеводных бульонов коммерчески доступны (Remel). Звездочкой отмечены те, которые сделаны CDC media lab.
- Пипетка
- Процедура
- Засейте пробирку углеводного бульона 1-3 каплями посевного материала. 2. Затем пробирку с бульоном инкубируют при температуре 35 ° C до 7 дней на воздухе. Придирчивые организмы могут содержаться до 14 дней.
- Чтение и интерпретация
Положительная реакция регистрируется, когда бульон становится желтым. Отрицательная реакция — это отсутствие изменения цвета. Определенное изменение цвета, не совсем желтого, можно интерпретировать как слабую положительную реакцию. - Ограничения
Не инкубируйте в CO 2 , так как это может изменить pH. - Контроль качества
Каждая партия и партия углеводной бульонной среды при поступлении в лабораторию проверяются на наличие положительных и отрицательных реакций.Штаммы и реакции для каждого бульона перечислены ниже.
| Углеводы | Положительная реакция Номер штамма | Отрицательная реакция Штамм № вид |
|---|---|---|
| Арабиноза | SS-1274, E. faecium | SS-1273, E. faecalis |
| Глицерин | SS-1273, E. faecalis | SS-2174, E. faecium |
| Инулин | SS-1229, E.касселифлавус | СС-429. S. mitis |
| Лактоза | SS-1273, E. faecalis faecalis | SS-1419, P. acidilactici |
| Лактоза | SS-1273, E. faecalis | SS-1419, P. acidilactici |
| Мальтоза | SS-1273, E. faecalis | SS-1419, P. acidilactici |
| Маннит | SS-1273, E.faecalis | SS-1419, P. acidilactici |
| Мелебиоза | SS-1229, E. casseliflavus | SS-1273, E. faecalis |
| * м-α-D-глюкопиранозид | SS-1229, E. casseliflavus | SS-1273, E. faecalis |
| * Пуллулан | SS-1633, G. balaenoptera | SS-1138, G. adiacens |
| Рафиноза | SS-1229, E.касселифлавус | SS-1273, E. faecalis |
| Рибоза | SS-1273, E. faecalis | SS-1317 E. casseliflavus |
| Сорбит | SS-1273, E. faecalis | SS-1227, E. hirae |
| Sorbose | SS-817, E. avium | SS-1273, E. faecalis |
| Сахароза | SS-1273, E.faecalis | SS-1419, P. acidilactici |
| * Тагатоза | SS-1138, G. adiacens | SS-1633, G. balaenoptera |
| трегалоза | SS-1273, E. faecalis | SS-1344, S. equi |
| Ксилоза | SS-1503, E. porcinus | SS1404, E. ratti |
Начало страницы
Гидролиз аргинина
- Принцип
Некоторые бактерии содержат ферменты, гидролизующие аргинин. Этот гидролиз приводит к щелочному изменению среды, что приводит к изменению цвета среды. Этот тест можно использовать для дифференцированных различных бактерий.
Этот гидролиз приводит к щелочному изменению среды, что приводит к изменению цвета среды. Этот тест можно использовать для дифференцированных различных бактерий. - Инокулят
Капля бульонной культуры Тодда Хьюитта, выращенная в течение ночи, является предпочтительным инокулятом. В качестве альтернативы в качестве инокулята можно использовать суспензию в бульоне Тодда Хьюитта, образовавшегося в результате роста на чашке или небольшого количества нароста на чашке. - Реактивы и материалы
- Декарбоксилазный бульон Мёллера, содержащий аргинин.Среда имеется в продаже.
- Пипетка или петля
- Процедура
- Добавьте 1-3 капли культуральной суспензии в пробирку с декарбоксилазной средой Мёллера, содержащей аргинин
- Немедленно покрыть стерильным минеральным маслом (примерно 1-2 мл).
- Среду инкубируют при 35 ° C до 7 дней на воздухе. (Некоторые привередливые организмы могут удерживаться до 14 пенсов.)
- Считывание и интерпретация
Регистрируется положительная реакция, когда бульон становится темно-фиолетовым, что указывает на щелочную реакцию, выделяется NH 3 .Появление желтого цвета или отсутствие изменения цвета бульона свидетельствует об отрицательной реакции. - Контроль качества
Каждая новая партия и партия среды проверяется на наличие положительных и отрицательных реакций. E. faecalis штамм SS1273 используется для определения положительных реакций, а S. avium штамм SS817 используется для определения отрицательных реакций.
Начало страницы
Тест на бацитрацин
- Принцип
Бацитрациновый диск — это тест на чувствительность, используемый для дифференциации бета-гемолитического Streptococcus . - Инокулят
Ночная культура, выращенная на 5% агаре с овечьей кровью, инкубированная при 35 ° C в CO 2 . - Реактивы и материалы
- бацитрацин «А» диск (BBL)
- Процедура
- Выберите бета-гемолитическую колонию и сильно засевайте квадрант чашки с агаром с 5% овечьей кровью.

- Бросьте диск «А» в самую тяжелую зону посева.
- Слегка постучите по диску, чтобы убедиться, что он прилегает к агару.
- Инкубируйте планшет в течение ночи в CO 2 при 35 ° C.
- Выберите бета-гемолитическую колонию и сильно засевайте квадрант чашки с агаром с 5% овечьей кровью.
- Чтение и интерпретация
Любая зона подавления считается положительным тестом или чувствительным тестом. Рост до края диска интерпретируется как отрицательный тест или тест на устойчивость. - Ограничения
- Контроль качества
Контроль качества проводится для каждой партии и партии бацитрацинового диска. Streptococcus pyogenes — положительный (чувствительный контроль), а Enterococcus faecalis SS1273 — резистентный или отрицательный контроль.Результаты заносятся в журнал контроля качества.
Тест на эскулин желчи
- Принцип
Селективная и дифференциальная среда, используемая для идентификации каталазонегативных бактерий. Селективный агент желчи, подавляет большинство грамположительных бактерий. Энтерококки и Streptococcus , bovis будут расти. Эскулин в среде гидролизуется до эскулетина и декстрозы. Эскулетин реагирует с хлоридом железа в среде с образованием черно-коричневого цвета. - Инокулят
Ночная культура в бульоне Тодда Хьюитта, инкубированная в течение ночи при 35 ° C, или свежая бактериальная суспензия в бульоне Тодда Хьюитта может использоваться в качестве инокулята. Также можно использовать инокуляционную петлю с культурой. - Реактивы и материалы
- Желчный эскулин наклонный (Remel)
- Процедура
- Пробирка для посева с 1 каплей посевного материала, позволяющая капле стечь под наклоном. В качестве альтернативы, на скошенный участок можно внести ростовую петлю из чашки с кровяным агаром.
- Затем скос инкубируют при 35 ° C в течение 2 дней на воздухе. Придирчивые организмы могут содержаться до 14 дней.
- Чтение и интерпретация
Тест на эскулин желчи дает положительный результат, когда черный цвет образует более половины или более уклона. Если почернения не происходит, тест отрицательный. - Ограничения
Не инкубируйте среду в атмосфере двуокиси углерода. Повышение C0 2 приведет к лучшему росту стрептококков viridans и увеличит вероятность положительной реакции на БЭ. Streptococcus bovis и энтерококкам не требуется C0 2 для хорошего роста. - Контроль качества
Положительные и отрицательные реакции определяются на каждую новую партию и отгрузку среды. Enterococcus faecalis штамм SS-1273 используется для положительных контрольных реакций, а Streptococcus sanguinis штамм SS-910 используется для отрицательных контрольных реакций. Результаты заносятся в журнал контроля качества.
Начало страницы
Тест на растворимость желчи
- Принцип
Цель теста на растворимость в желчи — помочь дифференцировать S.pneumonia e от всех других альфа-гемолитических стрептококков. Дезоксихолат натрия (2%) действует на клеточную стенку пневмококков, вызывая лизис. - Инокулят
Ночная культура, выращенная на кровяном агаре, инкубированная при 35 ° C в CO 2 . - Реактивы и материалы
- 2% дезоксихолат (Центральная сервисная лаборатория CDC, формула № 5333)
- физиологический раствор pH 7,0 Стеклянная трубка 3,13 X 100 мм
- Процедура
- Сделайте 1,0 мл физиологической суспензии клеток, выращенных на чашке с агаром.Должна использоваться мутность, равная стандарту плотности МакФарланда от 1,0 до 2,0.
- После достижения удовлетворительной плотности суспензию разделите на 2 пробирки по 0,5 мл в каждой.
- Добавьте 0,5 мл 2% дезоксихолата натрия (желчных солей) в одну пробирку и 0,5 мл физиологического раствора в другую пробирку. Перемешать энергичным встряхиванием.
- Инкубируйте пробирки при температуре 35–37 ° C до 2 часов.
- Чтение и интерпретация
Периодически проверяйте наличие мутности.Удаление мутности в желчной трубке, но не в контрольной пробирке с физиологическим раствором, указывает на положительный результат теста, т.е. клетки пневмококка лизировались («солюбилизировались»). Если пробирка, содержащая клетки и желчь, не очистилась, тест отрицательный. Иногда некоторые штаммы пневмококков лишь частично растворяются в желчных солях, то есть происходит частичное очищение. Эти штаммы должны иметь соответствующую зону ингибирования вокруг оптохинового теста, чтобы их можно было назвать пневмококками. Частично растворимые штаммы с зонами ингибирования менее 14 мм не считаются пневмококками. - Ограничения
Мутность должна быть достаточной для определения разницы в контрольной пробирке с физиологическим раствором. - Контроль качества
Каждая новая партия дезоксихолата тестируется на наличие положительных и отрицательных реакций с использованием штамма S. pneumonia e АТСС-49619 (положительный результат) и штамма S. mitis SS-429 (отрицательный результат). Результаты заносятся в журнал контроля качества.
Начало страницы
Тест лагеря
- Принцип
Некоторые бактерии продуцируют фактор САМР (диффундирующий внеклеточный белок), который синергетически действует с бета-лизином Staphylococcus aureus и усиливает лизис красных кровяных телец.Целью теста CAMP является помощь в идентификации негемолитических стрептококков группы B и других ß-гемолитических стрептококков. - Посевной материал
Рост из чашки с кровяным агаром или любой твердой среды. - Реактивы и материалы
TSA-агар с овечьей кровью - Процедура
- CAMP-тест проводится на агаре TSA с овечьей кровью. Одиночная полоска ß-лизина, продуцирующая S. aureus , проходила по центру пластины. Штамм SS-695 (номер Strep. Lab представляет собой штамм-продуцент ß-лизина S.aureus .
- Отдельную колонию неизвестного штамма (бета-гемолитические стрептококки) собирают с помощью посевной петли и используют для создания одной полосы перпендикулярно, но не касаясь полосы S. aureus . Между полосами должно оставаться расстояние 2-3 мм.
- Инкубируйте засеянный планшет в нормальной атмосфере в течение ночи при 35 ° C. Стрептококки группы B и некоторые другие бета-стрептококки вызывают усиление активности ß-лизина штамма S. aureus .
- Чтение и интерпретация
Это расширенное упражнение имеет форму наконечника стрелки на стыке двух полос, причем самая широкая часть наконечника стрелки находится на стороне группы B. - Ограничения
Не инкубируйте в анаэробной среде или при CO. 2 . Некоторые штаммы S. pyogenes дают положительную реакцию при инкубации в CO 2 . - Контроль качества
Коммерчески доступный агар TSA с овечьей кровью не всегда демонстрирует правильную реакцию CAMP.Поэтому необходимо тестировать известный стрептококк группы B на реакцию CAMP в качестве положительного контроля на каждой тестовой пластине. Штамм стрептококка группы B SS-617 следует использовать в качестве положительного контроля на каждой тестовой пластине.
Начало страницы
Тест каталазы
- Принцип
Перекись водорода (H 2 O 2 ) используется для определения того, продуцируют ли бактерии фермент каталазу. - Посевной материал
Культуры, выращенные на среде, не содержащей крови, или колония, выращенная на чашке с кровяным агаром, которую осторожно переносят на предметное стекло без переноса каких-либо эритроцитов.Культуры обычно выращивают в течение ночи при 35 ° C в CO 2 . - Реактивы и материалы
- Трехпроцентный перекись водорода получают в коммерческой аптеке.
- Пипетка
- Слайды
- Процедура
- Тест на каталазу лучше всего выполнять, залив рост бактерий (обычно на скошенном агаром, но можно использовать чашки с агаром без крови) 1,0 мл 3% перекиси водорода и наблюдая за вскипанием (пузырьками), указывающими на положительный тест.Бактерии необходимо выращивать на среде, не содержащей крови.
- Модификации теста на каталазу могут быть выполнены путем очень осторожного удаления ростковой колонии с чашки с кровяным агаром с помощью пластиковой иглы или деревянной палочки-аппликатора и переноса колонии на предметное стекло. К колонии на предметном стекле добавляют каплю 3% перекиси водорода и наблюдают за ее вскипанием.
- Чтение и интерпретация
Любой признак пузырьков интерпретируется как положительный результат теста. Отсутствие пузырей трактуется как отрицательный. - Ограничения
При переносе эритроцитов будут получены ложноположительные результаты. Слабые положительные результаты следует повторить на среде без крови. Тест на каталазу очень эффективно дает большинство различий, однако в некоторых случаях тест на каталазу и морфология колонии могут ввести в заблуждение. - Контроль качества
Контроль качества каталазы проводится один раз на партию и отгрузку. Для положительной реакции используют посевы без крови на Staphylococcus aureus : i.е., штамм Cowen I, но можно использовать и другие подтвержденные культуры стафилококков. Для отрицательной реакции используют штамм Streptococcus sanguinis SS-910 (ATCC-10556). Сделайте запись в руководстве по контролю качества.
Начало страницы
Тест на клиндамицин
- Принцип
Устойчивость бактерий к клиндамицину определяют с помощью диска клиндамицина в концентрации 2 мкг / мл. Эта устойчивость полезна для дифференциации видов Lactococcus . - Посевной материал
Рост из чашки с кровяным агаром или любой твердой среды. - Реактивы и материалы
- диск клиндамицина 2 мкг / мл
- пластина с кровяным агаром
- Процедура
Бактерии распределяют на чашку с агаром с 5% овечьей кровью, диск помещают на чашку и планшет инкубируют при 35 ° C в течение 18-24 часов в CO 2 . - Чтение и интерпретация
Любая зона запрета вокруг диска считается чувствительной. Зоны обычно Ξ20мм. - Ограничения
- Контроль качества
Контроль качества проводится для каждой партии и отгрузки. Lactococcus lactis используется для отрицательного контроля (чувствительный), а L. garviae используется для положительного контроля (устойчивый).
Начало страницы
Гидролиз эскулина
- Принцип
Дифференциальная среда, используемая для идентификации каталазонегативных бактерий. Эскулин в среде гидролизуется до эскулетина и декстрозы. Эскулетин реагирует с хлоридом железа в среде с образованием черно-коричневого цвета. - Инокулят
Ночная культура в бульоне Тодда Хьюитта, инкубированная в течение ночи при 35 ° C, или свежая бактериальная суспензия в бульоне Тодда Хьюитта может использоваться в качестве инокулята.Также можно использовать инокуляционную петлю культуры из чашки с кровяным агаром. - Реактивы и материалы
- Эскулин наклонный (Ремель)
- Процедура
- Засейте косую пробирку 1-3 каплями посевного материала, позволяя капле стекать под наклоном. В качестве альтернативы, на скошенный участок можно внести ростовую петлю из чашки с кровяным агаром.
- Затем скос инкубируют при 35 ° C в течение 7 дней на воздухе. Придирчивые организмы могут содержаться до 14 дней.
- Чтение и интерпретация
Тест на эскулин положительный, когда черный цвет образует более половины или более уклона.Если почернения не происходит, тест отрицательный. - Ограничения
Не инкубируйте среду в атмосфере двуокиси углерода. Увеличение C0 2 вызовет улучшение роста стрептококков viridans и увеличит вероятность положительной реакции. Streptococcus bovis и энтерококкам не требуется C0 2 для хорошего роста. - Контроль качества
Положительные и отрицательные реакции определяются на каждую новую партию и отгрузку среды. Enterococcus faecalis штамм SS-1273 используется для реакций положительного контроля, а штамм Streptococcus mitis SS-429 используется для реакций отрицательного контроля.Результаты заносятся в журнал контроля качества.
Начало страницы
Газ из бульона МРС
- Принцип
Производство газа из глюкозы проверено в бульоне Lactobacillus MRS. - Инокулят
Ночная культура в бульоне Тодда Хьюитта, инкубированная в течение ночи при 35 ° C, или свежая бактериальная суспензия в бульоне Тодда Хьюитта может использоваться в качестве инокулята. Также можно использовать инокуляционную петлю культуры из чашки с кровяным агаром. - Реактивы и материалы
Бульон MRS готовится в Центральной лаборатории обслуживания CDC, формула No.9208. Вазелин также готовят в центральной сервисной лаборатории CDC, формула № 9356. - Процедура
В бульон засевают 2 или более колоний из чашки или 1-2 капли бульонной культуры. Затем бульон запечатывают расплавленным вазелином и инкубируют пробирку при температуре окружающей среды 37 ° C до 7 дней. - Чтение и интерпретация
О выделении газа свидетельствует образование газа между бульоном и пробкой из вазелинового масла, которая толкает восковую пробку к верху трубки.Маленькие пузырьки, которые могут накапливаться в течение инкубационного периода, не считаются положительными, только когда восковая пробка отделена от бульона, результат теста считается положительным. Большинство штаммов лейконостока являются положительными через 24 часа, но для некоторых штаммов может потребоваться больше времени. - Ограничения
- Контроль качества
Каждая новая партия бульона MRS, приготовленная центральной сервисной лабораторией CDC, тестируется на положительные (образование газа) и отрицательные (отсутствие газа) реакции. Leuconostoc mesenteroides штамм SS-1238 (ATCC-8293) используется для положительного результата, а Streptococcus sanguinis штамм SS-910 (ATCC-10556) используется для отрицательного образования газа.Результаты записываются в журнал контроля качества.
Начало страницы
краситель по грамму
- Принцип
Окраска по Граму используется для различения грамположительных и грамотрицательных бактерий. Также может быть определена клеточная морфология. И грамположительные, и грамотрицательные бактерии окрашиваются кристаллическим фиолетовым. Добавление йода образует комплекс внутри клеточной стенки. Добавление обесцвечивающего средства удаляет пятна с грамотрицательных организмов из-за повышенного содержания в них липидов.Эти клетки окрашиваются в розовый цвет сафранином. - Посевной материал
Окрашивание по Граму можно проводить при росте любого штамма, выращенного на любом типе среды. Однако для этой группы бактерий (грамположительные кокки) лучше всего проводить анализ роста бактерий в тиогликолятном бульоне при 24-часовой инкубации. При приготовлении мазка из тиогликолятного бульона процедура окрашивания видоизменяется. Мазок нельзя прикрепить к предметному стеклу с помощью серы, его необходимо зафиксировать метанолом. - Реактивы и материалы
- Кристально-фиолетовый морилка
- Грамм йода (объединить концентрат йода в граммах с разбавителем йода в граммах)
- Раствор для обесцвечивания
- Метанол
- Слайды
- Посевная петля
- Микроскоп с иммерсионным объективом
- Процедура
- Распространение одиночной петли культуры из бульона тиогликолата на предметное стекло микроскопа.Распределите культуру от 1/3 до 1/2 общей площади предметного стекла.
- Дайте мазку высохнуть на воздухе. Это может занять до 1 часа в зависимости от температуры и влажности в помещении.
- Покройте весь бактериальный мазок 3 или 4 каплями метанола, чтобы зафиксировать мазок, и дайте ему высохнуть на воздухе. Опять же, это может занять до часа.
- Покройте бактериальный мазок пятном кристально-фиолетового цвета и дайте постоять 1 минуту. Аккуратно удалите пятно прохладной водопроводной водой и слейте воду с предметного стекла.
- Залейте мазок граммами йода и дайте постоять 1 минуту. Аккуратно смойте йод водой и слейте воду с предметного стекла.
- Промойте бактериальный мазок раствором обесцвечивающего средства в течение 10 секунд; обесцвечивание завершено, когда раствор стекает с предметного стекла. Осторожно промойте водой и слейте жидкость с предметного стекла.
- Покройте бактериальный мазок пятном сафранина и дайте постоять 1 минуту, затем осторожно смойте пятно с предметного стекла.
- Промокните предметное стекло абсорбирующей бумагой и осмотрите предметное стекло под масляной иммерсионной линзой.
- Чтение и интерпретация
Окраска по Граму используется для помощи в дифференцировке грамположительных кокков. Расположение клеток помогает различать роды. Бактерии, которые делятся в произвольных плоскостях, образуют гроздья клеток, напоминающие виноград. Такой тип расположения обычно наблюдается у стафилококков. Бактерии, которые делятся на одной плоскости, образуют пары и в конечном итоге образуют цепочки, если клетки остаются прикрепленными друг к другу. Такой тип клеточной морфологии наблюдается у стрептококков.Бактерии, которые делятся на две плоскости под прямым углом, образуют пакеты из четверок или тетрад. Такое расположение наблюдается у аэрококков. Одна из самых сложных задач, стоящих перед микробиологом, — определить, действительно ли клеточная морфология клеток является кокками или короткими палочками. Поскольку многие лактобациллы представляют собой короткие цепочки грамположительных палочек, их иногда путают со стрептококками. Клинические источники и морфология колоний на пластинах с кровяным агаром лактобацилл также аналогичны стрептококкам, особенно членам стрептококков viridans.При чтении окраски по Граму помните, что клеточная структура никогда не состоит из 100% цепочек, пар, тетрад или кластеров. Микробиолог должен определить наиболее распространенное расположение клеток. Например, для вида Gemella можно наблюдать несколько пар и коротких цепочек, а также тетрады. Если тетрады наблюдаются в большинстве наблюдаемых полей, то деформация делится на две плоскости, и это следует регистрировать. - Ограничения
Более молодые культуры дают более характерные наблюдения, чем более старые.Более старые культуры могут окрашивать грамотрицательные. Пятна, подвергшиеся воздействию антимикробных реагентов, могут иметь атипичную морфологию и более подвержены обесцвечиванию. Обесцвеченные грамположительные организмы будут казаться грамотрицательными. - Контроль качества
Контроль качества окрашивания по грамму проводят один раз в неделю. Засейте Streptococcus sanguinis штамм SS910 и Escherichia coli 25922 в среде тиогликолевого бульона и инкубируйте в течение ночи при температуре окружающего воздуха 35 ° C. Подготовьте слайд, используя по 1 петле каждой культуры на том же слайде.Слайды могут быть заранее зафиксированы и сохранены. Завершенная процедура должна показать грамположительные кокки в цепочках и грамотрицательные палочки. Запишите результаты в руководство по контролю качества. - Ссылки
Murray, P.R., Baron, E.J., Jorgensen, J.J., Pfaller, M.A., and Yolken, R.H. Manual of Clinical Microbiology, 8th ed. ASM Press: Вашингтон, округ Колумбия, 2003.
Начало страницы
Рост при 10 ° C и 45 ° C
- Принцип
Рост при 10 ° C и 45 ° C определяется в основной среде сердечного инфузионного бульона и может использоваться в качестве дифференциального теста для каталазо-отрицательных грамположительных кокков. - Инокулят
Ночная культура в бульоне Тодда Хьюитта, инкубированная в течение ночи при 35 ° C, или свежая бактериальная суспензия в бульоне Тодда Хьюитта может использоваться в качестве инокулята. Также можно использовать инокуляционную петлю с культурой - Реактивы и материалы
- Сердечная инфузионная базовая среда для бульона Номер Ремела 061030.
- Процедура
- Две пробирки с бульоном засевают одной или двумя колониями или одной-двумя каплями ночной культуры бульона Тодда Хьюитта.
- Инкубируйте каждую пробирку при соответствующих температурах, 10 ° C и 45 ° C. Для инкубатора 10C достаточно холодильника, который можно отрегулировать для поддержания температуры 10C. Холодильник можно использовать для хранения медиа и других материалов. Для инкубатора на 45 ° C лучше всего подходит баня с горячей водой, настроенная на поддержание температуры 45 ° C.
- Испытания проводятся минимум 7 дней, а в случае медленнорастущих штаммов — до 14 дней.
- Чтение и интерпретация
Увеличение мутности указывает на рост и положительный результат теста.Изменение цвета не требуется для положительного результата теста. - Ограничения
Убедитесь, что уровень воды в водяной бане 45C выше уровня среды в трубках. Кроме того, крышки средних пробирок должны быть тщательно закрыты. - Контроль качества
Каждая новая партия бульона проверяется на положительные и отрицательные реакции. Enterococcus faecalis штамм SS-1273 используется для положительных (ростовых) реакций как при 10 ° C, так и при 45 ° C. Streptococcus sanguinis штамм SS-910 используется для отрицательных реакций (отсутствие роста) как при 10 ° C, так и при 45 ° C.
Начало страницы
Гемолиз
- Принцип
Гемолитическая реакция особенно полезна при дифференцировке стрептококков. Гемолитическую реакцию определяют на агаризованных средах, содержащих 5% крови животных. Наиболее часто используемой базовой средой является соевый агар с триптиказой, а наиболее часто используемая кровь — это овечья кровь. Причина использования соевой основы триптиказы заключается в том, что она поддерживает рост всех бактерий, перечисленных в таблице 2. Другие основные среды могут быть заменены, если контрольные штаммы всех родов тестируются на рост.Овечья кровь используется из-за удобства тестирования мазков из зева на бета-гемолитические стрептококки. Овечья кровь не поддерживает рост Haemophilus haemolyticus , который похож на стрептококки на агаре, содержащем кровь кролика, лошади или человека. - Инокулят
Чистая культура на твердой среде. - Реактивы и материалы
- Чашки с соевым агаром с триптиказой, содержащие 5% овечьей крови, получают от Becton-Dickinson Microbiology Systems, Cockysville Md., товар № 21261.
- Процедура
- Штриховая культура для выделения на чашке TSA с 5% овечьей кровью.
- Инкубируйте планшет при 35 ° C в CO 2 в течение 24 часов.
- Чтение и интерпретация
Бета-гемолитическая реакция интерпретируется как полное очищение колонии. Альфа-гемолическая реакция интерпретируется как озеленение вокруг колонии, а гамма-гемолиз интерпретируется как отсутствие изменений в среде, окружающей колонию.Гемолитическая реакция на кровяном агаре сложна и зависит от многих переменных. Для полного объяснения и интерпретации реакций читатель может обратиться к публикации 1977 г., CDC Laboratory Update, Isolation and Identification of Streptococci. Часть I. Сбор, транспортировка и определение гемолиза, Приложение 1. Применение интерпретаций гемолитических реакций на стрептококки, описанных в Обновлении, к другим родам не должно быть проблемой. - Ограничения
- Контроль качества
При нормальных условиях эксплуатации чашки с кровяным агаром не проходят контроль качества в нашей лаборатории, а контролируются компанией Becton-Dickinson Microbiology Systems.Гемолитическая реакция большинства бактерий, представленных в эту лабораторию, известна и идентифицирована с культурой при отправке. Если проблема должна быть выявлена, то для проверки правильности гемолитических реакций используются штаммы для контроля качества. Streptococcus pyogenes штамм SS-103 используется для определения бета-гемолиза, Streptococcus sanguinis штамм SS-910 используется для определения альфа-гемолиза и Streptococcus bovis штамм SS-752 используется для определения отсутствия реакции (ни один бета или альфа-гемолиз) на пластинах с триптиказо-соевым 5% агаром с овечьей кровью.Все реакции определены в соответствии с обновлением лаборатории CDC 1977 года, изоляция и идентификация стрептококков. Часть I. Сбор, транспортировка и определение гемолиза (см. Приложение 1).
Начало страницы
Тест на гидролиз гиппурата
- Принцип
Некоторые бактерии вырабатывают фермент гиппуратгидролазу, который гидролизует гиппурат натрия с образованием бензойной кислоты и глицина. Добавление хлорида железа к бензойной кислоте приводит к образованию нерастворимого осадка бензоата железа коричневого цвета. - Инокулят
Ночная культура в бульоне Тодда Хьюитта, инкубированная при 35 ° C, или свежая бактериальная суспензия в бульоне Тодда Хьюитта может использоваться в качестве инокулята. Также можно использовать инокуляционную петлю культуры из чашки с кровяным агаром. - Реактивы и материалы
- Коммерческие поставщики бульона из гиппурата.
- Хлорид железа (FeCl 3 ) — коммерческие поставки. Маркируется как TDA при покупке для bioMereiux
- Процедура
- В бульон гиппурата вносят одну каплю свежей (16-20 ч) культуры бульона Тодда-Хьюитта.
- Бульон инкубируют до 7 дней или до появления мутного роста при 35 ° C.
- Затем пробирку с бульоном центрифугируют для осаждения бактерий.
- Перенесите 0,8 мл прозрачного супернатанта в небольшую прозрачную пробирку (13 x 100).
- Добавьте 0,2 мл реагента хлорида железа к супернатанту. Хорошо смешать.
- Показания и интерпретация
Сильный осадок, который не исчезает в течение 10 минут, указывает на положительный результат теста. Прозрачная жидкость золотисто-коричневого цвета свидетельствует об отрицательном результате теста. - Ограничения
Рост должен быть мутным перед тестированием. Некоторые привередливые организмы могут плохо расти. - Контроль качества
Группа B Streptococcus штамм SS-620 использовали в качестве положительного контроля, а E. avium штамм SS-817 использовали в качестве отрицательного контроля. Контроль качества выполняется с каждым новым номером партии и каждой партией бульона гиппурата, а также с каждой новой партией и отгрузкой реагента хлорида железа. Результаты теста контроля качества записываются в журнал контроля качества.
Начало страницы
Антиген группы Лэнсфилда
- Принцип
Целью определения группового антигена ß-гемолитических стрептококков является определение вида или вида / группы стрептококков, как первоначально описано Ребеккой Лансфилд. Кислотная экстракция используется для удаления серогруппы из клетки. - Инокулят
Ночная культура объемом 50 мл в бульоне Тодда Хьюитта, инкубированная при 35 ° C. - Реактивы и материалы
- 50 мл культуры
- Капиллярная трубка 50 мкл
- м-крезол фиолетовый
- Пробирка 13 X 100 мм
- баня водяная кипящая
- центрифуга
- флакон 1 куб. См
- Реагенты серогруппировки
- Процедура
- Центрифугируйте клетки за 20 минут при 2000 об / мин, чтобы получить осадок клеток.
- Аспирируйте супернатант.
- Добавьте 2-3 капли м-крезола пурпурного. По каплям добавляют 0,1 н. HCl до тех пор, пока цвет не изменится на розовый. Вихрь.
- Поместите пробирку в кипящую водяную баню на 10 минут.
- После охлаждения перенесите содержимое в пробирку 13 X100.
- Центрифуга при 2800 об / мин в течение 10 минут для удаления осадка.
- Перенос в чистую пробирку 13 х 100 мм
- По каплям добавляют 0,5 н. NaOH до пурпурного цвета.
- Центрифуга при 2800 об / мин в течение 10 минут для удаления осадка.
- Перелейте во флакон с завинчивающейся крышкой емкостью 1 мл.
- Набор капиллярных пробирок с добавлением примерно 1 см реагента для определения серогруппы и 1 см экстракта. Будьте осторожны, чтобы между ними не было места или пузырей!
- Накройте конец глиной и поставьте в глиняную подставку.
- Наблюдать до 30 минут.
- Показания и интерпретация
Определенная линия или зона осадков, которая образуется между ними, считается положительной. - Ограничения
Группа D иногда дает слабые реакции. - Контроль качества
Контроль качества осуществляется при приготовлении каждой партии реагента для определения серогруппы.
Начало страницы
Лейцинаминопептидаза (LAP)
- Принцип
Некоторые бактерии продуцируют лейцинаминопептидазу, которая гидролизует субстрат лейцин-β-нафтиламид с образованием β-нафтиламина. Цвет от розового до красного образуется при добавлении п-диметиламиноциннамальдегида (реагент PYR) к β-нафтиламину. - Inoculum
Штаммы выращивают на чашках с кровяным агаром в течение ночи при 35 ° C в CO. 2 для большинства грамположительных бактерий.Для более требовательных родов, таких как гемеллы, аллоиококки и гелькококки, может потребоваться более 1 дня инкубации. Тестируемые штаммы выращивают на чашке с кровяным агаром до тех пор, пока не будет замечен рост, достаточный для значительного засева дисков. - Реагенты и материалы
Диск LAP (Remel)
Реагент PYR
Петли
Деионизированная стерильная вода - Процедура
Процедура, используемая в лаборатории Streptococcus , является измененной из вкладыша в упаковке.Тест PYR обычно проводится одновременно.- Поместите диски на пластину с кровяным агаром в области с небольшим или нулевым ростом или на предметное стекло. Влага от пластины обычно достаточна для регидратации диска. Если диск помещается на предметное стекло, добавляется крошечная капля стерильной деионизированной воды. (НЕ ПЕРЕНОСЫВАЙТЕ ДИСК). Диск LAP удобно разместить слева (L = LAP).
- Используя петлю или деревянную палочку, сильно засеять диски. Для получения удовлетворительных результатов необходимо использование двух или более циклов культивирования.
- Оставьте планшеты с дисками на столе при комнатной температуре на 10 минут.
- Добавьте реагент обнаружения и считайте через 3 минуты.
- Чтение и интерпретация
Появление красного цвета в течение 3 минут является положительным. Нет изменения цвета или желтый цвет отрицательный. Цвет проявляется сразу. Отменить тест через 10 минут. - Ограничения
При использовании слишком малого количества посевного материала могут возникнуть ложноотрицательные реакции. - Контроль качества
Каждая партия и партия LAP-дисков проверяются на наличие положительных и отрицательных реакций. Enterococcus faecalis штамм SS-498 использовали для положительной реакции, а Aerococcus viridans штамм SS-1251 (ATCC-11563) использовали для отрицательной реакции.
Начало страницы
Тест лакмусового молока
- Принцип
Целью лакмусового теста молока является определение подкисления и сгустка молока в этом тесте. Эти тесты помогают дифференцировать виды Leuconostoc. - Инокулят
Ночная культура в бульоне Тодда Хьюитта, инкубированная при 35 ° C, или свежая бактериальная суспензия в бульоне Тодда Хьюитта может использоваться в качестве инокулята.Также можно использовать инокуляционную петлю с культурой. - Реактивы и материалы
Лакмусовое молоко получают от коммерческих поставщиков с использованием их контроля качества. - Процедура
- Пробирки, содержащие лакмусовое молоко, засевают одной каплей ночной культуры бульона Тодда-Хьюитта.
- Инкубируйте при температуре 35 ° C до 7 дней на воздухе. Некоторые привередливые напряжения могут удерживаться в течение 14 дней.
- Считывание и интерпретация
Пробирки проверяются на предмет изменения цвета.Трубки начинают окрашиваться в голубой цвет. Об образовании кислоты свидетельствует сначала розовый цвет, а затем он становится белым при продолжении инкубации. Об отрицательной реакции свидетельствует отсутствие изменения цвета. Пробирки также исследуют на предмет сгустка или затвердевания содержимого пробирки. Частичное или полное затвердевание содержимого пробирки свидетельствует о положительной реакции. Об отрицательной реакции свидетельствует отсутствие изменений консистенции содержимого пробирки. - Ограничения
- Контроль качества
Enterococcus faecalis SS-1273 используется в качестве положительного контроля, а E.hirae штамм SS-1227 использовали в качестве отрицательного контроля. КК проводится с каждым новым номером партии и каждой отгрузкой. Результаты проверки качества записываются в руководстве по контролю качества.
Начало страницы
Тест на подвижность
- Принцип
Способность бактерий перемещаться через полутвердую среду полезна для дифференциации бактерий. Этот тест особенно полезен для дифференциации энтерококков. - Inoculum
Штаммы выращивают на чашках с кровяным агаром в течение ночи при 35 ° C в CO. 2 для большинства грамположительных бактерий.Для более требовательных родов, таких как гемеллы, аллоиококки и гелькококки, может потребоваться более 1 дня инкубации. - Реактивы и материалы
- среда для определения подвижности (Remel, номер 061408)
- игла посевная
- Процедура
- В среду засевают посевной иглой, а не петлей. Нанесите колонию на конец иглы с чашки с агаром.
- Игла вставляется в центр среды в трубке примерно на один дюйм.
- Пробирку с посевом инкубируют при 30 ° C на воздухе и инкубируют до тех пор, пока не будет наблюдаться хороший рост, в большинстве случаев достаточно от 24 до 48 часов.
- Считывание и интерпретация
Штаммы, которые являются подвижными, будут расти наружу к краю пробирки и вниз к ее дну. Отрицательные деформации покажут рост только на линии укола. - Ограничения
Не помещайте тест на подвижность при 37 ° C. Некоторые штаммы становятся неподвижными при 37 ° C, но остаются подвижными при температурах от 25 ° C до 30 ° C. - Контроль качества
Enterococcus gallinarium SS-1228 использовали в качестве положительного контроля, а E. faecalis штамм SS-1273 использовали в качестве отрицательного контроля. КК проводится с каждым новым номером партии и каждой отгрузкой.
Начало страницы
Тест на толерантность к 6,5% NaCl
- Принцип
Тесты на толерантность могут использоваться для дифференциации микроорганизмов. Некоторые бактерии могут расти в 6,5% NaCl, а другие подавляются этими концентрациями.Рост в бульоне, содержащем 6,5% NaCl, определяют на основе бульона для инфузии сердца с добавлением еще 6% NaCl. Основа сердечного настоя содержит 0,5% NaCl. Чтобы тест было легче читать, мы добавляем 0,5% -ный индикатор декстрозы и бромкрезоловый пурпурный индикатор. - Инокулят
Свежий инокулят, выращиваемый в бульоне Тодда Хьюитта, является предпочтительным. В качестве альтернативы можно использовать небольшую петлю роста из чашки с кровяным агаром. - Реагенты и материалы
Бульон с 6,5% NaCl 5 мл бульона Тодда Хьюитта Бульон с 6,5% NaCl приготовлен Центральной лабораторией CDC, формула No.1707. Этот состав идентичен модифицированному бульону с 6,5% NaCl, описанному в: Facklam, R. 1973. Сравнение нескольких лабораторных сред для предположительной идентификации энтерококков и стрептококков группы D. Прил. Microbiol. 26: 138-145. - Процедура
- Одна или две колонии или одна или две капли ночной бульонной культуры засеваются в бульон, содержащий 6,5% NaCl.
- Инокулированный бульон инкубируют при 37 ° C на воздухе в течение недели или более в зависимости от характеристик роста тестируемого штамма.Если для получения достаточного посевного материала требовалось 2 или 3 дня, то тест на толерантность к NaCl следует инкубировать от 10 до 14 дней. В некоторых случаях (большинство энтерококков) тест дает положительный результат после инкубации в течение ночи.
- Чтение и интерпретация
Когда большинство штаммов растет, декстроза ферментируется, и цвет бульона меняется с пурпурного на желтый. Однако изменение цвета не требуется для положительного результата теста. Если наблюдается явное увеличение мутности, которое указывает на рост, без изменения цвета, это также считается положительным результатом. - Ограничения
Для определения толерантности энтерококков и стрептококков viridans к NaCl использовались другие базовые среды (инфузия мозга, сердца и триптиказо-соя), но эти основы не тестировались с другими видами. Контроль качества. - Контроль качества
Каждая новая партия сред, подготовленная центральной сервисной лабораторией CDC, проверяется на наличие положительных (рост) и отрицательных (отсутствие роста) реакций. Enterococcus faecalis штамм SS-1273 и Streptococcus sanguinis штамм SS-910 используются для положительной и отрицательной реакции соответственно.
Начало страницы
Тест оптохина
- Принцип
Цель оптохинового теста — подтвердить идентификацию S. pneumonia e перед серотипированием и помочь дифференцировать S. pneumonia e от стрептококков viridans во время надзорных исследований. - Инокулят
Изолированные альфа-гемолитические колонии, предположительно пневмококки. - Реактивы и материалы
- дисков optochin AP @, приобретенных у Becton Dickinson Microbiology Systems, Кокисвилл, штат Мэриленд.
- пластин с кровяным агаром
- Процедура
- Перенесено изолированную колонию и полосу на четверть чашки с кровяным агаром
- Поместите диск оптохина «P» в верхнюю треть посевного материала. Коснитесь диска, чтобы убедиться, что он остается на носителе после того, как пластина перевернута.
- Планшет инкубируют в течение ночи при 35–37 ° C в сосуде для тушения свечей или инкубаторе с диоксидом углерода.
- Считывание и интерпретация
Если используется диск диаметром 6 мм, зона ингибирования диаметром не менее 14 мм считается положительной для идентификации пневмококков.Зона подавления от 6 до 14 мм в диаметре считается сомнительной для идентификации пневмококков, поэтому следует провести тест на растворимость в желчи. Штаммы, растворимые в желчи с зонами подавления оптохинов от 6 до 14 мм, считаются пневмококками, а штаммы, не растворимые в желчи с такими же размерами зон, не считаются пневмококками. - Ограничения
Культуры не растут так хорошо в нормальной атмосфере, и большие зоны ингибирования могут вызвать неправильную идентификацию. - Контроль качества
Каждая новая партия и партия дисков optochin AP @ проверяется на наличие положительных и отрицательных реакций. S. pneumonia, штамм е АТСС-49619 ингибируется оптохином (положительная реакция), а штамм S. mitis SS-429 не ингибируется оптохином (отрицательная реакция). Результаты заносятся в журнал контроля качества.
Начало страницы
Тест на пигментацию
- Принцип
Некоторые бактерии производят пигмент. Цель теста на пигментацию — помочь идентифицировать E.casseliflavus , E. mundtii , E. pallens , E. gilvus и E. sulfureus . Эти энтерококки производят желтый пигмент, который можно обнаружить на нескольких различных средах. - Инокулят
Неизвестный штамм Enterococcus выращивают на чашке с агаром с триптиказо-соевым 5% -ным агаром с овечьей кровью в течение 24 часов в нормальной атмосфере при 35 ° C. - Реактивы и материалы
- ватный тампон
- Процедура
- С помощью ватного тампона возьмите бактериальный мазок размером 50 мм.
- Осмотрите тампон и мазок на наличие ярко-желтого цвета.
- Чтение и интерпретация
Цвет от бледного до ярко-желтого интерпретируется как положительный. Кремовый, белый или серый цвет — отрицательный. - Ограничения
Тест следует повторить на культуре еще раз через 48 часов инкубации, если есть какие-либо сомнения относительно результатов через 24 часа. - Контроль качества
E. casseliflavus штамм SS-1229 использовали для положительного контроля, а E.faecalis штамм SS-1273 используется в качестве отрицательного контроля для определения пигментации.
Начало страницы
Тест на потребность в пиридоксале (витамин B6)
- Принцип
Вариантные по питанию стрептококки ( Abiotrophia и Granulicatella ) обычно очень требовательны и будут расти только на среде с добавками или обогащенном шоколадном агаре. Эти штаммы нуждаются в пиридоксале для роста, в то время как не-NVS — нет. Конечная концентрация в бульоне 0.001% пиридоксаля поддержит рост NVS. Альтернативой выполнению теста на потребность в пиридоксале является спутниковый тест. - Инокулят
Культуры обычно получают на скошенных шоколадных агарах. - Реактивы и материалы
- 0,01% пиридоксаль *
- 2-TSA-пластина с агаром с овечьей кровью
* 0,01% раствор пиридоксаля удобно хранить в лаборатории. Этот раствор готовят на очищенной воде и стерилизуют фильтрованием. Аликвоту 10 мл разливают в стерильные пробирки.Этот 0,01% раствор следует хранить замороженным при -20 ° C. Используемую аликвоту можно хранить при 4 ° C.
- Процедура
- Добавьте каплю 0,01% раствора на поверхность одной из чашек с агаром TSA-овечьей крови.
- Засейте обе чашки предполагаемым штаммом NVS.
- Инкубируйте при 35 ° C в CO. 2 от 24 до 72 часов.
- Чтение и интерпретация
Если рост наблюдается на чашке, содержащей пиридоксаль, а не на чашке без пиридоксаля, штамм является NVS. - Ограничения
- Контроль качества
Нет никаких указаний по контролю качества реагентов или сред. Каждую партию пиридоксаля можно протестировать на предмет поддержки роста известного штамма NVS.
Начало страницы
Тест пирролидонилариламидазы (PYR)
- Принцип
Некоторые бактерии продуцируют пирролидонилариламидазу, которая гидролизует субстрат L-пирролидонил-β-нафтиламид с образованием β-нафтиламина. Цвет от розового до красного образуется при добавлении п-диметиламиноциннам-альдегида (реагент PYR) к β-нафтиламину. - Inoculum
Штаммы выращивают на чашках с кровяным агаром в течение ночи при 35 ° C в CO 2 . Для более требовательных родов, таких как Gemella e, аллоиококки и гелькококки, может потребоваться инкубация более 1 дня. Тестируемые штаммы выращивают на чашке с кровяным агаром до тех пор, пока не будет замечен рост, достаточный для значительного засева дисков. - Реагенты и материалы
Диск PYR (Remel)
Реагент PYR
Петли
Деионизированная стерильная вода - Процедура
Процедура, используемая в лаборатории Streptococcus , является измененной из вкладыша в упаковке.Тест LAP обычно выполняется одновременно.- Поместите диски на пластину с кровяным агаром в области с небольшим или нулевым ростом или на предметное стекло. Влага от пластины обычно достаточна для регидратации диска. Если диск помещается на предметное стекло, добавляется крошечная капля стерильной деионизированной воды. (НЕ ПЕРЕНОСЫВАЙТЕ ДИСК).
- Используя петлю или деревянную палочку, сильно засеять диски. Для получения удовлетворительных результатов необходимо использование двух или более циклов культивирования.
- Оставьте планшеты с дисками на столе при комнатной температуре на 10 минут.
- Добавьте реагент обнаружения и считайте через 3 минуты.
- Чтение и интерпретация
Появление красного цвета в течение 3 минут является положительным. Нет изменения цвета или желтый цвет отрицательный. Цвет проявляется сразу. Отменить тест через 10 минут. - Ограничения
При использовании слишком малого количества посевного материала могут возникнуть ложноотрицательные реакции. - Контроль качества
Каждая партия и партия дисков PYR проверяются на наличие положительных и отрицательных реакций. Enterococcus faecalis штамм SS-498 использовали для положительной реакции, а Streptococcus sanguinis штамм SS-910 использовали для отрицательной реакции.
Начало страницы
Тест на использование пирувата
- Принцип
Некоторые бактерии обладают способностью утилизировать пируват, что приводит к изменению pH. Бромтимоловый синий добавляется в среду в качестве индикатора, который приводит к изменению цвета с сине-зеленого на желтый. - Инокулят
Предпочтителен свежий инокулят, выращенный в бульоне Тодда Хьюитта.В качестве альтернативы можно использовать небольшую петлю роста из чашки с кровяным агаром. - Реактивы и материалы
Пируватный бульон (Центральная сервисная лаборатория CDC, формула № 1722) - Процедура
- Засейте пируватный бульон одной каплей ночной культуры неизвестного штамма на бульоне Тодда-Хьюитта.
- Инкубируйте пробирку при 35 ° C в течение 7 дней на воздухе. Инкубация привередливых штаммов составляет 14 дней.
- Чтение и интерпретация
Положительная реакция обозначается появлением желтого цвета.Если бульон остается зеленым или зеленовато-желтым, результат теста отрицательный. Желтый цвет с оттенком зеленого обычно является положительной реакцией. - Ограничения
- Контроль качества
Контрольные тесты проводятся для каждой новой партии приготовленной среды. E. faecalis штамм SS-1273 и S. sanguinis штамм SS-910 использовали в качестве положительного и отрицательного контролей соответственно. Результаты заносятся в журнал контроля качества.
Начало страницы
Спутниковый тест (SAT)
- Принцип
Вариантные по питанию стрептококки ( Abiotrophia и Granulicatella ) обычно очень требовательны и будут расти только на среде с добавками или обогащенном шоколадном агаре.Цель теста SAT — определить, является ли неизвестный штамм стрептококков разновидностью нутриентов стрептококков (NVS). Этим штаммам для роста необходим пиридоксаль. Рост Staphylococcus aureus на чашке с агаром с овечьей кровью TSA высвобождает эти факторы, позволяя расти NVS. Альтернативой выполнению теста SAT является проверка потребности в витамине B6 (пиридоксале). - Инокулят
Культуры обычно получают на скошенных шоколадных агарах. - Реактивы и материалы
- Золотистый стафилококк ATCC-25923
- TSA-пластина с агаром с овечьей кровью
- Процедура
- Нанесите штриховку представленной культуры на всю поверхность чашки с агаром TSA-овечьей крови с помощью посевной петли.
- Затем наносят одиночную полоску Staphylococcus aureus ATCC-25923 через середину чашки с агаром.
- Инкубируйте планшет в сосуде для тушения свечей или инкубаторе с CO2 в течение 24 часов или более.
- Чтение и интерпретация
Если штамм представляет собой NVS, рост будет появляться только рядом с полосой стафилококка шириной около 2–5 мм. Стрептококки, не являющиеся NVS, будут расти по всей поверхности чашки с агаром. - Ограничения
- Контроль качества
Не существует инструкций по контролю качества для тестирования среды или штамма Staphylococcus для теста на сатилитизм.
Начало страницы
Тест гидролиза крахмала
- Принцип
Некоторые бактерии способны гидролизовать крахмал на агаре с добавлением крахмала. Когда в крахмал добавляют йод, он становится темно-синевато-черным. Если крахмал был гидролизован, значит, он не может реагировать с йодом, и область вокруг роста бактерий остается чистой. Этот тест можно использовать для дифференциации некоторых бактерий. - Inoculum
Штаммы выращивают на чашках с кровяным агаром в течение ночи при 35 ° C в CO 2 .Для более требовательных родов, таких как Gemella e, аллоиококки и гелькококки, может потребоваться инкубация более 1 дня. Каплю бактериальной суспензии бульона Тодда Хьюитта также можно использовать для нанесения штрихов на чашку. - Реактивы и материалы
- Двухпроцентный крахмальный агар (CDC Central Services Laboratory, формула № 1710.)
- Грамм йода
- Процедура
- Засейте чашку крахмального агара одной толстой полосой свежей культуры или нанесите каплю бульонной культуры на чашку.
- Инкубируйте планшет в CO 2 при 35 ° C в течение 48 часов. Некоторым штаммам может потребоваться более длительная инкубация для достаточного роста.
- После инкубации залейте планшет йодом по Граму.
- Чтение и интерпретация
Чистая зона, окружающая рост, является положительным тестом на то, что штамм гидролизовал крахмал. Цвет агара от темно-фиолетового до черного или голубоватого указывает на то, что крахмал не гидролизован, и, следовательно, результат отрицательный. При отрицательных тестах глубокая окраска агара развивается вплоть до роста. - Ограничения
Некоторые привередливые сорта плохо растут. - Контроль качества
Каждая новая партия крахмального агара проходит контроль качества. S. bovis штамм SS-1224 использовали для положительного контроля, а E. avium штамм SS-817 использовали для отрицательного контроля.
Начало страницы
Образование слизи 5% сахарозного агара
- Принцип
Целью выращивания неизвестных штаммов на агаре, содержащем 5% сахарозы, является определение способности штаммов образовывать внеклеточные полисахариды (леваны или декстраны) на агаре. - Inoculum
Штаммы выращивают на чашках с кровяным агаром в течение ночи при 35 ° C в CO 2 . Для более требовательных родов, таких как Gemella e, аллоиококки и гелькококки, может потребоваться инкубация более 1 дня. Каплю бактериальной суспензии бульона Тодда Хьюитта также можно использовать для нанесения штрихов на чашку. - Реагенты и материалы
Чашки с 5% сахарозным агаром (Центральная лаборатория ЦББ, формула № 1714) - Процедура
- Засейте 5% сахарозный агар свежим посевным материалом и штрихом для изолированных колоний.
- Инкубируйте чашку с агаром в CO 2 при 35 ° C в течение 48 часов. Некоторым привередливым сортам может потребоваться более длительная инкубация для роста.
- Осмотрите пластину на предмет леванов и декстранов. Петлю используют для соскабливания колоний на предмет вязкости или прилипания.
- Чтение и интерпретация
Некоторые бактерии продуцируют леван в виде внеклеточного полисахарида. Колонии выглядят очень слизистыми, мукоидными и жидкими или в виде больших смолистых капель на агаре. Некоторые бактерии могут продуцировать декстраны, в которых колонии сухие и прилипают к планшету.Отрицательной реакцией является невозможность увидеть внеклеточный материал на 5% сахарозном агаре при визуальном осмотре или прикреплении петли. - Ограничения
- Контроль качества
Тесты контроля качества проводятся на каждой партии 5% сахарозного агара. Для контроля качества используются следующие штаммы: Leuconostoc mesenteroides штамм SS-1238 (положительный по образованию слизи — леваны), Streptococcus sanguinis SS910 (положительный по прилипанию к декстранам) и Enterococcus faecalis (отрицательный штамм SS-1273). для леванов и декстранов).Результаты заносятся в журнал контроля качества.
Начало страницы
5% сахарозный бульон
- Принцип
Целью выращивания неизвестных штаммов на агаре, содержащем 5% сахарозы, является определение способности штаммов образовывать внеклеточные полисахариды (леваны или декстраны) в бульоне. - Inoculum
Штаммы выращивают на чашках с кровяным агаром в течение ночи при 35 ° C в CO 2 . Для более требовательных родов, таких как Gemella e, аллоиококки и гелькококки, может потребоваться инкубация более 1 дня.Каплю бактериальной суспензии бульона Тодда Хьюитта также можно использовать для нанесения штрихов на чашку. - Реагенты и материалы
Пробирки с 5% сахарозным бульоном (Центральная сервисная лаборатория CDC) - Процедура
- Засейте 5% сахарозный бульон свежим посевным материалом.
- Инкубируйте бульон при 35 ° C в течение 48 часов или дольше. Некоторым привередливым сортам может потребоваться более длительная инкубация для роста.
- Проверьте бульон на вязкость или нажмите кнопку геля.
- Чтение и интерпретация
Некоторые бактерии продуцируют леван в виде внеклеточного полисахарида.Бульон кажется очень густым и липким. Некоторые бактерии могут продуцировать декстраны, в которых гелевая кнопка прилипает к дну или бокам пробирки. Отрицательной реакцией является отсутствие визуального контроля вязкости или прилипания 5% сахарозного бульона. Наблюдается только увеличение мутности. - Ограничения
- Контроль качества
Тесты контроля качества проводятся для каждой партии, содержащей 5% сахарозы. Для контроля качества используются следующие штаммы: Leuconostoc mesenteroides штамм SS-1238 (положительный результат на образование слизи — леваны), Streptococcus sanguinis SS910 (положительный результат на липкую гелевую кнопку декстранов) и Enterococcus faecalis-12730006. (отрицательно для леванов и декстранов).Результаты заносятся в журнал контроля качества.
Начало страницы
Тест на толерантность к теллуриту
- Принцип
Толерантность к теллуриту определяют на агаровой среде, содержащей 0,04% теллурита калия. На этой среде будет расти очень мало каталазо-отрицательных грамположительных кокков. Основная цель теста на толерантность к теллуриту — помочь дифференцировать E. faecalis и E. faecium , а также другие энтерококки. - Inoculum
Штаммы выращивают на чашках с кровяным агаром в течение ночи при 35 ° C в CO 2 .Для более требовательных родов, таких как Gemella e, аллоиококки и гелькококки, может потребоваться инкубация более 1 дня. Капля бактериальной суспензии бульона Тодда Хьюитта также может быть использована для нанесения штрихов на скос. - Реактивы и материалы
- Слои теллуритового агара (теллурит калия 0,04%, Центральная лаборатория обслуживания CDC, формула № 9358)
- Процедура
- Засейте скос одной каплей свежей (18-24 ч) бульонной культуры Тодда-Хьюитта или полной петлей бактерий из свежей чашки.
- Инкубируйте при 35 ° C в течение 7 дней на воздухе.
- Чтение и интерпретация
Допуск (положительный результат) указывается всякий раз, когда на поверхности образуются черные колонии. Типичные и вариантные штаммы E. faecalis обычно образуют черные колонии (положительная толерантность) через 48 часов инкубации. Некоторые штаммы E. faecium могут образовывать серые колонии (отрицательная реакция), но большинство красителей не растут на теллуритовой среде. Отрицательный результат — небольшое почернение в нижней части скоса. - Ограничения
- Контроль качества
Тесты контроля качества проводятся для каждой новой партии поставляемой среды. E. faecalis штамм SS-1273 и S. sanguinis штамм SS-910 использовали в качестве положительного и отрицательного контролей соответственно. Результаты заносятся в журнал контроля качества.
Начало страницы
Гидролиз мочевины
- Принцип
Мочевина является источником азота для бактерий, продуцирующих уреазу. В результате изменения pH индикатор, феноловый красный, меняет цвет с желтого на красный на розово-красный.Тест на уреазу особенно полезен при идентификации Streptococcus salivarius . - Inoculum
Штаммы выращивают на чашках с кровяным агаром в течение ночи при 35 ° C в CO 2 . Для более требовательных родов, таких как гемеллы, аллоиококки и гелькококки, может потребоваться более 1 дня инкубации. Капля бактериальной суспензии бульона Тодда Хьюитта также может быть использована для нанесения штрихов на скос. - Реактивы и материалы
- Агар мочевины Кристенсена (Ремел)
- Процедура
- Засейте косой слой петлей или каплей свежей культуры.
- Инкубируют при 35 ° C до 7 дней на воздухе. Прихотливые штаммы инкубируют 14 суток.
- Считывание и интерпретация
Положительная реакция регистрируется, когда на скошенной поверхности агара появляется светло- или темно-розовый цвет. Желтый цвет или отсутствие изменений в соломенной окраске указывает на отрицательный результат теста. - Ограничения
Ложноположительные результаты могут быть результатом гидролиза белка, но этого не наблюдалось для Streptococcus . - Контроль качества
Контроль качества осуществляется по каждой партии и отгрузке. S. salivarius , SS-908 и E. avium , SS-817 используются для положительного и отрицательного контролей соответственно.
Начало страницы
Тест на ванкомицин
- Принцип
Тест на ванкомицин проводится аналогично тесту на чувствительность к бацитрацину. Устойчивость к ванкомицину может использоваться для дифференциации некоторых каталазонегативных грамположительных родов. - Inoculum
Штаммы выращивают на чашках с кровяным агаром в течение ночи при 35 ° C в CO 2 .Для более требовательных родов, таких как Gemella e, аллоиококки и гелькококки, может потребоваться инкубация более 1 дня. - Реактивы и материалы
- Диск ванкомицина 30 мкг (Becton Dickinson Microbiology Systems, Cockysville Md. Продукт № 31353) Диски хранят в соответствии с инструкциями производителя.
- триптиказо-соевый агар с овечьей кровью чашки
- Процедура
- Перенесите несколько колоний рассматриваемого штамма на половину чашки с кровяным агаром и сильно стейк.
- Поместите диск для определения чувствительности к ванкомицину (30 мкг) в тяжелую часть полосы.
- Инкубировали планшет в усиленной атмосфере CO 2 при 37 ° C в течение ночи. Некоторым штаммам (аллоиококкам, гемеллам, хелькококкам) может потребоваться 48 часов или более, чтобы продемонстрировать достаточный рост для интерпретации теста.
- Чтение и интерпретация
Любая зона задержки роста считается положительной (чувствительной). Тест интерпретируется как устойчивый (отрицательный) только в том случае, если есть рост вплоть до края диска.Это не тест на чувствительность, это тест на чувствительность для идентификации. - Ограничения
Для точного анализа требуется достаточный посевной материал. - Контроль качества
Каждая новая партия и партия дисков с ванкомицином тестируются на положительные (чувствительные) и отрицательные (резистентные) реакции. Streptococcus bovis SS1224 использовали в качестве положительной (чувствительной) реакции, а Leuconostoc mesenteroides штамм SS-1238 (ATCC-8293) использовали для отрицательной (резистентной) реакции.Результаты заносятся в журнал контроля качества.
Начало страницы
Тест Фогеса-Проскауэра (VP)
- Принцип
Модификация Колбенца теста Фогеса-Проскауэра (VP) может использоваться для определения продукции ацетилметилкарбинола. Тестовые реакции используются для дифференциации бактерий. Цель теста VP — помочь в идентификации Streptococcus anginosus штаммов ß-гемолитических стрептококков (таблица 2). Тест VP также может использоваться для помощи в дифференциации стрептококков viridans на виды / группы (таблица 6). - Инокулят
Предпочтителен свежий инокулят, выращенный в бульоне Тодда Хьюитта. В качестве альтернативы можно использовать небольшую петлю роста из чашки с кровяным агаром. - Реактивы и материалы
- Тест-бульон Voges-Proskauer (VP) (Remel)
- 40% КОН (bioMerieux)
- альфа-нафтол (bioMerieux)
- Процедура
- Засейте пробирку с бульоном VP одной каплей или петлей свежего посевного материала.
- Инкубируйте 24–48 часов при 35 ° C на воздухе или до тех пор, пока не будет наблюдаться мутный рост.
- Перенести 0,5 мл в стеклянную пробирку 13X100.
- Добавьте двенадцать капель альфа-нафтола и 4 капли 40% КОН.
- Тщательно перемешайте или встряхните пробирки и наблюдайте в течение 30 минут. Пробирку необходимо энергично встряхнуть несколько раз в течение 30 минут.
- Чтение и интерпретация
Положительная реакция красного цвета обычно наблюдается в течение 30 минут. Для идентификации стрептококков слабые реакции (розового или ржавого цвета) интерпретируются как положительные. - Ограничения
- Контроль качества
Каждая партия и отгрузка среды и реагентов проходят испытания. Enterococcus faecalis SS1273 использовали в качестве положительного контроля, а Streptococcus sanguinis SS910 использовали в качестве отрицательного контроля. Результаты заносятся в журнал контроля качества.
Начало страницы
Strep Throat Test | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
(обновлено 7 сентября 2018 г.) Kahn, Z.Стрептококковые инфекции группы А. Доступно в Интернете по адресу http://emedicine.medscape.com/article/228936-overview. По состоянию на август 2020 г.
(28 сентября 2018 г.) Strep Throat. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/strep-throat/basics/definition/con-20022811. По состоянию на август 2020 г.
(1 ноября 2018 г.) Центры США по контролю и профилактике заболеваний. Стрептококковая инфекция горла: все, что вам нужно знать. Доступно в Интернете по адресу https://www.cdc.gov/groupastrep/diseases-public/strep-throat.html. По состоянию на август 2020 г.
IDSA обновляет руководство по ведению стрептококкового фарингита группы А. Ам Фам Врач . 2013 Сентябрь 1; 88 (5): 338-340. Доступно в Интернете по адресу https://www.aafp.org/afp/2013/0901/p338.html. По состоянию на август 2020 г.
(Обзор содержания: октябрь 2017 г.) Стрептококковая болезнь группы А. ARUP Consult®. Доступно в Интернете по адресу https://arupconsult.com/content/streptococcal-disease-group. По состоянию на сентябрь 2020 г.
(1 сентября 2018 г.) Дити Банерджи, доктор философии, и Рангарадж Селваранган, бакалавр наук, доктор философии, доктор медицинских наук (ABMM), FIDSA.Эволюция тестирования на стрептококковый фарингит. Новости клинической лаборатории. Доступно на сайте https://www.aacc.org/cln/articles/2018/september/the-evolution-of-group-a-streptococcus-pharyngitis-testing. По состоянию на сентябрь 2020 г.
Источники, использованные в предыдущих обзорах
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
Пагана, Кэтлин Д. и Пагана, Тимоти Дж.(2001). Справочник по диагностическим и лабораторным испытаниям Мосби, 5-е издание: Mosby, Inc., Сент-Луис, Миссури.
(11 октября 2005 г.). Стрептококковая инфекция (ГАЗ) группы А (ангина, некротический фасциит, импетиго). CDC, Отдел бактериальных и микотических заболеваний [Он-лайн информация]. Доступно в Интернете по адресу https://www.cdc.gov/groupastrep/index.html.
Винсент, М., et. al. (15 марта 2004 г.). Фарингит. Американский семейный врач [Электронный журнал]. Доступно в Интернете по адресу http: //www.aafp.org / afp / 20040315 / 1465.html.
Каззи, А. и Уиллс, Дж. (21 апреля 2005 г., обновлено). Фарингит. eMedicine [Он-лайн информация]. Доступно в Интернете по адресу http://www.emedicine.com/emerg/topic419.htm.
Гербер, М. и Шульман, С. (июль 2004 г.). Быстрая диагностика фарингита, вызванного стрептококками группы А. Обзоры клинической микробиологии , июль 2004 г., стр. 571-580, т. 17, № 3 [Электронный журнал]. Доступно в Интернете по адресу http://cmr.asm.org/cgi/content/full/17/3/571.
Гомейер, Б.(Сентябрь 2005 г., Пересмотрено). Стрептококковая инфекция в горле. KidsHealth for Parents, Фонд Nemours [Он-лайн информация]. Доступно в Интернете по адресу http://kidshealth.org/parent/infections/lung/strep_throat.html.
Пагана, К. Д. и Пагана, Т. Дж. (© 2007). Справочник по диагностическим и лабораторным испытаниям Мосби, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. Стр. 912-913.
Forbes, B. et. al. (© 2007). Диагностическая микробиология Бейли и Скотта, 12-е издание: Mosby Elsevier Press, Сент-Луис, Миссури. Стр. 265-278.
Smith, D. S. (обновлено 3 сентября 2008 г.). Стрептококковый скрининг. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/003745.htm. По состоянию на май 2009 г.
Шариф И. (ноябрь 2008 г.). Стрептококковая инфекция в горле. TeensHealth, Фонд Nemours [Он-лайн информация]. Доступно в Интернете по адресу http://kidshealth.org/teen/infections/bacterial_viral/strep_throat.html#. По состоянию на май 2009 г.
Наингголан, Л. (6 марта 2009 г.).AHA обновляет рекомендации по стрептококковой инфекции горла, предотвращению ревматической лихорадки. Medscape Today от Heartwire [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/589223. По состоянию на май 2009 г.
Vorvick, L. (Обновлено 14 марта 2009 г.). Стрептококковая ангина. Медицинская энциклопедия MedlinePlus [Он-лайн информация]. Доступно в Интернете по адресу http://www.nlm.nih.gov/medlineplus/ency/article/000639.htm. По состоянию на май 2009 г.
(26 февраля 2009 г.). Диагностика и лечение ангины ключ к профилактике ревматической болезни сердца.Выпуск новостей Американской кардиологической ассоциации [Он-лайн информация]. Доступно в Интернете по адресу http://americanheart.mediaroom.com/index.php?s=43&item=682. По состоянию на май 2009 г.
Персонал клиники Мэйо (26 июня 2008 г.) Стрептококковая ангина. MayoClinic.com [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/print/strep-throat/DS00260/DSECTION=all&METHOD=print. По состоянию на май 2009 г.
(10 сентября 2012 г.). Плохая ангина? Скорее всего, это не стрептококковая инфекция, скорее всего вирусная. IDSA [Он-лайн информация].Доступно в Интернете по адресу http://www.idsociety.org/2012_Strep_Throat_Guideline/. По состоянию на сентябрь 2012 г.
Шульман, С. и др. al. (9 сентября 2012 г.). Руководство по клинической практике по диагностике и лечению стрептококкового фарингита группы А: Обновление 2012 г., подготовленное Американским обществом инфекционных болезней. Clin Infect Dis . (2012) DOI: 10.1093 / cid / cis629. [Он-лайн информация]. Доступно в Интернете по адресу http://cid.oxfordjournals.org/content/early/2012/09/06/cid.cis629.full. По состоянию на сентябрь 2012 г.
Хан, З. и Сальваджо, М. (1 августа 2012 г.). Стрептококковые инфекции группы А. Справочник по Medscape [Он-лайн информация]. Доступно в Интернете по адресу http://emedicine.medscape.com/article/228936-overview. По состоянию на сентябрь 2012 г.
Дельгадо, Дж. И Фишер, М. (обновлено в сентябре 2012 г.). Стрептококковая болезнь, группа А — группа А, Strep. ARUP Консультации [Он-лайн информация]. Доступно в Интернете по адресу http://www.arupconsult.com/Topics/StrepA.html. По состоянию на сентябрь 2012 г.
сотрудников клиники Мэйо (26 июня 2010 г.).Стрептококковая ангина. Mayoclinic.com [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/print/strep-throat/DS00260/DSECTION=all&METHOD=print. По состоянию на сентябрь 2012 г.
Бен-Джозеф, Э. (проверено в октябре 2011 г.). Совок от стрептококковой инфекции в горле. KidsHealth от Nemours [Он-лайн информация]. Доступно в Интернете по адресу http://kidshealth.org/kid/ill_injure/sick/strep_throat.html#. По состоянию на сентябрь 2012 г.
Пагана, К. Д. и Пагана, Т. Дж. (© 2011). Справочник Мосби по диагностическим и лабораторным испытаниям, 10-е издание: Mosby, Inc., Сент-Луис, Миссури. Стр. 939.
Чоби Б. Диагностика и лечение стрептококкового фарингита. Ам Фам Врач . 2009 1 марта; 79 (5): 383-390. Доступно в Интернете по адресу http://www.aafp.org/afp/2009/0301/p383.html. По состоянию на сентябрь 2012 г.
(2 мая 2012 г.) Центр по контролю и профилактике заболеваний. Станьте умнее: знайте, когда антибиотики работают, боль в горле. Доступно в Интернете по адресу http://www.cdc.gov/getsmart/antibiotic-use/URI/sore-throat.html. По состоянию на сентябрь 2012 г.
Кан, З. и Сальваджо, М.(3 сентября 2015 г., обновлено). Стрептококковые инфекции группы А. Доступно в Интернете по адресу http://emedicine.medscape.com/article/228936-overview. Доступ 7 сентября 2015 г.
Персонал клиники Мэйо. (20 декабря 2012 г., обновлено). Стрептококковая инфекция в горле. Доступно в Интернете по адресу http://www.mayoclinic.org/diseases-conditions/strep-throat/basics/definition/con-20022811. Доступ 7 сентября 2015 г.
Центры США по контролю и профилактике заболеваний. (20 октября 2014 г., обновлено). Это стрептококковая инфекция? Доступно в Интернете по адресу http: // www.cdc.gov/Features/strepthroat/. Доступ 7 сентября 2015 г.
Medscape Medical News. (2015 2 апреля). Быстрый тест на стрептококк группы А одобрен FDA. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/842544. Доступ 7 сентября 2015 г.
Lean W, Arnup, S, Danchin M и Steer A. Быстрые диагностические тесты для стрептококкового фарингита группы A: метаанализ. Педиатрия . 2014; 134 (4). Доступно в Интернете по адресу http://pediatrics.aappublications.org/content/early/2014/09/02/peds.2014-1094. Доступ 7 сентября 2015 г.
Alere i Strep A. [Вставка в упаковку]. Alere Scarborough, Inc., Скарборо, штат Мэн. Июль 2015.
Medscape Medical News. (2015 2 сентября). Стрептококковая инфекция горла: дети, прошедшие лечение, могут вернуться в школу через 12 часов. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/850338. Доступ 7 сентября 2015 г.
Информация об общих скрининговых тестах
Что это означает, если мазок Папаниколау нормальный, но тест на ВПЧ высокого риска положительный?
Если тест на ВПЧ показывает, что у вас тип вируса ВПЧ с высоким риском, но ваш Папаниколау в норме, то в соответствии с рекомендациями экспертов рекомендуется повторить оба теста через 12 месяцев.Если ваша ВПЧ-инфекция все еще активна в это время и / или если ваш Папаниколау в настоящее время не соответствует норме, необходимо провести еще одно обследование, называемое кольпоскопией, чтобы определить наличие «плохих клеток». Если аномальные клетки обнаруживаются раньше, чем они становятся злокачественными, лечение очень эффективно.
Консенсусные рекомендации 2006 г. по ведению женщин с патологическими скрининговыми тестами на рак шейки матки
Также перейдите на www.theHPVtest.com .
Что это означает, если ваш Пап показывает воспаление, но тест на ВПЧ отрицательный:
Женщины с ASC-US, которые не имеют ДНК ВПЧ, могут быть подвергнуты повторному цитологическому исследованию через 12 месяцев.
Консенсусное руководство 2006 г. по ведению женщин с патологическими скрининговыми обследованиями на рак шейки матки
Что значит «не иметь иммунитета» к краснухе
Статус иммунитета также обычно оценивается в рамках рутинной процедуры пренатальные лаборатории. Но ревакцинация против краснухи не проводится во время текущая беременность из-за опасений по поводу риска родов дефекты развивающегося эмбриона. Следовательно, чтобы соответствовать рекомендациям CDC, Вакцинация против краснухи у восприимчивых женщин обычно проводится после роды, но до выписки из больницы или родов центр.
Кормление грудью не является противопоказанием к вакцинации. Хотя
женщина может выделять вирус вакцины против краснухи с грудным молоком и передавать
вируса для ее младенца, инфекция остается бессимптомной.
Источник: CDC.gov
Скрининг носителей муковисцидоза у партнеров, когда пациент является известным носителем
Ниже приводится отрывок из учебной брошюры Американского колледжа гинекологов о скрининге носителей муковисцидоза. Для получения дополнительной информации перейдите на сайт Cystic Fibrosis Foundation, www.cff.org
Если тест показывает, что я перевозчик, что мне делать?
Если проверка показывает, что вы являетесь оператором связи, следующим шагом будет проверка отец ребенка. Оба родителя должны быть носителями муковисцидоза у ребенка.
Если у отца нормальный результат анализа, вероятность того, что ваш ребенок у МВ очень и очень мало. Этот остающийся риск связан с тем, что тест не на 100% точен, как упоминалось в предыдущем разделе.
Однако, поскольку это очень редкое явление, если вы перевозчик, но у отца результат нормальный, дальнейших анализов не будет рекомендуемые.
Стрептококк группы B (GBS) Статус
Ниже приведены выдержки из информации об образовании пациентов Американского колледжа гинекологов в отношении GBS:
Стрептококк группы B (GBS) — это тип бактерий, которые можно найти в
10–30% беременных. Женщина с СГБ может передать его своему ребенку
во время доставки. Большинство детей, которые заразились СГБ от матери, не имеют
какие-то проблемы. Однако некоторые заболеют. Это может вызвать серьезные
проблемы со здоровьем или даже угрожают их жизни. В этой брошюре объясняется:
- Как GBS может повлиять на новорожденного
- Как проверить на GBS
- Как его лечить
GBS довольно распространено
Что такое GBS?
у беременных.Лечение во время схваток и родоразрешения может помочь предотвратить заражение вашего ребенка.
GBS — одна из многих бактерий, которые обычно не вызывают серьезных
болезнь. Его можно найти в пищеварительном, мочевом и репродуктивном отделах.
участки мужчин и женщин. У женщин чаще всего обнаруживается во влагалище.
и прямая кишка. СГБ не является заболеванием, передающимся половым путем.
Человек, у которого есть бактерии, но не проявляет никаких симптомов, считается колонизирован. Если бактерии разрастаются и вызывают симптомы, инфекция произошел. Хотя названия похожи, GBS отличается от группы A стрептококк, бактерия, вызывающая «ангины».”
В большинстве случаев женщины, инфицированные GBS, не имеют никакого здоровья. опасность и не нужно будет лечить. Однако, если женщина беременна, она может передать СГБ своему ребенку. По этой причине женщина будет проверена. и, если присутствует СГБ, лечение во время родов.
Воздействие на ребенка
Если бактерии передаются от женщины к ее ребенку, ребенок может
развивают инфекцию GBS. Это случается только с 1 или 2 из 100 младенцев.
чьи матери болеют СГБ. Инфекционные дети могут рано или поздно заболеть.
поздние инфекции.
Ранние инфекции развиваются сразу после родов, когда ребенок умирает
через родовые пути, колонизированные GBS. Возникают ранние инфекции
в течение первых 7 дней после рождения. Большинство из них возникают в течение первых 6 часов.
после рождения.
Поздние инфекции возникают после первых 7 дней жизни. Около половины
поздние инфекции передаются от матери к ребенку во время родов.
Другая половина является результатом других источников инфекции, например, контактного
с другими людьми, которые являются носителями GBS.
Как раннее, так и позднее заражение может быть серьезным.Эти инфекции могут вызывают воспаление крови, легких, головного или спинного мозга ребенка. И ранние, и поздние инфекции СГБ приводят к смерти примерно у 5% инфицированных. младенцы.
Тестирование на GBS
Культура — самый точный способ проверки GBS. Это простой
процедура и не должна быть болезненной. При посевах тампон помещают в
влагалище и прямая кишка женщины для получения образца. Затем образцы
отправляют в лабораторию, где их выращивают в особом веществе. Это может занять
до 2 дней на получение результата.
Результаты посева наиболее полезны между 35 и 37 неделями
беременность. Если результаты теста положительные, это означает, что GBS
В настоящее время вы будете получать антибиотики во время родов, чтобы предотвратить СГБ.
от передачи вашему ребенку.
Лечение
Для снижения риска заражения СГБ у новорожденных все женщины, проходящие тестирование положительный результат на СГБ необходимо лечить антибиотиками во время родов. Антибиотики помогают избавиться от некоторых бактерий, которые могут нанести вред ребенку. во время родов.Антибиотики действуют только в том случае, если их принимают во время родов. В бактерии растут так быстро, что если лечение проводится до родов, GBS может вырасти до родов. Если у вас был предыдущий ребенок с СГБ инфекции или у вас была инфекция мочевыводящих путей, вызванная СГБ во время беременность, вам не нужно сдавать анализы. Вам нужно будет получить антибиотики во время родов. Антибиотики вводятся через вену.
Пенициллин — это антибиотик, который чаще всего назначают для предотвращения СГБ у новорожденные. Другой антибиотик может быть назначен, если у вас аллергия на пенициллин.Хотя в большинстве случаев побочные эффекты пенициллин, у 1 из 10 женщин может появиться легкая сыпь в ответ на это лечение. Часто это происходит в течение 1-2 недель после лечение. Редко у женщины может возникнуть тяжелая аллергическая реакция и требуют неотложной помощи. Сообщите своему врачу, если у вас появится сыпь. после лечения.
У женщин, у которых запланировано кесарево сечение, нет необходимости им будут назначены антибиотики во время родов, независимо от того, Перевозчики GBS.Однако этим женщинам все же следует пройти тестирование на СГБ. потому что преждевременные роды могут произойти до запланированного кесарева сечения.
Поговорите со своим врачом о своем статусе СГБ. Беременные женщины, которые не знать, положительны ли они на СГБ или еще не проходили анализы во время родов. следует назначить антибиотики, если:
- У них преждевременные роды
- У них жар во время родов
- У них прекращается отхождение воды за 18 часов или более до родов. Это означает амниотический мешок, наполненный жидкостью, который обволакивает ребенка в матке на протяжении всей беременности произошел разрыв.
Ваш врач посоветует вам лучший подход.
Наконец…
GBS довольно часто встречается у беременных женщин. Тем не менее, на самом деле очень немногие младенцы
заболели от инфекции GBS. Лечение во время родов и родоразрешения может
помочь предотвратить заражение вашего ребенка.
Эта брошюра по обучению пациентов была разработана под руководством Комитета по обучению пациентов Американского колледжа акушеров и гинекологов. Созданный в помощь пациентам, он излагает текущую информацию и мнения по вопросам, связанным со здоровьем женщин.Средний уровень читабельности ряда по формуле Фрая составляет 6–8 баллов. Инструмент оценки пригодности материалов (SAM) оценивает брошюры как «превосходные». Чтобы гарантировать актуальность и точность информации, брошюры пересматриваются каждые 18 месяцев. Информация в этой брошюре не диктует исключительный курс лечения или процедуры, которым необходимо следовать, и не должна истолковываться как исключающая другие приемлемые методы практики. Варианты, учитывающие потребности отдельного пациента, ресурсы и ограничения, уникальные для учреждения или типа практики, могут быть подходящими.
Авторское право © июль 2003 г. Американской коллегией акушеров и гинекологов. Все права защищены. Никакая часть данной публикации не может быть воспроизведена, сохранена в поисковой системе или передана в любой форме и любыми средствами, электронными, механическими, фотокопировальными, записывающими или иными, без предварительного письменного разрешения издателя.
ISSN 1074-8601
Запросы на получение разрешения на изготовление фотокопий следует направлять в Центр защиты авторских прав, 222 Rosewood Drive, Danvers, MA 01923.
Чтобы заказать брошюры по обучению пациентов в упаковках по 50 штук, позвоните по телефону 800-762-2264, доб. 830 или сделайте заказ на сайте sales.acog.org.
Американский колледж акушеров и гинекологов 409 12th Street, SW PO Box 96920 Вашингтон, округ Колумбия 20090-6920
12345/76543
Значение резус-отрицательных групп крови во время беременности
Ниже приведены выдержки из Американского колледжа акушерства и гинекологии. информация для пациентов с отрицательным резус-фактором
Во время беременности вам нужно будет сдать анализ крови, чтобы определить вашу кровь тип.Если в вашей крови отсутствует резус-антиген, это называется резус-отрицательным. Около 15% людей в мире имеют отрицательный резус-фактор. Проблемы могут возникнуть когда в крови плода присутствует резус-фактор, а в крови матери нет, (хотя нет никаких опасений, если отец ребенка также резус-фактор отрицательный). Резус-фактор не влияет на общее состояние здоровья человека. Это может вызвать проблемы во время беременности. Эти проблемы могут быть предотвращается в большинстве случаев применением специального препарата.
Как можно предотвратить проблемы?
Во-первых, еще один анализ крови, называемый скринингом на антитела, может показать, У резус-отрицательной женщины выработались антитела к резус-положительной крови.Если скрининг на антитела отрицательный на антитела против резус-фактора, Rhogam может быть использован для предотвращения проблем во время
Гемолитическая болезнь может быть предотвращена, если резус-отрицательная женщина не выработали антитела против резус-фактора. Rh иммуноглобулин (Rhogam)) представляет собой продукт крови, который может предотвратить сенсибилизацию резус-отрицательной матери. Это мешает ее организму реагировать на резус-положительные клетки. Рогам вводится в мышцу руки или ягодиц.
Когда используется Rhogam?
Во время беременности и после родов
Если женщина с резус-отрицательной кровью не была сенсибилизирована (это
подавляющее большинство беременных женщин с отрицательным резус-фактором), ее врач порекомендует
чтобы она получала Rhogam примерно на 28 неделе беременности, чтобы предотвратить
сенсибилизация до конца беременности.Это заботится о
небольшое количество женщин, которые могут стать сенсибилизированными в течение последних 3 месяцев
беременности. Вскоре после рождения, если у новорожденного
у вас резус-положительная кровь, вам дадут еще одну дозу Рогама. В
почти во всех случаях это лечение не позволяет женщине сделать
антитела к резус-положительным клеткам, которые она могла получить от своего плода
до и во время доставки.
Лечение подходит только для беременных, при которых оно было назначено. Каждый беременность и роды резус-положительного ребенка требуют повторных доз Рогам.
Резус-отрицательные женщины также должны получать лечение после любого выкидыша, внематочная беременность или искусственный аборт. Это предотвращает любую возможность женщина вырабатывает антитела, которые будут атаковать будущий резус-положительный плод. Рогам также назначают при амниоцентезе.
Стрептококковый тест группы B — Mayo Clinic
Обзор
Тест на стрептококк группы B — также известный как тест на стрептококк группы B — проверяет, инфицированы ли вы бактериями стрептококка группы B.Это обычная бактерия в желудочно-кишечном тракте, но может вызывать серьезные инфекции у новорожденных. Если вы беременны, ваш врач, скорее всего, порекомендует пройти тест на стрептококк группы B в третьем триместре.
Во время теста на стрептококк группы B ваш лечащий врач возьмет мазки из влагалища и прямой кишки и отправит образцы в лабораторию для тестирования. В некоторых случаях вам могут дать инструкции о том, как самостоятельно собрать образцы. Вам нужно будет повторять тест на стрептококк группы B каждый раз, когда вы беременны.
Если тест на стрептококк группы B отрицательный, никаких действий не требуется. Если тест на стрептококк группы B положительный, вам дадут антибиотики во время родов, чтобы предотвратить заболевание стрептококком группы B у вашего ребенка.
Продукты и услуги
Показать больше товаров от Mayo ClinicЗачем это нужно
Хотя стрептококк группы B обычно безвреден для взрослых, он может вызывать осложнения во время беременности и серьезные заболевания у новорожденных.Тест на стрептококк группы B проводится во время беременности для выявления женщин-носителей бактерии.
Однако стрептококк группы B редко может вызывать проблемы со здоровьем во время беременности, в том числе:
- Инфекция мочевыводящих путей
- Инфекция плаценты и околоплодных вод
- Пневмония
- Бактерии в крови
- Опасная для жизни инфекция в крови
Стрептококковый стрептококк группы B может привести к воспалению и инфицированию слизистой оболочки матки после родов, хотя это бывает редко.Стрептококк группы B также увеличивает риск инфицирования раны после кесарева сечения.
Наибольшее беспокойство вызывает то, что стрептококк группы B может распространиться на ребенка во время родов через естественные родовые пути. Хотя только у нескольких детей, подвергшихся стрептококку группы B, развивается инфекция, у тех, у кого действительно развивается инфекция, могут развиться опасные для жизни осложнения. Эти осложнения часто возникают вскоре после рождения, но иногда развиваются спустя несколько дней или даже месяцев.
Осложнения для ребенка могут включать:
- Воспаление легких (пневмония)
- Воспаление оболочек и жидкости, окружающей головной и спинной мозг (менингит)
- Бактерии в крови (бактериемия)
- Опасная для жизни инфекция в крови (сепсис)
Если у вас стрептококк группы B, вам, вероятно, будут вводить внутривенные антибиотики во время родов — по крайней мере, за четыре часа до родов.Антибиотики уничтожат бактерии в родовых путях и снизят риск развития инфекции у вашего ребенка.
Прием антибиотиков внутрь или любым другим путем неэффективен. Кроме того, не помогает прием антибиотиков перед родами, поскольку бактерии могут быстро размножаться.
Если вы ранее родили ребенка, у которого была инфекция стрептококка группы B, или у вас была инфекция мочевыводящих путей, вызванная стрептококком группы B во время вашей текущей беременности, вы подвержены более высокому риску передачи стрептококка группы B вашему ребенку.В результате вы автоматически будете лечиться антибиотиками во время родов.
Антибиотики не нужны, если у вас запланировано кесарево сечение, пока роды еще не начались и амниотический мешок — наполненная жидкостью мембрана, которая окружает и смягчает вашего ребенка во время беременности — не повреждена. Тем не менее, тестирование по-прежнему важно, поскольку роды могут начаться естественным путем до запланированного кесарева сечения.
Как вы готовитесь
Тест на стрептококк группы B обычно проводится между 36 и 37 неделями беременности.Никакой специальной подготовки не требуется.
Сообщите своему врачу, был ли у вас стрептококк группы B во время предыдущей беременности и был ли у вас ребенок с инфекцией стрептококка группы B.
Что вы можете ожидать
Тест на стрептококк группы B обычно проводится в офисе поставщика медицинских услуг.
Во время процедуры
Вы лягте спиной на стол для осмотра. Ваш лечащий врач будет использовать стерильные ватные палочки для взятия образцов из нижней части влагалища и прямой кишки.
Или вам могут дать инструкции о том, как самому собрать образцы.
После процедуры
После теста на стрептококк группы B вы можете сразу же вернуться к своим обычным занятиям.
Обычно результаты тестирования доступны в течение нескольких дней.
Результаты
Положительный результат теста на стрептококк группы B не означает, что вы заболели или пострадает ваш ребенок.Это просто означает, что вам нужно лечение, чтобы предотвратить заражение вашего ребенка.
Поговорите со своим врачом о том, как вы включите лечение стрептококка группы B в свой план родов. Во время родов полезно напомнить вашей медицинской бригаде о статусе стрептококка группы B и сообщить им, есть ли у вас аллергия на какие-либо лекарства.
Streptococcus Bacteria — Классификация, форма, инфекция и пятно по грамму
Классификация, форма, инфекция и пятно по грамму
Обзор
Бактерии Streptococcus грамположительны и обычно имеют сферическую форму.Они обычно обнаруживаются в слизистой оболочке рта и дыхательных путей и т.д., где они были связаны с рядом заболеваний и инфекций, включая сепсис, пневмонию и фарингит.
Классификация
Царство: Бактерии — Как представители царства бактерий, стрептококки являются прокариотами и поэтому не имеют мембраносвязанных органелл. Они также содержат слой пептидогликана в клеточной стенке и могут быть найдены в различных экологических средах обитания.
Подкоролевство: Posibacteria — Бактерии Streptococcus также относятся к подкоролевству Posibacteria, которое в основном состоит из грамположительных бактерий
Тип: Firmicutes — Царство бактерий Firmicutes — это тип бактерий. который состоит из грамположительных бактерий (некоторые члены, такие как Selenomonas, могут иметь характеристики, связанные с грамотрицательными бактериями). Наряду с рядом других бактерий представители этого типа являются частью здоровой микробиоты кишечника.
Класс: Бациллы — Бациллы — это класс бактерий, характеризующийся низким содержанием G + C. Эта группа состоит из грамположительных бактерий и делится на два основных отряда, включая Bacillales и Lactobacillales. Хотя название Bacilli предполагает, что члены этой группы имеют форму палочки, стоит отметить, что не все организмы в этом классе имеют форму палочки (например, стрептококки и стафилококки).
Заказ: Lactobacillales — Lactobacillales — это заказ под классом Bacilli, который состоит из палочковидных и сферических бактерий.Это грамположительные бактерии. Они характеризуются низким содержанием G + C и часто называются молочнокислыми бактериями.
Семейство: Streptococcaceae — Члены семейства Streptococcaceae, среди прочего, включают бактерии Streptococcus и Lactococcus. Это грамположительные сферические бактерии, которые растут цепочками или парами. Также было показано, что они являются факультативными анаэробами, сбраживающими углеводы.
Род: Streptococcus : Характеристики этой группы бактерий подробно обсуждаются ниже.
Некоторые примеры бактерий Streptococcius включают в себя:
- Streptococcus pneumoniae
- Streptococcus mutans
- Streptococcus bovis
- Streptococcus salivarius
03 Streptococcus
0
- Streptococcus
09
- Streptococcus
09 Многие другие бактерии, Streptococcus, имеют небольшой размер, от 0,5 до 2,0 микрометров в диаметре.Однако здесь большинство видов имеют размер менее 2 мкм. Что касается формы, стрептококки могут иметь сферическую или яйцевидную форму. Если смотреть под микроскопом, стрептококки встречаются цепочками (напоминающими нитку бус) или парами.
Как и в случае с другими бактериями, общая форма стрептококков определяется способом их размножения. Предполагается, что в случае Streptococcus pneumoniae синтез пептидогликана во время размножения происходит через периферическую и перегородочную системы.Это отличается от более сферических видов, в которых задействована только перегородочная система.
В случае Streptococcus pneumoniae деление характеризуется ростом внутрь поперечной стенки, расположенной на экваторе клетки. На этой стадии деления микроскопические исследования выявили полосу на стенке, также известную как экваториальное кольцо в области деления, с последующим образованием двух новых экваториальных колец по мере того, как новый пептидогликан постепенно вставляется между этими кольцами. Это позволяет периферическому росту продолжаться до тех пор, пока сформированное внутреннее полушарие не достигнет размера старых.
За окончанием периферического роста следует перегородочный синтез пептидогликана. Здесь пептидогликангидролазы участвуют в расщеплении перегородки, тем самым разделяя дочерние клетки.
В отличие от микрококков и деинококков, которые представляют собой действительно круглые клетки, бактерии стрептококка могут выглядеть удлиненными (яйцевидными). Согласно исследованиям, это также связано с тем, что их разделение происходит вдоль последовательно параллельной плоскости (которая перпендикулярна их длинной оси).
Это отличается от таких действительно круглых кокков, как микрококки и стафилококки, где деление может происходить в двух или трех чередующихся перпендикулярных плоскостях.Следовательно, клеточная стенка, наряду с плоскостью деления, играет роль в общей форме бактериальных клеток.
Подробнее о Cell Division.
* Было показано, что в зависимости от вида длина цепей бактерий Streptococcus играет важную роль в вирулентности (например, исследования показали, что инвазия бактерий Streptococcus pneumoniae напрямую связана с длиной цепи).
* На длину и природу образованной цепи (бактериальной цепи) влияет ряд факторов.Например, в то время как нормальные короткие / длинные цепи образуются in vivo, было показано, что культуры продуцируют кластерные цепи.
Streptococcus Бактериальная инфекцияЗа исключением нескольких видов (например, группа молочной кислоты, которая обычно связана с окружающей средой растений и молочными продуктами), большинство бактерий Streptococcus обитают в различных частях тела человека и животных. тела.
На основании ряда исследований, пищевые потребности этих организмов удовлетворяются их хозяевами.По этой причине они, как правило, преуспевают в отношениях с животными-хозяевами. Из-за своих родственных связей с некоторыми животными и людьми стрептококки широко распространены по всему миру (везде, где существуют их хозяева).
В своих отношениях со своими хозяевами Streptococci существуют либо как комменсалы, либо как паразиты. Как комменсалы, они могут жить в гармонии с хозяином (где они получают питание от хозяина, не причиняя никакого вреда).
Как паразиты, они причиняют вред хозяину, вызывая болезни.В зависимости от инфицируемого организма и специфики хозяина бактерии Streptococci можно разделить на несколько групп.
Гиогенная группа, а также виды, которые часто встречаются в кишечнике, обычно встречаются у хозяев-гомеотермных. Здесь, однако, некоторые виды встречаются только у определенных хозяев и известны как специфические для хозяина бактерии. Например, в то время как Streptococcus pyogenes обычно обнаруживаются у людей, Streptococcus вызывает инфекции у лошадей.
Другие виды могут инфицировать множество животных, а также людей и могут быть найдены в определенных частях их хозяев.Такие виды, как Streptococcus equinus и Streptococcus bovis, принадлежащие к субтермофильной группе, обитают в кишечнике и поэтому могут быть обнаружены в кишечнике нескольких хозяев.
Хотя было показано, что анаэробные бактерии Streptococcus являются частью нормальной флоры ротовой полости, половых путей, кожи и половых путей и т. Д., Ряд видов ответственны за различные инфекции, которые варьируются от легких до тяжелых.
Они делятся на две основные группы, которые включают:
Альфа-гемолитический стрептококкКак и другие представители рода Streptococcus, эта группа состоит из неподвижных грамположительных бактерий. и обычно образуют короткие или длинные цепочки.Они анаэробны и вызывают окисление железа в гемоглобине.
Члены этой группы производят перекись водорода, которая вызывает гемолиз, превращая гемоглобин в метгемоглобин. Виды, встречающиеся в этой группе, особенно распространены и естественным образом живут среди людей, не причиняя вреда. Однако некоторые виды несут ответственность за инфекции у людей.
Некоторые виды, вызывающие инфицирование человека, включают:
Streptococcus pneumoniaeStreptococcus pneumoniae обычно обнаруживается в верхних дыхательных путях.Согласно статистике, от 27 до 65 процентов детей и менее 10 процентов взрослых являются носителями бактерий.
Хотя он обычно существует у людей как комменсал, это условно-патогенный микроорганизм, вызывающий инфекции, когда он распространяется на другие части дыхательной системы или попадает в кровоток и распространяется на другие части тела.
Обычно передача Streptococcus pneumoniae происходит при прямом контакте между двумя людьми через респираторные капли.Учитывая, что дети, как правило, играют близко друг к другу, это одна из причин, по которым уровень инфицирования среди детей выше, чем среди взрослых.
После того, как бактерии передаются от инфицированного человека / носителя другому человеку, ряд факторов позволяет организму колонизировать и сохраняться на поверхности слизистой оболочки дыхательных путей. Они включают экспрессию двух важных ферментов бактериями, которые модифицируют пептидогликан, что делает его устойчивым к литической активности лизосомы, адгезии к местным клеткам и тканям, а также способность уклоняться от системы клиренса поверхности слизистой оболочки.
В случае, если бактерии могут проникать в эти ткани и распространяться или попадать в кровоток, они затем распространяются на другие части тела (например, ухо, мозг и т. Д.), Где вызывают инфекции.
Хотя Streptococcus pneumoniae вызывает пневмонию в легких, они вызывают менингит, когда он проникает через мембрану, покрывающую головной и спинной мозг, и бактериемию, когда попадает в кровоток.
* Дети с ослабленным иммунитетом и пожилые люди подвержены более высокому риску этих инфекций.
Streptococcus ViridansКак и Streptococcus pneumoniae, стрептококки Viridans также являются альфа-гемолитическими стрептококками. Они также являются частью нормальной микробной флоры и многочисленны в ротовой полости человека. Однако они также могут быть обнаружены в других частях тела, включая части желудочно-кишечного тракта, верхних дыхательных путей, а также половых путей у женщин.
Как и Streptococcus pneumoniae, они обычно существуют как комменсалы, но могут проникать в ткани этих частей тела и вызывать заболевания.Они являются условно-патогенными микроорганизмами и вызывают заболевание у лиц с ослабленным иммунитетом или при повреждении слизистой оболочки, в которой они находятся.
В случае травмы слизистой оболочки (например, слизистой оболочки полости рта) вириданцы получают возможность попасть в кровоток, где они могут вызвать бактериемию. Кроме того, они могут попасть в сердце, где могут вызвать эндокардит.
Здесь бактерии переносятся в сердце, где они могут прилипать к поверхности сердечных клапанов (особенно в тех случаях, когда эти клапаны ранее были повреждены).Исследования показали, что в случаях, когда бактерии начинают размножаться на этих поверхностях, они покрываются фибрином и тромбоцитами, что приводит к образованию макроскопических бородавок, абсцессов, перикардита, а также периферических эмболов и т. Д.
* Согласно статистике, именно эта бактерия является причиной от 45 до 80 процентов случаев эндокардита нативного клапана у людей.
Некоторые из клинических проявлений инфекции Viridans Streptococci включают:
· Лихорадка — Это первый признак инфекций Viridans Streptococci и указывает на бактериемию.Это может произойти через несколько дней после заражения и может сохраняться в течение нескольких дней.
· Синдром, подобный токсическому шоку — У некоторых пациентов проявляется синдром, подобный токсическому шоку, в случаях, когда инфекция сохраняется в крови.
· Сыпь на ладони. У некоторых пациентов может наблюдаться шелушение ладоней.
· Озноб
· Промывочный фарингит
· Общая слабость
Лечение альфа-гемолитических инфекций
- 16
- Телитромицин
Бета-гемолитические стрептококки (β-гемолитические стрептококки)Вторая группа стрептококковых бактерий, вызывающих различные инфекции / заболевания человека, известна как бета (β) -гемолитические стрептококки.Как и альфа-гемолитический стрептококк, члены этой группы также являются грамположительными бактериями, которые растут парами или образуют цепочки. Члены этой группы вызывают лизис эритроцитов с использованием гемолизинов O и S.
Члены этой группы делятся на две основные группы, которые включают:
Стрептококки группы A (Streptococcus pyogenes)Streptococcus pyogenes это грамположительные бактерии, которые встречаются только на коже и слизистых оболочках человека.Также было показано, что он колонизирует вагинальную и ректальную области.
В глобальном масштабе бактерии вызывают множество инфекций, некоторые из которых могут быть опасными для жизни. Учитывая, что Streptococcus pyogenes обычно находится в коже и слизистых оболочках, он передается через дыхательные пути, а также при прямом контакте с кожей. Согласно ряду исследований, были случаи, когда вспышки болезней были вызваны доброкачественными стрептококками группы А.
После начальной передачи бактерии прикрепляются к клеткам и белкам внеклеточного матрикса в месте колонизации с помощью липотейхоевой кислоты и ряда других белков.Это обеспечивает прилипание к эпителиальным клеткам и, как следствие, интернализацию бактерий.
Являясь патогеном, адаптированным к человеку, Streptococcus pyogenes способен уклоняться от действия врожденной иммунной защиты, продуцируя различные факторы вирулентности, связанные с поверхностью, такие как антимикробные пептиды.
Некоторые из инфекций, связанных с бактериями, включают:
Целлюлит — Это инфекция подкожных тканей.По большей части он передается людьми с активной инфекцией, такими как стопа спортсмена, обеспечивающая вход для бактерий. Целлюлит обычно характеризуется покраснением и воспалением кожи, а также болью и отеком.
Бактериемия — Бактериемия возникает, когда бактерии попадают в кровоток. Эта инфекция характеризуется рвотой и высокой температурой. Бактериемия может возникнуть, если целлюлит не лечить.
Некротический фасциит — Это серьезная инфекция, поражающая подкожный слой, глубокие ткани и фасцию.Некротический фасциит, являющийся инвазивной бактериальной инфекцией, характеризующейся быстро распространяющимся некрозом, имеет высокий уровень смертности.
Некоторые из других инфекций, связанных с бактериями, включают:
Миозит — Инфекция мышц с очень высокой летальностью
Лимфангит — Лимфангит часто ассоциируется с целлюлит. Однако это может также произойти после незначительной кожной инфекции
Вульвовагинит — Это инфекция вульвы и области влагалища у женщин, характеризующаяся интенсивным зудом
Синдром стрептококкового токсического шока ( STSS) — STSS обычно ассоциируется с некротическим фасциитом, пневмонией, послеродовой инфекцией и т. Д.Таким образом, это может произойти, когда бактерии проникают через поврежденную кожу или слизистую оболочку. Он характеризуется ознобом, рвотой и миалгией. если не начать лечение на достаточно ранней стадии, это может привести к отказу органов и смерти.
Пневмония — Инфекция легочной ткани
* Есть много других инфекций, связанных со стрептококками группы А.
Стрептококк группы B (стрептококк группы B)Стрептококк группы B (S.agalactiae) обычно находится в пищеварительном тракте и женских половых органах как комменсал. Поэтому в обычных условиях вреда не причиняет. Он бета-гемолитик и, таким образом, вызывает полный лизис эритроцитов (с использованием стрептолизина).
S. agalactiae вызывает сепсис и менингит у новорожденных (новорожденных), а также инфекции у пожилых пациентов. По большей части передача от матери ребенку происходит через околоплодные воды слизистой оболочки. Было показано, что половой контакт между взрослыми людьми играет определенную роль в передаче бактерий (фекально-оральная передача).
После успешной передачи бактерии могут вызвать следующие инфекции:
- Целлюлит, инфекция стопы или пролежневые язвы
- Эндокардит
- Остеомиелит
- Пневмония
- Менингит
- Инфекции мочевыводящих путей
В дополнение к тесту Optochin, тесту на растворимость в желчи и тесту на каталазу, окрашивание по Граму является одним из методов, используемых для определения присутствия бактерий Streptococcus в образце.В этом разделе S. pneumoniae будет использоваться как представитель группы.
ТребованияДля окрашивания по Граму потребуется следующий материал:
Процедура· Использование стерилизованной проволочной петли или стерилизованного аппликатора палкой, создайте мазок образца в центре чистого предметного стекла
· Зафиксируйте образец, пропустив предметное стекло над горелкой — будьте осторожны, чтобы не перегреть
· Дайте предметному стеклу остыть, а затем накройте с первичным красителем (кристаллический фиолетовый) в течение примерно 1 минуты
· Промойте предметное стекло водой, затем добавьте протраву на одну минуту (раствор йода) — Добавление протравы к образцу создает комплекс между основным красителем и йодом
· Промойте предметное стекло под проточной водой
· Закройте предметное стекло обесцвечивающим средством (этиловый спирт или ацетон) на несколько секунд — Вы можете сделать это, добавив обесцвечивающее средство по каплям.
· Добавьте контрастное пятно (сафранин) и дайте слайду постоять около 1 минуты
· Промойте излишки пятна водой и дайте предмету высохнуть на воздухе
· Установите предметное стекло на микроскоп и наблюдайте под масляной иммерсией — 100x
НаблюдениеПри просмотре под микроскопом при 100-кратном увеличении появится Streptococcus pneumoniae как фиолетовые одиночные клетки или попарно.Однако можно идентифицировать цепочки, состоящие от 4 до 6 ячеек.
По сравнению со Streptococcus pneumoniae, другие стрептококки могут иметь более длинные клетки, состоящие из более чем 10 клеток. По сравнению со Streptococcus pneumoniae, Streptococcus agalactiae, по-видимому, имеет более длинные цепи, состоящие из 10 или более клеток.
Как бактерии вызывают заболевание?
Узнайте больше о грамположительных и грамотрицательных бактериях
Вернуться к изучению таких бактерий, как форма, размер и расположение
Возврат бактерий Streptococci к MicroscopeMaster home
сообщить об этом объявлении
СсылкиAllan R.Тункель и Кент А. Сепковиц. (2002). Инфекции, вызванные стрептококками Viridans у пациентов с нейтропенией.
Джеффри Н. Вайзер, Даниэла М. Феррейра и Джеймс К. Патон. (2018). Streptococcus pneumoniae: передача, колонизация и инвазия.
Дж. Орвин Мундт. (1983). Экология стрептококков.
Mark J. Walker et al. (2014). Проявления заболеваний и патогенетические механизмы стрептококков группы А.
Мария Джевиц Паттерсон. Стрептококк.
Ссылки
Streptococcus agalactiae (Group B)
: //www.antimicrobe.org/b239.asp#: ~: text = Streptococcus% 20pyogenes% 2C% 20or% 20Group% 20A,% 2Dstreptococcal% 20 гломерулонефрит% 2C% 20necrotizing% 20fasciitis% 2C
Alan B. Patterson, MD : Акушер-гинеколог
Июль 2020 года объявлен Международным месяцем осведомленности о стрептококках группы B.Важно знать, что такое стрептококк группы B и как от него защитить своего ребенка. Многие люди не знают, что такое стрептококк группы B и есть ли он у них, потому что это тихая инфекция, которая остается незамеченной до беременности.
Стрептококк группы B может быть довольно опасным для вашего ребенка. Но также обнадеживает то, что мы проверяем наших беременных пациенток на стрептококк группы B и при необходимости даем вам лечение, которое может защитить вашего ребенка.
Чтобы больше узнать о стрептококке группы B, д-р Алан Паттерсон предлагает это информативное руководство.
Что такое стрептококк группы B?
Вопреки тому, что вы могли подумать, стрептококк группы B — это не те бактерии, которые вызывают ангины. Стрептококковая ангина вызывается бактериальным штаммом группы А.
Стрептококк группы B также , а не болезнь, передающаяся половым путем. Однако это обычные бактерии, которые присутствуют во влагалище и прямой кишке примерно у 25% женщин. Он безвреден для взрослых и не имеет симптомов, поэтому вы, вероятно, не узнаете, есть ли оно у вас.
Однако он может быть передан вашему ребенку во время родов, и тогда он может стать очень вредным для вашего ребенка.
Как узнать, нужно ли вам проходить тестирование
Тестирование на стрептококк группы B обычно проводится на поздних сроках беременности, обычно после 36 недель. Это похоже на мазок Папаниколау, при котором тампон вводится в нижнюю часть влагалища и прямую кишку. Этот образец отправляется в лабораторию для оценки. Примерно у 75% женщин результаты отрицательные.
Всем женщинам рекомендуется проходить тестирование на сроке 36–37 недель беременности. Причина, по которой мы не проводим скрининг на ранних дородовых визитах, заключается в том, что стрептококк группы B может появляться и исчезать на протяжении всей беременности.Скрининг на поздних сроках беременности дает хорошее представление о том, каким будет ваш статус на момент родов.
Однако вам не понадобится тест, если у вас был стрептококк группы B во время другой беременности. В этот момент с вами, скорее всего, будут обращаться так, как будто он у вас есть.
Как мы защищаем вашего ребенка
Если нам известно, что у вас стрептококк группы B, вы будете получать антибиотики внутривенно во время родов, чтобы убедиться, что бактерии не передаются вашему ребенку. Вы также можете получить антибиотики, если один из образцов вашей мочи во время дородовых посещений в любое время во время беременности оказался положительным на бактерии.
Если у вас положительный результат на стрептококк группы B и вы не принимаете антибиотики во время родов, это может иметь серьезные негативные последствия для здоровья вашего ребенка.
Иногда бывают ситуации, в которых вы будете получать антибиотики внутривенно во время родов, например, когда у вас есть:
- Начало преждевременных родов (до 36 недель)
- Повышение температуры тела во время родов более 100,4 ℉
- Длительная задержка (более 18 часов) между моментом прорыва воды и доставкой
Внутривенные антибиотики очень успешно уничтожают бактерии, так что ваш ребенок не заразится во время прохождения через родовые пути.
Если у вас есть какие-либо вопросы о стрептококке группы B, вы можете получить от нас обнадеживающие ответы. Стрептококк группы B является обычным явлением, но его последствия можно предотвратить. Позвоните Алану Паттерсону, доктору медицины, в Корал-Спрингс, Флорида, или отправьте нам сообщение через Интернет.
——————————————
Несколько напоминаний:
1. Мы все еще принимаем акушерских пациентов в нашем офисе, чтобы гарантировать, что наши беременные пациенты получают необходимую им помощь. Если вы беременны, позвоните нам, чтобы записаться на прием сегодня.Мы также принимаем в нашем офисе пациентов с гинекологическими проблемами или неотложными состояниями.
- Вот что мы делаем для обеспечения безопасности наших пациентов, которые приходят в офис на прием:
Мы заботимся о том, чтобы пациенты не испытывали респираторных заболеваний при посещении нашего офиса.
Мы регулярно проводим дезинфекцию всех служб.
Мы носим маски и перчатки, чтобы снизить вероятность передачи вируса.
Мы моем руки в течение 20 секунд после каждого нашего взаимодействия в офисе и за его пределами.
Обратите внимание: пациенты не могут сопровождаться другими людьми на их приемах.
- Мы предлагаем телемедицинские консультации при следующих заболеваниях: дрожжевые инфекции, ИМП, консультации по контролю над рождаемостью, вагинит (вагинальные инфекции), консультации по заместительной гормональной терапии, пременопауза, менопауза, аменорея и нарушения менструального цикла.
Позвоните нам, чтобы определить, соответствует ли ваша проблема со здоровьем требованиям телемедицины.
Рецидивирующий стрептококковый вульвовагинит группы А у взрослых женщин: семейная эпидемиология | Клинические инфекционные болезни
Аннотация
Одиннадцать рандомизированных контролируемых испытаний лечения антибиотиками по сравнению с плацебо у пациентов с инфекцией Campylobacter были объединены в метаанализ. Лечение антибиотиками сократило продолжительность кишечных симптомов на 1,32 дня (95% доверительный интервал 0,64–1,99; P <.0001). Из-за проблем с лекарственной устойчивостью рекомендуется ограничительное отношение к назначению антибиотиков в неосложненных случаях.
β-гемолитический стрептококковый (ГАЗ) вульвовагинит группы А обычно регистрируется у девочек препубертатного возраста [1–5]. От 11% до 20% всех образцов мазков, взятых у девочек с признаками и симптомами вульвовагинита, выявили ГАЗ в культуре [1]. У взрослых женщин описано вагинальное носительство, но о вульвовагините сообщают редко.Мы описываем 2 случая рецидивирующего ГАЗ-вульвовагинита у женщин, чьи мужья были желудочно-кишечными носителями ГАЗ и вероятными источниками этих патогенных организмов.
Отчеты о случаях . Пациент 1 была 42-летней женщиной, которая была направлена в клинику из-за повторяющихся эпизодов симптоматического вагинита в предыдущие 7 месяцев. Пациентка была в стабильном состоянии примерно за 7 месяцев до обращения, когда у нее появился зуд, болезненность, сильная эритема и отек вульвовестибулярной области.Подобные приступы у нее случались почти ежемесячно, и ее эмпирически лечили противогрибковыми препаратами без каких-либо улучшений. Повторные вульвовагинальные культуры, полученные во время последовательных атак, выявили Streptococcus pyogenes , от которых пациентка лечилась азитромицином и цефуроксимом. После каждого курса антибактериальной терапии симптомы пациентки улучшались, и, хотя результаты ее влагалищного посева стали временно отрицательными для S. pyogenes , через короткий период времени симптомы возобновились.Последний курс антибактериальной терапии был завершен за 1 неделю до направления в нашу клинику (Клиника вагинита при Государственном университете Уэйна; Детройт, Мичиган).
Больная была замужем, имела 3 здоровых детей. Никакой другой имеющей отношение к делу истории болезни не было. У пациента была аллергия на пенициллин. Ее муж в анамнезе был госпитализирован из-за ГАЗ-некротического миофасциита левой верхней части бедра, который произошел за несколько месяцев до того, как наш пациент был направлен в нашу клинику.
Общий физический осмотр нашего пациента показал нормальные результаты, за исключением неизлучающего среднесистолического шума 2 степени в апикальной области. Результаты физического осмотра ее гениталий были нормальными. Влагалищный pH составлял 4,1, мазок из влагалища пациентки имел нормальные результаты, а результат предвлагалищного посева был отрицательным на дрожжи и ГАЗ.
Через месяц пациент вернулся с жалобами на кожный зуд, болезненность и выделения. В это время физикальное обследование ее гениталий выявило эритему влагалища, вестибулярной и перианальной области.Влагалищный pH составлял 4,7, микроскопия мазка солевого раствора показала многочисленные кокки в цепочках, а культуры образцов как из вагинальной, так и из перианальной области были положительными на ГАЗ. В то время посев из горла пациента также был положительным на ГАЗ. Культура перианального образца, полученного от мужа пациентки, была положительной на ГАЗ, как и культура кала; однако посев из горла не показал роста. Типирование вагинальных изолятов GAS от пациентки-индекса и изолятов GAS, полученных от ее мужа, показало, что штаммы идентичны (образец Т-агглютинации 28, белок М [последовательность emm ] 28).У троих детей были посевы образцов, ни у одного из них не было положительных на ГАЗ оральных или ректальных культур. Пациентка лечилась клиндамицином (300 мг 4 раза в день) в течение 5 дней, а ее муж получал пенициллин G (500 мг 4 раза в день) в течение 10 дней.
Через неделю после окончания лечения пациентка сообщила об исчезновении симптомов, что было подтверждено значительным уменьшением эритемы и отека при физикальном осмотре ее гениталий. Ее влагалищный посев был отрицательным на ГАЗ.Во время последующих визитов у нее оставалось бессимптомное течение и отрицательные результаты культурального исследования. Однако культуры перианальных проб ее мужа продолжали давать положительные результаты на ГАЗ через 2 недели после завершения курса перорального приема пенициллина. Соответственно, его лечили моксифлоксацином в дозе 400 мг в день в течение 14 дней, а пациенту лечили моксифлоксацином 400 мг в день в течение 7 дней. С тех пор пациент остается бессимптомным и отрицательным по культуре. У ее мужа также оставался отрицательный результат посева из прямой кишки в течение 6-месячного периода наблюдения.
Пациент 2, 39-летняя женщина, была направлена в нашу клинику из-за повторяющихся эпизодов вульвовагинита в течение 6 месяцев, которые характеризовались зудом, выделениями из влагалища, покраснением и отеком вульвы. Ей было проведено несколько курсов антимикотической и антибактериальной терапии у семейного врача, которые принесли лишь кратковременную пользу. Примечательно, что в двух случаях посевы проб из влагалища и мочи оказались положительными на S. pyogenes , но это открытие было проигнорировано и сочтено несущественным.Она обратилась к урологу и гинекологу, но болезнь осталась невыявленной; ей была назначена эмпирическая терапия против вируса герпеса, потому что у нее был повышен титр IgG вируса простого герпеса 2 типа.
При физическом осмотре выявлена диффузная эритема вульвы, преддверия и влагалища пациента, а также наличие обильных гнойных выделений. Влагалищный pH был повышен до 4,8, и при микроскопическом исследовании физиологического раствора было обнаружено 4+ полиморфно-ядерных лейкоцита. Исследование 10% гидроксида калия на дрожжи дало отрицательные результаты, а окраска по Граму вагинального секрета выявила грамположительные кокки в виде синглетов, пар и цепочек.Вагинальные и ректальные культуры (но не из горла) были положительными на ГАЗ. Точно так же посев ректальных образцов (но не образцов из горла), полученных от мужа пациентки, был положительным на ГАЗ. Культуры образцов горла, полученные от 3 детей пациента, не показали роста. Характеристика вагинальных и ректальных стрептококков пациентки и ректальных стрептококков ее мужа выявила идентичные штаммы типа белка М (последовательность emm ) 44/61.
Пациентку лечили 2% вагинальным кремом клиндамицина, который вводили ежедневно в течение 14 дней, после чего вводили амоксициллин в дозе 500 мг в течение 14 дней.Муж пациентки получал левакин перорально (500 мг в сутки) в течение 28 дней. Пациент вернулся через 28 дней после начала терапии и полностью бессимптомен; у нее были нормальные результаты физикального обследования, и вагинальный и ректальный культуры были отрицательными на ГАЗ. Точно так же ректальный посев ее мужа был отрицательным на ГАЗ. Дальнейшее наблюдение через 3 месяца подтвердило клиническое излечение.
Обсуждение . ГАЗ-вагинит — редкое заболевание, чаще всего встречается у девочек препубертатного возраста и редко встречается у взрослых женщин [1–5].Пациенты жалуются на гнойные выделения из влагалища, дискомфорт, зуд. Сообщалось также о дизурии, боли и кровотечениях. При физикальном осмотре гениталий выявляется эритема и болезненность вульвовагинальной области. При исследовании с помощью светового микроскопа вагинальных выделений, окрашенных по Граму, обнаруживаются цепочечные грамположительные кокки, а также множество полиморфно-ядерных лейкоцитов.
Хотя частота вагинального носительства ГАЗ у взрослых женщин остается низкой, сообщалось о вагините ГАЗ [6, 7]. При исследовании скорости вагинальной колонизации β-гемолитическими стрептококками группы A Mead et al.[8] изучили 6944 образца вагинальных и ректальных мазков, полученных от всех пациенток, родивших детей в больнице Вермонта в течение 38-месячного периода, и показали, что уровень колонизации стрептококком группы В составляет 20,1%, а ГАЗ — только 0,03%. Таким образом, ГАЗ редко присутствует в нормальной среде влагалища и редко является причиной вагинита у взрослых женщин.
Носительство или контакт с носителем является важным патогенным фактором при повторной инфекции ГАЗ, хотя его часто игнорируют.Хотя в основном ГАЗ обнаруживается в носоглотке, он может колонизировать промежность, задний проход, влагалище и нормальную кожу [4, 9–14]. Колонизация кожи чаще всего отмечается у людей с дерматологическими заболеваниями, такими как псориаз, экзема и раны. Пациенты с ГАЗ-фарингитом передают бактерии воздушно-капельным путем и при физическом контакте. Желудочно-кишечное и перианальное носительство может быть очевидным у пациентов с фарингитом даже после разрешения глоточной инфекции и получения отрицательных результатов посева из глотки [9].Выделение Perianal S. pyogenes в непосредственной близости может привести к загрязнению простыней и матрасов, как это, вероятно, имело место у наших пациентов. Заражение воздуха также может происходить от переносчиков, независимо от места заселения [9, 15].
Зарегистрированные вспышки в медицинских учреждениях нечасты, но указывают на серьезные осложнения [10, 15–18]. Одно исследование, в котором изучались послеоперационные раневые инфекции, вызванные ГАЗом, выявило перенос ГАЗ сотрудниками, чаще всего анестезиологами и медперсоналом [16].Анус и влагалище были наиболее частыми участками носительства [14]. Рецидивы также были обычным явлением через несколько месяцев после лечения, часто в результате носителя ГАЗ в семье пациента. Неясно, как долго нужно наблюдать за колонизированным медицинским работником. При рецидивах инфекции GAS характеристика изолятов GAS полезна для отслеживания исходного носителя.
Поскольку обе пациентки, наконец, получили эффективное лечение клиндамицином, возможность вагинальных анаэробов, продуцирующих пенициллин-разрушающие β-лактамазы, не должна исключаться как причина предшествующей реколонизации влагалища.Однако, в отличие от стрептококкового фарингита, мало что известно о клинической значимости продукции β-лактамаз во влагалище.
После нескольких месяцев рецидива ГАЗ-вульвовагинита оценка семей пациентки показала только аноректальное носительство у обоих мужей. На всех других участках посева, включая нос и горло, были пробы с отрицательными результатами посева. Характеристика изолятов GAS продемонстрировала идентичные штаммы у соответствующих партнеров. Только после лечения партнеров после терапии клиндамицином было достигнуто разрешение рецидивов.После того, как терапия пенициллином G не способствовала искоренению кишечного носительства у первого мужа пациентки, длительный режим приема высоких доз пероральных хинолонов успешно уничтожил ГАЗ в кишечнике. На основании отрицательных результатов вагинального посева, полученных после лечения каждого отдельного эпизода вагинита, мы полагаем, что женщины были повторно инфицированы в результате контакта со своими партнерами-мужчинами. Скорее всего, линька произошла в постели. Первая пара не была сексуально активной на протяжении всего периода рецидивирующего вагинита.Однако во второй паре нельзя было исключить передачу половым путем. Эти случаи подтверждают необходимость адекватного скрининга членов семьи и контактов пациента в случаях рецидива ГАЗ-инфекции путем культивирования всех возможных областей носительства.
Благодарности
Мы благодарим Дуайта Джонсона за лабораторную характеристику стрептококковых изолятов.
Возможный конфликт интересов . Все авторы: без конфликтов.
Список литературы
1,,.Вульвовагинит у девочек препубертатного возраста
,Arch Dis Child
,2003
, vol.88
(стр.324
—6
) 2,,,.Стрептококковый вульвовагинит у девочек
,Pediatr Dermatol
,1993
, vol.10
(стр.366
—7
) 3,,.Streptococcus pyogenes Вульвовагинит у детей в Ноттингеме
,Epidemiol Infect
,1991
, vol.10
(стр.459
—65
) 4.Детский вульвовагинит
,J Reprod Med
,1984
, т.29
(стр.359
—75
) 5,,,.Вульвовагинит: клиника, этиология и микробиология половых путей
,Arch Dis Child
,1999
, vol.81
(стр.64
—7
) 6.Стрептококки и половые пути
,Int J STD AIDS
,1993
, vol.4
(стр.63
—6
) 7,,,.Вульвовагинит и перинеальный целлюлит, вызванные стрептококком группы А у взрослой женщины
,Arch Dermatol
,2005
, vol.141
(стр.790
—2
) 8,.Вагинально-ректальная колонизация стрептококками группы А на поздних сроках беременности
,Infect Dis Obstet Gynecol
,2000
, vol.8
(стр.217
—9
) 9,,,.Анальное носительство как вероятный источник стрептококковой эпидемии
,Ланцет
,1966
, т.2
(стр.1007
—9
) 10,,.Инфекции раны, вызванные стрептококком группы А, отнесенные к вагинальному носителю
,J Infect Dis
,1978
, vol.138
(стр.287
—92
) 11,,.Скарлатина и инфекция хирургической раны, вызванная стрептококком группы А, отнесенная к анальному носителю
,J Pediatr
,1977
, vol.90
(стр.387
—90
) 12,,.Частота носительства β-гемолитических стрептококков через горло среди здоровых взрослых и детей
,Scand J Infect Dis
,1988
, vol.20
(стр.411
—7
) 13« и др.Факторы риска инвазивной детской стрептококковой инфекции группы А
,Emerg Infect Dis
,2005
, vol.11
(стр.1062
—6
) 14« и др.Стрептококковые раневые инфекции, вызванные вагинальным носителем
,JAMA
,1982
, vol.247
(стр.2680
—2
) 15,.Послеоперационная стрептококковая раневая инфекция: анатомия эпидемии
,JAMA
,1970
, т.213
(стр.1189
—91
) 16,,.Хирургическая бригада как источник послеоперационных раневых инфекций, вызванных Streptococcus pyogenes
,J Hosp Infect
,1997
, vol.35
(стр.207
—14
) 17,,.Стрептококковые инфекции группы А в отделениях новорожденных
,Педиатрия
,1970
, т.46
(стр.849
—54
) 18,,,.Рецидивирующее носительство стрептококка группы А у медицинского работника, связанное с широко разделенными внутрибольничными вспышками
,Am J Med
,1991
, vol.91
(стр.329
—33
)© 2007 Американское общество инфекционных болезней
.- Streptococcus
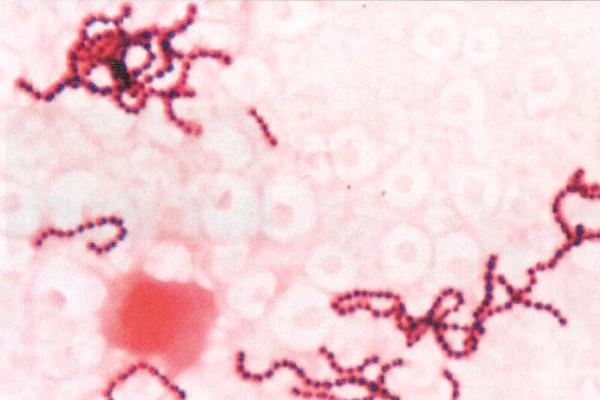 2011 Jan;33(1):48-58.
2011 Jan;33(1):48-58.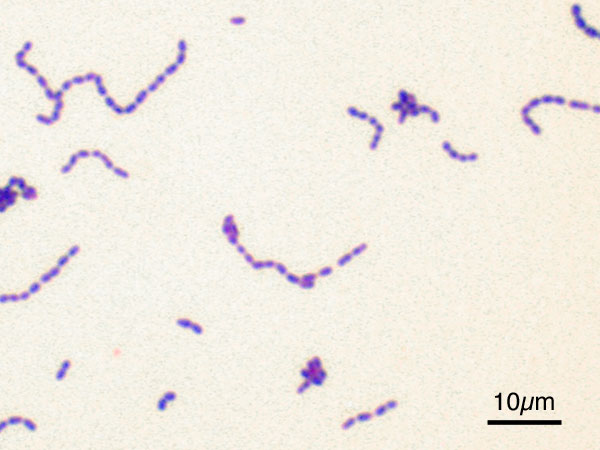
 Поместите 5 мл THB в инкубатор на 30 ° C или оставьте при комнатной температуре на 1-3 дня. 5 мл THB используют для типирования Т-агглютинации стрептококков группы А. Поместите 30 мл бульона при 35 ° C на 16–18 часов. Не инкубируйте дольше 18 часов.Для бета-гемолитических стрептококков, отличных от группы A, 30 мл THB также можно засеять и поместить при 35 ° C на 18–24 часа. Некоторым штаммам может потребоваться более одного дня инкубации, инкубация этих бульонов более 24–72 часов не причинит вреда. 30 мл THB используется в некоторых случаях для серогруппировки и серотипирования.
Поместите 5 мл THB в инкубатор на 30 ° C или оставьте при комнатной температуре на 1-3 дня. 5 мл THB используют для типирования Т-агглютинации стрептококков группы А. Поместите 30 мл бульона при 35 ° C на 16–18 часов. Не инкубируйте дольше 18 часов.Для бета-гемолитических стрептококков, отличных от группы A, 30 мл THB также можно засеять и поместить при 35 ° C на 18–24 часа. Некоторым штаммам может потребоваться более одного дня инкубации, инкубация этих бульонов более 24–72 часов не причинит вреда. 30 мл THB используется в некоторых случаях для серогруппировки и серотипирования. Сан-Диего, Калифорния
Сан-Диего, Калифорния
 Этот гидролиз приводит к щелочному изменению среды, что приводит к изменению цвета среды. Этот тест можно использовать для дифференцированных различных бактерий.
Этот гидролиз приводит к щелочному изменению среды, что приводит к изменению цвета среды. Этот тест можно использовать для дифференцированных различных бактерий.