Виды кожных заболеваний у детей. Инфекционные и неинфекционные заболевания кожи у детей: симптомы, описание
Заболевание кожных покровов у детей — явление распространенное, поскольку нежная кожа у ребят является отличной мишенью для болезни. Малыши болеют намного чаще взрослых. При этом большинство случаев носит аллергический характер. Лечить болезни следует только после того, как поставлен и подтвержден точный диагноз.
Любой ребенок хотя бы раз в жизни страдал от такого недуга. Детские кожные заболевания многочисленны, и каждая патология проявляется по-разному. Причины их тоже достаточно разнообразные, начиная от загрязненной экологии и заканчивая контактами с носителями инфекции.
Все детские кожные заболевания делятся на две большие группы:
- Инфекционные.
- Неинфекционные.
Каждая группа включает себя множество болезней кожи с характерными для каждой из них проявлениями, причинами, особенностями, методами лечения.
Важно. Следует помнить, что такие недуги могут являться первыми симптомами нарушений работы внутренних органов.
Высыпания инфекционного происхождения
Инфекционные заболевания кожи у детей можно подразделить на виды, которые существенно отличаются друг от друга.
К ним относятся:
- кожные изменения, причиной которых стали вирусные инфекции;
- пиодермии, или гнойничковые поражения дермы, — появляются в результате попадания стрептококков, стафилококков и других;
- микозы, возникшие по причине внедрения патогенных грибов;
- хронические инфекционные поражения кожи, причиной которых становятся микобактерии и боррелии.
Экзантемы
Кожные высыпания на теле при многих инфекционных болезнях врачи называют экзантемами. К заболеваниям кожи у детей инфекционного характера с экзантемами относятся:
- корь;
- ветряная оспа;
- скарлатина;
- краснуха;
- детская розеола.
Инкубационный период у этих недугов различный, отличаются также и характерные симптомы кожных заболеваний у детей, в частности, по внешнему виду сыпи. Так, корь характеризуется крупными, сливающимися папулами, в то время как краснухе присуща редкая и мелкая сыпь. Ветряную оспу сопровождают мелкие пузырьки, заполненные жидкостью.
Скарлатина выделяется мелкоточечной сыпью в основном в таких местах:
- по бокам туловища;
- на лице.
При детской розеоле наблюдается макулопапулезная сыпь. Она очень сходна с крапивницей.
Вирус такого заболевания — кори — передается от больного к здоровому ребенку воздушно-капельным путем
Гнойничковые и вирусные болезни
Гнойничковые изменения (пиодермия) являются достаточно частыми детскими заболеваниями кожи. Возбудители — стафилококки и стрептококки , имеющиеся:
- в воздухе;
- в домашней пыли;
- в песочнице;
- на одежде.
Наиболее распространенные проявления пиодермии:
- Карбункулез.
- Импетиго.
К вирусным дерматозам относят те кожные заболевания у детей, виновниками которых становятся различные вирусы. Среди них:
- Простой герпес, характеризующийся изменениями на слизистой и коже в области рта и носа.
- Бородавки, среди котор
Детская сыпь на теле у ребенка
Что такое клубничный язык и синдром нашлепанных щек? Почему корь называют первой болезнью, а скарлатину – второй? Почему банальная розеола так пугает родителей? В честь Дня защиты детей говорим про детские инфекции.
Любой студент-медик знает про шесть первичных экзантем. Это инфекционные болезни с похожими проявлениями: они всегда начинаются с лихорадки и сопровождаются кожными высыпаниями, которые и называются иначе экзантемами. Болеют ими в основном дети – обычно легко, но некоторые инфекции из этого списка могут быть опасными, а другие хоть и безобидны, однако часто заставляют родителей понервничать. Вот эта знаменитая классическая шестерка.
Первая: корь
Корь, с которой практикующие педиатры долгое время не сталкивались, сейчас у всех на слуху – вспышка первой болезни распространилась на полтора десятка европейских стран, растет заболеваемость и в России. Корь не такое легкое заболевание, как принято считать. Болеть ею неприятно даже в детском возрасте, а взрослые из-за особенностей работы иммунной системы переносят ее тяжело. Кроме того, она опасна осложнениями, которые могут развиться у любого: коревой пневмонией, гнойным отитом, стенозом гортани, бронхитом, поражениями почек, печени и головного мозга. Последствием кори могут быть глухота или слепота, от нее до сих пор умирают.
Типичный симптом: пятна Бельского – Филатов – Коплика – похожая на манную крупу белая сыпь, окруженная красной каймой. Они появляются на слизистой щек примерно за сутки до коревой сыпи.
Профилактика и лечение: лекарств от кори нет, самая надежная профилактика заражения – двукратная вакцинация.
Вторая: скарлатина
О существовании этой болезни знали все советские школьники – из мрачной поэмы Эдуарда Багрицкого «Смерть пионерки», героиня которой умирала в больнице. В 30-е годы прошлого века, когда было написано это произведение, скарлатина была одной из самых тяжелых детских инфекций. В наше время она протекает несравнимо легче – специалисты связывают это как с улучшением качества жизни детей, так и с доступностью антибиотиков.
Скарлатину вызывает гемолитический стрептококк группы А. Она похожа на ангину, но проявляется не только высокой температурой, общим недомоганием и болью в горле, но и мелкой сыпью, которая обычно через сутки после начала болезни выступает на щеках, на сгибах рук и ног, под мышками, по бокам тела. Скарлатина – очень заразная болезнь, по санитарным нормам она подлежит контролю: поставив такой диагноз, врач должен сообщить в орган эпидемического надзора. После выздоровления устанавливается карантин до 12 дней.
Типичный симптом:клубничный язык – поверхность языка алого цвета, усеяна белыми точками.
Профилактика и лечение:гемолитический стрептококк передается воздушно-капельным путем, риск заражения снижает личная гигиена — мытье рук, влажная уборка и пр. Лечат скарлатину антибиотиками.

Третья: краснуха
Учитывая высокую заразность краснухи и тот факт, что выделять вирус больной начинает задолго до появления первых симптомов, заболеть ею легко, если нет прививки. Часто краснуха протекает очень легко, порой только с сыпью, а то и вообще бессимптомно. Иногда, когда высыпаний нет, ее принимают за легкое ОРВИ. При этом больной все равно заразен.
Главную опасность краснуха представляет для беременных женщин: заражение во время беременности может привести к прерыванию или тяжелым патологиям у плода. Риск тем выше, чем меньше срок беременности, именно поэтому анализ крови на антитела к краснухе и, если он отрицательный, последующая прививка, входят в план подготовки к зачатию. Детей от краснухи прививают одновременно с корью – в 12 месяцев и 6 лет.
Типичный симптом: увеличение шейных лимфоузлов перед появлением сыпи, красные точки на небе – так называемые пятна Форксгеймера. Сама сыпь на ощупь гладкая, похожа на капли краски. Она выступает сначала на лице и за ушами, потом на остальных участках кожи.
Профилактика и лечение: от краснухи есть вакцина, а специфического лечения нет.
Четвертая: мононуклеоз
Раньше четвертой была болезнь Филатова-Дьюкса – скарлатинозная краснуха. Ее описывали как легкую форму скарлатины – с невысокой температурой, увеличением лимфоузлов и похожей сыпью, которая проходила сама и не давала осложнений. Впоследствии она перестала считаться самостоятельным заболеванием.
Сейчас четвертой болезнью называют инфекционный мононуклеоз, хотя сыпью он сопровождается далеко не всегда. Симптомы этого заболевания, вызванного вирусом Эпштейна-Барр, очень разнообразны – обычно оно проявляется лихорадкой, болью в горле, увеличением печени, общим недомоганием, но могут возникать и боли в суставах, головные боли, герпес на коже и пр. Сыпь при мононуклеозе похожа на красные пятна неправильной формы и возникает примерно в 25 процентах случаев. Есть еще один вид сыпи, характерный для этой болезни: в том случае, если больной принимает антибиотики, назначенные по ошибке или «на всякий случай», может развиваться так называемая ампициллиновая сыпь. Она, в отличие от обычной, не связанной с антибиотиками, может зудеть – в том числе по ночам, причиняя сильный дискомфорт.
Типичные симптомы: длительная лихорадка, воспаление миндалин, значительное увеличение лимфоузлов, ампициллиновая сыпь.
Профилактика и лечение:личная гигиена – вирус Эпштейна-Барра очень распространен и легко передается воздушно-капельным путем и при бытовом контакте (мононуклеоз еще называют болезнью поцелуев). Лечат заболевание противовирусными и симптоматическими препаратами.
Пятая: инфекционная эритема
Пятая болезнь, парвовирусная инфекция, болезнь пощечины — все это инфекционная эритема, очень распространенная среди детей. Начинается она с лихорадки, головной боли и насморка, но от ОРЗ отличается высыпаниями на щеках, а потом и на теле. Сыпь медленно проходит, иногда зудит, становится ярче, например, на жаре. Пятая болезнь, которую вызывает парвовирус B19, протекает легко и без последствий. Однако есть две категории людей, для которых эта инфекция может быть опасна – беременные, особенно на ранних сроках, и больные анемией, в частности серповидноклеточной. Им при заражении парвовирусом нужно обратиться к врачу.
Типичный симптом:у детей – синдром нашлепанных щек (ярко-красная кожа на щеках), у взрослых – боль в суставах. Сыпь на теле похожа на кружева.
Профилактика и лечение:личная гигиена, лечение обычно не требуется.
Шестая: розеола
Эта болезнь очень пугает родителей, а врачи не всегда ее узнают, что приводит к ненужному назначению антибиотиков. У ребенка внезапно поднимается высокая температура, которая плохо поддается снижению с помощью жаропонижающих средств. Никаких других симптомов нет — ни кашля, ни насморка, ни каких-либо болей.
На самом деле в розеоле нет ничего опасного. Она развивается, когда ребенок заражается вирусом герпеса 6 типа. Происходит это настолько часто, что до 5 лет розеолой успевают переболеть практически все дети. Перенести ее можно только один раз в жизни.
Типичный симптом: ровно через 3 суток температура резко нормализуется (отсюда другое название розеолы – детская трехдневная лихорадка) и еще через сутки появляется сыпь.
Профилактика и лечение: не требуются — розеола не опасна и проходит самостоятельно.
Как узнать скарлатину и почему «звездочки» на коже — это тревожно
Конечно, этими шестью болезнями список инфекций, которые могут сопровождаться высыпаниями, не исчерпывается. Он довольно большой – это и ветрянка, и энтеровирусная инфекция, и иерсиниоз, и опоясывающий лишай, и многие другие. К сожалению, среди таких инфекций есть и очень опасные, при которых промедление может привести к тяжелым последствиям и гибели человека. Как не пропустить подобные ситуации, на что обращать особое внимание, когда сыпь – тревожный симптом, в каких случаях нужны лабораторные исследования рассказывает врач-педиатр Елена Никифорова, медицинский эксперт лаборатории персонифицированной медицины ЛабКвест.
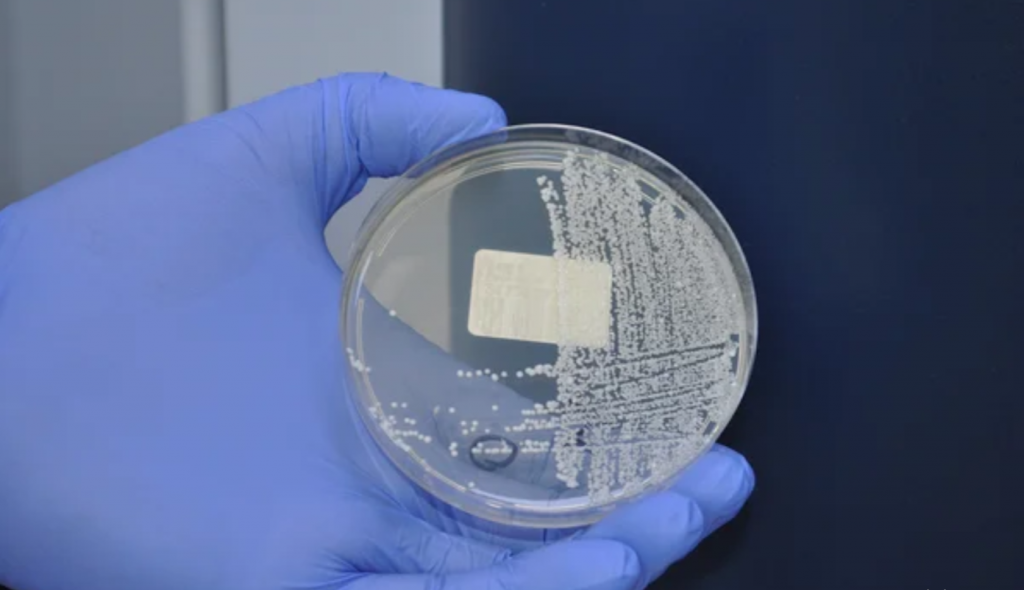
В каких случаях нужно сдавать анализы?
– Как правило эти заболевания диагностируются клинически, потому что есть типичная картина болезни. Это касается кори, краснухи, розеолы, инфекционной эритемы, при которых сыпь появляется в определенный момент и поэтапно. При кори диагноз в дальнейшем подтверждается в инфекционном отделении – эту болезнь не лечат на дому. При краснухе врач может назначить общие анализы крови и мочи, если есть подозрения, что присоединилась бактериальная инфекция.
При скарлатине диагностикой является тест на стрептококк группы А. Есть домашние тесты, которые помогают на месте дифференцировать возбудителя, в лаборатории берется мазок из зева. Сдать анализ нужно оперативно, при первых симптомах, до начала лечения и даже использования симптоматических средств – спрея для горла, таблеток для рассасывания и пр. Если результат положительный, а у ребенка температура, красное горло, налеты на миндалинах, назначается антибиотик.
Сейчас массово назначают анализ крови на антитела к вирусу Эпштейна-Барр, который вызывает мононуклеоз. И зачастую лечение назначается даже в том случае, если выявляются антитела типа IgG, которые говорят о перенесенной ранее инфекции и сформировавшемся иммунитете. Мононуклеоз же лечится только в острый период – определить это можно с помощью исследования крови на антитела типа М (IgM).
Когда лихорадка и сыпь – повод вызвать скорую помощь?
– Есть принцип, которого придерживаются врачи и который стоит взять на заметку родителям: любая лихорадка и сыпь – повод сразу же вызвать скорую помощь. В первую очередь это нужно, чтобы диагностировать менингококцемию. Менингококковая инфекция поражает оболочки головного мозга. Очень редко это происходит молниеносно, при менингите есть хотя бы сутки, чтобы диагностировать это заболевание и начать его лечить. Менингококцемия развивается, когда инфекция начинает поражать стенки сосудов, она активно размножается, происходит выброс токсина в крови, развивается сепсис. Это молниеносное заболевание, при котором ребенок может погибнуть буквально за считанные часы. Сыпь в таком случае специфическая – она напоминает геморрагические «звездочки». Если у ребенка повышена температура тела, а на коже есть хотя бы один-два таких элемента, это повод немедленно вызвать скорую помощь или самостоятельно везти его в инфекционное отделение ближайшей больницы.
Геморрагическая сыпь может появиться и при таком заболевании, как идиопатическая тромбоцитопения. Это аутоиммунная болезнь, которое может развиться на фоне любого инфекционного процесса. У больного падает уровень тромбоцитов в крови и может появиться характерная сыпь – обычно на ногах, на животе. Идиопатическая тромбоцитопения может быть жизнеугрожающей, поэтому при обнаружении на коже пурпурной сыпи, пятен, мелких синяков нужно обратиться к врачу.
Инфекционные заболевания кожи у новорожденных и детей грудного возраста
Почему возникают пиодермии у детей?
Хоть функции иммунной системы у младенцев пока неполноценны, естественный кожный барьер работает вполне исправно. А потому, через неповрежденную здоровую кожу гноеродные бактерии проникнуть не способны. Всем без исключения случаям пиодермии предшествуют те или иные нарушения нормального состояния кожных покровов:
• перегревание и возникновение опрелостей;
• пересушивание кожи с образованием микротрещин;
• повреждения и воспаления, вызванные потертостями;
• редкая смена пеленок, что ведет к мокнутию кожи.
Как видим, все эти причины укладываются в общее определение плохого, недостаточного ухода за ребенком. Помимо этого, педиатры отмечают и ряд сопутствующих факторов, таких, как дефицит витаминов, А, С и группы В.
Какие бывают пиодермии?
Гнойничковые поражения кожи у новорожденных и детей раннего возраста в основном вызваны различными видами патогенных микроорганизмов, относящихся к семействам стафило- и стрептококков.
Среди стафилодермий наиболее часто встречаются:
1. Везикулопустулез. Самый распространенный тип пиодермий у новорожденных, возникающий в первые несколько суток после рождения ребенка. Главное проявление этого заболевания — мелкие, размером с булавочную головку высыпания-пустулы, имеющие вид пузырьков с гнойным содержимым. Вокруг пустул имеются зоны воспаления, а сами эти пузырьки расположены преимущественно на тех местах, где открываются протоки потовых желез. Лечение везикулопустулеза в основном местное. Показана обработка бактерицидными препаратами, а также принятие ванн со средствами, имеющими антисептическое и противовоспалительное действие. Хорошим примером таких средств могут служить экстракты лекарственных трав, изготовленные под брендом Здравландия.
2. Множественные кожные абсцессы, называемые также псевдофурункулезом. Эта патология встречается не часто, но почти всегда имеет довольно тяжелое течение. Болеют преимущественно дети на первом (редко — на втором) году жизни. Фурункулы наблюдаются в основном в затылочной области головы, хотя могут распространяться по всему телу. Высыпные элементы достаточно большие (иногда достигают размеров крупного гороха), плотные, но эластичные, а также имеют округлые очертания и красновато-синюшный оттенок. По мере прогресса патологии узлы становятся более мягкими, но сами, чаще всего, не вскрываются. Кроме того, существенно ухудшается общее состояние ребенка. Терапию нужно начинать немедленно, ее отсутствие угрожает генерализацией патологии вплоть до развития сепсиса. Лечение включает общеукрепляющую терапию, местное и системное использование антибиотиков, а также хирургическое вскрытие созревших узлов.
3. Эксфолиативный дерматоз Риттера. Ранее это заболевание имело крайне высокую (до 70%) летальность, но с введением в лечебную практику антибиотиков больше не представляет опасности для жизни ребенка. Изначально инфекция поражает кожу в околоротовой или околопупочной области, а затем распространяется на соседние участки. Кожные покровы приобретают ярко-красный оттенок, под эпидермисом скапливается жидкость, что со временем приводит к его отслойке на большой площади. При своевременно начатом лечении (специально подобранные антибиотики, гамма-глобулин и др.) отслаивается только верхний, роговой слой кератинизированных клеток эпидермиса.
4. Пиококковый пемфигоид новорожденных. Очень редкое в современной практике педиатров заболевание. Проявляется образованием на коже фликтен — дряблых пузырьков на поверхности эпидермиса. Лечение — местное применение антибактериальных средств и тщательная гигиена кожи ребенка.
Стрептодермии у новорожденных представлены двумя основными патологиями:
1. Папуло-эрозивная стрептодермия. Часто встречающееся заболевание, в народе известное, как «пеленочный дерматит». Его единственная причина — плохой уход за ребенком и несвоевременная смена грязных подгузников и пеленок. Повреждения кожи вызваны в этом случае химическим раздражением, которое оказывают каловые массы, а также аммиак, содержащийся в моче. А уже на поврежденной коже начинает активно размножаться стрептококк. В силу причин, вызывающих эту патологию, основная область ее локализации — ягодицы и бедра. Стрептококковая инфекция вызывает образование крупных, но дряблых пузырей, которые вскрываются самостоятельно, оставляя после себя эрозивные участки с остатками отслоившегося эпидермиса по краям. Эрозии нередко окружены синюшно-красными высыпаниями без полостей, а также зоной острого воспаления. Лечение — строжайшая гигиена кожи, подсушивающие средства, а также местное применение антибиотиков и противовоспалительных препаратов.
2. Десквамативная эритродермия Лейнера-Муссу. Это патология первых трех месяцев жизни ребенка. Изначально инфекция поражает естественные складки тела, а также волосистую часть головы. В дальнейшем могут вовлекаться и другие участки. При этом мокнутия кожных покровов не наблюдается. Клиническое проявление этого заболевания — жирные чешуйки на фоне покрасневшей и иногда потрескавшейся кожи. Нередко имеются также нарушения в пищеварительной системе с рвотой «фонтаном». Причина данного заболевания — генетически обусловленная поломка процессов фагоцитоза (поглощения чужеродных микроорганизмов иммунными клетками). Часто наблюдаются поливитаминная недостаточность и вторичные инфекции. Для лечения используют введение альбуминов, витаминотерапию, местные смягчающие и заживляющие средства, а также антибиотики для подавления присоединившихся инфекций.
Инфекционные сыпи у ребенка — Сыпи(высыпания)
В медицине обычно выделяют шесть видов первичной инфекционной сыпи у ребенка. К ним относятся высыпания при скарлатине, инфекционной эритеме, мононуклеозе, кори, детской розеоле и краснухе.
Признаки инфекционных сыпей у детей
Об инфекционном характере высыпаний говорит ряд симптомов, сопровождающих течение заболевания. К таким признакам относят:
- синдром интоксикации, который включает в себя подъем температуры, слабость, недомогание, отсутствие аппетита, тошноту, рвоту, головные и мышечные боли и прочее;
- признаки конкретного заболевания, например, при кори появляются пятна Филатова-Коплика, при скарлатине обычно отмечается ограниченное покраснение зева и другие;
- в большинстве случаев у инфекционных болезней можно отследить цикличность течения, также наблюдаются случаи подобных патологий у членов семьи больного, сослуживцев, друзей и знакомых, то есть людей, имевших тесный контакт с ним. Но при этом нужно учитывать, что характер сыпи может совпадать при различных заболеваниях.
У детей инфекционная сыпь чаще всего распространяется контактным или гематогенным путем. Развитие ее связано с быстрым размножением болезнетворных микробов на коже малыша, переносом их через плазму крови, инфицированием клеток крови, протеканием реакции «антиген-антитело», а также повышенной чувствительностью к определенным антигенам, которые выделяют бактерии, вызывающие инфекцию.
Папулезные высыпания, которые в дальнейшем начинают мокнуть, зачастую вызываются прямым заражением кожных покровов патогенными микроорганизмами или вирусами. Однако такая же сыпь может появиться под влиянием иммунной системы на воздействие возбудителя.
Диагностика инфекционных сыпей
При диагностике макулопапулезных высыпаний и невезикулярной сыпи, вызванных вирусной инфекцией, становится преимущественно поражение ладоней и ступней, что в других случаях встречается довольно редко. Так, для бактериальных и грибковых инфекций, иммунных заболеваний, а также при побочном действии на различные лекарственные средства такая зона поражения абсолютно не свойственна.
Инфекционная сыпь у ребенка может сопровождать как острое, так и хроническое течение заболеваний. Из острых патологий высыпаниями чаще всего проявляются корь, ветрянка, скарлатина и прочие, а из хронических – туберкулез, сифилис и другие. При этом диагностическая значимость элементов сыпи может быть различной. Так, в одном случае диагноз можно поставить по одним только характерным высыпаниям, в других – элементы сыпи становятся вторичным диагностическим признаком, а в третьих – сыпь является нетипичным симптомом.
Высыпания при кори
Корь представляет собой инфекционное заболевание, характеризующиеся интоксикацией, лихорадкой, поражением верхних органов дыхательной системы, выраженной цикличностью и сыпью на коже в виде пятен и папул. Эта патология легко передается при контакте с больным воздушно-капельным путем. Высыпания обычно возникают на 3-4 день болезни. В последние годы распространенность кори резко сократилось, это связано с проведением своевременной вакцинации. При отсутствии в крови антител к возбудителю кори человек очень восприимчив к этому заболеванию.
Первые элементы сыпи могут появиться на третий, в более редких случаях на второй или на пятый день болезни. Обычно кожные проявления кори сохраняются на протяжении примерно 4 дней, после чего наблюдается их обратное развитие. При этом сыпь имеет ярко выраженную этапность. Первыми поражаются области переносицы и заушного пространства, затем – лицо и шея, далее – туловище и руки, в последнюю очередь – ноги, стопы и кисти. К четвертому дню элементы становятся буроватого цвета и утрачивают папулезный характер. В дальнейшем на этом месте образуется пигментация, в некоторых случаях шелушащаяся. Отдельные элементы сыпи при кори имеют круглую форму, нередко сливаются вместе, возвышаются над окружающей кожей, которая остается неизменной.
Для диагностирования кори важны следующие моменты заболевания и характерные проявления:
Резкое начало заболевание, быстрое повышение температуры, кашель, насморк, конъюнктивит, блефарит, сильное слезотечение и выраженная светобоязнь.
На второй день на внутренней поверхности щек начинают появляться пятна Вельского-Филатова-Коплика. Они представляют собой небольшие белые точки, вокруг которых наблюдается зона гиперемии. Пятна держатся около двух дней, а затем пропадают, оставляя после себя рыхлую слизистую.
В течении болезни прослеживается четкая этапность. Сыпь появляется на 3-4 день. В первый день высыпаний поражается лицо, во второй – туловище, в третий – конечности. Можно отметить своеобразное развитие элементов: вначале это пятно или папула, размером примерно 5 мм, затем она быстро растет до 1-1,5 см, при этом отдельные пятна нередко сливаются в сплошную поверхность.
Характер сыпи: обильная, склонна к слиянию, нередко приобретает геморрагический вид.
Обратное развитие сыпи начинается примерно через три дня после ее появления и проходит в том же порядке, в котором она появлялась.
В некоторых случаях высыпания, свойственные для кори, могут возникнуть у ребенка в период после живой противокоревой вакцинации. Этот период может длиться до 10 дней с момента введения вакцины. Кроме инфекционной сыпи, у ребенка могут наблюдаться субфебрильная температура, конъюнктивит, длящийся несколько дней, кашель, насморк и прочие симптомы. В таких случаях появляющиеся элементы необильны и не сливаются. Сыпь возникает без характерных для кори этапов. Диагноз ставится на основе осмотра, опроса и сбора анамнеза.
Краснуха
Возбудителем краснухи является вирус. При этом заболевании отмечается увеличение лимфузлов, расположенных в затылочной области и задней части шеи, а также появление инфекционной сыпи. Эта патология часто встречается у детей младшего, школьного и юношеского возраста. Наиболее часто она передается воздушно-капельным путем, возможен трансплацентарный путь. В зависимости от этого заболевание разделяют на врожденное и приобретенное.
Врожденная краснуха – довольно опасная патология, так как она оказывает на ребенка тератогенное действие, в результате чего у него могут возникать различные уродства. Наиболее часто встречается классический синдром, сопутствующий врожденной краснухе. Он проявляется тремя патологиями: пороком сердечно-сосудистой системы, катарактой и глухотой. Менее распространен так называемый расширенный синдром, при котором отмечаются патологии развития нервной, мочеполовой или пищеварительной систем.
Приобретенная краснуха – менее опасное заболевание. В детском возрасте ее течение, как правило, легкое, повышение температуры несильное. В подростковом возрасте все симптомы более выражены: температура доходит до фебрильных значений, отмечаются признаки интоксикации и болезненность суставов. Инфекционная сыпь появляется уже в первый день болезни, в более редких случаях – на второй. Элементы высыпаний образуются очень быстро, чаще всего в течение суток. В первую очередь поражается лицо, затем сыпь сползает на шею, туловище и конечности. Самая излюбленная локализация — бока, разгибательные части ног и рук, ягодицы. Высыпания остаются на коже около трех дней, реже – до недели, после чего пропадают, не оставляя никаких следов.
Примерно в одном из пяти случаев краснуха протекает без появления сыпи. Такие формы очень сложно диагностировать и распознать. Однако они представляют определенную опасность, в основном из-за возможности контакта и заражения беременных женщин.
В большинстве случаев течение приобретенной краснухи доброкачественное. Осложнения возникают редко, чаще всего у детей старшего возраста и подростков. Проявляться осложнения могут в виде менингоэнцефалита или простого энцефалита, которым свойственен довольно большой процент смертности, также после краснухи могут развиться артралгии, тромбоцитопеническая пурпура или артриты.
Энтеровирусная инфекция
Данное заболевание в большей степени протекает очень тяжело, сопровождаясь высокой температурой. Кроме этого, симптомами энтеровирусной инфекции становятся гастроэнтерит, герпетическая ангина, мышечные боли, серозный менингит, полиомиелитоподобный синдром.
Инфекционная сыпь у ребенка, пораженного энтеровирусом, возникает примерно на 3-4 день с начала болезни. Обычно ее появление сопровождается нормализацией температуры и заметным облегчением состояния больного. Высыпания образуются сразу, в течение дня. Преимущественно поражаются лицо и туловище. Характерный вид сыпи – пятнистый или пятнисто-папулезный. Размер элементов может быть различен, цвет – розовый. Высыпания держатся несколько дней (не дольше 4), а затем исчезают. В редких случаях на их месте остается пигментация.
Инфекционный мононуклеоз
Возбудителем мононуклеоза инфекционного является вирус Эпстайна-Барра. Характерными проявлениями заболевания становятся генерализованная лимфаденопатия, сильная лихорадка, тонзиллит, гепатоспленомегалия и образование в крови нетипичных мононуклеаров. Заболевают мононуклеозом чаще дети и подростки. Вирус, являющийся возбудителем данной патологии, относится к ДНК-содержащим и входит в группу герпес-вирусов. Он может стать причиной возникновения раковых опухолей, таких как назофарингеальная карцинома и лимфома Беркитта. Инфекционный мононуклеоз сложно передается, то есть низкоконтагиозен.
В большинстве случаев при этом заболевании сыпь не образуется. Если же она появляется, то примерно на пятый день. Элементы высыпаний имеют вид пятен неправильной формы, размер которых 0,5-1,5 см. Иногда эти пятна сливаются в общую поверхность. Как правило, на лице отмечаются более обильные высыпания, также могут поражаться конечности и туловище. Сыпь появляется хаотично, без характерных этапов, в этом состоит отличие от кори. При инфекционном мононуклеозе высыпания полиморфны и имеют экссудативный характер. Размер отдельных элементов может значительно различаться. Возникновение сыпи не связано с каким-либо определенным периодом болезни: она может появляться как в первый день болезни, так и в ее конце. Обычно она остается на коже несколько дней, после чего пропадает без следа или с легкой пигментацией на ее месте.
Кожные проявления гепатита В
К типичным поражениям кожи, возникающим при гепатите В, можно отнести синдром Крости-Джанотти, свойственный детям в младшем возрасте и проявляющийся в виде папулезного акродерматита, и крапивницу. Последняя становится характерным симптомом, свидетельствующим о продромальной стадии заболевания. Высыпания присутствуют на коже в течение пары дней. К моменту их исчезновения начинается желтуха и суставные боли. Сыпь может проявляться в виде макул, папул или петехий.
Синдром Крости-Джанотти зачастую сопутствует безжелтушной форме заболевания. При этом остальные признаки гепатита В появляются одновременно с высыпаниями или значительно позднее. Сыпь остается на коже до трех недель.
Инфекционная эритема
Это заболевание вызывается паровирусом человека. Течение инфекционной эритемы обычно легкое, она относится к низко контагиозным и самостоятельно купирующимся патологиям. Сыпь при этом заболевании имеет вид папул или макул. При инфекционной эритеме продромальный период слабо выражен, а общее самочувствие практически не нарушается. Более подвержены этому заболеванию дети, у взрослых оно встречается намного реже.
Внезапная экзантема
Данная патология вызывается вирусом простого герпеса, относящегося к шестому типу, характеризуется острым течением и поражает преимущественно маленьких детей. Начинается болезнь с резкого подъема температуры до 40-41 градуса, лихорадка может сохраняться на протяжении нескольких дней. При этом симптомы интоксикации слабо выражены или совсем отсутствуют. Кроме температуры, отмечается генерализованная лимфаденопатия и высыпания. Кожные проявления обычно возникают после нормализации температуры, примерно на третий-четвертый день. Элементами инфекционной сыпи могут стать пятна, макулы или пустулы. Высыпания остаются на коже около суток, после чего исчезают безо всяких следов.
Скарлатина
Скарлатина – это одно из заболеваний, возбудителем которой становится стрептококк. Сыпь при данной патологии обычно возникает к концу первых или к началу вторых суток болезни. Затем она довольно быстро охватывает все тело. В первую очередь элементы высыпаний поражают лицо, особенно щеки, потом шею, руки, ноги и туловище. Излюбленные локализации сыпи – внутренние поверхности рук и ног, грудь, боковые поверхности грудной клетки, поясница, области сгибов: локти, подмышки, подколенные впадины, пах. Элементы высыпаний представлены мелкими розеолами, диаметр которых порядка 2 мм. Кожа под сыпью гиперемирована. Сразу после появления цвет сыпи довольно яркий, а затем он заметно бледнеет.
Менингококковая инфекция
При этом заболевании сыпь появляется в течение нескольких первых часов, в более редких случаях – ко второму дню. Перед возникновением высыпаний у больного могут отмечаться симптомы воспалительных процессов в полости носа и глотке, такое явление продолжается около пяти дней. Затем появляются выраженные признаки интоксикации, сильно повышается температура, возникают элементы сыпи. Они могут быть представлены розеолами или папулами и быстро переходят в стадию геморрагической сыпи, которая распространяется и увеличивается в размерах. Такие геморрагии выступают над поверхностью тела. Преимущественная локализация высыпаний – лицо, конечности, ягодицы и туловище.
Фелиноз, или болезнь кошачьих царапин
Другое название этой болезни доброкачественный лимфоретикулез. Это воспалительный процесс, поражающий лимфузлы и характеризующийся гнойным характером. Возбудителем этого заболевания становятся хламидии, передающиеся человека через царапину или укус кошки. Проявлениями фелиноза становятся лихорадка, местный лимфаденит, долгое заживление полученных повреждений кожи. В начале кожные изменения выглядят как красноватые папулы, которые безболезненны на ощупь. В дальнейшем они могут нагнаиваться, при заживлении рубец не остается. Через две недели после получения от животного царапины увеличиваются местные лимфузлы, чаще всего поражаются подмышечные узлы, реже паховые или шейные. Примерно через два месяца лимфузлы приходят в норму. Однако почти в трети случаев заболевания происходит расплавление лимфатических узлов.
Иерсиниоз и псевдотуберкулез
Симптомами этих заболеваний являются выраженная интоксикация, поражение опорно-двигательного аппарата и брюшной полости, в большинстве случаев также у больных наблюдается образование инфекционной сыпи на коже. Клиническая картина при обеих патологиях довольно схожа. Поставить точный диагноз можно только на основании определенных лабораторных анализов.
Для псевдотуберкулеза характерно единомоментное возникновение сыпи, происходит это обычно на 3 день от начала болезни. Высыпания чаще всего размещаются симметрично по бокам туловища, низу живота, паху, области основных суставов рук и ног, в основном на сгибательной части. Но может поражаться и вся поверхность тела. В период, когда еще не было описания этиологии и механизма заболевания, оно носило название ДСЛ, расшифровывающееся как дальневосточная скарлатиновая лихорадка.
Паратиф и брюшной тиф
Паратиф типа А, В или С, а также брюшной тиф вызываются микроорганизмами, относящимися к сальмонеллами. Для этих патологий свойственны все симптомы интоксикации, сильная лихорадка, гепатоспленомегалия и сыпь, имеющая вид розеол. По клиническим проявлениям оба этих заболевания схожи. Начинаются они обычно остро, внезапно с резкого подъема температуры до 39 градусов и выше. Кроме того, могут отмечаться заторможенность, слабость, апатия, недомогание и прочее. С течением времени симптомы имеют свойство нарастать. Другими словами, ребенок становится все более вялым, не идет на контакт, отказывается от еды. Обычно при этом происходит увеличение селезенки и печени, язык становится обложенным, по его краям видны четкие отпечатки зубов. Ко второй неделе с начала болезни на коже появляются розеолы, чаще всего их количество невелико, поражаются боковые части грудной клетки и живот.
Рожистое воспаление
Данное заболевание характеризуется поражением кожных покровов с появлением выраженных, ограниченных очагов и симптомами интоксикации организма. Причиной его становится стрептококковая инфекция. Элементом высыпаний в этом случае становится гиперемия, имеющая яркий цвет, четкие края и ограниченную зону поражения. Границы ее могут приобретать неправильную форму. Типичные области появления сыпи – это веки, уши, а также кисти и стопы. Кожа под элементами высыпаний заметно отекает. При этом отмечается воспаление и увеличение лимфатических узлов и сосудов от места поражения кожи до регионарных узлов. Если своевременно не начать лечение, то рожистое воспаление быстро разрастается и может привести к тяжелой интоксикации организма и сепсису.
Врожденный сифилис и высыпания у детей
Сифилитические высыпания свойственные врожденной формы сифилиса обычно возникают в первые недели и месяцы жизни ребенка. Выглядит инфекционная сыпь у ребенка в таком случае как крупные пятна, в некоторых случаях имеющие коричневатый цвет, или мелкие узелочки. Кроме высыпаний, отмечается увеличение селезенки и печени, выраженная анемия и положительные пробы на сифилис.
Боррелиоз
Боррелиоз также называют болезнь Лайма или клещевая эритема. Эта патология характеризуется острым течением, причиной ее становится спирохета. Заражение происходит при укусах клещей. Симптомами боррелиоза являются кожные высыпания и поражения сердца, нервной системы и суставов. Распространено это заболевание в тех местностях, где водятся иксодовые клещи.
Высыпания при гельминтозе и лейшманиозе
Выделяют два вида кожного лейшманиоза: сельский, или остронекротизирующийся, и городской, или поздноизъязвляющийся. Первый из них переносится в большинстве случаев мелкими грызунами, такими как суслики, хомяки, песчанки и прочие. Источником городского лейшманиоза становится человек. Возбудители этого заболевания переносятся москитами. Инкубационный период довольно длительный. В большинстве случаев он продолжается около двух месяцев, но иногда может длиться и несколько лет.
Характерным проявлением кожного лейшманиоза становится поражение кожи в том месте, куда укусил москит. Как уже говорилось, различают два типа заболевания, в зависимости от вида поражения. При городской форме болезни появляющиеся на коже элементы инфекционной сыпи сухие, а при сельской – мокнущие. Открытые части тела после укусов москитов покрываются зудящими папулами, которые быстро растут. Через несколько месяцев, иногда через полгода, на месте поражения возникает язва с гранулезным основанием, размер которой может быть более 1 см. Она болезненна на ощупь, покрыта сверху коркой и долго не заживает. Излечение наступает внезапно, обычно до этого момента проходит пара месяцев, на месте поражения образуется тонкий, белый рубец. Возбудители заболевания при этом могут проникать в лимфатические сосуды, передвигаться по ним и заражать новые области, что определяется по воспалению лимфузлов и отечности ткани. Как правило, мокнущая форма лейшманиоза развивается более динамично и быстро. После перенесенного заболевания образуется стойкий иммунитет.
Инфекционная сыпь у ребенка в виде папул или макул может свидетельствовать о наличии гельминтоза. Чаще всего такое проявление встречается при эхинококкозе, трихинеллезе, аскаридозе и других заболеваниях. Появление сыпи в этих случаях сопровождается сильным зудом.
Чесотка у грудничков
Чесотка у маленьких детей имеет некоторые отличительные особенности. Так, чесоточные ходы по большей части располагаются на подошвах ног и ладонях. Может появляться сыпь в виде пузырьков, пятен или волдырей, локализующихся на затылочной части головы, бедрах, сгибательной поверхности рук, голенях, в районе сосков и пупка.
Ветряная оспа
Эта патология очень заразна и легко передается от человека к человеку, вызывается она ДНК-содержащим вирусом. Характерными признаками ветрянки становятся признаки интоксикации и характерная сыпь в виде везикул, поражающая кожу и слизистые. Медики относят ветряную оспу к неуправляемым инфекциям, чаще всего ей болеют дети дошкольного возраста. В редких случаях могут заболеть новорожденные малыши (если мама не болела ветрянкой в детстве) и взрослые люди.
Диагноз обычно ставят на основе выраженной симптоматики. Важными в этом смысле являются следующие признаки:
- Сыпь представлена однокамерными везикулами и расположена в равной мере на коже и слизистых.
- Элементы локализуются на волосистой части головы.
- Сильный зуд
Высыпания имеют ложный полиморфизм. Это обусловлено периодическим (раз в 2 дня) появлением новых элементов. Поэтому на пораженных участках кожи часто располагаются элементы, свойственные разным стадиям развития: макулы, папулы, пузырьки, корочки.
Герпес и опоясывающий лишай
Возбудителем герпеса является специфический вирус, который разделяется на 2 типа: I тип преимущественно поражает слизистые и кожу лица, II тип – область половых органов и нижнюю часть тела. Однако вирусы обоих типов могут появляться в любых локализациях в зависимости от контакта. Герпес клинически проявляется в виде пузырьковой инфекционной сыпи на кожи и слизистых, а также может поражать разные ткани и органы. Перед возникновением элементов сыпи на месте поражения отмечается покалывание, зуд и повышенная чувствительность, могут возникать боли и невралгии в этой области. Кожные проявления имеют вид группы пузыречков с тонкими стенками и покрасневшим, отечным основанием. Локализация их может быть различна, хотя чаще всего они появляются на границе слизистой и кожи. В детском возрасте пузырьки после лопанья часто вторично инфицируются.
Опоясывающий герпес имеет острое течение, его характерными симптомами становятся пузырьковые высыпания, невралгии, повышенная чувствительность в определенных местах, соответствующих зонам поражения. При сборе анамнеза обычно выясняется, что больной в недавнем прошлом переболел ветрянкой. В самом начале патологии в областях поражения появляются боли, уплотнения на коже, повышение температуры, слабость, разбитость и другие признаки общего недомогания. Чаще всего поражаются область грудного и поясничного отделов, у маленьких детей могут также захватываться крестцовые и черепные нервы, о чем говорят высыпания на половых органах и ногах. Если происходит вовлечение в процесс тройничного нерва, то кожные проявления могут возникать на лбу, носу, в области глаз и волосистой половины головы, щеках и небе и нижней челюсти. Через два-три дня появляются красные папулы, имеющие групповое расположение. Затем они переходят в стадию пузырьков, содержимое которых сначала прозрачное, потом мутное. Эти пузырьки высыхают и превращаются в корки. Полный цикл развития элементов такой сыпи занимает около 1-1,5 недель. Характерно одностороннее расположение высыпаний. С момента первых симптомов до появления сыпи может проходить до двух суток. Местные лимфузлы при этом заболевании обычно увеличены.
Болезнь Дюринга, или гепетиформный дерматит
Данная патология может развиваться после перенесенных инфекций. Начало ее, как правило, острое, внезапное. Выражается в ухудшении общего состояния, появлении лихорадки, кожных проявлениях, локализующихся в паховой области, на ягодицах и бедрах. Высыпания представлены пузырями разного размера, заполненными прозрачным или геморрагическим содержимым. Кожа под элементами сыпи не изменена. Стопы и кисти в процесс не вовлекаются. Отмечается резкий, сильный зуд.
Дерматит, вызванный укусами насекомых
Дерматит, причиной которого стал укус насекомого, чаще всего поражает открытые места. Элементами такой сыпи могут стать узелки или волдыри. Они обычно сильно чешутся. На месте поражения могут образовываться расчесы или высыпания, похожие на импетиго.
Пиодермия
Это заболевание характеризуется гнойным воспалением на коже. Возбудителями пиодермии зачастую становятся стафилококки или стрептококки. Данная патология может возникать как первичное самостоятельное заболевание или становится осложнением других болезней, таких как нейродермит, экзема и другие. Пиодермия может принимать различные формы, выделяют эксфолиативный дерматит Риттера, псевдофурункулез, везикулопустулез, пузырчатка новорожденных и прочие.
Импетиго стрептококковой или стафилококковой природы
Такие инфекции нередко возникают в детских учреждениях, а за счет высокой контагиозности быстро распространяются и приобретают характер эпидемии. Проявляется импетиго инфекционной сыпью, представленной средними или малыми пузырьками. Для заболевания свойственны волнообразные высыпания, повторяющиеся на волосистой части и лице. В процессе развития пузырьки лопаются, секрет, который в них содержится, подсыхает, оставляя корки желтого цвета.
Заболевание эктима, внешне сильно схоже с импетиго, однако, при нем поражаются еще и глубокие слои кожи. Локализуется такая сыпь преимущественно на ногах.
Буллезное импетиго – локализованная кожная инфекция, вызывающаяся стафилококком. Характерным ее проявлением становятся пузыри, образующиеся на фоне нормальной кожи. Содержимое таких пузырей может быть бледным, прозрачным или темно-желтым, в последующем оно мутнеет.
Ожогоподобное кожное поражение, вызываемое стафилококком
Эта патология также носит название эксфолиативный дерматит Риттера и поражает детей младшего возраста. Первыми симптомами заболевания становится покраснение кожных покровов лица, паха, шеи и подмышек. Поражение довольно быстро распространяется, кожа приобретает морщинистый вид, обусловленный формирующимися вялыми пузырями. Жидкость, заполняющая их, имеет светлый оттенок и прозрачна на вид. Затем начинается отслойка верхнего слоя кожи, внешний вид сходен с ожогом 2 степени.
Псевдофурункулез, или множественные абсцессы
Для данного заболевания характерна инфекционная сыпь, имеющая вид подкожных узлов. Величина их может быть различна, от небольшой горошины до лесного ореха. Цвет элементов сыпи обычно буро-красный, возможен синюшный оттенок. Чаще всего поражаются затылок, ягодицы, задняя часть бедра и спина.
Похожие статьи:
Сыпь при кори
Сыпь при ветрянке
Сыпь при краснухе
Сыпь при скарлатине
Сыпь у новорожденных
Кожные инфекции — довольно частое явление у детей.
Большинство детей хотя бы раз в жизни переносили инфекции кожи. Данная патология является основной причиной обращений детей в поликлинику к дерматологам.
Кожные инфекции — довольно частое явление у детей, особенно у новорожденных детей и грудных. К наиболее часто встречающимся инфекциям относят пиодермию (до 60% дерматозов у детей), рожистое воспаление, импетиго, везикулопустулез. Также к часто поражающим кожные покровы в детском возрасте инфекциям относятся контагиозный моллюск, вирусные бородавки, грибковые поражения (микозы) и герпетические высыпания.
При правильном лечении кожные инфекции проходят бесследно, именно поэтому родителям так важно знать симптомы заболеваний кожи. В статье мы постараемся привести описание ряда возможных инфекций кожи у детей и возможностей борьбы с ними.
Пиодермия — инфекционное заболевание кожных покровов, вызываемое стрептококками, стафилококками, пневмококками, кишечными палочками и другими возбудителями. Считается, что возникает пиодермия из-за плохого ухода за ребенком и неправильного питания. Но нередко, поражению инфекцией кожи ребенка способствует снижение защитных сил организма. Начинается пиодермия с небольших покраснений, которые со временем покрываются пузырьками, наполненными гноем. Затем пузырьки вскрываются, их содержимое вытекает, и на их месте образуются корочки. Следов от корочек не остается. Общее состояние ребенка, как правило, не страдает. Лечение включает в себя усиленный гигиенический уход за кожей малыша, подразумевает обработку пораженной кожи дезинфицирующими растворами с последующим нанесением мази с антибиотиком. В более тяжелых (распространенных) проявлениях пиодермии приходится прибегать к системной антибактериальной терапии. Если пиодермию не лечить, на теле ребенка могут появиться фурункулы, в худшем случае может иметь место флегмона и абсцесс. В крайне тяжелом случае может развиться общее заражение организма — сепсис.
К разновидностям пиодермии являются импетиго и везикулопустулез. Импетиго — инфекционное заболевание кожных покровов, характеризующееся образованием пузырьково-гнойничковых высыпаний. Возбудителями импетиго являются стрептококки и стафилококки. У детей наиболее часто поражаются открытые части тела: голень, кисти, лицо. Начинается кожная инфекция у ребенка с появления красных болезненных пятен, которые затем покрываются мелкими пузырьками с гнойным содержимым. Через некоторое время пузырьки прорываются, гнойное содержимое вытекает с последующим образованием корочек. Терапия импетиго, как и любой другой пиодермии, подразумевает обработку пораженной кожи дезинфицирующими растворами с последующим нанесением мази с антибиотиком. Термином везикулопустулез — чаще всего обозначают кожную инфекцию (пиодермию) у грудничков. Предшествует заболеванию запущенная (инфицированная) потница. Характеризуется везикулопустулез мелкими множественными высыпаниями с мутным содержимым. Высыпания обычно локализуются на ягодицах, в паху, в складках кожи, передней поверхности живота, шее, волосистой части головы. Общее состояние ребенка при данном заболевании не страдает. При правильном лечении (все та же обработка пораженной кожи дезинфицирующими растворами с последующим нанесением мази (гелей или порошков-присыпок) с антибиотиком) инфекция проходит бесследно.
Еще одной разновидностью инфекции кожи у детей является рожистое воспаление (рожа). Возбудителем рожи является стрептококк. Проявляется инфекция краснотой и отеком кожи, в тяжелых случаях рожей может быть поражена вся поверхность рук и ног ребенка. Для данной болезни характерна четкая немного приподнятая граница между пораженной кожей и здоровой. При этом, общее состояние ребенка страдает: повышается температура, появляются симптомы общей интоксикации организма. Лечение заболевания проводится только с помощью системных антибиотиков (пероральный прием, но чаще в виде внутримышечных инъекций или даже в сочетании с инфузионной терапией).
Контагиозный моллюск представляет собой доброкачественную, склонную к саморазрешению инфекцию кожи, вызывающуюся поксвирусами.
Заболевание редко поражает детей до 1 года, а наиболее часто встречается в возрасте 2–5 лет. Заражение происходит при контакте с больным. Инкубационный период варьирует от 2 недель до 6 месяцев. Группами риска являются дети младшего возраста, дети, которые плавают или принимают ванны вместе, а также лица с иммунодефицитными состояниями. Инфекция проявляется образованием множественных полушаровидных жемчужного или телесного цвета папул с центральным углублением, возникающих на туловище или в местах сгибов. Размеры элементов варьируют от 1 до 10 мм. Высыпания могут существовать несколько месяцев и даже лет. Разрешение (вскрытие шаровидных образований с последующим заживлением ранки) может наступить спонтанно, нередко ему предшествует воспаление. Но чаще приходится прибегать к специализированной помощи в удалении моллюсков из-за опасности их дальнейшего распространения. Терапия осуществляется деструктивными методами: физическая деструкция, крио- и лазеро-терапия. Поскольку данное состояние является доброкачественным и склонно к саморазрешению, лечение не является обязательным, однако в пользу его проведения свидетельствуют ускоренное разрешение процесса на фоне лечения, снижение выраженности симптомов и риска распространения инфекции, а также предотвращение образования шрамов.
Вирусные бородавки представляют собой доброкачественные эпителиальные разрастания, вызванные папилломовирусом человека. Инфекция встречается часто, особенно у детей и подростков. У здоровых людей выздоровление происходит спонтанно, у лиц с иммунодефицитными состояниями процесс может носить распространённый и персистирующий характер. Клинические проявления зависят от локализации, наиболее часто поражаются ладони и подошвы. Типы вирусных бородавок.
- Простые бородавки — гладкие телесного цвета папулы, постепенно увеличивающиеся с развитием характерных гиперкератотических наслоений на поверхности, могут возникать вторично в местах поражений.
- Подошвенные бородавки — возникают на подошвах, практически не возвышаются над поверхностью кожи, окружены ободком из кератина, нередко болезненны.
- Мозаичные бородавки — возникают как группа маленьких отдельных плотно сгруппированных бородавок, часто резистентны к терапии.
- Плоские бородавки — разрозненные папулы с уплощенной вершиной, расположенные обычно на лице, руках или ногах.
Хотя в большинстве случаев бородавки разрешаются самостоятельно в течение 2 лет, отдельные элементы могут персистировать длительное время, увеличиваться и становиться болезненными, в связи с чем рекомендуется проведение терапии.
Салициловую кислоту следует рассматривать как препарат выбора в лечении вирусных бородавок. Она используется местно в составе кремов, мазей, гелей и коллоидов, при этом концентрация активного компонента варьирует от 11% до 50%. Салициловая кислота эффективно растворяет гиперкератотические массы, но раздражает здоровую кожу.
Крио- и лазеро- терапия: достаточно болезненные (хотя и эффективные) методы лечения у детей из-за сопутствующих процессу боли, отёка и образования волдырей. После агрессивной криотерапии и лазеротерапии могут оставаться рубцовые изменения кожи.
Другие методы: хотя карандаши с нитратом серебра и препараты формальдегида также применяются в терапии вирусных бородавок, данные об эффективности и безопасности их использования у детей ограничены.
Микозы — кожные заболевания у детей и взрослых, которые вызываются грибковой инфекцией. Чаще всего встречаются кератомикозы (разноцветный или отрубевидный лишай), которые поражают сально-волосяные фолликулы и себорейные дерматиты. Распространены также кандидозы — заболевания, которые вызываются дрожжеподобными грибками, проявляющиеся в виде стоматита, отечности губ, воспалений уголков рта. Дерматофитии — поражение кожи, которое чаще всего представляет собой грибковую инфекцию стоп. Лечение микозов проводят различными системными противогрибковыми препаратами в сочетании с активным местным лечением.
Простой герпес — вирусное заболевание кожи у детей и взрослых, которое вызывает образование пузырьков на коже и слизистой в области рта и носа, реже на других участках лица и тела. Лечение специфическими противовирусными препаратами (как местными, так и системными) на основе ацикловира.
Существует более ста видов кожных болезней у детей. При всем разнообразии симптомов, часто их проявления схожи между собой. Поэтому так важно поставить правильный диагноз, что под силу только опытному специалисту. Нельзя полагаться на интуицию и заниматься самолечением ребенка. При любых сомнительных высыпаниях на коже — обратитесь к врачу!
симптомы и причины инфекционных заболеваний кожи, хронические патологии, протекающие с поражением кожи
Описание раздела
Инфекции кожи – группа заболеваний, которые характеризуются прогрессированием поражения эпидермиса на фоне инвазии патогенных микроорганизмов. Проблема возникает как у взрослых пациентов, так и у детей.

Особенностью кожных инфекций является поражение преимущественно только внешнего покрова тела. Некоторые болезни протекают со втягиванием в процесс внутренних органов и систем тела человека.
Причины
Возникновение инфекционной патологии всегда предусматривает наличие соответствующего возбудителя. Им выступают бактерии, вирусы, грибки или паразиты. В зависимости от типа патогена, будет отличаться клиническая картина конкретного заболевания.
Распространенные возбудители кожных инфекций:
- Бета-гемолитический стрептококк группы А – скарлатина, рожистое воспаление.
- Вирус герпеса – опоясывающий лишай.
- Вирусы краснухи, кори, ветряной оспы, вызывающие соответствующие заболевания с выраженным поражением кожи.
- Грибы рода Candida – кандидоз.
- Микобактерия туберкулеза – специфическое поражение кожи.
- Вирус папилломы человека – бородавки.
- Стафилококки и стрептококки – сикоз (поражение кожи под носом), пиодермии, фолликулиты – воспаление волосяного мешочка.
- Грибки – трихофития, микроспория.
- Микобактерия лепры – проказа.
Механизм заражения человека базируется на физическом контакте с носителем. Передача микроорганизмов может происходить воздушно-капельным путем (корь, краснуха, ветрянка). Шанс на развитие соответствующего поражения кожного покрова напрямую зависит от следующих факторов:
- Агрессивность и количество возбудителя, попавшего в тело человека.
- Реактивность организма пациента. Если человек здоров, имеет крепкую иммунную систему, тогда риск заболеть снижается. В случае прогрессирования патологии она протекает более мягко.
- Наличие сопутствующих заболеваний.
Кроме указанных причин, важную роль играет влияние на человека внешних факторов, которые могут увеличить риск на развитие патологии:
- Игнорирование правил личной гигиены.
- Частая травматизация кожного покрова. В группу риска попадают работники шахт, лесорубы, врачи.
- Неполноценное питание.
- Врожденный или приобретенный иммунодефицит.
- Частые колебания температуры воздуха.
- Избыточное воздействие солнечных лучей.
Произвольное сочетание указанных факторов влияет на активность патологии, ее прогноз. В зависимости от возбудителя, подбирается соответствующее лечение для стабилизации состояния пациента.
Общая симптоматика
Кожные инфекции – группа заболеваний, которые преимущественно поражают дерму и эпидермис человека. Клиническая картина напрямую зависит от локализации процесса с прогрессированием характерной симптоматики.
Общие признаки:
- Покраснение кожи.
- Возникновение патологических элементов разной формы и размера. Все зависит от конкретного возбудителя. Характер высыпаний является одним из важных элементов для дифференциальной диагностики различных инфекционных заболеваний.
- Зуд или боль в зоне поражения эпидермиса.
- Локальное повышение температуры тела.
- Общее ухудшение состояния человека.
При тяжелых формах болезней, протекающих с поражением кожного покрова, в процесс втягиваются другие структуры тела – внутренние органы. Симптомы могут дополняться нервозностью человека, прогрессированием диспепсических расстройств – тошнота, рвота, диарея.
Частым признаком инфекций кожи остается лихорадка, которая может иметь разный характер. Данный симптом является факультативным (необязательным) и возникает при тяжелых формах патологии с массивным проникновением возбудителя в кровь человека.

Дополнительные признаки:
- Образование пленки или налета на поверхности патологических кожных элементов.
- Втягивание в процесс лимфатических проток или узлов с их болезненностью и увеличением.
- Истончение, выпадение волос или поражение ногтевых пластинок, которые становятся неровными, постепенно разрушаются.
- Появление темных пятен по телу.
- Нарушение ритма сна.
Общая симптоматика дополнительно усугубляется при наличии сопутствующих заболеваний и расстройств, которые усиливают активность возбудителя. Дети и пожилые люди тяжелее переносят бактериальные и вирусные поражения покрова тела.
Основные заболевания
Инфекционные заболевания кожи – большая группа патологий, включающая разные варианты протекания проблемы. Одни из них в практике встречаются чаще, другие реже. Ниже будут описаны основные заболевания, требующие особого внимания со стороны пациента и врача.
Проказа
Проказа или лепра – относительно малораспространенное хроническое инфекционное заболевание покрова тела человека, которое возникает из-за деятельности соответствующей микробактерии. Передается только при длительном и тесном контакте с зараженным человеком.
Рожистое воспаление
Рожистое воспаление – острое поражение кожи, вызванное гемолитическим стрептококком, которое проявляется выраженной клинической картиной с покраснением эпидермиса, лихорадкой и болевым синдромом.
Розацеа
Розацеа – хроническая форма кожного заболевания, которое сопровождается локальным расширением кровеносных сосудов в эпидермисе с образованием характерных розовых угрей. Инфекция в данном случае чаще выступает провоцирующим болезнь фактором.
Скарлатина
Скарлатина – одна из детских инфекций, которая вызывается стрептококком и протекает с синдромом общей интоксикации организма, лихорадкой и характерной сыпью, распространяющейся по всему телу пациента.
Эритразма
Эритразма – бактериальное поражение рогового слоя эпидермиса, которое возникает в природных складках – под грудью у женщин, в области мошонки – у мужчин. Реже поражается подмышечная ямка.
Какой врач лечит инфекционные заболевания?
Любое поражение кожи традиционно становится причиной обращения к дерматологу. Врач занимается лечением и диагностикой большинства указанных болезней. При высокой заразности патологии пациент изолируется в инфекционном стационаре для соответствующего лечения.
Тяжелые формы кожных поражений с вовлечением в процесс внутренних органов и систем могут потребовать госпитализации человека в отделение интенсивной терапии.
Диагностика
Диагностика патологии влияет на правильность подбора терапии. Для установления первопричины конкретного заболевания врачи проводят:
- Анализ жалоб и анамнеза пациента.
- Общий осмотр кожного покрова и патологических элементов.
- Клинический анализ крови.
При необходимости проводится дополнительно микроскопическое исследование соскобов из пораженных участков эпидермиса для верификации возбудителя. Вспомогательным лабораторным методом остается изучение крови на наличие антител к соответствующим бактериям – серологический анализ.

Для установления чувствительности микроорганизмов к отдельным препаратам проводят антибиотикограмму. Она позволяет точно выбрать медикамент, который будет влиять на конкретного возбудителя.
Для верификации наличия вирусной инвазии дополнительно используется полимеразная цепная реакция – диагностический метод, позволяющий выявить частицы ДНК или РНК патогена в крови пациента.
Принципы лечения
Терапия при инфекционных заболеваниях делится на три большие группы:
- Этиотропная – предусматривает уничтожение возбудителя проблемы.
- Патогенетическая – базируется на нейтрализации основных моментов соответствующего процесса.
- Симптоматическая или поддерживающая – предусматривает минимизацию негативных ощущений пациента без влияния на источник проблемы.
При установлении конкретного возбудителя обязательно используют специфические медикаменты. Если причиной патологии являются бактерии, тогда врачи применяют противомикробные средства (тетрациклиновая мазь и другие), вирусы – противовирусные и стимуляторы иммунной системы (интерфероны, ацикловир), грибки – фунгициды (флуконазол).
От правильно подобранной этиотропной терапии зависит скорость устранения сопутствующей симптоматики. Уничтожение возбудителя автоматически разрывает патологический процесс, который сопровождается поражением кожи и других органов в теле человека.
Для ускорения процесса используют вспомогательные медикаменты, которые существенно повышают эффективность антибиотиков и других групп веществ. Самыми популярными остаются глюкокортикостероиды (Преднизолон, Гидрокортизон).
Данная группа гормональных препаратов применяется в средних и тяжелых случаях для поддержки организма и ускорения выздоровления. Неправильное использование стероидов чревато прогрессированием ряда осложнений и побочных реакций.
В качестве симптоматической терапии назначают следующие группы медикаментов:
- Антигистаминные – Тавегил, Супрастин, Диазолин. Препараты способствуют снижению активности зуда, частично уменьшают выраженность воспалительного процесса.
- Иммуномодуляторы – Виферон, Арбидол и другие. Средства используются с целью усиления активности эндогенных защитных механизмов.
- Нестероидные противовоспалительные препараты (НПВП) – ибупрофен, парацетамол, ацетилсалициловая кислота. Назначаются для борьбы с лихорадкой и болевым синдромом.
Для улучшения состояния кожи в редких случаях используются разнообразные увлажняющие кремы. Их назначение должно проводиться только после консультации с лечащим врачом из-за риска усугубления симптоматики при неумелом применении.
Профилактика

Не допустить развитие заболевания всегда легче, чем бороться с его последствиями. Для профилактики любого инфекционного процесса существуют несколько простых советов:
- Исключение или минимизация контактов с заразным человеком. При невозможности полностью ограничить общение стоит пользоваться маской, не вступать в телесный контакт для предупреждения передачи микроорганизмов.
- Неспецифическое усиление устойчивости иммунной системы. Речь идет о полноценном питании и сне, регулярном правильном закалывании.
- Вакцинация. Специализированная профилактика разработана для малого количества кожных инфекций (корь), но по возможности ею нужно пользоваться.
- Минимизация травматизации кожного покрова.
- Своевременное обращение к врачу при возникновении характерной симптоматики с подбором адекватной терапии.
Иногда инфекции передаются от домашних питомцев – трихофития. В данном случае профилактика болезни предусматривает исключение контакта с кошками или собаками.
Инфекционные заболевания – распространенная проблема, с которой можно справиться. Главное – вовремя обращаться к врачу и не затягивать с правильным лечением.
Показать весь текст
Инфекционные заболевания кожи и подкожной клетчатки у новорожденных детей. Причины, клинические проявления. Тактика оказания медицинской помощи
Омфалит — это гнойное заболевание кожи новорожденных в области пупочной ранки.
Причины заболевания. Пупочная ранка обычно заживает к началу второй недели жизни. Если в нее попадает инфекция, заживления в установленные сроки не происходит, и начинается омфалит.
Лечение. Для предупреждения этого кожного заболевания у новорожденных детей необходимо ежедневно обрабатывать культю пупочного канатика, а после ее отпадения — пупочную ранку 3%-ным раствором перекиси водорода, раствором марганцовокислого калия и др. до полного заживления пупка.
Мокнущий пупок после обработки спиртом крепостью 60° прижигают 10%-ным раствором азотнокислого серебра или крепким раствором перманганата калия. Малышу каждый день проводят ванны со слабо-розовым раствором марганцовки.
Везикулопустулез— гнойное воспаление потовых желез, характерное только для детей раннего возраста.
Причины заболевания. Воспаление вызывается стафилококком. Развитие процесса провоцируют перегревание и переохлаждение, плохой гигиенический уход за кожей малыша, перекармливание углеводистой пищей.
Лечение. Кожу в местах поражений смазывают жидкостью Алибура, краской Кастеллани или 5%-ным раствором камфарного спирта. При распространенном процессе для лечения этого заболевания кожи младенцев первых месяцев жизни местно применяют 4% -ную гелиомициновую мазь или мази с антибиотиками (эритромициновую, линкомициновую и пр.), проводят УФО.
Пузырчатка новорожденных — это заразное гнойничковое заболевание кожи новорожденного, характерное для детей первых дней жизни. На детей старше 1 месяца и взрослых болезнь не распространяется. Недуг чаще возникает на фоне недоношенности, родовой травмы, у детей, чьи матери страдали токсикозом беременности.
Причина заболевания. Причиной этого заболевания кожи грудных детей является стафилококк.
Лечение. При этой болезни кожи новорожденного младенцу вводят антибиотики или сульфаниламиды, витамины В6, В12, С. Эрозии обрабатывают 0,01%-ным раствором фурацилина или 0,25%-ным раствором сернокислого цинка, а потом смазывают 4% -ной гелиомициновой (или эритромициновой, или борно-нафталовой) мазью.
Псевдофурункулез — гнойное воспаление потовых желез, характерное для детей первого и второго годов жизни.
Причина заболевания. Это кожное заболевание грудничков вызывается стафилококком на фоне рахита, функциональных нарушений пищеварения (частых поносов), при особой чувствительности к стафилококк
Лечение. Ребенку вводят антибиотики, учитывая чувствительность к ним микроорганизмов, вызвавших заболевание. До выявления чувствительности начинают вводить антибиотики пенициллинового ряда. Если ребенок страдает аллергией на подобные препараты, ему назначают сульфаниламиды: бисептол, этазол, бактрим и пр. С целью повышения иммунитета вводят антистафилококковый гамма-глобулин или проводят аутогемотерапию.
При лечении этого заболевания кожи детей раннего возраста обязательно применение нерабола, химопсина, противогистаминных и других препаратов, назначается витаминотерапия.
Кожу в местах поражений смазывают жидкостью Алибура, краской Кастеллани или 5%-ным раствором камфарного спирта. При распространенном процессе местно применяют 4%-ную гелиомициновую мазь или мази с антибиотиками (эритромициновую, линкомициновую и пр.) и кортикостероидными гормонами (оксикорт, лоринден С и пр.), проводят УФО.
Неинфекционные заболевания кожи и подкожной клетчатки у новорожденных детей. Причины, клинические проявления. Тактика оказания медицинской помощи.
Сальный ихтиоз — заболевания кожи у новорожденных, связанное с избыточным образованием и замедленным отторжением родовой смазки, которая позднее превращается в пленку. Кожа при заболевании становится сухой, грубой, приобретает буроватый оттенок. Она легко покрывается трещинами, после чего появляется шелушение.
Потница– это неинфекционные заболевания кожи новорожденного, связанное с дефектами ухода за ребенком
Причины заболевания. Потница возникает при повышении температуры тела ребенка или при чрезмерном его укутывании.
Лечение. Сама по себе потница не страшна и даже не считается заболеванием, но она может привести к серьезным осложнениям — в поврежденную кожу легко проникают бактерии (стрептококки и стафилококки), что заканчивается гнойничковыми инфекциями. Если пузыри достаточно большие и причиняют малышу неудобства, их обрабатывают очень слабым раствором йода (1-2 капли 5%-ной настойки йода на стакан воды), захватывая окружающие складочки кожи.
Опрелость — это заболевание кожи новорожденного ребенка, возникшее в местах избыточного трения, на участках, длительно подвергавшихся воздействию мочи и кала, в складочках кожи.
Причины заболевания. Раздражение появляется на наиболее чувствительных участках кожи, которые к тому же часто бывают влажными (в паху). Пот, моча и кал являются питательной средой для размножения микроорганизмов, которые и вызывают воспаление. Нередко возникновение опрелостей провоцируют вещества, входящие в состав памперсов, одноразовых салфеток и других предметов гигиены.
Пеленочный дерматит — раздражение, возникающее на коже ягодиц при действии на кожу различных неблагоприятных факторов. Пеленочный дерматит регистрируется у 35-50% всех детей первого года жизни. Чаще он развивается в возрасте от 3 до 12 месяцев. Это кожное заболевание у грудных детей встречается в основном у младенцев с аллергической настроенностью, у малышей, находящихся на искусственном вскармливании.
Причина заболевания. Заболевание могут провоцировать вещества, содержащиеся в ткани пеленок, памперсов, повышенные влажность и температура, микробные агенты, различные выделения (особенно каловые при энтерите).
Развитие пеленочного дерматита происходит из-за нарушения функции поверхностного слоя кожи. При повышенной влажности кожа легче повреждается, она становится легкопроницаемой, на ней быстро размножаются микробы. Ферменты, находящиеся в испражнениях, делают эпидермис уязвимым ко всем внешним раздражителям. Кроме того, изменяется pH среды, что ведет к повышению проницаемости кожи.
Лечение. Для избавления от пеленочного дерматита необходимо:
· отказаться от использования матерчатых и бумажных подгузников;
· провести коррекцию рациона ребенка;
· одевать ребенка по сезону, в просторную одежду.
Места поражения обрабатывают жидкостью Алибура, краской Кастеллани, после чего смазывают мазями, содержащими антибиотики. При упорном течении заболевания местно назначают мази с глюкокортикоидными гормонами.
Инфекционные болезни у детей — NHS
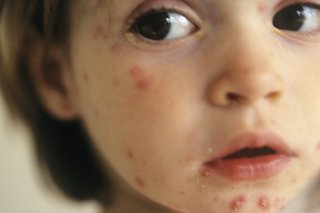
Ветряная оспа
Симптомы появляются через 1–3 недели после заражения.
Инфекционный период: Самый заразный период — 1-2 дня до появления сыпи, но она продолжает оставаться заразной до тех пор, пока все волдыри не покроются коркой.
Симптомы
 Кредит:
Кредит:IAN BODDY / НАУЧНАЯ ФОТОБИБЛИОТЕКА
https: // www.sciencephoto.com/media/252889/view
Ветряная оспа — это легкое инфекционное заболевание, которым через какое-то время заражается большинство детей. Начинается с плохого самочувствия, сыпи и, как правило, повышения температуры.
Появляются пятна, которые становятся красными и превращаются в пузыри, заполненные жидкостью, в течение дня или двух. Со временем они высыхают, образуя струпья, которые отпадают.
Пятна сначала появляются на груди, спине, голове или шее, затем распространяются. Они не оставляют шрамов, если только они не сильно заражены или не сорваны.
Что делать
Вам не нужно обращаться к терапевту или в отделение неотложной помощи (A&E), если вы не уверены, что это ветряная оспа, или ваш ребенок очень плохо или плохо себя чувствует.
- Дайте ребенку много пить.
- Используйте рекомендованную дозу парацетамола для снятия лихорадки или дискомфорта.
- Ибупрофен не рекомендуется детям, больным ветряной оспой, так как в редких случаях он может вызвать кожные осложнения.
- Принимая ванну, носите свободную удобную одежду и используйте лосьон от каламина, чтобы облегчить зуд.
- Постарайтесь отговорить или отвлечь ребенка от царапин, так как это увеличит риск образования рубцов. Короткие ногти помогут.
- Сообщите школе или детскому саду вашего ребенка, что они больны, на случай, если другие дети находятся в опасности.
Не подпускайте ребенка к беременным или пытающимся забеременеть.
Если ваш ребенок контактировал с беременной женщиной незадолго до того, как она заболела, сообщите ей о ветряной оспе и предложите ей обратиться к терапевту или акушерке.
Для женщин, никогда не болевших ветряной оспой, заболевание во время беременности может вызвать выкидыш или ребенок может родиться с ветрянкой.
Узнайте больше о ветрянке
См. Наглядное пособие по высыпаниям у младенцев и детей
Корь
Симптомы появляются через 7–12 дней после заражения.
Инфекционный период: Примерно за 4 дня до появления сыпи до 4 дней после ее исчезновения.
Симптомы
- Корь начинается с сильной простуды и кашля с воспаленными слезящимися глазами.
- У вашего ребенка будет постепенно ухудшаться самочувствие, у него повышается температура.
- Сыпь появляется на третьи-четвертые сутки. Пятна красные, слегка приподнятые. Они могут быть пятнистыми, но не зудящими. Сыпь начинается за ушами и распространяется на лицо и шею, затем по всему телу.
- Заболевание обычно длится около недели.
Корь намного опаснее ветряной оспы, немецкой кори или эпидемического паротита.Лучше всего это предотвратить с помощью вакцинации MMR. Серьезные осложнения включают пневмонию и смерть.
Что делать
- Убедитесь, что ваш ребенок много отдыхает и много пьёт. Теплые напитки облегчат кашель.
- Дайте им парацетамол или ибупрофен, чтобы снять жар и снять дискомфорт.
- Если их веки покрылись коркой, осторожно промойте их теплой водой.
- Если у вашего ребенка проблемы с дыханием, судороги, сильный кашель или сонливость, немедленно обратитесь за медицинской помощью.
Узнайте больше о кори
Свинка
Симптомы появляются через 14-25 дней после заражения.
Инфекционный период: Примерно от 6 дней до отека на лице до примерно 5 дней после.
Симптомы
- Общее плохое самочувствие.
- Высокая температура.
- Боль и припухлость на стороне лица (перед ухом) и под подбородком.Отек обычно начинается с одной стороны, а затем с другой, хотя и не всегда.
- Дискомфорт при жевании.
Лицо вашего ребенка вернется к нормальному размеру примерно через неделю.
Свинка редко поражает яички мальчиков. Чаще это случается у взрослых мужчин с паротитом.
Если вы считаете, что яички вашего ребенка опухшие или болезненные, обратитесь к терапевту.
Что делать
- Дайте ребенку парацетамол или ибупрофен, чтобы облегчить боль в опухших железах.Проверьте правильность дозировки на упаковке.
- Давайте ребенку много пить, но не фруктовые соки, так как они вызывают выделение слюны, что может усугубить боль вашего ребенка.
- Нет необходимости посещать терапевта, если у вашего ребенка нет других симптомов, таких как сильная головная боль, рвота, сыпь или опухшие яички у мальчиков.
- Свинка можно предотвратить с помощью вакцины MMR.
Узнайте больше о паротите
Болезнь пощечины щеки (также известная как пятая болезнь или парвовирус B19)
Симптомы появляются через 1–20 дней после заражения.
Инфекционный период: За несколько дней до появления сыпи. Когда появляется сыпь, дети перестают быть заразными.
Симптомы
- Начинается с лихорадки и выделений из носа.
- На щеках появляется ярко-красная сыпь, похожая на след от пощечины.
- В течение следующих 2–4 дней кружевная сыпь распространяется на туловище и конечности.
- У детей с заболеваниями крови, такими как сфероцитоз или серповидноклеточная анемия, может развиться анемия.Им следует обратиться за медицинской помощью.
Что делать
- Убедитесь, что ваш ребенок отдыхает и пьет много жидкости.
- Дайте им парацетамол или ибупрофен, чтобы снять дискомфорт и жар.
Беременным женщинам или женщинам, планирующим беременность, следует как можно скорее обратиться к своему терапевту или акушерке, если они вступят в контакт с инфекцией или у них появится сыпь.
Узнайте больше о синдроме пощечины
Немецкая корь (краснуха)
Симптомы появляются через 15–20 дней после заражения.
Инфекционный период: От 1 недели до появления симптомов до 4 дней после появления сыпи.
Симптомы
- Начинается как лёгкая простуда.
- Сыпь появляется через день-2 сначала на лице, затем на теле. На светлой коже пятна плоские, бледно-розовые.
- Могут опухать железы в задней части шеи.
- Ваш ребенок обычно не плохо себя чувствует.
Точно диагностировать краснуху бывает сложно.
Что делать
- Дайте ребенку много пить.
- Дайте им парацетамол или ибупрофен, чтобы снять дискомфорт или жар.
- Краснуху можно предотвратить с помощью вакцины MMR.
Держите их подальше от людей, находящихся на ранних сроках беременности (до 4 месяцев) или пытающихся забеременеть.
Если ваш ребенок контактировал с беременными женщинами до того, как вы узнали о болезни, вы должны сообщить об этом женщинам, так как им нужно будет обратиться к своему терапевту.
Узнайте больше о краснухе
Коклюш
Симптомы появляются через 6–21 день после заражения.
Инфекционный период: От первых признаков болезни до примерно 3 недель после начала кашля. Если назначен антибиотик, инфекционный период будет продолжаться до 5 дней после начала лечения.
Антибиотики необходимо назначать на ранних этапах болезни для улучшения симптомов.
Симптомы
- Симптомы похожи на простуду и кашель, при этом кашель постепенно ухудшается.
- Примерно через 2 недели начинаются приступы кашля. Они утомляют и затрудняют дыхание.
- Дети младшего возраста (младше 6 месяцев) страдают гораздо более серьезно, и у них могут быть приступы задержки дыхания или посинения даже до того, как у них разовьется кашель.
- Ваш ребенок может подавиться или рвать.
- Иногда, но не всегда, ребенок начинает дышать после кашля, когда он втягивает воздух.
- Приступы кашля могут продолжаться от нескольких недель до 3 месяцев.
Что делать
- Коклюш лучше всего предотвратить с помощью вакцинации.
- Если у вашего ребенка кашель, который усиливается, а не уменьшается, и у него начинаются более продолжительные приступы кашля, обратитесь к терапевту.
- Коклюш можно предотвратить с помощью детских прививок.
- Ради других детей важно знать, есть ли у вашего ребенка коклюш. Избегайте контакта с младенцами, которые больше всего подвержены риску серьезных осложнений.
Узнайте больше о коклюше
Последняя редакция страницы: 17 сентября 2018 г.
Срок следующего рассмотрения: 17 сентября 2021 г.
Кожные инфекции: изображения, причины и методы лечения
Кожа — самый большой орган вашего тела. Его функция — защитить ваше тело от инфекции. Иногда заражается сама кожа. Кожные инфекции вызываются множеством микробов, и симптомы могут варьироваться от легких до серьезных. Легкие инфекции можно вылечить с помощью безрецептурных лекарств и домашних средств, тогда как другие инфекции могут потребовать медицинской помощи. Читайте дальше, чтобы узнать больше о кожных инфекциях и о том, что делать, если они у вас есть.
Ниже перечислены четыре различных типа кожных инфекций:
1. Бактериальные кожные инфекции
Бактериальные кожные инфекции часто начинаются с небольших красных шишек, которые постепенно увеличиваются в размере. Некоторые бактериальные инфекции протекают в легкой форме, и их легко лечить с помощью местных антибиотиков, но другие инфекции требуют перорального приема антибиотиков. К различным типам бактериальных кожных инфекций относятся:
2. Вирусные кожные инфекции
Вирусные кожные инфекции вызываются вирусом. Эти инфекции варьируются от легких до тяжелых.К различным типам вирусных инфекций относятся:
3. Грибковые кожные инфекции
Эти типы кожных инфекций вызываются грибком и чаще всего развиваются на влажных участках тела, таких как ступни или подмышки. Некоторые грибковые инфекции не заразны и обычно не опасны для жизни.
Различные типы грибковых инфекций:
4. Паразитарные кожные инфекции
Эти типы кожных инфекций вызываются паразитами. Эти инфекции могут распространяться за пределы кожи в кровоток и органы.Паразитарная инфекция не опасна для жизни, но может вызывать дискомфорт.
К различным типам паразитарных кожных инфекций относятся:
Симптомы кожной инфекции также различаются в зависимости от типа. Общие симптомы включают покраснение кожи и сыпь. Вы также можете испытывать другие симптомы, такие как зуд, боль и нежность.
Обратитесь к врачу, если у вас есть пузыри, наполненные гноем, или кожная инфекция, которая не проходит или становится все хуже. Кожные инфекции могут распространяться за пределы кожи и попадать в кровоток.Когда это происходит, это может стать опасным для жизни.
Признаки тяжелой инфекции включают:
Причина кожной инфекции зависит от типа инфекции.
Бактериальная кожная инфекция: Это происходит, когда бактерии попадают в организм через повреждение кожи, например порез или царапину. Порез или царапина не обязательно означают, что у вас разовьется кожная инфекция, но риск повышается, если у вас ослабленная иммунная система.
Снижение иммунной системы может быть результатом болезни или побочного действия лекарств.
Вирусная кожная инфекция: Наиболее распространенные вирусы происходят от одной из трех групп вирусов: поксвируса, вируса папилломы человека и вируса герпеса.
Грибковая инфекция: Химический состав тела и образ жизни могут увеличить риск грибковой инфекции. Например, если вы бегаете или сильно потеете, у вас может быть несколько приступов микоза. Грибы часто растут в теплой и влажной среде. Ношение потной или мокрой одежды является фактором риска кожных инфекций.Разрыв или порез на коже могут позволить бактериям проникнуть в более глубокие слои кожи.
Паразитарная кожная инфекция : Маленькие насекомые или организмы, прячущиеся под вашей кожей и откладывающие яйца, могут вызвать паразитарную кожную инфекцию.
Хороший медицинский осмотр — лучший способ определить, что вызывает кожную инфекцию. Часто врачи могут определить тип кожной инфекции по внешнему виду и локализации.
Ваш врач может спросить о ваших симптомах и внимательно изучить любые шишки, сыпь или поражения.Например, стригущий лишай часто вызывает отчетливую круглую чешуйчатую сыпь. В других случаях анализ клеток кожи может помочь врачу определить тип инфекции.
Лечение зависит от причины и тяжести инфекции. Некоторые типы вирусных кожных инфекций могут исчезнуть сами по себе в течение нескольких дней или недель.
Бактериальные инфекции часто лечат с помощью местных антибиотиков, наносимых непосредственно на кожу, или пероральных антибиотиков. Если штамм бактерий устойчив к лечению, лечение инфекции может потребовать внутривенного введения антибиотиков в больнице.
Вы можете использовать безрецептурные противогрибковые спреи и кремы для лечения грибковой инфекции кожи. Если ваше состояние не улучшается, посоветуйтесь с врачом о рецептурных оральных или кремовых кремах для местного применения. Кроме того, вы можете наносить на кожу лечебные кремы для лечения паразитарных кожных инфекций. Ваш врач может также порекомендовать лекарства для уменьшения дискомфорта, например противовоспалительные препараты.
Уход на дому и альтернативные методы лечения
Уход на дому при кожной инфекции помогает уменьшить симптомы.Уход на дому может включать следующее:
Спросите своего врача, что вы можете сделать.
Прогноз кожной инфекции зависит от причины. Большинство видов бактериальных инфекций хорошо поддаются лечению. Некоторые штаммы бактерий, такие как метициллин-устойчивый золотистый стафилококк (MRSA), устойчивы к обычным антибиотикам и их труднее лечить.
Есть несколько способов снизить вероятность развития кожной инфекции. Частое мытье рук — один из лучших способов.
Кожные инфекции могут варьироваться от легких до тяжелых. Обратитесь к врачу, если у вас кожное заболевание, вызывающее дискомфорт. Ваш врач сможет предоставить необходимое лечение для выздоровления.
Продолжайте читать: Кожные заболевания »
.Кожные болезни — симптомы, причины, диагностика, Лечение кожных болезней
Существует множество различных типов кожных заболеваний , которые могут поражать кожу человека, некоторые из которых столь же просты, как незначительное раздражение, в то время как другие могут вызывать сильный дискомфорт и даже приводить к инфекциям и другим заболеваниям. Кожные заболевания обычно лечит дерматолог. Многие исследователи связывают кожные заболевания с дисбалансом питательных веществ в организме, и что исправление кожных заболеваний без использования химикатов вполне возможно.Это утверждали западные врачи, которые склонны отдавать предпочтение химическим методам лечения большинства заболеваний, будь то кожные или другие заболевания.ПРИЧИНЫ ЗАБОЛЕВАНИЙ КОЖИ
Кожным заболеванием считается все, что вызывает патологию кожи. Существуют буквально сотни кожных заболеваний, поэтому информация касается большинства кожных заболеваний. Кожные заболевания включают раздражающие и смущающие состояния, такие как акне, псориаз, фурункулы, фурункулы, волчанка, чесотка, розацеа, лишайники и кисты.Большинство кожных заболеваний вызывают зуд, раздражение, отек, покраснение, а часто даже боль в месте раздражения кожи.Кожные болезни могут иметь разные причины, так же как и различные кожные заболевания. Некоторые могут быть вызваны различными формами бактерий. Акне вызывается бактерией, но не той, которая вызывает розацеа. Стресс и проблемы с питанием могут вызвать кожные заболевания. Дефицит питательных веществ по крайней мере способствует, если не является причиной кожных заболеваний. Кожные заболевания, такие как рак кожи, вызываются тяжелым и длительным воздействием вредных ультрафиолетовых лучей солнца.
Изображение: Skin
ФАКТОР РИСКА ЗАБОЛЕВАНИЙ КОЖИ
Не существует определяющих факторов риска кожных заболеваний, помимо генетической предрасположенности, диеты, воздействия солнечного света и, в некоторой степени, привычек ухода за собой. Пациент может избежать большинства из этих вещей, если он или она пожелает.ДИАГНОСТИКА КОЖНЫХ ЗАБОЛЕВАНИЙ
Диагностировать кожное заболевание лучше всего у дерматолога, но терапевт, как правило, достаточно хорошо разбирается в кожных заболеваниях, и необходимости посещения дерматолога не возникает.Кожные заболевания, как правило, легко распознать, поскольку каждое из них сопровождается собственными отчетливыми симптомами и определенным внешним видом кожи, за исключением нескольких редких кожных заболеваний, при которых может потребоваться анализ крови, чтобы определить, каким кожным заболеванием страдает пациент. При очень редких кожных заболеваниях требуется помощь узкого специалиста дерматолога.На коже обитает бактерия, известная как Proprionibacterium acnes, которая может помочь инфицировать поврежденную кожу от царапин, шелушения, шелушения и образования пузырей.Это может привести к заражению. Кожные заболевания, при которых происходит инфицирование, требуют немедленной помощи специалиста и, как правило, сильного приема антибиотиков. Поскольку кожа постоянно подвергается воздействию воздуха и поверхностного контакта, на ней легко собираются дополнительные бактерии, которые могут привести к серьезным инфекциям.
ДИАГНОСТИКА КОЖНЫХ ЗАБОЛЕВАНИЙ
Лечение кожных заболеваний — это долгая и трудная битва. Кожные заболевания могут быть особенно стойкими после лечения. В то время как западные врачи предпочитают лечить кожную инфекцию растворами для местного применения и антибиотиками (иногда годами), другие врачи предпочитают использовать более естественный подход.Изображение: Кожные заболевания
Изменение диеты пациента, его привычек к физическим упражнениям и обеспечение его питательными веществами для кожи привели к большому успеху во всем мире. Лечение на Мертвом море демонстрирует феноменальный успех в лечении псориаза и других тесно связанных кожных заболеваний, и многие пациенты сообщают, что вылечились после курса лечения Мертвым морем.
ЛЕЧЕНИЕ КОЖНЫХ ЗАБОЛЕВАНИЙ
Очень важно заботиться о себе во время лечения любого кожного заболевания.Кожные заболевания требуют адекватного внимания и изменения образа жизни, включая диету, специальные процедуры для кожи с питательными веществами и, конечно же, более качественный уход за кожей.Жизнь с кожным заболеванием может быть ужасно болезненной как физически, так и эмоционально. Кожные заболевания часто очень неприятны и мешают пациенту получать удовольствие от жизни. Некоторые пациенты летом даже не надевают купальный костюм, не носят шорты или короткие рукава. Жизненно важно, чтобы у пациентов была хорошая поддержка со стороны семьи и общее чувство принятия со стороны близких к пациенту, чтобы избежать стигматизации его или ее, пока будут найдены подходящие варианты лечения.Когда кожное заболевание протекает особенно болезненно, борьба с кожным заболеванием может оказаться непростой задачей. Пациентам рекомендуется искать обезболивающее с помощью терапевтического лечения и поддерживать хорошее общее состояние здоровья.
Комментарии участниковЛекарства, обычно используемые при этих заболеваниях:
Лекарства от кожных болезней.
Детские неинфекционные состояния кожи — условия и методы лечения
Существует множество различных неинфекционных состояний кожи, при которых требуется клиническая помощь врача или другого медицинского работника.
Дерматит
Дерматит относится к ряду кожных заболеваний, при которых кожа вызывает воспаление. Для дерматита характерно то, что кожа может быть красной, опухшей, покрытой волдырями, струпьями, чешуйчатой, мокнущей или зудящей. Некоторые типы дерматитов вызваны аллергией, но большинство из них не имеют известных причин.
Наиболее распространенные формы дерматита включают:
- Контактный дерматит
- Атопический дерматит (экзема)
- Пеленочный дерматит
- Себорейный дерматит (колыбель колыбели)
Что такое контактный дерматит?
Контактный дерматит — это физиологическая реакция, которая возникает при контакте кожи с определенными веществами. Раздражители кожи вызывают 80 процентов этих реакций, а остальные 20 процентов вызваны аллергенами, которые вызывают аллергическую реакцию.
Взрослые страдают аллергическим контактным дерматитом больше, чем дети или пожилые люди.
Что вызывает раздражающий контактный дерматит?
К наиболее частым причинам раздражителей у детей относятся следующие:
- Мыло
- Слюна
- Разные продукты питания
- Моющие средства
- Детские лосьоны
- Духи
Растения, а также металлы, косметика и некоторые лекарства , может также вызвать контактный дерматит.К ним относятся:
- Ядовитый плющ. Семейство растений, в которое также входят ядовитый дуб и сумах, является частой причиной контактного дерматита.
- Металлы. Около 3000 химических агентов способны вызвать аллергический контактный дерматит. Никель, хром и ртуть являются наиболее распространенными металлами, вызывающими контактный дерматит.
- Никель содержится в бижутерии, пряжках ремня и наручных часах, а также в застежках-молниях, кнопках и крючках на одежде. Контакт с хромированными предметами, содержащими никель, также может вызвать кожные реакции у детей, чувствительных к никелю.
- Ртуть, содержащаяся в растворах для контактных линз, может вызывать проблемы у некоторых детей.
- Латекс. У некоторых детей аллергия или чувствительность к латексу (резине). Латекс содержится в изделиях, изготовленных из натурального латекса, таких как резиновые игрушки, воздушные шары, колокольчики, резиновые перчатки и пустышки или соски.
- Косметика. Многие виды косметических средств могут вызывать аллергический контактный дерматит. Перманентная краска для волос, содержащая парафенилендиамин, является наиболее частой причиной.Другие продукты, которые могут вызвать проблемы, включают красители для одежды, парфюмерию, тени для век, лак для ногтей, губную помаду и некоторые солнцезащитные кремы.
- Лекарства. Неомицин, содержащийся в кремах с антибиотиками, является частой причиной контактного дерматита. Другие возможные причины — местные анестетики, такие как новокаин или парабен.
Каковы симптомы контактного дерматита?
Самая тяжелая реакция обычно на месте контакта. Ниже приведены некоторые другие симптомы, связанные с контактным дерматитом.Однако у каждого ребенка симптомы могут отличаться.
- Легкое покраснение и отек кожи
- Волдыри на коже
- Зуд
- Масштабирование и временное утолщение кожи
Симптомы контактного дерматита могут напоминать другие кожные заболевания, поэтому для постановки правильного диагноза всегда консультируйтесь с врачом .
Как лечить контактный дерматит?
Лучшее лечение — это выявление и исключение веществ, которые могли вызвать аллергический контактный дерматит.Следующие рекомендации Американской академии аллергии, астмы и иммунологии предназначены для легких и умеренных реакций:
- Тщательно вымыть кожу водой с мылом как можно скорее после воздействия.
- Стирать одежду и все предметы, соприкасавшиеся с растительными смолами. (ядовитый плющ / дуб), чтобы предотвратить повторное воздействие.
- Используйте влажные холодные компрессы для успокоения и снятия воспаления, если волдыри лопаются.
- При тяжелых реакциях всегда обращайтесь к врачу или звоните 911
Атопический дерматит
Что такое атопический дерматит?
Атопический дерматит, также называемый экземой, представляет собой кожное заболевание, которое обычно проявляется у младенцев или очень маленьких детей и может длиться до тех пор, пока ребенок не достигнет подросткового или взрослого возраста.Экзема вызывает зуд, красноту и шелушение кожи.
У родителей с экземой больше шансов иметь детей с экземой. Различные триггеры могут усугубить экзему, в том числе экологический стресс, аллергия и потоотделение. Среди детей, больных экземой, у 65 процентов симптомы проявляются в течение первого года жизни, а у 90 процентов — в течение первых 5 лет.
Каковы симптомы экземы?
Места возникновения экземы могут меняться с возрастом.У младенцев и маленьких детей экзема обычно обнаруживается на лице, за пределами локтей и на коленях. У детей старшего возраста и взрослых экзема, как правило, появляется на руках и ногах, а также на задней части колен.
Каждый ребенок может испытывать симптомы по-разному, но основные симптомы включают в себя следующие:
- Сухая чешуйчатая кожа
- Небольшие шишки, которые открываются и слезятся при расчесывании
- Покраснение и отек кожи
- Утолщение кожи (при хронической экземе)
Чрезмерное трение и расчесывание может привести к разрыву кожи, что, в свою очередь, может вызвать инфекцию.У некоторых детей бывает всего несколько эпизодов или обострений, в то время как у других детей экзема сохраняется в течение всего взрослого возраста.
Симптомы экземы могут напоминать другие кожные заболевания, поэтому врач всегда должен диагностировать экзему.
Как диагностируется экзема?
Экзема очень распространена. По оценкам Национального института артрита, скелетно-мышечных и кожных заболеваний, не менее 10 процентов младенцев и детей страдают атопическим дерматитом. Диагноз обычно основывается на физикальном осмотре и истории болезни, но может также включать следующее:
- Семейный анамнез (дети, рожденные от матери с аллергическими заболеваниями, более склонны к экземе)
- Личный анамнез аллергии или астмы
- Анализы крови
Как лечить экзему?
Специфическое лечение экземы определяется врачом ребенка на основании следующих данных:
- Возраст ребенка, общее состояние здоровья и история болезни
- Степень нарушения
- Переносимость ребенком определенных лекарств, процедур или методов лечения
- Ожидания относительно протекания реакции
- Мнение или предпочтение ребенка или родителей
Примечание. Лекарства от экземы нет.Цели лечения — уменьшить зуд и воспаление, увлажнить кожу и предотвратить инфекции.
Разработка методов лечения
Новый класс лекарств, называемых иммуномодуляторами местного действия (ТИМ), предлагает вариант лечения атопического дерматита без стероидов. Эти лекарства можно использовать на любом участке тела, чтобы уменьшить зуд, покраснение и боль, вызванные экземой.
Такролимус — первый TIM, одобренный Управлением по санитарному надзору за качеством пищевых продуктов и медикаментов США (FDA) (ссылка на www.fda.gov) Еще один многообещающий новый ТИМ — пимекролимус.
FDA не рекомендует использовать TIM для детей в возрасте до двух лет. Обязательно проконсультируйтесь с детским врачом для получения дополнительной информации.
Как справиться с экземой?
Следующий список включает в себя различные советы по лечению экземы:
- Избегайте контакта с раздражителями, как определит детский врач
- Регулярно купайте ребенка, используйте увлажняющие средства и применяйте правильные методы ухода за кожей
- Следите за тем, чтобы ребенок оставался в комнате прохладно ночью, чтобы предотвратить потоотделение, которое может вызвать раздражение кожи.
- Избегайте агрессивного мыла.Попросите детского врача порекомендовать торговую марку.
- Убедитесь, что у ребенка короткие ногти, так как царапины могут способствовать развитию инфекции.
- Используйте лосьоны для смазки не реже одного раза в день. Попросите детского врача порекомендовать торговую марку
Какое лечение тяжелой экземы?
В тяжелых случаях лечащий врач может также назначить лекарства. Для лечения экземы чаще всего используются следующие лекарства:
- Антигистаминные препараты. Эти лекарства помогают уменьшить зуд. Примеры включают дифенгидрамин (Benadryl®) или гидроксизин (Atarax®). Эти лекарства могут вызывать сонливость, но доступно несколько новых антигистаминных препаратов, которые не вызывают сонливость. Проконсультируйтесь с детским врачом для получения дополнительной информации.
- Кремы стероидные. Эти лекарства для местного применения помогают уменьшить воспаление кожи, уменьшая тем самым зуд и отек. Доступно множество стероидов разной силы для местного применения.При злоупотреблении стероидами они могут повредить кожу, поэтому следуйте советам детского врача.
- Пероральные антибиотики
Пеленочный дерматит
Что такое пеленочный дерматит?
Пеленочный дерматит, широко известный как пеленочная сыпь, — это термин, используемый для описания различных кожных высыпаний в области пеленок. Сыпь обычно красная и шелушащаяся, но редко бывает изъязвленной. Чаще всего наблюдается у младенцев в возрасте от 9 до 12 месяцев, также может начаться в первые 2 месяца жизни.
Причина пеленочного дерматита?
Возможные причины опрелостей включают следующее:
- Раздражение — моча и фекалии, застрявшие в подгузнике
- Кандидозный дерматит от подгузников — дерматит, вызванный дрожжевой инфекцией в области подгузников, часто предшествующей подгузному дерматиту
- Себорейный пеленочный дерматит — распространенное хроническое заболевание кожи, которое может поражать как область подгузника, так и другие участки тела
Другие менее распространенные причины дерматита в области подгузника включают следующее:
- Импетиго — дерматит, вызванный бактериальной инфекцией
- Перианальное стрептококковое заболевание — дерматит, вызванный стрептококком
- Аллергический дерматит — тип дерматита, который редко встречается в первые 2 года жизни, но может быть вызван мылом и моющие средства, или подгузник
Каковы симптомы пеленочного дерматита?
Симптомы пеленочного дерматита различаются в зависимости от причины сыпи и могут отличаться от ребенка к ребенку.Ниже приведены общие характеристики опрелостей:
- Кандидозный пеленочный дерматит — эта сыпь обычно начинается в складках или складках бедер и в области подгузников, а затем распространяется. Обычно это глубокая красная блестящая сыпь с красными сателлитными поражениями, которая может быть связана с молочницей, грибковой инфекцией во рту ребенка.
- Себорейный пеленочный дерматит — эта сыпь также поражает кожные складки в области паха и обычно имеет розовый цвет.У младенцев также может быть эта сыпь на лице, волосистой части головы или шее одновременно.
- Контактный пеленочный дерматит — эта сыпь в основном наблюдается на ягодицах и может распространяться на бедра, живот и область талии, но обычно не затрагивает складки в этой области. Сыпь обычно красная и блестящая.
Симптомы пеленочного дерматита могут напоминать другие кожные заболевания. Всегда консультируйтесь с врачом для постановки правильного диагноза.
Как диагностируется пеленочный дерматит?
Пеленочный дерматит обычно диагностируется на основании местоположения и внешнего вида сыпи при физикальном осмотре ребенка.Кроме того, врач может соскоблить кожу, чтобы помочь в диагностике.
Как лечить опрелости?
Лечение пеленочного дерматита зависит от причины сыпи. Специфическое лечение пеленочного дерматита также определяется врачом на основании:
- Возраст ребенка, общее состояние здоровья и история болезни
- Степень заболевания
- Переносимость ребенком определенных лекарств, процедур или методов лечения
- Ожидания в зависимости от течения заболевания
- Мнение или предпочтение ребенка или родителей
Лечение может включать:
- Удаление подгузника на несколько дней
- Лечебный крем для подгузников (по назначению врача ребенка)
- Противовоспалительный кремы
- Влагостойкие кремы для подгузников
Правильный уход за кожей также очень важен для предотвращения пеленочного дерматита.Это включает:
- Поддержание чистоты и сухости области подгузников
- Частая смена подгузников
- Время от времени время от времени сушить область подгузников на воздухе
- Ограничение использования мыла и других агрессивных чистящих средств в области подгузников
Себорейный дерматит (колыбель)
Что такое себорейный дерматит (колыбель колыбели)?
Себорейный дерматит, также известный как колыбель, характеризуется наличием мелких белых чешуек на голове и коже черепа. Однако себорейный дерматит также может возникать в области подгузников или на лице, шее и туловище.Себорейный дерматит чаще всего встречается у младенцев, но обычно проходит в течение первого года жизни.
Что вызывает колпачок крышки?
Точная причина этого состояния кожи неизвестна.
Как выглядит колпачок люльки?
Каждый ребенок может испытывать симптомы по-разному, но основные симптомы включают сухие или жирные чешуйки на коже головы.
Как диагностируется крышка люльки?
Колыбель колыбели обычно диагностируется на основании физического осмотра ребенка. Сыпь, связанная с крышкой колыбели, уникальна и обычно может быть диагностирована с помощью медицинского осмотра.
Как лечить колпачок люльки?
Конкретное лечение крышки люльки будет определяться на основании:
- Возраст ребенка, общее состояние здоровья и история болезни
- Степень состояния
- Переносимость ребенком определенных лекарств, процедур или методов лечения
- Ожидания в отношении течение состояния
- Мнение или предпочтение родителей
Состояние поддается лечению, но может повториться.Лечение обычно эффективно облегчает симптомы и может включать:
- Растирание кожи головы детским маслом или вазелином (для размягчения корок перед мытьем)
- Специальный шампунь по назначению врача
- Крем или лосьон с кортикостероидами
Угри
Что такое прыщи?
Прыщи — это термин для обозначения закупоренных пор, прыщей и более глубоких комков, которые возникают на лице, шее, груди, спине, плечах и даже на плечах.
Угри — очень распространенное заболевание: этим заболеванием страдают почти 17 миллионов человек в США.Акне чаще всего начинается в период полового созревания. В период полового созревания уровень мужских половых гормонов увеличивается как у мальчиков, так и у девочек, в результате чего сальные железы становятся более активными. Это, в свою очередь, заставляет сальные железы производить больше кожного сала или масла.
Как развиваются угри?
Акне вызывается закупоркой сальных желез в порах кожи. Сальные железы производят масло (кожный жир), которое обычно перемещается через волосяные фолликулы к поверхности кожи. Если клетки кожи закупоривают фолликулы, блокируя кожный жир, кожные бактерии (так называемые Propionibacterium acnes или P.acnes) растут внутри фолликулов, вызывая воспаление. Акне прогрессирует следующим образом:
- Неполная закупорка волосяного фолликула приводит к появлению черных точек (полутвердой черной пробки).
- Полная закупорка волосяного фолликула приводит к появлению белых угрей (полутвердой белой пробки).
- Инфекция и раздражение вызывают образование белых угрей.
- Забитый фолликул лопается, разливая масло, клетки кожи и бактерии на поверхность кожи. В свою очередь, кожа раздражается, появляются прыщи или поражения.
Прыщи могут быть поверхностными (прыщи без абсцессов) или глубокими (когда воспаленные прыщи вдавливаются в кожу, вызывая разрывы заполненных гноем кист, которые приводят к образованию более крупных абсцессов).
Что вызывает прыщи?
Повышение уровня гормонов в период полового созревания может вызвать появление прыщей. Кроме того, угри часто передаются по наследству. Другие причины акне могут включать следующее:
- Изменения уровня гормонов во время менструального цикла у девочек и женщин
- Определенные лекарства (такие как кортикостероиды, литий или барбитураты)
- Масло и жир с кожи головы, минеральное или кулинарное масло , и некоторые косметические средства могут усугубить акне
- Бактерии внутри прыщей
- Выдавливание прыщей или слишком сильная очистка кожи могут усугубить акне
Каковы симптомы прыщей?
Угри могут появиться на любом участке тела.Однако обычно он появляется в областях с высокой концентрацией сальных желез, в том числе:
- Лицо
- Грудь
- Верхняя часть спины
- Плечи
- Шея
Ниже приведены наиболее распространенные признаки / симптомы акне. . Однако у каждого ребенка симптомы могут отличаться. Симптомы могут включать:
- Черные точки
- Белые точки
- Поражения, заполненные гноем, которые могут быть болезненными
- Узелки (твердые, выпуклые)
Как лечить акне?
Средство от прыщей предназначено для минимизации рубцов и улучшения внешнего вида кожи.Конкретное лечение будет определяться на основании следующих факторов:
- Степень тяжести акне
- Возраст подростка, общее состояние здоровья и история болезни
- Толерантность подростка к конкретным лекарствам, процедурам или методам лечения
- Ожидания относительно течение состояния
- Мнение или предпочтение пациента или его родителей
Лечение акне может включать местную или системную лекарственную терапию. В зависимости от тяжести прыщей врач может назначить лекарства, которые наносятся на кожу (местно), или лекарства, принимаемые перорально (системные).В некоторых случаях может использоваться комбинация обоих типов лекарств.
Лекарства для местного применения выпускаются в виде кремов, гелей, лосьонов или растворов. К специальным лекарствам местного применения, которые используются для лечения акне, относятся следующие:
- Пероксид бензоила (убивает бактерии)
- Антибиотики (помогают остановить или замедлить рост P. acnes и уменьшить воспаление)
- Третиноин (останавливает развитие новые очаги угревой сыпи и стимулируют обмен клеток, устраняя прыщи)
- Адапален (уменьшает образование прыщей)
Системные препараты, которые можно использовать для лечения умеренных и тяжелых угрей, включают следующее:
- Доксициклин
- Эритромицин
- Тетрациклин
Если акне тяжелые, кистозные или воспалительные, врачи могут назначить изотретиноин (Аккутан®), пероральный препарат, который может уменьшить размер сальных желез, вырабатывающих кожный жир, увеличить отхождение клеток кожи и повлиять на волосы. фолликулы, чтобы уменьшить развитие высыпаний акне.
Изотретиноин может избавить от прыщей у 90 процентов пациентов, но препарат имеет серьезные нежелательные побочные эффекты, включая психиатрические симптомы. Очень важно обсудить это лекарство, отпускаемое по рецепту, с врачом перед использованием.
Лекарственная сыпь
Что такое лекарственная сыпь?
Лекарственная сыпь — это реакция организма на определенные лекарства. Тип появляющейся сыпи зависит от препарата, который ее вызывает. Сыпь может варьироваться от легкой до тяжелой.
Сыпь, вызванная лекарственными препаратами, можно разделить на следующие группы:
- Сыпь, вызванная аллергической реакцией на лекарство
- Сыпь, вызванная нежелательным побочным эффектом определенного лекарства
- Сыпь, вызванная повышенной чувствительностью к солнечному свету, вызванной лекарства
Сыпь от лекарств может быть тяжелой и требует госпитализации.Немедленно позвоните детскому терапевту или скорую помощь, если у ребенка появятся какие-либо острые симптомы помимо сыпи.
Какие типы высыпаний вызываются лекарствами?
| Тип сыпи | Симптомы | Возможные причины | |
|---|---|---|---|
| Угри | прыщи и красные участки, которые чаще всего появляются на лице, плечах и груди | анаболические стероиды, анаболические стероиды | и фенитоин |
| Эксфолиативный дерматит | красная чешуйчатая кожа, которая может утолщаться и поражать все тело | антибиотики, содержащие сульфамид, барбитураты, изониазид, пенициллины и фенитоин | |
| Фиксированная красная сыпь | пурпурная сыпь, которая реагирует в одном и том же месте на коже | антибиотики и фенолфталеин (содержится в некоторых слабительных) | |
| Крапивница | красная бугорка | аспирин, некоторые лекарственные красители, пенициллины и многие лекарства | |
| плоская красная сыпь, которая может включать прыщи, похожие на корь | Антибиотики и барбитураты являются более распространенными возбудителями, но любой препарат может вызвать эту сыпь | ||
| Пурпурные высыпания | фиолетовые участки на коже , часто на ногах | определенные антикоагулянты и диуретики | |
| Синдром Стивенса-Джонсона | волдыри или ульевидная сыпь на слизистой оболочке рта, влагалища или пениса | антибиотики, содержащие сульфамид, барбитураты, пенициллины, и другие антибиотики |
Как диагностируется лекарственная сыпь?
Диагностировать сыпь, вызванную реакцией на лекарства, сложно.Даже небольшое количество лекарства может вызвать серьезную реакцию на коже. Кроме того, реакция может возникнуть после того, как пациент длительное время принимал лекарство.
Врач обычно рекомендует прекратить прием любых лекарств, которые не нужны для поддержания жизни, чтобы увидеть, прекратилась ли реакция. Если возможно, можно заменить другие лекарства.
Как лечить лекарственную сыпь?
Конкретное лечение лекарственной сыпи будет определяться на основании:
- Возраст ребенка, общее состояние здоровья и история болезни
- Степень заболевания
- Переносимость ребенком определенных лекарств, процедур или методов лечения
- Ожидания в отношении течение состояния
- Мнение или предпочтение
Состояние обычно проходит, если пациент перестает принимать лекарство, которое вызывает реакцию.Другое лечение может включать:
- Кортикостероиды
- Антигистаминные препараты
Аллергические реакции могут быть серьезными и даже смертельными. Немедленно позвоните детскому терапевту или 911, если у ребенка появятся какие-либо острые симптомы помимо сыпи, в том числе:
- Свистящее дыхание
- Затрудненное дыхание
- Стеснение в горле или груди
- Обморок
- Тошнота
- Рвота
Ядовитый плющ / ядовитый дуб
Что такое ядовитый плющ / ядовитый дуб?
Есть три растения коренных американцев, которые вместе можно назвать ядовитым плющом:
- Ядовитый плющ
- Ядовитый дуб
- Ядовитый сумах
Эти растения вызывают аллергическую реакцию почти у 85 процентов населения.Чтобы иметь аллергию на ядовитый плющ, ребенка необходимо сначала повысить чувствительность к маслам. Это означает, что при следующем контакте с растением может возникнуть сыпь.
Что вызывает аллергическую реакцию?
Смола ядовитого плюща содержит маслянистое вещество под названием урушиол. Урушиол легко переносится с растений на другие объекты, включая игрушки, одежду и животных. Более того, это химическое вещество может оставаться активным в течение года или дольше. Масло также присутствует в дыме при сжигании ядовитого плюща.
Каковы симптомы аллергической реакции на ядовитый плющ / ядовитый дуб?
Реакцией, вызванной контактом с ядовитым плющом, обычно является контактный дерматит, который может возникнуть через несколько часов, дней или даже недель после контакта.
Ядовитый плющ обычно вызывает сыпь, за которой следуют зудящие шишки и волдыри. Иногда в области контакта возникает припухлость. В конце концов волдыри лопаются, сочатся, а затем покрываются коркой.
Как лечить ядовитый плющ / ядовитый дуб?
Лучшая профилактика — избегать ядовитых растений.Важно научить детей, как выглядят растения, и не трогать их.
Если контакт с растениями уже произошел, как можно скорее удалите масла с кожи. Очистка с помощью обычного мыла в течение шести часов после первого воздействия эффективна, но не забудьте повторить очистку с мылом три раза. Салфетки на спиртовой основе также можно использовать для удаления масел. Вымойте всю одежду и обувь, чтобы удалить следы масел.
Если волдыри и сыпь находятся на лице, около гениталий или по всему телу, следует уведомить врача.После сбора анамнеза и медицинского осмотра врач может назначить стероидный крем, пероральные стероиды или инъекции стероидов, чтобы уменьшить отек и зуд.
Заразен ли ядовитый плющ / ядовитый дуб?
Ядовитый плющ / ядовитый дуб нельзя передавать от человека к человеку при прикосновении к волдырям или через жидкость внутри волдырей. Однако он может распространяться, если масла остаются на коже, одежде или обуви. Вот почему очень важно как можно скорее вымыть ребенку руки, одежду и обувь.
Чтобы предотвратить заражение ядовитым плющом / ядовитым дубом, следуйте этим советам:
- Научите всех членов семьи распознавать растения
- Носите длинные брюки и длинные рукава, когда поблизости отравленный плющ или ядовитый дуб
- Стирайте всю одежду и обувь сразу после того, как кто-либо вышел на улицу
- Учите детей не трогать домашнее животное, которое могло контактировать с ядовитым растением
- Тщательно вымойте руки детей
Тема Эпидермальный некролиз
Что такое токсический эпидермальный некролиз?
Токсический эпидермальный некролиз — это опасное для жизни заболевание кожи, характеризующееся образованием пузырей и шелушением кожи.Это состояние может быть вызвано реакцией на определенные лекарства, в том числе антибиотики или противосудорожные средства, но около одной трети всех случаев токсического эпидермального некролиза не имеют идентифицируемой причины.
Каковы симптомы токсического эпидермального некролиза?
Токсический эпидермальный некролиз приводит к отслаиванию кожи на листы, оставляя большие огрубевшие участки. Потеря кожи позволяет жидкости и солям вытекать из поврежденных участков, и открытые участки могут инфицироваться.
Ниже приведены наиболее частые симптомы токсического эпидермального некролиза.Однако у каждого ребенка симптомы могут отличаться.
- Отслоение кожи без волдырей
- Сырые участки кожи
- Дискомфорт
- Лихорадка
- Состояние, распространяющееся на глаза, рот и гениталии
Симптомы токсического эпидермального некролиза могут напоминать другие кожные заболевания. Всегда консультируйтесь с врачом для постановки правильного диагноза.
Как лечить токсический эпидермальный некролиз?
Заболевание быстро прогрессирует, обычно в течение трех дней.Лечение обычно включает госпитализацию, часто в ожоговое отделение. Если лекарство вызывает кожную реакцию, его немедленно прекращают.
Специфическое лечение токсического эпидермального некролиза будет определяться на основании:
- Возраст ребенка, общее состояние здоровья и история болезни
- Степень заболевания
- Переносимость ребенком определенных лекарств, процедур или методов лечения
- Ожидания в отношении течение заболевания
- Мнение или предпочтение ребенка или родителей
Лечение может включать одно или несколько из следующих действий:
- Изоляция для предотвращения инфекции
- Защитные повязки
- Внутривенная жидкость и электролиты
- Антибиотики
- Внутривенный иммуноглобулин G (IVIG)