что это за анализ и что он показывает

Время ожидания малыша является одним из важных периодов в жизни каждой женщины. В это время всё внимание уделяется здоровью будущей мамы и малыша, поэтому проводятся многочисленные исследования. Одной из таких процедур является скрининг 1 триместра, позволяющий выявить возможные отклонения на начальных стадиях. Что это такое, что в него входит, как делается, подробно разберем в данной статье.
…
Вконтакте
Google+
Мой мир
Что такое скрининг
Scrining с английского языка переводится как «просеивание». Данное мероприятие определяет, здоров ли человек. Если существуют какие-либо отклонения, то назначается серия последующих тестов для диагностики заболеваний. Для будущих мам проводят определённый комплекс мероприятий для выявления конкретных показателей состояния плода.
Обратите внимание! Комплекс исследований имеет общее название – перинатальный скрининг.
За весь период беременности женщина проходит данное исследование дважды. В комплекс процедур перинатального мероприятия входят:
- Ультразвук.
- Биохимический анализ крови из вены.
Генетический скрининг позволяет врачам выявить патологии развития плода и вовремя обеспечить необходимое лечение ещё на этапе вынашивания малыша.
Кому надо проходить исследование

 Первый комплекс мероприятий является наиболее важным исследованием, так как он позволяет выявить врожденные пороки будущего ребёнка. Скрининговое исследование назначают следующим группам женщин:
Первый комплекс мероприятий является наиболее важным исследованием, так как он позволяет выявить врожденные пороки будущего ребёнка. Скрининговое исследование назначают следующим группам женщин:- До восемнадцати лет и старше 35. Именно эти возрастные категории в большей мере подвержены риску не выносить малыша или развитию врожденных пороков плода.
- Женщины уже рожавшие детей с различными генетическими проблемами.
- При наличии в роду генетических мутаций и заболеваний.
- Если ранее в анамнезе был выкидыш или замершая беременность.
- Женщины, работающие на вредном производстве, либо подвергающиеся воздействию фетотоксичных препаратов.
- Если в процессе беременности принимались запрещенные препараты.
- В случаях, когда во время вынашивания малыша переносятся бактериальные или вирусные заболевания.
- Если ребёнок зачат от близких родственников.
Для беременных, входящих в вышеописанную группу, процедура является обязательной.
При отсутствии вышеуказанных ситуаций, данная процедура не является обязательной. Однако её всегда настоятельно рекомендуют пройти в женской консультации, чтобы иметь представление о возможных тяжёлых заболеваниях малыша. Развитие синдрома Дауна, проблем с центральной нервной системы, болезнь Эдвардса — покажет генетический скрининг.
Как подготовиться к скринингу
Если проводится первый скрининг при беременности, как подготовиться нужно выяснить заранее. Все необходимые мероприятия перед процедурами ведутся под наблюдением врача в женской консультации. Важным условием является прохождение исследований в один день в одной и той же лаборатории, чтобы не приносить лишнего беспокойства и неудобства будущей матери. Это может повлиять на результаты.
Перед первым исследованием необходимо:
- Воздержаться от сексуальных контактов один день до процедур.
- Не кушать в течение 4 часов перед сдачей крови из вены.
- Соблюдать диету на протяжении дня, предшествующего процедуре. Из рациона следует убрать всё, что может спровоцировать аллергическую реакцию (цитрусовые, шоколад, морепродукты, орехи, мёд), жирные, жареные и копчёные блюда.
- Перед мероприятием нужно взвеситься и измерить рост, так как эти данные потребуются в момент проведения процедуры.
- Перед началом анализов рекомендуется воздержаться от питья любой жидкости в течение нескольких часов.
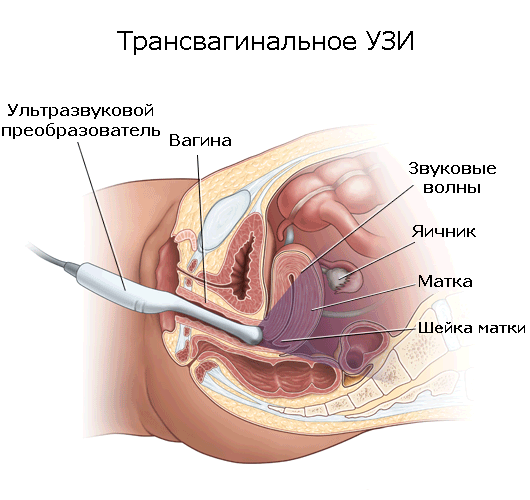
- В случае, если ультразвук проводят трансвагинально (через влагалище), то специальной подготовки и наполненности мочевого пузыря не требуется. Если же процедура будет проходить трансабдоминально (через поверхность живота), то нужно, чтобы мочевой пузырь был наполненным. За два-три часа до исследования не надо мочиться, и за час до начала выпить около половины литра обычной воды.
- Сдача крови для биохимического анализа проводится только на пустой желудок, рекомендуется взять с собой небольшой перекус, чтобы подкрепиться после анализа.
Как проходит скрининг 1 триместра
Каждый этап мероприятия имеет свои особенности и условия проведения. Разберемся, что входит в комплекс мероприятий.
УЗИ

Конкретную методику выбирает ведущий врач, исходя из состояния беременной.
Само исследование отличается от обычного ультразвука, который проводят на двенадцатой неделе.
Его проводят врачи перинатальной диагностики на высокоспециализированной технике.
Для получения достоверной информации при проведении ультразвука необходимо:
- Соблюсти сроки проведения первого скринингового исследования (не раньше одиннадцати и не позднее тринадцати недель).
- Копчико-теменной размер малыша должен составлять не менее 0,45 см.
- Положение крохи в животе у матери должно быть удобным для проведения мероприятия. Если же у врача не получается провести измерения, будущей маме нужно подвигаться, походить, чтобы малыш изменил положение.
При проведении трансвагинального УЗИ нужно снять одежду ниже пояса и лечь на кушетку, как на приёме у гинеколога, согнуть ноги. Специализированный маленький датчик помещается в презерватив и входит во влагалище. В случае трансабдоминального ультразвука можно просто приподнять одежду и освободить доступ доктора к животу. Датчик перемещают по поверхности кожи, не вызывая никаких дискомфортных ощущений.
Биохимический анализ крови

 Биохимический анализ крови позволяет оценить концентрацию гормонов и общее состояние женщины в первый скрининг.
Биохимический анализ крови позволяет оценить концентрацию гормонов и общее состояние женщины в первый скрининг.- Хорионический гонадотропин (ХГЧ). Гормон получил своё название из-за того, что в основном он продуцируется хорионом – одной из оболочек эмбриона. Именно хорионический гонадотропин раньше всего появляется в крови и моче, что позволяет выявить беременность на первых стадиях. Максимального уровня данный гормон достигает к одиннадцатой-двенадцатой неделе, после чего постепенно снижается.
- Протеин А (РАРР). Данное вещество представляет собой белок, который вырабатывает плацента. РАРР ответственен за иммунную реакцию, правильное развитие и полноценную работу плаценты.
На основании имеющихся данных вычисляется МоМ- коэффициент, показывающий отклонения в анализах беременной от норм.
Что показывает первый скрининг
Многим будущим мамочкам интересно, что показывает первый скрининг при беременности и какие заболевания можно выявить таким способом.
На первом скрининге в процессе УЗИ исследуют такие показатели:
- Окружность черепа.
- Бипариетальные размеры (БПР) – расстояние между теменными буграми.
- Симметричны ли полушария головного мозга, их структуру.
- ЧСС ребёнка.
- Измеряют длину костей свободных конечностей верхнего и нижнего пояса.
- Определяют положение желудка и сердца.
- Размеры сердечной мышцы и главных сосудов.
- Исследуют положение плаценты и определяют ее толщину.
- Объём вод.
- Общее количество кровеносных сосудов в пуповине.
- Состояние матки и внутреннего зева.
Одним из главных результатов, что смотрят на первом исследовании, является обнаружение генетических отклонений и заболеваний. Метод позволяет выявить: двойной набор хромосом (триплоидия), пупочную грыжу, синдром Дауна и Эдвардса, предрасположенность к заболеванию Патау и начало синдрома де Ланге.
Результаты первого скрининга
Перед прохождением ряда исследований врач изучает общее состояние беременной женщины, ее вес и рост, наличие вредных привычек, медицинскую карту и имеющиеся хронические заболевания, которые могут сказаться на результатах.

 Оценка полученных данных проводится на специализированных компьютерах с индивидуальными программами в каждой лаборатории.
Оценка полученных данных проводится на специализированных компьютерах с индивидуальными программами в каждой лаборатории.Они позволяют рассчитать вероятность возникновения отклонений или рисков для жизни крохи. При расшифровке тестов используются все полученные данные в комплексе (и УЗИ, и биохимия).
Результаты выражаются в уровнях. В России высокий уровень – от 1 к 100 до 1 к 350, что означает на каждые сто родившихся младенцев, один имеет данную генетическую патологию. Если у женщин выявлен высокий уровень угрозы, её направляют к генетику для более тщательной проверки результатов. И определяет дальнейший план действий.
Результаты первого скрининга показывают общую картину состояния здоровья малыша. Исходя из чего, определяют необходимость проведения второго мероприятия в дальнейшем.
Сроки проведения
На первом скрининге выявляются серьезные заболевания, для того, чтобы результаты были как можно точнее, подбирается оптимальный период беременности. Женщину предупредят, на какой неделе делают необходимые процедуры.
Обратите внимание! Чаще выбирается время в промежутке между одиннадцатой и тринадцатой неделей.
Именно тогда четче всего удается проследить уровень ХГЧ и РАРР в крови, воротниковую зону ребёнка, строение его органов и конечностей, по этим признакам и выявляются возможные патологии.
Полезное видео: когда делается первый скрининг при беременности
Вывод
Скрининг 1 триместра — важное исследование, которое помогает выявить вероятность тяжёлых отклонений развития или генетических аномалии у малыша. Проходить или нет данную процедуру, каждая женщина вправе решить самостоятельно. Однако оказать необходимые меры и подобрать лечение на ранних стадиях гораздо проще и эффективнее, чем потом бороться с последствиями.
Вконтакте
Одноклассники
Мой мир
beremenno.ru
Скрининг на каком месяце делают — Все о детях
Во время беременности будущую маму ждет масса тестов, исследований, анализов. Их задача – гарантировать нормальные роды, здоровье малыша и матери. Многими воспринимаются все эти процедуры агрессивно, женщины даже не догадываются, что и для чего делается.
Минус работы наблюдающего врача заключается в нежелании доступно, просто объяснить необходимость мероприятия. Зачастую женщин отсылают на первый, второй, третий скрининг без объяснения причин. Это вызывает много вопросов, которые мы попробуем рассмотреть в нашем небольшом обзоре.
Содержание статьи:
Общие сведения
Скрининг – это совокупность обследований для выявления беременных женщин, результаты диагностики которых отличаются от нормы.
Для чего проводят тесты? Существует так называемая группа риска: опасность развития пороков и отклонений (среди которых синдромы Дауна, Эдвардса). Поэтому врачу необходимо уточнить, принадлежит ли к ней будущая мама.
Терапевт обращает внимание на следующие параметры:
- возраст;
- вес;
- вредные привычки;
- употребление гормональных препаратов.
Проводят данные процедуры три раза – по одному исследованию для каждого триместра беременности.
На каком сроке делают первый скрининг?
Когда можно делать первое скрининговое УЗИ при беременности? Единый осмотр первого триместра проходит на 11-13 неделе. Он состоит из двух тестов: УЗИ, анализ крови из вены. Благодаря полученным данным, врач сможет оценить здоровье матери и плода, а также как идет развитие.
Какие патологии ищут во время скринингового УЗИ 1 триместра:
- синдром Дауна;
- сердца порок;
- изъяны нервной трубки;
- Эдвардса синдром.
Во время первого ультразвукового исследования изучается строение эмбриона, правильное расположение конечностей, длина тельца. Проверяется деятельность сердца и кровеносной системы.
Врач, решающий, на каком сроке делают первый скрининг, заботится о здоровье эмбриона и будущей матери. Поэтому следует с особой внимательностью отнестись к его рекомендациям.
Следует знать: скрининг является плановым, поэтому какие-либо заключения производить рано. При подозрениях на хромосомные отклонения беременную отправят на дополнительные анализы.
Первое скрининговое УЗИ при беременности в государственных лечебных заведениях чаще всего не делают, так что приходится прибегать к услугам частных клиник. В каких случаях могут рекомендовать пройти исследования:
- женщинам в возрасте старше 35 лет;
- будущие родители являются близкими родственниками;
- если уже были выкидыши;
- если уже есть ребенок с генетическими отклонениями;
- в роду были родственники с патологиями;
- радиологическое облучение;
- перенесенные инфекционные заболевания;
- если приходится принимать запрещенные препараты.
Иногда, чтобы удостовериться в правильном развитии эмбриона, родители решают сделать скрининговое УЗИ 1 триместра. Самодеятельностью заниматься не стоит. На каком сроке делают первый скрининг — решит ваш врач. Он же выпишет направление.
Подготовительные моменты
Как таковой подготовки не существует. Первое скрининговое УЗИ при беременности иногда проводится абдоминальным способом. Необходимо за два часа до процесса выпить много воды – два или три литра, так как при исследовании мочевой пузырь должен быть полным.
Биохимический скрининг – забор крови из вены. За сутки до анализа необходимо придерживаться кратковременной диеты: отказаться от шоколада, мяса, морепродуктов, жирного. Перед ним минимум четыре часа нельзя есть. Все имеет влияние на результаты.
Из-за чего бывают ложные выводы
В определенных случаях первое исследование может показать неправильные результаты. Из-за чего же это происходит?
Вес женщины играет немаловажную роль. При ожирении уровень гормонов в крови повышен, а при худобе – понижен. Перед тем, как решать, когда надо делать первое скрининговое УЗИ при беременности, врач изучает физическое состояние роженицы.
Если мамочка беременна двойней, то выводы будут ложными. В настоящее время нет какой-либо информации о норме показателей при таком виде плода.
Психологическое состояние играет немаловажную роль при анализах. Чаще всего многие женщины боятся этого исследования. Стресс оказывает значительное влияние на результаты. Врач, решающий, на каком сроке делают первый скрининг, обязан успокоить будущую маму.
На каком сроке делают второй скрининг?
Второй скрининг при беременности, сроки которого укажет гинеколог, может состоять из четырех исследований крови. Все это делается с целью раннего обнаружения хромосомных отклонений, каких-либо аномалий или повреждений в теле плода, а также возможности выкидыша.
Когда делают второй скрининг при беременности, с точностью до 80% можно предсказать рождение ребенка с генетическими заболеваниями. Конечно, на этом сроке уже трудно вылечить такие синдромы. Но при обнаружении расщепления дуг позвоночника или дефектов нервной трубки можно успеть выполнить все меры по обеспечению безопасных родов.
Врач детально осматривает все конечности малыша, голову, грудную клетку. Во время процедуры определяется точный срок. Если замечается задержка развития, делаются дополнительные замеры.
На каком сроке беременности делают 2 скрининг? Точных дат нет, но чаще всего выбирают время от 20 до 24 недели. В более ранний период проводить его не рекомендуется, так как полностью плод увидеть на мониторе невозможно. Приходится по отдельности высматривать ручки, ножки.
Третий скрининг при беременности
Проводится исследование на 32-36 неделе и может состоять из нескольких диагностических процедур. Его задача: окончательное выяснение состояния малыша и материнских органов.
Из чего состоит третий скрининг при беременности:
- УЗИ;
- кардиотокография;
- допплерография.
Обязательным является первое исследование. Врач внимательно изучает положение плода в матке, расположение пуповины.
Если гинекологу не нравятся результаты биохимических анализов, то вас могут направить на дополнительное исследование.
Какой-либо предварительной подготовки к исследовательским мероприятиям нет, разве что за 24 часа до события не стоит употреблять тяжелую пищу. Из-за нее могут быть искажения при анализах.
Итак, мы рассмотрели такое страшное, на первый взгляд, понятие, как скрининг. Как мы видим, ничего опасного в нем нет. Возможность выкидыша при некоторых манипуляциях увеличивается до 1-2%, но опытный гинеколог обязан будет предупредить об этом. Дополнительная информация о здоровье будущего малыша или роженицы никогда не будет лишней. Раннее вмешательство помогает исправить некоторые аномалии.
Source: ladylera.comЧитайте также
detishki.ahuman.ru
Что такое скрининг — как проводиться обследование у беременных женщин, на каком сроке и сколько раз
Для всех беременных женщин начали вводить скрининговое обследование, как обязательную процедуру еще 20 лет назад. Главная задача проведения таких анализов заключается в выявлении генетического отклонения в развитии будущего ребенка. К самым распространенным относят синдром Дауна, Эдвардса, нарушение формирования нервной трубки.
Статьи по темеСкрининг — что это
Все молодые мамы должны знать, что скрининг – это слово с английского переводится как «просеивание». По результатам исследования определяется группа здоровых людей. Всем остальным назначаются тесты, которые помогают определить заболевание. Комплексное обследование состоит из разных методов, к примеру:
- МРТ;
- УЗИ;
- маммография;
- генетический скрининг;
- компьютерная томография и т.д.
Все описанные выше технологии помогают в определении болезней у людей, которые еще не подозревают о наличии патологии. В некоторых случаях такие исследования влияют на эмоциональное состояние человека, не все хотят знать заранее о развитии серьезного недуга. Это обесценивает обследование, особенно, если пациент не собирается проходить лечение. В современной медицине массовые обследования проводят только, если существует реальная опасность для здоровья большого количества людей.




Скрининг при беременности
Что такое скрининг для будущих мам? В этом случае комплексное обследование необходимо для контроля развития плода, оценки соответствия норме основных показателей. Когда говорят про пренатальный скрининг, то речь идет об УЗИ и биохимическом обследовании, для которого проводится забор венозной крови. Сдавать ее нужно натощак рано утром, чтобы вещества, которые поступили вместе с пищей, не изменили состав. Скрининг-тест покажет уровень фетального А-глобулина, гормона беременности, эстриола.
Скрининг беременных включает ультразвуковое исследование, которое позволяет определить визуально отклонения развитии ребенка. На УЗИ видны главные показатели нормы роста – носовая кость, воротниковая зона. Чтобы получить максимально достоверные результаты исследования, будущей маме необходимо строго и четко соблюдать все правила перинатального обследования.
Как делают скрининг при беременности
Родители, переживающие о генетике и риске развития заболеваний у ребенка, интересуются тем, как делают скрининг. На первом этапе врач должен точно определить срок. Это влияет на показатели нормы, биохимические показатели крови, толщина воротникового пространства будут сильно отличаться в зависимости от триместра. К примеру, ТВП на 11 неделе должна быть до 2 мм, а на 14 неделе – от 2,6 мм. Если срок будет установлен не верно, узи-скрининг покажет недостоверный результат. Сдавать кровь следует в тот же день, когда проводит ультразвуковое исследование, чтобы данные совпадали.




Биохимический скрининг
Самый точный способ получения ответа на наличие хромосомных болезней – биохимический скрининг. Кровь берется в тот же день, что и проводится УЗИ, рано утром на пустой желудок. Соблюдать эти требования очень важно, чтобы получить достоверный результат исследования. Забор проводится из вены, исследуется материал на предмет присутствия специфического вещества, которое выделяет плацента. Оценивается еще концентрация, соотношение в плазме маркерных веществ, особых белков.
Важно избежать нарушений во время доставки в лабораторию, хранения для исследования. На приеме девушке будет выдана анкета, в которой присутствуют вопросы:
- о наличии в роду отца ребенка или ее людей с генетическими отклонениями;
- есть ли уже дети, здоровы ли они;
- диагностирован или нет у будущей мамы сахарный диабет;
- курит или нет женщина;
- данные о росте, весе, возрасте.
Скрининговое УЗИ
Это первый этап осмотра будущей мамы. Скрининговое УЗИ не отличается от любого другого ультразвукового исследования. Во время процедуры специалист оценивает общее состояние эмбриона, норму развития ребенка в соответствии со сроком беременности, наличие выраженные порок в развитии и любые другие внешние отклонения. Отсутствие последних не говорит о полном здоровье плода, поэтому проводится биохимический анализ крови для более точного изучения.




Скрининг 1 триместра
Это самый первый скрининг при беременности, который должен проводиться на 11-13 неделе вынашивания ребенка. Очень важно заранее правильно выяснить срок беременности. Первый прием обязательно включает ультразвуковое исследование. Лаборатория иногда запрашивает результаты УЗИ, чтобы провести точные расчеты. Анализ крови тоже проводится на белок и гормон: РАРР-А и свободный b-ХГЧ. Такой тест называется «двойной». Если обнаружен низкий уровень первого, то это может указывать на:
- Вероятность развития Синдрома Дауна, Эдвардса.
- Возможность развития аномалий на хромосомном уровне.
- Беременность перестала развиваться.
- Есть вероятность рождения малыша с синдромом Корнелии де Ланге.
- Существует угроза выкидыша.
УЗИ поможет врачу оценить визуально течение беременности, не произошло ли внематочное зачатие, количество плодов (если их больше 1, то сможет сказать разнояйцовые или однояйцовые близнецы будут). Если поза малыша будет удачной, то врач сможет оценить полноценность сердцебиение, осмотреть само сердце, подвижность плода. Ребенок на этом сроке полностью окружен околоплодными водами, может передвигаться как маленькая рыбка.
Скрининг 2 триместра
Второй скрининг при беременности проводится в промежутке на 20-24 неделе. Вновь назначается ультразвуковое исследование, биохимический анализ, но в этот раз тест проводится на 3 гормона. К проверке b-ХГЧ добавляется проверка на норму АПФ и эстриола. Увеличенный показатель первого говорит о неправильном определении срока или многоплодной беременности, либо может подтвердить риск развития генетических нарушений, патологии плода.




Скрининг 3 триместра
Третий скрининг при беременности по программе проводится между 30-34 неделями. Когда врачи делают УЗИ, они оценивают положение плода, наличие или отсутствие нарушений в формировании внутренних органов младенца, есть ли обвитие пуповиной, присутствуют ли задержки в развитии малыша. В этот период хорошо просматриваются органы, что помогает точно определить и дать возможность исправить отклонения. Специалистами оценивается зрелость плаценты, объем околоплодных вод, могут сказать пол ребенка.
Расшифровка скрининга
Каждый этап беременности имеет определенные показатели нормы развития ребенка, состава крови. Каждый раз тест будет показывать соответствие или отклонения от стандартных показателей. Расшифровка скрининга проводится специалистами, которые оценивают основные показатели. Родители самостоятельно не обязаны разбираться в значениях ТВП или уровней гормонов в крови. Врач, который наблюдает за беременностью, объяснит все показатели в результатах исследования.
Видео: скрининг первого триместра


sovets.net
На какой неделе делают скрининг 1 триместра: сроки проведения
На какой неделе делают скрининг во время 1 триместра, чтобы получить максимум сведений о ребенке?
Будущие мамы зря спешат идти на обследование, как только узнают о своем интересном положении. 1-й скрининг, состоящий из анализа крови и УЗИ, бессмысленно проходить рано.
Но откладывать его тоже нельзя, ведь эта обязательная процедура оценивает процессы внутриутробного развития.
Необходимость скрининга в 1 триместре
В первые три месяца беременности надо пройти скрининг, чтобы без опозданий обнаружить серьезные патологии.
К ним относятся аномалия зачатка будущей нервной системы, синдром Патау, грыжа пупочного канатика (кишечник и печень располагаются за пределами брюшной полости – в грыжевом мешке), трисомия по 21-й (синдром Дауна) или 18-й хромосоме (синдром Эдвардса).
На УЗИ во время 1 триместра измеряют рост зародыша, определяя его копчико-теменной размер, окружность и бипариетальный размер головы.
Видео:
На первом скрининге можно посмотреть, симметричны ли относительно друг друга правое и левое полушария. В это время врачу будет видно, какие структуры появились у головного мозга.
Первый скрининг предполагает измерение длины четырех основных костей: бедра, голени, плеча и предплечья.
Врач проверяет, где располагаются внутренние органы (сердце и желудок), определяет размеры сердечной мышцы и идущих от нее вен и артерий.
Также на УЗИ в первые три месяца беременности измеряют окружность живота эмбриона.
Биохимический скрининг направлен на определение плазменного белка А и хорионического гонадотропина человека.
Благодаря этому исследованию врач узнает о наличии хромосомных аномалий, о возможных рисках и осложнениях протекания беременности.
В первом триместре исследование ни в коем случае нельзя пропускать женщинам, которые замужем за близким родственником, и тем, у кого случались несколько выкидышей.
Первый скрининг – это очень важная процедура для женщин, переболевших в положении вирусной или бактериальной инфекцией.
Вовремя прийти на УЗИ и сдать анализ крови из вены надо женщинам, у которых:
- ранее была замершая беременность;
- есть родные с генетическими отклонениями;
- уже рождался ребенок с синдромом Дауна или Эдвардса;
- возраст достиг 35-летия;
- была лечебная терапия препаратами, запрещенными при беременности.
Забывать про посещение врача-узиста нельзя в любом случае, ведь каждому родителю нужно убедиться в здоровье ребенка.
Временные рамки и особенности
Будущей маме можно сходить на УЗИ плода и сдать кровь на анализ на 10-й неделе беременности. Но врачи призывают сделать это несколько позже – между 11 и 13 неделями.
Именно на этом сроке есть возможность выполнить точные измерения уровня гормонов и воротниковой зоны плода.
Крайнее время для осмотра внутренних органов и конечностей ребенка на 1 скрининге – 14 неделя беременности.
Видео:
Лучше прийти на УЗИ хотя бы на этом сроке, чем еще позже, ведь врачам нужно вовремя определить время родов и степень развития ребенка по его копчико-теменному размеру.
Первое обследование для будущей мамы начнется с УЗИ. К трансвагинальному осмотру готовиться нет необходимости, но для проведения трансабдоминального УЗИ придется выпить большое количество воды (1 литр).
Наполнение мочевого пузыря перед осмотром на 10 – 14 неделе – обязательное условие, иначе ультразвук не пройдет через брюшную стенку.
Трансабдоминальное УЗИ делают через брюшную стенку. Женщине необходимо некоторое время полежать, оголив живот и паховую область.
Врач будет водить по коже специальным датчиком, обработанным гелем для улучшения скольжения.
Для проведения трансвагинального исследования на 10 – 14 неделе беременности женщине надо полностью освободиться от одежды ниже пояса, лечь и согнуть ноги.
Врач введет во влагалище тонкий датчик, на который наденет специальный презерватив, и оценит развитие плода в матке.
Боли это не причинит, но, возможно, после процедуры будут наблюдаться мажущие кровянистые выделения.
Фото:

В следующий раз, для проведения второго скрининга, подготовки не потребуется, потому что ультразвуку помогут проникнуть внутрь накопившиеся околоплодные воды.
К забору крови для определения соотношения гормонов придется готовиться всегда. На несколько дней до анализа на 10 – 14 неделе беременная обязана отказаться от сладостей, мяса и рыбы.
Обычно забор крови из вены производят утром. Непосредственно перед этим нельзя завтракать. Можно покушать последний раз за 4 часа до процедуры.
Показатели УЗИ в 1 триместре
После проведения УЗИ первого триместра женщине хочется разобраться в информации, написанной в протоколе осмотра.
Ведь сами мамы не знают, сколько должны составлять копчико-теменной и бипариетальный размеры, толщина воротникового пространства и частота сердечных сокращений.
Толщина воротникового пространства (ТВП) на 10-й неделе беременности в норме равняется 1,5 – 2,2 мм. На 11 и 12 неделях этот показатель увеличивается минимум до 1,6 мм.
На 13-й неделе 1-го триместра он составляет уже 1,7 – 2,7 мм. Если значение ТВП выше установленной нормы, то у ребенка могут быть генетические отклонения.
Чтобы определить показатель БПР, нужно точно знать, сколько дней прошло со дня зачатия ребенка.
Важно оценить толщину воротникового пространства в период первого триместра, так как потом измерение этого показателя будет недоступно.
На сроке 10-11 недель на экране оборудования УЗИ должна четко визуализироваться носовая кость. Чуть позже врач уже имеет возможность измерить ее. Нормальный размер носовой кости – от 3 мм. Такой показатель отмечают почти у 100 % эмбрионов.
Когда делается первый скрининг, определяется, сколько раз в минуту бьется сердце ребенка. На 10 неделе орган эмбриона должен совершать более 161 удара в минуту.
Видео:
Предел – 179 ударов. На неделю позже сердце ребенка должно биться реже, совершая от 153 до 177 ударов в минуту.
Нормальный показатель для 12-й недели – 150 – 174 уд./мин., а для 13-й – 147 – 171 уд./мин.
Слишком частое сердцебиение ребенка может свидетельствовать о наличии аномалии 21-й пары хромосом, то есть о синдроме Дауна.
Во время первого скрининга врач обязательно определяет у эмбриона размер верхнечелюстной кости. Если этот показатель меньше нормы, следует подозревать у ребенка генетическое заболевание – трисомию.
Позже 11 недели беременности становится возможным осмотр мочевого пузыря у плода. Увеличение органа – явный признак заболевания ребенка синдромом Дауна.
Результаты анализа крови в 1 триместре
Биохимический скрининг в первые три месяца беременности выявляет, сколько в сыворотке крови содержится ХГЧ и РАРР-А. Но наиболее информативен, чем ХГЧ, показатель β-ХГЧ.
Дело в том, что уровень ХГЧ может изменяться не только по причине беременности женщины. Иногда на его значение могут повлиять нарушения гормонального фона и прием определенных лекарственных средств.
Уровень же β-ХГЧ зависит исключительно от срока беременности женщины. На 10 неделе его значение должно колебаться между 25,8 и 181,6 нг/мл, на 11-й – между 17,4 и 130,4 нг/мл.
Видео:
В течение 12 недели этот показатель в норме составляет 13,4 – 128,5 нг/мл. Когда заканчивается 13 неделя беременности, уровень β-ХГЧ может достигать 14,2 – 114,7 нг/мл.
Значение β-ХГЧ может свидетельствовать не только о наличии у плода отклонений в геноме, но и о неправильном течении беременности и ухудшении состояния женщины.
Если биохимический скрининг показал, что у женщины повышен уровень гормона, то это может говорить о:
- многоплодной беременности;
- остром токсикозе;
- синдроме Дауна;
- сахарном диабете;
- пузырном заносе.
Также причина может быть в приеме некоторых препаратов и наличии у беременной раковых заболеваний.
Низкий уровень β-ХГЧ сигнализирует об иных проблемах:
- синдром Эдвардса у плода;
- беременность в маточной трубе;
- замершая беременность;
- риск самопроизвольного аборта.
В период 1 триместра у женщины очень важно определить уровень белка РАРР. Он производится плацентой и постепенно растет на протяжении беременности.
| Неделя | Содержание РАРР-А |
| 10 | 0,46 – 3,73 |
| 11 | 0,79 – 4,76 |
| 12 | 1,03 – 6,01 |
| 13 | 1,47 – 8,54 |
Когда отмечается низкий уровень РАРР-А, врач подозревает у плода хромосомные аномалии. Чаще всего встречаются синдромы Дауна и Эдвардса.
Но, если скрининг показал очень высокий уровень РАРР-А, то беременность замерзшая или она может неожиданно прерваться.
Определять уровень РАРР-А лучше до 14-й недели. Делать это позже нецелесообразно, так как потом по содержанию этого белка синдром Дауна выявить уже не удастся.
Чтобы вовремя узнать важные данные о процессе внутриутробного развития ребенка, принять во внимание все риски и выявить аномалии, сделать УЗИ и анализ крови необходимо вовремя.
По правилам, женщина должна пройти все обследования первого триместра в период с 10 по 14 неделю.
moydiagnos.ru
Первый скрининг при беременности — сроки и норма


Первый скрининг во время беременности – это комплекс из двух обследований (УЗИ и биохимического анализа крови), который необходим для выявления отклонений в развитии плода на ранних сроках. Он показан всем без исключения беременным женщинам, так как в современном мире патологии могут возникнуть даже при отсутствии какой-либо предрасположенности. Поэтому будущим мамам важно понимать, на каком сроке проводится первый скрининг, как именно проходит эта процедура, и какие заболевания она может выявить.
Особенности проведения первого скринингового обследования
Первый скрининг обычно назначают на 12 неделе, но так как определить срок беременности не всегда возможно абсолютно точно, допустимо его проведение с 11 по 13 неделю. Если этот срок уже прошел, делают только УЗИ, так как анализ крови уже не даст однозначных результатов. Более раннее исследование также может оказаться бесполезным, так как эмбрион еще недостаточно сформирован, и невозможно провести все необходимые замеры.
Ранняя диагностика позволяет своевременно приступить к лечению, что зачастую позволяет если не полностью устранить дефекты развития и генетические нарушения, то, как минимум, существенно уменьшить их последствия. Поэтому отказываться от проведения полного обследования категорически не рекомендуется, особенно, когда речь идет о женщинах, входящих в группу риска. В обязательном порядке скрининг в первом триместре необходимо пройти:
- женщинам старше 35 или моложе 18 лет;
- если в семье матери или отца ребенка уже имелись случаи генетических отклонений;
- если ранее уже рождались дети с генетическими отклонениями;
- при наличии вредных привычек или неблагоприятной экологической обстановке;
- если ранее были случаи самопроизвольных абортов, преждевременных родов, замершей беременности;
- при близкородственной связи;
- если будущая мама перенесла во время беременности инфекционное заболевание или вынуждена была принимать сильнодействующие препараты, не рекомендованные во время беременности.
В любом случае опасаться обследования не стоит, так как оно абсолютно безопасно и дает сравнительно точные результаты. Незнание не поможет обрести спокойствие, зато полученный хороший результат однозначно поможет меньше переживать за судьбу малыша.
Как делают первый скрининг при беременности?
Ультразвуковое обследование в первом триместре проводится для точного определения срока беременности, размеров и степени развития плода, объема околоплодных вод, а также состояния матки и плаценты. Все эти показатели должны вписываться в определенные нормы. При этом важно понимать, что расшифровать результаты обследования может только хороший специалист с обширным опытом, иначе выводы могут быть неточными. УЗИ на раннем сроке может проводиться двумя способами: трансабдоминально или трансвагинально. По умолчанию обычно используется первый вариант, когда датчик перемещают по стенке брюшной полости. Но когда срок действительно незначителен, плод лежит в неудачном положении или женщина страдает избыточным весом, способ обследования может быть изменен для получения более точного результата.
Во время первого УЗИ замеряют следующие показатели:
Небольшие отклонения показателей в ту или иную сторону, как правило, не являются поводом для беспокойства и, чаще всего, свидетельствуют о том, что первоначально срок беременности было определен неверно.
Анализ крови обязательно проводится после ультразвукового исследования. Во-первых, потому что без точного срока, его результаты не могут быть полноценно интерпретированы, а, во-вторых, потому что достоверный результат можно получить только путем сопоставления данных двух анализов.
Кровь на биохимию берется из вены, несмотря на то, что эта процедура может быть не слишком приятной, переживать и волноваться по этому поводу не стоит. Для того чтобы результат был максимально объективен важно соблюдать несколько условий: не есть в течение 8 часов перед анализом, за 2-3 дня отказаться от острой и жирной пищи, а также потенциальных аллергенов, таких как клубника, цитрусовые, шоколад, морепродукты и т.д.
В ходе исследования проверяются 2 показателя: ХГЧ (хорионический гонадотропин человека) и РАРР-А (протеин А-плазмы). Отклонение значений этих показателей от нормы позволяет сделать вывод о наличии тех или иных генетических заболеваний и пороков развития.
Какие патологии может выявить первый скрининг?
Помимо задержек в развитии, вызванных различными причинами, совокупность исследований позволяет на раннем этапе выявить такие генетические заболевания, как синдром Дауна, синдром Эдвардса, синдром Патау, синдром Смита-Опитца, синдром де Ланге и др. Также возможно выявить патологии в развитии внутренних органов, в том числе и несовместимые с жизнью, в том числе ЦНС и сердечно-сосудистой системы. В случае положительного результата будущей матери будет рекомендовано пройти дополнительные исследования и проконсультироваться с генетиком. Если данные первого исследования подтвердятся, врач предложит прервать беременность по медицинским показаниям, подробно объяснив все риски и возможные последствия. Решение в данном случае остается за женщиной.
Могут ли показатели быть ложными?
Ответ однозначно – да. Первый скрининг не дает 100% гарантии, как в случае положительного, так и в случае отрицательного результата. На данные может повлиять множество факторов, например, наличие у матери сопутствующих заболеваний, таких, как сахарный диабет. Также спорные результаты могут появиться при многоплодной беременности или из-за индивидуальных особенностей организма будущей мамы.
Не стоит забывать и про человеческий факторы, в лаборатории всегда могут допустить ошибку, и даже опытный специалист может неверно интерпретировать картинку от ультразвукового датчика. Поэтому, если результаты вызывают опасения, первым делом рекомендуется перепроверить их в другой клинике или лаборатории, чтобы удостовериться в их достоверности.
Также нельзя забывать, что поставить конкретный диагноз можно только по совокупным данным двух исследований, по отдельности они будут практически бесполезны.
В заключение
Первый скрининг во время беременности состоит из ультразвукового обследования и биохимического анализа крови матери. Совместные результаты этих исследований позволяют определить наличие генетических отклонений и пороков в развитии плода, чтобы своевременно начать лечение или прервать беременность, пока срок еще не слишком велик. Несмотря на то, это скрининг считается самым безопасным и достоверным способом выявления патологий, он не может гарантировать 100% результат, поэтому в случае возникновения подозрений проводятся дополнительные исследования.
Специально для beremennost.net – Елена Кичак
beremennost.net
ОСТОРОЖНО: ПРЕНАТАЛЬНЫЙ СКРИНИНГ — one moment , please
ОСТОРОЖНО: ПРЕНАТАЛЬНЫЙ СКРИНИНГ
Подруга плакала у меня на плече, зажав в дрожащих руках документ из женской консультации. Казалось бы, должна радоваться долгожданной наступившей беременности и скорому материнству. Тем не менее, какие-то несколько строчек и цифр выбили ее из привычного ритма жизни. Внимательно читаю выделенную жирным строку в «страшной» бумажке из медучреждения: «Результат скрининга на Синдром Дауна — Пороговый риск». «За что мне все это – не понимаю, — продолжала всхлипывать подруга. – Меня направили на консультацию к специалисту-генетику, а значит — все серьезно».
Женщина в группе риска
Пытаясь разобраться в этом вопросе, отправляюсь в женскую консультацию. Мне хотелось выяснить, что за обследование проходила моя подруга, в результате которого ее радостное ожидание малыша неожиданно сменилось на страх, тревогу и беспокойство. Мне объяснили, что повсеместное пренатальное (дородовое) обследование всех беременных женщин в женских консультациях проводится с целью выявления врожденной и наследственной патологии у плода. Этот комплекс мероприятий называется пренатальным скринингом. Беременная женщина проходит его в несколько этапов, состоящих из ультразвуковых обследований (ультразвуковой скрининг) и сдачи крови из вены для исследования биохимических маркеров (биохимический скрининг) в строго определенные сроки. Моя подруга сдавала кровь и делала УЗИ на 12-ой неделе. Это был скрининг первого триместра. По его результатам можно обнаружить грубые дефекты развития и сформировать группы риска по хромосомной патологии плода. Результаты обследования значили, что подруга попала в группу риска. Теперь, как мне разъяснили, ей требовалась консультация у специалиста-генетика.
Забрав необходимые документы и направление, отправляемся на консультацию. Подруга уже не ревет. Вся внутренне напряженная, а с виду — притихшая и подавленная, она едет, готовая услышать любой приговор.
В коридорах консультативного центра женщин с той же проблемой, как у моей подруги, нам встретилось предостаточно. Состояние у всех было практически аналогичное: с глазами, полными тревоги, женщины ожидали консультации у кабинета специалиста-генетика.
В какой-то момент понимаю, что за этой дверью сидит человек, специалист, от действий которого будет зависеть дальнейшее мировосприятие беременной женщины. Он должен подобрать какие-то особые слова, чтобы не нарушить формирующуюся тонкую связь между будущей матерью и ее плодом. А это – большая ответственность. Чтобы женщина воспринимала ситуацию адекватно медику во время консультации нужно выдать необходимый оптимальный объем достоверной информации. Именно ее отсутствие, как я убедилась, и вызывает у женщины, попавшей в группу риска, бурю негативных эмоций и бессонницу.
Вот, наконец, проходим с подругой, уцепившейся за мой рукав, в заветный кабинет. Женщина с приветливым выражением лица приглашает нас присесть за стол напротив нее. Пользуясь случаем, прошу у нее разрешения на интервью и получаю согласие. Специалист Медико-генетического научного центра РАМН, кандидат медицинских наук Окунева Елена Григорьевна изо дня в день консультирует будущих мам. Она выразила надежду, что этот материал поможет восполнить информационный пробел в области пренатального обследования беременных и сбережет нервные клетки женщин.
— Елена Григорьевна, в каком состоянии приходят женщины к Вам на консультацию?
— Каждая беременная женщина приходит на беседу, находясь в состоянии стресса, то есть человек близок к нервному срыву. Считаю, что это отчасти происходит потому, что в системе организации массового скрининга отсутствует этап предварительного консультирования. Большинство будущих мам не имеют четкого представления, зачем вообще нужен этот анализ, какие в нем оцениваются параметры, как правильно реагировать на его результаты. Распространение такой информации необходимо проводить на уровне женских консультаций: вручать женщинам при постановке на учет информационные листки, развешивать плакаты.
— Получается, что всю эту работу приходится выполнять Вам?
— Конечно, когда ко мне приходят будущие мамы, и я вижу провалившиеся от бессонницы и тревожных дум глаза, моя задача в первую очередь заключается в том, чтобы их успокоить. Прежде чем начать консультирование по анализам, я всегда в короткой форме стараюсь изложить теоретические основы, для чего вообще делается пренатальное обследование. Понятно ведь, что если я сразу начну разбирать ее результаты, она ничего не поймет, т.к. не подготовлена. А во время беседы женщина расслабляется.
Я обычно объясняю, зачем нужны скринирующие программы. Рассказываю о необходимости при ее помощи сделать выборку, т.е. отсеять из всей массы беременных ту группу, с которой мы будем работать дальше. Скрининг беременных проводится обычно в два этапа: в 1-ом триместре (с 10 по 13 неделю) и во 2-ом (с16 по 20 неделю). Основная идея обоих этих скринингов – выявить группу риска, а точнее рассчитать для каждой беременной женщины индивидуальный риск по рождению ребенка с определенной группой наследственных заболеваний. Это так называемые хромосомные болезни, причина которых в изменении числа или строения хромосом. Но, учитывая, что для расчета риска в полном объеме нужен достаточно большой статистический предварительный материал, мы в основном рассчитываем риск по самому частому наследственному заболеванию – Синдрому Даун, когда у ребенка присутствует лишняя 21 хромосома.
— То есть, чтобы узнать, попадает ли беременная женщина в группу риска, она должна сдать кровь в определенный период?
— Да, у женщины берется кровь из вены, и в ней смотрят содержание веществ, которые вырабатываются фетоплацентарным комплексом, куда входит плод, плацента, плодные оболочки. Далее смотрят, изменилось ли содержание веществ в крови, и рассчитывают риск по рождению больного ребенка, но здесь есть одно «но». Во первых, мы смотрим вещества в крови, а повлиять на величину показателей могут общее состояние организма, прием лекарств и т.д. Параметры могу измениться в любую сторону. Более того, вещества предварительно проходят через плаценту, ее состояние также влияет на значения показателей. Поэтому, пытаясь по ним оценить состояние здоровья плода, нужно всегда помнить, что внешние факторы могут выходные данные исказить. Результат анализа не является абсолютным. Мы не можем по нему поставить диагноз, а в состоянии лишь предположить что-то. Но любое предположение нуждается в уточнении. Беременной женщине необходимо в день сдачи крови пройти также и УЗИ-исследование.
— Оценка риска должна проводится по результатам нескольких исследований: анализу крови и результатам УЗИ?
— В идеале — конечно. Очень большую помощь в прогнозе и рекомендациях для женщин оказывает УЗИ-диагностика. К оценке состояния здоровья плода нужно подходить комплексно, то есть учитывать результаты биохимического и ультразвукового исследований. Вообще, сочетание биохимического скрининга с качественно выполненным УЗИ повышает точность прогноза до 80%. Есть такое Международное общество медицины плода (Fetal Medicine Foundation — FMF), штаб-квартира расположена в Лондоне. Так вот мы работаем по их стандартам. Cпециалисты этой организации разрабатывают методы скрининга, исследуют результаты и внедряют в практику. У нас в России они проводят конференции, семинары по таким проблемам. Это очень значимые для нас мероприятия. Отдельную информацию можно получить на их сайте. Медики этого центра разрабатывают нормативы не только по УЗИ-диагностике, но и по биохимическому скринингу. Очень большое значение они придают комбинированному подходу при оценке возможного наличия патологии у плода. Все нормативы для определенного срока беременности известны. При ультразвуковом скрининге первого триместра надо посмотреть маркеры хромосомного заболевания, то есть не пороки развития, а особенности строения плода. Они могут быть как у больных, так и у здоровых плодов, но у больных они встречаются чаще. Поэтому, когда мы их видим, то обязательно учитываем. К сожалению, у нас при массовом скрининге это происходит не всегда. Даже в столичной системе скрининга, в основном, из-за технических проблем не все показатели УЗИ-исследования берут в расчет. Вывод очевиден — первичный этап ультразвукового скрининга проводится на низком уровне.
— А что конкретно имеется в виду?
— Например, во время УЗИ помимо фиксирования копчико-теменного размера (КТР) плода крайне желательно померить воротниковую зону, то есть толщину воротникового пространства (ТВП) плода. Сразу скажу, что эта работа – ювелирная, расчет идет в миллиметрах. Не во всех женских консультациях есть возможность достаточно хорошо его померить. Это связано с качеством аппаратуры, недостатком хороших специалистов и конечно, нехваткой времени. Представьте, какой поток беременных женщин должен принять специалист! Естественно, каждой он не может уделить необходимого количества времени. У нас в центре, например, на эту процедуру отводится 30 минут, что считается нормальным. Для женских консультаций – это, как правило, непозволительная роскошь. И хотя программа для расчета риска предусматривает использование параметра ТВП, его не учитывают. Не учитывают потому, что измерение проведено некорректно и может дать дополнительную погрешность. А ведь показатель ТВП плода несет в себе важнейшую информацию. Его измеряют при расположении ребеночка в профиль. В области шеи у него есть лимфатический мешок. Для снятия показаний измеряется расстояние между его внутренними стенками. Желательно, чтобы оно было не больше 2,5 мм, если этот размер 3 мм и более – есть большая вероятность наличия у плода патологии. Например, если у плода есть хромосомное заболевание, порок сердца, грубая скелетная патология или тяжелое заболевание почек, то внешне на УЗИ они могут никак не проявляться. При этом воротниковая зона в связи с нарушением лимфообращения бывает расширена. Значит, мы условно относим плод к группе риска и наблюдаем, что же явилось этому причиной. Хотя на самом деле ТВП плода – это только один из УЗИ-маркеров раннего срока. Есть и другие маркеры, например, венозный кровоток, лицевой угол. На конференциях FMF этой проблеме придают большое значение. Правда, в Москве и регионах не так много специалистов, которые эти параметры смотрят. Несмотря на то, что практически в каждом областном центре есть медико-генетическая консультация либо кабинет медицинской генетики.
— А как давно программа массового скрининга беременных женщин получила широкое распространение?
— Что касается скрининга второго триместра, то у нас он существует уже лет 20. Скрининг первого триместра более молодой, но и более информативный. У нас в центре он получил распространение с 2003 года, а в Москве и Московской области начал внедрятся активно где-то с середины 2005 года. Может быть, к распространению таких мероприятий наши власти подтолкнула существующая неутешительная статистика по детской инвалидности. Считается, что у нас в стране 5% детей появляются на свет с пороками развития или наследственными заболеваниями – это достаточно высокая цифра. В Федеральной программе «Дети России» отмечено, что только 30% новорожденных могут быть признаны здоровыми.
Что касается заболевания Синдрома Дауна – оно не самое тяжелое, но в большинстве случаев родители отказываются от таких детей, а это — нагрузка на общество. Все эти детишки находятся на иждивении государства. Внедряя программу пренатального обследования беременных женщин, государство, вероятно, решило таким образом себя защитить. Но до сих пор система скрининга четко не отработана. По возможности, выявляя такие плоды, мы предлагаем семье принять решение, готова ли она воспитывать такого ребенка.
Но в вашем конкретном случае (Елена Григорьевна кладет перед собой результаты анализов моей подруги) поводов для беспокойства пока нет. Сейчас я подробно вам расскажу, что означают цифры вашего анализа. При скрининге первого триместре мы смотрим уровни свободной бета-субъединицы хорионического гонадотропина (бета-ХГ) и ассоциированного с беременностью белка А (PAPP-A). Вот указана концентрация этих веществ в крови, а рядом – значение медианы. Сравнивать полученный показатель нужно с медианой. Медиана – понятие статистическое. Это наиболее часто встречающееся значение в норме. Допустим, мы возьмем 100 беременных женщин и померим у них в первом триместре, например, на 11 неделе, PAPP-A. Далее будет известно, что все они родили здоровых детей. Теперь мы смотрим, какой же PAPP-A был у них на 11 неделе. Допустим, у 5 женщин он равнялся 6-ти единицам, у 10 – 7-ми, у 65 – 9-ти. Значит, 9 мы принимаем за медиану. По-хорошему медианы в программу расчета для каждой популяции должны быть набраны свои. Ведь в Москве, Московской области свой этнический состав, в ином регионе – другой и т.д. Это обстоятельство при расчетах риска, к сожалению, не учитывается. В нашей лаборатории есть программа, четко набранная на московской популяции, но широко она не распространена. Может она и не идеальная, но более точная, чем та, по которой делали расчет вам. В стандартную программу расчета риска значение медианы уже зашито. Риск рождения ребенка с болезнью Дауна обычно рассчитывается с помощью программы Life Сycle
Рядом с медианой указаны значения МоМ (multiples of median) — это кратность норме. Полученную в анализе концентрацию делят на медиану и выводят значение МоМ. Границы норм для МоМ – от 0,5 до 2,0. Ваше значение – в пределах нормы.
Но определение МоМ — промежуточный этап.
— Какой расчет проводится на основном этапе?
— Любая программа расчета риска по скринингам берет за основу показатель возраста. Базовым для каждой женщины является возрастной риск, остальные показатели его лишь модифицируют. На втором этапе полученные данные вводятся в программу и рассчитывают значения риска наличия у плода Синдрома Дауна и Синдрома Эдвардса. Синдрома Эдвардса мы боимся меньше, чем Синдрома Дауна (СД). Потому что СД — болезнь коварная, она иногда себя никак не проявляет. Есть опасность ее пропустить. А Синдром Эдвардса встречается реже, он обязательно проявит себя на биохимическом скрининге или на УЗИ. В вашем случае по результатам скрининга на СД вы получили пороговый риск.
— Что это значит?
— Я объясню, почему вас напрягли и отправили консультировать. Вообще, существует градация риска: низкий, пороговый и высокий. Эта градация нужна для того, чтобы знать, что женщине делать дальше. Если риск низкий — есть такие счастливицы — мы с ними не встречаемся, они спокойно донашивают свои беременности. У них значение риска наличия у плода Синдрома Дауна от 1/350 и ниже.
В вашей ситуации я провожу с вами беседу на предмет того, что надо определиться, в какую группу в дальнейшем женщину нужно перевести – с низким или высоким риском. Поэтому во втором триместре необходимо сделать второй биохимический скрининг. Хотя я к нему отношусь более прохладно, он не такой чувствительный. Показатели менее реагируют на больной плод, чем в период скрининга первого триместра. А вот на 22-23 неделе можно сделать качественное УЗИ. Плод к этому времени достаточно хорошо сформировался. С одной стороны он уже достаточно большой, чтобы его можно было рассмотреть, а с другой стороны он еще не занимает всю полость матки. То есть его можно рассмотреть со всех сторон и оценить, нет ли отклонений. Если все благополучно по результатам второго скрининга и УЗИ-диагностике, женщину условно переводят в группу низкого риска.
— То есть женщине с пороговым риском от первого скрининга до второго приходится сидеть как «на иголках», ожидая результат?
— Что поделаешь, важен положительный настрой. Сегодня FMF пропагандирует популярную систему обследования — систему «одного шага». Это когда за одно посещение диагностического центра пациентка комплексно решает вопрос об индивидуальном риске хромосомных заболеваний у плода и при его повышении немедленно обследуется с применением инвазивных методов. Но у нас такой подход к женщине, к сожалению, не распространен.
— А если женщина попала в группу высокого риска?
— Да, есть такие несчастливицы. Значение риска наличия у плода Синдрома Дауна у них от 1/250 и выше. С такими женщинами мы работаем дальше и предлагаем решить вопрос о проведении пренатального кариотипирования плода, те определения хромосомного набора плода до рождения. Для этого нам нужны клетки плода. Ребенок находится внутри мамы и с помощью другой процедуры, кроме как инвазивной (прокола), мы эти клетки пока получить, к сожалению, не можем. Эта процедура может выполняться, начиная с 10 недели беременности. Как правило, в интервале с 10 по 24 неделю мы стараемся провести эту диагностику плода, если семья хочет. На ранних сроках с 10 по 14 неделю обычно берется кусок плаценты (плацентоцентез). Потому что плацента и зародыш развивается из одной и той же оплодотворенной яйцеклетки, и имеют одинаковый хромосомный набор. В средние сроки 17-18 недель берут околоплодные воды (амниоцентез) – самая старая процедура. Начиная с 21 недели можно брать кровь из пуповины (кордоцентез). Все эти 3 материала содержат клетки плода. Эти процедуры делаются одноразовыми иголками. Клетки плода мы извлекаем наружу, отправляем в цитогенетическую лабораторию. Из клеток выделяют хромосомы, окрашивают и под самым обычным микроскопом смотрят и считают их количество. В отдельных случаях исследуют структуру хромосомы. После этой процедуры мы уже говорим не о вероятности, а объявляем диагноз – есть у плода хромосомное заболевание или нет. Если все в порядке, женщина спокойно донашивает свою беременность до конца. Если заболевание есть, мы семье рассказываем, в чем оно заключается, как будет протекать и к чему приведет. Вообще подобная мутация происходит в момент зачатия, то есть в половых клетках. Не все хромосомные заболевания — это какой-то приговор. Некоторые из них протекают мягко и не имеют клинических проявлений. Все это мы объясняем семье. Если семья приняла решение, что не готова иметь ребенка с таким заболеванием, то я пишу заключение о том, что беременность может быть прервана по медицинским показаниям. Это достаточно серьезное решение.
— А сама процедура кариотипирования безопасна для здоровья женщины?
— Как любое медицинское исследование, процедура имеет риск осложнений. После ее проведения суммарный их риск — 2-3%. Из них 1% — это выкидыши после процедуры и 1-2% — возникновение кровотечения, подтекания околоплодных вод или инфицирование. Основной риск связан с проколом. Другое дело, что технически амниоцентез – самая простая процедура. Проколол в любом месте, набрал немного амниотической жидкости и делаешь исследование. Поэтому, когда мы консультируем по результатам скрининга, мы все эти моменты учитываем. К оценке риска и рекомендациям нужно подходить очень аккуратно. С одной стороны страшно пропустить больной плод, а с другой – бывают сложные ситуации. Ведь иногда женщина приходит с проблемным акушерским моментом: у нее, допустим, эта беременность долгожданная и очень желанная. Если мы если ей порекомендуем эту процедур, а у нее произойдет выкидыш, то для всех это будет трагедией. Поэтому важно соблюсти равновесие, те постараться не пропустить пораженные плоды, и не назначить лишнего исследования. В конечном итоге решение о выполнении этой процедуры принимает женщина. Надо приучаться к тому, что ответственность за свое здоровье надо брать на себя. Мы сейчас переходим к медицине сотрудничества. Если женщина в чем-то сомневается, она может придти на повторную консультацию, выбрать специалиста, которому доверяет и принять взвешенное решение.
Плюс этой процедуры кариотипирования – точность диагностики. Мы уже не гадаем на кофейной гуще.
— Какой из методов – плацентоцентез, амниоцентез или кордоцентез – дает более точный результат?
— К амниоцентезу я отношусь очень осторожно, хотя во многих центрах им увлекаются. Мне приходилось неоднократно беседовать с цитогенетиками по этому поводу, и они не склонны к проведению этого анализа. С одной стороны для врача эта процедура технически более проста. Но особенность ее такова, что прежде чем исследовать клетки околоплодной жидкости, нужно их достаточно долго выращивать — 2-3 недели. Это время, трудозатраты. Например, их можно растить, но они могут и не вырасти, значит, не будет результата. Есть еще один нюанс: когда клетки длительное время культивируются, в них может произойти самопроизвольная мутация. Она не будет иметь отношение к ребенку. Если цитогенетик видит мутацию, он ее фиксирует. Мы ведь смотрим не одну клетку, а не менее 11, и только после этого выдаем заключение. Если генетик видит самопроизвольную мутацию, то необходимо сделать дополнительный анализ, то есть женщине предлагается повторная инвазивная процедура. А это опять риск. Поэтому, на мой взгляд, метод кордоцентеза более рациональный. Мы берем клетки уже из пуповины плода, а они достаточно быстро растут (3-4) дня. В большем проценте случаев мы получаем надежный результат, не требующий повторного анализа.
— Елена Григорьевна, какой бы совет Вы дали женщинам, планирующим завести ребенка?
— К любой беременности нужно готовиться заранее: сдавать анализы, проверяться на инфекции, укреплять здоровье. Для этого может понадобиться даже целый год. Все затраты окупятся, ведь это большое счастье – рождение здорового малыша. Призываю всех женщин научиться быть ответственными за свое здоровье и здоровье будущих детей.
Светлана Петрушова
www.babyplan.ru