УЗИ скрининг первого триместра (1 скрининг) в Нижнем Новгороде в клинике Тонус, скрининг 12 недель
Скрининг первого триместра (скрининг 12 недель, 1 скрининг) – это комплексное исследование беременной женщины, проводимое в период 10-13 недель беременности, позволяющее определить наличие врожденной патологии плода. Во время проведения первого скрининга происходит обнаружение патологии будущего ребенка и разрабатывается тактика дальнейшего ведения беременности. Самое оптимальное время прохождения 1 скрининга – 12 недель.
Зачем нужен 1 скрининг?
Первый триместр является одним из самых важных в развитии плода. В то же самое время в этот момент развивающийся плод наиболее чувствителен к внешним факторам, которые могут вызвать ту или иную патологию. Для своевременного обнаружения порока плода и существует первый скрининг.
Скрининг первого триместра включает в себя два исследования (“двойной скрининг”):
- УЗИ скрининг 1 триместра
Используется, в основном, трансвагинальный датчик (вводимый через влагалище). УЗИ скрининг 1 триместра
УЗИ скрининг 1 триместра - Биохимический скрининг 1 триместра (скрининг 12 недель)
Gредставляет собой взятие крови у женщины для определения концентрации гормонов. В 1 скрининг определяется 2 гормона: βХГЧ (хорионический гонадотропин) и протеин А, ассоциированный с беременностью (РАРР-А). В зависимости от их концентрации, возможно выявление патологии плода. Например, повышение концентрации ХГЧ во время проведение 1 скрининга может свидетельствовать о риске возникновения синдрома Дауна, хотя повышение этого гормона может быть и в норме (при двойне).
Подготовка к прохождению 1 скрининга:
Особой подготовки к прохождению 1 скрининга нет, но есть ряд рекомендаций, следование которым обеспечит женщине получение наиболее достоверного результата.
Рекомендовано за день до проведения первого скрининга отказаться от аллергенных продуктов в питании. Помните, что анализ крови сдается натощак (или хотя бы не есть за 4 часа до сдачи анализа).
Также есть несколько факторов, влияющих на результат 1 скрининга (в особенности на концентрацию гормонов), это: ЭКО, двойня, сахарный диабет, проведенный ранее амниоцентез, и, особенно важно – психологическое состояние беременной. Не нужно бояться 1 скрининга.
УЗИ скрининг 1 триместра в Новосибирске
Скрининг во время беременности представляет собой совокупность исследований, благодаря которым удается получить всю необходимую информацию о состоянии, здоровье малыша.
Период выполнения
Период выполнения первого скрининга 12–13 недель. Данный срок можно назвать наиболее идеальным, оптимальным. Есть возможность узнать точный срок беременности, сведения о развитии плода. Несмотря на это, точных сроков проведения УЗИ нет, женщина может пройти исследование на неделю позже либо раньше.
Подготовка к исследованию
Учитывая тот факт, что околоплодных вод слишком мало, то для визуализации малыша необходимо выпить не менее литра воды за тридцать минут до манипуляции. Любой другой подготовки не требуется. Первое УЗИ подтверждает наличие плода и нормальное протекание беременности, помогает оценить состояние и локализацию хориона, который станет плацентой. Выполняется оценивание сократительной активности матки, тщательно изучается плод, определятся конечности и мозговые структуры, анализируется головной отдел.
Выполняется оценивание сократительной активности матки, тщательно изучается плод, определятся конечности и мозговые структуры, анализируется головной отдел.
Результаты исследования
Первое УЗИ считается невероятно информативным, обязательным и важным комплексным исследованием при беременности.
Первое УЗИ. Что врач смотрит на 1-ом узи (скрининг 11-13 недель)
При проведении ультразвукового скрининга в установленные сроки (10,5-13,6 недель) исключаются тяжелые аномалии, патологии плода. Такой скрининг проводят врачи ультразвуковой диагностики и врачи акушеры-гинекологи, имеющие подготовку по пренатальной ультразвуковой диагностике врожденных пороков развития плода. При этом, для исследования используются ультразвуковые аппараты высокого и экспертного классса, оснащенные датчиками конвексного и эндополостного типа.
Врачом оцениваются структуры головного мозга плода, находящиеся еще в процессе развития, их соответствие сроку беременности.
Анализируется целостность костей черепа и форма головки. При оценке формирования лица будущего ребенка рассматривается развитие орбит верхней и нижней полости, наличие носовой кости. Отсутствие носовой кости — один из маркеров возможной хромосомной патологии (дополнительный).
Определяется нет ли отставания в развитии нижней челюсти, могут быть пороки развития мягкого и твердого неба («волчья
пасть»). Однако это уже достаточно экспертная диагностика, поэтому не все врачи могут выполнить оценку в эти сроки.
Наиболее знакомый всем маркер хромосомной патологии — увеличение толщины воротникового пространства (ТВП). ТВП — это участок между кожей и мягкими тканями, расположенный в шейном отделе позвоночника плода. Этот участок как раз измеряется при скрининге. Увеличение ТВП является не только маркером возможной хромосомной патологии (синдромы Дауна, Эдвардса, Патау и др.), но и указывает на повышенный риск пороков сердца плода, а также патологии органов грудной клетки.
Оценка грудной клетки состоит из анализа формы грудной клетки (исключаются переломы ребер), органов, находящихся в грудной клетке (сердце, легкие, вилочковая железа и др.). Большее того, экспертная оценка включает углубленную оценку сердца плода, поэтому уже на этом этапе возможно диагностировать врожденные тяжелые пороки сердца.
При анализе позвоночника плода исключаются: выраженные деффекты позвоночника, наличие сколиоза, патологии развития отдельных позвонков.
В процессе оценки органов брюшной полости проверяется наличие желудка, анализируются структура печени и кишечника, почки. Почечная патология может проявляться уже в первом триместре и входить в комплекс определенных синдромов. Важно рассмотреть мочевой пузырь, потому что во втором триместре некоторые аномалии мочевого пузыря могут быть не обнаружены.
В процессе исследования также уделяется внимание верхним и нижним конечностям.
Исключаются пороки их развития, в частности считаются пальцы, сравниваются между собой размеры конечностей, оценивается наличие костей.
Вместе с тем, наиболее интересный вопрос для родителей — это половая принадлежность будущего ребенка. Диагностика пола возможна с 12 недель 4 дней. В случае, если пол мужской и имеются явные этому признаки, то диагностика составляет и 100%.
Очень важный момент ультразвукового исследования 1 триместра — это уточнение и определение срока беременности. Срок беременности который устанавливается при первом УЗИ в дальнейшем уже не изменяется. На предполагаемую дату родов ориентируются исходя из срока, поставленного при проведении первого скрининга.
Правила подготовки к диагностическим исследованиям
Первый скрининг 12-14 недель — приходить натощак. При себе иметь направление от врача на анализ крови (направление из женской консультации — первый биохимический анализ), чистую пеленку.
Памятка по Пренатальной-диагностике Скачать
Подготовка к процедуре ультразвукового исследования внутренних органов (УЗИ)
Для того, чтобы получить качественные результаты ультразвукового исследования внутренних органов (УЗИ), необходимо правильно подготовиться к процедуре. В этой статье мы рассмотрим основные правила подготовки к УЗИ.
В этой статье мы рассмотрим основные правила подготовки к УЗИ.
Подготовка к УЗИ органов брюшной полости
Процедура УЗИ проводится натощак, поэтому необходимо воздержаться от приема пищи за 8-12 часов до проведения процедуры. Если исследование невозможно провести утром, допускается легкий завтрак.
За 2-3 дня до проведения процедуры следует придерживаться следующей диеты: исключить из рациона продукты, усиливающие газообразование в кишечнике (сырые овощи и фрукты, черный хлеб, цельное молоко, бобовые, газированные напитки, квашеную капусту, квас, высококалорийные кондитерскиеизделия – торты, пирожные).
Перед процедурой принять препараты, снижающие газообразование в кишечнике (если нет противопоказаний): «Мезим», «Фестал»,«Эспумизан» и т.п. Перед применением проконсультироваться с лечащим врачом.
Не рекомендуется курить до исследования. Если Вы принимаете лекарственные средства, предупредите об этом врача УЗИ. Нельзя проводить исследование после гастро- и колоноскопии.
Подготовка к УЗИ органов малого таза (мочевой пузырь, матка, придатки у женщин)
Трансабдоминальное (через живот) исследование проводится при полном мочевом пузыре, поэтому необходимо не мочиться до исследования в течение3-4 часов и выпить 1 л негазированной жидкости (чай, морс, вода) за 1-1,5 часа допроцедуры. При невозможности терпеть и сильном позыве, допустимо немного опорожнить пузырь для снятия напряжении и повторно выпить немного жидкости для достижения полного наполнения мочевого пузыря к моменту исследования.
Для трансвагинального УЗИ (ТВУЗИ) специальная подготовка не требуется, это исследование используется в том числе для определения беременности на ранних сроках. Перед трансректальном исследованием простаты (ТРУЗИ) необходимо сделать очистительную клизму — 1,5 литра. Утром, при необходимости, опорожнить кишечник. Перед исследованием опорожнить мочевой пузырь. Обследование проводится не натощак, поэтому можно есть и пить в день проведения процедуры.
Подготовка к УЗИ почек
Исследовать почки можно без специальной подготовки.
При наличии у пациента избыточного веса и повышенном газообразовании в кишечнике готовиться нужно, как и к УЗИ органов брюшной полости.
Подготовка к УЗИ молочных желез
Исследование молочных желез желательно проводить в первые 10 дней менструального цикла.
1-й скрининг в Выборгском районе Санкт-Петербурга в клинике Поэма Здоровья
Скрининг используется в медицине для выявления спектра заболеваний. При беременности данный способ проверки устанавливает вероятные патологии внутриутробного развития или отклонения, заболевания у ребенка. Таким образом можно вовремя начать комплексное лечение, чтобы избежать тяжелых последствий.
УЗИ по беременности: 1-й скрининг проводится на сроках 10 – 14 недель. Для обследования нужны показания, диагностика назначается женщинам из группы риска. Но бывает достаточно желания будущих родителей быть уверенными в рождении здорового ребенка. Методика стоит первой в списке мероприятий по наблюдению за развитием плода. С помощью нее с большой точностью устанавливается риск появления на свет больного малыша. Однако, бояться такой проверки не надо, ведь предупрежден – значит вооружен. Сегодня мы поговорим о том, как проводится процедура, на что стоит обратить особое внимание: расшифровка и нормы.
С помощью нее с большой точностью устанавливается риск появления на свет больного малыша. Однако, бояться такой проверки не надо, ведь предупрежден – значит вооружен. Сегодня мы поговорим о том, как проводится процедура, на что стоит обратить особое внимание: расшифровка и нормы.
Цены на услуги
Обратите внимание! Цены указаны для взрослых пациентов. Стоимость детских приёмов смотрите, пожалуйста, в разделе «Педиатрия».
| УЗИ по беременности 1-й скрининг* | 2670 |
| УЗИ по беременности 2-й скрининг* | 2940 |
| УЗИ по беременности 3-й скрининг* | 3100 |
Наши врачи
Заслуженный врач РФ, врач высшей категории, врач ультразвуковой диагностики
Врач ультразвуковой диагностики
Врач ультразвуковой диагностики
Врач ультразвуковой диагностики
Первый скрининг или «двойной тест» (в 11-14 недель)
Пренатальное исследование включает диагностику ультразвуком и тест крови матери (биохимия сыворотки). Основная цель проверки – выявить генетическое отклонение.
Основная цель проверки – выявить генетическое отклонение.
Чтобы разобраться в понятии скрининг первого триместра, надо определиться с тем, сколько по времени составляет начало беременности. I триместр продолжается с первой по четырнадцатую неделю, прошедших с момента зачатия. Врачи называет этот срок двенадцать акушерских недель.
Показания к УЗИ:
- Находясь в положении, женщина переболела вирусной или бактериологической инфекцией;
- Если отец ребенка – близкий родственник;
- Когда было свыше двух эпизодов преждевременных родов;
- Ранее была замершая беременность или мертворождение;
- Плохая наследственность: в роду имеются факты генетических расстройств;
- У пары уже есть дети, страдающие: синдромом Дауна, Патау.
- Женщина вынуждено принимала лекарства, запрещенные для беременных;
- Будущая мать старше 35 лет.
Это не означает, что не попавшие в данный перечень не имеют права проводить 1-й скрининг. Его могут проходить все желающие, но особо показан он дамам из группы риска. Многие будущие мамы и папы из Санкт-Петербурга сами понимают важность консультации у генетика. Например, сегодня здоровые пары хотят с помощью исследования проверить вероятность рождения ребенка с отклонениями. И наука им такую возможность предоставляет.
Многие будущие мамы и папы из Санкт-Петербурга сами понимают важность консультации у генетика. Например, сегодня здоровые пары хотят с помощью исследования проверить вероятность рождения ребенка с отклонениями. И наука им такую возможность предоставляет.
Однако, важно помнить, что УЗИ по беременности 1-й скрининг – это добровольная процедура, принудить к ее прохождению никто не может, даже если существует риск рождения больного ребенка.
Первое УЗИ проводят в определенные даты, а именно в интервал между 11 и 13 акушерскими неделями плюс шесть дней. Научно доказано, что раньше не имеет смысла проводить исследование, поскольку оно будет неинформативным и даже бесполезным. Данный нюанс необходимо учитывать, чтобы не потратить впустую силы.
Двенадцатая неделя в качестве оптимального времени для проверки установлена не просто так: именно в этот момент случается переход от эмбрионального к фетальному развитию. Говоря простым языком: эмбрион превращается в плод, претерпевая существенные изменения, становясь полноценным человеком.
Скрининговая диагностика всегда включает ультразвуковое исследование и проверку биохимического состава крови женщины. Только сопоставив полученные из этих источников информацию, генетики смогут сделать верный прогноз.
Две стадии проведения обследования обуславливают название метода – « двойной тест»:
- УЗИ-скрининг: допускается вагинальный или «внешний» — через живот. Особого отличия от классического ультразвука нет. Важные условия: проводит сонолог, имеющий специализацию в перинатальной диагностике и высококлассное оборудование.
- Тест крови: забор биоматериала проводится из вены. Достаточный объект – 10 мл.
Расшифровка скрининга 1 триместра по УЗИ
Квалифицированную оценку скрининга в состоянии дать только медик, обладающий достаточным опытом. Хотя, беременной необходимо разбираться в основных понятиях и владеть общей информацией. Эти сведения уберегут будущую маму от ненужных волнений.
После прохождения обоих этапов скрининга врач приступает к расшифровке полученных сведений. Процесс производится на компьютере в программе Приска. В ней, согласно выявленным показателям, просчитывается вероятность генетических отклонений у ребенка.
Процесс производится на компьютере в программе Приска. В ней, согласно выявленным показателям, просчитывается вероятность генетических отклонений у ребенка.
В заключении, которое получает пациентка после процедуры, отображаются:
- Риски ввиду возраста будущей матери: это актуально для тех, кто старше 35 лет, поскольку именно после этой отметки существенно возрастает вероятность рождения ребенка с генетическими нарушениями;
- Значения биохимии крови;
- Риски вероятных аномалий.
В документе, который будущая мама получает на руки, также указывается МоМ коэффициент. Он позволяет достоверно предсказать развитие генетических расстройств. Для вычисления в программу заносятся все результаты скрининга, компьютер выстраивает график отклонений каждого показателя относительно установленной нормы.
Расчеты МоМ достаточно просты: уровень того или иного вещества делится на общепринятый. Не вызывает опасений, если МоМ не в пределах 0,5 – 2,5. Оптимальным считается число «1» по данному пункту.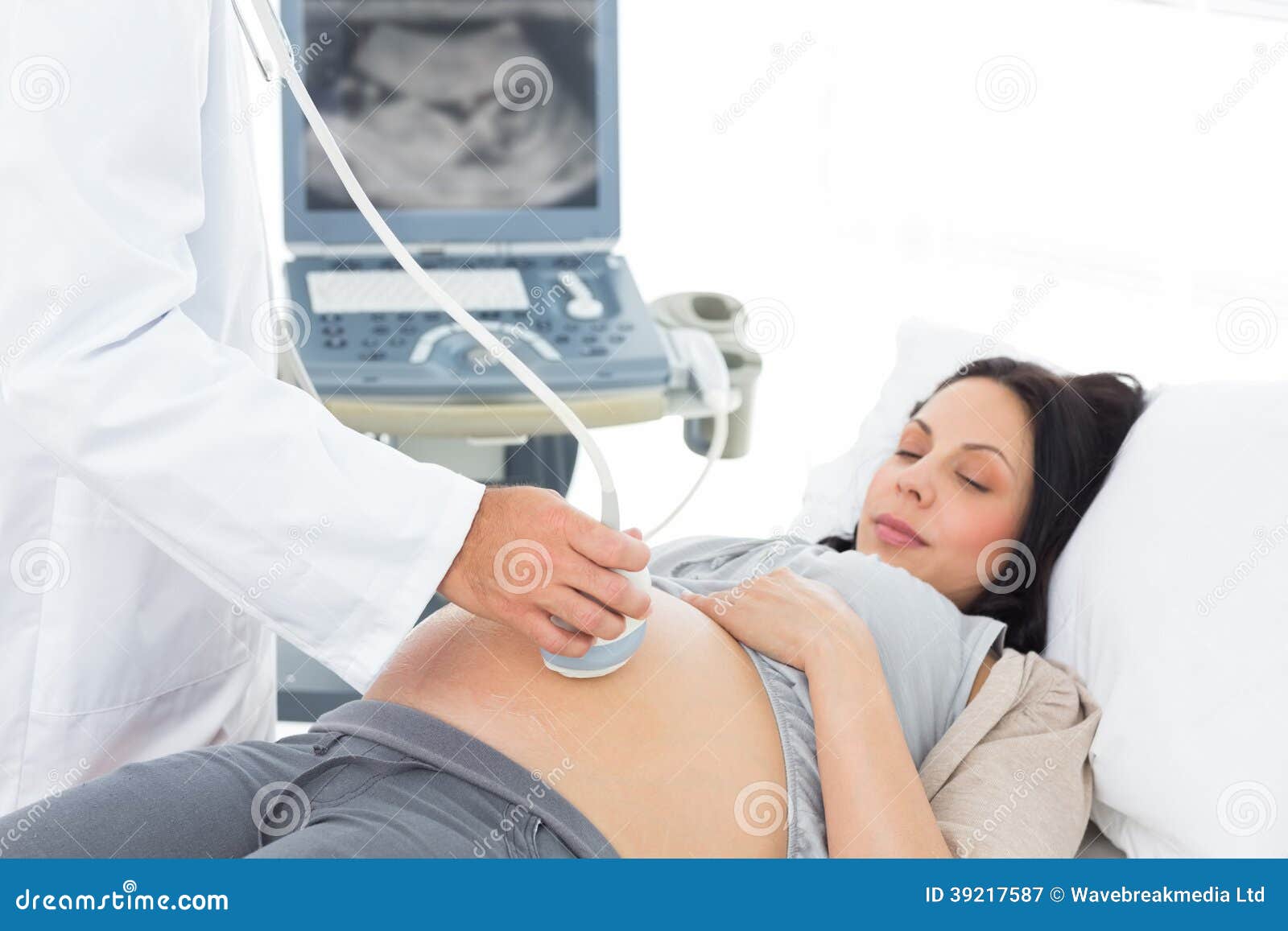
Нормы и возможные отклонения
В биохимическом анализе крови особое внимание уделяют уровню двух основных веществ: хорионического гонадотропина человека и PAPP-A. Стоит подробно остановиться на каждом:
- РАРР – А – ассоциированный с беременностью плазменный протеин А. Этот белок синтезируется плацентой и регулирует естественное развитие ребенка. Норма для 12-ой недели — от 0,79 до 4,76 мЕд/мл, для 13-ой – от 1,03 до 6,01 мЕд/мл. Если выявлены отклонения, то в качестве перепроверки доктор назначает дополнительные обследования.
Низкий уровень сигнализирует о хромосомных отклонениях (синдром Дауна), о высоком риске выкидыша и регрессирующей беременности. Повышенный РАРР – А, скорее всего, вызван неправильным расчетом сроков зачатия. Возможной ошибкой обусловлено то, что перед исследованием крови проводят ультразвук. Однако, высокий протеин А также указывает на генетические патологии: требуется дополнительная диагностика.
- Хорионический гонадотропин человека (ХГЧ): присутствие его в крови подтверждает факт оплодотворения яйцеклетки уже на ранних сроках беременности.
 Гормон синтезируется хорионом в первые часы после зачатия, дальше его уровень только растет. Именно по этой причине все экспресс-тесты содержат ХГЧ. К 12 неделе показатель существенно выше первоначального и достигает 128 000. Далее цифры существенно не меняются.
Гормон синтезируется хорионом в первые часы после зачатия, дальше его уровень только растет. Именно по этой причине все экспресс-тесты содержат ХГЧ. К 12 неделе показатель существенно выше первоначального и достигает 128 000. Далее цифры существенно не меняются.
Высокий уровень указывает на: синдром Дауна, многоплодную беременность, диагноз сахарный диабет у женщины, сильный токсикоз. Пониженный ХГЧ указывает на синдром Эдвардса у будущего ребенка, о риске прерывания, о плацентарной недостаточности.
Результаты УЗИ оцениваются с точки зрения присутствия признаков генетических отклонений. Устанавливается то, насколько правильно идет развитие ребенка для данного срока беременности.
Подготовка к скрининговому УЗИ
Чтобы 1-ый скрининг прошел успешно, и был действительно информативным, будущей маме следует соблюдать некоторые ограничения перед процедурой:
- Сначала проводят УЗИ: когда принято решение о трансвагинальном методе, то готовиться не надо.
 Если же предпочтительнее абдоминальный варрант, то мочевой пузырь должен быть полон. Этот орган выполняет роль «отражателя», позволяя повысить результативность. Женщине придется выпить 500 мл воды и не посещать туалет за час до проверки;
Если же предпочтительнее абдоминальный варрант, то мочевой пузырь должен быть полон. Этот орган выполняет роль «отражателя», позволяя повысить результативность. Женщине придется выпить 500 мл воды и не посещать туалет за час до проверки; - Биохимический скрининг (тестирование крови) делают утром, натощак: не есть четыре часа до означенного времени.
Чтобы показатели не были смазаны, будущей маме придется подкорректировать рацион, исключив за трое суток до УЗИ шоколад, морепродукты, мясо жирных сортов, чтобы не повышать показатели холестерина. В списке временно запрещенных цитрусовые и другие аллергенные продукты.
|
1 |
Малый срок беременности (до 11 недель) |
|
|
2 |
Скрининг 1 триместра: 12 недель — 13 недель |
I скрининг состоит из двух частей – УЗИ и сдачи крови из вены, что позволяет с большой точностью определить, насколько высок риск рождения больного ребенка. Готовиться не нужно. Возьмите с собою на обследование заключения с предыдущих УЗИ. |
|
3 |
Допплерометрия является одним из методов изучения кровотока в сосудах матери и плода. Именно благодаря допплерометрии можно вовремя диагностировать недостаточность функционирования плаценты или гипоксию плода. |
Делается по направлению врача в 23-24 недели беременности, а затем — на 30-34 неделе. Тем не менее, если есть необходимость, допплерометрию могут назначить в любое время, независимо от срока беременности. Готовиться не нужно. Возьмите с собою на обследование заключения с предыдущих УЗИ. |
|
4 |
Узи гинекологическое (узи органов малого таза у женщин, узи матки, узи шейки матки) — определение состояния органов малого таза женщины. |
Гинекологического УЗИ лучше проводить в первой фазе менструального цикла (но возможно и в другое время по рекомендации врача).
|
|
5 |
Фолликулометрия — этот метод определения наступления овуляция или ее отсутствия. УЗИ-мониторинг овуляции может помочь не только визуализировать все стадии развития фолликулов, но и оценить качество овуляции. |
Изучение фолликулогенеза под контролем УЗИ проводится в установленные дни менструального цикла. Первое УЗИ проводится: на 5-7день цикла, составляющего 28 дней Затем проводят с интервалом в 2-3 дня, длительность и кратность определяет врач. Непосредственно перед обследованием опорожнить мочевой пузырь. |
|
6 |
Щитовидная железа — узи является методом, гарантирующим с высокой степенью точности выявление мельчайших опухолей, узлов и кист на самых ранних этапах. |
Готовиться не нужно. Возьмите с собою на обследование заключения с предыдущих УЗИ. |
|
7 |
Узи брюшной полости — метод направлен на выявление патологических состояний печени, желчного пузыря, желчевыводящих путей, поджелудочной железы, селезенки. |
1. За три дня до обследования начните принимать по 2-3 капсулы Эспумизана 3 раза в день. 2. Исключите из своего рациона пищу, которая приводит к газообразованию: кисломолочные продукты; фрукты – яблоки, виноград и т.д ; яйца; кофе; газированные напитки; капусту в любом виде; помидоры; бобовые; алкоголь. 3. Кушать запрещено за 6 часов до обследования и в течении 2-3 часов до него не не курить, не жевать жевательную резинку. Рекомендуется не пить за 4 часа до обследования. Если обследование проводится после 13-00 часов дня, то необходим легкий завтрак за 6 часов до обследования. Обследование проводится натощак! 4. Возьмите с собою на обследование результаты предыдущих УЗИ. 5. Детям знать рост, до 1 года подготовка не требуется. Между УЗИ исследованием и последним кормлением ребенка должно пройти не меньше 3-3,5 часов при условии, что ребенок получал молоко или молочную смесь. |
|
8 |
Молочная железа — узи проводится с целью своевременной диагностики различных объемных новообразований, которые обнаруживаются при пальпации, успешно дополняет маммографию. |
Исследование молочных желез проводят, как в целях профилактики (1 раз в год), так и в целях выявления патологии. Рекомендуемый срок осмотра на 5-12 день от начала менструации. Возьмите с собою на обследование результаты предыдущих УЗИ. |
|
9 |
Узи мочеполовой системы (узи почек, узи мочевого пузыря). |
Хорошо наполните мочевой пузырь За 1,5 часа до обследования выпить 1,5 литра воды, не газированной жидкости (чай, кофе, морс, компот) и не мочиться. При наличии у пациента избыточного веса и повышенном газообразовании в кишечнике готовиться нужно, как и к УЗИ органов брюшной полости. Возьмите результаты предыдущих УЗИ. |
|
10 |
Узи репродуктивной системы у мужчин (узи предстательной железы, узи мошонки, узи яичек). Узи предстательной железы и семенных пузырьков является методом диагностики заболеваний мужской половой сферы (простатит, нарушения потенции, боли в области промежности, бесплодие). |
Хорошо наполните мочевой пузырь. .За 1,5 часа до обследования выпить 1,5 литра воды, чай, кофе (не газированной, не сок). Возьмите с собою результаты предыдущих УЗИ. |
|
11 |
ЭХО-гистеросальпингография (ГСГ) — информативный метод исследования, используемый в гинекологии для подтверждения или опровержения следующих нарушений:непроходимости маточных труб; пороков развития внутренних органов; появления новообразований различного характера (это может быть подслизистая миома, рак эндометрия, полипы и спайки в матке и маточных трубах). |
На руках иметь идеально чистый результат мазка. На прием приходить в юбке или в платье, иметь при себе сменную обувь. Пациенткам, которые наблюдаются у гинекологов других лечебных учреждений должны принести результаты следующих анализов: |
|
13 |
Допплерометрия сосудов почек — это один из методов изучения кровотока в почках человека. С помощью допплеровского исследования, можно определить направление и скорость кровотока в артериях и венах, ширину просвета сосудов, а также вычислить давление внутри сосуда. |
1. За три дня до обследования начните принимать по 2-3 капсулы Эспумизана 3 раза в день. 2. Исключите из своего рациона пищу, которая приводит к газообразованию: кисломолочные продукты; фрукты – яблоки, виноград и т.д ; яйца; кофе; газированные напитки; капусту в любом виде; помидоры; бобовые; алкоголь. 3. На обследование приходить натощак. Есть запрещено за 8 часов до обследования. Рекомендуется не пить за 4 часа до обследования. |
|
14 |
Допплерометрия сосудов шеи позволяет выявить заболевания сонных и позвоночных артерий. |
Подготовки нет. Допплерометрия сосудов шеи, как правило, назначается невропатологом. |
|
15 |
Функция желчного пузыря — это исследование, проводящееся для выявления нарушений двигательной функции желчного пузыря и позволяет установить форму дискинезии. Метод основан на динамическом наблюдении за ритмом сокращения пузыря за определенный промежуток времени. |
Подготовка к УЗИ желчного пузыря:за двое суток до УЗИ исключите из питания газообразующие продукты (горох, черный хлеб, молоко, яблоки, капуста, газированные напитки и т.д.). Исследование проводится в 2 этапа. Первый этап – оценка желчного пузыря натощак. Второй этап- пациент принимает желчегонный завтрак (100-200 гр. 20 % сметаны, или 2 сырых желтка + соль). Проводить УЗИ желчного пузыря нужно строго натощак, также нельзя пить воду и курить. |
|
16 |
Нейросонография — (УЗИ головного мозга через родничок) — проводится с целью раннего выявления патологии центральной нервной системы малыша. |
Этот метод позволяет выявить такие изменения, как гидроцефалия, кровоизлияния, опухоли, кисты, различные пороки развития и т.д., особенно после тяжело протекавших родов и диагностированной внутриутробной инфекции (ВУИ). Возьмите с собою результаты предыдущих обследований. Будет лучше, если малыш будет спать. |
|
17 |
Вилочковая железа (тимус) — орган относится к лимфоидной системе и принимает участие в формировании иммунитета, а так же регулирует рост и развитие организма, участвуя практически во всех обменных процессах. |
Показаниями к проведению является выявление на рентгенографии расширения тени средостения, частые простудные заболевания, различные аллергические реакции неясного характера, избыточный вес ребенка, в некоторых случаях при подготовке к вакцинации. Оценивают размеры и структуру вилочковой железы в возрасте до 3 лет. Иногда по направлению врача в более старшем возрасте. Знать точный вес ребенка. |
|
18 |
Эхокардиография (УЗИ сердца). В процессе проведения УЗИ сердца ребенка, врач наблюдает работу сердечной мышцы в режиме реального времени. Он может подробно обследовать все структуры и отделы сердца в ходе работы. Именно эта процедура дает возможность подтвердить или исключить наличие большинства заболеваний сердечно-сосудистой системы и патологий развития. |
Готовиться не нужно. Возьмите с собою на обследование предыдущие УЗИ, расшифровку (заключение) ЭКГ. |
|
19 |
Биометрия шейки матки — можно определить длину, состояние внутреннего и наружного зева, а также самого шеечного канала (что очень важно при угрозе преждевременных родов). |
Причиной укорачивания шейки матки во время беременности могут быть гормональные нарушения. Обычно проблема возникает в период 11-27 недель беременности, в большинстве случаев с 16-й недели. Изменение состояния шейки матки может явиться причиной выкидыша или преждевременных родов. Назначается акушером – гинекологом. Готовиться не нужно.
|
|
20 |
УЗИ лонного сочления — метод позволяет оценить состояние суставной щели между лонными костями таза во время беременности и в послеродовом периоде. |
Показания для УЗИ лонного сочленения: боль в области лонного сочленения в покое или при движении; ограничение подвижности из-за боли, изменение походки, щелканье, крепитация, слышимые или осязаемые при пальпации. Готовиться не нужно. Назначается акушером – гинекологом. |
|
22 |
УЗИ мошонки — используется как первичный метод диагностики при патологии яичка. |
Готовиться не нужно. Возьмите с собою на обследование результаты предыдущих УЗИ. |
|
23 |
УЗИ тазобедренных суставов у новорожденных является самым безопасным, достоверным и точным диагностическим методом выявления дисплазии, а также вывихов тазобедренных суставов. |
Данный метод УЗИ позволяет диагностировать не только костную ткань, но и хрящевую. |
|
24 |
Ультразвуковая диагностика в детской и подростковой гинекологии. |
Исследование проводят через переднюю брюшную стенку (трансабдоминально) при наполнении мочевого пузыря: девочкам 9-15 лет достаточно за час до исследования выпить 500-1000 мл жидкости , кроме газированной и молока и не мочиться; Профилактические мед.осмотры девочек проводят в 1, 3, 6-7 лет и с 10 лет – ежегодно. Направление на УЗИ обследование можно получить у врача, а также обратиться для УЗИ осмотра самостоятельно. |
|
25 |
Предстательная железа — узи предстательной железы и семенных пузырьков является методом диагностики заболеваний мужской половой сферы (простатит, нарушения потенции, боли в области промежности, бесплодие). |
Хорошо наполните мочевой пузырь. За 1,5 часа до обследования выпить 1,5 литра воды, чай, кофе (не газированной, не сок). Возьмите с собою результаты предыдущих УЗИ. |
УЗИ скрининг 1 триместра в Нижнем Новгороде
Беременность – это, несомненно, радость, но это еще и забота и здоровье будущего малыша. Для того чтобы своевременно выявлять возможные риски и отклонения в развитии плода, течении беременности разработан комплекс мероприятий, который называют перинатальным скринингом. Первый скрининг проводится в первом триместре на сроке 11,3-13,6 недель. Он включает двойной тест крови и УЗИ.
Перинатальный скрининг 1 триместра в Нижнем Новгороде вы можете пройти в Центре медицины плода «УльтраМед». Наша клиника имеет следующие преимущества:
- экономия времени – прием ведется строго по записи;
- точность результатов – самое современное оснащение высокоточным оборудованием;
- компетентность специалистов – прием ведут эксперты пренатальной диагностики с действующими сертификатами FMF, кандидаты медицинских наук;
- конфиденциальность – мы дорожим спокойствием своих пациентов и никогда не разглашаем результаты исследований.
Запишитесь на прием к нашим специалистам в «УльтраМед» на скрининг 1 триместра. Для этого нужно всего лишь позвонить или оставить на сайте свои контактные данные в специальной форме, и наши сотрудники вам перезвонят.
Скрининг первого триместра
Скрининг 1 триместра – это очень важный этап беременности. Фактически это первые значимые обследования в ходе беременности, позволяющие выявить, насколько правильно развивается плод. Скрининг первого триместра включает УЗ-исследование и анализ крови.
УЗИ скрининг 1 триместра подразумевает оценку ряда параметров:
- частота сердечных сокращений плода (ЧСС)
- копчико-теменной размер (КТР)
- бипариетальный размер (БПР)
- носовая кость;
- толщина воротникового пространства (ТВП).
Данные показатели позволяют более точно определить гестационный срок беременности, выявить риск вероятных хромосомных отклонений.
В «УльтраМед» УЗИ 1 скрининг проводят высококлассные специалисты на современных аппаратах с высоким разрешением, что позволяет получать точные результаты и правильно их интерпретировать. Запишитесь на УЗИ в наш центр.
Биохимический скрининг 1 триместра
Также в первом триместре после УЗИ сдается кровь. Это биохимический скрининг 1 триместра. Анализ берется натощак. Накануне не рекомендуется принимать лекарства. Анализ подразумевает исследование крови на два маркера:
- свободный β-ХГЧ
- РАРР-А
Полученные данные сопоставляются с данными УЗИ, а также клинической картиной (возраст матери, вредные привычки, хронические заболевания, многоплодная или одноплодная беременность). На основании этого формируется заключение о риске тяжелых патологий в развитии плода. Не стоит недооценивать важность диагностики таких патологий на раннем сроке. Если будет выявлен высокий риск, то специалист предложит дополнительные исследования для 100:% подтверждения или исключения тяжелых патологий в развитии ребенка.
В «УльтраМед» вы можете пройти скрининг первого триместра беременности. Наши специалисты гарантируют вам точность, информативность и теплый прием.
Цель, процедура, использование, результаты, преимущества
Многие люди, слышащие термин «ультразвук», вероятно, представляют себе беременную женщину в кабинете врача, которая украдкой смотрит на ребенка, растущего в ее утробе, — возможно, даже выясняя, следует ли им это делать. покрасьте детскую в розовый или голубой цвет. Но хотя визуализация плода — одно из наиболее распространенных применений ультразвука, этот диагностический инструмент на самом деле имеет множество применений.
Как работает ультразвуковая визуализация
Ультразвук, также называемый сонографией, использует звуковые волны для создания ультразвуковых изображений того, что происходит внутри тела.Инструмент, называемый преобразователем, излучает высокочастотный звук, не слышимый человеческим ухом, а затем записывает эхо, когда звуковые волны отражаются, чтобы определить размер, форму и консистенцию мягких тканей и органов.
Эта информация передается в реальном времени для создания изображений на экране компьютера. Специалисты по ультразвуковой диагностике или специалисты по сонографии имеют специальную подготовку по проведению теста. Затем рентгенолог или ваш врач интерпретируют ультразвуковые изображения. Эта технология может помочь диагностировать и лечить определенные состояния.
Использование ультразвуковых тестов
Ультразвуковая визуализация имеет множество применений в медицине, от подтверждения и датирования беременности до диагностики определенных состояний и проведения врачами точных медицинских процедур.
Беременность. Ультразвуковые изображения имеют множество применений во время беременности. На раннем этапе их можно использовать для определения сроков родов, выявления наличия близнецов или других многоплодных детей и исключения внематочной беременности. Они также являются ценными инструментами скрининга, помогающими обнаружить потенциальные проблемы, включая некоторые врожденные дефекты, проблемы с плацентой, положение тазового предлежания и другие.Многие будущие родители с нетерпением ждут возможности узнать пол своих детей с помощью УЗИ на полпути к беременности. А на более поздних сроках беременности врачи могут даже использовать ультразвук, чтобы оценить размер ребенка непосредственно перед родами.
Диагностика. Врачи используют ультразвуковую визуализацию для диагностики широкого спектра состояний, поражающих органы и мягкие ткани тела, включая сердце и кровеносные сосуды, печень, желчный пузырь, селезенку, поджелудочную железу, почки, мочевой пузырь, матку, яичники, глаза, щитовидную железу и яички.Однако у ультразвука есть некоторые диагностические ограничения; звуковые волны плохо передаются через плотные кости или части тела, которые могут содержать воздух или газ, например кишечник.
Продолжение
Использование во время медицинских процедур. Ультразвуковая визуализация может помочь врачам во время таких процедур, как биопсия иглой, при которой врач должен удалить ткань из очень точной области внутри тела для тестирования в лаборатории.
Терапевтические применения. Ультразвук иногда используется для обнаружения и лечения повреждений мягких тканей.
Типы ультразвука
Большинство ультразвуковых исследований проводится с помощью датчика на поверхности кожи. Однако иногда врачи и технические специалисты могут получить более качественное диагностическое изображение, вставив специальный датчик в одно из естественных отверстий тела:
- При трансвагинальном ультразвуковом исследовании во влагалище женщины помещается палочка датчика, чтобы получить более четкое изображение ее матки. и яичники.
- Трансректальное ультразвуковое исследование иногда используется для диагностики состояний простаты.
- Чреспищеводная эхокардиограмма использует датчик в пищеводе, чтобы сонографист мог получить более четкие изображения сердца.
Кроме того, усовершенствованная ультразвуковая технология позволяет получать изображения различных типов:
- Допплер — это особый тип ультразвука, который создает изображения кровотока в сосудах.
- Сонография костей помогает врачам диагностировать остеопороз.
- Эхокардиограммы используются для просмотра сердца.
- Трехмерная визуализация добавляет еще одно измерение к ультразвуковому изображению, создавая трехмерную интерпретацию, а не плоские двухмерные изображения, которые создаются с помощью традиционного ультразвука.
- Ультразвук 4D показывает трехмерное изображение в движении.
Преимущества ультразвука
Ультразвук имеет множество преимуществ:
- Обычно они безболезненны и не требуют игл, инъекций или разрезов.
- Пациенты не подвергаются воздействию ионизирующего излучения, что делает процедуру более безопасной, чем методы диагностики, такие как рентген и компьютерная томография. Фактически, нет никаких известных вредных эффектов при использовании по указанию вашего лечащего врача.
- Ультразвук позволяет получить изображения мягких тканей, которые плохо видны на рентгеновских снимках.
- Ультразвук широко доступен и менее дорог, чем другие методы.
Чего ожидать во время УЗИ
В зависимости от типа ультразвукового исследования, который вы проходите, ваш врач может предложить особые инструкции, например, не есть и не пить ничего в течение нескольких часов до исследования. Или вам могут посоветовать выпить несколько стаканов воды перед тестом и воздержаться от посещения туалета, чтобы убедиться, что ваш мочевой пузырь наполнен.
Вы должны носить удобную одежду, которую легко снимать или частично снимать. В некоторых случаях вам может потребоваться раздеться или надеть халат, но часто специалист по ультразвуковой диагностике может легко получить доступ к проверяемой области тела без необходимости снимать одежду.
Продолжение
Техник нанесет на эту область гель на водной основе. Это сделано для того, чтобы датчик мог легко скользить по коже без образования воздуха между ними. Они могут искать определенные маркеры и могут делать измерения или делать записи во время выполнения теста.
Обычное ультразвуковое исследование занимает от 30 минут до часа. Ультразвук обычно не вызывает дискомфорта, и во время процедуры вы бодрствуете и бодрствуете. Часто технический специалист обсуждает то, что он видит во время теста, но в некоторых случаях вам может потребоваться подождать, чтобы обсудить результаты с врачом.
УЗИ (сонография)
Ультразвуковая визуализация использует звуковые волны для получения изображений внутренней части тела.Он используется для диагностики причин боли, отека и инфекций во внутренних органах тела, а также для обследования ребенка у беременных женщин и головного мозга и бедер у младенцев. Он также используется для проведения биопсии, диагностики сердечных заболеваний и оценки повреждений после сердечного приступа. Ультразвук безопасен, неинвазивен и не использует ионизирующее излучение.
Эта процедура практически не требует специальной подготовки. Ваш врач проинструктирует вас, как подготовиться, в том числе следует ли вам заранее воздерживаться от еды и питья.Оставьте украшения дома и носите свободную удобную одежду. Вас могут попросить надеть платье.
Что такое общая ультразвуковая визуализация?
При обычном ультразвуковом исследовании изображения отображаются на тонких плоских участках тела. Достижения в ультразвуковой технологии включают трехмерное (3-D) ультразвуковое исследование, которое форматирует данные звуковой волны в трехмерные изображения.
Допплеровское ультразвуковое исследование может быть частью ультразвукового исследования.
Ультразвук Допплера — это специальный ультразвуковой метод, который оценивает движение материалов в теле.Это позволяет врачу видеть и оценивать кровоток по артериям и венам в организме.
Есть три типа допплеровского УЗИ:
- Цветной допплер (Color Doppler) использует компьютер для преобразования доплеровских измерений в массив цветов, чтобы показать скорость и направление кровотока через кровеносный сосуд.
- Энергетический допплер — это новый метод, который более чувствителен, чем цветной допплер, и способен обеспечить более подробную информацию о кровотоке, особенно когда кровоток небольшой или минимальный.Однако энергетический допплер не помогает радиологу определить направление кровотока, что может быть важно в некоторых ситуациях.
- Spectral Doppler отображает измерения кровотока графически с точки зрения пройденного расстояния за единицу времени, а не в виде цветного изображения. Он также может преобразовывать информацию о кровотоке в характерный звук, который можно услышать при каждом ударе сердца.
начало страницы
Каковы наиболее распространенные способы использования этой процедуры?
Ультразвуковые исследования могут помочь диагностировать различные состояния и оценить повреждение органов после болезни.
Ультразвук используется, чтобы помочь врачам оценить такие симптомы, как:
Ультразвук — это полезный способ исследования многих внутренних органов тела, включая, помимо прочего:
Ультразвук также используется для:
- руководствуются такими процедурами, как биопсия иглой, при которой иглы используются для отбора клеток из аномальной области для лабораторных исследований.
- делает снимок груди и направляет биопсию рака груди ( см. Биопсию груди под ультразвуковым контролем, стр. .
- диагностирует различные сердечные заболевания, включая проблемы с клапанами и застойную сердечную недостаточность, а также оценивает повреждения после сердечного приступа. Ультразвук сердца обычно называют «эхокардиограммой» или для краткости «эхом».
Ультразвуковые доплеровские изображения могут помочь врачу увидеть и оценить:
- Блокировка кровотока (например, сгустки)
- сужение сосудов
- Опухоли и врожденные пороки развития сосудов
- снижение или отсутствие кровотока к различным органам, таким как яички или яичник
- усиление кровотока, что может быть признаком инфекции
Зная скорость и объем кровотока, полученные с помощью ультразвукового допплеровского изображения, врач часто может определить, подходит ли пациент для такой процедуры, как ангиопластика.
начало страницы
Как мне подготовиться?
Подготовка к процедуре будет зависеть от типа обследования, которое вам предстоит. Для некоторых сканирований ваш врач может посоветовать вам не есть и не пить за 12 часов до визита. Другим может быть предложено выпить до шести стаканов воды за два часа до обследования и избегать мочеиспускания, чтобы мочевой пузырь был полон к моменту начала сканирования.
начало страницы
Как выглядит оборудование?
Ультразвуковые сканерысостоят из компьютерной консоли, экрана видеодисплея и присоединенного датчика.Преобразователь — это небольшое портативное устройство, напоминающее микрофон. Некоторые экзамены могут использовать разные преобразователи (с разными возможностями) во время одного экзамена. Преобразователь излучает неслышимые высокочастотные звуковые волны в тело, а затем прислушивается к отраженному эхо. Принципы аналогичны гидролокаторам, используемым на лодках и подводных лодках.
Технолог наносит небольшое количество геля на исследуемый участок и помещает туда датчик. Гель позволяет звуковым волнам перемещаться вперед и назад между датчиком и исследуемой областью.Ультразвуковое изображение сразу же отображается на экране видеодисплея, который выглядит как монитор компьютера. Компьютер создает изображение на основе громкости (амплитуды), высоты тона (частоты) и времени, которое требуется для возврата ультразвукового сигнала к датчику. Также учитывается, через какой тип структуры тела и / или ткани распространяется звук.
начало страницы
Как работает процедура?
Ультразвуковая визуализация основана на тех же принципах, что и гидролокатор, используемый летучими мышами, кораблями и рыбаками.Когда звуковая волна ударяется об объект, она отражается или отражается эхом. Измеряя эти эхо-волны, можно определить, как далеко находится объект, а также его размер, форму и консистенцию. Это включает в себя то, является ли объект твердым или заполненным жидкостью.
В медицине ультразвук используется для обнаружения изменений внешнего вида органов, тканей и сосудов, а также для обнаружения аномальных образований, таких как опухоли.
При ультразвуковом исследовании датчик посылает звуковые волны и записывает отраженные волны.Когда датчик прижимается к коже, он посылает в тело небольшие импульсы неслышимых высокочастотных звуковых волн. Когда звуковые волны отражаются от внутренних органов, жидкостей и тканей, чувствительный приемник в преобразователе регистрирует крошечные изменения высоты звука и направления. Эти сигнатурные волны мгновенно измеряются и отображаются компьютером, который, в свою очередь, создает изображение в реальном времени на мониторе. Один или несколько кадров движущихся изображений обычно захватываются как неподвижные изображения.Также могут быть сохранены короткие видеоповторы изображений.
Ультразвук Допплер, специальный ультразвуковой метод, измеряет направление и скорость клеток крови при их движении по сосудам. Движение клеток крови вызывает изменение высоты звука отраженных звуковых волн (так называемый эффект Доплера). Компьютер собирает и обрабатывает звуки и создает графики или цветные изображения, которые представляют поток крови по кровеносным сосудам.
начало страницы
Как проходит процедура?
Для большинства ультразвуковых исследований вы будете лежать лицом вверх на столе для осмотра, который можно наклонять или перемещать.Пациентов можно повернуть в любую сторону, чтобы улучшить качество изображений.
После того, как вы окажетесь на столе для осмотра, радиолог (врач, специально обученный для наблюдения и интерпретации радиологических исследований) или сонографист нанесет теплый гель на водной основе на исследуемый участок тела. Гель поможет датчику установить надежный контакт с телом и устранить воздушные карманы между датчиком и кожей, которые могут блокировать прохождение звуковых волн в ваше тело.Датчик помещается на тело и перемещается взад и вперед по интересующей области до тех пор, пока не будут получены желаемые изображения.
Обычно нет дискомфорта от давления, поскольку датчик прижимается к исследуемой области. Однако, если сканирование выполняется над болезненной областью, вы можете почувствовать давление или незначительную боль от датчика.
Допплерография выполняется с использованием того же датчика.
В редких случаях детям младшего возраста может потребоваться введение седативных препаратов, чтобы они могли оставаться неподвижными во время процедуры.Родители должны спросить об этом заранее и знать об ограничениях в еде и напитках, которые могут потребоваться до введения седативных средств.
После завершения визуализации прозрачный ультразвуковой гель будет стерт с вашей кожи. Любые части, которые не были вытерты, быстро высохнут. Ультразвуковой гель обычно не окрашивает и не обесцвечивает одежду.
В некоторых ультразвуковых исследованиях датчик прикрепляют к зонду и вставляют в естественное отверстие в теле. Эти экзамены включают:
- Чреспищеводная эхокардиограмма. Датчик вводится в пищевод для получения изображений сердца.
- Трансректальное УЗИ. Датчик вводится в прямую кишку мужчины для просмотра предстательной железы.
- Трансвагинальное УЗИ. Датчик вводится во влагалище женщины для просмотра матки и яичников.
начало страницы
Что я испытаю во время и после процедуры?
Большинство ультразвуковых исследований безболезненно, быстро и легко переносятся.
Ультразвуковые исследования, при которых датчик вводится в отверстие тела, могут вызвать минимальный дискомфорт.
Если выполняется допплеровское ультразвуковое исследование, вы можете фактически услышать звуки, напоминающие пульс, которые меняются по высоте по мере того, как отслеживается и измеряется кровоток.
Большинство ультразвуковых исследований выполняются в течение 30 минут, хотя более обширные исследования могут занять до часа.
Когда обследование будет завершено, вас могут попросить одеться и подождать, пока будут рассмотрены ультразвуковые изображения.
После ультразвукового исследования вы сможете немедленно вернуться к своей обычной деятельности.
начало страницы
Кто интерпретирует результаты и как их получить?
Радиолог, врач, обученный руководить и интерпретировать радиологические исследования, проанализирует изображения. Радиолог отправит подписанный отчет врачу, который запросил обследование. Затем ваш врач поделится с вами результатами. В некоторых случаях радиолог может обсудить с вами результаты после обследования.
Могут потребоваться дополнительные экзамены. Если да, ваш врач объяснит, почему. Иногда повторное обследование проводится, потому что потенциальное отклонение от нормы требует дальнейшей оценки с помощью дополнительных изображений или специальной техники визуализации. Также может быть проведено повторное обследование, чтобы увидеть, не произошло ли каких-либо изменений в патологии с течением времени. Последующие осмотры иногда являются лучшим способом увидеть, работает ли лечение, стабильно ли отклонение от нормы или изменилось.
начало страницы
Каковы преимущества vs.риски?
Преимущества
- В большинстве случаев ультразвуковое сканирование является неинвазивным (без игл и инъекций).
- Иногда ультразвуковое исследование может быть временно неудобным, но оно не должно быть болезненным.
- Ультразвук широко доступен, прост в использовании и менее дорог, чем большинство других методов визуализации.
- Ультразвуковая визуализация чрезвычайно безопасна и не требует излучения.
- Ультразвуковое сканирование дает четкое изображение мягких тканей, которые плохо видны на рентгеновских снимках.
- Ультразвук — предпочтительный метод визуализации для диагностики и наблюдения за беременными женщинами и их будущими младенцами. Ультразвук
- обеспечивает визуализацию в реальном времени, что делает его хорошим инструментом для проведения минимально инвазивных процедур, таких как биопсия иглой и аспирация жидкости.
Риски
начало страницы
Каковы ограничения общей ультразвуковой визуализации?
Ультразвуковые волны разрушаются воздухом или газом. Следовательно, ультразвук не является идеальным методом визуализации кишечника, наполненного воздухом, или органов, закрытых кишечником.Ультразвук не так полезен для визуализации легких, наполненных воздухом, но его можно использовать для обнаружения жидкости вокруг или внутри легких. Точно так же ультразвук не может проникнуть в кость, но его можно использовать для визуализации переломов костей или инфекции, окружающей кость.
У крупных пациентов сложнее получить изображение с помощью ультразвука, поскольку большее количество тканей ослабляет (ослабляет) звуковые волны по мере того, как они проходят глубже в тело, и их необходимо возвращать на датчик для анализа.
Ультразвук с трудом проникает в кость и, следовательно, может видеть только внешнюю поверхность костных структур, а не то, что находится внутри (за исключением младенцев, у которых в скелете больше хрящей, чем у детей старшего возраста или взрослых).Для визуализации внутренней структуры костей или определенных суставов обычно используются другие методы визуализации, такие как МРТ.
начало страницы
Эта страница была проверена 9 марта 2018 г.
УЗИ | FDA
Описание
Ультразвуковая визуализация (сонография) использует высокочастотные звуковые волны для наблюдения за телом.Поскольку ультразвуковые изображения снимаются в режиме реального времени, они также могут отображать движение внутренних органов тела, а также кровь, текущую по кровеносным сосудам. В отличие от рентгеновской визуализации, ультразвуковая визуализация не связана с воздействием ионизирующего излучения.
При ультразвуковом исследовании датчик (зонд) помещают непосредственно на кожу или в отверстие тела. На кожу наносится тонкий слой геля, так что ультразвуковые волны передаются от преобразователя через гель в тело.
Изображение датчика (зонда), используемого во время ультразвукового исследования.
Ультразвуковое изображение создается на основе отражения волн от структур тела. Сила (амплитуда) звукового сигнала и время, необходимое для прохождения волны через тело, предоставляют информацию, необходимую для создания изображения.
Использует
Ультразвуковая визуализация — это медицинский инструмент, который может помочь врачу оценить, диагностировать и лечить заболевания.Общие процедуры ультразвуковой визуализации включают:
- УЗИ брюшной полости (для визуализации тканей и органов брюшной полости)
- Сонометрия костей (для оценки хрупкости костей)
- УЗИ груди (для визуализации тканей груди)
- Допплеровские пульсометры плода (для прослушивания сердцебиения плода)
- Ультразвук Допплера (для визуализации кровотока через кровеносный сосуд, органы или другие структуры)
- Эхокардиограмма (для просмотра сердца)
- УЗИ плода (для осмотра плода при беременности)
- Биопсия под контролем УЗИ (для взятия образца ткани)
- Ультразвук офтальмологический (для визуализации структур глаза
- Установка иглы под контролем ультразвука (в кровеносные сосуды или другие ткани, представляющие интерес)
Преимущества / риски
Ультразвуковая визуализация используется более 20 лет и имеет отличные показатели безопасности.Он основан на неионизирующем излучении, поэтому не имеет таких же рисков, как рентгеновское излучение или другие типы систем визуализации, использующие ионизирующее излучение.
Хотя ультразвуковая визуализация обычно считается безопасной, если ее разумно использовать обученные медицинские работники, энергия ультразвука может оказывать биологическое воздействие на организм. Ультразвуковые волны могут слегка нагревать ткани. В некоторых случаях он также может образовывать небольшие газовые карманы в жидкостях или тканях организма (кавитация).Долгосрочные последствия этих эффектов до сих пор неизвестны. Из-за особой озабоченности по поводу воздействия на плод такие организации, как Американский институт ультразвука в медицине, выступают за разумное использование ультразвуковой визуализации во время беременности. Кроме того, не поощряется использование ультразвука исключительно в немедицинских целях, таких как получение видеозаписей на память о плодах. Изображения или видео на память являются разумными, если они созданы во время медицинского обследования, и если не требуется дополнительного экспонирования.
Информация для пациентов, в том числе беременных
Для всех процедур медицинской визуализации FDA рекомендует пациентам поговорить со своим врачом, чтобы понять причину обследования, медицинскую информацию, которая будет получена, потенциальные риски и то, как результаты будут использоваться для управления состоянием здоровья. или беременность. Поскольку ультразвук не основан на ионизирующем излучении, он особенно полезен для женщин детородного возраста, когда КТ или другие методы визуализации в противном случае привели бы к облучению.
Будущие матери
Ультразвук — это наиболее широко используемый метод медицинской визуализации для осмотра плода во время беременности. Регулярные обследования проводятся для оценки и контроля состояния здоровья плода и матери. Ультразвуковые исследования предоставляют родителям ценную возможность увидеть и услышать сердцебиение плода, привязать к еще не родившемуся ребенку и сделать снимки, чтобы поделиться ими с семьей и друзьями.
В ультразвуковом исследовании плода трехмерное (3D) ультразвуковое исследование позволяет визуализировать некоторые черты лица и, возможно, другие части, такие как пальцы рук и ног плода.Четырехмерный (4D) ультразвук — это трехмерный ультразвук в движении. В то время как ультразвук обычно считается безопасным с очень низкими рисками, риски могут возрасти из-за ненужного длительного воздействия ультразвуковой энергии или при использовании устройства неподготовленными пользователями.
Будущие матери также должны знать о проблемах с покупкой безрецептурных систем мониторинга сердцебиения плода (также называемых доптонами). Эти устройства должны использоваться только обученными поставщиками медицинских услуг, когда это необходимо с медицинской точки зрения.Использование этих устройств неподготовленными людьми может подвергнуть плод продолжительному и небезопасному воздействию энергии или может предоставить информацию, неверно интерпретируемую пользователем.
Дополнительные ресурсы по ультразвуковой визуализации:
Информация для медицинских работников
В рамках инициативы FDA по сокращению ненужного радиационного облучения от медицинских изображений, FDA рекомендовало поставщикам медицинских услуг рассмотреть возможность проведения обследований с минимальным или нулевым воздействием ионизирующего излучения, таких как ультразвук или МРТ, если это целесообразно с медицинской точки зрения.Ультразвуковая визуализация действительно вводит энергию в тело, и лабораторные исследования показали, что диагностические уровни ультразвука могут вызывать физические эффекты в тканях, такие как колебания давления с последующими механическими эффектами и повышением температуры. Поэтому FDA рекомендует медицинским работникам рассмотреть способы минимизации воздействия при сохранении качества диагностики при использовании ультразвука. Как и в случае со всеми другими методами визуализации, медицинские работники должны практиковать принципы разумно достижимого низкого уровня (ALARA).
В отдельных штатах использование диагностического ультразвука регулируется рекомендациями и требованиями к квалификации персонала, программам обеспечения качества и контроля качества, а также аккредитации учреждения.
Информация для учреждений, проводящих ультразвуковую визуализацию
Ультразвуковые практики должны учитывать участие предприятия и персонала в программах добровольной аккредитации и сертификации, которые касаются как безопасности, так и эффективности устройства в соответствии с принципами разумно достижимого низкого уровня (ALARA), такими как те, которые предлагаются Американским институтом ультразвука в медицине и Американский регистр диагностических медицинских сонографистов.
Любое медицинское учреждение, использующее ультразвук, должно проводить регулярные тесты контроля качества, чтобы убедиться, что оборудование работает должным образом.
Информация для промышленности: производители УЗИ
Производители изделий, излучающих электронное излучение, продаваемых в США, несут ответственность за соблюдение Федерального закона о пищевых продуктах, лекарствах и косметических средствах (FFDCA), глава V, подраздел C — Радиационный контроль электронных изделий.
Производители оборудования для ультразвуковой визуализации несут ответственность за соблюдение всех применимых требований Раздела 21 Свода федеральных правил (подраздел J, Радиологическое здоровье), части с 1000 по 1005:
1000 — Общие
1002 — Записи и отчеты
1003 — Уведомление о дефектах или несоблюдении
1004 — Выкуп, ремонт или замена электронных продуктов
1005 — Импорт электронной продукции
Нет федеральных стандартов радиационной безопасности для ультразвуковой диагностики.
Поскольку они являются медицинскими приборами, оборудование для ультразвуковой визуализации также должно соответствовать требованиям к медицинским приборам. Для получения дополнительной информации см. Выход на рынок с медицинским устройством.
Отраслевое руководство — заинтересованные документы
Сообщение о проблемах в FDA
Своевременное сообщение о побочных эффектах может помочь FDA выявить и лучше понять риски, связанные с продуктом. Мы рекомендуем поставщикам медицинских услуг и пациентам, которые подозревают наличие проблемы с устройством медицинской визуализации, подавать добровольный отчет через MedWatch, Программу FDA по информации о безопасности и сообщению о нежелательных явлениях.
Медицинский персонал, нанятый учреждениями, которые подпадают под требования FDA к отчетности учреждений, должен следовать процедурам отчетности, установленным их учреждениями.
Производители, дистрибьюторы, импортеры медицинских устройств и предприятия, использующие устройства (в том числе многие медицинские учреждения), должны соблюдать Правила отчетности по медицинским устройствам (MDR) 21 CFR Part 803.
В дополнение к соблюдению общих рекомендаций (для производителей, медицинских учреждений и любого представителя общественности) по сообщению о проблемах, связанных с нежелательными явлениями, связанными с ультразвуковой визуализацией, в отчеты следует включать следующую информацию, если таковая имеется:
- протокол, которого придерживались во время мероприятия;
- образцов изображений, если есть;
- условия эксплуатации, включая такие технические параметры, как:
- режим работы
- клиническое применение
- Тепловой индекс (TI) и механический индекс (MI)
- продолжительность сканирования, если известна
Другие ресурсы
Чего ожидать от УЗИ для определения прозрачности затылочной зоны (NT) — Capital Women’s Care
Теперь, когда вы знаете, что беременны, вы и ваш ребенок будете находиться под тщательным наблюдением на протяжении всей беременности.Мониторинг включает в себя анализы и скрининг как вас, так и вашего ребенка, чтобы обеспечить оптимальное состояние здоровья и выявить потенциальный риск аномалий плода. Одним из таких тестов является ультразвуковое исследование Nuchal Translucency (NT).
Что такое ультразвук для определения прозрачности затылочной кости (NT)?
Ультразвук Nuchal Translucency (NT) — это диагностический пренатальный скрининг, назначаемый для выявления хромосомных аномалий, связанных с синдромом Дауна (трисомия 21), одним из наиболее распространенных генетических состояний, поражающих 1 из 700 U.С. младенцев ежегодно. Скрининг также определяет риск синдромов Патау (трисомия 13) и Эдвардса (трисомия 18), редких и часто фатальных хромосомных аномалий.
Ультразвук NT проводится между 11 и 13 неделями, когда можно измерить затылочную прозрачность ребенка, прозрачную ткань, расположенную в задней части шеи развивающегося ребенка. Среднее значение NT составляет около 2,18 миллиметра. Показания к более высокому измерению NT во время оценки увеличивают потенциальный риск наличия аномалий плода.
Стоит отметить, что у развивающихся детей нередко бывает жидкость или свободное пространство в задней части шеи. Кроме того, исследования определили, что до 13 процентов плодов с нормальным хромосомным представлением отражают NT-измерение, превышающее среднее значение 2,5 миллиметра. Этот тест не диагностирует ни одну из этих хромосомных аномалий. Это поможет вашему практикующему врачу определить ваш риск и необходимость дальнейшего тестирования.
Чего мне следует ожидать при ультразвуковом исследовании Nuchal Translucency (NT)?
Скрининг, требующий направления врача, является неинвазивным и проводится ультразвуковая насадка на животе матери.Гель на водной основе наносится на кожу живота матери для передачи звуковых волн и облегчения движения зонда. Альтернативой является трансвагинальный тест, при котором ультразвуковой датчик вводится во влагалище.
Степень точности ультразвукового скрининга на прозрачность затылочной кости (NT) для определения факторов риска хромосомных аномалий у младенцев составляет от 70 до 75 процентов при использовании в качестве отдельной оценки риска с пятипроцентной ложноположительной частотой.
Многие врачи рекомендуют сочетать ультразвуковой скрининг Nuchal Translucency (NT) с двумя другими типами скрининга крови — квадрокоптером (известный как интегрированный скрининг) или неинвазивным пренатальным тестированием (НИПТ.Это улучшает идентификацию потенциальных факторов риска хромосомных аномалий с точностью от 83 до 92 процентов.
Что произойдет, если у меня будут аномальные результаты ультразвукового исследования NT?
Первое, что нужно сделать, это сохранять спокойствие. Ненормальный результат теста — это статистическая вероятность, а не конкретный диагноз.
Поговорите со своим врачом о дополнительных вариантах тестирования при наличии хромосомных аномалий. Ваш врач может порекомендовать вам два дополнительных теста: амниоцентез или забор проб ворсинок хориона.
Амниоцентез анализирует жидкость, взятую из амниотического мешка, убаюкивающего ребенка в утробе матери. Жидкость, содержащая клетки, передающие генетическую информацию ребенка, забирается через иглу из брюшной полости матери.
Образец ворсин хориона — это образец ткани плаценты, который исследуется на предмет потенциальных хромосомных аномалий и генетических проблем.
И амниоцентез, и биопсия ворсин хориона представляют небольшой риск выкидыша.
Важно отметить, что УЗИ для определения прозрачности затылочной кости (NT) — это скрининговый тест, а не диагноз, и это рекомендация, а не обязательный тест.. Некоторые будущие мамы пропускают тестирование, чтобы не знать факторов риска, особенно если результат не повлияет на их решение продолжить беременность. Поговорите со своим врачом, если вы обеспокоены или обеспокоены тем, как результаты ультразвукового исследования NT могут повлиять на вас.
Обсудите медицинский анамнез вашей семьи с командой Capital Women’s Care, чтобы определить, должно ли ультразвуковое обследование затылочной кости (NT) быть частью вашего плана дородового медицинского обслуживания вашего ребенка.
Ультразвуковое сканирование для диагностики и лечения бесплодия
Ультразвуковое сканирование является неотъемлемой частью тестирования на бесплодие и лечения бесплодия.Если у вас раньше был ребенок, возможно, вы знакомы с типом ультразвукового исследования, которое проводится в середине и на поздних сроках беременности.
Даже если у вас никогда не было ребенка, возможно, вы видели УЗИ на беременность в фильмах или на телевидении. Возможно, друг или член семьи поделился с вами ультразвуковым изображением своего будущего ребенка.
Ультразвук
Ультразвук, проводимый в середине и на поздних сроках беременности, обычно является УЗИ брюшной полости. Другими словами, преобразователь (устройство, которое излучает и принимает звуковые волны для ультразвука) перемещается по брюшной полости.
Для тестирования и лечения фертильности большинство ультразвуковых исследований проводится трансвагинально (через влагалище) с помощью тонкой специальной палочки. Ультразвук безболезненный, хотя может быть немного неудобным.
Во время тестирования на бесплодие ультразвуковое сканирование может предоставить информацию об яичниках, слизистой оболочке эндометрия и матке. Для более детальной оценки резервов яичников, формы матки и того, открыты или заблокированы маточные трубы, можно использовать специализированное ультразвуковое исследование.
Во время лечения бесплодия используется ультразвук для контроля развития фолликулов в яичниках и толщины слизистой оболочки эндометрия. Ультразвук также используется во время ЭКО для извлечения яйцеклеток, чтобы провести иглу через стенку влагалища к яичникам. Некоторые врачи используют ультразвук при переносе эмбрионов.
Если вы забеременеете, ваш эндокринолог-репродуктолог, скорее всего, закажет вам несколько ультразвуковых исследований, прежде чем снова перевести вас к вашему обычному акушерству-гинекологу.
УЗИ бесплодия
Ультразвуковое сканирование работает с использованием высокочастотных звуковых волн для создания изображения ваших внутренних органов.Вы не сможете услышать звуковые волны.
Преобразователь — это устройство, используемое во время ультразвука для излучения и приема этих высокочастотных звуковых волн. Во время тестирования и лечения фертильности техник, вероятно, будет использовать два разных типа преобразователей: один используется для УЗИ брюшной полости, а второй — трансвагинально.
Что происходит во время УЗИ
Во время УЗИ брюшной полости гель распыляется на ваш живот.Затем датчик осторожно перемещают по животу. Гель облегчает скольжение датчика по коже.
Во время трансвагинального ультразвукового исследования датчик имеет форму тонкой длинной палочки. На палочку надевается презерватив, и на презерватив обильно распыляется гель-смазка.
Техник передаст вам ручку стержня датчика, чтобы вы могли аккуратно поместить датчик во влагалище, насколько это будет удобно.Затем вы передадите ручку технику, который проведет экзамен.
Звуковые волны излучаются преобразователем. Они отражаются эхом (или отражаются), когда попадают в ваши внутренние органы. Ультразвуковой аппарат интерпретирует эти сигналы и преобразует их в цифровое изображение.
Перед проведением УЗИ брюшной полости врач, скорее всего, попросит вас выпить несколько чашек воды за несколько часов до обследования, но попросит не облегчать себя, если вы чувствуете потребность в мочеиспускании.(Вероятно, вы почувствуете желание уйти!)
Полный мочевой пузырь выталкивает кишечник, поэтому репродуктивные органы лучше видны. После завершения УЗИ брюшной полости вы сможете пользоваться ванной.
Тем не менее, чтобы увидеть детали, необходимые для тестирования и лечения фертильности, трансвагинальное УЗИ обеспечивает еще более качественные изображения. Наконечник трансвагинального датчика размещается прямо под шейкой матки, что ближе к вашим репродуктивным органам.
Другие виды ультразвука
В дополнение к абдоминальному и трансвагинальному УЗИ, есть другие специализированные ультразвуковые исследования, которые может запросить ваш врач.
Ультразвук для подсчета антральных фолликулов
Эта процедура проводится с помощью обычного трансвагинального ультразвукового аппарата, но требует специальной подготовки для точного выполнения техником.
Ультразвук для подсчета антральных фолликулов может помочь определить ваши резервы яичников и, возможно, помочь диагностировать синдром поликистозных яичников (СПКЯ).
Вы можете пройти или не пройти обследование на подсчет антральных фолликулов в рамках основного обследования фертильности. Его также можно запланировать отдельно или одновременно с общим ультразвуковым сканированием.
3D УЗИ
Большинство ультразвуковых изображений двухмерное. Современные технологии теперь также могут создавать трехмерные изображения.
3D-УЗИ позволяет лучше выявлять некоторые аномалии матки и проблемы с маточными трубами, которые не видны при обычном 2D-ультразвуковом сканировании.
Соногистерограмма
Соногистерограмма — это специализированное ультразвуковое исследование, при котором физиологический раствор вводится в матку через катетер.Физиологический раствор заполняет матку, облегчая визуализацию формы и возможных спаек внутри.
Соногистерограмма может быть сделана во время базового обследования фертильности, но чаще используется в определенных ситуациях.
Гистеросальпинго-контрастная сонография (HyCoSy)
Это похоже на соногистерографию, за исключением того, что для определения того, открыты или заблокированы маточные трубы, используется краситель или физиологический раствор, смешанный с пузырьками воздуха.
Врачи чаще оценивают, открыты ли маточные трубы, с помощью HSG, который представляет собой специализированный рентгеновский снимок.
Преимущества использования HyCoSy перед HSG заключаются в том, что HyCoSy может вызывать меньше дискомфорта, чем HSG.
Кроме того, HyCoSy не требует облучения или воздействия йода, и HyCoSy также можно проводить одновременно с общим ультразвуковым исследованием (что означает на один прием меньше).
Что видят УЗИ
Вот что ваш врач-репродуктолог оценивает с помощью ультразвукового исследования бесплодия.
Расположение и наличие репродуктивных органов
Ультразвук даст вашему врачу общее представление о вашей репродуктивной системе.Все ли, что должно быть там, присутствует? Все в правильном месте?
Это кажется очень простым вопросом, но некоторые люди рождаются без яичников или матки. Иногда органы могут находиться не в ожидаемом месте или могут быть расположены необычным образом (например, наклонены или повернуты назад).
Яичники
Ультразвуковой техник изучит ваши яичники, отметив их размер и форму. Они также будут искать доказательства наличия как нормальных, так и ненормальных кист на яичниках.
Многие маленькие кисты, похожие на жемчужное ожерелье, могут указывать на синдром поликистозных яичников. Наличие большой эндометриомы может указывать на возможный эндометриоз.
В редких случаях на яичниках может быть обнаружено образование, не являющееся кистой.
Количество антральных фолликулов
Это может быть частью общего ультразвукового исследования бесплодия или может быть запланировано отдельно. Антральные фолликулы — это особый вид фолликулов, обнаруженных в яичниках. Они являются частью жизненного цикла яйцеклетки / ооцита.Взаимодействие с другими людьми
Очень низкое количество антральных фолликулов может указывать на плохие резервы яичников. Необычно высокое количество антральных фолликулов может указывать на СПКЯ.
Матка
Ультразвуковой техник отметит размер, форму и положение матки.
Если УЗИ является трехмерным, можно также визуализировать определенные аномалии матки, такие как двурогая или перегородка матки.
Техник также будет искать любые признаки образования матки, такого как миома, полипы или аденомиоз.
Их не всегда можно увидеть при обычном УЗИ. Для дальнейшего обследования может потребоваться соногистерограмма или гистероскопия.
Эндометрий
Выстилка матки, эндометрий, утолщается и изменяется по мере развития менструального цикла.
Специалист по УЗИ будет искать здоровые признаки того, что эндометрий находится на той стадии, в которой он должен быть, в зависимости от дня вашего обследования. Они также будут измерять толщину эндометрия.
Эндометрий должен быть тонким до овуляции и толще после овуляции.
Фаллопиевы трубы
Обычное ультразвуковое исследование не позволяет захватить здоровые фаллопиевы трубы. Однако маточную трубу можно увидеть с помощью обычного 2D-УЗИ, если она опухла или заполнена жидкостью, что может произойти при гидросальпинксе.
Обычное ультразвуковое исследование не может определить, являются ли маточные трубы чистыми и открытыми. Чтобы оценить, открыты ли трубки или закрыты, ваш врач, скорее всего, назначит HSG.
Однако с помощью специального ультразвукового исследования, известного как гистеросальпинго-контрастная сонография (HyCoSy), ваш врач может определить, заблокированы ли трубки или нет.
Спайки
Слегка нажав на репродуктивные органы трансвагинальным датчиком, техник может увидеть, двигаются ли органы свободно и должным образом, или кажется, что они прилегают друг к другу.
Техник также может использовать ультразвуковую палочку, чтобы осторожно надавить на яичники, чтобы увидеть, как они перемещаются в полости таза.Яичники, которые кажутся прилипшими друг к другу, иногда называют «целующимися яичниками».
Спайки могут препятствовать свободному движению репродуктивных органов. Спайки могут образоваться в результате перенесенной инфекции тазовых органов или эндометриоза.
Кровоток
Ваш врач также может оценить приток крови к вашим репродуктивным органам с помощью ультразвука. Если они используют цветной допплерографию, техник может оценить кровоток вокруг кисты или новообразования. Это поможет различить здоровую кисту, кисту эндометрия (эндометриому) или опухоль яичника.
Что не может оценить ультразвуковое исследование?
Ультразвук не может диагностировать или исключить следующее:
- Заблокированные маточные трубы. За исключением гистеросальпинго-контрастной сонографии (HyCoSy), обычное УЗИ не может оценить маточные трубы.
- Эндометриоз. Только лапароскопическая хирургия может диагностировать эндометриоз.
- Хотя иногда можно увидеть признаки тяжелого эндометриоза на УЗИ, средние и менее тяжелые случаи обычно не видны.
- Некоторые аномалии матки. Общее УЗИ вряд ли позволит выявить или диагностировать определенные аномалии матки. Для полного обследования матки может потребоваться соногистерограмма или более инвазивная гистероскопия.
Ультразвуковое сканирование во время лечения бесплодия
Ультразвуковое сканирование является важной частью мониторинга лечения бесплодия и может использоваться в разное время и для нескольких целей.
Ультразвук обычно не используется для отслеживания циклов кломида, если вы регулярно посещаете акушер-гинеколог, но его можно использовать, если вы собираетесь в клинику репродуктивной медицины.Ультразвук также часто используется для мониторинга циклов гонадотропинов и всегда используется во время циклов лечения ЭКО.
Вот еще несколько причин, по которым во время ЭКО используется ультразвук.
Базовое сканирование
Ваш врач, скорее всего, посоветует вам позвонить в его офис в первый день менструации, в месяц вашего запланированного цикла лечения. Они захотят назначить анализ крови и УЗИ в течение следующих нескольких дней.
Это называется базовым ультразвуком.Цель состоит в том, чтобы проверить, нет ли необычных кист на яичниках, прежде чем начинать прием препаратов для лечения бесплодия.
Иногда стойкая киста желтого тела остается даже после начала менструации. Это не опасно и обычно проходит без вмешательства. Однако пока лечение может быть отложено. Лекарства от бесплодия могут вызвать раздражение кисты.
Это первое трансвагинальное ультразвуковое исследование, скорее всего, будет выполнено во время менструации. Если вы чувствуете себя некомфортно, будьте уверены, в этом нет ничего страшного.
Измерение роста фолликулов
Это основное направление мониторинга во время лечения бесплодия. Все это трансвагинальное ультразвуковое сканирование, и, в зависимости от вашего лечения, вы можете приходить в клинику каждые пару дней для проведения одного из этих сканирований.
Врач или техник УЗИ посмотрит, сколько фолликулов развивается и как быстро они растут. Количество лекарств от бесплодия может быть увеличено или уменьшено в зависимости от роста фолликула.
Как только фолликулы достигнут определенного размера, будет запланирован «пусковой выстрел» (инъекция ХГЧ) или извлечение яйцеклетки.
Также возможно, что может развиться слишком мало или слишком много фолликулов. Если вы проходите курс лечения ЭКО, и фолликулов появляется мало или совсем нет, ваш цикл может быть отменен.
Если вы проходите ВМИ или курс лечения гонадотропинами и слишком много фолликулов растет, ваш цикл может быть отменен, чтобы избежать риска многоплодной беременности высокого порядка.
Измерение толщины эндометрия
Скорее всего, ультразвуковой техник измерит толщину эндометрия.Как и в случае роста фолликулов, ваш врач может изменить дозировку лекарств от бесплодия в зависимости от толщины ткани.
Процедуры под контролем УЗИ
Ультразвук также может использоваться во время самого лечения в виде процедуры под ультразвуковым контролем.
Например, во время извлечения яйцеклеток для лечения ЭКО используется игла с ультразвуковым контролем для извлечения яйцеклеток из яичников. Некоторые врачи также используют ультразвук во время переноса эмбрионов.
Ультразвуковое сканирование на очень ранних сроках беременности
Если вы забеременеете во время лечения бесплодия, вас не сразу же отправят к обычному акушерству-гинекологу.Ваш врач-репродуктолог сначала захочет убедиться, что беременность протекает должным образом, по крайней мере, в первые недели.
Первое УЗИ, скорее всего, будет назначено примерно на шестой неделе. Это две недели после ожидаемого срока менструации или дня теста на беременность. Техник будет искать гестационный мешок. На этом этапе очень маловероятно, что сердцебиение будет обнаружено, поэтому не расстраивайтесь, если вы его не увидите.
Ваш врач также будет следить за тем, есть ли у вас кратные.На этом этапе не всегда можно точно увидеть, вынашиваете ли вы более одного плода.
После визуализации гестационного мешка беременность считается клинической беременностью. Химическая беременность — это когда анализ крови обнаруживает гормон беременности, но других видимых признаков беременности еще нет.
Через пару недель вам, скорее всего, сделают еще одно УЗИ. Это будет поиск полюса плода и, надеюсь, сердцебиения. Они также будут снова пытаться проверить, есть ли у вас одиночка, близнецы или больше.
Как только вы обнаружите сердцебиение, вас направят к своему обычному акушеру / гинекологу для дородовой помощи. Даже после бесплодия акушер-гинеколог из группы высокого риска обычно не требуется для здоровой беременности.
УЗИ брюшной полости | Johns Hopkins Medicine
Что такое УЗИ брюшной полости?
УЗИ брюшной полости — это неинвазивная процедура, используемая для оценки органов и структур в брюшной полости. Это включает печень, желчный пузырь, поджелудочную железу, желчные протоки, селезенку и брюшную аорту.Ультразвуковая технология позволяет быстро визуализировать органы и структуры брюшной полости вне тела. Ультразвук также можно использовать для оценки притока крови к органам брюшной полости.
Ультразвук использует датчик, который излучает ультразвуковые волны на слишком высокой частоте, чтобы их можно было услышать. Ультразвуковой преобразователь помещается на кожу, и ультразвуковые волны проходят через тело к внутренним органам и структурам. Звуковые волны отражаются от органов, как эхо, и возвращаются к датчику.Преобразователь обрабатывает отраженные волны, которые затем преобразуются компьютером в изображение исследуемых органов или тканей.
Звуковые волны распространяются с разной скоростью в зависимости от типа ткани, с которой они встречаются: самая быстрая — через костную ткань, а самая медленная — через воздух. Скорость, с которой звуковые волны возвращаются к датчику, а также то, какая часть звуковой волны возвращается, преобразовываются датчиком как различные типы тканей.
Ультразвуковой гель наносится на датчик и кожу, чтобы обеспечить плавное перемещение датчика по коже и удалить воздух между кожей и датчиком для лучшей проводимости звука.
Другой тип ультразвука — допплеровское ультразвуковое исследование, иногда называемое дуплексным исследованием, которое используется для определения скорости и направления кровотока в брюшной полости. В отличие от стандартного ультразвука, некоторые звуковые волны во время допплеровского исследования слышны.
Ультразвук можно безопасно использовать во время беременности или при наличии аллергии на контрастный краситель, поскольку не используются радиация или контрастные красители.
Другие связанные процедуры, которые могут быть выполнены для оценки брюшной полости, включают рентгенологическое исследование брюшной полости, компьютерную томографию (КТ) брюшной полости и ангиограмму брюшной полости.
Зачем мне УЗИ брюшной полости?
УЗИ брюшной полости можно использовать для оценки размера и расположения органов и структур брюшной полости. Его также можно использовать для проверки брюшной полости на наличие таких состояний, как:
Размер брюшной аорты можно измерить с помощью ультразвука, чтобы обнаружить аневризму аорты. Камни в желчном пузыре, почках и мочеточниках можно обнаружить с помощью ультразвука.
УЗИ брюшной полости может быть выполнено для помощи в установке игл, используемых для биопсии брюшной ткани или для слива жидкости из кисты или абсцесса.
УЗИ брюшной полости также можно использовать для оценки кровотока в различных структурах брюшной полости.
У вашего врача могут быть и другие причины порекомендовать вам УЗИ брюшной полости.
Каковы риски УЗИ брюшной полости?
Не используется излучение и, как правило, отсутствует дискомфорт от приложения ультразвукового преобразователя к коже.
Возможны риски в зависимости от вашего конкретного состояния здоровья. Обязательно обсудите любые проблемы со своим врачом перед процедурой.
Определенные факторы или условия могут повлиять на результаты теста. К ним относятся:
Как подготовиться к УЗИ брюшной полости?
ЕСТЬ / НАПИТЬ: Для утра. Назначение, обезжиренный ужин накануне вечером. Ничего не есть и не пить с полуночи до обследования. Для P.M. прием, прозрачный жидкий завтрак (без молока) до 9 часов утра. Ничего не есть и не пить после завтрака.
ЛЕКАРСТВА : Вы можете принимать лекарства, запивая небольшим количеством воды.
В зависимости от вашего состояния врач может запросить другие специальные препараты.
Что происходит во время УЗИ брюшной полости?
УЗИ брюшной полости может проводиться амбулаторно или как часть вашего пребывания в больнице. Хотя в каждом учреждении могут быть разные протоколы, обычно ультразвуковая процедура следует за этим процессом:
Вам будет предложено снять всю одежду, украшения или другие предметы, которые могут помешать сканированию.
Если вас попросят снять одежду, вам дадут халат.
Вы будете лежать на столе для осмотра на спине или на боку, в зависимости от конкретной исследуемой области живота.
Гель для УЗИ накладывается на участок тела, который будет проходить ультразвуковое исследование.
С помощью преобразователя, устройства, излучающего ультразвуковые волны, ультразвуковая волна будет проходить через тело пациента.
Звук будет отражаться от структур внутри тела, а ультразвуковой аппарат проанализирует информацию из звуковых волн.
Аппарат УЗИ создаст изображение этих структур на мониторе. Эти изображения будут храниться в цифровом виде.
Нет подтвержденных неблагоприятных биологических воздействий на пациентов или операторов приборов, вызванных воздействием ультразвука с уровнями интенсивности, используемыми в диагностическом ультразвуке.
Хотя сама процедура УЗИ брюшной полости не вызывает боли, необходимость лежать неподвижно на протяжении всей процедуры может вызвать легкий дискомфорт, а прозрачный гель будет холодным и влажным. Технолог сделает все возможное, чтобы обеспечить комфорт, и максимально быстро завершит процедуру, чтобы минимизировать дискомфорт.
Что происходит после УЗИ брюшной полости?
После УЗИ брюшной полости особого ухода не требуется. Вы можете вернуться к своей обычной диете и занятиям, если врач не посоветует вам иное.Ваш врач может дать вам дополнительные или альтернативные инструкции после процедуры, в зависимости от вашей конкретной ситуации.
УЗИ лучше маммографии? · Медицинский центр Конвей
Ответ…
… смотря как.
Среди женщин просто слишком много различий, чтобы мы могли сделать однозначное заявление о том, что одна лучше другой. Это не проблема УЗИ или маммографии. Вопрос в том, какой вид ухода вам подходит.
Ультразвук обычно не используется в качестве основного инструмента скрининга на рак груди. Однако при использовании в сочетании с маммографией он может дополнять другие инструменты скрининга рака груди. Часто УЗИ назначают при обнаружении аномалии на маммограмме.
Но прежде чем мы продолжим, давайте посмотрим на различия между ними.
Ультразвук и маммография: основные различия
.Маммограмма использует низкую дозу радиации для получения изображения груди.Ткань сжимается между двумя пластинами для получения наилучшего изображения.
Ультразвук использует высокочастотные звуковые волны и преобразует их в изображение. Никакой радиации. Звуковые волны отправляются через палочку, называемую преобразователем. Пластинки не задействованы, и грудь не сплющена.
Изображения тоже разные, особенно если у вас трехмерная маммография. Трехмерная маммограмма показывает детальное изображение груди, делая изображения «срезами», когда аппарат перемещается вокруг груди.В результате получается около 300 подробных изображений, которые помогают нашим рентгенологам обнаруживать аномалии, и это особенно полезно для женщин с плотной грудью.
Каковы преимущества и недостатки использования ультразвука?
Основное преимущество ультразвука заключается в том, что это еще один инструмент, который мы используем для выявления рака груди. Например, если женщина чувствует уплотнение или чувствует изменение в груди, было бы полезно провести ультразвуковое исследование для получения дополнительных характеристик проблемной области, чтобы определить, является ли опухоль / изменение чем-то доброкачественным (киста, лимфатический узел, доброкачественный ткани) или если это что-то подозрительное на рак.
Какой мне использовать?
Каждый случай индивидуален, и это гораздо больше, чем просто УЗИ или маммография. Мы рекомендуем следовать плану лечения, назначенному вашим врачом. Часто это будет включать регулярную маммографию, а затем, при необходимости, дополнить ее ультразвуком, если у вас есть симптомы. Это связано с тем, что УЗИ груди может пропустить некоторые более ранние формы рака.
3D-маммограммывыявляют больше раковых заболеваний, чем 2D-маммограммы, а также сокращают количество ложноположительных результатов исследований.Медицинский центр Конвей предоставляет всем пациентам трехмерную маммографию.
УЗИ может быть для вас хорошим выбором, если:
- У вас проблемы / симптомы груди, и вы моложе 30 лет
- У вас есть проблемы с грудью / симптомы во время беременности (это потому, что при ультразвуковом исследовании не используется излучение, а при маммографии).
- У вас есть киста, которую необходимо дренировать
Это не полный список. Могут быть и другие причины, по которым ваш врач хотел бы, чтобы вам сделали УЗИ груди.
Следует ли мне сделать УЗИ вместо маммографии?
В общем, нет. Вполне возможно, что УЗИ молочной железы может пропустить небольшие опухоли, которые можно обнаружить с помощью маммографии. Кроме того, ультразвуковое исследование будет менее точным, если у вас избыточный вес или большая грудь.
Если вы беременны, вам следует делать маммографию , а не . Однако рекомендуется обсуждать любые изменения груди со своим врачом. Некоторые симптомы могут указывать на необходимость ультразвукового исследования.
Нужно ли мне делать что-то особенное для подготовки к УЗИ?
В некотором смысле подготовка к УЗИ молочных желез очень похожа на подготовку к маммографии. Просто помните:
- Не наносите лосьон или пудру на грудь во время обследования.
- Не забывайте носить свободную или легко снимающуюся одежду.
- Хотя гель, используемый для теста, обычно не оставляет пятен на одежде, вы можете предпочесть в день теста надеть старую одежду.
Что делать, если у меня ненормальная маммография?
Тогда, возможно, вам понадобится УЗИ как дополнительный инструмент для обследования.
Радиолог, проверявший вашу маммограмму, обычно дает конкретные рекомендации о том, какие дополнительные обследования следует сделать. Это может включать дополнительные обследования, такие как диагностическая маммография, УЗИ, МРТ или биопсия.
Что происходит во время биопсии груди?
Существуют разные виды биопсии груди.Все они включают удаление части рассматриваемой ткани молочной железы, чтобы ее можно было тщательно изучить, чтобы определить, является ли это раком. К различным типам относятся:
- Биопсия стержневой иглы, при которой игла направляется к пораженному участку. Удаляются небольшие кусочки ткани.
- Аспирация тонкой иглой, при которой очень тонкая игла вводится в проблемную область и извлекается образец.
- Открытая биопсия, при которой в груди делается фактический разрез, и хирург удаляет все уплотнение или пораженный участок.
Болезненно ли биопсия груди?
Мы используем местный анестетик, если процедура проводится в радиологическом отделении или под общей анестезией во время операции. Большинство женщин сообщают о чувстве давления во время пункционной биопсии.
Медицинский центр Conway Imaging Services
Многолетний опыт в сочетании с отзывчивым персоналом и новейшими технологиями делают центр визуализации одним из лучших в регионе. Наши технологи имеют государственные сертификаты, а врачи — радиологи.
Мы аккредитованы Американским колледжем радиологии в области маммографии, МРТ, ультразвука и ядерной медицины.
В дополнение к маммографии и УЗИ наши службы визуализации предлагают следующие услуги:
- Рентгеновские снимки
- Компьютерная томография (КТ)
- Магнитно-резонансная томография (МРТ)
- УЗИ
- Ангиография и интервенционная радиология
- Ядерная медицина, включая ОФЭКТ / КТ
- Цифровая маммография, включая 3D-маммографию
- Стереотаксическая биопсия груди
- Биопсия груди под контролем УЗИ
- Тест на плотность костной ткани
- Позитронно-эмиссионная томография / КТ (ПЭТ / КТ)
Не уверен, нужно ли вам УЗИ или УЗИ.маммограмма? Мы понимаем, что у вас может возникнуть много вопросов. Мы хотим, чтобы вы понимали, что мы готовы ответить на них и предоставить вам услуги высочайшего качества. Свяжитесь с нами, чтобы быть уверенным в своем решении.
Источники:
Американское онкологическое общество. «Ультразвук при раке». В сети.
Джона Хопкинса.
 УЗИ скрининг 1 триместра
УЗИ скрининг 1 триместра Гормон синтезируется хорионом в первые часы после зачатия, дальше его уровень только растет. Именно по этой причине все экспресс-тесты содержат ХГЧ. К 12 неделе показатель существенно выше первоначального и достигает 128 000. Далее цифры существенно не меняются.
Гормон синтезируется хорионом в первые часы после зачатия, дальше его уровень только растет. Именно по этой причине все экспресс-тесты содержат ХГЧ. К 12 неделе показатель существенно выше первоначального и достигает 128 000. Далее цифры существенно не меняются. Если же предпочтительнее абдоминальный варрант, то мочевой пузырь должен быть полон. Этот орган выполняет роль «отражателя», позволяя повысить результативность. Женщине придется выпить 500 мл воды и не посещать туалет за час до проверки;
Если же предпочтительнее абдоминальный варрант, то мочевой пузырь должен быть полон. Этот орган выполняет роль «отражателя», позволяя повысить результативность. Женщине придется выпить 500 мл воды и не посещать туалет за час до проверки;