причины появления белых соплей у ребенка
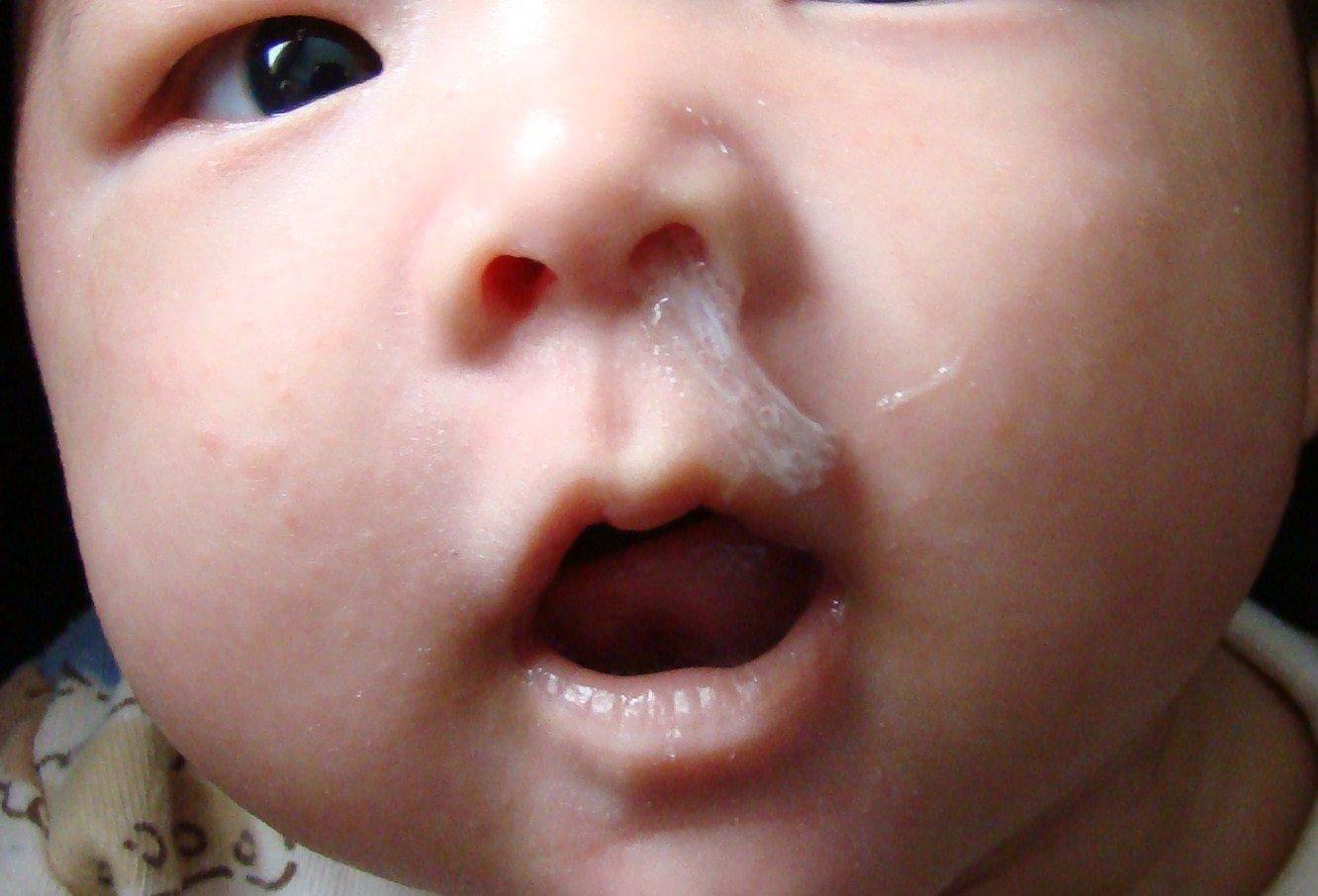
Лечение насморка у маленьких детей – процесс нелегкий. Его появление доставляет младенцу неприятности: ухудшается самочувствие, ребенку сложно сосать, промывание носика вызывает у крохи неприятные ощущения. Часто вместо прозрачной слизи появляются белые сопли у ребенка. Родители ошибочно думают, что это осложнение ринита. На самом деле белые густые сопли у грудничка могут означать совсем другие проблемы.

Лечение насморка у ребенка проблематично и трудоемко
Что значат белые сопли
Появление соплей в носике маленького ребенка свидетельствует о нарушениях. Если выделения имеют белый цвет и густую консистенцию, то они говорят о начале простудного заболевания. Также такие выделения могут стать сигналом о наличии в организме аллергена.
Появление насморка – это не болезнь, а симптом наличия инфекции или другой проблемы. Если слизь густеет и приобретает зеленоватый оттенок, то в организме присутствует очаг инфекции, малышу требуется лечение.
На заметку. Детям на грудном вскармливании очень важно питаться маминым молоком, особенно во время болезни. В его составе есть иммуноглобулин, который поможет бороться младенцу с инфекцией. Даже если грудничок отказывается от груди, нужно стараться все равно его покормить.
Причины появления у грудничка
Понять сразу истинную причину появления белых густых соплей у ребенка сложно. Факторы, вызвавшие появление насморка с белыми выделениями, бывают различными. Наблюдают за состоянием ребенка, оценивают общее состояние.
Причины появления белых соплей из носа малыша:
- ОРВИ. На протяжении 7 дней во время болезни сопли – это нормальное явление. Затем они пропадают.
- Осложнение. Если ребенок во время заболевания (краснуха, корь, ОРВИ, грипп) не получил должного лечения, то насморк может принять затяжной характер.
- Синусит. Первыми симптомами заболевания являются именно сопли белого цвета.
- Патологии в носоглотке. Если у малыша есть врожденные искривления перегородки носа или полипы в этой области, то белые выделения могут появляться регулярно.
- Аллергия. Организм на присутствие аллергенов может ответить в виде выделений из носа.
- Кариес на зубах верхней челюсти. Бактериальная флора с легкостью перемещается на носовые пазухи.
- Аденоиды. Патология протекает с активным выделением слизи из носа.
- Редкие инфекционные процессы (цитомегаловирус и мононуклеоз) сопровождаются выделением беловатой слизи.
Кроме сложных заболеваний, причиной появления подобных выделений может стать банальное несоблюдение условий содержания ребенка. Появление насморка может спровоцировать переохлаждение или перегревание, а также низкая влажность. Оптимальная температура – +21-23 оС при влажности не менее 70%.
На заметку. Для увеличения влажности следует использовать специальные приборы или просто периодически развешивать по комнате мокрые пеленки.

Часто сопли спровоцированы прорезыванием зубов
У маленьких деток до полугода спровоцировать сопли могут прорезывание первых зубов (60% грудничков страдает насморком по этой причине), осложнение при родах.
Почему слизь приобретает белый цвет
Появление белых выделений из носа малыша свидетельствует о проникновении в организм инфекции или раздражителя. У детей до года возникновение выделений свидетельствует часто о прорезывании зубов.

Белые мутные сопли могут стать следствием не долеченного заболевания
Иногда белые сопли могут выступать осложнением после перенесенного заболевания. Микроорганизмы проникают в носовые пазухи, вызывая развитие синусита.
По внешнему виду выделений можно определить тип заболевания, но поставить диагноз и назначить грамотное лечение может только доктор.
Разновидности по структуре
Слизь, которая появляется из носа, различается структурой и окрасом:
- На начальных стадиях развития вирусной инфекции выделения имеют жидкую консистенцию и прозрачный цвет.
- О присутствии аллергенов в детском организме говорит плотная слизь белого цвета.
- При воспалительных процессах верхних дыхательных путей хронического характера слизь приобретает пенистую структуру и может изменить свой цвет с белого на желтый.
Если выделение соплей сопровождается температурой и другими симптомами заболеваний, то необходимо вызвать доктора на дом и следовать его рекомендациям.
Разновидности по природе возникновения
Белые сопли могут возникнуть по разным причинам:
- Инфекционный насморк. Его появление вызывают вирусы, бактерии или грибки. Дополнительно наблюдаются температура, воспаление и другие симптомы.
- Аллергический насморк характеризуется белыми или мутными густыми выделениями без температуры и воспалительных процессов.
- Вазомоторный тип. Возникает при стрессе, сухом воздухе, слишком высокой или низкой температуре в комнате.
- Травматический насморк. Представлен выделением белого секрета в связи с истончением слизистых.
- Медикаментозный тип. Возникает при длительном использовании сосудосуживающих препаратов, является сигналом привыкания к лекарствам.
Зная только истинную причину насморка, можно избавиться от него. Если просто убирать сопли, как симптом, то они будут появляться снова и снова. Вылечить нужно инфекционное заболевание или убрать аллерген.
Лечение соплей должно начинаться с определения причины
Особенности лечения
Лечение насморка у младенца в 1-2 месяца мало чем отличается от терапии у ребенка после года. Малыша обязательно нужно показать врачу. Он определит причину заболевания, а затем даст свои рекомендации по лечению.
Медикаментозное лечение
В первую очередь ребенку нужно удалить слизь. Чтобы быстро освободить носовые пазухи от слизи, требуется:
- Создать вокруг ребенка оптимальные условия.
- Регулярно и своевременно промывать носик малыша и убирать слизь. Промывают носик до 6 раз по мере необходимости.
- Поддерживать ребенка психологически.
На заметку. До года малыши самостоятельно не способны освобождаться от слизи. Взрослые должны удалять выделения с помощью специального назального аспиратора или резиновой груши. Чтобы облегчить процесс удаления, в носик закапывают специальные увлажняющие препараты, например, на морской соли или физиологическом растворе.
На ночь после очищения в носик закапывают сосудосуживающие препараты. В зависимости от типа заболевания и состояния ребенка врач может прописать антигистаминные, противоотечные, противовирусные препараты, антибиотики.
Соблюдают все рекомендации по питанию, распорядку дня, оптимальным условиям в комнате. Приобретают назначенные витаминные комплексы. Дополнительно к медикаментозному курсу иногда рекомендуют физиотерапию.
Народные методы лечения
- Закапывают в носик отвар ромашки или календулы (1 ч. л. сухой травы настаивается в течение 10 мин. в 200 мл воды на паровой бане). Таким составом капают в носик по 2 капли 4-5 раз в сутки.
- Сок алоэ разводят с кипяченой водой в пропорции 1:1. Закапывают 3 раза в день по 2 капельки.
При лечении насморка у маленьких детей нельзя использовать эфирные масла, капли из лука, чеснока и петрушки. Такие агрессивные средства могут вызвать аллергию у маленького ребенка.
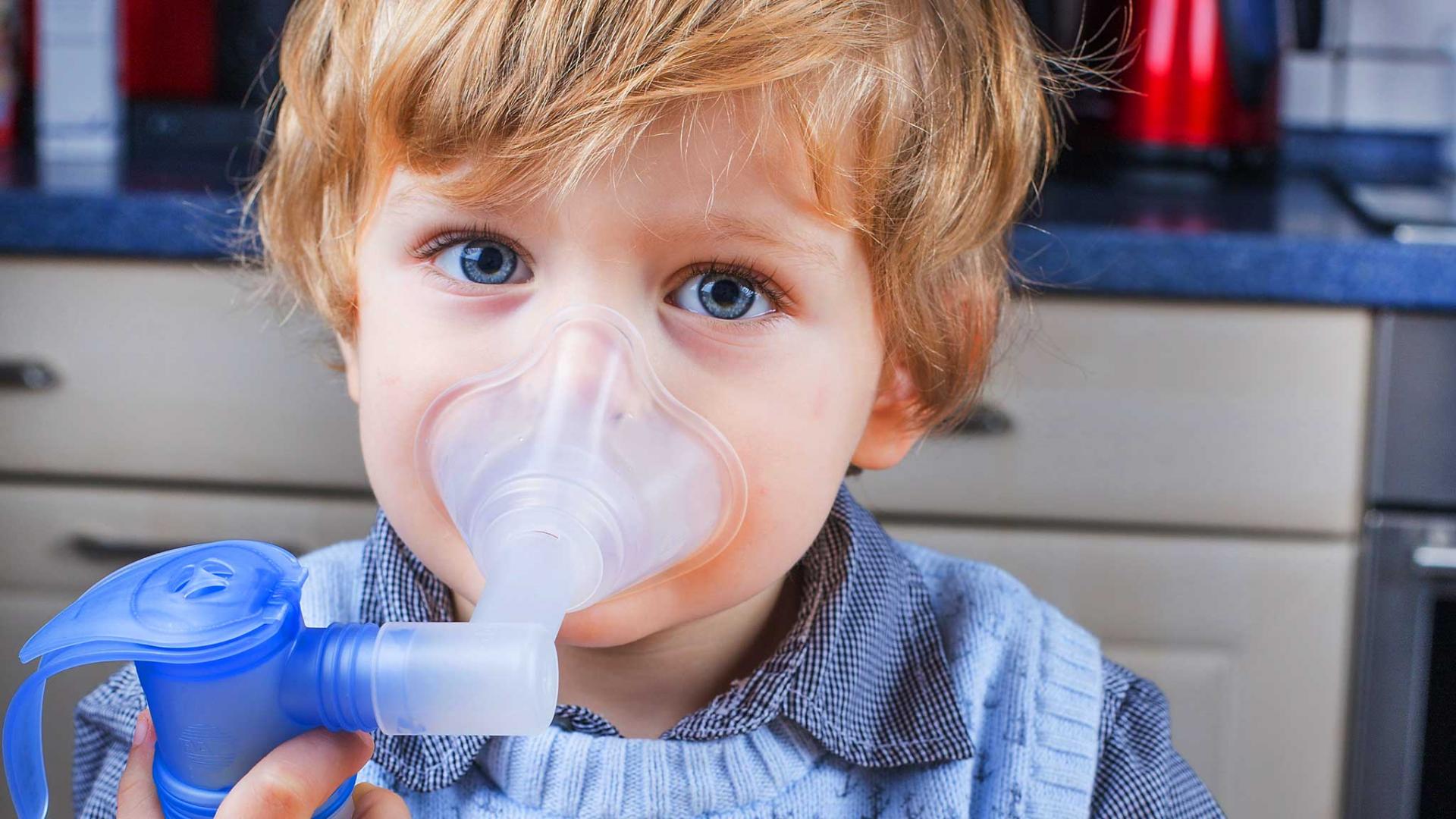
Если дома есть ингалятор, то процедуры помогут при лечении ринита
На время лечения нельзя отказываться от купания, при условии, что нет температуры. Ванны для малыша будут аналогичны ингаляциям.
Развитие насморка
Насморк имеет несколько стадий развития. Каждая из них обладает своими особенностями:
- Появление прозрачных выделений, по консистенции напоминающих воду. Их возникновение говорит о том, что организм самостоятельно старается вывести изнутри инфекцию или аллерген.
- На второй стадии выделения из носа приобретают молочно-белый цвет. В составе соплей есть клетки, которые погибли в борьбе с вирусом.
- Переход на третью стадию свидетельствует о повторном инфицировании. Если организм не справился с инфекцией, и она перенеслась в носовую полость, то цвет выделений становится желтым или зеленым, по консистенции они густые и вязкие.
Первые две стадии чаще всего протекают без температуры, на третьей – более ярко заметно ухудшение состояния.
К кому обратиться
Если, кроме белых соплей, нет больше симптомов никаких заболеваний (повышенной температуры и других признаков вирусной инфекции), то лечение можно ограничить промываниями в домашних условиях.
Консультация отоларинголога или педиатра потребуется, если окрас соплей приобретет желтый или зеленоватый цвет. К этим же докторам обращаются, если выделения не прекращаются долгое время (более 7-10 суток).
После осмотра доктор установит диагноз. Если выделения слишком густые и длительные, то назначит рентгеновский снимок, чтобы исключить гайморит. Если на снимке обнаружится искривление перегородки носа или другая патология, то направит к хирургу. В некоторых случаях требуется консультация стоматолога.
На заметку. При появлении тягучих белых соплей у новорожденных до года консультация доктора обязательна. Важно своевременно устранить причину насморка, а не симптом.
Возможные осложнения
Сам по себе насморк не является сложным заболеванием, это неопасный симптом, но ждать, что он будет проходить сам, не стоит. Если не будет лечения вызвавшего его заболевания, то могут появиться серьезные неприятные последствия:
- инфекция распространится на уши и горло;
- присоединится бактериальная инфекция;
- воспалятся носовые пазухи;
- образуется гайморит.
При появлении насморка нарушается нормальная жизнь ребенка. Сопли у малыша, особенно густые и белые, мешают ему дышать, нормально спать и кушать. Жидкие сопли раздражают кожу около носа. При дыхании ртом пересыхают слизистые.

Насморк затрудняет малышу жизнь, даже кушать сложно
Рекомендации для предотвращения
Если создать благоприятные условия вокруг ребенка, а также придерживаться некоторых рекомендаций педиатров, то есть вероятность полностью исключить появление ринита у детей до 1 года:
- придерживаться спланированного правильного режима дня;
- чаще бывать на свежем воздухе;
- кормить ребенка правильной здоровой пищей;
- регулярно проводить ребенку воздушные ванны;
- делать с малышом ежедневную гимнастику;
- регулярно проводить влажные обтирания.
Лечить ринит у ребенка сложнее, чем у взрослого человека. Малыш не в состоянии самостоятельно высморкаться. Поэтому родителям нужно запастись терпением, чтобы маленький носик дышал свободно. С соплями в носике ребенку не только трудно дышать, но даже прием пищи вызывает у него сложности.
Видео
чем лечить и что это значит? Отзывы
Появление густых слизистых выделений из носовых ходов, которые в простонародье называют сопли, является ответной реакцией организма на внешний раздражитель. Их появление как у ребёнка так у взрослого является сигналом о начале развития патологического процесса.

Самый главный дискомфорт, когда они появляются это нарушение естественного дыхания через нос, а их густая консистенция не позволяет быстро освободить носовые ходы.
Переходя на вынужденное дыхание через рот, ребёнок вдыхает холодный воздух, что может стать причиной появления серьезных последствий, нежели обычный насморк.
Причины, приводящие к возникновению густых белых выделений из носа ребенка
Существует ряд предрасполагающих факторов, которые могут провоцировать выделения из носа у ребенка.
Основные факторы, которые служат толчком происхождения густых белых выделений из полости носа у ребенка:
 Снижение барьерного статуса организма. У ребёнка иммунная система оканчивает свое развитие в подростковом возрасте. Период перехода с осеннего времени на зимнее, вызывает авитаминоз, что вдвойне способствует понижению иммунного статуса. Если к этому еще прибавить особенность анатомического строения носовых ходов (они в отличие от взрослых узкие), то попавшая на их слизистую патогенная микрофлора быстро активизируется и активно размножаются.
Снижение барьерного статуса организма. У ребёнка иммунная система оканчивает свое развитие в подростковом возрасте. Период перехода с осеннего времени на зимнее, вызывает авитаминоз, что вдвойне способствует понижению иммунного статуса. Если к этому еще прибавить особенность анатомического строения носовых ходов (они в отличие от взрослых узкие), то попавшая на их слизистую патогенная микрофлора быстро активизируется и активно размножаются.- Длительное пребывание на холоде, в результате чего ребёнок переохлаждаться. В первую очередь этому способствует пребывание на улице в сырую и ветреную погоду. Как следствие появляется, простудное заболевание начало, которого сопровождается густым белым выделением из просвета носовых ходов у ребёнка.
- Реже причиной белых выделений густой консистенции может происходить в случае длительного перегревания организма. Испытывая повышенное потоотделение, ребёнок теряет врагу, из-за чего защитная функция слизистого эпителия в носу значительно падает, и появляются густые белые сопли.
Отдельно рассматриваются причины появления слизистых выделений у ребёнка впервые полгода жизни.
Ими могут быть:
- Последствия, которые возникли в силу осложненных родов, и последующей плохой адаптации.
- Симптоматика густых выделений из носа у ребёнка в 60% случаев встречается, когда начинается прорезывание зубов.
- Период, когда ребенку исполнилось 6 месяцев, и возникает необходимость постепенного перехода на частичное введение прикорма. При этом автоматически снижается количество антител, что делает организм малыша уязвимым для патогенной микрофлоры.
Кроме провоцирующих факторов, густые выделения белого цвета из носа ребенка могут стать причиной неправильного распорядка дня.
В этом случае они возникают в силу следующих ситуаций:
- Если ребёнок плохо отдыхает в ночное время (не высыпается).
- Длительное время препровождения за монитором компьютера, из-за чего появляется симптоматика гиподинамии малоподвижного образа жизни.
- Отсутствие прогулок на свежем воздухе.
- Нахождение в малопроветриваемом помещении, загрязнённом пылью, и недостаточная влажность воздуха.
- Нехватка витаминов и полезных метро и макроэлементов из-за несбалансированного питания.
Очень важно! Для устранения такой негативной симптоматики нет необходимости применять медикаментозные средства. Достаточно изменить распорядок дня ребёнка, нормализовать соотношение учебного процесса и отдыха. Уделить внимание физической активности, чтобы ребёнок принимал участие в подвижных играх на улице. Влажная уборка в детской комнате должна производиться ежедневно.
Также существуют заболевания, когда густые выделения белого цвета в полости носа являются частью клинической картины.
Это бывают при следующих патологических процессах:
- Когда патологией является проникновение аллергена. Она может возникать на пыльцу растений, продукты бытовой химии, домашнюю пыль или на шерсть животных. Признаки аллергического процесса отличаются от других патологических состояний, тем, что при них не увеличивается температурный показатель тела.
При ней возникает следующая дополнительная симптоматика: Появляется восприимчивость к дневному свету, из-за чего из глаз усиливается выделение слезной жидкости.
Появляется восприимчивость к дневному свету, из-за чего из глаз усиливается выделение слезной жидкости.- Возникает неоднократное чиханье, а першение в горле вызывает покашливание.
- Выход ребёнка на улицу может сопровождаться усиление густых выделений из носа, если аллергеном является пыльца цветущих растений, и наоборот они исчезают, если аллергию вызывает пыль на мебели и коврах или домашние животные.
- Развитие гриппа и ОРВИ. При этих заболеваниях изначально выделения не имеют цвета, они прозрачные и жидкие по консистенции. По мере их прогрессирования, выделения становятся густыми и дополнительно приобретают желтоватый оттенок.
Одновременно появляется следующая симптоматика клинической картины:- Скачкообразное повышение температуры тела, иногда доходит до критических отметок.
- Ребёнок отмечает общую слабость и упадок сил.
- Появляются признаки анорексии (потеря аппетита, а маленькие пациенты могут вовсе отказываться от еды).
- Малыш становится капризным и часто плачет.
- Воспалительный процесс с местом локализации в придаточных пазухах носа (гайморит). Чаще всего этот патологический процесс является вследствие недостаточной терапии простудных заболеваний. Для него характерно выделения из ноздрей густого белого содержимого, которое постепенно приобретает зелёный или грязно желтый оттенок. В этом случае симптоматика может держаться длительное время, даже при проведении адекватной терапии.
При этом ребёнок испытывает чувство дискомфорта из-за:- Резкого повышения температура показателя иногда до 39 градусов.
- Сильного ощущения головной боли, которая локализуется около крыльев носа, в области щек или на лобной части головы.
- Развитие аденоидита. Происходит за счёт гипертрофии носоглоточной миндалины. В этом случае у ребёнка появляются густые выделения, которые изначально имеют белый цвет. Если происходит присоединение бактериальной инфекции, то выделения изменяют окраску и становятся желтыми. В запущенных формах они могут становиться тёмно-зелёного цвета и иметь коричневый оттенок.
Помимо этого, ребёнок ощущает:- Сильную боль в голове, которая трудно купируется обычными анальгетиками.
- Утрачивается естественное дыхание через нос.
- В носовых ходах возникает ощущение сухости и жжения.
- Появляется краснота белковой части зрительных органов.
- Температура может повышаться до отметки 38 градусов.
Почему выделения белого цвета из носа густеют и трудно отделяются?
Назальная слизь в процессе развития болезни простудного характера постепенно приобретает густую консистенцию из-за 2 основных причин.
Ими являются:
- Недостаточное поступление влаги в организм. Такая ситуация складывается в холодное время года, когда вдыхаемый воздух пересушен и ребёнок мало употребляет жидкости.
- Если возникают процессы воспаления в носовых пазухах не имеющие гнойного характера. Слизь, которая продуцируется в придаточных пазухах носа в (синусах) через соустье стекает в полость носа. Но воспалительные процессы приводят к нарушению этого физиологического дренажа, из-за способности вызывать отечность тканей. При этом в пазухах продолжают синтезироваться слизистые выделения. Они становятся средой обитания инфекционных патогенов, обеспечивая их бурный рост и размножение. Создавая иммунный ответ, организм посылает к зоне воспаления большое количество лейкоцитов, которые перемешиваются с возбудителями, увеличивая густоту слизистого содержимого.

На что могут указывать слизистые выделения из носовых ходов у ребенка?
В норме у ребёнка из полости носа слизистых выделений не наблюдается. Но если попытаться очистить нос, можно увидеть слизистые скопления, которые не имеют цвета и напоминают яичный белок. Это свидетельствует, что дыхательные пути находится под защитой, и воспалительные процессы отсутствуют.
По-другому дело обстоит, если изменяется их окраска, что вызывает ненапрасные опасения у родителей.
Изменение цвета и густоты слизистого секрета в зависимости от развития патологического процесса в носовых ходах у ребёнка
Характер цвета или оттенка | Возможное наличие патологии |
Зелёные с наличием оливкового оттенка | Обычная причина это острый процесс воспаления в придаточных пазухах носа с развитием гайморита или синусита. Реже может быть причина развития пневмонии или бронхита. |
Бесцветные | Если они легко выделяются, и не имеют густой консистенции, это говорит о том, что ребёнок страдает от признаков аллергии. |
Жёлтые или грязно-желтого цвета | Характер таких выделений указывает на запущенную форму болезни, при этом они обладают большой густотой и вязкостью. Чаще всего наблюдаются при недостаточной терапии гайморита или фронтита. Данный признак может свидетельствовать о начале заключительного этапа заболевания простуды. Оранжевый компонент появляется при неправильном очищении носа (сильное высмаркивание), когда лопается капилляр. |
Густые белые | Являются предвестниками патологических процессов в этиологии, которых лежит вирусная инфекция (грипп или ОРВИ). Могут встречаться при аденоидах. В этом случае их консистенция является густой, из-за чего возникают трудности выведения их из носовых ходов. |
Красный или с прожилками крови | Могут стать причиной механической травмы из-за разрыва капилляра, или как следствие эрозийных процессов. |
Лечение густых выделений из носа у ребенка
Появление данного признака должно сопровождаться визитом к отоларингологу или педиатру. Это позволит установить правильный диагноз и выбрать правильную методику терапии. Так как она должна быть направлена на причину патологического процесса.
Для устранения густого слизистого секрета из полости носовых ходов, ребенку назначают:
- Протаргол. Препарат, основным ингредиентом которого являются ионы серебра. Для лечения ребенка может применяться в виде 1% жидкого раствора, который изготовляется в аптечных условиях, так как он имеет непродолжительный срок хранения.
- Отривин. Лечебный эффект осуществляется за счёт присутствия главного ингредиента Ксилометазолина гидрохлорида и дополнительного средства Сорбитол. Обладает выраженным сосудосуживающим действием, из-за чего эффективно подавляет излишнюю выработку слизистого секрета.
- Мирамистин. Является универсальным антисептическим раствором, обеспечивая лечебный эффект при воздействии на организм ребенка бактерий и грибковой инфекции. Создает невозможность их роста и размножения.
- Виброцил. Справляется при возникших острых ринитах, из-за быстрого сосудосуживающего эффекта.
- Називин. Устраняет не только симптоматику насморка, но и приводит к снижению отечности тканей.
Если в этиологии заболевания присутствует бактериальная микрофлора, ребенку дополнительно назначают антибактериальные средства. Изначально их подбирают с учётом малой токсичности, и минимальным развитием возможных побочных эффектов.
В этом случае будет оправдано применение:
- Ринофлуимуцил.
- Изофра.
- Полидекса.
- Биопарокс.
 Биопарокс
Биопарокс  Ринофлуимуцил
Ринофлуимуцил  Полидекса
Полидекса  Изофра
ИзофраКроме этого происходит назначение препаратов, которые устраняют негативную симптоматику.
Для устранения симптомов воспаления применяют:
 Нурофен
НурофенСредства, блокирующие выработку гистамина назначаются не только при развитии аллергического процесса, их применяют для уменьшения отечности слизистой, что возобновляет естественное дыхание через нос.
Ребёнку разрешается применять:
- Зиртек.
- Кларитин.
- Лоратадин.
 Кларитин
Кларитин  Зиртек
Зиртек  Лоратадин
ЛоратадинЕсли густые слизистые выделения сопровождаются появлением высокой температурой (свыше 38,5 градусов) рекомендуется использовать жаропонижающие средства.
В детском возрасте отдают предпочтение:
- Панадол.
- Парацетамол.
- Эффералган.
 Эффералган
Эффералган  Панадол
Панадол  Парацетамол
ПарацетамолАктивизировать иммунную систему можно применяя медикаментозные средства группы иммуномодуляторов.
Для ребёнка будет оптимальным назначение:
- Виферон.
- Арбидол.
- Иммунал.
 Виферон
Виферон  Арбидол
Арбидол  Иммунал
ИммуналПроцедура промывания носа ребенку
Чтобы улучшить отток густого слизистого секрета практикующие специалисты рекомендуют использовать процедуру промывания носовых ходов. Она обычно назначается, если ребёнку исполнилось 2 года.
Для ее проведения применяют резиновую грушу, которая вводится в носовой ход с последующим введением лекарственные жидкости.
При этом ребёнок должен:
- Тщательно очистить носовые ходы (высморкаться).
- В момент проведения манипуляции высунутый язык.
Правильность проведения процедуры обеспечивает поступление жидкости через одну ноздрю, с её выведением через другую.
С этой целью применяют:
- Слабый раствор фурацилина (имеет бледно-желтый цвет).
- Аптечные препараты Долфин, Аквалор, Аквамарис.
- Допускается применение лечебных отваров из соцветий ромашки или календулы.
 Долфин
Долфин  Аква марис
Аква марис  Аквалор
АквалорДля достижения позитивной динамики процедуру промывания разрешается повторять до 5 раз в течение дня.
Проведение физиотерапевтических процедур
Данная разновидность аппаратных процедур производится в том случае, если у ребёнка температурный показатель тела находится в пределах нормы.
В этом случае происходит следующие назначения:
- Применение лучей ультрафиолета. Обладают массой положительных качеств, так как способствуют образованию витамина D. Кроме этого обладают бактерицидным действием и оказывают регенерирующее действие на слизистый эпителий полости носа.
- Использование методики терапевтического воздействия лазером. Данная процедура позволяет нормализовать обменные процессы в слизистой оболочке, которая выстилает внутреннюю поверхность носа. Для достижения положительного эффекта необходимо пройти не меньше 10 сеансов.
- Лечебное использование токов ультравысокой частоты (УВЧ). Удачная комбинация воздействия токов, которые способствуют регенерации клеток и обеспечивают небольшой тепловой эффект. Позитивная динамика будет наблюдаться в том случае, если ребёнок регулярно провёл от 7 до 10 сеансов.

Терапия ребенка с применением гомеопатии
Лечение гомеопатическими препаратами можно начинать, когда ребенку исполнилось 3 года. Это обуславливается тем, что данная методика терапии окончательно не изучена.
Кроме этого большинство практикующих отоларингологов склоняются к мнению, что использование этих средств больше подходит для профилактических целей.
Эта тема до сих пор остается открытой, но приверженцы гомеопатической терапии рекомендует назначение следующих препаратов:
- Циннабсин.
- Лимфомиозот.
- Эхинацея композитум.
 Циннабсин
Циннабсин  Эхинацея композитум
Эхинацея композитум  Лимфомиозот
ЛимфомиозотКогда возникает необходимость проведения операбельной терапии при гайморите и аденоидах?
Эти два патологических процесса имеют одинаковый признак, который сопровождается трудностью отделения густого слизистого секрета из полостей носа.
Длительность консервативной терапии, которая не приводит к положительному результату, это основной критерий проведения операционного вмешательства.
Также учитываются следующие симптомы возникших патологий:
- У ребёнка теряется возможность естественного носового дыхания через нос.
- Во время ночного сна появляется сильный храп, из-за чего происходит задержка дыхания (апноэ).
- Речь ребенка становится невнятной, появляются признаки гнусавости в голосе.
- Когда из-за частых отитов ухудшается слух.
- В течение года ребёнок по нескольку раз болеет пневмонией, бронхитом, появляются частые рецидивы гайморита или синусита.
- Если формирование аденоидов вызывают аномальное развитие челюстно-лицевой области.
В случае развития аденоидов применяют следующие виды операций:
 Использование методики классической аденотомии. Патологические разрастания удаляются с применением аденотопа, который имеет вид стальной петли с острыми краями.
Использование методики классической аденотомии. Патологические разрастания удаляются с применением аденотопа, который имеет вид стальной петли с острыми краями.- Аспирационная методика. Предполагает использование полой трубки с применением вакуумного отсоса.
- Использование эндоскопа. В этом случае весь ход операции контролируется с помощью прибора.
- Применение лазерной методики. Относительно новый метод, которые являются практически бескровным, что минимизирует появление нежелательных последствий в послеоперационном периоде.
- Электрокоагуляция. Аденоиды убираются при помощи петли, которая действует за счёт повышенной температуры.
Для устранения воспалительного процесса при гайморите используют следующие виды оперативных методик:
- Проведение пункции с последующей обработкой антисептиками. Процедура выполняется при помощи иглы Куликовского.
- Операбельная терапия по методике Люка-Колдуэлла. Проникновение в пазуху носа производится через верхнечелюстную ямку путем вскрытия костной пластины.
- Эндоскопическая операция. Производится с помощью специального аппарата, который снабжен камерой, а изображение хода операции выводится на компьютерный монитор.
Что говорит доктор Комаровский о белых густых выделениях из носа ребенка?
Несмотря на всю коварность густого слизистого секрета в носовых ходах, доктор советует применять обычные меры лечебных мероприятий, которые используются при терапии респираторных заболеваний.
Его рекомендации заключается в следующих действиях:
 В первую очередь необходимо соблюдать оптимальный климат в помещении (детской комнате). Для этого следует приобрести увлажнитель воздуха, и не допускать, чтобы влажность опускалась ниже показателя 70%. В комнате, температура должна находиться в пределах 20 градусов.
В первую очередь необходимо соблюдать оптимальный климат в помещении (детской комнате). Для этого следует приобрести увлажнитель воздуха, и не допускать, чтобы влажность опускалась ниже показателя 70%. В комнате, температура должна находиться в пределах 20 градусов.- Чтобы уменьшить количество патогенной микрофлоры, которая содержится в воздухе, обязательно проветривать детскую комнату не меньше 8 раз в сутки.
- Инстилляцию назальных капель требуется производить, строго учитывая возраст ребенка. Особенно это касается самых маленьких пациентов.
- Хорошим эффектом будет обладать процедура пропаривание ног в горячей воде с добавлением лекарственных настоек из целебных трав.
- Особую пользу доктор Комаровский отмечает, если ребёнок будет ежедневно гулять на свежем воздухе в районе лесопарка или водоема.
Профилактические меры
Чтобы не допустить появление густых соплей, и предотвратить развитие простудных заболеваний, необходимо использовать профилактические мероприятия которые повышают иммунный статус организма.
В этом случае на организм ребенка будут положительно влиять следующие профилактические меры:
 Детскую комнату необходимо постоянно проветривать, и производить в ней влажную уборку. Обязательно следить за влажностью воздуха и температурным режимом, который не должен превышать 22 градуса.
Детскую комнату необходимо постоянно проветривать, и производить в ней влажную уборку. Обязательно следить за влажностью воздуха и температурным режимом, который не должен превышать 22 градуса.- Следить за качеством пищевых продуктов, в составе которых должны присутствовать витамины, полезные микро и макроэлементы, аминокислоты и грубая клетчатка.
- Закаливание организма в младшем детском возрасте предполагает использование ножных ванночек, или обтирание полотенцем. В подростковом периоде можно применять контрастный душ, и обливание водой.
- Ребёнку следует избегать длительного переохлаждения на улице, и одеваться согласно погоде.
- Будет полезным если в ежедневную привычку войдет занятие гимнастическими упражнениями в утреннее время. Очень важно чтобы физическая активность сохранялась в течение дня, для чего необходимо правильно построить игровой процесс на улице. Приветствовать занятия в спортивных секциях.
- Следить, чтобы полезная физическая нагрузка сочеталось с полноценным ночным отдыхом, а для детей младшего возраста полезным будет дневной сон.
- Очень хорошо, если ребёнок раз в год будет отдыхать на море.
Тягучие вязкие слизистые выделения из носа могут возникать как тревожный признак опасных заболеваний. Их нельзя игнорировать, особенно если они появляются у ребёнка первого года жизни.
В этом случае нужно посетить доктора и вовремя лечить простуду, чтобы она не перешла в затяжной насморк.
Не прибегать к методам самолечения, так как ЛОР-заболевания имеют тенденцию к быстрому развитию, что может стать причиной развития негативных последствий, которые будут представлять большую угрозу, чем насморк.
Отзывы
Врач-отоларинголог высшей категории и автор сайта vdohvidoh.com. Много лет успешно помогает взрослым и детям избавиться от ЛОР-заболеваний.
причины, советы, как лечить, видео
Белые сопли у ребенка бывают тягучими, пенистыми, густыми или прозрачными. И каждая из разновидностей насморка может характеризовать конкретный недуг ЛОР-органов. Однако белые сопли также могут говорить и о недостаточном уходе за малышом и неправильной гигиене помещения.

Насморк у грудничков довольно сложно поддается лечению, потому как в данный период происходит ухудшение самочувствия новорожденного, а процедуры промывания носика достаточно неприятны малышу. Часто родители могут обнаружить у своего крохи сопли не прозрачного, а белого цвета. И при этом они ошибочно думают, что данное явление может характеризовать осложнения ринита. Хотя на самом деле, это может оказаться признаком абсолютно иных процессов, которые происходят в организме. И некоторые мамы и папы не имеют представления, как стоит действовать при данном явлении.
Как протекает насморк у малыша
Для того, чтобы выяснить причину появления белых соплей у грудничка, необходимо разобраться в процессе протекания насморка. Стоит отметить, что у насморка имеется несколько стадий развития. В первом случае – катаральная стадия – наблюдается активное размножение вируса в носовой полости. Данная стадия характеризуется прозрачными выделениями из носа, имеющими консистенцию, схожую с обычной водой. Появление такой жидкости служит выполнению единственной функции – выведению из организма вирусных частиц или уменьшению их численности.

После наступает следующая стадия – подавление организмом инфекции. Данный этап характеризуется тем, что слизистые выделения становятся молочно-белого оттенка. Сопли в этом периоде содержат клетки, которые погибли в борьбе с вирусом. Поэтому насморк на втором этапе развития имеет белый оттенок.
Стоит отметить, что белые сопли могут говорить о том, что недуг перешел к завершающей стадии, и организм почти выздоровел.
На последней стадии существует вероятность повторного заражения. В том случае, когда организм не смог справиться с вирусом на первой и второй стадии, бактерии селятся в носовой полости. И на этом этапе сопли становятся желтоватого оттенка, а также общее состояние малыша ухудшается. Если вторая стадия развития насморка, в большинстве своем, проходит без температуры, то третья может нести с собой ее повышение.
Важность грудного вскармливания в период заболевания
Крайне необходимо на любом из этапов продолжать кормить грудью младенца. Кроха может отказываться от еды, но его стоит все-таки убеждать принять пищу. Потому как материнское молоко содержит в себе иммуноглобулин, который требуется крохе, чтобы бороться с насморком.

Причины появления белых соплей у грудничка
У крох в возрасте 1-2 месяцев и до года зачастую во время насморка можно отметить, что сопли приобретают более густую консистенцию. Их сложно и затруднительно вывести из носовой полости, однако при этом крайне необходимо устранить их как можно быстрее, чтобы избежать наступления третьей стадии заболевания.
Причинами возникновения густых белых соплей могут оказаться следующие:
- Когда насморк, являющийся одним из симптомов простуды, сопровождается увеличением температуры.
- Когда в помещении повышенная сухость или очень жарко.
- Организм испытывает нехватку жидкости.
Из-за того, что температура повышается, слизь в носовой полости может сгущаться. Густые выделения могут быстро засохнуть и превратиться в корки. Для ускоренного лечения крохи рекомендуется следить за температурой и уровнем влажности воздуха в комнате. Оптимальным уровнем температуры принято считать 21-23 градуса, а влажность воздуха – 70%. Чтобы увлажнить воздух, можно воспользоваться специальными приборами, влажными полотенцами, которые следует разместить около кроватки малыша.
В отдельных случаях сопли могут загустеть по причине недостаточного употребления жидкости ребенком. Ведь вода помогает не только разжижать слизь, но и оказывает помощь в борьбе с интоксикацией.
Густые белые сопли могут также характеризовать наличие синусита.

Как лечить белые сопли у грудничка
Для быстрого избавления от бактерий из носовой полости следует:
- Создать оптимальные условия окружающей среды для крохи.
- Вовремя проводить процедуру промывания носа и устранять выделяющуюся слизь.
- Оказывать психологическую поддержку крохе.
Для удаления слизи из носа можно воспользоваться назальным аспиратором или резиновой грушей. Перед проведением процедуры малышу следует закапать специальные увлажняющие капли в каждый носовой ход. А через несколько секунд можно воспользоваться аспиратором, чтобы удалить слизь.
При наличии у грудничка высокой температуры, бессонницы и затрудненного дыхания из-за насморка, необходимо воспользоваться сосудосуживающими каплями.
Для терапии также можно воспользоваться гомеопатическими гранулами, противовирусными свечами. Следует в обязательном порядке давать крохе большое количество жидкости в виде воды, чая с ромашкой, малиной, земляникой, шиповником.
Видео по теме статьи
Белые сопли у ребенка – что значит и чем лечить
Белые сопли у ребенка могут возникать по многим причинам, начиная от прорезывания зубов, и заканчивая инфекционными заболеваниями. Важно обращать внимание на консистенцию слизистых выделений. Если они жидкие, то вполне вероятно, что причина кроется в прорезывании зубов или запущенном кариесе. Если соплей становится все больше, при этом они густые и имеют желтую или зеленоватую окраску, есть все основания заподозрить инфекционный очаг в детском организме.
Причины
Сопли из носа у ребенка являются лишь симптомом, который указывает на то, что в организме свирепствует определенная патология. Густые белые сопли могут быть причиной таких заболеваний как гайморит, синусит, аденоидит, образование полипов. Попадание в организм аллергена сопровождается белыми слизистыми выделениями из носа. Помимо соплей, аллергические реакции сопровождаются слезотечением, кожной сыпью, кашлем.
К причинам появления соплей у ребенка относятся:

- Перегрев. Когда ребенок потеет, в организме происходит потеря влаги, в результате работоспособность слизистой носа снижается.
- Переохлаждение. В сырую холодную погоду дети часто простуживаются. Первым симптомом могут быть слизистые выделения из носа.
- Снижение иммунитета. Узкие носовые ходы детей остро реагируют на попадания различных микробов, что ведет к воспалительным заболеваниям.
У грудничков сопли из носа могут появиться в результате введения прикорма. Замена грудного молока часто приводит к снижению количества антител в организме, в результате чего детский организм менее устойчив к вирусам.
Какие разновидности слизисты выделений бывают
Белые сопли у ребенка могут иметь различную природу:
- Аллергическую. Слизь из носа в этом случае имеет густую консистенцию и не дополняется симптомами воспаления и повышением температуры.
- Инфекционную. В этом случае насморк дополняется признаками воспаления и повышением температуры.
- Медикаментозная. Если на протяжении длительного времени ребенок принимал сосудосуживающие препараты, к ним формируется зависимость, что приводит к развитию слизистых выделений хронического характера.
- Вазомоторный насморк. Развивается в результате сухого воздуха, вдыхания токсических веществ.
- Травматический насморк. Развивается в результате истончения слизистой или патологического разрастания тканей в носу.


О характере заболевания говорит консистенция слизистых выделений:
- пенистые жидкие белые сопли чаще всего говорят о воспалительных процессах в ЛОР органах,
- прозрачные белые выделения из носа указывают на начальный этап развития ОРВИ,
- тягучие белые сопли у малышей густой консистенции часто указывают на аллергическую природу патологии.


Особенности лечения насморка у грудничков и детей старшего возраста
Белые сопли у ребенка до 6 месяцев реже развиваются по причине аденоидов и синуситов. Во всем остальном причины те же, что и у детей старшего возраста. Важно отметить, что если неправильно лечить насморк у грудничков, то риск развития осложнений достаточно высокий. Вот почему лечение должно проходить под строгим наблюдением детского педиатра.


Физиологический насморк у ребенка какого-то специального лечения не требует. Что касаемо слизистых выделений из носа вирусной природы, то главное — не давать пересыхать слизистой. Для этого важно поддерживать в комнате у ребенка оптимальную влажность и температуру воздуха. Для поддержания влажности используют пиалы с водой, которые ставят в разных уголках комнаты. Или же можно купить готовые увлажнители в магазине.
Слизистую носа детей увлажняют солевым раствором. При сильном насморке, в аптеке можно приобрести специальную маленькую клизму, которой очищают носик от густой слизи и корок.
Важно помнить, что при физиологических или слизистых выделениях из носа, грудничкам не нужно капать сосудосуживающие препараты. Их используют только в крайних случаях по назначению врача. Организм новорожденных еще слабый, поэтому такие медикаменты могут вызвать ряд побочных эффектов, в том числе сильный отек слизистой.
Белые сопли у ребенка, которые вызваны аллергической реакцией, нуждаются в исключении контакта малыша с аллергеном. Для этого необходимо покупать только органические средства для стирки одежды, купания малыша, чистки ковров, регулярно проводить влажную уборку, пользоваться увлажнителями воздуха, ионизаторами. При сильном насморке детям назначают согревающие настойки и мази.


Лечение народными способами
Народные средства – хорошая альтернатива медикаментозным препаратам, но их применение важно согласовывать с лечащим врачом. Дело в том, что некоторые средства народной медицины (особенно это касается трав) имеют не меньше противопоказаний, чем аптечные препараты. При инфекционных заболеваниях, которые вызвали сопли, применяют закапывания в носик морковного или свекольного сока, наполовину разбавленных оливковым маслом или водой.


Хорошо помогает купание детей в целебных отварах. Можно применять ванны с тысячелистником, шалфеем или календулой. Примерно 20 г травы заваривают в термосе, затем выливают в ванночку. Температура воды не должна превышать 40 градусов.
Широкой популярностью пользуется масло эвкалипта. В аромалампу с водой добавляют 10 капель масла, нагревают и оставляют в комнате. Пары, которыми будет дышать ребенок, укрепляют иммунитет и помогают быстрее избавиться от признаков простуды.
Целебными свойствами обладает грудное молоко. Его закапывают в носик малыша, это позволяет защищать слизистую от патогенных микроорганизмов. Если у ребенка не наблюдается аллергии на ромашку, можно готовить ромашковый отвар и закапывать в носик.
Хороший эффект при слизистых выделениях из носа оказывают физиотерапевтические процедуры, которые можно проводить в домашних условиях. Для этого используют горячие вареные яйца или синюю лампу. Их обворачивают тканью и прикладывают к носику до тех пор, пока они не остынут.
Видео: Насморк и лекарства от насморка
причины появления и эффективное лечение
Последнее обновление статьи: 13.02.2019
В норме слизистая оболочка человека, как взрослого, так и ребенка вырабатывает определенное количество прозрачного слизистого вещества. Прозрачное слизистое вещество обладает антибактериальными свойствами, выполняет, как биохимические, так и механические защитные функции оболочки носа.
В случае развития некоторых заболеваний происходит увеличение выработки слизи, ее загустение вследствие повышения содержания белкового компонента слизи, муцина, а также изменение окраски от белого до изжелка-зеленого цвета, в зависимости от патологии. Такое состояние является защитной реакцией организма ребенка на неблагоприятные факторы внешней среды.
Виды белых выделений из носа
Прозрачное отделяемое из носа у новорожденного – это не патология, а механизм приспособления к новым для него условиям внешней среды. Но определить так ли это может только врач. Белое отделяемое из носовых ходов у грудника, особенно у новорожденного, безусловно, должно обеспокоить родителей, однако его появление еще не значит, что вашему малышу понадобиться серьезная медикаментозная помощь. Прежде всего, нужно разобраться в том, какого качества слизь выделяется, и в причинах изменения ее консистенции, количества и цвета.


Прозрачные и особенно белые сопли у ребенка могут быть признаком выздоровления, и началом патологического процесса.
В любом случае повышенная секреция слизи вызывает затруднения дыхания и легкую степень кислородного голодания, особенно у грудничка. И может сопровождаться беспокойством, потерей аппетита, развитием головных болей, и нарушениями сна.
Отделяемое из носа грудничка может быть жидкой консистенции (прозрачные сопли), что чаще всего является следствие развития острой вирусной инфекции. Это могут быть белесые густые сопли – чаще всего подобная консистенция свидетельствует о развитии аллергической реакции. Либо это белые пенистые выделения, как проявление запущенной ЛОР-патологии.
Причины изменения цвета отделяемого из полости носа
Причинами изменения окраски носовой слизи, и приобретения ею белой окраски могут служить:
- Климатические или бытовые условия – пересушенный воздух, сильная запыленность. Организм, пытаясь бороться, начинает интенсивнее вырабатывать слизистое вещества, а слишком сухой воздух, приводит к просушиванию слизистой и, как следствие к тому, что появляются густые сопли. Особенно влияние комнатных условий сильно на новорожденного.
- Аллергический ринит длительного течения достаточно часто сопровождается сильной заложенностью носа и выделением слизи. В начале выделения прозрачные, их небольшое количество, затем при присоединении инфекции цвет может меняться. Для такого ринита характерна сезонность.
- Острые вирусные инфекции, в том числе корь, ветряная оспа и краснуха могут сопровождаться явлениями ринита. Вначале появляются обильные и прозрачные сопли. Затем при неправильном, несвоевременном или неполноценном лечении ринит может принять хроническую форму, либо возможно присоединения вторичной инфекции бактериальной природы и изменение цвета и консистенции слизи.
- Инфекционные патологии (ЦМВ и мононуклеоз) встречаются не столь часто, как ОРВИ, но так же могут сопровождаться явлениями ринита, и белым отделяемым из носовых ходов.
- На стадии выздоровления после респираторного заболевания несколько дней могут наблюдаться белые и густые выделения, которые пройдут вместе с другими патологическими явлениями.
- Кариес, как не странно может спровоцировать воспалительный процесс в пазухах носа. Обычно это бывает при кариозном поражении верхних зубов, ослаблении иммунитета и проникновении инфекционного агента в слизистую носа.
- Начальная стадия поражения носовых пазух — синуситах (фронтитах, гайморит или) может сопровождаться белым отделяемым — это густые сопли с неприятным запахом, которые затем приобретают специфическую для данного заболевания изжелта-зеленую окраску.
- Патология носовой перегородки (искривление).
- Полипоз.
- Аденоидит.


Лечение патологических выделений из носа
Какими бы причинами не был вызван ринит, в комплекс неспецифических мер должно входит поддержание комфортных условий в помещении, регулярная влажная уборка, увлажнение воздуха (при необходимости), удаление пыли, в том числе, с мягких предметов мебели и штор.
Если появились густые и белые выделения, связанные с не правильным режимом жизни новорожденного, длительным нахождением его в помещении со спертым, пыльным или перегретым воздухом. Лечить какими-либо специальными средствами нет необходимости. В ряде случаев достаточно поменять режим. Даже больному ребенку с насморком рекомендованы прогулки (если температура тела находится в пределах нормы), так как ему необходим чистый и свежий воздух. Исключение составляют аллергические риниты, при которых прогулка может ухудшить ситуацию.
Определить причину насморка новорожденного или грудничка и необходимость пребывания на открытом воздухе может только квалифицированный врач (педиатр и отоларинголог). Он же должен определить, какими препаратами, и каким способом лечить малыша.
Если выделения вызваны другими, не столько просто поправимыми причинами, то лечить нужно, прежде всего, на причину. В случае аллергической реакции могут назначаться антигистамины и корректировка диеты (кормящей мамы или грудничка). При лечении бактериальной ЛОР-патологии – антибиотики, для обеспечения выздоровления после вирусного заболевания – противовирусные средства и иммуностимуляторы (модуляторы).


Важную роль при лечении насморка играет разжижение слизи с помощью солевых растворов (промывание н
7 причин, лечение, домашние средства и многое другое
Мы включаем продукты, которые, по нашему мнению, полезны для наших читателей. Если вы совершаете покупку по ссылкам на этой странице, мы можем получить небольшую комиссию. Вот наш процесс.
Озноб (дрожь) вызывается быстрым чередованием мышечных сокращений и расслабления. Эти сокращения мышц — способ, которым ваше тело пытается согреться, когда вам холодно.
Озноб часто, но не всегда, связан с лихорадкой. Иногда они предшествуют появлению лихорадки, особенно если лихорадка вызвана инфекцией.В других случаях они возникают без резкого повышения температуры. Озноб может быть серьезным или несерьезным, в зависимости от основной причины.
Озноб без температуры может быть вызван рядом состояний.
1. Воздействие холода
Вы можете испытывать озноб из-за того, что находитесь в очень холодном месте, например, в океане или бассейне, или на улице в прохладный день. Вы также можете получить озноб, если ваша одежда станет влажной или мокрой. В помещении также может возникнуть озноб, если кондиционер установлен слишком холодно или жара недостаточно высокая.
С возрастом человеческому организму становится все труднее регулировать температуру тела даже у здоровых пожилых людей. Проблемы могут усугубиться такими заболеваниями, как диабет и сердечные заболевания.
Эти типы озноба проходят, как только ваше тело нагревается. Однако, если вы испытываете постоянную тряску после сильного холода, возможно, у вас развились осложнения, такие как переохлаждение или обморожение, которые являются потенциально серьезными.
Другие симптомы этих состояний могут включать:
- онемение
- изменение цвета кожи
- невнятную речь
- сильную сонливость
- покалывание или жжение, особенно в пальцах рук, ног, ушей или носа
- волдыри
Немедленно обратитесь за медицинской помощью, если вы подозреваете переохлаждение или обморожение.
2. Побочное действие лекарств
Озноб без температуры может быть результатом приема определенных лекарств или их комбинаций. Они также могут возникнуть, если вы принимаете неправильную дозировку лекарств, отпускаемых без рецепта, травяных добавок или рецептурных препаратов.
Всегда читайте информацию о потенциальных побочных эффектах, прилагаемую к упаковке лекарства. Если вы подозреваете, что вас мучает озноб из-за принимаемых вами наркотиков или лекарств, немедленно сообщите об этом своему врачу или фармацевту.В зависимости от степени тяжести вам может потребоваться медицинская помощь.
3. Реакция на экстремальную физическую нагрузку
Марафонский бег или другие виды экстремальных видов спорта, требующие интенсивных физических нагрузок, могут вызвать изменения температуры вашего тела. Это может вызвать озноб.
Эта реакция может произойти в любую погоду, но более вероятно, что она произойдет при очень низких или очень высоких температурах:
В обоих случаях вы можете столкнуться с другими симптомами, включая:
- мурашки по коже
- мышечные судороги
- головокружение
- усталость
- тошнота и рвота
Вы можете избежать озноба от упражнений, оставаясь гидратированным и одевшись соответственно тренировкам.Постарайтесь избегать упражнений в самое холодное или жаркое время дня, а также ограничьте время, проводимое в интенсивной активности.
Увлажнения и нормализации температуры обычно достаточно для устранения симптомов.
В некоторых случаях, однако, для лечения этого состояния может потребоваться внутривенное введение жидкости.
4. Гипотиреоз (недостаточная активность щитовидной железы)
Недостаточно активная щитовидная железа — это щитовидная железа, которая не производит достаточного количества гормонов, необходимых для регулирования скорости метаболизма или поддержания общего состояния здоровья.Это состояние может вызвать повышенную чувствительность к холоду, что приводит к ознобу.
Дополнительные симптомы, связанные с гипотиреозом, включают:
- отечность лица
- необъяснимое увеличение веса
- сухость кожи, ногтей и волос
- мышечная слабость, боль или жесткость
- депрессия или чувство печали
- проблемы с память
- запор
Гипотиреоз диагностируется с помощью анализа крови. Это поддающееся лечению состояние, обычно требующее ежедневного приема лекарств.
5. Гипогликемия
Гипогликемия возникает при аномально низком уровне сахара в крови. Если у вас диабет, это может быть признаком того, что вам нужно скорректировать прием лекарств или диету. Также возможно развитие гипогликемии без диабета.
Гипогликемия требует немедленного лечения для нормализации уровня сахара в крови. Одним из симптомов гипогликемии является ощущение дрожи или мышечной слабости, которое может имитировать озноб. Другие симптомы этого состояния включают:
- потливость
- раздражительность
- учащенное сердцебиение
- ощущение покалывания вокруг рта
- спутанность сознания
- судороги
- помутнение зрения
6.Недоедание
Недоедание возникает, когда вашему организму не хватает необходимых питательных веществ. Это может произойти из-за плохого доступа к питательной пище, основного заболевания, которое влияет на способность вашего организма правильно усваивать питательные вещества, или расстройства пищевого поведения, такого как анорексия. Без правильного баланса питательных веществ ваше тело не сможет нормально функционировать.
Другие симптомы недоедания включают:
- усталость или сонливость
- слабость
- трудности с концентрацией внимания
- бледность кожи
- сыпь
- учащенное сердцебиение
- ощущение слабости или головокружения или обморока
- покалывание или онемение суставов или конечности
- у женщин, пропущенные месячные, обильные менструальные циклы или бесплодие
Обратитесь к врачу, если вы подозреваете недоедание.Это серьезное заболевание, которое при отсутствии лечения может привести к осложнениям.
7. Эмоциональная реакция
Озноб может возникнуть, если у вас есть глубокая или интенсивная эмоциональная реакция на ситуацию. Эмоции, которые могут вызвать озноб, включают страх или беспокойство.
Озноб также может быть вызван переживаниями, которые глубоко волнуют вас в позитивном ключе, такими как прослушивание музыки или вдохновляющих слов.
Иногда это называют «дрожью». Это также может называться «озноб по спине» или «мурашки по коже».Этот тип эмоциональной реакции может быть вызван нейробиологическими механизмами, которые запускают высвобождение дофамина, нейромедиатора.
Если у вас диабет и озноб вызван гипогликемией, примите таблетку глюкозы, если она у вас есть. Купите здесь. Другой способ сбалансировать уровень сахара — пить апельсиновый сок или обычную газировку или съесть несколько конфет.
Если озноб вызван сильным холодом, не забудьте высохнуть, если вы промокли.Сложите слой и убедитесь, что вы покрыли голову, руки и ноги, чтобы вы могли удерживать и поддерживать как можно больше тепла тела. Теплая ванна также может облегчить озноб, вызванный сильным холодом. После купания обязательно наденьте теплую сухую одежду.
Если озноб не проходит быстро, поговорите со своим врачом о других методах лечения, которые могут помочь.
.Почему это происходит и что делать
Иногда бывает сложно отличить рвоту от срыгивания. Оба могут выглядеть одинаково, поскольку ваш ребенок в настоящее время постоянно придерживается молочной или молочной диеты. Главное отличие в том, как они выходят.
Срыгивание обычно происходит до или после отрыжки и чаще всего встречается у детей в возрасте до 1 года. Изо рта ребенка легко вытечет слюна — почти как белая молочная слюна.
Рвота, как правило, выходит из-под контроля (ребенок вы или взрослый).Это потому, что рвота возникает, когда «рвотный центр» мозга заставляет мышцы вокруг живота сжимать их. Это заставляет выбросить все, что находится в желудке.
У ребенка рвота может выглядеть как рвота молочного цвета, но с добавлением более прозрачного желудочного сока. Это также может быть похоже на молоко, которое некоторое время подверглось ферментации — это называется «сыром». Да, это звучит грубо. Но текстура, вероятно, не побеспокоит вас, когда вы ее увидите — вы будете больше беспокоиться о благополучии ребенка.
Ваш ребенок может также кашлять или издавать небольшие звуки рвоты перед рвотой. Скорее всего, это единственное предупреждение, что вам нужно взять полотенце, ведро, тряпку для отрыжки, свитер, обувь — да что угодно.
Кроме того, срыгивание является нормальным явлением и может произойти в любое время. Ваш ребенок будет рвать только в том случае, если у него проблемы с пищеварением или другое заболевание.
Сложность кормления
Младенцы должны учиться всему с нуля, в том числе тому, как кормить и удерживать молоко.Помимо срыгивания, у вашего ребенка иногда может быть рвота после кормления. Чаще всего это происходит в первый месяц жизни.
Это происходит потому, что животик вашего ребенка все еще привыкает к перевариванию пищи. Им также нужно научиться не глотать молоко слишком быстро и не переедать.
Рвота после кормления обычно прекращается после первого месяца. Чтобы остановить рвоту, давайте ребенку более частые и небольшие порции пищи.
Но сообщите своему педиатру, если у вашего ребенка частая или очень сильная рвота.В некоторых случаях это может быть признаком чего-то другого, кроме затруднений с кормлением.
Желудочный грипп
Гастроэнтерит, также известный как «желудочный грипп» или «желудочный грипп», является частой причиной рвоты у младенцев и детей. У вашего ребенка могут быть циклы рвоты, которые приходят и уходят в течение примерно 24 часов.
Другие симптомы у младенцев могут длиться 4 дня и дольше:
- водянистые, жидкие какашки или легкая диарея
- раздражительность или плач
- плохой аппетит
- спазмы и боль в желудке
Животик может также вызывать лихорадку , но у младенцев это встречается реже.
Гастроэнтерит обычно выглядит намного хуже, чем есть на самом деле (слава богу!). Обычно это вызвано вирусом, который уходит сам по себе примерно через неделю.
У младенцев тяжелый гастроэнтерит может привести к обезвоживанию. Немедленно позвоните своему педиатру, если у вашего ребенка есть какие-либо признаки обезвоживания:
- сухая кожа, рот или глаза
- необычная сонливость
- отсутствие мокрых подгузников в течение 8-12 часов
- слабый плач
- плач без слез
младенец reflux
В некотором смысле младенцы действительно похожи на крошечных взрослых.Так же, как у взрослых любого возраста может быть кислотный рефлюкс или ГЭРБ, у некоторых детей бывает детский рефлюкс. Это может привести к рвоте ребенка в первые недели или месяцы жизни ребенка.
Рвота из-за кислотного рефлюкса возникает, когда мышцы в верхней части живота слишком расслаблены. Это вызывает рвоту у ребенка вскоре после кормления.
В большинстве случаев мышцы живота укрепляются, и рвота у ребенка проходит сама по себе. Между тем, вы можете помочь замедлить рвоту:
- избегая перекармливания
- давая меньшие, более частые кормления
- часто отрыгивая ребенка
- поддерживая ребенка в вертикальном положении примерно на 30 минут после кормления
Вы может также загустить молоко или смесь с большим количеством смеси или небольшого количества детской каши.Предостережение: посоветуйтесь со своим педиатром, прежде чем пробовать это. Это может подойти не всем младенцам.
Простуда и грипп
Младенцы легко заболевают простудой и гриппом, потому что у них новая блестящая иммунная система, которая все еще развивается. Не помогает, если они находятся в детском саду с другими нюхающимися детишками или находятся рядом со взрослыми, которые не могут устоять перед поцелуями их мордашек. Только в первый год у вашего ребенка может быть до семи простудных заболеваний.
Простуда и грипп могут вызывать у младенцев разные симптомы.Наряду с насморком у вашего ребенка может быть рвота без температуры.
Слишком много слизи в носу (заложенность) может привести к выделению из носа в горле. Это может вызвать приступы сильного кашля, который иногда вызывает рвоту у младенцев и детей.
Как и у взрослых, простуда и грипп у младенцев являются вирусными и проходят примерно через неделю. В некоторых случаях заложенность носовых пазух может перерасти в инфекцию. Вашему ребенку потребуются антибиотики для лечения любой бактериальной, а не вирусной инфекции.
Инфекция уха
Инфекции уха — еще одно распространенное заболевание младенцев и детей. Это потому, что их ушные раковины расположены горизонтально, а не вертикально, как у взрослых.
Если у вашего малыша ушная инфекция, у него может быть тошнота и рвота без повышения температуры. Это происходит потому, что ушная инфекция может вызвать головокружение и потерю равновесия. Другие симптомы ушных инфекций у младенцев включают:
- боль в одном или обоих ушах
- дергание или царапание в ушах или около них
- приглушенный слух
- диарея
Большинство ушных инфекций у младенцев и детей проходят без лечения.Однако важно обратиться к педиатру, если вашему ребенку потребуются антибиотики, чтобы избавиться от инфекции. В редких случаях серьезная ушная инфекция может повредить нежные уши ребенка.
Перегрев
Перед тем, как пеленать ребенка или одевать его в очаровательный пушистый костюм кролика, проверьте температуру на улице и в доме.
Хотя и правда, что матка была теплой и уютной, младенцы могут быстро перегреться в жаркую погоду или в очень теплом доме или машине. Это потому, что их крошечные тела менее способны переносить тепло.Перегрев может вызвать рвоту и обезвоживание.
Перегрев может привести к тепловому истощению или, в более серьезных случаях, к тепловому удару. Обратите внимание на другие симптомы, например:
- бледная, липкая кожа
- раздражительность и плач
- сонливость или вялость
Немедленно снимите одежду и держите ребенка подальше от солнца и тепла. Попробуйте кормить грудью (или дайте ребенку воды, если ему 6 месяцев и старше). Получите срочную медицинскую помощь, если ваш ребенок не выглядит как обычно.
Укачивание
Младенцы в возрасте до 2 лет обычно не заболевают движением или автомобильной болезнью, но некоторые дети могут заболеть после поездки на машине или кружения, особенно если они только что поели.
Укачивание может вызвать у ребенка головокружение и тошноту, что может привести к рвоте. Это может быть более вероятно, если у вашего ребенка уже есть расстройство желудка из-за вздутия живота, газов или запора.
Сильный запах и ветреная или неровная дорога также могут вызвать у ребенка головокружение.При тошноте выделяется больше слюны, поэтому вы можете заметить ее еще до того, как у ребенка начнется рвота.
Вы можете предотвратить укачивание, путешествуя, когда ваш ребенок готов ко сну. (Отличный трюк, если ваш ребенок любит спать в машине!) Спящий ребенок с меньшей вероятностью будет чувствовать тошноту.
Держите голову в кресле, чтобы она не слишком много двигалась. Кроме того, не катайтесь сразу после полноценного кормления ребенка — вы хотите, чтобы он переваривал молоко, а не носил его.
Непереносимость молока
Редкая непереносимость молока называется галактоземией. Это случается, когда дети рождаются без определенного фермента, необходимого для расщепления сахара в молоке. Некоторые дети с этим заболеванием даже чувствительны к грудному молоку.
Может вызывать тошноту и рвоту после употребления молока или любых молочных продуктов. Галактоземия также может вызывать кожную сыпь или зуд как у детей, так и у взрослых.
Если ваш ребенок питается смесью, проверьте ингредиенты на наличие молочных продуктов, включая молочные белки.
Большинство новорожденных при рождении проходят скрининг на это редкое состояние и другие заболевания. Обычно это делается с помощью анализа крови на пятку или мочи.
В редких случаях, когда это есть у вашего ребенка, вы узнаете об этом очень рано. Убедитесь, что ваш ребенок полностью избегает молока, чтобы остановить рвоту и другие симптомы.
Стеноз привратника
Стеноз привратника — редкое заболевание, которое возникает, когда отверстие между желудком и кишечником закупорено или слишком узко.Это может привести к сильной рвоте после кормления.
Если у вашего ребенка стеноз привратника, он может все время голодать. Другие симптомы включают:
- обезвоживание
- потеря веса
- волнообразные сокращения желудка
- запор
- меньшее количество испражнений
- меньше влажных подгузников
Это редкое состояние можно вылечить хирургическим путем. Немедленно сообщите своему педиатру, если у вашего ребенка есть какие-либо симптомы пилорического стеноза.
Инвагинация
Инвагинация — редкое кишечное заболевание. Болезнь поражает 1 из 1200 детей и чаще всего возникает в возрасте 3 месяцев и старше. Инвагинация может вызвать рвоту без повышения температуры тела.
Это состояние возникает, когда кишечник поврежден вирусом или другим заболеванием. Поврежденный кишечник соскальзывает — «телескопами» — в другой отдел кишечника.
Наряду с рвотой у ребенка могут быть сильные желудочные спазмы, которые продолжаются около 15 минут.Боль может заставить некоторых младенцев сгибать колени к груди.
Другие симптомы этого кишечного состояния включают:
- усталость и утомляемость
- тошноту
- кровь или слизь в дефекации
Если у вашего ребенка инвагинация, лечение может вернуть кишечник на место. Это избавляет от рвоты, боли и других симптомов. Лечение включает использование воздуха в кишечнике для его мягкого движения. Если это не сработает, это заболевание излечит лапароскопическая хирургия.
.Лихорадка у младенцев: 7 вещей, о которых вы могли не знать
Лихорадка — это ректальная температура 100,4 ° F или выше
Ваш ребенок просыпается с покрасневшими щеками, его кожа излучает тепло. Вы измеряете его температуру цифровым ректальным термометром, и она показывает 99,9 градусов по Фаренгейту. Пора прихватить лекарство или вызвать врача? Возможно нет. Технически это даже не квалифицируется как лихорадка: ректальная температура ниже 100,4 градусов считается нормальным явлением даже для самых маленьких детей.
Температура у младенцев, как и у взрослых, может незначительно повышаться по разным причинам: от физических нагрузок до теплой ванны и переодевания. Даже время суток может иметь влияние: температура тела повышается ближе к вечеру и понижается рано утром. Таким образом, если ректальный термометр не показывает 100,4 градуса или выше, вы можете считать, что у вашего малыша нет температуры.
Примечание: Тепловой удар иногда путают с лихорадкой. Это состояние возникает, когда температура тела повышается до опасного уровня (например, из-за чрезмерной одежды вашего ребенка в жаркую влажную погоду).Когда на улице жарко, оденьте ребенка в легкую, свободную одежду и никогда не оставляйте его в закрытой машине, даже на минуту.
Ректальная температура является наиболее точной
Возможно, вы не захотите использовать цифровой ректальный термометр для измерения температуры вашего ребенка, но это лучший способ получить точные показания температуры у младенца или ребенка младше 3 лет. (Никогда не используйте стеклянный термометр. Если стекло повреждено, токсичная ртуть внутри может нанести вред вашему ребенку.)
«Только ректальный термометр дает истинную внутреннюю температуру», — говорит Тайиз Гейнс, врач отделения неотложной помощи в Нью-Джерси. «Показания под мышками, лобные и даже ушные термометры не так точны».
Эти другие типы термометров могут показывать слишком низкие или слишком высокие значения, поэтому отказ от цифрового ректального термометра может вызвать у вас повышение температуры или вызвать дополнительный стресс и привести к ненужным посещениям отделения неотложной помощи.
Бактериальная или вирусная лихорадка? Разница имеет значение
Вирусная лихорадка возникает, когда организм вашего ребенка борется с болезнью, вызванной вирусом, будь то кишечная инфекция, грипп или простуда, объясняет Кэрри Браун, педиатр из детской больницы Арканзаса в Литл-Рок, штат Арканзас.Вирусная лихорадка обычно проходит в течение трех дней. В антибиотиках нет необходимости, потому что они не действуют на вирусы.
Бактериальные лихорадки, с другой стороны, вызываются бактериальной инфекцией, такой как инфекция уха (которая может быть бактериальной или вирусной), инфекция мочевыводящих путей, бактериальный менингит или бактериальная пневмония. Бактериальные инфекции встречаются реже, чем вирусы, и вызывают большее беспокойство, поскольку при отсутствии лечения они могут привести к серьезным заболеваниям. Антибиотики обычно требуются для лечения бактериальных заболеваний.
Убедитесь, что ваш ребенок получает необходимую медицинскую помощь, немедленно позвонив своему врачу, если:
- Вашему ребенку меньше 3 месяцев, и у него ректальная температура 100,4 градуса по Фаренгейту или выше.
- Вашему ребенку меньше 2 лет, и у него температура держится более 24 часов.
- Вашему ребенку 2 года или больше, и у него температура держится более трех дней.
- Температура у вашего ребенка постоянно поднимается выше 104 градусов, независимо от его возраста.
См. Наше наглядное руководство по контролю температуры вашего ребенка.
Для детей младше 3 месяцев лихорадка срочная
Согласно Американской академии педиатрии (AAP), у детей младше 3 месяцев ректальная температура 100,4 градуса или выше должна быть доведена до сведения врача как можно скорее.
Немедленно позвоните врачу вашего ребенка, чтобы сообщить ему, что вашему ребенку меньше 3 месяцев и у него жар. Если вы не можете связаться с врачом своего ребенка, немедленно обратитесь в поликлинику или отделение неотложной помощи, даже если сейчас посреди ночи.Не давайте ребенку никаких лекарств для снижения температуры, если это не посоветует врач — вы не хотите скрывать какие-либо симптомы до осмотра ребенка.
Есть две причины срочности. Во-первых, объясняет Браун, защитный слой клеток между кровотоком и центральной нервной системой очень тонкий у маленьких детей. Это означает, что при бактериальных инфекциях бактерии могут «переходить» и быстро причинять вред.
Кроме того, как объясняет врач отделения неотложной помощи Гейнс: «У младенцев нет признаков серьезной инфекции, как у младенцев старшего возраста.»У маленького ребенка может развиться полноценная инфекция крови (сепсис), и у него не будут проявляться типичные симптомы.
Если лихорадка вирусная, можно не беспокоиться о сепсисе. Но проблема в том, что невозможно отличить бактериальную лихорадку от вирусной лихорадки с помощью только физического осмотра. Вот почему младенцу с температурой могут потребоваться анализы крови, мочи, рентгена или кала, чтобы определить, есть ли бактериальная инфекция. (Точные назначенные тесты зависят от возраста и симптомов вашего ребенка).
Младенцу с лихорадкой может также потребоваться спинномозговая пункция для проверки на менингит — редкую, но серьезную инфекцию, которая вызывает воспаление защитных мембран, покрывающих головной и спинной мозг.
Лечите симптомы, а не число
Многие родители считают, что чем выше температура, тем хуже ребенок, но это не всегда так. Ребенок с температурой 103 градуса может казаться совершенно комфортным, довольным игрой на коврике, в то время как ребенок с температурой 101 градуса может быть суетливым, уставшим и его нужно постоянно держать на руках.
Означает ли это, что если вашему лихорадочному ребенку комфортно, ему не нужны жаропонижающие средства? Это правильно. По словам педиатра и официального представителя AAP Дженис Салливан, «лечите дискомфорт, а не жар».
Имейте в виду, что жар действительно помогает организму бороться с инфекцией. Лихорадка делает организм менее восприимчивым к микробам и запускает иммунную защиту организма, такую как белые кровяные тельца, которые борются с вторгающимися вирусами и бактериями.
Обратите внимание на симптомы и поведение вашего ребенка, чтобы определить, насколько он болен, и спросите его врача о лечении на основе этих признаков.«Гораздо важнее смотреть на симптомы», — говорит Гейнс. «Например, вялость и усталость — лучшие индикаторы болезни, чем температура».
Лихорадка — здоровая реакция
Несмотря на то, что вы, возможно, слышали, высокая температура не повредит мозг вашего ребенка.
«Сама по себе лихорадка не причиняет никакого вреда», — говорит Гейнс. Даже фебрильные судороги, которые возникают у некоторых детей в ответ на резкий скачок температуры тела, почти всегда безвредны. (В редких случаях дети могут вдохнуть слюну или рвоту во время припадка и заболеть аспирационной пневмонией, или они могут пораниться, падая или ударяясь о твердые поверхности).Снижающие температуру могут помочь снизить температуру, но они не предотвращают возникновение фебрильных судорог.
Когда вы качаете горячего малыша на руках и к вам начинает подкрадываться беспокойство, постарайтесь вспомнить, что лихорадка на самом деле является признаком того, что ее иммунная система работает правильно. Конечно, важно вызвать врача, но подавляющее большинство малышей с лихорадкой выздоравливают нормально.
Как объясняет Гейнс, будь то вирусная или бактериальная инфекция или побочный эффект иммунизации, повышение температуры — это естественный иммунный ответ.Так что будьте уверены, что иммунная система вашего ребенка делает именно то, что должна делать.
Разумно используйте лекарства
Лекарства, такие как ибупрофен (для детей от 6 месяцев) и ацетаминофен, временно снижают температуру и могут помочь уменьшить дискомфорт. Но прежде чем использовать их, попробуйте снизить температуру вашего ребенка с помощью губки. Слегка теплой водой (от 85 до 90 градусов) протрите кожу ребенка, особенно лоб и подмышки. Это домашнее средство может быть удивительно эффективным.
Еще один способ помочь вашему ребенку почувствовать себя лучше — поддерживать его обезвоживание, поэтому давайте ему много грудного молока или смеси.
Это также может помочь одеть ребенка в легкую одежду и сохранить комфортную прохладу. Например, если в комнате тепло и душно, используйте вентилятор, чтобы воздух двигался.
Если ваш ребенок по-прежнему чувствует себя некомфортно, можно принять жаропонижающие лекарства. Не давайте лекарство ребенку младше 3 месяцев без одобрения врача и соблюдайте следующие важные правила безопасности всякий раз, когда вы даете ребенку средство для снижения температуры:
- Если вашему ребенку меньше 2 лет, узнайте у педиатра или фармацевта правильную дозу.
- Если вашему ребенку от 3 до 6 месяцев, вы можете давать ему ацетаминофен, но не ибупрофен.
- Начиная с 6-месячного возраста большинство детей могут принимать парацетамол или ибупрофен.
- Дозировка зависит от веса вашего ребенка, а не от его возраста.
- Не давайте ребенку аспирин, потому что он связан с синдромом Рея — редким, но серьезным (а иногда и смертельным) заболеванием.
И если ваш ребенок мирно спит, нет необходимости будить его, чтобы дать лекарство от лихорадки, согласно AAP.Вместо этого дайте ему поспать — и отдохните сами.
.Как сбить температуру у младенцев?
Повышенная температура у младенцев может вызывать беспокойство у родителей, в то время как младенец остается в агонии. Высокая температура тела является признаком того, что с телом что-то не так, и требует медицинской помощи.
В этом посте MomJunction расскажет вам обо всех возможных причинах лихорадки у ребенка, о том, как ухаживать за младенцем с лихорадкой, и о профилактических мерах, чтобы сдержать лихорадку.
Какая температура является лихорадкой для Малыш?
Лихорадка — это состояние, при котором мозг увеличивает внутреннюю температуру тела по сравнению с нормальной.
Американская академия педиатрии определяет лихорадку у младенцев как температуру тела выше 100,4 ° F (38 ° C) (1). Нормальный диапазон температуры тела ребенка составляет от 97,5 ° F (36,4 ° C) до 99,5 ° F (37,5 ° C). Однако существует несколько способов измерения температуры тела ребенка, в зависимости от которых определение температуры может варьироваться (2).
В таблице ниже показан нормальный температурный диапазон и лихорадка у младенцев (3) (4):
| Метод измерения | Нормальный температурный диапазон | Температура лихорадки |
|---|---|---|
| Ректальная (прямая кишка) | 97.От 9 ° F до 100,4 ° F (от 36,6 ° C до 38 ° C) | Выше 100,4 ° F (38 ° C) |
| Подмышечные (подмышечные впадины / подмышки) | От 94,5 ° F до 99,1 ° F (34,7 ° От C до 37,3 ° C) | Выше 37,3 ° C (99,1 ° F) |
| Височная артерия (лоб) | От 35,8 ° C до 38 ° C (от 96,4 ° F до 100,4 ° F) | Выше 100,4 ° F (38 ° C) |
| Тимпан (ухо) | От 35,8 ° C до 38 ° C (от 96,4 ° F до 100,4 ° F) | Выше 100,4 ° F (38 ° C) |
| Устный (рот) | 95.От 9 ° F до 99,5 ° F (от 35,5 ° C до 37,5 ° C) | Выше 99,5 ° F (37,5 ° C) |
Температура в подмышечной впадине является наименее точной, а в прямой кишке — наиболее точной. Температура тела от 100 ° F до 100,2 ° F (от 37,7 ° C до 37,8 ° C) считается субфебрильной или легкой лихорадкой у младенцев (5). Температура выше 100,4 ° F (38 ° C) означает сильную лихорадку.
Тем не менее, если температура ребенка превышает нормальный диапазон температуры тела, лучше всего показать ребенка врачу, чтобы выяснить причину повышения температуры.
[Читать: Причины вирусной лихорадки у младенцев ]
Вернуться к началу
Что вызывает лихорадку у младенцев?
Лихорадка — симптом многих болезней и состояний. Вот некоторые основные причины лихорадки у младенцев:
- Вирусные инфекции: Мозг реагирует на присутствие вируса в организме повышением температуры тела. Некоторые вирусы, такие как вирус малярии, могут вызывать у ребенка повышенную температуру (6).
- Бактериальные инфекции: Когда иммунная система обнаруживает бактерии в организме, она сигнализирует мозгу о повышении внутренней температуры.Лихорадка также возникает, когда бактерии выделяют токсины в кровоток.
- Иммунизация: Лихорадка может быть отмечена как побочный эффект вакцинации. Младенцы проходят иммунизацию от нескольких болезней, и после вакцинации у них может повыситься температура. Однако иммунизационная лихорадка носит слабый характер и носит временный характер и обычно проходит через день.
- Переодевание: У слишком одетого ребенка может быть теплое тело или лоб, но не жар. Однако если оставлять ребенка запеленутым в несколько слоев одежды, особенно летом, это может со временем вызвать жар.
- Обезвоживание: Низкое потребление жидкости и обезвоживание (из-за рвоты и подвижности) могут вызвать повышение температуры тела. Новорожденные и двух- или трехдневные младенцы, которые полностью зависят от грудного молока для гидратации, также могут обезвоживаться и заболеть лихорадкой (7).
- Тепловой удар и истощение: Тепловой удар также может привести к лихорадке, но при температуре выше 105 ° F (40,5 ° C). Тепловое истощение вызывает кратковременный легкий жар с температурой от 100 до 102 ° F (37.8 — 39 ° С) (8). Обе проблемы являются прямым результатом воздействия жарких погодных условий.
- Прорезывание зубов: Вызывает субфебрильную лихорадку и никогда не поднимается до 100,4 ° F (38 ° C).
- Внутриутробные инфекции: Иногда ребенок рождается с лихорадкой из-за инфекции, перенесенной в амниотический мешок. Это может быть связано с материнскими заболеваниями или повреждением матки во время беременности, например, преждевременным разрывом плодных оболочек или внутриутробной инфекцией, называемой хориоамнионитом, при которой у ребенка поднимается температура сразу после рождения или через несколько дней после (что вызывает у новорожденного раннее начало заболевания. или сепсис с поздним началом) (9).Это происходит, когда бактерии вторгаются в околоплодные воды и плаценту.
Лихорадка сама по себе является симптомом, и каждое состояние может указывать на другие признаки проблемы. Саму по себе лихорадку можно определить по определенным контрольным признакам у ребенка.
[Читать: Симптомы брюшного тифа у младенцев ]
Вернуться к началу
Каковы симптомы лихорадки?
Когда у вашего ребенка повышается температура, основными симптомами являются симптомы болезни, вызывающей жар.Вот симптомы, характерные для лихорадки:
- Ощущается тепло и покраснение: Младенец чувствует тепло на ощупь, возможно, у него также покраснели щеки.
- Потеет больше, чем обычно: Если ребенок проходит через циклы повышения и понижения температуры, он будет потеть, теряя тепло от тела. Поскольку тело нагревается, ребенок может сильно потеть (10).
- Холодная дрожь: Поскольку температура тела выше, чем температура окружающей среды, младенец может чувствовать зябкость.Также может возникнуть дрожь, чтобы увеличить тепло тела и уменьшить озноб (11).
- Меньше голода, больше жажда: Аппетит пропадает, но кажется, что ребенок хочет пить. Младенцы старшего возраста могут пить больше воды, чем обычно.
В некоторых случаях важно отвести ребенка к врачу.
Вернуться к началу
Когда звонить врачу при лихорадке ребенка?
Отведите ребенка к врачу в следующих случаях:
- Ребенок младше трех месяцев: Лихорадка новорожденного может быть опасной, поскольку у ребенка все еще развивается иммунитет и повышается риск развития осложнений.
- Ребенку от трех до шести месяцев, и он вялый: Лихорадка обычно сопровождается сонливостью, упадком энергии и общей вялостью.
- Более шести месяцев с лихорадкой более одного дня: Иногда у ребенка поднимается температура, и единственным симптомом является горячий лоб. Но если лихорадка сохраняется более суток, обратитесь к педиатру.
Следующие симптомов, наряду с лихорадкой, указывают на проблему:
- Диарея
- Рвота
- Постоянный плач
- Сыпь на теле или изменение цвета кожи
- Боль в животе
- Скованность мышц
- Отек мышц часть тела
- Судороги или припадки
- Бессознательное состояние
Врач диагностирует лихорадку и ее причину после анализа симптомов, проведения медицинских анализов и изучения истории болезни ребенка.Лечение является специфическим, и лекарства нацелены на патоген или состояние, которое привело к повышению температуры тела.
[Читать: Симптомы лихорадки денге у младенцев ]
Вернуться к началу
Как снизить температуру у младенцев?
Чтобы вылечить ребенка, выполните следующие действия:
- Завершите курс лечения: Убедитесь, что ребенок прошел весь курс лекарств, прописанных врачом. Актуально при лихорадке, вызванной бактериальными инфекциями, когда врач прописывает антибиотики.Как только причина болезни будет устранена, ребенок автоматически избавится от высокой температуры.
- Давайте много жидкости: Жидкости поглощают тепло тела и могут помочь нормализовать температуру тела. Если малышу меньше шести месяцев, то кормите его чаще. Младенцам старшего возраста можно пить воду глотками.
- Дайте младенцу как следует отдохнуть: Дайте ему возможность отдохнуть в спокойной обстановке. Сведите к минимуму освещение в детской комнате и используйте занавески для защиты от шума.Не выносите ребенка на улицу, когда у него жар. Отдых жизненно важен, так как он дает телу время на естественное восстановление и восстановление.
- Оденьте ребенка комфортно: Оденьте ребенка в легкую и удобную одежду. Кожа уходит из-за большого количества тепла, и завертывание ребенка в тесную одежду препятствует потере тепла. При высокой температуре может потребоваться держать младенца раздетым. Обычно достаточно одного слоя обычной детской одежды вместе с однослойным одеялом, если ребенок чувствует зябкость (12).
- Проконсультируйтесь с врачом перед тем, как давать лекарства от лихорадки: Ацетаминофен / парацетамол, продаваемый под торговой маркой Тайленол, является самым безопасным средством от лихорадки для детей в возрасте от трех до шести месяцев. Ибупрофен, продаваемый как Адвил, можно назначать лицам старше шести месяцев. Ацетаминофен следует вводить один раз в четыре-шесть часов, а ибупрофен — один раз в шесть-восемь часов. Перед тем, как давать ребенку лекарства, обязательно проконсультируйтесь с врачом. Избегайте приема аспирина, так как он может вызвать синдром Рея у младенцев.
Очень важно снизить интенсивность лихорадки, поскольку это может привести к редким, но серьезным осложнениям.
[Читать: Могут ли дети заболеть железистой лихорадкой ]
Вернуться к началу
Фебрильные судороги:
Лихорадка редко бывает прямой причиной осложнений. Тем не менее, это может привести к состоянию, называемому фебрильными судорогами, которое вызывает жесткость тела, подергивание мышц и непроизвольное закатывание глаз (13). Во время этого эпизода ребенок не отвечает, а его кожа становится немного темнее.Судороги случаются только при температуре выше 100,4 ° F (38 ° C) и обычно длятся менее минуты. В редких случаях приступ длится 15 минут.
Вероятность повторения судорог у младенцев, перенесших это в возрасте до 12 месяцев, составляет 50%. Лихорадочные судороги часто встречаются у детей в возрасте от трех месяцев до шести лет.
Причина фебрильных судорог неизвестна, но считается, что это случайный сбой в нервной системе ребенка, вызванный лихорадкой.Заболевание может быть генетическим (положительный семейный анамнез фебрильных судорог) и не требует специального лечения. Вылечить жар — единственный способ снизить вероятность судорог.
Осложнение, связанное с лихорадкой, возникает только тогда, когда ребенка не лечили. Лечение при правильном питании и уходе обеспечивает более быстрое выздоровление ребенка.
Вернуться к началу
Чем кормить ребенка, у которого температура?
Вот несколько вариантов питательной еды, которыми вы можете попробовать накормить ребенка, у которого температура.
- Грудное молоко: Для детей младше шести месяцев грудное молоко является единственным источником питания и жидкости. Чаще кормите ребенка, чтобы он оставался гидратированным, уменьшал дискомфорт и снижал температуру.
- Разбавленные фруктовые и овощные пюре: Разбавьте свежее домашнее фруктовое и овощное пюре водой и накормите им ребенка.
- Мясной бульон или бульон: Мясной бульон легко усваивается, содержит много жидкости и богат питательными веществами.
- Соли для пероральной регидратации (ORS): Раствор ORS помогает восполнить потерю электролитов, особенно если лихорадка вызвана обезвоживанием.
- Детские хлопья: Разбавьте детские хлопья водой или смесью, чтобы ребенку было легче есть.
- Пюре из фруктов и овощей: Младенцам старшего возраста, которые придерживаются твердой пищи, можно давать вареные и протертые овощи, такие как морковь. Также можно давать пюре из фруктов, таких как бананы и вареные яблоки.
Никогда не заставляйте ребенка есть, всегда кормите его по требованию. По мере того, как ребенок начинает чувствовать себя лучше, его аппетит улучшается. Хотя лечение и питание имеют жизненно важное значение, также важно знать способы предотвращения лихорадки у младенцев.
[Читать: Средства от лихорадки у младенцев ]
Вернуться к началу
Как предотвратить повышение температуры у младенцев?
Вот несколько советов, как предотвратить повышение температуры у вашего ребенка.
- Поддерживайте надлежащую гигиену: Следите за чистотой вокруг ребенка и регулярно стирайте его вещи.Младенцы, как правило, кладут вещи в рот, и это подвергает их воздействию нескольких патогенов. Мойте ребенку руку после игр или когда он вернулся с улицы. В случае с младенцами более старшего возраста мойте руки до и после еды. Смотрители за младенцем должны продезинфицировать руки и следить за собой, прежде чем брать его в руки. Если кто-то страдает от простуды или кожной инфекции, лучше держаться подальше от младенца, пока болезнь не вылечит.
- Давайте продукты, приготовленные с соблюдением требований гигиены: Очистите овощи и фрукты перед их переработкой для приготовления детского питания.Овощи и мясо нужно тщательно готовить, чтобы удалить микробы. Если малыш достаточно взрослый, чтобы есть сырые фрукты, то покупайте только свежие фрукты и хорошо вымойте их перед подачей на стол. Младенцам старшего возраста следует давать фильтрованную и очищенную питьевую воду.
- Держите ребенка гидратированным: Обеспечьте ребенка большим количеством жидкости, особенно в теплую погоду. Если на улице, возьмите с собой бутылку с водой. Если ребенку меньше шести месяцев, вы можете подкормить его, чтобы утолить жажду.
- Не переодевайте ребенка: Нет необходимости закутывать ребенка в несколько слоев одежды, если только не слишком холодно. Младенцы склонны быстро перегреваться, а лишняя одежда может повышать температуру тела, что приводит к лихорадке.
[Читать: Как проверить температуру ребенка ]
Повышенная температура у младенцев может создать несколько напряженных моментов в раннем отцовстве. Тем не менее, причины лихорадки всегда излечимы. Домашний уход улучшает состояние ребенка, а питание помогает ему бороться с основными инфекциями.В конце концов малыш борется с лихорадкой и выходит из фазы сильным и здоровым.
Есть какие-нибудь советы по борьбе с температурой у младенцев? Поделитесь ими с нами в разделе комментариев.
 Снижение барьерного статуса организма. У ребёнка иммунная система оканчивает свое развитие в подростковом возрасте. Период перехода с осеннего времени на зимнее, вызывает авитаминоз, что вдвойне способствует понижению иммунного статуса. Если к этому еще прибавить особенность анатомического строения носовых ходов (они в отличие от взрослых узкие), то попавшая на их слизистую патогенная микрофлора быстро активизируется и активно размножаются.
Снижение барьерного статуса организма. У ребёнка иммунная система оканчивает свое развитие в подростковом возрасте. Период перехода с осеннего времени на зимнее, вызывает авитаминоз, что вдвойне способствует понижению иммунного статуса. Если к этому еще прибавить особенность анатомического строения носовых ходов (они в отличие от взрослых узкие), то попавшая на их слизистую патогенная микрофлора быстро активизируется и активно размножаются. Появляется восприимчивость к дневному свету, из-за чего из глаз усиливается выделение слезной жидкости.
Появляется восприимчивость к дневному свету, из-за чего из глаз усиливается выделение слезной жидкости. Использование методики классической аденотомии. Патологические разрастания удаляются с применением аденотопа, который имеет вид стальной петли с острыми краями.
Использование методики классической аденотомии. Патологические разрастания удаляются с применением аденотопа, который имеет вид стальной петли с острыми краями. В первую очередь необходимо соблюдать оптимальный климат в помещении (детской комнате). Для этого следует приобрести увлажнитель воздуха, и не допускать, чтобы влажность опускалась ниже показателя 70%. В комнате, температура должна находиться в пределах 20 градусов.
В первую очередь необходимо соблюдать оптимальный климат в помещении (детской комнате). Для этого следует приобрести увлажнитель воздуха, и не допускать, чтобы влажность опускалась ниже показателя 70%. В комнате, температура должна находиться в пределах 20 градусов. Детскую комнату необходимо постоянно проветривать, и производить в ней влажную уборку. Обязательно следить за влажностью воздуха и температурным режимом, который не должен превышать 22 градуса.
Детскую комнату необходимо постоянно проветривать, и производить в ней влажную уборку. Обязательно следить за влажностью воздуха и температурным режимом, который не должен превышать 22 градуса.