что за симптом, причины, при каких заболеваниях бывает
Любой симптом — сигнал организма о том, что нарушен какой-либо орган, отдел или целая система. Чтобы узнать, почему возникает боль в грудной клетке у молодой мамы, нужно исключить некоторые заболевания. Позаботьтесь о том, чтобы кормящая мама прошла своевременную диагностику, уточните у врачей, отчего появилась боль в грудной клетке и как быстро и эффективно улучшить состояние женщины в после родов.
Перечень заболеваний, при которых у кормящих мам встречается боль в грудной клетке
- заболевания сердца;
- пневмония;
- плеврит;
- грыжа;
- простудные заболевания;
- болезни желудочно-кишечного тракта;
- бронхиальная астма;
- травмы
- остеохондроз
- мастит
Причины возникновения болей в грудной клетке у молодой мамы, возникают в основном от простудных и инфекционных заболеваний, ввиду того, что у женщины после родов ослаблен иммунитет. В связи с перестройкой после родов гормонального фона возможны новые аллергические реакции, проблемы с позвоночником от большой физической нагрузки, которые будут вызывать боль в грудной клетке.
Лечением боли в грудной клетке у кормящей мамы должен заниматься только квалифицированный специалист. Только врач может сказать вам, чем лечить боль в грудной клетке у молодой мамы, как избавиться от осложнений от боли в грудной клетке и предотвратить её появления в период кормления грудью. На вопрос о том, что делать, если у женщины в период грудного вскармливания возникла боль в грудной клетке, могут ответить следующие врачи:
- кардиолог
- травмотолог
- ортопед
- реаниматолог
- онколог
- невролог
- мамолог
- хирург
Методы лечения боли в грудной клетке кормящей женщины будут зависит от результата проведенных исследований, могут быть назначены: при инфекциях противовирусные препараты, при проблемах с мышцами будет рекомендовано носить поддерживающее белье, удобную обувь. Полезно будет соблюдать диету, пропить курс витаминов., контролировать физическую нагрузку.Следить за состоянием молочных желез ,так как при грудном вскармливании в них бывают воспаления и это вызывает боль в грудной клетке. Очень хорошо снять напряжение в грудной клетке помогает йога.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании боль в грудной клетке у кормящих мам. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг боль в грудной клетке у кормящих мам, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как боль в грудной клетке у кормящих мам. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга боль в грудной клетке у кормящих мам, и почему так важно избежать последствий. Всё о том, как предупредить боль в грудной клетке у кормящих мам и не допустить осложнений. Будьте здоровы!
detstrana.ru
Боли в спине и в груди после родов
 Добрый день уважаемые врачи!!!
Добрый день уважаемые врачи!!!О себе. 30 лет, вес 78 кг, до беременности и после ококнчания ГВ — курила. Последний месяц не курю.
10 месяцев назад я родила дочку, а три месяца спустя у меня появились боли в позвоночнике. Беременность протекала тяжело, практически все время — в кровати. Роды — стремительные. За прошедшие 7 месяцев боли немного изменились, я обошла много специалистов: от терапевта до пульмонолога, но диагноза мне так никто и не поставил. Начну по порядку, со своих жалоб.
Все началось сразу после родов. Во время длительных прогулок у меня появляется боль в области паха слева (сейчас уже и справа), отдающая внутрь ноги. Рентген костей таза показал незарощение дужки S1. Повторный рентген, спустя 2 месяца — левосторонний сакроилеит.
Спустя 3 месяца после родов под утро стала появляться боль в позвоночнике в области поясницы/груди. Поначалу я не обращала на это внимания, так как боль не особо беспокоила. Однако вскоре эта боль стала настолько сильной, что мне сложно было самостоятельно встать с кровати — мне казалось, что меня парализовало. Боль отпускала сразу же, как только я вставала — минут через 10. В дальнейшем, чтобы расходиться мне требовалось уже около часа. На сегодняшний день болезненность в позвоночнике ощущаю даже спустя 3-4 часа — при незначительных физических нагрузках. В какой-то момент к боли в позвоночнике добавилась боль в коленном суставе, боль в плече, в кистях, в лодыжках. Сейчас эти боли редко беспокоят.
В июне я сделала МРТ всех отделов позвоночника. По его результатам:
Шейный отдел позвоночника.
Лордоз выпрямлен, в отделе без явной сколиотической деформации и листезов. Небольшие передние/боковые костные разрастания вдоль углов позвонков, узуративные изменения замыкательных пластинок тел с С3 по С7, форма и структура позвонков в остальном не изменены, деструкции в них достоверно не найдено.
Высота межпозвонковых дисков с С3 по С7 уменьшена, сигнал в Т2 ВИ от них снижен.
Небольшие, глубиной до 1,4-1,6 мм каждая, задние диффузные протрузии дисков С4-5-6-7, без значимого сужения спинального и фораминальных каналов. Эффективных саггитальный размер позвоночного канала на всем протяжении в пределах 12-13 мм. Ход корешков не нарушен.
Дугоотростчатые суставы, желтые связки и паравертебральные ткани на уровне изучения имеют обычный вид. Краниоспинальный переход без особенностей. Соотношения в атланто-аксиальных сочленениях не нарушены, положение зуба С2 центральное.
Заключение: МР-признаки распространенного хондроза, начального спондилеза с небольшими дорзальными протрузиями дисков С4-С7.
Грудной отдел позвоночника.
Грудной кифоз усилен (угол искривления 28-30 градусов с вершиной на уровне Th7-8). В отделе с умеренной S-образной сколиотической деформацией листезов не найдено. Избыточные передние/боковые костные разрастания вдоль всех позвонков, узуративные изменения, небольшие и средних размеров шморлевские узлы по замыкательным пластинам тел с Th5 по Th22, сопровождаемые участками склероза и жировой дегенерации костного мозга, форма и структура позвонков в остальном не изменены, деструкции в них достоверно не найдено.
Высота межпозвонковых дисков с Th5 по Th22 уменьшена, сигнал в Т2 ВИ от них снижен.
Грудной отдел спинного мозга нормальных размеров и строения, границы его четкие, в структуре — на нативном исследовании — без аномальных участков.
Левомедианная грыжа диска Т5-6 глубиной 2,6 мм и высотой в 5-6 мм, умеренно деформирующая дуральный мешок слева и тесно контактирующая с передней поверхностью спинного мозга. Эффективный саггитальный размер позвоночного канала здесь несколько сужен, 12 мм, ход корешков не нарушен.
Небольшие медианные/парамедианные протрузии дисков Th6-7-8-9-10, размером до 1,4-1,6 мм каждая, не распространяющиеся в в межпозвонковые отверстия и не существенно деформирующие дуральный мешок, минимальные эффективные саггитальные размеры позвоночного канала в этих сегментах от 14 до 16 мм — достаточные.
Дугоотросчатые суставы и желтые связки Тh6-Тh22 с признаками не выраженной симметричной гипертрофии, паравертебральные ткани на уровне изучения имеют обычный вид.
Заключение: МР картина грудного гиперкифоза и S-образного сколиоза отдела, признаки распространенного остеохондроза, спондилеза и начального спондилоартроза позвоночника с небольшими дорзальными дисковыми протрузиями в сегментах Th6-10 и некрупной левомедианной грыжей диска Th5-6.
Пояснично-крестцовый отдел позвоночника.
Поясничный лордоз сглажен. В отделе без явной сколиотической деформации и листезов. Небольшие краевые разрастания вдоль передних смежных углов тел позвонков с Th22 по L5, узуративные изменения и мелкие шморлевские узлы по смежным площадкам тел L2-S1.
Нижний сегмент спинного мозга и конский хвост обычных размеров и строения, участков аномальной интенсивности в них не выявлено.
Несколько уменьшена высота межпозвонковых дисков в сегментах L1-S1, интенсивность сигнала от них в Т2 ВИ снижена (дегидратация+).
В сегментах L2-3-4-5 однотипные равномерно-циркулярные выстояния дисков в позвоночный канал центрально и фораминально с двух сторон на глубину не более 2 мм каждое, размеры спинального канала здесь не уменьшены (17-18 мм саггитал).
В сегменте L5-S1 медианная протрузия диска глубиной 2,2 мм макс., межпозвонковые отверстия не сужены, поперечные размеры позвонков канала здесь 23 на 16 мм — достаточные.
Тесный контак дискового материала с корешками в сегментах L1-S1 отсутствует. Передние отделы дурального мешка деформированы не существенно.
Межпозвонковые суставы и желтые связки L4-5-S1 с признаками начальной симметричной гипертрофии, паравертебральные ткани в зоне интереса имеют обычный вид.
Заключение: МР картина распространенного хондроза,начальных — спондилеза и спондилоартроза пояснично-кресцового позвоночника, с небольшими дорзальными протрузиями дисков в сегментах L2-S1 (без значимого сужения спинального канала).
Крестцово-копчиковый отдел позвоночника.
В телах дистальных крестцовых и копчиковых позвонков определяются небольшие участки с повышенным в Т1 и Т2 ВИ сниженным и STIR-режиме сигналом (признаки жировой дегенерации костного мозга — возрастная норма).
Крестцово-подвздошные сочленения с двух сторон правильной формы, симметричные, участков паталогической интенсивности в них не выявлено, окружающая клетчатка и мышцы — без особенностей.
Позвоночные отверстия крестца симметрчны, не расширены и не деформированы. Диаметр дистальных отделов позвоночного канала здесь нормальный, дополнительных тканевых и жидкостных образований в нем не выявлено.
Крестцово-копчиковый переход не деформирован. Форма копчика правильная, явных смещений позвонков нет, аномальных участков и деструктивных изменений в нем достоверно не найдено.
Заключение: МР-проявлений патологии со стороны крестца и копчика не выявлено. Картина множественных миом тела матки.
Врач, проводивший расшифровку МРТ, сказал, что с моей спиной все в порядке и мне следует обратиться к гинекологу, так как спина болит, вероятней всего, из-за миом.
Я обратилась к гинекологу. Гинеколог сказал, что миомы не беспокоили меняя ранее и не будут беспокоить в дальнейшем, сказал искать причину в другом.
В тот же момент у меня начались проблемы со стулом и обратилась к проктологу. Прошла колоноскопию. Все в норме.
Обратилась к эндокринологу. Имеются узлы в ЩЖ. Функционирование ЩЖ — в норме по результатам анализов. Антитела к ТГ — норма.
Однажды после сна в неудобном положении появились сильные боли в груди — ощущение как будто грудную клетку заковали — больно было даже дышать. В это же время однажды после сна проснулась с сильным головокружением и шумом в ушах. Обратилась к ревматологу. Рекомендовал пройти МСКТ грудной клетки. Результат — легкие в норме. Головокружение в меньшей степени сохранялось еще месяц, шум в ушах — есть до сих пор.
Ревматолог подозревал болезнь Бехтерева, однако сакроилеит односторонний — поэтому диагноз не подтвердился. Кроме того, СОЭ в пределах нормы (18).
В конце сентября заболела ОРВИ. Также начались боли внизу живота. По результатам УЗИ — нарушено кровообращение в миоме. Назначен амоксиклав, курантил. Боли в животе прошли. Кровообращение восстановилось. По результатам МРТ малого таза — все в норме за исключением наличия двух миом.
После ОРВИ — сильный кашель. Прошла бронхоскопию — острый бронхит. Стандартное лечение не помогало. Обратилась к пульмонологу. По мнению пульмонолога кашель сязан с наличием ГЭРБ и грыжи пищеводного отверстия диафрагмы. Тошноты, изжоги при этом не ощущаю. Диагноз ГЭРБ, гастродуоденит был поставлен в июне после ФГДС. Кашель продолжался почти 2 месяца в том числе на фоне терапии нексиумом. Начал проходить только после лечения синекодом и галавитом.
После всех перепитий с миомами и кашлем изменился характер боли в спине.
Боль в спине под утро — лоцируется больше со стороны спины в левом подреберье. Менее выраженная аналогичная боль справа. Боль тонкой линией спускается к крестцу. Боль по характеру тупая тянущая, сильно-выраженная. Больно сделать первое движение, чтобы сменить положение тела — страх что что-то порвется.
Также появилась болезненность позвночника при выполнении домашней работы — особенно в грудном/поясничном отделе, а также в области лопаток. Боль в лопатках — режущая, тянущая, хочется прилечь когда она появляется. В горизонтальном положении часто становится легче. Утренняя боль в самом позвоночнике стала менее сильной — может стать меньше после потягивания, в общем дает возможность продолжить сон. Иногда боли в самом позвоночнике утром нет. Но при выполнении домашней работы — я всегда чувствую боль в — в поясничном, грудном отделах.
Болит крестец, больше справа. В основном тоже под утро.
Появилась боль от солнечного сплетения до ямочки на шее, распространяющаяся вправо и влево к плечевым суставам (от верха груди до ключицы). Иногда в момент боли в этой области — покалывание шеи, плечевых суставов. Боль не зависит от боли в области лопаток — часто болит изолированно. Боль не могу связать с каким-то определенным положением тела или движением. Боль по характеру пекущая, иногда ломящая.
Если съесть что-то вредное — начинает болеть желудок. Связи болей в желудке с болями в области ключицы, грудины, спины — не замечала.
Когда ложусь на спину и резко расслабляюсь — чувствую боль в области крестца и поясницы. Если расслабляюсь медленно — боли нет.
Часто чувствую хруст в области позвоночника.
УЗИ органов брюшной полости — незначительно увеличена печень, остальные органы в норме. УЗИ почек и мочевого пузыря — норма. В почках — небольшие до 0,7 см конкретменты, в мочевом — соли (в ОАМ — солей нет).
УЗИ сосудов шеи и головы:
КИМ не изменен.Кровоток в брахиоцефальных пртериях в пределах нормативных и резистентных показателей, несимметричный ( S>В)
Прямолинейный ход обеих ПА на всем протяжении.
Кровоток в обеих ПА с локальными гемодинамическими перепадами, в пределах нормативных показателей.
Пробы с поворотом головы справо, влево, назад — отрицательные (кровоток замедляется).
Признаки нестабильности кровотока на уровне С3-С4.
ВК замкнут
Функционирует ПсоА, ЗсоА.
Кровоток по аретериям основания мозга практически несимметричный.
Гипоперфузия в бассейне ЗМА слева.
Гиперперфузия в бассейне ПМА слева.
Гипоперфузия в бассейне ЗМА справа.
Коллатеральное кровообращение в системе ВК субкомпенсированное. Признаки нестабильности кровотока в вертебробазилярном бассейне.
Кровоток в бассейнах ПА несимметричный ( S>D) в пределах нормы.
Кровоток в бассейнах ОА усилен.
Функциональные пробы в бассейне ПА с обеих сторон отрицательные.
Функциональные пробы в бассейне ОА отрицательные.
Венозный отток из полости черепа нарушен (Vмакс.23 см/сек).
ОАК — норма. Биохимия — немного повышена щелочная фосфатаза, плохой холестерин, альфа2 глобулины. Альбумин, кальций — на верхней границе нормы.
Боль в промежности при ходьбе — сохраняется. Бывает боль в голеностопе и стопе при ходьбе после сидения/лежания.
Большое спасибо за то, что вы дочитали до этого момента. Я уже заканчиваю свои жалобы.
В данный момент более всего меня беспокоят боли в области лопаток (при нагрузках), в области грудины и ключиц, в области подреберий со стороны спины.
Мой терапевт связывает это с наличием у меня грыжей шморля и постоянным ношением на руках ребенка (хотя я ношу дочь на руках редко — только по необходимости).И меня смущает, что болит грудная клетка спереди и под ключицей. Разве такое может быть из-за грыжи шморля в грудном отделе позвоночника? Как спина влияет на грудину и подключичную область???
Могут ли выявленные изменения позвоночника по результатам МРТ быть причиной моих утренних болей в спине?
Необходимо ли мне какое-то дообследований, в частности — рентген легких с целью исключения патологии бронхов, плевры, диафргамы как причины болей в области подреберья и в области грудины??? При прослушивании легких врач проблем не отмечает. Грешит на межреберные мышцы. Прав ли он?
Боль при ходьбе (точнее после ходьбы) в области промежности — может быть связана с незарощением дужки S1? Или с позвоночником???
Боль в правой подвздошной области припальпации может быть связана с имеющимися проблемами в позвоночнике?
Терапевт считает, что мой кашель — причина проседания дисков и давления грудной клетки на легкие. Такое действительно возможно?
У меня слишком много жалоб и мне кажется сомнительным, чтобы у всех жалоб были разные причины. Буду вам очень благодарна за помощь!!!
Заранее спасибо!!!!
www.medhouse.ru
Болит грудь после родов
Роженицы сталкиваются с проблемами, что при кормлении ребенка у них болит грудь после родов. Такие ощущения возникают как на первых неделях, так и по истечении полугода после появления новорожденного. Боли характеризуются различными признаками. Какими бы они ни были, нельзя игнорировать дискомфорт. Это предвестники негативных процессов, которые имеют опасные последствия для женского здоровья.
Причины
На состояние молочных желез при лактации влияют внешние и внутренние условия. Именно это провоцирует появление неприятных ощущений.


Почему болит грудь после родов:
- лактостаз;
- мастопатия;
- растяжение кожи;
- наличие трещин на сосках;
- окситоциновый рефлекс;
- молочница.
Данные явления вызывают сильные болевые ощущения в области груди. Чтобы избавиться от этого, необходимо выявить причину развития болезни. Гинеколог поставит правильный диагноз и назначает лечение. Если выявлено, чем вызвана боль в груди, есть возможность избавиться от провоцирующего фактора.
Лактостаз – это застой молока. В 30% случаев молоко застаивается в молочных железах вследствие стрессов, утомляемости, нервных переживаний, недосыпания женщины.
Причины:
- так как мама неправильно прикладывает ребенка, молочные железы недостаточно опорожняются;
- тесное нижнее белье;
- докорм малыша из бутылочки;
- переохлаждение;
- сон, лежа на животе;
- высокая выработка молока;
- обезвоживание;
- узкие протоки;
- травмы.
Молочница вызывается дрожжевым грибком, в результате чего происходит поражение сосков, а также проникновение в протоки желез. Если при родах грибок присутствовал в материнском организме, то он передается ребенку.
Причины:
- ослаблена защитная функция организма;
- недостаточная гигиена;
- неправильное прикладывание новорожденного;
- употребление антибиотиков, гормонов;
- наличие хронических болезней.
Мастит – это воспаление в груди. Когда молоко застаивается, имеются трещины, инфекция попадает в молочную железу и провоцирует воспалительный процесс. Стрептококки и стафилококки являются главными возбудителями. Источником инфекции считается наличие грязи на нижнем белье, рот малыша, отсутствие личной гигиены. Если грудное вскармливание резко прекращается, железы не опорожняются от молока, которое прибывает. Не всегда помогает процесс сцеживания.
Следует проанализировать кормление ребенка. Если сильно болит грудь после родоразрешения, то в основном причины заложены в грудном вскармливании. Чем раньше мама их устранит, тем быстрее уйдет дискомфорт.
Растяжение кожи на груди наблюдается вследствие резкого увеличения молочных желез. Самостоятельно патология не пройдет. В обязательном порядке требуется определить причину и устранить ее Трещины в области сосков возникают из-за неправильного захватывания их ребенком, в результате кожа начинает трескаться.
Почему болит грудная клетка после родов:
- простуда;
- инфекционные болезни;
- аллергия;
- проблемы с позвоночником.
Окситоциновый рефлекс — это резкий прилив молока. Наблюдается покалывание, молоко вытекает струей при кормлении, возможны боли в области живота, твердая грудь после родов. Уровень гормона окситоцина зависит от условий, в которых мама находится, при этом она может влиять на эти условия.
Симптомы отклонений
Если наблюдаются проблемы с грудью после родов, стоит серьезно отнестись к организму. Признаки подсказывают, что происходит и как действовать дальше.
Лактостаз:
- температура тела до 38 градусов, боль;
- молочные железы набухают;
- красный цвет сосков;
- боли в виде покалывания;
- тяжесть в железах;
- уплотнение в груди.
При кормлении не рекомендуется ставить градусник в подмышечной области для измерения температуры тела. Так как прибывает молоко, температура повышена. Желательно устанавливать градусник в районе сгиба локтя.
Молочница. Дрожжевому грибку нравится молоко и место, где оно вырабатывается. Развитие инфекции происходит на сосках, во рту ребенка.
Причины:
- у сосков розовый цвет;
- горячие груди;
- слоится кожа на ореоле;
- чешется грудь.
Если правильно прикладывать малыша, болевые ощущения уменьшаются. При использовании мазей состояние облегчается, но проблема никуда не девается. Не стоит заниматься самолечением, чтобы заболевание не развилось.
Симптомы мастита:
- сильные болевые ощущения, каменная грудь;
- температура тела выше 38 градусов;
- сильно уплотнена железа;
- кожа багрового оттенка;
- болезненное кормление ребенка;
- характер болей распирающий;
- наличие гноя в молоке;
- если не кормить или ограничивать кормление, боль становится сильнее;
- увеличение железы, горит грудь.
Когда внезапно вылезли вены на груди, нельзя игнорировать такие проявления Они могут напоминать бугорки и болеть. Здесь возможен венозный застой, появление новообразований, проникновение инфекции в организм, нарушение работы кровеносной системы.
Растяжение кожи:
- отсутствие температуры;
- систематическая ноющая боль;
- не налита грудь молоком.
Если болевые ощущения сконцентрированы в сосках, то при тщательном осмотре заметны трещины. При наличии внутренней папилломы в виде доброкачественной опухоли может идти кровь из груди. Выделения идут сами или при надавливании на сосок. Когда женщина понимает, что твердеет орган, не получается самостоятельно справиться с возникшей ситуацией, необходимо срочно обращаться к гинекологу.
Лечение
Когда болят груди после родоразрешения, гинеколог диагностирует заболевание, назначается терапия. Речь идет о препаратах, консервативном лечении дома.
Медикаменты при лактостазе:
- сетка из йода на местах болевых ощущений;
- использование мазей;
- компресс с магнезией;
- уколы окситоцина;
- антибактериальные препараты;
- физиотерапия.
При лечении ультразвуком исчезает боль, но выработка молока понизится или даже прекратится. Если уплотнения остаются в течение двух дней, то на 3 день лактостаз переходит в молочницу.
Молочница лечится местными средствами:
- обработка сосков после каждого кормления раствором пищевой соды;
- смазывание мазями против грибка;
- при трещинах использовать крем и мазь;
- системные препараты.
Параллельно с применением лекарств необходимо восстанавливать микрофлору организма. Здесь помогут йогурты. Не нужно останавливать грудное вскармливание. При выполнении всех рекомендаций гинеколога женщина сохранит свое здоровье и малыша.
Препараты при мастите:
- антибиотики, блокада новокаином;
- жаропонижающие медикаменты;
- антибактериальные препараты.
Не стоит ждать, пока заболевание перейдет в абсцесс. Даже если назначены антибиотики, нужно обязательно продолжать кормить новорожденного. В противном случае застой молока обостряет воспалительный процесс.
Лекарства при растяжении кожи:
- средства против воспалений;
- обезболивающие препараты;
- крема и мази, уменьшающие растяжки.
Лечение боли в грудной клетке осуществляется под контролем гинеколога. На методику влияют результаты анализов.
Что делать, если болит грудь после родов:
- медицинские препараты;
- консервативное лечение;
- народные средства.
Мамы отмечают, что после родов стало болеть сердце. В результате вынашивания возможны воспаления сердечной мышцы, нарушается ритм, закупориваются сосуды, наблюдается сердечная недостаточность. Поэтому, если болит сердце после родов, не стоит откладывать визит к врачу.
Средства при трещинах на сосках:
- мази, заживляющие раны;
- ультразвук;
- жидкие растворы.
Народная медицина:
- компресс со льдом;
- обертывания капустой;
- лепешки из меда и творога;
- компресс из картофельного крахмала;
- смазывание сосков грудным молоком.
Консервативное лечение:
- перед кормлением прикладывать к груди сухое тепло;
- систематическое сцеживание;
- частые прикладывания;
- употреблять небольшое количество жидкости;
- пользоваться удобным и плотным бюстгальтером;
- водный массаж горячим душем помогает рассасывать уплотнения;
- не использовать докорм малышу, чтобы он полностью опорожнял железы;
- нельзя делать спиртовые или горячие компрессы.
При грамотном и комплексном лечении, совмещении лекарств, народных и консервативных методик за короткий период времени можно добиться, чтобы перестала болеть грудь после родов. Важно определить схему терапии, лучше лечить болезнь на ранней стадии ее развития.
Профилактика и уход
Гинекологи рекомендуют роженицам уделять внимание уходу за грудью. Пальпация молочных желез в послеродовом периоде может осуществляться как врачом, так и самой женщиной. С помощью данного метода исследования груди вовремя выявляются различные болезни. Присутствуют жалобы, что на третий день после родов болит грудь, это связано с приливом молока.
Советы:
- правильное прикладывание;
- сцеживаться после каждого кормления, если наблюдаются плотности;
- молочные железы должны содержаться в чистоте;
- лечение трещин на сосках;
- не употреблять жидкости для увеличения притока молока: чаи и смеси для лактации;
- белье должно быть изготовлено из натуральных тканей;
- проводить массаж;
- растирка сосков с помощью жесткого махрового полотенца;
- после кормлений осматривать грудь на наличие болевых уплотнений;
- не спать на животе;
- не переохлаждаться, избегать травм и ушибов.
Следует научить малыша правильно пить молоко. Ребенок должен захватывать с соском и ареолу. Необходимо, чтобы его губа была повернута к груди, таким образом можно получается нежно и хорошо сосать молоко. Когда губа поворачивается внутрь, лучше отвернуть ее аккуратными движениями пальцев. Затем снова повторить попытку.
Как долго болит грудь после родов? На протяжении первых дней молочные железы болят и набухают, так как появляется молоко. Если окаменела грудь — это нормально, так как молозиво закончилось, стало прибывать молоко.
В данной ситуации рекомендуется чаще прикладывать малыша. Когда болит грудь через год после родов, возможно, это признаки предменструального синдрома. Также продолжает в небольшом количестве выходить молоко, что связано с отлучением младенца от грудного вскармливания.
Грудь является не только эстетическим украшением женщины. Это еще связь между мамой и ребенком при грудном вскармливании. Если женщина чувствует боль или затвердела грудь после рождения малыша, нельзя игнорировать дискомфорт. Правильное прикладывание, соблюдение простых правил, спокойное состояние психики мамы помогают сохранять молочные железы здоровыми, и получать удовольствие от процесса кормления.
rozhau.ru
что за симптом, причины, при каких заболеваниях бывает
Любой симптом — сигнал организма о том, что нарушен какой-либо орган, отдел или целая система. Чтобы узнать, почему возникает боль в грудном отделе позвоночника у кормящей мамы, нужно исключить некоторые заболевания. Позаботьтесь о том, чтобы молодая мама прошла своевременную диагностику, уточните у врачей, отчего появилась боль в грудном отделе позвоночника и как быстро и эффективно улучшить состояние женщины после родов.
Перечень заболеваний, при которых у кормящей мамы встречается боль в грудном отделе позвоночника:
- остеохондроз;
- холецистит;
- пневмония;
- плеврит;
- язва желудка;
- онкология;
- сколиоз;
- травмы;
- родовые травмы
Причины возникновения болей в грудном отделе позвоночника после родов могут быть самые разные. При беременности и после родов часто идет увеличение веса, а это приводит к увеличению нагрузки на столб позвоночника, центр тяжести тела может смещаться и давать неравномерную нагрузку на позвоночник, у женщины изменяется гормональный фон и обмен веществ. Также после родов у женщин увеличивается физическая нагрузка, которая может дать толчок к обострению ранее приобретённых заболеваний.
Лечением боли в грудном отделе позвоночника у молодой мамы должен заниматься только квалифицированный специалист. Только врач может сказать вам, чем лечить боль в грудном отделе позвоночника у кормящей женщины, как избавиться от осложнений от боли в грудном отделе позвоночника и предотвратить её появления у женщины после родов в дальнейшем. На вопрос о том, что делать, если у молодой мамы возникла боль в грудном отделе позвоночника, могут ответить следующие врачи:
- терапевт,
- гинеколог,
- травматолог,
- гастроэнтеролог
- вертебролог,
- остеопат,
- онкологневролог
В зависимости от того, какими будут факторы возникновения симптомов боли в грудном отделе позвоночника у женщины в период кормления грудью, врач примет решение о дальнейшем лечении. Могут быть назначены лекарственные препараты и мази. Будут полезны лечебная физкультура, массаж и различные физиопроцедуры. Важным моментом для кормящей мамы должно стать соблюдение полноценного рациона питания и обеспечение себя витаминами. Надо стараться избегать чрезмерных физических нагрузок, выбирать правильные позы во время кормления ребенка грудью. Носить послеродовой бандаж и корсет, контролировать вес.
Вооружайтесь знаниями и читайте полезную информативную статью о заболевании боль в грудном отделе позвоночника у кормящих мам. Ведь быть родителями – значит, изучать всё то, что поможет сохранять градус здоровья в семье на отметке «36,6».
Узнайте, что может вызвать недуг боль в грудном отделе позвоночника у кормящих мам, как его своевременно распознать. Найдите информацию о том, каковы признаки, по которым можно определить недомогание. И какие анализы помогут выявить болезнь и поставить верный диагноз.
В статье вы прочтёте всё о методах лечения такого заболевания, как боль в грудном отделе позвоночника у кормящих мам. Уточните, какой должна быть эффективная первая помощь. Чем лечить: выбрать лекарственные препараты или народные методы?
Также вы узнаете, чем может быть опасно несвоевременное лечение недуга боль в грудном отделе позвоночника у кормящих мам, и почему так важно избежать последствий. Всё о том, как предупредить боль в грудном отделе позвоночника у кормящих мам и не допустить осложнений. Будьте здоровы!
detstrana.ru
Боли после родов — 9 типов послеродовой боли. Причины
Скорее всего, вы готовы к тому, что после родов у вас возникнут боли и чувство дискомфорта, однако неприятные ощущения в послеродовой могут длиться несколько дней или даже недель. Ниже перечислены виды боли, которые вы можете испытать после появления ребенка на свет, и как с ними бороться.
У вас будет болеть ВСЕ
После того, как я родила свою дочь, я чувствовала себя так, будто принимала участие в боксерском поединке. У меня болели ребра, живот пульсировал, спина болела от эпидуральной анестезии.
«Учитывая то, какие усилия вы прикладываете, чтобы помочь ребенку выйти, и то, как вы можете выгибаться во время родов, нет ничего удивительного в том, что вы будете чувствовать себя уставшей, обессиленной и больной»
Джулиан Робинсон, доктор медицинских наук, доцент акушерства и гинекологии в Нью-Йоркской пресвитерианской больнице
Однако этот дискомфорт будет длится всего несколько дней, и с ним можно справляться, принимая обезболивающие таблетки.
У вас будут спазмы
После того, как вы родили ребенка, ваша матка должна завершить проделанную нею работу, а если точнее: она будет сокращаться, чтобы вернуть свой в первоначальный размер. Этот процесс не проходит для женщины незаметно, большинство новоиспеченных мам ощущают сокращения матки, как легкое трепетание или боли в животе, которые напоминают боли при менструации. Во время кормления грудью эти ощущения усиливаются. Если вы испытываете слишком сильные боли – поговорите со своим врачом, попросив посоветовать вам болеутоляющие средства. В любом случае, крепитесь — схватки не должны продолжаться дольше недели.

Ваша грудь станет огромной
В первые часы своего материнства я задавалась вопросом: как я узнаю, что в груди появилось молоко. Спустя три дня я получила ответ на свой вопрос – я проснулась от того, что моя грудь стала огромной и начала сильно болеть.
«Лучший способ предотвратить нагрубание сосков – убедиться, что ребенок правильно захватил сосок ртом и, что грудь полностью опустошена после кормления»
Фрида Розенфельд, сертифицированный консультант по лактации и инструктор по родам
Если грудь слишком тугая, можете сцедить немного молока перед кормлением – так ребенку будет проще взять ее в рот. Прикладывание пакета со льдом к груди поможет облегчить боль.
 Некоторое время у вас будет кровотечение
Некоторое время у вас будет кровотечение
Многие мамы, ожидающие появления на свет своего первенца, понимают, что во время родов будет немного крови. Однако большинство из них шокированы тем, что кровотечение возникает и после родов.
«Никто не подготовил меня к тому, что у меня будут потоки крови после того, как я рожу»
молодая мама
Кровотечение может продолжаться до 4-х недель, однако в большинстве случаев оно проходит через 2-3 дня. В течение недели пользуйтесь прокладками, но не тампонами, поскольку они могут способствовать возникновению инфекции. Вероятно, вы заметите что кровоточить начнет во время кормления грудью, это происходит из-за того, что грудное вскармливание провоцирует сокращения матки. Если кровотечение не прекратилось в течение первых нескольких дней – сообщите своему врачу, чтобы убедиться, что все в порядке.

Вы будете сильно потеть во сне
Большинство мам мучаются от сильной потливости во время сна в первые дни после рождения ребенка.
«Я просыпалась вся мокрая»
Дженнифер Маккаллох, молодая мама из Нью-Йорка
В вашем теле все еще сохраняется много жидкости, которая скопилась во время беременности. Потливость – это один из способов организма избавиться от лишней жидкости. Через несколько дней этот неприятный симптом должен пройти. Постелите дополнительную простыню, чтобы матрас оставался сухим.
Зуд в области рубцов после кесаревого сечения
Если вы рожали при помощи кесаревого, то для вас хорошая новость заключается в том, что вам, скорее всего, удалось избежать некоторых побочных эффектов вагинальных родов , таких как швы после эпизиотомии и геморрой. Теперь немного плохих новостей: кесарево – это серьезная операция, и у нее есть свои побочные эффекты. В первые дни у большинства пациенток наблюдается тошнота и усталость. В процессе восстановления (4-6 дней после операции) будьте готовы к ощущению онемения, покалывания и зуда на месте, где был произведен разрез. Повышенная температура наряду с покраснением и кровоточивостью рубца может сигнализировать о развитии инфекции.
 Шрам от кесарево сечения
Шрам от кесарево сеченияУ вас будут запоры
Через несколько дней после родов у многих женщин возникают проблемы с дефекацией. Иногда это чисто психологическая проблема, вызванная страхом по поводу разрыва швов. А иногда это вызвано тем, что ваш организм начинает перестраиваться после беременности. В любом случае, постарайтесь расслабиться. С вашими швами ничего не случится, и в течение недели все вернется в норму. Если данная проблема не исчезнет, ваш врач может порекомендовать вам смягчитель стула. Употребление большого количества продуктов, богатых клетчаткой, достаточного количества воды и выполнение упражнений (даже если это будет простой прогулкой по коридору) могут помочь вам справиться с проблемой.
У вас будут боли во влагалище
Даже если вам не делали эпизиотомию, роды дают о себе знать: отек и боли во влагалище – это неизбежность. Однако восстановление происходит довольно быстро. Через 10 дней вы избавитесь от швов, примерно в течение этого периода исчезнут и отеки. Тем временем прикладывайте к месту отеков пакет со льдом. Если вам больно сидеть – подкладывайте подушку для кормления грудью.
Будьте готовы: у вас будут выпадать волосы
Около 10% женщин обнаруживают, что после беременности у них начинают сильно выпадать волосы. Это происходит из-за снижения уровня гормонов. Но расслабьтесь – конечно же, вы не облысеете. Обычно во время беременности волосы становятся более густыми. После родов вы просто теряете лишние волосы. Через три месяца это прекратиться, но если вы спустя это время по-прежнему будете обнаруживать слишком много волос на вашей расческе – обратитесь к врачу. Возможно, вам придется проверить щитовидную железу.
Автор admin Комментариев: 0
puziko.org
Боли после родов. Причины, лечение
Деторождение – это сложный процесс, связанный с определенными неприятными ощущениями. Однако ошибочно полагать, что после рождения ребенка все они разом закончатся. Самым распространенным явлением у многих мамочек считаются боли после родов. С чем они связаны? Какими они бывают? Почему они появляются? И реально ли с ними бороться?

Какого рода боли могут наблюдаться у рожениц?
Чаще всего у рожениц появляются малоприятные ощущения в области поясницы и копчика. Иногда может возникать головная боль, дискомфорт в районе груди, спины или живота. При этом она сопровождается неприятными, пульсирующими или тянущими, резкими или, наоборот, притупленными спазмами, сковывающими движения. Кроме того, например, боль в спине отдает и в другие части тела, что приводит к определенным проблемам при кормлении малыша, ходьбе, подъеме предметов разного веса и т. д.
Стоит ли волноваться, когда болит живот?
Одной из самых распространенных проблем, с которыми сталкиваются молодые мамочки, считается неприятный дискомфорт внизу живота. Но стоит ли пугаться и тем более паниковать, когда болит живот после родов? Для ответа на этот вопрос стоит рассмотреть возможные причины этого недуга, которые могут быть физиологического или патологического характера.

Всему виной окситоцин
Существует достаточно много потенциальных причин, связанных с болезненными ощущениями внизу живота. Причем для каждой из них характерны различные симптомы. К примеру, если наблюдается схваткообразная или тянущая боль, это говорит об активной выработке у вас особого гормона окситоцина. Именно он помогает раскрывшейся и увеличившейся в размере матки принять изначальную форму.
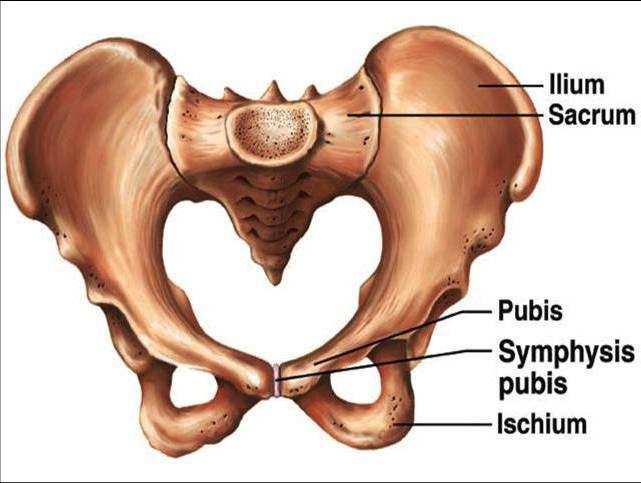
Иногда роженица испытывает неприятные и волнообразные ощущения, которые усиливаются во время грудного вскармливания ребенка. В этом случае виновником неприятностей также является окситоцин, выделяемый как защитный барьер от внешнего раздражителя и снова приводящий к непроизвольному сокращению мышц матки. Как видите, в обоих случаях болит живот после родов по вполне нормальным физиологическим причинам. Как правило, такие боли не имеют затяжного характера и проходят через 5-10 дней.
Когда стоит бить тревогу?
Когда же боль в районе живота приобретает затяжной характер (не прекращается более месяца), необходимо срочно обратиться к врачу. Ее причиной может стать, например, наличие остатков плаценты внутри матки, которые не вышли вместе с плодом, а, наоборот, прилипли к стенкам и провоцируют воспалительные процессы в организме.
Помимо этого, боли после родов в области живота могут возникать при попадании на слизистую матки болезнетворных бактерий и микробов. Чаще всего это происходит при несоблюдении элементарных правил гигиены во время оперативного вмешательства медиков (кесарево сечении).
Одним словом, если боль долго не проходит, а усложняется воспалением, гнойными выделениями, повышением температуры тела или любыми другими неприятными моментами, срочно обращайтесь к врачу.
Отчего возникают головные боли после родов?
У некоторых рожениц в послеродовой период наблюдаются частые мигрени. В большинстве случаев они появляются у тех женщин, у которых возникали головные боли и до беременности. Реже жертвами мигрени становятся дамы, отказавшиеся от традиционного грудного кормления малышей.
Среди причин головных болей можно назвать самые основные:
- избыток в организме прогестерона и эстрогенов;
- применение оральных контрацептивов без предварительного согласования с врачом;
- стресс;
- усталость;
- отсутствие полноценного сна.

Почему болит грудь?
В послеродовой период многие мамы жалуются на то, что у них болит грудь после родов. С чем это связано? Как показывает практика, часто дискомфорт в районе груди возникает по причине увеличения молочных желез (при грудном вскармливании), при восстановительных процессах в матке и животе, во время стресса.
Кроме того, боль в груди и в районе грудной клетки может быть связана с восстановлением ребер, которые во время беременности раскрываются, освобождая место для еще не рожденного малыша.
Также она болит и, по ощущениям, «наливается», «становится каменной» во время прилива молока. При этом если вовремя не покормить ребенка, то произойдет застой молока — как следствие, разовьется мастит.
Очень важно, когда у вас болит грудь после родов, вывить истинную причину неприятных ощущений. Для этого стоит исключить внешние раздражители и обратиться к специалисту.
По какой причине болит спина?
Острая или тянущая боль в области спины (поясницы) – об этом неприятном моменте многие мамочки знают не понаслышке. Она может быть либо постоянной, либо «волнообразной», т. е. то прекращаться, то обостряться.
Такие боли в спине после родов связаны с целым рядом причин, среди которых – восстановление положения костной ткани. Напомним, что во время беременности кости таза расходятся и облегчают путь прохождения новорожденного по родовым путям.

В послеродовой период происходит планомерное восстановление изначального положения костей. Однако нормализация костных тканей затрагивает и мышцы, и нервные окончания, что и вызывает неприятные ощущения в пояснице.
Почему болят послеоперационные швы?
У многих женщин, переживших оперативное вмешательство (кесарево сечение, наложение швов на промежности при разрывах), болят швы после родов. Почему это происходит? Чаще всего такая боль связана с определенными действиями роженицы. Например, при швах на промежности она возникает при слишком частых наклонах, приседаниях и подъеме тяжести.
Реже болезненность связана с частыми запорами. Также она может появляться при ранних половых контактах (не рекомендуется вступать в интимную связь ранее 2 месяцев с момента рождения ребенка).
Если же у вас болят швы после родов, наблюдаются покраснения, опухоль и гнойные выделения, следует немедленно отправляться к врачу.
Что нужно делать при боли?
Если после родов у вас возникают неприятные ощущения в области груди, спины, живота или головы, сначала необходимо определить причину. Для этого лучше будет показаться специалисту. А далее вам останется лишь следовать советам врача, назначающего индивидуальное лечение.
Например, при боли после родов в районе промежности (в месте наложения швов), рекомендуется использовать ранозаживляющий крем «Спасатель». Также роженицам с подобными проблемами не стоит употреблять в пищу продукты, которые могут вызвать запор.
Для того чтобы минимизировать боль после операции, необходимо соблюдать личную гигиену и правильно ухаживать за швами. Поэтому швы на промежностях необходимо регулярно промывать водой, применяя исключительно плавные движения. При воспалениях следует чередовать промывание обычной водой и марганцовкой.

Если болит грудь из-за слишком обильно приливающего молока, необходимо приобрести молокоотсос, сцеживаться и чаще прикладывать ребенка к груди. При болях в спине воспользуйтесь охлаждающими мазями, снимающими дискомфорт. Поможет в этих случаях и мануальная терапия, легкий массаж и лечебная гимнастика. Также рекомендуется чаще выполнять упражнение «кошка». Для этого нужно встать на четвереньки, поднять голову вверх и одновременно выгнуться в пояснице, затем опустить голову вниз и округлить спину. Выполняйте такое упражнение три раза в день по три подхода.
Если у вас частые головные боли после родов, чаще гуляйте на свежем воздухе, займитесь йогой, высыпайтесь. Боли внизу живота могут быть связаны с проблемами в желудочно-кишечном тракте, поэтому в данном случае обычно назначают щадящую диету.
Одним словом, при любой боли и возможных отклонениях от нормы обращайтесь к врачу. И тогда вам удастся избежать осложнений.
fb.ru
Ка долго болит грудь после родов? Что делать?
На протяжении беременности женские молочные железы подвергаются постоянным изменениям, готовясь к лактации. И после рождения малыша, в первые несколько дней, эти изменения еще больше заметны. И то, что после родов болит грудь, вполне нормально. Молочко прибывает и эти ощущения для вас новые. Этот процесс может вызывать не сильные болезненные ощущения, но игнорировать его не стоит. Ведь характер боли может быть разным: жжение, покалывание, ноющая боль, постоянная или периодическая. И для того, чтобы понять насколько все серьезно, нужно определить, с чем они вызваны.
Причины
Есть ряд причин почему появляется боль в груди после родов. В основном эти неприятные ощущения вызваны лактацией.

В первые несколько недель, она набирается молоком. Рассмотрим самые распространенные причины:
- Лактостаз, другими словами, застаивается молоко. Вызывает это, как правило, не по размеру подобранный бюстгальтер, малыш не полностью выпивает молочко, переохлаждение, узкие молочные протоки, гиперлактация, стресс и переутомление.
- Мастит — это воспаление молочных желез. Вызывает его лактостаз, стрептококки, стафилококки, ненадлежащая гигиена, резкое прекращение грудного вскармливания (молоко сильно прибывает и сцеживание не помогает).
- Растяжение кожи груди — это связано с сильным увеличением объема молочных желез.
- Травмирование сосков из-за неправильного прикладывания ребенка при кормлении.
Для начала нужно оценить, как вы кормите кроху. Большинство причин почему после родов болит грудь происходит именно из-за лактации. И чем быстрее вы это сделаете, тем быстрее сможете устранить все эти неприятные ощущения.
Основные симптомы
У некоторых женщин боли могут начаться как с первых дней рождения ребенка, так и через год. Вы не можете понять, почему болит грудь после родов? Прислушайтесь к своему организму, проанализируйте в какие моменты это происходит. Основные симптомы подскажут, что происходит.
Рассмотрим каждый случай в отдельности:
- При лактостазе характерными признаками является: температура после родов до 38 °С, уплотнение и тяжесть молочных желез, покраснение сосков и покалывание.
- Мастит характеризуется поднятием температуры выше 38 °С, багровый оттенок кожи, сильное уплотнение молочных желез, очень сильно болят груди и увеличиваются в объеме, кожа становится горячей, кормление становится невыносимым, и в молоке можно наблюдать гнойные выделения.
- При растяжении нет выше перечисленных симптомов, но болезненные ощущения носят постоянный, ноющий характер.
- При трещинах и травмировании сосков боль присутствует при кормлении, прикосновении к грубым материалам или мылу. Если присмотритесь, то заметите трещины.
При лактации температура тела измеряется в паху.
Если вы заметили выше перечисленные симптомы, то немедленно посетите для консультации любого из этих специалистов: гинеколог, терапевт, маммолог или хирург.

А такие же проблемы будут испытывать и женщины после искусственных родов. В таких случаях врач назначает таблетки против лактации и рекомендует сильно перетянуть молочные железы.
Методы диагностирования и лечение
Диагностика проводится следствием опроса и изучением клинических данных. Потом осматривают проблемный участок, выявляя уплотнения и/или трещины. Направляют на анализ крови, который поможет выяснить, есть ли воспалительные процессы. Делают ультразвуковую диагностику и берут посев молока на микроорганизмы. Правильная диагностика — это успех всего лечения.
Лечение назначают в комплексе нескольких методов. Это медикаменты, народные и консервативные методы. Только так можно обеспечить хороший прогноз. Рассмотрим подробней каждый из них.
Медикаментозное
1. При лактостазе применяется:
- йодовая сетка;
- мази Вишневского, Малавит, Траумель;
- хорошо делать компрессы магнезии;
- снимают боль окситоцином;
- назначают, также физиотерапию;
- если есть подозрение, что может развиться мастит, то тогда назначают антибиотик Эритромицин, который можно использовать при ГВ.
2. При мастите назначают курс антибактериального лечения, назначают жаропонижающие и делают новокаиновую блокаду.
3. Растяжение кожи лечат противовоспалительными препаратами, могут назначить обезболивающие и мази от растяжек.
4. Трещины на сосках нужно смазывать ранозаживляющими мазями, гелями с алое или каланхоэ. При глубоких травмах назначают лечение ультразвуком.
Когда применяется ультразвук для рассасывания уплотнений, то может снизиться выработка молока или, вообще, прекратиться.
Народные методы
Еще в роддоме вы могли слышать от акушерок в возрасте, что для профилактики трещин нужно соски смазывать капелькой собственного молока. Так этот метод хорош не только для предотвращения трещин, но и при уже травмированных сосках. Для снятия воспалительного процесса нужно прикладывать капустные листы на ночь, творожные и медовые лепешки и делать компрессы с крахмала, предварительно разведенного водой.

Консервативные
Этот метод, в комплексе с выше указанными, даст наиболее благоприятный прогноз. Итак:
- Нужно как можно чаще сцеживаться, старайтесь чаще прикладывать малыша именно к проблемной груди.
- Старайтесь носить удобный бюстгальтер, чтобы нигде не пережимал и не давил. Лучше всего купить специально для кормящих и подобрать строго по размеру.
- Старайтесь как можно чаще делать водный массаж. Струи горячей воды направляете на проблемные зоны, это поможет рассосаться уплотнениям.
- Старайтесь, чтобы малыш высасывал молоко до конца или же попросите мужа помочь.
- Ни в коем случае не делайте горячие компрессы или на основе спирта.
- Непосредственно перед кормлением применяйте сухое тепло. Для этого подойдет пуховый платок или любое шерстяное изделие.
Только в случае своевременного обращения к специалисту и прохождения курса лечения возможен благоприятный прогноз. В противном случае могут быть различные осложнения.
Например, лактостаз перерастает в мастит, если не лечить его на протяжении двух дней и дольше. В свою очередь, мастит перерастает в гнойный и тогда без оперативного вмешательства не обойтись. Но после того как гной уберут, кормление можно возобновить. Если долго не лечить трещины на сосках, то микроорганизмы попадают в молочные протоки и это вызывает бактериальное заражение молока или даже мастит.
Все хорошо знают, что самое эффективное лечение то, которого не было.
Профилактика
Что делать, чтобы предотвратить боль в груди после родов? Профилактика — это самый лучший метод предотвращения заболевания.

Правильный уход за молочными железами с первых дней рождения ребенка, это уже предотвратит любое из выше перечисленных заболеваний.
- Следите, чтобы малыш правильно «брал» сосок.
- Сцеживайтесь каждый раз после кормления и проверяйте не остались ли уплотнения.
- После того как покормите, обязательно мыть молочные железы с мылом.
- Старайтесь употреблять поменьше жидкости.
- Носите только максимально удобный бюстгальтер из натуральных материалов.
- Делайте массаж растирая махровым полотенцем.
- Во время сна старайтесь не спать на животе.
Важно! Остерегайтесь сквозняков, переохлаждения, ушибов и травмирования молочных желез.
Но если у вас болит грудная клетка, то это уже совершенно другое заболевание. И незамедлительно обращайтесь к врачу, так как это может свидетельствовать о стенокардии, инфаркте миокарда, онкологии дыхательных органов и проблемах пищеварительных органов. Причин для возникновения боли в грудной клетке множество. Ее могут вызвать инфекционные заболевания, аллергические реакции, травмы позвоночника и проблемы со спиной в связи с повышением нагрузки.
Если вы почувствовали любые из выше упомянутых симптомов, не медлите и сразу обращайтесь к врачу. Это может уберечь вас от более серьезного заболевания.
Здоровья вам и вашим малышам!
pervyerody.ru
 Некоторое время у вас будет кровотечение
Некоторое время у вас будет кровотечение