Марафон по нормам
О том, что взрослый организм существенно отличается от детского, известно каждому. А вот о том, каким должно быть давление у малыша, каков нормальный уровень гемоглобина, стоит ли бить тревогу, заметив, что у крохи поднялась температура – знают далеко не все. Дело в том, что нормы для детей и для взрослых сильно разнятся. Специально для информирования широкого круга пациентов мы провели в социальных сетях «МедВедика» марафон по нормам. Ежедневно родители знакомились с основными параметрами, которые определяют здоровье человека. Теперь материалы марафона доступны и вам. Читайте и сохраняйте полезную информацию!
Пульс
Родители часто задают нам вопрос: «Какой пульс считается нормальным для ребенка»? Сердцебиение – это один из главных жизненно важных параметров, который используется для выявления ряда патологий. Наблюдая за характером изменений, специалисты могут сделать вывод о состоянии сердца человека и всего организма в целом.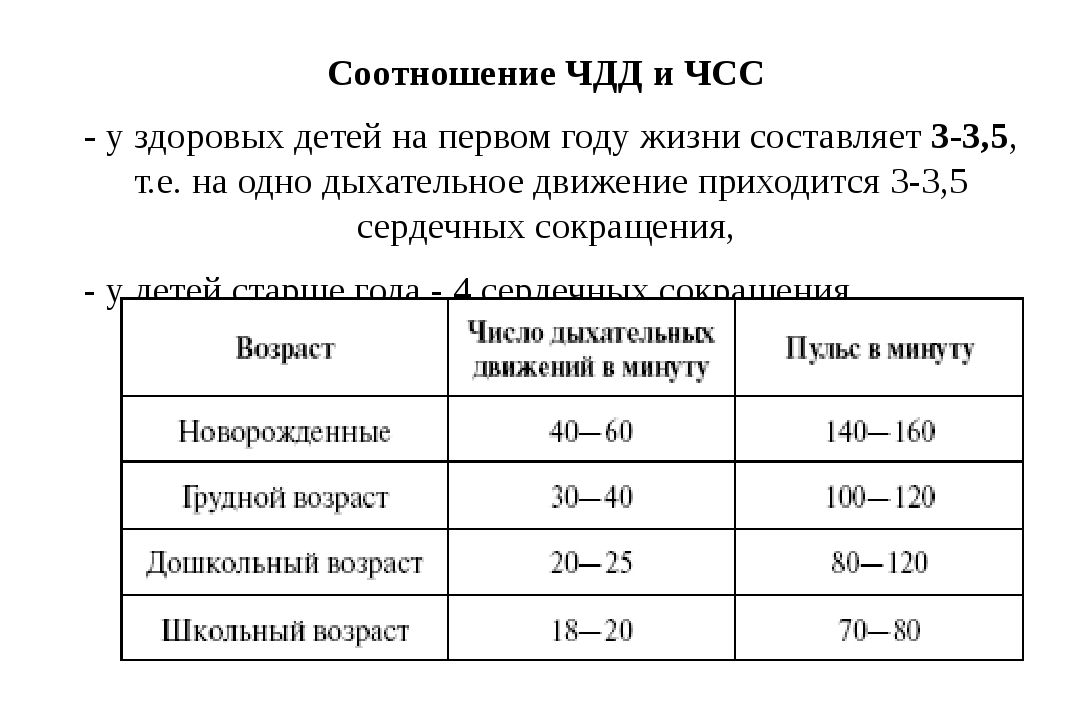
Нормальный пульс у ребенка существенно отличается от нормы для взрослого человека. Хотите проверить нормальный ли пульс у вашего ребенка? Смотрите таблицу норм по возрасту, здесь указано среднее значение и границы нормы.
Возникли опасения? Вы всегда можете проконсультироваться с педиатром или кардиологом в Клинике детского здоровья «МедВедик».
Артериальное давление
Артериальное давление (АД) – один из немногих маркеров здоровья, который можно измерить в домашних условиях. Сегодня прибор для самостоятельного измерения АД имеется практически в каждой семье. Но далеко не все взрослые знают, что показатели нормы для детей отличаются от привычных всем нам «120 на 80».
«МедВедик» напоминает, показатель АД зависит от возраста малыша. Чем младше ребенок, тем ниже его нормальное давление. Это обусловлено тем, что кровеносная система и сердце ребенка продолжают развиваться и после рождения, поэтому изначально сосуды и капилляры ребенка имеют меньший тонус, чем у взрослых.
Сохраните полезную табличку с нормами АД для детей. Это обобщенные показатели, которые являются результатом многолетних исследований. Они соответствуют рабочему давлению у 95% здоровых детей.
Заметили существенное расхождение по показаниям АД у ребенка и в таблице? Вот это уже повод обратиться к врачу. Он рассчитает индивидуальную норму конкретно для вашего ребенка и при необходимости подберет лечение.
P. S. Кстати, для получения точного результата измерения важен размер манжеты тонометра. Большая манжета на маленькой детской ручке может несколько исказить показания.
Частота дыхательных движений
Подсчет дыхательных движений – одно из действий, осуществляемых педиатром при осмотре ребенка. Не стоит недооценивать этот, казалось бы, простой показатель. Частота дыхательных движений (ЧДД) в минуту способна дать важную информацию о состоянии всего организма в целом и о функционировании органов дыхания и сердечно-сосудистой системы в частности.
Хотите самостоятельно подсчитать ЧДД у ребенка? Для этого потребуется секундомер (имеется практически в каждом мобильном телефоне) и соблюдение простых правил. Ребенок должен находиться в удобной позе и спокойном состоянии (у грудничков рекомендуем считать частоту дыхания во время сна). Можно наблюдать за дыханием визуально либо положив руку на живот малыша. Обязательно проводите подсчет дыхательных движений в течение целой минуты. Для наиболее точного результата рекомендуется провести три подсчета и вычислить среднее значение.
Полученные данные вас удивили? Действительно, ЧДД в минуту у детей в несколько раз превышает тот же показатель у взрослых. Чем младше ребенок, тем выше частота дыхательных движений. По мере взросления их количество уменьшается, а к 15 годам сравнивается с нормой для взрослых.
Смотрите таблицу норм по возрасту. ЧДД для мальчиков и для девочек не различается.
Лейкоцитарная формула
Рассмотрим показатели лейкоцитарной формулы у детей до 5 лет.
Не стоит волноваться раньше времени. У младенцев лейкоцитарная формула несколько отличается от той же формулы во взрослом возрасте. Как и в предыдущих случаях, это объясняется тем, что организм ребенка находится в стадии развития.
«МедВедик» призывает доверять расшифровку результатов анализов профессионалам.
Численность лейкоцитарных клеток постоянно меняется, для этого и была создана лейкоцитарная формула, которая помогает врачам оценить общее состояние пациента, своевременно выявить то или иное отклонение. Нормы содержания разных телец, относящихся к группе лейкоцитов, меняются в зависимости от возраста. Количество одних клеток возрастает, других – уменьшается даже при нормальном развитии.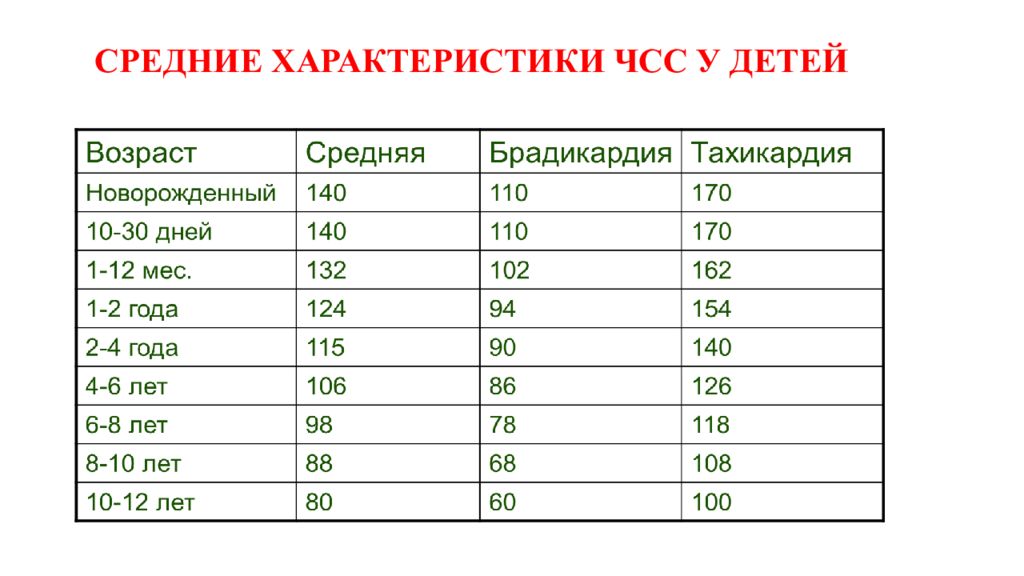
В нашей клинике вас готовы проконсультировать по всем возникающим вопросам.
Гемоглобин
Здоровье складывается из множества компонентов, каждый из которых играет определенную роль. Одним из важных показателей является уровень гемоглобина в крови у ребенка. Вы вряд ли удивитесь, узнав, что нормы гемоглобина у детей разных возрастов существенно отличаются от взрослых. Почти всегда их значения выше.
Каждой клетке человеческого организма для жизнедеятельности необходим кислород. Гемоглобин – сложный белок, входящий в состав эритроцитов крови – играет ключевую роль в обогащении организма кислородом.
Наиболее высокий уровень гемоглобина у новорожденных, он колеблется от 145 до 220 г/л. Это объясняется тем, что во время беременности организм будущей мамы создает необходимый для ребенка запас железа. В месячном возрасте запас постепенно истощается и уровень гемоглобина снижается. К трем месяцам может опуститься до 90 г/л. Для его поддержания необходимо правильное питание. Лучший источник пополнения запасов железа и других полезных элементов – материнское молоко. Поэтому по возможности не стоит прекращать грудное вскармливание как минимум до года. Далее уровень гемоглобина у детей начинает плавно повышаться.
Это объясняется тем, что во время беременности организм будущей мамы создает необходимый для ребенка запас железа. В месячном возрасте запас постепенно истощается и уровень гемоглобина снижается. К трем месяцам может опуститься до 90 г/л. Для его поддержания необходимо правильное питание. Лучший источник пополнения запасов железа и других полезных элементов – материнское молоко. Поэтому по возможности не стоит прекращать грудное вскармливание как минимум до года. Далее уровень гемоглобина у детей начинает плавно повышаться.
После наступления пубертатного периода (12-15 лет) в зависимости от пола ребенка показатели гемоглобина начинают различаться. Как правило, у мальчиков этот он чуть выше, чем у девочек. К совершеннолетию значение гемоглобина в крови приближается к «взрослому» показателю.
В нашей табличке вы можете посмотреть нормы содержания гемоглобина в крови у детей с рождения и до 18 лет.
Температура тела
Молодых родителей часто волнует вопрос, какую температуру у ребенка можно считать нормой?
К увеличению показаний на градуснике всегда нужно относиться серьезно, а тем более, когда это касается малыша.
Мы подготовили для вас картинку, которая поможет адекватно воспринимать цифры на градуснике. Важен и способ измерения температуры. Не забывайте, что у детей (даже у грудных) к вечеру температура может подниматься до 37,3 – 37,5 °C. Так что причин для беспокойства быть не должно. Но если цифры при измерении достигли 38 °C и больше, то это уже повод задуматься и попытаться разобраться в причинах возникновения жара.
О лечении бронхита у детей: контроль дыхания
После наладки питья и воздуха лечение бронхита может и закончится, ибо все условия для выздоровления и освобождения бронхов от мокроты созданы.1) отек слизистой
2) спазм мышц бронхов
3) избыток слизи в просвете
4) отказ работы ресничек и кашля
5) утолщение стенки бронха
-эти пять причин приводят к обструкции = нарушению прохождения воздуха по бронху.
Каждый родитель должен уметь контролировать параметры дыхания, чтобы вовремя выявить обструкцию и обратиться к врачу за помощью.
Параметры дыхания
1) частота дыхания
2) глубина дыхания
3) соотношение вдоха и выдоха
4) участие груди и живота в дыхании
5) хрипы при дыхании
Частота дыхания.
-считаем число вдохов или выдохов за минуту, когда ребёнок спит или спокойно сидит.
Выберите, что считаете, вдохи обычно проще.
До 1 месяца не более 60
1-6 месяцев не более 50
6-12 месяцев не более 40
1-3 года не более 35
4-5 лет не более 30
6-12 лет не более 25
12-14 лет не более 20
Глубина дыхания.
-следим за животом — на вдохе выпячивается и на выдохе возвращается — это норма.
Если наоборот или сильно втягивается-признак обструкции.
Соотношения вдоха и выдоха.
Вдох и выдох у детей примерно одинаковы при наблюдении за дыханием, но выдох чуть длиннее, как и слово.
Поэтому, наблюдая дыхание проговаривайте «вдох-выдох»
И если у Вас началось «вдох-вы-ы-до-ох», то это признак закупорки бронхов.
Участие груди и живота.
В дыхании у детей всегда участвует живот.
Если присоединяется грудь — признак обструкции.
Хрипы, которые слышно на выдохе-абсолютный признак обструкции.
Если выявлен только один-два признака, то это ни о чем не говорит
Можно часто дышать, если лихорадка или жарко.
Можно поверхностно дышать из-за боязни спровоцировать кашель.
Удлинение выдоха и отсутвие движений живота может быть из-за переполненного живота тем же питьем.
Хрипы на выдохе могут просто из-за соплей в горле.
Но если признаков больше двух одновременно — зовём врача, ибо нужны лекарства.
О норме ЧСС и ЧД у детей
Нормы в медицине требуют периодического пересмотра. По крайней мере, так считают граждане американские и британские ученые, чей систематический обзор опубликован в The Lancet: Normal ranges of heart rate and respiratory rate in children from birth to 18 years of age: a systematic review of observational studies.
Они отобрали 69 исследований (из 2028 потенциальных кандидатов), где фигурировали здоровые дети, и проанализировали полученные в них данные.
Критерии включения:
* виды исследований: профильное, лонгитюдное или «случай-контроль»
* минимум 20 детей в исследовании
* возраст от 0 до 18 лет
* объективное измерение частоты сердечных сокращений (далее по тексту — ЧСС) и частоты дыхательных движений (далее по тексту — ЧД)
* наличие массивов данных, на основе которых вычислялись средние показатели ЧСС и ЧД для каждой возрастной группы
В обзор не попали исследования, где были:
* недоношенные дети
* дети с заболеваниями, влияющими на ЧСС и ЧД
* дети с кардиостимуляторами или нуждающиеся в ИВЛ
* дети, находившиеся в состоянии наркоза
* дети, принимавшие лекарства, которые влияют на ЧСС и ЧД
* данные, собранные у детей, занимавшихся спортом, но не имевшие сведений об их исходном состоянии до физической нагрузки
* данные, полученные на высоте 1000 метров выше уровня моря и выше
* в группах были взрослые и не было деления по возрастным подгруппам
* разница в возрасте между группами была 10 лет и больше
В общем, товарищи ученые серьезно постарались, отбирая детей, которых условно можно назвать «здоровыми» и «нормальными». В итоге набрали 143346 детей с данными о ЧСС и 3881 ребенка с данными о ЧД.
В итоге набрали 143346 детей с данными о ЧСС и 3881 ребенка с данными о ЧД.
В итоге получились оч интересные результаты. Как заявил один из авторов в интервью BBC, если исходить из норм, содержащихся в современных руководствах и рекомендациях, практически половину детей в возрасте 10 лет можно считать «сердечниками» или «легочниками». То есть больными. Хотя на самом деле они таковыми не являются, просто нормы, которые последний раз пересматривались хрен знает когда, изменились вместе с детьми.
Там целая куча графиков, сравнений с центилями и медианами. Приведу лишь четыре интересные таблички из веб-приложений к статье:
Таблица 1. Нормы ЧД для детей по различным источникам.
Возраст, лет | APLS/PHPLS | PALS | EPLS | PHTLS | ATLS | WHO |
При рождении | 30-40 | 30-60 | 30-40 | 30-50 | <60 | |
до 1 года | 30-40 | 30-60 | 30-40 | 20-30 | <60 | <50 |
1-2 | 25-35 | 24-40 | 26-34 | 20-30 | <40 | <40 |
2-3 | 25-30 | 24-40 | 24-30 | 20-30 | <40 | <40 |
3-4 | 25-30 | 24-40 | 24-30 | 20-30 | <35 | <40 |
4-5 | 25-30 | 22-34 | 24-30 | 20-30 | <35 | <40 |
5-6 | 20-25 | 22-34 | 20-24 | 20-30 | <35 | |
6-12 | 20-25 | 18-30 | 20-24 | (12-20)-30 | <30 | |
12-13 | 15-20 | 18-30 | 12-20 | (12-20)-30 | <30 | |
13-18 | 15-20 | 12-16 | 12-20 | 12-20 | <30 |
Таблица 2. Нормы ЧСС для детей по различным источникам.
Нормы ЧСС для детей по различным источникам.
Возраст, лет | APLS/PHPLS | PALS | EPLS | PHTLS | ATLS |
При рождении | 110-160 | 85-205 | 85-205 | 120-160 | <160 |
до 1 года | 110-160 | 100-190 | 100-180 | 80-140 | <160 |
1-2 | 100-150 | 100-190 | 100-180 | 80-130 | <150 |
2-3 | 95-140 | 60-140 | 60-140 | 80-120 | <150 |
3-5 | 95-140 | 60-140 | 60-140 | 80-120 | <140 |
5-6 | 80-120 | 60-140 | 60-140 | 80-120 | <140 |
6-10 | 80-120 | 60-140 | 60-140 | (60-80)-100 | <120 |
10-12 | 80-120 | 60-100 | 60-100 | (60-80)-100 | <120 |
12-13 | 60-100 | 60-100 | 60-100 | (60-80)-100 | <100 |
13-18 | 60-100 | 60-100 | 60-100 | 60-100 | <100 |
Сокращения:
APLS = Advanced Pediatric Life Support
PHPLS = Pre-Hospital Paediatric Life Support
PALS = Pediatric Advanced Life Support
EPLS = European Pediatric Life Support
PHTLS = Prehospital Trauma Life Support
ATLS = Advanced Trauma Life Support
WHO = Всемирная организация здравоохранения
Таблица 3. Распределение ЧД по центилям (результаты исследования).
Распределение ЧД по центилям (результаты исследования).
Возраст | 1-й | 10-й | 25-й | медиана | 75-й | 90-й | 99-й |
0-3 мес | 25 | 34 | 40 | 43 | 52 | 57 | 66 |
3-6 мес | 24 | 33 | 38 | 41 | 49 | 55 | 64 |
6-9 мес | 23 | 31 | 36 | 39 | 47 | 52 | 61 |
9-12 мес | 22 | 30 | 35 | 37 | 45 | 50 | 58 |
12-18 мес | 21 | 28 | 32 | 35 | 42 | 46 | 53 |
18-24 мес | 19 | 25 | 29 | 31 | 36 | 40 | 46 |
2-3 года | 18 | 22 | 25 | 28 | 31 | 34 | 38 |
3-4 года | 17 | 21 | 23 | 25 | 27 | 29 | 33 |
4-6 лет | 17 | 20 | 21 | 23 | 25 | 27 | 29 |
6-8 лет | 16 | 18 | 20 | 21 | 23 | 24 | 27 |
8-12 лет | 14 | 16 | 18 | 19 | 21 | 22 | 25 |
12-15 лет | 12 | 15 | 16 | 18 | 19 | 21 | 23 |
15-18 лет | 11 | 13 | 15 | 16 | 18 | 19 | 22 |
Таблица 4. Распределение ЧСС по центилям (результаты исследования).
Распределение ЧСС по центилям (результаты исследования).
Возраст | 1-й | 10-й | 25-й | медиана | 75-й | 90-й | 99-й |
при рождении | 90 | 107 | 116 | 127 | 138 | 148 | 164 |
0-3 мес | 107 | 123 | 133 | 143 | 154 | 164 | 181 |
3-6 мес | 104 | 120 | 129 | 140 | 150 | 159 | 175 |
6-9 мес | 98 | 114 | 123 | 134 | 143 | 152 | 168 |
9-12 мес | 93 | 109 | 118 | 128 | 137 | 145 | 161 |
12-18 мес | 88 | 103 | 112 | 123 | 132 | 140 | 156 |
18-24 мес | 82 | 98 | 106 | 116 | 126 | 135 | 149 |
2-3 года | 76 | 92 | 100 | 110 | 119 | 128 | 142 |
3-4 года | 70 | 86 | 94 | 104 | 113 | 123 | 136 |
4-6 лет | 65 | 81 | 89 | 98 | 108 | 117 | 131 |
6-8 лет | 59 | 74 | 82 | 91 | 101 | 111 | 123 |
8-12 лет | 52 | 67 | 75 | 84 | 93 | 103 | 115 |
12-15 лет | 47 | 62 | 69 | 78 | 87 | 96 | 108 |
15-18 лет | 43 | 58 | 65 | 73 | 83 | 92 | 104 |
В общем, интересный вопрос подняли граждане исследователи — а что есть норма? Получается, что применительно к ЧСС и ЧД — весьма растяжимое и дрейфующее понятие. Ну а что, если, например, современные дэушки созревают быстрее, чем их сверстницы 20 лет назад, почему не должны меняться остальные показатели?
Ну а что, если, например, современные дэушки созревают быстрее, чем их сверстницы 20 лет назад, почему не должны меняться остальные показатели?
Норма ЧДД у детей: таблица. Частота дыхательных движений
Одним из действий, осуществляемых при осмотре педиатром, является подсчет дыхательных движений. Этот простой на первый взгляд показатель несет важную информацию о состоянии здоровья в целом и о функционировании органов дыхания и сердечно-сосудистой системы в частности.
Как правильно подсчитать частоту дыхательных движений (ЧДД) в минуту? Это не составляет особой сложности. А вот с интерпретацией данных возникают определенные трудности. Это в большей степени касается молодых родителей, поскольку, получив результат у ребенка, в несколько раз превышающий свой собственный, они впадают в панику. Поэтому в данной статье предлагаем все же разобраться, какая норма ЧДД у детей. Таблица нам в этом поможет.
Особенности дыхательной системы ребенка
Первое, чего так долго ждет будущая мама — первый крик малыша. Именно с этим звуком происходит и первый его вдох. К моменту рождения органы, обеспечивающие дыхание ребенка, еще не до конца развиты, и только с ростом самого организма происходит их дозревание (как в функциональном, так и в морфологическом плане).
Носовые ходы (которые являются верхними дыхательными путями) у новорожденных имеют свои особенности:
• Они достаточно узкие.
• Относительно короткие.
• Внутренняя их поверхность нежная, с огромным количеством сосудов (кровеносных, лимфатических).
Поэтому даже при незначительных катаральных явлениях слизистая носа у ребенка быстро отекает, уменьшается и так маленький просвет, как результат — затрудняется дыхание, развивается одышка: маленькие дети еще не могут дышать ртом. Чем младше ребенок, тем опаснее могут быть последствия, и тем быстрее необходимо устранить патологическое состояние.
Легочная ткань у маленьких детей также имеет свои особенности. У них, в отличие от взрослых, слабо развита легочная ткань, а сами легкие имеют небольшой объем при огромном количестве кровеносных сосудов.
Правила подсчета частоты дыхания
Измерение частоты дыхательных движений не требует каких-либо особенных навыков или оснащения. Все, что понадобится – это секундомер (или часы с секундной стрелочкой) и соблюдение простых правил.
Человек должен находиться в спокойном состоянии и в удобной позе. Если речь идет о детях, особенно раннего возраста, то подсчет дыхательных движений лучше проводить во сне. Если такой возможности нет, следует максимально отвлечь испытуемого от проводимой манипуляции. Для этого достаточно взяться за запястье (где обычно определяется пульс) и тем временем подсчитывать частоту дыхания. Следует отметить, что и пульс у детей младше года (около 130-125 ударов в минуту) не должен вызывать опасений — это норма.
У грудничков настоятельно рекомендуется проводить подсчет частоты дыхания во время сна, поскольку плач может в значительной степени повлиять на результат и дать заведомо ложные цифры. Положив руку на переднюю брюшную стенку (или просто визуально), вы сможете с легкостью провести данное исследование.
Учитывая, что дыхание имеет свой ритмический цикл, необходимо соблюдать и длительность его подсчета. Обязательно проводите измерение ЧДД в течение целой минуты, а не умножая результат, полученный всего за 15 секунд, на четыре. Рекомендуется провести три подсчета и вычислить среднее значение.
Норма ЧДД у детей
Таблица демонстрирует нормы частоты дыхательных движений. Данные представлены для детей разных возрастных групп.
Как видим из таблицы, частота дыхательных движений в минуту тем выше, чем младше ребенок. Постепенно, по мере взросления, их количество уменьшается, и к пубертатному периоду, когда ребенку исполняется 14-15 лет, частота дыхания становится равной этому показателю у взрослого здорового человека. Каких-либо различий по половому признаку не наблюдается.
Типы дыхания
Существует три основных типа дыхания как у взрослого, так и у ребенка: грудной, брюшной и смешанный.
Грудной тип больше характерен для представительнец женского пола. При нем вдох/выдох обеспечиваются в большей степени за счет движений грудной клетки. Недостатком такого типа дыхательных движений является плохая вентиляция нижних отделов легочной ткани. Тогда как при брюшном типе, когда в большей степени задействована диафрагма (и визуально движется при дыхании передняя брюшная стенка), недостаток вентиляции испытывают верхние отделы легких. Данный тип дыхательных движений присущ в большей степени для мужчин.
А вот при смешанном типе дыхания происходит равномерное (одинаковое) расширение грудной клетки с увеличением объема ее полости во всех четырех направлениях (верхне-нижнем, боковых). Это наиболее правильный тип дыхания, который обеспечивает оптимальную вентиляцию всей легочной ткани.
В норме частота дыхания у здорового взрослого человека равна 16-21 в одну минуту, у новорожденных – до 60 в минуту. Выше более подробно приведена норма ЧДД у детей (таблица с возрастными нормами).
Учащенное дыхание
Первым признаком поражения органов дыхания, особенно при инфекционных заболеваниях, является учащение дыхания. При этом обязательно будут и другие признаки простудного заболевания (кашель, насморк, хрипы и т. д.). Достаточно часто при повышении температуры тела увеличивается частота дыхания и учащается пульс у детей.
Задержка дыхания во сне
Достаточно часто у маленьких детей (особенно грудничков) во сне отмечаются кратковременные по длительности остановки дыхания. Это физиологическая особенность. Но если вы заметили, что подобные эпизоды учащаются, их продолжительность становится большей или возникают другие симптомы, такие как посинение губ или носогубного треугольника, потеря сознания, немедленно необходимо вызывать «Скорую помощь», чтобы предотвратить необратимые последствия.
Заключение
Органы дыхания у детей раннего возраста имеют ряд особенностей, способствующих их частому поражению и быстрой декомпенсации состояния. Это, прежде всего, связано с их незрелостью к моменту рождения, определенными анатомо-физиологическими особенностями, незавершенной дифференциацией структур центральной нервной системы и их непосредственным влиянием на дыхательный центр и органы дыхания.
Чем младше ребенок, тем меньшим объемом легких он обладает, тем, следовательно, ему потребуется сделать большее количество дыхательных движений (вдох/выдох), чтобы обеспечить организм необходимым объемом кислорода.
Подводя итоги
Следует помнить, что у детей первых месяцев жизни достаточно часто встречается дыхательная аритмия. Чаще всего это не является патологическим состоянием, а лишь свидетельствует о возрастных особенностях.
Итак, теперь и вы знаете, какая норма ЧДД у детей. Таблица средних показателей должна приниматься во внимание, но не следует паниковать при небольших отклонениях. И обязательно проконсультируйтесь с врачом, прежде чем делать поспешные выводы!
Частота дыхания у детей
Дыхание является одним из естественных процессов. На нём обычно не принято как-либо заострять внимание, если каких-либо проблем при этом не появляется. Однако молодые мамы довольно часто озабочены вопросом о том, каким должно быть носовое дыхание у крох, и это правильно. Но от того, как вдыхает воздух малыш, напрямую зависит его рост и физическое и умственное развитие. К примеру, дыхание принимает активное участие в обучении ребёнка говорить, а потом и в развитие речи в дошкольном возрасте. От того, как вдыхает и выдыхает ваш малыш будет зависеть, с какой частотой он будет страдать от болезней в дальнейшем, взрослея. Так какой же должна быть частота дыхания у детей? Так что же является в этом деле нормой, а что отклонением?
Почему детская дыхательная система является особенной
Каждая мама с счастливым замиранием сердца вспоминает момент, когда её малыш закричал, впервые увидев этот мир. Тогда же он сделал свой первый в этом мире вдох. Но не все родители знают, что на момент рождения дыхательная система младенца развита ещё не до конца. И когда сам организм начинает расти, дыхательная система начинает функционально «дозревать».
Что же отличает «недозревшую» дыхательную систему малыша:
- Недостаточно развиты верхние дыхательные пути, которые принято называть носовыми ходами.
- Внутренняя поверхность носовых ходов очень нежная, она перенасыщена кровеносными и лимфатическими сосудами.
- Носовые ходы младенца довольно короткие.
- Верхние дыхательные пути малыша относительно узкие.
Из-за узких носовых ходов в носике малыша часто скапливается слизь, пыль частички ворса. Чтобы избавиться от этого, прочищайте носик и старайтесь увлажнять специализированными растворами на основе морской соли (продаются в аптеках).
Все эти физиологические особенности сказываются на дыхательном процессе. Малыш часто дышит со своеобразными хрипами, особенно по ночам. Даже малозначительные катаральные явления сразу же вызывают отёк слизистой носа ребёнка. Дыхание постепенно затрудняется, начинается одышка. При этом ребёнок испытывает сильные трудности при дыхании, так он попросту ещё не умеет дышать носиком. При этом, чем младше малыш, тем тяжелее могут оказаться последствия любых катаральных явлений. Нужно быстрее устранять последствия.
Лёгкие новорождённых также имеют свои особенности. Сами они имеют малый объем и изобилуют кровеносными сосудами. Лёгочная ткань развита очень слабо, по сравнению с лёгочной тканью любого взрослого человека.
Немного о типах дыхания
Всего существует три различных типа дыхания. Они свойственны и малышам, и взрослым:
- При брюшном типе дыхания активное участие в процессе принимает диафрагма. При таком типе дыхания видно, как движется передняя брюшная стенка. Верхние отделы лёгких при грудном типе дыхания могут испытывать недостаточную вентиляцию. Данный дыхательный тип обычно встречается у мужчин.
- При грудном типе дыхания, который свойственен женской половине человечества, процесс осуществляется за счёт движения грудной клетки. Для данного типа дыхания характерен недостаток вентиляции нижних лёгочных отделов.
- Смешанный дыхательный тип равномерно задействует при дыхании и грудную клетку, и диафрагму. Данный тип дыхания является наиболее правильным.
Любой здоровый взрослый человек имеет среднюю дыхательную частоту от 16 до 21 в минуту. У только что родившихся малышей норма – 60 в минуту. По мере взросления крохи частота дыхания понижается.
Таблица с нормами дыхания у детей по возрасту:
| Возраст | Частота дыхания в 1 минуту |
|---|---|
| Новорождённые | 40-60 |
| от 2 недель до 3 месяцев | 40-45 |
| 4-6 месяцев | 35-40 |
| 7-12 месяцев | 30-35 |
| 2-3 года | 25-30 |
| 5-6 лет | около 25 |
| 10-12 лет | 20-22 |
| 14-15 лет | 18-20 |
Как произвести измерения
Замерять частоту дыхания нужно только тогда, когда младенец находится в состоянии покоя. У маленьких детей измерения можно производить, просто глядя на движение грудной клетки. Врачи же делают это с помощью фонендоскопа. Как вариант, вы можете положить ладно на грудную клетку и произвести подсчёт. Отвлеките малыша ласковыми разговорами либо игрушками, тогда он не испугается и не помешает подсчёту. Ребёнок обязательно должен находиться в положении без движения.
Для чего нужно измерять частоту дыхания
Измерение частоты дыхания у крохи требуется для того, чтобы узнать, насколько налажена вентиляция лёгких. Если частота дыхания оказалась хотя бы немного выше указанного значения, то речь идёт уже о поверхностном дыхании, что провоцирует появление болезнетворной микрофлоры. Желательно проводить замер частоты дыхания несколько дней подряд, записывая полученный результат на листок бумаги. Так вы сможете увидеть в динамике вероятные отклонения от нормы и, если это потребуется, показать данные врачу для последующей диагностики.
Об отклонениях от нормы
Когда дыхание учащённое, то оно является одним из первейших признаков инфекции. Такому явлению сопутствуют и иные признаки наличия заболевания: кашель, хрипы. Возрастание частоты дыхания, как и увеличение пульса, может быть вызвано высокой температурой.
У крошечных малышей часто встречается такое явление, как задержка дыхания во сне. Происходит это на короткое время. Не стоит паниковать, ведь это физиологическая норма. Но когда это наблюдается слишком часто и сопровождается такими явлениями, как посинение треугольника между губами и носом, потерей сознания, то нужно срочно вызывать «03».
Органы дыхания у грудничков имеют свои особенности, что влияет на их частое поражение и дальнейшей декомпенсацией общего состояния. Все это вызвано тем, что дыхательная система детей на момент рождения развита недостаточно полно. Этому же способствуют незаконченной дифференциацией отдельных структур нервной системы, которая оказывает непосредственное влияние на работу дыхательной системы. Чем меньше возраст грудничка, тем меньший он имеет объем лёгких. Поэтому он делает намного больше дыхательных движений нежели взрослый.
нормы, таблица по возрастам у детей
Одним из действий, осуществляемых при осмотре педиатром, является подсчет дыхательных движений. Этот простой на первый взгляд показатель несет важную информацию о состоянии здоровья в целом и о функционировании органов дыхания и сердечно-сосудистой системы в частности.
Как правильно подсчитать частоту дыхательных движений (ЧДД) в минуту? Это не составляет особой сложности. А вот с интерпретацией данных возникают определенные трудности. Это в большей степени касается молодых родителей, поскольку, получив результат у ребенка, в несколько раз превышающий свой собственный, они впадают в панику. Поэтому в данной статье предлагаем все же разобраться, какая норма ЧДД у детей. Таблица нам в этом поможет.
Особенности дыхательной системы ребенка
Первое, чего так долго ждет будущая мама — первый крик малыша. Именно с этим звуком происходит и первый его вдох. К моменту рождения органы, обеспечивающие дыхание ребенка, еще не до конца развиты, и только с ростом самого организма происходит их дозревание (как в функциональном, так и в морфологическом плане).
Носовые ходы (которые являются верхними дыхательными путями) у новорожденных имеют свои особенности: • Они достаточно узкие. • Относительно короткие. • Внутренняя их поверхность нежная, с огромным количеством сосудов (кровеносных, лимфатических).
Поэтому даже при незначительных катаральных явлениях слизистая носа у ребенка быстро отекает, уменьшается и так маленький просвет, как результат — затрудняется дыхание, развивается одышка: маленькие дети еще не могут дышать ртом. Чем младше ребенок, тем опаснее могут быть последствия, и тем быстрее необходимо устранить патологическое состояние.
Легочная ткань у маленьких детей также имеет свои особенности. У них, в отличие от взрослых, слабо развита легочная ткань, а сами легкие имеют небольшой объем при огромном количестве кровеносных сосудов.
Специфика дыхательной системы у новорожденных
Частотой дыхания называют число дыхательных движений (за одно такое движение принимается цикл вдох-выдох) за минуту (или другую единицу времени). Данный показатель является одним из главных биомаркеров.
В первые дни и недели жизни организм крохи только начинает приспосабливаться к внешним условиям. Дыхательная система не является исключением. При рождении сердечно-легочные функции претерпевают существенные изменения в виде такого алгоритма:
- жидкость уходит из легких, и последние наполняются воздухом, увеличиваются в объеме;
- происходит раздувание легких, в результате чего сопротивление в сосудах падает;
- кровоток в легких усиливается;
- закрываются артериальный и венозный протоки;
- легкие начинают выполнять дыхательную функцию, которую ранее осуществляла плацента.
На заметку. Как показывает статистика, частота дыхания у новорожденных превышает тот же показатель у взрослых примерно в три раза. Нерегулярное дыхание у детей раннего возраста считается вариантом нормы. Однако проконсультироваться с врачом все-таки лишним не будет.
Важная особенность новорожденных заключается в том, что они не способны дышать ртом, не умеют сморкаться, а также сознательно задерживать дыхание. Названные свойства во многом определяют тип прерывистого дыхания у новорожденных.
ЧДД (частота дыхательных движений) у новорожденных может меняться в зависимости от того, спит младенец или бодрствует. Кроме того, смена фаз сна также влияет на дыхание (частота дыхания у маленького ребенка обычно меняется в сторону понижения – до 32-43 раз в минуту).
Недоношенные детки имеют свои особенности дыхания:
- Дыхание неравномерное, учащенное;
- Вдох и выдох могут разделяться довольно продолжительной паузой;
- В минуту ЧДД новорожденного варьируется от 36 до 82.
Кратковременная остановка дыхания, а также его замедление для новорожденных малышей является нормой.
Правила подсчета частоты дыхания
Измерение частоты дыхательных движений не требует каких-либо особенных навыков или оснащения. Все, что понадобится – это секундомер (или часы с секундной стрелочкой) и соблюдение простых правил.
Человек должен находиться в спокойном состоянии и в удобной позе. Если речь идет о детях, особенно раннего возраста, то подсчет дыхательных движений лучше проводить во сне. Если такой возможности нет, следует максимально отвлечь испытуемого от проводимой манипуляции. Для этого достаточно взяться за запястье (где обычно определяется пульс) и тем временем подсчитывать частоту дыхания. Следует отметить, что и пульс у детей младше года (около 130-125 ударов в минуту) не должен вызывать опасений — это норма.
У грудничков настоятельно рекомендуется проводить подсчет частоты дыхания во время сна, поскольку плач может в значительной степени повлиять на результат и дать заведомо ложные цифры. Положив руку на переднюю брюшную стенку (или просто визуально), вы сможете с легкостью провести данное исследование.
Учитывая, что дыхание имеет свой ритмический цикл, необходимо соблюдать и длительность его подсчета. Обязательно проводите измерение ЧДД в течение целой минуты, а не умножая результат, полученный всего за 15 секунд, на четыре. Рекомендуется провести три подсчета и вычислить среднее значение.
При каких состояниях нарушена частота дыхания?
Аномальная частота дыхания может указывать на различные состояния. В некоторых случаях высокая или низкая частота дыхания обусловлена физическими упражнениями. Нарушение дыхания, особенно если оно слишком быстрое, может указывать на проблемы со здоровьем. Существуют различные факторы, влияющие на частоту дыхания человека, в том числе травмы, физические упражнения, эмоции, настроение, а также ряд медицинских состояний.
Распространенные причины высокой частоты дыхания включают в себя:
Беспокойство: люди могут дышать быстрее, когда боятся или беспокоятся. Быстрое дыхание, или гипервентиляция, является распространенным симптомом приступов паники.
Лихорадка
Когда температура тела повышается, частота дыхания также может увеличиваться. Увеличение частоты дыхания помогает избавиться от жара.
Респираторные заболевания. Различные заболевания легких, такие как астма, пневмония и ХОБЛ, могут затруднять дыхание, что может привести к увеличению частоты дыхания.
Заболевания сердца
Если сердце не качает должным образом, чтобы доставлять кислород к органам, организм начинает реагировать, увеличивая дыхание.
Обезвоживание
Обезвоживание может увеличить частоту дыхания, поскольку организм пытается получить энергию для клеток.
Факторы, которые могут вызвать низкую частоту дыхания, включают:
Передозировка лекарственных препаратов. Передозировка некоторых лекарств может угнетать дыхательный ритм в мозгу, что приводит к снижению частоты дыхания.
Обструктивное апноэ во сне
Апноэ во сне включает в себя закупорку дыхательных путей, часто из-за расслабления мягких тканей в горле. Закупорка вызывает короткие паузы в дыхании и может снизить общую частоту дыхания.
Травма головы. Травма головы может влиять на область мозга, которая играет важную роль в дыхании, что может вызвать слабое дыхание.
Норма ЧДД у детей
Таблица демонстрирует нормы частоты дыхательных движений. Данные представлены для детей разных возрастных групп.
Как видим из таблицы, частота дыхательных движений в минуту тем выше, чем младше ребенок. Постепенно, по мере взросления, их количество уменьшается, и к пубертатному периоду, когда ребенку исполняется 14-15 лет, частота дыхания становится равной этому показателю у взрослого здорового человека. Каких-либо различий по половому признаку не наблюдается.
Отклонения от нормы
При нарушении работы сердечно-сосудистой системы у ребенка необходимо обратиться к педиатру.
Не стоит волноваться, если ЧСС и ЧДД у малыша несколько разнятся с показаниями взрослого человека. И только при получении данных, значительно отличающихся от нормы, указанной в таблице, стоит обследоваться у врача для выяснения главной причины отклонений. Учащенное поверхностное дыхание называется тахипноэ. Превышение частоты пульса называется тахикардией, понижение — брадикардией.
Частое дыхание
Частое дыхание — увеличение повторяемости дыхательных движений, при котором его ритм не изменяется, и может развиться из-за нарушений газообмена со скапливанием в крови диоксида углерода и снижением количества кислорода. В результате амплитуда движений при дыхании становится поменьше. Временами учащенное дыхание усугубляется, что принимается за одышку, при которой частота дыхания у детей должна быть больше, чем 60 вдохов и выдохов за минуту.
Быстрый пульс
Важно следить за показателем сердечного ритма у малыша как в спокойном состоянии, так и во время физических нагрузок.
Причины нарушений в частоте сердечных сокращений могут быть разными. В основном это высокая температура воздуха, мышечная нагрузка и стрессы. В этих случаях ЧСС становится больше, что не есть патологией. Если же у малыша происходит учащение пульсового ритма в спокойном состоянии, тогда нужно обратить на это внимание. Главные причины такого состояния:
- переутомление;
- сердечные болезни;
- заболевания органов дыхания.
Типы дыхания
Существует три основных типа дыхания как у взрослого, так и у ребенка: грудной, брюшной и смешанный.
Грудной тип больше характерен для представительнец женского пола. При нем вдох/выдох обеспечиваются в большей степени за счет движений грудной клетки. Недостатком такого типа дыхательных движений является плохая вентиляция нижних отделов легочной ткани. Тогда как при брюшном типе, когда в большей степени задействована диафрагма (и визуально движется при дыхании передняя брюшная стенка), недостаток вентиляции испытывают верхние отделы легких. Данный тип дыхательных движений присущ в большей степени для мужчин.
А вот при смешанном типе дыхания происходит равномерное (одинаковое) расширение грудной клетки с увеличением объема ее полости во всех четырех направлениях (верхне-нижнем, боковых). Это наиболее правильный тип дыхания, который обеспечивает оптимальную вентиляцию всей легочной ткани.
В норме частота дыхания у здорового взрослого человека равна 16-21 в одну минуту, у новорожденных – до 60 в минуту. Выше более подробно приведена норма ЧДД у детей (таблица с возрастными нормами).
Частота дыхания и сердцебиения у детей: норма по возрастам
Величина пульсового и дыхательного показателей зависит от возрастных изменений. Нормы ЧСС и ЧДД у новорожденных значительно больше, чем у детей до года. Высокая потребность в кислороде при маленьком объеме грудной клетки требует учащения дыхания.
В грудничковом возрасте пульс чаще дыхания в среднем в 2 раза. В возрасте 1 года у детей коэффициент этих характеристик составляет 3:1, в старшем возрасте соотношение ЧСС и ЧДД увеличивается до 4:1. Нормы пульса и дыхания представлены в таблице.
| Возраст ребенка | ЧДД | ЧСС |
| Новорожденные | 40-60 | 100-160 |
| до 3 мес. | 40-45 | 140-160 |
| до 6 мес. | 35-40 | 130-135 |
| от 6 до 12 мес. | 30-35 | 110-130 |
| от 2 до 3 лет | 25-30 | 105-115 |
| от 5 до 6 лет | 20-25 | 80-100 |
| от 7 до 8 лет | 18-25 | 80-85 |
| от 10 до 12 лет | 20-22 | 75-80 |
| Подростки | 18-20 | 70-75 |
Частое и медленное дыхание
Частое дыхание называется тахипноэ. Увеличение показателя может быть вызвано физическими и эмоциональными нагрузками, насморком, сухостью воздуха. Лишний вес у ребенка также повышает частоту дыхания. В случае, когда параметр выше на 20%, чем в норме, в организме происходит патологический процесс. ЧДД растет при высокой температуре, заболеваниях дыхательных путей, сердечно-сосудистой системы.
Учащенное дыхание наблюдается при неврологических патологиях, анемии. Отклонение от нормы вызывают онкологические заболевания, туберкулез, пневмония. Рост ЧДД может быть связан с травами грудной клетки и мозга. Важно отличать тахипноэ от временной одышки. Первая постоянна, сохраняется даже в состоянии сна. Отклонение требует диагностики организма.
Важно! Отсутствие дыхания более чем 20 секунд, сопровождающееся побледнением кожи, синюшностью губ и пальцев, может стать причиной смерти! Необходима медицинская помощь.
Задержка дыхания после вздоха является нормальным явление, если не длится более 15 секунд. Такое явление называется апноэ. Связано с несостоятельностью дыхательного центра. Снижение частоты дыхания нормально при пониженной температуре тела, а также во сне.
Патологическое изменение в меньшую сторону на 20% и более называется брадипноэ. Встречается у детей реже, чем тахипноэ. Причинами такого отклонения могут быть:
- травмы грудной клетки, позвоночника, головного мозга;
- отравление токсическими веществами;
- заболевания сердечно-сосудистой системы;
- болезни органов дыхания;
- неврологические патологии;
- недоразвитость мышечных тканей.
Отклонения пульса
Тахикардия — повышение ЧСС. Временное явление возможно при повышенной температуре у ребенка, эмоциональных нагрузках, переутомлении. Влияние оказывают гормональные сбои. Может возникать при заболеваниях сердечно-сосудистой системы, инфекционных поражениях, неправильны водным обменом. Некоторые лекарственные препараты могут повышать пульс.
Важно! Снижение пульса до 40 ударов минуту — чрезвычайно опасное состояние, требующее незамедлительной врачебной помощи!
Незначительное понижение ЧСС без ухудшения самочувствия не является опасным. Однако возможно патологическое отклонение. Брадикардия — снижение частоты сердечных сокращений. Возникает при заболеваниях сердца и сосудов, нервной и эндокринной систем, на фоне приема медикаментов, из-за неправильного обмена веществ. Слабость, головокружения, изменение артериального давления у ребенка— повод обратиться к педиатру.
ЧДД и ЧСС у ребенка могут изменяться в большую или меньшую сторону по физиологическим причинам, либо вследствие патологических процессов в организме. Важно контролировать эти параметры у ребенка и уметь правильно их замерять. Отклонение на 20% и более требует диагностики для выявления причины и лечения.
Опасно ли периодическое дыхание?
Синдром Чейна-Стокса, или периодическое дыхание, характерен для недоношенных деток, хотя и у родившихся в срок встречается нередко. При таком дыхательном процессе малыш дышит редко и поверхностно, затем переходит к более частым и глубоким вдохам, после достижения пикового вдоха опять дышит реже и поверхностнее, а затем наступает непродолжительная задержка. Со стороны может показаться, что это какой-то приступ, и ребенку срочно нужна помощь, но если отойти от понятия «взрослой» нормы, то окажется, что ничего страшного здесь нет. Обычно подобный тип дыхания уже к месяцу несколько выравнивается, а к году от него не остается и следа. Зато сколько нервов периодическое дыхание отнимает у неподготовленных родителей!
Совет
Даже когда проблемы со здоровьем нет, учащенное дыхание новорожденного означает, что грудничок дышит поверхностно, а значит, легкие вентилируются недостаточно тщательно.
таблицы с показателями ЧСС и ЧДД
Причины отклонения пульса от нормы
Частота сокращений сердца может снижаться по разным факторам.
Низкие показатели
Если количество ударов уменьшается, то это состояние называют брадикардией. Такой диагноз ставят, если показатели пульса на протяжении длительного времени ниже на 30 ударов. При этом заболевании часто падает и давление крови в артериях. Заметить проблему можно по:
- бледности кожного покрова;
- частым головокружениям;
- слабости и быстрой утомляемости.
Если сердце у ребенка сокращается медленнее, чем должно, необходимо посетить врача и провести обследование. Подобные проблемы могут стать причиной сердечной недостаточности. Развитие брадикардии происходит, если ребенок страдает:
- гипотиреозом;
- вегетативными расстройствами;
- миокардитом;
- врожденными пороками сердца;
- патологиями головного мозга;
- интоксикацией в результате попадания в организм тяжелых металлов, спирта, лекарственных средств.
Слабый пульс считается нормой только у спортсменов в связи с высокой тренированностью сердечно-сосудистой системы. Но, если при регулярных занятиях спортом ребенок жалуется на плохое самочувствие его нужно отвести к врачу.
Учащение сердцебиения
Если в спокойном состоянии жизненно важный орган сокращается чаще, чем должно, то диагностируют тахикардию. Подобные проблемы могут быть связаны с:
- анемией;
- тиреотоксикозом;
- патологиями сердца и сосудов вроде миокардита, эндокардита, кардионевроза или ревмокардита;
- инфекционными поражениями органов дыхательной системы;
- вегето-сосудистой дистонией.
Учащение пульса происходит в ответ на стрессы, эмоциональные напряжения, переутомление, перегрев или обезвоживание.
Тахикардия может приводить к значительному ухудшению состояния больного. При этом:
- ощущаются сильные удары в груди;
- кружится и болит голова;
- темнеет в глазах;
- шумит в ушах.
В таком состоянии необходимо обследовать ребенка, чтобы определить причину отклонений.
Сердцебиение при физических нагрузках
Важно также знать, как часто должно сокращаться сердце при физических нагрузках. Это поможет подобрать оптимальные для малыша виды спорта, не перегружая организм
Нормы определяются так: от 220 отнять возраст ребенка. Полученное число и является показателем пульса во время нагрузок.
Брадикардия у ребенка в подавляющем большинстве случаев не проявляется клинически, так как связана с функциональными нарушениями. Но иногда могут наблюдаться: головокружение, общая слабость, потливость, рвота, похолодание конечностей, обморок.
Среди причин можно выделить функциональные и органические. К первым наиболее часто относятся:
- занятия спортом;
- нейроциркуляторная дистония;
- парадоксальная реакция на стресс;
- усталость.
Примером функциональной брадикардии может быть потеря сознания у девочки-подростка, которая порезала палец и увидела кровь.
К органическим причинам относятся преимущественно структурные нарушения.
Отклонение от таблицы норм ЧСС может быть во многих случаях:
- жаркая погода;
- выполнение физических упражнений;
- эмоциональные потрясения – испуг, стресс;
- менструальный цикл у девочек-подростков;
Данные факторы не относятся к категории потенциально опасных, так, как частота сердечных сокращений выравнивается в состоянии покоя.
Чсс и чдд у людей
По мере взросления у ребенка соотношение ЧДД и ЧСС должно приближаться к норме взрослого человека. Эти показатели помогают для расчета интенсивности физической и моральной нагрузки на ребенка. Для взрослых нормы также разнятся в зависимости от уровня физической активности. У спортсменов ЧСС ниже, чем у людей, которые не связаны со спортом.
Что такое ЧСС и ЧДД?
Частота сердечных сокращений — подсчет числа ударов, которые делает сердце за минуту. Частота дыхательных движений — количество вдохов и выдохов за минуту. Эти показатели дают возможность определить насколько дыхание глубокое и ритмичное, а также возможность анализа работоспособности грудной клетки. Характеристики сердцебиения в разные периоды роста отличаются.
Таблица по возрастам у детей: нормы
Исследования пульса показали, что у новорожденных он составляет 140 ударов за минуту. Частота пульса у детей в первые 12 месяцев жизни уменьшается до 110—130, а старше 12 лет — частота пульса доходит примерно до нормы взрослого.
Норма ЧДД у детей важна для оценки состояния дыхательных путей, сердца, кровеносной системы и здоровья в целом. Соотношение ЧДД к ЧСС — дыхательно-пульсовый коэффициент у грудничков 1:2,5, у детей до 12-ти месяцев — 1:3, старше — 1:4.
Следующая таблица представляет нормы ЧДД и ЧСС у детей по возрастам.
| Возраст | ЧСС | ЧДД |
| Младенец | 100—160 | 40—60 |
| До 1 месяца | 140—160 | 40—50 |
| До 6-ти месяцев | 130—135 | 35—40 |
| 1 год | 110—130 | 30—40 |
| 2 года | 110—115 | 30—35 |
| 3 года | 105—110 | 20—35 |
| 4 года | 100—105 | 20—30 |
| 5—6 лет | 80—100 | 20—25 |
| 7—8 лет | 80—85 | 18—25 |
| 10—12 лет | 75—80 | 18—20 |
| Старше 12-ти лет | 70—75 | 16—20 |
Измерение ЧСС и ЧДД
Как мерить пульс:
- Взяться за запястье в области определения пульса.
- Включить секундомер.
- Подсчитать количество сердцебиений в минуту.
Техника подсчета дыхания у детей (вдох-выдох):
- Отвлечь ребенка.
- Положить руку на живот или взять за руку.
- Считать количество циклов за 1 минуту.
- Оценить результат.
Для подсчета ЧСС, малыш должен принять неподвижное положение. Нельзя проводить измерение после различных нагрузок физических или эмоциональных, т. к. пульс учащается.
После этого стоит определить соответствие результатов с показателями нормы. В норме пульсация ритмичная и четкая. Технику подсчета применяют для разного возраста. Частота дыхания измеряется на протяжении минуты.
У малышей подсчет дыхательных движений лучше проводить во сне.
Отклонения от нормы
При нарушении работы сердечно-сосудистой системы у ребенка необходимо обратиться к педиатру.
Не стоит волноваться, если ЧСС и ЧДД у малыша несколько разнятся с показаниями взрослого человека.
И только при получении данных, значительно отличающихся от нормы, указанной в таблице, стоит обследоваться у врача для выяснения главной причины отклонений. Учащенное поверхностное дыхание называется тахипноэ.
Превышение частоты пульса называется тахикардией, понижение — брадикардией.
Частое дыхание
Частое дыхание — увеличение повторяемости дыхательных движений, при котором его ритм не изменяется, и может развиться из-за нарушений газообмена со скапливанием в крови диоксида углерода и снижением количества кислорода.
В результате амплитуда движений при дыхании становится поменьше. Временами учащенное дыхание усугубляется, что принимается за одышку, при которой частота дыхания у детей должна быть больше, чем 60 вдохов и выдохов за минуту.
Быстрый пульс
Важно следить за показателем сердечного ритма у малыша как в спокойном состоянии, так и во время физических нагрузок. Причины нарушений в частоте сердечных сокращений могут быть разными
Причины нарушений в частоте сердечных сокращений могут быть разными.
В основном это высокая температура воздуха, мышечная нагрузка и стрессы. В этих случаях ЧСС становится больше, что не есть патологией.
Если же у малыша происходит учащение пульсового ритма в спокойном состоянии, тогда нужно обратить на это внимание. Главные причины такого состояния:
- переутомление;
- сердечные болезни;
- заболевания органов дыхания.
Медленный пульс
Если медленный пульс связан с патологиями и сопровождается неприятной симптоматикой, т. е. головокружение, слабость, упадок сил, повышенное или пониженное артериальное давление, то с высокой вероятностью диагностируют брадикардию.
При отсутствии патологий и хорошем самочувствии, это говорит о хорошей натренированности организма, так как у спортсменов ЧСС ниже, чем у других людей.
Пульсовой режим для рациональной физической нагрузки можно просчитать для разных возрастов, а именно: ЧСС (максимальная) = 220 — возраст (количество полных лет).
Причины отклонения ЧСС от нормы
Частота пульса может отличаться от нормальных показателей в разные периоды жизни ребенка (у детей 2 или 5 лет). На это оказывают влияние не только внешние, но и внутренние факторы. Родителям нужно знать симптомы, по которым можно заподозрить патологические изменения частоты сердечных сокращений у детей. К ним относятся:
- одышка;
- загрудинные боли;
- цианоз кожи вокруг рта;
- ощущение нехватки воздуха не только при физических упражнениях, но и в состоянии покоя;
- тахикардия (усиление сердцебиения у детей).
Внимание!
Аритмия представляет патологию, когда количество ударов сердца отклоняется в сторону большего или меньшего значения.
Заболевание выявляется у детей разных возрастных групп. Чаще диагноз ставится подросткам, которые достигли возраста 12-13 лет. Врачи не считают аритмию самостоятельной болезнью. Она является вторичным признаком имеющейся соматической патологии. Различают врожденные и приобретенные нарушения, синусовую брадикардию или тахикардию.
Симптомы и причины низких показателей
При брадикардии отмечается снижение частоты сокращений сердца. Патология редко встречается среди детей. Она не является самостоятельной болезнью, а развивается на фоне имеющегося неблагополучия в организме. Причинами состояния считаются:
- нарушение кровообращения в сосудистом бассейне головного мозга;
- эндокринные патологии;
- гормональный сбой;
- обменные нарушения;
- переохлаждение организма;
- инфекционные заболевания;
- скачок роста ребенка;
- гипоксия.
Клиника проявляется слабостью, снижением аппетита, веса ребенка, апатией, потерей сознания, медленным пульсом, загрудинными болями. У таких детей снижается успеваемость в школе. В некоторых ситуациях фиксируются скачки кровяного давления.
Симптомы и причины высоких показателей
При тахикардии диагностируется увеличение ЧСС выше нормы. В детском возрасте провоцирующими факторами являются следующие патологические состояния:
- кардиомиопатия;
- сердечный шум;
- порок сердца врожденный или приобретенный;
- тиреотоксикоз;
- обезвоживание организма.
Появление тахикардии обуславливает скачок роста, психоэмоциональное напряжение, патология эндокринной системы, гормональный сбой, чрезмерные физические нагрузки. Клиническая картина представлена следующими симптомами:
- загрудинная боль или ощущение дискомфорта;
- бледные кожные покровы;
- повышенная утомляемость;
- головокружение;
- синкопальные состояния;
- головная боль;
- повышенное потоотделение;
- отклонения по ЭхоКГ.
Как правильно подсчитать пульс?
Измерение давления стенок артерий производится двумя методами: при помощи специальных аппаратных оснащений или же при помощи пальпации.
Давление прийдет в норму! Просто не забывайте один раз в день.
При этом у новорожденных измерять его следует в области шеи на сонной артерии, так как прощупывается он на этом участке тела намного отчетливее. А вот у детей постарше и у подростков, подсчет лучше производить на лучевой артерии. Это намного удобнее и не предоставляет никаких трудностей.
Нужно расположить указательный и средний пальцы выше 1 – 2 см от первой складки запястья. Именно в этом месте и находится лучевая артерия. Подсчитывать сокращения можно 15 или 30 секунд, просто потом умножив показатели на 4 или 2. Однако если у маленьких детей или подростков наблюдается аритмия, делать подсчет необходимо в течение 60 секунд.
Нормы частоты дыхательных движений (ЧДД) у ребенка от 0 до 15 лет
Измерить частоту дыхательных движений (ЧДД) весьма просто. Этот процесс не потребует специальных навыков и дорогостоящего оборудования. Все, что понадобится молодой маме – секундомер и внимательность.
Подсчет ЧДД и ЧСС – обязательная процедура при осмотре новорожденных. Она помогает оценить самочувствие малыша, ведь он сам не сможет сообщить о том, какие симптомы его беспокоят. Проводить измерения можно самостоятельно, не дожидаясь приема у педиатра. Частота дыхания, пульса, уровень АД – порой единственные сигналы о надвигающейся опасности.
Подсчет ЧДД и пульса у ребенка – элементарная процедура, которая займет всего минуту. У нее есть свои тонкости:
- Частота дыхания и пульс измеряются в спокойном состоянии. Эмоциональное возбуждение (смех, тревога, слезы) или физическая нагрузка (активные игры) мгновенно отражаются на значении показателя. Исследование не будет объективным. Самый оптимальный вариант – измерять количество вдохов, пока ребенок спит, и тогда полученный результат не будет искажен.
- Считать вдохи и удары сердца нужно ровно минуту. Если вы попытаетесь подсчитать, сколько их происходит за меньшее время, а потом с помощью математических действий высчитаете минутный показатель, то результат получится неверным. Дыханию и сердцебиению грудного малыша свойственна аритмичность, поэтому количество вдохов или ударов в равные отрезки времени может быть различным.
- Полученные результаты не означают, что нужно сразу бить тревогу. Если ребенок выглядит здоровым, вы просто ошиблись при подсчете. Этот момент лучше выяснить во время осмотра педиатра.
Подсчет ЧДД и ЧСС – обязательная процедура при осмотре новорожденных. Она помогает оценить самочувствие малыша, ведь он сам не сможет сообщить о том, какие симптомы его беспокоят. Проводить измерения можно самостоятельно, не дожидаясь приема у педиатра. Частота дыхания, пульса, уровень АД — порой единственные сигналы о надвигающейся опасности.
- Частота дыхания и пульс измеряются в спокойном состоянии. Эмоциональное возбуждение (смех, тревога, слезы) или физическая нагрузка (активные игры) мгновенно отражаются на значении показателя. Исследование не будет объективным. Самый оптимальный вариант — измерять количество вдохов, пока ребенок спит, и тогда полученный результат не будет искажен.
- Считать вдохи и удары сердца нужно ровно минуту. Если вы попытаетесь подсчитать, сколько их происходит за меньшее время, а потом с помощью математических действий высчитаете минутный показатель, то результат получится неверным. Дыханию и сердцебиению грудного малыша свойственна аритмичность, поэтому количество вдохов или ударов в равные отрезки времени может быть различным.
- Полученные результаты не означают, что нужно сразу бить тревогу. Если ребенок выглядит здоровым, вы просто ошиблись при подсчете. Этот момент лучше выяснить во время осмотра педиатра.
Отклонения от нормы
Не стоит волноваться, если ЧСС и ЧДД у малыша несколько разнятся с показаниями взрослого человека. И только при получении данных, значительно отличающихся от нормы, указанной в таблице, стоит обследоваться у врача для выяснения главной причины отклонений.
Учащенное поверхностное дыхание называется тахипноэ. Превышение частоты пульса называется тахикардией, понижение — брадикардией.
Частое дыхание
Учащенное ЧДД у новорожденных, особенно, у тех, которые родились в неназначенный срок или путем кесарева сечения, считается нормальным, ведь строение дыхательной системы еще небезукоризненное. Медики называют это отклонение тахипноэ.
В период до года учащенная частота дыхания является признаком заболеваний:
- Дыхательных органов, которые проявляются рядом болезней:
- простудных, сопровождаются температурой, насморком, кашлем, слабостью организма,
- аллергических реакций,
- астма,
- бронхит, проявляется не только частым дыханием, но и влажным кашлем,
- туберкулез,
- Сердечные заболевания.
- Нарушения работы нервной системы.
Когда возникают подозрения что биение частое, нужно прийти на консультацию к педиатру, а он, в свою очередь, даст направление к профильным специалистам: кардиологу, пульмонологу, невропатологу.
А также следует срочным образом обратиться к медику, если у малыша не только учащенное ЧДД, но и присутствуют боли в области груди, сухость во рту. Возможно, не допустить развитие заболеваний при первых симптомах тахипноэ. лучше провести разные профилактические упражнения.
Быстрый пульс
Частота пульса у детей бывает повышенной или пониженной. Существует специальная таблица, в которой указаны примерные критерии для каждого возраста. Повышение ЧСС может быть вызвано патологическими и непатологическими происхождением.
Ко вторым относятся следующие факторы, которые считаются допустимыми и не нуждаются в обращении к врачу:
- перевозбуждение,
- сильная утомленность,
- перегрев,
- разных физические упражнения.
Патологические изменения требуют срочного обращения к медицинскому работнику, ведь не имеют явных причин:
- повышенная кислотность,
- инфекционные заболевания,
- нарушения в работе нервной системы,
- болезни сердца.
Медленный пульс
Если медленный пульс связан с патологиями и сопровождается неприятной симптоматикой, т. е. головокружение, слабость, упадок сил, повышенное или пониженное артериальное давление, то с высокой вероятностью диагностируют брадикардию.
При отсутствии патологий и хорошем самочувствии, это говорит о хорошей натренированности организма, так как у спортсменов ЧСС ниже, чем у других людей. Пульсовой режим для рациональной физической нагрузки можно просчитать для разных возрастов, а именно: ЧСС (максимальная) = 220 — возраст (количество полных лет).
Когда возникают подозрения что биение частое, нужно прийти на консультацию к педиатру, а он, в свою очередь, даст направление к профильным специалистам: кардиологу, пульмонологу, невропатологу.
А также следует срочным образом обратиться к медику, если у малыша не только учащенное ЧДД, но и присутствуют боли в области груди, сухость во рту. Возможно, не допустить развитие заболеваний при первых симптомах тахипноэ. лучше провести разные профилактические упражнения.
Нормы частоты дыхательных движений (чдд) у ребенка от 0 до 15 лет
Измерить частоту дыхательных движений (ЧДД) весьма просто. Этот процесс не потребует специальных навыков и дорогостоящего оборудования. Все, что понадобится молодой маме – секундомер и внимательность.
| Возраст | Количество вдохов в минуту |
| До 1 года | 30-55 |
| 1-2 года | 20-30 |
| 3-5 лет | 20-25 |
| 6-11 лет | 14-22 |
| 12-15 лет | 12-18 |
Подсчет ЧДД и ЧСС – обязательная процедура при осмотре новорожденных. Она помогает оценить самочувствие малыша, ведь он сам не сможет сообщить о том, какие симптомы его беспокоят. Проводить измерения можно самостоятельно, не дожидаясь приема у педиатра. Частота дыхания, пульса, уровень АД – порой единственные сигналы о надвигающейся опасности.
Подсчет ЧДД и пульса у ребенка – элементарная процедура, которая займет всего минуту. У нее есть свои тонкости:
- Частота дыхания и пульс измеряются в спокойном состоянии. Эмоциональное возбуждение (смех, тревога, слезы) или физическая нагрузка (активные игры) мгновенно отражаются на значении показателя. Исследование не будет объективным. Самый оптимальный вариант – измерять количество вдохов, пока ребенок спит, и тогда полученный результат не будет искажен.
- Считать вдохи и удары сердца нужно ровно минуту. Если вы попытаетесь подсчитать, сколько их происходит за меньшее время, а потом с помощью математических действий высчитаете минутный показатель, то результат получится неверным. Дыханию и сердцебиению грудного малыша свойственна аритмичность, поэтому количество вдохов или ударов в равные отрезки времени может быть различным.
- Полученные результаты не означают, что нужно сразу бить тревогу. Если ребенок выглядит здоровым, вы просто ошиблись при подсчете. Этот момент лучше выяснить во время осмотра педиатра.
Измерение частоты дыхательных движений лучше проводить во время сна ребенка
Подсчет ЧДД и ЧСС – обязательная процедура при осмотре новорожденных. Она помогает оценить самочувствие малыша, ведь он сам не сможет сообщить о том, какие симптомы его беспокоят. Проводить измерения можно самостоятельно, не дожидаясь приема у педиатра. Частота дыхания, пульса, уровень АД — порой единственные сигналы о надвигающейся опасности.
- Частота дыхания и пульс измеряются в спокойном состоянии. Эмоциональное возбуждение (смех, тревога, слезы) или физическая нагрузка (активные игры) мгновенно отражаются на значении показателя. Исследование не будет объективным. Самый оптимальный вариант — измерять количество вдохов, пока ребенок спит, и тогда полученный результат не будет искажен.
- Считать вдохи и удары сердца нужно ровно минуту. Если вы попытаетесь подсчитать, сколько их происходит за меньшее время, а потом с помощью математических действий высчитаете минутный показатель, то результат получится неверным. Дыханию и сердцебиению грудного малыша свойственна аритмичность, поэтому количество вдохов или ударов в равные отрезки времени может быть различным.
- Полученные результаты не означают, что нужно сразу бить тревогу. Если ребенок выглядит здоровым, вы просто ошиблись при подсчете. Этот момент лучше выяснить во время осмотра педиатра.
Измерение частоты дыхательных движений лучше проводить во время сна ребенка
Чсс и чдд у людей
По мере взросления у ребенка соотношение ЧДД и ЧСС должно приближаться к норме взрослого человека. Эти показатели помогают для расчета интенсивности физической и моральной нагрузки на ребенка. Для взрослых нормы также разнятся в зависимости от уровня физической активности. У спортсменов ЧСС ниже, чем у людей, которые не связаны со спортом.
Что такое ЧСС и ЧДД?
Частота сердечных сокращений — подсчет числа ударов, которые делает сердце за минуту. Частота дыхательных движений — количество вдохов и выдохов за минуту. Эти показатели дают возможность определить насколько дыхание глубокое и ритмичное, а также возможность анализа работоспособности грудной клетки. Характеристики сердцебиения в разные периоды роста отличаются.
Таблица по возрастам у детей: нормы
Исследования пульса показали, что у новорожденных он составляет 140 ударов за минуту. Частота пульса у детей в первые 12 месяцев жизни уменьшается до 110—130, а старше 12 лет — частота пульса доходит примерно до нормы взрослого.
Норма ЧДД у детей важна для оценки состояния дыхательных путей, сердца, кровеносной системы и здоровья в целом. Соотношение ЧДД к ЧСС — дыхательно-пульсовый коэффициент у грудничков 1:2,5, у детей до 12-ти месяцев — 1:3, старше — 1:4.
Следующая таблица представляет нормы ЧДД и ЧСС у детей по возрастам.
| Возраст | ЧСС | ЧДД |
| Младенец | 100—160 | 40—60 |
| До 1 месяца | 140—160 | 40—50 |
| До 6-ти месяцев | 130—135 | 35—40 |
| 1 год | 110—130 | 30—40 |
| 2 года | 110—115 | 30—35 |
| 3 года | 105—110 | 20—35 |
| 4 года | 100—105 | 20—30 |
| 5—6 лет | 80—100 | 20—25 |
| 7—8 лет | 80—85 | 18—25 |
| 10—12 лет | 75—80 | 18—20 |
| Старше 12-ти лет | 70—75 | 16—20 |
Измерение ЧСС и ЧДД
Как мерить пульс:
- Взяться за запястье в области определения пульса.
- Включить секундомер.
- Подсчитать количество сердцебиений в минуту.
Техника подсчета дыхания у детей (вдох-выдох):
- Отвлечь ребенка.
- Положить руку на живот или взять за руку.
- Считать количество циклов за 1 минуту.
- Оценить результат.
Для подсчета ЧСС, малыш должен принять неподвижное положение. Нельзя проводить измерение после различных нагрузок физических или эмоциональных, т. к. пульс учащается.
После этого стоит определить соответствие результатов с показателями нормы. В норме пульсация ритмичная и четкая. Технику подсчета применяют для разного возраста. Частота дыхания измеряется на протяжении минуты.
У малышей подсчет дыхательных движений лучше проводить во сне.
Отклонения от нормы
При нарушении работы сердечно-сосудистой системы у ребенка необходимо обратиться к педиатру.
Не стоит волноваться, если ЧСС и ЧДД у малыша несколько разнятся с показаниями взрослого человека.
И только при получении данных, значительно отличающихся от нормы, указанной в таблице, стоит обследоваться у врача для выяснения главной причины отклонений. Учащенное поверхностное дыхание называется тахипноэ.
Превышение частоты пульса называется тахикардией, понижение — брадикардией.
Частое дыхание
Частое дыхание — увеличение повторяемости дыхательных движений, при котором его ритм не изменяется, и может развиться из-за нарушений газообмена со скапливанием в крови диоксида углерода и снижением количества кислорода.
В результате амплитуда движений при дыхании становится поменьше. Временами учащенное дыхание усугубляется, что принимается за одышку, при которой частота дыхания у детей должна быть больше, чем 60 вдохов и выдохов за минуту.
Быстрый пульс
Важно следить за показателем сердечного ритма у малыша как в спокойном состоянии, так и во время физических нагрузок. Причины нарушений в частоте сердечных сокращений могут быть разными
Причины нарушений в частоте сердечных сокращений могут быть разными.
В основном это высокая температура воздуха, мышечная нагрузка и стрессы. В этих случаях ЧСС становится больше, что не есть патологией.
Если же у малыша происходит учащение пульсового ритма в спокойном состоянии, тогда нужно обратить на это внимание. Главные причины такого состояния:
- переутомление;
- сердечные болезни;
- заболевания органов дыхания.
Медленный пульс
Если медленный пульс связан с патологиями и сопровождается неприятной симптоматикой, т. е. головокружение, слабость, упадок сил, повышенное или пониженное артериальное давление, то с высокой вероятностью диагностируют брадикардию.
При отсутствии патологий и хорошем самочувствии, это говорит о хорошей натренированности организма, так как у спортсменов ЧСС ниже, чем у других людей.
Пульсовой режим для рациональной физической нагрузки можно просчитать для разных возрастов, а именно: ЧСС (максимальная) = 220 — возраст (количество полных лет).
Чсс и чдд у людей
По мере взросления у ребенка соотношение ЧДД и ЧСС должно приближаться к норме взрослого человека. Эти показатели помогают для расчета интенсивности физической и моральной нагрузки на ребенка. Для взрослых нормы также разнятся в зависимости от уровня физической активности. У спортсменов ЧСС ниже, чем у людей, которые не связаны со спортом.
Что такое ЧСС и ЧДД?
Частота сердечных сокращений — подсчет числа ударов, которые делает сердце за минуту. Частота дыхательных движений — количество вдохов и выдохов за минуту. Эти показатели дают возможность определить насколько дыхание глубокое и ритмичное, а также возможность анализа работоспособности грудной клетки. Характеристики сердцебиения в разные периоды роста отличаются.
Таблица по возрастам у детей: нормы
Исследования пульса показали, что у новорожденных он составляет 140 ударов за минуту. Частота пульса у детей в первые 12 месяцев жизни уменьшается до 110—130, а старше 12 лет — частота пульса доходит примерно до нормы взрослого.
Норма ЧДД у детей важна для оценки состояния дыхательных путей, сердца, кровеносной системы и здоровья в целом. Соотношение ЧДД к ЧСС — дыхательно-пульсовый коэффициент у грудничков 1:2,5, у детей до 12-ти месяцев — 1:3, старше — 1:4.
Следующая таблица представляет нормы ЧДД и ЧСС у детей по возрастам.
| Возраст | ЧСС | ЧДД |
| Младенец | 100—160 | 40—60 |
| До 1 месяца | 140—160 | 40—50 |
| До 6-ти месяцев | 130—135 | 35—40 |
| 1 год | 110—130 | 30—40 |
| 2 года | 110—115 | 30—35 |
| 3 года | 105—110 | 20—35 |
| 4 года | 100—105 | 20—30 |
| 5—6 лет | 80—100 | 20—25 |
| 7—8 лет | 80—85 | 18—25 |
| 10—12 лет | 75—80 | 18—20 |
| Старше 12-ти лет | 70—75 | 16—20 |
Измерение ЧСС и ЧДД
Как мерить пульс:
- Взяться за запястье в области определения пульса.
- Включить секундомер.
- Подсчитать количество сердцебиений в минуту.
Техника подсчета дыхания у детей (вдох-выдох):
- Отвлечь ребенка.
- Положить руку на живот или взять за руку.
- Считать количество циклов за 1 минуту.
- Оценить результат.
Для подсчета ЧСС, малыш должен принять неподвижное положение. Нельзя проводить измерение после различных нагрузок физических или эмоциональных, т. к. пульс учащается.
После этого стоит определить соответствие результатов с показателями нормы. В норме пульсация ритмичная и четкая. Технику подсчета применяют для разного возраста. Частота дыхания измеряется на протяжении минуты.
У малышей подсчет дыхательных движений лучше проводить во сне.
Отклонения от нормы
При нарушении работы сердечно-сосудистой системы у ребенка необходимо обратиться к педиатру.
Не стоит волноваться, если ЧСС и ЧДД у малыша несколько разнятся с показаниями взрослого человека.
И только при получении данных, значительно отличающихся от нормы, указанной в таблице, стоит обследоваться у врача для выяснения главной причины отклонений. Учащенное поверхностное дыхание называется тахипноэ.
Превышение частоты пульса называется тахикардией, понижение — брадикардией.
Частое дыхание
Частое дыхание — увеличение повторяемости дыхательных движений, при котором его ритм не изменяется, и может развиться из-за нарушений газообмена со скапливанием в крови диоксида углерода и снижением количества кислорода.
В результате амплитуда движений при дыхании становится поменьше. Временами учащенное дыхание усугубляется, что принимается за одышку, при которой частота дыхания у детей должна быть больше, чем 60 вдохов и выдохов за минуту.
Быстрый пульс
Важно следить за показателем сердечного ритма у малыша как в спокойном состоянии, так и во время физических нагрузок. Причины нарушений в частоте сердечных сокращений могут быть разными
Причины нарушений в частоте сердечных сокращений могут быть разными.
В основном это высокая температура воздуха, мышечная нагрузка и стрессы. В этих случаях ЧСС становится больше, что не есть патологией.
Если же у малыша происходит учащение пульсового ритма в спокойном состоянии, тогда нужно обратить на это внимание. Главные причины такого состояния:
- переутомление;
- сердечные болезни;
- заболевания органов дыхания.
Медленный пульс
Если медленный пульс связан с патологиями и сопровождается неприятной симптоматикой, т. е. головокружение, слабость, упадок сил, повышенное или пониженное артериальное давление, то с высокой вероятностью диагностируют брадикардию.
При отсутствии патологий и хорошем самочувствии, это говорит о хорошей натренированности организма, так как у спортсменов ЧСС ниже, чем у других людей.
Пульсовой режим для рациональной физической нагрузки можно просчитать для разных возрастов, а именно: ЧСС (максимальная) = 220 — возраст (количество полных лет).
показателей жизнедеятельности у детей | HealthLink BC
Обзор темы
Что такое показатели жизнедеятельности?
Жизненно важные признаки включают частоту сердечных сокращений, дыхание (частоту дыхания), артериальное давление и температуру. Знание диапазонов показателей жизнедеятельности вашего ребенка может помочь вам заметить проблемы на ранней стадии или уменьшить беспокойство, которое у вас может быть по поводу того, как дела у вашего ребенка. В таблице ниже содержится информация, которая может помочь.
Vital Sign | Младенцы | Дети | Pre-Teen / Teen |
|---|---|---|---|
От 0 до 12 месяцев | От 1 до 11 лет | 12 и старше | |
ЧСС | от 100 до 160 ударов в минуту (уд / мин) | от 70 до 120 уд / мин | от 60 до 100 ударов в минуту |
Дыхание (вдох) | от 0 до 6 месяцев от 30 до 60 вдохов в минуту (уд / мин) от 6 до 12 месяцев от 24 до 30 уд / мин | от 1 до 5 лет от 20 до 30 ударов в минуту от 6 до 11 лет от 12 до 20 ударов в минуту | от 12 до 18 ударов в минуту сноска 1 |
Артериальное давление (систолическое / диастолическое) сноска 1 | от 0 до 6 месяцев от 65 до 90/45 до 65 миллиметров ртутного столба (мм рт. Ст.) от 6 до 12 месяцев от 80 до 100/55 до 65 мм рт. Ст. | от 90 до 110/55 до 75 мм рт. Ст. | от 110 до 135/65 до 85 мм рт. Ст. |
Температура сноска 2 | Все возрасты | ||
Ректальный (задница) | 36.От 6 до 38 ° C (от 97,9 до 100,4 F) | ||
Ухо | от 35,8 ° C до 38 ° C (от 96,4 ° F до 100,4 ° F) | ||
Оральный (рот) | от 35,5 ° C до 37,5 ° C (от 95,9 ° F до 99,5 ° F) | ||
Подмышечная (подмышечная) | От 36,5 C до 37,5 C (от 97,8 F до 99,5 F) |
Подробнее
Узнайте больше о том, как измерить температуру вашего ребенка, измерить пульс, измерить артериальное давление и подсчитать количество вдохов, с помощью этих тем:
Ссылки
Ссылки
- Harman M, et al.(2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер.
- Leduc D, et al. (2000 г., подтверждено в 2013 г.). Измерение температуры в педиатрии. Заявление о позиции Канадского педиатрического общества. Доступно в Интернете: http://www.cps.ca/en/documents/position/temperature-measurement.
Кредиты
Дата адаптации: 24.07.2020
Адаптация: HealthLink BC
Адаптация проверена: HealthLink BC
Дата адаптации: 24.07.2020
Адаптировано: HealthLink BC
Адаптация Проверено: HealthLink BC
Harman M, et al.(2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер.
Leduc D, et al. (2000 г., подтверждено в 2013 г.). Измерение температуры в педиатрии. Заявление о позиции Канадского педиатрического общества. Доступно в Интернете: http://www.cps.ca/en/documents/position/temperature-measurement.
Нормальная частота дыхания у детей
Болезни, влияющие на дыхание, часто возникают в детстве.Естественно, вы должны следить за любым признаком того, что ваш ребенок чем-то страдает.
То, как быстро они дышат, может быть сигналом. Если это происходит слишком быстро, это может быть одним из первых симптомов легочной инфекции, особенно у младенца или маленького ребенка. Детям младше 3 лет требуется особо пристальное внимание, потому что этот тип болезни может быть для них особенно тяжелым.
Во-первых, вам нужно знать, что считается типичным здоровым дыханием.
Нормальная частота дыхания для детей
Важно следить за тем, насколько быстро они дышат в состоянии покоя.Для детей нормальная скорость зависит от их возраста:
Чтобы измерить, насколько быстро ваш ребенок дышит, посчитайте, сколько раз его грудь поднимается за 1 полную минуту. Если они находятся за пределами нормы для своего возраста, что-то может быть не так.
Если ваш ребенок дышит быстро
Если у вас есть ребенок или малыш, позвоните в службу 911, если:
- Им меньше 1 года и они делают более 60 вдохов в минуту.
- Им от 1 года до 5 лет, они делают более 40 вдохов в минуту.
Продолжение
Если ваш ребенок старше этого возраста, позвоните врачу, если он запыхается сильнее обычного после физических упражнений или даже обычных занятий. Если их учащенное дыхание возвращается, это еще одна причина проконсультироваться с врачом.
Учащенное дыхание может быть признаком нескольких вещей. Вот некоторые из наиболее распространенных:
Бронхиолит : Эта легочная инфекция поражает детей в возрасте до 2 лет. Обычно они получают его зимой или ранней весной.Это сужает дыхательные пути в легких. Из-за этого им трудно дышать. Другие симптомы могут включать:
Обычно это проявляется зимой или ранней весной, и первые симптомы выглядят как простуда. Затем RSV распространяется в легкие, где может вызвать бронхиолит и пневмонию.
Астма: Дети, у которых это заболевание, обычно проявляют первые признаки этого заболевания к пятилетнему возрасту. Помимо учащенного дыхания, симптомы могут включать кашель или хрипы.
Продолжение
Пневмония: Это может произойти после простуды или гриппа. Это может быть вирус или бактерия.
Другие симптомы включают:
Дети в возрасте 2 лет и младше более уязвимы. При появлении симптомов им следует обратиться к врачу.
Если у вашего ребенка нерегулярное дыхание
Это нормально, когда ребенок перестает дышать на 5 или 10 секунд, а затем возвращается в норму самостоятельно. Но если это длится дольше 10 секунд или они начинают светиться синим, звоните 911.
Если дыхание вашего ребенка приостанавливается во время сна, это может быть признаком апноэ во сне. Это может возникнуть у детей от 2 до 8 лет. Обычно наблюдаются и другие симптомы, например храп.
Привыкни к этому
Проблемы с дыханием часто встречаются у детей, особенно если они ходят в детский сад или имеют братьев и сестер. Для них нормально заразиться до 12 случаев в год. На прояснение каждого может уйти пара недель.
У разных состояний схожие симптомы, поэтому вам может быть сложно определить, какое из них есть у вашего ребенка.Тут поможет врач.
Нормальные значения у детей — ACLS Medical Training
Во время оценки проведите первичную оценку, вторичную оценку и диагностические тесты. Если в какой-то момент будет установлено, что состояние опасно для жизни, немедленно вмешайтесь.
Первичная оценка
Оценка | Методы оценки | Отклонения от нормы | Вмешательства |
A — Воздуховод | Наблюдать за движением груди или живота; Слушайте грудную клетку на звуки дыхания | Заблокировано, но ремонтопригодно | Держите дыхательные пути открытыми, наклоняя голову / поднимая подбородок |
Забиты и не могут быть открыты простым вмешательством | Держите дыхательные пути открытыми с помощью расширенных вмешательств | ||
B — Дыхание | Оценка | <10 или> 60 = аномальное (апноэ, брадипноэ, тахипноэ) | Требуется немедленное респираторное вмешательство |
Усилие | Расширение носа, покачивание головой, качающееся дыхание, втягивание | Требуется немедленное респираторное вмешательство | |
Расширение грудной клетки или брюшной полости | Асимметричный или отсутствие движения грудной клетки | Требуется немедленное респираторное вмешательство | |
Звуки дыхания | Стридор, хрипы, хрипы, хрипы | Требуется немедленное респираторное вмешательство | |
Насыщение кислородом (O2 насыщ.) | <94% в воздухе помещения <90% в любое время | Дополнительный кислород Расширенный дыхательный путь | |
C — Обращение | ЧСС | Брадикардия | Алгоритм брадикардии |
Тахикардия | Алгоритм тахикардии | ||
Отсутствует | Алгоритм остановки сердца | ||
Периферические импульсы (радиальный, задний большеберцовый, dorsalis pedis) | уменьшен или отсутствует | Тщательный мониторинг | |
Центральный пульс (бедренный, плечевой, сонный и подмышечный) | уменьшен или отсутствует | Лечение детского шока | |
Заполнение капилляров | > 2 секунды | Лечение детского шока | |
Цвет / температура кожи | Слизистые оболочки бледные | Лечение детского шока | |
Центральный цианоз | Требуется немедленное респираторное вмешательство | ||
Периферический цианоз | Лечение детского шока | ||
Артериальное давление | За пределами нормы для возраста | Лечение детского шока | |
D — инвалидность | Весы AVPU | A lert — Пробужденный, активный, отзывчивый к родителям (нормальный) U oice — отвечает только на голос P ain — Реагирует только на боль U n отвечает — не отвечает | Наблюдение и консультация невролога |
Шкала комы Глазго | Педиатрическая шкала комы Глазго | ||
Ученики | Неравномерный или безреактивный | ||
E — Воздействие | Общая оценка | Признаки кровотечения, ожогов, травм, петехий и пурпуры | Лечение детского шока |
Таблица 3: Модель первичной оценки
Используйте первичную оценку, чтобы оценить ребенка с помощью показателей жизнедеятельности и модели ABCDE:
A — Воздуховод
Подъем головы с наклоном подбородка и толчок челюстью могут использоваться для быстрого открытия дыхательных путей без использования усовершенствованных дыхательных путей.Маневр с выталкиванием челюсти предпочтителен, когда есть подозрение или нельзя исключить травму шейного отдела позвоночника.
Расширенные вмешательства для поддержания проходимости дыхательных путей могут включать:
- Дыхательные пути ларингеальной маски (LMA)
- Эндотрахеальная (ЭТ) интубация
- Постоянное положительное давление в дыхательных путях (CPAP)
- Удаление инородного тела при наличии возможности визуализации
- Крикотиротомия, при которой в трахее делают хирургическое отверстие.
B — Дыхание
Частота дыхания ребенка — важная оценка, которую следует проводить на ранних этапах процесса первичной оценки.Врач должен знать нормальные дыхательные диапазоны по возрасту:
.Возрастная категория | Возрастной диапазон | Нормальная частота дыхания |
Младенцы | 0-12 месяцев | 30-60 в минуту |
Малыш | 1-3 года | 24-40 в минуту |
Дошкольник | 4-5 лет | 22-34 в минуту |
Школьный возраст | 6-12 лет | 18-30 в минуту |
Подростки | 13-18 лет | 12-16 в минуту |
Таблица 4: Нормальная частота дыхания
Частота дыхания, которая постоянно ниже 10 или выше 60 вдохов в минуту, указывает на проблему, требующую немедленного внимания.Периодическое дыхание не является необычным для младенцев; поэтому вам, возможно, придется потратить больше времени на наблюдение за дыханием младенца, чтобы определить истинное брадипноэ или тахипноэ. Расширение и втягивание носа указывают на усиление работы дыхания. Качание головой или качающееся дыхание — потенциальные признаки надвигающегося ухудшения состояния. Аналогичным образом, медленное и / или нерегулярное дыхание указывает на неизбежную остановку дыхания.
C — Обращение
Частота сердечных сокращений ребенка — еще одна важная оценка, которую следует проводить при первичной оценке.Нормальная частота пульса по возрасту:
Возрастная категория | Возрастной диапазон | Нормальный пульс |
Новорожденный | 0-3 месяца | 80-205 в минуту |
Младенцы / дети раннего возраста | от 4 месяцев до 2 лет | 75-190 в минуту |
Детский / школьный возраст | 2-10 лет | 60-140 в минуту |
Дети старшего возраста / подростки | Более 10 лет | 50-100 в минуту |
Таблица 5: Нормальная частота пульса
Кровяное давление ребенка должно быть другой частью первичной оценки.Нормальное артериальное давление в зависимости от возраста:
Возрастная категория | Возрастной диапазон | Систолическое артериальное давление | Диастолическое артериальное давление | Аномально низкий |
Систолическое давление | 1 день | 60-76 | 30-45 | <60 |
Новорожденные | 4 дня | 67-84 | 35-53 | <60 |
Младенцы | До 1 месяца | 73-94 | 36-56 | <70 |
Младенцы | 1-3 месяца | 78-103 | 44-65 | <70 |
Младенцы | 4-6 месяцев | 82-105 | 46-68 | <70 |
Младенцы | 7-12 месяцев | 67-104 | 20-60 | <70+ (возраст в годах x 2) |
Дошкольное | 2-6 лет | 70-106 | 25-65 | <70+ (возраст в годах x 2) |
Школьный возраст | 7-14 лет | 79-115 | 38-78 | <70+ (возраст в годах x 2) |
Подростки | 15-18 лет | 93-131 | 45-85 | <90 |
Таблица 6: Нормальное артериальное давление
D — инвалидность
Одной из оценок уровня сознания у ребенка является педиатрическая шкала комы Глазго (GCS).
Ответ | Оценка | Вербальный ребенок | Довербальный ребенок |
Проушина | 4 3 2 1 | Самопроизвольно На устную команду К боли Нет | Самопроизвольно В речь К боли Нет |
Устный ответ | 5 4 3 2 1 | Ориентированный и говорящий Смущенный, но говорящий Несоответствующие слова Только звуки Нет | Воркование и лепет Плач и раздражительность Плач только от боли Стоны только от боли Нет |
Моторный отклик | 6 5 4 3 2 1 | Подчиняется командам Локализируется с болью Сгибание и отведение Аномальное сгибание Ненормальный добавочный номер Нет | Самопроизвольное движение Отводится при прикосновении Отвод с болью Аномальное сгибание Ненормальный добавочный номер Нет |
Общий возможный балл | 3-15 |
Таблица 7: Детская шкала комы Глазго
Когда есть подозрение или известная травма головы, оценка по шкале GCS от 13 до 15 считается легкой, от 9 до 12 — средней, а от 3 до 8 — тяжелой.У интубированных или седативных детей наиболее важную информацию дает двигательный ответ. Чем ниже оценка двигательной реакции, тем серьезнее дефицит / травма.
E — Воздействие
Если поставщик обнаруживает какие-либо аномальные симптомы в этой категории, он должен обследовать ребенка и лечить его от шока (см. Раздел 7: Ведение детского шока, в частности, вмешательства для первоначального лечения шока). Если во время первичной оценки состояние ребенка стабильно и у него нет потенциально опасных для жизни проблем, продолжите вторичную оценку.
Нормальная частота дыхания у взрослых и детей
Если вы испытываете респираторные симптомы, вы можете спросить: «Какова нормальная частота дыхания?» Давайте начнем с разговора о нормальном диапазоне частоты дыхания для взрослых и детей, о том, как точно измерить эту частоту и что это означает, если частота является ненормальной.
Веривелл / Джессика ОлахЧто означает частота дыхания
Частота дыхания определяется как количество вдохов, которые человек делает в течение одноминутного периода времени в состоянии покоя.Нормальные значения — для людей в состоянии покоя. Частота дыхания обычно увеличивается во время упражнений.
Количество вдохов, которые мы делаем в минуту, является признаком того, как часто наш мозг говорит нашему телу дышать. Если уровень кислорода в крови низкий или если уровень углекислого газа в крови высок, наше тело получает указание чаще дышать.
Например, тяжелая инфекция увеличивает выработку углекислого газа в организме, поэтому даже при нормальном уровне кислорода в крови мозг дает указание телу дышать чаще, чтобы избавиться от углекислого газа.
Но бывают случаи, когда эта система работает не так хорошо, например, когда людей лечат наркотическими препаратами. Эти лекарства фактически притупляют реакцию мозга на сигналы крови, поэтому кто-то может дышать реже, чем необходимо. Это также может произойти при травмах головы или инсульте, повреждающем дыхательный центр головного мозга.
Недавние исследования показывают, что точная регистрация частоты дыхания очень важна для прогнозирования серьезных медицинских событий.Исследования также показывают, что измерения частоты дыхания не выполняются так часто, как следовало бы, поэтому было придумано как «игнорируемый показатель жизнедеятельности».
Аномальная частота дыхания
Как повышенная, так и пониженная частота дыхания может быть признаком того, что в организме что-то не так. Аномальная частота дыхания довольно неспецифична, что означает, что существует множество причин как быстрой, так и медленной частоты.
Медицинские работники используют несколько терминов для описания аномальной частоты дыхания, в том числе:
- Bradypnea — медицинский термин, используемый для определения аномально медленного дыхания.
- Тахипноэ — медицинский термин, используемый для обозначения учащенного дыхания. Эта учащенная частота дыхания обычно неглубокая, в отличие от гиперпноэ, которое может быть быстрым и глубоким.
- Одышка относится к ощущению одышки и может возникать при повышенной, нормальной или пониженной частоте дыхания.
- Гиперпноэ относится к дыханию, которое является аномально глубоким и кажется затрудненным. Это может происходить с учащенным дыханием или без него.
- Апноэ буквально означает «отсутствие дыхания» и относится к отсутствию дыхания.
Частота дыхания отличается от ощущения ощущения нехватки дыхания (одышка). Иногда частота дыхания может влиять на то, ощущает ли кто-то одышку или нет, но в других случаях может нет. Они могут ощущать одышку с очень высокой частотой дыхания и могут не ощущать одышку с очень низкой частотой дыхания.
Измерение частоты дыхания
Частота дыхания измеряется путем подсчета количества вдохов, которые человек делает за одну минуту.Поскольку многие факторы могут повлиять на результаты, очень важно понимать, как проводить точные измерения.
Скорость следует измерять в состоянии покоя, а не после того, как кто-то встал и прошелся.
Осознание того, что подсчитывается ваше дыхание, может сделать результаты неточными, поскольку люди часто изменяют способ своего дыхания, если знают, что за ним следят. Медсестры умеют преодолевать эту проблему, дискретно подсчитывая дыхание, наблюдая, сколько раз ваша грудь поднимается и опускается, часто делая вид, что измеряет ваш пульс.
Тем не менее, медицинские работники должны знать, что одно исследование показало, что наблюдаемая частота дыхания (частота, измеренная, когда пациент знал, что их измеряют) была в среднем на 2,13 вдоха в минуту медленнее.
Во время регистрации частоты дыхания можно также отметить несколько других маркеров респираторных заболеваний.
- Чувствует ли ваш пациент или близкий человек дискомфорт?
- Мышцы ее шеи напрягаются, когда она дышит? (Медицинские работники называют это « использование дополнительных мышц » для дыхания.)
- Вы слышите хрипы или другие ненормальные звуки дыхания?
- Отражает ли дыхание человека боль или беспокойство (например, гипервентиляцию, которая может сопровождать сильную боль или страх)?
Нормы у детей
У детей частота дыхания выше, чем у взрослых, и «нормальная» частота дыхания может значительно варьироваться в зависимости от возраста. Нормальные диапазоны частоты дыхания для детей разного возраста включают:
- Новорожденный: 30-60 вдохов в минуту
- Младенцы (от 1 до 12 месяцев): 30-60 вдохов в минуту
- Малыши (1-2 года): 24-40 вдохов в минуту
- Дошкольник (3-5 лет): 22-34 вдоха в минуту
- Дети школьного возраста (6-12 лет): 18-30 вдохов в минуту
- Подростки (13-17 лет): 12-16 вдохов в минуту
Периодическое дыхание у детей
У младенцев частота дыхания обычно намного выше, чем у детей старшего возраста, а также может наблюдаться явление, называемое периодическим дыханием.При периодическом дыхании средняя частота дыхания ребенка может варьироваться в широких пределах; у нее могут быть периоды, в течение которых она дышит медленнее, чем обычно, за которыми следуют несколько минут дыхания намного быстрее, чем обычно.
Важность периодического дыхания заключается в том, что, хотя оно может пугать родителей, оно обычно вполне нормально, если у вашего ребенка нет других симптомов, указывающих на основное заболевание.
Нормы для взрослых
Как и в случае с детьми, частоту дыхания следует измерять, когда человек находится в состоянии покоя, а не только что активно занимался.В целом частота дыхания у женщин немного выше, чем у мужчин.
Средняя частота дыхания у здорового взрослого человека составляет от 12 до 18 вдохов в минуту.
Периодическое дыхание у взрослых
В отличие от периодического дыхания у детей, другой тип периодического дыхания, называемый дыханием Чейна-Стокса, может быть обнаружен у взрослых и не является нормальным. Это может быть вызвано застойной сердечной недостаточностью, отравлением угарным газом или низким уровнем натрия в крови. (гипонатриемия), на большой высоте или на последних стадиях смерти.
Пожилые
Нормальная частота дыхания у пожилых людей, как правило, выше, чем у молодых людей, особенно у пожилых людей, находящихся в учреждениях длительного ухода.
Повышенная частота дыхания
У взрослых порогом повышенной частоты дыхания обычно считается частота более 20 вдохов в минуту, при этом частота более 24 вдохов в минуту указывает на очень серьезное состояние (когда оно связано с физическим состоянием, а не психологическим состоянием). состояние, такое как паническая атака).
Частота дыхания — это очень важный жизненно важный показатель. Одно исследование показало, что повышенная частота дыхания была на лучше детерминант людей, которые были стабильными по сравнению с нестабильными, чем частота сердечных сокращений или артериальное давление.
Взрослые
Есть много причин повышенной скорости, некоторые из которых связаны с легкими, а некоторые нет. Наиболее частые причины у взрослых:
- Ацидоз : Повышение кислотности крови приводит к увеличению выработки углекислого газа и, следовательно, к увеличению частоты дыхания.Это может произойти, если у человека есть состояние, приводящее к метаболическому ацидозу, например, при диабете (диабетический кетоацидоз). Учащенное глубокое дыхание, наблюдаемое при метаболическом ацидозе, называется «респираторным синдромом Куссмауля».
- Asthma : Во время приступа астмы частота дыхания часто увеличивается. Даже небольшое увеличение частоты дыхания может быть признаком ухудшения, и в этом случае следует внимательно следить за частотой дыхания.
- Хроническая обструктивная болезнь легких (ХОБЛ) : Хроническая обструктивная болезнь легких — частая причина учащенного дыхания, особенно у людей, которые курили в анамнезе.
- Обезвоживание : Одно только обезвоживание может вызвать учащенное дыхание.
- Лихорадка : учащенное дыхание с лихорадкой — это попытка тела потерять тепло за счет более быстрого дыхания. Это важно как потому, что учащенное дыхание может быть признаком обострения инфекции, так и потому, что при интерпретации частоты дыхания необходимо учитывать лихорадку.
- Сердечные заболевания : в одном исследовании было обнаружено, что повышенная частота дыхания является предиктором остановки сердца у людей, госпитализированных с сердечными заболеваниями.
- Гипервентиляция : Люди могут дышать быстрее в ответ на стресс, боль, гнев или во время панической атаки.
- Инфекции : Общие и необычные инфекции, такие как грипп, пневмония и туберкулез, могут вызывать учащенное дыхание.
- Заболевания легких : Такие состояния, как рак легких, легочная эмболия (сгустки крови в ногах, которые попадают в легкие) и другие заболевания легких, часто повышают частоту дыхания.
- Передозировки : Передозировка аспирина или амфетаминов может увеличить частоту дыхания.
Новорожденных
У новорожденных частые причины учащенного дыхания включают преходящее тахипноэ новорожденных (TTN) — легкое состояние, а также более серьезные состояния, такие как респираторный дистресс-синдром.
Дети
У детей наиболее частыми причинами учащенного дыхания являются лихорадка или обезвоживание. Считается, что частота дыхания у детей увеличивается в среднем на 5-7 вдохов в минуту при повышении температуры тела на градус Цельсия.
У маленьких детей (младше 12 месяцев) это не всегда так, и у детей может не быть учащения дыхания в ответ на лихорадку и наоборот. Когда у них действительно увеличивается частота дыхания, она обычно увеличивается в среднем на 7-11 вдохов в минуту на повышение температуры по Цельсию.
Такие состояния, как бронхиолит и пневмония, также являются относительно частыми причинами. У детей также могут быть причины учащенного дыхания, такие как у взрослых, такие как ацидоз (при диабете) и астма.
Пониженная частота дыхания
Пониженная частота дыхания, определяемая одними как частота менее 12 или менее 8 дыханий в минуту другими, также может быть признаком беспокойства. Обратите внимание, что у детей сниженная частота дыхания все еще может быть высокой по сравнению со взрослыми, и ее следует интерпретировать на основе средних показателей, перечисленных выше.
Некоторые причины снижения ставки включают:
- Алкоголь : Употребление алкогольных напитков может снизить частоту дыхания.
- Заболевания головного мозга : Повреждения головного мозга, такие как инсульты и травмы головы, часто приводят к снижению частоты дыхания.
- Метаболический : Частота дыхания может снижаться, чтобы сбалансировать эффекты аномальных метаболических процессов в организме.
- Наркотики : Некоторые лекарства, такие как наркотики, используемые в медицинских целях или незаконно, могут подавлять дыхание.
- Апноэ во сне : При апноэ во сне у людей часто бывают эпизоды апноэ и учащенное дыхание, смешанное с эпизодами учащенного дыхания во время сна.
Когда звонить врачу
Несомненно, аномальная частота дыхания является поводом для обращения к врачу, особенно если у вас есть такое состояние, как астма или сердечное заболевание, поскольку одна только учащенная частота дыхания может быть предупреждающим знаком, на который следует обратить внимание.
В то же время медицинские работники должны знать об этом жизненно важном знаке, который часто игнорируется. Одно исследование показало, что измерение частоты дыхания во время выписки из отделения неотложной помощи было очень важным предиктором ухудшения состояния после выписки.Взаимодействие с другими людьми
Слово от Verywell
Хотя многие люди думают в первую очередь о своем пульсе или кровяном давлении, мы узнаем, что измерение частоты дыхания так же важно, если не больше. Конечно, на частоту дыхания можно повлиять, если вы знаете, что ваша частота дыхания измеряется, поэтому для медицинских работников важно научиться незаметно измерять эту частоту.
И повышенная, и пониженная частота дыхания могут быть предупреждающим признаком основных заболеваний, и к ним следует прислушиваться.К счастью, разрабатываются носимые биосенсоры, которые, как мы надеемся, приведут к усилению мониторинга этого важного показателя жизнедеятельности.
Важно еще раз подчеркнуть значительную разницу между нормальной частотой дыхания взрослых и детей. Те, кто заботится о детях, должны ознакомиться с этими диапазонами и знать, когда дыхание слишком быстрое или медленное.
показателей жизнедеятельности у детей | Детская больница CS Mott
Обзор темы
Что такое показатели жизнедеятельности?
Жизненно важные признаки включают частоту сердечных сокращений, дыхание (частоту дыхания), артериальное давление и температуру.Знание диапазонов показателей жизнедеятельности вашего ребенка может помочь вам заметить проблемы на ранней стадии или уменьшить беспокойство, которое у вас может быть по поводу того, как дела у вашего ребенка. В таблице ниже содержится информация, которая может помочь.
Vital Sign | Младенцы | Дети | Pre-Teen / Teen |
|---|---|---|---|
| | От 0 до 12 месяцев | От 1 до 11 лет | 12 и старше |
ЧСС | От 100 до 160 ударов в минуту (уд / мин) | от 70 до 120 уд / мин | от 60 до 100 уд / мин |
Дыхание (вдохи) | от 0 до 6 месяцев от 30 до 60 вдохов в минуту (уд / мин) от 6 до 12 месяцев от 24 до 30 уд / мин | от 1 до 5 лет От 20 до 30 (уд / мин) от 6 до 11 лет от 12 до 20 уд / мин | от 12 до 18 уд / мин сноска 1 | 9002 9
Артериальное давление (систолическое / диастолическое) сноска 1 | от 0 до 6 месяцев от 65 до 90/45 до 65 миллиметров ртутного столба (мм рт. Ст.) от 6 до 12 месяцев от 80 до 100 / От 55 до 65 мм рт. Ст. | от 90 до 110/55 до 75 мм рт. Ст. От 110 до 135/65 до 85 мм рт. Ст. | |
Температура | Все возрасты 98.6 F (нормальный диапазон от 97,4 F до 99,6 F) | Все возрасты 98,6 F (нормальный диапазон от 97,4 F до 99,6 F) | Все возрасты 98,6 F (нормальный диапазон от 97,4 F до 99,6 F) |
Подробнее
Узнайте больше о том, как измерять температуру вашего ребенка, измерять пульс, измерять артериальное давление и подсчитывать вдохи, с помощью следующих тем:
- Harman M, et al.(2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер.
Кредиты
По состоянию на 26 февраля 2020 г.
Автор: Healthwise Staff
Медицинский обзор: Сьюзен К. Ким, доктор медицины, педиатрия
Адам Хусни, доктор медицины, семейная медицина
Кэтлин Ромито, доктор медицины
Джон Поуп, доктор медицины — Педиатрия
Дэвид Мессенджер MD
Текущее состояние: 26 февраля 2020 г.
Автор: Здоровый персонал
Медицинский обзор: Сьюзан К.Ким MD — Педиатрия и Адам Хусни MD — Семейная медицина и Кэтлин Ромито MD — Семейная медицина и Джон Поуп MD — Педиатрия и Дэвид Мессенджер MD
Harman M, et al. (2011). Детская неотложная помощь и реанимация. В RM Kliegman et al., Eds., Учебник педиатрии Нельсона , 19-е изд., Стр. 280. Филадельфия: Сондерс Эльзевьер.
Нормальная частота дыхания: Взрослые и дети
Частота дыхания изменяется в зависимости от многих факторов здоровья и активности.Нормальная частота дыхания также различается у взрослых и детей.
Частота дыхания — это количество вдохов, которые человек делает каждую минуту, и является одним из основных показателей жизнедеятельности, наряду с кровяным давлением, пульсом и температурой.
Когда человек вдыхает, кислород попадает в легкие и направляется к органам. Когда они выдыхают, углекислый газ покидает тело. Нормальная частота дыхания играет решающую роль в поддержании равномерного баланса кислорода и углекислого газа.
Хотя нормальная частота дыхания может незначительно отличаться у разных людей, есть диапазон, который врачи и медсестры считают обычным.
Нормальная частота дыхания для здоровых взрослых составляет от 12 до 20 вдохов в минуту.
При такой частоте дыхания углекислый газ выходит из легких с той же скоростью, с какой его производит организм. Частота дыхания ниже 12 или выше 20 может означать нарушение нормальных процессов дыхания.
Нормальная частота дыхания у детей в количестве вдохов в минуту:
- от рождения до 1 года: от 30 до 60
- от 1 до 3 лет: от 24 до 40
- от 3 до 6 лет: от 22 до 34
- от 6 до 12 лет: от 18 до 30
- от 12 до 18 лет: от 12 до 16
Чтобы определить, является ли частота дыхания человека нормальной, важно измерять ее в состоянии покоя.Помните, что упражнения или даже ходьба по комнате могут повлиять на частоту дыхания человека.
Для точного измерения наблюдайте, как грудь человека поднимается и опускается. Один полный вдох состоит из одного вдоха, когда грудь поднимается, и одного выдоха, когда грудь опускается.
Чтобы измерить частоту дыхания, подсчитайте количество вдохов за целую минуту или отсчитайте 30 секунд и умножьте это число на два. .
Область у основания мозга контролирует дыхание.Мозг посылает сигналы от мозга к дыхательным мышцам. Дыхание чаще всего происходит автоматически, а это значит, что человеку не нужно об этом думать.
Иногда организму требуется регулировать частоту дыхания. Рецепторы головного мозга обнаруживают низкий уровень кислорода или высокий уровень углекислого газа и посылают телу сигналы, которые могут изменить частоту дыхания.
Ненормальная частота дыхания может указывать на разные вещи. В некоторых случаях высокая или низкая частота дыхания возникает из-за какой-либо активности, например, упражнений, и не является признаком того, что что-то не так.
Иногда, однако, различные заболевания, травмы и вещества могут вызывать нарушение дыхания. В медицинских условиях аномальная частота дыхания, особенно если она слишком высокая, может указывать на проблему со здоровьем.
Одно исследование с участием более 15 000 человек, посетивших отделение неотложной помощи, показало, что высокая частота дыхания является предиктором ухудшения состояния здоровья после выписки. Люди с более высокой частотой дыхания возвращались в больницу чаще, чем люди с нормальной частотой дыхания.
На частоту дыхания человека влияют различные факторы, включая травмы, упражнения, эмоции, настроение, а также ряд заболеваний.
Общие причины учащенного дыхания включают:
- Беспокойство : люди могут дышать быстрее, когда они боятся или тревожатся. Учащенное дыхание или гипервентиляция — частый симптом панических атак. Учащенное дыхание обычно проходит, когда уходит беспокойство.
- Лихорадка : При повышении температуры тела и повышении температуры частота дыхания также может увеличиваться.Увеличение — это способ тела избавиться от жара.
- Респираторные заболевания : Различные заболевания легких, такие как астма, пневмония и ХОБЛ, могут затруднять дыхание, что может привести к учащению дыхания.
- Проблемы с сердцем : Если сердце не перекачивает кровь должным образом, чтобы доставлять кислород к органам, организм может отреагировать, увеличив скорость дыхания.
- Обезвоживание : Обезвоживание может увеличить частоту дыхания, поскольку организм пытается передать энергию клеткам.
Факторы, которые могут вызвать низкую частоту дыхания, включают:
- Передозировка наркотиками : Передозировка определенных лекарств, таких как наркотики, может подавить дыхательную активность в головном мозге, что приведет к низкой частоте дыхания.
- Обструктивное апноэ во сне : Апноэ во сне связано с закупоркой дыхательных путей, часто из-за расслабления мягких тканей в горле. Блокировка вызывает короткие паузы в дыхании и может снизить общую частоту дыхания.
- Травма головы : Травмы головы могут повлиять на область мозга, которая играет роль в дыхании, что может вызвать затрудненное дыхание.
Небольшое отклонение от нормальной частоты дыхания не может быть поводом для беспокойства. Но в некоторых случаях слишком высокая или слишком низкая частота дыхания может быть признаком заболевания.
Если частота дыхания очень ненормальная или у человека есть признаки инфекции, такие как лихорадка, усталость или боль в горле, ему может быть полезно обратиться к врачу.
Люди с заболеваниями легких, такими как эмфизема, астма и хронический бронхит, также могут захотеть обратиться к врачу, если у них ненормальная частота дыхания.Это может быть признаком обострения заболевания легких.
Немедленно обратитесь за помощью, если присутствует любое из следующего:
- боль в груди
- синеватая кожа
- булькающие звуки во время дыхания
- дыхание очень мало вдохов в минуту
Нормальная частота дыхания зависит от возраста и уровня активности . Но различные состояния, включая болезни и травмы, также могут привести к слишком высокой или слишком низкой частоте дыхания.
Важно точно измерить частоту дыхания, чтобы определить, является ли она ненормальной.В некоторых случаях аномальная частота дыхания может быть признаком основной болезни, требующей лечения.
Нормальные диапазоны частоты пульса и дыхания у детей от рождения до 18 лет: систематический обзор обсервационных исследований
Задний план: Хотя частота сердечных сокращений и частота дыхания у детей обычно измеряются в острых условиях, текущие контрольные диапазоны не основаны на фактических данных.Мы стремились создать новые центильные диаграммы для этих показателей жизнедеятельности и сравнить эти центили с существующими международными диапазонами.
Методы: Мы провели поиск в Medline, Embase, CINAHL и списках литературы на предмет исследований, в которых сообщалось о частоте сердечных сокращений или частоте дыхания здоровых детей в возрасте от рождения до 18 лет. Мы использовали непараметрическую регрессию ядра для создания центильных диаграмм для частоты сердечных сокращений и частоты дыхания в зависимости от возраста.Мы сравнили существующие референсные диапазоны с теми, которые получены из наших центильных диаграмм.
Выводы: Мы нашли 69 исследований с данными о частоте сердечных сокращений для 143 346 детей и данными о частоте дыхания для 3881 ребенка. Наши центильные диаграммы показывают снижение частоты дыхания от рождения до раннего подросткового возраста, причем самое резкое падение наблюдается у младенцев в возрасте до 2 лет; снижается с среднего значения 44 вдохов в минуту при рождении до 26 вдохов в минуту через 2 года.Частота сердечных сокращений показывает небольшой пик в возрасте 1 месяца. Средняя частота пульса увеличивается со 127 ударов в минуту при рождении до максимума 145 ударов в минуту примерно через 1 месяц, а затем снижается до 113 ударов в минуту к 2 годам. Сравнение наших центильных диаграмм с существующими опубликованными эталонными диапазонами для частоты сердечных сокращений и частоты дыхания показывает разительное несогласие с пределами опубликованных диапазонов, которые часто превышают 99-й и 1-й центили или пересекают медианное значение.
Интерпретация: Наши основанные на фактических данных таблицы центилей для детей от рождения до 18 лет должны помочь клиницистам обновить клинические и реанимационные рекомендации.
Финансирование: Национальный институт исследований в области здравоохранения, инженерных и физических наук, исследовательский совет.
.