КТГ при беременности: что это и для чего проводится
Услуги и цены
КТГ: (Многоплодная беременность)
1500 ₽
КТГ: (Кардиотокография плода)
1300 ₽
Кардиотокография (КТГ) — это метод функциональной диагностики, основанный на регистрации частоты сердцебиения плода и сократительной способности матки во время беременности и родов. В основе кардиотокографии лежит эффект Доплера и принцип ультразвука. От датчика исходит ультразвуковая волна, которая отражается от пульсирующего сердца плода, изменяет частоту и направляется обратно.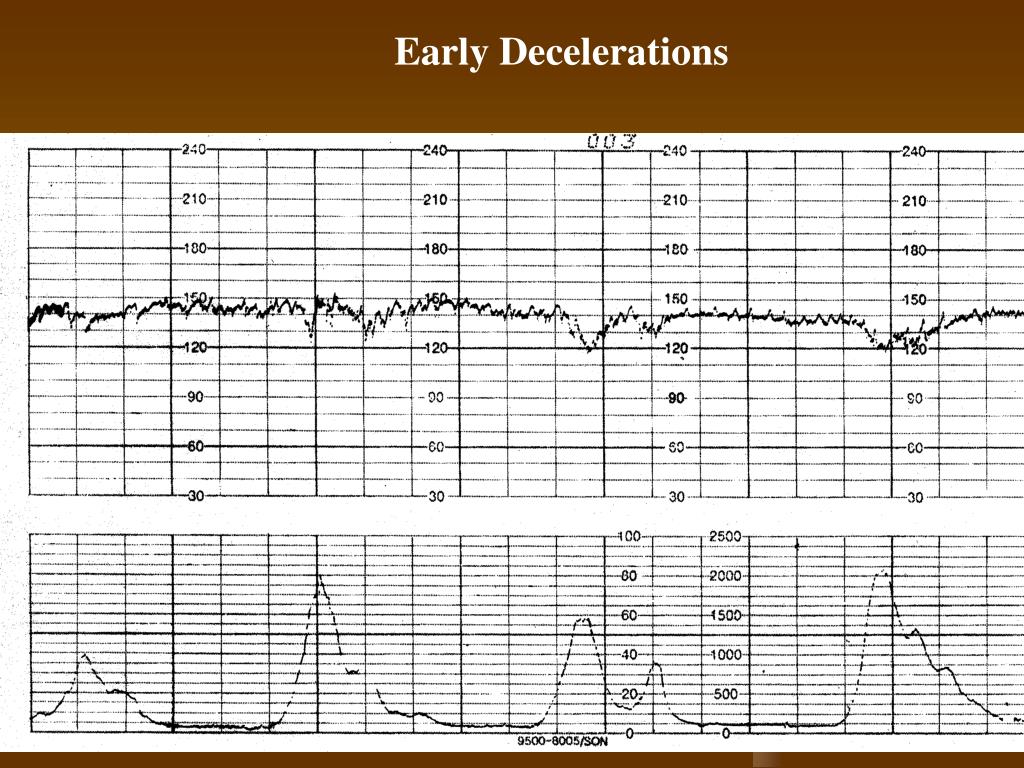
На животе беременной закрепляют два датчика. Для лучшего контакта с кожей передней брюшной стенки наносится специальный гипоаллергенный гель. В точке наилучшей слышимости сердечных сокращений (обычно в районе пупка) прикладывается кардиодатчик, который регистрирует сердцебиение плода. Если пациентка беременна двойней, то используют сразу два датчика или проводят измерения по очереди. Тензодатчик регистрирует сократительную активность матки и двигательную активность плода.
Иногда запись шевелений малыша производится дополнительным датчиком. Во время исследования прибор издает громкие звуки, которых не стоит пугаться. Это сердцебиение малыша. Плод может поменять свое положение во время исследования, что приведет к неправильной записи. Однако благодаря звуковой составляющей процедуры, доктор может контролировать правильность расположения датчиков и вовремя их переставить вслед за ребенком.
Кардиотокография, совместно с результатами других исследований, позволяет распознавать серьезные нарушения, среди которых фетоплацентарная недостаточность, внутриутробная гипоксия плода, различные аномалии развития сердечно-сосудистой системы плода, косвенные признаки внутриутробных инфекций, угроза преждевременных родов.
Когда делают и как часто проводят обследование?
Исследование проводят не ранее 32 недели. Именно к этому сроку нервная и сердечно-сосудистая системы достигают определенной зрелости. К 8 месяцам формируется миокардиальный рефлекс — взаимосвязь между сердечной деятельностью и двигательной активностью плода. В это же время устанавливается цикл активность-покой. Ритмичные смены сна и бодрствования плода следуют друг за другом в течение всего оставшегося периода беременности.
Кардиотокография обязательно выполняется 2 раза в течение 3-го семестра. Однако частота проведения исследования определяется доктором исходя из анамнеза мамы, истории беременности, результатов других обследований и факторов риска.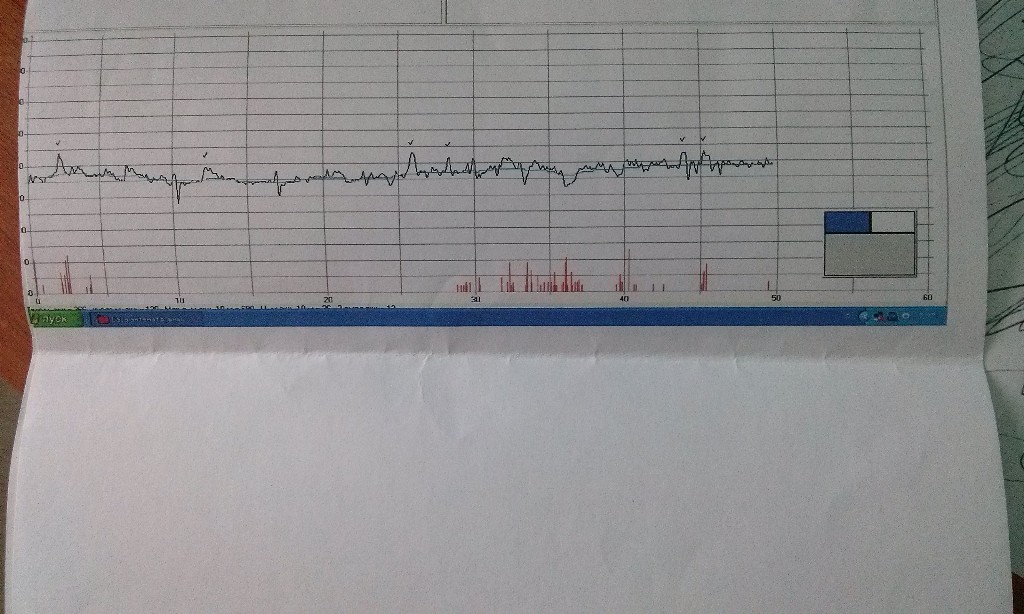
Показания к исследованию
Целью кардиотокографии является своевременная диагностика и выявление нарушений состояния плода. Опираясь на данные целого ряда функционально-диагностических исследований, таких как УЗИ, КТГ, допплерометрия, анамнеза, доктор акушер-гинеколог выбирает тактику ведения беременности, лечения, оптимальный срок и метод родоразрешения.
Показаниями к проведению дополнительной кардиотокографии может служить:
- Резус-конфликт
- Гестоз второй половины беременности
- Заболевания матери
- Переношенная беременность
- Преждевременные роды в анамнезе
- Задержка развития плода
- Патологии беременности и аномалии развития плода, выявленные при УЗИ
- Маловодие или многоводие
- Многоплодная беременность
- Отягощенный акушерско-гинекологический анамнез (предшествующие данной беременности аборты, выкидыши, преждевременные роды)
- Изменение характера шевелений плода (жалобы на уменьшение или увеличение количества шевелений плода за сутки)
Подготовка к процедуре
Исследование не требует специальной подготовки. Однако стоит учитывать длительность процедуры. Маме будет важно расслабиться и быть спокойной. Накануне процедуры беременной рекомендуется хорошо выспаться и отдохнуть. В день исследования за 1-2 часа стоит позаботиться о легком приеме пищи. А непосредственно перед процедурой сходить в туалет. Во время КТГ будущую маму не должно ничего отвлекать и тревожить. С собой можно взять книжку или журнал, а вот электронные устройства, включая телефон, придется выключить, так как техника создает помехи на записи.
Однако стоит учитывать длительность процедуры. Маме будет важно расслабиться и быть спокойной. Накануне процедуры беременной рекомендуется хорошо выспаться и отдохнуть. В день исследования за 1-2 часа стоит позаботиться о легком приеме пищи. А непосредственно перед процедурой сходить в туалет. Во время КТГ будущую маму не должно ничего отвлекать и тревожить. С собой можно взять книжку или журнал, а вот электронные устройства, включая телефон, придется выключить, так как техника создает помехи на записи.
Сколько длится КТГ
Процедуры длится от 30 до 60 минут в зависимости от активности малыша. После 32 недели для плода характерно наличие периодов сна и бодрствования. Активное состояние длится 50-60 минут, тогда как спокойное 20-30 минут. При оценке кардиотокографии ведущим является период бодрствования плода. Поэтому длительность исследования может варьироваться.
Показатели КТГ
При анализе КТГ учитывают ряд показателей.
- Базальный ритм.
Кардиодатчик регистрирует частоту сердечных сокращений, а кардиотокограф рассчитывает среднюю частоту сердечных сокращений плода, сохраняющуюся неизменной за 10 и более минут.
 Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям.
Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям. - Вариабельность ритма.
- Периоды акцелерации.
Акцелерация — это период увеличения частоты сердечных сокращений плода на 15 и более ударов в минуту на протяжении 15 и более секунд по сравнению с базальным ритмом.
- Периоды децелерации.
Децелерация представляет собой эпизоды замедления ЧСС на 15 сердечных сокращений в минуту и более продолжительностью 15 секунд и более. Децелерации обычно возникают в ответ на сокращения матки или движения плода.
- базальный ритм в пределах 110-150 уд/мин
- амплитуда вариабельности сердечного ритма — 5-25 уд/мин
- децелерации отсутствуют или выявляются спорадические, неглубокие и очень короткие
- регистрируются 2 и более акцелерации на протяжении 10 минут записи.
 Если такой тип КТГ обнаруживается за короткий период исследования, запись можно не продолжать.
Если такой тип КТГ обнаруживается за короткий период исследования, запись можно не продолжать. - 9-12 — состояние плода удовлетворительное
- 6-8 — плод находится в состоянии гипоксии, однако угрозы гибели в ближайшие сутки нет
- 0-5 — выраженная гипоксия, угроза внутриутробной гибели
- 1-2 — признаки начальных нарушений
- 2-3 — выраженные нарушения
- >3 — критическое состояние.

Рекомендации ВОЗ критериями нормальной кардиотокограммы являются следующие показатели:
Если показатели вашей КТГ не совпадают с критериями ВОЗ, то это не говорит о патологии. Кардиотокография — очень чувствительный ко внешним воздействиям метод. Правильная интерпретация результатов обследования возможна только специалистом в совокупности с другими данными.
Расшифровка результатов
Расшифровка КТГ должна производиться только специалистом. Это непростой процесс, требующий знаний и опыта. Кардиотокограмма состоит из двух видов графиков — тахограммы и гистерограммы. Тахограмма отражает изменение частоты сердечных сокращений плода. Горизонтально отмеряется время, а вертикально — количество ударов в минуту. Таким образом, график отклоняется вниз при снижении ЧСС, а при повышении — вверх. При измерении двигательной активности плода показатели отображаются под тахограммой. На втором графике, обычно он располагается в нижней части кардиотокограммы, отображается сила сокращения матки.
Первично производится визуальная интерпретация КТГ. Однако, для уменьшения субъективности оценки, принято использовать шкалы оценивания. Существует две методики: шкала Готье и математический анализ.
Десятибалльная шкала Готье представляет собой опросник, где врачу предлагается оценить базальный ритм, вариабельность, число акцелераций, децелераций и шевеление плода. Каждому из показателей ставится оценка от 0 до 2 баллов.
По сумме баллов формируют заключение и рекомендации для дальнейшего наблюдения. Эта шкала имеет множество модификаций.
Второй метод оценки — математический. При интерпретации данных, обработанных компьютером, используют показатель состояния плода (ПСП).
Баллы выше 2 говорят об опасном состоянии, которое требует госпитализации в родильный дом.
Метод КТГ, как и любой другой, имеет свои недостатки и погрешности. В ряде случаев потребление плодом кислорода может снижаться вне зависимости от наличия патологии. Например, сдавление плодом пуповины вызывает кратковременное нарушение кровотока. В таком случае кардиотокография зарегистрирует гипоксию плода. Однако данные изменения временные и при изменении положения плода кровоток восстановится. Поэтому заключение по результатам КТГ не является диагнозом, а производить оценку и интерпретировать показатели кардиотокограммы должен только врач.
Влияние процедуры на плод
Кардиотокография — это исследование, основанное на действии ультразвуковых волн, безопасность которых доказана многочисленными исследованиями и не вызывает сомнений. Процедура не имеет противопоказаний. При необходимости мониторирование показателей с помощью КТГ может проводиться несколько раз в день или непрерывно, как во время родов.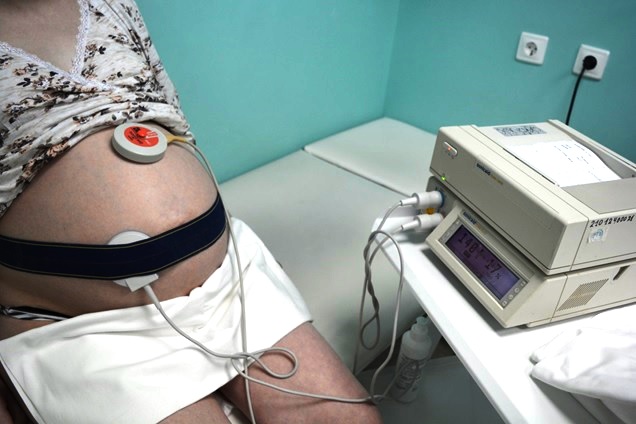
КТГ плода при беременности по неделям.
Как делают КТГ во время беременности и что показывает этот анализ
Беременность – это не болезнь, а всего лишь временное и радужное состояние. Тем не менее, именно от его течения зачастую зависит здоровье и жизнь будущего малыша. И пускай они целиком и полностью находятся в руках природы, но в критический момент хоть что-то сделать врачи все же сумеют.
Правда, при условии своевременного выявления опасности. Сделать это сегодня можно несколькими способами, в том числе и абсолютно безопасными. Одним из них и является ктг плода. Что это такое, когда, почему и зачем оно назначается? Об этом мы и поговорим. А заодно и выясним, следует ли его опасаться.
Содержание:
1. КТГ: что это и зачем
2. Как делают КТГ при беременности
3. Что такое стрессовая кардиотокография
4. Расшифровка КТГ
5. Оценка КТГ в баллах
1. КТГ: что это и зачем
КТГ, или кардиотокография – это метод оценки общего состояния плода при беременности и в родах посредством прослушивания его сердцебиения в момент покоя, активности, воздействия каких-либо внешних раздражителей или сокращений матки.
На каком сроке проходят КТГ?
В идеале проводить его нужно начиная с 28 недели беременности. Но на практике врачи дают назначение на КТГ на 32 неделе и позже, аргументируя свое решение низкой информативностью метода на ранних порах. Тем не менее, за третий триместр, если все хорошо, женщина проходит эту процедуру как минимум дважды.
В отдельных случаях количество посещений специалиста, проводящего КТГ, может быть увеличено в разы.
Речь идет о:
- подозрениях на патологии развития плода;
- неудовлетворительных результатах предыдущих исследований;
- жалобах женщины на низкую двигательную активность крохи;
- наличии у нее различных заболеваний;
- старении плаценты;
- обвитии пуповиной;
- переношенной беременности и т. д.
Сравнивая потом полученные результаты КТГ с результатами УЗИ и доплера, специалисты исключают или подтверждают развитие гипоксии и патологий сердечно-сосудистой системы малыша.
Как правило, направление на КТГ можно получить в женской консультации, но если не хочется стоять в очередях или хотите записаться на определенное время, можно записаться онлайн и пройти обследование в нашей клинике.
Наряду с этим, проведение кардиотокографии позволяет выявить:
- фетоплацентарную недостаточность;
- внутриутробную инфекцию;
- мало- или многоводие;
- преждевременное созревание плаценты;
- риск преждевременных родов.
Во время родов КТГ дает возможность контролировать частоту сердцебиения крохи и обязательно проводится в случае, когда имеет место обвитие пуповиной.
2. Как делают КТГ при беременности
Сама процедура абсолютно безболезненна, но по времени занимает около 20 – 50 минут, в зависимости от качества полученных результатов. Все это время женщине необходимо находится в состоянии покоя и по возможности меньше двигаться, дабы не спровоцировать падение датчиков. И, пожалуй, это единственный ее недостаток.
И, пожалуй, это единственный ее недостаток.
Проводят кардиотокограцию с помощью специального аппарата. Он представляет собой совокупность тензодатчика, ультразвукового датчика и электронной системы кардиомонитора. Разумеется, первые два крепятся на животе беременной, в то время как последний позволяет фиксировать непосредственно частоту сердечных сокращений, а также сокращения матки, анализировать их и выдавать готовый результат в виде длинной ленты с графиками.
Как подготовиться к КТГ? Просто поесть немного перед его проведением и желательно чего-нибудь сладенького. Это заставит плод активнее двигаться. Правда, не стоит впадать в крайности и переедать. Значительные колебания уровня сахара в крови могут самым негативным образом повлиять на результат, впрочем, как и перенапряжения, и стрессы. Посему нервничать непосредственно в момент проведения процедуры нежелательно.
Крайне важно занять удобное положение тела – полусидя или лежа на левом боку и дождаться пока специалист прикрепит ультразвуковой датчик на переднюю брюшную стенку, а тензометрический – в область правого угла матки. Последний необходим для оценки поведения плода при маточных сокращениях. С этого момента начнется запись. Если ее результаты окажутся удовлетворительными, будущую маму отпустят домой.
Последний необходим для оценки поведения плода при маточных сокращениях. С этого момента начнется запись. Если ее результаты окажутся удовлетворительными, будущую маму отпустят домой.
- КТГ — кардиотокография
- Наименование услуг
- 1 320 ₽Кардиотокография (КТГ) (20-30 мин)
- Доктора
- Инаметдинова (Яшмолкина) Любовь Сергеевна
- Тебоева Роза Бисултановна
MEDISON.
 RU — Что такое КТГ?
RU — Что такое КТГ?УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Кардиотокография (КТГ) — это метод функциональной оценки состояния плода во время беременности и в родах на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода.
КТГ в настоящее время является неотъемлемой частью комплексной оценки состояния плода наряду с ультразвуковым исследованием и допплерометрией.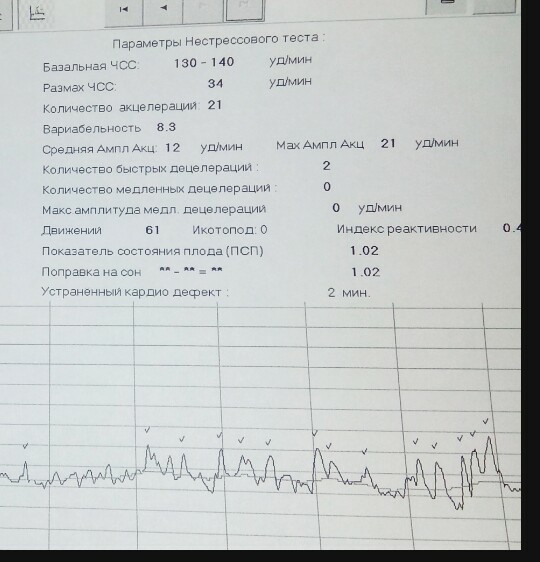 Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
Сердечную деятельность плода регистрируют специальным ультразвуковым датчиком с частотой 1.5 — 2.0 Мгц, работа которого основана на эффекте Допплера. Этот датчик укрепляют на передней брюшной стенке беременной женщины в области наилучшей слышимости сердечных тонов плода, которую предварительно определяют с помощью обычного акушерского стетоскопа. Датчик генерирует ультразвуковой сигнал, который отражается от сердца плода и вновь воспринимается датчиком. Электронная система кардиомонитора преобразует зарегистрированные изменения интервалов между отдельными ударами сердца плода в мгновенную частоту его сердечных сокращений, рассчитывая количество ударов в минуту на момент исследования.
Изменения частоты сердечных сокращений отображается прибором в виде светового, звукового, цифрового сигналов и графического изображения в виде графика на бумажной ленте.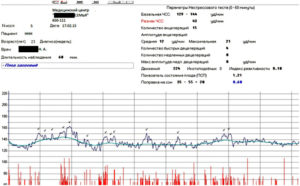 В современных приборах для КТГ предусмотрен специальный пульт, с помощью которого беременная может самостоятельно фиксировать движения плода. Сокращения матки и движения плода отображаются прибором в процессе исследования в нижней части бумажной ленты в виде кривой линии.
В современных приборах для КТГ предусмотрен специальный пульт, с помощью которого беременная может самостоятельно фиксировать движения плода. Сокращения матки и движения плода отображаются прибором в процессе исследования в нижней части бумажной ленты в виде кривой линии.
При выполнении КТГ одновременно с записью сердечной деятельности плода регистрируют сократительную активность матки специальным датчиком, который фиксируют на передней брюшной стенке беременной женщины в области дна матки. При расшифровке записи КТГ и оценке взаимосвязи полученных данных с состоянием плода следует исходить из того, что полученная запись отражает, прежде всего, реактивность нервной системы плода и состояние его защитно-приспособительных реакций на момент исследования.
Изменения сердечной деятельности плода только косвенно свидетельствуют о характере патологических процессов, происходящих в организме плода. Однако нельзя отождествлять результаты, полученные при анализе записи КТГ, только с наличием той или иной степени выраженности кислородной недостаточности (гипоксии) у плода. Ниже приведены несколько примеров из множества возможных, подтверждающих эту мысль.
Ниже приведены несколько примеров из множества возможных, подтверждающих эту мысль.
Гипоксия плода и кардиотокография (возможные ошибки интерпретации)
- Гипоксия плода чаще всего обусловлена снижением доставки кислорода в маточно-плацентарный кровоток и нарушением функции плаценты. При этом ответная реакция сердечно-сосудистой системы плода возникает, соответственно, из-за наличия и степени выраженности снижения насыщения крови плода кислородом. Явное нарушение состояние плода при этом найдет свое соответствующее отражение в записи КТГ.
- В ряде случаев возможно относительно кратковременное нарушение кровотока в сосудах пуповины, например, вследствие их прижатия головкой плода. Это явление также будет отражаться на характере записи КТГ, как бы придавая ей патологический характер, хотя, на самом деле, плод и не страдает. При этом создается ложная иллюзия о нарушении состояния плода.
- В качестве защитной реакции у плода может снижаться потребляемость кислорода тканями и повышается устойчивость к гипоксии.
 Запись КТГ при этом будет нормальной, несмотря на то, что плод испытывает гипоксию. Просто при этом ситуация пока еще остается компенсированной.
Запись КТГ при этом будет нормальной, несмотря на то, что плод испытывает гипоксию. Просто при этом ситуация пока еще остается компенсированной. - При различных патологических состояниях возможно снижение способности тканей к восприятию кислорода при нормальном его содержании в крови, что может не вызвать соответствующей реакции сердечно-сосудистой системы плода, несмотря на то, что ткани плода испытывают недостаток кислорода и плод страдает. Т.е. при такой ситуации запись КТГ будет нормальной, несмотря на нарушение состояния плода.
Таким образом, КТГ является всего лишь дополнительным инструментальным методом диагностики, а информация, получаемая в результате исследования, отражает только небольшую часть сложных изменений, происходящих в системе мать-плацента-плод. Полученную при исследовании с помощью КТГ информацию необходимо сопоставлять с клиническими данными и результатами других исследований, так как две похожие записи с почти одинаковыми диагностическими характеристиками могут иметь совершенно различное диагностическое значение для разных плодов.
Условия получения достоверной информации о состоянии плода на основании данных КТГ
Кардиотокографическое исследование проводится в положении беременной на спине, на левом боку или сидя в удобном положении.
Использовать КТГ можно не раньше, чем с 32 недель беременности. К этому времени формируется взаимосвязь между сердечной деятельностью и двигательной активностью плода, что отражает функциональные возможности нескольких его систем (центральной нервной, мышечной и сердечно-сосудистой). К 32-й неделе беременности происходит также становление цикла активность-покой плода. При этом средняя продолжительность активного состояния составляет 50-60 мин, а спокойного — 20-30 мин. Более раннее использование КТГ не обеспечивает достоверности диагностики, так как сопровождается получением большого количества ложных результатов.
Первостепенное значение в оценке состояния плода имеет период его активности. Важно, чтобы за время выполнения КТГ была зафиксирована хотя бы часть периода активности плода, сопровождаемого его движениями. С учетом спокойного состояния плода необходимая общая продолжительность записи должна составлять 40-60 мин, что сводит к минимуму возможную ошибку в оценке функционального состояния плода.
Важно, чтобы за время выполнения КТГ была зафиксирована хотя бы часть периода активности плода, сопровождаемого его движениями. С учетом спокойного состояния плода необходимая общая продолжительность записи должна составлять 40-60 мин, что сводит к минимуму возможную ошибку в оценке функционального состояния плода.
С одной стороны, существует мнение о недостаточной информативности КТГ в диагностике нарушений состояния плода, о чем свидетельствует немалое количество ложноположительных результатов в группе с патологическими изменениями на кардиотокограмме. По другим данным точность прогноза удовлетворительного состояния новорожденных совпала с результатами КТГ более чем в 90% случаев, что указывает на высокую способность метода в подтверждении нормального состояния плода. Однако, на самом деле информативность метода во многом зависит от способа интерпретации полученных при исследовании данных.
Расшифровка записи кардиотокографии
При расшифровке записи КТГ определяют ряд показателей, имеющих нормальные и патологические признаки, которые позволяют оценить состояние реактивности сердечно-сосудистой системы плода. В целом ряде случаев используют методы компьютерной оценки записи КТГ. Так, в частности, при интерпретации данных КТГ используют расчет показателя состояния плода — ПСП. При этом значения ПСП 1 и менее могут свидетельствовать о нормальном состоянии плода. Значения ПСП более 1 и до 2 могут указывать на возможные начальные проявления нарушения состояния плода. Значения ПСП более 2 и до 3 могут быть обусловлены вероятностью выраженных нарушений состояния плода. Величина ПСП более 3 указывает на возможное критическое состояние плода. Широко применяются также различные шкалы оценки показателей КТГ в баллах.
В целом ряде случаев используют методы компьютерной оценки записи КТГ. Так, в частности, при интерпретации данных КТГ используют расчет показателя состояния плода — ПСП. При этом значения ПСП 1 и менее могут свидетельствовать о нормальном состоянии плода. Значения ПСП более 1 и до 2 могут указывать на возможные начальные проявления нарушения состояния плода. Значения ПСП более 2 и до 3 могут быть обусловлены вероятностью выраженных нарушений состояния плода. Величина ПСП более 3 указывает на возможное критическое состояние плода. Широко применяются также различные шкалы оценки показателей КТГ в баллах.
Среди них наиболее распространены шкалы, предложенные W.Fischer и др. (1976), Е.С.Готье и др. (1982), а также их различные модификации. При этом оценка 8-10 баллов соответствует нормальной КТГ; 5-7 баллов является подозрительной и может указывать на начальные проявления нарушения состояния плода; 4 балла и менее могут свидетельствовать о значительных нарушениях в состоянии плода.
Однако к этим показателям следует относиться весьма осторожно и дифференцированно. Следует понимать, что заключение по расшифровке записи КТГ не является диагнозом, а только представляет некоторую дополнительную информацию наряду с другими методами исследования. Результаты однократного исследования дают только косвенное представление о состоянии плода с момента исследования не более, чем на сутки. В силу различных обстоятельств характер реактивности сердечно-сосудистой системы плода может изменяться и за более короткое время. Степень выраженности нарушений реактивности сердечно-сосудистой системы плода не всегда может совпадать с тяжестью нарушения его состояния. Полученные результаты необходимо рассматривать только во взаимосвязи с клинической картиной, характером течения беременности и данными других методов исследования, включая УЗИ и допплерометрию.
Безопасный мониторинг состояния плода
Тем не менее, метод КТГ не имеет противопоказаний и является абсолютно безвредным.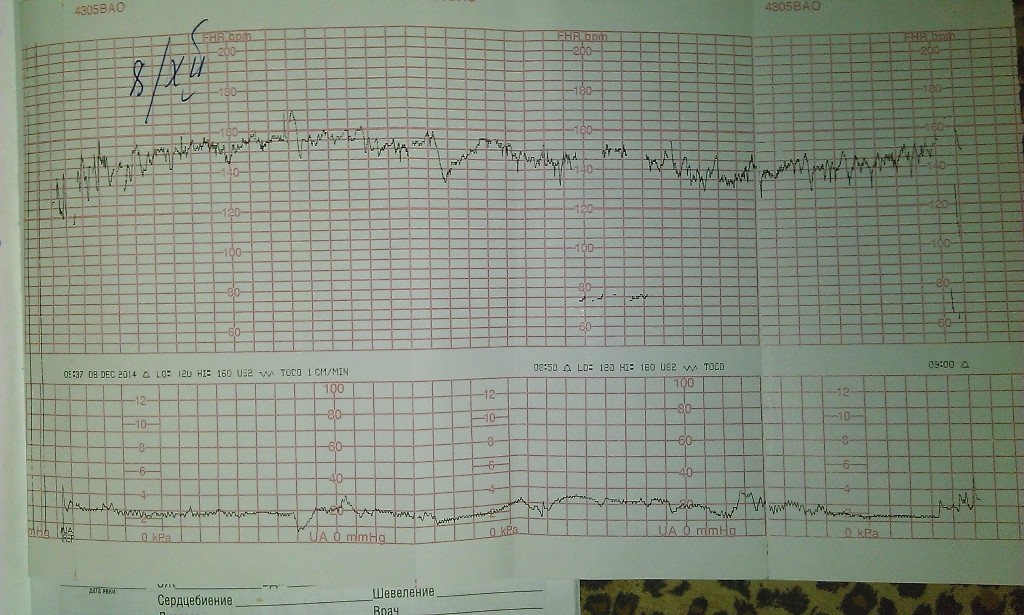 Исходя из этого, использование КТГ во время беременности позволяет проводить мониторирование состояния плода на протяжении длительного времени, а при необходимости это можно делать и ежедневно, что значительно повышает диагностическую ценность метода, особенно в сочетании с данными других методов диагностики.
Исходя из этого, использование КТГ во время беременности позволяет проводить мониторирование состояния плода на протяжении длительного времени, а при необходимости это можно делать и ежедневно, что значительно повышает диагностическую ценность метода, особенно в сочетании с данными других методов диагностики.
КТГ успешно используется и во время родов, что позволяет контролировать состояние плода в динамике родов и оценивать сокращения матки. Данные КТГ облегчают оценку эффективности проводимого лечения в родах и, нередко, полученные результаты исследования являются поводом для изменения тактики ведения родов.
В идеальном варианте роды у каждой женщины следует вести под контролем КТГ. Особое внимание следует уделять преждевременным и запоздалым родам, возбуждению и стимуляции родовой деятельности, родам при тазовом предлежании плода, а также родам при фетоплацентарной недостаточности и гипоксии плода.
Результаты КТГ в родах также расценивают строго индивидуально и только в комплексе с клиническими данными, а также с результатами других исследований, проведенных накануне или во время родов.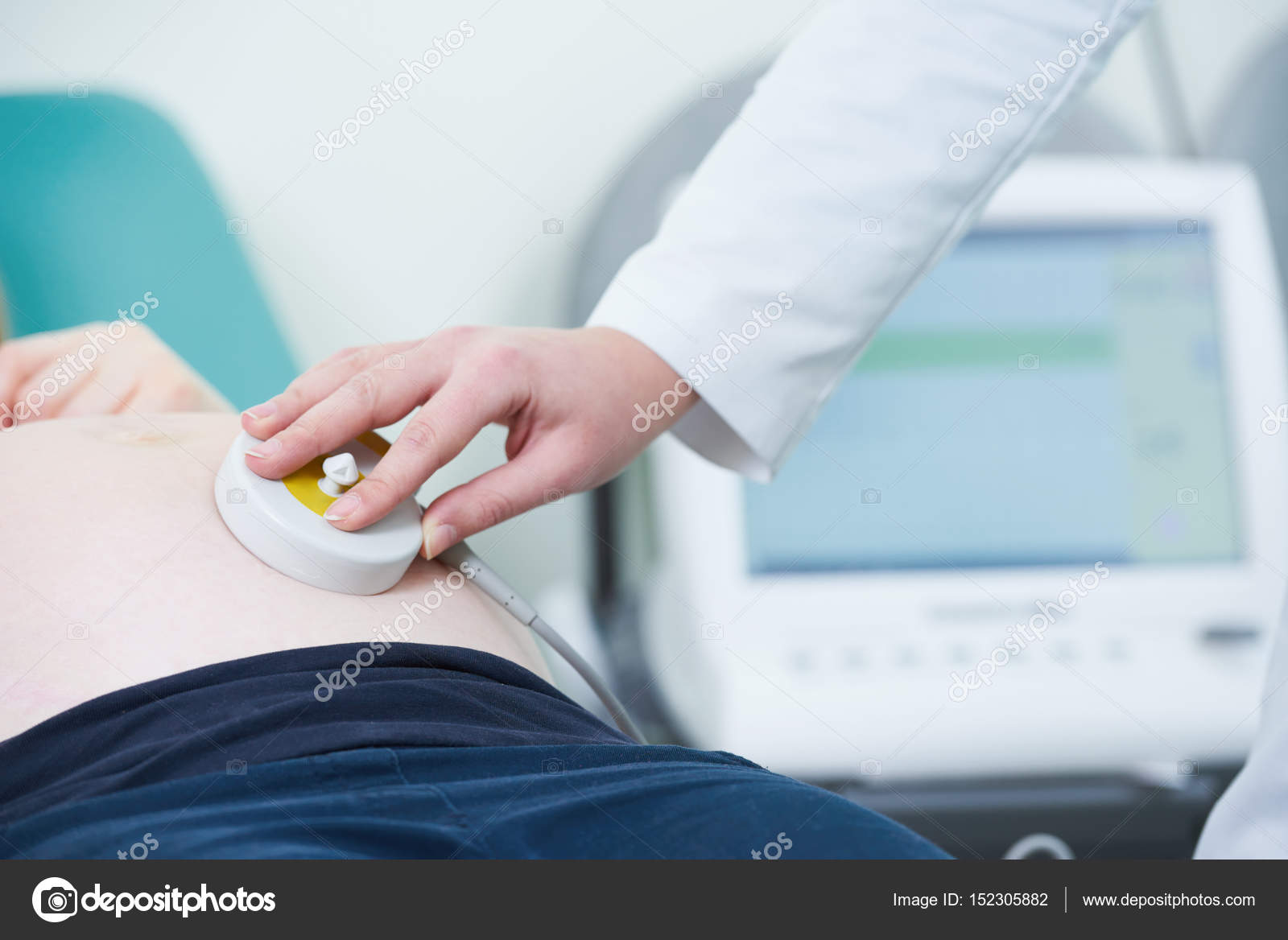
УЗИ сканер WS80
Идеальный инструмент для пренатальных исследований. Уникальное качество изображения и весь спектр диагностических программ для экспертной оценки здоровья женщины.
Кардиотокография (КТГ) плода во время беременности
Что такое КТГ?
КТГ (кардиотокография) представляет собой метод функциональной оценки состояния плода во время беременности и в родах на основании регистрации частоты его сердцебиений и их изменений в зависимости от сокращений матки, действия внешних раздражителей или активности самого плода. КТГ в настоящее время является неотъемлемой частью комплексной оценки состояния плода наряду с ультразвуковым исследованием и допплерометрией.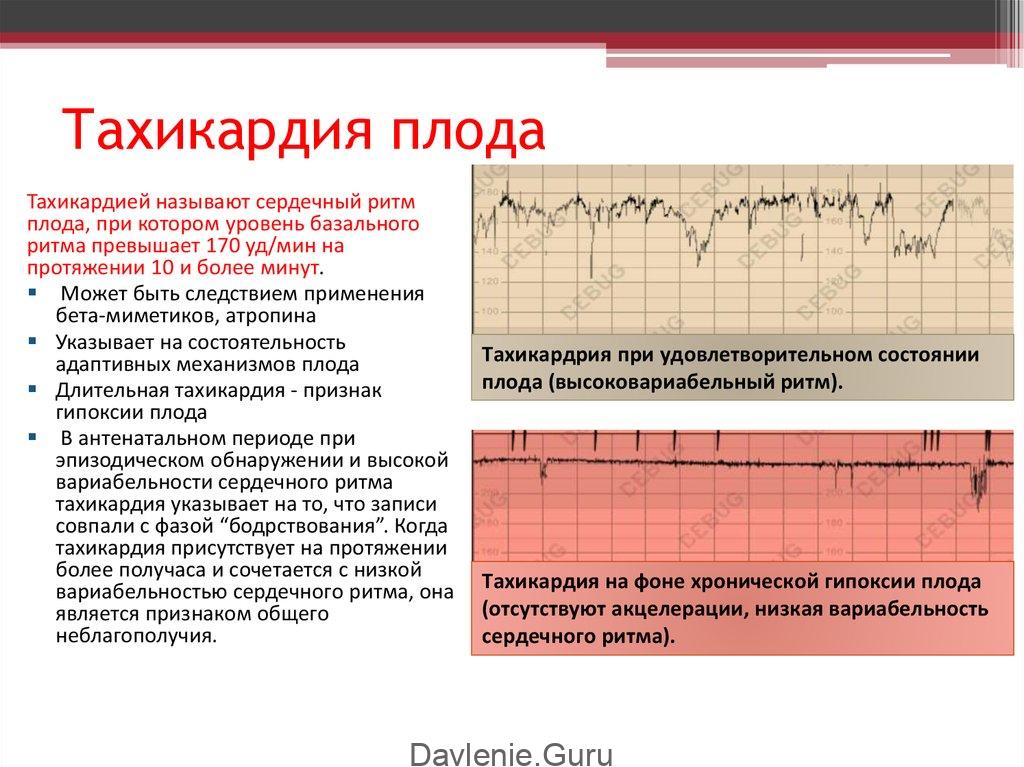 Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики, как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики, как во время беременности, так и в родах, и позволяет эффективно решать вопросы рациональной тактики их ведения.
КТГ является дополнительным инструментальным методом диагностики, а информация, получаемая в результате исследования, отражает только небольшую часть сложных изменений, происходящих в системе мать-плацента-плод. Полученную при исследовании с помощью КТГ информацию необходимо сопоставлять с клиническими данными и результатами других исследований, так как две похожие записи с почти одинаковыми диагностическими характеристиками могут иметь совершенно различное диагностическое значение для разных плодов.
Для получения достоверной информации о состоянии плода на основании данных КТГ следует соблюдать ряд условий
Использовать КТГ можно не раньше, чем с 32 недель беременности. К этому времени формируется взаимосвязь между сердечной деятельностью и двигательной активностью плода, что отражает функциональные возможности нескольких его систем (центральной нервной, мышечной и сердечно-сосудистой). К 32-й неделе беременности происходит также становление цикла активность-покой плода. При этом средняя продолжительность активного состояния составляет 50-60 мин, а спокойного – 20-30 мин. Более раннее использование КТГ не обеспечивает достоверности диагностики, так как сопровождается получением большого количества ложных результатов.
К 32-й неделе беременности происходит также становление цикла активность-покой плода. При этом средняя продолжительность активного состояния составляет 50-60 мин, а спокойного – 20-30 мин. Более раннее использование КТГ не обеспечивает достоверности диагностики, так как сопровождается получением большого количества ложных результатов.
Первостепенное значение в оценке состояния плода имеет период его активности. Важно, чтобы за время выполнения КТГ была зафиксирована хотя бы часть периода активности плода, сопровождаемого его движениями. С учетом спокойного состояния плода необходимая общая продолжительность записи должна составлять 40-60 мин, что сводит к минимуму возможную ошибку в оценке функционального состояния плода.
Запись осуществляют в положении беременной на спине, на левом боку или сидя в удобном положении.
При расшифровке записи КТГ определяют ряд показателей, имеющих нормальные и патологические признаки, которые позволяют оценить состояние реактивности сердечно-сосудистой системы плода.
Полученные результаты необходимо рассматривать только во взаимосвязи с клинической картиной, характером течения беременности и данными других методов исследования, включая УЗИ и допплерометрию.
Тем не менее, метод КТГ не имеет противопоказаний и является абсолютно безвредным. Исходя из этого, использование КТГ во время беременности позволяет проводить мониторирование состояния плода на протяжении длительного времени, а при необходимости это можно делать и ежедневно, что значительно повышает диагностическую ценность метода, особенно в сочетании с данными других методов диагностики.
Центр Женского Здоровья оснащен современной аппаратурой для проведения КТГ.
Процедура проводится по предварительной записи по телефону : 405-999
Перед применением необходимо проконсультироваться с врачом.
Ключевые слова диагностика, Кардиотокография, КТГКАРДИОТОКОГРАФИЯ (КТГ) ПЛОДА
КАРДИОТОКОГРАФИЯ (КТГ) ПЛОДА
Кардиотокография (КТГ) — это эффективный и безопасный метод оценки состояния и развития плода во время беременности и родов, учитывающий частоту сердцебиения в зависимости от сокращений матки, активности самого плода и воздействия внешних раздражителей. Он является неотъемлемой частью комплексного перинатального скрининга, наряду с допплерографией плода и ультразвуковым исследованием. Расшифровка результатов кардиотокографии плода может значительно повлиять на тактику ведения беременности и родов.
Он является неотъемлемой частью комплексного перинатального скрининга, наряду с допплерографией плода и ультразвуковым исследованием. Расшифровка результатов кардиотокографии плода может значительно повлиять на тактику ведения беременности и родов.
Как проводится кардиотокография при беременности?
• Исследование проводится с 32 недели беременности, поскольку к этому времени устанавливается цикл «активность-покой» плода, а также формируется взаимосвязь между двигательной активностью и сердечной деятельностью.
• Регистрация сердечной деятельности происходит при помощи особого ультразвукового датчика. Его закрепляют на брюшной области беременной в том месте, где достигается наилучшая слышимость сердечных тонов ребенка (что заранее определяется с помощью стетоскопа).
• Кардиотокограф рассчитывает и отображает в виде кривой частоту сердечных сокращений в 1 минуту между каждыми 2 последующими ударами.
Для чего необходима кардиотокография плода?
• Исследование позволяет своевременно выявить такие осложнения при беременности, как недостаточное кровоснабжение плода, внутриутробную гипоксию плода.
• Результаты кардиотокографии позволяют определиться с методом родоразрешения: КГТ-норма означает, что ребенок способен выдержать естественные роды.
Подготовка
• наружная кардиотокография плода — безболезненная процедура и не оказывает никакого отрицательного влияния на плод и течение родов.
• Если пациентка курит, ей следует воздержаться от курения в течение 2 ч до исследования, так как оно снижает активность плода.
• Во время регистрации ЧСС пациентке следует по возможности лежать неподвижно, но в перерывах между регистрациями она может менять положение.
Факторы, влияющие на результат исследования
• Положение матери, особенно лежа на спине (возможно появление признаков гипоксии плода).
• Прием препаратов, действующих на симпатическую и парасимпатическую нервную систему (возможно уменьшение ЧСС плода).
• Чрезмерная активность матери или плода (трудности при регистрации сокращений матки или ЧСС плода).
• Ожирение у матери затрудняет проведение исследования из-за значительной толщины брюшной стенки.
• Неплотное прилегание ЭКГ-электродов или недостаточная чистота их, а также плохие контакты проводов датчика создают артефакты.
КАРДИОТОКОГРАФИЯ КТГ плода
Views: 7751Сделать КТГ плода цена Диалайн
Многопрофильные клиники «ДИАЛАЙН» Волгограда и Волжского оснащены современными аппаратами для проведения КТГ при беременности. Пройти КТГ в «ДИАЛАЙН» — это обследоваться на новейшем оборудовании в комфортной обстановке, без очередей и ожиданий, под контролем профессионалов с большим опытом.
Кардиотокография (КТГ) — это метод функциональной оценки состояния плода во время беременности. КТГпозволяет получить необходимую информацию о частоте сердечных сокращений (ЧСС) малыша и о влиянии на неё сокращений матки мамы. КТГ является неотъемлемой частью комплексной оценки состояния плода наряду с ультразвуковым исследованием и допплерометрией. Такое наблюдение за сердечной деятельностью плода значительно расширяет возможности диагностики как во время беременности, так и в родах. Метод является абсолютно безопасным и безболезненным без всякого дискомфорта для ребенка.
Когда, на каком сроке или на какой неделе делают КТГ плода?
Это один из наиболее частых вопросов, которым задаются беременные. При беременности без осложнений, Минздравом рекомендуется проходить первое КТГ на 28 неделе с периодичностью каждые десять дней. Но на практике, при отсутствии каких-либо нарушений КТГ плода проводится 2 раза в месяц, начиная с 32 недели. Это обусловлено тем, что только к 32 неделе формируется периодичность сна и отдыха малыша, и частота сердечных сокращений станет зависима от шевеления ребенка. При осложненной беременности график устанавливает врач в индивидуальном порядке.
Для проведения процедуры кардиотокографии используются специальные приборы. Современные аппараты, установленные в клиниках «ДИАЛАЙН», осуществляют не только запись КТГ, но подсчет и первичный анализ значимых показателей. Кроме того, многофункциональность аппарата позволяет проводить исследование как при одноплодной, так и при двуплодной беременности.
Важным моментом в проведении исследования является комфортное положение тела беременной и ее спокойное состояние, отсутствие раздражительных факторов в виде голода, позывов в туалет и т.п. Чтобы пройти кардиотокографию в «ДИАЛАЙН» созданы комфортные условия. Результат диагностики выдается в виде бумажной ленты и заключения врача-гинеколога.
В клиниках «ДИАЛАЙН» высококвалифицированные врачи-гинекологи принимают беременных женщин и консультируют по результатам кардиотокографии. Кроме того, предлагаются программы по ведению беременности. В них входят основные медицинские услуги, необходимые женщине во время наблюдения беременности: регулярные посещения личного гинеколога, анализы, УЗИ экспертного класса, ЭКГ, КТГ, осмотр узких специалистов, подготовка к родам и многое другое.
КТГ плода при беременности назначает врач-акушер гинеколог. Записаться к врачу акушер-гинекологу можно как самостоятельно в личном кабинете «ДИАЛАЙН», так и заказав обратный звонок. На КТГ плода можно записаться, так же заказав обратный звонок или по телефонам информационного центра «ДИАЛАЙН».
КТГ — кардиотокография плода | Медицинский центр «Здоровая семья»
КТГ или кардиотокография — это метод оценки состояния плода наряду с УЗИ и Доплером.
КТГ плода — запись сердцебиений плода с одновременной фиксацией шевелений и маточных сокращений. Исследование проводится с помощью специального аппарата кардиотокографа. Основная цель исследования оценка частоты сердцебиений плода, их изменений в зависимости от активности плода и маточных сокращений. Запись осуществляется с помощью специальных датчиков, фонокардиографии и доплерометрии. У наиболее современных аппаратов, с помощью одного датчика.
В медицинском центре «Здоровая Семья» используется КТГ аппарат «УНИКОС».
«УНИКОС» — это совместная разработка Научного Центра Акушерства, Гинекологии и Перинатологии Российской Академии медицинских наук и ООО “Универсальный космос”. В фетальном мониторе использованы последние достижения науки и техники. Уникальные медицинские алгоритмы, используемые в мониторе, позволяют избежать ошибок при диагностике.
Когда проводится КТГ
КТГ возможно записать с 24 недели беременности, но наибольшую значимость и достоверность КТГ имеет после 33 недели внутриутробного развития плода. Именно в этом сроке сердцебиения плода становятся стабильными и формируются кардиальные рефлексы. Для наблюдения за физиологической беременностью рекомендовано проводить КТГ 1 раз в 7-10 дней. У пациенток с осложненным течением беременности (гестоз, анемия, резус конфликт, гестационный сахарный диабет, анемия и др.), хроническими заболеваниями (повышенное артериальное давление, сахарный диабет и др.), отягощенным анамнезом (аборты, не вынашивание, бесплодие и др.) кардиотокография проводится не реже 1 раза в неделю.
КТГ используется для наблюдения за состоянием плода и сокращениями матки в во время родов.
Как проводится и оценивается КТГ
Исследование может проводиться в положении беременной лежа на спине, боку или сидя. Датчик располагают на передней брюшной стенке женщины в точке наиболее четкого прослушивания сердцебиений плода. Данные с датчика передаются на монитор и преобразуются в график. Время проведения кардиотокографии может колебаться от 20 до 40-60 минут, ввиду необходимости оценить деятельность сердца в фазах покоя и активности плода.Запись распечатывается на бумаге, и врач делает оценку состояния плода в балах. Наиболее распространенная шкала оценки в баллах по W.Fischer. Об отсутствии отклонений в состоянии плода будет свидетельствовать оценка в 8 – 9 баллов.
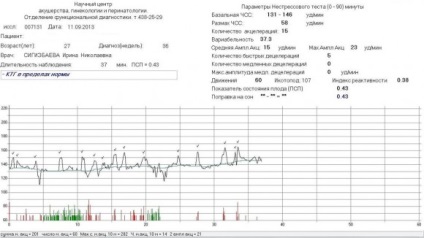
Фетальный монитор «УНИКОС» осуществляет оценку состояния плода во время беременности автоматически. И выдает заключение о состояние плода. Имеет более высокую информативность и достоверность по сравнению с традиционными методами КТГ.Полностью автоматическая обработка информации и получения данных обследования исключает вероятность субъективных ошибок. Монитор оценивает различные параметры сердечной деятельности и рассчитывает показателя состояния плода — ПСП. При нормальном состоянии плода ПСП 1 и менее.
Диагностическая ценность
Кардиотокография позволяет провести мониторинг состояния плода при беременности. Данный метод является одним из наиболее простых способов диагностики внутриутробной гипоксии плода и других отклонений в течение беременности. Дает возможность своевременно назначить терапию, принять решение о необходимости лечения в стационаре или досрочном род разрешении.
КТГ безопасно, не имеет противопоказаний и поэтому может проводиться с различной частотой.
Метки: кардиотокография плода, ктг
Кардиотокография. Детский пульсометр. Роды и родоразрешение
Что такое кардиотокография?
Кардиотокография (КТГ) измеряет частоту сердечных сокращений вашего ребенка. В то же время он также контролирует сокращения в матке (матке). КТГ используется как до рождения (антенатально), так и во время родов, чтобы контролировать ребенка на предмет каких-либо признаков дистресса. Изучая различные аспекты сердечного ритма ребенка, врачи и акушерки могут увидеть, как ребенок справляется.
Что происходит во время кардиотокографии?
Внешний мониторинг
Чаще всего CTG выполняется извне.Это означает, что оборудование, используемое для наблюдения за сердцем ребенка, размещается на животе матери. Вокруг живота матери надевается эластичный пояс. Он имеет две круглые пластины размером с теннисный мяч, которые соприкасаются с кожей. Одна из этих пластин измеряет частоту сердечных сокращений ребенка. Другой оценивает давление на животик. Таким образом, он может показать, когда происходит каждое сокращение, и оценить его силу.
Акушерка может нанести на кожу немного желе, чтобы получить сильный сигнал.
Ремень CTG подключен к машине, которая интерпретирует сигнал, исходящий от пластин. Пульс ребенка можно услышать как звук биения или пульсации, который издает машина. Некоторых мам это может отвлекать или беспокоить, но можно уменьшить громкость, если вас беспокоит шум. Машина также предоставляет распечатку, которая показывает частоту сердечных сокращений ребенка за определенный период времени. Он также показывает, как частота сердечных сокращений изменяется в зависимости от ваших сокращений.
Если у вас есть КТГ до родов, вас могут попросить нажимать кнопку на тренажере каждый раз, когда ребенок шевелится.В это время у вас не будет никаких схваток, поэтому КТГ будет отслеживать только частоту сердечных сокращений ребенка.
Внутренний мониторинг
Иногда, если сигнал не может быть обнаружен с помощью внешнего монитора или когда мониторинг более важен, можно использовать внутренний мониторинг. Для внутреннего мониторинга небольшое устройство, называемое электродом, вводится через влагалище и помещается на кожу головы ребенка. Это устройство записывает частоту сердечных сокращений.
Как работает кардиотокография?
КТГ использует звуковые волны, называемые ультразвуком, для определения частоты сердечных сокращений ребенка.Ультразвук — это высокочастотный звук, который вы не можете услышать, но он может быть отправлен (испущен) и обнаружен специальными устройствами.
Ультразвук свободно проходит через жидкость и мягкие ткани. Однако ультразвук отражается как «эхо» (он отражается обратно), когда он попадает на более твердую (плотную) поверхность. Например, ультразвук будет свободно проходить через кровь в камере сердца. Но когда он попадает в твердый клапан, большая часть ультразвука отражается эхом. Другой пример: когда ультразвук проходит через желчь в желчном пузыре, он будет сильно отражаться назад, если попадет на твердый желчный камень.
Итак, когда ультразвук «попадает» в различные структуры тела с разной плотностью, он посылает обратно эхо разной силы.
При КТГ-мониторинге используется специальный вид ультразвука, называемый Doppler®. Этот тип ультразвука используется для измерения движущихся структур, что делает его полезным для мониторинга частоты сердечных сокращений.
Другая пластина на КТГ измеряет, насколько напряжен животик матери. Это измерение используется, чтобы показать, когда матка сокращается.
Что может показать кардиотокография?
Частота сердечных сокращений ребенка колеблется от 110 до 160 ударов в минуту — это нормально.Это намного больше, чем ваша собственная частота сердечных сокращений, которая составляет примерно 60-100 ударов в минуту. Частота сердечных сокращений у вашего ребенка, которая не меняется или слишком низкая или слишком высокая, может сигнализировать о проблеме.
Изменения частоты сердечных сокращений ребенка, происходящие вместе со схватками, образуют закономерность. Некоторые изменения в этом шаблоне могут указывать на проблему. Если результаты анализов предполагают, что у вашего ребенка проблемы, ваш врач может сразу же принять решение о родах. Это может означать, что вам нужно сделать кесарево сечение или родоразрешение с помощью щипцов.
Для чего используется кардиотокография?
При нормальных родах с низким уровнем риска КТГ обычно не требуется. Акушерка будет время от времени прослушивать пульс вашего ребенка, чтобы убедиться, что он в норме. Однако в определенных ситуациях рекомендуется постоянный мониторинг с помощью КТГ. К ним относятся:
- Ваш ребенок рождается рано или кажется меньше, чем ожидалось.
- У вас высокое кровяное давление.
- У вас высокая температура (жар).
- У вас инфекция.
- Во время родов у вас идет свежая кровь.
- Вы ждете более одного ребенка (близнецов или более).
- Ребенок открыл кишечник (вышел меконий) в околоплодные воды.
- Акушерка думает, что может быть проблема, послушав на аппарате Pinard® или Doppler®.
- Если у вас произошел разрыв плодных оболочек более чем за 24 часа до начала родов.
- Если ваш ребенок находится в необычном положении.
- Вы ускорили роды с помощью Syntocinon® или вам нужна эпидуральная анестезия для снятия боли.
- Если у вас есть эпидуральная анестезия для снятия боли во время родов, КТГ можно использовать в течение получаса после введения эпидуральной анестезии или после добавления эпидуральной анестезии.
Если у вас есть КТГ, и кривая остается нормальной в течение 20 минут, ее обычно удаляют.
Есть ли побочные эффекты или осложнения при кардиотокографии?
CTG не использует излучение; это считается очень безопасным тестом. В зависимости от используемой машины это может помешать вам свободно передвигаться во время родов.Если КТГ используется, когда в этом нет необходимости, возможно, это увеличивает шансы на вмешательство (например, щипцы или кесарево сечение), в которых на самом деле не было необходимости. Женщины, у которых есть такие инфекции, как герпес, гепатит B или C или ВИЧ, обычно не имеют внутреннего наблюдения, поскольку это может увеличить вероятность передачи инфекции ребенку.
Что такое кардиотокография (КТГ) и зачем она мне нужна?
Кардиотокография или КТГ — это тест, который обычно проводят в третьем триместре беременности.Эта простая, безболезненная и неинвазивная процедура проводится во время беременности для проверки состояния вашего ребенка.Тест также известен как «нестрессовый тест (NST)». Это потому, что ваш ребенок не находится в состоянии «стресса» во время родов, и для него не было сделано ничего, что могло бы вызвать стресс.
Во время обследования ваш врач отслеживает сердцебиение вашего ребенка, сначала во время отдыха, а затем во время движения. Точно так же, как ваше сердце бьется быстрее, когда вы активны, частота сердечных сокращений вашего ребенка должна возрастать, когда он двигается или пинается.
Обычно частота сердечных сокращений ребенка составляет от 120 до 160 ударов в минуту и увеличивается, когда ребенок двигается. Проверка того, что частота сердечных сокращений вашего ребенка реагирует на его движения, является косвенным способом узнать, получает ли он достаточно кислорода от плаценты. Тест также покажет, как ваши схватки влияют на частоту сердечных сокращений вашего ребенка.
Ваш врач попросит вас сделать КТГ в рамках плановой проверки в третьем триместре. Она особенно захочет проверить:
- Вы чувствуете, что движения вашего ребенка замедлились или стали нерегулярными.
- Ваш ребенок кажется маленьким или не растет должным образом.
- Она подозревает проблему с плацентой, которая ограничивает кровоток к вашему ребенку.
- У вас слишком много (многоводие) или слишком мало (маловодие) околоплодных вод.
- Вы носите близнецов или больше.
- У вас диабет, высокое кровяное давление, гестационная гипертензия или другое заболевание, которое может повлиять на вашу беременность.
- У вас была такая процедура, как внешний головной вариант (для переворота тазового предлежания) или амниоцентез в третьем триместре (чтобы определить, достаточно ли созрели легкие вашего ребенка для рождения, или чтобы исключить инфекцию матки).Ваш врач назначит нестрессовый тест, чтобы убедиться, что ваш ребенок чувствует себя хорошо.
- У вас истек срок родов, и ваш врач хочет узнать, как держится ваш ребенок во время его длительного пребывания в утробе матери.
- Ранее вы потеряли ребенка во второй половине беременности по неизвестной причине или из-за проблемы, которая может повториться во время этой беременности. В этом случае нестрессовое тестирование может начаться уже на 28 неделе.
- У вашего ребенка диагностировано отклонение от нормы или врожденный дефект, и он нуждается в наблюдении.
Если вы находитесь в третьем триместре и еще не рожали, тест измерит ваши схватки по Брэкстону-Хиксу. Возможно, вы о них не подозреваете, но схватки Брэкстона-Хикса — это легкие сокращения матки при подготовке к родам.
Они безвредны и часто встречаются в третьем триместре. Но если вы беременны менее 37 недель и имеете непрерывные, повторяющиеся, регулярные схватки, это может быть признаком преждевременных родов. Ваш врач захочет проверить вашу шейку матки, чтобы увидеть, не расширена ли она.
Еще одна причина для отслеживания схваток — посмотреть, меняется ли частота пульса вашего ребенка, когда они у вас. Если во время схватки частота пульса падает, это может быть признаком проблемы с плацентой и нарушения снабжения кислородом вашего ребенка.
Как пройти тест
Вам могут посоветовать поесть непосредственно перед тестом в надежде, что прием пищи будет стимулировать вашего ребенка больше двигаться. Хотя нет веских доказательств того, что это работает, это не повредит.Перед обследованием также рекомендуется сходить в туалет, потому что вы можете пролежать привязанным к монитору от 20 до 60 минут.
Во время процедуры вас могут попросить сесть в кресло с откидной спинкой. Или вас могут попросить лечь на левый бок, возможно, подложив под спину подушку или клин, позволяющий откинуться назад. Медсестра прикрепляет к вашему животу два устройства: одно отслеживает сердцебиение и движения ребенка; другой регистрирует любые сокращения матки.
Ваш врач слушает и наблюдает за сердцебиением вашего ребенка на электронном экране, в то время как ваши схватки записываются на бумаге.В некоторых случаях вас просят нажимать кнопку каждый раз, когда вы чувствуете, что ваш ребенок шевелится.
Что означают результаты
Ваш врач проверит, является ли результат теста «реактивным» или «нереактивным».
- Результат реактивного теста показывает, что частота сердечных сокращений вашего ребенка увеличивается на ожидаемую величину после каждого его движения.
- A безреактивный результат теста означает, что частота сердечных сокращений вашего ребенка не увеличивается после его движений.
Если ваш ребенок не двигается, он может спать. Вас могут попросить переместиться, выпить немного воды или сока, чтобы он начал двигаться. Или врач может осторожно провести его через ваш живот или попытаться разбудить его зуммером.
Ваш врач может повторить тест. Если ваш результат по-прежнему «нереактивный», она может попросить вас пройти еще один тест через час.
Если вторая КТГ показывает, что ваш ребенок плохо реагирует и что его пульс не такой, каким должен быть, ваш врач порекомендует дальнейшее обследование. Это связано с тем, что нереактивный результат также может указывать на то, что ваш ребенок не получает достаточно кислорода или что плацента не работает должным образом.
Ваш врач направит вас на УЗИ, чтобы оценить биофизический профиль вашего ребенка (ДПП).
Тест биофизического профиля сочетает в себе нестрессовый тест с ультразвуком.Сканирование проводится для наблюдения за вашим ребенком:
- движения тела (в течение 30 минут или более, если он спит)
- Тонус мышц (сгибание рук и ног)
- дыхательных движений (способность ребенка двигать грудными мышцами и диафрагмой)
- количество околоплодных вод вокруг него
- ЧСС (ударов в минуту)
Каждому из пяти компонентов — движениям тела, мышечному тонусу, дыхательным движениям, околоплодным водам и сердцебиению — присваивается балл 0 (ненормальный) или 2 (нормальный).Они складываются для получения общего балла от 0 до 10. Как правило, общий балл составляет:
- 8 или 10 нормально
- 6 считается границей
- ниже 6 вызывает беспокойство
Если ваш врач беспокоится о благополучии вашего ребенка, он, вероятно, порекомендует более пристальное наблюдение и дальнейшее обследование. Если она думает, что ваш ребенок плохо себя чувствует и его нужно родить, вам будет предложено кесарево сечение или сделают кесарево сечение.
КТГ также иногда делают во время родов, когда вашему ребенку требуется постоянное наблюдение.
Если ваш врач назначит вам капельницу Синтоцинон для стимулирования или ускорения родов, вам обычно делают КТГ. Синтоцинон — это искусственная форма окситоцина гормона труда, которая может усилить ваши схватки.
КТГ определит, хорошо ли реагирует ваш ребенок на более сильные схватки или нет. В этом случае ваш врач будет держать ремни при себе, пока вы не дойдете до стадии натуживания.
Если тест показывает, что частота сердечных сокращений вашего ребенка слишком сильно снижается из-за схваток, ваш врач снизит дозу синтоцинона, чтобы уменьшить их силу.Если это не поможет, вам может потребоваться экстренное кесарево сечение.
यह लेख हिंदी में पढ़ें!
Подробнее:
Последние отзывы:
сентябрь 2019 г.Кардиотокография — обзор | ScienceDirect Topics
Дистресс плода — Клиническая оценка
В перинатологической практике термин «дистресс плода» используется как состояние, при котором частота сердечных сокращений плода (ЧСС), обнаруженная с помощью кардиотокографии (КТГ), является аномальной во время дородового наблюдения.Генерация реактивных паттернов ЧСС представляет собой сложный процесс, включающий в себя соответствующие для гестационного возраста зрелые стволовые центры головного мозга, нормально функционирующую симпатическую и парасимпатическую системы, неповрежденные электрические пути для проведения сократительного стимула, должным образом функционирующие нейрогормоновые рецепторы кардиомиоцитов и нормальное разделение и развитие сердца. .
Паттерны отслеживания КТГ, указывающие на гипоксемию и / или ацидемию плода, характеризуются фиксированными исходными значениями ЧСС, потерей вариабельности ЧСС, отсутствием ускорений и описаны как «неутешительные».Документирование спонтанных поздних торможений связано со значительным риском компрометации плода. На результаты КТГ могут влиять конституциональные параметры и параметры окружающей среды, такие как врожденные аномалии плода, созревание плода (в основном в зависимости от срока беременности) и движения. Более того, эмоциональный или физический стресс матери и прием лекарств также могут вызывать аномальные паттерны ЧСС. Плоды демонстрируют ограниченное созревание центральной нервной системы и, следовательно, церебральную активность до 28 недель беременности.Таким образом, КТГ-мониторинг до этого срока беременности обычно демонстрирует снижение вариабельности и доброкачественные спонтанные замедления. Циклы сна у плода часты, и для регистрации реактивности требуется более длительный мониторинг.
Кроме того, паттерны ЧСС коррелируют с природой гипоксического инсульта. Острая гипоксемия вызывает резкое и глубокое снижение исходного уровня и вариабельности ЧСС, а также активности плода. Хроническая гипоксемия связана с более постепенным ухудшением этих параметров и поэтому может оставаться недиагностированной при КТГ-мониторинге в течение нескольких дней или недель.
Многочисленные исследования оценили чувствительность, специфичность и прогностическую ценность КТГ. Большинство из них документально подтвердили относительно высокую специфичность (> 90%), но гораздо более низкую чувствительность (в среднем 50%). Положительные и отрицательные прогностические значения составляют менее 50% и более 90% соответственно, что позволяет предположить, что нестрессовый тест (NTS) лучше исключает, чем диагностирует компромисс плода.
Несмотря на обширные исследования, связь между поврежденным плодом (инвазивно отслеживаемым по измененным биохимическим параметрам) и неутешительной картиной КТГ остается нерешенной проблемой.Кроме того, корреляция между острым или хроническим внутриутробным заболеванием и степенью вызываемого им нарушения со стороны плода четко не определена в отношении порогового уровня, интенсивности и продолжительности стрессора, необходимых для нарушения физиологических и метаболических механизмов плода. Кроме того, способность плода выдерживать стрессор характеризуется широким спектром адаптивных механизмов, эффективность которых зависит от гестационного возраста и других лишь частично выясненных факторов.
Гипоксемию плода можно разделить на острую или хроническую, в зависимости от тяжести и продолжительности неблагоприятного состояния in utero .Острая гипоксемия как фактор стресса активирует стрессовую систему плода. Результаты экспериментальных исследований свидетельствуют о том, что острая гипоксемия связана с брадикардией и компенсаторной тахикардией, повышенным кровяным давлением, снижением дыхания плода и уменьшением грубых движений тела, а также повышенным церебральным кровотоком, что указывает на перераспределение сердечной деятельности. Ось HPA плода овцы отвечает на острую гипоксемию повышенными концентрациями АКТГ и кортизола в артериальной плазме. Кроме того, у гипоксического плода овцы повышены концентрации катехоламинов и вазопрессина.У плода овцы на поздних сроках беременности эпизоды острого стресса вызывают эндокринные реакции, которые способствуют адаптации и выживанию плода в неблагоприятный период.
Хроническая гипоксемия связана с постепенным возвращением к норме движений тела плода, частоты сердечных сокращений и артериального давления. Однако перераспределение сердечного выброса сохраняется, о чем свидетельствует усиление мозгового кровотока. У плодов овцы частичное сжатие пуповины в течение трех дней, вызывающее снижение кровотока в пуповине на 30%, может вызвать обратимую легкую асфиксию плода, временное повышение концентрации АКТГ в плазме плода и прогрессирующее и устойчивое увеличение у плода. плазменный кортизол.Хроническая гипоксемия связана с повышением концентрации NE. Напротив, концентрация адреналина восстанавливается до контрольных уровней в течение периода гипоксемии.
Гипоксия может активировать последовательность системных, клеточных и метаболических реакций, позволяя тканям адаптироваться к неблагоприятному воздействию недостатка кислорода. Кроме того, гипоксия может вызывать измененную экспрессию генов с долгосрочными пагубными последствиями. Основные молекулярные механизмы, которые определяют развитие плода в ответ на гипоксию, четко не определены, и предполагается, что активация гена плаценты связана с воспалительной реакцией после воздействия гипоксии.Гипоксия может вызывать плацентарную недостаточность или может вызывать преэклампсию через воспалительную реакцию, что приводит к гибели FGR или даже к гибели in utero . Кроме того, провоспалительные молекулы, такие как цитокины, считаются ответственными за системную воспалительную реакцию матери, наблюдаемую при беременности, осложненной преэклампсией.
Текущие исследования показывают, что воздействие воспалительных стрессоров во время критических окон развития может вызвать измененную экспрессию генов нейроэндокринно-иммунной оси.Свидетельства активации оси HPA и вегетативной нервной системы (ВНС) во время воспаления подтверждают гипотезу о том, что воспалительный стресс во время внутриутробного развития вызывает программирование как нейроэндокринной, так и иммунной систем, влияя на уязвимость к развитию болезни в более позднем возрасте. Более того, как клинические, так и экспериментальные исследования предполагают, что слабое системное воспаление присутствует в метаболическом синдроме, участвующем в развитии атеросклероза и сердечно-сосудистых заболеваний.
Кардиотокография — обзор | ScienceDirect Topics
Дистресс плода — Клиническая оценка
В перинатологической практике термин «дистресс плода» используется как состояние, при котором частота сердечных сокращений плода (ЧСС), обнаруженная с помощью кардиотокографии (КТГ), является аномальной во время дородового наблюдения. Генерация реактивных паттернов ЧСС представляет собой сложный процесс, включающий в себя соответствующие для гестационного возраста зрелые стволовые центры головного мозга, нормально функционирующую симпатическую и парасимпатическую системы, неповрежденные электрические пути для проведения сократительного стимула, должным образом функционирующие нейрогормоновые рецепторы кардиомиоцитов и нормальное разделение и развитие сердца. .
Паттерны отслеживания КТГ, указывающие на гипоксемию и / или ацидемию плода, характеризуются фиксированными исходными значениями ЧСС, потерей вариабельности ЧСС, отсутствием ускорений и описаны как «неутешительные». Документирование спонтанных поздних торможений связано со значительным риском компрометации плода. На результаты КТГ могут влиять конституциональные параметры и параметры окружающей среды, такие как врожденные аномалии плода, созревание плода (в основном в зависимости от срока беременности) и движения.Более того, эмоциональный или физический стресс матери и прием лекарств также могут вызывать аномальные паттерны ЧСС. Плоды демонстрируют ограниченное созревание центральной нервной системы и, следовательно, церебральную активность до 28 недель беременности. Таким образом, КТГ-мониторинг до этого срока беременности обычно демонстрирует снижение вариабельности и доброкачественные спонтанные замедления. Циклы сна у плода часты, и для регистрации реактивности требуется более длительный мониторинг.
Кроме того, паттерны ЧСС коррелируют с природой гипоксического инсульта.Острая гипоксемия вызывает резкое и глубокое снижение исходного уровня и вариабельности ЧСС, а также активности плода. Хроническая гипоксемия связана с более постепенным ухудшением этих параметров и поэтому может оставаться недиагностированной при КТГ-мониторинге в течение нескольких дней или недель.
Многочисленные исследования оценили чувствительность, специфичность и прогностическую ценность КТГ. Большинство из них документально подтвердили относительно высокую специфичность (> 90%), но гораздо более низкую чувствительность (в среднем 50%). Положительные и отрицательные прогностические значения составляют менее 50% и более 90% соответственно, что позволяет предположить, что нестрессовый тест (NTS) лучше исключает, чем диагностирует компромисс плода.
Несмотря на обширные исследования, связь между поврежденным плодом (инвазивно отслеживаемым по измененным биохимическим параметрам) и неутешительной картиной КТГ остается нерешенной проблемой. Кроме того, корреляция между острым или хроническим внутриутробным заболеванием и степенью вызываемого им нарушения со стороны плода четко не определена в отношении порогового уровня, интенсивности и продолжительности стрессора, необходимых для нарушения физиологических и метаболических механизмов плода. Кроме того, способность плода выдерживать стрессор характеризуется широким спектром адаптивных механизмов, эффективность которых зависит от гестационного возраста и других лишь частично выясненных факторов.
Гипоксемию плода можно разделить на острую или хроническую, в зависимости от тяжести и продолжительности неблагоприятного состояния in utero . Острая гипоксемия как фактор стресса активирует стрессовую систему плода. Результаты экспериментальных исследований свидетельствуют о том, что острая гипоксемия связана с брадикардией и компенсаторной тахикардией, повышенным кровяным давлением, снижением дыхания плода и уменьшением грубых движений тела, а также повышенным церебральным кровотоком, что указывает на перераспределение сердечной деятельности. Ось HPA плода овцы отвечает на острую гипоксемию повышенными концентрациями АКТГ и кортизола в артериальной плазме.Кроме того, у гипоксического плода овцы повышены концентрации катехоламинов и вазопрессина. У плода овцы на поздних сроках беременности эпизоды острого стресса вызывают эндокринные реакции, которые способствуют адаптации и выживанию плода в неблагоприятный период.
Хроническая гипоксемия связана с постепенным возвращением к норме движений тела плода, частоты сердечных сокращений и артериального давления. Однако перераспределение сердечного выброса сохраняется, о чем свидетельствует усиление мозгового кровотока.У плодов овцы частичное сжатие пуповины в течение трех дней, вызывающее снижение кровотока в пуповине на 30%, может вызвать обратимую легкую асфиксию плода, временное повышение концентрации АКТГ в плазме плода и прогрессирующее и устойчивое увеличение у плода. плазменный кортизол. Хроническая гипоксемия связана с повышением концентрации NE. Напротив, концентрация адреналина восстанавливается до контрольных уровней в течение периода гипоксемии.
Гипоксия может активировать последовательность системных, клеточных и метаболических реакций, позволяя тканям адаптироваться к неблагоприятному воздействию недостатка кислорода.Кроме того, гипоксия может вызывать измененную экспрессию генов с долгосрочными пагубными последствиями. Основные молекулярные механизмы, которые определяют развитие плода в ответ на гипоксию, четко не определены, и предполагается, что активация гена плаценты связана с воспалительной реакцией после воздействия гипоксии. Гипоксия может вызывать плацентарную недостаточность или может вызывать преэклампсию через воспалительную реакцию, что приводит к гибели FGR или даже к гибели in utero . Кроме того, провоспалительные молекулы, такие как цитокины, считаются ответственными за системную воспалительную реакцию матери, наблюдаемую при беременности, осложненной преэклампсией.
Текущие исследования показывают, что воздействие воспалительных стрессоров во время критических окон развития может вызвать измененную экспрессию генов нейроэндокринно-иммунной оси. Свидетельства активации оси HPA и вегетативной нервной системы (ВНС) во время воспаления подтверждают гипотезу о том, что воспалительный стресс во время внутриутробного развития вызывает программирование как нейроэндокринной, так и иммунной систем, влияя на уязвимость к развитию болезни в более позднем возрасте. Более того, как клинические, так и экспериментальные исследования предполагают, что слабое системное воспаление присутствует в метаболическом синдроме, участвующем в развитии атеросклероза и сердечно-сосудистых заболеваний.
Мониторинг плода во время родов | Michigan Medicine
Обзор темы
Что такое мониторинг плода во время родов?
Мониторинг сердечного ритма плода — это способ проверить частоту сердечных сокращений вашего ребенка (плода) во время родов. Частота сердечных сокращений — хороший способ узнать, все ли хорошо у вашего ребенка. Это может показать, есть ли проблема.
Мониторинг может выполняться постоянно во время работы (непрерывный) или в установленное время (прерывистый).
Большинство женщин имеют какой-либо вид наблюдения.Поговорите со своим врачом или медсестрой-акушеркой во время беременности, чтобы узнать о возможных вариантах.
Если у вас беременность с низким уровнем риска — это означает, что у вас и вашего ребенка нет известных проблем — вы можете заранее попросить о периодическом наблюдении. Вы можете включить свои пожелания в план родов. Это список того, что вы хотели бы иметь во время родов. Он включает и другие вещи, например, способы справиться с болью. Но если проблема возникает во время родов, возможно, необходимо постоянно проверять частоту сердечных сокращений вашего ребенка.
Как это делается?
Мониторинг может быть внешним (выполняется вне тела) или внутренним (выполняется внутри тела). Для большинства женщин это внешнее. Внешний мониторинг может быть непрерывным или периодическим.
При периодическом мониторинге медсестра или врач с помощью портативного устройства прослушивают сердце ребенка через живот. Иногда медсестра или врач используют специальный стетоскоп. Во время родов в установленное время проверяют частоту сердечных сокращений. Например, при благополучной беременности сердцебиение ребенка можно проверять каждые 30 минут во время первого периода родов.Затем на втором этапе он будет проверяться каждые 15 минут. Женщине, у которой есть проблема во время беременности, но которая не относится к группе высокого риска, следует чаще проверять сердцебиение.
Если сердцебиение вашего ребенка не проверяется, вы можете ходить.
При постоянном мониторинге сердцебиение вашего ребенка постоянно контролируется. Эластичные ремни удерживают на животе два плоских устройства (называемых датчиками). Один датчик регистрирует частоту сердечных сокращений ребенка. Другой показывает, как долго длятся ваши схватки.Вы должны оставаться рядом с монитором рядом с вашей кроватью. Вы можете встать с кровати и сесть на стул или встать возле монитора. Но нельзя ходить или принимать ванну.
Иногда сердцебиение ребенка можно проверить без проводов. Этот метод позволит вам ходить во время родов. Но это доступно не везде. И это может не сработать, если вы отойдете слишком далеко или устройство упадет во время ходьбы.
Внутренний контроль выполняется только в определенных ситуациях во время родов.Тонкий провод от датчика вводится через влагалище и шейку матки в матку. Он прикреплен к коже головы вашего ребенка.
Когда у вас может быть каждый вид мониторинга?
Мониторинг в установленное время (прерывистый) — это вариант при беременности с низким риском. Низкий риск означает, что у вас и вашего ребенка нет известных проблем со здоровьем и беременность протекает хорошо.
Врачи рекомендуют наблюдение во время родов (непрерывных) при беременности с высоким риском. Высокий риск может означать, например, что у вас преэклампсия, диабет 1 типа или что у вашего ребенка проблемы со здоровьем.При возникновении проблемы беременность может стать высоким риском во время родов. Тогда сердцебиение ребенка будет постоянно проверяться.
Если вы выберете эпидуральное обезболивание, у вас будет постоянное наблюдение во время родов.
Предпочтения вашего врача также могут повлиять на то, какой тип наблюдения вы используете. Поговорите со своим врачом о том, что он обычно использует.
Каковы преимущества каждого типа мониторинга?
Прерывистый
- Вы не всегда привязаны к проводам.Так вы сможете вставать с постели и ходить во время родов.
- Это может убедить вас и вашего партнера в том, что роды идут хорошо.
- Он может показать врачу или медсестре-акушерке, что роды могут продолжаться в своем собственном темпе.
Непрерывно
- Это может убедить вас и вашего партнера в том, что роды идут хорошо.
- Может сразу показать проблему.
Каковы риски каждого типа мониторинга?
Прерывистый
- Этот вид мониторинга очень безопасен.Но есть шанс, что проблему не сразу обнаружат.
Непрерывный
- Вы не сможете так много перемещаться, если у вас нет беспроводного мониторинга.
- Изменения в сердцебиении ребенка могут указывать на наличие проблемы, когда ее нет. Исследования показывают, что мониторинг может быть связан с увеличением числа кесарева сечения и использованием вакуума или щипцов во время родов. сноска 1 Мониторинг не вызывает кесарева сечения. Но он показывает все изменения в сердцебиении ребенка.Некоторые из этих изменений могут быть признаком проблемы. Но некоторые из них могут не означать, что что-то не так. Врач должен интерпретировать эти результаты. Врач может предложить кесарево сечение, если он или она чем-то обеспокоены во время наблюдения.
Электронный мониторинг плода
После девяти месяцев мирного плавания в теплой и уютной матке младенцы могут испытывать стресс из-за сокращений матки и сильного сдавливания таза мамы во время родов.
Большинство младенцев плывут, как маленькие солдаты.Некоторые, однако, могут реагировать замедлением или ускорением сердечного ритма, быстрыми или замедленными движениями или другими признаками дистресса плода.
Электронный мониторинг плода дает вашему врачу важную информацию о том, как ваш ребенок справляется с родами. Вот когда это необходимо и чего ожидать от процедуры.
Типы мониторинга плода
Существует два типа мониторинга плода:
- Периодическая аускультация: Периодическое прослушивание сердцебиения ребенка в определенное время во время родов путем прижатия специального стетоскопа или допплеровского устройства к животу.Если у вас есть проблемы во время родов, можно чаще проверять частоту сердечных сокращений вашего ребенка.
- Электронный мониторинг плода: Непрерывный мониторинг сокращений и сердцебиения ребенка во время родов.
Тип и время проведения мониторинга зависит от факторов риска, продолжительности родов и политики вашей больницы или практикующего врача.
Что такое электронный мониторинг плода?
Электронный мониторинг плода использует специальное оборудование для непрерывного измерения реакции сердцебиения вашего ребенка на сокращения.Это позволит вашему врачу оценить, как ваш ребенок справляется с родами.
Почему проводится электронный мониторинг плода?
Электронный мониторинг плода обеспечивает здоровье и безопасность вашего ребенка во время схваток и родоразрешения:
- Заверив вас и вашего практикующего врача в том, что продолжать роды и роды безопасно, если обнаружено нормальное сердцебиение и нет других проблем.
- Уведомление вашего практикующего об изменениях частоты пульса, чтобы он или она могли предпринять шаги для решения основной проблемы.Например, вас могут попросить изменить положение, чтобы помочь вашему ребенку получить больше кислорода.
- Сообщите своему практикующему врачу, когда продолжать роды рискованно, и если необходимо немедленное родоразрешение. Если ненормальные показания продолжаются, дальнейшие тесты могут помочь определить причину бедствия. Если они предполагают, что у вашего ребенка проблемы, вы обычно будете рожать путем кесарева сечения, щипцов или вакуумной помощи.
Когда проводится электронный мониторинг плода?
Большинство экспертов говорят, что во многих случаях электронный мониторинг плода не нужен.
Последние исследования показывают, что для мам с низким уровнем риска, рожающих без лекарств, аускультация (или периодические проверки сердца плода) являются эффективным способом периодической оценки состояния ребенка.
Однако вы можете быть подключены к электронному мониторингу плода во время родов без каких-либо перерывов, если вы:
Типы электронного мониторинга плода
Если ваш врач выбирает электронный мониторинг плода, он может использовать три типа :
Внешний мониторинг
Этот вид мониторинга используется наиболее часто.Ультразвуковой датчик привязан к вашему животу, чтобы регистрировать сердцебиение ребенка. Второй датчик, чувствительный к давлению, прикреплен к верхней части живота, чтобы регистрировать частоту и силу ваших сокращений.
Оба детектора подключаются к монитору, и измерения записываются на бумажном носителе. Эти два измерения предоставят вашему врачу подробную информацию о том, как ваш ребенок справляется с родами.
Когда вы подключены к внешнему монитору, вы сможете передвигаться на кровати или в кресле поблизости.Однако вы не сможете свободно перемещаться, если не используется телеметрический мониторинг.
Во время стадии родов монитор может точно сигнализировать о начале и окончании каждой схватки. Его также можно полностью удалить на этом этапе, чтобы не мешать вашей концентрации. Вместо этого вы будете периодически проверяться с помощью допплера.
Внутренний мониторинг
Внутренний мониторинг дает немного более точную запись частоты сердечных сокращений ребенка и ваших схваток, чем внешний монитор.Иногда его используют, когда есть основания ожидать дистресс-синдрома плода, хотя из-за небольшого риска заражения его применяют только при необходимости. Его можно использовать только после того, как у вас отошла вода.
Крошечный электрод вводится через влагалище на кожу головы ребенка. В матку также помещается катетер или к брюшной полости прикрепляется внешний манометр для измерения силы сокращений.
Вы будете более ограничены в своих движениях, чем с внешним монитором, но вы все равно сможете перемещаться из стороны в сторону.У вашего ребенка может быть небольшой синяк или царапина в месте прикрепления электрода, которые исчезнут сами по себе в течение нескольких дней.
Мониторинг телеметрии
Этот тип проверки плода использует передатчик на бедре для передачи тонов сердца ребенка на станцию медсестры с помощью радиоволн. Однако это оборудование есть не во всех больницах.
Большим преимуществом этой технологии является то, что она позволяет вам сохранять мобильность, сохраняя при этом постоянный мониторинг.
Когда не рекомендуется проводить электронный мониторинг плода?
Последние рекомендации Американского колледжа акушеров и гинекологов (ACOG) рекомендуют периодический мониторинг плода с использованием допплера или специального стетоскопа для беременностей с низким риском, когда мама и ребенок не нуждаются в постоянном наблюдении.
Если вы относитесь к этой категории и у вас и ребенка нормальное развитие, вы, вероятно, не будете подключены к электронному монитору плода на протяжении всего периода родов.
Есть ли недостатки или риски наблюдения за плодом для меня и ребенка?
- Электронный мониторинг плода может ограничить вашу способность вставать и свободно передвигаться, чтобы справляться с схватками во время родов.
- Некоторые исследования показали, что постоянный электронный мониторинг плода может увеличить риск кесарева сечения и других вмешательств в родах по сравнению с периодическим мониторингом.
- Ложные тревоги — обычное явление при электронном мониторинге плода.Тренажер может начать громко пищать, если датчик соскользнет с места, ребенок изменит положение или схватки внезапно станут интенсивнее. Ваш практикующий врач примет это во внимание, прежде чем приступить к другим тестам или процедурам.
Хотите знать, понадобится ли вам электронный мониторинг плода, или надеетесь его вообще избежать? Поговорите со своим практикующим о возможных вариантах.
Хотя постоянный мониторинг больше не является обязательным для прохождения курса в родильном зале, в некоторых случаях необходимо помочь врачу принять оптимальные решения для здоровья и безопасности вашего ребенка.Кардиотокография (КТГ)
В акушерстве кардиотокография (КТГ) — это технический метод регистрации (-графии) сердцебиения плода с помощью ультразвука (кардио-) и сокращений матки (-токо-) во время беременности, обычно в третьем триместре. Аппарат, который используется для мониторинга, называется кардиотокографом, широко известным как фетальный монитор.
Датчики размещаются напротив живота матери и подключаются к пульсометру, который регистрирует сердцебиение ребенка.Кардиотокография регистрирует изменения частоты сердечных сокращений плода и их временную связь с сокращениями матки. Цель состоит в том, чтобы выявить детей, которым может не хватать кислорода (гипоксия), поэтому можно использовать дополнительные оценки состояния плода или ребенка, родившегося путем кесарева сечения или инструментальных вагинальных родов.
CTG используется как антенатально (до родов), так и во время родов для наблюдения за ребенком на предмет каких-либо признаков дистресса. Изучая различные аспекты сердечного ритма ребенка, врачи и акушерки могут увидеть, как ребенок справляется.
КТГ чаще всего проводится наружно. Это означает, что оборудование, используемое для наблюдения за сердцем ребенка, размещается на животе матери. Вокруг живота матери надевается эластичный пояс. Он имеет две круглые пластины размером с теннисный мяч, которые соприкасаются с кожей. Одна из этих пластин использует ультразвук для измерения частоты сердечных сокращений ребенка. Другой измеряет давление в животе и схватки матери.
Ремень CTG подключен к устройству, которое интерпретирует сигнал, исходящий от пластин.Пульс ребенка можно услышать как звук биения или пульсации, который издает машина. Некоторых мам это может отвлекать или беспокоить, но можно уменьшить громкость, если звуки вызывают у них дискомфорт. Машина также предоставляет распечатку, которая показывает частоту сердечных сокращений ребенка за определенный период времени. Он также показывает, как изменяется частота сердечных сокращений при сокращениях.
Перед родами мать могут попросить нажимать кнопку на машине каждый раз, когда ребенок двигается. В это время может не быть никаких сокращений, поэтому КТГ будет отслеживать только частоту сердечных сокращений ребенка.Иногда, если сигнал не может быть обнаружен с помощью внешнего монитора или когда мониторинг более важен, можно использовать внутренний мониторинг. Для внутреннего мониторинга небольшое устройство, называемое электродом, вводится через влагалище и помещается на кожу головы ребенка. Это устройство записывает частоту сердечных сокращений.
УЗИ
Кардиотокография использует ультразвук для определения частоты сердечных сокращений ребенка. Ультразвук свободно проходит через жидкость и мягкие ткани. Однако ультразвук отражается обратно (он отражается как «эхо»), когда он попадает на более твердую (плотную) поверхность.Например, ультразвук будет свободно проходить через кровь в камере сердца. Но когда он попадает в твердый клапан, большая часть ультразвука отражается эхом. Другой пример: когда ультразвук проходит через желчь в желчном пузыре, он будет сильно отражаться назад, если попадет на твердый желчный камень. Таким образом, когда ультразвук «попадает» в различные структуры тела разной плотности, он посылает обратно эхо разной силы. В КТГ-мониторинге используется специальный вид ультразвука, называемый допплеровским. Этот тип ультразвука используется для измерения движущихся структур, что делает его полезным для мониторинга частоты сердечных сокращений.Другая пластина на КТГ измеряет, насколько напряжен живот матери. Это измерение используется, чтобы показать, когда матка сокращается.
Пульс ребенка
Частота сердечных сокращений ребенка колеблется от 110 до 160 ударов в минуту — это нормально. Это намного выше, чем у взрослого человека, который составляет около 60-100 ударов в минуту. Частота сердечных сокращений у ребенка, которая не меняется или слишком низкая или слишком высокая, может сигнализировать о проблеме. Изменения частоты сердечных сокращений ребенка, происходящие вместе со схватками, образуют закономерность.Некоторые изменения в этом шаблоне могут указывать на проблему. Если результаты анализов предполагают, что у ребенка проблемы, врач может сразу же принять решение о родах. Это может означать необходимость кесарева сечения или родовспоможения с помощью щипцов.
Чувствительный к давлению датчик сокращения, называемый токодинамометром (toco), имеет плоскую область, которая прикрепляется к коже лентой вокруг живота. Давление, необходимое для выравнивания участка стены, коррелирует с внутренним давлением, таким образом обеспечивая его оценку.
Внутреннее измерение
Внутреннее измерение требует определенной степени раскрытия шейки матки, так как оно включает введение катетера под давлением в полость матки, а также прикрепление скальп-электрода к головке плода для адекватного измерения электрической активности сердца плода. Внутреннее измерение более точное и может быть предпочтительным, когда ожидаются сложные роды.
Типичное показание КТГ печатается на бумаге и / или сохраняется на компьютере для дальнейшего использования.Использование КТГ и компьютерной сети позволяет осуществлять непрерывное удаленное наблюдение: одна акушерская медсестра, акушерка или акушер может одновременно наблюдать за КТГ нескольких пациентов через компьютерную станцию.
Исходная ЧСС плода
Базовая ЧСС определяется путем аппроксимации средней ЧСС, округленной с шагом 5 ударов в минуту (ударов в минуту) в течение 10-минутного окна, исключая ускорения и замедления и периоды заметной изменчивости ЧСС (более 25 ударов в минуту).В любом 10-минутном окне должно быть не менее 2 минут идентифицируемых сегментов базовой линии (не обязательно смежных), в противном случае базовая линия для этого периода является неопределенной. В таких случаях может потребоваться обратиться к предыдущему 10-минутному окну для определения базовой линии. Аномальный исходный уровень называется брадикардией, если исходный FHR составляет менее 110 ударов в минуту; это называется тахикардией, когда базовая частота сердечных сокращений превышает 160 ударов в минуту.
Эффект управления КТГ
Обзор Кокрановского сотрудничества показал, что использование кардиотокографии снижает частоту приступов у новорожденных, но не дает явных преимуществ в профилактике церебрального паралича, перинатальной смерти и других осложнений родов.Напротив, роды под контролем КТГ с несколько большей вероятностью завершатся инструментальным родоразрешением (щипцы или вакуум-экстракция) или кесаревым сечением. Внедрение дополнительных методов оценки во время родов дало неоднозначные результаты.
Ожидалось, что после внедрения эта практика снизит частоту гибели плода во время родов и приведет к снижению церебрального паралича (ДЦП). Его использование стало почти универсальным для родовспоможения в больнице в США. В последние годы возникли некоторые разногласия относительно полезности кардиотокографа при беременностях с низким уровнем риска, и связанное с этим мнение о том, что чрезмерное использование теста привело к увеличению числа ошибочных диагнозов плода.
 Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям.
Этот показатель получил название базальный ритм. В норме частота сердцебиение плода подвержена небольшим изменениям. Если такой тип КТГ обнаруживается за короткий период исследования, запись можно не продолжать.
Если такой тип КТГ обнаруживается за короткий период исследования, запись можно не продолжать.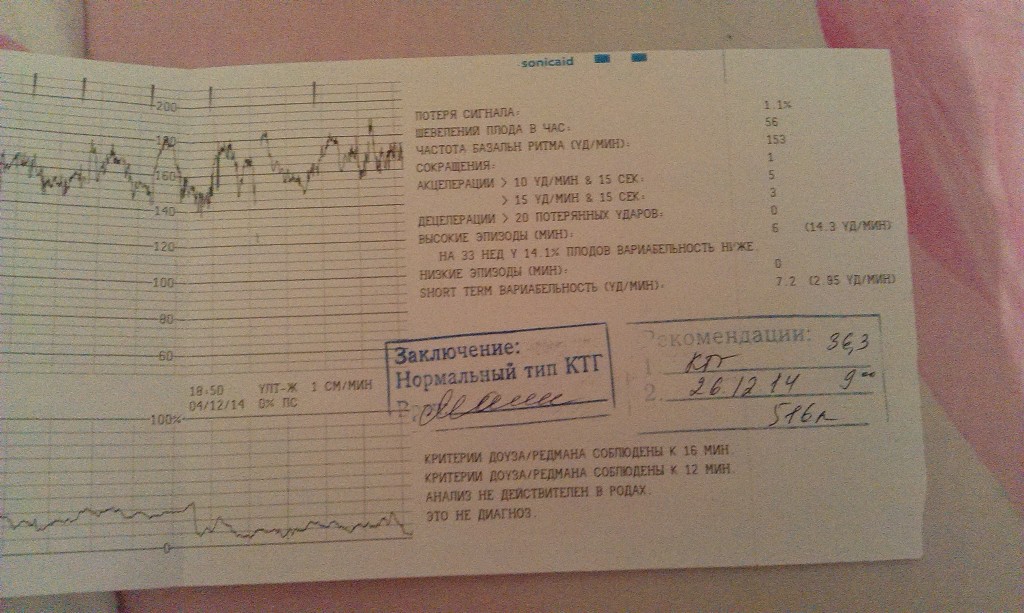
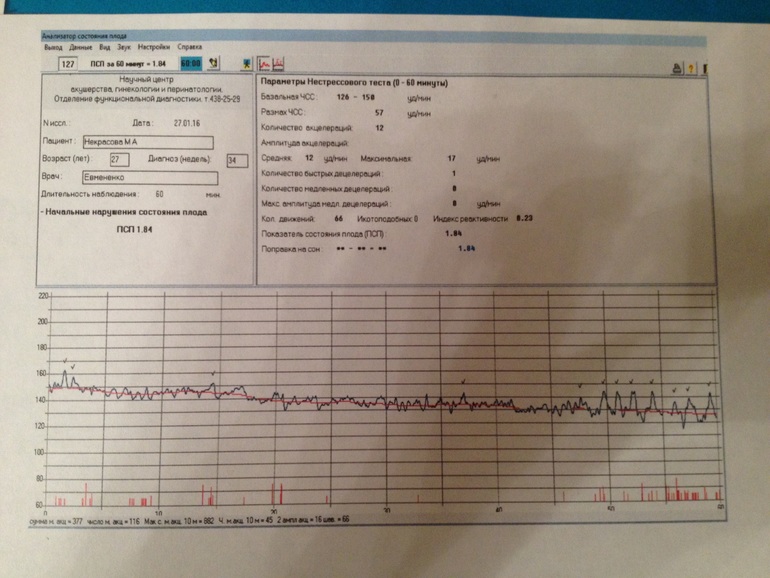 Запись КТГ при этом будет нормальной, несмотря на то, что плод испытывает гипоксию. Просто при этом ситуация пока еще остается компенсированной.
Запись КТГ при этом будет нормальной, несмотря на то, что плод испытывает гипоксию. Просто при этом ситуация пока еще остается компенсированной.