Ицн при беременности что это такое
Беременность без осложнений и патологий – это розовая мечта каждой женщины. Суровая реальность, к сожалению, часто преподносит неприятные сюрпризы. Одним из них может стать истмико-церквиальная недостаточность, или сокращенно ИЦН.
Что такое ИЦН и чем она опасна?
ИЦН при беременности встречается сравнительно редко, лишь 1-9 % женщин. Что же скрывается за этим словосочетанием? Чтобы понять, что это такое, и какие процессы приводят к этой патологии, нужно понять строение матки.

Она состоит из тела – мышечного полого мешка, в котором вынашивается ребенок, и шейки, закрывающей вход в матку. Совместно с перешейком шейка матки образовывает первую часть родовых путей. И шейка и перешеек состоят из двух видов тканей: соединительной и мышечной.
Причем мышечная ткань сконцентрирована в верхней части шейки, у внутреннего зева матки. Мышцы образуют кольцо-сфинктер, которое не выпускает из матки плодное яйцо раньше времени.
Однако в некоторых случаях это самое мышечное кольцо оказывается неспособно выдержать увеличивающуюся нагрузку: вес плода и околоплодных вод, тонус матки. В результате под давлением плодного яйца шейка матки укорачивается и раскрывается раньше времени.
Чем же опасно ИЦН при беременности? Во-первых, раскрытая шейка матки провоцирует опускание плода, плодная оболочка попадает в канал матки. В этот период она может вскрыться буквально от любого резкого движения.
Во-вторых, влагалище женщины никогда бывает стерильным. В нем всегда имеются различные бактерии, а часто и инфекции. В итоге происходит инфицирование плодной оболочки
Вскрытие плодного пузыря и излитие вод вызывают начало родовой деятельности. Таким образом, ИЦН становится одной из самых частых причин выкидышей на поздних сроках (до 22 недель), или преждевременных родов (с 22 до 37 недель).
Как правило, ИЦН развивается на сроке от 16 до 27 недель. В редких случаях патология может развиться раньше, даже на 11 неделе.
Виды и причины истмико-цервикальная недостаточности
В чем причины ИЦН? Они могут быть самыми разными, и в зависимости от причин, выделяют травматическую и функциональную недостаточность.
С первым видом все ясно из названия. Травматическая ИЦН
В этом случае механизм образования ИЦН при беременности крайне просто: на месте любой травмы возникает рубец из соединительной ткани. В отличие от мышечной, соединительная ткань не способна растягиваться, это и становится причиной недостаточности.

В этом случае недостаточность начинает развиваться на ранних сроках, примерно с 11 недели беременности. Связанно это с тем, что в это время начинает работать поджелудочная железа плода. Она вырабатывает мужские гормоны, и, если у матери их количество повышено или имеется чувствительность к ним, последствия не замедлят сказаться: мышцы в шейке матки ослабевают, и шейка раскрывается.
ИЦН может развиться и по более прозаичным причинам. Например, в том случае, если беременность многоплодная или же имеет место многоводие. В этом случае нагрузка на шейку матки больше, чем при обычной беременности, что также может привести к недостаточности. Не стоит забывать и о патологиях развития матки.
Симптомы ИЦН
К огромному сожалению, истмико-цервикальная недостаточность протекает бессимптомно. Лишь в некоторых случаях ИЦН на ранних сроках может проявлять себя примерно также как угрожающий выкидыш: мажущими кровянистыми выделениями, тянущими болями в животе, распирающие ощущения во влагалище. Обычно же симптомы у ИЦН при беременности отсутствуют.
Диагностика ИЦН
Из-за того, что ИЦН протекает практически бессимптомно, диагностировать ее очень сложно. Для этого необходимо регулярно посещать гинеколога и проводить вагинальный осмотр каждое посещение. К сожалению, многие врачи считают, что осматривать родовые пути достаточно при постановке на учет и уже в роддоме перед родами.
В итоге женщина посещает консультацию, однако врач проводит лишь измерение веса, размера живота и артериального давления. В таких условиях о диагнозе ИЦН при беременности женщина может узнать, когда уже будет поздно.
Часто об том узнают уже поле выкидыша или преждевременных родов при помощи особого исследования: гистеросальпингография – рентгеновский снимок матки и труб с использование рентгеноконстрастного вещества.
Конечно же, если у женщины ранее уже наблюдалась данная патология, за её здоровьем будут наблюдать куда более пристально. Впрочем, вы можете настоять на том, чтобы вагинальный осмотр проводился каждый раз при посещении гинеколога.
Во время осмотра врач должен обратить внимание на размягчение шейки матки, уменьшение ее длинны на начальной стадии ИЦН, и раскрытие шейки на более поздней стадии.
Остается один вопрос, какая длинна шейки матки считается нормальной? Многое зависит от срока, ведь ближе к родам уменьшение длины считается нормальным:
- на сроке 24-28 недель: 35-45 мм;
- после 28 недели: 30-35 мм.
Впрочем, в распоряжении врача только его собственные ощущения и гинекологическое зеркало. И если внешний зев матки еще не открыт, гинеколог может только предположить ИЦН, а более точно поставить диагноз при помощи ультразвукового исследования.

Исследование проводится вагинальным датчиком. Отмечаются следующие факторы, которые позволяют определить, имеет ли место истмико-цервикальная недостаточность:
- длина шейки матки;
- наличие раскрытия внутреннего зева.
Если внутренний зев уже начал открываться, а внешний еще находится в закрытом состоянии, шейка матки принимает V-вид, и это хорошо видно на УЗИ. Существует еще несколько дополнительных тестов, которые позволяют уточнить диагноз в сложных случаях. Например, у женщины могут провоцировать кашель или давить на дно матки (то есть в ее верхнюю часть). Это обязательно отражается на шейке матки, и ИЦН дает о себе знать.
Лечение ИЦН
Только после того, как будет точно установлен диагноз, а также причина патологии, можно приступать к лечению ИЦН при беременности. Без знания причины, как и в любом другом случае, подобрать адекватное лечение не получится.
Прежде всего, выделяют функциональную ИЦН, возникающую на фоне гормональных сбоев. В этом случае назначается
Второй способ лечения ИЦН при беременности – установка разгрузочного пессария, его еще называют кольцом Мейера. Фактически, оно представляет собой небольшую конструкцию из пластика, особой формы. Его помещают во влагалище, и оно поддерживает шейку матки, перераспределяет вес плода и околоплодных вод, и позволяет сохранить беременность.
Кольцо Мейера может быть установлено практически на любом сроке, когда вообще целесообразно оттягивать роды. Именно его используют в случаях незапущенной ИЦН на фоне многоплодия или многоводия. Если же ИЦН ярковыражена, то данный способ может быть использован только как вспомогательный.
Насколько бы не был полезен пессарий, это все-таки инородное тело, которое может спровоцировать дисбиоз влагалища. Во избежание этого у женщины регулярно берет мазки, а также проводят профилактическую санацию антисептиками. В редких случаях могут быть назначены антибиотики.
Снимают кольцо после 37 недели, или же в том случае, если начинается родовая деятельность.
В случаях, когда пластикового кольца явно недостаточно, избирается следующий метод лечения ИЦН при беременности: наложение швов. Внутренний зев матки сужается и сшивается не рассасывающимися нитками. Чаще всего используются шелковые.
На каком сроке проводится операция? В данном случае все определяется индивидуально. Чаще всего, швы накладывают на ранних сроках, то есть до 17 недель. В зависимости от индивидуальных показаний операция может быть проведена и позже, но не позднее 28 недель. В этом вопросе пессарий выгодно отличается от швов, он может быть установлен и на более поздних сроках.

Наложение швов — довольно серьезная операция. Она проводится в условиях стационара, под местным, кратковременным наркозом. Особое внимание уделяется подбору наркоза. Он не должен повредить ребенку. Чтобы избежать осложнений, за несколько дней до операции обязательно берется мазок на микрофлору, а непосредственно перед процедурой проводят санацию влагалища. Мазки и санацию делают и после наложения швов.
Повышенный тонус матки при уже наложенных швах – это серьезный риск. Поэтому часто пациенткам назначают препараты, снижающие тонус матки, такие как магнезия и гинипрал, а также спазмолитики, например, тот же папаверин.
Снять швы можно в простом кабинете гинеколога на кресле. Делают это в следующих случаях:
- На 38 неделе, так как беременность уже считается доношенной, и в любой момент могут начаться роды;
- Если на любом сроке начинается стабильная родовая деятельность;
- Если околоплодные воды отходят или начинают подтекать, так как в этом случае есть риск инфицирования плода, и речь уже идет о срочном родоразрешении;
- Если наблюдаются кровянистые выделения;
- При прорезывании швов.
Если швы снимают не в соответствующий срок, а по причине возникающих осложнений, врачи проводят коррекцию и лечение этих осложнений. После этого принимается решение, проводить ли повторную коррекцию.
К сожалению, у этой процедуры, как и почти у всех лечебных процедур, имеется ряд противопоказаний. В том числе:
- различные тяжелые заболевания матери;
- патологии развития плода;
- предлежание плаценты.
Соблюдение режима
Любая патология в течение беременности требует не только своевременного лечения, но и соблюдения того или иного режима. Истмико-цервикальная недостаточность не исключение. Женщине с этой патологией необходимо отказаться от лишних физических нагрузок, исключить половые контакты, побольше лежать. Пусть домашние дела за вас делают близкие. Не забывайте своевременно принимать все назначенные вам препараты.

Не последнюю роль играет и психологический настрой женщины. В этот период очень важен оптимизм, вера в успех и положительный исход ситуации. И, конечно же, не пропускайте плановые осмотры. От этого зависит ваше здоровье, и появление на свет вашего ребенка.
Роды при ИЦН
Поскольку ИЦН – это, по сути, неспособность мышечного кольца оставаться в закрытом состоянии, часто роды при ИЦН проходят стремительно. Конечно, и здесь все индивидуально, и время родов может быть разным.
Своевременная терапия и соблюдение режима, как правило, помогают будущей маме доносить ребенка до положенного срока. Тогда женщину заблаговременно кладут в стационар, где она находится под постоянным наблюдением.
В случаях, когда роды все-таки начинаются до срока, ситуация складывается несколько более сложная. Очень важно своевременно попасть в роддом, и при этом быть во всеоружии, то есть, хотя бы с папой документов: обменная карта, полис, паспорт. Особенно важна обменная карта, так как в ней содержатся сведения о вашей беременности, которые необходимы акушерам для правильного ведения родов. Поэтому женщинам с ИЦН особенно важно носить все документы с собой.
К счастью, истмико-цервикальная недостаточность встречается все-таки достаточно редко. А современная медицина позволяет решить и эту проблему, причем без вреда для женщины и ее малыша. Поэтому данного диагноза бояться не стоит. Главное, соблюдать все рекомендации вашего врача.

Не секрет, что каждая будущая мама мечтает о счастливой беременности и легких родах. Однако, к сожалению, желания не всегда совпадают с реальностью. Изменения и нарушения в женском организме могут спровоцировать различные заболевания, которые, в свою очередь, угрожают нормальному развитию будущего крохи. Есть проблемы и посерьезнее, которые нередко становятся причиной самопроизвольных выкидышей или преждевременных родов. Например, истмико-цервикальная недостаточность (ИЦН), о которой мы и хотим поговорить в сегодняшней публикации.
Что такое ИЦН?
Истмико-цервикальная недостаточность — одна из наиболее распространенных причин преждевременных родов. Это состояние характеризуется тем, что перешеек и шейка матки во время беременности не справляются с возрастающей нагрузкой. В норме мышечное кольцо шейки матки должно удерживать плод в полости матки в период вынашивания, а вот при ИЦН мышечное кольцо не справляется со своей функцией, что провоцирует раскрытие матки и создает угрозу выкидыша.
ИЦН функциональная может развиваться на фоне увеличения содержания мужских половых гормонов в женском организме и чаще всего формируется на 16-27 неделе беременности. В результате развития ИЦН происходит чрезмерное давление на шейку матки, особенно при многоплодной беременности.
ИНЦ травматическая развивается на фоне абортов или других внутриматочных вмешательств. При подобных манипуляциях целостность мышечного кольца шейки повреждается, отчего формируется соединительный рубец. При этом соединительная ткань, в отличие от мышечной, не свободна к растяжению и сокращению. Также причиной развития травматической ИЦН могут стать разрывы матки, которые имели место быть во время предыдущих родов.

Истмико-цервикальная недостаточность — распространенная причина потери ребенка при беременности. Особенно часто из-за этой патологии происходят выкидыши в середине гестационного срока.
В конце срока вынашивания малыша ИЦН нередко приводит к преждевременным родам. Что собой представляет эта патология и какие способы коррекции при беременности существуют, мы расскажем в данном материале.

Что это такое?
Шейка матки выполняет важную функцию — она сдерживает развивающегося малыша внутри полости матки. Цервикальный канал, расположенный внутри шейки, сразу после оплодотворения заполняется густой слизью-пробкой, не позволяющей проникнуть к малышу инфекциям и вирусам.
Если шейка с поставленными перед ней природой целями справляется не в полном объеме, говорят об истмико-церкивальной недостаточности. При ней шейка просто не в состоянии выдерживать давление растущего крохи и амниотической жидкости, вследствие чего может случиться выкидыш, ранние роды, а при доношенной беременности роды при ИЦН могут носить опасный стремительный характер.
Сама шейка в состоянии недостаточности укорачивается, размягчается. В норме процесс укорочения и сглаживания начинается только перед родами. При истмико-цервикальной недостаточности укорочение происходит значительно раньше. Внутренний зев расширяется. Появляется угроза выпадения из матки частей плодных оболочек и последующей гибели малыша.
По наблюдениям акушеров-гинекологов, патологическое состояние встречается примерно в 2-3% всех беременностей. У каждой третьей женщины с ИЦН происходят преждевременные роды. Каждая вторая гибель ребенка на позднем сроке гестации обусловлена именно этой причиной.

Причины возникновения
Существуют три большие группы причин, которые могут привести к патологии шейки матки и перешейка.
Врожденные факторы
Это самая редкая причина. Инфантилизм развития половых органов, матки и ее шейки встречается не так часто. Нередко половой инфантилизм сочетается с другими врожденными аномалиями и пороками, такими, как синдром Дауна, например.
Функциональные факторы
Если ткани шейки матки находятся в неправильном балансе между соединительными и мышечными волокнами, если они неадекватно отзываются на гормональную стимуляцию, то функции шейки нарушаются. Такое может случиться с женщиной, у которой истощены яичники, функции половых желез снижены, в крови повышено содержание мужских половых гормонов, например, тестостерона.
Если женщину готовили к зачатию, стимулируя овуляцию гонадотропными гормонами, то у нее может быть повышен гормон релаксин. Под его действием мускулатура главного репродуктивного женского органа расслабляется. Тот же расслабляющий гормон бывает превышен и у женщины, которая носит под сердцем несколько малышей одновременно.
Гинекологические заболевания
Нередко причина недостаточности шейки кроется в гинекологических заболеваниях, которые долгое время не лечили и которые перешли в хроническую стадию.
Риск возникновения функциональной ИЦН повышается у женщин, решивших стать мамами после 30 лет, у дам, имеющих лишние килограммы или страдающих ожирением, а также у представительниц прекрасного пола, забеременевших посредством экстракорпорального оплодотворения.
Органические факторы
Это наиболее часто встречающаяся причина возникновения шеечной несостоятельности в период вынашивания малыша. Она может быть связана с травмами, которые претерпевала шейка матки ранее.
Обычно такое случается в родовом процессе, если дама произвела на свет крупного ребенка, близнецов или тройняшек естественным путем, а роды были тяжелыми. Прежние разрывы не могут не сказаться на здоровье шейки в течение последующей беременности.

Если прежняя беременность сопровождалась многоводием, если родовый процесс был стремительным, если плаценту пришлось отделять вручную, все это также повышает риск травмирования шейки и возникновения последующей истмико-цервикальной недостаточности.
Все операции, которые проводились с механическим расширением шейки, сказываются на ее последующем состоянии. К таким операциям относятся аборты, выскабливания, в том числе диагностические, а также операции на шейке.
Симптомы и признаки
Выраженных симптомов патология не имеет. Беременные зачастую не догадываются о том, что у них слабая шейка, есть патологические изменения и существует серьезная опасность невынашивания. Никаких неприятных ощущений ИНЦ пациенткам не доставляет.
Нечасто в самом начале сроке гестации могут проявиться некоторые симптомы угрозы выкидыша — необильная сукровичная или кровянистая «мазня» из влагалища, незначительные тянущие ощущения внизу живота и в области поясницы.

Диагностика
Диагностировать истмико-цервикальную недостаточность очень сложно, поскольку явных симптомов она не имеет. Заподозрить неладное врач может при гинекологическом осмотре, но его проводят беременным нечасто. В основном только при постановке на учет.
Однако, если женщина входит в группу риска по вероятности развития ИЦН, то осмотры могут проводиться чаще. На гинекологическом кресле с применением акушерских зеркал и обычной пальпации доктор может определить только консистенцию шейки, увидеть состояние наружного зева и состояние цервикального канала — закрыт он или приоткрыт. Этой информации крайне мало для постановки соответствующего диагноза.
В самом начале беременности женщинам назначают прохождение кольпоскопии, при этом исследовании при помощи специального прибора — кольпоскопа — удается получить больше информации о цервикальном канале и о структуре шеечных тканей. По результатам прохождения этого обследования могут появиться подозрения на слабость шейки.
Окончательно прояснить ситуацию помогает ультразвуковая диагностика. УЗИ позволяет измерить длину шейки, сравнить ее с нормальными среднестатистическими значениями и подтвердить или опровергнуть присутствие ИЦН.
Замеры такого параметра, как длина шейки, разумно проводить после 20 недели, ведь к этому сроку этот показатель становится важным для диагностики.
Длина шейки матки при беременности — нормы и колебания в пределах норм:
Срок гестации
(недели)
Длина в среднем, мм
Длина у первородящих, мм
Длина у повторнородящих, мм
Пределы нормы, мм
Допустимые колебания, мм
УЗИ делают внутренним способом, интравагинально. Это единственный способ выяснить ответ на главный вопрос — каково состояние внутреннего зева шейки матки. Если он начинает открываться, то матка на мониторе ультразвукового сканера приобретает характерный V-образный вид.

В этом случае важным для диагностики считается такое понятие, как пролабирование плодного пузыря. Выпячиваться пузырь может в разной степени, от нее и будут зависеть оценка реальной угрозы для беременности и прогнозы.
- Если плодный пузырь расположен над внутренним зевом, это считается наиболее благоприятной по прогнозам первой степенью угрозы.
- Если пузырь находится уже на уровне внутреннего зева, говорят о ИЦН 2 степени,.
- Если пузырь уже частично выпячивается в цервикальный просвет — о ИЦН 3 степени.
- Самая тяжелая степень — четвертая, при ней пролабирование плодного пузыря находится уже во влагалище.
При постановке диагноза обязательно учитывается акушерский анамнез данной будущей мамы — сколько родов и абортов было, как они проходили, были ли осложнения, какие хронические заболевания гинекологического плана у нее есть. Особое внимание уделят фактам привычного невынашивания, если каждая беременность прерывалась раньше предшествовавшей ей.
Если у беременных, которые не входят в группу риска по развитию истмико-цервикальной недостаточности, исследования шейки посредством воздействия ультразвуковыми волнами проводятся одновременно с прохождением пренатального скрининга в начале беременности, в середине и в третьем триместре, то женщинам с ИЦН или предпосылками к возникновению такой недостаточности придется посещать кабинет УЗИ несколько чаще.

Опасность и осложнения
Главное и наиболее опасное осложнение недостаточности шейки матки — потеря долгожданного крохи на любой неделе гестации. Выкидыш или преждевременные роды в этом случае развиваются стремительно, быстро.
Достаточно часто все начинается с отхождения околоплодных вод, причем оно может быть как полным, так и частичным. О подтекании вод могут говорить обильные водянистые выделения.
Нередко истмико-цервикальная недостаточность приводит к инфицированию плода внутри материнской утробы, ведь цервикальный канал, в норме плотно закрытый, приоткрывается, и преград для болезнетворных бактерий и вирусов практически нет. Внутриутробное инфицирование опасно для развития малыша, оно может привести к рождению ребенка с тяжелыми патологиями, заболеваниями, а также к гибели ребенка до рождения.
Лечение
Схема лечения зависит от степени и особенностей недостаточности шейки матки у конкретной женщины. В некоторых случаях удается обойтись медикаментозной терапией, нередко приходится прибегать к хирургической коррекции.
Хирургические способы коррекции
Доносить малыша до положенного срока помогает наложение швов на шейку матки. Операцию настоятельно рекомендуют женщинам, страдающим хроническим невынашиванием беременности как на ранних, так и на поздних сроках, а также при преждевременном укорочении шейки.
Операция противопоказана в том случае, если у будущей мамы есть хронические заболевания гинекологического профиля, обильные кровянистые выделения, если матка находится в состоянии повышенного тонуса и устранить его медикаментами не удается.
Накладывать швы на шейку матки принято на сроке от 14-15 недель до 20-22 недель. Наложение после 22 недель считается нецелесообразным. Ребенок быстро растет, стенки матки растянуты, ушивание может закончиться прорезанием швов и разрывом тканей.
Методика операции довольно проста. Манипуляции осуществляются под наркозом — общим или эпидуральным. Дозировку препаратов для медикаментозного сна и обезболивания подбирает анестезиолог с учетом «интересного положения» пациентки, чтобы не причинить вреда малышу. Наложить швы могут на наружный или внутренний зев.
Перед операцией женщине необходимо пройти тщательное обследование на инфекции, при необходимости проводится лечение существующей инфекции.
Только будучи уверенными, что в полости матки нет воспалительного процесса, хирурги приступят к ушиванию шейки матки.
После снятия швов, а это происходит на сроке 36-37 недель или раньше, если того требует ситуация, в течение короткого времени могут начаться роды. Шейка может сильно пострадать, если роды уже стартовали, а швы снять еще не успели. Поэтому ложиться в стационар родовспомогательного учреждения женщинам со швами на шейке рекомендуется заблаговременно.

Консервативные способы лечения
Одним из самых распространенных способов коррекции истмико-цервикальной недостаточности является установка акушерского пессария. Этот метод широко применяется при наличии у женщины функциональной недостаточности с 14-15 недели до 32-34 недели беременности.
Пессарий представляет собой резиновое или латексное кольцо, которое надевают на шейку таким образом, чтобы его края упирались в стенки влагалища. Это позволяет удерживать шейку в стабильном положении, а нагрузка на нее, которую оказывает растущий в матке малыш, значительно снижается.

Пессарий не накладывают, если цервикальный канал приоткрыт. В этом случае накладывают швы, а в качестве дополнения к хирургическому методу может быть использован и пессарий.
Пессарий, как и швы, снимают перед родами в условиях стационара. У беременных часто возникает вопрос, может ли удлиниться шейка матки после наложения пессария. Удлинения как такого не происходит, но риск прерывания беременности после установки фиксирующего кольца значительно снижается.
Консервативное лечение также включает в себя прием медикаментов. На начальной стадии женщине с диагностированной несостоятельностью шейки матки проводят лечение антибиотиками и «Дексаметазоном», конкретные антибактериальные препараты подбирает врач. Это способствует снижению вероятности внутриутробного заражения малыша.
Снизить давление внутри полости матки помогают препараты, которые снимают тонус маточной мускулатуры. С этой целью женщине назначают «Но-шпу», «Папаверин». Если эти препараты в таблетках, уколах или свечах не помогли, женщине могут назначить «Нифедипин».
Для профилактики выкидыша используется гормональная терапия – «Дюфастон», «Утрожестан» в индивидуальной дозировке и по индивидуальной схеме, порой вплоть до 34 недели беременности.

Принимать назначенные врачом препараты следует неукоснительно, не нарушая дозу и кратность, не пропуская очередной прием.
Профилактика
Лучшей профилактикой истмико-цервикальной недостаточности считается планирование беременности. Если обратиться к гинекологу не по факту беременности, а еще до ее наступления, с большой долей вероятности доктор сможет сказать, угрожает ли женщине патологическая дисфункция шейки.
Врач вводит в шейку специальный расширитель и замеряет ширину внутреннего зева. Это желательно делать на 19-20 день цикла.
Если проблем нет, то внутренний зев имеет нормальные размеры (в пределах 2,5 мм). Если же патологические расширение имеется, это число будет превышено. Наиболее неблагоприятным считается размер внутреннего зева более 6-7 мм.
Женщине, которая хочет нормально доносить и родить малыша в срок, не стоит делать аборты и выскабливания без острой медицинской на то необходимости. Для этого следует с началом половой жизни ответственно подойти к вопросам контрацепции.
Все гинекологические заболевания нужно вовремя обследовать и лечить, не «запуская» до хронического состояния.
Клинические рекомендации
Женщинам, которых диагноз «истмико-цервикальная недостаточность» обычно застает врасплох, рекомендуется обязательно обратиться за помощью к психологу, который принимает в каждой женской консультации. Этот специалист сумеет дать им правильный настрой и объяснит, что этот диагноз приговором не является, и в большинстве случаев такие беременности заканчиваются вполне благополучно рождением в срок здорового малыша.
Психологический настрой беременной имеет огромное значение при лечении, ведь стрессы отражаются на гормональном фоне, усиливают тонус маточной мускулатуры, что затрудняет задачу врачей.
Физические нагрузки также следует снизить вплоть до полного их ограничения — при серьезной угрозе помогает постельный режим. Женщинам с меньшей степенью опасности запрещены длительные пешие прогулки, а также подъем всего, что тяжелее 2 килограммов.

Чем больше срок беременности, тем больше внимания женщине следует уделять своему положению в пространстве. Нельзя долго сидеть или стоять, это увеличивает давление в полости матки, и нагрузка на шейку вырастает в разы.
Лежать женщине также следует правильно — на спине и слегка приподняв ноги. Для этого под них можно положить небольшую подушку или валик, это поможет снизить маточное давление.

С 24-26 недель беременности нужен еженедельный контроль за состоянием шейки матки. После 30-31 недели женщине может быть показана профилактическая госпитализация, поскольку на этот срок приходится большое количество преждевременных родов.
В 37 недель лечь в стационар нужно заблаговременно, поскольку роды при ИЦН часто проходят стремительно. Без постоянного наблюдения за будущей мамой могут наступить весьма негативные последствия.
Женщине с шеечной недостаточностью не стоит заниматься любовью.
При появлении боли внизу живота, нетипичных выделений, следует незамедлительно обращаться к врачу. Это еще не означает, что начались преждевременные роды или выкидыш, но в этом вопросе всегда лучше перестраховаться.

Отзывы
Большинство женщин, которые оставили свои отзывы и истории о преодолении истмико-цервикальной недостаточности во время беременности на форумах, посвященных материнству, отмечают, что усилия врачей увенчались успехом, и малыша удалось сохранить и доносить до положенного срока. При повторной беременности ситуация с недостаточностью шейки матки обычно повторяется, но женщина, которая уже готова ко всему, точно знает важность диагностических обследований и согласна безоговорочно принимать все назначенные лекарства.
Положительные отзывы оставлены как о пессарии, так и об операции по наложению швов. В обоих случаях женщинам, которым диагностировали недостаточность шейки матки после 18 недели, удавалось доносить малышей до 37-39 недели.
В следующем видео вы услышите историю непростой беременности, а также узнаете о том, что такое ИЦН.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Ицн при беременности что это
Беременность без осложнений и патологий – это розовая мечта каждой женщины. Суровая реальность, к сожалению, часто преподносит неприятные сюрпризы. Одним из них может стать истмико-церквиальная недостаточность, или сокращенно ИЦН.
Что такое ИЦН и чем она опасна?
ИЦН при беременности встречается сравнительно редко, лишь 1-9 % женщин. Что же скрывается за этим словосочетанием? Чтобы понять, что это такое, и какие процессы приводят к этой патологии, нужно понять строение матки.

Она состоит из тела – мышечного полого мешка, в котором вынашивается ребенок, и шейки, закрывающей вход в матку. Совместно с перешейком шейка матки образовывает первую часть родовых путей. И шейка и перешеек состоят из двух видов тканей: соединительной и мышечной.
Причем мышечная ткань сконцентрирована в верхней части шейки, у внутреннего зева матки. Мышцы образуют кольцо-сфинктер, которое не выпускает из матки плодное яйцо раньше времени.
Однако в некоторых случаях это самое мышечное кольцо оказывается неспособно выдержать увеличивающуюся нагрузку: вес плода и околоплодных вод, тонус матки. В результате под давлением плодного яйца шейка матки укорачивается и раскрывается раньше времени.
Чем же опасно ИЦН при беременности? Во-первых, раскрытая шейка матки провоцирует опускание плода, плодная оболочка попадает в канал матки. В этот период она может вскрыться буквально от любого резкого движения.
Во-вторых, влагалище женщины никогда бывает стерильным. В нем всегда имеются различные бактерии, а часто и инфекции. В итоге происходит инфицирование плодной оболочки. В этом месте она истончается и может порваться просто под весом околоплодных вод.
Вскрытие плодного пузыря и излитие вод вызывают начало родовой деятельности. Таким образом, ИЦН становится одной из самых частых причин выкидышей на поздних сроках (до 22 недель), или преждевременных родов (с 22 до 37 недель).
Как правило, ИЦН развивается на сроке от 16 до 27 недель. В редких случаях патология может развиться раньше, даже на 11 неделе.
Виды и причины истмико-цервикальная недостаточности
В чем причины ИЦН? Они могут быть самыми разными, и в зависимости от причин, выделяют травматическую и функциональную недостаточность.
С первым видом все ясно из названия. Травматическая ИЦН развивается в том случае, если мышцы шейки матки были травмированы тем или иным образом. Из-за чего могут возникнуть травмы? Любая процедура, связанная с расширением шейки матки чревата ее травмой. Это и аборты, и выскабливания после выкидышей, и диагностические выскабливания. Кроме того, мышцы шейки матки могут быть травмированы в ходе родов, а также после ЭКО (экстракорпорального оплодотворения).
В этом случае механизм образования ИЦН при беременности крайне просто: на месте любой травмы возникает рубец из соединительной ткани. В отличие от мышечной, соединительная ткань не способна растягиваться, это и становится причиной недостаточности.
С функциональной ИЦН все несколько сложнее. Ее причины могут крыться в разных факторах. Однако чаще всего данный вид недостаточности связан с гормональными сбоями. Как правило, речь идет о недостатке прогестерона, или же об избытке мужских гормонов – андрогенов. Кстати, это вторая по частоте причина ИЦН.

В этом случае недостаточность начинает развиваться на ранних сроках, примерно с 11 недели беременности. Связанно это с тем, что в это время начинает работать поджелудочная железа плода. Она вырабатывает мужские гормоны, и, если у матери их количество повышено или имеется чувствительность к ним, последствия не замедлят сказаться: мышцы в шейке матки ослабевают, и шейка раскрывается.
ИЦН может развиться и по более прозаичным причинам. Например, в том случае, если беременность многоплодная или же имеет место многоводие. В этом случае нагрузка на шейку матки больше, чем при обычной беременности, что также может привести к недостаточности. Не стоит забывать и о патологиях развития матки.
Симптомы ИЦН
К огромному сожалению, истмико-цервикальная недостаточность протекает бессимптомно. Лишь в некоторых случаях ИЦН на ранних сроках может проявлять себя примерно также как угрожающий выкидыш: мажущими кровянистыми выделениями, тянущими болями в животе, распирающие ощущения во влагалище. Обычно же симптомы у ИЦН при беременности отсутствуют.
Диагностика ИЦН
Из-за того, что ИЦН протекает практически бессимптомно, диагностировать ее очень сложно. Для этого необходимо регулярно посещать гинеколога и проводить вагинальный осмотр каждое посещение. К сожалению, многие врачи считают, что осматривать родовые пути достаточно при постановке на учет и уже в роддоме перед родами.
В итоге женщина посещает консультацию, однако врач проводит лишь измерение веса, размера живота и артериального давления. В таких условиях о диагнозе ИЦН при беременности женщина может узнать, когда уже будет поздно.
Часто об том узнают уже поле выкидыша или преждевременных родов при помощи особого исследования: гистеросальпингография – рентгеновский снимок матки и труб с использование рентгеноконстрастного вещества.
Конечно же, если у женщины ранее уже наблюдалась данная патология, за её здоровьем будут наблюдать куда более пристально. Впрочем, вы можете настоять на том, чтобы вагинальный осмотр проводился каждый раз при посещении гинеколога.
Во время осмотра врач должен обратить внимание на размягчение шейки матки, уменьшение ее длинны на начальной стадии ИЦН, и раскрытие шейки на более поздней стадии.
Остается один вопрос, какая длинна шейки матки считается нормальной? Многое зависит от срока, ведь ближе к родам уменьшение длины считается нормальным:
- на сроке 24-28 недель: 35-45 мм;
- после 28 недели: 30-35 мм.
Впрочем, в распоряжении врача только его собственные ощущения и гинекологическое зеркало. И если внешний зев матки еще не открыт, гинеколог может только предположить ИЦН, а более точно поставить диагноз при помощи ультразвукового исследования.

Исследование проводится вагинальным датчиком. Отмечаются следующие факторы, которые позволяют определить, имеет ли место истмико-цервикальная недостаточность:
- длина шейки матки;
- наличие раскрытия внутреннего зева.
Если внутренний зев уже начал открываться, а внешний еще находится в закрытом состоянии, шейка матки принимает V-вид, и это хорошо видно на УЗИ. Существует еще несколько дополнительных тестов, которые позволяют уточнить диагноз в сложных случаях. Например, у женщины могут провоцировать кашель или давить на дно матки (то есть в ее верхнюю часть). Это обязательно отражается на шейке матки, и ИЦН дает о себе знать.
Лечение ИЦН
Только после того, как будет точно установлен диагноз, а также причина патологии, можно приступать к лечению ИЦН при беременности. Без знания причины, как и в любом другом случае, подобрать адекватное лечение не получится.
Прежде всего, выделяют функциональную ИЦН, возникающую на фоне гормональных сбоев. В этом случае назначается гормональная терапия, призванная восстановить нормальный уровень гормонов. Прием препаратов продолжают в течение 1-2 недель, после чего повторно осматривают пациентку. Если ситуация стабилизировалась, и шейка матки больше не раскрывается, то прием препаратов продолжают, сохраняя постоянный контроль за состоянием беременной. Если же ситуация ухудшается, отдают предпочтение другим способам лечения.
Второй способ лечения ИЦН при беременности – установка разгрузочного пессария, его еще называют кольцом Мейера. Фактически, оно представляет собой небольшую конструкцию из пластика, особой формы. Его помещают во влагалище, и оно поддерживает шейку матки, перераспределяет вес плода и околоплодных вод, и позволяет сохранить беременность.
Кольцо Мейера может быть установлено практически на любом сроке, когда вообще целесообразно оттягивать роды. Именно его используют в случаях незапущенной ИЦН на фоне многоплодия или многоводия. Если же ИЦН ярковыражена, то данный способ может быть использован только как вспомогательный.
Насколько бы не был полезен пессарий, это все-таки инородное тело, которое может спровоцировать дисбиоз влагалища. Во избежание этого у женщины регулярно берет мазки, а также проводят профилактическую санацию антисептиками. В редких случаях могут быть назначены антибиотики.
Снимают кольцо после 37 недели, или же в том случае, если начинается родовая деятельность.
В случаях, когда пластикового кольца явно недостаточно, избирается следующий метод лечения ИЦН при беременности: наложение швов. Внутренний зев матки сужается и сшивается не рассасывающимися нитками. Чаще всего используются шелковые.
На каком сроке проводится операция? В данном случае все определяется индивидуально. Чаще всего, швы накладывают на ранних сроках, то есть до 17 недель. В зависимости от индивидуальных показаний операция может быть проведена и позже, но не позднее 28 недель. В этом вопросе пессарий выгодно отличается от швов, он может быть установлен и на более поздних сроках.

Наложение швов — довольно серьезная операция. Она проводится в условиях стационара, под местным, кратковременным наркозом. Особое внимание уделяется подбору наркоза. Он не должен повредить ребенку. Чтобы избежать осложнений, за несколько дней до операции обязательно берется мазок на микрофлору, а непосредственно перед процедурой проводят санацию влагалища. Мазки и санацию делают и после наложения швов.
Повышенный тонус матки при уже наложенных швах – это серьезный риск. Поэтому часто пациенткам назначают препараты, снижающие тонус матки, такие как магнезия и гинипрал, а также спазмолитики, например, тот же папаверин.
Снять швы можно в простом кабинете гинеколога на кресле. Делают это в следующих случаях:
- На 38 неделе, так как беременность уже считается доношенной, и в любой момент могут начаться роды;
- Если на любом сроке начинается стабильная родовая деятельность;
- Если околоплодные воды отходят или начинают подтекать, так как в этом случае есть риск инфицирования плода, и речь уже идет о срочном родоразрешении;
- Если наблюдаются кровянистые выделения;
- При прорезывании швов.
Если швы снимают не в соответствующий срок, а по причине возникающих осложнений, врачи проводят коррекцию и лечение этих осложнений. После этого принимается решение, проводить ли повторную коррекцию.
К сожалению, у этой процедуры, как и почти у всех лечебных процедур, имеется ряд противопоказаний. В том числе:
- различные тяжелые заболевания матери;
- патологии развития плода;
- предлежание плаценты.
Соблюдение режима
Любая патология в течение беременности требует не только своевременного лечения, но и соблюдения того или иного режима. Истмико-цервикальная недостаточность не исключение. Женщине с этой патологией необходимо отказаться от лишних физических нагрузок, исключить половые контакты, побольше лежать. Пусть домашние дела за вас делают близкие. Не забывайте своевременно принимать все назначенные вам препараты.

Не последнюю роль играет и психологический настрой женщины. В этот период очень важен оптимизм, вера в успех и положительный исход ситуации. И, конечно же, не пропускайте плановые осмотры. От этого зависит ваше здоровье, и появление на свет вашего ребенка.
Роды при ИЦН
Поскольку ИЦН – это, по сути, неспособность мышечного кольца оставаться в закрытом состоянии, часто роды при ИЦН проходят стремительно. Конечно, и здесь все индивидуально, и время родов может быть разным.
Своевременная терапия и соблюдение режима, как правило, помогают будущей маме доносить ребенка до положенного срока. Тогда женщину заблаговременно кладут в стационар, где она находится под постоянным наблюдением.
В случаях, когда роды все-таки начинаются до срока, ситуация складывается несколько более сложная. Очень важно своевременно попасть в роддом, и при этом быть во всеоружии, то есть, хотя бы с папой документов: обменная карта, полис, паспорт. Особенно важна обменная карта, так как в ней содержатся сведения о вашей беременности, которые необходимы акушерам для правильного ведения родов. Поэтому женщинам с ИЦН особенно важно носить все документы с собой.
К счастью, истмико-цервикальная недостаточность встречается все-таки достаточно редко. А современная медицина позволяет решить и эту проблему, причем без вреда для женщины и ее малыша. Поэтому данного диагноза бояться не стоит. Главное, соблюдать все рекомендации вашего врача.

Истмико-цервикальная недостаточность — распространенная причина потери ребенка при беременности. Особенно часто из-за этой патологии происходят выкидыши в середине гестационного срока.
В конце срока вынашивания малыша ИЦН нередко приводит к преждевременным родам. Что собой представляет эта патология и какие способы коррекции при беременности существуют, мы расскажем в данном материале.

Что это такое?
Шейка матки выполняет важную функцию — она сдерживает развивающегося малыша внутри полости матки. Цервикальный канал, расположенный внутри шейки, сразу после оплодотворения заполняется густой слизью-пробкой, не позволяющей проникнуть к малышу инфекциям и вирусам.
Если шейка с поставленными перед ней природой целями справляется не в полном объеме, говорят об истмико-церкивальной недостаточности. При ней шейка просто не в состоянии выдерживать давление растущего крохи и амниотической жидкости, вследствие чего может случиться выкидыш, ранние роды, а при доношенной беременности роды при ИЦН могут носить опасный стремительный характер.
Сама шейка в состоянии недостаточности укорачивается, размягчается. В норме процесс укорочения и сглаживания начинается только перед родами. При истмико-цервикальной недостаточности укорочение происходит значительно раньше. Внутренний зев расширяется. Появляется угроза выпадения из матки частей плодных оболочек и последующей гибели малыша.
По наблюдениям акушеров-гинекологов, патологическое состояние встречается примерно в 2-3% всех беременностей. У каждой третьей женщины с ИЦН происходят преждевременные роды. Каждая вторая гибель ребенка на позднем сроке гестации обусловлена именно этой причиной.

Причины возникновения
Существуют три большие группы причин, которые могут привести к патологии шейки матки и перешейка.
Врожденные факторы
Это самая редкая причина. Инфантилизм развития половых органов, матки и ее шейки встречается не так часто. Нередко половой инфантилизм сочетается с другими врожденными аномалиями и пороками, такими, как синдром Дауна, например.
Функциональные факторы
Если ткани шейки матки находятся в неправильном балансе между соединительными и мышечными волокнами, если они неадекватно отзываются на гормональную стимуляцию, то функции шейки нарушаются. Такое может случиться с женщиной, у которой истощены яичники, функции половых желез снижены, в крови повышено содержание мужских половых гормонов, например, тестостерона.
Если женщину готовили к зачатию, стимулируя овуляцию гонадотропными гормонами, то у нее может быть повышен гормон релаксин. Под его действием мускулатура главного репродуктивного женского органа расслабляется. Тот же расслабляющий гормон бывает превышен и у женщины, которая носит под сердцем несколько малышей одновременно.
Гинекологические заболевания
Нередко причина недостаточности шейки кроется в гинекологических заболеваниях, которые долгое время не лечили и которые перешли в хроническую стадию.
Риск возникновения функциональной ИЦН повышается у женщин, решивших стать мамами после 30 лет, у дам, имеющих лишние килограммы или страдающих ожирением, а также у представительниц прекрасного пола, забеременевших посредством экстракорпорального оплодотворения.
Органические факторы
Это наиболее часто встречающаяся причина возникновения шеечной несостоятельности в период вынашивания малыша. Она может быть связана с травмами, которые претерпевала шейка матки ранее.
Обычно такое случается в родовом процессе, если дама произвела на свет крупного ребенка, близнецов или тройняшек естественным путем, а роды были тяжелыми. Прежние разрывы не могут не сказаться на здоровье шейки в течение последующей беременности.

Если прежняя беременность сопровождалась многоводием, если родовый процесс был стремительным, если плаценту пришлось отделять вручную, все это также повышает риск травмирования шейки и возникновения последующей истмико-цервикальной недостаточности.
Все операции, которые проводились с механическим расширением шейки, сказываются на ее последующем состоянии. К таким операциям относятся аборты, выскабливания, в том числе диагностические, а также операции на шейке.
Симптомы и признаки
Выраженных симптомов патология не имеет. Беременные зачастую не догадываются о том, что у них слабая шейка, есть патологические изменения и существует серьезная опасность невынашивания. Никаких неприятных ощущений ИНЦ пациенткам не доставляет.
Нечасто в самом начале сроке гестации могут проявиться некоторые симптомы угрозы выкидыша — необильная сукровичная или кровянистая «мазня» из влагалища, незначительные тянущие ощущения внизу живота и в области поясницы.

Диагностика
Диагностировать истмико-цервикальную недостаточность очень сложно, поскольку явных симптомов она не имеет. Заподозрить неладное врач может при гинекологическом осмотре, но его проводят беременным нечасто. В основном только при постановке на учет.
Однако, если женщина входит в группу риска по вероятности развития ИЦН, то осмотры могут проводиться чаще. На гинекологическом кресле с применением акушерских зеркал и обычной пальпации доктор может определить только консистенцию шейки, увидеть состояние наружного зева и состояние цервикального канала — закрыт он или приоткрыт. Этой информации крайне мало для постановки соответствующего диагноза.
В самом начале беременности женщинам назначают прохождение кольпоскопии, при этом исследовании при помощи специального прибора — кольпоскопа — удается получить больше информации о цервикальном канале и о структуре шеечных тканей. По результатам прохождения этого обследования могут появиться подозрения на слабость шейки.
Окончательно прояснить ситуацию помогает ультразвуковая диагностика. УЗИ позволяет измерить длину шейки, сравнить ее с нормальными среднестатистическими значениями и подтвердить или опровергнуть присутствие ИЦН.
Замеры такого параметра, как длина шейки, разумно проводить после 20 недели, ведь к этому сроку этот показатель становится важным для диагностики.
Длина шейки матки при беременности — нормы и колебания в пределах норм:
Срок гестации
(недели)
Длина в среднем, мм
Длина у первородящих, мм
Длина у повторнородящих, мм
Пределы нормы, мм
Допустимые колебания, мм
УЗИ делают внутренним способом, интравагинально. Это единственный способ выяснить ответ на главный вопрос — каково состояние внутреннего зева шейки матки. Если он начинает открываться, то матка на мониторе ультразвукового сканера приобретает характерный V-образный вид.

В этом случае важным для диагностики считается такое понятие, как пролабирование плодного пузыря. Выпячиваться пузырь может в разной степени, от нее и будут зависеть оценка реальной угрозы для беременности и прогнозы.
- Если плодный пузырь расположен над внутренним зевом, это считается наиболее благоприятной по прогнозам первой степенью угрозы.
- Если пузырь находится уже на уровне внутреннего зева, говорят о ИЦН 2 степени,.
- Если пузырь уже частично выпячивается в цервикальный просвет — о ИЦН 3 степени.
- Самая тяжелая степень — четвертая, при ней пролабирование плодного пузыря находится уже во влагалище.
При постановке диагноза обязательно учитывается акушерский анамнез данной будущей мамы — сколько родов и абортов было, как они проходили, были ли осложнения, какие хронические заболевания гинекологического плана у нее есть. Особое внимание уделят фактам привычного невынашивания, если каждая беременность прерывалась раньше предшествовавшей ей.
Если у беременных, которые не входят в группу риска по развитию истмико-цервикальной недостаточности, исследования шейки посредством воздействия ультразвуковыми волнами проводятся одновременно с прохождением пренатального скрининга в начале беременности, в середине и в третьем триместре, то женщинам с ИЦН или предпосылками к возникновению такой недостаточности придется посещать кабинет УЗИ несколько чаще.

Опасность и осложнения
Главное и наиболее опасное осложнение недостаточности шейки матки — потеря долгожданного крохи на любой неделе гестации. Выкидыш или преждевременные роды в этом случае развиваются стремительно, быстро.
Достаточно часто все начинается с отхождения околоплодных вод, причем оно может быть как полным, так и частичным. О подтекании вод могут говорить обильные водянистые выделения.
Нередко истмико-цервикальная недостаточность приводит к инфицированию плода внутри материнской утробы, ведь цервикальный канал, в норме плотно закрытый, приоткрывается, и преград для болезнетворных бактерий и вирусов практически нет. Внутриутробное инфицирование опасно для развития малыша, оно может привести к рождению ребенка с тяжелыми патологиями, заболеваниями, а также к гибели ребенка до рождения.
Лечение
Схема лечения зависит от степени и особенностей недостаточности шейки матки у конкретной женщины. В некоторых случаях удается обойтись медикаментозной терапией, нередко приходится прибегать к хирургической коррекции.
Хирургические способы коррекции
Доносить малыша до положенного срока помогает наложение швов на шейку матки. Операцию настоятельно рекомендуют женщинам, страдающим хроническим невынашиванием беременности как на ранних, так и на поздних сроках, а также при преждевременном укорочении шейки.
Операция противопоказана в том случае, если у будущей мамы есть хронические заболевания гинекологического профиля, обильные кровянистые выделения, если матка находится в состоянии повышенного тонуса и устранить его медикаментами не удается.
Накладывать швы на шейку матки принято на сроке от 14-15 недель до 20-22 недель. Наложение после 22 недель считается нецелесообразным. Ребенок быстро растет, стенки матки растянуты, ушивание может закончиться прорезанием швов и разрывом тканей.
Методика операции довольно проста. Манипуляции осуществляются под наркозом — общим или эпидуральным. Дозировку препаратов для медикаментозного сна и обезболивания подбирает анестезиолог с учетом «интересного положения» пациентки, чтобы не причинить вреда малышу. Наложить швы могут на наружный или внутренний зев.
Перед операцией женщине необходимо пройти тщательное обследование на инфекции, при необходимости проводится лечение существующей инфекции.
Только будучи уверенными, что в полости матки нет воспалительного процесса, хирурги приступят к ушиванию шейки матки.
После снятия швов, а это происходит на сроке 36-37 недель или раньше, если того требует ситуация, в течение короткого времени могут начаться роды. Шейка может сильно пострадать, если роды уже стартовали, а швы снять еще не успели. Поэтому ложиться в стационар родовспомогательного учреждения женщинам со швами на шейке рекомендуется заблаговременно.

Консервативные способы лечения
Одним из самых распространенных способов коррекции истмико-цервикальной недостаточности является установка акушерского пессария. Этот метод широко применяется при наличии у женщины функциональной недостаточности с 14-15 недели до 32-34 недели беременности.
Пессарий представляет собой резиновое или латексное кольцо, которое надевают на шейку таким образом, чтобы его края упирались в стенки влагалища. Это позволяет удерживать шейку в стабильном положении, а нагрузка на нее, которую оказывает растущий в матке малыш, значительно снижается.

Пессарий не накладывают, если цервикальный канал приоткрыт. В этом случае накладывают швы, а в качестве дополнения к хирургическому методу может быть использован и пессарий.
Пессарий, как и швы, снимают перед родами в условиях стационара. У беременных часто возникает вопрос, может ли удлиниться шейка матки после наложения пессария. Удлинения как такого не происходит, но риск прерывания беременности после установки фиксирующего кольца значительно снижается.
Консервативное лечение также включает в себя прием медикаментов. На начальной стадии женщине с диагностированной несостоятельностью шейки матки проводят лечение антибиотиками и «Дексаметазоном», конкретные антибактериальные препараты подбирает врач. Это способствует снижению вероятности внутриутробного заражения малыша.
Снизить давление внутри полости матки помогают препараты, которые снимают тонус маточной мускулатуры. С этой целью женщине назначают «Но-шпу», «Папаверин». Если эти препараты в таблетках, уколах или свечах не помогли, женщине могут назначить «Нифедипин».
Для профилактики выкидыша используется гормональная терапия – «Дюфастон», «Утрожестан» в индивидуальной дозировке и по индивидуальной схеме, порой вплоть до 34 недели беременности.

Принимать назначенные врачом препараты следует неукоснительно, не нарушая дозу и кратность, не пропуская очередной прием.
Профилактика
Лучшей профилактикой истмико-цервикальной недостаточности считается планирование беременности. Если обратиться к гинекологу не по факту беременности, а еще до ее наступления, с большой долей вероятности доктор сможет сказать, угрожает ли женщине патологическая дисфункция шейки.
Врач вводит в шейку специальный расширитель и замеряет ширину внутреннего зева. Это желательно делать на 19-20 день цикла.
Если проблем нет, то внутренний зев имеет нормальные размеры (в пределах 2,5 мм). Если же патологические расширение имеется, это число будет превышено. Наиболее неблагоприятным считается размер внутреннего зева более 6-7 мм.
Женщине, которая хочет нормально доносить и родить малыша в срок, не стоит делать аборты и выскабливания без острой медицинской на то необходимости. Для этого следует с началом половой жизни ответственно подойти к вопросам контрацепции.
Все гинекологические заболевания нужно вовремя обследовать и лечить, не «запуская» до хронического состояния.
Клинические рекомендации
Женщинам, которых диагноз «истмико-цервикальная недостаточность» обычно застает врасплох, рекомендуется обязательно обратиться за помощью к психологу, который принимает в каждой женской консультации. Этот специалист сумеет дать им правильный настрой и объяснит, что этот диагноз приговором не является, и в большинстве случаев такие беременности заканчиваются вполне благополучно рождением в срок здорового малыша.
Психологический настрой беременной имеет огромное значение при лечении, ведь стрессы отражаются на гормональном фоне, усиливают тонус маточной мускулатуры, что затрудняет задачу врачей.
Физические нагрузки также следует снизить вплоть до полного их ограничения — при серьезной угрозе помогает постельный режим. Женщинам с меньшей степенью опасности запрещены длительные пешие прогулки, а также подъем всего, что тяжелее 2 килограммов.

Чем больше срок беременности, тем больше внимания женщине следует уделять своему положению в пространстве. Нельзя долго сидеть или стоять, это увеличивает давление в полости матки, и нагрузка на шейку вырастает в разы.
Лежать женщине также следует правильно — на спине и слегка приподняв ноги. Для этого под них можно положить небольшую подушку или валик, это поможет снизить маточное давление.

С 24-26 недель беременности нужен еженедельный контроль за состоянием шейки матки. После 30-31 недели женщине может быть показана профилактическая госпитализация, поскольку на этот срок приходится большое количество преждевременных родов.
В 37 недель лечь в стационар нужно заблаговременно, поскольку роды при ИЦН часто проходят стремительно. Без постоянного наблюдения за будущей мамой могут наступить весьма негативные последствия.
Женщине с шеечной недостаточностью не стоит заниматься любовью.
При появлении боли внизу живота, нетипичных выделений, следует незамедлительно обращаться к врачу. Это еще не означает, что начались преждевременные роды или выкидыш, но в этом вопросе всегда лучше перестраховаться.

Отзывы
Большинство женщин, которые оставили свои отзывы и истории о преодолении истмико-цервикальной недостаточности во время беременности на форумах, посвященных материнству, отмечают, что усилия врачей увенчались успехом, и малыша удалось сохранить и доносить до положенного срока. При повторной беременности ситуация с недостаточностью шейки матки обычно повторяется, но женщина, которая уже готова ко всему, точно знает важность диагностических обследований и согласна безоговорочно принимать все назначенные лекарства.
Положительные отзывы оставлены как о пессарии, так и об операции по наложению швов. В обоих случаях женщинам, которым диагностировали недостаточность шейки матки после 18 недели, удавалось доносить малышей до 37-39 недели.
В следующем видео вы услышите историю непростой беременности, а также узнаете о том, что такое ИЦН.
медицинский обозреватель, специалист по психосоматике, мама 4х детей

Не секрет, что каждая будущая мама мечтает о счастливой беременности и легких родах. Однако, к сожалению, желания не всегда совпадают с реальностью. Изменения и нарушения в женском организме могут спровоцировать различные заболевания, которые, в свою очередь, угрожают нормальному развитию будущего крохи. Есть проблемы и посерьезнее, которые нередко становятся причиной самопроизвольных выкидышей или преждевременных родов. Например, истмико-цервикальная недостаточность (ИЦН), о которой мы и хотим поговорить в сегодняшней публикации.
Что такое ИЦН?
Истмико-цервикальная недостаточность — одна из наиболее распространенных причин преждевременных родов. Это состояние характеризуется тем, что перешеек и шейка матки во время беременности не справляются с возрастающей нагрузкой. В норме мышечное кольцо шейки матки должно удерживать плод в полости матки в период вынашивания, а вот при ИЦН мышечное кольцо не справляется со своей функцией, что провоцирует раскрытие матки и создает угрозу выкидыша.
ИЦН функциональная может развиваться на фоне увеличения содержания мужских половых гормонов в женском организме и чаще всего формируется на 16-27 неделе беременности. В результате развития ИЦН происходит чрезмерное давление на шейку матки, особенно при многоплодной беременности.
ИНЦ травматическая развивается на фоне абортов или других внутриматочных вмешательств. При подобных манипуляциях целостность мышечного кольца шейки повреждается, отчего формируется соединительный рубец. При этом соединительная ткань, в отличие от мышечной, не свободна к растяжению и сокращению. Также причиной развития травматической ИЦН могут стать разрывы матки, которые имели место быть во время предыдущих родов.
Ицн при беременности что это значит

Истмико-цервикальная недостаточность — распространенная причина потери ребенка при беременности. Особенно часто из-за этой патологии происходят выкидыши в середине гестационного срока.
В конце срока вынашивания малыша ИЦН нередко приводит к преждевременным родам. Что собой представляет эта патология и какие способы коррекции при беременности существуют, мы расскажем в данном материале.

Что это такое?
Шейка матки выполняет важную функцию — она сдерживает развивающегося малыша внутри полости матки. Цервикальный канал, расположенный внутри шейки, сразу после оплодотворения заполняется густой слизью-пробкой, не позволяющей проникнуть к малышу инфекциям и вирусам.
Если шейка с поставленными перед ней природой целями справляется не в полном объеме, говорят об истмико-церкивальной недостаточности. При ней шейка просто не в состоянии выдерживать давление растущего крохи и амниотической жидкости, вследствие чего может случиться выкидыш, ранние роды, а при доношенной беременности роды при ИЦН могут носить опасный стремительный характер.
Сама шейка в состоянии недостаточности укорачивается, размягчается. В норме процесс укорочения и сглаживания начинается только перед родами. При истмико-цервикальной недостаточности укорочение происходит значительно раньше. Внутренний зев расширяется. Появляется угроза выпадения из матки частей плодных оболочек и последующей гибели малыша.
По наблюдениям акушеров-гинекологов, патологическое состояние встречается примерно в 2-3% всех беременностей. У каждой третьей женщины с ИЦН происходят преждевременные роды. Каждая вторая гибель ребенка на позднем сроке гестации обусловлена именно этой причиной.

Причины возникновения
Существуют три большие группы причин, которые могут привести к патологии шейки матки и перешейка.
Врожденные факторы
Это самая редкая причина. Инфантилизм развития половых органов, матки и ее шейки встречается не так часто. Нередко половой инфантилизм сочетается с другими врожденными аномалиями и пороками, такими, как синдром Дауна, например.
Функциональные факторы
Если ткани шейки матки находятся в неправильном балансе между соединительными и мышечными волокнами, если они неадекватно отзываются на гормональную стимуляцию, то функции шейки нарушаются. Такое может случиться с женщиной, у которой истощены яичники, функции половых желез снижены, в крови повышено содержание мужских половых гормонов, например, тестостерона.
Если женщину готовили к зачатию, стимулируя овуляцию гонадотропными гормонами, то у нее может быть повышен гормон релаксин. Под его действием мускулатура главного репродуктивного женского органа расслабляется. Тот же расслабляющий гормон бывает превышен и у женщины, которая носит под сердцем несколько малышей одновременно.
Гинекологические заболевания
Нередко причина недостаточности шейки кроется в гинекологических заболеваниях, которые долгое время не лечили и которые перешли в хроническую стадию.
Риск возникновения функциональной ИЦН повышается у женщин, решивших стать мамами после 30 лет, у дам, имеющих лишние килограммы или страдающих ожирением, а также у представительниц прекрасного пола, забеременевших посредством экстракорпорального оплодотворения.
Органические факторы
Это наиболее часто встречающаяся причина возникновения шеечной несостоятельности в период вынашивания малыша. Она может быть связана с травмами, которые претерпевала шейка матки ранее.
Обычно такое случается в родовом процессе, если дама произвела на свет крупного ребенка, близнецов или тройняшек естественным путем, а роды были тяжелыми. Прежние разрывы не могут не сказаться на здоровье шейки в течение последующей беременности.

Если прежняя беременность сопровождалась многоводием, если родовый процесс был стремительным, если плаценту пришлось отделять вручную, все это также повышает риск травмирования шейки и возникновения последующей истмико-цервикальной недостаточности.
Все операции, которые проводились с механическим расширением шейки, сказываются на ее последующем состоянии. К таким операциям относятся аборты, выскабливания, в том числе диагностические, а также операции на шейке.
Симптомы и признаки
Выраженных симптомов патология не имеет. Беременные зачастую не догадываются о том, что у них слабая шейка, есть патологические изменения и существует серьезная опасность невынашивания. Никаких неприятных ощущений ИНЦ пациенткам не доставляет.
Нечасто в самом начале сроке гестации могут проявиться некоторые симптомы угрозы выкидыша — необильная сукровичная или кровянистая «мазня» из влагалища, незначительные тянущие ощущения внизу живота и в области поясницы.

Диагностика
Диагностировать истмико-цервикальную недостаточность очень сложно, поскольку явных симптомов она не имеет. Заподозрить неладное врач может при гинекологическом осмотре, но его проводят беременным нечасто. В основном только при постановке на учет.
Однако, если женщина входит в группу риска по вероятности развития ИЦН, то осмотры могут проводиться чаще. На гинекологическом кресле с применением акушерских зеркал и обычной пальпации доктор может определить только консистенцию шейки, увидеть состояние наружного зева и состояние цервикального канала — закрыт он или приоткрыт. Этой информации крайне мало для постановки соответствующего диагноза.
В самом начале беременности женщинам назначают прохождение кольпоскопии, при этом исследовании при помощи специального прибора — кольпоскопа — удается получить больше информации о цервикальном канале и о структуре шеечных тканей. По результатам прохождения этого обследования могут появиться подозрения на слабость шейки.
Окончательно прояснить ситуацию помогает ультразвуковая диагностика. УЗИ позволяет измерить длину шейки, сравнить ее с нормальными среднестатистическими значениями и подтвердить или опровергнуть присутствие ИЦН.
Замеры такого параметра, как длина шейки, разумно проводить после 20 недели, ведь к этому сроку этот показатель становится важным для диагностики.
Длина шейки матки при беременности — нормы и колебания в пределах норм:
Срок гестации
(недели)
Длина в среднем, мм
Длина у первородящих, мм
Длина у повторнородящих, мм
Пределы нормы, мм
Допустимые колебания, мм
УЗИ делают внутренним способом, интравагинально. Это единственный способ выяснить ответ на главный вопрос — каково состояние внутреннего зева шейки матки. Если он начинает открываться, то матка на мониторе ультразвукового сканера приобретает характерный V-образный вид.

В этом случае важным для диагностики считается такое понятие, как пролабирование плодного пузыря. Выпячиваться пузырь может в разной степени, от нее и будут зависеть оценка реальной угрозы для беременности и прогнозы.
- Если плодный пузырь расположен над внутренним зевом, это считается наиболее благоприятной по прогнозам первой степенью угрозы.
- Если пузырь находится уже на уровне внутреннего зева, говорят о ИЦН 2 степени,.
- Если пузырь уже частично выпячивается в цервикальный просвет — о ИЦН 3 степени.
- Самая тяжелая степень — четвертая, при ней пролабирование плодного пузыря находится уже во влагалище.
При постановке диагноза обязательно учитывается акушерский анамнез данной будущей мамы — сколько родов и абортов было, как они проходили, были ли осложнения, какие хронические заболевания гинекологического плана у нее есть. Особое внимание уделят фактам привычного невынашивания, если каждая беременность прерывалась раньше предшествовавшей ей.
Если у беременных, которые не входят в группу риска по развитию истмико-цервикальной недостаточности, исследования шейки посредством воздействия ультразвуковыми волнами проводятся одновременно с прохождением пренатального скрининга в начале беременности, в середине и в третьем триместре, то женщинам с ИЦН или предпосылками к возникновению такой недостаточности придется посещать кабинет УЗИ несколько чаще.

Опасность и осложнения
Главное и наиболее опасное осложнение недостаточности шейки матки — потеря долгожданного крохи на любой неделе гестации. Выкидыш или преждевременные роды в этом случае развиваются стремительно, быстро.
Достаточно часто все начинается с отхождения околоплодных вод, причем оно может быть как полным, так и частичным. О подтекании вод могут говорить обильные водянистые выделения.
Нередко истмико-цервикальная недостаточность приводит к инфицированию плода внутри материнской утробы, ведь цервикальный канал, в норме плотно закрытый, приоткрывается, и преград для болезнетворных бактерий и вирусов практически нет. Внутриутробное инфицирование опасно для развития малыша, оно может привести к рождению ребенка с тяжелыми патологиями, заболеваниями, а также к гибели ребенка до рождения.
Лечение
Схема лечения зависит от степени и особенностей недостаточности шейки матки у конкретной женщины. В некоторых случаях удается обойтись медикаментозной терапией, нередко приходится прибегать к хирургической коррекции.
Хирургические способы коррекции
Доносить малыша до положенного срока помогает наложение швов на шейку матки. Операцию настоятельно рекомендуют женщинам, страдающим хроническим невынашиванием беременности как на ранних, так и на поздних сроках, а также при преждевременном укорочении шейки.
Операция противопоказана в том случае, если у будущей мамы есть хронические заболевания гинекологического профиля, обильные кровянистые выделения, если матка находится в состоянии повышенного тонуса и устранить его медикаментами не удается.
Накладывать швы на шейку матки принято на сроке от 14-15 недель до 20-22 недель. Наложение после 22 недель считается нецелесообразным. Ребенок быстро растет, стенки матки растянуты, ушивание может закончиться прорезанием швов и разрывом тканей.
Методика операции довольно проста. Манипуляции осуществляются под наркозом — общим или эпидуральным. Дозировку препаратов для медикаментозного сна и обезболивания подбирает анестезиолог с учетом «интересного положения» пациентки, чтобы не причинить вреда малышу. Наложить швы могут на наружный или внутренний зев.
Перед операцией женщине необходимо пройти тщательное обследование на инфекции, при необходимости проводится лечение существующей инфекции.
Только будучи уверенными, что в полости матки нет воспалительного процесса, хирурги приступят к ушиванию шейки матки.
После снятия швов, а это происходит на сроке 36-37 недель или раньше, если того требует ситуация, в течение короткого времени могут начаться роды. Шейка может сильно пострадать, если роды уже стартовали, а швы снять еще не успели. Поэтому ложиться в стационар родовспомогательного учреждения женщинам со швами на шейке рекомендуется заблаговременно.

Консервативные способы лечения
Одним из самых распространенных способов коррекции истмико-цервикальной недостаточности является установка акушерского пессария. Этот метод широко применяется при наличии у женщины функциональной недостаточности с 14-15 недели до 32-34 недели беременности.
Пессарий представляет собой резиновое или латексное кольцо, которое надевают на шейку таким образом, чтобы его края упирались в стенки влагалища. Это позволяет удерживать шейку в стабильном положении, а нагрузка на нее, которую оказывает растущий в матке малыш, значительно снижается.

Пессарий не накладывают, если цервикальный канал приоткрыт. В этом случае накладывают швы, а в качестве дополнения к хирургическому методу может быть использован и пессарий.
Пессарий, как и швы, снимают перед родами в условиях стационара. У беременных часто возникает вопрос, может ли удлиниться шейка матки после наложения пессария. Удлинения как такого не происходит, но риск прерывания беременности после установки фиксирующего кольца значительно снижается.
Консервативное лечение также включает в себя прием медикаментов. На начальной стадии женщине с диагностированной несостоятельностью шейки матки проводят лечение антибиотиками и «Дексаметазоном», конкретные антибактериальные препараты подбирает врач. Это способствует снижению вероятности внутриутробного заражения малыша.
Снизить давление внутри полости матки помогают препараты, которые снимают тонус маточной мускулатуры. С этой целью женщине назначают «Но-шпу», «Папаверин». Если эти препараты в таблетках, уколах или свечах не помогли, женщине могут назначить «Нифедипин».
Для профилактики выкидыша используется гормональная терапия – «Дюфастон», «Утрожестан» в индивидуальной дозировке и по индивидуальной схеме, порой вплоть до 34 недели беременности.

Принимать назначенные врачом препараты следует неукоснительно, не нарушая дозу и кратность, не пропуская очередной прием.
Профилактика
Лучшей профилактикой истмико-цервикальной недостаточности считается планирование беременности. Если обратиться к гинекологу не по факту беременности, а еще до ее наступления, с большой долей вероятности доктор сможет сказать, угрожает ли женщине патологическая дисфункция шейки.
Врач вводит в шейку специальный расширитель и замеряет ширину внутреннего зева. Это желательно делать на 19-20 день цикла.
Если проблем нет, то внутренний зев имеет нормальные размеры (в пределах 2,5 мм). Если же патологические расширение имеется, это число будет превышено. Наиболее неблагоприятным считается размер внутреннего зева более 6-7 мм.
Женщине, которая хочет нормально доносить и родить малыша в срок, не стоит делать аборты и выскабливания без острой медицинской на то необходимости. Для этого следует с началом половой жизни ответственно подойти к вопросам контрацепции.
Все гинекологические заболевания нужно вовремя обследовать и лечить, не «запуская» до хронического состояния.
Клинические рекомендации
Женщинам, которых диагноз «истмико-цервикальная недостаточность» обычно застает врасплох, рекомендуется обязательно обратиться за помощью к психологу, который принимает в каждой женской консультации. Этот специалист сумеет дать им правильный настрой и объяснит, что этот диагноз приговором не является, и в большинстве случаев такие беременности заканчиваются вполне благополучно рождением в срок здорового малыша.
Психологический настрой беременной имеет огромное значение при лечении, ведь стрессы отражаются на гормональном фоне, усиливают тонус маточной мускулатуры, что затрудняет задачу врачей.
Физические нагрузки также следует снизить вплоть до полного их ограничения — при серьезной угрозе помогает постельный режим. Женщинам с меньшей степенью опасности запрещены длительные пешие прогулки, а также подъем всего, что тяжелее 2 килограммов.

Чем больше срок беременности, тем больше внимания женщине следует уделять своему положению в пространстве. Нельзя долго сидеть или стоять, это увеличивает давление в полости матки, и нагрузка на шейку вырастает в разы.
Лежать женщине также следует правильно — на спине и слегка приподняв ноги. Для этого под них можно положить небольшую подушку или валик, это поможет снизить маточное давление.

С 24-26 недель беременности нужен еженедельный контроль за состоянием шейки матки. После 30-31 недели женщине может быть показана профилактическая госпитализация, поскольку на этот срок приходится большое количество преждевременных родов.
В 37 недель лечь в стационар нужно заблаговременно, поскольку роды при ИЦН часто проходят стремительно. Без постоянного наблюдения за будущей мамой могут наступить весьма негативные последствия.
Женщине с шеечной недостаточностью не стоит заниматься любовью.
При появлении боли внизу живота, нетипичных выделений, следует незамедлительно обращаться к врачу. Это еще не означает, что начались преждевременные роды или выкидыш, но в этом вопросе всегда лучше перестраховаться.

Отзывы
Большинство женщин, которые оставили свои отзывы и истории о преодолении истмико-цервикальной недостаточности во время беременности на форумах, посвященных материнству, отмечают, что усилия врачей увенчались успехом, и малыша удалось сохранить и доносить до положенного срока. При повторной беременности ситуация с недостаточностью шейки матки обычно повторяется, но женщина, которая уже готова ко всему, точно знает важность диагностических обследований и согласна безоговорочно принимать все назначенные лекарства.
Положительные отзывы оставлены как о пессарии, так и об операции по наложению швов. В обоих случаях женщинам, которым диагностировали недостаточность шейки матки после 18 недели, удавалось доносить малышей до 37-39 недели.
В следующем видео вы услышите историю непростой беременности, а также узнаете о том, что такое ИЦН.
медицинский обозреватель, специалист по психосоматике, мама 4х детей
Беременность без осложнений и патологий – это розовая мечта каждой женщины. Суровая реальность, к сожалению, часто преподносит неприятные сюрпризы. Одним из них может стать истмико-церквиальная недостаточность, или сокращенно ИЦН.
Что такое ИЦН и чем она опасна?
ИЦН при беременности встречается сравнительно редко, лишь 1-9 % женщин. Что же скрывается за этим словосочетанием? Чтобы понять, что это такое, и какие процессы приводят к этой патологии, нужно понять строение матки.

Она состоит из тела – мышечного полого мешка, в котором вынашивается ребенок, и шейки, закрывающей вход в матку. Совместно с перешейком шейка матки образовывает первую часть родовых путей. И шейка и перешеек состоят из двух видов тканей: соединительной и мышечной.
Причем мышечная ткань сконцентрирована в верхней части шейки, у внутреннего зева матки. Мышцы образуют кольцо-сфинктер, которое не выпускает из матки плодное яйцо раньше времени.
Однако в некоторых случаях это самое мышечное кольцо оказывается неспособно выдержать увеличивающуюся нагрузку: вес плода и околоплодных вод, тонус матки. В результате под давлением плодного яйца шейка матки укорачивается и раскрывается раньше времени.
Чем же опасно ИЦН при беременности? Во-первых, раскрытая шейка матки провоцирует опускание плода, плодная оболочка попадает в канал матки. В этот период она может вскрыться буквально от любого резкого движения.
Во-вторых, влагалище женщины никогда бывает стерильным. В нем всегда имеются различные бактерии, а часто и инфекции. В итоге происходит инфицирование плодной оболочки. В этом месте она истончается и может порваться просто под весом околоплодных вод.
Вскрытие плодного пузыря и излитие вод вызывают начало родовой деятельности. Таким образом, ИЦН становится одной из самых частых причин выкидышей на поздних сроках (до 22 недель), или преждевременных родов (с 22 до 37 недель).
Как правило, ИЦН развивается на сроке от 16 до 27 недель. В редких случаях патология может развиться раньше, даже на 11 неделе.
Виды и причины истмико-цервикальная недостаточности
В чем причины ИЦН? Они могут быть самыми разными, и в зависимости от причин, выделяют травматическую и функциональную недостаточность.
С первым видом все ясно из названия. Травматическая ИЦН развивается в том случае, если мышцы шейки матки были травмированы тем или иным образом. Из-за чего могут возникнуть травмы? Любая процедура, связанная с расширением шейки матки чревата ее травмой. Это и аборты, и выскабливания после выкидышей, и диагностические выскабливания. Кроме того, мышцы шейки матки могут быть травмированы в ходе родов, а также после ЭКО (экстракорпорального оплодотворения).
В этом случае механизм образования ИЦН при беременности крайне просто: на месте любой травмы возникает рубец из соединительной ткани. В отличие от мышечной, соединительная ткань не способна растягиваться, это и становится причиной недостаточности.
С функциональной ИЦН все несколько сложнее. Ее причины могут крыться в разных факторах. Однако чаще всего данный вид недостаточности связан с гормональными сбоями. Как правило, речь идет о недостатке прогестерона, или же об избытке мужских гормонов – андрогенов. Кстати, это вторая по частоте причина ИЦН.

В этом случае недостаточность начинает развиваться на ранних сроках, примерно с 11 недели беременности. Связанно это с тем, что в это время начинает работать поджелудочная железа плода. Она вырабатывает мужские гормоны, и, если у матери их количество повышено или имеется чувствительность к ним, последствия не замедлят сказаться: мышцы в шейке матки ослабевают, и шейка раскрывается.
ИЦН может развиться и по более прозаичным причинам. Например, в том случае, если беременность многоплодная или же имеет место многоводие. В этом случае нагрузка на шейку матки больше, чем при обычной беременности, что также может привести к недостаточности. Не стоит забывать и о патологиях развития матки.
Симптомы ИЦН
К огромному сожалению, истмико-цервикальная недостаточность протекает бессимптомно. Лишь в некоторых случаях ИЦН на ранних сроках может проявлять себя примерно также как угрожающий выкидыш: мажущими кровянистыми выделениями, тянущими болями в животе, распирающие ощущения во влагалище. Обычно же симптомы у ИЦН при беременности отсутствуют.
Диагностика ИЦН
Из-за того, что ИЦН протекает практически бессимптомно, диагностировать ее очень сложно. Для этого необходимо регулярно посещать гинеколога и проводить вагинальный осмотр каждое посещение. К сожалению, многие врачи считают, что осматривать родовые пути достаточно при постановке на учет и уже в роддоме перед родами.
В итоге женщина посещает консультацию, однако врач проводит лишь измерение веса, размера живота и артериального давления. В таких условиях о диагнозе ИЦН при беременности женщина может узнать, когда уже будет поздно.
Часто об том узнают уже поле выкидыша или преждевременных родов при помощи особого исследования: гистеросальпингография – рентгеновский снимок матки и труб с использование рентгеноконстрастного вещества.
Конечно же, если у женщины ранее уже наблюдалась данная патология, за её здоровьем будут наблюдать куда более пристально. Впрочем, вы можете настоять на том, чтобы вагинальный осмотр проводился каждый раз при посещении гинеколога.
Во время осмотра врач должен обратить внимание на размягчение шейки матки, уменьшение ее длинны на начальной стадии ИЦН, и раскрытие шейки на более поздней стадии.
Остается один вопрос, какая длинна шейки матки считается нормальной? Многое зависит от срока, ведь ближе к родам уменьшение длины считается нормальным:
- на сроке 24-28 недель: 35-45 мм;
- после 28 недели: 30-35 мм.
Впрочем, в распоряжении врача только его собственные ощущения и гинекологическое зеркало. И если внешний зев матки еще не открыт, гинеколог может только предположить ИЦН, а более точно поставить диагноз при помощи ультразвукового исследования.

Исследование проводится вагинальным датчиком. Отмечаются следующие факторы, которые позволяют определить, имеет ли место истмико-цервикальная недостаточность:
- длина шейки матки;
- наличие раскрытия внутреннего зева.
Если внутренний зев уже начал открываться, а внешний еще находится в закрытом состоянии, шейка матки принимает V-вид, и это хорошо видно на УЗИ. Существует еще несколько дополнительных тестов, которые позволяют уточнить диагноз в сложных случаях. Например, у женщины могут провоцировать кашель или давить на дно матки (то есть в ее верхнюю часть). Это обязательно отражается на шейке матки, и ИЦН дает о себе знать.
Лечение ИЦН
Только после того, как будет точно установлен диагноз, а также причина патологии, можно приступать к лечению ИЦН при беременности. Без знания причины, как и в любом другом случае, подобрать адекватное лечение не получится.
Прежде всего, выделяют функциональную ИЦН, возникающую на фоне гормональных сбоев. В этом случае назначается гормональная терапия, призванная восстановить нормальный уровень гормонов. Прием препаратов продолжают в течение 1-2 недель, после чего повторно осматривают пациентку. Если ситуация стабилизировалась, и шейка матки больше не раскрывается, то прием препаратов продолжают, сохраняя постоянный контроль за состоянием беременной. Если же ситуация ухудшается, отдают предпочтение другим способам лечения.
Второй способ лечения ИЦН при беременности – установка разгрузочного пессария, его еще называют кольцом Мейера. Фактически, оно представляет собой небольшую конструкцию из пластика, особой формы. Его помещают во влагалище, и оно поддерживает шейку матки, перераспределяет вес плода и околоплодных вод, и позволяет сохранить беременность.
Кольцо Мейера может быть установлено практически на любом сроке, когда вообще целесообразно оттягивать роды. Именно его используют в случаях незапущенной ИЦН на фоне многоплодия или многоводия. Если же ИЦН ярковыражена, то данный способ может быть использован только как вспомогательный.
Насколько бы не был полезен пессарий, это все-таки инородное тело, которое может спровоцировать дисбиоз влагалища. Во избежание этого у женщины регулярно берет мазки, а также проводят профилактическую санацию антисептиками. В редких случаях могут быть назначены антибиотики.
Снимают кольцо после 37 недели, или же в том случае, если начинается родовая деятельность.
В случаях, когда пластикового кольца явно недостаточно, избирается следующий метод лечения ИЦН при беременности: наложение швов. Внутренний зев матки сужается и сшивается не рассасывающимися нитками. Чаще всего используются шелковые.
На каком сроке проводится операция? В данном случае все определяется индивидуально. Чаще всего, швы накладывают на ранних сроках, то есть до 17 недель. В зависимости от индивидуальных показаний операция может быть проведена и позже, но не позднее 28 недель. В этом вопросе пессарий выгодно отличается от швов, он может быть установлен и на более поздних сроках.

Наложение швов — довольно серьезная операция. Она проводится в условиях стационара, под местным, кратковременным наркозом. Особое внимание уделяется подбору наркоза. Он не должен повредить ребенку. Чтобы избежать осложнений, за несколько дней до операции обязательно берется мазок на микрофлору, а непосредственно перед процедурой проводят санацию влагалища. Мазки и санацию делают и после наложения швов.
Повышенный тонус матки при уже наложенных швах – это серьезный риск. Поэтому часто пациенткам назначают препараты, снижающие тонус матки, такие как магнезия и гинипрал, а также спазмолитики, например, тот же папаверин.
Снять швы можно в простом кабинете гинеколога на кресле. Делают это в следующих случаях:
- На 38 неделе, так как беременность уже считается доношенной, и в любой момент могут начаться роды;
- Если на любом сроке начинается стабильная родовая деятельность;
- Если околоплодные воды отходят или начинают подтекать, так как в этом случае есть риск инфицирования плода, и речь уже идет о срочном родоразрешении;
- Если наблюдаются кровянистые выделения;
- При прорезывании швов.
Если швы снимают не в соответствующий срок, а по причине возникающих осложнений, врачи проводят коррекцию и лечение этих осложнений. После этого принимается решение, проводить ли повторную коррекцию.
К сожалению, у этой процедуры, как и почти у всех лечебных процедур, имеется ряд противопоказаний. В том числе:
- различные тяжелые заболевания матери;
- патологии развития плода;
- предлежание плаценты.
Соблюдение режима
Любая патология в течение беременности требует не только своевременного лечения, но и соблюдения того или иного режима. Истмико-цервикальная недостаточность не исключение. Женщине с этой патологией необходимо отказаться от лишних физических нагрузок, исключить половые контакты, побольше лежать. Пусть домашние дела за вас делают близкие. Не забывайте своевременно принимать все назначенные вам препараты.

Не последнюю роль играет и психологический настрой женщины. В этот период очень важен оптимизм, вера в успех и положительный исход ситуации. И, конечно же, не пропускайте плановые осмотры. От этого зависит ваше здоровье, и появление на свет вашего ребенка.
Роды при ИЦН
Поскольку ИЦН – это, по сути, неспособность мышечного кольца оставаться в закрытом состоянии, часто роды при ИЦН проходят стремительно. Конечно, и здесь все индивидуально, и время родов может быть разным.
Своевременная терапия и соблюдение режима, как правило, помогают будущей маме доносить ребенка до положенного срока. Тогда женщину заблаговременно кладут в стационар, где она находится под постоянным наблюдением.
В случаях, когда роды все-таки начинаются до срока, ситуация складывается несколько более сложная. Очень важно своевременно попасть в роддом, и при этом быть во всеоружии, то есть, хотя бы с папой документов: обменная карта, полис, паспорт. Особенно важна обменная карта, так как в ней содержатся сведения о вашей беременности, которые необходимы акушерам для правильного ведения родов. Поэтому женщинам с ИЦН особенно важно носить все документы с собой.
К счастью, истмико-цервикальная недостаточность встречается все-таки достаточно редко. А современная медицина позволяет решить и эту проблему, причем без вреда для женщины и ее малыша. Поэтому данного диагноза бояться не стоит. Главное, соблюдать все рекомендации вашего врача.

Не секрет, что каждая будущая мама мечтает о счастливой беременности и легких родах. Однако, к сожалению, желания не всегда совпадают с реальностью. Изменения и нарушения в женском организме могут спровоцировать различные заболевания, которые, в свою очередь, угрожают нормальному развитию будущего крохи. Есть проблемы и посерьезнее, которые нередко становятся причиной самопроизвольных выкидышей или преждевременных родов. Например, истмико-цервикальная недостаточность (ИЦН), о которой мы и хотим поговорить в сегодняшней публикации.
Что такое ИЦН?
Истмико-цервикальная недостаточность — одна из наиболее распространенных причин преждевременных родов. Это состояние характеризуется тем, что перешеек и шейка матки во время беременности не справляются с возрастающей нагрузкой. В норме мышечное кольцо шейки матки должно удерживать плод в полости матки в период вынашивания, а вот при ИЦН мышечное кольцо не справляется со своей функцией, что провоцирует раскрытие матки и создает угрозу выкидыша.
ИЦН функциональная может развиваться на фоне увеличения содержания мужских половых гормонов в женском организме и чаще всего формируется на 16-27 неделе беременности. В результате развития ИЦН происходит чрезмерное давление на шейку матки, особенно при многоплодной беременности.
ИНЦ травматическая развивается на фоне абортов или других внутриматочных вмешательств. При подобных манипуляциях целостность мышечного кольца шейки повреждается, отчего формируется соединительный рубец. При этом соединительная ткань, в отличие от мышечной, не свободна к растяжению и сокращению. Также причиной развития травматической ИЦН могут стать разрывы матки, которые имели место быть во время предыдущих родов.
ИЦН при беременности: причины, симптомы и лечение
Практически для любой женщины беременность – это долгожданное и радостное событие, которое воспринимается как праздник. Причем ожидают появления малыша оба родителя. Однако какой бы ни был прогресс в области акушерства и гинекологии, не каждое вынашивание ребенка заканчивается без каких-либо отклонений. К одной из таких патологий можно отнести ИЦН при беременности.
Как показывает статистика, доля ИЦН составляет примерно от 30 до 40% из всех случаев позднего самопроизвольного выкидыша (включая и преждевременные роды).
Что такое ИЦН?
Многих будущих мам могут напугать эти три буквы, рассмотрим же, оправдано это или нет, может, все опасения напрасны? Детородный орган женщины – это, можно сказать, мышечная структура, где есть, собственно, тело матки и шейка. В полости развивается плод, а при помощи шейки он удерживается, и она не дает ему покинуть матку. Вдобавок обеспечивается защита от инфекций. Ее канал ограничивается внутренним зевом относительно тела и внешним в отношении влагалища.
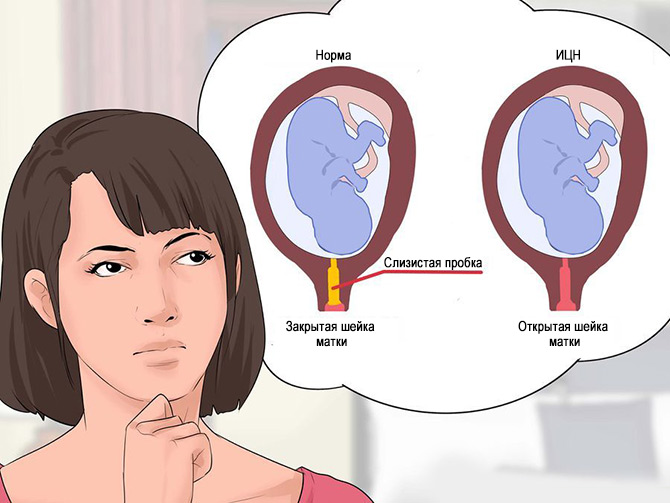
В нормальном состоянии мышцы шейки сжимаются и образуют кольцо, а по мере приближения родов постепенно расслабляются. Во время беременности плод постепенно растет, что приводит к увеличению околоплодных вод. В результате этого внутриматочное давление тоже повышается, и шейке порой трудно выдерживать такую нагрузку. Вот что это такое – ИЦН при беременности.
Поэтому в некоторых случаях шейка матки начинает преждевременно ослабевать, а как итог – укорачивается и раскрывается. Полностью данная патология расшифровывается как истмико-цервикальная недостаточность.
Определенные риски
Если шейка матки не способна справиться с нагрузкой под воздействием плода, то это может привести к различным нежелательным последствиям. В частности, это могут быть следующие случаи:
- Плод опускается – в маточной полости может оказаться плодная оболочка, которую легко повредить при резких движениях.
- Инфицирование плода – это может произойти в ходе контакта оболочки с влагалищем, содержащим большое количество микроорганизмов, большая часть которых являются вредными.
- Угроза выкидыша, причем во время 3-го триместра.
- Могут случиться преждевременные роды (примерно 37-я неделя), в результате чего ребенок рождается недоношенным.
Все эти риски дают практически полное представление, что это такое — ИЦН при беременности. В большинстве случаев заболевание может развиваться с наступлением 16-й недели беременности. Но иногда подобного рода патология встречается и у женщин, находящихся в положении на сроке 11 недель.
Виды патологии
Можно выделить несколько видов данной патологии:
- травматическую;
- функциональную.
Травматическая ИЦН, как правило, возникает вследствие хирургического вмешательства в матку до зачатия. Причем если необходимость для этого была связана с растяжением шейки матки, то не исключено повреждение целостности шейки. В месте проведения операции из соединительной ткани могли образоваться спайки. В результате чего данные участки уже не способны к растяжению и сокращению.
К подобным видам хирургических манипуляций относятся аборты и выскабливания. Кроме того, сюда же можно отнести ситуации разрыва шейки матки в ходе предыдущей попутки выносить ребенка.

Функциональную ИЦН шейки матки при беременности обычно провоцирует расстройство гормонального фона, что обусловлено недостатком женского полового гормона прогестерона либо же избытком другого – мужского гормона андрогена. Последний приводит как раз к размягчению мышц шейки матки. Чаще всего данная форма возникает именно после 11-й недели беременности.
В это время у плода начинают функционировать железы внутренней секреции. Его эндокринные органы как раз и формируют андрогены. А как известно, из-за превышения их количества, пусть даже незначительного, шейка матки смягчается под их воздействием, укорачивается, что, в свою очередь, приводит к преждевременному ее раскрытию.
Что следует принять во внимание беременным женщинам
Обычно диагностировать наличие ИЦН возможно уже в период от 11-й до 27-й недели беременности, но в большинстве случаев это 16-27-я неделя. Именно в этот период у ребенка начинают вырабатываться андрогены, о чем выше было уже сказано. В то же время тонус матки может оставаться в нормальном состоянии. А если женщина не посещает гинеколога, как того требуется, то она и вовсе может не заподозрить у себя ИЦН при беременности.
Влагалище представляет собой место обитания различных бактерий. Причем во время какого-либо воспалительного процесса их количество существенно увеличивается. А это уже плохо сказывается на развитии ребенка в утробе матери, поскольку препятствий для проникновения в полость матки для микроорганизмов больше не существует, стоит только ее шейке немного приоткрыться.
В результате плодная оболочка теряет свои защитные свойства. К тому же все может закончиться излитием околоплодных вод. В подобной ситуации, как правило, выкидыш не сопровождается болевыми ощущениями, а началом этого процесса служит отхождение околоплодной жидкости.
Основные причины патологии
Истмико-цервикальная недостаточность обусловлена снижением тонуса мышечной ткани, что формирует маточный сфинктер, основная роль которого заключается в подержании шейки матки в закрытом состоянии. Причем оно должно длиться в течение всего периода беременности, вплоть до самого рождения ребенка.
Однако с такой патологией данный механизм работает с нарушением, что и приводит к преждевременному раскрытию цервикального канала. Как можно понять, это происходит не просто так – должны быть причины ИЦН при беременности. В большинстве случаев это вызвано травмой маточной шейки.
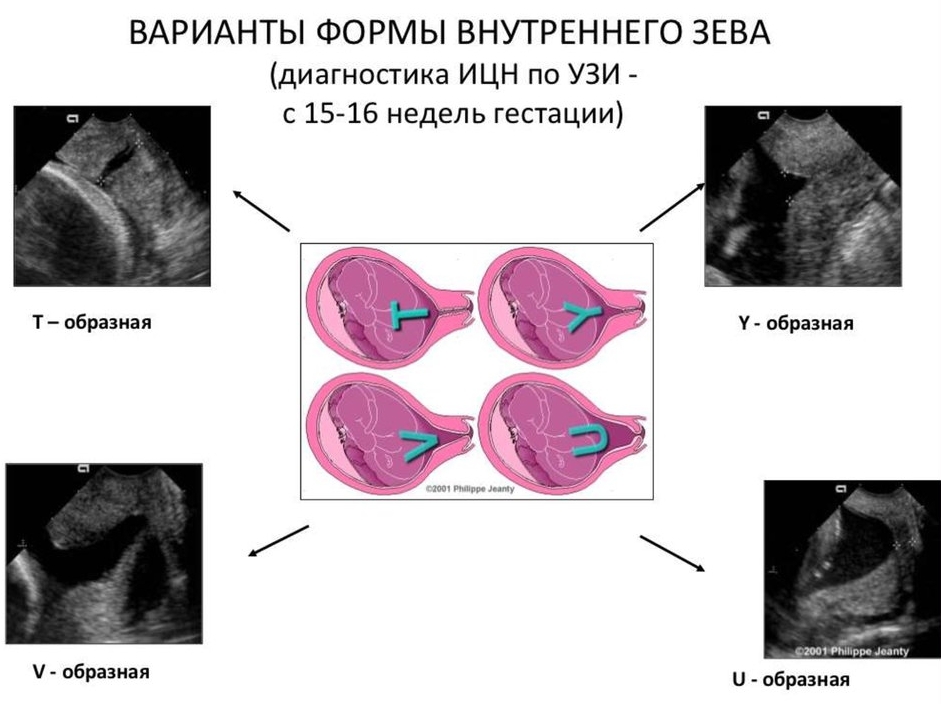
Помимо этого зачастую ИЦН может встречаться у женщин, которые перенесли одну из плодоразрушающих операций, или, говоря медицинским языком, эмбриотомию. В результате подобных хирургических вмешательств не только травмируется шейка матки, происходит нарушение расположения мышечных клеток по отношению друг к другу. Как итог, они уже не способны полноценно функционировать.
Кто может входить в группу риска?
Некоторые факторы способствуют развитию ИЦН, в связи с чем те женщины, у которых они встречаются, автоматически попадают в группу риска развития истмико-цервикальной недостаточности. К таковым относятся:
- Разрыв шейки матки, что определено по данным исследований.
- Превышение концентрации мужских половых гормонов (гиперандрогения).
- Аномальное развитие репродуктивной системы женского организма.
- Наличие генитального инфантилизма.
- Проведение ЭКО.
- Недостаточное количество прогестеронов.
Помимо этого риск ИЦН при беременности может быть вызван и прочими факторами. К примеру, многоплодная беременность либо многоводие. И тут шейке матки приходится испытывать куда большую нагрузку, нежели при обычной беременности (один ребенок). Это также может стать поводом для начала развития ИЦН. К тому же не следует забывать случаи, когда матка развивается с пороками.
Симптомы ИЦН при беременности
С клинической точки зрения патология никоим образом не проявляется, поскольку раскрытие внутреннего зева происходит постепенно и безболезненно. По этой причине женщине очень трудно узнать, в каком состоянии находится шейка матки и есть ли реальная угроза малышу. Особенно это касается первого триместра беременности.
Тем не менее некоторые симптомы, по которым можно распознать цервикальный истмус, все же имеются, хотя и наблюдаются немного позднее. В течение первых трех месяцев вынашивания признаком ИЦН при беременности может служить кровотечение без боли, и лишь в некоторых случаях это сопровождается легким дискомфортом.
На более поздних сроках беременности (обычно это промежуток от 18-й до 20-й недели) ИЦН может спровоцировать гибель плода и, соответственно, выкидыш. Признаки, которые указывают на такую угрозу, могут быть следующие:
- Помимо самого кровотечения выделения содержат слизь и кровяные прожилки.
- Болевые ощущения или ощутимый дискомфорт в области спины и низа живота.
- Чувство распирания влагалища.
Но поскольку в большинстве случаев развитие патологии проходит безболезненно и практически в отсутствие каких-либо симптомов, необходимо регулярно посещать гинеколога с целью проверки своего состояния. Только так можно своевременно обнаружить патологию и оперативно определиться с курсом лечения.
Диагноз ИЦН при беременности
Как же проходит диагностика? Для этого врачи проводят зеркальный осмотр шейки матки, пальпацию влагалища, УЗИ. В ходе осмотра женщины врач может определить укорочение шейки матки, а также то, что она стала мягче. Также он способен выявить раскрытие канала и то, просматривается ли плодный пузырь.

Если для женщины это первая беременность, то в этом случае наружный зев, как правило, закрыт. Поэтому для постановления точного диагноза назначается трансвагинальное УЗИ. Ультразвуковое сканирование является самым информативным способом по определению ИЦН. Основной признак – это укорочение шейки матки, и в зависимости от срока беременности существуют свои показатели нормы:
- срок до полугода: размер канала составляет 34-45 мм;
- в поздние периоды данный показатель уже чуть меньше — 30-35 мм.
Если у женщины наблюдаются явные симптомы ИЦН при беременности, то размеры канала еще меньше. То есть если он укорочен до 25 мм или менее, то это говорит о вероятном выкидыше либо преждевременной беременности.
Что характерно, шейка матки при наличии ИЦН открывается V-образно, что хорошо обнаруживается в ходе проведения ультразвукового обследования. В некоторых случаях для подтверждения диагноза в ходе сканирования берется проба под воздействием нагрузки. То есть женщину просят покашлять либо же надавливают на полость тела матки.
Если будущая мать входит в группу риска либо присутствуют косвенные признаки патологии, ультразвуковое сканирование назначается не реже двух раз за месяц.
Особенности лечения
Если женщине был поставлен диагноз «истмико-цервикальная недостаточность», лечение необходимо начинать незамедлительно, за что ответственен акушер-гинеколог. Для эффективности оно проводится в условиях стационара, что позволяет подобрать оптимальную методику.
Всего можно выделить два основных способа коррекции ИЦН при беременности:
- оперативный;
- консервативный.
К первому типу относится хирургическое вмешательство, которое позволяет избежать дальнейшего раскрытия шейки матки. Ко второму – установка специальной конструкции, именуемой кольцом Мейера. Также еще может быть назначена гормональная терапия.
Хирургия
Суть данного метода лечения заключается в механическом сужении внутреннего зева посредством зашивания наружного. Накладываемый шов может быть:
- П-образным.
- Круговым.
- Кисетным.
Перед процедурой берется мазок из влагалища с целью детального его исследования. Делается это для того, чтобы выяснить, есть ли у женщины противопоказания к проведению операции. К ним относятся:
- врожденные аномалии плода;
- наличие выраженного вагинита;
- заболевания хронической формы, при которых не рекомендовано вынашивать ребенка;
- кровотечение матки;
- осложнения, вызванные гестозом;
- некупируемый гипертонус матки;
- стремительное прогрессирование ИЦН.
Сама операция по устранению ИЦН при беременности проходит в несколько этапов:
- Диагностика.
- Подготовка – здесь может быть предусмотрена санация влагалища.
- Непосредственно сама процедура – ушивание зева ведется под местным наркозом при помощи шелковых ниток. После чего шов обрабатывается антисептиками.
- Курс реабилитации.
Чтобы минимизировать риски появления осложнений, назначаются различные медицинские препараты в лице спазмолитиков (дротаверина гидрохлорид), антибиотиков (если нужно) и токолитиков («Гинипрал», магнезия). Последние нужно принимать при тонусе матки.

Что касается сроков для проведения данной операции, то тут все индивидуально. Обычно не позднее 17-28-й недели беременности, чтобы можно было избежать прогрессирования патологии.
На второй или третий день после операции производится осмотр шейки матки, и, если жалоб у пациентки нет, она выписывается под наблюдением специалиста. Дальнейший плановый осмотр ведется через каждые две недели по ходу лечения ИЦН при беременности.
В ходе нормального протекания беременности швы снимаются на 37-38-й неделе. Также сюда можно отнести начало родовой деятельности (вне зависимости от срока), появление регулярных схваток, кровотечение, прорезывание шва.
Консервативное лечение
При помощи резиновой либо латексной конструкции (также называется «пессарий») можно перераспределить давление внутри полости матки, включая и массу плода, что немного разгружает нагрузку на шейку. Способ отличается высокой эффективностью на начальной стадии развития патологии. Если же заболевание уже прогрессирует, то кольцо используется в качестве вспомогательного средства лечения.
Что характерно, установить пессарий можно даже на поздних сроках беременности – более 28 недель, в то время как наложить швы уже невозможно. Поскольку кольцо, которое помогает устранить ИЦН при беременности, воспринимается организмом женщины как инородное тело, то врачами назначается санация антисептическими средствами и регулярно берется мазок. Если нужно, прописывается прием антибиотиков.
Каждые две недели кольцо снимается и обрабатывается с целью исключить вероятность инфицирования плода. Полностью оно удаляется по прошествии 37-38 недель беременности либо с началом родов, независимо от срока.
Каков прогноз?
Такая патология, как истмико-цервикальная недостаточность, чревата именно выкидышем, который в большинстве случаев происходит самопроизвольно, либо преждевременными родами. К тому же раскрытие шейки матки угрожает инфицированию плода, что негативно влияет на его дальнейшее развитие.
Прогноз стадии ИЦН зависит от того, насколько сильно раскрылась шейка матки, срока вынашивания плода, того, насколько эффективно идет процедура лечения и присутствия инфекционных возбудителей.

Чем меньше срок вынашивания ребенка и больше раскрывается цервикальный канал, тем меньше шансов на удачный исход. Это подтверждается отзывами об ИЦН при беременности.
Планирование беременности
Как показывает статистика, ИЦН встречается у каждой 10-й роженицы, у которой это впервые. Женщины с «опытом» рискуют куда чаще. И что характерно, чем большее количество детей вынашивает женщина, тем выше риски возникновения патологии в последующей беременности.
Поэтому тем мамам, которые хотят еще одного ребенка, необходима хорошая подготовка. В первую очередь нужно избавиться от хронического эндометрита (если есть) и привести в норму микрофлору влагалища. В ходе нарушения защитной функции шейки матки в ее тело могут попасть возбудители различных инфекционных заболеваний.
В связи с этим необходимо пройти курс приема антибиотиков, а так как у всех женщин разные особенности организма, то и прием препаратов назначается в строго индивидуальном порядке. Результативность такой терапии оценивается на основе бактериологического исследования взятой пробы.
Профилактические мероприятия
Как подмечают многие отзывы о лечении ИЦН при беременности, эффективность проводимой процедуры зависит от того, соблюдает ли беременная женщина осторожность во всем. Необходимо воздерживаться от больших физических нагрузок, половых связей, избегать стрессовых ситуаций, не игнорировать посещения врача и принимать необходимые препараты.
В период беременности важно как можно больше отдыхать, а всю работу по дому смогут выполнять близкие люди. Также важно поддерживать эмоции в позитивном ключе и заранее настроить себя на успешное рождение малыша без каких-либо осложнений!
Для профилактики преждевременных родов на период от 20-й до 40-й недели вынашивания ребенка врач может назначить прием препаратов, которые содержат в своем составе прогестерон. Одним из таких средств является «Утрожестан». При ИЦН при беременности он назначается часто. Указанный гормон вырабатывается плацентой, и он просто жизненно необходим для правильного развития беременности. В связи с чем «Утрожестан» хорошо знаком как многим гинекологам, так и женщинам, которые уже прошли путь от зачатия до рождения ребенка.

Чтобы утешить будущих мам, можно привести немало случаев, когда женщина вследствие ИЦН теряет своего ребенка, но в конечном итоге у нее появляется здоровый и полноценно развитый малыш. Это доказывает на практике, что многое зависит от усилий врачей, самой мамы и своевременности проведения лечения.