Неинвазивный пренатальный тест — VMC Verte medical clinic
Отличия NIFTY от обычного скрининга
Современная неинвазивная пренатальная генетическая диагностика NIFTY является новейшим достижением медицины. Она превосходит ранее применяющиеся методы выявления хромосомных нарушений по всем показателям, включая точность и скорость. Тест NIFTY является лучшей альтернативой традиционно использующимся диагностикам.
Использующиеся ранее скрининговые методики:
Наиболее распространенная в России методика оценки риска — совокупный учет массы признаков, среди которых наиболее важную часть составляют данные УЗИ и биохимических исследований крови. Биохимические маркеры — это гормональные исследования крови беременных. УЗИ отслеживает толщину воротниковой зоны. Показатели такой диагностики: 5% ложноположительных при чувствительности 60−80%.
Хорионбиопсия — взятие для анализа фрагмента хориона — ткани плода на ранних сроках беременности. Выполняется на сроке 9−12 недель. Характеризуется высокой точностью: >99% чувствительность. Является инвазивной процедурой и сопровождается риском выкидыша (~1−2%). Амниоцентез (пункция амниотической оболочки) и кордоцентез (взятие крови из пуповины) также характеризуются высокой точностью результатов (чувствительность >99%). Такая инвазивная диагностика производится во втором триместре беременности и имеет риск прерывания беременности также около 1%.
Современная диагностика:
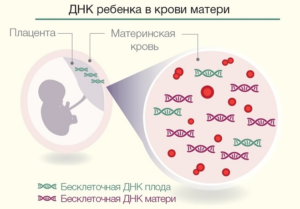
NIFTY — новый, оригинальный, высокотехнологичный, очень точный и чувствительный тест для неинвазивной пренатальной диагностики плода. В основе теста лежит анализ ДНК плода, находящейся в крови матери.
NIFTY — неинвазивная пренатальная диагностика по ДНК плода в крови матери позволяет очень точно (>99,9%) установить наличие или отсутствие наиболее частой хромосомной патологии — синдромов Дауна, Эдвардса и Патау, а также определить пол ребенка.
Когда проходить тест
Неинвазивную пренатальную диагностику с помощью теста NIFTY можно проводить уже с 9-й недели беременности. На более ранних сроках в крови матери может оказаться слишком мало ДНК плода для уверенного заключения, а надёжность — одно из главных достоинств теста NIFTY.
Необходимо помнить, что после 9-ти недель беременности тест можно проводить на любом сроке. Но проведение неинвазивной пренатальной диагностики после 24 недель беременности оставляет слишком мало времени до родов, чтобы сделать уточняющую инвазивную диагностику в случае обнаружения анеуплодии.
Что такое пренатальная диагностика
Пренатальная диагностика плода — это диагностика на этапе внутриутробного развития. Современная пренатальная диагностика плода включает инвазивные и неинвазивные методики, которые позволяют выявить большинство врожденных и наследственных патологий плода, например хромосомные нарушения или нарушения в работе сердца, а также произвести подтверждение отцовства и определить пол ребенка.
В число методов пренатальной диагностики входит анализ родословной родителей и их генетический анализ, а также инвазивные и неинвазивные тесты. В число инвазивных методик входит биопсия хориона (забор эмбриологических структур) для выявления хромосомных и моногенных болезней, амниоцентез (забор околоплодных вод) для цитогенетического и молекулярного анализа различных заболеваний, кордоцентез (забор крови из пуповины) для выявления гемолитической болезни и резус-конфликта. Инвазивная диагностика сопровождается риском выкидыша и рекомендована только при наличии показаний.
Среди неинвазивных методов пренатальной диагностики распространен скрининг материнских сывороточных факторов, ультразвуковой скрининг, а с недавних пор также тесты на основе анализа генетического материала плода, полученного из крови матери. Современные неинвазивные исследования позволяют выявить хромосомные нарушения, а также аномалии в развитии плода без риска для здоровья матери и ребенка.
Наиболее распространенные хромосомные нарушения
Наиболее часто встречающимися хромосомными нарушениями являются трисомии — синдром Эдвардса, синдром Патау и синдром Дауна. При данных заболеваниях возможно только симптоматическое лечение, а выздоровление пациентов невозможно. В настоящее время тесты на определение синдрома Дауна, а также другой распространенной врожденной патологии проводят согласно программе скринирующего обследования всех беременных. Такие программы опираются на данные биохимических анализов и УЗИ. К сожалению, чувствительность этих методов не превышает 80%, т.е. сохраняется высокий риск (20%) пропустить заболевание, и при этом обычные тесты в 5% случаев ошибочно определяют болезнь, когда её нет.
Синдром Эдвардса — трисомия по хромосоме 18. Данная трисомия является следствием увеличения копий хромосомы 18. Как правило, продолжительность жизни детей с синдром Эдвардса не превышает одного года. Синдром вызывает как физические отклонения — аномалии мозгового и лицевого черепа, деформирование ушных раковин, аномальное развитие стоп, так и психики — синдром вызывает глубокую олигофрению.
Синдром Патау. Данный синдром сопровождается тяжелыми врожденными пороками и был впервые описан в 1657 г. Э. Бартолином, а свое название получил в честь доктора Клауса Патау, который выявил его хромосомную природу в 1960 г. Синдром может сформироваться по двум цитогенетическим вариантам: простая трисомия (по хромосоме 13) и робертсоновская транслокация. Другие варианты встречаются крайне редко.
Трисомия по хромосоме 21 (синдром Дауна) является самым распространенным нарушением числа хромосом, поэтому тесты на определение синдрома Дауна являются самыми частыми среди рекомендованных в пренатальный диагностике. Синдром сопровождается различными внешними признаками, а также задержками умственного и речевого развития.
Что значит «синдром Дауна»
Синдром Дауна — это хромосомная аномалия, которая заключается в увеличенном количестве хромосом. При данной аномалии кариотип представлен 47 хромосомами, тогда как нормальным является наличие 46 хромосом. В данном случае наблюдается трисомия хромосомы 21 — вместо пары хромосом 21 в каждой клетки находится три хромосомы 21. В редких случаях синдром Дауна обусловлен увеличением числа отдельных частей хромосомы 21 или наличием трисомий не во всех клетках организма (мозаицизм).
Синдром получил свое название в честь английского врача, впервые его описавшего — Джона Дауна. Описания Джона Дауна датируются 1866 годом, однако непосредственная связь между синдромом и количеством хромосом была выявлена французским генетиком Жеромом Леженом только в 1959 году. Синоним — трисомия 21.
Трисомия 21 возникает в результате появления лишней хромосомы в процессе образования половых клеток (гаметогенеза) как матери, так и отца. Для синдрома Дауна характерно увеличение риска появления аномалии с возрастом беременной. Наиболее резкое увеличение риска происходит в возрасте после 35 лет, и далее риск продолжает быстро увеличиваться, как считается в связи со старением основной массы яйцеклеток. Синдром Дауна является врожденным заболеванием, но его не относят к наследственным заболеваниям, т.к. в данном случае патология не передаётся от родителей потомству, но возникает во время гаметогенеза.
Синдром Дауна сопровождается внешними изменениями, такими как плоское лицо с раскосыми глазами, низкий рост, деформация черепа (брахицефалия), гиперподвижность суставов, мышечная гипотония и т.д. Также синдром Дауна, как правило, приводит к умственной отсталости.
Что такое трисомия
Трисомия — это хромосомная аномалия, представляющая собой наличие одной дополнительной хромосомы к какой-либо паре хромосом, что является следствием нерасхождения гомологичных хромосом. Это нарушение числа хромосом, позволяет выявить уже на раннем сроке беременности неинвазивный пренатальный тест NIFTY, а также, другие инвазивные методики, например амниоцентез.
Трисомия относится к хромосомным болезням. Частота хромосомных наследственных патологий согласно данным цитогенетических иссле¬дований, проводимых среди новорожденных, составляет порядка 0,5%.
Нарушения, вызванные численными мутациями хромосом, приводят к тяжелым генетическим заболеваниям. При аутосомных трисомиях наиболее часто встречаются трисомия 21 (синдром Дауна), трисомия 18 (синдром Эдвардса), трисомия 13 (синдром Патау). Перечисленные синдромы являются аутосомными трисомиями; согласно исследованиям, другие трисомики чаше всего нежизнеспособны и теряются в виде спонтанных абортов, так как несовместимы даже с ранними этапами эмбриогенеза.
В настоящее время существует ряд диагностических методик — включая неинвазивный пренатальный тест и инвазивные методики, — которые позволяют выявить трисомию и другие хромосомные аномалии на ранних сроках беременности с высокой степенью точности.
Этапы диагностики NIFTY
NIFTY — это неинвазивная пренатальная диагностика, для выполнения которой необходимо пройти ряд этапов от предварительной консультации и до получения результатов. Первый этап — это консультация со специалистом. В ходе консультации предоставляется вся основная информация о тесте, определяется необходимость его выполнения и возможные ограничения.
По итогам консультации выбирается оптимальное время для выполнения теста NIFTY, которое входит в большой промежуток от момента достаточной концентрации фрагментов ДНК плода в крови матери (на 9 неделе беременности) до 24 недели, когда уже не остается времени для инвазивной диагностики, в случае необходимости.
Вторым этапом идет подписание документов об информированном согласии. На данном этапе матери предоставляется форма информированного согласия NIFTY. После подписания согласия, выполняется забор венозной крови в объеме 10 мл. Забор крови — это безопасная процедура, которая не влияет на плод и хорошо переносится беременными.
Далее производится отправка крови в лабораторию BGI. В лаборатории выполняется тестирование образца, и подготавливается заключение, которое дает вероятность более 99,6% позитивного или негативного результата.
Заключительный этап — передача результатов. Результаты тестирования можно получить у своего врача уже через 10 — 14 дней после процедуры. Далее, в зависимости от результата, который дала высокоточная неинвазивная пренатальная диагностика, врач помогает определить дальнейшие действия.
Преимущества NIFTY
Неинвазивная пренатальная диагностика с помощью теста NIFTY позволяет провести анализ уже с 9 недель беременности.
Тест безопасен для малыша и может быть проведён по желанию женщины.
Надёжность теста подтверждена его использованием в различных странах: Австрия, Великобритания, Венгрия, Греция, Дания, Израиль, Испания, Кипр, Польша, Румыния, Турция, Чехия.
По данным на февраль 2014 года в мире проведено более 250 000 тестов NIFTY. Такое огромное количество проведенных тестов позволяет с высокой уверенностью говорить о беспрецедентно высоких специфичности (99,99%) и чувствительности (99,65%) теста.
Непревзойдённая скорость анализа — ответ можно получить уже через 8 дней после получения образца в лаборатории.
Кому рекомендован тест
Неинвазивная пренатальная диагностика с помощью NIFTY показана женщинам:
- Желающим получить надежную информацию о наличии или отсутствии синдромов, связанных с анеуплоидией по хромосомам 13, 18, 21, Х и Y.
- Старше 35 лет, которым противопоказаны инвазивные методы, или которые не хотят проводить инвазивную диагностику (риск синдрома Дауна резко возрастает после 35 лет).
- У которых биохимические тесты или УЗИ на 1 и 2 триместрах свидетельствуют о повышенном риске синдрома Дауна.
- При невозможности проведения инвазивной диагностики вследствие предлежания плаценты, риска выкидыша, инфекции HBV или HIV.
- Вынашивающих беременность после ЭКО.
Что такое «инвазивный» и «неинвазивный» тест
В пренатальной диагностике под инвазивным подразумевают тесты, требующие взятия эмбриональных тканей:
- хорионбиопсия — взятие маленького фрагмента хориона,
- амниоцентез — прокол через брюшную стенку и взятие нескольких миллилитров амниотической жидкости,
- кордоцентез — прокол через брюшную стенку и взятие крови плода из сосудов пуповины.
Все эти методы несут риск инфицирования плода и прерывания беременности.
Неинвазивными называют методы, которые не затрагивают ткани и органы плода, включая УЗИ и взятие крови из вены у матери. Данные методы безопасны для плода.
NIFTY является новым точным и надёжным методом неинвазивной прентальной диагностики.
Хромосомы и ДНК
В соматической клетке человека находится 23 пары хромосом. Потеря или приобретение хотя бы одной хромосомы приводит к развитию врожденных пороков развития. Трисомии по хромосоме 21 (синдром Дауна), 18 (синдром Эдвардса) и 13 (синдром Патау) — наиболее распространённые хромосомные нарушения.
Тест NIFTY, разработанный компанией BGI и широко распространённый в мире позволяет с высокой точностью определить наличие или отсутствие этих анеуплоидий. Для этого необходимо взять 10 мл крови беременной в срок от 10 до 24 недель. В этом образце крови есть, так называемая, внеклеточная ДНК, которая попала в кровь матери из организма плода.
Подробный анализ всей внеклеточной ДНК на современном высокопроизводительном оборудовании позволяет выделить ДНК плода и определить число хромосом 13, 18 и 21, а также половых хромосом, что также даёт информацию о поле плода.
Что такое анеуплоидия
Анеуплоидия — изменение числа хромосом. В норме у человека 23 пары хромосом. При анеуплоидии может как исчезать одна из хромосом пары, так и появляться лишняя. Парность хромосом очень важна для нормального развития и жизни человека, и анеуплоидии большинства хромосом летальны для эмбриона на очень ранних сроках развития (дни-недели).
Однако, есть анеуплоидии, совместимые с жизнью. Самая известная — трисомия (то есть вместо пары — три) хромосомы 21 — приводит к развитию синдрома Дауна.
NIFTY — метод неинвазивной пренатальной диагностики — разработан специально для определения наличия или отсутствия анеуплоидии у плода уже с 9-ти недель беременности.
Сочетание надёжности, безопасности и скорости делает NIFTY лучшим выбором для каждой беременной.
Как делают тест NIFTY
Для проведения неинвазивной пренатальной диагностики NIFTY необходимо взять 10 мл крови беременной. После этого из крови выделяют свободную (внеклеточную) ДНК, в которой среди фрагментов ДНК матери находятся фрагменты ДНК плода.
Начиная с 9-ой недели беременности фрагментов ДНК плода достаточно много, чтобы проанализировать их и уверенно отличить плодные от материнских. По плодным фрагментам ДНК можно определить количество каждой хромосомы плода.
Наиболее важными с клинической точки зрения являются хромосомы 21, 18, 13 и половые X и Y. Именно их число анализируют в тесте NIFTY.
Ограничения NIFTY
У любого медицинского исследования есть ограничения и противопоказания к применению.
При проведении NIFTY необходимо помнить, что следующие условия могут повлиять на его точность: переливание крови, трансплантация, иммунотерапия или терапия стволовыми клетками в анамнезе у беременной. Мозаицизм* матери, плаценты или плода может приводить к ошибочным результатам. Частота таких случаев не превышает десятой доли процента.
Мозаицизм — сочетания разных по генотипу клеток в пределах одной ткани, органа или организма. В данном случае имеется в виду сочетание нормальных клеток и клеток с анеуплоидией.
Что такое амниоцентез
На сегодняшний день пренатальная диагностика, позволяющая выявить ряд патологических состояний плода, получает все большее распространение. Среди инвазивных процедур чаще всего проводится амниоцентез — прокол через брюшную стенку и взятие нескольких миллилитров амниотической жидкости в 16−20 (оптимально) недель беременности. При подозрении на генетически обусловленное заболевание, амниоцентез выполняется на более ранних сроках.
Пункция амниотической оболочки позволяет произвести забор околоплодных вод для проведения диагностических исследования, а также амниоцентез дает возможность выполнить интраамниальное введение препаратов, амниоредукцию, фетохирургию и т.д.
Амниоцентез позволяет производить исследования, включая биохимические, гормональнальные, иммунологические и цитологические, для получения необходимой информации о состоянии плода в 1−3 триместрах беременности.
В числе прочего процедура амниоцентеза производится для выявления трисомии с высокой точностью результатов. Однако проведение такого анализа связано с риском выкидыша (около 1%), а рекомендуемое время для проведения данного теста 16−20 недель беременности. Также существенным недостатком такого исследования является продолжительное ожидание результатов — до нескольких недель. Это значительно сокращает время на принятие решения в случае выявления патологии и повторного исследования, а пренатальная диагностика имеет своей основной задачей как можно более ранее выявления отклонений.
vmc.clinic
Что такое Неинвазивный Пренатальный Тест -НИПТ? |
Что такое Неинвазивный Пренатальный Тест -НИПТ?
Что это за тест? Кому и когда его делают?
Продолжаем тему диагностики пороков развития плода.
И здесь поговорим о новом современном дополнительном методе исследования – как НИПТ (Неинвазивынй пренатальный тест).
Но вначале подытожим, чтобы все уложилось по полочкам. И так:
Все беременные женщины, встающие на учет, проходят Пренатальный скрининг
Он включает в себя УЗ исследование в сроке 12-13 недель и сдачу крови на определение эмбриоспецифических маркерных белков PAPP-A и ХГЧ.
На основании этих показателей: ТВР ( толщина воротникового пространства по УЗИ) + PAPP-A+ ХГЧ+ возраст – рассчитывается индивидуальный риск и выявляются группы риска по основным хромосомным патологиям (с-м Дауна, с-м Патау, с-м Эдвардса + дефект нервной трубки)
При отсутствии УЗИ маркеров( ТВП менее 2,5 мм) + на биохимическом скрининге риск ˂1:300, то беременность ведется как обычная.
Если при УЗ исследовании выявляются какие — либо пороки развития плода или ТВП более 2,5 мм, то беременная женщина направляется к генетику для проведения ИПД-инвазивной пренатальной диагностики.
При расширенной шейной складке есть вероятность других хромосомных аномалий, которые при НИПТ не определяются. Поэтому в этом случае нужно сразу идти на ИПД, на биопсию хориона или амниоцентез, не тратить время и деньги,и сразу исключить хромосомные отклонения. В этом случае НИПТ не проводится!
Если при УЗ исследовании не выявлено никаких отклонений, ТВП менее 2,5 мм, то тогда можно сдавать либо Биохимический скрининг ( БХ), либо НИПТ.
Если вы проводите биохимический скрининг(БХ) и получаете высокий риск, то идете на консультацию к генетику и проводите либо Пренатальный скрининг 2 триместра , либо НИПТ
Если позволяют финансы, то можно сразу сделать НИПТ.
Этот тест достаточно дорогой, он не может пока использоваться как скрининг.
И так, что такое НИПТ?
Это дополнительный современный пренатальный тест с более высокой точностью и чувствительностью на выявление тех же основных хромосомных аномалий по с-му Дауна, с-му Патау и с-му Эдвардса и половым хромосомам X и Y
Неинвазивный пренатальный тест основан на определении в крови беременной женщины элементов внеклеточной ДНК плода, которая обнаруживается уже с 5 недели беременности и достигает уровня, достаточного для диагностики к 9 – 10 неделе беременности.
Для получения достоверного результата НИПТ, должна быть определена доля плодовой ДНК в крови матери, которая должна быть ≥4−5%. Чем выше уровень фетальной ДНК, тем достовернее расчет.
НИПТ можно использовать у повторно беременных, поскольку ДНК плода исчезает из крови матери в течение суток после завершения беременности (период полураспада 2 ч.).
Этот метод появился в России совсем недавно.
Именно с обнаружения в 1997 г в крови матери ДНК плода, отрылись новые возможности исследовать ДНК плода напрямую, не подвергая беременную риску.
Если точность Пренатального скрининга 1 триместра составляет около — 90% с частотой ЛПР (ложноположительных результатов) -5%,
То применение Неинвазивных пренатальных тестов (НИПТ) позволило повысить точность пренатального тестирования до 99% с частотой ЛПР менее, 0,1%.
При всех тестах, даже самых точных может в очень очень низком проценте случится ложный результат, когда заболевание есть, а тест его не определил.
НИПТ — не имеет 100% точности.
С чем связан ложноположительный результат ( ЛПР)?
Плацентарный мозаицизм.
- Мозаицизм – это когда в одной ткани присутствуют клетки одновременно с нормальным кариотипом и аномальным. При проведении НИПТ Исследуется ДНК, попадающее из плаценты.В плаценте до 1% находится мозаичных клеток.
У ребенка тоже может быть проявление мозаицизма, но значительно редко.
У плаценты это может быть до 1% . У самого плода может быть нормальный кариотип, в то время когда в плаценте могут находится патологические клетки.
Поэтому тест всегда требует подтверждения. Даже если это очень точный тест, то в случае получения плохого результата , мы не можем направить на прерывание, не подтвердив его ИПД
И в данном случае делается амниоцентез. Берутся околоплодные воды, а там находятся только клетки самого плода. Клетки эпителия кожи плода.
И только сделав ИПД, мы можем помочь в принятии решения.
Синдром «исчезающего» близнеца.
Когда беременность двуплодная и один плод замирает. Этот плод мумифицируется и не всегда его можно увидеть, если это произошло на очень ранних сроках. И вот в кровоток может поступать ДНК замершего плода и количество может превалировать и давать ЛПР
Хромосомные аномалии у самой матери
У нас в России не принято сдавать кариотип, как это делают за границей, как знать свою группу крови, например.
У нас сдают кариотип, когда возникают проблемы. Когда уже есть выкидыши, неразвивающиеся беременности, когда родился больной ребенок… И только тогда сдают кариотип.
Весь мир делает по другому. Кариотип сдают либо сразу после рождения, либо перед вступлением в брак.
С возрастом количество клонов клеток с одной Х хромосомой возрастает у женщин. Может быть мозаика по ХХХ. Внешне женщине это никак не мешает жить. И эти клетки матери, могут принять как за плодовые.
НИПТ – является неинвазивным и безопасный скрининговым методом, более точным, с очень маленьким % ЛПР, чем пренатальный скрининг и более сужает группу риска на хромосомные аномалии. Но его проведение никак не исключает обязательное проведение УЗИ.
Кому можно рекомендовать НИПТ?
- Женщинам из группы риска по хромосомной аномалии после проведения пренатального скрининга 1 или 2 триместра
- Женщинам, у которых прежняя беременность завершилась рождением ребенка с хромосомными отклонениями, выкидышем на раннем сроке, замиранием на любом сроке. ( Таким женщинам можно рекомендовать сразу пройти НИПТ, не делая Пренатальный скрининг)
- Женщинам после 35 лет. (С возрастом у женщин стареют и яйцеклетки, ухудшается их репродуктивное качество, а потому риски рождения детей с генетическими аномалиями тем выше, чем выше возраст беременной. Всем женщинам старше 35 лет, которые собираются родить ребенка, желательно сделать такой тест.)
- Женщинам, которым инвазивные методы запрещены по медицинским показаниям, например, при угрозе прерывания беременности.
НИПТ — это тест с большой чувствительностью прежде всего для трисомии по 21, 13, 18 хромосом : с-м Дауна, с-м- Патау, с-м Эдвардса и половые хромосомы X иY.
Поэтому НИПТ сдается в первую очередь на Синдром Дауна, Эдвардса и Патау!
Для синдрома Дауна – 99%. Для Синдрома Эдвардса и Патау — уже 90-93%. Для половых хромосом — чувствительность этого теста не превышает 90-93%
Количество фетальной фракции очень важно. Чем выше этой фракции, тем точнее этот тест. Пороговым количеством является 4%. Только тест Панорама — выбрал для себя- 2,8%
Этот тест не диагностирует аномалии по другим хромосомам.
Дополнительно НИПТ определяет пол ребенка, а также его резус-фактор и группу крови.
Обычно НИПТ рекомендуется генетиком, после прохождения пренатального скрининга 1 и/или 2 триместра , либо женщина сама может выбрать этот тест, не делая биохимический скрининг 1 и 2 триместра.
В настоящее время у нас в стране НИПТ пока не может использоваться в качестве скрининга для всех женщин из-за высокой стоимости теста.
Какие тесты используются для проведения НИПТ?
Для проведения НИПТ используется целый ряд тестов, соответствующих необходимым критериям.
Каждый тест имеет свои особенности и диапазон определяемых проблем.
У одних тестов диапазон рассматриваемых синдромов и аномалий шире, другие определяют лишь стандартный минимальный набор хромосомных нарушений. Точность примерно одинакова.
* Тест PANORAMA — компания Natera из Калифорнии. Этот тест работает начиная уже с 9 недель беременности. Обеспечивает его высокую точность.
* Тест Harmony — компания Arisona в Калифорнии. Широко представлен на рынке. С 10 недели беременности. Тест Harmony на сегодня имеет наибольшее количество клинических и независимых многоцентровых исследований с включением наибольшего числа женщин.
* Тест Veracity. Применяется с 10 недели. Новый европейский тест, который очень хорошо себя зарекомендовал.
* DOT-тест. С 10 недели. — делается у нас в МГУ
Тест «PRENETIX» — выполняется по технологии компании Roche Diagnostic (Harmony).
Подготовка
Проведение НИПТ не требует от беременной никакой подготовки. Забор крови берется не натощак, минут за 20 можно съесть немного шоколада. Для исследования берут обычный анализ крови из вены крови.
Этапы проведения исследования.
Забор венозной крови → центрифугирование — выделение внеклеточной ДНК → секвенирование.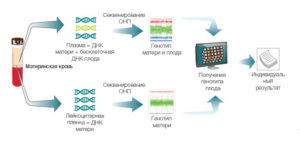
Метод секвенирования позволяет определить два генома. Один материнский , другой плодовый → биоинформатический анализ данных.
Алгоритмы с математической точностью позволяют подсчитать вероятность той или иной патологии не просто в процентах, а в десятых и сотых долях процента.
Весь этот процесс обычно занимает от 10 до 14 дней.
Ограничения для проведения НИПТ
- Многоплодная беременность
- Донорские программы или суррогатное материнство
- Носительство супругами хромосомных аномалий
- ТВП более 2,5 мм
- Пересадка костного мозга или стволовых клеток
Также по этой теме:
Пренатальный скрининг на выявление пороков развития плода
tamihailova.ru
неинвазивный ДНК-тест — неинвазивный пренатальный днк тест — запись пользователя Anastasiya (id1368083) в сообществе Благополучная беременность в категории Анализы
неинвазивный пренатальный тест где сделатьС чего б начать...
__Пришел скрининг из ЖК: риск синдрома Дауна 1:183 (высокий риск, по моей крови). По узи все ок. На этом скрининге напутали мне сроки, т.к. по мес.срок был 11 недель 0 дней, по узи 12 и 3.
__Записываюсь на узи в платный центр (старшей показать малыша в пузе), в этот же день мне звонят из моей жк и говорят о плохом результате скрининга. Дают направление в роддом к генетику. Поскольку все равно уже ребенка облучаю, сдаю скрининг повторно. Риск 1:1100 (низкий риск, опять же только по крови). Срок по мес 13 недель 3 дня, по узи 13 нед 5 дней, узист говорит, крупный плод.
__Приезжаю в роддом к генетику. Показываю оба скрининга. Она запугала до смерти, хотя до сегодняшнего дня я вообще не переживала по этому поводу.
Короче предлагает не ждать и сразу делать прокол (амниоцентез). Информативный, 99%...
Потом сказала, что есть альтернатива: неинвазивный пренатальный днк-тест. Стоит около 40 т.р. На анализ берется моя кровь, в которой якобы находятся частички крови малыша. Делают днк тест... говорят, у него достоверность 97%. Но срок его изготовления 2-4 недели...
__Стою перед выбором:
1. Сделать днк-тест. Сейчас. И если он положительный, делать прокол.
2. Сделать амниоцентез, т.е. забор хориона или крови из пуповины.
3. Не делать ничего и жить спокойно с результатами узи. А они все хорошие
Расскажите свои истории, истории друзей, знакомых. Кто делал эти тесты? Оправдали ли они себя? Были ли случаи, что днк или амнио показали отрицательный результат, а малыш родился больным? И наоборот положительный результат тестов и здоровый ребенок?
----------------------------------------------
17.08. Тест мы все-таки решили сделать. Сегодня пришел результат. По всем показателям низкий риск. Слава Богу! Мы счастливы и надеюсь это состояние не изменится до встречи с нашей маленькой девочкой.
Анализ сдавали в Геномеде за 35 т.р. (5 аномалий + пол). Срок изготовления по факту вышел 14 календарных дней. Результат пришел на эл. почту.
www.babyblog.ru
Не инвазивный тест — запись пользователя Анна (id1523975) в сообществе Здоровье будущей мамы и малыша в категории Результаты: УЗИ, КТГ, доплера, скрининга. Предлежание. Обвитие. Мало/многоводие
инвазивные методы исследования этоДобрый день, будущие мамы! Это мой первый пост в данном сообществе. Как же приятно здесь оказаться)))
Еще перед скринингом я узнала о возможности сделать так называемый не инвазивный тест на определение основных хромосомных патологий. Искала информацию в интернете и на ББ, конечно, тоже. После скрининга (риск 1:2300, повышен ХГЧ до 2,55 мом) я решила все таки сделать не инвазивный тест. В этом посте хочу поделиться с вами информацией, полученной у генетика. На 100% достоверность не претендую т.к. я могла что-то неверно понять. Но надеюсь, что кому нибудь пригодится информация. Кому интересно - под кат.
1. Не инвазивные тесты основаны на том, что в крови матери циркулируют частицы ДНК плода (только частицы, "кирпичики"). Основная проблема в том, что в крови также имеются частицы ДНК матери. Самое главное - отделить одно от другого.
2. Не инвазивные тесты можно разделить на два типа по методу исследования.
2.1) ДНК матери известно т.к. она наличествует в клетках крови. Все частицы, которые не совпадают с ДНК матери определяется как "ДНК плода" и отправляется на исследование. Отделяют зерна от плевел с помощью математической программы (по количеству совпадений). Это тест Panorama, который выполняется в Калифорнии. В России анализ можно сдать практически во всех крупных городах (сама кровь уезжает в США).
2.2) Исследуются все имеющиеся частицы ДНК. Если трисомии не обнаружено, то плод здоров (мать считается здоровой по умолчанию). Если трисомия есть - проблема приписывается плоду. Этот т.н. ДОТ-тест и он выполняется в Москве.
Стоимость и сроки исполнения тестов практически одинаковые (на август 2015го порядка 40 т.р.). Мой генетик утверждает, что тест Panorama более точный. Возможно, это связано с тем, что их медицинский центр работает с Panorama ;)
3. Погрешность и мозаичная форма. Точность теста составляет порядка 97-99%. Оставшиеся проценты они оставляют на мозаичную форму хромосомных патологий. При этом шансы выявить мозаичную форму не инвазивным тестом все равно выше, чем инвазивным т.к. в кровь поступают частицы ДНК из всего хориона, а при проколе забор ведется только из одного места. Тем не менее, если пораженных клеток менее 50%, то шансы на выявление стремятся к 0.
4. Если у вас двойня. В этом случае более эффективен ДОТ-тест. Но достоверность все равно снижается относительно заявленных 97-99%.
5. Если у вас девочка. Мне два хороших гинеколога сказали что если девочка, то тест практически не информативен т.к. программа "путает" ДНК. Генетик сказала, что это бред. И как следует из описанных выше методов исследования, она права.
6. Ошибки логистики. Девочки тут писали, что иногда приходит явно чужой ответ (больная девочка вместо здорового мальчика и т.д.) От этого никто не застрахован.
7. Для чего производится забор мазка со щеки у мужа. В случае выявления "проблем" в Х - У хромосомах, исследователи проверяют не является ли это семейной особенностью. ДНК матери у них есть, а чтобы проверить отца и нужна эта ватная палочка. Чаще всего она не используется.
8. На энтом вашем западе... В Швейцарии не инвазивный тест уже входит в медицинскую страховку. В США большинство страховых оплачивают часть стоимости. В Канаде люди делают тест за полную стоимость, но гинекологи очень сильно настаивают на нем. Думаю, скоро и у нас это войдет в обычную практику. Прогресс не стоит на месте и это здорово)
Желаю всем здоровых и счастливых деток!!!!
www.babyblog.ru
неинвазивный ДНК-тест — неинвазивный пренатальный днк тест — стр. 2 — запись пользователя Anastasiya (id1368083) в сообществе Благополучная беременность в категории Анализы
неинвазивный пренатальный тест где сделатьС чего б начать...
__Пришел скрининг из ЖК: риск синдрома Дауна 1:183 (высокий риск, по моей крови). По узи все ок. На этом скрининге напутали мне сроки, т.к. по мес.срок был 11 недель 0 дней, по узи 12 и 3.
__Записываюсь на узи в платный центр (старшей показать малыша в пузе), в этот же день мне звонят из моей жк и говорят о плохом результате скрининга. Дают направление в роддом к генетику. Поскольку все равно уже ребенка облучаю, сдаю скрининг повторно. Риск 1:1100 (низкий риск, опять же только по крови). Срок по мес 13 недель 3 дня, по узи 13 нед 5 дней, узист говорит, крупный плод.
__Приезжаю в роддом к генетику. Показываю оба скрининга. Она запугала до смерти, хотя до сегодняшнего дня я вообще не переживала по этому поводу.
Короче предлагает не ждать и сразу делать прокол (амниоцентез). Информативный, 99%...
Потом сказала, что есть альтернатива: неинвазивный пренатальный днк-тест. Стоит около 40 т.р. На анализ берется моя кровь, в которой якобы находятся частички крови малыша. Делают днк тест... говорят, у него достоверность 97%. Но срок его изготовления 2-4 недели...
__Стою перед выбором:
1. Сделать днк-тест. Сейчас. И если он положительный, делать прокол.
2. Сделать амниоцентез, т.е. забор хориона или крови из пуповины.
3. Не делать ничего и жить спокойно с результатами узи. А они все хорошие
Расскажите свои истории, истории друзей, знакомых. Кто делал эти тесты? Оправдали ли они себя? Были ли случаи, что днк или амнио показали отрицательный результат, а малыш родился больным? И наоборот положительный результат тестов и здоровый ребенок?
----------------------------------------------
17.08. Тест мы все-таки решили сделать. Сегодня пришел результат. По всем показателям низкий риск. Слава Богу! Мы счастливы и надеюсь это состояние не изменится до встречи с нашей маленькой девочкой.
Анализ сдавали в Геномеде за 35 т.р. (5 аномалий + пол). Срок изготовления по факту вышел 14 календарных дней. Результат пришел на эл. почту.
www.babyblog.ru
Неинвазивные пренатальные тесты | Центр медицины плода «Медика»
Да, возможно. Технология пренатального неинвазивного теста определения анеуплоидии хромосом 21, 18 и 13 предоставляет такую возможность.
Неинвазивный тест дает возможность анализа в том числе при ЭКО с донорскими ооцитами (яйцеклетками), а также в случае суррогатного материнства.
Все клинические испытания, которые были проведены и доказали точность результатов были в том числе проведены с беременными ЭКО, в том числе с использованием донорских ооцитов.
Технология проведения пренатального неинвазивного теста одинакова как для обычной беременности, так и ЭКО с использованием своих и донорских яйцеклеток. Единственная разница в оценке риска при беременности донорскими ооцитами заключается в оценке фетальной фракции. При проведении анализа по данной технологии для определения фетальной фракции в образце крови используется метод одно-нуклеотидных полиморфизмов (ОНП) по хромосомам с 1-ой по 12-ю. Поэтому для определения фетальной фракции необходимо знать степень взаимоотношений между беременной женщиной и плодом.
Методика пренатального неинвазивного теста способна протестировать беременность с донорскими яйцеклетками т.к. при этом математически оценивается фетальная фракция когда нет биологических взаимоотношений между матерью и плодом. Оценка донорской яйцеклетки при ЭКО беременности использует статистику, которая дает возможность расчета некоторых аллелей, представляющих только половину фетальной фракции, в то время как остальные представляют полную фетальную фракцию.Несмотря на то, что нет отдельных научных статей,
посвященных именно ЭКО беременности, однако клинические испытания включали как ЭКО при собственных яйцеклетках, так и донорских.
Результаты клинических испытаний опубликованы в научных статьях, где указаны данные, в том числе по ЭКО.Последняя масштабная оценка теста была проведена недавно, когда проверяли
20 000 пациенток и пришли к заключению, что точность пренатального неинвазивного теста превышает обычный скрининг 1-го триместра, для общей численности населения, не обязательно находящихся в группе риска.
mosplod.ru