Как измерить температуру у ребенка, виды термометров, градусников
Термометры для измерения температуры тела у детей
Ртутный термометр
Подмышка должна быть сухой, иначе показания будут ниже. Но самое главное, нужно добиться неподвижности пациента, а это всегда проблема для ребенка.
Используется в основном для измерения температуры в подмышечной области или в прямой кишке.
Техника измерения температуры тела у детей (для подмышечной области):
-
Встряхните термометр до низкой отметки
-
Вставьте термометр в подмышку и удерживайте руку ребенка так, чтобы кончик термометра полностью был окружен кожей.
-
Подержите термометр 5-7 минут
-
Считывайте данные с градации ртутного термометра.
Рекомендуемый возраст использования: для детей старше 5 лет (или когда ребенок сможет спокойно посидеть с градусником).
Ректальный способ применения ртутного термометра.
Для этого способа используйте только термометр ректального типа, не используйте ротовой термометр для данного способа.
-
Встряхните термометр до низкой отметки.
-
На конец термометра нанесите слой вазелина или другой смазки.
-
Погрузите конец смазанного термометра в задний проход приблизительно на 2,5 см, или до тех пор, пока измерительный наконечник не будет полностью прикрыт.
-
Удерживайте в течение 2 -3 минут.
Цифровые (электронные) термометры
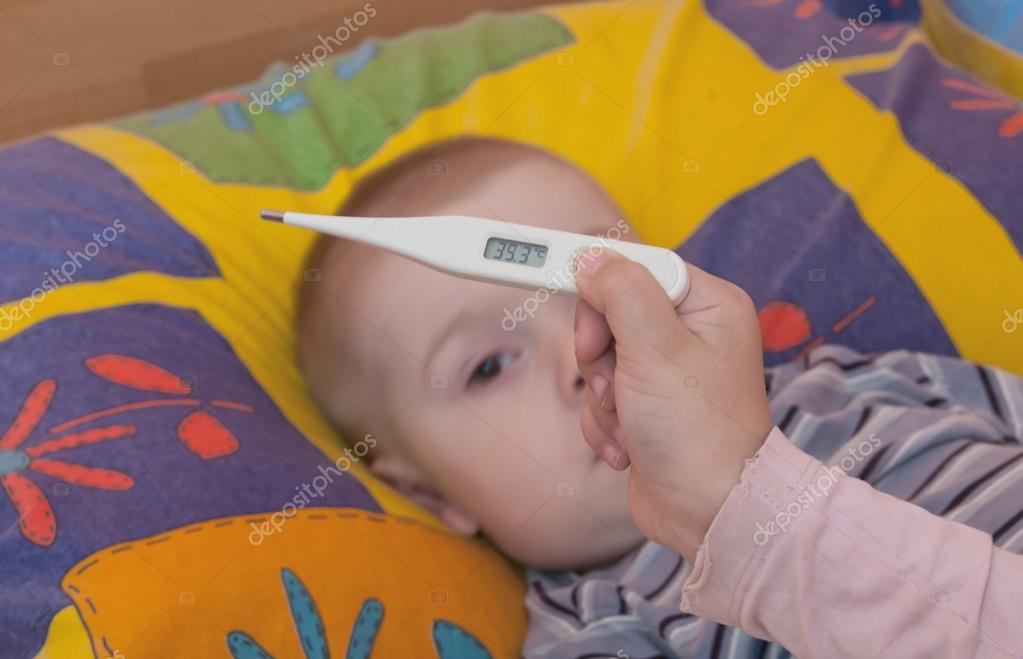
Цифровой термометр состоит из электронного датчика на одном конце и экрана на другом конце, для получения. Цифровые термометры могут использоваться несколькими способами: через рот (перорально), ректально (через анус) и подмышечно.
Цифровые термометры могут использоваться несколькими способами: через рот (перорально), ректально (через анус) и подмышечно.
Алгоритм измерения температуры цифровыми термометрами такой же, как и для ртутного термометра. При окончании измерения подается сигнал о завершении процесса.
Пустышка-термометр (электронный)
Пустышка-термометр — отлично подходит для младенцев. Но есть один недостаток: во время измерения необходимо следить, чтобы ребенок дышал только носом, иначе прибор покажет заниженный результат
Алгоритм измерения температуры у детей:
-
поместите наконечник градусника под язык, слева или справа от уздечки
-
держите три минуты или до сигнала
Нормальная температура при измерении в полости рта – 36,3 °C – 37,3°C.
Рекомендуемый возраст использования:
-
для пустышек – с 3 до 12 месяцев и старше;
-
для обычных цифровых термометров — старше 4 лет.
Инфракрасный термометр
Бесконтактный инфракрасный термометр обеспечивает самые точные результаты. Он точно определяет температуру за секунды по теплу, выделяемому с поверхности тела человека. Единственный недостаток — они достаточно дорогие.
Алгоритм применения инфракрасного лобного термометра очень простой:
-
необходимо направить на лобную область с расстояния 3-4 см
-
-
появление результата за считанные секунды на экране
Инфракрасный ушной термометр более точно измеряет температуру, так как принимает тепловые излучения из области, приближенной к гипоталамусу (центр терморегуляции организма).
Рекомендуемый возраст использования – после 12 месяцев.
Нормальная температура при измерении в ушной раковине – 35,8°C – 37,8°C.
Как правильно измерять температуру новорождённому | Спорт. Медицина. Путешествия.
Измерение температуры у малыша.
Казалось бы, что это просто, но измерение у малышей имеет свои особенности.
Сразу бы хотелось развеять 2 мифа об измерении температуры тела у новорожденных:
- Точнее измерять ртутным термометром – это не правда. Самое главное прочитать инструкцию перед измерением температуры современными электронными термометрами, т.к. есть нюансы. И на разных участках тела температура будет разной! Об этом ниже.
- Измерять нужно в прямой кишке – это тоже не правда. Стандартное место измерения температуры тела у детей – подмышечная впадина. А вообще помните правило: НИКОГДА! НИЧЕГО! Не делайте ребенку того, чего не сделали бы себе сами. Думаю, ни одному взрослому ни придет в голову измерить себе температуру в попе. Но почему то ребенку это делают. Не надо.
Какие используют термометры и в чем их особенности:
Ртутный термометр
Измеряют в подмышечной впадине.
Перед измерением температуры встряхнуть термометр, чтобы столбик ртути опустился ниже отметки 35,0 оС.
Поставьте термометр и плотно прижмите руку к телу.
Время измерения не менее 5 минут. Помните, что наличие ртутного термометра дома опасно, т.к. он может разбиться, а ртуть очень вредное вещество для любого человека.
Электронный термометр
Измерение температуры тела происходит за счет встроенного датчика. Результат измерений отображается на цифровом табло. По окончанию измерения слышен звуковой сигнал. Результат Вы получите через 1,5 – 3 минуты. Но некоторые термометры после звукового сигнала надо подержать еще 1-2 минуту. Это написано в инструкции.
Так что при покупки термометра внимательно читайте инструкцию и тогда Ваш градусник никогда Вас не подведет!
Инфракрасный контактный градусник..jpg)
Измеряет температуру на лбу, висках, в ухе. Помните, что температура на лбу и на висках будет отличаться от температуры в подмышечной впадине и в ухе на 0,5 градуса (т.е. если «подмышкой» 37,0оС, то на лбу будет 36,5 оС). Такие градусники очень удобны. Измеряют температуру за несколько секунд. При измерении температуры не надо бояться, что малыш проснется и заплачет.
Термометр – пустышка
На пустышке есть цифровое табло, которое к тому же при нормальной температуре светится зеленым цветом. А если температура поднимается выше 37°С, то табло загорается красным цветом. Время измерения температуры 3-5 минут. Заранее покупать не рекомендую, т.к. есть малыши которые вообще не сосут пустышку, тогда это будет бесполезная вещь в доме. Если будете покупать, то пустышка-термометр должна быть по форме такой, как пустышка какую сосет Ваш ребёнок, иначе он её выплюнет. При измерении температуры нужно помнить, что если рот у ребенка открыт (из-за того что плачет или у ребенка насморк и он дышит ртом), то не будет точного измерения.
Инфракрасный бесконтактный термометр.
Этот чудо-термометр может измерять температуру всего (и тела, и воды, и воздуха, и смеси в бутылочки и т.д.) не соприкасаясь с поверхностью. Очень полезен тогда, когда подросшего ребенка вообще нельзя удержать на месте даже несколько минут. Но цена очень высокая.
Термометр полоска
Имеет чувствительную пленку с кристаллами, которые реагируют на температуру тела и изменяют цвет. Термополоска имеет четкую шкалу 36°С, 37°С, 38°С и так далее. Поэтому точную температуру они не дают, можно только узнать в каких пределах находится температура.
Правила измерения температуры:
- Кожа должна быть сухая. Если влажная – протереть насухо ватой, ватным диском, полотенцем, пеленкой.
- Если температура измеряется в подмышечной впадине, то надо внимательно осмотреть кожу. На коже не должно быть никаких эрозий, опрелостей, воспалительных элементов, т.
 е. кожа должна быть чистой. Если все-таки кожа в подмышечной области плохая, нет дома инфракрасного термометра, чтобы измерить температуру тела на лбу или в ухе, то можно измерять температуру в паховой складке. Но не в прямой кишке.
е. кожа должна быть чистой. Если все-таки кожа в подмышечной области плохая, нет дома инфракрасного термометра, чтобы измерить температуру тела на лбу или в ухе, то можно измерять температуру в паховой складке. Но не в прямой кишке. - Если термометром пользуются все члены семьи – протереть градусник спиртом (борный спирт, фурацилиновый и т.д., на крайний случай – водкой), после этого вытереть насухо ваткой, ватным диском, чтобы термометр не был сырым.
- Кончик термометра не должен выступать за пределы подмышечной впадины.
- Время измерения зависит от термометра которым Вы пользуетесь. Если ртутный – 5 минут. Если электронный – до момента звукового сигнала.
Нормальная температура тела у новорожденных:
При измерении в подмышечной впадине, ухе
Первые 7 дней жизни 36,5 оС -37,5оС
После 7 дня жизни 36,5 оС -37,0оС
Не болейте!!!
© Наталия Шилова — врач-неонатолог, педиатр,
Кандидат Медицинских наук и Мама двоих детей 😉
Понравился материал?
Тогда пожалуйста сделайте следующее…
1. Поставьте «лайк».
2. Сделайте ретвит.
3. Поделитесь этим постом с друзьями в социальных сетях.
4. И конечно же, оставьте свой комментарий
Способы измерения температуры у ребенка | Med-magazin.ua
Родителям необходимо иметь грамотные представления о том, как правильно измерять температуру ребенку с точки зрения медицины. Точность и надежность измерений чрезвычайно важны для выбора верной стратегии лечения. Сегодня цифровые термометры дают возможность просто и быстро измерять температуры ребенка. Для достижения наиболее точных результатов для младенцев и малышей до 3-х лет, Американская академия педиатрии рекомендует мерить температуру ректально, путем помещения термометра в в задний проход ребенка.
Участков тела, где можно измерить температуру у ребенка, несколько:
- подмышечная впадина;
- задний проход;
- ротовая полость;
- паховая складка;
- ушная раковина.
Наиболее распространены два способа: подмышечный и ректальный. Из следующей краткой инструкции вы получите исчерпывающие сведения о том, как точно измерить температуру каждым из этих способов.
Подготовка термометра:
Существуют различные правила подготовки термометра в зависимости от его типа. Тщательно следуйте инструкциям для каждого.
• Выставьте ноль или перенастройте термометр.
• Смажьте вводимый конец в водорастворимой смазке.
Стеклянный термометр:
• Тщательно проверьте термометр на наличие трещин и осколков. Если сломан — не используйте.
• Промывать термометр спиртом или антисептическим раствором.
• Хорошо промыть в холодной, а не в горячей воде.
• Удержите термометр за противоположный конец колбы между большим и указательным пальцами.
• Когда смотрите результаты — держите термометр чуть ниже уровня глаз
• Вращайте термометр до тех пор, пока четко не увидите показание на нем
• Убедитесь, что температура — ниже 35.56 °C
• Если показания выше, сделайте более быстрое жгутиковидное движение запястьем, чтобы переместить отметку вниз.
• Встряхните его над кроватью или ковром. Это поможет предотвратить термометр от разбиения, если вы случайно уроните его во время встряхивания.
• Смажьте термометр с водорастворимой смазкой или вазелином.
Итак, есть два способа измерять температуру ребенка:
1) Подмышечныйй способ
2) Ректальный способ
Подмышечный способ
Для данного способа подойдет и подмышечный и термометр для ректального использования.
— Встряхните термометр до низкой отметки (если Вы используете стеклянно — ртутный термометр) или включите, если Вы используете цифровой тип.
— Вставьте термометр в подмышку и удерживать руку ребенка так, чтобы кончик термометра полностью был окружен кожей.
— Подержите термометр 2 — 3 минуты, если Вы используете стеклянно — ртутный термометр. Для цифрового типа, подождите, пока термометр даст сигнал о завершении процесса.
— Считывайте данные с градации ртутного термометра (где заканчивается ртутная полоса), или считайте информацию с дисплея цифрового термометра.
Ректальный способ
Для этого способа используйте только термометр ректального типа, не используйте ротовой термометр для данного способа. — Встряхните термометр до низкой отметки, если Вы используете стеклянно — ртутный термометр, или включите, если Вы используете цифровой тип.
— На конец термометра нанесите слой вазелина или другой смазки.
— Погрузите конец смазанного термометра в задний проход приблизительно на 2,5 см, или до тех пор, пока измерительный наконечник не будет полностью прикрыт.
— Удерживайте в течение 2 -3 минут или, при использовании цифрового термометра, подождите, пока он даст сигнал о завершении процесса. Постарайтесь, чтобы ребенок не шевелился.
— Считывайте данные с градации ртутного термометра (где заканчивается ртутная полоса), или считайте информацию с дисплея цифрового термометра.
Как правильно измерять температуру ребенка ректальным способом:
Лихорадка является защитной реакцией организма. Повышение температуры тела может означать, что где-то в организме есть инфекция. Если вы подозреваете, что у Вашего ребенка лихорадка, не достаточно просто положить руку на лоб. Вы должны точно измерить его температуру. Ректальное измерение температуры ребенка, особенно если это младенец, является лучшим способом для обеспечения точных результатов. Поэтому внимательно ознакомьтесь с данной статьей.
Повышение температуры тела может означать, что где-то в организме есть инфекция. Если вы подозреваете, что у Вашего ребенка лихорадка, не достаточно просто положить руку на лоб. Вы должны точно измерить его температуру. Ректальное измерение температуры ребенка, особенно если это младенец, является лучшим способом для обеспечения точных результатов. Поэтому внимательно ознакомьтесь с данной статьей.
Преимущества и недостатки основных способов измерения температуры у детей (сравнительная таблица)
|
Способ измерения температуры |
Преимущества |
Недостатки |
|
Подмышечный |
1. Бытовое удобство. 2. Простота проведения процедуры. |
1. Неточность результатов. 2. Длительность измерения (от 5 до 10 минут). 3. Сложность применения у детей первого года жизни. 4. Необходимость тщательно следить за плотностью прилегания ртутного резервуара к мягким тканям подмышки. |
|
Ректальный |
1. Высокая точность измерения. 2. Быстрота измерения (от 10 секунд до 2 минут в зависимости от модели градусника). 3. Возможность применения у детей с рождения до 4-5 лет. |
1. Наличие противопоказаний, к которым относятся понос, задержка стула, заболевания прямой кишки. 2. Более сложная процедура измерения. 3. Необходимость тщательной дезинфекции градусника после измерения. |
С нашим ассортиментом и моделями термометров можете ознакомиться на сайте, заказ можно сделать через наш интернет-магазин, по телефону или приехать самому в любой из наших магазинов в Киеве, Львове, Евпатории, Харькове, Запорожье, Симферополе (наши представительства). Делаем доставку в любые населенные пункты по всей Украине.
Температура у новорожденного | Mammyclub
В данной статье рассмотрим, все, что связано с температурой у новорожденного. Какая температура тела нормальная для новорожденного, как и где мерять температуру новорожденного, что делать если у новорожденного температура.
Что такое температура тела
Температура тела, — показатель того, нормально ли осуществляется терморегуляция в организме, сколько вырабатывается тепла, и сколько отдается вовне. Механизм устойчивой терморегуляции начинает работать не сразу, малыш рождается с «ненастроенной системой». Поэтому дети до трех месяцев, не могут сами поддерживать постоянную температуру тела, и очень чутко «отзываются» на колебания температуры окружающей среды. Именно поэтому, ребенка (гораздо быстрее и легче, чем взрослого) перегреть или излишне переохладить.
Несовершенством системы терморегуляции, объясняется и частый подъем температуры в первую неделю после рождения. Таким образом малыш адаптируется у существованию вне материнского живота. При этом может наблюдаться повышение температуры до 38-39 градусов. Это явление называется транзиторная гипертермия.
Уже к 3-м месяцам процесс терморегуляции у ребенка совершенствуется, и у малыша появляется свой «график» изменения температуры в течение суток. Нужно понимать, что температура различных участков тела различается, и учитывать этот факт при измерении.
Какая температура у новорожденных считается нормальной
- Подмышечная впадина, 36-37 градусов.

- Полость рта 36,6-37,2°.
- Прямая кишка36,9-37,4°.
- Ушной канал 36-37°.
Нужно отметить, что показатели нормы для своего конкретного ребенка родители должны зафиксировать сами, измерив температуру в период, когда малыш здоров и спокоен (днем), и при этом не спит. Желательно, измерять температуру у ребенка без подгузника.
Как понять что у новорожденного температура
- Ребенок сильно потеет, при нормальной (обычной) температуре в помещении.
- Много пьет, все время хочет пить.
- Признаки обезвоживания: сухость губ, языка.
- Частое дыхание.
Примечание. Новорожденный делает примерно 40-60 вдохов-выдохов в минуту. К году частота дыхания снижается до 25-30 вдохов-выдохов.
Примечание. Нормальная частота пульса 100-130 ударов в минуту, когда ребенок спит, 140-160 ударов, когда бодрствует, 160-200 ударов, когда малыш плачет. Также, нужно учитывать, что у малышей до 1 месяца пульс чаще, 110-170 границы нормы, а у малышей с 1 месяца до года немного реже, — 102-162 границы нормы.
- Яркий румянец, «горящие щеки».
- Иногда, наоборот, нехарактерная бледность.
- Красные, блестящие глаза.
- Озноб.
Для того, чтобы понять, повышена ли температура у ребенка, нужно прикоснуться к его лбу щекой или губами. Если ощущается повышение, то нужно измерить температуру термометром (описано ниже).
Почему у новорожденного поднимается температура
Температура у ребенка может повышаться до 38,3-38,4 градусов, и при этом не свидетельствовать о болезни. Рассмотрим эту группу причин.
Не инфекционные лихорадки
- Перегрев ребенка. Перегрев можно вызвать и в помещении с нормальной температурой, если ребенка «кутать». А также причиной перегрева может быть само окружение ребенка (например, если его везти в жаркой машине, даже раздетым). Если вокруг жарко, то даже такая вроде бы мелочь, как памперс, способна вызвать перегрев, так как закрывает около 30% тела новорожденного.

Примечание. Часто маленьких детей перегревают на пляже. О путешествиях и отдыхе с ребенком мы написали отдельно, сейчас только лишь заметим, что если температура воздуха выше 30 градусов, то ребенку «в этом воздухе» не место . Нужно организовать быт так, чтобы можно было найти для отдыха ребенка место попрохладнее.
- Ребенок в возрасте от 0 до 6 месяцев, может отреагировать повышением температуры на то, что недостаточно выпил жидкости.
- Если у ребенка запор, то это может вызвать повышение температуры.
Примечание. Если у ребенка расстройство (понос), то это, чаще всего, тоже сопровождается температурой, но причина другая, поэтому расстройство будет рассмотрено ниже.
- Слишком много и интенсивно двигался. Это больше касается детей в возрасте ближе к году. Но, бывают случаи и ранее. Например, ребенок может отреагировать повышением температуры на то, что с ним начали заниматься гимнастикой (слишком интенсивно) или ему проводят сеансы массажа.
- После длительного крика (плача).
- Если у ребенка режутся зубы.
- Иногда ребенок может отреагировать повышением температуры на избыток впечатлений. Например, если ребенка целый день «таскать» по незнакомым местам, с большим количеством всего нового, то к вечеру у него может подняться температура, как реакция на эмоциональную и сенсорную перегрузку организма.
Рассмотрим группу причин, когда повышение температуры является признаком заболевания.
Инфекционные лихорадки
- Простудные заболевания (ОРВИ).
- Детские инфекции (корь, краснуха, свинка, и тд).
- Кишечные инфекции.
- Воспалительные процессы ЛОР органов, а также легких, почек и тд.
- Нарушения работы ЦНС.
Где мерять температуру новорожденному
Перечислим «места» для измерения температуры.
- Подмышечная впадина, паховая впадина.
- Полость рта.
- Прямая кишка.
- Ушной канал.
Необходимо помнить, что температура этих участков разная. Самая высокая температура – в прямой кишке. Во рту ниже, чем в прямой кишке на 0,2-0,3 градуса. В подмышечной впадине (и в ушном проходе) ниже, чем в прямой кишке на 0,3-0.6 градусов.
Самая высокая температура – в прямой кишке. Во рту ниже, чем в прямой кишке на 0,2-0,3 градуса. В подмышечной впадине (и в ушном проходе) ниже, чем в прямой кишке на 0,3-0.6 градусов.
Как мерить температуру новорожденному
Очень важно правильно померять температуру у ребенка, потому что от этого зависит результат, а от результата, — предпринимаемые действия.
Измерение температуры в подмышечной впадине или паховой впадине
Это измерение можно проводить ртутным термометром, и электронным термометром. О видах термометров – ниже.
- Ребенка нужно успокоить, после плача должно пройти не менее 20 минут.
- Проверяем, сухо ли подмышкой. Если там пот, то нужно протереть его насухо салфеткой.
- Сбиваем термометр. Чтобы он не показался ребенку слишком холодным, можно слегка нагреть его в своей ладони.
- Ставим термометр так, чтобы кончик его полностью был подмышкой. Прижимаем ручку ребенка к телу, и носим его в этом положении 8-10 минут. После этого, можно смотреть результат.
Измерение температуры в прямой кишке
Это измерение проводят электронным термометром.
- Ребенка нужно успокоить, положить себе на колени, головой к себе.
- Развести ножки в стороны.
- Смазать анальное отверстие детским кремом, и кончик термометра тоже смазать детским кремом (предварительно сбить ртуть). Термометр ввести в задний проход на 2 см, и подержать в таком положении (и термометр, и малыша, и его ножки) до 3 минут.
Измерение температуры во рту
Это измерение проводят электронным термометром.
Нужно ввести термометр под язык ребенка и подержать 1 минуту (или до сигнала).
Как измерить температуру у новорожденного ртутным градусником
Ртутный градусник дает самые точные показания. Применяется для измерения температуры в подмышечной впадине и паховой впадине. Ребенка нужно успокоить, после плача должно пройти не менее 20 минут. Проверяем, сухо ли подмышкой. Если там пот, то нужно протереть его насухо салфеткой. Сбиваем термометр. Чтобы он не показался ребенку слишком холодным, можно слегка нагреть его в своей ладони. Ставим термометр так, чтобы кончик его полностью был подмышкой. Прижимаем ручку ребенка к телу, и носим его в этом положении 8-10 минут. После этого, можно смотреть результат.
Если там пот, то нужно протереть его насухо салфеткой. Сбиваем термометр. Чтобы он не показался ребенку слишком холодным, можно слегка нагреть его в своей ладони. Ставим термометр так, чтобы кончик его полностью был подмышкой. Прижимаем ручку ребенка к телу, и носим его в этом положении 8-10 минут. После этого, можно смотреть результат.
Как измерить температуру новорожденному электронным градусником
Применяется для измерения температуры в подмышечной впадине, паховой впадине, во рту и в прямой кишке. Длительность – до сигнала термометра. Есть специальная разновидность электронных термометров для измерения температуры в ушном проходе, длительность 4-5 секунд.
Примечание. В зависимости от модели электронного градусника, в инструкции к нему могут рекомендовать держать термометр еще 15-30 секунд после сигнала (для повышения точности измерений). Обратите внимание на требования инструкции касательно вашего градусника.
Как измерить температуру новорожденному температурным индикатором
Температурный индикатор (полоска с квадратиками) сейчас применяется редко, так как не дает точных результатов. Температурный индикатор просто прикладывается к лбу ребенка. Длительность — до проявления результата.
Как измерить температуру новорожденному термометром-соской
Термометр-соска измеряет температуру во рту, длительность до 5 минут.
Что делать если у новорожденного температура
- Если температура повышена по не инфекционной причине (перегрев, мало пил, запор, сильно плакал, и тд, описано выше) то нужно прежде всего убрать причину повышения температуры.
- При перегреве,- перенести ребенка в прохладное место, раздеть ребенка, напоить его. При запорах рекомендации описаны в статье Запор у новорожденного. При стрессе, плаче,- успокоить, дать попить, приложить к груди.
Когда повышение температуры неопасно
Если повышение вызвано не инфекционными причинами (выше), температура не выше 38 градусов, и нет проявлений из «опасного списка», ниже.
Когда повышение температуры опасно
Если:
- температура 38 и выше наблюдается у ребенка до 3-х месяцев.
- температура в подмышечной впадине выше 38 градусов. Вызывайте или участкового врача, или скорую помощь.
- температура сопровождается судорогами. Тело напряжено, закатываются глаза, подергиваются конечности. Вызывать скорую немедленно.
- уже были судороги, то вызывать скорую при повышении температуры до 38, даже если судорог прямо сейчас нет.
- дыхание ребенка частое, или шумное. Если дыхание аритмичное.
- у ребенка при температуре сильный насморк, заложен нос.
- при дыхании слышны звуки, похожие на хрип.
- ребенок все время плачет.
- ребенок вялый, ни на что особо не реагирует.
- у ребенка рвота или расстройство.
- ребенок долго не мочится.
- при мочеиспускании цвет мочи не обычный.
- появилась на коже сыпь, или пятна, в общем, если изменился вид кожи.
- ребенок ничего не ест вообще более 8 часов.
- прописанные жаропонижающие средства не дают эффекта, и температура поднимается снова.
Чем именно опасно сильное повышение температуры
До определенного «порога» повышение температуры играет защитную роль. В процессе активизируется выработка белков имунной защиты., уменьшается рост и размножение бактерий. Но, после 39-39,5 (индивидуально) снижается обеспечение тканей кислородом, страдает обмен веществ и жизнедеятельность ЦНС и сердечно-сосудистой системы. Одним из симптомов этого и являются судороги.
Как сбить температуру у новорожденного
Нелекарственные средства
- Ребенка можно обтирать (мочалкой, смоченной в теплой воде). Обязательно теплая вода, не холодная вода, не уксус, и не спирт.
- Можно завернуть ребенка в пеленку, смоченную теплой водой. Когда вода остынет, пеленку снимают.
- На лоб можно класть салфетку смоченную прохладной водой.
Лекарственные средства
Самим применять лекарства для понижения температуры у новорожденного – нельзя. Вопрос о применении любых лекарственных средств решает врач.
Вопрос о применении любых лекарственных средств решает врач.
В зависимости от того, что именно вызвало повышение температуры, врач можен назначить следующие препараты.
Жаропонижающие. Парацетамолосодержащии (типа Панадола) и не содержащие парацетамол, типа свечей Вибуркол.
При вирусной природе заболевания может назначаться препараты Интерферона.
При бактериальной природе могут быть назначены антибиотики.
Правила ухода за ребенком с повышенной температурой
- В помещении должен быть свежий воздух. Нужно периодически проветривать комнату (ребенка при этом выносить). Температуру воздуха лучше поддерживать около 20 градусов. Лучше выключить электрические обогреватели, если они есть.
- Если есть увлажнитель воздуха, лучше его включить.
- Ребенка с тепмпературой не рекомендуется класть на полиэтилен (под простынкой, на матрасе). Полиэтилен будет дополнительно «добавлять» тепла.
- Если нельзя охладить воздух в помещении, то лучше снять с ребенка подгузник.
- Не нужно укрывать и «кутать» ребенка.
- Не переживайте, если ребенок почти ничего не ест. Это нормально.
- Обязательно следите за тем, чтобы ребенок много пил (но небольшими порциями, чтобы не вызвать рвоту). Поить нужно каждые пять минут, можно давать водичку из шприца без иглы, буквально несколько глотков.
- Если ребенок спит, не будите его (если нет опасных симптомов: хрипа, судорог, ацетона в моче).
Родители часто очень сильно нервничают, когда у ребенка, особенно маленького, поднимается температура. Помните о том, что у маленьких детей и ухудшение и улучшение происходит очень быстро.
В любое время дня и ночи необходимо поддерживать температурный и влажностный режим в комнате малыша, поэтому установите качественные увлажнитель и ионизатор воздуха для крохи.
При покупках в Мамином магазине мы гарантируем приятное и быстрое обслуживание .
Здоровья Вам и Вашему малышу!
Температура у кошек: норма температуры тела 🐈, как измерить
Фактор 2
Время суток
Средняя температура кошек связана с режимом сна и бодрствования. Если животное спит, все процессы замедляются. Поэтому температуру мерить бесполезно. У некоторых кошек она падает сразу на 1 – 2 градуса от их основной нормы. Хотя, проведя рукой по телу, разница почти не чувствуется.
Если животное спит, все процессы замедляются. Поэтому температуру мерить бесполезно. У некоторых кошек она падает сразу на 1 – 2 градуса от их основной нормы. Хотя, проведя рукой по телу, разница почти не чувствуется.
Если мерить температуру в течение дня, допустимые колебания варьируются в пределах полградуса: здоровым и подвижным кошкам это свойственно. Особенно, если вы застали питомца за активной игрой с его любимой игрушкой.
Утренние замеры будут ниже вечерних. В этом кошка похожа на человека и многих других теплокровных.
Фактор 3
Особенности организма
По наблюдению ветеринарных врачей, на температуру тела у кошки воздействуют ее пищевые привычки, настроение и восприимчивость к жаре.
Если кошка часто переедает или проводит время в жарком помещении, ее температура может повышаться. Помимо этого, незначительные колебания допускаются после пережитого стресса. Например, после похода к ветеринарному врачу, физического наказания или отъезда хозяина.
Еще на температуру у кошки влияет период беременности и родов. Обычно температура тела кошек понижается на один градус за один-два дня до появления котят. Поэтому пугаться этого не стоит. Главное, чтобы «гнездо», в котором рожает кошка, было заранее утеплено. Температура новорожденного котенка очень низкая. Это связано с не налаженными процессами терморегуляции. Поэтому некоторых котят самка даже не вылизывает, и растирать новорожденного детеныша приходится хозяину.
Что до длины шерсти, то от температуры тела она не зависит. Вопреки расхожему заблуждению, сфинксы и другие короткошерстные породы поддерживают ту же температуру, что и длинношерстные: мнение о том, что тело лысой кошки кажется горячим, связано только с субъективными ощущениями человека.
Как понять, что кошка болеет
Нос стал сухим и теплым на ощупь? Значит кошка болеет. Многие слышали об этом симптоме с детства. Но практике сухой нос встречается и при вполне безобидных обстоятельствах. Например, у многих возрастных животных сухость носа связана с нарушением работы секреции носовых желез. А у молодых кошек нос сохнет во время подвижных игр или сна у отопительных приборов или под одеялом.
Например, у многих возрастных животных сухость носа связана с нарушением работы секреции носовых желез. А у молодых кошек нос сохнет во время подвижных игр или сна у отопительных приборов или под одеялом.
Если же на носу появились корочки или желтоватые выделения, то поводов для беспокойства уже больше.
Предлагаем базовый перечень симптомов, которые сигнализируют, что температура у кошки не в порядке:
- Озноб: животное дрожит, прячется под одеялом или прижимается к батарее. Иногда это связано с короткой стрижкой под машинку. В первую неделю после груминга кошка может сильно мерзнуть. Но если шерсть не острижена, это повод измерить температуру.
- Горячие уши: потрогайте ушную раковину и загляните внутрь. Если кожа внутри ушной раковины покраснела, вероятно, вы имеете дело с ушной инфекцией.
- Изменение поведения: кошка становится необщительной, прячется в укромных местах или, напротив, льнет к хозяину и жалобно мяукает.
- Отдышка и учащенное сердцебиение: питомец находится в покое, но продолжает часто и тяжело дышать. Иногда учащенное сердцебиение отмечается после пережитого стресса. Но в большинстве случае это признак бактериальной или инфекционной болезни.
- Слабость и апатия: животное становится вялым, отказывается от еды, питья и подвижных игр.
- Расширенные зрачки: в повседневной жизни появляются из-за стресса, тревоги, половой охоты. Но если видимых причин нет, могут стать предвестником заболевания глаз, развития опухолей и воспалительных процессов.
- Выделения из глаз, носа или ушей: темные выделения свидетельствуют о вирусном заболевании, простуде, поражении паразитами. Нагноения – о присоединении вторичной инфекции.
- Боли при мочеиспускании: кошка нервно мяукает, ходит вокруг лотка, принимает напряженную позу. Чаще всего проблема связана с мочекаменной болезнью или инфекцией мочевыводящих путей.
- Рвота: указывает на интоксикацию организма или поражение глистами. При резком понижении температуры тела возможен сепсис.

Как измерить температуру тела у кошек дома
Измерить температуру у кошки можно двумя способами: ректально или через слуховой проход.
О прививках. Как подготовить ребёнка к прививке?
Главная » Здоровье » О прививках. Как подготовить ребёнка к прививке?Родители знают: уберечь свое чадо от инфекционных заболеваний в большом детском коллективе, будь то ясли, детский садик или школа, практически невозможно. Единственным средством защиты детей остаются прививки.
Цифры в календаре прививок означают лишь приблизительный возраст, с которого можно начинать вакцинацию. Но родителям всегда стоит помнить, что нужный момент подбирается индивидуально. Если у малыша есть отклонения в развитии (не только отставание, но и опережение) или противопоказания (аллергия и т.п.) лечащий врач может отойти от строгого графика.
Раньше срока делаются лишь прививки в случаях, если в группе детского садика или семье кто-то заболел заразной болезнью.
Отложить прививку необходимо, если ребенок только что перенес какое-либо инфекционное или вирусное заболевание. Нужно хорошенько долечить его и только тогда отправляться на прививку. Врачи советуют переждать как минимум месяц после выздоровления, а также воздержаться от плановых прививок во время эпидемий гриппа и ОРЗ.
Количество плановых прививок рассчитано на самый слабый иммунитет. Потому что практически у всех наших детей сегодня он именно такой. И даже еще слабее, потому что участились случаи заболевания привитых детей, чей организм не способен выработать необходимые антитела даже будучи специально спровоцированным вакциной. Правда, в случае заболевания привитый ребенок переносит его в несравнимо более легкой форме и никогда не погибает.
Вакцины не оказывают на организм ребенка по-настоящему вредного воздействия. Реакция на внесение в организм «заразы» хотя часто и пугает родителей (повышение температуры, краснота, припухлость и болезненность в месте прививки), но неизмеримо легче самой инфекции, против которой делается прививка.
Чем мы можем помочь нашему малышу, чтобы прививка подействовала с максимальной пользой? Уже за 5-7 дней до прививки постарайтесь отгородить ребенка от многочисленных сборищ – и не только детских. Не стоит вести его на рынок, запихивать в переполненный автобус и идти с ним на юбилей к любимой троюродной бабушке. Если ребенок часто страдает пищевой аллергией, придется несколько дней соблюдать диету, отказавшись от всех «запретных» лакомств. Накануне искупайте ребенка, ведь, как правило, несколько следующих дней ему придется обойтись без ванны. В день прививки измерьте ребенку температуру.
После прививки будьте повнимательнее к малышу. Его «обычные» капризы на этот раз могут быть вызваны недомоганием: побалуйте его ласками, но не лакомствами. Контролируйте температуру – ее повышение до38,5 градусов можно считать нормой. Она держится не дольше 2-3 дней и снижается без применения каких-либо лекарственных препаратов. Если состояние ребенка выходит за рамки обычного легкого недомогания, побалуйте его ласками, но не лакомством.
О профилактике поствакцинальных осложненийКогда подходит время делать ребенку плановую прививку, у родителей возникает масса опасений и подозрений, касающихся ее безопасности. Как подготовить ребенка к вакцинации и в последствии отличить нормальную реакцию детского организма от негативной? Особенно эти вопросы волнуют родителей детей, страдающих хроническими заболеваниями.Вакцинация — единственный способ защиты от ряда заболеваний, которые невозможно вылечить другими средствами или само лечение может вызвать осложнение (например, корь, дифтерия и пр.). Врожденной невосприимчивости к инфекционным заболеваниям, от которых существуют прививки — нет. Если мама ребенка когда-то болела ими, то первые 3—6 месяцев жизни доношенный ребенок может быть защищен материнскими антителами, которые попали к нему через плаценту во время беременности и через грудное молоко.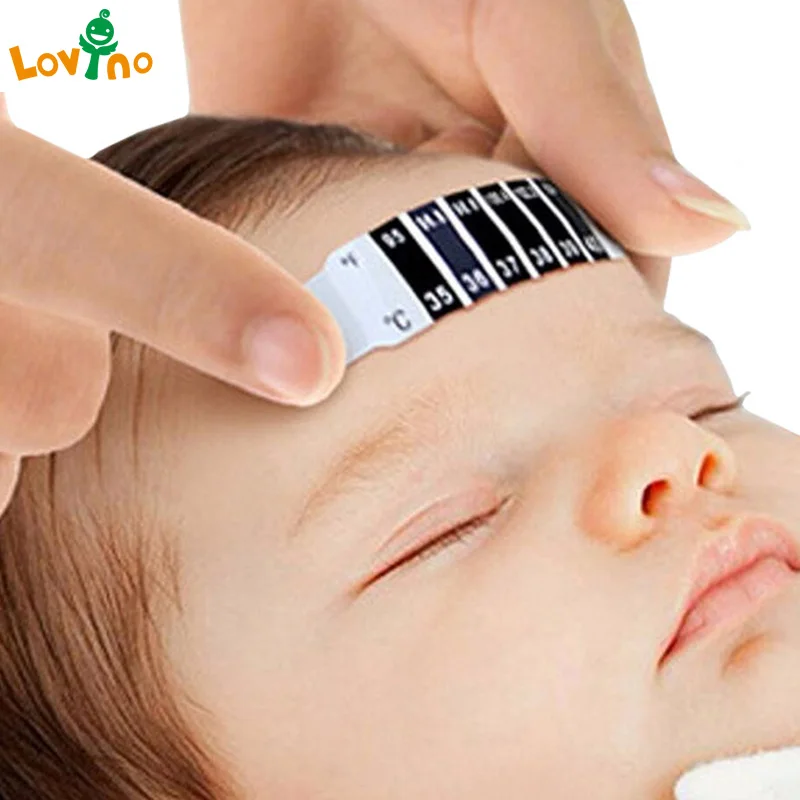 У недоношенных детей и детей на искусственном вскармливании такой защиты нет. Поскольку возможность заболеть из-за контактов с другими людьми велика, очень важно прививать малышей с самого раннего возраста.
У недоношенных детей и детей на искусственном вскармливании такой защиты нет. Поскольку возможность заболеть из-за контактов с другими людьми велика, очень важно прививать малышей с самого раннего возраста.
Как же подготовить малыша к прививке и попытаться свести к минимуму риск возникновения осложнений?
Сразу отметим, что здоровых детей не требуется специально готовить к прививке, нужно лишь предварительно измерить температуру тела (она должна быть нормальной, чаще 36,6 градусов С; у детей до 1 года нормальной температурой может быть 37,1—37,2 градусов за счет особенностей теплообмена, он повышен, не зря детей, которые уже ходят, бегают, рекомендуется одевать чуть холоднее, чем взрослых), привести ребенка к специалисту и ответить на его вопросы.
Некоторые врачи прибегают к практике назначения всем детям перед прививкой, так сказать профилактически, приема противоаллергических препаратов, например ТАВЕГИЛА, КЛАРИТИНА, ЗИРТЕКА. В действительности такой «поголовной» необходимости нет. Не все дети предрасположены к аллергии и соответственно не все нуждаются в таких лекарствах. Скорее это происходит из-за желания врача лишний раз подстраховаться или из-за того, что выявление детей группы риска по аллергии это более трудоемкий процесс. Но если ребенок склонен к аллергическим реакциям, то профилактическое применение противоаллергических препаратов оправдано. Например, такая ситуация, ребенок первого года жизни, ранее аллергия не проявлялась, прививается против коклюша, дифтерии, столбняка (АКДС).
Первая прививка (на первом году АКДС делается трижды) прошла без особенностей, но после второй прививки ребенку начали вводить новое питание, и у малыша появилась впервые аллергическая сыпь, значит, перед третьей прививкой следует профилактически дать ребенку противоаллергический препарат, чтобы высыпания не повторились.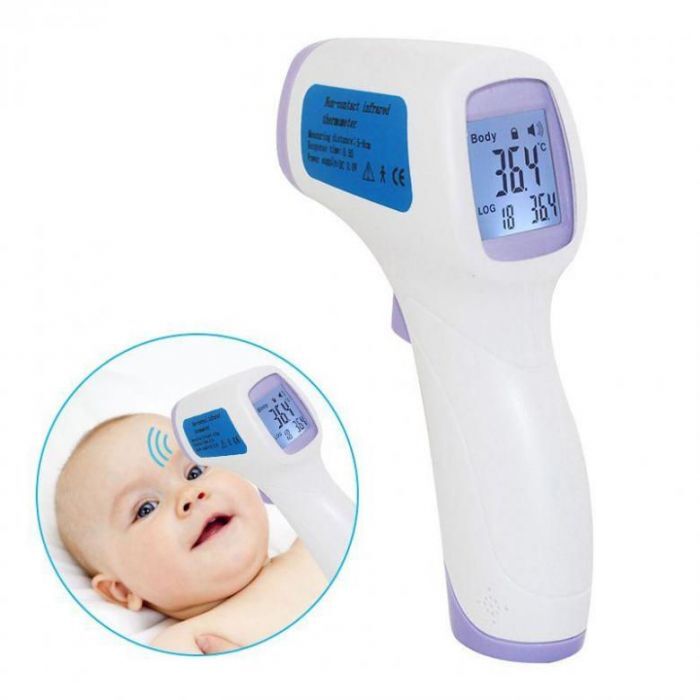 Для профилактики поствакцинальных осложнений врач должен, в первую очередь, оценить состояние здоровья ребенка перед прививкой. Выявить противопоказания к ней — временные и постоянные (например, выраженная аллергическая реакция на предыдущее введение подобной вакцины), и решить вопрос о необходимости назначения каких-либо предварительных дополнительных обследований и лекарственных препаратов. Перед прививкой врач (фельдшер) осматривает ребенка, измеряет температуру (она должна быть нормальной — 36,6 градусов С), подробно расспрашивает родителей о жизни ребенка, перенесенных им заболеваниях и прочее. Родители, в свою очередь, должны проинформировать врача о всех особенностях и проблемах здоровья своего малыша.
Для профилактики поствакцинальных осложнений врач должен, в первую очередь, оценить состояние здоровья ребенка перед прививкой. Выявить противопоказания к ней — временные и постоянные (например, выраженная аллергическая реакция на предыдущее введение подобной вакцины), и решить вопрос о необходимости назначения каких-либо предварительных дополнительных обследований и лекарственных препаратов. Перед прививкой врач (фельдшер) осматривает ребенка, измеряет температуру (она должна быть нормальной — 36,6 градусов С), подробно расспрашивает родителей о жизни ребенка, перенесенных им заболеваниях и прочее. Родители, в свою очередь, должны проинформировать врача о всех особенностях и проблемах здоровья своего малыша.
О чем необходимо сказать врачу:
- Не повышалась ли температура в дни, предшествующие вакцинации? Не было ли каких-либо других признаков нездоровья, например, кашля, чихания, насморка, которые могут свидетельствовать о начале заболевания?
- Имеются ли у ребенка какие-либо хронические заболевания и не получает ли он в связи с этим постоянно лекарственные препараты, если да, то какие?
- Не было ли ранее судорог, выраженных аллергических реакций на пищу, лекарства и пр.?
- Необходимо рассказать, как ребенок переносил предыдущие прививки, повышалась ли у него температура, ухудшалось ли самочувствие и др.
- Не рекомендуется делать прививки сразу после возвращения из длительной поездки, особенно, если резко менялся климат, так как это создает условия для заболеваний.
- Необходимо сказать, получал ли ребенок в последние три месяца препараты, изготовленные на основе крови, или производилось ли переливание крови. Это влияет на сроки последующей вакцинации против кори, краснухи и паротита, они увеличиваются, т.к. препараты крови содержат готовые антитела — специфические защитные белки крови против указанных инфекций, которые «мешают» ребенку активно выработать иммунитет самому.

Если при осмотре перед прививкой врач делает заключение, что ребенок практически здоров, проводится прививка.
Когда и как прививают больных детей?Если у ребенка имеются заболевания, находящиеся в настоящее время вне обострения и ему нужно сделать прививку, то к мерам профилактики, проводимым у здоровых детей, добавляются предварительные обследования. Решается вопрос о необходимости назначения различных препаратов за 3—4 дня до проведения прививки и на весь период после процесса: 3—5 дней после введения неживых, химических вакцин и т.д., и 14 дней при использовании живых вакцин. В своих прошлых публикациях мы указывали на возможность развития осложнений после прививок . Их профилактика включает еще целый комплекс мероприятий, к которым относится соблюдение техники вакцинации, назначение в ряде случаев до прививки и после лекарственных средств, помогающих избежать осложнений, определенный режим и питание ребенка, патронаж (специальное наблюдение) после вакцинации. Медицинские работники навещают привитого ребенка на дому или узнают о состоянии его здоровья по телефону, чтобы не пропустить ситуации осложнения, развившиеся после прививки.
Какие признаки могут указать на неврологические проблемы ребенка при осмотре перед прививкой? У маленьких детей — напряжение, выбухание большого родничка в вертикальном положении, расширение подкожных вен головы, частые срыгивания, излишние движения языка, повышение мышечного тонуса рук и ног, тремор (мелкое дрожание) подбородка и рук в спокойном состоянии, нарушение сна и пр. Перечисленные признаки могут свидетельствовать о повышенном внутричерепном давлении. Чрезмерно быстрый рост головы, увеличение размеров большого родничка, вместо его сокращения и другие признаки могут свидетельствовать о гидроцефальном синдроме — избыточном накоплении мозговой жидкости в желудочках мозга и других внутричерепных пространствах. Эти и другие заболевания нервной системы выявляет и описывает при плановом осмотре детей до 3-х месяцев невролог.
Эти и другие заболевания нервной системы выявляет и описывает при плановом осмотре детей до 3-х месяцев невролог.
Для подтверждения или исключения патологии проводят дополнительные исследования, например, ультразвуковое исследование головного мозга — нейросонографию, когда датчик аппарата устанавливается на большом родничке и на экране отображается картина строения мозга. Многие педиатры, неврологи склонны настороженно относиться к вакцинации детей с неврологическими проблемами из-за боязни усугубить течение патологии в поствакцинальном периоде. Это не правильно, так как инфекция, от которой проводится прививка, гораздо более опасна для ребенка с поражением нервной системы. Например, коклюш у таких детей, особенно в возрасте до года может вызывать тяжелые поражения мозга, судороги и прочее. К сожалению, иногда о поражении нервной системы начинают думать уже после прививки, которая спровоцировала временные ухудшения в работе этой системы. Поэтому основным средством предупреждения поствакцинальных осложнений со стороны нервной системы является своевременное выявление неврологической патологии у новорожденного, ее лечение и проведение прививок на фоне медикаментозной терапии или по ее окончании.
Какие медикаментозные средства обычно применяют при подготовке к иммунизации детей с неврологическими проблемами?
Детям с повышенным внутричерепным давлением и гидроцефальным синдромом, назначают мочегонные средства (в том числе травы), препараты, улучшающие кровоток и обмен веществ в мозговой ткани. Курсы терапии повторяют 2-3 раза в год, в эти же периоды может быть проведена иммунизация ребенка. Если прививкуделают после завершения лечения, то желательно в момент иммунизации снова провести короткий курс ранее применявшихся средств (мочегонных, успокоительных и т.п.). Если у ребенка были судороги, вызванные повышенной температурой, прививкиможно проводить не ранее, чем через 1 месяц после приступа. До и после прививки назначают противосудорожные, и иногда мочегонные лекарства. Детям, перенесшим судороги, причиной которых являлась температура выше 38,0 градусов С, в дальнейшем можно делать все прививки. Если судороги были на фоне температуры менее 38,0 градусов С, то не вводят коклюшную вакцину, входящую в состав комплексной вакцины против коклюша, дифтерии, столбняка (АКДС). Остальные вакцины могут быть использованы. Всем детям, ранее имевшим судороги или предрасположенным к ним, после прививки назначают и жаропонижающие препараты, так как вакцины могут вызвать высокую температуру и снова провоцировать судороги.
До и после прививки назначают противосудорожные, и иногда мочегонные лекарства. Детям, перенесшим судороги, причиной которых являлась температура выше 38,0 градусов С, в дальнейшем можно делать все прививки. Если судороги были на фоне температуры менее 38,0 градусов С, то не вводят коклюшную вакцину, входящую в состав комплексной вакцины против коклюша, дифтерии, столбняка (АКДС). Остальные вакцины могут быть использованы. Всем детям, ранее имевшим судороги или предрасположенным к ним, после прививки назначают и жаропонижающие препараты, так как вакцины могут вызвать высокую температуру и снова провоцировать судороги.
При наличии у ребенка эпилепсии, вакцинация также осуществляется не ранее, чем через 1 месяц после приступа, без коклюшной вакцины, на фоне противосудорожной терапии. При тяжелых формах эпилепсии вопрос о прививках решается индивидуально с врачом невропатологом. Дети с непрогрессирующими поражениями нервной системы (хромосомные, генетические заболевания, врожденные аномалии развития, детский церебральный паралич и т.п.), психическими заболеваниями вне острого периода, с умственной отсталостью и перенесшие воспалительные заболевания нервной системы не имеют противопоказаний к прививкам. Их вакцинируют с использованием симптоматической (применяемой при лечении конкретного заболевания) терапии или не назначают лекарств совсем.
Прививки и аллергические заболевания Достаточно частой патологией на первом году жизни и в более старшем возрасте являются аллергические заболевания: пищевая аллергия, бронхиальная астма и т.п. Прививки в таком случае проводят не ранее 1 месяца после завершения обострения. Основными принципами профилактики осложнений после вакцинации у этой группы детей является — режим питания (особенно для детей с пищевой аллергией), исключающий введение новых продуктов за 5-7 дней до и после прививки. На новую пищу у них возможна аллергическая реакция, которую родители и врач ошибочно будут трактовать как реакцию на вакцину. Так же исключаются аллергены, на которые ребенок заведомо дает аллергические реакции. Например, ребенка с аллергией на пыльцу какого-либо растения не прививают, когда оно цветет.
На новую пищу у них возможна аллергическая реакция, которую родители и врач ошибочно будут трактовать как реакцию на вакцину. Так же исключаются аллергены, на которые ребенок заведомо дает аллергические реакции. Например, ребенка с аллергией на пыльцу какого-либо растения не прививают, когда оно цветет.
До и после прививки могут быть назначены противоаллергические препараты, препараты, содержащие бифидо- и лактобактерии. Они благотворно влияют на микрофлору кишечника, так как при аллергических заболеваниях часто происходит ее нарушение. Детям с бронхиальной астмой, постоянно получающим ингаляционные препараты, в том числе и гормональные, это лечение не отменяется, а продолжается.
Вакцинация часто болеющих детейПри иммунизации детей, страдающих частыми респираторными заболеваниями, хроническими заболеваниями ЛОР — органов (уши, гортань, нос), повторными бронхитами, пневмониями, наиболее частой проблемой является развитие респираторных и других инфекций в поствакцинальном периоде. Предрасполагают к возникновению частых заболеваний особенности иммунной системы ребенка. Не у всех детей в одно время «созревают» иммунные реакции, поэтому одни являются более, а другие — менее восприимчивыми к инфекциям. Способствует заболеваниям и стрессовая ситуация, например, когда ребенок не комфортно себя чувствует в детском учреждении и находится в состоянии хронического стресса.
В какой-то мере к стрессу можно отнести и прививку. Для профилактики таких заболеваний до и после вакцинации назначают общеукрепляющие средства (витамины, растительные и гомеопатические средства) или противовирусные препараты, изготовленные на основе крови человека (ИНТЕРФЕРОН) или синтетический интерферон (ВИФЕРОН) и пр., а также, препараты, способные моделировать иммунитет (РИБОМУНИЛ, ПОЛИОКСИДОНИЙ и др.).
Как готовят к прививке старших дошкольников с хроническими заболеваниями?У более старших детей после прививки могут обостриться уже диагностированные хронические заболевания эндокринной системы, соединительной ткани, крови и кроветворных органов, почек, печени, сердца и др. Основной принцип иммунизации таких детей — прививать не ранее, чем через 1 месяц после окончания обострения и осуществлять профилактику обострений после прививки. Детям с хроническими заболеваниями проводят минимальное лабораторное обследование (например, анализы мочи при болезнях почек). Если анализы в норме, то ребенка прививают на фоне противорецидивной терапии, которую назначают за 3-5 дней до и на 7-14 дней после прививки. Рекомендуется провести контрольные лабораторные обследования через 7, 14 и 30 дней после прививки (анализы мочи, крови и др.). Такое обследование позволяет быть уверенным в достаточности медикаментозной терапии, которую получал ребенок в момент прививок. Если в анализах выявляются изменения, характерные для обострения хронического заболевания, то последующие прививки проводят после нормализации состояния на фоне более интенсивного лечения. Вот такая непростая последовательность комбинаций требуется для прививания заведомо нездорового малыша.
Но все же следует помнить о том, что инфекция, в плане обострения хронического заболевания много опаснее, чем возможность минимальных, крайне редко встречающихся, контролируемых обострений при вакцинации. Кроме того, детям с любыми хроническими заболеваниями рекомендуется проводить дополнительные прививки (помимо плановых) против гемофильной инфекции типа В, менингококковой, пневмококковой инфекций, гриппа. После прививки, и в последующие дни, родителям следует обращать внимание на состояние ребенка.
Первые три дня рекомендуется измерять температуру, особенно после прививкипротив коклюша, дифтерии и столбняка (АКДС, Тетракок). Если состояние не изменилось и не ухудшилось, т.е. малыш весел, бодр, у него хороший аппетит, спокойный сон и пр., то его режим жизни менять не нужно. Продолжайте как обычно, кормить, купать ребенка, гулять с ним. Единственно — следует ограничить общение с чихающими, кашляющими людьми, и детьми, чтобы ребенок не имел шансов заразиться. С этой же точки зрения не желательно путешествовать с ребенком сразу после прививки.
Если родителям необходимо куда-то уезжать с малышом, следует подумать о прививках заранее, за 1-2 недели до отъезда. За это время успеют выработаться антитела на введенную вакцину и успеют проявиться нежелательные эффекты от прививки, если им суждено быть. В дороге или в чужом городе может оказаться сложнее оказать медицинскую помощь ребенку.
Что же делать, если после прививки повысилась температура, ухудшилось общее состояние малыша?Следует воздержаться от купания и прогулок. Сообщите о нарушении состояния ребенка медицинской сестре, которая проводит патронаж после прививки или врачу. Дайте жаропонижающие средства в возрастной дозировке: для детей, перенесших ранее судороги — сразу же при любой повышенной температуре (даже если это 37,1 градусов С), для остальных — при температуре выше 38,5 градусов С. Своевременное обращение к врачу позволит выяснить, с чем связана температура — с обычной реакцией на вакцину, случайным заболеванием или с чем-либо еще.
Правильно поставленный диагноз — залог безопасности дальнейшей вакцинации. Помните, что в месте введения всех вакцин может появиться краснота и уплотнение, которые должны пройти через 1-3 дня. Если уплотнение, покраснение держится дольше 4 дней или его размеры более 5-8 см, необходимо обязательно проконсультироваться у врача.
Можно ли делать прививку в специальном центре?Любого ребенка, а тем более, страдающего каким-либо заболеванием можно прививать в специализированных центрах иммунопрофилактики (филиалы таких центров могут существовать и в участковых поликлиниках), под наблюдением врачей иммунологов. Они составят индивидуальный график прививок, подберут оптимальный тип вакцины для конкретного малыша и пр. Такие меры позволят свести к минимуму риск развития поствакцинальных осложнений и создать эффективную защиту организма от тяжелых и опасных инфекций.
Исключение из правилИзвестно, что детям во время острого заболевания или обострения хронического, плановые прививки не проводят. Вакцинацию откладывают до выздоровления или завершения обострения хронического процесса. Однако, если возникает экстренная ситуация, когда нужно привить нездорового ребенка, это может быть сделано (вакцинация по экстренным показаниям). Например, ребенок болен ОРВИ, или у него обострилось хроническое заболевание, и при этом он общался с больным дифтерией или его укусила собака и т.д. В таких случаях противопоказаниями к вакцинации можно пренебречь, чтобы по жизненно важным обстоятельствам срочно привить ребенка.
Какой лучше: как правильно выбрать градусник для ребенка
Электронный (цифровой) термометр
Достоинства. Температуру измеряет специальный тепловой датчик, который встроен в самый кончик прибора. Мест, где можно с его помощью измерить температуру, больше, чем в случае с ртутным его собратом. К уже перечисленным выше местам добавляется пах и локтевой сгиб. Результат становится виден достаточно быстро — уже через 3, максимум 5 минут. Причем есть модели, которые сохраняют его в памяти прибора. Ударов цифровой градусник не боится, батареек обычно хватает на несколько лет.
Для удобства многие электронные градусники могут быть с гибким наконечником. Еще одна современная технология — позолоченные наконечники. Они предназначены для тех, кто страдает от аллергии на никель (обычно при производстве термометров используется именно этот металл), Специально для малышей выпускают цифровые термометры в виде соски-пустышки.
Существует мнение, что подобные термометры, мягко говоря, неточны. Мамы нередко сетуют, что мерили температуру, пока не услышали звуковой сигнал, а показания оказались неверными. На самом деле проблема не в том, что прибор «врет», а в том, что мама невнимательно читала инструкцию. Писк, который многие почему-то принимают за сигнал об окончании измерения температуры, как правило, предупреждает всего лишь о том, что процедура близка к завершению, но еще не закончена. Чтобы результаты были точными, нужно подержать термометр еще хотя бы пару минут. Следует помнить, что мерить температуру тела практически любым цифровым градусником нужно в течение 3 минут.
И, наконец, такой электронный измеритель можно смело брать с собой в дорогу: специальный футляр защитит прибор от повреждений.
Недостатки. Стоят электронные термометры, если не в десятки, то, по крайней мере, в несколько раз дороже ртутных. Что касается прибора в виде соски, то совсем не обязательно такая, с позволения сказать, соска понравится малышу. Гарантий, что он не выплюнет ее, едва взяв в рот, никто не даст. Да и цена у подобного оригинального девайса кусается.
Как измерить температуру (0-12 месяцев)
Когда у вашего ребенка лихорадка?
- Температура прямой кишки, лба или уха: 100,4 ° F (38,0 ° C) или выше
- Температура под мышкой (подмышкой): 99 ° F (37,2 ° C) или выше
- Внимание! 6 месяцев
Где измерять температуру
- Ректальные измерения температуры являются наиболее точными. Следующие по точности измерения — температура лба.Температура ушей также является точной, если все сделано правильно. Температуры, сделанные в подмышечной впадине, наименее точны. Температура подмышек полезна для обследования в любом возрасте.
- Возраст до 3 месяцев (90 дней). Температура подмышки — самая безопасная и удобная для проверки. Если температура подмышки выше 99 ° F (37,2 ° C), проверьте ее еще раз. Используйте ректальное чтение. Причина: если у маленьких детей поднялась температура, им нужно немедленно обратиться к врачу. Новое исследование показывает, что температура лба также может быть точной в возрасте до 3 месяцев.
- Возраст от 3 месяцев до 1 года. Температура прямой кишки или лба точная. Ушной термометр можно использовать после 6 месяцев. Температура в подмышечной впадине хороша для проверки, если она сделана правильно.
- Цифровые (электронные) термометры легко найти в магазинах. Стоят они не очень дорого. Их можно использовать при ректальной температуре и подмышечной впадине. Большинство из них дают точную температуру за 10 секунд или меньше. AAP предлагает вам заменить любой стеклянный термометр в доме одним из этих продуктов.
Ректальная температура: как принимать
- Возраст: от рождения до 1 года
- Попросите ребенка лечь животом к вам на колени.Другой способ — на спине, подтянув ноги к груди.
- Нанесите немного вазелина на конец термометра и на задний проход.
- Осторожно введите термометр в задний проход не более чем на 1 дюйм. Если вашему ребенку меньше 6 месяцев, поместите его не более чем на ½ дюйма. Это означает, что вы перестанете видеть серебряный наконечник.
- Будьте нежны. Никакого сопротивления быть не должно. Если есть, остановись.
- Держите ребенка неподвижно. Оставьте цифровой термометр, пока он не издаст звуковой сигнал (около 10 секунд).
- У вашего ребенка повышается температура, если ректальная температура превышает 100,4 ° F (38 ° C).
- Предупреждение: не измеряйте ректальную температуру у маленьких детей с лейкемией или другими видами рака. Также избегайте других детей со слабой иммунной системой, таких как трансплантация органов, ВИЧ или серповидно-клеточная анемия.
Температура подмышек: как проводить
- Возраст: любой возраст для обследования
- Вставьте кончик термометра в подмышку. Убедитесь, что подмышка сухая.
- Закройте подмышку, прижав локоть к груди.Делайте это, пока не раздастся звуковой сигнал (около 10 секунд). Кончик термометра должен оставаться покрытым кожей.
- У вашего ребенка повышается температура, если температура в подмышечной впадине превышает 99,0 ° F (37,2 ° C). Если у вас есть сомнения, измерьте температуру вашего ребенка прямой кишкой или лбом.
Цифровая соска Температура: как принимать
- Возраст: от рождения до 1 года. Только для просмотра. Требует, чтобы ребенок сосал ее, что не всегда возможно.
- Попросите ребенка сосать соску-пустышку, пока она не издаст звуковой сигнал (около 10 секунд).
- У вашего ребенка повышается температура, если температура соски-пустышки превышает 100 ° F (37,8 ° C).
Температура уха: как принимать
- Возраст: от 6 месяцев (неточно до 6 месяцев)
- Этот термометр считывает тепловые волны, исходящие от барабанной перепонки.
- Правильная температура зависит от того, отведено ухо назад. Потяните назад и вверх, если старше 1 года.
- Затем наведите кончик ушного зонда между противоположным глазом и ухом.
- Родителям нравится этот градусник, потому что он занимает менее 2 секунд.Также не требуется, чтобы ребенок сотрудничал. Никакого дискомфорта это не доставляет.
- Осторожно. Нахождение на улице в холодный день приведет к заниженным показаниям. Ваш ребенок должен побыть внутри в течение 15 минут, прежде чем измерить температуру. Ушная сера, ушные инфекции и ушные трубки не мешают получать правильные показания.
Лоб (височная артерия) Температура: Как проводить
- Возраст: Любой возраст
- Этот термометр считывает тепловые волны, исходящие от височной артерии. Этот кровеносный сосуд проходит через лоб чуть ниже кожи.
- Поместите сенсорную головку по центру лба.
- Медленно проведите термометром по лбу к верхней части уха. Держите его в контакте с кожей.
- Остановитесь, когда дойдете до линии роста волос.
- Считайте температуру вашего ребенка на экране дисплея.
- Примечание: некоторые новые термометры для лба не нуждаются в перемещении по лбу. Следуйте инструкциям на коробке о том, как измерять температуру.
- Используется в большем количестве кабинетов врачей, чем любой другой термометр.
- Родителям нравится этот градусник, потому что он занимает менее 2 секунд. Также не требуется, чтобы ребенок сотрудничал. Никакого дискомфорта это не доставляет.
- Внимание: температура лба должна быть цифровой. Полоски на лбу не точные.
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, звоните 911.
Последняя редакция: 16.04.2021
Последняя редакция: 11.03.2021
Copyright 2000-2021 Schmitt Pediatric Guidelines LLC.
Лучшие способы проверить температуру ребенка
Сейчас 5 часов утра, и вы слышите «ЭТО» плач из радионяни. Вы касаетесь ее головы, и она кажется вам теплой, но она всегда кажется теплой, когда спит. Может ли она пойти в присмотр за детьми, или вам нужно позвонить в вашу резервную копию (опять же !!). Вам нужно проверить ее температуру, но как лучше всего это сделать? Ректальный? Под мышкой? Могу ли я прибавить или убавить степень? Какое число считается настоящей лихорадкой?
Мы все были там. Ниже приведены несколько полезных советов о том, как определять температуру вашего ребенка.Прикосновение ко лбу ребенка может вызвать у вас ощущение лихорадки, но вы не сможете сказать, насколько высоко. Использование термометра — лучший способ получить точные измерения. Однако помните, что число на градуснике не говорит всей картины. Другие симптомы болезни могут помочь вам и вашему врачу принять решение о надлежащем лечении.
Лихорадкой считается любое значение, превышающее 100,4 градуса. У младенцев младше 3 месяцев высокая температура может быть признаком серьезной инфекции и требует обращения к врачу.Для детей любого возраста, пожалуйста, также учитывайте другие признаки болезни, такие как затрудненное дыхание, вялость, продолжительную рвоту или диарею или лихорадку, продолжающуюся три дня. Они также требуют звонка или посещения поставщика.
Ректальная температура
Для наиболее точного измерения Американская академия педиатрии рекомендует измерять температуру ректально у младенцев и детей в возрасте до 3 лет. Следующие инструкции взяты с одного из моих любимых сайтов, здоровые дети.орг.
- Очистите конец термометра спиртом или водой с мылом. Промойте прохладной водой. Не смывайте горячей водой.
- Нанесите на конец небольшое количество смазки, например, вазелина.
- Положите ребенка животом на колени или на твердую поверхность. Удерживайте его, приложив ладонь к его пояснице, чуть выше его ягодиц. Или положите ребенка лицом вверх и прижмите его ноги к груди. Положите свободную руку на тыльную сторону бедер.
- Другой рукой включите термометр и вставьте его на 1/2 — 1 дюйм в анальное отверстие. Не вставляйте его слишком далеко. Слегка удерживайте термометр двумя пальцами, прижимая ладонь к попе ребенка. Подержите там примерно 1 минуту, пока не услышите звуковой сигнал. Затем снимите и проверьте цифровое считывание.
- Обязательно промаркируйте ректальный термометр, чтобы его случайно не использовали во рту.
Височная артерия
Термометр височной артерии (который используется на лбу) также довольно точен и менее заметен.
Подмышечная (подмышечная)
Также можно использовать температуру под подмышкой (подмышечная впадина), но она менее информативна и может незначительно отличаться от истинного уровня. Его можно было бы использовать больше для проверки или быстрой оценки. Мы не рекомендуем добавлять градусы при измерении температуры таким способом.
Другие методы
Мы не рекомендуем использовать полоски кожи на лбу. Это просто неточно. Ушные термометры популярны, но у маленьких детей они менее точны, поскольку их нужно осторожно размещать в крошечном слуховом проходе.
…
Категория: Здоровье детей, Информация
Оставить ответ
Сравнение различных методов измерения температуры у больных новорожденных | Журнал тропической педиатрии
Абстрактные
Мы стремились сравнить точность измерений цифрового подмышечного термометра (DAT), ректального стеклянного ртутного термометра (RGMT), инфракрасного барабанного термометра (ITT) и инфракрасного термометра кожи лба (IFST) с традиционным подмышечным стеклянным ртутным термометром (AGMT) для периодической температуры. измерение у больных новорожденных.Проспективное, описательное и сравнительное исследование, в котором пять различных типов показаний термометра были выполнены последовательно в течение 3 дней. Всего было проведено 1989 измерений у 663 новорожденных. Измерения DAT и ITT наиболее тесно коррелировали с AGMT ( r = 0,94). Коэффициент корреляции для IFST и RGMT составил 0,74 и 0,87 соответственно. Средние различия для DAT, ITT, RGMT и IFST составили + 0,02 ° C, + 0,03 ° C, + 0,25 ° C и + 0,55 ° C, соответственно. Не было никаких клинических различий (определено как средняя разница 0.2 ° C) между средними значениями AGMT и DAT и AGMT и ITT. Наше исследование предполагает, что измерение барабанного термометра можно использовать как приемлемый и практичный метод для больных новорожденных в неонатальных отделениях.
Введение
Поддержание и мониторинг терморегуляции новорожденных является основным требованием хорошего ведения новорожденных и играет ключевую роль в уходе за новорожденными в отделении интенсивной терапии новорожденных (NICU). Определение точного измерения температуры очень важно, потому что аномальная температура тесно связана с серьезным заболеванием [1, 2].Температуру новорожденных можно измерять в различных местах, включая прямую кишку, барабанную перепонку, лоб и подмышечную впадину, а также с помощью ряда различных инструментов, включая стеклянные ртутные, цифровые, электронные и инфракрасные термометры.
Измерение температуры подмышечным методом стало общепринятым уходом за новорожденными [3, 4]. Из-за большей поверхностной сосудистой сети, повышенного содержания жира в организме и термической однородности температура, измеренная в подмышечной области, считается надежной и используется в качестве стандартной точки измерения у новорожденных.Существенных различий между левой и правой подмышечными впадинами не отмечено [5].
Стеклянные ртутные термометры исторически являются наиболее приемлемыми стандартными методами измерения температуры. Однако у стеклянных ртутных термометров есть некоторые недостатки, такие как опасность разрушения, потенциальный вред и воздействие токсичных паров на медицинских работников и пациентов. Поэтому стеклянные ртутные термометры в настоящее время редко используются в развитых странах, и проводятся исследования, чтобы понять эффективность различных типов оборудования, доступного для измерения температуры [6].
Целью данного исследования было сравнение точности измерений цифрового подмышечного термометра (DAT), ректального стеклянного ртутного термометра (RGMT), инфракрасного барабанного термометра (ITT) и инфракрасного термометра кожи лба (IFST) с традиционным подмышечным стеклянным ртутным термометром ( AGMT) для периодического измерения температуры в отделении интенсивной терапии.
Методы
Это исследование проводилось в период с 1 декабря 2008 г. по 1 апреля 2009 г. в отделении интенсивной терапии детской больницы Диярбакыра в Турции.В период исследования в исследование были включены новорожденные, которые находились в отделении интенсивной терапии детской больницы Диярбакыра. Пациенты с нестабильными состояниями, такими как дисморфический внешний вид, врожденная аномалия, септический шок и проблемы с кровообращением, которые могли повлиять на измерение, были исключены из исследования. Это было проспективное, описательное и сравнительное исследование, в котором одна и та же неонатальная медсестра выполняла три измерения температуры последовательно через 3 дня для каждого новорожденного в инкубаторе.Медицинский работник помог медсестре стабилизировать состояние пациентов. Перед началом сбора данных медсестра, занимающаяся сбором данных, была проинструктирована о правильных процедурах измерения температуры с использованием пяти методов. От родителей младенцев было получено устное информированное и письменное согласие.
Температуру измеряли с помощью следующего: стеклянный ртутный термометр (отдельно для подмышечных и ректальных инструментов), цифровой термометр (цифровой термометр Microlife, модель MT 3001, Microlife AG Swiss Corp., Widnay, Switz), барабанный термометр (First Temp Genius, Tyco Healthcare Kendall, Mansfield, Massachusetts) с одноразовыми крышками для датчиков и инфракрасный кожный термометр (Thermoflash LX-26, Visiomed France, Mountreuil, Франция).
Стеклянные ртутные термометры и барабанный термометр были поставлены центральной службой больницы. Инфракрасные кожные термометры и цифровые термометры были предоставлены авторами исследования. Стеклянный ртутный термометр (GMT) и цифровой термометр использовались отдельно для каждого пациента.
Двусторонние подмышечные впадины были использованы для стеклянных и цифровых термометров, а правое ухо было выбрано для барабанного термометра. Инфракрасная температура кожи измерялась в центральной части лба. Перед измерением подмышечные области и область лба были высушены полотенцем. GMT перед использованием встряхивали, чтобы снизить показания ниже 35 ° C. Инфракрасный кожный термометр помещали в инкубатор или перед использованием выдерживали при комнатной температуре в течение 15 мин. Во-первых, цифровой и стеклянный ртутные термометры случайным образом размещали в двухсторонних подмышечных впадинах отдельно в положении лежа на спине одновременно.Пациентов стабилизировал медицинский работник. Одновременно с этим в правый наружный слуховой проход вводили тимпанальный термометр, отводя ушную раковину прямо назад, и зонд направляли в глаз. Зонд держали в слуховом проходе до тех пор, пока не раздался звуковой сигнал. После этой процедуры, в соответствии с принципами и предосторожностями производителя, показания инфракрасного кожного термометра регистрировали три раза, помещая устройство примерно на 5–15 см над кожей лба (было принято среднее значение). Сразу после измерения IFST ректальный стеклянный термометр вводили вверх на глубину 3 см у доношенных и 2 см у недоношенных детей.
Все измерения температуры регистрировались утром с 08:00 до 12:00 во время периода исследования. Температура и относительная влажность воздуха в помещении постоянно поддерживались на уровне 22–26 ° C и относительной влажности 30–60% соответственно [7]. Температуру инкубаторов регулировали в соответствии со стандартными рекомендациями по температуре в зависимости от гестационного возраста [8]. Все измерения производились по шкале Цельсия (° C). Для подмышечного термометра потребовалось 3 минуты, для ректального термометра — 2 минуты, примерно 1–3 минуты для цифрового термометра, 3 с для барабанного термометра и 1 с для инфракрасного кожного термометра.Все измерения заканчивались примерно через 8–10 мин.
Сборщик данных провел пять измерений температуры для каждого образца. Анализ данных включал коэффициенты Пирсона r (для определения силы корреляции), парные t -тесты (для определения статистически значимой разницы), стандартное отклонение, среднее значение и диапазон с использованием статистического пакета SPSS. Для сравнения подмышечного стеклянного термометра с любыми другими устройствами использовался метод точечной диаграммы.Клиническая значимость определялась как средняя разница в 0,2 ° C между температурой подмышечного стекла и другими четырьмя измерениями [9].
Результаты
За исследуемый период в ОИТН было госпитализировано 742 пациента. Семьдесят девять новорожденных, которые соответствовали критериям исключения, не были включены в исследование. Шестьсот шестьдесят три новорожденных младенца были включены в это исследование, и измерения данных 1989 года были использованы в ходе статистического анализа. Триста сорок один из них был мужчиной (51.4%), а средний гестационный возраст, масса тела при рождении и послеродовой возраст за период исследования составляли 36 ± 3,6 недели, 2468 ± 11 г и 11 ± 7,4 дня соответственно. Среди детей в исследуемой группе 305 (46%) были недоношенными, а 358 (54%) — доношенными. В исследуемую группу не было ни одного недоношенного ребенка. Среди младенцев 319 (48,1%) имели низкий вес при рождении (НМТ) (<2500 г), тогда как 344 (51,9%) имели вес при рождении ≥2500 г. Значения температуры пациентов и средние различия в зависимости от гестационного возраста (недоношенные и доношенные) и массы тела при рождении (<2500 г и ≥2500 г) были сведены в Таблицу 1.Когда были приняты во внимание все методы измерения температуры, никаких клинических различий, которые определялись как средняя разница в 0,2 ° C, не наблюдалось между пациентами в отношении гестационного возраста и массы тела при рождении. Этиология госпитализации пациентов исследуемой группы представлена в таблице 2.
Таблица 1Измерение температуры у пациентов в соответствии с гестационным возрастом (недоношенные и доношенные) и массой тела при рождении (<2500 г и ≥2500 г)
| Типы термометров a . | Срок беременности . | Вес при рождении . | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Недоношенные дети ( n = 305) . | Доношенные дети ( n = 358) . | Средняя разница b . | <2500 г ( n = 319) . | ≥2500 г ( n = 344) . | Средняя разница b . | |||||||
| AGMT | 36,71 ± 0,41 | 36,76 ± 0,41 | −0,05 | 36,70 ± 0,40 | 36,77 ± 0,41 | −0,07 | −0,07 | 0,41−0,07 | 0,41−0,07 | 0,41 902 902 9024-0,05 | 36,72 ± 0,40 | 36,78 ± 0,41 | -0,06 |
| ITT | 36,73 ± 0,41 | 36,78 ± 0,41 | -0,05 | .41 | 36,80 ± 0,41 | -0,08 | ||||||
| RGMT | 36,94 ± 0,42 | 36,98 ± 0,41 | -0,04 | 36,94 ± 0,41 | 36,99 ± 0,42 | 36,99 ± 0,42 | 36,99 ± 0,42 | 37,21 ± 0,4737,24 ± 0,48 | -0,03 | 37,21 ± 0,48 | 37,23 ± 0,48 | -0,02 |
| Типы термометров a . | Срок беременности . | Вес при рождении . | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Недоношенные дети ( n = 305) . | Доношенные дети ( n = 358) . | Средняя разница b . | <2500 г ( n = 319) . | ≥2500 г ( n = 344) . | Средняя разница b . | |||||||
| AGMT | 36,71 ± 0,41 | 36,76 ± 0,41 | −0,05 | 36,70 ± 0,40 | 36,77 ± 0,41 | −0,07 | −0,07 | 0,41−0,07 | 0,41−0,07 | 0,41 902 902 9024-0,05 | 36,72 ± 0,40 | 36,78 ± 0,41 | -0,06 |
| ITT | 36,73 ± 0,41 | 36,78 ± 0,41 | -0,05 | .41 | 36,80 ± 0,41 | -0,08 | ||||||
| RGMT | 36,94 ± 0,42 | 36,98 ± 0,41 | -0,04 | 36,94 ± 0,41 | 36,99 ± 0,42 | 36,99 ± 0,42 | 36,99 ± 0,42 | 37,21 ± 0,4737,24 ± 0,48 | -0,03 | 37,21 ± 0,48 | 37,23 ± 0,48 | -0,02 |
Измерение температуры пациенток в зависимости от срока гестации (недоношенных и доношенных) и рождения вес (<2500 г и ≥2500 г)
| Типы термометров a . | Срок беременности . | Вес при рождении . | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Недоношенные дети ( n = 305) . | Доношенные дети ( n = 358) . | Средняя разница b . | <2500 г ( n = 319) . | ≥2500 г ( n = 344) . | Средняя разница b . | |||||||
| AGMT | 36,71 ± 0,41 | 36,76 ± 0,41 | −0,05 | 36,70 ± 0,40 | 36,77 ± 0,41 | −0,07 | −0,07 | 0,41−0,07 | 0,41−0,07 | 0,41 902 902 9024-0,05 | 36,72 ± 0,40 | 36,78 ± 0,41 | -0,06 |
| ITT | 36,73 ± 0,41 | 36,78 ± 0,41 | -0,05 | .41 | 36,80 ± 0,41 | -0,08 | ||||||
| RGMT | 36,94 ± 0,42 | 36,98 ± 0,41 | -0,04 | 36,94 ± 0,41 | 36,99 ± 0,42 | 36,99 ± 0,42 | 36,99 ± 0,42 | 37,21 ± 0,4737,24 ± 0,48 | -0,03 | 37,21 ± 0,48 | 37,23 ± 0,48 | -0,02 |
| Типы термометров a . | Срок беременности . | Вес при рождении . | ||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Недоношенные дети ( n = 305) . | Доношенные дети ( n = 358) . | Средняя разница b . | <2500 г ( n = 319) . | ≥2500 г ( n = 344) . | Средняя разница b . | |||||||
| AGMT | 36,71 ± 0,41 | 36,76 ± 0,41 | −0,05 | 36,70 ± 0,40 | 36,77 ± 0,41 | −0,07 | −0,07 | 0,41−0,07 | 0,41−0,07 | 0,41 902 902 9024-0,05 | 36,72 ± 0,40 | 36,78 ± 0,41 | -0,06 |
| ITT | 36,73 ± 0,41 | 36,78 ± 0,41 | -0,05 | .41 | 36,80 ± 0,41 | -0,08 | ||||||
| RGMT | 36,94 ± 0,42 | 36,98 ± 0,41 | -0,04 | 36,94 ± 0,41 | 36,99 ± 0,42 | 36,99 ± 0,42 | 36,99 ± 0,42 | 37,21 ± 0,4737,24 ± 0,48 | -0,03 | 37,21 ± 0,48 | 37,23 ± 0,48 | -0,02 |
Этиология госпитализации пациентов основной группы
| Этиология . | Младенцы ( n = 663) n (%) . | |
|---|---|---|
| Респираторные заболевания | 273 (41,2) | |
| Перинатальная асфиксия | 109 (16,4) | |
| Сепсис | 91 (13,7) 50 | 91 (13,7) 50 |
| Гипербилирубинемия | 41 (6,2) | |
| Хирургические болезни | 23 (3.5) | |
| Другие болезни | 48 (7.2) |
| Этиологии . | Младенцы ( n = 663) n (%) . | |
|---|---|---|
| Болезни органов дыхания | 273 (41,2) | |
| Перинатальная асфиксия | 109 (16,4) | |
| Сепсис | 91 (13,7) 50 | 91 (13,7) |
| Гипербилирубинемия | 41 (6,2) | |
| Хирургические заболевания | 23 (3,5) | |
| Другие болезни | 48 (7,2) |
| Этиология . | Младенцы ( n = 663) n (%) . | |
|---|---|---|
| Болезни органов дыхания | 273 (41.2) | |
| Перинатальная асфиксия | 109 (16,4) | |
| Сепсис | 91 (13,7) | |
| Недоношенность | 78 (11,8 м) | |
| Хирургические болезни | 23 (3,5) | |
| Другие болезни | 48 (7,2) |
| Этиологии . | Младенцы ( n = 663) n (%) . | |
|---|---|---|
| Респираторные заболевания | 273 (41,2) | |
| Перинатальная асфиксия | 109 (16,4) | |
| Сепсис | 91 (13,7) 50 | 91 (13,7) 50 |
| Гипербилирубинемия | 41 (6,2) | |
| Хирургические заболевания | 23 (3,5) | |
| Другие болезни | 48 (7,2) |
В таблице дана корреляция между 3 методами.Измерения DAT и ITT наиболее тесно коррелировали с AGMT ( r = 0,94). Коэффициент корреляции для IFST и RGMT составил 0,74 и 0,87 соответственно. Сравнение измерения DAT, IFST, RGMT и ITT с AGMT показано на рисунках 1–4 соответственно. Сравнение показаний температуры, сделанных AGMT и DAT, а также AGMT и ITT, показано на рисунках 1 и 2 соответственно. Между сопоставимыми методами была обнаружена значимая корреляция (рис. 1, 0,886 Rsq, рис. 2, 0,885 Rsq). Сравнение измерений температуры AGMT и RGMT показано на рис.3. Между этими методами существует хорошая корреляция (рис. 3, Rsq 0,758). Плохая корреляция между измерениями температуры AGMT и IFST видна на рис. 4 (0,596 рип.).
Рис. 1.
График разброса разницы между температурами, измеренными AGMT и DAT.
Рис. 1.
График разброса разницы между температурами, измеренными с помощью AGMT и DAT.
Рис. 2.
График разброса разницы между температурами, измеренными AGMT и ITT.
Рис. 2.
График разброса разницы между температурами, измеренными AGMT и ITT.
Рис. 3.
График разброса разницы между температурами, измеренными AGMT и RGMT.
Рис. 3.
График разброса разницы между температурами, измеренными AGMT и RGMT.
Рис. 4.
График разброса разницы между температурами, измеренными AGMT и IFST.
Рис. 4.
График разброса разницы между температурами, измеренными AGMT и IFST.
Таблица 3Коэффициенты корреляции для измерений температуры между подмышечным стеклянным термометром и другими четырьмя методами
| Типы термометров . | Коэффициенты корреляции Пирсона . |
|---|---|
| AGMT | 1.0000 |
| DAT | 0.94 |
| ITT | 0,94 |
| RGMT | 0,87 |
| IFST | 0,74 |
| Типы термометров . | Коэффициенты корреляции Пирсона . |
|---|---|
| AGMT | 1,0000 |
| DAT | 0,94 |
| ITT | 0,94 |
| RGMT | 0.87 |
| IFST | 0,74 |
Коэффициенты корреляции для измерения температуры между подмышечным стеклянным термометром и другими четырьмя методами
| Типы термометров . | Коэффициенты корреляции Пирсона . |
|---|---|
| AGMT | 1,0000 |
| DAT | 0,94 |
| ITT | 0.94 |
| RGMT | 0,87 |
| IFST | 0,74 |
| Типы термометров . | Коэффициенты корреляции Пирсона . |
|---|---|
| AGMT | 1,0000 |
| DAT | 0,94 |
| ITT | 0,94 |
| RGMT | 902
Средние измерения температуры приведены в таблице 4. DAT имеет наименьший диапазон (35,4–38,6 ° C). IFST имел самый широкий диапазон (35,9–39,6 ° C). Среднее значение AGMT (36,74 ± 0,41 ° C) сравнивали с DAT (36,75 ± 0,40 ° C), ITT (36,76 ± 0,42 ° C), RGMT (36,97 ± 0,42 ° C) и IFST (37,22 ± 0,47 ° C). Когда мы оценивали корреляцию между AGMT и другими методами, средние различия для DAT, ITT, RGMT и IFST составили + 0,02 ° C, + 0,03 ° C, + 0,25 ° C и + 0,55 ° C соответственно.Средние различия были значительными ( p = 0,001, p = 0,001, p <0,001, p <0,001, соответственно). Но не было никаких клинических различий (определяемых как средняя разница 0,2 ° C) между средним измерением AGMT и DAT и средним измерением AGMT и ITT.
Таблица 4Диапазоны измерений пяти методов
| Типы термометров . | Среднее (° C) . | Стандартное отклонение . | Диапазон (° C) . | |||
|---|---|---|---|---|---|---|
| AGMT | 36,74 | 0,41 | 35,5–38,7 | |||
| DAT | 36,75 | 0,40 | 35,4–38,6 | 0,40 | 35,4–38,6 50 | 35,4–38,6 50 |
| RGMT | 36,97 | 0,42 | 35,5–39,1 | |||
| IFST | 37.22 | 0,47 | 35,9–39,6 |
| Типы термометров . | Среднее (° C) . | Стандартное отклонение . | Диапазон (° C) . | |||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| AGMT | 36,74 | 0,41 | 35,5–38,7 | |||||||||||||||||||||||||||||||||||||||||||||
| DAT | 36,75 | 0,40 | 35,4–38,6 | 76 | 0,42 | 35,4–38,7 | ||||||||||||||||||||||||||||||||||||||||||
| RGMT | 36,97 | 0,42 | 35,5–39,1 | |||||||||||||||||||||||||||||||||||||||||||||
| IFST | 37,22 | диапазоны измерения | 0,47 352 | пяти методов
| Типы термометров . | Среднее (° C) . | Стандартное отклонение . | Диапазон (° C) . | |||
|---|---|---|---|---|---|---|
| AGMT | 36,74 | 0,41 | 35,5–38,7 | |||
| DAT | 36,75 | 0,40 | 35,4–38,6 | 0,40 | 35,4–38,6 50 | 35,4–38,6 50 |
| RGMT | 36,97 | 0,42 | 35,5–39,1 | |||
| IFST | 37,22 | 0,47 | 35,9–39,6 | |||
| Среднее (° C) . | Стандартное отклонение . | Диапазон (° C) . | ||||
| AGMT | 36,74 | 0,41 | 35,5–38,7 | |||
| DAT | 36,75 | 0,40 | 35,4–38,6 | 0,40 | 35,4–38,6 | 35,4–38,6 50 |
| RGMT | 36,97 | 0.42 | 35,5–39,1 | |||
| IFST | 37,22 | 0,47 | 35,9–39,6 |
Обсуждение
Точный и практичный мониторинг температуры важен для клинического ухода за новорожденными и управления временем в отделениях неонатологии. Стеклянные ртутные термометры и подмышечная область считаются золотым стандартом измерения температуры у новорожденных [6, 10]. Хотя стеклянные ртутные термометры использовались в течение длительного периода времени, эта процедура имела также некоторые важные недостатки, такие как опасность разрушения, потенциальный вред и воздействие токсичных паров; трудности с чтением значений на приборе; и возможная роль в распространении внутрибольничных инфекций [2, 6].Поэтому было проведено несколько исследований для определения наиболее точного и практичного устройства.
Цифровые термометры оказались ценным методом измерения температуры новорожденных. Sganga [6], Smith [11] и Leick-Rude et al. [12] обнаружил, что цифровой термометр имеет высокую корреляцию с AGMT. В нашем исследовании средняя разница между AGMT и DAT была статистически значимой, но не клинически значимой. Мы продемонстрировали хорошую корреляцию между AGMT и DAT.
ITT полезен для клинического измерения температуры, если допустима умеренная вариабельность между пациентами [13]. Существуют исследования, подтверждающие использование ITT среди различных возрастных групп, включая новорожденных [14–16]. Weiss et al. [17] и Weiss [, 18] обнаружили, что средняя температура в ушах и подмышечных впадинах сильно коррелировала у новорожденных. Однако в некоторых исследованиях его точность для новорожденных подвергалась сомнению [6, 19]. В нашем исследовании мы обнаружили высокую корреляцию между измерениями AGMT и ITT.Хотя средняя разница измерений температуры была статистически значимой, клинической значимости не обнаружено.
Сообщается, что измерение ректальной температуры с помощью стеклянного ртутного термометра является более точным методом по сравнению с измерениями в подмышечных впадинах у новорожденных [20, 21]. Fulbrook et al. [22] заявил, что ректальные температуры должны быть постоянно выше, чем температуры, измеряемые в других местах, возможно, из-за повышенной метаболической активности или бактерий. Hissink et al. [23] показал широкий разброс средней разницы между подмышечной и ректальной температурой у новорожденных. В систематическом обзоре Craig et al. [24] пришел к выводу, что разница между показаниями температуры в подмышечной впадине и прямой кишке с использованием стеклянного ртутного термометра значительно различается в разных исследованиях. Наше исследование также дало такой же результат. Между AGMT и RGMT была статистическая и клиническая значимость.
Кемп и др. [25] сравнил AGMT и инфракрасную температуру кожи подмышек и обнаружил хорошую корреляцию между двумя устройствами, но измерения проводились в разных регионах.Can et al. [26] пришел к выводу, что бесконтактный инфракрасный термометр не может быть рекомендован для оценки температуры тела новорожденных, поступающих в отделение интенсивной терапии. Точно так же мы обнаружили меньшую корреляцию между результатами AGMT и IFST. Средняя разница измерений была значимой как статистически, так и клинически. Согласно результатам нашего исследования, измерение IFST не является подходящим и точным для больных новорожденных.
Это исследование имеет некоторые ограничения. Измерения проводились в разных частях тела одной и той же неонатальной медсестрой.Различные области тела имеют разные поверхностные сосуды, метаболическую активность и состав жировых отложений. Это условие может повлиять на измерения температуры. Однако Kunnel et al. [20] не обнаружил разницы в температурах, измеренных ректально, бедренно, в подмышечной впадине или на коже. Еще одним ограничением нашего исследования было то, что у нас не было точного измерения внутренней температуры тела, которое можно было бы использовать в качестве стандарта критерия. В литературе температура пищевода или легочной артерии обычно считается истинным показателем внутренней температуры тела [27].Но оба метода — инвазивные процедуры.
Идеальный измерительный прибор должен быть неинвазивным, с быстрым результатом, точным и практичным в использовании. Мы трижды измерили температуру с помощью пяти разных устройств и разных участков у одного ребенка, чтобы найти идеальный прибор. Мы обнаружили статистически значимые различия между измерениями, но пришли к выводу, что различия между AGMT и DAT или ITT (0,01–0,02 ° C) не были клинически значимыми. Оба они были неинвазивными, но ITT дала более быстрые результаты.
Заключение
Хорошая корреляция со стеклянным ртутным термометром, быстрая доставка результатов, повышенный комфорт пациента, простота и неинвазивность процедуры и отсутствие недостатков стеклянного ртутного термометра — преимущества барабанного термометра. Наше исследование предполагает, что измерение барабанного термометра может быть приемлемым методом для больных новорожденных в неонатальных отделениях.
Список литературы
1Всемирная организация здравоохранения
,Тепловая защита новорожденного: практическое руководство
2,.Измерение температуры у пациентов отделения интенсивной терапии — Сравнение трех устройств
,J Neonatal Nurs
,2006
, vol.12
(стр.125
—9
) 3Национальная ассоциация неонатальных медсестер (NANN)
,Практическое руководство по неонатальной терморегуляции
,1997
Glenview, IL
NANN
4,.Падение подмышечной температуры
,Pediatr Nurs
,1996
, vol.22
(стр.121
—5
) 5« и др.Инфракрасная, термисторная и стеклянно-ртутная термометрия для измерения температуры тела у онкологических детей
,Clin Pediatr
,1991
, vol.30
Доп. 4
(стр.36
—41
) 6« и др.Сравнение четырех методов измерения нормальной температуры новорожденного
,MCN Am J Matern Child Nurs
,2000
, vol.25
(стр.76
—9
) 7.Рекомендуемые стандарты для новорожденных ICU
,J Perinatol
,2007
, vol.27
(стр.S4
—19
) 8. .Контроль температуры и нарушения
,Учебник неонатологии Робертона
,2005
4-е изд.Филадельфия
Эльзевьер Черчилль Ливингстон
(стр.267
—79
) 9.Терморегуляция и измерение подмышечной температуры у новорожденных: обзор литературы
,Matern Child Nurs J
,1992
, vol.20
(стр.124
—40
) 10« и др.Точность измерения температуры с помощью барабанной и подмышечной термометрии
,Pediatr Emerg Care
,2007
, vol.23
(стр.16
—9
) 11.Подходят ли методы электронной термометрии в качестве альтернативы традиционным методам ртути в стеклянной термометрии в педиатрии?
,J Adv Nurs
,1998
, т.28
(стр.1030
—9
) 12,.Сравнение методов измерения температуры у новорожденных
,Neonatal Netw
,1998
, vol.17
(стр.21
—37
) 13,.Неонатальная терморегуляция
,J Новорожденные медсестры
,2006
, vol.12
(стр.69
—74
) 14« и др.Инфракрасный барабанный термометр может точно измерять температуру тела у детей в отделении неотложной помощи
,Int J Pediatr Otorhinolaryngol
,2002
, vol.65
(стр.39
—43
) 15,.Точность инфракрасной ушной термометрии и традиционных температурных методов у детей раннего возраста
,Сердце и легкое
,1994
, т.23
(стр.181
—95
) 16.Измерение внутренней температуры тела: сравнение температуры крови в подмышечной впадине, барабанной перепонке и легочной артерии
,Intensive Crit Care Nurs
,1997
, vol.13
(стр.266
—72
) 17,,.Инфракрасная барабанная термометрия для оценки температуры новорожденных
,J Obstet Gynecol Neonatal Nurs
,1994
, vol.23
(стр.798
—804
) 18.Тимпаническая инфракрасная термометрия для доношенных и недоношенных новорожденных
,Clin Pediatr
,1991
, vol.30
Доп. 4
(стр.42
—5
) 19« и др.Сравнение измерений температуры слуховым инфракрасным термометром с измерениями традиционными ректальными и подмышечными методами
,J Pediatr
,1993
, vol.122
(стр.769
—73
) 20,,,.Сравнение ректальной, бедренной, подмышечной и температуры кожи и матраса у стабильных новорожденных
,Nurs Res
,1988
, vol.37
(стр.162
—4
) 21,.Сравнение измерений температуры барабанной перепонки, кожи живота, подмышек и прямой кишки у доношенных и недоношенных новорожденных
,Nurs Health Sci
,2000
, vol.2
(стр.1
—8
) 22.Измерение внутренней температуры у взрослых: обзор литературы
,J Adv Nurs
,1993
, vol.18
(стр.1451
—60
) 23,,.Измерения подмышечной и ректальной температуры у новорожденных плохо согласуются
,Неонатология
,2008
, vol.94
(стр.31
—4
) 24« и др.Температура, измеренная в подмышечной впадине по сравнению с прямой кишкой у детей и подростков: систематический обзор
,Br Med J
,2000
, vol.320
(стр.1174
—8
) 25.Инфракрасный кожный термометр — хорошая альтернатива для новорожденных
,AAP News
,2008
, vol.29
стр.2
26« и др.Сравнение бесконтактного инфракрасного лобного термометра со стандартным измерением температуры у пациентов отделения интенсивной терапии новорожденных
,Turk Arch Ped
,2010
, vol.45
(стр.257
—63
) 27« и др.Сравнение температуры барабанной перепонки, пищевода и крови во время умеренного гипотермического искусственного кровообращения: исследование с использованием барабанного термометра с обнаружением инфракрасного излучения
,J Clin Monit
,1997
, vol.13
(стр.19
—24
)© Автор [2011]. Опубликовано Oxford University Press. Все права защищены. Для получения разрешений обращайтесь по электронной почте: [email protected]
Как безопасно проверить температуру ребенка с помощью ректального термометра
Проверка температуры ректальным термометромСамый точный способ измерить температуру тела — использовать ректальный термометр.Ректальное измерение — это немного хлопотно, но в отличие от измерения температуры ротовой полости или лба, на измерение ректальной температуры не могут повлиять внешние факторы, такие как питье, еда или прогулки на улице в холодный день.
Это рекомендуемый способ проверить температуру новорожденного. Лучший способ проверить температуру ребенка — использовать ректальный термометр. В первые несколько месяцев жизни вашего ребенка высокая температура может указывать на серьезную инфекцию и является поводом для немедленного обращения к врачу.
Температура тела незначительно меняется в течение дня. Температура тела достигает максимума ближе к вечеру. Обязательно проверяйте температуру вашего ребенка несколько раз в день, если у него высокая температура.
Посмотреть наши ректальные термометры
Правильное использование ректального термометра
Шаг 1.
Очистите зонд (заостренный конец) до и после использования спиртом или мылом и промойте его влажной тканью.Или используйте крышку зонда для еще большей гигиены. Не используйте холодную или горячую воду для очистки ректального термометра, так как это может привести к неточным показаниям термометра.
Шаг 2.
Нанесите небольшое количество вазелина на конец зонда.
Шаг 3.
Положите ребенка на спину и поднимите его ноги так, чтобы колени находились на уровне живота. Убедитесь, что они надежно закреплены и не слишком сильно раскачиваются.
Шаг 4.
Включите термометр и осторожно введите термометр на полдюйма в прямую кишку.
Шаг 5.
Осторожно удерживайте ректальный термометр до звукового сигнала, затем осторожно выньте его и измерьте температуру.
Шаг 6.
Снова очистите ректальный термометр. Если вы использовали крышку зонда, снимите ее и выбросьте.
Любая температура выше 97 по Фаренгейту (° F) или 36,1 по Цельсию (° C) и ниже 100,4 ° F (38 ° C) считается нормальной температурой тела.
Для детей младше 3 месяцев всегда звоните своему врачу, когда их температура составляет 100.4 ° F (38 ° C) или выше.
Если вашему ребенку от 3 до 6 месяцев, вам следует вызвать врача, когда его температура достигнет 102 ° F (38,9 ° C) или если он будет казаться больным с температурой между 100,4 ° F (38 ° C) и 102 ° F (38,9 ° F). ° С).
Если вашему ребенку от 6 до 24 месяцев, обратитесь к врачу, если его температура превышает 102 ° F (38,9 ° C) и не снижается через день. Также обратитесь к врачу, если у них появятся другие признаки или симптомы, такие как простуда, кашель или диарея. Ни в коем случае не используйте ректальный термометр для измерения температуры во рту.Обязательно держите термометры отдельно и кодируйте их цветами или буквами.
Посмотреть наши ректальные термометры
Хотите узнать, как более точно измерить температуру полости рта? Ознакомьтесь с нашим блогом «Как пользоваться оральным термометром»!
Как измерить температуру вашего ребенка
Какой термометр мне использовать?
Если вы считаете, что у вашего ребенка высокая температура, важно точно знать, какова его температура, поэтому вам понадобится хороший цифровой термометр.Мы поможем вам выбрать один. (Более подробную информацию см. В нашем руководстве по покупке термометров.)
Обычные многофункциональные цифровые термометры продаются в аптеках по цене менее 10 долларов. Они просты в использовании, легко читаются и быстры — обычно считывание занимает от 10 секунд до двух минут. Большинство из них можно использовать ректально, перорально или под мышкой, хотя пероральное измерение температуры ребенка невозможно, пока ему не исполнится 4 года. Если у вас есть многоцелевой термометр, обозначьте его только для одной области, чтобы избежать распространения бактерий.
Ректальное измерение температуры вашего ребенка даст вам наиболее точный результат, и лучшими инструментами для этого являются ректальные термометры , которые разработаны специально для этой цели. Ищите один с гибким наконечником и широкой ручкой, который не позволит вам вставить термометр больше, чем на дюйм. Если вставить его дальше, можно проколоть прямую кишку вашего ребенка.
Более дорогие варианты включают в себя термометры для височной артерии, , в которых используется инфракрасный сканер для измерения температуры ребенка, просто проведя пальцем по лбу, и барабанные (ушные) термометры , с которыми может быть сложнее.
Врачи говорят, что другие инструменты для измерения температуры, такие как термометры-пустышки и термочувствительные полоски, которые вы кладете на лоб ребенка, слишком неточны, чтобы быть полезными.
Какой бы метод вы ни выбрали, не измеряйте температуру вашего ребенка сразу после ванны, когда температура его тела может быть временно повышена. Подождите не менее 20 минут после принятия ванны для получения точных показаний. То же самое верно, если вашего ребенка пеленали.
Примечание. Старомодные стеклянные термометры могут разбиться и вытечь токсичную ртуть.Если у вас все еще есть один в доме, узнайте, как правильно от него избавиться. (Проверьте в Интернете, чтобы найти ближайшую свалку с бытовыми опасными отходами.)
Как пользоваться ректальным термометром
Некоторые младенцы не возражают против ректального измерения температуры, в то время как другие, кажется, ненавидят это. Если ваш ребенок протестует, вы можете сначала измерить его температуру в подмышечных впадинах (подмышечных впадинах). Если это значение превышает 99 градусов по Фаренгейту, измерьте ректальную температуру для более точного результата.
- Чтобы подготовить термометр, очистите его конец спиртом или небольшим количеством мыла и теплой воды. Смойте прохладной водой. Затем смажьте конец небольшим количеством вазелина для облегчения введения.
- Положите ребенка на спину, на кровать или на пеленальный столик, прижав ноги к груди. Вашему ребенку, вероятно, будет удобно в этом положении, поскольку он привык так лежать при смене подгузников. И вы сможете отвлечь ее, если она увидит ваше лицо. В качестве альтернативы вы можете держать ребенка на коленях, животиком вниз и вверх, позволяя его ножкам свисать со стороны вашего бедра.
- Нажмите кнопку термометра, чтобы включить его. Осторожно вставьте лампочку на полдюйма или дюйм в ее прямую кишку или до тех пор, пока кончик термометра не исчезнет.
- Крепко сожмите ее ягодицы, обхватив их ладонью и пальцами руки, держащей термометр. Не отпускайте термометр, потому что он может не остаться на месте, если ваш ребенок начнет извиваться.
- Когда термометр издаст звуковой сигнал, снимите его и измерьте температуру вашего ребенка. Введение чего-либо в прямую кишку ребенка может стимулировать его кишечник, поэтому не удивляйтесь, если она какает, когда вы вынимаете термометр.Промойте термометр мыльной водой или медицинским спиртом, затем сполосните и просушите перед хранением.
Как пользоваться термометром височной артерии (лба)
Термометры височной артерии очень просты в использовании — если вы знаете, как ими пользоваться.
Обязательно внимательно прочтите инструкции. Если у вас нет инструкций под рукой, вы сможете найти их в Интернете на веб-сайте производителя. Если у вас возникли трудности, обратитесь за советом к врачу.
Основной метод заключается в размещении термометра на лбу ребенка на полпути между бровью и линией роста волос.Нажмите кнопку и — удерживая термометр в контакте с кожей ребенка — проведите термометром по прямой линии по лбу (не вниз по лицу).
Не отпуская кнопку снимите градусник со лба. Затем отпустите кнопку и посмотрите температуру.
Термометры височной артерии определяют температуру довольно изощренно, но, по сути, показания основаны на артерии, которая расположена близко к поверхности кожи на лбу.
Как измерить температуру подмышечной впадины
Некоторые врачи рекомендуют измерять температуру ребенка в подмышечной впадине. Это называется подмышечной температурой. Это просто, удобно и безопасно, и все, что вам нужно, — это обычный цифровой термометр.
Обратной стороной является то, что показания подмышек намного менее точны, чем другие методы. Показания подмышки, которые являются внешними, могут быть на 2 градуса ниже, чем внутренние ректальные показания. Американская академия педиатрии (AAP) говорит, что лучше не использовать этот метод для детей в возрасте до 3 месяцев, когда точные показания наиболее важны.
Для чтения под мышками разденьте ребенка до пояса и уложите его или посадите к себе на колени или рядом с собой. Постарайтесь, чтобы он был расслаблен и занят, покормив его или показав книгу или игрушку.
Убедитесь, что область подмышек вашего ребенка сухая, затем вставьте грушу термометра в его подмышку. Лампа должна полностью прилегать к его коже, поэтому крепко держите руку ребенка на его стороне или согните и сложите на груди. Когда термометр издаст звуковой сигнал, выньте его и прочтите показания на дисплее.
Как пользоваться ушным термометром
Ушные термометры обычно быстрые, безопасные и совсем не неудобные. Единственная проблема в том, что с ними немного сложнее пользоваться, чем с другими цифровыми термометрами. Если вы вставите ушной термометр неправильно, получить точные и стабильные показания может быть сложно. Слишком большое количество ушной серы также может привести к неточным показаниям.
Если вам нравится этот метод, попросите врача вашего ребенка показать вам, как пользоваться ушным термометром, или потренируйтесь следовать инструкциям на упаковке, пока не получите стабильный результат.Когда вы освоитесь, вы можете подтвердить свои результаты с помощью ректального чтения. Если вы постоянно попадаете в цель, вы можете положиться на ушной термометр.
Ушные термометры не рекомендуются для детей младше 6 месяцев, потому что узкие слуховые проходы ребенка затрудняют правильную установку датчика.
Как мне измерить температуру моего ребенка?
Лучше всего использовать цифровой термометр под мышкой ребенка, чтобы измерить его температуру. Использование цифрового термометра быстро даст вам точные показания и поможет решить, нужно ли вам вызывать врача.Другие типы термометров трудно использовать для извивающегося ребенка, или они не дадут вам точных показаний.
Не измеряйте температуру вашего ребенка сразу после ванны или если она какое-то время была укутана в несколько слоев. Если вашему ребенку уже тепло, это может повлиять на чтение. Подождите несколько минут, прежде чем измерять температуру.
Если вы впервые пользуетесь цифровым термометром, прочтите инструкции производителя. В противном случае, вот как легко и точно определить температуру вашего ребенка:
- Включите термометр и убедитесь, что на экране нет старых показаний.
- Если в вашем термометре используются одноразовые пластиковые рукава или крышки, наденьте новый.
- Посадите малыша к себе на колени или лягте, как вам обоим будет удобнее всего.
- Поместите кончик термометра посередине подмышечной впадины ребенка на его голую кожу.
- Удерживая термометр одной рукой, удерживайте руку ребенка, слегка, но крепко, прижатой к ее телу другой рукой в течение примерно 15 секунд.
- Выбросьте одноразовый пластиковый рукав после использования.
Если все, что у вас есть под рукой, — это электронный ушной термометр, вы можете попробовать его использовать. Но если вы вставите термометр неправильно, получить точные и последовательные показания может быть сложно.
Особенно сложно правильно пользоваться термометром, если вашему ребенку меньше трех месяцев. Отверстия для ушей, вероятно, будут слишком маленькими. Но если ваш ребенок старше, вот как использовать ушной термометр:
- Включите термометр и убедитесь, что на экране нет старых показаний.
- Посадите ребенка к себе на колени или лягте, как вам обоим будет удобнее всего.
- Поместите термометр в ухо ребенка, направив кончик прямо на барабанную перепонку ребенка. Убедитесь, что кончик термометра и ухо ребенка плотно прилегают.
- Нажмите кнопку «Пуск» и удерживайте термометр в течение одной или двух секунд или до тех пор, пока термометр не издаст звуковой сигнал, указывающий на то, что температура вашего ребенка была измерена.
Не используйте полосковый термометр, который вы держите на лбу вашего ребенка, чтобы проверить температуру вашего ребенка.Стрип-термометры показывают температуру только кожи вашего ребенка, а не его тела.
Также лучше не использовать старомодный стеклянный ртутный термометр. Эти термометры могут разбиться и вытечь ртуть, которая ядовита.
После того, как вы измерили температуру вашего ребенка, сразу же позвоните своему врачу, если вашему ребенку:
- меньше трех месяцев, и у него температура 38 ° C или выше
- от трех до шести месяцев и у него температура 39 градусов Цельсия и более
В большинстве случаев высокая температура не причинит вреда вашему ребенку.Это способ ее тела отразить инфекцию.
Но иногда жар может быть признаком чего-то более серьезного. Если вы не уверены, что точно измерили температуру вашего ребенка, или беспокоитесь о нем, всегда вызывайте врача.
После плановой иммунизации у вашего ребенка может подняться небольшая температура. Узнайте больше о вакцинах и о том, как они защищают вашего ребенка.
Последний раз отзыв: февраль 2018 г.
Как узнать температуру вашего ребенка
Температура 38 ° C градусов Цельсия (100.4 ° F) или выше является высоким показателем для ребенка.
Высокая температура часто вызывается такими распространенными заболеваниями, как простуда, грипп или легкие инфекции. Обычно они поправляются в течение 3 дней.
Важно внимательно следить за своим ребенком и поговорить со своим терапевтом, если вы считаете, что его температура может быть более серьезной.
Связанная тема
Когда обращаться за медицинской помощью для вашего ребенка
Когда проверять температуру вашего ребенка
Вам следует проверять температуру вашего ребенка, если у него:
- покраснели щеки
- почувствовали себя горячее, чем обычно , лоб, спина или живот
- потеют
- более раздражительны, чем обычно
Как проверить температуру вашего ребенка
Лучше всего проверить температуру вашего ребенка с помощью цифрового термометра.Ушные или полосковые термометры могут быть не такими точными.
Цифровой термометр можно купить в аптеке, супермаркете или в Интернете. К термометру прилагаются инструкции.
Не измеряйте температуру вашего ребенка сразу после ванны или когда он завернут в теплую одежду, так как вы не получите точного результата.
Большинство цифровых термометров предназначены для использования в подмышечной впадине вашего ребенка.- Уложите малыша ровно или сядьте старшего ребенка на колени.
- Суньте термометр им под мышку.
- Осторожно прижмите руку к боку, чтобы термометр оставался на месте. Инструкции, прилагаемые к термометру, сообщат вам, сколько времени вам нужно держать его в руке, но многие цифровые термометры издают звуковой сигнал, когда они готовы.
- Дисплей термометра покажет вам температуру вашего ребенка.
Когда обращаться за медицинской помощью
Обратитесь к терапевту или медсестре, если вашему ребенку:
- младше 3 месяцев и имеет температуру более 38 ° C
- старше 3 месяцев и имеет температура 39 ° C или выше
- имеет температуру с другими признаками и симптомами
Доверяйте своим инстинктам.Если вы беспокоитесь о своем ребенке, всегда обращайтесь за медицинской помощью.
Не используйте ртутный термометр
Никогда не используйте ртутный термометр. Они могут разбиться, и ваш ребенок подвергнется воздействию осколков стекла и ртути, которая очень ядовита.
Никогда не используйте ртутный термометр.Если ваш ребенок подвергается воздействию ртути
Немедленно звоните по телефону 01 809 2166, если ваш ребенок подвергается воздействию ртути. Линия информации о ядах открыта каждый день с 8:00 до 22:00.
Обратитесь в ближайшее отделение неотложной помощи больницы (A&E), которое занимается лечением детей, или позвоните по номеру 999, если ваш ребенок контактирует с ртутью в нерабочие часы.
Связанная тема
Что делать, если ваш ребенок проглотил яд
Последняя проверка страницы: 20.
 е. кожа должна быть чистой. Если все-таки кожа в подмышечной области плохая, нет дома инфракрасного термометра, чтобы измерить температуру тела на лбу или в ухе, то можно измерять температуру в паховой складке. Но не в прямой кишке.
е. кожа должна быть чистой. Если все-таки кожа в подмышечной области плохая, нет дома инфракрасного термометра, чтобы измерить температуру тела на лбу или в ухе, то можно измерять температуру в паховой складке. Но не в прямой кишке.