Симптомы и лечение дифтерии — Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Булимия
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Е] Еюноскопия
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
В статье рассматриваются морфологические, культуральные и токсические свойства возбудителя дифтерии — Corynebacterium diphtheriae. Приводятся данные об эпидемиологии и патогенезе дифтерии. Подробно описаны различные формы дифтерии, выделяемые в зависимости от локализации и распространенности патологического процесса и выраженности токсических и геморрагических проявлений; детально рассмотрены осложнения этого заболевания; содержатся рекомендации по дифференциальной диагностике, лечению больных дифтерией и бактерионосителей. The paper outlines the morphological, cultural, and toxic properties of the diphtheria carrier Corynebacterium diphtheriae. Diphtheria epidemiological and pathogenetic findings are presented. Various types of diphtheria which are identified by their location and dissemination of a pathological process and the magnitude of toxic and hemorrhagic manifestation, as well as complications of this disease are described in details. The paper gives recommendations on the differential diagnosis, treatment of patients with diphtheria and bacterial carriers. Н.Д. Ющук, М.Т. Кулагина. Кафедра инфекционных болезней ММСИ им. Н.А. Семашко, МоскваN.D. Yushchuk, M..T. Kulagina.Dept. of infections diseases, N. Semaschko Moscow Medical Institute. | Этиология Возбудитель дифтерии
Corynebacterium diphtheriae был обнаружен
Клебсом в 1883 г. в срезах
дифтерийных пленок, а в 1884 г.
Леффлер выделил его в чистой
культуре. Согласно современной
классификации бактерий, род
Corynebacterium объединяет несколько
видов, вызывающих заболевание
у людей. Вид С. diphtheriaе
неоднороден по культуральным,
морфологическим и
ферментативным свойствам, в
связи с чем выделяют три
биовара: gravis, mitis и intermedius. Свое
название биовары получили
благодаря предполагавшейся
связи с тяжестью клинического
течения. Тип gravis (короткие
полиморфные палочки,
ферментируют крахмал) выделяли
преимущественно при тяжелых и
осложненных формах дифтерии,
сопровождавшихся высокой
летальностью. Тип mitis (длинные
искривленные полиморфные
палочки, не ферментируют
крахмал) преобладал при легко
протекавших формах, а intermedius
занимал промежуточное
положение. Такая зависимость
была подтверждена в период
настоящей эпидемии дифтерии в
России. Дифтерийные палочки —
прямые или слегка изогнутые,
длиной 1 — 8 мкм, шириной 0,3 — 0,8
мкм, полиморфные. Под
микроскопом видно, что лучше
они окрашиваются по полюсам,
где заметно наличие гранул
(включений). В мазках
коринебактерии располагаются
под углом, принимая вид
«растопыренных пальцев». Основным фактором патогенности коринебактерий является экзотоксин. Возбудители, продуцирующие экзотоксин, определяются как токсигенные штаммы. Существуют коринебактерии, не продуцирующие экзотоксин (нетоксигенные штаммы), которые не вызывают заболевания. Эпидемиология Дифтерия — антропозная
болезнь. Источником инфекции
является больной дифтерией или
бактерионоситель токсигенных
штаммов коринебактерий. От
больных с тяжелыми формами
болезни возбудитель
выделяется в большем
количестве, чем от людей,
перенесших заболевание легко.
Однако в эпидемиологическом
отношении более опасны больные
с легкими и стертыми формами
дифтерии, если истинная
природа болезни не распознана
и больных своевременно не
изолируют. В распространении
заболевания особая роль
принадлежит
бактерионосителям, хотя они
выделяют возбудителя
количественно значительно
менее интенсивно, чем больные с
манифестными формами. Наиболее
опасны бактерионосители,
выделяющие микробы длительное
время (до 1 мес и более), что чаще
наблюдается у пациентов с
сопутствующими заболеваниями
верхних дыхательных путей и
ротоглотки. Патогенез Входными воротами обычно
являются слизистые оболочки
ротоглотки (микробы используют
слизь как среду обитания), носа,
гортани, реже глаз, половых
органов, кожного покрова.
Возбудитель фиксируется в
месте внедрения, там же
размножается, выделяя
экзотоксин. В процессе
жизнедеятельности
коринебактерии продуцируют и
другие биологически активные
вещества: гиалуронидазу,
нейраминидазу —
некротизирующий и
диффузионный факторы. Клиническое течение В зависимости от локализации
процесса различают дифтерию
ротоглотки, носа, гортани,
трахеи, бронхов, глаза, уха,
половых органов, кожи. В
отдельных случаях имеет место
одновременное поражение
различных органов —
комбинированная дифтерия.
Наиболее часто дифтерийный
процесс локализуется в
ротоглотке. Клинические формы
дифтерии ротоглотки крайне
разнообразны и зависят от
характера и распространения
фибринозной пленки, степени
отека слизистой оболочки
ротоглотки и подкожной
клетчатки шеи, выраженности
интоксикации. Дифференциальная диагностика Проведение дифференциальной диагностики дифтерии без указания формы может быть причиной грубых диагностических ошибок. Локализованную дифтерию ротоглотки дифференцируют с ангинами кокковой и вирусно-бактериальной этиологии. Распространенную дифтерию ротоглотки следует дифференцировать, помимо ангин, со стоматитом, ожогом, токсическую форму — с перитонзиллярным абсцессом, инфекционным мононуклеозом, заболеванием крови, эпидемическим паротитом. Диагностика Предварительный диагноз основывается, главным образом, на клинических данных и определяет решение вопросов о госпитализации и изоляции больного, необходимости лечения противодифтерийной сывороткой (ПДС) или возможности наблюдения за больным без серотерапии. Диагноз подтверждается бактериологическим исследованием мазков, взятых из участка поражения. В типичных случаях отсутствие бактериологического подтверждения не является основанием для отмены клинического диагноза дифтерии. При атипичном течении болезни, редких локализациях процесса бактериологическое подтверждение диагноза обязательно. Выявленные в эпидемических очагах больные ангиной вне зависимости от результатов бактериологического исследования расцениваются как больные дифтерией, если нет возможности доказать иную этиологию. Лечение Все больные дифтерией или с подозрением на нее, а также носители токсигенных коринебактерий подлежат госпитализации. Главным в лечении всех форм дифтерии, кроме бактерионосительства, является нейтрализация дифтерийного токсина введением антитоксической ПДС. При подозрении на локализованную дифтерию можно отсрочить введение ПДС до уточнения диагноза при условии наблюдения за больным в стационаре. Если же высказывается предположение о токсической дифтерии, введение ПДС должно быть начато безотлагательно. Доза ПДС определяется тяжестью болезни. Введение ее осуществляется внутримышечно (в/м) или внутривенно (в/в). В/в введение (30 — 50% разовой дозы) рекомендуется при токсической дифтерии II и III степени тяжести и при гипертоксической форме. В 1995 г. Минздрав РФ рекомендовал следующие дозы ПДС (в тыс. МЕ): локализованная
дифтерия ротоглотки, носа, Следует отметить, что ВОЗ
рекомендует вводить ПДС в дозе,
не превышающей 60 000 МЕ при самых
тяжелых формах дифтерии
(минимальная доза при легкой
форме 5000 — 10 000 МЕ). Лечение бактерионосителей. Особое значение имеет
выявление и лечение
хронической пат
патогенетической терапии. |
Лекция. Дифтерия
Дифтерия — инфекционное заболевание, характеризующееся воспалительным процессом в месте внедрения возбудителя с образованием фибринозных пленок, явлениями общей интоксикации в результате поступления в кровь экзотоксина, обусловливающего тяжелые осложнения в виде инфекционно токсического шока, миокардита, полинефрита и нефроза.
Этиология. Возбудитель заболевания — коринебактерия дифтерии (бактерия Леффлера). Существуют токсигенные и нетоксигенные штаммы микроорганизма. Заболевание вызывают токсигенные штаммы, продуцирующие экзотоксины. Степень токсигенности различных штаммов может колебаться. Коринебактерия устойчива в окружающей среде, может долго сохраняться на предметах, которыми пользовался больной, в то же время быстро гибнет под воздействием дезинфицирующих средств.
Эпидемиология. Источником инфекции является больной или бактерионоситель токсигенной коринебактерии. Бактерионосительство в сотни раз превышает число больных и представляет серьезную эпидемиологическую опасность.
В зависимости от продолжительности выделения возбудителя различают транзиторное носительство — до 7 дней, кратковременное — до 15 дней, средней продолжительности — до 30 дней и затяжное или рецидивирующее носительство – более 1 месяца (иногда несколько лет).
Основной механизм передачи инфекции — воздушнокапельный. Возможно заражение через предметы обихода и третьих лиц, а также пищевым путем, через инфицированные продукты. Восприимчивость к дифтерии зависит от уровня антитоксического иммунитета. Индекс контагиозности невелик и составляет 10-15%. Грудные дети относительно невосприимчивы к заболеванию, что обусловлено наличием пассивного иммунитета, полученного от матери. После перенесенного заболевания остается прочный иммунитет.
Патогенез. Входными воротами инфекции является слизистая оболочка ротоглотки, полость носа, гортань, реже — слизистая оболочка глаз, половых органов, раневая и ожоговая поверхности кожи, пупочная ранка. В месте входных ворот возбудитель размножается и выделяет экзотоксин.
Развитие заболевания связано с действием как экзотоксина, гак и других продуктов жизнедеятельности возбудителя, в том числе некротоксина, вызывающего в месте локализации возбудителя некроз клеток.
Патологический процесс сопровождается нарушением местной циркуляции, повышением проницаемости стенок сосудов. Из сосудов в окружающие ткани выпотевает экссудат, богатый фибриногеном. Под влиянием тромбокиназы, освободившейся при некрозе эпителиальных клеток, белок свертывается, образуя на поверхности слизистой оболочки фибринозный налет (характерный признак дифтерии).
Попадая в лимфоток и кровоток, дифтерийный токсин вызывает интоксикацию организма, поражение сердечной мыщцы, нервной системы, почек. В результате пареза лимфатических сосудов формируется отек в области миндалин, шеи, грудной клетки.
При локализации патологического процесса в гортани развивается дифтерийный круп. Сужение просвета гортани происходит в результате рефлекторного спазма мышц, отека слизистой оболочки, образования фибринозных пленок.
Клиническая картина. Инкубационный период продолжается от 2 до 10 дней. У привитых и непривитых детей клинические проявления заболевания различны. Для невакцинированных больных характерно тяжелое течение дифтерии, высокий удельный вес токсических и комбинированных форм, развитие тяжелых осложнений. У привитых детей заболевание протекает легко и клиническая диагностика дифтерии представляет значительные трудности.
В зависимости от локализации патологического процесса выделяют следующие клинические формы заболевания: дифтерию глотки, гортани, носа, глаз, половых органов, кожи, у новорожденных — пупочной ранки.
Дифтерия глотки. Представляет собой наиболее частую клиническую форму заболевания у невакцинированных детей. Различают локализованную (легкую), распространенную (средней тяжести) и токсическую (тяжелую) формы дифтерии глотки.
При локализованной форме (рис. 67 на цв. вкл.) налеты не выходят за пределы миндалин. Вначале они имеют вид густой паутинообразной сетки или студенистой полупрозрачной пленки, легко снимаются, но затем появляются вновь. К концу первых — началу вторых суток налеты плотные, гладкие, сероватобелого цвета с перламутровым блеском, с трудом снимаются, при их снятии подлежащая ткань слегка кровоточит. Через несколько часов миндалины вновь покрываются пленкой, на поверхности которой нередко образуются гребешки и складки. По степени выраженности наложений локализованная форма подразделяется на островчатую и пленчатую. При островчатой форме налет располагается в виде единичных или множественных островков неправильных очертаний величиной от булавочной головки до 3—4 мм. Миндалины умеренно гиперемированы, отечны. Пленчатая форма сопровождается налетами, покрывающими часть миндалин или всю их поверхность.
Температура в первые дни заболевания высокая, однако может быть субфебрильной или нормальной. Симптомы интоксикации выражены умеренно и проявляются головной болью, недомоганием, снижением аппетита, бледностью кожи. Может наблюдаться незначительная тахикардия, АД — в пределах нормы. С первых часов заболевания появляется незначительная или средней интенсивности боль в горле при глотании. Умеренно увеличиваются и становятся чувствительными при пальпации регионарные лимфоузлы.
Крайне редко у непривитых детей встречается катаральная дифтерия глотки. Заболевание протекает на фоне субфебрильной или нормальной температуры. Миндалины отечны. Отмечается незначительная гиперемия с цианотичным оттенком слизистой оболочки зева и миндалин. Налет отсутствует.
При распространенной форме (рис. 68 на цв. вкл.) налеты распространяются за пределы миндалин на нёбные дужки, язычок и стенки глотки. Интоксикация, отечность и гиперемия миндалин, реакция со стороны тонзиллярных лимфоузлов более выражены, чем при локализованной форме.
Для токсической дифтерии глотки (рис. 69 на цв. вкл.) характерны тяжелая интоксикация, отек ротоглотки и подкожной клетчатки шеи. С первых часов заболевания резко повышается температура тела, достигая в первые дни 39—41 °С. Быстро нарастают явления интоксикации: общая слабость, головная боль, озноб, бледность кожи, цианоз губ, глухость сердечных тонов, анорексия. У ребенка появляются повторная рвота, боли в животе, тахикардия, расширение границ сердца, снижение АД, адинамия, бред. Выраженность интоксикации соответствует тяжести местного воспалительного процесса и распространенности отека подкожной клетчатки шеи.
По степени выраженности отека различают субтоксическую форму дифтерии (отек расположен над регионарными лимфоузлами), токсическую I степени (отек спускается до середины шеи), II степени (до ключицы), III степени (ниже ключицы, до H-III ребра и ниже). На отечных, багрово- цианотичных миндалинах формируется массивный налет, который быстро распространяется на мягкое и твердое нёбо.
Выражен отек слизистой оболочки ротоглотки. Регионарные лимфоузлы значительно увеличены, при III степени тяжести достигают размеров куриного яйца.
Дифтерия гортани, или дифтерийный (истинный) круп. Чаще протекает в комбинации с дифтерией глотки. Общая интоксикация при крупе выражена умеренно. Тяжесть заболевания определяется степенью стеноза гортани. В зависимости от распространенности процесса круп делят на локализованный (дифтерия гортани) и распространенный (дифтерия гортани, трахеи и бронхов).
Для дифтерийного крупа характерно постепенное, в течение нескольких дней, развитие основных симптомов заболевания. Катаральная стадия начинается исподволь на фоне невысокой температуры (до 37,5-38 °С). С первых часов болезни появляется кашель, затем небольшая осиплость голоса, которая прогрессивно нарастает, не уменьшаясь под влиянием отвлекающих процедур. Кашель вначале влажный, затем грубый, «лающий». Катаральная стадия длится от 1 до 2-3 дней.
В стенотической стадии развивается афония, кашель становится беззвучным, прогрессивно нарастает стенотическое дыхание. Усиливаются интоксикация и гипоксия. Длительность этой стадии от нескольких часов до 2-3 дней.
При переходе в стадию асфиксии появляются беспокойство, усиленное потоотделение, цианоз, тахикардия, глухость сердечных тонов, выпадение пульса на высоте вдоха. Выраженное беспокойство ребенка сменяется сонливостью, адинамией. Пульс становится нитевидным, дыхание редким с длительными промежутками, АД падает, сознание затемняется, появляются судороги. Наступает остановка сердца, которой предшествует брадикардия.
Дифтерия носа. Встречается преимущественно у детей раннего возраста в очагах дифтерийной инфекции. Чаще отмечается в сочетании с другими формами заболевания. При дифтерии носа появляются затрудненное носовое дыхание, необильные сукровичные или серозно-гнойные выделения. Слизистая оболочка носа отечная, гиперемированная. На носовой перегородке обнаруживаются язвы, эрозии, фибринные пленки. Кожа вокруг носовых ходов раздражена, с инфильтрацией, мокнутием, корочками. Температура тела нормальная или субфебрильная.
Дифтерия глаз, кожи, половых органов, пупочной ранки. Эти формы заболевания встречаются редко, обычно являются вторичными и развиваются в сочетании с дифтерией ротоглотки
При дифтерии глаз налет локализуется на конъюнктиве век, иногда распространяется на глазное яблоко. Веки отечные, из конъюнктивального мешка выделяется серозно- кровянистый секрет.
Дифтерия кожи развивается только при ее повреждении с образованием плотной пленки в области ран, царапин, опрелостей. У девочек дифтерийные пленки могут локализоваться на слизистой оболочке наружных половых органов.
Дифтерия пупочной ранки встречается у новорожденных детей. На пупочной ранке появляются кровянистые корочки, небольшая отечность окружающих тканей. Заболевание протекает с повышенной температурой тела, симптомами общей интоксикации. Возможны осложнения в виде рожистого воспаления, гангрены, перитонита, тромбоза вен.
Особенности течения дифтерии у вакцинированных детей. Заболевание возникает на фоне сниженного антитоксического иммунитета. К основным особенностям дифтерии у привитых относятся: почти исключительная локализация процесса на нёбных миндалинах, отсутствие тенденции к его распространению, частое поражение миндалин без образования пленок, наличие стертых форм заболевания, склонность к самопроизвольному выздоровлению. Проявления общей интоксикации кратковременны. Пленчатый или островчатый налет имеет у привитых детей некоторые особенности: снимается без особого труда, удаление часто не сопровождается кровоточивостью, слабо выражена тенденция к образованию фебешковых выпячиваний. Фибринозные налеты чаще всего сочетаются с умеренной гиперемией и отечностью миндалин. Может отмечаться отечность нёбных дужек. Нормализация температуры без специального лечения наступает не позже 3 4-го дня болезни, миндалины очищаются от налетов в течение 4-7 дней, возможно и более быстрое их исчезновение.
Осложнения дифтерии обусловлены специфическим действием дифтерийного токсина. Они наблюдаются преимущественно при токсических формах дифтерии глотки. Наиболее тяжелыми осложнениями являются: инфекционно- токсический шок, миокардит, токсический нефроз, полиради кулоневрит с развитием периферических парезов и параличей.
Лабораторная диагностика. Из методов лабораторной диагностики наибольшее значение имеет бактериологическое обследование. Для выявления бактерии Леффлера берется мачок из зева и носа. Обследованию в амбулаторно-поликлинических условиях подлежат пациенты с диагнозом ангины, назофарингита при наличии налетов, инфекционного мононукпсоза, стенотического ларинготрахеита, паратонзиллярного абсцесса, а также дети и взрослые из очага инфекции.
Предварительный результат исследования получают на 2-е сутки заболевания, окончательный — через 48-72 ч после изучения биохимических и токсигенных свойств возбудителя.
Специфические антитела в сыворотке крови можно выявить с помощью реакции агглютинации (АГ), РПГА, ИФА и др.
Лечение. При малейшем подозрении на дифтерию любой локализации больные безотлагательно направляются в инфекционную больницу для обследования и лечения, так как жизнь ребенка зависит от своевременного введения антитоксической противодифтерийной сыворотки.
Антитоксическое действие сыворотки наиболее эффективно при ее введении в первые часы болезни, пока токсин циркулирует в крови, только в этом случае удается предотвратить фиксацию тканями массивных доз токсина. Сыворотка вводится по методу Безредко.
Дозы сыворотки зависят от формы, тяжести, дня болезни и возраста ребенка. Детям 1 -го и 2-го года жизни дозу уменьшают в 1,5-2 раза.
При локализованной форме дифтерии глотки, носа и гортани сыворотку обычно вводят однократно в дозе 10 000-30 000 АЕ, если эффект недостаточный, введение повторяют через 24 ч.
При распространенной и субтоксической дифтерии ротоглотки, а также распространенном крупе сыворотку вводят в дозе 30 000-40 000 АЕ 1 раз в сутки. Лечение продолжают 2 дня.
При токсической дифтерии глотки I и II степени средняя доза сыворотки на курс лечения составляет 200 000-250 000 АЕ. В первые сутки больному необходимо ввести 3/4 курсовой дозы, сыворотку вводят 2 раза с интервалом 12 ч.
При токсической дифтерии ротоглотки III степени и гипертоксической форме, а также при комбинированной форме курсовая доза может быть увеличена до 450 000 АЕ. В первые сутки больному вводят половину курсовой дозы в три приема с интервалом 8 ч. Треть суточной дозы можно ввести внутривенно.
После введения сыворотки за больным устанавливается наблюдение в течение одного часа.
Одновременно с сывороткой с целью подавления жизнедеятельности возбудителя заболевания применяются антибиотики (макролиды или цефалоспорины) в возрастной дозировке внутрь, внутримышечно или внутривенно (в зависимости ш тяжести состояния) в течение 5-7 дней.
При токсической дифтерии или тяжелых комбинированных формах проводится дезинтоксикационная и патогенетическая терапия, направленная на предупреждение развития осложнений. По показаниям назначается посиндромная терапия.
Больным дифтерийным крупом при неэффективности консервативного лечения проводится интубация трахеи или трахеотомия.
Лечение бактерионосителей. В первую очередь назначается общеукрепляющее лечение и санируются хронические очаги инфекции в носоглотке. Важны полноценное питание, прогулки на свежем воздухе.
При длительном бактерионосительстве применяют эритромицин или другие макролиды внутрь в течение 7 дней. Более 2 курсов антибиотикотерапию проводить не следует.
Уход. За больными устанавливают тщательное наблюдение. Медсестра должна внимательно контролировать соблюдение постельного режима. Его продолжительность составляет от 7-10 дней при локализованной форме дифтерии до 45 дней — при токсической. Больным с токсической дифтерией запрещается самостоятельно переворачиваться в постели и садиться. Детей следует кормить и поить в положении лежа. При резкой болезненности или невозможности самостоятельного глотания кормление осуществляется через зонд. Пища в остром периоде токсической дифтерии должна быть жидкой или полужидкой. После нормализации температуры тела и исчезновения налетов больного переводят на обычное питание. Детей с явлениями пареза мягкого нёба (появление гнусавого голоса, иоперхивание) кормят очень осторожно, не спеша, каждые 2 ч малыми порциями во избежание аспирации пищи.
Больному крупом необходимо обеспечить спокойную обстановку, максимально оберегать от психических травм и волнений, создать все условия для длительного и глубокого сна. Рекомендуется пребывание ребенка в боксе при открытой фрамуге, в холодное время года следует проводить частое про- исгривание. Большое внимание при уходе за больным дифтерией уделяют гигиене носоглотки и полости рта.
Профилактика. Основную роль в профилактике дифтерии играет активная иммунизация. Для предупреждения распространения инфекции необходимо раннее выявление больных и носителей токсигенных коринебактерий . Выявленные больные и носители токсигенных штаммов подлежат обязательной госпитализации. Выписку больных осуществляют после клинического выздоровления и двукратного (через каждые 2 дня) бактериологического обследования, которое проводят не ранее 3 дней после окончания лечения. Носители допускаются в детский коллектив после курса антибиотикотерапии и контрольного бактериологического исследования.
Мероприятия в очаге. До госпитализации источника инфекции проводится текущая дезинфекция, после изоляции — заключительная. Детей, бывших в контакте с больными, разобщают на 7 дней. За очагом устанавливается медицинское наблюдение, включающее ежедневный двукратный осмотр с обязательной термометрией и однократным бактериологическим исследованием. Контактировавшие с больным подлежат осмотру лор-врача. Немедленно проводится иммунизация детей, у которых наступил срок очередной вакцинации или ревакцинации. Ранее вакцинированным детям проводится контроль состояния противодифтерийного иммунитета (РПГА). Лица с низким содержанием в крови дифтерийного антитоксина (менее 0, 03 МЕ/мл) подлежат иммунизации.
Лекция. Коклюш
Коклюш — инфекционное заболевание, характеризующееся приступами спазматического кашля в период разгара болезни.
Этиология. Возбудитель коклюша — бактерия Борде-Жангу, образующая экзотоксин. Микроорганизм высокочуствителен к факторам внешней среды.
Эпидемиология. Источником инфекции является больной или бактерионоситель. Больной опасен в течение 25-30 дней от начала болезни. Его заразительность особенно велика в катаральном периоде и в течение всего периода спастического кашля. Особую эпидемиологическую опасность представляют лица с атипичными формами заболевания и носители. Продолжительность носительства составляет около 2 недель.
Механизм передачи инфекции — воздушно-капельный. Восприимчивость к коклюшу высокая, контагиозный индекс достигает 70-80%. Наиболее восприимчивы к заболеванию дети в возрасте до 3 лет. Новорожденные и дети первых месяцев жизни не получают пассивного иммунитета от матери при наличии у нее специфических антител к палочке Борде — Жангу. После перенесенного заболевания остается стойкий иммунитет.
Патогенез. Входными воротами инфекции является слизистая оболочка верхних дыхательных путей, где происходит размножение возбудителя. Выделяемый палочкой токсин вызывает раздражение рецепторов дыхательных путей, что обусловливает приступообразный кашель и приводит к возникновению застойного очага возбуждения в ЦНС. В доминантном очаге раздражения суммируются, при этом неспецифические раздражители (болевые, тактильные, звуковые) могут вызвать приступ спазматического кашля. Возбуждение часто иррадиирует на рвотный и сосудистый центры с ответной реакцией в виде рвоты и генерализованного сосудистого спазма, а также в центр скелетной мускулатуры с возникновением клонических и тонических судорог.
Клиническая картина. Инкубационный период составляет от 3 до 15 дней. В течении болезни выделяют три периода: катаральный, спазматический и период разрешения. Катаральный период длится 1-2 недели и проявляется недомоганием, незначительным повышением температуры тела, сухим кашлем, небольшими слизисто-серозными выделениями из носа. Общее состояние детей не нарушено. В последующие чип кашель постепенно усиливается, становится навязчивым и приобретает приступообразный характер.
Переход заболевания в спазматический период характеризуется появлением приступов спазматического кашля. Он разминается внезапно или после коротких предвестников (ауры) в виде беспричинного беспокойства, чувства жжения или щеко- 1.ШПЯ позади грудины. Приступ начинается глубоким вдохом, за которым возникает серия кашлевых толчков, быстро следующих на выдохе друг за другом. Затем происходит глубокий вдох, сопровождающийся свистящим протяжным звуком вследствие прохождения воздуха через спастически суженную голосовую щель (реприз). Во время приступа лицо ребенка краснеет, принимает синюшную окраску. Шейные вены набухают, глаза слезятся, «наливаются кровью». Голова вытягивается вперед, язык до предела высовывается изо рта. Уздечка языка при этом травмируется о нижние резцы, на ней появляется язвочка. В тяжелых случаях приступ сопровождается многочисленными репризами. Во время судорожного кашля может произойти непроизвольное мочеиспускание и дефекация. В конце приступа выделяется небольшое количество вязкой мокроты, иногда возникает рвота (рис. 70). У детей раннего возраста судорожный кашель часто заканчивается апноэ. Число приступов в сутки в зависимости от тяжести заболевания составляет от 8-10 до 40-50 раз и более.
В результате расстройства кровообращения и застойных явлений лицо больного становится одутловатым, веки отечными. На лице, шее, верхней части туловища появляются петехии. Возможны кровоизлияния в конъюнктиву глазных яблок.
Спазматический период продолжается 2- 4 недели, затем заболевание переходит в период разрешения. Приступы становятся реже и исчезают, кашель теряет свой типичный характер, постепенно наступает выздоровление. Общая продолжительность болезни составляет от 1,5 до 2-3 месяцев. Кроме типичных форм коклюша могут наблюдаться атипичные формы.
При стертых формах заболевания приступы кашля отсутствуют, сам кашель продолжается несколько недель или месяцев.
Субклиническая (бессимптомная) форма выявляется в очагах заболевания при бактериологическом и иммунологическом обследовании контактных. Изменения в периферической крови отмечаются редко
Коклюш у детей грудного возраста протекает тяжело. Катаральный период укорочен, спазматический — удлинен. При приступе спазматического кашля возможны повторяющиеся задержки дыхания или его остановка. Апноэ возникает не только на высоте приступа, но и вне его.
Коклюш у привитых детей, как правило, имеет легкое течение. Осложнений не бывает. Часто развивается стертая форма заболевания. Типичные для коклюша гематологические сдвиги наблюдаются редко.
Осложнения, возникающие при коклюше, связаны с основным заболеванием или являются результатом реинфекции или суперинфекции. К первой группе осложнений относятся пневмоторакс, эмфизема подкожной жировой клетчатки и средостения, ателектазы, пупочная грыжа, выпадение прямой кишки, энцефалопатия.
Наиболее частыми осложнениями, возникающими вследствие наслоения вторичной инфекции, являются пневмонии и тяжелые бронхиты. Эти осложнения могут привести к летальному исходу у детей первых месяцев жизни.
Лабораторная диагностика. Решающее значение для лабораторной диагностики имеет выделение возбудителя. Материал от больного берут методом «кашлевых пластинок». Лучшая высеваемость бывает при обследовании в первые 2 недели от начала заболевания. В качестве экспресс-диагностики используют иммунофлуоресцентный метод, с помощью которого можно обнаружить возбудителя непосредственно в мазках слизи из носоглотки практически у всех больных в начале заболевания. Для серологической диагностики используются РА, РСК, РПГА. Эти реакции имеют значение лишь для ретроспективной диагностики. Кроме того, они часто отрицательны у детей первых двух лет жизни. В общем анализе крови для коклюша характерен лейкоцитоз, выраженный лимфоцитоз на фоне нормальной или замедленной СОЭ. Максимально выраженные изменения крови появляются в спазматический период.
Лечение. Больные коклюшем лечатся на дому. Госпитализация осуществляется у детей раннего возраста, в случае тяжелого течения заболевания, при присоединении осложнений или по эпидемиологическим показаниям.
Этиотропная терапия заболевания включает назначение антибиотиков широкого спектра действия, к которым чувствителен возбудитель (ампициллин, гентамицин, левомицетина сукцинат). Можно использовать макролиды: рулид, сумамед, клацид, эритромицин. К калиевой и натриевой соли бензилпе- нициллина и феноксиметилпенициллину возбудитель коклюша нечувствителен. Антибиотики применяют в возрастных дозах. Курс лечения составляет 8-10 дней. Они назначаются в катаральном периоде и в первые дни спастического кашля. В более поздние сроки заболевания их использование нецелесообразно. Раннее применение антибиотиков способствует значительному облегчению приступов кашля, уменьшению их числа, сокращению продолжительности болезни.
Важное значение в лечении коклюша имеет патогенетическая и симптоматическая терапия. Показано применение успокаивающих средств (настойки валерианы, пустырника). Для уменьшения частоты и тяжести приступов спастического кашля используются нейролептики (седуксен, дипразин, аминазин), которые снимают бронхоспазм, понижают возбудимость дыхательного центра, успокаивают больного, способствуют углублению сна.
Обязательным компонентом терапии являются препараты, уменьшающие вязкость мокроты (пертуссин, мукалтин, амброксол и др.). Хороший эффект оказывают ингаляции амброксола с протеолитическими ферментами (трипсин, химо- трипсин), щелочные ингаляции.
Показано применение бронхолитиков (эуфилонг). Целесообразно включение эуфиллина в аэрозольную терапию.
Положительное действие оказывают противокашлевые препараты (либексин, бромгексин, тусупрекс, пакселадин, сине- код). Детям 1-го года жизни они не назначаются.
Для подавления аллергического компонента широко используются антигистаминные препараты (супрастин, тавегил и др.) в обычных дозах. В тяжелых случаях применяются глюкокортикоиды в течение 7-10 дней.
По показаниям назначаются препараты, улучшающие мозговое кровообращение (кавинтон, трентал).
При апноэ оказывается неотложная помощь: отсасывается слизь из верхних дыхательных путей, проводится искусственное дыхание, оксигенотерапия. Препараты, возбуждающие дыхательный центр, не применяются, так как остановка дыхания связана с перевозбуждением дыхательного центра.
Уход. Помещение, в котором находится больной, необходимо часто проветривать, уборку производить только влажным способом. Показаны продолжительные прогулки на свежем воздухе. Следует исключить внешние раздражители, вызывающие приступ смазматического кашля. Во время приступа лучше зять ребенка на руки или усадить в постель. По окончании приступа слизь изо рта и носа удаляют марлевым тампоном. Кормить больного необходимо малыми порциями, после приступа кашля. При частой рвоте детей рекомендуется докармливать. Немалоповажнее значение в уходе имеет интересно организованный досуг. Ребенка необходимо занять игрой, лепкой, чтением книг, в домашних условиях просмотром детских телевизионных передач.
Профилактика. Основную роль в предупреждении заболевания играет активная иммунизация. Для предотвращения распространения инфекции больного изолируют на 25-30 дней с момента заболевания.
Мероприятия в очаге. В очаге проводится влажная уборка помещения и проветривание. Дети до 7-летнего возраста, ранее не болевшие коклюшем и непривитые, подвергаются разобщению на 14 дней с момента изоляции больного. Если Оош.ной лечится дома, контактирующие с ним дети в возрасте до 7 лет, не болевшие коклюшем, подлежат разобщению на Л дней от начала кашля у заболевшего. Детям 1-го жизни, не иммунизированным против коклюша, при контакте с больным мнипапо введение противококлюшного иммуноглобулина в дозе 6 мл (по 3 мл через день). Дети старше 7 лет разобщению не подлежат. Они находятся под медицинским наблюдением в течение 25 дней от начала кашля у заболевшего ребенка.
Симптомы и лечение. Журнал Медикал
Дифтерия – острое инфекционное заболевание, вызванное Corynebcterium diphtheria (палочка Лефлера), проявляющееся воспалением ротоглотки с образованием фибриновых плёнок в виде белого налёта и с тяжёлой сопутствующей общей интоксикацией.
Возбудитель значительно устойчив во внешней среде: при стандартных условиях (до 15 дней), стоек к действию низких температур (до 5 месяцев в осенне-зимнее время), в воде и молоке сохраняется до 3 недель. При обработке дезрастворами (хлор) и кипячении гибнет в течении минуты.
Причины дифтерии
Источником заразы является больной человек или носитель токсигенных штаммов (вид возбудителя, вызывающего заболевание), их кол-во возрастает до 40% на территориальных очагах заражения. Есть носительство не токсигенных штаммов (дифтероидов), т.е они не опасны для окружающих. Пути заражения: воздушно-капельный, контактно-бытовой (через предметы обихода), пищевой. Сезонность – осенне-зимняя, но бывает и периодичность эпидемий, а не отдельных вспышек, это происходит из-за халатного отношения к вакцинопрофилактике как со стороны медперсонала, так и со стороны населения, и объясняется это увеличением числа лиц, утративших антитоксический иммунитет, приобретаемый во время вакцинации и/или ревакцинации. Причины заражения:
• нарушение вакцинопрофилактики – это основная причина эпидемических вспышек
• нарушение со стороны иммунной системы
• относительная устойчивость возбудителя во внешней среде.
Симптомы дифтерии
Строение и свойства возбудителя всегда предопределяет динамику течения заболевания, осложнения и исход, также на основе этих знаний создают вакцины и назначают лечение. Также и в случае с дифтерией – у неё порядком 12 патогенных (вызывающих симптомы) факторов, за счёт которых она является чрезвычайно опасным инфекционным заболеванием в плане частых осложнений и высокой смертности.
Основные симптомы дифтерии будут определяться этапно (внедрение, размножение, распространение возбудителя):
От момента заражения, до первых клинических проявлений проходит от 2-10 дней (инкубационный период) – по истечению этого срока резко появляютс симптомы(стёртая форма бывает редко). В дни инкубационного периода происходит проникновение и размножение возбудителя в месте входных ворот (ротоглотка, дыхательные пути, глаза, половые органы и микроповреждения кожи), чаще это ротоглотка. В этот период бактерия дифтерии, попадая на клетки эпителия слизистого слоя, начинает вызывать разобщение клеток тканей между собой и, блокируя SIgA (секреторный иммуноглобулин А) путём подавления синтеза их белковых фракций – т.е идёт повреждение линии первой защиты. Параллельно начинает действовать экзотоксин (а именно некротоксин) – он умертвляет ткани, вызывая отёк тканей с выпотом экссудата (межклеточной жидкости), этот экссудат начинает превращаться в фибрин под действием некротических веществ от погибших эпителиоцитов, фибрин пластом ложится на ткани, причём, отделить его от тканей практически невозможно, т.к выпотевание экссудата идёт с глублежащих слоёв и преобразование его в фибрин происходит также. Внешне это проявляется, как нарастание желтоватого налета на слизистых.
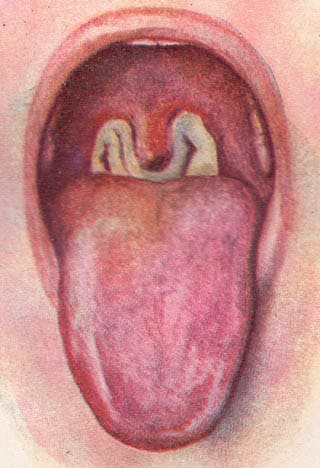
Фибриновый налёт при дифтерии
До появления бело-жёлтого фибринового налёта (плёнок) на миндалинах, других симптомов нетнет, но после – острое начало, сопровождающееся катаральными проявлениями (повышение температуры до 38-39, недомогание, умеренные боли в горле при глотании, умеренное увеличение подчелюстных лимфоузлов, отёк миндалин).
Образование этой плёнки является «визитной карточкой» дифтерии, но опасность состоит в том, что такая же фибриновая плёнка может вызывать поражение трахеи с нижележащими бронхами, вызывая аспирацию (закупорку дыхательных путей) и летальность в этом случае очень высока, т.к плёнка с трахеи и бронхов часто отходит легче из-за особенностей строения эпителия. Симптомы в этом случае нарастают стремительнее, к концу 4 суток может наступить смерть, если не предпринять реанимационных мероприятий, и на первый план выходит последовательно сменяющийся характер кашля: осиплость голоса с последующим его исчезновением — грубый кашель — лающий кашель — беззвучный, с присоединением шумного дыхания.
По мере распространения возбудителя, не зависимо от формы заболевания (поражение миндалин, трахеи с бронхами или сочетанных поражений), происходит распространение возбудителя и его токсинов по крови, поражая органы мишени (миокард, почки, периферические нервы, клетки коркового и мозгового вещества надпочечников) – вызывая соответствующие симптомы и осложнения со стороны этих органов.
Диагностика дифтерии
Диагноз «Дифтерия» прежде всего клинический, т.е зачастую достаточно осмотра ротоглотки. Дополнительные лабораторные методы необходимы при атипичном течении и для определения штаммов, при вопросе о снятии диагноза.
Лабораторные методы:
• Бактериологический (взятие мазка с ротоглотки на границе здоровой ткани и фибриновых плёнок) – этот метод эффективен в течении 2-4 часов от момента взятия материала и с помощью него выделяют возбудителя и определяют его токсические свойства. После этого анализа так и пишут, есть возбудитель или нет.
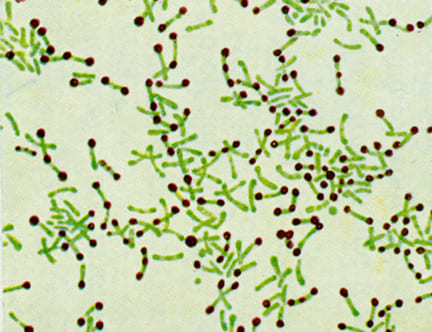
Возбудитеи дифтерии под микроскопом
• Серологический – для определения IgG и M, которые указывают на напряжённость иммунитета, определение антитоксических антител и антибактериальных антител (с помощью РНГА). Для более точного определения противодифтерийного иммунитете, лучше использовать ИФА, т.к он указывает больше на чувствительность/напряжённость иммунитета, как для поствакцинального, так и для естественного. Также для дифференциации между ними – определяют, естественный это иммунитет, или поствакцинальный. Определение IgG и M будет говорить об остроте процесса: G- недавно перенесённое заболевание, M- остропротекающее.
• Генетический метод – ПЦР, для определения ДНК возбудителя.
Также необходима и диагностика осложнений:
• При подозрении кардита: ЭКГ, фонокардиография, УЗИ сердца; Исследование активности лактатдегодрогиназы, креатинфосфокиназы, аспартатаминотрансферазы.
• При подозрении нефроза: ОАМ, ОАК , биохимическое исследование крови (определение креатинина и мочевины), УЗИ почек.
Лечение дифтерии
1. Антитоксическая противодифтерийная сыворотка. Чем раньше её назначают, тем меньше осложнений. Особенно она эффективна в первые 4 дня от начала симптомов или ещё лучше при подозрении на заражение после контакта с больным дифтерией.
2. Антибиотики из группы макролидов, аминопеницеллинов, цефалоспоринов 3 поколения. Курс лечения антибиотиков в течении 2-3 недель
3. Местное лечение: интерфероновая мазь (иммуномодулятор), хемотрипсиновая мазь, неовинтин. Эти препараты применяют до исчезновения фибринового налёта.
4. Антигистаминные средства (кетотифен, цитиризин)
5. Симптоматическое лечение (в зависимости от того, какой поражён орган или система)
6. Жаропонижающие
7. Поливитамины
8. Мембранопротективные антиоксиданты (стабилизаторы мембран, защищающие их от свободнорадикального окисления)
9. Дезинтоксикационная терапия путёмв ведения жидкостных сред (реополиглюкин)
10. Гемосорбция, плазмоферез, ГКС (глюкокортикостероиды – гормональная терапия). Пункты 8-10 применяются в стационарах, реанимациях или палатах интенсивной терапии.
Режим питания и реабилитация при дифтерии
Строгий постельный режим в течении 3 недель, после этого необходимо встать на учёт к кардиологу для выявления поздних осложнений. Щадящий режим питания, со снижением применения гипераллергенных продуктов.
Осложнения дифтерии
Миокардит, токсический нефроз, парез мягкого нёба, генерализованные полиневропатии, инфекционно-токсический шок, отёк головного мозга, пневмонии.
Профилактика дифтерии
Неспецифическая профилактика предусматривает госпитализацию больных и носителей дифтерийной палочки. Выздоровевших перед допуском в коллектив обследуют однократно. В очаге за контактными больными устанавливают меднаблюдение в течении 7-10 дней с ежедневным клиническим осмотром однократным бактериологическим обследованием. Их иммунизация проводится по эпидемическим показаниям и после определения напряжённости иммунитета (с помощью серологического метода, представленного выше).
Специфическая профилактика:
• Применение АКДС-вакцины с 3 месячного возраста троекратно, с интервалом в 1,5 месяца. А потом через год или 1,5 проводят ревакцинацию. При вакцинации и ревакцинации соблюдают противопоказания: если есть противопоказания к применение АКДС (перенесен коклюш, при первичной вакцинации – если она по каким-либо причинам проходит в возрасте 4-6 лет) – тогда применяют АДС-анатоксин.
• АДС-М применяют для плановой возрастной ревакцинации (в 6 лет, 17 лет, и каждые 10 лет для взрослых), для первичной вакцинации непривитых старше 6 лет (делают 2 прививки с интервалом 45 дней, потом ревакцинацю через 9 месяцев и через 5 лет; потом каждые 10 лет). АДС-М применяют для детей с сильными температурными реакциями на АДС и АКДС.
Консультация врача по дифтерии
Вопрос: «Можно ли лечиться самостоятельно?»
Ответ: нет, иначе это может вызвать эпидемию и осложнения со стороны органов-мишеней. К врачу обращаться обязательно, так как похожие налёты могут быть и при других возбудителях, но для их дифференцировки необходим клинический опыт.
Вопрос: «Какие противопоказания к вакцинации и ревакцинации?»
Ответ: при лёгких проявлениях ОРВИ вакцинацию можно проводить после нормализации температуры; при среднетяжёлой и тяжелой форме – через 2 недели после выздоровления. Также нельзя прививать в период обострения хронических заболеваний, необходимо дождаться ремиссии.
Врач терапевт Шабанова И.Е
Дифтерия: симптомы, причины, лечение, вакцинация
Дифтерия представляет собой инфекционное заболевание, которое чаще встречается в детском возрасте, однако возможно и у взрослых. Существуют разные формы дифтерии, некоторые из которых представляют опасность для жизни пациента. Однако современные методы профилактики и лечения помогают успешно справиться с ним.
Дифтерия
Когда было открыто заболевание дифтерия
Дифтерия – заболевание, известное уже достаточно давно, и упоминания о ней встречались еще в источниках, датированных первым веком нашей эры. При этом современное название дифтерия получила не так давно, ранее называясь дифтеритом.
До того, как было найдено эффективное средство лечения, она отличалась крайне высоким процентом летальных исходов, который в некоторых случаях достигал 100%. Однако в конце 19 века была выделена культура дифтерии в чистом виде. Заслуга принадлежит Фридриху Леффлеру, который также предположил о том, что болезнь возникает не из-за самой бактерии, а из-за токсина, выделяемого ею.
Дальнейшие исследования сделали возможным создание сыворотки против дифтерии, которая впервые была успешно опробована Эмилем Берингом в 1891 году. Эффективность прививок подтвердила целесообразность массового производства вакцины и снизило вероятность летального исходя заболевания до 1 процента. Однако современный анатоксин, используемый сегодня для массовых вакцинаций, появился гораздо позже – только в 1923 году.
Возбудитель дифтерии
Источником дифтерии является грамположительная палочковидная бактерия (дифтерийная палочка). Попадая в организм, она выделяет биохимически активные вещества, в том числе дифтерийный токсин, который и является причиной возникновения симптомов заболевания. При этом дифтерийная палочка может иметь способность вырабатывать токсин или быть нетоксигенной (то есть являться непатогенной для человека и неспособной вызвать заболевание).
Дифтерийная палочка в основном передается воздушно-капельным путем или от больных людей, или от здоровых носителей данной бактерии. Гораздо реже инфекция дифтерии передается через предметы обихода, однако все равно настоятельно не рекомендуется использовать одни и те же полотенца или посуду с тем, кто болеет. Еще один вариант передачи инфекции – это употребление зараженных продуктов.
Вакцинация против дифтерии

Вакцинация против дифтерии не предотвращает попадание бактерии в организм и не защищает от возможности заболеть дифтерией, однако она требуется для того, чтобы заранее выработать иммунитет от дифтерийного токсина, выделяемого бактерией. В этом случае, если человек заболевает, он переносит дифтерию в легкой форме и без осложнений. Введение анатоксина дает организму возможность выработки антитоксических тел, которые в конечном итоге эффективно справляются с экзотоксином, который вырабатывают бактерии. По статистике, только 5% привитых людей могут заболеть дифтерией, но и тогда заболевание будет переноситься более легко, чем в случае отсутствия иммунитета.
Вакцинация против дифтерии осуществляется планово, однако в случае возникновения эпидемии проводятся дополнительные прививки.
Дифтерия: симптомы
Симптомы дифтерии определяются тем, с какой формой данного заболевания приходится столкнуться, однако в большинстве случаев все начинается с небольшого повышения температуры. Болевые ощущения во время глотания небольшие или практически отсутствуют, так как экзотоксин действует на нервные окончания и тем самым обезбаливает горло. Характерным симптомом дифтерии является появление налета различной локализации и распространенности, имеющего вид пленки. Первые несколько дней она имеет белый цвет, потом начинают сереть или желтеть.
Распространение бактериального токсина в организме с течением времени приводит к тому, что примерно через неделю дифтерия, симптомы которой усиливаются, переходит в более тяжелую форму. Она характерна для непривитых людей и сопровождается лихорадкой, головной болью. Больной апатичен, все время хочет спать, отмечается бледность кожных покровов и сухость во рту. Многое зависит от возраста пациента. Симптомы дифтерии у детей часто включают рвоту и боль в животе. Распространение налета и появление отеков сопровождается появлением затрудненного дыхания и изменения голоса.
Периоды развития заболевания
Инкубационный период
Он начинается с момента попадания возбудителя заболевания в организм человека и может продолжаться от 2 до 10 суток. Присутствие бактерии в организме человека вызывает повышение температуры, общее недомогание и небольшую боль в горле при попытке проглотить что-нибудь. Возможно увеличение лимфоузлов. Однако такие проявления характерны только для последних дней инкубационного периода.
Период разгара

В период разгара болезни происходит борьба организма с инфекцией, на фоне чего симптомы проявляются ярко. Основными симптомами в этот период является появление грубого кашля, голос становится осиплым, в дальнейшем возникают проблемы с дыханием.
Основной формой заболевания является дифтерия ротоглотки, при которой типичный налет развивается на миндалинах (если это локализованная форма), покрывая их либо частично, либо полностью. Пленка плотно прилегает к миндалине, сложно поддается шпателю, если же получается снять пленку, на ее месте появляется кровяная роса. Температура из-за интоксикации организма может подниматься до 39 градусов.
Другие формы дифтерии отличаются несколько иными симптомами в период разгара болезни.
Выздоровление
В процессе выздоровления происходит очищение организма от дифтерийного токсина, в результате чего уже на третий день температура спадает, однако налет на миндалинах проходит гораздо дольше (может держаться еще до 8 дней). Выздоровление сопровождается и исчезновением других симптомов, в том числе спаданием отечности и нормализацией состояния лимфоузлов. Человек, переболевший дифтерией, получает временный иммунитет, однако через десять лет или несколько больше этот иммунитет утрачивается.
Дифтерия у взрослых
В настоящее время дифтерия у взрослых встречается реже, чем у детей, при этом профилактическая вакцинация приводит к тому, что болезнь вне зависимости от локализации протекает в легкой форме. Основное количество случаев заболевания приходится на пациентов от 18 до 40 лет, однако возможно поражение и у более старших пациентов.
Дифтерия у взрослых протекает в атипичной форме, под маской лакунарной ангины, в связи, с чем отмечается позднее обращение и госпитализация. Чаще (в 90% случаях) имеет локализованную форму. При развитии крупа (поражение гортани) явления стеноза (сужения) проявляются лишь изменением голоса (охриплость или полное отсутствие голоса), грубым кашлем. Если же, при отсутствии лечения, явления крупа спускаются на нижние дыхательные пути, может развиться асфиксия и как результат – летальный исход.
Локализованная форма дифтерии зева – самая легкая дифтерия, симптомы которой проявляются слабо и представляют собой образование характерных для дифтерии пленок на миндалинах, незначительное повышение температуры и общую слабость.
Распространенная дифтерия зева имеет более яркие симптомы, в число которых входит общее повышение температуры до 39 градусов, повышенное количество налета (за пределы миндалин, на небные дужки, язычок и небную занавеску) и ухудшение состояния пациента в целом.
Токсическая дифтерия – наиболее тяжелая форма, при которой у пациента начинается лихорадка, сопровождающаяся ознобом и головной болью, возможна рвота и боль в животе. Налет, первоначально образующийся на миндалинах, очень быстро распространяется на всю ротовую полость. Характерный отек делает речь человека несколько невнятной, а присутствие налета приводит к возникновению хрипов и неприятному приторному запаху изо рта.
Дифтерия у детей
К возбудителю дифтерии наиболее восприимчивы дошкольники, однако дифтерия у детей возможна и в подростковом возрасте. У новорожденных может присутствовать такая особая форма болезни, как дифтерия пупочной ранки.
При заражении у ребенка отмечается общая слабость и повышение температуры (в зависимости от формы дифтерии она может повыситься незначительно или существенно). Часто возникает дифтерия, симптомы которой у детей включают боль в горле.
Типичным симптомом дифтерии у детей является наличие пленки сероватого цвета на миндалинах, которые несколько отечны из-за воздействия токсинов. Дифтерия у детей также сопровождается увеличенными в размерах шейными лимфоузлами и отеком мягких тканей шеи.
Виды дифтерии
Хотя в большинстве случаев при упоминании дифтерии речь идет о дифтерии ротоглотки, возможны и другие виды дифтерии, которые также требуют точной диагностики и лечения.
Дифтерия ротоглотки

В 95% случаев заболевание дифтерии поражает именно небные миндалины, и в этом случае говорят о дифтерии ротоглотки. Она имеет несколько разновидностей.
- Локализованная форма – дифтерийная палочка поражает небные миндалины.
Поражение может носить разный характер. При катаральном типе дифтерии характерные пленки отсутствуют, есть легкий отек и покраснение миндалин. При островчатой форме пленки присутствуют в виде небольших вкраплений, при этом сами миндалины воспалены. При пленчатом типе дифтерии ротоглотки пленка белого или сероватого цвета покрывает миндалины полностью.
- Распространенная форма.
Получила такое название из-за того, что возбудитель дифтерии поражает не только миндалины, но и ткани около них. Это приводит к высокому уровню общей интоксикации организма, из-за чего болезнь проходит сложнее и велик риск осложнений.
- Токсическая форма.
Данная форма составляет примерно пятую часть всех случаев дифтерии ротоглотки. Токсическая форма отличается высоким уровнем бактериального токсина в крови, из-за чего и локальные, и общие симптомы выражены крайне ярко. Отек, вызванный дифтерией, способен существенно уменьшить просвет зева, в результате чего у человека меняется голос и затрудняется дыхание. Токсическая форма делится на три степени, в зависимости от распространения отека.
- Гипертоксическая форма.
Встречается реже остальных, однако и протекает намного тяжелее. Высокая концентрация токсина в организме больного приводит к резкому развитию болезни, из-за чего процент летальных исходов очень высок.
Тяжелые формы дифтерии опасны возможными осложнениями, однако своевременное лечение поможет избавить организм от токсинов и восстановить его работоспособность.
Дифтерийный круп
Дифтерийный круп, или дифтерия гортани, – форма заболевания, которая чаще встречается у детей от года до пяти лет, однако взрослые тоже могут заболеть ею. Первая реакция на дифтерию в этом случае – это изменение голоса, который становится сиплым, часты при этом виде дифтерии хрипы, кашель лающего характера. Существует две формы дифтерийного крупа. При локализованной форме воспаление затрагивает только гортань, при нисходящей форме крупа поражаются гортань, трахея и бронхи.
Болезнь начинается с катаральной стадии, при которой симптомы проявляются не столь явно, по этой причине многие пациенты часто не подозревают, что это дифтерия, лечение которой надо начинать срочно. Отсутствие лечения позволяет болезни перейти в стенотическую стадию, которая может длиться как несколько часов, так и сутки и более. Если в это время не будет введена сыворотка против дифтерии, заболевание завершится летально по причине асфиксии.
Другие виды дифтерии

Если дифтерия ротоглотки и дифтерийный круп встречается часто, то другие локализации дифтерии возникают намного реже. К не распространенным видам дифтерии относятся:
- Дифтерия глаза.
При распространении возбудителя дифтерии на глаза происходит заметный отек век, появляется много гноя. На слизистой образуется налет серого или желтоватого цвета, который крайне трудно отделить. Это симптомы крупозной формы дифтерии глаза, которая также может существовать в дифтерической форме. Для нее характерна интоксикация, существенное повышение температуры тела и образование налета не только на слизистой, но и на самом глазном яблоке.
- Дифтерия раны.
Дифтерия, инфекция при которой попала в рану на коже. В первую очередь это значительно замедляет процесс заживления раны, в которой начинает образовываться дифтерийный налет грязновато-серого или зеленоватого цвета. К частной форме дифтерии раны относят дифтерию пупочной ранки у новорожденных, которая может возникнуть при несоблюдении правил гигиены.
- Дифтерия носа.
Если дифтерийная палочка при вдохе задержится на слизистой носа и не проникнет дальше в дыхательные пути, развивается дифтерия носа. Существует пленчатая дифтерия носа, катарально-язвенная форма с яркими клиническими симптомами. Из всех редких форм дифтерии дифтерийный ринит встречается чаще всего.
- Дифтерия половых органов.
Встречается в основном среди пациентов женского пола, характеризуется резким отеком и повышением болезненности слизистой. Такая дифтерия, лечение которой не начато или не соблюдаются предписания врача, приводит к тому, что впоследствии в месте инфекции может образоваться язва с характерным налетом.
Частое последствие развития дифтерии глотки, в результате чего в ухе начинается воспалительный процесс с выделением гноя. Возможно нарушение слуха в результате повреждения барабанной перепонки.
Причины дифтерии

Причиной дифтерии вне зависимости от формы является заражение организма дифтерийной палочкой, носителем которой выступает другой человек. Заражение в основном происходит воздушно-капельным путем, при котором возбудитель дифтерии попадает в организм через органы дыхания, реже – через уши и кожу.
Вероятность развития дифтерии повышается при эпидемиях гриппа и ОРВИ, а также в случаях, если имеются заболевания верхних дыхательных путей, носящие характер хронических. Распространению дифтерии у детей способствуют различные детские инфекции, снижающие общую сопротивляемость организма.
Диагностика дифтерии
Дифтерия – заболевание, для которого требуется дифференциальная диагностика, поскольку ряд его проявлений похож на проявления ангины или мононуклеоза. Поэтому при появлении характерных симптомов требуется применить комплекс диагностических мероприятий.
Мазок на дифтерию
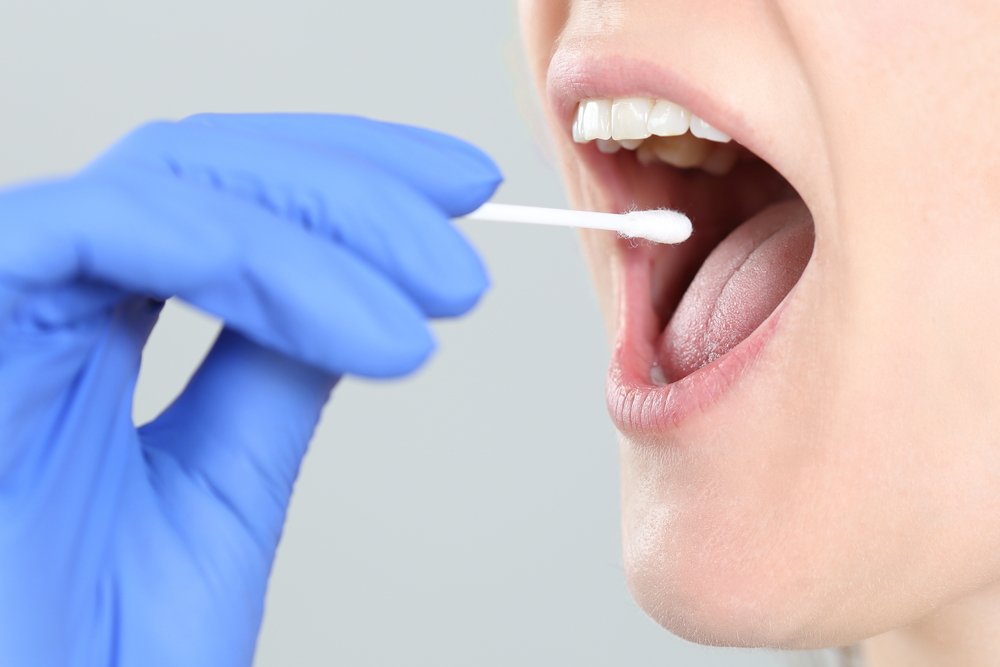
Основным методом диагностики дифтерии является мазок на дифтерию, забор которого производится из зева и носа (при редких формах дифтерии мазок берут в зависимости от локализации заболевания). Анализ необходимо выполнять как минимум через два часа после приема пищи.
Биологический материал после забора помещается в специальную среду для транспортировки в лабораторию, где проводится проверка на наличие возбудителя дифтерии. Метод обладает высокой степенью надежности; как правило, ложноположительные результаты вызваны нарушением условий транспортировки. Мазок на дифтерию не будет показывать точных результатов и в том случае, если пациент уже проходит курс лечения антибиотиками.
Лабораторные методы диагностики
Чтобы выявить дифтерию, необходим посев мазка из зева и носа (или из другого предполагаемого места входных ворот). Также используется анализ крови методом ПЦР на дифтерийный токсин.
Остальные лабораторные анализы имеют неспецифичные изменения и направлены на выявление возможных осложнений. К ним относятся:
- Общий анализ крови
- Общий анализ мочи
- Анализ крови на антитела в динамике болезни
- Биохимия крови
- ЭКГ
- УЗИ сердца
Клиническое обследование
Помимо лабораторных методов исследования в диагностику дифтерии обязательно входит клиническое обследование пациента. Даже если лабораторные результаты не доказывают присутствие возбудителя заболевания в организме, клинические проявления могут давать полноценную картину, чтобы предположить этот диагноз.
При клиническом обследовании пациента на дифтерию диагност обращает внимание на следующие признаки:
- Наличие дифтерийного налета, в том числе на миндалинах и за пределами их (в случае нетипичной локализации дифтерии обследуется пораженная область).
- Наличие отека шеи и лица.
- Увеличение региональных лимфоузлов
- «Свистящее» дыхание, вызванное сужением просвета зева из-за налета и отечности, а также охриплость голоса и грубый кашель
- Типичные осложнения для дифтерии.
Диагностика дифтерии также включает сбор анамнеза пациента, при этом особое внимание необходимо уделить случаям контакта с людьми, у которых уже была подтверждена та или иная форма дифтерии.
Дифтерия: лечение
Для того, чтобы избежать дальнейшего распространения инфекции, лечение дифтерии обязательно проводится в инфекционном отделении больницы вне зависимости от формы и тяжести течения заболевания. Больным дифтерией рекомендован постельный режим и диета из продуктов, богатых калориями и витаминами.
Для устранения дифтерийного токсина как причины заболевания проводится этиотропная терапия – введение противодифтерийной сыворотки. Количество уколов и дозировка зависят от конкретного случая заболевания и состояния пациента.
Для борьбы с возбудителем дифтерии в рамках комплексной терапии применяются антибиотики, вид и дозировка которых также определяется состоянием пациента. Рекомендованная длительность курса составляет примерно две недели, за это время существенно снижается количество бактерий, вызывающих интоксикацию организма. Также проводится местное лечение.
При токсической дифтерии и выраженной интоксикации организма назначаются глюкокортикостероиды, а также различные солевые растворы для снижения уровня интоксикации организма и восполнения потерь жидкости с учетом состояния организма.
Осложнения дифтерии
Осложнения дифтерии чаще всего проявляются при тяжелых формах заболевания или при несвоевременно начатом лечении. Для токсических форм дифтерии наиболее типичным осложнением является миокардит, при этом чем раньше появится миокардит, тем тяжелее будет он протекать. Молниеносная форма миокардита как реакция на дифтерию опасна тем, что часто приводит к летальному исходу, тогда как форма болезни, проявившаяся через несколько недель после начала дифтерии, имеет гораздо более благоприятный прогноз.
Неврологические расстройства как реакция на дифтерию обусловлены воздействием токсина на нервные окончания. Спектр таких расстройств достаточно разнообразен: у пациента может развиться косоглазие, парезы конечностей, асимметрия лица, из тяжелых неврологических осложнений возможен паралич дыхательных мышц или диафрагмы. Если токсин воздействовал на один-два нерва, последствия пройдут через пару недель, если же речь идет о тяжелой форме неврологического расстройства, на окончательное устранение остаточных явлений может потребоваться до года.
Дифтерия может давать осложнение и на почки, наиболее частым таким осложнением, характерным при токсических формах дифтерии, является нефротический синдром, проявления которого могут быть обнаружены уже через пару дней периода развития болезни (именно поэтому каждые несколько дней при дифтерии у больного исследуют мочу). В среднем нефроз может длиться от 20 до 40 дней.
Также бывают осложнения, связанные с присоединением вторичной инфекции – пневмония (на фоне дифтерийного крупа), отиты, гнойный лимфаденит.
Прививка от дифтерии
Прививка против дифтерии – это способ заранее снизить вероятность заболевания дифтерией, поскольку вакцина в этом случае содержит токсин дифтерийной палочки, обработанный таким образом, чтобы он не может нанести вред организму. В то же самое время организм распознает это вещество и может заранее выработать антитоксины, которые предотвратят развитие заболевания или же, если возбудитель дифтерии все же сможет укрепиться в организме, сделают все возможное для легкого течения болезни и быстрого выздоровления.
Делать ли прививку от дифтерии
Прививка от дифтерии считается медиками наиболее безопасной для организма, поэтому не стоит ее опасаться. Однако есть состояния, при которых лучше отложить укол. В первую очередь к ним относится период, когда человек болен – его организм и так ослаблен борьбой с другим заболеванием.
В первом триместре беременности тоже лучше воздержаться от прививки, а вот второй (после 27 недели) и третий триместры уже не являются противопоказанием для прививки от дифтерии. Более того, если будущая мама уже имеет в организме антитела против токсина дифтерийной палочки, ее новорожденный малыш тоже получит врожденный иммунитет от дифтерии. Этот иммунитет продержится всего несколько месяцев, однако надежно защитит ребенка от болезни.
ВИЧ-положительным пациентам в силу их слабого иммунитета прививка от дифтерии не делается.
Когда делается прививка против дифтерии
Обычно прививка против дифтерии впервые делается еще в детском возрасте, однако если по какой-то причине этого не произошло, никто не мешает пройти вакцинацию и взрослому человеку. Перед процедурой обязательно осмотр врача-терапевта или иммунолога (или педиатра, если прививку планируется делать ребенку), который оценивает состояние пациента и определяет, делать ли прививку от дифтерии.
Прививка от дифтерии детям
Прививка от дифтерии детям впервые делается в возрасте трех месяцев – именно в этот период постепенно перестает действовать иммунитет, переданный ребенку от матери (если она сама привита). После первой прививки должно пройти не менее 45 дней до второго укола и еще столько же – до третьего. Таким образом, к возрасту 7-9 месяцев первый курс вакцинации будет закончен. Прививка от дифтерии детям осуществляется вакциной АКДС, в которую помимо препарата против дифтерии входят препараты от коклюша и столбняка.
Заменой отечественной вакцины может служить импортная «Инфанрикс Гекса» или «Пентаксим». Считается, что две последние легче переносятся детьми. Однако если АКДС можно поставить бесплатно в поликлинике, к которой относится ребенок, то импортные чаще всего ставятся только за отдельную плату. Какую вакцину выбрать, решать родителям, но предварительно необходимо проконсультироваться с врачом, наблюдающим малыша.
За 5 дней до предполагаемой даты вакцинации можно давать ребенку антигистаминные средства (Фенистил, Зиртек), которые назначает врач. После прививки в течение 3-5 дней данных курс можно продолжить.
В месте укола может появиться уплотнение или покраснение. Обычно оно проходит в течение нескольких дней (если этого не случилось, необходимо обратиться к педиатру).
При повышении температуры до 38 градусов и выше назначаются жаропонижающие средства. Также нормальной реакцией на прививку считается, если ребенок ведет себя более капризно в течение 1-2 дней после нее.
В полтора года вакцина АКДС вводится ребенку однократно, после чего ревакцинация потребуется только в 6 и 16 лет. Детям младшего возраста прививка делается в бедро, школьникам – под лопатку.
Если ребенок до 7 лет не был привит от дифтерии, вакцинирование проводится первоначально двукратно с интервалом в два месяца, после чего третье введение потребуется только через полтора года.
После прививки от дифтерии на некоторое время стоит ограничить походы ребенка в места с большим скоплением народа, так как воздействие прививки делает его более восприимчивым к другим инфекциям. Лучше больше пить и меньше есть, при появлении интенсивных симптомов прививочной реакции использовать подходящие медикаменты для облегчения состояния.
Прививка от дифтерии взрослым
Прививка от дифтерии взрослым проводится каждые 10 лет, однако большинство пациентов могут отложить ее или отказаться от нее вообще. Однако для работников предприятий общественного питания, учреждений дошкольного и школьного образования, медицинских работников она является обязательной. Для этого используется моновакцина против дифтерии АД-М.
Побочные эффекты после прививки от дифтерии
Хотя прививка от дифтерии содержит токсин, обработанный специальным образом, после его попадания в организм возможны некоторые побочные реакции. В первую очередь отмечают общее ухудшение самочувствия, схожее с хронической усталостью, упадком сил или состоянием при простуде. Возможно кратковременное повышение температуры, для борьбы с которым используют обычные жаропонижающие препараты при необходимости.
Также возможны тошнота, рвота и понос. Именно поэтому рекомендовано делать ее натощак и с опорожненным кишечником.
К локальным побочным эффектам после прививки от дифтерии относится появление покраснение и болезненного уплотнения в месте укола. Это нормальное состояние, которое продлится максимум неделю – до полного выведения препарата из этой зоны.
В редких случаях побочным эффектом на введение препарата становится аллергическая реакция и анафилактический шок. Эти проявления характерны для людей с аллергией на какой-либо из компонентов вакцины и проявляются практически сразу, поэтому рекомендуется не сразу покидать больницу, а подождать около 30 минут, наблюдая за своим состоянием.
Профилактика дифтерии
Лучшая профилактика дифтерии – это вакцинация согласно календарю прививок, однако важно понимать, что попадание в организм возбудителя все равно возможно. Так как заболевание по большей части передается от больного человека воздушно-капельным путем, рекомендуется ограничить свой контакт с ними. Больной дифтерией должен быть изолирован, поэтому лечение проводится в инфекционном отделении.
В месте, где пребывал больной, проводится тщательная влажная уборка с использованием дезинфицирующих средств. Это делается для того, чтобы исключить другой способ передачи инфекции – контактный. Он встречается реже, но тем не менее важно обработать все, с чем контактировал носитель дифтерийной палочки, включая посуду, дверные ручки и другие бытовые предметы.
Важным профилактическим методом распространения инфекции является своевременное выявления больных с легкой формой дифтерией или носителей путем осмотра и бактериологического исследования.
На сегодняшний день болезнь представляет гораздо меньшую опасность, чем до появления современной вакцины, и важную роль в этом играет профилактика дифтерии. Однако случаи данного заболевания продолжают встречаться у самых разных возрастных категорий пациентов, а схожесть симптомов дифтерии с другими заболеваниями часто становится поводом для самолечения. При появлении типичных для дифтерии симптомов лучше обратиться к специалисту, который назначит наиболее подходящее лечение, позволяющее быстро устранить болезнь и избежать серьезных осложнений.
Лечение дифтерии медикаментозными и народными средствами
Содержание статьи
Дифтерия — острая бактериальная инфекция с аэрозольным механизмом передачи, поражающая исключительно человека. Заболевание распространено повсеместно. Естественная восприимчивость людей к дифтерии достаточно высокая. Наличие антител к дифтерии защищает организм от заболевания, но не исключает носительства штаммов.
ДифтерияВ основе патогенного воздействия дифтерийной палочки на организм человека лежит выделение бактерией токсинов и ферментов, вызывающих воспаление, при попадании на слизистые оболочки человека. В месте внедрения бактерии происходит некроз ткани (омертвление) с воспалением, повышением проницаемости сосудов и выходом экссудата (жидкой части крови), содержащего белки, образующие на поверхности эпителия пленку.
На многослойном эпителии (носа, ротоглотки, зева) образовавшаяся пленка трудноотделяема, слизистая при ее отделении кровоточит, на однослойном эпителии (бронхов, гортани, трахеи) пленка рыхлая, снимается легко и может закупоривать просвет дыхательных путей. Различная локализация патологического процесса и его специфичность, а также степень тяжести заболевания и наличие осложнений, обусловливают особенности лечения дифтерии разных форм. Неотъемлемой частью лечения является и профилактика заболевания.
Общие принципы лечения дифтерии
Все больные с уточненной дифтерией подлежат госпитализацииЧаще всего дифтерией заболевают ослабленные или не привитые лица, постоянно контактирующие с большим количеством человек. Все больные с уточненной дифтерией или с подозрением на данное заболевание подлежат госпитализации с дальнейшим проведением специфических анализов при необходимости. Длительность пребывания в стационаре зависит от конкретной формы заболевания, степени его тяжести и индивидуальных особенностей пациента.
Основой лечения дифтерии является использование противодифтерийной сыворотки, дозы которой определены инструкцией Министерства Здравоохранения Российской Федерации.
При тяжелых и средне тяжелых формах заболевания применяют дезинтоксикационную инфузионную терапию, лечение дифтерии антибиотиками, антигистаминными и бронхорасширяющими средствами, препаратами, улучшающими питание тканей и кровообращение, гормонами. Особую роль в лечении дифтерии играет гигиена помещения, лечение дифтерии народными средствами и правильное питание. При наиболее тяжелых случаях (дифтерийном крупе) применяется и хирургическое лечение.
Специфическое лечение дифтерии
Опасайтесь подделокАнтитоксическая противодифтерийная сыворотка является основным терапевтическим средством, применяемым для лечения дифтерии. Она нейтрализует свободный токсин и не оказывает никакого воздействия на связанный, именно поэтому наиболее эффективно ее раннее введение. Не смотря на важное значение сыворотки, при локальных формах дифтерии, позже 4-го дня от начала заболевания, сыворотку не применяют, т.к. научно доказано — данная тактика сокращает возможность появления отдаленных осложнений заболевания.
Введению сыворотки при локализованных формах должно предшествовать проведение кожной пробы на чувствительность (проба Шика). Для этого больному вводят внутрикожно 0.1 мл разведенной сыворотки и через полчаса оценивают диаметр образовавшейся папулы. При диаметре менее 10 мм проба считается отрицательной, введение сыворотки допустимо. Использовать сыворотку необходимо крайне аккуратно, параллельно используя антигистаминные и гормональные препараты, с целью профилактирования аллергических реакций.
Дозы противодифтерийной сыворотки определяются формой и тяжестью заболевания и четко прописаны инструкции Министерства Здравоохранения Российской федерации «Дифтерия у взрослых» от 1995 г. Как правило, сыворотка вводится внутримышечно. Внутривенное введение показано при токсической форме дифтерии ротоглотки 2-й и 3-й степени тяжести. Сыворотку допустимо вводить повторно до двух-трех раз при выраженной продолжающейся интоксикации.
Неспецифическое лечение дифтерии
Раствор реополигюкинаПри токсической форме дифтерии проводят дезитоксикационную терапию растворами реополигюкина, глюкозо-калиевым раствором и т.д. Объем инфузий будет зависеть от степени тяжести состояния пациента. При тяжелых формах целесообразно добавление глюкокортикоидов в дозировке 2-5 мкг / кг. Для усиления дезинтоксикационного эффекта также назначают введение аскорбиновой кислоты. Токсическая форма дифтерии 2-3 степени и гипертоксическая форма являются показанием к проведению плазмафереза и гемосорбции, очищающих кровь от токсинов и инородных белков.
При субтоксической и токсической форме 1 степени необходимо начать терапию антибиотиками, пагубно действующими на кокковую флору. Основными антибиотиками, применяющимися при дифтерии, являются пенициллины, цефалоспорины, и тетрациклины. Для улучшения функции дыхания и уменьшения аллергических реакций применяют внутривенное введение эуфиллина и супрастин или димедрола.
Народные средства для лечения дифтерии
Эвкалипт хорошо помогает при дифтерииЛечение дифтерии народными средствами также широко применяется при лечении дифтерии. При очаговом поражении носа и ротоглотки используют ингаляции парами ромашки, соды и эвкалипта. При локализованной дифтерии ротоглотки рекомендуются полоскания отварами лечебных трав.
Не смотря на кажущуюся малую эффективность терапии народными средствами, в сочетании с основным лечением она приносит очень хорошие результаты. Народными средствами можно не только улучшить самочувствие больного, но и снять местное воспаление и спазм.
При развитии гипоксии применяют увлажненный кислород, подающийся через маску или носовой катетер (у взрослых). Образующиеся в бронхах и трахее фибриновые пленки удаляются с помощью электроотсоса. При нарастании признаков дыхательной недостаточности (учащение частоты дыхания более 40 в минуту, тахикардия, снижение сутурации (содержания) кислорода крови т.д.) показано проведение трахеостомии.
Профилактика дифтерии
Основа профилактики дифтерии заключается в вакцинации. Согласно схеме иммунизации первую вакцину АКДС делают в трехмесячном возрасте, при этом вакцинацию повторяют трехкратно с интервалом в 30-40 дней. Ревакцинация проводится каждые 5 лет до 17 лет.
Среди взрослого населения, не прошедшего иммунизацию, в первую очередь прививают лиц, контактирующих с большим количеством людей (педагоги, студенты, врачи, работники городского транспорта и т.д.). Дети, переболевшие дифтерией, также нуждаются в вакцинации. Если ребенок заболел до начала вакцинирования, его болезнь принимают за первую прививку, если заболел после первой вакцинации – за вторую прививку и т.д., и затем действуют согласно прививочному календарю.
Лица с неустановленным прививочным статусом подлежат серологическому обследованию с определением титра (количества) антител в крови. При недостаточно высоком титре такие лица подлежат вакцинации. Эффективность иммунизации зависит как от качества вакцины, так и от распространенности вакцинирования, таким образом, вопрос о пропагандировании иммунизации стоит очень остро.
Только благоразумное отношение к прививкам позволит избавиться от дифтерии, либо же сделать ее проявления минимальными. В целях своевременной диагностики дифтерии целесообразно проведение ежегодных профилактических осмотров среди детей и подростков. Особое внимание должно уделяться пациентам с ангинами и патологическими наложениями на зеве и миндалинах. Таким пациентам необходимо проводить бактериальное исследование мазков с зева.
симптомы, осложнения, диагностика и лечение, группы риска
Дифтерия: симптомы, осложнения, диагностика и лечение, столбняк
Дифтерия — серьезное инфекционное бактериальное заболевание, которое вызывает сильное воспаление носа, горла и дыхательной трубки (трахея). Опишем симптомы дифтерии, диагностику и лечение.
 лечение дифтерии, дифтерия
лечение дифтерии, дифтерияБолезнь вызвана бактерией Corynebacterium diphtheriae. Бактерии производят токсины, которые вызывают появление ненормальной мембраны в горле, что может привести к удушью.
Другие опасные осложнения включают паралич и сердечную недостаточность, если токсины распространяются по всему телу. Около 10% людей, подвергшихся дифтерии, умирают от этой болезни.
Дифтерия чрезвычайно редко встречается в большинстве развитых стран из-за широкого использования вакцины против дифтерии. Тем не менее, важно продолжать вакцинацию детей от дифтерии, потому что существует риск того, что инфекция может быть вызвана людьми, которые отправились в развивающиеся страны или приехали из развивающихся стран.
Симптомы дифтерии
насморк
тяжелое воспаление горла
лихорадка
в целом чувство недомогания
опухшие лимфатические узлы в горле
проблемы с дыханием
проблемы с глотанием
Дифтерия и кожная инфекция
Иногда дифтерия вызывает кожную инфекцию. Рана болит, воспалена и полна гноя и может быть окружена сероватыми пятнами кожи. Это состояние известно как кожная дифтерия. В развитых странах это довольно редко.
Осложнения дифтерии
удушье, поскольку аномальная горловая мембрана препятствует дыханию
повреждение сердца, включая воспаление (миокардит) или застойную сердечную недостаточность
повреждение почек
повреждение нервов
Как распространяется дифтерия
Дифтерия чаще всего распространена, когда кто-то глотает (глотает) или вдыхает кашель или чихает каплями от инфицированного человека. Симптомы появляются между 2 и 10 днями после заражения.
Иногда у человека такой мягкий случай дифтерии, что они не понимают, что они больны. Тем не менее, они все еще заразительны в течение примерно шести недель и могут заражать многих других людей. Здоровый человек, который распространяет инфекционное заболевание, называется «носителем».
Дифтерия — группы высокого риска
не иммунизированных людей, инфицированных дифтерией
люди, у которых проблемы с иммунной системой
люди, живущие в негигиеничных условиях
путешественников в определенные районы, такими как Юго-Восточная Азия
Лечение дифтерии
госпитализация
изоляция для предотвращения распространения инфекции
антибиотики, такие как пенициллин, для уничтожения бактерий
дифтерийный антитоксин
другие лекарства для снижения риска неблагоприятных реакций на вакцину, например, кортикостероиды, адреналин или антигистамины
операция по удалению серой мембраны в горле, при необходимости
лечение осложнений, например, препараты для лечения миокардита
постельный режим в течение примерно шести недель или дольше, в зависимости от тяжести заболевания.
Профилактика дифтерии
Лучшая профилактика от дифтерии — это иммунизация.
Часто мыть руки, особенно перед тем, готовить или есть пищу, получать дополнительную вакцинацию. Все контакты с риском заражения должны также проходить после курс антибиотиков.
Иммунизация против дифтерии
Дифтерийная вакцина содержит ослабленную форму бактериального токсина, называемую токсоидом. Он работает, побуждая организм вырабатывать «антитоксин» — специфическое антитело, которое нейтрализует дифтерийный токсин. Для обеспечения хорошей защиты от дифтерии необходим ряд доз.
Различные вакцины доступны в зависимости от возрастной группы человека:
два, четыре и шесть месяцев — в виде дифтерии, столбняка, коклюша, гепатита В, полиомиелита и вакцины Haemophilus influenzae типа b (Hib)
восемнадцатимесячный возраст — бустер в форме дифтерии, столбняка, коклюшной вакцины
четыре года — бустер в виде дифтерии, столбняка, коклюша и вакцины против полиомиелита
подростки в школе получают бустерную дозу вакцины против дифтерии, столбняка и коклюша
Взрослая иммунизация против дифтерии
Иммунитет против дифтерии снижается со временем, и могут потребоваться дальнейшие вакцинации. Курс вакцины, содержащей дифтерий, рекомендуется всем, кто никогда не был вакцинирован.
Три дозы вводятся через ежемесячные интервалы времени, а две дополнительные бустерные дозы даются за 10 лет друг от друга. Для взрослых от 50 лет рекомендуется использовать дифтерию, столбняк и коклюш.
Перед проведением иммунизации против дифтерии
Перед иммунизацией убедитесь, что вы сообщите своему врачу или медсестре, если вы (или ваш ребенок):
нездоровы в день иммунизации (температура выше 38,5 ° C)
имели серьезную реакцию на любую вакцину в прошлом
имели тяжелую аллергологию ко всему
беременны.
Побочные эффекты дифтерийной вакцины
Иммунизации, содержащие защиту от дифтерии, столбняка и коклюша и других инфекционных заболеваний, эффективны и безопасны, хотя все лекарства могут иметь нежелательные побочные эффекты.
Побочные эффекты от этих комбинированных вакцин являются необычными и обычно умеренными, длительностью один или два дня, но могут включать:
локализованная боль, покраснение и отек на месте инъекции
иногда, комок инъекции (узелок), который может длиться много недель, но лечение не требуется
лихорадка
дети могут быть раздражительными, слезливыми, сонными и усталыми.
Если комбинированная иммунизация также содержит вакцину против полиомиелита (вакцина «шестерка в одном» и «четыре в одном»), могут также наблюдаться мышечные боли.
Управление лихорадкой после иммунизации
Общие неблагоприятные события после иммунизации обычно мягкие и временные (встречающиеся в течение первого-двух дней после вакцинации). Конкретное лечение обычно не требуется.
Существует ряд вариантов лечения, которые могут уменьшить побочные эффекты вакцины, включая:
Дайте дополнительное питье.
Не перегружайте детей или взрослых
Управление дискомфортом на месте инъекции
Многие инъекции вакцины могут приводить к болезненности, покраснению, зуду, отеку или жжение в месте инъекции в течение одного-двух дней. Парацетамол может потребоваться для облегчения дискомфорта.
Иногда небольшой, твердый кусок (узелок) в месте инъекции может сохраняться в течение нескольких недель или месяцев. Это не должно вызывать беспокойства и не требует никакого лечения.
Редкие побочные эффекты иммунизации
Существует очень небольшой риск серьезной аллергической реакции (анафилаксии) на любую вакцину. Вот почему вам рекомендуется оставаться в клинике или медицинской учреждении в течение как минимум 15 минут после иммунизации в случае необходимости дальнейшего лечения.