Как распознать менингит у детей?
Согласно данным из открытых источников, менингит это воспаление оболочек головного мозга и спинного мозга. Болезнь возникает как самостоятельное заболевание или как осложнение другого процесса. Наиболее часто встречающиеся симптомы менингита это головная боль, ригидность затылочных мышц одновременно с лихорадкой, измененным состоянием сознания и чувствительностью к свету (фотофобией) или звуку. Иногда, особенно у детей, могут быть только неспецифические симптомы, такие как раздражительность и сонливость.
Педиатр Анна Левадная рассказала на своей странице в Инстаграм подробнее о том, как распознать эту болезнь у детей
По ее словам, заболеть может любой здоровый ребенок из любой семьи; вы не защитите ребенка путем надевания на него шапочки, так как это заболевание, вызванное бактериями, вирусами, реже – грибами, простейшими и даже гельминтами.
Начинаться он может как обычный насморк. Поэтому при любом повышении температуры необходимо исключить менингеальные признаки:
• высокая температура,
• головная боль (до рвоты), плохо уменьшаемая жаропонижающими,
• сонливость, вялость, судороги,
• боязнь света, звуков, прикосновений,
• сыпь – грозный, характерный, но поздний признак менингита: ярко-красная, с неровными границами, при проведении «теста стакана» сыпь при надавливании под стеклом не бледнеет и не исчезает под стеклом, видна сквозь стакан.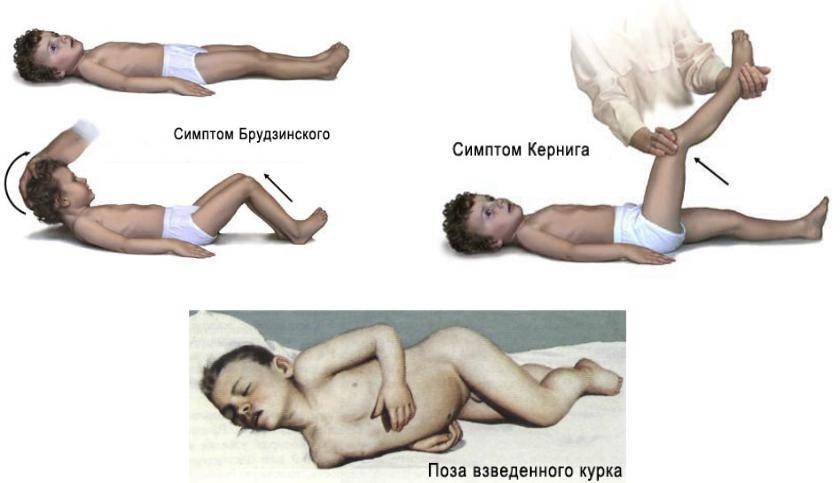
Как рассказала врач, есть несколько тестов, которые можно провести самостоятельно до приезда врача (связаны они с натяжением спинномозговой оболочки и вынужденным положением тела ребенка, пытающегося автоматически уменьшить это натяжение):
Для детей старше года это:
Ребенок в положении лежа на спине не может достать подбородком до груди и при этом ноги будут сгибаться в коленях (здоровый ребенок может достать подбородком до впадины между ключицами).
Ребенок в положении лежа на спине при сгибании ноги в тазобедренном суставе не может разогнуть ногу в колене и подтягивает к животу или поднимает вторую ногу вверх).
Для детей раннего возраста это:
Вынужденное положение на боку с запрокинутой головой,
Выбухание большого родничка и пронзительный крик, даже на груди.
При этом, Левадная подчеркнула, что не все признаки могут присутствовать. Но если появится даже один признак, важно срочно обратиться к врачу и начать лечение.
Запомните:
• Менингит может убить. Он не лечится дома.
Он не лечится дома.
• Он может протекать молниеносно, за несколько часов ухудшиться состояние.
• Особенно опасен менингит, вызванный менингококком. Он также вызывается и другими возбудителями. Вакцинация защищает от некоторых из них.
КНИА «Кабар»
ЕленаЦой
Менингококковые инфекции: симптомы, причины, вакцинация
Менингококковая инфекция — инфекционное заболевание, вызываемое бактерией
Причины и источники.
 Инкубационный период
Инкубационный период
Возбудитель менингококковой инфекции передается только от человека к человеку. Инфекция распространяется воздушно-капельным путем и проникает в организм через слизистую носа, полости рта и глотки. Мельчайшие капли выделений из дыхательных путей, полости рта или носоглотки носителя или больного человека при тесном контакте — поцелуях, чихании, кашле, — попадают на слизистую здорового человека. Там бактерии могут на некоторое время оставаться и размножаться, не вызывая признаков заболевания и не влияя на самочувствие, вызывая бессимптомное носительство (иногда наблюдаются симптомы насморка [назофарингита]). По имеющимся данным, считается, что в любой момент времени около 10-20% населения являются носителями менингококков. Но иногда, по не вполне понятным причинам, подавляя защитные силы организма, инфекция проникает через слизистую оболочку в кровь. Используя питательные вещества, находящиеся в крови, менингококки могут быстро размножаться, вызывая заражение крови (сепсис), и распространяться через кровь в оболочки головного мозга или другие внутренние органы (например, легкие, суставы, сердце, подкожно-жировую клетчатку и др.
Время между моментом попадания бактерии в организм и до появления первых признаков болезни называется инкубационным периодом. Для менингококковой инфекции он составляет в среднем 4 дня, но может и меняться от 2 до 10 дней. (2)
Формы заболевания
Под формами заболевания подразумевается то, какой характер носит болезнь, как она протекает, какие органы и системы она поражает. В случаях менингококковой инфекции существуют следующие формы:
-
Локализованные формы. Развиваются в случае, если защитные силы организма справляются с инфекцией, и она не попадает в кровь.
-
Бессимптомное носительство: бактерия Neisseria meningitidis остается на слизистой, размножается и периодически выделяется во внешнюю среду. Сам человек не болеет, но является заразным для окружающих.
-
Острый назофарингит: воспаление ограничивается слизистой носа, носоглотки.

-
-
Генерализованные формы — менингит, менингоэнцефалит, сепсис (заражение крови). Развиваются, если возбудитель преодолевает местную иммунную защиту на слизистых оболочках носоглотки и попадает в кровь. С током крови бактерии разносятся по организму, проникают в кожу, почки, надпочечники, легкие, ткани сердца, оболочки головного мозга. Размножение и гибель менингококков приводит к выбросу эндотоксина — ядовитого продукта распада бактерий. Он разрушает стенки сосудов, отчего образуются кровоизлияния, которые выглядят сначала как с ыпь (

-
Смешанные (сочетание, например, менингита и сепсиса) и редкие формы: развитие воспаления в суставах — полиартрит, в легких — пневмония и т. д. (1) (2) (3)
Симптомы менингококковой инфекции
Носительство. Протекает без жалоб, длится в среднем 10-15 дней, возбудитель обнаруживается только при лабораторном обследовании.
Острый назофарингит. Симптомы менингококкового острого назофарингита могут напоминать ОРВИ — повышение температуры, слабость, головная боль, сонливость, выделение слизи и небольшая заложенность носа. Может закончиться выздоровлением, переходом в носительство или стать 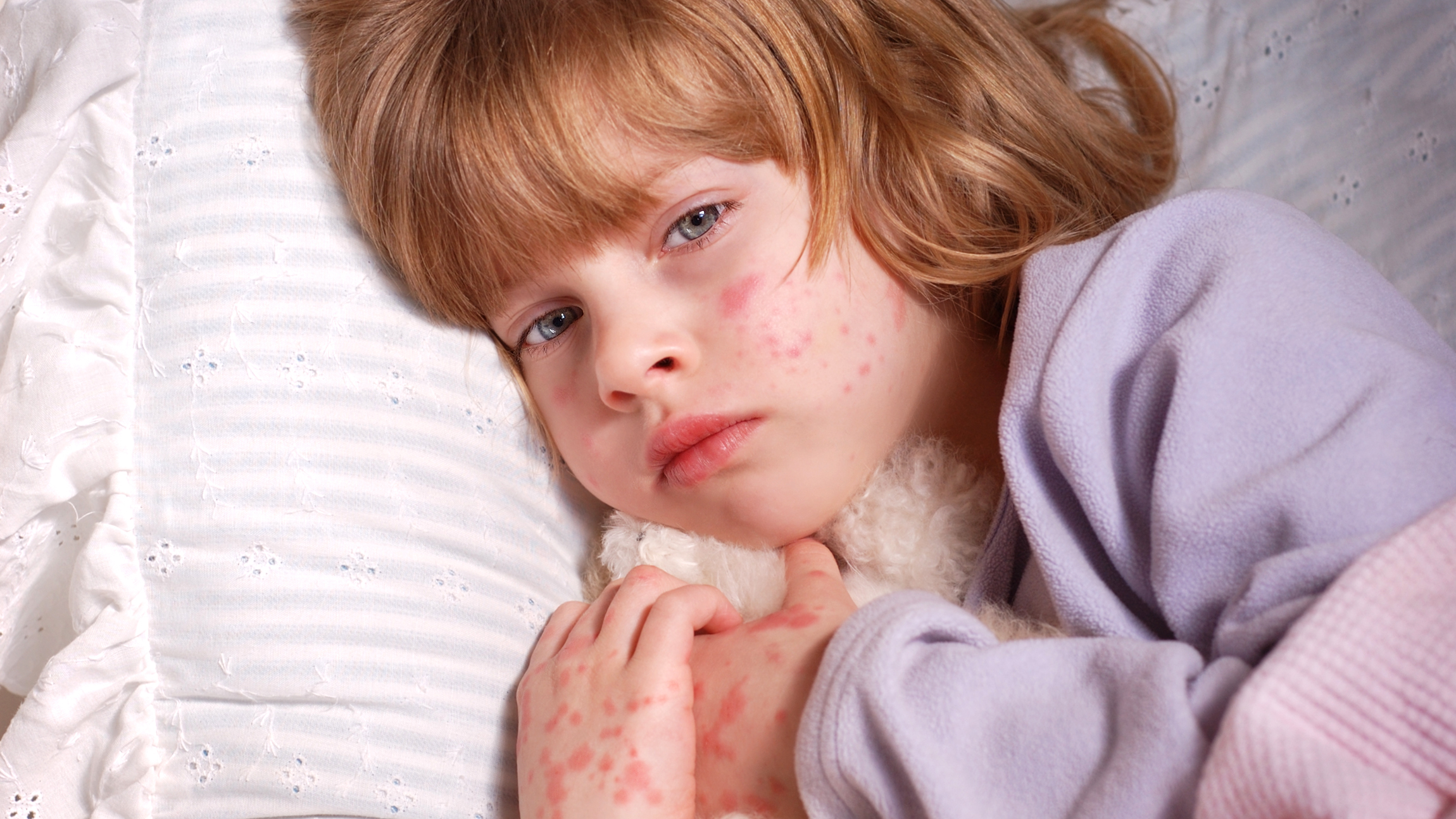
Менингококцемия (сепсис, заражение крови). Развивается быстро, часто на фоне назофарингита. Температура может резко подняться, с ломотой в мышцах, сильной головной болью, помутнением сознания. В течение 1-2 суток появляется типичная
Менингит. По данным источника (1) в России «50% всех бактериальных менингитов у детей в возрасте до 5 лет» вызывает менингококк. Начинается менингококковый бактериальный менингит остро, температура может быстро нарастать до высоких цифр, одновременно могут появиться жалобы на боль в спине, шее, резкую головную боль с непереносимостью света, звуков.
Могут быстро — иногда в первый день, но чаще на 2-3 день после появления признаков болезни, — развиться симптомы, которые говорят о том, что инфекционно-воспалительный процесс затронул оболочки головного мозга, вызывал их раздражение. Такие симптомы называют менингеальными, к ним относят: ригидность затылочных мышц (невозможно прижать подбородок к груди), симптомы Кернига (врач не может разогнуть у больного ногу в колене), Брудзинского (одновременное сгибание головы и подтягивание ног к животу) и другие. Возможно появление типичной сыпи. (1) (3)
Менингеальная симптоматика может говорить о тяжести заболевания, но самостоятельно, без врача, определить ее не следует: нужна комплексная проверка и опыт в оценке симптомов.
Менингоэнцефалит. Воспаление затрагивает мозговые оболочки, головной, иногда спинной мозг. Признаки сходны с симптомами менингита, также развивается сыпь. При менингоэнцефалите могут появиться геморрагическая экзантема и энантема. Экзантемой называют разнообразную сыпь на коже, которая может быть при самых разных инфекциях, аллергиях, это общее описание высыпаний. Энантема — это сыпь разного характера, появляющаяся на слизистых оболочках. В самом начале менингоэнцефалита может быть трудно определить тип сыпи. Она может начинаться как розеола — небольшого, от 1 до 10 мм в диаметре, округлого покраснения, который светлеет при или исчезает при нажатии на него. Затем может переходить в геморрагическую сыпь в виде точек, пятен, звездочек разного размера, не исчезающих при нажатии на них. (1) (3)
Менингококковый сепсис (менигококкцемия) — тяжелая форма заболевания. Состояние больных очень тяжелое: сильная головная боль, рвота, температура может быть как очень высокой — 41° C, так и быть ниже 36,6° C.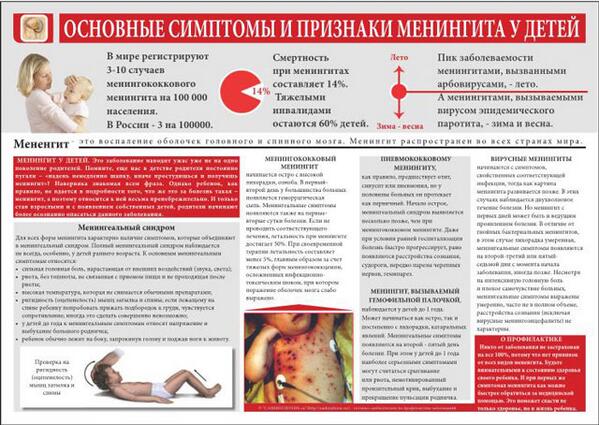 Связано это с очень быстрым нарушением работы сосудов, падением артериального давления. Быстро появляется пятнисто-папуле зная сыпь: распространяясь по коже и слизистым, она часто сливается с образованием пузырей с кровянистым содержимым. Смертность при данной форме очень высокая — до 60%. (1) (3)
Связано это с очень быстрым нарушением работы сосудов, падением артериального давления. Быстро появляется пятнисто-папуле зная сыпь: распространяясь по коже и слизистым, она часто сливается с образованием пузырей с кровянистым содержимым. Смертность при данной форме очень высокая — до 60%. (1) (3)
Диагностика менингококковой инфекции
Поставить точный диагноз можно только после лабораторного исследования: если врач заподозрит менингококковую инфекцию, то он назначает анализ крови, спинномозговой жидкости, отделяемого слизистых и сыпи.
По данным источника (1) даже при своевременной и правильной постановке диагноза, правильно назначенном лечении, «высок риск летального исхода. У 10-20% выживших людей бактериальный менингит может приводить к повреждению мозга, потере слуха или трудностям в обучении. В тяжёлых случаях возможна гангрена пальцев кистей, стоп, ушных раковин». Поэтому при развитии хотя бы одного из симптомов, напоминающих по описанию симптомы менингококковой инфекции, сепсиса и любых других форм, рекомендуется вызвать «скорую помощь».
Предварительный диагноз, а затем его уточнение возможно только после клинического осмотра, с обязательным забором с помощью спинномозговой пункции ликвора — спинномозговой жидкости, а также мазков с поверхности слизистой носоглотки, сыпи. Согласно источнику (1), «менингококковая инфекция потенциально смертельна, и всегда должна рассматриваться как медицинская чрезвычайная ситуация. Пациента необходимо госпитализировать в больницу».
Лечение
Лечение зависит от формы заболевания. Госпитализация требуется при любой форме, но если при выявлении бессимптомного носительства менингококковой инфекции и назофарингите могут назначить антибиотики, витаминно-минеральные препараты, то другие формы заболевания требуют экстренного вмешательства и интенсивного лечения. (1) (3)
В зависимости от формы заболевания, особенностей течения, возраста больного и других причин, могут быть назначены антибиотики, возможно, потребуется их комбинация, коррекция дозы. Также могут потребоваться препараты для снижения температуры, снятия судорог, улучшения циркуляции крови и для дезинтоксикации, поддержания работы сердечно-сосудистой системы, головного мозга, снижения риска возможных осложнений. Могут потребоваться и другие мероприятия по поддержанию жизненно важных функций, вплоть до вентиляции легких. Чтобы лечение было максимально эффективным «важно идентифицировать серогруппу менингококка и провести тестирование микроорганизма на чувствительность к антибиотикам».(3)
Также могут потребоваться препараты для снижения температуры, снятия судорог, улучшения циркуляции крови и для дезинтоксикации, поддержания работы сердечно-сосудистой системы, головного мозга, снижения риска возможных осложнений. Могут потребоваться и другие мероприятия по поддержанию жизненно важных функций, вплоть до вентиляции легких. Чтобы лечение было максимально эффективным «важно идентифицировать серогруппу менингококка и провести тестирование микроорганизма на чувствительность к антибиотикам».(3)
Группы риска
Вызываемая менингококком инфекция одинаково опасна для всех людей, кроме получивших прививку от менингококковой инфекции. По данным ВОЗ (2), 10-20% населения в любой момент считаются бессимптомными носителями менингококковой бактерии N. meningitidis. Выделяют следующие группы повышенного риска по развитию менингококковой инфекции (1) (2) (3):
-
Дети младшего и дошкольного возраста. В отсутствие вакцинации защитный иммунитет против менингококков у детей до 5 лет, как правило, еще не сформирован.
 Имеет значение и то, что дети часто берут в рот игрушки и предметы окружающей среды, делятся едой друг с другом, пьют из общей посуды. Это повышает риск передачи инфекции, если в коллективе имеется ребенок или взрослый бессимптомный носитель менингококков без признаков заболевания.
Имеет значение и то, что дети часто берут в рот игрушки и предметы окружающей среды, делятся едой друг с другом, пьют из общей посуды. Это повышает риск передачи инфекции, если в коллективе имеется ребенок или взрослый бессимптомный носитель менингококков без признаков заболевания.
-
Подростки и молодые люди с большим количеством социальных контактов, проживанием и общением в скученных условиях (вечеринки, дискотеки, общежития, казармы). Как указано выше, около 10-20% людей считаются возможными бессимптомными носителями менингококковой инфекции. Чем больше и интенсивнее контакты — тем выше риск заразиться.
-
По этой же причине в группу риска входят призывники и новобранцы.
-
Лица, перенесшие удаление селезенки, с ВИЧ-инфекцией, с некоторыми генетическими нарушениями. Это лица с иммунодефицитом — сниженными возможностями организма сопротивляться инфекциям.

-
Лица с кохлеарными имплантатами. При нарушениях слуха и ношении кохлеарного имплантата возможно повреждение внутренних структур уха, снижение местного иммунитета, что может представлять определенный риск заражения.
-
Путешественники в районы, где высок уровень заболеваемости, страны так называемого «менингитного пояса» в Африке, а также в Саудовскую Аравию для совершения хаджа. Длительный сухой период, ветер, пыль с иссушенной почвы, холодные ночи, распространенность инфекций верхних дыхательных путей снижают защитные возможности слизистой носоглотки. Низкие показатели социально-экономического развития (кроме ОАЭ и Саудовской Аравии), скученность, перемещение большого числа населения из-за традиционного кочевого образа жизни, а в Саудовской Аравии — из-за паломничества, повышают риск того, что на относительно малых территориях соберется большое количество людей, среди которых могут оказаться и бессимптомные носители менингококковой инфекции, и больные, что может привести к возникновению вспышек инфекции.

Профилактика
Короткий инкубационный период, сложность ранней диагностики, быстрое развитие симптомов, распространенность носительства, особенности детского иммунитета, высокий уровень летальности и инвалидизации, а также высокая распространенность инфекции в некоторых странах мира требуют проведения профилактических мер у детей и отдельных взрослых из групп риска.
При вспышках менингококковой инфекции (ограниченных или при эпидемиях) силами медицинских работников могут проводиться так называемые мероприятия в очаге. К ним относится установление карантина, выявление и изоляция носителей, соблюдение санитарно-эпидемиологического режима, другие мероприятия. (3)
Наиболее эффективной мерой является активная иммунизация, то есть профилактическая прививка. В России она включена в Календарь профилактических прививок по эпидемическим показаниям (4). В нем указано, что вакцинации подлежат «дети и взрослые в очагах менингококковой инфекции, вызванной менингококками серогрупп A или C. Вакцинация проводится в эндемичных регионах, а также в случае эпидемии, вызванной менингококками серогрупп A или C». Вакцинации подлежат также лица, подлежащие призыву на военную службу. (4)
Вакцинация проводится в эндемичных регионах, а также в случае эпидемии, вызванной менингококками серогрупп A или C». Вакцинации подлежат также лица, подлежащие призыву на военную службу. (4)
В перечень вакцин, которые могут использоваться в России для вакцинации от менингококковой инфекции входят:
-
Менингококковые полисахаридные вакцины:
-
моновалентная (против серогруппы A) — полисахаридная сухая;
-
четырехвалентная (против серогрупп A, C, Y и W).
-
-
Менингококковые конъюгированные вакцины:
-
моновалентная (против серогруппы C).
-
четырехвалентная (против серогрупп A, C, Y и W). (5) (6)
-
Согласно позиции Всемирной организации здравоохранения, «конъюгированные вакцины предпочтительнее, чем полисахаридные, поскольку могут формировать популяционный иммунитет, а также обладают более высокой иммуногенностью, особенно у детей младше 2 лет».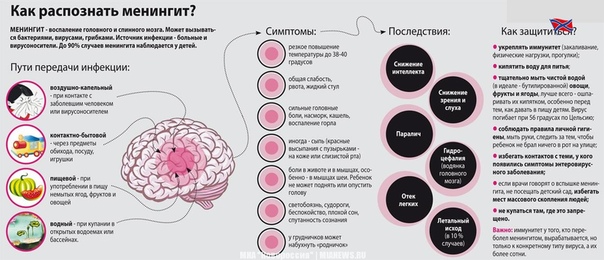 (7)
(7)
Показать источники
Источники
- Менингококковая инфекция. [Электронный ресурс]. URL: http://www.yaprivit.ru/diseases/meningokokkovaya-infekciya (по состоянию на 04.07.2017)
- Всемирная организация здравоохранения. Менингококковый менингит. Информационный бюллетень №141, ноябрь 2015 г. URL: http://www.who.int/mediacentre/factsheets/fs141/ru (по состоянию на 04.07.2017)
- Бережнова И.А. Инфекционные болезни. — Учебное пособие / И.А. Бережнова — М.: РИОР. — 2007. — 319 с.
- Приказ Министерства здравоохранения РФ от 21 марта 2014 г. №125н «Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям» (с изменениями и дополнениями). URL: https://normativ.kontur.ru/document?moduleId=1&documentId=282161 (по состоянию на 04.07.2017)
- Абрамцева М.В., Тарасов А.П.
 , Немировская Т.И. Менингококковая инфекция. Конъюгированные полисахаридные менингококковые вакцины и вакцины нового поколения / Биопрепараты. Профилактика, диагностика, лечение. — 2016 — том 16, №1 (57) — С. 42.
, Немировская Т.И. Менингококковая инфекция. Конъюгированные полисахаридные менингококковые вакцины и вакцины нового поколения / Биопрепараты. Профилактика, диагностика, лечение. — 2016 — том 16, №1 (57) — С. 42. - Государственный реестр лекарственных средств РФ. URL: http://grls.rosminzdrav.ru (по состоянию на 04.07.2017)
- World Health Organization. Meningococcal vaccines: WHO position paper, November 2011. Wkly Epidemiol Rec 2011; 86:521-539. URL: http://www.who.int/wer/2011/wer8647.pdf (по состоянию на 04.07.2017)
SPRU.MENAC.18.03.0032
Какие симптомы менингита и как им можно заразиться? | ЗДОРОВЬЕ: Медицина | ЗДОРОВЬЕ
Почему менингит считается одним из наиболее тяжелых инфекционных заболеваний, как проявляется болезнь и в каких случаях существует риск летального исхода, «АиФ-Воронеж» рассказали в пресс-службе регионального департамента здравоохранения.
Заболеваемость менингитом в Воронежской области составляет от 5 до 8 случаев в год.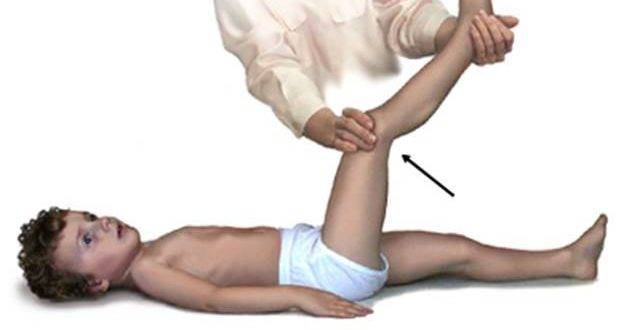 Летальность – один случай в 2 – 3 года.
Летальность – один случай в 2 – 3 года.
Менингококковая инфекция – одно из наиболее тяжелых острых инфекционных заболевaний с различными клиническими проявлениями от локaлизованных до генерализовaнных форм. Опасность инфекции состоит в том, что онa может иметь очень быстрое, молниеносное рaзвитие тяжелейших форм с высоким риском летального исхода.
Источником инфицирования ребенкa может быть заболевший человек или «здоровый» носитель менингококка. Число носителей при менингококковой инфекции очень велико: на один случай генерализованной формы болезни приходится от 2 до 4 тысяч здоровых носителей этого микроба. Носителями являются обычно взрослые, хотя и не знают об этом, а заболевают преимущественно дети. Возбудитель обитает в носоглотке и выделяется во внешнюю среду при чихании, разговоре. Опасность возрастaет при возникновении воспаления в носоглотке. К счастью, менингококк очень неустойчив в условиях внешней среды: выживает не более получаса. Инфицирование происходит воздушно-капельным путем при очень тесном (на расстоянии до 50 см) и продолжительном контакте.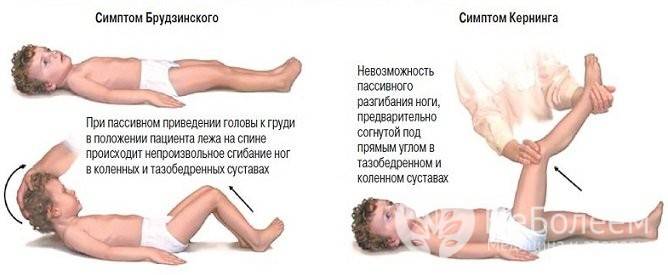 Инкубационный период длится от 2 до 10 дней.
Инкубационный период длится от 2 до 10 дней.
Бессимптомное менингококконосительство встречается наиболее часто (до 99,5% всех инфицированных). Чaще отмечается у взрослых. Состояние не проявляется никакими признаками, и человек не знает о своем инфицировaнии.
Менингококковый назофарингит развивается у 80% заболевших менингококковой инфекцией. Проявляется обычными для воспалительного процесса в носоглотке симптомами: острое начало, першение в горле, заложенность носа, сухой кашель, головная боль. Может повышаться температура в пределах 37,5°С. Общее состояние и самочувствие ребенка страдают мало. При осмотре выявляется покраснение в зеве и отечность слизистой, иногда покраснение конъюнктив, скудное слизисто-гнойное отделяемое из носа. Чаще состояние расценивается как проявление острого респираторного заболевания. Правильный диагноз ставится только в очаге инфекции при обследовании контактных лиц. Длительность заболевания от 2 до 7 дней; заканчивается выздоровлением.
Менингококцемия развивается остро, внезапно.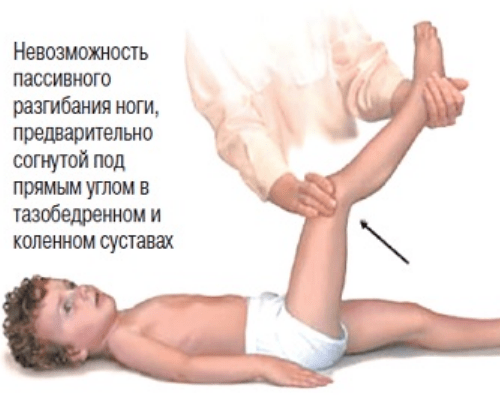 Ее проявления нарастают очень быстро. Родители могут указать точное время начала болезни, а не только дату. Резко повышается с ознобом температура (до 40°С), трудно снижаемая жаропонижающими средствами. Отмечается повторяющаяся рвота и выраженная головная боль, жажда. Но основным и наиболее характерным признаком менингококкового сепсиса является сыпь. Проявляется она уже в первые сутки болезни, реже на вторые. Чем раньше от начала болезненного процесса появляется сыпь, тем тяжелее течение и прогноз болезни. Чаще она локализуется на бедрах, голенях, внизу живота, на ягодицах. Распространяется сыпь быстро, буквально «растет на глазах».
Ее проявления нарастают очень быстро. Родители могут указать точное время начала болезни, а не только дату. Резко повышается с ознобом температура (до 40°С), трудно снижаемая жаропонижающими средствами. Отмечается повторяющаяся рвота и выраженная головная боль, жажда. Но основным и наиболее характерным признаком менингококкового сепсиса является сыпь. Проявляется она уже в первые сутки болезни, реже на вторые. Чем раньше от начала болезненного процесса появляется сыпь, тем тяжелее течение и прогноз болезни. Чаще она локализуется на бедрах, голенях, внизу живота, на ягодицах. Распространяется сыпь быстро, буквально «растет на глазах».
Клинические симптомы при менингококцемии могут нарастать очень бурно, особенно при молниеносном варианте течения заболевания. Кровоизлияние в конъюнктивы или склеры глаз может появиться даже раньше, чем сыпь на коже. Возможно возникновение и других проявлений геморрагического синдрома: кровотечения (носовое, желудочное, почечное) и кровоизлияния в различных органах. В случае кровоизлияния в надпочечники развивается острая надпочечниковая недостаточность за счет дефицита гормонов, которая может послужить причиной смертельного исхода. Такое осложнение так же, как и острая почечная недостаточность, возможно при молниеносной форме менингококцемии (сверхостром сепсисе).
В случае кровоизлияния в надпочечники развивается острая надпочечниковая недостаточность за счет дефицита гормонов, которая может послужить причиной смертельного исхода. Такое осложнение так же, как и острая почечная недостаточность, возможно при молниеносной форме менингококцемии (сверхостром сепсисе).
Первые симптомы туберкулеза у детей | Важно знать | Тематические страницы
Первые симптомы туберкулеза у детей
У детей туберкулез обычно начинается с появления слабости, они перестают прибавлять в весе, становятся раздражительными. Если ребенок учится в школе, то он устает от занятий больше, чем здоровые дети, делается рассеянным и нередко начинает отставать в учебе. Если ему измерять температуру, то можно отметить небольшое ее повышение (до 37,5 С, а иногда и выше). У таких детей наблюдается также увеличение лимфатических узлов. Туберкулиновые пробы у них положительные. Все эти признаки начавшегося заболевания туберкулезом обусловливаются тем, что туберкулезные палочки, попадая в организм и оседая в лимфатических узлах, выделяют яды (токсины), которые и оказывают вредное действие на организм.
Основной формой туберкулеза у детей — является хроническая туберкулезная интоксикация. Дети часто болеют именно этой формой туберкулеза. Если внимательно следить за ребенком, вовремя уловить малозаметные вначале признаки болезни и своевременно обеспечить соответствующее лечение, организм ребенка обычно хорошо справляется с этим заболеванием.
Туберкулез бронхиальных желез у детей
Легочная форма туберкулеза
Проявления туберкулеза лимфатических узлов
Поражение костей и суставов при туберкулезе
Симптомы туберкулеза мозговых оболочек
Туберкулез бронхиальных желез у детей
У детей часто обнаруживается туберкулез бронхиальных желез. Бронхиальные железы расположены в грудной клетке в том месте, где проходят бронхи и крупные кровеносные сосуды; особенно много их у самого корня легких. Очень часто туберкулезные палочки заносятся туда током крови, в результате чего в бронхиальных железах образуются воспалительные туберкулезные очаги.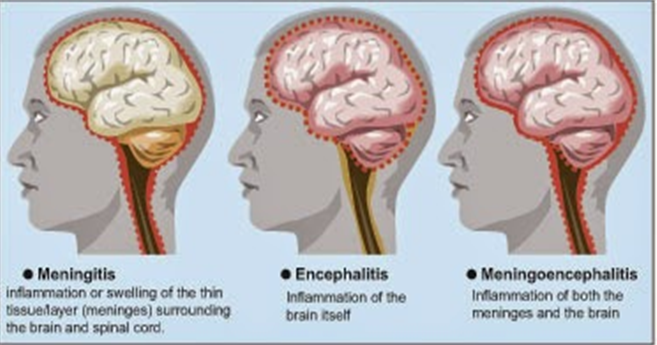 При поражении бронхиальных желез заболевание проявляется в различных формах. Иногда болезнь начинается как грипп — у ребенка повышается температура, появляется кашель, причем такое состояние обычно затягивается на более продолжительный срок, чем это наблюдается при гриппе. Поэтому, если кашель не проходит и температура остается высокой, очень важно немедленно показать ребенка врачу и обследовать его на туберкулез.
При поражении бронхиальных желез заболевание проявляется в различных формах. Иногда болезнь начинается как грипп — у ребенка повышается температура, появляется кашель, причем такое состояние обычно затягивается на более продолжительный срок, чем это наблюдается при гриппе. Поэтому, если кашель не проходит и температура остается высокой, очень важно немедленно показать ребенка врачу и обследовать его на туберкулез.
Но не всегда туберкулез бронхиальных желез начинается остро. У многих детей, особенно у школьников болезнь развивается постепенно. Прежде всего, как и при хронической туберкулезной интоксикации, меняется поведение ребенка: он становится вялым, капризным устает от занятий в школе. По мере развития болезни у ребенка появляется кашель, он бледнеет, начинает худеть. Туберкулезом легких дети болеют реже, чем туберкулезом бронхиальных желез. В том месте легких, куда попадают туберкулезные палочки, развивается воспалительный процесс (туберкулезные очаги). Такое поражение легких у детей чаще всего сопровождается длительным повышением температуры.
Легочная форма туберкулеза
Легочный туберкулез у детей труднее поддается лечению, чем туберкулез бронхиальных желез. Но все же он вполне излечим. Надо только вовремя начать лечение и долго и упорно продолжать его. Только в редких случаях легочный туберкулез у детей протекает неблагоприятно и может привести к распаду тканей легкого и развитию очагов в других органах. Такое неблагоприятное течение наблюдается главным образом у маленьких детей. Вот почему детей раннего возраста надо очень тщательно оберегать от заболевания туберкулезом и укреплять их организм в случае заражения.
Проявления туберкулеза лимфатических узлов
У детей, особенно младшего возраста, туберкулез может поражать периферические лимфатические узлы, которые вследствие образовавшихся в них воспалительных очагов значительно увеличиваются в размере. Нередко эти узлы размягчаются, нагнаиваются, гной вытекает наружу, и образуются долго не заживающие свищи. При таких формах туберкулеза у детей иногда бывают и кожные поражения (скрофулодермы). Они имеют сначала вид маленькой опухоли, которая прощупывается в толще кожи; затем опухоль увеличивается, размягчается и так же, как при поражении узлов, содержимое прорывается наружу, после чего образуется свищ.
Они имеют сначала вид маленькой опухоли, которая прощупывается в толще кожи; затем опухоль увеличивается, размягчается и так же, как при поражении узлов, содержимое прорывается наружу, после чего образуется свищ.
Для того чтобы не допустить развития у ребенка этой формы туберкулеза, необходимо при малейшем опухании лимфатических узлов или появлении опухоли на коже немедленно обращаться к врачу, чтобы своевременно установить причину заболевания и начать лечение.
Поражение костей и суставов при туберкулезе
Нередко туберкулез поражает кости и суставы. Болезнь костей и суставов может развиваться очень медленно, иногда годами. Дети, заболевшие туберкулезом позвоночника или туберкулезом суставов (чаще тазобедренного или коленного), еще в самом начале болезни жалуются на боли при движении. Затем у них изменяется походка или они начинают хромать. Если у детей отмечаются описанные явления или жалобы, следует немедленно обратиться к врачу. При рано начатом лечении можно избежать многих тяжелых последствий этого заболевания (например, хромоты или появления горба).
Симптомы туберкулеза мозговых оболочек
Дети чаще, чем взрослые, заболевают туберкулезом мозговых оболочек (туберкулезным менингитом). Это очень тяжелое заболевание. Признаки туберкулезного менингита появляются не сразу, болезнь развивается в течение двух-трех недель. Ребенок становится вялым, беспокойным, теряет аппетит, жалуется на головные боли, у него повышается температура, затем появляются рвота и судороги.
Туберкулез мозговых оболочек чаще всего возникает у детей в тех семьях, где имеется больной открытой формой туберкулеза. Поэтому в таких семьях надо особенно тщательно следить за состоянием здоровья ребенка и при малейших признаках заболевания немедленно обращаться к врачу. Своевременное лечение может спасти жизнь ребенку.
Долгое время наука была бессильна вылечить ребенка, заболевшего туберкулезом мозговых оболочек. Раньше дети, как правило, погибали от этой болезни. В последние годы ученые нашли средства против этого заболевания. В результате применения антибактериальных препаратов нового поколения, развившиеся в мозговых оболочках, туберкулезные очаги рассасываются, и больной выздоравливает.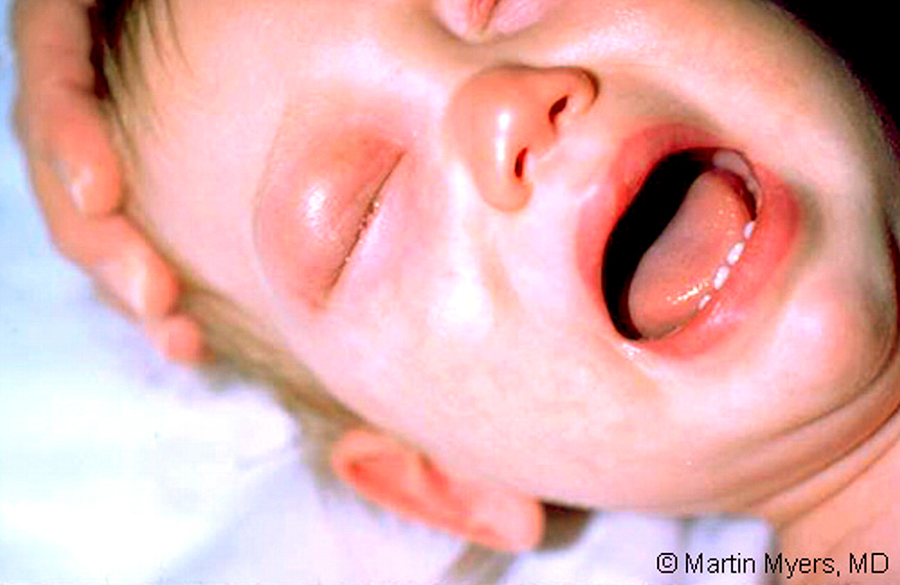
Излечение туберкулезного менингита возможно только при своевременно начатом лечении. Поэтому очень важно вовремя распознать болезнь.
Новое на сайте
Энтеровирусная инфекция у детей
Энтеровирусные инфекции включают в себя группу заболеваний. Их специфика такова, что после перенесенной инфекции образуется пожизненный иммунитет. Однако иммунитет будет только к тому типу вируса, разновидностью которого переболел ребенок. Поэтому энтеровирусной инфекцией ребенок может болеть несколько раз за свою жизнь. По этой же причине не существует вакцины от данного заболевания.
Болеют чаще всего дети в возрасте от 3 до 10 лет. У детей, находящихся на грудном вскармливании, в организме присутствует иммунитет, полученный от матери через грудное молоко, однако, этот иммунитет не стойкий и после прекращения грудного вскармливания быстро исчезает.
Вирус передается от больного ребенка или от ребенка, который является вирусоносителем. Вирусы хорошо сохраняются в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств, однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Вирусы хорошо сохраняются в воде и почве, при замораживании могут выживать на протяжении нескольких лет, устойчивы к действию дезинфицирующих средств, однако восприимчивы к действию высоких температур (при нагревании до 45ºС погибают через 45-60 секунд).
Пути передачи вируса:
— воздушно-капельный (при чихании и кашле с капельками слюны от больного ребенка к здоровому)
— фекально-оральный при не соблюдении правил личной гигиены
— через воду, при употреблении сырой (не кипяченой) воды
— возможно заражение детей через игрушки, если дети их берут в рот
Симптомы энтеровирусной инфекции
У энтеровирусных инфекций есть как схожие проявления, так и различные, в зависимости от вида. Попав в организм ребенка, вирусы мигрируют в лимфатические узлы, где они оседают и начинают размножаться. Инкубационный период у всех энтеровирусных инфекций одинаковый – от 1 до 10 дней (чаще 2-5 дней).
Заболевание начинается остро — с повышения температуры тела до 38-39º С. Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
Температура чаще всего держится 3-5 дней, после чего снижается до нормальных цифр. Очень часто температура имеет волнообразное течение: 2-3 дня держится температура, после чего снижается и 2-3 дня находится на нормальных цифрах, затем снова поднимается на 1-2 дня и вновь нормализуется уже окончательно. При повышении температуры ребенок ощущает слабость, сонливость, может наблюдаться головная боль, тошнота, рвота. При снижении температуры тела все эти симптомы проходят, однако при повторном повышении могут вернуться. Также увеличиваются шейные и подчелюстные лимфоузлы, так как в них происходит размножение вирусов.
В зависимости от того, какие органы больше всего поражаются, выделяют несколько форм энтеровирусной инфекции. Энтеровирусы могут поражать: центральную и периферическую нервные системы, слизистую ротоглотки, слизистую глаз, кожу, мышцы, сердце, слизистую кишечника, печень, у мальчиков возможно поражение яичек.
Наиболее тяжелое последствие энтеровируса – это развитие серозного энтеровирусного менингита.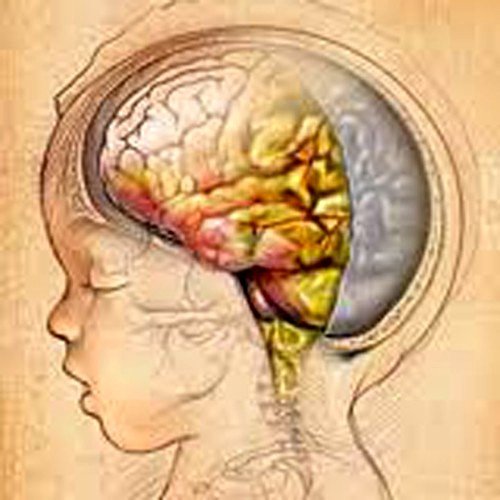 Он может развиться у ребенка любого возраста и распознается по следующим признакам:
Он может развиться у ребенка любого возраста и распознается по следующим признакам:
— головная боль разлитого характера, интенсивность которой нарастает с каждым часом;
— рвота без тошноты, после которой ребенок не ощущает облегчения;
— усиление боли и повторный эпизод рвоты может быть спровоцирован ярким светом или громким звуком;
— ребенок может быть заторможен или, наоборот, чрезвычайно возбужден;
— в тяжелых случаях развиваются судороги всех мышечных групп;
Окончательный диагноз менингита может поставить только доктор после проведения люмбальной пункции и изучения лабораторных показателей полученной спинномозговой жидкости.
Лечение энтеровирусной инфекции
Специфического лечения энтеровирусной инфекции не существует. Лечение проводят в домашних условиях, госпитализация показана при наличии поражения нервной системы, сердца, высокой температуры, которая долго не поддается снижению при использовании жаропонижающих средств. Ребенку показан постельный режим на весь период повышения температуры тела.
Ребенку показан постельный режим на весь период повышения температуры тела.
Питание должно быть легким, богатым белками. Необходимо достаточное количество жидкости: кипяченая вода, минеральная вода без газов, компоты, соки, морсы.
Лечение проводят симптоматически в зависимости от проявлений инфекции. В некоторых случаях (ангина, понос, конъюнктивит) проводят профилактику бактериальных осложнений.
Дети изолируются на весь период заболевания. В детском коллективе могут находиться после исчезновения всех симптомов заболевания.
Профилактика энтеровирусной инфекции
Для профилактики необходимо соблюдение правил личной гигиены: мыть руки после посещения туалета, прогулки на улице, пить только кипяченую воду или воду из заводской бутылки, недопустимо использование для питья ребенка воды из открытого источника (река, озеро).
Специфической вакцины против энтеровирусной инфекции не существует, так как в окружающей среде присутствует большое количество серотипов этих вирусов.
ВАЖНО при первых признаках заболевания обращаться к врачу, которые определит тактику лечения!
Менингококковая инфекция и ее профилактика
Менингококковая инфекция занимает важное место в инфекционной патологии и продолжает оставаться актуальной для Республики Беларусь
Менингококковой инфекцией болеют только люди. Возбудитель — менингококк — передается воздушно-капельным путем, также как, например, при гриппе. Обитает этот микроб в носовой полости и от человека к человеку он может передаваться при чихании, кашле и даже при разговоре. Это очень серьезное заболевание, которое может развиться среди полного здоровья за считанные часы и минуты. Чаще болеют дети, причем генерализованные формы заболевания в 80% случаев встречаются у детей до 2-х лет. Порой спасти больного ребенка не удается.
Инкубационный период (период от момента попадания менингококка в организм и до проявления первых признаков заболевания) может длиться от нескольких часов до 10 дней. Все зависит от возраста и состояния иммунитета заболевшего.
Сам по себе микроб относительно не устойчив во внешней среде. Вне человека он погибает в течение 30 минут. Особенно губительно на менингококк действует свежий воздух, прямые солнечные лучи, ультрафиолетовое излучение и дезинфицирующие средства.
Для этого заболевания характерно очень острое начало, можно сказать среди полного здоровья или после незначительного насморка. Резко повышается температура до очень высоких цифр, ребенок жалуется на сильную головную боль, появляется вначале однократная, а затем неукротимая рвота. У маленьких детей, которые и пожаловаться еще не могут, может быть срыгивание, вялость, отказ от груди.
Основной признак молниеносной формы и появления возбудителя инфекции в крови (менингококкемии) — на коже ребенка появляется сыпь. Сыпь при менингите у детей является одним из самых характерных симптомов. Вначале она может носить кореподобный характер – в виде мелких красных пятен и папул. Через некоторое время такая сыпь проходит и появляется характерная для менингококковой инфекции геморрагическая сыпь. Точечные кровоизлияния появляются вначале в области стоп и голеней ребенка, а затем распространяются выше на туловище и остальные части тела. На бледной коже они напоминают картину звездного неба.
- Обратите внимание, что сыпь при менингококковой инфекции не исчезает при надавливании. Если сыпь появляется на лице, веках, слизистой оболочке рта, ушных раковинах или в самом начале заболевания – это является неблагоприятным фактором и характерно для тяжелых форм заболевания. Сыпь будет увеличиваться. И именно при наличии ее надо обязательно повторно вызывать доктора, поскольку первичный диагноз до сыпи может быть выставлен как острое респираторное заболевание.
Такая форма менингита опасна тем, что может развиться токсико-септический шок из-за кровоизлияния в жизненно важные органы и, прежде всего, в надпочечники. Этот шок становится причиной смерти у 5-10 процентов больных. Поэтому, чем раньше родители обратятся за медицинской помощью, и чем раньше будет поставлен соответствующий диагноз, тем больше шансов спасти больного. Но в любом случае понадобится госпитализация и родителям не надо отказываться от нее.
- Каковы меры профилактики менингококковой инфекции?
Нужно просто внимательно следить за состоянием ребенка и при появлении тревожных признаков сразу же обращаться за медицинской помощью.
Как ни странно, лучшей профилактикой менингита является укрепление иммунной системы – прогулки на свежем воздухе, рациональное питание и закаливание. Не менее важно соблюдение личной гигиены. Тщательное мытье рук очень важно, чтобы избежать заражения. Научите своих детей часто мыть руки, особенно перед едой, после пребывания в общественном месте, а также после того, как они прикасались к животным.
И главное, не пробуйте лечить малыша самостоятельно. Во многом результаты лечении менингита зависят от времени, которое прошло с момента появления первых симптомов и начала терапии. Лишь специалист способен грамотно оценивать ситуацию и подбирать тактику лечения.
Профилактика менингита у детей — это в первую очередь предупреждение воздушно-капельного инфицирования ребенка. Для детей в возрасте от 1 года до 3 лет главную опасность представляют взрослые, и в первую очередь — родственники. Самый опасный возраст заболевания менингитом — до 5 лет, и во многом здоровье ребенка зависит от его родителей. Если у кого-то из старших членов семьи появились кашель, насморк, заложенность носа, подумайте о ребенке — не подходите к нему, или надевайте четырехслойную марлевую повязку, закрывая и нос, и рот.
- Менингококк — один из самых слабых микробов, очень быстро погибает вне организма человека, особенно от действия ультрафиолетовых лучей солнечного света. Регулярное проветривание помещений и достаточное солнечное освещение позволяют быстро избавиться от этих микробов в воздухе. Таким образом, нужно позаботиться о хорошем освещении комнаты своего ребенка. Детская должна всегда быть проветрена и начисто вымыта.
Среди других мер профилактики можно порекомендовать в период сезонного подъема заболеваемости гриппом и ОРВИ иметь меньше контактов, реже посещать общественные мероприятия. Все праздничные мероприятия (крестины), связанные с рождением ребенка необходимо проводить вне квартиры, где он находится.
И самое главное, не пытаетесь лечиться самостоятельно. Результаты лечения менингококковой инфекции во многом зависят от временного интервала между появлением первых симптомов и началом терапии. Только специалист может грамотно оценить ситуацию и выбрать тактику лечения.
Если медицинским работником предложена госпитализация — не отказывайтесь от нее, от этого может зависеть жизнь Вашего ребенка.
Полноценное и сбалансированное питание, обогащенное витаминами и микроэлементами, занятие спортом, закаливание организма также способствуют устойчивости организма к инфекции.
Врач-эпидемиолог
ГУ «Центр гигиены и эпидемиологии
Фрунзенского района г.Минска» Недведь Н.В.
Менингит: что это, виды, диагностика и лечение
Менингит — воспаление оболочек головного и спинного мозга
Различают лептоменингит — воспаление мягкой и паутинной оболочек, арахноидит — воспаление паутинной оболочки и пахименингит — воспаление твердой мозговой оболочки. На практике под термином «менингит» подразумевают прежде всего лептоменингит. Первое сообщение о случае туберкулёзного менингита было сделано в 1768 году в описании смерти больного, хотя связь между менингитом, туберкулезом и его возбудителем не была выявлена до XIX века.
До XX века смертность от туберкулезного менингита достигала 90 %. В ХХ веке были получены антитела против возбудителей менингита, в частности против туберкулезного менингита, что позволило значительно сократить смертность.
Однако это заболевание, в настоящее время представляет серьезную проблему для фтизиатрии, несмотря на наличие мощного арсенала противотуберкулезных средств.
Неудовлетворительные результаты лечения обусловлены затруднениями в постановке диагноза, поздним выявлением и тяжестью заболевания. Ошибки в диагностике часто являются следствием атипичного течения болезни.
Туберкулезный менингит (ТМ) представляет примерно 1% всех случаев туберкулеза, но имеет несоразмерно большое значение, поскольку он убивает или инвалидизирует около половины заболевших. Вопрос об успешной профилактике, раннем выявлении и своевременном лечении гнойных бактериальных менингитов путем вакцинации означали, что во многих частях мира туберкулез является наиболее распространенной причиной бактериального туберкулезного менингита. Он затрагивает все возрастные группы, но особенно часто возникает у маленьких детей и у людей с ВИЧ-инфекцией. Заболеваемость напрямую связана с распространенностью туберкулеза легких, поэтому оптимизация глобальной борьбы с туберкулезом является ключом к решению. По оценкам ВОЗ, в 2010 году произошло более 8,8 миллионов новых случаев заболевания туберкулезом разных форм во всем мире и 1,45 миллиона случаев смерти от инфекции. Абсолютное число новых случаев заболевания туберкулезом начали падать в 2006-2007 годах, и определялось уменьшение смертности от туберкулеза в 2 раза по сравнению с данными 1990 года. Хотя эти цифры обнадеживают, они так же замаскировывают большие региональные различия. В мегаполисе Лондоне, Великобритания, например, число новых случаев туберкулеза удвоилось за последние 10 лет. Подобное увеличение было замечено в Западной провинции Южной Африки, где туберкулезный менингит является наиболее распространенной причиной детского менингита.
Ранняя клиническая диагностика, как известно, имеет свои сложности и часто оказывается несвоевременной, с катастрофическими последствиями для пациентов. Диагностика на начальном этапе и заблаговременное лечение туберкулезного менингита уже давно признаны как самый важный фактор, определяющий исход.
Клинические признаки туберкулезного менингита хорошо и давно описаны, классическое начало как астенический синдром. Сложность в том, что ригидность затылочных мышц, как правило, отсутствует на ранней стадии болезни у пациентов всех возрастов. У маленьких детей эти неспецифические симптомы включают в себя плохую прибавку веса, субфебрильную температуру и вялость. Единственный фактор, который отличает симптомы туберкулезного менингита из распространенных заболеваний, таких, например, как грипп, является устойчивость и выраженность симптомов, хотя этот аспект часто упускается, если пациент последовательно не наблюдается у одного врача. Так, изначально излечимый туберкулезный менингит может прогрессировать до заключительных этапов, вплоть до комы, опистотонуса и смерти.
«Золотым стандартом» диагноза ТМ является выделение микобактерий туберкулеза из ликвора методом посева, однако этот метод являясь в 100% специфичным, обладает низкой чувствительностью. По данным отечественных авторов бактериологически диагноз подтверждается от 4 — 8% до 27% случаев. По данным зарубежной литературы до 40% — бактериоскопией и до 60% — посевом. Данные результаты поступают к врачам на втором-третьем месяце госпитализации. Таким образом, бактериологическое исследование может лишь подтверждать диагноз ТМ, но уже не помочь пациенту. Высокочувствительные и специфичные технологии диагностики, такие как ПЦР ликвора с выделением ДНК микобактерий туберкулеза, в настоящее время могут быть применены и применяются лишь в отдельных учреждениях, а диагноз, необходимый для своевременной специфической терапии, устанавливается на основании следующих признаков: наличия туберкулезного контакта или перенесенного в прошлом туберкулеза; постепенного циклического развития заболевания; характерного ликворного синдрома. Однако вариабельность клинической картины, обусловленная предшествующей неадекватной специфической терапией и преморбидным статусом пациентов, увеличение доли изолированного ТМ, отсутствие в некоторых случаях типичного ликворного синдрома и четкого единообразного подхода к диагностике, затрудняют своевременную верификацию диагноза. Так же сложности составляет диагностика ТМ у ВИЧ-инфицированных пациентов, клиническая картина чаще стерта, а возможных причин возникновения симптоматики в разы больше.
Попытки усовершенствования методов лабораторной диагностики, в частности микроскопии, на сегодняшний день не превышает 60% достоверности. В настоящее время проводится множество исследований по всему миру, которые пытаются решить проблему лабораторной диагностики ТМ, но пройдет еще немало времени, перед тем как впечатляющие результаты будут воспроизведены в масштабных исследованиях, и модификация методов станет простым и не дорогим решением давней проблемы.
Современные возможности нейровизуализации так же являются методом диагностики пациентов с туберкулезным менингитом.
КТ головного мозга может выявить наличие гиперденсного экссудата в базальных отделах без в/венного контрастного усиления, а также базальное менингеальное утолщение, инфаркты, дополняя метод контрастным усилением, возможно, определить наличие туберкулем. В сочетании с клиникой, эти данные весьма информативны при диагностике туберкулезного менингита у взрослых и детей. Тем не менее, около 30% детей в начале заболевания туберкулезным менингитом будут иметь не измененный мозг по данным МСКТ.
МРТ превосходит КТ в определении нейрорадиологических аспектов туберкулезного менингита, особенно когда они касаются ствола мозга (рис. 1). Высокопольное МРТ с использованием диффузно-взвешенных программ увеличивает выявление ранних инфарктов и пограничных зон энцефалита (цитотоксический отек, который лежит в основе туберкулезного экссудата). В/венное контрастирование препаратами гадолиния с помощью МРТ позволяет визуализировать лептоменингиальные«узлы», которые присутствуют в 90% случаев туберкулезного менингита у детей и 70 % взрослых. МРТ также ценно для выявления и мониторинга туберкулезного менингита, связанных с невропатией черепно-мозговых нервов. Наиболее важным из них является оптико-хиазмальный арахноидит, который требует срочного вмешательства, чтобы уменьшить риск слепоты (рис. 2). Магнитно-резонансная ангиография может быть использована для идентификации поражения сосудов, которая присутствует в 60 % случаев и чаще всего поражает концевые части внутренней сонной артерии и проксимальные отделы средней и передней мозговых артерий.
(A) нормальный мозг по данным КТ, 3х-летний ребенок с подтвержденным туберкулезным менингитом. (B)Т2-взвешенные изображения с подавлением сигнала от свободной жидкости, проведено в тот же день, что и КТ, на 5ыйдень выраженных клинических проявлений, показывают несколько инфарктов (стрелки) в области базальных ядер. Диффузно взвешенные МР изображения (С, D) показывают, ограничение диффузии в области базальных ядер.
Туберкулезный менингит с изменениями оптико-хиазмальной области. МРТ
(A) Т1-взвешенное изображение после в/венного контрастного усиления препаратом гадолиния,7 -летний мальчик со значительным субтотальным снижением зрения, вызванным тяжелым туберкулезным менингитом, с изменениямиоптико-хиазмальной области показывает повышение интенсивности МР-сигнала на фоне накопления контрастного вещества утолщенными оболочками практически всей супраселлярной цистерны со смещением и компрессией зрительного нерва спереди. Накопление контраста в виде кольца стенкой туберкулезного абсцесса.
(В) После 3 месяцев адъювантной терапии зрение пациента восстановилось и при последующих МРТ определяется существенное улучшение оптико-хиазмального арахноидита несмотря бессимптомное увеличение размеров абсцесса и появление дополнительных очага и фокуса абсцедирования.
Выявляемость внутричерепных туберкулем методом МРТ зависят от степени выраженности процесса и размеров изменений. Особенности визуализации зависят от стадии развития туберкулемы (неказеозные и некротизирующиеся).
Туберкулезные абсцессы больше, чем туберкулемы (часто > 3 см в диаметре), одиночные, тонкостенные, и часто представлены количеством более двух. Магнитно-резонансная спектроскопия может помочь различать туберкулезные и не туберкулезные поражения мозга, за счет повышения уровня липидов при туберкулезе.
Несмотря на большие успехи, сделанные в понимании туберкулезного менингита за последние 10 лет, остается еще много сложностей. Туберкулезный менингит по-прежнему является самой опасной формой туберкулеза. Лучший способ улучшить выживаемость через раннюю диагностику и лечение, но эту цель достичь не удастся достичь без замены диагностических тестов в настоящее время и использования комплексного подхода для своевременной постановки диагноза. Новые диагностические подходы срочно необходимы, особенно в условиях сегодняшней распространенности туберкулеза. Единственный путь быстрого решения на сегодняшний день – последовательное наблюдение у одного доктора, настороженность врачей общей практики, лабораторная и лучевая диагностика при первых же подозрениях на туберкулезный менингит.
Автор: Дарья Игоревна Сорокина – врач-рентгенолог консультативного отдела «УК МРТ Эксперт и Клиника Эксперт», г. Новосибирск
Изображения, симптомы и похожие высыпания
Менингит вызывает характерную сыпь на коже. Научившись определять признаки и отличать менингитную сыпь от похожих высыпаний, человек может быстро получить лечение.
Менингит — это инфекционное заболевание, вызываемое некоторыми вирусами, бактериями или грибами. Это вызывает отек мозговых оболочек, которые покрывают головной и спинной мозг.
Заболевание может быть опасным для жизни и требует немедленной медицинской помощи.
В этой статье мы расскажем, как распознать менингитную сыпь. Мы предоставляем иллюстрированный справочник, исследуем другие симптомы менингита и обсуждаем похожие состояния.
Менингит имеет множество симптомов, в том числе характерную сыпь на коже. Это не обычная сыпь, вызванная раздражением или воспалением. Вместо этого это происходит из-за кровотечения под кожей.
Самый серьезный тип менингита вызывается бактерией Meningococcus . Сыпь, которую врачи связывают с менингококковым менингитом, возникает в результате кровотечения под кожей.
Этот тип кровотечения возникает после прогрессирования болезни и вызывает заражение крови. Медицинский термин для этого — менингококковая септицемия. Это приводит к разрыву кровеносных сосудов, и они могут напоминать сыпь, которую врачи называют петехиальной сыпью.
У младенцев и взрослых менингитная сыпь может выглядеть следующим образом:
- крошечные красные, розовые, коричневые или фиолетовые следы от булавочных уколов (петехии) на коже
- фиолетовые синякоподобные следы
- пятна с пятнами на коже. кожа
- бледные или пятнистые участки кожи
Менингитную сыпь труднее увидеть на темной коже.Ищите небольшие пятна на более светлых частях тела, например на ладонях или подошвах ног.
Обычно сыпь не приподнята, поэтому кожа вряд ли будет шероховатой или неровной.
Сначала сыпь может быть легкой и легкой, но может распространяться на более обширные участки кожи. По мере продолжения кровотечения он также может стать темнее. Сыпь обычно возникает на более поздних стадиях менингита, когда болезнь становится еще более серьезной.
Важно обратиться за медицинской помощью при любых симптомах менингита, даже если сыпь отсутствует.Быстрое лечение значительно увеличивает шансы на выздоровление и выживание.
Другие виды менингита вызывают другие высыпания. Если у человека есть сыпь и симптомы менингита, ему следует немедленно обратиться за медицинской помощью.
Менингитом может заболеть любой человек. Однако в Соединенных Штатах, по данным Центров по контролю и профилактике заболеваний (CDC), самые высокие показатели у детей младше 1 года.
Младенцы с менингитом могут иметь различные симптомы, включая:
- лихорадку
- дрожь
- ригидность шеи
- выгибание спины
- холодные руки и ноги
- отворачивание от света
- чрезмерная раздражительность, например, неприязнь, когда вас поднимают на руки
- неспособность проснуться или сильная летаргия
- выпуклый родничок, мягкое место на голове
- отказ от еды
- рвота или диарея
Симптомы не появляются в любом порядке.Врач должен осмотреть ребенка, у которого есть какие-либо симптомы менингита.
Если менингит перерастет в сепсис, у ребенка может появиться сыпь или необычный цвет кожи. Это может произойти в течение нескольких часов, так как менингит часто быстро прогрессирует.
Подростки и молодые люди имеют более высокий риск менингита, чем люди среднего и старшего возраста. Национальная ассоциация менингита заявляет, что 21 процент всех менингококковых заболеваний возникает в возрасте от 11 до 24 лет.
Симптомы менингита у подростков и взрослых включают:
- холодные руки и ноги
- боль в животе
- боли в мышцах
- сильная головная боль
- ригидная шея, которую трудно двигать
- лихорадка
- чувствительность к свету
- двоение в глазах
- психические изменения, включая спутанность сознания
- рвота
- судороги
Стеклянный тест может помочь людям, которые не уверены, есть ли у них менингит.Хотя это ненадежный способ диагностировать какое-либо заболевание, этот тест может помочь человеку решить, обращаться ли в отделение неотложной помощи.
Прижмите прозрачный стакан для питья к сыпи. Если сыпь и следы видны даже при нажатии на стекло, немедленно обратитесь за медицинской помощью.
Это признак петехиальной сыпи. Петехиальные высыпания могут возникнуть в результате менингита или других серьезных заболеваний, вызывающих кровотечение.
Сыпь при менингите бывает трудно увидеть, особенно у людей с более темной кожей.Осмотрите более светлые участки кожи, например ладони или ступни. Попробуйте провести стеклянную пробу на любых видимых участках сыпи.
Стеклянный тест — не надежный способ решить, нужна ли человеку медицинская помощь. Любой человек с симптомами менингита должен немедленно получить медицинскую помощь, даже если его сыпь исчезает при надавливании под стеклом.
Человек с петехиальной сыпью не обязательно болен менингитом.
Следующие факторы также могут вызывать этот тип сыпи:
- напряжение, например, при поднятии тяжелых предметов, во время родов или во время сильного кашля или рвоты
- определенные лекарства
- травмы
- вирусы
- аутоиммунные заболевания
- Низкое количество тромбоцитов в крови, которое может быть связано с дефицитом витамина К.
Петехиальные высыпания могут быть вызваны целым рядом проблем со здоровьем, поэтому важно обращать внимание на другие симптомы.
Наблюдение за другими изменениями в самочувствии человека может помочь в выявлении менингита и других серьезных заболеваний, требующих немедленной медицинской помощи.
Врачи могут диагностировать менингит, выполнив один или несколько медицинских тестов, таких как:
- физический осмотр для выявления симптомов
- анализы крови
- анализы мочи
- анализ спинномозговой жидкости, которая окружает и защищает мозг и спинного мозга
- компьютерная томография
- магнитно-резонансная томография
Если у человека положительный результат теста на бактериальный менингит, врач пропишет антибиотики, предназначенные для лечения инфекции.
Иногда врачи назначают антибиотики сразу, даже если они не знают, вызвана ли инфекция бактериями. Это мера предосторожности, потому что бактериальный менингит имеет тенденцию быть более серьезным, чем вирусный менингит.
Врачи могут лечить грибковый менингит противогрибковыми препаратами.
Менингит, вызванный вирусной инфекцией, не поддается лечению антибиотиками или противогрибковыми препаратами. Более легкие случаи вирусного менингита могут пройти сами по себе, в то время как более тяжелые случаи требуют госпитализации.Врач может использовать противовирусные препараты для лечения определенных типов этого заболевания.
Больному менингитом могут потребоваться противосудорожные препараты, а также стероиды для уменьшения воспаления головного мозга.
К людям с повышенным риском менингита относятся:
- младенцы в возрасте до 1 года
- человек, живущий в общественных местах, таких как общежитие колледжа или учреждение по уходу за взрослыми
- любой человек с ослабленной иммунной системой
- человек с определенными заболеваниями
Менингит может быть опасным для жизни и быстро ухудшаться.Многие люди выздоравливают от менингита при своевременной медицинской помощи. Однако долгосрочные осложнения могут включать:
- головные боли
- проблемы с обучением
- потеря памяти
- проблемы со слухом
- проблемы с речью
- проблемы со зрением
- слабость или паралич
- судороги
- рубцы или повреждения кожи
- почки повреждение
Некоторые виды менингита могут передаваться от человека к человеку. Чтобы избежать этого, соблюдайте стандартные правила гигиены, в том числе:
- не делиться едой, напитками, посудой или личными вещами с кем-либо, кто мог быть подвержен менингиту
- часто мыть руки с мылом и проточной водой, особенно перед едой и после посещения туалета
- кашель и чихание в локтевой сгиб, а не в руки
- оставаться дома, когда болен, и не отправлять больных детей в детский сад
Один из лучших способов предотвратить многие виды менингита — это сделайте прививку.CDC рекомендует вакцины против менингококка всем в возрасте 11–12 лет, с бустерной дозой в возрасте 16 лет.
Вакцинация может иметь особенно важное значение для детей и взрослых, которые имеют более высокий риск менингококковой инфекции.
Прогноз менингита зависит от многих факторов. Причина заболевания и факторы риска человека помогают определить его шансы на полное выздоровление.
Обратитесь за неотложной медицинской помощью, если у кого-то есть симптомы менингита. В целом своевременное лечение значительно увеличивает шансы на выживание и снижает риск долгосрочных осложнений.
Изображения, симптомы и похожие высыпания
Менингит вызывает характерную сыпь на коже. Научившись определять признаки и отличать менингитную сыпь от похожих высыпаний, человек может быстро получить лечение.
Менингит — это инфекционное заболевание, вызываемое некоторыми вирусами, бактериями или грибами. Это вызывает отек мозговых оболочек, которые покрывают головной и спинной мозг.
Заболевание может быть опасным для жизни и требует немедленной медицинской помощи.
В этой статье мы расскажем, как распознать менингитную сыпь. Мы предоставляем иллюстрированный справочник, исследуем другие симптомы менингита и обсуждаем похожие состояния.
Менингит имеет множество симптомов, в том числе характерную сыпь на коже. Это не обычная сыпь, вызванная раздражением или воспалением. Вместо этого это происходит из-за кровотечения под кожей.
Самый серьезный тип менингита вызывается бактерией Meningococcus . Сыпь, которую врачи связывают с менингококковым менингитом, возникает в результате кровотечения под кожей.
Этот тип кровотечения возникает после прогрессирования болезни и вызывает заражение крови. Медицинский термин для этого — менингококковая септицемия. Это приводит к разрыву кровеносных сосудов, и они могут напоминать сыпь, которую врачи называют петехиальной сыпью.
У младенцев и взрослых менингитная сыпь может выглядеть следующим образом:
- крошечные красные, розовые, коричневые или фиолетовые следы от булавочных уколов (петехии) на коже
- фиолетовые синякоподобные следы
- пятна с пятнами на коже. кожа
- бледные или пятнистые участки кожи
Менингитную сыпь труднее увидеть на темной коже.Ищите небольшие пятна на более светлых частях тела, например на ладонях или подошвах ног.
Обычно сыпь не приподнята, поэтому кожа вряд ли будет шероховатой или неровной.
Сначала сыпь может быть легкой и легкой, но может распространяться на более обширные участки кожи. По мере продолжения кровотечения он также может стать темнее. Сыпь обычно возникает на более поздних стадиях менингита, когда болезнь становится еще более серьезной.
Важно обратиться за медицинской помощью при любых симптомах менингита, даже если сыпь отсутствует.Быстрое лечение значительно увеличивает шансы на выздоровление и выживание.
Другие виды менингита вызывают другие высыпания. Если у человека есть сыпь и симптомы менингита, ему следует немедленно обратиться за медицинской помощью.
Менингитом может заболеть любой человек. Однако в Соединенных Штатах, по данным Центров по контролю и профилактике заболеваний (CDC), самые высокие показатели у детей младше 1 года.
Младенцы с менингитом могут иметь различные симптомы, включая:
- лихорадку
- дрожь
- ригидность шеи
- выгибание спины
- холодные руки и ноги
- отворачивание от света
- чрезмерная раздражительность, например, неприязнь, когда вас поднимают на руки
- неспособность проснуться или сильная летаргия
- выпуклый родничок, мягкое место на голове
- отказ от еды
- рвота или диарея
Симптомы не появляются в любом порядке.Врач должен осмотреть ребенка, у которого есть какие-либо симптомы менингита.
Если менингит перерастет в сепсис, у ребенка может появиться сыпь или необычный цвет кожи. Это может произойти в течение нескольких часов, так как менингит часто быстро прогрессирует.
Подростки и молодые люди имеют более высокий риск менингита, чем люди среднего и старшего возраста. Национальная ассоциация менингита заявляет, что 21 процент всех менингококковых заболеваний возникает в возрасте от 11 до 24 лет.
Симптомы менингита у подростков и взрослых включают:
- холодные руки и ноги
- боль в животе
- боли в мышцах
- сильная головная боль
- ригидная шея, которую трудно двигать
- лихорадка
- чувствительность к свету
- двоение в глазах
- психические изменения, включая спутанность сознания
- рвота
- судороги
Стеклянный тест может помочь людям, которые не уверены, есть ли у них менингит.Хотя это ненадежный способ диагностировать какое-либо заболевание, этот тест может помочь человеку решить, обращаться ли в отделение неотложной помощи.
Прижмите прозрачный стакан для питья к сыпи. Если сыпь и следы видны даже при нажатии на стекло, немедленно обратитесь за медицинской помощью.
Это признак петехиальной сыпи. Петехиальные высыпания могут возникнуть в результате менингита или других серьезных заболеваний, вызывающих кровотечение.
Сыпь при менингите бывает трудно увидеть, особенно у людей с более темной кожей.Осмотрите более светлые участки кожи, например ладони или ступни. Попробуйте провести стеклянную пробу на любых видимых участках сыпи.
Стеклянный тест — не надежный способ решить, нужна ли человеку медицинская помощь. Любой человек с симптомами менингита должен немедленно получить медицинскую помощь, даже если его сыпь исчезает при надавливании под стеклом.
Человек с петехиальной сыпью не обязательно болен менингитом.
Следующие факторы также могут вызывать этот тип сыпи:
- напряжение, например, при поднятии тяжелых предметов, во время родов или во время сильного кашля или рвоты
- определенные лекарства
- травмы
- вирусы
- аутоиммунные заболевания
- Низкое количество тромбоцитов в крови, которое может быть связано с дефицитом витамина К.
Петехиальные высыпания могут быть вызваны целым рядом проблем со здоровьем, поэтому важно обращать внимание на другие симптомы.
Наблюдение за другими изменениями в самочувствии человека может помочь в выявлении менингита и других серьезных заболеваний, требующих немедленной медицинской помощи.
Врачи могут диагностировать менингит, выполнив один или несколько медицинских тестов, таких как:
- физический осмотр для выявления симптомов
- анализы крови
- анализы мочи
- анализ спинномозговой жидкости, которая окружает и защищает мозг и спинного мозга
- компьютерная томография
- магнитно-резонансная томография
Если у человека положительный результат теста на бактериальный менингит, врач пропишет антибиотики, предназначенные для лечения инфекции.
Иногда врачи назначают антибиотики сразу, даже если они не знают, вызвана ли инфекция бактериями. Это мера предосторожности, потому что бактериальный менингит имеет тенденцию быть более серьезным, чем вирусный менингит.
Врачи могут лечить грибковый менингит противогрибковыми препаратами.
Менингит, вызванный вирусной инфекцией, не поддается лечению антибиотиками или противогрибковыми препаратами. Более легкие случаи вирусного менингита могут пройти сами по себе, в то время как более тяжелые случаи требуют госпитализации.Врач может использовать противовирусные препараты для лечения определенных типов этого заболевания.
Больному менингитом могут потребоваться противосудорожные препараты, а также стероиды для уменьшения воспаления головного мозга.
К людям с повышенным риском менингита относятся:
- младенцы в возрасте до 1 года
- человек, живущий в общественных местах, таких как общежитие колледжа или учреждение по уходу за взрослыми
- любой человек с ослабленной иммунной системой
- человек с определенными заболеваниями
Менингит может быть опасным для жизни и быстро ухудшаться.Многие люди выздоравливают от менингита при своевременной медицинской помощи. Однако долгосрочные осложнения могут включать:
- головные боли
- проблемы с обучением
- потеря памяти
- проблемы со слухом
- проблемы с речью
- проблемы со зрением
- слабость или паралич
- судороги
- рубцы или повреждения кожи
- почки повреждение
Некоторые виды менингита могут передаваться от человека к человеку. Чтобы избежать этого, соблюдайте стандартные правила гигиены, в том числе:
- не делиться едой, напитками, посудой или личными вещами с кем-либо, кто мог быть подвержен менингиту
- часто мыть руки с мылом и проточной водой, особенно перед едой и после посещения туалета
- кашель и чихание в локтевой сгиб, а не в руки
- оставаться дома, когда болен, и не отправлять больных детей в детский сад
Один из лучших способов предотвратить многие виды менингита — это сделайте прививку.CDC рекомендует вакцины против менингококка всем в возрасте 11–12 лет, с бустерной дозой в возрасте 16 лет.
Вакцинация может иметь особенно важное значение для детей и взрослых, которые имеют более высокий риск менингококковой инфекции.
Прогноз менингита зависит от многих факторов. Причина заболевания и факторы риска человека помогают определить его шансы на полное выздоровление.
Обратитесь за неотложной медицинской помощью, если у кого-то есть симптомы менингита. В целом своевременное лечение значительно увеличивает шансы на выживание и снижает риск долгосрочных осложнений.
Менингит у детей | Сидарс-Синай
Не то, что вы ищете?Что такое менингит у детей?
Менингит — это отек (воспаление) тонких оболочек, покрывающих головной и спинной мозг. Эти оболочки называются мозговыми оболочками.
Что вызывает менингит у ребенка?
Менингит чаще всего вызывается бактериальной или вирусной инфекцией, которая попадает в спинномозговую жидкость (CSF).ЦСЖ — это жидкость, которая защищает и смягчает мозг и спинной мозг. Грибок или паразит также могут вызвать менингит. Это чаще встречается только у детей со слабой иммунной системой.
Менингит, вызванный вирусом, встречается чаще и обычно менее серьезен. Бактериальный менингит обычно протекает тяжелее и может привести к долгосрочным осложнениям или смерти.
Вирусы, которые могут вызывать менингит, включают полиовирусы, вирус эпидемического паротита (парамиксовирус), вирус гриппа и вирус Западного Нила.
Бактерии, которые могут вызывать менингит, включают стрептококки группы B, кишечную палочку, Haemophilus influenzae типа b (Hib) и стрептококковые бактерии, вызывающие пневмонию. Бактерии сифилиса, туберкулеза и болезни Лайма также могут вызывать менингит. Бактерии, вирусы и грибки, вызывающие менингит, обычно растут в дыхательных путях человека. У ребенка могут вообще отсутствовать симптомы, но он может переносить микроорганизмы в носу и горле. Их можно распространять по:
- Тесный контакт с носителем инфекции
- Прикосновение к инфицированным объектам, например дверным ручкам, твердым поверхностям или игрушкам, а затем прикосновение к носу, рту или глазам
- Капли от чихания, близкого разговора или поцелуев
Инфекция обычно начинается в дыхательных путях.У ребенка это может сначала вызвать простуду, инфекцию носовых пазух или ушную инфекцию. Затем он может попасть в кровоток и достичь головного и спинного мозга.
Какие дети подвержены риску менингита?
Ребенок более подвержен риску менингита, если он или она инфицированы рядом вирусов, бактерий или грибков. Дети с ослабленной иммунной системой подвергаются большому риску.
Какие симптомы менингита у ребенка?
Симптомы менингита различаются в зависимости от того, что вызывает инфекцию.Симптомы могут проявиться через несколько дней после того, как у вашего ребенка простуда и насморк или понос и рвота. Симптомы могут проявляться у каждого ребенка по-разному. Симптомы могут появиться внезапно. Или они могут развиваться в течение нескольких дней.
У младенцев симптомы могут включать:
- Раздражительность
- лихорадка
- Спать больше обычного
- Плохое питание
- Плач, который невозможно успокоить
- Высокий крик
- Изогнутая спинка
- Вздутие мягких пятен на голове (роднички)
- Изменился темперамент
- Пурпурно-красная пятнистая сыпь
- Изъятия
- Рвота
У детей в возрасте от 1 года симптомы могут включать:
- Боль в шее
- Боль в спине
- Головная боль
- Сонливость
- Путаница
- Раздражительность
- лихорадка
- Отказ от еды
- Пониженный уровень сознания
- Изъятия
- Глаза, светобоязнь (светобоязнь)
- Тошнота и рвота
- Жесткость шеи
- Пурпурно-красная пятнистая сыпь
Симптомы менингита могут быть такими же, как и при других заболеваниях.Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируют менингит у ребенка?
Медицинский работник спросит о симптомах и истории здоровья вашего ребенка. Он или она может также спросить об истории болезни вашей семьи. Он или она проведет медицинский осмотр вашего ребенка. Ваш ребенок также может сдать анализы, например:
- Люмбальная пункция (спинномозговая пункция). Это единственный тест, позволяющий диагностировать менингит. Иглу вводят в поясницу, в позвоночный канал. Это область вокруг спинного мозга. Измеряется давление в позвоночном канале и головном мозге. Небольшое количество спинномозговой жидкости (спинномозговой жидкости) удаляется и отправляется на тестирование, чтобы определить наличие инфекции или других проблем.
- Анализы крови. Они могут помочь диагностировать инфекции, вызывающие менингит.
- КТ или МРТ. Это тесты, которые показывают изображения мозга. Компьютерная томография иногда проводится для поиска других состояний, которые могут вызывать симптомы, похожие на менингит. МРТ может показать воспалительные изменения мозговых оболочек. Эти тесты дают больше информации. Но менингит нельзя диагностировать с помощью одних только этих тестов.
- Мазки из носа, горла или ректального мазка. Эти тесты помогают диагностировать вирусные инфекции, вызывающие менингит.
Как лечат менингит у ребенка?
Лечение будет зависеть от симптомов, возраста и общего состояния вашего ребенка.Это также будет зависеть от степени тяжести состояния.
Лечение зависит от типа менингита. Процедуры по типу включают:
- Бактериальный менингит. Лечение начинают как можно быстрее. Врач назначит вашему ребенку внутривенные (внутривенные) антибиотики, убивающие бактерии. Ваш ребенок также получит лекарство от кортикостероидов. Стероид уменьшает отек (воспаление) и снижает давление, которое может накапливаться в головном мозге.Стероиды также снижают риск потери слуха и повреждения мозга.
- Вирусный менингит. Большинство детей поправляются самостоятельно без лечения. В некоторых случаях лечение может помочь облегчить симптомы. Не существует лекарств от вирусов, вызывающих вирусный менингит. Единственным исключением является вирус простого герпеса, который лечится внутривенным противовирусным препаратом. Младенцам и детям с ослабленной иммунной системой может потребоваться пребывание в больнице.
- Грибковый менингит. Ваш ребенок может получить противогрибковое лекарство внутривенно.
- Туберкулезный (ТБ) менингит. Ваш ребенок будет лечиться курсом лекарств более 1 года. Первые несколько месяцев лечение проводится несколькими лекарствами. Затем на оставшееся время следует принимать другие лекарства.
Пока ваш ребенок выздоравливает от менингита, ему также могут понадобиться:
- Подлокотник
- Повышенное потребление жидкости через рот или внутривенно в больнице
- Лекарства от жара и головной боли.Не давайте аспирин или лекарство, содержащее аспирин, ребенку младше 19 лет без указаний врача. Прием аспирина может подвергнуть вашего ребенка риску развития синдрома Рейе. Это редкое, но очень серьезное заболевание. Чаще всего поражается мозг и печень.
- Дополнительный кислород или дыхательный аппарат (респиратор), если у вашего ребенка проблемы с дыханием
Обсудите с лечащим врачом вашего ребенка риски, преимущества и возможные побочные эффекты всех видов лечения.
Какие возможные осложнения менингита у ребенка?
Бактериальный менингит обычно протекает тяжелее и может привести к долгосрочным осложнениям. У некоторых детей могут быть длительные судороги, повреждение головного мозга, потеря слуха и инвалидность. Бактериальный менингит также может стать причиной смерти.
Как я могу предотвратить менингит у моего ребенка?
Доступно несколько вакцин для предотвращения некоторых бактериальных инфекций, вызывающих менингит.К ним относятся:
- Вакцина против H. influenzae типа b (Hib). Это дается серией из 3 или 4 частей во время плановой вакцинации вашего ребенка, начиная с 2-месячного возраста.
- Пневмококковая вакцина PCV13. Американская академия педиатрии рекомендует эту вакцину всем здоровым детям младше 2 лет. PCV13 можно вводить вместе с другими вакцинами для детей. Рекомендуется в возрасте от 2 месяцев, 4 месяцев, 6 месяцев и от 12 до 15 месяцев.Одна доза также рекомендуется для детей старшего возраста, которые не получали серию из 4 доз, и для детей с высоким риском пневмококковой инфекции.
- ППСВ23 Пневмококковая вакцина . Эта вакцина также рекомендуется детям старшего возраста из группы высокого риска пневмококковой инфекции.
- Менингококковая вакцина. Эта вакцина является частью обычного календаря вакцинации. Его дают детям в возрасте от 11 до 12 лет, а ревакцинацию делают в 16 лет.Это делается подросткам, поступающим в среднюю школу, если они не были вакцинированы в возрасте 11 или 12 лет. Ревакцинация также проводится в возрасте от 16 до 18 лет или до 5 лет спустя. Младенцы и маленькие дети из группы повышенного риска также могут получать эту вакцину. Узнайте у лечащего врача вашего ребенка, сколько доз и когда их следует вводить.
Вакцины, защищающие от вирусов, таких как корь, эпидемический паротит, ветряная оспа и грипп, могут предотвратить вирусный менингит.
Поговорите с лечащим врачом вашего ребенка, если у вас есть вопросы о вакцинах.
Вы и ваш ребенок можете делать другие вещи, чтобы предотвратить распространение инфекций. Правильное мытье рук и держание подальше от больных людей могут помочь предотвратить менингит.
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Позвоните поставщику медицинских услуг, если у вашего ребенка:
- Вакцины не получали
- Связаться с больным менингитом
- Симптомы, которые не проходят или ухудшаются
- Новые симптомы
Основные сведения о детском менингите
- Менингит — это воспаление тонких оболочек головного и спинного мозга.
- Это чаще всего вызвано бактериальной или вирусной инфекцией, которая попадает в спинномозговую жидкость. Грибок или паразит также могут вызвать менингит.
- Менингит, вызванный вирусом, встречается чаще и обычно менее серьезен. Бактериальный менингит обычно протекает тяжелее и может привести к долгосрочным осложнениям или смерти.
- Инфекция обычно начинается в дыхательных путях. У ребенка это может сначала вызвать простуду, инфекцию носовых пазух или ушную инфекцию.Затем он может попасть в кровоток и достичь головного и спинного мозга.
- Люмбальная пункция (спинномозговая пункция) — единственный тест, позволяющий диагностировать менингит. Иглу вводят в поясницу, в позвоночный канал.
- Существует несколько вакцин для предотвращения некоторых бактериальных и вирусных инфекций, которые могут вызвать менингит.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку. Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как можно связаться с лечащим врачом вашего ребенка в нерабочее время. Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Менингит у младенцев (от 0 до 12 месяцев)
Что такое менингит?
Менингит — это воспаление мембраны, покрывающей головной и спинной мозг (мозговые оболочки) (NHS 2016a, NICE 2016). Менингит развивается быстро и может быть очень серьезным.Менингит вызван бактериальной или вирусной инфекцией:
- Бактериальный менингит .Это самая серьезная форма менингита. Это может быть опасно для жизни и привести к инвалидности, например к глухоте или повреждению головного мозга (NHS 2016a). Нелеченный бактериальный менингит также может привести к быстро распространяющейся инфекции крови (сепсис), что очень опасно (NHS 2016a). Септицемия вызывает появление красных или пурпурных пятен, которые не исчезают под давлением (NHS 2016a).
- Вирусный менингит . Это наиболее распространенный тип менингита, и по сравнению с бактериальным менингитом он может протекать относительно легко.Хотя симптомы гриппа могут быть неприятными для вашего ребенка, он, вероятно, выздоровеет без какого-либо лечения примерно через семь-десять дней (Wan 2017).
Какие вакцины защищают моего ребенка от менингита?
Программа вакцинации детей младшего возраста защищает от основных бактериальных и вирусных инфекций, которые могут привести к менингиту.Это инфекции и вакцины, которые защищают вашего ребенка от них:
- Менингококковые бактерии типа B. Вакцина MenB предлагается в возрасте двух месяцев, четырех месяцев и одного года.
- Бактерии Haemophilus influenzae типа B (Hib). Вакцина против Hib предлагается в возрасте двух, трех и четырех месяцев.
- Менингококковые бактерии типа C. Вакцина MenC предлагается через один год в сочетании с бустерной вакциной против Hib.
- Пневмококковые бактерии. Пневмококковая конъюгированная вакцина (ПКВ) предлагается в возрасте двух и четырех месяцев.
- Корь, эпидемический паротит и краснуха. Комбинированная вакцина MMR защищает от всех трех инфекций и предлагается в возрасте 13 месяцев.
(NHS 2016a, b, PHE 2017)
Как распространяется менингит?
Бактерии и вирусы, вызывающие менингит, обитают в носу, горле и кишечнике людей. Сами по себе они не могут вызывать побочных эффектов. Менингит развивается только тогда, когда эти бактерии или вирусы поражают мембрану вокруг головного и спинного мозга.Редко бывает, чтобы тот, у кого уже развился менингит, передал его (NHS 2016a). Однако людям, живущим в одном доме с больным бактериальным менингитом, обычно предлагают антибиотики в качестве меры предосторожности, потому что это потенциально очень опасная инфекция (NHS 2016a).
Ваш ребенок может заразиться бактериями и вирусами от:
- поцелуев или прикосновений
- чихающих и кашляющих рядом
- совместного использования столовых приборов для еды и питья и других личных вещей, таких как зубные щетки
(NHS 2016a)
Вы можете помочь защитить своего ребенка от инфекции, соблюдая правила гигиены. Мойте руки после кашля, чихания или сморкания, а также после посещения туалета или смены подгузников (Meningitis Now 2017).Постарайтесь, чтобы все, кто близко соприкасается с вашим ребенком, поступали так же.
Каковы признаки и симптомы менингита?
Ранние признаки бактериального менингита, самого опасного типа, бывает трудно обнаружить. Симптомы могут казаться похожими на простуду, желудочный клоп или грипп, например, повышение температуры или отказ от еды (NHS 2016a).Кроме того, признаки менингита могут отличаться от человека к человеку и проявляться в любом порядке, поэтому часто нет фиксированной закономерности, на которую следует обратить внимание (Meningitis Now 2017, MRF nd).
Если это менингит, ваш ребенок быстро серьезно заболеет. Если это бактериальный менингит, врач вашего ребенка быстро диагностирует и вылечит болезнь (NICE, 2016). Большинство детей попадают в больницу примерно в течение 24 часов с момента появления болезни (NICE, 2016).
Позвоните по номеру 999, чтобы вызвать скорую помощь, или отвезите ребенка в ближайшее отделение неотложной и неотложной помощи (A&E), если вы заметили один или несколько из следующих признаков менингита:
- У нее появилась сыпь, которая не исчезает, когда на нее надавливаешь стаканом.Сыпь начинается с нескольких маленьких красных уколов, которые увеличиваются в количестве и в размере и становятся темно-фиолетовыми. На более темной коже сыпь труднее увидеть, но вы можете заметить пятна на более светлых участках ее тела, например на подошвах ног и ладонях.
- Она взволнована и беспокойна и кажется недовольной, если вы ее поднимете.
- У нее на голове выпуклое мягкое пятно (родничок).
- Она сонная, гибкая или не отвечает.
- Ее плач необычайно высокий.
- Ее рвет, она отказывается кормить.
- У нее холодные руки и ноги.
- Шея и туловище затекли.
- Похоже, она не любит яркий свет.
- Ее дыхание изменилось, стало быстрее или медленнее, чем обычно, и / или она хрипит.
- Она выгибает спину.
- У нее опухший животик.
- У нее припадок. Существует особый тип судорожного эпилептического статуса, который может быть вызван менингитом.
(Meningitis Now 2017, MRF nd, NHS 2016a, 2019, NICE 2013)
Это не перечень признаков и симптомов. Например, у некоторых маленьких детей с менингитом нет ригидности шеи, выпуклых родничков или характерного пронзительного крика (NICE, 2013). Сыпь также появляется не всегда (MRF nd, NHS 2016a). Доверяйте своим инстинктам и обращайтесь за медицинской помощью, если симптомы у вашего ребенка вызывают беспокойство или необычны.
Как я узнаю, что у моего ребенка сыпь при менингите?
Сначала она может выглядеть как обычная сыпь, но пятна могут быть крошечными, как булавочные уколы.Пятна могут появиться где угодно на теле вашего ребенка, в том числе на нёбе или под веками (NHS 2016a, NICE 2016). На темной коже сыпь труднее увидеть. Проверьте более бледные участки тела ребенка, например:- на подошвах его стоп
- на ладонях
- на животе
(NHS 2019, NICE 2016)
Используйте стеклянный тест. Прижмите край прозрачного стакана к пятнам. Сыпь при менингите не исчезает. Это называется сыпью без побледнения.Сыпь при менингите возникает из-за того, что сепсис повреждает кровеносные сосуды, вызывая небольшие утечки крови. Эти утечки вызывают появление красных пятен на коже. По мере увеличения утечки крови пятна могут превращаться в более крупные красные или пурпурные пятна, такие как синяки и кровяные пузыри (MRF nd).
Сыпь является признаком серьезного заболевания и того, что вашему ребенку требуется срочная медицинская помощь (MRF nd, NICE 2016). В некоторых случаях у младенцев также развивается сепсис, когда иммунная система чрезмерно реагирует на инфекцию, вызывая воспаление всего тела (NHS 2016c).Если вы подозреваете, что у вашего ребенка менингитная сыпь, позвоните по номеру 999 или обратитесь в скорую помощь, так как она может перейти в сепсис.
Серьезно ли у вашего ребенка сыпь?
Как диагностируется менингит?
В больнице педиатр быстро осмотрит вашего ребенка на предмет признаков менингита (NHS 2016). Врачу необходимо будет взять образец крови вашего ребенка или образец жидкости из его позвоночника, чтобы определить, вирусный это или бактериальный менингит (NHS 2016a). Врач возьмет образец спинномозговой жидкости в ходе процедуры, называемой люмбальной пункцией.Для выполнения люмбальной пункции врач вводит очень тонкую полую иглу в нижнюю часть позвоночника вашего ребенка, чтобы удалить жидкость из тканей вокруг спинного мозга. Жидкость отправляется в лабораторию для тестирования.
Проведение люмбальной пункции врачу может занять до 45 минут. Наблюдать за тем, как ваш ребенок проходит через инвазивные медицинские процедуры, может быть неприятно, как бы они ни были необходимы. Иногда вам может быть легче выйти из комнаты для перерыва. Пока вы на улице, ваш ребенок будет в надежных руках.
Ваш врач может получить результаты люмбальной пункции в течение 48 часов, но он не будет ждать, чтобы получить результаты, если он подозревает бактериальный менингит (NHS 2015a). На всякий случай он как можно скорее назначит вашему ребенку антибиотики (NICE 2010, 2016).
Ваш врач может также попросить вашего ребенка пройти компьютерную томографию головного мозга для проверки отека (NHS 2016a). Это будет связано с тем, что вашего ребенка поместят в машину, которая фиксирует изображение внутренних структур ее мозга. Это называется компьютерной томографией, потому что в нем используется компьютерная томография, разновидность компьютерного рентгеновского снимка (NHS 2015b).
Как лечить менингит?
Лечение вашего ребенка будет зависеть от типа менингита:Бактериальный менингит
Бактериальный менингит требует немедленного лечения антибиотиками в больнице. Если ваш ребенок очень болен, его могут лечить в отделении интенсивной терапии.
Лечение вашего ребенка будет зависеть от того, насколько серьезно он болен и какие у него симптомы. Лечение бактериального менингита включает:
- Антибиотики, которые вводятся через капельницу в вену вашего ребенка, чтобы убедиться, что он принимает регулярные дозы лекарств.
- Жидкости для питья для поддержания водного баланса вашего ребенка.
- Кислород через маску для лица.
- Стероидный препарат, помогающий уменьшить отек мозга.
(NHS 2016a)
Вашему ребенку, возможно, придется оставаться в больнице в течение нескольких дней или даже недель, в зависимости от того, насколько он болен (NHS 2016a).
Вирусный менингит
Вирусный менингит не поддается лечению антибиотиками, поэтому вашему ребенку просто потребуется отдых и уход. У вашего ребенка могут быть головные боли, он может быть гризли и уставшим и не хочет есть (Wan 2017).Она должна выздороветь в течение недели или 10 дней. А пока:
В очень редких случаях вирусный менингит может вызвать воспаление головного мозга (энцефалит). Это серьезное заболевание, которое может начаться с типичных симптомов гриппа, но может привести к гораздо более серьезным признакам болезни. Вызовите скорую помощь по номеру 999 или отвезите ребенка в отделение неотложной помощи, если:
- Она становится очень возбужденной, в отличие от себя.
- У нее судороги (припадки).
- Она странно двигает глазами, например, быстрыми движениями глаз из стороны в сторону.
(NHS 2016d)
Энцефалит как осложнение вирусного менингита лечится противовирусными препаратами в больнице (Wan 2017).
Могут ли новорожденные заболеть менингитом?
Новорожденные в Великобритании редко заболевают менингитом (Meningitis Now, 2017). Это называется неонатальным менингитом, когда у младенцев он развивается в первые 28 дней жизни (Meningitis Now 2017). Из 775 000 младенцев, рожденных ежегодно в Великобритании, только у 300 разовьется неонатальный менингит (Meningitis Now 2017).Недоношенные дети, рожденные до 33 недель, и дети, рожденные с низкой массой тела при рождении, с большей вероятностью разовьются неонатальным менингитом (Muller 2017).
Неонатальный менингит обычно вызывается бактериями E coli и стрептококками группы B (Meningitis Now 2017, Muller 2017). Младенцы могут контактировать с этими бактериями во время родов, если у их мамы есть бактерии в организме (Meningitis Now 2017).
Очень редко, если мама заражена бактерией листерией во время беременности, она может проникнуть через плаценту к ее ребенку.Инфекция листерией повышает риск рождения ребенка с неонатальным менингитом или его развитие после рождения. Очень немногие женщины в Великобритании заражаются листерией из-за широкого понимания рисков, которые она несет, и способов ее избежать (Meningitis Now 2017, Muller 2017).
Неонатальный менингит бывает сложно диагностировать. Если вы вообще беспокоитесь о своем новорожденном, и он не выглядит здоровым, немедленно обратитесь за медицинской помощью.
Воспользуйтесь нашим руководством, чтобы узнать, когда следует звонить врачу, и всегда доверяйте своим инстинктам.
Чтобы узнать, какие прививки будут предложены вашему ребенку и когда, перейдите в наш график прививок.
Последний раз просмотрено: март 2018 г.
Список литературы
Менингит сейчас. nd. После последствий сепсиса . www.meningitisnow.org [дата обращения: февраль 2018 г.]Meningitis Now. 2017. Неонатальный менингит, факты . www.meningitisnow.org [по состоянию на февраль 2018 г.]
MRF. nd. Проверка симптомов у младенцев . www.meningitis.org [дата обращения: февраль 2018 г.]
Muller ML. 2017. Бактериальный менингит у детей . MedScape. emedicine.medscape.com [Доступно в феврале 2018 г.]
NHS. 2015a. Люмбальная пункция . NHS Choices, Здоровье от А до Я. www.nhs.uk [по состоянию на февраль 2018 г.]
NHS. 2015b. Компьютерная томография . NHS Choices, Здоровье от А до Я. www.nhs.uk [дата обращения: февраль 2018 г.]
NHS. 2016a. Менингит . NHS Choices, Здоровье от А до Я.www.nhs.uk [дата обращения: февраль 2018 г.]
NHS. 2016b. Прививки . NHS Choices, Здоровье от А до Я. www.nhs.uk [Проверено в феврале 2018 г.]
NHS. 2016c. Сепсис . NHS Choices, Здоровье от А до Я. www.nhs.uk [Проверено в феврале 2018 г.]
NHS. 2016г. Энцефалит . NHS Choices, Здоровье от А до Я. www.nhs.uk [Проверено в феврале 2018 г.]
NHS. 2019. Менингит . NHS Choices, Здоровье от А до Я. www.nhs.uk [дата обращения: сентябрь 2020 г.]
NICE.2010. Менингит (бактериальный) и менингококковая сепсис у детей младше 16 лет: распознавание, диагностика и лечение . Национальный институт здравоохранения и качества обслуживания, Клинические рекомендации 102. www.nice.org.uk [Доступно в феврале 2018 г.]
NICE. 2013. Лихорадка в возрасте до 5 лет: оценка и начальное лечение . Национальный институт здравоохранения и качества обслуживания, Клинические рекомендации 160. www.nice.org.uk [Доступно в феврале 2018 г.]
NICE. 2016. Менингит — бактериальный менингит и менингококковая инфекция .Национальный институт здравоохранения и качества обслуживания, Сводки клинических знаний. cks.nice.org.uk [дата обращения: февраль 2018 г.]
PHE. 2017. Руководство по прививкам до одного года. Общественное здравоохранение Англии. www.gov.uk [дата обращения: февраль 2018 г.]
Wan C. 2017. Вирусный менингит . MedScape. emedicine.medscape.com [по состоянию на февраль 2018 г.]
Менингит | Бэбицентр
Что такое менингит?
Это воспаление мозговых оболочек, оболочек, выстилающих головной и спинной мозг.(Иногда менингит называют спинальным менингитом.) Менингит обычно вызывается вирусом (асептический менингит) или бактериями, которые попадают с кровотоком из-за инфекции в другой части тела. Грибковая инфекция также может вызвать менингит, но это встречается гораздо реже.
Менингит, поражающий детей в возрасте до двух или трех месяцев, называется неонатальным менингитом. Будь то вирусное или бактериальное, оно может быть очень серьезным, и любая задержка в лечении может поставить вашего ребенка под угрозу глухоты, умственной отсталости и смерти.
У младенцев старшего возраста и детей вирусный менингит, который встречается чаще, чем бактериальный менингит, обычно протекает легче и обычно проходит сам по себе в течение 10 дней. Многие вирусы, вызывающие менингит у детей, относятся к группе, известной как энтеровирусы — например, вирус Коксаки, вызывающий болезнь рук, ног и рта, представляет собой энтеровирус, который может привести к менингиту. Другие вирусные инфекции, такие как эпидемический паротит, вирусы простого герпеса (вызывающие герпес) и грипп, также могут вызывать менингит.
Бактериальный менингит, напротив, возникает быстро и очень серьезно. Большинство детей с бактериальным менингитом выздоравливают без каких-либо долгосрочных осложнений, но бактериальный менингит может вызвать глухоту, слепоту, задержку развития, потерю речи, проблемы с мышцами, почечную и надпочечниковую недостаточность, судороги и даже смерть.
Если у моего ребенка жар, каковы шансы, что у него менингит?
Slim, но если вы подозреваете, что это может быть менингит, немедленно обратитесь к врачу.По оценкам Центров США по контролю и профилактике заболеваний (CDC), около 1000 взрослых и детей в Соединенных Штатах ежегодно заболевают менингитом. Самый высокий уровень заболеваемости наблюдается у младенцев и подростков в возрасте от 16 до 21 года, но заболеть может любой человек.
Каковы симптомы?
Это сложная часть, потому что симптомы менингита не всегда одинаковы для всех и не проявляются в каком-то определенном порядке. Отличительными признаками являются высокая температура, ригидность шеи и сильная головная боль.
Другие признаки менингита включают:
- светочувствительность
- тошнота или рвота
- путаница
- сонливость
- Нет интереса к еде и питью
- Сыпь на коже
Если у вашего ребенка менингит, вы можете заметить некоторые из этих симптомов. Другие, такие как головная боль и спутанность сознания, трудно распознать у ребенка. Ваш ребенок также может постоянно плакать и иметь выпуклый родничок (мягкое пятно на голове).Хотя может быть трудно сказать, окоченела ли его шея, он может расстроиться еще больше, когда вы поднимете его, и вы также можете обнаружить скованность в его теле.
Если вы подозреваете, что у вашего ребенка менингит, немедленно позвоните его врачу. Раннее лечение имеет решающее значение.
Если у моего ребенка менингит, как мне узнать, насколько он серьезен?
Насколько это серьезно, может сказать только врач, поскольку симптомы вирусного и бактериального менингита очень похожи. Если врач подозревает менингит, он сделает люмбальную пункцию, также известную как спинномозговая пункция.В некоторых случаях врач назначает компьютерную томографию перед выполнением люмбальной пункции, чтобы исключить другие проблемы и убедиться, что делать поясничную пункцию безопасно.
Это не забавный тест, но обычно он скорее неудобен, чем болезнен. Вашему ребенку придется лечь на бок в позе эмбриона, согнув и подтянув колени, и удерживать неподвижно во время теста. Врач может применить поверхностный анестетик, чтобы уменьшить дискомфорт. Затем он вставит небольшую полую иглу в пространство между позвонками, чтобы набрать немного спинномозговой жидкости для тестирования.(Если вам делали эпидуральную анестезию во время родов, вы знаете место). Процедура занимает от 5 до 10 минут.
Также будут взяты образцы крови и мочи.
Врач, вероятно, получит некоторую информацию примерно через час или два после первого анализа спинномозговой жидкости. Дальнейший анализ позволит с большей уверенностью определить, есть ли у вашего ребенка менингит, и если да, то вызван ли он вирусом или бактериями (и какими бактериями). Полный отчет может быть не готов за 72 часа, но обычно предварительные новости появляются в течение 24-48 часов.
Если ваш ребенок очень болен, вероятно, врач не станет ждать результатов анализов. Он немедленно начнет лечение и продолжит, если анализы не покажут никаких признаков бактерий, что означает, что если это менингит, скорее всего, он вызван вирусом.
Как лечить
вирусный менингит ?Если это вирусный менингит, иммунная система вашего ребенка, вероятно, достаточно сильна, чтобы с ним справиться. Часто лечение не требуется, хотя иногда врач прописывает лекарства, особенно если ваш ребенок новорожденный.Вы можете успокоить своего ребенка, как если бы он заболел гриппом — отдыхом, большим количеством жидкости, обезболивающими и жаропонижающими лекарствами и уходом за телом.
В некоторых случаях вашему ребенку нужно будет остаться в больнице на несколько дней для тщательного наблюдения за его симптомами, особенно если он очень маленький.
Как лечить бактериальный менингит
?Чтобы уничтожить бактерии, врачи заливают кровоток сильнодействующими антибиотиками. Младенцам часто приходится проводить до двух недель в больнице, подключенной к капельнице.
Это может быть сложно, но излечивает болезнь примерно в 85 процентах случаев, если болезнь диагностируется в течение первого дня или около того, когда появляются симптомы. Вот почему так важно немедленно вызвать врача при подозрении на менингит.
Как дети заболевают менингитом?
Нет простого объяснения, почему у одного ребенка менингит, а у другого нет. Организмы, вызывающие бактериальный менингит, живут во рту и горле многих здоровых детей и взрослых, не вызывая никаких проблем.Маленькие дети с аномальной иммунной системой, серповидно-клеточной анемией или серьезными травмами головы подвергаются большему риску, но любой может заразиться этой болезнью.
Некоторые дети заражаются особо опасным штаммом менингита во время родов, если мать инфицирована стрептококковыми бактериями группы B. Вот почему беременных женщин проверяют на эту ошибку. Если у мамы положительный результат на СГБ, перед родами ей дадут антибиотики.
Хорошая новость в том, что менингит обычно не так заразен, как грипп.Если у вашего ребенка менингит, особенно осторожны должны быть только те, кто находится с ним в очень тесном контакте: например, избегайте целовать ее и не делиться с ней столовыми приборами или стаканами. Убедитесь, что все члены семьи часто моют руки.
Если у вашего ребенка бактериальный менингит, врач может посоветовать членам семьи в качестве профилактики пройти курс лечения антибиотиками.
Можно ли это предотвратить?
Не на 100 процентов. Самое важное, что вы можете сделать, — это сделать прививки вашему ребенку.Вакцины от полиомиелита, кори, эпидемического паротита, ветряной оспы и гриппа помогают защитить от вирусных форм менингита.
Кроме того, убедитесь, что он вакцинирован против некогда распространенного возбудителя болезни Haemophilus influenzae типа B или Hib (вакцина обычно вводится через 2, 4 и 6 месяцев, а другая доза — от 12 до 18 месяцев). Эта прививка, которая входит в стандартный график иммунизации в США с 1987 года, резко снизила заболеваемость детским менингитом.
Другая вакцина, называемая менингококковой вакциной, теперь также обычно вводится для предотвращения одной из наиболее распространенных и смертельных форм менингита, вызываемого бактериями Pneumococcus.
Хорошая гигиена может помочь предотвратить распространение некоторых видов менингита:
- Мойте руки хорошо и часто, особенно после посещения туалета, смены подгузников, а также перед приготовлением пищи или приемом пищи, и убедитесь, что ваш ребенок моет руки (или делает это за него).
- Прикрывайте рот, когда кашляете.Используйте салфетку или закашляйтесь в предплечье. Когда он станет достаточно взрослым, научите своего ребенка делать то же самое.
- Очистите поверхности, которые могут быть загрязнены, например пульты дистанционного управления, дверные ручки и игрушки. Вы можете купить дезинфицирующее средство (включая натуральные дезинфицирующие средства) или приготовить собственное, используя смесь 1/4 стакана отбеливателя и 1 галлона воды.
- Избегайте совместного использования напитков, столовых приборов, зубных щеток и других личных вещей.
- Если в вашем доме живут грызуны, примите меры по их уничтожению и очистите зараженные участки.Они могут передавать вирусный менингит, известный как лимфоцитарный хориоменингит, или LCM. Для очистки наденьте резиновые перчатки и используйте раствор из 1,5 стакана отбеливателя на 1 галлон воды. Для получения более подробных указаний см. Информацию CDC о лимфоцитарном хориоменингите.
- Избегайте укусов насекомых, переносящих болезни (например, вирус Западного Нила).
Менингит
Менингит — это серьезная инфекция мозговых оболочек, покрывающих головной и спинной мозг.Это разрушительное заболевание, которое остается серьезной проблемой для общественного здравоохранения. Заболевание может быть вызвано множеством различных патогенов, включая бактерии, грибы или вирусы, но наибольшее глобальное бремя наблюдается при бактериальном менингите.
Менингит могут вызывать несколько различных бактерий. Streptococcus pneumoniae , Haemophilus influenzae , Neisseria meningitidis являются наиболее частыми. N. meningitidis, вызывающий менингококковый менингит, может вызвать крупные эпидемии.Выявлено 12 серогрупп N. meningitidis, 6 из которых (A, B, C, W, X и Y) могут вызывать эпидемии.
Менингококковый менингит может поразить любого человека любого возраста, но в основном он поражает младенцев, детей дошкольного возраста и молодых людей. Заболевание может возникать в самых разных ситуациях: от спорадических случаев, небольших скоплений до крупных эпидемий по всему миру с сезонными колебаниями. Географическое распространение и эпидемический потенциал различаются в зависимости от серогруппы. Наибольшее бремя менингококкового менингита встречается в поясе менингита, районе Африки к югу от Сахары, который простирается от Сенегала на западе до Эфиопии на востоке.
N. meningitidis может вызывать множество заболеваний. Инвазивное менингококковое заболевание (IMD) относится к ряду инвазивных заболеваний, вызываемых N. meningitidis, включая сепсис, артрит и менингит. Аналогичным образом, S. pneumoniae вызывает другие инвазивные заболевания, включая отит и пневмонию
Передача Бактерии, вызывающие менингит, являются
передается от человека к человеку воздушно-капельным путем через дыхательные пути или через горло
выделения от носителей.Близкий и продолжительный контакт — например, поцелуи,
чихание или кашель на кого-то, или проживание в непосредственной близости с инфицированным
человека, способствует распространению болезни. Средний инкубационный период составляет
4 дня, но может колебаться от 2 до 10 дней.
Только Neisseria meningitidis заражает людей. Бактерии могут переноситься в горле и иногда подавляют защитные силы организма, позволяя инфекции распространяться через кровоток в мозг.Значительная часть населения (от 5 и 10%) несет Neisseria meningitidis в горле в любой момент времени.
Менингококковая инфекция и ее лечение у детей
BMJ. 2006 30 сентября; 333 (7570): 685–690.
, профессор медицинской микробиологии 1 и почетный педиатр-консультант 2C Энтони Харт
1 Кафедра медицинской микробиологии Ливерпульского университета, Ливерпуль L69 3GA
Алистер П.Дж. Томсон
2000 9000 Детская больница (Alder Hey), Ливерпуль L12 2AP1 Кафедра медицинской микробиологии, Ливерпульский университет, Ливерпуль L69 3GA
2 Royal Liverpool Children’s Hospital (Alder Hey), Ливерпуль L12 2AP
Эта статья цитировалась другими статьями в PMC.- Дополнительные материалы
[дополнительно: Ссылки]
GUID: C99BA5D9-2BBA-469E-B4E4-B611CDB568B0
GUID: B5C4645B-5C7B-4838-BF6D-10F304452170
Менингококковая инфекция вызывает значительное глобальное бремя болезней. В этом клиническом обзоре мы фокусируемся в основном на менингококковой инфекции в Соединенном Королевстве, но мы также признаем более широкие проблемы во всем мире. Менингококковая инфекция, которая клинически может проявляться как сепсис, менингит или смешанная картина, вызывается инфекцией Neisseria meningitidis или менингококком.
Последние достижения включают более глубокие знания о патогенезе менингококковой инфекции, работу по облегчению ее ранней диагностики и некоторые доказательства улучшения исходов после менингококковой инфекции. Несмотря на эти достижения, достоверных данных из крупных контролируемых исследований недостаточно, поэтому большинство рекомендаций основаны на консенсусе или традициях, а не на твердых научных доказательствах.
Описание болезни только как «менингит» неточно и вводит в заблуждение пациентов и специалистов.Септицемия — более опасный клинический синдром, 1 , который требует срочного лечения; менингит также требует быстрого лечения, но с большей вероятностью приведет к последствиям для нервной системы. В «поясе» менингита в Африке к югу от Сахары менингококковая инфекция проявляется преимущественно в виде одного только менингита. 2
Менингококковая инфекция
Причины ее возникновения
Менингококк является исключительно патогеном человека, и до 50% населения могут переносить менингококки в носоглотке. 3 w1 Факторы, которые приводят к инвазии и возникновению болезни, включают сложные взаимосвязи генетической предрасположенности, статуса хозяина, условий окружающей среды и вирулентности организма. 4 w2
Поиск литературы
В мае 2006 г. мы провели поиск в Medline (PubMed, с 1966 г., если не указано иное) по терминам менингококк, менингококковая инфекция, менингококковая инфекция, менингококковая инфекция и предрасположенность (английский, обзоры последние 5 лет), менингококковое заболевание и носительство (на английском языке, обзоры, последние 5 лет), менингококковое заболевание и симптомы, менингококковое заболевание и признаки, менингококковое заболевание и лечение, менингококковое заболевание и его исход, а также менингококковое заболевание и профилактика.Мы также выполнили поиск в Google и нашли около 2,5 миллионов ссылок на менингококковую инфекцию
Сводные точки
Менингококковая инфекция является наиболее частой инфекционной причиной смерти в детском возрасте в развитых странах
Менингококковая инфекция проявляется как сепсис, менингит или комбинация
Септицемия — более опасное проявление, особенно при септическом шоке; менингит с большей вероятностью приведет к последствиям развития нервной системы
Правильная терминология обеспечивает правильное ведение и общение между профессионалами и пациентами
Классическими чертами сепсиса являются не бледнеющие высыпания у лихорадочного больного ребенка
Большинство детей с менингококковой болезнью выживают; 15% имеют последствия, в том числе глухоту, а также серьезные и незначительные нарушения развития нервной системы.
Ампутации и аномальный рост костей в результате некроза недавно появились как последствия менингококковой инфекции.
Менингококки относятся как минимум к 13 серогруппам в соответствии с антигенной природой их капсул.Менингококки группы A преобладают в поясе африканского менингита, а группы B и C в других регионах, но другие серогруппы (W135, X, Y) становятся все более важными. Антитела к капсуле обеспечивают защиту от инфекции, как показала успешная вакцина MenC. Однако капсула группы B является аутоантигеном и не может быть легко использована в качестве вакцины.
Кому достанется?
Около 50% случаев менингококковой инфекции в Великобритании встречается у детей в возрасте до 4 лет. 5 Небольшое увеличение заболеваемости, связанной с возрастом, происходит в позднем подростковом возрасте и старше 65 лет ().Заболеваемость в Великобритании составляет около 5 на 100 000 населения. В 2004 году было зарегистрировано 1314 случаев, что значительно меньше, чем пятью годами ранее. 5 Менингококковая вакцина против болезни типа C была введена в 1999 году и может быть причиной этого сокращения. 6 w3 Эпиднадзор с применением расширенных методов предполагает, что фактических случаев заболевания на 50-80% больше, чем лабораторно подтвержденных случаев.
Серогруппы Neisseria meningitidis , выявленные в случаях в Англии и Уэльсе по возрасту: с января по март 2005 г. 7
Как это проявляется?
По мере распространения микроорганизма из носоглотки в кровоток могут возникать различные инфекционные синдромы.В порядке увеличения продолжительности продромальных симптомов у детей с менингококковой инфекцией наблюдается сепсис, признаки сепсиса и менингита или менингит; существуют и другие редкие формы (вставка 1). В Великобритании у большинства детей (более 80%) с менингококковой инфекцией имеются некоторые признаки сепсиса. Другие ранние симптомы включают рвоту, диарею и миалгию. У некоторых детей (около 5%) наблюдаются признаки септического шока, но нет сыпи. Клиническая картина при поступлении может быть еще более осложнена предшествующей вирусной инфекцией.
Вставка 1: Представления о менингококковой инфекции
Течение менингококковой инфекции
Дети с менингококковой болезнью могут заболеть очень быстро. Бактериальная нагрузка в крови быстро повышается до очень высокого уровня (> 10 6 / мл) 8 ; большинство бактерий мертвы, но они выделяют пузырьки наружной мембраны. Это приводит к активации воспалительного каскада менингококковым липо-олигосахаридом из стенки организма (фиг. И). 9 Это вызывает депрессию миокарда, 10 эндотелиальную дисфункцию с экстравазацией циркулирующего объема и диссеминированное внутрисосудистое свертывание. Развиваются клинические признаки шока с похолоданием периферии, недостаточным наполнением капилляров, расширением центрально-периферического температурного градиента, тахикардией и олигурией. Гипотония — это поздний признак у младенцев и детей младшего возраста, и ее возникновение опасно. Утечка легочной жидкости приводит к отеку легких, о чем может свидетельствовать тахипноэ и десатурация кислородом.Развитие болезни может происходить так быстро, что опережает любое лечение, которое может быть дано ().
Электронная микрофотография, показывающая блеббинг (b) внешней мембраны Neisseria meningitides
Структура клеточной стенки Neisseria meningitidis : 50% липидов во внешнем листке внешней мембраны составляет липоолигосахарид или эндотоксин
Развитие небледнеющей сыпи при менингококковой инфекции. Появляются петехиальные, пурпурные и васкулитные элементы.Фотографии были сделаны с интервалом 30 минут. (Воспроизведено с разрешения: Riordan FAI. Факторы, связанные со смертностью от менингококковой инфекции у детей Мерсисайда (докторская диссертация). Ливерпульский университет, 1995.)
Как это диагностируется?
Классическими признаками менингококкового сепсиса являются лихорадка и сыпь без побледнения у больного ребенка. 11 Вспомогательная литература пропагандирует «тумблерный тест» среди родителей как способ подтвердить небледующий характер сыпи (). Если небледнеющая сыпь имеет пурпурный характер (более 2 мм в диаметре) у больного ребенка с лихорадкой, то очень вероятно менингококковое заболевание.До 11% детей с исключительно петехиальной сыпью болеют менингококковой инфекцией 12 ; большинство остальных болеют вирусными инфекциями. Классическим признакам могут предшествовать неспецифические симптомы, подобные вирусной инфекции. До 30% детей с менингококковой инфекцией могут иметь неспецифическую пятнисто-папулезную сыпь (), хотя у большинства из них присутствуют элементы, не вызывающие побледнения. 13 Отличить не бледнеющую сыпь при менингококковой инфекции от вирусной сыпи практически невозможно.(Большинство врачей общей практики будут видеть тысячи детей с неспецифической сыпью без побледнения на каждого ребенка с менингококковой инфекцией.)
«Тумблерный тест» — это способ подтвердить небледнеющий характер сыпи
Макулопапулезная сыпь при менингококковой инфекции, неотличимая от макулопапулезных высыпаний при вирусных инфекциях. (Воспроизведено с разрешения: Marzouk O. Клинические и лабораторные аспекты детской менингококковой инфекции (докторская диссертация). Ливерпуль, 1993.)
У некоторых детей позднее в ходе болезни появляются признаки менингита (лихорадка, головная боль, анорексия, рвота, сонливость, светобоязнь, ригидность шеи, положительный симптом Кернига), а также лихорадка и не бледнеющая сыпь; небольшая группа пациентов с классическими признаками менингита, но без сыпи, и диагноз подтвержден при люмбальной пункции. Последние данные свидетельствуют о том, что дети, которые впоследствии поступают в педиатрические отделения интенсивной терапии с септическим шоком, имеют холодные руки и ноги и пятнистую кожу на ранних этапах клинического течения болезни 14 ; Неясно, имеют ли эти признаки, выявленные в первичной медико-санитарной помощи, высокую положительную прогностическую ценность для менингококковой инфекции (рис. и).
Путь диагностики и лечения от первичной медико-санитарной помощи до педиатрического отделения интенсивной терапии (PICU): петехии у детей и менингококковая инфекция (MCD). (Каждый квадрат представляет одного ребенка.) * Диапазон 30–180, но частота петехий при консультациях по поводу болезни неизвестна. ** Диапазон 27–147, но частота петехий в отделениях неотложной помощи варьируется (поиск в Medline, май 2006 г.)
Диагностика петехий у детей и менингококковой инфекции. 15 CRP = C-реактивный белок; FBC = полный анализ крови; IV = внутривенно; MCD = менингококковая инфекция; ПЦР = менингококковая полимеразная цепная реакция; SVC = верхняя полая вена; T / S = мазок из зева на менингококки; WBC = лейкоциты
Кто подозревает менингококковую инфекцию?
Менингококковая инфекция требует неотложной помощи.По мере улучшения общественной информации и освещения в средствах массовой информации многие родители осознают важность появления сыпи без пятен у больного ребенка и приносят своего ребенка прямо в отделение неотложной помощи больницы. У некоторых детей, которые были доставлены на неотложную консультацию из-за неспецифического недомогания, при тщательном осмотре обнаруживается сыпь без мутных пятен, или она развивается под наблюдением. Хотя их опасения следует уважать, родители не всегда точно интерпретируют симптомы и признаки, и медицинский персонал должен тщательно обследовать детей и самостоятельно проверять факты.
При нынешней заболеваемости и уменьшении контакта с больными детьми в нерабочее время первичной медико-санитарной помощи средний врач общей практики за всю свою карьеру в первичной медико-санитарной помощи увидит один случай, и поэтому ему потребуются знания, выходящие за рамки опыта.
Как лечится менингококковая инфекция?
Что должны делать врачи при подозрении на менингококковое заболевание?
Во вставке 2 дается краткое описание лечения менингококковой септицемии. Врачи первичной медико-санитарной помощи, подозревающие менингококковое заболевание, будь то сепсис или менингит, должны назначать бензилпенициллин внутривенно, если возможно, или внутримышечно, если нет, в соответствии с рекомендациями главного врача с 1988 года. 16 Доказательства в пользу догоспитального лечения антибиотиками. 17 w4 (Недавние данные Великобритании могут противоречить этому, поскольку они показывают, что дети, которым терапевт вводил парентерально пенициллин, имели более тяжелое заболевание по прибытии в больницу, чем те, кому не вводили парентерально пенициллин.
У этих детей был худший исход, вероятно, потому, что их болезнь была тяжелее вначале. w5 )Вставка 2: Ведение менингококковой септицемии
Оперативное признание родителями и персоналом первичной и вторичной медико-санитарной помощи
Цефотаксим / пенициллин в течение получаса после распознавания
Оценка тяжести заболевания (прогностическая оценка менингококковой сепсиса в Глазго)
Раннее распознавание и энергичное лечение шока (жидкость и инотропы)
Ранний перенос детей для лечения в педиатрическом отделении интенсивной терапии
Конф. подтверждение диагноза (посевы, полимеразная цепная реакция)
Уведомление о заболевании для инфекционного контроля и профилактики
Полная и точная информация для родителей
Последующее наблюдение с проверкой слуха
Отсрочка лечения антибиотиками до помогать с микробиологической диагностикой нецелесообразно, поскольку новые методы лабораторной диагностики (такие как полимеразная цепная реакция на менингококковую ДНК) более чувствительны, чем микробные культуры, и не зависят от живых организмов. 19 Во вставке 3 описаны имеющиеся расследования.
Врачам больниц, подозревающим менингококковую инфекцию у ребенка, следует вызвать опытного педиатра. 20 Обследование детей с подозрением на менингококковое заболевание является неотложной необходимостью. Персонал больницы утвердил диагностические алгоритмы, которым нужно следовать, чтобы сосредоточить внимание на детях с менингококковой инфекцией. Если диагностика или лечение откладываются, риск смерти увеличивается.
Вставка 3: Исследования на менингококковую болезнь
Кровь следует брать для общего анализа крови, посева крови и выявления менингококков с помощью полимеразной цепной реакции.Пациенты, которые предварительно получали лечение антибиотиками, еще некоторое время после этого будут иметь положительный результат по полимеразной цепной реакции. Аспираты, мазки или пункционная биопсия могут выявить менингококки при микроскопии, культуре, серологии или полимеразной цепной реакции, но обычно не используются.
Другие исследования будут включать исследования мочевины и электролитов, глюкозы, свертывания крови, продуктов распада фибрина (при сепсисе) и люмбальную пункцию с микроскопией и посевом (при менингите) спинномозговой жидкости в соответствии с клиническими обстоятельствами.Люмбальная пункция не рекомендуется в острой фазе сепсиса, но ее следует рассмотреть примерно через 48 часов после физиологической стабилизации, поскольку подтверждение менингита может изменить продолжительность курса антибиотиков
Какое лечение проводится в больнице?
Лечение антибиотиками необходимо срочно, в идеале — в течение получаса после прибытия. Следует продолжать прием антибиотиков в высоких дозах, если они уже были введены в первичном звене. Детям с сепсисом, особенно с септическим шоком, потребуется незамедлительное внутривенное введение жидкости для купирования шока и поддержания внеклеточного объема.Первоначальную реанимацию с применением 20 мл / кг жидкости, возможно, потребуется повторить, но если было введено более 40 мл / кг, большинству детей потребуется перевод в педиатрическое отделение интенсивной терапии. Инотропная поддержка — дофамин, добутамин, адреналин (адреналин) — может быть начата, а затем назначена в комбинации, если ответ субоптимальный. В конечном итоге может потребоваться инфузия жидкости, в несколько раз превышающей объем циркулирующей крови. Существует множество статей и руководств. 11 , 6 w6
Дети, у которых прогностическая оценка менингококковой сепсиса по Глазго составляет 8 или более из 15 баллов, имеют повышенный риск смерти 21 ; их обычно следует переводить в педиатрическое отделение интенсивной терапии после плановой интубации и установки центральной линии, артериальной линии и катетера.Прерывистая вентиляция с положительным давлением, седация, а также восстановление и поддержание центрального кровообращения — это основа лечения в педиатрическом отделении интенсивной терапии. Самым больным детям предлагается лечение антицитокинами с плазмообменом, гемофильтрацией и другими противовоспалительными средствами: ни один из них не доказал свою эффективность.
Неясно, должен ли дексаметазон быть частью рутинного лечения менингококкового менингита в промышленно развитых странах. Вероятно, он имеет преимущество при менингококковом менингите, если его вводить перед антибиотиками.При менингококковой сепсисе не было продемонстрировано никаких преимуществ. 17 Случаи менингита в педиатрических отделениях интенсивной терапии часто требуют консультации детского невролога.
Текущее исследование
Это делится на несколько основных областей:
Почему дети заражаются менингококковой болезнью и что защищает других
Как у детей с менингококковой инфекцией можно диагностировать раньше
Идентификация компонентов патофизиология различных проявлений менингококковой инфекции
Лечение в первичной, вторичной и педиатрической интенсивной терапии, которое улучшит выживаемость без изменений
Вакцины-кандидаты от менингококковой болезни серогруппы B
Какие новые методы лечения мы можем ожидать?
Выяснение патофизиологии менингококкового септического шока легло в основу разработки методов лечения.Септический шок опосредуется периферически и центрально, второй из них — угнетение миокарда. 22 Это улучшенное понимание привело к более рациональному назначению инотропных препаратов и контролю жидкости для макроциркуляции. Лучшая поддержка микроциркуляции также может быть полезной.
Вопросы без ответа
Насколько распространены петехии у детей?
Можно ли распознать менингококковую инфекцию раньше в первичной медико-санитарной помощи, до того как разовьется классическая небледнеющая сыпь?
Предсказывают ли холодные руки и ноги и пятнистые конечности менингококковое заболевание в первичной медико-санитарной помощи?
Как следует вести детей с петехиями, которые относительно здоровы и имеют лихорадку (или без лихорадки)?
Каким образом бактериальная нагрузка кровотока (> 10 6 бактерий / мл) так быстро достигает таких высоких уровней?
В какой степени и до какой точки течения болезни своевременное лечение антибиотиками улучшает исход при менингококковой сепсисе?
Полезны ли кортикостероиды детям с менингококковой септицемией?
Можно ли использовать Neisseria lactamica для колонизации глотки и предотвращения менингококковой инфекции?
Дополнительные образовательные ресурсы
Агентство по охране здоровья.Менингококковая инфекция. (www.hpa.org.uk/infections/topics_az/meningo/menu.htm)
Отчет об инфекционных заболеваниях. Лабораторные отчеты об инвазивных менингококковых инфекциях. (www.hpa.org.uk/cdr/archives/2005/cdr1605.pdf)
Проект RCPCH / Фонда исследований менингита по менингококковой инфекции. Уроки научных исследований для младших врачей. (www.meningitis.org)
Центры контроля заболеваний. Менингококковая инфекция. (www.cdc.gov/ncidod/dbmd/diseaseinfo/meningococcal_g.htm)
Центры контроля заболеваний.Информация о здоровье для международных поездок. www2.ncid.cdc.gov/travel/yb/utils/ybGet.asp?section=dis&obj=menin.htm)
Всемирная организация здравоохранения. Предупреждение об эпидемии и пандемии и ответные меры: менингококковая инфекция. (Www.who.int/csr/disease/meningococcal/en/index.html)
Correia JB, Hart CA. Менингококковая инфекция. Clin Evid 2004; 12: 1164-81. [PubMed] (www.clinicalevidence.com/ceweb/conditions/ind/0907/0907_contribdetails.jsp)
Информационные ресурсы для пациентов
Фонд исследования менингита (www.meningitis.org) — благотворительная организация Великобритании, которая финансирует исследования, способствует образованию и повышению осведомленности, а также оказывает поддержку пострадавшим
Meningitis Trust (www.meningitis-trust.org) — международная благотворительная организация, которая обеспечивает поддержку и обучение, повышает осведомленность и финансирует исследования
Meningococcal Education (www.meningococcal.com.au/) — выпускает письменную информацию, обучающие видео и DVD-диски для населения и медицинских работников
Советы терапевта
Не думайте о менингококковой инфекции только как о менингите-сепсисе. встречается чаще и опаснее
Подозрение на менингококковое заболевание у любого ребенка с небледной сыпью, особенно если он болен и лихорадит
Назначьте антибиотики при подозрении на менингококковое заболевание в соответствии с рекомендациями главного врача
Иммунная модуляция является целью для новых методов лечения, но пока не приносит результатов. 23 Испытания антиэндотоксиновой терапии моноклональными антителами или протеином, увеличивающим бактерицидную проницаемость, не показали положительных результатов. 24 , 25 Испытания лечения активированным протеином С, которые показали пользу при септическом шоке у взрослых, не дали результатов при менингококковой сепсисе у детей; при менингококковом менингите существует повышенный риск внутричерепного кровотечения.
Какие еще действия нужно предпринять в больнице?
Менингококковая инфекция в Великобритании подлежит регистрации.Как только диагноз будет установлен как клинически вероятный — или после лабораторного подтверждения, — следует уведомить консультанта по борьбе с инфекционными заболеваниями. Химиопрофилактика показана домашним контактам. 17 Обычно больница отвечает за лечение родственников первой степени родства, а химиопрофилактика для других контактов будет организована консультантом по борьбе с инфекционными заболеваниями в рамках первичной медико-санитарной помощи.
Информация для родителей
Полная и точная информация для родителей особенно необходима при менингококковой инфекции.Это заболевание может развиваться с пугающей быстротой, и информация, предоставляемая в ходе бурной клинической деятельности, может сбивать с толку или неправильно пониматься. Встреча для подведения итогов перед выпиской и дальнейшее обсуждение при последующих действиях могут предотвратить возможное неверное толкование событий.
Каковы исходы менингококковой инфекции?
Большинство детей с менингококковой инфекцией выживают, хотя 8% умирают от септического шока и его осложнений. Улучшение результатов, вероятно, было результатом множества факторов. 26 w7 Среди выживших 10% страдают глухотой, 10% имеют последствия развития нервной системы, такие как церебральный паралич, и 5% имеют более тонкие аномалии развития нервной системы. 27 За последние 15 лет улучшение распознавания и более раннее лечение, возможно, привели к более высокому уровню выживаемости, хотя данные требуют тщательного изучения, w8 , но с появлением «выживаемости ценой» периферические ампутации особенно увеличились .
Как можно предотвратить менингококковую инфекцию?
Существуют капсульные полисахаридные вакцины для серогрупп A, C, Y и W135, а конъюгированная вакцина MenC была успешно включена в график плановой иммунизации в Великобритании и привела к резкому снижению заболеваемости серогруппой C.Большинство менингококковых инфекций в «поясе менингита» вызываются микроорганизмами серогруппы А. Путешественникам в этой области и паломникам, совершающим ежегодный хадж в Мекку, рекомендуется сделать прививки от болезней серогруппы А. Вакцины от болезней группы B, подходящие для рутинного использования у детей раннего возраста, пока не разработаны. Возможность защиты от менингококкового заболевания путем блокирования связывания в глотке с Neisseria lactamica интригует, w9 , но это касается только одного аспекта предрасполагающих условий для менингококковой инфекции.
История пациента
Дж. В возрасте 2 лет и 6 месяцев почувствовал недомогание в течение 12 часов с лихорадкой и рвотой. Его родители обнаружили два петехиальных пятна. Они определили, что они не побледнеют, и в полночь доставили его в отделение неотложной помощи. По прибытии он был раздражительным и нездоровым, но без лихорадки. У него была тахикардия (150 в минуту) и нормальное давление, с увеличенным временем наполнения капилляров (более 4 секунд). Он имел 100% насыщение кислородом воздуха и дышал нормально.В течение следующего часа по всему телу появилась петехиальная и пурпурная сыпь. Был установлен венозный доступ, и в течение получаса после прибытия ему внутривенно вводили цефотаксим, а затем два болюса по 20 мл / кг физиологического раствора каждый. Была проведена артериальная магистраль, и он был переведен в отделение интенсивной терапии. Его С-реактивный белок был умеренно повышен (58 мг / л), а его количество лейкоцитов и дифференциал были нормальными, но исследования свертывания крови были ненормальными (тромбоциты 146 × 10 9 / л, международное нормализованное отношение 1.5, отношение протромбинового времени 2,3, с повышенным фибриногеном в результате диссеминированного внутрисосудистого свертывания). Его состояние стабилизировалось, но затем через четыре часа неуклонно ухудшалось; ему провели искусственную вентиляцию легких и поместили в педиатрическое отделение интенсивной терапии через 11 часов после первоначальной госпитализации. Перед переводом ему потребовалась реанимация с введением 350 мл / кг жидкости внутривенно (физиологический раствор, белок 4,2%, свежезамороженная плазма и кровь из-за возникшей анемии, что более чем в четыре раза превышает его объем циркулирующей крови с момента поступления).Были начаты инотропы (дофамин, затем добутамин и адреналин). В реанимации его лечили гемофильтрацией в течение нескольких дней. Культура крови была положительной, и полимеразная цепная реакция подтвердила Meningococcus серогруппы B, серотип 15, подтип P1.4. Позже ему потребовалось лечение обширных рубцов на коже, но через два года он полностью выздоровел и не имел никаких неврологических нарушений.
Примечания
Дополнительные ссылки w1-w9 находятся на bmj.com
Конкурирующие интересы: Оба автора получили исследовательские гранты от Фонда исследований менингита.APJT выступает в качестве свидетеля-эксперта (для истцов и ответчиков) по делам о менингококковой инфекции и менингите.
Ссылки
1. Thomson APJ, Riordan FAI. Ведение менингококковой инфекции. Текущая педиатрия 2000; 10: 104-9. [Google Scholar] 2. Molesworth AM, Thomson MC, Connor SJ, Creswell MP, Morse AP, Shears P, et al. Где пояс менингита? Определение зоны риска эпидемического менингита в Африке. Эпидемиол Инфекция 2002; 96: 242-9. [PubMed] [Google Scholar] 3. Язданхах С.П., Кугант Д.А.Neisseria meningitidis: обзор состояния носительства. J Med Microbiol 2004; 53: 821-32. [PubMed] [Google Scholar]5. Агентство по охране здоровья. Лабораторные отчеты об инвазивных менингококковых инфекциях, Англия и Уэльс: недели 50-53 / 2004. CDR Wkly (онлайн) 2005; 15 (16).
6. Грей SJ, Trotter CL, Ramsay ME, Guiver M, Fox AJ, Borrow R и др. Эпидемиология менингококковой инфекции в Англии и Уэльсе с 1993/94 по 2003/04 годы: вклад и опыт Справочного центра по менингококкам. J Med Microbiol 2006; 55: 887-96.[PubMed] [Google Scholar]7. Агентство по охране здоровья. Лабораторные отчеты об инвазивных менингококковых инфекциях, Англия и Уэльс: недели 01-05 / 2005, 06-10 / 2005. CDR Wkly (онлайн) 2005; 15 (25).
8. Hackett SJ, Guiver M, Marsh J, Sills JA, Thomson APJ, Kaczmarski EB, et al. Бактериальная ДНК менингококка при поступлении коррелирует с тяжестью заболевания. Арка Дис Дитя 2002; 86: 44-6. [Бесплатная статья PMC] [PubMed] [Google Scholar] 9. Hackett SJ, Thomson APJ, Hart CA. Цитокины, хемокины и другие эффекторные молекулы, участвующие в менингококковой инфекции.J Med Microbiol 2001; 50: 847-59. [PubMed] [Google Scholar] 10. Маквана Н., Бейнс ПБ. Дисфункция миокарда при менингококковом септическом шоке. Curr Opin Crit Care 2005; 11: 418-23. [PubMed] [Google Scholar] 11. Риордан ФАИ, Томсон APJ, Силлс Дж. А., Харт, Калифорния. Кто замечает пятна? Диагностика и лечение ранней менингококковой инфекции у детей. BMJ 1996; 313: 1255-6. [Бесплатная статья PMC] [PubMed] [Google Scholar] 12. Wells LC, Smith JC, Weston VC, Collier J, Rutter N. Ребенок с сыпью без пятен: насколько вероятна менингококковая инфекция? Арка Дис Дитя 2001; 85: 218-22.[Бесплатная статья PMC] [PubMed] [Google Scholar] 13. Marzouk O, Thomson APJ, Sills J, Hart CA, Harris F. Особенности и исход при менингококковой инфекции, проявляющейся макулопапулезной сыпью. Арка Дис Дитя 1991; 66: 485-7. [Бесплатная статья PMC] [PubMed] [Google Scholar] 14. Томпсон М.Дж., Нинис Н., Перера Р., Майон-Уайт Р., Филлипс С., Бейли Л. и др. Клиническое распознавание менингококковой инфекции у детей и подростков. Ланцет 2006; 367: 397-403. [PubMed] [Google Scholar] 15. Ричардс К., Тимм А., Кларк Дж., Томсон А. П. Дж., Ньютон Т., Риордан ФАИ.Лечение лихорадки и петехий: необходимы совместные исследования. Арка Дис Дитя 2001; 85: 172. [Бесплатная статья PMC] [PubMed] [Google Scholar]16. Главный врач. Менингококковая инфекция. Лондон: Министерство здравоохранения, 1999 г. (PL / CMO / 99/1).
17. Коррейя Дж. Б., Харт, Калифорния. Менингококковая инфекция. Clin Evid 2004; 12: 1164-81. [PubMed] [Google Scholar] 18. Харден А., Нинис Н., Томпсон М., Перера Р., Левин М., Мант Д. и др. Парентеральный прием пенициллина детям с менингококковой инфекцией перед госпитализацией.BMJ 2006; 332: 1295-8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 19. Hackett SJ, Carrol ED, Guiver M, Marsh J, Sills JA, Thomson APJ и др. Улучшенное подтверждение случаев менингококковой инфекции с помощью ПЦР Taqman цельной крови. Арка Дис Дитя 2002; 86: 449-52. [Бесплатная статья PMC] [PubMed] [Google Scholar] 20. Нинис Н., Филлипс К., Бейли Л., Поллок Дж. И., Надел С., Бритто Дж. И др. Роль оказания медицинской помощи в исходе менингококковой инфекции у детей: исследование случай-контроль летальных и нефатальных случаев.BMJ 2005; 330: 1475-8. [Бесплатная статья PMC] [PubMed] [Google Scholar] 21. Риордан ФАИ, Марзук О., Томсон APJ, Силс Дж. А., Харт, Калифорния. Проспективная проверка прогностической оценки менингококковой сепсиса в Глазго: сравнение с другими методами оценки. Eur J Pediatr 2002; 161: 531-7. [PubMed] [Google Scholar] 22. Патан Н., Сандифорд С., Хардинг С.Е., Левин М. Характеристика миокардиального депрессивного фактора при менингококковой сепсисе. Crit Care Med 2002; 30: 2191-8. [PubMed] [Google Scholar] 23. Кэррол Эд, Томсон APJ, Харт, Калифорния.Новые методы лечения и вакцины от менингококковой инфекции. Мнение эксперта по исследованию наркотиков 2001; 10: 1487-500. [PubMed] [Google Scholar] 24. Derkx B, Wittes J, McCloskey RV, Европейская группа исследований педиатрического менингококкового септического шока. Рандомизированное плацебо-контролируемое исследование HA-1A, человеческого моноклонального антиэндотоксинового антитела, у детей с менингококковым септическим шоком. Clin Infect Dis 1999; 28: 770-7. [PubMed] [Google Scholar] 25. Левин М., Куинт П.А., Голдштейн Б., Бартон П., Брэдли Дж. С., Шеми С. и др. Рекомбинантный бактерицидный белок, повышающий проницаемость (rBPI21), в качестве дополнительного лечения детей с тяжелым менингококковым сепсисом: рандомизированное исследование.

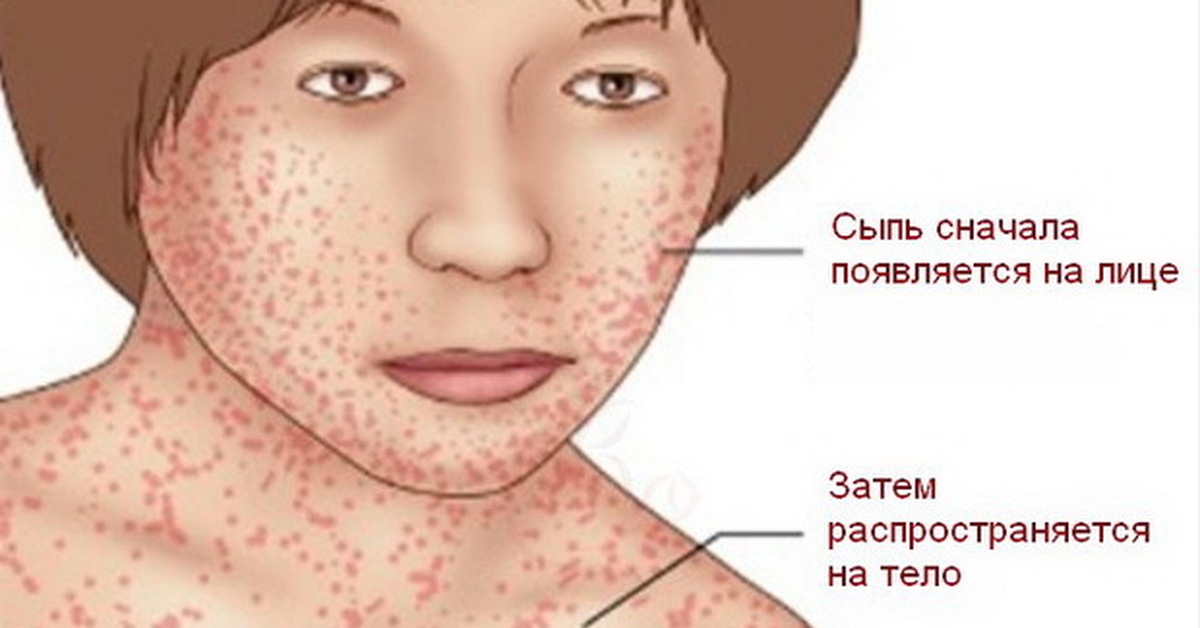 Имеет значение и то, что дети часто берут в рот игрушки и предметы окружающей среды, делятся едой друг с другом, пьют из общей посуды. Это повышает риск передачи инфекции, если в коллективе имеется ребенок или взрослый бессимптомный носитель менингококков без признаков заболевания.
Имеет значение и то, что дети часто берут в рот игрушки и предметы окружающей среды, делятся едой друг с другом, пьют из общей посуды. Это повышает риск передачи инфекции, если в коллективе имеется ребенок или взрослый бессимптомный носитель менингококков без признаков заболевания.
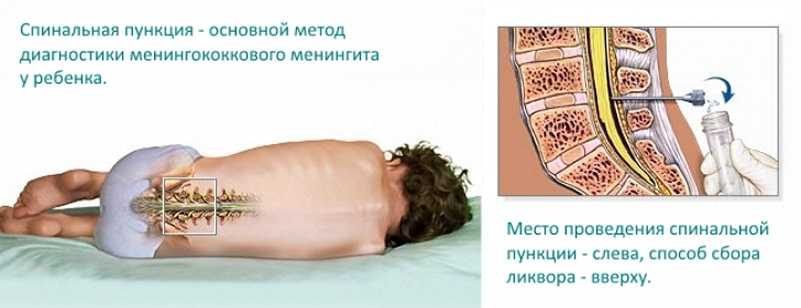

 , Немировская Т.И. Менингококковая инфекция. Конъюгированные полисахаридные менингококковые вакцины и вакцины нового поколения / Биопрепараты. Профилактика, диагностика, лечение. — 2016 — том 16, №1 (57) — С. 42.
, Немировская Т.И. Менингококковая инфекция. Конъюгированные полисахаридные менингококковые вакцины и вакцины нового поколения / Биопрепараты. Профилактика, диагностика, лечение. — 2016 — том 16, №1 (57) — С. 42.