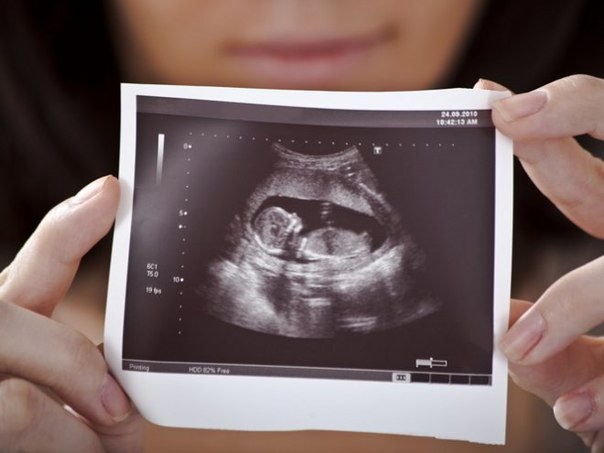
Скрининг 2 триместра беременности: когда делать?
Важная часть этих усилий – постоянный и своевременный мониторинг состояния здоровья малыша. Слово «скрининг» становится частым в обиходе, с ним связаны все надежды и переживания будущей мамы. Что покажет скрининг? Правильно ли развивается ребенок? Безопасно ли проходить обследования и не навредит ли это крохе? Эти вопросы – теперь главное, что заботит женщину.
Скрининг второго триместра беременности – логическое продолжение того комплекса исследований, который будущая мама проходила в первые недели «интересного положения».
Какие исследования включает скрининг 2 триместра и почему важно его проходить – далее в материале.
Скрининг 2 триместра беременности: какие анализы сдавать и когда делатьВ целом, перечень обследований, которые необходимо пройти женщине, мало отличается от того, что предусмотрен первым скринингом. Биохимический анализ крови и УЗИ, в случае необходимости – повторный анализ крови. Разница только в том, на какие параметры будет обращать внимание доктор в этот раз.
Цель скрининга 2 триместра – убедиться, что плод развивается нормально, исключить возможные патологии, врожденные аномалии и заболевания, проверить состояние здоровья будущей мамы и найти пути решения проблем, если такие выявили.
Когда делают второй скрининг при беременности? Наиболее оптимальное время для проведения диагностики – 17-20 неделя беременности
Именно на этом сроке удается получить наиболее точные результаты, оценить состояние здоровья ребенка и параметры его развития.
Регистрируйтесь на сайте и получайте:
• Персональную электронную рассылку
• Бесплатное тестирование продукции
• Информацию о скидках и специальных предложениях
ЗАРЕГИСТРИРОВАТЬСЯ
Исследования крови в рамках второго скрининга входят анализы, ориентированные на определение хромосомных аномалий врожденных патологий. В частности, необходимо будет сделать такие анализы:
В частности, необходимо будет сделать такие анализы:
Что это: гормон, который вырабатывает эмбрион. Уровень этого гормона очень важен для того, чтобы беременность протекала нормально. Поэтому нужно постоянно контролировать его концентрацию в организме женщины.
Цель:
Если анализ крови показал избыток этого гормона, то вероятность наличия патологий у плода достаточно высокая. Но не стоит сразу впадать в панику, ведь повышенный уровень ХГЧ также наблюдается при многоплодии, сахарном диабете у женщины или же если срок беременности установлен ошибочно.
Подом для беспокойства является нехватка этого гормона в организме беременной. Ведь это указывает на задержку в развитии плода, замершей беременности, нарушениях функций плаценты.
- Анализ на альфа-фетопротеин
Что это: белок, вырабатываемый в ЖКТ-тракте и печени плода.
Цель:
Оптимальный срок, на котором рекомендуют проходить этот анализ – 14-15 неделя беременности. Чтобы результаты были максимально достоверными, к этому анализу необходимо подготовиться.
Как готовиться:
- сдавать кровь натощак, не раньше, чем через 6 часов после последнего приема пищи
- не волноваться и не подвергать себя физическим нагрузкам
Нормой считается концентрация альфа-фетопротеина в организме женщины в диапазоне 0,5 до 2,5 МоМ. Отклонение от этой нормы может свидетельствовать о нарушениях в развитии крохи (некроз печени, патология почек, нарушения в формировании спинного мозга). На хромосомные нарушения укажет пониженный уровень этого белка в крови матери.
Но, акцентируем ваше внимание на том, что, увидев неудовлетворительные результаты этого анализа, не стоит паниковать. Ведь при многоплодной беременности или неверно установленном сроке эти показатели также будут вне нормы.
Больше о многоплодной беременности читайте здесь.
- Анализ на свободный эстриол
Что это: стероидный гормон, который вырабатывает плацента, а позже – печень ребенка. он крайне важен для нормального протекания беременности, ведь его задача – улучшать ток крови по сосудам матки, снижать их сопротивление, способствовать развитию молочных желез во время беременности.
Цель: выявить/исключить возможные патологии развития плода, врожденные аномалии, хромосомные отклонения
Поводом для беспокойства является пониженный уровень этого гормона, ведь это может указывать на самые различные проблемы – от внутриутробных инфекций до угрозы выкидыша.
Этот комплекс анализов называют «тройным тестом» и является обязательным в рамках скрининга 2 триместра беременности.
Скрининговое УЗИ 2 триместра беременностиУльтразвуковая диагностика – неотъемлемая часть скрининга 2 триместра беременности и проводится параллельно с исследованиями крови. Цель УЗИ на этом сроке – проверить, соответствуют ли параметры плода норме, нет ли отклонений в развитии органов.
Если обследования в первом триместре носят больше рекомендационный характер, и только в определенных случаях – обязательный, то скрининг 2 триместра беременности важно пройти каждой беременной женщине. Период с 14 до 27 недели – своеобразный экватор всего вынашивания, и именно в это время плод развивается наиболее активно. Поэтому необходимо получить точную и своевременную информацию о состоянии здоровья женщины и развитии плода.
Подробнее
Сдать анализ на синдром Дауна в 2 триместе беременности
Исследуемый материал Сыворотка крови
Доступен выезд на дом
Исследование выполняется для скринингового обследования беременных женщин с целью оценки риска хромосомных аномалий плода — трисомии 21 (синдром Дауна), трисомии 18 (синдром Эдвардса), а также дефекта нервной трубки (ДНТ).
Внимание! Для данного исследования необходимо наличие результатов УЗИ!
Биохимический скрининг II триместра беременности «тройной тест» второго триместра состоит из следующих исследований:
- Хорионический гонадотропин человека (ХГЧ, бета-ХГЧ, б-ХГЧ, Human Chorionic gonadotropin, HCG), тест № 66;
- Альфа-фетопротеин (АФП, a-Fetoprotein), тест № 92;
- Свободный эстриол (неконъюгированный эстриол, unconjugated estriol), тест № 134.
Определение концентрации этих маркёров используют для скринингового обследования беременных женщин во втором триместре беременности с целью оценки риска хромосомных аномалий и дефекта нервной трубки плода. Исследование проводится между 15 и 20 неделями беременности. Оптимальные сроки проведения скрининга 2-го триместра — от 16 до 18 недель беременности.
Проведение комплексного обследования на сроке 11-14 недель беременности, включающего выполнение УЗИ и определение материнских сывороточных маркеров (свободная бета-субъединица ХГЧ и РАРР-А), с последующим программным комплексным расчетом индивидуального риска рождения ребенка с хромосомной патологией, рекомендовано для всех беременных приказом МЗ РФ от «01» ноября 2012 г. № 572н («Порядок оказания медицинской помощи по профилю «акушерство и гинекология»). При нормальных результатах скрининга 1-го триместра, во 2-ом триместре можно использовать отдельное определение АФП для исключения дефекта нервной трубки (см. тест №92 АФП), либо полный профиль PRISCA 2 триместра. Тройной биохимический тест с комплексным программным расчетом рисков во 2 триместре может быть в особенности целесообразным при пограничных результатах оценки риска при скрининге 1 триместра, а также, если по каким-либо причинам скрининг 1 триместра не был проведен в срок.
 Расчет рисков проводится с использованием комбинации информативных для соответствующего срока биохимических маркеров и показателей УЗИ. Данные УЗИ 1-го триместра, выполненного на сроке 11-13 недель, могут быть использованы для расчета рисков в программе PRISCA при проведении биохимического скрининга 2-го триместра. При этом программа PRISCA проведет интегрированный расчет рисков с учетом значения ТВП (толщины воротникового пространства плода) относительно медианных значений этого показателя для срока беременности на дату его измерения в 1 триместре.
Расчет рисков проводится с использованием комбинации информативных для соответствующего срока биохимических маркеров и показателей УЗИ. Данные УЗИ 1-го триместра, выполненного на сроке 11-13 недель, могут быть использованы для расчета рисков в программе PRISCA при проведении биохимического скрининга 2-го триместра. При этом программа PRISCA проведет интегрированный расчет рисков с учетом значения ТВП (толщины воротникового пространства плода) относительно медианных значений этого показателя для срока беременности на дату его измерения в 1 триместре.Крайне важным для корректных расчетов является точность указанных индивидуальных данных, квалификация врача, проводящего УЗИ, в выполнении измерений пренатального скринингового УЗИ, а также качество лабораторных исследований.
Пренатальный скрининг -цена, сделать пренатальный скрининг в клинике «Мать и дитя» в Москве
Неинвазивный генетический тест
Неинвазивный генетический тест: суть данного исследования заключается в выделении из крови женщины ДНК плода, некоторое количество которого свободно циркулирует в ее организме во время беременности. На основании анализа фетальной ДНК можно получить информацию о нарушении числа хромосом, с которым связаны наиболее распространенные заболевания.
Таким образом, неинвазивный генетический тест позволяет с точностью 99% определить такие заболевания, как синдром Дауна, синдром Патау, синдром Эвардса, синдром Тернера и с 98% точностью диагностировать синдром Клайнфельтера. Данный метод исследования на сегодняшний день является точным и безопасным способом диагностировать нарушение числа хромосом у плода (анеуплоидии).
В отличие от различных инвазивных методов, таких как кордоцентез, амниоцентез и аспирация ворсин хориона, этот тест делается по крови матери и является абсолютно безопасным как для ее здоровья, так и для здоровья будущего ребенка.
При этом точность неинвазивного теста гораздо выше, чем у биохимического скрининга, так как на его результат не оказывают влияния особенности течения беременности, принимаемые препараты и соматические заболевания женщины. Немаловажным плюсом является тот факт, что делать неинвазивный генетический тест можно на ранних сроках беременности, начиная уже с 9 недель.
Немаловажным плюсом является тот факт, что делать неинвазивный генетический тест можно на ранних сроках беременности, начиная уже с 9 недель.
Неинвазивный пренатальный скриннинг
Неинвазивный пренатальный скрининг – комплекс диагностических исследований, направленный на выявление генетических пороков развития плода. Пренатальный скрининг в центре пренатальной диагностики проводится в два этапа. Первый этап исследований предполагается на сроке 10-13 недель, а второй делается в 16-20 недель. Оба этапа включают в себя ультразвуковое исследование и биохимический анализ крови.
Пренатальный скрининг показан абсолютно всем беременным женщинам. Этот вид обследования позволяет оценить состояние плода и наличие врожденных болезней. Пренатальный скрининг поможет выявить также признаки наиболее распространенных генетических заболеваний и хромосомных аномалий.
Пренатальный скрининг позволяет выявить такие виды врожденных пороков, как дефекты нервной трубки, синдром Дауна, синдром Эдвардса, триплоидию материнского происхождения, риск трисомии по 13 хромосоме и ряд других отклонений в развитии плода.
Инвазивные методы диагностики
Инвазивная пренатальная диагностика – амниоцентез, кордоцентез, биопсия хориона – современные инвазивные методы пренатальной диагностики позволяют с высокой точностью диагностировать все виды известных хромосомных болезней, ряд генных заболеваний, внутриутробные инфекции. Прямыми показаниями для проведения инвазивных исследований являются следующие факторы:
- высокий риск хромосомных аномалий по результатам биохимического скрининга или по результатам неинвазивного теста;
- в предыдущих беременностях имели место хромосомные аномалии у плода;
- ультразвуковое исследование показало наличие признаков различных нарушений развития плода;
- в семье имеются генетические заболевания, передающиеся по наследству;
- носительство хромосомных перестроек одним из супругов;
- наличие многоводия.

Если вы ждете ребенка и хотите быть уверены, что малыш здоров и благополучно развивается – пройдите пренатальный скрининг в «Мать и дитя». Здесь вы получите самые точные результаты, а сама процедура будет проведена с максимальным комфортом.
Скрининг первого триместра беременности
Любой женщине, узнавшей о беременности, врач-гинеколог порекомендует пройти скрининг первого триместра.
Скрининг – это обследование, включающее комплекс процедур, которое позволяет оценить внутриутробное состояние плода, исключить или подтвердить вероятность рождения ребенка с пороками развития либо генетическими аномалиями.
В России проводится 2 скрининга на протяжении беременности женщины. Под третьим скринингом иногда подразумевают плановое УЗИ на 32-й неделе беременности. В этой статье мы подробно расскажем о скрининге первого триместра.
Сроки проведения и показания для первого скрининга
Первый триместр длится с 1 по 13-ю неделю беременности и является во многом определяющим здоровье будущего малыша. Поэтому так важно на этом этапе определить, возможны ли у ребенка наследственные, генетические заболевания, каков их риск.
Основные вопросы беременных, связанные со скринингом 1 триместра, такие:
· Какие анализы и процедуры в него входят?
· На каком сроке оптимально проводить скрининг 1 триместра?
· Что делать, если результаты оказались неблагоприятными?
По порядку отвечаем на каждый.
Скрининг 1 триместра включает процедуру УЗИ и биохимический анализ крови будущей матери.
Сроки проведения первого скрининга – с 11-й по 14-ю неделю, оптимально – в 12 недель беременности. В любом случае, наилучшую дату скрининга рассчитает гинеколог, который наблюдает вашу беременность.
Скрининг первого триместра позволяет выявить следующие аномалии развития и генетические патологии плода:
· синдром Дауна
· синдром Патау
· синдром Смита-Опитца
· аномалии нервной трубки
· синдром Корнелии де Ланге
· синдром Эдвардса
· гастрошизис
· омфалоцеле
Подозрение на один из этих диагнозов – не повод впадать в депрессию и принимать решение о прерывании беременности. Гинеколог посоветует, какие исследования пройти повторно и, возможно, назначит новые. В любом случае, ваша беременность будет нуждаться в более пристальном наблюдении.
Гинеколог посоветует, какие исследования пройти повторно и, возможно, назначит новые. В любом случае, ваша беременность будет нуждаться в более пристальном наблюдении.
УЗИ первого триместра
Ультразвуковое исследование (УЗИ) – информативный и безвредный метод, который повсеместно применяется при обследовании беременных.
В первом триместре беременности применяется как трансвагинальное (через влагалище), так и абдоминальное УЗИ.
В процессе УЗИ-скрининга 1 триместра врач обратит внимание на:
· КТР (размер плода от копчика до темени)
· сердцебиение плода
· ТВП (толщина воротникового пространства плода)
· наличие или отсутствие носовой кости
О наличии хромосомных аномалий скажет ТВП более 3 мм (подозрение на синдром Дауна), а также отсутствие или гипоплазия носовой кости.
Следует помнить, что развитие каждого ребенка индивидуально и постановка окончательного диагноза на основании данных первого УЗИ невозможна. Необходимо более тщательное дальнейшее обследование.
Очень важно, на каком оборудовании проводится скрининговое УЗИ. Это гарантирует точность диагностики.
Voluson E8 Expert – один из лучших аппаратов для акушерских УЗИ в 1, 2 и 3 триместре беременности.
Нередко самый главный вопрос к врачу УЗ диагностики звучит так: мальчик или девочка? УЗИ до 13 недель очень редко позволяет безошибочно определить пол будущего малыша. Однако в клинике Примамед вам предложат записать памятное видео на любом сроке исследования, которое будет радовать всю семью на протяжении долгих лет.
Биохимический скрининг
Второй важной составляющей скрининга 1 триместра является биохимический анализ крови. Кровь берется из вены. Сдать анализ лучше в один и тот же день с процедурой УЗИ.
Подготовка к анализу проста:
· за сутки исключить из рациона жирную пищу
· исключить физическое и умственное перенапряжение
· не курить за 30 минут до исследования
· можно легкий завтрак
Биохимический скрининг покажет уровень гормонов, число которых возрастает в период беременности:
· свободный b-ХГЧ: гормон, который вырабатывает плацента, его повышение – важнейший показатель благоприятного течения беременности
· протеин А плазмы крови (PAPP-A): белок, концентрация которого в крови беременной растет каждую неделю, его уровень позволяет обнаружить тяжелые хромосомные аномалии плода на ранней стадии
Оценка результатов скрининга первого триместра
После прохождения УЗИ и биохимического скрининга данные беременной заносятся в специальную программу, которая рассчитывает риск возникновения аномалий плода в числовой форме. Например, соотношение 1:1900 будет означать, что на 1900 женщин с такими данными скрининга возможен 1 случай рождения больного ребенка. В нашей стране порогом риска считается соотношение 1:100.
Например, соотношение 1:1900 будет означать, что на 1900 женщин с такими данными скрининга возможен 1 случай рождения больного ребенка. В нашей стране порогом риска считается соотношение 1:100.
Кроме результатов анализов учитываются также личные данные пациентки:
· возраст
· дата исследований и срок беременности
· количество плодов
· наличие диабета 1 типа
· вес
· этническая принадлежность
· курение
· наступила ли беременность естественным путем или с помощью ЭКО
Скрининг 1 триместра позволяет выявить риск синдрома Дауна с достоверностью до 85%. Важно помнить, что обозначенный риск не приговор, а повод для более серьезного обследования, в том числе, у врача-генетика. Скорее всего, пациентке будет назначена хорионбиопсия (забор плацентарной ткани через прокол передней брюшной стенки под контролем УЗИ) или амниоцентез (забор околоплодных вод). Анализ материалов позволит с точностью до 99% определить наличие или отсутствие у плода генетических аномалий. Все манипуляции проводятся в условиях стационара.
Основным недостатком этих процедур является стресс для беременной. Лишь в очень небольшом проценте случаев они могут привести к выкидышу, кровотечению, травмированию плода и т.п.
Где сделать скрининг 1 триместра?
Чтобы сделать выбор из многочисленных клиник в Ярославле, которые проводят скрининговые исследования, можно обратиться за советом к знакомым, почитать отзывы в интернете, посетить сайты медицинских центров и обратить внимание на квалификацию специалистов, класс оборудования, цены.
В клинике Примамед скрининговое УЗИ проводится на всемирно признанном аппарате экспертного класса Voluson E8 с датчиком высокого разрешения. Все наши специалисты, проводящие скрининг 1 триместра, имеют сертификаты FMF и ежегодно подтверждают свою квалификацию. Для вашего комфорта вся процедура УЗИ транслируется на экран и счастливые будущие родители могут смотреть на малыша, наблюдать за его движениями, послушать сердцебиение и, если необходимо, забрать домой видео или фото малыша.
Стоит ли проходить скрининг 1 триместра?
Скрининг 1 триместра стоит пройти по двум причинам:
· ни одна пара не застрахована от рождения ребенка с генетическими аномалиями;
· один или оба родителя могут быть носителями наследственных заболеваний, даже не подозревая об этом.
Некоторые пары отказываются от прохождения скринингов, чтобы избежать лишнего стресса в случае выявленного риска патологии, или мотивируют свое нежелание делать исследования тем, что примут любого ребенка. В этом случае остается лишь надеяться на благополучный исход беременности, но изучить все доступные материалы о врожденных пороках развития все же стоит.
Как правило, ответственные родители предпочитают знать о возможных рисках и принимать решение на основании результатов исследований.
Цены на скрининговое УЗИ.
Перинатальный центр — Памятка для беременных «Пренатальный скрининг»
Пренатальному скринингу в период с 11 до 13 недель и 6 дней гестации подлежат все беременные женщины, проживающие на территории края, обратившиеся за медицинским наблюдением по беременности и родам и вставшие на учет по беременности до 12 недель бесплатно.
Пренатальный скрининг проводится в несколько этапов:
В период одного-трех дней одновременно проводится УЗИ и забор крови из вены на биохимический скрининг.
Кровь централизованно доставляется и исследуется в МГК. Далее данные вносятся в автоматизированную программу. Если имеется высокий риск врожденных аномалий, сотрудники МГК вызывают пациенток для проведения инвазивной пренатальной диагностики. Когда кариотип (набор хромосом) плода известен, пациентка повторно оповещается, в том числе при выявленных отклонениях
Проведение 1-го ультразвукового скрининга осуществляет только специалист ультразвуковой диагностики, имеющий сертификат врача-эксперта, или проученный врачом-экспертом на рабочем месте, и внесенный в реестр врачей-экспертов Хабаровского края.
Такие специалисты осуществляют свою деятельность в краевом перинатальном центре, женских консультациях № 1,2,3,4, КДЦ, женской консультации №1 городской поликлиники №11 г. Хабаровска, женских консультациях №1,3 г. Комсомольска-на-Амуре.
При расчете комбинированного риска учитываются только данные ультразвукового исследования, проведенного специалистом УЗД, внесенным в реестр врачей-экспертов Хабаровского края.
Специалисты осуществляющие свою деятельность в негосударственных учреждениях могут иметь сертификат FMF, но являются экспертами.
Часто задаваемые вопросы
На вопросы отвечает заведующая отделением ультразвуковой диагностики, врач-эксперт Марина Викторовна Никишина
1. Существуют ли методики выявления врожденной патологии до рождения ребенка?
Да, прежде всего это ультразвуковое исследование плода, где специалист ультразвуковой диагностики, имеющий сертификат международного образца проведет оценку состояния плода по единому протоколу исследования.
А также это биохимическое исследование крови для определения материнских сывороточных маркеров патологии плода.
2. В какие сроки беременности нужно проводить данные исследования?
Данный вид диагностики необходимо провести в срок беременности с 11 до 13 недель 6 дней и с 19 до 22 недель.
IIи IIIультразвуковой скрининг проводится по месту наблюдения беременной.
3. Где можно пройти данное исследование?
Каждая женщина, вставшая на учет по беременности в сроке до 11 недель в государственной лечебном учреждении, получает талон-направление на проведение пренатальной диагностики в окружной экспертный кабинет по принципу территориальной доступности, где в один день ей проведут ультразвуковое исследование и возьмут анализ крови.
На вопросы отвечает заведующаямедико-генетической консультацией, Наталья Владимировна Сикора
$11. Какова на сегодняшний день частота и структура врожденной патологии у детей? Врожденная патология человека очень разнообразна. К врожденной патологии относится синдром задержки развития плода, врожденные опухоли, врожденные нарушения иммунной системы, внутриутробные инфекции, болезни, связанные с несовместимостью матери и плода (всем известен конфликт матери и плода по резус-фактору крови), есть довольно большое количество заболеваний нервной системы, сопровождающихся умственной отсталостью без видимых на то причин. На слуху у радиослушателей такое заболевание как синдром Дауна, относящийся к группе врожденной патологии, связанной с вовлечением в патологию хромосом (хромосомные болезни). Данное заболевание встречается с частотой примерно 1:600, в то же время каждая семья запланировавшая беременность должна сознавать, что риск родить такого больного ребенка есть абсолютно в каждой семье независимо от возраста родителей, их социального статуса, состояния здоровья. Очень большая группа врожденных тяжелых заболеваний — это врожденные пороки развития.
Какова на сегодняшний день частота и структура врожденной патологии у детей? Врожденная патология человека очень разнообразна. К врожденной патологии относится синдром задержки развития плода, врожденные опухоли, врожденные нарушения иммунной системы, внутриутробные инфекции, болезни, связанные с несовместимостью матери и плода (всем известен конфликт матери и плода по резус-фактору крови), есть довольно большое количество заболеваний нервной системы, сопровождающихся умственной отсталостью без видимых на то причин. На слуху у радиослушателей такое заболевание как синдром Дауна, относящийся к группе врожденной патологии, связанной с вовлечением в патологию хромосом (хромосомные болезни). Данное заболевание встречается с частотой примерно 1:600, в то же время каждая семья запланировавшая беременность должна сознавать, что риск родить такого больного ребенка есть абсолютно в каждой семье независимо от возраста родителей, их социального статуса, состояния здоровья. Очень большая группа врожденных тяжелых заболеваний — это врожденные пороки развития.
Среди новорожденных детей врожденная патология составляет от 3-х до 5%. В случаях самопроизвольного прерывания беременности врожденные пороки развития выявляются в 80%. В структуре младенческой и детской смертности не менее 15% детей погибают от ВПР. Очень высок вклад врожденных пороков развития в развитие инвалидизирующей патологии и высокой заболеваемости детей (от 30 до 50%.). Новый проект направлен на выявление группы риска женщин в раннем сроке беременности такой патологии как хромосомные нарушения, врожденные дефекты анатомического строения плода. Важную роль играет в этом ранняя явка в женскую консультацию до 10-11 недель беременности.
Что делать беременной при выявлении патологии у плода?
При выявлении патологии у беременной женщины патологии, она направляется в МГК перинатального центра на консультацию к врачу генетику, в последующем по результатам консультации на заседание перинатального консилиума по тактике ведения беременных с патологией плода, где совместно с семьей избирается тактика дальнейшего ведения беременной женщины
Алгоритм проведения пренатального скрининга
— Выдача направления на скрининг врачом женской консультации
— Проведение УЗД в специализированных кабинетах сертифицированными врачами-экспертами.
— Забор крови на биохимические маркеры, в день проведения УЗД или не позднее 3 дней.
— Централизованная доставка крови в медико-генетическую консультацию и ее иследование.
— Расчет риска проводится в программе ASTRAIA, в которой учитываются данные УЗИ, биохимические показатели, возраст беременной, вредные привычки, масса тела беременной, патологии предыдущих беременностей и т.д.
При выявлении высокого риска рождения ребенка с врожденной патологией необходима консультация врача генетика, проведение пренатальной инвазивной диагностики с кариотипированием плода.
Пренатальный скрининг 2 триместр (15-19 недели)
Скрининг 2 триместра беременности является логическим продолжением первого пренатального скрининга. Его задача – опровергнуть или подтвердить результаты, полученные при первом скрининге, помочь выявить аномалии в развитии ребенка, включая анэнцефалию, синдром Дауна, расширение позвоночника и т.д. Специалист рассчитает риски скрининга.
Диагностика складывается из двух частей: УЗИ и биохимических исследований крови.
Во сколько недель делают скрининг 2 триместра?
Перинатальный скрининг 2 триместра выполняют на сроке 14 — 20 недель. Оптимальным считается скрининг при беременности сроком 16-18 недель.
Какой анализ крови скрининг 2 триместра подразумевает для женщин? Прежде всего, это:
- ХГЧ (хорионический гонадотропин человека) – особенный «гормон беременности», вырабатывающийся после оплодотворения. Его норма зависит непосредственно от срока беременности.
- АФП (альфа-фетопротеин) – белок, образующийся в желудочно-кишечном тракте и печени эмбриона.
- Свободного эстриола (женский половой гормон из класса эстрогенов) – вырабатывается плацентой и печенью плода. В течение беременности количество эстриола в крови у женщины возрастает.
- Ингибина А (синтезируется желтым телом и доминантным фолликулом в плаценте).

Не стоит самостоятельно заниматься расшифровкой результатов анализа крови, доверьтесь своему доктору.
Обязательно ли делать тот или иной анализ решает сама пациентка. Однако врач должен предупредить, что «плохие» показатели скрининга еще не означают, что ребенок обязательно имеет патологии. В данном случае решается вопрос об определении беременной в определенную группу риска. При подтверждении наличия аномалий вопрос прерывания беременности решает супружеская пара.
Как подготовиться к скринингу
Пренатальный скрининг 2 триместра состоит из ультразвукового исследования, подготовка к которому не требуется, а перед сдачей крови требуется определенная подготовка. Так, на протяжении предыдущего дня нужно отказаться от какао, шоколада, морепродуктов, цитрусовых, жареной и жирной пищи. За 4-6 часов до анализа вообще не есть, допускается употребление не более 150 мл. воды.
Если вы проводите 2 й скрининг при беременности, лаборатория ИНВИТРО — к вашим услугам. Здесь помогут разобраться с анализами, расскажут, как делается то или иное исследование.
Пренатальный скрининг | Инномед: материнство и детство
Клиника Инномед – материнство и детство
Будущее должно быть настоящим!
Пренатальное тестирование — это комплексное обследование беременной, которое позволяет определить степень риска развития врожденных и наследственных пороков у плода (хромосомных аномалий в развитии плода (Т21, Т18, Т13, дефект нервной трубки).
Скрининговые обследования только помогают сформировать группы риска для дальнейших исследований, а не устанавливают диагноз.
Специалисты клиники «Инномед – материнство и детство» рекомендуют проходить скрининг всем беременным независимо от возраста и наличия наследственных заболеваний.
Пренатальный скрининг позволяет оценить индивидуальный риск хромосомных нарушений и профилактировать некоторые осложнения беременности.
Партнерские программы, которые существуют в клинике Инномед, помогают парам для постановки окончательного диагноза пройти дальнейшее консультирование в ведущих клиниках Украины (определение кариотипа плода, проведение амниоцентеза и разной степени сложности генетического консультирования).
Экспертный пренатальный скрининг – Что это?
Это комплексная диагностика, которая включает:
- экспертное УЗ исследование
- определение биохимических маркеров (анализ крови)
- расчет рисков, используя специальные сертифицированные программы в Украине и в мире
- по показаниям — дополнительные инвазивные методы исследования.
Когда проводится пренатальный скрининг?
Пренатальный скрининг проводится в 1 и 2 триместре. Они имеют разные критерии и разные цели применения.
Пренатальный скрининг 1 триместра
Пренатальный скрининг 1 триместра рекомендовано проводить всем беременным 11- 13 недель (оптимальный срок проведения, учитывая удобство для женщины, так как проводится в один день) (лицензия Фонда медицины плода, Великобритания). Пренатальнй скрининг – это определение групп риска по развитию следующих состояний: синдрома Дауна (трисомии 21), Эдвардса (трисомии 18) или Патау (трисомии 13).
Как это происходит?
- УЗ-обследование плода в период 11-13 недель беременности, которое проводится специалистом по пренатальной диагностике (лицензия Фонда медицины плода, Великобритания) для определения маркеров хромосомной аномалии плода или осложнений беременности.
- Если срок беременности является информативным для расчет риска, беременной предлагают сдать кровь для определения концентрации биохимических маркеров (РАРР-А и β-ХГЧ).
- Затем проводится расчет индивидуального риска хромосомных синдромов специальной программой на основании данных УЗИ плода, показателей биохимических маркеров (РАРР-А и β-ХГЧ) и других особенностей беременной.
- По результатам этих расчетов беременную относят к группе низкого (93%), среднего (5%) или высокого (2%) риска, что указывается в заключении пренатального тестирования.
Только врач пренатальной диагностики проводит консультацию после теста и объясняет беременной полученные данные.
Правильно проведенный скрининг 1 триместра позволяет не проводить биохимический скрининг 2 триместра беременности, что экономит Вам силы и деньги, снять тревогу и напряжение в ожидании результатов 2 скрининга.
Пренатальный скрининг 2 триместра
Экспертный пренатальный скрининг плода ІІ триместра беременности проводится только по необходимости и не требуется его проводить всем женщинам. Расчет риска 2 триместра выполняют только для женщин, которые впервые обратились после 14 недель беременности или со средним риском при расчете в первом триместре (от 1: 250 до 1: 1000) и они не могут финансово воспользоваться тестом транквилити NIPT. Эффективность NIPT только для трисомии 21 — 99,9%. Женщинам с низким риском в 1 триместре вполне достаточно проверять только АФП. С высоким — амниоцентез или биопсия хориона, плаценты при риске превышающем 1:10.
Важно, что в клинике Инномед материнство и детство скрининг 2 триместра проводится с учетом биохимических маркеров (АФП, ХГЧ и свободный эстриол) и маркеров УЗ диагностики (лицензированная программа Ssdwlab, Испания), что повышает эффективность скрининга. Эти исследования лучше проводить на 16-18 неделе беременности (допустимо на 15-21 неделе), оптимально удобный вариант для женщины – это в сроке 18 недель беременности (так как более информативна УЗ диагностика в этот период).
Тест транквилити NIPT
В клинике Инномед материнство и детство Вы можете пройти тест транквилити NIPT. Этот тест придерживается строгих стандартов качества, законов и директив ЕС. Это тест, который получил сертификат CE-IVD для определения трисомий по 21,18,13 хромосомам. И все же эффективность NIPT только для трисомии 21 — 99,9%, поэтому нельзя однознано говорить о его преимуществе перед инвазивными методами диагностики, особенно когда средние или высокие риски по трисомии 18 и 13, а так же при многоплодной беременности. Тест Транквилити основанный на стратегии полногеномное секвенирования методом дробовика с использованием технологий нового поколения (NGS).
Инвазивная пренатальная диагностика
Инвазивные методы рекомендуются только при наличии показаний, начиная с 11 недель беременности, и регламентированы действующими приказами МЗ Украины.
В клинике Инномед материнство и детство работает партнерская программа в проведении инвазивных вмешательств и проводится генетический анализ материала в соответствии с рекомендациями Европейской цитогенетической ассоциации.
Что относится к методам инвазивной пренатальной диагностики?
- биопсия хориона (плаценты),
- амниоцентез,
- кордоцентез.
Исследование биоптата хориона проводится с 11 недели по 14 неделю; биопсия плаценты — с 16 недели и, в связи с созреванием плаценты, — до 20 недели.
Исследование клеток амниотической жидкости (амниоцентез) проводится с 16 по 22 неделю беременности. Преимущества: возможность получения препаратов хромосом высокого качества и параллельное проведение биохимических или иммунологических исследований.
Исследование лимфоцитов пуповинной крови (кордоцентез) проводится с 19 недели беременности (проводится только в группе беременных высокого риска хромосомной патологии плода).
Кому необходимо проводить инвазивную пренатальную диагностику?
- Когда есть высокий уровень хромосомной патологии плода после комбинированного скрининга.
- Если при данной беременности обнаружены врожденные пороки развития или УЗ-маркеры хромосомной патологии плода.
- Если возраст беременной — 35 и более лет (рекомендуется ВОЗ, хотя проведение комбинированного скрининга позволяет предложить таким женщинам определения индивидуального риска хромосомной патологии плода).
- Если в предыдущих беременностях имели место хромосомные патологии плода или новорожденного.
- Если у будущих родителей есть хромосомные перестройки.
Что необходимо сделать перед проведения инвазивной пренатальной диагностики:
- общие анализы крови и мочи;
- группа крови и резус-фактор (при отрицательном нужно определить антирезусные антитела)
- коагулограмма;
- определение антител к ВИЧ, гепатитов В и С;
- глюкоза крови;
- анализ крови на RW;
- УЗД по беременности;
- микроскопия урогенитального мазка;
- консультация терапевта.

Безопасна инвазивная пренатальная диагностика?
- Информативность и польза от этих методов намного выше рисков связанных с данными процедурами. Правильный выбор срока беременности, во время которого делают диагностику, исключение всех противопоказаний, опыт специалиста позволяют минимизировать риски.
Комфортное сопровождение беременности
Клиника Инномед – материнство и детство
Будущее должно быть настоящим!
Мечты сбываются.
Калифорнийская программа дородового скрининга | Акушерство и гинекология
Калифорнийская программа пренатального скрининга была введена в 1986 году Министерством здравоохранения Калифорнии. Программа ранее была известна как «Расширенная программа AFP». В настоящее время беременным женщинам предлагается три варианта скрининговых тестов для выявления лиц, которые подвергаются повышенному риску вынашивания плода с определенным врожденным дефектом.
- Quad Marker Screening — Один образец крови на сроке 15–20 недель беременности (тест во втором триместре).
- Комплексный скрининг сыворотки — объединяет анализ крови в первом триместре (10 недель — 13 недель 6 дней) с анализом крови во втором триместре (15 недель — 20 недель).
- Последовательный интегрированный скрининг — объединяет результаты анализа крови в первом и втором триместре с результатами ультразвукового исследования Nuchal Translucency (NT).Этот вид УЗИ проводят врачи, прошедшие специальную подготовку. Он измеряет заднюю часть шеи плода. Это измерение помогает выявить синдром Дауна. (Примечание: Программа скрининга не оплачивает УЗИ NT). Пациенты с образцами крови в первом триместре и NT проходят предварительную оценку риска хромосомных аномалий в первом триместре. Этот предварительный риск будет пересмотрен при получении образца крови во втором триместре.
Программа пренатального скрининга предоставляет беременным женщинам оценку риска открытых дефектов нервной трубки (NTD), дефектов брюшной стенки (AWD), синдрома Дауна (трисомия 21), трисомии 18 и SLOS (синдром Смита-Лемли-Опица) через один-два анализа крови. Поскольку скрининг не позволяет диагностировать врожденные дефекты плода, Программа предоставляет женщинам, относящимся к группе высокого риска, по результатам скрининговых тестов, бесплатные последующие услуги в утвержденных государством центрах пренатальной диагностики (PDC) (PDF). Услуги, предлагаемые в этих центрах, могут включать генетическое консультирование, ультразвуковое исследование, НИПТ, сердечно-сосудистую систему и амниоцентез. Участие в скрининговом тестировании и последующих услугах является добровольным. Стоимость тестирования по программе пренатального скрининга составляет 222 доллара.
Поскольку скрининг не позволяет диагностировать врожденные дефекты плода, Программа предоставляет женщинам, относящимся к группе высокого риска, по результатам скрининговых тестов, бесплатные последующие услуги в утвержденных государством центрах пренатальной диагностики (PDC) (PDF). Услуги, предлагаемые в этих центрах, могут включать генетическое консультирование, ультразвуковое исследование, НИПТ, сердечно-сосудистую систему и амниоцентез. Участие в скрининговом тестировании и последующих услугах является добровольным. Стоимость тестирования по программе пренатального скрининга составляет 222 доллара.
Департамент акушерства и гинекологии Калифорнийского университета в Дэвисе имеет контракт с Департаментом общественного здравоохранения — GDSP (Программа скрининга генетических заболеваний) на предоставление услуг по ведению пациентов и последующему наблюдению для женщин, результаты которых показывают повышенный риск.
Для получения дополнительной информации на английском языке прочтите Буклет для пациентов с предродовым скринингом (PDF).
Щелкните здесь для получения дополнительной информации и буклетов на других языках.
Счетверенный экран для синдрома Дауна
Что такое четырехъядерный экран?
Счетверенный экран (иногда называемый четырехкратным экраном, AFP4 или множественным маркером) — это анализ крови, который может сказать вам, подвергается ли ваш ребенок повышенному риску определенных состояний.Это скрининговый тест, что означает, что он может сказать вам, насколько вероятно, что у вашего ребенка есть заболевание, но вам все равно нужен диагностический тест (амниоцентез), чтобы подтвердить результаты.
Счетверенный экран ищет:
• Синдром Дауна (трисомия 21, наиболее частое хромосомное нарушение)
• Трисомия 18 (синдром Эдвардса), более тяжелое и менее распространенное хромосомное нарушение
• Дефекты нервной трубки, такие как spina bifida
• Дефекты брюшной стенки
Некоторые результаты могут также указывать на то, что вы подвергаетесь несколько большему риску таких осложнений, как преэклампсия, преждевременные роды, ограничение внутриутробного развития или выкидыш. Знание этого может помочь вам и вашему врачу искать признаки неприятностей.
Знание этого может помочь вам и вашему врачу искать признаки неприятностей.
Когда будет сделан квадроэкран?
Квадратный скрининг проводится во втором триместре, между 15 и 22 неделями беременности (оптимальным считается период от 16 до 18 недель).
В идеале тест следует проводить вместе со скрининговыми тестами в первом триместре. Эта комбинация известна как интегрированный или последовательный скрининг. Но если вы упустите возможность начать обследование в первом триместре, только четырехкратный экран все равно может дать вам некоторую полезную информацию.
Как делается четверной экран?
У вас возьмут образец крови и отправят в лабораторию на анализ. Результаты обычно доступны примерно через неделю.
Тест измеряет уровни четырех веществ в вашей крови:
- Альфа-фетопротеин (AFP), белок, вырабатываемый ребенком
- Хорионический гонадотропин человека (ХГЧ), гормон, вырабатываемый плацентой
- Неконъюгированный эстриол ( uE3), гормон, вырабатываемый плацентой и ребенком
- Ингибин A, гормон, вырабатываемый плацентой
Высокий уровень AFP может означать несколько вещей.Ребенок вырабатывает АФП на протяжении всей беременности, и определенное его количество должно проникать через плаценту в кровоток матери на каждой стадии.
Если количество ОВП превышает ожидаемое, это может означать, что вы вынашиваете более одного ребенка или что ваш ребенок старше, чем думал ваш практикующий врач. Но в некоторых случаях это признак аномального отверстия в позвоночнике ребенка (spina bifida), голове или брюшной стенке, через которое АФП может просачиваться наружу. В редких случаях это также может указывать на проблемы с почками ребенка.И в некоторых случаях это не означает ничего из этого.
Низкий уровень АФП, низкий уровень эстриола, высокий уровень ХГЧ и высокий уровень ингибина A связаны с более высоким риском синдрома Дауна. Низкий уровень первых трех означает, что у вашего ребенка риск трисомии 18 (синдром Эдвардса) выше, чем обычно.
Как рассчитываются результаты?
Чтобы определить шансы вашего ребенка на синдром Дауна или трисомию 18, ваши уровни четырех веществ вводятся в смесь вместе с гестационным возрастом вашего ребенка и вашим возрастом.
Учитывается ваш возраст, потому что, хотя любой может родить ребенка с хромосомной аномалией, риск увеличивается с возрастом. Например, ваша вероятность вынашивать ребенка с синдромом Дауна колеблется от примерно 1 из 1200 в возрасте 25 лет до примерно 1 из 100 в возрасте 40 лет. в формулу вместе с вашим возрастом, сроком беременности вашего ребенка и другими факторами.
Если у вас есть квадроэкран в рамках интегрированного или последовательного скрининга, результаты будут объединены с результатами тестов, которые вы прошли в первом триместре, для более полной оценки риска и более высокого уровня выявления.
Как интерпретировать результаты четырехъядерного экрана?
Поговорите со своим врачом или консультантом по генетическим вопросам о том, как интерпретировать результаты, которые могут сбивать с толку. Многие центры сообщают индивидуальные лабораторные результаты, а также окончательный расчетный результат по специальной формуле.
Соотношение
Вам дадут одну оценку риска синдрома Дауна, одну — трисомию 18, а другую — дефекты нервной трубки. Каждый из них будет иметь форму соотношения, которое выражает шансы вашего ребенка иметь эту проблему.
Например, вам могут сказать, что вероятность развития синдрома Дауна у вашего ребенка составляет 1 из 100 или 1 из 1200. Риск 1 из 100 означает, что на каждые 100 женщин с таким результатом один ребенок будет иметь синдром Дауна, а 99 — нет. А риск 1 из 1200 означает, что на каждые 1200 женщин с таким результатом у одного ребенка будет синдром Дауна, а у 1199 — нет. Чем выше второе число, тем меньше риск.
Нормальные или ненормальные результаты
Вам также могут сказать, что ваши результаты являются «нормальными» или «ненормальными» для определенного состояния, в зависимости от того, находится ли соотношение ниже или выше определенного порогового значения. Например, некоторые генетические скрининговые тесты используют порог 1 из 250. Таким образом, результат 1 из 1200 будет считаться нормальным, потому что риск возникновения проблемы ниже 1 из 250, а 1 из 100 будет считаться ненормальным, потому что этот риск выше 1 из 250.
Например, некоторые генетические скрининговые тесты используют порог 1 из 250. Таким образом, результат 1 из 1200 будет считаться нормальным, потому что риск возникновения проблемы ниже 1 из 250, а 1 из 100 будет считаться ненормальным, потому что этот риск выше 1 из 250.
Помните, что нормальный результат скрининга (также известный как «отрицательный результат скрининга») не является гарантией того, что у вашего ребенка нормальные хромосомы, но предполагает, что проблема маловероятна. И ненормальный результат скрининга («положительный результат») не означает, что у вашего ребенка хромосомная проблема — просто он с большей вероятностью, чем средний ребенок, будет иметь ее.Фактически, у большинства детей с положительным результатом на экране не возникает проблем. То же самое относится к аномальному результату AFP и дефектам нервной трубки.
Насколько точен квадроэкран?
Счетверенный экран выявляет не менее 70 процентов детей с трисомией 18 и около 85 процентов детей с дефектами нервной трубки. При синдроме Дауна квадроэкран выявляет около 81 процента пострадавших младенцев.
Это не означает, что вероятность развития синдрома Дауна у ребенка с положительным результатом на экране составляет 81 процент.Это просто означает, что у 81 процента детей с синдромом Дауна результаты скрининга достаточно подозрительны, чтобы рекомендовать дополнительное обследование.
Ложноотрицательные результаты
Счетверенный экран не улавливает все случаи синдрома Дауна, трисомии 18 или дефектов нервной трубки, поэтому он может определить, что ваш ребенок имеет низкий риск этих проблем, когда он действительно страдает . (Хотя тест, например, выявляет 81 процент случаев синдрома Дауна, это означает, что существует 19 процентов вероятности того, что тест пропустит синдром Дауна у ребенка, у которого он есть.Это называется ложноотрицательным результатом, ложно обнадеживающим результатом, который может побудить вас отказаться от диагностического тестирования, которое могло бы выявить проблему.
Ложноположительные результаты
С другой стороны, этот тест имеет 5% ложноположительных результатов. То есть он может определить, что ваш ребенок находится в группе высокого риска по одной из этих трех проблем, когда с ним все в порядке. Это может заставить вас пройти дополнительное обследование и излишне беспокоиться о благополучии вашего ребенка.
Что делать, если результаты показывают, что у моего ребенка высокий риск возникновения проблем?
Консультант-генетик или специалист по медицине матери и плода может помочь вам понять ваши результаты и возможные варианты. Вы можете обсудить плюсы и минусы амниоцентеза, чтобы выяснить, есть ли у вашего ребенка проблемы.
Но, скорее всего, вам сначала предложат подробное (иногда называемое уровнем II или целевым) ультразвуковое исследование. Этот тест может дать вам более непосредственную информацию.
Если у вас высокий AFP , ультразвуковое исследование уровня II позволит врачу проверить позвоночник и другие части вашего ребенка на наличие дефектов. Он также подтвердит возраст вашего ребенка и наличие у вас близнецов. (Если УЗИ покажет, что ваш ребенок моложе или старше, чем предполагал ваш практикующий врач, или что вы вынашиваете более одного ребенка, ваши результаты будут пересчитаны.)
Если у вашего ребенка обнаружено расщепление позвоночника или другой врожденный дефект , и вы решили продолжить беременность, ваша медицинская бригада сможет следить за состоянием вашего ребенка во время беременности и подготовиться к операции после его рождения.
Если у вашего ребенка положительный результат теста на синдром Дауна или трисомию 18 , ультразвуковое исследование может позволить вашему врачу проверить несколько «маркеров», которые могут указывать на синдром Дауна и другие хромосомные нарушения.
Эти маркеры включают:
• Яркое пятно в мышцах сердца (эхогенный внутрисердечный очаг)
• Проблема с почками (пиелоэктазия)
• Утолщенная затылочная складка (чистый участок ткани на задней части шеи ребенка)
• Аномально короткая бедренная кость или кость руки
• Яркий (гиперэхогенный) кишечник
Если обнаружен один или несколько из этих маркеров, вероятность наличия у вашего ребенка генетической аномалии увеличивается.Ребенок с серьезной структурной аномалией, такой как дефект сердца или брюшной стенки, также с большей вероятностью будет иметь хромосомный дефект.
Если на подробном УЗИ все выглядит нормально, это еще не гарантия, что все в порядке, но это означает, что у вашего ребенка более низкий риск хромосомных дефектов, чем показывают результаты вашего скрининга. Эта информация может помочь вам решить, стоит ли продолжать амниоцентез.
Понимание множества тестов на протяжении всей беременности
Может сбивать с толку понимание множества тестов, предлагаемых во время беременности, особенно потому, что технологии позволяют нам проводить больше тестов и быть более точными.Хорошая новость заключается в том, что каждый тест, который вы будете проходить во время беременности, предназначен для того, чтобы следить за здоровьем вас или вашего ребенка, поэтому они того стоят, даже если временами вы чувствуете себя подушкой для булавок!
Чтобы помочь вам понять, сколько тестов вам предстоит пройти во время беременности, мы разделили тесты на триместры, чтобы облегчить понимание сроков.
Тестирование в первом триместре Тестирование генетического носителяНа ранних сроках беременности предлагается пройти тестирование, чтобы определить, есть ли у матери ген наследственного генетического заболевания, которое может повлиять на беременность или ребенка.Некоторые расстройства чаще встречаются у определенных рас и этнических групп, например, серповидно-клеточная анемия (афроамериканец), кистозный фиброз и болезнь Тея-Сакса (евреи ашкенази, каджунцы и канадцы французского происхождения).
Axia Women’s Health предлагает «расширенное тестирование носительства», которое позволяет выявить многочисленные генетические проблемы. В большинстве случаев мы знаем, что мать не страдает ни одним из этих заболеваний, при большинстве из которых человеку необходимо иметь два пораженных гена, чтобы быть затронутым. Однако, если мать является носителем, а отец — носителем, ребенок может пострадать.Кроме того, если один из родителей является носителем одного из этих заболеваний, ребенок также может быть носителем.
Панельное тестирование (ваше первое дородовое посещение)В дополнение к тестированию на генетический носитель, мы проводим панель тестов с помощью анализа крови, которая показывает, страдает ли мать анемией, имеет ли она иммунитет к ветряной оспе и краснухе, имеет ли она гепатит B или ВИЧ, имеет ли она проблему с гемоглобином, имеет ли инфекция мочи и т. д. Ни один из этих тестов не определяет здоровье ребенка, но они помогают нам понять, как лучше всего заботиться о матери.
Сканирование знакомств (7-10 недель)
Диагностическое сканирование (УЗИ) обычно проводится в начале первого триместра, чтобы убедиться, что срок родов правильный, беременность находится в матке правильно и нет ли проблем с яичниками.
Скрининг хромосомных аномалий (10-18 недель)
У вас будет несколько способов помочь выявить хромосомные аномалии. Эти тесты являются необязательными и часто создают наибольшую путаницу, поэтому вот как они выглядят:
Неинвазивное пренатальное тестирование (10-13 недель)Этот дополнительный анализ крови, также называемый внеклеточным скринингом ДНК плода, выявляет ДНК ребенка в крови матери и с точностью 99% определяет хромосомные аномалии.Этот тест выявляет синдром Дауна (дополнительная хромосома 21), синдром Эдвардса (трисомия 18), синдром Патау (трисомия 13), а также другие. Также по нему можно определить пол ребенка уже на 10 неделе.
Последовательный экранКак можно понять из названия, последовательный экран является продуктом потенциально двух последовательных процедур проверки. Если ваш риск отклонений от нормы высок во время первой части, у вас будет возможность изучить более подробное или инвазивное тестирование для постановки диагноза, что совершенно необязательно.
Часть 1, с УЗИ (11-13 недель)
Комбинация анализа крови и ультразвука, сделанных примерно на 12 неделе беременности, может помочь в выявлении генетических аномалий. Ультразвук оценивает размер ребенка и измеряет заднюю часть шейки плода, где жидкость имеет тенденцию накапливаться у детей с хромосомными заболеваниями, сердечными заболеваниями и другими проблемами со здоровьем. Это измерение, называемое полупрозрачностью воротниковой зоны, если оно увеличено, может указывать на более высокий риск аномалий.
Часть 2, только с анализом крови (16-18 недели, второй триместр)
Если ваш результат из Части 1 ниже определенного порога риска, во втором триместре берется дополнительный образец. Во время этого экрана предлагается анализ крови на альфа-фетопротеин (AFP), который помогает обнаружить расщепление позвоночника. После обработки этого нового образца информация с обоих последовательных экранов объединяется и предоставляется отчет.
При любом скрининговом тесте, который вы проходите, необходимо понимать две важные характеристики.Во-первых, это не «диагностические» тесты, то есть они не диагностируют и не на 100% точны. В большинстве случаев, если результаты отклоняются от нормы, предлагается дополнительное тестирование для подтверждения отклонения от нормы. Всегда существует возможность ложных срабатываний и отрицательных результатов, то есть они могут показать проблему, когда ее нет, ИЛИ могут показаться нормальными, когда есть проблема.
Другой аспект, о котором следует помнить, заключается в том, что не существует доступных тестов для выявления ВСЕХ генетических аномалий.Эти тесты предназначены для выявления общих хромосомных аномалий, но не для выявления аутизма, умственной отсталости или многих других проблем.
Тестирование во втором триместре QUAD или Penta Screen (15-20 недель) Этот анализ крови предлагается матерям, которые не смогли пройти последовательный скрининг или НИПТ на ранних сроках беременности. Он также выявляет синдром Дауна и трисомию 18.
Последовательный экран, часть 2 (16-18 недель)
См. Информацию выше (мы сгруппировали этот тест в разделе «Тестирование первого триместра», чтобы сохранить его в паре с его предшественником, последовательным экраном, часть 1)
Анатомический скан (20 недель)
После изучения множества вариантов генетического тестирования все становится намного проще! Анатомическое сканирование обычно проводится через 20 недель.Это лучшее время, чтобы увидеть полную анатомию ребенка, включая сердце, кости и органы. Фотографии профиля тоже очень милые! Если во время этого УЗИ будут обнаружены какие-либо проблемы, будет проведена дальнейшая оценка. Если нет, то до 28 недель плавание будет гладким.
Тестирование в третьем триместре Тест на гестационный диабет (28 недель)На 28 неделе проводится скрининг, чтобы определить, есть ли у матери гестационный диабет, который может возникнуть во время беременности.Есть некоторые факторы риска, которые увеличивают риск этого, но у каждого есть возможность заболеть и пройти обследование. Это означает, что напиток, содержащий 50 граммов глюкозы, выпит за час до анализа крови. Если ваш уровень сахара в крови превышает определенный порог, проводится повторный тест для диагностики гестационного диабета.
Тест на стрептококк группы B (36 недель)
Вагинальный / ректальный посев проводится через 36 недель, чтобы определить, является ли мать носителем стрептококка группы B.Это не инфекция, и примерно 25% женщин имеют положительный результат на момент тестирования. Если у вас положительный результат на СГБ, во время родов будут назначены антибиотики, чтобы предотвратить заражение ребенка. СГБ-инфекция у ребенка встречается нечасто, но может быть серьезной.
Проверка здоровья ребенка перед родами (36 недель +)
Теперь вы на финише! Ваш врач может провести внутренний осмотр, чтобы определить, расширилась ли шейка матки через 36 недель.
На этом этапе можно использовать два теста для определения здоровья ребенка в конце беременности или после установленного срока:
Нестрессовый тест (или НСТ)NST — это тест, при котором вам на живот кладут два монитора. Один регистрирует частоту сердечных сокращений ребенка, а другой — тонус вашей матки. С помощью этого теста ваш врач может определить состояние вашего ребенка и определить, есть ли у вас схватки.
Биофизический профиль (или BPP)BPP — это ультразвуковое исследование, которое проводится с учетом тонуса ребенка, его движений, дыхательной активности и количества околоплодных вод.
Помните конечную цель — здорового ребенка!
Во время беременности нужно многое сделать — от сохранения здоровья и хорошего отдыха до планирования рождения ребенка. Эти тесты не предназначены для того, чтобы вызвать замешательство или дополнительный стресс, но в конечном итоге помогают держать вас и вашего врача в курсе прогресса вашего растущего ребенка.
Если какие-либо тесты покажутся ненормальными, у вас и вашего врача будет достаточно времени, чтобы пройти дополнительное тестирование и определить наилучший курс лечения.Имейте в виду, что это стандартный минимум выполненных тестов. Если есть какие-либо факторы риска до или во время беременности, ваш врач может заказать дополнительное тестирование, но все это необходимо для обеспечения счастливых и здоровых родов в конце беременности.
Автор: Венди Вагнер, доктор медицины, FACOG, старший врач отделения акушерства и гинекологии Brunswick Hills.
Чтобы записаться на прием к доктору Вагнеру, звоните (908) 725-2510.
Скрининг материнской сыворотки во втором триместре на предмет дефектов открытой нервной трубки плода и анеуплоидии
Первоначально уровни MSAFP использовались для изменения риска трисомии 21 у женщины только на основании возраста, и скрининг предлагался женщинам моложе 35 лет, которые были не предлагается обычно генетическое консультирование и ни амниоцентез, ни взятие проб ворсинок хориона (CVS).Однако у женщин младше 35 лет частота выявления была низкой (15–20%). Впоследствии хорионический гонадотропин человека (ХГЧ) и неконъюгированный эстриол (uE3) были добавлены в протокол скрининга, чтобы повысить частоту выявления синдрома Дауна во время беременности. Скрининг множественных маркеров (MMS) с использованием трех аналитов (MSAFP, hCG, uE3) для корректировки возрастного риска синдрома Дауна у женщины повышает чувствительность примерно до 65%. Это часто называют «тройным тестом». Совсем недавно был добавлен четвертый маркер, димерный ингибин-A (INH-A).Это называется «четырехкратным или четырехкратным экраном». Используя предельный риск синдрома Дауна во втором триместре беременности, равный 1 из 270, сочетание возраста матери, MSAFP, ХГЧ, uE3 и INH-A позволяет выявить примерно 75% случаев синдрома Дауна у женщин моложе 35 лет с положительным результатом. уровень скрининга 5% и более 80% плодов с синдромом Дауна у женщин 35 лет и старше. В большинстве случаев синдрома Дауна уровни АФП и uE3 ниже, а уровни ХГЧ и INH-A выше.
Скрининг сыворотки с использованием трех аналитов (AFP, hCG, uE3) позволяет выявить женщин с риском рождения плода с трисомией 18.В большинстве случаев трисомии 18 все уровни низкие. Частота выявления трисомии 18 составляет не менее 70%.
MMS не выявляет другие формы анеуплоидии, такие как трисомия 13 и синдром Клайнфельтера (47, XXY), которые встречаются с частотой 1 на 20 000 и 1 на 1000 живорождений, соответственно, чаще в результате увеличения возраста матери. Они будут обнаружены при обычном цитогенетическом анализе культивированных амниоцитов или ворсинок. Пациенты должны быть проинформированы о том, что MMS — это только скрининговый тест на трисомии 21 и 18, а не замену CVS или амниоцентеза.Скрининг сыворотки действительно снижает количество выполняемых инвазивных процедур, но пропускает некоторые затронутые беременности. Скрининг материнской сыворотки во втором триместре прошел валидацию и является подходящим скрининговым тестом на синдром Дауна и трисомию 18. Пациентам с положительным результатом скрининга на трисомию 21 или 18 следует предложить генетическое консультирование и амниоцентез.
Тест MMS можно проводить на сроке от 15 до 20 недель беременности. Лаборатория должна быть проинформирована о сроке беременности на момент отбора пробы для точной интерпретации.Первый день последней менструации — наиболее распространенный метод оценки гестационного возраста, но ультразвуковое измерение длины темени и крестца в первом триместре или бипариетального диаметра (ПРЛ) во втором триместре обеспечивает точную оценку гестационного возраста. с точностью до 7 и 10 дней соответственно. Если срок беременности изменился на 2 и более недель после ультразвукового исследования, то результаты анализов необходимо переинтерпретировать. Если образец был взят на срок менее 15 недель, необходимо отправить новый образец с исправленным сроком беременности.
Недавние исследования показали осуществимость скрининга в первом триместре на синдром Дауна и трисомию 18 с использованием сывороточных маркеров протеина плазмы A, связанного с беременностью (PAPP-A), свободной бета-субъединицы ХГЧ и ультразвукового измерения прозрачности воротниковой зоны (NT). , заполненное жидкостью пространство между задней частью шеи плода и вышележащей кожей. Частота выявления сравнима с квадрокоптером во втором триместре, но дает женщинам возможность пройти тест раньше. Скрининг в первом триместре требует соответствующего обучения ультразвуку и контроля качества, прежде чем его можно будет внедрить в повседневную практику.Исследование сыворотки, мочи и ультразвукового исследования (SURUSS) в Соединенном Королевстве предполагает, что интегрированный скрининг (измерение NT и PAPP-A в первом триместре, в сочетании с AFP, hCG, uE3 и INH-A во втором триместре) который дает одну интерпретацию, является наиболее чувствительным и рентабельным тестом. Практические руководства и лабораторные стандарты для первого триместра и интегрированного скрининга разрабатываются в Соединенных Штатах, чтобы помочь внедрить эти скрининговые тесты в клиническую практику.
Пациентам должны быть доступны генетические консультации и / или образовательные материалы для ознакомления с различными доступными скрининговыми тестами. Пациентам следует предоставить информацию о синдроме Дауна, трисомии 18 и ONTD, преимуществах, рисках и ограничениях тестов и возможных результатах. Пациентам с положительным результатом скринингового теста во втором триместре следует предложить амниоцентез.
Обследование и тесты на беременность во 2-м триместре | Пренатальный тест
Второй триместр приходится между 4-м и 6-м месяцами календаря беременности или между 13-й и 28-й неделями.Для многих женщин второй триместр — самый легкий три месяца беременности, поскольку утреннее недомогание начинает уменьшаться. Во втором триместре вы должны посещать гинеколога каждый месяц. Посещения могут быть короткими и быстрыми, но они необходимы.
- Общие обследования во втором триместре
Чтобы второй триместр беременности прошел гладко, в этот чувствительный период проводятся следующие обследования:
- Сердцебиение плода
Сердцебиение плода проверяют с помощью ультразвуковой допплерографии.Технология Доплера использует звуковые волны для проверки сердцебиения плода.
- Отек или припухлость
Врач осмотрит отеки на ступнях, лодыжках или ногах. Отек стоп — очень частое явление, наблюдаемое во время беременности, и может усилиться в третьем триместре беременности. Это может быть нормальным явлением, особенно при многоплодной беременности, или может быть признаком таких осложнений, как преэклампсия, сгусток крови или гестационный диабет.
- Прибавка в весе
На этом этапе ваш вес измеряется для сравнения и оценки изменения веса с весом до беременности. Врачи также оценивают, насколько вы прибавили в весе с момента последнего посещения. Если вы набираете больше веса, вам могут посоветовать сократить потребление определенных продуктов. Если вы не набираете достаточно веса, вам могут посоветовать соблюдать диету или принимать пищевые добавки.
- Артериальное давление
Артериальное давление снижается во время беременности в ответ на изменение гормонов и объема крови.Врач проверяет, упало ли артериальное давление должным образом. В случае очень низкого артериального давления нужно соблюдать осторожность при вставании из положения сидя или лежа и избегать резких движений. Высокое кровяное давление может привести к серьезным проблемам во время беременности. В таких случаях врач может искать симптомы преэклампсии или гестационной гипертензии.
- Обследования, проведенные во втором триместре. К ним относятся следующие:
- Анализ мочи
Моча проверяется на наличие глюкозы и белка.Он также проверяется на наличие бактерий. Если у вас инфекция мочевыводящих путей, вы почувствуете жжение при мочеиспускании и, возможно, повысите температуру.
- УЗИ
Это расследование проводится в разное время во время беременности. Между 18-й и 22-й неделями беременности вам нужно будет пройти УЗИ, чтобы врач мог увидеть, как прогрессирует ваш ребенок. Вам также сделают УЗИ в рамках скрининга на синдром Дауна и трисомию 13 и трисомию 18.Этот тест рекомендуется сдавать на 12 неделе, но его можно проводить с 11 по 13 неделю и 6 дней. Это узкоспециализированное ультразвуковое исследование, которое сочетается с анализом крови на 3 химических вещества, обнаруженных в крови всех беременных женщин. Важно помнить, что это всего лишь скрининговый тест, и он не позволяет с уверенностью сказать, будет ли у вашего ребенка заболевание. Вам следует обсудить со своим врачом, нужно ли вам пройти подтверждающие тесты.
- Подтверждающие тесты после положительного скрининга
При положительном результате скрининга доступны следующие варианты: диагностическое тестирование путем взятия проб ворсинок хориона (CVS), проведенное между 10-13 неделями, диагностическое тестирование путем амниоцентеза, выполненное через 15 недель, скрининг материнской сыворотки во втором триместре, проведенный через 15 недель. недель, чтобы получить комбинированный результат скрининга в первом и втором триместре и подробное ультразвуковое исследование анатомии, проведенное примерно через 18-20 недель.
- Четырехместный тест
Квадратный тест — также известный как четырехкратный маркерный тест или просто четырехкратный тест — это пренатальный тест, который измеряет уровни четырех гормонов в крови беременной женщины:
Обычно скрининг квадрокоптеров проводится между 15 и 20 неделями беременности — во втором триместре.
Скрининг выполняется для оценки риска вынашивания ребенка с одним из следующих состояний: синдром Дауна (трисомия 21), синдром Эдвардса (трисомия 18), расщелина позвоночника и анэнцефалия.
Счетверенный экран не является обязательным. Результаты тестов показывают только то, есть ли у вас повышенный риск вынашивания ребенка с синдромом Дауна, а не то, действительно ли у вашего ребенка это заболевание. Если ваш уровень риска средний или высокий, вы можете выбрать, следуя квадрату экрана, другой тест, который будет более точным, например, амниоцентез или образец ворсин хориона .
- Анализы крови
Для измерения уровня гемоглобина, если он был низким, а также уровня сахара в крови и любых других параметров, чтобы убедиться, что вы поддерживаете хорошее здоровье.
Независимо от тестов, которые вам нужно пройти, вы всегда можете свободно поговорить со специалистами, если у вас есть какие-либо вопросы, касающиеся тестов на раннюю беременность или любых других связанных с этим вопросов, которые вас беспокоят. Используйте свои дородовые осмотры и посещения, чтобы решить все ваши вопросы и избавиться от любых забот о беременности.
Пренатальные тесты
Что такое пренатальные тесты и почему они важны?
Пренатальные тесты — это медицинские тесты, которые вы проходите во время беременности. Они помогают вашему лечащему врачу узнать, как поживаете вы и ваш ребенок.
Во время беременности вы несколько раз проходите пренатальные тесты на медосмотрах. Эти тесты помогут убедиться, что вы и ваш ребенок здоровы. Есть и другие тесты, которые проводятся в определенное время во время беременности. Эти пренатальные тесты проверяют, есть ли у вашего ребенка какие-либо проблемы со здоровьем, в том числе:
- Врожденные дефекты. Это состояния здоровья, которые присутствуют при рождении. Они изменяют форму или функцию одной или нескольких частей тела. Врожденные дефекты могут вызвать проблемы с общим здоровьем, развитием или работой организма.
- Генетические и хромосомные состояния. Эти состояния вызваны изменениями генов и хромосом. Ген — это часть клеток вашего тела, в которой хранятся инструкции о том, как ваше тело растет и работает. Хромосома — это структура в клетке, которая содержит гены. Генетические состояния включают муковисцидоз (также называемый CF), серповидно-клеточную анемию и пороки сердца. Распространенным хромосомным заболеванием является синдром Дауна. Иногда эти условия передаются от родителя к ребенку, а иногда случаются сами по себе.
Если у вашей семьи в анамнезе были определенные заболевания, вы можете поговорить с генетическим консультантом. Консультант-генетик прошел обучение, чтобы помочь вам разобраться в врожденных дефектах и других заболеваниях, передаваемых в семьях, и в том, как они могут повлиять на ваше здоровье и здоровье вашего ребенка.
Что такое скрининговые и диагностические тесты?
Скрининговые тесты проверяют, есть ли у вашего ребенка какое-либо заболевание, но они не говорят вам наверняка, есть ли у вашего ребенка заболевание.
Диагностические тесты говорят вам, есть ли у вашего ребенка состояние здоровья. Если скрининговый тест показывает, что у вашего ребенка высокий риск заболевания, ваш врач может порекомендовать диагностический тест для подтверждения результатов. Некоторые диагностические тесты могут иметь определенный риск для вашего ребенка, например, выкидыш. Выкидыш — это когда ребенок умирает в утробе матери до 20 недели беременности.
Результаты скринингового теста могут помочь вам решить, хотите ли вы пройти диагностический тест. Вы можете знать, а можете и не знать, есть ли у вашего ребенка какое-либо заболевание.Если вы решите пройти диагностический тест, вы сможете узнать больше о состоянии вашего ребенка и о том, как ухаживать за ним после его рождения. Вы также можете спланировать рождение ребенка в больнице, где вашему ребенку будет оказана особая медицинская помощь.
Какие пренатальные тесты вы проходите во время беременности?
Эти пренатальные тесты можно делать несколько раз во время беременности:
- Проверка артериального давления. Ваш врач проверяет ваше артериальное давление, чтобы убедиться, что у вас нет преэклампсии.Преэклампсия — это высокое кровяное давление, которое может возникнуть после 20 недели беременности. Преэклампсия может вызвать серьезные проблемы во время беременности.
- Анализ мочи. Ваш врач проверяет вашу мочу на наличие инфекций, таких как инфекция мочевого пузыря или почек, и других состояний, таких как преэклампсия. Наличие белка в моче может быть признаком преэклампсии.
- Анализы крови. Ваш поставщик проверяет вашу кровь на наличие определенных инфекций, таких как сифилис, гепатит B и ВИЧ.Ваш анализ крови также используется для определения вашей группы крови и резус-фактора, а также для проверки на анемию. Анемия — это когда у вас недостаточно здоровых эритроцитов для переноса кислорода в остальную часть вашего тела. Резус-фактор — это белок, который у большинства людей содержится в эритроцитах. Если у вас его нет, а у вашего ребенка есть, это может вызвать у него резус-инфекцию. Лечение во время беременности может предотвратить резус-инфекцию.
Ваш врач, вероятно, будет проверять ваш вес во время каждого дородового осмотра, чтобы убедиться, что вы набираете нужное количество.
Какие пренатальные тесты проводятся в первом триместре?
В первом триместре (1, 2 и 3 месяцы) вы можете пройти несколько анализов. Поговорите со своим врачом, чтобы узнать, какие тесты подходят вам.
- Скрининг носителей генетических заболеваний. Этот скрининговый тест проверяет вашу кровь или слюну, чтобы определить, являетесь ли вы носителем определенных генетических заболеваний, которые могут повлиять на вашего ребенка. Если вы носитель, это означает, что вы сами не страдаете этим заболеванием, но у вас есть генетическое изменение, которое вы можете передать своему ребенку.Если и вы, и ваш партнер являетесь носителями одного и того же заболевания, существует больший риск того, что ваш ребенок заболеет этим заболеванием. Скрининг носительства можно проводить до беременности или в первые недели беременности. Если результаты покажут, что вы или ваш партнер являетесь носителем, вы сможете узнать, есть ли у вашего ребенка заболевание или является его носителем. Поговорите со своим врачом о том, какие тесты для выявления носителей могут вам подойти.
- Внеклеточное тестирование ДНК плода (также называемое неинвазивным пренатальным скринингом или тестированием).Этот скрининговый тест проверяет вашу кровь на ДНК вашего ребенка. ДНК исследуется на наличие определенных генетических состояний, таких как синдром Дауна. Этот тест проводится после 9 недель беременности. Ваш врач может порекомендовать этот тест, если УЗИ показывает, что у вашего ребенка может быть врожденный дефект, или если у вас уже был ребенок с врожденным дефектом. Если у вас есть этот тест, ваш врач может порекомендовать вам пройти диагностический тест, например, амниоцентез, для подтверждения результатов.
- Взятие пробы ворсинок хориона (также называемое CVS).Этот диагностический тест проверяет ткань плаценты, чтобы узнать, есть ли у вашего ребенка генетическое заболевание. CVS проводится на 10-13 неделе беременности. Ваш поставщик медицинских услуг может предложить вам пройти CVS, если вам больше 35 лет, если в вашей семье есть наследственные заболевания или если ваш скрининг в первом триместре показывает, что у вашего ребенка повышенный риск врожденных дефектов.
- Раннее УЗИ (также называемое УЗИ первого триместра). Ультразвук использует звуковые волны и экран компьютера, чтобы сделать снимок вашего ребенка в утробе матери.Ваш врач может использовать УЗИ на ранних сроках, чтобы убедиться, что вы беременны, или назначить дату беременности, чтобы вы знали, на каком сроке беременности (сколько недель) вы находитесь.
Скрининг в первом триместре. Этот скрининговый тест включает в себя анализ крови и УЗИ, чтобы определить, подвержен ли ваш ребенок некоторым врожденным дефектам, таким как синдром Дауна и пороки сердца. Тест обычно проводится на сроке от 11 до 13 недель беременности.
Какие анализы делают во втором триместре?
Ваш поставщик медицинских услуг может предложить вам следующие пренатальные тесты во втором триместре (4, 5 и 6 месяцы беременности):
- Скрининг материнской крови (также называется квадроэкраном).Этот скрининговый тест проверяет вашу кровь, чтобы определить, подвержен ли ваш ребенок некоторым врожденным дефектам, например синдрому Дауна. Он называется квадроциклом, потому что он измеряет 4 вещества в вашей крови: альфа-фетопротеин (АФП), эстриол, хорионический гонадостропин человека (ХГЧ) и ингибин А. Тест проводится между 15 и 22 неделями беременности.
- Ультразвук. Ваш лечащий врач проведет УЗИ на сроке от 18 до 22 недель беременности. Ультразвук проверит рост и развитие вашего ребенка и определит наличие врожденных дефектов.
- Амниоцентез. Во время амниоцентеза берется образец околоплодных вод вокруг ребенка. Жидкость проверяется, чтобы определить, есть ли у вашего ребенка врожденный дефект или генетическое заболевание. Тест обычно проводится на сроке от 15 до 20 недель беременности. Ваш поставщик медицинских услуг может предложить вам пройти амниоцентез, если вам больше 35 лет, если в вашей семье в анамнезе были генетические заболевания или если обследование в первом триместре показало, что у вашего ребенка повышенный риск врожденных дефектов.
- Скрининг глюкозы. Этот скрининговый тест проверяет, есть ли у вас гестационный диабет. Это разновидность диабета, которым заболевают некоторые женщины во время беременности. Вы можете пройти этот тест на сроке от 24 до 28 недель беременности.
Какие анализы проводятся в третьем триместре?
В вашем последнем триместре (7, 8 и 9 месяцы беременности) ваш врач может сделать тест на стрептококк группы B (также называемый GBS). Стрептококк группы B — это инфекция, которую вы можете передать вашему ребенку во время родов.Тест проверяет жидкость из шейки матки, чтобы определить, есть ли у вас СГБ. Этот тест обычно проводится на сроке от 35 до 37 недель беременности.
Что такое подсчет ударов и как вы его делаете?
Счетчик ударов (также называемый счетчиком движений плода) — это способ отследить, как часто шевелится ваш ребенок. Примерно к 5 месяцам (20 неделям) беременности вы должны почувствовать, как ваш ребенок шевелится в животе. Ваш ребенок может поворачиваться из стороны в сторону, а иногда и по уши. Сообщите своему провайдеру, если:
- Вы находитесь на сроке примерно 20 недель беременности и не чувствуете, как ребенок шевелится.
- Вы беспокоитесь, что ваш ребенок не двигается.
- Вы замечаете изменение того, как часто ваш ребенок двигается, особенно если подвижность уменьшается.
Ваш медработник может попросить вас провести подсчет ударов ног, чтобы узнать, когда и как часто ваш ребенок двигается. Вот 2 способа подсчета ударов:
- Каждый день 10 раз измеряйте, сколько времени нужно вашему ребенку, чтобы шевелиться. Если это займет больше 2 часов, сообщите об этом своему провайдеру.
- Посмотрите, сколько движений вы почувствуете за 1 час. Делайте это 3 раза в неделю.Если номер изменится, сообщите об этом своему провайдеру.
Вы можете подсчитывать удары в третьем триместре. Если ваш поставщик услуг обеспокоен движениями вашего ребенка, он может провести другие тесты, чтобы проверить его здоровье.
Дополнительная информация
Последний раз рассмотрено: сентябрь 2020 г.
Тест с четырьмя экранами — Американская ассоциация беременности
Четырехканальный тест — это скрининговый тест материнской крови, который выявляет четыре специфических вещества: АФП, ХГЧ, эстриол и ингибин-А.
AFP : альфа-фетопротеин — белок, продуцируемый плодом
ХГЧ : Хорионический гонадотропин человека — гормон, вырабатываемый в плаценте
: эстриол 9057 представляет собой эстроген, продуцируемый как плодом, так и плацентой
Ингибин-A : Ингибин-A представляет собой белок, продуцируемый плацентой и яичниками
Что такое скрининговый тест Quad?
Счетверенный экран — это скрининговый тест материнской крови, аналогичный тройному скринингу (также известный как AFP Plus и множественный маркерный скрининг).Однако четырехкратный скрининг ищет не только три конкретных вещества, оцениваемых в этих тестах (АФП, ХГЧ и эстриол), но и четвертое вещество, известное как ингибин-А.
Скрининг, по сути, такой же, как скрининговые тесты, которые ищут только три вещества, за исключением того, что вероятность выявления беременностей с риском синдрома Дауна выше при оценке уровней ингибина-А. Уровень ложноположительных результатов теста также ниже.
Очень важно помнить, что такое скрининговый тест, прежде чем его проводить.Это поможет уменьшить беспокойство, которое может сопровождать результаты анализов. Скрининговые тесты смотрят не только на результаты анализа крови. Они сравнивают ряд различных факторов (включая возраст, этническую принадлежность, результаты анализов крови и т. Д.), А затем оценивают шансы человека на наличие отклонений.
Эти тесты НЕ диагностируют проблему; они лишь сигнализируют о необходимости проведения дальнейших испытаний.
Как выполняется тест квадратора экрана?
Скрининговый тест включает в себя забор крови матери, что занимает от 5 до 10 минут.Затем образец крови отправляется в лабораторию для тестирования. Обычно получение результатов занимает несколько дней.
Каковы риски и побочные эффекты для матери или ребенка?
За исключением дискомфорта при взятии крови, нет никаких известных рисков или побочных эффектов, связанных с тестом на квадроцикл.
Когда выполняется тест квадратора экрана?
Квадроэкранный тест проводится между 16 и 18 неделями беременности.
Всем беременным следует предлагать квадроэкран, но он рекомендуется женщинам, у которых:
Что ищет тест четырех экранов?
Счетверенный экран измеряет высокие и низкие уровни АФП, аномальные уровни ХГЧ и эстриола и высокие уровни ингибина-А.Результаты сочетаются с возрастом и этнической принадлежностью матери, чтобы оценить вероятность потенциальных генетических нарушений. Высокий уровень АФП может указывать на то, что у развивающегося ребенка дефект нервной трубки, такой как расщелина позвоночника или анэнцефалия.
Однако наиболее частой причиной повышенного уровня АФП является неточное датирование беременности.
Низкий уровень АФП и аномальные уровни ХГЧ и эстриола могут указывать на то, что у развивающегося ребенка трисомия 21 (синдром Дауна), трисомия 18 (синдром Эдвардса) или другой тип хромосомной аномалии.
Что означают результаты четырех экранов?
Важно помнить, что квадроэкран — это скрининговый, а не диагностический тест. Этот тест только отмечает, что мать подвержена риску вынашивания ребенка с генетическим заболеванием. Многие женщины, у которых результаты анализов отклоняются от нормы, рожают здоровых детей. Ненормальные результаты теста требуют дополнительного тестирования для постановки диагноза.
Более консервативный подход включает выполнение второго квадроэкранного сканирования с последующим ультразвуковым сканированием высокого разрешения.Если тестирование по-прежнему дает ненормальные результаты, может быть выполнена более инвазивная процедура, такая как амниоцентез.
Любую инвазивную процедуру следует тщательно обсудить с вашим лечащим врачом и между вами и вашим партнером. Дополнительные консультации и обсуждения с консультантом, социальным работником или священником могут оказаться полезными.
Каковы причины дальнейшего тестирования?
Счетверенный экран — это рутинный скрининг, который не представляет известных рисков для матери или ребенка. Результаты четырехкратного экрана могут потребовать дополнительного тестирования.Причины для продолжения тестирования или отказа от него варьируются от человека к человеку и от пары к паре.
Дальнейшее тестирование позволяет подтвердить диагноз, а затем предоставляет определенные возможности:
- Продолжать возможные вмешательства (например, хирургическое вмешательство плода по поводу расщелины позвоночника)
- Начать планирование для ребенка с особыми потребностями
- Начните реагировать на ожидаемые изменения образа жизни
- Определите группы поддержки и ресурсы
- Принять решение о вынашивании ребенка до срока
Некоторые люди или пары могут по разным причинам отказаться от тестирования или дополнительного тестирования:
- Они довольны результатами независимо от результата
- По личным, моральным или религиозным причинам принятие решения о вынашивании ребенка до срока не является вариантом
- Некоторые родители предпочитают не допускать никаких анализов, представляющих риск причинения вреда развивающемуся ребенку
Важно тщательно обсудить риски и преимущества тестирования с вашим лечащим врачом.