Постановка и автоматизация звука P
Уклад органов артикуляции. Губы разомкнуты и принимают положение следующего гласного звука, расстояние между зубами 4-5мм. Кончик языка поднимается к основанию верхних зубов. Он напряжен и вибрирует в проходящей воздушной струе. Переднесредняя часть спинки языка прогибается. Задняя часть языка отодвинута назад и слегка поднимается к мягкому небу. Боковые края языка прижаты к верхним коренным зубам, голосовыдыхательная струя проходит посередине. Мягкое небо поднято и закрывает проход в нос, голосовые складки колеблются, производя голос.
Мягкий звук р отличается от твердого тем, что при его артикулировании средняя часть спинки языка поднимается к твердому небу (примерно как при гласном и), кончик языка находится несколько ниже, чем при р, задняя часть спинки языка вместе с корнем продвинута вперед.
Приемы постановки звука.
По подражанию. Этот прием лишь изредка приводит к положительным результатам, поэтому чаще приходится применять другие.
Наиболее распространенным приемом является постановка звука р от д, повторяющегося на одном выдохе: ддд, ддд , с последующим более форсированным произнесение последнего. Применяется также чередующееся произношение звуков т и д в сочетании тд, тд или тдд, тдд в быстром темпе, ритмично. Они артикулируются при слегка открытом рте и при смыкании языка не с резцами, а с деснами верхних резцов или альвеолами. При многократном произнесении серий звуков д и т ребенка просят сильно подуть на кончик языка, и в этот момент возникает вибрация.
Постановка р в два этапа.

Полученный фрикативный звук закрепляется в слогах. Можно, не закрепляя звук в слогах, перейти ко второму этапу постановки: с механической помощью, применяя шариковый зонд. Его вводят под язык и, прикасаясь к нижней поверхности передней части языка, быстрыми движениями зонда вправо и влево вызывают колебания языка, передние его края попеременно смыкаются и размыкаются с альвеолами. Эти движения можно осуществлять и обычным плоским шпателем ( деревянным или пластмассовым). Домашние тренировки ребенок может проводить с помощью черенка чайной ложки или чистого указательного пальца. Во время тренировок выдыхаемая струя должна быть сильной.
Описанным приемом пользуются в тех случаях , когда шипящие звуки у ребенка не нарушены.
Данный прием приводит к положительным результатам. Однако его недостатки в том, что звук оказывается раскатистым, произносится изолированно и ребенок с трудом овладевает переходом от него к сочетаниям звука с гласными.
Наиболее эффективным является прием постановки р от слогового сочетания за с несколько удлиненным произнесением первого звука из слога: ззза. В ходе многократного повторения слогов ребенок по инструкции логопеда перемещает переднюю часть языка вверх и вперед к альвеолам до получения акустического эффекта фрикативного р в сочетании с гласным а. После этого вводится зонд, с его помощью проводят быстрые движения слева направо и справа налево. В момент возникающей вибрации слышится достаточно чистый звук
В ходе многократного повторения слогов ребенок по инструкции логопеда перемещает переднюю часть языка вверх и вперед к альвеолам до получения акустического эффекта фрикативного р в сочетании с гласным а. После этого вводится зонд, с его помощью проводят быстрые движения слева направо и справа налево. В момент возникающей вибрации слышится достаточно чистый звук
При постановке мягкого р применяется тот же прием, но с помощью слога зи, а в дальнейшем зе, зя, зю.
Обычно при нарушениях твердого и мягкого звука р сначала ставится твердый, а потом мягкий звук, но такой порядок не является жестким, его можно произвольно менять; но рекомендуется лишь вести одновременную их постановку во избежание смещения.
Автоматизация звука (Р)
РА-РА-РА РО-РО-РО РЫ-РЫ-РЫ РУ-РУ-РУ РЭ-РЭ-РЭ
РА-РА-РО РО-РЫ-РО РЫ-РУ-РУ РУ-РА-РА РЭ-РЭ-РЫ
РО-РА-РО-РА
РЫ-РЫ-РО-РО
РУ-РА-РУ-РО
РЭ-РЫ-РА-РУ
РА-РО-РЫ-РЭ
АР-АР-АР ОР-ОР-ОР УР-УР-УР ИР-ИР-ИР ЭР-ЭР-ЭР
АР-ОР-АР ОР-АР-ОР ОР-ИР-ОР УР-АР-УР ИР-АР-ИР
АР-ОР-УР-ЫР
ЫР-УР-ОР-АР
ЕР-ИР-ЮР-ЯР
АР-ЯР-ОР-ЕР
ЫР-ИР-ЯР-АР
РАК РАМА РАНЕЦ РАДИО РАКЕТА РАДУГА РАКОВИНА РАКЕТКА
РУКИ РУКАВ РУЧКА РУЖЬЕ РУЧЕЙ РУБИН РУБАНОК РУБАШКА
РОТ РОГ РОБОТ РОЗА РЫСЬ РЫБКА РЫНОК РЫБАК
НОРА БАРАН БАРАБАН ПЕРО ВОРОТА КОРОНА ФАРЫ ГОРЫ
АРКА АРБУЗ МАРКА ПАРТА КАРТА ФАРТУК МОРКОВЬ КАРМАН
ТРАВА ТРАМВАЙ ТРОЙКА ТРУБА ВАТРУШКА ПЕТРУШКА ДРОВА
КРАСКИ КРОВАТЬ ГРАНАТ ГРУША ФРУКТЫ ПРУЖИНА КРУЖКА
КОМАР ПОВАР ТОПОР ЗАБОР ПОМИДОР МУХОМОР КАТЕР
Как научить ребенка говорить букву р, совет логопеда
Каждому издавна знакома шутка. Один говорит другому: «Скажи «Рыба!», а другой ему отвечает: «Селедка». Потому что произносить звук «Р» не умеет. Из своей практики работы со взрослыми я могу с уверенностью сказать, что это не шутка, это реальность. Почти каждый мой клиент рассказывает мне, что старается всегда подбирать синонимы к словам с буквой «р». И делают это многие блестяще, в их речи можно вообще не услышать ни одного слова с этим звуком. Отличная маскировка.
Один говорит другому: «Скажи «Рыба!», а другой ему отвечает: «Селедка». Потому что произносить звук «Р» не умеет. Из своей практики работы со взрослыми я могу с уверенностью сказать, что это не шутка, это реальность. Почти каждый мой клиент рассказывает мне, что старается всегда подбирать синонимы к словам с буквой «р». И делают это многие блестяще, в их речи можно вообще не услышать ни одного слова с этим звуком. Отличная маскировка.
Проблема с произношением именно этого звука занимает первое место. Этот звук самый трудный по постановке.
Самое оптимальное время для начала занятий 5-5,5 лет. К этому времени мышцы языка достаточно сформировались и у ребенка появляется возможность успеха.
Способы постановки звука «р»
Существует несколько способов постановки звука:
- По показу и объяснениям. Взрослый объясняет ребенку, где находится его язык и как он вибрирует.
 (в этот момент ребенок выполняет упражнение и смотрит в зеркало для контроля). Теперь постучи сильнее, быстрее. Заводи мотор: «др-др-др».
(в этот момент ребенок выполняет упражнение и смотрит в зеркало для контроля). Теперь постучи сильнее, быстрее. Заводи мотор: «др-др-др». - С механической помощью.
Этот способ используется в 80% случаев. Ребенка так же просят постучать за зубками, произнося «д-д-д» и применяют специальный зонд или зондозаменитель (ватная палочка, соска, резиновый напалечник).
Есть еще несколько способов, которые используются реже.
Как правило, на постановку звука «Р», уходит от 2х недель до нескольких месяцев.
Продолжительность зависит от нескольких факторов:
- Состояния мышц языка (гипотонус или гипертонус усложнит работу, так как придется продолжительное время заниматься артикуляционной гимнастикой для формирования правильной артикуляционной позы).
- Состояния подъязычной связки(укороченная уздечка не позволит подняться языку за верхние зубы и будет сковывать движения кончика языка).
- Ежедневные упражнения. Тренироваться дома необходимо каждый день, только в этом случае мышка языка будет развиваться и укрепляться.

Если вашему ребенку уже исполнилось 5 лет, а он так и не произносит звук «Р», сходите на консультацию к логопеду. Специалист посмотрит состояние мышц языка, посмотрит состояние уздечки и покажет артикуляционную гимнастику для постановки этого трудного звука. Вы сможете позаниматься с ребенком дома сами. А если в течение месяца Вы не добьетесь результата, обратитесь за помощью к логопеду. Удачи!
Выработка раскатистого звука Р(с вибрацией кончика языка). Прежде чем приступить к выработке раскатистого р, следует научить ребенка произносить звук р проторный. Подготовительный этап. Попросите ребенка, удерживая язык широким «побарабанить» языком за верхними зубами со звуком близким к д (д…д…д…) Полоска бумаги, поднесенная к его рту, должна колебаться при каждом ударе языка. Постановка звука. Ребенка просят поднять широкий язык за верхние зубы и длительно произносить звук похожий на зж (слышится что-то cреднее между этими звуками: з с призвуком ж или наоборот) или многократно проговаривать звук д (но язык не у зубов, а на альвеолах, поэтому звук 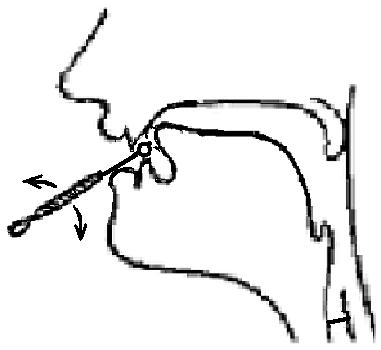
Если язык будет не широкий и не напряженный, палец увлечет его за собой и дрожания не будет. Язык будет раскачиваться вместе с пальцем, со звуком близким к дл. Обратите особое внимание ребенка на то, что язык должен быть как стойкий оловянный солдатик и ни при каких условиях не уходить со своего поста. Можно сравнить язык со струной. Если струна натянута, то, тронув ее, мы вызываем ее дрожание, струна начинает звучать, но если струна ослаблена, звука не будет. Это упражнение очень нравится детям, и они с удовольствием его выполняют. Ребенку можно сказать, что Вы сейчас попробуете завести мотор. Добившись вибрации кончика языка с механической помощью, продолжительность вибрации удлиняют и постепенно переходят к тому, что ребенок начинает вибрацию с механической помощью, а продолжает без нее. Со временем бывает достаточно того, чтобы ребенок подносил палец ко рту, как кончик языка начинает вибрировать самостоятельно (палец в данном случае служит самоуспокоением, ребенок еще не уверен в своих силах), постепенно и в этом надобность отпадает. Можно вызвать вибрацию кончика языка следующим образом: предложите малышу при открытом рте присасывать язык к небу, затем, не отпуская языка, подуть на него. В момент отрыва языка от неба сильным толчком выдыхаемой струи воздуха вызывается короткая вибрация кончика языка. Это упражнение закрепляет у ребенка ощущение вибрации кончика языка, и далее он может вызвать этот звук самостоятельно, без механической помощи. Второй вариант этого же способа (с механической помощью). Поднять язык к небу, до предела растянув «уздечку». Затем большим указательным пальцами плотно прижать к небу боковые края языка. Срединная часть языка и «уздечка» должны оставаться нестиснутыми. Глубоко вдохнув, с силой выдувать воздух с включением голоса. Язык «набухает», и слышится звукосочетание тж (у некоторых детей сразу получается сочетание тр (др)). Могут быть следующие неточности: пальцы схватывают «уздечку», и вибрации при выдувании воздуха не получается; воздух проходит не вдоль языка, а в нос, поэтому язык не «набухает» и не «трыкает»; недостаточно сильная струя выдыхаемого воздуха; вместо звукосочетания тр (др) слышится тл, это означает, что произвольно работает сам язык (работать, т. е. вибрировать, язык должен под напором сильной струи воздуха), язык же должен плотно прилегать к небу и быть неподвижным; следует воздержаться от постановки звука р по подражанию. При правильном произношении звука вибрирует кончик языка, а при неправильном подражании очень часто начинает вибрировать либо «язычок», либо корень языка, соприкасающийся с мягким небом. После закрепления произнесения короткого тр (др) необходимо тренировать раскатистое длительное тр (др) — вначале с помощью пальцев, а затем без пальцев. На любом из данных этапов не следует торопиться. У ребенка может получится раскатистый р с первого раза, и может понадобиться на это несколько месяцев. Основная задача, которая стоит перед Вами, выполнять данные упражнения регулярно, желательно, каждый день. Начав постановку р одним способом, не спешите в нем разочаровываться и переходить к другому. Проявите терпение в данной работе. Внимание! В ряде случаев считается, что для постановки звука р (реже ш, ж) необходима подрезка подъязычной связки («уздечки»). Однако это излишне. Причиной отсутствия звука р является слабость мышц языка и неразвитость «уздечки», поэтому язык не в состоянии подняться и прижаться к небу. Опыт работы показывает, что после проведения комплекса cпециальных упражнений мышцы языка развиваются, а «уздечка» растягивается, и необходимость ее подрезки отпадает. В помощь упражнениям можно растянуть подъязычную связку специальным массажем. Ухватите «уздечку» в самом низу под языком двумя пальцами (большим и указательным) и тянущим движением ведите пальцы по ней к кончику языка. Старайтесь ее потянуть, но не применяйте силу, чтобы не повредить тонкую ткань. В каждый прием совершайте несколько таких движений. Очень быстро Ваши пальцы станут чувствовать возможности «уздечки», и эта процедура не будет вызывать беспокойства. Возвращайтесь к ней 4 — 5 раз в неделю, и через некоторое время Вы убедитесь в том, что подъязычная связка изменилась в длинне. Звук Pь. После автоматизации р, используя прием подражания, добиваются правильного произнесения рь. Длительный раскатистый р последовательно соединяют с гласными и, я, е, ё, ю растягивая при этом губы в улыбку. Добившись правильного произношения рь в слогах, вводят слова и т. д. Желаю удачи! | gif»/> |
Конспект урока русского языка «Постановка звука [Р] с механической помощью»
Конспект урока русского языка «Постановка звука [Р] с механической помощью»
Ершова Мария Викторовна логопед, МДОУ № 105.
Кемерово 2010
Тема: Постановка звука [Р] с механической помощью.
Цель: вызывание звучания изолированного звука [Р] с механической помощью.
Задачи:
Вырабатывать направленную воздушную струю, идущую посередине языка.
Уточнить движение органов артикуляционного аппарата, необходимых для правильного произношения звука [Р].
Развивать ощущения артикуляционных движений и артикуляционного праксиса.
отрабатывать опорные звуки [д], [з]
Упражнять в произношении проторного звука[ р].

Добиваться длительного произнесения звука [р] с механической помощью с использованием зрительного образа артикуляции, слухового образа звука, кинестетических и тактильно-вибрационных ощущений.
Развивать фонематический слух; упражнять в умении определять место звука в слове.
Оборудование: зеркало, вата, зонды, салфетки, кубики, книжка-малышка, артикуляционный профиль звука [Р], бумажный колокольчик, магнитофон.
Ход занятия
I. Организационный момент.
Беседа: — Какой праздник наступает? ( новый год)
— Кто приходит на праздник и дарит подарки? ( Дед Мороз и Снегурочка).
Выставляется книжка- малышка.
II. Основная часть.
страница: рисунок Снеговика.
А вот и помощник Деда Мороза – Снеговик. О чем напоминает он нам? Нужно сделать массаж, чтобы не замерзнуть зимой и расслабиться ( расслабляющий массаж под музыку).
О чем напоминает он нам? Нужно сделать массаж, чтобы не замерзнуть зимой и расслабиться ( расслабляющий массаж под музыку).
2.2 страница6 рисунок снежных ворот.
Идет Дед Мороз по сугробам и видит во что играют дети, что строят из снега – снежные крепости, горки, ворота, играют в снежки. И мы с тобой поиграем ( упр. « Загнать мяч в ворота»: вдох, на выдохе кладем язык на нижнюю губу и произносим звук [ф]- задуем ватный шарик в ворота из кубиков) 6-8 раз.
3.3 страница: артикуляционная гимнастика и отработка опорных звуков.
А) Посмотрите, какие игрушки дарит Дед Мороз детям, назови их. Что напоминают тебе эти названия? ( артикуляционные упражнения). Покажем гимнастику для языка:
— « Лопатка» — 5 раз под счет до 10.
— « Грибок» — 5 раз под счет до 5.
— « Лошадка».
— « Барабанщик».
Б) « волшебный комарик» 9 ( отработка проторного звука [р] от [з] ).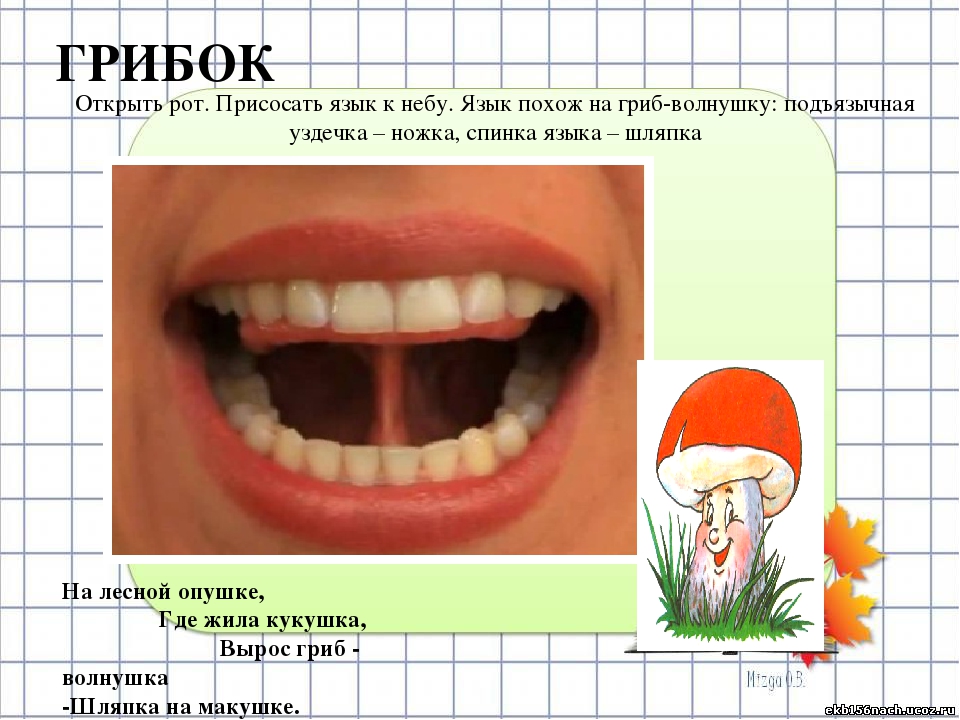 Поднимаем язык вверх за верхние зубы и произносим длительно звук [з], одновременно с силой выдыхая воздух 9 проверка воздушной струи бумажным колокольчиком) – 5 раз.
Поднимаем язык вверх за верхние зубы и произносим длительно звук [з], одновременно с силой выдыхая воздух 9 проверка воздушной струи бумажным колокольчиком) – 5 раз.
Показ артикуляционного профиля звука [Р], проговаривание положения губ, языка…
4.4 страница- картинка « хлопушка».
Разными игрушками украшают елку, какая самая шумная игрушка?
( хлопушка). Покажем, как хлопушка взрывается ( от « Грибка2- тр- р-р)- 6 раз.
5. 5 страница- грузовик.
На чем приезжает Дед Мороз? ( на лошадях или оленях). Как думаешь, можно на тройке лошадей увезти все мешки с подарками? ( нет). Деду Морозу нужен большой грузовик. Как заводится мотор такого большого грузовика? ( тр- р-р, др- р-р). Что держит Дед Мороз в руке? ( посох). Посох деда Мороза волшебный, но и мы умеем делать фокусы ( постановка звука [Р] с механической помощью). Покажем, как с помощью указательного пальца мы делаем « Болтушку» — длительно произносим звук [д] или [з], одновременно проводим указательным пальцем влево- вправо по подъязычной связке.
6.6 страница- картинка мешков.
У Деда Мороза все подарки должны быть разложены по 3 мешкам: в 1-ом подарки, в названиях которых звук [Р] в начале слова; во 2-ом- в середине; в 3-ем- в конце слова. Но котенок – проказник перепутал все подарки. Помоги Деду Морозу, он старенький, плохо слышит. Я называю слово, а ты показываешь, в какой мешок нужно положить подарок ( выставляются большие мешки – конфеты, фишки):
[Р.. ] Ракета, Ручка, Робот, Ружьё.
[ .Р. ] кРаски, веРтолёт, фломастеРы, йогуРт, СникеРс.
[..Р ] шаР, зефиР, пломбиР.
III. Итог занятия.
— Молодец, ты помог Деду Морозу и теперь все дети получат подарки на Новый год.
— какой звук сегодня произносили? ( повторение артикуляции звука[Р] по профилю).
Список литературы
Л.С. Волкова « Логопедия».
 М.: Просвещение, 1989
М.: Просвещение, 1989Л.Н. Ефименкова « Коррекция звуков речи у детей». М.: Просвещение, 1987.
И.С. Крупченко, Т. А. Воробьева « Исправляем произношение»
С-Петербург.: «Литера», 2007.
И. С. Лопухина « Логопедия», « 550 занимательных упражнений для развития речи» М.: « Аквариум», 1995
14 способов постановки звука [Р]
Артикуляционная гимнастика для звуков С, Сь, З, Зь, Ц
Артикуляционная гимнастика для звуков С, Сь, З, Зь, Ц 1. Наказать непослушный язык Цель: вырабатывать умение, расслабив мышцы языка, удерживать его широким, распластанным. при открытом рте под счет от
при открытом рте под счет от
Активная артикуляционная гимнастика
Пассивная артикуляционная гимнастика. Пассивная гимнастика применяется, когда у ребенка нет возможности выполнения заданных движений. Все перечисленные упражнения выполняются с помощью рук взрослого. Каждое
ПодробнееИсправления в произношении.
Исправления в произношении. Подготовительный этап Цель этого этапа подготовка к правильному восприятию и воспроизведению звука. На этом этапе работа идет одновременно по нескольким направлениям: формирование
ПодробнееАРТИКУЛЯЦИОННАЯ ГИМНАСТИКА
1 АРТИКУЛЯЦИОННАЯ ГИМНАСТИКА ДЛЯ ЧЕГО? Чтобы ребёнок научился произносить сложные звуки, его губы и язык должны быть сильными и гибкими, долго удерживать необходимое положение, без труда совершать многократные
Подробнее«ШАРИК» Надуть щеки.
 Сдуть щеки.
Сдуть щеки.«ШАРИК» Надуть щеки. Сдуть щеки. Чтобы было интересней надувать Шарик и для профилактики звуков В, Ф -прикусить верхними зубами нижнюю губу -ффф — вот и надутый шарик — указательными пальцами как бы проткнуть
ПодробнееАРТИКУЛЯЦИОННАЯ ГИМНАСТИКА
Для свистящих звуков \с, з, ц\ Загнать мяч в ворота Цель. Вырабатывать длительную, направленную воздушную струю. 1. Вытянуть губы вперед трубочкой и длительно дуть на ватный шарик (лежит на столе перед
ПодробнееДоклад на тему: «Методы постановки, автоматизации и дифференциации звуков[к],[г],[х],[м],[н], [п],[б],[в],[ф],[т],[д],[й].
Доклад на тему: «Методы постановки, автоматизации и дифференциации звуков[к],[г],[х],[м],[н], [п],[б],[в],[ф],[т],[д],[й]. ПОДГОТОВИЛА: УЧИТЕЛЬ -ЛОГОПЕД МБДОУ 11 УДОВЫЧЕНКО Н.В.. Усвоение звуковой стороны
ПодробнееCЕКРЕТЫ ПРОИЗНОШЕНИЯ
Е. В. Русинова АНГЛИЙСКИЙ ЯЗЫК ТРЕНАЖЁР ПО ЧТЕНИЮ БУКВЫ И ЗВУКИ ПРИЛОЖЕНИЕ CЕКРЕТЫ ПРОИЗНОШЕНИЯ СЕКРЕТЫ ПРОИЗНОШЕНИЯ СЕКРЕТ 1. Секрет зубной щёточки Большинство английских звуков Большинство английских
В. Русинова АНГЛИЙСКИЙ ЯЗЫК ТРЕНАЖЁР ПО ЧТЕНИЮ БУКВЫ И ЗВУКИ ПРИЛОЖЕНИЕ CЕКРЕТЫ ПРОИЗНОШЕНИЯ СЕКРЕТЫ ПРОИЗНОШЕНИЯ СЕКРЕТ 1. Секрет зубной щёточки Большинство английских звуков Большинство английских
Артикуляционная гимнастика
Артикуляционная гимнастика Важнейшим направлением логопедической работы является развитие артикуляционной моторики. Метод воспитания звукопроизношения путём специфической гимнастики признан рядом известных
ПодробнееАртикуляционная гимнастика в детском саду
Артикуляционная гимнастика в детском саду Педагог: Кавун Елена Валерьевна воспитатель I квалификационной категории Целью артикуляционной гимнастики является выработка правильных, полноценных движений артикуляционных
ПодробнееУпражнение 1 «Окошко».
Упражнение 1 «Окошко». Цель: научить удерживать рот широко открытым. Активизировать круговую мышцу рта и подвижность нижней губы. Научить опускать корень языка и продвигать язык вплотную к зубам. Ход выполнения
Цель: научить удерживать рот широко открытым. Активизировать круговую мышцу рта и подвижность нижней губы. Научить опускать корень языка и продвигать язык вплотную к зубам. Ход выполнения
Комплекс упражнений для свистящих звуков С, Сь, З, Зь, Ц
Комплекс упражнений для свистящих звуков С, Сь, З, Зь, Ц Для произнесения свистящих звуков требуются сложные и точные движения языка, в которых участвуют кончик языка (он находится за нижними зубами),
ПодробнееАРТИКУЛЯЦИОННАЯ ГИМНАСТИКА
Государственное бюджетное дошкольное образовательное учреждение детский сад 97 компенсирующего вида Центрального района Санкт-Петербурга ПРЕЗЕНТАЦИЯ на тему: АРТИКУЛЯЦИОННАЯ ГИМНАСТИКА Учитель-логопед:
ПодробнееУчимся говорить правильно
Учимся говорить правильно Артикуляционная гимнастика. Что такое артикуляционная гимнастика? Для правильного произношения нужны сильные, упругие и подвижные язык, губы, мягкое нёбо. Все эти речевые органы
Что такое артикуляционная гимнастика? Для правильного произношения нужны сильные, упругие и подвижные язык, губы, мягкое нёбо. Все эти речевые органы
Артикуляционная гимнастика с картинками
Консультация учителя- логопеда Е.И Вовчук Артикуляционная гимнастика с картинками Гимнастика для рук, ног — дело нам привычное и знакомое. Понятно ведь, для чего мы тренируем мышцы, чтобы они стали ловкими,
ПодробнееАРТИКУЛЯЦИОННАЯ ГИМНАСТИКА
АРТИКУЛЯЦИОННАЯ ГИМНАСТИКА Органы артикуляционного аппарата Для четкой артикуляции нужны сильные, упругие и подвижные органы речи язык, губы, мягкое нѐбо. Артикуляция связана с работой многочисленных мышц,
ПодробнееАРТИКУЛЯЦИОННАЯ ГИМНАСТИКА
АРТИКУЛЯЦИОННАЯ ГИМНАСТИКА Артикуляционная (речевая) гимнастика проводится для развития, уточнения и совершенствования основных движений органов речи. Цель артикуляционной гимнастики выработка полноценных
Цель артикуляционной гимнастики выработка полноценных
Родителям на заметку.
Родителям на заметку. Целью артикуляционной гимнастики является выработка правильных, полноценных движений органов артикуляционного аппарата, необходимых для правильного произношения звуков. Проводить
ПодробнееУпражнения для развития звуков Ж, Ш, Щ,Ч,
Упражнения для развития звуков Ж, Ш, Щ,Ч, Дудочка Кружочек Лопатка Болтушка Чашечка Красим верхний Красим потолок С напряжением вытянуть вперед губы. Приподнять верхнюю и нижнюю губы, обнажив Улыбнуться,
ПодробнееПриложение 1: «Бегемотики» «Змея»
Приложение 1: «Бегемотики» «Змея» «Часики» «Месим тесто» «Чистим зубы» «Блинчики» «Лошадка» «Маляр» «Парус» «Фокус» «Грибок» «Вкусное варенье» «Чашка» «Дятел» «Комарик» «Заведи мотор» «Лягушка слоник»
ПодробнееФОРМИРОВАНИЕ АРТИКУЛЯЦИОННОЙ МОТОРИКИ
ФОРМИРОВАНИЕ АРТИКУЛЯЦИОННОЙ МОТОРИКИ Важную роль в формировании звукопроизношения играет четкая, точная, координированная работа артикуляционных органов, способность их к быстрому и плавному переключению
ПодробнееАртикуляционная гимнастика
Артикуляционная гимнастика Цель артикуляционной гимнастики — выработка полноценных движений и определенных положений органов артикуляционного аппарата, необходимых для правильного произношения звуков.
Подробнее«Окошко» «Лошадка» «Чистим зубки»
При произнесении различных звуков каждый участвующий в речевом акте орган занимает определённое положение. В речи звуки произносятся не изолированно, а плавно один за другим, и органы артикуляции должны
ПодробнееАртикуляционная гимнастика
Общеизвестно, что письмо формируется на основе устной речи, поэтому недостатки устной речи могут привести к плохой успеваемости в школе. Чтобы малыш научился произносить сложные звуки ([с], [сь], [з],
ПодробнееУчебно-тематический план
Учебно-тематический план подгрупповых логопедических занятий по формированию кинетического контроля за работой артикуляционных органов Цель: Формирование навыков кинетического контроля за работой органов
ПодробнееРазвитие подвижности речевых органов
Развитие подвижности речевых органов Артикуляционная или логопедическая гимнастика это комплекс упражнений для развития мышц артикуляционного аппарата: губ, щек, языка, челюстей, неба. Мы правильно произносим
ПодробнееКонсультация для родителей.
Консультация для родителей. Арикуляционная гимнастика обязательный элемент в системе работы по коррекции звукопроизношения. Упражнения обязательно делать перед зеркалом, 2-3 раза в день. Продолжительность
ПодробнееЦель артикуляционной гимнастики:
Цель артикуляционной гимнастики: выработка полноценных движений и определенных положений органов артикуляционного аппарата, необходимых для правильного произношения звуков. Рекомендации по проведению артикуляционной
ПодробнееУчитель-логопед Пащенко М.В
Учитель-логопед Пащенко М.В Проводить артикуляционную гимнастики нужно ежедневно, чтобы вырабатываемые у детей навыки закреплялись. Лучше выполнять упражнения 3-4 раза в день по 3-5 минут. Не следует предлагать
ПодробнееАРТИКУЛЯЦИОННАЯ ГИМНАСТИКА
АРТИКУЛЯЦИОННАЯ ГИМНАСТИКА Цель артикуляционной гимнастики — выработка полноценных движений и определенных положений органов артикуляционного аппарата, необходимых для правильного произношения звуков.
ПодробнееАртикуляционная гимнастика
Артикуляционная гимнастика Всем понятно для чего нужна гимнастика для рук и ног. Но для чего тренировать язык, он ведь и так «без костей»? На самом деле все не так просто. Язык основная мышца органов речи,
ПодробнееАртикуляционная гимнастика для детей
Артикуляционная гимнастика для детей Важную роль в формировании правильного произношения звуков играет четкая, точная, координированная работа артикуляционного аппарата (губ, языка, нижней челюсти, мягкого
ПодробнееПостановка звука «р»
Игровые фрагменты индивидуальных занятий по постановке звука «р»
Постановка звука «р» часто занимает продолжительное количество времени. Ребенка необходимо подготовить к правильному восприятию и воспроизведению звука.
Многократные повторения одного и того же материала утомляют. Однако, повторения необходимы: нужно отработать правильный артикуляционный уклад, научить ребенка слышать, узнавать звук, а затем правильно его произносить.
При проведении индивидуального занятия важно помнить о том, что у ребенка на протяжении всего занятия должен быть стойкий положительный эмоциональный настрой, который выражается в желании заниматься. Как заинтересовать ребенка, вызвать желание снова и снова повторять артикуляционные упражнения?
Предлагаю несколько игровых фрагментов индивидуальных занятий, основная цель которых — подготовка к постановке звука «р».
Игровые приемы позволяют поддерживать интерес ребенка на протяжении определенного отрезка времени. Кроме того, позволяют решать такие важные задачи, как:
— развитие артикуляционной моторики, формирование точных движений органов артикуляционного аппарата;
— развитие фонематического восприятия;
— развитие мелкой моторики рук;
— активизация мыслительной деятельности, развитие произвольного внимания, памяти.
Фрагмент 1 индивидуального занятия по постановке звука «р»
1. Сообщение темы занятия.
Послушай загадку и найди отгадку среди трех картинок (перед ребенком три картинки, на одной нарисован рак).
Кто в речном песке живет,
Ходит задом наперед? (Рак.)
Покажи картинку-отгадку.
Выложи из горошинок букву, с которой начинается слово «рак» (если ребенок умеет читать).
Выложи столько горошинок, сколько звуков в слове «рак». Посчитай.
2. Развитие слухового внимания и фонематического восприятия.
А) Послушай, как я назову эту картинку. Правильно я называю? Отвечай «да» или «нет».
Ряк, лак, рак, ак, йяк, рак, гак, рак и т.п.
Б) Игра «Поймай звук» — выделение звука «р» (хлопком) из ряда звуков, слогов, слов: р, б, ж, р…; ра, жа, бу, ры, ар, ам, ур…; рак, мороз, кошка, ежик, игры, топор, чемодан.
3. Уточнение артикуляции звука «р»: губы свободны; зубки сближены, но не соприкасаются; кончик языка поднят к бугорочкам за верхними зубами и вибрирует; посередине языка идет теплая воздушная струя; горлышко «работает».
4. Знакомство с артикуляционными и дыхательными упражнениями: «Чистим верхние зубки», «Качели», «Маляр», «Вкусное варенье», «Индюк», «Лошадка», «Грибок», «Гармошка», «Барабан», «Забей мяч в ворота».
5. Постановка звука «р»: по подражанию, от упражнения «Грибок», с механической помощью (еслипозволяет состояние артикуляционной моторики).
Фрагмент 2 индивидуального занятия по постановке звука «р»
1. Графический диктант: 3 клетки влево, 2 вверх, 3 вправо, 2 вверх, 6 вправо, 2 вниз, 3 вправо, 2 вниз, 3 влево.
— Что получилось? (Машина.) Дорисуй колеса.
— Какая бывает машина? Подбери слово-признак (легковая, грузовая, большая, маленькая, блестящая, белая, черная, старая, новая, грязная, чистая и т.п.).
— Что машина делает? Подбери слово-действие (едет, стоит, гудит, шумит, буксует и т.п.)
— Машина едет и гудит: трррр. Продолжим учиться произносить звук «р».
2. Развитие фонематического восприятия.
Едет машина, гудит. Как только услышишь звук «р» — хлопни в ладоши один раз: р, б, ж, р…; ра, жа, бу, ры, ар, ам, ур…; рак, мороз, кошка, ежик, игры, топор, чемодан.
3. Чтобы машина легко заводилась, сделаем артикуляционную гимнастику: «Чистим верхние зубки», «Качели», «Маляр», «Вкусное варенье», «Индюк», «Лошадка», «Грибок», «Гармошка», «Барабан», «Забей мяч в ворота».
4. Постановка звука «р»: по подражанию, с механической помощью, от упражнения «Грибок» (еслипозволяет состояние артикуляционной моторики).
Фрагмент 3 индивидуального занятия по постановке звука «р»
1. Развитие мелкой моторики.
Отгадай загадку: «Что за птица? Песен не поет, гнезда не вьет, а грузы и людей везет». (Самолет) Выложи самолет из спичек по образцу.
2. Развитие фонематического восприятия.
Летит самолет, ревет мотор. Как услышишь звук «р» — хлопни в ладоши один раз: у, а, р, ш, к, с, р, г, о, и, р, в, э, р, бу, ар, ко, гы, га, ур, пу, ры, хо, ур.
3. Артикуляционная и дыхательная гимнастика: «Чистим верхние зубки», «Качели», «Маляр», «Вкусное варенье», «Индюк», «Лошадка», «Грибок», «Гармошка», «Барабан», «Забей мяч в ворота».
4. Постановка звука «р»: по подражанию, от упражнения «Грибок», с механической помощью.
Теперь сам заведи мотор у самолета.
Фрагмент 4 индивидуального занятия по постановке звука «р»
1. Сообщение темы занятия.
Отгадай загадки:
Хвост крючком, нос пятачком (поросенок).
На деревьях живет и орешки грызет (белка).
Пищит над ухом он всю ночь. И укусить тебя не прочь. Ну и зануда, вот кошмар. Писклявый, маленький …(комар).
Рыжая, пушистая, хитрая, кур таскает (лиса).
Вспомни и назови все 4 слова-отгадки. Кто тут лишний и почему? (Комар, т.к. комар не животное, а насекомое).
Сегодня будем учиться звенеть, как большой комар.
2. Артикуляционная и дыхательная гимнастика: «Чистим верхние зубки», «Качели», «Маляр», «Вкусное варенье», «Индюк», «Лошадка», «Грибок», «Гармошка», «Барабан», «Забей мяч в ворота».
3. Постановка звука «р».
Улыбнись, открой рот, подними язык вверх и произнеси звук «з» — позвени, как комар. Выполняется несколько раз.
Демонстрируется картинка комара с недостающими частями.
Посмотри, это комар. Запомни, как он выглядит. Теперь закрой глаза. Дорисовываются недостающие детали.
Что изменилось?
Позвеним еще 10 раз, как комар.
Теперь комар полетает по дорожкам (рисуем пять дорожек, в конце которых буквы а, ы, о, у, э). Веди пальцем по «дорожкам» и произноси за, зы, зо, зу, зэ (кончик языка находится за верхними резцами).
Фрагмент 5 индивидуального занятия по постановке звука «р»
1. Сообщение темы занятия.
Игра «Кто кем (чем) будет?»: яйцо – цыпленком, цыпленок – курицей, мальчик — …, жёлудь — …, икринка — …, гусеница — …, железо — …, кирпичи — …, ткань — …, кожа — …, больной — …, слабый – сильный.
Чтобы научиться произносить звук «р», мы должны сделать язычок сильным. Сделаем артикуляционную зарядку.
2. Артикуляционная и дыхательная гимнастика: «Чистим верхние зубки», «Качели», «Маляр», «Вкусное варенье», «Индюк», «Лошадка», «Грибок», «Гармошка», «Барабан», «Забей мяч в ворота».
3. Развитие фонематического восприятия + постановка звука «р».
Демонстрируется картинка-раскраска «комар».
Вот комар. Вспомни, как он звенит, и позвени 10 раз.
Давай сделаем комара красивым, раскрасим его, но цвета будем выбирать только те, в названии которых есть звук «р».
Итак, крылья будут голубые или красные, тело оранжевое или желтое, голова черная или синяя?
Посмотри, каким ярким стал наш комар. Он очень рад. Позвени 10 раз радостно.
Теперь радостный комар полетел к цветам (рисуем цветы с буквами а, ы, о, у, э). Веди пальцем по «дорожкам» и произноси за, зы, зо, зу, зэ.
А теперь пощекочем нашего комарика (постановка «р» с механической помощью).
Автор: Зазулина Евгения Викторовна, учитель-логопед, ДОУ № 118 г. Липецка.
Постановка звука «Р». Бесплатные консультации логопеда-дефектолога. Детский портал Солнышко solnet.ee
Поделитесь с друзьями, возможно,
им с нужна эта информация!
• Постановка звука «Р»
Спрашивает Вера
Скажите, пожалуйста, как мне научить ребенка произносить звук Р и ввести его в речь?
Спрашивает Люда
Моему сыну 10 лет. Он не выговаривает «р». Беременость проходила нормально, но из-за повышеного давления мне сделали кесарево. Физически и умственно он нормальный, учится хорошо. Можно ли в домашних условиях научить его выговаривать «р»? Помогите, пожалуйста, у меня последняя надежда на Вас.
Ответ
Начинать надо с комплекса артикуляционной гимнастики (см. в статье «Артикуляционная гимнастика» комплекс упражнений для выработки правильного произношения звука «р». Когда органы артикуляционного аппарата будут готовы, приступать к постановке звука.
Наиболее распространенным является постановка звука «р» от звука «д», повторяющегося на одном выдохе: ддддд, с последующим, более фиксированным произношением последнего. Применяется также чередующиеся произношение звуков «т» и «д» в сочетаниях тд, тдд в быстром темпе, ритмично. Они артикулируются при слегка открытом рте и при смыкании языка не с резцами, а с деснами верхних резцов или альвеолами. При многократном произнесении серии звуков «д», «т» надо попросить малыша сильно подуть на кончик языка, и в этот момент возникает вибрация. Однако этот прием не всегда приводит к успеху. При заднеязычной артикуляции «р» или его велярном (увулярном) артикулировании возможно появление двухфокусной вибрации (перед постановкой звука определите характер вибрации): задней и новой передней. Одновременно сочетание двух видов вибрации создает грубый шум. Кроме того, в случае достижения передней вибрации звук нередко оказывается излишне длительным (раскатистым), зашумленным.
Также можно попробовать другой способ постановки, который используется в том случае, если произношение шипящих звуков не нарушено.
Постановка звука «р» идет в 2 этапа: на 1-ом этапе ставится фрикативный звук «р» без вибрации от звука «ж» при его протяжном произнесении без округления губ и с перемещением переднего края языка несколько вперед, к деснам или альвеолам. При этом звук произносится со значительным напором воздуха (как при произнесении глухого звука) и минимальной щелью между передним краем языка и деснами.
Полученный фрикативный звук закрепляется в слогах, но можно, не закрепляя в слогах, перейти ко 2-му этапу постановки: с механической помощью, применяя шариковый зонд (в домашних условиях можно заменить черенком чайной ложки или указательным пальцем). Зонд вводят под язык и, прикасаясь к нижней поверхности передней части языка, быстрым движением зонда вправо и влево вызывают колебания языка, передние его края попеременно смыкаются и размыкаются с альвеолами. Данный прием приводит к положительным результатам. Но его недостаток в том, что звук оказывается раскатистым, произносится изолированно, и ребенок с трудом овладевает переходом от него к сочетаниям звука с гласными.
Наиболее эффективным является прием постановки звука «р» от слогового сочетания «за» с несколько удлиненным произнесением первого звука «зззза». В ходе многократного повторения слогов ребенок по вашей просьбе перемещает переднюю часть языка вверх и вперед к альвеолам до получения акустического эффекта фрикативного звука «р» в сочетании с гласным «а». После этого вводите зонд (указательный палец, черенок чайной ложки, шпатель), с его помощью приводите язык к вибрации. В момент возникновения вибрации должен быть слышен достаточно чистый звук «р», нормальной протяженности, без избыточного раската. При этом способе постановки не требуется специального введения звука в сочетании с гласным, т.к. сразу получается слог.
Но самый эффективный способ — обратиться к логопеду (очно) за помощью.
Материал подготовлен специальнодля детского портала «Солнышко»
и опубликован 11 сентября 2008 г.
Управление ИВЛ — StatPearls — Книжная полка NCBI
Введение
Необходимость искусственной вентиляции легких — одна из наиболее частых причин госпитализации в отделение интенсивной терапии. [1] [2] [3]
Для понимания механической вентиляции необходимо сначала понять некоторые основные термины.
Вентиляция: обмен воздуха между легкими и воздухом (окружающим или доставляемым вентилятором), другими словами, это процесс перемещения воздуха в легкие и из легких.Его наиболее важным эффектом является удаление углекислого газа (CO2) из организма, а не повышение содержания кислорода в крови. В клинических условиях вентиляция измеряется как минутная вентиляция и рассчитывается как частота дыхания (ЧД), умноженная на дыхательный объем (Vt). У пациента с механической вентиляцией легких содержание CO2 в крови можно изменить, изменив дыхательный объем или частоту дыхания.
Оксигенация: вмешательства, которые обеспечивают большее поступление кислорода в легкие и, следовательно, кровообращение.У пациентов с механической вентиляцией легких это может быть достигнуто за счет увеличения доли вдыхаемого кислорода (FiO 2%) или положительного давления в конце выдоха (PEEP).
PEEP: Положительное давление, которое будет оставаться в дыхательных путях в конце дыхательного цикла (конец выдоха), которое превышает атмосферное давление у пациентов с механической вентиляцией легких. Полное описание использования ПДКВ см. В статье «Положительное давление в конце выдоха (ПДКВ)».”
Дыхательный объем: Объем воздуха, перемещаемый в легкие и за их пределы в каждом дыхательном цикле.
FiO2: процентное содержание кислорода в воздушной смеси, подаваемой пациенту.
Поток: скорость в литрах в минуту, с которой вентилятор выполняет вдох.
Соответствие: изменение объема, деленное на изменение давления. В респираторной физиологии полное соответствие — это сочетание эластичности легких и грудной стенки, поскольку эти два фактора нельзя разделить у живого пациента.
Поскольку наличие у пациента искусственной вентиляции легких позволяет практикующему специалисту изменять вентиляцию и оксигенацию пациента, она играет важную роль при острой гипоксической и гиперкапнической дыхательной недостаточности, а также при тяжелом метаболическом ацидозе или алкалозе. [4] [5]
Физиология механической вентиляции
Механическая вентиляция оказывает несколько эффектов на механику легких. Нормальная физиология дыхания работает как система отрицательного давления. Когда во время вдоха диафрагма сжимается, в плевральной полости создается отрицательное давление, которое, в свою очередь, создает отрицательное давление в дыхательных путях, которые всасывают воздух в легкие.Такое же отрицательное внутригрудное давление снижает давление в правом предсердии (RA) и оказывает всасывающий эффект на нижнюю полую вену (IVC), увеличивая венозный возврат. Применение вентиляции с положительным давлением меняет эту физиологию. Положительное давление, создаваемое аппаратом ИВЛ, передается в верхние дыхательные пути и, наконец, в альвеолы, а это, в свою очередь, передается в альвеолярное пространство и грудную полость, создавая положительное давление (или, по крайней мере, меньшее отрицательное давление) в плевральной полости.Повышенное давление RA и снижение венозного возврата вызывают уменьшение преднагрузки. Это имеет двойной эффект в снижении сердечного выброса: меньшее количество крови в правом желудочке означает меньшее количество крови, достигающей левого желудочка, и меньше крови, которая может быть откачана, что снижает сердечный выброс. Меньшая преднагрузка означает, что сердце работает в менее эффективной точке на откровенно поразительной кривой, генерируя менее эффективную работу и еще больше снижая сердечный выброс, что приведет к падению среднего артериального давления (САД), если не будет компенсирующей реакции со стороны повышение системного сосудистого сопротивления (УВО).Это очень важный момент, о котором следует помнить, особенно для пациентов, которые не могут повысить свой УВО, например, у пациентов с распределенным шоком (септическим, нейрогенным или анафилактическим шоком).
С другой стороны, искусственная вентиляция легких с положительным давлением может значительно снизить работу дыхания. Это, в свою очередь, уменьшает приток крови к дыхательным мышцам и перераспределяет его к более важным органам. Уменьшение работы дыхательных мышц также снижает выработку CO2 и лактата этими мышцами, помогая уменьшить ацидоз.
Влияние искусственной вентиляции легких с положительным давлением на венозный возврат может быть полезным при использовании у пациентов с кардиогенным отеком легких. У этих пациентов с объемной перегрузкой уменьшение венозного возврата будет напрямую уменьшать количество вызываемого отека легких за счет уменьшения правого сердечного выброса. В то же время пониженный возврат может улучшить чрезмерное растяжение левого желудочка, помещая его в более выгодную точку на кривой Франка-Старлинга и, возможно, улучшая сердечный выброс.
Правильное управление механической вентиляцией легких также требует понимания давления в легких и эластичности легких. Нормальная эластичность легких составляет около 100 мл / см · 30. Это означает, что в нормальном легком введение 500 мл воздуха через вентиляцию с положительным давлением увеличит альвеолярное давление на 5 см вод. Ст. И наоборот, введение положительного давления в 5 см вод. Ст. Приведет к увеличению объема легких на 500 мл. В реальной жизни мы редко работаем с нормальными легкими, и комплаентность может быть намного выше или намного ниже.Любое заболевание, которое разрушает паренхиму легких, например, эмфизема, увеличивает комплаентность, любое заболевание, вызывающее жесткость легких (ОРДС, пневмония, отек легких, фиброз легких), снижает эластичность легких.
Проблема жесткости легких в том, что небольшое увеличение объема может вызвать сильное повышение давления и вызвать баротравму. Это создает проблему у пациентов с гиперкапнией или ацидозом, поскольку может потребоваться усиление минутной вентиляции для устранения этих проблем. Увеличение частоты дыхания может управлять этим увеличением минутной вентиляции, но если это невозможно, увеличение дыхательного объема может увеличить давление плато и вызвать баротравму.
При механической вентиляции пациента необходимо учитывать два важных давления в системе:
Пиковое давление — это давление, достигаемое во время вдоха, когда воздух проталкивается в легкие, и является мерой сопротивления дыхательных путей.
Давление плато — это статическое давление, достигаемое в конце полного вдоха. Чтобы измерить давление на плато, нам необходимо задержать дыхание на аппарате ИВЛ, чтобы давление в системе уравнялось.Давление плато — это мера альвеолярного давления и эластичности легких. Нормальное давление плато ниже 30 см. Ч. 30 м., А более высокое давление может вызвать баротравму.
Проблемы, вызывающие озабоченность
Показания для искусственной вентиляции легких
Наиболее частым показанием к интубации и искусственной вентиляции легких являются случаи острой дыхательной недостаточности, будь то гипоксическая или гиперкапническая недостаточность.
Другие важные признаки включают снижение уровня сознания с неспособностью защитить дыхательные пути, респираторный дистресс, который не позволил неинвазивной вентиляции с положительным давлением, случаи массивного кровохарканья, тяжелый ангионевротический отек или любой случай нарушения дыхательных путей, такой как ожоги дыхательных путей, остановка сердца, и шок.
Обычными показаниями для проведения ИВЛ являются хирургические вмешательства и нервно-мышечные расстройства.
Противопоказания
Прямых противопоказаний к ИВЛ нет, так как это спасательная мера у тяжелобольного пациента, и всем пациентам должна быть предоставлена возможность воспользоваться ею при необходимости.
Единственное абсолютное противопоказание к ИВЛ — это если это противоречит заявленному пациенту желанию принять меры по искусственному поддержанию жизни.
Единственным относительным противопоказанием является доступность неинвазивной вентиляции и ее использование, как ожидается, устранит потребность в механической вентиляции легких. Это следует начинать в первую очередь, поскольку при этом меньше осложнений, чем при ИВЛ.
Подготовка
Чтобы инициировать механическую вентиляцию легких, необходимо предпринять определенные меры. Необходимо проверить правильность размещения эндотрахеальной трубки. Это может быть выполнено с помощью капнографии в конце выдоха или комбинации клинических и рентгенологических данных.
Надлежащая сердечно-сосудистая поддержка должна обеспечиваться жидкостями или вазопрессорами, как указано в каждом конкретном случае.
Убедитесь, что доступны надлежащие седативные и обезболивающие. Пластиковая трубка в горле пациента вызывает боль и неудобство, и если пациент беспокоится или борется с трубкой или вентиляционным отверстием, это значительно затруднит управление различными параметрами вентиляции и оксигенации.
Режимы вентиляции
После интубации пациента и подключения к аппарату ИВЛ пора выбрать используемый режим вентиляции.Чтобы делать это последовательно на благо пациента, необходимо усвоить несколько принципов.
Как уже упоминалось, податливость — это изменение объема, деленное на изменение давления. При механической вентиляции пациента можно выбрать, как аппарат ИВЛ будет выполнять дыхание. Аппарат ИВЛ может быть настроен на подачу заданного объема или заданного давления, и врач должен решить, что будет более выгодным для пациента. При выборе того, что будет подавать аппарат ИВЛ, вы выбираете, какая из них будет зависимой, а какая независимой переменной в уравнении податливости легких.
Если мы выберем запуск пациента на вентиляцию с контролируемым объемом, аппарат ИВЛ всегда будет выдавать один и тот же объем объема (независимая переменная), а создаваемое давление будет зависеть от соблюдения режима. Если комплаент плохой, давление будет высоким, и может последовать баротравма.
Если, с другой стороны, мы решим запустить пациента на ИВЛ с контролируемым давлением, аппарат ИВЛ всегда будет обеспечивать одинаковое давление во время дыхательного цикла. Однако дыхательный объем будет зависеть от растяжимости легких, и в случаях, когда податливость часто меняется (например, при астме), это приведет к созданию ненадежных дыхательных объемов и может вызвать гиперкапнию или гипервентиляцию.
После выбора способа дыхания (по давлению или объему) врач должен решить, какой режим вентиляции использовать. Это означает выбор того, будет ли аппарат ИВЛ поддерживать все дыхания пациента, некоторые дыхания пациента или ни одного из них, а также выбрать, будет ли вентилятор обеспечивать дыхание, даже если пациент не дышит самостоятельно.
Другими параметрами, которые следует учитывать и которые можно регулировать в аппарате ИВЛ, являются скорость дыхания (поток), форма волны этого потока (форма волны замедления имитирует физиологическое дыхание и более удобна для пациента. , в то время как прямоугольные формы волны, в которых поток подается на полной скорости во время всего вдоха, более неудобны для пациента, но обеспечивают более короткое время вдоха), и с какой скоростью будет осуществляться дыхание.Все эти параметры должны быть отрегулированы для обеспечения комфорта пациента, желаемых газов крови и предотвращения захвата воздуха.
Существует множество различных режимов вентиляции, которые минимально различаются между собой. В этом обзоре мы сосредоточимся на наиболее распространенных режимах вентиляции и их клиническом применении. Режим вентиляции включает вспомогательное управление (AC), поддержку давлением (PS), синхронизированную прерывистую принудительную вентиляцию (SIMV) и вентиляцию со сбросом давления в дыхательных путях (APRV).
Вспомогательная управляющая вентиляция (AC)
Вспомогательное управление — это, в основном, когда вентилятор помогает пациенту, обеспечивая поддержку при каждом вдохе, который делает пациент (это вспомогательная часть), а вентилятор будет контролировать частоту дыхания если он опускается ниже установленного значения (контрольная часть).При вспомогательном управлении, если частота установлена на 12, а пациент дышит на 18, вентилятор будет помогать с 18 вдохами, но если частота упадет до 8, вентилятор будет контролировать частоту дыхания и делайте 12 вдохов в минуту.
При вспомогательной контролируемой вентиляции дыхание может производиться путем создания объема или давления. Это называется регулированием объема или искусственной вентиляцией с контролем давления. Чтобы сохранить простоту и понимание того, что вентиляция обычно является серьезной проблемой, чем давление, и что регулирование объема используется в подавляющем большинстве случаев чаще, чем регулирование давления, в оставшейся части этого обзора будет использоваться термин «регулирование объема» взаимозаменяемо, когда Обсуждаем контроль помощи.
Вспомогательный контроль (регулировка громкости) — это режим выбора, который используется в большинстве отделений интенсивной терапии по всей территории Соединенных Штатов, поскольку он прост в использовании. В аппарате ИВЛ можно легко настроить четыре параметра (частота дыхания, дыхательный объем, FiO2 и PEEP). Объем, создаваемый аппаратом ИВЛ при каждом вдохе для вспомогательного контроля, всегда будет одинаковым, независимо от того, инициирован ли вдох пациентом или вентилятором, и независимо от комплаентности, пикового или плато давления в легких.
Каждый вдох может запускаться по времени (если частота дыхания пациента ниже установленной частоты дыхания аппарата ИВЛ, аппарат будет выдыхать с заданным интервалом времени) или запускаться пациентом, если пациент инициирует дыхание самостоятельно. Это делает вспомогательное управление очень удобным режимом для пациента, поскольку каждое его усилие будет дополняться вентилятором.
После внесения изменений в вентиляционное отверстие или после запуска пациентом искусственной вентиляции легких следует внимательно рассмотреть вопрос о проверке газов артериальной крови и следить за насыщением кислородом на мониторе, чтобы определить, следует ли вносить дальнейшие изменения в аппарат ИВЛ.
Преимуществами режима переменного тока являются повышенный комфорт, легкая коррекция респираторного ацидоза / алкалоза и низкая рабочая нагрузка на дыхание пациента. Некоторые недостатки включают в себя то, что в режиме циклического изменения объема давление не может контролироваться напрямую, что может вызвать баротравму, у пациента может развиться гипервентиляция с суммированием дыхания, авто-PEEP и респираторный алкалоз.
Полное описание вспомогательного управления см. В статье «Вентиляция, вспомогательное управление.»[6]
Синхронизированная перемежающаяся принудительная вентиляция (SIMV)
SIMV — еще один часто используемый режим вентиляции, хотя его использование перестало быть популярным из-за его менее надежных дыхательных объемов и неспособности показать лучшие результаты по сравнению с AC.
«Синхронизированный» означает, что аппарат ИВЛ регулирует подачу вдоха в зависимости от усилий пациента. «Прерывистый» означает, что не все вдохи поддерживаются, а «принудительная вентиляция» означает, что, как и в случае с переменным током, выбирается заданная частота, и аппарат ИВЛ будет выполнять эти принудительные вдохи каждую минуту независимо от дыхательных усилий пациента.Принудительные вдохи могут быть инициированы пациентом или по времени, если частота дыхания пациента ниже, чем частота дыхания вентилятора (как в случае переменного тока). Отличие от AC состоит в том, что в SIMV аппарат ИВЛ будет выполнять только те вдохи, для которых задана скорость, любое дыхание, сделанное пациентом с превышением этой скорости, не получит полного дыхательного объема или поддержки давлением. Это означает, что для каждого вдоха, сделанного пациентом выше установленной ЧД, дыхательный объем, втягиваемый пациентом, будет зависеть исключительно от эластичности легких и усилий пациента.Это было предложено в качестве метода «тренировки» диафрагмы для поддержания мышечного тонуса и более быстрого отлучения пациентов от аппарата ИВЛ. Тем не менее, многочисленные исследования не показали каких-либо преимуществ SIMV. Кроме того, SIMV генерирует более высокую работу дыхания, чем AC, что отрицательно влияет на результаты, а также вызывает респираторную усталость. Общее правило заключается в том, что пациент будет освобожден от аппарата ИВЛ, когда он или она будет готов, и никакой конкретный режим вентиляции не ускорит это.В то же время лучше, чтобы пациенту было как можно комфортнее, и SIMV может быть не лучшим способом для этого.
Вентиляция с поддержкой давлением (PSV)
PSV — это режим ИВЛ, который полностью зависит от дыхания, инициируемого пациентом. Как следует из названия, это режим вентиляции, управляемый давлением. В этой настройке все вдохи инициируются пациентом, поскольку у аппарата ИВЛ нет резервной частоты, поэтому каждый вдох должен запускаться пациентом. В этом режиме аппарат ИВЛ будет переключаться между двумя разными давлениями (PEEP и поддержка давлением).ПДКВ — это остаточное давление в конце выдоха, а поддержка давлением — это давление выше ПДКВ, которое аппарат ИВЛ будет вводить во время каждого вдоха для поддержки вентиляции. Это означает, что если пациент настроен на PSV 10/5, он получит 5 см водного столба ПДКВ, а во время ингаляции он получит 15 см водного столба поддержки (на 10 PS выше ПДКВ).
Поскольку нет резервной скорости, этот режим не предназначен для использования у пациентов с пониженным сознанием, шоком или остановкой сердца.Дыхательные объемы будут зависеть исключительно от усилий пациента и эластичности легких.
PSV часто используется для отлучения от аппарата ИВЛ, поскольку он только увеличивает дыхательные усилия пациента, но не обеспечивает заданный дыхательный объем или частоту дыхания.
Самым большим недостатком PSV является его ненадежный дыхательный объем, который может вызвать задержку CO2 и ацидоз, а также более интенсивную работу дыхания, которая может привести к респираторной усталости.
Чтобы решить эту проблему, был создан новый алгоритм для PSV, который называется вентиляция с поддержкой объема (VSV).VSV аналогичен режиму PSV, но в этом режиме дыхательный объем используется в качестве контроля с обратной связью, так как поддержка давлением, оказываемая пациенту, будет постоянно согласовываться с дыхательным объемом. В этой настройке, если дыхательный объем уменьшается, вентилятор будет увеличивать поддержку давлением для уменьшения дыхательного объема, а если дыхательный объем увеличивается, поддержка давлением будет уменьшаться, чтобы поддерживать дыхательный объем близким к желаемой минутной вентиляции. Есть данные, свидетельствующие о том, что использование VSV может сократить время вспомогательной вентиляции, общее время отлучения от груди и общее время Т-образного отрезка, а также снизить потребность в седативных средствах.
Вентиляция со сбросом давления в дыхательных путях (APRV)
Как следует из названия, в режиме APRV вентилятор будет обеспечивать постоянное высокое давление в дыхательных путях, обеспечивающее оксигенацию, а вентиляция будет обеспечиваться за счет сброса этого давления.
Этот режим в последнее время приобрел популярность как альтернатива для пациентов с ОРДС, которым трудно оксигенировать, у которых другие режимы вентиляции не могут достичь установленных целей. APRV описывается как постоянное положительное давление в дыхательных путях (CPAP) с прерывистой фазой выброса.Это означает, что вентилятор постоянно создает высокое давление (P high) в течение заданного времени (T high), а затем сбрасывает это давление, обычно возвращаясь к нулю (P low) в течение гораздо более короткого периода времени (T низкий).
Идея заключается в том, что во время T high (который покрывает от 80% до 95% цикла) происходит постоянное рекрутирование альвеол, что улучшает оксигенацию, поскольку время поддержания высокого давления намного дольше, чем при других типах вентиляции ( стратегия открытых легких).Это уменьшает повторяющееся раздувание и дефляция легких, которые случаются с другими режимами ИВЛ, предотвращая повреждение легких, вызванное вентилятором. В течение этого времени (T высокий) пациент может свободно дышать спонтанно (что делает его комфортным), но он будет тянуть небольшие дыхательные объемы, так как выдыхать против такого давления труднее. Затем при достижении T high давление в аппарате ИВЛ упадет до P low (обычно до нуля). Это позволяет воздуху выбрасываться из дыхательных путей, обеспечивая пассивный выдох, пока не будет достигнуто значение T low, и вентиляционное отверстие не сделает еще один вдох.Чтобы предотвратить коллапс дыхательных путей в это время, T low устанавливается коротким, обычно около 0,4-0,8 секунды. Здесь происходит следующее: когда давление вентилятора падает до нуля, упругая отдача легких выталкивает воздух наружу, но этого времени недостаточно, чтобы весь воздух покинул легкие, поэтому альвеолярное давление и давление в дыхательных путях не достигает нуля. нет коллапса дыхательных путей. Это время обычно устанавливается так, что T low заканчивается, когда поток выдоха падает до 50% от начального потока.
Таким образом, минутная вентиляция будет зависеть от T low и дыхательных объемов пациента во время T high.
Показания к применению APRV:
Преимущества APRV:
APRV — хороший режим для защиты легких. Возможность установить высокий P означает, что оператор может контролировать давление на плато, что может значительно снизить частоту баротравмы
Поскольку пациент инициирует свои респираторные усилия, улучшается распределение газа, вторичное по отношению к улучшенному согласованию V / Q.
Постоянное высокое давление означает большее вовлечение (стратегия открытых легких)
APRV может улучшить оксигенацию у пациентов с ARDS, которым трудно оксигенировать на AC пациенту может быть удобнее, чем в других режимах.
Недостатки и противопоказания:
Учитывая, что спонтанное дыхание является важным аспектом APRV, оно не идеально подходит для пациентов, находящихся под сильным седативным действием. в этой группе пациентов следует избегать
Теоретически постоянное высокое внутригрудное давление может вызвать высокое давление в легочной артерии и ухудшить внутрисердечные шунты у пациентов с физиологией Эйзенменгера
При выборе APRV в качестве режима вентиляции следует использовать сильные клинические аргументы. по сравнению с более традиционными режимами, такими как AC.
Дополнительную информацию о различных режимах вентиляции и их настройке можно найти в статьях, относящихся к каждому конкретному режиму вентиляции.
Клиническая значимость
Использование вентилятора
Начальные настройки вентилятора могут сильно различаться в зависимости от причины интубации и объема данного обзора. Тем не менее, в большинстве случаев есть некоторые базовые настройки.
Наиболее распространенным режимом ИВЛ для недавно интубированных пациентов является AC.Этот режим обеспечивает комфорт и легкий контроль некоторых из наиболее важных физиологических параметров.
Начинается со 100% FiO2 и титруется с помощью пульсовой оксиметрии или ABG, в зависимости от случая.
Доказано, что вентиляция с низким дыхательным объемом защищает легкие не только при ОРДС, но и при других типах заболеваний. Начало пациенту с низким дыхательным объемом (от 6 до 8 мл / кг идеальной массы тела) снизит частоту повреждения легких, вызванного вентилятором (VILI). Всегда используйте стратегию защиты легких, поскольку у более высоких дыхательных объемов не так много преимуществ, и они увеличивают напряжение сдвига в альвеолах и могут вызвать повреждение легких.
Начальная ЧД должна быть комфортной для пациента. 10–12 ударов в минуту должно хватить. Это очень важно для пациентов с тяжелым метаболическим ацидозом. Для этих пациентов минутная вентиляция должна быть по крайней мере согласована с их прединтубационной вентиляцией, поскольку невыполнение этого может усугубить ацидоз и может спровоцировать такие осложнения, как остановка сердца.
Поток должен быть инициирован со скоростью 60 л / мин или выше, чтобы предотвратить автоматическое ПДКВ.
Начните с низкого ПДКВ, равного 5 см вод.ст., и постепенно увеличивайте его, насколько это переносится пациентом, до цели оксигенации.При этом обращайте особое внимание на артериальное давление и комфорт пациента.
ГВ должен быть получен через 30 минут после интубации, а изменения в настройках аппарата ИВЛ должны быть произведены в соответствии с результатами исследования ГКВ.
Пиковое и плато давления следует проверять на вентиляционном отверстии, чтобы убедиться в отсутствии проблем с сопротивлением дыхательных путей или альвеолярным давлением, чтобы предотвратить повреждение легких, вызванное вентилятором.
Следует обратить внимание на кривые объема на дисплее аппарата ИВЛ, поскольку показания, показывающие, что кривая не возвращается к нулю во время выдоха, указывают на неполный выдох и развитие авто-PEEP, и необходимо провести коррекцию вентиляции. сделал сразу.[7] [8]
Поиск и устранение неисправностей аппарата ИВЛ
При хорошем понимании обсуждаемых концепций устранение осложнений с аппаратом ИВЛ и решение проблем должно стать вашей второй натурой.
Наиболее частые коррекции, которые необходимо делать с вентиляцией, — это устранение гипоксемии и гиперкапнии или гипервентиляции:
Гипоксия: Как обсуждалось ранее, оксигенация зависит от FiO2 и PEEP (T high и P high для APRV).Для коррекции гипоксии увеличение любого из этих параметров должно повысить оксигенацию. Особое внимание следует уделять возможным побочным эффектам повышения ПДКВ, которые могут вызвать баротравму и гипотонию. Повышение FiO2 не обходится без опасений, поскольку высокое содержание FiO2 может вызвать окислительное повреждение альвеол. Другой важный аспект управления содержанием кислорода — определение цели оксигенации. В целом, сохранение насыщения кислородом выше 92-94% не приносит большой пользы, за исключением, например, случаев отравления оксидом углерода.Внезапное падение насыщения кислородом должно вызвать подозрение на неправильное смещение трубки, тромбоэмболию легочной артерии, пневмоторакс, отек легких, ателектаз или образование слизистых пробок.
Гиперкапния: Чтобы изменить содержание СО2 в крови, необходимо изменить альвеолярную вентиляцию. Для этого можно изменить дыхательный объем или частоту дыхания (T low и P Low в APRV). Увеличение частоты дыхания или дыхательного объема, а также увеличение T low увеличивают вентиляцию и уменьшают CO2.Следует учитывать при увеличении скорости, так как это также увеличит количество мертвого пространства и может быть не таким эффективным, как дыхательный объем. При увеличении объема или скорости особое внимание следует уделять петле потока-объема, чтобы предотвратить развитие авто-PEEP.
Другими важными обстоятельствами являются повышенное давление. Как уже говорилось, в системе важны два давления: пиковое и плато. Пиковое давление является мерой сопротивления дыхательных путей, а также эластичности и включает трубки и бронхиальное дерево.Давление плато является отражением альвеолярного давления и, следовательно, эластичности легких.
Если наблюдается повышение пикового давления, первым делом необходимо сделать задержку вдоха и проверить плато.
Повышенное пиковое давление и нормальное давление плато: высокое сопротивление дыхательных путей и нормальная податливость.
Возможные причины: (1) Перегнутая трубка ET — Решение состоит в том, чтобы отогнуть трубку; используйте фиксатор прикуса, если пациент кусает трубку. (2) Слизистая пробка — решение состоит в отсасывании пациента, (3) бронхоспазм — в качестве решения назначают бронходилататоры.
Повышенный пик и повышенное плато: проблемы с соответствием
Возможные причины включают:
Интубация главного стержня: Решение состоит в том, чтобы втянуть трубку ЭТ. Для диагностики вы найдете пациента с односторонними звуками дыхания и тупым контралатеральным легким (ателектатическое легкое).
Пневмоторакс: Диагноз ставится на основании одностороннего прослушивания звуков дыхания и обнаружения гиперрезонансного контралатерального легкого. У интубированных пациентов установка дренажной трубки является обязательной, так как положительное давление только ухудшит пневмоторакс.
Ателектаз: Первоначальное лечение состоит из перкуссии грудной клетки и маневров вербовки. Бронхоскопия может использоваться в резистентных случаях
Отек легких: диурез, инотропы, высокое PEEP
ARDS: использовать низкий дыхательный объем, вентиляцию с высоким PEEP
Динамическая гиперинфляция или авто-PEEP: Это процесс, при котором часть вдыхаемого воздуха не полностью выдыхается в конце дыхательного цикла. Скопление захваченного воздуха увеличивает давление в легких и вызывает баротравму и гипотонию.Пациенту будет сложно вентилировать воздух. Для предотвращения и устранения ауто-ПДКВ необходимо дать воздуху достаточно времени для выхода из легких во время выдоха. Целью лечения является уменьшение соотношения вдоха и выдоха, это может быть достигнуто за счет уменьшения частоты дыхания, уменьшения дыхательного объема (для большего объема потребуется больше времени, чтобы покинуть легкие) и увеличения потока вдоха (если воздух доставляется быстро, время вдоха меньше, и время выдоха будет больше при любой заданной частоте дыхания).Тот же эффект может быть достигнут при использовании прямоугольной формы волны для потока вдоха, что означает, что мы можем настроить вентилятор на подачу полного потока от начала до конца вдоха. Другие методы, которые могут быть применены, включают обеспечение адекватной седации для предотвращения гипервентиляции пациента и использование бронходилататоров и стероидов для уменьшения обструкции дыхательных путей. Если авто-PEEP вызывает серьезную гипотонию, отключение пациента от вентиляции и предоставление времени для выдоха всего воздуха может быть мерой спасения.Полное описание управления автоматическим ПДКВ см. В статье «Положительное давление в конце выдоха (ПДКВ)»
Другой распространенной проблемой, обнаруживаемой у пациентов с механической вентиляцией легких, является дисинхрония между пациентом и аппаратом ИВЛ, обычно называемая пациентом, «борющимся с вентиляция ». Важные причины включают гипоксию, авто-PEEP, неудовлетворение потребности пациента в оксигенации или вентиляции, боль и дискомфорт. После исключения важных причин, таких как пневмоторакс или ателектаз, следует принять во внимание комфорт пациента и обеспечить надлежащую седацию и обезболивание.Рассмотрите возможность изменения режима вентиляции, поскольку некоторые пациенты могут лучше реагировать на разные режимы вентиляции.
Особые обстоятельства
Особое внимание следует уделять настройкам вентиляции в следующих случаях:
ХОБЛ — особый случай, поскольку легкие при чистой ХОБЛ имеют высокую податливость, что вызывает высокую тенденцию к динамической обструкции воздушного потока из-за коллапс дыхательных путей и воздушная ловушка, что доказывает, что пациенты с ХОБЛ развивают ауто-PEEP.Использование стратегии профилактической вентиляции с высоким потоком и низкой частотой дыхания может помочь предотвратить ауто-PEEP. Другой важный аспект, который следует учитывать при хронической гиперкапнической дыхательной недостаточности (из-за ХОБЛ или по другой причине), заключается в том, что нет необходимости корректировать уровень CO2 до нормального, поскольку у этих пациентов обычно есть метаболическая компенсация их респираторных проблем. Если у пациента искусственная вентиляция легких до нормального уровня СО2, его бикарбонат будет снижаться, а когда пациент экстубирован, он быстро перейдет в респираторный ацидоз, так как его почки не могут реагировать так быстро, как его легкие, и его СО2 вернется к исходному уровню, вызывая респираторный неудача и повторная интубация.Чтобы предотвратить это, целевые значения CO2 должны определяться на основе pH и ранее известного или рассчитанного исходного уровня.
Asthma: Как и при ХОБЛ, пациенты с астмой очень склонны к задержке воздуха, хотя причина патофизиологически различна. При астме задержка воздуха вызвана воспалением, бронхоспазмом и слизистыми пробками, а не коллапсом дыхательных путей. Стратегия предотвращения ауто-PEEP аналогична стратегии, используемой при ХОБЛ.
Кардиогенный отек легких: Высокий ПДКВ может снизить венозный возврат и помочь устранить отек легких, а также улучшить сердечный выброс.Следует позаботиться о том, чтобы перед экстубацией у пациента был адекватный диурез, поскольку снятие положительного давления может спровоцировать новый отек легких.
ARDS — это разновидность некардиогенного отека легких. Было показано, что стратегия открытых легких с высоким ПДКВ и низким дыхательным объемом снижает смертность.
Тромбоэмболия легочной артерии — сложная ситуация. Эти пациенты сильно зависят от преднагрузки вследствие резкого повышения давления в правом предсердии.Интубация этих пациентов повысит давление RA и еще больше снизит венозный возврат, что может спровоцировать шок. Если невозможно предотвратить интубацию, следует незамедлительно внимательно следить за артериальным давлением и назначать вазопрессоры.
Тяжелый чистый метаболический ацидоз вызывает беспокойство. При интубации таких пациентов следует уделять особое внимание минутной вентиляции перед интубацией. Если эта вентиляция не предусмотрена при запуске механической поддержки, pH еще больше упадет, что может вызвать остановку сердца.
Прочие вопросы
Отлучение от механической вентиляции
Механическая вентиляция может быть спасительным вмешательством и с момента своего изобретения повлияла на миллионы жизней, но не без осложнений. Сокращение времени вентиляции показало, что это снижает связанные с вентиляцией осложнения, такие как пневмония, поэтому активное освобождение от ИВЛ (так называемое отлучение от ИВЛ) является обязательным условием для каждого пациента, находящегося на ИВЛ.
Существуют простые критерии, которым необходимо соответствовать, прежде чем пациент будет признан готовым к экстубации:
Необходимо устранить показания для интубации и искусственной вентиляции легких
Пациент должен иметь возможность поддерживать адекватный газообмен на своем теле. самостоятельно без помощи вентиляции с положительным давлением
Не должно быть автоматического PEEP
Пациент должен иметь адекватный сердечно-сосудистый резерв (подумайте о пациентах с сердечной недостаточностью, у которых удаление вентиляции может вызвать новый отек легких)
В трубке ЭТ не должно быть большого количества секрета, который может вызвать высокое сопротивление дыхательных путей и обструкцию после экстубации.
Пациент должен иметь возможность защитить свои дыхательные пути.
После того, как эти критерии будут удовлетворены, пора выполнить пробу самопроизвольного дыхания (SBT). Для этого необходимо выполнить два процесса:
Ежедневно следует проводить отпуск с седацией, чтобы оценить готовность к экстубации с соответствующим психическим статусом и способностью защитить дыхательные пути, а также разрешить самостоятельное дыхание. Это обычно протоколируется во всех отделениях интенсивной терапии (ОИТ) и должно выполняться у каждого стабильного пациента, у которого исчезли показания к ИВЛ.Во время этих ежедневных испытаний седативный эффект сводится к минимуму или полностью устраняется, пока пациент не проснется и не начнет сотрудничать, но не почувствует себя комфортно.
Второй параметр — это сам SBT. Для этого поддержка вентилятора должна быть сведена к минимуму. Это можно сделать либо с помощью тройника, либо с помощью опоры давления. CPAP использовался в прошлом, хотя предполагалось, что он уступает двум другим методам. В недавнем Кокрановском обзоре (2014) сделан вывод об отсутствии существенных различий между испытаниями Т-образных переходников или поддерживающего давления в отношении успешности экстубации, повторной интубации, смертности в ОИТ или продолжительности пребывания в ОИТ.Тем не менее, было обнаружено, что поддержка давлением была лучше для проведения испытаний спонтанного дыхания среди пациентов с простым отлучением (что означает, что пациенты были успешно отлучены от груди с первой попытки), поскольку она показала более короткое время отлучения.
SBT следует выполнять в течение 30–120 минут, и за пациентом следует внимательно следить за любыми признаками респираторной недостаточности. Если эти признаки обнаружены, пациенту следует вернуться к прежним настройкам аппарата ИВЛ. Если по истечении этого времени пациент соответствует критериям успешного SBT (RR <35 ударов в минуту; нет признаков дистресса; HR <140 / мин и вариабельность HR менее 20%; O2 насыщено более 90% или PaO2 более 60 мм рт.ст. при FiO2 менее 0 .4; САД более 80 и менее 180 мм рт. Ст. Или изменение более чем на 20% от исходного уровня), то оценка удаления дыхательных путей должна проводиться путем выполнения теста на герметичность манжеты, когда это показано.
Если пациент считается готовым, ЭТТ следует удалить и за пациентом следует внимательно наблюдать. У пациентов с высоким риском повторной интубации (неэффективность двух или более SBT, CHF, CO2 больше 45 после экстубации, слабый кашель, пневмония как причина дыхательной недостаточности) использование неинвазивной вентиляции с положительным давлением после экстубации в качестве моста к Было показано, что свободное дыхание с помощью аппарата ИВЛ снижает смертность в ОИТ и снижает риск интубации.Этот эффект не наблюдался, если у пациента уже развился респираторный дистресс. Назальная канюля с высоким потоком также показала снижение частоты повторной интубации, хотя не было замечено никакого влияния на смертность.
Упрощение механической вентиляции — Часть I: Типы дыхания — REBEL EM
8 марта 2018
Упрощение механической вентиляции — Часть I: Типы дыхания
Механическая вентиляция — это метод, обычно используемый для тяжелобольных, но многие поставщики могут не иметь четкого представления об основах.Врачи скорой помощи и реанимации должны хорошо разбираться в основных понятиях механической вентиляции легких, потому что без нее мы можем нанести серьезный вред нашим пациентам. Управление проходимостью дыхательных путей не завершено после того, как эндотрахеальная трубка пропущена через шнуры, и правильный выбор как режима вентилятора, так и начальных настроек важен для обеспечения наилучшего результата у вашего пациента. Вы не должны просто полагаться на то, что респираторный терапевт знает физиологию вашего пациента.Четкое общение с терапевтом о физиологии пациента и начальных настройках аппарата ИВЛ имеет решающее значение.
Вместо того, чтобы проходить через все различные режимы и изучать их по отдельности, как это делают большинство разговоров с аппаратом ИВЛ, давайте попробуем что-нибудь другое. Давайте сначала узнаем 3 возможных типа дыхания, которое ваш пациент может получить на аппарате ИВЛ, и 2 способа, которыми это дыхание может осуществляться. Если вы понимаете эти концепции, вы можете разобрать практически любой режим искусственной вентиляции легких и получить более четкое представление о том, как их использовать.Существует много способов, но я предлагаю вам изучить несколько, хорошо их узнать и когда применять каждый к своему пациенту.
Механический вентилятор, вдох:- Контролируемое дыхание : Эти вдохи полностью «контролируются» аппаратом ИВЛ. Аппарат искусственной вентиляции легких намеренно никогда не настраивается в режиме только с контролируемым дыханием. Однако контролируемое дыхание осуществляется в целях безопасности через заданный интервал времени, если ваш пациент парализован или не имеет респираторного влечения (седативный эффект, коматозное состояние и т. Д.).Допустим, ваш вентилятор был настроен на только контролируемых вдоха с частотой дыхания (ЧД) 10 вдохов в минуту (уд / мин). Затем каждые 6 секунд вашему пациенту будет производиться вдох, несмотря ни на что. Если ваш пациент хочет сделать вдох на третьей секунде, аппарат ИВЛ не допустит этого. По сути, с контролируемым дыханием ваш пациент абсолютно не работает, а аппарат ИВЛ делает все.
- Вспомогательное дыхание : Так же, как в хоккее или баскетболе, если вы передаете шайбу или мяч своему товарищу по команде, и он забивает корзину или гол, вы получаете результативную передачу.То же самое можно сказать и о вспомогательном дыхании на аппарате ИВЛ. В отличие от контролируемых вдохов, которые происходят с заданным интервалом времени, вспомогательные вдохи будут доставлены вашему пациенту, если они попытаются инициировать дыхание. Если ваш пациент пытается сделать вдох (то есть передать шайбу или мяч), аппарат ИВЛ уловит это и произведет полный механический вдох (то есть забитый гол или попадание в корзину). Для вспомогательного дыхания пациент должен запустить вентилятор (всасывать ЭТТ и вызывать изменение давления или потока), после чего вентилятор полностью берет на себя и обеспечивает полный вдох.Допустим, вы поместили своего пациента в режим, называемый вспомогательной / контролируемой вентиляцией, тогда только 2 типа дыхания могут быть доставлены, управляемы или поддержаны. Если вы установите частоту дыхания на 12 ударов в минуту, то каждые 5 секунд аппарат ИВЛ будет выполнять заданное дыхание, если ваш пациент не запускает дыхание (парализованный, седативный или коматозный). Все эти вдохи будут контролируемыми. Однако, если ваш пациент бодрствует и начинает дышать чаще, чем каждые 4 секунды, эти вдохи будут вспомогательными. По сути, с помощью вспомогательного дыхания ваш пациент инициирует вдох, но вентилятор возьмет на себя работу и завершит работу за пациента.
- Поддерживаемое (спонтанное) дыхание : Эти типы дыхания запускаются усилием пациента (например, вспомогательное дыхание), но после запуска вентилятор даст вам некоторую поддержку , но не полную поддержку, как вспомогательное дыхание. Я думаю об этих вдохах как о подтягиваниях с опорой в спортзале.
Control : Вы можете висеть только на перекладине для подтягивания, но они настолько слабы, что вы не можете даже начать подтягивание. Тогда вам понадобится хороший друг, который подтолкнет вас вверх, пока вы не доберетесь до вершины перекладины.
Помощь : Здесь вы можете повиснуть на перекладине и хотя бы попытаться подтянуться, но ваш хороший друг снова видит ваши усилия и помогает вам полностью добраться до вершины перекладины.
Поддерживается : Здесь вы можете начать подтягиваться и, возможно, даже подняться на — штанги, но вам понадобится небольшая поддержка или толчок, чтобы завершить подтягивание.
В режиме, который обеспечивает только поддерживаемое дыхание (поддержка давлением или поддержка объема), вы должны убедиться, что пациент имеет адекватную частоту дыхания (на аппарате ИВЛ не установлена частота дыхания) и имеет адекватное дыхательное усилие, как это должен делать ваш пациент. работайте здесь, чтобы обеспечить адекватный дыхательный объем.В режиме поддержки давлением все ваши вдохи поддерживаются некоторым давлением. Самый популярный режим в педиатрической реанимации (редко используемый у взрослых) — это SIMV + PS, и он фактически объединяет все три типа этих вдохов вместе, как мы скоро обсудим.
Подача дыхания:Объем дыхания : Как и звучит, после срабатывания аппарата ИВЛ (дыхание с синхронизацией по времени или с поддержкой пациента) аппарат ИВЛ обеспечивает заданный дыхательный объем.В режиме объема, как только аппарат ИВЛ запускается, задается заданный дыхательный объем, и как только этот заданный объем достигается, аппарат ИВЛ переходит в режим выдоха. Во время объемного выдоха вы, конечно, знаете, какой объем выдохнул ваш пациент, но чего вы не знаете, так это того, какое давление потребовалось для выполнения этого вдоха. Это функция эластичности легких (растяжения легких). Соответствие — это просто изменение объема, деленное на изменение давления (C = V / P).
Очень жесткое легкое (синдром острого респираторного дистресса) будет иметь низкую податливость, и можно ожидать, что для достижения заданного дыхательного объема потребуется более высокое давление.Если легкое имеет высокую податливость (эмфизема), можно ожидать, что более низкое давление обеспечит заданный дыхательный объем.
В режиме объема (например, Volume Assist-Control) вам необходимо наблюдать, какое давление требуется для выполнения этого вдоха. Давление, которое вас должно беспокоить больше всего, — это давление плато (P Plat), давление , необходимое для расширения мелких дыхательных путей и альвеол (или давление, необходимое для преодоления упругих сил легких, то есть альвеол и грудной стенки). .Высокое давление плато отражает проблемы с растяжимостью легких пациента (легкие становятся жестче, и цель — — удерживать <30 см · 30 см). Это давление не будет отображаться на аппарате ИВЛ, но его можно достичь, выполнив маневр задержки в конце вдоха (останавливает вентилятор в конце вдоха на 0,5–1 секунду).
Давление, которое фактически будет отображать вентилятор, — это Пиковое давление вдоха (PIP) . PIP — это максимальное давление, необходимое для выполнения вдоха во время активного вдоха.PIP — это сумма как резистивного давления (давление, преодолевающее эндотрахеальную трубку и большие проксимальные дыхательные пути), так и упругого давления легких (давление, приводящее к расширению мелких дыхательных путей и альвеол).
Сводная информация о давлениях PIP и плато:Представьте, что ваши легкие — это воздушный шар, а вы — вентилятор, пытающийся наполнить этот воздушный шар. Когда вы впервые начинаете надувать воздушный шар, требуется большое давление, чтобы преодолеть силы сопротивления этого воздушного шара и запустить воздушный поток, но как только вы преодолеете это сопротивление, давление, необходимое для продолжения наполнения воздушного шара до его полного объема, уменьшится.То же самое верно, когда аппарат ИВЛ начинает выдыхать; требуется большое давление, чтобы преодолеть силы сопротивления эндотрахеальной трубки и верхних проксимальных отделов дыхательных путей. Если вы остановите поток воздуха, когда воздушный шар наберет полный объем, завяжете его и позволите давлению уравновеситься, то это давление будет эквивалентно вашему PPlat. Плато — это давление на альвеолярном уровне, и если оно слишком высокое, оно может вызвать травму (высокое давление = баротравма или большой объем раздува = волутравма).PPl at может также отражать тот факт, что у вашего пациента снижается эластичность легких (легкие становятся жестче, и поэтому требуется большее давление для расширения альвеол). Обычно разница между PIP и PPlat обычно <5 см. 30 (PIP всегда> PPlat).
- Пиковое давление вдоха (PIP): Динамическое давление, необходимое для полного надувания легких (преодоление сил сопротивления и упругости легких)
- Сопротивление дыхательных путей: PIP — Давление плато (обычно <5 см. Ч 30, если не возникает чрезмерного сопротивления дыхательных путей)
- Пауза на вдохе: Маневр вентилятора для измерения давления плато
- Давление плато (PPlat): Давление растяжения альвеол (статическое давление, которое отражает податливость легких)
- Низкое давление при вождении наблюдается у пациентов, находящихся на ИВЛ. Таким образом, похоже, что эластичность легких довольно нормальная (в отличие от большинства традиционных пациентов с ОРДС).
- «Тихая гипоксемия» — нормальная растяжимость легких может вызвать у пациентов относительно низкую дыхательную работу до интубации (по сравнению с тяжестью их гипоксемии).
- Легкие с высокой степенью рекрутирования — пациенты часто хорошо реагируют на рекрутмент, используя высокие уровни PEEP или APRV ( n = 1 для последнего).
- Благоприятный ответ на пронацию — наряду с типичными результатами компьютерной томографии периферической, базилярной консолидации, это может соответствовать значительному вкладу базилярного ателектаза.
- CPAP обеспечивает максимальное значение среднего давления в дыхательных путях без интубации.
- CPAP не увеличивает дыхательные объемы, поэтому это может способствовать более защищающей легкие модели вентиляции.
- При использовании закрытой системы и вирусных фильтров это может быть достаточно безопасно в отношении передачи вирусов (ничто с COVID-19 не является безопасным на 100%).
- Давление может быть повышено до достаточно высокого уровня (например, 15-18 см). Использование чрезмерно высокого давления может привести к инсуффляции и аспирации желудка (Bouvet et al., 2014).
- FiO2 можно титровать в зависимости от насыщения пациента. Благоприятный ответ на CPAP будет отражаться в рекрутменте легких и снижении потребности в FiO2. В качестве альтернативы, повышение на требований FiO2 на может сигнализировать об отказе CPAP и необходимости интубации.
- Интерфейс шлема может быть оптимальным, если таковой имеется (чтобы избежать проблем с уплотнением маски).
- Мониторинг:
- Оксигенация (потребность в FiO2, насыщение кислородом)
- Эффективность вентиляции (дыхательный объем и минутная вентиляция на аппарате CPAP, возможно прерывистый VBG / ABG в соответствии с клиническими показаниями)
- А пациент с обострением гипоксемии (например, требующий ~ 50-60% FiO2), который не дистресс и отсутствие других отказов органов.
- Пациенты чьи предпочтения не должны быть интубированы (DNR / DNI).
- Истощение поставки аппаратов ИВЛ (имеется большой запас CPAP аппараты, которые часто используются при обструктивном апноэ во сне). Точно так же, если CPAP может предотвратить интубацию в даже только 20-40% пациентов, это может помочь предотвратить исчерпание вентиляторы.
- Отсутствие присутствующей бригады, способной интубировать пациента (например, небольшая больница без ресурсов, необходимых для немедленной интубации)
- COVID-19, по-видимому, вызывает необычную форму гипоксемической дыхательной недостаточности с выраженной гипоксемией, но нормальной эластичностью легких. Это может быть связано с диффузным ателектазом.
- CPAP может быть желательным способом неинвазивной поддержки для этих пациентов. CPAP — это метод, который обеспечивает наиболее сильное задействование легких (самое высокое среднее давление в дыхательных путях).Он также имеет то преимущество, что позволяет избежать чрезмерно больших дыхательных объемов.
- Оптимальная роль неинвазивных режимов поддержки при COVID-19 в настоящее время неизвестна. CPAP может быть рациональным выбором для некоторых пациентов с умеренной гипоксемией и единственной органной недостаточностью. Как всегда, необходимы дополнительные доказательства.
Неонатальных пациентов трудно включить в клинические испытания.
Очень большое количество пациентов необходимо, чтобы найти тонкие различия в заболеваемости и смертности.
Многие производители не желают или не могут поддерживать дорогостоящие исследования.
Программное обеспечение вентилятора имеет тенденцию меняться настолько часто, что исследователям трудно успевать за технологическими изменениями.
Более низкое и более постоянное давление в аппарате ИВЛ и меньшие колебания внутричерепного давления
Повышенный комфорт пациента с меньшим седативным эффектом, что может облегчить отлучение от аппарата ИВЛ вентиляция 7
- Для переписки: Melissa Brown RRT-NPS, Программа респираторной терапии, Grossmont Community College, 8800 Grossmont College Drive, El Cajon CA 92020. Электронная почта: melissa.brown {at} sharp.com.
Г-жа Браун представила версию этой статьи на 47-й конференции журнала Respiratory Care Journal «Неонатальная и детская респираторная помощь: что ждет в будущем?» проходил 5–7 ноября 2010 г. в Скоттсдейле, штат Аризона.
Г-жа Браун не сообщила о конфликте интересов. Г-н ДиБласи рассказал о своих отношениях с Monaghan Medical и GE Healthcare.
↵ * Марк Роджерс RRT, CareFusion, Сан-Диего, Калифорния.
- Авторские права © 2011 by Daedalus Enterprises Inc.
- время вдоха
- адекватный поток вдоха для потребности
- время перехода на выдох
- продолжительность вдоха
- дыхание пациентов полностью контролируется вентилятором (давление, создаваемое пациентом, устраняется параличом и седацией)
- рисков: длительная седация и паралич, атрофия дыхательных мышц, чрезмерное растяжение, дискомфорт пациента, длительное отлучение от груди
- сохраняется спонтанная дыхательная активность
- ускоренное отлучение от груди, сохранение силы дыхательной мускулатуры
- риски: требуется синхронизация потребности пациента в вентиляции и настроек вентилятора
- приток вентиляции (вдох)
- требования к вентиляции (необходимый поток и объем)
- синхронизация контуров, генерирующих дыхательный ритм (соотношение I: E)
- триггер вдоха (поток, объем или давление)
- механизм подачи (поток, объем или давление)
- критерии цикла (когда вентилятор перестает поддерживать вдох и разрешает пассивный выдох)
- высокое PEEPi (должно быть достаточно усилий для преодоления PEEPi)
- слабость
- неправильные настройки вентилятора
- дисфункция вентилятора
- Слишком короткое время вдоха
- Слишком низкая скорость вдоха
- Установлен низкий дыхательный объем
- Кашель и икота
- икота
- кашель
- сердечные колебания
- дрожь
- судороги
- «дождь» (конденсация в контуре вентилятора)
- слишком низкая чувствительность триггера
- слишком медленно: «опускание» на подъем кривой давления во время вдоха
- слишком быстро: e.грамм. дискомфорт от слишком короткого времени подъема
- работа дыхания
- дыхательный паттерн
- слышимые звуки (например, протечка манжеты, стридор, хрип)
- обнаружение грудной клетки (например, гиперрасширение, тупость, треск)
- устранение угроз для жизни
- отключите пациента от аппарата ИВЛ и замените его на BVM, если необходимо
- лечить пациентов с респираторной патологией, влияющей на резистентность и / или комплаентность (например,грамм. мокрота, бронхоспазм, струп грудной стенки, пневмоторакс)
- лечить другие факторы пациента (например, голод, боль, слабость, сон, седативный эффект, питание, физиотерапия)
- перегиб
- обструкция (например, блокировка секрета)
- удар о киль или между шнурами
- выберите подходящий вентилятор
- выберите подходящий режим
- убедитесь, что чувствительность не слишком низкая или высокая
- выберите подходящую скорость вентилятора
- установите соответствующую скорость потока
- убедитесь, что пациент не запускается автоматически (кардиогенные колебания, высокая чувствительность, утечки в контуре, конденсация воды в контуре)
- успокоить пациента, чтобы уменьшить возбуждение
- взять на себя вентиляцию, если усталость очевидна
- адрес PEEPi: — применить увеличенное внешнее PEEP — уменьшить дыхательный объем и частоту дыхания — увеличить время выдоха — бронходилататоры
- устранить недостатки: — питание — уменьшить седативный эффект — физиотерапия
- отрегулировать порог чувствительности триггера (может привести к неправильному срабатыванию)
- лечат основные факторы пациента (например,грамм. ХОБЛ, астма)
- отрегулируйте чувствительность выдоха или переключитесь на циклическое управление по времени между вдохом и выдохом или переключитесь на режим с циклическим объемом
- Thille AW, Rodriguez P, Cabello B, Lellouche F, Brochard L.Асинхронность пациента и аппарата ИВЛ при искусственной вентиляции легких. Intensive Care Med. 2006 Октябрь; 32 (10): 1515-22. [PMID 16896854]
- Идентификация источника шума и тракта передачи
- Установление руководящих принципов и контрмер
- Оборудование для стандартизированных испытаний
- Контрольные измерения звука и вибрации
- Структурные испытания и сопоставление моделей CAE
- Показатели оценки качества звука и вибрации
- Разработка методики измерений
- Испытания и анализ NVH транспортных средств
- Тестирование шумоизоляции транспортных средств на тренажерах в лаборатории
- Звуковое оформление автомобиля E / PHE (как внутри, так и снаружи)
- Поддержка автомобильной программы (включая финальную презентацию, оценку транспортных средств и PR)
Дыхание с давлением : Опять же, как следует из названия, предварительно установленное давление будет доставлено пациенту после срабатывания аппарата ИВЛ (будь то дыхание с контролем давления по времени или дыхание с поддержкой давления пациентом).В режиме давления заданное давление достигается почти мгновенно и остается на этом уровне в течение заданного времени (время вдоха), а затем циклически переключается на выдох по достижении этого времени.
Итак, какой дыхательный объем получает ваш пациент при вдохе с давлением? При дыхании с подачей давления вы должны убедиться, что ваш пациент получает адекватный дыхательный объем (> 4 см3 / кг и < 8 см3 / кг IBW), регулируя давление на аппарате ИВЛ. Важно отметить, что идеальная масса тела (IBW) зависит от роста вашего пациента, а не от его фактического веса.Итак, мужчина ростом 5 футов 150 кг должен иметь такой же дыхательный объем, что и мужчина ростом 5 футов 70 кг. Объем, который получат ваши пациенты, будет зависеть от их эластичности легких. Очень жесткое легкое может потребовать высокого давления для обеспечения адекватного дыхательного объема, и вам, возможно, придется часто регулировать давление. Если комплаентность пациента увеличивается (становится менее жесткой), вам необходимо снизить давление, чтобы пациент не набирал больших дыхательных объемов. Если ваша комплаентность становится ниже (жесткие легкие), возможно, вам придется повысить давление, чтобы обеспечить адекватный дыхательный объем.
Если вам нужно постоянно проверять дыхательные объемы пациента с помощью дыхательных движений под давлением, тогда зачем это использовать? Это потому, что дыхание под давлением считается физиологичным и, следовательно, более комфортным для пациента. Мы физиологически дышим с замедляющимся потоком, когда большое количество газа очень быстро устремляется в наши легкие, а затем замедляется во время последней фазы вдоха. Дыхание под давлением имитирует наш нормальный режим потока, когда установленное вами давление достигается почти мгновенно, в результате чего очень большое количество газа попадает в легкие за короткий период времени, а затем замедляется на протяжении вдоха.В конце я опишу режим, который использует преимущества этого замедляющегося потока (больше комфорта), но нацелен на дыхательный объем, известный как регулирование объема с регулируемым давлением (PRVC).
Режимы :Теперь вы знаете много режимов независимо от того, осознаёте вы это или нет, просто зная типы дыхания (контролируемое, вспомогательное, поддерживаемое) и то, как осуществляется дыхание (объем или давление).
Регулятор громкости
В этом режиме необходимо установить частоту дыхания и дыхательный объем (Вт).Вы также установите PEEP и Fi02 (но мы обсудим это в другом посте). Если вы установите RR = 12 ударов в минуту и Vt = 400 куб. См (6 куб. См / кг IBW), то каждые 5 секунд ваш пациент будет получать контролируемое по объему дыхание на 400 куб. Если пациент бодрствует и запускает дыхание со скоростью, превышающей 12 ударов в минуту, то эти вдохи будут дыханием с поддержкой объема с частотой 400 куб. См. Если ваш PIP повышен, не забудьте проверить PPlat ваших пациентов, чтобы убедиться, что он составляет менее 30 см.
Регулятор давления
В этом режиме нужно установить частоту дыхания и давление.Вы также установите PEEP и Fi02 (но мы обсудим это в другом посте). Если вы установите RR = 12 ударов в минуту и давление = 15 см. Ч 30 (установите / отрегулируйте давление на целевое значение 6 куб. См / кг IBW), то каждые 5 секунд ваш пациент будет дышать с давлением при 15 мм рт. Ст. (Не забудьте проверить его Vt). Если пациент бодрствует и запускает дыхание со скоростью, превышающей 12 ударов в минуту, то это дыхание будет дыханием с поддержкой давления с частотой 15 см. Ч 30.
Поддержка давлением
В этом режиме у пациента должна быть возможность инициировать дыхание и иметь достаточную силу дыхания для выполнения адекватного дыхательного объема.Этот режим часто используется, чтобы решить, можно ли экстубировать пациента и часто использовать его при спонтанном дыхании (SBT). В SBT не устанавливается ЧД и устанавливается минимальное количество ПС (ПС = 5 см · ч 30), и вы оцениваете, комфортно ли дышит ваш пациент при нормальной ЧД с адекватным Vt (не менее 4-6 см3 / кг) перед экстубацией. . Если вы решите поместить пациента в режим поддержки давлением, то, как и в случае с контролем по вспомогательному давлению, вы должны отрегулировать поддержку давлением, чтобы гарантировать, что ваш пациент получает адекватные дыхательные объемы (> 4 куб. См / кг и < 8 куб. См / кг).Дыхание с поддержкой давлением будет обеспечивать заданное давление до тех пор, пока поток вдоха не упадет до% от его пикового потока (обычно 25%), а затем дыхание перейдет в выдох. Вы можете прервать дыхание рано или поздно, отрегулировав% пикового потока (40% — дыхание перейдет в цикл выдоха раньше, 15% — дыхание переключится на выдох позже). PS отличается от дыхания с контролем давления, когда заданное давление подается в течение заданного времени (время вдоха). Поддержка давлением может быть добавлена к другим режимам, как я объясню далее.
Volume-SIMV (синхронизированная принудительная вентиляция) + PS:
С пониманием всех трех типов дыхания вы теперь сможете понять SIMV, потому что он способен доставлять все 3 типа дыхания. В этом режиме вы снова устанавливаете RR, Vt, а также fi02 и PEEP. Если вы установите RR = 12 и Vt = 400cc, то каждые 5 секунд ваш пациент будет получать контролируемое по объему дыхание на уровне 400cc на вдох, если у вашего пациента нет адекватного респираторного привода, или дыхание с поддержкой объема, если они могут запустить .Вы получите 12 принудительных вдохов (установленное вами RR = количество принудительных вдохов), и они будут либо контролироваться, если пациент не предпринимает никаких усилий, либо им будет оказана помощь, если они запускают вентилятор примерно каждые 5 -х секунд. Аппарат ИВЛ синхронизируется с усилием пациента и подает вспомогательное дыхание, если пациент начинает дыхание примерно каждые 5 -й секунд.
Если ваш пациент хочет сделать вдох в промежутке между этими 5 секундами, то это дыхание будет поддерживаемым дыханием с поддержкой давлением.Таким образом, с помощью SIMV вы получите обязательное количество вдохов (в зависимости от установленного ЧД и будет либо контролироваться, либо поддерживаться), но, кроме того, ваш пациент может также делать поддерживаемые вдохи. Этот режим также может быть установлен как «Давление-SIMV + PS», и те же принципы остаются в силе, однако вместо того, чтобы получать принудительные вдохи с контролем объема или с помощью объема, они будут управляться давлением или с помощью давления. SIMV — это режим, который мы чаще всего используем в педиатрии и педиатрической реанимации.Для этого есть несколько причин, которые я объясню в другом посте.
Регулятор объема с регулируемым давлением (PRVC) : Этот режим считается режимом давления, поскольку выдаваемые вдохи представляют собой вдохи под давлением с замедляющимся потоком вдоха (более физиологичным и комфортным), но нацелены на дыхательный объем, чтобы вы могли обеспечить его адекватность. дыхательные объемы при изменении податливости легких. Я часто говорю учащимся, что маленького терапевта уменьшили и поместили внутрь аппарата ИВЛ, чтобы помочь пациенту.Дыхание можно контролировать или ему помогать, но после включения мини-терапевт внутри аппарата ИВЛ рассчитывает податливость легких пациента и обеспечивает заданный дыхательный объем, но делает это при минимально возможном давлении. Если податливость снижается, то для достижения заданного дыхательного объема требуется большее давление. Тревога безопасности предупредит медработников (мини-терапевт зовет на помощь). Сигнал тревоги по давлению обычно устанавливается на уровне 30-35 см. Ч 30, чтобы избежать высокого давления на уровне альвеол, известного как баротравма. Сигнал тревоги обычно звучит на 5 см. Ч 30 мин меньше, чем установлено для сигнала тревоги, и предупреждает медработников о том, что давление для достижения дыхательного объема становится выше (комплаентность снижается).По достижении этого высокого давления вдох прекращается (дыхательный объем больше не дается), и дыхание переходит в выдох. PRVC также может использоваться в SIMV + PS, что также обычно выполняется в PICU. Это кажется идеальным режимом, но он имеет некоторые важные недостатки и не подходит для некоторых пациентов, о которых мы поговорим в другом посте.
В следующем посте мы обсудим, как выбрать режим ИВЛ и начальные настройки в зависимости от физиологии пациента.
Подробнее по этой теме:Сообщение Рецензент: Salim R.Резаи (Twitter: @srrezaie)
Поддержите шоу, заплатив и потребовав 1,5 часа (части 1–5) CME / CEH, щелкнув логотип ниже Цитируйте эту статью как: Франк Лодезерто, доктор медицины, «Упрощение механической вентиляции — Часть I: Типы дыхания», блог REBEL EM, 8 марта 2018 г. Доступно по адресу: https://rebelem.com/simplifying-mechanical-ventilation- part /. Следующие две вкладки изменяют содержимое ниже.Доцент Медицинской школы Содружества Гейзингер Программный директор, Critical Care Fellowship Взрослые и педиатрические отделения интенсивной терапии Медицинский центр Гейзингер Детская больница Джанет Вайс Данвилл, Пенсильвания
PulmCrit Wee — Может ли лучший способ неинвазивной поддержки COVID-19 быть… CPAP ??
В новейшей серии исследуются самые противоречивые концепции — Caveat Emptor!COVID-19 пациенты, кажется, ведут себя несколько уникально по сравнению с другими пациенты с ОРДС.Это не основано на данные высокого уровня, но, похоже, это тема, исходящая от множества центров (включая мой опыт работы с одним пациентом). Некоторые основные моменты:
Таким образом, COVID-19 не ведет себя как типичный ОРДС, а это означает, что с ним лучше всего лечить немного иначе.
теория, лежащая в основе патофизиологии
Некоторые пациенты может иметь прогрессирующий альвеолярный коллапс, как показано выше. Альвеолы начинают разрушаться, что искажает архитектура легких и способствует коллапсу соседних альвеол. Если не установить флажок, это может привести к прогрессирующее ухудшение, которое в конечном итоге требует интубации.
Один раз пациенты интубированы, высокий уровень положительного давления в дыхательных путях требует разрушенные альвеолы. Таким образом, пациенты могут отказаться от требования 100% FiO2 к значительному снижению содержания кислорода требования в течение нескольких часов.
лучший режим неинвазивной респираторной поддержки?
Вышеупомянутая модель предполагает, что пациентам с COVID действительно нужно положительного давления больше, чем что-либо еще. Например, их работа дыхания часто сносно — так может и не надо много механика опора для работы дыхания (действительно, механическая опора может привести к вредно большие дыхательные объемы).
Наилучшим способом обеспечения высокого положительного давления является простое постоянное положительное давление в дыхательных путях (CPAP).CPAP может показаться не слишком драматичным, но этот метод на самом деле обеспечивает максимальное положительное давление, позволяющее максимально эффективно задействовать:
CPAP может иметь несколько преимуществ при COVID:
гайки и болты: как можно использовать CPAP
какова роль CPAP при COVID-19?
Это действительно неизвестно. Есть много сильных мнений, но почти нет данных (особенно данных по COVID-19).К сожалению, большинство доступных доказательств в отношении «неинвазивной вентиляции», как правило, состоит в основном из BiPAP (а не CPAP). В самом деле, эти две модальности неизменно объединяются (несмотря на то, что они совершенно разные).
CPAP определенно не является методом выбора для всех пациентов с COVID-19. Однако потенциально он может сыграть роль в определенные ситуации:
As при всех формах неинвазивной вентиляции тщательный мониторинг является ключом к безопасность.Это особенно важно для пациентов с COVID-19, у которых может развиться «тихая гипоксемия» (вызывающая выглядят намного лучше, чем они есть на самом деле).
дальше
Начальное изображение: Натан Думлао через Upsplash.
Джош — создатель PulmCrit.org. Он доцент кафедры легочной медицины и реанимации Университета Вермонта.
Последние сообщения Джоша Фаркаса (посмотреть все)Механическая вентиляция недоношенных
Реферат
Несмотря на то, что в отделениях интенсивной терапии новорожденных существует тенденция к использованию неинвазивной вентиляции, когда это возможно, инвазивная вентиляция все же часто необходима для поддержки недоношенных новорожденных с заболеваниями легких. Доступно множество различных режимов вентиляции и стратегий вентиляции, которые помогают оптимизировать механическую вентиляцию легких и предотвратить повреждение легких, вызванное вентилятором.ИВЛ, запускаемая пациентом, предпочтительнее форм инвазивной вентиляции, запускаемой аппаратом, для улучшения газообмена и взаимодействия пациента с аппаратом ИВЛ. Однако никакие исследования не показали, что вентиляция, инициируемая пациентом, снижает смертность или заболеваемость недоношенных новорожденных. Многообещающая новая форма инициируемой пациентом вентиляции, вспомогательная вентиляция с регулировкой нервной системы (NAVA), недавно была одобрена FDA для инвазивной и неинвазивной вентиляции. В настоящее время проводятся клинические испытания для оценки результатов у новорожденных, получающих NAVA.Новые данные свидетельствуют о том, что режимы вентиляции с целевым объемом (т. Е. Регулировка объема или давления с адаптивным нацеливанием) могут обеспечить лучшую защиту легких, чем традиционные режимы управления давлением. Несколько режимов нацеливания на объем, которые обеспечивают точную подачу дыхательного объема при большой утечке через эндотрахеальную трубку, были недавно введены в клиническую практику. Продолжаются дискуссии о том, следует ли лечить новорожденных инвазивно с помощью высокочастотной или традиционной вентиляции при рождении.В большинстве проведенных на сегодняшний день клинических испытаний высокочастотная вентиляция сравнивается с режимами контроля давления. В будущих исследованиях с недоношенными новорожденными следует сравнить высокочастотную вентиляцию и традиционную вентиляцию с режимами, ориентированными на объем. За последнее десятилетие появилось много новых многообещающих подходов к защитной вентиляции легких. Ключом к защите легкого новорожденного во время искусственной вентиляции легких является оптимизация объема легких и ограничение чрезмерного расширения легких путем применения соответствующего ПДКВ и использования более короткого времени вдоха, меньшего дыхательного объема (4–6 мл / кг) и разрешающей гиперкапнии.В данной статье рассматриваются новые и устоявшиеся режимы и стратегии неонатальной вентиляции и оценивается их влияние на исходы новорожденных.
Введение
С момента своего создания неонатальный аппарат искусственной вентиляции легких считался важным инструментом для лечения недоношенных новорожденных с респираторным дистресс-синдромом (RDS) и до сих пор считается неотъемлемым компонентом неонатальной респираторной помощи. До начала 1970-х годов новорожденные либо умирали, не имея доступа к соответствующим аппаратам ИВЛ, либо в первые дни жизни их поддерживали педиатрическими аппаратами ИВЛ и большим заданным дыхательным объемом (V T ) (приблизительно 18 мл / кг). .Считалось, что быстрая частота дыхания и ПДКВ увеличивают баротравму, и поэтому не использовались. Текущее клиническое ведение было основано главным образом на субъективной оценке оптимального подъема грудной клетки, звуков дыхания, цвета и поддержания нормальных показателей газов крови.
Младенческая смертность, вызванная RDS в США, снизилась с примерно 268 на 100 000 живорождений в 1971 году до 98 на 100 000 живорождений в 1985 году 1 до 17 на 100 000 живорождений в 2007 году. 2 Снижение смертности с 1971 по 1985 год несомненно, был многофакторным, но улучшения в технологии вентиляции легких, а также подготовка и опыт респираторных терапевтов, безусловно, сыграли важную роль.
В последнее десятилетие роль искусственной вентиляции легких в отделениях интенсивной терапии новорожденных (NICU) развивалась. Инвазивная механическая вентиляция легких, хотя часто необходима для поддержки новорожденных с заболеваниями легких, считается основной причиной повреждения и воспаления легких и в настоящее время считается основным фактором риска развития бронхолегочной дисплазии у новорожденных (БЛД). 3,4 Таким образом, учреждения с лучшими результатами, похоже, используют другой подход к ИВЛ.Если предположить, что у новорожденного имеется приемлемое дыхательное усилие, даже самые маленькие и самые молодые из этих пациентов теперь получают неинвазивную поддержку с использованием более мягких форм механической респираторной поддержки (например, постоянное положительное давление в дыхательных путях). Даже когда требуется инвазивная вентиляция, стратегии сейчас как никогда сфокусированы на том, как быстро пациенты могут быть освобождены от инвазивной поддержки.
Несмотря на то, что младенцы, все более и более мелкие, успешно поддерживаются без инвазивной поддержки, инвазивная вентиляция продолжает играть важную роль.В недавнем рандомизированном контролируемом исследовании (РКИ) исследователи из исследования 5 SUPPORT (Исследование для понимания прогнозов и предпочтений в отношении результатов и рисков лечения) сообщили, что 35% новорожденных гестационного возраста 24–28 недель, которые были рандомизированы. к руке с постоянным положительным давлением в дыхательных путях требовалась инвазивная вентиляция в родильном зале, а 83% требовали инвазивной вентиляции в какой-то момент во время исследования. Основными причинами недоношенных новорожденных, которым требуется инвазивная поддержка, являются плохой газообмен, повышенная работа дыхания (WOB), апноэ недоношенных и / или необходимость заместительной терапии сурфактантом.
Спустя почти три десятилетия после появления микропроцессоров, несколько достижений в технологии аппаратов ИВЛ для новорожденных привели к ряду предлагаемых усовершенствований аппарата ИВЛ для новорожденных. К ним относятся вентиляция, инициируемая пациентом, мониторинг V T проксимальных дыхательных путей и новые режимы вентиляции. Несмотря на то, что на разработку и тестирование этих устройств было потрачено огромное количество ресурсов, остается вопрос, действительно ли эти достижения улучшили результаты для новорожденных? Хотя казалось бы естественным, что ответ, вероятно, положительный, технология развивалась так быстро, что неудивительно, что ни одно РКИ не продемонстрировало различий в смертности и заболеваемости, связанных с использованием новых технологий искусственной вентиляции легких.Основные причины этого включают:
Усовершенствования аппаратов искусственной вентиляции легких для новорожденных не прошли даром.Аппараты ИВЛ текущего поколения повысили уровень сложности и дороговизны ухода за новорожденными. Клиницисты нередко соблазняются новыми продвинутыми функциями, обнаруженными в аппаратах искусственной вентиляции легких для новорожденных. Однако повышенная сложность технологии может увеличить риск для пациентов. Эти риски включают непонимание и неправильное применение клиницистами. Но на самом деле многие из этих функций никогда не используются в клинической практике. Таким образом, опытный врач остается задаваться вопросом, перевешивают ли затраты и риски, связанные с новыми аппаратами ИВЛ и режимами вентиляции, клиническую пользу для пациентов.В этом документе будут рассмотрены многие из прошлых и недавних достижений в области аппаратов ИВЛ для новорожденных и стратегий ведения, проанализированы данные о результатах, связанных с этими достижениями, и изучены некоторые из наиболее многообещающих подходов к вентиляции новорожденных, которые находятся на горизонте.
ИВЛ, запускаемая пациентом
Аппараты искусственной вентиляции легких для новорожденных были относительно недорогими и простыми в эксплуатации. Обычно на этих вентиляторах можно было установить только один режим. Механическое дыхание запускалось с помощью машины, с временным циклом и с контролем давления.Прерывистая принудительная вентиляция (IMV) обеспечивала прерывистое дыхание с контролем давления. и между запланированными вдохами на ИВЛ возникло самостоятельное самопроизвольное дыхание. Предварительно установленный непрерывный поток обеспечивает подачу смешанного газа как для спонтанного, так и для механического дыхания. Существовала большая вероятность того, что механическое дыхание будет осуществляться не в фазе со спонтанным дыхательным усилием новорожденного, в результате чего пациент будет бороться с вентилятором (рис. 1А). 6 Поскольку аппарат ИВЛ по существу функционировал независимо от пациента, плохое взаимодействие между пациентом и аппаратом ИВЛ могло привести к неадекватному газообмену, утечкам воздуха, улавливанию газов и усилению поддержки аппарата ИВЛ. 7 Чтобы улучшить синхронизацию пациента с аппаратом ИВЛ и комфорт пациента, а также предотвратить некоторые из этих осложнений во время IMV, новорожденным вводили сильную седацию и / или нервно-мышечный паралич или гипервентиляцию с помощью аппарата ИВЛ. 8
Рис. 1.A: Аппаратная прерывистая принудительная вентиляция (IMV) с неадекватным запуском пациентом принудительных вдохов. Пациенту вводят IMV с регулируемым давлением с временным циклом и непрерывным потоком. Точки A-C — это самостоятельное самостоятельное дыхание.В точке D пациент начинает выдыхать, но перед тем, как выдох, доставляется дыхание с положительным давлением, что приводит к накоплению вдоха и асинхронности между пациентом и вентилятором. B: Синхронизированная прерывистая принудительная вентиляция. Все принудительные вдохи инициируются пациентом и должным образом подаются аппаратом ИВЛ. (Адаптировано из ссылки 6, с разрешения.)
ИВЛ, запускаемая пациентом, стала стандартом для аппаратов искусственной вентиляции легких для взрослых до того, как была принята в отделениях интенсивной терапии.Теоретические преимущества предоставления маленьким пациентам возможности инициировать принудительное дыхание с помощью аппарата ИВЛ на основе их собственных дыхательных усилий во время ИВЛ, инициируемой пациентом, включают:
Причиной медленного принятия инициируемой пациентом вентиляции в отделениях интенсивной терапии являются, прежде всего, технические ограничения, связанные с обнаружением небольших усилий пациента и быстрым реагированием на них.Мониторинг дыхания во время вентиляции стал более комплексным и сложным. Сегодня большинство неонатальных аппаратов ИВЛ включает в себя небольшие, легкие датчики потока с горячим проводом или с регулируемым отверстием, которые могут точно и точно измерять изменения потока и давления в проксимальных дыхательных путях и обеспечивать инициируемую пациентом вентиляцию даже у самых маленьких пациентов. Как только аппарат ИВЛ определяет усилие пациента на основе этих изменений, на клапан управления потоком отправляется сигнал, клапан открывается и инициируется дыхание.Запуск по потоку с датчиком, установленным на проксимальном отделе дыхательных путей (рис. 2), в настоящее время предпочтительнее, чем срабатывание по давлению. 9,10 Проксимальный датчик потока стал необходим не только для запуска, но и для точного измерения V T и графического отображения дыхательных путей. 9–11 В таблице 1 показаны преимущества и недостатки имеющихся методов запуска неонатального аппарата ИВЛ.
Рис. 2. Датчик потокадля новорожденных, на дыхательном пути, между контуром вентилятора и адаптером эндотрахеальной трубки (стрелка).
Таблица 1.Преимущества и недостатки доступных методов запуска неонатального вентилятора
Ограничения датчиков потока включают дополнительный вес на ETT, большее механическое мертвое пространство, а также то, что надежность датчика может быть снижена из-за накопления секретов в датчике. Таким образом, некоторые центры неохотно используют проксимальное измерение потока и поэтому полагаются на измерения потока и давления, сделанные не на проксимальных дыхательных путях. В исследовании по определению влияния механического мертвого пространства проксимального датчика потока Нассабех-Монтазами пришел к выводу, что, несмотря на наличие измеримого воздействия на самых маленьких младенцев, ценность точных измерений и синхронизации V T перевешивает любой небольшой сопутствующий риск. . 12
В отделении интенсивной терапии реанимации также возникают дополнительные трудности при работе с ЭТТ без наручников, что вызывает большие позиционные утечки воздуха вокруг ЭТТ, что может привести к автоматическому срабатыванию и пропуску срабатывания триггера. Некоторые производители вентиляторов решили эту проблему, разработав сложные алгоритмы компенсации утечек. Когда эта опция активирована, потеря давления в конце выдоха, вызванная утечкой ЭТТ, вызывает добавление потока в контур вентилятора для поддержания постоянного ПДКВ, что снижает вероятность несоответствующего срабатывания.
Постоянная принудительная вентиляция и синхронизированная прерывистая принудительная вентиляция
Наиболее широко используемые формы инициируемой пациентом вентиляции в отделении интенсивной терапии интенсивной терапии называются «помощь / контроль» и «синхронизированная прерывистая принудительная вентиляция» (SIMV). К сожалению, это конкретные названия режимов, которые можно найти на некоторых, но не на всех аппаратах ИВЛ. При обзоре литературы, охватывающей множество различных аппаратов ИВЛ и множество различных авторских предпочтений в отношении номенклатуры, нам нужно говорить в терминах тегов или общих классов режимов, а не конкретных имен.Кроме того, в детской литературе эти термины понимаются как формы контроля давления, тогда как в литературе для взрослых они понимаются как формы контроля объема.
В этой статье мы будем использовать общую классификацию режимов непрерывной принудительной вентиляции с контролем давления (PC-CMV) для обозначения любого режима, в котором давление на вдохе задано заранее и каждый вдох является обязательным (т. ). Мы будем использовать термин прерывистая принудительная вентиляция с контролем давления (PC-IMV) для обозначения любого режима, в котором давление на вдохе задано заранее, и между принудительными вдохами могут происходить спонтанные вдохи (вдохи, которые инициируются и циклируются пациентом).Особенностью педиатрической литературы является акцент на различие между PC-IMV (в котором все принудительные вдохи запускаются машиной, что мы будем называть PC-IMV) (рис. 1A) и PC-IMV (в котором принудительные вдохи может инициироваться пациентом), который мы будем называть PC-SIMV (рис. 1B). Эти формы вентиляции, запускаемой пациентом, предпочтительны, поскольку у недоношенных новорожденных часто бывает непредсказуемый характер дыхания, и, пока частота искусственной вентиляции легких установлена на достаточно высоком уровне, имеется достаточное количество запускаемых аппаратом резервного дыхания для поддержки новорожденных, у которых развивается периодическое дыхание или апноэ.
Несколько небольших исследований оценили различия в краткосрочных физиологических исходах между PC-SIMV и PC-IMV у недоношенных новорожденных. В таблице 2 перечислены некоторые наблюдаемые клинические преимущества PC-SIMV по сравнению с PC-IMV. 13–16 Также было проведено несколько небольших краткосрочных клинических испытаний PC-SIMV по сравнению с PC-IMV или PC-CMV по сравнению с PC-IMV. 13–20 В целом у новорожденных PC-CMV показал меньшую вариабельность V T , более короткое время отлучения, более низкое WOB и лучшие показатели газов в крови и показатели жизненно важных функций, чем PC-SIMV, а также более низкое WOB и более короткую продолжительность отлучения. чем PC-IMV. 15
Таблица 2.Ранние исследования вентиляции, инициируемой пациентом, у недоношенных новорожденных
В недавнем Кокрановском метаанализе 21 оценили 14 РКИ и сравнили различия в результатах вентиляции, инициируемой пациентом, и вентиляции, не инициируемой пациентом (например, PC-IMV). По сравнению с типами дыхания, не инициируемыми пациентом, у недоношенных новорожденных, которым поддерживалась вентиляция, инициируемая пациентом (PC-CMV или PC-SIMV), была более короткая продолжительность вентиляции (средневзвешенная разница -34.8 ч, 95% ДИ от -62,1 до -7,4). По сравнению с PC-SIMV, PC-CMV ассоциировался с незначительной тенденцией к более короткой продолжительности отлучения (средневзвешенная разница –42,4 ч, 95% ДИ –94,4–9,6). Не было значительных различий в смертности или заболеваемости, связанных с триггерным методом. Очевидно, что режимы вентиляции, запускаемые пациентом, обеспечивают некоторые краткосрочные преимущества по сравнению с режимами, не инициируемыми пациентом, но многие из аппаратов ИВЛ, использованных в этих исследованиях, были аппаратами ИВЛ для новорожденных с микропроцессорным управлением более раннего поколения.Неясно, обеспечивают ли недавние улучшения инициируемой пациентом вентиляции в современных аппаратах ИВЛ лучшую синхронизацию и результаты у новорожденных, чем те, которые были протестированы в этих более ранних исследованиях.
Вентиляция с поддержкой давлением
ИВЛ с поддержкой давлением (PSV) — это форма инициируемой пациентом вентиляции, которая все чаще используется в отделениях интенсивной терапии для отлучения от груди или в качестве вспомогательного дыхательного типа, используемого в сочетании с SIMV. PSV классифицируется как форма непрерывной самопроизвольной вентиляции с контролем давления, но, поскольку она присутствует практически во всех аппаратах ИВЛ, мы будем использовать термин PSV вместо менее известного термина непрерывная самопроизвольная вентиляция с контролем давления, чтобы избежать путаницы.PSV отличается от PC-CMV тем, что каждый вдох инициируется пациентом и циклически повторяется (с помощью критерия цикла потока). В PSV пациент контролирует начало вдоха, начало выдоха, время вдоха, частоту дыхания и минутный объем, поэтому пациент полностью контролирует дыхание, что повышает комфорт пациента и синхронизацию между пациентом и аппаратом ИВЛ. 22 Важно отметить, что для использования PSV у новорожденного должен быть достаточный респираторный драйв. В то время как в более новых режимах PSV есть резервный режим апноэ, аппарату ИВЛ требуется время, чтобы определить апноэ, прежде чем будут выполнены обязательные резервные вдохи.Пациентам с постоянным и частым апноэ может быть лучше лечить PC-CMV или PC-SIMV. Большая утечка ETT также может представлять проблему для PSV, потому что утечка может не позволить пациенту пройти цикл потока до выдоха. В большинстве аппаратов ИВЛ добавлены вторичные критерии цикличности по времени, чтобы обеспечить надлежащую остановку дыхания, когда цикличность потока не может быть достигнута во время PSV.
Недоношенные новорожденные используют частые вздохи для набора и поддержания объема легких в конце выдоха и поддержания оксигенации. 23 Было высказано предположение, что PSV может лучше помочь новорожденному, находящемуся на ИВЛ, установить режим дыхания, включающий вздохи. 24 PSV может быть особенно полезным для пациентов, которым трудно управлять с фиксированным временем вдоха и частотой дыхания (например, PC-CMV). Это особенно верно для младенцев с высоким сопротивлением дыхательных путей (т. Е. С хроническим заболеванием легких), которые склонны к развитию газовых ловушек. В отчете о клиническом случае Nicks et al. 25 наблюдали более низкое давление в дыхательных путях и улучшили V T и комплаентность, когда новорожденный с БЛД был переведен с PC-SIMV на PSV. Это дало возможность быстро отлучить пациента от ИВЛ и экстубировать его.
PSV эволюционировал для использования адаптивного таргетинга: например, «поддержка объема» (на аппарате ИВЛ Servo-i, Maquet, Solna, Швеция) или «гарантия объема поддержки давлением» (на VN500, Dräger, Любек, Германия), что — это режим, который автоматически регулирует давление на вдохе для поддержания минимального заданного целевого значения V T . Nafday et al, 26 в небольшом, неслепом РКИ с 34 недоношенными новорожденными с РДС сравнили гарантированный объем поддерживаемого давления с PC-SIMV в качестве начального режима вентиляции после заместительной терапии сурфактантом.В группе PC-SIMV наблюдалось более быстрое снижение среднего давления в дыхательных путях и только снижение потребности в анализе газов артериальной крови в группе давления-поддержки-гарантированного объема, что, вероятно, связано с лучшим контролем и обслуживанием V . Т . Olsen et al. 27 исследовали краткосрочные клинические эффекты гарантированного объема поддержки давлением по сравнению с PC-SIMV в перекрестном исследовании с 14 недоношенными новорожденными, выздоравливающими после RDS. Группа с гарантированным объемом поддержки давлением имела более высокую частоту дыхания, большую минутную вентиляцию и меньший объем легких в конце выдоха и требовала более высокого среднего давления в дыхательных путях.Olsen и др. Предположили, что ухудшение рекрутирования легких частично было связано с более коротким временем вдоха во время гарантированного объема поддержки давлением.
PSV в настоящее время становится обычным дополнительным режимом у пациентов, получающих поддержку с помощью PC-SIMV. Добавление PSV во время PC-SIMV может помочь в преодолении сопротивления небольшой ETT во время прерывистых спонтанных вдохов. Gupta et al. , 28, наблюдали большее увеличение минутной вентиляции и сопутствующее снижение частоты дыхания пациента у новорожденных, получавших PC-SIMV с поддержкой давлением, по сравнению с PC-SIMV без поддержки давлением.Reyes et al., , 29, , провели РКИ с участием 107 недоношенных новорожденных с РДС, которым была назначена PC-SIMV с поддержкой давлением или без нее, в течение 28 дней. Новорожденные, получившие поддержку давлением, достигли минимальных настроек аппарата ИВЛ и были экстубированы раньше, чем группа, получавшая только PC-SIMV. Подгруппа младенцев с поддерживающим давлением с массой 700–1000 г подвергалась более короткому воздействию дополнительного кислорода, но также получала больше сурфактанта. Однако не было различий в смертности или БЛД между двумя группами лечения.
Большинство новых неонатальных аппаратов ИВЛ позволяют клиницисту переключаться с циклического по времени принудительного дыхания на дыхание с циклическим потоком во время PC-SIMV или PC-CMV. Эта форма вентиляции известна в области вентиляции новорожденных как «вентиляция с циклическим потоком». Когда пациент находится на вентиляции с циклическим потоком, принудительные вдохи становятся спонтанными вдохами PSV, но с более высоким давлением на вдохе, чем обычно используется во время PSV. Инспираторные потребности недоношенных новорожденных могут значительно варьироваться в зависимости от изменений патофизиологии.Некоторые врачи включают вентиляцию с циклическим циклом потока на короткий период, чтобы наблюдать время вдоха пациента, наблюдая при этом V T и WOB, а затем снова переводят пациента на вентиляцию с циклом по времени в другое время вдоха. Эта процедура известна как оценка времени вдоха. Многие аппараты ИВЛ не сообщают клиницисту о включении цикла потока, и врач может подумать, что дыхание по-прежнему циклически повторяется. Это может создать проблему, если возникнет большая утечка или если механика легких ухудшится, поэтому вентиляция с циклическим потоком должна использоваться с особой осторожностью, поскольку это может снизить среднее давление в дыхательных путях и вздутие легких, особенно если за пациентом не ведется надлежащее наблюдение.
В недавнем метаанализе оценивалось влияние вентиляции с циклическим потоком и вентиляции, запускаемой пациентом по времени (например, PSV по сравнению с PC-CMV и PC-SIMV) на исходы у недоношенных новорожденных. 24 К сожалению, подходили только 2 небольших рандомизированных краткосрочных перекрестных испытания, в которых сообщалось только о механике легких и краткосрочных физиологических исходах. Недостаточно доказательств в поддержку использования вентиляции с циклическим потоком по сравнению с традиционной вентиляцией с циклом во времени.
В нескольких исследованиях рассматривались клинические исходы широкого спектра доступных подходов к вентиляции, инициируемой пациентом, у недоношенных новорожденных.Kapasi et al. 30 оценили WOB и другие показатели синхронизации пациента с аппаратом искусственной вентиляции легких во время PC-IMV, PC-SIMV, PC-CMV и PSV у 7 недоношенных новорожденных. Все режимы, запускаемые пациентом, привели к лучшей синхронизации между пациентом и аппаратом ИВЛ и меньшей нагрузкой на долото по сравнению с PC-IMV. Отмеченная асинхронность имела место только во время PC-IMV, а PC-CMV имела худшую асинхронность. PSV привел к меньшим усилиям пациента и WOB, чем PC-IMV и PC-SIMV, но не PC-CMV.
ИВЛ, запускаемая пациентом, по-видимому, имеет явные преимущества перед традиционным PC-IMV за счет улучшения взаимодействия между пациентом и аппаратом ИВЛ и сокращения времени на аппарате ИВЛ.PSV может помочь с WOB, связанным со спонтанным дыханием, а также может уменьшить время, затрачиваемое на вентилятор, в сочетании с PC-SIMV. Однако PSV как автономный режим, даже в сочетании с гарантией объема, может иметь склонность подвергать пациента большему риску развития ателектаза. К сожалению, в настоящее время недостаточно доказательств, чтобы однозначно рекомендовать один конкретный режим по сравнению с другим.
Нервно-регулируемый вентиляторный ассистент
Носовая система искусственной вентиляции легких (NAVA) — это новая форма неинвазивной вентиляции (NIV) у недоношенных новорожденных.NAVA использует электрическую активность диафрагмы (EAdi) для определения времени и величины подачи инспираторного давления во время спонтанного дыхания (рис. 3). 31 Сигнал EAdi получается с помощью французского пищеводного катетера 5.5 с 10 электродами. Катетер размещают так, чтобы электроды находились на уровне диафрагмы. 32,33 При правильном расположении сигнал EAdi может точно и надежно запускать и циклически запускать дыхание с положительным давлением, независимо от утечки воздуха.Кроме того, величина вспомогательного давления на вдохе является продуктом сигнала EAdi и предварительно установленного уровня NAVA. 33 NAVA была доступна в качестве инвазивного режима на аппарате ИВЛ Servo i в течение почти 2 лет и недавно была одобрена FDA для НИВ.
Рис. 3.Вспомогательная вентиляция легких с нервной системой (NAVA) запускается электрической активностью диафрагмы. Традиционные режимы вентиляции запускаются давлением или потоком в дыхательных путях. (Адаптировано из ссылок 31 и 32.)
Beck et al. 33 изучали 7 недоношенных новорожденных (гестационный возраст 25–29 недель) с разрешенным заболеванием легких и готовых к экстубации. На первом этапе исследования был установлен катетер NAVA, и давление в дыхательных путях и EAdi были измерены в течение 60-минутного периода на обычном аппарате ИВЛ. Затем новорожденных помещали в инвазивную NAVA на уровне, обеспечивающем давление в дыхательных путях, аналогичное давлению при традиционной вентиляции. После короткого периода NAVA новорожденные были экстубированы и поддержаны NAVA через единственный носовой канюль и на уровне NAVA, аналогичном тому, на котором они были экстубированы.ПДКВ не использовалось из-за чрезмерной утечки во время NAVA. NAVA привел к более низкому среднему давлению в дыхательных путях ( P = 0,002) и более высокому требованию кислорода ( P = 0,003), чем в других условиях испытаний, из-за плохой передачи давления от утечки. Интересно, что NAVA (без PEEP) приводило к более низкой частоте дыхания нервной системы ( P = 0,004), меньшей задержке цикла дыхания и лучшей корреляции между EAdi и давлением в дыхательных путях ( P <0,001), чем при инвазивной вентиляции.Это краткосрочное исследование показало, что NAVA является разумным способом поддержки спонтанного дыхания недоношенных новорожденных после интубации и, возможно, до нее.
Breatnach et al. 34 сравнивали NAVA и PSV у 16 младенцев и детей, находящихся на ИВЛ (возрастной диапазон от 2 дней до 4 лет, в среднем 9,7 месяцев, диапазон веса 2,4–13,7 кг, в среднем 6,2 кг). NAVA улучшила синхронизацию пациента и аппарата ИВЛ и снизила пиковое давление на вдохе по сравнению с PSV. Текущие данные по NAVA являются предварительными, но первоначальные исследования кажутся положительными, особенно с точки зрения улучшения синхронизации между аппаратом ИВЛ и пациентом.NAVA, похоже, имеет возможность запускать и циклически повторять дыхание во время NIV, даже при наличии больших утечек.
NAVA требует, чтобы пациент дышал спонтанно. У недоношенных новорожденных с апноэ может не поддерживаться NAVA даже в резервном режиме вентиляции. В исследовании Beck et al., 33 недоношенных новорожденных получали поддержку с помощью прототипа аппарата ИВЛ Servo 300 (Maquet, Solna, Швеция), а NAVA в настоящее время коммерчески доступна только на аппарате ИВЛ Servo-i.NAVA является инвазивным, относительно дорогим и требует частого ухода за больным. Необходимы будущие исследования с большим количеством новорожденных для оценки результатов с помощью NAVA в качестве стандартного подхода к НИВ для новорожденных с заболеваниями легких. Также вызывает озабоченность стоимость пищеводных катетеров NAVA, их правильное размещение и их склонность к случайному смещению, особенно в популяции маленьких детей в отделении интенсивной терапии новорожденных. Хотя многие трудности, связанные с датчиками потока в дыхательных путях, можно обойти с помощью этого нового метода EAdi, вместо этого могут возникнуть новые проблемы, такие как правильное размещение датчика и более высокая стоимость.
Сравнение вентиляции с контролем давления и вентиляции с целевым объемом
Первые попытки искусственной вентиляции легких недоношенных новорожденных с помощью аппаратов искусственной вентиляции легких часто были безуспешными, и от них быстро отказались с введением аппаратов искусственной вентиляции легких для новорожденных. Сегодня вентиляция с контролем давления широко используется у новорожденных. Помимо возможности запускать дыхание с контролем давления на основе изменений потока или давления, управление давлением может предлагать некоторые другие тонкие, но клинически важные различия.Исторически сложилось так, что аппараты ИВЛ для младенцев создавали давление на вдохе, направляя предварительно заданный непрерывный поток через предохранительный клапан. В зависимости от того, как был установлен поток, инспираторный поток мог быть практически любым, от постоянного (по сути, регулятора объема) с треугольной формой волны давления до экспоненциального затухания с резко прямоугольной формой волны давления. Современные аппараты ИВЛ, используемые для младенцев, используют сложные системы контроля давления для генерации либо прямоугольной формы волны давления, либо волны с переменным повышением давления.Отличительной чертой старых и новых аппаратов ИВЛ является то, что при прямоугольной форме волны давления поток вдоха зависит от механических характеристик пациента, включая потребность во вдохе.
Переменный поток во время управления давлением полезен, потому что потребность пациента в потоке часто меняется, и поток от клапана потребности подается в ответ на большие утечки в дыхательных путях и во время активных усилий пациента по поддержанию постоянного давления на вдохе. Хотя у большинства пациентов реакция внутридыхательного потока достаточна, некоторым новорожденным может потребоваться более агрессивная подача газа во время контроля давления.Некоторые аппараты ИВЛ могут обеспечивать предварительно установленный непрерывный поток в качестве альтернативы изменяемому потоку во время контроля давления, и некоторым пациентам может быть удобнее работать с непрерывным потоком, поскольку более высокий поток может быть доступен в начале вдоха пациента. 35
Поскольку давление постоянно во время контроля давления, доставка V T может варьироваться в зависимости от изменений в механике легких и дыхательного усилия, что может вызвать быстрые и большие изменения в V T (например, после заместительной терапии сурфактантом), если вдох установка давления не отменяется немедленно.Избыточный V T увеличивает риск вызванного вентилятором повреждения легких (VILI) и глубокой гипокарбии. Существуют убедительные доказательства того, что кратковременное воздействие волютравмы во время искусственной вентиляции легких вызывает воспаление легких у недоношенных детей даже после нескольких минут ручной реанимации. 36
Вентиляция в течение 15 минут с помощью V T 15 мл / кг повреждает недоношенное легкое. 36 Всего лишь 3 чрезмерных вдоха при рождении поставили под угрозу терапевтический эффект последующей замены сурфактанта на животной модели недоношенности. 36 Гипервентиляция и, как следствие, гипокарбия могут вызывать долгосрочные неврологические последствия, кистозное поражение головного мозга и перивентрикулярную лейкомаляцию. 37,38 И наоборот, если уровень контроля давления не повышается из-за ухудшения механики легких и, как следствие, гиповентиляции, тогда у пациента может развиться глубокая гиперкарбия, что может увеличить риск развития внутрижелудочкового кровотечения. 39,40 Продолжительная вентиляция при низком давлении на вдохе и малом объеме легких также может вызвать ателектравму и ВИЛИ. 41 Недавно улучшенные возможности мониторинга объема, измерения механики легких и системные сигналы тревоги могут лучше направлять врачей при настройке аппарата ИВЛ.
Термин «вентиляция с целевым объемом» обычно используется в литературе по вентиляции новорожденных для описания типов дыхания, которые достигают минимального значения V T за счет использования либо регулировки объема, либо адаптивного управления давлением (также известного как двойное управление). Концепция вентиляции с целевым объемом не нова, но ее развитию препятствовали технологические ограничения аппаратов ИВЛ, не позволяющие применять ее у младенцев.Улучшения в обработке сигналов, сервоуправлении и мониторинге объема сделали вентиляцию с целевым объемом реальностью даже для самых маленьких пациентов. Большинство доступных в настоящее время аппаратов ИВЛ для новорожденных позволяют устанавливать V T на 2–3 мл и, что примечательно, с большой точностью и аккуратностью. Sinha и его коллеги впервые представили этот клинический подход в РКИ контроля объема по сравнению с контролем давления (нацеленный на 5-8 мл / кг) в качестве начальной стратегии ведения недоношенных новорожденных с RDS. 42 Группа контроля объема имела значительно меньшую продолжительность вентиляции ( P <0,001) и тенденцию к более низкой частоте БЛД ( P = 0,09), чем группа контроля давления.
Адаптивное управление давлением включает в себя дыхание с заданным объемом, которое автоматически регулирует давление на вдохе на основе измерений V T для достижения минимального уровня вдоха или выдоха V T . Измерения V T получаются во время вдоха или выдоха датчиком потока на Y-образном переходнике пациента или на клапане выдоха вентилятора.
Кокрановский обзор 2010 г. 43 из 12 РКИ, включая 9 параллельных испытаний (с 629 младенцами) и 3 перекрестных испытания (с 64 младенцами), сравнивали целевую вентиляцию с целевым объемом и контроль давления во время механической вентиляции. Режимы нацеливания на объем снижали комбинированный исход смерти или хронического заболевания легких (отношение риска [ОР] 0,73, 95% ДИ от 0,57 до 0,93, NNT [количество, необходимое для лечения] 8, 95% ДИ от 5 до 33), пневмоторакс (RR 0,46, 95% ДИ от 0,25 до 0,84, NNT 17, 95% ДИ от 10 до 100), дни вентиляции (средняя разница -2.36 дней, 95% ДИ от −3,9 до −0,8), гипокарбия (типичный ОР 0,56, 95% ДИ от 0,33 до 0,96), NNT 4, 95% ДИ от 2 до 25) и комбинированный исход перивентрикулярной лейкомаляции или 3–4 степени. внутрижелудочковое кровоизлияние (типичный RR 0,48, 95% ДИ от 0,28 до 0,84, NNT 11, 95% ДИ от 7 до 50). Новорожденным поддерживали различные режимы вентиляции с целевым объемом, включая режимы регулировки объема и адаптивного контроля давления. Главный вопрос заключается в том, работает ли один режим лучше, чем другой, с учетом способности поддерживать V T в условиях больших утечек и изменений в механике легких и дыхательном усилии.
В недавнем опросе, проведенном группой NeoVent, отделения интенсивной терапии в 21 европейской стране ответили на 535 недоношенных новорожденных. 44 Респонденты вентилировали недоношенных новорожденных с помощью традиционной вентиляции в 85% случаев и с помощью высокочастотной вентиляции (HFV) в 15% случаев. Во время традиционной вентиляции предпочтительным режимом был управляемый пациентом контроль давления (79%), а мониторинг V T осуществлялся почти исключительно в проксимальных отделах дыхательных путей. Только 11% респондентов использовали режимы, в которых используется стратегия нацеливания на объем, включая регулирование объема или адаптивное регулирование давления.В Соединенных Штатах не проводилось обследований, предназначенных для оценки распространенных режимов вентиляции, используемых для новорожденных, но, исходя из отдельных сообщений, вполне вероятно, что они аналогичны тем, которые практикуются в Европе. На основании недавнего Кокрановского обзора 43 неясно, почему все больше врачей не выбирают стратегии контроля объема, а не давления у новорожденных в качестве начальной формы поддержки традиционной вентиляции. Одно из предположений может заключаться в том, что предыдущие попытки неонатальной вентиляции с целевой объемной вентиляцией были предприняты с использованием аппаратов ИВЛ для взрослых и детей в середине 1970-х годов, и эти подходы часто приводили к тяжелому БЛД или смерти.Другая вероятная причина заключается в том, что некоторые режимы с нацеливанием на объем являются громоздкими в эксплуатации и, следовательно, заставляют врачей прибегать к контролю давления. Точность и прецизионность доставки V T этим методом остается спорной у младенцев меньшего возраста, особенно если эластичность легких меньше, чем у вентилятора контура. 45,46 Следует отметить, что на все измерения, независимо от источника, влияют утечки ЭТТ, увлажнение, соответствие контура ИВЛ и выделение дыхательных путей.Некоторые центры исключают пациентов из вентиляции с целевым объемом, если утечка ETT составляет> 30%, или повторно интубируют с помощью большей ETT для устранения утечки, поэтому можно использовать режим с целевым объемом. Неясно, что является наилучшей практикой и перевешивают ли риски повторной интубации с большей ЭТТ преимущества применения этих режимов.
Режимы адаптивного управления давлением кажутся многообещающими для вентиляции с целевым объемом у этой технически сложной группы пациентов. Некоторые производители аппаратов ИВЛ внедрили передовые алгоритмы, которые могут надежно доставить предварительно настроенный V T , несмотря на большую утечку ETT.В одном примере вентилятор непрерывно измеряет проксимальный поток и давление в дыхательных путях, вычисляет инспираторную и экспираторную утечку и регулирует инспираторное давление на основе оцененного объема, доставленного пациенту (рис. 4). Поскольку в отделениях интенсивной терапии все чаще используются стратегии, ориентированные на объем, мы надеемся, что эти новые функции помогут обеспечить лучшую защиту легких в будущем.
Рис. 4. Экран вентилятораво время тестирования вентиляции с адаптивным контролем давления (целевого объема) с помощью аппарата ИВЛ VN500 и неонатального тестового легкого.Установленный дыхательный объем (V T ) составлял 5 мл, и имитированная утечка ETT была рассчитана на 88%. Стрелки указывают на V T на вдохе и выдохе, измеренные проксимальным датчиком потока. Значение V T , отображаемое в поле, представляет собой расчетный объем, доставленный в модель легкого после вычитания объема утечки. Это измерение объема, используемое алгоритмом адаптивного управления давлением. V T , измеренный на модели легкого, был идентичен предполагаемому доставленному V T и предварительно установленному объему (данные не показаны).
Стратегии защиты легких
Выбор правильного режима вентиляции может улучшить синхронизацию между пациентом и аппаратом ИВЛ, уменьшить утечки воздуха и сократить количество дней вентиляции. 7,17–22 Однако может оказаться более важным выбрать правильную стратегию вентиляции после выбора режима вентиляции. Есть свидетельства того, что оптимизация объема легких является ключом к защите легких независимо от того, какой режим вентиляции используется. 41,47,48 Исследования на неонатальных животных показали, что уменьшение V T и использование соответствующего ПДКВ может уменьшить VILI, избегая волют-травм и ателектравм. 41,49,50 Вентиляция с открытыми легкими использует маневр рекрутмента, чтобы открыть альвеолы и оптимизировать объем легких, а также избежать чрезмерного раздувания легких. Имеются данные о том, что вентиляция с открытыми легкими с маневрами рекрутмента также может уменьшить VILI и может быть важным дополнением к ограничению V T и применению адекватного PEEP. 51,52
В отделении интенсивной терапии реанимации маневры были ограничены, главным образом, повышением среднего давления в дыхательных путях во время HFV, и очень мало документации о маневрах набора, используемых во время традиционной вентиляции.У взрослых, получавших лечение по поводу острого респираторного дистресс-синдрома (ОРДС), маневры набора во время традиционной вентиляции дали многообещающие результаты. 53 Предыдущие исследования на взрослых животных показали, что легкие можно задействовать и держать открытыми в течение всего дыхательного цикла. 54 Это достигается за счет кратковременного повышения давления на вдохе и PEEP, которое преодолевает критическое давление открытия и задействует спавшиеся альвеолы.
Многие предположили, что основное преимущество HFV перед традиционной вентиляцией связано с тем фактом, что эта стратегия открытых легких использует более высокое среднее давление в дыхательных путях и что такие же преимущества могут наблюдаться при использовании более высокого PEEP во время традиционной вентиляции.В лабораторном исследовании 2 различных стратегии открытия легких сравнивались с традиционной вентиляцией с более низкими настройками ПДКВ. Новорожденных поросят случайным образом распределяли в одну из 3 групп: традиционная вентиляция с открытыми легкими во время традиционной вентиляции, HFV с открытыми легкими или традиционная традиционная вентиляция. 51 Оксигенация артериальной крови и эластичность легких были превосходными, а инфильтрация альвеолярным белком была значительно снижена в группах с открытыми легкими. Баллы травм легких были значительно выше в группе с традиционной вентиляцией.В этом исследовании неонатальных поросят использовалась традиционная вентиляция с открытыми легкими с частотой дыхания 120 вдохов / мин и соотношением вдоха / выдоха 1: 1. ПДКВ первоначально увеличивали до 15 см H 2 O, а давление на вдохе ступенчато повышали на 5 см H 2 O, чтобы открыть легкое. После достижения критического давления открытия с помощью маневра набора, давление на вдохе и ПДКВ одновременно снижались равными шагами каждые 2–3 минуты, пока P aO 2 не упал ниже 450 мм рт. внутрилегочное шунтирование из-за альвеолярного коллапса.ПДКВ в этот момент называлось давлением закрытия. Затем ПДКВ повысили на 2 см вод. Ст. 2 О, и давление на вдохе повысили примерно на 10 секунд до давления открытия, чтобы задействовать легкое. Затем установили амплитуду давления, чтобы сохранить желаемое значение P aCO 2 . Если были признаки чрезмерного расширения, такие как повышение P aCO 2 , снижение P aO 2 или снижение артериального давления, то ПДКВ снижалось. Давление на вдохе достигало 40 см вод. Ст. 2 O требовалось для преодоления критического давления открытия во время обычной вентиляции и HFV.Более высокое давление было необходимо для задействования легкого, но, по-видимому, не увеличивало VILI, если применялось только в течение короткого периода времени.
Необходимы дополнительные исследования, чтобы определить, как лучше всего реализовать доступ к открытому легкому с PEEP и HFV у недоношенных новорожденных. Устройства, которые надлежащим образом контролируют объем легких в конце выдоха, также могут быть полезны для определения соответствующего среднего давления в дыхательных путях.
Допустимая гиперкапния — это стратегия вентиляции, которая допускает более высокий, чем обычно, P aCO 2 во время любой формы вентиляции и может быть ценным инструментом для защиты легких у недоношенных новорожденных.Kraybill et al. 55 изучили многоцентровую историческую когорту из 235 младенцев с массой тела при рождении 751–1000 г, чтобы определить факторы риска хронических заболеваний легких. Младенцы на искусственной вентиляции легких, у которых P aCO 2 был> 50 мм рт. Ст. Через 48 часов, имели более низкий риск развития хронического заболевания легких. Пермиссивная гиперкапния была дополнительно исследована в исследованиях Carlo et al., , 56, , и Mariani, et al. 57 Дни ИВЛ и поддерживающая ИВЛ на 36 неделе были ниже с разрешающей гиперкапнией, но на смертность и частоту БЛД это не повлияло.В обоих исследованиях целевой показатель V T составлял 4 мл / кг, а разрешающая гиперкапния достигалась в основном с помощью регулировки частоты вращения вентилятора. Это контрастирует с основным исследованием защиты легких у взрослых, проведенным ARDS Network, в котором сравнивали стратегию с низким V T (6 мл / кг) со стратегией с более высоким V T (12 мл / кг). 58
Существует очень мало клинических данных, помогающих определить, какой должна быть цель V T во время вентиляции с целевым объемом. Lista et al. 59 пытались определить, влияет ли более низкий V T на воспаление легких, которое является важным фактором риска БЛД.Тридцать недоношенных детей на сроке беременности 25–32 нед с острым РДС были вентилированы с помощью V T либо 3 мл / кг, либо 5 мл / кг. Группа 3 мл / кг имела более высокий воспалительный ответ и большую продолжительность вентиляции, чем группа 5 мл / кг. Nassabeh-Montazami et al. 12 изучали цели V T у младенцев с низкой массой тела при рождении. Они выполнили 344 парных наблюдения V T и значений газов артериальной крови у младенцев <800 г. V T на кг, необходимый для нормокапнии, был обратно пропорционален весу при рождении, что указывает на то, что мертвое пространство от проксимального датчика потока может иметь эффект.У младенцев <500 г средний V T составлял 5,9 ± 0,4 мл / кг, а для детей> 700 г средний V T составлял 4,7 ± 0,4 мл / кг. Установленное и измеренное абсолютное среднее значение V T было почти равно расчетному мертвому пространству датчика потока плюс анатомическое мертвое пространство при сохранении нормокапнии. Соответствующая вентиляция была обеспечена с V T в мертвом пространстве или ниже. В последующем исследовании оценивали 828 парных значений газов артериальной крови и наборов V T у младенцев с массой тела <800 г в течение первых 3 недель жизни. 60 Несмотря на разрешающую гиперкапнию, требование V T выросло с увеличением постнатального возраста, с чуть более 5 мл / кг в первый день до более 6 мл / кг к концу 3 недель. Этот эффект, вероятно, связан с расширением верхних дыхательных путей и увеличением мертвого пространства альвеол.
Неонатальное повреждение легких также может произойти, когда собственное дыхание младенца конфликтует с механическим дыханием от аппарата ИВЛ. На координацию между пациентом и аппаратом ИВЛ может влиять установленное время вдоха на аппарате ИВЛ.Чрезмерное время вдоха может привести к активному выдоху и другим формам асинхронности (рис. 5), которые могут потребовать дополнительных седативных и паралитических препаратов. 61 Хотя у клиницистов есть новые инструменты, помогающие оптимизировать время вдоха, неясно, какой должна быть подходящая начальная установка времени вдоха. Мета-анализ 62 для определения того, влияет ли длительное или короткое время вдоха на частоту утечки воздуха, БЛД и смертность, включал 5 РКИ с участием 694 новорожденных.Длительное время вдоха (> 0,5 с) было связано со значительным увеличением утечки воздуха (типичный ОР 1,56, 95% ДИ от 1,25 до 1,94, относительная разница 0,13, 95% ДИ от 0,07 до 0,20), NNT 8, 95% ДИ от 5 до 14). Разницы в частоте БЛД не было. Длительное время вдоха также было связано с более высокой смертностью перед выпиской из больницы, но эта разница имела пограничную статистическую значимость (типичный ОР 1,26, 95% ДИ от 1,00 до 1,59, относительная разница 0,07, 95% ДИ от 0,00 до 0,13). Ограничением этого обзора является то, что включенные исследования были проведены до введения дородовых стероидов, заместительной сурфактантной терапии и вентиляции, инициируемой пациентом.
Рис. 5.Кривые давления и потока показывают, что чрезмерное время вдоха вызывает активный выдох. Пики в конце каждого вдоха указывают на то, что пациент принудительно выдыхает из-за длительного времени вдоха. (Адаптировано из ссылки 61, с разрешения.)
Было разработано много новых подходов, которые обеспечивают ценную информацию для ведения недоношенных новорожденных с помощью RDS. Стратегии значительно различаются между учреждениями и сменами в отделении интенсивной терапии. Разработка протоколов управления аппаратом искусственной вентиляции легких, защищающих легкие и основанных на фактических данных, становится очень популярной в отделениях интенсивной терапии интенсивной терапии.
Высокочастотная вентиляция
HFV использует быструю частоту дыхания более 150 вдохов / мин с очень маленьким V T (меньше анатомического мертвого пространства), чтобы обеспечить адекватный минутный объем при более низком давлении в дыхательных путях. 63 Некоторые учреждения используют HFV в качестве спасательной терапии, когда традиционная механическая вентиляция не работает, тогда как другие используют ее в качестве режима первичной вентиляции. Существует 2 основных типа HFV: высокочастотная колебательная вентиляция (HFOV) и высокочастотная струйная вентиляция (HFJV).
HFOV использует поршневой насос или вибрирующую диафрагму, которая создает небольшой V T около установленного среднего давления в дыхательных путях. Смещенный поток свежего газа очищает систему от углекислого газа. Во время HFOV истечение скорее активное, чем пассивное. Пока среднее давление в дыхательных путях является достаточным для предотвращения коллапса дыхательных путей, активный выдох может способствовать уменьшению захвата воздуха.
HFJV используется вместе с обычным вентилятором, который обеспечивает PEEP, улавливает газ и обеспечивает прерывистые вздохи.Инжектор струи посылает короткие импульсы газа непосредственно в трахею, что создает зону отрицательного давления и увлекает дополнительный газ в дыхательные пути. Выдох является пассивным, и поэтому HFJV может использоваться при более низком среднем давлении в дыхательных путях, чем HFOV, без риска коллапса дыхательных путей при выдохе, хотя недостаточное время выдоха все же может вызвать захват воздуха во время HFJV.
В Кокрановском метаанализе 17 РКИ с 3652 пациентами не было различий в 28-дневной смертности у недоношенных новорожденных, получавших традиционную вентиляцию легких, по сравнению с HFV. 64 Влияние HFV и традиционной вентиляции на BPD было непостоянным во всех исследованиях, и было пограничное значение в пользу HFV. В некоторых подгруппах было значительно меньше БЛД при ВЧС, но только тогда, когда сурфактант не вводился. Осцилляторы с поршневым приводом, когда обычные стратегии вентиляции не обеспечивали защиту легких, когда рандомизация проводилась в возрасте 2–6 часов и когда соотношение вдоха / выдоха составляло 1: 2, использовались для HFOV. Частота ретинопатии недоношенных была ниже в целом, а легочные утечки воздуха были более частыми в группе HFOV.Частота внутрижелудочкового кровотечения 3 или 4 степени и перивентрикулярной лейкомаляции была выше в группах HFOV, которые использовали стратегию большого объема. В одном испытании было обнаружено неблагоприятное влияние HFOV на долгосрочное развитие нервной системы, но в других 5 испытаниях, в которых сообщалось о таком исходе, этого не было. Важно отметить, что использовалось несколько различных форм HFV, рутинный мониторинг газов артериальной крови не проводился у всех пациентов, и многие новорожденные лечились с помощью подходов с более низким средним давлением в дыхательных путях во время HFV.Эти факторы могут объяснить многие наблюдаемые различия.
В Кокрановском метаанализе HFOV по сравнению с традиционной вентиляцией у недоношенных и доношенных детей с тяжелой легочной дисфункцией критериям обзора соответствовали 2 испытания. 65 Один из них включал выборочное использование HFOV и рандомизацию 118 младенцев. В другом исследовании использовалась HFOV в качестве спасательной терапии у 81 младенца. Ни одно из испытаний не выявило более низкой смертности через 28 дней. Не было разницы в утечке воздуха, БЛД или внутричерепной травме. В выборном исследовании HFOV не было различий в днях вентиляции и госпитализации.В исследовании спасения HFOV не было различий в необходимости экстракорпоральной мембранной оксигенации. На основании предыдущего обзора было заявлено: «Нет четких доказательств того, что плановая HFOV дает важные преимущества по сравнению с традиционной вентиляцией, когда используется в качестве начальной стратегии вентиляции для лечения недоношенных детей с острой легочной дисфункцией». 65
В 2010 г. в систематическом обзоре и метаанализе использовались данные отдельных пациентов из 12 РКИ ( n = 3229 пациентов) для сравнения результатов у недоношенных новорожденных, получавших HFOV (более высокое среднее давление в дыхательных путях) и традиционной вентиляции. 66 Не было различий по БЛД, смертности или неврологическому инсульту. Однако, когда рандомизация проводилась раньше (в течение 4 часов), HFOV ассоциировался с меньшей смертностью и меньшим количеством хронических заболеваний легких ( P = 0,01), а также с меньшим количеством утечек воздуха, меньшим количеством хирургических перевязок открытого артериального протока и меньшей ретинопатией. недоношенность (≥ 2 стадия).
Для младенцев с интерстициальной эмфиземой легких HFJV более эффективен, чем высокоскоростная традиционная вентиляция, и ассоциируется с более низкой смертностью у самых маленьких детей и более быстрым разрешением. 67 В метаанализе 68 плановой HFJV 1998 года по сравнению с традиционной вентиляцией, HFJV была связана с меньшим БЛД в 36-недельном постменструальном возрасте у выживших (ОР 0,58, 95% ДИ от 0,34 до 0,98, относительная разница -0,138, 95%). ДИ от -0,268 до -0,007), NNT 7 (95% ДИ от 4 до 90). Общий анализ показал, что плановая HFJV улучшила легочные исходы. Многие из рассмотренных исследований сравнивали HFV только с вентиляцией с контролем давления. Будущие испытания HFV с открытым легким по сравнению с традиционной вентиляцией должны включать целевые по объему режимы вентиляции с малым V T (4–6 мл / кг), высокой частотой дыхания, коротким временем вдоха и разрешающей гиперкапнией.
Замкнутый контур F
IO 2 УправлениеНедоношенным детям часто требуется дополнительный кислород в течение длительного времени. Ретинопатия недоношенных может быть вызвана чрезмерным F IO 2 , а БЛД частично объясняется высоким F IO 2 . 69 Оптимальное насыщение кислородом все еще исследуется. Ручное управление F IO 2 во время механической вентиляции может быть трудным и трудоемким.Автоматическое регулирование (с обратной связью) F IO 2 — это новая концепция, ожидающая утверждения FDA для использования в одном аппарате ИВЛ для новорожденных. Врач устанавливает целевой диапазон S pO 2 на аппарате ИВЛ, и аппарат ИВЛ титрует F IO 2 на основе S pO 2 .
В исследовании 16 недоношенных новорожденных (24,9 ± 1,4 недели) с частыми эпизодами гипоксемии процент времени в пределах целевого диапазона S pO 2 был больше с автоматическим F IO 2 контрольным (58 ± 10% против 42 ± 9%, P <.001). 70 Автоматический контроль кислорода также снизил гипероксемию и F IO 2 . Теоретически автоматизированный контроль F IO 2 может снизить частоту эпизодов гипоксии и гипероксии у младенцев, получающих искусственную вентиляцию легких, а также сократить время работы врача и риск заболеваний, связанных с дополнительным кислородом (ретинопатия недоношенных и ПРЛ). Управление с обратной связью — многообещающий подход, который может быть доступен в ближайшем будущем.
Сводка
Хотя в отделениях интенсивной терапии новорожденных существует тенденция к использованию НИВ по возможности, у недоношенных новорожденных с заболеваниями легких часто требуется инвазивная вентиляция.Доступно множество различных режимов вентиляции и стратегий вентиляции для оптимизации механической вентиляции и предотвращения VILI. ИВЛ, запускаемая пациентом, предпочтительнее форм инвазивной вентиляции, запускаемой аппаратом, для улучшения газообмена и взаимодействия пациента с аппаратом ИВЛ. Однако никакие исследования не показали, что вентиляция, инициируемая пациентом, снижает смертность или заболеваемость недоношенных новорожденных. Многообещающая новая форма инициируемой пациентом вентиляции, вспомогательная вентиляция с регулировкой нервной системы, недавно была одобрена FDA для инвазивной и неинвазивной вентиляции.В настоящее время проводятся клинические испытания для оценки исходов NAVA у новорожденных. Новые данные свидетельствуют о том, что режимы вентиляции с целевым объемом могут быть более эффективными в обеспечении лучшей защиты легких, чем традиционные режимы контроля давления. В клинических условиях недавно был внедрен ряд режимов с целевым объемом, которые обеспечивают точную доставку V T перед лицом большой утечки ETT. Продолжаются дискуссии о том, следует ли лечить новорожденных инвазивно с помощью HFV или традиционной вентиляции при рождении.В большинстве проведенных на сегодняшний день клинических испытаний HFV сравнивали с режимами контроля давления. В будущих исследованиях с новорожденными следует сравнить HFV с традиционной вентиляцией с объемно-целевыми режимами и пермиссивной гиперкапнией. За последнее десятилетие появилось много новых многообещающих подходов к стратегиям защитной вентиляции легких. Ключом к защите легкого новорожденного во время искусственной вентиляции легких является оптимизация объема легких и ограничение чрезмерного расширения легких при соответствующем ПДКВ, коротком времени вдоха, небольшом V T (4–6 мл / кг) и разрешенной гиперкапнии.
Будущее неонатальной инвазивной вентиляции кажется многообещающим. Новые технологии разрабатываются ежедневно и, вероятно, улучшат уход за этими деликатными пациентами. Протоколы управления разрабатываются с использованием только лучших имеющихся экспериментальных данных. Широкое признание новых устройств и подходов будет по-прежнему основываться на данных, полученных в результате хорошо спроектированных лабораторных исследований, исследований на животных и клинических исследований, чтобы лучше понять их роль в условиях отделения интенсивной терапии интенсивной терапии.
Обсуждение
Роджерс: *
Для раскрытия информации, я являюсь менеджером по продуктам CareFusion.Важно понимать, что метаанализ, сравнивающий HFOV с традиционной вентиляцией, рассматривал все рандомизированные контролируемые исследования, которые включали несколько испытаний, проведенных на очень ранних этапах истории HFV, в первую очередь HiFO Trial 1 и UKOS 2 , оба из которых имели серьезные недостатки, включая отсутствие строгого протокола и надзора за клиническими испытаниями, а также несопоставимые высокочастотные устройства. Мы должны смотреть на тип высокочастотного устройства, а не объединять все высокочастотные устройства.В недавнем Кокрановском метаанализе 3 для высокочастотных вентиляторов с поршневым приводом частота внутрижелудочковых кровотечений и ретинопатии недоношенных была ниже для поршневой HFOV, чем для традиционной вентиляции.
Что касается будущих исследований, гораздо легче оправдать назначение пациенту HFOV и в педиатрической сфере, используя среднее давление в дыхательных путях 25 или 30 см H 2 O, чем при традиционной вентиляции с аналогичным ПДКВ. Сколько раз вы видели PEEP 20 или 30 см H 2 O у новорожденных или педиатрических пациентов? Наличие более сопоставимой группы между обычными и высокочастотными сигналами полезно для получения более полезных данных.Все сводится к человеку, управляющему аппаратом ИВЛ. Я бы предпочел, чтобы Рич [Брэнсон] управлял обычным вентилятором, чем кто-то, кто никогда не видел, чтобы им управляли высокочастотные устройства. Просто интуитивно я думаю, что высокая частота дает лучшие результаты. Элисон Фрозе отметила, что HFV показала нам, как лучше использовать обычные аппараты ИВЛ.
Коричневый:
Согласен. Я много лет использовал высокочастотную терапию в педиатрических и неонатальных отделениях интенсивной терапии. Если бы это не сработало для нас, я не думаю, что мы бы продолжили его использовать, так что там что-то есть, но иногда это трудно найти в исследованиях.Что касается того, можем ли мы разработать правильное исследование, иногда мне кажется, что нет. Когда все исследования объединены подобным образом, трудно действительно увидеть факты об отдельных устройствах.
Уолш:
Вы ничего не упомянули о тесте на готовность к экстубации или о том, какое давление, по вашему мнению, подходит для экстубации.
Коричневый:
Это зависит от того, из какой вы части страны. Я думаю, что происходит что-то на восточном / западном побережье, и я вижу это, когда сотрудничаю с людьми, находящимися дальше на восток, чем я.Я не думаю, что кто-то действительно знает правильный ответ. По моему опыту, чем раньше вы попробуете, тем больше вероятность, что вы избавитесь от них быстрее, и я думаю, что свидетельства взрослых подтверждают это, и именно так мы закончили с пробами самопроизвольного дыхания, которые мы не можем проводить в отделении интенсивной терапии. , но просто заставьте людей поскорее оторваться от аппарата ИВЛ. Числа на восточном побережье намного выше, чем на западном побережье. На западном побережье они снизят частоту искусственного дыхания до 12 вдохов в минуту. Что касается давления, я думаю, что оно должно основываться на дыхательном объеме и на том, что ребенок может делать сам, и придумать комбинацию с вентилятором.
Уолш:
Я не уверен, что в отделении интенсивной терапии это неправильно. Они не используют все эти причудливые режимы вентиляции, потому что это, вероятно, не имеет значения. Это то, что мы постоянно изучали в педиатрии и мире взрослых, но мне интересно, действительно ли они более основаны на доказательствах, чем остальные педиатрические отделения интенсивной терапии.
Коричневый:
Я с вами вроде как согласен. Забавно, что, если вы находитесь рядом достаточно долго, все возвращается на круги своя, я отчетливо помню, как стоял у постели в педиатрической реанимации, пытаясь объяснить терапевту, почему ему нужно научиться вентиляции с поддержкой давлением, и он сказал: никогда не нуждался в этом раньше, так зачем мне это нужно сейчас? Это был хороший аргумент, и, возможно, нам совсем не нужны эти режимы.Хотя я видел хорошие результаты у детей с действительно тяжелыми хроническими заболеваниями легких в таком режиме, как адаптивная поддерживающая вентиляция; Я видел, как их комфорт значительно улучшился, и видел, как они выходили из аппарата ИВЛ, хотя раньше не могли. Так что, может быть, некоторые из этих вещей пригодятся. Я не хочу их всех выбрасывать. Я согласен с вами, что мы вернемся к более простым вещам.
Уолш:
Но вы сказали, что при постоянной принудительной вентиляции нагрузка на долото меньше.Может быть, вы правы, может быть, это приводит к еще большему повреждению легких, потому что мы чрезмерно поддерживаем их, хотя нам не следует.
Коричневый:
Согласен. У меня как бы две отдельные цели: одна — уменьшить нагрузку на долото, а другая — не причинять больше вреда. Может быть, иногда они соревнуются друг с другом.
Wiswell:
Я буду противником. Вы выразили недоумение по поводу того, почему мы не пришли в неонатологию. Я занимаюсь этим более 30 лет.Самое большое изменение в вентиляции произошло около 40 лет назад с появлением IMV и первого вентилятора BabyBird. Нам еще предстоит показать, что что-то еще лучше. Я был вовлечен в Сан-Антонио в середине 1980-х, вентилируя недоношенных бабуинов, и в первых испытаниях детенышей на людях, и я участвовал в высокочастотных испытаниях, включая испытание Кортни и др. Пару лет назад, которое показало, что, возможно, это немного лучше. 1
Я думаю, что имеет смысл использовать ИВЛ, инициируемую пациентом, и вентиляцию с ограничением объема, но я реалист.Мы даже не показали, что такие простые вещи, как синхронизация между пациентом и аппаратом искусственной вентиляции легких, имеют значение. Мы должны посмотреть, какие конечные точки являются наиболее клинически значимыми? Для меня как неонатолога это смертность и хронические заболевания легких. Никаких отличий мы не показали.
Некоторые испытания показали, что, возможно, у нас немного лучше по продолжительности вентиляции и, возможно, меньше утечек воздуха, но в целом у нас не все получается. В нашей неонатальной сети, спонсируемой Национальным институтом детского здоровья и человеческого развития, которая проводит множество наших клинических испытаний, очевидно, что самый низкий уровень ПРЛ находится в Колумбии [Университетский медицинский центр] в Нью-Йорке, и их главный метод механической обработки вентиляция IMV, вентиляция 1970-х годов.
Коричневый:
Я согласен, и я указал, что не было никаких различий в БЛД или смертности. Целенаправленная вентиляция, запускаемая пациентом, имеет смысл. Есть свидетельства того, что объемный таргетинг безопаснее. Я не принимаю полностью ничего, кроме этого, но я действительно думаю, что интересно, что мы даже не приняли эти вещи в некоторых местах. Колумбия особенная, потому что врач в этом отделении очень особенный, и этот опыт имеет значение. Очевидно, самое важное — делать то, что у вас получается лучше всего.
DiBlasi:
Возможно, дело не в том, что мы должны поступать правильно, а в том, что мы должны делать то же самое, потому что мы действительно не знаем, что делать правильно. Вместо того, чтобы использовать четыре разных режима вентиляции с двумя разными вентиляторами и переключаться между ними, я думаю, что следование стандартизированному протоколу управления вентиляцией может изменить результаты.
Мне показалось очень интересным, что в той таблице метаанализа, которую вы показали, результатов у младенцев, поддерживаемых с помощью вентиляции с целевым объемом в сравнении с вентиляцией с контролем давления, что большинство детей, которым поддерживалась вентиляция с целевым объемом, получали контроль объема, а не один новомодных режимов двойного управления.Меня беспокоит то, что технология меняется так быстро, что данные, полученные в результате более ранних исследований, в которых использовались старые технологии, не экстраполируются на новые режимы.
На прошлой неделе один производитель сказал мне, что они контролировали давление на вдохе на основе выдыхаемого V T , а на следующей неделе другой производитель вентиляторов сообщил мне, что они пытаются достичь V T на основе теоретически поставленного V . T с утечкой ETT 90%. Это отличная технология, но как мы все можем идти в ногу со временем и кто профинансирует достаточно крупные РКИ, чтобы определить, лучше ли они, чем то, что мы используем сейчас?
Коричневый:
Нет, если мы не приблизимся к этому в мире взрослых, мы никогда не приблизимся к этому в мире новорожденных.Я даже не защищаю то, что мы делаем. Я думаю, что хорошо иметь под рукой некоторые вещи, которые могут сработать для особенно трудных детей, но я не думаю, что это то, что нам нужно для большинства детей большую часть времени. Когда я читал исследования, мне показалось очень интересным, что многие из них использовали поток прямоугольной формы с регулируемым объемом вместо замедляющегося потока.
Cheifetz:
Вы обсудили различные стратегии вентиляции, включая подход с открытыми легкими. Для целей вашей презентации вы продолжили обсуждение режима и стратегии / подхода как отдельных сущностей.Но что важнее всего? Имеет ли значение конкретный режим вентилятора? Или подход / стратегия является ключевым вопросом независимо от режима? Каковы данные об исходах для поддержки режима по сравнению со стратегией вентиляции у новорожденных? В педиатрии нет данных, подтверждающих преимущество одного режима перед другим с точки зрения исходов у пациентов с острым повреждением легких и ОРДС. На мой взгляд, ключевым моментом является стратегия открытых легких с низким V T , независимо от конкретного режима вентиляции.
Коричневый:
Стратегия.Единственное доказательство, которое у нас есть, — это стратегия. Открытое легкое важно, и нам нужно больше доказательств в отделении интенсивной терапии, но, вероятно, это часть частого успеха. Вот почему я думаю, что высокочастотная вентиляция часто бывает лучше. Есть некоторые свидетельства важности таргетинга по объему. Я как бы «опечален» тем фактом, что мы все еще используем вентиляцию под давлением в отделении интенсивной терапии, потому что я считаю, что нацеливание на объем важно и доказательства есть. Я вижу тома повсюду в отделении интенсивной терапии. Я с ума схожу, когда вижу, что ребенку весом 4 кг было использовано более 25 мл.
DiBlasi:
Это машина или ребенок?
Майерс:
Что касается таргетинга по объему, я хочу повторить вопрос: это дитя или технология? У младенцев такая быстро меняющаяся податливость легких тому, что мы знаем лучше всего, а именно RDS, и это повсеместно. Я не уверен, что технология еще существует. С новорожденным весом 400 или 500 граммов, как вы нацелить на 3 или 5 мл / кг? Это примерно 1,5–2 мл, и я не уверен, что технология вентиляции так точна.Я не уверен, что он точен ниже 3 или даже 5 мл с использованием имеющихся у нас технологий или если мы сможем его измерить. И есть много вариантов. Я считаю, что вместо того, чтобы распространять больше режимов, нам нужно детально изучить, что у нас есть сейчас и на что мы действительно способны. С таргетингом по объему я вижу, что CO 2 запускается повсюду, несмотря на отсутствие изменений в настройках.
Коричневый:
Я согласен, я не думаю, что режимы — это вообще ответ. Нам определенно нужно улучшить то, что у нас есть сейчас.Нам все еще нужно контролировать давление; Я, конечно, не сторонник того, чтобы мы просто нацеливались на объем и позволяли машине убегать вместе с ним, полностью доверяя этому. Я совсем не сторонник этого.
Footnotes
Лучшая машина белого шума в 2021 году
LectroFan имеет 10 настроек белого шума. В этом видео самая низкая частота («темный шум») более тихая и грубая, а самая высокая частота («белый шум») примерно такая же громкая, как при вывозе мусора.
Наш медиатор
LectroFan
Благодаря электронным звукам LectroFan маскирует пронзительные шумы (например, визг кошек) лучше, чем другие машины, и занимает меньше места на тумбочке.
Мы думаем, что LectroFan от ASTI — это машина с белым шумом, которую вы захотите поставить на тумбочку. Наше тестирование показало, что случайные, неповторяющиеся настройки белого шума LectroFan позволяют маскировать посторонние шумы так же или лучше, чем другие машины в группе.Это вторая по размерам машина, которую мы тестировали, поэтому вы можете упаковать ее не только для использования дома, но и для путешествий. LectroFan также является одной из самых простых в использовании моделей с простым трехкнопочным интерфейсом для переключения между 10 случайными, неповторяющимися предложениями белого шума и 30 настройками громкости в одном из самых широких диапазонов громкости, которые мы обнаружили.
Если честно, все машины, которые мы пробовали, звучали более или менее одинаково (кроме Dohm DS, у которого был более сложный, многослойный звук). LectroFan не звучал лучше, чем другие устройства, но он был так же способен или немного лучше маскировал звук во время наших шумовых тестов.Он генерирует белый шум в электронном виде с использованием алгоритмов, поэтому звуки, которые он производит, действительно случайны и не повторяются, что, как сказал мне Майкл Перлис, директор программы поведенческой медицины сна в Медицинской школе Университета Пенсильвании, является хорошей особенностью. машина белого шума для сна. 10 настроек белого шума LectroFan, от «темного шума» (низкая частота) до «белого шума» (высокая частота), звучали как вариации слабого грохота, порыва ветра или статики — ни приятного, ни неприятного, а определенно случайного и бессмысленного. .
Это видео демонстрирует, как LectroFan имеет гораздо более высокую частоту белого шума, чем Dohm DS, занявший второе место. Он также примерно вдвое меньше.
Согласно нашим тестам уровня звука, 30 настроек громкости LectroFan варьировались от бесшумного 31 дБа до полностью громкого 80 дБа (примерно так же громко, как мусоропровод). Все машины, которые мы тестировали, имели уровень ниже 85 дБа при максимальных настройках (когда мы измеряли уровень звука с расстояния 18 дюймов). Устройство, которое позволяет точно регулировать громкость, например LectroFan, может иметь минимально возможную настройку, но все же блокировать шум.Для сравнения, некоторые другие машины, которые мы пробовали, имели более узкий диапазон громкости, который нам было труднее регулировать. Чтобы быть ясным, мы не заметили огромных различий в характеристиках блокировки звука между машинами, и они обычно находились в пределах нескольких децибел друг от друга для минимальной громкости, необходимой для маскировки неприятного шума.
LectroFan занимает мало места на тумбочке. Он достаточно мал даже для того, чтобы упаковать его в дорогу.Устройство с тонкой регулировкой громкости, такое как LectroFan, может иметь минимально возможную настройку, но все же блокировать шум.
LectroFan, имеющий диаметр всего 4 дюйма и высоту 2 дюйма, является вторым по размерам устройством в нашей тестовой группе. Он занимает мало места на прикроватной тумбочке и достаточно мал, чтобы поместиться в вашем багаже во время путешествий. (В нем удобно использовать USB-шнур и сетевой адаптер, которые можно заменить на настенное зарядное устройство USB, чтобы сэкономить больше места при упаковке.)
Три кнопки LectroFan упрощают переключение настроек шума и уровней громкости, чем на большинстве других устройств. другие машины, которые мы пробовали.Фото: Michael HessionБлагодаря минималистичному трехкнопочному интерфейсу, мы обнаружили, что изменение настроек шума и громкости на LectroFan проще, чем на других устройствах с белым шумом, которые имели более сложные элементы управления. LectroFan был единственной машиной с белым шумом, которую мы тестировали, которую легко регулировать или выключать в темноте, без необходимости видеть или поднимать устройство. В этой модели также есть 60-минутный таймер, полезная функция, если вы хотите, чтобы машина работала, когда вы засыпаете, а затем выключалась.
LectroFan имеет 10 «звуков вентилятора», включая «вентилятор коробки», «вентилятор чердака» и «промышленный вентилятор». Если вам не особенно нравятся звуки вентилятора, мы не уверены, зачем вам нужны или использовать эти настройки, поэтому мы проигнорировали их, поскольку настройки белого шума лучше работали при маскировке звуков.
Недостатки, но не препятствия
Поскольку LectroFan настолько мал, мы хотели бы, чтобы у него была встроенная батарея, которая была бы полезна в поездках или если у вас нет розетки поблизости.
После более чем года длительного тестирования LectroFan один из наших редакторов обнаружил, что, поскольку каждая кнопка имеет две функции, он иногда случайно включает не ту.Иногда это приводит к тому, что машина переходит в режим таймера, что приводит к выключению машины посреди ночи или запуску различных звуков, которые будят его детей. Он также использовал наш «Тоже отличный» выбор, Marpac Dohm DS, и говорит, что эту модель немного легче включать и выключать без случайного запуска другой функции.
Дисинхронизация пациента и ИВЛ • LITFL • CCC Ventilation
ОБЗОР
Дисинхронизация пациента и аппарата ИВЛ возникает, когда аппарат ИВЛ не удовлетворяет потребности пациента в результате проблем с:
СТРАТЕГИИ ВЕНТИЛЯЦИИ
Общая механическая опора, управляемая вентилятором:
Частично контролируемое пациентом Механическая поддержка:
ПРИЧИНЫ
Факторы пациента
Факторы вентиляции
ТИПЫ ДИЗИНХРОНИИ ВЕНТИЛЯТОРА
Неэффективное срабатывание
Несоответствующий запуск (пациент вдыхает, пока вентилятор завершает цикл до выдоха)
Автозапуск (важно отличать от неэффективного запуска)
диссинхрония потока (слишком быстрая или слишком медленная)
Дисинхронность выдоха (слишком рано или слишком поздно)
ОЦЕНКА
Экзамен
Монитор
Вентилятор
Рентген грудной клетки
УПРАВЛЕНИЕ
Реанимация
Укажите факторы пациента
Устранение проблем с эндотрахеальной трубкой
Устранение проблем с вентилятором
Устранить неэффективное срабатывание
Диссинхрония выдоха
ВИДЕО
Диссинхрония между пациентом и вентилятором, Тодд Фрейзер Видео о диссинхронии пациента и ИВЛ К. Скотт Ричи Преждевременная езда на велосипеде из-за кашляПреждевременная езда на велосипеде из-за кашля Скорость повышения давления слишком высокая
Скорость нагнетания слишком высокая Скорость повышения давления слишком низкая
Скорость нагнетания слишком низкая
Источники и ссылки
Журнальные статьи
FOAM и веб-ресурсы
Крис — реаниматолог и специалист по ЭКМО в отделении интенсивной терапии Альфреда в Мельбурне. Он также является руководителем инноваций Австралийского центра инноваций в области здравоохранения при Альфреде здравоохранения и клиническим адъюнкт-профессором Университета Монаша. Он является соучредителем сети преподавателей-клиницистов Австралии и Новой Зеландии (ANZCEN) и руководит программой инкубатора преподавателей-клиницистов ANZCEN.Он входит в совет директоров Фонда интенсивной терапии и является экзаменатором первой части Медицинского колледжа интенсивной терапии. Он является всемирно признанным педагогом-клиницистом, стремящимся помочь клиницистам учиться и улучшать клинические показатели отдельных лиц и коллективов.
После получения медицинской степени в Оклендском университете он продолжил аспирантуру в Новой Зеландии, а также на Северной территории Австралии, Перте и Мельбурне.Он прошел стажировку в области интенсивной терапии и неотложной медицины, а также аспирантуру по биохимии, клинической токсикологии, клинической эпидемиологии и профессиональному медицинскому образованию.
Он активно участвует в использовании трансляционного моделирования для улучшения ухода за пациентами и проектирования процессов и систем в Alfred Health. Он координирует образовательные и симуляционные программы отделения интенсивной терапии Альфреда и ведет образовательный веб-сайт отделения INTENSIVE. Он создал курс «Critically Ill Airway» и преподает на многих курсах по всему миру.Он является одним из основателей движения FOAM (Бесплатное медицинское образование с открытым доступом) и соавтором litfl.com, подкаста RAGE, курса реаниматологии и конференции SMACC.
Его одно большое достижение — это то, что он отец двух замечательных детей.
В Твиттере он @precordialthump.
| ИНТЕНСИВНЫЙ | RAGE | Реаниматология | SMACC
Предыдущий пост Деэскалация
Следующее сообщение Транспульмональное давление (TPP)
Инженерные услуги: звук и вибрация
Наши инженерные услуги по звуку и вибрации уникальны, поскольку они объединяют в себе опыт, оборудование и возможности, что делает Brüel & Kjr экономически эффективным «универсальным центром» для широкого спектра проектов и процедур испытаний.
Проекты можно проводить в Центре исследований приложений MSC (ARC) в Детройте (показано выше) или на испытательном полигоне Миллбрук в Великобритании. В качестве альтернативы, наши инженеры предоставляют помощь на месте в течение коротких или длительных периодов консультаций.
В настоящее время у нас работает более 35 специалистов, занимающихся проектами инженерных услуг. Наш опыт по устранению неполадок и услуги по разработке продуктов предоставляют специальные знания и современное оборудование и средства для решения любых проблем.
Повышение производительности и звука продуктаДостижение целей продукта и повышение производительности не всегда легко. Мы работаем над улучшением и оптимизацией шумовых и вибрационных характеристик всей продукции во всех отраслях промышленности. Это делает тестирование значимым и превращает результаты тестирования в действия
Будь то короткий проект или длительный период, мы предлагаем опытных инженеров со специальными знаниями в области применения и отраслевыми знаниями.
В каждом проекте мы обеспечиваем передачу знаний и технологий с обучением и помощью на месте, устанавливая ценность далеко за пределами одного проекта.Интегрируя наши ноу-хау в области измерения звука и вибрации непосредственно в процессы разработки вашей продукции, Brüel & Kjr помогает вам повысить эффективность и качество продукции.
Услуги включают:
Центр исследований приложений MSC (США)
Центр прикладных исследований MSC (ARC) в Детройте, США, является нашим центральным подразделением по оказанию внутрифирменных инженерных услуг.В ARC есть лаборатории по тестированию и разработке продуктов, оборудование для инженерного моделирования, испытательные камеры, а также новейшее оборудование и программное обеспечение для тестирования.
В дополнение к новейшему испытательному оборудованию и приложениям, это решение имеет специально выделенный опытный персонал, который помогает получить аналитическую информацию, найти эффективные инженерные стратегии и обучить пользователей.
Испытательный полигон Милбрук (MPG)
Наша европейская команда базируется на испытательном полигоне Миллбрук в Бедфордшире, Великобритания.
В MPG у нас есть современный симулятор ШВХ, полубезэховая камера, сотни каналов сбора данных и доступ к тестовым трекам для всех типов испытаний транспортных средств. Испытательные стенды используются для традиционных электрических силовых установок и трансмиссии — от компонентов и узлов до полного транспортного средства.
. (в этот момент ребенок выполняет упражнение и смотрит в зеркало для контроля). Теперь постучи сильнее, быстрее. Заводи мотор: «др-др-др».
(в этот момент ребенок выполняет упражнение и смотрит в зеркало для контроля). Теперь постучи сильнее, быстрее. Заводи мотор: «др-др-др».

 Если же самостоятельная вибрация кончика языка не вырабатывается очень долго, начинают автоматизацию звука р в слогах и в словах,, добиваясь раската с механической помощью.
Если же самостоятельная вибрация кончика языка не вырабатывается очень долго, начинают автоматизацию звука р в слогах и в словах,, добиваясь раската с механической помощью.
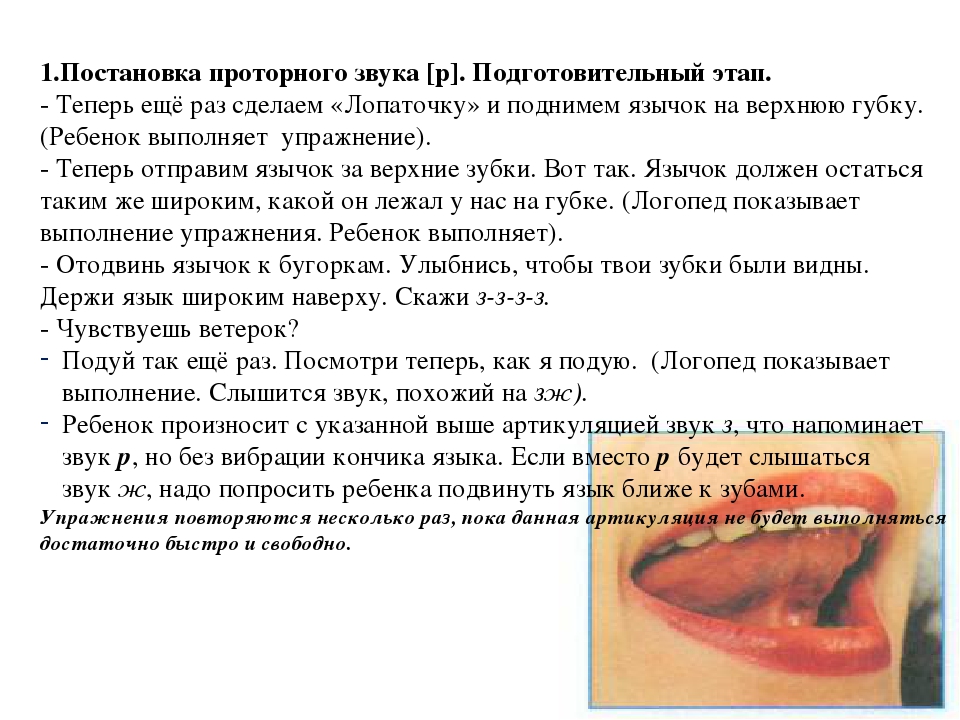 Зубы в упражнении открыты на расстоянии полутора — двух пальцев. Упражнение повторять много раз, постепенно увеличивая напор воздуха. Звукосочетание тж постепенно перейдет в тр (др), Обязательно следите за тем, чтобы кончик языка вибрировал и удерживался у неба, а края языка прилегали к боковым краям верхних зубов. Под напором сильной струи воздуха самопроизвольно получается короткое тр-тр (др — др).
Зубы в упражнении открыты на расстоянии полутора — двух пальцев. Упражнение повторять много раз, постепенно увеличивая напор воздуха. Звукосочетание тж постепенно перейдет в тр (др), Обязательно следите за тем, чтобы кончик языка вибрировал и удерживался у неба, а края языка прилегали к боковым краям верхних зубов. Под напором сильной струи воздуха самопроизвольно получается короткое тр-тр (др — др).



 М.: Просвещение, 1989
М.: Просвещение, 1989