Стрептодермия у детей — причины, симптомы, диагностика и лечение стрептодермии у ребенка в Москве в клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Общие сведения
Симптомы у детей
Причины
Диагностика
Лечение
Профилактика
Стрептодермия — дерматологическое заболевание, характеризующееся появлением гнойной сыпи и волдырей на коже. Лечением болезни занимаются педиатр и дерматолог. Поскольку патология инфекционная, чаще встречается у детей, посещающих детские сады и школы.
Общие сведения
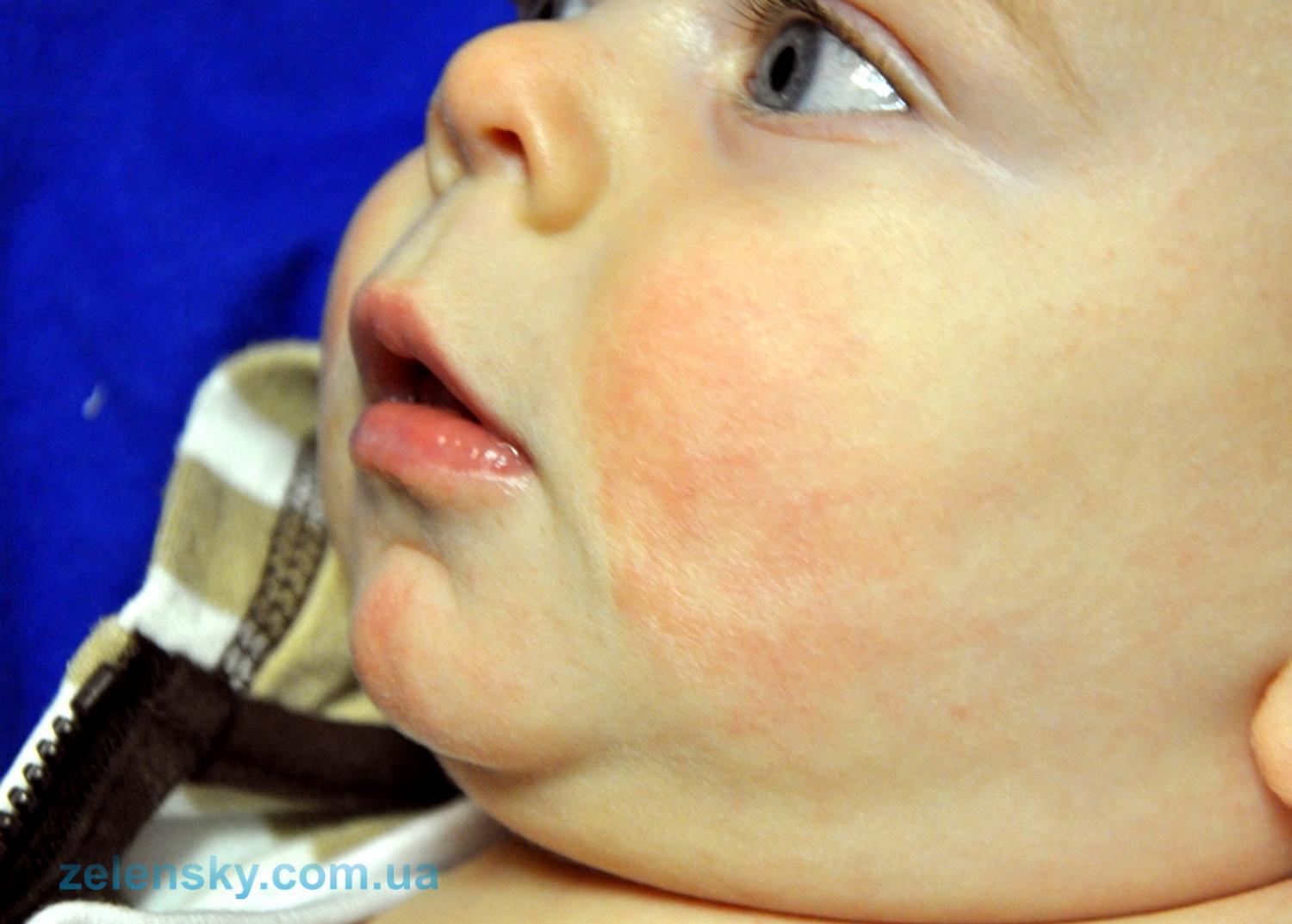
Стрептодермия — болезнь, вызываемая стрептококками. Поражение кожного покрова характеризуется появлением сыпи. На поверхности кожи образуются волдыри, гнойники, которые зудят и доставляют дискомфорт.Стрептодермия у детей бывает острой и хронической. Первая отличается агрессивным течением с выраженными симптомами. Хроническая характеризуется периодическими обострениями и периодами стихания воспалительного процесса.
По глубине поражения выделяют стрептодермию поверхностную, глубокую и интертригинозную (сыпь развивается в кожных складках). Каждая из форм имеет свои признаки.
Симптомы стрептодермии
Стрептодермия у детей протекает с тяжелыми симптомами:- повышение температуры до 39°С;
- интоксикация;
- увеличенные лимфатические узлы.
Состояние кожного покрова отличается в зависимости от формы заболевания:
- Поверхностная. Сначала на коже появляются красные пятна. Через 2-3 дня они трансформируются в пузыри с мутной жидкостью внутри. Волдыри увеличиваются до 2 см в диаметре, затем лопаются. На их месте формируются желтые корочки. Впоследствии кожа в этом месте заживает, а заболевание распространяется дальше.
- Сухая. Эта форма чаще встречается у мальчиков. На коже образуются белые и розовые пятна диаметром до 5 см. Они располагаются на лице, шее, ушах, руках и ногах, постепенно покрываются струпом. После заживления могут остаться шрамы.
 Эти участки остаются осветленными, не загорают под солнцем.
Эти участки остаются осветленными, не загорают под солнцем. - Стрептококковая заеда. Заболевание поражает уголки рта, встречается при нехватке витамина В. На коже появляются микротрещины, которые болят и кровоточат. Затем они преобразуются в гнойнички, покрывающиеся корочкой. Ребенку больно открывать рот, прием пищи становится затруднительным. Реже стрептококковые заеды возникают в уголках носа или глаз.
- Панариций. Если стрептококком поражаются околоногтевые валики, возникает панариций. Чаще встречается у малышей, привыкших грызть ногти. Со временем гнойники вскрываются.
- Стрептококковые опрелости. Эта форма болезни характерна для грудничков. Пузырьки формируются в складках кожи. Постепенно сливаются. Если их вскрыть, обнажаются розовые мокнущие поверхности.
Зная, как начинается стрептодермия у детей, родители смогут вовремя обратиться к дерматологу и начать лечение. Если затянуть с походом к доктору, заболевание становится хроническим, и добиться полного излечения становится очень сложно.
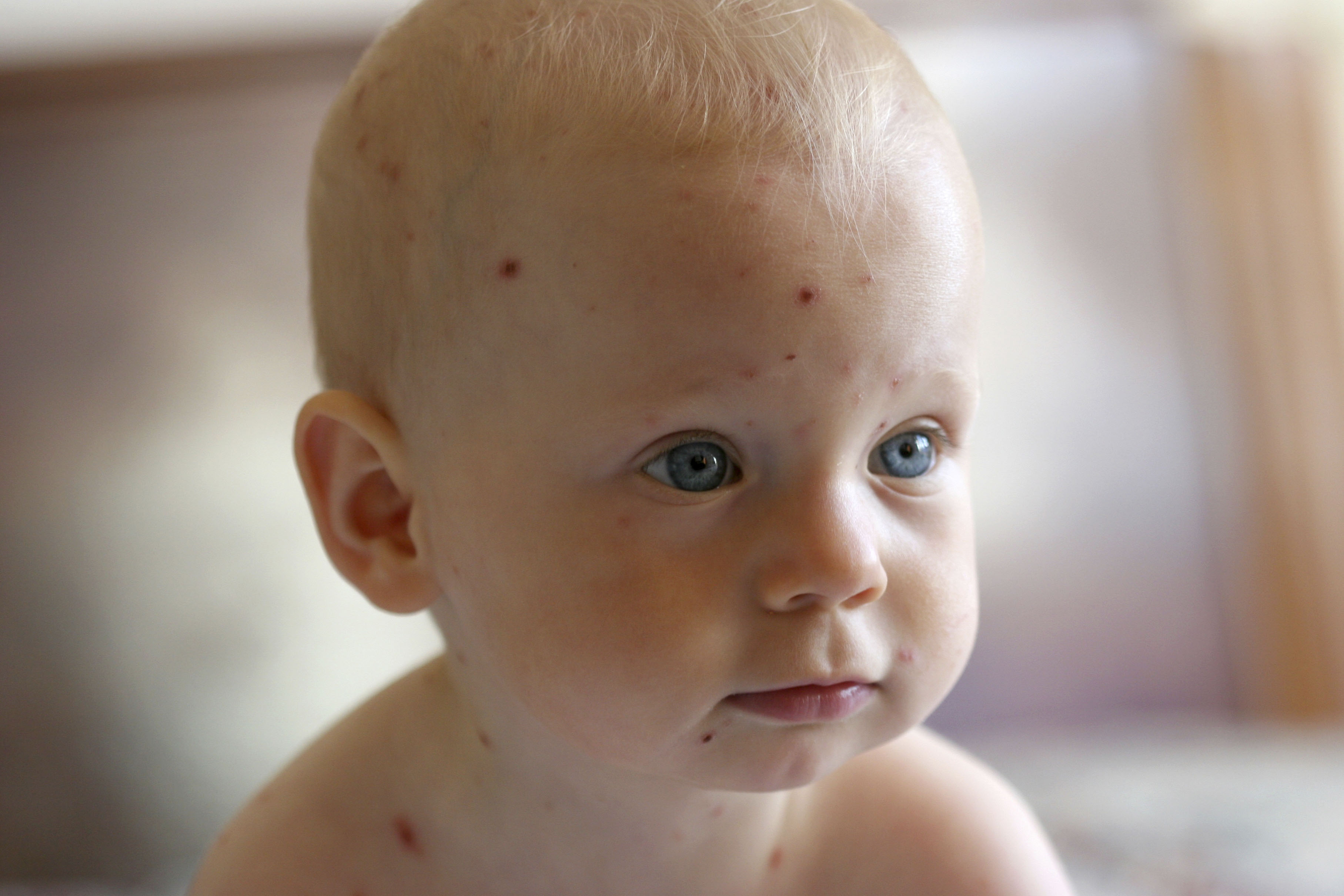
Причины стрептодермии
Возбудителем болезни является стрептококк группы А. Бактерия поражает поверхность кожного покрова. Но не всякая встреча с микроорганизмом приводит к развитию заболевания. Инфекция проявляется в том случае, если имеются отягощающие факторы:- порезы, ссадины, трещины и другие повреждения на коже, в которые легко проникают патогены;
- несоблюдение правил гигиены;
- слабый иммунитет;
- эндокринные патологии;
- сопутствующие дерматологические болезни;
- стрессы;
- авитаминоз;
- слишком частое мытье кожи, в результате чего смывается защитная пленка;
- интенсивное воздействие низких или высоких температур;
- интоксикация;
- нарушение кровотока.
Если присутствует хотя бы одна из перечисленных причин стрептодермии у детей, вероятность развития патологии повышается в разы.
Диагностика стрептодермии
Внешние симптомы стрептодермии у детей очень похожи на признаки других дерматологических болезней (крапивницы, экземы, атопического дерматита и т.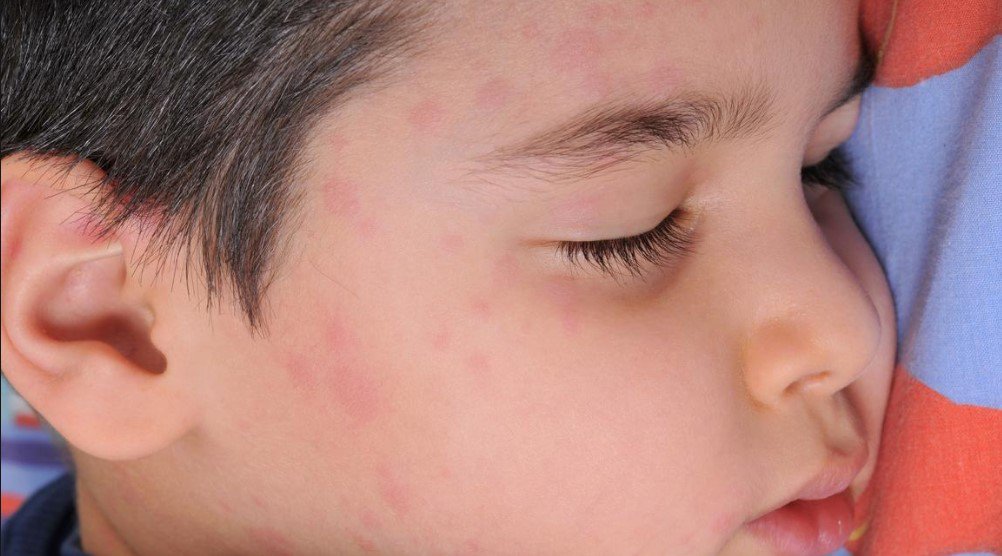 д.). Кроме визуального осмотра и выяснения эпидемиологической обстановки, для установки диагноза может проводиться микроскопия и бакпосев пораженных участков кожного покрова.
д.). Кроме визуального осмотра и выяснения эпидемиологической обстановки, для установки диагноза может проводиться микроскопия и бакпосев пораженных участков кожного покрова.Лечение стрептодермии
Даже если первичный осмотр проводил педиатр, назначать лечение стрептодермии у детей должен дерматолог. Специалист этого профиля осведомлен о препаратах узкого спектра действия, которые помогут быстрее справиться с заболеванием.Первый шаг — перевод ребенка на лечебную диету с ограничением сладкого, жирного и соленого. Курс терапии предполагает отказ от купания: водные процедуры способствуют распространению болезни. Здоровые участки рекомендуется промывать ромашковым отваром, а воспаленные ни в коем случае не затрагивать.
Для больного ребенка важно подобрать правильную одежду. Следует исключить из гардероба вещи из синтетики и шерсти. Эти ткани вызывают неприятные ощущения и способствуют распространению болезни.
Образующиеся на коже пузырьки медики рекомендуют вскрывать стерильной иглой, затем обрабатывать открывающиеся эрозии зеленкой 2 раза в сутки. Незараженные бактериями участки кожи протирают борным раствором. Мокнущие эрозии смазывают нитратом серебра или резорцином.
Если на коже образуются корки, их обрабатывают антибактериальными гелями или мазями.
В тяжелых случаях назначают ряд других препаратов для приема внутрь:
- антибиотики тетрациклинового или левомицетинового ряда;
- противоаллергенные медикаменты;
- иммуностимуляторы;
- витаминные комплексы;
- жаропонижающие препараты.
Список лекарств обязательно нужно согласовывать с врачом. Только специалист знает, как лечить стрептодермию у детей правильно. Самолечение может спровоцировать переход патологии в хроническую форму. При адекватном курсе терапии симптомы проходят через 7 дней, но после излечения глубокой формы патологии остаются шрамы на коже.

Профилактика стрептодермии
Чтобы снизить вероятность развития стрептодермии у ребенка, придерживайтесь правил профилактики:- соблюдайте правила гигиены;
- обрабатывайте повреждения на коже антисептиками;
- укрепляйте иммунитет витаминными комплексами, полноценным питанием;
- не мойте ребенка мылом слишком часто;
- при первых симптомах любых заболеваний проконсультируйтесь с врачом.
Стрептодермия — излечимое заболевание, но нужно вовремя обратиться к врачу. Чем быстрее начато лечение, тем легче избежать осложнений и перехода в хроническую форму. Пройти качественное обследование состояния кожи можно в клинике «СМ-Доктор». Квалифицированные детские дерматологи установят правильный диагноз и назначат корректное лечение.
Врачи:
Детская клиника м.Марьина Роща Записаться на прием Детская клиника м. Войковская
Войковская Детский дерматолог, детский миколог
Детский дерматолог II категории, детский миколог, детский трихолог
Смолева Мария Борисовна
Детский дерматолог высшей категории, детский миколог, детский трихолог, детский косметолог
Королькова (Симонович) Полина Аскольдовна
Детский дерматолог, детский трихолог, детский миколог
Чекрыгина Марина Вячеславовна
Детский дерматолог, детский миколог, врач высшей категории.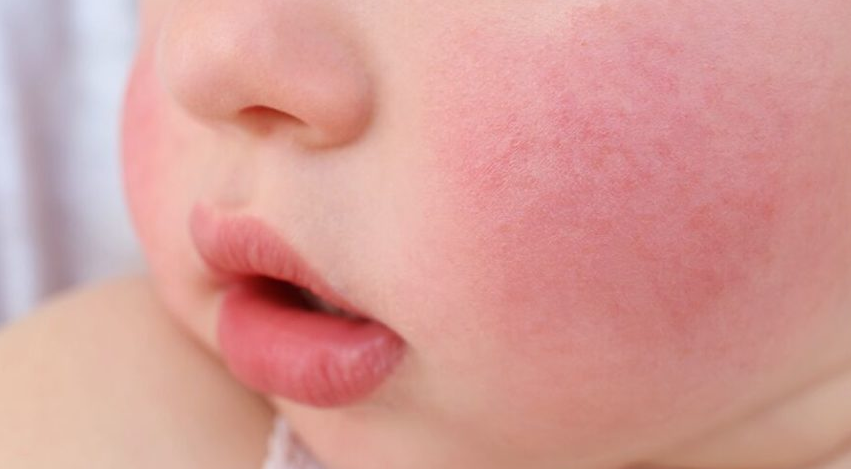 Заместитель главного врача по медицинской части в детском отделении на Волгоградском проспекте
Заместитель главного врача по медицинской части в детском отделении на Волгоградском проспекте
 ВДНХ
Записаться
на прием Детская клиника в г.Солнечногорск, ул. Красная
ВДНХ
Записаться
на прием Детская клиника в г.Солнечногорск, ул. КраснаяЗаписаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
фото как начинается, лечение в домашних условиях, антибактериальные мази
Кожа – уникальный защитный орган. Она создает барьер для проникновения патогенных микроорганизмов извне. Однако некоторые заболевания способны нанести ей значительный вред.
 Из этой статьи вы узнаете все о том, что такое стрептодермия, каковы первые признаки патологии, каковы причины возникновения болезни, и какие бывают симптомы и лечение стрептодермии у детей.
Из этой статьи вы узнаете все о том, что такое стрептодермия, каковы первые признаки патологии, каковы причины возникновения болезни, и какие бывают симптомы и лечение стрептодермии у детей.Что за патология
Стрептодермия – это заболевание кожи, гнойно-воспалительного характера, которое возникает вследствие воздействия бактериями стрептококками и при наличии травмированных участков кожного покрова.
Дети подвержены этой болезни больше других. Это связано с тем, что их кожа наиболее тонкая и легкоранимая. Кроме того, иммунная защита не сформирована до конца, а в сальных протоках не вырабатывается достаточно веществ, способных защитить ребенка от инфекции.
Чаще всего кожные высыпания локализуются на лице. Реже прыщи появляются на теле в разных местах. Стрептодермия опасна, так как может спровоцировать развитие многих осложнений.
Важно! Даже если видимые поражения кожи незначительны, лечить болезнь все равно нужно, чтобы предотвратить повреждение внутренних органов.
Чем опасна стрептодермия
Если не диагностировать стрептодермию вовремя и не начать терапию с помощью адекватных методов, могут быть крайне неприятные последствия. Помимо того, что сама болезнь нередко имеет острое течение, возможны такие обострения:
- воспаление уха;
- менингит;
- синусит;
- ревматизм;
- эндокардит;
- воспаление легких;
- миокардит;
- гломерулонефрит.
Нельзя допустить, чтобы произошло перестроение иммунной системы, и клетки организма перестали воспринимать чужеродным стрептококк, и агрессивно реагировали на собственные ткани. Развитие системных патологий – серьезная проблема, которую нередко можно предотвратить, если вылечить стрептодермию как можно скорее после постановки диагноза.
Еще одной проблемой, которая появляется при отсутствии своевременного лечения – образование глубоких, незаживающих язв на лице. Если болезнь продолжается долго, в местах поражения даже могут оставаться рубцы и шрамы.
Особенности возбудителя
Стрептодермия у ребенка и взрослого человека вызывается бактерией – стрептококк. В небольшом количестве эти микроорганизмы живут на коже человека, не доставляя ему дискомфорта. Благодаря защитным свойствам кожи они не могут проникнуть внутрь нее и болезнь не развивается. В то же время при получении травм, ссадин или порезов, инфекция может активизироваться.
Когда стрептококк проникает внутрь кожи, появляются участки шелушащейся кожи, гнойники и язвочки.
Стафилококки – микроорганизмы, с которыми постоянно контактирует каждый человек. Пока иммунная система сильна, заболевание не происходит. Эти бактерии живут не только на коже, но и внутри дыхательных путей, на слизистых оболочках и в кишечнике.
Примечание! Если к стрептококку присоединяется стафилококк, развивается более тяжелая форма патологии – стрептостафилодермия.
Стрептококки обладают удивительной жизнеспособностью. Инкубационный период микроорганизма после проникновения в организм человека составляет от нескольких часов до 5 дней. Мгновенная гибель происходит только под воздействием высоких температур – при кипячении. В горячей воде (60 градусов) бактерия живет в течение получаса, а под воздействием химических веществ гибнет только через 15 минут.
Мгновенная гибель происходит только под воздействием высоких температур – при кипячении. В горячей воде (60 градусов) бактерия живет в течение получаса, а под воздействием химических веществ гибнет только через 15 минут.
Поражение кожи – только первый шаг. Инфекция способна нарушить функционирование важных внутренних органов, поэтому важно уметь определять первые сигналы заболевания.
Как можно заразиться
Стрептококковая инфекция на коже возникает после заражения инфекцией. Как микроорганизм может проникнуть? Можно выделить следующие пути передачи стрептококков:
- при личном контакте с больным человеком при разговоре, кашле, чихании;
- при рукопожатии, поцелуях;
- через общие предметы быта, детские игрушки, посуду.
Массовые заражения нередко происходят в тесных детских коллективах. Возможно получение инфекции от болеющего взрослого члена семьи к ребенку.
Причины развития стрептодермии
Стрептодермия может развиться оп таким причинам:
- снижение иммунитета;
- травмы кожи;
- гормональный сбой;
- несоблюдение личной гигиены;
- изменение уровня кислотности кожи;
- стрессы;
- усталость;
- нехватка витаминов в организме;
- влажный климат;
- перепады температуры;
- нарушение кровообращения;
- ожоги;
- интоксикация.

Болячки на лице могут появиться в результате укуса насекомого. Хотя может показаться, что травма при этом совершенно незначительная, ребенок часто расчесывает эти места, и кожа становится крайне уязвимой.
Интересно, как на защитные свойства кожи влияет кислотный баланс. В норме ph колеблется в пределах 5,2-5,7. Эта среда оптимально защищает от проникновения патогенных микроорганизмов и создает благотворную среду для регенерации кожи на случай повреждения. Когда этот показатель повышается, риск развития стрептодермии и других воспалительных процессов резко повышается.
Иммунитет постоянно удерживает инфекции в латентном состоянии, и они не способны наносить вреда человеку. Когда же иммунная система ослабевает, начинается болезнь. Отрицательно на работу иммунитета влияют такие факторы:
- хронические патологии органов пищеварительной системы;
- стрессовые ситуации;
- внутренние переживания;
- несбалансированное питание;
- болезни вен и сосудов.

Отсутствие должной гигиены также способно привести к развитию стрептодермии. Если ребенок не моет руки регулярно и тщательно, на них скапливаются бактерии, а при получении небольшой травмы инфекция сразу активизируется и проникает в организм.
Заразиться инфекцией можно через продукты питания, которые не прошли качественную термическую обработку. Стрептококки крайне живучи, поэтому недостаточная жарка мясных изделий, а также отсутствие термической обработки фруктов и овощей, принесенных с рынка, увеличивает риск развития стрептодермии.
Патогенные микроорганизмы могут жить на одежде и оставаться жизнеспособными. Поэтому заболеть можно, если вещи не стираются регулярно. Нельзя складывать вместе чистую и грязную одежду.
Места локализации стрептококка у детей
Стрептококковый дерматит может появиться в любом месте на теле ребенка. Однако есть зоны, где болячка образуется чаще всего.
Дети имеют привычку трогать лицо грязными руками. Именно поэтому чаще всего неприятную сыпь можно обнаружить:
- на лице;
- в носу у ребенка;
- под носом;
- на голове в волосах;
- на губах;
- на подбородке.

У малышей, которым надевают памперс, при ненадлежащей гигиене очаги поражения могут локализоваться на попе. Кожа постоянно перегревается, мокнет и становится более подверженной проникновению бактериальной инфекции.
Стрептодермия «любит» места, где есть складки кожи. Сыпь может появляться также на руках, ногах, в паховой и подмышечной зоне.
Классификация стрептодермии
Классификация включает несколько видов заболевания. Выделяют следующие разновидности стрептодермии:
- щелевидное импетиго;
- стрептококковое импетиго;
- буллезное импетиго;
- околоногтевое импетиго;
- вульгарная эктима;
- стрептодермия с кольцевидной эритемой;
- стрептококковая опрелость.
Определить формы заболевания на начальной стадии может только профессиональный врач. Поэтому не стоит заниматься самолечением, а при появлении неприятных симптомов необходимо проконсультироваться со специалистом.
Симптоматика стрептодермии
Первые жалобы появляются примерно через неделю после проникновения инфекции в организм. Признаки стрептодермии таковы:
Признаки стрептодермии таковы:
- появление участков гиперемии на коже;
- формирование пузырьков с жидкостью прозрачного желтого цвета;
- рост пузырьков в диаметре и в высоту;
- разрыв и образован е гнойничка;
- сильный зуд и боль;
- образование корочек и их последующее отпадение.
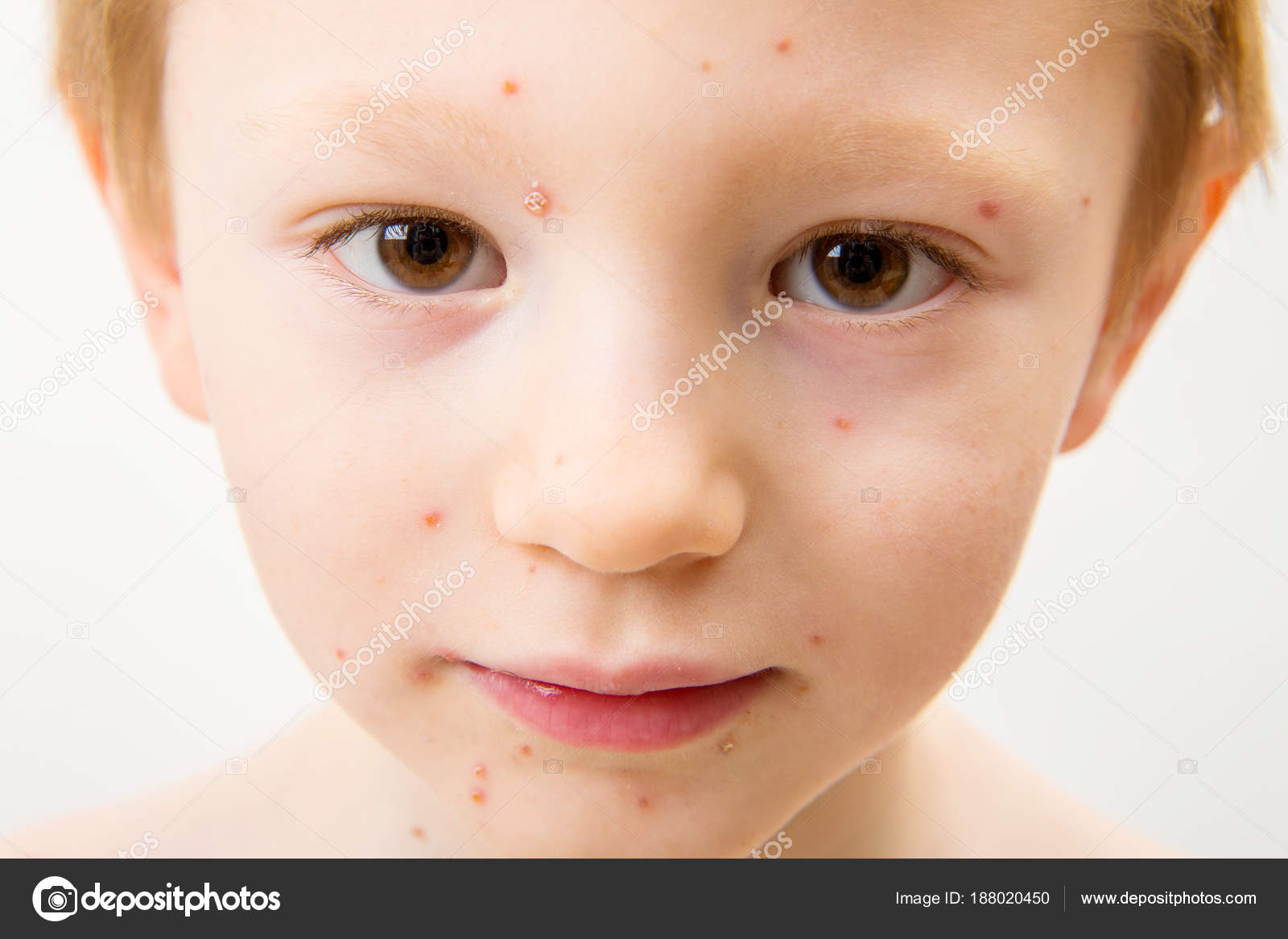
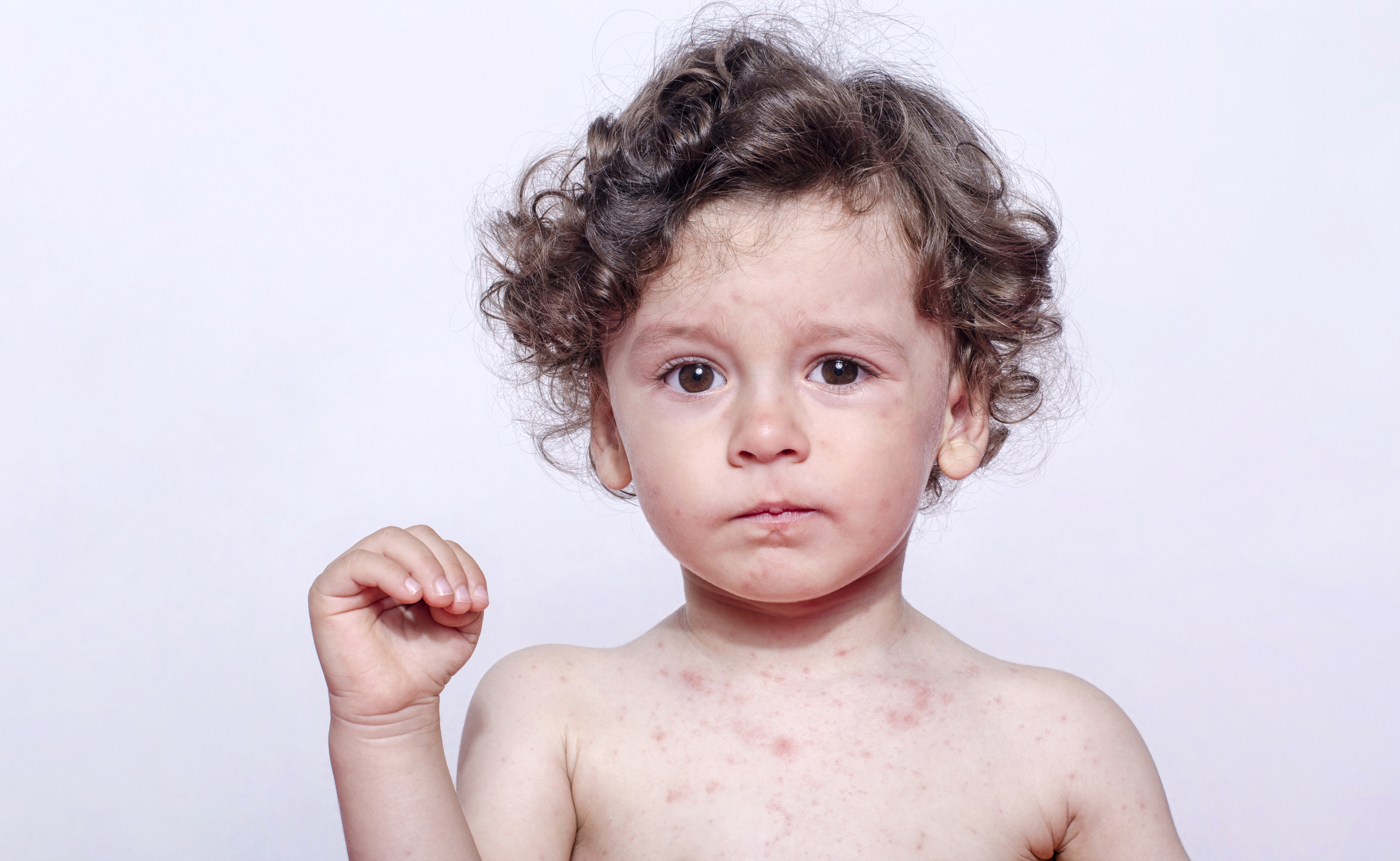
Все стадии заболевания следуют одна за другой. Течение может осложняться в случае, если малыш расчесывает сыпь и мешает процессу регенерации. Как это выглядит, можно увидеть на фото.
Помимо характерных признаков стрептодермии у малышей может повышаться температура тела, ощущаться общая слабость и вялость, увеличиваться лимфатические узлы. Некоторые отмечали симптомы интоксикации, была тошнота и рвота.
Чтобы избавиться от стрептодермии, необходимо правильно определить тип заболевания, а также дифференцировать болезнь от других кожных патологий. Важно обратить внимание на характерные особенности разных форм стрептодермии.
Симптомы щелевидного импетиго
По-другому эту форму болезни называют «заедами».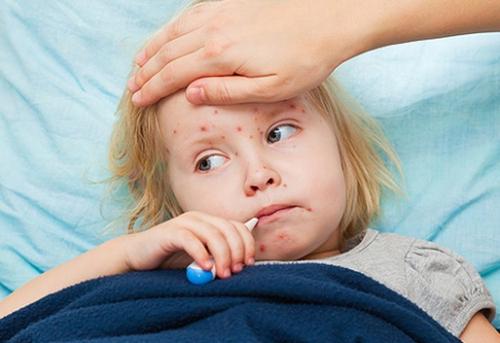 Локализуется в уголках губ и считается наиболее легкой по течению формой стрептодермии. Часто проходит быстро и не переходит на другие участки кожи.
Локализуется в уголках губ и считается наиболее легкой по течению формой стрептодермии. Часто проходит быстро и не переходит на другие участки кожи.
Примечание! В редких случаях возможно появление очагов стрептодермии этого типа в уголках глаз, на крыльях носа.
Симптомы стрептококкового импетиго
Эта форма патологии диагностируется чаще других. Может локализоваться в любом месте кожи, но чаще всего на лице.
Начало болезни – образование пузырьков с жидкостью, которые затем лопаются и подсыхают. Цикл болезни длится около недели. Шрамы и рубцы не остаются. Если кожа изменяет пигментацию, со временем это проходит.
Примечание! Из-за схожести формы болезни с герпесом или аллергической сыпью, иногда несвоевременно начинается лечение и теряется время.
Симптомы буллезной формы
Буллы – это формирующиеся в процессе заболевания пузырьки. Они при такой форме болезни отличаются большим размером, содержат гнойный экссудат. Кожа вокруг заметно натягивается, воспалительный процесс ярко выражен.
Кожа вокруг заметно натягивается, воспалительный процесс ярко выражен.
Нередко заболевание сопровождается повышением температуры. Язвы заживают дольше.
Симптомы околоногтевого поражения
Локализуется около ногтевой пластины. Инфекция попадает через заусеницы или при выполнении маникюра нестерильным инструментом.
Палец отекает, больной испытывает боль. В самых тяжелых случаях происходит отделение ногтя от ногтевого лона.
Симптомы вульгарной эктимы
Основное место локализации – ноги и ягодицы. Нередко протекает наряду с сахарным диабетом и кишечными инфекциями. Сопровождается повышением температуры.
Считается тяжелой формой стрептодермии. Кожа поражается до глубоких слоев. Заживление происходит медленно.
Симптомы стрептодермии с кольцевидной эритемой
Это форма сухой стрептодермии. Внешне напоминает очаги поражения, как при лишае. Чаще формируется на лице.
Поврежденная кожа не имеет пузырьков, на тканях образуются розоватые пятна с белыми чешуйками.
Диагностические мероприятия
Диагностика включает ряд мероприятий, направленных на выявление болезни, определение причины патологии и уточнение возбудителя заболевания.
Врач опрашивает родителей пациента о симптомах, возникших у малыша. Значение имеет место и условия проживания, а также нюансы гигиены. Сказаться на развитии болезни могут уже перенесенные патологии.
Доктор осматривает появившуюся сыпь. Важно, где локализованы очаги поражения, как давно они появились и какую структуру имеют. После этого могут быть проведены анализы и исследования:
- бактериологическое исследование жидкости, выделяемой из пузырьков на коже;
- посев соскоба;
- определение чувствительности к антибиотикам.
Также проводится общий анализ крови, биохимия, определение гормонального фона, исключение венерологических инфекций.
Только после получения всей необходимой информации доктор сможет выдать рецепт с препаратами, которые будут эффективны при борьбе со стрептодермией.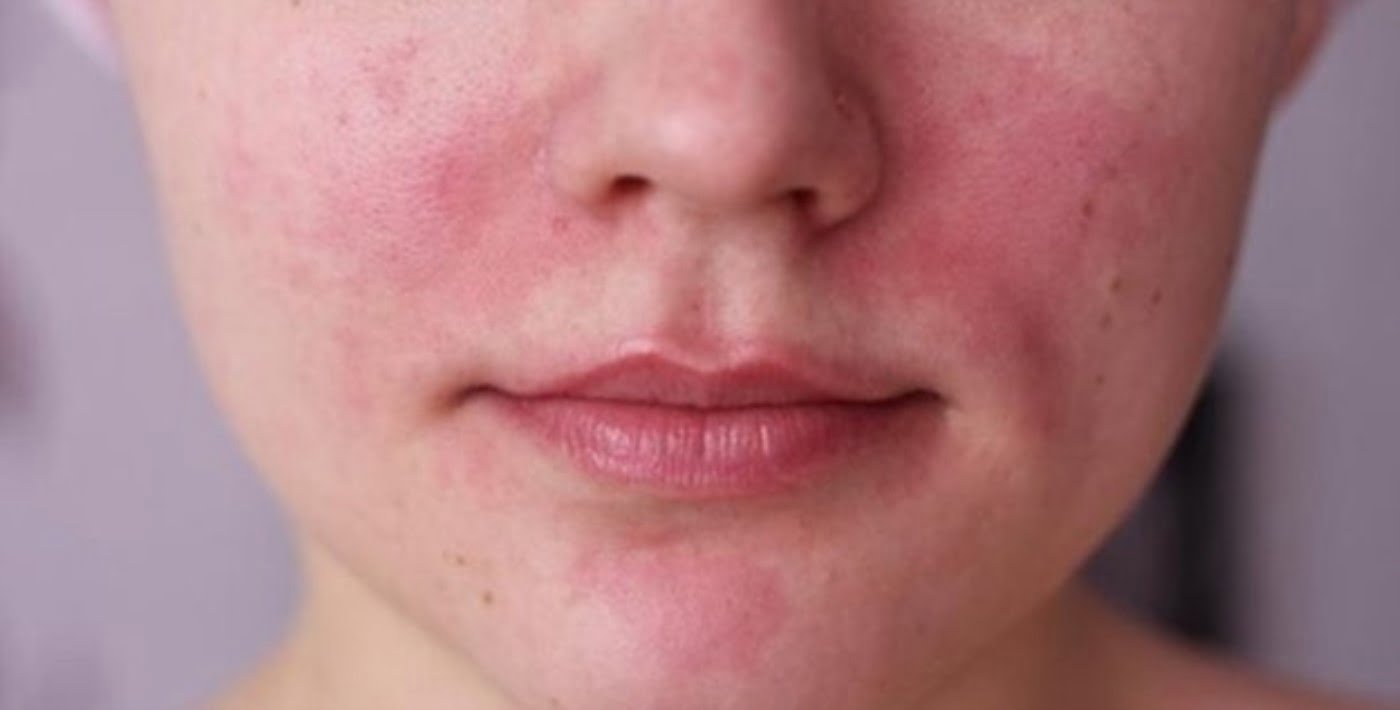
Принципы лечения заболевания
При неосложненных формах стрептодермии проводится лечение в домашних условиях. Терапия должна быть комплексной.
Врач может назначить такие антибактериальные мази для кожи широкого спектра действия:
- тетрациклиновая мазь;
- неомициновая;
- гентамициновая;
- эритромициновая;
- мазь банеоцин;
- левомицетиновая мазь;
- мазь Вишневского;
- норсульфазоловая мазь;
- цинковая;
- мазь «Левомеколь».
Мазь с антибиотиком от стрептодермии – наиболее эффективное средство. Дело в том, что возбудитель, вызывающий заболевание – бактерия. А антибиотики действуют губительно именно на эту группу микроорганизмов.
Мокнущие болячки на лице крайне важно обрабатывать антисептическими и противомикробными веществами. С успехом можно использовать следующие:
- салициловая кислота;
- зеленка;
- перекись;
- борная кислота;
- раствор марганцовки;
- фукорцин.

Если сбой в защитных функциях кожи произошел на фоне гормонального нарушения, ребенку могут быть назначены лекарства, содержащие антибиотик и гормон. Это могут быть:
- «Тридерм»;
- «Преднизолон»;
- «Канизон Плюс».
При хронической стрептодермии и в случаях, когда патология запущена и произошло заражение внутренних органов, назначаются антибиотики для внутреннего применения:
- «Ампициллин»;
- «Азитромицин»;
- «Аугментин»;
- «Амоксициллин»;
- «Сумамед»;
- «Супракс»;
- «Ципрофлоксацин».
Важно как можно скорее оказать ребенку первую помощь и начать полноценное лечение.
Как обрабатывать кожу
Необходимо понимать основы обработки язв и ранок при стрептодермии у детей в домашних условиях. Процесс выполняют с помощью ушных палочек.
Процедуры выполняются несколько раз в день, не менее четырех. Не стоит нажимать на кожу. При обработке антисептиками важно затрагивать не только пораженные участки, но и кожу вокруг ранок.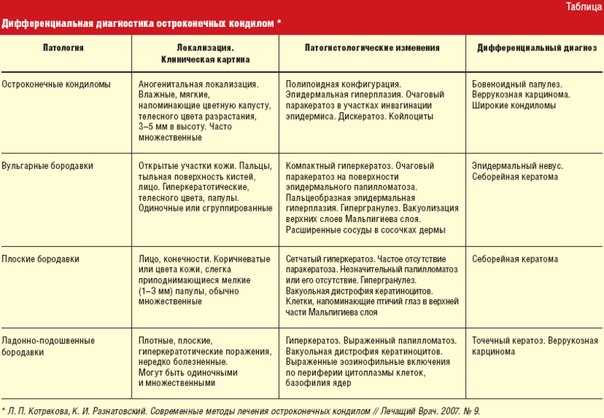
В процессе обработки кожи антисептиками может ощущаться жжение, но это нормальная реакция и нужно потерпеть.
Важно! Ни в коем случае не стоит использовать токсические соединения для обработки язв при стрептодермии.
После очищения кожи накладывают антибиотики. Если поражение кожи только началось, применения общего лечения можно избежать. Однако когда патология запущена, необходима комплексная антибактериальная терапия.
Дополнительные средства
Помимо мазей с антибиотиками и антисептиков некоторым детям назначают антигистаминные препараты. Так как многие антибактериальные средства способны вызвать сильные аллергические реакции, антигистаминные препараты служат защитой.
После курса лечения с помощью антибиотиков важно восстановить нормальную микрофлору внутри пищеварительной системы. Для этого применяют пробиотики. Такие лекарства не стоит совмещать с антибактериальными средствами, так как снижается эффективность полезных бактерий.
Народные рецепты
Лечение народными средствами допустимо только наряду с основной терапией. Хороши народные способы для очищения кожи от корочек и гноя. Многие с успехом применяют такие составы:
- отвар ромашки;
- настой календулы;
- настой коры дуба.
Применяют примочки, промывания и протирания. Однако ни один из этих способов неспособен заменить использование антибактериальных средств.
Соблюдение гигиены во время лечения
Стрептодермия – чрезвычайно заразное заболевание. Если не быть внимательным, можно заразить других людей и даже самого себя, увеличив риск рецидива. Чтобы ускорить процесс восстановления и выздоровления, важно учитывать следующие рекомендации:
- соблюдать карантин во время всего периода болезни;
- не контактировать даже с членами семьи;
- выделить для себя отдельную посуду и предметы обихода;
- исключить контакт с совместными бытовыми предметами;
- не принимать душ и ванную для предотвращения размножения инфекции и самозаражения;
- регулярно, 2-3 раза в неделю, менять постельное белье;
- вещи стирать при высоких температурах и обязательно подвергать утюжке;
- носить вещи из натуральных тканей, чтобы избежать чрезмерного потения.

Соблюдение этих рекомендаций ускорит процесс восстановления.
Профилактика развития стрептодермии
С помощью разумной профилактики можно защитить своего ребенка от развития стрептодермии. Важны такие меры предосторожности:
- сбалансированная диета;
- поддержание крепкого иммунитета путем закаливания, умеренного занятия спортом;
- своевременное вылечивание всех инфекционных заболеваний.
Необходимо бережно заботиться о коже ребенка и не допускать получения даже небольших травм. Не стоит применять жесткие мочалки. Гигиенические процедуры должны быть регулярными, а температура воды не должна быть обжигающей.
Важно следить, чтобы ребенок регулярно мыл руки. Нужно коротко стричь ногти, чтобы под ними не скапливались частички кожи и бактерии. Постель должна меняться минимум раз в неделю, а нательное белье ежедневно.
Если применять все методы профилактики, можно уберечься от неприятного заболевания кожных покровов. В случае появления тревожных симптомов, стоит быстро обратиться к доктору и начать квалифицированную терапию.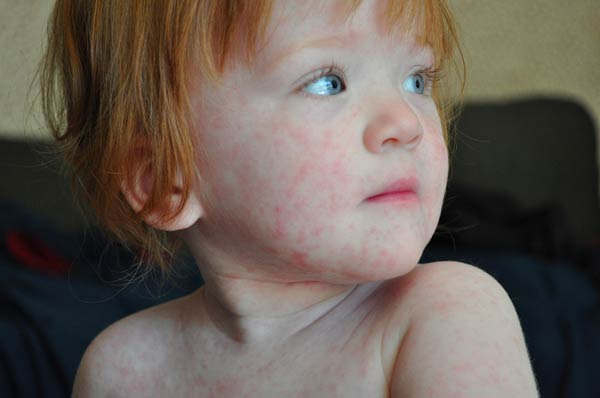
Смотрите видео:
Поделитесь с друзьями и оцените публикацию.
Вам не трудно, а автору приятно.
Спасибо.
Пиодермия — ПроМедицина Уфа
Пиодермия
— гнойное поражение кожи, возникающее в результате внедрения в неё гноеродных кокков. Главными представителями данной группы являются стафилококки и стрептококки. Данные бактерии являются нормальными обитателям кожных покровов, но при местном снижении барьерных свойств кожи, способны проникать в нее и вызывать гнойное поражение.Пиодермия — одна из наиболее распространённых кожных болезней. При пиодермии помимо кожи могут поражаться волосяные луковицы, сальные железы, потовые железы и подкожно-жировая клетчатка.
Пиодермия может возникать на фоне различных
заболеваний кожи
, которые сопровождаются сильным зудом. В некоторых случаях гнойное поражение кожи может приводить к серьезным последствиям и осложнениям.
Причины
Микротравмы, стрессовые ситуации, перегревание или переохлаждения являются факторами, которые снижают защитные функции кожи и повышают вероятность пиодермий; в группу риска попадают люди, страдающие сахарным диабетом, патологиями пищеварительной системы, нарушениями функции кроветворения и витаминного баланса, ожирение и истощение также угнетают местный иммунитет.
Кожа, склонная к выработке излишнего количества кожного сала, что случается при нарушениях ЦНС, наиболее уязвима для пиококков, так как изменение химического состава кожного сала снижает стерилизационные свойства кожи. Изменение гормонального фона или прием корткостероидов приводят к общим заболеваниям, которые являются предрасполагающими к пиодермиям.
Симптомы
Симптомы пиодермии зависят от типа возбудителя. Поражение кожного покрова может быть поверхностным или глубоким, а течение — острым или хроническим. Стоит отметить, что чаще всего пиодермия вызывается стафилококковой инфекцией. В зависимости от типа возбудителя выделяют следующие типы пиодермии: стафилодермия, стрептодермия, стрептостафилодермия.
Стафилококковая инфекция, как правило, поражает сальные и потовые железы, а также волосяные фолликулы (волосяные луковицы). Стафилококки могут приводить к гнойно-воспалительному процессу как в поверхностном слое кожного покрова, так и в более глубоких слоях (дерма и придатки кожи).
Выделяют следующие формы стафилодермии:
— остиофолликулит;
— фолликулит;
— везикулопустулез;
— сикоз;
— фурункул;
— фурункулез;
— псевдофурункулез;
— карбункул;
— гидраденит.
Стрептодермия имеет тенденцию поражать лишь поверхностные слои кожи. Главным признаком стрептодермии является фликтена (поверхностный гнойник в виде пузыря). Также стрептодермии склонны к периферическому росту зон поражения и не поражают придатки кожи (потовые железы и волосяные луковицы).
Выделяют следующие формы стрептодермии:
— импетиго стрептококковое;
— заеда;
— лишай простой;
— паронихия поверхностная;
— рожистое воспаление;
— целлюлит;
— эктима.
Иногда кожный покров могут поражать сразу несколько типов гноеродных бактерий. Смешенная инфекция, состоящая из стафилококков и стрептококков, поражает глубокие слои кожи и склонна к периферическому росту. В некоторых случаях возможно изъязвление кожного покрова. Стоит отметить, что смешанная инфекция поражает людей с сильно ослабленным иммунитетом.
Выделяют следующие формы стрептостафилодермий:
— импетиго стрепто-стафилококковое;
— пиодермия хроническая язвенно-вегетирующая;
— фолликулит рубцующийся.
Диагностика
Основными критериями диагностики служат характерные элементы высыпаний на теле (пустулы, фликтены). Для установления точного вида заболевания и вызвавшего его возбудителя применяется микроскопический метод исследования отделяемого гнойных элементов. При глубоком поражении тканей может использоваться биопсия. В случае тяжело протекающих заболеваний рекомендуется забор крови на определение уровня глюкозы (цель – исключение сахарного диабета). При выполнении общего анализа крови нередко отмечается увеличение показателей лейкоцитов, СОЭ.
При выполнении общего анализа крови нередко отмечается увеличение показателей лейкоцитов, СОЭ.
Лечение
Лечение начинают с выбора антибиотиков на основании данных бактериологического исследования и теста на чувствительность к ним, при необходимости на фоне терапии сопутствующих заболеваний.
При остром течении заболевания антибиотики следует назначать не менее 5-7 дней, при хроническом – 7-14 дней.
В лечении больных хронической пиодермией, особенно тяжелой (язвенно-вегетирующая, гангренозная формы), невозможно обойтись без препаратов, воздействующих на микроциркуляцию крови. Также показаны витамины группы В (В6, B12), поливитамины и поливитаминные препараты с микроэлементами.
При лечении хронических пиодермий, особенно глубоких (хроническая язвенная, язвенно-вегетирующая, гангpенозная формы), назначают кортикостероидные препараты и цитостатики.
В комплексном лечении больных хронической пиодермией используют широкий спектр иммунокорригирующих препаратов.
Возможно чрескожное облучение крови гелий-неоновым лазером. Процедуры назначают ежедневно, на курс 15 процедур.
При язвенных дефектах удаляют корки, некротические участки ткани, гной, промывают гнойные очаги асептическими растворами. При воспалительной инфильтрации в очагах на фурункулы, карбункулы, гидрадениты накладывают ихтиол с димексидом (1:1), трипсин, химопсин, химотрипсин для отторжения некротических участков ткани и гноя. На пораженные очаги 2-3 раза в день накладывают повязку, пропитанную томицидом, или пасту с 5% указанного средства.
При пиодермиях рекомендовано полноценное питание с ограничением углеводов.
распространенные симптомы болезней и возможное лечение
Детские кожные заболевания весьма разнообразны, однако многие из них имеют схожие симптомы, и иногда постановка правильного диагноза является сложной задачей даже для опытных специалистов. Именно поэтому нельзя полагаться на собственную интуицию и заниматься самолечением. Причины кожных заболеваний разнообразны — проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
Причины кожных заболеваний разнообразны — проявления острых и хронических инфекционных болезней, аутоиммунные состояния, наследственность, изменения нервной системы, гипо- и гипервитаминозы, паразитарные поражения кожи и другие. Как лечить кожные заболевания? Это зависит от диагноза, точно определяющего вид кожной болезни, а иногда и совокупность нескольких дерматозов.
При попытке описать все многообразие и структуру заболеваний такого сложного и самого большого человеческого органа, как кожа, становится очевидным, что единой принятой классификации в современной дерматологии до сих пор не существует. Поэтому мы постараемся систематизировать все детские дерматозы, разделив их на две большие группы: кожные поражения и высыпания инфекционного и неинфекционного характера. В каждой группе выделим ряд разделов в соответствии с доминирующей причиной того или иного кожного заболевания. Нижеприведенная классификация не претендует на полноту и построена в интересах данной статьи, при этом она призвана дать обзор ключевых детских дерматологических заболеваний.
Кожные высыпания и поражения инфекционного происхождения у детей
Выделим в этой группе несколько разделов:
- сыпь при острых вирусных и бактериальных инфекционных заболеваниях;
- пиодермии, или гнойничковые заболевания кожи при инфицировании стрептококками, стафилококками и другими;
- микозы, или поражения участков кожного покрова патогенными грибами;
- хронические инфекционные заболевания кожи, вызываемые микобактериями и боррелиями — туберкулез, клещевой бруцеллез (болезнь Лайма) и лепра.
На некоторых из них остановимся подробнее, другие рассматривать не будем по причине их редкости и специфичности.
Экзантемы острого инфекционного происхождения
Кожные высыпания, или сыпи, врачи именуют экзантемами (древнегр. exanthema). Итак, в дерматологии различают шесть инфекционных болезней детской кожи. Они классифицированы в медицине в соответствии с установленной нумерацией:
- Корь (РНК-вирус рода морбилливирусов).
- Скарлатина (бета-гемолитический стрептококк группы А).

- Краснуха (тогавирус).
- Ветряная оспа, инфекционный мононуклеоз (вирусы герпеса 3, 4-го типов), энтеровирусы Коксаки и ECHO.
- Инфекционная эритема (парвовирус В19).
- Детская розеола — внезапная экзантема, или трехдневная лихорадка (вирусы герпеса 6, 7-го типов).
Дифференциация указанных так называемых первичных экзантем — тех, которые появились не в результате предыдущих высыпаний на коже или ее повреждений, — представлена ниже в двух таблицах — по картине сыпи можно предварительно постановить тот или иной диагноз (см. табл. 1 и 2)
Таблица 1. Клиническая картина инфекционных болезней с сыпью.
1 Продром — период заболевания между инкубацией инфекции и непосредственно самой болезнью.
Таблица 2. Картина экзантемы и ее локализация.
Хотя вышеперечисленные острые инфекционные заболевания сопровождаются экзантемами — сыпью, все же они могут проявляться и при хронических инфекциях, и при неинфекционных заболеваниях кожи.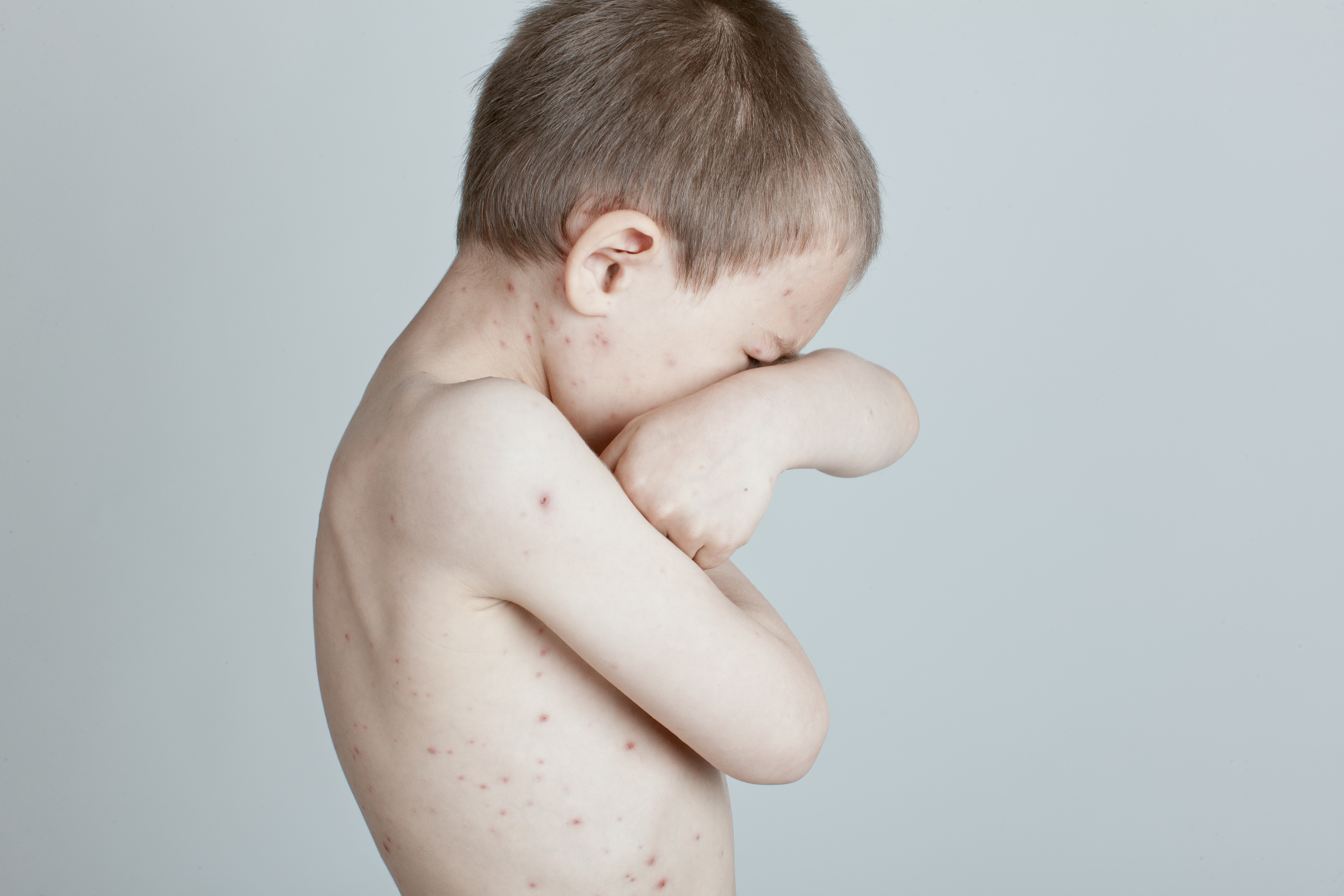 При этом в случаях с различными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и так далее) они обязательно присутствуют и выражены, при других (краснуха, мононуклеоз и другие) — проявляются не всегда.
При этом в случаях с различными инфекциями экзантемы проявляются по-разному: при одних (корь, ветрянка, скарлатина и так далее) они обязательно присутствуют и выражены, при других (краснуха, мононуклеоз и другие) — проявляются не всегда.
Гнойничковые заболевания кожи у детей
Гнойничковые поражения кожного покрова у детей, или пиодермии, являются очень частым явлением в детской дерматологии. Почти все они вызываются стафилококками и стрептококками, сопутствующими жизнедеятельности детей практически повсюду — в воздухе, домашней пыли, речной воде, песочнице, на одежде и коже. Достаточно небольшого повреждения кожи — ссадины, царапины, микротравмы, трещины, — и бактерии без труда проникают внутрь эпидермиса. Если у ребенка сильный иммунитет, то, вероятно, ничего не произойдет, но при гиповитаминозе, переохлаждении, переутомлении, нарушениях функционирования сальных и потовых желез, эндокринной системы следует ожидать тех или иных проявлений пиодермии, а именно:
- Фолликулита, гнойничкового воспаления волосяной воронки или всего фолликула.

- Фурункулеза, локального гнойно-некротического воспаления волосяного фолликула и окружающей ткани, которое может приобрести хронический характер.
- Карбункула, багрово-красного, горячего при прикосновении, гнойно-некротического воспаления целой группы волосяных фолликулов с расположением в коже и подкожной клетчатке, имеющего несколько гнойно-некротических стержней.
- Гидраденита, гнойного воспаления потовых желез, часто в подмышечных впадинах.
- Импетиго, поверхностных, легко вскрывающихся пузырьково-гнойничковых высыпаний с воспалительным венчиком, локализованных преимущественно на лице и открытых участках конечностей.
- Сухой стрептодермии, поверхностных розоватых шелушащихся округлых пятен, покрывающихся мелкопластинчатыми чешуйками, проявляющихся чаще всего на лице, но также на коже спины, ягодиц, рук и ног и оставляющих после себя временную депигментацию кожи.
- Эктимы, глубокого язвенного воспаления кожи размером до нескольких сантиметров с возвышающимися краями и гнойным мягким дном, покрытым сухой коркой.

При лечении вышеизложенных кожных заболеваний у детей, помимо специфической антибактериальной терапии, почти всегда показаны процедуры УВЧ и УФО, а также лазеротерапия. Гнойничковые заболевания кожи делят на три основные группы в зависимости от возбудителя: стафилодермии, стрептодермии и стрептостафилодермии, — которые, в свою очередь, подразделяются на поверхностные и глубокие формы.
Наиболее частые микозы у детей
Поражения участков кожного покрова патогенными грибами классифицируются на основе рода и вида грибов, а также по локализации — например, принадлежности к таким придаткам кожи, как ногти и волосы, и по глубине и широте поражения кожных тканей и их ответной реакции на патогенные грибки. Таким образом, в детской дерматологии различают:
- Кератомикозы, где центральное место занимает отрубевидный, или разноцветный, лишай, который вызывается грибом Malassezia furfur (Pityrosporum ovale)[1]. Изначально он локализуется в сально-волосяных фолликулах в форме желтовато-бурых точек, которые вначале сливаются и образуют сантиметровые четко очерченные пятна, а затем пятна повторяют этап роста точек и превращаются в крупные очаги поражения кожи — размером с ладонь.
- Дерматофитии в виде микозов стоп (Trichophyton mentagrophytes, Trichophyton rubrum), эпидермофитии (Epidermophyton floccosum), микроспории (Microsporum canis, Microsporum ferrugineum), трихофитии (Trichophyton violaceum, Trichophyton tonsurans, Trichophyton mentagrophytes, Trichophyton verrucosum), фавусов (Trichophyton schoenleinii).
- Кандидоз, который вызывается дрожжеподобными грибами Саndida albicans, чем и обусловлено данное название заболевания кожи и слизистых оболочек, часто проявляется в виде стоматита, воспалений углов рта, отечности губ. При слабой иммунной системе у детей может развиться в хроническую генерализованную форму с проявлением в виде гранулем в разных частях тела.
- Глубокие микозы в виде бластомикозов (Blastomyces dermatitidis, Clenosporella loboi), споротрихозов (Sporotrichum schenckii) и хромомикозов (Hormodendron) — в России встречаются достаточно редко, но имеют тенденцию к учащению.
- Псевдомикозы в виде эритразмы (Corynebacterium minutissimum) или актиномикоза (Actinomyces israelii), возбудителями которых являются и не грибы, и не бактерии, а микроорганизмы, занимающие промежуточное положение между ними, детская кожа поражается ими крайне редко.
Лечение каждого вида микоза основывается на тщательной диагностике и сугубо индивидуально, но, само собой, требует применения специфических противогрибковых препаратов.
Вирусные дерматозы у детей
Хотя некоторые острые вирусные заболевания, вызывающие кожные высыпания у детей, были рассмотрены выше, здесь кратко остановимся на некоторых наиболее частых проявлениях вирусов семейства Herpesviridae, то есть герпеса, разумеется, за исключением тех из них, которые не приводят к поражению центральной нервной системы.
- Простой герпес, вызывающий пузырьковые образования на слизистой и коже в области рта и носа, относится к первому из восьми типов герпеса (Herpes simplex virus 1, или HSV-1), хотя иногда поражения могут вызываться вирусом второго типа (HSV-2). Его рецидивирующая форма, называемая герпетиформной экземой Капоши, встречается у детей, больных атопическим дерматитом или экземой, и проявляется повышением температуры до 39–40°С и высыпанием пузырьков в пораженных местах кожи.
- Бородавки, которые подразделяются на обычные, или вульгарные, подошвенные, плоские и остроконечные. Они вызываются вирусом папилломы человека (Human Papillomavirus, или HPV), у детей встречаются плоские (HPV-3), обычные (HPV-2,3) и реже — подошвенные бородавки (HPV-1,2,4). Заболевание передается прямым кожным контактом при наличии микротравм кожи, но только при сниженном клеточном иммунитете.
Иногда иммунитет справляется с этим вирусом самостоятельно и бородавки проходят, как и появились, иногда требуется соответствующее квалифицированное лечение у дерматолога. В любом случае заговорами у бабок и колдунов, прикладыванием жаб и лягушек этот вирус не вылечить. В ряде случаев может потребоваться комплексное длительное лечение или даже хирургическое вмешательство.
Поражения кожи неинфекционного происхождения у детей
В группе детских кожных заболеваний неинфекционного происхождения мы также выделим несколько разделов.
- Поражения кожи паразитарного характера, вызываемые насекомыми и другими паразитами.
- Аллергодерматозы у детей на фоне пищевой, медикаментозной и другой непереносимости, сывороточной болезни, интоксикации, а также аллергия неустановленного происхождения.
- Кожные высыпания у детей на фоне изменений нервной системы.
- Болезни сальных и потовых желез у детей.
- Гипо- и гипервитаминозы.
- Поражения соединительной ткани у детей в результате системных заболеваний (дерматомиозита ювенального, красной волчанки, склеродермии линейной и других).
- Наследственные заболевания кожи у детей (ихтиоз, кератодермия, буллезный эпидермолиз, болезнь Реклингхаузена).
Итак, рассмотрим заболевания избирательно и иллюстративно.
Паразитарные поражения кожи у детей
Наиболее распространенные детские паразитарные заболевания кожного покрова вызываются вшами и клещами. Риск заболеваемости ими значительно повышается после поступления детей в детские дошкольные заведения, школы, спортивные секции, детские лагеря и другие регулярно действующие крупные социальные группы. Приведем некоторые заболевания.
- Педикулез. Вызывается головной (Pediculus Humanus Capitis), платяной (Pediculus Humanus Corporis) или лобковой (Phthirus Pubis) вошью и проявляется в виде зуда различной интенсивности от укусов насекомых (в зависимости от разновидности паразита), которые питаются кровью своего хозяина, откладывая и приклеивая яйца к волосам или складкам одежды. Распространено заблуждение, что вшами можно заразиться от животных, — это не так, поскольку эти паразиты могут жить исключительно на теле человека.
- Чесотка. Вызывается внутрикожным паразитирующим чесоточным клещом Sarcoptes scabiei hominis черепахообразной формы и проявляется за счет проделывания самками этого паразита в эпидермисе ходов и вентиляционных отверстий для доступа кислорода к отложенным в коже личинкам, которые затем выбираются на ее поверхность.
- Демодикоз. Обусловлен наличием в устьях волосяных фолликул клещей угревой железницы Demodex folliculorum. Вероятно, что само заболевание вызывают не данные паразиты, а микроорганизмы, которые они заносят в более глубокие отделы фолликулов и сальных желез, что сопровождается появлением розовых угрей и гранулем. Это предположение основано на том, что клещи Demodex folliculorum нередко обнаруживаются на абсолютно здоровой или излишне жирной коже[2].
- Лейшманиоз кожный. Вызывается простейшими одноклеточными жгутиковыми микроорганизмами лейшманиями (Leishmania tropica). Это редкое для России, «импортное» заболевание, которое привозится отдыхающими в странах Средиземноморья, Ближнего и Среднего Востока, Средней Азии и Закавказье, им можно заразиться от больного человека, мелких грызунов и москитов. Единственным «утешением» при этом заболевании является тот факт, что после излечения у детей, как правило, остается стойкий иммунитет на всю жизнь[3].
Лечение указанных видов поражений кожи специфично и значительно разнится как по срокам, так и по характеру применения тех или иных лекарственных средств.
Аллергическая сыпь у детей
Аллергодерматозы различной природы встречаются в нашем обществе все чаще и чаще, этому способствует множество причин, среди которых:
- наследственность;
- инфекционные заболевания;
- патологически стерильные условия быта или разведение грязи и сырости в квартире;
- неправильное питание с множеством искусственных добавок;
- регулярный контакт с различными химическими соединениями: бытовой химией, косметикой, парфюмерией, выхлопными газами и прочим;
- заболевания желудочно-кишечного тракта, печени, эндокринной, иммунной и нервной систем.
Приведем несколько наиболее распространенных причин возникновения аллергической сыпи у детей.
- Контактный дерматит бывает химической (например, соприкосновение с бытовой химией), физической (перепады температур, механическое и лучевое воздействие и прочее) и биологической природы (фотодерматит — когда аллергены активируются под воздействием солнечного света). Если контакт с раздражителями не повторяется регулярно, то такие дерматиты либо проходят самостоятельно, либо после применения местных лекарственных средств.
- Атопический дерматит (АтД). Сегодня проявление симптомов этого заболевания в возрастной период до семи лет может достигать 80%[4], конечно, это не означает, что четверо из пяти детей больны им в хронической форме. Наследственность имеет решающую роль в развитии этого заболевания: при обоюдном здоровье родителей риск болезни ребенка составляет 10–20%, если этим заболеванием страдает один из родителей — вероятность заболевания ребенка доходит до 45–55%, если и мать, и отец столкнулись с АтД, риск появления болезни у детей увеличивается до 60–80%[5]. В дерматологии выделяется три фазы развития заболевания: младенческая — до двух лет, детская — от двух до 13 лет, подростковая и взрослая — старше 13 лет[6]. Клиническая картина в этих возрастных категориях несколько отличается, однако постоянным симптомом является приступообразный зуд. Лечение АтД обычно очень длительное.
- Токсидермия. Ее отличие от контактного дерматита заключается в получении раздражителя не через кожу, а посредством вдоха, через желудочно-кишечный тракт или путем введения лекарственных средств. Лечение основано на удалении раздражителя из организма.
- Крапивница характеризуется высыпанием зудящих и жгущих волдырей на поверхности кожи или слизистой оболочке. Причинами болезни могут выступать природные раздражители (растения, насекомые), а также холод или солнечный свет, пищевые продукты или лекарства. Лечение направлено в первую очередь на устранение антигена.
- Синдром Лайелла — это тяжелое токсическое заболевание с кожной аллергической реакцией на лекарственные препараты: на сульфаниламиды и антибиотики (преимущественно), противосудорожные, противовоспалительные и противотуберкулезные средства. Выражается образованием обширных пузырей, эрозий на коже и слизистых оболочках, в отслойке и некрозе эпидермиса. Лечится исключительно стационарно.
- Экзема — хроническое рецидивирующее заболевание, сопровождающееся зудом, жжением, сыпью, причинами которого могут быть как разнообразные внешние, так и внутренние факторы. В развитии экземы ключевую роль играет генетическая расположенность к аллергии.
Сильное кожное воспаление и зуд приводят к расчесам, нарушающим защитные свойства кожи и открывающим «входные ворота» для бактериальной или грибковой инфекции. После ее присоединения течение заболевания ухудшается, лечение затрудняется. Поскольку до визита к врачу бывает сложно разобраться, появилась ли вторичная инфекция, в аптечке хорошо иметь комбинированный препарат, способный воздействовать и на воспаление и зуд, и на инфекцию. Такое средство обычно содержит антибиотик и противогрибковый агент местного действия, а также какой-либо глюкокортикостероид (например, естественный человеческий гидрокортизон), который может быстро купировать воспаление и зуд.
Кожные высыпания у детей на фоне изменений нервной системы
Неинфекционным заболеваниям кожи, как правило, свойственно несколько причин возникновения, но в данной группе превалирует нейрогенная природа болезней.
- Кожный зуд, или ощущение потребности в расчесывании кожи, — предположительно, видоизмененное чувство боли, сопровождающееся слабым раздражением нервных рецепторов на коже, или результат биологических ядов при укусах насекомых, при подъеме на большую высоту и раздражении барорецепторов. Механизм зуда не изучен до конца, но он может быть и навязчивой идеей, и объективной потребностью успокоить рецепторы.
- Нейродермит и Лишай Видаля — хроническое воспалительное заболевание кожи с выраженными покраснениями и утолщениями кожного покрова и склонностью к образованию папул (узелков) на его поверхности. Диффузный (нелокализованный) нейродермит почти невозможно отличить от атопического дерматита, особенно на заключительной стадии последнего.
- Детская почесуха, или пруриго, или строфулюс, обычно развивается у детей в возрасте от полугода до пяти лет и является следствием аллергического статуса родителей. Проявляется в форме ярко-розовых отечных элементов в виде уртикария (как при крапивнице), трансформирующихся в зудящие «узелки» (папулы) с «сумочками» (везикулами) на вершине. Толчком к ее появлению часто становится введение прикорма или перевод ребенка на искусственное вскармливание, также причиной могут стать появление глистов, развитие заболеваний желудочно-кишечного тракта, прием лекарственных средств.
- Псориаз — хроническое кожное заболевание нейрогенного и аутоиммунного характера, проявляющееся в форме равномерной папулообразной сыпи, которая постепенно сливается в плоские крупные красно-розовые бляшки, покрывающиеся рыхлыми серебристо-белыми чешуйками. Отдельные виды псориаза, хотя и редко, но все же встречаются у детей.
Болезни сальных и потовых желез у детей
Среди заболеваний придатков кожи, к которым относятся сальные железы, волосы и ногти, особо следует выделить четыре.
- Себорея, или расстройство салообразования, которое заключается в изменении химического состава кожного сала и сопровождается усиленной или пониженной функцией сальных желез, обычно проявляется в период полового созревания, а также при неправильных питании и гигиене, различных заболеваниях. При сухой себорее ее возбудителем может являться Pityrosporum ovale.
- Угри обыкновенные, или акне, чаще всего являются логическим развитием себореи и имеют хронический гнойно-воспалительный характер воспаления сальных желез. Механизм их возникновения заключается в закупорке протоков сальных желез, в результате чего застоявшееся сало начинает разлагаться и питать различные, преимущественно кокковые бактерии, образуя багрово-синюшные узлы с черными точками. Несвоевременное лечение приводит после самопроизвольного вскрытия угрей к образованию рубцов.
- Потница возникает при гиперфункции потовых желез, перегревании или при неправильной гигиене и проявляется в высыпании розово-красных миллиметровых узелков и пятен на шее, вверху грудной клетки, внизу живота и в естественных кожных складках. В целом это безобидное заболевание, вылечиваемое устранением дефектов гигиены, при помощи различных средств, например настоев лечебных трав, но при затяжном характере может служить благоприятной основой для стафилококковых и стрептококковых инфекций.
- Гипергидроз, в отличие от потницы, не выражается высыпаниями и возникает на фоне эмоциональных нагрузок, системных заболеваний (таких как туберкулез, ревматизм), плоскостопии и прочих, обычно проявляется в виде ладонно-подошвенного и гипергидроза крупных складок. Один из методов лечения состоит в поочередном принятии горячих и холодных ванночек с отварами из буквицы лекарственной, листьев грецкого ореха, шалфея, череды, ромашки и дубовой коры, а также в присыпании пудрой с оксидом цинка, уротропином, тальком, жжеными квасцами и лимонной эссенцией.
Итак, дерматологические болезни бывают инфекционного и неинфекционного характера. Но и во втором случае возможно присоединение инфекции. Иными словами, любой дерматит может быть осложнен вторичной инфекцией через попадание вредоносных агентов на поврежденную расчесами кожу.
*** Материал не является публичной офертой. Информация о стоимости приведена для ознакомления и актуальна на декабрь 2020 года.
Вся информация, касающаяся здоровья и медицины, представлена исключительно в ознакомительных целях и не является поводом для самодиагностики или самолечения.
Смешанная стрептостафилодермия (вульгарное импетиго) — презентация онлайн
Государственный медицинский университет г.СемейCBL
В Ы П ОЛ Н И Л А : С Е КС Е Н БА Й Б О ТА ГО З
603 ВОП
П Р О В Е Р И Л А : Б Е Л Я Е В А Т. М .
СЕМЕЙ 2016
Больная А., 26 года. Обратилась участкому врачу
28 сентября 2016 года с
жалобами: на высыпания в области левой голени,
появившиеся 3 недели назад, на незначительную
болезненность постоянного характера в области
левой голени, на отечность левой голени и левого
голеностопного сустава, появившуюся спустя
несколько дней после образования первого пузыря,
на слабо интенсивный зуд в области левой голени,
усиливающийся вечером перед сном.
ANAMNESIS MORBI
3 недели назад на передней поверхности левой голени в средней трети
появился пузырь с прозрачным содержимым, диаметр которого в течение
двух суток увеличился до 10 мм. Пациентка самостоятельно вскрыла
пузырь, обработала поверхность раствором бриллиантовой зелени. После
чего по всей поверхности голени появились эритематозные пятна
неправильной формы, а затем и аналогичные пузыри. Сначала пузыри
распространились вокруг голени, захватив среднюю треть, затем в
сторону коленного и голеностопного суставов, появилась отечность,
несколько уменьшившаяся к настоящему времени. Появление пузырей
сопровождалось незначительной болезненностью и зудом, его
интенсивность усиливалась вечером перед сном. Это затруднило
засыпание. Несколько позже на внутренней поверхности правого
коленного сустава появилось два пузыря диаметром около 8 мм каждый.
Их пациентка также вскрыла, обработав бриллиантовой зеленью.
ANAMNESIS VITAE
Родилась первым ребёнком в семье, от первой беременности, роды без
осложнений, в срок, физиологические.
Росла и развивалась соответственно возрасту. В физическом и умственном не
отставала от своих сверстников.
Перенесенные в детстве заболевания: ветрянка, корь, частые простудные
заболевания.
В школу пошла с 7 лет, закончила 11классов.
Работает продавцом в продуктовом магазине в деревне.
Травмы, операции, аллергические реакции на пищевые продукты отрицает.
Наследственный анамнез не отягощен.
Вредные привычки отрицает.
Условия труда удовлетворительные. Условия быта: живет в частном
деревянном доме .
Общее состояние: удовлетворительное.
Телосложение: нормостеническое.
Рост 168 см.
Вес 60 кг.
Объективные данные
Кожа
Кожа обычного цвета, умеренно жирная и влажная, эластичная, рисунок
кожи не выражен.
Волосы сухие, не ломкие, без секущихся концов.
Ногти бледно- розовые, правильной формы, ногтевая пластинка гладкая,
матовая. Подкожно- жировой слой развит умеренно. Отмечается отек
левой голени и левого голеностопного сустава. При осмотре
лимфатические узлы не увеличены, при пальпации безболезненны.
Тургор тканей сохранён.
СИСТЕМА ОРГАНОВ ДЫХАНИЯ
Дыхание свободное, глубокое, ровное,
ритмичное. Перкуторный звук над всеми
полями ясный легочный, границы легких
соответствуют возрастной норме,
подвижность легочного края
удовлетворительная. При аускультации
над всеми легочными полями
СИСТЕМА ОРГАНОВ КРАВООБРАЩЕНИЯ
выслушивается везикулярное дыхание.
Хрипов и каких-либо иных дыхательных
шумов не выявлено.
АД=120/70 мм рт. ст., ЧСС = 75 удара в
минуту. Пульс четко прощупывается на
a. radialis, ритмичный, хорошего
наполнения и напряжения. Перкуторные
границы сердца соответствуют
возрастной норме. Тоны сердца
ритмичные, ясные, четкие, усиления,
акцентов тонов, а также патологических
сердечных шумов не выявлено.
СИСТЕМА ОРГАНОВ ПИЩЕВАРЕНИЯ
.
Язык обложен неплотным белым
налетом. При пальпации живот мягкий,
безболезненный. Печень и селезенка не
увеличены.
СИСТЕМА ОРГАНОВ МОЧЕОТДЕЛЕНИЯ
Мочеиспускание безболезненное, обычное по
частоте. Симптом Пастернацкого
отрицательный с обеих сторон. Вторичные
половые признаки хорошо выражены
ЛОР ОРГАНЫ
Слизистая ротоглотки обычной
окраски, без налета. Носовые
дыхание не затруднено.
ГЛАЗА
Жалоб не предъявляет. Склеры
чистые
НЕРВНАЯ СИСТЕМА И ОРГАНЫ ЧУВСТВ
Без патологии.
St. Localis
Процесс локализуется на коже левой голени, распространен
неравномерно. Наибольшее количество элементов располагается на
задней поверхности голени в верхних двух третях. На отечногиперемированном основании с четкими границами неправильной
формы располагаются множественные округлые пузыри с тонкой
покрышкой и серозно — гнойным содержимым. Склонны к
периферическому росту. Размер пузырей от 6 до 12 мм. Пузыри
самостоятельно вскрываются с образованием округлых или
овальных эрозий с выделением серозно — гнойной жидкости. Наряду с
пузырями и эрозиями имеются желтовато- зеленоватые корочки.
На внутренней поверхности правого коленного сустава наблюдается
аналогичный очаг, содержащий два пузыря диаметром около 8 мм
каждый.
Ваш
диагноз???
1. ОАК.
2. ОАМ.
3. БХ
4. Посев на флору.
5. Реакция Вассермана.
АНАЛИЗ КРОВИ
Hb 130 г/л
Эритроциты 4,4 1012 /л
Лейкоциты 11 109 /л
Цветной показатель 0,9
Эозинофилы 4 109 /л
Базофилы 1%
Палочкоядерные нейтрофилы 3 %
Сегментоядерные нейтрофилы 68 %
Лимфоциты 21 %
Моноциты 3 %
СОЭ 18 мм/час
АНАЛИЗ МОЧИ
*Цвет: соломенно – желтый.
*Прозрачность: прозрачная.
*Удельный вес: 1012.
*pH 6,0
*Белок и сахар отсутствует
17. Биохимический анализ.
• Общий билирубин 14,8 мкмоль/л• Мочевина 2,6 ммоль/л
• Холестерин 3,6 ммоль/л
• АлАт 0,33 ммоль/л
• АсАт 0,60 ммоль/л
• Амилаза 3,3 ед/л
• Общий белок 60,6 г/л
• СРБ – отр
*Биохимический
анализ.
Бак.посев:
Обнаружен Streptococcus pyogenes и
Staphylococcus aureus.
Реакция Вассермана:
Отрицательный.
На основании:
Жалоб: на высыпания везикулезного характера, на отечность левой голени и
левого голеностопного сустава, появившуюся спустя несколько дней после
образования первого пузыря, на слабо интенсивный зуд в области левой
голени, усиливающийся вечером перед сном.
Анамнеза: Частые простудные заболевания. Проживание в сельской местности
в неблагоустроенном деревянном доме, работа связанная с частым нервным
перенапряжением.
Из объективных данных: в локальном статусе: на отечно- гиперемированном
основании с четкими границами неправильной формы располагаются
множественные округлые пузыри с тонкой покрышкой и серозно- гнойным
содержимым. Склонны к периферическому росту. Размер пузырей от 6 до 12
мм. Пузыри самостоятельно вскрываются с образованием округлых или
овальных эрозий с выделением серозно- гнойной жидкости. Наряду с
пузырями и эрозиями имеются желтовато- зеленоватые корочки, как результат
эволюции пузырей. На месте отторгнувшихся корочек выявляется
пигментированное пятно. На внутренней поверхности правого коленного
сустава наблюдается аналогичный очаг, содержащий два пузыря диаметром
около 8 мм каждый.
Лабораторных данных: бак.посев: обнаружен Streptococcus pyogenes и
Staphylococcus aureus.
Смешанная
стрептостафилодермия
(вульгарное импетиго)
С какими
заболеваниями
нужно проводить
диф.диагностику????
*Вульгарной пузырчатки
*Вульгарным сикозом
*Эксудативной
полиморфной эритемой
*Импетигинозного
сифилиса
* В отличии от простого
герпеса
Вульгарной пузырчатки – пузыри вульгарной пузырчатки возникают на видимо
здоровой коже, быстро увеличиваются в размерах, происходит отслойка эпидермиса с
образованием фенонема «груши». Отмечается положительный симптом Асбо-Хансена.
Одновременно определяется положительный симптом Никольского и акантолитические
клетки в мазках-отпечатках.
Вульгарным сикозом – он характеризуется фолликулярными поверхностными и
глубокими пустулами конической формы, пронизанными в центре волосом,
располагающимися в зоне щетинистых волос у мужчин.
Эксудативной полиморфной эритемой – которая отличается полиморфизмом
высыпаний высыпаний со множеством эритематозных везикулёзных и буллёзных
элементов, образующих патогномоничный симтом формы «ирис» или «птичий глаз».
Кроме того могут быть явления общевоспалительного синдрома.
Импетигинозного сифилиса – который является проявлением вторичного свежего
сифилиса и локализующегося чаще на коже волосистой части головы и лица (хотя
возможны и атипичные локализыции), а при стрептостафилдермии чаще всего
появляются фликтены, а не папулы величеной с горошину тёмно-красного цвета, на
поверхности которых вскоре появляются пустулы, неострый характер высыпаний,
наличие инфильтрации в их основании.
В отличии от простого герпеса – при котором есть тенденция к появлению сразу групп
мелких (величиной с булавочную головку или просяное зерно) пузырьков
приимущественно около естественных отверстий и на половых губах. При вскрытии
которых образуются эрозии с микроцикличискими краями, сопровождающимися зудом и
жжением.
План
лечения???
Этиотропное лечение: антибиотики:
•бензилпенициллина калиевая или натриевая
соль вводится внутримышечно по 250 000500 000 ЕД 4-5 раз в сутки. ЕД.
•Фузидин –натрий высокоактивен в отношении
стафилококков, стрептококков, менингокков и
других грамположительных и
грамотрицательных кокков. Назначают внутрь
по 0,25 г 4 раза в сутки.Курс лечения – 5 -7
дней.
• Зиннат по 250 мг 2 раза в сутки в течение 7
дней.
Гормональные прапараты вилочковой
железы – Т – активин: Препарат вводят по 1
мл (100 мкг) 1 раз в неделю, всего до 10
инъекций.
Наружное лечение:
2 % раствор бриаллиантового зеленого.
Линкомициновая мазь.
Препараты специфического
иммуномодулирующего действия.
Стрептостафилодермии (смешанные пиодермии)
В ряде случаев течение стрептококковых фликтен осложняется присоединением стафилококковой инфекции. Элементы принимают гнойный характер, склонны к быстрому распространению по кожному покрову (вульгарное импетиго), покрываются гнойно-геморрагическими корками, изъязвляются (вульгарная эктима), протекают в виде диффузных эрозированных, инфильтрированных очагов (хроническая стрептостафилодермия).
Разновидности стрептостафилодермии: вульгарное импетиго (стрептостафилококковое), вульгарная эктима, хроническая диффузная пиодермия.
Вульгарное импетиго (стрептостафилококковое)
Часто встречающаяся контагиозная форма импетиго, может носить характер эпидемической вспышки в детском коллективе. У взрослых встречается как осложнение при чесотке, вшивости, зудящих дерматозах.
Излюбленная локализация: кожа лица, верхних конечностей, туловища.
Клинические симптомы. На фоне гиперемии появляется фликтена с серозным содержимым, которое в течение нескольких часов принимает гнойный характер. Основание пустулы становится инфильтрированным, окружено венчиком эритемы. Покрышка пустулы вскрывается, образуется эрозия, отделяемое которой ссыхается в сочные “медовые” корки, нередко с наличием кровоточащих трещин. В течение недели корки отторгаются, обнажая эритематозные пятна, слегка шелушащиеся и постепенно исчезающие. Элементы импетиго склонны к периферическому росту, слиянию и могут принимать характер сплошных очагов.
Дифференциальный диагноз: многоформная экссудативная эритема, вульгарный сикоз, истинная пузырчатка.
Лечение — см. “Стрептококковое импетиго”. При обильной экссудации, гнойных корках проводят промывание элементов раствором калия перманганата 1:5000, применяют примочки с растворами этакридина лактата (1:1000), резорцина, танина (1%).
После отторжения корок и подсыхания эрозий — линименты или масляные взвеси, мази, содержащие антибактериальные и противовоспалительные средства.
Вульгарная эктима
Ограниченное язвенное поражение кожи стрептостафилококковой этиологии, возникающее у лиц со сниженной реактивностью (хронические болезни, авитаминозы, алкоголизм и др.)
Излюбленная локализация. Конечности.
Клинические симптомы. На месте фолликулярной пустулы или инфильтрированной фликтены возникает пузырь с гнойно-геморрагическим содержимым, после вскрытия которого образуется язва округлой формы с валикообразными краями, кровоточащим дном, покрытым гнойно-слизистым некротическим налетом, ссыхающимся в корку. На месте отторгшейся корки выявляется язвенный дефект без признаков регенерации, который вновь заполняется коркой в результате образования некротических масс с примесью крови. Процесс может протекать вяло длительный период. При благоприятном исходе язва выполняется грануляциями и заживает рубцом.
Дифференциальный диагноз: фурункул, сифилитическая эктима, скрофулодерма, чесоточная эктима, язвы при лейшманиозе.
Дифференцируют также с гангренозной эктимой, которая в большинстве случаев вызывается синегнойной палочкой (Pseudomonas aeruginosa). В месте внедрения возбудителя образуется болезненная язва, которая быстро некротизируется в результате поражения сосудов. В центре язва покрывается черным струпом, а по ее периферии выявляется красный венчик. Развивается на фоне резкой нейтропении и длительной антибиотикотерапии (химиотерапии) у хирургических и онкологических больных; сопровождается септическим состоянием.
Лечение. При вялом заживлении вульгарных эктим проводят их туширование 1 % раствором серебра нитрата, 2 % раствором протаргола; применяют мази “СП”, Микулича, “Солкосерил”, “Ируксол”, “Этоний”, “Мадекассол”. Проводят общепринятый туалет язвы.
При множественных эктимах назначаются антибиотики, биостимулирующая терапия, витаминотерапия.
Хроническая диффузная пиодермия
Может развиться из очага затянувшейся острой диффузной стрептодермии или вялотекущего вульгарного импетиго (несколько месяцев).
Излюбленная локализация: голени, стопы у лиц с гипостатическим синдромом (варикоз, тромбофлебит, перенесенные травмы и др).
Клиническая картина. В очагах развивается выраженная инфильтрация кожи с синюшным оттенком, эрозированными участками, мокнутием и слоистыми желтовато-серыми корками. Контуры очага неправильных (фестончатых) очертаний с наличием венчика отслаивающегося эпидермиса. Очаги могут лихенифицироваться с наличием шелушения и напоминать картину бляшечного псориаза.
Дифференциальный диагноз. Микробная экзема: “экзематозные колодца” и мокнутие в виде капелек росы.
Лечение. Местная терапия не отличается от мероприятий, применяемых при микробной экземе.
Проводится витаминотерапия (В1, В6, А, Е, С), назначаются антигистаминные средства, биостимуляторы, аутогемотерапия, иммуноглобулин, алоэ, торфот. Местное и общее УФО, лазеротерапия, УФОК, лучи Букки в упорных случаях.
Кожные болезни
Монография содержит современные сведения по этиологии, патогенезу, патологической гистологии, клинике, лечению и профилактике кожных болезней. Изложены также данные об анатомии, гистологии, физиологии кожи, морфологических элементах сыпи, методах обследования кожных больных.
Содержание:
Анатомия и гистология кожи. — С. 4
Физиология кожи. — С. 10
Общие данные об этиологии и патогенезе болезней кожи. — С. 12
Общая симптоматология кожных заболеваний. — С. 13
Основы диагностики кожных заболеваний. — С. 18
Принципы лечения кожных заболеваний. — С. 19
Гнойничковые заболевания кожи. — С. 23
Стафилодермии. — С. 24
Остиофилликулит. — С. 24
Фолликулит. — С. 24
Сикоз обыкновенный. — С. 25
Абсцедирующий и подрывающий фолликулит и перифолликулит головы Гофмана. — С. 25
Фурункул. — С. 26
Карбункул. — С. 27
Гидраденит. — С. 28
Перипорит. — С. 29
Абсцессы множественные у детей. — С. 29
Пузырчатка новорожденных эпидемическая. — С. 30
Дерматит эксфолиативный новорожденных Риттера фон Риттерсгайна. — С. 31
Стрептодермии. — С. 32
Импетиго стрептококковое. — С. 32
Стрептодермия диффузная хроническая. — С. 34
Сифилоподобное постэрозивное папулезное импетиго. — С. 34
Стрептодермия эритемато-сквамозная. — С. 35
Эктима обыкновенная. — С. 35
Эктима сверлящая. — С. 35
Рожа. — С. 36
Стрептостафилодермия; атипичные формы пиодермии. — С. 37
Пиодермия вегетирующая. — С. 37
Пиодермия хроническая язвенная. — С. 38
Пиодермия шанкриформная. — С. 38
Ботриомикома. — С. 38
Пиоаллергиды. — С. 39
Туберкулез кожи. — С. 39
Первичный туберкулез кожи. — С. 40
Волчанка туберкулезная. — С. 40
Туберкулез кожи колликвативный. — С. 41
Туберкулез кожи и слизистых оболочек язвенный. — С. 41
Туберкулез кожи бородавчатый. — С. 41
Эритема уплотненная Базена. — С. 42
Вирусные дерматозы. — С. 44
Герпес простой. — С. 45
Герпес опоясывающий. — С. 46
Бородавки. — С. 47
Плоские бородавки. — С. 47
Подошвенные бородавки. — С. 48
Остроконечные кондиломы. — С. 48
Моллюск заразительный. — С. 49
Грибковые заболевания кожи. — С. 49
Кератомикозы. — С. 51
Лишай разноцветный, или отрубевидный. — С. 51
Микоз черепицеобразный. — С. 52
Пьедра. — С. 53
Тризомикоз, или трихокардиноз, подмышечный. — С. 53
Дерматофитии. — С. 54
Трихофития. — С. 54
Микроспория. — С. 57
Фавус. — С. 58
Эпидермофития паховая, или крупных складок. — С. 59
Микозы стоп. — С. 60
Кандидозы. — С. 63
Поверхностный кандидоз кожи и слизистых оболочек. — С. 63
Кандидоз генерализованный хронический. — С. 65
Бластомикоз Буссе-Бушке. — С. 66
Бластомикоз Джилкрайста. — С. 67
Бластомикоз южноамериканский. — С. 68
Бластомикоз келоидный. — С. 69
Глубокие микозы. — С. 69
Хромомикоз. — С. 69
Споротрихоз. — С. 70
Гистоплазмоз. — С. 71
Кокцидиоидоз. — С. 72
Мицетома. — С. 73
Кожные заболевания, вызванные укусами или внедрением в кожу животных паразитов. — С. 74
Чесотка. — С. 74
Чесотка животного происхождения. — С. 77
Чесотка зерновая. — С. 77
Демодикоз. — С. 77
Чесотка водяная. — С. 78
Цистицеркоз кожи. — С. 78
Анкилостомидоз кожи. — С. 79
Онхоцеркоз. — С. 80
Дракункулез. — С. 81
Эритема хроническая мигрирующая Афцелиуса-Липшютца. — С. 82
Вшивость. — С. 83
Дерматиты. — С. 83
Дерматит артифициальный. — С. 83
Токсикодермия. — С. 92
Аллергические дерматозы. Нейродерматозы. — С. 94
Зуд кожи. — С. 95
Диатез экссудативный. — С. 97
Экзема. — С. 98
Атопический дерматит. — С. 102
Нейродермит. — С. 103
Крапивница. — С. 106
Почесуха. — С. 109
Псориаз. Парапсориаз . — С. 112
Красный плоский лишай. — С. 118
Пузырные дерматозы. — С. 121
Пузырчатка (акантолитическая) истинная. — С. 122
Пузырчатка обыкновенная. — С. 122
Пузырчатка листовидная. — С. 123
Пузырчатка вегетирующая. — С. 124
Пузырчатка эритематозная, или себорейная. — С. 125
Пузырчатка бразильская. — С. 125
Пемфигоид. — С. 127
Пемфигоид буллезный. — С. 127
Пемфигоид рубцующий. — С. 129
Пузырчатка доброкачественная неаконталитическая слизистой оболочки полости рта. — С. 130
Герпетиформный дерматит Дюринга и сходные с ним заболевания. — С. 131
Герпес беременных. — С. 134
Доброкачественный хронический буллезный дерматоз детей. — С. 135
Паранеопластическая пузырчатка. — С. 135
Стафилококковый синдром ожоговой кожи | Johns Hopkins Medicine
Что такое стафилококковый синдром ошпаренной кожи у детей?
Стафилококковый синдром ошпаренной кожи (SSSS) — серьезная кожная инфекция. Инфекция вызывает шелушение кожи на больших участках тела. Похоже, кожа обожжена или обожжена горячей жидкостью. Чаще встречается летом и осенью.
Что вызывает SSSS у ребенка?
Обычно это вызвано инфекцией, вызванной бактериями Staphylococcal aureas.Бактерии выделяют яд (токсины), которые вызывают появление волдырей и шелушений на коже.
Какие дети подвержены риску SSSS?
Это может произойти в любом возрасте, но дети в возрасте до 5 лет подвергаются наибольшему риску. Другие факторы риска включают:
- Слабая иммунная система
- Длительное (хроническое) заболевание почек или почечная недостаточность
Какие симптомы СССН у ребенка?
Симптомы могут проявляться у каждого ребенка по-разному.Они могут включать:
- Суетливость (раздражительность)
- Усталость
- Лихорадка
- Покраснение кожи
- Волдыри, наполненные жидкостью, которые легко лопаются и оставляют участок влажной кожи, который вскоре становится нежным и болезненным
- Большие листы верхнего слоя кожи могут отслаиваться
Симптомы стафилококкового синдрома ошпаренной кожи могут быть такими же, как и при других состояниях здоровья. Убедитесь, что ваш ребенок посещает своего врача для постановки диагноза.
Как диагностируется СССС у ребенка?
Медицинский работник спросит о симптомах и истории болезни вашего ребенка. Он или она проведет медицинский осмотр вашего ребенка. Ваш ребенок также может сдать анализы, например:
- Биопсия кожи. Крошечный образец кожи берется и исследуется под микроскопом. Замороженный разрез можно сделать быстро, чтобы подтвердить диагноз.
- Культуры. Это простые тесты для проверки на наличие бактерий. Посевы могут быть сделаны из крови, мочи, носа и горла, а также кожи.У новорожденных также можно сделать посев на пупок.
Как лечится SSSS у ребенка?
Лечащий врач вашего ребенка разработает лучший план лечения для вашего ребенка на основе:- Возраст вашего ребенка, общее состояние здоровья и история болезни
- Насколько тяжелое состояние вашего ребенка
- Насколько хорошо ваш ребенок справляется с определенными лекарствами, методами лечения или терапии
- Если ожидается ухудшение состояния вашего ребенка
- Мнение медицинских работников, обеспечивающих уход за вашим ребенком
- Ваше мнение и предпочтения
Скорее всего, вашему ребенку потребуется лечение в больнице.Он или она может находиться в ожоговом отделении больницы. Это потому, что лечение похоже на лечение ребенка с ожогами. Или ваш ребенок может лечиться в отделении интенсивной терапии (ОИТ). Лечение может включать:
- Антибиотик, вводимый внутривенно в вену
- Внутривенные жидкости для предотвращения обезвоживания
- Питание через зонд изо рта в желудок (назогастральное питание), при необходимости
- Использование кремов или мазей для кожи и повязок
- Обезболивающие
Какие возможные осложнения СССС у ребенка?
Дети, которых лечат сразу же, обычно выздоравливают без рубцов или других проблем.Но в некоторых случаях могут возникнуть осложнения:
- Потеря жидкости, вызывающая обезвоживание и шок, как у ожогового пациента
- Обострение инфекции
- Рубцы
- Смерть
Когда мне следует позвонить поставщику медицинских услуг для моего ребенка?
Немедленно позвоните поставщику медицинских услуг, если у вашего ребенка покраснение и волдыри на коже. Если поставщик медицинских услуг недоступен, обратитесь в отделение неотложной помощи.
Основные сведения о стафилококковом синдроме ошпаренной кожи у детей
- Синдром ошпаренной кожи стафилококка обычно возникает в результате бактериальной инфекции .
- У детей заболевание обычно начинается с нервозности (раздражительности), усталости (недомогания) и повышения температуры тела. Далее следует покраснение кожи.
- Заболевание может быть опасным для жизни и требует лечения.
- Лечение обычно требует пребывания в больнице, часто в ожоговом отделении или отделении интенсивной терапии.
- Лечение включает прием антибиотиков, замену жидкости и уход за кожей.
- Дети, получившие своевременное лечение, обычно выздоравливают без рубцов или осложнений.
Следующие шаги
Советы, которые помогут вам получить максимальную пользу от посещения лечащего врача вашего ребенка:
- Знайте причину визита и то, что вы хотите.
- Перед визитом запишите вопросы, на которые хотите получить ответы.
- Во время посещения запишите название нового диагноза и любые новые лекарства, методы лечения или тесты. Также запишите все новые инструкции, которые ваш поставщик дает вам для вашего ребенка.
- Узнайте, почему прописано новое лекарство или лечение и как они помогут вашему ребенку.Также знайте, какие бывают побочные эффекты.
- Спросите, можно ли вылечить состояние вашего ребенка другими способами.
- Знайте, почему рекомендуется тест или процедура и что могут означать результаты.
- Знайте, чего ожидать, если ваш ребенок не принимает лекарство, не проходит обследование или процедуру.
- Если вашему ребенку назначен повторный прием, запишите дату, время и цель этого визита.
- Узнайте, как вы можете связаться с лечащим врачом вашего ребенка в нерабочее время.Это важно, если ваш ребенок заболел и у вас есть вопросы или вам нужен совет.
Импетиго | DermNet NZ
Автор: Hon A / Prof Amanda Oakley, дерматолог, больница Waikato, Гамильтон, Новая Зеландия, 1999 г. Обновлено в сентябре 2015 г.
Что такое импетиго?
Импетиго — распространенная острая поверхностная бактериальная инфекция кожи (пиодермия). Для него характерны пустулы и покрытые коркой эрозии медового цвета («школьные язвы»).
Термин импетигинизация используется для поверхностного вторичного инфицирования раны или другого кожного заболевания.Язвенное импетиго называется эктимой.
Что вызывает импетиго?
Импетиго чаще всего вызывается золотистым стафилококком . Небуллезное импетиго также может быть вызвано бета-гемолитическим стрептококком группы А ( Streptococcus pyogenes ).
Небуллезное импетиго
При небуллезном импетиго стафилококки и стрептококки проникают в место незначительной травмы, где открытые белки позволяют бактериям прилипать.
Ecthyma
Ecthyma обычно вызывается Streptococcus pyogenes , но может иметь место коинфекция Staphylococcus aureus .
Буллезное импетиго
Буллезное импетиго возникает из-за стафилококковых эксфолиативных токсинов (эксфолиатин A – D), которые нацелены на десмоглеин 1 (гликопротеин десмосомной адгезии) и отщепляют поверхностный эпидермис через зернистый слой. Никаких травм не требуется, так как бактерии могут заразить неповрежденную кожу.
Кто получает импетиго?
Импетиго чаще всего встречается у детей (особенно мальчиков), но может также поражать взрослых, если у них низкий иммунитет к бактериям. Это распространено во всем мире.Пик наступает летом, и он более распространен в развивающихся странах.
Следующие факторы предрасполагают к импетиго.
Каковы клинические признаки импетиго?
Первичное импетиго в основном поражает открытые участки, такие как лицо и руки, но может также поражать туловище, промежность и другие участки тела. Он проявляется единичными или множественными нерегулярными посевами раздраженных поверхностных бляшек. По мере заживления они расширяются, образуя кольцевые или дугообразные поражения.
Хотя в остальном многие дети здоровы, возможны лимфаденопатия, умеренная температура и недомогание.
Небуллезное импетиго
Небуллезное импетиго начинается с розового пятна, которое превращается в пузырь или пустулу, а затем в покрытые коркой эрозии. При отсутствии лечения импетиго обычно проходит в течение 2–4 недель без образования рубцов.
Ecthyma
Ecthyma начинается как небуллезное импетиго, но перерастает в перфорированную некротическую язву, которая медленно заживает, оставляя рубец.
Буллезное импетиго
Буллезное импетиго представлено маленькими пузырьками, которые превращаются в вялые прозрачные буллы.Заживает без рубцов.
Импетиго
См. Другие изображения импетиго.
Осложнения импетиго
Инфекция мягких тканей
Бактерии, вызывающие импетиго, могут стать инвазивными, приводя к целлюлиту и лимфангиту; последующая бактериемия может привести к остеомиелиту, септическому артриту или пневмонии.
Синдром ошпаренной кожи стафилококка
У детей младше шести лет или взрослых с почечной недостаточностью локализованное буллезное импетиго, вызванное определенными серотипами стафилококка, может привести к заболеванию ребенка с генерализованным синдромом ошпаривания стафилококка (SSSS).Поверхностная корка, а затем нежная кожная денудация на лице, в местах изгибов и в других местах возникают скорее из-за циркулирующего эксфолиатина / эпидермолизина, чем из прямой инфекции кожи. Не оставляет шрамов.
Синдром токсического шока
Синдром токсического шока встречается редко и редко предшествует импетиго. Это вызывает лихорадку, диффузную эритематозную, а затем шелушащуюся сыпь, гипотонию и поражение других органов.
Постстрептококковый гломерулонефрит
Стрептококковая инфекция группы А редко может приводить к острому постстрептококковому гломерулонефриту через 3–6 недель после кожной инфекции.Он связан с антителами против ДНКазы B и антистрептолизина O (ASO).
Ревматическая лихорадка
Стрептококковые инфекции кожи группы А редко связывают со случаями ревматической лихорадки и ревматической болезни сердца. Считается, что это происходит из-за того, что штаммы стрептококков группы А, обычно обнаруживаемые на коже, переместились в горло (более обычное место для инфекции, связанной с ревматической лихорадкой).
Как диагностируется импетиго?
Импетиго обычно диагностируется клинически, но может быть подтверждено бактериальными мазками, отправленными на микроскопию (наблюдаются грамположительные кокки), посевом и чувствительностью.
Анализ крови может выявить нейтрофильный лейкоцитоз, когда импетиго широко распространено.
Биопсия кожи требуется редко. Характерны гистологические особенности импетиго.
Небуллезное импетиго
- Грамположительные кокки
- Внутриэпидермальные нейтрофильные пустулы,
- Плотный воспалительный инфильтрат в верхнем слое дермы
Буллезное импетиго
- Расщепление зернистого слоя эпидермиса без воспаления и бактерий
- Акантолитические клетки
- Минимальный воспалительный инфильтрат в верхнем слое дермы
- Похож на пузырчатку листовидную
Ecthyma
- Полнослойное изъязвление кожи Окраска по
- Граму показывает кокки в дерме
Как лечить импетиго?
Следующие шаги используются для лечения импетиго [1,2].
- Симптомы значительные или тяжелые (лихорадка, недомогание)
- Имеется более трех очагов поражения
- Высокий риск осложнений
- Инфекция не проходит или вряд ли вылечится.
Подходящие пероральные антибиотики в Новой Зеландии: флуклоксациллин по 500 мг четыре раза в день в течение 5 дней (доза для взрослых), а в случае аллергии или бактериальной устойчивости — триметоприм + сульфаметоксазол 960 мг два раза в день в течение пяти дней (доза для взрослых), эритромицин. 800 мг два раза в день в течение 5 дней или цефалексин 1 г два раза в день в течение 5 дней [2].
В Новой Зеландии не рекомендуется использование мазей с антибиотиками (фузидиевая кислота, мупироцин или ретапамулин) из-за возможности развития бактериальной резистентности и контактного аллергического дерматита.
Для предотвращения рецидива:
- Обработка носителей: нанести антисептическую мазь на ноздри
- Мыть ежедневно с антибактериальным мылом или принимать ванну с отбеливателем
- Стригите ногти и держите руки в чистоте
- Выявить и лечить источник повторного заражения, обычно другого инфицированного человека или носителя в семье.
Чтобы снизить вероятность передачи инфекции другому человеку:
- Избегайте тесного контакта с другими людьми
- Дети не должны ходить в школу до тех пор, пока корки не высохнут, или в течение 24 часов после начала приема пероральных антибиотиков
- Используйте отдельные полотенца и фланелевые полотенца
- Ежедневная смена и стирка одежды и белья.
Стафилококковая кожная инфекция | DermNet NZ
Автор: Эми Стэнвей МБЧБ, регистратор отделения дерматологии, больница Вайкато, Гамильтон, Новая Зеландия, 2002 г.Обновлено доктором Джаннет Гомес, аспирантом в области клинической дерматологии, Лондонский университет королевы Марии, Соединенное Королевство; Главный редактор: д-р Аманда Окли, дерматолог, Гамильтон, Новая Зеландия, декабрь 2015 г.
Что такое стафилококковая инфекция?
Стафилококковая инфекция — это распространенная бактериальная инфекция кожи.
Стафилококки («стафилококки») представляют собой распространенный тип бактерий, обитающих на коже и слизистых оболочках (например, в ноздрях) людей. Золотистый стафилококк ( S aureus ) является наиболее важным из этих бактерий при заболеваниях человека. Другие стафилококки, включая S epidermidis , считаются комменсалами или нормальными обитателями поверхности кожи.
Около 15-40 процентов здоровых людей являются носителями S aureus , то есть у них есть бактерии на коже без какой-либо активной инфекции или заболевания (колонизации). Местами-носителями обычно являются ноздри и изгибы, где бактерии могут обнаруживаться периодически или каждый раз, когда их ищут.
Что вызывает стафилококковую инфекцию?
Несмотря на то, что S aureus безвреден для большинства людей, он способен вызывать различные инфекции кожи и других органов. Инфекция S aureus часто встречается у людей с частыми повреждениями кожи, особенно если кожа сухая. Кожные инфекции, вызванные стафилококком, чаще всего наблюдаются у детей предпубертатного возраста и у некоторых профессиональных групп, таких как медицинские работники. Но они могут возникать без очевидной причины у здоровых людей.
Большинство стафилококковых инфекций возникает у здоровых людей, но основное заболевание и некоторые кожные заболевания повышают риск заражения. К ним относятся:
- Атопический дерматит тяжелой степени
- Сахарный диабет, плохо контролируемый
- Почечная недостаточность, особенно на диализе
- Заболевания крови, такие как лейкемия и лимфома
- Недоедание
- Недостаток железа
- Алкоголизм
- Потребители внутривенных наркотиков
- Наличие инородного тела, например протезного сустава, кардиостимулятора, постоянного катетера, гемодиализа, недавней хирургической процедуры
- Лекарства с системными стероидами, ретиноидами, цитотоксиками или иммунодепрессантами
- Дефицит иммуноглобулина М
- Хроническая гранулематозная болезнь
- Синдром Чедиака-Хигаши
- Синдромы Джоба и Вискотта-Олдрича (ассоциации тяжелой стафилококковой инфекции с экземой, повышенным уровнем иммуноглобулина Е и нарушением функции белых клеток)
Бактериология стафилококковой инфекции
Бактерии S aureus классифицируются как грамположительные кокки на основании их внешнего вида под микроскопом.Они могут встречаться поодиночке или сгруппированы в пары, короткие цепочки или гроздья винограда. Обычно это факультативные анаэробы, то есть они способны выживать при различных уровнях оксигенации и, как правило, очень выносливые организмы.
Они могут проникать только через поврежденную кожу или слизистые оболочки, поэтому неповрежденная кожа является отличной защитой для человека. После вторжения у них есть различные способы избежать защиты хозяев. Они:
- Скрывают свои антигены, чтобы избежать иммунного ответа
- Убить клетки, борющиеся с инфекциями (фагоциты)
- Выжить в клетках-хозяевах, борющихся с инфекциями.
- Развитие устойчивости к антибиотикам
- Выделение токсинов (интоксикация) — для их действия не требуется присутствие живых бактерий.
Кожные заболевания, вызванные стафилококковой инфекцией
Стафилококковая инфекция кожи может проявляться различными путями:
Примеры стафилококковых кожных инфекций
Кожные заболевания, вызванные токсинами, вырабатываемыми бактериями, включают:
- Синдром ошпаривания кожи стафилококком (SSSS), который обычно поражает детей в возрасте до пяти лет или, в редких случаях, взрослых с почечной недостаточностью.
- Синдром токсического шока. Это относительно редкое заболевание, обычно возникающее в результате выброса токсина-1 при синдроме токсического шока (TSST-1) или энтеротоксина B. Эти токсины также известны как суперантигены, поскольку они способны вызывать массивную воспалительную реакцию. Предыдущее воздействие делает пациента невосприимчивым к этим токсинам, то есть у него не будет повторной атаки.
- Скарлатина стафилококковая (скарлатина).
Стафилококковые токсины также могут вызывать пищевое отравление.
Как диагностируется стафилококковая инфекция?
Диагноз стафилококковой инфекции кожи часто ставится на основании клинических данных. Если возникают трудности с диагностикой или лечение первой линии не дает результатов, диагноз может быть подтвержден положительным лабораторным посевом мазка из инфицированного места или посевом крови.
При стафилококковой интоксикации могут отсутствовать жизнеспособные бактерии для культивирования, и диагноз может быть установлен ретроспективно на основании анализа крови, демонстрирующего иммунный ответ (сероконверсию) на токсины после совместимого заболевания.
Как лечится стафилококковая инфекция?
Лечение стафилококковой инфекции включает:
- Соответствующие антибиотики, включая пероральные антибиотики цефалексин, клиндамицин, амоксициллин / клавуланат
- Вытекание гноя из очага заражения
- Хирургическое удаление (санация) омертвевших тканей (некроза)
- Удаление инородных тел (например, швов), которые могут быть очагом персистирующей инфекции
- Лечение основного кожного заболевания (например, атопической экземы)
Устойчивость к антибиотикам
Стафилококки становятся все более устойчивыми ко многим широко используемым антибиотикам, включая пенициллины, макролиды, такие как эритромицин, тетрациклины и аминогликозиды.
Устойчивость к пенициллину у S aureus обусловлена производством фермента, называемого бета-лактамазой или пенициллиназой. Метициллин (метициллин) и флуклоксациллин являются пенициллинами, устойчивыми к лактамазе, поэтому являются антибиотиками выбора при большинстве стафилококковых инфекций кожи. К сожалению, сейчас наблюдается рост устойчивости к метициллину (MRSA).
Пенициллины с ингибитором бета-лактамаз, таким как амоксициллин + клавулоновая кислота, могут использоваться для лечения инфекций S aureus и иногда эффективны против бактерий, устойчивых к флуклоксациллину.Эти антибиотики обладают широким спектром действия против нескольких бактерий и лучше всего подходят для пациентов со смешанными бактериальными инфекциями.
Пациенты с аллергией на пенициллин наиболее надежно лечатся ванкомицином, хотя при незначительных инфекциях могут подойти макролиды, такие как эритромицин. Устойчивость к макролидам также высока среди S aureus , но макролиды можно принимать внутрь, тогда как ванкомицин требует внутривенного введения. Другие варианты включают клиндамицин и рифампицин.
Профилактика стафилококковой инфекции
Из-за широко распространенной устойчивости к антибиотикам лучше предотвратить стафилококковую инфекцию там, где это возможно.
- Самый эффективный способ — часто мыть руки, а также до и после прикосновения к поврежденной коже.
- Также важно удалять бактерии, колонизирующие ноздри и под ногтями, с помощью мази с антибиотиком (например, фузидиевой кислоты или мупироцина) или вазелином несколько раз в день в течение одной недели каждого месяца.
- Полезны хлорные ванны два раза в неделю.
Импетиго: основы практики, история болезни, патофизиология
Автор
Лиза С. Льюис, доктор медицины Лечащий врач, отделение неотложной медицины, Медицинский центр детской больницы Цинциннати
Лиза С. Льюис, доктор медицины, является членом следующих медицинских обществ: Американская академия педиатрии
Раскрытие информации: не раскрывать.
Главный редактор
Рассел Стил, доктор медицины Профессор-клиницист, медицинский факультет Тулейнского университета; Врач-штатный врач, Ochsner Clinic Foundation
Рассел Стил, доктор медицины, является членом следующих медицинских обществ: Американской академии педиатрии, Американской ассоциации иммунологов, Американского педиатрического общества, Американского общества микробиологии, Американского общества инфекционных болезней, Медицинского центра штата Луизиана. Общество, Общество детских инфекционных болезней, Общество педиатрических исследований, Южная медицинская ассоциация
Раскрытие информации: нечего раскрывать.
Благодарности
Садег Амини, MD Старший научный сотрудник по клиническим исследованиям, Группа исследования кожи, Отделение дерматологии и кожной хирургии, Медицинская школа Миллера, Университет Майами
Садег Амини, доктор медицинских наук, является членом следующих медицинских обществ: Американского общества дерматологической хирургии, Международного общества дерматологической хирургии и Международного общества дерматологов
Раскрытие: Ничего не раскрывать.
Энн И. Бердик, доктор медицины, магистр здравоохранения Профессор дерматологии, директор программы по лечению лепры, заместитель декана по телездравоохранению и клинической работе, Медицинский факультет Миллера Университета Майами
Anne E Burdick, MD, MPH является членом следующих медицинских обществ: Женское дерматологическое общество
Раскрытие: Ничего не раскрывать.
Иван Д. Камачо, доктор медицины, Доцент кафедры клинической дерматологии, кафедра дерматологии и кожной хирургии, Университет Майами, Медицинская школа Леонарда Миллера; Медицинский директор дерматологической клиники, Мемориал Джексона
Иван Д. Камачо, доктор медицины, является членом Американской академии дерматологии, Американской медицинской ассоциации, Американского общества дерматологической хирургии, Американского общества хирургии MOHS, Флоридской медицинской ассоциации, Международного общества дерматологов и Женского дерматологического общества.
Раскрытие: Ничего не раскрывать.
Burke A Cunha, MD Профессор медицины Медицинской школы государственного университета Нью-Йорка в Стоуни-Брук; Заведующий отделением инфекционных болезней больницы Уинтропского университета
Burke A Cunha, MD является членом следующих медицинских обществ: Американского колледжа грудных врачей, Американского колледжа врачей и Американского общества инфекционных болезней
Раскрытие: Ничего не раскрывать.
Джозеф Домачовски, доктор медицины Профессор педиатрии, микробиологии и иммунологии, кафедра педиатрии, отделение инфекционных болезней, Медицинский университет штата Нью-Йорк, штат Нью-Йорк,
Джозеф Домачовске, доктор медицинских наук, является членом следующих медицинских обществ: Alpha Omega Alpha, Американская академия педиатрии, Американское общество микробиологии, Американское общество инфекционных болезней, Общество педиатрических инфекционных болезней и Phi Beta Kappa
.Раскрытие: Ничего не раскрывать.
Памела Л. Дайн, доктор медицины Профессор клинической медицины / неотложной медицины, Медицинская школа Дэвида Геффена в Калифорнийском университете в Лос-Анджелесе; Лечащий врач отделения неотложной медицины, Olive View-UCLA Medical Center
Памела Л. Дайн, доктор медицины, является членом следующих медицинских обществ: Американской академии неотложной медицины, Американского колледжа врачей неотложной помощи и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Дирк М. Элстон, доктор медицины Директор, Академия дерматопатологии Акермана, Нью-Йорк,
Дирк М. Элстон, доктор медицины, является членом следующих медицинских обществ: Американская академия дерматологии
Раскрытие: Ничего не раскрывать.
Гленн Дж. Феннелли, доктор медицины, магистр здравоохранения Директор отделения детских инфекционных заболеваний, Медицинский центр Якоби; Доцент кафедры педиатрии Медицинского колледжа Альберта Эйнштейна
Гленн Дж. Феннелли, доктор медицины, магистр здравоохранения, является членом следующих медицинских обществ: Общество педиатрических инфекционных болезней
Раскрытие: Ничего не раскрывать.
Аллан Д. Фридман, доктор медицины, магистр здравоохранения (в отставке) Председатель, Отделение общей педиатрии, Система здравоохранения VCUH; Профессор педиатрии, Медицинский факультет Университета Содружества Вирджинии
Allan D Friedman, MD, MPH является членом следующих медицинских обществ: Американская академия педиатрии
Раскрытие: Ничего не раскрывать.
Эрик М. Кардон, доктор медицины, FACEP Лечащий врач скорой помощи, специалисты по экстренной медицине штата Джорджия; Врач отделения неотложной медицины, Афинский региональный медицинский центр
Эрик М. Кардон, доктор медицины, FACEP является членом следующих медицинских обществ: Американский колледж врачей скорой помощи
Раскрытие: Ничего не раскрывать.
Пол Крусински, доктор медицины Директор дерматологии, Fletcher Allen Health Care; Профессор кафедры внутренней медицины Медицинского колледжа Вермонтского университета
Пол Крусински, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американского колледжа врачей и Общества исследовательской дерматологии
Раскрытие: Ничего не раскрывать.
Эндрю Миллер, доктор медицинских наук, научный сотрудник отделения легочной медицины, аллергии и реанимации, Медицинский центр Университета Питтсбурга; Лечащий врач отделения неотложной медицинской помощи, Медицинский центр Университета Питтсбурга
Эндрю Миллер, доктор медицины, является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Джеймс Дж. Нордлунд, доктор медицины Почетный профессор кафедры дерматологии Медицинского колледжа Университета Цинциннати
Джеймс Дж. Нордлунд, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Sigma Xi и Общества исследовательской дерматологии
Раскрытие: Ничего не раскрывать.
Rashid M Rashid, MD, PhD Врач-резидент, Отделение дерматологии, Техасский университет, Хьюстон, Онкологический центр MD Anderson и Morzak Research Initiative
Рашид М. Рашид, доктор медицинских наук, является членом следующих медицинских обществ: Американской академии дерматологии, Совета по заболеваниям ногтей, Хьюстонского дерматологического общества, Техасского дерматологического общества и Техасской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Джон Ратц, MD, MBA Штатный дерматолог, хирург Мооса, Центр дерматологии и кожной хирургии, Inc
Джон Ратц, доктор медицины, магистр делового администрирования является членом следующих медицинских обществ: Американской академии дерматологии, Американского колледжа микрографической хирургии и кожной онкологии Мооса, Американского колледжа врачей, Американского общества дерматологической хирургии, Американского общества лазерной медицины и хирургии, Международное общество дерматологической хирургии и Южная медицинская ассоциация
Раскрытие: Ничего не раскрывать.
Грегори Уильям Рутеки, доктор медицины Адъюнкт-профессор, программный директор, кафедра внутренней медицины, Медицинская школа им. Файнберга, Северо-Западный университет
Грегори Уильям Рутеки, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американского колледжа врачей, Американского общества нефрологов, Национального фонда почек и Общества общей внутренней медицины
Раскрытие: Ничего не раскрывать.
Марк А. Сильверберг, доктор медицины, FACEP, MMB Ассистент профессора, заместитель директора резидентуры, Департамент неотложной медицины, Медицинский колледж Нижнего штата Нью-Йорка; Персонал-консультант, Отделение неотложной медицины, Госпиталь Университета Статен-Айленда, Госпиталь округа Кингс, Госпиталь Университета штата Нью-Йорк, Нижний штат Нью-Йорк, Бруклин,
Марк А. Сильверберг, доктор медицины, FACEP, MMB является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американской медицинской ассоциации, Совета директоров резидентур по неотложной медицине и Общества академической неотложной медицины
Раскрытие: Ничего не раскрывать.
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Medscape Salary Employment
Дэниел Б. Уорд-младший, доктор медицины Доцент кафедры дерматологии и дерматологической хирургии, Медицинский университет Южной Каролины
Дэниел Б. Уорд-младший, доктор медицины, является членом следующих медицинских обществ: Американской академии дерматологии, Американской медицинской ассоциации и Медицинской ассоциации Южной Каролины
Раскрытие: Ничего не раскрывать.
Эрик Л. Вайс, доктор медицины, DTM и H Директор Stanford Travel Medicine, медицинский директор Stanford Lifeflight, доцент кафедры неотложной медицины и инфекционных заболеваний Медицинской школы Стэнфордского университета
Eric L Weiss, MD, DTM & H является членом следующих медицинских обществ: Американского колледжа врачей скорой помощи, Американского колледжа медицины труда и окружающей среды, Американской медицинской ассоциации, Американского общества тропической медицины и гигиены, Врачи за социальную ответственность, Southeastern Surgical Конгресс, Южная ассоциация онкологии, Южное клиническое неврологическое общество и Общество дикой медицины
Раскрытие: Ничего не раскрывать.
Майкл Дж. Уэллс, доктор медицины Доцент, кафедра дерматологии, Центр медицинских наук Техасского технологического университета, Медицинская школа Пола Л. Фостера
Майкл Дж. Уэллс, доктор медицины, является членом следующих медицинских обществ: Alpha Omega Alpha, Американской академии дерматологии, Американской медицинской ассоциации и Техасской медицинской ассоциации
.Раскрытие: Ничего не раскрывать.
Мэри Л. Виндл, PharmD Адъюнкт-профессор фармацевтического колледжа Медицинского центра Университета Небраски; Редактор аптек, номер Medscape
Раскрытие: Ничего не раскрывать.
Импетиго / стафилококковое ожоговое заболевание кожи | Американская академия педиатрии
- Lorena C. Dollani, MD *, † , ‡
- Kalyani S. Marathe, MD *
- * Детский национальный медицинский центр, Вашингтон, округ Колумбия
- † Вашингтонский госпитальный центр, Вашингтон, округ Колумбия
- ‡ Госпиталь Джорджтаунского университета, Вашингтон, округ Колумбия
Бактериальные кожные инфекции являются одними из самых распространенных кожных заболеваний у детей.Они охватывают ряд кожных проявлений от локальных (буллезное импетиго) до системных (стафилококковая ошпаренная болезнь кожи [SSSS]). Наиболее частым возбудителем как небуллезного, так и буллезного импетиго является Staphylococcus aureus . Другой важный патоген, вызывающий небуллезное импетиго, — это β-гемолитический стрептококк группы А. SSSS конкретно относится к спектру кожных заболеваний, вызванных эксфолиативными токсинами S aureus. Наиболее частым патогеном, вовлеченным в их патофизиологию, является S aureus, , который является грамположительным кокком и обычно может колонизировать нос, промежность, глаза, подмышечные впадины, пупок и участки ран.
Импетиго часто поражает детей младше 6 лет, что составляет примерно 10% кожных проблем, наблюдаемых в педиатрических клиниках. SSSS — это редкое проявление пузырей, поражающее в основном новорожденных и детей младшего возраста. Импетиго — чрезвычайно заразная инфекция, которая может быстро распространяться при прямом контакте от человека к человеку или через фомиты, и его пик заболеваемости приходится на летние месяцы. Первичное импетиго может быть результатом прямого бактериального поражения ранее нормальной кожи, тогда как вторичное импетиго вызвано нарушением кожного барьера, которое позволяет бактериям прилипать, вторгаться и создавать инфекцию.Причины вторичного импетиго включают незначительную травму кожи, вызванную ссадинами, порезами, укусами насекомых или кожными инфекциями, вызванными вирусом простого герпеса или вирусом ветряной оспы. Колонизация кожи носоглотки, подмышек и промежности с помощью S aureus увеличивает риск развития стафилококковых инфекций. Импетиго классифицируется как небуллезное или буллезное. В то время как небуллезное импетиго…
Импетиго: диагностика и лечение — Американский семейный врач
1. Браун Дж., Шрайнер Д.Л., Шварц Р.А., Janniger CK.Импетиго: обновление. Инт Дж Дерматол . 2003; 42 (4): 251–255 ….
2. Feaster T, Певица JI. Местные методы лечения импетиго. Скорая помощь педиатру . 2010; 26 (3): 222–227, викторина 228–231.
3. Маккейг Л.Ф., Макдональдс ЛК, Мандал S, Джерниган ДБ. Инфекции кожи и мягких тканей, ассоциированные с Staphylococcus aureus, в амбулаторных условиях. Emerg Infect Dis . 2006. 12 (11): 1715–1723.
4.Коул С, Газвуд Дж. Диагностика и лечение импетиго. Ам Фам Врач . 2007. 75 (6): 859–864.
5. Hochedez P, Канестри А, Лексо М, Валин Н, Брикайр Ф, Коумес Э. Инфекции кожи и мягких тканей у возвращающихся путешественников. Am J Trop Med Hyg . 2009. 80 (3): 431–434.
6. Бангерт С, Леви М, Hebert AA. Бактериальная резистентность и тенденции лечения импетиго: обзор. Педиатр дерматол . 2012. 29 (3): 243–248.
7. Любы ИП, Агбоатвалла М, Фейкин Д.Р., и другие. Влияние мытья рук на здоровье детей: рандомизированное контролируемое исследование. Ланцет . 2005. 366 (9481): 225–233.
8. Конинг С, ван дер Санде Р., Верхаген А.П., и другие. Вмешательства при импетиго. Кокрановская база данных Syst Rev . 2012; (1): CD003261.
9.Амагай М, Ямагути Т, Ханакава Y, Нисифудзи К., Сугай М, Стэнли-младший. Стафилококковый эксфолиативный токсин B специфически расщепляет десмоглеин 1. J Invest Dermatol . 2002. 118 (5): 845–850.
10. Hsu S, Halmi BH. Импетиго Бокхарта: осложнение использования водяной кровати. Инт Дж Дерматол . 1999. 38 (10): 769–770.
11. Георгий А, Рубин Г. Систематический обзор и метаанализ методов лечения импетиго. Br J Gen Pract . 2003. 53 (491): 480–487.
12. Сильверберг N, Блок С. Неосложненные инфекции кожи и кожных структур у детей: диагностика и текущие варианты лечения в США. Clin Pediatr (Phila) . 2008. 47 (3): 211–219.
13. Ильяс М, Толаймат А. Изменение эпидемиологии острого постстрептококкового гломерулонефрита в Северо-Восточной Флориде: сравнительное исследование. Педиатр Нефрол .2008. 23 (7): 1101–1106.
14. Вайнберг Дж. М., Tyring SK. Ретапамулин: антибактериальное средство с новым механизмом действия в эпоху появления резистентности к золотистому стафилококку. J Лекарства Дерматол . 2010. 9 (10): 1198–1204.
15. Стивенс Д.Л., Бисно AL, Камеры ВЧ, и другие.; Общество инфекционных болезней Америки. Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей [опубликованные исправления появляются в Clin Infect Dis.2006; 42 (8): 1219 и Clin Infect Dis. 2005; 41 (12): 1830]. Clin Infect Dis . 2005. 41 (10): 1373–1406.
16. Бисно AL, Стивенс Д.Л. Стрептококковые инфекции кожи и мягких тканей. N Engl J Med . 1996. 334 (4): 240–245.
17. Конинг С, van Suijlekom-Smit LW, Ноувен JL, и другие. Крем с фузидиевой кислотой в лечении импетиго в общей практике: двойное слепое рандомизированное плацебо-контролируемое исследование. BMJ . 2002. 324 (7331): 203–206.
18. Лю Ц., Байер А, Косгроув ЮВ, и другие. Руководство по клинической практике Американского общества инфекционистов по лечению метициллин-резистентных инфекций Staphylococcus aureus у взрослых и детей: краткое содержание. Clin Infect Dis . 2011. 52 (3): 285–292.
19. Мазь Альтабакс (ретапамулин) [листок-вкладыш]. Парк Исследовательского Треугольника, Северная Каролина: GlaxoSmithKline; 2010 г.https://www.gsksource.com/gskprm/en/US/adirect/gskprm?cmd=ProductDetailPage&product_id=1320843776888&featureKey=603182. По состоянию на 5 мая 2014 г.
20. Yan K, Мэдден Л, Чоудри А.Е., Voigt CS, Коупленд Р.А., Гонтарек Р.Р. Биохимическая характеристика взаимодействий нового производного плевромутилина ретапамулина с бактериальными рибосомами. Противомикробные агенты Chemother . 2006. 50 (11): 3875–3881.
21.Ландрам М.Л., Нойман С, Повар C, и другие. Эпидемиология Staphylococcus aureus крови и инфекций кожи и мягких тканей в системе здравоохранения США, 2005–2010 гг. JAMA . 2012. 308 (1): 50–59.
22. Рубин Р.Дж., Нельсон Дж. Д. Влияние гексахлорофеновых скрабов на реакцию на терапию плацебо или пенициллином при импетиго. Педиатрия . 1973; 52 (6): 854–859.
23. Кристенсен OB, Анехус С.Крем с перекисью водорода: альтернатива местным антибиотикам при лечении контагиозного импетиго. Acta Derm Venereol . 1994. 74 (6): 460–462.
24. Мартин К.В., Эрнст Э. Фитопрепараты для лечения бактериальных инфекций: обзор контролируемых клинических исследований. J Antimicrob Chemother . 2003. 51 (2): 241–246.
25. Шарки К.Э., аль-Турфи И.А., аль-Саллум С.М. Антибактериальная активность чая in vitro и in vivo (у пациентов с контагиозным импетиго). J Дерматол . 2000. 27 (11): 706–710.
26. Caelli M, Портеус Дж, Карсон CF, Хеллер Р, Райли ТВ. Масло чайного дерева в качестве альтернативного местного средства деколонизации против метициллин-устойчивого золотистого стафилококка. J Hosp Infect . 2000. 46 (3): 236–237.
27. Пена с миноциклином Foamix — 100% эффективность в клинических испытаниях фазы II импетиго без побочных эффектов. 80% значительно улучшились после 3 дней лечения.14 марта 2012 г. http://www.foamix.co.il/news.asp?nodeID=515&itemID=2. По состоянию на 2 апреля 2014 г.
28. Феррер успешно завершил III фазу клинических испытаний нового антибактериального соединения озеноксацина у взрослых и детей с импетиго. 5 июня 2013 г. http://www.drugs.com/clinical_trials/ferrer-successfully-completes-phase-i-clinical-trial-adult-paediatric-patients-impetigo-novel-15683.html. По состоянию на 8 мая 2014 г.
Стафилококковые и стрептококковые инфекции
Ключевые слова: Staphylococcus aureus, ²-гемолитические стрептококки, стрептококки Viridans, импетиго, целлюлит, рожистое воспаление сосудов 5000, 9000 паразитарных инфекций, 9000 9000 паразитарных инфекций, 9000 паразитарных инфекций. вызванный Staphylococcus aureus , также может быть вызван видами Streptococcus и наоборот.Носовые ходы являются обычным резервуаром для S aureus, , и инфицирование часто происходит из-за несоблюдения правил гигиены, в результате аутологичного или экзогенного воздействия патогена. Организм проникает через кожные разрывы и начинает свой инфекционный процесс. Стрептококки передаются от человека к человеку при контакте с кожей, а затем могут колонизировать нос и горло.
Импетиго
Импетиго часто вызывается инфекцией S aureus , хотя β-гемолитические стрептококки, в первую очередь Streptococcus pyogenes, , также могут вызывать его.Импетиго поражает все возрастные группы, причем больше всего страдает педиатрическая популяция. Буллезная форма чаще всего встречается у младенцев и детей младше 2 лет, а небуллезная форма — у детей в возрасте от 2 до 6 лет. Проблемы со здоровьем, такие как снижение сердечно-сосудистой функции, плохое кровообращение, диабет, ожирение, рак, иммунодефицит, плохое кровообращение и ксероз, могут способствовать развитию импетиго и связанных с ним бактериальных инфекций у пожилых людей (т.е. старше 65 лет).Гемолитические стрептококки группы G (например, Streptococcus dysgalactiae subsp equisimilis ) становятся все более частой причиной инфекции кожи и мягких тканей в этой группе населения.
Сыпь (небуллезная форма) выглядит как везикулопустулезная сыпь с корковыми эрозиями медового цвета, которые могут становиться коричневыми по мере развития и исчезновения сыпи. Хотя диагноз может быть поставлен клинически, может быть полезно подтвердить возбудитель, особенно в эпоху, когда метициллин-резистентная инфекция S aureus (MRSA) стала настолько распространенной.Подтверждение осуществляется путем окрашивания по Граму и посева экссудата из очагов поражения. Лечение обычно заключается в нанесении на сыпь местного мупироцина или фузидовой кислоты после очистки области от корок и мусора с помощью мыльной воды. 1 Пероральные антибиотики, такие как цефалексин и клиндамицин, могут рассматриваться при умеренном и тяжелом заболевании, но отсутствуют доказательства того, приносят ли пероральные антибиотики большую пользу, чем местные антибиотики, даже в условиях обширного заболевания. 1
Рис. 1 — Импетиго на лице у этого 7-летнего мальчика развилось как осложнение ветряной оспы.(Фотография любезно предоставлена Робертом П. Блеро, доктором медицины.)
На рисунке 1 показано импетиго, вторичное по отношению к ветряной оспе, на лице 7-летнего мальчика. На рисунке 2 показана гиперпигментация и чешуя на лбу пожилого мужчины.
Целлюлит и рожа S aureus и S pyogenes часто вызывают целлюлит и рожистое воспаление. Хотя затронуты все возрастные группы, пожилые люди подвержены более высокому риску этих инфекций. Эритема, боль, отек и тепло — частые симптомы.Также может присутствовать лихорадка, пусть даже невысокая. Целлюлит (рис. 3), который обычно поражает голени, поражает подкожно-жировую клетчатку и часто менее четко разграничен, чем рожа, поражающая кожу нижних конечностей (рис. 4 и 5) и, реже, область лица (рис. 6).
Рисунок 2 — На лбу этого пожилого мужчины видны чешуйки и гиперпигментация, характерные для более поздней фазы импетиго. (Фото любезно предоставлено Ноа С.Scheinfeld, MD, JD. Обзор адаптирован из Scheinfeld NS. Консультант. 2007; 47: 178.)
Кожные признаки инфекции могут включать апельсиновую корку (апельсиновый цвет) и румяные, эритематозные пузырьки и / или пузыри. Красные полосы, исходящие от инфицированной области, представляют прогрессирование инфекции в лимфатической системе. Диагноз ставится на основании клинических данных. В редких случаях окончательный диагноз может быть поставлен на основе исследования аспирата или посева крови. 2
Рис. 3 — Этот пример целлюлита показывает воспаление, образование пузырей и возможное поражение лимфатических узлов. (Фото любезно предоставлено Ноа С. Шейнфельд, доктор медицины, JD.)
Клиндамицин, триметоприм / сульфаметоксазол и доксициклин рекомендованы Американским обществом инфекционных болезней для лечения целлюлита с гнойным дренажом или аналогичных инфекций кожи и мягких тканей, вызванных по S aureus (предполагается, что он устойчив к метициллину и лечится эмпирически). 2 Средство, обладающее активностью против 2-гемолитических стрептококков, рекомендуется при целлюлите, при котором подозревается поражение стрептококков. 2 Нафциллин или цефазолин рекомендуются для лечения стрептококкового целлюлита, а пенициллин или цефалоспорин — это препараты первой линии для лечения стрептококковой рожи. Заменителями у людей с аллергией на пенициллин являются ванкомицин и клиндамицин. 3
Рис. 4 — Здесь показана эритематозная и отечная сыпь, характерная для стрептококковой рожи, на голени 60-летнего мужчины.(Фото любезно предоставлено Sunita Puri, MD.)
Рис. 5 — Этот пример рожи, вызванной Staphylococcus aureus, , характеризуется буллезными поражениями. (Фото любезно предоставлено Дэвидом Эффроном, доктором медицины.)
Рис. 6- На этом примере лицевого рожистого воспаления показано уплотнение и эритематозное поражение, которое может быть ошибочно принято за целлюлит, хотя рожа более разграничена, чем целлюлит, и поражает кожу, а не подлежащая ткань.(Фото любезно предоставлено Дэвидом Эффроном, доктором медицины.)
Гнойный бактериальный паротит
Гнойный бактериальный паротит (рис. 7) обычно возникает у пожилых людей, обезвоженных в результате лечения диуретиками или холинолитиками или в результате хирургического вмешательства. S aureus чаще всего является причиной, за ним следуют стрептококки viridans. Ксеростомия и процедуры, при которых закупоривается проток Стенсена, способствуют развитию инфекционного процесса, препятствуя удалению колонизирующих бактерий в полости рта.Клинические симптомы: выраженный односторонний отек околоушной железы; эритема; и нежность. Из протока Стенсена часто выделяется гнойное отделяемое.
Рисунок 7 — Эритема и уплотнение простираются от линии челюсти до середины шеи в этом примере острого бактериального паротидита у пожилого мужчины. (Фотография любезно предоставлена Эндрю Куном, доктором медицины, Эндрю Бэггом, доктором медицины, Кевином О’Брайеном, доктором медицины, и Кэрри Вей, доктором медицины. Обзор адаптирован из Photoclinic in Consultant. 2006; 46: 1405-1406.)
Эмпирическая терапия, активная против S aureus , является лечением первой линии, хотя секреты железы должны быть получены и культивированы, чтобы исключить заражение другими организмами, включая стрептококки, грамотрицательные и анаэробные организмы, а также MRSA. . Для облегчения дренирования инфицированного протока Стенсена могут потребоваться вмешательства, такие как массаж желез. Для подтверждения диагноза может потребоваться компьютерная томография или УЗИ (рис. 8), особенно у пациентов, которые не реагируют на терапию в течение первых 72 часов.В зависимости от результатов визуализационных исследований, таких как выявление сложной инфекции, может потребоваться хирургическое вмешательство.
Рис. 8 — Компьютерная томография головы пациента, показанная на рис. 7, выявляет диффузное опухание и воспаление правой околоушной железы. Видно, что воспаление проникает в окружающие мышечные и жировые слои и распространяется к области сонной оболочки. (Фотография любезно предоставлена Эндрю Куном, доктором медицины, Эндрю Бэггом, доктором медицины, Кевином О’Брайеном, доктором медицины, и Кэрри Вей, доктором медицины.Обзор адаптирован из Фотоклиники в Консультант. 2006; 46: 1405-1406.)
Абсцесс Броди
В педиатрической популяции S aureus ответственен за 90% случаев абсцесса Броди (Рисунок 9), хотя у новорожденных и младенцев группа B стрептококки также связаны с этим инфекционным процессом. Мальчики поражаются чаще, чем девочки, и наиболее частыми участками поражения являются метафиз дистального и проксимального отделов большеберцовой кости, дистального отдела бедренной кости, а также дистального и проксимального отделов малоберцовой кости.Первичный дифференциальный диагноз — остеоид-остеома. Отличительной особенностью абсцесса Броди является то, что рентгенопрозрачный очаг больше, чем при остеоид-остеоме, который может содержать центр кальцификации.
Рис. 9 — МРТ-сканирование с T2-взвешенным инверсионным восстановлением показывает хорошо очерченное интрамедуллярное поражение, указывающее на абсцесс Броди у 15-летнего мальчика. Налицо обширный отек метафиза большеберцовой кости и ранний периостит. (Фото любезно предоставлено Джоэлом М.Шварц, MD. Обзор адаптирован из Фотоклиники в Консультант. 1998; 38: 2560-2561.)
Абсцесс развивается в результате иммунологического сдерживания острого гематогенного остеомиелита. Инфекция изолирована стеной, поэтому на рентгенограмме виден хорошо корковый край. Гематогенное распространение инфекции чаще встречается у педиатрических пациентов, чем у взрослых пациентов, потому что конечности более сосудистые; у взрослых костный мозг менее сосудистый и более жирный.
Лечение состоит из хирургического лечения и антибактериальной терапии.
Ссылки:
Ссылки
1. Koning S, Verhagen AP, van Suijlekom-Smit LW, et al. Вмешательства при импетиго. Кокрановская база данных Syst Rev. 2004; (2): CD003261.
2. Лю К. Руководство IDSA по клинической практике лечения инфекций MRSA в стадии разработки. Представлено на совместной 48-й ежегодной международной конференции по противомикробным препаратам и химиотерапии / 46-й ежегодной встрече Общества инфекционных болезней Америки; 26-28 октября 2008 г .; Вашингтон.
3. Стивенс Д.Л., Бисно А.Л., Чемберс Х.Ф. и др .; Общество инфекционных болезней Америки. Практические рекомендации по диагностике и лечению инфекций кожи и мягких тканей [опубликованные исправления представлены в Clin Infect Dis.
 Эти участки остаются осветленными, не загорают под солнцем.
Эти участки остаются осветленными, не загорают под солнцем.