Памятка для родителей по вирусным заболеваниям
Памятка для родителей.
Корь–вирусная инфекция, для которой характерна очень высокая восприимчивость. Если человек не болел корью или не был привит от этой инфекции, то после контакта с больным заражение происходит практически в 100% случаев. Вирус кори отличается очень высокой летучестью. Вирус может распространяться по вентиляционным трубам и шахтам лифтов – одновременно заболевают дети, проживающие на разных этажах дома.
Период от контакта с больным корью и до появления первых признаков болезни длится от 7 до 14 дней.
Заболевание начинается с выраженной головной боли, слабости, повышения температуры до 40 градусов С. Чуть позднее к этим симптомам присоединяются насморк, кашель и практически полное отсутствие аппетита.
Очень характерно для кори появление конъюнктивита – воспаления слизистой оболочки глаз, которое проявляется светобоязнью, слезотечением, резким покраснением глаз, а в последующем – появлением гнойного отделяемого. Эти симптомы продолжаются от 2 до 4 дней.
На 4 день заболевания появляется сыпь, которая выглядит, как мелкие красные пятнышки различных размеров (от 1 до 3 мм в диаметре), со склонностью к слиянию. Сыпь возникает на лице и голове (особенно характерно появление ее за ушами) и распространяется по всему телу на протяжение 3 — 4 дней. Для кори очень характерно то, что сыпь оставляет после себя пигментацию (темные пятнышки, сохраняющиеся нескольких дней), которая исчезает в той же последовательности, как появляется сыпь.
При заболевании корью могут возникать довольно серьёзные осложнения. В их число входят воспаление легких (пневмония), воспаление среднего уха (отит), а иногда и такое грозное осложнение как энцефалит (воспаление мозга).
Необходимо помнить о том, что после перенесенной кори на протяжении достаточно продолжительного периода времени (до 2-х месяцев) отмечается угнетение иммунитета, поэтому ребенок может заболеть каким-либо простудным или вирусным заболеванием, поэтому нужно оберегать его от чрезмерных нагрузок, по возможности – от контакта с больными детьми.
После кори развивается стойкий пожизненный иммунитет. Все переболевшие корью становятся невосприимчивы к этой инфекции.
Единственной надежной защитой от заболевания является вакцинация против кори, которая включена в Национальный календарь прививок.
Памятка для родителей.
Краснуха– это вирусная инфекция, распространяющаяся воздушно-капельным путем. Как правило, заболевают дети, длительно находящиеся водном помещении с ребенком, являющимся источником инфекции. Краснуха по своим проявлениям очень похожа на корь, но протекает значительно легче.
Период от контакта до появления первых признаков болезни длится от 14 до 21 дня.
Начинается краснуха с увеличения затылочных лимфатических узлов иповышения температуры тела до 38 градусов С. Чуть позже присоединяется насморк, иногда и кашель. Через 2 – 3 дня после начала заболевания появляется сыпь. Для краснухи характерна сыпь мелкоточечная розовая, которая начинается с высыпаний на лице и распространяется по всему телу. Сыпь при краснухе, в отличии от кори, никогда не сливается, может наблюдаться небольшой зуд. Период высыпаний может быть от нескольких часов, в течение которых от сыпи не остается и следа, до 2 дней.
Лечение краснухи заключается в облегчении основных симптомов – борьбу с лихорадкой, если она есть, лечение насморка, отхаркивающие средства.
Осложнения после краснухи бывают редко.
После перенесенной краснухи также развивается иммунитет, повторное инфицирование происходит крайне редко, но может иметь место.
Поэтому очень важно получить прививку против краснухи, которая,как и прививка против кори, внесена в Национальный календарь прививок.
Памятка для родителей.
Эпидемический паротит (свинка)– детская вирусная инфекция, характеризующаяся острым воспалением в слюнных железах.
Инфицирование происходит воздушно-капельным путем. Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает).
Восприимчивость к этому заболеванию составляет около 50-60% (то есть 50 – 60 % бывших в контакте и не болевших и не привитых заболевает).
От момента контакта с больным свинкой до начала заболевания может пройти 11 – 23 дня.
Свинка начинается с повышения температуры тела до39 градусов С и выраженной боли в области уха или под ним, усиливающейся при глотании или жевании. Одновременно усиливается слюноотделение. Достаточно быстро нарастает отек в области верхней части шеи и щеки, прикосновение к этому месту вызывает у ребенка выраженную боль. Неприятные симптомы проходят в течение трех-четырех дней: снижается температура тела, уменьшается отек, проходит боль.
Однако достаточно часто эпидемический паротит заканчиваетсявоспалением в железистых органах, таких как поджелудочная железа (панкреатит), половые железы. Перенесенный панкреатит в некоторых случаях приводит ксахарному диабету. Воспаление половых желез (яичек) чаще случается у мальчиков. Это существенно осложняет течение заболевания, а в некоторых случаях может закончиться
После перенесенного заболевания формируется стойкий иммунитет, но осложнения могут привести к инвалидности.
Единственной надежной защитой от заболевания являетсявакцинация против эпидемического паротита, которая внесена в Национальный календарь прививок.
Памятка для родителей.
Ветряная оспа (ветрянка)–типичная детская инфекция. Болеют в основном дети раннего возраста или дошкольники. Восприимчивость к возбудителю ветряной оспы (вирус, вызывающий ветряную оспу относится к герпес-вирусам) тоже достаточно высока. Около 80% контактных лиц, не болевших ранее, заболевают ветрянкой.
От момента контакта с больным ветряной оспой до появления первых признаков болезни проходит от14 до 21 дня.
Заболевание начинаетсяс появления сыпи. Обычно это одно или два красноватых пятнышка, похожих на укус комара. Располагаться эти элементы сыпи могут на любой части тела, но чаще всего впервые они появляются на животе или лице. Обычно сыпь распространяется очень быстро – новые элементы появляются каждые несколько минут или часов. Красноватые пятнышки, которые вначале выглядят как комариные укусы, на следующий день приобретают вид пузырьков, наполненных прозрачным содержимым. Пузырьки эти очень сильно зудят. Сыпь распространяется по всему телу, на конечности, на волосистую часть головы. В тяжелых случаях элементы сыпи есть и на слизистых оболочках – во рту, носу, на конъюнктиве склер, половых органах, кишечнике. К концу первого дня заболевания ухудшается общее самочувствие, повышается температура тела (до 40 градусов С и выше). Тяжесть состояния зависит от количества высыпаний. Если элементы сыпи есть на слизистых оболочках глотки, носа и на конъюнктиве склер, то развивается фарингит, ринит и конъюнктивит вследствие присоединения бактериальной инфекции. Пузырьки через день-два вскрываются с образованием язвочек, которые покрываются корочками. Головная боль, плохое самочувствие, повышенная температура сохраняются до тех пор, пока появляются новые высыпания. Обычно это происходит от 3 до 5 дней. В течение 5-7 дней после последних подсыпаний сыпь проходит.
Лечениеветрянки заключается в уменьшении зуда, интоксикации и профилактике бактериальных осложнений. Элементы сыпи необходимо смазывать антисептическими растворами (как правило, это водный раствор зеленки или марганца). Обработка красящими антисептиками препятствует бактериальному инфицированию высыпаний, позволяет отследить динамику появления высыпаний. Необходимо следить за гигиеной полости рта и носа, глаз – можно полоскать рот раствором календулы, слизистые носа и рта также нужно обрабатывать растворами антисептиков.
К осложнениям ветряной оспыотносятся миокардит – воспаление сердечной мышцы, менингит и менингоэнцефалит (воспаление мозговых оболочек, вещества мозга), воспаление почек (нефрит). К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
К счастью, осложнения эти достаточно редки. После ветряной оспы, также как и после всех детский инфекций, развивается иммунитет. Повторное заражение бывает, но очень редко.
Памятка дляродителей.
Скарлатина– единственная из детских инфекций, вызываемая не вирусами, а бактериями (стрептококком группы А). Это острое заболевание, передающееся воздушно-капельным путем. Также возможно заражение через предметы обихода (игрушки, посуду). Болеют дети раннего и дошкольного возраста. Наиболее опасны в отношении инфицирования больные в первые два – три дня заболевания.
Скарлатина начинаетсяочень остро с повышения температуры тела до 39 градусов С, рвоты,головной боли. Наиболеехарактерным симптомомскарлатины являетсяангина, при которой слизистая зева имеет ярко-красный цвет, выражена отечность. Больной отмечает резкую боль при глотании. Может быть беловатый налет на языке и миндалинах. Язык впоследствии приобретает очень характерный вид (
К концу первого началу второго дня болезни появляетсявторойхарактерный симптом скарлатины – сыпь. Она появляется сразу на нескольких участках тела, наиболее густо располагаясь в складках (локтевых, паховых). Ее отличительной особенностью является то, что ярко-красная мелкоточечная скарлатинозная сыпь расположена на красном фоне, что создает впечатление общей сливной красноты. При надавливании на кожу остаетсябелая полоска. Сыпь может быть распространена по всему телу, но всегда остаетсячистым(белым) участок кожи между верхней губой и носом, а также подбородок. Зуд гораздо менее выражен, чем при ветряной оспе.
Сыпь держится до 2 до 5 дней. Несколько дольше сохраняются проявления ангины (до 7 – 9 дней).
Лечение скарлатины обычно проводят сприменением антибиотиков, так как возбудитель скарлатины – микроб, который можно удалить с помощью антибиотиков истрогого соблюдения постельного режима. Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Также очень важно местное лечение ангины и проведение дезинтоксикации (выведения из организма токсинов, которые образуются в процессе жизнедеятельности микроорганизмов – для этого дают обильное питье). Показаны витамины, жаропонижающие средства. Скарлатина также имеет достаточносерьезные осложнения. До применения антибиотиков скарлатина часто заканчивалась развитием ревматизмас формированием приобретенных пороков сердца или заболеваний почек. В настоящее время, при условии грамотно назначенного лечения и тщательного соблюдения рекомендаций, такие осложнения редки.
Скарлатиной болеют практически исключительно дети потому, что с возрастом человек приобретает устойчивость к стрептококкам. Переболевшие также приобретают стойкий иммунитет.
Памятка для родителей.
Коклюш–острое инфекционное заболевание, которое характеризуется длительным течением. Отличительный признак болезни – спазматический кашель.
Механизм передачи инфекции воздушно – капельный. Особенностью коклюша является высокая восприимчивость к нему детей, начиная с первых дней жизни.
С момента контакта с больным коклюшем до появления первых признаков болезни проходитот 3 до 15 дней. Особенностью коклюшаявляется постепенное нарастание кашля в течение 2 – 3 недель после его появления.
Типичные признаки коклюша:
- · упорный усиливающийся кашель, постепенно переходящий в приступы спазматического кашля (серия кашлевых толчков, быстро следующая друг за другом на одном выдохе) с судорожным вдохом, сопровождающимся свистящим протяжным звуком. У грудных детей такой кашель может привести к остановке дыхания. Приступы кашля усиливаются ночью и заканчиваются выделением небольшого количества вязкой мокроты, иногда рвотой;
- · одутловатость лица, кровоизлияния в склеры;
- · язвочка на уздечке языка (вследствие её травмирования о края зубов, так как во время приступа кашля язык до предела высовывается наружу, кончик его загибается кверху).

Коклюш нередко осложняется бронхитами, отитом, пневмонией, выпадениями прямой кишки, пупочной и паховой грыжами.
После перенесенного коклюша длительное время (несколько месяцев) могут возвращаться приступы кашля, особенно, если ребенок простудится или при физической нагрузке.
Единственной надежной профилактикой против коклюшаявляется вакцинацияАКДС — вакциной, которая включена в Национальный календарь прививок. Опасения родителей, связанные с угрозой вредного воздействия вакцины, необоснованны. Качество АКДС – вакцины по своим свойствам не уступает вакцинам, выпускаемым в других странах.
Памятка для родителей.
Острые кишечные инфекции-это большая группа заболеваний, которые протекают с более или менее похожими симптомами, но вызываться могут огромным количеством возбудителей: бактериями, вирусами, простейшими микроорганизмами.
Летом количество кишечных инфекций у детей неминуемо растет. Причин этому несколько.
Во-первых, летом в пищу употребляется большое количество сырых овощей, фруктов и ягод, на немытой поверхности которых обитает огромное количество микробов, в т. ч. потенциально опасных.
Во-вторых, летом дети много времени проводят на улице, и не всегда даже их родители вспоминают, чтоеда чистыми руками — обязательное правило.
Третья причина: летом, попадая в продукты питания (молочные продукты, мясо, рыбу, бульоны), некоторые болезнетворные микроорганизмы размножаются с огромной скоростью и быстро достигают того количества, которое с успехом прорывает защитные барьеры желудочно-кишечного тракта.
От момента внедрения возбудителяв желудочно-кишечный тракт до начала заболевания может пройти от нескольких часов до 7 дней.
Заболевание начинаетсяс повышения температуры тела, недомогания, слабости, вялости. Аппетит резко снижен, быстро присоединяется тошнота, рвота. Стул жидкий, частый с примесями. Следствием потери жидкости является сухость слизистых оболочек и кожи, черты лица заостряются, ребенок теряет в массе, мало мочится. Выражение лица страдальческое. Если у вашего ребенка появились вышеперечисленные признаки болезни – немедленно вызывайте врача.Самолечение недопустимо.
Стул жидкий, частый с примесями. Следствием потери жидкости является сухость слизистых оболочек и кожи, черты лица заостряются, ребенок теряет в массе, мало мочится. Выражение лица страдальческое. Если у вашего ребенка появились вышеперечисленные признаки болезни – немедленно вызывайте врача.Самолечение недопустимо.
Профилактика кишечных инфекцийтребует неукоснительного соблюдения общегигиенических мер в быту, при приготовлении пищи и во время еды.
В летнее время все пищевые продукты следует закрывать от мух. Готовая пища должна храниться в холодильнике: при низкой температуре, даже в случае попадания в пищу микробов, они не смогут размножаться. К заболеванию может привести и неразборчивость при покупке продуктов, употребляемых в пищу без термической обработки — с рук, вне рынков, где они не проходят санитарный контроль. При купании в открытых водоемах ни в коем случае нельзя допускать заглатывания воды. Если едите на пляже, протрите руки хотя бы специальными влажными салфетками.
И помните, что личный пример родителей — лучший способ обучения ребенка.
Памятка для родителей.
Туберкулез— хроническое инфекционное заболевание, вызываемое микобактериями туберкулеза человеческого ,поражающими в большей мере органы дыхания, а также все органы и системы организма.
Источником инфекцииявляются больные туберкулезом люди. Наиболее распространенным является воздушный путь заражения. Факторами передачи служат носоглоточная слизь, мокрота и пыль, содержащиебактерии.
Размножение бактерий туберкулеза в организме ребенка ведет к значительным функциональным расстройствам с явлениями интоксикации: появляется раздражительность или, наоборот, заторможенность, быстрая утомляемость, головная боль, потливость.Температура тела повышается до 37.2 — 37.3о, нарушаются сон и аппетит. При длительном течении болезни ребенок худеет, кожа становится бледной, отмечается склонность к воспалительным заболеваниям. Для детей типична реакция со стороны лимфатических узлов: они увеличиваются в размерах, становятся плотными. При отсутствии лечения возможен переход болезни в более тяжелые формы.
Для детей типична реакция со стороны лимфатических узлов: они увеличиваются в размерах, становятся плотными. При отсутствии лечения возможен переход болезни в более тяжелые формы.
Для диагностикитуберкулезной интоксикации важное значение имеет определение инфицированности с помощьютуберкулиновых проб, а для детей с 12 лет — ещё и с помощьюфлюорографии.
Для профилактики туберкулеза очень важно: вести здоровый образ жизни, строго соблюдать санитарно — гигиенические правила: мыть руки перед едой, не употреблять в пищу немытые овощи и фрукты, а также молочные продукты, не прошедшие санитарный контроль, полноценно питаться, заниматься спортом, обращать внимание на изменения в состоянии здоровья.
Важным моментом для предупреждения туберкулеза является ежегодная постановка пробы Манту, которая дает положительный результат при проникновении патогенных бактерий в организм ребенка.
synlab: Сыпь у детей
Если родители увидели на коже у ребенка высыпания, они начинают волноваться и искать причину. Некоторые сразу вызывают врача, другие зачастую дают ненужные лекарства или вовсе не обращают на сыпь внимания, особенно если ребенок хорошо себя чувствует. Не стоит впадать в крайности. Достаточно всего лишь ориентироваться в основных видах и причинах сыпи, чтобы принять верное решение.
Сыпь у новорожденных
Практически у половины всех новорожденных на 2-3 день жизни могут быть высыпания, так называемая токсическая эритема, в виде бело-желтых папул или пустул диаметром 1-2 мм, окруженных красным ободком, которые самостоятельно проходят. С 3 недельного возраста у 20% младенцев на лице, реже на волосистой части головы и на шее, возникает сыпь в виде воспаленных папул и пустул, так называемые акне новорожденных. Причиной сыпи является активирование сальных желез материнскими гормонами. Лечения эти высыпания не требуют, проходят самостоятельно до 6 месяцев./GettyImages-157681979-5797aaca5f9b58461f282205.jpg) Необходимы тщательная гигиена и увлажнение кожи специальными средствами — эмолентами.
Необходимы тщательная гигиена и увлажнение кожи специальными средствами — эмолентами.
В теплое время года на волосистой части головы, лице и шее, в области промежностей может появляться сыпь в виде пузырьков, пятен или пустул, так называемые опрелости. Их появление связано с повышенной влажностью кожи и с затрудненным выходом содержимого потовых желез при перегревании, если ребенок тепло одет. Опрелости не причиняют дискомфорта и проходят самостоятельно при хорошем уходе.
Младенческий атопический дерматит
Встречается часто у детей первого года жизни, особенно имеющих наследственную предрасположенность к аллергическим заболеваниям. Чаще сыпь появляется на лице, разгибательных поверхностях рук и ног. Беспокоит сильный зуд, усиливающийся ночью и при температурных или химических воздействиях на кожу. В острой стадии высыпания имеют вид красных папул с расчесами и жидким отделяемым. В последующем характерно шелушение кожи, иногда ее утолщение. Это связано с постоянным расчесыванием пораженных участков.
Инфекционная сыпь
К инфекционным болезням, протекающим с появлением сыпи, относят: ветряную оспу, корь, краснуху, скарлатину, инфекционный мононуклеоз, инфекционную эритему, внезапную экзантему, менингококовый сепсис, импетиго. Часть из них не требует лечения и проходит самостоятельно, а часть угрожает здоровью и жизни ребенка. Поэтому, правильным будет, если родители проконсультируются с врачом и не будут заниматься самолечением.
Крайне важно, при наличии высокой температуры и сыпи, сразу же обратиться к врачу, т.к. это может говорить о наличии бактериальной инфекции. Особенностью сыпей вирусного происхождения является то, что сыпь появляется на 1-2 день болезни. Например, при кори, краснухе характерна этапность высыпаний (1 день – лицо, 2 день – туловище, 3 день – конечности). Для инфекционной сыпи не характерен сильный зуд, в отличии от аллергической.
Аллергическая сыпь
При индивидуальной непереносимости лекарств и пищевых продуктов у ребенка могут появиться аллергические высыпания. Они имеют различную форму и размеры, сыпь может располагаться по всему телу. Главной отличительной чертой аллергической сыпи является ее усиление при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный признак таких высыпаний. Крапивница может возникать также на лекарства и под воздействием температурных факторов (холодовая или солнечная).
Они имеют различную форму и размеры, сыпь может располагаться по всему телу. Главной отличительной чертой аллергической сыпи является ее усиление при действии аллергена и исчезновение после отмены последнего. Обычно сильный зуд – единственный неприятный признак таких высыпаний. Крапивница может возникать также на лекарства и под воздействием температурных факторов (холодовая или солнечная).
Сыпь при укусах насекомых
Чаще всего следы от укусов появляются на открытых участках кожи (на руках, ногах, лице, шее). Сыпь является реакцией на токсины насекомых. После расчесов могут быть микротравмы кожных покровов.
Ситуации, при которых необходимо немедленно вызвать врача:
· Сыпь сопровождается лихорадкой выше 40 градусов;
· Сыпь имеет вид звездчатых кровоизлияний;
· Сыпь сочетается с рвотой, головной болью и спутанностью сознания;
· Сыпь покрывает все тело, вызывая нестерпимый зуд;
· Сыпь сопровождается отеками и затруднением дыхания.
Если у Вашего ребенка появилась сыпь на коже, врачи-педиатры СИНЛАБ поставят правильный диагноз, подберут индивидуальную программу лечения и дадут грамотные рекомендации по профилактике других заболеваний.
Акне на лице у новорожденных — причины появления, первые симптомы, профилактика
Акне — это заболевание сальных желез. Как правило, акне представляют собой воспалительные узелки (прыщи) красного цвета, часто болезненные, а также невоспалительные комедоны, представляющие собой безболезненные черные точки. Акне относятся к числу самых распространенных поражений кожи. Среди себорейных акне, связанных с гормональной стимуляцией, выделяют неонатальные, младенческие и ювенильные акне.
Причины
- Избыток гормонов матери, которые все еще есть у малыша
- Перестройка гормональной системы ребенка
- Избыточный секрет сальных желез ребенка
- Закупорка пор и фолликулов кожи
- Чрезмерное размножение липофильных дрожжей, ведущих к воспалению
- Гормональный сбой (у подростков)
- Проблемы с ЖКТ (у подростков)
Неонатальные и ювенильные акне развиваются в периоды физиологической естественной гормональной перестройки. Младенческие акне встречаются редко, преимущественно у мальчиков, высыпания становятся заметными со второго полугодия жизни и продолжают появляться в течение 2—3 лет, иногда до 5 лет. При всех формах существенную роль могут играть дополнительные экзогенные провоцирующие факторы.
Младенческие акне встречаются редко, преимущественно у мальчиков, высыпания становятся заметными со второго полугодия жизни и продолжают появляться в течение 2—3 лет, иногда до 5 лет. При всех формах существенную роль могут играть дополнительные экзогенные провоцирующие факторы.
Симптомы
Поражения кожи лица: комедоны, папулы, пустулы, в редких случаях — кистозные узлы.
Акне новорожденных похожи на те, которые возникают у подростков в период полового созревания. В некоторых случаях они могут появиться на других частях тела, например на шее, ушах или спине.
Акне новорожденных ни в коем случае нельзя подвергать процедуре выдавливания. Этим вы не ускорите лечение и выздоровление. Всегда нужно помнить, что есть опасность занести инфекцию в организм малыша.
Прежде чем предпринимать какое-либо лечение появившихся у детей воспалений, необходимо четко определить, с чем именно вы столкнулись. Возможно это вовсе не акне новорожденных , а аллергия. Симптомы могут быть схожи и поэтому в данной ситуации лучше обратиться к педиатру и дерматологу, так как только они смогут отличить эти кожные высыпания у детей.
Ювенильные акне представляют глобальную проблему как для врачей, так и для пациентов в силу почти тотальной распространенности этого заболевания (80—90% и более), многолетнего течения, непредсказуемости исхода с возможностью формирования обезображивающих рубцов или перехода в акне взрослых. Возможно также появление у пациентов психологических проблем, связанных с неэстетическим видом поражений на лице, что особенно тяжело переживается в подростковом возрасте. Ювенильные акне наблюдаются в период с 8 до 21 года.
Уточнение диагноза дерматологом проводится с помощью: дерматоскопии высыпаний; рН-метрии кожи; бактериологического исследования (если есть признаки инфицирования).
Профилактика
Для детей:
- Регулярные гигиенические процедуры
- Воздушные и солнечные ванны
- Не мазать лицо детским кремом, маслами и лосьонами
- Поддерживать кожу чистой и сухой
- Не выдавливать прыщи, это может стать причиной инфицирования сальных желез и воспаления
Для подростков:
- Обращение к дерматологу.
 Дерматолог может назначить медикаментозное лечение, определить причину возникновения акне
Дерматолог может назначить медикаментозное лечение, определить причину возникновения акне - Переход на некомедогенную косметику
- Использование крема с защитным фильтром от солнца
Болезни с сыпью, виды и причины ее появления, диагностика заболеваний и методы лечения – МЕДСИ
Оглавление
Кожа отображает все процессы, происходящие в организме человека. Не удивительно, что периодически на ней могут появляться различные высыпания. Относиться к ним только как к косметическому дефекту не стоит. Важно понимать, что такой симптом может быть первым признаком инфекционного или иного заболевания.
Если вы заметили сыпь на коже, следует обратиться за консультацией к дерматологу. Опытный врач сразу же определит ее причину и назначит необходимое лечение либо направит на дополнительную диагностику и консультацию к другому узкому специалисту. В любом случае пациент может рассчитывать на быструю квалифицированную помощь и устранение некрасивых образований и иных симптомов (зуда, болезненности и др.).
Виды сыпи и причины ее появления
Для визуальных изменений цвета и структуры кожных покровов нередко характерны не только стандартные покраснения и шелушения, но и болевой синдром. Сыпь на теле у взрослого или ребенка (в том числе у грудничка) обязательно требует лечения.
Это обусловлено тем, что возникает она по следующим причинам:
- Инфекционные заболевания: корь, краснуха, брюшной тиф, ветряная оспа и др.
- Аллергические реакции: на бытовые химические вещества, продукты питания, лекарственные препараты, цветение и др.
- Болезни сосудов и крови: нарушение проницаемости, строения эритроцитов и др.
Выделяют несколько разновидностей кожной сыпи.
В их числе:
- Гнойнички.
 Эти образования заполнены гнойным содержимым и характерны преимущественно для фурункулеза, фолликулита, пиодермии, импетиго, угрей
Эти образования заполнены гнойным содержимым и характерны преимущественно для фурункулеза, фолликулита, пиодермии, импетиго, угрей - Пузырьки. Данные образования заполнены жидкостью и имеют небольшие размеры (до 50 мм в диаметре). Обычно пузырьки свидетельствуют о наличии таких заболеваний, как герпес, ветряная оспа, экзема, опоясывающий лишай или аллергический дерматит
- Волдыри. Обычно они спровоцированы аллергической реакцией и возникают при укусах насекомых, ожогах крапивой, токсикодермии. Волдыри зачастую проходят самостоятельно
- Пятна. Для них характерно локальное изменение цвета кожных покровов (покраснение или обесцвечивание). Пятна появляются при дерматитах, витилиго, сыпном и брюшном тифе, лейкодерме и др.
- Узелки. Эти образования отличаются изменением цвета, рельефа и структуры кожи и возникают обычно на фоне экземы, плоского лишая, псориаза и атопического дерматита. Узелки обычно имеют относительно небольшие размеры (до 3 сантиметров)
- Эритемы. Такие высыпания слегка возвышаются над поверхностью кожи и имеют ярко-красный цвет. Они характерны для аллергии на лекарственные препараты, пищевые продукты и другие раздражители
- Узлы. Такие образования могут достигать диаметра в 10 сантиметров. Даже после их заживления на коже остаются заметные рубцы
- Пурпуры. Эти высыпания представляют собой кожные кровоизлияния и наблюдаются при нарушениях процессов свертывания крови, дефиците витамина C, лейкозе и капилляротоксикозе
Интересно, что опытный дерматолог может определить источник проблемы по одной только локализации образований.
При аллергических реакциях, например, сыпь концентрируется преимущественно на лице и руках. Для общих инфекционных поражений характерно появление образований на спине и животе. Инфекции, передающиеся половым путем, провоцируют высыпания на внутренней поверхности бедер, коже вокруг анального отверстия, на половых органах. Пациенты жалуются и на другие симптомы таких патологий.
Пациенты жалуются и на другие симптомы таких патологий.
Диагностика
Прежде чем приступать к лечению угревой или любой другой сыпи, дерматолог обязательно проведет комплексный осмотр пациента и при необходимости назначит необходимую лабораторную и инструментальную диагностику.
Врач не просто осматривает пораженный участок кожи, но и определяет, когда и после чего произошли изменения. Поэтому пациенту важно постараться вспомнить, что спровоцировало появление образований.
Если дерматологу не удается сразу определить причину сыпи, проводятся:
- Лабораторные исследования (анализы крови, микроскопия соскоба кожи и др.)
- Дерматоскопия – визуальный осмотр с использованием специального микроскопа
- Диаскопия – осмотр с надавливанием на кожу специальным медицинским шпателем (диаскопом)
Одними из популярных в дерматологии являются микроскопические исследования. Такая диагностика заключается в изучении под микроскопом соскобов со слизистых и кожи. Обследование позволяет выявить грибковые, бактериальные и другие поражения. Основными показаниями к его проведению являются подозрения на чесотку, демодекоз, грибок и иные заболевания, опасные серьезными осложнениями.
При необходимости исследуется и работа внутренних органов. Если у врача возникают подозрения на аллергические реакции и необходимо точно выявить опасное вещество, контакт с которым и провоцирует сыпь, выполняют специальные исследования (панели и др.).
Терапия
Лечение кожной сыпи во многом определяется ее причинами.
При аллергической реакции, например, сначала полностью ограничивают любые контакты с опасными для пациента веществами. Затем проводят устранение признаков патологии.
При инфекционных поражениях также назначаются специальные лекарственные препараты. Обычно средства применяют в комплексе. Одни из них борются непосредственно с инфекцией, а другие – позволяют устранить внешние признаки заболевания. Пациентам рекомендуют применять как антибиотики, так и специальные антитоксические вещества, а также иммуноглобулины.
Одни из них борются непосредственно с инфекцией, а другие – позволяют устранить внешние признаки заболевания. Пациентам рекомендуют применять как антибиотики, так и специальные антитоксические вещества, а также иммуноглобулины.
Нередко прибегают и к специальной диете.
При заболеваниях сосудов и крови также назначаются специальные препараты. Пациентам могут проводить переливания и другие процедуры.
Важно! Лечение аллергической и любой другой сыпи исключительно наружными средствами в виде кремов, гелей и мазей часто является неэффективным. Это связано с тем, что таким образом устраняются только симптомы патологии, но не ее причины. Не следует использовать широко разрекламированные средства и заниматься терапией самостоятельно! Это может усугубить ситуацию и изменить картину истинного заболевания, что приведет к трудностям в диагностике и затянет начало адекватного лечения сыпи на руках, ногах, спине, лице и других частях тела.
Профилактика рецидивов
Профилактику рецидивов проще всего проводить тогда, когда вам уже хорошо известны причины сыпи.
Если она спровоцирована аллергической реакцией, следует:
- Исключить контакты с опасными веществами
- Придерживаться рекомендаций врача, касающихся употребления определенных продуктов (при необходимости следует питаться по специальной диете)
- Принимать рекомендованные лекарственные препараты
Предотвратить кожную сыпь, вызванную инфекционными поражениями, удастся при:
- Тщательном соблюдении личной гигиены
- Устранении контактов с уже зараженными людьми
- Исключении пребывания в местах с больших скоплением граждан в период обострения инфекционных болезней
- Своевременной вакцинации
- Отказе от использования чужих средств личной гигиены
- Регулярном проветривании помещений
- Насыщении рациона полезными минералами, витаминами и иными веществами
Важно! Следует регулярно посещать дерматолога, который своевременно проведет лечение угревой или иной сыпи, консультироваться с аллергологом и иммунологом. Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Эти специалисты помогут снизить риски рецидивов или полностью устранить их.
Преимущества лечения в МЕДСИ
- Опытные дерматовенерологи. Наши врачи являются кандидатами медицинских наук, специалистами высшей категории. Они постоянно повышают квалификацию и расширяют возможности в сфере диагностики, профилактики и терапии различных заболеваний
- Возможности для комплексных обследований. Диагностика может быть выполнена в течение одного дня. Мы располагаем новейшими приборами для осмотров и исследований
- Предоставление полного комплекса услуг. В нашей клинике осуществляются диагностика, лечение и реабилитация пациентов с различными видами сыпи
- Возможности для комплексного лечения и профилактики. Терапия проводится с применением современных лекарственных препаратов, а также физиометодик
- Индивидуальный подход. При подборе методов диагностики, профилактики и лечения врач ориентируется на общее состояние пациента, симптомы патологии, а также сопутствующие проблемы со здоровьем. Благодаря этому все манипуляции являются максимально эффективными и безопасными даже при наличии у больного целого ряда патологий
- Привлечение к работе с пациентом других врачей. При необходимости больной направляется к гастроэнтерологу, эндокринологу, неврологу и другим специалистам. Это позволяет быстро выявить основные патологии и провести их адекватное лечение
Если вы хотите, чтобы диагностика, лечение и профилактика рецидивов угревой или другой сыпи на лице, спине и иных частях тела у взрослого или ребенка были проведены в нашей клинике в Санкт-Петербурге, позвоните по номеру +7 (812) 336-33-33. Специалист запишет вас на прием на удобное время.
причины и симптомы, диагностика, лечение и профилактика
Сыпь на лице – это воспаление сальных желез. Они выделяют особый секрет – кожное сало. В идеале это сбалансированная смесь различных веществ, вырабатываемых организмом – жирных кислот, стероидов, холестерола, частиц эпителия. Такая «смазка» защищает поверхность кожи от вредных бактерий, служит для нее идеальной питательной микрофлорой.
Такая «смазка» защищает поверхность кожи от вредных бактерий, служит для нее идеальной питательной микрофлорой.
Ухудшения в работе органов провоцируют изменение качественного и количественного состава секрета, способствуют нарушению его оттока. Кожное сало из защитника кожи становится очагом инфекции. А на лице находится наибольшее количество сальных желез (до 900 в одном квадратном сантиметре). Самые крупные из них располагаются в зоне лба, подбородка, щек, крыльев носа, носогубных складок. Неудивительно, что сыпь тоже «любит» эти участки.
Среди рекомендаций дерматолога по поводу эффективного лечения обязательно будет направление к гастроэнтерологу. В некоторых случаях необходима также помощь лора или эндокринолога. Но восстановление нормальной работы желудочно-кишечного тракта – первое условие устранения сыпи.
О каких внутренних проблемах организма расскажет сыпь на лице
Предварительные выводы гастроэнтеролог может сделать даже на основе локализации прыщей:
- Подбородок. Одной из причин может быть неполное усвоение пищи. Это приводит к выделению токсинов.
- Область губ отражает неполадки всей пищеварительной системы (дисбактериоз, запоры, кишечные колики).
- Нос. Сыпь на разных участках расскажет о сбоях в гормональной и сердечно-сосудистой системах, неприятностях с кишечником.
- Лоб и переносица (Т-зона). Высыпания могут быть результатом интоксикации, вызванной неправильным питанием (увлечение сладким, жареными и жирными блюдами и т. д.), неконтролируемым приемом антибиотиков, витаминов и гормонов. Возможны нарушения в функционировании желудка, желчного пузыря, поджелудочной железы, печени. Прыщи над бровью – сигнал о том, что раздражен кишечник.
Таким образом, желание устранить видимый дефект помогает решить гораздо более опасные и неприятные проблемы.
Методы лечения высыпаний на лице
Современная гастроэнтерология располагает обширным набором средств устранения причин высыпаний. В каждом случае точная диагностика и лечение осуществляется по индивидуальным показаниям и может включать различные методы:
В каждом случае точная диагностика и лечение осуществляется по индивидуальным показаниям и может включать различные методы:
- микробиологическое обследование;
- УЗИ внутренних органов;
- диетотерапия;
- медикаментозное лечение;
- физиотерапия;
- траволечение и другие.
Наш центр располагает уникальными возможностями для того, чтобы решить любые гастроэнтерологические проблемы. Заявки принимаются круглосуточно. Мы готовы оказать профессиональную помощь в режиме максимальной срочности.
Прыщи на лице во время беременности. Что делать?
Беременность — особый период в жизни женщины, который приносит не только радость, но и некоторые проблемы. Перестройка организма будущей мамочки, необходимая для роста и развития плода, сопровождается не только лабильностью психоэмоционального состояния, но и изменениями внешнего вида.
Даже на фоне нормально протекающей беременности могут появляться такие небольшие неприятности, как прыщи. Они не угрожают жизни женщины и эмбриона, но все же вызывают некоторое беспокойство у беременной.
Прыщи являются дерматологической проблемой, которая возникает вследствие воспаления волосяных луковиц, а также потовых, сальных желез. В большинстве случаев они располагаются на лице, груди, плечах. Причин для появления прыщей достаточно, это может быть.
- Гиперпродукция кожного сала (себума), которое с отмершими клетками кожи закрывает просвет пор. Такая среда хорошо подходит для размножения бактерий, что сопровождается воспалительным процессом и появлением прыщей.
- Недостаточный объем выпиваемой жидкости в сутки, что приводит к нарастанию интоксикации.
- Нервное перенапряжение, стрессовые факторы.
- Сбой в иммунной системе. Во время беременности отмечается снижение иммунитета, что сопровождается нарушением барьерной функции кожи.
- Погрешности в питании (голодание, чрезмерное употребление острых блюд, пряностей, сладостей).

- Использование некачественной косметики. Внимание следует обратить на состав косметического средства. При беременности рекомендуется останавливать свой выбор на натуральной косметике с минимальным содержанием консервантов, отдушек.
- Частый пилинг, применение скрабов, что приводит к удалению защитного слоя с поверхности кожных покровов. На этом фоне инфекционным возбудителям легче закрепиться на коже и спровоцировать возникновение прыщей.
- Гормональная перестройка, связанная с нарастанием уровня прогестерона. Высокий риск появления прыщей приходится на первый семестр, когда наблюдаются наибольшие колебания гормонов.
- Интоксикация. Обычно токсины большей частью выводятся с помощью органов мочевыделительной, пищеварительной системы. В случае увеличения концентрации токсинов в крови (при запорах, почечной недостаточности) возможно их усиленное выведение через кожные покровы. На фоне нарушения гигиенических правил на коже могут появляться прыщи.
- Гиповитаминоз и как следствие снижение иммунитета, барьерной функции кожи.
- Генетическая предрасположенность.
Прыщи, спровоцированные вышеперечисленными причинами, относительно безопасны, чего нельзя сказать о высыпаниях, которые являются симптомом заболеваний — краснухи, ветряной оспы. Если женщину помимо акне беспокоит гипертермия, недомогание, снижение аппетита, зуд кожи, головная боль, ломота в суставах, мышцах, следует немедленно обратиться к врачу.
Инфекционные заболевания во время беременности могут привести к возникновению таких серьезных осложнений, как внутриутробная смерть плода, тяжелые пороки развития, умственная отсталость, задержка физического развития.
Важно помнить, что беременным запрещается использование мазей, крема, в состав которых входят некоторые антибактериальные, гормональные компоненты, пероксид бензола, салициловая кислота.
Чтобы избавиться от акне, необходимо соблюдать определенные рекомендации.
- Требуется регулярное умывание лица. Это позволяет удалять «грязь» с поверхности кожных покровов, не допустить нарушения флоры и инфекционного воспаления.
- Питание должно включать свежие овощи, фрукты, крупы. Ограничения в еде касаются копченых изделий, жирных, острых блюд, сладостей.
- Запрещается выдавливание прыщей, так как дополнительная травматизация тканей приводит к заражению тканей, распространению инфекции на здоровые участки кожи и увеличению воспаления.
- Достаточный питьевой режим (приблизительно 1,5 литра). Объем суточной жидкости определяется врачом с учетом риска появления отеков при наличии токсикоза, сопутствующих заболеваний.
- Местное лечение должно включать средства, безопасные для беременной, плода — крем Скинерен (начиная со второго триместа), Зинерит, Квонтан, Цитовит.
- Контроль над регулярной очисткой кишечника. В этом может помочь правильно составленный рацион питания (с достаточным содержанием клетчатки, кисломолочных продуктов), слабительные средства (при наличии хронических запоров), а также пробиотики, которые необходимы для поддержки нормальной микрофлоры кишечника.
Пройти полное обследование, проконсультироваться с акушером-гинекологом, дерматологом, эндокринологом и другими узкопрофильными специалистами, можно в многопрофильной клинике Здоровье столицы. Благодаря большому опыту работы, высокой квалификации врачей удается за короткий промежуток времени установить причину развития кожной патологии, провести эффективное лечение и предупредить дальнейшее появление прыщей.
Последние Новости
Прыщи на лице после 30 лет
Врач-трихолог, дерматовенеролог, косметолог, физиотерапевт
Время на прочтение: 5 мин
Дата публикации: 13.09.20
Многие думают, что прыщи на лице – это участь несчастных подростков. Но бывают высыпания на лице и у людей старшего возраста. Давайте разберемся, что это может быть и как с этим бороться.
Какие проблемы встречаются у взрослых
- Акне Tarda – так называются поздние акне, которые чаще всего встречаются у женщин после 30 лет и локализуются на нижней части лица, реже на груди и спине. Обычно их появление связано с гормональными нарушениями – в этом случае необходимо обратиться к гинекологу-эндокринологу, сдать мазок на онкоцитологию и УЗИ малого таза. Но пока Вы разбираетесь, можно обратиться и к дерматологу, чтобы начать наружную терапию по устранению высыпаний и предотвратить поствоспалительную гиперпигментацию и рубцы.
- Розацеа – вторая по встречаемости проблема. Тоже чаще встречается у женщин, но и мужчины не редкость, особенно, занимающие руководящую должность. Высыпания в данном случае расположены в центре лица и на щеках, на носу и на центральной части лба. Представлены в виде мелких розовых узелков или даже гнойничков на фоне общего покраснения лица, также могут быть сосудистые сеточки. В этом случае надо исключить триггерные факторы – это горячие напитки, алкоголь (особенно коньяк и красное вино), острые продукты со специями, инсоляцию, бани, сауны, интенсивные тренировки. Т.е. все, что усиливает кровоток на лице. Необходимо использовать солнцезащитный крем, особенно в летнее время (и в том случае, если вы любитель горнолыжных курортов). Также стоит обратиться к косметологу-дерматологу для назначения наружной лекарственной терапии и подбора лечебной косметики, которая будет поддерживать достигший результат. Очень хороший эффект дают такие аппаратные методы, как микротоковая терапия в сочетании с лимфодренажем и IPL-терапией широкополосным светом, например, на аппарате М22.
В длительных и тяжелых случаях при акне и розацеа рекомендован прием системных ретиноидов, но только по назначению дерматолога, который имеет опыт в подборе и расчете дозировки данного препарата.
- Периоральный дерматит – этот вид дерматоза еще называют «болезнью стюардесс», но встречается он и у мужчин, и даже у детей. Высыпания расположены изолированно, вокруг естественных отверстий рта и носа, реже вокруг глаз. Часто связано это с длительным использованием гормональных кремов и мазей, неправильным подбором косметических средств, в т.ч. у мужчин после бритья, а также использованием фторированных зубных паст. Поэтому рекомендовано поменять пасту, исключить все наружные средства и обратиться к дерматологу, т.к. данная патология просто так самостоятельно не пройдет.
- Фолликулит – может быть связан с неправильным подбором комедогенных косметических средств для кожи, итак склонной к жирности, или может быть вызван бактериями, такими как малассезия, стафилококк или демодекс. Поэтому можно попробовать поменять косметику на более легкую, и если высыпания не пройдут, то обратиться к врачу.
- Дискоидная красная волчанка – «относительно» редкое заболевание, впервые может возникнуть после пребывания на солнце в виде стойкого покраснения и высыпаний. Очень похоже на розацеа, поэтому при появлении его признаков непременно стоит обратиться к дерматологу. Для уточнения диагноза потребуется биопсия кожи.
Мною представлены самые распространенные случаи, но есть и другие редкие дерматозы. Но на то они и редкие, что встречаются далеко не у каждого. Помните, что после 30 лет под обычные прыщи могут маскироваться серьезные заболевания, поэтому не стоит пренебрегать визитом к врачу.
Берегите себя и свою кожу!
Смотрите также:
Сыпь на лице ребенка: изображения, причины и методы лечения
У младенцев большинство высыпаний на лице безвредны и, как правило, проходят без лечения. Причины могут включать экзему, прыщи и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Умение различать различные высыпания может помочь родителям или опекунам узнать, когда обращаться за профессиональной консультацией.
В этой статье мы расскажем о типичных высыпаниях на лице у младенцев, о методах лечения и о том, когда следует обратиться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у маленьких детей, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети выздоравливают от экземы.
По данным Национальной ассоциации экземы в Соединенных Штатах, если экзема развивается в течение первых 6 месяцев жизни, она, как правило, появляется на щеках, подбородке, лбу или коже черепа. Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться в других частях тела. Локти и колени особенно уязвимы, когда младенец начинает ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты считают, что здесь могут играть роль как генетические факторы, так и факторы окружающей среды.
Определенные триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может быть полезно вести дневник симптомов и потенциальных триггеров.Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные триггеры экземы у младенцев:
- тепло и потоотделение
- сухая кожа
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- определенные ткани, такие как шерсть и нейлон
Лечения экземы включают:
- безрецептурные увлажняющие средства
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения.Они также могут посоветовать триггеры и способы их избежать.
Убедитесь, что лекарства, отпускаемые без рецепта, подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже черепа, и люди обычно называют ее колыбелькой. Однако колыбель может также повлиять на щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или жирный вид
- белые или желтые чешуйчатые или твердые пятна
Лечение
Колпачок люльки обычно безвреден и обычно исчезает между 6 и 12 месяцев возраста.
Если ребенок не испытывает дискомфорта, лечение может не потребоваться.
При легких симптомах отпускаемые без рецепта лекарства, такие как противогрибковые кремы и лечебные шампуни, могут помочь уменьшить дискомфорт и ускорить заживление. Однако посоветуйтесь с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более серьезными симптомами врач может назначить местные стероиды для уменьшения воспаления.
Очень тяжелая крышка люльки может увеличить риск заражения. Немедленно обратитесь к врачу, если кожа ребенка:
- чувствует себя горячей
- сочится жидкостью
- испускает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных появляются милиумы, которые представляют собой крошечные белые или желтые шишки размером примерно 1–1. Размером 3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Шишки могут появляться в большом количестве, и обычно примерно равное количество образуются на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название — жемчуг Эпштейна.
Лечение
Милии обычно проходят самостоятельно в течение нескольких недель, как только поры открываются.
Обычно лечение не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к увеличению количества милиумов.
Новорожденные или неонатальные прыщи вызывают появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые младенцы рождаются вместе с ними.
Медицинский термин для обозначения прыщей, которые развиваются в возрасте от 6 недель до 6 месяцев младенческого возраста, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
Прыщи имеют тенденцию развиваться на щеках и носу ребенка, но высыпания также могут появиться на:
- лбу
- подбородке
- волосистой части головы
- шее
- груди
- верхней части спины
Лечение
Как правило, акне новорожденных — не повод для беспокойства.Маловероятно, что он вызовет рубцы, и, как правило, проходит без лечения через несколько недель или месяцев.
Родители и опекуны должны:
- осторожно вымыть кожу ребенка теплой водой
- избегать очистки пораженных участков
- избегать жирных или жирных средств по уходу за кожей
- проконсультироваться с врачом ребенка перед использованием лекарств от прыщей или очищающих средств
Детские прыщи развиваются у малышей старше 6 недель. Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем новорожденные. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед тем, как лечить детские угри, важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские прыщи обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может посоветовать лечение акне и предотвращение образования рубцов.Если они подозревают, что прыщи возникли в результате какого-либо заболевания, они могут проконсультироваться со специалистом.
Врач может диагностировать причину сыпи.
Синдром пощечины щеки — вирусная инфекция. Заболеть может каждый, но чаще всего развивается у детей школьного возраста.
Другие названия синдрома включают пятое заболевание и инфекционную эритему. Это результат заражения парвовирусом B19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках.Сыпь обычно безболезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает в течение нескольких дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно держится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Это может быть зуд, но обычно это не болезненно.
Синдром пощечины щеки может также вызывать следующие симптомы:
Дети могут сначала передать инфекцию другим детям, но обычно она перестает быть заразной после появления сыпи.
Лечение
Симптомы синдрома пощечины обычно легкие, и основная инфекция обычно проходит без лечения.
Безрецептурные препараты, такие как парацетамол и ибупрофен, могут помочь облегчить любой дискомфорт. Однако посоветуйтесь с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте детям аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на детском лице безвредны.Обычно они проясняются самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь серьезная или у ребенка есть:
- волдыри, заполненные жидкостью
- лихорадка
- потеря аппетита
- красные полосы, отходящие от сыпи
- крошечные красные или пурпурные пятна, которые не исчезают, когда кто-то оказывает давление
- опухшие лимфатические узлы
- летаргия
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста.Многие возможные причины включают экзему, прыщи и инфекции.
Большинство высыпаний проходят без лечения. Однако обратитесь к врачу, если сыпь серьезная или стойкая, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
Сыпь на лице ребенка: изображения, причины и методы лечения
У младенцев большинство высыпаний на лице безвредны и, как правило, проходят без лечения. Причины могут включать экзему, прыщи и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Умение различать различные высыпания может помочь родителям или опекунам узнать, когда обращаться за профессиональной консультацией.
В этой статье мы расскажем о типичных высыпаниях на лице у младенцев, о методах лечения и о том, когда следует обратиться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у маленьких детей, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети выздоравливают от экземы.
По данным Национальной ассоциации экземы в Соединенных Штатах, если экзема развивается в течение первых 6 месяцев жизни, она, как правило, появляется на щеках, подбородке, лбу или коже черепа. Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться в других частях тела. Локти и колени особенно уязвимы, когда младенец начинает ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты считают, что здесь могут играть роль как генетические факторы, так и факторы окружающей среды.
Определенные триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может быть полезно вести дневник симптомов и потенциальных триггеров. Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные триггеры экземы у младенцев:
- тепло и потоотделение
- сухая кожа
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- определенные ткани, такие как шерсть и нейлон
Лечения экземы включают:
- безрецептурные увлажняющие средства
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения.Они также могут посоветовать триггеры и способы их избежать.
Убедитесь, что лекарства, отпускаемые без рецепта, подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже черепа, и люди обычно называют ее колыбелькой. Однако колыбель может также повлиять на щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или жирный вид
- белые или желтые чешуйчатые или твердые пятна
Лечение
Колпачок люльки обычно безвреден и обычно исчезает между 6 и 12 месяцев возраста.
Если ребенок не испытывает дискомфорта, лечение может не потребоваться.
При легких симптомах отпускаемые без рецепта лекарства, такие как противогрибковые кремы и лечебные шампуни, могут помочь уменьшить дискомфорт и ускорить заживление. Однако посоветуйтесь с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более серьезными симптомами врач может назначить местные стероиды для уменьшения воспаления.
Очень тяжелая крышка люльки может увеличить риск заражения. Немедленно обратитесь к врачу, если кожа ребенка:
- чувствует себя горячей
- сочится жидкостью
- испускает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных появляются милиумы, которые представляют собой крошечные белые или желтые шишки размером примерно 1–1. Размером 3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Шишки могут появляться в большом количестве, и обычно примерно равное количество образуются на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название — жемчуг Эпштейна.
Лечение
Милии обычно проходят самостоятельно в течение нескольких недель, как только поры открываются.
Обычно лечение не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к увеличению количества милиумов.
Новорожденные или неонатальные прыщи вызывают появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые младенцы рождаются вместе с ними.
Медицинский термин для обозначения прыщей, которые развиваются в возрасте от 6 недель до 6 месяцев младенческого возраста, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
Прыщи имеют тенденцию развиваться на щеках и носу ребенка, но высыпания также могут появиться на:
- лбу
- подбородке
- волосистой части головы
- шее
- груди
- верхней части спины
Лечение
Как правило, акне новорожденных — не повод для беспокойства.Маловероятно, что он вызовет рубцы, и, как правило, проходит без лечения через несколько недель или месяцев.
Родители и опекуны должны:
- осторожно вымыть кожу ребенка теплой водой
- избегать очистки пораженных участков
- избегать жирных или жирных средств по уходу за кожей
- проконсультироваться с врачом ребенка перед использованием лекарств от прыщей или очищающих средств
Детские прыщи развиваются у малышей старше 6 недель. Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем новорожденные. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед тем, как лечить детские угри, важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские прыщи обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может посоветовать лечение акне и предотвращение образования рубцов.Если они подозревают, что прыщи возникли в результате какого-либо заболевания, они могут проконсультироваться со специалистом.
Врач может диагностировать причину сыпи.
Синдром пощечины щеки — вирусная инфекция. Заболеть может каждый, но чаще всего развивается у детей школьного возраста.
Другие названия синдрома включают пятое заболевание и инфекционную эритему. Это результат заражения парвовирусом B19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках.Сыпь обычно безболезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает в течение нескольких дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно держится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Это может быть зуд, но обычно это не болезненно.
Синдром пощечины щеки может также вызывать следующие симптомы:
Дети могут сначала передать инфекцию другим детям, но обычно она перестает быть заразной после появления сыпи.
Лечение
Симптомы синдрома пощечины обычно легкие, и основная инфекция обычно проходит без лечения.
Безрецептурные препараты, такие как парацетамол и ибупрофен, могут помочь облегчить любой дискомфорт. Однако посоветуйтесь с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте детям аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на детском лице безвредны.Обычно они проясняются самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь серьезная или у ребенка есть:
- волдыри, заполненные жидкостью
- лихорадка
- потеря аппетита
- красные полосы, отходящие от сыпи
- крошечные красные или пурпурные пятна, которые не исчезают, когда кто-то оказывает давление
- опухшие лимфатические узлы
- летаргия
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста.Многие возможные причины включают экзему, прыщи и инфекции.
Большинство высыпаний проходят без лечения. Однако обратитесь к врачу, если сыпь серьезная или стойкая, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
Сыпь на лице ребенка: изображения, причины и методы лечения
У младенцев большинство высыпаний на лице безвредны и, как правило, проходят без лечения. Причины могут включать экзему, прыщи и инфекцию.
Однако иногда сыпь на лице ребенка может указывать на более серьезное заболевание.
Умение различать различные высыпания может помочь родителям или опекунам узнать, когда обращаться за профессиональной консультацией.
В этой статье мы расскажем о типичных высыпаниях на лице у младенцев, о методах лечения и о том, когда следует обратиться к врачу.
Экзема относится к группе состояний, при которых кожа становится грубой, раздраженной, зудящей и воспаленной.
Эти состояния часто встречаются у маленьких детей, часто проявляясь в возрасте от 6 месяцев до 5 лет. Многие дети выздоравливают от экземы.
По данным Национальной ассоциации экземы в Соединенных Штатах, если экзема развивается в течение первых 6 месяцев жизни, она, как правило, появляется на щеках, подбородке, лбу или коже черепа. Сыпь будет сухой, красной и зудящей.
В возрасте от 6 до 12 месяцев экзема может развиться в других частях тела. Локти и колени особенно уязвимы, когда младенец начинает ползать.
Лечение
Хотя точная причина экземы неизвестна, эксперты считают, что здесь могут играть роль как генетические факторы, так и факторы окружающей среды.
Определенные триггеры окружающей среды могут чрезмерно активировать иммунную систему, вызывая воспаление и раздражение кожи.
При попытке установить причину экземы у ребенка может быть полезно вести дневник симптомов и потенциальных триггеров. Избегая этих триггеров, можно предотвратить обострение симптомов.
Ниже приведены некоторые распространенные триггеры экземы у младенцев:
- тепло и потоотделение
- сухая кожа
- раздражители, такие как мыло, моющие средства и сигаретный дым
- аллергены, такие как пылевые клещи, пыльца и перхоть домашних животных
- определенные ткани, такие как шерсть и нейлон
Лечения экземы включают:
- безрецептурные увлажняющие средства
- рецептурные кремы и мази, такие как стероидные кремы
- иммунодепрессанты
- фототерапия
Врач может проконсультироваться с детским дерматологом и порекомендовать курс лечения.Они также могут посоветовать триггеры и способы их избежать.
Убедитесь, что лекарства, отпускаемые без рецепта, подходят для младенцев.
Себорейный дерматит вызывает появление сыпи на участках кожи, содержащих много сальных желез.
У младенцев сыпь в основном появляется на коже черепа, и люди обычно называют ее колыбелькой. Однако колыбель может также повлиять на щеки, особенно вокруг глаз и носа.
Сыпь может иметь следующие характеристики:
- покраснение и воспаление
- маслянистый или жирный вид
- белые или желтые чешуйчатые или твердые пятна
Лечение
Колпачок люльки обычно безвреден и обычно исчезает между 6 и 12 месяцев возраста.
Если ребенок не испытывает дискомфорта, лечение может не потребоваться.
При легких симптомах отпускаемые без рецепта лекарства, такие как противогрибковые кремы и лечебные шампуни, могут помочь уменьшить дискомфорт и ускорить заживление. Однако посоветуйтесь с врачом, прежде чем использовать эти продукты для младенцев.
Если сыпь чешуйчатая, нанесение минерального масла или вазелина на кожу головы ребенка за 1 час до использования шампуня против перхоти может помочь ослабить и удалить чешуйки.
Детям с более серьезными симптомами врач может назначить местные стероиды для уменьшения воспаления.
Очень тяжелая крышка люльки может увеличить риск заражения. Немедленно обратитесь к врачу, если кожа ребенка:
- чувствует себя горячей
- сочится жидкостью
- испускает неприятный запах
Примерно у 40–50 процентов здоровых новорожденных появляются милиумы, которые представляют собой крошечные белые или желтые шишки размером примерно 1–1. Размером 3 мм.
Милии возникают в результате закупорки пор и обычно развиваются на лице, часто вокруг глаз и носа. Шишки могут появляться в большом количестве, и обычно примерно равное количество образуются на каждой стороне лица.
У младенцев милиумы также могут развиваться во рту. В данном случае медицинское название — жемчуг Эпштейна.
Лечение
Милии обычно проходят самостоятельно в течение нескольких недель, как только поры открываются.
Обычно лечение не требуется. Избегайте использования кремов и мазей на коже ребенка, так как они могут еще больше закупорить поры и привести к увеличению количества милиумов.
Новорожденные или неонатальные прыщи вызывают появление маленьких красных прыщиков, обычно в возрасте 2–6 недель. Однако некоторые младенцы рождаются вместе с ними.
Медицинский термин для обозначения прыщей, которые развиваются в возрасте от 6 недель до 6 месяцев младенческого возраста, и мы обсудим это ниже.
По данным Американской академии дерматологии, акне новорожденных поражает около 20 процентов новорожденных.
Прыщи имеют тенденцию развиваться на щеках и носу ребенка, но высыпания также могут появиться на:
- лбу
- подбородке
- волосистой части головы
- шее
- груди
- верхней части спины
Лечение
Как правило, акне новорожденных — не повод для беспокойства.Маловероятно, что он вызовет рубцы, и, как правило, проходит без лечения через несколько недель или месяцев.
Родители и опекуны должны:
- осторожно вымыть кожу ребенка теплой водой
- избегать очистки пораженных участков
- избегать жирных или жирных средств по уходу за кожей
- проконсультироваться с врачом ребенка перед использованием лекарств от прыщей или очищающих средств
Детские прыщи развиваются у малышей старше 6 недель. Обычно он появляется в возрасте от 3 до 6 месяцев.
Детские прыщи встречаются реже, чем новорожденные. Симптомы могут быть более серьезными и могут потребовать лечения.
Перед тем, как лечить детские угри, важно исключить другие состояния, такие как экзема и инфекции, которые чаще встречаются в этой возрастной группе.
Лечение
Детские прыщи обычно проходят в течение 6–12 месяцев после первого появления.
После постановки диагноза дерматолог может посоветовать лечение акне и предотвращение образования рубцов.Если они подозревают, что прыщи возникли в результате какого-либо заболевания, они могут проконсультироваться со специалистом.
Врач может диагностировать причину сыпи.
Синдром пощечины щеки — вирусная инфекция. Заболеть может каждый, но чаще всего развивается у детей школьного возраста.
Другие названия синдрома включают пятое заболевание и инфекционную эритему. Это результат заражения парвовирусом B19.
Определяющим признаком является ярко-красная сыпь на одной или обеих щеках.Сыпь обычно безболезненна. Обычно он появляется в течение 4–14 дней после заражения.
Сыпь на щеках часто исчезает в течение нескольких дней, но может появиться другая сыпь на таких участках, как грудь, руки и ноги. Эта сыпь обычно держится 7–10 дней, но может появляться и исчезать.
Сыпь на теле обычно пятнистая и светлая. Это может быть зуд, но обычно это не болезненно.
Синдром пощечины щеки может также вызывать следующие симптомы:
Дети могут сначала передать инфекцию другим детям, но обычно она перестает быть заразной после появления сыпи.
Лечение
Симптомы синдрома пощечины обычно легкие, и основная инфекция обычно проходит без лечения.
Безрецептурные препараты, такие как парацетамол и ибупрофен, могут помочь облегчить любой дискомфорт. Однако посоветуйтесь с врачом, прежде чем давать эти препараты младенцам или маленьким детям.
Никогда не давайте детям аспирин, так как это может увеличить риск серьезного заболевания, называемого синдромом Рея.
Большинство высыпаний на детском лице безвредны.Обычно они проясняются самостоятельно.
Однако сыпь в этой области может указывать на инфекцию или основное заболевание.
Обратитесь к врачу, если сыпь серьезная или у ребенка есть:
- волдыри, заполненные жидкостью
- лихорадка
- потеря аппетита
- красные полосы, отходящие от сыпи
- крошечные красные или пурпурные пятна, которые не исчезают, когда кто-то оказывает давление
- опухшие лимфатические узлы
- летаргия
- кашель
Сыпь на лице часто встречается у младенцев и детей младшего возраста.Многие возможные причины включают экзему, прыщи и инфекции.
Большинство высыпаний проходят без лечения. Однако обратитесь к врачу, если сыпь серьезная или стойкая, или если она сопровождает другие симптомы.
Прочтите статью на испанском языке.
Распространенная сыпь в детском возрасте | Беременность Роды и дети
Менингитная сыпь
Если вы подозреваете, что у вашего ребенка менингитная сыпь, немедленно обратитесь в ближайшее отделение неотложной помощи. Подробнее о серьезных высыпаниях в детстве вы можете прочитать здесь.
Сыпь без температуры и зуда
Милия (закупорка сальных желез)
Примерно у половины новорожденных на лице, особенно на носу, появляются маленькие белые пятна, называемые милиумами. Это просто закупоренные поры, они не вызывают зуда и не заразны. Обычно они проходят без лечения в течение нескольких недель.
Токсическая эритема
У многих новорожденных появляется пятнистая красная кожная реакция, называемая токсической эритемой, которая может появиться в период между 2 днями и 2 неделями после рождения.Плоские красные пятна или небольшие бугорки часто сначала появляются на лице, а затем распространяются на тело и конечности. Сыпь безвредна, не заразна и проходит через несколько дней или неделю.
Детские прыщи
У некоторых детей в первые несколько месяцев жизни появляются прыщи на щеках и носу. Эти прыщи обычно проходят без какого-либо лечения, обычно в течение нескольких месяцев, но иногда это может занять год.
Сыпь от подгузников
Сыпь под подгузником — это воспаление кожи в области подгузника, которое выглядит красным, болезненным и воспаленным.Сыпь под подгузником вызывается рядом причин, в том числе мочой или фекалиями, раздражающими кожу ребенка.
Чтобы избежать появления сыпи от подгузников, держите область подгузников чистой и сухой, часто меняя подгузники и оставляйте подгузники без подгузников. Вы можете защитить кожу, нанося защитный крем, например, цинковый или мягкий белый парафин, при каждой смене подгузников.
Стойкую сыпь от подгузников можно лечить с помощью лечебного крема. Не используйте тальк или антисептики для лечения опрелостей. Если на коже вашего ребенка возникла грибковая инфекция, вам необходимо использовать противогрибковую мазь.Обратитесь за советом к своему врачу или фармацевту.
Многоформная эритема
Многоформная эритема — это сыпь, вызванная инфекцией, лекарствами или болезнью. Красные пятна появляются на руках или ногах, а затем распространяются по обеим сторонам тела (в течение дня или около того). Пятна обычно не зудят, но могут образоваться вздутия или волдырей.
Ваш ребенок может плохо себя чувствовать или у него может быть небольшая температура до того, как появится сыпь. Многоформная эритема не заразна и обычно проходит без лечения в течение 3–6 недель.
Волосный кератоз («куриная кожа»)
Волосный кератоз — это безвредное заболевание, при котором кожа становится шершавой и неровной, как будто постоянно покрывается гусиными прыщами. Эти шишки чаще всего возникают на плечах и бедрах. Вы можете попробовать несколько способов, чтобы сыпь исчезла.
Сыпь, которая может вызывать зуд
Экзема
При экземе кожа становится зудящей, красной, сухой и потрескавшейся, особенно в складках на коленях и локтях. Обычно его обрабатывают кремами с кортикостероидами, чтобы уменьшить воспаление, и увлажняющими средствами, чтобы предотвратить высыхание кожи.
Экзема — это хроническое заболевание, которое может появиться у малышей всего в несколько месяцев. Некоторые триггеры, такие как вирусные инфекции, мыло и хлор для бассейна, могут вызывать появление симптомов.
Стригущий лишай (опоясывающий лишай)
Стригущий лишай — это заразная легкая кожная инфекция, вызывающая кольцевидную красную сыпь с четким центром. Это может произойти практически на любом участке тела, хотя чаще всего это кожа головы, ступни и пах ребенка.
Стригущий лишай вызывается грибком, а не червем, и его обычно лечат с помощью безрецептурных противогрибковых кремов.Чтобы предотвратить распространение инфекции, вы должны держать ребенка дома и не посещать детские сады или школу до следующего дня после начала лечения.
Колючий жар (тепловая сыпь)
Тепловая сыпь может появиться, если вашему ребенку станет жарко во влажной среде. Сыпь проявляется в виде крошечных красных бугорков или волдырей на коже, которые могут вызывать сильный зуд. Охлаждение ребенка и избегание влажности — лучший способ противодействовать тепловой сыпи, которая обычно проходит в течение 2–3 дней без лечения.
Импетиго (школьные язвы)
Импетиго — очень заразная бактериальная инфекция кожи.Это вызывает красные язвы и волдыри, которые образуют желтую корку. Это очень часто встречается у детей в возрасте от 2 до 6 лет, для которых это обычно не серьезно, но может быть опасным для новорожденных. Часто встречается у детей, больных чесоткой.
Если у вашего ребенка импетиго, вам следует обратиться к врачу, который может назначить крем, мазь или таблетку с антибиотиком. Это должно избавить от инфекции в течение 7-10 дней. Вы должны держать ребенка дома, вдали от детских садов или школы и подальше от маленьких детей до тех пор, пока язвы не высохнут, обычно через несколько дней после начала лечения.
Крапивница
Крапивница — это выпуклая красная зудящая сыпь, которая может появиться на любой части тела в любое время, но часто встречается на груди, животе и спине, а также на горле и конечностях. Крапивница обычно проходит в течение нескольких дней без какого-либо лечения. Ваш фармацевт может посоветовать вам лекарства для лечения крапивницы, отпускаемые без рецепта. Если сыпь не проходит, обратитесь к врачу.
Розовый лишай
Розовый лишай — это легкая кожная сыпь, которая иногда появляется после боли в горле, простуды или лихорадки.Обычно поражает только детей старше 10 лет.
Начинается с единственного розового или коричневого пятна на груди или спине. Затем в течение следующих недель на груди, спине и конечностях появляются овальные красные пятна. Они могут вызывать зуд, а ваш ребенок может чувствовать усталость и недомогание.
Точная причина розового отрубевидного лишая неясна, и эксперты полагают, что это, вероятно, не заразно. Сыпь обычно проходит через пару месяцев без лечения.
Если вы беременны, розовый отрубевидный лишай в редких случаях может привести к осложнениям.Обратитесь к врачу, если вы беременны и контактируете с ребенком, у которого есть розовый питириаз.
Контагиозный моллюск
Molluscum contagiosum — это вирусная кожная инфекция, которая передается при контакте кожа к коже или при совместном использовании воды или полотенец в бассейне.
Пятна контагиозного моллюска выглядят как прыщики и превращаются в круглые жемчужно-белые комочки, обычно размером от 2 до 5 миллиметров. Они могут вызывать зуд. Обычно они заживают без лечения в течение 6 месяцев, но это может занять больше времени.
Сыпь с лихорадкой
Болезнь пощечины щеки (пятая болезнь)
Болезнь пощечины щеки — это вирусная инфекция, поражающая в основном детей дошкольного и школьного возраста. Обычно это вызывает ярко-красную сыпь на обеих щеках, которая распространяется как «кружевная» сыпь на тело и конечности. Иногда вызывает жар.
Заболевание пощечины щеки обычно протекает в легкой форме и проходит через несколько дней без лечения. Ребенок заразен до появления сыпи, но не сразу.
Вирус может поразить беременную женщину, потенциально вызывая у ее будущего ребенка анемию. Это также может вызвать выкидыш. Если вы подозреваете, что у вас или у вашего ребенка болезнь пощечины, вам следует избегать контактов с женщинами, которые беременны или могут быть беременными.
Болезнь рук, ящура
Болезнь рук, ног и рта — это легкое, но очень заразное вирусное заболевание, вызывающее сыпь на ладонях рук и подошвах ног. Это не то же самое, что ящур, поражающий сельскохозяйственных животных.
Заболевание распространено в детских садах и детских садах. Ваш ребенок может плохо себя чувствовать, у него будет жар и волдыри на руках, ногах, во рту, а также в области подгузников, которые сохранятся от 7 до 10 дней. Детям с заболеваниями рук, ящура и рта следует держаться подальше от детских садов и школ, пока все волдыри не высохнут.
Заболевание рук, ящура и рта обычно проходит само по себе без серьезных проблем, но в редких случаях оно может быть более серьезным, особенно у людей с нарушенной иммунной системой или у беременных женщин.Эти редкие проблемы включают инфекции головного мозга и сердечной мышцы и выкидыш у беременных.
Розеола младенческая
Младенческая розеола — это заразная вирусная инфекция, которая может вызывать симптомы простуды и высокую температуру. У детей с младенческой розеолой появляются розовые пятна, которые начинаются на груди, животе и спине и распространяются на конечности. Ребенок заразен до появления сыпи, но не после. Сыпь обычно держится от 3 до 5 дней.
Высокая температура может длиться несколько дней.Младенческая розеола также может вызывать у некоторых детей фебрильные судороги. Если у вашего ребенка судороги (припадок), немедленно позвоните по номеру Triple Zero (000) и попросите скорую помощь. Лихорадочные судороги страшно увидеть, но, как правило, они не вредны.
Когда обращаться за помощью
У многих младенцев кожная сыпь появляется в первые дни или недели, когда их чувствительная кожа адаптируется к новой среде. Большинство высыпаний безвредны и проходят самостоятельно. Но если вашему ребенку кажется, что он нездоров, или если вы беспокоитесь, вам следует обратиться к врачу.Они могут посоветовать причину и необходимость лечения.
Независимо от возраста, вы должны показать ребенка врачу, если у него сыпь, постоянная высокая температура, симптомы простуды или кашля или опухшие шейные железы.
Лечение распространенной сыпи у детей
Если вы считаете, что ваш ребенок может быть заразным, ему следует оставаться дома. Держите их подальше от школы, детских садов и других детей. Вы также должны держать их подальше от беременных женщин или беременных женщин, поскольку некоторые детские инфекции могут вызвать серьезные проблемы у еще не родившихся детей.
Вы можете использовать парацетамол или ибупрофен (у детей старше 3 месяцев), чтобы снизить температуру — внимательно прочтите инструкции на упаковке, чтобы убедиться, что ваш ребенок получает дозу, соответствующую его возрасту и весу.
Ваш фармацевт посоветует вам, как лечить симптомы обычной сыпи. Например, вы можете использовать безрецептурные кремы, чтобы предотвратить зуд.
Если вы беспокоитесь о своем ребенке, позвоните по телефону «Беременность, роды и рождение ребенка» по телефону 1800 882 436, чтобы поговорить с медсестрой по охране здоровья матери, или позвоните в Healthdirect по телефону 1800 022 022, чтобы поговорить с дипломированной медсестрой.Или обратитесь к врачу.
Фотографии сыпи и состояния кожи в детстве
AAD. Чесотка. Американская академия дерматологии. https://www.aad.org/public/diseases/contagious-skin-diseases/scabies [дата обращения: сентябрь 2019 г.]
AAFP. 2017. Опрелости. Американская академия семейных врачей. https://familydoctor.org/condition/diaper-rash/ [дата обращения: сентябрь 2019 г.]
AAP. 2019. Детские родинки и высыпания. Американская академия педиатрии. https: // www.Healthychildren.org/English/ages-stages/baby/bathing-skin-care/Pages/Your-Newborns-Skin-Birthmarks-and-Rashes.aspx [по состоянию на сентябрь 2019 г.]
AAP. 2015. Колпачок люльки. Американская академия педиатрии. https://www.healthychildren.org/English/ages-stages/baby/bathing-skin-care/Pages/Cradle-Cap.aspx [дата обращения: сентябрь 2019 г.]
Allmon, A, et al. 2015. Распространенные высыпания на коже у детей. Американский семейный врач 92 (3): 211-6. http://www.aafp.org/afp/2015/0801/p211.html [дата обращения: сентябрь 2019 г.]
CDC.2019. Болезни рук, ног и рта. Центры США по контролю и профилактике заболеваний. https://www.cdc.gov/hand-foot-mouth/ [дата обращения: сентябрь 2019 г.]
CDC. 2017. Краснуха. Центры США по контролю и профилактике заболеваний. https://www.cdc.gov/rubella/ [дата обращения: сентябрь 2019 г.]
CDC. 2019. Корь (rubeola). Центры США по контролю и профилактике заболеваний. https://www.cdc.gov/measles/ [дата обращения: сентябрь 2019 г.]
March of Dimes. 2013. Желтуха новорожденных. http: //www.marchofdimes.org / baby / newborn-jaundice.aspx [Доступ в сентябре 2019 г.]
Mayo Clinic. 2018. Детские прыщи. http://www.mayoclinic.org/diseases-conditions/baby-acne/basics/definition/con-20033932 [дата обращения: сентябрь 2019 г.]
MedlinePlus (ADAM). 2017. Ядовитый плющ, дуб и сумах. https://medlineplus.gov/poisonivyoakandsumac.html [дата обращения: сентябрь 2019 г.]
MedlinePlus (ADAM). 2018. Герпес. https://medlineplus.gov/coldsores.html [по состоянию на сентябрь 2019 г.]
MedlinePlus (ADAM).2019. Фолликулит. https://medlineplus.gov/ency/article/000823.htm [по состоянию на сентябрь 2019 г.]
Medscape. 2019. Папулезная крапивница. [Доступ в сентябре 2019 г.]
Nemours Foundation. 2019. Ветряная оспа. http://kidshealth.org/en/parents/chicken-pox.html [[дата обращения: сентябрь 2019 г.]
Nemours Foundation. 2018. Крапивница. http://kidshealth.org/en/parents/hives.html [дата обращения: сентябрь 2019 г.]
Nemours Foundation. 2019. Бородавки. http://kidshealth.org/en/parents/wart.html [дата обращения: сентябрь 2019 г.]
Nemours Foundation.2019. Стригущий лишай. http://kidshealth.org/en/teens/ringworm.html [по состоянию на сентябрь 2019 г.]
Распространенные сыпи и родинки у новорожденных
У многих новорожденных есть кожные заболевания. Некоторые рождаются с родинками. У некоторых появляется сыпь в первые несколько месяцев жизни. Большинство бугорков и пятен на коже ребенка безвредны и обычно проходят сами по себе.
Важно знать, какие высыпания и родинки встречаются чаще всего. Это поможет вам определить необычное заболевание, которое следует посетить врачу.
Путь к улучшению здоровья
У многих младенцев вскоре после рождения появляется сыпь. Большинство из них встречаются часто, и их можно лечить дома.
Распространенные высыпания у новорожденных
Детские прыщи
- Внешний вид: белые или красные прыщики на щеках, носу, подбородке или лбу вашего ребенка.
- Причина: Воздействие материнских гормонов в утробе матери.
- Уход на дому: Лечение не требуется. Он должен исчезнуть в течение нескольких недель или месяцев.
Милия
- Внешний вид: Крошечные белые шишки на носу или лице.
- Причина: Забиты сальники.
- Уход на дому: Лечение не требуется. Сальные железы откроются, и шишки исчезнут через несколько дней или недель
Подгузник сыпь
- Внешний вид: Красная и болезненная кожа на ягодице или гениталиях вашего ребенка.
- Причина: Обычно длительное пребывание в мокром или грязном подгузнике.
- Домашний уход: дайте ребенку высохнуть между сменами подгузников. Наносите крем или мазь от опрелостей при каждой смене подгузников.Часто меняйте подгузники. Избегайте использования кукурузного крахмала или других порошков. Младенцы могут вдохнуть их и повредить себе легкие .
Дрожжевая опрелость
- Внешний вид: Ярко-красная сыпь от подгузников, часто с более мелкими красными бугорками или пятнами по краям. Не проходит через 2–3 дня обычного домашнего ухода за подгузниками.
- Причина: Грибковая инфекция , которая растет во влажных темных местах.
- Уход на дому: Нет. Это должно быть показано врачом.Обычно это лечится лекарствами.
Тепловая сыпь (потница)
- Внешний вид: Маленькие розовые или красные пятна на коже вашего ребенка. Обычно это происходит в областях, которые перегреваются и потеют, таких как шея, подмышки и область подгузников.
- Причина: перегрев из-за чрезмерной одежды или в жаркую погоду.
- Домашний уход: переместите ребенка в более прохладное место или снимите несколько слоев одежды. Вы можете дать ребенку прохладную ванну. Оденьте ребенка в свободную одежду.
Токсическая эритема
- Внешний вид: Плоские красные пятна без четких границ. У них могут быть маленькие белые или желтые точки в центре. Они редко появляются после того, как ребенку исполнится 5 дней.
- Причина: Неизвестно, но встречается почти у половины младенцев.
- Уход на дому: Лечение не требуется. Пятна обычно исчезают через несколько дней или недель.
Крышка люльки
- Внешний вид: Толстые, желтые, твердые, чешуйчатые или жирные пятна на макушке ребенка.
- Причина: Нормальное скопление масла, чешуек и омертвевших клеток кожи.
- Уход в домашних условиях: Вымойте волосы ребенка мягким детским шампунем. Удалите чешуйки щеткой с мягкой щетиной. Для устойчивых чешуек втирайте минеральное масло в кожу головы ребенка, подождите несколько минут, затем расчешите волосы и промойте их шампунем.
Экзема
- Внешний вид: Красные пятна на сухой, чешуйчатой и зудящей коже.
- Причина: Сухая, чувствительная кожа. Часто это связано с аллергией.
- Домашний уход: используйте мягкое мыло и увлажняющие средства для кожи вашего ребенка.Избегайте использования смягчителей ткани при стирке одежды. Давайте ребенку короткие теплые ванны только каждые 2–3 дня, чтобы не пересушить кожу.
Распространенные родинки новорожденных
Родинки — это необычные пятна на коже. Они часто встречаются у младенцев. Обычно они безвредны, а некоторые блекнут или исчезают со временем.
Пятна лосося (также называемые «укусы аиста» или «поцелуи ангела»)
В основном они находятся на задней части шеи или между бровями. Это совокупность кровеносных сосудов и сосудов.Многие блекнут за несколько месяцев. Иногда, особенно на задней части шеи, они могут никогда не исчезнуть полностью.
Монгольские пятна
Эти гладкие плоские сине-серые отметины обычно появляются на нижней части спины или ягодицах. Это скопления пигментов, которые не попали в верхний слой кожи. Обычно они исчезают к школьному возрасту, но могут никогда не исчезнуть полностью. Они часто встречаются у темнокожих детей.
Кафе с молоком
Эти плоские коричневые пятна имеют овальную форму.Они могли стать больше или темнее. Ваш ребенок может получить больше, когда вырастет.
Винные пятна
Эти отметки образованы неправильно развившимися кровеносными сосудами. При рождении они розовые или красные, но приобретают более темный красно-фиолетовый цвет. Они могут быть большими. Более светлые могут поблекнуть. Другие могли стать больше, толще и темнее.
Гемангиомы
Эти выступающие родинки образованы скоплением кровеносных сосудов. Они различаются по размеру и форме.Они часто выглядят синими, красными или пурпурными. Большинство из них растут около года, а затем постепенно усыхают и увядают.
А как насчет желтухи
?Желтуха — это не сыпь, но она заметна через кожу. У новорожденных с желтухой кожа и белки глаз имеют желтый оттенок. Обычно это проходит через несколько дней после рождения. Это может вызвать проблемы со здоровьем, если станет достаточно плохо. Если ваш новорожденный пожелтел, немедленно обратитесь к врачу. Лечение желтухи заключается в помещении ребенка под специальный свет на несколько часов или дней.Младенцам с тяжелой желтухой может потребоваться лечение в больнице.
Что нужно учитывать
Большинство сыпи у новорожденных безвредны и проходят сами по себе. Но иногда сыпь — это симптом инфекции. Это может быть опасно для новорожденного. Позвоните своему врачу, если вы заметили у своего младенца какие-либо из следующих признаков или симптомов.
- Любая сыпь вместе с другими симптомами, такими как лихорадка , летаргия , кашель, чрезмерная суетливость или плохое питание.
- Усиление боли, отека или тепла в области сыпи.
- Красные полосы, выходящие из области сыпи.
- Опухание лимфатических узлов в области шеи, подмышек или паха .
- Блистеры, заполненные жидкостью (особенно желтой непрозрачной жидкостью).
- Обозначьте красные или пурпурные точки (так называемые петехии) по всему телу, которые не светлеют от давления.
Вопросы к врачу
- Сыпь у моего ребенка нормальная?
- Что я могу сделать для лечения сыпи?
- Как долго будет держаться сыпь?
- Что я могу сделать, чтобы у моего ребенка снова не появилась эта сыпь?
- Есть ли какие-либо осложнения от этой сыпи, на которые мне следует обратить внимание?
- Почему у моего ребенка родинка?
- Если у меня есть родинка, будет ли у моего ребенка такая же в том же месте?
Ресурсы
Национальные институты здравоохранения, MedlinePlus: родимые пятна
Национальные институты здравоохранения, MedlinePlus: сыпь — дети до 2 лет
Авторские права © Американская академия семейных врачей
Эта информация представляет собой общий обзор и может не относиться ко всем.Поговорите со своим семейным врачом, чтобы узнать, применима ли эта информация к вам, и получить дополнительную информацию по этому вопросу.
Возрастной справочник по кожным заболеваниям у детей
Самовосстанавливающееся покрытие, которое автоматически подстраивается под изменения формы тела, поддерживает комфортную температуру, защищает от бактерий и даже чувствует изменения окружающей среды — ни одна искусственная ткань не может сравниться с фантастическими способностями кожи вашего ребенка. Но даже этот удивительный материал может стать жертвой проблем.Вот как можно определить сыпь у детей и что с ними можно сделать.
Наша группа экспертов: Ричард Хабер, дерматолог, Университет Британской Колумбии; Скотт Мюррей, дерматолог, Университет Далхаузи, Галифакс; Ян Лэнделлс, дерматолог, Мемориальный университет, Сент-Джонс; Мишель Понти, педиатр, Лондон, Онтарио
Сыпь у младенцев и детей ясельного возраста: 0-3 года
Сыпь от подгузников
Ищите: Сырая, красная, воспаленная кожа.
Где: В области подгузников.
Причина: Ферменты в стуле нарушают защитный барьер кожи, вызывая раздражение, которое усиливается от влаги и трения. В других случаях дрожжевой грибок кандида (виновник молочницы) бесконтрольно размножается, когда что-то нарушает нормальный баланс бактерий, обитающих на коже.
Уход на дому: Частая смена подгузников и проветривание ягодиц ребенка могут помочь предотвратить появление опрелостей . Промойте пораженный участок теплой водой (мыло и салфетки могут удалить защитные масла с кожи) и высушите.Нанесите вазелин или крем с оксидом цинка, чтобы защитить чувствительную кожу от мочи и стула.
Обратитесь к врачу: Если кожа потрескалась или сочится жидкостью, или если сыпь не начнет улучшаться через несколько дней, ваш семейный врач или педиатр могут порекомендовать мазь на основе кортизона для ускорения заживления. Красные точки-спутники по краям сигнализируют о дрожжевой сыпи, которая обычно требует лечения противогрибковым кремом, отпускаемым по рецепту.
Тепловая сыпь
Ищите: Крошечные красноватые пятнышки, которые могут превратиться в маленькие пузыри, наполненные жидкостью.
Где: В складках кожи, на участках, покрытых одеждой или на коже, которая длительное время находилась в контакте с поверхностью (например, автокреслом) в жарких и липких условиях. Лихорадка также может вызвать тепловую сыпь.
Причина: Перегрев и закупорка потовых желез.
Уход на дому: Удалите поврежденную ткань, чтобы дать тепло рассеяться. Похлопывание влажной тканью также может охладить кожу. Выбирайте одежду из хлопка, которая обеспечивает циркуляцию воздуха.
Обратитесь к врачу: Если сыпь не исчезнет в течение нескольких дней, ваш семейный врач или педиатр может посоветовать мягкий крем с кортикостероидами для ускорения заживления.
Ищите: Белые точки и прыщи.
Где: По лицевой стороне.
Причина: Под воздействием гормонов, передаваемых от матери к ребенку до рождения, железы на коже производят излишки жира и закупориваются.
Уход на дому: Обычно детские прыщи проходят в течение нескольких месяцев без лечения. Не выщипывайте прыщи: повреждение кожи может привести к инфекции. Избегайте мыла и мытья чаще, чем один или два раза в день, так как это может усугубить состояние.
Обратитесь к врачу: Проконсультируйтесь с врачом, если пятна начинают выглядеть воспаленными: он может назначить местные антибиотики или другие лекарства.
Импетиго
Ищите: Грозди волдырей или красных шишек, которые могут сочиться жидкостью и образовывать корку медового цвета.
Где: Обычно вокруг носа, рта или других участков, не закрытых одеждой. Инфекция также может проникнуть через царапины, царапины и укусы насекомых.
Причина: Стрептококковые или стафилококковые бактерии, передающиеся через прикосновение.Зараженный ребенок может передать импетиго на другие части своего тела.
Домашний уход: Нанесение отпускаемой без рецепта мази с антибиотиком на порезы и царапины может предотвратить проникновение бактерий в раны.
Обратитесь к врачу: Эта быстро распространяющаяся инфекция часто требует лечения пероральными антибиотиками, поэтому обратитесь к врачу вашего ребенка, если вы считаете, что у вашего ребенка импетиго.
Розеола
Ищите: Маленькие красные пятна, которые появляются через четыре или пять дней раздражительности, боли в горле и лихорадки.Бесплатная раздача? Сыпь, которая исчезает в течение нескольких часов и держится всего день или два, появляется, когда температура вашего ребенка нормализуется.
Где: На туловище, распространяется на лицо, шею и конечности. Розеола (что означает «внезапная сыпь») чаще всего возникает в возрасте от шести до 24 месяцев.
Причина: Тип вируса герпеса человека. Инфекция, вероятно, наиболее заразна во время лихорадочной фазы болезни, прежде чем высыпание высыпается.
Уход на дому: Ацетаминофен или ибупрофен могут помочь облегчить дискомфорт, связанный с лихорадкой.Время — единственное лекарство, но когда появляется сыпь, худшее из болезней позади.
Обратитесь к врачу: Если температура вашего ребенка достигает 39 ° C (102 ° F) и он не реагирует на лекарства. Если вы беременны и никогда не болели розеолой, проконсультируйтесь с врачом.
Высыпания у детей 4-8 лет
Ветряная оспа
Ищите: Красноватые пятна с крошечными волдырями в центре, которым обычно предшествуют насморк, кашель и умеренная температура.
Где: По всему телу.
Причина: Вирус ветряной оспы, который распространяется по воздуху или при прямом контакте. Это наиболее заразно за 24–48 часов до появления сыпи.
Домашний уход: Лосьон с каламином, ванны с пищевой содой и антигистаминные препараты снимают зуд; Ибупрофен или ацетаминофен облегчают озноб и боли при лихорадке. Держите детей дома до тех пор, пока волдыри не исчезнут (обычно около недели), чтобы избежать передачи вируса.
Обратитесь к врачу: Любого ребенка с лихорадкой и сыпью следует осмотреть опытным глазом, чтобы исключить более серьезные заболевания.Вам также следует проконсультироваться с врачом, если:
• У вашего ребенка температура поднимается до 39ºC (102ºF), и он не реагирует на парацетамол или ибупрофен;
• Сыпь выглядит инфицированной, или у вашего ребенка затруднено дыхание.
Противовирусный препарат может уменьшить продолжительность и тяжесть симптомов; и вакцина обычно может предотвратить ветряную оспу, если ее вводят до или вскоре после заражения. Если вакцинированные дети действительно заболевают, симптомы обычно слабее, чем обычно.
Ищите: Кружевная красная сыпь, часто сопровождающаяся субфебрильной температурой.
Где: Сыпь обычно сначала появляется на лице в виде «пощечины», а затем распространяется на туловище, руки и ноги.
Причина: Парвовирус B19, который передается почти так же, как вирусы, вызывающие простуду. Хотя сыпь сохраняется около 10 дней, пятая болезнь перестает быть заразной после появления этого симптома.
Уход на дому: Обычно симптомы легкие и не требуют лечения, хотя некоторые дети страдают от болей в суставах, которые можно лечить с помощью детского обезболивающего.
Обратитесь к врачу: Сообщите своему семейному врачу или педиатру, если у вашего ребенка хроническое заболевание или аномалии крови. Посоветуйтесь со своим врачом, если вы ожидаете: вирус иногда вызывает проблемы со здоровьем у детей, матери которых впервые заразились во время беременности.
Ульи
Ищет: Выпуклые красные рубцы.
Где: В любом месте тела, обычно вскоре после еды или прикосновения к чему-то, на что у ребенка аллергия, хотя крапивница также может быть вызвана такими факторами, как стресс, солнце и холод.
Причина: Химическая атака, ошибочно запущенная иммунными клетками.
Уход на дому: Антигистаминные препараты помогают уменьшить зуд и отек.
Обратитесь к врачу: Если у вашего ребенка развилась крапивница, обратитесь к врачу: вам нужно выяснить, есть ли у вашего ребенка аллергия и как вы должны поступать с любыми будущими приступами. Немедленно доставьте ребенка в больницу, если у него проблемы с дыханием.
Моллюск
Ищите: Крошечные телесные или жемчужные шишки, в центре которых может быть ямочка.
Где: Может появляться практически на любом участке тела, включая лицо, шею и туловище, а также в складках кожи.
Причина: Тип поксвируса, который передается при кожном контакте (ребенок может распространить вирус на другие части своего тела) или при плавании в бассейне, зараженном моллюском.
Домашний уход: Поскольку инфекция безвредна, легка и проходит без лечения, родителям не нужно много делать дома.
Обратитесь к врачу: Если у вашего ребенка шишки беспокоят, они быстро распространяются или оставляют ямки на коже, обсудите варианты лечения со своим семейным врачом или дерматологом.Возможные варианты: крем, отпускаемый по рецепту, который активизирует клетки кожи, борющиеся с инфекциями, средство для образования пузырей и хирургическое удаление новообразований.
Бородавки
Ищите: Купола телесного цвета или плоские мозолистые наросты на подошвах стоп (подошвенные бородавки), которые могут иметь темную точку посередине.
Где: Обычно на руках, ногах и лице.
Причина: Различные типы вирусов папилломы, которые передаются при физическом контакте; может распространяться с одной части тела на другую.
Домашний уход: Хотя организм в конечном итоге будет бороться с инфекцией без посторонней помощи, лучше всего прикрыть бородавки водонепроницаемой лентой или повязкой, чтобы остановить распространение. Вы можете попробовать препараты салициловой кислоты, отпускаемые без рецепта (старайтесь не обжечь окружающую кожу), но наберитесь терпения: для получения результатов может потребоваться до шести недель.
Обратитесь к врачу: Если у вашего ребенка бородавки беспокоят или они распространились на обширную область, их можно удалить с помощью жидкого азота, соскоба или лазера.Однако эти неудобные процедуры могут не подходить для маленьких детей.
Высыпания у детей: 9-14 лет
Угри
Ищите: У большинства подростков — около 85 процентов — появляются прыщи, степень тяжести которых варьируется от рассеянных черных точек и белых точек до воспаленных красных кист. Склонность к развитию прыщей передается по наследству.
Где: На лице, шее, груди и спине.
Причина: Всплески выработки половых гормонов заставляют железы производить дополнительное масло, и омертвевшие клетки кожи начинают быстро накапливаться, блокируя поры и закупоривая бактерии, которые обычно живут внутри.Хотя прыщи не являются инфекцией, эти бактерии производят раздражающие вещества, которые накапливаются; давление может привести к разрыву стенок пор.
Уход на дому: Безрецептурные мази с перекисью бензоила могут помочь обуздать прыщи при правильном использовании: вместо того, чтобы наносить их во время высыпаний, наносите их на участки, подверженные прыщам, один или два раза в день. И не отказывайтесь от крема, если прыщики не исчезли за ночь: может потребоваться шесть недель, чтобы начать действовать, и нормально, если кожа начнет адаптироваться к лекарству через две или три недели.Чрезмерное очищение на самом деле способствует избыточному выделению масла: большинство дерматологов рекомендуют умываться два или три раза в день мягким мылом или мягким очищающим средством без мыла.
Обратитесь к врачу: Если препараты перекиси бензоила в аптеке не уменьшают тяжесть высыпаний или прыщи воспаляются или оставляют шрамы, пора обратиться за помощью. Лечение по рецепту от местных и пероральных антибиотиков до кремов с витамином А часто помогает контролировать угри.
Герпес
Ищите: Маленькие пузыри.Область может покалывать в течение дня или двух, прежде чем появятся язвы.
Где: На губах или рядом с ними.
Причина : Тип вируса герпеса человека, который передается при прикосновении к волдырям (например, при поцелуях) или при совместном использовании чашек или другой посуды с инфицированным человеком.
Домашний уход: Следите за тем, чтобы в фазе образования пузырей область оставалась чистой и сухой, а на более поздней стадии смазывайте безрецептурной мазью с антибиотиком, чтобы минимизировать растрескивание и кровотечение.
Обратитесь к врачу: Обратитесь за советом к врачу, если у вашего ребенка частые вспышки: несмотря на то, что от герпеса нет лекарства, пероральные противовирусные препараты могут уменьшить тяжесть и продолжительность каждого приступа.
Сыпь после бритья
Ищет: Маленькие красные шишки.
Где: Вокруг основания сбритых волос.
Причина: Трение и раздражение от бритвы; кончики вьющихся волосков также могут прокалывать кожу, становясь вросшими.
Уход в домашних условиях: Может помочь осторожное протирание мочалкой перед бритьем для удаления омертвевшей кожи. Используйте гель для бритья (разработанный для чувствительной кожи), чтобы уменьшить трение, часто меняйте лезвия, брейтесь по направлению роста волос и не используйте бритвы вместе.Избегайте ароматных гелей, кремов и средств после бритья: ароматизаторы могут раздражать кожу.
Обратитесь к врачу: Обратитесь за медицинской помощью, если сыпь серьезная или инфицирована.
Исследование экземы
Представьте, что полиция, ответственная за защиту кожи вашего ребенка от вирусов и бактерий, внезапно бунтует. Вот что происходит во время вспышки экземы : иммунные клетки обижаются на какой-то незначительный раздражитель и запускают атаки, в результате которых на коже образуется сильно зудящая, воспаленная, красная, чешуйчатая сыпь.
Ученые до сих пор не понимают, почему защитные силы кожи у людей с этим типом экземы так обидчивы. Это состояние, также называемое атопическим дерматитом, поражает от 10 до 20 процентов населения и между приступами симптомов проявляется в виде сухой и чувствительной кожи. Что они действительно знают, так это то, что этот тип «раздражительной» реакции иммунной системы также лежит в основе астмы и сенной лихорадки, и восприимчивость к этому трио связанных с аллергией состояний, как правило, передается по наследству.
Но хотя исследователи еще не нашли точную причину или лекарство от этой распространенной детской кожной сыпи, это не значит, что ваш ребенок обречен на вечные царапины, если у него экзема — около 40 процентов детей перерастают приступы к взрослой жизни. Между тем, трехсторонний подход к профилактике и лечению также может спасти кожу вашего ребенка:
Как сохранить кожу ребенка увлажненной
Обычно натуральные масла удерживают влагу в коже и защищают поверхность от раздражения.Этот барьер не так силен у ребенка, больного экземой, поэтому вы должны укрепить его жирной мазью, такой как вазелин, которую следует наносить на участки, подверженные эпидемии, по крайней мере, один раз в день.

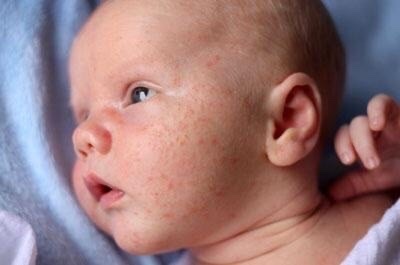 Дерматолог может назначить медикаментозное лечение, определить причину возникновения акне
Дерматолог может назначить медикаментозное лечение, определить причину возникновения акне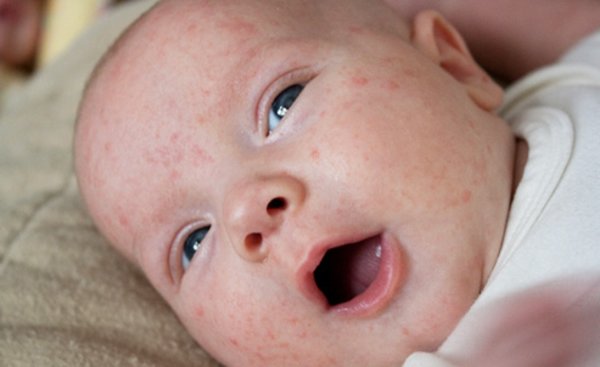 Эти образования заполнены гнойным содержимым и характерны преимущественно для фурункулеза, фолликулита, пиодермии, импетиго, угрей
Эти образования заполнены гнойным содержимым и характерны преимущественно для фурункулеза, фолликулита, пиодермии, импетиго, угрей