Как лечить желтуху в домашних условиях у взрослых: народные средства и препараты
Желтуха относится к болезненным состояниям, при которых билирубин накапливается в крови и откладывается в тканях. При этом кожа, слизистые оболочки и склеры глаз приобретают характерную желтушность.
Современная медицина под желтухой подразумевает болезнь желчевыводящих путей, печени и крови. Заболевание Госпела проявляется при попадании в кровь вырабатываемой печенью желчи. Из-за этого наблюдаются физиологические изменения в виде изменения цвета кожных покровов.
Также желчь может быстро проникать в мочу, которая темнеет. По причине нарушения работы печени кал, наоборот, становится светлым. У пациента наблюдаются симптомы в виде тошноты и рвоты. Чтобы избавляться от подобных признаков, важно знать, как лечить желтуху у взрослых в стационаре и в домашних условиях.
Основные методы терапии
 Перед тем, как начать любое лечение, обязательно проходят диагностическое исследование. После получения результатов анализов врач определяет тип желтухи и причину ее развития.
Перед тем, как начать любое лечение, обязательно проходят диагностическое исследование. После получения результатов анализов врач определяет тип желтухи и причину ее развития.
В частности, механическую желтуху часто провоцирует нарушение работы желчевыводящих путей, а гемолитическую – проблемы в кровеносной системе. При помощи ультразвукового исследования можно выяснить, почему скапливается желчь. Расширенный анализ крови позволяет узнать концентрацию билирубина.
При механической желтухе у пациента можно наблюдать симптомы в виде коликов, тошноты, потери аппетита, увеличения размеров селезенки и печени. Подобное состояние может сообщать о панкреатите, холедохолитиазе, рубцевании и образовании спаек желчных путей.
- Для улучшения тока крови в паренхиме печени в предоперационный период пациент принимает назначенные врачом таблетки.
- Чтобы понизить уровень билирубина в крови в случае гемолитической желтухи, проводят переливание крови.
- К современным эффективным методам относится фототерапия, которая разрушает болезнь под воздействием света.
- Независимо от вида желтухи, больному назначают прием витаминов В.
Если выявляют паренхиматозную желтуху, врач обычно диагностирует гепатит, цирроз печени, лептоспирозу. В этом случае пациент принимает для улучшения обменных процессов клеток печени аминокислоты, витамины В и С.
При нарушении функционирования печени доктор выписывает гепатопротекторы. Лечение проводится эссенциальными фосфолипидами, которые быстро регенерируют клетки пораженного внутреннего органа и восстанавливает ее работу. К ним относятся таблетки и иные лекарства в виде Энерлива, Эссенциале, Ливолина, Резалюта, Фосфолипа.
Пациент с желтухой обязательно следует строгой диете, обычно врач назначает стол №5. Питаться нужно нежирными сортами мяса и рыбы, которые тваривают или готовят на пару. Также полезны бульоны на овощах, приготовленные в виде супа пюре.
Следует полностью отказаться от копченых, соленых, жареных блюд, какао, кофе, алкоголя, любых сладостей. В меню каждый день включаются свежие овощи и фрукты.
Желтуха у детей
 Дети часто сталкиваются с таким явлением, как желтуха. У новорожденных в неонатальный период кожные покровы могут иметь желтоватый оттенок в первые дни жизни. Подобное состояние наблюдается в первые две недели, и проходит самостоятельно, без дополнительного лечения. При сохранении желтушности врач назначает специальное лечение.
Дети часто сталкиваются с таким явлением, как желтуха. У новорожденных в неонатальный период кожные покровы могут иметь желтоватый оттенок в первые дни жизни. Подобное состояние наблюдается в первые две недели, и проходит самостоятельно, без дополнительного лечения. При сохранении желтушности врач назначает специальное лечение.
Дети часто страдают наследственным заболеванием – гемолитической желтухой. Билирубин накапливается из-за разрушения эритроцитов. Если ранее детская желтуха лечилась глюкозой, аскорбиновой кислотой, фенобарбиталом, желчегоднными средствами, то сегодня пользуются методом фитотерапии.
На кожу новорожденных оказывает воздействие специальная лампа. Она безвредна и не вызывает осложнений. При влиянии света билирубин может выводиться из детского организма. В том числе такой способ не приносит боли. Желтуха исчезнет за три-четыре дня.
- Гепатит инфекционного характера может переходить от матери ребенку, также заражение происходит через кровь, пищу, слюну, воду. Чаще всего у детей выявляется болезнь Боткина, или гепатит А. Лечат такую болезнь в условиях стационара, с соблюдением постельного режима.
- Следует отказаться от употребления животных жиров, их заменяют растительными. Еда должна быть богата белками. Для избавления от токсинов принимают энтеросорбенты, ими служат такие хорошие препараты, как Энтерос Гель, Атоксил, Смекта, Полисорб, Белый уголь.
- Лечение вирусной формы гепатита проводится противовирусными средствами, которые выписывает врач. Когда началось выздоровление, нужно проследить, чтобы в течение шести месяцев ребенок избегал любых физических нагрузок.
Как вылечить желтуху в домашних условиях народными методами
Перед тем, как лечить желтуху в домашних условиях у взрослых, необходимо пройти полное обследование и проконсультироваться с лечащим врачом. Доктор правильно диагностирует болезнь и подберет действенные рецепты народной медицины, имеющие хорошие отзывы.
Печень – это внутренний фильтр, в котором скапливаются все токсические вещества, шлаки, поступающие в организм через еду, питье, дыхание или кровь. Поэтому необходимо регулярно очищать печень, особенно в пожилом возрасте.
Так как внутренние органы изнашиваются, им необходима поддержка за счет правильного питания и ведения здорового образа жизни. Особенно полезны при болезни свежевыжатые соки из фруктов и овощей.
Лечение соками

 При помощи соков можно проводить очистку печени и восстанавливать иммунитет. Самыми полезными при желтухе считаются сок из свеклы, яблока, тыквы, граната, алычи, томата, моркови, огурцов.
При помощи соков можно проводить очистку печени и восстанавливать иммунитет. Самыми полезными при желтухе считаются сок из свеклы, яблока, тыквы, граната, алычи, томата, моркови, огурцов.
Так как гранатовый сок богат антиоксидантами, он эффективно борется с вредным холестерином, токсинами и шлаками. Его рекомендуется употреблять при лечебном голодании. Томатный сок пьют по одному стакану три раза в день за 20 минут до приема пищи. Для очищения печени используют морковный сок, богатый витамином А.
Для приготовления целебного средства у тыквы срезают верхушку, из овоща вынимают семена, оставляя только мякоть. В образовавшееся отверстие засыпают сахарный песок, после чего тыкву затыкают отрезанной ранее верхушкой и залепляют тестом. Важно, чтобы воздух не попадал вовнутрь плода. Через 10 дней сливают скопившийся сок и принимают три раза в сутки по 100 мл до еды. Хранят средство в холодильнике.
- Полстакана томатного сока смешивают с 100 мл капустного рассола. Средство пьют трижды в день до приема пищи. Курс терапии составляет не менее шести месяцев. Также сок из томатов смешивают с морковным, такое средство принимают после еды.
- Свекольный сок смешивают с морковным и огуречным. Также сочетают морковный фреш со шпинатом, сельдереем, петрушкой, салатными листьями или одуванчиком.
- От воспаления печени и желчевыводящих путей можно избавиться, если пить комбинированный фреш. Для этого сироп шиповника в количестве 5 мл смешивают с 1,5 мл барбарисовой настойки, 100 мл сока рябины, 2 столовыми ложками свекольного сока. Средство тщательно перемешивают и фильтруют.
Терапия травами при желтухе

 Чтобы уменьшить интоксикацию и ускорить выведение продуктов метаболизма, соединяют в равных количествах кору вяза, красный клевер, лопух, щавель, расторопшу, ламинарию. 45 г трав заливают 500 мл воды, доводят до кипения, после чего снимают с плиты, настаивают в течение 30 минут, фильтруют. Средство разбавляется водой в одинаковом соотношении и принимается два раза в день по 60 мл. Лечение проводится в течение месяца.
Чтобы уменьшить интоксикацию и ускорить выведение продуктов метаболизма, соединяют в равных количествах кору вяза, красный клевер, лопух, щавель, расторопшу, ламинарию. 45 г трав заливают 500 мл воды, доводят до кипения, после чего снимают с плиты, настаивают в течение 30 минут, фильтруют. Средство разбавляется водой в одинаковом соотношении и принимается два раза в день по 60 мл. Лечение проводится в течение месяца.
Устранить застой желчи и восстановить ее отток поможет следующий рецепт. Используется в равных количествах мякоть одуванчика, ботва свеклы, магнолия, щавель, восковница, желтокорень. Смесь в количестве 45 г заливают 500 мл кипятка и томят на медленном огне на протяжении 15 минут. Далее лекарство фильтруется, переливается в термос, через час принимается по 40 мл. Терапия проводится в течение трех недель.
Для защиты гепатоцитов и уменьшения повреждения клеток печени принимают тыквенную настойку. В тыкве срезают верхушку, в отверстие заливают 0.5 л водки. Средство настаивается на протяжении 30 дней, периодически его встряхивают. Пьют настойку три раза в день по 15 мл.
Чем почистить поджелудочную железу и печень от токсинов

 Вместо того, чтобы использовать препараты для чистки печени и поджелудочной железы, можно воспользоваться проверенными народными методами. Накануне процедуры необходимо придерживаться вегетарианской диеты и проводить очистку кишечника.
Вместо того, чтобы использовать препараты для чистки печени и поджелудочной железы, можно воспользоваться проверенными народными методами. Накануне процедуры необходимо придерживаться вегетарианской диеты и проводить очистку кишечника.
Далее в течение двух дней утром на голодный желудок делается клизма. Пациент пьет исключительно свежевыжатый яблочный сок. На третий день сок пьют до 19 часов, после чего ложатся на кровать и прикладывают к печени теплую грелку. Через каждые 15 минут больной принимает смесь оливкового и лимонного сока.
Через два часа грелку убирают. После процедуры начинается высвобождение из кишечника зеленых камней, омертвевшей слизи, черной желчи, холестериновых пробок. В утреннее время делают клизму и полноценно завтракают.
- Для укрепления мускулатуры кишечника и очистки печени применяют свекольный сок. В первые день пьют 50 мл средства, и с каждым днем дозировка увеличивается. Важно перед приемом дать соку отстояться в течение 15 минут.
- В обеденное время пациент ложится на бок, прикладывает к печени грелку, выпивает смесь 3 столовых ложек свежевыжатого лимонного сока и такого же количества растительного масла. Процедура повторяется через каждые 15 минут, пока не будет израсходовано два стакана жидкости.
- Через полтора часа проводят дыхательную гимнастику и массируют печень. Пациент приседает на пятки, закладывает одну ноздрю ваткой, а на кончик языка насыпается острый перец.
- В области печени размещается аппликатор Кузнецова с применением металлических иголок. Больной при этом медленно дышит на протяжении 15-30 минут, все время выпячивая и втягивая живот. Через час ноздря меняется, процедура повторяется. После чего человек лежит в кровати.
Утром должны выйти все скопившиеся образования. Пациент промывает желудок и завтракает постной кашей с фруктами или соком. В течение недели после чистки рекомендуется включать в меню только вегетарианские блюда. Подобная процедура проводится один или два раза в год.
При лечении печени и желчевыводящих путей очень полезен овес. Его в количестве одного стакана заливают литром воды, варят на медленном огне, пока не получился слизистый отвар. Средство процеживают, отжимают и принимают по 100 мл по утрам на голодный желудок.
Диета при нарушении работы печени
При желтухе назначается диетический стол №5. Пациент при этом питается небольшими дозировками через каждые два часа. Это способствует предупреждению застоя желчи и усиления воспалительного процесса. Блюда с перетертыми продуктами употребляются в теплом виде.
Необходимо в день выпивать не менее двух литров жидкости, суточная дозировка соли уменьшается до 8 г. Продукты рекомендуется запекать, тушить или отваривать. В день нужно съедать не более 100 г белков, 380 г углеводов и 70 г липидов.
Из меню исключаются жирные сорта мяса и рыбы, молочные продукты, кофе, свежая сдоба, сладости, газированная вода, бобовые, наваристые бульоны, грибы, кислые овощи и фрукты, копчености, солености, субпродукты, полуфабрикаты, маринады, консервы и острые приправы. Вместо этого едят кашу, суп пюреобразной консистенции, нежирные молочные продукты, овощи.
как лечить механическую желтуху у взрослых? Что такое механическая желтуха у взрослых?

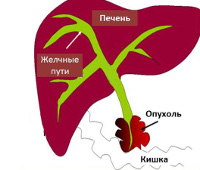
Механическая желтуха развивается при нарушении оттока желчи из желчного пузыря в двенадцатиперстную кишку. Данное состояние не является самостоятельным заболеванием. Механическая желтуха – это симптом, который характерен для многих болезней органов брюшной полости. Ввиду достаточно большой распространенности, врачам разных специальностей часто приходится сталкиваться с данной проблемой и назначать пациентам различные виды лечения.
Варианты развития механической желтухи
В зависимости от причин появления, симптом может быть опухолевого и неопухолевого генеза. Примерно в половине всех случаев механическая желтуха связана со злокачественными новообразованиями поджелудочной железы, печени, кишечника. Данные органы могут поражаться первичным опухолевым процессом или метастазами из отдаленных очагов.
У второй половины пациентов развитие механической желтухи обусловлено доброкачественными процессами, среди которых наиболее часто отмечаются:
- Воспалительные процессы желчного пузыря и желчевыводящих путей – холецистит, холангит, папиллит и др.
- Невоспалительные заболевания органов брюшной полости: желчекаменная болезнь, стеноз желчевыводящих путей, холангиолитиаз и др.
- Врожденные аномалии: атрезия желчевыводящих путей, дуоденальные дивертикулы, кисты и др.
В редких случаях механическую желтуху могут вызывать паразитарные заболевания. Механизм развития симптома в этом случае связан с попаданием гельминтов в желчные протоки с нарушением их проходимости.
Принципы лечения механической желтухи
Главными задачами, при составлении плана лечения, являются ликвидация холестаза (застоя желчи) и профилактика печеночной недостаточности. Для этого врач составляет комплексную программу, в которую могут быть включены как консервативные, так и оперативные методы.
Диета при механической желтухе
Соблюдать определенные правила питания необходимо как до проведения основного лечения, так и после его завершения. Пациентам с механической желтухой рекомендуется соблюдать питьевой режим, так как вода ускоряет выведение билирубина, за счет чего снижается его негативное действие на организм. Также очень важно полностью отказаться от алкоголя, очень жирной и жареной пищи, майонеза, соусов, острых приправ. Пищу следует употреблять небольшими порциями 5-6 раз в день. При этом необходимо следить за температурой блюда. Она не должна быть слишком горячей или холодной. Оптимальный вариант – это теплая пища, так как она помогает регулировать секрецию желчи, что особенно актуально при механической желтухе.

Среди других общих рекомендаций, которые касаются диеты, можно отметить ограничение количества соли в рационе. Известно, что избыток соли способствует задержке жидкости в организме, вызывает отеки и затрудняет выведение вредных веществ из организма. Пациентам с механической желтухой рекомендуется употреблять не более 4 граммов соли в сутки. В целом точный план питания, калорийность и состав блюд подбираются индивидуально для каждого пациента, с учетом его предпочтений. Существуют списки разрешенных и запрещенных блюд, а также тех продуктов, которые должны быть ограничены. Именно этими списками и руководствуется врач при составлении программы питания. Например, к разрешенным продуктам относятся:
- Овощи (морковь, огурцы, капуста, помидоры, брокколи).
- Бананы и яблоки.
- Сухофрукты.
- Различные каши (гречневая, овсяная, перловая).
- Хлеб с отрубями, макароны, хлебцы.
- Варенье, мед, мармелад.
- Нежирное мясо (кролик, говядина), птица (куриные грудки, филе индейки) и рыба (минтай, хек).
- Фруктовые соки и чай.
Диета при механической желтухе подразумевает полное исключение консервированных овощей, бобовых, винограда, сдобы, белого хлеба, жирного молока, сливок, жирных сортов мяса и рыбы, копченостей, газированных напитков, кофе, животных жиров.
Медикаментозное лечение
Медикаментозная терапия при механической желтухе назначается с целью снижения выраженности симптомов, подготовки пациента к операции и уменьшению риска развития осложнений. Объем медицинской помощи во многом зависит от степени желтухи. Например, при тяжелой степени, медикаментозное лечение проводится в условиях отделения интенсивной терапии и включает в себя:
- Массивную инфузионную терапию.
- Форсированный диурез.
- Витаминотерапию.
- Гепатопротекторы.
- Аминокислоты.
- Стимуляторы метаболизма.
- Гормональные препараты.
Для снятия симптомов, при легких формах механической желтухи могут назначаться спазмолитики, обволакивающие препараты, антациды и другие лекарственные средства.
Хирургическое лечение
Хирургическое лечение является единственным эффективным способом, который позволяет восстановить проходимость желчных путей и устранить тем самым причину механической желтухи. Все известные виды операций можно разделить на две группы: малоинвазивные методики и прямые операции.
Малоинвазивные методы хирургического лечения
Данная группа методов отличается высокой эффективностью и малой травматичностью, однако применять их у всех пациентов подряд невозможно ввиду определенных ограничений. Малоинвазивное лечение механической желтухи проводится при помощи эндоскопических методик и чрескожной чреспеченочной холангиостомии. Эндоскопические операции могут быть следующих видов:
- Эндоскопическая папиллосфинктеротомия и литоэкстракция.
- Местная литотрипсия и литоэкстракция.
- Бужирование и стентирование желчных протоков.
В этих случаях для лечения механической желтухи применяется гастродуоденоскоп со специальными инструментами, которые позволяют дробить и извлекать камни, устанавливать стенты, удалять ткани. Эндоскопические операции в большинстве случаев проводятся без общего наркоза и не требуют длительного времени на реабилитацию.

Чрескожная чреспеченочная холангиостомия применяется в тех случаях, когда невозможно выполнить декомпрессию желчевыводящих путей при помощи гастродуоденоскопа. Суть операции заключается в установке дренажной трубки под контролем УЗИ или рентгена. При этом специальной пункционной иглой прокалывается кожа, мышцы передней брюшной стенки и ткань печени. В дальнейшем дренажная трубка может использоваться не только для отвода желчи, но и для введения антибактериальных или других препаратов непосредственно в желчные протоки.
Прямые хирургические вмешательства позволяют сформировать полноценный доступ к желчному пузырю и устранить механическую желтуху любой сложности. Хирург может накладывать анастомозы, устанавливать стенты, выполнять реконструктивные операции. Вмешательство может выполняться при помощи лапароскопических инструментов, либо классическим открытым полостным методом. Последний вариант является наиболее травматичным, требует длительной реабилитации и сопровождается повышенным риском развития осложнений, поэтому его применяют только при лечении сложных случаев механической желтухи.
Общие принципы лечения механической желтухи
Если говорить в общем, то тактика лечения механической желтухи включает два этапа. На первом этапе назначается консервативная терапия и малоинвазивные методы хирургического лечения. При этом рекомендуется проводить такое лечение в первые 2-3 дня с момента поступления пациента в стационар. Если данные методы оказались неэффективными, то переходят ко второму этапу лечения механической желтухи, который подразумевает более радикальные методы. Лечение на пике желтухи связано в высоким риском развития послеоперационных осложнений, поэтому его проводят только при наличии жизненных показаний.
Другие методы лечения
Эффективное лечение желтухи подразумевает устранение основного заболевания, которое привело к развитию данного симптома. Для этого необходимо применять либо консервативные, либо оперативные методы. Другие варианты лечения механической желтухи, в частности, народная медицина, лечение в домашних условиях и самолечение не помогут достичь желаемого результата. На определенный промежуток времени они помогут скрыть симптомы и облегчить состояние пациента, но основной процесс продолжит прогрессировать и приведет к развитию осложнений. Поэтому при появлении первых признаков механической желтухи, необходимо обращаться за квалифицированной медицинской помощью, которая поможет радикально решить проблему.
Последствия и прогноз при механической желтухе
Прогноз будет благоприятным в тех случаях, когда лечение желтухи было своевременным и правильным. Большое значение имеет и поведение самого пациента. Если придерживаться принципов правильного питания и строго следовать всем указаниям врача, риск развития рецидива или осложнений будет минимален. В противном случае, вероятность повторной механической желтухи будет очень высокой. Кроме того, повысится риск развития сопутствующих заболеваний, например, печеночной недостаточности, цирроза печени, энцефалопатии, сепсиса и др.
Методы профилактики
Специфических методов, которые помогли бы предотвратить развитие механической желтухи, в настоящее время не разработано. Поэтому упор делается на раннее выявление и эффективное лечение данного состояния. С этой целью необходимо регулярно консультироваться у врача и проходить профилактическое обследование, которое назначит специалист.
Запись на консультацию круглосуточно
Желтуха — Википедия
Желтуха (лат. icterus) — желтушное окрашивание кожи и видимых слизистых оболочек, обусловленное повышенным содержанием билирубина в крови и тканях мочи.
Желтуха (истинная) — симптомокомплекс, характеризующийся желтушным окрашиванием кожи и слизистых оболочек, обусловленный накоплением в тканях и крови билирубина. Истинная желтуха может развиться в результате трёх основных причин:
- чрезмерного разрушения эритроцитов и повышенной выработки билирубина — гемолитическая или надпечёночная желтуха;
- нарушения улавливания клетками печени билирубина и связывания его с глюкуроновой кислотой — паренхиматозная или печёночноклеточная желтуха;
- наличия препятствия к выделению билирубина с желчью в кишечник и обратного всасывания связанного билирубина в кровь — механическая или подпечёночная желтуха.
Желтуха ложная (псевдожелтуха, каротиновая желтуха) — желтушное окрашивание кожи (но не слизистых оболочек) вследствие накопления в ней каротинов при длительном и обильном употреблении в пищу моркови, свеклы, апельсинов, тыквы, а также возникающая при приёме внутрь акрихина, пикриновой кислоты и некоторых других препаратов.
В зависимости от вида нарушений метаболизма билирубина и причин гипербилирубинемии можно выделить три типа желтух: желтуху гемолитическую (надпеченочную), желтуху паренхиматозную (печёночную) и желтуху механическую (подпечёночную).
- Гемолитические желтухи — возникают в связи с усилением процесса образования билирубина. При этом повышается его непрямая (неконъюгированная) фракция.
- Паренхиматозные желтухи. Печень захватывает непрямой билирубин, превращает (конъюгирует с глюкуроновой кислотой) его в прямой, а секретировать в желчь не может. И он поступает обратно в кровь. Поэтому при этом типе желтухи в крови повышается общий билирубин (прямой и непрямой)
- Механические желтухи — возникают при нарушении оттока желчи по внепеченочным желчным протокам (обтурационная желтуха).
Желтуха — симптомокомплекс, представляющий собой окрашивание в жёлтый цвет кожи, склер, слизистых оболочек. Интенсивность окрашивания может быть совершенно разной — от бледно-жёлтого цвета до шафраново-оранжевого.
Умеренно выраженная желтуха без изменения цвета мочи характерна для неконъюгированной гипербилирубинемии (при гемолизе или синдроме Жильбера). Более выраженная желтуха или желтуха с изменением цвета мочи свидетельствует о гепатобилиарной патологии. Моча у пациентов с желтухами приобретает тёмный цвет вследствие гипербилирубинемии. Иногда изменение окраски мочи предшествует возникновению желтухи.
Все другие клинические проявления желтухи зависят от причин, вызвавших её развитие. В некоторых случаях изменение цвета кожи и склер является единственной жалобой пациента (например при синдроме Жильбера), а в других случаях желтуха является лишь одним из многих клинических проявлений заболевания. Поэтому необходимо установить причину желтухи.
Следует отличать истинную желтуху от гиперкаротинемии у пациентов, употребляющих большое количество моркови.
При появлении желтухи следует прежде всего думать о наличии у пациента гепатобилиарной патологии, которая возникает в результате холестаза или гепатоцеллюлярной дисфункции. Холестаз может быть внутри- и внепечёночным. Гемолиз, синдром Жильбера, вирусные, токсические поражения печени, патология печени при системных заболеваниях — внутрипечёночные причины холестаза. Камни в желчном пузыре — внепечёночные причины холестаза.
Некоторые клинические проявления сопутствующие желтухе (подробнее клиническая симптоматика рассматривается в разделах, посвящённых различным заболеваниям):
- При холестазе обнаруживается желтуха, появляется моча тёмного цвета, возникает генерализованный кожный зуд.
- При хроническом холестазе возможны кровотечения (из-за нарушения всасывания витамина К) или боли в костях (остеопороз из-за нарушенного всасывания витамина D и кальция).
- Озноб, печеночные колики или боль в области поджелудочной железы патогномоничны для экстрапеченочного холестаза.
- У пациентов с холестазом могут обнаруживаться ксантомы (подкожные отложения холестерина) и ксантелазмы (небольшие образования бледно-жёлтого цвета в области верхнего века, обусловленные отложением в них липидов).
- Симптомы хронического поражения печени (сосудистые звездочки, спленомегалия, асцит) свидетельствуют о внутрипечёночном холестазе.
- Симптомы портальной гипертензии или портосистемной энцефалопатии патогномоничны для хронического поражения печени.
- У пациентов с гепатомегалией или асцитом набухание шейных вен свидетельствует о сердечной недостаточности или констриктивном перикардите.
- При метастазах в печень у пациента с желтухой может быть кахексия.
- Прогрессирующее усиление анорексии и повышение температуры тела характерно для алкогольного поражения печени, хронического гепатита и злокачественных новообразований.
- Тошнота и рвота, предшествующие развитию желтухи, указывают на острый гепатит или обструкцию общего желчного протока камнем.
- Клинические проявления наследственных синдромов, сопровождающихся появлением желтухи.
Желтуха паренхиматозная (печеночная) — истинная желтуха, возникающая при различных поражениях паренхимы печени. Наблюдается при тяжёлых формах вирусного гепатита, иктерогеморрагическом лептоспирозе, отравлениях гепатотоксическими ядами, сепсисе, хроническом агрессивном гепатите и так далее.
Вследствие поражения гепатоцитов снижается их функция по улавливанию свободного (непрямого) билирубина из крови, связыванию его с глюкуроновой кислотой с образованием нетоксичного водорастворимого билирубина-глюкуронида (прямого) и выделению последнего в жёлчные капилляры. В результате в сыворотке крови повышается содержание билирубина (до 50- 200 мкмоль/л, реже больше). Однако в крови повышается не только содержание свободного, но и связанного билирубина (билирубина-глюкуронида) — за счёт его обратной диффузии из жёлчных капилляров в кровеносные при дистрофии и некробиозе печеночных клеток. Возникает желтушное окрашивание кожи, слизистых оболочек. Для паренхиматозной желтухи характерен цвет кожи — шафраново-жёлтый, красноватый («красная желтуха»). Вначале желтушная окраска проявляется на склерах и мягком нёбе, затем окрашивается кожа.
Паренхиматозная желтуха сопровождается зудом кожи, однако менее выраженным, чем механическая, так как поражённая печень меньше продуцирует жёлчных кислот (накопление которых в крови и тканях и вызывает этот симптом). При длительном течении паренхиматозной желтухи кожа может приобретать, как и при механической, зеленоватый оттенок (за счёт превращения отлагающегося в коже билирубина в биливердин, имеющий зелёный цвет). Обычно повышается содержание альдолазы, аминотрансфераз, особенно аланинаминотрансферазы, изменены другие печёночные пробы. Моча приобретает тёмную окраску (цвета пива) за счёт появления в ней связанного билирубина и уробилина. Кал обесцвечивается за счёт уменьшения содержания в нём стеркобилина. Соотношение количества выделяемого стеркобилина с калом и уробилиновых тел с мочой (являющееся важным лабораторным признаком дифференциации желтух), составляющее в норме 10:1- 20:1, при печёночноклеточных желтухах значительно снижается, достигая при тяжёлых поражениях до 1:1.
Течение зависит от характера поражения печени и длительности действия повреждающего начала; в тяжёлых случаях может возникнуть печёночная недостаточность. Дифференциальный диагноз проводится с гемолитической, механической и ложной желтухой; он основывается на анамнезе, клинических особенностях паренхиматозной желтухи и данных лабораторных исследований.
Гемолитическая желтуха характеризуется повышенным образованием билирубина вследствие повышенного разрушения эритроцитов. В таких условиях печень образует большее количество пигмента: однако, вследствие недостаточного захвата билирубина гепатоцитами, уровень его в крови остается повышенным. Различают две формы: приобретённую и наследственную.
Механическая желтуха — патологический синдром, обусловленный нарушением оттока жёлчи из жёлчных протоков, при наличии препятствия к выделению билирубина с жёлчью в кишечник. Застой желчи сопровождается проникновением ее в лимфатические пространства и кровеносные капилляры с появлением желчи в крови.[1]
Ни один тест не может отдифференцировать каждый из вариантов желтухи, но есть общие комбинации печеночных тестов, которые помогают определить локализацию.
| Гемолитическая желтуха | Паренхиматозная желтуха | Механическая желтуха | |
|---|---|---|---|
| Общий билирубин | Норма / Увеличен | Увеличен | Увеличен |
| Неконьюгированный билирубин | Увеличен | Норма / Увеличен | Норма |
| Конъюгированный билирубин | Норма | Увеличен | Увеличен |
| Уробилиноген | Увеличен | Норма / Увеличен | Снижен / Отрицательный |
| Цвет мочи | Оранжево-жёлтый | Темный | Тёмный ( пенистая, цвет пива) |
| Цвет стула | Тёмный | Обесцвеченный | Обесцвеченный |
| Щелочная фосфатаза | Норма | Увеличена | Увеличен |
| АЛТ и АСТ | Норма | Увеличен | Норма |
Физиологическая желтуха новорождённых. После рождения, фетальный гемоглобин, содержащийся в эритроцитах замещается на гемоглобин взрослых. При гемолитической (надпечёночной) желтухе, на фоне повышения уровня непрямого билирубина, увеличивается и прямая фракция, что в свою очередь ведёт к интенсивной окраске кала и мочи. Для снижения интоксикации применяют ультрафиолетовое излучение.
- ↑ А.В.Жаров, В.П.Шишков и др. Патологическая анатомия сельскохозяйственных животных. — М.: Колос, 1995. — 543 с.
Как лечить желтуху у взрослых препаратами и в домашних условиях?
Желтуха – распространенный симптом, имеющий разную выраженность, механизм развития и сопутствующие признаки. Существует множество процессов, вызывающих желтушный синдром и все они требуют определенного лечения. Для каждого вида желтухи подбирают препараты, устраняющие причину ее появления, поэтому важно обратиться к врачу при первых же симптомах, чтобы избежать тяжелых последствий.
Что такое желтуха и можно ли ее вылечить?
Под понятием желтуха скрывается множество заболеваний, при которых происходит окрашивание кожи и белков глаз в желтый цвет. Но все они зависят от уровня билирубина в крови, который придает коже желтый окрас, именно поэтому его называют желтым пигментом организма. Болезни, которым сопутствует желтуха, подразделяются на несколько видов в зависимости от процесса, происходящего в организме.
Виды желтух:
Надпеченочная или гемолитическая – желтушность возникает при процессе, не затрагивающем печень. К развитию заболевания приводит патологическое разрушение эритроцитов, которое может быть как врожденным, таки приобретенным.
Наиболее частые причины возникновения: наследственная анемия, малярия, сепсис, лучевая болезнь, талассемия, отравление некоторыми препаратами, обширные травмы.
- Печеночная – чаще всего инфекционно-вирусного или токсического происхождения. Желтушность возникает при поражении или недостаточном функционировании клеток печени и повреждении желчных капилляров. Основные причины: гепатиты, псевдотуберкулез, гепатоз, желтая лихорадка, возвратный тиф.

Причины желтух
- Подпеченочная или механическая – развивается при нарушении оттока желчи и ее обратного заброса в печень. Развитие этого вида желтухи характерно для пациентов с холециститом, панкреатитом, опухолями и спайками на желчных протоках, ЖКБ. Часто возникает, как осложнение после операции по удалению камней из желчного пузыря.
Так как желтуха – это достаточно распространенный симптом, сопровождающий различные заболевания, существуют различные методы лечения. В каждом конкретном случае подбирается определенная схема препаратов, а некоторым пациентам может понадобиться хирургическая помощь.
Правильное лечение может назначить врач только после проведения полного обследования и выявления причин желтушного синдрома. Важно, чтобы диагноз ставил опытный специалист, так как существует высокая вероятность ошибки и назначения неправильного лечения.
Подбор методов лечения осуществляется, исходя из причин заболевания, наличия сопутствующих патологий, состояния и возраста пациента. Во многих случаях можно избавиться от желтухи посредством приема лекарственных препаратов, устраняющих причину болезни.
Чаще всего это лекарства, подавляющие жизнедеятельность патогенных микроорганизмов, желчегонные, гепатопротекторы и противовоспалительные средства. В некоторых случаях к традиционному лечению добавляют средства народной медицины, но это возможно только с разрешения лечащего врача и не при острых состояниях.
Механические желтухи в большинстве случаев требуют хирургического вмешательства, чтобы удалить камни, закупорившие протоки, опухоли, стриктуры или восстановить проходимость протоков с помощью стентирования. Некоторые виды желтух требуют длительного лечения, например, при вирусном гепатите В. В таком случае требуется постоянное наблюдение и прохождение лечения в периоды обострений.
Следует помнить, что даже незначительное пожелтение кожных покровов или склер – это повод экстренного обращения к врачу. Промедление может грозить тяжелыми осложнениями и гибелью пациента, даже если не наблюдается других симптомов заболевания.
Способы терапии различных желтух
Не только для каждого вида желтухи подбирается определенное лечение – даже если заболевания входят в одну группу, схема и длительность лечения может полностью отличаться в каждом случае.
Надпеченочных
Препараты для лечения подбираются, исходя из причины заболевания:
 При анемиях самыми необходимыми считаются препараты, содержащие железо: Мальтофер, Феррум Лек, Сорбифер Дурулес, Фербитол и другие. Не всегда удается подобрать наиболее подходящее средство, так как любое лекарство на каждого пациента действует по-разному.
При анемиях самыми необходимыми считаются препараты, содержащие железо: Мальтофер, Феррум Лек, Сорбифер Дурулес, Фербитол и другие. Не всегда удается подобрать наиболее подходящее средство, так как любое лекарство на каждого пациента действует по-разному.Их назначают, чтобы поддерживать нормальный уровень железа в организме, необходимый для синтеза гемоглобина и некоторых ферментов. Одновременно рекомендуется прием витаминов группы В, особенно фолиевой кислоты.
- При критическом снижении уровня гемоглобина необходимо переливание эритроцитарной массы. Одновременно назначают Ретаболил – препарат из группы анаболиков. Его назначают с осторожностью, так как лекарство имеет различные побочные явления, сказывающееся на эндокринной, нервной и пищеварительной системе. Препарат противопоказан при тяжелых патологиях печени, злокачественных опухолях, беременным и кормящим женщинам.
- Преднизолон назначается при аутоиммунном гемолизе. Это препарат из группы кортикостероидов, поэтому дозировку и длительность лечения подбирают с осторожностью.
- Лечение малярии проводится с учетом возбудителя. Могут назначаться следующие препараты: Хинин, Примахин, Атовахон, Дапсон, Тетрациклин и другие. Пациентам рекомендуется обильное питье и поддержание диеты № 13 или № 15 в зависимости от стадии заболевания. Чем раньше начато лечение, тем больше шансов на получение положительного результата.
Назначаются и другие препараты, для скорейшего выздоровления:
- Диуретики (Фуросемид, Маннитол).
- Гепатопротекторы (Фосфоглив, Гептрал).
- Раствор Рингера.
- Антибиотики (Гентамицин).
- Иммуностимуляторы (Полиоксидоний).
Схема терапии может включать несколько препаратов с разным действием, поэтому лечение начинается в стационарных условиях, чтобы контролировать не только состояние пациента, но и реакцию организма на назначаемые препараты.
Николай пишет: «У дочери-подростка врожденная аутоиммунная анемия, и она постоянно проходит лечение Преднизолоном, а также препаратами с калием и кальцием. Лечение длительное и часто случаются обострения. Врачи пока не дают дальнейших прогнозов».
Лечение желтухи требует также строгого соблюдения диеты, чтобы поддержать работу печени и организма в целом. Общие правила лечебного питания:
- Необходимо включать в рацион крупы, молочные продукты с низкой жирностью, овощи, некислые фрукты, нежирное мясо и рыбу.
- Исключается пища, с большим количеством жиров и соли, майонез, острые соусы и приправы, все жареное, копченое и слишком сладкое.
- Категорически запрещается употребление спиртных и газированных напитков, кофе и крепкого чая. Из напитков лучше всего предпочесть натуральные кисели, компоты и минеральную воду без газа.
Поддерживать диету несложно, учитывая, что лечение начинается в условиях стационара, где пациентам разрешают питаться только определенными продуктами. Но и при продолжении терапии в домашних условиях необходимо соблюдать правила диеты.
https://www.youtube.com/watch?v=hqnPAq-yaPM
Печеночных
Лечение печеночных желтух также зависит от причины заболевания. Во многих случаях, пациента изначально отправляют в стационар, а после выздоровления или улучшения состояния назначают поддерживающую терапию, которую можно проводить в домашних условиях.
Как лечить печеночную желтуху:
При вирусных гепатитах основными препаратами считаются противовирусные средства, подавляющие размножение вирусных частиц: Интерферон, Рибавирин, Ламивудин, Велпатасвир и лекарства с аналогичным действием.
 Противовирусная терапия часто отрицательно сказывается на общем состоянии организма, поэтому в дополнение назначают препараты для поддержания функций клеток печени. Современные препараты от гепатита С с прямым действием помогают полностью устранить вирус из организма: Даклинза, Совальди, Харвани и их аналоги.
Противовирусная терапия часто отрицательно сказывается на общем состоянии организма, поэтому в дополнение назначают препараты для поддержания функций клеток печени. Современные препараты от гепатита С с прямым действием помогают полностью устранить вирус из организма: Даклинза, Совальди, Харвани и их аналоги.- Холестаз требует комплексного лечения. Пациентам назначают гепатопротекторы (Гептрал, Шрот расторопши, Лив-52, Силимар, Хепель) и желчегонные лекарства (Хофитол, Холосас, Фламин). Самым эффективным препаратом считается Урсосан, обладающий комплексным действием. Его не назначают при снижении функций желчного пузыря, почечной и печеночной недостаточности, декомпенсированном циррозе и закупорке желчных путей.
- Псевдотуберкулез лечится антибиотиками, которые подбирают по чувствительности возбудителя заболевания. Самыми эффективными считаются: Гентамицин, Цефазолин, Доксициклин, Тетрациклин и Пефлоксацин. Также в терапию входят иммуностимуляторы, противовоспалительные и антигистаминные средства.
 При возвратном тифе препараты также подбирают по виду возбудителя, вызвавшего болезнь. Чаще всего используют антибиотики: Левомицитин, Ампициллин, Хлортетрациклин и средства, с мышьяком, например, Новарсенол. Также в схему лечения входят дезинтоксикационные мероприятия и прием витаминных комплексов.
При возвратном тифе препараты также подбирают по виду возбудителя, вызвавшего болезнь. Чаще всего используют антибиотики: Левомицитин, Ампициллин, Хлортетрациклин и средства, с мышьяком, например, Новарсенол. Также в схему лечения входят дезинтоксикационные мероприятия и прием витаминных комплексов.
Как и при любом виде желтух, необходимо поддержание диеты и соблюдение питьевого режима, чтобы снизить нагрузку с больной печени.
Так, Александр пишет: «Поставили диагноз холестаз, пока лежал в больнице, и проходил лечение, все было хорошо, но дома перестал поддерживать диету и чуть опять не попал в больницу. Понял, что самое главное исключить вредные продукты, иначе никакие таблетки не помогут».
Подпеченочных
При механической желтухе необходимо длительное, а в некоторых случаях пожизненное, поддержание диеты № 5. Рацион при такой диете состоит из круп, легких супов, овощей, нежирного мяса и молочных продуктов.
При холангите, желчекаменной болезни и холецистите назначают лечение препаратами различных групп:
- Гепатопротекторы: Гептрал, Эссенциале, Урсосан, Хепель, Лив-52.
- Спазмолитики: Папаверин, Но-шпа, Дротаверин.
- Витамины группы В.
- Препараты для снижения холестерина (статины, фибраты, производные никотиновой кислоты).
- Для нормализации кровообращения в печени: Метионин, Липокаин.
- Ангиопротекторы: Трентал, Пентоксифиллин.
- Введение раствора глюкозы.
При злокачественных поражениях проводят операцию по удалению опухоли и химиотерапию. Также хирургическое вмешательство может понадобиться, если желчные пути закупорены камнем, развился стеноз, или на желчных протоках образовались спайки. Перед операцией проводят подготовку, основанную на снятии воспалительного процесса и нормализации свертываемости крови.
Иногда к лечению подключают физиотерапевтические процедуры: плазмаферез, фототерапию, ультразвук или ионофорез. Такие методы могут использоваться при любом виде желтухи, если для этого нет противопоказаний.
Наталья пишет: «После удаления желчного пузыря периодически желтею, как объяснил врач, теперь на печень легла дополнительная нагрузка. Примерно раз в три месяца прохожу курс лечения Урсосаном, хоть и дорогой, но эффективный препарат».
Надежда отвечает: «А мне тоже хотели делать операцию, только на желчном пузыре, но я пошла к другому врачу, и он посоветовал попробовать пропить Урсосан и поддерживать строгую диету. В итоге 5 лет, как обхожусь без операции».
Домашние лекарства
Народные методы лечения желтух используются только на стадии выздоровления или при хронических заболеваниях во время ремиссии. Возможность лечения народными средствами должна обсуждаться с лечащим врачом.
Эффективные рецепты при воспалении желчных путей и пузыря:
- Смешать по 4 ст. ложки плодов кинзы, листьев мяты, вахты трехлистной и 8 ст. ложек цветов бессмертника. Взять ложку полученной смеси и довести до кипения в 200 мл воды. Отвар должен настаиваться минимум час, после чего его можно процедить и принимать 3 раза в день по половине стакана.
- Чайную ложку сухой полыни настаивать в 2 стаканах кипятка в течение получаса. В процеженный настой добавить немного меда, чтобы уменьшить горечь. Выпивать по 1/3 стакана 3 раза в сутки до приема пищи.
- Взять 10 г смеси из березовых листьев и почек, залить стаканом крутого кипятка и настаивать 20-10 минут. Пить 3-4 раза в день.
Рецепты для выведения желчи:
- Перед каждым приемом пищи выпивать по чайной ложке свежевыжатого сока из листьев алоэ. Рекомендованный курс 15-20 дней.
- Высушенная и измельченная гортензия настаивается в течение 40 минут. На один стакан кипятка берется 1 столовая ложка травы. Настой принимать утром и вечером до 2 столовых ложки.
- Взять в равных частях зверобой и бессмертник, смешать, 4 ложки сбора залить 4 стаканами кипятка и продержать на водяной бане 10 минут. Процеженный отвар пить по половине стакана 4 часа в сутки.
Рецепты для лечения печени и выведения билирубина из крови:
- Ежедневно перед каждым приемом пищи выпивать по столовой ложке смешанного овощного сока. Для приготовления взять 200 мл сока моркови, 150 мл сока сельдерея и 60 мл сока петрушки. Ежедневно нужно готовить свежий сок, который в течение дня хранить в холодильнике.
- Взять по 3 ст. ложки листьев крапивы и полевого хвоща, а также по 4 ст. ложки спорыша и любого почечного чая. Две ложки смеси залить 3 стаканами кипятка и настаивать не менее 6 часов. Процеженный отвар пить по половине стакана 3 раза в сутки.
- Две ложки чистотела залить 2 стаканами кипятка, дать настояться и процедить. Полученный отвар пить утром и вечером по одному стакану.
Также при желтухе полезно пить отвары из плодов можжевельника, корня ревеня, лопуха и зверобоя. Следует помнить, что с народными средствами лечения нужно быть осторожными, чтобы не спровоцировать ухудшение состояния.
Мария пишет: «Постоянно желтеет кожа из-за проблем с печенью и желчным пузырем. Надоело постоянно пить таблетки поэтому, когда не совсем плохо, пропиваю отвар полыни или полового хвоща со спорышем. Очень быстро помогают, но иногда все-таки приходится пить препараты, которые назначил врач».
Лечение желтухи в первую очередь зависит от правильной постановки диагноза. Не всегда удается с первого раза выявить заболевание, повлекшее возникновение желтушного синдрома, что приводит к неправильному назначению лекарственных препаратов и ухудшению самочувствия пациента. Но если обратиться за помощью при первых признаках болезни к опытному специалисту, то можно быстро и без последствий избавиться от желтухи.
Конечно, если болезнь вызвана врожденными или хроническими заболеваниями, то придется всю жизнь наблюдаться у специалиста и периодически проходить курсы поддерживающего лечения. Но и в этом случае при подходящем лечении можно надолго забыть о рецидивах желтухи.
Смотрите также:
Поставьте оценку статье!
(2 голосов, среднее: 1,50 из 5)
 Загрузка…
Загрузка…Поделитесь в сетях!

Эксперт проекта (терапевт, ревматолог )
Образование:
- 2009 — 2014 г., Донецкий национальный медицинский университет им. М. Горького
- 2014 — 2017 г., Запорожский государственный медицинский университет (ЗДМУ)
- 2017 — наст.вр., Прохожу интернатуру по специальности акушерство и гинекология
Внимание! Вся информация на сайте размещена с целью ознакомления. Не занимайтесь самолечением. При первых признаках заболевания — обращайтесь к врачу за консультацией.
У вас остались вопросы после прочтения статьи? Или вы увидели ошибку в статье, напишите эксперту проекта.
Читайте дальше:
как лечить гепатит А в домашних условиях, симптомы
Комплекс симптомов, которые возникают вследствие повышения концентрации билирубина в организме, называют желтухой или болезнью Госпела (БГ). Желтуха – это не отдельная болезнь, а клинический признак других патологий. Желтушный синдром сопровождается окрашиванием наружных покровов в жёлтый оттенок. Это явление довольно опасно, так как грозит расстройством функциональности ЦНС, гепатитами, циррозом, раком железы, а иногда даже смертью.
При появлении первых клинических признаков необходимо посетить врача. Лечение желтухи зависит от причин, которые её вызвали. Наиболее эффективной будет комплексная терапия: медикаменты, физиотерапия, народные средства, а иногда хирургическое вмешательство.
Основные сведения
Оттенок кожных покровов при БГ может отличаться: от светло-жёлтого до шафранового. Нередко патологическая желтуха сопровождается потемнением мочи и обесцвечиванием кала.
Как упоминалось ранее, синдром возникает вследствие чрезмерного скопления билирубина (желчный пигмент) в крови или тканях. Это явление провоцируют различные заболевания гепатобилиарного тракта (печень, желчный пузырь, его протоки), крови и т. д.
Справка. Существует такая патология, как псевдожелтуха, которая возникает из-за того, что человек употребляет много продуктов, богатых каротином (жёлто-оранжевый пигмент): морковь, тыква, цитрусовые и т. д.
В норме билирубин образуется при разрушении зрелых эритроцитов (красные клетки крови). Этот процесс происходит в селезёнке. Потом вещество попадает в печень, где оно участвует в обменных процессах, после чего выходит наружу вместе с испражнениями.
При нарушении одного из этапов желчный пигмент скапливается в крови, по этой причине кожа и видимые слизистые оболочки становятся жёлтыми.
Период инкубации БГ может длиться несколько месяцев. Срок появления первых симптомов зависит от происхождения синдрома.
Медики выделяют такие причины желтухи:
- Малокровие, гепатиты, лептоспироз (инфекция, которую провоцируют бактерии лептоспиры), болезнь Гюнтера, ЖКБ, холестаз (нарушение или прекращение оттока желчи), цирроз, рак печени и т. д.
- Травмы желчного пузыря, его протоков, а также других пищеварительных органов.
- Отравление печени алкогольными напитками, наркотиками, медикаментами или продуктами.
Многие пациенты считают, что болезнь Госпела и гепатит А – это одно и то же. Однако это мнение неверно, так как желтуха является симптомом многих патологий, а не отдельным недугом.
Классификация
Клинические проявления и методы терапии желтушного синдрома зависят от его типа и стадии.
Существует истинная и псевдожелтуха. В первом случае причина желтушности наружных оболочек – билирубин, а во втором – каротин.

Существует несколько видов желтух, которые возникают по разным причинам и отличаются симптомами
Виды истинной желтухи:
- Печеночная (паренхиматозная). Патология характеризуется обширным повреждением гепатоцитов, из-за чего печень неспособна переработать билирубин и вывести его наружу. Причины паренхиматозной формы болезни: гепатиты, цирроз, рак железы, лептоспироз, болезнь Филатова (ангина моноцитарная), алкогольное или медикаментозное отравление органа. Клинические проявления: наружные покровы становятся оранжево-красными, появляется боль справа под рёбрами, сосудистые звёздочки, краснеют ладони, зуд, гепатомегалия. Эта разновидность болезни Госпела делится на печеночно-клеточную, холестатическую, энзимопатическую.
- Гемолитическая или надпеченочная. Синдром возникает вследствие ускорения образования и разрушения желчного пигмента. Железа не успевает очистить организм от вещества, поэтому оно возвращается в кровь. Патология развивается на фоне малокровия, инфаркта сердца, отравления промышленными ядами, а также медикаментами (например, сульфаниламидами). Желтушностью проявляются онкологические болезни, малярия, злокачественное малокровие, крупозное воспаление лёгких, гепатиты.
- Механическая, подпеченочная или холестатическая. Этот синдром проявляется вследствие нарушения желчеоттока и вывода желчного пигмента из организма. Механическую желтуху провоцирует ЖКБ, врождённые нарушения строения желчного пузыря, его протоков, онкологические образования, паразитарные болезни, постоперационные изменения структуры тканей. Подпеченочная форма патологии проявляется жёлто-зелёным оттенком наружных оболочек, жаром, кожным зудом.
Справка. Неонатальная. Это особая разновидность желтухи, которая характерна для новорожденных. Она возникает из-за того, что системы организма ребенка ещё на стадии формирования, поэтому незрелые гепатоциты не способны вовремя связать токсичный компонент желчи и очистить от него организм.
Признаки неонатальной формы патологии наблюдаются сразу после родов. При высокой концентрации билирубина дети нуждаются в лечении, так как это вещество обладает нейротоксическим действием. В противном случае поражается головной мозг малыша.
Медики выделяют следующие типы неонатальной желтухи: физиологическая, ядерная, конъюгационная, прегнановая. Первый вид болезни Госпела чаще всего регистрируют у детей, рождённых раньше положенного срока, из-за того что их ферментная система ещё незрелая. Для ядерной желтухи характерно повышение концентрации непрямой фракции билирубина, который поражает ткани головного мозга.
Причина конъюгационной патологии – нарушение захвата фракции непрямого желчного пигмента и его соединения с глюкуроновой кислотой. По этой причине в кровотоке увеличивается количество токсического билирубина. Как правило, это генетически обусловленная патология, которая возникает на фоне гипотиреоза (недостаток гормонов щитовидки), доброкачественной функциональной гипербилирубинемии (повышение содержания компонента желчи), злокачественной неконъюгированной гиперибилирубинемии (желтуха, тяжёлое поражение ЦНС).
Прегнановая желтуха обусловлена повышением концентрации пренандиола (гормон), который попадает в организм новорожденного через материнское молоко. Это вещество задерживает вывод билирубина. Чтобы устранить симптомы недуга, рекомендуется перевести малыша на молочные смеси.
При ложной желтухе кожа желтеет из-за высокого содержания каротинов в организме.
Установление диагноза для подбора схемы лечения
Прежде чем начинать лечение желтухи у взрослых и детей, нужно провести тщательной исследование, которое поможет определить причины патологического синдрома.
Для выявления причины желтушного синдрома проводят лабораторные исследования крови
Методы диагностики болезни Госпела:
- Клинический анализ крови.
- Биохимия крови.
- Лабораторное исследование мочи.
- Анализ крови на билирубин.
- УЗИ органов гепатобилиарного тракта.
- Компьютерная томография.
- Гастроскопия – это эндоскопическое исследование, которое позволяет оценить состояние пищевода, желудка, 12-перстной кишки.
- Ретроградная панкреатохолангиография – это эндоскопическое контрастирование желчных и панкреатических протоков.
- Гипотоническая дуоденография – это рентгенологическое обследование 12-перстной кишки в условиях её искусственной гипотонии.
- Чрескожная чреспеченочная холангиографи применяется, когда невозможно использовать более простые методы (УЗИ или ЭРХПГ). Во время исследования оценивают состояние желчных протоков путём их пункции или дренирования.
- Спленопортография – это метод рентгенологического исследования сосудов портальной системы.
Справка. В некоторых случаях прибегают к биопсии печени (прижизненный забор фрагментов тканей железы). Этот метод диагностики позволяет выявить точную причину желтухи и оценить степень поражения печени.
Медикаментозные средства
Довольно актуален вопрос о том, как лечить желтуху. Чтобы избавиться от неприятной симптоматики и вылечить основное заболевание, используют лекарственные препараты. Их выбор зависит от типа синдрома и наличия сопутствующих болезней. Решение о выборе препаратов принимает лечащий врач.
Вылечить желтуху, которая возникла на фоне малокровия, можно с помощью препаратов, богатых железом, витаминами В12, В9. Для этой цели применяют Фербитол, Феррум Лек, Эктофер, Ферроплекс и т. д.
Болезнь Госпела, связанную с поражением печени инфекционными агентами или токсинами, лечат с применением гепатопротекторов. Как правило, пациенту назначают Карсил, Гепабене, Легалон, Галстену, Гептосан и т. д. С помощью этих препаратов проводят лечение гепатита А и многих других заболеваний печени. Они защищают гепатоциты, восстанавливают структуру повреждённой железы.
Лечение вирусного гепатита А у взрослых проводится противомикробными медикаментами. К наиболее известным относят следующие: Альфаферон, Интерферон, Адефовир, Рибавирин, Софосбувир, Ледипасвир, Даклатасвир и т. д. Выбор лекарства зависит от типа гепатита, на фоне которого появилась желтуха.
После устранения вируса необходимо очистить организм от продуктов его жизнедеятельности, которые являются токсичными. Для детоксикации используют Альбумин, Атоксил, раствор глюкозы (5%), Энтеросгель и т. д. Восстановить функциональность железы помогут витамины: ретинол, аскорбиновая кислота, токоферол, тиоктовая кислота, элементы группы В, кокарбоксилазы.
Справка. При болезни Госпела, которая возникла вследствие нарушения оттока желчи на фоне ЖКБ, лечатся Урсосаном, Урсодексом, Эксхолом (урсодезоксихолиевая кислота), Хеносаном, Хенофальком (хенодозексихолевая кислота), препаратами на основе экстракта бессмертника. Также для этой цели применяют медикаменты, которые стимулируют моторику желчного пузыря, а также ускоряют вывод мелких конкрементов (Холосас, Лиобил, Зиксорин). Для разрушения камней используют ультразвуковую, лазерную, ударно-волновую литотрипсию. При наличии крупных конкрементов прибегают к операции.
При желтухе, обусловленной аутоиммунными болезнями, назначают иммуносупрессивные препараты, которые подавляют активность иммунитета.
Болезнь Госпела у новорожденного лечат с применением гемотрансфузии (переливание крови). Резус-отрицательную кровь вливают через пупочную вену. У взрослых вливание эритроцитарной массы (внутривенно) сочетают с глюкокоротикостероидами (Дексаметазон, Преднизолон), анаболиками (Ретаболил).
Чтобы укрепить иммунитет, после инфекции применяют Вилозен, Задаксин, Тимоген и другие иммуностимуляторы.
Для купирования тошноты, рвоты используют Мотилиум, Церукал, Пипольфен. Для облегчения боли справа под рёбрами назначают Баралгин, Но-шпу, Папаверин, Дюспалтин. Кожный зуд устраняют с помощью антигистаминных средств: Диазолин, Кларитин, Супрастин. Препараты с седативным действием помогут избавиться от тревожности, бессонницы: Валериана, Тенотен.
Многие пациенты интересуются, сколько нужно лечиться от желтухи. Это зависит от причины патологии, её степени тяжести, возраста пациента. Срок терапии сократится, если больной вовремя начал терапию, а также соблюдает рекомендации врача.
Физиотерапия и диета
Лечить желтуху у взрослых и у детей можно с помощью физиотерапевтических процедур. Для этой цели используют следующие методы лечения:
- Плазмаферез – это процедура механической чистки крови, во время которой из неё выделяют отдельные составляющие (плазму, эритроциты, лейкоциты и т. д.). Впоследствии очищенная часть может быть возвращена пациенту.
- Индуктометрия – лечение печени переменным магнитным полем высокой частоты.
- Электрофорез – это физиотерапевтический метод, при котором медикаменты попадают в больное место с помощью электрического тока. Для лечения желтухи применяют раствор йода, новокаина, магний сульфата.
- Эндотермия – метод физического лечения, при котором тело больного прогревают токами высокой частоты.
Справка. Фототерапия или фотолечение – это процедура, во время которой на организм пациента воздействуют ультрафиолетовые лучи. Фотолампа превращает билирубин в изомер, который потом выводиться из организма.
Для лечения желтухи у детей применяют фототерапию
Многих родителей беспокоить вопрос о том, можно ли физиотерапевтические методы применять для лечения болезни Госпела у грудных детей. При патологии у грудничков чаще всего применяют фототерапию, так как это наиболее щадящий метод лечения. Во время процедуры применяется облучатель фитотерапевтический со сверхяркими светоидодами. Его лучи (400 – 500 нм) проникают в кровоток, разрушают билирубин, после чего он теряет свои токсические свойства и выводится наружу.
Как правило, светолечение с лампой проводят в стационарных условиях. Малыша раздевают, прикрывают глаза, а также половые органы плотной тканью, кладут в специальный бокс, а потом включают облучатель. Лампа должна находиться на расстоянии 50 см от тела. Новорожденного время от времени переворачивают и дают маме, чтобы она его покормила грудью. Это необходимо, чтобы ускорить выведение желчного пигмента.
Справка. Во время светолечения медики контролируют вес, температуру тела ребенка, чтобы избежать обезвоживания или перегрева. Во время облучения необходимо проверять уровень билирубина, чтобы знать, когда закончить процедуру. Обычно светолечение проводят на протяжении 2 суток, потом необходимость в лампе исчезает.
Желтуха у грудничков считается распространённой проблемой, которая быстро устраняется фототерапией.
Во время лечения рекомендуется соблюдать диету, которая помогает разгрузить печень, нормализовать пищеварение. Пациенту следует отказаться от жирной, жареной, солёной, острой еды. Под запрет попадают копчёности, консервированные изделия, животные жиры, алкоголь, чеснок, лук и т. д. Следует уменьшить количество моркови, цитрусовых, тыквы, шоколада, газировки, крепкого кофе или чая в рационе.
Рекомендуется пополнить меню продуктами, богатыми витаминами А, С, Е, группы В, а также железом, марганцем. При болезни Госпела разрешено употреблять бобовые, орехи, цельнозерновой хлеб, овёс. К разрешённым продуктам относят гречку, курагу, рыбу, мясо (нежирные сорта), яйца, кисломолочную продукцию (низкий процент жирности), овощи, фрукты.
Пациент должен питаться от 5 до 7 раз за сутки небольшими порциями (около 300 г).
Радикальные методы
В запущенных случаях не обойтись без операции:
- Папиллосфинктеромия – это эндоскопическое хирургическое вмешательство, которое помогает устранить причины механической желтухи.
- Чрескожную чреспеченочную холангиостомию назначают при холестатической желтухе.
- Чрескожная чреспеченочная микрохолецистосомия – это щадящий метод холецистосомии (операция, во время которой искусственно создаётся наружный свищ желчного пузыря).
- Стенирование желчных протоков с применением полимерных стентов проводят для восстановления оттока желчи.
Эндоскопическую папиллосфинктеромию применяют для лечения механической желтухи
Справка. Наиболее радикальным методом лечения желтухи является пересадка донорской печени. Однако эта операция дорого стоит, и всегда существует риск отторжения органа.
Народное лечение
Лечить болезнь Госпела можно в домашних условиях. Существует множество рецептов для устранения симптомов желтушного синдрома:
Отвар расторопши:
- Залейте 75 г кипятком (500мл), поставьте на паровую баню.
- Снимите жидкость, когда она уменьшится в 2 раза.
- Процеженный отвар пейте по 30 мл трижды за сутки перед трапезой. Лечение длится 4 – 8 недель.
Смесь мёда, алое и вина:
- Смешайте 380 г измельчённых листьев (зрелые), 650 г мёда, 680 мл кагора.
- Поставьте смесь в затемнённое место.
- Спустя 15 дней принимайте утром натощак по 5 г первые 5 суток, а потом по 25 г, пока не закончится.
Травяной сбор:
- Заварите 3 л кипятка по 50 г ромашки, спорыньи, брусники (листья), хвоща полевого.
- Поставьте на плиту, кипятите 3 минуты, потом снимите.
- Пейте остывшее средство по 100 мл трижды до еды.
Существует большое количество эффективных рецептов, которые помогают справиться с желтухой. Однако перед тем как пользоваться народными средствами, нужно проконсультироваться с врачом.
Таким образом, желтуха – это клиническое проявление многих болезней. Чтобы избежать патологии, нужно вести здоровый образ жизни, пользоваться контрацептивами, не злоупотреблять медикаментами. Но если вы заметили симптомы болезни Гопсела, сразу же отправляйтесь к врачу. Специалист выявит причину желтухи, составить грамотную схему лечения. Помните, что самолечение грозит опасными последствиями.
Что такое желтуха? Типы и виды желтухи, симптомы и лечение
Желтуха представляет собой набор симптомов, включающих желтую окраску кожи, слизистых и глазных белков вследствие накопления в них билирубина. Существует ряд причинно-следственных факторов, которые вызывают это опасное состояние в организме. Рассмотрим основные причины, симптомы, диагностику и лечение желтухи.

Признаки желтухи
Что такое желтуха?
Прежде всего, следует понимать, что это не заболевание, а симптоматический синдром, который указывает на какое-либо болезненное состояние организма. В результате отложения в тканях билирубина, избыток которого переносится с кровью, появляется желтая окраска кожи, слизистых и глазных белков. Речь идет о физиологическом желчном красителе, который образуется в результате разложения использованных эритроцитов и некоторых белков, например, миоглобина и цитохрома.
В организме здорового человека концентрация билирубина в сыворотке крови достигает 0,3 мг/дл. У людей с желтухой этот показатель увеличивается в три раза.
Билирубин присутствует в сыворотке крови в двух фракциях. Несвязанная форма не растворяется в воде. В крови этот краситель транспортируется с альбумином, и таким образом достигает печени. В результате конъюгирования (соединения) с глюкуроновой и серной кислотой начитается превращение в водорастворимый уробилиноген. С желчью сложная форма билирубина попадает в кишечник, откуда выводится с калом.
Возможные причины развития желтухи
Набор симптоматических признаков желтухи не всегда связан с болезнью печени. Наиболее распространенные причины желтухи включают в себя:
- острый вирусный гепатит;
- длительное воздействие токсических веществ;
- злоупотребление лекарственными препаратами;
- обструкция желчного протока, например, вследствие рака;
- синдром Жильбера, как генетическое условие;
- внутрипеченочный холестаз;
- стеноз желчного протока;
- рак поджелудочной железы.

Болевые симптомы в печени
Другие возможные факторы, вызывающие желтуху:
- механическое повреждение печени;
- длительное голодание, например, в результате соблюдения постов;
- туберкулез;
- гипертиреоз;
- болезнь Вильсона;
- недостаточность кровообращения;
- гиперактивная селезенка и так далее.
Тем не менее, необходимо отличать от желтухи так называемое обесцвечивание желтой кожи, которое может проявляться при длительном употреблении каротиноидных красителей, таких как бета-каротин, содержащихся, например, в морковном соке, пищевых добавках, кремах для загара. Это состояние не представляет угрозы для здоровья и проходит автоматически.

Желтуха у новорожденных
Типы и виды желтух
Симптоматический синдром имеет разновидности и классифицируется на основе фактора, вызывающего его:
- Гемолитическая желтуха – следствие усиления распада гемовых красителей, которая может привести, среди прочего, к нарушению в структуре эритроцитов, а также не связанных с кровью факторами, такими как аутоиммунная реакция, отравление тяжелыми металлами (свинец, медь) или лекарственными препаратами, механическим повреждением, инфекцией или уремией.
- Паренхиматозная желтуха (внутрипеченочная) – результат повреждения клеток печени из-за токсического воздействия химических веществ, нарушения обменных функций, аутоиммунной реакции или инфицирования.
- Механическая желтуха (внепеченочная) вызвана уменьшением или блокированием оттока желчи из желчных протоков.
Желтуха у новорожденных может быть физиологическим явлением или заболеванием. В первом случае, это результат увеличения билирубина в крови, которое может произойти на второй или третий день жизни ребенка. Во втором случае, это может быть симптомом гемолитического заболевания в результате несовместимости антигена матери и ребенка относительно групп крови и резуса. Независимо от фона, желтуха новорожденного начинается с головы и постепенно переходит к туловищу и стопам.

Билирубин при желтухе повышен
Внутрипеченочная желтуха
Паренхиматозная желтуха, то есть развивающаяся в печени, делится на следующие типы:
- Инфекционная желтуха, являющаяся результатом повреждения клеток печени из-за вирусной инфекции, включая вирусы гепатита A, B, C, D, E, цитомегаловируса (ЦМВ) и вируса Эпштейна-Барра, а также бактериальных инфекций, например, лептоспирозы.
- Токсическая желтуха – результат отравления грибами, алкоголем, лекарственными препаратами (парацетамол, противораковые цитостатики, гормональные средства) или химическими веществами.
- Метаболическая желтуха – нарушение трансформации железа (гемохроматоз) или меди (болезнь Вильсона), дефицит белка плазмы крови, вырабатываемого в печени, называемый альфа-1-антитрипсином.
- Аутоиммунная желтуха – результат аутоиммунного гепатита или таких состояний, как билиарный цирроз или подострый склерозирующий халангит (PSC).
- Существует также концепция имплантируемой желтухи, которая относится к воздействию бактерий, вызываемых вирусами, которые проникают в организм во время медицинских процедур, и чаще всего используются для обозначения гепатита.

Желтуха при отравлении грибами возможна
Внепеченочная желтуха
Механическая желтуха, также известная как обструктивная или застойная, является результатом блокирования желчного оттока в двенадцатиперстную кишку, которая может быть вызвана специфическими факторами, влияющими на внутренние или наружные желчные протоки. Причины снижения оттока желчи:
- холелитиаз;
- сужение желчных протоков в результате воспаления или оперативного вмешательства;
- спазм желчных гладких мышц;
- присутствие паразитов;
- воспаление поджелудочной железы;
- опухоль желчного пузыря или толстой кишки, вызывающие увеличение лимфатических узлов полости печени.
Блокирующий эффект оттока желчи также может возникать из-за холестаза.

Гепатит разрушает печень
Вирусный гепатит А, В и С
Желтуха подразделяется на три основных вида по типу вирусного гепатита, который ее вызывает. Обычно это вирусы HAV, HBV и HCV, но также HDV и HEV:
- Пищевая желтуха, вызванная вирусом HAV (вирус гепатита А). Микроорганизм передается через пищу, среди прочего с питьевой водой. Чтобы заразиться, достаточно мыть пищу в загрязненной воде.
- Имплантируемая желтуха, является следствием вирусной инфекции гепатита В. Характерные опасные осложнения для этого заболевания – печеночная недостаточность. Гепатит В передается с кровью через порез, например, зараженную иглу, во время полового акта, а также в результате госпитальных процедур, например, переливания зараженной крови.
- Гепатит С, являющийся результатом инфицирования ВГС, долгое время не имеет симптомов. Только некоторые пациенты испытывают тошноту, зуд и слабость концентрации. Источником инфекции является кровь, что означает, что гепатитом С можно заразиться во время переливания, или при проведении процедур эстетической медицины, в том числе при посещении стоматологического кабинета.
Каковы симптомы желтухи?
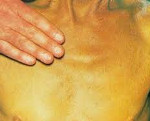
Симптоматические признаки впервые были замечены на основании изменения цвета глазных белков и слизистой оболочки полости рта на желтоватый цвет. Следующие симптомы желтухи, это потемневшая моча, которая приобретает цвет, близкий к цвету крепкого чая, и обесцвеченный кал, имеющий яркий цвет и глинистую консистенцию. Также важным симптомом является зуд кожи вокруг печени, что свидетельствует о затрудненном оттоке желчи.

Зуд кожи при механической желтухе
Иногда бывает, что этот симптом возникает еще до появления желтухи, то есть до выраженного пожелтения кожи. Характерный кожный зуд также касается паренхиматозной и механической желтухи. Наибольшая интенсивность этого симптома проявляется ночью и после прогрева кожи, например, после бани или принятия горячего душа. Для гемолитической желтухи характерна светлая моча и темный стул. Этот тип симптоматического синдрома свидетельствует об увеличении свободного билирубина, как следствия чрезмерного распада эритроцитов.
Желтуха: анализы и диагностика
Диагностируется желтуха на основании подробных визуальных и лабораторных исследований. Сначала врач проводит собеседование с пациентом. Задаваемые вопросы специалистом, касаются следующих тем:
- образ жизни человека;
- количество потребляемого алкоголя;
- интимная жизнь пациента;
- воздействие токсических веществ и лекарственных форм на организм;
- желтуха в семье;
- вакцинация против гепатита.
Далее проводится пальпация брюшной полости и лабораторное тестирование крови, чтобы определить следующие параметры:
- общий билирубин;
- прямой (конъюгированный) билирубин;
- щелочная фосфатаза;
- трансаминазная активность.
Анализы крови дают возможность выявить возможные повреждения клеток печени, а также выявить холестаз в организме.
Следующим этапом диагностики желтухи является визуализация, то есть компьютерная томография, МРТ и УЗИ брюшной полости. В некоторых случаях проводится лапароскопия или биопсия печени. Диагностический набор тестов зависит от симптомов, которые позволяют заранее определить тип желтухи.
Лечение желтухи
Так как набор симптомов характерен для многих заболеваний, нельзя лечить желтуху одинаково. В каждом случае подбирается индивидуальный метод лечения, в зависимости от источника проблемы. Немедленное лечение необходимо, когда появляются тревожные симптомы, такие как лихорадка, озноб, боль в животе, тошнота и рвота с желтухой.
Кроме того, лечение желтухи у взрослых должно поддерживаться соответствующей легко усваиваемой диетой, которая спасает печень и облегчает её функционирование. В частности, следует ограничить употребление жирной пищи, красного мяса, животных и переработанных жиров, алкоголя и сахаров. Рыба и высококачественная птица являются отличным заменителем мяса. Стоит также исключить из меню продукты с высокой степенью переработки, содержащие значительное количество пищевых добавок. Следует позаботиться о том, чтобы обеспечить организму поступление витаминов, полученных из свежих растительных продуктов, особенно овощей и фруктов.

Вакцинация против гепатита
Поскольку профилактика лучше лечения, то людям без признаков желтухи также следует придерживаться правильного питания, что благоприятно для печени. Важную роль в профилактике желтухи играет гигиена. Необходимо избегать факторов риска, например, незащищенных интимных отношений с партнерами с неизвестным сексуальным прошлым, посещения косметических салонов с сомнительной репутацией, а также общественных туалетов. Немаловажным фактором профилактики является достаточно длительный физический и умственный отдых. Тело, включая печень, нуждается во времени для регенерации.
Говоря о профилактических мероприятиях, нельзя оставлять вопрос о вакцинации. Люди, которые планируют операцию или заграничную поездку особенно рекомендуется вакцина против гепатита. Берегите себя и будьте всегда здоровы!
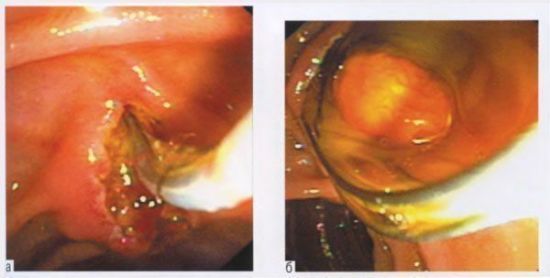
Механическая желтуха — причины, симптомы, диагностика и лечение
Механическая желтуха — желтушный синдром, связанный с нарушением выделения конъюгированного билирубина в просвет кишечника. Проявляется иктеричностью кожи, слизистых, склер, болезненностью в правой подреберной области и эпигастрии, диспепсическими явлениями, ахоличным калом и бурой мочой, холемическим кожным зудом. Диагностируется с помощью биохимического анализа крови, УЗИ гепатобилиарной системы, МСКТ брюшной полости, РХПГ. Для лечения применяется комплексная медикаментозная терапия, хирургические методы временного и постоянного восстановления тока желчи (литотрипсия, стентирование, дренирование, стомирование и др.).
Общие сведения
Синдром механической (подпеченочной, обтурационной, компрессионной, застойной) желтухи — вторичное патологическое состояние, осложняющее течение других заболеваний брюшной полости. У 20% пациентов расстройство связано с наличием желчнокаменной болезни, у 67% — с онкопатологией, у 3% — с другими причинами. До 30 лет желтушный синдром обычно вызывается холецистолитиазом, с 30 до 40 лет соотношение случаев неопухолевой и опухолевой механической желтухи составляет 1:1, после 40 лет преобладают онкологические этиологические факторы. До 82% составляют женщины, у которых холестаз возникает преимущественно на фоне ЖКБ. У мужчин чаще выявляется опухолевая обтурация (до 54% случаев).
Механическая желтуха
Причины механической желтухи
Подпеченочный холестаз — полиэтиологическое синдромальное состояние, вызванное нарушением оттока желчи из печени. У большинства пациентов застой желчи обусловлен механической обтурацией, реже непроходимость желчевыводящих путей имеет динамическое (функциональное происхождение). Специалисты в сфере гастроэнтерологии, гепатологии, хирургии выделяют следующие группы причин подпеченочной желтухи:
- Аномалии развития. Нормальная экскреция желчи становится невозможной при врожденной атрезии желчевыводящих путей. Препятствиями для желчевыделения могут служить кисты общего желчного протока, дуоденальные дивертикулы, расположенные вблизи фатерова соска. Отток желчи существенно замедляется при гипоплазии желчных ходов.
- Невоспалительная патология желчных путей. Подпеченочный холестаз возникает при холангиолитиазе, осложнившем ЖКБ. Нарушение проходимости желчных путей наблюдается при обтурации большого дуоденального сосочка вколоченными камнями, его стенозе, рубцовых стриктурах желчных протоков, сдавливании холедоха кистой головки поджелудочной железы.
- Воспалительные процессы. К значительному сужению или перекрытию путей оттока желчи приводят холангит, острый холецистит, осложнившийся спаечным перипроцессом, панкреатит, острый папиллит. Во всех этих случаях физиологический отток желчи замедляется вследствие отека стенки протоков, паренхимы органов, механического сдавления спайками.
- Объемные образования. При раке головки панкреатической железы, фатерова сосочка, печеночных протоков и холедоха, папилломатозе желчных ходов создаются условия для стойкой механической обтурации желчных путей. Аналогичная ситуация возникает при расположении в воротах печени лимфом, метастатически пораженных лимфатических узлов.
У некоторых пациентов причиной подпеченочной желтухи становятся паразитарные заболевания – желчные ходы могут сдавливаться извне эхинококковыми и альвеококковыми кистами, а попадание гельминтов в просвет протоков приводит к механической обтурации. Крайне редко холестаз развивается из-за сдавления большого дуоденального соска при отеке поджелудочной железы или его закупорке слизистой пробкой, желчной «замазкой».
Патогенез
Пусковым моментом развития механической желтухи является застой желчи, связанный с отсутствием, недоразвитием желчных ходов, их сужением, обтурацией изнутри или сдавливанием извне. При холестазе наблюдается обратное всасывание связанного билирубина в лимфатическую систему, а затем в кровоток через стенки желчных ходов, сообщения между желчными капиллярами и перисинусоидальными пространствами. В результате в крови повышается содержание прямого билирубина, холестерина, возникает холемия, кожа и слизистые приобретают желтый цвет, окрашиваясь желчными пигментами.
За счет выделения водорастворимого конъюгированного билирубина почками моча приобретает характерную темную окраску («цвет пива»), в ней появляются желчные кислоты. Застой усугубляется внутрипеченочной желчной гипертензией. При достижении уровня 270 мм вод. ст. желчные капилляры расширяются, их стенки повреждаются, что способствует попаданию компонентов желчи непосредственно в кровоток. Вторичное поражение гепатоцитов сопровождается нарушением захвата и конъюгации непрямого билирубина, что приводит к увеличению его уровня в плазме. Поскольку при полной механической обтурации желчь не поступает в кишечник и не подвергается дальнейшей трансформации, в кале и моче не определяется уробилин. Из-за отсутствия стеркобилина стул становится обесцвеченным.
Симптомы механической желтухи
Основными признаками заболевания являются интенсивное желтое окрашивание кожных покровов, слизистых и склер, тупые, постепенно усиливающиеся боли в правом подреберье и эпигастральной области, диспепсические расстройства (тошнота, рвота, снижение аппетита). Патогномоничный симптом механической обструкции желчевыводящих протоков — обесцвечивание кала, сочетающееся с темной окраской мочи. У большинства больных развивается сильный кожный зуд, который не поддается медикаментозной терапии. При желтухе, связанной с воспалительными процессами в желчных протоках, может выявляться гипертермия. При опухолевой природе заболевания у пациентов наблюдается резкая потеря массы тела вплоть до кахектического состояния.
Осложнения
Угнетение дезинтоксикационной функции печени при желтухе приводит к накоплению в крови аммиака, ацетальдегидов, что проявляется в виде синдрома эндотоксемии. В результате нарушается микроциркуляция, происходят дистрофические изменения в органах, в тяжелых случаях возникает ДВС-синдром. Самое опасное осложнение механической желтухи — формирование печеночно-почечной недостаточности, которая является частой причиной смерти пациентов. Вследствие проникновения токсинов в головной мозг через гематоэнцефалический барьер формируется печеночная энцефалопатия, которая проявляется ухудшением когнитивных функций, нарушениями сознания, дискоординацией движений. Избыточное накопление желчных кислот также может приводить к изменению свойств сурфактанта и нарушениям газообмена в легких.
Диагностика
Постановка диагноза механической желтухи не представляет затруднений при наличии характерной клинической картины. Диагностический поиск направлен на оценку тяжести состояния пациента и выявление основного заболевания, которое привело к блокировке выведения желчи. План обследования включает следующие лабораторные и инструментальные методы:
- Биохимический анализ крови. Основной признак – значительное (в несколько раз) повышения уровня прямого билирубина. Также при желтухе наблюдается возрастание показателей щелочной фосфатазы и холестерина, что указывает на синдром холестаза. Иногда отмечается увеличение печеночных трансаминаз, альдолазы, лецитина, липопротеинов.
- УЗИ печени и желчного пузыря. Ультразвуковое исследование позволяет обнаружить структурные изменения печеночной паренхимы (повышение или снижение эхогенности ткани), утолщение стенки желчного пузыря, дилатацию протоков. При сонографии определяют конкременты, которые вызывают механический блок выделения желчи в кишечник.
- МСКТ органов брюшной полости. При помощи послойного исследования тонкими срезами (0,625 мм) с последующим трехфазным контрастным усилением визуализируют взаимное расположение и размеры печени, поджелудочной железы, желчного пузыря. Компьютерная томография дает возможность выявить камни и новообразования, вызывающие развитие желтухи.
- Ретроградная холангиопанкреатография. Внутривенное контрастирование желчевыводящих протоков проводится для обнаружения конкрементов, которые на холангиограмме представлены в виде теней. При наличии противопоказаний возможно выполнение чрескожной холангиографии, особо ценной при подозрении на опухолевую природу желтухи.
В клиническом анализе крови зачастую обнаруживается повышение СОЭ до 20 мм/час и умеренный лейкоцитоз, может наблюдаться снижение эритроцитов и гемоглобина. Дополнительно проводят исследование крови на альфа-фетопротеин, концентрация которого повышается при наличии злокачественного новообразования. В лабораторном анализе мочи при механической закупорке желчевыводящих путей отсутствует уробилин. При затруднениях в постановке диагноза производят лапароскопию.
Дифференциальную диагностику осуществляют с печеночной и гемолитической желтухой, врожденными ферментопатиями, сопровождающимися повышением уровня билирубина в крови (синдромом Жильбера, Дабина-Джонсона), желтушностью кожи при длительном приеме акрихина. Помимо наблюдения гастроэнтеролога или гепатолога больному рекомендован осмотр абдоминального хирурга, инфекциониста, невропатолога, гематолога, онколога, анестезиолога-реаниматолога.
Лечение механической желтухи
На первом этапе при подпеченочном холестазе назначается комплексная терапия, позволяющая ликвидировать застой желчи, купировать эндотоксикацию и стабилизировать состояние пациента. Схема медикаментозного лечения включает гепатопротекторы, аминокислоты, репаранты, анаболические средства, витаминные препараты. В более тяжелых случаях обтурационной желтухи целесообразно применение кортикостероидов, инфузионной терапии с массивным вливанием коллоидных и кристаллоидных растворов, кровезаменителей. При выраженной интоксикации рекомендованы гемосорбция, плазмаферез, гемодиализ.
Для профилактики острых гастроинтестинальных язв назначают блокаторы протонной помпы, антацидные и обволакивающие средства. При риске развития острого холангита показано введение карбапенемов, цефалоспоринов 3-4 поколения и других антибактериальных средств широкого спектра действия, способных проникать в желчь. Для экстренной декомпрессии желчных путей используют хирургические подходы:
- Малоинвазивные инструментальные вмешательства. Эффективными способами устранения включений, блокирующих желчевыделение, являются литотрипсия конкрементов желчных протоков, эндоскопическое удаление камней в сочетании с ретроградной панкреатохолангиографией и рассечением устья фатерова соска, назобилиарное дренирование при РПХГ. При наличии стриктур и стенозе применяются эндоскопические техники — стентирование холедоха, бужирование желчных протоков, баллонная дилатация сфинктера Одди. Чрескожное транспеченочное дренирование желчевыводящих ходов позволяет выполнить декомпрессию при невозможности проведения манипуляции через эндоскоп.
- Операции на билиарной системе. Показаниями для прямых хирургических вмешательств на высоте желтухи являются сочетание желтушного синдрома с острым панкреатитом, случаи механической обтурации при поражении холедоха. При сохраненной проходимости пузырного протока для отведения желчи выполняется открытая, лапароскопическая, пункционная холецистостомия. Осуществление холедохотомии обеспечивает восстановление проходимости общего желчевыводящего протока. При сложной патологии с поражением нескольких органов более эффективным методом декомпрессии желчевыводящей системы может стать наружное дренирование желчных путей по Холстеду, Керру.
После стабилизации состояния пациента для окончательного устранения предпосылок механической обтурации путей желчевыделения на втором этапе лечения патологии, осложнившейся подпеченочной желтухой, применяют хирургические методы. При обструкции камнем общего протока производят холедохолитотомию — радикальное вмешательство, позволяющее восстановить желчевыделение. Извлечению камня может предшествовать холецистэктомия, проведенная наиболее подходящим для конкретного больного способом (лапароскопическая, открытая, SILS-операция, вмешательство из мини-доступа). При локальной злокачественной неоплазии показана холецистэктомия с резекцией ложа желчного пузыря и лимфодиссекцией.
Наложение билиодигестивных анастомозов (холедоходуоденостомия, холедохоэнтеростомия, холецистогастростомия, холецистодуоденостомия, холецистоэнтеростомия) используют при опухолевых процессах и грубой рубцовой деформации желчных протоков. Объем оперативного лечения при обструктивной гепатобилиарной, гастроинтестинальной и других видах хирургической патологии выбирают с учетом соответствующих медицинских протоколов.
Прогноз и профилактика
Вероятность полного выздоровления зависит от тяжести основного заболевания и наличия интеркуррентных патологий. При своевременном лечении смертность не превышает 5%, прогноз относительно благоприятный. При вынужденном проведении оперативного вмешательства на высоте механической желтухи уровень летальности достигает 10-30%. Меры специфической профилактики не разработаны. Для предупреждения развития желтухи необходимо осуществлять раннюю диагностику и адекватную терапию состояний, которые могут вызывать механическую закупорку холедоха, фатерова соска, выполнять плановую санацию при наличии в полости желчного пузыря мелких конкрементов.
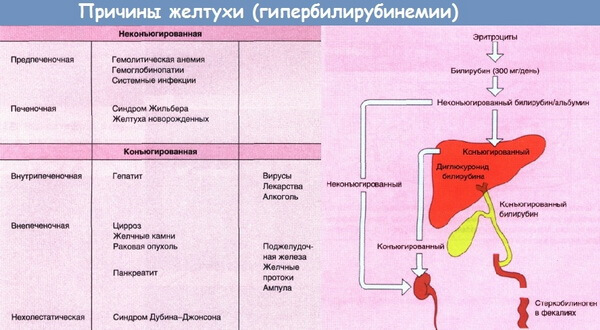
 При анемиях самыми необходимыми считаются препараты, содержащие железо: Мальтофер, Феррум Лек, Сорбифер Дурулес, Фербитол и другие. Не всегда удается подобрать наиболее подходящее средство, так как любое лекарство на каждого пациента действует по-разному.
При анемиях самыми необходимыми считаются препараты, содержащие железо: Мальтофер, Феррум Лек, Сорбифер Дурулес, Фербитол и другие. Не всегда удается подобрать наиболее подходящее средство, так как любое лекарство на каждого пациента действует по-разному. Противовирусная терапия часто отрицательно сказывается на общем состоянии организма, поэтому в дополнение назначают препараты для поддержания функций клеток печени. Современные препараты от гепатита С с прямым действием помогают полностью устранить вирус из организма: Даклинза, Совальди, Харвани и их аналоги.
Противовирусная терапия часто отрицательно сказывается на общем состоянии организма, поэтому в дополнение назначают препараты для поддержания функций клеток печени. Современные препараты от гепатита С с прямым действием помогают полностью устранить вирус из организма: Даклинза, Совальди, Харвани и их аналоги. При возвратном тифе препараты также подбирают по виду возбудителя, вызвавшего болезнь. Чаще всего используют антибиотики: Левомицитин, Ампициллин, Хлортетрациклин и средства, с мышьяком, например, Новарсенол. Также в схему лечения входят дезинтоксикационные мероприятия и прием витаминных комплексов.
При возвратном тифе препараты также подбирают по виду возбудителя, вызвавшего болезнь. Чаще всего используют антибиотики: Левомицитин, Ампициллин, Хлортетрациклин и средства, с мышьяком, например, Новарсенол. Также в схему лечения входят дезинтоксикационные мероприятия и прием витаминных комплексов.