УЗИ скрининг первого триместра (1 скрининг) в Нижнем Новгороде в клинике Тонус, скрининг 12 недель
Скрининг первого триместра (скрининг 12 недель, 1 скрининг) – это комплексное исследование беременной женщины, проводимое в период 10-13 недель беременности, позволяющее определить наличие врожденной патологии плода. Во время проведения первого скрининга происходит обнаружение патологии будущего ребенка и разрабатывается тактика дальнейшего ведения беременности. Самое оптимальное время прохождения 1 скрининга – 12 недель.
Зачем нужен 1 скрининг?
Первый триместр является одним из самых важных в развитии плода. В то же самое время в этот момент развивающийся плод наиболее чувствителен к внешним факторам, которые могут вызвать ту или иную патологию. Для своевременного обнаружения порока плода и существует первый скрининг.
Скрининг первого триместра включает в себя два исследования (“двойной скрининг”):
- УЗИ скрининг 1 триместра
Используется, в основном, трансвагинальный датчик (вводимый через влагалище).
- Биохимический скрининг 1 триместра (скрининг 12 недель)
Gредставляет собой взятие крови у женщины для определения концентрации гормонов. В 1 скрининг определяется 2 гормона: βХГЧ (хорионический гонадотропин) и протеин А, ассоциированный с беременностью (РАРР-А). В зависимости от их концентрации, возможно выявление патологии плода. Например, повышение концентрации ХГЧ во время проведение 1 скрининга может свидетельствовать о риске возникновения синдрома Дауна, хотя повышение этого гормона может быть и в норме (при двойне).
Подготовка к прохождению 1 скрининга:
Особой подготовки к прохождению 1 скрининга нет, но есть ряд рекомендаций, следование которым обеспечит женщине получение наиболее достоверного результата.
Рекомендовано за день до проведения первого скрининга отказаться от аллергенных продуктов в питании. Помните, что анализ крови сдается натощак (или хотя бы не есть за 4 часа до сдачи анализа).
Также есть несколько факторов, влияющих на результат 1 скрининга (в особенности на концентрацию гормонов), это: ЭКО, двойня, сахарный диабет, проведенный ранее амниоцентез, и, особенно важно – психологическое состояние беременной. Не нужно бояться 1 скрининга.
УЗИ на первом триместре беременности
Зачем нужен УЗИ скрининг первого триместра
Многие скрытые патологии беременности и плода можно устранить, если выявить на ранних сроках.
Скрининговое УЗИ 1 триместра беременности помогает родить здорового ребенка, даже если есть бессимптомные аномалии, поэтому рекомендовано Всемирной Организацией Здравоохранения (ВОЗ). Безопасность метода для матери и ребенка доказана ведущими мировыми экспертными организациями – Американским Институтом Ультразвука в Медицине AIUM, Европейским Комитетом по Безопасности Медицинского Ультразвука ECMUS и другими. УЗИ беременных применяют в мировом акушерстве и гинекологии с 70-х годов 20 века, при этом не зарегистрировано ни одного случая осложнения от процедуры.
Какие патологии помогает выявить?
В 1 триместре формируются внутренние органы и структуры организма ребенка. С помощью УЗИ первого скрининга определяют:
- точный срок беременности – позволяет следить за ее нормальным течением и развитием плода, прогнозировать срок родов;
- количество и качество околоплодной жидкости – среды, обеспечивающей обмен веществ, терморегуляцию, биологическую и механическую защиту плода;
- есть ли угроза выкидыша;
- сколько плодов – один или несколько;
- место крепления плаценты – это позволяет предупреждать осложнения беременности и родов;
- жизнеспособность плода – по сердечным сокращениям и двигательной активности;
- нормально ли развивается плод – строение ручек, ножек, соответствует ли размер возрастной норме;
- нет ли грубых пороков развития головного мозга, сердца, скелета, внутренних органов.

Кроме этого, оценивают ультразвуковые маркеры хромосомных аномалий. Для этого измеряют носовую кость, толщину воротникового пространства и поперечный размер головы. После расшифровки результатов будущие родители получают подробную информацию о здоровье еще не родившегося ребенка. Ведущий беременность врач может оценивать риск осложнений – внематочной беременности, отслойки плаценты, гипертонуса матки и т. п., а также врожденных пороков и наследственных патологий у ребенка.
УЗИ на ранних сроках беременности делают в плановом порядке дважды:
- на 5-8 неделях;
- на 10-14 неделях.
Как проводят обследование?
Процедуру проводят трансабдоминальным либо трансвагинальным датчиком. При трансабдоминальном УЗИ датчик перемешают по коже живота, при трансвагинальном его вводят во влагалище. Трансвагинальное УЗИ более точное, поэтому чаще его назначают женщинам с лишним весом, так как широкая жировая прослойка в области брюшины не позволяет врачу рассмотреть матку и плод.
Как подготовиться?
За день до УЗИ необходимо исключить из рациона продукты, усиливающие газообразование в кишечнике – бобовые, капусту, дрожжевую выпечку, черный хлеб, газировку и т. п. По назначению врача дополнительно принимают препараты от метеоризма.
Перед трансабдоминальным УЗИ выпейте не меньше литра негазированной жидкости, чтобы на момент проведения процедуры мочевой пузырь был наполнен. В этом случае матка смещается ближе к брюшной стенке, и врач видит более четкую картинку.
Перед трансвагинальным УЗИ дома проведите туалет наружных половых органов. Непосредственно перед манипуляцией опорожните мочевой пузырь – так вам будет комфортнее во время исследования – и освежите промежность влажной салфеткой.
Диагностика течения беременности и состояния плода с помощью УЗИ в первом триместре:
- точная – позволяет безошибочно определять норму и патологию;
- информативная – дает необходимые данные для корректного ведения беременности с учетом индивидуальных особенностей матери и ребенка;
- безболезненна – не требует медикаментозного обезболивания;
- доказано безопасна для матери и ребенка;
- не требует нарушения целостности кожи и слизистых, поэтому нет риска инфицирования;
- не нуждается в специальной подготовке;
- проводится за 20 минут;
- результаты готовы уже через 10 минут после процедуры и могут использоваться для врачебных назначений.

Кроме этого, платное УЗИ 1 триместра в нашей клинике в Санкт-Петербурге доступно по цене широкому кругу пациентов. Если по результатам скрининга выявляют отклонение от нормы, врач назначает более детальное обследование.
Наши клиники в Санкт-Петербурге
что это такое, зачем и как делают первый скрининг беременности
25 декабря, 2020 24355 0
Когда делают первый скрининг
Скрининг имеет диагностическую ценность в определении целого ряда патологий. Полное УЗИ с замерами параметров плода выполняется с 11 по 14 неделю беременности. В этот временной промежуток эмбрион превращается в плод. На этом сроке тело и внутренние органы будущего ребенка достаточно хорошо сформированы, и можно исключить наличие грубых пороков развития. Как правило, исследование состоит из двух этапов: УЗИ и биохимического анализа крови. Сочетание результатов сканирования с лабораторными показателями крови дает акушеру-гинекологу более развернутую картину первого скрининга.Как проходит скрининговое обследование
Скрининг – абсолютно безопасная для плода и будущей матери процедура, каким бы способом она не проводилась. В 1 триместре беременности УЗИ осуществляется как трансвагинальным, так и трансабдоминальным методом. При трансвагинальном сканировании необходимо снять нижнюю часть одежды, включая белье.
Как подготовиться к первому скринингу
Как мы уже указали выше, в этом триместре ультразвуковое сканирование может проводиться двумя методами. Накануне УЗИ беременности какой-то особенной подготовки не требуется.Патологии, которые могут быть выявлены на УЗИ
Данные первого скрининга позволяют выявить риск следующих патологий:
Синдром Эдвардса или трисомия по 18 хромосоме;
Синдром Патау или трисомия по 13 хромосоме;Синдром Шерешевского-Тернера или трисомия по Х-хромосоме;
Синдром Дауна или трисомия по 21 хромосоме;
Остановка в развитии беременности; Замедленное развитие плода;Грубые пороки развития сердца;
Патология нервной трубки;
Лимфоангиомы шеи;
Ахондрогенез 1 типа;
Другие несовместимые с жизнью патологии беременности.
Предварительный диагноз после первого скрининга ставится на основании соответствия или несоответствия параметров плода норме. Существует таблица, в которой указаны все размеры плода на протяжении всей беременности. В первом триместре измерению подлежат такие параметры как ЧСС (частота сердечных сокращений), длина носовой кости (НК), ТВП (толщина воротникового пространства), БПР (бипариетальный размер), ОГ (окружность головы), ОЖ (окружность живота), ДБ (длина бедра), КТР (копчико-теменной размер), длина шейки матки. Оценивают место прикрепления хориона/плаценты, маркеры хромосомных аномалий, количество сосудов в пуповине, кровоток в маточных артериях и в венозном протоке, новообразования яичников и матки. Помимо этих показателей, специалист оценивает на первом УЗИ и другие данные.
В том числе скрининги 1 и 2 триместров показывают:
-
Строение сердца и других внутренних органов плода
-
Длину костей плеч, предплечья и бедер плода
-
Размер окружности головы, окружности живота плода
-
Толщину плаценты и ее расположение
-
Количество амниотических вод (норма, маловодие, многоводие)
-
Состояние пуповины и крупных сосудов в ней
-
Состояние матки и шейки матки
-
Другие особенности и патологии беременности
Показания и противопоказания к скринингу
УЗИ первого триместра проводится на добровольной основе. Однако акушеры-гинекологи и Минздрав рекомендует его сделать всем беременным женщинам, без исключения. Позаботиться о здоровье будущего ребенка и своем собственном – первостепенная задача пациентки. Ультразвуковые скрининги входят в число самых распространенных обследований по всему миру. Противопоказаний к проведению УЗИ нет, поскольку исследование неинвазивное и не представляет опасности для мамы и плода.
Однако акушеры-гинекологи и Минздрав рекомендует его сделать всем беременным женщинам, без исключения. Позаботиться о здоровье будущего ребенка и своем собственном – первостепенная задача пациентки. Ультразвуковые скрининги входят в число самых распространенных обследований по всему миру. Противопоказаний к проведению УЗИ нет, поскольку исследование неинвазивное и не представляет опасности для мамы и плода.
Есть несколько категорий беременных, у которых риски хромосомных аномалий высокие:
-
Будущие мамы от 35 лет и старше
-
Пациентки, перенесшие на ранних сроках инфекционные заболевания
-
Пациентки, принимающие на ранних сроках антибиотики и другие лекарственные препараты, несовместимые с положением
-
Пациентки с диагнозом «невынашивание беременности» в анамнезе
-
Женщины, уже имеющие в семье ребенка с пороком развития
-
Беременные с диагностированным риском самопроизвольного прерывания беременности
- Пациентки, состоящие в близком родстве с отцом ребенка
Интерпретировать итоги первого УЗИ может только акушер-гинеколог. Лечащий врач может выполнять обе функции сразу. В большинстве профильных клиник гинекологи проводят ультразвуковое исследование беременности самостоятельно. Это очень удобно для пациенток: они получают от своего врача подробные комментарии сразу после скрининга. Не стоит требовать подробной детализации обследования от специалиста по ультразвуку. На любые отклонения от нормы врач укажет непосредственно в процессе УЗИ. Все остальные вопросы можно задать на приеме у гинеколога.
Лечащий врач может выполнять обе функции сразу. В большинстве профильных клиник гинекологи проводят ультразвуковое исследование беременности самостоятельно. Это очень удобно для пациенток: они получают от своего врача подробные комментарии сразу после скрининга. Не стоит требовать подробной детализации обследования от специалиста по ультразвуку. На любые отклонения от нормы врач укажет непосредственно в процессе УЗИ. Все остальные вопросы можно задать на приеме у гинеколога.
ТВП или толщина воротникового пространства
ТВП является одним из параметров, на который ориентируется акушер-гинеколог при оценке риска хромосомной аномалии у плода. Под этим названием скрывается пространство, расположенное между внутренней поверхностью кожи и мягкими тканями, покрывающими шейный отдел позвоночника. Наряду с другими показателями, это важнейший маркер риска хромосомных аномалий у будущего ребенка. Данные ТВП целесообразно измерять на УЗИ только в первом триместре, до 13 недель. Далее после 14 недели беременности жидкость в шейной складке рассасывается.
Далее после 14 недели беременности жидкость в шейной складке рассасывается.
Врач по специальной таблице нормативных значений ТВП определит норму или отклонение данного показателя.
КТР или копчико-теменной размер
Измерение КТР позволяет врачу определить срок беременности в 1 триместре, с точностью до +\-4-5 дней. Как и ТВП измеряется только до 14 недели 1 триместра и оценивается по специальным нормативным таблицам. После этого срока датчик УЗИ уже не может охватить длину плода. На следующих сканированиях врач оценивает рост ребенка по длине частей тела.
БПР или бипариетальный размер
Бипариетальный размер фиксируется специалистом на каждом из плановых УЗИ обследований беременности. Существует таблица, по которой врач сверяет показатели БПР на скринингах. При измерениях всех показателей роста плода рассчитывается предполагаемая масса плода, и эти показатели определяют выбор метода родоразрешения (через естественные родовые пути или оперативное родоразрешение).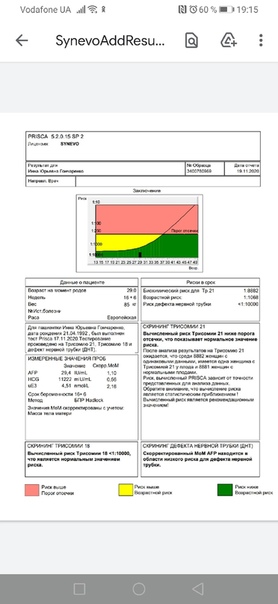
ЧСС или частота сердечных сокращений
Параметр ЧСС дает врачу возможность оценить функцию сердечно-сосудистой системы плода. Этот показатель нуждается в особенном контроле, как на первом обследовании, так и на протяжении всей беременности. Он указывает, в норме ли у плода сократительная активность сердца. На УЗИ берутся в расчет два его критерия: частота и ритмичность сокращений.
Что может повлиять на результаты скринингаЧто, по сути, представляет собой УЗИ скрининг?
Это исследование беременности, основанное на отражении ультразвуковых волн от тканей человеческого организма. Датчик передает сигнал, который в свою очередь отражается от органов плода и будущей матери. Специалист расшифровывает изображение, отмечая по ходу диагностики все необходимые данные.
Несмотря на высокую информативность сканирования беременности, на его результаты могут оказать влияние некоторые факторы. Первым фактором является количество околоплодных (или амниотических) вод. При маловодии, объем жидкости может ограничить возможности исследования. Это весьма ограничивает возможности врача. Второй причиной может стать положение плода на момент скрининга. В некоторых случаях с первого раза не удается определить не только параметры, но и пол ребенка. Поскольку это безопасная процедура, ограничений для повторного сканирования беременности нет. Поэтому, при таком развитии событий врач может назначить дополнительное исследование.
Первым фактором является количество околоплодных (или амниотических) вод. При маловодии, объем жидкости может ограничить возможности исследования. Это весьма ограничивает возможности врача. Второй причиной может стать положение плода на момент скрининга. В некоторых случаях с первого раза не удается определить не только параметры, но и пол ребенка. Поскольку это безопасная процедура, ограничений для повторного сканирования беременности нет. Поэтому, при таком развитии событий врач может назначить дополнительное исследование.
(2 оценок, среднее 5 из 5)
Читайте также
УЗИ-скрининг I триместра
Первый триместр беременности начинается с момента зачатия и продолжается 13 недель. Единственным неинвазивным и абсолютно безопасным методом динамического наблюдения за состоянием плода с самых ранних сроков беременности является ультразвуковое исследование.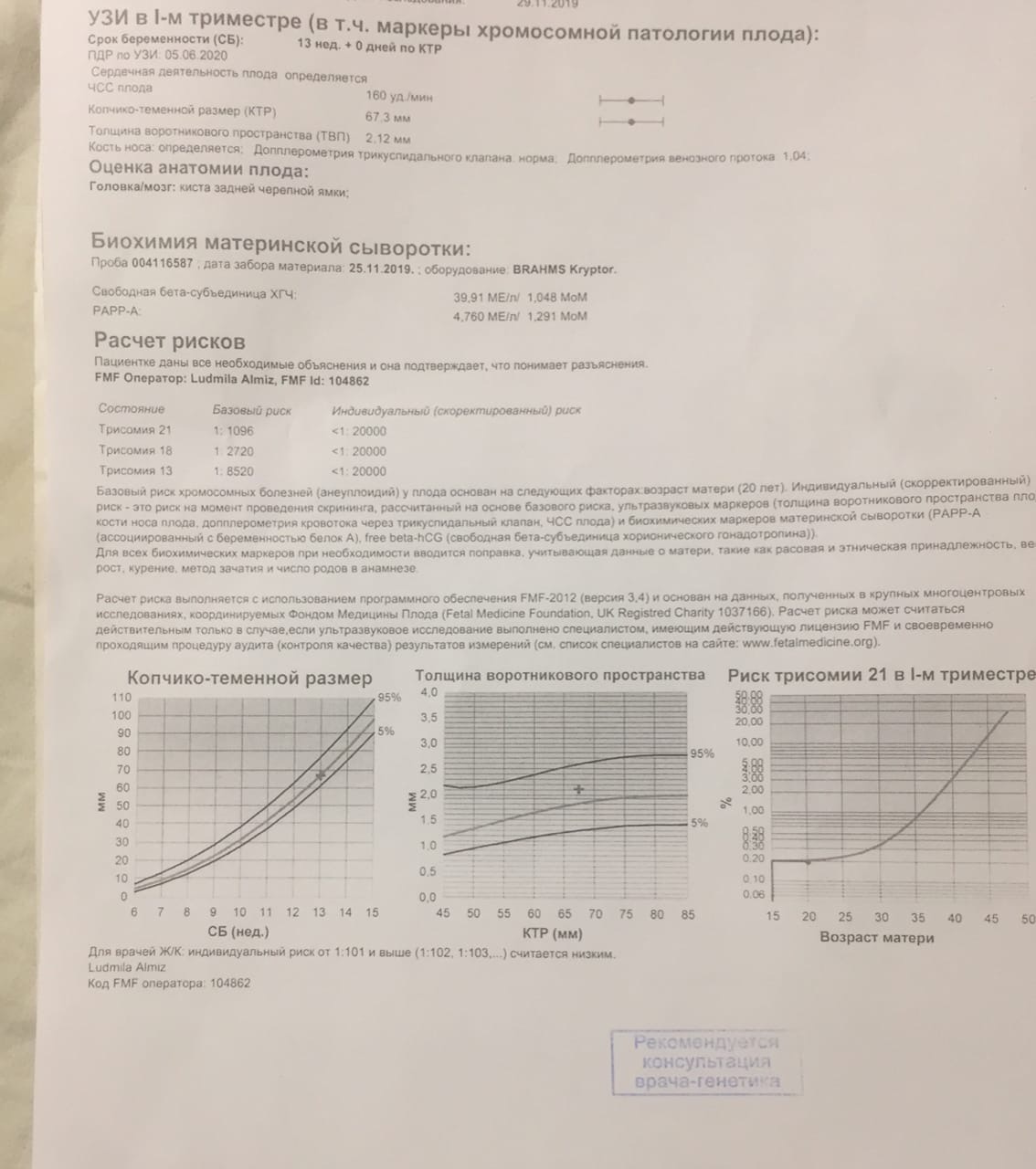
В конце первого триместра беременности при сроке 11-13 недель проводится комбинированный скрининг, который включает в себя УЗИ и анализ крови на гормоны (биохимический скрининг). Эти исследования являются обязательными и позволяют с высокой точностью исключить у плода врожденные пороки развития и хромосомные заболевания.
Очень важно не пропустить эти сроки ― определить дату прохождения первого скрининга необходимо на приеме у вашего лечащего врача.
Что исследует специалист во время УЗИ-скрининга в I триместре?
Врач оценивает ультразвуковые маркеры хромосомной аномалии:
- толщину воротникового пространства. Это складка, которая находится между шеей плода и верхней кожной оболочкой тела;
- наличие носовой кости. При наличии генетических аномалий она может развиваться неправильно;
- показатели кровотока трехстворчатого клапана сердца;
- показатели венозного протока плода.

Измеряется также копчико-теменной размер плода. Это один из самых важных показателей развития малыша, и измеряется, как следует из названия, расстояние от темени эмбриона до его копчика. Данный показатель позволяет точно установить возраст плода и служит точкой отсчета до конца беременности.
Доктор проводит оценку анатомии, наличия и строения жизненно важных органов плода:
- сердца и головного мозга;
- структуры лица;
- считает пальчики на руках и ногах.
С 2021 года в соответствии с обновленным приказом Минздрава врач ультразвуковой диагностики при проведении первого скрининга также проводит оценку:
- риска самопроизвольных родов до 34 недели беременности
- риска задержки развития плода до 37 недели беременности
- риска преэклампсии до 34 недели беременности
Первый скрининг имеет ключевое значение при многоплодной беременности, так как только в I триместре устанавливается тип многоплодия, который определяет всю дальнейшую тактику ведения беременности.
Наши врачи всегда объяснят все нюансы исследований, подробно расскажут о действиях, которые нужно предпринимать для здоровья ребенка.
Записаться на УЗИ при беременности, в том числе с использованием 3D/4D, можно по телефону +7 (812) 600-77-77.
Наши врачи:
Цены на услуги:
Скрининговое УЗИ плода в I триместре беременности (11-14 недель)
Скрининговое УЗИ в I триместре многоплодной беременности (11-14 недель)
Скрининговое УЗИ плода во II триместре беременности (18-21 нед)
Скрининговое УЗИ во II триместре многоплодной беременности (18-21 недели)
Скрининговое УЗИ плода в III триместре беременности (30-34 недели)
Скрининговое УЗИ плода в III триместре многоплодной беременности (30-34 недели)
Допплерометрия при беременности
Допплерометрия при многоплодной беременности
Допплерометрия при беременности в динамике
Допплерометрия при многоплодной беременности в динамике
Эхокардиография плода в 22-24 недели
Эхокардиография в 22-24 недели при многоплодной беременности
Дополнительное УЗИ плода после скрининг-исследования в I триместре
Дополнительное УЗИ после скрининг-исследования в I триместре при многоплодной беременности
Дополнительное УЗИ плода после скрининг-исследования во II триместре
Дополнительное УЗИ после скрининг-исследования во II триместре при многоплодной беременности
Дополнительное УЗИ плода после скрининг-исследования в III триместре
Дополнительное УЗИ после скрининг-исследования в III триместре при многоплодной беременности
УЗИ одной системы органов у плода (при подозрении на ВПР)
Эхокардиография плода в 11-14 недель
Скрининговое УЗИ в I триместре многоплодной беременности с ранней эхокардиографией (11-14 недель)
Услуга доступна в отделениях:
Отделение «Северное»
Санкт-Петербург, 197372, ул. Ильюшина, 4/1
Ильюшина, 4/1
Комендантский проспект
Режим работы
пн-сб: 8:00 — 21:00
вс: 9:00 — 21:00
травмпункт: круглосуточно
Прием анализов
пн-вс: с 8:00 до 20:00
Отделение «Озерки»
Санкт-Петербург, 194354, Учебный пер., 2
Озерки
Режим работы
Ежедневно с 09:00 до 21:00
Отделение травматологии: с 08:00 до 21:00
Прием анализов
пн-вск: с 8:00 до 20:00
Отделение «Московское»
Санкт-Петербург, 196066, Московский пр. , 193/2
, 193/2
Московская
Режим работы
пн-вс: с 09:00 до 21:00
отделение стоматологии:
пн-сб: с 09:00 — 21:00
вс: с 10:00 — 18:00
Прививочный кабинет:
пн, вт, ср, пт, сб, вс с 9:00 до 15:00
чт с 9:00 до 20:00
Прием анализов
пн. -вс: с 08:00 до 20:00
-вс: с 08:00 до 20:00
Отделение «Центральное»
Санкт-Петербург, 191014, Литейный пр., 55А
Гостиный двор
Маяковская
Режим работы
пн-сб: c 8:00 до 21:00
вс: c 9:00 до 21:00
травмпункт: пн-вс: c 8:00 до 21:00
отделение косметологии:
пн-сб: c 9:00 до 21:00
вс: c 10:00 до 18:00
отделение стоматологии:
пн-сб: с 09:00 — 21:00
вс: с 10:00 — 18:00
Прием анализов
пн-вс 08:00-20:00
Все услуги в этом же направлении
Скрининг на выявление врожденных заболеваний плода при беременности
Категория: Памятки для населения .
Скрининг при беременности — это целый комплекс исследований, позволяющий родителям и врачам получить максимально полную информацию о здоровье еще не рожденного малыша. Скрининг позволяет выявить многие врожденные и физические характеристики. Как и когда проводится скрининг при беременности
Что собой представляет скрининг при беременности и зачем он проводится
Скрининг при беременности — это комплекс обследований, в который входят УЗИ и биохимический анализ венозной крови на гормоны. Как правило, скрининг проводят трижды — в первом, втором и третьем триместре.
Раннее обнаружение патологий имеет очень большое значение. Это дает возможность приступить к лечению генетических заболеваний как можно раньше и если не полностью вылечить их, то хотя бы максимально купировать симптомы. Если при обследовании врач замечает какие-либо отклонения, беременность контролируется особенно тщательно, что дает возможность предупредить развитие осложнений или преждевременные роды. Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Если же обнаруженные патологии окажутся слишком тяжелыми и несовместимыми с жизнью, врач направит пациентку на прерывание беременности по медицинским показаниям.
Скрининг при беременности безвреден как для мамы, так и для малыша. Это довольно точное исследование, хотя следует четко понимать, что оно не дает стопроцентной гарантии. Точность скрининга зависит от многих факторов — профессионализма исследователей, соблюдения женщиной правил подготовки к обследованию и других факторов.
Первый скрининг при беременности
Первый скрининг при беременности проводят между 11-ой и 13-ой неделями. Нет смысла проходить это обследование ранее — до 11-ой недели беременности многие показатели практически не поддаются определению.
Исследование включает в себя два медицинских теста — УЗИ и анализ крови.
УЗИ
При помощи УЗИ врач определяет точный срок беременности, оценивает телосложение ребенка, его размеры (окружность головы, длину конечностей, рост), работу сердечной мышцы, симметричность головного мозга, объем околоплодных вод, структуру и размер плаценты, а также состояние и тонус матки. Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11-13-недельной беременности эти нормы составляют:
Для каждого из этих параметров есть показатели нормы, с которыми врач и будет сравнивать полученные результаты. Для 11-13-недельной беременности эти нормы составляют:
- КТР (копчико-теменной размер, то есть длина плода от темени до копчика) — 43–65 мм. Если эта цифра больше нормы, значит, ребенок будет крупным. Отклонение в меньшую сторону говорит о замедленном развитии (причиной такого положения дел часто является гормональный дисбаланс или перенесенные будущей мамой инфекционные болезни), генетических патологиях или гибели плода (в этом случае сердце не будет прослушиваться). Впрочем, это может быть обусловлено и банальной ошибкой в определении сроков беременности.
-
БПР (бипариетальный размер, то есть расстояние от виска до виска) — 17–24 мм. Высокий БПР означает большой размер плода, но лишь при условии, что все остальные показатели говорят о том же. В противном случае речь может идти о грыже мозга или гидроцефалии. Низкий БПР говорит о замедленном развитии мозга.

- ТВП (толщина воротникового пространства) — 1,6–1,7 мм. Отклонение от этой нормы (ТВП выше 3 мм) считается признаком некоторых тяжелых хромосомных патологий — синдрома Дауна, синдрома Эдвардса и т. п. Однако не следует паниковать раньше времени — никто не станет ставить столь серьезный диагноз лишь на основании ТВП. Для подтверждения требуется сдать анализ крови на гормоны и сделать биопсию внешней плотной оболочки эмбриона для последующего исследования.
Длина кости носа — 2–4,2 мм. Слишком маленькая кость носа может говорить о патологии или же просто о том, что нос у малыша будет курносым. ЧСС (частота сердечных сокращений) — 140–160 ударов в минуту. Небольшое (до 40 ударов в минуту) отклонение в ту или иную сторону считается вариантом нормы.
Размер хориона, амниона и желточного мешка. Хорион — это внешняя оболочка плода, которая со временем станет плацентой. Если он расположен на нижней стенке матки, говорят о предлежании хориона. Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Это потенциально опасная ситуация, чреватая выкидышем, и в этом случае беременной рекомендован постельный режим.
Амнион — внутренняя оболочка, которая удерживает околоплодные воды. Нормальный объем околоплодных вод на сроке 11–13 недель — 50–100 мл.
Желточный мешок — это зародышевый орган, который в первые недели жизни плода выполняет роль некоторых внутренних органов, которые будут сформированы позже. К сроку первого скрининга желточный мешок должен практически исчезнуть (тогда в бланке обследования будет указано «не визуализируется»). Если же размер его составляет около 6 мм, то, возможно, у плода присутствуют определенные патологии.
Шейка матки. В норме ее длина к моменту первого скрининга составляет 35–40 мм. Более короткая шейка матки означает риск преждевременных родов.
УЗИ проводят двумя способами — трансабдоминальным, при котором датчик УЗИ-аппарата располагается на животе, и трансвагинальным, при котором он вводится во влагалище. Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
Трансвагинальное УЗИ дает более полную и точную информацию, но его обычно проводят только в первом триместре. Этот метод, как правило, используют при обследовании женщин с лишним весом, поскольку жировая прослойка в области живота не позволяет в деталях рассмотреть плод и матку.
К УЗИ необходимо соответствующим образом подготовиться. Перед трансабдоминальным УЗИ советуют выпить примерно литр воды, чтобы на момент обследования мочевой пузырь был заполнен — тогда матка немного сместится в сторону живота и картинка будет четче. При трансвагинальном УЗИ степень наполненности мочевого пузыря не имеет никакого значения, однако перед обследованием лучше зайти в туалет — так будет комфортнее. Перед исследованием нужно принять душ или освежиться при помощи влажных салфеток. Скопление газов способно исказить результаты УЗИ, каким бы методом оно ни проводилось. Поэтому будущим мамам, страдающим от метеоризма, советуют за день до обследования принимать средства от метеоризма и не есть ничего газообразующего.
Анализ крови
Биохимический скрининг, который также называют двойным тестом, проводят для определения уровня двух гормонов (отсюда и название) — свободного b-ХГЧ и PAPP-A.
- b-ХГЧ (хорионический гонадотропин человека) начинает вырабатываться с первых дней беременности. Его количество постепенно нарастает примерно до 9-ой недели, а затем начинает плавно снижаться. В среднем для срока 11–13 недель нормой считается 50 000–55 000 мМЕ/мл. Повышенный уровень ХГЧ может свидетельствовать о многоплодной беременности, или — в худшем случае — генетических патологиях плода или наличии у матери сахарного диабета. Пониженный ХГЧ типичен для замершей беременности, внематочной беременности, гибели плода или определенных пороках развития (синдрома Патау и синдрома Эдвардса).
-
PAPP-A — протеин А-плазмы. Норма содержания для срока 11–13 недель — 0,79–6,01 мЕд/л. Низкий PAPP-A — признак таких хромосомных патологий, как синдром Дауна и синдром Эдвардса, гибель плода и выкидыш, гипотрофия плода (дефицит массы тела) и преэклампсия.

- Высокий РАРР-А — признак многоплодной беременности, больших размеров плода или низкого расположения плаценты.
Чтобы анализ крови дал максимально точные сведения, его нужно сдавать на голодный желудок, как минимум через 8 часов после последнего приема пищи. За 2–3 дня до анализа следует воздерживаться от жареной, жирной, острой, копченой пищи, шоколада, орехов, морепродуктов. Рекомендуется также не вступать в половые контакты. Все это не столь значительно, однако может тем или иным образом повлиять на результат.
Второй скрининг при беременности
Второй скрининг при беременности проводят на сроке 16–20 недель. Как и первый, он состоит их тех же двух этапов — УЗИ и анализа крови.
УЗИ
На этот раз врач определяет не только размеры, но и положение плода и его костную структуру, состояние внутренних органов и место прикрепления пуповины, а также объем околоплодных вод. Вот приблизительные основные показатели нормы для срока 16–20 недель:
Вот приблизительные основные показатели нормы для срока 16–20 недель:
- БПР — 26–56 мм.
- ДБК (длина бедренной кости) — 13–38 мм.
- ДПК (длина плечевой кости) — 13–36 мм.
- ОГ (окружность головы) — 112–186 мм.
ИАЖ (индекс амниотической жидкости, то есть объем околоплодных вод) — 73–230 мм. Маловодие может негативно повлиять на состояние костной структуры ребенка и развитие его нервной системы.
Локализация плаценты. Некоторый риск есть лишь при расположении плаценты на передней стенке матки — при такой локализации возможно отслоение плаценты.
Пуповина. Один из важнейших параметров — место прикрепления пуповины. Краевое, расщепленное или оболочечное прикрепление чревато гипоксией плода и трудностями во время родов, нередко оно становится показанием для кесарева сечения. Пуповина подпитывается через 2 артерии и 1 вену, хотя иногда в наличии имеется только одна артерия. Это может вызвать гипоксию плода, порок сердца, нарушения в работе сердечно-сосудистой системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Это может вызвать гипоксию плода, порок сердца, нарушения в работе сердечно-сосудистой системы ребенка, стать причиной пониженной массы тела малыша. Впрочем, если все остальные анализы и обследования не показывают отклонений от нормы, волноваться не стоит.
Шейка матки. Длина шейки матки на этом сроке должна составлять 40–45 мм. Короткая шейка матки означает угрозу выкидыша.
Визуализация. Неудовлетворительная визуализация может быть вызвана как особенностями положения плода или лишним весом будущей мамы, так и отеками или гипертонусом матки.
Анализ крови
Как и во время первого скрининга, во время второго берется анализ крови на b-ХГЧ, проверяется также уровень свободного эстриола и АФП. Приводим нормы их содержания на 16-20-ой неделях беременности:
- b-ХГЧ — 4,67-5-27 нг/мл.
-
Свободный эстриол — гормон, по уровню которого можно судить о состоянии плаценты.
 Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна. - АФП — белок, который вырабатывается в ЖКТ плода. Норма — 15–27 Ед/мл. Немного пониженный АФП может означать, что срок беременности был определен неверно (слегка занижен). Если АФП очень низкий, причина может быть в синдроме Эдвардса или Дауна, угрозе выкидыша или гибели плода. Высокий АФП характерен для патологий нервной трубки, атрезии пищевода, синдроме Меккеля. Высокий АФП также возможен у женщин, перенесших во время беременности инфекционное заболевание.
Третий скрининг при беременности
Третий скрининг при беременности проводят на 30-ой-43-ей неделе. По результатам этого скрининга врач принимает решение о необходимости кесарева сечения или возможности естественных родов. Основа третьего скрининга — все те же УЗИ. Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
Иногда назначают допплерографию — исследование работы сосудов. Вот приблизительные нормы для данного срока беременности:
УЗИ
- БПР — 67–91 мм
- ДБК — 47–71 мм
- ДПК — 44–63 мм
- ОГ — 238–336 мм
- ИАЖ — 82- 278 мм
Толщина плаценты — 23,9–43,8. Слишком тонкая плацента — не особенно опасное отклонение от нормы. Причиной может быть миниатюрное телосложение женщины, перенесенные ей инфекционные заболевания, гипертония. Чрезмерно толстая плацента — признак анемии, диабета, резус-конфликта. Учитывается и такой показатель, как степень зрелости плаценты — на сроке 30–35 недель нормальной считается 1-я степень зрелости. При слишком быстром утолщении и старении плаценты возможны преждевременные роды, гипоксия плода и его замедленное развитие.
Пренатальный скрининг очень важен, и пренебрегать им не стоит. Вовремя выявленные патологии и отклонения от нормы могут спасти жизнь и здоровье вашему ребенку. Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
Об этом стоит помнить, особенно тем родителям, которые отказываются от обследования из страха узнать о том, что развитие малыша идет не по плану.
Сделать скрининг 1, 2, 3 триместра при беременности в Москве на м Каширская и в Раменском
Скринингом при беременности называют комплекс тестов и обследований, результаты которых помогают дать предварительную оценку рисков наличия патологии плода и угроз вынашивания. В Москве платный скрининг по доступной цене проводит медицинский центр «МедБиоСпектр» на м. Каширская.
Алгоритм скрининговых УЗ-исследований
Наших пациенток, прежде всего, интересуют ответы на вопросы – во сколько недель беременности делают скрининг, каковы возможности и нюансы процедуры.
Проводят скрининг трижды – по разу в каждом из триместров беременности. Для получения результатов выполняют тщательный анализ венозной крови и данных УЗИ с учетом мельчайших индивидуальных особенностей женщины и развития плода. Проведенный опытными специалистами перинатальный скрининг в платной клинике помогает выявить многие опасные патологии – синдром Дауна, порок сердца, синдром Эдвардса, пороки развития нервной трубки и пр.
Проведенный опытными специалистами перинатальный скрининг в платной клинике помогает выявить многие опасные патологии – синдром Дауна, порок сердца, синдром Эдвардса, пороки развития нервной трубки и пр.
Первый скрининг при беременности
При первом скрининговом исследовании проводят:
- общее обследование;
- анализ мочи и биохимический анализ крови, позволяющий определить уровень гормонов b-ХГЧ и PAPP-A;
- УЗИ, в процессе которого врачом проводится оценка параметров плода, исследование его кровеносной системы и работы сердца, положения конечностей, выполняются специальные измерения.
При наличии отклонений от нормы и подозрений на генетические пороки развития будут назначены дополнительные исследования. Запись на скрининг 1 триместра выполняют между 11 и 13 неделями беременности, поскольку ранее многие из необходимых показателей еще не могут быть определены.
Скрининг второго триместра
Сроки проведения второго скрининга при беременности – 16-20 неделя. Процедура включает два этапа:
- анализ крови на гормоны b-ХГЧ, АФП и свободный эстриол;
- УЗИ, при котором определяются такие параметры плода, как его размеры, состояние внутренних органов, костная структура, место прикрепления пуповины.
Также врач сопоставляет и анализирует результаты скрининга 1 и 2 триместра.
Третий скрининг
Срок от 30-й до 43-й недели – период, когда делают третий скрининг при беременности. Помимо обычного УЗИ в него может входить:
- доплерометрия;
- кардиотокография.
Полученные данные помогают определить вероятность наличия проблем при родах, спрогнозировать массу ребенка при рождении.
Записаться на процедуру, узнать – как правильно подготовиться к скринингу, получить другую полезную для себя информацию вы можете во время посещения медцентра «МедБиоСпектр» на Каширке в столице или по тел. +7 (495) 231-26-13.
Полный комплекс услуг предоставляет также наш филиал в г. Раменское (ул. Чугунова, 21А). Контактные телефоны филиала +7(49646)535-96, +7(49646)535-97.
Важность и значение скрининга первого триместра беременности
За время беременности при нормальном развитии будущая мама проходит 3 УЗИ скрининга. Самым важным является первое УЗИ, потому что при выявлении определенного спектра патологий есть еще время принять семье правильное решение. Это бследование имеет четко ограниченные рамки: с 10 недель и 5 дней до 13 недель 6 дней. Идеально, с точки зрения проведения ультразвукового исследования, 12 недель беременности, потому что на этом сроке можно наиболее четко оценить анатомические особенности плода, а также возможное наличие каких-то хромосомных аномалий и плацентарную функцию.
Некоторые думают, что скрининг 1 триместра помогает исключить только хромосомные аномалии. Однако это не так. Такое исследование более информативное и оно может очень помочь акушерам-гинекологам составить прогноз течения беременности, а также исключить возможные серьезные риски в последующих триместрах беременности (развитие осложнений таких как, например, преэклампсия).
Кроме того, врач ультразвуковой диагностики во время исследования определяет размеры ребенка и точный срок беременности, оценивает положение плаценты, фиксирует место ее прикрепления, смотрит количество околоплодных вод.
После прохождения УЗИ в эти же сроки обычно сдается анализ крови — комбинированный биохимический скрининг. Важно, чтобы на момент сдачи крови УЗИ уже было сделано. С помощью биохимического скрининга можно узнать уровень гормонов,
который позволит дать оценку вероятности развития хромосомных аномалий.
К сожалению, информацию о проблемах с плацентарной функцией определить по анализу невозможно. Поэтому рекомендуется пройти не что-то одно, а комплекс исследований: УЗИ и биохимический анализ крови, который берется из вены.
Следует отметить, что есть показания для обязательного прохождения комбинированного биохимического скрининга:
- Возраст будущей матери старше 35 лет, возраст отца – 45 лет;
- Наличие генетических аномалий у будущих родителей или их членов семьи;
- Выкидыши, замершие беременности и другие случаи неудачных беременностей в анамнезе;
- Случаи беременности с пороками развития плода;
- Инфекционные заболевания в период до 10-11 недели беременности;
- Кровное родство будущих родителей.
Противопоказаниями могут служить: многоплодная беременность, ЭКО, сахарный диабет, а также избыточный либо едостаточный вес тела будущей матери. Во всех перечисленных случаях будет изменен гормональный фон, поэтому результаты анализа будут некорректными.
стандартных тестов во время беременности | ACOG
Синдром приобретенного иммунодефицита (СПИД) : Группа признаков и симптомов, обычно тяжелых инфекций, у человека, инфицированного вирусом иммунодефицита человека (ВИЧ).
Анемия : аномально низкий уровень эритроцитов в кровотоке. Большинство случаев вызвано дефицитом железа (недостатком железа).
Антибиотики : препараты для лечения определенных типов инфекций.
Антитела : Белки в крови, которые организм вырабатывает в ответ на инородные вещества, такие как бактерии и вирусы.
Бактерии : одноклеточные организмы, которые могут вызывать инфекции в организме человека.
Врожденные дефекты : Физические проблемы, присутствующие при рождении.
Клетки : наименьшие единицы структур в теле.
Шейка матки : Нижний узкий конец матки в верхней части влагалища.
Хламидиоз : инфекция, передающаяся половым путем, вызываемая бактериями. Эта инфекция может привести к воспалительным заболеваниям органов малого таза и бесплодию.
Хромосомы : структуры, расположенные внутри каждой клетки тела. Они содержат гены, определяющие физическое состояние человека.
Осложнения : Заболевания или состояния, возникшие в результате другого заболевания или состояния. Примером может служить пневмония, возникшая в результате гриппа. Осложнение также может возникнуть в результате такого состояния, как беременность. Примером осложнения беременности являются преждевременные роды.
Сахарный диабет : Состояние, при котором уровень сахара в крови слишком высок.
Плод : стадия развития человека после 8 полных недель после оплодотворения.
Ген : сегменты ДНК, содержащие инструкции по развитию физических качеств человека и контролю процессов в организме. Ген является основной единицей наследственности и может передаваться от родителя к ребенку.
Консультант по генетике : Специалист в области здравоохранения со специальной подготовкой в области генетики, который может дать экспертный совет по генетическим нарушениям и пренатальному тестированию.
Гестационный диабет : Диабет, возникающий во время беременности.
Глюкоза : сахар в крови, который является основным источником топлива для организма.
Гонорея : Инфекция, передающаяся половым путем, которая может привести к воспалительным заболеваниям органов малого таза, бесплодию и артриту.
Стрептококк группы B (GBS) : Тип бактерий, который многие люди переносят нормально и могут передаваться плоду во время родов. СГБ может вызвать серьезную инфекцию у некоторых новорожденных.Женщинам, являющимся носителями бактерий, во время родов назначают антибиотики, чтобы предотвратить инфицирование новорожденных.
Гепатит B : Инфекция, вызванная вирусом, который может передаваться через кровь, сперму или другие жидкости организма, инфицированные этим вирусом.
Гепатит C : Инфекция, вызванная вирусом, который может распространяться при совместном использовании игл, используемых для инъекций наркотиков.
Вирус иммунодефицита человека (ВИЧ) : вирус, атакующий определенные клетки иммунной системы организма.Если не лечить, ВИЧ может вызвать синдром приобретенного иммунодефицита (СПИД).
Immune : Защищено от инфекционных заболеваний.
Внутривенная (IV) линия : трубка, вводимая в вену и используемая для доставки лекарств или жидкостей.
Вакцина против кори, эпидемического паротита и краснухи (MMR) : Прививка для защиты от кори, эпидемического паротита и краснухи. В кадре содержатся живые вирусы, которые были изменены, чтобы не вызывать заболевания.Укол не рекомендуется беременным.
Поставщик акушерских услуг : Медицинский работник, который ухаживает за женщиной во время беременности, родов и родов. Эти специалисты включают акушеров-гинекологов (акушеров-гинекологов), сертифицированных медсестер-акушерок (CNM), специалистов по медицине матери и плода (MFM) и семейных врачей, имеющих опыт работы с матерями.
Врач акушер-гинеколог (акушер-гинеколог) : Врач со специальной подготовкой и образованием в области женского здоровья.
Преэклампсия : заболевание, которое может возникнуть во время беременности или после родов, при котором наблюдается высокое кровяное давление и другие признаки повреждения органов. Эти признаки включают аномальное количество белка в моче, низкое количество тромбоцитов, нарушение функции почек или печени, боль в верхней части живота, жидкость в легких или сильную головную боль или изменения зрения.
Прямая кишка : последняя часть пищеварительного тракта.
Rh-фактор : белок, который можно найти на поверхности красных кровяных телец.
Краснуха : вирус, который может передаваться плоду, если женщина заразится во время беременности. Вирус может вызвать выкидыш или серьезные врожденные дефекты.
Инфекции, передаваемые половым путем (ИППП) : Инфекции, передающиеся половым путем. Инфекции включают хламидиоз, гонорею, вирус папилломы человека (ВПЧ), герпес, сифилис и вирус иммунодефицита человека (ВИЧ, причина синдрома приобретенного иммунодефицита [СПИД]).
Сифилис : Инфекция, передающаяся половым путем (ИППП), вызываемая организмом под названием Treponema pallidum .Эта инфекция может вызвать серьезные проблемы со здоровьем или смерть на более поздних стадиях.
Триместр : 3 месяца беременности. Он может быть первым, вторым или третьим.
Туберкулез (ТБ) : заболевание, поражающее легкие и другие органы тела. ТБ вызывается бактериями.
Инфекция мочевыводящих путей (ИМП) : Инфекция в любой части мочевыделительной системы, включая почки, мочевой пузырь или уретру.
Вакцина: Вещество, помогающее организму бороться с болезнями.Вакцины производятся из очень небольшого количества слабых или мертвых агентов, вызывающих заболевания (бактерии, токсины и вирусы).
Вагина : Трубчатая структура, окруженная мускулами. Влагалище выходит из матки наружу тела.
Скрининг в первом триместре на врожденные пороки
Обзор темы
Что такое скрининг в первом триместре на врожденные дефекты?
Ближе к концу первых 3 месяцев беременности (первый триместр) женщина может пройти два типа тестов, чтобы показать вероятность того, что у ее ребенка врожденный дефект.Когда результаты объединяются, эти тесты известны как скрининг первого триместра. Их также можно назвать комбинированным скринингом в первом триместре или комбинированным скринингом.
Эти скрининговые тесты помогут вашему врачу определить вероятность того, что у вашего ребенка есть определенные врожденные дефекты, такие как синдром Дауна или трисомия 18. Эти тесты не могут точно показать, что у вашего ребенка врожденный дефект. Чтобы выяснить, есть ли проблема, вам понадобится диагностический тест, например, забор проб ворсинок хориона или амниоцентез.
Скрининг в первом триместре объединяет результаты двух тестов.
- Тест на затылочную прозрачность. В этом тесте используется ультразвук для измерения толщины задней части шеи ребенка. Увеличение толщины может быть ранним признаком синдрома Дауна. Тест доступен не везде, потому что для его выполнения врач должен иметь специальную подготовку.
- Анализы крови в первом триместре . Эти тесты измеряют количество двух веществ в вашей крови: бета-хорионический гонадотропин человека (бета-ХГЧ) и связанный с беременностью белок плазмы A (PAPP-A).Бета-ХГЧ — это гормон, вырабатываемый плацентой. Высокий или низкий уровень может быть связан с определенными врожденными дефектами. PAPP-A — это белок крови. Низкий уровень может быть связан с определенными врожденными дефектами.
Скрининг в первом триместре также может проводиться как часть интегрированного скринингового теста. Он объединяет результаты тестов в первом триместре с результатами скрининга во втором триместре (анализ крови, называемый тройным или четырехкратным скринингом). Вы получите результаты после сдачи теста во втором триместре.
Как проходят тесты?
Для теста на прозрачность шеи ваш врач или ультразвуковой техник намазывает гель на живот. Затем он или она осторожно перемещает портативное устройство, называемое датчиком, по вашему животу. Изображения малыша отображаются на мониторе. Врач может найти и измерить толщину задней части шеи ребенка.
Простой анализ крови — это все, что нужно для остальной части скрининга в первом триместре.
Медицинский работник возьмет образец вашей крови:
- Оберните резинку вокруг плеча.Это увеличивает размер вены под лентой, что упрощает введение иглы в вену.
- Очистите место для иглы спиртом.
- Введите иглу в вену.
- Присоедините к игле трубку, чтобы наполнить ее кровью.
- Снимите повязку с руки, когда наберется достаточно крови.
- Поместите марлевую салфетку или ватный диск на место иглы, когда игла будет удалена.
- Надавите на это место, а затем наложите повязку.
Нет известных физических рисков для сдачи анализов, кроме возможного синяка на руке в результате анализа крови.
Врач смотрит на результаты анализа, а также на ваш возраст и другие факторы, чтобы определить вероятность того, что у вашего ребенка могут быть определенные проблемы.
Насколько точны тесты?
Скрининговый тест показывает шанс , что у ребенка врожденный дефект. Точность скринингового теста зависит от того, насколько часто тест правильно обнаруживает врожденный дефект.
- Тест на затылочную прозрачность правильно выявляет синдром Дауна у 64–70 из 100 плодов, у которых он есть. Он пропускает синдром Дауна у 30–36 плодов из 100. сноска 1
- Скрининг в первом триместре (прозрачность воротниковой зоны в сочетании с анализами крови) правильно выявляет синдром Дауна у 82–87 из 100 плодов, у которых он есть. Это также означает, что эти тесты пропускают его у 13-18 из 100 плодов. сноска 1
- Интегрированный тест (тесты в первом триместре плюс четырехкратный скрининг во втором триместре) правильно обнаруживает синдром Дауна у 96 из 100 плодов, у которых он есть.Это также означает, что тест пропускает синдром Дауна у 4 из 100 плодов. сноска 1
Возможно, скрининговый тест будет положительным — это означает, что результат теста ненормальный, — но у ребенка нет проблемы. Это называется ложноположительным результатом теста. И также возможно, что обследование может показать, что у ребенка нет врожденного дефекта, когда он или она есть. Это называется ложноотрицательным результатом теста.
Ложноположительный результат может вызвать стресс и привести к ненужному анализу (например, забор проб ворсин хориона [CVS]).Многие женщины с положительным результатом скринингового теста на самом деле вынашивают здорового ребенка.
Что означают результаты?
«Положительный» результат означает, что вероятность выше среднего у вашего ребенка синдром Дауна или трисомия 18. Если результат «отрицательный», это означает, что у вашего ребенка, вероятно, нет этих врожденных дефектов. Но это не гарантирует, что у вас будет нормальная беременность или ребенок.
Ваш врач может сообщить вам результат теста в виде набора чисел.Врачи часто используют определенное число в качестве отсечки для положительного результата. Например, ваш врач может сказать, что пороговое значение составляет 1 из 200. Это означает, что если ваш результат — 1 из 200 или 1 из числа меньше 200 (например, 1 из 100), вы получите положительный результат и у вашего ребенка больше шансов получить врожденный дефект. Если ваш результат — 1 из 300, это означает, что у вас отрицательный результат и у вашего ребенка меньше шансов на врожденный дефект.
Что вы делаете с результатами?
Если у вас положительный результат теста, ваш врач может попросить вас пройти диагностический тест забор проб ворсинок хориона (CVS) или тест на амниоцентез во втором триместре, чтобы выяснить, есть ли у вашего ребенка проблемы.Но делать ли еще один тест — это ваш выбор.
Если у вас отрицательный результат, вы можете отказаться от дополнительных анализов.
Следует ли вам проходить обследование в первом триместре?
Решение о том, проходить ли тест на врожденные дефекты, является личным решением. И это может быть нелегкий выбор. Вам нужно подумать о том, что будут значить для вас результаты теста и как они могут повлиять на ваш выбор в отношении беременности.
Если вы решите пройти тест, вы можете поговорить с генетическим консультантом.Консультант может поговорить с вами о причинах, по которым нужно или не проходить тест. Он или она также может помочь вам найти другие ресурсы для поддержки и принятия решений.
Для получения дополнительной информации о выборе УЗИ см .:
Пренатальный скрининг в первом триместре | Sonora Quest
Здоровье ее будущего ребенка часто является самой большой проблемой для беременных.
Пренатальный (до рождения) скрининг может помочь решить эту проблему. Пренатальный скрининг помогает выяснить, подвергается ли ваш ребенок большему риску определенных врожденных дефектов.Эта информация поможет вам разобраться в пренатальном скрининговом тесте в первом триместре и в том, что делать дальше, если ваши результаты покажут, что у вашего ребенка повышенный риск.
Кому следует пройти пренатальный скрининг?
Американский колледж акушеров и гинекологов рекомендует предлагать пренатальный скрининг на синдром Дауна, трисомию 18 и дефекты нервной трубки всем беременным женщинам, независимо от их возраста.
Нужно ли мне проходить пренатальный скрининг?
Вам следует обсудить возможные варианты со своим врачом; однако решение о том, проходить ли пренатальный скрининг или нет, зависит от вас.Следующая информация поможет вам определиться.
Что такое синдром Дауна?
Синдром Дауна (трисомия 21) — это состояние, вызванное дополнительной копией хромосомы номер 21. Младенцы с синдромом Дауна имеют отличную внешность и некоторую степень умственной отсталости. У них часто бывают другие врожденные дефекты. Примерно 1 из 800 детей рождается с синдромом Дауна. Вероятность рождения ребенка с синдромом Дауна увеличивается с возрастом женщины; однако женщина любого возраста может родить ребенка с синдромом Дауна.
Что такое трисомия 18?
Трисомия 18 — это состояние, вызванное дополнительной копией хромосомы номер 18. Младенцы с трисомией 18 имеют тяжелую умственную отсталость и множественные врожденные дефекты. Девяносто процентов детей, рожденных с трисомией 18, умирают в течение первого года жизни. Трисомия 18 встречается только у 1 из 6000 родов.
Что такое скрининг в первом триместре?
Скрининг в первом триместре — это тест, который дает информацию на ранних сроках беременности о вероятности развития у вашего ребенка синдрома Дауна или трисомии 18.
Скрининг первого триместра включает анализ крови и обычно специальное ультразвуковое исследование. Один только анализ крови может выявить около 68% детей с синдромом Дауна и 60% детей с трисомией 18. Когда включено ультразвуковое измерение, скрининг первого триместра может выявить 84% детей с синдромом Дауна и 75% детей. с трисомией 18.
В дополнение к скринингу в первом триместре ваш врач может назначить отдельный скрининговый тест во втором триместре, чтобы получить информацию о нервной трубке ребенка.Нервная трубка развивается в позвоночник и мозг ребенка на очень ранних сроках беременности. Если нервная трубка не развивается должным образом, результатом может быть дефект позвоночника и / или мозга ребенка. Дефекты нервной трубки встречаются у 1-2 из 1000 родов и не связаны с возрастом матери.
Как проводится скрининг в первом триместре?
Когда-нибудь во время первого триместра беременности вас попросят сдать небольшой образец крови из вашей руки.Используя этот образец, будет измерен уровень двух веществ. Уровень этих веществ может быть ненормальным, если у плода повышен риск синдрома Дауна или трисомии 18.
Кроме того, между 10-й и 13-й неделями беременности будет проведено УЗИ. Это ультразвуковое исследование проводится для измерения задней части шеи ребенка. Это измерение называется затылочной прозрачностью (NT).
Результаты анализа крови объединяются с измерением NT для определения риска синдрома Дауна и трисомии 18.Ваш возраст, вес, дата родов, этническое происхождение, а также медицинский и семейный анамнез будут использоваться, чтобы помочь вашему врачу интерпретировать результаты.
Что делать, если мой результат «экран отрицательный»?
«Отрицательный результат на экране» означает, что маловероятно, что у вашего ребенка синдром Дауна или трисомия 18. Однако отрицательный результат не гарантирует рождения здорового ребенка.
Что делать, если мой результат «экран положительный»?
Если ваш результат положительный, это означает, что у вашего ребенка повышенный риск развития синдрома Дауна или трисомии 18.Это не означает, что у вашего ребенка определенно одно из этих расстройств. На самом деле, в большинстве случаев у малыша этих состояний нет. Ваш врач может помочь вам понять риск и объяснить, какие дополнительные тесты могут быть рекомендованы.
Что это за дополнительные тесты?
Если результат вашего теста положительный, ваш врач может назначить дополнительную процедуру, например, биопсию ворсин хориона (CVS) или амниоцентез. Во время CVS из развивающейся плаценты удаляется небольшое количество клеток.Во время амниоцентеза игла вводится в брюшную полость матери, и часть жидкости, окружающей ребенка, удаляется. Эта жидкость содержит клетки ребенка.
Используя клетки, собранные во время CVS или амниоцентеза, можно провести хромосомный анализ, чтобы определить, есть ли у ребенка синдром Дауна или трисомия 18.
Поскольку существует риск выкидыша, связанный с CVS и амниоцентезом, вам следует обсудить риски и преимущества каждой процедуры со своим врачом.
Что делать, если дополнительные тесты отрицательны?
Если дополнительные тесты отрицательны, ваш ребенок, скорее всего, здоров; однако отрицательные результаты анализов не гарантируют, что у вашего ребенка не будет какой-либо формы врожденного дефекта.
Что делать, если дополнительные тесты положительны?
Если дополнительный тест даст положительный результат, генетическое консультирование поможет вам узнать больше о состоянии вашего ребенка. Это поможет вам принимать решения в интересах вас, вашей семьи и вашего ребенка.
Сводка
Скрининг в первом триместре:
- Помогает определить ваши шансы родить ребенка с синдромом Дауна или трисомией 18
- Включает анализ крови и, как правило, специальное ультразвуковое исследование
- Обнаруживает до 84% детей с синдромом Дауна и около 75% детей с трисомией 18
- Не гарантирует здорового ребенка, если результат отрицательный.
- Не является диагностическим: «положительный результат на экране» не обязательно означает, что у вашего ребенка проблемы.Требуется дополнительное тестирование.
- Не предоставляет информацию о дефектах нервной трубки
← Назад
Пренатальные тесты
Что такое пренатальные тесты и почему они важны?
Пренатальные тесты — это медицинские тесты, которые вы проходите во время беременности. Они помогают вашему врачу узнать, как поживаете вы и ваш ребенок.
Во время беременности вы несколько раз проходите пренатальные тесты на медосмотрах. Эти тесты помогут убедиться, что вы и ваш ребенок здоровы.Есть и другие тесты, которые проводятся в определенное время во время беременности. Эти пренатальные тесты проверяют, есть ли у вашего ребенка какие-либо проблемы со здоровьем, в том числе:
- Врожденные дефекты. Это состояния здоровья, которые присутствуют при рождении. Они изменяют форму или функцию одной или нескольких частей тела. Врожденные дефекты могут вызвать проблемы с общим здоровьем, развитием или работой организма.
- Генетические и хромосомные состояния. Эти состояния вызваны изменениями генов и хромосом.Ген — это часть клеток вашего тела, в которой хранятся инструкции о том, как ваше тело растет и работает. Хромосома — это структура в клетке, которая содержит гены. Генетические состояния включают муковисцидоз (также называемый CF), серповидно-клеточную анемию и пороки сердца. Распространенным хромосомным заболеванием является синдром Дауна. Иногда эти условия передаются от родителя к ребенку, а иногда случаются сами по себе.
Если у вашей семьи в анамнезе были определенные заболевания, вы можете поговорить с генетическим консультантом.Консультант-генетик прошел обучение, чтобы помочь вам разобраться в врожденных дефектах и других заболеваниях, передаваемых в семьях, и в том, как они могут повлиять на ваше здоровье и здоровье вашего ребенка.
Что такое скрининговые и диагностические тесты?
Скрининговые тесты проверяют, есть ли у вашего ребенка заболевание с большей вероятностью, но они не могут сказать вам наверняка, есть ли у вашего ребенка заболевание.
Диагностические тесты позволяют узнать, есть ли у вашего ребенка состояние здоровья.Если скрининговый тест показывает, что у вашего ребенка высокий риск заболевания, ваш врач может порекомендовать диагностический тест для подтверждения результатов. Некоторые диагностические тесты могут иметь определенные риски для вашего ребенка, например, выкидыш. Выкидыш — это когда ребенок умирает в утробе матери до 20 недели беременности.
Результаты скринингового теста могут помочь вам решить, хотите ли вы пройти диагностический тест. Вы можете знать, а можете и не знать, есть ли у вашего ребенка какое-либо заболевание. Если вы решите пройти диагностический тест, вы сможете узнать больше о состоянии вашего ребенка и о том, как ухаживать за ним после его рождения.Вы также можете спланировать рождение ребенка в больнице, где вашему ребенку будет оказана особая медицинская помощь.
Какие пренатальные тесты вы проходите во время беременности?
Эти пренатальные тесты можно делать несколько раз во время беременности:
- Проверка артериального давления. Ваш врач проверяет ваше артериальное давление, чтобы убедиться, что у вас нет преэклампсии. Преэклампсия — это высокое кровяное давление, которое может возникнуть после 20-й недели беременности. Преэклампсия может вызвать серьезные проблемы во время беременности.
- Анализ мочи. Ваш врач проверяет вашу мочу на наличие инфекций, таких как инфекция мочевого пузыря или почек, и других состояний, таких как преэклампсия. Наличие белка в моче может быть признаком преэклампсии.
- Анализы крови. Ваш поставщик проверяет вашу кровь на наличие определенных инфекций, таких как сифилис, гепатит B и ВИЧ. Ваш анализ крови также используется для определения вашей группы крови и резус-фактора, а также для проверки на анемию. Анемия — это когда у вас недостаточно здоровых эритроцитов для переноса кислорода в остальную часть вашего тела.Резус-фактор — это белок, который у большинства людей есть в эритроцитах. Если у вас его нет, а у вашего ребенка есть, это может вызвать у него резус-инфекцию. Лечение во время беременности может предотвратить резус-инфекцию.
Ваш врач, вероятно, будет проверять ваш вес во время каждого дородового осмотра, чтобы убедиться, что вы набираете нужное количество.
Какие пренатальные тесты проводятся в первом триместре?
В первом триместре (1, 2 и 3 месяцы) вы можете пройти несколько тестов.Поговорите со своим врачом, чтобы узнать, какие тесты подходят вам.
- Скрининг носителей генетических заболеваний. Этот скрининговый тест проверяет вашу кровь или слюну, чтобы определить, являетесь ли вы носителем определенных генетических заболеваний, которые могут повлиять на вашего ребенка. Если вы носитель, это означает, что вы сами не страдаете этим заболеванием, но у вас есть генетическое изменение, которое вы можете передать своему ребенку. Если и вы, и ваш партнер являетесь носителями одного и того же заболевания, существует больший риск того, что ваш ребенок заболеет этим заболеванием.Скрининг носительства можно проводить до беременности или в первые недели беременности. Если результаты покажут, что вы или ваш партнер являетесь носителем, вы сможете узнать, есть ли у вашего ребенка заболевание или является его носителем. Поговорите со своим врачом о том, какие тесты для выявления носителей могут вам подойти.
- Внеклеточное тестирование ДНК плода (также называемое неинвазивным пренатальным скринингом или тестированием). Этот скрининговый тест проверяет вашу кровь на ДНК вашего ребенка.ДНК исследуется на наличие определенных генетических состояний, таких как синдром Дауна. Этот тест проводится после 9 недель беременности. Ваш врач может порекомендовать этот тест, если УЗИ показывает, что у вашего ребенка может быть врожденный дефект, или если у вас уже был ребенок с врожденным дефектом. Если у вас есть этот тест, ваш врач может порекомендовать вам пройти диагностический тест, например, амниоцентез, для подтверждения результатов.
- Образец ворсин хориона (также называемый CVS). Этот диагностический тест проверяет ткань плаценты, чтобы узнать, есть ли у вашего ребенка генетическое заболевание.CVS проводится на 10-13 неделе беременности. Ваш поставщик медицинских услуг может предложить вам пройти CVS, если вам больше 35 лет, если в вашей семье есть наследственные заболевания или если ваш скрининг в первом триместре показывает, что у вашего ребенка повышенный риск врожденных дефектов.
- Раннее УЗИ (также называемое УЗИ первого триместра). Ультразвук использует звуковые волны и экран компьютера, чтобы сделать снимок вашего ребенка в утробе матери. Ваш врач может использовать УЗИ на ранних сроках, чтобы убедиться, что вы беременны, или назначить дату беременности, чтобы вы знали, на каком сроке беременности (сколько недель) вы находитесь.
Скрининг в первом триместре. Этот скрининговый тест включает в себя анализ крови и УЗИ, чтобы определить, подвержен ли ваш ребенок некоторым врожденным дефектам, таким как синдром Дауна и пороки сердца. Тест обычно проводится на сроке от 11 до 13 недель беременности.
Какие анализы делают во втором триместре?
Ваш поставщик медицинских услуг может предложить вам следующие пренатальные тесты во втором триместре (4, 5 и 6 месяцы беременности):
- Скрининг материнской крови (также называется квадроэкраном).Этот скрининговый тест проверяет вашу кровь, чтобы определить, подвержен ли ваш ребенок некоторым врожденным дефектам, например синдрому Дауна. Он называется квадроциклом, потому что он измеряет 4 вещества в вашей крови: альфа-фетопротеин (АФП), эстриол, хорионический гонадостропин человека (ХГЧ) и ингибин А. Тест проводится между 15 и 22 неделями беременности.
- Ультразвук. Ваш лечащий врач проведет УЗИ на сроке от 18 до 22 недель беременности. Ультразвук проверит рост и развитие вашего ребенка и определит наличие врожденных дефектов.
- Амниоцентез. Во время амниоцентеза берется образец околоплодных вод вокруг ребенка. Жидкость проверяется, чтобы определить, есть ли у вашего ребенка врожденный дефект или генетическое заболевание. Тест обычно проводится на сроке от 15 до 20 недель беременности. Ваш врач может попросить вас пройти амниоцентез, если вам больше 35 лет, если в вашей семье в анамнезе были генетические заболевания или если обследование в первом триместре показало, что у вашего ребенка повышенный риск врожденных дефектов.
- Скрининг глюкозы. Этот скрининговый тест проверяет, есть ли у вас гестационный диабет. Это разновидность диабета, которым заболевают некоторые женщины во время беременности. Вы можете пройти этот тест на сроке от 24 до 28 недель беременности.
Какие анализы проводятся в третьем триместре?
В вашем последнем триместре (7, 8 и 9 месяцы беременности) ваш врач может сделать тест на стрептококк группы B (также называемый GBS). Стрептококк группы B — это инфекция, которую вы можете передать ребенку во время родов.Тест проверяет жидкость из шейки матки, чтобы определить, есть ли у вас СГБ. Этот тест обычно проводится на сроке от 35 до 37 недель беременности.
Что такое счетчик ударов и как вы его делаете?
Счетчик ударов (также называемый счетчиком движений плода) — это способ отследить, как часто шевелится ваш ребенок. Примерно к 5 месяцам (20 неделям) беременности вы должны почувствовать, как ваш ребенок шевелится в животе. Ваш ребенок может поворачиваться из стороны в сторону, а иногда и по уши. Сообщите своему провайдеру, если:
- Вы находитесь на 20 неделе беременности и не чувствуете, как ребенок шевелится.
- Вы беспокоитесь, что ваш ребенок не двигается.
- Вы замечаете изменение того, как часто ваш ребенок двигается, особенно если подвижность уменьшается.
Ваш врач может попросить вас подсчитать количество ударов ног, чтобы узнать, когда и как часто ваш ребенок двигается. Вот 2 способа подсчета ударов:
- Каждый день 10 раз измеряйте, сколько времени нужно вашему ребенку, чтобы шевелиться. Если это займет больше 2 часов, сообщите об этом своему провайдеру.
- Посмотрите, сколько движений вы почувствуете за 1 час. Делайте это 3 раза в неделю.Если номер изменится, сообщите об этом своему провайдеру.
Вы можете подсчитывать удары в третьем триместре. Если ваш поставщик услуг обеспокоен движениями вашего ребенка, он может провести другие тесты, чтобы проверить его здоровье.
Дополнительная информация
Последний раз рассмотрено: сентябрь 2020 г.
Руководство для первого триместра: какие анализы ожидать и что они означают
Положительный тест на беременность в наличии? Вымерли, просто встав с дивана? Планируете лучшие места, где можно незаметно блевать в офисе? Поздравляем и добро пожаловать в первый триместр!
Предполагая, что вы впервые посетили дородовой и увидели это учащенное сердцебиение, вы готовы к следующему этапу — тестированию.Так много испытаний.
Вы будете пописать в чашку (много раз), возьмете кровь (несколько раз) и попросите совершенно незнакомого человека осмотреть вашего ребенка с помощью ультразвука. Вот расписание всех тестов, которые вы можете пройти в течение следующих девяти месяцев:
Эти тесты делятся на две большие категории:
- стандартная проверка здоровья для вас или ребенка (анализ крови, анализы мочи, артериальное давление, обследование на гестационный диабет, УЗИ)
- пренатальное генетическое тестирование (скрининг в первом триместре, НИПТ, забор проб ворсин хориона, амниоцентез)
Первый набор — это стандартная процедура, но они могут потребовать дополнительных посещений врача и лаборатории.Что касается пренатального генетического тестирования, у вас будут варианты и решения, которые необходимо принять, особенно в первом триместре. Чтобы перейти к разделу, посвященному пренатальному генетическому тестированию в первом триместре, щелкните ЗДЕСЬ.
Полный анализ крови (CBC)
Оценивает различное количество клеток в крови. Низкое количество эритроцитов может отражать анемию (низкий уровень железа). Лейкоциты могут указывать на то, как ваше тело справится с болезнью. А количество тромбоцитов может показать, есть ли у вас риск проблем со свертыванием крови.
Группа крови
Определяет, резус-фактор положительный или отрицательный. Резус-фактор — это белковый маркер красных кровяных телец. Если у вас отрицательный резус-фактор, а у ребенка положительный резус-фактор, ваш организм может вырабатывать антитела против резус-фактора. Это может вызвать проблемы при последующих беременностях. Чтобы предотвратить выработку антител, вам сделают прививку примерно через 27 недель.
Краснуха
Определяет, были ли вы ранее инфицированы или вакцинированы против краснухи. Заболевание краснухой (краснухой) во время беременности может вызвать серьезные врожденные дефекты.
Гепатит B (и, возможно, C)
Эти вирусы могут передаваться вашему ребенку через плаценту. Этот тест определяет, инфицированы вы или нет.
STI’s
Да, вас проверит на сифилис и хламидиоз, поскольку без надлежащего лечения эти инфекции, передаваемые половым путем, могут вызвать осложнения для вас и вашего ребенка. Разве беременность разве не развлекает? Подробнее об этих тестах ЗДЕСЬ.
Общий анализ мочи
Проверяет наличие эритроцитов, которые могут указывать на заболевание мочевыводящих путей, лейкоцитов, которые могут указывать на инфекции мочевыводящих путей, глюкозы (ранний индикатор гестационного диабета) и белка для сравнения с более поздними тестами на белок на преэклампсию.
Посев мочи
Оценивает вашу мочу на наличие бактерий, которые могут указывать на инфекцию мочевыводящих путей (ИМП).
Решить, какое пренатальное генетическое тестирование вы хотите, может быть непросто. Есть много вариантов. И никто не может и не должен диктовать вам лучший вариант.
Мы здесь не для того, чтобы пытаться. Но мы твердо уверены в том, что риски и преимущества каждого варианта можно и нужно сделать легко понятными.
Ниже мы обобщаем плюсы и минусы вариантов генетического тестирования в первом триместре.
(Для тех, кто хочет больше данных (да, дайте мне больше данных!), Посмотрите нашу электронную книгу The Complete Guide to Prenatal Testing, , где мы глубоко углубимся в науку, историю и числа.)
Скрининг в первом триместре
Скрининг в первом триместре, проводимый между 11 и 13 неделями, является первой частью комбинированного скрининга. (Вторая часть происходит между 16-18 неделями). Он дает оценку риска вероятности у вашего ребенка трисомии 21 (синдром Дауна), трисомии 18 или трисомии 13 .
Скрининг в первом триместре включает анализ крови и подробное ультразвуковое исследование между 11-13 неделями.
Ваша оценка риска основана на:
- Ваш возраст
- Выйная прозрачность плода (NT) вашего ребенка — ультразвуковое измерение количества жидкости в задней части шеи вашего ребенка
- Уровни двух гормонов беременности в крови: свободного β-хорионического гонадотропина человека (β-ХГЧ) и белка плазмы, связанного с беременностью (PAPP-A).
Результаты обычно возвращаются в течение недели и содержат две части информации: оценку риска и то, считается ли эта оценка «положительной» или «отрицательной» для любой из трех трисомий. Считается ли ваша оценка риска «положительной» или «отрицательной» на основе произвольного отсечения . Риск 1 из 250 или выше обычно считается положительным и является показанием для дальнейшего тестирования.
См. Нашу электронную книгу Complete Guide to Prenatal Testing для получения более подробной информации о плюсах и минусах скрининга в первом триместре.
Неинвазивное пренатальное тестирование (НИПТ)
Неинвазивное пренатальное тестирование (НИПТ), также называемое неинвазивным пренатальным скринингом (НИПТ) , является еще одним вариантом генетического скрининга, для которого требуется только простой забор крови. НИПТ работает путем анализа небольших фрагментов ДНК, известных как внеклеточная ДНК. Эти фрагменты попадают из плаценты вашего ребенка в кровоток.
НИПТ есть что рекомендовать. По сравнению с традиционным скринингом в первом триместре, НИПТ имеет гораздо более высокий уровень выявления и более низкий уровень ложноположительных результатов для трех наиболее распространенных генетических аномалий (трисомия 21, 13 и 18).Это не увеличивает ваши шансы на выкидыш. Это можно сделать уже через 10 недель. И, помимо тестирования на генетические нарушения, он может определить пол вашего ребенка с точностью более 99% [9] .
По сравнению с традиционным скринингом в первом триместре, НИПТ имеет гораздо более высокий уровень выявления и более низкий уровень ложноположительных результатов для трех наиболее распространенных генетических аномалий.
Несмотря на высокую точность, НИПТ представляет собой скрининговый тест , поскольку он обеспечивает оценку риска, а не , а не диагноз .Оценки риска выше заранее определенного порога, обычно 1 из 100, сообщаются как положительные .
На какие расстройства скрининг проводится НИПТ? Все тесты НИПТ могут выявить синдром Дауна, трисомию 18 и трисомию 13. По запросу. Они также могут проверить наличие аномалий половых хромосом, включая моносомию X (синдром Тернера), XXY (синдром Клайнфельтера) и XXX (тройной X). Некоторые из них также будут охватывать несколько редких хромосомных аномалий по запросу.
См. Полное руководство по пренатальному тестированию для получения более подробной информации о плюсах и минусах НИПТ.
Взятие ворсин хориона
Диагностические тесты, такие как отбор проб ворсинок хориона и амниоцентез, — единственные тесты, которые, как следует из названия, могут диагностировать генетические нарушения. Эти диагностические тесты дают ответ «да» или «нет» на то, есть ли у вашего ребенка конкретное генетическое заболевание.
Взятие пробы ворсинок хориона (CVS) — единственный диагностический тест, доступный в первом триместре. Врачи обычно проводят CVS на сроке от 10 до 13 недель беременности.(Амниоцентез обычно проводят немного позже, между 16 и 18 неделями беременности.)
Во время CVS врач вводит иглу в пальцеобразные выступы плаценты, известные как «ворсинки». Затем врач извлечет некоторые из этих клеток для тестирования. Для направления иглы используется ультразвук. Это поможет вашему врачу избежать контакта с вашим ребенком. После извлечения ваш врач отправит плацентарные клетки в лабораторию для анализа.
Диагностические тесты — единственные генетические тесты, которые могут точно сказать вам, есть ли у вашего ребенка конкретное генетическое заболевание.
Ожидайте результатов в течение недели.
Диагностические тесты, такие как CVS, имеют два основных преимущества:
- Они могут сказать вам наверняка, есть ли у вашего ребенка конкретное генетическое заболевание или нет. (В отличие от этого, экраны показывают, насколько вероятно, у вашего ребенка генетическая проблема.)
- Они проверяют более широкий спектр генетических заболеваний, чем любой из доступных скринингов.
Подробнее о плюсах и минусах хориона и амниоцентеза ЗДЕСЬ.
Ищете дополнительную информацию?
Наша бесплатная (да, бесплатная!) Электронная книга «Полное руководство по пренатальному тестированию » охватывает почти все, что вы, возможно, хотели бы знать о пренатальном генетическом тестировании. Проверьте это!
Диагностика врожденных пороков | CDC
Врожденные дефекты могут быть диагностированы во время беременности или после рождения ребенка, в зависимости от конкретного типа врожденного порока.
Во время беременности: пренатальное тестирование
Отборочные тесты
Скрининговый тест — это процедура или тест, который проводится, чтобы определить, есть ли у женщины или ее ребенка определенные проблемы.Скрининговый тест не дает конкретного диагноза — для этого требуется диагностический тест (см. Ниже). Скрининговый тест иногда может дать ненормальный результат, даже если с матерью или ее ребенком все в порядке. Реже результат скринингового теста может быть нормальным и упускать из виду существующую проблему. Во время беременности женщинам обычно предлагают эти скрининговые тесты для выявления врожденных дефектов или других проблем у женщины или ее ребенка. Поговорите со своим врачом о любых проблемах, которые у вас есть по поводу пренатального тестирования.
Скрининг в первом триместре
Скрининг в первом триместре — это комбинация тестов, проводимых между 11 и 13 неделями беременности. Он используется для поиска определенных врожденных дефектов, связанных с сердцем ребенка или хромосомными нарушениями, такими как синдром Дауна. Этот экран включает анализ крови матери и УЗИ.
- Анализ материнской крови
Анализ материнской крови — это простой анализ крови. Он измеряет уровни двух белков, хорионического гонадотропина человека (ХГЧ) и протеина плазмы, ассоциированного с беременностью (PAPP-A).Если уровень белка ненормально высокий или низкий, возможно, у ребенка хромосомное заболевание.
- Ультразвук
Ультразвук создает изображения ребенка. Ультразвук для проверки в первом триместре выявляет лишнюю жидкость за шеей ребенка. Если на УЗИ обнаружено повышенное содержание жидкости, возможно, у ребенка хромосомное заболевание или порок сердца.
Скрининг второго триместра
Скрининговые тесты во втором триместре проводят между 15 и 20 неделями беременности.Их используют для поиска определенных врожденных дефектов у ребенка. Скрининговые тесты во втором триместре включают анализ сыворотки матери и всестороннюю ультразвуковую оценку ребенка на предмет наличия структурных аномалий (также известных как ультразвуковые аномалии).
- Материнский анализ сыворотки
Материнский сывороточный анализ — это простой анализ крови, используемый для определения того, находится ли женщина в группе повышенного риска рождения ребенка с определенными врожденными дефектами, такими как дефекты нервной трубки или хромосомные нарушения, такие как синдром Дауна.Он также известен как «тройной экран» или «четырехугольный экран» в зависимости от количества белков, измеренных в крови матери. Например, четырехкратный скрининг тестирует уровни 4 белков AFP (альфа-фетопротеин), ХГЧ, эстриола и ингибина-А. Обычно анализ сыворотки крови матери проводится во втором триместре.
- Эхокардиограмма плода
Эхокардиограмма плода — это тест, в котором используются звуковые волны для определения сердечных дефектов в сердце ребенка до рождения. Этот тест может предоставить более подробное изображение сердца ребенка, чем обычное УЗИ на беременность.Некоторые пороки сердца нельзя увидеть до рождения даже с помощью эхокардиограммы плода. Если ваш лечащий врач обнаружит проблему в структуре сердца ребенка, может быть проведено подробное ультразвуковое исследование, чтобы найти другие проблемы с развивающимся ребенком.
- Аномалия Ультразвук
Ультразвук создает изображения ребенка. Этот тест обычно проводят на 18–20 неделе беременности. Ультразвук используется для проверки размеров ребенка и выявления врожденных дефектов или других проблем с ребенком.
Диагностические тесты
Если результат скринингового теста отклоняется от нормы, врачи обычно предлагают дополнительные диагностические тесты, чтобы определить наличие врожденных дефектов или других возможных проблем с ребенком. Эти диагностические тесты также предлагаются женщинам с беременностями повышенного риска, которые могут включать женщин в возрасте 35 лет и старше; женщины, перенесшие предыдущую беременность с врожденным дефектом; женщины, страдающие хроническими заболеваниями, такими как волчанка, высокое кровяное давление, диабет или эпилепсия; или женщины, принимающие определенные лекарства.
Ультразвук высокого разрешения
Ультразвук создает фотографии ребенка. Это УЗИ, также известное как УЗИ уровня II, используется для более подробного изучения возможных врожденных дефектов или других проблем с ребенком, которые были предложены в предыдущих скрининговых тестах. Обычно он завершается между 18 и 22 неделями беременности.
Взятие пробы ворсинок хориона (CVS)
CVS — это тест, при котором врач собирает крошечный кусочек плаценты, называемый ворсинками хориона, который затем исследуется для выявления хромосомных или генетических нарушений у ребенка.Как правило, тест CVS предлагается женщинам, получившим ненормальный результат на скрининговом тесте в первом триместре, или женщинам, которые могут подвергаться более высокому риску. Он завершается между 10 и 12 неделями беременности, раньше, чем амниоцентез.
Амниоцентез
Амниоцентез — это исследование, при котором врач собирает небольшое количество околоплодных вод из области, окружающей ребенка. Затем жидкость проверяется для измерения уровня белка в ребенке, который может указывать на определенные врожденные дефекты.Клетки в околоплодных водах можно проверить на хромосомные нарушения, такие как синдром Дауна, и генетические проблемы, такие как муковисцидоз или болезнь Тея-Сакса. Как правило, амниоцентез предлагается женщинам, получившим ненормальный результат на скрининговом тесте, или женщинам, которые могут подвергаться более высокому риску. Он завершается между 15 и 18 неделями беременности. Ниже приведены некоторые белки, на которые проводится амниоцентез.
- AFP
AFP означает альфа-фетопротеин, белок, который вырабатывает неродившийся ребенок.Высокий уровень АФП в околоплодных водах может означать, что у ребенка есть дефект, указывающий на отверстие в ткани, такой как дефект нервной трубки (анэнцефалия или расщепление позвоночника), или дефект стенки тела, такой как омфалоцеле или гастрошизис.
- AChE
AChE означает ацетилхолинэстеразу, фермент, который вырабатывается еще не родившимся ребенком. Этот фермент может перейти от еще не родившегося ребенка к жидкости, окружающей ребенка, если в нервной трубке есть отверстие.
После рождения ребенка
Определенные врожденные дефекты могут быть диагностированы только после рождения ребенка.Иногда врожденный дефект проявляется сразу при рождении. В случае других врожденных дефектов, включая некоторые пороки сердца, врожденный дефект может быть диагностирован только в более позднем возрасте.
Когда у ребенка есть проблемы со здоровьем, поставщик первичной медико-санитарной помощи может искать врожденные дефекты, собирая медицинский и семейный анамнез, проводя медицинский осмотр и иногда рекомендуя дальнейшие тесты. Если диагноз не может быть поставлен после обследования, лечащий врач может направить ребенка к специалисту по врожденным дефектам и генетике.Клинический генетик — это врач со специальной подготовкой для оценки пациентов, у которых могут быть генетические заболевания или врожденные дефекты. Даже если ребенок обратится к специалисту, точный диагноз не может быть поставлен.
Скрининг в первом триместре | Лабораторные тесты онлайн
Источники, использованные в текущем обзоре
(проверено 21 октября 2014 г.). Центры по контролю и профилактике заболеваний. Данные и статистика, частота возникновения синдрома Дауна. Доступно в Интернете по адресу https://www.cdc.gov / ncbddd / Birthdefects / downsyndrome / data.html. Дата обращения 26.12.2016.
Льюис, Р. (3 июля 2015 г.). Комитет заявляет, что внеклеточный анализ ДНК плода требует осторожности. Медицинские новости Medscape. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/847440. Дата обращения 26.12.2016.
(сентябрь 2015 г.). Американский колледж акушеров и гинекологов. Заключение комитета, номер 640. Доступно в Интернете по адресу http://www.acog.org/Resources-And-Publications/Committee-Opinions/Committee-on-Genetics/Cell-free-DNA-Screening-for-Fetal-Aneuploidy.Дата обращения 26.12.2016.
(8 октября 2015 г.). Скрининг в первом триместре. Клиника Майо. Доступно в Интернете по адресу http://www.mayoclinic.com/health/first-trimester-screening/MY00126. Дата обращения 26.12.2016.
(май 2016 г.). Практический бюллетень № 163: Скрининг на анеуплоидию плода. Американский колледж акушеров и гинекологов. Доступно на сайте https://s3.amazonaws.com/cdn.smfm.org/publications/224/download-491f0e6962960848d2097447ab57a024.pdf. Дата обращения 26.12.2016.
Грегг А.Р., Скотко Б.Г., Бекендорф Ю.Л. и др. (28 июля 2016 г.). Неинвазивный пренатальный скрининг на анеуплоидию плода, обновление 2016 г .: Заявление о позиции Американского колледжа медицинской генетики и геномики. Генетика в медицине . Доступно в Интернете по адресу http://www.nature.com/gim/journal/vaop/ncurrent/full/gim201697a.html. Дата обращения 26.12.2016.
(сентябрь 2016 г.). Американский колледж акушеров и гинекологов. Скрининг на врожденные дефекты. Доступно в Интернете по адресу http://www.acog.org/~/media/For%20Patients/faq165.pdf? dmc = 1 & ts = 20130213T1410405774. Дата обращения 26.12.2016.
(октябрь 2016 г.). Марш десятицентовиков. Синдром Дауна. Доступно в Интернете по адресу http://www.marchofdimes.com/baby/birthdefects_downsyndrome.html. Дата обращения 26.12.2016.
(проверено 20 октября 2016 г.). Центры по контролю и профилактике заболеваний. Врожденные пороки, диагностика. Доступно в Интернете по адресу http://www.cdc.gov/ncbddd/birthdefects/diagnosis.html. Дата обращения 26.12.2016.
(© 1995-2016). Медицинские лаборатории Мэйо. Скрининг матери в первом триместре.Доступно в Интернете по адресу http://www.mayomedicallaboratories.com/test-catalog/2011/Clinical+and+Interpretive/87857. Дата обращения 26.12.2016.
(© 2016). Основание трисомии 18. Что такое трисомия 18? Доступно в Интернете по адресу http://www.trisomy18.org/site/PageServer?pagename=whatisT18_whatis. Дата обращения 26.12.2016.
(сентябрь 2016 г.) Американский конгресс акушеров и гинекологов. Пренатальные генетические скрининговые тесты. Доступно в Интернете по адресу http://www.acog.org/Patients/FAQs/Prenatal-Genetic-Screening-Tests?IsMobileSet=false.По состоянию на январь 2017 г.
Источники, использованные в предыдущих обзорах
Пагана, Кэтлин Д. и Пагана, Тимоти Дж. (© 2007). Справочник по диагностическим и лабораторным испытаниям Мосби, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. Стр. 710-713.
Томас, Клейтон Л., редактор (1997). Циклопедический медицинский словарь Табера. Компания F.A. Davis, Филадельфия, Пенсильвания [18-е издание].
Ньюбергер, Д. (15 августа 2000 г.). Синдром Дауна: оценка и диагностика пренатального риска. Американский семейный врач [Электронный журнал].Доступно в Интернете по адресу http://www.aafp.org/afp/20000815/825.html. Доступно 15.04.07.
Qin, Q., et. al. (2002). Иммунофлюорометрический анализ с временным разрешением на месте для выявления белка плазмы крови человека, связанного с беременностью: Использование в первом триместре скрининга синдрома Дауна. Clinical Chemistry 48: 473-483 [Электронный журнал]. Доступно в Интернете по адресу http://www.clinchem.org/cgi/content/full/48/3/473. Доступно 15.04.07.
(январь 2007 г.). Скрининг материнской крови на врожденные пороки.Марш десятицентовиков [Он-лайн информация]. Доступно в Интернете по адресу http://www.marchofdimes.com/printableArticles/14332_1166.asp. Доступно 15.04.07.
Барклай, Л. и Ли, Д. (4 января 2007 г.). Новые рекомендации рекомендуют универсальный пренатальный скрининг синдрома Дауна. Medscape Medical News [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/550256_print. Доступ 4/10/07
Клири-Голдман, Дж. И Мэлоун, Ф. (26 сентября 2005 г.). Достижения в пренатальной диагностике.Medscape from Appl Radiol 2005; 34 (9): 8-18 [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/513126_print. Доступ 4 октября 2007 г.
Коул, Д.С. (© 2005). Достижения в пренатальной диагностике в первом триместре: комбинированный, интегрированный или амниоцентез? Освещение конференции Medscape: 53-е ежегодное клиническое собрание Американского колледжа акушеров и гинекологов [онлайн-информация]. Доступно в Интернете по адресу http://www.medscape.com/viewprogram/4078_pnt. Доступ 4 октября 2007 г.
Американский колледж радиологии и Радиологическое общество Северной Америки. Radiology Info, Акушерское ультразвуковое исследование (онлайн-информация, по состоянию на июнь 2007 г.). Доступно в Интернете по адресу http://www.radiologyinfo.org/en/info.cfm?PG=obstetricus.
Malone FD, et al. Скрининг в первом или втором триместре или в обоих случаях при синдроме Дауна. Медицинский журнал Новой Англии . 2005; 353: 2001-2011.
Пресс-релиз ACOG (2 января 2007 г.). Новые рекомендации при синдроме Дауна призывают к скринингу всех беременных женщин.Доступно в Интернете по адресу http://www.acog.org/from_home/publications/press_releases/nr01-02-07-1.cfm.
Практический бюллетень ACOG Руководство по клиническому ведению акушеров-гинекологов. Номер 77, январь 2007 г. Скрининг хромосомных аномалий плода. Акушерство и гинекология 2007; 109: 217-227.
(© 2010). Скрининг на врожденные пороки. ACOG [Он-лайн информация]. Доступно в Интернете по адресу http://www.acog.org/publications/patient_education/bp165.cfm. По состоянию на июнь 2010 г.
(ноябрь 2008 г.). Скрининг материнской крови на врожденные пороки. Марш десятицентовиков [Он-лайн информация]. Доступно в Интернете по адресу http://www.marchofdimes.com/professionals/14332_1166.asp. По состоянию на июнь 2010 г.
Персонал клиники Мэйо. (2 июля 2008 г.). Скрининг в первом триместре. MayoClinic.com [Он-лайн информация]. Доступно в Интернете по адресу http://www.mayoclinic.com/health/first-trimester-screening/MY00126. По состоянию на июнь 2010 г.
Ekelund, C. et. al. (2008 декабря 8). Воздействие новой национальной политики скрининга синдрома Дауна в Дании: популяционное когортное исследование.Medscape из BMJ . 2008; 337 (2547) [Он-лайн информация]. Доступно в Интернете по адресу http://www.medscape.com/viewarticle/584622. По состоянию на июнь 2010 г.
Пагана, К. Д. и Пагана, Т. Дж. (© 2007). Справочник по диагностическим и лабораторным испытаниям Мосби, 8-е издание: Mosby, Inc., Сент-Луис, Миссури. С. 757-759.
Ву, А. (© 2006). Клиническое руководство Tietz по лабораторным испытаниям, 4-е издание: Saunders Elsevier, Сент-Луис, Миссури. С. 252-259, 886-889.
(февраль 2006 г.) Американская ассоциация беременных.Экран первого триместра. Доступно в Интернете по адресу http://www.americanpregnancy.org/prenataltesting/firstscreen.html. По состоянию на сентябрь 2010 г.
Кларк, В. и Дюфур, Д. Р., редакторы (2006). Современная практика в клинической химии, AACC Press, Вашингтон, округ Колумбия, стр. 416-418.
ACOG. Скрининг на врожденные пороки. Доступно в Интернете по адресу http://www.acog.org/~/media/For%20Patients/faq165.pdf?dmc=1&ts=20130213T1410405774. По состоянию на февраль 2013 г.
CDC. Врожденные пороки, диагностика.Доступно в Интернете по адресу http://www.cdc.gov/ncbddd/birthdefects/diagnosis.html. По состоянию на февраль 2013 г.
MayoClinic.com. Скрининг в первом триместре. Доступно в Интернете по адресу http://www.mayoclinic.com/health/first-trimester-screening/MY00126. По состоянию на февраль 2013 г.
Марш десятицентовиков. Врожденные пороки: синдром Дауна. Доступно в Интернете по адресу http://www.marchofdimes.com/baby/birthdefects_downsyndrome.html. По состоянию на февраль 2013 г.
Основание трисомии 18: что такое трисомия 18? Доступно в Интернете по адресу http: // www.trisomy18.org/site/PageServer?pagename=whatisT18_whatis. По состоянию на февраль 2013 г.
LabCorp. Скрининг материнской сыворотки в первом триместре. PDF-файл доступен для загрузки по адресу http://www.ptow.com/x_upload/files/Maternal%20Serum%20Screening.pdf. По состоянию на февраль 2013 г.
.






 Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.
Норма — 1,17–3,8 нг/мл. Повышенный эстриол характерен для многоплодной беременности или крупного плода. Пониженный — для угрозы выкидыша, плацентарной недостаточности, анэнцефалии и синдроме Дауна.