Что делать при запорах у новорожденного?
Запор у новорожденного или грудничка – крайне неприятная проблема для родителей. И не всегда получается быстро определить в чём причина запора у младенца. Чаще всего проблемы с дефекацией у малышей носят функциональный характер и напрямую связаны с питанием ребенка.
Признаки запора у ребёнка первого года жизни
- Редкий сухой и плотный стул
- Нарушение сна
- Беспокойное состояние
- Резкий запах кала и газов
Причины запоров у новорожденного ребёнка
Причины запоров у новорожденных и грудничков, как правило, не связаны с серьезной патологией внутренних органов или ЦНС. Основная причина запора у малыша – неправильное питание, ранний перевод ребёнка на докармливание детскими смесями, частая смена продуктов при искусственном вскармливании.
При грудном вскармливании на формирование запоров у детей первого года жизни влияет не продуманное питание матери, например, употребление большого количества животных жиров и нехватка в рационе клетчатки.
Что делать, если у ребёнка проблемы со стулом
- Если острый запор у малыша до года и есть беспокойство, натуживание и выгибается – делаем активно массаж живота по часовой стрелке, так чтобы на коже оставались следы рук (но не синяки!). Выкладываем на живот, делаем упражнение – ноги к голове, детям до года можно помассировать анус, если все это не помогло – детская свеча с глицерином из холодильника.
- Если такие ситуации повторяются часто – обязательная консультация у врача педиатра.
- При введении прикорма малышу со склонностью к запорам – в рацион сначала вводить фрукты и овощи.
- Если ребенок старше года и процесс хронический – оценить питание – есть ли нужные 5 порций овощей и фруктов в день (порция – с ладошку или кулачок малыша). Оцените – сколько воды в день пьет ребенок? Достаточно ли физической активности в течении дня? Какой психологический климат в семье и настрой – не требовать от ребенка стула, не ругаться и не кричать, не обсуждать в его присутствии проблемы с другими людьми, не усаживать насильно на горшок, не ругать за грязные трусики при каломазании.

- Лучше с помощью врача подобрать слабительные на основе макрогола или лактулозы.
- Параллельно со слабительными ведем дома и со специалистом психологическую работу с ребенком – книжки про дефекацию, унитазные игры и т.д.
Красные флаги при запорах у детей – запоры с рождения, которые не поддаются лечению. А именно:
- если нет отхождения мекония в первые дни жизни;
- отставание в развитии и запоры;
- рвота и напряженный живот;
- кровь в стуле;
- изменения оволосения и пигментации области крестца и копчика,
- нарушение развития крестца;
- изменения в области ануса – свищи с отделяемым, гематомы, воспаления;
- изменение мышечного каркаса передней брюшной стенки – отсутствие мышц или недостаточное развитие.
Если малыш до года на грудном вскармливании несколько дней (3-5 дней, но не недель!) не какает и не беспокоится – если он весел и бодр, хорошо кушает, не срыгивает и не марает памперс, и хорошо пукает, в этом случае не требуется вмешательство со стороны родителей! Стул должен быть мягким и не вызывать беспокойство при дефекации.
При лечении запоров важна туалетная тренировка – каждый день в одно и тоже время, лучше после еды и питья – спокойно и доброжелательно идем на горшок (если унитаз, то под ногами должна быть подставка чтобы коленки были выше уровня попы) и стараемся покакать. Если стула не было несколько дней можно предварительно поставить глицериновую свечку.
При наличии болезненной дефекации, трещин и крови срочно показать ребенка врачу (гастроэнтеролог или проктолог) и начать лечение – местно применяются ванночки, свечи и слабительные. Это обязательно нужно для того чтобы размягчить стул и не допустить формирования стойкого страха перед дефекацией, убрать который потом очень сложно. Перед дефекацией плотным стулом можно дополнительно смазать области ануса детским маслом.
ПОСМОТРЕТЬ ЦЕНЫ √ РАСПИСАНИЕ РАБОТЫ
Записаться на прием, получить консультацию:
+7 (423) 267-61-30; +7 (423) 274-32-22; +7 914-704-32-22.
Если остались вопросы, задайте их в форме комментариев ниже↓↓↓
Запор у ребенка — причины, симптомы, диагностика и лечение запоров у детей в Москве в детской клинике «СМ-Доктор»
ПОЛУЧИТЬ КОНСУЛЬТАЦИЮ Содержание:Описание заболевания
Симптомы
Причины
Диагностика
Лечение Запор – снижение количества или полное отсутствие дефекации.
 Диагностикой и лечением проблемы занимается семейный врач, педиатр или гастроэнтеролог.
Диагностикой и лечением проблемы занимается семейный врач, педиатр или гастроэнтеролог.О заболевании
Запор (констипация) не является самостоятельным заболеванием. Проблема характерна для нарушения функции кишечника, результатом которой становится невозможность адекватной его освобождения от каловых масс. У ребенка стул урежается (обычно менее 1 раза в 2 дня) или полностью прекращается, при этом требуется натуживание.- спастическим, когда наблюдается слишком сильное сокращение мышц кишечника с невозможностью дальнейшего продвижения каловых масс наружу;
- атоническим, когда стенка кишечника полностью расслаблена и не может сократиться для выведения остатков пищи из организма.
У детей запор встречается довольно часто, особенно на этапе когда ребенок только начинает ходить в детский сад (психологическая этиология констипации).
 Важно распознать ее на ранних этапах и начать соответствующее лечение. В противном случае возрастает риск развития серьезных осложнений – кишечная непроходимость, аутоинтоксикация, присоединение бактериальной флоры.
Важно распознать ее на ранних этапах и начать соответствующее лечение. В противном случае возрастает риск развития серьезных осложнений – кишечная непроходимость, аутоинтоксикация, присоединение бактериальной флоры.Симптомы запоров
Запор сам по себе является изолированным симптомом, который может сопровождать целый ряд заболеваний ЖКТ. В зависимости от этиологии может меняться сопутствующая клиническая картина.Дополнительными признаками, которые нередко сопровождают запор, являются:
- боль в животе – характер зависит от типа поражения кишечной стенки, при этом ребенок может ощущать как и постоянную ноющую боль, так и непродолжительные схваткообразные приступы;
- тошнота, метеоризм, рвота;
- потеря аппетита, снижение массы тела;
- незначительное повышение температуры тела.

Если причиной запора у ребенка является хирургическая патология, то в клинической картине может присутствовать также лихорадка, общая слабость, быстрая утомляемость, резкая болезненность передней стенки живота.
При наличии нарушений стула родители должны проконсультировать ребенка у врача. Если запор приобретает хронический характер, то дети становятся раздражительными, плохо спят, капризничают, страдает аппетит. На фоне нарушенной функциональности кишечника может присоединиться ухудшение качества волос, кожи и ногтей.
Причины запоров
Патогенетической основой развития запора является нарушение функции мышечной оболочки кишечника с ухудшением его перистальтики. Причинами могут выступать как инфекционные заболевания, спровоцированные определенным возбудителем, так и обострения патологий других органов и систем.- Нерациональное питание. Если малыш с первых дней получает тяжелую пищу, содержащую много белка, тогда есть все шансы на быстрое развитие запора.
 Для грудничков с целью профилактики нарушений стула очень важно стараться сохранить грудное вскармливание. Искусственные смеси повышают риск развития констипации.
Для грудничков с целью профилактики нарушений стула очень важно стараться сохранить грудное вскармливание. Искусственные смеси повышают риск развития констипации. - Нехватка воды в организме. Если ребенок мало пьет, тогда каловые массы в кишечнике становятся твердыми и с трудом выводятся из организма.
- Побочный эффект некоторых медикаментов. Антибиотики могут негативно сказываться на микрофлоре кишечника, что иногда провоцирует запор.
- Психологические аспекты. Иногда у детей на фоне психоэмоционального стресса замедляется перистальтика кишечника и происходит осознанное подавление акта дефекации. Так, не каждый ребенок сходит в туалет в гостях, кафе или детском саду.
- Аномалии развития пищеварительного тракта. При врожденных пороках даже у новорожденного может наблюдаться запор, связанный с первичным нарушением функции кишечника.
Хронические заболевания других органов и систем также провоцируют замедление или ускорение перистальтики.

Диагностика запоров
«СМ-Доктор» — передовой медицинский центр, специализирующийся на диагностике и лечении заболеваний ЖКТ, которые сопровождаются запором. Современное оборудование и высококвалифицированный персонал способствуют максимально быстрому и объективному установлению причин и механизмов констипации у ребенка.Наличие нарушений дефекации для конкретного возраста специалист устанавливает еще на этапе беседы с пациентом или родителями. Для подтверждения диагноза могут назначаться следующие обследования:
- общий анализ крови и мочи;
- биохимический анализ крови;
- кал на яйца гельминтов;
- УЗИ органов брюшной полости;
- ирригография – рентгенологический метод, который применяется при наличии подозрений на непроходимость кишечника;
- колоноскопия;
- КТ/МРТ органов брюшной полости.
При необходимости врач направляет ребенка на консультации смежных специалистов.
 Такой подход позволяет комплексно решать проблему запора и предупреждать ее появление в будущем.
Такой подход позволяет комплексно решать проблему запора и предупреждать ее появление в будущем.Лечение запоров
Лечение запора у детей разного возраста направлено на улучшение перистальтики кишечника и облегчение его освобождения от каловых масс. Для достижения этих целей на первом этапе применяются немедикаментозные методы, а именно модификация образа жизни:- нормализация питания с увеличением количества овощей и фруктов в ежедневном рационе;
- увеличение объема потребляемой жидкости;
- отказ от «тяжелой» пищи (фаст-фуд, большое количество мяса, сладости).
Прием слабительных средств у детей нежелателен. С одной стороны, это связано с риском развития побочных эффектов, а с другой – существует вероятность привыкания. Поэтому так важно выявить причину запора и воздействовать на нее. Однако есть группы препаратов, которые используются на первом этапе для нормализации пассажа каловых масс по кишечнику. Это средства, увеличивающие объем кала (например, на основе полиэтиленгликолая) – действуют примерно через 24 часа; и препараты «быстрого реагирования» (например, глицериновые свечи), которые ускоряют перистальтику, действие развивается через 10-15 минут.

Профилактика запоров базируется на рациональном питании, достаточному употреблению жидкости и своевременном лечении других заболеваний ЖКТ.
«СМ-Доктор» — клиника, где каждому ребенку, столкнувшемуся с запором, предоставляется полноценный комплекс услуг по выявлению и лечению первичной патологии любого генеза. Собственная лаборатория, современное оборудование и высококлассный персонал способствуют быстрому и качественному решению проблемы. Обращайтесь к профессионалам, чтобы ваш малыш почувствовал легкость освобождения!
Врачи:
Записаться на прием
Мы гарантируем неразглашение персональных данных и отсутствие рекламных рассылок по указанному вами телефону. Ваши данные необходимы для обеспечения обратной связи и организации записи к специалисту клиники.
🧬 Запор у детей до года
Обычно родителей младенцев беспокоит прямо противоположная проблема — слишком частый стул. Поэтому не все сразу понимают, что же делать, если у малыша до года случился запор.
Поэтому не все сразу понимают, что же делать, если у малыша до года случился запор.
Гастроэнтеролог, гепатолог GMS Clinic Сергей Вялов дал интервью интернет-порталу parents.ru и рассказал о запорах у детей до года.
Введение
Запор, он же адиарея, задержка стула, дисколия, капростаз, затрудненное опорожнение кишечника — это не универсальное состояние с однозначными характеристиками. У каждого человека, в том числе и ребенка, свои показатели нормы и отклонений от нее, связанные с возрастом, микрофлорой кишечника, рационом, состоянием психики и гормонального фона, сопутствующими болезнями. И все же есть несколько общих точек отсчета.
Что такое запор?
Специалисты диагностируют запор, если кроха делает «большие» дела:
- регулярно и без проблем, но при этом выделяется сухой и твердый кал;
- с трудом — ребенку приходится тужиться, кал выходит не с первой попытки;
- реже 5 раз за сутки.

В первые полгода жизни запор — довольно редкое явление, скорее, наоборот, — в период от 0 до 6 месяцев нормой считается от 6–10 испражнений в сутки. У детей на грудном вскармливании дефекация происходит чаще, у искусственников — реже.
До 6 месяцев запор — редкость
Обычно родителей малышей первых месяцев жизни настораживает состояние противоположное запору, — слишком частое испражнение. Но у младенца, независимо от того, питается он грудным молоком или смесью, кишечник должен работать именно так — в режиме, который для детей постарше и взрослых считается поносом.
Другого варианта, по крайней мере, до введения прикорма в 4–6 месяцев, быть не должно. Ведь кроха получает в основном жидкую пищу, отходы которой имеют ту же консистенцию и покидают кишечник, не встречая на пути никаких препятствий, — малыш пока не научился управлять сфинктером, сдерживающим выделение кала.
Кишечник крохи еще только начал «знакомиться» с микроорганизмами, которые поступают из молока мамы, с ее кожи (малыш облизывает сосок), из окружающей среды. Принимаются далеко не все новые «партнеры»: есть отвергнутые, не прижившиеся и так далее. Проверка и отбраковка сопровождаются жидким нестабильным стулом.
Принимаются далеко не все новые «партнеры»: есть отвергнутые, не прижившиеся и так далее. Проверка и отбраковка сопровождаются жидким нестабильным стулом.
Слишком частое очищение кишечника не нуждается в коррекции и лечении, если ребенок прибавляет в весе и правильно развивается. Нормальные аппетит и сон, газы, отсутствие температуры и других признаков болезни указывают на то, что родителям не о чем беспокоиться. Если мама младенца, устав менять подгузники по 10 раз за одни сутки, захочет изменить ситуацию и попросит врача назначить крохе закрепляющие лекарства, то, сама того не желая, обречет своего малыша на хронический запор.
Не по правилам
И все-таки в первые 6 месяцев запор у младенцев не исключен. Вызвать его могут:
- микрофлора, передающаяся от мамы;
- недостаточный объем жидкости;
- стресс.
Допустим, у женщины в желудке и кишечнике слишком много бактерий, выделяющих метан, которые провоцируют запор. Они довольно медленно растут, перебраживают, выделяя углекислый газ, способствующий метеоризму и вздутию. С этим отклонением женщина и живет, приспособилась и научилась решать проблему с кишечником тем или иным способом. Заметив то же самое у ребенка, она решает, что малыш унаследовал ее особенности и «спасает» его теми же средствами, допуская ошибку. Малышам нельзя давать слабительные, особенно те, в которых содержится сенна. Организм крохи слишком быстро привыкает к таким препаратам и без них уже не может очистить кишечник.
Они довольно медленно растут, перебраживают, выделяя углекислый газ, способствующий метеоризму и вздутию. С этим отклонением женщина и живет, приспособилась и научилась решать проблему с кишечником тем или иным способом. Заметив то же самое у ребенка, она решает, что малыш унаследовал ее особенности и «спасает» его теми же средствами, допуская ошибку. Малышам нельзя давать слабительные, особенно те, в которых содержится сенна. Организм крохи слишком быстро привыкает к таким препаратам и без них уже не может очистить кишечник.
Запор у малыша до 6 месяцев также провоцируют недостаток жидкости и гормональные перепады. В 6 месяцев кроха должен получать много влаги — в сутки примерно 140 мл на один килограмм веса. Ребенок, находящийся на грудном вскармливании, набирает эту норму за счет маминого молока и не нуждается в дополнительных источниках жидкости (но только при отсутствии предрасположенности к запору). Маленьких искусственников допаивают с момента перехода на смесь.
Если женщина напряжена или нервничает, то у нее повышается уровень гормона стресса — кортизола. Через грудное молоко, слюну или пот вещество попадает в организм малыша и тоже провоцирует запор.
Даже если мама не кормит ребенка грудью, микроорганизмы, вызывающие запор, рано или поздно добираются до желудочно-кишечной системы крохи и производят в ней негативные перемены.
Запор после введения прикорма
Малыш растет, совершенствует навыки, и наступает пора знакомить его с новыми продуктами питания. Эти обстоятельства, с одной стороны, помогают наладить перистальтику, а с другой — повышают риск запора.
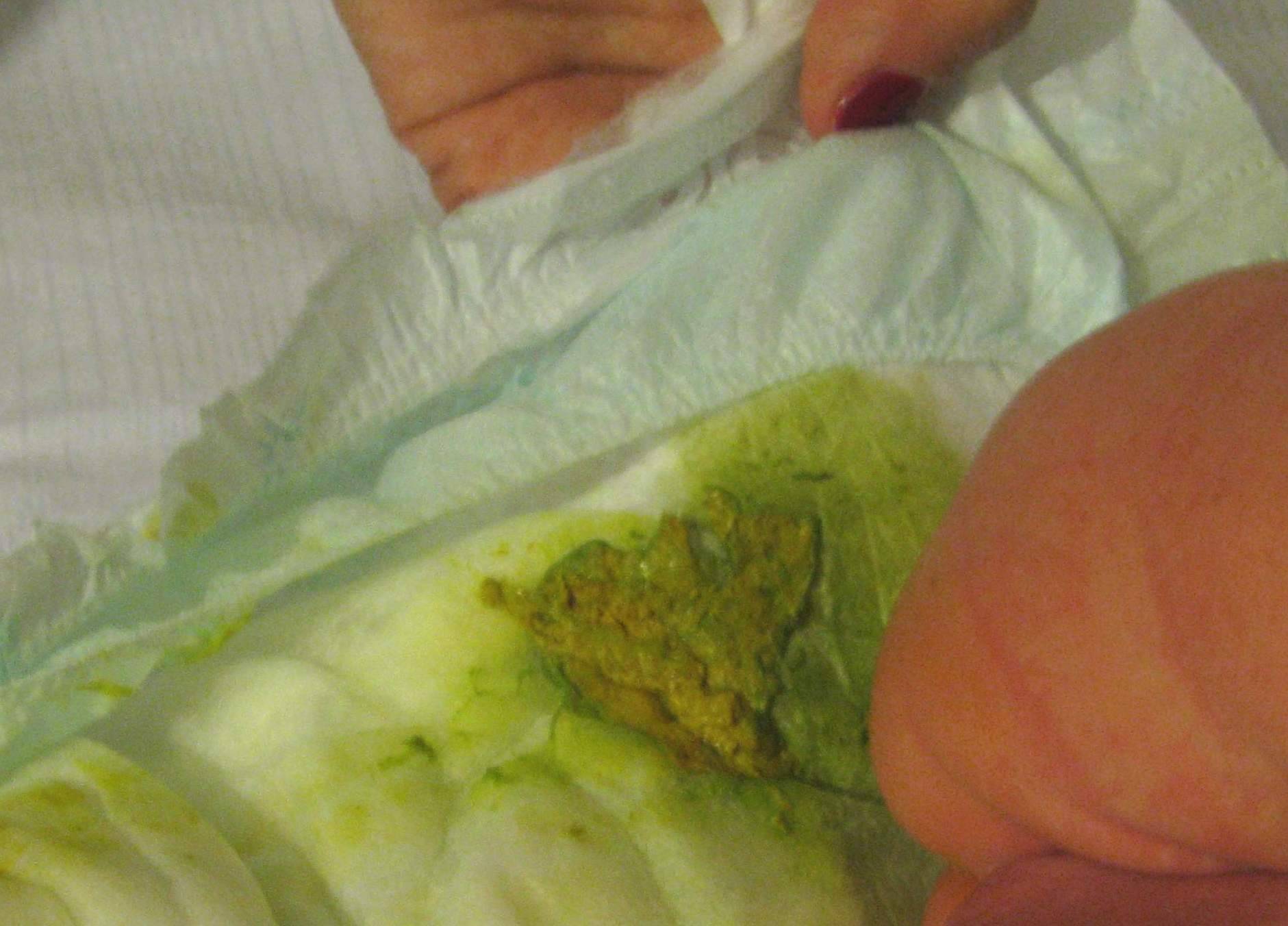
К полугоду малыш уже пытается контролировать дефекацию, поскольку понял, что после нее появляются неприятные ощущения — зуд, жжение и прочий дискомфорт в зонах, куда попадают фекалии. Чтобы не испытать дискомфорта, ребенок старается сдерживать позывы. Сначала ему это не удается, поскольку прямая кишка уже научилась работать — рефлекторно сокращаться и выталкивать отходы.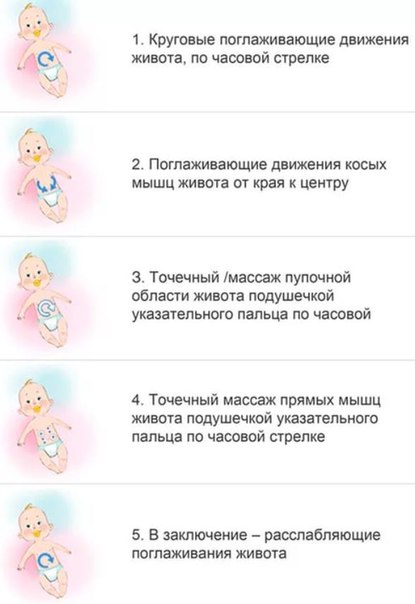 А спустя пару месяцев все получается, малыш побеждает и вступает на путь, ведущий к хроническому запору. Чтобы вывести ребенка за пределы этого замкнутого круга, мама должна свести к минимуму продолжительность контакта кожи младенца с фекалиями и расширить рацион его питания, осваивая прикорм.
А спустя пару месяцев все получается, малыш побеждает и вступает на путь, ведущий к хроническому запору. Чтобы вывести ребенка за пределы этого замкнутого круга, мама должна свести к минимуму продолжительность контакта кожи младенца с фекалиями и расширить рацион его питания, осваивая прикорм.
Белки, жиры и углеводы, входящие в состав продуктов, всасываются в тонком кишечнике, а до толстого, где формируется кал, не доходят. Чего нельзя сказать о клетчатке. Пока кроха пьет грудное молоко или смесь, эта составляющая блюд ему не знакома. Даже если кормящая женщина сама употребляет много растительной пищи, малышу ничего не достается. Клетчатка, как уже было отмечено, не всасывается в кишечнике, не поступает в кровь, а значит, ее нет в грудном молоке. Впервые грудничок получает клетчатку с прикормом, пробуя свои первые 25 грамм пюре из кабачка, моркови и других овощей. Растительные волокна буквально притягивают к себе все отходы, в результате формируются каловые массы, которые помогают кишечнику освоить правильную перистальтику. В этом отделе ЖКТ, в кишечнике, много мышц, они должны научиться последовательно сокращаться — напрягаться и расслабляться, чтобы выдавливать отходы наружу.
В этом отделе ЖКТ, в кишечнике, много мышц, они должны научиться последовательно сокращаться — напрягаться и расслабляться, чтобы выдавливать отходы наружу.
Очередной новый продукт следует вводить через месяц после предыдущего. Новинка, скорее всего, сначала вызовет более частый и жидкий стул. Если он не имеет зеленый цвет и не пенится, не надо бежать к врачу и просить назначить закрепляющие средства. Наберитесь терпения, через некоторое время новшество будет освоено и даст плоды. Вместо жидких и бесформенных фекалий желто-белого цвета вы увидите сформировавшийся коричневый кал.
Особый запор
Есть и другие причины запора у младенцев. К сожалению, с ними гораздо сложнее разобраться, поскольку это патологии развития, болезни, травмы.
Острый запор. Развивается по анатомическим причинам, например, из-за непроходимости толстой кишки, или при инвагинации — внедрении одной части кишки в другую, что вызывает закупоривание просвета.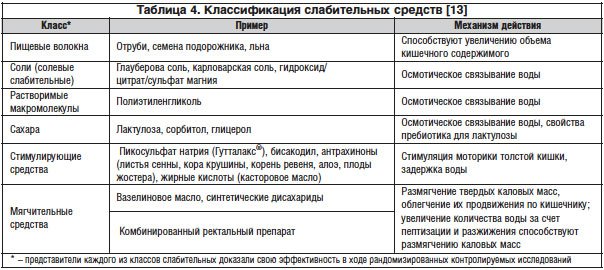 На фоне полного благополучия малыш внезапно становится беспокойным, плачет, отказывается от еды. Приступ заканчивается так же неожиданно, как и начался, но через 3–5 минут повторяется и усиливается: появляется одно- или двукратная рвота с примесью желчи зеленого цвета. Если кал отходит, то в нем видны примеси крови. Спустя 5–6 часов стул прекращается, а из прямой кишки выделяются кровянистые выделения. При этом живот у малыша мягкий. Температура чаще всего нормальная. Ребенок даже может терять сознание. При подобных симптомах необходимо вызвать «скорую помощь».
На фоне полного благополучия малыш внезапно становится беспокойным, плачет, отказывается от еды. Приступ заканчивается так же неожиданно, как и начался, но через 3–5 минут повторяется и усиливается: появляется одно- или двукратная рвота с примесью желчи зеленого цвета. Если кал отходит, то в нем видны примеси крови. Спустя 5–6 часов стул прекращается, а из прямой кишки выделяются кровянистые выделения. При этом живот у малыша мягкий. Температура чаще всего нормальная. Ребенок даже может терять сознание. При подобных симптомах необходимо вызвать «скорую помощь».
Болезнь Гиршпрунга. В ее основе лежит нарушение иннервации толстой кишки — центральная нервная система не может управлять этим отделом желудочно-кишечного тракта. В результате переработанная пища скапливается в кишечнике. Картина заболевания довольно разнообразна. Если поражена только короткая часть кишки, то запоры формируются постепенно, и без хирургического вмешательства удается обойтись довольно долго. Когда поражен более длинный отрезок, то отсутствие стула чревато тяжелым состоянием и требуется незамедлительное хирургическое вмешательство.
Инфекционная атака. Если в первые месяцы жизни кроха перенес кишечную инфекцию, нервные клетки в толстом кишечнике могут погибнуть, что приведет к задержке акта дефекации, скоплению каловых масс и развитию запора. При дизентерии возможен так называемый токсический мегаколон (резкое расширение толстой кишки). У ребенка развивается нарушение сознания и повторная рвота. Резко увеличивается живот из-за сильно расширенного кишечника. Осложнение требует экстренной хирургической помощи.
Проблемы с ЦНС. Травмы при родах и синдром детского церебрального паралича также отражаются на работе желудочно-кишечного тракта, поскольку сопряжены с различными осложнениями, например, нарушением глотания, срыгивания, рвотой.
Васкулит. Воспаление сосудов распространяется и на нервные сплетения и чувствительные клетки, расположенные в кишечной стенке.
Нарушения в работе эндокринной системы. При гипотиреозе (недостатке функции щитовидной железы) замедляется продвижение содержимого по кишечнику. При дисфункции паращитовидных желез запор возникает из-за нарушения минерального обмена, при сахарном диабете становится следствием повреждения нервных сплетений кишечника или обезвоживания организма ребенка.
Медикаментозный запор. Перед тем, как давать ребенку любой препарат, назначенный врачом, внимательно ознакомьтесь с инструкцией. Так, средства от анемии, содержащие железо, могут вызывать запор. Избежать его поможет соблюдение правил приема — непосредственно во время еды, уменьшение доз железа при введении в рацион продуктов с высоким содержанием железа — гречка, яблоки, зелень. Особого внимания заслуживают запоры, ставшие следствием лечения нестероидными противовоспалительными, нейролептиками, сорбентами и антибиотиками, которые вызывают дисбактериоз кишечника.
Болезни и состояния, сопровождающиеся запором, у грудничков встречаются не так часто. Многие педиатры вспоминают о них не сразу. Перед тем, как добраться до истины, они назначают много ненужных лекарств, забывая про эффективные исследования кишечника, например, рентген.
Источник: parents.ru
Запор у детей. Профилактика. Диетотерапия
21.06.2019
Запоры широко распространены как среди взрослых, так и детей (5-30% в зависимости от критериев диагностики). Симптомы становятся хроническими более чем у 30% пациентов, доставляют не только дискомфорт и болевые ощущения самому ребенку, но и нарушают качество жизни его семьи.
ЗАПОР – состояние, проявляющееся увеличением интервалов между дефекациями (по сравнению с индивидуальной нормой) или систематически замедленным, затрудненным и/или недостаточным опорожнением кишечника. К запорам относят и стул “кашицей”, но после того, как дефекация отсутствовала до 3 сут.
Запоры могут быть связаны с функциональными или органическими причинами (аномалии, воспаление). У детей в 90-95% запор — функциональный. Пик заболеваемости функциональными запорами приходится на 2-4года, когда начинают приучать ребенка к горшку/туалету.
Основные причины функциональных запоров
- Боль
- Лихорадка
- Обезвоживание
- Неправильный режим питания кормящей матери
- Недостаточный питьевой режим ребенка при искусственном вскармливании
- Недостаточный питьевой режим ребенка на естественном вскармливании при введении прикорма
- Ранний перевод ребенка на искусственное вскармливание
- Быстрый перевод малыша с одной смеси на другую (менее, чем за 7дней)
- Нерациональное питание ребенка (длительное время ребенок получает питание с большим количеством белков, жиров и недостаточным содержанием пищевых волокон, злоупортебление напитками, содержащими большое количество вяжущих веществ – чай, кофе, какао)
- Чрезмерное использование средств детской гигиены или развитие аллергической реакции кожи перианальной области
- Последствия перинатальных повреждений нервной системы
- Рахит, дефицит витамина Д
- Анемия
- Нарушение функции щитовидной железы (недостаточность – гипотиреоз)
- Пищевая аллергия, прежде всего аллергия к белку коровьего молока
- Принудительное приучение к горшку, период адаптации к новым условиям (ясли, детский сад)
- Гиподинамия – малоподвижный образ жизни
- Психическая травма или стресс
- Систематическое подавление позывов на опорожнение кишечника, связанное, например, с началом посещения детского сада, школы и т. п.
- Прием некоторых препаратов
- Запоры у членов семьи
Частота дефекций у детей разного возраста
| Возраст | Число дефекаций в неделю | Число дефекаций в сутки |
|
0 – 3мес грудное вскармливание искусственное вскармливание |
5 — 40 5 — 20 |
2,9 2,0 |
| 6 — 12мес | 5 — 28 | 1,8 |
| 1 — 3года | 4 — 21 | 1,4 |
| 4года и старше | 3 — 14 | 1,0 |
Помимо частоты стула следует обращать внимание на его характер. Для более объективной оценки удобна “Бристольская шкала форм кала”, так как именно форма кала, а не частота стула, в большей мере соответствует времени кишечного транзита.
Бристольская шкала форм кала
В соответствии с этой шкалой 3 и 4 форма кала расценивается как норма, а 1 и 2 свидетельствуют о замедленном транзите (запор). Довольно часто на практике бывают ситуации, когда у ребенка частота дефекации укладывается в пределы нормальных значений, но стул плотный, фрагментированный, в скудном количестве. Эти признаки указывают на неполное опорожнение кишечника и рассматриваются как проявления запоров.
По консистенции у новорожденных и младенцев стул должен быть кашицеобразным. С 6 месяцев до 1,5 – 2 лет кал может быть как оформленным, так и кашицеобразным. С двух лет стул должен быть оформленным.
Признаки и симптомы запора
- боли в животе, часто распирающие, ноющие, иногда коликообразные
- вздутие живота
- изменение формы и консистенции стула
- чрезмерный метеоризм
- неприятный запах газов и стула
- могут быть боли при дефекации
- натуживание при дефекации
- может быть кровь в стуле – на поверхности каловых масс или в виде следов на салфетке (свидетельствует об анальной трещине)
Если не устранить запор и не наладить опорожнение кишечника, то имеется риск копростаза (образование каловых камней) и каловой интоксикации:
- потеря аппетита
- недостаток энергии
- общее недомогание
- депрессия, раздражительность
- тошнота, рвота
- кожные симптомы – сухость, сыпь, шелушение
- недержание кала, мажущий стул
- задержка и недержание мочи вследствие давления переполненным отделом кишечника на мочевой пузырь
- кровотечения из трещин, геморроидальных узлов
Лечение запора предусматривает достижение следующих целей:
1. Нормализация консистенции стула (мягкий безболезненный стул)
2. Регулярность опорожнения кишечника (профилактика повторного скопления каловых масс)
Лечение запоров – процесс последовательный, комплексный, индивидуальный и состоит из нескольких этапов:
- обучение ребенка и родителей
- проведение коррекции питания и питьевого режима
- устранение с помощью медикаментозных средств имеющегося копростаза
- поддерживающая терапия
Необходимо исключить факторы, провоцирующие и способствующие запорам (нормализация двигательного и пищевого режима, прекращение приема лекарственных препаратов, которые могут вызывать запор, выявление пищевого аллергена, исключение или подтверждение нервно-мышечного заболевания, целиакии и т. п.).
Нормализация стиля жизни включает в себя:
- выработку условного рефлекса
- подвижный образ жизни
- гимнастика
- обучение навыкам легкого массажа живота
- для маленьких детей – выкладывание на живот, подгибание ног к животу.
Обучение является первым этапом лечения функциональных запоров. Необходимо помнить, что эпизоды каломазания и энкопреза (недержание кала) не являются произвольными и не следует в этом винить ребенка, который и так может быть напуган и дезориентирован. В некоторых случаях, когда внутрисемейная обстановка сложная, может понадобиться помощь семейного психолога.
Важно понимать, что лечение функциональных запоров может быть длительным, основано на доверии врачу, партнерстве и требует терпения. Современные слабительные, разрешенные у детей, не сделают кишечник “ленивым”, не вызовут “привыкания”, они попадают в кровоток в минимальных количествах или вообще не всасываются и безопасны при длительном приеме.
Коррекция поведения ребенка с запором основывается на выработке режима посещения туалета, с целью добиться регулярной дефекации. Дефекация должна быть каждый раз в одно и то же время. В основе позыва к дефекации лежит гастроцекальный рефлекс, который проявляется утром через 1час после еды. Ребенку с запором необходимо проводить в туалете 3-10 минут (в зависимости от возраста). Высаживать ребенка на горшок или предлагать посетить туалет надо после каждого приема пищи.
Обязательное условие эффективной дефекации – обеспечить хороший упор для ног (низкая скамейка, на которую ребенок может поставить ноги), что способствует повышению внутрибрюшного давления.
Если дефекация не удалась, ребенка ни в коем случае нельзя наказывать и наоборот. Ежедневную частоту дефекаций можно отмечать в дневнике, который может быть проанализирован при плановом посещении врача.
Лечение запора необходимо начинать с изменения образа жизни, что включает в себя коррекцию питания, питьевого режима и физической активности.
Расчет объема жидкости для здоровых детей
Дети в возрасте до 1 года должны выпивать не менее 100 мл воды в сутки.
Для здоровых детей с весом от 10 до 20 кг потребность в воде рассчитывается по формуле:
100 мл (объем воды для детей до 1 года) + 50 мл на каждый кг при массе тела свыше 10 кг.
Например, при массе 12 кг: 100 мл + 2 х 50 мл = 200 мл.
Ребенок с массой 20 кг должен выпивать воды: 100 мл + 50 х 10 = 600 мл
Для детей массой выше 20 кг предлагается следующая формула для расчета:
600 мл (объем воды для ребенка массой 20 кг) + 20 мл на каждый кг при массе свыше 20 кг.
Для детей старше 3-5 лет можно воспользоваться расчетом количества воды: 30мл / кг массы
Принципы диетотерапии запоров:
- удовлетворение физических потребностей в пищевых веществах и энергии
- исключение избыточного потребления белков и жиров, которое может тормозить моторику кишечника
- обогащение рациона пищевыми волокнами
- нормализация кишечной микрофлоры с помощью про- и пребиотиков
Если ребенок на грудном вскармливании, то проводится коррекция питания мамы (ограничение продуктов, способствующих газообразованию). При искусственном вскармливании показаны специальные смеси. При запорах, связанных с аллергией к белку коровьего молока, назначаются лечебные смеси если ребенок находится на искусственном вскармливании. Если же ребенок на грудном вскармливании, из рациона матери полностью исключается коровье молоко и продукты на его основе.
После введения “густого” прикорма – кипяченая вода необходима всем детям, независимо от вида вскармливания.
Для детей более старшего возраста рекомендуется употреблять пищу, богатую растительными волокнами. Не рекомендуется “пища-размазня”, пюреобразная, “перекусы”, “еда на ходу”. Пища должна быть рассыпчатая, мясо/птица/рыба – “куском”. Обязателен “объемный” завтрак для стимуляции “гастроцекального рефлекса”.
Основным источником грубоволокнистой растительной клетчатки, содержащей в большом количестве пищевые волокна, являются отруби злаковых, ржаной хлеб, а также ряд овощей и фруктов. Согласно принципам доказательной медицины, продемонстрировано статистически достоверное учащение стула и улучшение его консистенции при использовании клетчатки по сравнению с плацебо.
Отруби, как основной источник растительной клетчатки, рекомендуется добавлять во вторые и третьи блюда, предварительно заливая крутым кипятком и отстаивая в течение 20 мин. Отруби можно применять и в промежутках между едой, запивая большим количеством жидкости. Для детей школьного возраста общее количество жидкости при приеме отрубей должно быть не менее 1,5-2х литров в сутки, иначе они выполняют, преимущественно, роль сорбентов, поглощая жидкость из кишечника, тем самым усиливая запор. Доза подбирается индивидуально, рекомендуется начинать с 1 чайной ложки 2-3 раза в день, с постепенным увеличением до 40 г в сутки. При достижении эффекта – доза снижается и ограничивается до одного приема.
Американская академия педиатрии (2009) рекомендует потребление клетчатки 0,5 г/кг/день (максимум 35 г/день) для всех детей. Потребление клетчатки ниже минимального рекомендуемого значения доказало, что является фактором риска развития хронического запора у детей.
Однако длительный прием большого количества растительных волокон вследствии ферментации кишечной микрофлорой закономерно сопровождается вздутием и метеоризмом.
Детям с запорами показан прием прохладной жидкости натощак (питьевой и минеральной воды, сока, компотов, кваса), для усиления послабляющего эффекта возможно добавление меда, ксилита или сорбита. Очень полезно для работы кишечника увеличение потребления соков, содержащих сорбит/сорбитол, таких как сок из сливы, груши, абрикоса, персика и яблок,
При “вялой” работе кишечника (гипомоторный запор) применяется прохладная минеральная вода средней и высокой минерализации, такие как, Ессентуки 17, Баталинская, Арзни, Донат Магния и др; при спастическом запоре (гипермоторный запор, форма стула чаще тип 1) – теплая и малой минерализации (Ессентуки 4). Расчет минеральной воды – 3-5мл/кг в сутки.
Следует ограничить молоко в чистом виде и в блюдах, так как может возникнуть метеоризм с появлением или усилением болей в животе. Лучше цельное молоко заменить кисло-молочным продуктами – кефир, ацидофилин, простокваша, йогурты и др.
В диету детей с запорами включают блюда, богатые растительной клетчаткой — салаты из свежих овощей, зелени 2-3р в сутки, печеные яблоки, овощи в тушенном виде, разбавленные овощные и фруктовые соки с мякотью. Пища готовится преимущественно в неизмельченном виде, на пару или отваривают в воде.
Предпочтителен прием овощей и фруктов в сыром виде (при отсутствии противопоказаний). Особенно рекомендуются томаты, кабачки, тыква, морковь, свекла, лиственный салат, цветная капуста, яблоки. Сухофрукты (чернослив, курага, инжир) дают в размоченном виде и в составе приготовленных блюд. Капуста белокочанная, молодая стручковая фасоль, зеленый горошек разрешаются при хорошей переносимости. Зелень петрушки, укропа, сельдерея хорошо добавлять к различным блюдам и салатам.
Если после прочтения статьи у Вас остались вопросы или Вы не понимаете как применить рекомендации в Вашем конкретном случае, приглашаем Вас с ребенком на осмотр детского гастроэнтеролога в ДДЦ. Для удобства родителей записаться на приём детского гастроэнтеролога в Детском диагностическом центре можно и в будний день и по субботам.
Будем рады помочь!
Возврат к списку
Запор у грудничка при грудном вскармливании: что делать?
Любые сложности со стулом у малыша доставляют родителям немало волнений. И запор – не исключение. Но лучше не паниковать, а разобраться в том, что представляет собой эта проблема и как помочь ребенку справиться с ней.
Нормальная частота стула у новорожденных детей и детей первых месяцев жизни на грудном вскармливании составляет от 1 до 7 раз в сутки (то есть после каждого кормления), в редких случаях чаще. У детей старше четырех месяцев и до двух лет это количество уменьшается до 1-3 раз в сутки. При этом у детей, получающих молочные смеси, опорожнение кишечника, как правило, происходит реже, чем у малышей на естественном вскармливании. Так, стул у находящихся на искусственном вскармливании детей обычно бывает 1-3 раза в день. Если у Вашего малыша все происходит с такой частотой, то беспокоиться не стоит.
Ну а если ребенок ходит в туалет реже, чем раз в 3 дня, а его кал плотной консистенции и в виде комочков, а также присутствуют другие признаки (большой объем каловых масс, неполное опорожнение, болезненная дефекация), то уже можно говорить о появлении запора у малыша.
Необходимо обсудить с педиатром ваше беспокойство относительно частоты стула вашего ребенка. Запор может быть симптомом серьезных заболеваний, например пищевой аллергии, врожденных аномалий развития, заболеваний кишечника
Чаще всего причинами возникновения запоров, становятся особенности и характер питания. Как помочь малышу при запоре? Одним из самых простых и действенных методов профилактики и лечения запоров является коррекция питания.
Вступайте в клуб Similac «Мама знает!» и получайте скидки, подарки и советы от экспертов.
Вступить в клуб →Кормите малыша грудью? Не удивляйтесь, но на стул Вашего ребенка во многом влияет то, что Вы едите. Поэтому в первую очередь придется оптимизировать свой пищевой рацион. Нужно соблюдать питьевой режим и ограничить продукты с высоким содержанием животных жиров (сливочное масло, жирные сорта мяса) и заменить их на растительные (оливковое и подсолнечное масло, орехи). Ешьте кисломолочные продукты и продукты с высоким содержанием пищевых волокон (овощи, фрукты, сухофрукты, крупы, хлеб из муки грубого помола и другие). Они стимулируют моторику кишечника.
Также Вам необходимо нормализовать режим питания ребенка, чтобы исключить его недокорм или перекорм.
Помимо этого, запоры у грудничков на грудном вскармливании могут быть проявлениями серьезных заболеваний, таких как пищевая аллергия и лактазная недостаточность. Поэтому, если запоры беспокоят малыша в течение продолжительного времени, обязательно обратитесь к педиатру – он поможет определить возможную причину и даст рекомендации по изменению питания.
Важно отметить, что запоры у детей, получающих естественное вскармливание, никогда не являются показанием для перевода ребенка на смешанное или искусственное вскармливание.
По аналогии с грудным вскармливанием у детей, получающих молочные смеси, для решения проблемы нужно откорректировать режим питания. Уточните объем получаемой смеси, чтобы исключить как недостаток питания, так и перекорм. Также проверьте, правильно ли Вы разводите смесь.
Зачастую запоры возникают тогда, когда мама, чтобы накормить малыша посытнее, делает смесь гуще и добавляет меньше воды, чем нужно. Так делать нельзя. К тому же, более концентрированная смесь провоцирует срыгивания.
Ребенку с запорами, находящемуся на искусственном вскармливании, нужно подбирать смесь индивидуально. При выборе обратите внимание на то, чтобы в ней присутствовали компоненты, которые способствуют комфортному пищеварению и регулярному стулу у малыша. К таким продуктам относятся смеси класса «комфорт», которые содержат в составе пре- и пробиотики, частично расщепленный белок, а также особую жировую композицию.
Специально разработанный состав смеси Similac Комфорт с 2′-FL олигосахаридами грудного молока для укрепления иммунитета не содержит пальмового масла, поэтому способствует формированию мягкого стула, подобного стулу детей на грудном вскармливании, а также снижению частоты запоров. Частично гидролизованный сывороточный белок в смеси легко переваривается, а низкое содержание лактозы способствует уменьшению газообразования. Пре- и пробиотики помогают формированию здоровой микрофлоры кишечника малыша.
Введение продуктов и блюд прикорма в рацион детей, страдающих запорами, должно осуществляться в соответствии с рекомендуемой схемой вскармливания: не ранее 4 и не позднее 6 месяцев жизни.
Первыми в их рацион вводятся продукты, богатые пищевыми волокнами – овощное пюре (из кабачка, брокколи, цветной капусты и др.), а в качестве зернового прикорма используются гречневая, кукурузная, овсяная каши, фруктовое пюре (яблоко, слива).
Независимо от характера вскармливания детям с запорами следует предлагать детскую воду в объеме одного кормления.
На консультации с врачом также можно обсудить возможность применения ректальных суппозиториев и микроклизм с глицерином.
Подготовлено на основании материалов:
1. «Программа оптимизации вскармливания детей первого года жизни в Российской Федерации», М.: Союз педиатров России, 2019.
2. Питание здорового и больного ребенка. Пособие для врачей под ред. Тутельяна В.А., Коня И.Я., Каганова Б.С. Москва, 2013. — 264 с.
3. Клиническая диетология детского возраста: руководство для врачей. Под редакцией Боровик Т.Э., Ладодо К.С. Москва, 2015. — 720 с.
4. Хавкин А.И., Комарова О.Н. Запоры у детей первого года жизни в структуре функциональных нарушений ЖКТ. Основные подходы к лечению. РМЖ. 2015; 3: 152-157.
5. Захарова И.Н., Сугян Н.Г., Москвич И.К. Российские и международные рекомендации по ведению детей с запорами. Вопросы современной педиатрии. 2014; 13 (1): 74–83.
Запоры у детей первого года жизни в структуре функциональных нарушений ЖКТ. Основные подходы к лечению | Хавкин А.И., Комарова О.Н.
Функциональные расстройства системы органов пищеварения, т. е. состояния, при которых доступными методами невыявляется каких-либо органических изменений,— одна изнаиболее частых причин обращения родителей кпедиатру напервом году жизни ребенка. Так, например, распространенность функционального запора (ФЗ) вобщей популяции достигает 29,6%, втовремя как органические причины выявляются менее чем у10% детей сзапорами [1, 2].
В терминологическом отношении следует дифференцировать функциональные нарушения (ФН) и нарушения функции — 2 созвучных, но несколько различных понятия. Нарушение функции того или иного органа может быть связано с любой причиной, в т. ч. и с органическим его повреждением. Согласно усовершенствованной классификации ФН (Римские критерии диагностики III, 2006 г.), у детей выделены 2 группы расстройств: G и H. К группе G относят ФН у новорожденных и детей раннего возраста, а к группе Н — ФН у детей и подростков. В группу G внесены: G1 — регургитация у младенцев, G2 — синдром руминации у младенцев, G3 — синдром циклической рвоты, G4 — младенческие кишечные колики, G5 — функциональная диарея, G6 — дисхезия младенцев, G7 — ФЗ [3, 4].
Отличительной особенностью ФН является появление клинических симптомов при отсутствии каких-либо органических изменений со стороны органов пищеварения и метаболических отклонений. При этом могут изменяться: моторная функция, переваривание и всасывание пищевых веществ, а также состав кишечной микробиоты и активность иммунной системы [5–7]. Причины ФН часто лежат вне пораженного органа и обусловлены нарушением нервной и гуморальной регуляции деятельности пищеварительного тракта.
У детей грудного возраста, особенно первых 6 мес. жизни, наиболее часто встречаются: срыгивание, кишечные колики и ФЗ. Более чем у половины детей они наблюдаются в различных комбинациях, реже — как изолированный симптом. Поскольку причины, приводящие к ФН, оказывают влияние на различные процессы в органах пищеварения, сочетание симптомов у одного ребенка представляется вполне закономерным. Так, после перенесенной гипоксии могут возникнуть вегето-висцеральные нарушения с изменением моторики по гипер- или гипотоническому типу и нарушения активности регуляторных пептидов, приводящие одновременно к срыгиванию (в результате спазма или зияния сфинктеров), коликам (нарушения моторики при повышенном газообразовании) и запорам (гипотоническим или вследствие спазма кишки). Клиническую картину усугубляют симптомы, связанные с нарушением переваривания нутриентов из-за снижения ферментативной активности пораженного энтероцита и изменяющие микробиоценоз кишечника [8].
За первый месяц жизни ребенка объем желудка значительно возрастает, начинается становление микробиоценоза кишечника и т. д. Морфофункциональная незрелость пищеварительного тракта сопровождается незрелостью ферментативной системы, которая определяет неполное расщепление жиров и углеводов, что способствует избыточному газообразованию. Поэтому новорожденных детей следует рассматривать как группу повышенного риска по возникновению ФН, особенно при наличии таких факторов, как недоношенность, морфофункциональная незрелость, перенесенная внутриутробная гипоксия или асфиксия в родах, длительный период полного парентерального питания, раннее искусственное вскармливание. Рассмотрим проблему ФЗ у детей.
В основе ФЗ лежит замедление транзита каловых масс (гипо- или гипермоторная дискинезия) по всей толстой кишке (кологенные запоры). Другой причиной может быть затруднение опорожнения ректосигмоидного отдела толстой кишки (проктогенные запоры). У детей чаще наблюдаются комбинированные расстройства (кологенные и проктогенные) [9, 10].
Что касается дисхезий, то данная проблема наблюдается у детей первых 2–3 мес. и проходит к 6 мес. Проявляется данное состояние криком и плачем ребенка в течение 20–30 мин несколько раз в сутки. При этом возникает резкое покраснение лица ребенка (так называемый «синдром пурпурного лица»), что вызывает страх у родителей. Ребенок успокаивается сразу после акта дефекации, стул при этом мягкий и без примесей. Причина дисхезии — в неспособности ребенка скоординировать мышцы брюшного пресса и тазового дна.
У детей первого года жизни частой причиной запоров является незрелость ЖКТ. Неблагоприятная беременность (токсикозы, стрессы, особенно в I триместре), медикаментозное вмешательство во время родов, кесарево сечение — все это приводит к несвоевременному созреванию нервной системы детей. Кроме того, в этом возрасте запоры могут быть следствием перинатальной энцефалопатии. Другой причиной появления твердого кала является перевод ребенка на искусственное вскармливание или введение в рацион твердой пищи. Пик проявлений ФЗ приходится на период приобретения навыков туалета (между 2 и 4 годами). При этом данная ситуация чаще встречается у мальчиков [11].
Диагностика
Первостепенную роль в установлении причины запоров у детей грудного возраста играют тщательный сбор анамнеза и физикальное обследование. Задержка отхождения мекония в течение 24–48 ч после рождения может указывать на наличие болезни Гиршпрунга или муковисцидоза [12].
Медицинские работники должны быть осведомлены о нормальных режимах дефекации детей грудного возраста и уметь дифференцировать варианты нормы и патологии для того, чтобы надлежащим образом обучать и информировать родителей, не допуская необоснованного лечения.
В тех случаях, когда родители предъявляют жалобы на наличие запоров у ребенка, ключевое значение имеет установление ясной клинической картины, включая общую продолжительность данного состояния, частоту дефекации, консистенцию и размеры каловых масс, наличие боли во время акта дефекации, присутствие крови в стуле, а также признаки наличия болей в животе. У детей грудного возраста многие эксперты рекомендуют использовать определение запора, предложенное Biggs и Dery [13]: «затруднение или урежение актов дефекации продолжительностью не менее 2-х нед.». Диагноз ФЗ может быть установлен на основании данных анамнеза и результатов обследования.
При отсутствии подозрения на наличие органического заболевания использование дополнительных методов обследования не показано. Чем меньше возраст ребенка, тем более высоким является риск наличия анатомической аномалии или органического поражения, однако ФЗ продолжает оставаться наиболее распространенным состоянием у детей всех возрастных групп. Аноректальное обследование позволяет оценить чувствительность в перианальной области, положение и тонус ануса, размеры прямой кишки, наличие анального рефлекса, количество и консистенцию каловых масс, а также их положение внутри прямой кишки. Специальные методы исследования могут быть использованы в тех случаях, когда имеются другие синдромы и клинические симптомы (болевой синдром, отставание в темпах физического развития, интермиттирующая диарея, вздутие живота) [13]. Хотя были получены данные о том, что аллергия к белкам коровьего молока (АБКМ) является причиной запоров у ряда пациентов, точная численность этой группы детей неизвестна, а патофизиологические механизмы данного явления остаются неясными.
Лечение
Для коррекции запоров используется комплексный подход, включающий обучение родителей, проведение диетотерапии, при необходимости — лекарственной терапии и механического опорожнения кишечника.
Первоначальным этапом лечения запоров у детей является обучение родителей. Педиатру необходимо рассмотреть с родителями ребенка мифы и страхи по поводу ФЗ и обратить их внимание на то, что ФЗ является одним из наиболее распространенных неопасных состояний в педиатрии, которое в большинство случаев со временем исчезает. Тем не менее при отсутствии стула более 2 сут, особенно впервые возникшего, рекомендуется обращаться к врачу для исключения органической патологии.
Если вероятность органического заболевания является низкой, достаточно информировать родителей об отсутствии опасности для здоровья ребенка и осуществлять пристальное наблюдение за пациентом.
Основным способом коррекции запоров в раннем детском возрасте является диетотерапия. Важно как можно дольше сохранять грудное вскармливание. У детей, находящихся на грудном вскармливании, следует провести коррекцию состава материнского молока, что во многих случаях достигается оптимизацией пищевого рациона матери [14]. В частности, известно, что жировой состав грудного молока зависит от рациона матери. Поэтому целесообразно включать в состав рационов питания матерей растительное масло, которое стимулирует двигательную активность кишечника, а также продукты с высоким содержанием пищевых волокон (овощи, фрукты, крупы, хлеб из муки грубого помола и др.) [14].
При наличии АБКМ у ребенка на грудном вскармливании кормящей матери назначается гипоаллергенная диета с исключением молока и молочных продуктов, а ребенку на искусственном вскармливании — полуэлементные или элементные смеси (на основе полного гидролизата белка и аминокислот соответственно).
Если ребенок получает стандартную детскую смесь, некоторые специалисты рекомендуют ее приготовление на минеральных водах, обогащенных магнием. Однако эффективность данной методики не была доказана, а ее использование может сопровождаться избыточным поступлением минералов в организм ребенка.
Ребенку с запорами, находящемуся на искусственном вскармливании, осуществляется индивидуальный подбор смеси. При выборе заменителя грудного молока следует обращать внимание на наличие в смеси определенных компонентов, которые способствуют восстановлению консистенции кишечного содержимого и пассажа по толстой кишке, что является целью лечения запоров у детей. Среди таких компонентов — пребиотики, которые, с одной стороны, способствуют нормализации пассажа по ЖКТ, а с другой стороны, являясь по своей природе углеводами, неперевариваемыми в верхних отделах ЖКТ, избирательно стимулируют рост и метаболическую активность микрофлоры кишечника. Пребиотиками, вводимыми в состав детских смесей, являются олигосахариды (галакто- и фруктоолигосахариды), а также инулин и лактулоза. По результатам исследований, дополнение детских смесей олигосахаридами способствует более мягкому стулу у детей — повышает влажность фекалий и их осмотическое давление [15]. Кроме того, дополнение смеси олигосахаридами ведет к увеличению количества бифидо- и лактобактерий и, соответственно, усилению синтеза короткоцепочечных жирных кислот, способствующих повышению моторики толстой кишки.
Стимулирует двигательную активность кишки, раздражая рецепторы, галактоманнан — неперевариваемый полисахарид, получаемый из клейковины бобов рожкового дерева, который также не расщепляется в верхних отделах кишечника, поступает в неизмененном виде в его нижние отделы. Галактоманнан вводят в состав антирефлюксных смесей с целью повышения их вязкости. Таким образом, антирефлюксные смеси, содержащие в составе галактоманнан, обладают как антирефлюксным, так и послабляющим эффектом. Их целесообразно применять при сочетании у пациентов запоров и срыгиваний [16].
Доказано, что изменение или резкое снижение количественного и качественного состава кишечной микрофлоры влияет на морфологию и функцию пищеварительного тракта: моторику, снижение числа лимфоцитов и лимфатических сосудов, уровня иммуноглобулина G и иммунного ответа, повышение риска аутоиммунных и воспалительных заболеваний. У взрослых, страдающих хроническими запорами, очевидна взаимосвязь с измененным составом микрофлоры кишечника (уменьшение числа лакто- и бифидобактерий), увеличением числа условно-патогенных бактерий, простейших и грибов. Данные об измененной кишечной микрофлоре у пациентов с хроническими запорами ограничены и противоречивы. Например, у детей был выявлен дисбиоз с повышением уровня клостридий и бифидобактерий, а лечение не привело к изменению состава микрофлоры. Так, у большинства младенцев частота дефекаций чаще и консистенция мягче при грудном вскармливании, чем у младенцев, получающих смеси. Это различие может быть связано с составом микрофлоры. Число бифидобактерий больше у младенцев, получающих грудное молоко, имеющее оптимальный белковый состав, низкое содержание фосфора, богатое α-лактоальбумином, лактозой. Часть непереваренной лактозы достигает толстой кишки, метаболизируется микрофлорой и привлекает в кишку воду.
Бифидобактерии снижают рН содержимого толстой кишки путем выработки молочной, уксусной и других кислот. Снижение рН стимулирует перистальтику толстого кишечника с последующим сокращением продолжительности транзита каловых масс, что является благоприятным эффектом при лечении запоров [17].
Считается, что в случае искусственного вскармливания на характеристики стула младенца определенное влияние оказывает макронутриентный состав заменителя грудного молока. Так, тип белкового компонента детской смеси влияет на частоту и консистенцию стула у младенца. По мнению некоторых авторов, у детей, получающих смеси с преобладанием казеина, запоры наблюдаются чаще, чем в случае использования продуктов с преобладанием сывороточных белков [18]. При использовании заменителей грудного молока, произведенных на основе гидролизованного белка, стул детей более частый, а консистенция его более мягкая. В своей работе Mihatsch et al. продемонстрировали, что у недоношенных детей, получавших заменитель грудного молока на основе частично гидролизованного белка (ультрафильтрат сывороточного белка и казеина, 75% молекул с молекулярной массой <1,5 кДа и 15% — свободные аминокислоты) время пассажа кишечного содержимого было короче, чем при использовании стандартной смеси для недоношенных. Время пассажа кишечного содержимого было значительно меньше при использовании продукта на основе частично гидролизованного сывороточного белка (9,8 ч) в сравнении со стандартным заменителем грудного молока (19 ч) [19].
Говоря об углеводном компоненте заменителей грудного молока, в ходе недавно проведенного исследования сравнивали влияние безлактозной детской молочной смеси и стандартной лактозосодержащей смеси на консистенцию стула у здоровых доношенных младенцев [20]. Как показали результаты этого исследования, у младенцев, получавших безлактозную смесь, значительно чаще отмечалась мягкая консистенция стула и значительно реже наблюдался твердый стул в сравнении с детьми, получавшими стандартную смесь с лактозой. В то же время авторы не предложили каких-либо объяснений полученных результатов.
В последние годы активно обсуждается вопрос влияния жирового компонента смеси на характеристики стула.
Производители стремятся приблизить количественный и качественный жирнокислотный состав детских смесей к таковому в грудном молоке, используя комбинацию растительных масел. Как известно, преобладающей насыщенной жирной кислотой в составе грудного молока является пальмитиновая [21]. В качестве основного источника пальмитиновой кислоты во многие детские смеси добавляется пальмовое масло (ПМ) или его фракция — пальмовый олеин. Однако строение молекул триглицеридов в немодифицированных природных растительных маслах, в т. ч. и в ПМ, принципиально отличается от триглицеридов грудного молока. Большая часть (около 70%) пальмитиновой кислоты в грудном молоке связана с центральным атомом углерода в молекуле глицерола, т. е. находится в sn-2 позиции (рис. 1А). Тогда как в растительных маслах пальмитиновая кислота располагается преимущественно (80–90%) в краевых положениях — sn-1 и sn-3 [22] (рис. 1Б). Различия в положении пальмитиновой кислоты в молекуле триглицерида в грудном молоке и растительных маслах является главным фактором, обусловливающим отличия в переваривании и усвоении некоторых ингредиентов грудного молока и детских смесей [23, 24].
Эфирные связи, соединяющие пальмитиновую кислоту с остовом молекулы глицерола в краевых положениях, легко гидролизуются панкреатической липазой в кишечнике. Высвобожденная пальмитиновая кислота образует нерастворимые соединения с ионами кальция — кальциевые мыла, которые не всасываются в кишечнике, а выводятся со стулом, меняя его характеристики: стул становится более плотным и опорожнение кишки происходит с меньшей частотой. Кроме того, вместе с нерастворимыми кальциевыми мылами организм теряет как кальций, так и пальмитиновую кислоту, которая наряду с другими жирными кислотами является основным донатором энергии для ребенка первого года жизни. Прямо противоположной является ситуация, когда пальмитиновая кислота соединена с молекулой глицерола в срединном положении (рис. 1А). Из боковых положений глицерола высвобождаются жирные кислоты, не имеющие сродства к кальцию, а пальмитиновая кислота в форме 2-моноацилглицерида образует с солями желчных кислот мицеллы и хорошо всасывается.
Таким образом, изменение жирового компонента смесей, а именно: исключение из состава заменителя грудного молока ПМ / пальмового олеина, источника пальмитиновой кислоты в sn-1 и sn-3 положениях, или добавление в состав жировой композиции детской смеси sn-2-пальмитата будет способствовать улучшению характеристик стула, формированию более мягкого и частого стула, а также повышать ретенцию кальция и сохранять энергетическую составляющую смеси.
Важность влияния вышеупомянутых ингредиентов на характеристики стула детей первого года жизни нашла свое отражение в недавно опубликованном обзоре международной группы экспертов [25], в котором говорится: «Использование детских смесей на основе частичного гидролизата сывороточного белка, обогащенных пребиотиками и/или пробиотиками, с высоким содержанием sn-2-пальмитата или не содержащих ПМ в составе жировой композиции, является эффективным вариантом коррекции функциональных запоров у детей первого года жизни».
Однако само по себе влияние состава жировой композиции детской молочной смеси на желудочно-кишечную переносимость и характеристики стула ребенка было подтверждено в многочисленных клинических исследованиях. Так, по данным метаанализа 13 клинических исследований, в котором сравнивали влияние детских смесей, содержащих в составе ПМ, со смесями на основе sn-2-пальмитата и смесями без ПМ на абсорбцию жиров и кальция, экскрецию кальция со стулом и проявления кишечной диспепсии, было подтверждено, что абсорбция перечисленных нутриентов выше (p<0,01), экскреция кальция со стулом — ниже (p<0,01), а минеральная плотность (BMD) и содержание минералов (BMC) в костной ткани — выше в группе младенцев, получавших смеси с высокой долей sn-2-пальмитата и смеси без ПМ по сравнению с показателями у младенцев, получавших смеси, содержащие в составе жировой композиции ПМ. При этом консистенция стула была достоверно мягче, а частота дефекаций — выше в группах sn-2-пальмитата и без ПМ (p<0,01) [26].
Как уже было отмечено, эффекты ПМ как жирового компонента детских смесей хорошо изучены в клинических исследованиях.
Так, B. Lloyd et al. в 2-х независимых рандомизированных слепых исследованиях доказали влияние жирового состава детских смесей на характеристики стула у младенцев при их переводе с грудного на искусственное вскармливание смесью, не имеющей в своем составе ПМ, или замене смеси у детей на искусственном вскармливании на указанный продукт. Исследователями были продемонстрированы уменьшение плотности стула и увеличение частоты дефекаций у младенцев на смеси без ПМ в сравнении с теми, кто получал заменители грудного молока, содержащие ПМ в составе жировой композиции [27].
Подобные результаты получены в масштабном многоцентровом многонациональном наблюдательном исследовании, проведенном Pedro A. Alarcon в 2002 г. с включением 6999 младенцев, получавших до начала исследования разные виды вскармливания: грудное, смешанное и искусственное [28]. Выявлена зависимость между включением в диету младенцев молочных смесей с преобладанием ПМ и частотой развития симптомов кишечной диспепсии — более плотного и редкого стула. Результаты исследования Pedro A. Alarcon показали, что на фоне применения смеси, не содержащей ПМ (Similac), частота стула и его консистенция приближались к таковым на грудном вскармливании, при этом разница была достоверной (рис. 2).
В рандомизированном перекрестном исследовании Efigênia Leite et al. проводилась оценка как метаболического баланса кальция и жиров, так и желудочно-кишечной переносимости смесей на основе белка коровьего молока, содержащих и не содержащих ПМ и пальмоядровое масло. У младенцев, получавших смесь, содержащую ПМ, пальмоядровое и каноловое масла, отмечались более низкие показатели ретенции кальция и абсорбции жира, а также более плотная консистенция стула в сравнении с детьми, получавшими смесь без ПМ [29]. Результаты исследования еще раз доказывают, что характер жирового компонента смеси влияет на функционирование ЖКТ у младенцев.
Важно отметить, что в представленных выше исследованиях применялись стандартные молочные смеси на основе цельного белка коровьего молока, имеющие отличную от других смесей жировую составляющую — отсутствие ПМ. Таким образом, детские смеси без ПМ могут быть рекомендованы к применению для профилактики ФЗ, а также в комплексной коррекции ФЗ у детей первого года жизни.
Как указано выше, более чем у половины детей раннего возраста функциональные расстройства органов ЖКТ наблюдаются в различных комбинациях — например, запоры со срыгиваниями и/или коликами. Кроме того, у пациентов с ФН часто отмечаются беспокойство и избыточное газообразование, сопровождаемое плачем, — состояние, не классифицируемое в Римских критериях III. Такие эпизоды являются характерными для раннего грудного возраста и обусловлены естественными нервно-психическими изменениями в процессе развития ребенка. Однако описанные состояния могут обусловливаться наличием опрелостей, течением рахита, транзиторной лактазной недостаточностью; быть результатом ферментативной незрелости. Поэтому требуются тщательный осмотр пациента, выяснение причины и пересмотр диетических рекомендаций у ребенка на искусственном вскармливании. Пациентам с сочетанными ФН ЖКТ при наличии запоров целесообразно назначение смесей на основе частичного гидролизата белка, которые, как правило, являются низколактозными, а также имеют в своем составе жировой компонент без ПМ или с наличием sn-2-пальмитата, содержат пре- и пробиотический компоненты.
При отсутствии эффекта от диетотерапии ребенку с ФЗ рекомендована медикаментозная коррекция.
При ФЗ у младенцев, когда необходимо добиться опорожнения прямой кишки, желаемый эффект может быть достигнут с помощью ректальных суппозиториев или микроклизм с глицерином.
При ФЗ, сопровождающихся плотным стулом, возможно пероральное использование раствора лактулозы (с рождения) и макрогола (с 6 мес.). Лактулоза является изомером лактозы, которая не расщепляется лактазой и поступает в неизмененном виде в нижние отделы кишечника, где служит субстратом для бифидо- и лактобактерий, которые, метаболизируя лактулозу, продуцируют ряд короткоцепочечных жирных кислот (уксусную, пропионовую, масляную и др.). Эти кислоты, раздражая рецепторы толстой кишки, стимулируют ее двигательную активность. Кроме того, высокая концентрация нерасщепленной лактулозы и органических кислот создает в просвете кишечника повышенное осмотическое давление, привлекая в просвет кишечника воду, что способствует размягчению каловых масс и опорожнению кишечника. Оба эти фактора лежат в основе послабляющих эффектов лактулозы.
Из-за риска развития аспирационной пневмонии ряд экспертов считают нецелесообразным использование минеральных масел с целью коррекции запоров у детей первого года жизни [12, 13, 30, 31].
В качестве дополнительных средств в лечении ФЗ могут рассматриваться спазмолитики растительного происхождения, обладающие влиянием на перистальтику кишечника [32].
В заключение следует отметить, что наиболее важной составляющей коррекции ФЗ у детей первого года жизни, получающих искусственное вскармливание, является адекватный выбор детской смеси. В настоящее время имеются убедительные доказательства эффективности таких ингредиентов заменителей грудного молока, как пре- и пробиотики, белкового и жирового компонентов для коррекции ФЗ у детей первого года жизни.
.
Запоры у детей
Когда нужно обращаться к врачу, если у ребенка возникает задержка стула? Нужно ли лечить запоры у детей, когда и как? Нерегулярный стул — может ли это быть вариантом нормы? Эти и многие другие вопросы беспокоят родителей практически с первых дней жизни ребенка. Нерегулярный стул у детей — одна из самых частых причин обращения к педиатру.
Симптомы запора у ребенка
Частота дефекаций изменяется в зависимости от характера питания, количества употребляемой жидкости и других обстоятельств. Необходимо понимать, что каждый ребенок индивидуален, и для каждого организма есть своя норма и симптомы, которые могут сигнализировать о проблеме.
Врач-педиатр ставит диагноз «Запор», если у ребенка опорожнение кишечника происходит реже 3х раз в неделю, если отмечается затрудение при дефекации, сильное длительное натуживание, сопровождающееся болезненностью, если консистенция каловых масс твердая, комковатая.
Если вышеперечисленные симптомы беспокоят ребенка больше месяца, то со временем возможно снижение аппетита, появление тошноты, болей в животе, общее недомогание (ребенок хочет полежать). Часто отмечаются и поведенческие реакции: раздражительность, суетливость, беспокойство. На фоне длительных запоров у ребенка может появиться недержание кала в виде каломазания. В редких случаях появление упорного, прогрессирующего запора у ребенка раннего возраста может быть обусловлено аномалиями развития кишечника. Запоры у детей могут быть функциональными или возникать вторично на фоне другого заболевания.
У детей первого года жизни без врожденной патологии со стороны органов желудочно-кишечного тракта частота стула может быть от 1 раза в 3-4 дня до 6–8 раз в сутки (стул после каждого кормления). Частота стула не настолько важна. Важно, чтобы стул был самостоятельным и без примеси крови. При введении прикорма важно знать, что стул вашего ребенка в норме может изменяться по цвету и консистенции практически ежедневно. Это зависит от количества и состава введенного прикорма.
Причины запоров у детей
У детей более старшего возраста часто возникают так называемые «психологические» запоры — после задержки стула и болезенной дефекации возникает страх, боязнь опорожнения. В этом случае родители могут заметить, что ребенок пытается сдержать позывы на дефекацию — полежать, скрестить ноги, прячется, становится беспокойным. У детей 1,5–2 лет одной из причин психологически обусловленных запоров может быть негативное отношение к горшку — попыток слишком раннего приучения ребенка к гигиене. Центр контроля дефекации формируется в мозге примерно к 1,5 годам, именно с этого возраста следует начинать высаживать ребенка на горшок хотя бы 2 раза в день на 5–10 минут после еды (туалетный тренинг).
Физиологическая задержка стула у детей старшего возраста чаще связана с плотным распорядком дня. В коллективных учреждениях туалеты не дают возможности ребенку уединиться, и дети привыкают задерживать дефекацию.
Лечение
Функциональные запоры у ребенка хорошо поддаются лечению. Не всегда только медикаментозное лечение сможет справиться с проблемой. Частое применение клизм, суппозиториев (свечей) не только не решает проблему, но даже ухудшает ситуацию, вызывая привыкание. Лечение истинных запоров — это системный подход к образу жизни ребенка, отношения его с родителями и окружающим миром.
Включение в ежедневный рацион богатых пищевыми волокнами фруктов и овощей, муки и круп грубого помола, растительных масел, напротив, ускоряет пассаж и делают стул более регулярным.
Толстая кишка способна активно всасывать воду, но если человек пьет мало, стул будет сухим и плотным. Поэтому важнейшее условие для нормального стула – пить больше жидкости. Лучше, если это будет природная вода.
Важнейшим условием нормальной работы кишечника является физическая активность. Пациентам с запорами особенно необходим активный образ жизни, занятия спортом, ходьба, бег, плавание.
Медикаментозная терапия является вторым этапом, к которому следует прибегать лишь при недостаточной эффективности перечисленных выше мер. Ваш врач-педиатр поможет найти решение проблемы, учитывая индивидуальные особенности ребенка.
Симптомы, лечение и когда обращаться к врачу
Запор (con-sta-PA-shun) у младенцев младше одного года является обычным явлением, но может быть источником беспокойства для родителей. Иногда ваш ребенок на самом деле не страдает запором, но ему нужно дать время, чтобы составить собственный график дефекации. В норме стул у младенца мягкий и легко выводится. Даже если у младенца нет запора, его стул может быть нерегулярным.
В редких случаях запор может быть вызван отсутствием нервов или структурными проблемами в нижней части толстой кишки.Ваш ребенок может быть проверен на эти состояния, если ваш врач сочтет это необходимым.
Признаки запора
- Редкий стул с затрудненным прохождением стула
- Сильное напряжение, связанное с опорожнением кишечника
- Стул в виде мелких твердых камешков, стул мягкий и кашицеобразный; табуреты широкие и большие
- Жидкий стул (например, при диарее), который может проходить вокруг твердого стула, который остается внутри
- Вздутие живота (живота) газом
- Спазмы болевые
Лечение
- Если ваш ребенок достаточно взрослый, чтобы есть фильтрованную пищу, вы можете давать ему фрукты и овощи.
- Если ваш ребенок еще не ест детское питание из банок, вы можете давать от 2 до 4 унций фруктовых соков (чернослив, груша, вишня или яблоко) в день. Если его стул становится слишком жидким, давайте ребенку меньше сока.
- Если ваш ребенок ест рисовую кашу, может помочь переключиться на овсяную или ячменную кашу. Рисовая каша может вызвать запор у некоторых детей.
- Не давайте ребенку клизмы, слабительные или суппозитории, если это вам не сказал врач.
Лечебная терапия
Ваш врач назначил следующие процедуры:
- Дайте ребенку следующее лекарство: _______________________.
- Проверьте температуру вашего ребенка через прямую кишку с помощью ректального термометра со смазкой. Это может стимулировать дефекацию у ребенка.
Когда звонить врачу
Позвоните врачу вашего ребенка, если произойдет одно из следующих событий:
- Ваш ребенок раздражительный и кажется, что у него боли в животе.
- Вы видите кровь в стуле вашего ребенка.
- Запор вашего ребенка не исчезнет с помощью текущего лечения.
Если у вас есть какие-либо вопросы или опасения, позвоните врачу вашего ребенка по телефону ___________________.
Запор: младенец (PDF)
HH-I-14 7/84, редакция 3/14 Copyright 1984, Национальная детская больница
Запор у детей — симптомы и причины
Обзор
Запор у детей — распространенная проблема. У ребенка, страдающего запором, наблюдается нечастый стул или твердый сухой стул.
Распространенные причины включают раннее приучение к туалету и изменение диеты.К счастью, в большинстве случаев запоры у детей носят временный характер.
Поощрение вашего ребенка к простым изменениям в рационе — например, есть больше богатых клетчаткой фруктов и овощей и пить больше воды — может иметь большое значение для облегчения запора. Если врач вашего ребенка одобрит, можно вылечить запор у ребенка слабительными средствами.
Симптомы
Признаки и симптомы запора у детей могут включать:
- Менее трех дефекаций в неделю
- Твердый, сухой и трудно выводимый стул
- Боль при дефекации
- Боль в животе
- Следы жидкого или пастообразного стула на нижнем белье вашего ребенка — признак скопления стула в прямой кишке
- Кровь на поверхности твердого стула
Если ваш ребенок боится, что дефекация повредит, он или она могут попытаться избежать этого.Вы можете заметить, что ваш ребенок скрещивает ноги, сжимает ягодицы, скручивает свое тело или корчит рожи, пытаясь удержать стул.
Когда обращаться к врачу
Запор у детей обычно не является серьезным заболеванием. Однако хронический запор может привести к осложнениям или сигнализировать о заболевании. Отведите ребенка к врачу, если запор длится более двух недель или сопровождается:
- Лихорадка
- Не ест
- Кровь в стуле
- Вздутие живота
- Похудание
- Боль при дефекации
- Часть кишечника, выходящая из заднего прохода (выпадение прямой кишки)
Причины
Запор чаще всего возникает, когда отходы или стул слишком медленно перемещаются по пищеварительному тракту, в результате чего стул становится твердым и сухим.
Многие факторы могут способствовать запору у детей, в том числе:
Удержание. Ваш ребенок может игнорировать побуждение к дефекации, потому что он или она боится туалета или не хочет делать перерыв в игре. Некоторые дети воздерживаются, когда они находятся вдали от дома, потому что им неудобно пользоваться общественными туалетами.
Болезненное опорожнение кишечника, вызванное обильным твердым стулом, также может привести к задержке дыхания. Если какать больно, ваш ребенок может попытаться избежать повторения неприятных переживаний.
- Вопросы приучения к туалету. Если вы начнете приучать себя к туалету слишком рано, ваш ребенок может взбунтоваться и задержать стул. Если приучение к туалету превратится в битву воли, добровольное решение игнорировать побуждение какать может быстро превратиться в непроизвольную привычку, которую трудно изменить.
- Изменения в питании. Недостаточное количество богатых клетчаткой фруктов и овощей или жидкости в рационе вашего ребенка может вызвать запор. Один из наиболее частых случаев запора у детей — это когда они переходят с полностью жидкой диеты на ту, которая включает твердую пищу.
- Изменения в распорядке дня. Любые изменения в распорядке дня вашего ребенка — например, путешествия, жаркая погода или стресс — могут повлиять на работу кишечника. Дети также более склонны испытывать запор, когда они впервые пойдут в школу вне дома.
- Лекарства. Некоторые антидепрессанты и различные другие лекарства могут вызывать запор.
- Аллергия на коровье молоко. Аллергия на коровье молоко или употребление слишком большого количества молочных продуктов (сыра и коровьего молока) иногда приводит к запорам.
- Семейный анамнез. Дети, члены семьи которых испытали запор, более склонны к развитию запора. Это может быть связано с общими генетическими факторами или факторами окружающей среды.
- Состояние здоровья. В редких случаях запор у детей указывает на анатомическую аномалию, нарушение обмена веществ или пищеварительной системы или другое основное заболевание.
Факторы риска
Запор у детей чаще встречается у детей, которые:
- Сидячие
- Недостаточно клетчатки
- Недостаточно жидкости
- Принимать определенные лекарства, в том числе некоторые антидепрессанты
- Есть заболевание, поражающее задний проход или прямую кишку
- Есть неврологическое расстройство
Осложнения
Хотя запор у детей может доставлять дискомфорт, обычно он не является серьезным.Однако, если запор становится хроническим, могут возникнуть следующие осложнения:
- Болезненные разрывы кожи вокруг заднего прохода (трещины заднего прохода)
- Выпадение прямой кишки, когда прямая кишка выходит из заднего прохода
- Табурет удерживающий
- Избегание дефекации из-за боли, которая вызывает скопление стула в толстой и прямой кишке и утечку (энкопрез)
Профилактика
Для предотвращения запоров у детей:
Предлагайте ребенку продукты с высоким содержанием клетчатки. Диета, богатая клетчаткой, может помочь организму вашего ребенка сформировать мягкий, объемный стул. Давайте ребенку больше продуктов с высоким содержанием клетчатки, таких как фрукты, овощи, бобы, цельнозерновые злаки и хлеб. Если ваш ребенок не привык к диете с высоким содержанием клетчатки, начните с добавления всего нескольких граммов клетчатки в день, чтобы предотвратить газы и вздутие живота.
Рекомендуемое количество пищевых волокон составляет 14 граммов на каждые 1000 калорий в рационе вашего ребенка.
Для детей младшего возраста это означает потребление около 20 граммов пищевых волокон в день.Для девочек-подростков и молодых женщин это 29 граммов в день. А для юношей и юношей это 38 граммов в день.
- Поощряйте ребенка пить много жидкости. Вода часто бывает лучшей.
- Поощрение физической активности. Регулярная физическая активность помогает стимулировать нормальную работу кишечника.
- Создайте распорядок дня в туалете. Регулярно выделяйте время после еды, чтобы ваш ребенок мог пользоваться туалетом. При необходимости обеспечьте подставку для ног, чтобы вашему ребенку было удобно сидеть на унитазе и чтобы у него было достаточно рычагов, чтобы освободить стул.
- Напомните ребенку прислушаться к зову природы. Некоторые дети настолько увлечены игрой, что игнорируют позыв к дефекации. Если такие задержки случаются часто, они могут способствовать запору.
- Поддержите. Вознаграждайте ребенка за его усилия, а не за результаты. Поощряйте детей за попытки опорожнить кишечник. Возможные награды включают наклейки, специальную книгу или игру, доступную только после (или, возможно, во время) туалета.И не наказывайте ребенка, который испачкал свое нижнее белье.
- Пересмотрите лекарства. Если ваш ребенок принимает лекарство, вызывающее запор, спросите его или ее врача о других вариантах.
06 августа 2019 г.
Показать ссылки- McInerny TK, et al., Eds. Запор. В: Учебник педиатрии Американской академии педиатрии.2-е изд. Элк-Гроув-Виллидж, штат Иллинойс: Американская академия педиатрии; 2017. https://www.ebscohost.com/ebooks. По состоянию на 31 мая 2019 г.
- Van Mill MJ, et al. Споры в лечении функционального запора у детей. Текущие отчеты гастроэнтерологии. 2019; 21: 23.
- Запоры у детей. Национальный институт диабета, болезней органов пищеварения и почек. https://www.niddk.nih.gov/health-information/digestive-diseases/constipation-children/all-content. Доступ 31 мая 2019 г.
- Wyllie R, et al., Eds. Функциональные запоры и недержание мочи. В кн .: Педиатрические заболевания желудочно-кишечного тракта и печени. 5-е изд. Филадельфия, Пенсильвания: Эльзевир; 2016 г. https://www.clinicalkey.com. По состоянию на 31 мая 2019 г.
- Sood MR. Функциональные запоры у младенцев и детей: клиника и дифференциальный диагноз. https://www.uptodate.com/contents/search. По состоянию на 31 мая 2019 г.
- Запоры у детей. Руководство Merck Professional Version. https: // www.merckmanuals.com/professional/pediatrics/symptoms-in-infants-and-children/constipation-in-children?query=constipation у детей #. По состоянию на 31 мая 2019 г.
- Sood MR. Запор, недавно начавшийся у младенцев и детей. https://www.uptodate.com/contents/search. По состоянию на 31 мая 2019 г.
- Ferri FF. Запор. В: Клинический советник Ферри, 2019. Филадельфия, Пенсильвания: Эльзевьер; 2019. https://www.clinicalkey.com. По состоянию на 3 июня 2019 г.
- Ракель Д, изд. Рецидивирующие боли в животе в педиатрии.В кн .: Интегративная медицина. 4-е изд. Филадельфия, Пенсильвания: Эльзевир; 2018. https://www.clinicalkey.com. По состоянию на 3 июня 2019 г.
- 2015-2020 Диетические рекомендации для американцев. Министерство здравоохранения и социальных служб США и Министерство сельского хозяйства США. https://health.gov/dietaryguidelines/2015/guidelines. По состоянию на 31 мая 2019 г.
- Кашьяп ПК (заключение эксперта). Клиника Мэйо, Рочестер, Миннесота, 7 июня 2019 г.
Детский запор: как его лечить?
Каковы признаки запора у младенцев? И как это лучше всего лечить?
Ответ от Джея Л.Hoecker, M.D.Запоры у младенцев — не обычное явление. Однако у вашего ребенка может быть детский запор, если он или она:
- Жесткий или гранулированный стул
- Кажется, что дефекация затруднена, из-за чего ребенок выгибает спину или плачет
- Редкие или менее частые испражнения
Если кажется, что у вашего новорожденного запор, обратитесь за советом к его или ее врачу. Но имейте в виду, что нормальное количество испражнений у младенца зависит от его возраста и того, что он ест.Младенцы также имеют слабые мышцы живота и часто перенапрягаются при дефекации. Запор у младенцев маловероятен, если у вашего ребенка проходит мягкий стул после нескольких минут натуживания.
Запор у младенцев часто начинается, когда ребенок начинает есть твердую пищу. Если у вашего ребенка запор, подумайте о простых диетических изменениях:
- Вода или фруктовый сок. Предложите ребенку немного воды или ежедневную порцию 100-процентного яблочного, черносливового или грушевого сока в дополнение к обычным кормлениям.Эти соки содержат сорбит, подсластитель, который действует как слабительное. Начните с 2-4 унций (примерно от 60 до 120 миллилитров) и поэкспериментируйте, чтобы определить, нужно ли вашему ребенку больше или меньше.
- Детское питание. Если ваш ребенок ест твердую пищу, попробуйте пюре из гороха или чернослива, которые содержат больше клетчатки, чем другие фрукты и овощи. Предлагайте цельнозерновые, ячменные или мультизерновые злаки, которые содержат больше клетчатки, чем рисовые злаки.
Если ваш ребенок борется, прошло несколько дней с момента его последнего опорожнения кишечника, а диетические изменения не принесли результата, может помочь поместить детский глицериновый суппозиторий в задний проход ребенка.Однако суппозитории с глицерином предназначены только для периодического использования. Не используйте минеральное масло, стимулирующие слабительные средства или клизмы для лечения запора у младенцев.
Редко запор у младенцев вызывается основным заболеванием, например болезнью Гиршпрунга, гипотиреозом или кистозным фиброзом. Если запор у младенцев сохраняется, несмотря на изменения в питании или сопровождается другими признаками или симптомами, такими как рвота или слабость, обратитесь к врачу вашего ребенка.
- Детский ботулизм
- Детская смесь: вода из-под крана или вода в бутылках лучше?
- Суд MR. Функциональные запоры у младенцев и детей: клиника и дифференциальный диагноз. http://www.uptodate.com/home. Проверено 21 ноября 2016 г.
- Sood MR. Профилактика и лечение острых запоров у младенцев и детей. http://www.uptodate.com/home. Проверено 21 ноября 2016 г.
- Jana LA, et al. Какашки случаются. В: Направляясь домой с новорожденным: от рождения до реальности. 3-е изд. Элк-Гроув-Виллидж, штат Иллинойс: Американская академия педиатрии; 2015 г.
- Шелов С.П. и др. Брюшной / желудочно-кишечный тракт. В: Уход за младенцем и маленьким ребенком: от рождения до 5 лет. 6-е изд. Нью-Йорк, штат Нью-Йорк: Bantam Books; 2014.
.
Запор
Это симптом вашего ребенка?
- Не может пройти стул или боль при дефекации
- Плач во время дефекации (дефекация или МП) или
- Стул не может пройти после натуживания или толчков более 10 минут или
- 3 или больше дней без дефекации (Исключение: на грудном вскармливании и старше 1 месяца)
- Осторожно: любая боль в животе от запора приходит и уходит.Чаще всего она легкая. Используйте руководство по уходу за болью в животе (болью в животе), если боль в животе постоянная.
Причины запора
- Молочная диета. Молоко и сыр — единственные продукты, которые в больших количествах могут вызвать запор. Это вызывает твердый бледный стул. Вот почему вы хотите, чтобы ваш ребенок ел сбалансированную диету.
- Диета с низким содержанием клетчатки. Клетчатка содержится в овощах, фруктах и цельнозерновых продуктах. Клетчатка делает стул мягким, объемным и легким для прохождения.Диета с низким содержанием клетчатки вызывает твердый небольшой стул.
- Низкое потребление жидкости. Это также может стать причиной сухости стула и его затруднения при отхождении. Это редко единственная причина запора.
- Отсутствие физических упражнений. Физические упражнения также препятствуют работе кишечника. Не является причиной для детей, если они не прикованы к постели.
- Сдерживание стула из-за боли. Если дефекация вызывает боль, многие дети будут сдерживать следующий стул. Это может произойти из-за стрептококковой инфекции вокруг заднего прохода.Это также может произойти при сильной сыпи от подгузников или трещине заднего прохода.
- Сдерживание табуретов из-за силовой борьбы. Это наиболее частая причина повторяющихся запоров у детей. Чаще всего это битва вокруг приучения к туалету. Если они уже прошли обучение, это может начаться с начала школы. Причина: некоторые дети отказываются пользоваться общественными туалетами. Некоторые дети откладывают стул, потому что они слишком заняты, чтобы сесть.
- Медленное прохождение пищи по кишечнику.Чаще всего этот тип проходит в семьях. Вызывается медленным транзитом.
Стул: как часто бывает нормально?
- Нормальный диапазон: от 3 до 1 каждые 2 дня. Когда дети переходят на обычную столовую пищу, их стул становится таким же, как у взрослых.
- Дети, которые ходят каждые 4 или 5 дней, почти всегда испытывают боль при проходе. У них тоже много напрягов.
- Дети, которые ходят каждые 3 дня, часто переходят в более длительное время. Затем у них также появляются симптомы.
- Стул не должен быть болезненным.
- Любой ребенок, страдающий болью во время дефекации или сильным натуживанием, нуждается в лечении. По крайней мере, ребенка нужно лечить изменениями в питании.
Имитаторы запора: нормальный образ жизни и стул
- На грудном вскармливании и старше 1 месяца. Мягкий, большой и безболезненный стул каждые 4-7 дней может быть нормальным. Предупреждение: в возрасте до 1 месяца недостаточный стул может означать недостаточное количество грудного молока.
- Напряжение у младенцев. Кряхтение или напряжение при выталкивании стула — нормальное явление для маленьких детей. Они учатся расслаблять задний проход после 9 месяцев его закрытия. Также трудно избавиться от стула, лежа на спине без помощи силы тяжести. Младенцы также краснеют на лице и подтягивают ноги при натуживании. Это нормально.
- Кратковременное напряжение до 10 минут иногда может происходить в любом возрасте.
- Большие табуреты . Размер зависит от количества съеденной пищи. У крупных едоков стул побольше.
- Жесткий или сухой стул. Также может быть нормальным, если прошло легко, без особого напряжения. Часто это связано с плохим потреблением клетчатки. У некоторых детей даже стул небольшой, сухой, как у кролика.
Когда звонить при запоре
Позвоните врачу или обратитесь за помощью сейчас
- Боль в животе продолжается более 1 часа (включая плач) после получения совета по уходу
- Боль в прямой кишке продолжается более 1 часа (включая напряжение) после получения совета по уходу
- Рвота 2 или более время и живот выглядит более раздутым, чем обычно
- Возраст менее 1 месяца и на грудном вскармливании
- Возраст менее 12 месяцев с недавним появлением слабого сосания или слабых мышц
- Ваш ребенок выглядит или ведет себя очень больным
- Вы думаете, что вашему ребенку нужно на видение, и проблема срочная
Обратиться к врачу в течение 24 часов
- Возраст менее 2 месяцев.Исключение: нормальное напряжение и кряхтение.
- Кровотечение из ануса
- Требуется стул, но он боится или отказывается его выпустить
- Ребенок может быть заблокирован
- Суппозиторий или клизма были введены, но не сработали
- Вы считаете, что вашему ребенку нужно виден, но проблема не срочна
Обратиться к врачу в рабочее время
- Текущий стул
- Для удаления стула потребовались суппозиторий или клизма
- Нечастый стул не улучшается после изменения диеты.Исключение: нормально, если ребенок находится на грудном вскармливании старше 1 месяца и стул безболезнен.
- Смягчители стула используются и не обсуждались с вашим врачом
- Приучение к туалету продолжается
- Болезненный стул возникает 3 или более раз после изменения диеты
- Запор — частая проблема
- У вас есть другие вопросы или опасения
Самостоятельный уход на дому
Пункты неотложной помощи детям Сиэтла
Если болезнь или травма вашего ребенка опасны для жизни, позвоните по номеру 911.
Рекомендации по уходу при запоре
- Что следует знать о запоре:
- Запоры часто встречаются у детей.
- Чаще всего это от смены диеты. Это также может быть вызвано слишком долгим ожиданием стула.
- Стул должен быть приятным и безболезненным.
- Любой ребенок, страдающий болью во время дефекации или сильным натуживанием, нуждается в лечении. По крайней мере, они нуждаются в изменении диеты.
- Вот несколько советов по уходу, которые должны помочь.
- Нормальный стул:
- Нормальный диапазон: от 3 в день до 1 каждые 2 дня. Когда дети садятся на обычную диету, их стул становится таким же, как у взрослых.
- Дети, которые ходят каждые 3 дня, часто переходят в более длительное время. Затем начинаются симптомы.
- Дети, которые ходят каждые 4 и 5 дней, почти всегда страдают от боли при проходе. У них тоже много напряжений.
- Диета для младенцев до 1 года:
- Возраст старше 1 месяца только на грудном молоке или смесях, добавьте фруктовый сок.
- Сумма. Давайте 1 унцию (30 мл) на месяц в день. Ограничьте количество до 4 унций (120 мл).
- Грушевый и яблочный сок — хороший выбор. Через 3 месяца можно использовать чернослив (сливовый) сок. Причина употребления фруктового сока: разрешено детям для лечения симптомов.
- В возрасте старше 4 месяцев добавляйте также детское питание с высоким содержанием клетчатки. Делайте это дважды в день. Примеры: горох, фасоль, абрикосы, чернослив, персики, груши или сливы.
- Возраст старше 8 месяцев на еде руками, добавлении хлопьев и небольших кусочков свежих фруктов.
- Диета для детей старше 1 года:
- Увеличьте количество фруктовых соков (яблочный, грушевый, вишневый, виноградный, чернослив). Примечание: соки цитрусовых не помогают.
- Добавьте фрукты и овощи с высоким содержанием клетчатки. Примеры: горох, фасоль, брокколи, бананы, абрикосы, персики, груши, инжир, чернослив или финики. Предлагайте эти продукты 3 или более раз в день.
- Увеличьте количество цельнозерновых продуктов. Примерами являются хлопья или кексы с отрубями, крекеры из муки грубого помола и овсянка. Также полезны коричневый рис и цельнозерновой хлеб.Попкорн можно использовать лицам старше 4 лет.
- Ограничьте молочные продукты (молоко, мороженое, сыр, йогурт) до 3 порций в день.
- Жидкости. Давайте достаточно жидкости, чтобы оставаться хорошо гидратированным. Причина: сохраняйте стул мягким.
- Прекратить обучение туалету:
- Верните ребенку подгузники или подтяните его на короткое время.
- Скажите ему, что какашки вылезут наружу, не повредит.
- Хвалите его за то, что он испачкал какашки в пеленку.
- Сдерживание табурета вредит.Используйте поощрения, чтобы помочь вашему ребенку отказаться от этой вредной привычки.
- Избегайте давления или наказания. Кроме того, никогда не заставляйте ребенка садиться на горшок против его воли. Причина: вызовет борьбу за власть.
- Угощения и объятия всегда работают лучше.
- Поощряйте сидение в туалете (если он приучен к туалету):
- Настройте обычный режим стула, если ваш ребенок соглашается сидеть.
- Пусть ваш ребенок посидит в туалете 5 минут после еды.
- Это особенно важно после завтрака.
- Если вы видите, что ваш ребенок держит табурет, также сходите в туалет, чтобы посидеть (если он будет сотрудничать).
- Во время сидячих занятий оставайтесь с ребенком и будьте тренером. Просто сосредоточьтесь на том, чтобы помочь фекалии выйти наружу.
- Не отвлекайте ребенка. Не позволяйте ребенку играть с видеоустройствами, играми или книгами во время сидения.
- Как только он выходит из стула нормального размера, ему больше не нужно сидеть в этот день.
- Теплая вода для расслабления заднего прохода:
- Тепло помогает многим детям расслабить задний проход и освободить стул.
- Если вы слишком долго напрягаетесь, попросите ребенка посидеть в теплой воде.
- Можно также положить на задний проход теплый влажный ватный диск. Вибрируйте им из стороны в сторону примерно 10 секунд, чтобы расслабить анус.
- Согнутое положение для облегчения освобождения стула для младенцев:
- Помогите своему ребенку, прижав колени к груди. Для вашего ребенка это похоже на сидение на корточках. Это естественное положение для выталкивания стула. Трудно заставить стул лежать.
- Также помогает легкое покачивание левой стороны живота.
- Положение на корточках, чтобы помочь детям старшего возраста высвобождать стул:
- Положение на корточках обеспечивает более быстрое высвобождение стула и меньшее напряжение.
- Приседание означает, что колени находятся выше бедер.
- Для большинства детей, сидящих на унитазе, необходима подставка для ног.
- Это важная часть лечения запора.
- Размягчители стула (старше 1 года):
- Если изменение диеты не помогает, вы можете добавить смягчитель стула.Должен быть старше 1 года.
- Используйте смягчитель стула (например, Miralax). Он доступен без рецепта. Давайте 1-3 чайных ложки (5-15 мл) порошка каждый день во время ужина. Смешайте порошок с 2-6 унциями (60-180 мл) воды.
- Волокнистые продукты (например, Benefiber) также полезны. Давайте по 1 чайной ложке (5 мл) два раза в день. Смешайте его с 2 унциями (60 мл) воды или фруктового сока.
- Размягчители стула и клетчатка должны вызывать регулярный мягкий стул в течение 1–3 дней.
- Обсудите дозировку и продолжительность приема с врачом.
- Чего ожидать:
- Чаще всего от запора помогает изменение диеты.
- Когда вашему ребенку станет лучше, обязательно продолжайте его есть на продуктах с высоким содержанием клетчатки.
- Кроме того, пусть ваш ребенок сидит на унитазе каждый день в одно и то же время.
- Эти советы помогут предотвратить повторение симптомов.
- Позвоните своему врачу, если:
- Запор длится более 1 недели после изменения диеты
- Вы считаете, что вашему ребенку нужно осматривать
- Вашему ребенку становится хуже
И помните, свяжитесь с вашим врач, если у вашего ребенка появятся какие-либо симптомы «Позвоните своему врачу».
Отказ от ответственности: эта медицинская информация предназначена только для образовательных целей. Вы, читатель, несете полную ответственность за то, как вы решите его использовать.
Последняя редакция: 30.05.2021
Последняя редакция: 11.03.2021
Авторские права 2000-2021. Schmitt Pediatric Guidelines LLC.
Детский запор: 7 лучших домашних средств
У младенцев часто бывает длительное время между испражнениями. В большинстве случаев ребенок может несколько дней или даже больше недели не опорожнять кишечник.Однако иногда у ребенка может быть запор, и ему требуется небольшая помощь.
Если у ребенка запор, педиатр может порекомендовать использовать домашние средства в качестве лечения первой линии при запоре у ребенка.
Домашние средства от запора у ребенка включают:
1. Упражнение
Движение ножек ребенка может помочь облегчить запор.
Как и у взрослых, физические упражнения и движения стимулируют кишечник ребенка.
Однако, поскольку младенцы могут еще не ходить или даже ползать, родители или опекун могут помочь им заниматься спортом, чтобы облегчить запор.
Родитель или опекун могут аккуратно двигать ножками ребенка, когда он лежит на спине, чтобы имитировать движение на велосипеде. Это может улучшить работу кишечника и облегчить запор.
2. Теплая ванна
Теплая ванна для ребенка может расслабить мышцы живота и помочь ему перестать напрягаться. Это также может облегчить дискомфорт, связанный с запором.
3. Диетические изменения
Определенные диетические изменения могут помочь при запоре, но они будут варьироваться в зависимости от возраста ребенка и диеты.
Во время кормления ребенка грудью женщина может исключить из своего рациона определенные продукты, например, молочные продукты. Может потребоваться метод проб и ошибок, чтобы определить, какие диетические изменения помогут, и вполне возможно, что изменения в диете не повлияют на запор у ребенка.
Для детей, находящихся на искусственном вскармливании, родитель или опекун может захотеть попробовать другой вид смеси. Лучше не переходить на мягкую или безмолочную смесь без предварительной консультации с педиатром. Если одно изменение не имеет значения, продолжение пробовать разные формулы вряд ли поможет.
Если младенец ест твердую пищу, родители или опекуны должны стараться вводить продукты, которые являются хорошим источником клетчатки.
Многие фрукты и овощи могут помочь стимулировать работу кишечника из-за более высокого содержания клетчатки. Хороший выбор продуктов для младенцев с запорами:
- яблоки без кожи
- брокколи
- цельнозерновые, например овсяные хлопья, цельнозерновой хлеб или макаронные изделия
- персики
- груши
- сливы
4.Гидратация
Младенцы младшего возраста обычно не нуждаются в дополнительных жидкостях, поскольку они получают воду из грудного молока или смеси.
Однако младенцам, страдающим запором, может быть полезно небольшое количество дополнительной жидкости.
Педиатры иногда рекомендуют добавлять небольшое количество воды или, иногда, фруктового сока в рацион ребенка, когда он старше 2–4 месяцев и страдает запором.
5. Массаж
Есть несколько способов массажа живота ребенка для облегчения запора.К ним относятся:
- Использование кончика пальца для выполнения круговых движений на животе по часовой стрелке.
- Хождение пальцами по флоту по часовой стрелке.
- Держите вместе колени и ступни ребенка и осторожно подталкивая ступни к животу.
- Поглаживание краем пальца от грудной клетки вниз мимо пупка.
6. Фруктовый сок
Небольшое количество чистого яблочного сока может помочь смягчить стул.
После того, как ребенок достигнет возраста 2–4 месяцев, он может съесть небольшое количество фруктового сока, например, 100-процентного чернослива или яблочного сока. Этот сок может помочь при запоре.
Эксперты могут рекомендовать начинать с 2–4 унций фруктового сока. Сахар в соке плохо переваривается. В результате в кишечник попадает больше жидкости, которая помогает размягчить и расщепить стул.
Однако родители или опекун не должны давать ребенку фруктовый сок в первый раз, не посоветовавшись с педиатром.
7. Измерение ректальной температуры
Когда ребенок страдает запором, измерение ректальной температуры ребенка чистым, смазанным термометром может помочь ему пройти стул.
Важно не использовать этот метод очень часто, так как он может усугубить запор. Ребенок может начать отказываться от дефекации без посторонней помощи, или он может начать ассоциировать дефекацию с дискомфортом, что заставляет его нервничать или плакать во время процесса.
Любой, кто считает, что ему часто нужно использовать этот метод, чтобы помочь ребенку опорожнить кишечник, должен поговорить с врачом.
Поскольку младенцы могут длительное время не опорожнять кишечник, бывает трудно определить, страдает ли он запором. Признаки, указывающие на запор у ребенка, включают:
- нечастый стул, не мягкий по консистенции
- стул по консистенции, напоминающий глину
- твердые гранулы стула
- длительные периоды напряжения или плача при попытках опорожнения кишечника
- полосы красной крови в стуле
- отсутствие аппетита
- твердый живот
Признаки запора у младенцев различаются в зависимости от возраста и режима питания.Нормальное испражнение перед тем, как ребенок начнет есть твердую пищу, должно быть очень мягким, почти как арахисовое масло или даже более рыхлым.
Твердый детский стул перед твердой пищей является наиболее очевидным признаком запора у младенцев.
Вначале у детей, находящихся на грудном вскармливании, стул может быть частым, поскольку грудное молоко легко переваривается. Однако в возрасте от 3 до 6 недель у него может быть обильный мягкий стул только раз в неделю, а иногда и реже.
Дети, находящиеся на искусственном вскармливании, как правило, испражняются чаще, чем дети, находящиеся на грудном вскармливании.У большинства детей, находящихся на искусственном вскармливании, опорожнение кишечника происходит не реже одного раза в день или через день. Однако у некоторых детей, находящихся на искусственном вскармливании, между испражнениями может продолжаться больше времени, и у них не возникает запоров.
Когда родитель вводит в рацион ребенка твердую пищу, у ребенка повышается вероятность запора. У ребенка также может быть больше шансов заболеть запором, если родитель или опекун вводят в свой рацион коровье молоко (кроме смеси).
Желательно вызвать педиатра, если у ребенка не было дефекации через день или два и есть другие признаки, такие как:
- кровь в стуле
- ребенок кажется раздражительным
- у ребенка появляются боли в животе
- Запор у ребенка не улучшается после принятия мер по его лечению
Лечение обычно начинается с домашних средств.Если домашние средства не работают, врач может осмотреть ребенка и, в редких случаях, прописать лекарства, такие как:
- слабительные
- клизмы
- суппозитории
Люди никогда не должны давать эти лекарства ребенку, если только врач их прописывает.
Запор может вызвать у ребенка дискомфорт и раздражительность. Люди могут попробовать несколько домашних методов, которые помогут облегчить запор.
Если симптомы не улучшаются, лучше всего поговорить с педиатром младенца для получения дополнительных рекомендаций.
Прочтите статью на испанском языке.
Детский запор — HealthyChildren.org
Родители также беспокоятся о том, что их дети недостаточно какают. Детское питание обычно сопровождается дефекацией не реже одного раза в день, но между дефекациями может пройти от 1 до 2 дней. Для младенцев, находящихся на грудном вскармливании, это зависит от возраста. В течение первого месяца жизни стул реже одного раза в день может означать, что ваш новорожденный недоедает. Тем не менее, младенцы, находящиеся на грудном вскармливании, могут делать перерывы между дефекацией по несколько дней или даже неделю, используя каждую съеденную каплю, чтобы произвести больше ребенка, а не какашки.
Младенцы обычно очень много работают, чтобы опорожнить кишечник, поэтому напряжение у стула не обязательно вызывает тревогу, даже когда ребенок плачет или краснеет. Для младенца опорожнение кишечника может быть серьезным усилием, и это видно. Только представьте, что пытаетесь какать, лежа на спине, и вы получите картину.
При запоре задайте себе следующие вопросы:
Мой ребенок слишком суетлив?
Мой ребенок срыгивает больше, чем обычно?
У моего ребенка значительно больше или меньше испражнений, чем раньше?
Стул моего ребенка необычно твердый или он содержит кровь, связанную с твердым стулом?
Мой ребенок безуспешно напрягается более 10 минут?
Все эти признаки могут указывать на настоящий запор.
Что могут сделать родители:
Если после первого месяца жизни вы считаете, что у вашего ребенка запор, вы можете попробовать дать ему немного яблочного или грушевого сока. Сахар, содержащийся в этих фруктовых соках, плохо переваривается, поэтому втягивает жидкость в кишечник и способствует разжижению стула. Как правило, вы можете давать 1 унцию в день в течение каждого месяца жизни примерно до 4 месяцев (3-месячный ребенок будет получать 3 унции). Некоторые врачи рекомендуют использовать кукурузный сироп, например Karo , обычно от 1 до 2 чайных ложек в день, чтобы смягчить стул.Как только ваш ребенок будет есть твердую пищу, вы можете попробовать овощи и фрукты, особенно чернослив. Если эти диетические изменения не помогли, пора обратиться к педиатру вашего ребенка.
Дополнительная информация с сайта HealthyChildren.org:
Информация, содержащаяся на этом веб-сайте, не должна использоваться вместо медицинской помощи и рекомендаций вашего педиатра. Ваш педиатр может порекомендовать различные варианты лечения в зависимости от индивидуальных фактов и обстоятельств.
Оценка и лечение запоров у младенцев и детей
ВЕНДИ С. БИГГС, доктор медицины, и УИЛЬЯМ Х. ДЭРИ, доктор медицины, Колледж медицины человека штата Мичиган, Ист-Лансинг, штат Мичиган
Am Famician. , 1 февраля 2006 г.; 73 (3): 469-477.
Информация для пациентов: см. Соответствующие раздаточные материалы по хроническим запорам у детей и помощи при запорах, написанные авторами этой статьи.
Запор у детей обычно является функциональным и является результатом задержки стула. Тем не менее, семейные врачи должны быть внимательны к тревожным сигналам, которые могут указывать на наличие необычной, но серьезной органической причины запора, такой как болезнь Гиршпрунга (врожденный аганглионарный мегаколон), псевдообструкция, аномалии спинного мозга, гипотиреоз, несахарный диабет, муковисцидоз, глютен. энтеропатия или врожденная аноректальная аномалия. Лечение функционального запора заключается в удалении матки пероральными или ректальными препаратами.Полиэтиленгликоль эффективен и хорошо переносится, но существует ряд альтернатив. После устранения дефекта может потребоваться поддерживающая программа на срок от нескольких месяцев до нескольких лет, поскольку рецидив функционального запора является обычным явлением. К поддерживающим препаратам относятся минеральное масло, лактулоза, магнезиальное молоко, порошок полиэтиленгликоля и сорбитол. Воспитание семьи и, по возможности, ребенка способствует уменьшению функционального запора. Поведенческое образование улучшает реакцию на лечение; биологической обратной связи нет.Поскольку коровье молоко может вызвать у некоторых детей запор, можно рассмотреть возможность отказа от молока. Добавление клетчатки в рацион может уменьшить запор. Несмотря на лечение, только от 50 до 70 процентов детей с функциональным запором демонстрируют долгосрочное улучшение.
Запор определяется как «задержка или затруднение дефекации, проявляющееся в течение двух или более недель, достаточное для того, чтобы вызвать у пациента серьезные страдания». 1 Это состояние, по оценкам, является причиной от 3 до 5 процентов посещений врача детьми.2 Запор часто причиняет больше беспокойства родителям и другим опекунам, чем пострадавшему ребенку. Многие воспитатели опасаются, что запор у ребенка является признаком серьезной проблемы со здоровьем.
Просмотр / печать таблицы
СОРТИРОВКА: ОСНОВНЫЕ РЕКОМЕНДАЦИИ ДЛЯ ПРАКТИКИ
| Клиническая рекомендация | Уровень доказательности | Ссылки |
|---|---|---|
Если рентгенологическое исследование прямой кишки невозможно для диагностики закупорки прямой кишки у детей. | C | 8 |
Полиэтиленгликоль перорально рекомендуется для лечения детей с функциональными запорами. Было показано, что этот агент более эффективен, чем лактулоза. | B | 11 |
Поведенческое лечение рекомендуется в качестве дополнения к медикаментозной терапии у детей с функциональными запорами. | A | 14, 15 |
Биологическая обратная связь не рекомендуется, поскольку она не улучшает исходы в сочетании с медикаментозной терапией функционального запора у детей. | B | 16 |
СОРТИРОВКА: КЛЮЧЕВЫЕ РЕКОМЕНДАЦИИ ПО ПРАКТИКЕ
| Клиническая рекомендация | Оценка доказательности | 00 Справочные материалы 908 977C | 8 |
|---|---|---|
Полиэтиленгликоль перорально рекомендуется для лечения детей с функциональными запорами.Было показано, что этот агент более эффективен, чем лактулоза. | B | 11 |
Поведенческое лечение рекомендуется в качестве дополнения к медикаментозной терапии у детей с функциональными запорами. | A | 14, 15 |
Биологическая обратная связь не рекомендуется, поскольку она не улучшает исходы в сочетании с медикаментозной терапией функционального запора у детей. | B | 16 |
По мере взросления детей в кишечнике и толстой кишке происходят нормальные физиологические изменения, которые снижают ежедневное количество стула со среднего 2,2 у младенцев младше одного года до среднего 1,4 у детей в возрасте от одного до трех лет (таблица 1) .1,3 Таким образом, менее частый стул может не быть запором. Если, однако, запор определяется как «неспособность полностью опорожнить нижнюю часть толстой кишки» 4, даже дети, которые ежедневно стул в небольших количествах, могут быть признаны страдающими запором.Энкопрез, то есть непроизвольное вытекание фекалий в нижнее белье, может быть признаком запора.
Просмотр / печать таблицы
ТАБЛИЦА 1Нормальная частота испражнений у младенцев и детей
| Возраст | Среднее количество испражнений в неделю | Среднее количество испражнений в день | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
От 5 до 40 | 2.9 | |||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
От 0 до 3 месяцев: на искусственном вскармливании | от 5 до 28 | 2,0 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
от 6 до 12 месяцев | 5 до 28 | 0353|||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
от 1 до 3 лет | от 4 до 21 | 1,4 | ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||
> 3 лет | от 3 до 14 | 8 1.0 Частота испражнений у младенцев и детей
Дифференциальный диагноз: функциональный vs.Органический запорНОВОРОЖДЕННЫЕОрганические причины запора чаще всего обнаруживаются у новорожденных (таблица 3) .1 Отсутствие мекониевого стула в течение 48 часов после рождения должно вызывать подозрение на болезнь Гиршпрунга (врожденный аганглиозный мегаколон). Болезнь Гиршпрунга встречается у одного из 5000 детей и обычно диагностируется в младенчестве.1 Посмотреть / распечатать таблицу ТАБЛИЦА 3Дифференциальный диагноз запора по возрасту *
Дифференциальная диагностика запоров по возрасту *
У новорожденных важно подтвердить анатомическое положение и проходимость заднего прохода.Отсутствие анального подмигивания или кремастерического рефлекса, наличие пилонидальной ямки или пучка волос или снижение тонуса, силы или рефлексов нижних конечностей может указывать на аномалию спинного мозга, такую как привязанность, миеломенингоцеле или опухоль спинного мозга. . МЛАДЕНЦЫ Если болезнь Гиршпрунга не распознана в неонатальном периоде, у пораженного младенца могут появиться такие симптомы, как вздутие живота, жидкий стул, недостаточное развитие и рвота желчью.Если у ребенка есть какие-либо из этих симптомов, а физикальное обследование показывает пустую прямую кишку, следует подозревать болезнь Гиршпрунга. Задержка с диагностикой этого заболевания подвергает ребенка риску энтероколита с лихорадкой, взрывной кровавой диареей и вздутием живота на втором или третьем месяце жизни. Гипотиреоз предполагается у младенцев с брадикардией, плохим ростом и большими родничками. Муковисцидоз может проявляться запором, и его следует рассматривать у младенца с запором и сопутствующей сыпью, задержкой развития, лихорадкой или пневмонией. ДЕТИФункциональный запор является причиной симптомов запора у более чем 95 процентов детей старше одного года5. Однако при наличии настораживающих признаков необходимо учитывать органические причины (таблица 2) .5 Кратко- сегментная болезнь Гиршпрунга может оставаться невыявленной до тех пор, пока ребенок не достигнет возраста трех лет. Метаболические причины запора включают гиперкальциемию; гипотиреоз; и, реже, несахарный диабет. Другие причины включают энтеропатию глютена, муковисцидоз и отравление свинцом. Дети с проблемами развития или поведения (например, умственная отсталость, аутизм, оппозиционно-вызывающее расстройство, депрессия) могут принимать препараты от запора, такие как опиаты, фенобарбитал и трициклические антидепрессанты.1 Клинический диагнозРезультаты анамнеза и физикальное обследование помогает отличить функциональный запор от органического у всех детей. Поскольку причины запора различаются в зависимости от возраста, алгоритмы дифференциальной диагностики различны для новорожденных и младенцев (Рисунок 1) 5 и для детей старше одного года (Рисунок 2).5 Просмотр / печать Рисунок Функциональный запор у младенцевРисунок 1. Диагностика и лечение функционального запора и энкопреза у младенцев (возраст менее одного года). Адаптировано с разрешения Felt B, Brown P, Coran A, Kochhar P, Opipari-Arrigan L. Функциональные запоры и загрязнения у детей. Руководство системы здравоохранения Мичиганского университета по клинической помощи, 2003 г. Доступно онлайн 2 февраля 2005 г. по адресу: http: // cme.med.umich.edu/pdf/guideline/peds03.pdf. Функциональный запор у младенцевРис. 1. Диагностика и лечение функционального запора и энкопреза у младенцев (возраст менее одного года). Адаптировано с разрешения Felt B, Brown P, Coran A, Kochhar P, Opipari-Arrigan L. Функциональные запоры и загрязнения у детей. Руководство системы здравоохранения Мичиганского университета по клинической помощи, 2003 г. Доступно онлайн 2 февраля 2005 г. по адресу: http: // cme.med.umich.edu/pdf/guideline/peds03.pdf. Просмотр / печать Рисунок Функциональный запор у детейРисунок 2. Диагностика и лечение функционального запора и энкопреза у детей (возраст старше одного года). Адаптировано с разрешения Felt B, Brown P, Coran A, Kochhar P, Opipari-Arrigan L. Функциональные запоры и загрязнения у детей. Рекомендации системы здравоохранения Мичиганского университета по клинической помощи, 2003 г.Доступ онлайн 2 февраля 2005 г. по адресу: http://cme.med.umich.edu/pdf/guideline/peds03.pdf. Функциональный запор у детейРис. 2. Диагностика и лечение функционального запора и энкопреза у детей (возраст старше одного года). Адаптировано с разрешения Felt B, Brown P, Coran A, Kochhar P, Opipari-Arrigan L. Функциональные запоры и загрязнения у детей. Рекомендации системы здравоохранения Мичиганского университета по клинической помощи, 2003 г.Доступ онлайн 2 февраля 2005 г. по адресу: http://cme.med.umich.edu/pdf/guideline/peds03.pdf. МЕДИЦИНСКАЯ ИСТОРИЯНеобходимо собрать подробный анамнез для выявления возможных органических причин запора (таблица 4) .5 Функциональный запор почти всегда является диагнозом у детей старше одного года. История болезни в целом подтверждает этот диагноз. Редкий стул большого калибра может указывать на функциональный запор. Загрязнение фекалиями, особенно после того, как ребенок в течение некоторого времени приучен к пользованию туалетом, предполагает закупорку прямой кишки в результате функционального запора.Одно исследование8 показало, что 78 процентов детей с энкопрезом страдают от дефекации. Примерно трое из каждых четырех детей, страдающих запором, испытывают боль при дефекации2. Анамнез может указывать на то, что ребенок с запором придерживается диеты с низким содержанием клетчатки и небольшого количества фруктов и овощей. Просмотр / распечатка таблицы ТАБЛИЦА 4Результаты, соответствующие функциональному запору
Результаты, соответствующие функциональному запору
При обследовании детей с запорами семейные врачи должны спросить о поведении во время посещения туалета, например о времени дефекации, позах, указывающих на задержку стула (напр.g., стоя со скрещенными ногами, покачиваясь, сжимая ягодичные мышцы), ограниченный доступ к туалету и отказ от посещения туалета или отказ от него.1 ФИЗИЧЕСКОЕ ОБСЛЕДОВАНИЕПальцевое ректальное исследование должно быть выполнено для оценки тонуса прямой кишки и определения наличия растяжение или закупорка прямой кишки (таблица 4) .5 Обнаружение закупорки прямой кишки может подтвердить диагноз функционального запора. Наличие анальных трещин (или сосочков, указывающих на хронические анальные трещины) также предполагает функциональный запор. ДИАГНОСТИЧЕСКОЕ ТЕСТИРОВАНИЕЕсли при ректальном исследовании выявляется застой в каловых массах, подтверждающих визуализационных исследований не требуется. Если ректальное исследование невозможно или слишком травматично для ребенка, может быть рассмотрена рентгенография брюшной полости. Одно исследование (8) показало, что простая рентгенограмма брюшной полости, показывающая закупорку фекалий, в высокой степени предсказывала обнаружение закупорки фекалий при пальцевом ректальном исследовании. Если стул присутствует в прямой кишке, бариевая клизма не более полезна, чем простая рентгенограмма.Компьютерная томография не показана. У ребенка с нечастым испражнением и без признаков запора время прохождения через толстую кишку можно оценить с помощью рентгеноконтрастных маркеров. При подозрении на болезнь Гиршпрунга полезна анальная манометрия. Соответствующее расслабление анального сфинктера надежно исключает это заболевание.1 Лечение функционального запораРаннее вмешательство может улучшить шанс полного разрешения функционального запора.7 Цели лечения включают устранение воздействия на прямую кишку и поддержание регулярного режима испражнения.Перед прекращением приема поддерживающих препаратов могут потребоваться месяцы лечения. СЕМЕЙНОЕ ОБРАЗОВАНИЕОбучение родителей и опекунов является важным компонентом лечения функционального запора. Пораженного ребенка также следует обучать, если он достаточно взрослый, чтобы понимать эту медицинскую проблему и ее лечение. Объясняя патофизиологию функционального запора, семейные врачи могут помочь родителям и опекунам понять, почему у ребенка не может быть испражнения нормального калибра и частоты.Страх ребенка перед болезненным испражнением является наиболее частым мотивирующим фактором задержки кала. Задержка кала редко бывает оппозиционным поведением. Кроме того, энкопрез у ребенка обычно бывает непроизвольным. Детям с функциональным запором обычно рекомендуются модификации диеты. Одно рандомизированное контролируемое исследование9 показало, что добавление пищевых волокон улучшает запор лучше, чем плацебо, особенно у детей с энкопрезом. Двойное слепое перекрестное исследование10 показало, что запор может быть проявлением непереносимости коровьего молока у некоторых детей.Таким образом, можно рассмотреть возможность отказа от молока на короткий период. ДЕЗИМПАКЦИЯДезимпарация может быть достигнута с помощью клизм, ректальных суппозиториев и пероральных препаратов (таблица 5) .5 Ни в одном рандомизированном контролируемом исследовании не сравнивались методы дезинфекции. Дезинфекция прямой кишки с помощью клизм происходит быстро, но также инвазивно и, возможно, травмирует ребенка. Обычным протоколом у детей старше двух лет является проведение клизмы с минеральным маслом с последующей фосфатной клизмой. Просмотр / печать таблицы ТАБЛИЦА 5Предлагаемые средства для лечения младенцев и детей с функциональными запорами
Предлагаемые средства для лечения младенцев и детей с функциональным запором
В нескольких исследованиях сравнивали пероральные препараты для лечения дефектов. В одном исследовании детей с хроническим запором 11 осмотическое слабительное полиэтиленгликоль (ПЭГ 3350) был значительно более эффективным, чем лактулоза в течение двухнедельного периода лечения, и его использование предпочли 73% лиц, осуществляющих уход. Рандомизированные исследования12,13 показали, что несколько различных доз полиэтиленгликоля эффективны для снижения воздействия на детей, что было приемлемо для родителей и детей.Другие пероральные препараты для ректального дефекта включают минеральное масло, сенну, раствор электролита полиэтиленгликоля (GoLYTELY, NuLYTELY) и цитрат магния. ТЕХНИЧЕСКОЕ ОБСЛУЖИВАНИЕЦель состоит в том, чтобы поддерживать мягкий стул один или два раза в день. Обеспечение регулярности важно, потому что ректальная закупорка может повториться, возобновляя цикл запора. Поддерживающие препараты включают минеральное масло, лактулозу, магнезиальное молоко, порошок полиэтиленгликоля (MiraLax) и сорбитол.Эти и другие поддерживающие препараты различаются в зависимости от приемлемости использования (Таблица 6) .5 Просмотр / распечатка таблицы ТАБЛИЦА 6Рекомендуемые поддерживающие препараты для использования после выздоровления у детей старше одного года с функциональным запором *
| ||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||||


 Для грудничков с целью профилактики нарушений стула очень важно стараться сохранить грудное вскармливание. Искусственные смеси повышают риск развития констипации.
Для грудничков с целью профилактики нарушений стула очень важно стараться сохранить грудное вскармливание. Искусственные смеси повышают риск развития констипации.