Розеола или трехдневная лихорадка
Так как непременным симптомом розеолы являются высыпания на коже, родители часто обращаются не только к педиатру, но и к дерматологу.
У детской розеолы много названий: внезапная экзантема, трехдневная лихорадка, псевдокраснуха. Во многих случаях ее не диагностируют как отдельное заболевание, при повышении температуры ставится диагноз ОРВИ, сыпь списывают на аллергию на лекарственные препараты, принимаемые во время болезни.

Что такое детская розеола?
Детская розеола это вирусное заболевание, для которого характерен резкий подъем температуры, а затем, после ее снижения, появление мелкой розовый сыпи, распространяющейся по всему телу. В первые три дня, до появления высыпаний, диагноз поставить сложно, так как кроме температуры нет никаких характерных симптомов. Именно появление сыпи помогает определить, что это именно розеола.
Передается эта инфекция предположительно воздушно-капельным путем, инкубационный период 9-12 дней. Лабораторного подтверждения диагноза не требуется, и, как правило, никаких анализов не проводится. Обычно болеют дети от 6 месяцев до 3 лет, преимущественно в весеннее-осенний период.
Какой возбудитель вызывает данное заболевание?
Чаще всего розеола вызывается вирусом герпеса человека 6-го, реже 7-го типов. Herpes virus 6 (HHV-6) очень широко распространен, при рождении младенцы обладают антителами от матери, которые защищают его. Их уровень значительно снижается к 4 месяцам, и ребенок становится восприимчив к инфекции. После 2 лет иммунная система уже может довольно успешно справиться с вирусом, не допуская развития острого заболевания. А вот в промежутке организм детей наиболее уязвим, пик заболеваемости приходится на 6-12 месяцев.
Специфической профилактики розеолы не существует, из общих мер, снижающих риск заболевания, можно отметить регулярные проветривания помещений, где находится ребенок, ограничения тесных телесных контактов с взрослыми (не стоит целовать маленького ребенка в губы, в носик, облизывать ложки и соски и так далее).
После перенесенного заболевания вырабатывается стойкий иммунитет
Характерные признаки болезни?
1. Подъем температуры до 38°С-40°С без респираторных симптомов (насморк, кашель, боль в горле) и высыпаний. Повышение температуры это реакция организма на присутствие вируса в крови. В среднем температура держится 3 дня.
2. Высыпание мелких бледно-розовых пятен преимущественно на шее и туловище, в меньших количествах на лице и конечностях, через 1-2 дня после прекращения лихорадки. Часто вокруг элементов сыпи можно увидеть бледный ободок.
3. Сыпь не зудит и проходит самостоятельно в течение нескольких дней или недель.
Чем розеола отличается от краснухи?
При краснухе сыпь появляется одновременно с температурой, располагается в основном на конечностях, немного отличается по внешнему виду. Также для краснухи не характерен такой резкий и высокий подъем температуры.
Бывают ли осложнения?
В подавляющем большинстве случаев организм справляется самостоятельно и без последствий. Высокая температура при внезапной экзантеме может вызвать
Иногда встречаются сопутствующие симптомы в виде воспалительных процессов в носоглотке и увеличения лимфоузлов. Крайне редко, при соответствующей предрасположенности, возможны неврологические осложнения болезни: энцефалит, менингит.
Как лечить розеолу?
Ребенок должен быть осмотрен педиатром, так как высокая температура может быть не только при розеоле, но и при других инфекционных заболеваниях, требующих лечения, например при отите, инфекции мочевыводящих путей.
Специфического лечения вируса вызывающего розеолу не существует, поэтому лечение симптоматическое: жаропонижающие средства при высокой температуре, чтобы облегчить состояние ребенка. Пока держится температура, важно следить, чтобы ребенок потреблял достаточно жидкости. Если ребенок отказывается от еды, не нужно кормить через силу, как только состояние улучшится, аппетит вернется.
Когда появляется сыпь, смазывать ее чем-либо или принимать противоаллергические препараты не нужно. Пятна проходят самостоятельно, не оставляя следов, возможно небольшое шелушение кожи, которое так же проходит без лечения. Ребенка в этот период можно купать. После купания может отмечаться увеличение яркости сыпи из-за протока крови к коже, это временное явление, которое не ухудшает течение заболевания.
Противовирусное лечение проводят при тяжелом течении болезни, как правило, у детей со сниженным иммунитетом. При лечении пациентов с иммунодефицитом необходима консультация детского инфекциониста.
Болезнь розеола у детей: симптомы и лечение
На чтение 8 мин. Просмотров 12
 Немногие родители слышали о таком детском заболевании как розеола. Она встречается у детей младшего возраста до 5 лет. Это заболевание сложно диагностируется и по внешним признакам схожа с аллергией, ОРВИ, краснухой, и другими инфекциями.
Немногие родители слышали о таком детском заболевании как розеола. Она встречается у детей младшего возраста до 5 лет. Это заболевание сложно диагностируется и по внешним признакам схожа с аллергией, ОРВИ, краснухой, и другими инфекциями.
Поэтому врачам затруднительно поставить правильный диагноз, что приводит к некорректному лечению.
Что такое розеола?
Розеола – это вирусное герпесное заболевание, которое сопровождается мелкой темно-красной сыпью, повышенной температурой тела и другими симптомами.
Основным возбудителем является вирус герпеса. Именно на вирус герпеса у детей, начиная с полугодовалого возраста и до трех лет нет в организме антител. У новорожденных детей присутствуют антитела к розеоле, которые им достались от мамы. Но к четырем месяцам уровень антител снижается, и организм ребенка становится более восприимчивым к этому вирусному заболеванию.
После 5 лет иммунитет ребенка становится намного крепче, и у большинства детей вырабатываются антитела к герпесу данного типа. Но в редких случаях розеола может поразить и детей старшего возраста. Также были зафиксированы случаи заболевания у людей во взрослом возрасте герпесом 7 или 6 типа, что влекло за собой развитие синдрома хронической усталости.
Инкубационный период розеолы (псевдокраснухи) – 5-15 дней, а в организме она существует от 4 до 7 суток. Чаще наблюдаются вспышки заболевания в осенний и весенний периоды.
Причины возникновения
В нашей жизни существует около 100 типов вируса герпеса, но человек может заразиться только 8-ю типами. Вирус герпеса 6-го типа – это основная причина розеолы у ребенка ( “шестая болезнь” – еще одно из названий заболевания).
 Через кровь вирус попадает в кожу и повреждает ткани детского организма, стимулирует выработку противовоспалительных цитокинов и инфицирует мононуклеарные клетки.
Через кровь вирус попадает в кожу и повреждает ткани детского организма, стимулирует выработку противовоспалительных цитокинов и инфицирует мононуклеарные клетки.
Иммунитет сталкивается с возбудителями инфекции и появляется на поверхности кожи экзантема.
Передается “шестая болезнь” воздушно-капельным путем или через слюну инфицированного. Например, если больной и здоровый ребенок будут пить из одной чашки. Возможно также заражение герпесом 6-го типа от матери к плоду.
Взрослые довольно часто являются носителями вируса, что приводит к заражению детей. Также отмечались случаи заражения розеолой при переливании крови.
Заразной розеола является в любых проявлениях, даже когда протекает без повышенной температуры и сыпи.
Симптомы заболевания
Симптоматика розеолы по разному проявляется в зависимости от возраста и уровня иммунитета ребенка. Т.к. это заболевание поражает детей от грудного до трехлетнего возраста, то более ярковыраженные симптомы могут наблюдаться у детей от 6 месяцев до года. Рассмотрим подробнее:
- Высокая температура. Резкое повышение температуры тела до 38-40.5 градусов. При этом лихорадка держится около трех дней. На фоне температуры у ребенка могут наблюдаться судороги. Кроме высокой температуры в течение 3-х дней других симптомов (насморка, рвоты, кашля, диареи) не наблюдается. Высокая температура плохо сбивается жаропонижающими препаратами. На четвертые сутки температура начинает приходить в норму.
- Сыпь. У ребенка после 3-х дневной лихорадки самочувствие заметно улучшается, но возникает обильное высыпание по телу. Эти высыпания внешне очень схожи с краснухой и аллергической крапивницей. Обратите внимание – при краснухе высыпания начинаются на ногах и руках через сутки после повышения температуры. А при розеоле сыпь появляется на 3-4 сутки после высокой температуры. Отличительной особенностью сыпи при инфицировании герпесом является побледнение при надавливании, а при других инфекциях сыпь не меняет цвета. Также при краснухе температура достигает максимум 38 градусов, а при розеоле доходит до 40.5 градусов
Другие симптомы. В редких случаях могут наблюдаться:
- лимфоаденопатия шейных отделов;
- высыпания в ротовой полости;
- покраснение горла;
- кишечные расстройства;
- судороги;
- отечность век.
Фото начальной стадии:

Фото сыпи при розеоле у детей:

Признаки у грудничка
У малыша грудного возраста “шестую болезнь” часто путают с прорезыванием зубов. Характеризуется розеола высокой температурой до 40 градусов, вялостью и сыпью красного цвета по всему телу, напоминая по своему виду крапивницу. Но при этом малыш не испытывает зуда и поврежденные участи тела не чешет.
У грудничка при данном заболевании даже после нормализации температуры наблюдается плохой аппетит. Также возможны кишечные симптомы (чаще жидкий стул), пульсация родничка.
Обязательно при проявлении симптомов инфицирования необходимо вызвать врача и не заниматься самостоятельным лечением малыша.
Диагностика
Заболевание ” псевдокраснухи” диагностировать затруднительно в связи с его быстрым течением. Пока врачи будут назначать и проводить необходимые анализы, состояние ребенка может стабилизироваться самостоятельно.
Основные методы диагностики:
- Анализ жалоб пациента (предварительно перед визитом к врачу подготовьте поэтапный список проявления симптомов. Очень важна их последовательность для исключения ОРВИ, краснухи и других заболеваний вирусного и аллергического характера)
 Внешний осмотр пациента (изучение сыпи, ее размеры и расположение).
Внешний осмотр пациента (изучение сыпи, ее размеры и расположение).- Анализ крови (показательным для розеолы является: снижение уровня лейкоцитов на 4 г/л, увеличение лимфоцитов на 40 г/л.
- Серологическое исследование слюны, крови, материнского молока на антитела к вирусу герпеса 6-го и 7-го типа.
- Анализ кала на яйца глистов и дисбактериоз.
Правильно поставленный диагноз позволяет исключить более серьезные заболевания у малыша и оградить его от употребления ненужных лекарственных препаратов.
Как правильно лечить?
Нет определенной специфической методики лечения детской розеолы. Данное заболевание не представляет особой угрозы для организма ребенка за исключением 3-х дневной лихорадки. В этот период нужно максимально стабилизировать температуру, чтобы не допустить появления судорог и обезвоживание организма. Помимо лекарственных препаратов, для стабилизации температуры организма можно применять народные средства.
Медикаменты
У 10-15 % малышей на фоне интенсивной лихорадки возникают фебрильные судороги. При их проявлении больной задыхается, запрокидывает голову и перестает реагировать на контакт. Отмечается подергивание конечностей, посинение кожных покровов и задержка дыхания.
Во время приступов необходимо:
- Вызвать скорую помощь.
- Положить больного на твердую поверхность, освободить грудную клетку, шею и приподнять голову.
- Открыть окно.
- Нельзя разжимать челюсть, ограничивать движения непроизвольного характера, вливать жидкость и засовывать инородные предметы в ротовую полость.
Большой угрозы для жизни ребенка фебрильные судороги не представляют. Когда нормализуется температура тела, они больше не повторятся. Главным в эти моменты является не впадать в паническое состояние и дождаться скорой помощи медиков.
Основные лекарственные препараты:
- жаропонижающие (ибупрофен, парацетамол, нурофен.)
- антигистаминные (супрастин, зодак, аллерзин и др.)
- противовирусные (виферон, фоскарнет, ацикловир и др.)
- обильное питье.
Для облегчения течения болезни рекомендуется:
- проводить проветривание в комнате каждые полчаса;
- дважды в день делать влажную уборку помещения;
- придерживаться диеты.
Диета
 Питание малыша во время болезни играет немаловажную роль в процессе выздоровления. Поэтому не следует нагружать ослабленный организм сладостями, жирными и тяжелыми блюдами. Желательно придерживаться легкого питания – отварные овощи, ненаваристые супы, каши. Для грудничков введение прикорма следует приостановить до нормализации состояния.
Питание малыша во время болезни играет немаловажную роль в процессе выздоровления. Поэтому не следует нагружать ослабленный организм сладостями, жирными и тяжелыми блюдами. Желательно придерживаться легкого питания – отварные овощи, ненаваристые супы, каши. Для грудничков введение прикорма следует приостановить до нормализации состояния.
Давайте вашему малышу побольше жидкости. Она выводит из организма токсины и процесс выздоровления заметно ускорится. Эффективными являются: чай с лимоном, чай с малиной, отвар липового цвета.
Что делать не рекомендуется?
- Купать при температуре.
- Снижать температуру тела с помощью обтирания льдом, делать холодные копрессы, применять холодные ванны.
- Применять препараты ацетилсалициловой кислоты (риск синдрома Рея, лекарственного гепатита).
- Смазывать пораженные участки тела кремами или мазями, а также нельзя присыпать присыпками.
Что советует доктор Комаровский?
Известный врач-педиатр Комаровский считает, что течение “псевдокраснухи” усугубляют врачи и сами родители. Врачи, которые не полностью разобрались в ситуации с ребенком, выписывают целый список ненужных препаратов, начиная с антибиотиков, заканчивая иммуностимуляторами. В тоже время родители начинают панически сбивать даже не сильно высокую температуру у ребенка, которая не превышает 38 градусов, тем самым усугубляя ситуацию.
- Комаровский советует помнить родителям, что повышение температуры у ребенка – это естественная реакция организма на заболевание.
- Настоятельно не рекомендует применять антибиотики в первые дни болезни.
- Прием антибиотиков следует осуществлять на 4-5 сутки заболевания, когда иммунитет ребенка не справился и результатов улучшения не видно.
 Доктор советует не спешить в приеме сильнодействующих лекарств. Если в организме ребенка все-таки присутствует герпес 6-го типа, то малышу необходимо создать все комфортные условия для выздоровления и организм ребенка его самостоятельно победит.
Доктор советует не спешить в приеме сильнодействующих лекарств. Если в организме ребенка все-таки присутствует герпес 6-го типа, то малышу необходимо создать все комфортные условия для выздоровления и организм ребенка его самостоятельно победит.- Врач считает, что самым важным лекарством при розеоле у ребенка является жаропонижающие средства, хорошо проветриваемая комната, постельный режим, обильное питье и легкоперевариваемая пища.
- При появлении болезни у грудничка его следует чаще прикладывать к груди, т.к. в материнском молоке находятся все необходимые вещества, которые помогут скорейшему выздоровлению.
Можно ли купать ребенка?
Многие родители не знают, можно ли купать ребенка во время розеолы. Врачи рекомендуют применять душ во время высыпаний, если нет повышенной температуры. Это избавит тело ребенка от отшелушившихся микрочастиц эпителия.
Профилактические меры
Очень сложно защитить ребенка от розеолы. Но можно минимизировать риск инфицирования. Для этого следует придерживаться не сложных правил:
 Хорошо проветривать комнаты, особенно перед сном, совершать ежедневные прогулки.
Хорошо проветривать комнаты, особенно перед сном, совершать ежедневные прогулки.- Соблюдать режим отдыха.
- Сбалансированное правильное питание.
- Длительный период грудного вскармливания.
- Заботиться и следить о состоянии иммунитета у малыша, желательно закалять.
- Соблюдать гигиену ребенка.
- Следовать всем рекомендациям врачей
Соблюдая эти несложные правила, вы можете снизить вероятность заболевания не только розеолой, но и другими болезнями бактериального и вирусного характера. При этом иммунитет малыша будет готов максимально бороться в случае заражения, и течение заболевания будет происходить в более легкой форме.
Розеола — пишет Марта Быстрова на BabyBlog
Вот такой новый диагноз нам поставил новый врач. Но это похоже на правду. вот что нашла в интернете:
Розеола детская: болезнь, которой не существует

Розеола, называемая также «внезапной экзантемой», «трехдневной лихорадкой» и другими, не менее интересными именами, является острой инфекционной детской болезнью. Болезнью необычной, трудно диагностируемой и…. совершенно неопасной!
Причины этой болезни долго оставались тайной для медиков. Думается, именно потому, что у них не было возможности вовремя провести исследования: пока ставился диагноз, болезнь загадочным образом проходила, а сыпь списывалась в итоге на аллергические реакции на применяемые медикаменты.
В результате исследований виновник заболевания детской розеолой все же был выявлен, и это ни кто иной, как вирус обыкновенного герпеса
Согласно доктору Комаровскому: «Розеола уникальная болезнь! Болезнь достаточно распространенная и, в то же время, болезнь, которой не существует, поскольку диагноз «внезапная экзантема» врачи не ставят никогда!».
В чем же причина «неуловимости» детской розеолы? Чтобы это понять, достаточно рассмотреть симптомы заболевания.

Болезнь розеола: симптомы
Розеола у детей начинается с того, что повышается температура тела, иногда могут быть увеличены лимфоузлы. Дальше родители ожидают появления кашля, насморка, других
Ничего подобного не происходит, зато, по прошествии примерно трех дней температура падает до нормальных величин. Удивленные родители радуются такому исходу. Малыш игрив и подвижен, бегает по комнате и неплохо ест.
Все успокоились и счастливы, но тут их ждет новый удар: в течение суток, после прихода в норму температуры на теле ребенка появляется сыпь. Сначала она украшает личико и грудь, затем распространяется по всему телу.
Бедные родители в шоке! Они подозревают краснуху и скарлатину, мажут прыщики зеленкой (на всякий случай), доктора сурово морщат лоб и диагностируют одну из детских болезней.
Родители готовы к новой вспышке температуры и тяжелым последствиям, однако…. сыпь проходит сама собой максимум через неделю после появления, и ухудшение состояния, вопреки ожиданиям, не наступает.
Однако за это время малыши успевают пропить курс антигистаминных препаратов (противоаллергических), которые в этом случае выписывает врач, и все остаются в полном неведении, что лечении тут вовсе ни при чем. Болезнь пришла и ушла сама собой, можно было с таким же успехом ее и не лечить вовсе.
И это не шутка и не преувеличение, лекарственного лечения при детской розеоле действительно не требуется, это вам скажет любой педиатр.

Как предается и диагностируется болезнь розеола
В некоторых источниках указано, что пути передачи розеолы до сих пор неизвестны, в других встречается упоминание, что она может передаваться воздушно-капельным путем. Последнее представляется несколько странным, тем более что ни кашля, ни насморка, способных заразить воздух, у больных не наблюдается.
При диагностике в лабораторных условиях (анализ крови) наблюдается понижение числа лейкоцитов и увеличение уровня лимфоцитов, при серологическом исследовании отмечено четырехкратное увеличение титра IgG.
Понятно, что большинство этих мудреных терминов вам ни о чем не говорит, не стоит и особо разбираться.
Просто нужно знать, что детская розеола проявляется у малышей в возрасте до 24-х месяцев
То есть если у малыша в этом возрасте появились странные симптомы (температура без кашля и насморка, которая прошла сама и сменилась непонятной сыпью), и вам довелось недавно побывать в доме, где ребенок болел болезнью с подобными проявлениями, просто примите во внимание, что это может быть розеола детская.
Дети более старшего возраста розеолой, как правило, уже не болеют, исследования показали, к 4-хлетнему возрасту у большинства малышей вырабатываются антитела к этой странной инфекции.
И здесь я предвижу возражение со стороны молодых мам: как это можно ничего не делать, ведь так можно пропустить и серьезную инфекцию!
Хочу успокоить: детские болезни, такие как краснуха, скарлатина и прочие, которые сопровождаются сыпью, в подавляющем большинстве случаев начинаются с подъема температуры и обязательно дополнены болью в горле, или кашлем, или другими явлениями. Поэтому, если ничего подобного нет, не спешите рыться в аптечке, и лечить малыша еще до прихода доктора!
Если вы решитесь намекнуть доктору о том, что знаете кое-что о такой болезни как розеола, и попросите взять анализ крови у малыша, быть может, вам удастся стать одной из немногих мам, доподлинно знающих, что у вашего ребенка была именно эта болезнь.
Розеола детская: лечение
Как уже говорилось, розеола у детей не требует специального лечения, однако сидеть сложа руки вам не придется.
Если малыш плохо переносит температуру, капризничает, у него сильно болит голова, то вам, скорее всего, придется все-таки датьжаропонижающее. Но при этом нужно помнить, что врачи считают показанием к приему таких препаратов температуру не ниже 38,1, а некоторые даже 38,5 градусов.
Не допускайте обезвоживания организма, давайте малышу побольше питья, следите, чтобы моча была прозрачной (слишком насыщенный цвет указывает на то, что жидкости в организме явно недостаточно).
В период высокой температуры лучше придерживаться более легкого рациона питания. Давайте малышу овощи, фрукты, бульоны, полезные каши, старайтесь не перегружать желудок. Если малыш на грудном вскармливании, повремените с прикормом.
В заключение хочу подчеркнуть, что при первых признаках любого заболевания вызывать врача нужно обязательно, особенно если ребенок совсем маленький. В этой статье я не призываю отказаться от консультации врача, а тем более от его рекомендаций.
Моя цель — рассказать вам об интересной болезни и предупредить лишние действия, которые могут смазать картину заболевания и привести к тому, что малышу придется пройти курс медикаментозного лечения, который ему совсем не нужен.
Может у кого-то из вас были случаи, когда болезнь напоминала детскую розеолу, расскажите нам о них, какие меры вы предпринимали, и удалось ли вам установить истину.http://www.charla.ru/blog/child/2721.html
А я подумала, что это аллергия вылезла (я вчера пару ложек меда первый раз после родов съела). А это вон оно что. Ну ладно. Теперь у нас «стойкий иммунитет». Надеюсь, это конец болезни.
Розеола у детей — симптомы, лечение и диагностика
Розеола у детей – вирусное заболевание, не представляющее опасности для ребенка и его окружающих. Она диагностируется у грудничков и детей младшей возрастной группы. Патология сопровождается выраженной симптоматикой – сыпью, повышенной температурой. Развивается розеола у детей на фоне вируса герпеса 6 или 7 типа. Требуется консультация педиатра или дерматолога, а также комплексное лечение. Чтобы не столкнуться с проблемой проводятся профилактические мероприятия.
Что это такое розеола и причины ее возникновения
Розеола у детей – заболевание, спровоцированное вирусной инфекцией – двумя штаммами вируса герпеса (ВГЧ). Чаще всего она диагностируется у детей в возрасте от 5 месяцев до 2 лет. Это объясняется тем, что у них еще не выработались антитела к инфекциям. Если ребенок перенесет заболевание хоть один раз, то вероятность повторного заражения минимальна. Выздоровление при правильно подобранной терапии наступает спустя 5-8 дней.
Главный провоцирующий фактор – вирус герпеса 6 или 7 типа. Розеола у детей передается контактным, воздушно-капельным путем. Патология не всегда сопровождается выраженной симптоматикой, поэтому вероятность заразиться в этой ситуации велика. Заболеть розеолой можно в любое время года. Розеола у детей вызывает локальные и немногочисленные вспышки.

Симптоматика розеолы у детей
Первые признаки патологии возникают у ребенка спустя 7-15 дней после заражения. Существует вероятность, что симптомы так и не появятся, но это редко. В основном Розеола у детей сопровождается такой симптоматикой:
- Повышенная температура тела. Она может достигать 38-39,5. Повышенные показатели сохраняются на протяжении 2-3 суток. Помимо этого у ребенка остальные признаки могут отсутствовать. Поставить диагноз способен только врач.
- Сыпь на кожных покровах по всему телу. Появляется она сразу после снижения температуры. Сыпь напоминает маленькие, плоские, розовые пятнышки, иногда выпуклые. Вокруг них присутствует белая каемка. Изначально пятна возникают в области грудной клетки, живота или спины, затем они распространяются на шею, верхние и нижние конечности, лицо. Розеола у детей не доставляет никакого дискомфорта, отсутствует зуд или жжение. Сыпь на теле присутствует от нескольких часов до 3-5 дней.

Дополнительная симптоматика розеолы
- набухание лимфатических узлов на шее;
- незначительные болевые ощущения в горле, в редких случаях насморк или кашель;
- повышенная раздражительность ребенка;
- расстройства стула;
- проблемы с аппетитом;
- припухлость век.
Стоит ли обращаться к врачу с симптомами розеолы?
Заболевание проходит самостоятельно, но бывают такие случаи, когда требуется профессиональная помощь. Ситуации, когда нужна консультация специалиста:
- повышенные показатели температуры наблюдаются в течение 2 и более суток;
- незначительное повышение температуры на протяжении недели и более;
- сыпь не проходит после 3 дней;
- у ребенка наблюдается апатия, проблемы с аппетитом более 2-4 дней;
- из-за повышенной температуры тела ребенок находится в конвульсиях;
- проблемы с иммунной системой, так как повышается риск осложнений.
Лечение розеолы у детей
Перед тем как назначить лечение, педиатр должен провести внешний осмотр, направить на анализ крови, необходимый для выявления вируса. Главная задача специалиста – отличить розеолу от других кожных заболеваний. Ее можно перепутать с аллергической реакцией, энтеровирусной инфекцией, эритемой, сепсисом, отитом, бактериальной пневмонией, краснухой или корью.
Чтобы ребенок быстрее поправился необходимо организовать правильный уход. Лечение проводится в домашних условиях. Малышу нужен покой. Рекомендуется пить достаточное количество жидкости. Для снижения температуры прописываются жаропонижающие средства, в редких случаях – антивирусные препараты. Несоблюдение режима может привести к возникновению осложнений: менингит, энцефалит, отит, воспаление мочевыводящих путей.

При возникновении судорог при первичном заболевании, ребенка рекомендуется показать неврологу. Сыпь проходит самостоятельно, прием антигистаминных препаратов исключается. Пятна могут становиться ярче после принятия ванны, поэтому не стоит переживать. Ребенку с ослабленной иммунной системой необходима дополнительная противовирусная терапия. Рекомендована консультация инфекциониста.
Не нужно заниматься самостоятельной диагностикой и терапией, так как это может привести к ухудшению состояния. При любых тревожных признаках сразу вызывайте педиатра. Чтобы исключить заражение детской розеолой рекомендуется проводить профилактические мероприятия. К ним относятся:
- регулярное проветривание помещения;
- исключение телесного контакта с зараженными детьми;
- соблюдение правил личной гигиены;
- использование собственных вещей, посуды, сосок;
- содержание игрушек в чистоте.
Розеола у детей – вирусное заболевание, не требующее специального лечения, но не терпящее халатного отношения.

Молодым родителям важно разобраться в том, розеола у детей симптомы какие проявляет. Данное заболевание очень коварно. Нередко специалисты его путают с ОРВИ или с аллергической реакцией организма. Своевременное диагностирование патологии помогает доктору определить эффективную тактику лечения.
Что такое розеола у детей?
Это распространенное вирусное заболевание, которым в основном болеют детки. По статистике ВОЗ, патологическое состояние диагностируется у 3 из 10 малышей до 1,5-2 лет. При этом в равной степени оно возникает как у мальчиков, так и у девочек. У школьников, подростков и взрослых же такая болезнь встречается очень редко, да и протекает она несколько иначе, чем у малышей.
Данное заболевание уникально. На практике оно редко диагностируется, но при этом встречается очень часто. Как ни парадоксально, однако к 4-м годам у 90% малышей есть антитела к инфекции, что свидетельствует о том, что почти все детки переносят заболевание в той либо иной форме. По этой причине важно разобраться, что такое розеола: каковы ее симптомы, как протекает патология и чем помочь инфицированному. В официальной медицине данное заболевание еще известно как внезапная экзантема, шестая болезнь и псевдокраснуха.
Возбудитель розеолы
Болезнь вызывается вирусами герпеса 6-го или 7-го типа. При этом в 90% случаев недуг провоцируется инфекционными агентами первой группы, а в 10% — второй. У многих людей вирусы герпеса постоянно присутствуют в организме: судить о них можно по появляющимся на губах «пузырькам», наполненным жидкостью. При условии, что иммунитет работает отменно, организм мирно сосуществует с инфекционными агентами. Однако, как только защитная система ослабевает (стресс, переохлаждение или перегрев, хроническая усталость), вирусы начинают активно атаковать организм.
Подобным образом развивается детская розеола. Если вирус, провоцирующий данное заболевание, попал в организм крохи возрастом до 6 месяцев, он пребывает здесь в латентной форме. Это объясняется тем, что в этот период времени у малыша сохраняются антитела, переданные ему от мамы. После же ребенок утрачивает врожденный иммунитет, поэтому кроха становится уязвимым к действию инфекционного агента. В результате малыш заболевает розеолой. После перенесенного недуга у ребенка вырабатывается пожизненный иммунитет.
Опасна ли детская розеола?
По мнению специалистов, само по себе заболевание не представляет угрозы для организма малыша. Опасно то, как внезапная экзантема протекает на начальном этапе развития. В этот период заболевание сопровождается сильным жаром. Для грудничков слишком высокая температура опасна, поскольку она может спровоцировать судороги. К тому же, жар чреват нарушениями в работе нервной системы и проблемами с дыханием. Если подобное состояние сопровождается рвотой, у малыша может возникнуть обезвоживание.
Заразна ли детская розеола?
У этого заболевания контагиозность велика. Чаще инфицирование малышей происходит от взрослых членов семьи: они даже могут и не подозревать, что являются носителями вирусов герпеса. Стоит также заметить, что розеола у детей заразна лишь на начальном этапе заболевания: это припадает на период поднятия температуры. Как только жар спадет, ребенок может спокойно контактировать с другими детками.
Болезнь розеола у детей – симптомы
Клиническая картина напрямую зависит от степени развития заболевания. Детская розеола симптомы проявляет ярко выраженные. Так, для первой стадии заболевания характерен скачок температуры тела. Наряду с этим розеола розовая у ребенка сопровождается интоксикационными признаками: малыш становится раздражительным, вялым, теряет аппетит. Спустя несколько дней присоединяются дополнительные симптомы:
- увеличиваются расположенные в затылочной части лимфоузлы;
- отекают веки;
- наблюдается заложенность носа;
- поражается мягкое небо.
На втором этапе развития розеола у детей симптомы имеет более смягченные. К тому времени температура спадает. Одновременно появляются высыпания: пятна могут быть розового или красного цвета. Они не сливаются в единое целое. При этом такие высыпания не чешутся и не шелушатся. Спустя неделю после появления первых признаков заболевания лимфатические узлы восстанавливаются в размере.
Розеола у детей – инкубационный период
Механизм заражения таков:
- После того как инфекционный агент попадает в организм, вирус розеола у детей проникает в кровоток. Оттуда он разносится в клетки различных внутренних органов. В большей мере от инфекционного агента страдают лимфатические узлы, мочеполовая и дыхательная системы.
- Инкубационный период при внезапной экзантеме длится от 5 до 15 дней. По его завершению огромное количество вирусных частиц попадает в кровоток, что провоцирует стремительное повышение температуры.
- Спустя 3-4 дня инфекционные агенты поражают кожу, из-за чего на поверхности появляются пятна.
Сыпь при розеоле
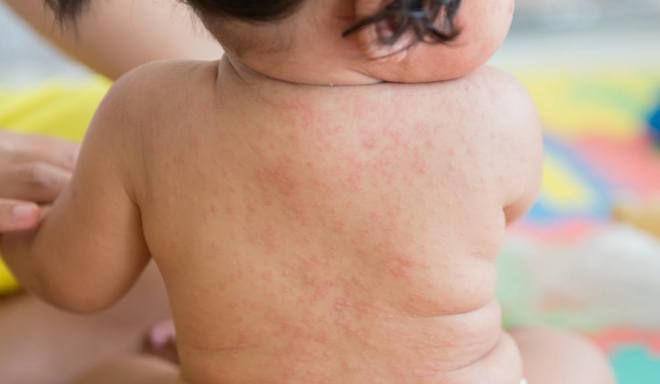
Пятна на теле начинают появляться в период снижения температуры. В некоторых случаях это происходит спустя несколько часов после нормализации ее значения. Значительно реже сыпь появляется на фоне высокой температуры. Вполне логично, что родители пытаются разузнать, как выглядит розеола розовая у ребенка. Такая сыпь представляет собой небольшие пятнышки и пузырьки (от 2 до 5 мм). При надавливании они бледнеют, а после снова приобретают свой привычный вид. Сначала сыпь появляется на туловище, а потом на лице, руках и ногах.
Температура при розеоле
При начальном этапе развития заболевания она может подниматься до высоких и очень высоких значений: от 38° до 41°. Однако в большинстве случаев лихорадка сопровождается скачком температуры до 39,5°-39,7°. При этом, со слов специалистов, чем младше пациент, тем ниже у него значение данного показателя. Другими словами, розеола у детей до года протекает с меньшей температурой, чем у деток постарше. К тому же в утренние часы данный показатель значительно ниже, чем днем или ночью.
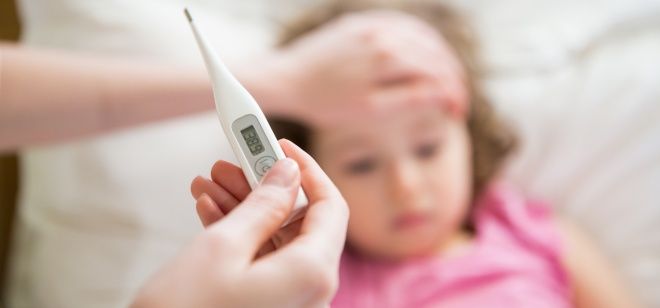
Детская болезнь розеола сопровождается высокой температурой лишь в течение 2-4 дней. При этом показатели держатся упорно: прием жаропонижающих дает лишь кратковременный эффект, да и само снижение незначительное. Некоторые специалисты придерживаются мнения, если у ребенка или взрослых нет предрасположенности к фебрильным судорогам, можно не давать ему жаропонижающие. Однако в таком случае постоянно нужно контролировать состояние пациента.
Горло при розеоле
Судить о начавшемся заболевании можно и по состоянию ротовой полости. О протекающей патологии свидетельствуют такие симптомы:
- краснеет горло;
- воспаляется небо.

При типичном течении заболевания кашель при розеоле не возникает. Однако на фоне высокой температуры ослабевает иммунитет. В результате активизируются патогенные бактерии: они-то и провоцируют развитие кашля. При возникновении такого рефлекса нужно немедленно обратиться за медицинской помощью. В противном случае ситуация выйдет из-под контроля и в дальнейшем состояние пациента ухудшится.
Детская розеола – осложнения
В большинстве случаев данное заболевание протекает благоприятно. Однако иногда внезапная экзантема у ребенка провоцирует развитие следующих осложнений:
- Возникают фебрильные судороги. Чаще они наблюдаются у малышей, которым 12-18 месяцев от роду. В большинстве случаев судороги происходят, когда розеола у детей симптомы проявляет в виде сильного повышения температуры тела.
- Набухает родничок.
- Воспаляются оболочки головного мозга. Такое состояние сопровождается сильными головными болями.
- Возникает пневмония (она провоцируется бактериальным поражением легких).
Детская розеола – что делать?
Специфических препаратов, которые помогли бы справиться с вирусом герпеса 6-го и 7-го типа, на сегодняшний день не существует. По этой причине при лечении данного заболевания назначается симптоматическая терапия. Поскольку на начальном этапе развития розеола у детей проявляет симптомы в виде стремительного повышения температуры, при терапии назначаются жаропонижающие средства. Лучше для этого подходят Парацетамол и Ибупрофен.
Чтобы болезнь розеола у детей протекала без осложнений, нужно следовать таким рекомендациям:
- Обеспечить маленькому пациенту обильное питье. Желательно, чтобы потребляемые напитки были комнатной температуры: так жидкость быстрее усвоится организмом. Предпочтение лучше отдать негазированной питьевой воде, морсам, компотам. Газированные сладкие напитки давать ребенку не стоит.
- Комната, в которой находится маленький пациент, должна регулярно проветриваться. Рекомендуемая температура воздуха в помещении варьируется в пределах от +18°С до +20°С. В комнате обязательно нужно делать влажную уборку.
- Нельзя перекармливать малыша! Если аппетита у ребенка нет, не нужно давать пищу насильно.
Содержание статьи:
- Что представляет собой розеола детская
- Как дети заражаются розеолой детской
- Как проявляет себя болезнь
- Почему болезнь сложно диагностировать
- Как правильно установить диагноз розеолы детской
- Как лечить розеолу у детей
Что представляет собой розеола детская
Розеола детская является инфекционным заболеванием, до конца не исследованным. Её правильно диагностировать не всегда удаётся, так как аналогичные симптомы встречаются и при других детских недугах. Но вирус розеола у детей считается распространённой инфекцией и поражает она малышей в возрасте до 3-х лет.
Вызывается внезапная экзантема вирусом 6-го или 7-го типа герпеса, а болеет ею малыш раз в жизни. После этого у ребёнка вырабатывается к этой инфекции стойкий иммунитет и болезнь больше не возвращается.
В большей степени розеола детская поражает малышей весной или в начале лета и может пройти без всяких осложнений за 4 – 5 дней. Чтобы диагностировать, действительно ли перенёс ваш малыш внезапную экзантему, необходимо сделать анализ крови. Если в нем будут присутствовать антитела, гликопротеины, значит, ребёнок переболел именно этим заболеванием и у него выработался пожизненный иммунитет к нему.
Как дети заражаются розеолой детской
Как уже говорилось, розеола детская или, как её ещё называют, розеола розовая, может проникать в организм ребёнка воздушно-капельным путём. В основном инфицируют своё дитя родители или близкие родственники, подверженные высыпаниям герпеса. После попадания в организм ребёнка вируса герпеса, внезапная экзантема у детей обнаруживается не сразу.
Симптомы розеолы у детей проявляются спустя несколько дней. Инкубационный период может составить от 6 до 16 дней. Чтобы избежать такой болезни, следует устранить причины появления розеолы детской. То есть ограничить доступ к ребёнку взрослым с явно выраженным высыпаниями герпеса.
Как проявляет себя болезнь
При заражении вирусом розеолы, симптомы у детей проявляются в следующем. Первым делом повышается температура тела малыша, иногда она достигает 39 – 40 градусов. У ребёнка начинается лихорадка. Может быть и не значительный жар. Такое состояние часто родители и педиатры списывают на прорезывание зубов или простуду.
В основном высокая температура, без дополнительных симптомов держится в течение трёх дней. При этом различные жаропонижающие средства помогают в незначительной мере. Так как нет никаких других симптомов, то детская розеола на начальной стадии диагностируется редко.
Проявляет себя розеола детская по-разному. Как температура бывает выше и ниже, так и кожные высыпания могут быть различной интенсивности. После трёх дней повышенной температуры тела этот показатель нормализуется. На смену ему приходит кожная сыпь. Это неяркие пятна розового цвета до 5 мм в диаметре. Некоторые из них окаймлены белым ореолом.
Сыпь стремительно распространяется по телу малыша, не зря она называется розеола внезапная или экзантема. Появившись на спинке, она быстро проявляет себя на груди и животике ребёнка. Можно заметить её и на руках в районе мест сгибов. При этом лицо и ноги ребёнка розеола розовая практически не поражает, а если и имеются некоторые высыпания, то они не значительны.
Исчезает сыпь внезапной экзантемы на второй, третий день, не оставляя после себя никаких кожных изменений. В некоторых случаях наблюдаются небольшие шелушащиеся участки, которые быстро восстанавливаются.
Протекать заболевание розеолы детской может и с незначительными высыпаниями или вообще без них. А если температура у ребёнка спадает вечером, родители укладывают его спать и даже не подозревают, что их ребёнок всю ночь был покрыт розовыми пятнами, а к утру они сошли. В таком случае можно и не заподозрить, что ваше чадо переболело такой болезнью, как детская розеола.
Почему болезнь сложно диагностировать
Всё дело в том, что такой недуг, как розеола детская не имеет симптомов, присущих именно этой болезни. Повышение температуры сопоставляют с прорезыванием зубов или воспалительным процессом в организме ребёнка. Последующие высыпания на коже соотносят к проявлениям аллергии на жаропонижающие средства. Иногда их путают с краснухой, потницей или мононуклеозом.
Поэтому часто при розеоле у детей назначается неправильное лечение в виде антибиотиков. А те в свою очередь не помогают, а наоборот, отравляют организм малыша. Нарушается микрофлора кишечника, и малыш, в придачу к детской розеоле получает дисбактериоз кишечника.
После того, как температура тела спала, и появившиеся высыпания прошли, ребёнок становится здоровым и включается в обычный ритм жизни. Теперь родителям и педиатрам вообще без надобности установка правильного диагноза. Поэтому в большинстве случаев у детей, переболевших внезапной экзантемой, в карточке не стоит такой диагноз и родители даже не подозревают, что их малыш перенёс такой инфекционный недуг.
Как правильно установить диагноз розеолы детской
Для правильной диагностики розеолы детской необходимо сделать анализ крови с помощью ПЦР. Если он покажет присутствие вируса герпеса, значит ребёнок болен именно этой болезнью. Но такой анализ делают только в тяжелых случаях, в основном обходятся стандартными пробами.
Существует и одна отличительная особенность розеолы детской от краснухи. Опытный педиатр сразу обратит внимание на такой факт. При розеоле розовой у детей кожные высыпания появляются только на третий день после высокой температуры. И как раз с их появлением температура снижается. Тогда как при краснухе и температура тела и высыпания наблюдаются одновременно.
Как лечить розеолу у детей
Как такового лечения детская болезнь розеола не требует. Достаточно просто сбивать высокую температуру жаропонижающими средствами и то, в том случае, когда она выше, чем 38 градусов. Ребёнку требуется покой.. Но не стоит прописывать таблетки самостоятельно, вызовите специалиста, который назначит необходимый препарат и установит его дозу.
Если у вашего малыша, болеющего розеолой детской, при повышении температуры случились судороги, не пугайтесь, это не что иное, как реагирование нервной системы ребёнка на повышение температуры тела. В этом случае расслабьте ему одежду, положите боком, головкой на подушку. Ни в коем случае не предлагайте ему пить и есть. Когда приступ закончится, дитя может уснуть, не препятствуйте этому.
Многих мам интересует вопрос, можно ли гулять при розеоле? Ответ на него прост и дадите вы его сами. Кто поведёт малыша на улицу, если у него горит всё тело и ему не до прогулок. А можно ли купать ребенка при розеоле? Под душем быстро вымыть ребёнка просто необходимо, а вот горячие и длительные ванны противопоказаны. Конечно, когда ребёнок лежит с высокой температурой, купать не стоит, а как только она спадёт и появится сыпь, можете смело вымыть малыша.
90000 Integrated Management of Childhood Illness (IMCI) 90001 90002 90003 Maternal, newborn, child and adolescent health 90004 90005 90003 Child health review considers the best country strategies to help each child survive and thrive 90004 90002 Partha Sarathi Sahana 90005 90002 30 July 2018 — The BMJ in partnership with WHO and UNICEF have launched a special collection of articles that explore how to achieve ambitious child health goals to safeguard the health and wellbeing of children across the world.The collection shares findings from a review of two leading global child health strategies, examines previous and current best practices and considers future needs when rethinking global and national child health programmes. It also aims to stimulate discussion and exchange between stakeholders at global, regional, and national levels, and provide a basis for policy and strategy changes at global and national level. 90005 90002 December 2017 — This report on the global implementation of IMCI gathered information from 95 countries, in all six WHO regions.Countries fully implementing IMCI were 3.6 times more likely to succeed in reducing the mortality of children under 5 by two thirds (MDG4). But full implementation is least common in high mortality countries and this strategy is not yet reaching many children who need it most. 90005 90002 October 2017 — As part of its response to the global epidemic of obesity, WHO is today releasing guidelines to support primary healthcare workers identify and help children who are overweight or obese.In 2016 an estimated 41 million children under 5 were affected by overweight or obesity. Without effective treatment they are very likely to remain overweight and obese throughout their lives, putting them at risk of cardiovascular disease, diabetes and premature death, as well as suffering physical and psychological consequences in childhood. 90005 90002 December 2016 — Taking as its departure point the implementation of Integrated Management of Childhood Illness (IMNCI), developed by WHO and UNICEF in 1995 року, this strategic review shares analysis from 20 years of implementation of child health strategies and provides direction to the global child health community on how to better assist countries to deliver the best possible strategies to help each child survive and thrive.90005 90018 Child health in the era of the Sustainable Development Goals 90019 90002 WHO is currently conducting a review of activities in support of the health of children in the light of the of the Sustainable Development Goals and with a focus on universal health coverage. Regional consultations have been under way to bring together perspectives from regional and country offices. These have also taken advantage of Programme Manager meetings to also bring further perspectives.WHO staff from other relevant departments have formed an advisory group to the initiative and a recent, broad ranging internal departmental discussion added valuable input. These will be considered by a high-level advisory body. 90005 .90000 What is Integrated Management of Childhood Illness (IMCI)? 90001 90002 Background 90003 90004 Every day, millions of parents seek health care for their sick children, taking them to hospitals, health centres, pharmacists, doctors and traditional healers. Surveys reveal that many sick children are not properly assessed and treated by these health care providers, and that their parents are poorly advised. At first-level health facilities in low-income countries, diagnostic supports such as radiology and laboratory services are minimal or non-existent, and drugs and equipment are often scarce.Limited supplies and equipment, combined with an irregular flow of patients, leave health workers at this level with few opportunities to practice complicated clinical procedures. Instead, they often rely on history and signs and symptoms to determine a course of management that makes the best use of the available resources. 90005 90004 These factors make providing quality care to sick children a serious challenge. WHO and UNICEF have addressed this challenge by developing a strategy called the Integrated Management of Childhood Illness (IMCI).90005 90002 What is IMCI? 90003 90004 IMCI is an integrated approach to child health that focuses on the well-being of the whole child. IMCI aims to reduce death, illness and disability, and to promote improved growth and development among children under five years of age. IMCI includes both preventive and curative elements that are implemented by families and communities as well as by health facilities. 90005 90004 The strategy includes three main components: 90005 90014 90015 Improving case management skills of health-care staff 90016 90015 Improving overall health systems 90016 90015 Improving family and community health practices.90016 90021 90004 In health facilities, the IMCI strategy promotes the accurate identification of childhood illnesses in outpatient settings, ensures appropriate combined treatment of all major illnesses, strengthens the counselling of caretakers, and speeds up the referral of severely ill children. In the home setting, it promotes appropriate care seeking behaviours, improved nutrition and preventative care, and the correct implementation of prescribed care. 90005 90002 Why is IMCI better than single-condition approaches? 90003 90004 Children brought for medical treatment in the developing world are often suffering from more than one condition, making a single diagnosis impossible.IMCI is an integrated strategy, which takes into account the variety of factors that put children at serious risk. It ensures the combined treatment of the major childhood illnesses, emphasizing prevention of disease through immunization and improved nutrition. 90005 90002 How is IMCI implemented? 90003 90004 Introducing and implementing the IMCI strategy in a country is a phased process that requires a great deal of coordination among existing health programmes and services. It involves working closely with local governments and ministries of health to plan and adapt the principles of the approach to local circumstances.The main steps are: 90005 90014 90015 Adopting an integrated approach to child health and development in the national health policy. 90016 90015 Adapting the standard IMCI clinical guidelines to the country’s needs, available drugs, policies, and to the local foods and language used by the population. 90016 90015 Upgrading care in local clinics by training health workers in new methods to examine and treat children, and to effectively counsel parents. 90016 90015 Making upgraded care possible by ensuring that enough of the right low-cost medicines and simple equipment are available.90016 90015 Strengthening care in hospitals for those children too sick to be treated in an outpatient clinic. 90016 90015 Developing support mechanisms within communities for preventing disease, for helping families to care for sick children, and for getting children to clinics or hospitals when needed. 90016 90021 90004 IMCI has already been introduced in more than 75 countries around the world. 90005 90002 What has been done to evaluate the IMCI strategy? 90003 90004 MCA has undertaken a Multi-Country Evaluation (MCE) to evaluate the impact, cost and effectiveness of the IMCI strategy.The results of the MCE support planning and advocacy for child health interventions by ministries of health in developing countries, and by national and international partners in development. The MCE was conducted in Brazil, Bangladesh, Peru, Uganda and the United Republic of Tanzania. 90005 90004 The results of the MCE indicate that: 90005 90014 90015 IMCI improves health worker performance and their quality of care; 90016 90015 IMCI can reduce under-five mortality and improve nutritional status, if implemented well; 90016 90015 IMCI is worth the investment, as it costs up to six times less per child correctly managed than current care; 90016 90015 child survival programmes require more attention to activities that improve family and community behaviour; 90016 90015 the implementation of child survival interventions needs to be complemented by activities that strengthen system support; 90016 90015 a significant reduction in under-five mortality will not be attained unless large-scale intervention coverage is achieved.90016 90021 .90000 Could COVID-19 be linked to a rare childhood inflammatory illness? 90001 90002 90003 Editor’s note: This article was updated on May 14 to include information about a new study from Italy published in the journal 90004 90005 90003 The Lancet 90004 90008 90009. 90010 90011 90002 An intense inflammatory illness has struck children around the globe, and physicians suspect it may somehow be linked to COVID-19. 90011 90002 Several anecdotal reports have noted that some children with this strange inflammatory syndrome show similar symptoms to children with Kawasaki disease, which is a childhood illness that triggers inflammation in the blood vessels and can cause lasting heart damage, according to the 90005 National Organization for Rare Disorders 90008 (NORD).In addition, one study from the hard-hit Bergamo province in Italy, published May 13 in the journal 90005 The Lancet 90008, noted a «30-fold increased incidence of Kawasaki-like disease» between mid-February and April, as compared with January and early February, before COVID-19 began significantly impacting the country. 90011 90002 Physicians are calling the condition a «multisystem inflammatory» disease that appears «Kawasaki-like,» meaning it shares some symptoms with Kawasaki disease, including high fever, skin rashes, and in some cases, heart inflammation, 90005 Live Science previously reported 90008.Some of these symptoms also appear in 90005 toxic shock syndrome 90008, a life-threatening condition caused by toxins produced by certain types of bacteria. 90011 90002 90009 Related: 90010 90005 90009 11 (sometimes) deadly diseases that hopped across species 90010 90008 90011 90002 As children have been presenting with a wide array of symptoms, physicians have only noted that the condition sometimes seems «Kawasaki-like.» An official diagnosis of Kawasaki disease requires that a child show a specific number of symptoms associated with the disease, such as fever lasting at least five days, inflammation in the eyes, reddish skin rashes, swollen lymph nodes and a strawberry-red tongue.However, children can also receive an «incomplete» diagnosis if they do not present with every required ailment. 90011 90002 The exact cause of Kawasaki disease remains unknown, but the inflammatory state often arises during or after a viral infection, raising the question of whether COVID-19 could be a potential cause. 90011 90002 A slew of viruses, including retroviruses, Epstein-Barr virus and chlamydia, have been linked to Kawasaki disease in the past - one study, published in 2005 in 90005 The Journal of Infectious Diseases 90008, even suggested a correlation between Kawasaki disease and a type of coronavirus, now called NL63.However, at this point, no single virus has been confirmed as the definite cause of the disease. 90011 90002 Could Kawasaki disease also be triggered by SARS-CoV-2, the virus that causes COVID-19? Possibly, but experts told Live Science that physicians will have to conduct thorough, systematic studies to be sure. 90011 90002 «The question is really, ‘Is there an epidemiological signal here ?,'» something to suggest that SARS-CoV-2 might trigger Kawasaki disease, said Dr. Jeffrey Kahn, senior author of the 2005 report and a chief in the Division of Pediatric Infectious Disease at the University of Texas Southwestern Medical Center (UT Southwestern).So far, only one formal case report has been published describing an individual with both COVID-19 and Kawasaki disease, and that was in an infant, 90005 Live Science previously reported 90008. The majority of cases have been described only in news reports, Kahn said. 90011 90002 «Now that we’re looking for it, this data is really subject to a lot of observational bias,» he added. «It’s important to be very cautious at this point about coming up with any conclusions.» 90011 90050 ‘One of the most difficult diagnoses to make’ 90051 90002 In April, reports of a Kawasaki-like disease potentially related to COVID-19 emerged in Europe, where more than a dozen children presented to hospitals with high fevers, abdominal pain, skin rashes and markers of severe inflammation in their blood, according to the Live Science report.Some of the children required treatment for heart inflammation, as would also be required for a diagnosis of Kawasaki disease. 90011 90002 Some of the children tested positive for COVID-19, while others did not. Now, the U.S. has started reporting similar cases. 90011 90002 For instance, on May 11, New York Gov. Andrew Cuomo said that 93 cases of a severe inflammatory syndrome had been reported in the state, and at least three deaths were thought to be linked to the illness, 90005 ABC Eyewitness News reported 90008.In a sample of 15 children, some tested positive for COVID-19, and some tested negative but carried antibodies specific to the virus in their blood, suggesting they had already recovered from the infection, 90005 Live Science reported 90008. Some tested negative for both antibodies and an active infection. 90011 90002 These anecdotal reports hint «that there’s something going on, but I really do not know until I see a peer-reviewed medical report,» said Dr. Frank Esper, first author of the 2005 report and a pediatric infectious disease specialist at the Cleveland Clinic’s Children’s Hospital.Physicians will have to compile detailed datasets, complete with each child’s symptoms, vital signs and COVID-19 status, to truly determine whether the virus might be linked to a surge of Kawasaki disease, he said. 90011 90002 90009 Related: 90010 90005 90009 What are the symptoms of COVID-19? 90010 90008 90011 90002 «Kawasaki disease is one of the most difficult diagnoses to make in pediatrics,» Esper said. 90011 90002 «There is no blood test. There is no swab [test].» Physicians must diagnose Kawasaki disease based solely on a clinical evaluation of symptoms, and those symptoms overlap with other known inflammatory syndromes.That said, pediatricians watch out for possible cases because if left untreated, the disease can cause the coronary artery to «balloon» and leave the child prone to heart conditions for the rest of his life, Esper added. 90011 90050 We need more data 90051 90002 Typically, about 3,000 cases of Kawasaki disease are diagnosed each year in the United States, according to the National Organization for Rare Disorders (NORD). Kahn said that UT Southwestern might see a «few dozen» cases of Kawasaki disease each year, while Esper said that Cleveland Clinic sees about 15 a year.90011 90002 «You get 100 in two months? For that region, that’s a lot,» Esper said. Once data can be compiled from different hospitals, physicians could potentially determine whether many of the inflammatory illnesses being reported can be attributed to Kawasaki disease, and whether the number of diagnosed cases appears higher than usual, he said. Such evidence could bolster the potential link to COVID-19. 90011 90002 «In these patients, do they have antibody against the new coronavirus? For me, that’s the first question to answer,» Kahn said.If such research reveals a strong link between COVID-19 and Kawasaki disease, the finding could hint at why the inflammatory state arises, he added. 90011 90002 For example, there might be something about the SARS-CoV-2 virus, or the specific receptor it interfaces with on human cells, that makes the pathogen likely to trigger the characteristic symptoms of Kawasaki disease, Esper said. Certain children may be at higher risk for developing the illness than others, but we do not know exactly why, he added.90011 90002 For now, physicians still do not know what causes Kawasaki disease or whether COVID-19 infections might make children susceptible. However, doctors do know how to treat the condition when they spot it, Esper said. 90011 90002 Children diagnosed with Kawasaki disease are given a high dose of aspirin to prevent blood clots and turn down the rampant inflammation in the body. They also receive immunosuppressants, to tamp down the inflammation even further, and intravenous immunoglobulin (IVIG), a cocktail of antibodies collected from donors and used to treat a wide variety of conditions.IVIG may help to clear the child’s underlying infection, as physicians do not know which pathogen might be to blame, but the therapy also serves as an anti-inflammatory treatment. 90011 90002 90003 Originally published on 90004 90005 90003 Live Science 90004 90008 90003. 90004 90011 .90000 10 Common Childhood Illnesses and Their Treatments 90001 90002 All children deserve high-quality medical care. As a parent, it is important to be aware of the most up-to-date treatment guidelines so you can be sure your child is getting the best care possible. 90003 90002 The following information from the American Academy of Pediatrics (AAP) lists some of the most common childhood illnesses and their approved treatments. The treatments discussed here are based on scientific evidence and best practices.However, there may be reasons why your pediatrician has different recommendations for your child, especially if your child has an ongoing medical condition or allergy. Your pediatrician will discuss any variations in treatment with you. If you have any questions about appropriate care for your child, please discuss them with your pediatrician. 90003 90006 1. Sore Throat 90007 90008 90009 90002 90011 Sore throats are common in children and can be painful 90012. However, a sore throat that is caused by a virus does not need antibiotics.In those cases, no specific medicine is required, and your child should get better in seven to ten days. In other cases, a sore throat could be caused by an infection called streptococcal (strep throat). 90003 90014 90009 90002 90011 Strep can not be accurately diagnosed by simply looking at the throat 90012. A lab test or in-office rapid strep test, which includes a quick swab of the throat, is necessary to confirm the diagnosis of strep. If positive for strep, your pediatrician will prescribe an antibiotic.It’s very important that your child take the antibiotic for the full course, as prescribed, even if the symptoms get better or go away. Steroid medicines (such as prednisone) are not an appropriate treatment for most cases of sore throat. 90003 90014 90009 90002 90011 Babies and toddlers rarely get it strep throat 90012, but they are more likely to become infected by streptococcus bacteria if they are in child care or if an older sibling has the illness. Although strep spreads mainly through coughs and sneezes, your child can also get it by touching a toy that an infected child has played with.90003 90014 90009 90002 90029 See 90030 90029 The Difference between a Sore Throat, Strep & Tonsillitis 90030 90029 and 90030 90029 When a Sore Throat is a More Serious Infection 90030 90029. 90030 90003 90014 90041 90006 2. Ear Pain 90007 90008 90009 90002 90011 Ear pain is common in children and can have many causes 90012 -including ear infection (otitis media), swimmer’s ear (infection of the skin in the ear canal), pressure from a cold or sinus infection, teeth pain radiating up the jaw to the ear, and others.. To tell the difference, your pediatrician will need to examine your child’s ear. In fact, an in-office exam is still the best way for your pediatrician to make an accurate diagnosis. If your child’s ear pain is accompanied by a high fever, involves both ears, or if your child has other signs of illness, your pediatrician may decide that an antibiotic is the best treatment. 90003 90014 90009 90002 90011 Amoxicillin is the preferred antibiotic for middle ear infections 90012 -except when there is an allergy to penicillin or chronic or recurrent infections.90003 90014 90009 90002 90011 Many true ear infections are caused by viruses and do not require antibiotics 90012. If your pediatrician suspects your child’s ear infection may be from a virus, he or she will talk with you about the best ways to help relieve your child’s ear pain until the virus runs its course. 90003 90014 90009 90002 90029 See 90030 90029 Ear Infection Information 90030 90029, 90030 90029 Middle Ear Infections 90030 90029, and 90030 90029 Your Child and Ear Infections 90030 90029.90030 90003 90014 90041 90006 3. Urinary Tract Infection 90007 90008 90009 90002 90011 Bladder infections, also called urinary tract infections or UTIs, occur when bacteria build up in the urinary tract 90012. A UTI can be found in children from infancy through the teen years and into adulthood. Symptoms of a UTI include pain or burning during urination, the need to urinate frequently or urgently, bedwetting or accidents by a child who knows to use the toilet, abdominal pain, or side or back pain.90003 90014 90009 90002 90011 Your child’s doctor will need a urine sample to test for a UTI before determining treatment 90012. Your doctor may adjust the treatment depending on which bacteria is found in your child’s urine. 90003 90014 90041 90006 4. Skin Infection 90007 90008 90009 90002 90011 In most children with skin infections, a skin test (culture or swab) may be needed to determine the most-appropriate treatment 90012. Tell your doctor if your child has a history of MRSA, staph infection, or other resistant bacteria or if he or she has been exposed to other family members or contacts with resistant bacteria.90003 90014 90009 90002 90029 See 90030 90029 Boils, Abscess & Cellulitis 90030 90029 and 90030 90029 Tips for Treating Viruses, Fungi & Parasites 90030 90029. 90030 90003 90014 90041 90006 5. Bronchitis 90007 90008 90009 90002 90011 Chronic bronchitis is an infection of the larger, more central airways in the lungs and is more often seen in adults 90012. Often the word «bronchitis» is used to describe a chest virus and does not require antibiotics. 90003 90014 90009 90002 90029 See 90030 90029 Bronchitis 90030 90029 (CDC.gov). 90030 90003 90014 90041 90006 6. Bronchiolitis 90007 90008 90009 90002 90011 Bronchiolitis is common in infants and young children during the cold and flu season 90012. Your doctor may hear «wheezing» when your child breathes. 90003 90014 90009 90002 90011 Bronchiolitis is most often caused by a virus, which does not require antibiotics 90012. Instead, most treatment recommendations are geared toward making your child comfortable with close monitoring for any difficulty in breathing, eating, or signs of dehydration.Medicines used for patients with asthma (such as albuterol or steroids) are not recommended for most infants and young children with bronchiolitis. Children who were born prematurely or have underlying health problems may need different treatment plans. 90003 90014 90009 90002 90029 See 90030 90029 Bronchiolitis 90030 90029 and 90030 90029 Treating Bronchiolitis in Infants 90030 90029. 90030 90003 90014 90041 90006 7. Pain 90007 90008 90009 90002 90011 The best medicines for pain relief for children are acetaminophen or ibuprofen 90012.Talk to your pediatrician about how much to give your child, as it should be based on your child’s weight. 90003 90014 90009 90002 90011 Narcotic pain medications are not appropriate for children with common injuries or complaints such as sprained ankle, ear pain, or sore throats 90012. Codeine should never be used for children as it’s been associated with severe respiratory problems and even death in children. 90003 90014 90009 90002 90029 See 90030 90029 Fever and Pain Medicine: How Much To Give Your Child 90030 90029.90030 90003 90014 90041 90006 8. Common Cold 90007 90008 90009 90002 90011 Colds are caused by viruses in the upper respiratory tract 90012. Many young children-especially those in child care-can get 6 to 8 colds per year. Symptoms of a cold (including runny nose, congestion, and cough) may last for up to ten days. 90003 90014 90041 90008 90009 90002 90011 Green mucus in the nose does not automatically mean that antibiotics are needed; common colds never need antibiotics. 90012 However, if a sinus infection is suspected, your doctor will carefully decide whether antibiotics are the best choice based on your child’s symptoms and a physical exam.90003 90014 90009 90002 90029 See 90030 90029 Children and Colds 90030 90029 and 90030 90029 Caring for Your Child’s Cold or Flu 90030 90029. 90030 90003 90014 90041 90006 9. Bacterial Sinusitis 90007 90008 90009 90002 90011 Bacterial sinusitis is caused by bacteria trapped in the sinuses. 90012 Sinusitis is suspected when cold-like symptoms such as nasal discharge, daytime cough, or both last over ten days without improvement. 90003 90014 90009 90002 90011 Antibiotics may be needed 90012 if this condition is accompanied by thick yellow nasal discharge and a fever for at least 3 or 4 days in a row.90003 90014 90009 90002 90029 See 90030 90029 The Difference Between Sinusitis and a Cold 90030 90029. 90030 90003 90014 90041 90006 10. Cough 90007 90008 90009 90002 90011 Coughs are usually caused by viruses and do not often require antibiotics 90012. 90003 90014 90009 90002 90011 Cough medicine is not recommended for children 4 years of age and younger, or for children 4 to 6 years of age unless advised by your doctor 90012. Studies have consistently shown that cough medicines do not work in the 4-years-and-younger age group and have the potential for serious side effects.Cough medicines with narcotics-such as codeine-should not be used in children. 90003 90014 90009 90002 90029 See 90030 90029 Coughs and Colds: Medicines or Home Remedies? 90030 90029. 90030 90003 90014 90041 90006 If Symptoms Change: 90007 90002 Occasionally, mild infections-viral or bacterial-can develop into more serious infections. 90003 90002 Call your pediatrician if your child’s illness appears to change, becomes worse, does not go away after a few days, or if you are worried about any new symptoms that develop.If your child’s illness has worsened, or if he or she develops complications, your pediatrician may recommend a new treatment. 90003 90006 Have More Questions? 90007 90002 If you have any questions or concerns about appropriate care for your child, please discuss them with your pediatrician. While it may be tempting to go to a nearby after-hours clinic if your child is ill, your pediatrician knows your child best, has your child’s medical records, and is the best place to start for advice. Ask your pediatrician how he or she would like to be contact when the office is closed.90003 90002 In fact, the AAP does not recommend retail-based clinics, telehealth services outside of the medical home, or acute care services without pediatric expertise for children younger than 2 years. 90029 See 90030 90029 Urgent Care: Is It Worth the No Wait? 90030 90029 for more information. 90030 90003 90006 Related AAP Clinical Guidelines: 90007 90002 The information contained on this Web site should not be used as a substitute for the medical care and advice of your pediatrician.There may be variations in treatment that your pediatrician may recommend based on individual facts and circumstances. 90003. Внешний осмотр пациента (изучение сыпи, ее размеры и расположение).
Внешний осмотр пациента (изучение сыпи, ее размеры и расположение). Доктор советует не спешить в приеме сильнодействующих лекарств. Если в организме ребенка все-таки присутствует герпес 6-го типа, то малышу необходимо создать все комфортные условия для выздоровления и организм ребенка его самостоятельно победит.
Доктор советует не спешить в приеме сильнодействующих лекарств. Если в организме ребенка все-таки присутствует герпес 6-го типа, то малышу необходимо создать все комфортные условия для выздоровления и организм ребенка его самостоятельно победит. Хорошо проветривать комнаты, особенно перед сном, совершать ежедневные прогулки.
Хорошо проветривать комнаты, особенно перед сном, совершать ежедневные прогулки.
